Колит диета при колите: продукты и меню на неделю
Диета при колите | Блог Medical Note о здоровье и цифровой медицине
Диета при остром колите
При остром колите в первые два дня обычно рекомендуют воздержаться от еды, ограничившись приемом жидкости: кипяченой воды, некрепкого чая без сахара или, к примеру, компота из сухофруктов и отвара плодов шиповника.
Обычно в этом состоянии есть совсем не хочется, но, если аппетит все же появился, к чаю можно добавить сухарики. Ванильные сухари из магазина не подойдут: лучше подсушить в духовке или на сковороде без масла кусочки несдобного белого хлеба.
Постепенно, по мере нормализации состояния, переходят на щадящую диету (стол № 4), исключающую механическое и химическое раздражение воспаленного кишечника и снижение в нем процессов брожения. Эта же диета используется также в период обострения хронического колита и при хроническом колите со склонностью к диарее.
Диета № 4 предполагает дробное питание с небольшими интервалами (5-6 раз в день через 2-3 часа), состоящее из отварной или приготовленной на пару, хорошо протертой и довольно однообразной пищи со специфическим составом: белка в блюдах должно быть нормальное количество, а вот жиры и углеводы рекомендуется снизить до нижней границы нормы, а также ограничить употребление соли.
Разрешены слизистые супы (с перловой, манной или рисовой крупой) на слабом нежирном мясном или рыбном бульоне. Их можно есть с сухариками или черствым белым хлебом.
Паровые котлеты, тефтели или суфле готовят из нежирных и нежилистых сортов мяса и рыбы. Каши хорошо проваривают на воде и протирают до пюреобразного состояния. Можно также предварительно смолоть крупу на кофемолке, а затем хорошо проварить.
Не воспрещены пресный нежирный протертый творог и паровые омлеты. А вот вместо овощей в первое время лучше перейти на овощные отвары.
Под строгий запрет попадают молоко, свежие овощи и фрукты, бобовые, сладости, черный хлеб, то есть все, что вызывает в кишечнике процессы брожения, а также соусы, пряности и наваристые бульоны, которые стимулируют желчеотделение, секрецию желудка и поджелудочной железы.
Такую диету нельзя назвать сбалансированной, однако сидеть на ней долго не придется. Обычно достаточно 3-5 дней. Затем рацион постепенно расширяют, переводя пациента на другие диеты в зависимости от преобладания симптоматики и наличия или отсутствия других заболеваний желудочно-кишечного тракта, печени и желчевыводящий путей.
Диета при колите после стихания обострения
После стихания острого колита пациенту необходимо еще какое-то время соблюдать щадящую, но при этом сбалансированную диету. Если нет запоров и проблем со стороны печени, поджелудочной железы и желчевыводящих путей, подойдет диета № 2.
Она предполагает ограничение грубой клетчатки (сырых овощей и большинства фруктов, пшенных и перловых каш, отрубей и прочего), молока (за исключением добавления незначительного количества в каши), наваристых бульонов и жирных сортов мяса и рыбы, соли, острых блюд, копченостей, консервов, пряностей, шоколада, свежего хлеба, выпечки из сдобного и слоеного теста и пирожных с кремом.
Питаться желательно пять раз в день. При приготовлении блюд стараться измельчать и перетирать ингредиенты.
Несмотря на то, что при диете № 2 разрешено большее количество продуктов, возможны индивидуальные ограничения. Например, один человек спокойно съест бутерброд со сливочным маслом, у другого же он вызовет горечь и диспепсические проявления.
В то же время масло, добавленное в кашу или суп, практически всегда переносится неплохо. Некоторым пациентам совершенно не подходят яйца — вызывают вздутие живота и диарею. В этом случае от них придется отказаться.
Диета при колите со склонностью к запорам
При хроническом колите со склонностью к запорам рекомендуют придерживаться диеты № 3. Она предполагает исключение острых, жареных и жирных блюд, наваристых бульонов, а также продуктов, богатых эфирными маслами (чеснока, редьки, сельдерея, хрена и др.) и усиливающих брожение в кишечнике (бобовых, капусты, некоторых свежих фруктов, сладостей, молока).
В то же время в рацион добавляются блюда, усиливающие перистальтику кишечника: кисломолочные продукты, чернослив и другие сушеные плоды, свежие соки, если они хорошо переносятся, цельнозерновые каши и отвар отрубей.
Отруби, к слову, отлично помогают наладить работу кишечника, но важно соблюдать дозировку, прислушиваться к собственным ощущениям и выпивать достаточное количество жидкости.
Очень аккуратно стоит употреблять и другие богатые клетчаткой продукты. Так, к примеру, если свежие яблоки переносятся плохо, их можно есть запеченными. А от некоторых ягод и фруктов, возможно, придется отказаться. Блюда готовят преимущественно на пару, отваривают или запекают.
При запорах очень важно наладить так называемые биологические часы: питаться 4-6 раз в день, обязательно в одно и то же время. Вечером перед сном пойдет на пользу стакан кефира, а утром за полчаса до завтрака — стакан воды.
Усугубить ситуацию при склонности к запорам могут шоколад, недозрелые бананы, груши, кислые яблоки, хурма, черника, гранат, рис, твердый сыр и творог, сдобные булочки и сухарики, ну и конечно, отсутствие физической активности. Чтобы заставить ленивый кишечник работать, мало только лишь правильного питания, важно движение.
В идеале подбирать диету при колите должен врач. Он сможет адаптировать ее под конкретного человека, ведь нередко у пациентов не одно, а сразу несколько заболеваний.
Так, к примеру, во время ремиссии хронического колита, особенно если есть необходимость снизить вес или наблюдаются проблемы с желчеотведением, оптимальным вариантом будет диета № 5, при этом в зависимости от того, как работает кишечник, ее можно дополнить элементами диеты № 2 или № 3.
Правильная диета при колите
Колит (воспаление толстой кишки) – достаточно распространенное заболевание ЖКТ, сопровождающееся частыми тягостными, с сильными болями в животе, позывами на стул. При колите наблюдается расстройство пищеварительного тракта, в результате чего в экскрементах имеются частички непереваренной пищи и сгустки слизи. К возникновению колита могут привести инфекции (сальмонеллы, дизентерийная палочка, балантидии, амебы и др.), нехватка желудочных кислот и даже обычная простуда. Проходя курс лечения колита кишечника следует придерживаться диеты, без этого выздоровление невозможно.
Диета при колите заключается в полном исключении из рациона белков. На замену им приходят углеводы и жиры: каши, молоко, картофель. Суточные нормы определенных продуктов разбиваются на 5-6 приемов пищи, при этом порции должны быть небольшими. Сухие или твердые продукты способны повредить стенки кишечника, поэтому следует вести контроль над консистенцией употребляемой пищи. Насколько быстро человек избавится от колита непосредственно зависит от того, насколько правильно он питается.
Суточные нормы определенных продуктов разбиваются на 5-6 приемов пищи, при этом порции должны быть небольшими. Сухие или твердые продукты способны повредить стенки кишечника, поэтому следует вести контроль над консистенцией употребляемой пищи. Насколько быстро человек избавится от колита непосредственно зависит от того, насколько правильно он питается.
Подготовка к диете
Перед тем, как остановиться на диете подробнее, следует рассказать о процедурах, которые ей предшествуют. Клизма и 2-дневное воздержание от пищи – это начало пути к выздоровлению. В эти дни больному рекомендовано употреблять много жидкости. Лучше выпивать 6-8 стаканов теплого чая с лимоном или соком черники, допускается небольшое количество сахара в напитке. Желательно также добавлять в питье столовую ложку красного вина. Такие меры восстановят обезвоженный после частого стула и рвоты организм.
Вместо чая можно употреблять теплый отвар шиповника или черники (либо чередовать их). Эти ягоды насыщены витамином C, который отлично очищает организм от токсинов. С этой целью рекомендуется также употреблять компот из сухофруктов – яблок, груш, добавлять замороженную или свежую черную смородину. Такое питье, благодаря вяжущему действию, нормализует стул.
С этой целью рекомендуется также употреблять компот из сухофруктов – яблок, груш, добавлять замороженную или свежую черную смородину. Такое питье, благодаря вяжущему действию, нормализует стул.
Особенности диеты
В первый день диета при колите очень строгая – только жидкость. На второй – можно употребить яблоки. Это должны быть некислые, мягкие, очищенные и перетертые плоды. Не более 1,5 кг яблок допустимо съесть за 6 приемов. Эти фрукты помогут остановить гнилостные процессы в кишечнике.
В последующие дни рацион пополняется продуктами, которые не являются агрессивными для кишечника. Не будут раздражать кишечник, вызывать движение кишок и повышенную секрецию слизистые отвары. Именно они рекомендованы при колите. Для приготовления нужно использовать манную, рисовую или овсяную крупу. Допустимо употребление небольшого количества сливочного масла. Мясное пюре также разрешено при такой диете.
Из молочных продуктов положено включить в рацион кефир, простоквашу, нежирный творог. Разнообразить меню с пользой можно киселями из малины, вишни, смородины, клубники. Удовлетворить потребность в сладком можно пудингом с апельсиновым, мандариновым или гранатовым соком.
Разнообразить меню с пользой можно киселями из малины, вишни, смородины, клубники. Удовлетворить потребность в сладком можно пудингом с апельсиновым, мандариновым или гранатовым соком.
Дальше состояние здоровья улучшается, а вместе с этим расширяется список допустимых продуктов, которые рекомендует диета при колите. Сюда входят паровые тефтели и котлеты, вареная рыба, протертые каши. Продолжать питаться следует по-прежнему 6 раз в день. Важно ежедневное употребление творога и неострого протертого сыра. Эти продукты окажут противовоспалительный и вяжущий эффект.
Конечно, много продуктов оказывается под запретом. Диета при колите исключает из рациона молоко, многие фрукты и овощи, мучные изделия, консервацию, мед, «газировки». Нельзя также употреблять соленую, холодную, острую и жареную пищу. Не лишне начать принимать аскорбиновую кислоту и циацин для восстановления нарушенных функций.
При спастическом колите, который сопровождается запором и вздутием, следует отказаться от молочных продуктов. Голодная или полуголодная диета при спастическом колите поможет полностью избавиться от заболевания.
Голодная или полуголодная диета при спастическом колите поможет полностью избавиться от заболевания.
Когда болезнь переходит в хроническую форму (язвенный колит), требуется составление особого рациона питания.
Во время обострения начинать день можно с рисовой, манной или овсяной каши с галетным печеньем и соком из моркови или апельсина. На протяжении дня можно употребить крупяной суп на некрепком мясном бульоне, нежирное отварное мясо, рыбу или паровые кнели, тефтели. После снятия обострения питание при язвенном колите предполагает расширение рациона с избеганием пряных, острых и сладких блюд.
Строгая диета при колите не даст заболеванию перерасти в хроническую форму.
как правильно питаться при колите кишечника, чтобы облегчить симптомы болезни
Правила питания при колите: облегченная диета
Современные врачи сошлись во мнении, что еда не сильно влияет на развитие колита, но вот специальная диета при колите все же способна существенно облегчить протекание болезни и обезопасить от острых приступов. особенно, если одним из проявлений болезни является понос (диарея или медвежья болезнь). Важно знать, от чего следует отказаться при колите, а что наоборот – включить в рацион.
особенно, если одним из проявлений болезни является понос (диарея или медвежья болезнь). Важно знать, от чего следует отказаться при колите, а что наоборот – включить в рацион.
Нерастворимая клетчатка очень вредна при колите. Ее источниками являются продукты из цельного зерна (цельнозерновой хлеб, макароны, хлопья из зерновых культур и другие), сладкая кукуруза, капуста, кожура от винограда и яблок. Нерастворимая клетчатка имеет свойство не растворяться полностью в кишечнике и прикрепляться к стенкам воспаленной толстой кишки. Этот фактор только усугубляет положение и может вызвать приступ колита. Соответственно, из питания при любой форме колитов подобные продукты стоит исключить.
А вот растворимая клетчатка, наоборот, полезна для кишечника и входит в диету при колите (как при язвенном, так и при кишечном). Она обладает способностью смягчать стул и улучшать моторику кишечника. Растворимую клетчатку можно найти в овощах и фруктах (картофель, морковь, яблоки и груши без кожуры), белом рисе и овсяных хлопьях. В лечебной диете 3 – особый режим питания, который прописывается пациентам с болезнями кишечника – клетчатка также занимает ключевую роль.
В лечебной диете 3 – особый режим питания, который прописывается пациентам с болезнями кишечника – клетчатка также занимает ключевую роль.
Питание при колите обязательно должно включать в себя рыбий жир, жирную морскую рыбу. Лучше всего получать рыбий жир именно из пищи, чем с капсулами, так он усваивается намного легче.
Молочные продукты диета при колите не запрещает, но ограничивает. При избытке этих продуктов в питании может ухудшиться состояние больного. Поэтому в день рекомендуется потреблять не более 100г молочных продуктов.
Варианты диеты при колите
Так как колит может у каждого развиваться по-разному, то и принципы диеты при колите также различаются. К примеру, диета при хроническом колите, при постоянных поносе, запорах, болях в животе, метеоризме и т.д.
Диета при неострых приступах хронического колита
Цель такой диеты — восстановить двигательную и секреторную функции кишечника. Такую диету можно назвать полноценной с некоторыми ограничениями потребления молока, грубой клетчатки, острых блюд и пряностей.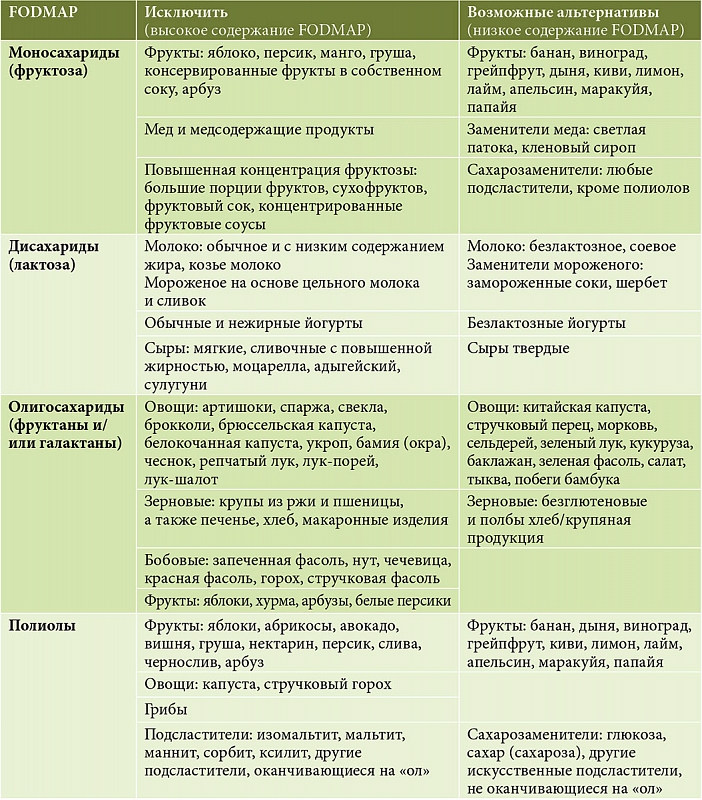 Питание по этой диете рассчитано на 5-6 приемов пищи.
Питание по этой диете рассчитано на 5-6 приемов пищи.
Диета при хроническом колите и запорах
В ежедневном рационе присутствуют в достаточном количестве белки и углеводы, а количество жиров увеличивается за счет растительных масел. Эта диета при колите рекомендует есть свеклу, морковь, чернослив, инжир, финики, абрикосы. Питание также делится на 5-6 приемов пищи.
Диета при хроническом колите и диарее
Цель диеты — снизить бродильные процессы в кишечнике и максимально щадить его как химически, так и механически. Диета ограничивает потребление жиров и углеводов и исключает из рациона соленья, пряности, молоко, клетчатку и копчености. Количество приемов пищи остается прежним — 5-6 раз в день.
Диета при остром колите
Все блюда – только в вареном виде или готовятся на пару, после чего протираются. Супы также должны быть протерты, крупа в них должна быть разварена, а овощи должны быть мелко нашинкованы. Также разрешается готовить блюда в запеченном виде без твердой корки. Питание также разделено на 5-6 приемов пищи.
Питание также разделено на 5-6 приемов пищи.
Любая диета при колите должна быть сугубо индивидуальной и исходить из признаков и протекания болезни. При первых признаках колита сразу же обращайтесь к врачу, чтобы не запустить болезнь.
Питание при воспалительных заболеваниях кишечника у детей | Камалова
1. Корниенко Е.А. Воспалительные заболевания кишечника у детей. М.: Прима Принт, 2014; 280.
2. Martinez-Medina M., Denizot J., Dreux N., Robin F., Bil-lard E, Bonnet R. et al. Western diet induces dysbiosis with increased E coli in CEABAC10 mice, alters host barrier function favouring AIEC colonisation. Gut 2014; 63(1): 116—124. DOI: 10.1136/gutjnl-2012-304119
3. Miele E., Shamir R., Aloi M., Assa A., Braegger C, Bron-sky J. et al. Nutrition in Pediatric Inflammatory Bowel Disease. A Position Paper on Behalf of the Porto Inflammatory Bowel Disease Group of the European Society of Pediatric Gastroenterology, Hepatology and Nutrition. J Pediatr Gastroenterol Nutr 2018; 66(4): 687-708. DOI: 10.1097/MPG.0000000000001896
4. Cashman K.D., Shanahan F. Is nutrition an aetiological factor for inflammatory bowel disease. Eur J Gastroenterol Hepatol 2003; 15(6): 607-613. DOI: 10.1097/00042737-200306000-00005
5. Maconi G., Ardizzone S, Cucino C., Bezzio C, Russo A.G., Porro G.B. Pre-illness changes in dietary habits and diet as a risk factor for inflammatory bowel disease: a case-control study. World J Gastroenterol 2010; 16(34): 4297-4304. DOI: 10.3748/wjg.v16.i34.4297
6. Roberts C.L., Rushworth S.L., Richman E., Rhodes J.M. Hypothesis: increased consumption of emulsifiers as an explanation for the rising incidence of Crohn’s disease. J Crohns Colitis 2013; 7(4): 338-341. DOI: 10.1016/j.crohns.2013.01.004
7. Ardesia M., Ferlazzo G., Fries W. Vitamin D and Inflammatory Bowel Disease. BioMed Res Int 2015; 2015: 470805. DOI: 10.1155/2015/470805
8. Meeker S., Seamons A., Maggio-Price L., Paik J. Protective links between vitamin D, inflammatory bowel disease and colon cancer. World J Gastroenterol 2016; 22(3): 933—948. DOI: 10.3748/wjg.v22.i3.933
9. Nicholson I., Dalzell A.M., El-Matary W. Vitamin D as a therapy for colitis: a systematic review. J Crohns Colitis 2012; 6(4): 405-411. DOI: 10.1016/j.crohns.2012.01.007
10. Kong J., Zhang Z., Musch M.W., Ning G., Sun J., Hart J. et al. Novel role of the vitamin D receptor in maintaining the integrity of the intestinal mucosal barrier. Am J Physiol Gas-trointest Liver Physiol 2008; 294(1): 208-216. DOI: 10.1152/ajpgi.00398.2007
11. Cantorna M.T., McDaniel K., Bora S., Chen J., James J. Vitamin D, immune regulation, the microbiota, and inflammatory bowel disease Exp Biol Med (Maywood) 2014; 239(11): 1524-1530. DOI: 10.1177/1535370214523890
12. Jakobsen C., Paerregaard A., Munkholm P., Wewer V. Environmental factors and risk of developing paediatric inflammatory bowel disease – A population based study 20072009. J. Crohn’s Colitis 2013; 7(1): 79-88. DOI: 10.1016/j.crohns.2012.05.024
13. Amre D.K., D’Souza S., Morgan K., Seidman G.; Lambrette P., Grimard G. et al. Imbalances in dietary consumption of fatty acids, vegetables, and fruits are associated with risk for Crohn’s disease in children. Am J Gastroenterol 2007; 102(9): 2016-2025. DOI: 10.1111/j.1572-0241.2007.01411.x
14. D’Souza S, Levy E, Mack D., Israel D., Lambrette P, Ghadirian P. et al. Dietary patterns and risk for Crohn’s disease in children. Inflamm. Bowel Dis 2008; 14(3): 367—373. DOI: 10.1002/ibd.20333
15. Costea I., Mack, D.R., Lemaitre R.N., Israel D, Marcil V., Ahmad A. et al. Interactions between the dietary polyunsaturated fatty acid ratio and genetic factors determine susceptibility to pediatric Crohn’s disease. Gastroenterol 2014; 146(4): 929— 931. DOI: 10.1053/j.gastro.2013.12.034
16. Lev-Tzion R., Griffiths A.M., Leder O., Turner D. Omega 3 fatty acids (fish oil) for maintenance of remission in Crohn’s disease. Cochrane Database Syst Rev 2014; 28(2): CD006320. DOI: 10.1002/14651858.CD006320.pub4
17. Turner D, Steinhart A.H., Griffiths A.M. Omega 3 fatty acids (fish oil) for maintenance of remission in ulcerative colitis. Cochrane Database Syst Rev 2007; 18(3): CD006443. DOI: 10.1002/14651858.CD006443.pub2
18. Forbes A., Escher J. Hebuterne X., Ktk S., Krznaric Z, Schnei-deret S. et al. ESPEN guideline: Clinical nutrition in inflammatory bowel disease. Clin Nutr 2017; 36(2): 321—347. DOI: 10.1016/j.clnu.2016.12.027
19. Hansen T.S., Jess T., Vind I., Elkjaer M., Nielsen M.F., Gam-borg M. et al. Environmental factors in inflammatory bowel disease: a case-control study based on a Danish inception cohort. J Crohns Colitis 2011; 5(6): 577-584. DOI: 10.1016/j.crohns.2011.05.010
20. Ng S.C., Tang W., Leong R.W., Chen M., Ko Y., Studd C. et al. Environmental risk factors in inflammatory bowel disease: a population-based case-control study in Asia-Pacific. Gut 2015; 64(7): 1063-1071. DOI: 10.1136/gutjnl-2014-307410
21. Приказ Минздрава РФ от 5 августа 2003 г. №330 «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации» (с изменениями и дополнениями Система ГАРАНТ: http://base.garant.ru/12132439/#ixzz6QmrgbamP
22. Guo A.Y., Stevens B.W., Wilson R.G., Russell C.N., Cohen M.A., Sturgeon H.C. et al. Early life environment and natural history of inflammatory bowel diseases. BMC Gastroenterol 2014; 14: 216. DOI: 10.1186/s12876-014-0216-8
23. Vernia P., Loizos P., Di Giuseppantonio I., Amore В., Chiappi-ni А., Cannizzaro S. Dietary calcium intake in patients with inflammatory bowel disease. J Crohns Colitis 2014; 8(4): 312-317. DOI: 10.1016/j.crohns.2013.09.008
24. Kaenkumchorn T., Kesavan A. Dietary Management of Pediatric Inflammatory Bowel Disease. J Med Food 2019; 22(11): 1092-1099. DOI: 10.1089/jmf.2019.0063
25. МР 2.3.1.2432-08 Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации https://www.rospotrebnadzor.ru/documents/details.php?ELEMENT_ID=4583.
26. Lewis J.D., Albenberg L., Lee D., Kratz M., Gottlieb K., Reinisch W. The importance and challenges of dietary intervention trials for inflammatory bowel disease. Inflamm Bowel Dis 2017; 23(2): 181-191. DOI: 10.1097/MIB.0000000000001009
27. Burgis J.C., Nguyen K., Park K.T., Cox K. Response to strict and liberalized specific carbohydrate diet in pediatric Crohn’s disease. World J Gastroenterol 2016; 22(6): 2111-2117. DOI: 10.3748/wjg.v22.i6.2111
28. Obih C., Wahbeh G., Lee D., Braly K., Giefer M., Shaffer M.L. et al. Specific carbohydrate diet for pediatric inflammatory bowel disease in clinical practice within an academic IBD center. Nutrition 2016; 32(4): 418-425. DOI: 10.1016/j.nut.2015.08.025
29. Goel A., Kunnumakkara A.B., Aggarwal B.B. Curcumin as “curcumin”: From kitchen to clinic. Biochem Pharmacol 2008; 75(4): 787-809. DOI: 10.1016/j.bcp.2007.08.016
30. Hanai H., Iida T., Takeuchi K., Watanabe F., Maruyama Y., Andoh A. et al. Curcumin maintenance therapy for ulcerative colitis: Randomized, multicenter, double-blind, placebo-controlled trial. Clin Gastroenterol Hepatol 2006; 4(12): 1502-1506. DOI: 10.1016/j.cgh.2006.08.008
31. Suskind D.L., Wahbeh G., Burpee T., Cohen M., Christie D., Weber W. Tolerability of curcumin in pediatric inflammatory bowel disease: A forced-dose titration study. J. Pediatr Gastroenterol Nutr 2013; 56(3): 277-279. DOI: 10.1097/ MPG.0b013e318276977d
32. Miele E., Pascarella F., Giannetti E., Quaglietta L., Baldassa-no R.N., Staiano A. Effect of a probiotic preparation (VSL#3) on induction and maintenance of remission in children with ulcerative colitis. Am J Gastroenterol 2009; 104(2): 437-443. DOI: 10.1038/ajg.2008.118
33. Bousvaros A., Guandalini S., Baldassano R.N., Botelho C., Evans J., Ferry G.D. et al. A randomized, double-blind trial of Lactobacillus GG versus placebo in addition to standard maintenance therapy for children with Crohn’s disease. Inflamm Bowel Dis 2005; 11(9): 833-839. DOI: 10.1097/01.mib.0000175905.00212.2c
34. Shen J, Ran H.Z, Yin M.H., Zhou T.X., Xiao D.S. Meta-analysis: the effect and adverse events of Lactobacilli versus placebo in maintenance therapy for Crohn disease. Intern Med J 2009; 39(2): 103-109. DOI: 10.1111/j.1445-5994.2008.01791.x
35. Sigall-Boneh R., Pfeffer-Gik T., Segal I., Zangen T., Boaz M., Levine A. Partial enteral nutrition with a Crohn’s disease exclusion diet is effective for induction of remission in children and young adults with Crohn’s disease. In-flamm Bowel Dis 2014; 20(8): 1353-1360. DOI: 10.1097/MIB.0000000000000110
36. Levine A., Wine E., Assa A., Boneh R.S., Shaoul R., Kori M. et al. Crohn’s Disease Exclusion Diet Plus Partial Enteral Nutrition Induces Sustained Remission in a Randomized Controlled Trial. Gastroenterol 2019; 157(2): 440-450. DOI: 10.1053/j.gastro.2019.04.021
Диета при колите кишечника с поносом
1.5k –
Колит – патология, сопровождающаяся серьезным дискомфортом (болью, запором, диареей). Снизить остроту проявлений данного заболевания помогает лечебный план питания. Сегодня мы расскажем вам, какой должна быть диета при колите кишечника с поносом.
Рацион диеты
Диета, назначаемая при колите кишечника с поносом, подразумевает полноценное и сбалансированное питание. Норма поваренной соли ограничивается до 8-10 г в сутки. Продукты нужно отваривать или готовить на пару. Можно также запекать их в духовке, но без образования грубой корочки. Кушать рекомендуется 5-6 раз в день.
Рекомендованные продукты:
• Сухое печенье и белые сухарики
• Супы на обезжиренном рыбном или мясном бульоне на основе хорошо разваренных круп и мелко нашинкованных овощей
• Пшеничный хлеб вчерашней выпечки
• Овощи: цветная капуста, картофель, кабачки, морковь, тыква, зеленый горошек (протертые блюда)
• Нежирные сорта мяса и птицы (можно готовить паровые котлеты, кнели, фрикадели, суфле)
• Отварная или паровая рыба нежирных сортов
• Каши (их готовят на воде, добавляя сливочное масло или сливки – по 5 г на порцию) – исключается лишь пшено
• Паровые омлеты и яйца, сваренные всмятку (1-2 шт. в день)
• Свежий творог (можно готовить творожный пудинг, вареники)
• Протертые компоты, муссы, кисели из сладких ягод и фруктов
• Желейный мармелад и зефир
• Печеные груши и яблоки
• Чай и отвар шиповника
• При хорошей переносимости: укроп, листья петрушки, лавровый лист, корица
Исключению подлежат:
• Изделия из слоеного теста
• Сдоба
• Ржаной хлеб
• Супы на основе бобовых
• Щи, борщ и рассольник
• Хлеб из муки грубого помола
• Жирные сорта мяса
• Молочные супы
• Мясо утки и гуся
• Соленые и острые сыры
• Копчености, консервы, колбасы
• Соленая, жирная, копченая рыба
• Цельное молоко
• Яйца, сваренные вкрутую или обжаренные
• Овощи: свекла, белокочанная капуста, лук, редька, редис, чеснок, перец, бобы, репа, брюква, щавель, грибы, шпинат, хрен
• Острые соусы
• Виноград, сливы, абрикосы и соки из них
• Мороженое, пирожные, шоколад
• Квас
• Алкоголь
• Газированные напитки
• Кофе
Продолжительность подобной диеты – от 4-х недель до нескольких месяцев (до стойкого улучшения состояния).
Питание после завершения диеты
После завершения строгой диеты можно вводить в рацион блюда разной степени измельчения и приготовленные разными способами (можно даже обжаривать продукты, но без образования корочки). Из рациона исключаются индивидуально непереносимые продукты.
Полностью противопоказаны:
• Острые и жирные соусы
• Алкоголь
• Копчености и консервы
• Виноградный сок
• Хлебный квас
• Газированные напитки
• Кофе
Отзывы
Судя по отзывам, строгая диета при колите кишечника с поносом должна иметь индивидуальную продолжительность – только почувствовав существенное облегчение симптомов, можно постепенно расширять рацион.
Питание и ВЗК
Когда у человека диагностируют язвенный колит или болезнь Крона, ему предстоит сделать трудный выбор не один раз. Для многих людей с этими заболеваниями процесс принятия пищи перестает быть сам собой разумеющимся. Так как воспалительные заболевания кишечника влияют на пищеварительную систему, диета и питание могут оказывать разное воздействие. Из-за того, что многие продукты могут ухудшать состояние пациента, выбор продуктов питания становится более сложным. Необходимо внимательно следить за своим рационом и избегать продуктов, которые могут ухудшить симптомы. Также нужно научиться выбирать здоровую пищу, восполнять дефицит питательных веществ и следовать сбалансированной диете, богатой питательными веществами. В данной статье речь пойдет о влиянии воспалительных заболеваний кишечника на диету и питание, а также будет предоставлена практическая информация, которая поможет правильно питаться, оставаться здоровым, научиться минимизировать проблемы, связанные с диетой, и наслаждаться приемом пищи.
О болезни Крона
Болезнь Крона и язвенный колит объединены в группу заболеваний, известных как воспалительные заболевания кишечника (ВЗК).
Эти расстройства вызывают хроническое воспаление в пищеварительном тракте, где происходит переваривание пищи и всасывание питательных веществ. Воспаление – это реакция организма на повреждение тканей. Обычно оно помогает защитить тело от опасных бактерий, уничтожающих клетки, или от других раздражителей. При этом воспаленные отделы пищеварительной системы перестают функционировать должным образом. Постоянное воспаление, в свою очередь, приводит к возникновению таких симптомов, как боли в животе и колики, диарея, ректальное кровотечение, потеря веса и повышенная утомляемость.
Желудочно-кишечный тракт
Чтобы понять связь между питанием, диетой и ВЗК, необходимо знать, как желудочно-кишечный тракт перерабатывает пищу, которую мы едим. Пищеварительная система состоит в основном из полых органов и включает в себя ротовую полость, пищевод, желудок, толстую кишку, тонкую кишку, прямую кишку и анус.
Желудочно-кишечный тракт выполняет следующие функции:
- Переваривание и расщепление пищи
- Всасывание питательных веществ и воды
- частая отрыжка;
- Ликвидация отходов
Влияние ВЗК на пищеварение
У людей с ВЗК воспаление органов желудочно-кишечного тракта может оказывать влияние на процесс пищеварения. Воспаление в тонкой кишке пациента с болезнью Крона может помешать пищеварению и всасыванию питательных веществ. Плохо переваренная еда, перемещаясь по кишечнику, может быть причиной диареи и болей в животе. У человека с язвенным колитом тонкая кишка функционирует нормально, однако толстая кишка не может всасывать воду должным образом, что может привести к возникновению диареи, безотлагательности дефекации или увеличению частоты дефекаций.
Влияние ВЗК на поддержание здорового питания
Люди с ВЗК могут испытывать трудности с поддержанием здорового питания по разным причинам, в том числе из-за симптомов заболевания, осложнений и приема лекарств.
Симптомы ВЗК
Во время рецидивов диарея (реже запоры), безотлагательность дефекации, боли в животе, тошнота, рвота, кровь в стуле, потеря аппетита, усталость и снижение веса могут оказывать влияние на выбор рациона питания.
Тяжелая диарея может вызывать обезвоживание, недостаточное поступление в организм питательных веществ и электролитов (натрия, калия, магния и фосфора). У людей с болезнью Крона и язвенным колитом вследствие тошноты, болей в животе или изменения вкусовых ощущений часто ухудшается аппетит. Из-за этого могут возникнуть трудности с потреблением достаточного количества калорий и питательных веществ. Также большое количество актов дефекации в течение суток может привести к тому, что во избежание проявления симптомов пациент будет потреблять малое количество пищи, что может стать причиной недоедания.
Другой возможный симптом при ВЗК – кишечное кровотечение, являющееся результатом возникновения ран (язв) на внутренней оболочке желудочно-кишечного тракта. Хронические кровотечения могут привести к анемии, ведущей к повышенной утомляемости.
Снижение веса может быть результатом диареи и потери аппетита в связи с болями в животе, тошнотой, рвотой или усилением диареи. Стоит упомянуть, что воспаление при болезни Крона и язвенном колите может привести к увеличению потребления накопленной энергии, разрушению тканей, что часто является причиной потери веса, несмотря на достаточное потребление калорий.
Осложнения при ВЗК
Нарушение абсорбции питательных веществ
Воспаление в тонкой кишке у пациента с болезнью Крона может привести к нарушению всасывания питательных веществ. Это явление называют мальабсорбцией. Аминокислоты (из белков), жирные кислоты (из жиров), сахара (из углеводов), витамины и минералы в основном всасываются в двух отделах тонкой кишки (тощей и подвздошной).
Степень мальабсорбции зависит от того, находится ли болезнь Крона в активной стадии и выполнялось ли удаление какой-либо части тонкой кишки. Как правило, мальабсорбция и недостаток питательных веществ значительнее в том случае, если воспалены или удалены большие участки тонкой кишки. В этом случае будет нарушена абсорбция жирорастворимых витаминов (A, D, E и K) и витамина B12.
Желчные кислоты и соли (ответственные за поглощение жиров и окрашивание кала в коричневый цвет) тоже могут плохо всасываться при воспалении или удалении подвздошной кишки. В ряде случаев это ведет к перемещению желчных солей в толстую кишку, где они могут стать причиной повышения секреции жидкости и водянистой диареи. Если поражена большая часть подвздошной кишки, может возникнуть мальабсорбция жирных кислот, что приводит к появлению спастических болей в животе, диарее, нарушению всасывания жирорастворимых витаминов и потере веса.
Пациенты с язвенным колитом обычно реже подвержены значительным недостаткам питательных веществ. Тем не менее, из-за тяжелой диареи и потери крови они могут страдать от потери веса и анемии.
Задержка роста
У некоторых детей с ВЗК отмечается задержка роста. Возможные причины могут заключаться во влиянии воспаления кишечника на питание, в долгосрочном лечении кортикостероидными препаратами, негативно влияющими на рост костей, и плохом питании.
Чтобы минимизировать негативные влияние ВЗК на рост, пищевое поведение, адекватное потребление калорий, необходимо тщательно следить за течением заболевания. Также очень важно уделять внимание увеличению веса и роста ребенка. Если же эти параметры отклонились от нормы, необходимо обратиться к врачу или диетологу, чтобы они помогли оценить потребление питательных веществ и калорий.
Снижение минеральной плотности костной ткани
Среди детей, подростков и взрослых с ВЗК распространено снижение минеральной плотности костной ткани (костной массы). Тяжелые формы остеопороза (синдрома, характеризующегося снижением плотности костей) увеличивают риск переломов. Это может быть связано с недостаточными потреблением или абсорбцией кальция, дефицитом витамина D, снижением физической активности, воспалением или применением препаратов – кортикостероидов. Кальций способствует формированию костей и поддержанию здоровья костей и зубов, а витамин D необходим, так как именно он обеспечивает всасывание кальция из продуктов питания.
Стриктуры
У некоторых пациентов с болезнью Крона хроническое воспаление в кишечнике приводит к сужению его просвета и образованию рубцовой ткани. Такое сужение и называется стриктурой. Если структуры воспалительные, наряду с лечением может быть необходимо изменение питания, в том числе следование безволоконной или жидкой диете. В случае если сужение кишечника происходит за счет образования рубцовой ткани, для расширения или удаления суженного отдела может понадобиться оперативное вмешательство. До проведения операции часто прописывают безволоконную или жидкую диету.
Лекарства при ВЗК
Лекарственные препараты, как правило, показывают большую эффективность среди людей с хорошим нутриционным (пищевым) статусом. Некоторые препараты, применяемые при ВЗК. могут неблагоприятно воздействовать на питание. Например, при употреблении кортикостероидов, повышается аппетит, увеличивается содержание глюкозы в сыворотке крови (вплоть до сахарного диабета), происходит влияние на электролитный (минеральный) баланс.
Хотя стероиды эффективны при уменьшении воспаления, они могут оказывать потенциально негативное воздействие на организм при использовании в течение длительного периода времени. Например, они могут замедлить процесс образования новой костной ткани. Стероиды также препятствуют усвоению кальция и могут снизить минеральную плотность костной ткани, как уже было сказано ранее. Наибольшая потеря костной массы происходит в первые шесть месяцев приема кортикостероидов. В это время защитить здоровье костей пациенту(ке) могут помочь добавки с кальцием и витамином D. Пациенты, принимающие сульфасалазин и метотрексат, должны получать дополнительную фолиевую кислоту.
Холестирамин, который иногда используется для лечения хологенной диареи (вызванной избыточным поступлением желчных кислот в ободочную кишку), может уменьшить абсорбцию жирорастворимых витаминов. Чтобы узнать, какое из лекарств может помешать пищеварению, необходимо обратиться к врачу или фармацевту.
Здоровое питание и выбор продуктов
Диета и питание – важные аспекты управления ВЗК.
Термин “диета” относится к продуктам, которые мы едим. «Питание» обозначает надлежащее поглощение пищи, которое помогает оставаться здоровым. Для питания необходима хорошо сбалансированная диета с адекватным потреблением белков, углеводов и жиров, а также витаминов и минералов. Этого можно добиться, употребляя множество продуктов из всех групп. Мясо, рыба, домашняя птица и молочные продукты – источники белка. Хлеб, крупы, крахмал, фрукты и овощи являются источниками углеводов. Сливочное масло, маргарин и масла – источники жиров.
Жизнь с хроническим заболеванием в активной стадии, например, с язвенным колитом или болезнью Крона, увеличивает потребность организма в калориях, питательных веществах и энергии. Во время рецидивов может быть трудно нормально питаться. Однако правильное питание помогает улучшить общее самочувствие, ускоряет заживление и укрепляет иммунитет, повышает уровень энергии и может смягчить некоторые желудочно-кишечные симптомы.
Существует ли специальная диета при ВЗК?
Нет оснований полагать, что любая конкретная пища или диета вызывает, предотвращает или лечит ВЗК. Не существует какой-либо специальной диеты.
Следует отметить, что, несмотря на то, что люди сообщают об успехе той или иной диеты, данный факт не был научно доказан. Кроме того, диеты могут быть очень строгими, и их слишком сложно придерживаться.
Исследователи продолжают изучать взаимодействие диет и ВЗК. В настоящее время рекомендации по питанию, как правило, направлены на облегчение симптомов во время осложнений и обеспечение достаточного потребления и поглощения питательных веществ, витаминов и минералов.
Разработка индивидуальной диеты
Многие люди с ВЗК могут потреблять нормальную пищу во время ремиссии, но во время рецидивов следует изменять рацион. Другим людям с ВЗК, например, пациентам с кишечными стриктурами, необходимо следовать модифицированной диете, пока не будет виден эффект медикаментозного или хирургического лечения.
Индивидуальная диета должна основываться на следующем:
- Симптомы (диарея, запор, боль в животе и т.д.)
- Находится ли человек в стадии ремиссии или рецидива
- частая отрыжка;
- Локализация болезни
- Наличие сужений (стриктур) в тонкой кишке
- Ранее перенесенные операции
- Наличие недостатка конкретных питательных веществ (например, дефицит железа)
Влияние определенных продуктов питания
Во время рецидивов некоторые продукты и напитки могут вызывать раздражение пищеварительного тракта и усугублять симптомы. Не на всех пациентов с ВЗК одни и те же продукты влияют одинаково. Чтобы выяснить, какие продукты больше всего влияют на симптомы, может понадобиться проведение эксперимента. Ведение журнала питания может помочь отслеживать связь диеты с проявлением симптомов, и определить, какие продукты их вызывают.
Пищевая аллергия и непереносимость
Болезнь Крона или язвенный колит не возникают из-за пищевой аллергии. Однако некоторые пациенты с ВЗК могут иметь пищевую аллергию. Чаще всего аллергическую реакцию вызывают молоко, яйца, арахис, древесные орехи (например, грецкие орехи, миндаль, кешью, фисташки и пекан), пшеница, соя, рыба и ракообразные. Важно различать фактическую пищевую аллергию и непереносимость. Пищевая аллергия связана с реакцией иммунной системы и может привести к тяжелым и опасным для жизни последствиям, а непереносимость может способствовать появлению желудочно-кишечных симптомов. Гораздо большее количество людей имеют не аллергию, а страдают от пищевой непереносимости.
Элиминационная диета позволяет выявить, употребление каких продуктов следует избегать или свести к минимуму. Продукты, вызывающие подозрение, исключаются из рациона, а затем постепенно вводятся снова, чтобы проверить реакцию организма. Важно, чтобы это происходило под наблюдением лечащего врача или диетолога, чтобы убедиться, что все сделано правильно. При ликвидации одних продуктов, важно, чтобы они были заменены другими, содержащими те же питательные вещества. Например, при изъятии молочных продуктов из рациона необходимо получать кальций и витамин D из других источников.
Волокна
Пищевые волокна находятся в растительных продуктах, таких как фрукты, овощи, орехи и зерно. Они крайне важны для поддержания здорового пищеварения. Для многих людей с ВЗК употребление волокон во время обострения болезни или стриктуры может вызвать спазмы живота, вздутие и обострение диареи. Но не все источники белка являются причиной проблем, и некоторые источники волокон могут помочь с симптомами ВЗК.
Растворимые (в воде) волокна помогают всасывать воду в кишечнике, замедляя время прохождения еды, которая хранится там. Это способствует уменьшению диареи посредством формирования гелеобразного содержимого и откладывания опорожнения кишечника.
Нерастворимые волокна не растворяются в воде. Она проходит в кишечник и заставляет пищу двигаться по нему быстрее, из-за чего эту массу труднее переварить. Наиболее тяжелыми для переваривания являются волокна, содержащиеся в семенах и кожуре таких продуктов, как яблоки. Употребление нерастворимых волокон может усугубить симптомы, вызывая более сильные вздутие, диарею, газы и боль. При наличии тяжелого воспаления или сужения кишечника употребление нерастворимых волокон может вести к осложнениям и препятствовать свободному прохождению по желудочно-кишечному тракту. Большинство продуктов содержит комбинации волокон, поэтому приготовление пищи, шелушение и удаление зерен важны для пациентов с рецидивами и необходимы для снижения потребления нерастворимых волокон.
Лактоза
Лактозная непереносимость – состояние, при котором организм переваривает лактозу недолжным образом. Лактоза содержится в молоке и молочных продуктах. Некоторые люди с ВЗК могут страдать непереносимостью лактозы. Также некоторые из них могут иметь проблемы с расщеплением лактозы во время рецидивов или после хирургического удаления части тонкой кишки.
Плохое переваривание лактозы может привести к судорогам, болям в животе, газообразованию, диарее и вздутию живота. Лактозную непереносимость может быть трудно диагностировать, так как ее симптомы схожи с симптомами ВЗК. Для диагностики врач может направить на выполнение водородного дыхательного теста. Не все пациенты с ВЗК имеют лактозную непереносимость.
Тяжесть симптомов зависит от того, какое количество лактозы человек может переносить. Некоторые люди могут потреблять небольшое количество молока, в то время как другим необходимо полностью исключить его из рациона. Лактаза является ферментом, ответственным за разрушения лактозы в молочных продуктах. Обогащенные лактазой добавки принимаются вместе с молоком, чтобы помочь переварить его. Также доступны специальные молочные продукты, не содержащие лактозу. Молочные продукты, такие как йогурт или кефир, могут переноситься легче. Твердые сыры обычно хорошо переносятся, так как содержат минимальное количество лактозы.
Молоко и молочные продукты являются важными источниками питательных веществ, особенно кальция. Тем не менее, люди, которые ограничивают употребление или полностью устраняют молоко и молочные продукты из своего рациона, должны помнить о том, что необходимо получать кальций из других источников питания или пищевых добавок.
Продукты с высоким содержанием жиров
При плохой абсорбции жиров, продукты с высоким их содержанием, такие как масло, маргарин и крем, могут вызывать диарею и газообразование. Эти симптомы, как правило, чаще появляются у людей с воспалением в тонкой кишке или у которых удалены большие ее участки.
Глютен
Глютен (клейковина) – это белок, содержащийся в зернах, в том числе в пшенице, ржи и ячмене. Некоторые люди с ВЗК могут быть чувствительны к клейковине и страдать от непереносимости. После употребления пищи, содержащей клейковину, у них могут появляться такие симптомы, как вздутие живота и диарея. Им следует воздержаться от употребления таких продуктов. Дневник питания может помочь определить влияние пищи, содержащей клейковину, на симптомы. Если есть подозрения на непереносимость клейковины, следует попросить лечащего врача провести текст на целиакию (болезнь, при которой происходит воспалительная реакция на глютен, и которая отличается от неперенесимости глютена).
Невсасывающиеся сахара (сорбит, маннит)
Сахарные спирты, такие как сорбит и маннит, вызывают диарею, вздутие живота и газообразование у некоторых людей. Эти ингредиенты часто встречаются в бессахарных жвательных резинках и леденцах. Сорбит встречается в мороженом и в нескольких видах фруктов, таких как яблоки, груши, персики и сливы, а также в соках, сделанных из них.
FODMAP (ферментируемые олиго-, ди-, моносахариды и полиолы)
FODMAP – сахара, которые находятся в определенных углеводах и сахарных спиртах. Если пациент имеет непереносимость продуктов с высоким содержанием FODMAP, это может привести к чрезмерному газообразованию, вздутию живота, диарее и спазмам.
В число продуктов с высоким содержанием FODMAP входят:
- Фруктоза – фрукты, мед, кукурузный сироп с высоким содержанием фруктозы
- Лактоза из молочных продуктов
- Олигосахариды, которые представляют собой углеводы с небольшим содержанием простых сахаров. Они могут находиться в некоторых овощах, хлебных злаках и зернобобовых культурах
- Полиолы содержатся в сахарных спиртах (сорбите, манните, ксилите) и некоторых фруктах
Диета с низким содержанием FODMAP является сложным планом питания, который должен быть начат с помощью диетолога.
Советы по контролю ВЗК при отсутствии ограничений по питанию
Не существует единой диеты или плана питания, подходящих для всех пациентов с ВЗК, соответственно, рекомендации по диете должны носить индивидуальный характер.
Тем не менее, существуют несколько базовых принципов и рекомендаций, помогающих правильно питаться, что особенно актуально во время рецидивов. Люди с ВЗК должны придерживаться разнообразной и богатой питательными веществами диеты.
При возникновении симптомов может помочь следующее:
- Употребление небольших порций еды
- Более частые приемы пищи
- Питание в спокойной обстановке
- Исключение из рациона продуктов-катализаторов
- Ограничение количества пищи с нерастворимые волокнами (включает семена, орехи, бобы, зеленые листовые овощи, фрукты и пшеничные отруби)
- Уменьшение количества жирной или жареной пищи
Необходимо запомнить, что пациенты с ВЗК имеют разные виды пищевой непереносимости. Один может быть чувствителен к острой пище, а другой – к попкорну.
Нижеперечисленные рекомендации направлены на сокращение неприятных симптомов и обеспечение адекватной калорийности питания.
Необходимо пить много жидкостиСледует попробовать следующие напитки:
- Воду
- Спортивные напитки с низким содержанием сахара
- Фруктовые соки, разбавленные водой
Следует избегать следующих напитков:
- Ледяную жидкость (в некоторых случаях может вызвать судороги)
- Кофеин, содержащийся в кофе, чае и других напитках (кофеин может действовать в качестве стимулятора и привести к диарее)
Всем необходимо употреблять много жидкости. Организм, состоящий на 60 % из воды, требует регулярного ее потребления, для сохранения водного баланса. Вода обладает набором существенных функций, таких как сохранение влажности тканей, смазка суставов, защита внутренних органов и предотвращение запоров.
Количество употребления воды зависит от нескольких факторов, таких как физическая активность, погода и состояние здоровья.
В целом:
- За день следует выпивать хотя бы 2 литра воды. Употребление большинства жидкостей рассчитывается примерно, включая некоторые продукты с высоким содержанием воды (например, арбуз).
- Необходимо пить медленно и избегать использования соломки, в противном случае внутрь может попасть воздух, вызывающий дискомфорт.
- Алкогольные и кофеиносодержащие напитки не следует учитывать, так как они обезвоживают организм. Полное воздержание от алкоголя может не потребоваться, но необходимо соблюдать умеренность. Перед употреблением алкоголя не забудьте посоветоваться с врачом.
- Хороший способ контролировать потребление надлежащего количества жидкости – проверять цвет мочи, которая должна быть бесцветной или светло-желтой.
С появлением диареи люди подвергаются риску обезвоживания. В этом случае необходимо возместить потерю жидкости и электролитов. Как правило, для регидратации организма достаточно употреблять большое количество воды. Во время сильной диареи для восполнения потерянной жидкости и электролитов могут быть полезны регидратационные напитки. Избыток сахара может вызвать более сильную диарею в связи с появлением большего количества воды в кишечнике. Фруктовые соки, употребляемые для регидратации и пополнения витаминов и электролитов, возможно, потребуется разбавить.
Необходимо тщательно подбирать и готовить источники волокон
Волокна – необходимый компонент диеты. Рекомендованное количество в ежедневном рационе составляет 25 грамм для женщин и 38 грамм – для мужчин. Переваривание волокон иногда может быть проблемой для людей с ВЗК, особенно во время рецидивов. Как было сказано ранее, растворимые и нерастворимые волокна находятся в еде. Во время рецидива полезно потреблять растворимые волокна, и следует снизить потребление нерастворимых. Ниже приведены некоторые советы по упрощению выбора продуктов питания и минимизации негативных последствий, которые могут вызывать некоторые волокна, когда кишка воспаляется.
Следует есть разнообразные овощи и фрукты
Овощи и фрукты являются важными источниками многих питательных веществ и необходимы для здорового питания. Переносимость овощей и фруктов различна среди пациентов с ВЗК. Чтобы облегчить дискомфорт во время вспышки заболевания, выберите овощи и фрукты, которые легче перевариваются, такие как хорошо приготовленные спаржа и картофель, яблочное пюре и дыни. Перед употреблением необходимо снять кожу (нерастворимую волокнистую часть), а также избегать семян во время еды. Во время рецидивов болезни следует есть вареные, а не сырые овощи. Нужно учесть, что овощи, приготовленные на пару, мягче и сохраняют больше питательных веществ, чем вареные. Лучше избегать овощей с твердой кожей. Некоторые овощи, например, брокколи, цветная и брюссельская капуста, способствуют образованию газов. Поэтому при наличии склонности к газообразованию, следует избегать их. Хорошим источником питательных веществ является овощной бульон, он может быть использован для изготовления супа или добавлен к рису или макаронам.
Во время рецидивов хорошо переносятся мягкие и мясистые плоды. При сильной диарее следует припускать фрукты и избегать употребления в пищу кожи и семечек.
Выбор правильных зерновых культур
В число зерновых культур входят пшеница, рис, овес, кукуруза, ячмень и другие. Они используются для приготовления хлеба, макарон, овсяной каши и сухих завтраков. В натуральном виде зерна состоят из трех частей: отруби, зародыш и эндосперм. Из очищенного зерна, подвергшегося помолу, удаляются отруби и зародыш, оно имеет более гладкую структуру.
Зерно является важным источником волокон, витамина B и минералов (таких как железо, магний и селен). Диетологи часто рекомендуют есть цельнозерновые продукты, потому что в процессе переработки из зерна удаляетcя некоторое количество железа и витаминов группы B. Однако это не всегда целесообразно для людей с воспалительными заболеваниями кишечника, так как нерастворимые волокна, содержащиеся в отрубях и зародыше, могут вызывать раздражение, особенно во время рецидивов.
Во время вспышек заболевания, как правило, легче усваиваются продукты, содержащие рафинированное зерно. Наиболее рафинированные продукты обогащены витамином B и железом, что исключает потерю питательных веществ. Избегайте употребления хлеба и других зерновых продуктов, содержащих зерна и орехи. Хорошим выбором станут картофельный и французский хлеба, а также хлебная закваска.
Если уменьшить потребление волокон во время рецидивов, то во время улучшения самочувствия можно будет постепенно увеличить их количество. При этом следует начинать с добавления нескольких граммов в неделю.
Источники белка
Отличными источниками белка являются мясо, морепродукты, бобовые, яйца, орехи и семечки являются. Они также обеспечивают организм витаминами B (ниацином, тиамином, рибофлавином и В6), витамином Е, железом, цинком, магнием и другими питательными веществами.
Животные белки (содержащиеся в рыбе, говядине, свинине, домашней птице, яйцах, и молочных продуктах) содержат все незаменимые аминокислоты. Растительные источники белка не могут содержать все аминокислоты, но могут употребляться в пищу в сочетаниях и предоставлять все необходимые белки. Другие источники белка включают в себя продукты на основе сои, бобовых и зерен. Ешьте разнообразные источники белка, чтобы обеспечить потребление всех необходимых аминокислот.
Людям с ВЗК требуется увеличенное количество белка во время рецидивов заболевания или во время восстановления после рецидива. В целом, лучше всего выбирать куски мяса с низким содержанием жира или мясо домашней птицы. Это особенно важно учесть во время рецидивов, так как избыток жира может привести к плохой абсорбции и ухудшить симптомы. Поэтому перед приготовлением мяса следует обрезать всю видимую жировую прослойку. Следует включить в рацион рыбу, особенно содержащую омега-3 жирные кислоты, такую как тунец и лосось, и попробовать ореховое масло.
Необходимо получать достаточно кальция
Для людей с ВЗК особенно важно потребление кальция. Рекомендуемое диетическое потребление для кальция составляет 1000 мг в сутки для мужчин и женщин в возрасте от 19 до 50 лет и для мужчин в возрасте от 51 до 70 лет. Женщинам старше 51 года и мужчинам после 70 лет рекомендуется употреблять 1200 мг в сутки. Дети от 4 до 8 лет должны получать 800-1000 мг, а дети в возрасте 9-18 лет – от 1200 до 1500 мг. Для удовлетворения потребности в кальции без использования добавок надо стараться ежедневно потреблять 3-4 порции продуктов, богатых кальцием. В число источников кальция входят молоко (обычное, без лактозы, миндальное или соевое молоко с повышенным содержанием кальция), йогурт, сыр, обогащенный кальцием апельсиновый сок и рыбные консервы. Темно-зеленые овощи содержат меньше кальция, но имеют большую пищевую ценность и являются превосходным источником фолиевой кислоты. Если же в рационе не хватает кальция, можно принимать пищевые добавки с его содержанием.
Поддержание адекватной калорийности питания
Поддержание адекватного потребления калорий и белка является необходимым для предупреждения утраты тканей и потери веса. Однако получение необходимого количества калорий может оказаться непростой задачей при потере аппетита, которая является симптомом ВЗК. Потребности в калориях может увеличить во время стрессов, при воспалении, лихорадке и диарее. Если вес начинает падать, следует попробовать увеличить ежедневное потребление калорий на 250-500 калорий, и поговорить со своим врачом для разработки дополнительной стратегии поддержания нормальной массы тела.
Другие советы:
Журнал питания
Так как каждый человек с ВЗК имеет разные реакцию на продукты питания, и они могут меняться с течением времени, полезно вести журнал питания. Журнал может помочь определить, какие продукты плохо переносятся во время рецидива. Он также поможет выяснить, предоставляет ли диета достаточный запас питательных веществ. Данные, полученные во время отслеживания влияния продуктов на симптомы, будут полезны при посещении лечащего врача или диетолога.
Социальная жизнь и питание
Большое количество видов социальной деятельности включают питание. Деловой обед или другое мероприятие, предполагающее питание, могут стать источником беспокойства для некоторых людей с ВЗК.
Существуют различные способы, которые помогут пациентам с ВЗК поужинать вне дома и хорошо провести время
Рекомендации по питанию во время вспышек заболевания или при наличия стриктур*|
Группа продуктов питания |
Рекомендуемые продукты |
Продукты, которых следует избегать |
|
Овощи |
|
|
|
Фрукты |
|
|
|
Зерна |
|
|
|
Белок |
|
|
* Список является примерным, индивидуальные потребности могут различаться.
Не существует какого-либо «специального» меню, но есть различные методы, которые можно использовать, чтобы ужин вне дома удался.
Некоторые подсказки, которые следует иметь в виду:
- Не выходите из дома, чувствуя себя слишком голодным. На пустой желудок сложно сделать лучший выбор продуктов питания.
- Не бойтесь высказывать особые пожелания в кафе и ресторанах.
- Многие заведения могут внести изменения в процесс приготовления блюд.
- Перед посещением заведения следует позвонить и задать все интересующие вопросы или ознакомиться с меню в интернете. Таким образом можно выявить потенциальные проблемы, связанные с питанием, и избежать чувства спешки во время заказа блюд.
- Следует есть меньшими порциями, например, заказать закуску или половину порции. Если блюдо не нравится, можно заказать другое.
- Если сомневаетесь в чем-то, не усложняйте. Закажите вареные, приготовленные на гриле, жареные, тушеные, пашот или соте варианты, и ограничьте употребление соусов и специй.
- Собираясь на вечеринку, принесите подходящую вам еду в количестве, которого хватит на всех.
- Выясните расположение туалетов.
- Следует спросить у врача о продуктах, которые помогают управлять или уменьшить симптомы, в том числе о лекарствах против диареи, спазмолитиках или лактазных добавках.
- Можно использовать подгузники для взрослых или защитную одежду, а также взять с собой сменное белье.
Если вы по-прежнему избегаете социальных ситуаций или боретесь с мыслями о еде, поговорите с лечащим врачом, семьей, другом, консультантом или с персоналом служб охраны психического здоровья, которые смогут помочь лучше управлять питанием при ВЗК.
Витаминные и минеральные добавки
Большинство витаминов, минералов и других питательных веществ может быть получено из пищи.
Тем не менее, многие люди с ВЗК принимают пищевые добавки, чтобы компенсировать дефицит или предотвратить его возникновение. Они делают это из-за того, что рецидивы ВЗК, как было сказано ранее, могут быть предотвращены в случае поддержания адекватного питания.
Перед тем, как покупать витамины и другие пищевые добавки, нужно учесть следующее:
- Витамины и минеральные добавки могут вызвать нарушение работы желудочно-кишечного тракта даже у людей, которые не имеют заболеваний пищеварительной системы.
- Следует рассмотреть прием жидких или порошкообразных форм.
- Перед применением пищевых добавок следует ознакомиться с инструкцией, выяснить, содержатся ли в добавке лактоза, искусственные красители, сахарный спирт или консерванты. Многие люди с заболеваниями желудочно-кишечного тракта чувствительны даже к небольшому количеству этих веществ, поэтому перед покупкой следует себя обезопасить.
- Нельзя принимать витамины и минералы натощак.
- По поводу всех рассматриваемых или употребляемых безрецептурных препаратов, диетических добавок, травяных формул и других методов лечения следует проконсультироваться с врачом.
Пищевые добавки, которые могут понадобиться
Кальцийсодержащие пищевые добавки рекомендуются для пациентов, принимающих кортикостероидные препараты, а также для тех, кто получает недостаточно кальция из питания, подвержен потере костной массы, определяемой с помощью специального теста. Для большинства пациентов с ВЗК среднесуточная норма кальция составляет 1200 – 1500 мг, причем прием этого количества должен осуществляться в 2-3 этапа по 500-600 мг. Это ровно столько, сколько организм может абсорбировать за один раз. Для усвоения кальция необходим витамин D.
Витамин D: необходим для правильного формирования костей и усвоения кальция. Среднесуточная норма зависит от возраста и варьируется от 400 до 600 международных единиц (МЕ). Витамин D содержится во многих продуктах питания, но он также может вырабатываться при нахождении на солнце. Дефицит витамина D является одним из наиболее распространенных недостатков питательных веществ среди пациентов с болезнью Крона. Таким образом, чаще всего рекомендуется ежедневное употребление витамина D в размере 1000 МЕ, однако врач должен на индивидуальной основе определить необходимую норму, которая зависит от уровня дефицита.
Фолиевая кислота: некоторые препараты, используемые для лечения ВЗК (например, сульфасалазин и метотрексат), препятствуют поглощению фолиевой кислоты. Пациентам, принимающим данные препараты, рекомендуется употреблять от 800 мкг до1 мг в сутки.
Всем беременным женщинам, включая женщин с ВЗК, следует ежедневно принимать не менее 400 мкг фолиевой кислоты для предотвращения расщепления позвоночника у плода или других возможных дефектов развития нервной трубки. Фолиевая кислота имеет особо важное значение для беременных женщин с ВЗК, принимающих сульфасалазин, для них среднесуточная норма фолиевой кислоты составляет 2 мг.
Витамин В12: Витамин B12 всасывается в подвздошной кишке. У людей с болезнью Крона, поражающей подвздошную кишку и тех, кто перенес операцию по удалению более 30 сантиметров подвздошной кишки, может наблюдаться дефицит витамина В12 из-за невозможности адекватной абсорбции этого витамина. Количество витамина В12 в организме можно измерить, сдав анализ крови. Для лиц с дефицитом может быть полезна ежемесячная подкожная инъекция или еженедельное применение назального спрея, содержащего витамин В12.
Железо: У некоторых людей с ВЗК может наблюдаться потеря крови в результате воспаления кишечника. Потеря крови может вызвать анемию. Уровень железа в крови может быть измерен с помощью простого анализа. Если этот уровень слишком низок, могут быть выписаны железосодержащие добавки. Так как избыток железа может быть токсичным для печени, важно точно диагностировать наличие дефицита железа, прежде чем принимать добавки.
Железосодержащие добавки могут приниматься без назначения врача. Перед покупкой такой добавки необходимо выяснить у своего врача, какая форма является наиболее подходящей, и определить дозировку. Форма добавки влияют на степень абсорбции железа.
Прием железосодержащих добавок следует разбить на несколько доз в течение дня. Жидкие лекарственные формы, по сравнению с таблетками, легче абсорбируются и в меньшей степени способствуют возникновению запоров. Если пероральные лекарственные формы плохо переносятся, можно делать внутривенные инъекции.
Цинк: Пациенты, у которых заболеванием поражена большая часть тонкой кишки, могут испытывать дефицит цинка. Люди с синдромом короткой кишки (расстройством, развивающимся у пациентов, у которых была удалена значительная часть тонкой кишки) также находятся в группе риска. В число симптомов, проявляющихся при дефиците цинка, входят сыпь, изменение вкусовых, зрительных и обонятельных ощущений, медленное заживление ран. В случае подозрения на дефицит цинка врач дает рекомендации по ежедневному количеству цинка, которое необходимо принимать при наличии воспаления.
Витамины A, D,E,K: Витамины А, D, Е и К являются жирорастворимыми. У пациентов с нарушением всасывания может быть обнаружен дефицит жирорастворимых витаминов. Лечащий врач может определить, нужно ли дополнительно принимать эти витамины.
Омега-3 жирные кислоты: Это необходимые жиры, которые встречаются в жирной рыбе, льняном семени, грецких орехах и витаминизированных продуктах. Употребление всех этих продуктов обеспечивает организм питательными веществами. Не существует доказательств того, что омега-3 жирные кислоты значительно сокращают воспаление при ВЗК, но некоторые пациенты предпочитают принимать добавки с рыбьим жиром.
В случае предстоящей операции или проведения специальных медицинских процедур употребление этих добавок следует прекратить, потому что они могут продлить кровотечение.
Пробиотики: Пробиотики – это микроорганизмы, содержащиеся в пищевых продуктах или добавках, которые обеспечивают благоприятное воздействие на здоровье. Одним из примеров таких продуктов является йогурт, который содержит живые бактерии. В нормальных условиях так называемые “полезные” бактерии присутствуют в кишечнике, где они способствуют пищеварению и помогают защитить кишечник от вредных бактерий. Некоторые исследования показывают, что у люди с воспалительными заболеваниями кишечника, имеют меньше бифидо- и лактобактерий в кишечнике. Чтобы восстановить баланс микроорганизмов в кишечнике, следует принимать добавки, содержащие пробиотики, или употреблять пищу, в состав которой они входят. Кисломолочные продукты и йогурты с содержанием живых культур рекомендуются для всех. Некоторые пробиотики прошли оценку для конкретных типов ВЗК. Лечащий врач может помочь решить, если ли необходимость в употреблении конкретных пробиотиков.
Руководство по диетическим добавкам
Далее следует список питательных веществ и их лучшие источники, которые могут быть в дефиците при болезни Крона или язвенном колите в результате медикаментозного лечения, хирургических операций или самого воспаления кишечника
Болезнь Крона
Витамин B12
Моллюски (особенно двустворчатые моллюски и мидии), говяжья печень, витаминизированные каши для завтрака, нерка, форель, устрицы, крабы, свинина.
Фолат (фолиевая кислота)
Бобовые, цитрусовые фрукты и соки, цельное зерно, пшеничные отруби, темно-зеленые листовые овощи, рис, овощи, домашняя птица, свинина, ракообразные, печень.
Витамин А
Говяжья печень, морковь, сладкий картофель, шпинат, дыня, капуста, красный перец, брокколи, манго, абрикосы, черноглазый (коровий) горох.
Витамин D
Сливочное масло, яйца, рыбные масла, витаминизированное молоко, говяжья или куриная печень, некоторые витаминизированные каши, лосось, тунец.
Витамин Е
Масло зародышей пшеницы, миндаль, кукурузное масло, арахис, семена подсолнечника.
Витамин К
Капуста, цветная капуста, шпинат и другие зеленые листовые овощи, крупы, соевые бобы.
Магний
Палтус, орехи и ореховое масло, крупы, соевые бобы, шпинат, картофель (с кожурой), черноглазый горох, миндаль, лосось.
Кальций
Нежирные молочные продукты (при отсутствии непереносимости), капуста, листовая капуста, китайская капуста, брокколи, апельсины, лосось, креветки, патока, обогащенные кальцием продукты (следует проверять этикетки).
Железо
Соевые бобы, куриная печень, устрицы, крупа, говядина, двустворчатые моллюски, домашняя птица, сушеные бобы, сухофрукты, яичные желтки, цельные зерна, обогащенные железом зерновые, темно-зеленые листовые овощи, миндаль.
Калий
Сладкий картофель, картофель, помидоры и томатные продукты, свекольная ботва, йогурт, патока, белая фасоль, соя, сливовый сок, бананы, тыква.
Цинк
Красное мясо, птица (темное мясо), печень, ракообразные, сыр (необработанный), бобовые, отруби, орехи, зеленый горошек, цельные зерна.
Язвенный колит
Людям с язвенным колитом рекомендуется придерживаться руководства по добавкам для людей с болезнью Крона с акцентом на следующие питательные вещества (подробный список см. в предыдущем разделе для болезни Крона):
- Фолиевая кислота
- Магний
- Кальций
- Калий
- Железо
Поддерживающая пищевая терапия
Некоторым людям с ВЗК может быть особенно трудно получать достаточное количество калорий и питательных веществ.
Если обычный способ приема пищи не позволяет получить достаточное количество питательных веществ, должны быть использованы другие методы. Они включают в себя энтеральное и парентеральное питание. Некоторые люди с течением времени начинают комбинировать эти способы.
Иногда в рамках лечения болезни Крона и язвенного колита требуется предоставить покой кишечнику. При тяжелой форме болезни Крона обеспечение покоя мышцам кишечника исключает обычное питание через рот, допускается лишь энтеральное питание элементной (на основе аминокислоты) и полимерной смесями, так как они используются наряду с медикаментозной терапией и могут помочь уменьшить воспаление. Аминокислоты – это самые простые формы белка, необходимого для роста и развития.
Энтеральное питание
Эта форма питания может предполагать как пероральный способ, так и введение зонда непосредственно в желудок или тонкую кишку. Для этого используются специальные жидкие смеси, содержащие белки, углеводы (сахара), жиры, витамины и минералы. Пероральное и/или энтеральное питание может помочь сохранить или улучшить способность поглощения оставшейся части кишечника. Этот тип жидкого питания особенно полезен для детей с ВЗК для обеспечения надлежащего питания при плохом аппетите и проблемах с ростом. Некоторые типы энтерального питания, например, элементное, может уменьшить воспаление при болезни Крона. Когда необходимы обогащенные питательные вещества и калории, дополнительное питание может быть получено из сбалансированных формул, содержащих белок, углеводы, жиры и витамины. К ним относятся пищевые формулы Ensure® и Boost.®
Парентеральное питание
В случае нарушения работы желудочно-кишечного тракта подача питательных веществ осуществляется через тонкую внутривенную трубку, называемую катетером. Установка в крупную вену на грудной клетке или на руке происходит хирургическим путем. Эта процедура и называется парентальным питанием. “Парентеральное” означает “в обход кишечника “. Минуя желудок или тонкий кишечник, жидкие питательные вещества доставляются непосредственно в кровоток. Растворы для парентального питания содержат все необходимые белки, углеводы, сахара, жиры, витамины, минералы и другие питательные вещества.
Парентеральное питание может быть необходимо при слишком сильных рецидивах, когда медикаментозной терапии и покоя кишечника недостаточно. Эта форма питания также необходима пациентам с болезнью Крона, при недостаточном питании или синдроме короткого кишечника.
Влияние оперативного вмешательства на питание и диету
В связи с осложнениями или при отсутствии эффекта медикаментозного лечения некоторым людям с болезнью Крона или язвенным колитом требуется хирургическое вмешательство.
В зависимости от типа и масштаба операции могут быть необходимы диетические изменения или ограничения.
Существует несколько общих диетических рекомендаций:
- Сразу после операции обычно рекомендуется безволоконная диета
- Для оптимального питания следует употреблять разнообразные продукты из всех продуктовых групп
- С течением времени следует добавлять в рацион новые продукты, чтобы понять, как они переносятся организмом
- Чтобы избежать водянистого стула и газообразования, следует принимать пищу регулярно
Диета и питание во время рецидивов
Во время вспышки болезни Крона или язвенного колита питание может оказывать сильное влияние на развитие симптомов.
Иногда, особенно во время рецидивов, изменение диеты может быть полезно. Некоторые диеты могут быть рекомендованы врачом в различные периоды, в том числе:
- Низкосолевая диета. Используется при лечении кортикостероидами, чтобы предотвратить задержку жидкости в организме.
- Безволоконная диета. Применяется, чтобы избежать позывов к дефекации и возникновения спазмов в животе.
- Низкожировая диета. Обычно рекомендуется во время рецидивов при нарушении абсорбции.
- Безлактозная диета. Для пациентов с непереносимостью лактозы.
- Высококалорийная диета. Рекомендуется пациентам при потере веса или при задержке роста.
Чтобы понять, подходит ли в конкретном случае одна из вышеперечисленных диет, следует проконсультироваться с врачом.
Примеры рецептов и планов питания
Следует иметь в виду, что индивидуальные потребности могут различаться в зависимости от симптомов болезни, наличия дефицита питательных веществ или пищевой непереносимости.
Если хочется попробовать новое блюдо, можно воспользоваться одним из рецептов в конце статьи. Перед этим следует убедиться, что выбранный рецепт соответствует индивидуальным требованиям диетического питания.
Пример плана питания № 1
Завтрак- ¼ стакана заменителя яйца ( =28 г. белка) смешать с 42 г. нежирного чеддера (=1 стакану молочных продуктов)
- 2 ломтика картофельного хлеба (= 57 г. зерен)
- 1 стакан кубиков арбуза (=1 стакану фруктов)
- 1 стакан (228 г.) натурального йогурта без добавок (=1 стакану молочных продуктов) с ½ стакана кубиков дыни (= ½ стакана фруктов)
- 2 куска постного мяса индейки на пару общей массой 85 г. (=85 г. белка) с двумя пшеничными лепешками диаметром по 14 см. (=60 г. зерна), со средним авокадо сверху (=3 чайным ложкам масла), 2 шт. салата латука (= ½ стакана овощей) с чашкой неострого соуса томатного соуса сальса (в зависимости от переносимости) (= ½ стакана овощей)
- 1 большой банан (=1 стакану фруктов) c 1 столовой ложкой натуральной сливочно-ореховой пасты (=2 чайным ложкам масла)
- 1 стакан макарон («перья») (=60 г. зерна) с 1 столовой ложкой оливкового масла (=3 чайным ложкам масла), зелень, 1 стакан тщательно отваренного шпината (=1 стакану овощей) и 90 г. вареных креветок (=90 г. белка)
- 1 стакан несладкого соевого молока, обогащенного кальцием (=1 стакану молочных продуктов). Можно также использовать коровье или иное молоко
|
Пищевая ценность |
Пример плана питания №1 |
|
Энергетическая ценность (калорийность) |
2123 |
|
Жиры |
62 г. |
|
Насыщенные жиры |
13 г. |
|
Белок |
151 г. |
|
Углеводы |
251 г. |
|
Сахар |
64 г. |
|
Волокно |
31 г. |
Пример плана питания № 2
Завтрак- ½ стакана вареной овсянки (=28 г. зерен) с 1 стаканом несладкого соевого (или миндального, рисового, обычного молока) молока, обогащенного кальцием (=1 стакану молочных продуктов)
- 1 столовая ложка масла льняного семени (=3 чайным ложкам масла)
- Добавить корицу и ½ стакана натурального яблочного пюре (= ½ стакана фруктов)
- 1 стакан (228 г.) натурального йогурта без добавок (=1 стакану молочных продуктов) с ½ стакана кубиков дыни (= ½ стакана фруктов)
- 56 г. нарезанной куриной грудки (=56 г. белка) с 28 г. нежирного сыра (=1/2 стакана молочных продуктов)
- 2 ломтика овсяного хлеба (=56 г. зерен)
- 1 стакан овощного супа-пюре (= 1 стакану овощей)
- ½ стакана сухого завтрака из цельной овсяной муки и пшеничного крахмала с минерально-витаминными добавками с ½ стакана молока на выбор (=1/2 стакана молочных продуктов)
- 85 г. жареного лосося с 1 столовой ложкой свежевыжатого лимонного сока, 1 столовая ложка масла (=3 чайным ложкам масла) со свежим укропом
- 1 ½ тщательно приготовленной спаржи (=1,5 стакана овощей)
- 1 стакан вареного белого риса (=28 г. зерен)
- 1 стакан несладкого соевого молока, обогащенного кальцием или другое молоко (=1 стакану молочных продуктов)
- 1 стакан черники (=1 стакану фруктов)
|
Пищевая ценность |
Пример плана питания №1 |
|
Энергетическая ценность (калорийность) |
2123 |
|
Жиры |
62 г. |
|
Насыщенные жиры |
13 г. |
|
Белок |
151 г. |
|
Углеводы |
251 г. |
|
Сахар |
64 г. |
|
Волокно |
31 г. |
Теперь, когда о диете, питании и ВЗК стало известно больше, можно начать процесс управления болезнью, следуя при этом рекомендациям врача.
Важно запомнить, что специальной диеты, контролирующей течение ВЗК, не существует, однако изменение рациона может помочь уменьшить симптомы. Ниже приведены советы, которые могут быть полезны:
- Чтобы уменьшить симптомы, наравне с медикаментозным лечением следует соблюдать диету
- В случае рецидива или наличия стриктур может быть полезно изменение диеты
- Нужно устранить дефицит питательных веществ
- Стоит следовать хорошо сбалансированной диете, богатой питательными веществами
- Для отслеживания диеты и симптомов рекомендуется вести журнал питания
Глоссарий
- Анемия – крови, характеризующееся дефицитом красных кровяных клеток. Общие причины включают в себя дефицит железа, дефицит витамина, хроническое воспаление и другие заболевания.
- Диарея – частые испражнения или слишком жидкий стул
- Добавки – принимаются для увеличения количества питательных веществ или возмещения дефицита.
- Желчные кислоты – присутствуют в пищеварительном тракте. Они могут предотвратить раздражение толстой кишки, замедлить прохождение стула и выведение холестерина из организма.
- Констипация – затрудненная или систематически недостаточная дефекация.
- Лактобактерии – полезные кисломолочные бактерии (пробиотики).
- Лактоза – слегка сладкий сахар. Коммерческая лактоза получается из молочной сыворотки, жидкого побочного продукта, получаемого при приготовлении сыра. Многие люди не могут переварить лактозу, потому что им не хватает ферментов, необходимых для переваривания простых сахаров.
- Мальабсорбция – расщеплять пищу и питательные вещества для их дальнейшего попадания в кровоток.
- Обезвоживание – чрезмерная потеря воды из организма.
- Остеопороз – костной плотности, результатом которой является скелетная слабость.
- Подвздошная кишка – дистальный отдел тонкой кишки.
- Растворимый – способный растворяться в воде.
- Слизистые оболочки – представляют собой клетки, выстилающие кишечник и другие органы, участвующие в абсорбции и секреции.
- Специальная углеводная диета – эта диета ограничивает потребление плохо усваиваемых углеводов, чтобы уменьшить газообразование, спазмы и диарею. Диета состоит в основном из мяса, овощей, масел и меда, исключает зерна и большинство молочных продуктов.
- Стриктуры – сужения сечения кишечника из-за образования рубца. Могут привести к блокировке кишечника. Признаками наличия стриктуры могут быть тошнота, рвота или запор.
- Толстая кишка – основная функция заключается в поглощении воды и избавлении от твердых отходов.
- Тонкая кишка – соединяет желудок и толстую кишку; поглощает питательные вещества.
- Фистула или свищ – патологический канал между двумя органами, отсутствующий в норме.
- Целиакия – пищеварительное заболевание, при котором люди не переносят клейковину, содержащуюся в пшенице, ржи и ячмене.
- Электролиты – минералы, в том числе натрий, калий и магний, которые влияют на количество воды в организме, кислотность крови (рН уровень), функции мышц и другие процессы. Электролиты выводятся через пот и должны быть восполнены для предотвращения обезвоживания.
Ежедневный журнал питания
Не существует единственной диеты или плана питания, которые подходят абсолютно для всех пациентов с ВЗК. Если записывать время приема пищи, употребляемые продукты и их количество, это может помочь определить, какие (если таковые имеются) продукты влияют на симптомы. Нужно убедиться, что записаны все необычные симптомы, появившиеся после приема пищи, а также время их начала. Этот журнал будет необходимо взять на прием к врачу.
|
Пищевая ценность |
Пример плана питания №1 |
|
Энергетическая ценность (калорийность) |
2123 |
|
Жиры |
62 г. |
|
Насыщенные жиры |
13 г. |
|
Белок |
151 г. |
|
Углеводы |
251 г. |
|
Сахар |
64 г. |
|
Волокно |
31 г. |
Рецепты
Ниже представлены рецепты, которые можно попробовать при ВЗК. Если после приема одного из ингредиентов в конкретном случае может возникать ухудшение симптомов, этот ингредиент обязательно нужно заменить или полностью устранить.
Сладкий картофельный пирог с тыквойХотя пирог часто воспринимается как нездоровое питание, этот пирог, сделанный из сладкого картофеля и тыквы, является отличным способом заставить детей есть овощи и благоприятно воздействует на кишечник. Богатый витамином А, важнейшим антиоксидантом, этот пирог является питательным и вкусным. Его можно подавать как гарнир или десерт.
Ингредиенты:- 1 предварительно приготовленная основа для пирога
- 2 печеные сладкие картофелины
- ¾ стакана тыквенного пюре (можно взять консервы)
- 2 ст.л. масла
- ½ стакана греческого йогурта
- ½ стакана кокосового молока (из холодильника)
- 2 целых яйца
- 2 ч.л. корицы
- ½ стакана коричневого сахара
Охлажденный сладкий картофель перемолоть в кухонном комбайне. Добавить тыкву, масло, йогурт, кокосовое молоко и яйца. Тщательно перемешать и добавить коричневый сахар с корицей. Переливаем начинку в охлажденную основу для пирога. Ставим в разогретую до 175˚С духовку, выпекаем 35 минут.
|
Пищевая ценность |
Пример плана питания №1 |
|
Энергетическая ценность (калорийность) |
2123 |
|
Жиры |
62 г. |
|
Насыщенные жиры |
13 г. |
|
Белок |
151 г. |
|
Углеводы |
251 г. |
|
Сахар |
64 г. |
|
Волокно |
31 г. |
Лосось со шпинатом, оливками и грибами
Лосось является очень богатым источником омега-3 жирных кислот. Эти жирные кислоты, как было сказано ранее, необходимы, чтобы уменьшить воспалительную реакцию и помочь кишечнику в исцелении. Добавление богатого питательными веществами шпината, содержащего витамин А, а также оливок и грибов, обеспечивает хорошую усвояемость и является источником антиоксидантов.
Ингредиенты:- 4 куска лосося без кожи по 112 г.
- 2 ст.л. несоленого масла
- 2 ст. л. оливкового масла
- Мука с солью и перцем для панировки
- ¾ стакана растительного или куриного бульона (с низким содержанием натрия)
- 3/4 стакана сладкого столового вина
- 500 г. шпината (промыть и удалить стебли)
- 170 г. нарезанных маслин без косточек
- 500 г. очищенных, высушенных и нарезанных грибов
- Соль и перец по вкусу
Вымойте и высушите лосося, затем посыпьте мукой. Нагрейте большую сковороду и добавьте сливочное и оливковое масла. Когда масло растает, положите на раскаленную сковороду лосось и жарьте на каждой стороне в течение 2 минут (до светло-коричневого цвета). Добавьте бульон и вино, после чего обжаривайте еще 5 минут. Добавьте шпинат, маслины и грибы, оставьте на огне еще на 5 минут. Приправьте солью и перцем.
|
Пищевая ценность |
Лосось со шпинатом, оливками и грибами |
|
Количество порций |
4 |
|
Размер порции |
112 г |
|
Энергетическая ценность (калорийность) |
460 |
|
Калорийность жиров |
220 |
|
Всего жиров |
25 г |
|
Холестерин |
80 мг |
|
Натрий |
860 мг |
|
Углеводы |
26 г |
|
Пищевые волокна |
9 г |
|
Сахар |
7 г |
|
Белок |
28 г |
|
Витамин А |
90% |
|
Витамин С |
25% |
|
Кальций |
15% |
|
Железо |
35% |
Хрустящие наггетсы из куриной грудки
Многие дети и их родители любят курицу или рыбные наггетсы. Цыпленок и рыба являются источниками белка.
Ингредиенты:- 1 кг филе куриной грудки
- 2 яйца (взбитых)
- ½ стакана свежей крошки из белого хлеба (можно приготовить в кухонном комбайне)
- Соль и перец по вкусу
- ½ ч. л. итальянской приправы (опционально)
- ¼ ч. л. чесночного порошка (опционально)
- ¾ стакана рисовых дробленых хлопьев (или кукурузных)
- 170 г. нарезанных маслин без косточек
Разрезать курицу на полоски или маленькие куски. В тарелку насыпать хлебные крошки, соль, перец, приправу и чесночный порошок. Обмакнуть куски курицы в меланже (яичной смеси), затем – в панировке, после – в тарелке с дроблеными хлопьями. Сбрызните противень с положенной на него бумагой для выпекания маслом. Выложите куски курице в один слой.
Запекайте в духовке в течение 15-20 минут при 205˚С или до готовности и золотисто-коричневого цвета (по прошествии половины времени готовки необходимо перевернуть).
|
Пищевая ценность |
Хрустящие наггетсы из куриной грудки |
|
Количество порций |
4 |
|
Размер порции |
112 г |
|
Энергетическая ценность (калорийность) |
190 |
|
Калорийность жиров |
45 |
|
Всего жиров |
5 г |
|
Холестерин |
155 мг |
|
Натрий |
140 мг |
|
Углеводы |
7 г |
|
Пищевые волокна |
0 г |
|
Сахар |
1 г |
|
Белок |
27 г |
|
Витамин А |
8% |
|
Витамин С |
4% |
|
Кальций |
4% |
|
Железо |
15% |
Диета при хроническом колите с запорами | Лечение запора
Если у вас колит с запорами, лечение необходимо начать с нормализации рациона питания. Диета при лечении запоров должна содержать в себе продукты с большим содержанием клетчатки, обладающие слабительным действием, богатые витаминами и минералами, макро и микроэлементами.
Примерный рацион
Необходимо употреблять продукты, которые оказывают слабительное действие, хорошо влияют на желудочно-кишечный тракт и на весь организм человека, так как содержат все необходимые для человека элементы. При этом питание должно быть дробным, небольшими порциями.
- Хлеб с отрубями, хлеб из муки грубого помола, черный хлеб (несвежий хлеб наиболее полезен для пищеварительной системы)
- Морковь, свекла
- Овощи и фрукты без кожуры
- Изюм, инжир, апельсин, курага, финики, мандарин, чернослив, банан, сухофрукты
- Кефир, йогурт, мягкий сыр
- Тыква, репа, топинамбур, кабачки, цветная и белокочанная капуста (в квашеном виде)
- Компот, натуральный сок, чистая вода
- Черная смородина, ежевика, калина, черника
- Растительные масла
- Отруби
Вам будет интересно почитать: Причины и лечение запоров при панкреатите
Но есть и продукты, отрицательно влияющие на пищеварение, это продукты, обладающие закрепляющим действием и вызывающим газообразование. К ним относятся:
- Белый хлеб из муки высшего сорта
- Мясо (жирное, жаренное)
- Сало
- Жареная рыба
- Каши из риса, гороха и манной крупы
- Горох, фасоль
- Сыр твердых сортов
- Картофель (жареный, вареный и т.д. любой кроме запеченного)
- Грибы
- Крепкий чай, кофе, какао, газированные напитки
- Свежая капуста
- Копчёности и консервы
- Кисель
- Виноград
- Пряная и острая пища
Ограничение или полное исключение из рациона этих продуктов благотворно скажется на работе пищеварительной системы и поможет в нормализации стула. Но диета не может полностью решить проблему запора, возникшего при колите для его устранения также необходимо медикаментозное лечение, которое проводится под наблюдением врача.
А какие продукты вы исключаете из рациона при хроническом колите? Напишите в комментариях
Вам будет интересно почитать:
Основные симптомы синдрома раздраженного кишечника
Понравилась статья? Подписывайте на канал!
продуктов, которых следует избегать при язвенном колите
Из-за язвенного колита (ЯК) вы не решаетесь есть из-за страха вызвать болезненные симптомы? Если вы точно знаете, от каких продуктов вы чувствуете себя хуже, вам будет легче жить с болезнью. В обзоре, опубликованном в апреле 2019 года в журнале Current Treatment Options in Gastroenterology , отмечалось, что люди с воспалительным заболеванием кишечника (ВЗК), которые придерживались диеты, богатой клетчаткой из фруктов и овощей и с низким содержанием животных жиров, молочных продуктов и обработанных пищевых продуктов, имело наименьшее количество обострений и лучшие результаты для здоровья.Врачи и диетологи рекомендуют людям, у которых диагностирован язвенный колит, изменить свое диетическое питание, чтобы обеспечить потребление столь необходимых питательных веществ без обострения симптомов.
Как лучше всего определить, что не есть, если у вас есть ЯК? Согласно упомянутому выше обзору исследований, начало элиминационной диеты для пациентов с болезнью Крона или ЯК позволило 73 процентам пациентов достичь ремиссии за шестинедельный период. (Хотя важно отметить, что эти результаты были получены в результате небольших неконтролируемых клинических исследований).Элиминационные диеты, при которых пациенты удаляют определенные продукты из своего рациона, чтобы увидеть, уменьшатся ли их симптомы, являются хорошим способом выявления общих пищевых триггеров.
Для начала запишите всю еду, которую вы едите в течение дня, в дневник или журнал вместе с любыми симптомами, которые у вас возникают. Вы можете сделать это с помощью ручки и бумаги или с помощью приложений для телефона.
Есть также ряд специальных диет, которые люди с ЯК могут захотеть попробовать, хотя рекомендации по питанию будут отличаться от человека к человеку.Например, специальная углеводная диета (SCD), которая разработана специально для контроля симптомов ВЗК, фокусируется на овощах, фруктах, мясе и орехах, ограничивает потребление молочных продуктов и исключает злаки, обработанные пищевые продукты и все сахара, кроме меда. Комплексные исследования SCD находятся в разработке, поэтому мы еще не знаем, насколько она эффективна, но ее ограничения часто трудно соблюдать, и это приводит к потере веса.
Клиническое испытание, проведенное в Пенсильванском университете, по сравнению того, как люди с болезнью Крона переносят SCD и средиземноморскую диету, было завершено в июле 2021 года.Предварительные результаты показывают, что 46,5% людей, принимавших ВСС, достигли симптоматической ремиссии через шесть недель по сравнению с 43,5% людей, соблюдающих средиземноморскую диету, а 5,4% пациентов, принимавших ВСС, достигли уменьшения системного воспаления через шесть недель по сравнению с 3,6%. процентов тех, кто придерживается средиземноморской диеты.
Еще одна особая диета – это диета с низким содержанием остатков или клетчатки, которая ограничивает продукты, которые увеличивают активность кишечника, такие как сливовый сок, хлопья с отрубями, бобовые и листовые овощи, и позволяет использовать в основном белый рис, белый хлеб и хорошо приготовленные овощи. , рыба, птица и молочные продукты.
Обязательно поговорите со своим врачом или диетологом перед тем, как начинать какую-либо специальную диету при ЯК. Если вы начнете исключать определенные продукты из своего рациона, у вас может развиться дефицит питательных веществ. Ваш врач или диетолог может проверить уровень ваших питательных веществ и помочь вам составить план питания, который подходит именно вам.
Тем не менее, есть определенные продукты, которые, как известно, вызывают симптомы ЯК. Поговорите со своим врачом, чтобы определить лучший способ исключить или ограничить эти продукты, чтобы гарантировать, что вы по-прежнему удовлетворяете все свои потребности в питании.
Продукты питания и IBD | Crohn’s & Colitis UK
Что такое здоровая диета?
Еда дает нам питательные вещества, которые обеспечивают энергию и помогают нашему телу расти и восстанавливать себя. Соблюдение здоровой и сбалансированной диеты помогает нам получать все питательные вещества, в которых нуждается наш организм.
Ваша диета может варьироваться в зависимости от того, насколько активен ваш Крона или Колит . Во время обострения вы, возможно, не сможете придерживаться сбалансированной диеты, но приведенное ниже руководство Eatwell является хорошей отправной точкой, когда вы чувствуете себя хорошо и железо, необходимое для красных кровяных телец.
Фрукты и овощи
Мы должны есть не менее пяти порций фруктов и овощей в день. Они могут быть свежими, замороженными, сушеными или консервированными. Они являются хорошим источником витаминов, минералов и клетчатки, но при болезни Крона или колите вам может потребоваться ограничить потребление клетчатки. Вы можете узнать больше о волокне позже в этом руководстве. Ваш диетолог может дать вам совет, если у вас есть проблемы с употреблением фруктов и овощей, например, если у вас есть стриктура.
Крахмалистые углеводы
Они должны составлять чуть более трети всей пищи, которую мы едим.Они являются хорошим источником энергии и питательных веществ. Крахмалистые продукты включают хлопья для завтрака, макароны, хлеб, рис и картофель. Некоторым людям с болезнью Крона или колитом может быть трудно переваривать некоторые виды углеводов, что вызывает такие симптомы, как вздутие живота и диарея.
Белок
Белок необходим для роста и восстановления. Хорошие источники включают нежирное мясо, птицу, рыбу, фасоль, горох и чечевицу.
Молочные продукты
Молочные продукты и их заменители, такие как обогащенное соевое молоко, являются лучшим источником кальция в рационе.Они также содержат белок и некоторые витамины. В их состав входят молоко, сыр, йогурт и сырые овощи. Если у вас непереносимость лактозы, возможно, вам понадобится помощь диетолога, чтобы убедиться, что вы получаете достаточно кальция или витаминов с пищей.
Масла и спреды
Они высокоэнергетичны, поэтому нам нужны лишь небольшие количества. Ненасыщенные жиры более полезны для здоровья, чем насыщенные, и их можно найти в растительном, рапсовом, оливковом и подсолнечном маслах.
А как насчет алкоголя?
Некоторые исследования показывают, что у людей с колитом, которые регулярно употребляют большое количество алкоголя, может возникнуть обострение болезни.Но нам нужны дополнительные исследования, чтобы понять, как алкоголь влияет на людей с болезнью Крона и колитом.
Рекомендуемый лимит алкоголя для каждого – 14 единиц в неделю. Это то же самое, что шесть пинт пива или десять маленьких бокалов вина низкой крепости. Лучше распределить напитки по неделе и провести несколько дней без алкоголя. На веб-сайте NHS есть много информации об алкоголе и о том, как его сократить.
Где я могу получить совет по диете?
Вы можете спросить у своего терапевта, медсестры по ВЗК или специалиста по ВЗК, могут ли они направить вас к диетологу NHS.Если у вас нет доступа к диетологу NHS, ваша команда по ВЗК может предоставить вам информацию о диете. Или вы можете найти частного диетолога на веб-сайте Группы специалистов-фрилансеров-диетологов. Все диетологи зарегистрированы в Совете по профессиям в области здравоохранения и ухода .
Будьте осторожны, читая информацию о диете в Интернете. Если вы не знаете, где найти достоверную информацию, вы можете попросить совета у своего терапевта или команды IBD.Или вы можете связаться с Crohn’s & Colitis UK или организациями, перечисленными в конце этой страницы.
Какие питательные вещества важны при болезни Крона и колите?
Витамины и минералы
Вашему организму необходимы витамины и минералы, чтобы работать и оставаться здоровым. Болезнь Крона или колит могут препятствовать усвоению достаточного количества витаминов и минералов из пищи. Витамины и минералы, которые вы не можете усвоить должным образом, включают железо, витамин B12, витамин D и кальций.
Здоровое и сбалансированное питание может помочь улучшить уровень витаминов и минералов в вашем организме.Если анализы крови показывают, что у вас низкий уровень витаминов и минералов, ваш врач или медсестра могут порекомендовать вам принимать добавки для восстановления уровня витаминов и минералов.
Поговорите со своим врачом, медсестрой-специалистом или диетологом, если вы считаете, что у вас низкий уровень любого из этих питательных веществ.
Железо
Низкий уровень железа часто встречается у людей с болезнью Крона или колитом. Возможные причины включают недостаток железа в рационе, кровопотерю и проблемы с усвоением железа из пищи.Недостаток железа может привести к анемии, когда меньше красных кровяных телец, переносящих кислород по телу.
Общие симптомы анемии включают:
- Чувство усталости и недостатка энергии
- Ощущение одышки
- быстрое или нерегулярное сердцебиение
- кожа бледная.
Если в вашем рационе мало железа, ваш терапевт или диетолог может посоветовать вам есть больше продуктов, богатых железом. К ним относятся зеленые листовые овощи, злаки и хлеб с добавлением железа (обогащенный), яйца, мясо и бобовые, такие как горох, фасоль и чечевица.Организму сложнее усваивать и использовать железо из немясных продуктов, но немного витамина С в одном приеме пищи может помочь. Например, вы можете попробовать стакан апельсинового сока с обогащенными хлопьями для завтрака. Употребление большого количества чая или кофе может затруднить усвоение железа из пищи.
Витамин B12
Обычно вы получаете достаточно витамина B12 из своего рациона. Вы можете найти его в таких продуктах, как мясо, рыба, молоко, сыр, яйца и некоторые сухие завтраки с добавлением витамина B12.Если вы следуете веганской диете и употребляете только растительную пищу, вы можете не получать достаточное количество этого витамина из своего рациона, и вам может потребоваться прием добавок.
Витамин B12 всасывается в последней части тонкой кишки, называемой терминальной подвздошной кишкой. Если вам сделали операцию по удалению подвздошной кишки или если у вас есть воспаление в этой области, вы не сможете усвоить витамин B12. Это может привести к низкому уровню витамина B12 в организме, что может вызвать у вас чувство усталости. Ваш терапевт может делать вам инъекции B12 каждые три месяца, чтобы предотвратить слишком низкое падение уровня B12.
Витамин D
Ваше тело вырабатывает витамин D, когда ваша кожа подвергается воздействию солнечного света. Вы также можете получить его, употребляя жирную рыбу, яичные желтки и продукты с добавлением витамина D, такие как маргарин и хлопья для завтрака.
Люди с болезнью Крона или колитом подвержены риску иметь низкий уровень витамина D. Если не лечить это, у вас может возникнуть риск возникновения боли в костях. Некоторые недавние исследования показывают, что у вас также может быть больше шансов иметь обострения, но неясно, могут ли низкие уровни витамина D вызывать обострения или они являются результатом обострений.
Кальций
Кальций важен для прочности костей и зубов. Вы можете получить кальций, употребляя в пищу молочные продукты, рыбу с костями, такую как сардины, и продукты с добавлением кальция, такие как хлопья для завтрака и хлеб. Если вы не можете есть молочные продукты, возможно, вы не получаете достаточно кальция, и врач может прописать вам добавки с кальцием. Ниже представлена информация о непереносимости лактозы.
Возможно, вам придется принимать добавки с кальцием и витамином D, если вы проходите курс лечения стероидами.Стероиды могут со временем увеличить риск истончения костей. Вы можете узнать больше об этом в нашей информации о Bones .
Волокно
Волокно – это тип углеводов, содержащихся в растениях, которые расщепляются в толстой кишке. Это помогает поддерживать работу кишечника за счет размягчения и увеличения объема стула, что облегчает его прохождение. Употребление большого количества клетчатки может снизить риск сердечных заболеваний, инсульта, диабета 2 типа и рака кишечника. Это также может помочь в лечении и профилактике запоров.
Люди с болезнью Крона или колитом могут быть более чувствительны к воздействию клетчатки в кишечнике. Некоторым людям клетчатка может помочь уменьшить симптомы во время обострения и сохранить ремиссию. По мнению других, клетчатка может усугубить симптомы. Уменьшение потребления клетчатки может помочь, если ваш Крона или колит находятся в стадии ремиссии, но у вас все еще есть такие симптомы, как боль в животе, запор и диарея.
Важно поговорить с диетологом, прежде чем сокращать потребление клетчатки, чтобы не упустить пользу для здоровья.Например, они могут посоветовать некоторым людям сократить потребление клетчатки на короткое время во время обострения, прежде чем медленно добавлять ее в рацион.
К продуктам, богатым клетчаткой, относятся:
- крахмалистые продукты, такие как каши, овсяные отруби, хлопья для завтрака с высоким содержанием клетчатки, картофель с кожурой, цельнозерновой или цельнозерновой хлеб и макаронные изделия
- горох, фасоль и бобовые, например печеные бобы, чечевица, нут
- фрукты и овощи
- орехов и семян.
Здоровые взрослые должны съедать 30 г клетчатки каждый день.Детям до 16 лет нужно от 15 до 25 г, в зависимости от их возраста. Если вы пытаетесь съесть больше клетчатки, увеличивайте ее постепенно, чтобы избежать вздутия живота, ветра и желудочных спазмов. Клетчатка притягивает воду, поэтому важно пить от восьми до десяти чашек жидкости в день, чтобы избежать обезвоживания. Вода, молоко и травяные чаи полезнее, чем сладкие или газированные напитки.
Если у вас были стриктуры (сужение кишечника) или эпизоды закупорки, ваш диетолог или команда специалистов по ВЗК могут порекомендовать диету с низким содержанием клетчатки.Это сделано для того, чтобы волокна не застревали в узких частях кишечника, что может увеличить риск закупорки.
К продуктам с низким содержанием клетчатки относятся:
- консервированные в соке фрукты без кожицы, сердцевины или семян
- фруктовых соков – одна порция в день
- мясистые части овощей без кожи и семян
- томаты протертые и томатный соус
- обработанные хлопья для завтрака, такие как кукурузные хлопья и воздушный рис
- белые макароны, хлеб и рис.
Непереносимость лактозы
Лактоза – это сахар, содержащийся в молочных продуктах, таких как молоко, сливки и сыр.Фермент в кишечнике, называемый лактазой, расщепляет лактозу, чтобы она могла усваиваться организмом. Если у вас непереносимость лактозы, ваш организм не вырабатывает достаточно лактазы. Это может вызвать:
- ветер
- вздутие живота
- тошнота – плохое самочувствие
- Урчание и боль в животе
- понос – жидкий жидкий стул.
Люди с болезнью Крона или колитом имеют такой же риск непереносимости лактозы, как и все население. Но если у вас болезнь Крона в тонкой кишке, у вас повышенная вероятность непереносимости лактозы.У некоторых людей с болезнью Крона или колитом симптомы непереносимости лактозы появляются только во время обострения.
Соблюдение низколактозной или безлактозной диеты может помочь вам справиться с симптомами. Вы можете покупать безлактозные молочные продукты – старайтесь выбирать те, которые обогащены кальцием. Проверьте этикетки на полуфабрикатах, так как в некоторые из них добавлена лактоза.
Возможно, вы сможете переваривать небольшое количество лактозы, например, небольшое количество молока в кофе. Вы можете понять, сколько лактозы содержит продукт, проверив список ингредиентов.Если лактоза указана в конце списка, это означает, что в продукте относительно небольшое количество.
Симптомы непереносимости лактозы похожи на обострения, поэтому важно посоветоваться со специалистами по ВЗК, прежде чем отказываться от лактозы. Они также могут проверить, достаточно ли в вашем рационе кальция и витаминов, которые важны для здоровья костей. Если вам поставили диагноз непереносимость лактозы, вам следует пройти повторное обследование в будущем, поскольку со временем может измениться ваша толерантность к лактозе.
Глютен
Некоторые люди с болезнью Крона или колитом также могут иметь состояние, называемое глютеновой болезнью. Если у вас глютеновая болезнь, вы не можете переваривать белок, называемый глютеном, который содержится в пшенице, ячмене и ржи. Некоторые симптомы ВЗК и целиакии накладываются друг на друга, например, боль в животе, вздутие живота и диарея.
Если у вас нет целиакии, но симптомы появляются при употреблении продуктов, содержащих глютен, у вас может быть чувствительность к пшенице, ячменю или ржи.У некоторых людей с болезнью Крона или колитом наблюдаются симптомы синдрома раздраженного кишечника (СРК). Диета с низким содержанием FODMAP ограничивает пшеницу, ячмень и рожь и может помочь с симптомами СРК. Перед тем, как начать эту диету, важно посоветоваться с диетологом.
Если вы подозреваете, что у вас глютеновая болезнь или чувствительность к пшенице, ячменю или ржи, посоветуйтесь со своим врачом или диетологом, прежде чем менять свой рацион. Очень важно поставить диагноз, чтобы получить правильное наблюдение и лечение. Вам нужно будет есть глютен, прежде чем вы сможете пройти тест на глютеновую болезнь.Кроме того, если вы сократите потребление продуктов, содержащих глютен, в вашем рационе может не оказаться достаточного количества клетчатки.
Я считаю очень полезным вести дневник еды, которую я ем, и того, как влияют на мои симптомы.
Мелисса , 44 года
Жизнь с болезнью Крона
Что есть для лучшего управления
Если вам поставили диагноз язвенный колит, ваш врач, возможно, сказал вам, что внесение изменений в свой рацион может помочь вам справиться с симптомами. Как и в случае с любым другим заболеванием, один способ питания не обязательно будет работать для всех, кто страдает язвенным колитом.Однако, если вы можете определить продукты и напитки, которые с большей вероятностью вызовут обострение симптомов язвенного колита, вам будет легче управлять своими симптомами. Некоторые люди меняют свой рацион, чтобы избежать провоцирующих продуктов при обострении, в то время как другие делают долгосрочные изменения. Независимо от того, какой режим питания вы выберете, важно обеспечить полноценное питание.
Что вызывает язвенный колит?
Льготы
Многие люди, страдающие язвенным колитом или другой формой ВЗК, находят диету, которая им подходит, и предпочитают придерживаться ее, даже если у них нет активных симптомов (период ремиссии), поскольку это может помочь им сдержать обострения.
Исследования показали, что многим людям с язвенным колитом легкой и средней степени тяжести полезно вносить изменения в свой рацион в сочетании с другими видами лечения (такими как лекарства).
Исследования также показали, что качество жизни людей с язвенным колитом и другими формами ВЗК может особенно зависеть от их диеты (то, что исследователи называют «качеством жизни, связанным с питанием»).
Как это работает
Очень хорошоЕсли ваш пищеварительный тракт воспаляется из-за такого состояния, как язвенный колит, некоторые виды еды и напитков могут ухудшить ваши симптомы.Например, острая или жирная пища (например, жареная) может вызвать определенные симптомы.
Люди с тяжелым язвенным колитом также могут испытывать определенные осложнения, такие как стриктуры, которые требуют от них избегать целых групп продуктов или придерживаться определенного типа диеты в течение более длительного периода времени.
Некоторым людям с тяжелым воспалительным заболеванием кишечника время от времени может потребоваться специальная диета, например, диета, состоящая только из жидкости, чтобы дать телу время на восстановление.
В целом, чем больше клетчатки в пище, тем больше работы приходится выполнять вашему кишечнику, чтобы расщепить ее во время пищеварения. Когда вы плохо себя чувствуете и у вас есть симптомы язвенного колита, вы можете обнаружить, что употребление мягкой пищи, не содержащей много клетчатки и, следовательно, легче перевариваемой, помогает уменьшить дискомфорт.
Продукты, которые не оставляют много непереваренного материала в толстой кишке (так называемые продукты с низким содержанием остатков), также могут быть полезны при обострении симптомов язвенного колита.Когда в кишечнике остается меньше остатков пищи, испражнения не так много.
Хотя особенности вашей диеты при язвенном колите будут зависеть от ваших индивидуальных вкусов, предпочтений и других диетических потребностей, выбор продуктов, которые могут легко перемещаться по кишечнику, не вызывая слишком сильного раздражения, является безопасным выбором, если вы пытаетесь уменьшить или предотвратить симптомы. .
Продолжительность
Как это часто бывает с хроническим воспалительным заболеванием кишечника, то, как часто вам нужно придерживаться диеты при язвенном колите и сколько времени вам нужно придерживаться этой диеты, будет зависеть от многих факторов, таких как тяжесть состояния, наличие у вас осложнений. , другие проблемы со здоровьем и диетические потребности, а также лечение, назначенное вашим врачом.
Если у вас часто возникают симптомы, вы можете обнаружить, что обращать внимание на состав своего рациона – это важная часть управления этим заболеванием. Некоторые люди с язвенным колитом корректируют свою диету только тогда, когда у них появляются симптомы, но другие могут все время придерживаться специальной диеты, потому что они чувствуют, что это помогает предотвратить обострение симптомов.
Вы можете поработать со своим врачом, а также с другими медицинскими работниками, которые обладают определенными знаниями в области питания (например, с дипломированным диетологом), чтобы выяснить, что вам нужно включить в свою диету при язвенном колите, чтобы удовлетворить ваши потребности.
В некоторых случаях ваш врач может попросить вас соблюдать определенную ограниченную диету, чтобы помочь вам подготовиться к процедуре или восстановиться после операции. Например, если вам нужна колоноскопия для оценки прогрессирования язвенного колита, вам нужно будет соблюдать специальную диету в рамках подготовки к процедуре.
Если у вас есть определенные осложнения от ВЗК, такие как сужение кишечника (стриктуры), развитие непроходимости кишечника или необходимость хирургического вмешательства, ваш врач может попросить вас соблюдать мягкую диету, пока вы не выздоровеете.Эти корректировки обычно временные. Ваш врач сообщит вам, когда вы сможете вернуться к своей обычной диете. Стриктуры обычны при болезни Крона, но не при язвенном колите.
Что есть
Если у вас язвенный колит и вы не знаете, что вам следует (или не следует) есть, знайте, что его особенности будут зависеть от других факторов, помимо состояния. Скорее всего, у вас есть свои уникальные вкусовые предпочтения, и у вас могут быть другие диетические потребности, которые необходимо учитывать (особенно если у вас есть другое заболевание, такое как диабет).
Это может потребовать некоторых проб и ошибок, но вы можете составить сбалансированную и питательную диету при язвенном колите, которая будет отвечать вашим индивидуальным вкусам и потребностям в питании, а также поможет вам контролировать свои симптомы.
Обратите внимание на то, как ваше тело реагирует на еду, которую вы едите. От некоторых приемов пищи вы чувствуете себя хуже? Есть ли какие-нибудь продукты, которые можно употреблять в пищу во время обострения? Эти факторы, а также некоторые общие рекомендации могут помочь вам составить план диеты при язвенном колите.
Совместимые продуктыПростая лапша из белой рафинированной муки
Нежирный йогурт (допустимый уровень)
Рис белый
Яблочное пюре
Бананы
Хлеб на закваске или безглютен
Соль, рисовые крекеры
Гладкая ореховая паста (допускаемая)
Картофель белый
Куриная грудка без кожи, нежирная свинина
Дыня медовая, дыня мускусная
Тофу
Яйца мягкие
Прозрачные супы и бульоны
Чернослив, сливовый сок
Сырые фрукты с кожурой или семенами
Сырые овощи
Крестоцветные овощи (брокколи, цветная капуста)
Репчатый лук
Кукуруза
Цельнозерновой хлеб, макароны, крекеры
Молоко и сыр
Фасоль
Обед
Крутые жирные куски мяса
Зерновые или мюсли с орехами / фруктами
Отруби
Сухофрукты
Целые орехи
Попкорн
Масло кокосовое, сливочное
Пирожные, торты, печенье, конфеты, шоколад
Заменители сахара, такие как ксилит и сорбитол
Жирные, жирные, острые или жареные продукты
Кофе
Спирт
Фрукты и овощи: Сырые фрукты и овощи могут слишком раздражать ваш чувствительный кишечник, если у вас язвенный колит.Однако многие из них можно облегчить для переваривания, очистив, порезав и приготовив. Есть некоторые фрукты и овощи с высоким содержанием клетчатки, которые вам стоит избегать, например кукуруза, брокколи и чернослив, поскольку они, как правило, производят больше кишечных газов.
Зерновые: При появлении симптомов выбирайте хлеб, макароны и другие углеводы с низким содержанием клетчатки. Обычно это означает, что они сделаны из очищенной белой муки, а не из цельного зерна. Белый рис – еще один вариант с низким содержанием клетчатки, который успокаивает и легко усваивается.Избегайте коричневого риса, дикого риса или рисового плова.
Для тостов выбирайте хлеб на закваске, а не варианты с клетчаткой, такие как мультизерновой. Также подойдут горячие каши, крупы и пакеты из овсяных хлопьев с низким содержанием сахара. Избегайте любых злаков, хлеба или мюсли, в которых есть сухофрукты или орехи.
Молочные продукты: Молочные продукты могут быть трудно перевариваемыми во время обострения симптомов язвенного колита, даже если вы нормально переносите лактозу. Нежирный йогурт без добавления сахара, особенно если он богат пробиотиками, может быть подходящим вариантом.
Белок: Нежирный белок, например, просто приготовленная куриная грудка без кожи, может хорошо работать как при появлении симптомов, так и при отсутствии симптомов. Будьте осторожны, чтобы мясо не пережарилось, избегайте жарки и не добавляйте масло, специи или жирные соусы.
Если вы не едите мясо и полагаетесь на основные продукты растительного белка, такие как фасоль и бобовые, имейте в виду, что эти продукты могут вызывать газообразование. Тофу или темпе – другие варианты немясного белка, и они часто бывают мягкими или «шелковистыми», что делает их легко усваиваемыми и универсальными.
Некоторые исследования показали, что грецкие орехи могут обладать защитными свойствами от язвенного колита. Если вы не можете переваривать целые орехи, попробуйте небольшие порции гладкого орехового масла.
Десерты: Богатые закуски и десерты, такие как пирожные, печенье, мороженое и пудинг, часто содержат слишком много жира и сахара, что затрудняет их переваривание. Обычный желатин может быть лакомством, а также леденцом и жевательной резинкой. Однако, если вы выбираете сорта без сахара, обязательно посмотрите список ингредиентов.Заменители сахара, такие как ксилит и сорбит, могут вызвать диарею, газы и вздутие живота.
Напитки: Газированные напитки, кофеин и алкогольные напитки могут вызывать раздражение у людей с расстройствами пищеварения. Несмотря на то, что важно поддерживать водный баланс, придерживайтесь воды или напитков, рекомендованных вашими врачами, таких как напитки, заменяющие электролиты, и жидкие пищевые добавки.
Рекомендуемое время
Если у вас обострение симптомов язвенного колита, вы можете почувствовать себя лучше, если будете есть понемногу, а не обильно.Если вы едите достаточно часто, чтобы получать достаточное количество калорий и питания, эта стратегия может быть эффективной.
Некоторые люди с ВЗК считают, что такое питание помогает им управлять своим состоянием даже в периоды, когда у них нет симптомов. Люди с язвенным колитом также могут предпочесть есть и пить в разное время, чтобы не чувствовать себя слишком сытыми или слишком быстро наедаться во время еды.
Советы по приготовлению
Приготовление пищи не только дает вам возможность изменить вкус пищи, но также дает возможность изменить ее физические свойства, чтобы облегчить ее переваривание в кишечнике.
Если у вас язвенный колит, не добавляйте в пищу специи, масла, сливочное масло, сало или сыр, поскольку эти продукты могут плохо перевариваться и / или вызывать раздражение кишечника. Исключение составляет оливковое масло, которое в небольших количествах (например, в том, что вы используете для приготовления пищи) может помочь снизить риск язвенного колита, согласно исследованиям Университета Восточной Англии. Они представили доклад о небольшом исследовании на людях. Большинство исследований было проведено на мышах и показало хорошее влияние оливкового масла первого холодного отжима на маркеры воспаления и биом кишечника.
Также избегайте жареной пищи, поскольку жидкое тесто делает ее особенно жирной, густой и жирной.
Продукты с высоким содержанием клетчатки, например сырые овощи, могут быть легче перевариваются, если вы их готовите. Также убедитесь, что вы удалили все стебли, семена и кожуру со свежих продуктов, когда готовитесь к приготовлению.
Приготовление овощей на пару может помочь расщепить жесткие волокна в продуктах, а это означает, что ваша пищеварительная система должна выполнять меньше работы.Большинство продуктов можно готовить, варить, готовить на гриле, бланшировать и даже готовить в микроволновой печи.
Модификации
Если у вас есть другие заболевания или пищевая аллергия, требующие особого внимания к тому, что вы едите, возможно, вам придется изменить диету при язвенном колите.
Могут возникнуть ситуации, когда вам потребуется внести существенные, но временные изменения в свой рацион. Например, если вы забеременели. Симптомы ВЗК могут усилиться в это время, отчасти из-за колебаний гормонов, которые могут повлиять на кишечник.Но и вспышек в это время может быть меньше – все разные.
Если у вас обострение симптомов язвенного колита во время беременности или вы просто пытаетесь справиться с желудочно-кишечными симптомами, связанными с беременностью, наиболее важным аспектом вашей диеты является обеспечение достаточного питания.
Соображения
Общее питание
Разнообразная диета, обеспечивающая все необходимое питание, может оказаться сложной задачей, если вы избегаете или ограничиваете определенные типы или группы продуктов.Если у вас обострение симптомов язвенного колита или серьезные осложнения, такие как непроходимость кишечника, вам может быть трудно есть достаточно, чтобы удовлетворить свои ежедневные потребности в калориях.
Важно поговорить с врачом, если у вас есть проблемы, особенно если вы не уверены, достаточно ли вы едите и обеспечивает ли то, что вы едите, необходимое вам питание.
Ваш врач может порекомендовать вам поработать с диетологом или диетологом, особенно если они хотят, чтобы вы использовали добавки для устранения недостатков в питании в вашем рационе.
Если вы страдаете от недоедания, сильно похудели, испытали осложнения или восстанавливаетесь после операции, врач может попросить вас установить зонд для кормления. Обычно это краткосрочная мера, однако некоторым людям с тяжелым язвенным колитом может потребоваться более длительное парентеральное или энтеральное питание.
Поддержка и сообщество
Если у вас хроническое заболевание, такое как язвенный колит, вам может быть полезно присоединиться к группе поддержки.Эти группы поддержки могут быть очными или онлайн и обычно включают сообщество пациентов, которые собираются вместе, чтобы обсудить вопросы и опасения по поводу жизни с язвенным колитом, а также варианты лечения. Диетические проблемы и практики могут подпадать под обе категории.
Даже если вы специально не обсуждаете диету, участие в группе поддержки часто может быть полезным, просто предоставляя вам пространство для общения с другими людьми, которые знают, каково это проходить через то, с чем вы имеете дело.Хотя вас может поддержать ваш врач, семья и друзья, если их состояние не такое, как у вас, они не всегда могут понять, как вы себя чувствуете.
Наличие безопасного места для сочувствия к другим людям, которые разделяют переживания и заботы, может помочь вам справиться с эмоциональными аспектами язвенного колита.
Стоимость
По большей части продукты, которые вы можете выбрать при создании диеты при язвенном колите, обычно доступны по цене. Некоторые основные продукты питания, такие как белый рис, могут быть даже дешевле, если вы будете покупать их оптом.
Если вы хотите попробовать свои силы в пюре из продуктов, чтобы облегчить их переваривание, основные кухонные принадлежности, которые вам понадобятся (например, блендеры или портативные кухонные комбайны), можно приобрести примерно за 20 долларов.
Жидкие пищевые добавки популярных брендов, которые вы можете купить в Интернете, в аптеке или продуктовом магазине, могут быть дорогими, особенно если вам нужно выпивать одну или несколько доз в день. Если ваш врач хочет, чтобы вы включили эти продукты в свою диету при язвенном колите, узнайте, покроет ли ваша страховка или возместит вам стоимость.
Побочные эффекты
Каждый раз, когда вы меняете свой способ питания, вашему организму может потребоваться время, чтобы приспособиться. Например, если вы начнете есть больше или меньше клетчатки, вы, скорее всего, заметите изменения в своем кишечнике.
Если вы заметили, что эти симптомы не улучшаются или ухудшаются, сообщите об этом врачу. Иногда у людей, соблюдающих диету с низким содержанием клетчатки, возникают запоры. Хотя это может быть так же просто, как пить больше воды или принимать пищевые добавки, если у вас хроническое расстройство пищеварения, важно сообщить врачу о любых изменениях в дефекации.Точно так же, если у вас постоянная диарея, вы рискуете обезвоживаться.
Энергетика и общее здоровье
Если вы соблюдаете ограниченную или относительно «мягкую» диету, чтобы помочь справиться с обострением симптомов язвенного колита, или если вы придерживаетесь жидкой диеты, пока ваше тело восстанавливается после операции, вы можете получать меньше калорий и питания. В результате у вас может не хватить энергии, как обычно.
Важно, чтобы вы изо всех сил старались есть достаточно каждый день, чтобы удовлетворить потребности вашего организма в питании и энергии.Не только для лечения язвенного колита, но и для поддержания общего состояния здоровья.
Осложнения от ВЗК, такие как инфекции, могут быть более вероятными, если ваше тело ослаблено из-за недоедания, дефицита витаминов и обезвоживания.
Предотвращение дефицита питательных веществ может помочь предотвратить обострения: в 2017 году исследование, проведенное Медицинским центром Beth Israel Deaconess, показало, что люди с язвенным колитом, находящиеся в стадии ремиссии, могут с большей вероятностью испытать рецидив симптомов, если у них будет дефицит витамина D.
Диетические ограничения
Есть несколько ситуаций, когда другие ваши диетические потребности и предпочтения могут повлиять на то, что вы можете включить в свой рацион при язвенном колите.
Например, если у вас глютеновая болезнь и вам нужно избегать употребления глютена и пшеницы, вам нужно будет искать такие продукты, как хлеб, крупы и макароны, которые не содержат глютен.
Однако важно проверять список ингредиентов безглютеновых продуктов, поскольку некоторые альтернативы пшенице делают из фасоли, бобовых или кукурузы, что может вызывать раздражение.
Если у вас непереносимость лактозы, вы, вероятно, привыкли избегать или ограничивать употребление молочных продуктов. Большинство альтернативных молочных продуктов, таких как рис, соевое и миндальное молоко, хорошо переносятся людьми, соблюдающими диету при язвенном колите.
Тем, кто придерживается растительной диеты (например, вегетарианцам и веганам), может быть сложно найти популярные продукты, которые соответствуют рекомендациям по диете при язвенном колите. Например, основные продукты вегетарианской диеты, такие как цельнозерновые, бобы, орехи и сырые овощи, могут быть недопустимыми, если у вас язвенный колит.
Если у вас есть какие-либо другие диетические соображения, важно проконсультироваться с врачом. Когда вы ограничиваете свою диету более чем одним способом, например, чтобы справиться с симптомами какого-либо состояния здоровья и удовлетворить свои предпочтения, вам может быть труднее получать адекватное питание. Ваш врач может посоветовать вам принимать пищевые добавки или витамины, чтобы избежать их дефицита.
Слово Verywell
Хотя не существует единой диеты, подходящей для всех, страдающих язвенным колитом, принятие во внимание ваших уникальных предпочтений и потребностей, а также некоторые общие рекомендации могут помочь вам при создании индивидуального плана, который поможет вам справиться с симптомами.Ваш врач, диетолог или диетолог и другие медицинские работники могут работать с вами, чтобы убедиться, что ваша диета питательна, сбалансирована и хорошо помогает вам управлять этим заболеванием. Время от времени вам может потребоваться внести коррективы в свой рацион. Вы также можете обнаружить, что соблюдение специальной диеты временами является сложной задачей, поскольку она влияет на вашу жизнь дома, на работе или в школе, а также на вашу социальную жизнь. Чтобы выбрать подходящую для вас диету при язвенном колите, необходимо учитывать все эти факторы.
Диета при язвенном колите | Джексон Сигельбаум Гастроэнтерология
Обновлено 14.06.2021
Категория: Диета
Вы должны понимать, что любое лечение, включая диетотерапию при язвенном колите, должно начинаться с прочного партнерства с вашим врачом. Эта информация дополняет ваши знания о диетических факторах, которые могут повлиять на ваше заболевание.
Доказательная помощь – это то, к чему мы всегда стремимся в медицине. Это означает, что каждое лечение, которое мы выбираем, тщательно проверяется с доказательствами, чтобы быть уверенным, что оно полезно.В частности, мы настаиваем на том, чтобы польза от лекарств перевешивала риск. Однако во многих областях медицины нет окончательных данных, поэтому врачи делают все, что в их силах, используя имеющиеся исследования в качестве руководства и всегда оценивая любые риски, связанные с определенным лечением.
Диета при язвенном колите попадает в эту неопределенную область, потому что это воспалительное заболевание толстой кишки. Именно здесь попадают клетчатка и пищевые остатки, которые мы едим. Неужели продукты, которые мы едим или не едим, могут быть частью проблемы? Изучение этого затруднено, потому что пища животного и растительного происхождения содержит сотни, нет, тысячи различных химических веществ.Когда эти многочисленные природные вещества взаимодействуют в нашем кишечнике с более чем 1000 различных бактерий в толстой кишке с общим количеством бактерий в несколько триллионов, могут происходить очень странные вещи, как хорошие, так и плохие.
Представляю два раздела. Одна из них – стандартные диетические рекомендации, которые можно найти в наших учебниках по гастроэнтерологии и на веб-сайтах наших престижных организаций, таких как Crohn’s and Colitis Foundation и Mayo Clinic .
Второй раздел, «Дополнительные взгляды на диетическую терапию при язвенном колите», представляет собой научный взгляд на новые вещи, которые происходят в области питания при язвенном колите.Некоторые из них близки к тому, чтобы быть основанными на доказательствах. За всем этим стоит какая-то наука. Очень мало или совсем не связано с риском. Я рассматриваю лечение язвенного колита как партнерство между врачом и пациентом. Врач приносит на стол лучшие научные достижения и лекарства. Пациенты учатся и затем вносят необходимые изменения в свой рацион.
Стандартные диетические рекомендации
Ключом к хорошему здоровью всех пациентов с язвенным колитом является работа с врачом, чтобы взять болезнь под контроль, обычно с помощью лекарств.Без этого основного достижения трудно достичь всех преимуществ любой диетической программы. Ниже перечислены важнейшие ключевые цели:
- Поддерживайте хороший вес, потребляя достаточное количество калорий, минералов и витаминов.
- Белок – Количество белка, необходимое вам в день, будет зависеть от вашего веса, возраста, физических упражнений, беременности и, особенно, от активности или серьезности процесса колита. Формула для здорового человека составляет 0,36 грамма белка на 1 фунт веса тела.Для человека весом 150 фунтов это примерно 54 грамма белка. Если вы занимаетесь серьезными упражнениями, если вы крупный человек или у вас активен язвенный колит, вам может потребоваться дополнительный белок. Большая часть этого белка может и должна поступать из овощей и фруктов. Многие диетологи и врачи считают, что мы, как нация, едим слишком много животного белка. В частности, у пациентов с язвенным колитом употребление слишком большого количества красного мяса может увеличить количество пахучих газов, сероводорода, в толстой кишке (см. Ниже).
- Углеводы – В общем, вам следует избегать повального увлечения низким содержанием углеводов.Основная часть ваших калорий должна поступать из сложных углеводов, таких как цельнозерновые, коричневый рис, свежие овощи и фрукты. Обычный сахар, подсластители с высоким содержанием фруктозы, такие как безалкогольные напитки и многие обработанные пищевые продукты, содержат большое количество этих простых сахаров, которые не имеют особой пользы для здоровья.
- Жиры – Организму требуется определенное количество жира, особенно моно и ненасыщенные растительные масла, такие как оливковое масло. Жиры с высоким содержанием насыщенных жиров, содержащиеся в мясе, кремах и всех трансжировых продуктах, следует использовать с осторожностью.
Витамины
- Множественные витамины с минералами – Многие авторитетные источники рекомендуют ежедневно принимать множественные витамины для населения в целом. Пациентам с язвенным колитом необходимо обсудить с врачом использование витаминов / минералов.
- Витамин D – Витамин D важен для здоровья костей. Пациенты с язвенным колитом могут быть особенно подвержены раннему остеопорозу, особенно если они принимают стероиды, такие как преднизон. Более новая информация показала, что рецепторы витамина D или точки прикрепления есть на клетках многих органов тела, включая толстую кишку.Вероятно, для этого есть причина. Некоторые авторитеты рекомендуют 800-1200 МЕ / день, а не стандартные 400 МЕ / день. Посоветуйтесь со своим врачом.
Минералы
- Кальций – Даже если вы живете на солнечном поясе и ваша кожа производит много витамина D, вам все равно необходимо достаточное количество кальция через рот. Основными источниками являются молоко, молочные продукты, моллюски, зеленые листовые овощи, рыбные консервы и, при необходимости, добавки кальция. Цель – не менее 1200 мг кальция в день.
- Железо – Многие пациенты с язвенным колитом имеют низкий уровень железа, что может привести к анемии. Ваш врач может периодически проверять уровень железа в крови.
- Селен – Некоторые специалисты считают, что селен действует в организме как антиоксидант, обеспечивая пользу для здоровья. Некоторые медицинские исследования показывают, что у пациентов с язвенным колитом может быть низкий уровень селена, и что они чувствуют себя лучше, когда принимают добавки селена. Рекомендуется 200 мг в день. Посоветуйтесь со своим врачом.
Рыба, рыбий жир и травы
- Рыбий жир и льняное масло – В медицинских исследованиях было установлено, что рыбий жир полезен для некоторых пациентов с язвенным колитом. Масло семян льна имеет тот же тип масла, что и жирная рыба. Мы до сих пор не знаем всех преимуществ. Можно порекомендовать жирную рыбу (голубую, скумбрию, лосось и меч), капсулы рыбьего жира и льняное масло. В некоторых опубликованных исследованиях пациенты принимали до девяти капсул рыбьего жира в день. Это много и может дать вам рыбный запах срыгивания.
- Травы – Травы – это сушеные растения, измельченные в порошок. Поскольку что-то обозначено как трава, это не превращает его в волшебное лекарство. Все растения содержат сотни различных химических веществ, многие из которых до сих пор не известны науке. Мы не можем с уверенностью сказать, какое влияние эти известные и неизвестные химические вещества оказывают на воспалительный процесс язвенного колита. Пока не будут получены достоверные данные о пользе трав, их лучше избегать.
Общий совет
Вот общие рекомендации, которые мы, гастроэнтерологи, обычно даем пациентам с язвенным колитом.
- Меньшие порции, более частые приемы пищи – Нижняя часть кишечника может лучше обрабатывать пищу, когда меньшие порции поступают туда чаще. Ваше тело сообщит вам, будет ли вам лучше работать с 4 или 5 небольшими порциями.
- Жидкости – Достаточное потребление жидкости является обязательным, если диарея является значительным симптомом. Для большинства людей организм сообщает вам, когда вы хотите пить и вам нужна жидкость. Некоторые авторитеты рекомендуют выпивать восемь стаканов воды в день. Доказательства потребности в таком количестве воды отрывочны.
- Кофеин – Кофеин, содержащийся в кофе, чае, безалкогольных и энергетических напитках, стимулирует сокращение толстой кишки и способствует более активному опорожнению кишечника. Не известно, что кофеин сам по себе повреждает кишечник или толстую кишку.
- Алкоголь – Красное вино и пиво содержат сульфаты и могут способствовать появлению неприятного запаха газов.
- Аллергия и пищевая непереносимость – Настоящая пищевая аллергия (крапивница, затрудненное дыхание) встречается довольно редко. Моллюски и арахис могут вызвать такие серьезные проблемы у человека, страдающего аллергией.Однако непереносимость определенных продуктов очень распространена. Если какая-то пища вам не нравится, избегайте ее.
- Нездоровая еда – Большинство ресторанов быстрого питания предлагают широкий выбор здоровых блюд. Доступны молочные продукты, такие как молоко, молочные коктейли и йогурт. Пицца содержит много белка и кальция.
- Лактоза и молочные продукты – Молоко и молочные продукты содержат много хорошего питания и кальция. Если вы считаете, что у вас непереносимость лактозы, вы можете провести простой тест.Выпейте 16 унций. употреблять обезжиренное молоко в субботу или воскресенье утром и больше ничего не есть и не пить. Если симптомы вздутия живота, судорог или диареи не проявляются в течение 3-4 часов, у вас, вероятно, нет непереносимости лактозы.
- Целиакия – это заболевание, при котором белок глютена, содержащийся в пшенице и некоторых других зернах, повреждает тонкий кишечник. Это расстройство встречается гораздо чаще, чем мы думали в прошлом. Симптомы могут быть похожи на симптомы язвенного колита. Простой анализ крови обычно позволяет выявить это заболевание.Спросите своего врача о целиакии.
Волокно
Клетчатка особенно важна для пациентов с язвенным колитом. Пищевые волокна полезны для здоровья и должны быть хорошо изучены, чтобы их можно было эффективно и полезно использовать. Все растения в своей структуре полагаются на клетчатку. Каждая растительная пища содержит как нерастворимую, так и растворимую клетчатку. Некоторые будут преимущественно одного или другого типа. Например, пшеница в основном состоит из нерастворимых волокон, овес – примерно наполовину, а порошок псиллиума растворим на 90%.Наши порошки пребиотиков растворимы на 100%.
Нерастворимая клетчатка не растворяется в воде; он не переваривается тонкой кишкой и не ферментируется бактериями толстой кишки. Однако он задерживает воду и поэтому производит большой и объемный стул. С другой стороны, растворимая клетчатка растворяется в воде. Он ферментируется бактериями толстой кишки и используется в качестве источника топлива для поддержания здоровой окружающей среды в толстой кишке. Однако, если принять слишком много, растворимые волокна будут способствовать безвредным газам в толстой кишке и газам.
Обсудите с врачом потребление пищевых волокон. Содержание клетчатки в пищевых продуктах дает конкретную информацию о количестве растворимой и нерастворимой клетчатки в большинстве пищевых продуктов.
Дополнительные взгляды на диетическую терапию язвенного колита Патенты
Пробиотики
Пробиотики – это бактерии, содержащиеся в пищевых продуктах, таких как йогурт и другие молочные продукты, а теперь в форме таблеток. Некоторые ранние медицинские исследования показывают, что определенные типы пробиотиков, принимаемые в форме таблеток, могут благоприятно влиять на течение язвенного колита.Однако изучение бактерий в толстой кишке затруднено. Вот несколько фактов. В толстой кишке человека собрана самая плотная коллекция бактерий в мире. Существует более 1000 различных типов бактерий, а общее количество бактерий в толстой кишке составляет многие триллионы. В коммерческих пробиотических препаратах используются от одной до шести различных бактерий, и обычно утверждается, что в каждой таблетке содержится 5-10 миллиардов организмов. Похоже, это много. Но по сравнению с триллионами это мало. Тем не менее, есть несколько благоприятных медицинских исследований, так что следите за пробиотиками.Также следует отметить, что бактериальный состав толстой кишки возвращается к своему прежнему состоянию через 2-3 недели после прекращения приема пробиотиков. Если они эффективны, вам нужно продолжать их в долгосрочной перспективе. Людям с иммунодефицитом, таким как ВИЧ, СПИД или химиотерапия, вероятно, не следует принимать пробиотики. В остальном пробиотики кажутся безопасными, хотя пациенты с язвенным колитом всегда должны обсудить это со своим врачом.
Пребиотики
Пребиотики – это растворимые пищевые волокна, которые питают здоровые бактерии в толстой кишке.Этот термин был введен в обращение в 1995 году, поэтому данная область является довольно новой. Исследователи изучают множество пребиотиков, но только инулин и олигофруктоза показали стабильные результаты. Главное, что делают эти два пребиотика и, надеюсь, другие, – это стимулировать рост полезных бактерий в толстой кишке. Инулин и олигофруктоза заставляют определенные бактерии производить кислые вещества, называемые короткоцепочечными жирными кислотами (SCFA). SCFA используются собственными клетками толстой кишки в качестве источника топлива. Именно они делают здоровыми собственные клетки толстой кишки, место, где развивается язвенный колит.Мы до сих пор не знаем, как все это работает, но простые рассуждения говорят о том, что SCFAs, вероятно, полезны для пациентов с язвенным колитом.
Сероводород (H
2 S) – газГаз H 2 S производится в толстой кишке. Это неприятный клиент. В основном это то, что придает газам неприятный запах. Мы избегаем запаха, когда можем, и высмеиваем его. Но в H 2 S нет ничего смешного. Рассмотрим эти факты о H 2 S, все документально подтвержденные с медицинской точки зрения.
- Половина нормальной популяции производит газ H 2 S в толстой кишке. Другая половина производит газ метан.
- Однако 90–100% больных язвенным колитом вырабатывают H 2 S. Интересный факт, не правда ли?
- H 2 S – токсичный газ. В более высоких дозах может вызвать раздражение глаз. В еще более высоких концентрациях он так же опасен, как цианистый водород. В нормальной толстой кишке есть клетки, содержащие фермент, который выводит токсины из газа H 2 S.
- Есть некоторые свидетельства того, что у пациентов с язвенным колитом дефицит этого фермента, поэтому H 2 S может задерживаться и повреждать стенку толстой кишки.
- У большинства пациентов язвенный колит находится в левой части толстой кишки, где в основном вырабатывается газ H 2 S.
- Некоторые бактерии в левой части толстой кишки используют серу в наших продуктах, воде и особенно в мясе, чтобы вырабатывать газ H 2 S.
- Полезные бактерии в толстой кишке вырабатывают определенные кислотные вещества (см. SCFA выше), тем самым подкисляя содержимое толстой кишки.
- Вот возможный ключевой момент. Эти бактерии, продуцирующие H 2 S, не растут в кислой среде. Сохранение кислоты толстой кишки может быть важным.
Сульфаты и сульфиды
Сульфат – необходимый элемент диеты, так как он необходим нашему организму для выполнения многих функций. Однако газообразующие бактерии H 2 S в левой ободочной кишке полагаются на проглоченную серу для образования сульфидного газа, H 2 S. Чем больше сульфата вы проглатываете, тем больше его доступно бактериям толстой кишки для производства сульфидных газов. .Так где же сульфат, который мы употребляем в пищу?
- Питьевая вода – до 20% и более может поступать из питьевой воды, в зависимости от источника. Городская вода контролируется, поэтому ее не будет слишком много, но вода из колодца может значительно отличаться. Вам нужно измерить сульфат в колодезной воде.
- Напитки – пиво, красное и белое вино, сидр, яблочный, виноградный и томатный соки и даже коровье молоко содержат значительное количество сульфатов.
- Продукты питания – следующие продукты содержат умеренное количество сульфатов:
- яиц
- сыр
- молоко
- фиников
- сушеные яблоки, абрикосы (сухофрукты с высоким содержанием сульфатов)
- миндаль
- макароны пшеничные
- хлеб
- арахис
- овощи семейства крестоцветных (брокколи, цветная капуста, брюссельская капуста, капуста
- изюм
- чернослив
- Животный белок – всего две аминокислоты, метионин и цистин, содержат сульфат.Они присутствуют во всех продуктах животного происхождения, но особенно в красном мясе. Чем больше мяса вы едите, тем больше сульфатов попадает в толстую кишку.
- Добавки – хондроитин, сульфат, глюкозамин, сульфат и МСМ ( метилсульфонилметан, ) используются многими людьми при заболеваниях костей и суставов.
Они содержат значительное количество сульфата. То же самое и каррагинан, используемый в качестве загустителя во многих готовых продуктах. Прочтите этикетки.
Сводка
Если бы я все еще занимался гастроэнтерологической практикой, я бы рекомендовал пациентам с язвенным колитом следовать рекомендациям, приведенным в первой части этого раздела.Дополнительно я бы рассмотрел:
- Уменьшите количество серосодержащих продуктов в рационе, особенно красного мяса, овощей семейства крестоцветных (брокколи, капуста, брюссельская капуста) и серосодержащих вин и пива. Проверить колодезную воду на содержание серы.
- Увеличьте количество продуктов с высоким содержанием инулина и олигофруктозы.
- Рассмотрите возможность употребления пищевой добавки, чтобы ежедневно получать значительную дозу полезных пребиотиков, инулина и олигофруктозы в толстую кишку.
Цель состоит в том, чтобы сделать вашу толстую кишку более кислой и негостеприимной для бактерий, продуцирующих газ H 2 S.Если ваши газы больше не имеют неприятного запаха, вероятно, бактерии, продуцирующие H 2 S, не растут.
И последнее замечание. За этой информацией стоит некоторое исследование. Некоторые из них неубедительны, но на данный момент это лучшее, что у нас есть. Наконец, посоветуйтесь со своим врачом. Она или он лучше всех знают ваше дело. Эта информация предназначена только для использования в фоновом режиме. Пребиотические добавки не предназначены для предотвращения, лечения или смягчения каких-либо заболеваний.
Что есть и чего избегать для лечения ВЗК
Некоторые продукты ухудшают симптомы ВЗК.Составление противовоспалительной диеты, уникальной для вашего состояния, может помочь вам уменьшить обострения.
Опубликовано on пятница, 4 сентября 2020 г.
Диета важна для всех. Употребление правильных продуктов в нужных количествах обеспечивает ваше тело питательными веществами, необходимыми для поддержания здоровья.
При воспалительном заболевании кишечника получить правильное питание может быть непросто.Тонкая кишка поглощает питательные вещества из пищи, которую вы едите. Когда у вас хроническое воспаление и другие симптомы ВЗК, вы можете не усваивать все питательные вещества или переваривать пищу. Это может привести к серьезным проблемам, таким как недоедание, потеря веса и дефицит питательных веществ.
Чтобы предотвратить эти осложнения и сделать прием пищи приятным, вам нужно уделять пристальное внимание тому, что вы вводите в свое тело и как реагирует ваша пищеварительная система.
Что входит в план диеты при ВЗК?
Составить диету, подходящую для вашего состояния, будь то болезнь Крона, язвенный колит или воспалительное заболевание кишечника, не подходящее ни к одной из категорий, сложно.Не существует ни одной диеты при болезни Крона или язвенном колите. Продукты, которые вызывают симптомы болезни Крона или колита, могут отличаться от продуктов, вызывающих проблемы у кого-то другого. Но есть несколько ключевых ингредиентов для создания собственной диеты при воспалительном заболевании кишечника:
- Прием пищи небольшими порциями – Ешьте меньше, чаще. Небольшие приемы пищи – скажем, шесть приемов пищи в день вместо традиционного завтрака, обеда и ужина – помогают снизить нагрузку на пищеварительный тракт.
- Жидкости и электролиты – Частые приступы диареи истощают ваш организм водой и питательными веществами.Выпивайте половину своего веса в унциях воды и восполняйте запасы натрия, калия и электролитов с помощью спортивных напитков.
- Витамины и минералы – Люди с болезнью Крона подвергаются большему риску дефицита питательных веществ. Люди с язвенным колитом чаще страдают анемией. Возможно, вам придется ежедневно принимать поливитамины или добавки, чтобы дополнить хорошо сбалансированную, богатую питательными веществами диету.
- Белок – Хотя многие думают о витаминах и минералах, белок также является питательным веществом.Ешьте свой вес в килограммах белка и увеличивайте потребление, чтобы восстановить потери после обострения.
- Более калорийность – Когда ваш организм испытывает проблемы с переработкой пищи, вам, возможно, придется увеличить их количество, чтобы восполнить это. Потребление большего количества калорий особенно важно для восстановления после обострения и восстановления потерянного веса.
- Вызвать отказ от еды – Некоторые вещи могут усугубить ваши симптомы. Всегда следите за своими симптомами после еды, чтобы избежать употребления этих продуктов в будущем.
Шесть экспертов IBD, одно удобное расположение
Наш центр IBD координирует комплексное лечение вашего хронического заболевания кишечника.
Узнать больше
Какие продукты уменьшают воспаление и другие симптомы ВЗК?
Целью лечения воспалительного синдрома кишечника является уменьшение воспаления, а в идеале – полное избавление от него. Когда воспаление находится под контролем, исчезают и другие проблемы с пищеварением.
Возможно, вы слышали о противовоспалительных диетах или противовоспалительных продуктах. Хорошая диета для ВЗК – это тип противовоспалительной диеты, включающий большинство стандартных рекомендаций по здоровому питанию. Хотя вам все еще необходимо составить собственный список продуктов, которые нужно есть, и продуктов, которых следует избегать, на основе триггеров, определенных вами и вашими врачами, есть несколько общих рекомендаций, которым вы можете следовать.
Продукты, которые нужно включить в диету с ВЗК
Ваши триггеры неизбежно уменьшат ваш выбор продуктов питания.Но вы все равно должны стремиться к разнообразной и богатой питательными веществами диете, чтобы контролировать воспалительное заболевание кишечника. Ваш рацион должен включать здоровую смесь:
- Клетчатка – Клетчатка может быть проблемным питательным веществом. Это важная часть здорового питания, но обычно она вызывает симптомы во время обострения. Сосредоточьтесь на источниках растворимой клетчатки (которые помогают уменьшить диарею), таких как бобы, мясистые фрукты, овес и ячмень, и ешьте другие цельнозерновые и продукты с высоким содержанием клетчатки, насколько сможете.
- Постные белки – Слишком много жира может привести к плохому усвоению белка и ухудшить ваши симптомы. Придерживайтесь источников белка с низким содержанием жира, таких как курица, индейка, рыба, яйца и тофу.
- Фрукты и овощи – Употребление в пищу разноцветных растений обеспечивает разнообразное сочетание витаминов и минералов. Если волокнистая кожура и семена вызывают проблемы с пищеварением, удалите их перед едой.
- Продукты, богатые кальцием – ВЗК и особенно болезнь Крона могут привести к непереносимости лактозы.Таким образом, вам может потребоваться получать кальций из немолочных источников, консервов из рыбы или темно-зеленых овощей. Что касается молочных продуктов, вы можете выбрать безлактозные или немолочные альтернативы молоку, йогурту и сыру.
- Пробиотики – Воспалительное заболевание кишечника может вымывать «хорошие» бактерии из кишечника. Йогурт, кимчи, мисо, квашеная капуста, темпе и другие источники живых бактерий могут помочь восстановить баланс кишечных бактерий.
Продукты, которых следует избегать с IBD
Нет причин избегать еды, если она не вызывает или не ухудшает ваши симптомы.Вы хотите получать как можно больше питательных веществ из самых разных источников. Но если вы еще не определили продукты, которые вызывают у вас обострения болезни Крона, язвенного колита или ВЗК, наиболее частыми виновниками являются
- Жирные, жирные или жареные продукты
- Горячие или острые продукты
- Сырые фрукты и овощи с высоким содержанием клетчатки
- Орехи, семена и бобы
- Напитки с кофеином или сладкие напитки
- Напитки алкогольные
- Конфеты, сладости и другие источники добавленного сахара
Алкоголь, кофеин и острая пища могут вызвать раздражение толстой кишки любого человека.Так что проблемы могут усугубиться, если у вас воспалительное заболевание кишечника. Жир, сахар и клетчатка усваиваются труднее. Поэтому вам, возможно, придется придерживаться продуктов с низким содержанием этих категорий или есть продукты с более высоким содержанием в умеренных количествах.
Что есть во время обострения болезни Крона или колита
Некоторые продукты вызывают спазмы, вздутие живота или диарею – всего, чего следует избегать, если обостряется воспалительное заболевание кишечника. Когда симптомы вернутся, лучше придерживаться основ.Держитесь подальше от всего, что может усугубить из списка «Продукты, которых следует избегать». Вместо этого ешьте эти продукты без примесей и используйте кипячение, жарение на гриле и приготовление на пару в качестве основных методов приготовления:
- Овощи: Морковь, шпинат, спаржа, картофель
- Фрукты: Яблочное пюре, консервированные груши или персики, бананы, дыни, авокадо
- Очищенные зерна: Белый рис, хлеб и макаронные изделия
- Белки: Арахисовое масло, лосось, вареные яйца, курица или индейка без добавок
Когда обострение ВЗК будет взято под контроль, вы можете постепенно возвращать продукты в свой обычный рацион, по одной или две за раз каждые несколько дней.Начните с вещей, которые, как вы знаете, вы можете терпеть – сначала жидкости, а затем мягкие твердые вещества. И постепенно увеличивайте количество калорий, белков и клетчатки, чтобы вернуться к здоровой диете, которая, возможно, страдала от плохого аппетита или потери веса.
Независимо от того, находитесь ли вы в стадии ремиссии или в разгар обострения, ваша диета является одним из ключей к лечению воспалительного заболевания кишечника. Но, как и любую диету, придерживаться ее не всегда легко. Когда вы работаете с опытной командой экспертов по ВЗК и диетологов, вы можете разработать план диеты, чтобы получать адекватное питание, избегая при этом триггеров, и при этом есть многие из любимых продуктов.
Вся информация, представленная на веб-сайте клиники Айовы, предназначена только для использования в качестве общей образовательной информации. Любой контент, продукт или услуга не предназначены для замены профессиональных медицинских консультаций, диагностики или лечения. Если вы считаете, что у вас есть проблема со здоровьем, всегда обращайтесь за индивидуальной консультацией к своему врачу или квалифицированному поставщику медицинских услуг.
Клиника Айовы может предоставлять ссылки на внешние источники для получения дополнительных ресурсов или информации и никоим образом не несет ответственности за информацию, предоставленную другими организациями или источниками.© Клиника Айовы, 2021
Диета в патогенезе и лечении язвенного колита; Обзор рандомизированных контролируемых диетических вмешательств
Nutrients. 2019 июл; 11 (7): 1498.
Аммар Хассанзаде Кештели
1 Кафедра медицины Университета Альберты, Эдмонтон, AB T6G 2P5, Канада
2 Центр передового опыта по изучению воспаления желудочно-кишечного тракта и иммунитета (ЦЭГ) Эдмонтон, AB T6G 2X8, Канада
Карен Л.Madsen
1 Медицинский факультет Университета Альберты, Эдмонтон, AB T6G 2P5, Канада
2 Центр передового опыта по исследованию воспаления желудочно-кишечного тракта и иммунитета (CEGIIR), Эдмонтон, AB T6G 2X8, Канада
Levin . Dieleman
1 Медицинский факультет Университета Альберты, Эдмонтон, AB T6G 2P5, Канада
2 Центр передового опыта по исследованию желудочно-кишечного воспаления и иммунитета (CEGIIR), Эдмонтон, AB T6G 2X0002, Канада 9005 05 05 1 Медицинский факультет Университета Альберты, Эдмонтон, AB T6G 2P5, Канада
2 Центр передового опыта по исследованию воспаления желудочно-кишечного тракта и иммунитета (CEGIIR), Эдмонтон, AB T6G 2X8, Канада
Поступило 30 апреля 2019 г .; Принят в печать 28 июня 2019 г.
Лицензиат MDPI, Базель, Швейцария. Эта статья представляет собой статью в открытом доступе, распространяемую в соответствии с условиями лицензии Creative Commons Attribution (CC BY) (http://creativecommons.org/licenses/by/4.0/). Эта статья цитировалась другими статьями в PMC. .Abstract
Эпидемиологические и экспериментальные исследования показали, что диета является одним из факторов окружающей среды, которые способствуют возникновению и патофизиологии язвенного колита. Хотя многие пациенты, страдающие язвенным колитом, связывают свои симптомы или рецидив заболевания с диетическими факторами, было проведено лишь несколько хорошо спланированных рандомизированных контролируемых испытаний для изучения роли диеты в лечении язвенного колита.Здесь мы рассматриваем возможные механизмы взаимосвязи между диетой и патогенезом язвенного колита и резюмируем рандомизированные контролируемые диетические вмешательства, которые проводились у пациентов с язвенным колитом.
Ключевые слова: диета , воспалительное заболевание кишечника, язвенный колит
1. Введение
Язвенный колит (ЯК) – подтип воспалительного заболевания кишечника (ВЗК) – это хроническое идиопатическое воспалительное заболевание, которое поражает толстую кишку и является характеризуется рецидивирующим и стихийным воспалением слизистой оболочки [1].У пациентов с ЯК в основном присутствует кровь в стуле и диарея [1]. ЯК ассоциируется с основной заболеваемостью в западных странах, а его заболеваемость растет в развивающихся странах [2]. Многофакторная патофизиология ЯК включает генетическую предрасположенность, дефекты эпителиального барьера, нарушение регуляции иммунных ответов, микробный дисбиоз и факторы окружающей среды [1,2].
Было высказано предположение, что факторы окружающей среды играют основную роль в патогенезе ВЗК. События раннего возраста, такие как способ родов, грудное вскармливание и воздействие антибиотиков, а также другие факторы, такие как загрязнение воздуха, курение, психологическое состояние, физические упражнения и диета, входят в число потенциальных факторов окружающей среды, способствующих развитию ВЗК или активности заболевания [3].
Значительные изменения в рационе питания за последние десятилетия были связаны с увеличением заболеваемости ЯК. Взаимосвязь между диетой и развитием ЯК была указана в нескольких эпидемиологических исследованиях [4]. Два недавних метаанализа показали, что потребление безалкогольных напитков и сахарозы были связаны с повышением риска развития ЯК на 69% и 10% соответственно [5,6]. В другом метааналитическом исследовании потребление фруктов (отношение шансов: 0,57) и овощей (отношение шансов: 0,71) было связано со снижением шансов развития ЯК [7].Значительная связь между потреблением мяса (в частности, красного мяса) и риском ЯК была обнаружена в метаанализе семи эпидемиологических исследований (суммарный относительный риск: 1,47) [8]. Кроме того, в то время как содержание в рационе n -3 полиненасыщенных жирных кислот (ПНЖК) было связано со снижением шансов развития ЯК (отношение шансов: 0,56) [9], арахидоновая кислота в пище ( n -6 ПНЖК), как измерено в жировая ткань увеличивала риск развития ЯК (относительный риск: 4,16) в большом проспективном когортном исследовании среди взрослых датчан [10].Хотя точные патофизиологические механизмы, в которых диета играет роль в развитии ВЗК, остаются неизвестными, было предложено несколько правдоподобных объяснений, включая ее влияние на состав кишечной микробиоты, выработку микробных метаболитов, изменения иммунитета слизистой оболочки и барьерную функцию слизистой оболочки [11] ( ).
Хотя точные механизмы, ответственные за связь между диетой и развитием воспалительного заболевания кишечника, неизвестны, было предложено несколько механизмов.Нездоровая диета, такая как западная диета, была связана с изменениями микробиома кишечника и функции эпителиального барьера и, по-видимому, оказывает прямое влияние на иммунную функцию, вызывая провоспалительную среду, характеризующуюся дисбалансом T-хелпера 17 (T H 17) соотношение клеток к регуляторным T (T reg ) клеткам [Адаптировано с разрешения [11]].
Нарушения микробиоты кишечника были зарегистрированы у некоторых, но не у всех пациентов с ЯК [1,12,13,14].В некоторых исследованиях у пациентов с ЯК было показано снижение бактериального разнообразия, характеризуемое уменьшением количества Firmicutes и увеличением Gammaproteobacteria и Enterobacteriaceae [15]. Однако неясно, является ли бактериальный дисбиоз причиной или следствием воспаления слизистой оболочки при ЯК [1,13] ().
Взаимосвязь между микробиотой кишечника и воспалением толстой кишки при воспалительном заболевании кишечника. Воспаление толстой кишки стимулирует выработку гамма-интерферона (IFN-γ), который в конечном итоге генерирует активные формы кислорода (ROS).ROS производят продукты для анаэробного дыхания. Эти продукты могут использоваться факультативными анаэробами для перерастания, что приводит к снижению бактериального разнообразия. Дисбиотическая микробиота может дополнительно стимулировать рост грибов, которые могут усугублять воспаление, путем активации хитином и β-глюкановыми антигенпрезентирующими клетками (APC) пути Т-хелперов 1 типа (T H 1). Кроме того, микробный дисбиоз связан с увеличением количества и количества бактериофагов, которые могут влиять на бактериальную микробиоту посредством переноса генов.ДМСО, диметилсульфоксид; ТМАО, N-оксид триметиламина. [Адаптировано с разрешения [13]].
Диетические факторы могут быть связаны с патогенезом ЯК или течением заболевания посредством прямого воздействия на хозяина или косвенного воздействия посредством изменения состава или функции микробиоты кишечника. Диета играет важную роль в формировании микробного состава кишечника [16]. Например, увеличение Bacteroidetes и снижение Firmicutes и Enterobacteriaceae у сельских африканских детей по сравнению с европейскими детьми в основном объяснялось различиями в моделях питания между двумя популяциями [17].Таким образом, было высказано предположение, что изменения микробиоты, вызванные диетой, могут трансформировать здоровую микробиоту кишечника в вызывающую заболевание сущность, которая может либо инициировать, либо поддерживать воспаление у пациентов с ВЗК [16]. Agus et al. [18] показали, что диета с высоким содержанием жиров и сахара приводит к дисбиозу слизистой оболочки кишечника, характеризующемуся чрезмерным ростом провоспалительных протеобактерий и уменьшением количества защитных бактерий. Кроме того, они показали, что трансплантация фекалий от мышей с высоким содержанием жира / сахара, которых кормили без микробов, увеличивала восприимчивость к адгезивно-инвазивной инфекции Escherichia coli .
Помимо значительного воздействия на микробный состав, диетические факторы также могут влиять на метаболические функции кишечной микробиоты. Короткоцепочечные жирные кислоты (SCFA), которые определяются как группы жирных кислот с числом атомов углерода менее шести, включая муравьиную кислоту (C1), уксусную кислоту (C2), пропионовую кислоту (C3), масляную кислоту (C4) и валериановую кислоту. (C5), происходят из комменсальной бактериальной ферментации неперевариваемых пищевых волокон как в тонком, так и в толстом кишечнике [19,20].На ацетат, пропионат и бутират приходится более 95% всего содержания SCFA в кишечнике [19]. В частности, ацетат и бутират играют важную роль в поддержании барьерной функции слизистой оболочки и модуляции иммунной функции [21,22] (). SCFA регулируют функции эпителиальных и / или иммунных клеток посредством изменения экспрессии генов, клеточной дифференцировки, хемотаксиса, пролиферации и апоптоза [19]. Количество бактерий, продуцирующих SCFA, таких как Faecalibacterium prausnitzii , снижено у некоторых пациентов с ЯК, и это обратно коррелирует с активностью заболевания [23].Более того, западная диета, характеризующаяся высоким потреблением сахара [18,24] и жиров [18] и уменьшенным количеством пищевых волокон, была связана с уменьшением SCFAs и повышенной восприимчивостью к колиту в экспериментальных исследованиях.
Роль короткоцепочечных жирных кислот, полученных из волокон (SCFA), в регуляции гомеостаза кишечника. SCFAs служат энергетическими субстратами для колоноцитов. Кроме того, SCFA регулируют функцию кишечного барьера и иммунную систему посредством передачи сигналов рецепторов, связанных с G-белками (GPR).SCFAs способствуют дифференцировке регуляторных T (Treg) -клеток и продукции интерлейкина (IL) -10 через GPR43. Кроме того, SCFA облегчают активацию инфламмасом в эпителиальных клетках толстой кишки через GPR43, стимулируя выработку IL-18, что имеет решающее значение для противовоспалительного действия и восстановления эпителия. SCFAs также регулируют функцию кишечного барьера за счет усиления экспрессии белков плотных контактов и синтеза муцина (MUC) 2. ДК, дендритные клетки; FOXP3, вилочная коробка P3; HDAC, гистоновые деацетилазы; Mϕ, макрофаги; TJ, узкие стыки.[Адаптировано с разрешения [22]].
Слизистый слой и кишечный эпителий являются первыми физическими и химическими барьерами против кишечных бактерий, патогенов и пищевых антигенов. Нарушение регуляции иммунного ответа слизистой оболочки, характеризующееся изменениями во врожденной иммунной системе, активацией эффекторных Т-клеток, повышенным присутствием В-клеток и продукции антител, а также повышенным продуцированием провоспалительных медиаторов, играет важную роль в патогенезе ВЗК [1 , 25]. Факторы питания могут оказывать прямое воздействие на клетки-хозяева.Например, было показано, что железо просвета может напрямую влиять на функцию эпителиальных клеток кишечника и Т-клеток в дополнение к запуску апоптоза, связанного со стрессом эпителиальных клеток [26]. Цинк является важным кофактором различных кишечных металлопротеиназ, и дефицит цинка был связан со снижением целостности барьера и повышенной проницаемостью у пациентов с ВЗК [27]. Также появляется все больше доказательств роли витамина D в укреплении врожденной иммунной системы и уменьшении воспаления при экспериментальных и человеческих ВЗК [28].Также показана взаимосвязь между содержанием ПНЖК в рационе и воспалительными процессами при ВЗК [29,30]. Эйкозапентаеновая кислота и докозагексаеновая кислота, входящие в состав длинноцепочечных диетических n -3 ПНЖК, ингибируют гены, которые участвуют в воспалительном процессе и изменяют состав клеточных мембран, вытесняя n -6 ПНЖК, влияя на формирование липидных плотностей в передаче сигналов клеток [30] . Пищевые аминокислоты действуют как ключевые регуляторные факторы клеточных и микробных метаболических путей и играют важную роль в гомеостазе кишечника.Воспаление кишечника, наблюдаемое при ВЗК, влияет на несколько метаболических путей, связанных с метаболизмом аминокислот [22]. Сообщалось, что некоторые пищевые добавки, такие как мальтодекстрин, эмульгирующие агенты или загустители, такие как карбоксиметилцеллюлоза, каррагинан и ксантановая камедь, также могут оказывать пагубное влияние на гомеостаз кишечника [31]. Полный обзор всех диетических факторов и взаимодействий с хозяином выходит за рамки этого обзора; однако эти взаимодействия были подробно описаны в других недавних обзорных статьях [11,21,22,31,32,33,34].
В настоящее время диетические рекомендации для лечения симптомов, связанных с ВЗК, скудны и не основаны на доказательствах, в основном из-за ограниченного количества диетических вмешательств в этой популяции. В настоящей обзорной статье мы обобщаем результаты ранее проведенных диетических вмешательств у пациентов с ЯК.
2. Методы
Электронный поиск в MEDLINE (Ovid) с момента создания до 1 апреля 2019 г. проводился с целью выявления любых исследований диетических вмешательств на предметах ЯК).Справочные списки включенных исследований также были проверены для выявления соответствующих исследований, которые могли быть пропущены при первоначальном поиске в MEDLINE. Исследования, которые были сосредоточены только на пищевых добавках, энтеральном или парентеральном питании или были опубликованы на языках, отличных от английского, не были включены. Всесторонний полнотекстовый обзор выявленных исследований был проведен после просмотра заголовков и аннотаций потенциально релевантных статей. Собранные данные включали название журнала, год публикации, дизайн исследования, возраст, пол, размер выборки, состояние заболевания, интересующее вмешательство и компаратор (ы), исход (ы), показатели исходов и основные выводы.Стратегия поиска в MEDLINE была следующей:
рандомизированное контролируемое исследование /
клиническое исследование.pt.
randomi? Ed.ti, ab.
placebo.ti, ab.
randomly.ti, ab.
trial.ti, ab.
1 или 2 или 3 или 4 или 5 или 6
Воспалительные заболевания кишечника /
воспалительное заболевание кишечника.tw.
там же.tw.
язвенный колит.tw.
colitis.tw.
8 или 9 или 10 или 11 или 12
Диета /
диета * .tw.
food.tw.
14 или 15 или 16
7 и 13 и 17
3. Результаты
Наш первичный электронный поиск дал 424 уникальных ссылки. После просмотра названия и аннотации было отобрано девять исследований для полнотекстового обзора.После полнотекстового обзора для этого обзора были отобраны семь рандомизированных контролируемых испытаний, которые отвечали критериям включения и исключения [35,36,37,38,39,40,41]. Общие характеристики включенных исследований приведены в.
Таблица 1
Общая характеристика исследований, изучающих роль диеты в поддержании ремиссии у пациентов с язвенным колитом.
| Первый автор (год) | Страна | Дизайн исследования | Население | Вмешательство / компараторы (размер выборки 1 ) | Продолжительность | Результаты и инструменты оценки | UK | Рандомизированное контролируемое клиническое исследование | Взрослые пациенты с ЯК в клинической ремиссии после индукции ремиссии | Безмолочная диета ( n = 26) / безглютеновая и безмолочная диета ( n = 27) / «фиктивная диета» в качестве контроля ( n = 24) | 12 месяцев | Рецидив: симптомы + ректороманоскопия, биопсия, соблюдение диеты: интервью |
|---|---|---|---|---|---|---|
| Candy (1995) [36] | Южная Африка | Рандомизированное контролируемое клиническое исследование | Взрослые пациенты с ЯК с легкой и умеренной активностью болезни | Элиминационная диета с контролем симптомов ( n = 11) / нормальная d iet в качестве контроля ( n = 7) | 6 недель | Индукция клинической ремиссии, ректороманоскопия, гистопатология, соблюдение диеты: интервью |
| Strisciuglio (2013) [37] | Италия | Одноцентровое, рандомизированное , контролируемое клиническое исследование | Педиатрические пациенты с впервые установленным диагнозом ЯК | Диета, устраняющая белок коровьего молока ( n = 14) / нормальная диета в качестве контроля ( n = 15) | 12 месяцев | Индукция клинической ремиссии, клинический рецидив : PUCAI, Общая оценка врачом, С-реактивный белок в сыворотке, скорость оседания эритроцитов, калпротектин, эндоскопическая оценка, гистологическая оценка, соблюдение диеты: дневники питания |
| Kyaw (2014) [38] | UK | Рандомизированный, контролируемый клиническое испытание | Взрослые пациенты с ЯК | Комплексные диетические рекомендации ( n = 61) / общие диетические рекомендации + норма диета в качестве контроля ( n = 51) | 24 недели | Активность заболевания: SCCAI, качество жизни: IBDQ, соблюдение диеты: опросник частоты приема пищи |
| Bhattacharyya (2017) [39] | USA | Randomized , двойное слепое, плацебо-контролируемое, многоцентровое, клиническое испытание | Взрослые пациенты с ЯК в клинической ремиссии | Безкарагенановая диета + каррагинансодержащие капсулы (200 мг / день) ( n = 7) / безкарагинановая диета + плацебо (декстроза) ( n = 7) | 12 месяцев | Клинический рецидив: SCCAI, качество жизни: SIBDQ, сывороточные цитокины, калпротектин, соблюдение диеты: отзывы о питании за 24 часа |
| Pedersen (2017) [40] | Дания | Рандомизированное открытое контролируемое клиническое исследование | Взрослые пациенты с ЯК в стадии ремиссии или от легкой до умеренной активности заболевания и сопутствующих СРК-подобных симптомов | Диета с низким содержанием FODMAP ( n = 44) / обычная обычная диета в качестве контроля ( n = 45) | 6 недель | Активность заболевания: SCCAI, тяжесть симптомов СРК: IBS-SSS, качество жизни: SIBDQ, С-реактивный белок, калпротектин в фекалиях, диетический соблюдение режима приема пищи: опросник по частоте приема пищи |
| Jian (2018) [41] | Китай | Рандомизированное открытое стратифицированное клиническое исследование | Взрослые пациенты с ЯК в стадии ремиссии или от легкой до умеренной активности заболевания | Под контролем иммуноглобулина G Исключительная диета ( n = 49) / нормальная диета в качестве контроля ( n = 48) | 6 месяцев | Активность заболевания: оценка Мэйо, качество жизни: IBDQ, индекс массы тела, альбумин, трансферрин, преальбумин, внекишечный проявление заболевания, пищевые антитела IgG, соблюдение диеты: дневники питания |
Wright et al.[35] случайным образом распределенные пациенты с ЯК с рецидивом заболевания, переходящие на безмолочную диету ( n = 26) (все молоко и молочные продукты, будь то в форме молочных продуктов, таких как свежее молоко и сыр, или в виде сухого молока, были исключены. , и масло было разрешено), диету без глютена и молока ( n = 27) или контрольную группу ( n = 24). Пациентов просили соблюдать диету в течение одного года после индукции ремиссии, и за ними ежемесячно наблюдали, чтобы оценить, испытали ли они рецидив заболевания, который определялся как диарея с в среднем четыре или более стула в день в течение как минимум недели и при наличии макроскопической крови и сигмоидоскопических свидетельствах воспаления.Хотя частота рецидивов была выше у пациентов, рандомизированных в контрольную группу, по сравнению с пациентами, соблюдающими безмолочную диету (79,2% против 61,5%), она не достигла статистической значимости ( p = 0,2). Кроме того, частота рецидивов при использовании безглютеновой и безмолочной диеты составила 70,4%, что сопоставимо с таковой в двух других группах.
В небольшом рандомизированном контролируемом исследовании продолжительностью 6 недель [36] 18 взрослых пациентов с ЯК с легкой и умеренной активностью заболевания были рандомизированы в группу устранения симптомов ( n = 11) или контрольную группу ( n = 7).Пациентов в контрольной группе попросили задокументировать, но не изменять свое диетическое питание. Однако пациенты экспериментальной группы были проинструктированы исключить продукты, которые, по-видимому, провоцируют их симптомы. Жареные продукты были запрещены. Кроме того, рафинированный сахар, добавки и консерванты, все приправы и специи, кроме соли, и напитки, кроме кипяченой воды, были запрещены в течение 6-недельного испытания для пациентов, рандомизированных в группу исключающей диеты. В первую неделю из рациона были исключены молочные продукты, но в последующие недели они были введены в следующем порядке: обезжиренное молоко, йогурт, обезжиренный сыр, цельное молоко, сливки и цельный сыр.Каждую неделю испытуемые в группе вмешательства опрашивались лично, и их симптомы анализировались в зависимости от продуктов, которые были съедены в течение предыдущей недели. В течение 6-недельного испытания меню питания было расширено, чтобы включить в него большее разнообразие продуктов, которые может выдержать каждый участник. Индукция скорости клинической ремиссии (отхождение нормального стула при отсутствии ректального кровотечения) через 6 недель после базового визита была значительно выше у пациентов, получавших диету, ориентированную на симптомы (36.3% против 0,0%). Однако эндоскопическое и гистологическое улучшение было сопоставимым между двумя группами.
В другом исследовании [37] дети с впервые диагностированным ЯК были случайным образом распределены на диету, устраняющую белок коровьего молока (CMP) ( n = 14) или нормальную диету в качестве контрольной группы ( n = 15). Целью исследования было сравнить частоту клинической ремиссии между двумя группами после индукционной терапии ВЗК и частоту клинических рецидивов (определяемых как возникновение или ухудшение симптомов, сопровождающееся повышением индекса активности детского язвенного колита> 10 баллов, что требовало лечения с помощью кортикостероиды, иммунодепрессанты или хирургическое вмешательство) между двумя группами в течение годичного испытания.Авторы сообщили, что частота клинического ответа через четыре недели после начала индукционной терапии не различалась между двумя группами (92,8% в диете с устранением CMP против 80,0% в контрольной группе, p = 0,6). Кроме того, частота клинических рецидивов была сопоставима между двумя группами (53,8% в группе с элиминацией БКМ по сравнению с 53,3% в контрольной группе). Кроме того, они не обнаружили значительных изменений в сыворотке C-реактивного белка (CRP), скорости оседания эритроцитов или фекального кальпротектина (FCP) в двух диетических группах от исходного уровня до последнего посещения.
Kyaw et al. [38] набрали 112 взрослых пациентов с ЯК и случайным образом распределили их по диетической и контрольной группе. Пациентам в экспериментальной группе был выдан учебный буклет, в котором содержались диетические рекомендации: есть мало и часто (от четырех до шести раз в день), пить достаточное количество жидкости, уменьшить избыточное потребление жира, уменьшить количество простых углеводов и сократить потребление продуктов с высоким содержанием клетчатки во время обострения. . Пациентам также рекомендовалось увеличить потребление «белка хорошего качества» во время обострения и исключить молочные продукты, если у них была непереносимость лактозы.Пациентам, рандомизированным в контрольную группу, были предоставлены буклеты с общими рекомендациями по здоровому питанию (например, выбирать больше клетчатки или цельнозерновых углеводов, есть много фруктов и овощей), и им было предписано соблюдать их обычную диету. Через 24 недели наблюдалось значительное снижение показателя индекса активности простого клинического колита (SCCAI) в группе вмешательства по сравнению с увеличением показателя в контрольной группе. Однако статистически значимого изменения показателей качества жизни по сравнению с исходным уровнем до 24 недели в обеих группах не наблюдалось.
Bhattacharyya et al. [39] провели небольшое рандомизированное двойное слепое плацебо-контролируемое многоцентровое клиническое исследование на пациентах с ЯК, чтобы изучить влияние обычной пищевой добавки каррагинана на частоту клинических рецидивов. Авторы набрали пациентов с ЯК старше 18 лет в стадии клинической ремиссии (SCCAI ≤ 2). Пациенты, рандомизированные в группу каррагинана ( n = 5), получали капсулы, содержащие каррагинан (200 мг / день). Пациенты, рандомизированные в группу плацебо, получали капсулы, содержащие декстрозу аналогичного вида ( n = 7).Продолжительность исследования составляла 12 месяцев, и участники были проинструктированы соблюдать диету без каррагинана в течение этого периода. Первичным критерием оценки было возникновение клинического рецидива, которое определялось как увеличение на два (или более) балла по шкале SCCAI в связи с увеличением количества лечения. Краткий опросник по воспалительным заболеваниям кишечника использовался для оценки изменений качества жизни. Кроме того, были собраны образцы крови и стула для измерения маркеров воспаления. Они обнаружили, что пациенты с ЯК, которые находились на диете без каррагинана плюс плацебо, имели более низкую частоту рецидивов по сравнению с пациентами, которые находились на аналогичной диете плюс две пероральные капсулы каррагинана в день (0.0% против 60,0%, p = 0,05). Кроме того, они сообщили, что потребление каррагинана усугубляет активность заболевания, на что указывает увеличение FCP ( p = 0,06) и интерлейкина-6 ( p = 0,02). Однако не было статистически значимой разницы между двумя группами с точки зрения изменений показателей качества жизни.
Pedersen et al. [40] провели открытое исследование пациентов с ВЗК (61 ЯК и 28 БК) в стадии ремиссии или с легким или умеренным заболеванием и сопутствующими симптомами, подобными СРК.Пациенты были случайным образом распределены на диету с низким содержанием ферментируемых, олигосахаридов, дисахаридов, моносахаридов и полиолов (FODMAP) ( n = 44) или нормальную диету ( n = 45) в течение 6 недель. У пациентов с ЯК наблюдалось значительное снижение тяжести симптомов, связанных с СРК (по оценке по Системе тяжести симптомов СРК) в обеих диетических группах, и этот ответ не отличался между двумя группами. Однако авторы сообщили о значительном снижении активности заболевания по оценке SCCAI, но только у пациентов, рандомизированных на диету с низким содержанием FODMAP.Кроме того, диета с низким содержанием FODMAP повысила качество жизни пациентов с ВЗК (по оценке SIBDQ). Однако диета с низким содержанием FODMAP не изменила значительно уровни CRP и FCP.
В недавнем открытом стратифицированном исследовании Jian et al. [41] случайным образом распределили 97 пациентов с ЯК, которые находились в стадии ремиссии или имели активность заболевания от легкой до умеренной, в группу исключения из пищи по сравнению с группой фиктивной диеты. Исходно было проверено наличие в крови антител IgG, специфичных к антигенам яиц, пшеницы, молока, кукурузы, томатов, крабов, риса, сои, трески, креветок, грибов, говядины, курицы и свинины.На основании титров антител IgG пациентам, рандомизированным в группу исключения из рациона, было дано указание прекратить или сократить прием определенных продуктов питания. Пациентов контрольной группы просили соблюдать обычную диету. Продолжительность судебного разбирательства составила 6 месяцев. Они сообщили, что по сравнению с контрольной диетой соблюдение диеты исключения было связано со значительным снижением баллов по шкале Мэйо и улучшением качества жизни.
4. Обсуждение
Было высказано предположение, что факторы окружающей среды, включая диету, играют важную роль в патофизиологии ВЗК и особенно в ЯК, хроническом воспалении толстой кишки.В настоящей статье, после краткого обзора потенциальных механизмов, в которых диета играет роль в патогенезе ВЗК, мы затем рассмотрели исследования диетических вмешательств у пациентов с ЯК.
Все три рандомизированных контролируемых испытания, которые были выполнены для оценки эффективности диетических вмешательств для поддержания ремиссии при ЯК [35,37,39], были сосредоточены на полном исключении одного или нескольких продуктов питания, которые предположительно вызывают симптомы ВЗК. . Два из этих исследований [35,37] были направлены на исключение молока или молочных продуктов; однако они не смогли показать значительного снижения частоты рецидивов у пациентов, рандомизированных в группу исключающей диеты, по сравнению с пациентами, рандомизированными на контрольную диету.Этот вывод важен, поскольку ненужные диетические ограничения, которые не имеют подтверждающих научных данных, могут привести к дефициту некоторых питательных веществ (например, кальция из-за исключения молока и молочных продуктов) у пациентов с ВЗК [42]. Поэтому пациенты должны быть проинформированы их медицинскими работниками о возможных вредных последствиях диет, исключающих пищевые продукты.
В настоящем обзоре единственной элиминационной диетой, которая была связана со снижением частоты клинических рецидивов у пациентов с ЯК, которые находились в исходной ремиссии, была диета без каррагинана [39].Каррагинан принадлежит к семейству сульфатированных полисахаридов и извлекается из морских водорослей. Он одобрен Управлением по контролю за продуктами и лекарствами США как «общепризнанный безопасным» и используется в пищевой промышленности из-за его гелеобразующих, загущающих и стабилизирующих свойств. Было высказано предположение, что каррагинан может снижать биодоступность белков и пептидов, нарушать нормальную функцию эпителия и способствовать воспалению кишечника [43]. Однако другие скептически относятся к этим результатам, которые в основном получены из экспериментальных исследований на животных [44].Результаты рандомизированного клинического исследования, в котором было обнаружено, что диета без каррагинана связана с более низкой частотой рецидивов и уменьшением воспаления (что оценивается по снижению уровня интерлейкина-6 и FCP в сыворотке), следует интерпретировать с осторожностью, поскольку размер выборки для этого многократного -центровое исследование было очень маленьким ( n = 12), и сообщенные значения p , полученные с помощью параметрических тестов, были незначительно значимыми. Следовательно, эти интересные результаты необходимо подтвердить в будущих рандомизированных контролируемых исследованиях.
Мы нашли только два исследования [36,37], в которых проверялась эффективность диеты для индукции ремиссии у пациентов с ЯК. В первом исследовании исключение продуктов питания, которые вызывают симптомы, связанные с ЯК, было связано с более высокой частотой клинической ремиссии по сравнению с нормальной диетой [36]. Хотя исключение продуктов питания было основано на самооценке пищевой непереносимости каждого участника, были некоторые общие рекомендации относительно определенных групп / продуктов питания, таких как молочные продукты, рафинированный сахар и напитки.Однако исследование было проведено на небольшом количестве пациентов ( n = 18), а продолжительность наблюдения была короткой (6 недель). Кроме того, вмешательство не привело к эндоскопическому или гистологическому улучшению за этот период времени. Кроме того, пациенты в экспериментальной группе испытали среднюю потерю веса на 2,5 кг, что не было объяснено в исследовании. Авторы также сообщили, что не было еды, которая вызывала симптомы у всех пациентов. Однако часто сообщалось, что острые и карри-продукты и фрукты (особенно виноград, дыня и цитрусы) вызывают симптомы.Во втором исследовании, которое проводилось у педиатрических пациентов с ЯК в активной фазе, исключение белка коровьего молока из рациона не было полезным ни для индукции, ни для поддержания ремиссии в течение одного года наблюдения по сравнению с контрольной диетой [37 ]. Как отмечают авторы, диетические ограничения, которым следуют многие пациенты с ВЗК, часто не подтверждаются научными данными. Эти несоответствующие диеты снижают потребление калорий и могут способствовать истощению и дефициту питательных микроэлементов, особенно у педиатрических пациентов.Будет ли польза от элиминационной диеты для подгруппы пациентов с ЯК (например, пациентов с непереносимостью лактозы или атопией), необходимо изучить в будущих клинических испытаниях.
В этот обзор мы также включили три других исследования, в которых участвовали пациенты с активным заболеванием и ремиссией ЯК одновременно. Они сообщили об эффективности комплексных диетических рекомендаций [38], диеты с низким содержанием FODMAP [40] или исключающих диет на основе IgG [41] в снижении активности заболевания у пациентов с ЯК. Хотя эти результаты обнадеживают, одним из основных ограничений этих исследований является то, что они не сообщали свои результаты для пациентов с активным заболеванием по сравнению с пациентами в ремиссии ЯК отдельно, чтобы дать возможность значимой интерпретации [45].Поэтому мы предлагаем, чтобы в будущих исследованиях диетические вмешательства были сосредоточены на четко определенных группах пациентов (например, с активным заболеванием или в стадии ремиссии) или на результатах исследования, которые должны быть сообщены для разных групп участников отдельно.
Диета представляет большой интерес для пациентов с ВЗК, и они используют различные диетические стратегии для лечения своего основного заболевания и связанных с ним симптомов [34]. Несмотря на значительную роль диеты в развитии ВЗК или лечении желудочно-кишечных симптомов у этих пациентов, мы смогли выявить только несколько рандомизированных контролируемых испытаний, в которых оценивалась эффективность диеты для индукции ремиссии, поддержания ремиссии или улучшения желудочно-кишечных симптомов у пациентов. Пациенты с ЯК.Кроме того, в предыдущих исследованиях не изучались основные механизмы, с помощью которых диета может предотвратить усиление воспаления толстой кишки или системного воспаления и в конечном итоге помочь пациентам сохранить ремиссию. Существует множество областей омики, вовлеченных в изучение патогенеза ВЗК, таких как геномика, метагеномика, транскриптомика, протеомика и метаболомика [32]. Поскольку диетические факторы оказывают значительное влияние на некоторых из этих ключевых игроков в развитии ВЗК, исследование изменений в этой многомерной сети ВЗК во время контролируемого диетического вмешательства может пролить свет на основные механизмы взаимодействия диеты с ВЗК.Высококачественные, хорошо обоснованные исследования диетических вмешательств для лечения ВЗК могут включать в себя следующее: количественная оценка базовой привычной диеты с использованием соответствующих инструментов, таких как анкеты частоты приема пищи, мониторинг соблюдения диеты с использованием отзывов / записей о продуктах питания, крупномасштабный долгосрочный контроль испытания, использование контрольной диеты для определения специфичности наблюдаемых эффектов вмешательства, использование различных субъективных и объективных конечных точек (например, симптомы, качество жизни, клинические биомаркеры, эндоскопические и гистологические оценки) для мониторинга реакции на диетические вмешательства [34], и рассмотреть возможность использования оценки биопсии сыворотки, мочи, стула и / или кишечника на основе омика для исследования основных защитных механизмов.Учитывая результаты предыдущих наблюдательных исследований и клинических испытаний, изучение потенциальных преимуществ соблюдения здорового режима питания, такого как экспериментальные противовоспалительные диеты, включающие несколько диетических рекомендаций, имеет большое значение для лечения симптомов и воспалений, связанных с ЯК. Кроме того, как показали исследования элиминационной диеты, пищевая непереносимость индивидуальна, и не всем пациентам будет полезно исключение определенных продуктов / групп. Следовательно, индивидуальные диетические рекомендации, учитывающие пищевую непереносимость и пищевые предпочтения каждого пациента, должны стать предметом будущих хорошо спланированных диетических испытаний у пациентов с ВЗК.
5. Выводы
В заключение мы обнаружили, что было проведено несколько хорошо спланированных и / или достаточно мощных рандомизированных клинических испытаний для изучения роли диеты в поддержании ремиссии у пациентов с ЯК. Как было предложено в недавнем Кокрановском систематическом обзоре [45], требуется консенсус относительно состава научно обоснованных диетических вмешательств у пациентов с ВЗК, и существует потребность в более качественных, хорошо обоснованных, рандомизированных, контролируемых исследованиях для оценки эффективности. этих вмешательств.
Финансирование
A.H.K. была поддержана стипендией Alberta Innovates-Health Solutions. К.Л.М. и L.A.D. принял участие в исследовании IMAGINE, финансируемом Канадским институтом здравоохранения и исследований (CIHR). L.A.D. и К.Л.М. были профинансированы Alberta Innovates-Bio Solution. К.Л.М. и L.A.D. финансировались за счет операционного гранта CIHR.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Список литературы
3. Анантакришнан А.N. Дебаты: Итак, что вызывает воспалительное заболевание кишечника? Все дело в окружающей среде. J. Gastroenterol. Гепатол. 2018; 33: 24. DOI: 10.1111 / jgh.14429. [PubMed] [CrossRef] [Google Scholar] 4. Хоу Дж. К., Абрахам Б., Эль-Сераг Х. Диетическое потребление и риск развития воспалительного заболевания кишечника: систематический обзор литературы. Являюсь. J. Gastroenterol. 2011; 106: 563–573. DOI: 10.1038 / ajg.2011.44. [PubMed] [CrossRef] [Google Scholar] 5. Nie J.Y., Zhao Q. Потребление напитков и риск язвенного колита: систематический обзор и метаанализ эпидемиологических исследований.Медицина (Балтимор) 2017; 96: e9070. DOI: 10.1097 / MD.0000000000009070. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 6. Wang F., Feng J., Gao Q., Ma M., Lin X., Liu J., Li J., Zhao Q. Потребление углеводов и белков и риск язвенного колита: систематический обзор и метаанализ зависимости реакции от дозы. эпидемиологических исследований. Clin. Nutr. 2017; 36: 1259–1265. DOI: 10.1016 / j.clnu.2016.10.009. [PubMed] [CrossRef] [Google Scholar] 7. Ли Ф., Лю X., Ван В., Чжан Д. Потребление овощей и фруктов и риск воспалительного заболевания кишечника: метаанализ.Евро. J. Gastroenterol. Гепатол. 2015; 27: 623–630. DOI: 10.1097 / MEG.0000000000000330. [PubMed] [CrossRef] [Google Scholar] 8. Ge J., Han T.-J., Liu J., Li J.-S., Zhang X.-H., Wang Y., Li Q.-Y., Zhu Q., Yang C.-M. Потребление мяса и риск воспалительных заболеваний кишечника: метаанализ. Турок. J. Gastroenterol. 2015; 26: 492–497. DOI: 10.5152 / tjg.2015.0106. [PubMed] [CrossRef] [Google Scholar] 9. Джон С., Любен Р., Шреста С.С., Велч А., Хоу К.-Т., Харт А.Р. Диетические n -3 полиненасыщенных жирных кислот и этиология язвенного колита: проспективное когортное исследование в Великобритании.Евро. J. Gastroenterol. Гепатол. 2010; 22: 602–606. DOI: 10.1097 / MEG.0b013e3283352d05. [PubMed] [CrossRef] [Google Scholar] 10. Де Сильва П.С., Олсен А., Кристенсен Дж., Шмидт Э.Б., Оверваад К., Тьоннеланд А., Харт А.Р. Связь между диетической арахидоновой кислотой, измеренной в жировой ткани, и язвенным колитом. Гастроэнтерология. 2010; 139: 1912–1917. DOI: 10.1053 / j.gastro.2010.07.065. [PubMed] [CrossRef] [Google Scholar] 11. Халили Х., Чан С.С.М., Лоххед П., Анантакришнан А.Н., Харт А.Р., Чан А. Роль диеты в этиопатогенезе воспалительного заболевания кишечника. Nat. Преподобный Гастроэнтерол. Гепатол. 2018; 15: 525–535. DOI: 10.1038 / s41575-018-0022-9. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 12. Макилрой Дж., Яниро Дж., Мукхопадья И., Хансен Р., Холд Г.Л. Обзорная статья: микробиом кишечника при воспалительных заболеваниях кишечника – способы борьбы с микробами. Алимент. Pharmacol. Ther. 2018; 47: 26–42. DOI: 10.1111 / apt.14384. [PubMed] [CrossRef] [Google Scholar] 13. Ни Дж., Ву Г.Д., Альбенберг Л., Томов В. Микробиота кишечника и ВЗК: причинная связь или корреляция? Nat. Преподобный Гастроэнтерол. Гепатол. 2017; 14: 573–584. DOI: 10.1038 / nrgastro.2017.88. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 14. Нишида А., Иноуэ Р., Инатоми О., Бамба С., Наито Ю., Андох А. Микробиота кишечника в патогенезе воспалительного заболевания кишечника. Clin. J. Gastroenterol. 2018; 11: 1–10. DOI: 10.1007 / s12328-017-0813-5. [PubMed] [CrossRef] [Google Scholar] 15. Франк Д.Н., Аманд А.Л.С., Фельдман Р.А., Бёдекер Э.К., Харпаз Н., Пейс Н. Молекулярно-филогенетическая характеристика дисбаланса микробного сообщества при воспалительных заболеваниях кишечника человека. Proc. Natl. Акад. Sci. СОЕДИНЕННЫЕ ШТАТЫ АМЕРИКИ. 2007; 104: 13780–13785. DOI: 10.1073 / pnas.0706625104. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 16. Браун К., ДеКоффе Д., Молчан Э., Гибсон Д.Л. Дисбиоз кишечной микробиоты, вызванный диетой, и его влияние на иммунитет и болезни. Питательные вещества. 2012; 4: 1095–1119. DOI: 10.3390 / nu4081095. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 17.Де Филиппо К., Кавальери Д., Ди Паола М., Рамазотти М., Пулле Дж. Б., Массарт С., Коллини С., Пьерачини Г., Лионетти П. Влияние диеты на формирование микробиоты кишечника, выявленное в сравнительном исследовании у детей из Европы и сельской Африки. Proc. Natl. Акад. Sci. СОЕДИНЕННЫЕ ШТАТЫ АМЕРИКИ. 2010; 107: 14691–14696. DOI: 10.1073 / pnas.1005963107. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 18. Agus A., Denizot J., Thévenot J., Martinez-Medina M., Massier S., Sauvanet P., Bernalier-Donadille A., Denis S., Hofman P., Bonnet R., и другие. Западная диета вызывает изменение состава микробиоты, повышая восприимчивость к адгезивно-инвазивной инфекции E. coli и воспалению кишечника. Sci. Отчет 2016; 6: 19032. DOI: 10,1038 / srep19032. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 19. Sun M., Wu W., Liu Z., Cong Y. Метаболит микробиоты с короткой цепью жирных кислот, GPCR и воспалительные заболевания кишечника. J. Gastroenterol. 2017; 52: 1–8. DOI: 10.1007 / s00535-016-1242-9. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 20.Neis E.P., van Eijk H.M., Lenaerts K., Olde Damink S.W., Blaak E.E., Dejong C.H., Rensen S.S. Дистальное и проксимальное высвобождение короткоцепочечных жирных кислот в кишечнике у человека. Кишечник. 2019; 68: 764–765. DOI: 10.1136 / gutjnl-2018-316161. [PubMed] [CrossRef] [Google Scholar] 21. Реддэвид Р., Ротоло О., Карузо М.Г., Стази Э., Нотарникола М., Миралья К., Нувенн А., Мески Т., Де’Анджелис Г.Л., Ди Марио Ф. и др. Роль диеты в профилактике и лечении воспалительных заболеваний кишечника. Acta Biomed. 2018; 89: 60–75.[Бесплатная статья PMC] [PubMed] [Google Scholar] 23. Machiels K., Joossens M., Sabino J., De Preter V., Arijs I., Eeckhaut V., Ballet V., Claes K., Van Immerseel F., Verbeke K., et al. Уменьшение количества видов, продуцирующих бутират Roseburia hominis и Faecalibacterium prausnitzii , определяет дисбактериоз у пациентов с язвенным колитом. Кишечник. 2014; 63: 1275–1283. DOI: 10.1136 / gutjnl-2013-304833. [PubMed] [CrossRef] [Google Scholar] 24. Колева П., Кетаби А., Валчева Р., Гензле М.G., Dieleman L.A. Химически определенный рацион изменяет защитные свойства фруктоолигосахаридов и изомальтоолигосахаридов у трансгенных крыс HLA-B27. PLoS ONE. 2014; 9: e111717. DOI: 10.1371 / journal.pone.0111717. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 25. Ахлувалия Б., Мораес Л., Магнуссон М.К., Оман Л. Иммунопатогенез воспалительного заболевания кишечника и механизмы биологической терапии. Сканд. J. Gastroenterol. 2018; 53: 379–389. DOI: 10.1080 / 00365521.2018.1447597. [PubMed] [CrossRef] [Google Scholar] 26.Werner T., Wagner S.J., Martínez I., Walter J., Chang J.S., Clavel T., Kisling S., Schuemann K., Haller D. Истощение люминального железа изменяет микробиоту кишечника и предотвращает илеит, похожий на болезнь Крона. Кишечник. 2011. 60: 325–333. DOI: 10.1136 / gut.2010.216929. [PubMed] [CrossRef] [Google Scholar] 27. Стурниоло Г.К., Ди Лео В., Ферронато А., Д’Одорико А., Д’Инка Р. Цинковые добавки сужают «протекающий кишечник» при болезни Крона. Воспаление. Кишечник. 2001; 7: 94–98. DOI: 10.1097 / 00054725-200105000-00003. [PubMed] [CrossRef] [Google Scholar] 28.Райх К.М., Федорак Р.Н., Мадсен К., И. Кроекер К. Витамин D улучшает исходы воспалительных заболеваний кишечника: фундаментальные науки и клинический обзор. Мир J. Gastroenterol. 2014; 20: 4934–4947. DOI: 10.3748 / wjg.v20.i17.4934. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 29. Сковилл Э.А., Алламан М.М., Адамс Д.В., Мотли А.К., Пейтон С.С., Фергюсон С.Л., Хорст С.Н., Уильямс К.С., Болье Д. Б., Шварц Д. А. и др. Полиненасыщенные жирные кислоты сыворотки коррелируют с сывороточными цитокинами и клинической активностью болезни Крона.Sci. Отчет 2019; 9: 2882. DOI: 10.1038 / s41598-019-39232-z. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 30. Скайоли Э., Ливерани Э., Беллуцци А. Дисбаланс между n -6 / n -3 полиненасыщенными жирными кислотами и воспалительным заболеванием кишечника: всесторонний обзор и будущие терапевтические перспективы. Int. J. Mol. Sci. 2017; 18: 2619. DOI: 10.3390 / ijms18122619. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 31. Ruemmele F.M. Роль диеты при воспалительном заболевании кишечника.Аня. Nutr. Метаб. 2016; 68: 33–41. DOI: 10,1159 / 000445392. [PubMed] [CrossRef] [Google Scholar] 32. Анантакришнан А.Н., Бернштейн С.Н., Илиопулос Д., Макферсон А., Нейрат М.Ф., Али Р.А.Р., Ваврика С.Р., Фиокки С. Триггеры окружающей среды при ВЗК: обзор прогресса и доказательств. Nat. Преподобный Гастроэнтерол. Гепатол. 2018; 15: 39–49. DOI: 10.1038 / nrgastro.2017.136. [PubMed] [CrossRef] [Google Scholar] 33. Левин А., Боне Р.С., Вайн Э. Возрастающая роль диеты в патогенезе и лечении воспалительных заболеваний кишечника.Кишечник. 2018; 67: 1726–1738. DOI: 10.1136 / gutjnl-2017-315866. [PubMed] [CrossRef] [Google Scholar] 36. Кэнди С., Борок Г., Райт Дж. П., Бонифас В., Гудман Р. Значение элиминационной диеты в ведении пациентов с язвенным колитом. Южная Африка. Med. J. 1995; 85: 1176–1179. [PubMed] [Google Scholar] 37. Strisciuglio C., Giannetti E., Martinelli M., Sciorio E., Staiano A., Miele E. Влияет ли диета, устраняющая белок коровьего молока, на индукцию и поддержание ремиссии у детей с язвенным колитом? Acta Paediatr.2013; 102: e273 – e278. DOI: 10.1111 / apa.12215. [PubMed] [CrossRef] [Google Scholar] 38. Kyaw M.H., Moshkovska T., Mayberry J. Проспективное рандомизированное контролируемое исследовательское исследование всесторонних диетических рекомендаций при язвенном колите: влияние на активность заболевания и качество жизни. Евро. J. Gastroenterol. Гепатол. 2014; 26: 910–917. DOI: 10.1097 / MEG.0000000000000127. [PubMed] [CrossRef] [Google Scholar] 39. Бхаттачарья С., Шумард Т., Се Х., Додда А., Варади К.А., Феферман Л., Холлин А.Г., Гольдштейн Дж.Л., Ханауэр С.Б., Тобакман Дж. К. Рандомизированное исследование влияния диеты без каррагинана на активность язвенного колита. Nutr. Здоровое старение. 2017; 4: 181–192. DOI: 10.3233 / NHA-170023. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 40. Педерсен Н., Анкерсен Д.В., Фелдинг М., Вахманн Х., Вег З., Мольцен Л., Буриш Дж., Андерсен Дж. Р., Мункхольм П. Диета с низким содержанием FODMAP снижает симптомы раздраженного кишечника у пациентов с воспалительными заболеваниями кишечника. Мир J. Gastroenterol. 2017; 23: 3356–3366.DOI: 10.3748 / wjg.v23.i18.3356. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 41. Цзянь Л., Анки Х., Ганг Л., Литиан В., Яньян X., Менди В., Тонг Л. Исключение пищи на основе антител IgG облегчает симптомы язвенного колита: перспективное исследование. Воспаление. Кишечник. 2018; 24: 1918–1925. DOI: 10.1093 / ibd / izy110. [PubMed] [CrossRef] [Google Scholar] 42. Лим Х.-С., Ким С.-К., Хонг С.-Дж. Пищевая диета и недостаточность питания у пациентов с воспалительным заболеванием кишечника. Clin. Nutr.Res. 2018; 7: 48–55. DOI: 10.7762 / cnr.2018.7.1.48. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 43. Фахум Л., (Московичи) А.Дж., Дэвид С., Шауль Р., Розен Г., Мейрон-Хольц Э.Г., Лесмес У., Мейрон-Хольц Э. Пищеварительная судьба диетического каррагинана: свидетельства вмешательства в пищеварительный протеолиз и нарушение функции эпителия кишечника. Мол. Nutr. Food Res. 2017; 61: 1600545. DOI: 10.1002 / mnfr.201600545. [PubMed] [CrossRef] [Google Scholar] 44. Weiner M.L., McKim J.M. Комментарий на «Возвращение к спору о каррагинане: действительно ли мы понимаем пищеварительную судьбу и безопасность каррагинана в наших продуктах?» Food Funct.2019; 10: 1760–1762. DOI: 10.1039 / C8FO01282B. [PubMed] [CrossRef] [Google Scholar] 45. Лимкеткай Б.Н., Ихеозор-Эджиофор З., Гюладин-Хеллон Т., Париан А., Матарезе Л.Э., Брейсуэлл К., Макдональд Дж. К., Гордон М., Маллин Г.Э. Диетические вмешательства для индукции и поддержания ремиссии при воспалительном заболевании кишечника. Кокрановская база данных Syst. Ред.2019; 2: CD012. DOI: 10.1002 / 14651858.CD012839.pub2. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]UM Программа Крона и колита
Моя диета вызвала ВЗК?№ВЗК, по-видимому, вызывается сочетанием генов и вещей, которые повреждают слизистую оболочку кишечника. Вместе они заставляют иммунную систему кишечника подвергаться воздействию кишечных бактерий больше, чем обычно. Воспаление в кишечнике здорового человека длится недолго, а затем проходит. У людей с ВЗК воспаление не проходит и остается воспаленным.
ВЗК вызвана аллергией на продукты?Нет. Хотя некоторые люди с ВЗК имеют аллергию на определенные продукты, ни болезнь Крона, ни язвенный колит не вызваны пищевой аллергией.
Определенные продукты усугубляют воспаление?Нет. Хотя некоторые продукты могут усугубить симптомы, нет доказательств того, что пища напрямую влияет на воспаление кишечника.
Можно ли вылечить ВЗК с помощью специальной диеты?Нет. Нет никаких доказательств того, что какая-либо диета действительно остановит или предотвратит воспаление ВЗК.
Есть ли диета, которая помогает при ВЗК?Да, жидкая диета с питательными веществами, называемая элементарной диетой, снижает воспаление в кишечнике.Однако большинство людей не переносят его, потому что его вводят на ночь через трубку, которая проходит через нос к желудку. Существуют и другие диеты, которые уменьшают количество различных типов сахаров, вызывающих образование газов бактериями в кишечнике, что может вызвать множество симптомов боли, вздутия живота и спазмов. Лучшая проверенная диета – это диета FODMAP ™.
Нужно ли мне избегать молока и молочных продуктов?Нет. Непереносимость лактозы не является частью ВЗК.Поэтому, если вам не сказали, что у вас непереносимость лактозы, нет причин избегать молока и молочных продуктов.
Есть ли продукты, которых мне следует избегать?
Многие люди с ВЗК не могут переносить определенные продукты. Дневник питания может помочь вам выяснить, какие продукты вас беспокоят. Во время обострения ВЗК многие люди обнаруживают, что кофеин, алкоголь, молочные продукты, сладкая пища и продукты с высоким содержанием клетчатки усиливают их симптомы.
Нужно ли мне избегать клетчатки?Около 70% людей с болезнью Крона тонкой кишки развивают стриктуру (сужение) кишечника.Когда это происходит, диета с низким содержанием клетчатки или остатков может помочь уменьшить боль в животе и другие симптомы. Эта диета уменьшает количество пищи, которая не может быть переварена (твердый остаток) в стуле.
А как насчет витаминов и минералов?Всем людям с ВЗК рекомендуется ежедневно принимать стандартные поливитамины. Люди с ВЗК, которые чувствуют себя хорошо, не нуждаются в дополнительных витаминах или минералах. Если у вас болезнь Крона в подвздошной кишке (последней части тонкой кишки) или если подвздошная кишка удалена, вам может потребоваться прием B12, кальция или витамина D.Вам могут потребоваться добавки с железом, если у вас есть кровопотеря во время воспаления или снижение всасывания железа в результате воспаления. Диарея или рвота могут вызвать потерю калия и магния. Если у вас непереносимость лактозы и вы избегаете молочных продуктов, это может привести к низкому уровню кальция. Спросите своего врача, нужно ли вам пройти обследование на что-либо из вышеперечисленного.
Следует ли мне изменить диету во время обострения?В период активного воспаления любая пища может усилить боль, вздутие живота, спазмы и диарею.Однако кушать во время вспышки все равно нужно. Вам также необходимо пить много жидкости с солью и водой, чтобы вы впитывали и удерживали жидкость. Многие люди переходят на мягкую диету или полностью жидкую диету во время обострения. Могут помочь мягкие продукты, такие как рис, тосты, бананы, яблочное пюре, и питательные напитки, такие как Carnation® Instant Breakfast ™, Boost® или Ensure®.
Диета с низким содержанием остатков ограничивает количество клетчатки и других материалов, которые не могут перевариваться при прохождении через тонкую кишку.Диета с низким содержанием остатков уменьшает размер и количество стула и помогает облегчить боль в животе и диарею.
Какие бывают продукты с низким содержанием остатков?Белый (очищенный) хлеб, крупы и макаронные изделия (с содержанием клетчатки менее 1 грамма на порцию), белый рис, птица, рыба, яйца, масло, маргарин, сливочное масло, майонез, мягкие заправки для салатов, супы на основе бульонов (процеженные) , кисель, мед, сироп.
Какие есть продукты с высоким содержанием остатков?Цельнозерновой хлеб, крупы и макаронные изделия, цельные овощи и овощные соусы, цельные фрукты, включая консервированные фрукты, йогурт, пудинг, мороженое или супы на основе сливок с орехами или кусочками фруктов или овощей, жесткое или грубое мясо с хрящи и мясо для завтрака или сыр с семенами, арахисовое масло, заправки для салатов с семенами или кусочками фруктов или овощей, семечки или орехи, кокос, джем, мармелад.
