Желчекаменная болезнь лечение без операции диета: Желчекаменная болезнь лечение без операции: диета и препараты
Появление острой боли в правом подреберье, тошноты, переходящей во рвоту после принятия жирной пищи говорит о желчнокаменной болезни.
Заболевание начинается постепенно – с застойных явлений в желчном пузыре и протоках, перерастающих в выпадение солей из скопившейся желчи и дальнейшей их кристаллизации.
Показания к диете
Диетический стол при желчнокаменной болезни предупреждает возможность застойных явлений и дальнейшее образование камней, снижает повышенный уровень холестерина, улучшает функциональность кишечника, предотвращает запоры и возможное развитие атеросклеротических бляшек.
Применяемая некоторой период диета позволяет органам ЖКТ функционировать в стандартном режиме, разбавляет загустевшую желчь, снижает излишний вес, нормализует микрофлору кишечника.
Полноценное питание, представленное рационом, позволяет повысить функциональность аутоиммунной системы за счет поступления витаминов и минеральных веществ, положительно влияет на общее самочувствие заболевшего, нормализует сон и предупреждает возможные рецидивы.
Диета № 5 назначается при наличии заболеваний:
- цирроза печени;
- хронической и острой форме гепатита;
- желчнокаменной болезни;
- мочекаменной болезни;
- подагре;
- холецистите;
- хронической форме панкреатита;
- патологических состояний печени, желчного пузыря, выводящих протоков.
Основные принципы
Основная цель диеты – снижение употребляемых жиров для достижения:
- нормализации функциональности желчного пузыря;
- защита пораженного органа;
- предотвращение образования рецидивов болезненного состояния.
Диетический стол при желчекаменной болезни относится к диете № 5. При ней показано нормативное содержание полезных веществ: белков – до 90 граммов, жиров – до 80, углеводов – до 300. Калорийная ценность данного питания не должна превышать 2400 ккал в течение суток.
- Соблюдение режима питания – при острой фазе болезни пациентам рекомендуется переход на дробное питание, не реже 5 раз в сутки. Частота приема пищи и небольшие порции помогают нормализоваться функциональности пищеварительного тракта, повышают усвоение полезных веществ, предупреждают застойные явления в кишечнике (запоры). Соблюдение временного режима питания позволяют организму производить синтезирование желчи в определенное время, предотвращая возможные колики.
- Термическая и физическая обработка – в периоде обострения запрещается жарить пищу, все блюда должны быть приготовлены методом варки, запекания в фольге (во избежание образования поджаристой корочки), на паровой бане. В качестве исключения в редких случаях допускаются тушенные блюда. Готовая продукция должна быть максимально измельчена или перетерта – для снижения нагрузки на пузырь и уменьшения выделения желчи.
- Температурный режим – температура подаваемых блюд должна соответствовать температуре организма, холодная и горячая пища запрещается.
- Ограничения – распространяются на содержание соли в готовой пище и алкоголь. Если на соль действует ограничение по количеству – не более 10 граммов в сутки, то алкогольные напитки находятся под строгим запретом. Спиртосодержащие коктейли могут спровоцировать возникновение колик и усилить болевые ощущения.
- Жидкость – употребление достаточного количества способствует выводу токсических веществ из организма, делает желчь менее густой и помогает выводу скопившихся солей.
- Правила поведения – пища должна приниматься в спокойной обстановке, без спешки. Тщательное измельчение пищи поможет снизить нагрузку на систему ЖКТ и предотвратит развитие колик и болезненных состояний.
Любая диета назначается лечащим врачом в соответствии с общим состоянием организма заболевшего, его массой тела и учетом возможных хронических заболеваний в латентной фазе.
Какие продукты можно есть, а какие нельзя?
В период обострения
Рекомендуется придерживаться правил разрешения и исключения.
| Разрешенные | Запрещенные |
| Диетическое печенье | Любая сдоба и выпечка, горячий хлеб |
| Небольшие куски мяса или рыбы приготовленные на пару и перетертые | Рыбные консервы, копчености, сало, жареные продукты |
| Паровая рыба в виде суфле или пюре | Сорта мяса, птицы, рыбы с повышенным содержанием жиров |
| Белковый омлет (до 3 белков в сутки) | Суп на основе мясных, рыбных бульонов |
| Обезжиренные молочные и кисломолочные продукты | Молочная продукция с высоким содержанием жиров |
| Молочные каши на воде, в перетертом состоянии | Макароны, рассыпчатые каши, бобовые |
| Кисель, пастила, желе | Твердые и кислые фрукты |
| Цикорий, отвар шиповника, соки из овощей и фруктов | Щавель, шпинат, грибы, редис, чеснок, лук |
| Овощи, приготовленные на пару | Мороженое, шоколад, халва |
| Сливочное масло – не более ложки | Сладкие газированные напитки, кофе, какао, алкоголь. |
Ремиссии
В момент соблюдения щадящей диеты действуют ограничительные меры по употреблению отдельных продуктов питания, параллельно с ними учитываются разрешенные.
| Запрещенные | Рекомендуемые |
| Алкоголь, кофе, крепко заваренный чай | Подсушенный хлеб, сухари, галеты |
| Свежий хлеб, выпечка, сдоба, кондитерские изделия | Сливочное масло и сахар – не более ст. ложки в сутки |
| Бульоны из рыбы и мяса | Белковые омлеты, яйца всмятку |
| Молочная продукция с высоким содержанием жиров | Супы – овощные, фруктовые, молочные, крупяные – с низкой жирностью |
| Колбасы, икра, сало, жирные сорта мяса, рыбы, птицы | Нежирное мясо, птица, рыба |
| Шпинат, щавель, редис, грибы, чеснок, лук | Зелень, овощи |
| Шоколад, бобовые | Фрукты без жесткой кожуры |
| Сырые орехи без соли | |
| Мороженое, крема | Консервированный горошек |
Есть ли вред и противопоказания?
Диетический стол противопоказан в периоды обострения патологий ЖКТ, воспалительных процессах в поджелудочной железе, остром гастрите. В это время больного переводят на лечебное голодание, в течение трех суток, и только после прохождения данного периода времени включают в рацион диету.
Диета № 5 назначается в стадии ремиссии лечащим врачом с последующей корректировкой стола при обнаружении личностных аллергий на отдельные продукты питания. Вредоносным диетический стол назвать нельзя, но он не подходит для активного снижения веса – его направленность заключается в нормализации пищеварения.
Примерное меню
В периоде ремиссии больному рекомендуется придерживать рациона:
| Завтрак | Завтрак 2 | Обед | Полдник | Ужин | Ужин 2 | |
| 1 | Омлет из белков на пару, чай с лимоном | Запеканка творожная, сметана | Щи вегетарианские, морковь отварная, мясо отварное, компот из сухофруктов | Галеты, чай с лимоном | Минеральная вода, масло, сыр, макароны | Кефир |
| 2 | Котлеты на пару, кофе с молоком, яблочно-морковный салат | Свежее яблоко | Картофельный суп-пюре, рыба отварная, ягодный кисель, капуста тушеная | Сухое печенье, отвар из шиповника | Фруктовый сок, крупеник из гречки | Кефир |
| 3 | Овсяная молочная каша | Запеченное яблоко | Овощной суп, курица вареная, рис с молочным соусом, фруктовый компот | Сок из фруктов | Рыба отварная, пюре картофельное, отвар шиповника | Кефир |
| 4 | Сливочное масло, макароны с мясом, чай с молоком | Ленивые вареники, сметана | Суп из картофеля, голубцы, кисель | Яблоки, сливы | Рисовая каша на молоке, чай, сыр | Кефир |
| 5 | Гречневая каша, творог, кофе с молоком | Яблоки запеченные | Вегетарианский борщ, лапшевник с отварным мясом, кисель ягодный, сметана | Сухое печенье, чай | Отварная рыба, пюре из картофеля, салат из овощей, минералка | Кефир |
| 6 | Паровые мясные котлеты, каша гречневая, чай с лимоном | Морковное пюре, яблочный джем | Суп молочный, творожный пудинг, компот | Кисель из фруктов | Каша манная с черносливом на молоке, минеральная вода | Кефир |
| 7 | Отварной картофель, вареная рыба, чай с лимоном | Яблоко запеченное | Вегетарианские щи, вермишель, молочный соус, паровые котлеты, компот | Галеты, отвар шиповника | Сырники, омлет из белков, минеральная вода | Кефир |
При обострении болезни заболевшего садят на лечебное голодание, а спустя три дня переходят к диете № 5.
Рецепты вкусных блюд
Котлеты рыбные
- Филе рыбы – 400 г;
- головка лука;
- белый хлеб – 60 г;
- молоко – 125 г;
- сливочное масло – 2 ст. ложки;
- яйцо – 1 шт.
Хлеб предварительно замачивается в молоке, отжимается и перекручивается вместе с рыбой и луком через мясорубку дважды. В полученную массу добавить остатки молока, яйцо, ложку сливочного масла, все тщательно перемешать. Вылепить котлеты и приготовить их в пароварке.
Белковый омлет
Берутся белки двух яиц, 100 мл молока и взбиваются в воздушную пену. Омлет готовится на пару или на водяной бане.
Морковно-картофельное пюре
Картофель и морковь чистится от кожуры, варится до готовности. Взбивается до состояния воздушного пюре отдельно друг от друга. При взбивании в смесь подливают горячее молоко, позже перемешанную массу кипятят около минуты.
Эффективная диета при геморрое и запорах: основные принципы, разрешенные и запрещенные продукты.
Как питаться при камнях в желчном пузыре, а также после их удаления? Читайте в этой статье.
Мнения врачей
По мнению специалистов, данные подвид диеты благоприятно влияет на всех людей, а не только на заболевших. Если придерживаться ее правил в течении жизни, то это позволит избежать многих патологических состояний системы ЖКТ, печени, желчного пузыря.
Диетологи предполагают, что ее применение благоприятно влияет на состояние кожи и нормализацию потенции.
Отзывы и результаты диеты
Любой диетический стол – путь к здоровью. Соблюдение нормативов приема пищи поможет очистить организм от излишков жира, нормализует работу всех внутренних органов. Подобная диета актуальна для всех слоев населения, не несет в себе вреда для здоровья.
Отзывы пациентов о эффективности диетического стола только положительные, отрицательных не существует. Отдельные заболевшие жалуются на неудобство отдельного приготовления – не все члены семьи готовы изменить свой рацион ради больного.
Марина
«Заболев, получила рекомендации от диетолога о правильном питании. В диете мне все подходит, но готовка отнимает много времени – два разных стола трижды в день – это проблематично».
Римма
«Хотела похудеть и нашла рекомендации по столу № 5. Мнение эксперта было ошибочное – состояние здоровья улучшилось, кожа стала великолепной, но масса тела не изменилась. Позже я узнала, для чего этот рацион предназначен, но мне нравиться питаться здоровой пищей».
Мария
«Заболела желчнокаменной болезнью и начала курс лечения. Вначале было сложно отказаться от любимых привычек (торты, булочки, круассаны), но потом втянулась. Боли не беспокоят, от еды не рвет, самочувствие великолепное».

 Образование камней – очень длительный процесс, начинающийся с появления в желчи осадка, а затем песка, чрезвычайно мелкие кристаллики которого практически не обнаруживаются даже при ультразвуковом исследовании, но и не доставляют дискомфортных ощущений человеку.
Образование камней – очень длительный процесс, начинающийся с появления в желчи осадка, а затем песка, чрезвычайно мелкие кристаллики которого практически не обнаруживаются даже при ультразвуковом исследовании, но и не доставляют дискомфортных ощущений человеку.
Постепенно они формируют небольшие камешки с острыми краями, которые и вызывают резкую, по словам больных, страшную боль во время движения по желчному пузырю и протокам. Камни способны нарушить целостность стенок органа и протоков, что приводит к растеканию желчи в брюшной полости. Если в таком случае не провести экстренное хирургическое вмешательство, человек может уйти из жизни.
Желчекаменная болезнь – это заболевание, при котором в желчном пузыре образуются конкременты (камни). Её основные симптомы в острый период – сильные болевые ощущения. Лечение часто бывает долгим и очень неоднозначным, потому что вылечиться можно не только благодаря лекарствам, но и диете! Это болезнь, которая требует от больного дисциплины!
Причины образования камней
Организм человека – это система, в которой всё взаимосвязано, и даже малейший сбой в одной из систем может привести к жкб. Поэтому существует целый ряд факторов, влияющих на образование камней в желчном пузыре и желчных протоках.
Причин образования камней достаточно много:


- Наследственность.
- Ряд заболеваний (к ним относятся избыточный вес, ожирение, сахарный диабет любого типа, повышенный уровень холестерина, атеросклероз, аллергические состояния, болезни ЖКТ, различные опухоли, анемия, подагра).
- Нарушение работы желудочно-кишечного тракта и органов, входящих в него: печени (цирроз, гепатит, печёночная недостаточность, жировой гепатоз) и желчного пузыря.
- Нарушение режима питания или голодание с целью похудения. Уменьшается количество сокращений желчевыводящего органа, желчь не выбрасывается в протоки, становится густой, концентрированной, вследствие чего образуется осадок, песок и камни.
- Вред приносят жирные продукты, которые резко повышают уровень холестерина в крови.
- Малоподвижный образ жизни тоже влияет на развитие болезни. Многие современные люди рискуют «получить» желчекаменную болезнь, потому что компьютеризация труда и увлечение социальными сетями и играми на ПК в свободное время практически лишили человека движения. А отсутствие движения ведёт к застою жидкостей во всём организме. Последствия будут такие же, как и при нарушении режима питания.
- Избыток женских половых гормонов у мужчин.
- Приём женщинами гормональных контрацептивных средств с эстрогенами.
- Злоупотребление спиртосодержащими веществами.
Симптомы и признаки
Опасность данной болезни в том, что в самом начале она протекает без симптомов, а признаки проявляются постепенно.
Самым узнаваемым симптомом желчекаменной болезни является болевой синдром, возникающий циклично, после каждого приёма пищи.
Есть ряд симптомов, которые позволят обнаружить у себя появление камней в желчном пузыре:
- Общее ухудшение состояния: относительно небольшое повышение температуры тела, не выше 37,5 градусов, что говорит об остром холецистите, который всегда сопровождает желчекаменную болезнь; снижение аппетита; слабость, вялость, повышенная утомляемость, лихорадочное состояние, недомогание, повышенная потливость, судороги, озноб.
- Болевой синдром: в правом подреберье – ноющие, колющие, сверлящие боли, длительность болевого приступа может быть от 10-15 минут до нескольких часов, причём сильная боль может отдавать в правое плечо, спину и другие области живота, резкая головная боль.
- Проблемы с желудочно-кишечным трактом: тошнота, рвота, метеоризм, запор или диарея, кал неестественного цвета (все эти симптомы происходят из-за непереносимости жиров).
- Изменения цвета кожных покровов: желтушность, которая возникает из-за застоя желчи, сначала желтеют склеры глаз, а потом кожа.
- Изменение размеров внутренних органов: увеличение печени в размерах (легко прощупывается руками).
Диагностика
Своевременное диагностирование желчнокаменной болезни позволит избежать хирургического вмешательства в организм и ограничиться консервативными методами лечения.
| Метод диагностики | Особенности |
| Ультразвуковое обследование | Определяет наличие камней, область поражения желчного пузыря и протоков. Проводится после завтрака – время в работе ЖКТ, позволяющее правильно оценить работу желчного пузыря и степень оттока желчи |
| Прероральная холецистография | Пациент должен принять препараты, содержащие йод. Одновременно проводится рентген, показывающий кальцификацию камней. |
Внутривенная холеграфия Щадящий метод диагностирования. | Внутривенно вводится контрастный раствор для уточнения объёма функционирования желчных протоков и наличия конкрементов, степени сужения и расширения протоков. |
| Гепатобилиосцинтиграфия | Радиоизотопный метод по введению радиофармпрепарата и фиксирование его движения с помощью гамма-камеры с целью уточнения показателей движения желчи через протоки в кишечник. |
| Компьютерная томография | Больной проходит детальное обследование при помощи рентгеновских лучей. Они позволяют определить плотность камней и их природу происхождения для выбора методики лечения (холестериновые камни растворяются с помощью медикаментов, пигментные дробятся ударной волной). |
| Магнитно-резонансная холангиография | Обследование с помощью электромагнитного поля, позволяющее получить полное изображение органа. Позволяет точно определить забитый камнями проток . |
Стадии болезни

 Интересно, что 4 стадии заболевания можно условно разделить на 2 группы: без проявления признаков и с проявлением болевых ощущений и других симптомов.
Интересно, что 4 стадии заболевания можно условно разделить на 2 группы: без проявления признаков и с проявлением болевых ощущений и других симптомов.
Первая стадия – начальная, её называют докаменной (или физико-химической).
Болезнь никак себя не проявляет, сопровождается только изменением химического состава желчи, который можно обнаружить только с помощью биохимического анализа желчи.
Вторая стадия латентного камнестроительства (стадия формирования камней). Клинических признаков нет.
Третья стадия клинических проявлений болезни. Начинается с невнятных болей в правом подреберье и нарушении стула. На болезнь обращают внимание, когда происходит первый болезненный приступ колик. Можно говорить холецистите.
Последняя, четвёртая – стадия осложнений, наступает быстро с повышения температуры и тупой боли в животе. Эти симптомы свидетельствую о начале движения камней и их разрушительного действия на орган. У многих данная стадия не наступает.
Как лечить ЖКБ без операции
Консервативное (без операции) лечение ЖКБ эффективно, если камни по природе своей холестериновые. При обнаружении у себя симптомов данной болезни стоит обратиться к врачу-гастроэнтерологу, который может назначить разные методы лечения:
- Контактное растворение камней предусматривает введение метил-трет-бутилового эфира (МТБЭ) в желчный пузырь. Операция сложная и опасная.
- Ударно-волновая терапия (литотрипсия) – камни дробятся звуковыми волнами, данная процедура проводится при наличии камней не более 2 см в диаметре.
- Народные средства в виде травяных сборов, отваров и соков.
- Чаи на основе травяных сборов из цветов бессмертника, листьев мяты перечной, плодов кориандра, ромашки, мелиссы залить кипятком, горькой полыни, хвоща, бессмертника песчаного, крушины, спорыша цикория, зверобоя.Отвары из корня алтея, шиповника, листьев брусники и земляники, свёклы и картофеля. Самым действенным является отвар из берёзового гриба чага.
- Альтернативные способы:
- С помощью фитопрепаратов («Ровахол», курс лечения – 6 месяцев).
- Акупунктура – иглоукалывание (снимает болевые ощущения, устраняет застой желчи, стабилизирует работу печени и желчного пузыря).
- Массаж (расслабляет и заставляет активно работать органы).
Лекарства
При лечении заболевания применяется несколько видов лекарственных препаратов:


- Желчегонные препараты, которые ускоряют выведение желчи, устраняют воспалительный процесс в желчном пузыре и протоках, снимают интоксикацию желчными кислотами. К ним относятся «Аллохол» «Уролесан», «Холосас», «Фламин», «Холагол». Препараты нужно применять после каждого приёма пищи. У каждого препарата есть противопоказания.
- Спазмолитики используются для снятия болевого синдрома – снимают спазм гладкой мускулатуры. Это «Но-Шпа», «Беспа», «Дротаверин», «Спазоверин», «Паковин», «Спазмалгол», «Дуспаталин».
- Противовоспалительные и обезболивающие назначаются при рецидивах. Это известные «Парацетамол», «Ибупрофен», «Нурофен», «Анальгин», «Диклофенак», «Индометацин». Принимаются после еды.
- Урсодезоксихолевая кислота – естественный компонент желчи, он разжижает желчь, расщепляет камни, защищает печень. Это «Холацид», «Дестолит», «Урдоксан», «Солутрат», «Урсахол», «Урососан», «Урзофалк».
- Антибиотики (только по показаниям врача).
Общие правила питания
При заболевании нужно руководствоваться определёнными правилами в приёме пищи, которые помогут избежать развития болезни.
Для этого нужно обязательно учитывать калорийность пищи (не должна превышать 2400 Ккал), не переедать, исключить «вредные» продукты из своего рациона, питаться дробно (5-6 раз в день).
| Исключить: |
|
| Отдать предпочтение: |
|
Когда нет обострения заболевания, нужно придерживаться диеты под названием «Стол №5», отличающейся разнообразием. Она содержит практически все продукты. На ночь при такой диете рекомендуется употреблять кисломолочные продукты.
Правильное питание поможет нормализовать состояние человека: снять риск появления новых болевых приступов и образования камней.
В период обострения – «Стол №5Щ», в нём снижена калорийность, ограничены жиры и исключено растительное масло, вся еда должна быть протёртой, отварной или паровой, порции уменьшаются на половину, норма употребления хлеба – 200 гр /сутки, мяса и рыбы – 100 г/ сутки.
Полезное видео
Более полную информацию о диете при желчекаменной болезни смотрите на видео ниже:
Зная все «приметы» желчекаменной болезни, можно уберечь себя от очень тяжёлой боли и неприятных внутренних ощущений в домашних условиях: просто прислушаться к своему организму и «кормить» его полезной пищей, способной сохранить здоровье на долгие годы.
Диета при желчекаменной болезни: примерное меню
Диета при камнях в желчном пузыре – это ключевой компонент комплексной терапии. Обычно при ЖКБ назначают диету №5, которую разработал М. И. Певзнер. Эта диетическая программа восстанавливает работу печени, предупреждает формирование новых конкрементов и увеличение уже существующих.

Правила питания при камнях в ЖП
Многие пациенты, которые столкнулись с ЖКБ, задаются вопросом о том, что делать с камнями в желчном пузыре. Как утверждают медики, необходимо провести комплексное лечение болезни: принимать медикаменты, проводить специальные процедуры для разрушения конкрементов и, конечно же, соблюдать диету.
Диета при камнях в желчном пузыре имеет следующие цели:
- Разгрузить печень.
- Нормализовать функциональность железы, ЖП, а также желчевыводящих протоков.
- Предупредить образование новых конкрементов.
Как упоминалось, при ЖКБ назначается диета №5.
Стол №5 содержит следующее количество питательных веществ:
- Белки – около 90 г за сутки, отсюда 50 г – животные протеины.
- Жиры – 80 г, из них 30 г – растительные липиды.
- Углеводы – 350 г, при этом количество сахара составляет около 80 г.
- Доза соли – около 10 г за сутки.
Пищевая ценность этой диеты около 2480 ккал за 24 часа.
Если у пациента обнаружили камни в желчном пузыре, то он должен питаться от 5 до 6 раз за сутки маленькими порциями и в определённое время. Такое питание нормализует работу ЖП и отток желчи. Кроме того, восстанавливается функциональность пищеварительных органов, быстрее усваиваются питательные вещества, нормализуется стул.
Продукты рекомендуется отваривать, готовить на пару, запекать (без хрустящей корки), а иногда тушить. Жареные блюда при холецистите или ЖКБ противопоказаны.
Больным следует обращать внимание на температуру еды. Разрешено употреблять блюда, температура которых составляет от 15 до 65°. Холодная и горячая пища ускоряет выработку желчи и раздражает полость желудка.
Рекомендуется пить не менее 2 л жидкости за сутки. Таким образом пациент увеличивает объём крови, «разводит» желчь, очищает организм от токсинов, желчных солей.
Во время лечения ЖКБ следует исключить из жизни спиртные напитки. Это важно, так как этанол провоцирует спазм билиарных органов (ЖП и его протоки) и желчную колику.
Еда должна выглядеть аппетитно, во время приёма пищи следует тщательно пережёвывать каждый кусок. Таким образом, пациент насыщается меньшими порциями, разгружает пищеварительные органы.

Рекомендованные продукты
Питание при камнях в желчном пузыре должно содержать пектины и липотропики. Продукты, богатые пектинами, демонстрируют противовоспалительный эффект, очищают организм от токсических веществ, способствуют нормализации микрофлоры кишечника. А липотропики разжижают печёночный секрет, ускоряют расщепление жиров, предупреждают отложение холестериновых бляшек на стенках сосудов.
Кроме того, при ЖКБ полезны продукты, богатые магнием. Они устраняют спазм билиарных органов, устраняют воспаление, нормализуют моторику кишечника.
Пациенты интересуются вопросом о том, какие продукты полезные при ЖКБ. Как утверждают диетологи, во время лечения патологии рекомендуется употреблять следующие продукты, блюда и напитки:
- Ржаной или отрубной хлеб, желательно черствой.
- Галетное печенье.
- Овсянка, гречка, густая рисовая или манная каша на воде или молоке (пополам с водой).
- Блюда из телятины, крольчатины, курятины, говядины.
- Диетические сосиски.
- Нежирная рыба.
- Отрубы пшеницы, орехи, семена подсолнечника, тыквы.
- Немного сливочного масла.
- Некрепкий чай, щелочная минеральная вода (Ессентуки, Боржоми) применяется для растворения мелких конкрементов. Кроме того, рекомендуется пить протёртый компот из сухофруктов, отвар из плодов шиповника, свежевыжатые соки, разбавленные водой.
- Больной должен ежедневно употреблять овощи, которые содержат пектины: свёклу, тыкву, морковь. Кроме того, рацион нужно пополнять продуктами, богатыми крахмалом: картофель, кабачки, паприка, огурцы.
- Супы на овощном бульоне, молочный с лапшой, фруктовый суп.
- Спелые бананы, запечённые яблоки, гранат. Фрукты разрешено употреблять только сладких сортов и в минимальном количестве.
- Кисломолочная продукция с низким процентом жирности. Такие продукты содержат витамин D, который сдвигает ph желчи в щелочную сторону, предупреждая образование конкрементов.
- Белковый омлет на пару.
- Неострый и нежирный сыр.
Кроме того, пациенты иногда могут себе позволить полакомиться желе, мармеладом, пастилой, сухофруктами, муссами, киселями.

Существуют многие рецепты вкусных и полезных блюд из разрешённых продуктов, например, картофельный суп, творожное суфле на пару, диетическое ризотто, вегетарианский борщ и т. д.
Если пациент соблюдает правила питания, то со временем билиарный тракт станет работать лучше, да и общее самочувствие улучшится.
Народные целители настоятельно рекомендуют пить свежевыжатые соки из моркови, свеклы, шпината, огурца, сельдерея и других овощей, так как они растворяют камни. Для этой же цели используют настои из чистотела, полыни, донника, спорыша, дымянки и т. д.
Правда, перед применением народных рецептов следует проконсультироваться с доктором. В противном случае существует риск обострения болезни, а также развития опасных осложнений.
Противопоказанные продукты
При наличии камней в желчном пузыре необходимо исключить из рациона желчегонные продукты, богатые экстрактивными соединениями, эфирные масла, пурины. Также стоит отказаться от тугоплавких жиров, которые медленно усваиваются, перегружают гепатобилиарные органы, а также от пищи, богатой холестерином.
Лечение ЖКБ сопровождается многими пищевыми ограничениями. Больному запрещено употреблять продукты с большим количеством азотистых соединений, щавелевой кислоты. Это обусловлено тем, что такая еда провоцирует формирование конкрементов.
В список противопоказаний входят продукты, которые раздражают пищеварительные органы и провоцируют метеоризм. Необходимо уменьшить количество пищи, богатой простыми углеводами, которая повышает концентрацию липопротеинов с низкой плотностью (плохой холестерин).
Таблица ниже показывает, от какой пищи следует отказаться при ЖКБ:
| Категория | Запрещённые продукты |
| Напитки |
|
| Первые блюда |
|
| Крупяные блюда |
|
| Макароны |
|
| Мясо, рыба |
|
| Мучные изделия |
|
| Молочная продукция |
|
| Овощи |
|
| Ягоды, фрукты |
|
| Жиры |
|
| Закуски |
|
| Жидкие подливы, приправы |
|
| Сладости |
|
Кроме того, во время терапии ЖКБ не запрещено есть жареные яйца.
Подробнее о пищевых ограничениях проконсультирует лечащий врач.

Питание при остром воспалении ЖП
При обострении ЖКБ или остром холецистите пациент должен питаться от 3-х до 4-х раз за сутки. Рекомендуется щадящая диета, больной может употреблять только перетёртую и тёплую пищу, например, паровые котлеты, овощное пюре, пудинги из фруктов.
Спустя несколько дней пациенты могут включать в рацион отварную рыбу или мясо. Разрешено употреблять творог, кефир, натуральный йогурт с низким процентом жирности. Настоятельно рекомендуется отказаться от мороженого, сливочного масла и сливок. Это ограничение распространяется на острые блюда, копчёные изделия, овощи, богатые эфирными маслами (лук, чеснок, редиска).
Больной должен пить не менее 2 л жидкости: фильтрованная вода, отвар из шиповника, слабый чай, свежевыжатый сок, минеральная щелочная вода. От спиртных напитков необходимо отказаться полностью.
Противопоказаны жареные, жирные блюда. Количество кондитерских изделий в меню тоже необходимо резко уменьшить.
Диета после операции на ЖП
Камни из ЖП необходимо удалить, даже если их выявили случайно и они пока не вызывают дискомфорта. Для этой цели проводится лапароскопия (устранение ЖП с камнями без разреза через небольшие проколы в животе) или ультразвуковая литотрипсия (дробление конкрементов через зонд). Это современные малотравматичные процедуры, которые легко переносятся пациентами.
Однако даже поле операции риск повторного камнеобразования довольно высокий. Поэтому пациент должен строго соблюдать правила питания.
- Сразу после холецистэктомии назначают «голодную диету», то есть больному запрещено есть и пить. Чтобы поддержать организм, его губы смачивают отварами трав и время от времени позволяют полоскать рот.
- Диета после удаления камней из желчного пузыря довольно строгая. На вторые сутки разрешено употреблять овощной бульон, некрепкий чай, кисель, обезжиренный кефир. Суточный объём жидкости – 1,5 л.
- Через 4 дня после устранения ЖП пациент может съесть овощное пюре, нежирную рыбу или мясо, размолотую кашу, суп. Строгая диета после операции соблюдается в течение 2-х недель, потом в рацион постепенно вводят пищу обычной консистенции.

Правила питания после удаления камней из желчного пузыря:
- Разрешено готовить только из свежих продуктов.
- Приём пищи происходит от 4 до 5 раз за сутки.
- Перед употреблением пищу подвергают тщательной термической обработке.
- Пациент может употреблять блюда комнатной температуры.
- Важно, чтобы меню состояло из разрешённых продуктов, но при этом было разнообразным.
- Запрещено жарить продукты.
- Рекомендуется пить отвар из шиповника, барбариса, компот из кураги.
- Суточный объём жидкости – не более 2-х л воды.
- Утренний и вечерний приём пищи нужно дополнять кисломолочными продуктами.
Диету при удалении желчного пузыря с камнями необходимо соблюдать всё время. Если пациент возвращается к старым пищевым привычкам, то конкременты начнут образовываться уже в желчных протоках или печени. Как правило, после хирургического вмешательства назначают стол №5. Она помогает стимулировать отток желчи и вовремя освобождать желчные ходы от печёночного секрета.
На протяжении 3-х месяцев после операции пациент должен употреблять протёртую жидкую пищу. Рекомендуется пополнять рацион белковыми продуктами (рыба, мясо, кисломолочная продукция) и овощами, приготовленными на пару. Больной может есть каши, белый хлеб, так как эти продукты содержат углеводы. При необходимости врач назначает препараты, содержащие витамины и минералы.
Следует отказаться от еды, богатой холестерином, например, от свинины и баранины. Дефицит жиров компенсируют растительными маслами (около 100 г за сутки).

Меню на неделю
При ЖКБ пациент должен соблюдать правила диеты №5 на протяжении 4–5 недель, потом количество ограничений немного уменьшают.
Диетическое меню для больного выглядит примерно так:
- Понедельник:
- гречка, пшеничные отруби, чай с лимоном;
- морковное пюре с 5 мл растительного масла;
- вегетарианский борщ с отваром отрубей, пшенная каша с курагой, чай из шиповника;
- свежевыжатый сок абрикоса.
- Вторник:
- творожный пудинг, чай без сахара;
- отвар шиповника;
- овсянка на молоке, чай;
- около 50 г чернослива (предварительно размочить).
- Среда:
- овощной салат, отвар из шиповника;
- морковный сок, кусочек отрубного хлеба;
- щи с добавлением отрубного отвара, отварное мясо, тушёная свёкла с растительным маслом, яблоко;
- гречневые битки, творог, чай.
- Четверг:
- хлеб с отрубями, сок моркови;
- пшенная каша на молоке, морковное пюре, сладкий чай с лимоном;
- суп с овсянкой и овощами, отрубной отвар, котлеты из куриного фарша с добавлением капусты, отвар шиповника;
- вымоченная курага, отрубной отвар.
- Пятница:
- мелко нарезанные яблоки;
- отрубной хлеб, зелёный чай с лимоном;
- кнедлики из творога, яблочно-капустные котлеты, чай;
- ужин пропускается, а перед сном нужно выпить томатный сок (100 мл).
- Суббота:
- фруктовый салат (100 г), чай из шиповника;
- сок моркови, отрубной хлеб;
- вегетарианский борщ с отрубным отваром;
- рисовая каша с курагой, чай из шиповника.
- Воскресенье:
- гречка на молоке, ржаные отруби, чай с добавлением сахара и лимона;
- морковный сок, отрубной хлеб;
- отварное мясо, тушенная свёкла с оливковым маслом;
- вымоченная курага, отвар из пшеничных отрубей.
Такое питание поможет нормализовать отток желчи и предупредить повторное камнеобразование.

Рецепты
Суп из картофеля:
Пол килограмма картошки помыть, почистить и мелко нарезать. Залить 400 граммами воды и поставить на огонь. После того, как вода закипит, добавить предварительно почищенную и мелконарезанную морковку и лук. Варить пол часа, после добавить укропа, сливочного масла и немного подсолить.
Пюре из моркови и картофеля:
Чистим картофель и морковь, варим отдельно друг от друга, после натираем на терке. Смешиваем оба ингредиента и с помощью миксера взбиваем до легкой массы (взбивая подливаем горячее молоко). Все немного подсолим и кипятим еще минутку, хорошо помешивая.
Белковый омлет:
Предварительно отделенный белок из двух яиц взбиваем в миксере с добавлением молока (не больше 120 грамм), немного подсолив отправляем массу в пароварку или готовим на водяной бане.
Суфле из творога на пару:
Обезжиренный творог (200 грамм) смешиваем с 1 желтком и половиной столовой ложки сахара, добавляем 100 грамм молока и 50 грамм сметаны. Полученную смесь взбиваем в миксере и отправляем все в пароварку на 30 минут. Форму для выпекания необходимо предварительно обработать сливочным маслом.
Суп из риса:
Сварите рис (не более 50 грамм) и отдельно сварите картофель (не более 100 грамм) и морковь. Все это перетрите и смешайте, добавьте немного сливочного масла, залейте 500 граммами воды и доведите до кипения.
Суп с овсяной крупой и кабачками
Сварите 30 грамм овсянки, потом перетрите ее. Почистите кабачки, мелко нарежьте их и растолките до состояния пюре, добавьте их в отвар из овсянки, добавьте 200 грамм молока, немного сахара и соли. Доведите полученную смесь до кипения и добавьте сливочного масла.
Шпинатные фрикадельки:
На рыбу выдавите немного лимонного сока. После, филе вместе с размоченным хлебом и предварительно сваренной морковью отправьте в мясорубку (можно добавить шпинат или укроп). Добавьте столовую ложку отрубей, перемелите все и слепите из однородной массы фрикадельки. Бросьте их в кипяток и варите несколько минут.
Ризотто:
Для начала отварите рис (100 грамм). Пока рис варится, мелко нарежьте морковь и петрушку и протушите. Соедините все вместе и добавьте 100 грамм обезжиренного молока. Отправьте все в духовку, предварительно смазав форму для запекания сливочным маслом и панировочными сухарями. Готовить пол часа с температурой в 150 градусов.

Как видите, желчнокаменные недуги довольно опасны, так как часто обостряются и провоцируют опасные осложнения (панкреатит, язва 12-перстной кишки, колит и т. д.). Поэтому важно придерживаться привил лечебного питания, которое помогает остановить увеличение существующих камней и образование новых.
Кроме того, с помощью диеты можно нормализовать концентрацию холестерина, предотвратить развитие атеросклероза, стимулировать функциональность кишечника. Щадящее питание разгружает органы ЖКТ ( в том числе ЖП), разжижает печёночный секрет, нормализует вес, стимулирует развитие полезных бактерий в ЖКТ.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
лечение без операции и диета
Желчнокаменная болезнь (ЖКБ) представляет собой некие образования внутри желчного пузыря, а также желчных протоков в виде конкрементов. Сопровождается данная болезнь холециститом (воспалительный процесс), нарушением функции, отвечающей за моторику, а также ДЖВП (дискинезия желчевыводящих путей).
Желчекаменная болезнь относится к самым распространенным видам заболеваний ЖКТ и внутренних органов. В период обострения она представляет реальную угрозу для жизни человека, поэтому здесь шутки плохи, и лечение необходимо проводить неотложно.
К слову, на сегодняшний день в традиционной медицине имеется лишь один метод лечения данного заболевания и заключается он в хирургическом вмешательстве для удаления желчного пузыря.
Однако нетрадиционная медицина также может помочь в таких случаях, она обладает массой эффективных методов лечения ЖКБ, которые не требуют вмешательства извне.
Желчекаменная болезнь: причины
В данном случае можно выделить несколько причин появления такого недуга, как желчекаменная болезнь:
- излишнее выделение секрета клетками железы;
- пониженная секреция фосфолипидов, а также желчных кислот непосредственно в желчь;
- инфекционное заражение желчных путей;
- гемолитические виды недуга;
- застой желчи.
Многие конкременты – смешанные, то есть состоят из холестерина, билирубина, желчных кислот, белков, солей, микроэлементов, гликопротеидов.
Читайте также: Симптоматика дискинезии желчевыводящих путей
Группы конкрементов по составу:
- Холестериновые – в их составе холестерин, бывают круглыми и овальными, обычно слоистые диаметром от 5 до 15 см, имеют свойство локализоваться внутри желчного пузыря.
- Пигментные – маленькие камни во множественном количестве, по структуре жесткие, хрупкие, гомогенные, черные с оттенком металла, располагаются внутри желчного пузыря, желчных протоках.
- Кальциевые – камни необычной формы, в их состав входят соли кальция (различные), в своей форме имеют шипообразные отростки, бывают коричневого цвета в темном и светлом оттенках.
- Пигментно-холестерино-известковые – граненые камни в огромном количестве различной формы, при заболевании появляется много – в некоторых случаев до тысяч камней.
Для того чтобы иметь возможность вовремя обнаружить данную болезнь, необходимо обзнакомиться с ее симптомами.
Желчекаменная болезнь: симптомы
Исходя из нескольких форм заболевания, выделяются различные симптомы, характерные для каждой из них.
- Латентная форма ЖКБ – может долго не проявлять никаких признаков и при этом длиться достаточно долго.
- Диспептическая форма (хроническая) – тяжесть в правой подреберной и подложечной областях, метеоризм, изжога, нетвердый стул. Болевые ощущения провоцирует употребление жареных, острых, жирных блюд, больших разовых порций приема пищи.
- Болевая форма (хроническая) – сильные и резкие болевые ощущения отсутствуют, однако могут беспокоить слабые ноющие боли в области подложечной, а также под ребрами, отдавать в правую лопатку. Также характерна слабость, раздражительность, недомогание.
- Рецидивирующая форма (хроническая) – проявляется внезапным приступом сильных болей в области ребер и подложечной.
Спровоцировать приступ можно, если употреблять жиры, пряности, при отрицательных эмоциях, физических напряжениях, менструации, беременности.
При подозрении на желчекаменную болезнь, необходимо обследоваться следующим образом:
- сдать анализ крови на биохимию;
- сделать УЗИ;
- сделать рентген;
- пройти зондирование доуденальное.
Читайте также: Как народными средствами лечат желчекаменную болезнь
Лечение ЖКБ
Лечение ЖКБ зависит напрямую от формы заболевания, а также степени риска операции:
- При небольшом или среднем количестве камней, имеющих диаметр до 2 см, необходимо проведение удаления желчного пузыря. Зачастую хирурги проводят холецистэкопию, то есть лечение методом удаление желчного пузыря. Она в 95% случаях обеспечивает больному полное выздоровление.
- При образовании мелких камней (до 1 см), а также единичных камнях используется метод растворения или дробления. Данная процедура проводится с помощью либо ультразвука, либо электромагнитных волн. Это лечение имеет один основный недостаток – существует большая вероятность того, что желчные камни снова появятся (около 50%).
- Холестериновые камни удаляются путем растворения их внутри желчного пузыря. Лечение путем растворения камней предусматривает прием больным урсодезоксихолевой кислоты в следующих объемах: 15 мг/кг массы тела, повторять 2-3 раза в сутки. Принимать этот препарат необходимо 2 года. Хенодезоксихолевую кислоту нужно принимать так: 15 мг/кг массы тела, 1/3 часть выпивается утром, 2/3 – вечером на протяжении одного года. Существует также метод контактного растворения камней, который осуществляется с помощью метилбутилового эфира, вводящегося в место просвета желчного пузыря.
- Лечение диетой. Это лечение также является эффективным в своем роде. Больному следует принимать пищу с большим содержанием растительной клетчатки и витамина С, уменьшить потребление белков, жиров. Обязательно приемы пищи должны проходить в маленьких объемах, но часто.
Чтобы разобраться в том, какая диета необходима при безоперационном лечении желчекаменной болезни, важно знать особенности, причины заболевания. [no_toc]
Что такое желчекаменная болезнь
В результате сбоя обменных процессов в организме, происходит формирование камней (конкрементов), которые могут располагаться в желчном пузыре или в его протоках.
Провоцирующими факторами являются:
- Застой желчи, возникающий из-за снижения моторики и слабого сокращения желчного пузыря,
- Состав желчи, который меняется в результате воспалительных заболеваний и употребления продуктов богатых холестерином.
По размеру и форме камни могут быть от небольших кристаллов и до конкрементов более двух сантиметров.
Желчекаменная болезнь — диетаПо составу камни подразделяются на:
- Холестериновые – образуются, когда в желчи появляется избыток холестерина, имеют желтый цвет и небольшой размер. Характерны для 90% людей с желчекаменной болезнью.
- Билирубиновые – формируются на фоне заболеваний печени или разрушения клеток крови, имеют темно-коричневый цвет. Могут находиться и в желчном пузыре и в желчных протоках, встречаются у 5% больных.
- Кальциевые – возникают в результате действия бактерий, которые разрушают белок, аминокислоты. Образуется осадок, состоящий из солей кальция. Камни коричневого цвета, чаще располагаются в желчевыводящих путях, встречаются у 3% больных.
- Смешанные.
Назначение лечения при помощи операции или без нее будет зависеть от тяжести заболевания, размера конкрементов и их количества у больного.
К развитию желчекаменной болезни приводят:
- погрешности в питании (отсутствие диеты), не соблюдение режима приема пищи, переедание, голодание, преобладание в рационе рафинированных и насыщенных жирами продуктов, чрезмерное употребление алкогольных напитков;
- отсутствие физических нагрузок, сидячая работа;
- врожденные нарушения строения внутренних органов, а также наследственность;
- заболевания, приводящие к гормональному сбою (сахарный диабет, болезни щитовидной железы), беременность;
- воспалительные заболевания внутренних органов, участвующих в образовании и выведении желчи.
Как проявляется желчекаменная болезнь
Во время выпадения кристаллов и начального образования конкрементов желчекаменная болезнь никак не проявляется.
Проявление желчекаменной болезниПервые симптомы появляются, когда образовавшиеся камни начинают раздражать желчный пузырь изнутри и препятствовать оттоку его содержимого:
- внезапная острая боль при колике, либо ноющая боль под ребром, с правой стороны, которая может отдавать в спину и лопатку, и проходящая в течение короткого времени;
- чувство тошноты, рвота (при колике), ощущение горечи, изжога;
- метеоризм, диарея;
- незначительное повышение температуры,
Важно помнить! При отсутствии лечения, при погрешностях в питании (диеты), а также без проведения необходимой операции желчекаменная болезнь приводит к серьезным проблемам со здоровьем, которые могут закончиться летальным исходом. Например, кишечная непроходимость, механическая желтуха, цирроз печени, разрыв желчного протока, разрыв стенок самого пузыря, кровотечения, рак.
Как лечить желчекаменную болезнь без операции
Хирургическое вмешательство при желчекаменной болезни показано при большом скоплении конкрементов, либо при единичных камнях размером более 2 см. В этой ситуации удаляют желчный пузырь полностью, что способствует выздоровлению у 95% больных.
В остальных случаях возможно лечение без операции:
- Аппаратное лечение. При незначительном числе конкрементов размером менее 2см возможно применение ультразвуковых или электромагнитных волн. На камни, используя соответствующую аппаратуру, направляют ударную волну, которая деформирует и вызывает их разрушение. Образовавшиеся мелкие осколки выводятся с желчью. Для наилучшего эффекта параллельно назначают препараты желчных кислот. Процедура литотрипсии является безболезненной.
- Медикаментозное лечение. При наличии холестериновых конкрементов размером менее 2см, возможно их растворение при приеме внутрь лекарственных средств. К ним относятся препараты, содержащие урсодезоксихолевую и хенодезоксихолевую кислоты. Курс лечения составляет год и более. Таблетки принимают в суточной дозе 15 мг/кг в 2-3 приема, обязательно по назначению врача, так как имеют ряд противопоказаний.
- Не медикаментозное лечение.
В качестве дополнительных мер применяют лечение с помощью минеральной воды. Возможно проведение его в домашних условиях или на курортах, но по назначению врача. Вода низкой минерализации способствует образованию желчи, улучшает её состав, снижает уровень холестерина.
Вода средней минерализации обладает желчегонным действием, что положительно влияет на кровообращение и работу клеток печени. Курс лечения составляет около трех недель.
при наличии такого заболевания как желчекаменная болезнь, возможно лечение без операции, но в этом случае диета является обязательным условием для выздоровления
Принимать нужно по одному стакану минеральной воды три раза в сутки, в теплом виде (42-45°С). При желудке с пониженной кислотностью воду принимают за 10-20 минут до еды, с повышенной кислотностью принимают за 1,5 часа до еды, с нормальной кислотностью принимают за час до еды. В год можно проводить несколько курсов лечения водой, богатой минералами.
В любом случае, при наличии такого заболевания как желчекаменная болезнь, возможно лечение без операции, но в этом случае диета является обязательным условием для выздоровления. В основном назначают стол №5, врач может корректировать употребление тех или иных продуктов в зависимости от тяжести заболевания.
Желчекаменная болезнь. Лечение без операции специальными диетами
При лечении желчекаменной болезни с помощью диеты необходимо принимать пищу часто и небольшими порциями. Такой прием вызывает постоянный отток желчи, исключается её застой и образование новых конкрементов, уменьшаются симптомы заболевания, дает возможность проводить лечение без операции.
Сбалансированный по жирам, белкам и углеводам рацион питания позволяет нормализовать состав желчи. Приступ сильной боли может вызвать прием слишком горячей или, наоборот, слишком холодной пищи, поэтому необходимо принимать ее в теплом, комфортном для желудка виде.
Обязательно тщательно пережевывать. Не допускать позднего ужина, отсутствие еды в желудке перед сном позволяет избежать появления болей. Еженедельно организовывать разгрузочный день. Количество выпиваемой жидкости должно быть достаточным, примерно восемь стаканов в день.
Диета предполагает исключение из рациона следующих продуктов:
Какие продукты не навредят при желчекаменной болезни
Способами приготовления блюд являются варка, запекание, иногда тушение. Бульон для супов должен быть на основе овощей. Недопустимо излишнее потребление соли. Продукты должны быть тщательно измельчены или протерты.
В рационе должны присутствовать разнообразные кашиРекомендуются употреблять следующее:
- мясо (нежирная курица, кролик, постная говядина и др.),
- нежирная речная рыба, кальмары,
- различные каши (гречневая, ячневая, овсяная, рисовая, пшенная),
- черный хлеб (желательно подсушенный), сухари,
- молочные продукты (творог, сыр, кефир), ограничено сливочное масло,
- яйцо, несколько раз в неделю,
- различные растительные масла,
- овощи, фрукты, сухофрукты.
- компоты из фруктов.
Меню на день
Обратите внимание! При появлении сильных болей, когда происходит обострение желчекаменной болезни, рекомендуется несколько дней пить воду и другие жидкости. Отказ от еды дает возможность желчному пузырю восстановить свою работу и отдохнуть без нагрузки.
Диета при желчекаменной болезниКомпоненты блюд в меню можно менять, при условии соблюдения основных принципов диеты
Необходимо обращение к врачу, который назначит лечение, и исключит проведение операции. Через три дня можно перейти на специальную щадящую диету.
Меню на день:
- Завтрак. Каша, сваренная на молоке (манная, овсяная или гречневая), с добавлением оливкового масла, некрепкий чай (можно с молоком).
- Второй завтрак. Блюда, приготовленные из творога (например, пудинг), некислые фрукты.
- Обед. Первое – любой суп на овощном бульоне (рассольник, борщ) или молочный суп. Второе – постное мясо(бефстроганов, фрикадельки), овощной гарнир (пюре из картофеля, тушеные кабачки). Третье – компот из сухофруктов или кисель из фруктов.
- Полдник. Некрепкий чай, несдобное печенье (галеты), сухари, хлебцы.
- Ужин. Рыба, приготовленная на пару, овощные котлеты (морковные, морковно-яблочные), чай.
- Второй ужин. Стакан кефира, желательно выпить его за два часа до сна.
Такое питание должно сохраняться длительное время, до двух лет. Компоненты блюд в меню можно менять, при условии соблюдения основных принципов диеты.
Народные методы лечения при желчекаменной болезни
Применение народных средств является вспомогательным методом, который полностью не может заменить терапевтические способы лечения. Курс приема настоек и отваров, для достижения желаемого эффекта, должен быть длительным.
Также возможность проводить лечение желчекаменной болезни без операции дает диета и соблюдение всех рекомендаций врача. Многие травы имеют ряд противопоказаний, их применение должно быть одобрено врачом.
Корни одуванчика — отличное желчегонное средствоДля приготовления настоев и отваров используются травы и сборы, которые уже зарекомендовали себя, и дают положительный результат.
Как желчегонное средство применяют сбор из равных частей чаги и корней одуванчика. Компоненты измельчают, затем заливают две чайные ложки сырья кипятком (2 стакана). Время настаивания три часа. Принимать нужно при обострении, за полчаса до приема пищи, в день до четырех раз по столовой ложке.
При хроническом течении болезни полезно принимать масло чаги. Его получают с использованием оливкового масла. Начинают принимать по пол чайной ложки раз в день, со временем увеличивая разовый прием до 4 столовых ложек. Курс приема чередуют с перерывами.
Эффективным средством является отвар, приготовленный из семян укропа. Для его приготовления берут две столовые ложки сырья, и заливают их двумя стаканами воды. Необходимо довести отвар до кипения на водяной бане и выдержать 15 минут. После охлаждения процедить через марлю, применять в теплом виде. Курс приема четыре раза в день, в течение трех недель по полстакана.
Данное заболевание может протекать бессимптомно длительное время
Корни подсолнуха также широко применяются как народное средство. На полный курс лечения необходимо семь стаканов корней в измельченном виде.
Вначале один стакан подготовленных корней варят в течение пяти минут в трех литрах воды. Отвар остужают, он должен храниться в прохладном месте, применяют по литру в сутки.
Через три дня оставшиеся от отвара корни снова кипятят в трех литрах воды, но уже десять минут. Затем через три дня их кипятят уже двадцать минут. После девяти дней приема корни подсолнуха меняют на новое сырье. Таким образом, лечение занимает около двух месяцев.
Важно помнить! Данное заболевание может протекать бессимптомно длительное время. Проявиться может неожиданно приступами острой боли, либо обнаружено при обследовании других органов.
У людей с диагнозом желчекаменная болезнь допускается лечение без операции. Диета, народные средства и умеренные физические нагрузки позволяют справиться с заболеванием, при условии обнаружения его на ранних стадиях.
Какие продукты запрещены при желчекаменной болезни, что можно, а что нельзя рассказывает доцент:
Кто попадает в зону риска и к чему может привести желчекаменная болезнь:
Можно ли без операции избавиться от желчекаменной болезни и что для этого нужно делать:

 Желчекаменная болезнь встречается у 15% взрослого населения планеты. Отмечено, что представительницы слабого пола болеют в 3 раза чаще. Причины такой статистики неизвестны. В настоящее время распространены способы лечения желчекаменной болезни без операции, и диета играет в этом не последнюю роль. Ученые определили, что патология была известна еще до нашей эры, поэтому существует множество народных рецептов для устранения ее симптомов.
Желчекаменная болезнь встречается у 15% взрослого населения планеты. Отмечено, что представительницы слабого пола болеют в 3 раза чаще. Причины такой статистики неизвестны. В настоящее время распространены способы лечения желчекаменной болезни без операции, и диета играет в этом не последнюю роль. Ученые определили, что патология была известна еще до нашей эры, поэтому существует множество народных рецептов для устранения ее симптомов.
Причины возникновения недуга
Роль желчи в организме очень важна. Она создает в двенадцатиперстной кишке нормальные условия для переваривания пищи посредством ферментов поджелудочной железы. Под действием одного или нескольких факторов в мышечном органе начинаются процессы образования камней разных размеров и формы.
Наиболее вероятными причинами появления конкрементов считаются следующие:
- Наследственная предрасположенность считается немаловажным фактором, поскольку в 2 раза увеличивает шанс развития калькулезного холецистита.
- Возрастные изменения. У многих больных старше 60 лет обнаруживаются признаки заболевания.
- Вероятными причинами того, что женщины страдают от ЖКБ чаще мужчин, считают прием гормональных препаратов, а также период беременности, когда высокий уровень эстрогенов способствует всасыванию из кишечника большого количества холестерола и выделение его с желчью.
-

 Неправильное питание с преобладанием жирной, жареной, острой пищи, кондитерских изделий, несбалансированные диеты, голодовки.
Неправильное питание с преобладанием жирной, жареной, острой пищи, кондитерских изделий, несбалансированные диеты, голодовки. - Тяжелая степень ожирения становится причиной повышения в крови уровня вредного холестерина, что приводит к образованию конкрементов.
- Заболевания желудка, кишечника, оперативное вмешательство на этих органах неизменно приводят к нарушениям со стороны желчного пузыря.
- Злоупотребление препаратами из группы гормонов, диуретиков повышают риск развития болезни.
- Малоподвижный образ жизни приводит к ослаблению мышц пузыря и снижению его сократительной способности. В результате жёлчь в органе застаивается, формируя камни.
- Некоторые инфекционные заболевания также становятся предрасполагающим фактором для развития ЖКБ.
- Сахарный диабет, травматические повреждения печени и желчного пузыря.
Довольно часто первые признаки патологического состояния проявляются в период беременности. Именно поэтому лечение ЖКБ без операции народными средствами очень популярно. В большинстве случаев причин возникновения болезни несколько, что значительно затрудняет ее терапию.
Стадии развития патологии
Существует несколько стадий патологического процесса, отличающиеся своей тяжестью и клиническими проявлениями.

 Начальная стадия характеризуется отсутствием симптомов болезни.
Начальная стадия характеризуется отсутствием симптомов болезни.
Изменения в составе желчи заметны только при лабораторном исследовании ее состава, когда обнаруживается небольшое количество кристаллов холестерола.
Латентная стадия отличается бессимптомным протеканием, однако конкременты в мышечном органе уже присутствуют. Обнаружить их можно с помощью ультразвукового исследования.
Прогрессирующая стадия, или период клинических проявлений характеризуется появлением яркой симптоматики, усиливающейся при определенных обстоятельствах.
Клиническая картина заболевания
Симптомы болезни зависят от стадии патологического процесса, а также формы, размера и места образования конкрементов. Чаще всего наблюдаются следующие клинические проявления:
- Боль в области правого подреберья, возникающая после обильной пищи, тяжелых физических нагрузок, приема алкоголя, употребления жирных продуктов. Болевой синдром отличается интенсивностью, присутствует иррадиация в спину, лопатку или правое плечо.
-

 Нередко боль появляется после перенесения сильного стресса.
Нередко боль появляется после перенесения сильного стресса. - У пациента также наблюдается тошнота, вздутие живота, рвота с большим количеством желчи, не приносящая облегчения, несварение, нарушение стула.
- К общим симптомам относится повышенная утомляемость, слабость, в некоторых случаях наблюдается повышение температуры тела до субфебрильных цифр, бессонница, чрезмерная раздражительность.
При отсутствии каких-либо мер для устранения симптомов состояние пациента ухудшается.
Если диагностирована желчнокаменная болезнь, показаниями к операции станут:
- Резкое ухудшение состояния больного.
- Обнаружение во время ультразвукового обследования конкрементов более 1 см в диаметре.
- Заполнение всей площади мышечного органа камнями и полное прекращение его функционирования.
- Конкременты крупного размера и с острыми краями, которые повышают риск разрыва пузыря.
- Закупорка желчного протока, препятствующая поступлению желчи в двенадцатиперстную кишку.
- Наличие в анамнезе у пациента тяжелой формы сахарного диабета.
- Обнаружение в составе конкрементов билирубина и солей кальция.
При таких условиях оперативное вмешательство становится единственным способом вылечить недуг. Полученный после операции результат необходимо постоянно поддерживать, поскольку существует риск рецидива.
Возможные осложнения
На третьей стадии патологического процесса при отсутствии лечения развивается ряд осложнений
При возникновении острого холецистита требуется немедленная медицинская помощь и оперативное вмешательство, поскольку повышается шанс летального исхода.
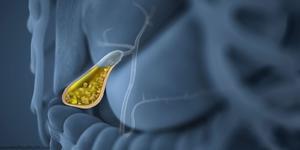
 Нередко происходит прободение стенки органа конкрементами с острыми краями.
Нередко происходит прободение стенки органа конкрементами с острыми краями.
В подобных случаях начинается разлитой перитонит, который также требует немедленного хирургического вмешательства.
Водянка мышечного органа развивается вследствие закупорки протока и невозможности выхода желчи.
В результате около пузыря собирается выпот жидкости. В некоторых случаях к патологическому процессу присоединяется инфекция, провоцируя развитие абсцесса желчного пузыря.
Одним из наиболее опасных осложнений считается рак желчного пузыря. К сопутствующим патологиям относятся панкреатит, желтуха.
Способы диагностики
На первом этапе диагностического обследования специалист выслушивает жалобы пациента о характере, интенсивности и продолжительности болевых ощущений, выясняет условия, при которых они возникают. Далее врач осматривает больного, пальпирует область локализации печени и желчного пузыря, отмечает наличие болезненности во время манипуляции. Обязательным этапом станет биохимическое исследование крови для определения количества билирубина и других отклонений.

 После этого пациента направляют на ультразвуковое исследование, во время которого определяют количество и размер конкрементов.
После этого пациента направляют на ультразвуковое исследование, во время которого определяют количество и размер конкрементов.
Дополнительным методом станет рентген брюшной полости, с помощью которого можно обнаружить камни, содержащие соли кальция.
С помощью компьютерной томографии выявляется наличие сопутствующих патологий органов пищеварительного тракта.
Важным моментом в диагностике станет проведение эндоскопической холангиопанкреатографии, которая позволяет определить точное местоположение конкремента в протоке.
Принципы медикаментозной терапии
В некоторых случаях лечить заболевание можно без оперативного вмешательства.
Для разрушения камней и устранения острых симптомов используются следующие лекарственные средства:
- Препараты урсодезоксихолиевой кислоты: Урсофальк, Урсосан, Уросан. Лекарственные средства препятствуют образованию кристаллов холестерола в желчном пузыре, нормализуют баланс желчных кислот и холестерина. Применяются при наличии конкрементов до 1 см в диаметре и небольшом их количество. Противопоказаны в период беременности.
- Средства хенодеоксихолиевой кислоты: Хеносал, Хенохол, Хенофальк. Способствуют угнетению образования холестерина в печеночных клетках, поэтому эффективны против камней холестеринового происхождения.


Для устранения болевых ощущений назначаются спазмолитики в форме таблеток и растворов для инъекций: Но-шпа, Папаверин. Подобные средства не разрешается использовать самостоятельно. Лечение должно проходить под наблюдением специалиста.
Рецепты нетрадиционной медицины
Симптомы и лечение желчекаменной болезни народными средствами были актуальным вопросом несколько веков назад, когда об оперативном вмешательстве еще не было речи, и лечение природными лекарствами становилось единственным возможным способом.
Популярным средством для избавления от конкрементов без оперативного вмешательства считается оливковое масло первого отжима. Начинать лечение необходимо с половины чайной ложки, принятой утром натощак. Постепенно дозу увеличивают до 100 мл за один прием. Продолжительность лечения составляет не менее 3 недель.

 Хорошим терапевтическим эффектом в деле растворения камней обладает свежевыжатый свекольный сок, который необходимо принимать по половине стакана ежедневно на протяжении 2 недель.
Хорошим терапевтическим эффектом в деле растворения камней обладает свежевыжатый свекольный сок, который необходимо принимать по половине стакана ежедневно на протяжении 2 недель.
Помогает растворить мелкие конкременты употребление свежего сока из листьев одуванчика утром и вечером. Для этого необходимо чайную ложку лекарства растворить в половине стакана воды и принять до еды. Лечение продолжать 10 дней.
Выраженным желчегонным действием обладает отвар на основе кукурузных рылец. Приготовить его просто: в стакане воды проварить 10 г измельченного сырья на протяжении 30 минут, профильтровать, добавить кипяченой воды до первоначального объема. Употребить весь объем лекарства на протяжении дня, разделив на 4 приема. Лечение продолжать 21 день.
Сок ядовитого растения чистотел в минимальной дозировке способствует устранению камней. Для этого свежевыжатый продукт рекомендуется принимать утром и вечером по чайной ложке, растворенной в небольшом количестве воды. Курс терапии составляет 14 дней.
Эффективным терапевтическим средством считается настой на основе зверобоя. Для его приготовления необходимо настоять в 500 мл кипятка 30 г сухого сырья 2 часа, профильтрованный состав принимать по половине стакана трижды в сутки. Продолжительность лечения должна быть не менее 2 недель.

 Простым и действенным средством станет лимонный сок. Принимать его необходимо в количестве 30 мл, разбавляя в половине стакана воды трижды в сутки. Лечение длительное и составляет не менее 5 недель.
Простым и действенным средством станет лимонный сок. Принимать его необходимо в количестве 30 мл, разбавляя в половине стакана воды трижды в сутки. Лечение длительное и составляет не менее 5 недель.
При мелких камнях рекомендуется принимать утром и вечером по 150 мл отвара петрушки.
Для его получения необходимо проварить в 300 мл воды 50 г измельченной зелени 15 минут, оставить на ночь для настаивания. Длительность терапии зависит от состояния пациента и составляет около 2 недель.
Некоторые рецепты народной медицины обладают побочными эффектами и могут спровоцировать осложнения со стороны внутренних органов. Использовать их разрешается только после консультации специалиста и ультразвукового исследования, которое даст точное представление о размерах и количестве конкрементов.
Метод Болотова
В настоящее время большой популярностью пользуется лечение желчекаменной болезни по методу Болотова. Борис Васильевич Болотов — академик и ученый, который разработал для множества заболеваний собственную нестандартную методику лечения.
Его способ заключается в ежедневном употреблении сока черной редьки, который обладает мощным желчегонным действием и растворяет камни.
Сок начинают употреблять по чайной ложке трижды в сутки, лучше после еды. Постепенно количество разовой дозировки увеличивают до половины стакана.
Эффективность методики не доказана, но восторженные отзывы пациентов свидетельствуют о ее положительном воздействии.
Схема лечебного питания
Правильное питание считается ключевым моментом при лечении любых болезней, особенно это относится к патологиям органов пищеварения.

 Питание при ЖКБ должно быть дробным, частым. Категорически запрещается употреблять: жирные, соленые, острые, жареные блюда, алкоголь, крепкий чай, кофе, газированные напитки, жирные молочные продукты, специи, грибы, пряности, бобовые в любом виде.
Питание при ЖКБ должно быть дробным, частым. Категорически запрещается употреблять: жирные, соленые, острые, жареные блюда, алкоголь, крепкий чай, кофе, газированные напитки, жирные молочные продукты, специи, грибы, пряности, бобовые в любом виде.
Пища должна употребляться в теплом виде.
Первые несколько недель после дробления или оперативного вмешательства рацион должен состоять из протертых супов, каш, тушеных овощей. Постепенно в меню вводятся макаронные изделия, мясо и рыба нежирных сортов, сливочное масло и молоко в небольшом количестве.
Желчекаменная болезнь — опасное патологическое состояние, которое при неправильном лечении или отсутствии такового приводит к множеству опасных осложнений, вплоть до летального исхода.
Что такое желчекаменная болезнь В результате сбоя обменных процессов в организме, происходит формирование камней (конкрементов), которые могут располагаться в желчном пузыре или в его протоках. Провоцирующими факторами являются: Застой желчи, возникающий из-за снижения моторики и слабого сокращения желчного пузыря, Состав желчи, который меняется в результате воспалительных заболеваний и употребления продуктов богатых холестерином. По размеру и форме камни могут быть от небольших кристаллов и до конкрементов более двух сантиметров.
По составу камни подразделяются на: Холестериновые – образуются, когда в желчи появляется избыток холестерина, имеют желтый цвет и небольшой размер. Характерны для 90% людей с желчекаменной болезнью. Билирубиновые – формируются на фоне заболеваний печени или разрушения клеток крови, имеют темно-коричневый цвет. Могут находиться и в желчном пузыре и в желчных протоках, встречаются у 5% больных. Кальциевые – возникают в результате действия бактерий, которые разрушают белок, аминокислоты. Образуется осадок, состоящий из солей кальция. Камни коричневого цвета, чаще располагаются в желчевыводящих путях, встречаются у 3% больных. Смешанные. Назначение лечения при помощи операции или без нее будет зависеть от тяжести заболевания, размера конкрементов и их количества у больного. К развитию желчекаменной болезни приводят: погрешности в питании (отсутствие диеты), не соблюдение режима приема пищи, переедание, голодание, преобладание в рационе рафинированных и насыщенных жирами продуктов, чрезмерное употребление алкогольных напитков; отсутствие физических нагрузок, сидячая работа; врожденные нарушения строения внутренних органов, а также наследственность; заболевания, приводящие к гормональному сбою (сахарный диабет, болезни щитовидной железы), беременность; воспалительные заболевания внутренних органов, участвующих в образовании и выведении желчи.
Как проявляется желчекаменная болезнь Во время выпадения кристаллов и начального образования конкрементов желчекаменная болезнь никак не проявляется. Проявление желчекаменной болезни Первые симптомы появляются, когда образовавшиеся камни начинают раздражать желчный пузырь изнутри и препятствовать оттоку его содержимого: внезапная острая боль при колике, либо ноющая боль под ребром, с правой стороны, которая может отдавать в спину и лопатку, и проходящая в течение короткого времени; чувство тошноты, рвота (при колике), ощущение горечи, изжога; метеоризм, диарея; незначительное повышение температуры, Важно помнить! При отсутствии лечения, при погрешностях в питании (диеты), а также без проведения необходимой операции желчекаменная болезнь приводит к серьезным проблемам со здоровьем, которые могут закончиться летальным исходом. Например, кишечная непроходимость, механическая желтуха, цирроз печени, разрыв желчного протока, разрыв стенок самого пузыря, кровотечения, рак.
Как лечить желчекаменную болезнь без операции Хирургическое вмешательство при желчекаменной болезни показано при большом скоплении конкрементов, либо при единичных камнях размером более 2 см. В этой ситуации удаляют желчный пузырь полностью, что способствует выздоровлению у 95% больных. В остальных случаях возможно лечение без операции: Аппаратное лечение. При незначительном числе конкрементов размером менее 2см возможно применение ультразвуковых или электромагнитных волн. На камни, используя соответствующую аппаратуру, направляют ударную волну, которая деформирует и вызывает их разрушение. Образовавшиеся мелкие осколки выводятся с желчью. Для наилучшего эффекта параллельно назначают препараты желчных кислот. Процедура литотрипсии является безболезненной. Медикаментозное лечение. При наличии холестериновых конкрементов размером менее 2см, возможно их растворение при приеме внутрь лекарственных средств. К ним относятся препараты, содержащие урсодезоксихолевую и хенодезоксихолевую кислоты. Курс лечения составляет год и более. Таблетки принимают в суточной дозе 15 мг/кг в 2-3 приема, обязательно по назначению врача, так как имеют ряд противопоказаний. Не медикаментозное лечение. В качестве дополнительных мер применяют лечение с помощью минеральной воды. Возможно проведение его в домашних условиях или на курортах, но по назначению врача. Вода низкой минерализации способствует образованию желчи, улучшает её состав, снижает уровень холестерина. Вода средней минерализации обладает желчегонным действием, что положительно влияет на кровообращение и работу клеток печени. Курс лечения составляет около трех недель.
ПРИ НАЛИЧИИ ТАКОГО ЗАБОЛЕВАНИЯ КАК ЖЕЛЧЕКАМЕННАЯ БОЛЕЗНЬ, ВОЗМОЖНО ЛЕЧЕНИЕ БЕЗ ОПЕРАЦИИ, НО В ЭТОМ СЛУЧАЕ ДИЕТА ЯВЛЯЕТСЯ ОБЯЗАТЕЛЬНЫМ УСЛОВИЕМ ДЛЯ ВЫЗДОРОВЛЕНИЯ Принимать нужно по одному стакану минеральной воды три раза в сутки, в теплом виде (42-45°С). При желудке с пониженной кислотностью воду принимают за 10-20 минут до еды, с повышенной кислотностью принимают за 1,5 часа до еды, с нормальной кислотностью принимают за час до еды. В год можно проводить несколько курсов лечения водой, богатой минералами. В любом случае, при наличии такого заболевания как желчекаменная болезнь, возможно лечение без операции, но в этом случае диета является обязательным условием для выздоровления. В основном назначают стол №5, врач может корректировать употребление тех или иных продуктов в зависимости от тяжести заболевания.
Желчекаменная болезнь. Лечение без операции специальными диетами При лечении желчекаменной болезни с помощью диеты необходимо принимать пищу часто и небольшими порциями. Такой прием вызывает постоянный отток желчи, исключается её застой и образование новых конкрементов, уменьшаются симптомы заболевания, дает возможность проводить лечение без операции. Сбалансированный по жирам, белкам и углеводам рацион питания позволяет нормализовать состав желчи. Приступ сильной боли может вызвать прием слишком горячей или, наоборот, слишком холодной пищи, поэтому необходимо принимать ее в теплом, комфортном для желудка виде. Обязательно тщательно пережевывать. Не допускать позднего ужина, отсутствие еды в желудке перед сном позволяет избежать появления болей. Еженедельно организовывать разгрузочный день. Количество выпиваемой жидкости должно быть достаточным, примерно восемь стаканов в день. Диета предполагает исключение из рациона следующих продуктов: газированные напитки и содержащие алкоголь, продукты, богатые холестерином, острые специи, горчица, хрен, черный перец, уксус, мясные бульоны, жареные блюда,
на Вашем сайте.
желчных камней – лечение – NHS
Ваш план лечения желчных камней зависит от того, как симптомы влияют на вашу повседневную жизнь.
Если у вас нет никаких симптомов, часто рекомендуется активный мониторинг. Это означает, что вы не будете получать немедленное лечение, но вы должны сообщить своему врачу, если заметите какие-либо симптомы.
Как правило, чем дольше вы проходите без симптомов, тем меньше вероятность того, что ваше состояние ухудшится.
Вам может потребоваться лечение, если у вас есть состояние, которое увеличивает риск развития осложнений, например:
Лечение также может быть рекомендовано, если сканирование показывает высокий уровень кальция в желчном пузыре, так как это может привести к раку желчного пузыря в более позднем возрасте.
Если у вас есть приступы боли в животе (желчные колики), лечение зависит от того, как боль влияет на вашу повседневную деятельность.
Если боль слабая и нечастая, вам могут быть назначены обезболивающие средства для контроля над дальнейшими эпизодами и рекомендации по правильному питанию, чтобы помочь контролировать боль.
Если ваши симптомы являются более серьезными и частыми, обычно рекомендуется операция по удалению желчного пузыря.
Желчный пузырь не является важным органом, и без него вы можете жить нормальной жизнью.
Некоторые люди могут испытывать симптомы вздутие живота и диарея после употребления жирной или острой пищи. Если определенные продукты вызывают симптомы, вы можете избежать их в будущем.
Операция с замочной скважиной по удалению желчного пузыря
Если операция рекомендуется, вам обычно проводят операцию на замочной скважине для удаления желчного пузыря.Это известно как лапароскопическая холецистэктомия.
Во время лапароскопической холецистэктомии в животе делается 3 или 4 небольших разреза.
Один больший порез (примерно от 2 до 3 см) делается пупком, а остальные (каждый 1 см или менее) будут на правой стороне живота.
Ваш живот временно раздут, используя углекислый газ. Это безвредно и позволяет хирургу видеть ваши органы.
Лапароскоп (длинный, тонкий телескоп с крошечным светом и видеокамерой на конце) вставляется через одно из разрезов в вашем животе.
Это позволяет вашему хирургу просматривать операции на видеомониторе. Они удаляют ваш желчный пузырь, используя специальные хирургические инструменты.
Если предполагается, что в желчном протоке могут быть камни в желчном пузыре, во время операции также проводится рентгенологическое или ультразвуковое сканирование желчного протока.
Если обнаружены камни в желчном пузыре, они могут быть удалены во время операции на замочной скважине. Если операция не может быть выполнена таким образом, или возникает непредвиденное осложнение, возможно, ее следует преобразовать в открытую операцию.
После того, как желчный пузырь удален, газ в брюшной полости выходит через лапароскоп, и разрезы закрываются растворимыми швами и покрываются повязками.
Лапароскопическая холецистэктомия обычно проводится под общим наркозом, что означает, что вы будете без сознания во время процедуры и не будете чувствовать никакой боли во время ее проведения.
Операция занимает от 60 до 90 минут, и вы обычно можете пойти домой в тот же день.
Полное восстановление обычно занимает около 10 дней.
Хирургия замочной скважины с одним разрезом
Лапароскопическая холецистэктомия с одним разрезом – это новый тип операции с замочной скважиной, используемой для удаления желчного пузыря.
Во время этого типа операции делается только 1 небольшой разрез, что означает, что у вас будет только один рубец.
Но так как этот тип холецистэктомии не проводился так часто, как обычные холецистэктомии, все еще есть некоторые неопределенности в этом.
Доступ к лапароскопической холецистэктомии с одним разрезом также ограничен, потому что для этого требуется опытный хирург со специальной подготовкой.
Национальный институт здравоохранения и здравоохранения (NICE) располагает дополнительной информацией о лапароскопической холецистэктомии с одним разрезом.
Открытая хирургия
Лапароскопическая холецистэктомия не рекомендуется, если вы:
- в третьем триместре (последние 3 месяца) беременности
- имеют избыточный вес
- имеют необычную структуру желчного пузыря или желчного протока, которая делает процедуру замочной скважины трудной и потенциально опасной
В этих условиях может быть рекомендована открытая холецистэктомия.
В брюшной полости, под ребрами, делается разрез от 10 до 15 см (от 4 до 6 дюймов), поэтому желчный пузырь можно удалить.
Используется общий анестетик, поэтому вы будете без сознания и не будете чувствовать никакой боли.
Открытая хирургия столь же эффективна, как и лапароскопическая хирургия, но у нее больше время восстановления и более заметные рубцы.
Большинству людей приходится оставаться в больнице до 5 дней. Обычно для полного восстановления требуется 6 недель.
Подробнее о восстановлении после операции на желчном пузыре.
Эндоскопическая ретроградная холангиопанкреатография (ERCP)
Эндоскопическая ретроградная холангиопанкреатография (ERCP) – это процедура, которая может использоваться для удаления камней в желчном пузыре.
Желчный пузырь не удаляется во время этой процедуры, поэтому любые камни в желчном пузыре останутся, если они не будут удалены другими хирургическими методами.
ERCP похож на диагностическую холангиографию (см. Диагностику желчных камней для получения дополнительной информации), где эндоскоп (длинная тонкая гибкая трубка с камерой на конце) проходит через рот вниз, где желчный проток открывается в тонкую кишку ,
Но во время ERCP отверстие желчного протока расширяется с помощью небольшого разреза или провода с электрическим нагревом.
Камни желчных протоков затем удаляются или оставляются для прохождения в кишечник и из вашего тела.
Иногда небольшая трубка, называемая стентом, постоянно помещается в желчный проток, чтобы помочь желчи и камням пройти.
ERCP обычно проводится под седативным эффектом, что означает, что вы будете в сознании на протяжении всей процедуры, но не будете испытывать боли.
Процедура длится в среднем около 30 минут, но может занять от 15 минут до часа.
После этого вам может потребоваться остаться в больнице на ночь, чтобы вас могли контролировать.
Лекарство для растворения желчных камней
Если ваши камни в желчном пузыре маленькие и не содержат кальция, возможно, можно принять таблетки урсодезоксихолевой кислоты, чтобы растворить их.
Но это не очень часто, потому что:
- они редко бывают очень эффективными
- их нужно принимать длительное время (до 2 лет)
- желчных камней могут повториться после прекращения лечения
Побочные эффекты урсодезоксихолевой кислоты встречаются редко и обычно незначительны.Наиболее распространенными побочными эффектами являются тошнота, тошнота и зуд кожи.
Урсодезоксихолевая кислота обычно не рекомендуется беременным и кормящим женщинам.
Сексуально активные женщины должны или использовать барьерный метод контрацепции, такой как презерватив, или низкодозированные противозачаточные таблетки эстрогена при приеме урсодезоксихолевой кислоты, поскольку это может повлиять на другие виды оральных контрацептивов.
Урсодезоксихолевая кислота может иногда использоваться для предотвращения желчных камней, если считается, что вы рискуете их разработать.
Например, урсодезоксихолевая кислота может быть назначена, если вы недавно перенесли операцию по снижению веса, так как быстрая потеря веса может вызвать рост камней в желчном пузыре.
Диета и желчные камни
В прошлом людям с желчнокаменной болезнью, которые не подходили для операции, иногда рекомендовалось придерживаться диеты с очень низким содержанием жира, чтобы остановить рост желчных камней.
Но последние данные свидетельствуют о том, что это бесполезно, потому что быстрая потеря веса в результате диеты с низким содержанием жиров может привести к росту камней в желчном пузыре.
Это означает, что, если операция не рекомендуется или вы хотите избежать операции, рекомендуется принять здоровую, сбалансированную диету, основанную на руководстве Eatwell Guide.
Это включает в себя употребление разнообразных продуктов, включая умеренное количество жира, и регулярное питание.
Здоровая диета не излечит камни в желчном пузыре и не полностью устранит ваши симптомы, но может улучшить ваше общее состояние здоровья и помочь контролировать боль, вызванную желчными камнями.
Узнайте больше о здоровом питании.
Последняя проверка страницы: 10 октября 2018 года
Следующая проверка должна быть произведена 10 октября 2021 года
диет и желчных камней | NIDDK
В этом разделе:
Как вес влияет на камни в желчном пузыре?
Избыточный вес или ожирение может повысить вероятность развития камней в желчном пузыре, особенно если вы женщина. Исследователи обнаружили, что у людей, страдающих ожирением, может быть более высокий уровень холестерина в желчи, который может вызвать образование камней в желчном пузыре. У людей с ожирением также могут быть большие желчные пузыри, которые плохо работают. Некоторые исследования показали, что люди, которые несут большое количество жира вокруг своей талии, могут с большей вероятностью иметь камни в желчном пузыре, чем те, кто несет жир вокруг бедер и бедер.
Потеря веса очень быстро может увеличить ваши шансы на образование желчных камней, однако. Поговорите со своим врачом о том, как безопасно похудеть.
Как моя быстрая потеря веса влияет на камни в желчном пузыре?
Если вы не едите в течение длительного периода времени или быстро теряете вес, ваша печень выделяет дополнительный холестерин в желчь. Быстрая потеря веса также может помешать правильному опорожнению желчного пузыря. Операция по снижению веса может привести к быстрой потере веса и повышению риска образования камней в желчном пузыре.
Ваши шансы на развитие камней в желчном пузыре могут зависеть от типа лечения потери веса, которое вы выбираете. Диеты или операции, которые вызывают быструю потерю веса, с большей вероятностью могут вызвать проблемы с желчными камнями, чем диеты или операции, которые приводят к более медленной потере веса. Если у вас тихие камни в желчном пузыре, у вас также может появиться больше симптомов желчных камней.
Несколько факторов могут повысить ваши шансы на проблемы с желчными камнями после операции по снижению веса или очень низкокалорийной диеты. Эти факторы включают
- камней в желчном пузыре, которые у вас были до операции по снижению веса или до перехода на очень низкокалорийную диету, особенно если камни вызывали симптомы
- большое количество лишнего веса, прежде чем делать операцию по снижению веса или перейти на очень низкокалорийную диету
- очень быстрая потеря веса после операции или очень низкокалорийная диета
Если вы начинаете очень низкокалорийную диету или делаете операцию по снижению веса, поговорите со своим врачом о том, как снизить вероятность развития камней в желчном пузыре.Лекарство Урсодиол может помочь предотвратить камни в желчном пузыре у людей, которые быстро худеют с помощью очень низкокалорийных диет или операций по снижению веса.
Если вы начинаете очень низкокалорийную диету или проводите операцию по снижению веса, поговорите с врачом о том, как снизить вероятность развития камней в желчном пузыре.Является ли весовая езда на велосипеде проблемой?
Повторение веса или повторное похудение могут также привести к образованию камней в желчном пузыре. Чем больше веса вы теряете и восстанавливаете во время цикла, тем больше у вас шансов на развитие камней в желчном пузыре.
Держитесь подальше от “аварийных диет”, которые обещают помочь вам быстро сбросить килограммы. Цель для похудения в более медленном темпе и держать его со временем.
Как я могу безопасно сбросить вес, чтобы снизить свои шансы на получение камней в желчном пузыре?
Потеря веса в медленном темпе может снизить вероятность развития камней в желчном пузыре. Для людей, которые имеют избыточный вес или страдают ожирением, эксперты рекомендуют начинать с потери веса от 5 до 10 процентов от вашего начального веса в течение 6 месяцев. 4 Кроме того, потеря веса может принести вам другие преимущества, такие как улучшение настроения, больше энергии и позитивный имидж.
При выборе здоровой пищи, чтобы помочь вам сбросить вес, вы можете выбрать пищу, которая также может снизить ваши шансы на развитие камней в желчном пузыре.
Регулярная физическая активность, которая улучшит ваше общее состояние здоровья, также может снизить ваши шансы на развитие камней в желчном пузыре. Чтобы улучшить здоровье или предотвратить прибавку в весе, старайтесь не менее 150 минут в неделю заниматься физической активностью умеренной интенсивности, такой как быстрая ходьба или быстрый танец.Взрослые также нуждаются в укреплении мышц, таких как поднятие тяжестей или отжимания, по крайней мере, 2 дня в неделю. 5
Поговорите со своим врачом, прежде чем начинать принимать пищу и план физической активности, чтобы улучшить свое здоровье или сохранить потерю веса. Просмотр ресурсов управления весом из NIDDK.
Список литературы
[4] Jensen MD, Ryan DH, Apovian CM, et al. Руководство AHA / ACC / TOS 2013 года по лечению избыточного веса и ожирения у взрослых: доклад Целевой группы Американской коллегии кардиологов / Американской кардиологической ассоциации по методическим указаниям и Общества ожирения. Тираж . 2014; 129 (25 Приложение 2): S102 – S138.
[5] Министерство здравоохранения и социальных служб США, Управление по профилактике заболеваний и укреплению здоровья. Руководство по физической активности для американцев, 2-е издание . Вашингтон, округ Колумбия: Министерство здравоохранения и социальных служб США; 2018. https://health.gov/paguidelines/second-edition/. Обновлено 14 января 2019 года. По состоянию на 14 января 2019 года.
,желчных камней: причины, лечение и профилактика
Желчные камни – это перенасыщенные, похожие на гальку отложения желчи внутри желчного пузыря. Они могут быть маленькими, как песчинка, или большими, как мяч для гольфа, и могут быть как один камень или как совокупность камней в комбинации размеров. Есть два типа камней в желчном пузыре – камни холестерина, которые составляют 80 процентов камней в желчном пузыре, и камни пигмента, которые состоят из билирубина, химического вещества, содержащегося в желчи, согласно Национальным институтам здоровья.
По данным Национального института диабета и болезней органов пищеварения и почек (NIDDKD), до 20 миллионов американцев имеют камни в желчном пузыре. Согласно обзору 2010 года в журнале Gastroenterology Clinics of North America, камни в желчном пузыре встречаются у 60-70 процентов американских индейцев и от 10 до 15 процентов белых взрослых в развитых странах. Они также чаще встречаются у женщин, людей старше 40 лет и людей с семейным анамнезом желчных камней.
Причины
Желчь вырабатывается в печени и хранится в желчном пузыре до тех пор, пока не будет транспортирована в тонкий кишечник, где она помогает переваривать жиры и жирорастворимые витамины, такие как A, D, E и K.
Желчные камни возникают при дисбалансе в процессе транспортировки желчи. По данным NIDDKD, холестериновые камни могут образовываться, когда желчь содержит слишком много холестерина, слишком много билирубина или недостаточно солей желчи.
«Холестерин – это естественное вещество в нашей желчи», – сказал доктор Калман Бенксат, главный хирург клиники Кливленда в Огайо. «Когда у вас ненормальное накопление, вы можете получить кристаллы холестерина, которые выпадают в осадок и со временем превращаются в то, что мы называем камнями.«
Желчные камни также могут возникать, когда желчный пузырь не опорожняется в общий желчный проток полностью или достаточно часто. У женщин в два раза выше вероятность развития камней в желчном пузыре, потому что избыток эстрогена во время беременности, заместительная гормональная терапия и противозачаточные таблетки могут повышать уровень холестерина». выравнивает и уменьшает движение желчного пузыря, что может способствовать образованию желчных камней
Черные пигментные камни обычно состоят из билирубиновых полимеров и карбоната кальция, и они редко содержат холестерин.Эти камни в основном обнаруживаются в желчном пузыре и могут развиваться в результате повреждения печени, алкогольной болезни печени, гемолитической анемии и старости, по данным Университета Мэриленда.
Коричневые пигментные камни обычно состоят из билирубината кальция, жирных кислот и небольшого количества холестерина. Они обычно находятся в желчном протоке, и они почти всегда связаны с инфекциями желчевыводящих путей, воспалениями и иногда паразитарными заражениями в печени.
Люди, которые имеют значительные колебания веса, такие как беременность или операция, также подвержены риску развития камней в желчном пузыре, сказал Бенксат.
Диагностика и тесты
Большинство людей с желчнокаменной болезнью протекает бессимптомно. Таким образом, в соответствии с NIH, камни в желчном пузыре часто обнаруживаются во время обычной рентгенографии, абдоминальной хирургии или других медицинских процедур.
Иногда камни в желчном пузыре могут вызывать длительный дискомфорт и судороги, когда камни сворачивают желчный проток, создавая закупорку и повышая давление в желчном пузыре. Эти внезапные явления известны как «приступы» желчного пузыря, и они часто происходят ночью или после жирной еды, согласно NIDDKD.
Симптомы включают боль в центре или верхнем правом углу верхней части живота или боль вокруг задней или правой лопатки, сказал Бенксат.
Когда возникает боль, врач назначит УЗИ для поиска камней в желчном пузыре. Хотя ультразвук является наиболее чувствительным и специфическим тестом на камни в желчном пузыре, врач также может назначить компьютерную томографию, если симптомы более серьезные, поскольку компьютерная томография может также обнаружить осложнения, такие как разрыв или заражение желчного пузыря или желчного протока.
Сканирование на гепатобилиарную иминодиуксусную кислоту (HIDA), магнитно-резонансную томографию (MRI) или эндоскопическую ретроградную холангиопанкреатографию (ERCP) – это некоторые другие методы визуализации, которые можно использовать для обнаружения камней в желчном пузыре, согласно данным клиники Mayo.В случае ERCP, доктор может одновременно определять местонахождение и удалять камни в желчном пузыре, используя эндоскоп, который он или она пропускает через рот, пищевод, желудок и тонкую кишку, чтобы достичь желчного протока, сказал Бенксат.
Желчные камни иногда могут привести к панкреатиту. Они также могут привести к холангиту, инфекции, которая возникает, когда желчный камень попадает в желчный проток.
“Это потенциально опасная для жизни инфекция желчных протоков и печени”, – сказал Бенксат.«Требуется быстрое и быстрое внимание антибиотиками с помощью процедуры ERCP. После выздоровления пациента можно рекомендовать удалить желчный пузырь, чтобы исключить риск повторения».
Лечение и лечение
Если у человека симптомы минимальны или отсутствуют, и если у них мало или маленькие камни, то они могут принимать лекарства от камней в желчном пузыре, сказал Бенксат. Таблетка, содержащая урсодиол, вещество, естественным образом вырабатываемое организмом, может растворить холестерин в желчном пузыре.Но Урсодиолу может потребоваться до шести месяцев на работу, и камни в желчном пузыре вновь появляются примерно у 50 процентов людей, которые принимают его, сказал Бенксат.
Лечение на этапах исследования – это активация конститутивных андростановых рецепторов путем стимуляции для изменения биохимического состава желчного пузыря. Это может снизить уровень холестерина и образование камней в желчном пузыре. В исследовании 2017 года, опубликованном в Американском журнале патологии, исследователи обнаружили, что у 94,7% мышей, которые не были стимулированы, образовались камни в желчном пузыре.Только у 33,3% стимулированных мышей развились камни в желчном пузыре. Конечно, это исследование еще нуждается в дополнительном тестировании, прежде чем оно станет доступным для использования человеком.
Хирургия может не потребоваться, если нет симптомов, в соответствии с NIH. Тем не менее, люди с частыми приступами желчного пузыря могут выбрать хирургическое удаление желчного пузыря. Процедура известна как холецистэктомия и может быть выполнена с использованием лапароскопа и миниатюрной видеокамеры. По словам Бенксата, этот процесс минимально инвазивен, и пациенты, как правило, могут пойти домой после операции.
Один тип лапароскопической хирургии включает четыре крошечных разреза. Один разрез около 0,75 дюйма (2 сантиметра) на пупке, а три других – около 0,25 дюйма (0,6 см) поблизости. По словам Бенксата, операция занимает около часа, и пациент может вернуться домой в тот же день.
Другой лапароскопический метод использует только один разрез на пупке. Но разрез длиннее – 2,5 см – и люди, которые его получают, имеют повышенный риск развития грыжи, сказал он.
Лапароскопическая холецистэктомия часто предпочтительнее открытой холецистэктомии, которая требует разреза 5–8 дюймов через брюшную полость и может привести к пребыванию в больнице и более длительному времени восстановления.По данным NIDDKD, на открытые операции приходится около 5 процентов операций на желчном пузыре, и обычно это делается, если на желчном пузыре имеется сильное воспаление, инфекция или рубцевание от других операций.
После удаления желчного пузыря печень продолжает вырабатывать желчь, которая может перемещаться по желчевыводящему каналу в кишечник, сказал Бенксат.
Люди с диабетом должны поговорить со своим медицинским работником об осложнениях, связанных с их здоровьем. Исследование, проведенное в 2017 году более 81 000 тайваньских пациентов, опубликованное Национальными институтами здравоохранения, показало, что сахарный диабет 2 типа может ухудшить прогноз пациентов с желчнокаменной болезнью после холецистэктомии.Пациенты без сахарного диабета 2 типа также имели более высокую выживаемость.
Профилактика
Желчные камни чаще встречаются у людей на двух противоположных концах весового спектра – у людей с избыточным весом или ожирением, а также у тех, кто быстро или быстро теряет в весе. Кроме того, исследования, опубликованные в журнале Gut в 2005 году, показывают, что высокое потребление углеводов, флуктуирующая гликемическая нагрузка и гликемический индекс увеличивают риск возникновения симптоматической желчнокаменной болезни у мужчин. Поэтому важно придерживаться здоровой диеты и придерживаться регулярного приема пищи.
Дополнительные ресурсы
,отделение хирургии – камни в желчном пузыре
Что такое камни в желчном пузыре?
Желчные камни – это твердые частицы, которые развиваются в желчном пузыре. Желчный пузырь представляет собой небольшой грушевидный орган, расположенный в верхней правой части живота – области между грудью и бедрами – ниже печени.
Желчные камни могут варьироваться по размеру от песчинки до мяча для гольфа. Желчный пузырь может выработать один большой желчный камень, сотни крошечных камней или как маленькие, так и большие камни. Желчные камни могут вызвать внезапную боль в верхней правой части живота.Эта боль, называемая приступом желчного пузыря или желчной коликой, возникает, когда камни в желчном пузыре блокируют протоки желчных путей.

По BruceBlaus (собственная работа) [CC BY-SA 4.0 (http://creativecommons.org/licenses/by-sa/4.0)], через Wikimedia Commons
Что такое желчные пути?
Желчные пути состоят из желчного пузыря и желчных протоков. Желчные протоки переносят желчь и другие пищеварительные ферменты из печени и поджелудочной железы в двенадцатиперстную кишку – первую часть тонкой кишки.
Печень вырабатывает желчь – жидкость, которая выводит токсины и шлаки из организма и помогает организму переваривать жиры и жирорастворимые витамины A, D, E и K. Желчь в основном состоит из холестерина, солей желчных кислот и билирубина. , Билирубин, красновато-желтое вещество, образуется при разрушении гемоглобина из эритроцитов. Большая часть билирубина выводится с желчью.

Желчные протоки желчных путей включают печеночные протоки, общий желчный проток, проток поджелудочной железы и пузырный проток.Желчный пузырь хранит желчь. Прием пищи сигнализирует о желчном пузыре сжиматься и опорожнять желчь через пузырный проток и общий желчный проток в двенадцатиперстную кишку для смешивания с пищей.
[Top]
Что вызывает камни в желчном пузыре?
Дисбаланс в веществах, которые составляют желчь, вызывает образование камней в желчном пузыре. Желчные камни могут образовываться, если желчь содержит слишком много холестерина, слишком много билирубина или недостаточно солей желчи. Ученые не до конца понимают, почему возникают эти дисбалансы. Желчные камни также могут образовываться, если желчный пузырь не опорожняется полностью или достаточно часто.
Два типа камней в желчном пузыре – это холестерин и пигментные камни:
- Камни холестерина, обычно желто-зеленого цвета, состоят в основном из отвержденного холестерина. В Соединенных Штатах более 80 процентов камней в желчном пузыре являются камнями холестерина. 1
- Пигментные камни темного цвета изготовлены из билирубина.
[Top]
Кто подвержен риску появления камней в желчном пузыре?
У некоторых людей риск развития камней в желчном пузыре выше, чем у других: 2
- Женщины более склонны к развитию камней в желчном пузыре, чем мужчины.Дополнительный эстроген может повысить уровень холестерина в желчи и уменьшить сокращения желчного пузыря, что может привести к образованию камней в желчном пузыре. Женщины могут иметь дополнительный эстроген из-за беременности, заместительной гормональной терапии или противозачаточных таблеток.
- Люди старше 40 лет более склонны к развитию камней в желчном пузыре, чем молодые люди.
- Люди с семейной историей желчных камней имеют более высокий риск. У
- американских индейцев есть генетические факторы, которые увеличивают количество холестерина в их желчи.На самом деле, американские индейцы имеют самый высокий уровень камней в желчном пузыре в США – почти 65 процентов женщин и 30 процентов мужчин имеют камни в желчном пузыре.
- мексиканских американцев подвержены большему риску развития камней в желчном пузыре.
Другие факторы, которые влияют на риск появления камней в желчном пузыре, включают 2
- Ожирение. Люди, страдающие ожирением, особенно женщины, имеют повышенный риск развития камней в желчном пузыре. Ожирение увеличивает количество холестерина в желчи, что может привести к образованию камней.
- Быстрая потеря веса. Когда организм разлагает жир при длительном голодании и быстрой потере веса, печень выделяет дополнительный холестерин в желчь. Быстрая потеря веса также может помешать правильному опорожнению желчного пузыря. Низкокалорийные диеты и бариатрические операции – операции, которые ограничивают количество пищи, которую человек может съесть или переварить – приводят к быстрой потере веса и повышенному риску образования камней в желчном пузыре.
- Диета. Исследования показывают, что диеты с высоким содержанием калорий и рафинированных углеводов и низким содержанием клетчатки увеличивают риск образования камней в желчном пузыре.Рафинированные углеводы – это зерна, обработанные для удаления отрубей и микробов, которые содержат питательные вещества и клетчатку. Примеры рафинированных углеводов включают белый хлеб и белый рис.
- Некоторые кишечные заболевания. Заболевания, которые влияют на нормальное усвоение питательных веществ, такие как болезнь Крона, связаны с желчными камнями.
- Метаболический синдром, диабет и инсулинорезистентность. Эти условия увеличивают риск камней в желчном пузыре. Метаболический синдром также увеличивает риск желчнокаменных осложнений.Метаболический синдром – это группа признаков и медицинских состояний, связанных с избыточным весом или ожирением, которые подвергают людей риску сердечно-сосудистых заболеваний и диабета 2 типа.
Более подробная информация об этих состояниях представлена в теме здоровья NIDDK «Инсулинорезистентность и преддиабет».
Пигментные камни имеют тенденцию развиваться у людей с
- цирроз – состояние, при котором печень медленно ухудшается и сбои в работе вследствие хронической или длительной травмы
- инфекций в желчных протоках
- тяжелые гемолитические анемии – состояния, при которых эритроциты непрерывно разрушаются, такие как серповидноклеточная анемия
[Top]
Каковы симптомы и осложнения желчных камней?
Многие люди с желчными камнями не имеют симптомов.Желчные камни, которые не вызывают симптомов, называются бессимптомными или тихими желчными камнями. Тихие камни в желчном пузыре не влияют на функцию желчного пузыря, печени или поджелудочной железы.
Если камни в желчном пузыре блокируют желчные протоки, давление в желчном пузыре повышается, вызывая приступ желчного пузыря. Боль обычно длится от 1 до нескольких часов. 1 Приступы желчного пузыря часто следуют за тяжелой пищей, и они обычно происходят вечером или ночью.
Приступы желчного пузыря обычно прекращаются, когда желчные камни движутся и больше не блокируют желчные протоки.Однако, если какой-либо из желчных протоков остается заблокированным в течение более нескольких часов, могут возникнуть осложнения. Осложнения включают воспаление или отек желчного пузыря и серьезное повреждение или инфекцию желчного пузыря, желчных протоков или печени.
Желчный камень, который попадает в общий желчный проток около двенадцатиперстной кишки и блокирует проток поджелудочной железы, может вызвать желчнокаменный панкреатит – воспаление поджелудочной железы.
При отсутствии лечения закупорки желчных протоков или протоков поджелудочной железы могут быть смертельными.
[Top]
Когда человеку следует поговорить с врачом о желчных камнях?
Люди, которые думают, что у них был приступ желчного пузыря, должны уведомить своего поставщика здравоохранения. Хотя эти приступы обычно проходят при движении желчных камней, осложнения могут развиться, если желчные протоки остаются заблокированными.
Люди с любым из следующих симптомов во время или после приступа желчного пузыря должны немедленно обратиться к врачу:
- болей в животе продолжительностью более 5 часов
- тошнота и рвота Лихорадка
- – даже слабая лихорадка – или озноб
- желтоватый цвет кожи или белки глаз, называется желтуха
- чайная моча и стул светлого цвета
Эти симптомы могут быть признаками серьезной инфекции или воспаления желчного пузыря, печени или поджелудочной железы.
[Top]
Как диагностируются камни в желчном пузыре?
Медицинский работник обычно назначает УЗИ для диагностики желчных камней. Другие тесты изображений также могут быть использованы.
- Ультразвуковое исследование. Ультразвук использует устройство, называемое преобразователем, которое отскакивает безопасные, безболезненные звуковые волны от органов, чтобы создать изображение их структуры. Специально обученный техник выполняет процедуру в офисе поставщика медицинских услуг, амбулаторном центре или больнице, а рентгенолог – врач, который специализируется на медицинской визуализации – интерпретирует изображения.Анестезия не нужна. Если камни в желчном пузыре присутствуют, они будут видны на изображении. Ультразвук является наиболее точным методом обнаружения камней в желчном пузыре.
- Компьютерная томография (КТ). КТ – это рентгеновское излучение, которое позволяет получать изображения тела. КТ может включать инъекцию специального красителя, называемого контрастным веществом. КТ используют комбинацию рентгеновских лучей и компьютерных технологий для создания трехмерных (3-D) изображений. КТ требует, чтобы человек лежал на столе, который скользит в устройство в форме туннеля, где принимаются рентгеновские лучи.Рентгенолог выполняет процедуру в амбулаторном центре или больнице, а рентгенолог интерпретирует изображения. Анестезия не нужна. КТ может показать желчные камни или осложнения, такие как инфекция и закупорка желчного пузыря или желчных протоков. Тем не менее, КТ может пропустить камни в желчном пузыре, которые присутствуют.
- Магнитно-резонансная томография (МРТ). В аппаратах МРТ используются радиоволны и магниты для получения детальных изображений внутренних органов и мягких тканей тела без использования рентгеновских лучей.Специально обученный техник выполняет процедуру в амбулаторном центре или больнице, а рентгенолог интерпретирует изображения. Анестезия не нужна, хотя люди, опасающиеся ограниченного пространства, могут получить легкую седацию. МРТ может включать инъекцию контрастного вещества. В большинстве МРТ-аппаратов человек лежит на столе, который скользит в устройство в форме туннеля, которое может быть открытым или закрытым на одном конце; некоторые новые машины позволяют человеку лежать в более открытом пространстве. МРТ может показать камни в желчных протоках желчной системы.
- Холесцинтиграфия. В холесцинтиграфии, также называемой сканированием гидроксилиминодиуксусной кислоты, сканированием HIDA или гепатобилиарной, используется неопасный радиоактивный материал для получения изображений желчной системы. При холесцинтиграфии человек лежит на диагностическом столе, а медицинский работник вводит небольшое количество вредного радиоактивного материала в вену в руке человека. Медицинский работник также может вводить вещество, вызывающее сокращение желчного пузыря. Специальная камера делает снимки радиоактивного материала при его прохождении через желчную систему.Специально обученный техник выполняет процедуру в амбулаторном центре или больнице, а рентгенолог интерпретирует изображения. Анестезия не нужна. Холесцинтиграфия используется для диагностики аномальных сокращений желчного пузыря или обструкции желчных протоков.
- Эндоскопическая ретроградная холангиопанкреатография (ERCP). ERCP использует рентген для изучения желчи и протоков поджелудочной железы. После легкого успокоения человека врач вводит эндоскоп – маленькую гибкую трубку со светом и камерой на конце – через рот в двенадцатиперстную кишку и желчные протоки.Эндоскоп подключен к компьютеру и видеомонитору. Медицинский работник вводит контрастное вещество через трубку в желчные протоки, что делает протоки видимыми на мониторе. Медицинский работник выполняет процедуру в амбулаторном центре или больнице. ERCP помогает медицинскому работнику определить местонахождение пораженного желчного протока и желчного камня. Камень улавливается в крошечной корзинке, прикрепленной к эндоскопу, и удаляется. Этот тест более инвазивен, чем другие тесты, и используется выборочно.
Медицинские работники также используют анализы крови для выявления признаков инфекции или воспаления желчных протоков, желчного пузыря, поджелудочной железы или печени. Анализ крови включает взятие крови в офисе поставщика медицинских услуг или в коммерческом учреждении и отправку образца в лабораторию для анализа.
Симптомы желчнокаменной болезни могут быть похожи на симптомы других состояний, таких как аппендицит, язвы, панкреатит и гастроэзофагеальная рефлюксная болезнь.
Иногда молчащие камни в желчном пузыре обнаруживаются, когда у человека нет никаких симптомов.Например, поставщик медицинских услуг может заметить камни в желчном пузыре при проведении УЗИ по другой причине.
[Top]
Как лечат камни в желчном пузыре?
Если камни в желчном пузыре не вызывают симптомов, лечение обычно не требуется. Однако, если у человека есть приступ желчного пузыря или другие симптомы, врач обычно рекомендует лечение. Человек может быть направлен на лечение к гастроэнтерологу – врачу, который специализируется на заболеваниях пищеварения. Если у человека был один приступ желчного пузыря, вероятно, последуют другие эпизоды.
Обычное лечение желчных камней – это операция по удалению желчного пузыря. Если человек не может перенести операцию, можно использовать нехирургическое лечение для растворения желчных камней холестерина. Медицинский работник может использовать ERCP для удаления камней у людей, которые не могут перенести операцию, или для удаления камней из общего желчного протока у людей, которым предстоит операция по удалению желчного пузыря.
Хирургия
Операция по удалению желчного пузыря, называемая холецистэктомией, является одной из наиболее распространенных операций, выполняемых у взрослых в Соединенных Штатах.
Желчный пузырь не является важным органом, что означает, что человек может нормально жить без желчного пузыря. Как только желчный пузырь удален, желчь вытекает из печени через печеночные и общие желчные протоки прямо в двенадцатиперстную кишку, вместо того, чтобы храниться в желчном пузыре.
Хирурги выполняют два типа холецистэктомии:
Лапароскопическая холецистэктомия. При лапароскопической холецистэктомии хирург делает несколько крошечных разрезов в области живота и вставляет лапароскоп – тонкую трубку с прикрепленной крошечной видеокамерой.Камера отправляет увеличенное изображение изнутри тела на видеомонитор, позволяя хирургу видеть органы и ткани крупным планом. Наблюдая за монитором, хирург использует инструменты для тщательного отделения желчного пузыря от печени, желчных протоков и других структур. Затем хирург удаляет желчный пузырь через один из небольших разрезов. Пациенты обычно получают общий наркоз.
Большинство холецистэктомий выполняется с лапароскопией. Многие лапароскопические холецистэктомии выполняются амбулаторно, то есть человек может вернуться домой в тот же день.Нормальная физическая активность обычно может быть возобновлена примерно через неделю. 3
Открытая холецистэктомия. Открытая холецистэктомия выполняется, когда желчный пузырь сильно воспален, инфицирован или поврежден другими операциями. В большинстве этих случаев открытая холецистэктомия планируется с самого начала. Тем не менее, хирург может выполнить открытую холецистэктомию, когда возникают проблемы во время лапароскопической холецистэктомии. В этих случаях хирург должен перейти на открытую холецистэктомию в качестве меры безопасности для пациента.
Чтобы выполнить открытую холецистэктомию, хирург создает разрез в брюшной полости длиной около 4-6 дюймов, чтобы удалить желчный пузырь. 4 Пациенты обычно получают общий наркоз. Восстановление после открытой холецистэктомии может потребовать от некоторых людей оставаться в больнице до недели. Нормальная физическая активность обычно может быть возобновлена примерно через месяц. 3
У небольшого числа людей после удаления желчного пузыря более мягкий и более частый стул, потому что желчь попадает в двенадцатиперстную кишку чаще.Изменения в привычках кишечника обычно носят временный характер; Однако их следует обсудить с поставщиком медицинских услуг.
Хотя осложнения после операции на желчном пузыре встречаются редко, наиболее распространенным осложнением является повреждение желчных протоков. Поврежденный общий желчный проток может протечь желчь и вызвать болезненную и, возможно, опасную инфекцию. Для восстановления желчных протоков может потребоваться одна или несколько дополнительных операций. Повреждения желчных протоков встречаются менее чем у 1 процента холецистэктомий. 5
Нехирургическое лечение желчных камней холестерина
Нехирургическое лечение используется только в особых ситуациях, например, когда у человека с камнями холестерина серьезное заболевание, которое мешает операции.Желчные камни часто рецидивируют в течение 5 лет после нехирургического лечения. 6
Два типа нехирургического лечения могут быть использованы для растворения желчных камней холестерина:
- Устная терапия растворения. Урсодиол (Актигалл) и ченодиол (Шеникс) – это препараты, содержащие желчные кислоты, способные растворять камни в желчном пузыре. Эти лекарства наиболее эффективны при растворении мелких камней холестерина. Могут потребоваться месяцы или годы лечения, чтобы растворить все камни.
- Ударно-волновая литотрипсия. Машина, называемая литотриптером, используется для дробления желчного камня. Литотриптер генерирует ударные волны, которые проходят через тело человека, разбивая желчный камень на более мелкие кусочки. Эта процедура используется очень редко и может использоваться вместе с урсодиолом.
[Top]
Питание, диета и питание
Факторы, связанные с приемом пищи, диетой и питанием, которые увеличивают риск образования камней в желчном пузыре, включают
- ожирение
- быстрая потеря веса
- диет с высоким содержанием калорий и рафинированных углеводов и низким содержанием клетчатки
Люди могут снизить риск образования камней в желчном пузыре, поддерживая здоровый вес посредством правильного питания и питания.
Урсодиол может помочь предотвратить камни в желчном пузыре у людей, которые быстро худеют с помощью низкокалорийных диет или бариатрической хирургии. Люди должны поговорить со своим врачом или диетологом о том, какая диета им подходит.
[Top]
очков, которые нужно запомнить
- Желчные камни – это твердые частицы, которые развиваются в желчном пузыре.
- Нарушение баланса веществ, из которых состоит желчь, вызывает образование камней в желчном пузыре. Желчные камни могут образовываться, если желчь содержит слишком много холестерина, слишком много билирубина или недостаточно солей желчи.Ученые не до конца понимают, почему возникают эти дисбалансы.
- Женщины, люди старше 40 лет, люди с семейной историей камней в желчном пузыре, американские индейцы и американцы мексиканского происхождения имеют более высокий риск развития камней в желчном пузыре.
- Многие люди с желчнокаменной болезнью не имеют симптомов. Желчные камни, которые не вызывают симптомов, называются бессимптомными или тихими желчными камнями.
- Если камни в желчном пузыре блокируют желчные протоки, давление в желчном пузыре повышается, вызывая приступ желчного пузыря.
- Приступы желчного пузыря часто следуют за тяжелой пищей, и они обычно происходят вечером или ночью.
- Желчнокаменные симптомы могут быть похожи на симптомы других состояний.
- Если камни в желчном пузыре не вызывают симптомы, лечение обычно не требуется. Однако, если у человека есть приступ желчного пузыря или другие симптомы, врач обычно рекомендует лечение.
- Обычное лечение желчных камней – операция по удалению желчного пузыря.Если человек не может перенести операцию, можно использовать нехирургическое лечение для растворения желчных камней холестерина. Медицинский работник может использовать эндоскопическую ретроградную холангиопанкреатографию (ERCP) для удаления камней у людей, которые не могут перенести операцию, или для удаления камней из общего желчного протока у людей, которым предстоит операция по удалению желчного пузыря.
- Желчный пузырь не является важным органом, что означает, что человек может нормально жить без желчного пузыря. Как только желчный пузырь удален, желчь вытекает из печени через печеночные и общие желчные протоки прямо в двенадцатиперстную кишку, вместо того, чтобы храниться в желчном пузыре.
[Top]
Отзывы
[Top]
Клинические испытания
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) и другие компоненты Национального института здоровья (NIH) проводят и поддерживают исследования многих заболеваний и состояний.
Что такое клинические испытания и подходят ли они вам?
Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины.Клинические испытания смотрят на новые способы предотвращения, выявления или лечения заболеваний. Исследователи также используют клинические испытания для изучения других аспектов медицинской помощи, таких как улучшение качества жизни людей с хроническими заболеваниями. Узнайте, подходят ли вам клинические испытания. Внешняя ссылка NIH.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и набираются, можно посмотреть на сайте www.ClinicalTrials.govExternal Link Disclaimer.
Эта информация может содержать информацию о медикаментах и, если их принимать по назначению, условия, которые они лечат.Когда подготовлено, этот контент включал самую последнюю доступную информацию. Для получения обновлений или для вопросов о любых лекарствах, свяжитесь с Управлением по контролю за продуктами и лекарствами США по бесплатному телефону 1-888-INFO-FDA (1-888-463-6332) или посетите сайт www.fda.govExternal Link Disclaimer. Проконсультируйтесь с вашим врачом для получения дополнительной информации.
Правительство США не поддерживает и не поддерживает какой-либо конкретный коммерческий продукт или компанию. Торговые, фирменные или фирменные наименования, указанные в этом документе, используются только потому, что они считаются необходимыми в контексте предоставленной информации.Если продукт не упомянут, упущение не означает и не подразумевает, что продукт является неудовлетворительным.
[Top]
Этот контент предоставляется в качестве услуги Национального института диабета и болезней органов пищеварения и почек (NIDDK), входящего в состав Национального института здоровья. NIDDK транслирует и распространяет результаты исследований через свои центры обмена информацией и образовательные программы для повышения уровня знаний и понимания здоровья и болезней среди пациентов, медицинских работников и общественности.Содержимое NIDDK тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK хотел бы поблагодарить:
Michael G. Sarr, M.D., Mayo Clinic
Эта информация не защищена авторским правом. NIDDK призывает людей делиться этим контентом свободно.
[Top]
ноябрь 2013
.

