Как лечить хеликобактер пилори медикаментозно: Чем лечить хеликобактерную инфекцию в желудке: препараты, средства, диета
симптомы, тест на хеликобактер, цена
Ученые установили, практически в 90% причиной хронического гастрита является особый вид кислотоустойчивых бактерий (Helicobacter pylori – хеликобактер пилори).
Особенностью данного вида бактерий является их способность выживать в кислотной среде желудочного сока. Своевременно проведенный анализ на хеликобактер позволяет обнаружить данный вид бактерий и внести существенные корректировки в лечение гастрита и добиваться положительных результатов в рекордные сроки.
Хеликобактер пилори преимущественно поражает слизистую желудка и двенадцатиперстной кишки. Она обладает повышенной способностью противостоять разрушающему действию кислотного содержимого. Благодаря особенностям строения, а именно наличию жгутиков, бактерия способна мигрировать по всей слизистой желудка и 12-ти перстной кишки. Научно доказано, что бактерия может вызывать ряд опасных заболеваний ЖКТ, таких как хеликобактериоз, язвы и онкология.
Заразиться можно контактным путем, бактерии передаются через слюну или слизь человека. Хеликобактер пилори нежизнеспособна на открытом воздухе, это анаэроб. Активно размножаясь, они приводят к тотальному поражению слизистой желудка, вызывая различные воспалительные недуги ЖКТ, это можно подтвердить, проведя тетст на Хеликобактер. Стандартно заражение происходит через предметы общего пользования, посуду и пр. Учитывая данные факторы, в группу риска всегда попадают либо члены одной семьи, либо близкий круг людей, имеющих тесное общение.
Попадая в желудочно-кишечный тракт, бактерия не погибает под действием соляной кислоты, а проникает в глубокие слои слизистой, вызывая активный воспалительный процесс. Отсутствие своевременного лечения приводит к нарушению нормального функционирования желудка, появлению эрозийных поражений слизистой, язв и как следствие повышение риска развития онкологии.
Основные симптомы хеликобактериоза
- Ключевым симптомом при данном недуге считается чувство тяжести в верхнем отделе желудка, которое возникает даже после небольшого количества еды.

- Болевой симптом, который купируется употреблением пищи, иначе такой тип боли характеризуется, как «голодные боли». Учитывая такую специфику, боли пациентов мучают ночью или натощак и говорят о наличии стойких эрозийных изменений слизистой желудка.
- Другими симптомами сопровождающими заболевание можно считать появление изжоги, сразу после еды, повышены метеоризм и вздутие живота, также пациенты отмечают плохую переносимость жирной или мясной пищи. В редких случаях могут наблюдаться диспепсические явления в виде рвоты и тошноты.
В случае если хронический гастрит характеризуется повышенной секрецией, то больных беспокоит следующие симптомы:
- голодные ночные боли;
- отрыжка кислым, постоянная изжога и появление стойких запоров.
При развитии эрозивного гастрита или появлении язвы можно наблюдать клиническую картину характерных для данных заболеваний.
Диагностика хеликобатериоза в клинике “Чудо Доктор”
Достоверно подтвердить наличие Helicobacter pylori можно только, используя комплексное обследование, позволяющие обнаружить как сам микроорганизм, так и продукты его жизнедеятельности. Уреазный тест на Хеликобактер пилори, взятый при гастроскопии дает возможность обнаружить присутствие микроорганизма путем помещения фрагментов слизистой в специальный реактив. При наличии хеликобактерной инфекции цвет реактива становится красным.
Уреазный тест на Хеликобактер пилори, взятый при гастроскопии дает возможность обнаружить присутствие микроорганизма путем помещения фрагментов слизистой в специальный реактив. При наличии хеликобактерной инфекции цвет реактива становится красным.
При подозрении на язву желудка или активных жалобах пациента на наличие воспалительного процесс ЖКТ, необходимо назначить комплексное обследование, включающее следующие обязательные пункты:
- в крови пациента обнаруживают специфические антитела, характерные для данного класса заболевания;
- проведение метода ПЦР для определения структур ДНК м/о в каловых массах, слюне, а также зубном налете;
- необходимо сделать ФГДС (гастроскопию) на хеликобактер, совмещенную с забором материала на HР. Это наиболее достоверный метод, который также позволяет оценить состояние слизистой оболочки желудка и 12-ти перстной кишки.
Лечение хеликобактериоза в клинике “Чудо Доктор”
Специализируется на данном заболевании врач-гастроэнтеролог. Бактерия Хеликобактер Пилори относится к условно-патогенной флоре, поэтому при ее выявлении и отсутствии выраженного воспалительного процесса, медикаментозная терапия не требуется.
Бактерия Хеликобактер Пилори относится к условно-патогенной флоре, поэтому при ее выявлении и отсутствии выраженного воспалительного процесса, медикаментозная терапия не требуется.
Препаратами выбора считаются комбинации следующих лекарственных средств (антибиотики широкого спектра действия; препараты, угнетающие секреторную функцию желудка и препарат висмута). Конкретные лекарства строго подбирает лечащий врач с учетом особенностей организма и наличием сопутствующих заболеваний.
После курсовой терапии необходимо сдать анализ на Хеликобактер, его проводят не ранее, чем через три недели после окончания терапии. Обследование должно включать не менее двух методик приведенных ранее.
Хронический гастрит, ассоциированный с Helicobacter pylori
Хронический гастрит, ассоциированный с Helicobacter pylori (Хронический хеликобактерный гастрит) — воспаление слизистой оболочки желудка, возникающее под воздействием бактерии Helicobacter Pylori (хеликобактер пилори).
Helicobacter pylori (Н.pylori) — грамотрицательная микроаэрофильная бактерия, колонизирующая слизистую оболочку желудка и ассоциированная с атрофическим гастритом, язвенной болезнью желудка и двенадцатиперстной кишки, аденокарциномой и экстранодальной В-клеточной MALT-лимфомой желудка.
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает:
При выявлении сопутствующих заболеваний проводятся консультации со специалистами смежных областей (оториноларингологи, эндокринологи, неврологи, гастроэнтерологи, дерматовенерологи), консилиумы с Докторами медицинских наук.
Внимание! Helicobacter pylori является провокатором онкологических новообразований в ЖКТ.
Симптомы
- Изжога, отрыжка, тошнота.
- Болевые ощущения в эпигастрии после приема пищи.
- Сухость во рту, горький привкус.
- Снижение аппетита.
- Запоры, диарея.
- Белый налет на языке.

Классификация
Причины
Внимание! Helicobacter pylori может передаваться от одного человека другому при нарушениях правил личной гигиены!
Helicobacter pylori продуцируют высокоактивный фермент уреазу, каталазу, муциназу, которые приводят к изменению качественных характеристик желудочного сока. Helicobacter pylori при проникновении в пилорический отдел желудка, в котором присутствует высокое содержание мочевины, создает щелочную среду, превращая мочевину в аммиак, что приводит к запуску механизма патогенеза инфекции: деструктивные процессы на молекулярном, клеточном и тканевом уровне, цитотоксические эффекты, нарушение секреции, компенсаторные реакции желез, интенсивную воспалительную реакцию с преобладанием нейтрофильной инфильтрации и большим числом в слизистой оболочке плазматических клеток, продуцирующих IgA.
Предрасполагающие факторы:
- Нарушение режима питания и неправильное питание.

- Курение.
- Алкоголизм.
- Психологически тяжелые, стрессовые состояния.
Диагностика
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает фундаментальной базой, позволяющей провести весь комплекс диагностических и лечебных мероприятий, соответствующих уровню международных стандартов. Многие из лечебно-диагностических методов разработаны сотрудниками нашего Института.
Диагноз устанавливается на основании клинической картины и анамнеза пациента, физикального исследования, лабораторной диагностики, эндоскопии (гастроскопия) и др. исследований.
При необходимости консультативную помощь Вам могут оказать смежные специалисты, опытные врачи, разрабатывающие новые методы диагностики и лечения в этих направлениях медицины.
Уреазный дыхательный тест – самый инновационный и точный анализ на Helicobacter pylori! Лучший метод контроля качества лечения!
Принцип действия основан на способности Хеликобактера пилори разлагать мочевину на аммиак и углекислый газ.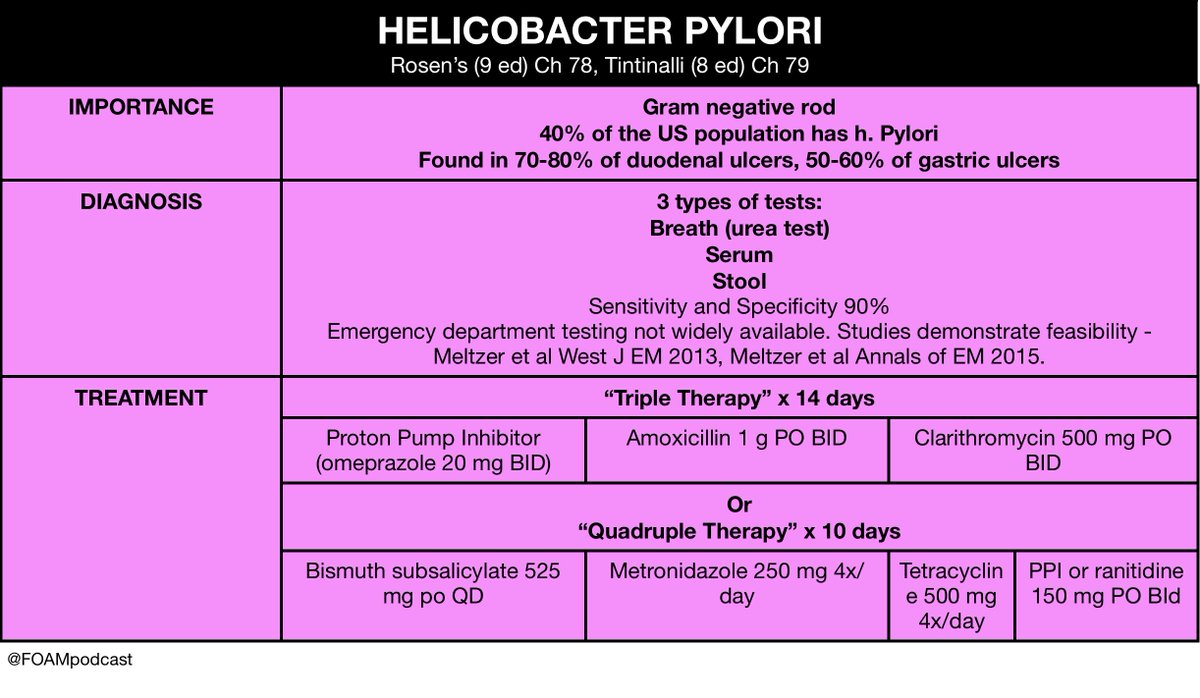 Обследование на концентрацию аммиака в выдыхаемом воздухе позволяет определить наличие бактерий в вашем организме.
Обследование на концентрацию аммиака в выдыхаемом воздухе позволяет определить наличие бактерий в вашем организме.
Уреазный дыхательный тест широко используется:
- для первичной диагностики;
- оценки хода антихеликобактерной терапии;
- проверки эффективности уже проведенной терапии.
Уреазный дыхательный тест безвреден!
Методы диагностики инфекции H.pylori делятся на инвазивные, требующие проведения эндоскопического исследования, и неинвазивные. Объем и методы диагностики определяет врач-гастроэнтеролог.
- Общий анализ крови.
- Эндоскопия (фиброгастроскопия)
- УЗИ органов брюшной полости.
- Дыхательный тест (уреазный тест).
- Анализ секреторной функции.
- Биопсия и гистологический анализ тканей.
- Серологическое исследование крови.
- Иммуноферментный анализ кала.
Лечение
Лечение направлено на достижение ремиссии заболевания и предупреждение дальнейшего прогрессирования атрофии и развития осложнений
- Антацидные препараты (для нормализации кислотности желудочного сока).

- Гастропротекторы (препараты, защищающие (обволакивающие) слизистую оболочку).
- Противомикробные препараты.
- Прокинетические препараты.
- Индивидуальный подбор диеты.
Внимание!
Подбор лекарственной терапии должен производиться индивидуально с учетом тяжести течения заболевания, наличия сопутствующих заболеваний, возраста пациента и риска возможных побочных эффектов.
Просим Вас не заниматься самолечением на основании данных сети Интернет!
Телефон отделения: +7 (495) 695-56-95
Информационный блок для пациентов
Профилактические мероприятия
- Отказ от нездоровых привычек.
- Соблюдение диеты.
- Своевременная диагностика и лечение инфекционных заболеваний.
- Мероприятия по восстановлению иммунитета.

Диета при хроническом гастрите
Данная диета носит рекомендательный характер, подбор диеты должен производиться индивидуально!
Продукты, которые можно включать в рацион питания:
- супы (овощные, крупяные, молочные)
- отварное нежирное мясо и рыба
- яйцо всмятку, паровой омлет
- свежий некислый творог, сыры
- подсушенный пшеничный хлеб
- несдобное печенье
- хорошо разваренные каши
- вермишель и лапша из белой муки
- пюре овощные
- салаты, винегреты, заправленные растительным маслом
- некислые фруктово-ягодные соки с мякотью
- молоко и молочные продукты (ряженка, йогурты)
- щелочные минеральные воды без углекислоты.
- некрепкий чай
Продукты, которые рекомендуется исключить из рациона питания:
- сокогонные продукты и блюда (мясные, рыбные, грибные бульоны)
- продукты с соединительной тканью (хрящи, кожа птицы и рыбы, жилистое мясо)
- жирные сорта мяса и рыб;
- консервированные продукты;
- свежий хлеб, изделия из теста, из муки грубого помола, пшено
- блины, пироги, пирожные;
- овощи, содержащие грубую клетчатку (горох, фасоль, бобы, репа), грибы;
- незрелые и фрукты и ягоды с грубой кожицей
- кислые фруктово-ягодные соки
- продукты на основе какао-масла или какао-бобов (шоколад), крепкий чай, газированные напитки.

Хеликобактер
Лечение хеликобактера в Израиле проводится поэтапно с применением новаторских схем и препаратов нового поколения. Только так можно уничтожить бактерию хеликобактер пилори и достичь выздоровления.
За открытие взаимосвязи Helicobacter pylori с язвенными образованиями желудка и двенадцатиперстной кишки в 2005 г. ученые награждены Нобелевской премией. С тех пор медицина получила возможность помочь больным избавиться от болезней желудочно-кишечного тракта, вызванных бактерией.
Хеликобактер пилори – микроорганизм, который паразитирует на слизистых оболочках желудка и двенадцатиперстной кишки. В результате жизнедеятельности микроорганизм выделяет токсины, постепенно повреждающие эпителий желудка. При ослаблении иммунитета возникают воспалительные процессы и язвенные образования. Хеликобактер пилори становится причиной гастрита, язвы двенадцатиперстной кишки и желудка, эрозий, патологических состояний (отрыжка, изжога, тошнота). В тяжелых запущенных случаях инфекция может вызвать рак.
Особенность бактерии – высокая устойчивость к кислой желудочной среде. Поэтому она может долгое время жить и размножаться, разрушая желудочный эпителиальный слой.
Заражение происходит через слюну, посуду, предметы личной гигиены, при контактировании с больным, через загрязненную пищу или воду. Вероятность инфицирования очень высока. Медики предполагают, что на планете около 60% людей заражены хеликобактер пилори. Чаще всего бактерия обнаруживается у всех членов семьи, поэтому рекомендуется проходить диагностику и лечение хеликобактера пилори в Израиле всем семейством.
Степени
Степень обсеменения эпителия желудка бактерией хеликобактер пилори определяют по результатам дыхательного теста:
- норма (хеликобактер пилори 1%),
- легкая степень (до 3,5%),
- средняя (3,5-6,4%),
- тяжелая (6,5-9,4%),
- крайне тяжелая (более 9,4%).
Узнать точную стоимость лечения
Методы лечения, применяемые в клинике
Народные методы лечения незначительно облегчат некоторые симптомы, но полностью излечить не способны. Только квалифицированные и опытные врачи могут правильно подобрать схему лечения и лекарственные препараты для уничтожения хеликобактер пилори. В Первом медицинском центре Тель-Авива применяются современные лечебные тактики. Израильские врачи используют лекарственные препараты нового поколения с минимальным количеством побочных действий. Доступная стоимость лечения хеликобактера пилори в Израиле по сравнению с предложениями европейских или американских клиник привлекает пациентов из стран бывшего Союза. Лечение хеликобактер пилори может быть показано при:
Только квалифицированные и опытные врачи могут правильно подобрать схему лечения и лекарственные препараты для уничтожения хеликобактер пилори. В Первом медицинском центре Тель-Авива применяются современные лечебные тактики. Израильские врачи используют лекарственные препараты нового поколения с минимальным количеством побочных действий. Доступная стоимость лечения хеликобактера пилори в Израиле по сравнению с предложениями европейских или американских клиник привлекает пациентов из стран бывшего Союза. Лечение хеликобактер пилори может быть показано при:- атрофическом гастрите,
- мальтоме желудка,
- язве желудка и 12-перстной кишки в стадиях обострения и ремиссии,
- после операции на желудке по поводу рака,
- при наличии кровных родственников с диагностированным раком желудка.
 На первом этапе проводится терапия ингибиторами протонной помпы для снижения кислотности желудка. Хеликобактер пилори предпочитает кислую среду и теряет жизнеспособность при снижении кислотности желудка. Уничтожение бактерии обеспечивает антибиотикотерапия двумя препаратами широкого спектра действия. Антибиотики подбираются индивидуально, поскольку бактерия устойчива к большинству лекарственных средств. Эффективный препарат помогает определить специальный анализ. Курс лечения продолжается до 2 недель, затем проводится повторный анализ. При необходимости назначаются более сильные препараты. Второй этап лечения вредоносной бактерии требуется приблизительно в 15% случаев. Он предполагает назначение четырех компонентов: ингибиторов протонной помпы, двух антибиотиков и препарата висмута. Последний выполняет роль противовоспалительного и бактерицидного средства, а также усиливает действие антибиотиков. Третий вариант лечения состоит из более сильных антибиотиков последнего поколения, ингибитора протонной помпы, висмута.
На первом этапе проводится терапия ингибиторами протонной помпы для снижения кислотности желудка. Хеликобактер пилори предпочитает кислую среду и теряет жизнеспособность при снижении кислотности желудка. Уничтожение бактерии обеспечивает антибиотикотерапия двумя препаратами широкого спектра действия. Антибиотики подбираются индивидуально, поскольку бактерия устойчива к большинству лекарственных средств. Эффективный препарат помогает определить специальный анализ. Курс лечения продолжается до 2 недель, затем проводится повторный анализ. При необходимости назначаются более сильные препараты. Второй этап лечения вредоносной бактерии требуется приблизительно в 15% случаев. Он предполагает назначение четырех компонентов: ингибиторов протонной помпы, двух антибиотиков и препарата висмута. Последний выполняет роль противовоспалительного и бактерицидного средства, а также усиливает действие антибиотиков. Третий вариант лечения состоит из более сильных антибиотиков последнего поколения, ингибитора протонной помпы, висмута. Лекарственное лечение дополняется физиотерапевтическими процедурами. Для пациентов клиники разрабатываются специальные диеты и режим питания. В Израиле больные имеют уникальную возможность пройти санаторно-курортное лечение в условиях целительного климата. Комбинированное лечение обеспечивает высокий процент полного излечения даже в продвинутых стадиях с минимальным риском рецидивов.
Лекарственное лечение дополняется физиотерапевтическими процедурами. Для пациентов клиники разрабатываются специальные диеты и режим питания. В Израиле больные имеют уникальную возможность пройти санаторно-курортное лечение в условиях целительного климата. Комбинированное лечение обеспечивает высокий процент полного излечения даже в продвинутых стадиях с минимальным риском рецидивов.Что такое хеликобактер пилори? | Клиника «Наедине»
Заработали гастрит — получили Нобелевскую премию. Вот краткая история ученых Маршалла и Уоррена, которые проводили опыты с бактерией хеликобактер пилори. Оказалось, именно этот коварный микроорганизм является главным провокатором гастрита, язвы и рака желудка.
Выпил бактерии – совершил прорыв
Помните, наши мамы говорили: «Не ешь всухомятку – гастрит будет!» Такого же мнения придерживалась и врачи – лет 15-20 назад в проблемах с желудком винили неправильное питание. Но у докторов из Австралии появилась революционная гипотеза. Они считали, что слизистую разрушает особая бактерия.
Они считали, что слизистую разрушает особая бактерия.
Ради науки доктор Маршалл рискнул и поселил хеликобактер пилори в… собственном желудке. Он был здоров на момент заражения, но прошло всего несколько дней, и обследование показало – гастрит! Чуть позже доктор восстановил здоровье, а его опыт перевернул представления медиков о профилактике и терапии желудочных недугов.
«Семейный микроб»
Оказалось, что гастрит и язву нужно лечить антибиотиками, а рак реально предотвратить задолго до страшного диагноза. При условии, что желудочную бактерию удастся вовремя найти и обезвредить.
Сегодня гастроэнтерологи борются с настоящей эпидемией: более половины населения Земного шара уже инфицированы хеликобактер пилори. Эта бактерия легко передается от зараженного человека здоровому при тесном контакте через слюну. Достаточно попить из общей чашки, откусить от одного бутерброда, поцеловаться. Вот почему если у кого-то в семье бактерия обнаружена, скорее всего, она есть и у остальных домочадцев.
Инфицирование случилось. Что дальше?
Бактерия агрессивная, плодовитая и очень живучая – свободно обитает в кислой среде желудка, устойчива ко многим антибиотикам. В 9 из 10 случаев иммунная система оказывается бессильной – паразит может жить в организме десятилетиями, атакуя слизистую желудка и двенадцатиперстной кишки.
Истонченные клетки становятся идеальной почвой для развития гастрита, эрозии, язвы и даже злокачественной опухоли. Лечить хеликобактериоз нужно обязательно и без промедления! К счастью, бактерию легко победить правильно подобранными медикаментами. Главное – не тянуть с визитом к специалисту.
Какие симптомы должны насторожить?
- Боли в животе, особенно натощак;
- чувство тяжести, изжога;
- отрыжка и тошнота после еды;
- неприятный запах изо рта;
- расстройство стула: чередование запоров и диареи;
- урчание, излишнее газообразование в кишечнике;
- высыпания на коже и т.
 д.
д.
А если ничего не беспокоит? Не стоит дожидаться симптомов, гораздо выгоднее для здоровья пройти обследование в целях профилактики. Речь идет о коварной бактерии – она довольно долго никак себя не проявляет, а упущенное время обходится слишком дорого.
Путь к здоровью
Пройти тест на хеликобактер пилори можно в клинике «Наедине». Сегодня самым информативным способом диагностики считается видеогастроскопия – обследование желудка изнутри эндоскопом. Этот метод не имеет равноценных аналогов. Он позволяет визуально оценить состояние слизистой и обнаружить многие проблемы даже на ранних стадиях. Желудочную бактерию — в том числе.
Только во время эндоскопии доктор может выявить подозрительный участок, взять образец ткани и протестировать его на хеликобактер пилори. По факту, эндоскопия — самый точный путь к очагу проблемы. Если бактерия или другие проблемы с желудком будут обнаружены, гастроэнтеролог назначит лечение.
В Клинике «Наедине» видегастроскопия проходит на японском оборудовании экспертного класса, процедуру проводят врачи-эндоскописты высшей категории.
Не нужно бояться дискомфорта – обследование можно пройти под медикаментозным сном под контролем врача-анестезиолога.
Если требуется пройти полное обследование ЖКТ, оно займет менее, чем 1 день – в Клинике «Наедине» можно сдать более 2 тыс. видов анализов, пройти УЗИ и эндоскопию, получить консультации специалистов. Прием ведут 3 опытных гастроэнтеролога: одна из них Жанна Георгиевна Симонова, профессор, доктор медицинских наук. Попасть на консультацию к профессионалам такого высокого уровня можно без ожиданий и очередей.
Клиника «Наедине» работает 7 дней в неделю – один из них может стать бесценным вкладом в здоровье и будущее долголетие!
Запишитесь на консультацию по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Анализ наличия инфекции Хеликобактер Пилори (Helicobacter Pilori)
Хеликобактерная инфекция
Helicobacter pylori является грамотрицательной подвижной спиралевидной бактерией, которая паразитирует в складках слизистой оболочки желудка.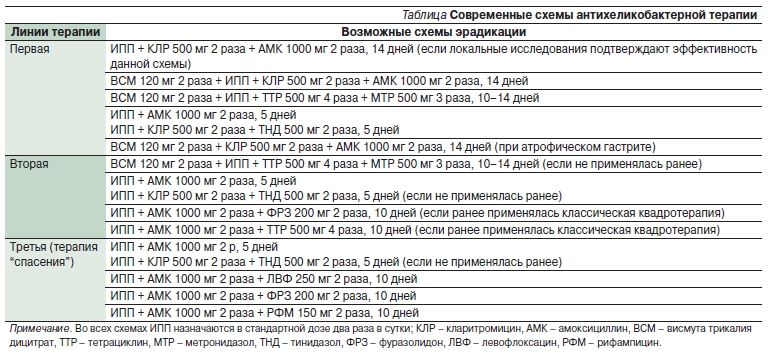 Инфицирование Helicobacter pylori является основной причиной хронического гастрита и язвенной болезни; также эпидемиологические исследования, проведенные в последние годы, подтвердили связь персистирующей инфекции с повышенным риском возникновения рака желудка.
Инфицирование Helicobacter pylori является основной причиной хронического гастрита и язвенной болезни; также эпидемиологические исследования, проведенные в последние годы, подтвердили связь персистирующей инфекции с повышенным риском возникновения рака желудка.
Кроме того, эта бактерия является причиной большинства случаев лимфомы (формы онкогематологических заболеваний, характеризующихся пролиферацией клеток лимфоидной ткани, связанной с слизистой оболочкой пищеварительного тракта). Установлено, что инфекция довольно широко распространена и среди очень молодых возрастных групп (детей и подростков). Основным резервуаром инфекции являются Н. pylori-положительные лица, и внутрисемейные контакты между членами семьи являются наиболее важным путем передачи, в основном, в раннем детстве.
В развивающихся странах могут случаться и другие пути передачи, например, через воду. Инфекция развивается, во многих случаях, протекая бессимптомно. В случае появления сопутствующих клинических симптомов у пациентов обычно наблюдаются диспептические симптомы с: дискомфортом в животе, болью в животе, тошнотой, изжогой, отрыжкой, чувством полноты после еды.
Выявление H. pylori IgG антител является стандартным инструментом для исследования эпидемиологии инфекции. Тест используется для скрининга бессимптомных лиц из семей больных с заболеваниями, связанными с инфекцией H. pylori. Штаммы H.pylori чрезвычайно гетерогенные и разделяются на две большие группы — штаммы, экспрессирующие оба антигена VacA и CagA (тип I) и штаммы, которые не экспрессируют эти антигены (тип II). Штаммы первой группы доминируют у пациентов с язвенной болезнью и раком желудка. Белок CagA проникает в клетки эпителия слизистой оболочки и к нарушению митоза и индуцирует хромосомную нестабильность. При инфицировании человека штаммами H.pylori, экспрессирующих белок CagA, в организме человека продуцируются антитела, специфичные к этому антигену. Антитела к белкам CagA оказываются в 80–100% пациентов с язвенной болезнью двенадцатиперстной кишки и у 94% больных раком желудка. Поэтому обнаружение антител, специфичных к белкам CagA, является информативным маркером в диагностике язвенной болезни двенадцатиперстной кишки и рака желудка.
Штаммы H.pylori II типа, которые не экспрессируют антигены CagA и VacA, не ассоциируются с тяжелыми поражениями желудка и двенадцатиперстной кишки, в частности, язвенной болезнью и раком. Инфицирование пациента H.pylori может быть обнаружено как инвазионными, так и неинвазионными диагностическими методами. Инвазионные методы включают исследование биоптатов слизистой оболочки желудочно-кишечного тракта гистологическими, культуральным методами или быстрым уреазным тестом, однако, неоднородное распространение H.pylori в тканях часто приводит к ложноотрицательным результатам. К неинвазийным методам диагностики относятся иммунологические методы исследования сыворотки пациента на наличие специфических к H.pylori антител и дыхательный уреазный тест с применением радиактивно меченой мочевины. Иммуноферментный анализ на выявление специфических антител IgG/IgA/IgM является минимально инвазийным, быстрым, высокочувствительным и информативным методом диагностики H.pylori-инфекции.
Современные подходы к диагностике и лечению инфекции Helicobacter pylori в Украине в свете Маастрихтского консенсуса V
Авторы: С. М. Ткач
М. Ткач
В ноябре 2015 года в г. Флоренция (Италия) состоялась очередная согласительная конференция Европейской группы по изучению Helicobacter pylori (Hp), на которой был принят Маастрихтский консенсус V (Маастрихт V), посвященный современным аспектам диагностики и лечения инфекции Hp. Среди основных рассматриваемых проблем особое внимание было уделено повышению резистентности Hp к ранее эффективным схемам антибактериального лечения, что вызывает большое беспокойство и требует доработки терапевтических стратегий. Кроме того, были проведены исследования, в которых продемонстрированы новые возможности и высокая эффективность первичной и вторичной профилактики рака желудка. Значимым событием перед принятием Маастрихта V стала публикация нового Киотского консенсуса, результатом которого является определение хронического гастрита как инфекционного заболевания, вызванного Hp, а также рекомендации по лечению всех инфицированных лиц независимо от симптомов и осложнений, если нет противопоказаний или конкурирующих соображений.
Ниже в свете основных положений Маастрихта V даны непосредственные рекомендации по диагностике и лечению инфекции Hp в Украине, а также особенностям ведения Hp-инфицированных пациентов.
Диагностика Helicobacter pylori
Наилучшим методом неинвазивной диагностики и подтверждения эрадикации Hp с высокой чувствительностью и специфичностью является 13С-мочевинный дыхательный тест, альтернатива ему – фекально-антигенный тест с применением моноклональных антител. Для исключения ложноотрицательных результатов минимум за 2 недели до диагностики Hp с помощью этих методов прекращается лечение ингибиторами протонной помпы (ИПП), минимум за 4 недели – лечение антибиотиками и соединениями висмута. Диагностическая ценность популярного в Украине неизотопного дыхательного теста (хелик-теста) крайне низка, потому в диагностике Hp этот метод применять нельзя.
Серологические тесты допустимо использовать только в общеклинической практике для первичной диагностики Hp при применении стратегии test-and-treat. Учитывая хронический характер инфекции, при помощи иммуноферментного анализа следует определять только IgG. Для подтверждения эрадикации инфекции Hp данный метод применять нельзя. Серологические тесты на Hp вместе с определением соотношения пепсиногена I/II в сыворотке, несмотря на их ограниченную чувствительность и специфичность, могут служить дополнительным скрининговым методом диагностики предраковых состояний.
Учитывая хронический характер инфекции, при помощи иммуноферментного анализа следует определять только IgG. Для подтверждения эрадикации инфекции Hp данный метод применять нельзя. Серологические тесты на Hp вместе с определением соотношения пепсиногена I/II в сыворотке, несмотря на их ограниченную чувствительность и специфичность, могут служить дополнительным скрининговым методом диагностики предраковых состояний.
В тех случаях, когда есть показания к эндоскопии и нет противопоказаний для биопсии, в качестве первой линии диагностики рекомендуется быстрый уреазный тест (биопсия должна быть взята из антрального отдела и тела желудка). К сожалению, этот тест может дать ложноотрицательные результаты при свежем (недавнем) гастроинтестинальном кровотечении, использовании ИПП, антибиотиков или висмут-содержащих комплексов, выраженной атрофии и кишечной метаплазии слизистой оболочки желудка (СОЖ). В большинстве случаев наличие Hp обнаруживается также в биоптатах СОЖ при морфологическом исследовании после соответствующей окраски.
Для диагностики, оценки выраженности и морфологических особенностей хронического гастрита, вызванного Hp, следует брать биопсию (по два биоптата) из антрального отдела и тела желудка. Кроме того, диагностика атрофии и кишечной метаплазии может быть проведена при помощи имеющихся в Украине новых методов эндоскопии, таких как хромоэндоскопия, эндоскопия высокого разрешения с увеличением и эндоскопия в узком спектре (NBI-эндоскопия) с увеличением, даже без взятия биопсии и проведения гистологического исследования.
Лечение инфекции Helicobacter pylori
Эффективность лечения инфекции Hp зависит от ее резистентности к метронидазолу, кларитромицину и другим антибиотикам, приверженности больного лечению, продолжительности лечения, наличия сопутствующего ожирения, курения и некоторых других факторов. Во всех случаях эффективность и переносимость лечения можно повысить путем дополнительного применения пробиотиков (содержащих лактобактерии или Saccharomyces boulardii), а также усиления кислотоснижающей терапии.
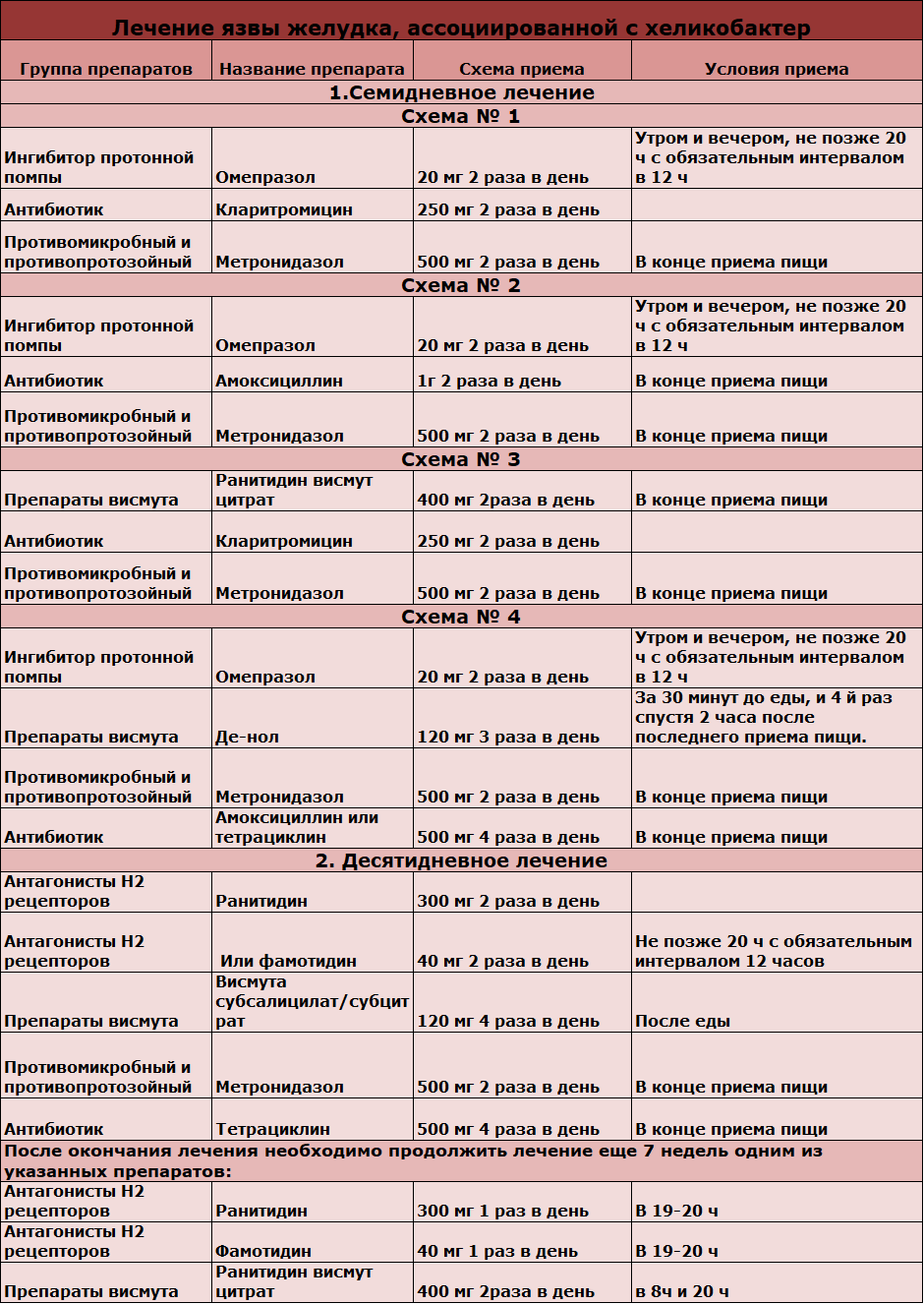
Первая линия терапии. Учитывая то, что в Украине прогнозируемая метронидазол-резистентность высока (больше 30%), а кларитромицин-резистентность относительно низка (менее 15%), в качестве первичного эмпирического лечения рекомендуется классическая тройная терапия: ИПП (стандартная доза) + кларитромицин (500 мг) + амоксициллин (1000 мг) – все 2 р/сут в течение 10-14 дней (минимально – 10 дней, при хорошей переносимости – лучше 14 дней).
Альтернативой (при предшествующем применении метронидазола или кларитромицина по другим показаниям) может служить невисмутовая сопутствующая квадротерапия: амоксициллин (1000 мг) + кларитромицин (500 мг) + тинидазол (500 мг) или метронидазол (500 мг) + ИПП (стандартная доза) – все 2 р/сут в течение 10-14 дней.
При известной или установленной аллергии на пенициллины рекомендуется квадротерапия на основе висмута: висмута субцитрат (субсалицилат) 120 мг + тетрациклина гидрохлорид (500 мг) 4 р/сут + метронидазол (500 мг) или тинидазол (500 мг) 3 р/сут + ИПП (стандартная доза) 2 р/сут в течение 10-14 дней.
Вторая линия терапии. Применяется в случаях отсутствия эрадикации после лечения первой линии (эрадикация обычно диагностируется через 4 недели при помощи 13С-мочевинного дыхательного теста или фекально-антигенного теста), при этом повторно назначать препараты 1-й линии, удлиняя сроки лечения, нецелесообразно.
В случае отсутствия эффекта от эмпирической тройной терапии рекомендуется квадротерапия на основе висмута: висмута субцитрат (субсалицилат) 120 мг + тетрациклина гидрохлорид (500 мг) 4 р/сут + метронидазол (500 мг) или тинидазол (500 мг) 3 р/сут + ИПП (стандартная доза) 2 р/сут в течение 10-14 дней.
Альтернативой (или в случае отсутствия эффекта от висмут-содержащей квадротерапии) является тройная терапия с фторхинолонами: ИПП (стандартная доза) + левофлоксацин (500 мг) + амоксициллин (1000) мг – все 2 р/сут в течение 10-14 дней.
Третья линия терапии. Рекомендуется только с учетом установления чувствительности Hp к антибиотикам.
Особенности ведения больных, инфицированных Helicobacter pylori
При неисследованной диспепсии в общеклинической практике следует по-прежнему применять стратегию test-and-treat (т.е. неинвазивным методом устанавливать наличие Hp и при положительном результате назначать 1-ю линию эрадикации). У молодых пациентов с неисследованной диспепсией эта стратегия является более предпочтительной, чем назначение ИПП и проведение эндоскопии, поскольку позволяет уменьшить затраты на диагностику и исключить дискомфорт, связанный с использованием инвазивной диагностики. У пациентов с симптомами тревоги, принимающих нестероидные противовоспалительные препараты (НПВП), и пациентов пожилого возраста (старше 50 лет) данную стратегию применять нельзя – рекомендуется стратегия scope-and-treat (обязательное эндоскопическое обследование и последующее лечение).
Хотя инфекция Hр сама по себе может приводить к появлению симптоматики у части больных с диспепсией, рекомендуется отдельно рассматривать Hр-ассоциированную диспепсию и функциональную диспепсию (ФД). Если у Hр-инфицированного больного с диспепсией при отсутствии структурных изменений со стороны СОЖ после эрадикационной терапии отмечается стойкое улучшение симптоматики (в течение 6-12 мес), то его следует относить в категорию пациентов, имеющих Hр-ассоциированную диспепсию. Всех других пациентов, не давших первичный ответ на эрадикационную терапию или имеющих рецидив симтоматики, рекомендуется рассматривать как больных с ФД, требующих другого лечения. Тем не менее эрадикационное лечение инфекции Hр необходимо рассматривать как первую линию лечения у всех больных с диспепсией, инфицированных Hр, поскольку успешная эрадикация инфекции позволяет вылечить хронический гастрит и значительно уменьшить риск развития пептических язв и рака желудка у большинства больных, уменьшить выраженность симптомов у части пациентов, является непродолжительным и относительно безопасным методом лечения.
Если у Hр-инфицированного больного с диспепсией при отсутствии структурных изменений со стороны СОЖ после эрадикационной терапии отмечается стойкое улучшение симптоматики (в течение 6-12 мес), то его следует относить в категорию пациентов, имеющих Hр-ассоциированную диспепсию. Всех других пациентов, не давших первичный ответ на эрадикационную терапию или имеющих рецидив симтоматики, рекомендуется рассматривать как больных с ФД, требующих другого лечения. Тем не менее эрадикационное лечение инфекции Hр необходимо рассматривать как первую линию лечения у всех больных с диспепсией, инфицированных Hр, поскольку успешная эрадикация инфекции позволяет вылечить хронический гастрит и значительно уменьшить риск развития пептических язв и рака желудка у большинства больных, уменьшить выраженность симптомов у части пациентов, является непродолжительным и относительно безопасным методом лечения.
Установлено, что инфекция Hp и НПВП (включая низкие дозы аспирина) являются независимыми факторами риска развития язвенной болезни и связанных с ней кровотечений. Поэтому у лиц, инфицированных Hp, применение аспирина и НПВП увеличивает риск развития пептических язв и их осложнений. Предварительная эрадикация Hp у пациентов, планирующих краткосрочно или длительно принимать аспирин и НПВП, но ранее их не принимавших, имеет очевидные преимущества, в то время как при длительном приеме НПВП отчетливых преимуществ эрадикации Hp нет. Во всех случаях эрадикация Hp с целью профилактики НПВП-ассоциированных язв менее эффективна, чем длительная поддерживающая терапия ИПП. При приеме аспирина (даже в низких дозах) эрадикация Hp может предотвратить поражение желудка, и ее следует проводить у пациентов с пептическими язвами в анамнезе. У таких пациентов после успешного лечения Hp остаточный риск язвенного кровотечения крайне низок даже при отсутствии гастропротективного лечения.
Поэтому у лиц, инфицированных Hp, применение аспирина и НПВП увеличивает риск развития пептических язв и их осложнений. Предварительная эрадикация Hp у пациентов, планирующих краткосрочно или длительно принимать аспирин и НПВП, но ранее их не принимавших, имеет очевидные преимущества, в то время как при длительном приеме НПВП отчетливых преимуществ эрадикации Hp нет. Во всех случаях эрадикация Hp с целью профилактики НПВП-ассоциированных язв менее эффективна, чем длительная поддерживающая терапия ИПП. При приеме аспирина (даже в низких дозах) эрадикация Hp может предотвратить поражение желудка, и ее следует проводить у пациентов с пептическими язвами в анамнезе. У таких пациентов после успешного лечения Hp остаточный риск язвенного кровотечения крайне низок даже при отсутствии гастропротективного лечения.
Поскольку инфекция Hp связана с развитием железодефицитной анемии неуточненной этиологии, идиопатической тромбоцитопенической пурпуры и дефицитом витамина В12, при этих заболеваниях необходимо провести диагностические тесты на наличие Hp и в случае положительного результата провести антихеликобактерную терапию. Наличие сопутствующей гастроэзофагеальной рефлюксной болезни не должно отрицательно влиять на принятие врачом решения о назначении антихеликобактерной терапии.
Потенциальные преимущества эрадикации для каждого инфицированного пациента включают в себя прекращение прогрессирования повреждения СОЖ, стабилизацию или уменьшение риска развития рака желудка и пептических язв, разрешение воспаления СОЖ, стабилизиацию или восстановление функции желудка, включая желудочную секрецию, излечение пептических язв и снижение риска НПВП-гастропатий. При прогрессировании хронического гастрита до атрофических форм с кишечной метаплазией или без нее, а также при тяжелых фундальных хронических гастритах риск развития рака желудка все равно повышен, поэтому в таких случаях эрадикация инфекции должна сочетаться с последующим наблюдением.
Потенциальные преимущества эрадикации для общества в целом заключаются в уменьшении резервуара инфицированных, что снижает риск трансмиссии инфекции другим индивидуумам, а также в уменьшении стоимости диагностики и лечения Hр-ассоциированных заболеваний. Поэтому большинству инфицированных пациентов рекомендуется проведение эрадикационной терапии, если нет противопоказаний или конкурирующих соображений, например сопутствующей патологии, высокого риска реинфекции, других приоритетов здоровья в обществе или высокой стоимости. Максимальные преимущества эрадикации отмечаются в тех случаях, когда еще не развивалась атрофия СОЖ, поэтому ее желательно проводить как можно раньше, прежде всего у лиц молодого возраста. Следует, однако, помнить, что эрадикация таит в себе и определенные риски для здоровья, такие как повышение риска развития аллергии и ожирения, а также различные нарушения кишечного микробиома.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
10.07.2021 Гастроентерологія Педіатрія Терапія та сімейна медицина Інновації в дитячій гастроентерології та нутриціології в практиці педіатра і сімейного лікаря18-19 травня 2021 р. відбулася науково-практична конференція «Інновації в дитячій гастроентерології та нутриціології в практиці педіатра і сімейного лікаря. Читання ім. професора Ю.В. Бєлоусова», присвячена світлій пам’яті видатного українського вченого та лікаря, заслуженого діяча науки і техніки України, завідувача кафедри педіатричної гастроентерології та нутриціології Харківської медичної академії післядипломної освіти (ХМАПО), доктора медичних наук, професора Юрія Володимировича Бєлоусова….
10.07.2021 Гастроентерологія Мікробіота і психоемоційний стан людиниУ цілому світі від депресивних розладів страждає близько 322 млн людей, що становить 4,4% населення світу. Незважаючи на те, що інтерес до розуміння механізмів виникнення та можливостей лікування патології у науковців та клініцистів не вщухає, кількість людей із депресією продовжує невпинно зростати, і не лише за рахунок глобального збільшення населення. Нещодавно дослідники почали ширше дивитися на патологію, інтегруючи концепцію цілісності людського організму. …
Снятся ли хеликобактеру бифидобактерии: простые способы лечения гастрита
Заболевание может спровоцировать бактерия хеликобактер пилори — настоящая “телезвезда” последних лет. О том, как она вредит организму и с помощью каких целебных бифидобактерий и продуктов нужно с ней бороться, наверняка известно каждому. Однако, по словам Наталии Поклоновой, все не так просто, и, если неправильно лечить или запустить болезнь, полагаясь лишь на советы из рекламы, она перерастет в более серьезные заболевания.
“Присутствие инфекции хеликобактер пилори практически всегда означает великий риск не просто язвенной болезни, но и онкологии. Это считается одним из провоцирующих факторов”, — подчеркнула она.
Подхватить бактерию достаточно просто: она передается от носителей в основном через посуду и предметы быта. Заразиться можно и при проведении обследования в медучреждении, хотя в реальности это маловероятно, так как вся аппаратура тщательно дезинфицируется.
Поэтому, отметила Поклонова, если у кого-то из членов семьи диагностировали эту инфекцию, то всем остальным рекомендуется как можно скорее обратиться к врачу и провести необходимые тесты: “Не обязательно сразу проводить гастроскопию. Можно, например, сдать анализ крови на маркеры, на антитела. Также существует специальный дыхательный хелик-тест”.
Скорая помощь
Поход к гастроэнтерологу лучше не откладывать и при первых проявлениях — боли в верхней части живота, изжоги, отрыжки, тошноты и нарушения аппетита. По словам Наталии, на основе опроса и пальпации врач может назначить дальнейшие обследования, которые позволят поставить четкий диагноз.
“Крайне редко бывает, что гастрит развился обособленно. Забросы желчи при дискинезии желчевыводящих путей на голодную слизистую желудка, то есть не защищенную пищей, также будет вызывать гастрит”, — отметила она.
Помимо этого гастроэнтеролог сразу обговорит и составит диету, научит пациента правильно питаться, чтобы уменьшить, а затем и исключить приступы боли в будущем. Самостоятельно менять рацион специалисты не рекомендуют: из-за некомпетентности в этом вопросе человек может только навредить организму.
FDA одобрило комбинацию из трех препаратов для лечения H. pylori у взрослых
Официальные лица FDA одобрили комбинацию из трех препаратов омепразола магния, амоксициллина и рифабутина (Talicia, RedHill Biopharma) для лечения Helicobacter pylori ( H. pylori ) у взрослых, говорится в пресс-релизе.
Комбинация 2 антибиотиков и ингибитора протонной помпы, омепразола магния, амоксициллина и рифабутина будет доступна в капсулах с отсроченным высвобождением 10 мг 1 /250 мг / 12.5 мг.
С ростом устойчивости бактерий H. pylori , которым страдает более 50% населения во всем мире, становится все труднее искоренить. Текущие стандартные методы лечения терпят неудачу примерно у 25–40% пациентов, которые остаются положительными на H. pylori , поскольку устойчивость к широко используемым антибиотикам кларитромицину и метронидазолу продолжает расти.
По данным Всемирной организации здравоохранения, устойчивый к кларитромицину H. pylori классифицируется как патоген, для которого существует первоочередная необходимость в разработке новых методов лечения.
Омепразол, магний, амоксициллин и рифабутин, новая универсальная пероральная капсула с фиксированной дозой, теперь является первой одобренной FDA терапией пилори на основе рифабутина, согласно RedHill Biopharma. Это лечение направлено на борьбу с высокой и растущей бактериальной резистентностью и снижением эффективности стандартной терапии на основе кларитромицина.
Одобрение частично основано на результатах 2-х фазных исследований 3-й фазы по оценке омепразола магния, амоксициллина и рифабутина для лечения пациентов с H.pylori с болью и / или дискомфортом в эпигастрии.
Согласно подтверждающему исследованию фазы 3, омепразол магний, амоксициллин и рифабутин продемонстрировали эрадикацию инфекции H. pylori на 84% по сравнению с 58% в группе активного компаратора. Анализ данных показал, что пациенты с измеримыми уровнями препарата в крови на 13-й день имели ответ 90,3% в группе омепразола, магния, амоксициллина и рифабутина по сравнению с 64,7% в группе активного компаратора.
Кроме того, в исследовании не было обнаружено устойчивости к рифабутину.Только 1% пациентов, получавших омепразол магния, амоксициллин и рифабутин, прекратили лечение из-за нежелательного явления (НЯ). Обычными НЯ, приводящими к прекращению приема, были тошнота и рвота, тошнота, заложенность носа и ринофарингит.
“ H. pylori – основная причина язвенной болезни и гастрита. Он также является канцерогенным и является основной причиной рака », – говорится в заявлении Колина У. Хаудена, доктора медицины, AGAF, FACG, профессора медицины Хаймана и начальника отделения гастроэнтерологии Центра медицинских наук Университета Теннесси.«Лечение инфекции H. pylori становится все труднее из-за растущей устойчивости бактерий и отсутствия прогресса в вариантах лечения за последнее десятилетие. Talicia предлагает новый эффективный вариант лечения для преодоления бактериальной резистентности и обеспечения оптимальной эффективности, и я считаю, что он может стать рекомендованным стандартным лечением первой линии для лечения инфекции H. pylori ».
Омепразол, магний, амоксициллин и рифабутин следует использовать только для лечения или профилактики инфекций, которые, как доказано или подозреваются, вызваны бактериями, согласно пресс-релизу.
RedHill Biopharma планирует выпустить на рынок омепразол, магний, амоксициллин и рифабутин в первом квартале 2020 года, сообщила компания.
Ссылка
RedHill Biopharma объявляет об одобрении FDA препарата Talicia для лечения H. pylori у взрослых [пресс-релиз]. Веб-сайт RedHill Biopharma. https://www.redhillbio.com/RedHill/Templates/showpage.asp?DBID=1&LNGID=1&TMID=178&FID=1395&PID=0&IID=13236. По состоянию на 4 ноября 2019 г.
| Просмотреть информацию о кларитромицине кларитромицин | 5.4 | 83 отзыва | Rx | C | N | ||
Общее название: кларитромицин системный Брендовое название: Биаксин XL Класс препарата: макролиды Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации об омепразоле омепразол | 4.0 | 4 отзыва | Rx / OTC | C | N | ||
Общее название: омепразол системного действия Брендовое название: Прилосец Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации об амоксициллине амоксициллин | 10 | 4 отзыва | Rx | B | N | ||
Общее название: амоксициллин системный Бренды: Амоксициллин, Апо-Амокси Класс препарата: аминопенициллины Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации о метронидазоле метронидазол | 5.0 | 42 отзыва | Rx | B | N | Икс | |
Общее название: метронидазол системного действия Бренды: Флагил, Флагил IV, Флагил 375 Класс препарата: амебициды, антибиотики разные Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Посмотреть информацию о Pylera Пилера | 5.7 | 205 отзывов | Rx | D | N | Икс | |
Общее название: Калий субцитрат висмута / метронидазол / тетрациклин системный Класс препарата: ЧАС.агенты эрадикации pylori Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотреть информацию о Амоксицилле Амоксициллин | 10 | 1 отзыв | Rx | B | N | ||
Общее название: амоксициллин системный Класс препарата: аминопенициллины Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Посмотреть информацию о Prevpac Prevpac | 7.3 | 76 отзывов | Rx | C | N | ||
Общее название: амоксициллин / кларитромицин / лансопразол для системного применения Класс препарата: ЧАС.агенты эрадикации pylori Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации об амоксициллине / кларитромицине / лансопразоле амоксициллин / кларитромицин / лансопразол | 6.5 | 190 отзывов | Rx | C | N | ||
Общее название: амоксициллин / кларитромицин / лансопразол для системного применения Брендовое название: Prevpac Класс препарата: ЧАС.агенты эрадикации pylori Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках, информация о назначении | |||||||
| Посмотреть информацию о Nexium Нексиум | 6.3 | 7 отзывов | Rx | C | N | ||
Общее название: эзомепразол системного действия Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о пантопразоле пантопразол | 4.5 | 5 отзывов | Rx | B | N | ||
Общее название: пантопразол системного действия Бренды: Протоникс, Протоникс IV Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Посмотреть информацию о Flagyl Flagyl | 7.2 | 8 отзывов | Rx | B | N | Икс | |
Общее название: метронидазол системного действия Класс препарата: амебициды, антибиотики разные Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Посмотреть информацию об Aciphex Aciphex | 9.5 | 4 отзыва | Rx | B | N | ||
Общее название: рабепразол системного действия Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Посмотреть информацию о тетрациклине тетрациклин | 10 | 1 отзыв | Rx | D | N | ||
Общее название: тетрациклин системный Бренды: Ахромицин V, Ала-Тет, Brodspec Класс препарата: тетрациклины Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Посмотреть информацию о Прилосце Прилосец | 4.5 | 2 отзыва | Rx | C | N | ||
Общее название: омепразол системного действия Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о субцитрате висмута калия / метронидазоле / тетрациклине субцитрат висмута, калий / метронидазол / тетрациклин | 5.8 | 215 отзывов | Rx | D | N | Икс | |
Общее название: Калий субцитрат висмута / метронидазол / тетрациклин системный Брендовое название: Пилера Класс препарата: ЧАС.агенты эрадикации pylori Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я | |||||||
| Просмотр информации о лансопразоле лансопразол | 8.0 | 1 отзыв | Rx / OTC | B | N | ||
Общее название: лансопразол системного действия Бренды: Превацид, Prevacid SoluTab, Превацид без рецепта Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Посмотреть информацию о Protonix Protonix | Показатель | Добавить отзыв | Rx | B | N | ||
Общее название: пантопразол системного действия Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о Пепто-Бисмол пепто-бисмол | Показатель | Добавить отзыв | Rx / OTC | N | N | ||
Общее название: субсалицилат висмута системный Класс препарата: противодиарейные Потребителям: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотр информации о субсалицилате висмута субсалицилат висмута | Показатель | Добавить отзыв | Rx / OTC | N | N | ||
Общее название: субсалицилат висмута системный Бренды: Пепто-бисмол, Каопектат, Бисмарекс, Бисматроль, Бисматрол Максимальная сила, Пептическое облегчение, Розовый висмут …показать все Класс препарата: противодиарейные Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации об амоксициллине / кларитромицине / омепразоле амоксициллин / кларитромицин / омепразол | 5.5 | 2 отзыва | Rx | C | N | ||
Общее название: амоксициллин / кларитромицин / омепразол для системного применения Брендовое название: Омекламокс-Пак Класс препарата: ЧАС.агенты эрадикации pylori Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я | |||||||
| Просмотр информации об эзомепразоле эзомепразол | 5.6 | 8 отзывов | Rx / OTC | C | N | ||
Общее название: эзомепразол системного действия Бренды: Нексиум, Нексиум IV Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации о рабепразоле рабепразол | 9.6 | 5 отзывов | Rx | B | N | ||
Общее название: рабепразол системного действия Брендовое название: Aciphex Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Посмотреть информацию о Prevacid Превацид | Показатель | Добавить отзыв | Rx | B | N | ||
Общее название: лансопразол системного действия Класс препарата: ингибиторы протонной помпы Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о Омекламокс-Пак Омекламокс-Пак | 5.5 | 2 отзыва | Rx | C | N | ||
Общее название: амоксициллин / кларитромицин / омепразол для системного применения Класс препарата: ЧАС.агенты эрадикации pylori Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотреть информацию о Biaxin XL Биаксин XL | Показатель | Добавить отзыв | Rx | C | N | ||
Общее название: кларитромицин системный Класс препарата: макролиды Потребителям: дозировка, взаимодействия, побочные эффекты | |||||||
Медикаментозные методы лечения инфекций Helicobacter pylori
Резюме
Несмотря на лучшее понимание патогенеза и лечения язвенной болезни, Helicobacter pylori инфекции и лечение остаются нерешенной проблемой примерно для половины населения мира зараженный.Распространенность колеблется от> 80% во многих развивающихся странах до примерно 10% в развитых западных странах.
H. pylori Гастрит по своей сути является инфекционным заболеванием, и уже более 100 лет известно, что гастрит тесно связан с язвенной болезнью и раком желудка. Несмотря на то, что в 1994 г. H. pylori был определен как канцероген класса I (определенный), его роль в развитии рака желудка оставалась недооцененной до недавнего времени, когда были осуществлены всемирные программы по искоренению H.pylori начали всерьез рассматривать как метод искоренения рака желудка.
Лечение H. pylori теперь рекомендуется для всех пациентов с инфекцией, независимо от наличия или отсутствия симптомов или осложнений. Теперь основное внимание уделяется тому, кого тестировать, а не кого лечить, и решение лечить не гарантирует успеха лечения. Успешная терапия H. pylori основана на обеспечении приемлемого режима, к которому чувствителен организм.Невозможность пройти тестирование на чувствительность является одной из причин, почему новые комбинации препаратов для H. pylori были разработаны в основном методом проб и ошибок, часто с использованием произвольных доз, интервалов дозирования и продолжительности терапии. Этот подход привел к появлению множества новых схем, которые первоначально оказались успешными в одной популяции и были разрекламированы как «лучшие», а впоследствии оказались в целом неэффективными.
За некоторыми исключениями, для эффективной терапии H. pylori в настоящее время требуются два или более противомикробных препарата, антисекреторный препарат для снижения желудочной секреции и продолжительность лечения 14 дней.Повышение pH желудочного сока улучшает способность противомикробных препаратов функционировать и стимулирует репликацию H. pylori , что, в свою очередь, делает клетки восприимчивыми к антимикробным препаратам, таким как бета-лактамы, которые действуют только во время репликации. В настоящее время возможны надежные показатели излечения 95% или более при использовании множества различных схем при условии отсутствия устойчивости к противомикробным препаратам.
Понимание важности инфекций Helicobacter pylori возникло с момента получения первой культуры этого микроорганизма в начале 1980-х годов.Первоначально основное внимание уделялось связи H. pylori с язвенной болезнью, которая в то время была серьезной клинической проблемой, вызывающей большую заболеваемость, многочисленные госпитализации и тысячи операций ежегодно. В 1970-х годах в Соединенных Штатах ежегодно регистрировалось около 500 000 новых случаев язвы, более 400 000 госпитализаций и более 4 миллионов дней пребывания в больнице, посвященных лечению язвенной болезни. Кроме того, ежегодно проводилось около 140 000 операций по поводу язвы [1]
.
В 1980-х годах, после культивирования H. pylori, были получены данные , доказывающие, что инфекция этиологически связана с язвенной болезнью, были разработаны и популяризованы точные методы диагностики, а также антимикробные схемы, которые надежно вылечили инфекцию. были идентифицированы. Введение терапии H. pylori превратило язвенную болезнь из пожизненной проблемы, связанной с повторяющимися симптомами (примерно 25% риск серьезного осложнения, такого как желудочно-кишечное кровотечение, излечимое только хирургическим путем), в осложнение инфекционного заболевания. это можно было предотвратить и вылечить после короткого курса антибиотиков.
Несмотря на лучшее понимание патогенеза и лечения язвенной болезни, инфекции H. pylori и лечение остаются нерешенной проблемой: около половины населения мира все еще инфицировано. Распространенность колеблется от> 80% во многих развивающихся странах до примерно 10% в развитых западных странах. Распространенность по-прежнему остается высокой среди групп населения с низким доходом и иммигрантов из развивающихся стран. Инфекция H. pylori этиологически связана с множеством заболеваний, помимо пептической язвы, включая аденокарциному желудка, лимфому желудка, атрофию желудка с витамином B 12 дефицит (злокачественная анемия), железодефицитная анемия, идиопатическая тромбоцитопения и не- язвенная диспепсия [2]
.
H. pylori Гастрит по своей сути является инфекционным заболеванием [2]
. Уже более 100 лет известно, что гастрит тесно связан с язвенной болезнью и раком желудка. Рак желудка был наиболее частой причиной смерти от рака в первой половине 20 века и даже сейчас является одной из четырех основных причин. Несмотря на то, что в 1994 г. H. pylori был идентифицирован как канцероген класса I (определенный), его роль в развитии рака желудка оставалась недооцененной до недавнего времени [3]
, когда были осуществлены всемирные программы по искоренению H.pylori начали всерьез рассматривать как метод искоренения рака желудка [2]
. Публикация результатов рандомизированного двойного слепого плацебо-контролируемого испытания III фазы вакцины против H. pylori потенциально открыла путь для предотвращения передачи инфекции в развивающихся странах, где эта инфекция является обычным явлением, но плохие санитарные условия, бедность и другие серьезные проблемы со здоровьем в противном случае мешают осуществлению программ ликвидации на основе противомикробных препаратов [4]
.
Терапия H. pylori теперь рекомендуется всем пациентам с инфекцией, независимо от наличия или отсутствия симптомов или осложнений [2],
[3]
. Теперь основное внимание уделяется тому, кого тестировать, а не кого лечить, и решение лечить не гарантирует успеха лечения. Успешная терапия инфекционных заболеваний основана на обеспечении приемлемого режима, к которому чувствителен организм [3]
; H.pylori не исключение. Хотя почти все больницы, клиники и врачебные кабинеты имеют доступ к средствам для выявления и проведения тестов на чувствительность к противомикробным препаратам для важных местных патогенов, тестирование на чувствительность для H. pylori остается трудным или даже невозможным для клиницистов. Невозможность пройти тестирование на чувствительность является одной из причин, почему новые комбинации препаратов для H. pylori были разработаны в основном методом проб и ошибок, часто с использованием произвольных доз, интервалов дозирования и продолжительности терапии.Этот подход привел к появлению множества новых схем, которые первоначально оказались успешными в одной популяции и были разрекламированы как «лучшие», а впоследствии оказались в целом неэффективными. Такие схемы (например, последовательная терапия) часто получали широкое распространение в популяциях с различными типами устойчивости к противомикробным препаратам, где они приводили к неприемлемо низким показателям излечения [3]
. Неспособность изучить эффективность восприимчивых и устойчивых штаммов и признать, что то, что казалось превосходными результатами, на самом деле отражает различия в эффективности в отношении конкретных моделей устойчивости к противомикробным препаратам, привело к неверным выводам и множеству ошибочных метаанализов, которые в конечном итоге привели к многим тысячам пациентов, получающих неадекватную терапию и потерпевших неудачу в лечении [3],
[5]
.
Низкие показатели излечения при режимах, которые надежно дают 95% или более высокий процент излечения у приверженных пациентов с чувствительными штаммами, чаще всего вызваны наличием устойчивости к противомикробным препаратам, плохим соблюдением режима или и тем и другим. Таким образом, клинические испытания, не дающие результатов, связанных с восприимчивостью и приверженностью лечению, не поддаются интерпретации, и их результаты не могут быть обобщены (т. Е. Результаты относятся к исследуемой популяции). Большинство опубликованных исследований и метаанализов по H.pylori относятся к категории «клинически не интерпретируемых».
Полезные
терапии H. pylori Оптимальная терапия определяется как та, которая надежно излечивает не менее 95% инфекций у приверженных пациентов с восприимчивыми инфекциями. Приемлемой эмпирической терапией является та, которая надежно излечивает не менее 90% инфекций у приверженных пациенту. За некоторыми исключениями, для эффективной терапии H. pylori в настоящее время требуются два или более противомикробных препарата, антисекреторный препарат для снижения желудочной секреции и продолжительность лечения 14 дней.Повышение pH желудочного сока улучшает способность противомикробных препаратов и стимулирует репликацию H. pylori , что, в свою очередь, делает клетки чувствительными к антимикробным препаратам, таким как бета-лактамы, которые действуют только во время репликации [6],
[7]
. Надежная частота излечения 95% или выше теперь возможна при использовании множества различных схем при условии отсутствия устойчивости к противомикробным препаратам (см. «Рекомендуемые схемы терапии Helicobacter pylori ») [3],
[8],
[9],
[10]
.
| Рекомендуемые схемы лечения Helicobacter pylori | |
|---|---|
ИПП: ингибитор протонной помпы. * Предпочтительны ИПП, на которые обычно не влияет генотип CYP2C19 (например, эзомепразол или рабепразол). | |
| Лечение | Лекарства, дозировки и продолжительность |
| Эмпирические методы лечения | Когда тестирование на чувствительность недоступно и характер устойчивости к противомикробным препаратам в регионах достаточно хорошо известен |
| Сопутствующая терапия | Амоксициллин (1 г), кларитромицин (500 мг) и тинидазол (500 мг) или метронидазол (500 мг) плюс ИПП (40 мг омепразола * эквивалент на дозу), все принимали дважды в день в течение 14 дней. |
| Четырехкратная терапия висмута | Две таблетки субсалицилата висмута или субцитрата висмута и гидрохлорид тетрациклина (500 мг) четыре раза в день во время еды и перед сном, плюс метронидазол / тинидазол (500 мг) три раза в день во время еды и ИПП два раза в день для 14 дней (эквивалент 40 мг омепразола на дозу). Доксициклин нельзя заменить. |
| Для предварительно упакованной четырехкратной терапии висмутом | PYLERA в течение 14 дней, добавляйте ИПП дважды в день (эквивалент 40 мг омепразола на дозу). |
| Спасательная терапия | После как минимум двух неудачных попыток применения различных противомикробных препаратов |
| Тройная терапия рифабутином (лучше всего, если зависит от чувствительности) | Рифабутин (150 мг) ежедневно, амоксициллин (1,5 г) каждые восемь часов и пантопразол (80 мг) или эквивалентный ИПП каждые восемь часов в течение 14 дней, рассмотрите возможность добавления двух таблеток висмута два раза в день. |
| Двойная терапия высокими дозами ИПП-амоксициллин | ИПП (e.г. рабепразол 20 мг, эзомепразол 40 мг плюс амоксициллин 750 мг все четыре раза в день примерно с шестичасовыми интервалами в течение 14 дней) плюс отсутствие кислых напитков (например, безалкогольных напитков) или продуктов питания. |
| Терапия, основанная на чувствительности | На основании известных тестов на чувствительность или популяций с низкой резистентностью |
| Тройная терапия кларитромицином – когда известно, что инфекция H. pylori чувствительна к кларитромицину | Амоксициллин (1 ) и кларитромицин (500 мг) плюс ИПП, все принимали дважды в день в течение 14 дней (эквивалент 40 мг омепразола на дозу). |
| Терапия метронидазолом – когда известно, что H. pylori чувствительны к нитроимидазолам | Амоксициллин (1 г) и тинидазол (500 мг) или метронидазол (500 мг) плюс ИПП, все вводятся дважды в день в течение 14 дней (эквивалент 40 мг омепразола на дозу). |
| Тройная терапия кларитромицин-метронидазол – когда H. pylori восприимчивы как к аллергии на пенициллин, так и к аллергии на пенициллин | Кларитромицин (500 мг) и тинидазол (500 мг) или метронидазол (500 мг), плюс ИПП, все два раза в день в течение 14 лет. дней (эквивалент 40 мг омепразола на дозу). |
| Терапия фторхинолоном – когда известно, что H. pylori чувствителен к фторхинолонам | Фторхинолон (например, левофлоксацин 500 мг один раз в день), плюс ИПП и амоксициллин 1 г два раза в день в течение 14 дней. |
Наилучшие показатели излечения достигаются при терапии двойными дозами ингибитора протонной помпы (ИПП) (например, 40 мг омепразола или его эквивалента) и продолжительностью терапии 14 дней. Эффективные схемы могут включать два, три, четыре и более препаратов.В идеале и для достижения наилучших результатов выбор терапии должен основываться на чувствительности (см. «Решения о терапии Helicobacter pylori »). Это может быть достигнуто путем культурального тестирования или молекулярного тестирования для некоторых противомикробных препаратов [11]
. Тестирование на восприимчивость среди населения позволяет проводить эмпирическую терапию, но требует наблюдения за моделями резистентности, регулярного проведения тестов для подтверждения излечения и сбора тщательного анамнеза предшествующей антимикробной терапии. Для терапии, основанной на чувствительности, наиболее надежными и наиболее переносимыми схемами являются трехкомпонентные схемы (тройная терапия), назначаемые два раза в день в течение 14 дней (см. «Рекомендуемые схемы терапии Helicobacter pylori »).Схемы из четырех препаратов часто используются в качестве эмпирической терапии, когда тестирование на чувствительность недоступно, а характер устойчивости к противомикробным препаратам в регионе достаточно хорошо известен.
Тройная терапия (терапия на основе чувствительности)
Так называемая классическая тройная терапия состоит из ИПП и двух противомикробных препаратов, первоначально амоксициллина, кларитромицина или метронидазола, с использованием формулы ИПП, амоксициллина и третьего препарата. . Для пациентов с аллергией на пенициллин применяется комбинация ИПП, кларитромицина и метронидазола.Совсем недавно был использован фторхинолон нового поколения (например, левофлоксацин): тройная терапия ИПП, амоксициллин, левофлоксацин. Устойчивость к макролидам, нитроимидазолу и фторхинолонам возрастает непосредственно в связи с общим использованием этих препаратов [12]
и часто возникает после применения одного из этих противомикробных препаратов, даже по показаниям, отличным от лечения H. pylori . Перекрестная резистентность внутри группы также обычна (например, после любого макролида или фторхинолона).Таким образом, большинство противомикробных препаратов (за исключением амоксициллина и тетрациклина, резистентность которых редко возникает даже после неудачной терапии) эффективно удаляются из схемы лечения резистентных штаммов: тройная терапия превращается в ИПП плюс амоксициллин.
Для отдельного пациента устойчивость к противомикробным препаратам приводит к неприемлемо низким показателям излечения. Показатель излечения для населения рассчитывается как сумма людей с восприимчивыми инфекциями (например, 97%) и людей с устойчивыми инфекциями (например, 97%).г. 0–40%) [3],
[10],
[13]
. Средний показатель излечения для населения обычно падает ниже 90%, когда распространенность резистентности превышает 8–10%. Во всем мире распространенность устойчивости к кларитромицину, метронидазолу и левофлоксацину достигла уровня (например, более 15%), что исключает эмпирическое использование этих схем [3],
[10],
[13]
. Таким образом, тройные методы лечения считаются устаревшими, за исключением некоторых групп населения, включая Таиланд и Северную Европу, и когда они используются в качестве терапии, основанной на чувствительности.
Не содержащая висмут четырехкомпонентная терапия
Из-за простоты, стоимости и переносимости предпочтение отдается соответствующей тройной терапии для инфекций, о которых известно, что они восприимчивы (см. « Helicobacter pylori решения о терапии»). Повышение устойчивости к противомикробным препаратам привело к увеличению количества противомикробных препаратов, которые комбинируются для проведения эмпирической терапии. В конце 1990-х годов были введены две схемы, содержащие ИПП, амоксициллин, кларитромицин и метронидазол: сопутствующая терапия , , когда все четыре препарата назначаются вместе, и последовательная терапия, когда назначаются последовательно.Последовательная терапия была первоначально разработана как десятидневная терапия (например, ИПП и амоксициллин, затем ИПП, кларитромицин и метронидазол: 5 + 5 дней), но позже она была оптимизирована с улучшенным показателем излечения за счет увеличения продолжительности до 14 дней. (7 + 7 дней). Последовательная терапия сейчас устарела, потому что она сложна, а сопутствующая терапия даст лучший или, в худшем случае, эквивалентный результат [3]
.
Сопутствующую терапию можно рассматривать как функционально включающую 14-дневную тройную терапию кларитромицином и 14-дневную тройную терапию метронидазолом одновременно.Таким образом, он становится неэффективным только при наличии двойной устойчивости к метронидазолу и кларитромицину, что в большинстве популяций встречается редко. Рассмотрим популяцию с 30% резистентностью к метронидазолу и 15% резистентностью к кларитромицину, где как тройная, так и последовательная терапия будут давать низкие показатели излечения. В этой популяции двойная резистентность будет менее 6% (например, 30% от 15% = 4,5%), а эффективность лечения будет превышать 90%. Первичное использование сопутствующей терапии – это эмпирическая терапия в регионах, где распространенность резистентности к кларитромицину и метронидазолу является обычной, но умеренной.Сопутствующая терапия не является разумным выбором для терапии второй линии после неудачи лечения схемой, содержащей метронидазол или кларитромицин (см. «Что делать после одной или нескольких неудачных попыток лечения» и «Рекомендуемые схемы терапии Helicobacter pylori » для второй- линейная терапия и варианты терапии спасения).
Висмутсодержащая четырехкомпонентная терапия
В западных странах эта схема, часто называемая четырехкратной терапией висмутом, состоит из ИПП, субцитрата или субсалицилата висмута, тетрациклина и метронидазола [14]
.Это был первый действительно эффективный режим, и при введении его в полной дозировке в течение 14 дней резистентность к метронидазолу можно было в значительной степени преодолеть. Кроме того, в большинстве стран резистентность к тетрациклину встречается редко. Основным недостатком является относительно высокая частота нежелательных явлений (например, ожидается, что 50% пациентов будут испытывать тошноту или боль в животе). Тем не менее, после предварительного консультирования большинство пациентов смогут завершить курс лечения (вероятность отказа от терапии составляет около 5%). Другой недостаток состоит в том, что тетрациклин стало трудно получить во многих странах, и доксициклин не может быть заменен, так как он обычно не работает при наличии устойчивости к метронидазолу [14]
.Коммерчески доступный комбинированный предварительно упакованный продукт, Pylera, к сожалению, упакован для десятидневной терапии, которая, как считается, уступает 14-дневной терапии при наличии резистентности к метронидазолу – резистентность к метронидазолу, как правило, широко распространена во всем мире. Основными показаниями для этой схемы являются невозможность приема пенициллинов, наличие резистентности к метронидазолу, а также в качестве терапии второй линии, когда тестирование на чувствительность недоступно. Тройная терапия метронидазолом будет предпочтительнее для инфекций, чувствительных к метронидазолу.
Адъюванты
На сегодняшний день непостоянно показано, что адъюванты, такие как проназа, н-ацетилцистеин или пробиотики, улучшают эффективность лечения H. pylori . В некоторых случаях было показано, что пробиотики уменьшают побочные эффекты, но точные детали доз и режима пробиотиков еще не определены удовлетворительно [14],
[15]
. Стоимость тоже немалая. Необходимы дополнительные исследования, чтобы определить, какие пробиотики полезны, и показать, что дополнительные затраты приносят соответствующую пользу.
Кого лечить и какую терапию использовать у ранее не получавших лечения пациентов
H. pylori Гастрит – инфекционное заболевание, связанное с прогрессирующим поражением желудка, и является основным этиологическим фактором язвенной болезни и рака желудка. Таким образом, рекомендация Киотского глобального консенсуса состоит в том, что инфекцию следует искоренить, если нет веских причин не делать этого в отношении [2]
. В настоящее время все рекомендуемые эффективные методы лечения рассчитаны на 14 дней и состоят из ИПП и одного или нескольких противомикробных препаратов.В идеале выбор терапии должен основываться на результатах культурального исследования и тестирования на чувствительность или на молекулярном уровне чувствительности. Имея эти данные, легко выбрать тройную терапию, которая надежно обеспечит очень высокий уровень излечения (например, тройная терапия в «Рекомендованных схемах лечения Helicobacter pylori »).
Если тестирование на чувствительность недоступно, следует использовать схему, которая лучше всего работает на местном уровне, при этом выбор будет ограничен данными, полученными от пациента и их диаграммой относительно предыдущего применения противомикробных препаратов, аллергии и непереносимости лекарств, стоимости и доступности лекарств.Как отмечалось выше, в целом можно предположить, что резистентность к кларитромицину, левофлоксацину и метронидазолу вероятна, и ни один из этих препаратов не должен использоваться в качестве тройной терапии, если не подтверждена чувствительность. Это ограничивает эмпирическую терапию схемами из четырех препаратов (см. «Рекомендуемые схемы для терапии Helicobacter pylori » и «Решения о терапии Helicobacter pylori »). Два основных варианта – это сопутствующая терапия и четырехкратная терапия висмутом (см. «Рекомендуемые схемы терапии Helicobacter pylori »).Как правило, сопутствующая терапия лучше переносится и обычно является препаратом первого выбора. Невозможность принимать амоксициллин исключает все виды лечения, содержащие амоксициллин (если не десенсибилизируется), что делает терапию четверным приемом висмута первым выбором.
Тест на излечение
После эрадикационной терапии H. pylori должен быть проведен тест на излечение. В большинстве случаев для подтверждения излечения можно использовать неинвазивный тест, такой как дыхательный тест с мочевиной или тест на моноклональный антиген стула. Когда эндоскопия требуется по другим причинам, например, для последующего наблюдения за подозрительной язвой желудка, можно использовать гистологию для подтверждения успешности лечения.Серология в целом остается положительной и не может использоваться для оценки результатов терапии. Подтверждение излечения следует отложить, по крайней мере, через четыре недели после окончания антимикробной терапии (шесть недель, если используется анализ стула на антиген). Антибиотики, висмут и ИПП снижают бактериальную нагрузку, и тест на излечение следует отложить как минимум на две недели, если они проводятся после окончания эрадикационной терапии, чтобы позволить микроорганизмам, если они присутствуют, вернуться к определяемому уровню. Если необходима антисекреторная терапия, можно использовать антагонист рецептора H 2 , поскольку они не влияют на рост бактерий.Повторное заражение встречается редко, и рецидив чаще всего представляет собой повторное инфицирование исходной инфекции, а не повторное заражение из нового источника.
Что делать после одной или нескольких неудачных попыток лечения
По возможности, следующая схема должна быть основана на чувствительности. Если тестирование недоступно, необходимо тщательно изучить анамнез предыдущего применения противомикробных препаратов, чтобы попытаться определить схему, в которой используются ранее не использовавшиеся противомикробные препараты. Как правило, если используется сопутствующая терапия, следующим выбором будет четырехкратная терапия висмутом, и наоборот.Для тех регионов, где доступен фуразолидон, рекомендуются схемы из четырех препаратов, содержащих фуразолидон, из-за высокой степени успеха лечения, несмотря на устойчивость к другим противомикробным препаратам [16],
[17]
. Однако лучшие результаты всегда будут основаны на чувствительности. Рифабутин используется для лечения туберкулеза, и из-за его низкого уровня резистентность встречается редко. Рифабутинсодержащая терапия, которая была бы надежно эффективной в различных регионах, еще не идентифицирована.Для двойной терапии ИПП-амоксициллин (см. «Будущее»).
Обучение пациентов
Отличные результаты требуют от пациента соблюдения графика лечения. Время, потраченное на обучение пациентов, – это время, потраченное не зря, поскольку неудача лечения приводит к прогрессированию повреждения слизистой оболочки желудка, рецидиву или развитию язвенной болезни, повышенному риску рака желудка и передаче болезни другим людям [18],
[19 ],
[20]
. Неудача лечения обходится дорого, поскольку требует дополнительных анализов, лечения, оценок после лечения и посещений врача (т.е. дорогостоящие как по медицинским ресурсам, так и по времени). Пациент должен полностью понимать преимущества успешной эрадикации H. pylori и почему им следует придерживаться и завершать терапию, несмотря на неудобные побочные эффекты. Режим следует подробно обсудить в отношении лекарств, времени приема лекарств и ожидаемых побочных эффектов (например, странный привкус во рту, черный стул и тошнота). Рецепт без обсуждения и одобрения пациента – это рецепт для многих неудачных попыток лечения.
Будущее
Разрабатываются новые противомикробные препараты, а также новые антисекреторные средства. Надеюсь, это упростит терапию против H. pylori . Новые блокаторы кислоты, конкурирующие с калием, теоретически позволят более надежно контролировать pH [21]
. Если можно поддерживать pH выше шести, теоретически возможно использовать только один антибиотик (например, амоксициллин) и вылечить большинство инфекций [6]
, [22]
. Это оказалось трудным или невозможным с текущими ИЦП, по крайней мере, в западных странах.Первоначальное исследование калий-конкурентного блокатора кислоты фонопразана в Японии использовало 20 мг фонопразана два раза в день, кларитромицин 200 или 400 мг два раза в день и амоксициллин 750 мг два раза в день в течение семи дней [23]
. Терапия была эквивалентна тройной терапии, содержащей ИПП, с восприимчивыми инфекциями (излечение 97%). Пациенты с устойчивостью к кларитромицину эффективно получали только вонопразан и амоксициллин, а показатель излечения вонопразаном составил только 82%. Это предполагает, что для достижения приемлемых результатов двойной терапии, содержащей вонопразан [24]
, потребуется более длительная продолжительность, более частое введение амоксициллина, более высокая доза вонопразана или некоторая комбинация этих переменных.Помимо разрабатываемых новых противомикробных и новых антисекреторных средств, в Китае была зарегистрирована вакцина, предотвращающая инфицирование детей. Инфекция H. pylori обычно передается в детстве, и в случае подтверждения вакцина потенциально позволит реализовать программу ликвидации H. pylori в развивающихся странах, которые служат основным резервуаром инфекции [4]
.
Дэвид Грэм , доктор медицины, профессор медицины, молекулярной вирусологии и микробиологии Медицинского колледжа Бейлора и Медицинского центра по делам ветеранов Майкла Э. Дебейки, Хьюстон, Техас, США.
Поддержка и раскрытие информации о конфликте интересов: Дэвид Грэм частично поддерживается Управлением исследований и разработок Службы медицинских исследований Департамента по делам ветеранов, Служба общественного здравоохранения предоставляет гранты DK56338, которые финансируют Центр болезней органов пищеварения Техасского медицинского центра, и DK067366. Автор несет полную ответственность за содержание и не обязательно отражает официальную точку зрения Управления по делам ветеранов или Национального института здравоохранения.Грэм – оплачиваемый консультант RedHill Biopharma по новым методам лечения H. pylori и Otsuka Pharmaceuticals по диагностическим тестам. Грэм получил гонорары от патентов Медицинского колледжа Бейлора, покрывающих материалы, относящиеся к дыхательному тесту 13 C-карбамида.
Инфекция H. pylori: ACG обновляет Рекомендации по лечению – Практическое руководство
Ключевые моменты практики
• Тестирование на Helicobacter pylori показано при определенных состояниях, таких как язвенная болезнь, и его следует лечить у любого пациента с положительным результатом теста. .
• Пациентов следует спросить о предыдущем воздействии антибиотиков, чтобы помочь составить схему лечения и избежать неудач из-за резистентности.
• Для определения успеха лечения следует использовать дыхательный тест на мочевину, анализ фекальных антигенов или биопсию.
От редакции AFP
Инфекция Helicobacter pylori – одна из наиболее распространенных хронических бактериальных инфекций. Американский колледж гастроэнтерологии (ACG) обновил свои клинические рекомендации в ответ на значительные научные достижения в лечении этого заболевания.
Поскольку в Северной Америке (определенных в данном руководстве как Соединенные Штаты и Канада) отсутствуют рандомизированные контролируемые испытания, оценивающие современные схемы лечения, рекомендации ACG в основном основываются на данных клинических испытаний, полученных в других частях мира. Эти лечебные рекомендации основаны на ряде вопросов.
Что известно об эпидемиологии инфекции H. pylori в Северной Америке? Какие группы риска?
H.pylori обычно возникает в детстве, хотя способы заражения неясны. Факторы риска включают низкий социально-экономический статус; увеличение количества братьев и сестер; и наличие инфицированного родителя, особенно матери. Заболеваемость и распространенность заболевания обычно выше среди лиц, родившихся за пределами Северной Америки. В Северной Америке это чаще встречается у иммигрантов и в определенных расовых группах. (в целом распространенность среди неиспаноязычных белых ниже, чем среди других групп, таких как чернокожие, латиноамериканцы, коренные американцы и коренные жители Аляски).
Каковы показания для тестирования и лечения H. pylori?
Некоторым пациентам показано обследование на H. pylori. Любой пациент с положительным результатом теста на инфекцию H. pylori должен получить лечение.
Все пациенты с активной или предшествующей язвенной болезнью должны быть проверены на инфекцию H. pylori, если нет документации о том, что инфекция ранее была излечена. Пациенты с лимфомой лимфоидной ткани, ассоциированной со слизистой оболочкой желудка низкой степени злокачественности, или с анамнезом эндоскопической резекции раннего рака желудка также должны быть обследованы.Тестирование у пациентов с гастроэзофагеальной рефлюксной болезнью не рекомендуется, если у пациента в анамнезе нет язвенной болезни или диспепсии. Если при обследовании пациента с гастроэзофагеальной рефлюксной болезнью обнаруживается инфекция H. pylori, лечение следует предлагать с учетом того, что симптомы гастроэзофагеальной рефлюксной болезни вряд ли улучшатся.
Основываясь на доказательствах низкого качества, ACG также рекомендует тестирование тем, кто начинает длительную терапию нестероидными противовоспалительными препаратами, пациентам с необъяснимой железодефицитной анемией и взрослым с идиопатической тромбоцитопенической пурпурой.
В идеале для диагностики инфекции H. pylori следует использовать тесты для выявления активной инфекции, такие как дыхательный тест на мочевину, тест на фекальный антиген или эндоскопическая биопсия. Однако, поскольку предварительная вероятность заражения выше у пациентов с документально подтвержденной язвенной болезнью, у этих пациентов приемлемо тестирование на антитела к иммуноглобулину G. Неэндоскопическое обследование – это вариант у пациентов моложе 60 лет с неисследованной диспепсией без красных флажков. Если у пациентов с диспепсией используется эндоскопия, следует выполнить биопсию желудка.
Недостаточно доказательств, чтобы дать рекомендации относительно тестирования и лечения бессимптомных пациентов с семейным анамнезом рака желудка или пациентов с лимфоцитарным гастритом, гиперпластическими полипами желудка или гиперемезисом беременных.
Каковы научно обоснованные стратегии лечения первой линии для врачей в Северной Америке?
H. pylori обычно лечат комбинацией антибиотиков и ингибитора протонной помпы (ИПП). Пациентов следует спросить о предыдущем приеме антибиотиков, чтобы помочь составить схему лечения.Не существует схемы со 100% излечением от инфекции H. pylori, и очень мало схем с коэффициентом излечения 90%, если таковые имеются. Авторы использовали рекомендованные и предложенные термины, чтобы выразить свои предпочтения.
РЕКОМЕНДУЕТСЯ
Тройная терапия кларитромицином состоит из ИПП, кларитромицина (биаксина) и амоксициллина или метронидазола (флагил) в течение 14 дней. Эффект устойчивости H. pylori к кларитромицину хорошо задокументирован. Следует избегать применения кларитромицина в местах, где резистентность превышает 15%, а также у пациентов, ранее подвергавшихся воздействию макролидов.
Квартальная терапия висмутом состоит из ИПП, висмута, тетрациклина и нитроимидазола в течение 10–14 дней. Это может быть особенно хорошим вариантом для пациентов, подвергшихся воздействию макролидов или страдающих аллергией на пенициллин. Хотя резистентность к метронидазолу влияет на эффективность этого режима, она не так сильна, как тройная терапия кларитромицином. Четырехкратную терапию висмутом следует строго рассматривать как терапию первой линии при высокой резистентности к кларитромицину или у пациентов, ранее подвергавшихся воздействию макролидов.
Сопутствующая терапия включает ИПП, кларитромицин, амоксициллин и нитроимидазол (тинидазол [Тиндамакс] или метронидазол) в течение 10–14 дней. Эта схема является многообещающим вариантом, который, как показали международные исследования, не менее эффективен, чем тройная терапия кларитромицином с аналогичной переносимостью. Ограниченные данные показывают, что эффекты устойчивости к кларитромицину при этой схеме меньше, чем при тройной терапии кларитромицином. Продолжительность от 10 до 14 дней кажется подходящей, хотя исследования для оценки того, улучшает ли эрадикацию продление терапии до 14 дней, продолжаются.
ПРЕДЛАГАЕМЫЙ
Последовательная терапия состоит из ИПП и амоксициллина в течение пяти-семи дней, а затем ИПП, кларитромицина и нитроимидазола в течение пяти-семи дней. Хотя 10-дневная последовательная терапия представляется жизнеспособной альтернативой 14-дневной тройной терапии кларитромицином, 10 дней последовательной терапии не превосходят 14-дневную тройную терапию кларитромицином. Продление последовательной терапии до 14 дней может улучшить показатели эрадикации, но необходимы дополнительные исследования.Сложность последовательной терапии может ограничивать ее использование.
Гибридная терапия, гибрид последовательной и сопутствующей терапии, состоит из ИПП и амоксициллина в течение семи дней, за которыми следуют ИПП, амоксициллин, кларитромицин и нитроимидазол в течение семи дней. Эта схема является многообещающим вариантом, который, как показали международные исследования, не менее эффективен, чем тройная терапия кларитромицином с аналогичной переносимостью. Хотя рандомизированные контролируемые испытания показали, что гибридная терапия похожа на сопутствующую терапию, сложность гибридной терапии может ограничивать ее использование.
Тройная терапия левофлоксацином состоит из ИПП, левофлоксацина (левакина) и амоксициллина в течение 10–14 дней. Левофлоксацин – это фторхинолон, обладающий антимикробной активностью in vitro в отношении грамположительных и грамотрицательных бактерий, включая H. pylori. Немногочисленные имеющиеся данные позволяют предположить, что устойчивость к фторхинолонам может быть такой же, если не выше, чем устойчивость к кларитромицину в Северной Америке. Также отсутствуют данные о влиянии устойчивости к фторхинолонам на лечение. Тройная терапия левофлоксацином в течение 10–14 дней представляется сопоставимой альтернативой тройной терапии кларитромицином.Лучшими вариантами, по-видимому, являются последовательная терапия фторхинолоном (ИПП и амоксициллин в течение пяти-семи дней, затем ИПП, фторхинолон и нитроимидазол в течение пяти-семи дней) или терапия НАГРУЗКОЙ (левофлоксацин, омепразол [Прилосек], нитазоксанид [ Алиния] и доксициклин в течение 7-10 дней).
Какие факторы предсказывают успешную ликвидацию при лечении инфекции H. pylori?
Факторы успеха могут быть связаны с факторами пациента или с инфекцией.Основными детерминантами являются выбор режима, соблюдение пациентом режима приема нескольких лекарственных препаратов с частыми побочными эффектами, а также чувствительность штамма H. pylori к комбинации используемых антибиотиков. Количество доз в день и тяжесть побочных эффектов влияют на приверженность лечению. Для врачей важно обсудить преимущества и проблемы терапии перед тем, как начать лечение. Другие факторы пациента, такие как курение сигарет, сахарный диабет и генетика, также могут играть роль в неэффективности лечения.
Из факторов, связанных с инфекцией, чувствительность к антибиотикам оказалась наиболее важным фактором успеха лечения в клинических испытаниях и популяционных исследованиях. Устойчивость к кларитромицину, метронидазолу и левофлоксацину ограничивает их эффективность и увеличивает распространенность инфекции H. pylori. Устойчивость к амоксициллину, тетрациклину и рифабутину (микобутину) встречается редко.
Что мы знаем об устойчивости к противомикробным препаратам H. pylori в Северной Америке? Какие методы можно использовать для оценки устойчивости и когда их следует использовать?
Данных о сопротивлении немного.Необходимы дополнительные исследования для определения местных, региональных и национальных моделей устойчивости H. pylori к антибиотикам, которые помогут выбрать режим лечения.
Устойчивость можно оценить с помощью культурального или молекулярного тестирования; однако эти методы не широко доступны в США. Тестирование посредством посева сложно выполнить и занимает несколько дней. В случае успеха методы культивирования включают разбавление в агаре, дисковую диффузию и Е-тест. Молекулярные тесты, такие как полимеразная цепная реакция или гибридизация флуоресцентно меченых нуклеиновых кислот, являются более быстрой и простой альтернативой культивированию.Однако молекулярное тестирование на устойчивость к H. pylori в настоящее время не одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США.
Отсутствие знаний об устойчивости к H. pylori в Соединенных Штатах резко контрастирует с другими частями мира, создавая препятствия для рекомендаций по лечению, основанных на фактических данных.
Должны ли мы проверять эффективность лечения после эрадикационной терапии H. pylori?
Поскольку эффективность эрадикационной терапии H. pylori снижается, после лечения нередко возникает хроническая инфекция.Для определения успеха лечения следует использовать дыхательный тест на мочевину, анализ фекальных антигенов или биопсию. Тестирование следует проводить как минимум через четыре недели после завершения антибактериальной терапии и после того, как лечение ИПП было прекращено на одну-две недели. Хотя рекомендация по посттестированию интуитивно понятна, научных доказательств рентабельности такого тестирования нет, за исключением сценария кровотечения из пептических язв.
Если терапия первой линии неэффективна, каковы варианты терапии спасения?
Если инфекция сохраняется после лечения, следует избегать приема тех же антибиотиков при повторном лечении пациента.Режимы четырехкратной терапии висмутом или левофлоксацина предпочтительны для пациентов, которые первоначально получали режим, содержащий кларитромицин. Схема, содержащая кларитромицин или левофлоксацин, предпочтительна для пациентов, которые первоначально получали четырехкратную терапию висмутом. При выборе терапии спасения следует учитывать данные о местной устойчивости к противомикробным препаратам и предыдущее воздействие антибиотиков на пациента. Как и терапия первой линии, рекомендации ACG по спасательной терапии основаны на эмпирическом отборе, а не на результатах культурального исследования и тестирования чувствительности к противомикробным препаратам.
Четырехкратная терапия висмутом (ИПП, висмут, тетрациклин, метронидазол) в течение 14 дней или тройная терапия левофлоксацином (ИПП, левофлоксацин, амоксициллин) в течение 14 дней являются рекомендуемыми режимами спасения. Другие предлагаемые схемы включают сопутствующую терапию (ИПП, кларитромицин, амоксициллин, нитроимидазол) в течение 10–14 дней, тройную терапию рифабутином (ИПП, амоксициллин и рифабутин) в течение 10 дней и двойную терапию высокими дозами (ИПП и амоксициллин) в течение 14 дней. . Тройная терапия кларитромицином не рекомендуется для терапии спасения.
Когда следует рассмотреть возможность проведения теста на аллергию на пенициллин у пациентов с инфекцией H. pylori?
Амоксициллин – важный компонент схем лечения H. pylori. Однако есть альтернативы, которые не включают амоксициллин, в первую очередь четырехкратная терапия висмутом. Тестирование на аллергию может быть рассмотрено после одного или двух неудачных попыток терапии первой линии. Чаще всего исключается истинная аллергия на пенициллин, и можно безопасно начинать терапию, содержащую амоксициллин.
Источник рекомендаций: Американский колледж гастроэнтерологии
Используется ли система оценки доказательств? Да
Описан систематический поиск литературы? Да
Руководство разработано участниками, не имеющими финансовых связей с промышленностью? №
Рекомендации, основанные на результатах, ориентированных на пациента? Да
Опубликованный источник: Am J Gastroenterol.Февраль 2017 г .; 112 (2): 212–239
Доступно по адресу: https://www.nature.com/ajg/journal/v112/n2/full/ajg2016563a.html [требуется вход в систему]
Лечение инфекции Helicobacter pylori
US Pharm. 2018; 43 (4): 27-32.
РЕЗЮМЕ: Инфекция Helicobacter pylori распространена примерно у половины населения мира. Инфекция H pylori связана с развитием язвенной болезни, рака желудка и лимфомы лимфоидной ткани слизистой оболочки.Значительный научный прогресс был достигнут в лечении инфекции H. pylori у взрослых; эти достижения рассматриваются в обновленных рекомендациях Американского колледжа гастроэнтерологии и Торонтского консенсуса. Растущая распространенность H pylori , устойчивого к традиционным методам лечения на основе кларитромицина, является глобальной проблемой, требующей обзора доказательств для включения дополнительных схем.
Helicobacter pylori – грамотрицательная бактерия, колонизирующая желудок человека.Обычно он приобретается в детстве и передается от человека к человеку. 1,2 Факторы риска заражения H pylori включают низкий социально-экономический статус, увеличение числа братьев и сестер и наличие инфицированного родителя. 1
Почти половина населения мира инфицирована H. pylori . Значительная глобальная распространенность и растущая устойчивость к антибиотикам побудили Всемирную организацию здравоохранения признать H pylori в качестве высокоприоритетного патогена в 2017 году.Распространенность H pylori варьируется в зависимости от географического региона, и, по оценкам, 30% населения США инфицировано. 1,3,4 H pylori является основным патогеном, вызывающим желудочно-кишечные заболевания, такие как язвенная болезнь (ЯБ), рак желудка и лимфома, ассоциированная со слизистой оболочкой лимфоидной ткани (MALT), и это связано с негастральными заболеваниями, включая железодефицитная анемия (ЖДА) и идиопатическая тромбоцитопеническая пурпура (ИТП). 5,6 Обновленный U.Рекомендации S. и Канады включают последние данные по лечению инфекций H. pylori .
ДиагнозИсторически, тестирование H. pylori было показано пациентам с клиническими проявлениями инфекции H. pylori , включая анамнез или активную ЯБ-лимфому или лимфому MALT. 1,2,5 Последние данные способствовали расширению тестирования и включили в него группы пациентов, которые ранее считались спорными.Помимо желудочно-кишечных проявлений инфекции H pylori , данные также подтверждают использование теста H pylori при негастральных заболеваниях, таких как необъяснимые ЖДА и ИТП. 1,2,5 См. ТАБЛИЦА 1 .
Тесты на H. pylori делятся на неэндоскопические и эндоскопические ( ТАБЛИЦА 2 ). При выборе диагностического теста следует учитывать возможность его проведения, клиническую ситуацию и стоимость.Хотя не существует стандартного теста для определения H pylori , дыхательный тест с мочевиной (UBT) предпочтительнее у пациентов без тревожных симптомов, поскольку он неинвазивен, недорог, высокочувствителен и специфичен. 2 Культура, еще один метод диагностики H pylori , позволяет проводить тесты на чувствительность; тем не менее, он не широко доступен в культуре США, и тестирование на чувствительность следует рассматривать в областях с высокой резистентностью к кларитромицину или при неудачной терапии, потому что неудача схемы первого ряда указывает на вероятность развития резистентности от 60% до 70%.
Фармацевты должны знать о лекарствах, которые могут повлиять на различные типы тестов. 2,5 Чтобы избежать ложноотрицательных результатов экспресс-теста на уреазу, UBT или теста на антиген стула (SAT), прием ингибиторов протонной помпы (ИПП) следует прекратить по крайней мере за 2 недели до тестирования, а также следует прекратить прием висмута и антибиотиков. отказано по крайней мере за 4 недели до этого. Антагонисты рецептора H 2 оказывают минимальное влияние на чувствительность диагностических тестов для H pylori , и нет рекомендаций по отмене их до тестирования.Антациды не влияют на диагностические тесты и могут использоваться для облегчения симптомов, пока не назначают терапию ИПП. 2
ЛечениеЛечение H. pylori следует назначать всем пациентам с положительным результатом теста на активную инфекцию, а выбранная схема лечения должна обеспечивать уровень эрадикации не менее 90%. H pylori Схемы включают тройную терапию, последовательную терапию (пациенту назначают одно лечение, затем другое), четырехкратную терапию и тройную терапию на основе левофлоксацина ( ТАБЛИЦА 3 ). 7 При выборе наиболее подходящей эмпирической схемы лечения H pylori следует учитывать предыдущее воздействие антибиотиков, региональные особенности устойчивости к антибиотикам и уровень эрадикации, поскольку эти факторы могут повлиять на успешное лечение. Успешное лечение также зависит от факторов хозяина, таких как аллергия и приверженность. 8-10
Две схемы тройной терапии, которые считаются первой линией, содержат кларитромицин, ИПП и амоксициллин или метронидазол. 1,7-9,11 Терапия на основе кларитромицина считалась наиболее переносимой и безопасной; однако рост устойчивости к антибиотикам привел к снижению эффективности. 12,13 Показатели эрадикации при терапии на основе кларитромицина ниже 80%; Таким образом, эту терапию следует применять только в тех географических регионах, где устойчивость к кларитромицину составляет менее 15%, а также для пациентов, ранее не подвергавшихся воздействию макролидов. 1,7-9,12
H pylori Механизм устойчивости к кларитромицину изучается, но считается, что он связан с двумя основными мутациями (A2142G и A2143G) в области пептидилтрансферазы, кодируемой в домене V 23S рРНК. 6,13 Текущие результаты также предполагают, что по крайней мере четыре семейства эффлюкс-помпы кластеров генов в штаммах H. pylori могут иметь синергетические эффекты, вызывающие устойчивость к антибиотикам. 13 Дополнительные схемы становятся терапией первой линии для искоренения инфекции H. pylori , чтобы вылечить нынешний кризис резистентности к кларитромицину.
Четырехкратная терапия висмутом обеспечивает скорость эрадикации, аналогичную таковой при терапии на основе кларитромицина. 1,2,9 Этот режим первого ряда рекомендуется в областях с высокой резистентностью, в случаях предшествующего воздействия макролидов и в случаях, когда терапия на основе кларитромицина не принесла результатов. Недостатком этого режима является большое количество таблеток; однако приверженность и переносимость аналогичны таковым для терапии на основе кларитромицина. FDA одобрило комбинированный продукт (Pylera), который содержит субцитрат висмута, тетрациклин и метронидазол в сочетании с ИПП; Эти агенты не одобрены FDA для лечения, если они назначаются отдельно. 1,2,9
Невисмутовая четырехкомпонентная терапия (т. Е. Сопутствующая) в течение 10–14 дней (Торонтский консенсус настоятельно рекомендует 14 дней) является еще одной схемой первой линии. 1,2,9 Этот режим также может использоваться в качестве спасительной терапии у пациентов с персистирующей инфекцией H. pylori , когда первичная или предпочтительная терапия не дает результатов. Хотя никакие рандомизированные контролируемые исследования в Северной Америке не оценивали сопутствующую терапию, Американский колледж гастроэнтерологии (ACG) рекомендует ее использование на основе метаанализа 19 исследований, включающих более 2000 пациентов, которые продемонстрировали высокие показатели эрадикации (в среднем 88%) даже в регионах с высокой устойчивостью к кларитромицину и метронидазолу. 1,8,14 Примечательно, что, как и в случае с кларитромицином, уровень резистентности к метронидазолу также вызывает тревогу (> 20%). 1,6
Аллергия на пенициллинКакая схема лечения H pylori лучше всего подходит для пациентов с зарегистрированной аллергией на пенициллин? Литература предполагает, что большинство пациентов с задокументированной историей аллергии на пенициллин не имеют истинной гиперчувствительности, которая исключала бы использование схем, содержащих амоксициллин. 1 Амоксициллин является ключевым компонентом нескольких методов лечения H pylori , поскольку показатели устойчивости остаются относительно низкими.Четырехкратная терапия висмутом не содержит амоксициллина и может применяться у пациентов с истинной аллергией на пенициллин. Если у пациента с аллергией на пенициллин не удалось добиться эрадикации после одной или двух схем, следует рассмотреть возможность проведения аллергологического тестирования, чтобы определить, можно ли безопасно использовать схемы спасения, содержащие амоксициллин. Кроме того, метаанализ подтвердил, что тройная и четверная схемы, содержащие доксициклин, эффективны в эрадикации H. pylori и могут быть рассмотрены для использования у пациентов, которые не могут принимать амоксициллин. 1,15
Альтернативные схемы первой линииACG условно рекомендует использовать последовательные, гибридные схемы и схемы на основе фторхинолона в качестве лечения первой линии, тогда как Торонтский консенсус рекомендует не использовать их на основании недостаточных доказательств. . 1,9 В настоящее время терапия на основе левофлоксацина является вариантом лечения спасения, но ACG считает, что она предлагает наиболее надежные данные об эффективности первой линии, основанные на международных исследованиях. 1
Эффективность последовательной терапии зависит от географического региона. 1,2,9 Мета-анализ глобальных данных показал, что уровень искоренения составляет 84%; однако последовательная терапия не превосходит тройную терапию (в течение 14 дней) или терапию на основе висмута и невисмута. 8,14 Североамериканские исследования, оценивающие эффективность последовательной терапии, не обнаружили разницы в эффективности по сравнению с терапией на основе кларитромицина и предложили ее в качестве жизнеспособной альтернативы.Последовательная терапия может быть эффективным вариантом первой линии, если используется в течение 14 дней, но необходимы дальнейшие исследования. Кроме того, последовательный режим сложен, что может увеличить частоту неудач. 1,7,8,16
Гибридная терапия сочетает в себе последовательную и сопутствующую терапию и признана ACG многообещающей, поскольку в международных исследованиях она показала высокие показатели излечения. 1,9 Терапия на основе левофлоксацина сравнима с тройной терапией кларитромицином, но в Северной Америке нет достаточных указаний по уровням резистентности к фторхинолонам, и данные свидетельствуют о том, что резистентность может быть выше по сравнению с кларитромицином.(Показатели устойчивости к антибиотикам штаммов H. pylori в США с 2009 по 2011 г. показали, что более 30% штаммов устойчивы к левофлоксацину. 1 ) Тройной режим рифабутина с ИПП и амоксициллином и двойная терапия высокими дозами ИПП и амоксициллин не имеют достаточных доказательств и не рекомендуются. 1,9
В целом, Торонтский консенсус и ACG пришли к согласию в отношении искоренения H. pylori и рекомендуют более длительную продолжительность лечения (14 дней), ограничение терапии на основе кларитромицина и использование в первую очередь четырехкратного висмута. терапия и сопутствующая терапия. 1,9 Учитывая ограниченные режимы антибиотиков для лечения H pylori и повышенный уровень устойчивости к противомикробным препаратам к этим антибиотикам, существует потребность в лучших долгосрочных решениях для предотвращения и борьбы с этим патогеном человека.
Фармацевты могут выполнять важную функцию в лечении инфекций H. pylori , собирая анамнез предыдущего воздействия антибиотиков и аллергии на лекарства, а также будучи знакомыми с рекомендованными схемами первого и альтернативного первого или вспомогательного лечения, а также факторами, влияющими на эмпирический режим. выбор, например модели сопротивления в их географической зоне.Фармацевты также могут обучать пациентов их режиму лечения, подчеркивая важность приема назначенных лекарств для повышения вероятности успешного искоренения.
ПробиотикиИспользование пробиотиков для лечения H. pylori является спорным из-за противоречивых данных, а также из-за того, что формулировки, оптимальная доза, время (до, во время или после эрадикации) и продолжительность терапии не соответствуют друг другу. стандартизированный. 1,9 Хотя ACG предполагает, что пробиотическая терапия может быть многообещающей, Торонтский консенсус рекомендует не добавлять пробиотики.В некоторых литературных источниках предлагается добавлять пробиотики, такие как виды Saccharomyces boulardii и Lactobacillus , в тройные схемы для повышения показателей эрадикации (абсолютное увеличение на 9% и 5% соответственно) и для уменьшения побочных эффектов, в первую очередь диареи (абсолютное снижение на 14% и 5% соответственно). 7% соответственно). 8,17,18 Однако добавление пробиотиков увеличивает стоимость и нагрузку на таблетки и без того сложного режима.
МониторингВ идеале, все пациенты должны пройти тестирование на эрадикацию H. pylori для подтверждения успешного лечения, а также для отслеживания показателей H. pylori ; однако подтверждение эрадикации во всех группах лечения не является рентабельным.Показания для подтверждающего исследования H pylori – эрадикация включают H pylori – ассоциированную язву, стойкие диспепсические симптомы, H pylori – ассоциированную лимфому MALT и удаление раннего рака желудка. Подтверждающие тесты следует проводить через 4-8 недель после терапии. 5 UBT – лучший вариант для подтверждения эрадикации H. pylori ; SAT – альтернатива. 2,5 Серология может выявить прошлые инфекции H. pylori и не должна использоваться для контроля эффективности. 2,9
ЗаключениеH. pylori является глобально распространенным патогеном высокого риска. Рекомендуемое тестирование для H pylori было расширено, и все пациенты с положительным результатом должны получить лечение. UBT лучше всего подходит для обнаружения и искоренения. Антибиотики и висмут следует держать не менее 4 недель, а ИПП следует проводить не менее 2 недель до всех диагностических тестов H pylori , кроме серологических. Успешная эрадикация H pylori основана на бактериальных факторах и факторах хозяина.Тройная терапия кларитромицином исторически была лечением первой линии; однако увеличение резистентности к кларитромицину требует дополнительных терапий первой линии. Чтобы выбрать наиболее эффективный эмпирический режим, пациентов следует спросить о предыдущем приеме макролидов и аллергии на лекарства. Доказательства относительно пробиотиков для лечения H pylori противоречивы. Фармацевты должны быть знакомы со схемами лечения H pylori и разъяснять пациентам важность соблюдения режима лечения.Тестирование на эрадикацию рекомендуется в определенных группах пациентов через 4-8 недель после завершения лечения.
ССЫЛКИ 1. Chey WD, Leontiadis GI, Howden CW, Moss SF. Клинические рекомендации ACG: лечение инфекции Helicobacter pylori . Ам Дж. Гастроэнтерол . 2017; 112: 212-239.
2. Malfertheiner P, Megraud F, O’Morain CA, et al. Управление инфекцией Helicobacter pylori – Маастрихтский отчет V / Флорентийский консенсусный доклад. Кишечник . 2017; 66: 6-30.
3. Глобальное руководство Всемирной гастроэнтерологической организации: Helicobacter pylori в развивающихся странах. Дж Клин Гастроэнтерол . 2011; 45: 383-388.
4. Хант Р. Х., Сяо С. Д., Мегро Ф. и др. Helicobacter pylori в развивающихся странах. Глобальное руководство Всемирной гастроэнтерологической организации. J Gastrointestin Liver Dis. 2011; 20: 299-304.
5. Chey WD, Wong BCY. Руководство Американского колледжа гастроэнтерологии по ведению инфекции Helicobacter pylori . Ам Дж. Гастроэнтерол . 2007; 102: 1808-1825.
6. Альба С., Бланко А., Аларкон Т. Устойчивость к антибиотикам в Helicobacter pylori . Curr Opin Infect Dis . 2017; 30: 489-497.
7. Де Франческо В., Беллезия А., Ридола Л. и др. Терапия первой линии для ликвидации Helicobacter pylori : критическая переоценка обновленных рекомендаций. Энн Гастроэнтерол . 2017; 30: 373-379.
8. Fashner J, Gitu AC. Диагностика и лечение язвенной болезни H.pylori инфекция. Ам Фам Врач . 2015; 91: 236-242.
9. Fallone CA, Chiba N, van Zanten SV, et al. Торонтский консенсус по лечению инфекции Helicobacter pylori у взрослых. Гастроэнтерология . 2016; 151: 51-69.e14.
10. Грэм Д.Ю., Фишбах Л. Лечение Helicobacter pylori в эпоху повышения устойчивости к антибиотикам. Кишечник . 2010; 59: 1143-1153.
11. Duck WM, Sobel J, Pruckler JM, et al. Частота возникновения устойчивости к противомикробным препаратам и факторы риска среди человек, инфицированных Helicobacter pylori, , США. Emerg Infect Dis . 2004; 10: 1088-1094.
12. McNulty CA, Lasseter G, Shaw I., et al. Необходим ли эпиднадзор за устойчивостью к антибиотикам Helicobacter pylori и как его можно проводить? Алимент Фармакол Тер . 2012; 35: 1221-1230.
13. Abadi ATB. Устойчивость к кларитромицину и роль гастроэнтеролога в номинации Helicobacter pylori в качестве высокоприоритетного патогена Всемирной организацией здравоохранения. Мир Дж. Гастроэнтерол .2017; 23: 6379-6384.
14. Гисберт Дж. П., Кальвет X. Последние данные о четырехкратной (сопутствующей) терапии без висмута для эрадикации Helicobacter pylori . Clin Exp Gastroenterol . 2012; 5: 23-34.
15. Niv Y. Доксициклин в эрадикационной терапии Helicobacter pylori – систематический обзор и метаанализ. Пищеварение . 2016; 93: 167-173.
16. Георгопулос С.Д., Ксироучакис Э., Мартинес-Гонсалес Б. и др. Рандомизированное клиническое испытание, сравнивающее десятидневную сопутствующую и последовательную терапию для эрадикации Helicobacter pylori в зоне с высокой резистентностью к кларитромицину. Eur J Intern Med . 2016; 32: 84-90.
17. Вильгельм С.М., Джонсон Дж. Л., Кале-Прадхан ПБ. Лечение клопов с помощью клопов: роль пробиотиков в качестве дополнительной терапии для Helicobacter pylori . Энн Фармакотер . 2011; 45: 960-966.
18. Szajewska H, Horvath A, Piwowarczyk A. Мета-анализ: влияние добавок Saccharomyces boulardii на скорость эрадикации Helicobacter pylori и побочные эффекты во время лечения. Алимент Фармакол Тер .2010; 32: 1069-1079.
19. Moayyedi PM, Lacy BE, Andrews CN, et al. Клинические рекомендации ACG и CAG: лечение диспепсии. Ам Дж. Гастроэнтерол . 2017; 112: 988-1013.
20. Кац П.О., Герсон Л.Б., Вела М.Ф. Рекомендации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Ам Дж. Гастроэнтерол . 2013; 108: 308-328.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Лечение после неудачи: проблема «нереагирующих»
Резюме
Хотя наиболее эффективные в настоящее время схемы лечения излечивают около 90% инфекций, 10% пациентов остаются положительными на Helicobacter pylori .Несколько факторов способствуют неудаче лечения. К ним относятся соблюдение пациентом режима лечения, устойчивость бактерий к антибиотикам и проблемы, связанные с лечением. Неэффективность лечения приводит к развитию устойчивости бактерий к метронидазолу и кларитромицину. Повторное лечение может быть предпринято после рассмотрения нескольких различных стратегий: повторение той же схемы с полными дозами лекарств и более продолжительной продолжительностью лечения, или выбор других схем, чтобы избежать ранее использованного антибиотика, или переход на четырехкратный прием ингибитора протонной помпы (ИПП) терапия или тройная терапия на основе ранитидина цитрата висмута (RBC).В принципе, желательны полные дозы и более длительное лечение. Поскольку повторное лечение всегда затруднено, выбор наилучшей доступной схемы лечения первой линии по-прежнему остается лучшим «спасательным» лечением.
Прошло более 12 лет с тех пор, как было опубликовано первое рандомизированное плацебо-контролируемое клиническое испытание по искоренению инфекции H. pylori .1 Лечение для искоренения инфекции эволюционировало от отдельных агентов к множественным комбинированным методам лечения, состоящим из антисекреторного агента и один или несколько антибиотиков.2 , 3 Лечение, достигающее уровня эрадикации более 80% на основе намерения лечить, было рекомендовано большинством консенсусных конференций и властей.4-7 Теперь они включают тройную терапию на основе висмута, тройную терапию с использованием ИПП и двух антибиотиков. , четырехкратная терапия или совсем недавно комбинации с эритроцитами и двумя антибиотиками. Хотя эти комбинированные методы лечения очень эффективны для искоренения инфекции H pylori у большинства пациентов, значительная часть пациентов не справляется с этим лечением по ряду различных причин, таких как бактериальная резистентность, плохое соблюдение режима лечения или факторы, связанные с лечением.8 , 9 Повторное лечение этих пациентов, не ответивших на лечение, остается сложной проблемой, поскольку некоторым пациентам может потребоваться более двух попыток для искоренения инфекции. В этой статье представлен обзор текущей литературы о возможных причинах неэффективности лечения H pylori , обсуждается несколько подходов к повторному лечению и даются предложения для будущих исследований.
Насколько серьезна проблема неудачного лечения?
Чтобы ответить на этот вопрос, нам необходимо оценить эффективность наиболее рекомендуемых в настоящее время схем лечения.В комплексном мета-анализе с участием 294 лечебных групп и 15 971 пациента мы обнаружили, что наиболее эффективными схемами лечения, о которых сообщалось до 1997 г., была семидневная тройная терапия, состоящая из ИПП, кларитромицина (C) по 500 мг два раза в день и амоксциллина (A). или метронидазол (M), или четырехкратная терапия с ИПП и висмутом (B), метронидазолом (M) и тетрациклином (T) .10 Эти схемы позволяют достичь совокупной степени эрадикации не менее 90% за счет анализа намерения лечить. Однако между исследованиями этих схем лечения существует большая разница в эффективности, с 95% доверительным интервалом (ДИ) от 81% до 100%.Это означает, что до 19% пациентов не получат этого лечения и останутся положительными на H pylori (таблица 1). В недавнем обзоре тройной терапии на основе эритроцитов Pipkin и соавт. Показали, что совокупный уровень эрадикации для семидневных эритроцитов, кларитромицина и метронидазола составлял 89% (95% ДИ 87-91%) по анализу намерения лечения и 82%. (95% ДИ от 79 до 85%) для эритроцитов, кларитромицина и амоксициллина соответственно.11 Это говорит о том, что до 21% пациентов не получат тройную терапию на основе эритроцитов и потребуют повторного лечения инфекции.
Таблица 1Эрадикация H. pylori: объединенные показатели успеха и неудач с наиболее часто используемыми схемами
Факторы, приводящие к неэффективности лечения
ФАКТОРЫ, СВЯЗАННЫЕ С ПАЦИЕНТОМ
Плохая комплаентность
Плохая комплаентность считалась основным фактором неэффективности лечения. В пошаговом регрессионном анализе факторов, влияющих на эффективность тройной терапии на основе висмута, Graham и др. показали, что комплаентность пациента была наиболее важным фактором, предсказывающим успех лечения.9 Уровень излечения H pylori составил 96% для пациентов, которые принимали более 60% прописанных лекарств, и только 69% для тех, кто принимал меньше (p = 0,001). В недавнем исследовании неэффективности лечения инфекции H. pylori в амбулаторных условиях 30 пациентов, инфицированных H. pylori , получали лансопразол (L) 30 мг два раза в день, амоксициллин 1000 мг два раза в день и кларитромицин 500 мг два раза в день. семь дней12. Соответствие пациенту оценивалось с помощью контейнеров системы мониторинга событий приема лекарств (МЭМС), которые содержали скрытое электронное устройство, регистрирующее время открытия.Общий уровень эрадикации составил 63%. У пациентов, которые принимали более 60% предписанных лекарств, показатель излечения составил 72% (18/25), в то время как уровень эрадикации был только 20% (1/5) у тех, кто принимал менее 60% предписанных таблеток. (p = 0,028) .12 Эти результаты подтверждают, что комплаентность пациента играет важную роль в успехе лечения H. pylori . Однако значительная часть неудач лечения в этом исследовании не может быть объяснена плохой комплаентностью, поскольку уровень эрадикации составил только 72% у пациентов, которые принимали более 60% прописанных лекарств.
Бактериальная резистентность
Бактериальная резистентность к метронидазолу или кларитромицину является важным фактором, приводящим к неэффективности лечения. Существует хорошая корреляция между резистентностью бактерий к кларитромицину и неэффективностью его эрадикации; однако клиническая значимость устойчивости H pylori к нитроимидазолам, обнаруженной in vitro, является спорной. Некоторые исследования показывают, что тройная терапия, состоящая из ИПП, кларитромицина и нитроимидазола, эффективна для искоренения инфекции H.pylori у пациентов, у которых есть штаммы, устойчивые к метронидазолу13-15; другие показывают, что эффективность значительно снижается при наличии резистентности к метронидазолу.16-19 На эти различия могли повлиять несколько факторов, в том числе различные методы, используемые для диагностики устойчивости к метронидазолу, 20 , 21 различное пороговое значение для определения минимальных ингибирующих концентраций, 22 , 23 и, вероятно, в разных местах, где были взяты образцы биопсии.24 У пациентов, у которых есть штаммы, устойчивые к метронидазолу, скорость эрадикации примерно на 30% ниже, чем у пациентов, инфицированных штаммами, чувствительными к метронидазолу, при лечении висмутом, метронидазолом и тетрациклином или тройным амоксициллином. терапия.8 Хотя ИПП может частично преодолеть влияние устойчивости к метронидазолу на эрадикацию H pylori 25, уровень эрадикации, достигаемый с помощью PAM у пациентов, инфицированных штаммами, устойчивыми к метронидазолу, примерно на 30% ниже, чем у тех, кто инфицирован чувствительными к метронидазолу штаммами. , 23 , 26 , 27 Аналогичная разница наблюдается и при лечении пациентов комбинацией PMC.8 , 28
Распространенность устойчивости H. pylori к кларитромицину, как правило, намного ниже, чем к метронидазолу во всем мире.8 Однако устойчивость H pylori к кларитромицину оказывает значительное влияние на успех лечения схем, содержащих этот препарат. Наличие первичной бактериальной резистентности к кларитромицину почти на 100% свидетельствует о неэффективности лечения при двойной терапии, состоящей из омепразола и кларитромицина.29 Следовательно, двойную терапию использовать не следует. В исследованиях с комбинациями PAC, вводимыми в течение 10–14 дней, частота эрадикации H. pylori варьировалась от 83% до 98% у пациентов, инфицированных штаммами, чувствительными к кларитромицину, тогда как только 25-50% инфекций были ликвидированы у тех, кто имел штаммы, устойчивые к кларитромицин.8
Вторичная резистентность бактерий к метронидазолу или кларитромицину значительно возрастает у пациентов, которые не прошли предыдущую эрадикационную терапию. Buckley и др. сообщили, что из 87 пациентов, получавших семидневную ЧМК (омепразол 20 мг один раз в день), 31 пациент (35,6%) был инфицирован штаммами, устойчивыми к метронидазолу, а трое (3,4%) были инфицированы штаммами, устойчивыми к оба антибиотика.16 Вторичная резистентность бактерий к кларитромицину развилась у семи (58.3%) из 12 пациентов со штаммами, резистентными к метронидазолу, которые не прошли курс лечения.16 В другом исследовании резистентность к метронидазолу была обнаружена у 28% пациентов (7/25) до лечения эрадикацией, но увеличилась до 66,7% (12/18) после безуспешного лечения. со схемами, содержащими метронидазол.30 Резистентность к кларитромицину штаммов также увеличилась с 32% до лечения до 70,6% после безуспешного лечения.30 Это говорит о том, что предыдущая неудача лечения является важным фактором, способствующим приобретенной устойчивости бактерий как к метронидазолу, так и к кларитромицину.
Штаммы H. pylori
Результаты недавних исследований также показывают, что статус бактериальных штаммов cagA – также является фактором риска неэффективности лечения. В многоцентровом исследовании Marais и др. показали, что эрадикация H. pylori была достигнута у 87% пациентов (54/62), инфицированных штаммами cagA + , при лечении семидневной тройной терапией на основе ИПП по сравнению с 69. % (47/68) из тех, у кого штаммы cagA – .31 Это наблюдение может объяснить, по крайней мере частично, разницу в уровнях эрадикации H pylori , которые сообщаются между пациентами с язвенной болезнью (ЯБ) и пациентами с неязвенной диспепсией (НЯД), когда пациенты получают лечение те же схемы.32 Вирулентные штаммы инфекции H pylori более распространены у пациентов с ЯБ, чем у пациентов с ЯБ.33 В некоторых исследованиях это могло способствовать более высокому уровню эрадикации у пациентов с ЯБ по сравнению с НУД.34 , 35 Однако, как обсуждалось ранее, комплаентность пациента играет важную роль в определении успеха лечения. По сравнению с пациентами с ЯБ, пациенты с ЯБ могут хуже переносить эрадикационную терапию из-за рефрактерности и разнообразного характера симптомов. Действительно, когда пациенты комплаентны более 90%, эрадикация может быть достигнута более чем у 90% пациентов с НУД, получавших ИПП, кларитромицин и амоксициллин или нитроимидазол (36). , 37
ФАКТОРЫ, СВЯЗАННЫЕ С ЛЕЧЕНИЕМ
Компоненты схемы
Компоненты схемы лечения также играют важную роль в эрадикации H pylori , например, какие препараты выбираются, количество и дозы препаратов, используемых в комбинации, дозирование частота и продолжительность лечения.Тройная терапия на основе ИПП значительно более эффективна для эрадикации H pylori , чем двойная терапия, состоящая из двух антибиотиков или ИПП плюс антибиотик. , 28 ИПП, вводимые два раза в день, значительно более эффективны, чем один раз в день в сочетании с кларитромицином и амоксициллином или нитроимидазолом.11 , 38 Тройная терапия на основе ИПП может ликвидировать больше инфекций H. pylori при назначении в течение 10–14 дней, чем в течение семи дней. 39 Следовательно, хорошая комбинированная терапия должна включать полные дозы лекарств, оптимальную частоту дозирования и адекватную продолжительность лечения.
Стратегии экстренного лечения после неудач
Можно предпринять несколько шагов в ведении пациентов с неэффективным лечением. К ним относятся определение статуса устойчивости бактерий к метронидазолу и / или кларитромицину (или, что менее вероятно, к амоксициллину), и соблюдение пациентом предыдущей схемы лечения. Эта информация полезна для выбора надлежащей терапии спасения в отношении того, следует ли проводить повторное лечение с использованием полных доз лекарств и в течение более длительного периода с той же комбинацией или с различными комбинациями, чтобы избежать применения антибиотика, ранее использовавшегося при подозрении на резистентность бактерий к антибиотику.
Ricci и др. сообщили об исследовании 123 пациентов, инфицированных H. pylori , которые получали ИПП 20 мг два раза в день, амоксициллин 1 г два раза в день и кларитромицин 250 мг два раза в день в течение семи дней40 Эрадикация H. pylori была достигнута у 85% из 123 пациентов. Пятнадцать пациентов не прошли терапию и остались положительными на H pylori через четыре недели после лечения. Эти пациенты прошли второй курс эрадикационной терапии полной дозой кларитромицина 500 мг два раза в день и 10-дневный курс лечения.Инфекция H pylori была излечена у 67% (6/9) пациентов, подлежащих оценке.40 Этот результат позволяет предположить, что повторное лечение инфекции H. pylori той же комбинацией все еще является выбором, когда статус устойчивости бактерий к антибиотикам не является приемлемым. известный. Однако необходимо использовать полные дозы и более длительную продолжительность лечения. Если пациентов лечат одной и той же комбинацией и в течение одной и той же продолжительности лечения, обычно сообщается о низком уровне эрадикации (41).
Поскольку приобретенная резистентность бактерий к метронидазолу или кларитромицину возникает в основном в результате неудачного предыдущего лечения, в терапии неотложной помощи обычно следует избегать применения этих антибиотиков и использовать различные комбинации для достижения высокой степени эрадикации.Тройная терапия на основе ИПП, как правило, очень эффективна для пациентов, у которых двойная терапия на основе ИПП оказалась неэффективной. , 43 В случае неэффективности тройной терапии на основе ИПП, такой как семидневный омепразол (O), амоксициллин (A) и метронидазол (M), повторное лечение семидневным омепразолом 20 мг два раза в день, амоксициллин 1 г два раза в день и кларитромицин (C) 500 мг два раза в день оказался очень эффективным с вероятностью успеха 85% .44 При наличии устойчивости к метронидазолу и / или кларитромицину в рандомизированном контролируемом исследовании Houben было показано повторное лечение через семь дней OMC. et al. , 41 неэффективны в отношении терапевтической неудачи по сравнению с семидневной четырехкратной терапией, состоящей из висмута (B), метронидазола (M), тетрациклина (T) и омепразола.Эрадикация H pylori была достигнута у 100% (11/11) пациентов, получавших OBMT, включая восемь пациентов, инфицированных штаммами H pylori , устойчивыми к метронидазолу и / или устойчивыми к кларитромицину, тогда как показатель успеха составил только 25% (2 / 8) у пациентов, получавших OMC. Ни один из пациентов, инфицированных штаммами, устойчивыми к метронидазолу и / или кларитромицину, не ответил на OMC.41
Более свежие данные показывают, что тройная терапия на основе эритроцитов может преодолеть влияние резистентных к метронидазолу и кларитромицину штаммов на лечение эрадикации H. pylori .В исследовании, опубликованном Wouden и др. , 111 пациентов, инфицированных H. pylori , лечились эритроцитами в дозе 400 мг два раза в день, кларитромицином 500 мг два раза в день и метронидазолом 500 мг два раза в день в течение семи дней. Общий показатель успеха составил 96% при анализе намерения лечить. Инфекция была излечена у 95% (20/21) пациентов, у которых были штаммы, устойчивые к метронидазолу, и у 100% (4/4) пациентов, которые были инфицированы штаммами, устойчивыми к кларитромицину, или штаммами, устойчивыми к метронидазолу и устойчивыми к кларитромицину.45 Поскольку количество пациентов, включенных в это исследование, было небольшим, эти многообещающие результаты необходимо подтвердить в будущих исследованиях. В одном недавнем анекдотическом сообщении также было высказано предположение, что фуразолидон можно использовать для замены кларитромицина или метронидазола в тройной терапии на основе ИПП для лечения H. pylori .46 В этом небольшом исследовании с участием 12 пациентов, инфицированных чувствительными к метронидазолу и чувствительными к кларитромицину штаммами H. pylori. , Graham и др. сообщили, что тройная терапия, состоящая из фуразолидона 100 мг три раза в день, омепразола 20 мг четыре раза в день и метронидазола 500 мг три раза в день или кларитромицина 500 мг три раза в день в течение 14 дней, успешно искоренила все инфекции.46 Этот многообещающий результат также нуждается в подтверждении в более крупных рандомизированных исследованиях.
Рекомендации крупных консенсусных конференций
Рекомендации по повторному лечению инфекции H. pylori были сделаны на нескольких крупных консенсусных конференциях по всему миру. 4-7 Европейская исследовательская группа Helicobacter pylori рекомендовала, чтобы в случае неэффективности лечения: Режим повторного лечения следует выбирать с учетом предыдущего лечения или микробной чувствительности, либо того и другого.В случае неэффективности тройной терапии можно использовать четырехкратную терапию на основе ИПП.6 В Азиатско-Тихоокеанском консенсусе предлагается, чтобы после неудачи лечения комбинацией кларитромицина и амоксициллина на основе РСА или эритроцитов можно было повторить тот же режим. После одной неудачи лечения схемой, содержащей метронидазол, лечение можно повторить, заменив метронидазол амоксициллином. Группа также рекомендовала семидневную четырехкратную терапию на основе ИПП в качестве дополнительной терапии.7 В Соединенных Штатах продолжительность лечения больше, чем рекомендованная в Европе, Азиатско-Тихоокеанском регионе и Канаде. 4 Согласованное совещание в США рекомендует двухнедельный курс лечения. 4 Увеличенная продолжительность лечения важна для управления лечением. неудача, которая может увеличить вероятность успеха повторного лечения40.
Какая стратегия «спасения» лучшая?
Поскольку предыдущая неудача лечения приводит к развитию вторичной резистентности бактерий как к метронидазолу, так и к кларитромицину30, а эффективность повторного лечения также значительно снижается из-за количества предыдущих курсов лечения, 47 понятно, что более высокий процент успеха при лечении первой линии, чем ниже будет неудача лечения.Таким образом, выбор наилучшей доступной схемы лечения первой линии следует рассматривать как лучший подход к «спасительному» лечению. В регионах с высокой распространенностью резистентности к метронидазолу среди населения в целом следует использовать семидневную тройную терапию, включая ИПП в рекомендуемых дозах, кларитромицин 500 мг два раза в день и амоксициллин 1 г два раза в день, если чувствительность бактерий неизвестна. . В случае резистентности к кларитромицину следует рассмотреть семидневную четырехкратную терапию на основе ИПП или четырнадцатидневную четырехкратную терапию на основе антагонистов рецепторов H 2 .5Антагонист рецепторов PPI и H 2 следует вводить в рекомендуемых дозах. Коллоидный салицилат висмута назначается по 120 мг четыре раза в день, метронидазол по 250 мг четыре раза в день и тетрациклин по 500 мг четыре раза в день.5 RBC 400 мг два раза в день вводится с кларитромицином 500 мг два раза в день и амоксициллином 1 г два раза в день в течение семи дней также можно рассматривать как альтернативную схему лечения первой линии.
Заключение
В заключение, информация о неэффективности лечения инфекции H. pylori в современной литературе скудна.Многие отчеты публикуются только в абстрактной форме и ограничены небольшим количеством пациентов и дизайном исследования. Однако даже при нынешних наиболее эффективных схемах лечения около 10% пациентов не получат результатов при различных видах лечения и останутся положительными на H pylori . При рассмотрении возможности повторного лечения следует оценить комплаентность пациента, устойчивость бактерий к антибиотикам и компоненты схемы. Следует использовать полные дозы всех компонентов комбинации и проводить лечение в течение двух недель.Поскольку приобретенная бактериальная резистентность в основном является результатом неэффективности предыдущего лечения, наиболее эффективную схему лечения первой линии следует рассматривать как лучшую стратегию «спасения».
Аббревиатуры, использованные в этой статье
- PPI
- ингибитор протонной помпы
- RBC
- ранитидин цитрат висмута
- PUD
- язвенная болезнь
- NUD язвенная болезнь 922 922 pacillic piazza – Nemours Kidshealth
- посмотрите прямо на слизистую оболочку желудка. Пациент будет находиться под седативным действием во время этой процедуры, которая включает введение эндоскопа – маленькой гибкой трубки с крошечной камерой на конце – вниз по горлу, в желудок и двенадцатиперстную кишку. Затем врач может взять образцы слизистой оболочки для проверки в лаборатории на наличие микроскопических признаков инфекции и бактерий H. pylori .
- сделать анализы крови, которые могут обнаружить присутствие H.pylori . Анализы крови сделать легко, хотя положительный результат может указывать на наличие H. pylori в прошлом, а не на активную инфекцию.
- проводят дыхательные тесты, которые могут обнаружить углерод, расщепленный H. pylori после того, как пациент выпьет раствор. Дыхательные тесты занимают много времени, не дают информации о серьезности инфекции и могут быть трудными для выполнения у маленьких детей.
- проводят анализы стула, которые могут выявить присутствие H.pylori белков в стуле (фекалиях). Подобно тесту на дыхание, тесты кала указывают на присутствие H. pylori , но не дают информации о серьезности инфекции.
- сильная боль в животе
- кровавая рвота или похожая на кофейную гущу
- стул окровавленный, черный или похожий на смолу
- продолжительная грызущая или жгучая боль в области под ребрами, которая улучшается после еды, питья молока или приема антацидов
Helicobacter pylori ( H.pylori ) бактерии являются частой причиной заболеваний пищеварительной системы, включая гастрит (раздражение и воспаление слизистой оболочки желудка), пептические язвы (язвы на слизистой оболочке желудка, тонкой кишки или пищевода) и даже рак желудка в более зрелом возрасте. .
Эти бактерии встречаются во всем мире, но особенно в развивающихся странах, где до 10% детей и 80% взрослых, вероятно, заразились инфекцией H. pylori – обычно без каких-либо симптомов.
Признаки и симптомы
Каждый может иметь H.pylori , даже не подозревая об этом – большинство инфекций H. pylori «тихие» и не вызывают никаких симптомов. Когда бактерии – вызывают симптомы, обычно это либо симптомы гастрита, либо язвенной болезни.
У детей симптомы гастрита могут включать тошноту, рвоту и боль в животе, хотя эти симптомы наблюдаются при многих детских заболеваниях.
H. pylori , который раньше назывался Campylobacter pylori , также может вызывать пептические язвы (обычно известные как язвы желудка).У детей старшего возраста и взрослых наиболее частым признаком язвенной болезни является грызущая или жгучая боль в животе, обычно в области ниже ребер и выше пупка. Эта боль часто усиливается натощак и уменьшается, как только человек ест, пьет молоко или принимает антацидные лекарства.
У детей с язвенной болезнью могут быть кровоточащие язвы, вызывающие гематемезис (кровавая рвота или рвота, похожая на кофейную гущу) или мелена (черный, кровянистый или похожий на смолу стул).У детей младшего возраста с язвенной болезнью могут не быть таких явных симптомов, поэтому их болезнь может быть труднее диагностировать.
Инфекция
Ученые подозревают, что инфекция H. pylori может быть заразной, потому что инфекция, похоже, передается в семьях и чаще встречается там, где люди живут в многолюдных или антисанитарных условиях. Хотя исследования показывают, что инфекция передается от человека к человеку, точно не известно, как это происходит.
Стр. 2
Диагноз
Врачи могут поставить диагноз H.pylori с помощью различных типов тестов. Врач может:
Лечение
Доктора лечат инфекций H. pylori с помощью антибиотиков. Поскольку один антибиотик не может убить бактерии, вашему ребенку обычно назначают комбинацию антибиотиков. Обычно врач также назначает антациды или препараты, подавляющие кислотность, для нейтрализации или блокирования выработки желудочного сока.
Если у вашего ребенка есть симптомы кровотечения из желудка или тонкой кишки, эти симптомы будут лечить в больнице.
Поскольку инфекцию H. pylori можно вылечить с помощью антибиотиков, наиболее важным домашним лечением является назначение вашему ребенку любого прописанного антибиотика по графику в течение срока, назначенного врачом.
Один из способов облегчить боль в животе – это регулярное питание. Это означает планирование приема пищи так, чтобы желудок вашего ребенка не оставался пустым в течение длительного времени.Лучше всего есть пять или шесть небольших приемов пищи каждый день, и вашему ребенку следует отдыхать после каждого приема пищи.
Также важно не давать ребенку аспирин, аспиринсодержащие лекарства, ибупрофен или противовоспалительные препараты, потому что они могут вызвать раздражение желудка или вызвать желудочное кровотечение.
При длительной антибактериальной терапии часто можно вылечить H. pylori гастрит и язвенную болезнь (особенно язвы двенадцатиперстной кишки, части тонкой кишки).
Стр. 3
Профилактика
На данный момент нет вакцины против H. pylori . А из-за того, что передача не совсем понятна, рекомендаций по профилактике нет. Однако всегда важно убедиться, что вы и ваша семья:
Когда звонить врачу
Немедленно позвоните своему врачу, если у вашего ребенка есть какие-либо из этих симптомов:
Однако важно помнить, что у детей могут возникнуть боли в животе по многим причинам – например, несварение желудка, вирусы, напряжение и беспокойство, а также аппендицит.






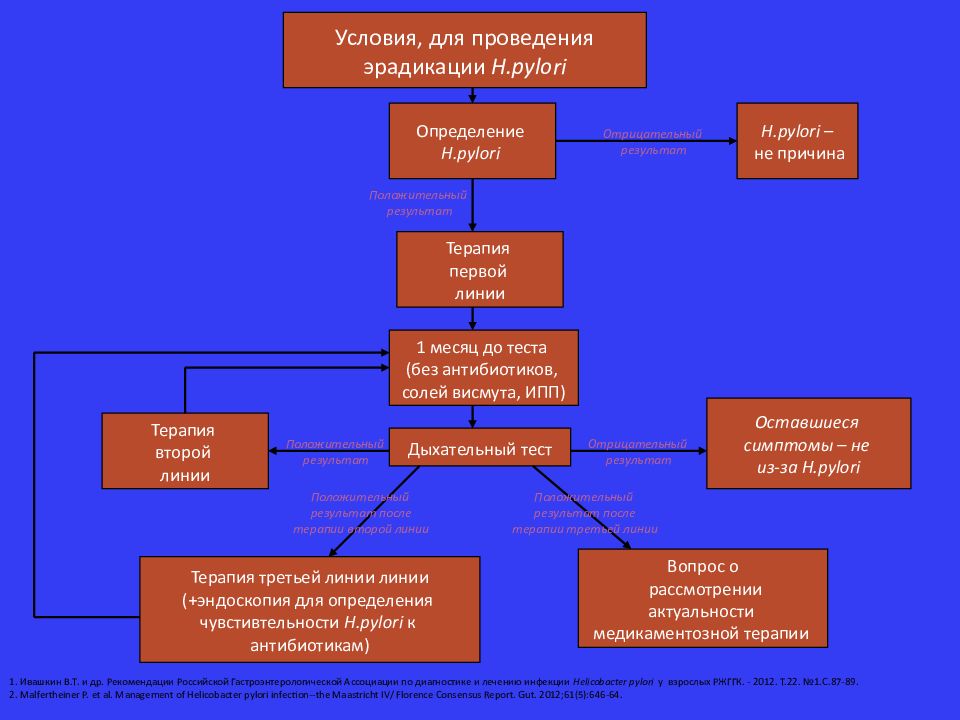
 д.
д.