Твердые каловые массы как лечить: 404 / Клиника ЭКСПЕРТ
Запор у детей. Профилактика. Диетотерапия
21.06.2019
Запоры широко распространены как среди взрослых, так и детей (5-30% в зависимости от критериев диагностики). Симптомы становятся хроническими более чем у 30% пациентов, доставляют не только дискомфорт и болевые ощущения самому ребенку, но и нарушают качество жизни его семьи.
ЗАПОР – состояние, проявляющееся увеличением интервалов между дефекациями (по сравнению с индивидуальной нормой) или систематически замедленным, затрудненным и/или недостаточным опорожнением кишечника. К запорам относят и стул “кашицей”, но после того, как дефекация отсутствовала до 3 сут.
Запоры могут быть связаны с функциональными или органическими причинами (аномалии, воспаление). У детей в 90-95% запор — функциональный. Пик заболеваемости функциональными запорами приходится на 2-4года, когда начинают приучать ребенка к горшку/туалету.
Основные причины функциональных запоров
- Боль
- Лихорадка
- Обезвоживание
- Неправильный режим питания кормящей матери
- Недостаточный питьевой режим ребенка при искусственном вскармливании
- Недостаточный питьевой режим ребенка на естественном вскармливании при введении прикорма
- Ранний перевод ребенка на искусственное вскармливание
- Быстрый перевод малыша с одной смеси на другую (менее, чем за 7дней)
- Нерациональное питание ребенка (длительное время ребенок получает питание с большим количеством белков, жиров и недостаточным содержанием пищевых волокон, злоупортебление напитками, содержащими большое количество вяжущих веществ – чай, кофе, какао)
- Чрезмерное использование средств детской гигиены или развитие аллергической реакции кожи перианальной области
- Последствия перинатальных повреждений нервной системы
- Рахит, дефицит витамина Д
- Анемия
- Нарушение функции щитовидной железы (недостаточность – гипотиреоз)
- Пищевая аллергия, прежде всего аллергия к белку коровьего молока
- Принудительное приучение к горшку, период адаптации к новым условиям (ясли, детский сад)
- Гиподинамия – малоподвижный образ жизни
- Психическая травма или стресс
-
Систематическое подавление позывов на опорожнение кишечника, связанное, например, с началом посещения детского сада, школы и т.
 п.
п. - Прием некоторых препаратов
- Запоры у членов семьи
Частота дефекций у детей разного возраста
| Возраст | Число дефекаций в неделю | Число дефекаций в сутки |
|
0 – 3мес грудное вскармливание искусственное вскармливание |
5 – 40 5 – 20 |
2,9 2,0 |
| 6 – 12мес | 5 – 28 | 1,8 |
| 1 – 3года | 4 – 21 | 1,4 |
| 4года и старше | 3 – 14 | 1,0 |
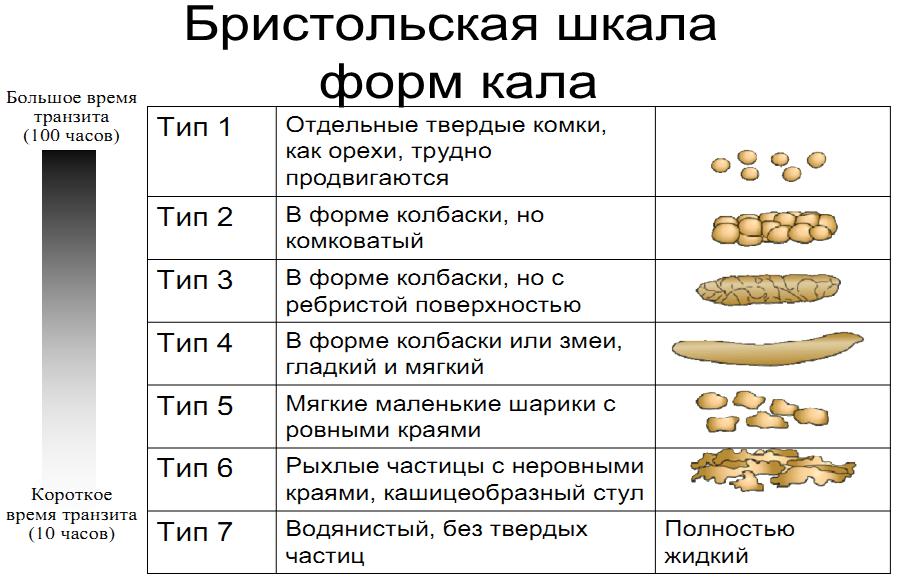
Помимо частоты стула следует обращать внимание на его характер. Для более объективной оценки удобна “Бристольская шкала форм кала”, так как именно форма кала, а не частота стула, в большей мере соответствует времени кишечного транзита.
Для более объективной оценки удобна “Бристольская шкала форм кала”, так как именно форма кала, а не частота стула, в большей мере соответствует времени кишечного транзита.
Бристольская шкала форм кала
В соответствии с этой шкалой 3 и 4 форма кала расценивается как норма, а 1 и 2 свидетельствуют о замедленном транзите (запор). Довольно часто на практике бывают ситуации, когда у ребенка частота дефекации укладывается в пределы нормальных значений, но стул плотный, фрагментированный, в скудном количестве. Эти признаки указывают на неполное опорожнение кишечника и рассматриваются как проявления запоров.
По консистенции у новорожденных и младенцев стул должен быть кашицеобразным. С 6 месяцев до 1,5 – 2 лет кал может быть как оформленным, так и кашицеобразным. С двух лет стул должен быть оформленным.
Признаки и симптомы запора
- боли в животе, часто распирающие, ноющие, иногда коликообразные
- вздутие живота
- изменение формы и консистенции стула
- чрезмерный метеоризм
- неприятный запах газов и стула
- могут быть боли при дефекации
- натуживание при дефекации
- может быть кровь в стуле – на поверхности каловых масс или в виде следов на салфетке (свидетельствует об анальной трещине)
Если не устранить запор и не наладить опорожнение кишечника, то имеется риск копростаза (образование каловых камней) и каловой интоксикации:
- потеря аппетита
- недостаток энергии
- общее недомогание
- депрессия, раздражительность
- тошнота, рвота
- кожные симптомы – сухость, сыпь, шелушение
- недержание кала, мажущий стул
- задержка и недержание мочи вследствие давления переполненным отделом кишечника на мочевой пузырь
- кровотечения из трещин, геморроидальных узлов
Лечение запора предусматривает достижение следующих целей:
1. Нормализация консистенции стула (мягкий безболезненный стул)
Нормализация консистенции стула (мягкий безболезненный стул)
2. Регулярность опорожнения кишечника (профилактика повторного скопления каловых масс)
Лечение запоров – процесс последовательный, комплексный, индивидуальный и состоит из нескольких этапов:
- обучение ребенка и родителей
- проведение коррекции питания и питьевого режима
- устранение с помощью медикаментозных средств имеющегося копростаза
- поддерживающая терапия
Необходимо исключить факторы, провоцирующие и способствующие запорам (нормализация двигательного и пищевого режима, прекращение приема лекарственных препаратов, которые могут вызывать запор, выявление пищевого аллергена, исключение или подтверждение нервно-мышечного заболевания, целиакии и т. п.).
Нормализация стиля жизни включает в себя:
- выработку условного рефлекса
- подвижный образ жизни
- гимнастика
- обучение навыкам легкого массажа живота
-
для маленьких детей – выкладывание на живот, подгибание ног к животу.

Обучение является первым этапом лечения функциональных запоров. Необходимо помнить, что эпизоды каломазания и энкопреза (недержание кала) не являются произвольными и не следует в этом винить ребенка, который и так может быть напуган и дезориентирован. В некоторых случаях, когда внутрисемейная обстановка сложная, может понадобиться помощь семейного психолога.
Важно понимать, что лечение функциональных запоров может быть длительным, основано на доверии врачу, партнерстве и требует терпения. Современные слабительные, разрешенные у детей, не сделают кишечник “ленивым”, не вызовут “привыкания”, они попадают в кровоток в минимальных количествах или вообще не всасываются и безопасны при длительном приеме.
Коррекция поведения ребенка с запором основывается на выработке режима посещения туалета, с целью добиться регулярной дефекации. Дефекация должна быть каждый раз в одно и то же время. В основе позыва к дефекации лежит гастроцекальный рефлекс, который проявляется утром через 1час после еды. Ребенку с запором необходимо проводить в туалете 3-10 минут (в зависимости от возраста). Высаживать ребенка на горшок или предлагать посетить туалет надо после каждого приема пищи.
Ребенку с запором необходимо проводить в туалете 3-10 минут (в зависимости от возраста). Высаживать ребенка на горшок или предлагать посетить туалет надо после каждого приема пищи.
Обязательное условие эффективной дефекации – обеспечить хороший упор для ног (низкая скамейка, на которую ребенок может поставить ноги), что способствует повышению внутрибрюшного давления.
Если дефекация не удалась, ребенка ни в коем случае нельзя наказывать и наоборот. Ежедневную частоту дефекаций можно отмечать в дневнике, который может быть проанализирован при плановом посещении врача.
Лечение запора необходимо начинать с изменения образа жизни, что включает в себя коррекцию питания, питьевого режима и физической активности.
Расчет объема жидкости для здоровых детей
Дети в возрасте до 1 года должны выпивать не менее 100 мл воды в сутки.
Для здоровых детей с весом от 10 до 20 кг потребность в воде рассчитывается по формуле:
100 мл (объем воды для детей до 1 года) + 50 мл на каждый кг при массе тела свыше 10 кг.
Например, при массе 12 кг: 100 мл + 2 х 50 мл = 200 мл.
Ребенок с массой 20 кг должен выпивать воды: 100 мл + 50 х 10 = 600 мл
Для детей массой выше 20 кг предлагается следующая формула для расчета:
600 мл (объем воды для ребенка массой 20 кг) + 20 мл на каждый кг при массе свыше 20 кг.
Для детей старше 3-5 лет можно воспользоваться расчетом количества воды: 30мл / кг массы
Принципы диетотерапии запоров:
- удовлетворение физических потребностей в пищевых веществах и энергии
- исключение избыточного потребления белков и жиров, которое может тормозить моторику кишечника
- обогащение рациона пищевыми волокнами
- нормализация кишечной микрофлоры с помощью про- и пребиотиков
Если ребенок на грудном вскармливании, то проводится коррекция питания мамы (ограничение продуктов, способствующих газообразованию).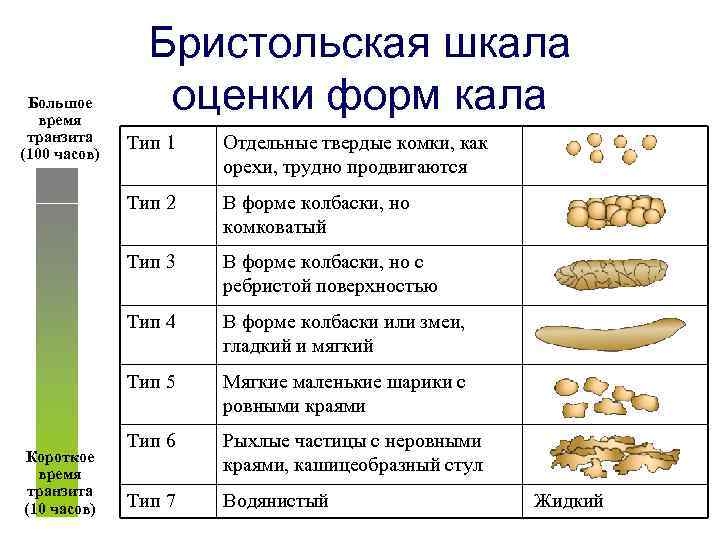
После введения “густого” прикорма – кипяченая вода необходима всем детям, независимо от вида вскармливания.
Для детей более старшего возраста рекомендуется употреблять пищу, богатую растительными волокнами. Не рекомендуется “пища-размазня”, пюреобразная, “перекусы”, “еда на ходу”. Пища должна быть рассыпчатая, мясо/птица/рыба – “куском”. Обязателен “объемный” завтрак для стимуляции “гастроцекального рефлекса”.
Основным источником грубоволокнистой растительной клетчатки, содержащей в большом количестве пищевые волокна, являются отруби злаковых, ржаной хлеб, а также ряд овощей и фруктов. Согласно принципам доказательной медицины, продемонстрировано статистически достоверное учащение стула и улучшение его консистенции при использовании клетчатки по сравнению с плацебо.
Отруби, как основной источник растительной клетчатки, рекомендуется добавлять во вторые и третьи блюда, предварительно заливая крутым кипятком и отстаивая в течение 20 мин. Отруби можно применять и в промежутках между едой, запивая большим количеством жидкости. Для детей школьного возраста общее количество жидкости при приеме отрубей должно быть не менее 1,5-2х литров в сутки, иначе они выполняют, преимущественно, роль сорбентов, поглощая жидкость из кишечника, тем самым усиливая запор. Доза подбирается индивидуально, рекомендуется начинать с 1 чайной ложки 2-3 раза в день, с постепенным увеличением до 40 г в сутки. При достижении эффекта – доза снижается и ограничивается до одного приема.
Американская академия педиатрии (2009) рекомендует потребление клетчатки 0,5 г/кг/день (максимум 35 г/день) для всех детей. Потребление клетчатки ниже минимального рекомендуемого значения доказало, что является фактором риска развития хронического запора у детей.
Однако длительный прием большого количества растительных волокон вследствии ферментации кишечной микрофлорой закономерно сопровождается вздутием и метеоризмом.
Детям с запорами показан прием прохладной жидкости натощак (питьевой и минеральной воды, сока, компотов, кваса), для усиления послабляющего эффекта возможно добавление меда, ксилита или сорбита. Очень полезно для работы кишечника увеличение потребления соков, содержащих сорбит/сорбитол, таких как сок из сливы, груши, абрикоса, персика и яблок,
При “вялой” работе кишечника (гипомоторный запор) применяется прохладная минеральная вода средней и высокой минерализации, такие как, Ессентуки 17, Баталинская, Арзни, Донат Магния и др; при спастическом запоре (гипермоторный запор, форма стула чаще тип 1) – теплая и малой минерализации (Ессентуки 4). Расчет минеральной воды – 3-5мл/кг в сутки.
Следует ограничить молоко в чистом виде и в блюдах, так как может возникнуть метеоризм с появлением или усилением болей в животе. Лучше цельное молоко заменить кисло-молочным продуктами – кефир, ацидофилин, простокваша, йогурты и др.
Лучше цельное молоко заменить кисло-молочным продуктами – кефир, ацидофилин, простокваша, йогурты и др.
В диету детей с запорами включают блюда, богатые растительной клетчаткой – салаты из свежих овощей, зелени 2-3р в сутки, печеные яблоки, овощи в тушенном виде, разбавленные овощные и фруктовые соки с мякотью. Пища готовится преимущественно в неизмельченном виде, на пару или отваривают в воде.
Предпочтителен прием овощей и фруктов в сыром виде (при отсутствии противопоказаний). Особенно рекомендуются томаты, кабачки, тыква, морковь, свекла, лиственный салат, цветная капуста, яблоки. Сухофрукты (чернослив, курага, инжир) дают в размоченном виде и в составе приготовленных блюд. Капуста белокочанная, молодая стручковая фасоль, зеленый горошек разрешаются при хорошей переносимости. Зелень петрушки, укропа, сельдерея хорошо добавлять к различным блюдам и салатам.
Если после прочтения статьи у Вас остались вопросы или Вы не понимаете как применить рекомендации в Вашем конкретном случае, приглашаем Вас с ребенком на осмотр детского гастроэнтеролога в ДДЦ. Для удобства родителей записаться на приём детского гастроэнтеролога в Детском диагностическом центре можно и в будний день и по субботам.
Для удобства родителей записаться на приём детского гастроэнтеролога в Детском диагностическом центре можно и в будний день и по субботам.
Будем рады помочь!
Возврат к списку
Наболевшая тема про детский стул ( Запоры).
25.06.2016Наболевшая тема про детский стул ( Запоры).
Приветствую всех мамочек и папочек, кто читает мой блог.Решила начать свой блог с наболевшей темы. В своей ежедневной практике мне часто приходится сталкиваться с проблемами и вопросами связанными со стулом у детей, особенно у детей раннего возраста. Большинство вопросов в моём он- лайн чате в инстаграме ( @olegovnatatiana) также связано с проблемами питания и пищеварения.
Для начала давайте разберемся, какой стул у ребенка должен быть в норме и что считать отклонением.
У младенцев первых месяцев жизни, находящихся на грудном вскармливании, стул должен быть светло-желтого цвета, однородным, кашицеобразным ( консистенция жидкой сметаны) с кисловатым запахом. Частота стула обычно совпадает с числом кормлений и достигает 6-7 раз в сутки ( в первый месяц допустимо до 10 раз). У ребенка на грудном вскармливании стул может отсутствовать на протяжении 3-7 дней, при этом ребенка ничего не беспокоит ( что связано с полным усвоением грудного молока).
Частота стула обычно совпадает с числом кормлений и достигает 6-7 раз в сутки ( в первый месяц допустимо до 10 раз). У ребенка на грудном вскармливании стул может отсутствовать на протяжении 3-7 дней, при этом ребенка ничего не беспокоит ( что связано с полным усвоением грудного молока).
Постепенно с возрастом, кратность стула уменьшается и к периоду введения прикормов (5-6 мес) составляет 1-3 раза в сутки.
У детей находящихся на искусственном вскармливании, стул часто более тёмный и плотный, частота обычно не превышает 1-3 раза в день. У детей, получающих лечебные гипоаллергенные смеси на основе гидролиза коровьего белка, стул может быть зеленоватого цвета.
Цвет кала имеет ограниченное значение за исключением примеси крови, черного либо обесцвеченного стула.
Присутствие непереваренных частиц растительного происхождения ( мелких зёрен или кусочков моркови) в стуле ребенка 1-2 лет является вариантом нормы и свидетельствует о недостаточном пережёвывании пищи , а не о нарушении её всасывания.
Одним из самых частых нарушений стула у детей является запор.
Под ЗАПОРОМ понимают нарушение функции кишечника, проявляющееся увеличением интервалов между дефекациями . Запором считают и те случаи, если у ребенка отмечается болезненная дефекация плотным по консистенции калом, которая сопровождается натуживанием, даже если частота стула при этом соответствует возрастной норме.
У детей старше трех лет о запоре говорят в том случае , если частота стула менее 6 раз в неделю или при задержке стула более 36 часов.Оценить стул у ребенка также поможет Бристольская шкала формы кала.
Что делать, если вы подозреваете у своего ребенка запор?
Если это острый запор и случился впервые в жизни, ребенку можно помочь следующим образом: ввести в прямую кишку свечку с глицерином или сделать микроклизму Микролакс это самые простые, безопасные и эффективные меры.
В случае, когда запор принимает хроническое течение, Вам придется применить комплекс мероприятий по нормализации стула:
организация рационального режима вскармливания, употребление достаточного количества воды, диетотерапия.
Если все эти мероприятия не помогают, лучше показать ребенка педиатру, т.к. запор может быть одним из симптомов серьёзного заболевания.
А также только врач может назначить необходимые исследования, подобрать диету ребенку, кормящей маме или назначит лечебную смесь( если ребенок на искусственном вскармливании), выписать лекарственные препараты.
В каких ситуациях следует обратиться за консультацией врача безотлагательно?
К ним относятся случаи, когда :
1. запор сопровождается рвотой, болями в животе, вздутием, отсутствием аппетита, что может быть проявлением кишечной непроходимости;
2. в стуле ребенка обнаружена кровь.
3. у ребенка на фоне запора периодически отмечается непроизвольный стул или каломазание ( энкопрез). Энкопрез -состояние, при котором твердые каловые массы скапливаются в прямой кишке, а жидкий кал непроизвольно выделяется наружу вследствие утраты ребенком контроля над сфинктерным аппаратом прямой кишки.
Продолжение следует.
причины и лечение» – Яндекс.Кью
Алена Парецкая, педиатр
Содержание
Часто на приеме врача пациенты жалуются на то, что у них кал как у овечки. Такая проблема является очень деликатной, и свидетельствует о нарушениях работы кишечника. Овечий кал (козий кал) это плотный, иногда болезненный стул плотными отдельными фрагментами, развивающийся как результат запоров спастического характера. Подобное состояние с формированием кала комочками сопровождается вздутием кишечника, может вызывать боли в животе, что требует лечения и коррекции питания.
Овечий стул и запор: причины
Обычно овечий стул возникает как симптом спастических запоров. При этом развиваются спазмы кишечной стенки, вздутие кишечника и длительная задержка содержимого внутри толстой кишки, за счет чего каловые массы обезвоживаются, уплотняются и, проходя по спазмированной кишке, принимают форму шариков или камушков. Твердый кал при дефекации вызывает дискомфорт, боли в животе и нарушает общее самочувствие. Обычно такие фекалии имеют неприятный запах, в них активно размножается условно-патогенная флора, много клетчатки и слизи.
Кал как у овечки обычно возникает при:
- Наличии функциональных диарей, сменяющихся запорами.
- Атонических или спастических колитах.
- Синдроме раздраженного кишечника.
- При аллергических колитах (непереносимость молока или других продуктов).
- Неправильном питании (обилие плотной пищи, углеводов, дефицит овощей и фруктов).
- Дефиците жидкости, обезвоживании, обильном потоотделении.
При нормальном питании и полноценном здоровье стул должен быть регулярным и ежедневным, допускается стул один раз в два дня. Если стул возникает реже — считается, что это запор. Также о запоре говорят и при ежедневном стуле, если при этом наблюдается кал комочками, шариками или фрагментами. Проблемы с толстой кишкой и атонический запор возникают в результате различных расстройств в организме. Замедление работы кишки и ее спазмы могут быть вызваны такими причинами, как:
- Неврозы и расстройства работы вегетативной нервной системы.
- Гормональные расстройства и, как результат, нарушения регуляции работы кишечника.
- Нарушения работы пищеварительного тракта.
- Нарушения кровообращения кишечника.
- Дефицит физических нагрузок.
- Длительный прием антибиотиков, некоторых лекарственных препаратов.
- Операции на кишке.
- Воспалительные поражения кишечника.
- Длительная обездвиженность.
- Стрессы.
Зачастую причинами кала как у овечки является нарушения микробной флоры — дисбактериоз, нерациональное применение лекарств, пищеварительных ферментов.
Тонкий кал, вздутие кишечника: причины
Если кал при дефекации истончается, становится похожим на ленту, сопровождая вздутие кишечника, это также может указывать на патологии толстой кишки. Обычно тонкий кал сопровождается болью в животе, выделением примесей слизи, прожилками свежей крови и учащением дефекации. Это говорит о том, что необходимо посещение врача. Основными причинами подобного тонкого кала являются:
- Полипы в области прямой кишки.
- Наличие геморроя.
- Наличие опухоли.
Необходимо полноценное обследование и лечение у гастроэнтеролога.
Овечий стул, боли в животе: симптомы
Обычно первыми симптомами запора являются:
- Редкие дефекации.
- Боли в животе при дефекации, дискомфорт при испражнении, вздутие кишечника.
- Образуется кал комочками, овечий кал, плотный кал со слизью или кровью на поверхности, при этом отмечается неприятный запах фекалий.
- Трещины в области ануса.
- Боли в животе после дефекации или перед нею.
- Общая слабость, недомогание и головные боли вследствие интоксикации.
Проявления сначала возникают эпизодически, затем становятся все более частыми и продолжительными. Пациенты все чаще прибегают к использованию слабительных средств.
Овечий кал: роль питания в развитии проблем со стулом
Наличие овечьего кала требует немедленной консультации с врачом и проведения необходимых режимных мероприятий и лечебных процедур. Прежде всего, необходимо обследование и выявление причины плотного кала, то есть следует получить консультацию терапевта, гастроэнтеролога и проктолога. При лечении запора необходимо применение целого комплекса мероприятий. К ним относятся:
- Коррекция питания с увеличением в рационе продуктов, богатых клетчаткой и пектинами (растительно-молочный стол).
- Употребление достаточного количества жидкости, количеством до двух и более литров в сутки.
- Увеличение физических нагрузок и подвижности, отказ от физических и психических стрессов.
Питание играет ключевую роль как в формировании запоров и проблем со стулом, так и в их коррекции. Прежде всего, в питании должно присутствовать достаточное количество жидкой пищи (первые блюда) и клетчатки, пектинов. Это стимулирует моторику и не дает фекалиям уплотняться. Кроме того, питание должно быть регулярным, приемы пищи нужно участить, но объемы их увеличить, чтобы пища в кишечник поступала равномерными порциями. Нужно обогащать питание цельными крупами, свежими плодами, добавлять к пище отруби.
Активно устраняет запор применение достаточного количества жидкости, чтобы фекалии не загустевали сверх меры. Пить нужно не менее 1,5 литров жидкости в сутки, исключая газированные напитки, крепкий чай и кофе, так как они способствуют запорам и провоцируют вздутие кишечника. Полезно активное движение, что тонизирует переднюю брюшную стенку и усиливает моторику кишечника, не давая застаиваться содержимому.
Медикаментозная коррекция спастических запоров включает в себя назначение мягких слабительных и препаратов для стимуляции перистальтики кишечника. Также показано применение спазмолитиков и при необходимости — ферментных препаратов для улучшения пищеварения. Обычно при полноценном лечении овечий кал исчезает уже с первых дней терапии. Однако, чтобы нормализовать стул и пищеварение, необходимо длительное лечение и в дальнейшем — профилактика запоров.
Использованные источники
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. – 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. – 2004
Запор у ребенка: что делать, чем лечить, какое средство можно давать
В медицинском словаре затрудненное опорожнение кишечника называется констипацией. Проще говоря, запор – это нерегулярная и трудная дефекация, сопровождаемая болью и тяжестью в животе. Однозначно рекомендуемую частоту стула доктора назвать не могут, организм человека уникален, поэтому данные варьируются в зависимости от индивидуальных особенностей человека. Обычно пациент сам понимает, когда привычный естественный процесс начинает приносить большой дискомфорт. В среднем, один поход в туалет в сутки – норма для среднестатистического организма. Невозможность опорожнения кишечника более двух дней – является первым признаком запора. Такой критерий применим к взрослым и к детям подросткового возраста.
У младенца все органы желудочно-кишечного тракта функционируют быстрее, чем у взрослого человека. Это связано с особенностями принимаемой ребенком пищи (смеси и кашки) и быстро развивающейся мускулатурой кишечника. Для грудных детей полный круг пищеварения проходит в других рамках и нормальные каловые массы имеют совершенно другую консистенцию,
поэтому симптомы расстройства ЖКТ у детей до года и старше нужно разграничивать.
Симптомы у детей до года
Часто родители не знают, как помочь ребенку, который страдает запорами. Бдительные мама с папой ночами сидят у кроватки и ждут, когда их кроха наконец испачкает подгузник. Ведь вокруг все твердят, что малыш должен ходить в туалет по несколько раз в сутки. Особенно переживают молодые родители, которые еще не сталкивались с этой проблемой. Уже через полдня безуспешных потуг они начинают узнавать, как избавиться от запора у ребенка, что делать и какое детское лекарство можно дать малышу.
В первую очередь нужно понять, что у младенцев нормальной считается частота стула как 5-7 раз в день, так и один раз в несколько дней. Такие колебания не должны вызывать панику, если при этом малыш ведет себя спокойно, растет и прибавляет в весе, а каловые массы мягкие и естественного цвета. Такая нерегулярность лишь свидетельствует о развитии системы пищеварения. При этом, кормление материнским молоком способствует более скорому процессу дефекации – малыш, растущий на искусственных смесях, ходит в туалет реже.
Как определить запор у новорожденных:
-
Твердый по консистенции стул реже чем один раз в день.
-
Ребенок плачет, корчится, не берет грудь, сучит ножками.
-
Приступы боли и беспокойного поведения появляются внезапно, и также неожиданно прекращаются.
-
В кале присутствует кровь.
-
В редких случаях симптомы могут усугубляться рвотой.
Если перечисленные “симптомы” уже не беспокоят, но ребенок все еще не испражнился, корень заболевания еще не исчез.
Причины и лечение запора у новорожденных детей
-
Обезвоживание. Недостаток жидкости в организме может быть результатом повышенной температуры тела, летней жары или зимней сухости воздуха. Многие педиатры советуют поить даже младенцев, находящихся на грудном вскармливании. А так же хорошим приобретением может стать увлажнитель воздуха. Он устранит сухость как от кондиционера летом, так и от отопительных систем зимой.
-
Переход на искусственное питание. Нужно внимательно подойти к выбору смеси для ребенка: в состав детского питания не должно входить железо.
- Несбалансированный рацион кормящей матери. При возникновении проблемы у малыша, необходимо добавить в продукты питания мамы «слабящие», например: свеклу, абрикос, чернослив. Убрать «крепящие»: рис, орехи, чай, кофе, и др.
- Некоторые лекарственные средства могут повлиять на работу ЖКТ. Но, нельзя самопроизвольно отказываться от назначенного препарата или заменять его другим, необходимо проконсультироваться с врачом.
- Начало прикорма обычно радует родителей нормализацией стула, однако, в редких случаях может быть отрицательная реакция на некоторые продукты. Педиатры советуют внимательно следить за последствиями прикорма и не начинать его преждевременно.
- Стрессовая ситуация может стать причиной затруднения опорожнения кишечника у малыша. В таком случае необходимо создать комфортную психологическую обстановку.
Что можно дать маленькому ребенку при запоре
Если предыдущие меры по борьбе и профилактике запора не принесли успех, необходимо:
-
В первую очередь – отвезти ребенка на осмотр к детскому врачу.
-
Попробовать сделать кормление грудью более частым (если ребенок питается материнским молоком).
-
Если малыш на искусственном вскармливании, поможет допаивание специальной детской водой. Поить малыша нужно между кормлениями.
-
Если уже началось прикармливание, стоит ввести в рацион больше яблок или овощей.
-
После года, в детском меню при запорах обязательно должно находиться первое блюдо – это поможет избежать проблем со стулом.
Почему у ребенка старше года проблемы с дефекацией
Если у ребенка часто бывают запоры, возможные причины и способы лечения должна знать каждая мать. Чтобы с легкостью преодолеть возникшие у малыша трудности лучше заранее учесть все потенциальные факторы, которые могут вызвать запор:
-
У двухлетнего малыша могут возникнуть трудности с пищеварением при быстром переходе на “взрослую” еду, особенно это касается тяжелых для переваривания продуктов и молока. Коровье молоко сильно отличается от грудного., кисломолочные продукты предпочтительней.
-
Основанием для запора у ребенка 6-7 лет может стать изменение уклада жизни: поход в школу часто сопровождается стрессом. А долгое сидячее положение и несбалансированное питание помогут развитию проблемы. Моторику кишечника поможет восстановить безрецептурное лекарственное средство – «Необутин». Он мягко и быстро устраняет как симптомы, так и причину расстройства. Активное вещество, тримебутин, восстанавливает мышечно-двигательную активность кишечника и снимает боль, сопровождающую заболевание.
-
Еще одним источником заболевания у школьника является долгое сдерживание позывов. Многие ребята стесняются ходить в туалет в школе, да и чистота в туалетах, увы, вызывает сомнения ! Оттягивание похода в туалет приводит к накоплению и уплотнению каловых масс с последующим затруднением при их выводе. С раннего детства формируйте у ребенка привычку к своевременному походу в туалет. Это займет несколько минут до школы, но поможет избежать многих неудобств.
-
Причиной запора у детей до 10 лет часто бывает нерациональное питание: организм получает много белков, жиров и мало углеводов, это приводит к медленному усвоению пищи.
-
Запор может быть следствием нарушения работы щитовидной железы, изменения микрофлоры кишечника, нехватки железа, пищевой аллергии.
-
Частое использование клизмы и слабительных препаратов снижает способность органов ЖКТ самостоятельно справляться со своими прямыми обязанностями.
-
Длительный прием лекарств, например антибиотиков, тоже может нарушить микрофлору и снизить мышечную активность кишечника.
Все вышеперечисленные причины могут привести к затруднению опорожнения кишечника. Для того, чтобы понять, как лечить детский запор, необходимо определить, к какой разновидности относится заболевание.
Классификация детских запоров
-
Алиментарный – связан с несбалансированным рационом: маленькое количество жидкости, большое содержание «крепящих» продуктов, отсутствие графика приема пищи. Лучшее средством при алиментарных запорах у детей – диета.
-
Функциональный – первопричина нарушение нормальной моторики кишечника. Различают две разновидности. При спастическом варианте у ребенка усиливаются сокращения кишечника, из-за этого он испытывает острую боль и спазмы, стул редкий, очень плотный и неоднородный. В этом случае не рекомендуется давать продукты, содержащие грубую клетчатку: отруби, свежие овощи и фрукты с кожурой, подойдет мягкая пища: овощное пюре, кисломолочные продукты, отварная рыба.
Второй вид – гипотонический. Выражается задержкой стула до недели. Он связан с низкой активностью кишечника, снижением его тонуса. После недели мучений, результатом станут твердые каловые массы большого диаметра. Встречается гипотонический запор чаще всего на фоне малоподвижного образа жизни, к примеру , в период восстановления после болезни.
При этой разновидности заболевания лучшим лекарством будет спазмолитическое средство, регулирующее перистальтику кишечника, например, все тот же «Необутин». Он нормализует мышечную активность кишечника и избавит от сопутствующих симптомов: боли, колик, спазмов.. -
Органический – в основном причина развивается под нарушения причинами анатомического характера, например, (неправильным развитием фрагмента толстой кишки). Это болезнь Гиршпрунга, долихосигма.
- Психологический – может быть вызван стрессовыми ситуациями, переменами в образе жизни, смущением перед процессом дефекации и, как следствие, его сдерживанием. Неприятные или болезненные ощущения, связанные с опорожнением прямой кишки, могут привести к нежеланию ребенка ходить в туалет и к скоплению каловых масс. В последствии, отвердевшие продукты жизнедеятельности будут причинять боль при опорожнении.
-
Эндокринный – его причина кроется в гормональном сбое. Они могут быть связаны с гипотиреозом, микседемой, сахарным диабетом надпочечниковой недостаточностью.
-
Медикаментозный – применение препаратов, негативно влияющих на работу ЖКТ.
К чему могут привести запоры
Такая проблема не только вызывает боль и временный сбой пищеварения, но и влечет за собой серьезные последствия для всей системы ЖКТ. Если возникшее заболевание не будет своевременно вылечено, оно может перейти в хроническое. Вот чем оно опасно:
-
Система пищеварения нарушена, соответственно, плохо всасываются питательные вещества, витамины и минералы. Их недостаток полезных веществ может вылиться в серьезные болезни.
-
Интоксикация организма. Застоявшиеся каловые массы выделяют вредные продукты распада, которые всасываются в кровь через стенки кишечника.
-
Дисбактериоз. Происходит за счет того, что полезные микроорганизмы погибают под воздействием вредоносных.
-
Растягиваются стенки кишечника. Это происходит из-за застоя и увеличения объема каловых масс. Также это провоцирует нарушение слизистой и развитие метеоризма.
-
Появляются трещины прямой кишки, воспаления, кровоточивость, постоянная непрекращающаяся боль.
-
Кишечная непроходимость. В этом случае заболевание сопровождается болью и рвотой. Это очень серьезное последствие.
-
Рак кишечника.
Как быстро помочь ребенку при запоре дома
В домашних условиях, до осмотра врача, можно поставить малышу старше года клизму из теплой кипяченой воды с добавлением ложки глицерина. При этом необходимо продезинфицировать спринцовку, а наконечник обильно смазать детским кремом, чтобы не травмировать анальное отверстие. Для предупреждения растяжения прямой кишки, нельзя вливать слишком много жидкости. Также не рекомендуется делать процедуру слишком часто, это может навредить слизистой.
Старый дедовский способ предлагает вставить кусочек мыла в анальный проход, что совершенно не рекомендуется: мыло травмирует слизистую оболочку и приведет к еще большим негативным последствиям. Лучше использовать свечку с глицерином.
Маленьким деткам быстро избавиться от задержки дефекации помогает массаж живота – поглаживать нужно по часовой стрелке. Это поможет расслабить мышцы живота.
Если ничего не помогает вылечить дома запор у ребенка, обратитесь к врачу (педиатру или детскому гастроэнтерологу), он скажет, что давать и какие упражнения выполнять.
Способы лечения констипации
-
Лучшим средством от запора для детей является диета. Из рациона питания нужно исключить рис, бананы, белый хлеб и выпечку, макаронные изделия, чай, кофе, какао, шоколадные батончики и конфеты, помидоры, капусту и грибы. Обязательно готовить на обед первое, а на завтрак каши из цельных круп. Разрешено кушать куриное мясо и яйца, сливочное масло, рекомендуется пить достаточно воды и кисломолочных продуктов, например, кефира или ряженки.
-
Важно соблюдать режим дня. С детства приученный ребенок ежедневно справляет естественные надобности в одно и то же время, что уменьшает риск возникновения целого ряда запоров различных видов.
- Физическая активность приведет мышцы кишечника в тонус. Лечебная физкультура, гимнастика или просто активные игры помогут избавиться от недуга.
-
Народная медицина поможет, если случай не очень серьезный и запущенный. Слабительными средствами считается свекла, кефир. Из растительных средств могут помочь, корень одуванчика, плоды аниса, укропная вода, отвар листьев мелиссы, семя лопуха.
-
Медикаментозное лечение. Что из лекарств дать ребенку, если у него запор, лучше всего обсудить с педиатром. Слабительные препараты могут вызвать аллергическую реакцию или привыкание.
Какие препараты принимают при запорах
-
Слабительные, например,лактулозу. Важно уточнить, подходят ли они для возраста вашего ребенка.
-
Прокинетики. Они приводят мышцы кишечника в тонус, делают их работу активнее. Подойдет «Пассажикc» (с 5-ти лет).
-
Спазмолитики снимают боль в ЖКТ при спазме. Важно выбирать селективные спазмолитики, к примеру, «Необутин». При курсовом приеме помогает устранить причины коликов и спазмов благодаря регуляции перистальтики кишечника. Прием дротаверина не рекомендуется, т.к. он может маскировать аппендицит и снижать давление.
-
Ферменты, они улучшают процесс пищеварения, например, «Мезим», «Панкреатин» или «Фестал».
-
Желчегонные, обычно состоят из веществ растительного происхождения. Они стимулируют выработку желудочного сока, улучшая процесс пищеварения.
-
Пробиотики восстанавливают микрофлору кишечника. Лучше использовать комбинированные комплексы про и пребиотиков, к примеру «МаксилакЛинекс», который разрешен к применению с 4-х месяцев.
Запор – это распространенная проблема у детей. Часто исход зависит от того, как быстро родители обнаружат симптомы и обратятся к специалисту.
Запор при климаксе у женщин: причины и лечение запора кишечника в период менопаузы
Количество просмотров: 5 317
Дата последнего обновления: 09.06.2021 г.
Среднее время прочтения: 7 минут
Содержание:
Причины запоров при климаксе
Симптомы запоров при климаксе
Чем опасен запор при климаксе
Как лечить запор при климаксе
Для климакса характерны изменения гормонального фона и постепенное снижение репродуктивной функции женщины. Эндокринные перестройки в организме оказывают влияние на все системы органов и сопровождаются разными симптомами. Изменения не обходят стороной и пищеварительный тракт. Дисбаланс гормонов часто является причиной расстройства функциональной активности ЖКТ, в частности появления запоров.
Причины запоров при климаксе
Главный фактор, обусловливающий возникновение запоров, – снижение эстрогенов и серотонина. Их дефицит приводит к уменьшению сократительной способности мышечных волокон, ослаблению перистальтики кишечника, застою каловых масс и интоксикации организма. Среди других причин проблем с дефекацией в климактерический период можно отметить следующие:
- снижение физической активности. Период менопаузы женщины обычно приходится на тот возраст, когда физическая активность существенно понижена. Отсутствие ежедневной гимнастики, стремление прилечь или присесть, чтобы передохнуть, приводит к уменьшению перистальтики кишечной стенки. В итоге пищевые массы продвигаются очень медленно, подвергаясь брожению и гниению, провоцируя развитие запора;
- неправильное питание, увлечение диетами. Обычно во время климакса женщина набирает лишний вес. Это связано как с гормональной перестройкой, так и с нарушениями в режиме питания и рационе. Перекусы всухомятку, редкие приемы пищи, увлечение сдобой, жирными продуктами провоцируют развитие застойных явлений в кишечнике. Кроме того, в стремлении снизить массу тела многие женщины чрезмерно увлекаются диетами, бросаясь из крайности в крайность – от полного голодания до употребления большого количества продуктов после окончания диеты. Такие перепады в поступлении пищи тоже негативно сказываются на состоянии пищеварительного тракта, приводя к запору;
- недостаточно активная половая жизнь. Уменьшение эстрогенов обусловливает снижение сексуальной активности. Отсутствие половой жизни вызывает снижение чувствительности нервных окончаний в мышцах малого таза, стенках кишечника, что приводит к их ослаблению;
- нарушения в нервной системе. Развитию запора способствует эмоциональное состояние женщины. В период климакса наблюдаются повышенная раздражительность, нервозность, депрессивные состояния и прочие изменения психики;
- прием лекарственных препаратов. К сожалению, многие женщины ко времени наступления менопаузы имеют хронические заболевания, требующие регулярного или периодического приема медикаментов. Одним из побочных эффектов некоторых лекарств является затрудненная дефекация.
Наверх к содержанию
Симптомы запоров при климаксе
Симптомы запора в климактерическом периоде мало отличаются от тех, которые бывают вызваны другими причинами. Это:
- тяжесть в животе;
- твердые, обезвоженные каловые массы;
- редкий (2–3 раза в неделю) стул;
- повышенное газообразование;
- потребность в натуживании;
- болевые ощущения при дефекации.
Кроме того, частые запоры отрицательно влияют на состояние кожи и слизистых оболочек, что проявляется в налете на поверхности языка, сыпи на теле. Интоксикация организма, обусловленная застоем каловых масс, приводит к головным болям, расстройствам сна, тошноте, утрате аппетита.
Наверх к содержанию
Чем опасен запор при климаксе
Запор при климаксе – это нормальная физиологическая реакция организма на гормональный сбой. Однако ждать, когда он пройдет самостоятельно, не стоит. В противном случае затрудненная дефекация может принять хроническую форму и привести к серьезным осложнениям. Например, постоянное травмирование ануса твердыми частицами фекалий способствует возникновению трещин заднего прохода. Отсутствие лечения запора может привести к непроходимости кишечника, его искривлению, развитию перитонита, злокачественных опухолей. Поэтому важной задачей женщины во время наступления климакса является предупреждение возникновения запора и обращение к врачу в случае его появления.
Наверх к содержанию
Как лечить запор при климаксе
Гормональная терапия. При наступлении климактерического периода в жизни женщины врач может порекомендовать гормонозаместительную терапию. Такие препараты призваны устранить симптомы, характерные для климакса, в том числе нормализовать работу пищеварительного тракта. Однако слишком рассчитывать на то, что запоры исчезнут сами собой, не следует. Поэтому лечить проблему нужно в комплексе.
Прием лекарств. Медикаментозное лечение запоров при климаксе подразумевает также восстановление проходимости кишечника с помощью слабительных средств. Препараты, относящиеся к этой группе, обладают разным принципом действия. Это могут быть средства, вызывающие механическое или химическое раздражение кишечной стенки, осмотические растворы, пребиотики, масляные свечи, микроклизмы.
Соблюдение диеты. При избавлении от запоров важными мероприятиями являются соблюдение режима питания и выбор правильных продуктов. Подбирать лечебную диету тоже лучше всего совместно с врачом. Как правило, устранить и предотвратить затрудненную дефекацию помогает соблюдение следующих правил:
- содержание клетчатки в рационе должно составлять не менее 40 % от всего объема пищи;
- необходимо ежедневно включать в меню свежие соки из свеклы, моркови, сельдерея и прочих овощей;
- пить не меньше 2 л обычной воды в день;
- снизить до минимума соленую, жирную, копченую пищу;
- продукты питания преимущественно варить, запекать, отваривать на пару;
- пищу принимать не менее 5 раз в день;
- исключить из рациона соусы, макароны, белый хлеб и сдобу, крепкий чай и кофе, какао;
- принимать пищу в теплом виде (чрезмерно горячие или холодные блюда провоцируют запоры).
Повышение двигательной активности. Активный образ жизни предполагает включение в обычный распорядок дня гимнастических упражнений, пробежек, пеших прогулок на свежем воздухе, плавания. Врач может порекомендовать большое количество разнообразных комплексов упражнений, направленных на устранение и предотвращение запора. Выполнение такой гимнастики не займет много времени, но постепенно повысит мышечный тонус кишечника, улучшит перистальтику и устранит проблему с дефекацией.
Что же делать, если дефекация отсутствует более двух дней, а скопления каловых масс причиняют дискомфорт? Выходом может стать использование микроклизмы МИКРОЛАКС®. Препарат способствует наступлению действия уже через 5–15 минут1 после применения. Содержимое микроклизмы обладает высоким профилем безопасности, активные компоненты не всасываются в кровь и не раздражают стенку кишечника. Среди преимуществ средства МИКРОЛАКС® можно отметить удобство использования: микроклизма полностью готова к применению.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Смотрите в нашем видео ответы на часто задаваемые вопросы о запоре
1. В соответствии с инструкцией по медицинскому применению препарата МИКРОЛАКС®.
Безрезультатные попытки опорожнения кишечника (запор)
Запор – это редкая дефекация или ее отсутствие, при этом в толстой кишке скапливаются затвердевшие каловые массы, часто в смеси с шерстью, и могут наблюдаться тенезмы – напряженная и болезненная дефекация.
Запор у кошек встречается весьма часто, чему способствует привычка к вылизыванию шерсти.
Список причин запора весьма длинный, и включает в себя заболевания кишечника, прямой кишки, ануса, печени и почек, ортопедические и неврологические проблемы, а также заболевания простаты у котов. Часто встречаются запоры у кошек с почечной недостаточностью.
В любом случае основной симптом – это задержка стула, что ведет к чрезмерному всасыванию воды и затвердению кала, а это в свою очередь затрудняет акт дефекации.
Почему это происходит?
Вот некоторые причины отсутствия стула или редкой затрудненной дефекации:
- инородное тело или трихобезоар (скопление шерсти),
- неправильное кормление,
- промежностная грыжа,
- опухоли в области прямой кишки или ануса,
- ортопедические проблемы – невозможность принять позу для дефекации,
- стриктуры (рубцовые сужения заднепроходного отверстия),
- заболевания паранальных желез,
- мегаколон (резкое увеличение объема толстого кишечника со снижением его моторики, бывает, врожденным и вторичным в связи с длительными запорами),
- дисавтономия кошек (нарушение иннервации толстого кишечника),
- гиперплазия, опухоли, кисты простаты у котов.
Как выявить причину?
Для установления причины запора важна такая информация, как возраст животного, особенности кормления, изменения аппетита, жажды, мочеиспускания, наличие рвоты и ее частота. Много информации может принести осмотр животного врачом. Установление диагноза возможно уже на этой стадии. В процесс осмотра доктор может выявить заболевания прямой кишки и паранальных желез, наличие инородного тела или мегаколона, неврологические проблемы, препятствующие нормальному акту дефекации.
Кроме инородных предметов у кошек, в особенности у длинношерстных, встречаются трихобезоары (комки проглоченной шерсти), которые в запущенных случаях приходится извлекать хирургическим путем. В качестве дополнительных методов диагностики используются анализы крови, рентгеновское исследование, при необходимости рентген с сульфатом бария (контрастное вещество, позволяющее посмотреть кишечник на всем его протяжении) и УЗИ брюшной полости.
Как лечить?
В качестве терапевтического лечения используются средства, размягчающие каловые массы: препараты лактулозы (Дюфалак, Лактусан и др.), а также вазелиновое масло. Иногда приходится использовать клизмы, в некоторых случаях для освобождения кишечника от большого количества затвердевших каловых масс требуется общая анестезия.
Если животное не ест несколько дней, если есть рвота, то будет назначена инфузионная терапия (капельницы) – важнейшая часть лечения, направленная на борьбу с обезвоживанием организма.
Мегаколон
Одним из серьезных заболеваний, в особенности у кошек, от которого надо отличать запор, является мегаколон – расширение толстого кишечника. У животного с мегаколоном есть и запор, но у животного с запором мегаколона может и не быть. Важность этого отличия заключается в том, что мегаколон лечится хирургически, а запор – терапевтически.
Что делать, чтобы запор не возникал снова?
Если ваша кошка или кот склонны к запорам, то следует подумать о необходимой профилактике. Необходим регулярный груминг (вычесывание), правильное диетическое кормление с достаточным содержанием растительной клетчатки. Возможно введение в рацион молока. Кроме того, рекомендуется периодически добавлять в пищу вазелиновое масло для облегчения дефекации и предупреждения скопления каловых масс в кишечнике.
Статья «Ректоцеле – симптомы, диагностика, лечение»
Рассказывает хирург-колопроктолог Екатерина Бородина
Ректоцеле» (rectocele: лат. rectum – прямая кишка; греч. kele – выпячивание, грыжа, припухлость) — это выпячивание передней стенки прямой кишки в сторону влагалища (переднее ректоцеле), и/или, крайне редко, по задней полуокружности прямой кишки.
Ректоцеле страдают в подавляющем большинстве женщины. Слабость связок и мышц тазового дна, развивающаяся в течение жизни, их повреждение во время тяжелых и осложненных родов приводят к ослаблению ректовагинальной перегородки — стенки между кишкой и влагалищем. При этом она истончается, а задняя стенка влагалища, тесно связанная с прямой кишкой, приобретает патологическую подвижность. При повышении внутрибрюшного давления (хронические запоры и сильное натуживание во время дефекации) происходит выбухание передней стенки прямой кишки в сторону истонченной задней стенки влагалища. Вместо того, чтобы при натуживании «работать» на опорожнение кишки, перегородка выпячивается во влагалище, образующийся при этом карман препятствует нормальной дефекации.
Ректоцеле, чаще всего, это верхушка айсберга проблем тазового дна женщины старше 50 лет и причинатак называемого синдрома обструктивной дефекации. Несостоятельность мышц тазового дна приводит также к недержанию мочи во время напряжения (при кашле, чихании), к проблемам в сексуальной сфере у женщин. Именно поэтому ректоцеле и опущение женских половых органов — это заболевания с единым механизмом развития и клинической картиной, адекватное лечение которых требует объединения усилий колопроктолога и урогинеколога.
Симптомы ректоцеле
Основная жалоба при ректоцеле — запоры. Дефекация затруднена, появляется чувство неполного опорожнения прямой кишки. По мере развития заболевания возникает необходимость применения ручного пособия во время стула, длительныхнатуживаний. Результатом неполного опорожнения прямой кишки являются частые, нерезультативные позывы к дефекации, возникает потребность в двухэтапной дефекации. Характерный признак скопления кала в «резервуаре»: кишечник «срабатывает», если поддерживать или надавливать пальцами на заднюю стенку влагалища или с боков от ануса.
В дальнейшем длительноенатуживание ведет к травмированию слизистой оболочки анального канала и возникновению ряда сопутствующих проктологических заболеваний (хронический геморрой, анальная трещина, свищи прямой кишки, хронический криптит и т. п.).
Диагностика ректоцеле
Характерные жалобы на затрудненный акт дефекации, необходимость ручного пособия путем надавливания на заднюю стенку влагалища для освобождения прямой кишки являются достаточным основанием для того, чтобы предположить наличие у пациентки ректоцеле. Основным методом диагностики ректоцеле является проктологический осмотр, проводимый на гинекологическом кресле в положении на спине с ногами, согнутыми в коленных суставах и приведенными к животу. При проведении пальцевого исследования прямой кишки и влагалищного исследования при натуживании выявляют выпячивание передней стенки прямой кишки в сторону влагалища. Проведение аноскопии/ректоскопии/колоноскопии является обязательным при всех заболеваниях прямой кишки и анального канала. При этом определяют состояние прямой кишки и выявляют сопутствующие проктологические заболевания. Проводится трансректальное ультразвуковое исследование для определения состояния мышц тазового дна, размеров ректоцеле.
В специализированных клиниках, занимающихся проблемами тазового дна, в том числе в Клинике колопроктологии ЕМС, проводятся сложные исследования функции акта дефекации и анатомии таза с использованием рентгеновского излучения (дефекография), МРТ (МРТ-дефекография), анальнаяманометрия. Обязательно исследование пассажа (прохождения) рентгеноконтрастного вещества по толстой кишке для исключения медленнотранзиторного запора.
Медикаментозное лечение
У всех пациенток с ректоцеле лечение следует начинать с консервативных мероприятий, заключающихся в подборе режима питания с включением в рацион высоковолокнистых продуктов и большого количества жидкости. Это диета с повышенным содержанием пищевой клетчатки, лекарственные препараты с пищевыми волокнами для размягчения и увеличения объема стула; эубиотики, стимулирующие развитие «полезной» кишечной флоры.
Доказано, что употребление жидкости до 1,5 -2 л в день увеличивает частоту стула и снижает необходимость в приеме слабительных средств у пациентов, соблюдающих высокошлаковую диету. Такая терапия направлена на нормализацию эвакуаторной функции толстой кишки, и ее следует назначать за 1,5-2 мес. до операции. В тех случаях, когда функцию кишки не удается улучшить при помощи режима питания, следует использовать осмотические слабительные средства и прокинетики — препараты, нормализующие двигательную активность желудочно-кишечного тракта.
В начальной стадии полезно проведение комплекса гимнастических упражнений, укрепляющих мышцы тазового дна (упражнения Кегеля).
Хирургическое лечение
Если, несмотря на все проводимые мероприятия, направленные на улучшение опорожнения прямой кишки, симптомы ректоцеле сохраняются, врач рассматривает вопрос о проведении хирургического вмешательства с целью удаления выпячивающейся части прямой кишки и укрепления ректовагинальной перегородки. Такое решение принимается совместнымконсилумомурогинеколога и колопроктолога. Возможно выполнение сочетанных операций. Выбор способа оперативного лечения проводится с учетом анамнеза пациента и сопутствующей патологии. Так, при выраженных патологических изменениях положения органов малого таза или наличия сопутствующих заболеваний, например, цистоцеле, геморроя, полипов или анальной трещины, операция по поводу ректоцеле проводится с помощью комбинированного доступа с одновременной коррекцией сопутствующих заболеваний, так как у женщин, страдающих ректоцеле, часто наблюдаются различные повреждения заднего прохода, в частности, его передней полуокружности, воспаление сигмовидной и прямой кишок.
До появления современных технологий и новейших материалов основным видом операций была пластика мышц тазового дна. Современные технологии позволяют провести операцию по устранению ректоцеле и выпадения прямой кишки лапароскопически и подразумевают установку сетчатого импланта. Биологически инертные импланты фиксируются на связках малого таза и надежно укрепляют ректовагинальную перегородку, ректовагинальную область и тазовое дно. Количество осложнений и рецидивов сведено к минимуму. Женщине разрешается вставать уже на следующий день после проведения операции и активно двигаться на 2-3 сутки. Операция малотравматична, позволяет излечивать женщин старшего возраста, перенесших генитальный пролапс (опущение и выпадение влагалища) и/или с большим количеством сопутствующих заболеваний. У пациенток восстанавливаются нормальные функции мышц тазового дна и приходит в норму процесс опорожнения кишечника.
Метод пластики сетчатыми имплантами не подходит для женщин, которые планируют беременность, так как становится невозможно адекватное растяжение ректовагинальной области, необходимое для успешных естественных родов.
В случаях, когда имеются противопоказания к проведению хирургического вмешательства, урогинекологи принимают решение о назначении особой лечебной гимнастики и рекомендуют ношение пессария – резинового или пластикового кольца, предупреждающего выпадение органов малого таза, в том числе и матки. Пессарий поддерживает внутренние половые органы женщины. Он устанавливается во влагалище врачом и требует периодической замены, так как при длительном ношении вызывает образование пролежней.
Недержание кала (кишечника): причины, тесты и лечение
Обзор
Что такое недержание кала?
Недержание кала, также называемое недержанием заднего прохода, – это термин, используемый, когда невозможно контролировать дефекацию. Стул (кал / отходы / фекалии) вытекает из прямой кишки, когда вы этого тоже не хотите, то есть не во время запланированных перерывов в туалет.Эта утечка происходит с вашего ведома или без него. Недержание кала чаще встречается у женщин, чем у мужчин, а также у пожилых людей.
Термин недержание кала используется в следующих случаях:
- Подтекает стул при прохождении газа.
- Стул вытекает из-за физической активности / повседневных нагрузок.
- Ощущение, что вам нужно идти, но вы не можете успеть в туалет вовремя.
- Стул виден в нижнем белье после нормальной дефекации.
- Полная потеря контроля над кишечником.
Почему возникает недержание кала?
Несколько факторов влияют на удержание стула или способность контролировать дефекацию:
- Мышцы прямой кишки и ануса (последние два отдела кишечника) должны работать правильно.
- Прямая кишка должна растягиваться, чтобы удерживать стул. Должно присутствовать «ректальное ощущение», чтобы предупредить о необходимости опорожнения кишечника. При правильной работе это означает, что у вас возникает ощущение, что пора в ванную.
- Анальные мышцы (сфинктеры) должны иметь способность сжимать задний проход. Если эти мышцы не работают должным образом, стул может неожиданно покинуть тело.
- Вам не хватает физических и умственных способностей, чтобы «распознать сигнал» о том, что пора сходить в ванную, чтобы опорожнить кишечник, или физической скорости, чтобы добраться до ванной.
- Стул очень водянистый или взрывоопасный, либо и то, и другое.
Если какая-либо из этих функций организма не работает должным образом, у вас может быть недержание кала.
Симптомы и причины
Что вызывает изменения функций организма, которые приводят к недержанию кала?
- Частые диарея или запор . Эти состояния вызывают ослабление мышц прямой кишки и заднего прохода.Когда эти мышцы ослабевают, способность удерживать стул в теле также ослабевает.
- Повреждение мышц. Повреждение мышц может произойти во время сложных вагинальных родов, когда врачам приходится использовать щипцы или делать небольшой разрез (эпизиотомия), чтобы сделать отверстие большего размера. Повреждение мышц также может быть результатом анальной или ректальной хирургии.
- Пожилой возраст. Мышцы прямой кишки и заднего прохода естественным образом ослабевают с возрастом. Другие близлежащие структуры в области таза также расшатываются с возрастом.Это усугубляет общую слабость, наблюдаемую в этой области тела, что приводит к проблемам с контролем стула. Жидкий стул контролировать труднее, чем твердый стул. Когда большое количество жидкого стула быстро попадает в прямую кишку, предупреждения может не хватить, чтобы вовремя добраться до туалета.
- Повреждение нервов. Если нервы, контролирующие способность мышц прямой кишки и ануса сокращаться, повреждены, это может привести к недержанию мочи. Нервы, контролирующие «ректальную чувствительность», также могут вызывать недержание мочи, если они повреждены.Повреждение нервов может произойти во время сложных вагинальных родов, анальной хирургии, запоров (приводящих к приступам частого и сильного натуживания) или при наличии определенных заболеваний (таких как диабет, рассеянный склероз, инсульт или опухоль позвоночника).
- Неспособность прямой кишки растягиваться. Если мышцы прямой кишки не так эластичны, как должны быть, излишки стула могут вытекать. Воспалительное заболевание кишечника (например, болезнь Крона) также может влиять на способность прямой кишки к растяжению.Рубцы, возникшие в результате хирургического вмешательства и лучевой терапии, также могут привести к жесткости мышц прямой кишки.
- Прочие медицинские показания. Определенные заболевания, такие как выпадение прямой кишки (прямая кишка опускается в задний проход) или ректоцеле (прямая кишка проталкивается во влагалище) или хронический запор, при котором стул выделяется вокруг большого шарика стула, могут привести к недержанию кала.
- Другие причины: Злоупотребление слабительными, лучевая терапия, определенная нервная система и врожденные (наследственные) дефекты, воспаление (отек) и воспалительные заболевания кишечника могут влиять на способность контролировать стул.
Диагностика и тесты
Какие тесты используются для диагностики недержания кала?
Вы будете обследованы гастроэнтерологом и / или колоректальным хирургом, который обучен вам помочь. Врач задаст вам вопросы о вашем состоянии, а затем проведет физический и ректальный осмотр.Не стесняйтесь поговорить со своим врачом. Они понимают, что вам может быть неудобно говорить об этой проблеме.
Для диагностики недержания кала могут быть выполнены следующие тесты:
- Анальная манометрия : Этот тест исследует силу мышц анального сфинктера. Короткая тонкая трубка, вставляемая в задний проход и прямую кишку, используется для измерения плотности сфинктера.
- Эндолюминальное УЗИ или УЗИ анального канала : Этот тест помогает оценить форму и структуру мышц анального сфинктера и окружающих тканей.В этом тесте небольшой зонд вводится в задний проход и прямую кишку для получения изображений сфинктеров.
- Тест на латентность терминального мотора полового нерва: Этот тест измеряет функцию половых нервов, которые участвуют в контроле над кишечником.
- Анальная электромиография (ЭМГ): Этот тест определяет, является ли повреждение нерва причиной неправильной работы анальных сфинктеров. Он также исследует координацию между прямой кишкой и анальными мышцами.
- Гибкая ректороманоскопия или проктосигмоидоскопия: Этот тест оценивает конец толстой или толстой кишки, выявляя любые аномалии, такие как воспаление, опухоль или рубцовая ткань, которые могут вызвать недержание кала.Для выполнения этого теста тонкая трубка с камерой на конце вставляется в прямую кишку до сигмовидной кишки. Это позволяет увидеть слизистую оболочку кишечника.
- Проктография (также называемая дефекография): Этот тест проводится в радиологическом отделении. В этом тесте делается рентгеновское видео, которое показывает, насколько хорошо функционирует прямая кишка. На видео показано, сколько стула может вместить прямая кишка, насколько хорошо прямая кишка удерживает стул и насколько хорошо прямая кишка выводит стул.Чтобы сделать рентгеновское видео для этого теста, небольшое количество жидкого бария попадает в толстую и прямую кишку (через трубку, вставленную в прямую кишку).
- Магнитно-резонансная томография (МРТ): Этот тест проводится в радиологическом отделении. Это визуализирующий тест, который иногда используется для оценки органов малого таза.
Ведение и лечение
Как лечится недержание кала?
В зависимости от причины недержания кала лечение может включать один или несколько из следующих подходов: изменение диеты, тренировка кишечника (биологическая обратная связь), лекарства или хирургическое вмешательство.
Каковы варианты лечения недержания кала?
Диетические советы
Цель диетических изменений состоит в том, чтобы вы избегали продуктов и напитков, которые могут вызвать жидкий стул, в том числе:
- Кофеин, алкоголь, некоторые фруктовые соки и чернослив.
- Фасоль и овощи семейства капустных.
- Острые продукты и вяленое или копченое мясо.
- Молочные продукты.
- Искусственные подсластители.
Другие продукты делают стул более густым, что может помочь контролировать каловые массы.Эти продукты включают:
- Бананы.
- Яблочный соус.
- Арахисовое масло.
- Макаронные изделия.
- Картофель.
- Сыр.
Тренировка кишечника
Есть два типа тренировки кишечника. Цель первого типа – разработать шаблон «сходить в ванную». Установив распорядок дня, вы сможете лучше контролировать свое опорожнение кишечника. Ежедневное выполнение клизмы в определенное время поможет контролировать удаление стула и уменьшить количество случаев недержания кала.Не используйте клизму без предварительной консультации с врачом.
Цель второго типа тренировки кишечника – изучить определенные упражнения, которые могут укрепить мышцы вокруг заднего прохода. Квалифицированный терапевт научит вас правильно определять мышцы и выполнять упражнения. Этот процесс называется биологической обратной связью.
Лекарства
Обычно назначаемые лекарства включают противодиарейные препараты и пищевые добавки с клетчаткой. Эти лекарства уменьшают движение стула через кишечник и делают стул более плотным.Не принимайте лекарства, отпускаемые без рецепта, без предварительной консультации с врачом.
Защита кожи
Поскольку утечка фекалий приводит к раздражению кожи заднего прохода, для защиты кожи используются кремы с водонепроницаемым барьером, такие как кремы от опрелостей у ребенка. Эти продукты можно использовать неограниченно долго. При необходимости подгузники для взрослых – еще одно соображение. Наконец, свободная одежда и хлопковое нижнее белье могут обеспечить комфорт. Не принимайте лекарства от недержания, отпускаемые без рецепта, без предварительной консультации с врачом.
Какие хирургические варианты лечения недержания кала?
- Сфинктеропластика, или пластика сфинктера с перекрытием, сшивают поврежденные мышцы анального сфинктера вместе (см. Слева внизу). Мышца анального сфинктера перекрывается, и для фиксации мышцы с обеих сторон наложены швы. Перекрытие и сжатие мышцы сфинктера приводит к более плотному анальному отверстию.
- Процедура ACE иногда подходит для пациентов с недержанием кала.В этой процедуре хирург создает небольшой проход от кожи живота до кишечника. Вставляется небольшая трубка, через которую проводится ежедневная клизма / промывание для очистки стула.
- Искусственный сфинктер кишечника включает имплантацию искусственного устройства (протеза) вокруг заднего прохода. Это устройство имитирует нормальную анальную мышцу.
- Стимуляция крестцового нерва . В терапии стимуляции крестцового нерва используется небольшое устройство (нейромедиатор), которое имплантируется под кожу в верхней части ягодиц.Устройство посылает слабые электрические импульсы через провод, расположенный рядом с нервом, расположенным в нижней части спины (крестцовым нервом), который влияет на мочевой пузырь, сфинктер и мышцы тазового дна.
- Колостома. При этой операции в брюшной полости делается отверстие, через которое толстая кишка выводится на поверхность кожи. Стул собирается в специальный мешочек, прикрепленный к брюшной полости вокруг отверстия. Эта процедура обычно рассматривается, когда все другие варианты лечения не дали результата.
Запор | Johns Hopkins Medicine
Что такое запор?
Запор – это состояние, при котором человек испытывает дискомфортные или нечастые испражнения. Обычно считается, что человек страдает запором, когда дефекация приводит к отхождению небольшого количества твердого сухого стула, обычно менее трех раз в неделю. Однако нормальное выведение стула может заключаться в опорожнении кишечника три раза в день или три раза в неделю; Это зависит от человека.
Около 4 миллионов человек в США часто страдают запорами. Запор – самая распространенная желудочно-кишечная жалоба, в результате которой ежегодно обращаются к врачу 2,5 миллиона человек.
Что вызывает запор?
Твердый сухой стул – результат поглощения слишком большого количества воды толстой кишкой. Обычно, когда пища движется через толстую кишку (также известную как толстая кишка), толстая кишка поглощает воду, образуя стул (продукты жизнедеятельности). Затем сокращения мышц подталкивают стул к прямой кишке, и к тому времени, когда стул достигает прямой кишки, большая часть воды абсорбируется, делая стул твердым.
Когда сокращения мышц толстой кишки медленные или вялые, стул движется по толстой кишке слишком медленно, что приводит к поглощению слишком большого количества воды. Некоторые из наиболее распространенных причин запора включают следующее:
Лекарства
Недостаток активности
Недостаточно жидкости
Недостаточно клетчатки в рационе
Синдром раздраженного кишечника
Игнорирование позывов к дефекации
Изменение привычек или образа жизни, например путешествия, беременность и старость
Проблемы с функцией кишечника
Злоупотребление слабительными
Каковы симптомы запора?
Ниже приведены наиболее частые симптомы запора.Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
Затрудненное и болезненное опорожнение кишечника
Опорожнение кишечника менее трех раз в неделю
Чувство вздутия живота или дискомфорта
Чувство вялости
Боль в животе
Симптомы запора могут напоминать другие заболевания или проблемы.Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется запор?
Обследование, проводимое врачом, будет зависеть от продолжительности и тяжести запора, так как большинство людей в то или иное время испытывают запор. Врач также примет во внимание возраст пациента, наличие крови в стуле, недавние изменения в работе кишечника или потерю веса.
Диагностика запора может включать:
История болезни. Врач запросит описание запора, включая продолжительность симптомов, частоту испражнений и другую информацию, которая поможет определить причину запора.
Медицинский осмотр. Физическое обследование может также включать пальцевое ректальное обследование (DRE), при котором врач вводит смазанный палец в перчатке в прямую кишку, чтобы оценить тонус мышцы, закрывающей задний проход. Это обследование также помогает обнаружить болезненность, непроходимость, кровь, количество и размер стула, а также наличие увеличения прямой кишки.
Другие диагностические тесты могут включать:
Рентген брюшной полости
Серия исследований нижних отделов желудочно-кишечного тракта (также называемая бариевой клизмой). Серия нижних отделов желудочно-кишечного тракта – это процедура, при которой исследуют прямую кишку, толстую кишку и нижнюю часть тонкой кишки. Жидкость, называемая барием (металлическая, химическая, меловая жидкость, используемая для покрытия внутренних частей органов, чтобы они были обнаружены на рентгеновском снимке), вводится в прямую кишку в виде клизмы.Рентген брюшной полости показывает стриктуры (суженные участки), непроходимость (закупорку) и другие проблемы.
Колоноскопия. Колоноскопия – это процедура, которая позволяет врачу осмотреть всю длину толстой кишки и часто помогает выявить аномальные новообразования, воспаленные ткани, язвы и кровотечения. Он включает введение колоноскопа, длинной гибкой трубки с подсветкой, через прямую кишку вверх в толстую кишку. Колоноскоп позволяет врачу увидеть слизистую оболочку толстой кишки, удалить ткань для дальнейшего исследования и, возможно, вылечить некоторые обнаруженные проблемы.
Сигмоидоскопия. Ригмоидоскопия – это диагностическая процедура, которая позволяет врачу исследовать внутреннюю часть толстой кишки и помогает определить причины диареи, боли в животе, запора, аномального роста и кровотечения. Короткая гибкая трубка с подсветкой, называемая сигмоидоскопом, вводится в кишечник через прямую кишку. Прицел нагнетает воздух в кишечник, чтобы надуть его и облегчить просмотр изнутри.
Исследование колоректального транзита. Этот тест показывает, насколько хорошо пища проходит через толстую кишку. Пациент проглатывает капсулы, содержащие мелкие маркеры, видимые на рентгеновском снимке. Во время теста пациент соблюдает диету с высоким содержанием клетчатки, а движение маркеров по толстой кишке отслеживают с помощью рентгеновских снимков брюшной полости, сделанных несколько раз через три-семь дней после проглатывания капсулы.
Тесты аноректальной функции. Эти тесты диагностируют запор, вызванный ненормальным функционированием заднего прохода или прямой кишки.
Лечение запора
Специфическое лечение запора определит ваш врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Размер условия
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания от выполнения этого условия
Ваше мнение или предпочтение
Чаще всего запор можно лечить путем изменения диеты и образа жизни, которые облегчают симптомы и помогают предотвратить заболевание.Лечение может включать:
Модификации диеты. Диета, включающая от 20 до 35 граммов клетчатки в день, способствует образованию мягкого и объемного стула. Хотя добавление таких продуктов, как бобы, цельнозерновые продукты, крупы с отрубями, свежие фрукты и овощи, полезно для добавления клетчатки в рацион. Также может быть полезным ограничение таких продуктов, как мороженое, сыры, мясо и полуфабрикаты, которые содержат мало или совсем не содержат клетчатки.
Слабительные. Слабительные средства могут быть назначены после того, как диета и изменение образа жизни оказались неэффективными.
Отмена или замена лекарства
Биологическая обратная связь. Биологическая обратная связь используется для лечения хронических запоров, вызванных аноректальной дисфункцией. Эта процедура повторно тренирует мышцы, контролирующие испражнение кишечника.
Изменения образа жизни, такие как увеличение потребления воды и сока, регулярные упражнения и выделение достаточного количества времени для ежедневной дефекации, могут быть полезны.
Какие источники волокна хороши?
| Продукты | Волокно средней плотности | Высокие волокна |
|---|---|---|
| Хлеб | Цельнозерновой хлеб, мюсли, кексы из пшеничных отрубей, вафли Nutri-Grain, попкорн | |
| Зерновые | Хлопья с отрубями, отруби с изюмом, тертая пшеница, замороженные мини-пшеницы, овсянка, мюсли, мюсли, овсяные отруби | Цельные отруби, почки отрубей, кукурузные отруби, Fiber One, 100% отруби |
| Овощи | Свекла, брокколи, брюссельская капуста, капуста, морковь, кукуруза, стручковая фасоль, зеленый горошек, желудь и тыква, шпинат, картофель с кожурой, авокадо | |
| Фрукты | Яблоки с кожурой, финики, папайя, манго, нектарины, апельсины, груши, киви, клубника, яблочное пюре, малина, ежевика, изюм | Вареный чернослив, сушеный инжир |
| Заменители мяса | Арахисовое масло, орехи | Запеченная фасоль, черноглазый горох, фасоль гарбанзо, фасоль лима, фасоль пинто, фасоль, перец чили с фасолью, смесь тропических фруктов |
Какие осложнения при запоре?
Запор может вызывать осложнения, такие как геморрой, который возникает из-за напряжения при дефекации, или трещины заднего прохода (разрывы кожи вокруг ануса), которые возникают, когда твердый стул растягивает мышцу сфинктера.Это может привести к ректальному кровотечению.
Иногда напряжение также вызывает выпадение прямой кишки, когда небольшое количество слизистой оболочки кишечника выталкивается из анального отверстия. Запор также может вызывать закупорку каловых масс, что чаще всего встречается у детей и пожилых людей. Твердый стул настолько плотно упаковывает кишечник и прямую кишку, что обычного толкающего действия толстой кишки недостаточно для изгнания стула.
Недержание кала – симптомы и причины
Обзор
Недержание кала – это неспособность контролировать дефекацию, в результате чего стул (кал) неожиданно вытекает из прямой кишки.Недержание кала, также называемое недержанием кишечника, варьируется от случайной утечки стула при отхождении газов до полной потери контроля над кишечником.
Общие причины недержания кала включают диарею, запор и повреждение мышц или нервов. Повреждение мышц или нервов может быть связано со старением или родами.
Какая бы ни была причина, недержание кала может вызывать смущение. Но не стесняйтесь поговорить со своим врачом об этой распространенной проблеме. Лечение может улучшить недержание кала и улучшить качество вашей жизни.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Недержание кала может временно возникать во время эпизодического приступа диареи, но у некоторых людей недержание кала является хроническим или повторяющимся. Люди с этим заболеванием могут быть не в состоянии остановить позыв к дефекации, которое возникает так внезапно, что они не успевают до туалета вовремя. Это называется недержанием мочи.
Другой тип недержания кала встречается у людей, которые не знают о необходимости дефекации. Это называется пассивным недержанием мочи.
Недержание кала может сопровождаться другими проблемами с кишечником, например:
- Диарея
- Запор
- Газы и вздутие живота
Когда обращаться к врачу
Обратитесь к врачу, если у вас или вашего ребенка развивается недержание кала, особенно если оно частое или тяжелое, или если оно вызывает эмоциональное расстройство.Часто люди не хотят рассказывать врачам о недержании кала. Но лечение доступно, и чем раньше вы будете обследованы, тем скорее вы почувствуете облегчение своих симптомов.
Причины
У многих людей существует несколько причин недержания кала.
Причины могут включать:
- Повреждение мышц. Травма мускульных колец на конце прямой кишки (анальный сфинктер) может затруднить удержание стула должным образом.Такое повреждение может произойти во время родов, особенно если вам сделали эпизиотомию или во время родов использовались щипцы.
- Повреждение нерва. Повреждение нервов, которые ощущают стул в прямой кишке или нервов, контролирующих анальный сфинктер, может привести к недержанию кала. Повреждение нерва может быть вызвано родами, постоянным натуживанием во время дефекации, травмой спинного мозга или инсультом. Некоторые заболевания, такие как диабет и рассеянный склероз, также могут поражать эти нервы и вызывать их повреждение, которое приводит к недержанию кала.
- Запор. Хронический запор может привести к образованию в прямой кишке твердой сухой массы стула (затрудненный стул), которая становится слишком большой для прохождения через нее. Мышцы прямой кишки и кишечника растягиваются и в конечном итоге ослабевают, позволяя водянистому стулу из пищеварительного тракта перемещаться по пораженному стулу и вытекать наружу. Хронический запор также может вызвать повреждение нервов, что приводит к недержанию кала.
- Диарея. Твердый стул легче удерживать в прямой кишке, чем жидкий стул, поэтому жидкий стул при диарее может вызвать или усугубить недержание кала.
- Геморрой. Когда вены в прямой кишке набухают, вызывая геморрой, это препятствует полному закрытию ануса, что может привести к вытеканию стула.
- Потеря емкости прямой кишки. В норме прямая кишка растягивается для стула. Если ваша прямая кишка покрыта рубцами или ригидна из-за хирургического вмешательства, лучевой терапии или воспалительного заболевания кишечника, прямая кишка не может растянуться настолько, насколько это необходимо, и излишки стула могут вытекать.
- Хирургия. Операции по лечению расширенных вен прямой кишки или ануса (геморрой), а также более сложные операции на прямой кишке и анусе могут вызвать повреждение мышц и нервов, что приводит к недержанию кала.
- Выпадение прямой кишки. Недержание кала может быть результатом этого состояния, при котором прямая кишка опускается в задний проход. Растяжение сфинктера прямой кишки из-за выпадения повреждает нервы, которые контролируют сфинктер прямой кишки. Чем дольше это сохраняется, тем меньше вероятность восстановления нервов и мышц.
- Ректоцеле. У женщин недержание кала может возникнуть, если прямая кишка выступает через влагалище.
Факторы риска
Ряд факторов могут увеличить риск развития недержания кала, в том числе:
- Возраст. Хотя недержание кала может возникнуть в любом возрасте, оно чаще встречается у взрослых старше 65 лет.
- Женщина. Недержание кала может быть осложнением родов. Недавние исследования также показали, что женщины, принимающие заместительную гормональную терапию в период менопаузы, имеют умеренно повышенный риск недержания кала.
- Повреждение нерва. Люди, которые давно страдают диабетом, рассеянным склерозом или травмой спины в результате травмы или операции, могут подвергаться риску недержания кала, поскольку эти состояния могут повредить нервы, которые помогают контролировать дефекацию.
- Деменция. Недержание кала часто присутствует при поздних стадиях болезни Альцгеймера и деменции.
- инвалидность. Из-за инвалидности может быть трудно вовремя добраться до туалета.Травма, вызвавшая физический недостаток, также может вызвать повреждение ректального нерва, что приведет к недержанию кала.
Осложнения
Осложнения недержания кала могут включать:
- Эмоциональное расстройство. Утрата достоинства, связанная с потерей контроля над своими телесными функциями, может привести к смущению, стыду, разочарованию и депрессии. Люди с недержанием кала часто пытаются скрыть проблему или избегать социальных контактов.
- Раздражение кожи. Кожа вокруг ануса нежная и чувствительная. Повторный контакт со стулом может привести к боли и зуду и, возможно, к язвам (язвам), требующим медицинского лечения.
Профилактика
В зависимости от причины недержание кала может быть улучшено или предотвращено. Эти действия могут помочь:
- Уменьшает запор. Увеличьте физическую активность, ешьте больше продуктов с высоким содержанием клетчатки и пейте много жидкости.
- Контроль диареи. Лечение или устранение причины диареи, например кишечной инфекции, может помочь вам избежать недержания кала.
- Избегать растяжения. Напряжение во время дефекации может в конечном итоге ослабить мышцы анального сфинктера или повредить нервы, что может привести к недержанию кала.
01 декабря 2020 г.
Что делать, если у вас жесткий стул
Поскольку пищеварение – довольно непостоянный процесс, у большинства людей время от времени бывает твердый стул.Однако для некоторых людей твердый стул может быть более хронической проблемой. Давайте посмотрим, что может вызывать твердый стул и что вы можете сделать, чтобы его смягчить.
Веривелл / Нуша АшджаиПричины
Чтобы понять, что вызывает твердый стул, вы должны сначала ознакомиться с тем, как работает ваша пищеварительная система. После того, как большая часть питательных веществ из пищи, которую мы едим, абсорбируется тонкой кишкой, она высвобождает оставшуюся жидкость и клетчатку в толстую кишку, где эти вещества претерпевают процесс образования стула.
Когда фекалии проходят через толстую кишку, большая часть жидкости вытягивается наружу, образуя стул, который готов к откачке во время дефекации. Когда каловые массы слишком долго проходят через нижнюю часть толстой кишки, жидкость может вытягиваться наружу, что приводит к образованию твердого и сухого стула.
Можно ли иметь твердый стул без запора?
У вас может быть твердый стул без запора. Запор определяется как состояние, при котором человек испражняется менее трех раз в неделю.Возможно ежедневное опорожнение кишечника и твердый стул.
Осложнения
Твердый стул может вызвать натуживание во время дефекации. Помимо дискомфорта, они могут способствовать развитию геморроя, трещин заднего прохода и даже выпадения прямой кишки.
Способы предотвращения или облегчения твердого стула
Вы можете использовать эти советы, чтобы облегчить эпизодические проявления твердого стула. Если ваши проблемы не исчезнут, вам следует обратиться к врачу.Эти советы помогут устранить твердый стул как при запоре, так и без него.
Лечите запор
Редкие испражнения часто являются основной причиной твердого стула. Если вы регулярно испытываете запор, обязательно обратитесь к врачу, чтобы выяснить, что именно может быть причиной проблемы.
Точный диагноз важен при разработке стратегии лечения. Если подтверждается, что проблема в запоре, обсудите со своим врачом, как лечить запор самостоятельно, а также как лечить хронический запор.
Добавьте клетчатку в свой рацион
Хотя исследования пищевых волокон и твердого стула не являются окончательными, есть некоторые признаки того, что увеличение количества растворимой клетчатки может быть полезным. Растворимая клетчатка растворяется в воде, смягчая стул.
Растворимая клетчатка содержится во многих фруктах, овощах, бобах и зернах. Льняное семя, семена чиа и псиллиум также являются отличными источниками растворимой клетчатки.
Пейте больше воды
Если вы не гидратируете полностью, ваше тело будет получать необходимую воду, вытягивая больше жидкости из стула.Это может быть первопричиной твердого стула. Один из самых простых способов сохранить мягкий стул – это пить достаточное количество воды в течение дня.
Стремясь сделать стул более мягким, возможно, вам также придется изменить то, что вы пьете. Алкоголь и кофеин обезвоживают, поэтому вам, возможно, придется сократить потребление кофе, коктейлей и газированных напитков. Если вы все же выбрали обезвоживающий напиток, постарайтесь компенсировать это, выпив хороший высокий стакан воды.
Обратите внимание на побуждения к работе
Многие люди имеют тенденцию пытаться отложить опорожнение кишечника, предпочитая подождать, пока они не окажутся в комфорте собственного дома или пока не наступит более удобное время. Твердый стул является признаком того, что стул проводит слишком много времени в толстой кишке.
Важно, чтобы вы настроились на потребности своего тела и направились в ванную комнату, когда ваше тело сигнализирует, что оно готово к эвакуации. Также могут быть полезны стратегии переобучения кишечника.
При необходимости используйте смягчитель стула
Смягчители стула – это безрецептурные продукты, которые смягчают стул и помогают стимулировать дефекацию. Они уменьшают количество жидкости, поглощаемой кишечником, оставляя больше воды в стуле. Они вызывают дефекацию через 12–72 часа.
Основным активным ингредиентом безрецептурных смягчителей стула является докузат, а распространенные торговые марки включают Colace, Correctol, Diocto, Doxinate, Ex-Lax Stool Softener, Fleet Sof-Lax, Modane Soft, Phillips ‘Stool Softener и Surfak .
Размягчители стула отличаются от суппозиториев, которые являются разновидностью слабительного стимулирующего средства. Смягчители стула обычно считаются более безопасной альтернативой, но только для кратковременного использования. Всегда проконсультируйтесь с врачом, прежде чем принимать какие-либо препараты, отпускаемые без рецепта.
Дополнительные и альтернативные методы лечения
Самомассаж живота был изучен как средство от запора. Он может стимулировать мышцы, участвующие в дефекации, и снизить стресс.Взаимодействие с другими людьми
Биологическая обратная связь также помогает людям с запорами. Может помочь использование пробиотиков. Альтернативные методы лечения, эффективность которых не доказана, включают иглоукалывание и акупрессуру.
Медицинские эксперты предостерегают от использования натуральных продуктов, продаваемых как слабительные, поскольку нельзя гарантировать дозировку и чистоту, а также могут возникнуть взаимодействия с другими лекарствами, которые вы принимаете.
Обратитесь за медицинской помощью к врачу
Если симптомы не исчезнут, лучше посоветоваться с врачом, и вы можете быть уверены, что они не помешают другим лекарствам, которые вы принимаете.
Ваш врач может порекомендовать смягчители стула и различные виды слабительных как без рецепта, так и по рецепту. Ваш врач может назначить и другие лекарства, в том числе амитизу (любипростон) и линзесс (линаклотид), которые впитывают воду в кишечник.
Жесткий стул и синдром раздраженного кишечника
Мало исследований было проведено по специфическим симптомам твердого стула при синдроме раздраженного кишечника (СРК). Одно небольшое старое исследование действительно привело к очень интересным результатам.
Изучая постпрандиальную боль, исследователи не обнаружили разницы в частоте испражнений у пациентов, которые характеризовали себя как СРК-З или СРК-Д. Вместо этого пациенты делали это различие на основе твердого или жидкого стула.
Это показывает, что люди с СРК-З должны быть осторожны при оценке дисфункции кишечника. Ваши стратегии лечения будут отличаться, если ваша проблема заключается в нечастом стуле по сравнению с регулярными движениями при твердом стуле.
В первом случае вам следует убедиться, что вы делаете все возможное для стимуляции перистальтики кишечника, используя стратегии лечения хронических запоров. Если у вас есть ежедневные движения, но проблема в твердом стуле, вам могут помочь, просто следуя приведенным выше рекомендациям по смягчению стула. Обсудите эти варианты со своим врачом.
Слово от Verywell
Многие советы по уменьшению твердого стула полезны для всех. Убедитесь, что вы пьете достаточно воды и получаете достаточно клетчатки с пищей.Если у вас есть какие-либо нарушения в работе кишечника, полезно обратиться к врачу для проверки и обсудить эту проблему.
Что такое каловые дефекты? Симптомы, причины, диагностика, лечение и профилактика
В некоторых случаях фекальный пробок должен устранять медицинский работник. Они будут использовать палец в перчатке, чтобы смести весь стул, который может выйти из прямой кишки. Это называется ручным уменьшением искажений.
Другой метод, известный как дистальное промывание, включает размягчение стула с помощью клизмы или ректального суппозитория, чтобы его можно было удалить.Или ваш врач может прописать пероральный раствор полиэтиленгликоля или пероральное слабительное из цитрата магния.
Вы можете получить одну из этих трех процедур или их комбинацию. В редких случаях ваш врач может использовать сигмоидоскоп, чтобы промыть кишечник водой и очистить пробку. (2,7)
Варианты лекарствСледующие лекарства могут использоваться для лечения фекальной закупорки:
- Клизмы
- Суппозитории
- Оральные слабительные
Исследование, опубликованное в 2015 in Доказательная дополнительная и альтернативная медицина предполагает, что иглоукалывание и некоторые лечебные травы, включая добавку волокон подорожника, могут помочь облегчить хронический запор, который, если его не лечить, может привести к фекальной пробке.(8)
Связано: покрывает ли Medicare акупунктуру?
Профилактика дефекацииПосле лечения фекальной закупорки и очищения прямой кишки от стула важно тщательно следовать программе переподготовки кишечника, чтобы предотвратить новый приступ.
Вы, вероятно, получите инструкции:
- Пейте много воды.
- Съешьте достаточное количество клетчатки. По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), взрослые должны получать от 25 до 31 грамма клетчатки в день.(9) Точная сумма зависит от вашего пола и возраста.
- Регулярно посещайте ванную комнату; когда вы чувствуете позыв к дефекации, не откладывайте.
- Регулярно выполняйте физические упражнения.
- Попробуйте тренировку кишечника, которая включает в себя подготовку к дефекации каждый день примерно в одно и то же время, чтобы избежать повторного развития сильного запора.
- Попробуйте упражнения Кегеля, которые могут помочь укрепить мышцы таза и прямой кишки.
Иногда может помочь использование безрецептурных смягчителей стула или пищевых добавок.Но имейте в виду, что слишком частое употребление слабительных может усугубить проблему, затрудняя отхождение стула.
Случайная утечка кишечника | ACOG
Анус : отверстие пищеварительного тракта, через которое испражнения покидают тело.
Биологическая обратная связь : Метод, используемый физиотерапевтами, чтобы помочь человеку контролировать функции тела, такие как сердцебиение или артериальное давление.
Мочевой пузырь: Полый мышечный орган, в котором хранится моча.
Кишечник : тонкий и толстый кишечник.
Толстая кишка : толстый кишечник.
Колоноскопия: Исследование толстой кишки с помощью небольшого прибора с подсветкой.
Депрессия: Чувство печали продолжительностью не менее 2 недель.
Сахарный диабет: Состояние, при котором уровень сахара в крови слишком высок.
Недержание кала: Непроизвольная потеря контроля над кишечником.
Плод: Стадия человеческого развития, превышающая 8 полных недель после оплодотворения.
Воспалительное заболевание кишечника: Термин, обозначающий несколько заболеваний, вызывающих воспаление кишечника.
Синдром раздраженного кишечника: Название группы заболеваний, вызывающих воспаление кишечника. Примеры включают болезнь Крона и язвенный колит.
Упражнения Кегеля: Упражнения для тазовых мышц.Выполнение этих упражнений помогает контролировать мочевой пузырь и кишечник, а также улучшает сексуальную функцию.
Толстая кишка: Часть кишечника, которая начинается в конце тонкой кишки и заканчивается в анусе.
Врач акушер-гинеколог (акушер-гинеколог): Врач со специальной подготовкой и образованием в области женского здоровья.
Таз: Нижняя часть туловища.
Лучевая терапия: Лучевая терапия.
Прямая кишка : последний отдел пищеварительного тракта.
Мышцы сфинктера: Мышцы, которые могут закрывать отверстия тела, например сфинктер заднего прохода.
Ультразвуковое исследование: Тест, в котором звуковые волны используются для исследования внутренних частей тела.
Уретра: Трубчатая структура. Моча течет по этой трубке, когда покидает тело.
Матка: Мышечный орган женского таза.Во время беременности этот орган удерживает и питает плод.
Влагалище : трубчатая структура, окруженная мускулами. Влагалище выходит из матки наружу тела.
Недержание кала (загрязнения): причины, лечение и прогноз
Что такое недержание кала и загрязнения?
Недержание кала (случайное испражнение) – очень распространенная проблема у детей. Это может быть вызвано такими заболеваниями, как хронический запор или врожденными патологиями, которые могут нарушить контроль кишечника, в том числе:
Фекальное загрязнение может вызывать у детей сильное смущение и социальные проблемы, а также может расстраивать как родителей, так и детей.Хорошая новость заключается в том, что при терпении, поддержке и правильном лечении у большинства детей может развиться хороший контроль над кишечником и жить нормальной жизнью.
Существует два типа недержания кала:
- Истинное недержание кала возникает у детей, у которых нет нормальных механизмов, необходимых для контроля дефекации. Обычно у таких детей есть:
- Аноректальные аномалии (неперфорация заднего прохода)
- Болезнь Гиршпрунга
- Проблемы с позвоночником
Эти состояния могли помешать их телам развить нормальные структуры кишечника или контролировать эти структуры.Хотя хирургическое вмешательство может помочь восстановить функцию кишечника, оно не всегда обеспечивает контроль кишечника. Детей с истинным недержанием кала также можно классифицировать как детей с медленным или быстрым кишечником, и лечение каждого из них разное.
Посредством учебного лагеря по управлению кишечником или хирургического вмешательства дети могут успешно справляться с дефекацией и избегать загрязнения.
Псевдо недержание мочи или энкопрез обычно возникает у детей, которые приучены к туалету, но у которых развился тяжелый хронический запор.Это приводит к редкому или затрудненному стулу.
Это может также произойти у детей с анатомическими аномалиями, которые предрасполагают их к развитию запоров.
Хотя у большинства этих детей есть способность контролировать свой стул, у них возникает такой запор, что стул ударяется и переполняется. Лечение направлено на предотвращение запоров и может быть проведено через:
Существует также новый многообещающий метод лечения недержания мочи и кала у детей, а также хронических запоров у детей, когда все другие методы лечения оказались безуспешными.Технологию стимуляции крестцового нерва (СНС) можно сравнить с кардиостимулятором для сердца, но она обеспечивает стимуляцию области анального канала, нижней части толстой кишки и мочевого пузыря.
В то время как несколько других детских больниц в США предлагают стимуляцию крестцового нерва на основе субъективных критериев и клинических симптомов, Nationwide Children’s является одной из первых, кто официально структурирует эту терапию, оценивая объективные исследования функции мочевого пузыря и кишечника до и после процедуры для оценки ответ на лечение.
Как работает Воздержание?
Когда дело доходит до удаления фекалий (твердых отходов), организм проходит ряд сложных процессов, которые зависят от:
- Произвольный контроль мышц
- Сенсация
- Непроизвольные движения толстой кишки, толкающие стул по пути
Приучение к туалету и контроль кишечника возможны только тогда, когда эти три вещи работают вместе должным образом. Проблема только с одной частью процесса может привести к проблемам с кишечником, таким как запор или недержание кала.
Произвольные мышцы
После того, как толстая кишка вытолкнула стул в аноректальную область, задействуются мышцы сфинктера, которые контролируют выход фекалий из тела. Дети могут добровольно управлять этими мышцами, чтобы удерживать стул, или расслаблять мышцы, чтобы пойти в туалет. Иногда эти мышцы сфинктера могут быть слабыми у детей, рожденных с аноректальной аномалией / неперфорированным анусом или проблемами с позвоночником. Если ребенок слишком часто задерживает стул, это может привести к хроническим запорам.
Сенсация
Чтобы узнать, когда задействовать мышцы сфинктера, ребенок должен сначала почувствовать что-то в этой области, ощущение, которое дает анальный канал. Эта часть тела передает в мозг подробную сенсорную информацию, чтобы он знал, когда «пора уходить».
Операция может снизить чувствительность анального канала при коррекции:
- Аноректальные аномалии
- Болезнь Гиршпрунга
- Некоторые виды заболеваний позвоночника
Из-за этого мозг не получает сообщения, когда прямая кишка заполнена калом.
Подвижность (медленная или быстрая)
Проблемы с кишечником также могут быть вызваны тем, насколько быстро толстая кишка продвигает кал в прямую кишку, прежде чем достигнет мышц сфинктера.
Гипомотивность: У пациентов, у которых толстая кишка медленно выталкивает стул, кал имеет тенденцию собираться в прямой кишке, что у большинства таких пациентов больше, чем обычно. Эти дети могут не чувствовать полноты, у них развиваются тяжелые запоры, а затем загрязнения из-за переполнения. Проблема также может развиться у детей, у которых нет пороков развития и которые никогда не подвергались хирургическому вмешательству.В этом случае загрязнение из-за идиопатического (неизвестная причина) запора называется энкопрезом. Лечение этих пациентов с замедленной перистальтикой может включать:
Гипермобильность : Пациенты, которым, возможно, была сделана операция по удалению частей толстой кишки, испражняются слишком быстро. Это может привести к жидкому водянистому стулу, который может вытекать из заднего прохода. Лечение может включать изменение диеты и прием лекарств.
.
 п.
п.