Аксиальная грыжа пищеводного отверстия диафрагмы лечение: Диафрагмальная грыжа – симптомы, современные методы диагностики и лечения
Диафрагмальная грыжа – симптомы, современные методы диагностики и лечения
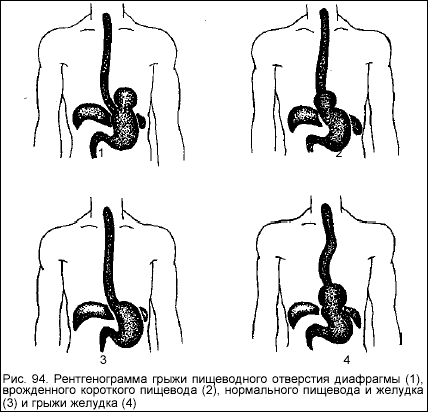
Грыжа пищеводного отверстия диафрагмы (диафрагмальная грыжа) возникает, если через пищеводное отверстие диафрагмы — отверстие, через которое пищевод из грудной полости проникает в брюшную — брюшная часть пищевода, часть желудка или брюшная часть пищевода вместе с частью желудка смещается в грудную полость. Иногда через пищеводное отверстие диафрагмы в грудную полость могут смещаться и другие органы, расположенные в полости живота.
В начале заболевания смещение органов полости живота в грудную полость возникает периодически, под воздействием физических нагрузок, кашля, рвоты, переедания и т.д. Затем такое выпадение становится более частым или постоянным. Чаще всего встречается грыжа аксиальная или скользящая. При этом в пищеводное отверстие диафрагмы выпадает брюшная часть пищевода или конечный отдел пищевода с частью желудка.
Причины заболевания
 Такая эластичность может быть врожденной. Иногда встречается аномалия развития — так называемый «короткий пищевод с грудным желудком». Но чаще грыжа возникает в течение жизни пациента под воздействием условий, способствующих повышению внутрибрюшного давления: тяжелый физический труд, ожирение, асцит (накопление жидкости в брюшной полости), эндокринные заболевания. Иногда к грыже пищеводного отверстия диафрагмы приводит беременность. Имеет значение ослабление и истончение связок и соединительной ткани с возрастом.
Такая эластичность может быть врожденной. Иногда встречается аномалия развития — так называемый «короткий пищевод с грудным желудком». Но чаще грыжа возникает в течение жизни пациента под воздействием условий, способствующих повышению внутрибрюшного давления: тяжелый физический труд, ожирение, асцит (накопление жидкости в брюшной полости), эндокринные заболевания. Иногда к грыже пищеводного отверстия диафрагмы приводит беременность. Имеет значение ослабление и истончение связок и соединительной ткани с возрастом.
Записаться на консультацию перед операцией
Первая консультация бесплатно!
Симптомы заболевания
Одной из самых распространенных жалоб является изжога (возникает вследствие рефлюкса желудочного содержимого в пищевод). При грыже диафрагмы изжога чаще возникает ночью или после еды. Так же изжога может возникнуть после физической нагрузки, при этом часто сопровождается болью.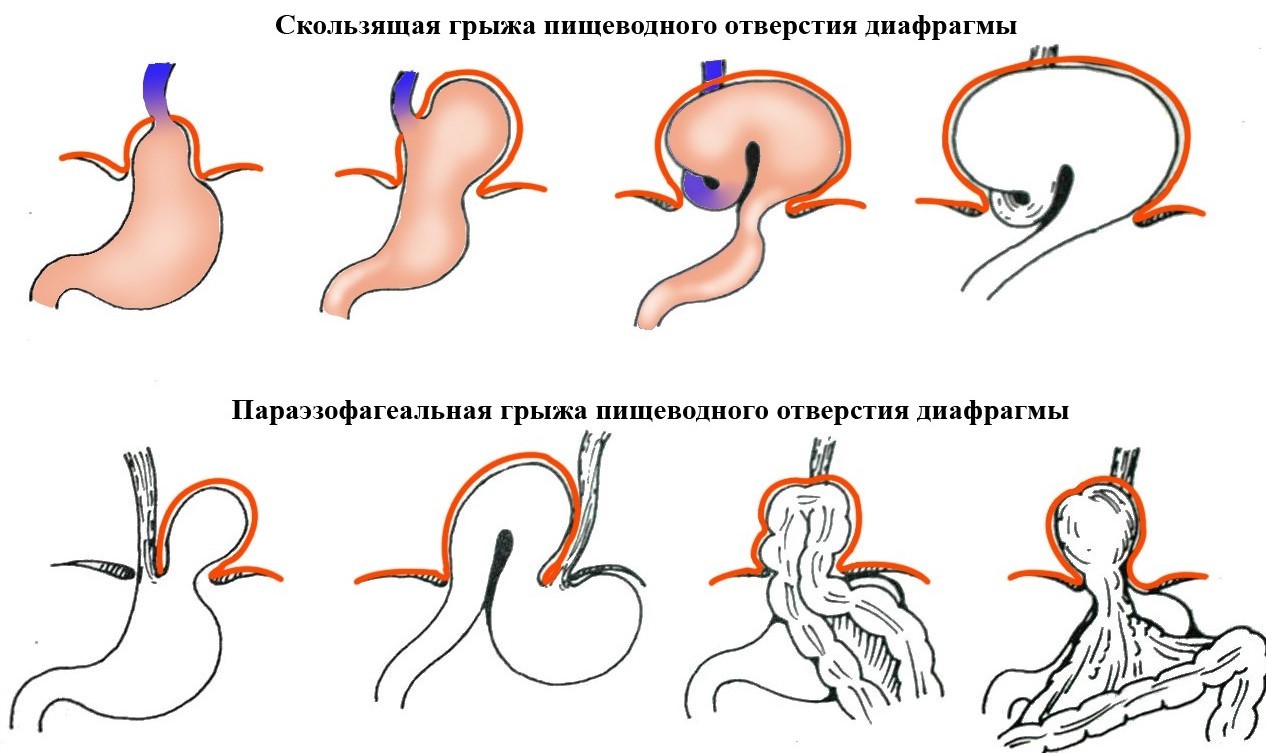
Боль при грыже пищеводного отверстия диафрагмы возникает у 40 – 50% пациентов. Боль бывает довольно интенсивной, ощущается загрудинно, имеет жгучий характер и, поэтому, нередко путается пациентами с болью при стенокардии. Боль при грыже пищевода чаще всего связана с наклонами, физической нагрузкой и усиливаются в положении лежа. При перемене положения тела боль часто стихает.
Следующим частым симптомом грыжи пищеводного отверстия диафрагмы является отрыжка. Отрыжка — непроизвольное внезапное выделение газов через рот из желудка или пищевода, иногда с примесью содержимого желудка, встречается у 30 — 73% больных. Отрыгивание происходит желудочным содержимым или воздухом. Отрыжке, как правило, предшествует чувство распирания в подложечной области. Данное состояние возникает после еды или во время разговора. Прием спазмолитиков бывает неэффективным, облегчение приносит лишь отрыжка значительным количеством пищи.
Затруднение при прохождении пищи по пищеводу при грыже пищеводного отверстия диафрагмы носит перемежающийся характер.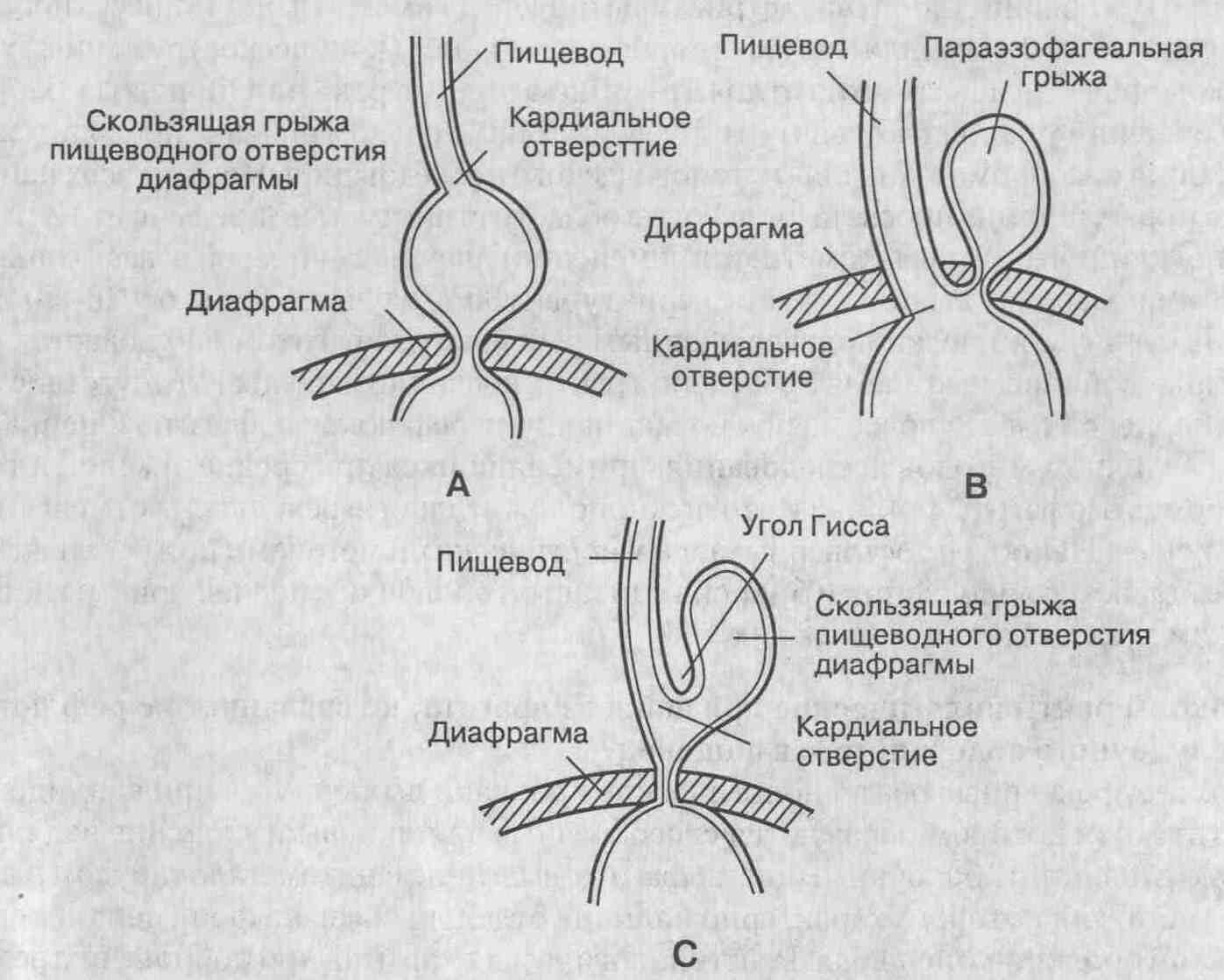 Часто провоцируется приемом очень холодной или наоборот очень горячей пищей, а также нервными перегрузками. Постоянный характер затруднений прохождения пищи по пищеводу должен насторожить в отношении осложнений.
Часто провоцируется приемом очень холодной или наоборот очень горячей пищей, а также нервными перегрузками. Постоянный характер затруднений прохождения пищи по пищеводу должен насторожить в отношении осложнений.
Осложнения
Осложнением грыжи пищеводного отверстия диафрагмы чаще всего бывает рефлюкс-эзофагит, но может развиться пептическая язва пищевода, при длительном течении которой в свою очередь может произойти рубцовый стеноз (сужение) пищевода. Встречаются острое и хроническое кровотечение из пищевода, перфорация пищевода или ущемление грыжи в пищеводном отверстии диафрагмы.
Диагностика
Диагноз грыжи пищеводного отверстия диафрагмы устанавливают при рентгеновском исследовании. Часто бывает достаточно обычной рентгеноскопии пищевода и желудка при помощи контрастирования барием. Для уточнения диагноза проводят эзофагогасроскопию.
Лечение
Назначается диета с дробным питанием небольшими порциями, лечение запоров. Обязательно используется лечебная физкультура. Выполнение определенных упражнений позволяет избежать смещения желудка. Применяются препараты для уменьшения желудочной секреции и снижения кислотной агрессивности желудочного содержимого, нормализации дискинезий желудочно-кишечного тракта.
Обязательно используется лечебная физкультура. Выполнение определенных упражнений позволяет избежать смещения желудка. Применяются препараты для уменьшения желудочной секреции и снижения кислотной агрессивности желудочного содержимого, нормализации дискинезий желудочно-кишечного тракта.
Возникновение осложнений грыжи пищеводного отверстия диафрагмы является показанием для назначения оперативного лечения.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Наши ведущие специалисты
Преимущества Госпитального центра
Индивидуальная схема лечения для каждого пациента
Для каждого пациента в обязательном порядке, ещё на догоспитальном этапе, разрабатывается индивидуальная схема лечения, с учетом всех особенностей организма: возраста, состояния здоровья, анамнеза заболевания и т. д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
Мультидисциплинарный подход
Медицинский персонал Госпитального центра представляет собой единую команду, составленную из врачей – экспертов разной специализации, что позволяет осуществлять мультидисциплинарный подход. Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Оперативное лечение любого уровня сложности
Оперирующие врачи Госпитального центра владеют передовыми и высокотехнологичными способами выполнения операций.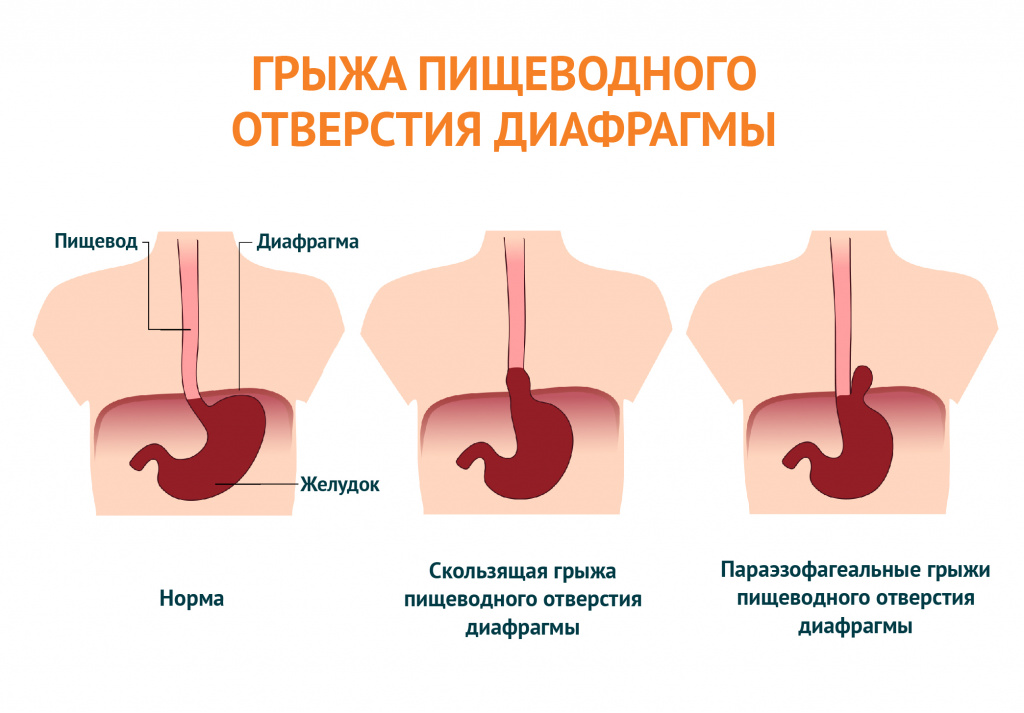
Высокотехнологичные, малоинвазивные методы лечения
Основу методологии лечения, проводимого в Госпитальном центре, составляют принципы минимизации рисков для пациента и максимально быстрой реабилитации.
Осуществление подобного подхода возможно только при использовании самых высокотехнологичных методик, современного оборудования и применения последних достижений медицинской науки.
Квалификация врачей в сочетании с современным оборудованием позволяет нам успешно реализовывать данный подход к лечению.
Fast-track хирургия
Fast-track – это комплексная методика, позволяющая свести к минимуму сроки пребывания пациента в стационаре без ущерба качества лечения.
В основе подхода лежит минимизация хирургической травмы, снижение риска послеоперационных осложнений и ускоренное восстановление после хирургических операций, что обеспечивает нашим пациентам минимальное время пребывания в стационаре.
Даже такие сложные операции, как, например, холецистэктомия, благодаря данному подходу требуют пребывания в стационаре не более 3-х дней.
Персональное врачебное наблюдение в послеоперационном периоде
Для полного исключения развития возможных осложнений ранний послеоперационный период все пациенты, независимо от сложности операции, проводят в отделении реанимации под индивидуальным наблюдением врача-реаниматолога.
Перевод пациента в палату осуществляется только при полном отсутствии даже минимально возможных рисков.
Информирование родственников 24/7
Мы максимально открыты и проявляем заботу не только о пациенте, но и его близких. Информация о состоянии здоровья пациентов предоставляется родственникам семь дней в неделю, 24 часа в сутки.
Посещение пациентов так же возможно в любое удобное время.
Высококомфортабельные одно- и двухместные палаты
К услугам пациентов просторные комфортабельные палаты одно- и двухместного размещения, оборудованные всем необходимым для отдыха и восстановления.
В детском отделении наши маленькие пациенты размещаются совместно с родителями.
Налоговый вычет
Согласно налоговому законодательству РФ каждый пациент имеет право на компенсацию до 13% от суммы, потраченной им на свое лечение, а так же лечение близких родственников.
Наши специалисты подготовят для вас пакет документов для налоговой инспекции на возврат 13% от суммы расходов на лечение, а так же дадут рекомендации по различным способам взаимодействия с налоговой инспекцией.
Контакты
+7 (499) 583-86-76 Москва, улица Бакунинская, дом 1-3
Ближайшая станция метро: Бауманская
Грыжа пищеводного отверстия диафрагмы – диагностика и лечение в СПб, цена
Грыжа пищеводного отверстия диафрагмы – выход части желудка из брюшной полости в грудную полость через пищеводное отверстие диафрагмы.
Грыжа пищеводного отверстия диафрагмы – причины
Предрасполагающим фактором является врожденное широкое отверстие. Причиной попадания может быть функциональный фактор — обратная перистальтика, являющаяся проявлением гастроэзофагеальной рефлюксной болезни (ГЭРБ). Так же производящими факторами могут быть процессы, приводящие к повышению давления брюшной полости — травмы, запоры, длительный кашель, беременность, ожирение и т. п.
Принципиально данные грыжи делятся на скользящие и параэзофагеальные. Так же грыжа может быть фиксированной и даже ущемленной.
Основные методы диагностики грыжи пищеводного отверстия диафрагмы
Начальным методом диагностики является видеогастродуоденоскопия (ВГДС), при которой становиться ясно, что часть желудка временно или постоянно находиться выше положенного уровня (ножек диафрагмы). Для подтверждения диагноза и окончательной диагностики формы грыжи необходима рентгеноскопия пищевода и желудка с проведением специальных проб.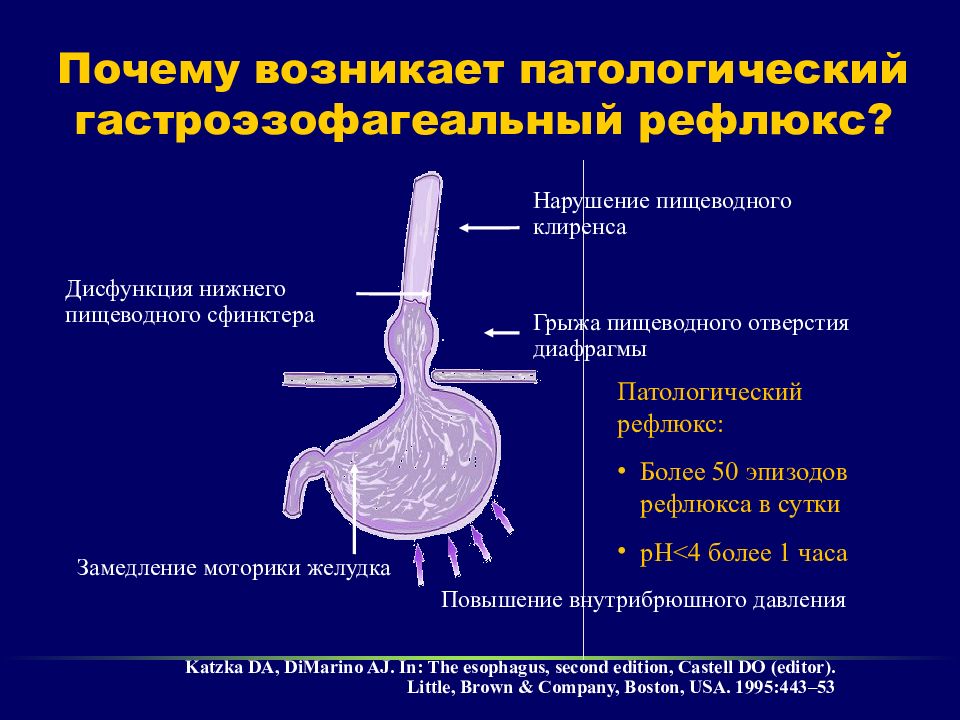 Другие методы диагностики носят вспомогательный характер.
Другие методы диагностики носят вспомогательный характер.
Целью диагностики является определение формы грыжи и степени изменения пищевода с обязательным его гистологическим исследованием для определения вида и объема необходимой помощи.
Поводом для обследования являются признаки нарушения функции перехода пищевода в желудок:
- изжоги,
- отрыжки,
- ощущение горечи или кислоты во рту,
- срыгивания пищи,
- ощущение «застревания пищи в нижней части грудины,
- загрудинные боли во время еды и ночью,
- немотивированный ночной кашель.
Основные методы лечения грыжи пищеводного отверстия диафрагмы
Лечение скользящей грыжи на начальных этапах может быть консервативным (соблюдение диеты, режима питания, прием лекарственных средств). В случае ущемленной и фиксированной грыжи альтернативы хирургическому лечению нет. При мучительных функциональных проблемах, которые пациент расценивает как неприемлемые, и при неэффективности консервативного лечения, а также при появлении предраковых изменений пищевода (пищевод Барретта, тяжелых форм метаплазии) – необходимо оперативное лечение.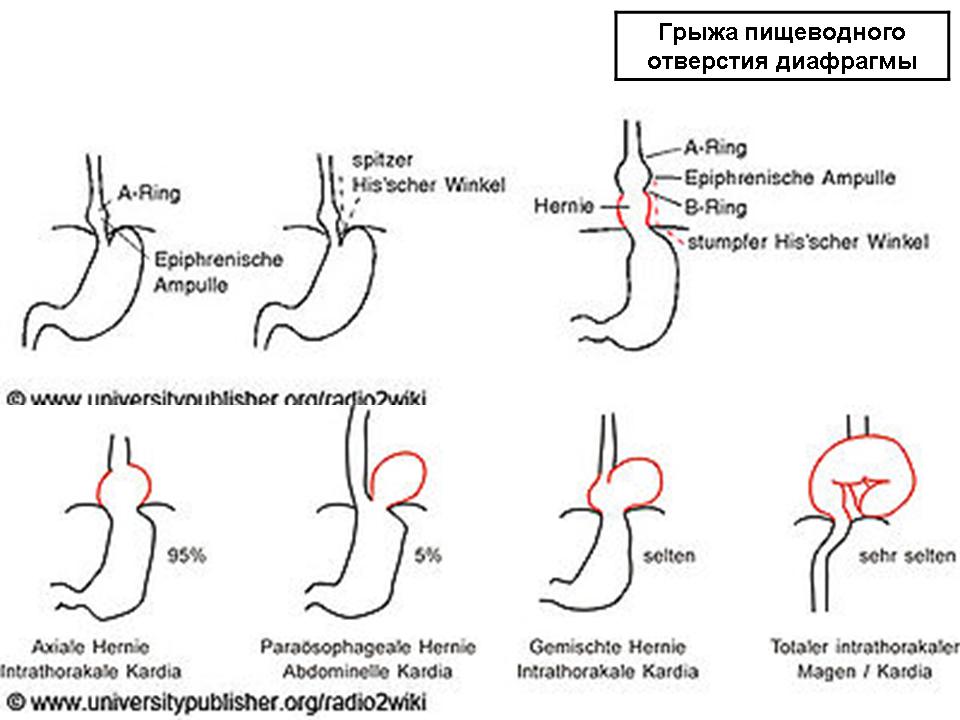
Надежным методом операции с доказанной эффективностью является эзофагофундопликация по Ниссену с задней крурораффией (устранение грыжи и создание условий для нормального функционирования пищеводножелудочного перехода).
Главное для пациента
Консервативное и оперативное лечение грыжи пищеводного отверстия диафрагмы должно проводиться в специализированных лечебных учреждениях, имеющих достаточный уровень диагностического и хирургического оснащения.
Нужно понимать, что оперативное лечение грыжи пищеводного отверстия диафрагмы производится по четким показаниям:когда имеется прямая угроза рака пищевода, ущемления грыжи или боли, и функциональные расстройства не поддаются консервативному лечению. В послеоперационном периоде могут появляться и сохраняться определенные функциональные расстройства, обусловленные сложностью анатомических и функциональных отношений, которые изменяются в позитивном направлении при операции, но требуют от нескольких недель до нескольких месяцев адаптации.
В нашей Клинике мы готовы предложить полный спектр диагностических и лечебных мероприятий. Оперативное лечение грыжи пищеводного отверстия диафрагмы проводится лапароскопически, что позволяет резко снизить вероятность развития послеоперационных осложнений. Сроки пребывания в стационаре после операции обычно 1-2 дня.
Аксиальная грыжа пищеводного отверстия диафрагмы
Лапароскопическая парциальная (270 гр.) фундопликация по Toupet с крурорафией и сетчатым имплантом.
Лапароскопическая парциальная (270 гр.) фундопликация по Toupet с крурорафией и сетчатым имплантом.
Оперирует профессор К. В. Пучков (2019 г.).
В видео показана техника коррекции аксиальной грыжи пищеводного отверстия диафрагмы (5 см) лапароскопическим способом. Мобилизация пищеводно-желудочного перехода выполняется 5 мм инструментом LigaSure MEDTRONIC COVIDIEN. Оперативное вмешательство проводится быстро и бескровно. Уделено внимание последовательному пересечению пищеводно – диафрагмальных и фундально-диафрагмальных связок. Короткие желудочные сосуды пересекаются инструментом LigaSure нижним, под пищеводным доступом. Особенное внимание уделяется тщательной крурорафии с дополнительным протезированием этой зоны специальным сетчатым имплантом 3D сеткой Parietex Composite и фиксация ее по безопасной авторской методике изгибаемым гернистеплером Relia Tack MEDTRONIC COVIDIEN. Фиксация импланта осуществляется рассасывающимися такерами, на 4,6,9,11 часах по внутреннему краю сетки под углом в сторону пищевода. Вектор ввода скрепок – перпендикулярно к ножке диафрагмы и от перикарда к пищеводу. На завершающем этапе выполняется парциальная фундопликация по Toupet (270 гр.). Длительность операции 80 минут.
Уделено внимание последовательному пересечению пищеводно – диафрагмальных и фундально-диафрагмальных связок. Короткие желудочные сосуды пересекаются инструментом LigaSure нижним, под пищеводным доступом. Особенное внимание уделяется тщательной крурорафии с дополнительным протезированием этой зоны специальным сетчатым имплантом 3D сеткой Parietex Composite и фиксация ее по безопасной авторской методике изгибаемым гернистеплером Relia Tack MEDTRONIC COVIDIEN. Фиксация импланта осуществляется рассасывающимися такерами, на 4,6,9,11 часах по внутреннему краю сетки под углом в сторону пищевода. Вектор ввода скрепок – перпендикулярно к ножке диафрагмы и от перикарда к пищеводу. На завершающем этапе выполняется парциальная фундопликация по Toupet (270 гр.). Длительность операции 80 минут.
Подробнее о методике Вы можете прочитать на личном сайте профессора Пучкова Константина Викторовича перейти
Лапароскопическая парциальная (270 гр.) фундопликация по Toupet с крурорафией и сетчатым имплантом
Лапароскопическая парциальная (270 гр. ) фундопликация по Toupet с крурорафией и сетчатым имплантом. Оперирует профессор К. В. Пучков (2018 г.).
) фундопликация по Toupet с крурорафией и сетчатым имплантом. Оперирует профессор К. В. Пучков (2018 г.).
В видео показана техника коррекции аксиальной грыжи пищеводного отверстия диафрагмы (6 см) лапароскопическим способом. Мобилизация пищеводно-желудочного перехода выполняется 5 мм инструментом LigaSure MEDTRONIC COVIDIEN. Оперативное вмешательство проводится быстро и бескровно. Уделено внимание последовательному пересечению пищеводно – диафрагмальных и фундально-диафрагмальных связок. Короткие желудочные сосуды пересекаются инструментом LigaSure нижним, под пищеводным доступом. Особенное внимание уделяется тщательной крурорафии с дополнительным протезированием этой зоны специальным сетчатым имплантом 3D Mesh (Bard Davol Inc., США). Фиксация импланта осуществляется нитью, по кругу шестью отдельными узловыми швами, без использования герниостеплера. На завершающем этапе выполняется парциальная фундопликация по Toupet (270 гр.). Длительность операции 90 минут.
Подробнее о методике Вы можете прочитать на личном сайте профессора Пучкова Константина Викторовича перейти
Лечение грыж пищеводного отверстия диафрагмы (ГПОД, грыжи пищевода)
Лечение грыж пищеводного отверстия диафрагмы (ГПОД, грыжи пищевода)
В связи с глобализацией современного общества и большой распространённостью заболеваний пищеварительной системы хирургическая гастроэнтерология приобретает особую популярность.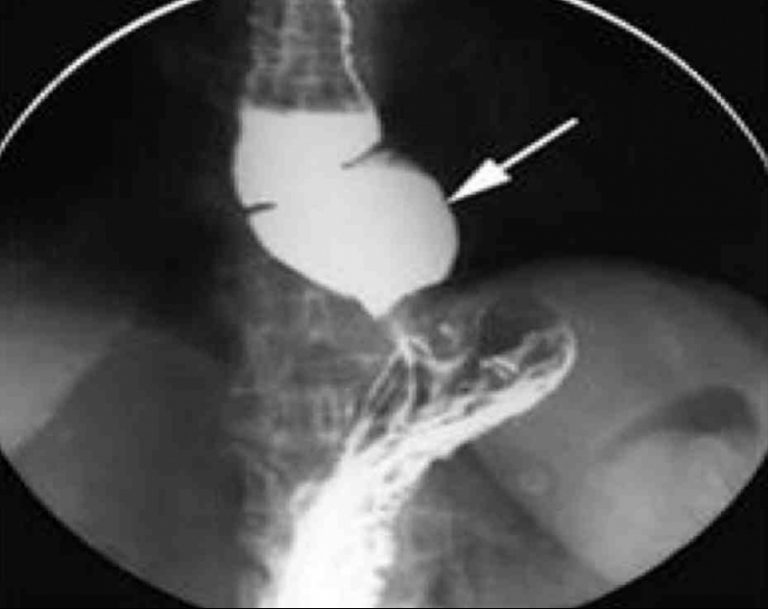
Такие заболевания, как ГПОД (разновидность грыж диафрагмы), рефлюкс-эзофагит, желудочно-пищеводный рефлюкс, которые представляют собой выхождение верхней части желудка в грудную полость под влиянием повышенного внутрибрюшного давления.
Причина – нарушение функции запирающей функции клапана. Это способствует к забросу кислого желудочного содержимого из желудка в пищевод. Наблюдается расширение пищеводного отверстия диафрагмы, истончение и растяжение связочного аппарата пищевода и желудка, всё это ведёт к деформации верхней части желудка, выхождению её в грудную полость и расстройству функционирования нижнего пищеводного сфинктера.
ГПОД очень часто сочетается с рефлюкс-эзофагитом (воспалением нижней части пищевода), а также гастроэзофагеальной рефлюксной болезнью (ГЭР).
Симптомы ГЭР: изжога, отрыжка, приступы удушья, одышка, боли в груди и даже сердце. Порой ГЭР может имитировать бронхиальную астму.
Правильная и ранняя постановка диагноза является чрезвычайно важной задачей, поскольку ГПОД может приводить к различным осложнениями, таким как стриктура (сужение) пищевода или злокачественное новообразование. Вероятность злокачественной опухоли прямо пропорциональна длительности существования ГПОД.
Вероятность злокачественной опухоли прямо пропорциональна длительности существования ГПОД.
Лечение исключительно консервативными методами, к сожалению, часто не приводит к успеху. При прекращении такого лечения все симптомы, как правило, возвращаются вновь.
На смену традиционной хирургической операции с выполнением лапаротомии (разреза брюшной стенки), которая выполнялась при грыжах пищевода ранее, пришла техника современная техника эндоскопии, которая позволила значительно снизить инвазию и операционную травму.
Эндоскопическая фундопликация и крурорафия
Сегодня в клиниках Республики Беларусь при лечении грыжи пищевода применяется эндоскопическая фундопликация. Новые разработки торакальных хирургов позволили трансформировать полостную операцию в эндоскопическое вмешательство под строгим контролем специальной техники. В результате операции желудок восстанавливает своё нормальное анатомическое расположение, формируя правильное соотношение угла между желудком и пищеводом (угол Гиса), пищеводное отверстие диафрагмы благодаря ушиванию приобретает нормальные размеры (крурорафия). Операция выполняется под общим наркозом и длится, как праило, около 1-1,5 часов.
Операция выполняется под общим наркозом и длится, как праило, около 1-1,5 часов.
Эндоскопическая фундопликация, крурорафия являются малоинвазивными методами лечения, что исключает избыточную травму во время её проведения, массивную кровопотерю или появление заметный косметический дефект в виде большого шрама на коже. Кроме того, методика сокращает период восстановления и реабилитации: уже через несколько суток пациент может быть выписан из отделения и отправиться домой. Хотя незначительная болезненность в местах проколов может всё же сохраняться в течение нескольких после операции. При соблюдении рекомендуемой в таких случаях диеты и соблюдения некоторых рекомендаций риск осложнений минимален.
Перед проведением фундопликации пищевода и/или крурорафии требуется пройти тщательное предоперационное обследование. Любые тяжелые сопутствующие заболевания, нарушения свертываемости крови,беременность, ранее выполненные операций в верхнем этаже брюшной полости, являются противопоказаниями для эндоскопической фундопликации и крурорафии.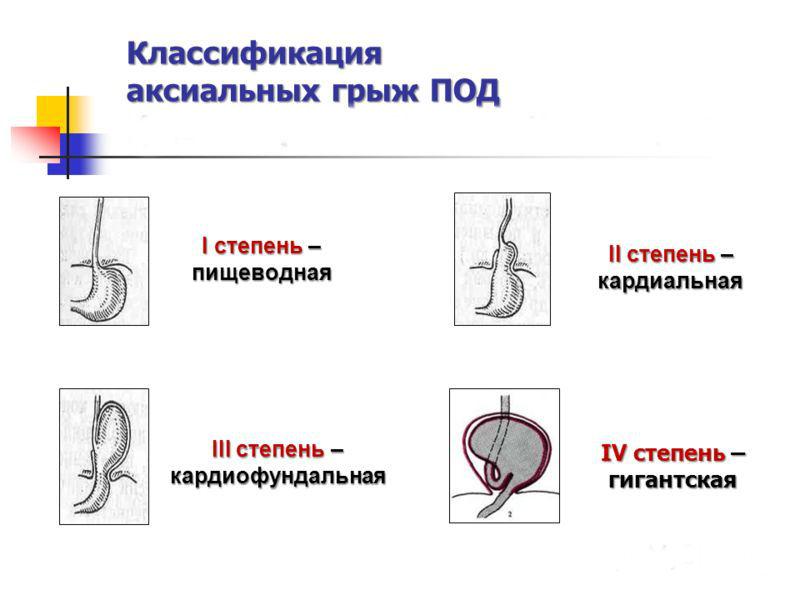
Грыжа пищеводного отверстия диафрагмы. Как возникает и методы лечения в клинике
Грыжа пищевода (грыжа пищеводного отверстия диафрагмы) – это перемещение желудка (реже других органов) через отверстие в диафрагме, пропускающее пищеводную трубку в живот из брюшной полости в грудную. Часть желудка может быть фиксирована в этом отверстии (фиксированная грыжа пищеводного отверстия), или перемещаться в заднее средостение и обратно (скользящая грыжа пищеводного отверстия диафрагмы). Другие виды грыж пищеводного отверстия диафрагмы встречаются редко. Часто эта патология сочетается, а точнее является одной из причин, гастроэзофагеальной рефлюксной болезни (ГЭРБ).
Страдания пациента при этом заболевании связаны с двумя основными причинами:
- Первая причина – «поломка» сложного замыкательного механизма, который не позволяет содержимому желудка попадать в пищевод и даже в глотку. При этом возникают:
- Мучительные ощущения жжения за грудиной
- Горечь во рту
- Необъяснимый кашель по ночам – в горизонтальном положении содержимое желудка легче затекает в пищевод
- Вторая причина – ущемление внутреннего органа в отверстии диафрагмы, что вызывает загрудинную боль.
 Эта боль очень похожа на боль при сердечном приступе, но возникает как при физической нагрузке, что характерно и для «сердечных» болей, так и в ночное время в покое
Эта боль очень похожа на боль при сердечном приступе, но возникает как при физической нагрузке, что характерно и для «сердечных» болей, так и в ночное время в покое
Путь пациента с «диафрагмальной грыжей» к хирургу чаще всего бывает долгим и замысловатым. Связано это с тем, что долгое время проводиться консервативное лечение, не всегда с верным диагнозом. Практическое определение момента, когда без помощи операции лечение теряет перспективы, возможно только хирургом, постоянно занимающимся этой патологией. Несмотря на достаточно четкие показания к оперативному лечению решение должно быть строго индивидуальным.
Если Вы страдаете от изжог и/или загрудинных болей, консервативное лечение не приносит результата – обратитесь за консультаций. Далеко не все пациенты нуждаются в хирургическом лечении, но при ясных показаниях к хирургическому лечению операция либо полностью избавляет от страданий, либо кардинально улучшает качество жизни.
Грыжа, симптомы, диагностика и лечение | Альфа
Грыжа пищевода: симптомы и лечение
Грыжа пищеводного отверстия диафрагмы (грыжа пищевода) – это состояние, при котором верхние отделы желудка и часть пищевода проникают в область грудной клетки через отверстие диафрагмы. Диафрагмальная грыжа пищевода доставляет значительный дискомфорт и мешает человеку в повседневной жизни. Со временем заболевание может спровоцировать опасные осложнения, поэтому требует серьезного лечения.
Диафрагмальная грыжа пищевода доставляет значительный дискомфорт и мешает человеку в повседневной жизни. Со временем заболевание может спровоцировать опасные осложнения, поэтому требует серьезного лечения.
Причины болезни
В детском возрасте грыжа диафрагмы пищевода возникает вследствие анатомических патологий формирования плода. У ребенка наблюдается смещение кардиального отдела желудка в грудную полость.
Возможные причины грыжи пищевода у взрослых:
- слабость связочного аппарата пищеварительной системы;
- воспалительные заболевания желудка: язва, хронический гастродуоденит, панкреатит и т. д.;
- патологии пищевода: ожоги слизистой, эзофагит, варикозное расширение вен и т. д.;
- травмы органов желудочно-кишечного тракта;
- повреждения, вызванные длительным повышением давления в брюшной полости, например, при тяжелых физических нагрузках;
- ожирения, запоры, метеоризм;
-
опухоли.

Классификация диафрагмальных грыж
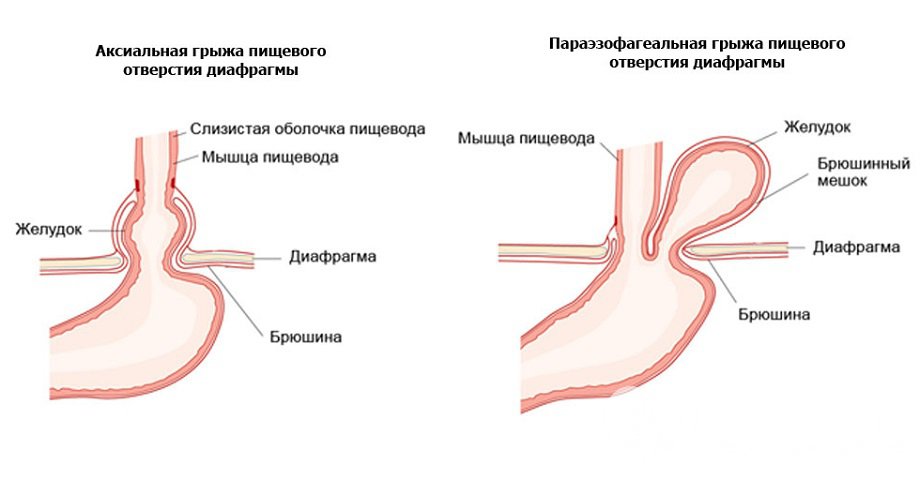
- Скользящая (аксиальная). Дно желудка и часть пищевода свободно скользят в грудную полость. Аксиальные грыжи диагностируются чаще всего. Риск ущемления минимальный.
- Околопищеводная (параэзофагеальная). Реже встречается патология, при которой пищевод остается на месте, а дно желудка и другие органы брюшной полости выпячиваются через отверстие диафрагмы. Параэзофагеальные грыжи часто ущемляются, поэтому, как правило, требуют оперативного лечения.
- Смешанная. Грыжа пищевода желудка имеет признаки обоих выше описанных типов.
- Приобретенный короткий пищевод. Патология возникает в результате травм и воспалительных заболеваний. Желудок через диафрагмальное отверстие втягивается в средостение.
Стадии грыжи пищевода
-
I – абдоминальный отдел пищевода смещен в средостение, дно желудка расположено вплотную к диафрагме.

- II – дно и кардиальный отдел желудка находятся в пищеводном отверстии.
- III – желудок и часть пищевода смещены в средостение.
Симптомы грыжи
Заболевание может в течение многих лет протекать без выраженных симптомов. Чаще всего патологию диагностируют во время планового обследования или диспансеризации.
Можно выделить несколько неспецифических симптомов грыжи пищевода, при возникновении которых необходимо обратиться к врачу-гастроэнтерологу:
- Изжога, которая усиливается при физических нагрузках, наклонах.
- Боли за грудиной, причиной которых является сдавливание смещенных органов.
- Отрыжка с кислым или горьким привкусом.
- Дисфагия после быстрого проглатывания еды или употребления жареной пищи.
- Икота, которая может усиливаться до рвоты.
Признаки грыжи пищевода часто путают с кардиальными симптомами.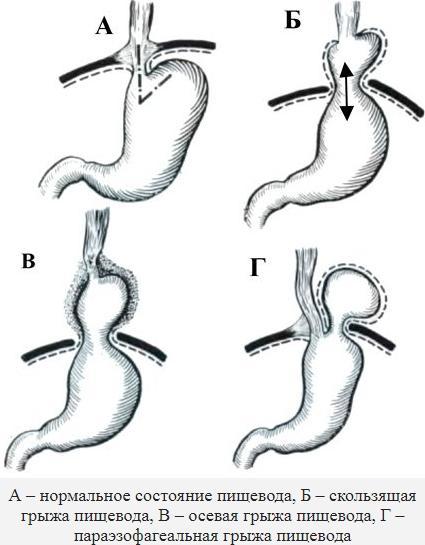 У больного может наблюдаться непроходящий кашель, одышка, тахикардия, побледнение кожных покровов после еды. Боли при грыже пищевода могут локализоваться в области сердца.
У больного может наблюдаться непроходящий кашель, одышка, тахикардия, побледнение кожных покровов после еды. Боли при грыже пищевода могут локализоваться в области сердца.
Диагностика болезни
Наиболее информативными являются инструментальные методы диагностики:
- Рентгенография с барием. Снимки выполняют в нескольких проекциях. Рентгенография позволяет обнаружить выпячивание органов в пищеводное отверстие диафрагмы и оценить степень тяжести болезни.
- Компьютерная томография. По снимкам врач устанавливает размеры, локализацию дефекта. На картинке КТ хорошо видны кровеносные сосуды и содержимое грыжи.
- Фиброэзогастроскопия. В пищевод проталкивают тонкую трубку с видеокамерой. Врач на экране видит слизистую оболочку внутренних органов, может обнаружить воспаленные участки, язвы, рубцы и другие дефекты.
- УЗИ. На обследовании определяют степень смещения границ средостения, сердца, измеряют дефект диафрагмы.

- Эзофагеальная манометрия. Обследование назначают для оценки работоспособности сфинктеров пищевода. Эзофагеальная манометрия помогает не только в диагностике, но и в оценке эффективности назначенной терапии.
Лечение
На 1 и 2 стадии показано консервативное лечение грыжи пищевода. Для уменьшения изжоги назначают препараты, снижающие уровень кислотности в желудке, антациды. Возможен прием лекарств, стимулирующих перистальтику желудка.
Большую роль в лечении играет правильное питание. Больной должен делить дневную норму на 5-6 небольших порций, ужинать не позднее чем за 2 часа до сна. Из рациона исключают жареную, острую, жирную пищу, алкогольные и газированные напитки. Меню составляют на основе овощных супов отварной рыбы, мяса, киселей, каш, фруктов. Нормализация питания при грыже пищевода позволяет практически полностью избавиться от неприятных симптомов.
В тяжелых клинических случаях показана операция. Задача хирурга – устранить рефлюкс и уменьшить пищеводное отверстие в диафрагме. Реабилитация после операции занимает несколько дней. Для профилактики рецидивов пациентам рекомендуют соблюдать диету, отказаться от вредных привычек и избегать физических нагрузок.
Задача хирурга – устранить рефлюкс и уменьшить пищеводное отверстие в диафрагме. Реабилитация после операции занимает несколько дней. Для профилактики рецидивов пациентам рекомендуют соблюдать диету, отказаться от вредных привычек и избегать физических нагрузок.
Чем опасна грыжа пищевода без лечения:
- ущемление внутренних органов;
- усиление рефлюкса до рвоты;
- развитие язвы, эрозии в пищеварительном тракте;
- возникновение внутреннего кровотечения.
Диагностика и лечение грыжи пищевода в Нижнем Новгороде
Клиника «Альфа-Центр Здоровья» приглашает пройти комплексное обследование желудочно-кишечного тракта. Наши специалисты поставят диагноз, назначат грамотное лечение, помогут избавиться от дискомфортных проявлений болезни. Номер телефона для записи указан на сайте.
Грыжа пищеводного отверстия диафрагмы (ГПОД) – ЛЕЧЕНИЕ
Термин «грыжа пищеводного отверстия диафрагмы» (ГПОД) применяется для определения анатомического дефекта, возникающего на фоне перемещения нижнего отдела желудка в грудную полость через пищеводное отверстие диафрагмы. Методы лечения зависят от вида ГПОД и степени тяжести состояния пациента. Оптимальный метод терапии подбирается с учетом особенностей и специфики клинического случая.
Методы лечения зависят от вида ГПОД и степени тяжести состояния пациента. Оптимальный метод терапии подбирается с учетом особенностей и специфики клинического случая.
КЛАССИФИКАЦИЯ
В зависимости от особенностей анатомического дефекта специалисты выделяют два основных вида:
- Скользящая или аксиальная грыжа пищеводного отверстия диафрагмы. Характеризуется выпячиванием абдоминальной части пищевода, а также части желудка выше диафрагмы, тогда как согласно анатомическим нормам указанные части пищевода располагаются ниже уровня диафрагмы. Скользящая грыжа пищеводного отверстия диафрагмы позиционируется в качестве наиболее распространенного варианта патологии и встречается у абсолютного большинства пациентов.
- Параэзофагеальная. Этот вариант патологии встречается реже и характеризуется выпячиванием в полость грудной клетки дна и других частей желудка, тогда как пищевод фиксирован в анатомически верном положении.
Характерным для большинства клинических случаев является диагностика диафрагмальной грыжи пищевода. Подобное состояние характеризуется нарушением функционирования сфинктера, что со временем приводит к ослаблению мышечного тонуса указанной части пищевода и развитию гастро-эзофагально-рефлюксной болезни. Заболевание характеризуется забросом в абдоминальную часть пищевода содержимого желудка, что приводит к развитию воспалительных процессов и образованию эрозивных участков слизистых тканей.
Подобное состояние характеризуется нарушением функционирования сфинктера, что со временем приводит к ослаблению мышечного тонуса указанной части пищевода и развитию гастро-эзофагально-рефлюксной болезни. Заболевание характеризуется забросом в абдоминальную часть пищевода содержимого желудка, что приводит к развитию воспалительных процессов и образованию эрозивных участков слизистых тканей.
ПРИЧИНЫ РАЗВИТИЯ
Грыжа пищевода относится к числу заболеваний, определить точную причину развития которых практически невозможно. В качестве основного провоцирующего фактора называют ослабление мышечного тонуса связочного аппарата. В свою очередь, привести к развитию этой патологии могут следующие факторы:
- заболевания органов пищеварительного тракта воспалительной этиологии;
- травмы в области грудной клетки;
- возрастные изменения у пациентов старше 55 – 60 лет;
- наличие избыточной массы тела.
Одна из самых распространенных причин развития ГПОД – врожденная аномалия физического развития, в соответствии с которой кардиальный отдел желудка располагается в полости грудной клетки.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Своевременная диагностика грыжи пищеводного отверстия диафрагмы, если патология протекает в скользящей форме, как правило, затруднена, что обусловлена полным или частичным отсутствием проявлений клинической картины. В некоторых случаях пациент отмечает периодическое возникновение таких симптомов, как изжога, незначительная болезненность в груди, неприятный привкус во рту. Обусловлено это развитием рефлюксной болезни и нарушением функционирования сфинктера пищевода. Однако подобный вариант развития патологии является характерным не более, чем для 50% клинических случаев.
Параэзофагеальная форма заболевания протекает на фоне полного отсутствия характерных признаков. Однако на фоне возникновения опасного состояния, характеризующегося защемлением грыжи диафрагмой, возможным является возникновение ряда следующих симптомов, проявляющихся в острой форме:
- болезненность в груди;
- повышенный метеоризм;
- отрыжка;
- боль при совершении глотательных движений.

Для стабилизации состояния пациента и устранения неприятной симптоматики, возникшей на фоне защемления грыжи, требуется немедленное проведение диагностики и последующей операции. Несвоевременное хирургическое вмешательство в данном случае может привести к развитию внутреннего кровотечения и ряду иных осложнений.
С целью своевременного распознания и лечения ГПОД рекомендуется обратить внимание на ряд симптомов, которые могут быть присущи патологии:
- изжога, нередко усиливающаяся при принятии горизонтального положения;
- болезненные ощущения в области верхней части груди;
- отрыжка, сопряженная с появлением неприятного кислого вкуса во рту;
- нарушение работы органов дыхания: одышка, кашель, затрудненное дыхание.
Симптомы нередко проявляются особенно остро на фоне физических нагрузок, при наклоне туловища вперед, а также в период беременности.
МЕТОДЫ ДИАГНОСТИКИ
С целью диагностики грыжи пищеводного отверстия диафрагмы применяются следующие методы:
- эндоскопия;
- рентгенография;
- рентгенография с использованием контрастного вещества.

Грыжи, имеющие крупные размеры, хорошо определяются на рентгенографических снимках. При незначительном размере анатомического дефекта требуется использование контрастного вещества – бариевой взвеси. Перед проведением диагностической процедуры пациенту требуется выпить барий в установленном специалистом объеме. Вещество позволяет сделать более контрастные снимки органов пищеварительных трактов и получить объективную информацию о состоянии пациента.
Дополнительный метод заключается в использовании эндоскопа – гибкой трубки, оснащенной миниатюрной камерой. В данном случае диагностика проводится посредством визуального обследования пищевода.
МЕТОДЫ ЛЕЧЕНИЯ
Грыжи, отнесенные к категории скользящих, не требуют лечения посредством операции (при условии отсутствия симптоматики). На фоне развития распространенного осложнения – рефлюкса требуется применение лекарственных препаратов, способствующих уменьшению объема вырабатываемой желудочной кислоты. Дополнительно для устранения симптоматики, появление которой вызвано забросом содержимого желудка в пищевод, рекомендуется применение следующих мер:
- отсутствие физических нагрузок после приема пищи;
- сбалансированная диета, исключающая острую, жирную пищу;
- дробное питание, подразумевающее употребление пищи небольшими порциями через равные промежутки времени;
- отказ от курения, употребления алкоголя и напитков, состав которых обогащен веществами, провоцирующими выработку кислоты;
- спать рекомендуется таким образом, чтобы голова находилась выше уровня груди.

Лечение грыжи пищеводного отверстия диафрагмы, имеющей параэзофагеальную форму, протекающей на фоне выраженной симптоматики, проводится посредством операции. Хирургическое вмешательство, к примеру, методом лапароскопии, носит обязательный характер с целью предупреждения возможных осложнений, в числе которых защемление грыжи. Цена такой процедуры зависит от множества факторов.
ОПЕРАТИВНОЕ ВМЕШАТЕЛЬСТВО
Операция по удалению грыжи пищеводного отверстия диафрагмы, в том числе, методом лапароскопии, проводится только при наличии показаний, в числе которых:
- отсутствие положительной динамики на фоне применения терапевтического лечения;
- дисплазия слизистых тканей пищевода, характеризующаяся приобретением слизистой пищевода структуры тканей тонкого кишечника;
- высокий риск защемления грыжи;
- развитие совокупных заболеваний, в числе которых эзофагит, язвенная болезнь, анемия;
- значительные размеры грыжи.
Перед применением оперативного вмешательства требуется проведение комплексного медицинского обследования пациента.
МЕТОДЫ ЛЕЧЕНИЯ ГРЫЖИ В МЦ MEDICAL PLAZA
В МЦ Medical Plaza практикуется удаление ГПОД методом лапароскопии. Эта методика позиционируется в качестве максимально безопасной, щадящей и оптимальной в плане стоимости. Хирургическое вмешательство проводится при помощи нескольких небольших 3 – 4 разрезов, размер каждого из которых не превышает 1 сантиметра, и включает два последующих этапа:
- выделение грыжи с последующим ушиванием до размеров, отвечающих анатомическим нормам;
- коррекция рефлюкса, а также устранение условий, необходимых для повторного развития патологии.
Обязательными условиями, предоставляемыми пациентам в нашем медицинском центре, являются:
- принятие максимальных мер, направленных на купирование болевого синдрома;
- цены, соответствующие качеству предоставляемых услуг;
- предоставление пациенту возможности вернуться к привычному образу жизни в течение нескольких дней;
- отсутствие шрамов в зоне проведения оперативного вмешательства;
- непродолжительный срок госпитализации, не превышающий трех дней;
- применение современных методик удаления грыжи посредством экспертного оборудования;
- предоставление возможности находиться на диспансерном наблюдении у ведущих специалистов.

Мы предлагаем нашим пациентам возможность полного восстановления за короткий срок. Рекомендуем своевременно обращаться к специалисту с целью исключения возможных негативных последствий и осложнений.
Симптомы, причины, диагностика и лечение
Что такое грыжа пищеводного отверстия диафрагмы?
Грыжа пищеводного отверстия диафрагмы – это когда живот выпячивается в грудь через отверстие в диафрагме, мышце, разделяющей эти две области. Открытие называется перерывом пищеварения, поэтому это состояние также называется грыжей пищеводного отверстия диафрагмы.
Существует два основных типа грыжи пищеводного отверстия диафрагмы: скользящая и параэзофагеальная.
Обычно пищевод (пищевая трубка) проходит через перерыв и прикрепляется к желудку.При скользящей грыже пищеводного отверстия желудок и нижняя часть пищевода скользят вверх к груди через диафрагму. Этот тип есть у большинства людей с грыжами пищеводного отверстия диафрагмы.
Параэзофагеальная грыжа более опасна. Пищевод и желудок остаются там, где должны быть, но часть желудка протискивается через перерыв, чтобы сесть рядом с пищеводом. Ваш желудок может сжаться и потерять кровоснабжение. Ваш врач может назвать это ущемленной грыжей.
Пищевод и желудок остаются там, где должны быть, но часть желудка протискивается через перерыв, чтобы сесть рядом с пищеводом. Ваш желудок может сжаться и потерять кровоснабжение. Ваш врач может назвать это ущемленной грыжей.
Симптомы грыжи пищеводного отверстия диафрагмы
Многие люди с грыжей пищеводного отверстия диафрагмы не замечают никаких симптомов.Другие могут иметь:
- Изжога при гастроэзофагеальной рефлюксной болезни (ГЭРБ)
- Боль в груди
- Вздутие живота
- Отрыжка
- Проблемы с глотанием
- Неприятный привкус во рту
- Расстройство желудка и рвота
- Обратный поток пищи или жидкости из ваш желудок в рот
- Одышка
Немедленно обратитесь за медицинской помощью, если у вас грыжа пищеводного отверстия диафрагмы и:
- Сильная боль в груди или животе
- Расстройство желудка
- Рвота
- Невозможно какать или пропускать газ
Это могут быть признаки ущемленной грыжи или непроходимости, которые требуют неотложной медицинской помощи.
Причины возникновения грыжи пищеводного отверстия диафрагмы
Врачи не знают, почему возникает большинство грыж пищеводного отверстия диафрагмы. Возможные причины:
- Рождение с большим, чем обычно, отверстием для пищеводного отверстия диафрагмы
- Травма в области диафрагмы
- Изменения диафрагмы с возрастом
- Повышение давления в животе в результате беременности, ожирения, кашля, подъема тяжестей что-то тяжелое или напряжение на унитазе
Факторы риска грыжи пищеводного отверстия диафрагмы
Грыжи пищеводного отверстия диафрагмы чаще возникают у женщин, людей с избыточным весом и людей старше 50.
Диагностика грыжи пищеводного отверстия диафрагмы
Чтобы диагностировать грыжу пищеводного отверстия диафрагмы, ваш врач может провести тесты, в том числе:
- Проглатывание бария. Вы пьете жидкость, которая обнаруживается на рентгеновском снимке, чтобы врач мог лучше осмотреть ваш пищевод и желудок.

- Эндоскопия. Ваш врач вставляет вам в горло длинную тонкую трубку, называемую эндоскопом. Камера на конце показывает ваш пищевод и желудок.
- Манометрия пищевода. Другой тип трубки вставляется в горло, чтобы проверить давление в пищеводе при глотании.
Лечение грыжи пищеводного отверстия диафрагмы
Если у вас нет никаких симптомов, возможно, вам не потребуется лечение.
Если у вас кислотный рефлюкс, ваш врач может порекомендовать лекарства для лечения этих симптомов, в том числе:
- Антациды для снижения кислотности желудка
- Ингибиторы протонной помпы или блокаторы рецепторов H-2, чтобы ваш желудок не вырабатывал столько кислоты
- Prokinetics, чтобы сделать ваш пищеводный сфинктер – мышцу, которая не дает желудочной кислоте поступать в пищевод – сильнее.Они также помогают работать мышцам пищевода и помогают опорожнять желудок.
Ваш врач может сделать операцию, если у вас параэзофагеальная грыжа (когда часть вашего желудка выдавливается через перерыв), чтобы ваш желудок не сдавился.
Многие операции по удалению грыжи пищеводного отверстия диафрагмы используют метод, называемый лапароскопией. Врач сделает несколько небольших (от 5 до 10 миллиметров) надрезов на животе. Они вставляют в эти разрезы лапароскоп, и он отправляет изображения на монитор, чтобы врач мог видеть ваше тело.Эти «минимально инвазивные» процедуры имеют меньшие порезы, меньший риск инфицирования, меньше боли и рубцов и более быстрое восстановление, чем традиционные операции.
Изменение образа жизни при грыже пищеводного отверстия диафрагмы и домашние средства
Некоторые изменения в повседневной жизни могут помочь при симптомах кислотного рефлюкса. К ним относятся:
- Не делайте упражнений и не ложитесь в течение 3-4 часов после еды.
- Избегайте кислых продуктов, таких как апельсиновый сок, томатный соус и газированные напитки.
- Диета из протертых и мягких продуктов рекомендуется в течение 2-3 недель после операции.
- Ограничьте употребление жареной и жирной пищи, алкоголя, уксуса, шоколада и кофеина.

- Ешьте меньшими порциями.
- Поднимите изголовье кровати примерно на 6 дюймов.
- Не носите тугие ремни или одежду, которая давит на живот.
- Сбросьте лишние килограммы.
- Не курите.
Грыжа пищеводного отверстия диафрагмы (грыжа желудка) – Диагностика и лечение
Изображение: «Большая грыжа пищеводного отверстия диафрагмы на экране грудной клетки» Hellerhoff. Лицензия: CC BY-SA 3.0
Определение грыжи пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы также известна как грыжа пищеводного отверстия диафрагмы.
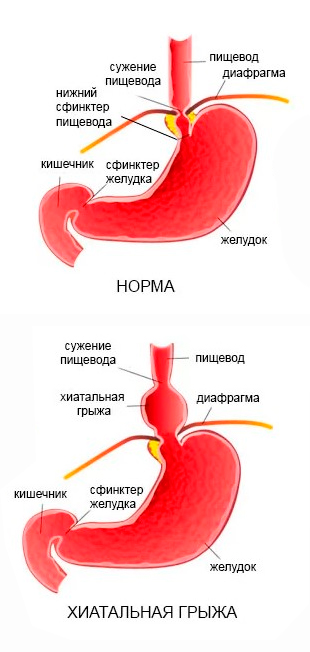
Грыжа пищеводного отверстия диафрагмы возникает, когда часть желудка выступает через перерыв диафрагмы в грудную полость.
Классификация грыжи пищеводного отверстия диафрагмы
Изображение: Схематическая диаграмма различных типов грыжи пищеводного отверстия диафрагмы. A: нормальная анатомия, B: предварительная стадия, C: скользящая грыжа пищеводного отверстия диафрагмы, D: параэзофагеальная грыжа пищеводного отверстия диафрагмы. Автор: Mysid, лицензия: CC0 1.0
Автор: Mysid, лицензия: CC0 1.0
Осевая грыжа (рис. C) составляет почти 90% всех случаев. Заболеваемость значительно увеличивается с возрастом, при этом почти у половины населения в возрасте старше 50 лет наблюдается аксиальная (скользящая) грыжа. Сердечное и дно желудка перемещаются в грудную полость. Сфинктер пищевода играет ограниченную роль.
В так называемой параэзофагеальной грыже (рис. D) часть желудка (в основном дно желудка ) вместе с брюшным мешком выступает через паховое кольцо рядом с пищеводом («параэзофагеально»).Угловое расположение кардии и роль сфинктера пищевода физиологически значимы. В тяжелых случаях происходит полное перемещение желудка в грудную полость, в результате чего получается так называемый перевернутый желудок .
Смешанная грыжа, , представляющая собой комбинацию аксиальной (скользящей) грыжи и параэзофагеальной грыжи, выявляется только в 5% всех случаев. Почти у 40% пациентов грыжа пищеводного отверстия диафрагмы может сопровождаться холелитиазом. Возникновение дивертикулярной болезни у пациентов с холелитиазом и грыжей пищеводного отверстия диафрагмы завершает так называемую триаду Святого.
Почти у 40% пациентов грыжа пищеводного отверстия диафрагмы может сопровождаться холелитиазом. Возникновение дивертикулярной болезни у пациентов с холелитиазом и грыжей пищеводного отверстия диафрагмы завершает так называемую триаду Святого.
Патофизиология грыжи пищеводного отверстия диафрагмы
Происхождение грыжи пищеводного отверстия диафрагмы
Перерыв пищевода – отверстие, расположенное на уровне 10-11 грудных позвонков. Пищевод, левый и правый блуждающие нервы и части диафрагмального нерва простираются от краниального к каудальному направлению в брюшную полость.
Гастроэзофагеальный переход находится в пределах диафрагмального перерыва. Две грани мышечных тяжей, расположенные по центру диафрагмы, окружают пищевод, образуя единое целое с пищеводным сфинктером.Повышенное внутрибрюшное давление приводит к физиологическому формированию барьера рефлюкса .
Фундамент пищевода и желудка должны располагаться под острым углом друг к другу (около 50 °, так называемый «угол Гиса» ) для оптимальной барьерной функции. Расширение диафрагмального перерыва может привести к внутригрудному смещению желудка, а угол Гиса может увеличиться, чтобы приспособиться к этому изменению. Кроме того, черепное смещение элементов желудка нарушает взаимодействие между сфинктером пищевода и пищеводным отверстием, что приводит к гастроэзофагеальному рефлюксу .
Симптомы грыжи пищеводного отверстия диафрагмы
Жалобы по типу грыжи
Скользящие грыжи часто обнаруживаются случайно и не имеют клинического значения. Из-за ограниченной функциональности сфинктера пищевода до 20% пациентов жалуются на рефлюкс, такие как изжога, вздутие живота или чувство давления и загрудинная боль , особенно в положении лежа. Кислотный рефлюкс может привести к эзофагиту , который может быть связан с хроническим кровотечением, что приводит к железодефицитной анемии. Обструкция болюса может развиться из-за сужения верхнего края грыжи до так называемого кольца Шацки («синдром стейкхауса»).
Обструкция болюса может развиться из-за сужения верхнего края грыжи до так называемого кольца Шацки («синдром стейкхауса»).
Параэзофагеальные грыжи могут быть симптоматическими или связаны с неспецифическими симптомами, такими как срыгивание, дисфагия, и сердечное давление. Из-за неповрежденного пищеводного сфинктера у пациентов с параэзофагеальными грыжами симптомы рефлюкса обычно не проявляются. Однако параэзофагеальные грыжи связаны с риском лишения свободы, , нарушений прохождения, язв и кровотечений (железодефицитная анемия!), Что требует хирургического вмешательства на бессимптомной стадии.
Диагностика грыжи пищеводного отверстия диафрагмы
Эндоскопия
Изображение: Hiatus hernia. Автор Adamantios, лицензия: CC BY-SA 3.0
Так называемая « Z-line» оценивается с помощью эндоскопии. Z-линия находится в гастроэзофагеальном соединении, где плоский эпителий пищевода переходит в столбчатый эпителий желудка. Таким образом, физиологически линия Z находится в пищеводном отверстии, именно там, где пищевод проходит через диафрагму.
Таким образом, физиологически линия Z находится в пищеводном отверстии, именно там, где пищевод проходит через диафрагму.
Скользящая грыжа включает краниальное смещение Z-линии над диафрагмой в результате внутригрудного смещения кардии. Если диафрагмальный пищеводный проход находится менее чем на 3 см дистальнее Z-линии, он известен как – маленькая грыжа . Напротив, большая грыжа характеризуется проходом более 3 см от пищеводного отверстия диафрагмы до Z-линии. Поскольку гастроэзофагеальный переход в параэзофагеальной грыже сужен, окончательный диагноз, основанный только на Z-линии, не может быть установлен эндоскопически.
Рентген грудной клетки
Изображение: Hiatus грыжа на боковой рентгенограмме грудной клетки. Стрелка указывает на зеркало воздух-жидкость. Автор: Hellerhoff, лицензия: CC BY-SA 3.0
Рентген грудной клетки может выявить возможное зеркальное изображение грыжи желудка, которое затем проецируется на грудную клетку и подтверждается на основе различных результатов.
Рентгеновский снимок с проглатыванием бария
Пациента укладывают головой вниз и просят напрячь брюшную полость, чтобы вызвать грыжу и показать оптимальные сужения и узкие места, а также внутригрудное смещение кардии.
Терапия грыжи пищеводного отверстия диафрагмы
Симптоматическое или хирургическое лечение
Осевые грыжи лечат симптоматически ингибиторами протонной помпы при наличии существующей рефлюксной болезни. Хирургическое лечение показано только в случаях терапевтической резистентности.
Параэзофагеальные грыжи и смешанные грыжи всегда считаются хирургическим показанием из-за риска лишения свободы. Лечение, известное как гастропексия , , влечет за собой изменение положения желудка, который фиксируется на передней брюшной стенке . Большинство случаев связано с фундопликацией, при которой фундальная пленка, сшитая вокруг кардии, служит новым механическим барьером от рефлюкса. В рамках хиатопластики тяжи диафрагмы фиксируются кзади от пищевода с помощью швов для сужения грыжи.
В рамках хиатопластики тяжи диафрагмы фиксируются кзади от пищевода с помощью швов для сужения грыжи.
Грыжа пищеводного отверстия диафрагмы
Обзор
Мышца сфинктера пищевода обычно плотно закрывается.При грыже пищеводного отверстия диафрагмы новое положение сфинктера может препятствовать его полному закрытию. Обратный ток пищеварительного сока может повредить пищевод.Что такое грыжа пищеводного отверстия диафрагмы?
Грыжа пищеводного отверстия диафрагмы возникает, когда верхняя часть желудка проталкивается через отверстие в диафрагме в грудную полость. Диафрагма – это тонкая мышечная стенка, отделяющая грудную полость от брюшной полости. Отверстие в диафрагме – это место соединения пищевода и желудка.
Кто подвержен риску развития грыжи пищеводного отверстия диафрагмы?
Грыжа пищеводного отверстия диафрагмы может развиться у людей любого возраста и обоих полов, хотя часто встречается у людей в возрасте 50 лет и старше. Грыжа пищеводного отверстия диафрагмы чаще встречается у людей с избыточным весом и курильщиков.
Грыжа пищеводного отверстия диафрагмы чаще встречается у людей с избыточным весом и курильщиков.
Симптомы и причины
Что вызывает грыжу пищеводного отверстия диафрагмы?
Самая частая причина грыжи пищеводного отверстия диафрагмы – повышение давления в брюшной полости. Брюшная полость – это пространство в центре вашего тела, в котором находятся несколько органов, в том числе:
- Нижняя часть пищевода и желудка.
- Тонкая, ободочная и прямая кишка.
- Печень.
- Желчный пузырь, поджелудочная железа и селезенка.
- Почки.
- Мочевой пузырь.
Это давление может возрасти от:
- Кашель.
- Рвота.
- Напряжение при дефекации.
- Подъем тяжелых грузов.

- Физическая нагрузка.
Есть и другие причины, по которым может развиться грыжа пищеводного отверстия диафрагмы. У вас может возникнуть грыжа пищеводного отверстия диафрагмы во время беременности, если вы страдаете ожирением или если в брюшной полости имеется лишняя жидкость.
Повышенное давление в брюшной полости (стрелки) заставляет часть желудка проталкиваться через диафрагму в грудную полость.
Каковы симптомы грыжи пищеводного отверстия диафрагмы?
У многих людей с грыжей пищеводного отверстия диафрагмы симптомы отсутствуют. Некоторые люди с грыжей пищеводного отверстия диафрагмы имеют некоторые из тех же симптомов, что и гастроэзофагеальная рефлекторная болезнь (ГЭРБ). ГЭРБ возникает, когда пищеварительные соки перемещаются из желудка обратно в пищевод. Симптомы ГЭРБ включают:
- Изжога.
- Горький или кислый привкус в задней части глотки.
- Вздутие живота и отрыжка.
- Дискомфорт или боль в желудке или пищеводе.

Хотя кажется, что существует связь между грыжей пищеводного отверстия диафрагмы и ГЭРБ, одно состояние не вызывает другого. У многих людей есть грыжа пищеводного отверстия диафрагмы без ГЭРБ, а у других – без грыжи пищеводного отверстия диафрагмы.
Еще один симптом грыжи пищеводного отверстия диафрагмы – боль в груди. Поскольку боль в груди также может быть признаком сердечного приступа, важно связаться с вашим лечащим врачом или обратиться в отделение неотложной помощи, если вы испытываете боль в груди.
Диагностика и тесты
Как диагностируется грыжа пищеводного отверстия диафрагмы?
Для диагностики грыжи пищеводного отверстия диафрагмы можно сделать несколько тестов. К ним относятся тест с проглатыванием бария, процедура эндоскопии, манометрические исследования пищевода, тест pH и исследования опорожнения желудка.
- Для проглатывания бария требуется выпить специальную жидкость, а затем сделать рентген, чтобы увидеть проблемы в пищеводе (например, нарушения глотания) и желудка (например, язвы и опухоли). Он также показывает, насколько велика грыжа пищеводного отверстия диафрагмы и есть ли перекручивание желудка в результате грыжи.
- Эндоскопия – это процедура, при которой внутренняя часть верхних отделов пищеварительной системы исследуется с помощью эндоскопа (длинного, тонкого, гибкого инструмента диаметром около 1/2 дюйма).
- Манометрия пищевода измеряет силу и координацию мышц пищевода при глотании.
- Тест pH измеряет уровень кислоты в пищеводе и помогает определить, какие симптомы связаны с кислотой в пищеводе.
- Исследования опорожнения желудка исследуют, как фаст-фуд покидает желудок. Результаты этого теста особенно важны для пациентов, страдающих тошнотой и рвотой. Кроме грыжи пищеводного отверстия диафрагмы, тошнота и рвота могут быть вызваны и другими причинами.
Ведение и лечение
Как лечится грыжа пищеводного отверстия диафрагмы?
Большинство грыж пищеводного отверстия диафрагмы не вызывают проблем и редко нуждаются в лечении. Однако, поскольку у некоторых пациентов с грыжей пищеводного отверстия диафрагмы есть симптомы ГЭРБ, лечение начинается с методов, используемых для лечения ГЭРБ.К ним относятся такие изменения образа жизни, как:
- Похудение при избыточном весе.
- Уменьшение размеров порций блюд.
- Избегайте некоторых кислых продуктов, таких как томатный соус, цитрусовые или соки, которые могут раздражать слизистую оболочку пищевода.
- Ограничение жареной и жирной пищи, продуктов или напитков, содержащих кофеин (включая шоколад), перечную мяту, газированные напитки, алкогольные напитки, кетчуп и горчицу, а также уксус.
- Прием пищи по крайней мере за три-четыре часа до того, как лечь, и избегать перекусов перед сном.
- Лежа на спине, держите голову на шесть дюймов выше, чем остальное тело. Поднятие головы помогает гравитации удерживать содержимое желудка в желудке. Лучше всего поднять изголовье кровати, наклонив матрас – сложить подушки в стопку тоже не получится, потому что это заставит вас хрустеть в середине вместо того, чтобы просто наклонить тело вверх.
- Бросить курить.
- Не носить тесный пояс или тесную одежду, которая может увеличить давление на живот – например, чулочно-носочные изделия Control Top и корректоры фигуры.
- Прием лекарств после еды для снижения уровня кислоты в желудке. Эти отпускаемые без рецепта лекарства включают антациды, гевискон® или H-блокаторы (такие как Pepcid AC® или Zantac®).
Иногда для лечения грыжи пищеводного отверстия диафрагмы можно использовать лекарство, называемое ингибитором протонной помпы. Это лекарство – еще один способ уменьшить количество кислоты в желудке, что может помочь предотвратить рефлюкс. Когда вы принимаете это лекарство, ваше тело не вырабатывает столько желудочной кислоты, сколько обычно. Это похоже на прием H-блокаторов.
Могут ли безрецептурные лекарства облегчить симптомы грыжи пищеводного отверстия диафрагмы?
Во многих случаях лекарства, отпускаемые без рецепта, могут помочь вам с некоторыми симптомами грыжи пищеводного отверстия диафрагмы. Антациды – это наиболее распространенные лекарства, которые вы можете использовать для облегчения состояния. Однако, если вы принимаете безрецептурные лекарства дольше двух недель без каких-либо улучшений, обратитесь к своему врачу. Следующим шагом обычно являются лекарства, отпускаемые по рецепту. Сюда могут входить:
- Пантопразол (Протоникс®).
- Рабепразол (Аципекс®).
- Эзомепразол (Нексиум®).
- Омепразол (Прилосек®).
- Лансопразол (Превацид®).
Когда требуется операция по поводу грыжи пищеводного отверстия диафрагмы?
Если часть желудка, входящая в пищевод, сжимается так сильно, что прекращается кровоснабжение, вам потребуется операция. Хирургическое вмешательство также может потребоваться людям с грыжей пищеводного отверстия диафрагмы, у которых имеется тяжелый, длительный (хронический) пищеводный рефлюкс, симптомы которого не облегчаются медицинским лечением.Цель этой операции – исправить гастроэзофагеальный рефлюкс путем создания улучшенного клапанного механизма в нижней части пищевода. Думайте об этом клапане как о распашной двери. Он открывается, чтобы позволить пище пройти в желудок, а затем закрывается, чтобы содержимое желудка не попало обратно в пищевод. Когда этот клапан не работает должным образом, содержимое желудка может пойти неправильным путем и повредить пищевод. Если не лечить хронический гастроэзофагеальный рефлюкс, он может вызвать такие осложнения, как эзофагит (воспаление), язвы пищевода, кровотечение или рубцевание пищевода.
Как проводится операция по поводу грыжи пищеводного отверстия диафрагмы?
Операция по восстановлению грыжи пищеводного отверстия диафрагмы включает:
- Вытягивание грыжи пищеводного отверстия диафрагмы обратно в брюшную полость.
- Улучшение клапана внизу пищевода.
- Закрытие отверстия в мышце диафрагмы.
Во время операции ваш хирург обернет верхнюю часть желудка (так называемое дно) вокруг нижней части пищевода. Это создает постоянно плотный сфинктер (клапан), чтобы содержимое желудка не возвращалось (рефлюкс) в пищевод.
Эта операция называется фундопликацией. Есть две версии этой операции. Операция открытой фундопликации включает в себя больший разрез. Этот тип процедуры может потребоваться в некоторых очень тяжелых случаях, и он обеспечивает большую видимость во время операции. Однако открытые операции требуют более длительного периода восстановления в больнице. Во многих случаях хирург решает использовать вместо этого лапароскопический доступ.
Лапароскопическая операция выполняется через несколько маленьких надрезов вместо одного большого.Это считается малоинвазивным вариантом. Специальная лапароскопическая процедура, используемая для восстановления грыжи пищеводного отверстия диафрагмы, называется фундопликацией Ниссена. Эта процедура является постоянным средством избавления от симптомов грыжи пищеводного отверстия диафрагмы. Во время процедуры ваш хирург сделает пять или шесть крошечных разрезов в брюшной полости. Лапароскоп (инструмент, который позволяет хирургической бригаде видеть ваши внутренние органы на экране в операционной) и другие хирургические инструменты вводятся через небольшие разрезы.Во время операции глазное дно оборачивается вокруг пищевода, а сфинктер сжимается. Преимущества лапароскопической хирургии по сравнению с открытой операцией включают:
- Меньшие разрезы.
- Меньший риск заражения.
- Меньше боли и рубцов.
- Более короткое рекавери.
Перспективы / Прогноз
Насколько эффективна операция по поводу грыжи пищеводного отверстия диафрагмы?
Лапароскопическая пластика грыжи пищеводного отверстия диафрагмы и рефлюкса, называемая фундопликацией Ниссена, очень эффективна для большинства пациентов.Эта операция требует общего наркоза и непродолжительного пребывания в больнице. Если вам потребуется открытая хирургическая процедура, время восстановления будет больше, и вам, возможно, придется оставаться в больнице в течение нескольких дней. После операции большинству пациентов больше не требуется длительное лечение антацидными препаратами, отпускаемыми по рецепту или без рецепта.
Грыжа пищеводного отверстия диафрагмы и лечение заболеваний, связанных с кислотой
G&H Не могли бы вы описать различные проявления грыжи пищеводного отверстия диафрагмы?
JP Грыжа пищеводного отверстия диафрагмы – это, в общем, грыжа любого элемента брюшной полости через пищеводное отверстие диафрагмы.
Хиатальные грыжи можно разделить на четыре типа. Тип 1 – это классическая «скользящая» грыжа пищеводного отверстия диафрагмы, при которой расширение пищеводного канала позволяет части желудка соскользнуть в грудную клетку. Это очень распространенное явление, которое, как показали исследования распространенности, встречается у 10–80% взрослого населения. Он представляет собой простую слабость пищеводно-желудочного перехода.
Другие типы грыжи возникают при прогрессировании типа 1. Грыжа 2-го типа возникает снова из-за дефекта желудочно-пищеводного соединения и голеней, но гастроэзофагеальное соединение остается фиксированным на диафрагме голени, и часть желудка смещается в сторону пищевода.Это может прогрессировать до почти полной грыжи или перевернутого живота. Грыжи 3-го типа представляют собой комбинацию 1-го и 2-го типов, при которых грыжа постепенно увеличивается через перерыв и, по существу, пищеводно-желудочный переход и проксимальный отдел желудка мигрируют в грудную клетку. Грыжа пищеводного отверстия диафрагмы 4 типа возникает в результате того же типа прогрессивно увеличивающегося дефекта пищеводного отверстия диафрагмы, но другие органы, такие как селезенка, тонкий кишечник и даже толстая кишка, могут фактически попадать в грудную клетку вместе с пищеводно-пищеводным переходом.
G&H Что вызывает появление грыжи пищеводного отверстия диафрагмы?
JP Вопрос о том, является ли грыжа пищеводного отверстия диафрагмой врожденным состоянием или возникшей в результате какой-либо формы травмы, несколько спорный. Мы полагаем, что большинство грыж 1-го, 2-го и меньшего размера 3-го типа, вероятно, связано со старением, нормальным износом и прогрессирующей слабостью мускулатуры. Тем не менее, мы видим некоторых более молодых пациентов с этими проблемами, что предполагает наличие врожденного компонента.Существует также мнение, что другие факторы стресса, в том числе внутрибрюшное давление, возникающее во время беременности, и напряжение от физических упражнений или подъема тяжестей, могут вызвать грыжу. Кроме того, существуют травматические грыжи, например, в результате автомобильной аварии или падений, когда давление в результате травмы живота толкает содержимое брюшной полости в грудную клетку и разрушает отверстие пищеводного отверстия диафрагмы.
G&H Есть ли среди населения какие-либо группы населения, где грыжа пищеводного отверстия диафрагмы особенно распространена?
JP Люди с ожирением, безусловно, более склонны к развитию грыжи пищеводного отверстия диафрагмы.Фактически, наша группа недавно опубликовала исследование в Gastroenterology , которое показало корреляцию между окружностью талии и осевым разделением диафрагмы голеней и нижнего сфинктера пищевода, что означает, что нижний сфинктер пищевода перемещается в грудную клетку.
Не существует четко определенного разделения по полу, но, как указано выше, беременность, безусловно, может усугубить это состояние. Некоторые исследования предполагают преходящую грыжу пищеводно-желудочного перехода во время беременности, которая у многих женщин нормализуется после рождения ребенка.
G&H Как наличие грыжи пищеводного отверстия диафрагмы влияет на развитие рефлюксной болезни?
JP Пищеводно-желудочное соединение является антирефлюксным барьером и основным определяющим фактором потенциала рефлюкса. Он состоит из ряда различных физиологических и анатомических компонентов, включая нижний сфинктер пищевода, голеностопную диафрагму (перевязочные мышцы, которые охватывают пищеводно-желудочное соединение), диафрагмальную связку, желудочные перевязочные волокна и возникающие конформационные изменения. , известный как желудочно-пищеводный лоскутный клапан.Склонность к рефлюксу основана на уничтожении или изменении всех этих компонентов. Если у пациента большая грыжа пищеводного отверстия диафрагмы, но нижняя мышца сфинктера пищевода функционирует нормально, у него, скорее всего, не разовьется рефлюксная болезнь. Для возникновения рефлюкса должны присутствовать множественные дефекты антирефлюксного барьера, а два основных сфинктера, голеностопная диафрагма или перерыв и нижний пищеводный сфинктер должны быть некомпетентными или расслабленными. По этой причине у здоровых людей при глотании не возникает рефлюкса.Бедренная диафрагма все еще сокращается и выталкивает содержимое желудка вниз, тогда как во время кратковременного расслабления нижнего сфинктера пищевода или рефлекса отрыжки расслабляются как ножки диафрагмы, так и нижний сфинктер пищевода, позволяя воздуху проходить.
Таким образом, многие люди с грыжей пищеводного отверстия диафрагмы фактически не имеют рефлюкса, потому что нижний сфинктер пищевода работает хорошо и защищает их. Наша группа также недавно изучила вклад диафрагмы голени в создание зоны высокого давления.Мы обнаружили, что лучшим предиктором развития рефлюксной болезни была величина увеличения, которое произошло при сокращении диафрагмы во время вдоха. Было показано, что этот показатель является суррогатным маркером, сигнализирующим о взаимодействии как внутреннего нижнего сфинктера пищевода, так и внешней диафрагмы голени.
G&H Изменяет ли наличие грыжи пищеводного отверстия диафрагмы их профиль с точки зрения симптоматики и тяжести заболевания у пациентов с рефлюксом и симптомами ГЭРБ?
JP Наличие грыжи пищеводного отверстия диафрагмы меняет профиль пациента: пациенты с более тяжелыми формами гастроэзофагеальной рефлюксной болезни (ГЭРБ), такими как метаплазия Барретта или тяжелый эрозивный эзофагит, с большей вероятностью имеют грыжу пищеводного отверстия диафрагмы.Пациенты с пищеводом Барретта, особенно с длинным сегментом пищевода Барретта, почти всегда имеют грыжу пищеводного отверстия диафрагмы.
Одно из предыдущих исследований моделировало взаимосвязь между давлением нижнего сфинктера пищевода и дефектом пищеводного отверстия диафрагмы с точки зрения осевой длины. Исследователи разработали модель потенциала рефлюкса, которая проиллюстрировала взаимодействие, при котором, если давление нижнего сфинктера пищевода было снижено до ниже 10, но грыжи не было, было очень маловероятно проявление тяжелой рефлюксной болезни.Однако, если давление нижнего сфинктера пищевода было снижено и возникла грыжа пищеводного отверстия диафрагмы, потенциал рефлюкса был бы значительным. Помимо снижения защитного барьера, грыжа пищеводного отверстия диафрагмы также препятствует очищению пищевода после рефлюкса. Грыжа образует карман желудочного сока, который не выводится при глотании. Кроме того, любое анатомическое изменение, которое укорачивает пищевод, например грыжа пищеводного отверстия диафрагмы, ставит под угрозу перистальтическую способность его очищать.
Патогенез и прогрессирование рефлюксной болезни определяется как агрессивными силами (резкость желудочного рефлюкса, количество и частота рефлюкса), так и защитными силами (защитная ткань слизистой оболочки и способность выводить кислоту).Грыжа пищеводного отверстия диафрагмы влияет как на количество рефлюксов, так и на способность выводить кислоту, усугубляя их тяжесть на обоих фронтах.
G&H Влияет ли наличие грыжи пищеводного отверстия диафрагмы на реакцию пациентов на лечение?
JP Ответ зависит от основного симптома. Если основная жалоба пациента – изжога, ее обычно можно контролировать с помощью терапии ингибиторами протонной помпы (ИПП). Если основным симптомом является срыгивание, терапия ИПП неэффективна.Пациенты с тяжелым рефлюксом и грыжей пищеводного отверстия диафрагмы, которые принимают высокие дозы кислоты, часто сообщают, что их изжога прошла, но они все еще могут ощущать вкус желудочного сока во рту. Этих пациентов, если их качество жизни ухудшается, может потребоваться направление на хирургическое лечение грыжи пищеводного отверстия диафрагмы.
Также считается, что пациенты с грыжей пищеводного отверстия диафрагмы с большей вероятностью будут иметь внепищеводные и легочные симптомы, потому что даже если уровень кислоты находится под контролем, эти пациенты все еще возвращают жидкость в глотку и, возможно, в легкие.Это спорная идея, но она подтверждается знанием того, что рефлюкс все еще возникает у пациентов, принимающих ИПП, и что трахея и гортань не имеют такой же защитной плоской слизистой оболочки, которая выстилает пищевод. Кроме того, я подозреваю, что у пациентов с большой грыжей больше шансов иметь серьезные симптомы ночью, потому что, опять же, у них нет защитного барьера. Они спят, гравитация ушла, и теоретически они постоянно проливают желудочный сок в пищевод.
G&H Какие существуют хирургические варианты лечения грыжи пищеводного отверстия диафрагмы?
JP Антирефлюксная хирургия перемещает нижний сфинктер пищевода в брюшную полость, а затем создает искусственный клапан лоскута, оборачивая проксимальный отдел желудка вокруг пищевода и закрепляя его в брюшной полости. Кроме того, очень важно устранить дефект пищеводного отверстия ножек. Этот ремонт выполняется путем сшивания ножек так, чтобы отверстие в пищеводном канале было меньше.Все это может быть выполнено лапароскопически или открытым способом через живот или грудь. Есть несколько вариантов операции, но чаще всего выполняется лапароскопическая фундопликация по Ниссену.
G&H Какие еще варианты лечения существуют для этих пациентов?
JP Во-первых, этих пациентов необходимо тщательно обследовать, чтобы определить степень грыжи, поскольку при обширном параэзофагеальном компоненте могут возникнуть серьезные осложнения.Если грыжа достаточно велика, пациенты не ответят только на терапию ИПП. Они по-прежнему будут подвергаться значительному воздействию кислоты и каустика в пищеводно-желудочном переходе и, возможно, других внепищеводных проявлениях.
Этим пациентам, за исключением хирургического вмешательства, я рекомендую изменить образ жизни. Им не следует есть поздно ночью, и им следует приподнимать изголовье кровати, чтобы сила тяжести действительно могла помочь им избавиться от кислоты во время сна. Это механический дефект, который можно отчасти контролировать, изменив способ сна пациента.
G&H Какие дальнейшие исследования необходимы для изучения рефлюксных расстройств и грыжи пищеводного отверстия диафрагмы?
JP Дальнейшие исследования будут сосредоточены на взаимосвязи между нижним сфинктером пищевода и диафрагмой голени. Одна интересная идея для изучения состоит в том, что эти два механизма не исключают друг друга. Они работают лучше всего, когда расположены вместе, и, просто разделив их, оба компонента ослабляются. Группа из Нидерландов недавно опубликовала исследование в Gastroenterology , показывающее, что рефлюкс, по большей части, происходит, когда два сфинктера фактически разделены.
Также необходимо провести дополнительные исследования других хирургических процедур. Хотя фундопликация по Ниссену – хорошая операция, она связана с рядом осложнений. Нам необходимо лучше понять, какие преимущества дает фундопликация и чего мы можем ожидать от простого восстановления грыжи и репозиции нижнего сфинктера пищевода обратно в брюшную полость. Я также хотел бы увидеть разработку антирефлюксного препарата, который увеличивает перистальтику и укрепляет нижний сфинктер пищевода без хирургического вмешательства.Также разрабатываются агенты, блокирующие преходящую релаксацию нижнего сфинктера пищевода, подобные баклофену.
Какие грыжи пищеводного отверстия диафрагмы необходимо исправить? Большой, маленький или ничего? – Данн
Введение
Грыжа пищеводного отверстия диафрагмы – это грыжа внутрибрюшного содержимого через пищеводный перерыв диафрагмы. Теории об этиологии грыжи пищеводного отверстия диафрагмы варьируются от укорочения пищевода из-за прогрессирующего воздействия кислоты, слабости в диафрагме голени из-за старения и длительного повышения внутрибрюшного давления из-за ожирения или хронических подъемов и напряжений.Распространенность грыжи пищеводного отверстия диафрагмы варьируется в литературе от 15 до 20% в западных популяциях (1-3). Хиатальные грыжи можно классифицировать по положению гастроэзофагеального перехода (GEJ) и протяженности грыжи желудка. Грыжа пищеводного отверстия диафрагмы I типа возникает при периодической миграции GEJ в средостение. Их часто в просторечии называют «скользящими грыжами пищеводного отверстия диафрагмы». Грыжи пищеводного отверстия диафрагмы I типа составляют более 95% грыж пищеводного отверстия диафрагмы ( Рисунок 1 ) (4). Чаще всего они протекают бессимптомно.При наличии симптомов пациенты обычно проявляют симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ) (5).
Рис. 1 Диаграмма, показывающая 1-3 типы грыжи пищеводного отверстия диафрагмы.
Грыжи пищеводного отверстия диафрагмы II-IV типов обычно сгруппированы вместе и называются параэзофагеальными грыжами (ПЭГ) ( Рисунок 1 ). По оценкам, они составляют лишь 5–10% всех диагностированных грыж пищеводного отверстия диафрагмы (6).Грыжи пищеводного отверстия диафрагмы II типа возникают, когда грыжа дна желудка проходит через пищеводный перерыв. GEJ обычно остается под диафрагмой. Грыжа пищеводного отверстия диафрагмы III типа представляет собой комбинацию грыжи пищеводного отверстия диафрагмы I и II типа, при которой грыжа пищеводного отверстия диафрагмы и глазного дна желудка проходит через пищеводный перерыв. Грыжа пищеводного отверстия диафрагмы IV типа возникает при смещении в средостение других органов, кроме желудка. Грыжи II – IV типов могут протекать бессимптомно или с симптомами. Было подсчитано, что примерно у 50% пациентов с грыжами пищеводного отверстия диафрагмы II-IV типа нет симптомов (7).
Симптоматические симптомы могут быть связаны с гастроэзофагеальным рефлюксом и его осложнениями, механической обструкцией из-за частичного заворота или симптомами давления, вызванными грыжей органов в заднем средостении. Они могут включать срыгивание, дисфагию, преждевременное насыщение, боль в груди и одышку. Большие параэзофагеальные грыжи (ПЭГ) предрасполагают к завороту желудка с потенциальным некрозом желудка, вторичным по отношению к нарушению кровотока в желудочных сосудах (6).Потенциально опасный для жизни характер этого осложнения подчеркивает важность определения того, каким пациентам требуется хирургическое вмешательство.
Хирургическое лечение грыжи пищеводного отверстия диафрагмы эволюционировало от открытых (трансторакальных, трансабдоминальных) процедур до лапароскопических вмешательств. В настоящее время предпочтение отдается лапароскопии из-за ее снижения заболеваемости, более короткого пребывания в больнице и уменьшения потребности в обезболивающих (8). Независимо от подхода, целью операции является уменьшение грыжевого мешка и закрытие дефекта пищеводного отверстия без натяжения в сочетании с антирефлюксной процедурой.
Хирургическое вмешательство рекомендуется при всех острых симптоматических проявлениях ЛЭГ (обструкция или лишение свободы / удушение). Тактика лечения в неострых и бессимптомных условиях менее ясна. Грыжи пищеводного отверстия диафрагмы I типа обычно не лечат хирургическим путем, если они протекают бессимптомно, учитывая их низкую общую заболеваемость. Тактика лечения грыжи пищеводного отверстия диафрагмы II-IV типа менее ясна. Влиятельные исследования, опубликованные более 40 лет назад, привели к рекомендациям хирургов профилактически восстанавливать все PEH, чтобы избежать потенциального развития заворота и / или ишемии желудка.Эти исследования оценили риск развития острых симптомов и осложнений у пациентов, находящихся «только под наблюдением», в 30% и более (9,10). Однако в последние годы некоторые исследования показали, что риск катастрофических осложнений намного ниже этих первоначальных оценок. Это возобновило дискуссию о необходимости оперировать бессимптомные или минимально симптоматические параэзофагеальные грыжи (11).
Немногие исследования изучали естественное течение параэзофагеальных грыж без хирургического вмешательства, что затрудняет оценку рисков бдительного ожидания.Чтобы полностью определить пользу хирургического вмешательства, необходимо оценить результаты после операции в отношении симптоматики, качества жизни и частоты рецидивов грыжи. Вопрос о том, следует ли пациенту пройти операцию, еще больше усложняется из-за возраста пациента и сопутствующих заболеваний. Также важно определить особые группы пациентов, у которых могут быть неизменно худшие результаты, чтобы их можно было проконсультировать о рисках до операции. Мы пытаемся затронуть эти темы в нашем обзоре того, какие грыжи пищеводного отверстия диафрагмы требуют операции.
Чтобы ответить на вопрос, «какие грыжи пищеводного отверстия диафрагмы необходимо исправить», был проведен поиск литературы с использованием базы данных PubMed. Поисковые запросы включали: грыжа пищеводного отверстия диафрагмы, параэзофагеальная грыжа, диафрагмальная грыжа, хирургическое вмешательство. аннотации были рассмотрены на предмет соответствия теме. Исследования включались только в том случае, если они были опубликованы в течение последних 20 лет, были на английском языке и был доступен полный текст. Помимо поиска в базе данных, был проведен поиск соответствующих исследований по ссылкам из каждой включенной статьи.
Лечение грыжи пищеводного отверстия диафрагмы I типа
Бессимптомное течение
Хотя имеются редкие сообщения о грыжах пищеводного отверстия диафрагмы I типа, приводящих к осложнениям, официальные руководства рекомендуют наблюдать только бессимптомные грыжи пищеводного отверстия диафрагмы I типа (12). Это связано с тем, что подавляющее большинство грыж пищеводного отверстия диафрагмы I типа не прогрессируют до необходимости экстренной операции, не становясь сначала симптоматическими.Само собой разумеется, что, если такие пациенты будут проходить регулярное наблюдение, у них будет плановое восстановление, прежде чем у них появятся показания к экстренной операции. Конечно, остается нерешенным вопрос о естественном течении грыж пищеводного отверстия диафрагмы I типа и о том, переходят ли они в конечном итоге в грыжи III или IV типа.
O’Donnell et al. наблюдали частоту грыж пищеводного отверстия диафрагмы I-IV типа у активных компонентов в США. Армия, флот, авиация и корпус морской пехоты, служившие с января 2005 г. по декабрь 2014 г. (2).Лица были идентифицированы с использованием записей о стационарной и амбулаторной медицинской помощи, задокументированных в Системе медицинского наблюдения Министерства обороны. В общей сложности за этот период у 27 276 человек была диагностирована грыжа пищеводного отверстия диафрагмы с общей заболеваемостью 19,7 на 10 000 человеко-лет. Из 27 276 военнослужащих с диагнозом грыжа пищеводного отверстия диафрагмы только 235 (0,86%). в течение периода наблюдения были выполнены какие-либо хирургические операции, и только 47 (0,17%) случаев возникли. Это исследование пришло к выводу, что подавляющее большинство диагностированных случаев диафрагмальной грыжи пищеводного отверстия диафрагмы никогда не требуют хирургического вмешательства.Истинная частота грыжи пищеводного отверстия диафрагмы в этой популяции была, вероятно, выше, учитывая тот факт, что в этом исследовании не проводился рутинный скрининг. К сожалению, в исследовании не сообщалось о распределении различных типов грыж пищеводного отверстия диафрагмы при неотложных и не неотложных операциях.
Дальнейшие исследования изучили естественное течение грыжи пищеводного отверстия диафрагмы I типа. Ретроспективный обзор одного учреждения, проведенный Ahmed et al. в 2018 г. оценили естественное течение грыж пищеводного отверстия диафрагмы I типа менее 5 см (13).Пациентам был поставлен диагноз после эндоскопии, выполненной в рамках обследования по поводу ГЭРБ, дисфагии, боли в груди, боли в животе или последующего наблюдения за пищеводом Барретта. Всем живым пациентам разослали анкету относительно их симптомов, связанных с ГЭРБ. Хотя многие пациенты имели стойкие симптомы через 10 лет наблюдения, исследователи обнаружили, что только 1,5% пациентов в конечном итоге перенесли плановую операцию по поводу грыжи пищеводного отверстия диафрагмы. Двум пациентам была сделана операция в связи с развитием рефрактерной ГЭРБ.У одного пациента было прогрессирующее увеличение грыжи пищеводного отверстия диафрагмы, и ему была проведена плановая пластика на фоне развития железодефицитной анемии. За 10-летний период исследования не было зарегистрировано ни одного экстренного хирургического вмешательства. Учитывая низкую скорость прогрессирования хирургического вмешательства, авторы пришли к выводу, что наблюдение за бессимптомными грыжами малого и среднего размера I типа (римская цифра) является безопасным.
Симптоматический
Были проведены обширные физиологические исследования, в которых наблюдалась связь между скользящей грыжей пищеводного отверстия диафрагмы и гастроэзофагеальным рефлюксом.Scheffer et al. выполнила манометрию с высоким разрешением и исследования pH у 20 пациентов с ГЭРБ в анамнезе и 20 здоровых добровольцев во время и после стандартизированного приема пищи (14). Они также сравнили объем внутрибрюшного желудка с помощью ультразвука. Исследователи отметили, что пациенты с симптомами ГЭРБ чаще находились в состоянии голодания, когда на манометрии у них были две определенные зоны высокого давления, соответствующие профилю грыжи пищеводного отверстия диафрагмы (32,9 ± 4,9 мин. Ч) (53.2%) по сравнению с контролем (8,7 ± 3,3 мин ч) (14,5%) (P <0,001). Исследователи также отметили, что при грыже желудка была зафиксирована более высокая частота рефлюкса при тестировании pH (2,1 ± 0,6 и 3,8 ± 0,9 в час; P <0,05).
Кроме того, есть доказательства того, что плановая пластика грыжи пищеводного отверстия диафрагмы I типа связана с более низкой частотой интра- и послеоперационных осложнений, а также с уменьшением частоты повторных операций, связанных с осложнениями, по сравнению с ПЭГ (15). Причинно-следственная связь между ГЭРБ и грыжей пищеводного отверстия диафрагмы I типа, а также относительно низкая частота осложнений являются убедительным доказательством избирательного лечения этих симптоматических грыж.
Управление типом II-IV PEH
Симптоматический
Идеальным исследованием для сравнения рисков и преимуществ восстановления с наблюдением симптоматической ЛЭГ было бы рандомизированное контролируемое исследование. Однако этих данных недостаточно, поскольку симптоматические грыжи уже регулярно лечатся большинством хирургов. Sihvo et al. провел одно из немногих исследований, посвященных смертности от симптоматической ЛЭГ, связанной с конкретным заболеванием (11).Исследователи идентифицировали 563 пациента, перенесших хирургическое лечение, и 67 пациентов, которым в период с 1987 по 2001 год проводилось консервативное лечение ЛЕГ в стационаре. Они обнаружили, что периоперационная смертность у пациентов, перенесших хирургическое лечение, составляет 2,7%. У пациентов, которые были госпитализированы по поводу PEH, но в конечном итоге вылечили без хирургического вмешательства, уровень смертности составил 16,4%. Вероятно, это завышенная оценка смертности, учитывая, что многие пациенты с ЛЭГ, возможно, никогда не были госпитализированы и, следовательно, не будут включены в группу «бдительного ожидания» этого исследования.Изучив записи пациентов, умерших во время консервативного лечения, авторы пришли к выводу, что 13% смертей можно было предотвратить с помощью хирургического вмешательства. Результаты этого исследования подчеркивают плохие результаты настороженного ожидания симптоматической ЛЭГ.
Помимо этого преимущества в отношении смертности, есть несколько хорошо задокументированных симптоматических преимуществ для восстановления PEH. Пациенты часто сообщают об облегчении симптомов ГЭРБ: дисфагии, вздутия живота, срыгивания и раннего насыщения (16-18).
Дополнительное внимание следует уделять улучшению сердечной и легочной функции. Carrott et al. провели ретроспективный обзор, сравнивая предоперационные и послеоперационные тесты функции легких (PFT) у пациентов, перенесших лечение симптоматической или бессимптомной PEH (19). Группа хирургического вмешательства продемонстрировала статистически значимое улучшение значений PFT (P <0,01). Кроме того, модели многомерной регрессии продемонстрировали корреляцию между степенью улучшения PFT и размером внутригрудного желудка.
Результаты этого ретроспективного исследования были дополнительно подтверждены в недавнем проспективном исследовании 570 пациентов, проведенном Wirsching et al. (20). Они обнаружили улучшение показателей спирометрии у 80% пациентов. Степень улучшения после восстановления была наибольшей, когда доля внутригрудного желудка составляла> 75% (P = 0,001). Лоу и Симчук также обнаружили аналогичные улучшения в показателях спирометрии (21).
Помимо улучшения дыхательной функции, существуют также исследования, демонстрирующие улучшение физиологии сердца после восстановления PEH (22).МРТ сердца, выполненная до и после еды, показала, что размер PEH значительно увеличился после еды, и что это увеличение размера привело к одновременному уменьшению ударного объема левого желудочка (P = 0,012) и фракции выброса (P = 0,010). Послеоперационная МРТ показала значительное улучшение размера левого предсердия и левого желудочка и ФВ. Также было проведено исследование функции легких, которое показало улучшение ОФВ1 и ФЖЕЛ после операции. Наконец, пациент сообщил, что кардиореспираторные симптомы улучшились после операции по сравнению с дооперационными значениями (P <0.01). Вместе эти исследования показывают, что улучшение после восстановления PEH не ограничивается только желудочно-кишечной патологией и патологией, связанной с ГЭРБ.
Результаты планового ремонта
Современные хирургические методы планового восстановления PEH документально подтвердили низкую послеоперационную заболеваемость / смертность и благоприятные долгосрочные симптоматические исходы. Targarona et al. сообщил о 11% -ной заболеваемости краткосрочными осложнениями в своем исследовании 46 пациентов с ЛЭГ типа II, III и IV, получавших лапароскопическую пластику +/- армирование сеткой и фундопликацию по Ниссену (23).Пациенты наблюдались в среднем 24 месяца. В этом исследовании для оценки качества жизни использовались различные опросы: краткая форма – 36 (SF-36), оценка тяжести диспепсии в Глазго (GDSS) и индекс качества жизни желудочно-кишечного тракта (GIQLI). Качество жизни согласно GIQLI было одинаковым для всей когорты и стандартной популяции для сравнения. Это исследование показало, что частота рецидивов составляет 20% в течение среднего периода наблюдения в течение 24 месяцев с использованием глотания бария для постановки диагноза. Было обнаружено, что большинство рецидивов протекают бессимптомно или с минимальной симптоматикой скользящей грыжи пищеводного отверстия диафрагмы.Не было существенной разницы в качестве жизни, о которой сообщали пациенты, между группами пациентов, у которых был рецидив, по сравнению с группами, у которых не было, что позволяет предположить, что рецидив может быть симптоматически несущественным.
Sorial et al. провели ретроспективный обзор всех случаев грыжи с ЛЭГ за 7-летний период, уделяя особое внимание выявлению факторов риска рецидива (24). При среднем сроке наблюдения 6 месяцев общая частота рецидивов симптомов составила 9.9%. Они изучили демографические данные пациентов, размер грыжи, технические аспекты операции и хирургический опыт. При многомерном анализе опыт оперирующего хирурга был единственным фактором, существенно влияющим на частоту рецидивов.
Mehta et al. выполнил объединенный анализ 20 ретроспективных исследований. Они обнаружили совокупную интраоперационную заболеваемость 5,3% и частоту послеоперационных осложнений 12,7% среди 1387 пациентов, перенесших лапароскопическую пластику ЛЭГ.Их анализ показал, что частота рецидивов составляет 16,9% при скорректированном среднем сроке наблюдения в 16,5 месяцев. Рецидивы составляли 47% скользящих грыж I типа, 23% разрыва обертки и 30% истинных рецидивов ЛЭГ. В 20 исследованиях, включенных в их анализ, частота индивидуальных рецидивов варьировалась от 0 до 44%. Авторы объясняют эту вариацию отчасти неоднородным определением рецидива (25). Другие исследования показали аналогичные благоприятные результаты (8,23,26-29).
Эти исследования доказывают, что плановая хирургия безопасна и имеет благоприятные симптоматические исходы.Они также утверждают, что риск рецидива не минимален, но может быть симптоматически и клинически несущественным.
Результаты аварийного ремонта
Чтобы определить соотношение риска и пользы планового ремонта по сравнению с экстренной операцией, также необходимо глубокое понимание результатов, связанных с экстренным ремонтом. Одно из таких исследований, проведенное Jassim et al. , провел проспективный обзор с использованием базы данных общенациональной стационарной выборки (NIS) в период с 2006 по 2008 г. для изучения 41 723 пациентов, перенесших лечение PEH в Соединенных Штатах (30).Экстренное восстановление было связано со значительно более высоким уровнем заболеваемости (33,4% против 16,5% планового, P <0,001) и смертности (3,2% против 0,37%, P <0,001), чем плановое восстановление. Эти различия частично можно объяснить разными характеристиками двух групп. Пациенты, подвергавшиеся экстренному восстановлению, значительно чаще были старше, мужчинами и имели сопутствующие соматические заболевания (злоупотребление алкоголем, железодефицитная анемия, электролитные нарушения, почечная недостаточность и потеря веса / недоедание).Пациенты, перенесшие экстренное восстановление, также значительно реже перенесли лапароскопическую операцию. После проверки этих характеристик с помощью многомерного анализа экстренное восстановление было связано с более высокой смертностью. Эти результаты предполагают, что невыборное хирургическое вмешательство приводит к плохим исходам с точки зрения заболеваемости и смертности, что связано с возрастом и сопутствующими заболеваниями.
Множество других исследований показали аналогичные результаты. Tam et al. использовал сопоставление оценок предрасположенности для пола, возраста, ИМТ, индекса коморбидности Чарлсона, употребления табака, дооперационных симптомов, размера грыжи, больничных и хирургических различий между плановыми и неотложными пациентами и обнаружил, что шансы послеоперационных осложнений и смертности равны неизменно в 2–3 раза больше при экстренном ремонте по сравнению с плановым (31).
Ballian et al. обнаружил, что внезапное предлежание было связано со значительной смертностью даже после того, как другие прогностические переменные оставались постоянными. Они обнаружили, что люди, подвергавшиеся экстренному восстановлению ПЭГ, чаще были мужчинами старше 70 лет, имели недостаточный или нормальный вес, имели более крупные грыжи и повышенное количество сопутствующих заболеваний (32). В этом исследовании смертность составила 1,1% после планового хирургического вмешательства по сравнению с 8,0% после планового хирургического вмешательства (P <0,01).
Поломский и др. выполнила популяционное исследование госпитализаций по поводу PEH в штате Нью-Йорк (9). Пятьдесят три процента госпитализаций PEH в их исследовании были экстренными. Интересно, что 66% из них были выписаны до хирургического вмешательства. При госпитализации в неотложной помощи была более высокая смертность (2,7% против 1,2%, P <0,001), более длительная продолжительность пребывания (7,3d против 4,9d, P <0,001) и более высокая стоимость (28 484 доллара против 24 069 долларов, Р <0.001), чем при плановых операциях (9). Неотложная медицинская помощь имела статистическую значимость, связанную со смертностью, продолжительностью пребывания в стационаре и стоимостью в моделях многомерной регрессии, включая возраст и тип оперативного вмешательства.
Другие исследования пришли к другому выводу: разница в смертности между плановым и экстренным восстановлением полностью объясняется сопутствующими заболеваниями. Shea et al. выполнили ретроспективный обзор пациентов с ЛЕГ в одном учреждении.Они сравнили пациентов, подвергшихся экстренной помощи, с плановым восстановлением PEH, используя как шкалу предрасположенности, так и многомерную логистическую регрессию для контроля значительных различий в возрасте, поле, индексе массы тела (ИМТ), классе Американского общества анестезиологов (ASA), употреблении табака и сопутствующих заболеваниях, таких как как диабет, гипертония, хроническая обструктивная болезнь легких, гиперлипидемия, ишемическая болезнь сердца и ГЭРБ. В их исследовании было выявлено в общей сложности 229 пациентов, которым была проведена коррекция PEH, из которых 199 подверглись плановой коррекции (86.9%) и 30 (13,1%) в экстренном ремонте. Возникшие случаи чаще встречались у пожилых людей с более крупными и сложными грыжами. У них также было больше шансов на более длительное пребывание в больнице (6,63 против 2,79 дня, P = 0,002), больше послеоперационных осложнений (44,8% против 19,4%, P = 0,002) и более высокая доля тяжелых осложнений. . Статистически значимой разницы в частоте повторной госпитализации между двумя группами не было (3,7% против 3,5%, P = 0,22). Эти различия в когортах больше не были значимыми при сравнении групп, сопоставимых по склонности.Это говорит о том, что осложнения, с которыми сталкивается новая группа, связаны с их сопутствующими заболеваниями, а не с эмерджентным характером их операции.
Августин и др. использовал данные NSQIP для изучения 3598 пациентов, перенесших плановое или экстренное (5%) восстановление PEH в 2009–2011 гг. Они также обнаружили, что неотложная операция не связана со смертностью после поправки на сопутствующие заболевания (33). Вместо этого они обнаружили, что слабость и предоперационный сепсис увеличивают шансы смертности и что лапароскопическое (по сравнению с открытым) восстановление и ИМТ ≥25 (по сравнению с ИМТ <18.5) значительно снижали смертность.
Многие из вышеперечисленных исследований показали, что восстановление PEH у пожилых пациентов связано с большей заболеваемостью и смертностью. Poulose et al. специально обследовали пожилых пациентов (34). Они использовали базу данных Nationwide Inpatient Sample за 2005 г. для исследования восьмидесятилетних детей, перенесших плановые и невыборные операции по поводу PEH. В 43% случаев выполнено невыборное хирургическое вмешательство. У невыборных пациентов смертность была выше (16% vs. 2,5%) и продолжительности пребывания (14,3 против 7 дней), чем их выборные аналоги. Эта смертность вдвое больше, чем в исследовании без восьмидесятилетнего возраста (32). В этом исследовании сообщается о гораздо большей продолжительности пребывания в стационаре, чем в других исследованиях, отчасти потому, что популяция состояла только из восьмидесятилетних людей, и потому, что это исследование включало все формы восстановления PEH, в то время как другие исследования были сосредоточены на лапароскопических подходах (35). Длительное пребывание в больнице повышает риск легочных осложнений, ИМП, ухудшения трудоспособности и когнитивных нарушений у пожилых (36-39).
В совокупности совокупность доказательств позволяет предположить, что хотя часть повышенной заболеваемости и смертности в результате экстренного ремонта объясняется различиями в сопутствующих заболеваниях, существует также независимый риск, связанный с экстренным ремонтом.
Бессимптомные PEH: плановое лечение в сравнении с бдительным ожиданием
Как указано в литературе, предотвращение экстренного хирургического вмешательства для отдельного пациента является идеальным.Тем не менее, до сих пор неясно, когда лучше всего вмешиваться. Современные результаты неотложной хирургии улучшились: в некоторых исследованиях уровень смертности составляет 0–2% (27,30). Это улучшение привело к пересмотру исходного вопроса. Какие типы грыж пищеводного отверстия диафрагмы и в каких ситуациях можно эффективно наблюдать? Какую стратегию лечения лучше всего применить к популяции бессимптомной ЛЕГ в целом?
Современные популяционные исследования, изучающие прогрессирование PEHs, в значительной степени отсутствуют.Вместо достаточных эпидемиологических сравнений настороженного ожидания и планового герниопластики параэзофагеальной грыжи пищеводного отверстия диафрагмы исследовательские группы обратились к компьютерному моделированию, чтобы ответить на этот вопрос. Stylopoulos et al. исследовал, перевешивают ли риски планового хирургического вмешательства по поводу грыжи пищеводного отверстия диафрагмы II и III типа риски возможного прогрессирования, требующего операции, или возможного дальнейшего прогрессирования, требующего неотложной хирургии. Исследовательская группа создала симуляцию Монте-Карло на основе обзора 1035 пациентов, полученного на основе данных проекта затрат и использования здравоохранения в 2002 году (40).Первичным результатом была ожидаемая продолжительность жизни с поправкой на качество (QALE) в двух группах. Во все времена осторожное ожидание приводило к большему общему увеличению QALE, чем плановое хирургическое вмешательство. Польза бдительного ожидания была более заметной по мере увеличения возраста обращения. Это связано с тем, что исследователи обнаружили, что риск развития тяжелых симптомов снижается с увеличением возраста пациента. Кроме того, был проведен анализ чувствительности. Модель была чувствительна только к изменениям смертности при плановых и неотложных операциях.Учитывая большой объем данных, использованных для моделирования Монте-Карло, и результаты анализа чувствительности, казалось, что риски планового восстановления PEH перевешивают преимущества.
Шестнадцать лет спустя это исследование было повторено Morrow et al. с использованием обновленных результатов, включая затраты (41). Была разработана марковская модель решения, чтобы еще раз сравнить выжидательную тактику и плановую герниопластику при ЛЭГ с минимальными симптомами. Модель включала возможные состояния немедленного послеоперационного периода, рецидивов ЛЭГ, симптоматических или бессимптомных после операции и смерти.Модель была построена на основе агрегирования данных о результатах систематического обзора литературы. Таким образом, это была более полная модель, чем предыдущее исследование. Плановая лапароскопическая герниопластика обходилась дороже. Средняя стоимость для пациента, перенесшего плановую операцию, составила 11 771 доллар. Для бдительной ожидающей руки это было всего 2207 долларов. Пациенты, которым была проведена плановая пластика грыжи, имели в среднем 1,3 дополнительных года жизни с поправкой на качество (14,3 против 13.0). Таким образом, стоимость одного года жизни с поправкой на качество составила 7 303 доллара. Авторы отмечают, что большинство опрошенных пациентов считают, что один год жизни с поправкой на качество должен стоить от 50 000 до 100 000 долларов. Таким образом, авторы приходят к выводу, что стоимость первичной плановой операции оправдывала общее улучшение качества жизни.
Одной из основных причин, по которым исследование 2018 года так разительно отличалось от исследования 2002 года, было то, что смертность от плановой репарации PEH продолжала снижаться.Исследование 2002 года показало, что смертность, связанная с плановым восстановлением, составляла около 1%, что было таким же, как смертность от неотложной хирургии в использованных ими данных. В этом повторном исследовании в 2018 году смертность составила около 5% при неотложной хирургии и 0,65% при плановой операции. Таким образом, точно так же, как анализ чувствительности в первоначальном исследовании 2002 года предсказывал, что изменения в смертности могут повлиять на результаты исследования, эти новые статистические данные изменили курс наилучшего решения в пользу планового восстановления.
Учитывая эти данные, оказалось, что обычное оперативное вмешательство при бессимптомной ЛЕГ будет снова рекомендовано.Однако дополнительное исследование моделирования, опубликованное Jung et al. Позднее в 2018 году сделали другие выводы (42). Модель Маркова была создана на основе данных, собранных в результате систематического обзора исследований грыж пищеводного отверстия диафрагмы 2 и 3 типа. Исследователи обнаружили разницу в QALE в 5 месяцев, отдавая предпочтение осторожному ожиданию, а не плановой пластике грыжи. Восемьдесят четыре процента их симуляций показали более благоприятный результат, если пациенты изначально были назначены на бдительное ожидание. Этот эффект не изменился в анализе чувствительности, который увеличил максимальный возраст, в котором пациент мог пройти операцию, до 95 лет.Тот же анализ также уменьшил количество лет, в течение которых пациент был подвержен риску рецидива, до 5 лет и изменил тип метода закрытия с пластики сетки на только наложение швов.
Удивительно, что два исследования с очень похожей методологией дали такие разительно разные результаты. Хотя эти исследования представляют собой моделирование и не могут учитывать каждую переменную, как в рандомизированном контролируемом исследовании, в них использовалась та же самая современная литература и статистическая методология, но были сделаны совершенно разные выводы.Это, по-видимому, связано с различиями в процентах рисков, используемых в моделировании. Jung et al. В исследовании (в котором предпочтение отдается настороженному ожиданию) установлено, что риск послеоперационных осложнений после экстренной пластики грыжи пищеводного отверстия диафрагмы составляет 11,9%. В исследовании Morrow et al. риск был установлен на уровне 21%. Более низкий уровень осложнений при неотложной помощи снижает риск необходимости в неотложной операции, что способствует более внимательному ожиданию. Также наблюдались важные различия в доле пациентов, у которых развилась симптоматическая грыжа (7.4% – исследование выжидательного наблюдения, 13,87% – исследование планового ремонта). Наконец, Jung et al. Исследование с осторожным ожиданием допускало возможность второй плановой пластики грыжи, в то время как исследование в пользу плановой пластики – нет. Если существует вероятность многократного ремонта, это отрицательно скажется на качестве жизни по сравнению с моделью, в которой этот потенциал не учтен.
В целом, эти исследования подчеркивают, как интерпретация литературы и как изменение входных данных может существенно повлиять на результаты модели Маркова.Даже анализ чувствительности упустит важные различия, если не будет исследована каждая переменная. Следовательно, без доказательств первого уровня трудно с уверенностью сделать выводы о бдительном ожидании по сравнению с рутинным лечением бессимптомных ЛЭГ. Таким образом, мы согласны с рекомендациями SAGES 2013 г., согласно которым принятие решения для бессимптомного пациента должно проводиться в индивидуальном порядке после обсуждения рисков и преимуществ с пациентом (12).
Оценка риска планового хирургического вмешательства
Несмотря на низкие современные показатели заболеваемости и смертности, хирургическое вмешательство не обходится без осложнений.Осложнения хирургического вмешательства при ЛЭГ могут включать в себя повреждение внутренних органов, повреждение блуждающего нерва, пневмоторакс и кровоизлияние в средостение, среди прочего (28). При рассмотрении планового лечения бессимптомной грыжи важно определить важные факторы риска пациента. Это как для оптимизации, так и для обсуждения информированного согласия.
Как упоминалось ранее, Jassim et al. обнаружил, что общий риск осложнений во время и после планового и неизбирательного восстановления PEH был связан с хроническим заболеванием легких, электролитными нарушениями и потерей веса / недоеданием.Более низкая частота осложнений была значительно связана с женским полом, плановыми и лапароскопическими процедурами (30). Увеличение возраста также было связано с повышенным общим риском осложнений и смертности после планового и невыборного восстановления ПЭГ.
Августин и др. обнаружил обратную зависимость между ИМТ и смертностью. Их исследование показало, что ИМТ 25-50 и ИМТ ≥30 ( против ИМТ <18,5) в значительной степени защищают от смертности (33).Слабость и предоперационный сепсис увеличивали шансы смерти.
Вывод от Jassim et al. для риска, связанного с хроническим заболеванием легких, также был идентифицирован другими исследованиями. Ballian et al. использовал пошаговую логистическую регрессию для определения переменных, позволяющих прогнозировать послеоперационную смертность и заболеваемость (32). Они обнаружили, что периоперационная смертность лучше всего прогнозируется на основе истории болезни застойной сердечной недостаточности, истории болезни легких, возраста на момент операции (≥80 vs. <80) и срочность операции (плановая против экстренной помощи).
Лечение рецидивирующей грыжи пищеводного отверстия диафрагмы
Лечение рецидивирующей грыжи пищеводного отверстия диафрагмы также важно с учетом высокой общей частоты рецидивов. Lidor et al. проспективно обследовали 101 пациента, которым была выполнена плановая лапароскопическая пластика ЛЭГ с использованием биопротезной сетки. Они заметили, что у тех пациентов, у которых были возвращены симптомы (дисфагия, раннее насыщение, вздутие живота, постпрандиальная боль в груди и одышка), как правило, наблюдалась рецидивирующая грыжа пищеводного отверстия диафрагмы более 2 см по данным контрастного исследования верхних отделов желудочно-кишечного тракта с барием (43).Lidor et al. Таким образом, определила, что грыжи пищеводного отверстия диафрагмы размером менее 2 см не являются клинически значимыми и не должны считаться рецидивом. Они выступали за лечение всех симптоматических рецидивирующих грыж размером более 2 см.
Джонс и др. провели ретроспективный анализ всех пациентов, перенесших лечение ЛЭГ сеткой за 9-летний период (44). Семьдесят девять процентов этих пациентов прошли исследования верхних отделов желудочно-кишечного тракта после операции для выявления рентгенологического рецидива.Эти исследования повторялись ежегодно до тех пор, пока пациенты не были потеряны для последующего наблюдения. В результате средний срок наблюдения составил 25 месяцев. Средний размер рецидива во время этого наблюдения составил 4 см. Не было значительной разницы в послеоперационных симптомах между пациентами с рентгенологическим проявлением или без него.
Белый и др. наблюдали за 31 пациентом в течение 11,3 лет и обнаружили статистически значимое уменьшение симптомов дисфагии, изжоги, боли в груди и срыгивания после операции.Пациенты были обследованы с проглатыванием бария, и у 32% пациентов была обнаружена рецидивирующая грыжа пищеводного отверстия диафрагмы. Восемьдесят процентов этих рецидивов были скользящими грыжами пищеводного отверстия диафрагмы. Авторы утверждают, что, несмотря на относительно высокую частоту рецидивов грыжи в целом, пациенты получают симптоматическое улучшение после операции по лечению ЛЕГ и что рецидивы в форме грыжи пищеводного отверстия диафрагмы I типа не подвергают пациента повышенному риску заворота (17).
Пластика грыжи пищеводного отверстия диафрагмы в особых популяциях
Пластика грыжи пищевода у пожилых людей
Gangopadhyay et al. сравнили результаты между различными возрастными группами после лапароскопической пластики PEH (35). Исследователи обнаружили, что у пожилых пациентов был значительно более высокий класс ASA, и им требовалось значительно более длительное послеоперационное пребывание. У пожилых пациентов в конечном итоге были аналогичные отдаленные результаты с точки зрения послеоперационной симптоматики, рецидива и повторной операции. Эти результаты предполагают, что пожилые пациенты более уязвимы в периоперационном периоде, но, вероятно, у них будут аналогичные долгосрочные результаты.Spaniolas et al. также пришел к выводу, что, хотя периоперационная заболеваемость была выше у пожилых пациентов, смертность не различалась между пожилыми и сравнительно молодыми пациентами (45).
Интересно, что Gupta et al. привел аргумент, что только возраст и сопутствующие заболевания не должны определять, получил ли пациент лечение PEH (46). Они сравнили результаты между пациентами, перенесшими лечение ЛЭГ и операцию по поводу ГЭРБ, чтобы найти, что различия в смертности лучше объясняются периоперационными легочными осложнениями, венозными тромбоэмболическими событиями и кровотечением, а не возрастом и сопутствующими заболеваниями.Они выдвинули аргумент, что больше внимания следует уделять оптимизации легких и профилактике тромбоэмболических событий.
Эль Лакис и др. оценил 263 пациента в возрасте 70 лет и старше и сравнил их с 261 пациентом более молодого возраста. Они обнаружили, что пациенты в возрасте 80 лет и старше имели больше сопутствующих заболеваний, более крупные грыжи, повышенную долю ПЭГ типа IV и с большей вероятностью обратились в неотложную медицинскую помощь (47). В этой более старшей когорте наблюдалось статистически значимое увеличение послеоперационных осложнений [45 (45%) vs. 61 (23%), P <0,001]. Большинство осложнений были легкой степени тяжести и действительно способствовали увеличению продолжительности пребывания у этой пожилой популяции. Рецидив грыжи в этой группе не отличался от остальной популяции. Важно отметить, что после поправки на сопутствующие заболевания возраст не был значимым фактором для прогнозирования тяжелых осложнений, повторной госпитализации в течение 30 дней или раннего рецидива.
Staerkle et al. аналогично агрегировали данные о 360 восьмидесятилетних пациентах и не обнаружили увеличения частоты интраоперационных или послеоперационных осложнений или связанных с ними повторных операций по сравнению с более молодыми пациентами (48).Аналогичные исследования были проведены с меньшими когортами и дали аналогичные результаты (49,50). Поскольку все эти исследования показали отличные или сопоставимые результаты, связанные с восстановлением PEH у пожилых пациентов, мы считаем, что возраст сам по себе не является противопоказанием для планового хирургического вмешательства. Пациентов следует оценивать в индивидуальном порядке с оптимизацией изменяемых факторов риска.
Сопутствующие бариатрические операции и пластика грыжи пищеводного отверстия диафрагмы
Hefler et al. использовал базу данных улучшения качества метаболической и бариатрической хирургии для выявления 42 732 пациентов, которым были выполнены бариатрические процедуры с одновременным восстановлением PEH (51). В этой когорте была проведена оценка предрасположенности в соотношении один к одному для сравнения с пациентами, которым не проводилась одновременная пластика грыжи пищеводного отверстия диафрагмы. Пациенты были исключены, если у них был ИМТ <35. Ревизионные операции также были исключены. В целом, исследователи не обнаружили статистически значимой разницы в 30-дневных серьезных осложнениях или смертности между двумя группами.Частота повторной госпитализации была выше после одновременного восстановления PEH (4,0 против 3,6%, P = 0,002). При разделении бариатрической операции на рукавную гастрэктомию и обходной желудочный анастомоз по Ру не было выявлено особых повышенных рисков при восстановлении PEH. Исследователи пришли к выводу, что одновременное восстановление PEH сопряжено с минимальным дополнительным риском для пациентов и осуществимо.
Следует ли восстанавливать все грыжи пищеводного отверстия диафрагмы после операции в операционной?
Следует ли лечить все грыжи пищеводного отверстия диафрагмы в операционной независимо от размера и симптомов? Чтобы ответить на этот вопрос, необходимо более внимательно изучить патофизиологию рефлюкса.Давно ведутся дебаты по поводу относительного вклада в антирефлюксный механизм ножек диафрагмы и нижнего сфинктера пищевода (LES). Во времена доктора Ниссена грыжа пищеводного отверстия диафрагмы считалась побочным эффектом, связанным с некомпетентной НПС. Возникла теория, согласно которой длительное воздействие кислого рефлюкса на пищевод приводило к его укорочению. Доктор Ниссен полагал, что после того, как желудок вернется в брюшную полость, фундопликация предотвратит воздействие кислоты и укорочение пищевода в будущем.В этой патофизиологической теории ГЭРБ восстановление грыжи пищеводного отверстия диафрагмы не было важным компонентом антирефлюксной операции. Здесь диафрагма была только сторонним наблюдателем и не способствовала созданию барьера ГЭРБ.
Альтернативная точка зрения состоит в том, что дисфункция диафрагмальных ножек активно способствует ГЭРБ в сочетании с дисфункцией НПС. Как манометрия с высоким разрешением, так и трехмерное компьютерное моделирование указывают на то, что ножки диафрагмы и LES вносят равный вклад в антирефлюксный барьер (52,53).Кроме того, исследования показали, что микроскопические изменения в цитоархитектуре диафрагмальных ножек присутствуют у пациентов с симптомами ГЭРБ (54). Исследования на животных показали, что нарушение диафрагмы вызывает повышенное воздействие кислоты на пищевод (55). Наконец, исследование здоровых бессимптомных пациентов с небольшими грыжами пищеводного отверстия диафрагмы все еще имело интрасфинктерный рефлюкс и удлинение слизистой оболочки сердца на основе мониторинга pH с высоким разрешением и биопсии (56).
Следовательно, очевидно, что если есть определенные пациенты со склонностью к развитию грыжи пищеводного отверстия диафрагмы, и если ножки являются важным компонентом рефлюксного барьера, то, если грыжа пищеводного отверстия диафрагмы обнаружена во время операции, ее следует исправить , независимо от его размера.Это контрастирует с вышеупомянутыми доказательствами того, что пациентов с клинически небольшими грыжами пищеводного отверстия диафрагмы, идентифицированными на видеоэзофаграмме, можно безопасно наблюдать (43). Хотя это правда, и наличие грыжи не обязательно указывает на немедленную необходимость операции, есть аргумент, что, как только пациент попадает в операционную, необходимо произвести ремонт, учитывая важный вклад голеней в защиту от ГЭРБ. Это было продемонстрировано в ретроспективном исследовании, сравнивающем минимальное рассечение во время установки устройства LINX ® и обязательное более обширное рассечение и восстановление пищеводного отверстия диафрагмы (57).В обязательной группе рассечение пищеводного отверстия диафрагмы и задняя круропластика были выполнены всем пациентам, независимо от наличия грыжи пищеводного отверстия диафрагмы. При среднем сроке наблюдения 298 дней в группе с минимальным расслоением была более высокая частота рецидивов грыжи пищеводного отверстия диафрагмы, требующих ремонта (6,6% против 0%, P = 0,02). Интересно, что в группе обязательной диссекции во время операции был выявлен больший средний размер грыжи пищеводного отверстия диафрагмы (3,95 против 0,77 см). Тем не менее, эти пациенты жили лучше, чем их коллеги, которым не делали круропластику.
Выводы
Хотя литература сложна и иногда противоречит друг другу, есть тенденции, которые выявляются, когда вся картина рассматривается с широкой точки зрения. Поскольку грыжи пищеводного отверстия диафрагмы I типа очень редко связаны с неотложными осложнениями, литература поддерживает лечение только тех грыж, которые являются симптоматическими. Литература также поддерживает лечение грыж пищеводного отверстия диафрагмы II-IV типов при симптоматических грыжах.В отношении бессимптомных грыж данные противоречивы. Таким образом, лучший способ действий – это тщательное обсуждение между пациентом и хирургом рисков и преимуществ планового ремонта по сравнению с бдительным ожиданием. Пациенты должны быть оптимизированы для хирургического вмешательства с уделением особого внимания изменяемым факторам риска. Возраст не является противопоказанием к операции. Одновременная пластика грыжи пищеводного отверстия диафрагмы и бариатрическая хирургия кажутся возможными, но необходимо получить более высокий уровень доказательств. Наконец, необходимы дополнительные популяционные исследования для определения истинной частоты и идеального лечения бессимптомных грыж пищеводного отверстия диафрагмы всех типов.
Благодарности
Финансирование: Нет.
Происхождение и экспертная оценка: Эта статья была заказана приглашенными редакторами (Ли Л. Свонстром и Стивен Г. Лидс) для серии «Грыжа пищеводного отверстия диафрагмы», опубликованной в Annals of Laparoscopic and Endoscopic Surgery . Статья отправлена на внешнее рецензирование, организованное приглашенными редакторами и редакцией.
Конфликт интересов: Все авторы заполнили единую форму раскрытия информации ICMJE (доступна по адресу http://dx.doi.org/10.21037/ales.2020.04.02). Сериал «Грыжа пищеводного отверстия диафрагмы» был заказан редакцией без какого-либо финансирования и спонсорства. JCL и NAB сообщают о личных гонорарах от компании Ethicon, производителя устройства LINX, помимо представленных работ. Другим авторам больше нечего заявлять.
Этическое заявление: Авторы несут ответственность за все аспекты работы, обеспечивая надлежащее расследование и решение вопросов, связанных с точностью или целостностью любой части работы.
Заявление об открытом доступе: Это статья в открытом доступе, распространяемая в соответствии с международной лицензией Creative Commons Attribution-NonCommercial-NoDerivs 4.0 (CC BY-NC-ND 4.0), которая разрешает некоммерческое копирование и распространение статьи со строгим условием, что никакие изменения или правки не вносятся, а оригинальная работа должным образом цитируется (включая ссылки как на официальную публикацию через соответствующий DOI, так и на лицензию).См. Https://creativecommons.org/licenses/by-nc-nd/4.0/.
Список литературы
- Stål P, Lindberg G, Ost A, et al. Гастроэзофагеальный рефлюкс у здоровых людей. Значение эндоскопических данных, гистологии, возраста и пола. Scand J Gastroenterol 1999; 34: 121-8. [Crossref] [PubMed]
- О’Доннелл, Флорида, Таубман, SB. Заболеваемость грыжей пищеводного отверстия диафрагмы у военнослужащих, действующий компонент, Вооруженные силы США, 2005-2014 гг.МСМР 2016; 23: 11-5. [PubMed]
- Гордон С., Канг Дж., Нилд П. Дж. И др. Роль грыжи пищеводного отверстия диафрагмы при гастроэзофагеальной рефлюксной болезни. Алимент Фармакол Тер 2004; 20: 719-32. [Crossref] [PubMed]
- Hyun JJ, Bak YT. Клиническое значение грыжи пищеводного отверстия диафрагмы. Кишечная печень 2011; 5: 267-77. [Crossref] [PubMed]
- Schieman C, Grondin SC. Параэзофагеальная грыжа: клиническая картина, оценка и противоречия в лечении.Клиника торакальной хирургии 2009; 19: 473-84. [Crossref] [PubMed]
- Dellaportas D, Papaconstantinou I, Nastos C, et al. Большая параэзофагеальная грыжа пищеводного отверстия диафрагмы: обязательна ли операция? Chirurgia (Bucur) 2018; 113: 765-71. [Crossref] [PubMed]
- Carrott PW, Hong J, Kuppusamy M, et al. Клинические последствия гигантских параэзофагеальных грыж недооцениваются: это оправдывает необходимость планового хирургического вмешательства. Ann Thorac Surg 2012; 94: 421-6. [Crossref] [PubMed]
- Diaz S, Brunt LM, Klingensmith ME, et al.Лапароскопическая пластика параэзофагеальной грыжи, сложная операция: среднесрочный результат у 116 пациентов. J Gastrointest Surg 2003; 7: 59-67. [Crossref] [PubMed]
- Поломский М., Ху Р., Сепеси Б. и др. Популяционный анализ срочных и плановых госпитализаций по поводу внутригрудного желудка. Surg Endosc 2010; 24: 1250-5. [Crossref] [PubMed]
- Скиннер ДБ, Белси Р.Х. Хирургическое лечение рефлюкса пищевода и грыжи пищеводного отверстия диафрагмы. Отдаленные результаты с 1030 пациентами.J. Thorac Cardiovasc Surg 1967; 53: 33-54. [Crossref] [PubMed]
- Sihvo EI, Salo JA, Räsänen JV, et al. Смертельные осложнения параэзофагеальной грыжи у взрослых: популяционное исследование. J Thorac Cardiovasc Surg 2009; 137: 419-24. [Crossref] [PubMed]
- Кон Г.П., Прайс Р.Р., ДеМестер С.Р. и др. Рекомендации по лечению грыжи пищеводного отверстия диафрагмы. Surg Endosc 2013; 27: 4409-28. [Crossref] [PubMed]
- Ахмед СК, Брайт Т, Уотсон Д.И.Естественный анамнез эндоскопически обнаруженных грыж пищеводного отверстия диафрагмы при позднем наблюдении. ANZ J Surg 2018; 88: E544-7. [Crossref] [PubMed]
- Scheffer RC, Bredenoord AJ, Hebbard GS, et al. Влияние проксимального объема желудка на грыжу пищеводного отверстия диафрагмы. Нейрогастроэнтерол Мотил 2010; 22: 552-6, e120.
- Köckerling F, Trommer Y, Zarras K, et al. Каковы различия в результатах лапароскопической аксиальной (I) и параэзофагеальной (II-IV) герниопластики пищеводного отверстия диафрагмы? Surg Endosc 2017; 31: 5327-41.[Crossref] [PubMed]
- Lidor AO, Steele KE, Stem M и др. Качество жизни в долгосрочной перспективе и факторы риска рецидива после лапароскопической пластики параэзофагеальной грыжи. JAMA Surg 2015; 150: 424-31. [Crossref] [PubMed]
- White BC, Jeansonne LO, Morgenthal CB и др. Имеют ли значение рецидивы после пластики параэзофагеальной грыжи? Десятилетнее наблюдение после лапароскопической пластики. Surg Endosc 2008; 22: 1107-11. [Crossref] [PubMed]
- Rathore MA, Andrabi SI, Bhatti MI, et al.Метаанализ рецидивов после лапароскопической пластики параэзофагеальной грыжи. JSLS 2007; 11: 456-60. [PubMed]
- Carrott PW, Hong J, Kuppusamy M, et al. Лечение гигантских параэзофагеальных грыж обычно улучшает дыхательную функцию. J Thorac Cardiovasc Surg 2012; 143: 398-404. [Crossref] [PubMed]
- Wirsching A, Klevebro F, Boshier PR, et al. Другое объяснение одышки: гигантская параэзофагеальная грыжа пищеводного отверстия диафрагмы обычно улучшает легочную функцию.Dis Esophagus 2019. [Crossref] [PubMed]
- Low DE, Симчук Э.Ю. Влияние пластики параэзофагеальной грыжи на функцию легких. Ann Thorac Surg 2002; 74: 333-7. [Crossref] [PubMed]
- Milito P, Lombardi M, Asti E, et al. Влияние большой грыжи пищеводного отверстия диафрагмы на объем сердца. Проспективное наблюдательное когортное исследование с помощью сердечно-сосудистого магнитного резонанса. Int J Cardiol 2018; 268: 241-4. [Crossref] [PubMed]
- Targarona EM, Novell J, Vela S, et al.Среднесрочный анализ безопасности и качества жизни после лапароскопической пластики параэзофагеальной грыжи пищеводного отверстия диафрагмы. Surg Endosc 2004; 18: 1045-50. [Crossref] [PubMed]
- Сориал РК, Али М, Канева П. и др. Хирургические результаты современной эпохи планового и экстренного герниопластики гигантской параэзофагеальной грыжи в крупномасштабном специализированном центре. Surg Endosc 2020; 34: 284-9. [Crossref] [PubMed]
- Mehta S, Boddy A, Rhodes M. Обзор результатов лапароскопической пластики параэзофагеальной грыжи пищеводного отверстия диафрагмы.Surg Laparosc Endosc Percutan Tech 2006; 16: 301-6. [Crossref] [PubMed]
- Веланович В., Карми-Джонс Р. Хирургическое лечение параэзофагеальных грыж: анализ исходов и качества жизни. Dig Surg 2001; 18: 432-7. [Crossref] [PubMed]
- Пьер А.Ф., Лукетич Дж.Д., Фернандо Х.С. и др. Результаты лапароскопической пластики гигантских параэзофагеальных грыж: 200 пациентов подряд. Ann Thorac Surg 2002; 74: 1909-15; обсуждение 1915-6 гг.
- Андуджар Дж. Дж., Папасавас П. К., Бердас Т. и др.Лапароскопическая пластика большой параэзофагеальной грыжи связана с низкой частотой рецидивов и повторных операций. Surg Endosc 2004; 18: 444-7. [Crossref] [PubMed]
- Таргарона Е.М., Гризалес С., Уяник О. и др. Отдаленные результаты и качество жизни после лапароскопического лечения большой параэзофагеальной грыжи. Мировой журнал J Surg 2013; 37: 1878-82. [Crossref] [PubMed]
- Jassim H, Seligman JT, Frelich M, et al. Популяционный анализ экстренной и плановой герниопластики параэзофагеальной грыжи с использованием общенациональной стационарной выборки.Surg Endosc 2014; 28: 3473-8. [Crossref] [PubMed]
- Там В., Лукетич Дж. Д., Вингер Д. Г. и др. Неелективное лечение параэзофагеальной грыжи предвещает худшие результаты у сопоставимых пациентов: анализ с поправкой на предрасположенность. Журнал Gastrointest Surg 2017; 21: 137-45. [Crossref] [PubMed]
- Баллиан Н., Лукетич Дж. Д., Леви Р. М. и др. Правило клинического прогноза периоперационной смертности и серьезной заболеваемости после лапароскопической пластики гигантской параэзофагеальной грыжи.J Thorac Cardiovasc Surg 2013; 145: 721-9. [Crossref] [PubMed]
- Августин Т., Шнайдер Э., Алаэдин Д. и др. Неотложная хирургия не позволяет независимым образом прогнозировать 30-дневную смертность после пластики параэзофагеальной грыжи: результаты из базы данных ACS NSQIP. J Gastrointest Surg 2015; 19: 2097-104. [Crossref] [PubMed]
- Poulose BK, Gosen C, Marks JM, et al. Анализ стационарной смертности при герниопластике параэзофагеальной грыжи у восьмидесятилетних детей. J Gastrointest Surg 2008; 12: 1888-92.[Crossref] [PubMed]
- Gangopadhyay N, Perrone JM, Soper NJ, et al. Результаты лапароскопической герниопластики параэзофагеальной грыжи у пожилых людей и пациентов из группы высокого риска. Хирургия 2006; 140: 491-8. [Crossref] [PubMed]
- Kheterpal S, Tremper KK, Heung M и др. Разработка и проверка индекса риска острого повреждения почек для пациентов, перенесших общую операцию: результаты из национального набора данных. Анестезиология 2009; 110: 505-15. [Crossref] [PubMed]
- Сметана GW, Лоуренс В.А., Корнелл Дж. Э.Предоперационная стратификация легочного риска для некардиоторакальной хирургии: систематический обзор для Американского колледжа врачей. Энн Интерн Мед 2006; 144: 581-95. [Crossref] [PubMed]
- Паредес С., Кортинес Л., Контрерас В. и др. Послеоперационная когнитивная дисфункция через 3 месяца у взрослых после внесердечной хирургии: качественный систематический обзор. Acta Anaesthesiol Scand 2016; 60: 1043-58. [Crossref] [PubMed]
- Witlox J, Eurelings LS, de Jonghe JF и др.Делирий у пожилых пациентов и риск смерти, госпитализации и деменции после выписки: метаанализ. JAMA 2010; 304: 443-51. [Crossref] [PubMed]
- Стилопулос Н, Газель GS, Раттнер DW. Параэзофагеальные грыжи: операция или наблюдение? Анналы хирургии 2002; 236: 492-500. [Crossref] [PubMed]
- Морроу Э. Х., Чен Дж., Патель Р. и др. Бдительное ожидание по сравнению с плановым лечением бессимптомных и минимально симптоматических параэзофагеальных грыж: анализ экономической эффективности.Am J Surg 2018; 216: 760-3. [Crossref] [PubMed]
- Юнг Дж. Дж., Наймарк Д. М., Бехман Р. и др. Подход к бессимптомной параэзофагеальной грыже: осторожное ожидание или плановое лапароскопическое лечение грыжи? Surg Endosc 2018; 32: 864-71. [Crossref] [PubMed]
- Lidor AO, Kawaji Q, Stem M, et al. Определение рецидива после герниопластики параэзофагеальной грыжи: коррелирующие симптомы и рентгенологические данные. Хирургия 2013; 154: 171-8. [Crossref] [PubMed]
- Джонс Р., Симоров А., Ломелин Д. и др.Отдаленные результаты рентгенологического рецидива после пластики параэзофагеальной грыжи сеткой. Эндоскопическая хирургия 2015; 29: 425-30. [Crossref] [PubMed]
- Spaniolas K, Laycock WS, Adrales GL и др. Лапароскопическая пластика параэзофагеальной грыжи: пожилой возраст связан с незначительными, но не серьезными заболеваниями или смертностью. J Am Coll Surg 2014; 218: 1187-92. [Crossref] [PubMed]
- Гупта А., Чанг Д., Стил К. Э. и др. Взгляд за пределы возраста и сопутствующих заболеваний как предикторов результатов пластики параэзофагеальной грыжи.J Gastrointest Surg 2008; 12: 2119-24. [Crossref] [PubMed]
- Эль Лакис М.А., Каплан С.Дж., Хубка М. и др. Важность возраста в краткосрочных исходах, связанных с восстановлением гигантских параэзофагеальных грыж. Ann Thorac Surg 2017; 103: 1700-9. [Crossref] [PubMed]
- Staerkle RF, Rosenblum I, Köckerling F, et al. Результат лапароскопической герниопластики параэзофагеальной грыжи у восьмидесятилетних детей: сравнение 360 пациентов на основе реестра с подобранной оценкой предрасположенности.Эндоскопическая хирургия 2019; 33: 3291-9. [Crossref] [PubMed]
- Хома О, Мугино М, Фальк ГЛ. Стоит ли рисковать лечение гигантской грыжи пищеводного отверстия диафрагмы у пациентов старше 80 лет? Хирург 2019. [Epub перед печатью]. [Crossref] [PubMed]
- Hazebroek EJ, Gananadha S, Koak Y, et al. Лапароскопическая пластика параэзофагеальной грыжи: качество жизни пожилых людей. Dis Esophagus 2008; 21: 737-41. [Crossref] [PubMed]
- Хефлер Дж., Данг Дж., Мокану В. и др.Параллельная бариатрическая хирургия и пластика параэзофагеальной грыжи: анализ базы данных Программы улучшения качества Ассоциации метаболической и бариатрической хирургии (MBSAQIP). Surg Obes Relat Dis 2019; 15: 1746-54. [Crossref] [PubMed]
- Pandolfino JE, Kim H, Ghosh SK, et al. Манометрия EGJ с высоким разрешением: анализ функции диафрагмы голени при ГЭРБ. Am J Gastroenterol 2007; 102: 1056-63. [Crossref] [PubMed]
- Ясси Р., Ченг Л.К., Раджагопал В. и др.Моделирование механической функции желудочно-пищеводного перехода человека с использованием анатомически реалистичной трехмерной модели. J Biomech 2009; 42: 1604-9. [Crossref] [PubMed]
- Zifan A, Kumar D, Cheng LK, et al. Трехмерная миоархитектура нижнего сфинктера пищевода и Hiatus пищевода с использованием оптической секционной микроскопии. Научный журнал 2017; 7: 13188. [Crossref] [PubMed]
- Миттал Р.К., Сиври Б., Ширмер Б.Д. и др. Влияние миотомии голени на частоту и механизм гастроэзофагеального рефлюкса у кошек.Гастроэнтерология 1993; 105: 740-7. [Crossref] [PubMed]
- Робертсон Э.В., Дерахшан М.Х., Вирц А.А. и др. Грыжа диафрагмы у здоровых добровольцев связана с интрасфинктерным рефлюксом и удлинением слизистой оболочки сердца без традиционного рефлюкса. Gut 2017; 66: 1208-15. [Crossref] [PubMed]
- Татум JM, Alicuben E, Bildzukewicz N, et al. Минимальное и обязательное рассечение диафрагмального перерыва во время операции по увеличению магнитного сфинктера.Эндоскопическая хирургия 2019; 33: 782-8. [Crossref] [PubMed]
doi: 10.21037 / ales.2020.04.02
Цитируйте эту статью как: Dunn CP, Patel TA, Bildzukewicz NA, Henning JR, Lipham JC. Какие грыжи пищеводного отверстия диафрагмы необходимо исправить? Большой, маленький или ничего? Энн Лапароск Эндоскопическая хирургия 2020; 5:29.
Диафрагмальные (Hiatus) грыжи: симптомы, диагностика, лечение
При диафрагмальной грыже (грыже пищеводного отверстия диафрагмы) часть желудка проталкивается через диафрагму в грудную полость.Часто состояние возникает в связи с изжогой. Во многих случаях диафрагмальная грыжа протекает бессимптомно. Однако в некоторых случаях необходимо хирургическое вмешательство, чтобы избежать серьезных осложнений.
Как развивается диафрагмальная грыжа?
При диафрагмальной грыже часть желудка проталкивается через отверстие для пищевода (hiatus esophagus) и попадает в грудную полость. Обычно поражается только верхняя часть желудка.
Диафрагма – самая важная дыхательная мышца.Он отделяет грудную полость, в которой находятся легкие и сердце, от брюшной полости, в которой находятся такие органы, как печень, почки и желудочно-кишечный тракт.
В диафрагме есть три больших отверстия. Через одно отверстие большая полая вена переходит в брюшную полость. Основная артерия (аорта) проходит через другое отверстие. Пищевод идет к желудку через последнее отверстие.
Если давление в брюшной полости увеличивается, отверстие для прохода пищевода может стать нестабильным.Связки, которые удерживают пищевод в отверстии, также могут быть повреждены. В результате часть желудка может попасть в грудную полость.
Каковы факторы риска диафрагмальной грыжи?
Возраст является важным фактором риска, так как большинство случаев заболевания происходит в возрасте старше 50 лет. Врачи предполагают, что более 50 процентов людей старше 50 имеют форму диафрагмальной грыжи. Часто болезнь остается невыявленной, если не возникает дискомфорта.
Женщины подвержены заболеванию чаще, чем мужчины.Другими факторами риска возникновения диафрагмальной грыжи являются ожирение, диета с низким содержанием клетчатки и беременность.
Какие бывают типы грыжи пищеводного отверстия диафрагмы?
Медики различают три формы диафрагмальной грыжи:
- Осевая скользящая грыжа
- Параэзофагеальная грыжа
- Смешанные формы
Осевая скользящая грыжа – наиболее распространенная форма грыжи пищеводного отверстия диафрагмы. Это включает около 80 процентов всех диафрагмальных грыж. В таком виде кусочек желудка скользит по пищеводу в грудную полость.Таким образом, желудок является своего рода продолжением пищевода.
Параэзофагеальная грыжа встречается реже, чем аксиальная скользящая грыжа. При этом типе диафрагмальной грыжи часть желудка также попадает в брюшную полость через диафрагму. Однако выступающая часть желудка образует мешковатую выпуклость, которая опирается на диафрагму рядом с пищеводом. Пищевод ведет прямо в ту часть желудка, которая не выходит через диафрагму («параэзофагеальный» означает «рядом с пищеводом»).
Все другие формы грыжи пищеводного отверстия диафрагмы обозначаются как смешанные формы . В редких случаях может случиться так, что весь желудок проходит через диафрагму и лежит в брюшной полости.
CARA CARE помогает решить проблемы с пищеварениемСкачать приложение
Каковы симптомы диафрагмальной грыжи?
Около 60 процентов пациентов с грыжей пищеводного отверстия диафрагмы не имеют никаких симптомов. В большинстве случаев это аксиальные грыжи пищеводного отверстия диафрагмы (когда через диафрагму прошла лишь небольшая часть желудка).
Когда возникают симптомы, они обычно являются классическими симптомами гастроэзофагеальной рефлюксной болезни. Наиболее частым побочным эффектом является изжога: боль за грудиной и затруднение глотания. Боль за грудиной обычно усиливается в положении лежа.
Диафрагмальная грыжа вызывает изжогу, поскольку при прохождении желудка через диафрагму желудочная кислота попадает в пищевод. Обычно это предотвращает сужение отверстия диафрагмы.
Менее частая параэзофагеальная грыжа также может вызвать затруднение глотания (дисфагию) и чувство давления в груди.Сердечный дискомфорт также иногда возникает, когда сердце ограничено диафрагмальной грыжей.
Как врач диагностирует диафрагмальную грыжу?
Пациент обычно описывает типичные симптомы, такие как изжога, боль за грудиной и затруднения при глотании. Это дает врачу первые признаки возможного наличия диафрагмальной грыжи. Однако, поскольку около двух третей всех диафрагмальных грыж не вызывают никаких симптомов, они часто обнаруживаются случайно.
Чтобы подтвердить наличие грыжи пищеводного отверстия диафрагмы, врач может провести гастроскопию. Это позволяет врачу отслеживать пищевод и исследовать расположение и распространение диафрагмальной грыжи.
В качестве альтернативы, исследование с применением рентгеноконтрастного вещества может предоставить информацию. Пациент глотает жидкость, которая видна на рентгеновском снимке, что позволяет врачу отслеживать местоположение и положение желудка на рентгеновском снимке.
Чтобы определить, требуется ли операция для лечения диафрагмальной грыжи, можно использовать измерение давления для проверки функции окклюзии пищевода.Кроме того, значение pH в пищеводе можно использовать для определения наличия постоянной кислотной нагрузки, которая требует лечения.
Как лечится диафрагмальная грыжа?
Более легкие формы аксиальной диафрагмальной грыжи часто протекают бессимптомно и не должны вызывать беспокойства. Если аксиальная диафрагмальная грыжа не вызывает дискомфорта и не приводит к постоянному воспалению пищевода, лечение не требуется. Терапия рекомендуется только при таких жалобах, как изжога, боль или затруднения при глотании.
Важной мерой против жалоб является изменение питания. Специи и острая пища могут ухудшить симптомы. Алкоголь также может иметь отрицательный эффект. Пациентам также не следует курить и избегать стрессов, поскольку оба фактора влияют на выработку желудочного сока. Ожирение также является фактором риска развития и обострения диафрагмальной грыжи. Поэтому потеря веса может быть полезной. Об операции следует рассматривать только в том случае, если эти меры не помогают.
Параэзофагеальные или смешанные грыжи необходимо всегда оперировать независимо от дискомфорта из-за высокого риска осложнений.Они могут, например, привести к закупорке пищевого пути, язве или закупорке кровеносных сосудов.
Что делать, если диафрагмальное лечение не работает?
Если меры, связанные с образом жизни, не улучшают симптомы, диафрагмальную грыжу можно лечить хирургическим путем. Самая распространенная хирургическая процедура – это так называемая фундопликация. Здесь часть желудка вшита в виде манжеты вокруг входа в желудок, создавая новый барьер рефлюкса. Остатки пищи и желудочная кислота не могут вызвать дискомфорт, так как легко попадают в пищевод.Кроме того, иногда желудок прикрепляют швами к диафрагме, чтобы сохранить свое положение (гастропексия , ).
Заключение
Диафрагмальные грыжи встречаются часто, но они часто легкие и не вызывают дискомфорта. При появлении таких симптомов, как изжога или боль, больным обычно можно помочь, изменив пищевые привычки. Если этот подход не увенчался успехом, может быть проведена операция. В случае некоторых форм диафрагмальной грыжи во избежание осложнений необходимо хирургическое вмешательство.
Источникиvan Herwaarden MA, Samsom M, Smout AJ. Избыточный гастроэзофагеальный рефлюкс у пациентов с грыжей пищеводного отверстия диафрагмы вызван механизмами, отличными от временной релаксации НПС. Гастроэнтерология. 2000; 119 (6): 1439-1446. DOI: 10.1053 / gast.2000.20191
Филпотт Х., Суис Р. Грыжа диафрагмы как причина дисфагии. Curr Gastroenterol Rep.2017; 19 (8): 40. DOI: 10.1007 / s11894-017-0580-y
Сигал С.Р., Долан Дж. П., Хантер Дж. Дж. Современная диагностика и лечение грыж пищеводного отверстия диафрагмы. Langenbecks Arch Surg.2017; 402 (8): 1145-1151. DOI: 10.1007 / s00423-017-1606-5
Фрейс С.М., Хеймбухер Дж. [Рефлюкс и грыжа пищеводного отверстия диафрагмы в противоречии между консервативной и оперативной терапией]. Chirurg. 2014; 85 (12): 1046-1054. DOI: 10.1007 / s00104-014-2804-0
Kahrilas PJ. Надэзофагеальные осложнения рефлюксной болезни и грыжи пищеводного отверстия диафрагмы. Am J Med. 2001; 111 Приложение 8A: 51S-55S. DOI: 10.1016 / s0002-9343 (01) 00821-x
Roman S, Kahrilas PJ. Диагностика и лечение грыжи пищеводного отверстия диафрагмы. BMJ. 2014; 349: g6154.DOI: 10.1136 / bmj.g6154
Хирургия грыжи пищеводного отверстия диафрагмы: процедура, восстановление и перспективы
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Грыжа пищеводного отверстия диафрагмы возникает, когда часть желудка перемещается вверх в грудную клетку. Если грыжа вызывает серьезные симптомы или может вызвать осложнения, может потребоваться операция по поводу грыжи пищеводного отверстия диафрагмы.
Не всем, у кого грыжа пищеводного отверстия диафрагмы, потребуется операция.Многие люди смогут вылечить это состояние с помощью лекарств или изменения образа жизни. Однако для тех, кто действительно нуждается в хирургическом вмешательстве, доступен ряд процедур, наиболее распространенной из которых является фундопликация по Ниссену.
В этой статье обсуждаются процедуры хирургии грыжи пищеводного отверстия диафрагмы и ожидаемое время восстановления. осложнения и риски.
Поделиться на Pinterest Грыжи пищеводного отверстия диафрагмы часто можно вылечить с помощью лекарств или изменить образ жизни, но в некоторых случаях может потребоваться операция.Большинство грыж пищеводного отверстия диафрагмы не вызывают симптомов, поэтому лечение обычно не требуется.Те, у кого есть легкие симптомы, такие как изжога, кислотный рефлюкс или гастроэзофагеальное рефлюксное расстройство (ГЭРБ), могут лечить свое состояние с помощью лекарств или изменения образа жизни.
Тем не менее, операция может быть рекомендована, если:
- Симптомы тяжелые и влияют на качество жизни
- Симптомы не поддаются лечению другими видами лечения
- грыжа подвержена риску ущемления, что является источником кровоснабжения грыжа ткани отсекается – ситуация, которая может быть фатальной
- Симптомы включают кровотечение, язвы или сужение пищевода (пищевода), известное как стриктура пищевода
Существует три типа хирургического вмешательства при грыже пищеводного отверстия диафрагмы : Фундопликация по Ниссену (хирургия замочной скважины), открытая пластика и эндолюминальная фундопликация.Все три процедуры требуют общего наркоза.
Фундопликация по Ниссену
Фундопликация по Ниссену – это наиболее часто выполняемая операция по поводу грыжи пищеводного отверстия диафрагмы. В этой процедуре используется лапароскопическая операция или хирургия замочной скважины. Эта операция является минимально инвазивной и требует от хирурга всего лишь нескольких крошечных разрезов в брюшной полости.
Хирург вводит лапароскоп, который представляет собой тонкую трубку с источником света и камерой, в брюшную полость для восстановления грыжи. Хирург также может сжать отверстие желудка, чтобы грыжа не вернулась.
Лапароскопическая пластика имеет некоторые преимущества перед другими видами хирургии грыжи пищеводного отверстия диафрагмы. К ним относятся:
- меньший риск заражения
- менее болезненные
- меньшие рубцы
- меньше времени в больнице
- выздоровление обычно происходит быстрее
Открытая операция
Открытая операция включает в себя больший разрез в брюшной полости, чтобы хирург может исправить грыжу. Эта процедура сопряжена с большим риском, чем лапароскопическая операция.
Хирург втягивает желудок обратно в брюшную полость и оборачивает верхнюю часть, называемую глазным дном, вокруг нижней части пищевода.Это создает плотный сфинктер, который не дает желудочной кислоте просачиваться в пищевод (рефлюкс).
Иногда хирургу может потребоваться вставить зонд, чтобы желудок оставался на месте. Врач удалит трубку через несколько недель.
Эндолюминальная фундопликация
Эта процедура является относительно новой и даже менее инвазивной, чем лапароскопическая пластика, хотя обычно не используется. Хирургу не нужно делать надрезы. Вместо этого они помещают эндоскоп (трубку с лампой и камерой) в горло и в пищевод.
Хирург подтягивает область соединения желудка и пищевода, чтобы предотвратить рефлюкс.
Однако это лечение может иметь свои ограничения. Согласно интервью, опубликованному в журнале Gastroenterology and Hepatology в 2015 году, эндолюминальные устройства, разработанные на сегодняшний день, не совсем надежны, и у многих людей симптомы возвращаются.
Поделиться на PinterestПосле операции человек должен пить прозрачные жидкости, а затем перейти на мягкую пищу, например, картофельное пюре.После лапароскопической операции большинство людей не будет испытывать сильной боли, но они могут чувствовать дискомфорт в животе и груди и испытывать затруднения при глотании. Обычно это проходит в течение 48 часов.
После лапароскопии человек может вернуться домой в тот же день, если он оправился от анестезии. В противном случае они могут провести ночь в больнице и смогут гулять на следующий день после операции.
Человек может скоро снова почувствовать себя хорошо, но может быстро утомиться.
В дни после операции человеку обычно рекомендуют:
- Ежедневно мыть область разреза водой с простым мылом
- душ вместо купания и избегать использования бассейнов и гидромассажных ванн
- ходить, когда возможно предотвратить образование тромбов в ноге
- избегать питья через соломинку
- практиковать специальные дыхательные и кашлевые упражнения для укрепления диафрагмы
В течение нескольких недель после операции Национальная служба здравоохранения Великобритании (NHS) рекомендует следующее:
- избегать подъема тяжестей в течение 2–3 недель
- избегать вождения в течение 7–10 дней
- возвращаться к работе в течение 2–3 недель или когда человек чувствует себя достаточно хорошо
- принимает обезболивающие в течение нескольких дней после операции, чтобы свести к минимуму дискомфорт
После операции человеку необходимо соблюдать определенную диету.Рекомендуется пить прозрачные жидкости сразу после операции, а на следующий день перейти на мягкую или жидкую пищу, включая картофельное пюре, смузи и супы. Человеку также следует избегать продуктов, вызывающих газы и вздутие живота.
Во время выздоровления людям было бы неплохо съесть несколько небольших приемов пищи в течение дня вместо трех больших.
Большинство людей могут вернуться к своей обычной диете через 3–6 недель после операции.
Однако даже после того, как человек полностью выздоровеет, его врач может порекомендовать ему продолжать ограничивать или избегать продуктов, которые вызывают газы, вздутие живота и симптомы кислотного рефлюкса, например:
- кислые продукты, включая цитрусовые и помидоры. продукты
- алкоголь
- фасоль и чечевица
- газированные напитки
- кукуруза
- крестоцветные овощи, включая брокколи, капусту и цветную капусту
Открытая операция обычно требует более длительного пребывания в больнице и длительного периода восстановления.
Фундопликация по Ниссену очень эффективна для облегчения симптомов ГЭРБ. По оценкам исследования 2009 года, успешность этой операции составляет от 90 до 95 процентов.
Это же исследование также предполагает, что даже когда лапароскопическая операция должна быть проведена снова для дальнейшего контроля симптомов рефлюкса, вероятность успеха составляет 86 процентов.
По оценкам NHS Великобритании, от 80 до 85 процентов людей будут продолжать избавляться от симптомов через 10 лет после операции.
Все операции сопряжены с риском, включая риск:
- кровотечения
- инфекции
- повреждения внутренних органов
Однако риск при лапароскопических процедурах ниже, чем при открытых операциях.По оценкам, при лапароскопической пластике смертность составляет всего 0,57 процента, а при открытой хирургии – от 1,0 до 2,7 процента.
Осложнения, связанные с хирургией грыжи пищеводного отверстия диафрагмы, включают:
- вздутие живота
- диарея
- затруднение отрыжки или рвоты
- затруднение глотания
- тошнота
- рецидив грыжи или рефлюкса
Хотя операция является эффективным методом лечения Грыжа пищеводного отверстия диафрагмы, которая вызывает тяжелые симптомы, люди с легкими симптомами могут найти облегчение с помощью лекарств или домашнего лечения.
Лекарства
Изжогу и кислотный рефлюкс можно лечить с помощью:
- Антацидов . Антацидные препараты нейтрализуют желудочную кислоту. Избегайте чрезмерного употребления, поскольку они могут вызвать диарею или проблемы с почками. Эти лекарства можно приобрести без рецепта, по рецепту или через Интернет.
- Блокаторы h3 рецепторов . Этот препарат предназначен для ограничения выработки желудочного сока. Лекарства могут содержать циметидин и фамотидин.Более сильные блокаторы рецепторов h3 доступны по рецепту.
- Ингибиторы протонной помпы (ИПП) . Эти препараты блокируют выработку кислоты дольше, чем блокаторы рецепторов h3, давая ткани пищевода больше времени для заживления. ИПП можно купить в аптеке или по назначению врача.
Домашние процедуры
Поделиться на PinterestУ людей может снизиться кислотный рефлюкс, когда они бросят курить.Некоторые люди могут избавиться от рефлюкса, изменив свой образ жизни:
- похудеть при избыточном весе
- есть пять-шесть небольших приемов пищи в день вместо трех больших
- избегать продуктов, вызывающих кислотный рефлюкс, включая жареные, кислые продукты, алкоголь и кофеин
- последний прием пищи в день по крайней мере за 3 часа до сна
- бросить курить
- поднятие изголовья кровати на 6 дюймов, чтобы предотвратить подъем кислоты во время сна
- носить свободную одежду, чтобы предотвратить давление на живот
Хиатальные грыжи обычно не вызывают симптомов.

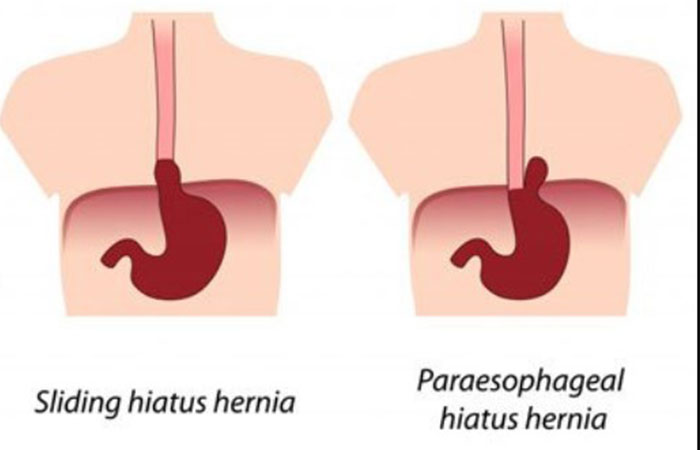 Эта боль очень похожа на боль при сердечном приступе, но возникает как при физической нагрузке, что характерно и для «сердечных» болей, так и в ночное время в покое
Эта боль очень похожа на боль при сердечном приступе, но возникает как при физической нагрузке, что характерно и для «сердечных» болей, так и в ночное время в покое