Болезни двенадцатиперстной кишки симптомы лечение: Лечение дуоденита (воспаления двенадцатиперстной кишки)
Болезни ДПК | Клиника «Медлайн» в Кемерово
Нормальное состояние двенадцатиперстной кишки является залогом нормального функционирования организма в целом. Процесс пищеварения в желудочно-кишечном тракте происходит в основном в двух отделах — желудке и двенадцатиперстной кишке. Остальные отделы отвечают за всасывание питательных веществ.
Дуоденит
Наиболее распространенное заболевание двенадцатиперстной кишки — дуоденит — воспаление слизистой оболочки этого отдела тонкого кишечника. Заболевание имеет два вида течения: острое и хроническое. Острый дуоденит практически не встречается, это заболевание чаще всего выявляется на стадии хронического течения. Дуоденит может развиваться как самостоятельно (первичный дуоденит), так и быть следствием воспаления любого другого отдела ЖКТ (вторичный дуоденит), так же он может быть диффузным и локальным.
Причины дуоденита
Основной причиной развития первичного дуоденита является неправильное питание.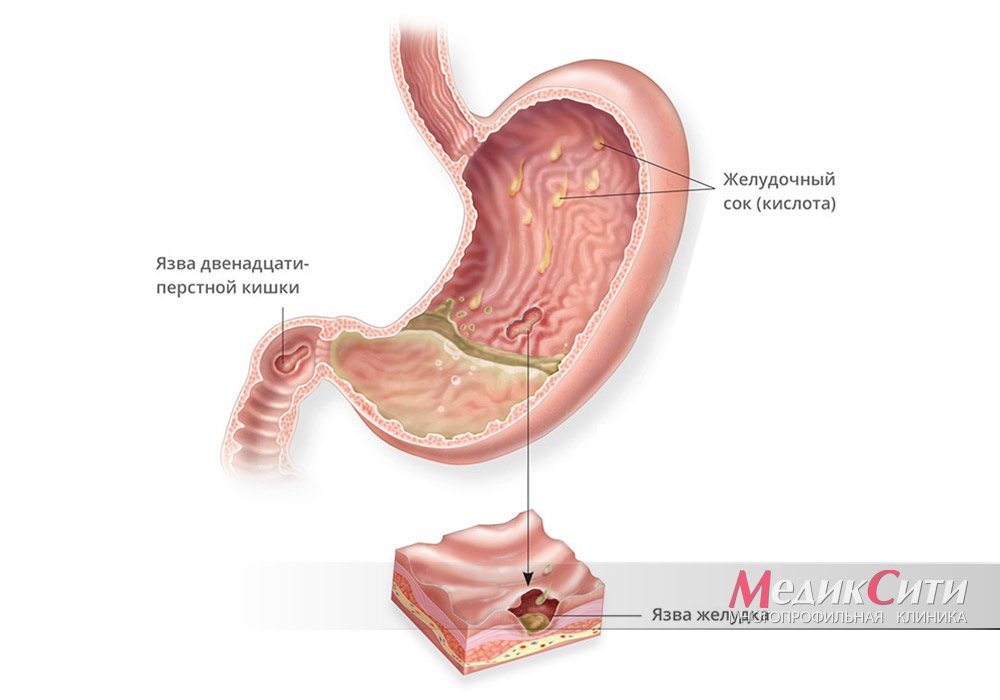
Причинами развития вторичного дуоденита являются гастриты, хеликобактерная инфекция, язвенная болезнь т.д.
Симптомы дуоденита
Основным симптомом дуоденита является болевой синдром. Боль возникает в подложечной или пупочной областях натощак или спустя час после еды. Снять боль можно антацидными препаратами или приемом пищи. Очень редко пациентов может беспокоить рвота, изжога, неприятная отрыжка.
Для постановки диагноза используют рентгеноскопию, фиброгастродуоденоскопию, дуоденальное зондирование.
Лечение дуоденита
- Основу лечения дуоденита составляет диетотерапия
- Для снятия болевого синдрома назначаются антацидные препараты
- Для защиты слизистой оболочки кишки необходим прием препаратов, снижающих секрецию соляной кислоты, регулирующих работу ЖКТ и усиливающих восстановление клеток слизистой оболочки
- Обязательным является физиотерапия и санаторно-курортное лечение
Язвенная болезнь двенадцатиперстной кишки
Язвенная болезнь двенадцатиперстной кишки — еще одно широко распространенное заболевание. Это хроническое, часто рецидивирующее заболевание, которое проявляется в виде дефекта стенки двенадцатиперстной кишки.
Это хроническое, часто рецидивирующее заболевание, которое проявляется в виде дефекта стенки двенадцатиперстной кишки.
Язва этого отдела кишечника довольно часто прогрессирует, при этом в патологический процесс могут вовлекаться желудок и другие отделы ЖКТ. Иногда язва может осложняться кровотечениями, разрывами стенки, а эти осложнения очень часто приводят к летальному исходу.
Причины язвенной болезни двенадцатиперстной кишки
Основной причиной по которой двенадцатиперстная кишка поражается язвой, является инфекция Helicobacter pylori. Эта бактерия вырабатывает токсины, которые непосредственно поражают слизистую оболочку, а также способствуют выработке кислого желудочного сока, который усиливает повреждение стенки. Кроме этого язва может возникнуть на фоне предшествующего дуоденита, гастрита и др.
Симптомы язвенной болезни двенадцатиперстной кишки
Поскольку язва процесс хронический, то начальные этапы ее развития ничем себя не проявляют. На ранних стадиях беспокоит чувство тяжести в области желудка или подложечной области, сопровождаемые тошнотой, рвотой, снижением аппетита, потерей массы тела. На более поздних стадиях нередко возникает резкая, ноющая, продолжительная боль в подложечной области.
На ранних стадиях беспокоит чувство тяжести в области желудка или подложечной области, сопровождаемые тошнотой, рвотой, снижением аппетита, потерей массы тела. На более поздних стадиях нередко возникает резкая, ноющая, продолжительная боль в подложечной области.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение болезни связанной с язвой включает несколько этапов.
Первый этап — уничтожение первопричины — Helicobacter pylori. При этом проводится адекватная антибиотикотерапия. На втором этапе для защиты слизистой оболочки кишки врачи назначают прием препаратов, нейтрализующих соляную кислоту омепразол, ранитидин и др. Также необходим прием лекарств, которые защищают здоровую слизистую оболочку, например, де-нол.
Курс лечения язвы двенадцатиперстной кишки занимает примерно 2 недели, после чего больному необходимо строго придерживаться диеты и регулярно сдавать необходимые анализы, дабы не допустить рецидива или угрожающих жизни осложнений.
Дуоденит, симптомы, диагностика и лечение | Альфа
Дуоденит: симптомы, лечение, диета
Дуоденит – это болезнь двенадцатиперстной кишки, которая характеризуется воспалением слизистой оболочки. Патология может протекать в острой и хронической форме. Дуоденит имеет схожие симптомы с другими заболеваниями ЖКТ, такими как язва и гастрит, поэтому для успешного лечения требуется консультация опытного гастроэнтеролога и качественная диагностика.
Причины болезни
Первичный дуоденит возникает на фоне плохого питания и вредных привычек. Кислые, острые, жареные продукты, алкоголь стимулируют выделение гиперацидного желудочного сока, который попадает с пищей в кишку и повреждает ее стенку.
Первичный дуоденит встречается редко. Чаще диагностируют вторичную форму болезни, когда признаки воспаления двенадцатиперстной кишки появляются по следующим причинам:
-
Инфицирование Хеликобактер пилори.

- Хронический гастрит и другие заболевания ЖКТ.
- Нарушение кровоснабжения 12-перстной кишки, например, после операции.
- Расстройства пищеварения.
- Спаечные процессы в кишечнике.
- Компрессионная непроходимость кишки.
Различают также специфические формы дуоденита, когда причиной воспаления двенадцатиперстной кишки является болезнь Крона, туберкулез, иммунодефицит, болезнь Уиппла и другие патологии.
Симптомы дуоденита
Признаки болезни неспецифические. При локализации патологических очагов в верхних отделах симптомы воспаления двенадцатиперстной кишки часто путают с язвой желудка. Поражение нижних отделов имеет признаки холецистита или панкреатита.
Существует классификация симптомов воспаления двенадцатиперстной кишки по тому, где болит и какими проявлениями сопровождается:
-
Язвенноподобный дуоденит.
 Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.
Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога. - Гастритоподобный дуоденит. Желудок начинает болеть через 15-20 минут после еды. Признаки дуоденита: метеоризм, ослабление стула, урчание в животе, тошнота, снижение аппетита.
- Панкреатоподобный и холецистоподобный дуоденит. Боль острая, возникает в подреберье по типу желчной колики. Наблюдаются расстройства стула и пищеварения.
- Нейровегетативный дуоденит. Пациент заболевает на фоне хронических стрессов, следствием которых становятся нарушения гормонального баланса, различные вегетативные расстройства внутренних органов и систем.
- Дуоденит смешанной формы. Присутствуют клинические признаки заболеваний нескольких типов.
-
Бессимптомный дуоденит. Заболевание диагностируют у взрослых и пожилых людей во время обследования по другим жалобам.

Хронический дуоденит в периоды обострения проявляется ночными болями. Пациенты также жалуются на слабость, нервозность, головные боли, тахикардию, одышку. Симптоматика связана с тем, что при воспалении двенадцатиперстной кишки нарушается ее гормональная функция.
Диагностика дуоденита
Основным методом диагностики является гастроскопия. На основании эндоскопической картины врач может уверенно говорить о развитии дуоденита и определять его форму.
В рамках доказательной медицины для постановки диагноза воспаления требуется взять гистологию.
Для уточнения диагноза назначают:
- Рентген желудка и двенадцатиперстной кишки с контрастом.
- Анализ крови общий и биохимический.
- Дуоденальное зондирование, в ходе которого берут пробы желудочного сока.
-
Копрограмму.

- Биопсию при подозрении на озлокачествление дефектов слизистой.
Лечение дуоденита
Лечение воспаления двенадцатиперстной кишки подбирается индивидуально с учетом клинической формы заболевания.
Дуоденит инфекционной природы требует приема антибиотиков – препарат подбирают индивидуально для снятия воспалительного процесса. Врач также назначает лекарства для снижения выработки желудочного сока и обволакивающие препараты для защиты слизистой. Восстановить пищеварение помогают ферменты.
Лечение дуоденита с энтеритом основано на строгой диете. Больному рекомендуют исключить из рациона злаки, молоко, другую еду, которая плохо переваривается. Для поддержания работы ЖКТ врач назначает пробиотики. Сбалансированное питание при дуодените должно стать привычным – это единственная эффективная мера профилактики обострений. Рекомендуется исключить из рациона пряности, свежую выпечку, соленые, острые, жареные блюда, алкоголь.
Воспаление на фоне дуоденостаза требует выяснения причины непроходимости кишки. Больному назначают диету, рекомендуют питаться малыми порциями. В зависимости от конкретной клинической картины врач может назначить лекарства, усиливающие перистальтику кишечника, связывающие желчь. Хороший результат дает зондирование двенадцатиперстной кишки с промыванием.
В сложных случаях показано хирургическое лечение. В ходе операции врач устраняет спайки, механические преграды, восстанавливается проходимость кишки. Постепенно симптомы дуоденита ослабевают и проходят. Лечение проводится в стационарных условиях. После операции больному предписано постоянное соблюдение диеты.
Для профилактики дуоденита, помимо диеты, пациентам рекомендуют отказаться от вредных привычек, соблюдать режим дня, избегать стрессов. Любые заболевания органов пищеварения и паразитарные инвазии необходимо своевременно лечить.
Диагностика и лечение дуоденита в Нижнем Новгороде
Записаться на прием к врачу-гастроэнтерологу можно на сайте клиники «Альфа-Центр Здоровья». Консультации проводятся в удобное для пациента время. В нашей клинике вы сможете сдать необходимые анализы, пройти комплексное обследование, получить квалифицированное лечение. Позвоните нам, чтобы выбрать время приема.
ABC-медицина
Язва двенадцатиперстной кишки является хроническим заболеванием рецидивирующего характера, которое проявляется в виде ранки, расположенной в стенке пораженного органа. Язва двенадцатиперстной кишки, симптомы которой развиваются преимущественно на фоне заражения бактерией Helicobacter Pylori, обладает склонностью к прогрессированию, что приводит к включению в патологические процессы желудка и иных органов пищеварительной системы.
Причины
Helicobacter Pylori. Язва двенадцатиперстной кишки в большинстве случаев развивается на фоне поражения организма бактерией Helicobacter Pylori. В числе особенностей процессов ее жизнедеятельности можно выделить выработку веществ, повреждающих слизистую желудка и двенадцатиперстной кишки, а также выработку аммиака, приводящего к повышенному выделению соляной кислоты.
В числе особенностей процессов ее жизнедеятельности можно выделить выработку веществ, повреждающих слизистую желудка и двенадцатиперстной кишки, а также выработку аммиака, приводящего к повышенному выделению соляной кислоты.
Регулярный прием НПВС. Развитие данного заболевания может быть вызвано регулярным употреблением противовоспалительных медпрепаратов нестероидной группы, например диклофенака, ибупрофена, ацетилсалициловой кислоты (аспирина) и пр. Важно учитывать, что обозначенные препараты в ряде случаев представляют основную угрозу для двенадцатиперстной кишки.
Неправильный образ жизни. В числе факторов, способствующих развитию язвенной болезни двенадцатиперстной кишки, можно выделить злоупотребление алкоголем, курение, неправильное питание.
Наследственность. Одной из возможных причин язвы 12-перстной кишки является наследственность. Статистические данные указывают на то, что наличие у одного из родителей язвы на 40 % определяет ее возникновение у ребенка в будущем.
Виды язв двенадцатиперстной кишки
Язва двенадцатиперстной кишки в острой форме:
- с кровотечением,
- с прободением и кровотечением,
- с прободением,
- без прободения и кровотечения.
Язва двенадцатиперстной кишки в хронической форме:
- неуточненная с прободением,
- неуточненная с кровотечением,
- неуточненная с прободением и кровотечением,
- без прободения и кровотечения.
Симптомы
Болевые ощущения в верхней части живота. Они локализованы немного ниже грудины. Этот симптом встречается практически у всех пациентов. Он, как правило, появляется при голоде и прекращается после еды. Болевой синдром может характеризоваться как сильный, пронзительный или ноющий. Боль нередко иррадиирует в сердце или спину. С ночными болями в животе сталкивается до 80 % больных язвой двенадцатиперстной кишки.
Другие симптомы
- Тошнота.

- Метеоризм.
- Отрыжка.
- Вздутие живота.
- Рвота с кровью (признак запущенной язвы).
Нередко болезнь никак себя не проявляет, что говорит о скрытом ее течении. Это чаще всего встречается у пожилых людей.
Диагностика
Эндоскопия. Наиболее распространенный и достоверный метод установления диагноза – эндоскопия. Процедура достаточно неприятна для пациента, однако именно она позволяет врачу получить полную картину состояния внутренних органов больного.
Тесты. Применяются специальные методы тестирования для определения наличия бактерий Helicobacter Pylori. Они предполагают исследование крови, рвотных масс и кала, а также материала, полученного при биопсии.
Рентген. Немаловажную роль в диагностике язвы двенадцатиперстной кишки играет рентгенологическое исследование, которое позволяет дополнить картину заболевания.
Пальпация. Прощупывание соответствующих участков живота является одним из основных методов диагностики язвы.
Лечение
Лечение язвы двенадцатиперстной кишки определяется комплексно в зависимости от общего состояния больного, результатов лабораторных исследований и ряда других условий. Следует отметить, что хирургический метод, который был популярен ранее, на данный момент употребляется реже, только в случае кровотечений или прободных язв. Фармакологическая терапия заключается в уничтожении бактерии Helicobacter Pylori, восстановлении слизистой пораженного органа и недопущении осложнений, вызванных язвой.
Чтобы записаться в клинику «ABC-Медицина» для диагностики и лечения язвы 12-перстной кишки, позвоните по телефону +7 (495) 223-38-83.
Симптомы заболевания желудка и двенадцатиперстной кишки
Без пищеварительной системы наша жизнь была бы просто невозможна, поскольку именно за счет переваривания и всасывания пищи мы получаем энергию для жизнедеятельности. А желудок и кишечник – основные органы пищеварения. Именно с их деятельности начинается и заканчивается переработка пищи, поэтому важно, чтобы пищеварительный тракт функционировал нормально.
Заболевания желудочно-кишечного тракта – это группа болезней, которая характеризуется поражением органов пищеварения. Занимается их лечением врач- гастроэнтеролог.
Причинами болезней органов пищеварительной системы становятся неправильное питание, частые стрессы и экологические проблемы.
К заболеваниям желудочно-кишечного тракта относятся:
- гастрит
- язвенная болезнь желудка и двенадцатиперстной кишки
- гастродуоденит
- колит
- энтерит
- атония желудка
- дисбактериоз кишечника и др.
Основные симптомы заболеваний органов пищеварения:
- боли
- тошнота
- рвота
- изжога
- отрыжка
- неприятный вкус во рту
- нарушение аппетита
- задержка стула
- метеоризм
- частый жидкий стул.
Современные методы диагностики (УЗИ, лапароскопия, ректоскопия, эзофагоскопия, лабораторные и радиологические исследования) позволяют эффективно выявлять болезни органов пищеварения и проводить эффективное лечение.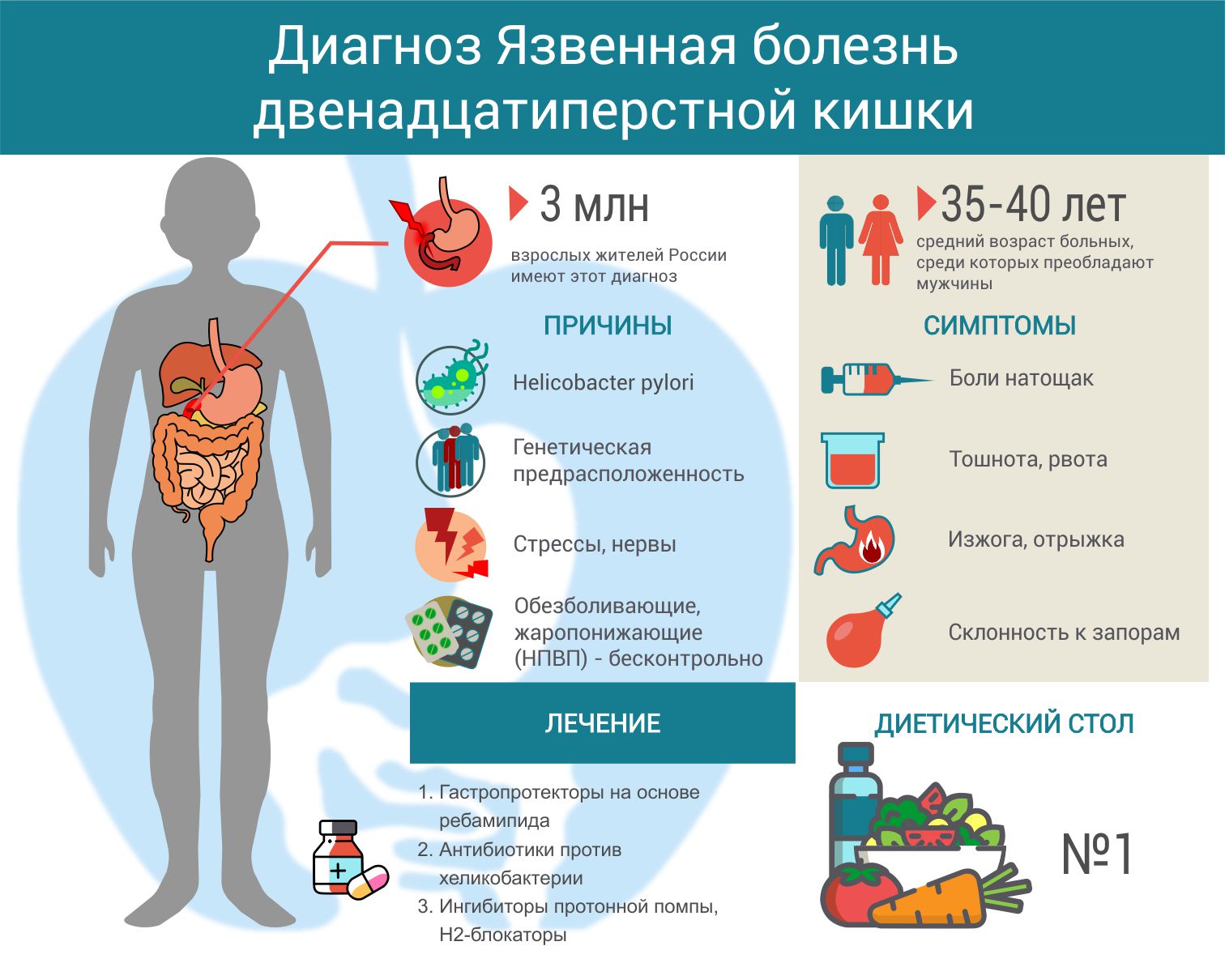
В нашей клинике работают высококвалифицированные гастроэнтерологи, которые используют самые современные методы диагностики. Это позволит справиться с вашей проблемой в области желудочно-кишечного тракта.
Самые распространенные заболевания
Гастрит
При гастрите поражается слизистая желудка. Различают гастриты острые и хронические. По этиологии их делят на эндогенные и экзогенные виды.
Острый гастрит может быть спровоцирован перееданием, недоброкачественной пищей, нервным перенапряжением, стрессом, а также может являться проявлением аллергической реакции на пищу (клубнику, шоколад и пр.).
Острый гастрит проявляется внезапно тошнотой, рвотой, схваткообразными острыми болями в животе, головокружением, головной болью, общей слабостью и повышенной температурой тела.
Хронический гастрит – хроническое воспаление слизистой желудка с перестройкой ее структуры и прогрессированием атрофии, нарушением функций. Он носит полиэтиологический характер.
В кислотной среде желудка живут и размножаются хеликобактерии – микроорганизмы, вызывающие хроническое воспаление.
Пройти дыхательный тест на Helicobacter pylori вы можете в нашей клинике рядом с метро Проспект Просвещения.
Диагностируют болезнь с помощью:
- исследования желудочной секреции
- гастроскопии.
Язва
Хроническое заболевание желудка и двенадцатиперстной кишки, при котором появляется дефект слизистой оболочки, называют язвенной болезнью. Разделяют язвенные заболевания желудка и двенадцатиперстной кишки, неассоциированные и ассоциированные с Helicobacter pylori, а также симптоматические и медикаментозные.
Проявления язвенной болезни зависят от разновидности заболевания. Боли могут быть «голодными», появляться после еды и отдавать в область сердца или в левое подреберье. Также наблюдаются тошнота, изжога, отрыжка и налет на языке, запоры. В процесс нередко вовлекаются желчные пути и поджелудочная железа. Самое частое осложнение – кровотечение.
Врачи нашей клиники диагностируют язвенную болезнь по данным:
- анамнеза
- инструментальных способов исследования
- лабораторных способов исследования.
Дуоденит
Заболевание двенадцатиперстной кишки, характеризующееся изменением слизистой оболочки. Он может быть и самостоятельным заболеванием, и сопутствующим гастриту, панкреатиту, холециститу, заболеваниям печени, язвенной болезни и др. Выделяют поверхностную, гиперпластическую, интерстициальную, эрозивно-язвенную, атрофическую и хроническую формы заболевания.
Развитие дуоденита вызывают неправильное питание и алкоголь. Вторичный хронический дуоденит выявляют при различных патологиях органов, расположенных рядом с двенадцатиперстной кишкой, а также при токсико-аллергических воздействиях.
Больные жалуются на «распирание» и боли в животе, тяжесть и голодные боли ночью. Встречаются отрыжка воздухом, тошнота и запоры. При осложнении возможны кровотечения из эрозированных поверхностей.
В диагностике хронического дуоденита основные роли отводятся:
- фиброгастродуоденоскопии (ФГДС)
- рентгеноскопии.
Мы коротко рассказали о наиболее часто встречающихся заболеваниях желудочно-кишечного тракта. Есть и другие. В нашей клинике в Санкт-Петербурге успешно лечат заболеваний пищеварительной системы. Мы имеем все возможности для диагностики и лечения самых различных патологий в области гастроэнтерологии.
Запись на прием к гастроэнтерологу.
Язва двенадцатиперстной кишки – симптомы и лечение в ОН КЛИНИК Рязань
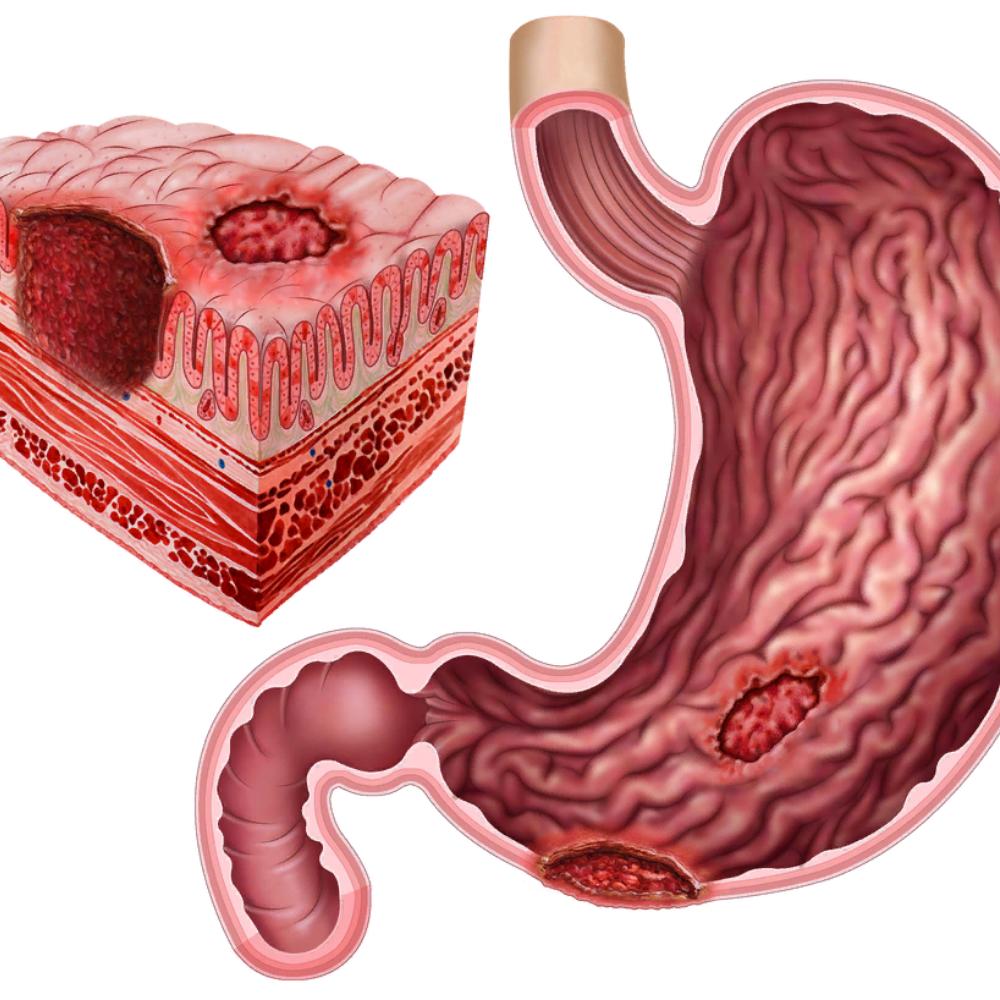
Язва 12-перстной кишки относится к разряду хронических заболеваний ЖКТ, обострение которых происходит время от времени и приносит пациенту немало мучений. Отличительная особенность болезни – это изъязвление внутренней поверхности кишки, а также появление на ней рубцов различного размера. Нередко этот диагноз ставится одновременно с выявлением язвы желудка.
В отделении гастроэнтерологии семейной клиники «ОН КЛИНИК в Рязани» практикующие врачи с огромным опытом работы быстро выявляют и успешно занимаются лечением язвы двенадцатиперстной кишки. Наше отделение диагностики оборудовано медицинской аппаратурой от лучших мировых производителей, использование которой позволяет безошибочно поставить корректный диагноз даже на ранних стадиях заболевания.
Симптомы язвы 12-перстной кишки и причины развития заболевания
Основной признак этой болезни – это боль в животе, которая может «отдавать» в правый бок или в позвоночник, а точнее – в его поясничный отдел. Отличительные особенности болей – симптомов двенадцатиперстной кишки таковы:
- болезненность в области живота появляется спустя пару-тройку часов после приема пищи;
- очень распространенное у пациентов с язвой двенадцатиперстной кишки явление – это боли на пустой желудок;
- нередко пациенты просыпаются по ночам от боли в животе.
Врачи-гастроэнтерологи и другие исследователи механизмов развития заболевания выделяют несколько факторов, приводящих к изъязвлению кишки:
- нарушение баланса между защитной функцией слизистой и агрессивным по отношению к ней желудочным соком;
- заражение болезнетворной бактерией Helicobacter Pylory;
- некоторые заболевания легких;
- цирроз печени;
- почечная недостаточность;
- патологии центральной нервной системы;
- ВИЧ и т.д.
Как бы то ни было, первое появление язвы двенадцатиперстной кишки или обострение ее хронического течения – это серьезная проблема со здоровьем, которая может спровоцировать развитие угрожающих для здоровья и жизни пациента осложнений. При появлении подозрений на язву у вас или кого-то из ваших близких незамедлительно обращайтесь за квалифицированной врачебной помощью. Специалисты отделения гастроэнтерологии «ОН КЛИНИК Рязань» принимают пациентов ежедневно, в том числе – в выходные и праздничные дни.
Диагностика и лечение язвы двенадцатиперстной кишки в «ОН КЛИНИК Рязань»
Для того, чтобы поставить пациенту правильный диагноз, недостаточно одного лишь его визуального осмотра и сбора анамнеза. Доктор направит его на сдачу анализов и некоторые инструментальные исследования. В их числе могут быть:
- анализы крови;
- УЗИ брюшной полости;
- гастроскопия;
- рентгенологическое исследование и т.д.
Что касается лечения данного заболевания, то прежде всего необходимо придерживаться рекомендованной лечащим врачом при язве 12-перстной кишки диеты. Кроме того, может понадобиться прием по предписанной доктором схеме специальных препаратов для уменьшения кислотности желудочного сока и антибактериальных средств. Пациентам настоятельно рекомендуется соблюдение режима дня и отказ от всех вредных привычек.
Интересует цена лечения двенадцатиперстной кишки в нашей клинике? Позвоните нам и запишитесь на прием!
Симптомы язвенной болезни (язва) у детей
Язвенная болезнь – хроническое и рецидивирующее заболевание склонное к прогрессированию с вовлечением в патологический процесс, наряду с желудком и двенадцатиперстной кишкой, органов системы пищеварения, развитию осложнений, угрожающих жизни больного.
Причины
- Наследственная предрасположенность.
- Аллергическое воспаление слизистой оболочки желудка.
- Ранний перевод на искусственное вскармливание
- Недостаток свежих фруктов и овощей; макро- и микроэлементов; пищевых волокон, выполняющих роль энтеросорбентов.
- Избыток в рационе питания рафинированных белков и углеводов, а также употребление большого количества жиров консервированных продуктов.
- Нерегулярное, несбалансированное питание (у школьников).
- Гельминтозы, паразитарные заболевания.
- Часто встречающиеся инфекционные заболевания: вирусные гепатиты, ротавирусные инфекции, дизентерия, сальмонеллез.
- Нейровегетативные и психоэмоциональные нарушения у детей, особенно в подростковом возрасте.
- Нарушение деятельности сфинктеров пищеварительной системы, проявляющееся рефлюксами, недостаточностью сфинктерного аппарата.
- Бактерия Helicobacter pylori (Нр).
Симптомы
- Интенсивная, упорная, длительная боль в эпигастральной области, иногда в правом подреберье, усиливается при пальпации.
- Характерны боли натощак, устраняемые приемом пищи, а также поздние ночные.
- Диспептические явления (отрыжка, изжога, тошнота, рвота).
- Аппетит обычно не нарушен, иногда даже повышен.
При длительном существовании язвенной болезни отмечают патологические изменения печени (ее увеличение, нарушение функциональных проб) и кишечника (запоры).
Течение язвенной болезни у детей затяжное и рецидивирующее. Язвенная болезнь у детей часто осложняется перидуоденитом (воспалением серозной оболочки двенадцатиперстной кишки), незначительными кровотечениями, обнаруживаемыми при исследовании испражнений на скрытую кровь. Прободение язвы (встречается обычно в юношеском возрасте), сильное кровотечение из нее и стенозирование (сужение) привратника — более редкие осложнения.
При диагностике прежде наряду с симптомами, рассматриваются данные фиброгастроскопического исследования (фиброгастроскопия), рентгенограмма.
Профилактика
- Сон 6 – 8 часов.
- Отказ от жирной, копченой, жареной пищи.
- Прием протертой и легко усвояемой пищи комнатной температуры (5 – 6 раз в день).
- Своевременное лечение кариеса.
- Спокойная, домашняя обстановка и в школе.
- Выделяют два типа нарушения моторики желчевыводящих путей: гиперкинетический, когда усилены сокращения желчного пузыря, и гипокинетический, когда стенки пузыря и протоков расслаблены, а отток желчи замедлен.
Дуоденит: описание болезни, причины, симптомы, стоимость лечения в Москве
Воспаление слизистой оболочки двенадцатиперстной кишки (ДПК) называется дуоденитом. Локализация заболевания в верхних отделах органа имитирует ЯБЖ, в нижних – панкреахолецистит. Острая форма болезни длится несколько дней и на фоне щадящей диеты проходит без следа, рецидив ведет к хронизации процесса. Дуоденит по статистике составляет до 95% всех патологий ДПК и имеет гендерную окраску, поражая больше женщин.
Двенадцатиперстная кишка – важный гормональный орган, в стенке которого под влиянием содержимого желудка синтезируется эстрагон, способный подавлять продукцию желудочного сока и расслаблять мускулатуру желудка. Эстрагон – антагонист гастрина, который синтезируется в привратнике желудка. Кроме того, в ДПК образуются: секретин (его открыли первым), холецистокинин, панкреозимин – всего более 30 гормонов, регулирующих работу желчного пузыря и панкреас, одновременно блокируя секрецию в желудке.
Гормоны 12-перстной кишки активируют кишечные железы, которые продуцируют пищеварительный сок, стимулируя моторику кишечника. В ДПК есть и гормоны, которые влияют на обмен веществ в организме, контролируют эндокринную систему, работу сердца и сосудов. Именно поэтому так многообразен дуоденит в своих проявлениях.
Этиология и патогенез
Острый и хронический процесс имеют несколько разные причины. Триггерами первичной патологии являются:
-
нарушение правил питания, злоупотребление жареным, соленым, острым, консервированным;
-
увлечение спиртным, никотином, кофе;
-
вынужденный прием лекарственных препаратов, вызывающих раздражение слизистой кишки;
-
стрессы;
-
интоксикация, свойственная патологиям внутренних органов, в том числе аутоиммунная.
Виновник возникновения и прогрессирования острого воспаления ДПК – желудочный гиперацидный сок, поступающий сюда в процессе пищеварения, и снижение местного иммунитета слизистой под действием негативных факторов. Если воспаление приобретает хроническое течение, то оболочка двенадцатиперстной кишки начинает дегенерировать, атрофируется. Причинами хронизации считают:
-
инфицирование кишки Хеликобактер пилори;
-
хроническое воспаление стенок желудка разного генеза;
-
язву слизистой;
-
нарушение кровообращения и ухудшение трофики тканей ДПК, некорректную иннервацию и кислородоснабжение органа;
-
проблемы с кишечником и органами пищеварения: колиты, панкреатиты, гепатиты и циррозы, заболевания билиарной системы, брыжейки и многое другое;
Виновником хронизации становится дуоденостаз из-за снижения перистальтики, функциональных проблем с перевариванием пищи, спаек, непроходимости кишки разного генеза. На этом фоне происходит изменение ферментного равновесия, гомеостаза внутри кишечника, уменьшения устойчивости слизистой к агрессивному началу. Дуоденальный сосочек воспаляется вследствие патологии желчных ходов.
Существует целый ряд градаций дуоденита взрослых по нескольким признакам:
-
по возникновению: первичный или вторичный;
-
по месту расположения патологического очага: бульбарный, постбульбарный;
-
по характеру распространения: ограниченный или диффузный;
-
по эндоскопической визуализации: эритематозный, геморрагический, эрозивный, атрофический, узелковый;
-
по структурным изменениям: поверхностный, глубокий, тотальный;
-
по возбудителю: туберкулезный, сифилитический, грибковый, вирусный, иммунодефицитный, в качестве симптома редких болезней, неуточненный.
Клиническая классификация подразумевает деление дуоденита на:
-
ацидопептический бульбит хронического течения, сопровождающий, как правило, антральный гастрит;
-
дуоденит в комбинации с энтеритами и энтеропатиями;
-
дуоденостатическое воспаление слизистой ДПК;
-
локальный вариант: воспаление сосочка, околососочковая патология.
Диагностика
Диагностика заболевания основывается на комплексном подходе. Верификация не слишком частого диагноза требует полного клинико-лабораторного обследования. Алгоритм выявления дуоденита стандартен:
-
физикальный осмотр пациента и сбор анамнеза группируются по клиническим вариантам течения патологии:
-
язвенно-подобный вид дуоденита характеризуется преобладанием эпигастрального болевого синдрома, который возникает натощак или ночью и снимается приемом пищи, не иррадиирует, сопровождается кислой отрыжкой и запорами;
-
гастритоподобный вариант в качестве основных клинических проявлений демонстрирует диспепсию, метеоризм, симптомы интоксикации, отсутствие аппетита, выражен дуоденогастральный рефлюкс;
-
холецисто-панкреатическая форма выражается в жалобах на болезненность в правом подреберье, часто напоминающей колики, с чувством горечи во рту после приема пищи, диспепсией и постоянным подташниванием;
-
нервно-вегетативная форма проявляется астенией, демпинг-синдромом, дуоденальной гормональной недостаточностью;
-
атрофический вариант объединяет в себе все жалобы пациентов, объективно добавляется мальабсорбция;
-
эндоскопия и морфология включают в себя:
-
ФГДС с биоптатом слизистой для выявления Хеликобактер пилори;
-
дуоденоскопию;
-
суточный мониторинг РН;
-
рентгенографию;
-
УЗИ печени, панкреас, желчевыводящих путей;
-
лабораторное обследование:
-
полная биохимия крови;
-
полное копрологическое исследование;
-
дополнительные методики:
-
тестирование моторной функции 12-перстной кишки гастроэнтерографически или поэтажной манометрией;
-
хроматическое фракционное зондирование;
-
КТ, МРТ, ЭРПХГ, МРПХГ – по показаниям;
-
колоно- или ирригоскопия;
-
тестирование эластазы1 из фекалий.
Дифференциальная диагностика
Способность дуоденита распространять свое влияние на окружающие органы и ткани требует дифференциации болезни с патологиями, дающими аналогичную симптоматику:
1. Первичный дифференциальный диагноз клинически проводят с ЯБЖ, сдавлением ДПК извне, симптомом верхней брыжеечной артерии, аневризмой брюшной аорты, лимфомой тонкой кишки;
-
по итогам эндоскопии дифференцируют с:
-
опухолями близлежащих органов;
-
гастритом;
-
дуоденогастральным рефлюксом;
-
дивертикулезом и аномалиями развития;
-
воспалением фатерова сосочка;
-
проблемами тонкого кишечника;
-
биоптат помогает разбить дуоденит на формы по степени тяжести воспаления и атрофии;
-
рентген, который сегодня используют только при запущенных формах болезни, позволяет:
-
визуализировать деформацию двенадцатиперстной кишки;
-
оценить моторику кишки, зияние привратника;
-
фиксировать моторно-эвакуаторные свойства органа;
-
отличить рубец после язвы от функциональной деформации луковицы;
-
выявить дуоденогастральный рефлюкс.
2. Второй этап диагностики заключается в уточнении характера поражения – первичном или вторичном. с этой целью используют:
-
УЗИ, ЭРПХГ, МРПХГ, КТ, МРТ;
-
дополнительно – обследование эндоскопически и радиологически ректум.
3. Третий этап подразумевает уточнение степени функциональных нарушений пищеварения, моторики ДПК для того, чтобы была возможность лечить эффективно, полноценно, с сохранением качества жизни пациента:
-
мониторинг РН в течение суток;
-
дуоденальное зондирование с исследованием:
-
свойств секрета двенадцатиперстной кишки;
-
сохранности полостного пищеварения;
-
анализа на паразитарную инвазию;
-
копрология на фекальную эластазу;
-
исследование желчевыделения фракционным хроматическим дуоденальным зондированием;
-
гастроэнтерография, антродуоденальная манометрия.
Язва двенадцатиперстной кишки | healthdirect
Язвы двенадцатиперстной кишки – частая причина боли в животе. После лечения они обычно поправляются в течение нескольких недель.
Что такое язва двенадцатиперстной кишки?
Язва двенадцатиперстной кишки – это язва, образующаяся на слизистой оболочке двенадцатиперстной кишки. Двенадцатиперстная кишка – это первая часть тонкой кишки, часть пищеварительной системы, по которой пища проходит сразу после того, как покидает желудок.
Вы можете получить язву желудка или двенадцатиперстной кишки.Язвы желудка и двенадцатиперстной кишки являются типами пептических язв. Если у вас есть что-то из перечисленного, значит, у вас так называемая «язвенная болезнь».
Язва двенадцатиперстной кишки – это язва, которая образуется в слизистой оболочке двенадцатиперстной кишки.Причины язвы двенадцатиперстной кишки
В желудке вырабатывается сильная кислота, которая убивает микробы и помогает переваривать пищу. Чтобы защитить себя от этой кислоты, клетки желудка и двенадцатиперстной кишки создают барьер от слизи. Если этот барьер поврежден, может образоваться язва.
Основной причиной этого повреждения является заражение бактериями Helicobacter pylori, или H.pylori . Бактерии могут вызвать воспаление слизистой оболочки двенадцатиперстной кишки и образование язвы.
Некоторые лекарства также могут вызывать язву двенадцатиперстной кишки, особенно противовоспалительные препараты, такие как ибупрофен и аспирин. В редких случаях язвы могут вызывать другие лекарства или медицинские условия.
Возможно, у вас больше шансов получить язву двенадцатиперстной кишки, если вы курите, пьете много алкоголя или находитесь в состоянии стресса, но эти вещи менее важны, чем заражение H.pylori .
Симптомы язвы двенадцатиперстной кишки
Если у вас язва двенадцатиперстной кишки, вы можете:
- есть боль в животе или животе (она может приходить и уходить, снимается после еды или приема антацидов)
- имеют расстройство желудка
- чувство сытости и вздутие живота после еды
- ощущение, что вас может рвать (тошнота)
- похудеть
В очень редких случаях язва может вызвать серьезные осложнения. Обратитесь в отделение неотложной помощи, если:
- У вас острая боль в животе, которая не проходит
- ваша рвота или стул (фекалии) выглядят кровавыми или имеют черный цвет
Если вас беспокоят симптомы, вы можете использовать онлайн-средство проверки симптомов healthdirect, чтобы получить совет о следующих необходимых медицинских шагах и о том, когда следует обращаться за медицинской помощью.
Диагностика язвы двенадцатиперстной кишки
Чтобы диагностировать язву двенадцатиперстной кишки, ваш врач поговорит с вами и осмотрит вас. Они, вероятно, также проведут некоторые тесты, которые могут включать:
- гастроскопия (также называемая эндоскопией), при которой специалист использует тонкую гибкую трубку с камерой на конце, чтобы заглянуть внутрь вашего желудка и двенадцатиперстной кишки
- анализ крови, стула или дыхательный тест, чтобы узнать, есть ли у вас H. pylori в вашей системе
Если у вас есть гастроскопия, хирург может взять образец ткани (биопсию) для проверки на H.pylori .
Лечение язвы двенадцатиперстной кишки
Если ваша язва вызвана H pylori , обычным лечением является «тройная терапия». Это включает в себя прием 2 антибиотиков для уничтожения бактерий и лекарства для уменьшения количества кислоты, производимой вашим желудком.
Если у вас нет инфекции H. pylori и вы принимали противовоспалительные препараты, вам нужно будет прекратить их прием (если возможно) и начать принимать лекарство, снижающее выработку кислоты в желудке.
Также могут помочь прием антацидов, меньшее употребление алкоголя и отказ от курения, если вы курите.
Язва двенадцатиперстной кишки | Боль в животе
Язва двенадцатиперстной кишки вызывает воспаление и повреждение слизистой оболочки желудка, что может вызвать ряд симптомов. Симптомы могут различаться по интенсивности у разных людей.
Общие симптомы язвы двенадцатиперстной кишки
Симптомы язвы двенадцатиперстной кишки могут проявляться ежедневно или только время от времени.Иногда любой из этих абдоминальных симптомов может быть серьезным:
Серьезные симптомы, которые могут указывать на опасное для жизни состояние
В некоторых случаях язвы двенадцатиперстной кишки могут быть опасными для жизни. Немедленно обратитесь за медицинской помощью (позвоните по номеру 911) , если у вас или у кого-то из ваших близких есть какие-либо из этих опасных для жизни симптомов, включая:
- Стул с кровью (кровь может быть красной, черной или дегтеобразной по текстуре)
- Сильная боль в животе
- Рвота кровью
- Что вызывает язву двенадцатиперстной кишки?
Наиболее частой причиной язвы двенадцатиперстной кишки является инфекция H pylori бактерий.Другие причины язвы двенадцатиперстной кишки включают агенты, которые могут вызывать воспаление желудка или слизистой оболочки двенадцатиперстной кишки, включая алкоголь, табак или лекарства, такие как нестероидные противовоспалительные препараты (НПВП). Тяжелое заболевание и лучевая терапия также связаны с язвой двенадцатиперстной кишки.
Каковы факторы риска язвы двенадцатиперстной кишки?
Ряд факторов увеличивает риск развития язвы двенадцатиперстной кишки.Не все люди с факторами риска заболеют язвой двенадцатиперстной кишки. Факторы риска язвы двенадцатиперстной кишки включают:
Злоупотребление алкоголем
Инфекция H. pylori
История лучевой терапии
Регулярный прием нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен (Адвил, Мотрин), напроксен (Алив) или аспирин
Стресс или тяжелое заболевание
Употребление табака
Как лечится язвенная болезнь двенадцатиперстной кишки?
Лечение язвы двенадцатиперстной кишки начинается с обращения за медицинской помощью к врачу.Чтобы определить, есть ли у вас язва двенадцатиперстной кишки, ваш врач может попросить вас пройти диагностические тесты.
Антибиотики для лечения язвы двенадцатиперстной кишки
Если язва двенадцатиперстной кишки вызвана: H. pylori инфекции, антибиотикотерапия является основой лечения. Важно точно соблюдать режим приема антибиотиков, чтобы избежать повторного заражения или рецидива. Чаще всего назначают два антибиотика в течение 14 дней.Примеры лечения антибиотиками включают:
- Амоксициллин
- Кларитромицин (биаксин)
- Метронидазол (Флагил)
- Тетрациклин
Другие препараты для лечения язвы двенадцатиперстной кишки
Лекарства, такие как ингибиторы протонной помпы и антагонисты гистаминовых h3-рецепторов, которые уменьшают количество кислоты в желудке, также могут быть эффективным средством лечения язвы двенадцатиперстной кишки.
Ингибиторы протонной помпы, эффективные при лечении язвы двенадцатиперстной кишки, включают:
- Эзомепразол (нексиум)
- Лансопразол (Превацид)
- Омепразол (Прилосек)
- Пантопразол (Протоникс)
- Рабепразол (Ацифекс)
Антагонисты гистаминовых h3-рецепторов, которые эффективны при лечении язвы двенадцатиперстной кишки, включают:
- Циметидин (тагамет)
- Фамотидин (Пепцид)
- Низатидин (Аксид)
- Ранитидин (Зантак)
Если у вас диарея и рвота, восполнение запасов жидкости и электролитов также является составной частью успешного лечения.
Каковы возможные осложнения язвы двенадцатиперстной кишки?
Вы можете минимизировать риск серьезных осложнений, следуя плану лечения, разработанному вами и вашим лечащим врачом специально для вас. Возможные осложнения язвенной болезни двенадцатиперстной кишки включают:
- Внутреннее кровотечение
- Прободная язва двенадцатиперстной кишки, которая может привести к кровотечению
- Сильный дискомфорт или боль
- Распространение инфекции
Симптомы и причины пептической язвы (язвы желудка)
В разделе:
Каковы симптомы язвенной болезни?
Тупая или жгучая боль в желудке – наиболее частый симптом язвенной болезни.Вы можете почувствовать боль в любом месте между пупком и грудиной. Боль чаще всего
- происходит, когда ваш желудок пуст – например, между приемами пищи или ночью
- кратковременно прекращается, если вы едите или принимаете антациды
- длится от минут до часов
- приходит и уходит в течение нескольких дней, недель или месяцев
Менее распространенные симптомы могут включать
- вздутие живота
- отрыжка
- тошнота в животе
- плохой аппетит
- рвота
- потеря веса
Даже если у вас легкие симптомы, у вас может быть язвенная болезнь.Вам следует поговорить с врачом о своих симптомах. Без лечения ваша язвенная болезнь может ухудшиться.
Тупая или жгучая боль в желудке – самый частый симптом язвенной болезни.Что вызывает язвенную болезнь?
Причины язвенной болезни включают
Иногда пептические язвы вызываются как НПВП, так и H. pylori.
Как НПВП вызывают язвенную болезнь?
Чтобы понять, как НПВП вызывают язвенную болезнь, важно понимать, как действуют НПВП.Нестероидные противовоспалительные препараты уменьшают боль, жар, воспаление или отек.
У каждого человека есть два фермента, которые вырабатывают в клетках вашего тела химические вещества, вызывающие боль, воспаление и жар. НПВП работают, блокируя или уменьшая количество этих ферментов, которые вырабатывает ваше тело. Однако один из ферментов также производит другой тип химического вещества, которое защищает слизистую оболочку желудка от желудочной кислоты и помогает контролировать кровотечение. Когда НПВП блокируют или уменьшают количество этого фермента в организме, они также увеличивают вероятность развития язвенной болезни.
Как
H. pylori вызывают язвенную болезнь желудка и язвенной болезни?H. pylori – это спиралевидные бактерии, которые могут вызывать язвенную болезнь, повреждая слизистую оболочку, защищающую слизистую оболочку желудка и двенадцатиперстной кишки. Как только H. pylori повреждают слизистую оболочку, сильная желудочная кислота может проникнуть к чувствительной слизистой оболочке. Вместе желудочная кислота и H. pylori раздражают слизистую оболочку желудка или двенадцатиперстной кишки и вызывают язвенную болезнь.
Как опухоли, вызванные ZES, вызывают пептические язвы?
Синдром Золлингера-Эллисона – редкое заболевание, возникающее при образовании одной или нескольких опухолей в поджелудочной железе и двенадцатиперстной кишке. Опухоли выделяют большое количество гастрина, гормона, который заставляет ваш желудок вырабатывать большое количество кислоты. Дополнительная кислота вызывает образование пептических язв в двенадцатиперстной кишке и в верхнем отделе кишечника.
Когда вам следует позвонить или обратиться к врачу?
Вам следует немедленно позвонить или обратиться к врачу, если вы
- слабость или обморок
- затрудненное дыхание
- В вашей рвоте или рвоте есть красная кровь, похожая на кофейную гущу
- У вас красная кровь в стуле или стул черный У
- внезапная острая боль в животе, которая не проходит.
Эти симптомы могут указывать на то, что язвенная болезнь вызвала более серьезную проблему.
Если боль усиливается, позвоните своему врачу.Язва желудка – канал лучшего здоровья
Язва желудка или желудка – это разрыв ткани, выстилающей желудок. Термин «язвенная болезнь» относится к язве, которая возникает либо в желудке, либо в первой части тонкой кишки, которая выходит из желудка, называемой двенадцатиперстной кишкой.
Когда-то считалось, что основными причинами язвы желудка являются стресс, курение и диета. Однако Helicobacter pylori ( H.pylori ) теперь известно, что эта бактерия является причиной большинства язв двенадцатиперстной кишки и 60% язв желудка. Бактерия H. pylori также вызывает многие симптомы диспепсии или несварения желудка.
Лечение язвы желудка включает использование антибиотиков для уничтожения инфекции и препаратов, подавляющих кислотность.
Симптомы язвы желудка
Некоторые язвы желудка не вызывают никаких симптомов. Если они присутствуют, они могут включать:
- боль в животе чуть ниже грудной клетки
- несварение желудка
- тошнота
- потеря аппетита
- рвота
- потеря веса
- яркая или измененная кровь, присутствующая в рвоте или дефекации
- симптомы анемия, например головокружение
- шок из-за кровопотери – неотложная медицинская помощь.
Желудок
Желудок – это орган пищеварительной системы, расположенный в брюшной полости чуть ниже ребер и слева. Проглоченная пища выдавливается по пищеводу и проталкивается через сфинктер (маленькое мышечное кольцо) в желудок, где смешивается с мощными желудочными соками, содержащими ферменты и соляную кислоту. Желудок представляет собой мускулистый мешок, поэтому он может сбивать пищу и расщеплять ее как механически, так и химически.
Когда пища приобретает консистенцию гладкой пасты, ее выдавливают через второй сфинктер в первую часть тонкой кишки (двенадцатиперстную кишку).Выстилка желудка – слизистая оболочка или эпителий желудка – состоит из множества складок. На этой подкладке возникают язвы.
Причины язвы желудка
Язва желудка может быть вызвана множеством факторов, в том числе:
- Helicobacter pylori – считается, что бактерии вызывают около 60% язв желудка и не менее 90 процент язв двенадцатиперстной кишки.
- Некоторые лекарства , в том числе аспирин или клопидогрель, регулярно принимаемые для предотвращения сердечного приступа или инсульта, а также лекарства от артрита.Считается, что противовоспалительные препараты (НПВП) вызывают около двух пятых язв желудка.
- Рак – рак желудка может проявляться в виде язвы, особенно у пожилых людей.
Helicobacter pylori
Бактерия Helicobacter pylori ( H. pylori ) является основной причиной пептических язв. Открытие этого микроорганизма в 1983 году произвело революцию во многих аспектах гастроэнтерологии, включая лечение язв желудка.
Считается, что примерно каждый третий человек в возрасте старше 40 лет инфицирован этим штаммом бактерий в Австралии. Микробы живут в слизистой оболочке желудка, а производимые ими химические вещества вызывают раздражение и воспаление. H. pylori непосредственно вызывает одну треть язв желудка и является сопутствующим фактором примерно в трех пятых случаев. Другие расстройства, вызванные этой инфекцией, включают воспаление желудка (гастрит) и диспепсию (несварение желудка).
Исследователи полагают, что этот микроб также может способствовать развитию рака желудка.Инфекция чаще встречается среди бедных или зажиточных людей. Путь передачи пока неизвестен, но предполагается, что он включает совместное использование пищи или посуды, контакт с инфицированными рвотными массами и совместное использование воды (например, колодезной воды) неразвитыми группами населения.
Язвенное кровотечение
Это серьезное осложнение язвенной болезни, которое особенно смертельно опасно для пожилых людей или людей с множественными медицинскими проблемами. Кровотечение из язвы желудка чаще встречается у людей, принимающих разжижающие кровь средства, такие как варфарин, аспирин или клопидогрель (плавикс), и этим людям также следует рассмотреть возможность использования обычных противоязвенных препаратов для предотвращения этого осложнения.
Прободная язва
Тяжелая, нелеченная язва иногда может прожечь стенку желудка, позволяя пищеварительным сокам и пище просачиваться в брюшную полость. Эта неотложная медицинская помощь известна как прободная язва. Лечение обычно требует немедленного хирургического вмешательства.
Диагностика язвы желудка
Диагностика язвы желудка проводится с использованием ряда методов, в том числе:
- Эндоскопия – тонкая гибкая трубка вводится по пищеводу в желудок под легким наркозом.Эндоскоп оснащен небольшой камерой, чтобы врач мог увидеть, есть ли язва.
- Бариевая мука – выпивают меловую жидкость и делают рентген, который показывает слизистую оболочку желудка. В настоящее время эти тесты менее распространены, но могут быть полезны там, где эндоскопия недоступна.
- Биопсия – небольшой образец ткани берется во время эндоскопии и исследуется в лаборатории. Эту биопсию следует делать всегда при обнаружении язвы желудка.
- C14 дыхательный тест – проверяет наличие H.пилори. Бактерии превращают мочевину в двуокись углерода. Тест включает проглатывание некоторого количества радиоактивного углерода (C14) и проверку воздуха, выдыхаемого из легких. Нерадиоактивный тест можно использовать для детей и беременных женщин.
Лечение язвы желудка
В настоящее время известно, что специальные диеты очень мало влияют на профилактику или лечение язвы желудка. Варианты лечения могут включать:
- лекарства – включая антибиотики, для уничтожения H.pylori , а также лекарства, помогающие ускорить процесс заживления. Необходимо использовать разные препараты в комбинации; некоторые из побочных эффектов могут включать диарею и сыпь. Устойчивость к некоторым из этих антибиотиков становится все более распространенной
- последующие дыхательные тесты – используются, чтобы убедиться, что инфекция H. pylori успешно вылечена
- изменения существующих лекарств – дозы лекарств от артрита, аспирина или другие противовоспалительные препараты можно немного изменить, чтобы уменьшить их влияние на язву желудка.
- восстанавливающая кислота – доступны таблетки для снижения содержания кислоты в желудочном соке.
- Изменения образа жизни. – включая отказ от сигарет, поскольку курение снижает естественную защиту желудка и ухудшает процесс заживления.
Куда обратиться за помощью
Что следует помнить
- Язва желудка или желудка – это разрыв тканевой выстилки желудка.
- Большинство язв желудка вызывается бактерией Helicobacter pylori или противовоспалительными препаратами, а не стрессом или неправильным питанием, как считалось ранее.
- Варианты лечения включают антибиотики и препараты, подавляющие кислотность.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление 3 мая 2021 г.
Что такое язвенная болезнь?
Язвенная болезнь – это язва или отверстие, образующееся в слизистой оболочке желудка или кишечника.
Слово «пептический» относится к пищеварительному тракту. Язва слизистой оболочки желудка – это язва желудка.Язва первой части тонкой кишки – это язва двенадцатиперстной кишки.
Выстилка желудка представляет собой слой особых клеток и слизистой оболочки. Слизистая предотвращает повреждение желудка и двенадцатиперстной кишки кислотой и пищеварительными ферментами.
Если есть разрыв подкладки (например, язва), ткань под подкладкой может быть повреждена ферментами и едкой кислотой.Если язва небольшая, симптомов может быть немного. Рана заживает сама по себе.
Если язва глубокая, она может вызвать сильную боль или кровотечение. В редких случаях кислоты в пищеварительных соках могут полностью проедать через стенку желудка или двенадцатиперстной кишки.
Пептические язвы очень распространены. Они становятся более распространенными с возрастом.
Считается, что бактерия Helicobacter pylori вызывает большинство пептических язв. Эти бактерии вызывают воспаление слизистой оболочки желудка.Вероятно, это делает облицовку уязвимой. Но только у меньшинства людей, инфицированных H. pylori, развиваются язвы.
Другой частой причиной язв является прием нестероидных противовоспалительных препаратов (НПВП). Примеры НПВП включают аспирин, ибупрофен (Адвил, Мотрин) и напроксен (Алив, Напросин).
НПВП блокируют образование некоторых простагландинов.Простагландины – это химические вещества, которые обычно помогают защитить от язв. Чем меньше простагландинов, тем выше вероятность образования язв.
Несколько факторов могут увеличить риск развития язвенной болезни. К факторам риска относятся:
- Семейная история
- Курение (особенно, если вы инфицированы H. pylori)
- Чрезмерное употребление алкоголя
Однако, вопреки распространенному мнению, стресс и острая пища, похоже, не увеличивают риск язвы.
Симптомы
Большинство людей с язвой жалуются на жгучую или грызущую боль в верхней части живота. Обычно это происходит, когда желудок пуст. Эти симптомы могут усиливаться ночью или после пробуждения. Однако у некоторых людей боль может усиливаться, когда они едят.
Другие симптомы включают:
Тошнота
Рвота
Потеря аппетита
Вздутие живота
отрыжка
Похудание
Некоторые из этих симптомов можно облегчить, если принимать безрецептурные антациды или избегать острой или кислой пищи.
Как правило, симптомы ухудшаются по мере роста язвы или развития нескольких язв. У некоторых людей с легкой формой заболевания симптомы отсутствуют.
В более тяжелых случаях язвы могут кровоточить или распространяться глубоко в стенки желудка или кишечника. Кровотечение из крупных язв может быть опасным для жизни. В рвоте может появиться кровь. Он может быть красным или черным или напоминать кофейную гущу. Кровь также может появиться в стуле, который будет выглядеть как деготь-черный или темно-бордовый.
Перитонит – очень серьезная инфекция брюшной полости. Это может развиться, если язва полностью проедет через стенку желудка или кишечника
Диагностика
Если ваш лечащий врач подозревает, что у вас язвенная болезнь, он или она может порекомендовать один из следующих тестов:
Однако анализ крови H. pylori не всегда точен. Результаты теста могут оставаться положительными в течение многих лет после H.pylori была вылечена. Кроме того, тест не может определить, вызвала ли инфекция H. pylori язву.
Анализ кала на наличие антигена H. pylori . Этот тест более специфичен, чем анализ крови на антитела.
Эзофагогастродуоденоскопия (ФГДС или эндоскопия). Гибкая трубка с подсветкой с крошечной камерой на конце проходит через горло в желудок и кишечник.Это позволяет вашему врачу исследовать стенки желудка и двенадцатиперстной кишки.
Врач может отрезать небольшой кусок слизистой оболочки желудка для биопсии. Биопсия – это тщательное исследование ткани в лаборатории. Биопсия может показать, продолжается ли инфекция H. pylori . Он также может проверить, не образовалась ли язва из-за рака.
Серия из верхних отделов желудочно-кишечного тракта (ЖКТ). Этот тест сегодня делают редко, потому что эндоскопия, как правило, лучше. Он включает серию рентгеновских лучей. Их принимают после того, как вы выпьете меловую жидкость, которая покрывает пищевод, желудок и верхнюю часть кишечника.
Другие тесты для H. pylori . Другой тест для обнаружения бактерий называется дыхательным тестом на мочевину.Вы проглатываете вещество, содержащее углерод (во многих случаях присутствует небольшое количество радиоактивности). Если в желудке присутствуют H. pylori , у вас будет положительный тест на дыхание.
Образцы стула могут быть проверены на наличие белков, связанных с бактериями.
Иногда для диагностики вашего состояния требуется более одного теста.
Ожидаемая длительность
Язвы, вызванные лекарством, должны начать заживать вскоре после прекращения приема лекарства.Антикислотные лекарства можно использовать в течение двух-шести недель, чтобы помочь заживлению и облегчению боли.
Язвы, вызванные H. pylori , могут зажить после уничтожения бактерий. Как правило, вы будете принимать антибиотики вместе с лекарствами, подавляющими кислотность, в течение двух недель. Затем вы можете принимать препараты, подавляющие кислотность, еще четыре-восемь недель.
Язвы желудка заживают медленнее, чем язвы двенадцатиперстной кишки. Для полного заживления неосложненной язвы желудка требуется до двух-трех месяцев.Язвы двенадцатиперстной кишки заживают около шести недель.
Язва может временно зажить без антибиотиков. Но это обычное явление, когда язва рецидивирует или другая язва образуется поблизости, если бактерии не уничтожены.
Профилактика
Пептические язвы обычно не удается предотвратить с первого раза.
Заражение H. pylori чрезвычайно распространено. Вероятно, он передается от человека к человеку. Переполненное жилое пространство является фактором риска.
Хорошая гигиена может несколько ограничить распространение H. pylori . Это включает в себя тщательное мытье рук перед едой и после посещения туалета.
Рецидивирующие язвы от H. pylori обычно можно предотвратить, если вы получите соответствующее лечение от своей первой язвы. Сюда должны входить антибиотики, убивающие бактерии.
Вы можете помочь предотвратить язвенную болезнь:
- Отказ от курения
- Избегание чрезмерного употребления алкоголя
- Ограничение применения НПВП при боли
Лечение
Для язв, вызванных H.pylori , для лечения требуется комбинация лекарств. Цели лечения:
- Убить бактерий H. pylori в организме
- Уменьшить количество кислоты в желудке
- Защищает слизистую оболочку желудка и кишечника
Большинство пациентов получают «тройную терапию». Это требует приема двух антибиотиков и одного лекарства, подавляющего кислотность, в течение одной-двух недель. Ваш врач назначит конкретный режим, исходя из удобства, стоимости и наличия у вас аллергии.
Если язва возникла во время приема нестероидных противовоспалительных препаратов (НПВП), вам необходимо прекратить их прием. Исцеление начнется практически сразу. Ваш врач также порекомендует лекарства для уменьшения кислотного повреждения во время заживления. Они могут включать антациды для нейтрализации желудочного сока. Также можно использовать лекарства, снижающие количество кислоты, вырабатываемой желудком. Примеры включают блокаторы h3 или ингибиторы протонной помпы.
Неотложная помощь может потребоваться, если язва вызывает серьезное кровотечение.Обычно это лечение проводится с помощью эндоскопа. Лекарства, блокирующие кислоту, можно вводить внутривенно (вводить в вену). При сильном кровотечении может потребоваться переливание крови.
В редких случаях может потребоваться хирургическое вмешательство для лечения перфорированной или кровоточащей язвенной болезни. Операция по поводу язвенной болезни может включать закрытие кровоточащей артерии.
В наши дни хирургическое вмешательство для лечения язвенной болезни требуется редко. Это потому, что лечение H.pylori и другие причины язвенной болезни настолько успешны.
Когда звонить профессионалу
Обратитесь за медицинской помощью, если у вас продолжаются боли в животе или несварение желудка. Также звоните, если вам нужно часто принимать антациды для предотвращения этих симптомов.
- Обратитесь за неотложной помощью, если у вас возникли:
- Внезапная резкая боль в животе
- Кровавая или черная рвота
- Бордовые или черные табуреты
Прогноз
При правильном лечении прогноз при язвенной болезни отличный.
Чтобы предотвратить еще одну язву, людям, у которых была язвенная болезнь, следует избегать:
- Аспирин (если не требуется низкая доза для предотвращения сердечного приступа или инсульта)
- НПВП
- Чрезмерное употребление алкоголя
- Курение
Узнать больше о пептической язве
Сопутствующие препараты
IBM Watson Micromedex
Справочник клиники Майо
Внешние ресурсы
Национальный институт диабета, болезней пищеварения и почек
http: // www.niddk.nih.gov/
Американский колледж гастроэнтерологии (ACG)
http://www.acg.gi.org/
Американская гастроэнтерологическая ассоциация
http://www.gastro.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Болезнь двенадцатиперстной кишки – обзор
АБДОМИНАЛЬНЫЙ ТУБЕРКУЛЕЗ
Термин абдоминальный туберкулез охватывает туберкулезное поражение любого из внутрибрюшных органов, включая любую часть желудочно-кишечного тракта от рта до ануса, сальника, брюшины, брыжейки и ее узлов и других твердых тел. внутрибрюшные органы, такие как печень, селезенка и поджелудочная железа.Заражение происходит в первую очередь из-за проглатывания инфицированного материала от легочного заболевания или гематогенного распространения на органы брюшной полости с последующим поражением смежных структур. Клинические проявления разнообразны и имитируют многие другие заболевания. Наиболее частыми симптомами являются вздутие живота и / или боль, лихорадка и потеря веса, но они могут варьироваться в зависимости от места поражения туберкулезом. 89–92 Ротоглотка может поражаться хроническим изъязвлением. Поражение пищевода может проявляться стриктурой или трахео- или бронхо-пищеводным свищом в результате эрозии казеозных узлов средостения в пищевод.Заболевание желудка и двенадцатиперстной кишки может вызвать образование язв или непроходимость. Свищ, перфорация или мальабсорбция могут быть результатом поражения тонкой кишки. Подвздошная кишка и тощая кишка являются наиболее частыми участками поражения. Осложнения включают пальпируемое образование, непроходимость, перфорацию и образование свища. Массивное ректальное кровотечение может осложнить поражение толстой кишки и поражения прямой кишки в виде трещин, свищей и периректальных абсцессов. 93 Поражение твердых органов встречается примерно в 20% случаев брюшного туберкулеза. 92 Поражение печени может проявляться вздутием живота, болью в правом подреберье и желтухой, 94 и заболеванием селезенки с умеренной спленомегалией; ТБ поджелудочной железы может имитировать панкреатит или карциному. Туберкулезный гепатит, редко сопровождающийся желтухой, обычно наблюдается у пациентов с диссеминированным заболеванием, и его следует подозревать при повышении уровня ферментов печени. Ультразвуковое исследование брюшной полости показано для выявления внутрибрюшной лимфаденопатии и выявления увеличения печени, гранулированного инфильтрата, указывающего на гранулематозное воспаление, и для исключения туберкулезных абсцессов.Гистологические аномалии могут варьироваться от неспецифических воспалительных изменений до очень специфических гранулематозных поражений и наличия M. tuberculosis . Диагностическая эффективность может улучшиться путем посева микобактериальных образцов биопсии. Желчные протоки и поджелудочная железа поражаются редко, хотя это было описано как часть милиарного туберкулеза у пациентов с ослабленным иммунитетом. 95 Клинические проявления зависят от места и степени заболевания и могут включать анорексию, недомогание, субфебрильную лихорадку, потерю веса, ночную потливость, боль в животе, кровянистый стул, механическую желтуху и острый или хронический панкреатит. 96, 97 ТБ поджелудочной железы может имитировать злокачественное новообразование и проявляться в виде образования поджелудочной железы или абсцесса. 95, 96 Селезенка обычно поражается у пациентов с диссеминированным туберкулезом, но изолированный туберкулез селезенки, проявляющийся спленомегалией, гиперспленизмом, одиночными поражениями селезенки или абсцессами селезенки, встречается редко. 98 Туберкулезный перитонит обычно проявляется болью и вздутием живота, сопровождающимся лихорадкой, потерей веса и анорексией. 91
Подтверждение поражения брюшной полости требует сочетания эндоскопических, микробиологических, гистологических и молекулярных методов.Туберкулезный асцит по биохимическим характеристикам аналогичен туберкулезному экссудату плевры и перикарда. Клеточное содержимое преимущественно лимфоцитарное, уровни ADA повышены, а выход кислотоустойчивых бацилл и микобактериальных культур низкий. Изоляция M. tuberculosis усиливается за счет центрифугирования больших образцов перитонеальной жидкости, прикроватного посева перитонеальной жидкости в жидкую культуральную среду и когда можно исследовать и культивировать материал перитонеальной биопсии. Трудность постановки диагноза абдоминального туберкулеза иллюстрируется множеством подтвержденных аутопсией случаев, не подозреваемых при жизни 94, 99 , и значительной задержкой диагностики даже в условиях хорошо обеспеченных ресурсов. 99
Сильная связь между нелеченным полостным заболеванием легких и поражением желудочно-кишечного тракта, соответствующая длительному воздействию проглоченных инфицированных выделений, была продемонстрирована при вскрытии, проведенном в эпоху до химиотерапии. В Лос-Анджелесе, Калифорния, поражения желудочно-кишечного тракта присутствовали в 25% из 6085 вскрытий, при которых был выявлен туберкулез, 100 , а в последнее время в когорте южноафриканских госпиталей была продемонстрирована постоянная связь между полостным легким с положительным мазком и желудочно-кишечными заболеваниями. у которых распространенность подтвержденного желудочно-кишечного ТБ составила 28%. 101 Повреждения представляли собой преимущественно поверхностные поражения слизистой оболочки слепой кишки, которые, по-видимому, были связаны с тяжестью заболевания легких. 101 И наоборот, легочный ТБ был выявлен в 1–64% зарегистрированных серий брюшного ТБ у ВИЧ-серонегативных популяций. 90–92, 102 Эта широкая вариабельность в связи между поражением органов брюшной полости и легких может быть связана с систематическими ошибками отбора из-за различной чувствительности диагностических методов для определения поражения легких и брюшной полости, типа и хронического характера поражения брюшной полости при поступлении. и различный доступ каждой группы населения к диагностике и эффективной химиотерапии раннего легочного туберкулеза.
Абдоминальный ТБ чаще встречается у ВИЧ-инфицированных, чем у ВИЧ-серонегативных людей, что связано как с общим увеличением заболеваемости ТБ, так и с повышенной склонностью к распространению по мере снижения количества клеток CD4. 103, 104 Инфекция M. tuberculosis у больных СПИДом чаще поражает твердые органы брюшной полости в соответствии с лимфогематогенным распространением. Часто поражаются печень, селезенка и поджелудочная железа, а также брюшина и желудочно-кишечный тракт.Свищи чаще встречаются при СПИДе и могут возникать в любом сегменте кишечника.
Обычная краткосрочная химиотерапия, как и при туберкулезе легких, оказалась эффективной, хотя при осложнениях иногда требуется хирургическое вмешательство.
Что такое пептические язвы? Симптомы, причины, диагностика, лечение и профилактика
Ваш курс лечения будет основываться на том, что вызывает язву.
Варианты лекарствВозможные лекарственные препараты включают антибиотики для уничтожения бактерий Helicobacter pylori в вашем пищеварительном тракте.
Ваш врач может также порекомендовать антациды для нейтрализации желудочного сока и уменьшения боли.
Ингибиторы протонной помпы (ИПП) – это препараты, блокирующие выработку кислоты и способствующие заживлению.
Препараты ИПП включают:
Кислотные редукторы, также называемые блокаторами h3, снижают выработку кислоты и снимают боль при язве. К ним относятся:
Кроме того, существуют цитопротекторы – лекарства, которые защищают слизистую оболочку желудка и тонкой кишки, – которые могут облегчить симптомы язвы. Альтернативные и дополнительные методы леченияОпределенные изменения в образе жизни могут помочь вам вылечиться от язвы.
- Следите за своим питанием. Если вы знаете, что есть определенные продукты, которые ухудшают самочувствие язвы, избегайте их, пока не закончится лечение. Для многих это алкоголь, кофеин, жирная пища, острая пища и шоколад.
- Бросьте курить. Если вы курите, у вас уже есть повышенный риск язвы.Данные также показывают, что язвы заживают у курильщиков дольше, а лекарства от язвы, которые вы принимаете, могут быть менее эффективными. Ученые точно не знают, почему курение имеет такие негативные последствия.
- Осторожно принимайте обезболивающие. НПВП, такие как аспирин, ибупрофен и многие другие обычно принимаемые препараты, принимаются от боли и лихорадки, но при слишком частом применении могут вызвать язву. НПВП также могут предотвратить заживление язвы так быстро, как вам хотелось бы, поэтому поговорите со своим врачом о том, что вы можете принять от других болей и болей, пока вы ждете заживления язвы.Ацетаминофен (тайленол) не вызывает язвы, поэтому он может быть эффективным заменителем. Кроме того, не забудьте прочитать все этикетки с лекарствами; Некоторые жидкости от кашля и простуды содержат НПВП, и вам тоже следует избегать их.


 Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.
Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.

