Гастродуоденит лечение: Гастродуоденит: причины, симптомы, диагностика, лечение
Гастродуоденит: причины, симптомы, диагностика, лечение
Гастродуоденит – это воспаление слизистой оболочки желудка, переходящее на слизистые оболочки двенадцатиперстной кишки. При этом двенадцатиперстная кишка страдает вторичным процессом в тот момент, когда воспаление переходит на нее от слизистой желудка.
Гастродуоденит относится к категории хронического гастрита за счет вторичного вовлечения двенадцатиперстной кишки. В группу риска в большей степени входят дети и молодые люди, потому что к зрелому и среднему возрасту пропадает особенность функционирования клапана между желудком и двенадцатиперстной кишкой.
Главные причины гастродуоденита кроются в неправильном питании, стрессах и генетической предрасположенности. Побочными факторами развития болезни служат бактерия хеликобактер, курение, хронический тонзиллит, кариес, кишечные инфекции и заболевания печени, поджелудочной железы или желчного пузыря.
В случае наличия основного заболевания гастродуоденит носит характер вторичного заболевания.
Симптомы и признаки
Первичные признаки гастродуоденита – это болевой синдром. Острый гастродуоденит проявляется следующими симптомами:
- чувство тяжести;
- острая боль в районе пупка и под ложечкой;
- тошнота и рвота;
- отрыжка воздухом или кислым жидким содержимым;
- головокружения;
- сильная изжога.
Симптомы гастродуоденита проявляются за краткий период времени, но имеют яркую выраженность. При этом зачастую вторичная форма имеет признаки основного заболевания в большей степени.
Острая форма патологии имеет цикличный характер появления симптомов. Яркость выраженности признаков зависит от:
- глубины и площади поражения воспалением;
- уровня кислотности;
- общего состояния организма.
Хронический гастродуоденит имеет следующие признаки:
- переполненность и тяжесть в подложечной области;
- ноющая боль на постоянной основе перед приемом пищи и через пару часов после;
- изжога перед приемом пищи;
- боли сопровождаются тошнотой;
- несильная болезненность в процессе пальпации;
- белый налет на языке, горечь или металлический привкус во рту;
- раздражительность, утомляемость, бессонница, снижение веса при прежнем уровне аппетита;
- запор при высоком уровне кислотности;
- частая смена запоров и поносов при сниженной секреции.

В период обострений данные симптомы становятся ярко выраженными. Интенсивные боли зачастую сопровождаются тошнотой и рвотой, изжогой.
У вас появились симптомы гастродуоденита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины возникновения и развития
Все причины гастродуоденита можно разделить на несколько групп:
- эндогенные или внутренние – недостаток выработки слизи, высокое образование кислоты, нарушения в гормональной секреции, генетическая предрасположенность, хронические болезни полости рта и глотки, например, кариес или воспаление миндалин, а также печени и желчных путей;
- экзогенные или внешние – нерегулярный режим питания, злоупотребление спиртными напитками, психологические факторы, например, стрессы и перегрузки, злоупотребление горячей или холодной, жирной и острой, грубой пищей, продолжительный прием нестероидных противовоспалительных или антибактериальных препаратов, заражение бактерией Хеликобактер пилори.

На практике болезнь развивается и прогрессирует под действием нескольких факторов одновременно.
Классификация
Существует ряд признаков для выделения видов гастродуоденита – степень выраженности воспалительного процесса и уровень кислотности.
По степени выраженности воспаления бывает:
- поверхностный гастродуоденит – острая форма с отечностью и утолщением складок оболочки;
- гипертрофический гастродуоденит – покраснения и белый налет, а также кровоизлияния мелкими точечками;
- смешанный гастродуоденит – гипертрофическая форма с присоединением атрофии слизистых оболочек;
- эрозивный гастродуоденит – большое количество эрозийных мест или язв на поверхности в виде пленки или налета, является последней стадией перед язвой.
По уровню кислотности выделяют:
- повышенная кислотность сопровождается повышением секреции желудка – наиболее часто встречается;
- нормальная секреция;
- пониженная секреция сопровождает злокачественные новообразования желудка.

Существует ряд нетипичных форм гастродуоденита, которые характеризуются отсутствием симптомов.
Осложнения
Самым основным негативным последствием является переход гастродуоденита в язву желудка и двенадцатиперстной кишки. В результате появления данных заболеваний повышается риск кровотечений и перфорации желудка. Кроме того, поврежденная слизистая оболочка становится благоприятной средой для развития рака желудка.
Когда следует обратиться к врачу
В случае подозрений на развитие гастродуоденита или появления первичных симптомов необходимо обращаться к гастроэнтерологу за помощью. Ведь запущенная форма патологии приносит огромный дискомфорт и ограничивает активность привычной жизни. В то же время риск открытия кровотечения или перфорации повышается вместе с оттягиванием визита к врачу.
В АО «Медицина» (клиника академика Ройтберга) работают специалисты различных направлений, имеется самое современное оборудование и проводятся различные виды обследований. Записаться на прием и выбрать доктора можно на сайте, по телефону +7 (495) 775-73-60 или у администраторов в клинике: Москва 2-й Тверской-Ямской переулок д.10.
Записаться на прием и выбрать доктора можно на сайте, по телефону +7 (495) 775-73-60 или у администраторов в клинике: Москва 2-й Тверской-Ямской переулок д.10.
Диагностика
Диагностика гастродуоденита может проходить по двум направлениям:
- эндоскопия – определяет степень поражения и состояние слизистых оболочек;
- гистология – определяет актуальность воспаления слизистых, показывает наличие атрофии и степень ее развития.
В качестве дополнительных мер обследования используются:
- рентгеноскопия;
- рН-метрия с использование специального зонда;
- УЗИ дает общее представление.
В процессе диагностики крайне важно определить тип и форму течения болезни, которые выступают определяющим фактором при выборе методики лечения.
Лечение
Лечение гастродуоденита носит комплексный характер, состоящий из медикаментозной терапии и диетотерапии.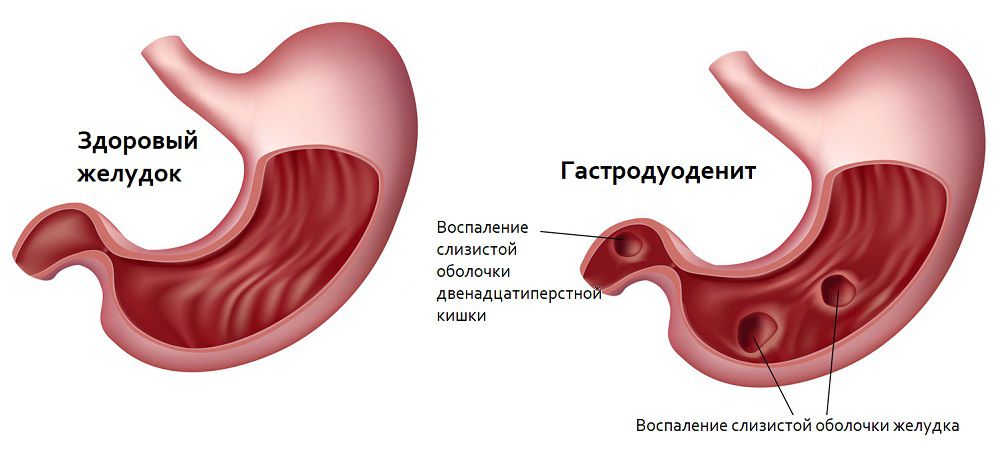 При развитии сопутствующих патологий или обострении болезни порой требуется проведение радикальных способов лечения.
При развитии сопутствующих патологий или обострении болезни порой требуется проведение радикальных способов лечения.
При наличии бактериальной составляющей возникновения патологии необходимо применение антибиотиков. В общем смысле медикаментозное лечение состоит из следующих групп препаратов:
- обезболивающие средства;
- ферменты;
- седативные;
- антациды;
- стимуляторы репаративных процессов.
Диетотерапия предполагает использование нескольких разработанных методик:
- повышенная и нормальная секреция – диета №1;
- пониженная секреция – диета №2;
- в период ремиссии – диета №15;
- наличие запоров в стадии ремиссии – диета №3;
- наличие поносов в стадии ремиссии – диета №4.
Диетотерапия
Диеты №1, 2 и 15 имеют ряд общих правил:
- температурный режим пищи и питья на уровне среднего – исключение горячего и холодного;
- исключать специи пряного, острого или другого резкого вкуса;
- пища должна быть мелко порезанной, а консистенция блюда мягкой;
- дробное и частое питание – порция не больше двух горстей 5-6 раз в день;
- равно отдаленные друг от друга приемы пищи – не более 2-3 часов между приемами пищи;
- последний прием пищи за 2 часа до сна.

Медикаментозное лечение
При наличии положительной реакции в результатах исследований на бактерию Хеликобактер пилори обязательно необходимо использование антибиотиков, а при отрицательной реакции такие препараты не требуются.
В курс медикаментозной терапии включаются лекарственные средства с целью повышения кислотности при гастродуодените, купирования болевых ощущений, уменьшения кислотности вместо антисекреторных средств, нормализации работы пищевода.
Народные рецепты
Дополнительное лечение в домашних условиях можно получить посредством использования рецептов народной медицины. Прежде чем начать применение необходимо посоветоваться с лечащим врачом. Среди популярных рецептов можно выделить следующие – настой семян льна, отвар овса для заживления, отвар свежей мяты вместо обычного чая, крапива, отваренная в молоке с добавлением меда, настой календулы, смесь из листьев ромашки, зверобоя, крапивы и подорожника.
Профилактика
Профилактика гастродуоденита имеет два направления – предупреждение обострений хронического гастродуоденита и предупреждение развития патологии. Комплекс профилактических мер включает:
- здоровый образ жизни;
- исключение вредных привычек;
- умеренные физические нагрузки;
- ограничение алкоголя;
- соблюдение режима дня – сон, отдых и работа;
- прием витаминов;
- укрепление иммунитета;
- своевременность лечения инфекционных заболеваний ЖКТ.
Диагностика и лечение хронического гастрита и гастродуоденита, симптомы, осложнения
Диагностика и лечение хронического гастрита и гастродуоденита
Существует распространенное мнение, что гастрит и дуоденит не опасны, встречаются почти у всех и лечить их не обязательно, достаточно соблюдать диету во время обострения. Мнение это ошибочное, потому что эти заболевания при выраженной атрофии клеток могут привести к развитию язвенной болезни и онкологических заболеваний.
Для успешного лечения гастритов и дуоденитов самым главным условием является определение причины, вызвавшей заболевание. К числу важнейших методов исследования относится гастродуоденоскопия (ФГДС). Кроме ФГДС, к числу обязательных методов диагностики относятся клинический и биохимический анализы крови, анализ кала, ультразвуковое исследование, диагностика инфекции H. Pylori с помощью дыхательного уреазного теста. Весь спектр обследований вы можете получить в нашем центре.
Лечение хронических гастритов и дуоденитов в нашем центре проходит в соответствии с европейскими и российскими клиническими рекомендациями с применением всего диапазона современных эффективных лекарств. Для ослабления неприятных симптомов и улучшения самочувствия мы рекомендуем пациентам с хроническим гастритом соблюдение режима питания и диету. Лекарственная терапия подбирается индивидуально и зависит от причины и механизма возникновения заболевания в каждом конкретном случае, а также от выраженности симптомов, характера повреждения слизистой и функциональных расстройств. Например, для лечения хронического гастрита и доуденита, вызванного инфицированием Helicobacter pylori, основным методом лечения является уничтожение данной бактерии.
Лекарственная терапия подбирается индивидуально и зависит от причины и механизма возникновения заболевания в каждом конкретном случае, а также от выраженности симптомов, характера повреждения слизистой и функциональных расстройств. Например, для лечения хронического гастрита и доуденита, вызванного инфицированием Helicobacter pylori, основным методом лечения является уничтожение данной бактерии.
Пациент в результате лечения получит
- Отсутствие симптомов и улучшение качества жизни.
- Профилактику осложнений и удлинение ремиссии.
- Улучшение гистологической картины слизистой оболочки желудка или двенадцатиперстной кишки, заживление эрозий и язв.
- Торможение атрофии слизистой желудка.
- Устранение факторов риска развития онкологических заболеваний.
Советы и рекомендации
Если вам поставлен диагноз хронический гастрит, начинайте лечение только после установления причины, его вызывающей. Пока проводится лечение, соблюдайте диету для предупреждения осложнений. Диета при разных формах гастрита различается и зависит от уровня кислотности желудочного сока.
Диета при разных формах гастрита различается и зависит от уровня кислотности желудочного сока.
Лечение гастродуоденита в санаторий имени М.И. Калинина, Ессентуки, комментарии
Гастродуоденит – это воспаление оболочки желудка и двенадцатиперстной кишки. Это одна из форм хронического гастрита, воспаление при этой форме переходит и на двенадцатиперстную кишку. При хроническом гастродуодените происходят нарушения секреторных и моторно-эвакуаторных функций с последующей полной перестройкой слизистой желудка.
Симптомы гастродуоденита: Симптомы гастродуоденита приводят к комплексному поражению отделов желудочно-кишечного тракта. Происходит это вследствие того, что двенадцатиперстная кишка вырабатывает гормоны, оказывающие значительное влияние на секреторную и эвакуаторную деятельность остальных органов пищеварительной системы. В результате прогрессирования заболевания страдают желудок, поджелудочная железа, желчевыводящие пути. Чаще всего при хроническом гастродуодените человек ощущает ноющие схваткообразные боли в эпигастральной области. Начинают беспокоить частые позывы на рвоту и регулярная изжога.
Чаще всего при хроническом гастродуодените человек ощущает ноющие схваткообразные боли в эпигастральной области. Начинают беспокоить частые позывы на рвоту и регулярная изжога.
Причины гастродуоденита: Выделяют эндогенные и экзогенные причины развития гастродуоденита. При повышенном кислотообразовании и малом образовании слизи, нарушении гормональной регуляции секреции развивается эндогенный гастродуоденит. Также вызвать развитие гастродуоденита могут заболевания печени и желчных путей, расстройства в работе эндокринной системы.
К экзогенным факторам развития относят физические – например, употребление, холодной или горячей пищи, употребление острой, копченой, кислой, соленой пищи. Немаловажное значение имеет и проникновение в пищеварительный тракт бактерии Helicobacter pylori.
К основным причинам гастродуоденита можно отнести:
- недостаточное питание или же очень жирное, острое и горячее, то есть неправильное;
- несоблюдение режима питания, еда всухомятку;
- различные стрессы;
- в последнее время подмечено, что причинами поверхностного гастродуоденита может быть генетическая предрасположенность к таким заболеваниям.

Санаторно-курортное лечение, на сегодняшний день, является одним из важнейших звеньев в общей системе лечения больных с гастродуоденитами вне фазы обострения.
Основными задачами специализированного санаторного этапа лечения являются:- предотвращения прогрессирования изменений слизистой оболочки желудка и 12-перстной кишки и восстановление ее структуры,
- воздействие на воспалительный процесс в слизистой оболочке желудка и 12-перстной кишки,
- а также на функции других органов пищеварения, как правило, вовлеченных в патологический npoцeсс при данном заболевании.
Это достигается применением питьевых минеральных вод. На курорте используются минеральные воды Ессентуки № 4 , Ессентуки № 17 , Ессентуки Новая . Углекислые гидрокарбонатные хлоридно-натриевые воды снижают реактивность нервно-железистого аппарата желудка, повышают защитные факторы слизистой оболочки желудка и 12-перстной кишки повреждающему действию желудочного сока, нормализуют моторную и эвакуаторную функцию желудка и 12-перстной кишки, т. е. влияют на основные патогенетические звенья болезни.
е. влияют на основные патогенетические звенья болезни.
Эффективным является применение грязелечения, которое улучшает кровообращение и микроциркуляцию, трофику слизистой оболочки, двигательную функцию желудка и 12-перстной кишки, нейрогуморальную регуляцию, функцию печени, поджелудочной железы, кишечника. Кроме того, лечебная грязь оказывает анальгезирующее действие, противовоспалительное и антиспастическое (снимает боль, снижает воспаление, убирает спазм).
Комплексное курортное лечение включает: минеральные ванны (углекислосероводородные), искусственные ванны (хвойно-жемчужные, йодо-бромные, каштановые и др.), души (циркулярный, Шарко, подводный) которые оказывают седативное действие, улучшают кровообращение внутренних органов, стимулирует нейроэндокринную регуляцию.
Применение аппаратной физиотерапии: магнитотерапия, лекарственные форезы, КВЧ-терапия, синусомоделированные токи, магнитотурботрон, способствуют улучшению трофики желудка и 12-перстной кишки, моторно-эвакуаторной функции, кровообращению и микроциркуляции слизистой оболочки желудка и 12-перстной кишки.
В комплексном лечении больных хроническим гастродуоденитом важным фактором является диетическое питание.
Главное правило профилактического питания заключается в том, чтобы употреблять достаточный объём пищи, но при этом не переедать. Растяжение стенок желудка может привести к воспалительному процессу.
При хронических гастродуоденитах с повышенной кислотностью используют диету №1.
Диета №1:
- Пища сварена на воде или на пару, протертая.
- Запеченные блюда, но без корочки.
- Принимать пищу 4-5 раз в день в одни и те же часы.
- Исключить очень горячие и холодные блюда.
При хронических гастродуоденитах с секреторной недостаточностью применяется Диета №2 в состав которой, входят сокогонные вещества. Блюда отварные, тушеные, запеченные, жареные без образования грубой корочки.
Химический состав и энергоценностъ:
- белков: 90-100 г.,
- жиров: 90 г. (из них 25 г. растительного происхождения),
- углеводов: 300-400 г.,
- свободной жидкости: 1,5 л.,
- поваренной соли: 6-8 г.,
Масса суточного рациона: 2,5кг.
Энергетическая ценность: 2600-2800 ккал.
Температура пищи: горячих блюд – 57-62°С, холодных – не ниже 15°С.
Режим питания: 5-6 раз в сутки.
В комплексное лечение входит лечебная физкультура, бассейн, климатотерапия, терренкур.
Эффективность:Правильное лечение и реабилитация гастродуоденита на курорте поможет избежать в дальнейшем развития язвенной болезни.
Противопоказания!Все лечебные процедуры назначает лечащий врач с учетом показаний и противопоказаний к курортному лечению.
Хронический гастродуоденит. Лечение, причины, симптомы, профилактика болезни в санатории
Хронический гастродуоденит – это заболевание желудка и двенадцатиперстной кишки, при котором развиваются воспалительные изменения слизистой. Если не начать своевременное лечение, заболевание может привести к возникновению язвы.
Симптомы заболеванияСимптомы гастродуоденита в целом схожи с признаками проявления гастрита. Однако у хронического гастродуоденита есть и свои отличительные черты:
- Чувство переполнения желудка
- Тошнота
- Боли в подложечной области
- Отрыжка
- Неприятный привкус во рту
- Урчание в животе
- Снижение аппетита
- При гастродуодените с повышенной кислотностью возможны запоры, при гастродуодените с пониженной кислотностью – поносы
- Бледность кожи
- Снижение массы тела
- Четко выраженная болезненность при пальпации живота
- Беловато-желтый налет на языке и отпечатки зубов на его боковой поверхности
Гастродуоденит развивается по тем же причинам, что и гастрит, так как эти две анатомические структуры очень близки.
- Наследственная предрасположенность
- Заболевания печени, желчных путей и некоторые эндокринные заболевания
- Очаги хронической инфекции в глотке и полости рта (хронический тонзиллит, кариозные зубы)
- Стрессы, постоянное психологическое напряжение
- Нерегулярное или неправильное питание: еда всухомятку, голодание, большие перерывы между приемами пищи, постоянное употребление слишком горячей, острой, грубой пищи
- Прием раздражающих слизистую желудка медикаментов в течение длительного времени
- Курение, злоупотребление алкоголем
- Микроб, вызывающий воспаление слизистой оболочки желудка, – Helicobacter pylori
Гастродуоденит встречается часто у детей после 9 лет и занимает по статистике первое место среди заболеваний желудочно-кишечного тракта. В большинстве случаев развитие дуоденита у ребенка происходит на фоне гастрита, который является следствием хеликобактерной инфекцией.
Профилактика- Правильная организация режима дня и питания
- Прием пищи в спокойной обстановке
- Отказ от увлечения холодными, слишком горячими блюдами, грубой, острой пищей — копченостями, пряностями
- Своевременное лечение кариозных зубов, хронического тонзиллита, воспалительных процессов желчевыводящих путей, кишечника, почек.
- Постельный режим (7-8 дней) – во время острого периода
- Обязательное соблюдение диеты (при правильном питании хронический гастродуоденит быстрее поддается лечению и не доставляет слишком сильных болевых ощущений)
- Для нейтрализации микроба Heliobacter Pilori проводят лекарственную терапию, которая индивидуально назначается врачом (лечебный курс: 7-10 дней)
- Если в результате гастродуоденита развилась повышенная кислотность желудка, то необходим курс лечения соответствующими медикаментозными средствами
- Не рекомендуется употреблять острые, копченые и пряные блюда, алкоголь и газированные напитки (углекислота, содержащаяся в них, усиливает выработку соляной кислоты, что влечет за собой обострение заболевания)
- Не следует употреблять продукты, которые вызывают повышение кислотности желудочного сока (капуста, кофе, яблоки, шоколад, виноград, цитрусовые)
Что можно есть при обострении хронического гастродуоденита:
- Протертые супы и нежирные бульоны
- Подсушенный белый хлеб
- Отвары и компоты из дубильных ягод: черемуха, рябина, хурма, айва
Благоприятное влияние на состояние желудка и двенадцатиперстной кишки и хорошие результаты лечения хронического гастродуоденита показывают физиотерапия и ЛФК – всё это можно пройти в санаторно-оздоровительном комплексе «Ключи».
Заказать обратный звонок Забронировать путевку он-лайнНеоднозначные ответы на простые вопросы о хроническом гастродуодените у детей | #08/11
В последние годы, когда наблюдается нарастание распространенности гастроэнтерологической патологии среди детей всех возрастных групп [1], на долю хронического гастродуоденита в ее структуре приходится почти 45% среди детей младшего школьного возраста, 73% — детей среднего школьного возраста и 65% — старших школьников. При этом снижение относительной частоты с возрастом происходит за счет увеличения доли язвенной болезни [2]! В связи с этим рассмотрение данной патологии с позиции нерешенных проблем представляется весьма актуальным.
Вопрос первый: хронический гастродуоденит или хронический гастрит и хронический дуоденит? Международная классификация болезней (МКБ-X, раздел K29) предлагает ставить диагноз «хронический гастрит» (хронический поверхностный гастрит — K29.3, хронический атрофический гастрит — K29.4, хронический гастрит неуточненный — K29.5) и «дуоденит» (K29.), оставляя тем не менее возможность и комбинации в виде пункта K29.9 — гастродуоденит неуточненный. При этом, очевидно, что смысл, который был изначально заложен в данный пункт авторами классификации, отличается от того, что предполагают отечественные педиатры, тем более что в нем отсутствует уточнение «хронический». С одной стороны, гастрит и дуоденит действительно являются разными заболеваниями с различными, на первый взгляд, патогенетическими механизмами. С другой стороны, эти различия представляются существенными лишь на первый взгляд. Оба заболевания имеют немало общего что приводит к их сочетанию практически у всех пациентов и относительной редкости изолированных форм в детском возрасте. Оба заболевания можно отнести к т. н. кислотозависимым состояниям, развивающимся при дисбалансе защитных и агрессивных факторов слизистой оболочки желудка и двенадцатиперстной кишки. Одним из таких факторов агрессии является пилорический хеликобактер, однако его роль доказана в случае хронического гастрита и менее очевидна при хроническом дуодените. В развитии последнего кислотно-пептический фактор, видимо, играет более значительную роль. Скорее всего, имеет место единый патогенетический процесс, приводящий к развитию гастрита в желудке и дуоденита в двенадцатиперстной кишке. Более того, процесс в желудке обуславливает и поддерживает процесс в двенадцатиперстной кишке и наоборот, и в этом свете гастродуоденит следует рассматривать как единое целое. Отечественная педиатрическая школа традиционно придерживалась объединения этих нозологических единиц в единый диагноз, и нет оснований для пересмотра данного положения.
Вопрос второй: какова роль пилорического хеликобактера в развитии хронического гастродуоденита? Патогенетическая роль пилорического хеликобактера доказана для хронического гастрита. Тем не менее остается вопрос, во всех ли случаях хронического гастрита у детей пилорический хеликобактер играет решающую роль. Для такого вопроса есть несколько оснований. Во?первых, инфицированность пилорическим хеликобактером в целом в нашей стране достаточно высока (60–70% [3]), а частота хронического гастродуоденита и, тем более, язвенной болезни значительно ниже. Т. е. факт инфицирования пилорическим хеликобактером не является решающим для развития названных заболеваний. Данное несоответствие может быть связано как с существованием различных штаммов пилорического хеликобактера, обладающих различным набором факторов патогенности, так и с особенностями конкретного макроорганизма, допускающими инфицирование и повреждение слизистой оболочки. Во?вторых, инфицированность детей обратно пропорциональна их возрасту. У детей дошкольников она встречается реже, однако диагноз «гастродуоденит» и даже «язвенная болезнь» встречается и в этой возрастной группе. Данная закономерность была установлена уже в первых работах по изучению роли хеликобактерной инфекции у детей и отечественные исследователи были пионерами в этом направлении [4, 5, 6].
Обращает на себя внимание значительный рост частоты хронического гастродуоденита после начала обучения в школе. Данное обстоятельство можно объяснить увеличением круга общения ребенка и, следовательно, повышением риска инфицированности пилорическим хеликобактером. Однако не менее вероятным представляется значение психогенного фактора, т. к. начало обучения в школе радикально меняет весь образ жизни ребенка, характеризуется увеличением физических и эмоциональных нагрузок и изменением характера питания. Значительный стресс, провоцирующий вегетативные расстройства и, как следствие, нарушения моторики желудочно-кишечного тракта и желудочной секреции, приводит к формированию сначала функциональных нарушений пищеварительной системы, а затем — и органических. Действительно, доля функциональных нарушений, которые преобладают у детей дошкольного возраста, прогрессивно снижается с возрастом: примерно 50% у детей младшего школьного возраста, 19% — у среднего и 16% — у старшего [2]. На значение психоэмоционального фактора и вегетативных расстройств в развитии гастродуоденальной патологии указывалось в работах гастроэнтерологов «дохеликобактерной» эпохи, эта идея находит свое подтверждение по результатам современных исследований [7]. Наконец, безусловную роль играет и наследственная предрасположенность.
И все же зарубежные исследования в области гастритов вообще и у детей в частности концентрируются в основном именно на пилорическом хеликобактере. На сегодняшний день достаточно подробно изучены механизмы его взаимодействия с макроорганизмом, разработаны алгоритмы диагностики и эрадикации. В то же время, «нехеликобактерные» пути развития гастрита и дуоденита (которые, кстати, не отрицаются) в этих исследованиях практически не затрагиваются [8, 9, 10–14]. Например, в обширном исследовании болгарских специалистов были проанализированы результаты тестирования детей на пилорический хеликобактер, а также на Helicobacter heilmannii за период с 1996 по 2006 гг. Пилорический хеликобактер был выявлен у 77,8% детей с язвенной болезнью и у 64,5% детей с хроническим гастритом. В двух случаях был выявлен H. heilmannii [15]. В другом исследовании, в ходе которого было проведено 210 эндоскопий, пилорический хеликобактер был выявлен у 45,9% детей. При этом средний возраст детей с выявленным хеликобактером был достоверно выше возраста детей без хеликобактера (11 лет и 8,9 лет соответственно, p = 0,009). По результатам данной работы нодулярный гастрит определенно ассоциировался с присутствием пилорического хеликобактера, а эзофагит — с его отсутствием. Наличие хронического гастрита было подтверждено гистологически у всех хеликобактер-позитивных пациентов [16].
Таким образом, пилорический хеликобактер, очевидно, принимает роль в развитии хронического гастродуоденита, однако важное значение имеют также психогенные факторы, состояние вегетативной нервной системы, а также фактор питания.
Вопрос третий: каким образом правомерно ставить данный диагноз? В повседневной практике диагноз хронический гастродуоденит ставится после эндоскопического исследования, которое практически стало рутинным для больных с жалобами на боли в животе, хотя в настоящее время есть тенденция к пересмотру данного подхода, в первую очередь, из финансовых соображений. При этом корреляции между эндоскопическим заключением и морфологической картиной относительно слабая. В то же время морфологическая диагностика в каждом случае, подозрительном на хронический гастродуоденит, нереальна и неоправданна ни финансово, ни этически. Значит ли это, что мы не имеем право ставить данный диагноз в большинстве клинических случаев? Если да, то следует идти по проторенному западными врачами и предлагаемому рядом отечественных педиатров [17] пути — ставить диагноз «синдром диспепсии» при соответствующей клинике, принимая за рабочую гипотезу, что у ребенка функциональная диспепсия, и проводить соответствующее лечение. Если лечение приносит успех, то диагноз «функциональная диспепсия» считается подтвержденным, а если нет — проводится углубленное обследование, включающее и эндоскопию, и морфологическое исследование.
Другой подход — закрыть глаза на несоответствие эндоскопических и морфологических признаков воспалительного процесса и ставить диагноз «хронический гастродуоденит», как и прежде, на основании только эндоскопических данных, сознательно идя на гипердиагностику.
Конечно, первый путь — более честный и правильный, однако вопрос состоит в том, что во многих учреждениях морфологическое исследование пока еще не может быть реализовано, тогда как эндоскопию проводят практически повсеместно. В этой ситуации второй подход можно было бы считать оправданным, т. к. сразу предусматривает более интенсивное лечение.
Однако, вопрос о морфологическом исследовании имеет и другую сторону. Именно оно позволяет ставить дифференцированный диагноз, достоверно выявляя, в частности, атрофический гастрит, который в педиатрической практике не редкость. Так, по данным S. Boukthir и соавт. атрофический гастрит выявляется у 14,5% детей, причем почти у всех из них был выявлен пилорический хеликобактер и у многих — т. н. «нодулярный» гастрит [18]. Широкое использование морфологических данных позволило бы более эффективно подойти к лечению этих пациентов.
Вопрос четвертый: каковы последствия хронического гастродуоденита? На протяжении длительного времени считалось, что хронический гастродуоденит является предъязвенным состоянием, однако во многих заслуживающих доверия исследованиях было показано, что это не так. Хронический гастродуоденит и язвенная болезнь, хотя и имеют много общего, все-таки представляют собой отличные заболевания, различающиеся, видимо, на уровне наследственной предрасположенности. Только так можно объяснить, что при сходных условиях окружающей среды в одних случаях развиваются гастрит и дуоденит, а в других — язва. Таким образом, на сегодняшний день убедительных данных о какой-либо эволюции хронического гастродуоденита у детей нет. Нет также работ, прослеживающих эволюцию его по мере перехода ребенка во взрослую жизнь. С другой стороны, атрофический гастрит определяет риск, хотя и в отдаленном будущем, развития рака желудка, что еще раз подчеркивает важность расширенной диагностики, а также ставит вопрос о необходимости новых исследований в этом направлении.
Вопрос пятый: как лечить хронический гастродуоденит? Лечение хронического гастродуоденита у детей, как правило, включает применение антацидных, антисекреторных и антихеликобактерных препаратов. Эффективность такого подхода была доказана во многих отечественных исследованиях, однако у практического врача создается впечатление некоторой его избыточности. Учитывая описанный выше поэтапный диагностический подход, лечение начинается с коррекции поведения, устранения психотравмирующих факторов, вегетативного статуса, моторных нарушений и т. д., т. е. с лечения функциональной диспепсии. Собственно лечение хронического гастродуоденита помимо всего перечисленного включает антацидные препараты, возможно, антисекреторные и при выявлении пилорического хеликобактера — антихеликобактерные средства. Т. е. при постановке диагноза «хронический гастродуоденит» желательно провести исследование желудочной секреции и какой-либо тест на пилорический хеликобактер.
Вопрос шестой: надо ли соблюдать диету при хроническом гастродуодените? На протяжении многих десятилетий больным с хроническим гастродуоденитам рекомендуют соблюдать диету, аналогичную таковой при язвенной болезни. При хроническом гастродуодените с повышенной кислотностью рекомендуется назначать столы N1а, N1б (Институт питания РАМН), при хроническом гастродуодените с секреторной недостаточностью — диету, в состав которой входят сокогонные вещества (стол N2). Указанных диет рекомендуется придерживаться и после выписки ребенка из стационара в течение 3–12 мес. В дальнейшем диета расширяется, но исключаются копчености, консервы, баранина и свинина [19].
К сожалению, исследования эффективности такого подхода с позиций доказательной медицины отсутствуют, в связи с чем возникает вопрос, насколько он оправдан. Естественно, что без проведения соответствующей работы однозначно ответить на этот вопрос невозможно, однако практический опыт подсказывает, что дети с хроническим гастродуоденитом могут получать адекватное возрасту сбалансированное питание без чрезмерно раздражающих слизистую оболочку желудочно-кишечного тракта продуктов. Это тем более оправдано, что даже при язвенной болезни в настоящее время наметился отход от традиционных для нашей страны диетологических рекомендаций. Однако однозначно следует исключать из питания специи, пряности, соленья, копчености, жирные продукты (жирные мясо и рыбу), а также молочные продукты в связи с высокой частотой у таких больных лактазной недостаточности и аллергии на белки коровьего молока.
Представленные выше вопросы и ответы носят, безусловно, дискуссионный характер, однако очевидно, что хронический гастродуоденит, несмотря на кажущуюся «банальность», ставит перед врачом и исследователем серьезные вопросы, требующие своего разрешения.
Литература
- Волков А. И. Хронические гастродуодениты и язвенная болезнь у детей // Русский медицинский журнал. 1999. Т. 7. № 4 (88). C. 179–86.
- Краснова Е. Е. Заболевания желудка и двенадцатиперстной кишки у детей. Дис… докт. мед. наук. Иваново, 2005.
- Щербаков П. Л. Эпидемиология хеликобактериоза. Гастроэнтерология детского возраста. Под ред. С. В. Бельмера и А. И. Хавкина. М., 2003.
- Мазурин А. В., Щербаков П. Л., Гершман Г. Б., Филин В. А., Боксер В. О., Григорьев П. Я., Смотрова И. А. Пилорический кампилобактериоз у детей (эндосокпические и гистологические исследования) // Вопр. охр. мат. и дет. 1989. № 3. С. 12–15.
- Коровина Н. А., Левицкая С. В., Боксер Г. В., Спирина Т. С., Гиршович Е. С. Клинико-эпидемиологические особенности гастродуоденального кампилобактериоза у детей // Педиатрия. 1989. № 8. С. 9–13.
- Мазурин А. В., Филин В. А., Цветкова Л. Н., Щербаков П. Л., Салмова В. С., Трифонова И. В. Особенности геликобактер-ассоцированной патологии верхних отделов пищеварительного тракта у детей и совеменные подходы к ее лечению // Педиатрия. 1996. № 2. С. 42–45.
- Котовский А. В. Прогностические критерии развития язвенной болезни и хронического гастродуоденита у детей и подростков (медико-социальный аспект) // Российский биомедицинский журнал. 2007. Т. 8. С. 292–297.
- Naous A., Al-Tannir M., Naja Z., Ziade F., El-Rajab M. Fecoprevalence and determinants of Helicobacter pylori infection among asymptomatic children in Lebanon // J Med Liban. 2007. Vol. 55 (3). P. 138–144.
- Qualia C. M., Katzman P. J., Brown M. R., Kooros K. A report of two children with Helicobacter heilmannii gastritis and review of the literature // Pediatr Dev Pathol. 2007. Vol. 10 (5). P. 391–394.
- Poddar U., Yachha S. K. Helicobacter pylori in children: an Indian perspective // Indian Pediatr. 2007. Vol. 44 (10). P. 761–770.
- Harris P. R., Wright S. W., Serrano C., Riera F., Duarte I., Torres J., Pena A., Rollan A., Viviani P., Guiraldes E., Schmitz J. M., Lorenz R. G., Novak L., Smythies L. E., Smith P. D. Helicobacter pylori gastritis in children is associated with a regulatory T-cell response // Gastroenterology. 2008. Vol. 134 (2). P. 491–499.
- Sabbi T., De Angelis P., Dall’Oglio L. Helicobacter pylori infection in children: management and pharmacotherapy // Expert Opin Pharmacother. 2008. Vol. 9 (4). P. 577–85.
- Soylu O. B., Ozturk Y., Ozer E. Alpha-defensin expression in the gastric tissue of children with Helicobacter pylori-associated chronic gastritis: an immunohistochemical study // J Pediatr Gastroenterol Nutr. 2008. Vol. 46 (4). P. 474–477.
- Dzierzanowska-Fangrat K., Michalkiewicz J., Cielecka-Kuszyk J., Nowak M., Celinska-Cedro D., Rozynek E., Dzierzanowska D., Crabtree J. E. Enhanced gastric IL-18 mRNA expression in Helicobacter pylori-infected children is associated with macrophage infiltration, IL-8, and IL-1 beta mRNA expression // Eur J Gastroenterol Hepatol. 2008. Vol. 20 (4). P. 314–319.
- Boyanova L., Lazarova E., Jelev C., Gergova G., Mitov I. Helicobacter pylori and Helicobacter heilmannii in untreated Bulgarian children over a period of 10 years // J Med Microbiol. 2007. Vol. 56 (Pt 8). P. 1081–1085.
- Urribarri A. M., Garcia J. C., Rivera A. B., Cardo D. C., Saito A. M., Angeles F. T. Helicobacter pylori in children seen in Cayetano Heredia National Hospital (HNCH) between 2003 and 2006 // Rev Gastroenterol Peru. 2008. Vol. 28 (2). P. 109–118.
- Печкуров Д. В., Щербаков П. Л., Канганова Т. И. Синдром диспепсии у детей: современные подходы к диагностике и лечению. Информационно-методические материалы для педиатров, гастроэнтерологов и семейных врачей. Самара, 2005. 20 с.
- Boukthir S., Aouididi F., Mazigh Mrad S., Fetni I., Bouyahya O., Gharsallah L., Sammoud A. Chronic gastritis in children // Tunis Med. 2007. Vol. 85 (9). P. 756–760.
- Волков А. И. Хронические гастродуодениты и язвенная болезнь у детей // Русский медицинский журнал. 1999. Т. 7. № 4 (88). С. 179–186.
С. В. Бельмер, доктор медицинских наук, профессор
Т. В. Гасилина, кандидат медицинских наук
РНИМУ им. Н. И. Пирогова, Москва
Контактная информация об авторах для переписки: [email protected]
симптомы и лечение у взрослых. МЦ «Здоровье» в Москве ЮАО (Варшавская и Аннино), ЦАО (Краснопресненская и Рижская).
Проблемы с желудком знакомы многим: тошнота, запах изо рта, неприятный привкус, чувство переедания, особенно после определенных видов пищи, боль под ложечкой. Так проявляется гастродуоденит. В отсутствии лечения он может привести к снижению аппетита, отрыжке, урчанию в животе, поносу или запору.
Под гастродуоденитом принято понимать такое состояние, острое или же хроническое, при котором воспаляется слизистая оболочка двенадцатиперстной кишки и пилорическая область желудка. Это состояние, увы, считается на сегодняшний день одним из самых распространенных болезней ЖКТ.
Почему может возникнуть гастродуоденит?
Все факторы, которые приводят к развитию этой патологии, можно разделить на внешние и, соответственно, внутренние:
- Внешние: слишком холодная, горячая или же острая пища в рационе, воздействие химических веществ (к примеру, пестицидов), инфицирование Helicobacter pylori стрессовые ситуации, нарушение режима питания
- Внутренние: повышение кислотообразование, снижение выработки слизи, болезни печени и желчных путей, генетическая предрасположенность
Как обычно проявляется гастродуоденит?
Человек чаще всего жалуется на чувство дискомфорта в области желудка, то есть в правом боку, ощущение переполненности, тошноту, иногда даже рвоту, ноющие боли в животе, усиливающиеся примерно через час после еды. Возникает неприятная кислая отрыжка, диарея, запоры, иногда чередование этих двух состояний. Язык покрыт налетом, отечный, иногда с боковых его поверхностей могут быть отпечатки зубов. Человек быстро утомляется, бледен, раздражителен.
Что же делать, если у меня, кажется, гастродуоденит?
Самое важное, если вы замечаете у себя подобные симптомы — это не затягивать и не заниматься самолечением. Гастродуоденит при отсутствии лечения может легко перейти в язвенную болезнь и рак. Кроме этого, как любая болезнь переваривания и всасывания, эта патология становится причиной ухудшения иммунитета, анемии, ненормального снижения веса, выпадения волос, болезней кожи и зубов.
Обратитесь в сеть МЦ «Здоровье»: мы проведем грамотную диагностику и, при необходимости, назначим необходимое лечение.
Хронический гастродуоденит, лечение и диагностика ХГД в Москве и Санкт-Петербурге
Гастродуоденит означает одновременное воспаление слизистых тканей 12-перстной кишки и желудка. Поэтому название болезни состоит из двух диагнозов «гастрит» и «дуоденит».Лечение хронического гастродуоденита
Лечение хронического гастродуоденита в нашей клинике включает фитотерапию и рефлексотерапию – воздействие на биоактивные точки. Цель такого лечения – устранить причину заболевания. Поэтому индивидуальный леченый курс составляется только после проведения диагностики.
Тибетские фитопрепараты, которые мы применяем при гастродуодените, оказывают противовоспалительное и заживляющее действие на слизистые поверхности. Они повышают местный иммунитет и помогают желудку противостоять болезнетворным бактериям. Кроме того, они очищают печень и желчевыводящие пути, нормализуют состав желчи. Это помогает улучшить пищеварение в 12-перстной кишке.
Из методов рефлексотерапии при гастродуодените обычно применяются иглоукалывание, точечный массаж, моксотерапия, магнитно-вакуумная терапия. Воздействие на биоактивные точки улучшает нервную регуляцию пищеварительного процесса. В результате улучшается кислотность (секреторная функция) желудка, моторика желудка, желчного пузыря и желчных протоков, нормализуется работа печени.
Воздействие на биоактивные точки нервной системы помогает снять спазмы (спастические явления), улучшить работу желудка и 12-перстной кишки.
Такое комплексное воздействие устраняет все факторы развития заболевания. Как следствие, исчезает воспаление слизистых поверхностей, улучшается работа желудка, 12-перстной кишки, устраняются застойные и спастические явления, нормализуются пищеварение и обмен веществ. В результате симптомы гастродуоденита и сопутствующие расстройства пищеварительной и нервной систем проходят. Такие результаты достигаются в большинстве случаев лечения этого заболевания.Симптомы хронического гастродуоденита
Симптомы острого гастродуоденита – боль в эпигастрии (верхней половине живота), сухость во рту, жажда, кислая отрыжка, тошнота, тяжесть в области желудка. Возможна головная боль.
Симптомы хронического гастродуоденита – тошнота, отрыжка, изжога, чувство переполненности, распирания, тяжести в желудке, потеря аппетита и, как следствие, потеря веса, расстройство стула (диарея или запоры), рвотные позывы или рвота. Язык покрыт желто-белым налетом, при надавливании живот болезненный. Боли в животе могут быть ноющими, постоянными или приступообразными (возникают обычно после еды). Возможные сопутствующие симптомы – головокружения, высокая утомляемость.или позвонить:
+7 495 781-57-57 (Москва) +7 812 643-20-70 (Санкт-Петербург)Бесплатная консультация
Опрос, осмотр,
пульсовая диагностика
от 30 минут
Диагностика
УЗИ, МРТ, лабораторные
исследования (по назначению)
Лечение
Индивидуальный
план
Причины возникновения хронического гастродуоденита
В развитии хронического гастродуоденита могут участвовать все три регулирующие системы организма. Со стороны нервной системы (Рлунг) это психическое напряжение, стрессы, которые вызывают спазмы желудка, нарушают его иннервацию и работу слизистой оболочки. В результате нарушается кислотность, возникает застой пищи в желудке.
Кроме того, расстройство нервной системы (Рлунг) нарушает поступление желчи в 12-перстную кишку. Это явление называется дискинезией желчных путей. При спастической форме расстройства желчь поступает усиленно, в избыточном объеме. Часть ее при этом попадает в желудок. Это называется рефлюксом.
В результате рефлюкса нарушается кислотность желудка, ухудшается пищеварение, страдают слизистые и возникают условия для воспаления. Не меньший вред дискинезия наносит 12-перстной кишке, куда желчь поступает из печени через желчный пузырь.
Работа печени и желчевыводящих путей находятся под управлением системы Мхрис-па. Ее расстройство может возникнуть из-за употребления острой, жирной, жареной, тяжелой пищи, крепких алкогольных напитков. Психоэмоциональный фактор расстройства этой системы – вспыльчивость, гнев.
В результате расстройства Мхрис-па (в переводе с тибетского Желчь) может развиться гастродуоденит в хронической или острой форме (ее обычно называют расстройством желудка).
Третья система называется Бад-кан. Она отвечает за иммунитет, работу слизистых поверхностей и эндокринной системы. В результате ее расстройства нарушается гормональная регуляция, развивается дистрофия слизистых поверхностей, ухудшается их работа. Снижается местный иммунитет желудка и 12-перстной кишки, что повышает подверженность болезнетворным бактериям Helicobacter pylory. Конечный итог – диагноз ХГД.
Большую роль в развитии гастродуоденита играет неправильное питание, которое служит причиной расстройствах всех трех систем. Беспорядочное, нерегулярное питание, всухомятку, набегу, голодание и употребление грубой, сухой, низкокалорийной пищи – к расстройству нервной системы (Рлунг). Употребление тяжелой, жирной, холодной пищи, переедание – к расстройству системы Бад-кан, а употребление острой, соленой, жирной, пережаренной пищи – к расстройству системы Мхрис-па (печень, поджелудочная железа).
Каждое из трех видов дисбаланса может привести к развитию хронического гастродуоденита. Лечение методами тибетской медицины восстанавливает баланс регулирующих систем и устраняет воспаление на уровне его причины. Этим объясняется его высокая эффективность при гастродуодените.Гастродуоденит у детей
В детском возрасте гастродуоденит обычно возникает на фоне неправильного питания или нервных стрессов. Это нерегулярное, беспорядочное питание, всухомятку, с большими интервалами. Психические травмы, эмоциональные перегрузки и негативные эмоции также способствуют развитию заболевания.
Гастродуоденит можно заподозрить по бледному, несчастному виду ребенка, белому или желтоватому налету на языке. Ребенок жалуется на тошноту, ноющую боль в животе. Возможны приступы схваткообразной боли через один-два часа после еды. Боль сопровождается тошнотой, тяжестью, чувством переполненности желудка, даже если в нем нет пищи. Возможна рвота или рвотные позывы. Это приводит к потере аппетита, похудению.
Частые нервные симптомы гастродуоденита у детей – бессонница ночью и сонливость днем, головокружения, головные боли, потливость.
Для лечения гастродуоденита у детей в клинике «Тибет» в Москве и в Санкт-Петербурге применяются тибетские фитопрепараты и рефлексотерапия (точечный массаж, моксотерапия, акупунктура). Эти методы действуют без побочных эффектов, безопасно. Они устраняют причину воспалительного процесса и дают хорошие результаты.Диета при хроническом гастродуодените
Диета при гастродуодените назначается исходя из того, расстройство какой регулирующей системы является основным в развитии заболевания, а какие сопутствующими. Поэтому коррекция питания проводится строго индивидуально.
Чаще всего рекомендуется теплая (не горячая, но и не холодная) пища небольшими порциями в пять-шесть приемов за день. Такое питание называется дробным. Пища должна быть питательной, но не вызывать тяжесть, легко перевариваться. Скорее всего, врач посоветует отказаться от жареной, острой, жирной пищи (c большим содержанием животных жиров), копченостей и солений.
С другой стороны, при гастродуодените не рекомендуется употребление сырых овощей, грубой и сухой пищи. Лучше если пища будет отварной, паровой или тушеной, свежеприготовленной. Это могут быть овощи, молочный продукты, рыба, нежирное мясо птицы (курицы, индейки), говядина или свинина (без жира), разварные каши, овощные или мясоовощные супы.Гастрит и дуоденит: симптомы, причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
В апреле 2020 года Управление по контролю за продуктами и лекарствами (FDA) (FDA) потребовало, чтобы все формы рецептурного и внебиржевого (OTC) ранитидина (Zantac) были удалены с рынка США. Они сделали эту рекомендацию, потому что неприемлемые уровни NDMA, вероятного канцерогена (или вызывающего рак химического вещества), присутствовали в некоторых продуктах ранитидина.Люди, принимающие ранитидин по рецепту, должны поговорить со своим врачом о безопасных альтернативных вариантах, прежде чем прекращать прием препарата. Люди, принимающие ранитидин без рецепта, должны прекратить прием препарата и обсудить со своим врачом альтернативные варианты. Вместо того, чтобы приносить неиспользованные продукты ранитидина в пункт приема лекарств, человек должен утилизировать их в соответствии с инструкциями по продукту или в соответствии с руководством FDA .
Гастрит и дуоденит поражают пищеварительный тракт и имеют одни и те же причины, включая инфекцию Helicobacter pylori .Гастрит – это воспаление слизистой оболочки желудка, а дуоденит – это воспаление слизистой оболочки верхнего отдела тонкой кишки, называемой двенадцатиперстной кишкой.
Желудок и двенадцатиперстная кишка в организме расположены близко друг к другу, и многие факторы влияют на них сравнимым образом. Помимо того, что эти состояния имеют одни и те же причины, они имеют схожее лечение.
Иногда бывает трудно справиться с симптомами гастрита и дуоденита, которые часто доставляют дискомфорт. Тем не менее, в большинстве случаев не возникают долгосрочные или серьезные осложнения, и оба состояния, как правило, легко поддаются лечению.
В некоторых случаях гастрит и дуоденит протекают бессимптомно, и врачи могут найти и диагностировать проблему только при поиске других расстройств пищеварения.
Когда нарушения действительно вызывают симптомы, они могут варьироваться от человека к человеку. Типичные симптомы могут включать:
- болезненное жжение в желудке
- тошноту
- рвоту
- расстройство желудка
- чувство сытости, когда желудок пуст или после приема небольшого количества пищи
У некоторых людей боль в животе живот распространится на спину или нижнюю часть живота.
Иногда могут возникать более серьезные симптомы, например внутреннее кровотечение. Это может привести к тому, что стул станет липким и станет очень темно-коричневым или черным. Это может также вызвать рвоту с крупными зернами, напоминающую влажную кофейную гущу.
Любому, кто испытывает симптомы внутреннего кровотечения, следует немедленно обратиться за медицинской помощью.
И гастрит, и дуоденит могут поражать людей любого возраста в любое время. Любое состояние может быть острым или хроническим.
Острый случай гастрита или дуоденита возникает быстро и длится непродолжительное время, прежде чем уйти.Хроническое воспаление в этой области тела имеет тенденцию прогрессировать медленнее и длиться более длительные периоды, иногда месяцы или даже годы.
Гастрит имеет некоторое сходство с пептической язвой, которая также вызывает воспаление слизистой оболочки желудка. В то время как гастрит – это общее воспаление, язва – это специфический эрозированный участок слизистой оболочки желудка.
Эти два состояния имеют много общих симптомов, но сильная локализованная боль гораздо чаще возникает при язве.Язвенная болезнь также несет в себе более высокий риск кровотечения и рака, а также может привести к перфорации желудка. Врачи используют различные методы для диагностики каждого из состояний, что требует различных методов лечения.
Одной из наиболее частых причин воспаления пищеварительного тракта является инфекция, вызванная бактериями H. pylori . Эти бактерии часто присутствуют в пищеварительной системе и обычно безвредны. Однако, если они выходят из-под контроля, они могут захватить части кишечника или желудка и вызвать воспаление и другие симптомы.
Другой частой причиной гастрита и дуоденита является длительный прием определенных лекарств, например нестероидных противовоспалительных средств (НПВП). Эти препараты включают:
- ибупрофен (Адвил и Мотрин)
- напроксен (Алев)
- аспирин в низких дозах (Байер)
Воспалительное заболевание кишечника (ВЗК) также может вызывать воспаление в желудке или двенадцатиперстной кишке. В исследовательской работе 2012 года, посвященной отчетам одной лаборатории, было обнаружено, что гастрит и дуоденит, не связанные с бактериальной инфекцией, чаще всего возникают у взрослых и детей с ВЗК.Определенные формы ВЗК, такие как болезнь Крона и язвенный колит, могут чаще вызывать эти состояния.
Целиакия также является частой причиной воспалений в пищеварительной системе, особенно в двенадцатиперстной кишке.
Другие возможные причины гастрита и дуоденита включают:
- чрезмерное употребление алкоголя
- тяжелое курение табака
- травматическое повреждение или повреждение желудка или тонкой кишки
- недавняя операция на желудке или тонком кишечнике
- проглатывание ядов
- рефлюкс желчи
- с использованием дыхательного аппарата
- некоторые виды лечения рака, такие как химиотерапия и лучевая терапия
Врачи, подозревающие гастрит или дуоденит, могут назначить несколько тестов для проверки основных причин.Они могут попросить образцы крови или стула для анализа на инфекцию H. pylori .
Они также могут порекомендовать дыхательный тест, при котором пациент принимает жидкость или таблетку, а затем дышит в мешок. Врач проверит дыхание на наличие дополнительного углекислого газа, который может указывать на инфекцию H. pylori .
В некоторых случаях врачи могут выполнить эндоскопию для получения изображений слизистой оболочки желудка или двенадцатиперстной кишки. Эта процедура включает введение небольшой трубки или эндоскопа с камерой на конце через рот и вниз в желудок и тонкий кишечник для исследования этой области.
Эндоскопия позволяет врачам проверять наличие признаков воспаления, кровотечения или пептических язв, а также любых аномальных тканей.
Во время эндоскопии врач может также провести биопсию. Они будут использовать небольшую иглу, прикрепленную к эндоскопу, чтобы взять образец ткани желудка или двенадцатиперстной кишки. Анализ этих тканей может помочь врачам поставить диагноз.
Врач может порекомендовать антациды для лечения повышенного содержания кислоты в пищеварительном тракте.Лечение гастрита и дуоденита варьируется от человека к человеку.Успех каждого лечения и время выздоровления будут зависеть от основной причины и от того, сможет ли человек следовать своему плану лечения.
В случае инфекции H. pylori врачи обычно рекомендуют антибиотики в качестве основного лечения. Это может быть одно или несколько лекарств, и лечение может занять несколько недель.
Независимо от причины врачи, скорее всего, порекомендуют лекарства, отпускаемые по рецепту или без рецепта (OTC), чтобы уменьшить выработку кислоты в желудке и ускорить заживление.
Некоторые безрецептурные блокаторы кислоты могут помочь снизить кислотность в пищеварительном тракте, и врачи часто назначают ингибиторы протонной помпы (ИПП). ИПП работают, блокируя клетки, вырабатывающие кислоту.
Некоторым людям необходимо принимать ИПП в течение длительного времени, чтобы помочь контролировать свое состояние или предотвратить возвращение симптомов. ИПП включают омепразол (Прилосек) и эзомепразол (Нексиум).
Врачи могут также порекомендовать препараты, называемые блокаторами h3-рецепторов, особенно если человек длительно принимает НПВП и находится в группе риска других заболеваний, включая язвы.Блокаторы h3-рецепторов также воздействуют на клетки желудка, снижая выработку кислоты. Это дает время для заживления поврежденных тканей.
Фамотидин (Пепцид) – распространенный блокатор h3-рецепторов.
Домашнее лечение
Врачи могут также рекомендовать людям использовать безрецептурные антациды для временного купирования симптомов. Это может быть полезно для людей, испытывающих жгучие боли в желудке или несварение желудка.
Безрецептурные антациды включают карбонат кальция, который содержится в Tums и Rolaids, и гидроксид магния, который находится в Milk of Magnesia и Rolaids.
Если врач рекомендует определенное время для приема этих препаратов, крайне важно следовать их инструкциям. Антациды могут затруднять или затруднять усвоение организмом некоторых лекарств. Поэтому лучше всегда принимать антациды отдельно от других лекарств, чтобы избежать взаимодействия.
Также важно отметить, что антациды, отпускаемые без рецепта, предназначены только для эпизодического использования. Любой, у кого возникают такие симптомы, как несварение желудка или жгучая боль в животе, при которых антациды требуются более двух раз в неделю, следует обратиться к врачу для постановки полного диагноза.
Антациды можно приобрести в Интернете.
Изменение образа жизни
Многие врачи рекомендуют изменить образ жизни, чтобы уменьшить воспаление в кишечнике и вылечить гастрит или дуоденит.
Избегание или ограничение употребления алкоголя и табака может помочь уменьшить воспаление и ускорить заживление кишечника. Эти вещества могут затруднить рассасывание опухоли.
НПВП, аспирин и другие лекарства также могут повышать риск повреждения кишечника.Если эти препараты являются основной причиной гастрита или дуоденита, может потребоваться прекратить их прием, чтобы дать организму заживать.
Людям, которые длительно принимают эти препараты для лечения симптомов других заболеваний, следует поговорить со своим врачом. Врач может предложить более низкую дозу или порекомендовать другие лекарства, которые могут снизить риск повреждения желудка и кишечника.
Если врачи обнаруживают, что у человека непереносимость глютена или глютеновая болезнь, ему необходимо исключить глютен из своего рациона, чтобы избежать обострения воспалительного процесса.
Если после безрецептурного лечения симптомы не улучшаются, лучше всего обратиться к врачу.
Некоторые симптомы и осложнения требуют немедленного внимания, например:
- сильная боль в животе наряду с обычными симптомами
- рвота, напоминающая кофейную гущу
- черный дегтеобразный стул
- высокая температура в дополнение к другим симптомам
Без лечение гастрита и дуоденита может привести к другим осложнениям. H.pylori может со временем повредить клетки, что приведет к образованию рубцовой ткани или возможному образованию рака. Любой, кто не чувствует облегчения от лечения, должен обратиться к врачу.
Когда люди работают с врачами и соблюдают свой план лечения, осложнения не являются обычным явлением. Гастрит и дуоденит часто хорошо поддаются лечению и заживают без проблем.
Что такое дуоденит и как его лечить?
Ваша двенадцатиперстная кишка составляет первую часть тонкой кишки, и ее задача – запустить пищеварительный процесс, объединяя ферменты с пищей по мере ее прохождения.Поскольку в процессе пищеварения вся пища должна проходить через двенадцатиперстную кишку, легко увидеть, как проблема с этой областью может стать серьезной проблемой для здоровья. Одна из наиболее распространенных проблем, возникающих в этой области, называется дуоденитом, и характеризуется воспалением двенадцатиперстной кишки. В сегодняшнем блоге мы более подробно рассмотрим это состояние и объясним, как доктор Бхатти и его команда могут помочь вам его лечить.
Что вызывает дуоденит?В отличие от воспаления суставов, которое может быть вызвано годами стресса и движений, двенадцатиперстная кишка обычно не воспаляется, если не играет роль более ненормальная сила.Например, наиболее частой причиной дуоденита является присутствие бактерий Helicobacter pylori (H. pylori). Эти бактерии разрушают слизистый барьер, защищающий чувствительную оболочку двенадцатиперстной кишки от желудочного сока. Если бактерии разрушают это защитное покрытие, может развиться воспаление. При отсутствии лечения это воспаление может стать хроническим или привести к образованию язвы двенадцатиперстной кишки.
Другие факторы, которые могут вызвать или увеличить ваш фактор риска дуоденита, включают:
- Долгосрочное применение НПВП
- Осложнения, связанные с болезнью Крона
- Курение
- Чрезмерное употребление алкоголя
- Определенные лекарства
Симптомы, указывающие на то, что вы имеете дело с дуоденитом, включают спазмы желудка, газы, вздутие живота, тошноту, рвоту, локализованные боль или потеря аппетита.
Диагностика и лечение дуоденитаЕсли у вас появились симптомы, указывающие на дуоденит, обратитесь к гастроэнтерологу. Они спросят вас о ваших симптомах и изучат вашу историю здоровья, и в зависимости от того, что они обнаружат, они могут перейти к диагностическому тесту. Верхняя эндоскопия с биопсией – это один из таких тестов, при котором небольшая гибкая трубка с прикрепленной к ней лампой и камерой вводится в горло, через желудок и в двенадцатиперстную кишку.Видеореле может предоставить картину того, как выглядит это место, а образцы биопсии могут позволить лабораторное тестирование на наличие H. pylori. Аналогичный тест на H. pylori можно провести с использованием образца крови, дыхания или стула.
Лечение действительно зависит от первопричины дуоденита. Если воспаление вызвано бактериями H. pylori, лечение может быть таким же простым, как прием лекарств для борьбы со вспышкой. Другие потенциальные методы лечения включают в себя лекарства для ограничения количества или силы кислоты в желудке, которая может нарушать слизистую оболочку двенадцатиперстной кишки, отлучение от режима приема НПВП или отказ от алкоголя и отказ от курения.Для подавляющего большинства пациентов консервативное лечение с помощью этих изменений образа жизни часто решает проблему. Однако, если заболевание привело к развитию язвы, может потребоваться минимально инвазивная корректирующая процедура.
Если вы считаете, что двенадцатиперстная кишка может быть причиной проблем со здоровьем, обратитесь к доктору Бхатти и команде Bhatti GI Consultants сегодня, чтобы получить исчерпывающий план диагностики и лечения.
Что нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое дуоденит?
Дуоденит – это воспаление или раздражение двенадцатиперстной кишки. Двенадцатиперстная кишка – это первая часть тонкой кишки, расположенная чуть ниже желудка.
| |
Что увеличивает риск дуоденита?
Дуоденит обычно вызывается бактериями Helicobacter pylori (H. pylori). К дуодениту также могут привести:
- Бактериальная, грибковая или вирусная инфекция
- Тяжелая болезнь или стресс
- НПВП, аспирин или стероидные препараты
- Употребление табачных изделий или алкоголя
- Болезнь Крона
- Облучение для лечения рака
- Травма желудка или тонкой кишки
- Проглоченный токсичный предмет, например батарейка
Каковы признаки и симптомы дуоденита?
У вас может не быть симптомов или у вас может быть одно из следующего:
- Боль в животе, которая может быть жгучей
- Боль в груди или головокружение
- Тошнота или рвота
- Расстройство желудка
- Вздутие живота или газы
- Потеря аппетита
Как диагностируется дуоденит?
Ваш лечащий врач спросит о ваших признаках и симптомах и осмотрит вас.Вам могут потребоваться тесты, чтобы подтвердить, что у вас инфекция H. pylori. Вам также может понадобиться любое из следующего:
- Эндоскопия используется для поиска проблем в желудке или двенадцатиперстной кишке. Ваш лечащий врач будет использовать эндоскоп (трубку с лампой и камерой на конце) во время процедуры. Он может взять образец вашей двенадцатиперстной кишки для анализа.
- Анализы крови могут использоваться для выявления инфекции.
- Дыхательный тест может показать, является ли H. pylori причиной вашего дуоденита.Вам дадут выпить жидкости. Тогда вы будете дышать в сумку. Ваш лечащий врач измерит количество углекислого газа в вашем дыхании. Дополнительное количество может означать, что у вас инфекция H. pylori.
- Проба испражнения может быть проверена на наличие бактерий, которые могут вызывать ваш дуоденит.
Как лечится дуоденит?
Ваши симптомы могут исчезнуть без лечения. Вам может потребоваться лечение, если ваши симптомы серьезны или переходят в хроническую форму.Лечение будет зависеть от причины вашего дуоденита. Ваш лечащий врач может порекомендовать вам изменить принимаемые вами лекарства. Могут быть назначены лекарства, которые помогут вылечить бактериальную инфекцию или уменьшить кислотность желудка.
Что я могу сделать, чтобы вылечить или предотвратить дуоденит?
- Не курить. Никотин и другие химические вещества в сигаретах и сигарах могут вызывать повреждение кровеносных сосудов и легких. Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить.Электронные сигареты или бездымный табак по-прежнему содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
- Ограничьте или не употребляйте алкоголь. Алкоголь может усугубить дуоденит. Поговорите со своим врачом, если вам нужна помощь, чтобы бросить пить.
- Не принимайте НПВП или аспирин, если не указано иное. Эти и подобные лекарства могут вызывать раздражение. Прием НПВП во время еды может помочь, но, возможно, вы вообще не сможете их принимать.
- Не ешьте продукты, вызывающие раздражение. Такие продукты, как апельсины и сальса, могут вызывать жжение или боль. Ешьте разнообразную здоровую пищу. Примеры включают фрукты (не цитрусовые), овощи, нежирные молочные продукты, бобы, цельнозерновой хлеб, нежирное мясо и рыбу. Старайтесь есть небольшими порциями и пейте воду во время еды. Не ешьте по крайней мере за 3 часа до сна.
- Храните батарейки и подобные предметы в недоступном для детей месте. Младенцы часто кладут предметы в рот, чтобы исследовать их.Батарейки-кнопки легко проглотить и могут вызвать серьезные повреждения. Держите крышки батарейных отсеков электронных устройств, таких как пульты дистанционного управления, закрытыми. Храните все батареи и токсичные материалы в недоступном для детей месте. Используйте замки с защитой от детей, чтобы дети держались подальше от опасных материалов.
Когда мне следует немедленно обратиться за помощью?
- У вас сильная боль в животе.
- У вас кровавый или черный смолистый стул или рвота.
Когда мне следует позвонить своему врачу?
- У вас появились новые или ухудшающиеся симптомы даже после лечения.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.Подробнее о дуодените
Сопутствующие препараты
IBM Watson Micromedex
Симптомы и лечение
Mayo Clinic Справочник
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Гастрит – NHS
Гастрит возникает, когда слизистая оболочка желудка воспаляется после повреждения. Это обычное заболевание с широким спектром причин.
Для большинства людей гастрит не является серьезным заболеванием и быстро проходит при лечении. Но в противном случае это может длиться годами.
Симптомы гастрита
Многие люди с гастритом, вызванным бактериальной инфекцией, не имеют никаких симптомов.
В других случаях гастрит может вызывать:
- несварение желудка
- грызущую или жгучую боль в желудке
- чувство и тошноту
- чувство сытости после еды
Если слизистая оболочка желудка стерлась (эрозивный гастрит) и обнажилась к кислоте желудка симптомы могут включать боль, кровотечение или язву желудка.
Симптомы гастрита могут возникать внезапно и сильно (острый гастрит) или длиться долгое время (хронический гастрит).
Когда обращаться к терапевту
Если у вас расстройство желудка и боли в животе, вы можете попробовать лечить это самостоятельно, изменив свой рацион и образ жизни или используя лекарства, которые можно купить в аптеке, например антациды.
Обратитесь к терапевту, если:
- у вас симптомы несварения желудка продолжаются неделю или дольше, или оно вызывает у вас сильную боль или дискомфорт
- вы думаете, что это вызвано лекарством, которое вам прописали
- у вас рвота кровью или кровь в фекалиях (фекалии могут казаться черными)
Боль в животе и боль в животе не всегда являются признаком гастрита.
Боль может быть вызвана множеством других причин, от задержанного дыхания до синдрома раздраженного кишечника (СРК).
Диагностика гастрита
Врач общей практики может порекомендовать 1 или несколько из следующих тестов:
- анализ стула – для проверки на инфекцию или кровотечение из желудка
- дыхательный тест на инфекцию Helicobacter pylori (H. pylori) – это включает выпить стакан прозрачной безвкусной жидкости, содержащей радиоактивный углерод, и влить в пакет
- эндоскопия – гибкая трубка (эндоскоп) вводится через горло в пищевод и желудок для поиска признаков воспаления
- глоток с барием – вам дали раствор бария, который четко виден на рентгеновских снимках при прохождении через пищеварительную систему
Возможные причины гастрита
Гастрит обычно вызывается одной из следующих причин:
- и H.pylori
- чрезмерное употребление кокаина или алкоголя
- курение
- регулярный прием аспирина, ибупрофена или других обезболивающих, классифицируемых как нестероидные противовоспалительные препараты (НПВП)
- стрессовое событие, такое как тяжелая травма или критическое заболевание , или серьезная операция
- , реже аутоиммунная реакция – когда иммунная система ошибочно атакует собственные клетки и ткани организма (в данном случае слизистую оболочку желудка)
H.pylori гастрит
Многие люди заражаются бактериями H. pylori и не осознают этого. Эти желудочные инфекции распространены и обычно не вызывают симптомов.
Но инфекция H. pylori может иногда вызывать повторяющиеся приступы несварения желудка, поскольку бактерии могут вызывать воспаление слизистой оболочки желудка.
Этот вид гастрита чаще встречается в старших возрастных группах и обычно является причиной хронических (стойких) неэрозивных случаев.
Инфекция желудка, вызванная H. pylori, обычно сохраняется на всю жизнь, если ее не лечить с помощью эрадикационной терапии.
Лечение гастрита
Лечение направлено на уменьшение количества кислоты в желудке для облегчения симптомов, позволяя слизистой оболочке желудка заживать и устранять любую первопричину.
Вы можете лечить гастрит самостоятельно, в зависимости от причины.
Облегчение симптомов
- антацидов – эти лекарства, отпускаемые без рецепта, нейтрализуют кислоту в желудке, что может обеспечить быстрое облегчение боли
- Блокаторы гистамина 2 (h3) – эти лекарства уменьшают выработку кислоты, и их можно купить в вашем магазине. фармацевт и по рецепту
- ингибиторы протонной помпы (ИПП), такие как омепразол – эти лекарства снижают выработку кислоты даже более эффективно, чем блокаторы h3
Некоторые ИПП в низких дозах можно купить у фармацевта без рецепта.
Для более сильных доз вам понадобится рецепт от терапевта.
Лечение инфекции H. pylori
Если инфекция H. pylori является причиной гастрита, вам необходимо пройти курс антибиотиков вместе с ингибитором протонной помпы.
Что можно сделать, чтобы облегчить гастрит
Если вы считаете, что причиной гастрита является неоднократный прием обезболивающих с НПВП, попробуйте переключиться на другое обезболивающее, не относящееся к классу НПВП, например парацетамол.
Вы можете поговорить об этом с терапевтом.
Также учтите:
Возможные осложнения гастрита
Длительный гастрит может увеличить риск развития:
- язва желудка
- полипы (небольшие новообразования) в желудке
- опухоли в желудке, которые могут быть или не быть раковые
Гастрит или гастроэнтерит?
- Гастроэнтерит – воспаление (раздражение) желудка и кишечника, вызванное инфекцией.
- Гастрит – это воспаление слизистой оболочки желудка, которое не всегда вызвано инфекцией.
Последняя проверка страницы: 20 мая 2019 г.
Срок следующего рассмотрения: 20 мая 2022 г.
причин рака желудка | Как можно заболеть раком желудка?
Существует множество известных факторов риска рака желудка (также называемого раком желудка), но часто неясно, как именно эти факторы могут повлиять на превращение клеток желудка в раковые.Это предмет постоянных исследований.
Предраковые изменения желудка
Некоторые изменения, которые считаются предраковыми, могут произойти во внутренней оболочке желудка.
При атрофическом гастрите нормальные железистые клетки желудка либо меньше, либо отсутствуют. Существует также некоторая степень воспаления (при котором клетки желудка повреждаются клетками иммунной системы). Атрофический гастрит часто вызывается инфицированием бактериями H pylori (см. Ниже).Это также может быть вызвано аутоиммунной реакцией, при которой иммунная система человека атакует клетки, выстилающие желудок. У некоторых людей с этим заболеванием развивается злокачественная анемия или другие проблемы с желудком, включая рак.
Еще одно возможное предраковое изменение – кишечная метаплазия . В этом состоянии клетки, которые обычно выстилают желудок, заменяются клетками, которые выглядят как клетки, которые обычно выстилают кишечник. Люди с этим заболеванием также часто страдают хроническим атрофическим гастритом.Это также может быть связано с инфекцией H pylori .
И атрофический гастрит, и кишечная метаплазия могут привести к слишком малому количеству железистых клеток, которые обычно выделяют вещества, которые помогают защищать клетки внутренней оболочки желудка. Повреждение ДНК внутри этих клеток может иногда приводить к дисплазии , при которой клетки становятся больше и выглядят очень ненормально (больше похожими на раковые клетки). В некоторых случаях дисплазия может прогрессировать до рака желудка.
Изменения генов (ДНК) в клетках рака желудка
Недавнее исследование дало ключ к разгадке того, как образуются некоторые виды рака желудка. Например, бактерии H pylori , особенно определенные подтипы, могут преобразовывать вещества в некоторых продуктах питания в химические вещества, вызывающие мутации (изменения) в ДНК клеток слизистой оболочки желудка. Это может помочь объяснить, почему определенные продукты, такие как консервы, повышают риск рака желудка. С другой стороны, некоторые продукты, которые могут снизить риск рака желудка, например фрукты и овощи, содержат антиоксиданты (например, витамины А и С), которые могут блокировать вещества, повреждающие ДНК клетки.
Рак желудка, как и другие виды рака, вызывается изменениями ДНК внутри клеток. ДНК – это химическое вещество, которое несет наши гены , которые контролируют работу наших клеток. Мы похожи на своих родителей, потому что они – источник нашей ДНК. Но ДНК влияет не только на то, как мы выглядим.
Некоторые гены контролируют, когда клетки растут, делятся на новые и умирают:
- Гены, которые обычно помогают клеткам расти, делиться и оставаться в живых, иногда могут превращаться в онкогены .
- Гены, которые помогают контролировать деление клеток, исправлять ошибки в ДНК или заставляют клетки умирать в нужное время, называются генами-супрессорами опухолей .
Рак может быть вызван изменениями ДНК, которые включают онкогены или выключают гены-супрессоры опухоли.
Унаследованные и приобретенные мутации гена
Унаследованные мутации в некоторых генах (как описано в разделе «Факторы риска рака желудка») могут увеличить риск рака желудка у человека.Но считается, что они вызывают лишь небольшой процент случаев рака желудка.
Большинство изменений генов, которые приводят к раку желудка, происходят после рождения. Некоторые из этих приобретенных мутаций могут быть вызваны такими факторами риска, как инфекция H pylori или употребление табака. Но другие изменения генов могут быть просто случайными событиями, которые иногда происходят внутри клеток, не имея внешней причины.
Острое желудочно-кишечное кровотечение при коллагеновом гастродуодените, связанном с олмесартаном: возможное эндоскопическое осложнение
Коллагеновый гастроэнтерит – редкое заболевание, которое, как известно, связано с препаратом олмесартаном, антагонистом рецепторов ангиотензина II, используемым для лечения гипертонии.Гистологически он характеризуется повышенным отложением субэпителиального коллагена с сопутствующим воспалением и повреждением эпителия. Эндоскопически слизистая оболочка выглядит воспаленной и рыхлой, может быть узловатой или атрофической. Мы сообщаем о случае острого желудочного кровотечения при прямом контакте со слизистой оболочкой во время эндоскопии у пациента с олмесартановым коллагенозным гастродуоденитом, чтобы повысить осведомленность об этом потенциальном эндоскопическом осложнении.
1. Введение
Коллагеновый гастроэнтерит – это тип повреждения, который гистологически характеризуется субэпителиальным отложением коллагена> 10 мкм толщиной мкм с ассоциированным воспалением слизистой оболочки и повреждением эпителия [1].Коллагеновые полосы обычно имеют неправильную форму, часто захватывают мелкие капилляры и могут быть выделены трихромным пятном. Это редкое заболевание, которое может поражать желудок (коллагенозный гастрит) и / или тонкую кишку (коллагенозный энтерит / спру) и иногда может сосуществовать с более распространенным заболеванием – коллагеновым колитом. Этиология коллагенозного гастроэнтерита неизвестна, но предполагается, что он является иммуноопосредованным и может быть связан с некоторыми лекарствами, включая антигипертензивный препарат олмесартан, антагонист рецепторов ангиотензина II [2].Несколько сообщений в литературе описывают случаи олмесартан-ассоциированного коллагенового дуоденита / спру [3–5] с меньшим количеством сообщений о олмесартановом коллагенозном гастрите [3, 6] и только редкими сообщениями, затрагивающими как желудок, так и тонкую кишку [3]. Мы сообщаем о случае коллагенозного гастродуоденита, связанного с олмесартаном, который осложнился острым желудочно-кишечным кровотечением во время эндоскопии.
2. Описание клинического случая
64-летняя женщина обратилась к гастроэнтерологу с болью в животе, непреднамеренной потерей веса на 10 фунтов в течение 3 месяцев и симптомами рефлюкса.Соответствующий медицинский анамнез включал гипертензию, лечившуюся олмесартаном 20 мг один раз в день в течение последних 7 лет, гиперлипидемию, лечившуюся симвастатином, гастроэзофагеальную рефлюксную болезнь, лечившуюся пантопразолом 20 мг два раза в день, и остеопороз, лечившийся инъекциями деносумаба каждые 6 месяцев. Эзофагогастродуоденоскопия (ЭГДС), проведенная в офисе, выявила зернистую слизистую в проксимальном отделе двенадцатиперстной кишки и узелковую слизистую оболочку желудка с многочисленными линейными язвами. При извлечении эндоскопа из двенадцатиперстной кишки в желудке было отмечено большое количество свежей крови со свернувшейся кровью около кардии.Считалось, что кровотечение было вызвано либо лежащей в основе язвой желудка, либо слезой Мэллори Вейсс. Пациент был переведен в отделение неотложной помощи для дальнейшего обследования.
При поступлении гемоглобин и гематокрит были в норме, была проведена экстренная ФГДС. Дно и тело желудка выглядели атрофированными с рыхлой и сильно воспаленной слизистой оболочкой и множественными линейными язвами без активного кровотечения (рис. 1). Слизистая антрального отдела стала эритематозной. Выполнены биопсии желудка и двенадцатиперстной кишки.Биопсия антрального отдела и тела показала повышенное отложение субэпителиального коллагена, подтвержденное окрашиванием трихромом, хроническое воспаление собственной пластинки, поверхностные эпителиальные регенеративные изменения и эрозии, соответствующие коллагеновому гастриту (рис. 2). Слизистая оболочка тела желудка была атрофичной с почти полной потерей париетальных клеток. Иммуноокрашивание для организмов H. pylori было отрицательным, а окрашивание конго красным на амилоид было отрицательным. Биопсия двенадцатиперстной кишки показала частичную атрофию ворсинок и повышенное отложение субэпителиального коллагена, подтвержденное окрашиванием трихромом, что соответствует коллагеновому дуодениту / стояку (рис. 3).Пациенту было начато подавление кислотности высокими дозами пантопразола 40 мг два раза в день, а прием олмесартана был прекращен.
Последующее наблюдение EGD через 7 недель показало несколько атрофическую слизистую оболочку желудка с несколькими остаточными линейными участками эритемы и полным исчезновением язв, воспалением и рыхлостью слизистой оболочки (рис. 4). Слизистая двенадцатиперстная кишка в норме. Колоноскопия без особенностей. Повторные биопсии показали заметное улучшение коллагенового гастрита с разрешением эпителиального повреждения и только редкие остаточные очаги субэпителиального коллагена.Сохранялся неспецифический хронический неактивный гастрит легкой степени тяжести. Биопсия двенадцатиперстной кишки и левой толстой кишки показала нормальную слизистую оболочку без признаков коллагенового дуоденита или коллагенового колита.
3. Краткое обсуждение
Коллагеновый гастроэнтерит, связанный с олмесартаном, является редким заболеванием, которое может быть иммуноопосредованным по своей природе. Продолжительность приема олмесартана до появления симптомов колеблется от менее 1 месяца до 11 лет [7]. Когда поражен только желудок, симптомы включают диспепсию, анемию из-за кровотечения, потерю веса и диарею.При поражении тонкой кишки наиболее частыми симптомами являются водянистая диарея и потеря веса из-за мальабсорбции [2]. Характерной эндоскопической находкой коллагенового гастрита является узелковая слизистая оболочка. Другие находки включают эритему, рыхлость слизистой оболочки, эрозии, язвы и атрофию [2, 6]. Эндоскопические данные в тонкой кишке неспецифичны и включают бледность слизистой оболочки, утолщение слизистой оболочки и образование гребешков [2, 4].
Диагностический гистологический признак коллагенозного гастроэнтерита – ленточный слой субэпителиального отложения коллагена толщиной не менее 10 мкм мкм, связанный с хроническим воспалительным инфильтратом и повреждением поверхностного эпителия [1].Отложения могут быть пятнистыми и неровными и часто захватывают расширенные поверхностные капилляры [2]. Кровотечение возникает в результате повреждения поверхностного эпителия и шелушения, которое обнажает эти капилляры.
В большинстве случаев коллагенозный гастроэнтерит, ассоциированный с олмесартаном, описанный в литературе, разрешился после прекращения приема препарата [7]. В одном исследовании сообщалось о полном клиническом и патологическом разрешении коллагенозного дуоденита после лечения иммунодепрессантами FK-506 и рапамицином [8].У нашего пациента был полный клинический ответ и почти полный патологический ответ через 7 недель наблюдения после отмены олмесартана.
Таким образом, мы сообщаем о случае острого желудочного кровотечения во время эндоскопии из-за олмесартанового коллагенозного гастродуоденита. Механизм кровотечения при этом заболевании заключается в наличии аномального субэпителиального коллагена, вызывающего ломкость слизистой оболочки. Кровотечение может быть спонтанным и хроническим с сопутствующей анемией или может быть острым и вызванным прямым контактом с инструментами во время эндоскопии, что, как полагали, было причиной острого кровотечения в этом случае.Хотя это бывает редко, эндоскопистам важно знать об этом потенциальном эндоскопическом осложнении у пациентов, принимающих олмесартан.
Конфликт интересов
Конфликтов интересов или источников финансирования нет.
Авторские права
Авторские права © 2018 Рэйчел Худако и Лэнс Сигел. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эрадикация Helicobacter pylori как лечение эозинофильного …: Официальный журнал Американского колледжа гастроэнтерологии
Тезисы: КЛИНИЧЕСКИЕ ВИГНЕТТЫ / ОТЧЕТЫ О ПРАКТИКАХ – ЖЕЛУД
545Хара, Харшит Мэриленд; Мангла, Ракхи, доктор медицины; Гросс, Сет MD
Информация об автореБольница Норуолк – Медицинская школа Йельского университета, Норуолк, Коннектикут.
Цель: ВВЕДЕНИЕ: Эозинофильный гастроэнтерит характеризуется эозинофильной инфильтрацией слизистой оболочки желудка и кишечника и периферической эозинофилией.Два предыдущих сообщения о случаях показали сосуществование Helicobacter pylori i ( H. pylori ) и эозинофильного гастроэнтерита без причинной связи. Мы представляем новый случай эозинофильного гастродуоденита с периферической эозинофилией, ассоциированного с H. pylori и излеченного с помощью эрадикации H. pylori . История болезни: женщина афроамериканского происхождения, 63 года, страдающая гипертонией; представил спастические боли в животе, тошноту, рвоту и диарею продолжительностью 3 недели.КТ ее брюшной полости не дала диагностических результатов. У нее также был лейкоцитоз (WBC 16,0 к / мкл) с периферической эозинофилией (29,4% = 4704 / мкл). Посевы крови и мочи, а также кал на культуру, яйцеклетки и паразиты и анализ на токсин Clostridium difficile были отрицательными при любой инфекционной этиологии. Уровни IgE в сыворотке были повышены (226, в норме <41), но выявление васкулита и анализ антител к ANCA были отрицательными. Ей была выполнена эндоскопия верхних отделов ЖКТ, которая показала H. pylori -положительный гастрит и дуоденит с плотной эозинофильной инфильтрацией (> 20 на поле высокого увеличения).Биопсия двенадцатиперстной кишки не показала атрофии или притупления ворсинок. Колоноскопия со случайной биопсией не была диагностической. Ее лечили по трехдневному режиму тройной терапии с эрадикацией H. pylori , подтвержденным последующим отрицательным результатом анализа стула на антиген H. pylori . Лейкоцитоз, а также периферическая эозинофилия также разрешились спонтанно с полной нормализацией после лечения H. pylori . У нее была повторная эндоскопия верхних отделов кишечника, которая показала нормальные слизистые оболочки пищевода, желудка и тонкой кишки без интраэпителиальных эозинофилов или H.pylori , и при амбулаторном наблюдении пациент продолжает оставаться бессимптомным. ОБСУЖДЕНИЕ: Хотя в опубликованной литературе не было зарегистрировано подтвержденной связи, только в одном предыдущем отчете о случае предполагалась причинная связь, но не было полного разрешения тканевой эозинофилии даже после лечения H. pylori . Мы сообщаем о первом случае инфекции