Холангит лечение: признаки, симптомы, причины, диагностика и способы лечения заболевания
Медикаментозное лечение людей с первичным склерозирующим холангитом
Актуальность
Первичный склерозирующий холангит является заболеванием, которое поражает желчные протоки. Желчные протоки – это трубки, которые транспортируют желчь, вырабатываемую клетками печени. Первичный склерозирующий холангит – относительно редкое заболевание, поражающее 1 из 10000 человек. Оно чаще распространено у мужчин; многим людям ставят этот диагноз в возрасте 30-50 лет. Первичный склерозирующий холангит может привести к поражению печени, печеночной недостаточности, раку желчных протоков и сокращению продолжительности жизни человека. Были опробованы различные методы лечения первичного склерозирующего холангита. Какой способ лечения пациентов с этим заболеванием является наилучшим, остается неясным. Мы попытались ответить на этот вопрос путем поиска исследований, проведенных с целью изучения этой темы. Мы включили все рандомизированные клинические испытания, результаты которых были представлены до февраля 2017 года.
Характеристика исследований
Мы обнаружили 22 рандомизированных клинических испытания с участием в целом 2211 участников, которые соответствовали нашим критериям включения. Участники этих клинических исследований были рандомизированы в 13 разных видов лечения. В большинстве клинических испытаний плацебо (фиктивное лечение) было представлено в качестве одного из видов лечения.
Источник финансирования: В пятнадцати клинических испытаниях сообщили об источнике финансирования; три из них были финансированы сторонами, не заинтересованными в результатах клинических испытаний, и 12 – частично или полностью финансировались фармацевтическими компаниями.
Основные результаты
Различия в клинически значимой пользе, такой, как снижение смертности (смертельных исходов) в период максимального срока наблюдения, улучшение качества жизни, связанного со здоровьем, снижение потребности в трансплантации печени или риска развития холангиокарциномы, были неточными во всех сравнительных анализах. Другая клинически значимая польза, такая, как доля заболеваемости злокачественными новообразованиями, колоректальным раком, декомпенсация печени, период до декомпенсации и трансплантации печени, потребность в холецистэктомии, не были представлены ни в одном клиническом испытании в формате, который можно было бы проанализировать с целью сравнения различных видов лечения. В настоящее время нет доказательств, что какое-либо медикаментозное лечение первичного склерозирующего холангита является эффективным. Крайне необходимо определить эффективное медикаментозное лечение пациентов с первичным склерозирующим холангитом путем проведения дополнительных хорошо спланированных рандомизированных клинических испытаний.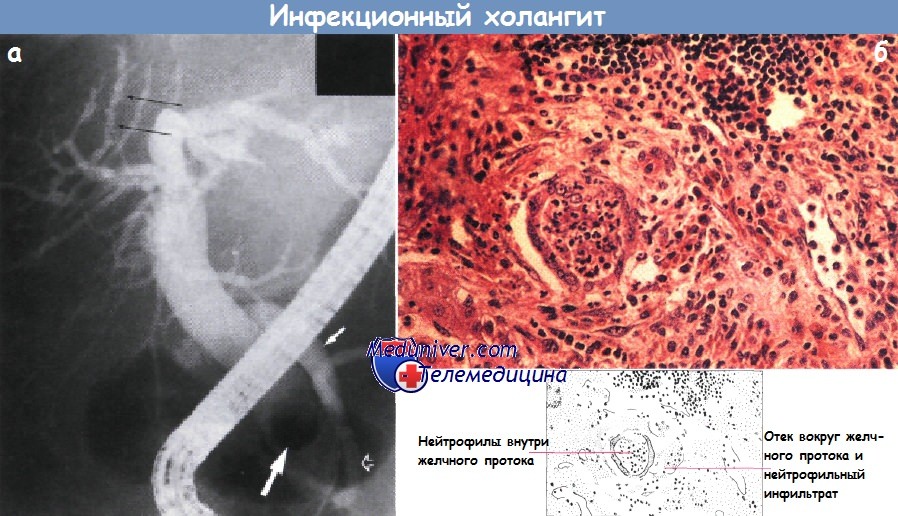
Качество доказательств
В целом, качество доказательств было очень низким, и все клинические испытания имели высокий риск смещения, а это значит, что неверные выводы могут переоценить пользу или недооценить вред того или иного вида лечения из-за способов проведения испытаний.
диагностика и лечение в Санкт-Петербурге
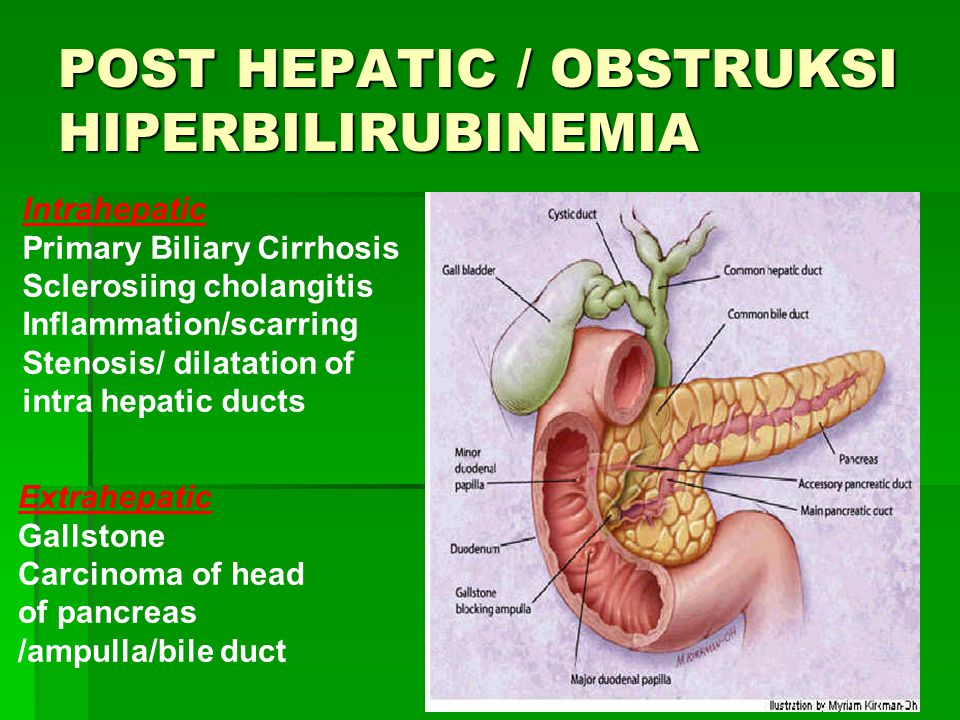
Холангит (cholangitis) является воспалением желчных протоков, возникающих по причине проникновения инфекции через кровь или лимфу. В редких случаях заболевание появляется самостоятельно, чаще развивается как последствие других патологий внутренних органов.
Холангит – это опасная болезнь, которая при отсутствии лечения провоцирует серьезные, необратимые осложнения. Поэтому наши врачи рекомендуют при любых проявлениях, похожих на симптоматику этого заболевания, незамедлительно обращаться за медицинской помощью, проходить диагностику и начинать лечение холангита.
Что это за заболевание
Холангит развивается, когда воспаляются желчные протоки по причине попадания в них бактериальной инфекции из желчного пузыря, кишечника или кровеносных сосудов. Заболевание подразделяют на острую и хроническую формы.
Заболевание подразделяют на острую и хроническую формы.
Острая форма заболевания заключается в неспецифическом воспалительном процессе внутрипеченочных и внепеченочных желчных протоков. В основном болезнь поражает женское население возрастной категории 40 – 60 лет. Риск возникновения патологии увеличивается, когда у человека уже присутствуют другие заболевания печени.
Хронический холангит имеет способность в течении длительного времени развиваться скрытно, никак себя не проявляя. Если при острой форме болезни отсутствует правильное лечение, то она может перерасти в хронический тип.
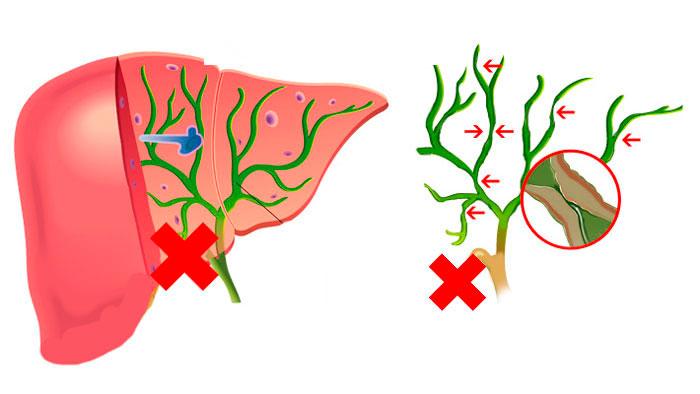
Первичный склерозирующий холангит (ПСХ) считается заболеванием аутоиммунного характера. Возникает оно по причине иммунных нарушений, с отсутствием инфекционного заражения. Желчные протоки затвердевают и постепенно зарастают, просвет в них сужается, после чего совсем исчезает. Такая ситуация приводит к возникновению цирроза печени. Болезнь не подвергается лечению, возможно прогрессирование в течении многих лет, после чего наступает летальный исход.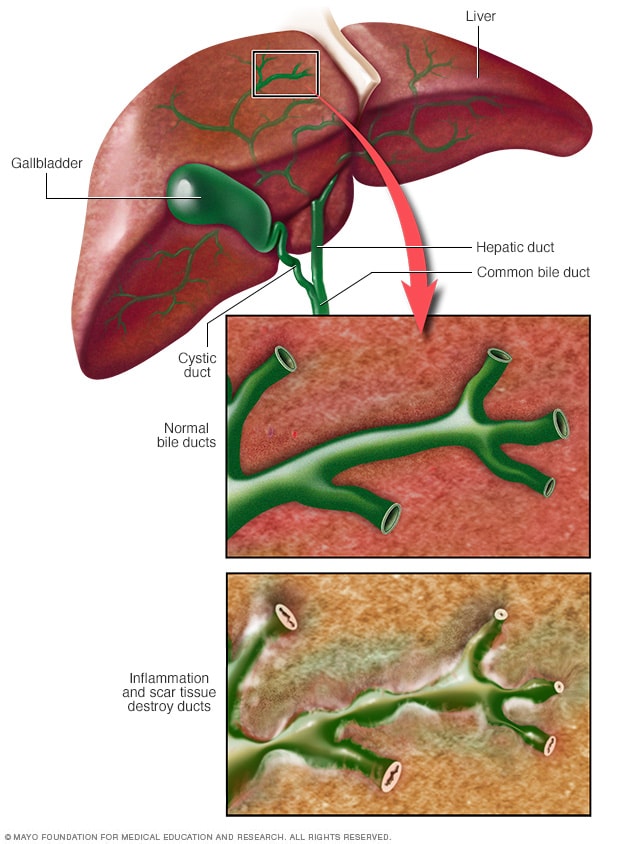
Причины возникновения и симптомы
Как острый, так и хронический склерозирующий холангит провоцируется генетическими, врожденными, и хроническими заболеваниями. Также он часто поражает людей, которые ведут неправильный образ жизни, злоупотребляют вредными привычками, своевременно не занимаются лечением болезней. Женщины могут столкнуться с патологией из-за гормональных нарушений при вынашивании ребенка или во время родов.
Симптомы холангита острого характера являются неспецифичными, и очень схожи на проявления других болезней ЖКТ:
-
болевые ощущения ноющего типа под ребром с правой стороны, могут отдавать в плечо или лопатку;
-
увеличение температуры тела, возможен озноб и усиленное потоотделение;
-
тошнота с рвотными позывами;
-
пожелтение глазной слизистой.

-
Если человека поразил склерозирующий холангит и своевременно не началось лечение, то у него:
-
снижается работоспособность;
-
появляется постоянное чувство слабости;
-
возникает зуд кожного покрова, в основном на ладонях;
-
утолщаются ногтевые фаланги пальцев.
Опасность заболевания в том, что острая форма быстро перетекает в хроническую, которая хуже поддается терапии, поэтому наши врачи рекомендуют, если присутствуют признаки холангита, не терять времени, а начинать его лечить.
Диагностика
Прежде чем начинать лечение холангита, необходимо подтвердить диагноз с помощью исследований:
-
для определения биохимического состава крови берутся печеночные пробы;
-
чтобы выяснить, какими микроорганизмами спровоцирована болезнь, проводится бактериологический посев желчи и дуоденальное зондирование;
-
проверяется наличие паразитов в организме анализами на глистные инвазии;
-
методом ультрасонографии, УЗИ, КТ определяется, в каком состоянии пребывают желчные пути, сужены они или расширены, где находятся воспаленные участки.

Наши врачи утверждают, что очень важно периодически проходить профилактическую диагностику и своевременно начинать лечение холангита, во избежание запущенности болезни, и возникновения серьезных осложнений.
Лечение
Холангит опасное заболевание, лечить которое лучше в клинике, постоянно пребывая под контролем врачей. Рассмотрим, как проводится терапия болезни:-
Лечение первичного холангита с незначительно суженными желчными путями проводится медикаментозными препаратами. С этой целью назначаются антибактериальные средства. Чтобы избавить организм от общей интоксикации внутривенно вводится различные растворы
-
Как первичный холангит, так и другие его виды затрудняют отход желчи по протокам, чтобы улучшить данный процесс, лечение проводится Дюспаталином и спазмолитическими препаратами. Необходимо соблюдение постельного режима и строгого диетического питания.

-
Лечение ПСХ, с наличием у человека паразитов, проводится противоглистными средствами. При наступлении ремиссии рекомендована физиотерапия.
-
При необходимости делается операция, в основном прибегают к эндоскопии. Благодаря такому способу отсутствует кровопотеря, происходит быстрое восстановление, не нужно разрезать полость. Если человек столкнулся с гнойным или некротическим холангитом, проводится полноценное хирургическое вмешательство, в ходе которого удаляются пораженные участки органа.
Почему следует обратиться в нашу клинику
Если вы заметили признаки холангита, записывайтесь на прием в нашу клинику. У нас работают высококвалифицированные специалисты, диагностика проводится на высококлассном оборудовании, лечение осуществляется в комфортных условиях. Благодаря уникальному индивидуальному подходу к каждому пациенту, в быстром времени наступает полное выздоровление.
Мы рекомендуем:
Прием врача-гастроэнтеролога
УЗИ органов брюшной полости
Дыхательный тест функционального резерва печени
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
Да Нет
У Ваших родственников были онкологические заболевания?
Да Нет
У Вас есть хронические заболеваний желудочно-кишечного тракта:
– хронический гастрит,
– язвенная болезнь,
– хронический колит и другие воспалительные заболевания кишечника,
– болезнь Крона,
– неспецифический язвенный колит,
– выявленные ранее полипы желудка и кишечника,
– выявленные подслизистые эпителиальные образования желудочно-кишечного тракта?
Да Нет
Вы переносили операции на желудке и кишечнике?
Да Нет
У Вас есть рубцово-спаечные изменения желудочно-кишечного тракта?
Да Нет
Вы курите (более 1 сигареты в день)?
Да Нет
Вы допускаете погрешности в диете (низкое потребление овощей и фруктов, высокое потребление мяса и животных жиров)?
Да Нет
У Вас есть хотя-бы один из перечисленных симптомов:
– лишний вес,
– затруднения при глотании,
– раздражительность,
– бледность кожи,
– боли за грудиной,
– немотивированная слабость,
– нарушение сна,
– снижение аппетита,
– неприятный запах изо рта,
– отрыжка,
– тошнота и/или рвота,
– чувство тяжести в животе,
– изменение стула (запоры и/или поносы),
– следы крови в стуле,
– боли в животе.
Да Нет
Запишитесь на прием
В чем преимущества ICLINIC?Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн.пикселей.
Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10мм в диаметре; быстрое и точное проведение манипуляций.

Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в своей отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от ценра. Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Наш профессионализм всегда на страже вашего здоровья.
Холангит (воспаление желчных протоков) симптомы и лечение
Холангит: с воспалением желчных протоков шутить опасно
Если вас «температурит», увы, это не всегда от «горячих чувств». Иногда лихорадка — один из грозных признаков серьезного недуга — холангита. Что представляет собой это заболевание и как ему воспрепятствовать, читайте далее.
Иногда лихорадка — один из грозных признаков серьезного недуга — холангита. Что представляет собой это заболевание и как ему воспрепятствовать, читайте далее.
Факт. Холерез — процесс образования желчи — происходит непрерывно. А холекинез — процесс поступления желчи в 12-перстную кишку — во время приема пищи.
Различают:
- Острый холангит — его возбудителями выступают разнообразные бактерии, которые проникают из просвета кишечника и желчного пузыря в желчные пути. Иногда попадают в протоки через кровеносное русло и лимфу. Практически при любой клинической картине болезнь формируется на основе застоя желчи.
- Хронический холангит часто развивается после оперативных вмешательств на протоках, на фоне регулярно повторяющихся приступов панкреатита, гастродуоденита (воспаление слизистой оболочки 12-перстной кишки и примыкающей к ней зоны желудка) и холецистита.
- Склерозирующий холангит — вследствие воспалительного процесса или после операций желчные протоки постепенно перекрываются и зачастую возникает болезнь печени — цирроз.

Факт. Нет определенной тенденции, кто именно чаще страдает холангитом. В этой ситуации возрастных и гендерных разграничений нет.
Симптомы холангита
Острый холангит «прихватывает» неожиданно. Для него характерны:
- озноб, лихорадка
- приступообразные колики в правом подреберье, ощутимые даже в области шеи и плеча, а также лопатки
- состояние слабости и снижение аппетита, связанное с интоксикацией
- головная боль
Эта разновидность болезни зачастую принимает осложненную форму желтухи, сопровождаемой изменением окраски кожной оболочки и склер, зудом.
Факт. Древнеримский медик Гален считал желчь маркером поведения человека. Преобладание светлой желчи относил к прямой связи с такими чертами человека, как вспыльчивость и неуравновешенность. А избыток темной желчи связывал с доминантой пессимистичного настроения в темпераменте. «Сhole» в переводе с греческого означает «желчь».
Признаки хронического холангита
- периодически возникающая лихорадка
- приглушенные боли слабой интенсивности в правом подреберье
- ощущение «вздутия» верхних отделов живота
- на тяжелой стадии ему может сопутствовать механическая желтуха
- субфебрильная температура тела (в пределах 37-38 градусов)
- частая утомляемость
Симптоматика склерозирующего холангита аналогична острому и хроническому подвидам. Но иногда может усугубляться развитием множественных абсцессов (гнойных воспалений ткани) печени, сепсисом («заражением крови»), токсическим шоком.
Но иногда может усугубляться развитием множественных абсцессов (гнойных воспалений ткани) печени, сепсисом («заражением крови»), токсическим шоком.
Кто придет на выручку?
В Медицинском доме Odrex вам окажут ургентную помощь и помогут своевременно снять воспалительный процесс. Здесь работают хирурги высшей категории, которые в доскональности владеют самыми сложными оперативными приемами. Здесь сражаются за жизнь каждого и сохраняют самое ценное — здоровье.
Диагностика холангита
- ультразвуковое обследование органов брюшной полости
- МРТ органов брюшной полости с виртуальной холангиографией
- общие анализы
- ЭРХПГ — рентген-эндоскопическое исследование желчных протоков и главного протока поджелудочной железы с введением контрастных веществ.
Факт. В течение дня у человека скапливается примерно 15 мл желчи на кг массы тела.
Лечение холангита
Врач назначает пациенту либо консервативное, либо хирургическое лечение. Если желчевыводящие протоки полностью заблокированы, то явно понадобится оперативное вмешательство, если же нет — то еще допустимо применение в отношении больного медикаментозного курса. Он предусматривает прием:
Если желчевыводящие протоки полностью заблокированы, то явно понадобится оперативное вмешательство, если же нет — то еще допустимо применение в отношении больного медикаментозного курса. Он предусматривает прием:
- антибиотиков для ликвидации инфекционного очага
- спазмолитиков и анальгетиков для устранения болевого синдрома
- антигельминтных препаратов при проникновении в протоки паразитарной инфекции
- гепатопротекторов — для нормализации обменных процессов желчных кислот
- инфузии (внутривенные вливания) глюкозо-солевых растворов при проявленной интоксикации
Хирургическое вмешательство представляет собой:
- наружное чреспеченочное дренирование желчных протоков (установление дренажа в просвете желчных протоков для выведения патологических жидкостных скоплений)
- эндоскопическое бужирование опухолевой стриктуры внепеченочных желчных протоков — расширение суженных желчных протоков с помощью специальных бужей (инструментов для расширения каналов), введенных через дуоденоскоп (снабженный видеокамерой оптический прибор). Это помогает восстановить нарушение оттока желчи в 12-перстную кишку.
Послеоперационный период длится в среднем от двух суток до недели. А процесс восстановления организма занимает около полугода и предусматривает самостоятельную регуляцию уровня физической нагрузки на организм, максимальное ее снижение, и соблюдение режима диеты.
Вопрос — ответ
Какую роль играет сбалансированное питание в лечении холангита?
Прооперированным пациентам рекомендуют диету №5 по Певзнеру, направленную на снижение потребления калорий за счет сокращения жиров (до 100 грамм в сутки) и белков в ежедневном рационе. Есть следует отварную, теплую, желательно несоленую пищу — 5-6 раз в день мелкими порциями.
Разрешены:
- полувязкие каши
- овощи, зелень, квашеная некислая капуста
- отварные яйца
- сливочное или растительное масло — не более 50 г в день
- куриное мясо, нежирная рыба в запеченном виде, отварная или на пару
- овощные супы
- если хлеб — то ржаной, несдобное тесто в минимальным количествах
- обезжиренный творог
- если соки — то некислые, компот, некрепкий чай
- мед, варенье
Запрещены:
- супы на бульонах
- кислые фрукты и ягоды
- жирное мясо и рыба
- жареная пища
- крепкий кофе, алкоголь, мороженое, кондитерские изделия с шоколадом и кремовым наполнителем
- свежий хлеб
- копчености
- консервация
- маринованные овощи
- алкоголь
Бывает ли хронический холангит у ребенка?
Да, бывает. Иногда он может выступать следствием острого холангита, но в основном развивается «на базе» хронического холецистита и панкреатита. У ребенка возможен кожный зуд; появляется субфебрильная температура, слабость; он худеет, часто испытывает изжоги, запоры или поносы, ощущает неприятный привкус во рту. Объемы печени увеличиваются, ее ткани уплотняются, что приводит даже к циррозу. Но своевременное лечение способно остановить разрушительные процессы в пищеварительной системе.
Я слышал, что желчь бывает «светлая» и «темная». А чем они отличаются?
В печени желчь — прозрачно-золотистого цвета. В желчном пузыре вещество становится более насыщенной концентрации, приобретает темный оттенок, так как к нему присоединяется муцин желчных путей и пузыря. Смену цвета ученые объясняют также всасыванием желчью гидрокарбонатов и образованием с ее помощью солей желчных кислот. Желчь нивелирует разрушительное действие фермента желудочного сока пепсина.
Первичный билиарный холангит – симптомы, причины и лечение
Как лечится первичный билиарный холангит?
Лечение болезни
Лекарства от ПБЦ неизлечимо, однако есть лекарства, которые могут помочь замедлить прогрессирование заболевания и облегчить симптомы. Урсодиол (торговые марки Actigall, URSO 250, URSO Forte) – это встречающаяся в природе желчная кислота (урсодезоксихолевая кислота или УДХК), которая помогает перемещать желчь из печени в тонкий кишечник. При достаточно раннем применении Урсодиол может улучшить функцию печени и избавить вас от необходимости или отсрочить потребность в пересадка печени. Люди с ПБЦ должны принимать это лекарство каждый день на всю жизнь.
УДХК эффективна более чем у 50 процентов пациентов, но до 40 процентов пациентов не достигают адекватного снижения щелочной фосфотазы (ЩФ) или билирубина с УДХК, а 5-10 процентов не переносят УДХК.
В мае 2016 года обетихолевая кислота (торговая марка Ocaliva) была одобрена для лечения ПБЦ в комбинации с УДХК у взрослых с неадекватным ответом на УДХК или в качестве единственной терапии у взрослых, не переносящих УДХК. Обетихолевая кислота увеличивает отток желчи от печени и подавляет выработку желчной кислоты в печени, тем самым снижая воздействие на печень токсичных уровней желчных кислот. Побочные эффекты обетихолевой кислоты могут включать усиление зуда и повышение уровня липидов в крови.
Другие альтернативные методы лечения пациентов с неполным ответом на УДХК включают фенофибрат. Также могут быть назначены лекарства для подавления иммунной системы, включая преднизон или азатиоприн, пациентам с ПБЦ с «синдромом перекрытия» с аутоиммунным гепатитом. Трансплантация печени рассматривается, когда медицинское лечение больше не контролирует болезнь. Когда у человека терминальная стадия заболевания печени, для выживания необходима трансплантация печени.
Лечение симптомов
Сильный зуд – один из наиболее частых симптомов ПБЦ. Могут быть полезны безрецептурные антигистаминные препараты, такие как дифенгидрамин (Бенадрил). Могут быть назначены другие агенты, такие как рифампицин, налтрексон, холестирамин и сертралин.
От сухости глаз можно избавиться, используя глазные капли (искусственные слезы).
При сухости во рту можно облегчить сосание леденцов или жевательной резинки, которые увеличивают выделение слюны. Также можно использовать заменители слюны и некоторые лекарства.
Предотвращение осложнений
Часто проводятся анализы крови для выявления дефицита жирорастворимых витаминов. По мере прогрессирования ПБХ некоторым людям необходимо восполнять жирорастворимые витамины, теряемые с жирным стулом, поэтому вам может быть назначена заместительная терапия витаминами A, D, E и K.
Поскольку люди с ПБЦ подвержены более высокому риску остеопороза, обычно назначают кальций и витамин D. На момент постановки диагноза в настоящее время рекомендуется исходная плотность костной ткани.
Поскольку способность печени функционировать со временем снижается, необходимо будет устранить и лечить осложнения, связанные с циррозом. Часто рекомендуется обследование на наличие варикозного расширения вен и рака печени.
|
Код |
Наименование |
Частота |
Среднее |
|
A01.14.001 |
Сбор анамнеза и жалоб при |
1 |
1 |
|
A01.14.002 |
Визуальное исследование при |
1 |
1 |
|
A01.14.003 |
Пальпация при болезнях
|
1 |
1 |
|
A01.14.004 |
Перкуссия при болезнях
|
1 |
1 |
|
A02.09.001 |
Измерение частоты дыхания |
1 |
1 |
|
A02.10.002 |
Измерение частоты
|
1 |
1 |
|
A02.12.001 |
Исследование пульса |
1 |
1 |
|
A02.12.002 |
Измерение артериального
|
1 |
1 |
|
A04.14.001 |
Ультразвуковое
исследование |
1 |
1 |
|
A04.14.002 |
Ультразвуковое исследование |
1 |
1 |
|
A04.31.004 |
Ультразвуковое определение |
1 |
1 |
|
A06.09.008 |
Рентгенография легких |
0,1 |
1 |
|
A05.10.001 |
Регистрация
|
1 |
1 |
|
A05.10.007 |
Расшифровка, описание и
|
1 |
1 |
|
A06.14.004 |
Внутривенная
|
0,1 |
1 |
|
A06.14.008 |
Ретроградная
|
0,1 |
1 |
|
A06.16.005 |
Рентгенография пищевода |
0,2 |
1 |
|
A06.16.008 |
Рентгенография желудка и
|
0,2 |
1 |
|
A06.31.002 |
Компьютерная томография
|
0,3 |
1 |
|
A04.15.001 |
Ультразвуковое исследование |
1 |
1 |
|
A07.14.001 |
Сцинтиграфия печени |
0,1 |
1 |
|
A12.05.005 |
Определение основных групп |
1 |
1 |
|
A12.05.006 |
Определение
|
1 |
1 |
|
A08.14.002 |
Цитологическое исследование |
0,5 |
1 |
|
A05.14.001 |
Магнитно-резонансная
|
0,5 |
1 |
|
A05.14.002 |
Магнитно-резонансная
|
1 |
1 |
|
A11.12.009 |
Взятие крови из
|
1 |
1 |
|
A11.05.001 |
Взятие крови из пальца |
1 |
1 |
|
A09.05.002 |
Оценка гематокрита |
1 |
1 |
|
A09.05.003 |
Исследование уровня общего |
1 |
1 |
|
A09.05.007 |
Исследование уровня железа |
1 |
1 |
|
A09.05.009 |
Исследование уровня
|
1 |
1 |
|
A09.05.010 |
Исследование уровня общего |
1 |
1 |
|
A09.05.011 |
Исследование уровня
|
1 |
1 |
|
A09.05.012 |
Исследование уровня общего |
1 |
1 |
|
A09.05.014 |
Исследование уровня
|
1 |
1 |
|
A09.05.017 |
Исследование уровня
|
1 |
1 |
|
A09.05.020 |
Исследование уровня
|
1 |
1 |
|
A09.05.011 |
Исследование уровня общего |
1 |
1 |
|
A09.05.046 |
Исследование уровня
|
1 |
1 |
|
A09.05.044 |
Исследование уровня
|
1 |
1 |
|
A09.05.045 |
Исследование уровня амилазы |
1 |
1 |
|
A09.05.017 |
Исследование уровня
|
1 |
1 |
|
A09.05.031 |
Исследование уровня калия
в |
1 |
1 |
|
A09.05.030 |
Исследование уровня натрия |
1 |
1 |
|
A09.05.032 |
Исследование уровня кальция |
1 |
1 |
|
A09.05.021 |
Исследование уровня общего |
1 |
1 |
|
A09.05.022 |
Исследование уровня
|
1 |
1 |
|
A09.05.023 |
Исследование уровня глюкозы |
1 |
1 |
|
A09.05.024 |
Исследование уровня общих |
1 |
1 |
|
A09.05.026 |
Исследование уровня
|
1 |
1 |
|
A09.05.041 |
Исследование уровня
|
1 |
1 |
|
A09.05.042 |
Исследование уровня
|
1 |
1 |
|
A08.05.004 |
Исследование уровня
|
1 |
1 |
|
A08.05.006 |
Соотношение лейкоцитов в
|
1 |
1 |
|
A09.05.049 |
Исследование уровня
|
1 |
1 |
|
A09.05.050 |
Исследование уровня
|
1 |
1 |
|
A09.05.055 |
Исследование уровня
|
1 |
1 |
|
A09.05.075 |
Исследование уровня
|
1 |
1 |
|
A09.05.074 |
Исследование уровня
|
0,05 |
1 |
|
A09.05.078 |
Исследование уровня
|
0,3 |
1 |
|
A09.05.091 |
Исследование уровня
|
0,6 |
1 |
|
A09.05.104 |
Исследование уровня
|
0,2 |
1 |
|
A12.05.001 |
Исследование оседания
|
1 |
1 |
|
A08.05.003 |
Исследование уровня
|
1 |
1 |
|
A08.05.005 |
Исследование уровня
|
1 |
1 |
|
A08.05.008 |
Исследование уровня
|
1 |
1 |
|
A08.05.010 |
Определение среднего
|
1 |
1 |
|
A08.05.009 |
Определение цветового
|
1 |
1 |
|
A09.05.179 |
Исследование уровня
|
1 |
1 |
|
A09.05.186 |
Исследование уровня меди |
0,3 |
1 |
|
A12.05.027 |
Определение
протромбинового |
1 |
1 |
|
A12.06.035 |
Исследование антител к
|
1 |
1 |
|
A12.06.025 |
Исследование антител к
|
1 |
1 |
|
A12.06.010 |
Исследование антител к
|
1 |
1 |
|
A12.06.036 |
Исследование антител к
|
1 |
1 |
|
A12.06.024 |
Исследование антител к
|
0,3 |
1 |
|
A09.31.001 |
Исследование физических
|
0,05 |
1 |
|
A09.31.005 |
Микроскопическое
|
0,05 |
1 |
|
A09.31.007 |
Цитологическое
исследование |
0,05 |
1 |
|
A11.31.001 |
Парацентез |
0,01 |
1 |
|
A09.19.002 |
Исследование кала на
|
1 |
1 |
|
A09.19.005 |
Исследование уровня
|
1 |
1 |
|
A09.28.001 |
Микроскопическое
|
1 |
1 |
|
A09.28.003 |
Определение белка в моче |
1 |
1 |
|
A09.28.022 |
Определение объема мочи |
1 |
1 |
|
A09.28.023 |
Определение удельного веса
|
1 |
1 |
|
A09.28.034 |
Исследование уровня
|
1 |
1 |
|
A09.28.053 |
Визуальное исследование
|
1 |
1 |
|
A11.14.001 |
Чрескожная биопсия печени |
0,8 |
1 |
|
A11.14.003 |
Биопсия печени при помощи
|
0,2 |
1 |
|
A03.16.001 |
Эзофагогастродуоденоскопия |
1 |
1 |
|
A03.14.001 |
Лапароскопия с осмотром
|
0,15 |
1 |
|
A12.06.016 |
Серологические реакции на
|
1 |
1 |
Лечение заболеваний холангита в Москве. Доступные цены, опытные врачи.
Холангит – это воспалительное заболевание желчных протоков: внутрипеченочных или внепеченочных. Возникает в результате проникновения инфекции в желчные протоки через кровь или через лимфу из просвета двенадцатиперстной кишки.
Причины холангита
- застой желчи;
- проникновение возбудителей в желчные протоки из других пораженных органов;
- рубцовые сужения желчных путей, а также выходных отверстий;
- серьезное повреждение слизистой желчных путей камнем;
- полная закупорка желчных путей глистами, иные паразитарные инвазии;
- может также возникнуть в результате холецистита или как следствие желчнокаменной болезни.
Симптомы холангита
- высокая температура тела, озноб;
- боли в правой половине живота;
- часто пожелтение склер или даже выраженная желтуха.
Заболевание коварно и на первичных этапах может не иметь ярких симптомов.
Возможные осложнения заболевания
- сепсис;
- перитонит;
- образование внутрипеченочных абсцессов;
- проявление склеротических изменений в печени;
- печеночно-почечная недостаточность;
- распространение воспалительного процесса на печень, поджелудочную железу, желчный пузырь, легкие, в брюшную полость.
Лечение хронического холангита в ОН КЛИНИК
Лечение данного заболевания народными методами недопустимо, так как процесс осложняется наличием механической желтухи, гнойного процесса и острого деструктивного холецистита. Курс лечения назначает врач. Невыполнение требований специалиста ведет к развитию осложнений.
Гастроэнтеролог назначает:
- индивидуальную диету;
- антибактериальные препараты;
- хирургическое лечение при значительных сужениях желчевыводящих путей;
- симптоматическую терапию.
Лечение острого холангита требует срочной госпитализации с приемом спазмолитиков, противовоспалительных средств, антибиотиков широкого спектра действия. Если острый процесс возник в результате закупорки желчевыводящих путей, его невозможно вылечить, не ликвидировав препятствие оттоку желчи.
ОН КЛИНИК – современный медицинский центр, где диагностика и лечение холангита проходит на самом высоком уровне, доступном мировой современной медицине. Основная информация, которую следует знать пациентам с заболеваниями ЖКТ:
Что такое холангит и чем он опасен?
Холангит – воспаление желчных протоков. Заболевание носит инфекционный характер. Заболевание может привести к абсцессам печени, сепсису, печеночно-почечной недостаточности, вторичному циррозу.
Что делать, если проявились признаки холангита?
При проявлении любых признаков, указывающих на наличие холангита или других заболеваний ЖКТ, необходимо немедленно посетить гастроэнтеролога. В ОН КЛИНИК существует специализированное отделение гастроэнтерологии и гепатологии, где прием ведется профильными специалистами высшей категории ежедневно.
Как диагностируется заболевание?
На приеме гастроэнтеролог собирает анамнез, после чего назначает необходимую диагностику. Специалист может предложить пройти УЗИ, гастроскопию, анализы крови, эндоскопическую холангиографию. Обследование выполняется на современном качественном оборудовании импортных производителей: «Stephanix» (Франция), «Olympus» (Япония), «Siemens» (Германия), “Pentax” (Япония).
Как сдать анализы?
В клинике имеется собственная лаборатория, оснащенная самым современным оборудованием. Пройти даже комплексное обследование можно за один день.
Как проходит лечение холангита?
Программа лечения холангита подбирается индивидуально, на основании результатов обследования. Врачи ОН КЛИНИК применяют авторские методики лечения, включающие специализированные диеты. Диагностика и лечение проходят без боли, в комфортных условиях, позволяя достичь самых высоких результатов.
Насколько доступно лечение холангита в ОН КЛИНИК?
Лечение в ОН КЛИНИК доступно пациентам с любым уровнем дохода. Действуют программы скидок и льгот, есть возможность лечения в кредит.
Видео с участием врачей
Сапунов В.В., эндоскопист. Диагностика заболеваний желудочно-кишечного тракта в ОН КЛИНИК
БИСЕКОВ САЛАМАТ ХАМИТОВИЧ
Хирург, флеболог, врач высшей категории, кандидат медицинских наук
причины, симптомы, диагностика и лечение
Холангит – это неспецифическое воспалительное поражение желчных протоков острого или хронического течения. При холангите отмечается боль в правом подреберье, лихорадка с ознобами, диспепсические расстройства, желтуха. Диагностика холангита включает анализ биохимических показателей крови, проведение фракционного дуоденального зондирования с бакисследованием желчи, УЗИ, чрескожной чреспеченочной холангиографии, РХПГ. В лечении холангита используется антибиотикотерапия, дезинтоксикационная терапия, назначение ферментов, ФТЛ (грязелечение, хлоридно-натриевые ванны, парафино- и озокеритотерапия, УВЧ, диатермия), иногда – хирургическая декомпрессия желчных путей.
Общие сведения
Причины холангита
В этиологическом отношении различают инфекционный и асептический холангит. Инфекционные холангиты могут иметь бактериальную, вирусную, паразитарную этиологию:
- Бактериальные холангиты. Большая часть холангитов обусловлена попаданием в желчные протоки микробных возбудителей (чаще – кишечной палочки, протея, стафилококков, энтерококков, неклостридиальной анаэробной инфекции, реже — микобактерий туберкулеза, брюшнотифозной палочки, бледной спирохеты). Микроорганизмы проникают в желчные ходы преимущественно восходящим путем из просвета 12-перстной кишки, гематогенным – через воротную вену, лимфогенным – при холецистите, панкреатите, энтерите.
- Вирусные холангиты. Мелкие внутрипеченочные желчные протоки, как правило, воспаляются при вирусном гепатите.
- Паразитарные холангиты. Чаще всего развиваются при сопутствующем описторхозе, аскаридозе, лямблиозе, стронгилоидозе, клонорхозе, фасциолезе.
Асептический ферментативный холангит может развиваться в результате раздражения стенок желчных ходов активированным панкреатическим соком, имеющим место при панкреатобилиарном рефлюксе. В этом случае вначале возникает асептическое воспаление, а присоединение инфекции происходит вторично, в более позднем периоде. По асептическому типу также протекает склерозирующий холангит, обусловленный аутоиммунным воспалением желчных протоков. При этом, наряду со склерозирующим холангитом, часто отмечаются неспецифический язвенный колит, болезнь Крона, васкулит, ревматоидный артрит, тиреоидит.
Предрасполагающие факторы
Предпосылками для развития холангита служит холестаз, встречающийся при:
Предшествовать началу холангита могут ятрогенные повреждения стенок протоков при эндоскопических манипуляциях (ретроградной панкреатохолангиографии, установке стентов, сфинктеротомии), оперативных вмешательствах на желчных путях.
Классификация
Течение холангита может быть острым и хроническим. В зависимости от патоморфологических изменений острый холангит может принимать катаральную, гнойную, дифтеритическую или некротическую форму.
- Катаральный холангит. Характеризуется гиперемией и отеком слизистой желчных протоков, лейкоцитарной инфильтрацией их стенок, десквамацией эпителия.
- Гнойный холангит. Происходит расплавление стенок желчных ходов и образование множественных абсцессов.
- Дифтеритический холангит. Протекает тяжело, характеризуется образованием фибринозных пленок на стенках желчных ходов
- Некротический холангит. Крайне тяжелый вариант с появлением очагов некроза.
Наиболее часто встречается хронический холангит, который может развиваться как исход острого воспаления или с самого начала приобретать затяжное течение. Выделяют следующие формы хронического воспаления:
- латентная;
- рецидивирующая;
- длительно текущая септическая;
- абсцедирующая;
- склерозирующая. При склерозирующем холангите в стенках желчных ходов разрастается соединительная ткань, что вызывает стриктуры желчных протоков и еще большую их деформацию.
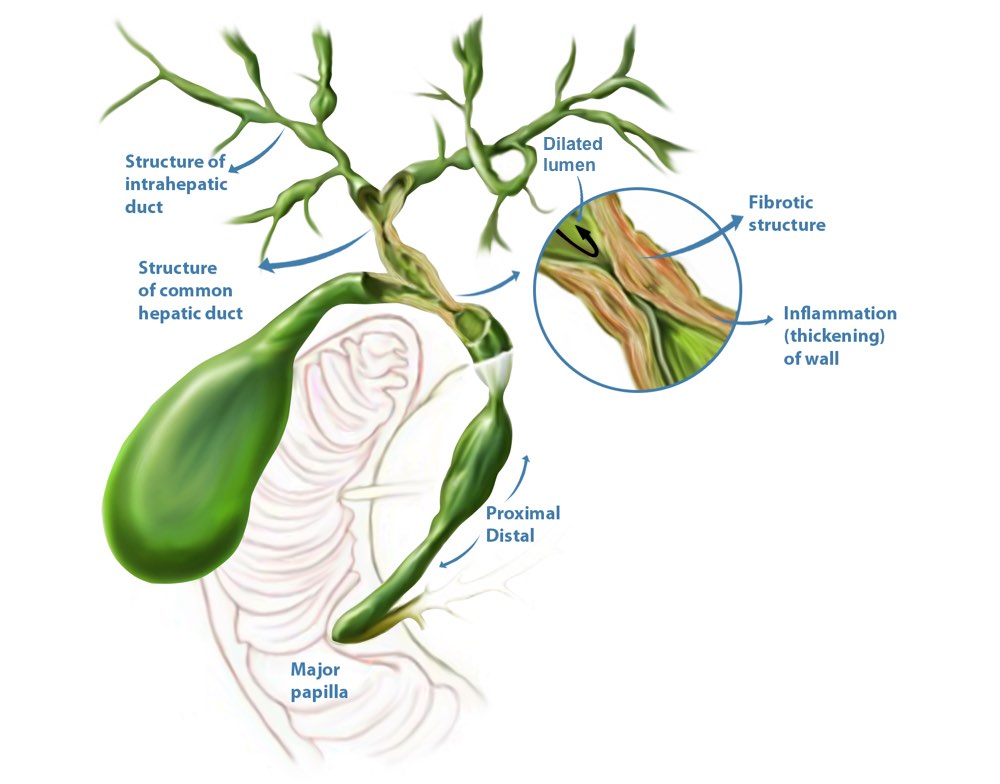
По локализации воспаления различают холедохит (воспаление холедоха – общего желчного протока), ангиохолит (воспаление внутрипеченочных и внепеченочных желчных ходов), папиллит (воспаление фатерова сосочка).
Симптомы холангита
Острый холангит
Клиника острого холангита развивается внезапно и характеризуется триадой Шарко: высокой температурой тела, болями в правом подреберье и желтухой.
Заболевание манифестирует с лихорадки: резкого подъема температуры тела до 38-40°C, ознобов, выраженной потливости. Одновременно появляются интенсивные боли в правом подреберье, напоминающие желчную колику, с иррадиацией в правое плечо и лопатку, шею. При остром холангите быстро нарастает интоксикация, прогрессирует слабость, ухудшается аппетит, беспокоит головная боль, тошнота с рвотой, понос. Несколько позднее при остром холангите появляется желтуха – видимое пожелтение кожи и склер. На фоне желтухи развивается кожный зуд, как правило, усиливающийся по ночам и нарушающий нормальный сон. В результате выраженного зуда на теле пациента с холангитом определяются расчесы кожи.
В тяжелых случаях к триаде Шарко могут присоединяться нарушения сознания и явления шока – в этом случае развивается симптомокомплекс, называемый пентадой Рейнолдса.
Хронический холангит
Клинические проявления хронического холангита носят стертый, но прогрессирующий характер. Заболевание характеризуется тупыми болями в правом боку слабой интенсивности, ощущением дискомфорта и распирания в эпигастрии. Желтуха при хроническом холангите развивается поздно и свидетельствует о далеко зашедших изменениях. Общие нарушения при хроническом холангите включают субфебрилитет, утомляемость, слабость.
Осложнения
Диагностика
Заподозрить холангит, как правило, удается на основании характерной триады Шарко; уточняющая диагностика осуществляется на основании лабораторных и инструментальных исследований.
- Лабораторные анализы. Биохимические пробы косвенно свидетельствуют о холестазе; при холангите отмечается увеличение уровня билирубина, щелочной фосфатазы, трансаминаз, aльфа-амилазы. С целью исключения паразитарной инвазии показано исследование кала на яйца гельминтов и простейшие.
- Дуоденальное зондирование. Для выявления возбудителей холангита проводится фракционное дуоденальное зондирование с бактериологическим посевом желчи. В 60% случаев при холангите имеет место смешанная бактериальная флора.
- Ультразвуковая диагностика. К визуализирующим методам диагностики холангита относятся УЗИ брюшной полости и печени, ультрасонография желчных путей. С их помощью удается получить изображение желчных протоков, выявить их расширение, определить наличие структурных и очаговых изменений в печени.
- Лучевая диагностика. Среди инструментальных методов диагностики холангита ведущая роль отводится эндоскопической ретроградной панкреатохолангиографии, магнитно-резонансной панкреатохолангиографии (МРПХГ), чрескожной чреспечёночной холангиографии. На полученных рентгенограммах и томограммах хорошо визуализируется структура желчевыводящих путей, что позволяет выявить причину их обструкции.
Дифференциальная диагностика холангита необходима с ЖКБ, некалькулезным холециститом, вирусным гепатитом, первичным билиарным циррозом, эмпиемой плевры, правосторонней пневмонией.
Лечение холангита
Важнейшими задачами при холангите являются купирование воспаления, дезинтоксикация и декомпрессия желчных путей. В зависимости от причин и наличия осложнений лечение холангита может проводиться консервативными или хирургическими методами.
Консервативная терапия
Консервативное ведение пациента с холангитом заключается в обеспечении функционального покоя (постельного режима, голода), назначении спазмолитических, противовоспалительных, антибактериальных, противопаразитарных средств, инфузионной терапии, гепатопротекторов.
Этиотропное лечение холангита проводится с учетом обнаруженных возбудителей: при бактериальной флоре обычно применяются цефалоспорины в комбинации с аминогликазидами и метронидазолом; при выявлении глист или простейших – противопаразитарные средства. При выраженной интоксикации показано проведение плазмафереза.
В период ремиссии холангита широко используется физиотерапевтическое лечение: индуктотермия, УВЧ, микроволновая терапия, электорофорез, диатермия, грязевые аппликации, озокеритотерапия, парафинотерапия, хлоридно-натриевые ванны.
Хирургическое течение
Поскольку лечение холангита невозможно без нормализации функции желчеотведения, довольно часто приходится прибегать к различного рода хирургическим вмешательствам. С целью декомпрессии желчных протоков могут проводиться:
Наиболее эффективным методом лечения склерозирующего холангита служит трансплантация печени.
Прогноз и профилактика
При холангите, осложненном абсцедированием, циррозом, печеночно-почечной недостаточностью, генерализованным септическим процессом, прогноз неудовлетворительный. Своевременная терапия катарального холангита позволяет добиться излечения; при гнойной, дифтеритической и некротической форме – прогноз более серьезный. Длительное течение хронического холангита может привести к стойкой инвалидизации.
Профилактика холангита диктует необходимость своевременного лечения гастродуоденита, бескаменного холецистита, ЖКБ, панкреатита, глистных и протозойных инвазий; наблюдения у гастроэнтеролога после перенесенных хирургических вмешательств на желчных путях.
Холангит: диагностика, лечение и прогноз
Реферат
Холангит – серьезная опасная для жизни ситуация, поражающая гепатобилиарную систему. В этом обзоре представлена обновленная информация о клинических и патологических особенностях различных форм холангита. Был проведен всесторонний поиск в базах данных PubMed, Scopus и Web of Knowledge. Выяснилось, что этиология и патогенез холангита неоднородны. Холангит можно разделить на первичный склерозирующий (ПСХ), вторичный (острый) холангит и недавно охарактеризованную форму, известную как IgG4-ассоциированный холангит (IAC).Отмечена роль генетических и приобретенных факторов в развитии различных форм холангита. ПСХ обычно имеет хроническое и прогрессирующее течение, которое может заканчиваться гепатобилиарными новообразованиями. В частности, ПСХ обычно ассоциируется с воспалительным заболеванием кишечника. Бактериальные инфекции известны как наиболее частая причина AC. С другой стороны, IAC часто встречается вместе с панкреатитом. Визуализирующая оценка гепатобилиарной системы стала важным инструментом в лечении холангита.Эндоскопическая ретроградная холангиография, магнитно-резонансная холангиопанкреатография и эндоскопическая ультрасонография включают три метода, которые часто используются как диагностические, так и терапевтические инструменты. Процедуры дренирования желчевыводящих путей с использованием этих методов необходимы для контроля прогрессирования холангита. Сообщалось о многообещающих результатах в отношении роли лечения антибиотиками в лечении AC и PSC; однако иммунодепрессанты также вызывают клинические реакции при IAC.Что касается высокого уровня осложнений, хирургические вмешательства у пациентов с холангитом обычно ограничиваются теми пациентами, у которых другие терапевтические подходы не помогли.
Ключевые слова: Первичный склерозирующий холангит, Острый холангит, IgG4-ассоциированный холангит, Эндоскопическая ретроградная холангиография, Магнитно-резонансная холангиопанкреатография, Эндоскопическое УЗИ
Определение холангита
Холангит-стадия комплексного эндо-синдрома.1 Учитывая это широкое понятие, широкий спектр отклонений попадает в диагностические критерии холангита. Как правило, они связаны с тяжелым воспалением и фиброзом гепатобилиарной системы, что характеризуется возможным сужением и закупоркой желчных протоков. Терапевтические вмешательства для устранения обструктивных поражений желчно-печеночных протоков являются основным подходом к лечению холангита. Тем не менее, единственной установленной лечебной терапией холангита является трансплантация печени, особенно у пациентов с прогрессирующим заболеванием.3 Однако появляются новые надежды, поскольку сообщается об улучшениях в лечении, включающем антибиотики и антифибротические препараты.
Различные формы холангита
Этиология и патогенез различных форм холангита неоднородны. Холангит может быть вызван как генетическими, так и приобретенными медиаторами.4 Холангит также может проявляться как первичное иммунное состояние.5 В широкой системе классификации случаи холангита можно разделить на три основные категории, включая первичный склерозирующий холангит (ПСХ), вторичный холангит, и иммунный холангит.6
PSC – серьезное заболевание с пока неизвестной этиологией; однако была предложена роль иммунной дисрегуляции в прогрессировании ПСХ.4 Бактериальные инфекции, вторичные по отношению к застою желчной жидкости, также могут осложнять ПСХ.7 С другой стороны, наиболее распространенной формой вторичного холангита является острый холангит (АК; также известный как рецидивирующий гнойный холангит, поддерживающий холангит и восходящий холангит). AC характеризуется инфекциями желчевыводящих путей, которые приводят к воспалению и непроходимости желчных протоков.8,9 Более того, коварная роль иммунной системы была подчеркнута при IgG4-ассоциированном холангите (IAC). Аутоантитела класса IgA, которые являются реактивными против эпителиальных клеток желчных путей, были недавно идентифицированы в IAC.10 Тем не менее, иммунная система не может быть единственным участником IAC, поскольку желчные камни или аномалии желчных протоков также были связаны с возникновением этого состояния. 11
PSC
PSC представляет собой гетерогенное заболевание в отношении гистопатологических особенностей, клинической картины и реакции на лечение, а также скорости злокачественной трансформации.12 ПСХ обычно имеет хроническое и прогрессирующее течение, которое может заканчиваться гепатобилиарными новообразованиями.13 В последние годы частота заболеваемости ПСХ выше, с сообщениями 1/10000 среди населения Северной Европы14,15. пациенты – мужчины европейского происхождения.15,16 Однако ПСХ поражает все возрастные группы во всем мире, с более высокой распространенностью в 3 и 7 десятилетиях жизни.17 Несмотря на предполагаемую аутоиммунную природу ПСХ, это заболевание не является реагирует на иммуносупрессивную терапию.18
Было отмечено, что 90% случаев ПСХ связаны с приобретенными факторами окружающей среды.13 ПСХ обычно ассоциируется с воспалительным заболеванием кишечника (ВЗК) .19 Фактически, ВЗК-ПСХ был предложен в качестве отдельного клинического объекта от изолированного ПСХ, что свидетельствует о тесной связи между этими двумя расстройствами.20 34–75% пациентов с ПСХ страдают ВЗК, причем большинство из них страдают язвенным колитом (ЯК) .2,21,22 Сообщалось, что это ассоциация подчеркивает роль кишечных микроорганизмов в синдроме ПСХ-СРК.23 Уменьшение количества Т-регуляторных клеток в воспаленных гепато-билиарных тканях пациентов с ПСХ предполагает роль иммунной гиперактивности в патогенезе этого состояния.24 В соответствии с этим, ПСХ может также развиваться в контексте других иммуноопосредованных состояний таких как иммунный гепатит, диабет 1 типа, саркоидоз и иммунный тиреоидит.25
Роль демографических характеристик в ПСХ остается спорной. В когортном исследовании Fraga et al. 26 демографических параметров, включая мужской пол, панколит, отказ от курения и перенесенную аппендэктомию, были значительными факторами риска ПСХ.Курение, по-видимому, является защитным фактором против холангита. 20 Была отмечена роль генетической предрасположенности в ПСХ. На сегодняшний день 23 идентифицированных генетических локуса связаны с восприимчивостью к ПСХ.13 Гаплотип DRB01 * 03 локусов лейкоцитарного антигена человека является одним из локусов, тесно связанных с развитием ПСХ16. контекст более широкого аутоиммунного расстройства, характеризующегося высоким уровнем IgG4 в сыворотке наряду с пролиферацией популяций лимфоцитов, положительных по IgG4 (известный как холангит, связанный с IgG4).11,27 Соответственно, IAC характеризуется инфильтрацией желчевыводящей системы IgG4-положительными лимфоцитами. 28 Поражение желчных протоков и панкреатит являются общими признаками, описанными при AIC. IAC преимущественно встречается у пожилых людей и в основном характерен для мужчин.27,29,30 Тем не менее, IAC также встречается у детей и подростков; 31 патогенез этой формы холангита изучается.
IAC или PSC, диагностическая дилемма
Что касается схожих клинических признаков IAC и PSC, эти два могут быть ошибочно диагностированы друг для друга.22 Однако эти две сущности можно дифференцировать на основе преобладания IgM и уровня альбумина в сыворотке крови в ПСХ, в то время как повышенные уровни IgG4 являются особенностью IAC.22 Соотношение IgG4 / IgG1 также считается полезным для дифференциации IAC от PSC.32 IAC также можно отличить от PSC в соответствии с контекстом его специфических гистологических особенностей, таких как более выраженная инфильтрация иммунными клетками (плазматические клетки, лимфоциты и эозинофилы) .30 Было показано, что инфильтрирующие плазматические клетки экспрессируют IgG4 в МАК.33 Эозинофильная инфильтрация ткани печени при IAC также может быть полезной для дифференциации этих двух состояний.34
Ассоциация IAC с панкреатитом является полезным параметром, который можно использовать для отличия IAC от PSC.27,30 В случаях изолированного IAC без аутоиммунный панкреатит, некоторые особенности IAC, включая стеноз при холангиографии, воспаление стромы и ответ на иммунодепрессанты, могут быть полезны в дифференциальной диагностике.27 С другой стороны, у пациентов с ПСХ в качестве патологических проявлений обнаруживаются фиброзные изменения печени и сегментарная стриктура.33 Проявление механической желтухи, которая редко встречается при ПСХ, может помочь в клинической дифференциации этих двух состояний.35 В дополнение к этому, можно вспомнить, что пациенты с ПСХ обычно моложе, чем пациенты с IAC.33
AC
AC (а также гнойный холангит или восходящий холангит) впервые был идентифицирован как заболевание, связанное с рецидивирующей лихорадкой, болями в животе и желтухой. Эта клиническая комбинация традиционно известна как триада Шарко.AC – это прежде всего инфекционное заболевание, характеризующееся размножением бактерий в желчи и вторичной закупоркой желчных путей.8 Пентада Рейнольдса определяется как возникновение спутанности сознания и шока наряду с триадой Шарко.36
Первоначальная версия Токийское руководство по лечению AC и холецистита (TG07) было впервые представлено в качестве стандарта для диагностики и лечения AC; однако TG07 страдает недостаточной специфичностью и чувствительностью, а также имеет ограниченное применение в клинической практике.37,38 Эти недостатки были в значительной степени устранены благодаря пересмотренным руководствам, опубликованным в 2013 году (версия TG13). Утверждения TG13 достигли как высокой чувствительности, так и специфичности (87,6% и 77,7% соответственно). В этом подходе используются три области, включая клинические, лабораторные и визуальные данные, с 2, 4 и 1 пунктами () .38 Оценка степени тяжести также была включена в TG13. Исходя из этого, AC можно разделить на следующие три степени: степень III, тяжелая форма, связанная с органной недостаточностью; II степень, умеренная форма, требующая дренаж желчевыводящих путей; и степень I, легкая форма, включая другие формы.37,39
Таблица 1.
Диагностические критерии острого холангита, Токийские рекомендации
| Параметр | Пункты |
| Клинические признаки | 1. Предыдущее заболевание желчных путей |
| 2. Лихорадка и / или озноб | |
| 3. Желтуха | |
| 4. Боль в животе | |
| Лабораторные функции | 5.Наличие показателей воспаления (повышенное количество лейкоцитов, положительная реакция на С-реактивный белок) |
| 6. Повышенные ферменты печени | |
| Результаты визуализации | 7. Расширение желчевыводящих путей, другие аномалии, предполагающие гепатобилиарное расстройство |
| Подозреваемый диагноз | Два или более пункта клинических признаков |
| Определенный диагноз | Либо триада Шарко (2 + 3 + 4), либо два пункта в клинических признаках вместе с обоими пунктами в лаборатории и результатами визуализации |
Желчный камень и непроходимость желчного протока считаются основными причинами острого бактериального холангита.36 Кроме того, обструкция желчных протоков при AC также может быть вызвана другой этиологией. Холедохолитиаз был описан среди наиболее частых этиологий AC; тем не менее, это явление часто сопровождается вторичными бактериальными инфекциями желчевыводящих путей.40 Другая этиология включает камни в желчном пузыре, злокачественные новообразования (источником которых является поджелудочная железа, желчный пузырь, холангиокарцинома или метастатические опухоли) или доброкачественные обструкции (хирургические заболевания, панкреатит или хронический холангит) и некоторые паразитарные расстройства.8 При обследовании 31 пациента Gossard et al. 41 сообщил о холецистэктомии, камнях в желчных протоках, хроническом панкреатите и травмах живота как причинах AC.
Методы диагностики холангита
Визуализационная оценка гепатобилиарной системы играет главную роль в методах диагностики холангита. Визуализирующая оценка также применяется для определения стадии и лечения холангита.42 Процедура диагностической визуализации при различных формах холангита должна позволять выявить множественные характеристики билиарной печеночной системы, включая стеноз и расширение желчных протоков, а также толщину желчных протоков. стенки, внутрипеченочный камень, аномалии паренхиматозной ткани печени, признаки дисплазии печени и портальной гипертензии.6,43 Наиболее часто используемыми методами визуализации являются эндоскопическая ретроградная холангиография (ERCP), магнитно-резонансная холангиопанкреатография (MRCP) и эндоскопическое ультразвуковое исследование (EUS) .44
Роль ERCP при холангите
ERCP является золотым стандартом диагностики холангита. .45,46 ERCP может также применяться в качестве эталонного метода для оценки других процедур визуализации, таких как MRCP.47 ERCP может эффективно использоваться для диагностики холангиокарциномы при ПСХ со специфичностью и чувствительностью 97% и 65% соответственно.48 Кроме того, ERCP обеспечивает высокий уровень успеха (98,8%). При ЭРХПГ наблюдается асимметричное расширение желчных протоков, а также наличие камней. Уменьшение отделов желчного дерева можно увидеть при ЭРХПГ с более детальным разрешением, что позволяет визуализировать небольшие протоки.49 С помощью ЭРХПГ можно выполнить полную оценку протокового дерева, показывающую наличие обструктивных поражений и стеноз.50
Вместо диагностического метода ЭРХПГ может также применяться как терапевтическая процедура для дренирования желчных протоков при холангите.51 Дренаж желчевыводящих путей имеет решающее значение в лечении холангита. Этот подход представляет собой терапевтическую альтернативу для пациентов, которые могут не переносить хирургические дренажные вмешательства.51 Имплантация эндопротеза или стента под контролем ЭРХПГ представляет собой золотой стандарт лечения стриктуры желчевыводящих путей52. пожилые пациенты.51 Терапевтическая ЭРХПГ может быть показана, когда пациенты находятся в шоке, проявляют признаки поражения нервной системы или обнаруживают дефекты свертывания крови.51 В целом, другие процедуры дренажа могут быть рассмотрены в случаях, когда ERCP невозможен, или в условиях, для которых ERCP недоступен. Выполнение ЭРХПГ может оказаться невозможным при стенозе привратника или двенадцатиперстной кишки. ЭРХПГ также может не сработать, если катетер не может быть вставлен должным образом или у пациентов, ранее перенесших операции на желудочно-кишечном тракте.52
Рекомендуется, чтобы процедура дренирования желчных протоков проводилась через 24 часа после постановки диагноза холангита.53 Задержка в выполнении ЭРХПГ имеет место. было показано, что частота рецидивов холангита увеличивается на 37%.54 Соответственно, ЭРХПГ рекомендуется проводить в течение 24 часов после госпитализации пациентам с AC, поскольку отсрочка этой процедуры может продлить пребывание этих пациентов в больнице.55 Тем не менее, не было зарегистрировано никаких существенных различий в уровне смертности или продолжительности пребывания в больнице среди пациентов с холангитом. пациенты, перенесшие ЭРХПГ в течение 24, 48 или 72 часов после поступления на процедуру.56 На время ЭРХПГ могут влиять некоторые факторы, такие как период реанимации и гемостатическое заболевание.55
ЭРХПГ связана с более высокой частотой осложнений по сравнению с другими эндоскопические процедуры.Эти осложнения включают панкреатит, кровотечение, травмы и сердечно-легочные проблемы. 57 ERCP может привести к таким осложнениям, как панкреатит в 1,2–4% случаев и холангит в 2–2,5% случаев58, 59 Панкреатит, перфорация и кровотечение, а также холангит. составляют наиболее частые осложнения ЭРХПГ у пациентов с ПСХ. Сообщается, что общая частота осложнений ERCP, требующих госпитализации у пациентов с PSC, составляет 10% .60 Другие осложнения, связанные с ERCP, включают увеличение диаметра общего желчного протока (CBD), дилатацию желчевыводящих путей, установку билиарного стента и холангиокарциному.61
MRCP
MRCP, наряду с ERCP, как известно, является одной из самых надежных процедур диагностики PSC. Однако одним из основных преимуществ MRCP является его неинвазивный характер. При визуализации MRCP можно оценить степень внутри- и внепеченочного желчного протока, а также желчных и холестериновых камней. Кроме того, стриктуры малого диаметра выявляются с помощью MRCP.62 MCRP обеспечивает чувствительность и специфичность 80% и 90% для диагностики ПСХ соответственно.42 Учитывая инвазивную природу ERCP и связанных с ней осложнений, MRCP становится все больше и больше, поскольку процедура оценки первой линии при подозрении на PSC.63 MRCP также является эффективным методом наблюдения за пациентами и скрининга для своевременной диагностики осложнений.63
По сравнению с клиническими диагностическими подходами, использование MRCP привело к 3-кратному увеличению идентификации пациентов с ПСХ. .64 PSC может быть охарактеризован случайно распределенными кольцевыми стриктурами, чередующимися с слегка расширенными желчными протоками, обычно как внутри-, так и внепеченочных желчных протоков в анализе MRCP.63,65 MRCP обладает способностью точно обнаруживать камни большого размера в CBD.44 Тем не менее, чувствительность MRCP при выявлении мелких камней неудовлетворительна. 44 Кроме того; MRCP может пропустить расширение желчных протоков при PSC.66
Роль EUS при холангите
Сонография – относительно недорогой и широко доступный метод визуализации. EUS в конечном итоге может заменить ERCP в качестве первичной процедуры дренажа желчевыводящих путей.67 Эндоскопические процедуры важны во многих аспектах ведения пациентов с холангитом, включая диагностику, лечение и мониторинг заболевания.Расширение желчных протоков и мелкие камни могут быть хорошо диагностированы с помощью EUS.44 Для выявления злокачественных трансформаций EUS является полезным методом и превосходит ERCP.68
Что касается инвазивности ERCP и низкой чувствительности MRCP для выявления поражений холангита в На ранних стадиях заболевания EUS была предложена в качестве полезного диагностического инструмента первой линии для случаев с подозрением на холангит.69 Что касается ERCP, EUS имеет преимущество в более низкой частоте осложнений; а что касается MRCP, он имеет значительно более низкие затраты.70 В ближайшем будущем EUS может стать терапевтическим и диагностическим методом первой линии при заболеваниях желчевыводящих путей.
EUS также рассматривается как альтернативный метод дренажа в случаях, когда ERCP неэффективен.67,71 Терапевтический подход EUS при заболеваниях желчных путей, обозначенный как EUS-управляемый дренаж желчевыводящих путей (EUS-BD), был введен в качестве метода лечения. альтернативный вариант для других методов дренирования, таких как чрескожный чреспеченочный желчный дренаж (PTBD) и ERCP (). Эндоскопический дренаж включает баллонную дилатацию и / или стентирование стриктур и улучшает клиническую картину и профиль ферментов желчевыводящих путей.72
Таблица 2.
Применение эндоскопической ультрасонографии при холангите
| Тип холангита | Доступ EUS | Количество пациентов | Специфические диагностические данные | Справка, год |
| IAC | Трансабдоминальное УЗИ | 2 | Утолщение желчных протоков | Kobori et al., 80 2016 |
| PSC и IAC | IDUS | 15 пациентов с PSC и 35 пациентов с IAC | Неровный внутренний край, выпячивание в виде дивертикула, исчезновение трех слоев характерны для PSC | Naitoh et al., 78 2015 |
| AC | Радиальный EUS | 28 | Диффузное и / или концентрическое утолщение стенки (более 1,5 мм) и внутрипротоковая неоднородная эхогенность без акустического затенения предполагают AC | Alper et al. al., 77 2011 |
| IAC | Транспапиллярный IDUS | 23 | Толщина стенки желчного протока более 0,8 мм в нестриктурных областях с большой вероятностью указывает на IAC | Naitoh et al., 79 2009 |
| Склерозирующий холангит, связанный со СПИДом | Простой | 50 | Результаты EUS сильно коррелируют с результатами ERCP | Daly et al., 83 1996 |
EUS-BD подразделяется на холедо-ходуоденостомию под контролем EUS (EUS-CDS), гепатикогастростомию под контролем EUS (EUS-HGS) и дренаж желчного пузыря под контролем EUS (EUS-GBD), которые могут использоваться при различных обструктивных заболеваниях печени, каждый с высокой показатель успеха (93%, 97% и 100% соответственно).73 Тем не менее, что касается низкой частоты осложнений EUS-BD, было предложено рассматривать EUS-BD как терапию первой линии, даже в случаях без неудачного ERCP.67,74 Еще одним преимуществом подхода EUS-BD является сохранение оттока желчи. по сравнению с PTBD или хирургическими методами дренирования.75 Однако окклюзия, миграция и укорочение стента относятся к числу трудностей, с которыми сталкивается EUS-BD, и все они могут потребовать замены стента.76
Радиальная EUS применялась для диагностических целей в AC .Концентрическая толщина стенки желчных протоков была отмечена как наиболее надежный результат для прогнозирования правильного диагноза AC с помощью этого метода.77 Было отмечено, что диагностические методы внутрипротокового ультразвукового исследования (IDUS) полезны для дифференциации ПСХ и IAC. Неровный внутренний край, выпуклость, подобная дивертикулу, и облитерация трех слоев – это особенности IDUS, характерные для ПСХ, по сравнению с IAC.78 Анализ IDUS у пациентов с IAC показывает круглосимметричную толщину стенки, гладкий внешний край, гладкий внутренний край и однородное внутреннее эхо. в стриктуре.Толщина стенки желчного протока более 0,8 мм в областях без стриктуры на холангиограмме является особенностью, характерной для IAC.79
Трансабдоминальное УЗИ успешно применяется для диагностики IAC путем наблюдения за толщиной стенок желчного протока. В связи с этим, результаты IDUS могут быть использованы для характеристики и идентификации аутоиммунного панкреатита, ассоциированного с холангитом (SC-AIP), от PSC или желчного рака, который характеризуется симметричной толщиной стенки, наличием однородных внутренних очагов и наличием непрерывных латеральных поражений слизистой оболочки. к хилар.81
Результаты IDUS также могут быть использованы для оценки степени тяжести холангита, а именно по неровной внутренней поверхности, неоднородному внутреннему эхо-сигналу и неправильному внешнему контуру, которые коррелируют с тяжестью холангита. 82
Антибиотики от холангита
Пролил новый свет о роли микробных компонентов в развитии различных форм холангита. В связи с высоким уровнем положительных микробных культур из желчных протоков пациентов с холангитом, было предложено получить микробный профиль перед выполнением методов дренирования.Наиболее частые бактериальные инфекции при холангите включают Escherichia coli , Klebsiella spp., Pesudomonal разновидности, Enterobacter spp., Acinetobacter spp. грамотрицательных бактерий, энтерококков, стрептококков и грамположительных бактерий стафилококка.84,85 На выбор антибиотиков может влиять множество факторов, таких как предшествующее воздействие на пациентов с внутрибольничными инфекциями, а также тяжесть заболевания. 84. Для наилучшей практики назначаемые при холангите антибиотики должны быть антибиотиками с широким спектром антимикробной активности и способностью проникать в желчный проток, например цефалоспорины третьего поколения, уреидопенициллины, карбапенемы и фторхинолоны.86 Наиболее эффективными антибиотиками для пациентов с холангитом являются имипенем-циластатин, меропенем, амикацин, цефепим, цефтриаксон, гентамицин, пиперациллин-тазобактам и левофлоксацин. 87,88
Антибиотики в AC
AC варьируются от 30–78%, 86,89,90, и скорость ответа на антибиотики при AC является удовлетворительной у большинства пациентов.40 Достижение эффективной антибактериальной терапии для AC значительно снизило уровень смертности от этого состояния в течение 1970-х гг. 1980 г.40
Соответствующий профиль приема антибиотиков жизненно важен на ранних стадиях острого инфекционного холангита. Большинство пациентов с острым бактериальным холангитом получают пользу от антибиотиков бортового спектра.36 Это неотложная необходимость в назначении антибактериальной терапии наряду с процедурами, выполняемыми для коррекции обструкции желчных путей.90 Однако рекомендаций по прекращению антибактериальной терапии нет, и она Кажется, что прекращение лечения после облегчения клинических симптомов, таких как лихорадка, и после дренажной терапии не имеет неблагоприятных последствий для клинического течения заболевания.53
Параллельно с этим, краткосрочная антибактериальная терапия (3 дня) оказывается достаточной, когда достигается адекватный дренаж и снижается температура.91 Несмотря на это, настоятельно рекомендуется продолжать терапию антибиотиками на ранних этапах AC.44 Кроме того, поскольку септический шок является потенциальной угрозой при АК, поэтому необходимо как можно раньше (в течение 1–4 часов) назначать терапию антибиотиками широкого спектра действия после появления признаков развития септического шока92. одинаковая эффективность в уничтожении бактерий у пациентов с АК.93
Устойчивость к различным антибиотикам, включая хинолон, карбапенемы, ванкомицин и ампициллин, наблюдалась в культурах, выделенных от пациентов с AC.90 В исследовании населения Германии 29% изолятов с множественной лекарственной устойчивостью (МЛУ) были выделены из желчных культур пациенты с AC. Факторы риска МЛУ в этом исследовании включали мужской пол, предшествующую терапию антибиотиками и стентирование желчных протоков, при этом недавний фактор был независимым фактором риска90. Также сообщалось, что стентотерапия является значительным фактором риска приобретения инфекций МЛУ у пациентов с AC.94
Антибиотики в ПСХ
Положительная роль антибиотиков в ПСХ спорна.95 Сообщалось о высоком уровне положительных культур у пациентов с ПСХ.86,89 Идея о том, что антибиотикотерапия может быть полезной для замедления прогрессирования ПСХ основан на исследованиях, в которых описана роль видов бактерий, обитающих в желудочно-кишечном тракте человека, в патогенезе ПСХ.96 Однако антибактериальная терапия рифаксимином в течение 12 недель не привела к значительному влиянию на клиническое течение ПСХ.97
Напротив, использование ванкомицина в сочетании с рутинной терапией урсодезоксихолевой кислотой привело к снижению уровней ферментов печени у пациентов с ПСХ и облегчению некоторых клинических симптомов, таких как усталость, зуд, диарея и анорексия.98 Значительное снижение щелочной фосфатазы ( ALP) также наблюдался у пациентов с ПСХ, получавших комбинацию урсодезоксихолевой кислоты и метронидазола, по сравнению с урсодезоксихолевой кислотой и плацебо.99 Введение ванкомицина также улучшило аланинаминотрансферазу (АЛТ), гамма-глутамилтранспептидазу и скорость оседания эритроцитов у детей. PSC.100
Как ванкомицин, так и метронидазол оказались эффективными в течение 3-месячного периода лечения, что привело к снижению уровней АЛТ и билирубина, а также по шкале риска ПСХ Майо.101 Введение ванкомицина пациентам с ПСХ-ВЗК приводило к повышению T- регуляторные CD4 +, CD25 + лимфоциты, которые могут модулировать активность иммунной системы. Кроме того, сообщалось, что это связано с нормализацией уровня АЛТ и лейкоцитов в PSC.43
Роль хирургии при холангите
Хирургическое вмешательство при холангите предусматривает выборочный или экстренный вариант.Хотя инвазивное хирургическое вмешательство, как правило, приводит к более стойкому регрессу холангита.102 Выбор хирургического вмешательства зависит от множества факторов, включая характеристики пациента (выполнение требований к общей анестезии, переносимость хирургической процедуры, история неудач лечения) и патологические особенности гепатобилиарные поражения и обструкции () .103 Хирургическая терапия показана пациентам с ПСХ с большими обструктивными поражениями, которые не удалось удалить методами эндоскопического дренирования.104 Соответственно, хирургический подход был описан как эффективное лечение АК, которое может быть связано со значительным улучшением клинических симптомов с наименьшими послеоперационными осложнениями (3–6%). 105 Следует отметить, что следует соблюдать осторожность, чтобы избежать ненужных хирургическое вмешательство в случаях IAC, которые могут быть ошибочно диагностированы как рак желчного протока.106,107
Таблица 3.
Хирургические вмешательства при холангите
| Тип холангита | Количество пациентов, период и страна происхождения, пол, медиана возраст | Хирургические процедуры | Осложнения | Ссылка |
| Рецидивирующий гнойный холангит | 94, 2007–2016 Индия, 66 женщин и 28 мужчин, средний возраст 40 лет | Дренажная процедура (HJ) (53%) , левая гепатэктомия (19%), левая боковая сегментэктомия (14%), правая гепатэктомия (4%), правая задняя сектоэктомия (1%), левая гепатэктомия + HJ 5%, левосторонняя сегментэктомия + HJ (2%), правая гепатэктомия + HJ (1%) | Хирургические осложнения в 32/94 патентах, легкая раневая инфекция (9), тяжелая раневая инфекция (10), послеоперационное истечение желчи (6) , послеоперационное кровотечение, требующее переливания крови (1), инфекция грудной клетки (2), острый холангит (2), острая почечная недостаточность (1), сепсис (1) | 102 |
| Рецидивирующий пиогенный холангит | 80, 2001–2010 Гонконг, 45 женщин и 35 мужчин, средний возраст 60 лет | Кожно-кожная гепатэктомия (100%), левосторонняя секционная резекция (19/80), левая гепатэктомия (11/80), правая гепатэктомия (5/80), правосторонняя задняя гепатэктомия ( 2/80), резекция VIII сегмента (1/80) | 23/80 (28.8%) остаточные камни, 31,3% рецидивирующие камни, раневая инфекция (9), послеоперационная кишечная непроходимость (1), интраабдоминальный сбор, требующий дренирования (1), подтекание желчи (1), послеоперационная грыжа (2) | 109 |
| Рецидивирующий пиогенный холангит | 85, 1995–2008 Китай, 50 женщин и 35 мужчин, средний возраст 61 год | Гепатэктомия (65,9%), левосторонняя гепатэктомия (15,3%), левосторонняя секционная (47,1%), правая гепатэктомия (2,4%). %), правый задний разрез (1,2%), гепатэктомия + дренаж (9.4%), левосторонняя гепатэктомия + HJ (2,4%), левосторонняя секционнаяэктомия + HJ (4,7%), левосторонняя секционнаяэктомия + сфинктеропластика (1,2%), правосторонняя гепатэктомия + HJ (1,2%), дренажная процедура (14,1%), гепатикоеюностомия (7,1), трансдуоденальная сфинктеропластика (1,2%), дренаж с Т-образной трубкой (5,9%), чрескожная холедохоскопия (10,6%) | Инфекция раны (50%), интраабдоминальное скопление (21,7%), плевральный выпот (6,5%) , выделение желчи (4,3%), фибрилляция предсердий (4,3%), расхождение раны (2,2%), послеоперационная грыжа (2.2%), другие (8,7%) | 103 |
| Рецидивирующий пиогенный холангит | 27, 1986–2005 США, 15 женщин и 12 мужчин, средний возраст 54,3 года | Резекция печени + холедохоеюностомия с петлей доступа Хатсона (11 / 27), только резекция печени (6/27), исследование общего желчного протока (10/27) | Инфекция раны (3), тромбоз глубоких вен (1), околопеченочная гематома (1), перигепатический абсцесс (3), печеночная недостаточность (1) | 110 |
Трансплантация печени – это окончательное хирургическое лечение ПСХ.108 Хирургическое лечение также может быть показано как дренажная процедура.103 В таких случаях хирургическое вмешательство является методом выбора, когда другие методы дренирования, такие как ERCP и EUS-BD, невозможны.108 Дренажные вмешательства вместе с хирургическим вмешательством показаны в случаях с стриктуры протока, расширение или закупорка камней. Чаще всего методом выбора для хирургического дренирования желчных путей является гепатикоеюностомия.103 Пациенты, которым выполнялось хирургическое дренирование, демонстрировали более высокий уровень смертности и более длительное пребывание в больнице, чем пациенты, получавшие эндоскопический дренаж.111 Хирургическое вмешательство также может быть выполнено в виде частичной гепатэктомии у пациентов с холангитом.112 Как правило, подходы к резекции печени рассматриваются в случаях с гипертрофией ткани или в случаях с подозрением на рак.103 Интересно, что лечебный успех частичной резекции печени был отмечен в трех патентах на ПСХ, но для подтверждения необходимы большие когортные исследования.112
Исход и прогноз холангита
Холангит, независимо от этиологии, представляет собой серьезное опасное для жизни билиарно-печеночное заболевание.Для прогнозирования тяжести холангита была предложена система баллов, основанная на четырех параметрах, включая лихорадку, гипербилирубинемию, расширение желчных протоков и наличие камней желчных протоков. Пациенты с вторичными заболеваниями имели худший прогноз и более короткую продолжительность жизни.41 Использование индекса дельта нейтрофилов, который отражает количество циркулирующих незрелых гранулоцитов в крови, было отмечено как важный прогностический фактор при AC.В этом отношении более высокий индекс соответствовал более высокому уровню ранней смертности у пациентов с AC.114
Тяжелая закупорка желчных протоков может вызвать чрезмерный инфицированный желчный рефлюкс и появление бактерий в крови, что усложняет ситуацию. Кроме того, низкий уровень сывороточного альбумина вместе с протромбиновым временем (международное нормализованное соотношение)> 1,5 были связаны с худшим прогнозом и рефрактерным заболеванием при AC.115 В другом исследовании пять неблагоприятных прогностических факторов AC включали гипербилирубинемию, высокую температуру, лейкоцитоз. , пожилой возраст и гипоальбуминемия.36 Аналогичным образом, такие параметры, как пожилой возраст, низкое кровяное давление, лейкоцитоз, высокий уровень С-реактивного белка и длительный период антибиотикотерапии, были связаны с плохим прогнозом при AC.116 Аналогичным образом, тяжелый лейкоцитоз (> 20,000 / мкл) и общий билирубин> 10 мг / дл были связаны с неблагоприятным исходом в AC.117
Прогностические признаки в PSC
Как правило, PSC представляет собой прогрессирующее заболевание, связанное с наименьшим ответом на рутинную терапию. До сих пор не существует лекарств с достоверно известным положительным действием на ПСХ.Несмотря на предполагаемую роль иммунной системы в развитии ПСХ, эффективность иммунодепрессантов включает замедление прогрессирования заболевания, но механизм не ясен. Трансплантация печени в настоящее время является единственным распространенным методом лечения. Антибиотики и антифиброзные агенты показали положительный эффект при ПСХ 2, но общие результаты неоднозначны.
Поражение печени при ПСХ характеризуется прогрессирующим фиброзным состоянием. Возможное ухудшение состояния желчного протока при ПСХ может в конечном итоге привести к циррозу печени.Кроме того, развитие внепеченочных и внутрипеченочных протоков может ускорить неопластическую трансформацию.16 Пациенты подвержены риску холангиокарциномы, рака печени, желчных путей и рака толстой кишки.2,4,118 Расчетная частота холангиокарциномы достигает 10–12% в Пациенты с ПСХ.118,119 К этому показателю следует включить 2–4% риск гепатоцеллюлярной карциномы в терминальной стадии заболевания печени.118 Общий риск неопластических заболеваний при ПСХ оценивается в 13–14% .42 По другой приблизительной оценке. , Считается, что пациенты с ПСХ умирают от рака в 40–58% случаев.42 В целом, ожидаемая продолжительность жизни> 10 лет достигла 80% для пациентов с ПСХ, перенесших трансплантацию печени.42 Пациенты с ПСХ могут прожить 12–15 лет после постановки диагноза ПСХ, если не лечить трансплантацию печени. Прогноз для пациентов с ПСХ заключается в своевременной диагностике, подходящем сроке трансплантации печени и хорошем лечении осложнений.42 Другие сообщаемые прогностические факторы с плохим исходом включают более высокий возраст, 120,121 более высокий уровень билирубина в сыворотке крови, 120–122 альбумин, щелочную фосфатазу, присутствие гепатомегалии и / или спленомегалии.121,122 Осложнения ПСХ с бактериальной инфекцией – еще одна неблагоприятная особенность ПСХ, которая может привести к рецидиву острого холангита.7 Риск смерти, необходимость трансплантации печени и злокачественные новообразования были значительно выше у пациентов с ПСХ с сопутствующей ВЗК.123 Более раннее начало ПСХ кажется лучшим прогностическим фактором в отношении болезни взрослого возраста; однако в одной трети педиатрических случаев заболевание может прогрессировать.21 Септический шок при ПСХ является серьезным неблагоприятным исходом с высоким уровнем смертности и средней выживаемостью, равной 1.1 год.124 Уровень ЩФ был предложен в качестве прогностического фактора, который может предсказать такие исходы, как необходимость трансплантации печени и смерть, связанная с ПСХ.125
Факторы прогноза в IAC
Как правило, пациенты с IAC имеют более благоприятный прогноз чем пациенты с ПСХ.22 Пациенты с ИАК реагируют на стероидную терапию, 28 но вовлечение нескольких органов в ИАК было связано с неблагоприятным исходом и неудачей стероидного лечения при ИАК.126
Холангит: диагностика, лечение и прогноз
Резюме
Холангит представляет собой серьезную опасную для жизни ситуацию, влияющую на гепатобилиарную систему.В этом обзоре представлена обновленная информация о клинических и патологических особенностях различных форм холангита. Был проведен всесторонний поиск в базах данных PubMed, Scopus и Web of Knowledge. Выяснилось, что этиология и патогенез холангита неоднородны. Холангит можно разделить на первичный склерозирующий (ПСХ), вторичный (острый) холангит и недавно охарактеризованную форму, известную как IgG4-ассоциированный холангит (IAC). Отмечена роль генетических и приобретенных факторов в развитии различных форм холангита.ПСХ обычно имеет хроническое и прогрессирующее течение, которое может заканчиваться гепатобилиарными новообразованиями. В частности, ПСХ обычно ассоциируется с воспалительным заболеванием кишечника. Бактериальные инфекции известны как наиболее частая причина AC. С другой стороны, IAC часто встречается вместе с панкреатитом. Визуализирующая оценка гепатобилиарной системы стала важным инструментом в лечении холангита. Эндоскопическая ретроградная холангиография, магнитно-резонансная холангиопанкреатография и эндоскопическая ультрасонография включают три метода, которые часто используются как диагностические, так и терапевтические инструменты.Процедуры дренирования желчевыводящих путей с использованием этих методов необходимы для контроля прогрессирования холангита. Сообщалось о многообещающих результатах в отношении роли лечения антибиотиками в лечении AC и PSC; однако иммунодепрессанты также вызывают клинические реакции при IAC. Что касается высокого уровня осложнений, хирургические вмешательства у пациентов с холангитом обычно ограничиваются теми пациентами, у которых другие терапевтические подходы не помогли.
Ключевые слова: Первичный склерозирующий холангит, Острый холангит, IgG4-ассоциированный холангит, Эндоскопическая ретроградная холангиография, Магнитно-резонансная холангиопанкреатография, Эндоскопическое УЗИ
Определение холангита
Холангит-стадия комплексного эндо-синдрома.1 Учитывая это широкое понятие, широкий спектр отклонений попадает в диагностические критерии холангита. Как правило, они связаны с тяжелым воспалением и фиброзом гепатобилиарной системы, что характеризуется возможным сужением и закупоркой желчных протоков. Терапевтические вмешательства для устранения обструктивных поражений желчно-печеночных протоков являются основным подходом к лечению холангита. Тем не менее, единственной установленной лечебной терапией холангита является трансплантация печени, особенно у пациентов с прогрессирующим заболеванием.3 Однако появляются новые надежды, поскольку сообщается об улучшениях в лечении, включающем антибиотики и антифибротические препараты.
Различные формы холангита
Этиология и патогенез различных форм холангита неоднородны. Холангит может быть вызван как генетическими, так и приобретенными медиаторами.4 Холангит также может проявляться как первичное иммунное состояние.5 В широкой системе классификации случаи холангита можно разделить на три основные категории, включая первичный склерозирующий холангит (ПСХ), вторичный холангит, и иммунный холангит.6
PSC – серьезное заболевание с пока неизвестной этиологией; однако была предложена роль иммунной дисрегуляции в прогрессировании ПСХ.4 Бактериальные инфекции, вторичные по отношению к застою желчной жидкости, также могут осложнять ПСХ.7 С другой стороны, наиболее распространенной формой вторичного холангита является острый холангит (АК; также известный как рецидивирующий гнойный холангит, поддерживающий холангит и восходящий холангит). AC характеризуется инфекциями желчевыводящих путей, которые приводят к воспалению и непроходимости желчных протоков.8,9 Более того, коварная роль иммунной системы была подчеркнута при IgG4-ассоциированном холангите (IAC). Аутоантитела класса IgA, которые являются реактивными против эпителиальных клеток желчных путей, были недавно идентифицированы в IAC.10 Тем не менее, иммунная система не может быть единственным участником IAC, поскольку желчные камни или аномалии желчных протоков также были связаны с возникновением этого состояния. 11
PSC
PSC представляет собой гетерогенное заболевание в отношении гистопатологических особенностей, клинической картины и реакции на лечение, а также скорости злокачественной трансформации.12 ПСХ обычно имеет хроническое и прогрессирующее течение, которое может заканчиваться гепатобилиарными новообразованиями.13 В последние годы частота заболеваемости ПСХ выше, с сообщениями 1/10000 среди населения Северной Европы14,15. пациенты – мужчины европейского происхождения.15,16 Однако ПСХ поражает все возрастные группы во всем мире, с более высокой распространенностью в 3 и 7 десятилетиях жизни.17 Несмотря на предполагаемую аутоиммунную природу ПСХ, это заболевание не является реагирует на иммуносупрессивную терапию.18
Было отмечено, что 90% случаев ПСХ связаны с приобретенными факторами окружающей среды.13 ПСХ обычно ассоциируется с воспалительным заболеванием кишечника (ВЗК) .19 Фактически, ВЗК-ПСХ был предложен в качестве отдельного клинического объекта от изолированного ПСХ, что свидетельствует о тесной связи между этими двумя расстройствами.20 34–75% пациентов с ПСХ страдают ВЗК, причем большинство из них страдают язвенным колитом (ЯК) .2,21,22 Сообщалось, что это ассоциация подчеркивает роль кишечных микроорганизмов в синдроме ПСХ-СРК.23 Уменьшение количества Т-регуляторных клеток в воспаленных гепато-билиарных тканях пациентов с ПСХ предполагает роль иммунной гиперактивности в патогенезе этого состояния.24 В соответствии с этим, ПСХ может также развиваться в контексте других иммуноопосредованных состояний таких как иммунный гепатит, диабет 1 типа, саркоидоз и иммунный тиреоидит.25
Роль демографических характеристик в ПСХ остается спорной. В когортном исследовании Fraga et al. 26 демографических параметров, включая мужской пол, панколит, отказ от курения и перенесенную аппендэктомию, были значительными факторами риска ПСХ.Курение, по-видимому, является защитным фактором против холангита. 20 Была отмечена роль генетической предрасположенности в ПСХ. На сегодняшний день 23 идентифицированных генетических локуса связаны с восприимчивостью к ПСХ.13 Гаплотип DRB01 * 03 локусов лейкоцитарного антигена человека является одним из локусов, тесно связанных с развитием ПСХ16. контекст более широкого аутоиммунного расстройства, характеризующегося высоким уровнем IgG4 в сыворотке наряду с пролиферацией популяций лимфоцитов, положительных по IgG4 (известный как холангит, связанный с IgG4).11,27 Соответственно, IAC характеризуется инфильтрацией желчевыводящей системы IgG4-положительными лимфоцитами. 28 Поражение желчных протоков и панкреатит являются общими признаками, описанными при AIC. IAC преимущественно встречается у пожилых людей и в основном характерен для мужчин.27,29,30 Тем не менее, IAC также встречается у детей и подростков; 31 патогенез этой формы холангита изучается.
IAC или PSC, диагностическая дилемма
Что касается схожих клинических признаков IAC и PSC, эти два могут быть ошибочно диагностированы друг для друга.22 Однако эти две сущности можно дифференцировать на основе преобладания IgM и уровня альбумина в сыворотке крови в ПСХ, в то время как повышенные уровни IgG4 являются особенностью IAC.22 Соотношение IgG4 / IgG1 также считается полезным для дифференциации IAC от PSC.32 IAC также можно отличить от PSC в соответствии с контекстом его специфических гистологических особенностей, таких как более выраженная инфильтрация иммунными клетками (плазматические клетки, лимфоциты и эозинофилы) .30 Было показано, что инфильтрирующие плазматические клетки экспрессируют IgG4 в МАК.33 Эозинофильная инфильтрация ткани печени при IAC также может быть полезной для дифференциации этих двух состояний.34
Ассоциация IAC с панкреатитом является полезным параметром, который можно использовать для отличия IAC от PSC.27,30 В случаях изолированного IAC без аутоиммунный панкреатит, некоторые особенности IAC, включая стеноз при холангиографии, воспаление стромы и ответ на иммунодепрессанты, могут быть полезны в дифференциальной диагностике.27 С другой стороны, у пациентов с ПСХ в качестве патологических проявлений обнаруживаются фиброзные изменения печени и сегментарная стриктура.33 Проявление механической желтухи, которая редко встречается при ПСХ, может помочь в клинической дифференциации этих двух состояний.35 В дополнение к этому, можно вспомнить, что пациенты с ПСХ обычно моложе, чем пациенты с IAC.33
AC
AC (а также гнойный холангит или восходящий холангит) впервые был идентифицирован как заболевание, связанное с рецидивирующей лихорадкой, болями в животе и желтухой. Эта клиническая комбинация традиционно известна как триада Шарко.AC – это прежде всего инфекционное заболевание, характеризующееся размножением бактерий в желчи и вторичной закупоркой желчных путей.8 Пентада Рейнольдса определяется как возникновение спутанности сознания и шока наряду с триадой Шарко.36
Первоначальная версия Токийское руководство по лечению AC и холецистита (TG07) было впервые представлено в качестве стандарта для диагностики и лечения AC; однако TG07 страдает недостаточной специфичностью и чувствительностью, а также имеет ограниченное применение в клинической практике.37,38 Эти недостатки были в значительной степени устранены благодаря пересмотренным руководствам, опубликованным в 2013 году (версия TG13). Утверждения TG13 достигли как высокой чувствительности, так и специфичности (87,6% и 77,7% соответственно). В этом подходе используются три области, включая клинические, лабораторные и визуальные данные, с 2, 4 и 1 пунктами () .38 Оценка степени тяжести также была включена в TG13. Исходя из этого, AC можно разделить на следующие три степени: степень III, тяжелая форма, связанная с органной недостаточностью; II степень, умеренная форма, требующая дренаж желчевыводящих путей; и степень I, легкая форма, включая другие формы.37,39
Таблица 1.
Диагностические критерии острого холангита, Токийские рекомендации
| Параметр | Пункты |
| Клинические признаки | 1. Предыдущее заболевание желчных путей |
| 2. Лихорадка и / или озноб | |
| 3. Желтуха | |
| 4. Боль в животе | |
| Лабораторные функции | 5.Наличие показателей воспаления (повышенное количество лейкоцитов, положительная реакция на С-реактивный белок) |
| 6. Повышенные ферменты печени | |
| Результаты визуализации | 7. Расширение желчевыводящих путей, другие аномалии, предполагающие гепатобилиарное расстройство |
| Подозреваемый диагноз | Два или более пункта клинических признаков |
| Определенный диагноз | Либо триада Шарко (2 + 3 + 4), либо два пункта в клинических признаках вместе с обоими пунктами в лаборатории и результатами визуализации |
Желчный камень и непроходимость желчного протока считаются основными причинами острого бактериального холангита.36 Кроме того, обструкция желчных протоков при AC также может быть вызвана другой этиологией. Холедохолитиаз был описан среди наиболее частых этиологий AC; тем не менее, это явление часто сопровождается вторичными бактериальными инфекциями желчевыводящих путей.40 Другая этиология включает камни в желчном пузыре, злокачественные новообразования (источником которых является поджелудочная железа, желчный пузырь, холангиокарцинома или метастатические опухоли) или доброкачественные обструкции (хирургические заболевания, панкреатит или хронический холангит) и некоторые паразитарные расстройства.8 При обследовании 31 пациента Gossard et al. 41 сообщил о холецистэктомии, камнях в желчных протоках, хроническом панкреатите и травмах живота как причинах AC.
Методы диагностики холангита
Визуализационная оценка гепатобилиарной системы играет главную роль в методах диагностики холангита. Визуализирующая оценка также применяется для определения стадии и лечения холангита.42 Процедура диагностической визуализации при различных формах холангита должна позволять выявить множественные характеристики билиарной печеночной системы, включая стеноз и расширение желчных протоков, а также толщину желчных протоков. стенки, внутрипеченочный камень, аномалии паренхиматозной ткани печени, признаки дисплазии печени и портальной гипертензии.6,43 Наиболее часто используемыми методами визуализации являются эндоскопическая ретроградная холангиография (ERCP), магнитно-резонансная холангиопанкреатография (MRCP) и эндоскопическое ультразвуковое исследование (EUS) .44
Роль ERCP при холангите
ERCP является золотым стандартом диагностики холангита. .45,46 ERCP может также применяться в качестве эталонного метода для оценки других процедур визуализации, таких как MRCP.47 ERCP может эффективно использоваться для диагностики холангиокарциномы при ПСХ со специфичностью и чувствительностью 97% и 65% соответственно.48 Кроме того, ERCP обеспечивает высокий уровень успеха (98,8%). При ЭРХПГ наблюдается асимметричное расширение желчных протоков, а также наличие камней. Уменьшение отделов желчного дерева можно увидеть при ЭРХПГ с более детальным разрешением, что позволяет визуализировать небольшие протоки.49 С помощью ЭРХПГ можно выполнить полную оценку протокового дерева, показывающую наличие обструктивных поражений и стеноз.50
Вместо диагностического метода ЭРХПГ может также применяться как терапевтическая процедура для дренирования желчных протоков при холангите.51 Дренаж желчевыводящих путей имеет решающее значение в лечении холангита. Этот подход представляет собой терапевтическую альтернативу для пациентов, которые могут не переносить хирургические дренажные вмешательства.51 Имплантация эндопротеза или стента под контролем ЭРХПГ представляет собой золотой стандарт лечения стриктуры желчевыводящих путей52. пожилые пациенты.51 Терапевтическая ЭРХПГ может быть показана, когда пациенты находятся в шоке, проявляют признаки поражения нервной системы или обнаруживают дефекты свертывания крови.51 В целом, другие процедуры дренажа могут быть рассмотрены в случаях, когда ERCP невозможен, или в условиях, для которых ERCP недоступен. Выполнение ЭРХПГ может оказаться невозможным при стенозе привратника или двенадцатиперстной кишки. ЭРХПГ также может не сработать, если катетер не может быть вставлен должным образом или у пациентов, ранее перенесших операции на желудочно-кишечном тракте.52
Рекомендуется, чтобы процедура дренирования желчных протоков проводилась через 24 часа после постановки диагноза холангита.53 Задержка в выполнении ЭРХПГ имеет место. было показано, что частота рецидивов холангита увеличивается на 37%.54 Соответственно, ЭРХПГ рекомендуется проводить в течение 24 часов после госпитализации пациентам с AC, поскольку отсрочка этой процедуры может продлить пребывание этих пациентов в больнице.55 Тем не менее, не было зарегистрировано никаких существенных различий в уровне смертности или продолжительности пребывания в больнице среди пациентов с холангитом. пациенты, перенесшие ЭРХПГ в течение 24, 48 или 72 часов после поступления на процедуру.56 На время ЭРХПГ могут влиять некоторые факторы, такие как период реанимации и гемостатическое заболевание.55
ЭРХПГ связана с более высокой частотой осложнений по сравнению с другими эндоскопические процедуры.Эти осложнения включают панкреатит, кровотечение, травмы и сердечно-легочные проблемы. 57 ERCP может привести к таким осложнениям, как панкреатит в 1,2–4% случаев и холангит в 2–2,5% случаев58, 59 Панкреатит, перфорация и кровотечение, а также холангит. составляют наиболее частые осложнения ЭРХПГ у пациентов с ПСХ. Сообщается, что общая частота осложнений ERCP, требующих госпитализации у пациентов с PSC, составляет 10% .60 Другие осложнения, связанные с ERCP, включают увеличение диаметра общего желчного протока (CBD), дилатацию желчевыводящих путей, установку билиарного стента и холангиокарциному.61
MRCP
MRCP, наряду с ERCP, как известно, является одной из самых надежных процедур диагностики PSC. Однако одним из основных преимуществ MRCP является его неинвазивный характер. При визуализации MRCP можно оценить степень внутри- и внепеченочного желчного протока, а также желчных и холестериновых камней. Кроме того, стриктуры малого диаметра выявляются с помощью MRCP.62 MCRP обеспечивает чувствительность и специфичность 80% и 90% для диагностики ПСХ соответственно.42 Учитывая инвазивную природу ERCP и связанных с ней осложнений, MRCP становится все больше и больше, поскольку процедура оценки первой линии при подозрении на PSC.63 MRCP также является эффективным методом наблюдения за пациентами и скрининга для своевременной диагностики осложнений.63
По сравнению с клиническими диагностическими подходами, использование MRCP привело к 3-кратному увеличению идентификации пациентов с ПСХ. .64 PSC может быть охарактеризован случайно распределенными кольцевыми стриктурами, чередующимися с слегка расширенными желчными протоками, обычно как внутри-, так и внепеченочных желчных протоков в анализе MRCP.63,65 MRCP обладает способностью точно обнаруживать камни большого размера в CBD.44 Тем не менее, чувствительность MRCP при выявлении мелких камней неудовлетворительна. 44 Кроме того; MRCP может пропустить расширение желчных протоков при PSC.66
Роль EUS при холангите
Сонография – относительно недорогой и широко доступный метод визуализации. EUS в конечном итоге может заменить ERCP в качестве первичной процедуры дренажа желчевыводящих путей.67 Эндоскопические процедуры важны во многих аспектах ведения пациентов с холангитом, включая диагностику, лечение и мониторинг заболевания.Расширение желчных протоков и мелкие камни могут быть хорошо диагностированы с помощью EUS.44 Для выявления злокачественных трансформаций EUS является полезным методом и превосходит ERCP.68
Что касается инвазивности ERCP и низкой чувствительности MRCP для выявления поражений холангита в На ранних стадиях заболевания EUS была предложена в качестве полезного диагностического инструмента первой линии для случаев с подозрением на холангит.69 Что касается ERCP, EUS имеет преимущество в более низкой частоте осложнений; а что касается MRCP, он имеет значительно более низкие затраты.70 В ближайшем будущем EUS может стать терапевтическим и диагностическим методом первой линии при заболеваниях желчевыводящих путей.
EUS также рассматривается как альтернативный метод дренажа в случаях, когда ERCP неэффективен.67,71 Терапевтический подход EUS при заболеваниях желчных путей, обозначенный как EUS-управляемый дренаж желчевыводящих путей (EUS-BD), был введен в качестве метода лечения. альтернативный вариант для других методов дренирования, таких как чрескожный чреспеченочный желчный дренаж (PTBD) и ERCP (). Эндоскопический дренаж включает баллонную дилатацию и / или стентирование стриктур и улучшает клиническую картину и профиль ферментов желчевыводящих путей.72
Таблица 2.
Применение эндоскопической ультрасонографии при холангите
| Тип холангита | Доступ EUS | Количество пациентов | Специфические диагностические данные | Справка, год |
| IAC | Трансабдоминальное УЗИ | 2 | Утолщение желчных протоков | Kobori et al., 80 2016 |
| PSC и IAC | IDUS | 15 пациентов с PSC и 35 пациентов с IAC | Неровный внутренний край, выпячивание в виде дивертикула, исчезновение трех слоев характерны для PSC | Naitoh et al., 78 2015 |
| AC | Радиальный EUS | 28 | Диффузное и / или концентрическое утолщение стенки (более 1,5 мм) и внутрипротоковая неоднородная эхогенность без акустического затенения предполагают AC | Alper et al. al., 77 2011 |
| IAC | Транспапиллярный IDUS | 23 | Толщина стенки желчного протока более 0,8 мм в нестриктурных областях с большой вероятностью указывает на IAC | Naitoh et al., 79 2009 |
| Склерозирующий холангит, связанный со СПИДом | Простой | 50 | Результаты EUS сильно коррелируют с результатами ERCP | Daly et al., 83 1996 |
EUS-BD подразделяется на холедо-ходуоденостомию под контролем EUS (EUS-CDS), гепатикогастростомию под контролем EUS (EUS-HGS) и дренаж желчного пузыря под контролем EUS (EUS-GBD), которые могут использоваться при различных обструктивных заболеваниях печени, каждый с высокой показатель успеха (93%, 97% и 100% соответственно).73 Тем не менее, что касается низкой частоты осложнений EUS-BD, было предложено рассматривать EUS-BD как терапию первой линии, даже в случаях без неудачного ERCP.67,74 Еще одним преимуществом подхода EUS-BD является сохранение оттока желчи. по сравнению с PTBD или хирургическими методами дренирования.75 Однако окклюзия, миграция и укорочение стента относятся к числу трудностей, с которыми сталкивается EUS-BD, и все они могут потребовать замены стента.76
Радиальная EUS применялась для диагностических целей в AC .Концентрическая толщина стенки желчных протоков была отмечена как наиболее надежный результат для прогнозирования правильного диагноза AC с помощью этого метода.77 Было отмечено, что диагностические методы внутрипротокового ультразвукового исследования (IDUS) полезны для дифференциации ПСХ и IAC. Неровный внутренний край, выпуклость, подобная дивертикулу, и облитерация трех слоев – это особенности IDUS, характерные для ПСХ, по сравнению с IAC.78 Анализ IDUS у пациентов с IAC показывает круглосимметричную толщину стенки, гладкий внешний край, гладкий внутренний край и однородное внутреннее эхо. в стриктуре.Толщина стенки желчного протока более 0,8 мм в областях без стриктуры на холангиограмме является особенностью, характерной для IAC.79
Трансабдоминальное УЗИ успешно применяется для диагностики IAC путем наблюдения за толщиной стенок желчного протока. В связи с этим, результаты IDUS могут быть использованы для характеристики и идентификации аутоиммунного панкреатита, ассоциированного с холангитом (SC-AIP), от PSC или желчного рака, который характеризуется симметричной толщиной стенки, наличием однородных внутренних очагов и наличием непрерывных латеральных поражений слизистой оболочки. к хилар.81
Результаты IDUS также могут быть использованы для оценки степени тяжести холангита, а именно по неровной внутренней поверхности, неоднородному внутреннему эхо-сигналу и неправильному внешнему контуру, которые коррелируют с тяжестью холангита. 82
Антибиотики от холангита
Пролил новый свет о роли микробных компонентов в развитии различных форм холангита. В связи с высоким уровнем положительных микробных культур из желчных протоков пациентов с холангитом, было предложено получить микробный профиль перед выполнением методов дренирования.Наиболее частые бактериальные инфекции при холангите включают Escherichia coli , Klebsiella spp., Pesudomonal разновидности, Enterobacter spp., Acinetobacter spp. грамотрицательных бактерий, энтерококков, стрептококков и грамположительных бактерий стафилококка.84,85 На выбор антибиотиков может влиять множество факторов, таких как предшествующее воздействие на пациентов с внутрибольничными инфекциями, а также тяжесть заболевания. 84. Для наилучшей практики назначаемые при холангите антибиотики должны быть антибиотиками с широким спектром антимикробной активности и способностью проникать в желчный проток, например цефалоспорины третьего поколения, уреидопенициллины, карбапенемы и фторхинолоны.86 Наиболее эффективными антибиотиками для пациентов с холангитом являются имипенем-циластатин, меропенем, амикацин, цефепим, цефтриаксон, гентамицин, пиперациллин-тазобактам и левофлоксацин. 87,88
Антибиотики в AC
AC варьируются от 30–78%, 86,89,90, и скорость ответа на антибиотики при AC является удовлетворительной у большинства пациентов.40 Достижение эффективной антибактериальной терапии для AC значительно снизило уровень смертности от этого состояния в течение 1970-х гг. 1980 г.40
Соответствующий профиль приема антибиотиков жизненно важен на ранних стадиях острого инфекционного холангита. Большинство пациентов с острым бактериальным холангитом получают пользу от антибиотиков бортового спектра.36 Это неотложная необходимость в назначении антибактериальной терапии наряду с процедурами, выполняемыми для коррекции обструкции желчных путей.90 Однако рекомендаций по прекращению антибактериальной терапии нет, и она Кажется, что прекращение лечения после облегчения клинических симптомов, таких как лихорадка, и после дренажной терапии не имеет неблагоприятных последствий для клинического течения заболевания.53
Параллельно с этим, краткосрочная антибактериальная терапия (3 дня) оказывается достаточной, когда достигается адекватный дренаж и снижается температура.91 Несмотря на это, настоятельно рекомендуется продолжать терапию антибиотиками на ранних этапах AC.44 Кроме того, поскольку септический шок является потенциальной угрозой при АК, поэтому необходимо как можно раньше (в течение 1–4 часов) назначать терапию антибиотиками широкого спектра действия после появления признаков развития септического шока92. одинаковая эффективность в уничтожении бактерий у пациентов с АК.93
Устойчивость к различным антибиотикам, включая хинолон, карбапенемы, ванкомицин и ампициллин, наблюдалась в культурах, выделенных от пациентов с AC.90 В исследовании населения Германии 29% изолятов с множественной лекарственной устойчивостью (МЛУ) были выделены из желчных культур пациенты с AC. Факторы риска МЛУ в этом исследовании включали мужской пол, предшествующую терапию антибиотиками и стентирование желчных протоков, при этом недавний фактор был независимым фактором риска90. Также сообщалось, что стентотерапия является значительным фактором риска приобретения инфекций МЛУ у пациентов с AC.94
Антибиотики в ПСХ
Положительная роль антибиотиков в ПСХ спорна.95 Сообщалось о высоком уровне положительных культур у пациентов с ПСХ.86,89 Идея о том, что антибиотикотерапия может быть полезной для замедления прогрессирования ПСХ основан на исследованиях, в которых описана роль видов бактерий, обитающих в желудочно-кишечном тракте человека, в патогенезе ПСХ.96 Однако антибактериальная терапия рифаксимином в течение 12 недель не привела к значительному влиянию на клиническое течение ПСХ.97
Напротив, использование ванкомицина в сочетании с рутинной терапией урсодезоксихолевой кислотой привело к снижению уровней ферментов печени у пациентов с ПСХ и облегчению некоторых клинических симптомов, таких как усталость, зуд, диарея и анорексия.98 Значительное снижение щелочной фосфатазы ( ALP) также наблюдался у пациентов с ПСХ, получавших комбинацию урсодезоксихолевой кислоты и метронидазола, по сравнению с урсодезоксихолевой кислотой и плацебо.99 Введение ванкомицина также улучшило аланинаминотрансферазу (АЛТ), гамма-глутамилтранспептидазу и скорость оседания эритроцитов у детей. PSC.100
Как ванкомицин, так и метронидазол оказались эффективными в течение 3-месячного периода лечения, что привело к снижению уровней АЛТ и билирубина, а также по шкале риска ПСХ Майо.101 Введение ванкомицина пациентам с ПСХ-ВЗК приводило к повышению T- регуляторные CD4 +, CD25 + лимфоциты, которые могут модулировать активность иммунной системы. Кроме того, сообщалось, что это связано с нормализацией уровня АЛТ и лейкоцитов в PSC.43
Роль хирургии при холангите
Хирургическое вмешательство при холангите предусматривает выборочный или экстренный вариант.Хотя инвазивное хирургическое вмешательство, как правило, приводит к более стойкому регрессу холангита.102 Выбор хирургического вмешательства зависит от множества факторов, включая характеристики пациента (выполнение требований к общей анестезии, переносимость хирургической процедуры, история неудач лечения) и патологические особенности гепатобилиарные поражения и обструкции () .103 Хирургическая терапия показана пациентам с ПСХ с большими обструктивными поражениями, которые не удалось удалить методами эндоскопического дренирования.104 Соответственно, хирургический подход был описан как эффективное лечение АК, которое может быть связано со значительным улучшением клинических симптомов с наименьшими послеоперационными осложнениями (3–6%). 105 Следует отметить, что следует соблюдать осторожность, чтобы избежать ненужных хирургическое вмешательство в случаях IAC, которые могут быть ошибочно диагностированы как рак желчного протока.106,107
Таблица 3.
Хирургические вмешательства при холангите
| Тип холангита | Количество пациентов, период и страна происхождения, пол, медиана возраст | Хирургические процедуры | Осложнения | Ссылка |
| Рецидивирующий гнойный холангит | 94, 2007–2016 Индия, 66 женщин и 28 мужчин, средний возраст 40 лет | Дренажная процедура (HJ) (53%) , левая гепатэктомия (19%), левая боковая сегментэктомия (14%), правая гепатэктомия (4%), правая задняя сектоэктомия (1%), левая гепатэктомия + HJ 5%, левосторонняя сегментэктомия + HJ (2%), правая гепатэктомия + HJ (1%) | Хирургические осложнения в 32/94 патентах, легкая раневая инфекция (9), тяжелая раневая инфекция (10), послеоперационное истечение желчи (6) , послеоперационное кровотечение, требующее переливания крови (1), инфекция грудной клетки (2), острый холангит (2), острая почечная недостаточность (1), сепсис (1) | 102 |
| Рецидивирующий пиогенный холангит | 80, 2001–2010 Гонконг, 45 женщин и 35 мужчин, средний возраст 60 лет | Кожно-кожная гепатэктомия (100%), левосторонняя секционная резекция (19/80), левая гепатэктомия (11/80), правая гепатэктомия (5/80), правосторонняя задняя гепатэктомия ( 2/80), резекция VIII сегмента (1/80) | 23/80 (28.8%) остаточные камни, 31,3% рецидивирующие камни, раневая инфекция (9), послеоперационная кишечная непроходимость (1), интраабдоминальный сбор, требующий дренирования (1), подтекание желчи (1), послеоперационная грыжа (2) | 109 |
| Рецидивирующий пиогенный холангит | 85, 1995–2008 Китай, 50 женщин и 35 мужчин, средний возраст 61 год | Гепатэктомия (65,9%), левосторонняя гепатэктомия (15,3%), левосторонняя секционная (47,1%), правая гепатэктомия (2,4%). %), правый задний разрез (1,2%), гепатэктомия + дренаж (9.4%), левосторонняя гепатэктомия + HJ (2,4%), левосторонняя секционнаяэктомия + HJ (4,7%), левосторонняя секционнаяэктомия + сфинктеропластика (1,2%), правосторонняя гепатэктомия + HJ (1,2%), дренажная процедура (14,1%), гепатикоеюностомия (7,1), трансдуоденальная сфинктеропластика (1,2%), дренаж с Т-образной трубкой (5,9%), чрескожная холедохоскопия (10,6%) | Инфекция раны (50%), интраабдоминальное скопление (21,7%), плевральный выпот (6,5%) , выделение желчи (4,3%), фибрилляция предсердий (4,3%), расхождение раны (2,2%), послеоперационная грыжа (2.2%), другие (8,7%) | 103 |
| Рецидивирующий пиогенный холангит | 27, 1986–2005 США, 15 женщин и 12 мужчин, средний возраст 54,3 года | Резекция печени + холедохоеюностомия с петлей доступа Хатсона (11 / 27), только резекция печени (6/27), исследование общего желчного протока (10/27) | Инфекция раны (3), тромбоз глубоких вен (1), околопеченочная гематома (1), перигепатический абсцесс (3), печеночная недостаточность (1) | 110 |
Трансплантация печени – это окончательное хирургическое лечение ПСХ.108 Хирургическое лечение также может быть показано как дренажная процедура.103 В таких случаях хирургическое вмешательство является методом выбора, когда другие методы дренирования, такие как ERCP и EUS-BD, невозможны.108 Дренажные вмешательства вместе с хирургическим вмешательством показаны в случаях с стриктуры протока, расширение или закупорка камней. Чаще всего методом выбора для хирургического дренирования желчных путей является гепатикоеюностомия.103 Пациенты, которым выполнялось хирургическое дренирование, демонстрировали более высокий уровень смертности и более длительное пребывание в больнице, чем пациенты, получавшие эндоскопический дренаж.111 Хирургическое вмешательство также может быть выполнено в виде частичной гепатэктомии у пациентов с холангитом.112 Как правило, подходы к резекции печени рассматриваются в случаях с гипертрофией ткани или в случаях с подозрением на рак.103 Интересно, что лечебный успех частичной резекции печени был отмечен в трех патентах на ПСХ, но для подтверждения необходимы большие когортные исследования.112
Исход и прогноз холангита
Холангит, независимо от этиологии, представляет собой серьезное опасное для жизни билиарно-печеночное заболевание.Для прогнозирования тяжести холангита была предложена система баллов, основанная на четырех параметрах, включая лихорадку, гипербилирубинемию, расширение желчных протоков и наличие камней желчных протоков. Пациенты с вторичными заболеваниями имели худший прогноз и более короткую продолжительность жизни.41 Использование индекса дельта нейтрофилов, который отражает количество циркулирующих незрелых гранулоцитов в крови, было отмечено как важный прогностический фактор при AC.В этом отношении более высокий индекс соответствовал более высокому уровню ранней смертности у пациентов с AC.114
Тяжелая закупорка желчных протоков может вызвать чрезмерный инфицированный желчный рефлюкс и появление бактерий в крови, что усложняет ситуацию. Кроме того, низкий уровень сывороточного альбумина вместе с протромбиновым временем (международное нормализованное соотношение)> 1,5 были связаны с худшим прогнозом и рефрактерным заболеванием при AC.115 В другом исследовании пять неблагоприятных прогностических факторов AC включали гипербилирубинемию, высокую температуру, лейкоцитоз. , пожилой возраст и гипоальбуминемия.36 Аналогичным образом, такие параметры, как пожилой возраст, низкое кровяное давление, лейкоцитоз, высокий уровень С-реактивного белка и длительный период антибиотикотерапии, были связаны с плохим прогнозом при AC.116 Аналогичным образом, тяжелый лейкоцитоз (> 20,000 / мкл) и общий билирубин> 10 мг / дл были связаны с неблагоприятным исходом в AC.117
Прогностические признаки в PSC
Как правило, PSC представляет собой прогрессирующее заболевание, связанное с наименьшим ответом на рутинную терапию. До сих пор не существует лекарств с достоверно известным положительным действием на ПСХ.Несмотря на предполагаемую роль иммунной системы в развитии ПСХ, эффективность иммунодепрессантов включает замедление прогрессирования заболевания, но механизм не ясен. Трансплантация печени в настоящее время является единственным распространенным методом лечения. Антибиотики и антифиброзные агенты показали положительный эффект при ПСХ 2, но общие результаты неоднозначны.
Поражение печени при ПСХ характеризуется прогрессирующим фиброзным состоянием. Возможное ухудшение состояния желчного протока при ПСХ может в конечном итоге привести к циррозу печени.Кроме того, развитие внепеченочных и внутрипеченочных протоков может ускорить неопластическую трансформацию.16 Пациенты подвержены риску холангиокарциномы, рака печени, желчных путей и рака толстой кишки.2,4,118 Расчетная частота холангиокарциномы достигает 10–12% в Пациенты с ПСХ.118,119 К этому показателю следует включить 2–4% риск гепатоцеллюлярной карциномы в терминальной стадии заболевания печени.118 Общий риск неопластических заболеваний при ПСХ оценивается в 13–14% .42 По другой приблизительной оценке. , Считается, что пациенты с ПСХ умирают от рака в 40–58% случаев.42 В целом, ожидаемая продолжительность жизни> 10 лет достигла 80% для пациентов с ПСХ, перенесших трансплантацию печени.42 Пациенты с ПСХ могут прожить 12–15 лет после постановки диагноза ПСХ, если не лечить трансплантацию печени. Прогноз для пациентов с ПСХ заключается в своевременной диагностике, подходящем сроке трансплантации печени и хорошем лечении осложнений.42 Другие сообщаемые прогностические факторы с плохим исходом включают более высокий возраст, 120,121 более высокий уровень билирубина в сыворотке крови, 120–122 альбумин, щелочную фосфатазу, присутствие гепатомегалии и / или спленомегалии.121,122 Осложнения ПСХ с бактериальной инфекцией – еще одна неблагоприятная особенность ПСХ, которая может привести к рецидиву острого холангита.7 Риск смерти, необходимость трансплантации печени и злокачественные новообразования были значительно выше у пациентов с ПСХ с сопутствующей ВЗК.123 Более раннее начало ПСХ кажется лучшим прогностическим фактором в отношении болезни взрослого возраста; однако в одной трети педиатрических случаев заболевание может прогрессировать.21 Септический шок при ПСХ является серьезным неблагоприятным исходом с высоким уровнем смертности и средней выживаемостью, равной 1.1 год.124 Уровень ЩФ был предложен в качестве прогностического фактора, который может предсказать такие исходы, как необходимость трансплантации печени и смерть, связанная с ПСХ.125
Факторы прогноза в IAC
Как правило, пациенты с IAC имеют более благоприятный прогноз чем пациенты с ПСХ.22 Пациенты с ИАК реагируют на стероидную терапию, 28 но вовлечение нескольких органов в ИАК было связано с неблагоприятным исходом и неудачей стероидного лечения в IAC.126
Догоспитальная помощь, отделение неотложной помощи, медицинское обслуживание
Автор
Тимоти М. Скотт, DO Главный ординатор, Отделение неотложной медицины, Детройтский медицинский центр, Медицинский факультет Государственного университета Уэйна
Тимоти М. Скотт, DO является членом следующих медицинских обществ: Американский колледж врачей скорой помощи, Американский медицинский Ассоциация, Американская остеопатическая ассоциация, Ассоциация резидентов скорой медицинской помощи
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Адам Дж. Рош, доктор медицины Ассистент-профессор, программный директор, резидентура по неотложной медицине, отделение неотложной медицины, Детройтская приемная больница, медицинский факультет Государственного университета Уэйна
Адам Дж. Рош, доктор медицины, является членом следующих медицинских обществ: Американского Академия неотложной медицины, Американский колледж врачей неотложной помощи, Общество академической неотложной медицины
Раскрытие: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP Директор программы, неотложная медицина, Медицинский центр Эйнштейна, Монтгомери
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной помощи Медицина, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук, Общество академической неотложной медицины
раскрыть.
Благодарности
Юджин Хардин, доктор медицины, FAAEM, FACEP Бывший председатель и доцент кафедры неотложной медицины Медицинского и научного университета Чарльза Дрю; Бывший председатель отделения неотложной медицины, Медицинский центр Мартина Лютера Кинга / Дрю
Раскрытие: Ничего не нужно раскрывать.
Джеффри А. Манко, доктор медицины Ассистент профессора экстренной медицины, директор резидентуры по экстренной медицине, консультант службы экстренной медицины, Нью-Йоркский университет / Медицинский центр Белвью
Джеффри А. Манко, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Совета директоров резидентур по неотложной медицине и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Салли Сантен, директор программы MD , доцент кафедры неотложной медицины, Университет Вандербильта
Салли Сантен, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Текущее лечение восходящего холангита
Восходящий холангит, если его не распознать и не лечить должным образом, может вызвать серьезные осложнения у пораженных пациентов.Точная диагностика и оценка степени тяжести заболевания важны для выбора противомикробных препаратов, выбора времени для декомпрессии желчевыводящих путей и выбора техники декомпрессии. В этой статье представлен обзор современной литературы, связанной с лечением восходящего холангита, в сочетании с действующими международными рекомендациями.
Дэн Макинтайр, доктор медицины, Дуглас Г. Адлер, доктор медицины, Школа медицины, гастроэнтерологии и гепатологии Университета штата Юта, Солт-Лейк-Сити, штат Юта
ВВЕДЕНИЕ
Восходящий холангит (ВС) – это инфекция желчевыводящих путей.Нормальное билиарное дерево почти стерильно из-за постоянного дренажа, бактериостатических солей желчных кислот и иммунных механизмов слизистых оболочек. Обструкция желчных путей нарушает эти процессы и вызывает повышение внутрипротокового давления с повышенной проницаемостью желчных протоков, что позволяет эндотоксинам и бактериям перемещаться в лимфатическую и портосистемную циркуляцию. 1 Обструкция желчных путей чаще всего вызывается желчными камнями, хотя существует множество причин, включая массовый эффект злокачественных новообразований, доброкачественных и злокачественных стриктур, паразитов (например,g., Ascaris) и ятрогенные причины (например, стентирование желчных протоков, хирургическое вмешательство). 1 (Рисунки 1 и 2)
Организмы, участвующие в AC, происходят из кишечной флоры, и культуры обычно являются полимикробными. 2 Наиболее часто выделяемыми грамотрицательными микроорганизмами являются E. coli и K. pneumoniae, причем наиболее распространенными грамположительными организмами являются виды Enterococcus. 3,4 Анаэробы, в первую очередь Bacteroides и Clostridium, выделяются относительно редко. 3,4
Точный диагноз и оценка степени тяжести имеют основополагающее значение для выбора правильного лечения.В дополнение к клинической поддержке и реанимации, введение антибиотиков и декомпрессия желчевыводящих путей представляют собой центральные компоненты управления AC. В этой статье представлены текущие данные, относящиеся к этим областям.
Диагностика восходящего холангита
Классическими клиническими характеристиками AC являются лихорадка, боль в животе в правом верхнем квадранте (RUQ) и желтуха (триада Шарко). Более тяжелые случаи могут проявляться гипотонией и измененным психическим статусом (пентада Рейнольда).Однако из-за небольшого числа случаев со всеми этими функциями недавно были разработаны стандартизированные критерии. 5,6
Текущие Токийские руководящие принципы 2018 (TG18) диагностические критерии для AC основаны на данных о системном воспалении, холестазе и обструкции желчевыводящих путей. Наличие системного воспаления определяется как лихорадка> 38 ° C, дрожащий озноб, количество лейкоцитов <4000 / мкл или> 10 000 / мкл или С-реактивный белок (CRP) ≥1 мг / дл. Холестаз определяется как клиническая желтуха, общий билирубин ≥ 2 мг / дл или щелочная фосфатаза, аспартатаминотрансфераза, аланинаминотрансфераза или гамма-глутамилтрансфераза> 1.5 раз выше верхней границы нормы. Наличие дилатации желчных путей или признаки этиологии (например, камень, стриктура) указывает на обструкцию. Окончательный диагноз ставится, когда выполняется хотя бы один критерий в каждой из трех категорий. Подозрение на диагноз ставится, когда удовлетворяется один критерий в категории системного воспаления плюс один пункт в категориях холестаза или визуализации. Одно исследование показало, что диагностические критерии успешно выявили 90% (73,1% окончательных, 16,9% подозреваемых) случаев. 7 Остальные недиагностированные 10% были легкими случаями без системного воспаления. Это предполагает разумное выполнение критериев, особенно при умеренном и тяжелом заболевании.
Визуализация необходима для окончательного диагноза холангита (хотя клиническое подозрение может быть высоким в известных случаях уже существующего панкреатобилиарного заболевания). УЗИ брюшной полости (УЗИ) – это рекомендуемый первый шаг из-за его широкой доступности, неинвазивного характера и низкой стоимости. УЗИ хорошо подходит для визуализации проксимального общего желчного протока (CBD) и общего печеночного протока, но визуализация дистального CBD обычно ограничена.Могут быть выполнены компьютерная томография (КТ) и магнитно-резонансная томография / магнитно-резонансная холангиопанкреатография (МРТ / MRCP). МРТ / MRCP предпочтительнее, так как это возможно при визуализации общего желчного протока с высоким разрешением. Варианты инвазивной эндоскопической или чрескожной визуализации, обсуждаемые ниже, могут быть как диагностическими, так и терапевтическими.
Степень тяжести восходящего холангита
TG18 включает систему оценки степени тяжести, которая имеет прогностическое значение и может помочь определить подходящие сроки вмешательства. 5 Холангит III степени (тяжелый) проявляется признаками органной дисфункции. Дисфункция органов определяется как наличие сердечно-сосудистой дисфункции, требующей внутривенного введения дофамина> 5 мкг / кг / мин или любой дозы норадреналина, неврологическая дисфункция (т.е. нарушение сознания), респираторная дисфункция (PaO2 / FiO2 <300), почечная дисфункция (олигурия или креатинин сыворотки> 2 мг / дл), печеночная дисфункция (МНО> 1,5) или гематологическая дисфункция (количество тромбоцитов <100000 / мкл).Холангит II степени (умеренный) определяется наличием высокой температуры (> 39 ° C), количеством лейкоцитов <4000 / мкл или> 12000 / мкл, пожилым возрастом (> 75 лет) или гипоальбуминемией (<70% нижнего предела обычный). Холангит I степени (легкой степени) не соответствует указанным выше критериям. Большое исследование, в котором пациенты стратифицировались по степени тяжести, выявило 5,1%, 2,6% и 1,2% 30-дневной смертности у пациентов с заболеванием III, II и I степени соответственно. 7
Антибиотики
Прием антибиотиков следует начинать в течение одного часа в случае сепсиса или в течение шести часов для всех остальных случаев. 4,8 Назначение адекватного эмпирического охвата становится все труднее из-за структуры устойчивости к антибиотикам. 2,9 Соответствующий выбор эмпирического охвата также производится с учетом сопутствующих заболеваний, аллергии или других факторов.
Общие рекомендации по эмпирическому охвату включают внутривенное лечение цефалоспорином третьего поколения или комбинацией производного пенициллина / ингибитора бета-лактамазы. 4 TG18 и руководящие принципы Общества хирургических инфекций / Общества инфекционных заболеваний Америки (SIS / IDSA) рекомендуют проконсультироваться с местными антибиотиками и назначить альтернативные лекарства, если устойчивость к патогенам сообщества превышает 10-20%.4,10 Ампициллин-сульбактам и фторхинолоны не рекомендуются для эмпирического применения из-за широко распространенной резистентности E. coli, но часто используются в клинической практике. 2,4,9,10 Антипсевдомонадные средства можно использовать для тяжелых случаев и инфекций, связанных со здоровьем. 3,4 Покрытие видов Enterococcus ванкомицином рекомендуется при тяжелых заболеваниях, заболеваниях, связанных со здоровьем, или пациентах с ослабленным иммунитетом. 4,10 Анаэробное лечение метронидазолом рекомендуется пациентам с хирургическим анамнезом билиарного кишечного анастомоза или для общей профилактики. 4,10 Это связано с относительной недостаточностью изоляции анаэробов в AC и сообщает, что анаэробный охват по другим показаниям не улучшает исходы. 2,3,11,12,13
Лечение антибиотиками может быть скорректировано в зависимости от реакции пациента и данных о чувствительности к патогенам. Руководства TG18 и SIS / IDSA рекомендуют в общей сложности 4-7 дней терапии после получения контроля над источником, устранения препятствия и при условии отсутствия местных осложнений (например, абсцесса печени). 4,10 При наличии грамположительной бактериемии рекомендуется 2 недели терапии. 4
Время декомпрессии желчевыводящих путей
Несколько исследований, в основном связанных с ERCP, оценивали клинические исходы у пациентов с AC в отношении времени до вмешательства, но четкий консенсус не был четко определен. Основываясь на данных об улучшении смертности у пациентов с заболеванием степени II (умеренной), которым был проведен дренаж желчевыводящих путей в течение 48 часов, TG18 обычно рекомендует пациентам декомпрессию в течение 48 часов. 5,7 Однако на практике иногда пациенты слишком нестабильны, чтобы пройти процедуру дренирования, и им требуется больше времени перед декомпрессией желчевыводящих путей.Рекомендация в отношении 48 часов в качестве общего порогового значения поддерживается исследователями, которые обнаружили худшие результаты (стойкая органная недостаточность, более длительная госпитализация, рецидив или смертность) у пациентов с последующей отсроченной декомпрессией. 14, 15, 16, 17, 18 В отличие от этого, в других исследованиях предпочтение отдается декомпрессии в течение 24 часов, в основном на основании более короткой госпитализации. 16,17,19,20,21 В недавнем исследовании описывается амбулаторное лечение АК после эндоскопического дренирования, предполагая, что раннее вмешательство при легком и умеренном заболевании может полностью предотвратить госпитализацию. 22 Пациенты с септическим шоком или критическим заболеванием, по-видимому, заслуживают ранней декомпрессии после соответствующей реанимации, со значительным снижением смертности при декомпрессии до 12 или 24 часов соответственно. 23,24
Методы дренирования желчевыводящих путей
Желчевыводящий дренаж рекомендуется для всех случаев АК, независимо от степени тяжести. 25 Методы декомпрессии желчевыводящих путей подразделяются на эндоскопические, чрескожные и хирургические.
Эндоскопический дренаж желчевыводящих путей
ЭРХПГ-декомпрессия желчевыводящих путей путем прямой канюляции большого сосочка двенадцатиперстной кишки является золотым стандартом для лечения острого холангита. 25,26 Это связано с высокими показателями успешности, минимально инвазивным характером и меньшим количеством побочных эффектов по сравнению с чрескожными или хирургическими процедурами. 26,27,28,29 Однако к недостаткам можно отнести необходимость применения седативных средств. 30 Эндоскопическое очищение протока с помощью сфинктеротомии, баллонной экстракции и / или эндоскопического стентирования при стриктурах выполняется по мере необходимости.Пациентам, у которых невозможно удаление камня, можно просто установить стент. Дополнительным дополнительным методом является прямая холангиоскопия с литотрипсией. Назобилиарные дренажи в современной практике используются редко. 26,27,31 Баллонная энтероскопия ERCP (BE-ERCP) рекомендуется в случаях измененной послеоперационной анатомии. 25 Эндоскопический ультразвуковой дренаж желчевыводящих путей (EUS-BD) – относительно новый и развивающийся метод, хотя текущие данные в значительной степени относятся к механической желтухе в целом, а не специфичны для холангита.Несколько исследований показывают, что EUS-BD в руках опытных эндоскопистов является эффективной альтернативой после неудачной ERCP и может превзойти чрескожный дренаж. 32,33,34,35,36,37,38 EUS-BD может также представлять реальный подход к пациентам с хирургически измененной анатомией. 39 Исследования оптимальных инструментов и методов для выполнения EUS-BD продолжаются.
Чрескожный дренаж желчевыводящих путей
Чрескожные методы включают чрескожный чреспеченочный дренаж желчных путей (PTBD) и чрескожную холецистостомию (PC).PTBD в настоящее время является рекомендуемой альтернативой традиционному дренированию ERCP и может потребоваться, когда эндоскопия недоступна или противопоказана (например, необычная анатомия) или после неудачной ERCP.25 PTBD обычно включает местную анестезию, пункцию внутрипеченочного протока тонкой иглой под УЗИ или рентгеноскопия и установка дренажа. Успешное введение иглы требует значительного расширения внутрипеченочного протока. 40 PTBD является второй линией по сравнению с ERCP из-за инвазивности, общей потребности в дополнительных процедурах и более высокой частоты нежелательных явлений.25,29,37 PTBD в основном используется для дренажа желчевыводящих путей, тогда как удаление камней этим путем выполняется гораздо реже. Пациентам с камнями и АК часто требуется более поздняя ЭРХПГ для удаления камней из желчного дерева, обычно с помощью сфинктеротомии и удаления баллона / корзины. ПК, хотя и редко используется по этому показанию, может быть полезной альтернативой PTBD, особенно если расширение внутрипеченочного протока недостаточно для успешного чреспеченочного доступа. 41,42
Хирургический дренаж желчевыводящих путей
Хирургическое дренирование желчных протоков обычно рассматривается как последний вариант после неудачного эндоскопического или чрескожного вмешательства. 25 Это в первую очередь связано с высокими показателями успеха менее инвазивных методов и наблюдениями более высокой смертности по сравнению с другими менее инвазивными методами. 1,25,28
ЗАКЛЮЧЕНИЕ
Восходящий холангит – это заболевание, которое поддается лечению, в соответствии с практическими рекомендациями, которые помогают в диагностике, оценке степени тяжести, выборе антибиотиков и терапевтических вмешательствах. Использование диагностических критериев и критериев степени тяжести надежно идентифицирует пациентов и предоставляет прогностическую информацию.Выбор противомикробных препаратов основан на моделях устойчивости местных изолятов. ERCP остается наиболее распространенной процедурой, выбираемой для дренирования желчевыводящих путей. PTBD – приемлемая альтернатива, и EUS-BD получает признание по мере расширения опыта.
Скачать таблицы, изображения и справочные материалы
Острый холангит • LITFL • CCC Hepatology
Пересмотрено и доработано 11 августа 2014 г.
ОБЗОР
Острый или восходящий холангит – это потенциально опасная для жизни системная инфекция, возникающая в результате воспаления и инфекции желчевыводящих путей из-за роста бактерий в желчи, обычно в контексте непроходимости желчных путей
- Окончательный диагноз включает (1) наличие заболевания желчевыводящих путей в анамнезе, (2) клинические проявления, (3) лабораторные данные, указывающие на наличие воспаления и обструкции желчевыводящих путей, и (4) результаты визуализации, указывающие на обструкцию желчевыводящих путей. оцениваться следующим образом:
- легкая (степень I) – поддается лечению, нет органной дисфункции
- умеренная (степень II) – не поддается лечению, нет органной дисфункции
- тяжелая (степень III) – наличие органной дисфункции
ПРИЧИНА
Возбудители
- E.coli (до 50%)
- Klebsiella spp
- Enterococcus spp
- Streptococcus spp
- Enterobacter spp
- из-за, например, Pseudomonas aeruginosa 9005 или
- 32
и Opisthorchis spp)
Патогенез
- холангиовенозный и холангиолимфатический рефлюкс из-за повышенного внутрижелективного давления в результате обструкции
- Транслокация патогенных микроорганизмов из двенадцатиперстной кишки вверх по желчевыводящему дереву и в кровоток
- инфекция преодолевает нормальные барьеры: слизистые барьеры, постоянное промывание желчных путей , IgA, клетки Купфера
Основная причина
- холедохолитиаз
- доброкачественные стенозы (например, при первичном склерозирующем холангите, как показано на рисунке 1)
- злокачественные стенозы
- обструкция билиарного стента
- стриктура билиоэнтерических анастомозов
- анастомозов кишечника грамм. хирургия, ERCP, PTC, билиарная сфинктеротомия, установка стента, хирургическая сфинктеропластика, билиоэнтерический анастомоз)
Предрасполагающие факторы
- желчные камни
- предыдущая холецистэктомия
- ERCP или холангиограмма
- предыдущий холангит
- иммунодефицит
- злокачественная опухоль
КЛИНИЧЕСКИЕ ХАРАКТЕРИСТИКИ
История
- лихорадка (> 80%)
- боль в животе (особенно RUQ) (> 80%)
- тошнота и рвота, недомогание
- предрасполагающие факторы и наличие основной причины в анамнезе
Осмотр
- тахикардия, гипотензия, шок
- измененное психическое состояние
- желтуха (60-70%)
Одноименные данные
- Триада Шарко (50-75% случаев): лихорадка, боль в RUQ и желтуха
- Пентада Рейнольда (~ 5% случаев): триада Шарко плюс измененное психическое состояние и шок
ИССЛЕДОВАНИЯ
Прикроватный
- газы крови, включая глюкозу (печеночная недостаточность, HAGMA, лактат)
- ЭКГ (ишемия миокарда)
Лаборатория
- FBC (нейтрофилия)
- UEC (почечная недостаточность из-за MODS)
- LFTs (гипербилирубинемия почти всегда присутствует; картина гепатита (повышенный AST, ALT) в дополнение к обструкции (повышенный ALP))
- липаза (сосуществующая панкреатит)
- Профиль коагуляции (e.грамм. печеночная недостаточность или ДВС-синдром в результате тяжелого сепсиса)
- Септический скрининг (посев крови перед назначением антибиотиков)
Визуализация
- УЗИ брюшной полости (свидетельство обструкции желчных путей: расширение КБД составляет> 90%, хотя диаметр КБД становится менее полезным параметром у пациентов, ранее перенесших холецистэктомию, поскольку в этих условиях может произойти физиологическое расширение КБД. Трансабдоминальное УЗИ имеет низкую чувствительность для обнаружения средних и дистальных камней CBD.)
- CXR (пневмония, перфорация желудочно-кишечного тракта)
- КТ брюшной полости (при неясном диагнозе)
- MRCP (при неясном диагнозе)
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
- утечка желчи
- холецистит
- абсцесс печени
- синдром Мириззи
- панкреатит
- правосторонняя нижнедолевая пневмония
- инфицированная киста холедоха
- рецидивирующий пиогенный холангит080005000606
Реанимация
- в зависимости от ситуации с использованием подхода ABC
- лечить септический шок
Ранние антибиотики (<1 часа презентации)
- амоксциллин 1 г внутривенно каждые 6 часов (дети от 25 мг / кг до 1 г) И
гентамицин от 4 до 6 мг / кг внутривенно для 1 дозы (<10 лет: 7.5 мг / кг; > 10 лет: 6 мг / кг) и 1 или 2 дальнейшие дозы с интервалами в зависимости от функции почек - Если результаты чувствительности недоступны к 72 часам:
- заменить гентамицин на пиперациллин / тазобактам или тикарциллин / клавуланат
- Если гентамицин противопоказаны или чувствительность к пенициллину:
- цефтриаксон 1 г внутривенно каждые 24 часа (ребенок: от 25 мг / кг до 1 г) ИЛИ 2 цефотаксима 1 г внутривенно каждые 8 часов (ребенок: от 25 мг / кг до 1 г)
- Если пенициллин немедленно гиперчувствительность обратитесь за консультацией к специалисту.
- Если в анамнезе были перенесены операции на желчных путях или известная обструкция желчных путей, необходимо лечить анаэробы:
- добавить метронидазол 500 мг внутривенно каждые 12 часов (дети: от 12,5 мг / кг до 500 мг).
- При отсутствии реакции на начальную терапию:
- пиперациллин / тазобактам 4 + 0,5 г внутривенно каждые 8 часов (ребенок: 100 + 12,5 мг / кг до 4 + 0,5 г) ИЛИ
тикарциллин / клавуланат 3 + 0,1 г внутривенно каждые 6 часов (ребенок : 50 + 1,7 мг / кг до 3 + 0,1 г)
- пиперациллин / тазобактам 4 + 0,5 г внутривенно каждые 8 часов (ребенок: 100 + 12,5 мг / кг до 4 + 0,5 г) ИЛИ
- После клинического улучшения перейти на пероральную терапию.
- Если результаты по чувствительности недоступны, используйте амоксициллин + клавуланат 875 + 125 мг каждые 12 ч перорально (дети: 22,5 + 3,2 мг / кг до 875 + 125 мг)
- При неосложненном заболевании общая продолжительность курса составляет до 7 дней .
Неотложное купирование обструкции желчных путей
- эндоскопическая ретроградная холангиопанкреатография [ERCP] с 24-48 часами
- сфинктеротомия +/- удаление камней желчных путей
- PTC (чрескожная чреспеченочная холангиография)
- Дренаж под ультразвуковым контролем 06 при открытой декомпрессии06
000 при открытом камне 9100 см Окончательное лечение основной причины- эл.грамм. холецистэктомия, билиарный стент
- Обструкция желчных путей (например, уровень билирубина в сыворотке> 85 мкмоль / л) может усиливать нефротоксичность аминогликозидов
- Осложнения септического шока
- Осложнения процедур (например, панкреатит, кровотечение)
- Ли JG. Диагностика и лечение острого холангита.Нат Рев Гастроэнтерол Гепатол. 2009 сентябрь; 6 (9): 533-41. PMID: 19652653.
- Мослер П. Ведение острого холангита. Гастроэнтерол Гепатол (N Y). 2011 Февраль; 7 (2): 121-3. PMC3061017.
- Wada K, et al. Диагностические критерии и оценка степени тяжести острого холангита: Токийские рекомендации. J Hepatobilation Pancreat Surg. 2007; 14 (1): 52-8. PMC2784515.
- Триада Шарко : желтуха, лихорадка и боль RUQ
- Пентада Рейнольда : желтуха, лихорадка и боль, гипотония и спутанность сознания в RUQ
- Холангит чаще всего вызывается желчнокаменной болезнью и связан с высоким уровнем смертности
- Пациенты часто обращаются с болью, желтухой и лихорадкой при RUQ
- В большинстве случаев следует сначала исследовать брюшную полость УЗИ
- Ранняя внутривенная антибактериальная терапия является оправданной, однако окончательное лечение часто проводится через ERCP
- Первичный билиарный холангит (PBC)
- Первичный склерозирующий холангит (PSC)
- Вторичный холангит
- Иммунный холангит
- Зудящая кожа
- Усталость
- Сухие глаза
- Ночная потливость
- Отек ног
- Вздутие живота
- Боль в костях и суставах
- Снижение веса
- Диарея
- Боль в животе Желудок Лихорадка Темная моча
- Глиняный стул
Поддерживающая терапия и наблюдение
Выявить и лечить осложнения
Источники и ссылки
Журнальные статьи
Крис – реаниматолог и специалист по ЭКМО в отделении интенсивной терапии Альфреда в Мельбурне. Он также является руководителем инноваций Австралийского центра инноваций в области здравоохранения при Альфреде здравоохранения и адъюнкт-профессором клинической медицины Университета Монаша.Он является соучредителем Сети преподавателей клиницистов Австралии и Новой Зеландии (ANZCEN) и руководит программой инкубатора преподавателей клиник ANZCEN. Он входит в совет директоров Фонда интенсивной терапии и является экзаменатором первой части Колледжа интенсивной терапии. Он является всемирно признанным педагогом-клиницистом, стремящимся помочь клиницистам учиться и улучшать клинические показатели отдельных лиц и коллективов.
После получения степени доктора медицины в Оклендском университете он продолжил аспирантуру в Новой Зеландии, а также на Северной территории Австралии, Перте и Мельбурне.Он прошел стажировку в области интенсивной терапии и неотложной медицины, а также аспирантуру по биохимии, клинической токсикологии, клинической эпидемиологии и профессиональному медицинскому образованию.
Он активно участвует в использовании трансляционного моделирования для улучшения ухода за пациентами и проектирования процессов и систем в Alfred Health. Он координирует образовательные и симуляционные программы отделения интенсивной терапии Альфреда и ведет образовательный веб-сайт INTENSIVE. Он создал курс «Critically Ill Airway» и преподает на многих курсах по всему миру.Он является одним из основателей движения FOAM (Бесплатное медицинское образование с открытым доступом) и соавтором litfl.com, подкаста RAGE, курса реаниматологии и конференции SMACC.
Его одно большое достижение – это то, что он отец двух замечательных детей.
В Твиттере он @precordialthump.
| ИНТЕНСИВНЫЙ | RAGE | Реаниматология | SMACC
СвязанныеПредыдущий пост Аэробные грамотрицательные бактерии
Следующее сообщение Система рециркуляции молекулярного адсорбента
Холангит – Патофизиология – Причины
Введение
Холангит относится к инфекциям желчных путей . При отсутствии лечения он ассоциируется с высокой заболеваемостью и смертностью, и поэтому является важным условием для распознавания и лечения.
Это вызвано сочетанием обструкции желчевыводящих путей * и билиарной инфекции . Во время обструкции стаз жидкости в сочетании с повышенным внутрипросветным давлением позволяет бактериальной колонизации желчного дерева стать патологической.
* У пациентов без обструкции оттока бактериальная колонизация вряд ли вызовет холангит
Рисунок 1 – Желчное дерево; обструкция и инфекция желчного дерева приводят к холангиту [/ caption]Причины
Любое состояние, которое вызывает окклюзию желчного дерева , может вызвать холангит.
Наиболее частыми причинами являются желчных камней , ERCP (ятрогенный) и холангиокарцинома . Более редкие причины включают панкреатит, первичный склерозирующий холангит, ишемическую холангиопатию и паразитарные инфекции.
наиболее распространенных инфекционных организмов , вызывающих холангит, – это Escherichia Coli (27%), видов Klebsiella (16%) и Enterococcus (15%).
Клинические характеристики
Наиболее частыми симптомами холангита являются боль в правом верхнем квадранте , лихорадка и желтуха (при билирубине> 50 мкмоль / л).Пациент также может жаловаться на кожный зуд (зуд) в результате скопления желчи и бледный стул с темной мочой из-за механической желтухи.
История болезни пациента может включать камней в желчном пузыре , недавних операций на желчных путях (например, ЭРХПГ / холецистэктомии) или ранее перенесенного холангита . Лекарства, включая оральные противозачаточные таблетки и фибраты, могут увеличить риск, а богатая липидами диета может указывать на камни в желчном пузыре (как потенциальную первопричину).
При осмотре у пациентов может быть пирексия (в 90% случаев), озноб , желтуха , болезненность правого подреберь , спутанность сознания, гипотензия и тахикардия.
Два общих одноименных синдрома, связанных с холангитом:
Дифференциальная диагностика
Холангит не является полным диагнозом, так как почти всегда первопричина , которую необходимо идентифицировать и лечить.
Клинические признаки холангита очень похожи на другие патологии желчевыводящих путей. Желчная колика будет проявляться коликообразной болью RUQ, но без лихорадки, лейкоцитоза или желтухи. Холецистит будет проявляться болью и лихорадкой RUQ, но желтуха будет отсутствовать.
Расследования Лабораторные испытания
Обычный анализ крови следует брать, особенно FBC ( лейкоцитоз, обнаруживается у подавляющего большинства пациентов) и LFT (демонстрирующий повышенный ALP ± GGT с повышенным билирубином ).
Посев крови всегда следует брать в подозреваемых случаях, несмотря на то, что он дает положительный результат только в 20% случаев. Лучшая возможность получить положительный посев крови – это рано, до начала приема антибиотиков широкого спектра действия.
ИзображенияУльтразвуковое сканирование желчных путей покажет расширение желчных протоков . Размер общего желчного протока обычно составляет менее 6 мм (он может быть больше у пожилых людей и тех, кто ранее перенес холецистэктомию), поэтому любой диаметр больше указанного предполагает дилатацию.Ультразвуковое исследование также может продемонстрировать наличие основной причины (например, желчных камней).
Исследование золотого стандарта для холангита – это ERCP , поскольку оно является одновременно диагностическим и терапевтическим. Многим эндоскопистам может потребоваться MRCP перед вмешательством, однако, чтобы получить детальное изображение желчевыводящей системы до определения объема.
Рис. 3 – ERCP, показывающий обструкцию желчного дерева, приводящую к холангиту.[/подпись]Менеджмент Немедленное управление
Пациенты с холангитом могут иметь сепсис , поэтому их следует лечить быстро, надлежащим образом и часто на более высоком уровне. Обеспечить внутривенный доступ при достаточном количестве жидкостной реанимации , рутинных крови и посевов крови , взятых на ранней стадии, с проведением внутривенной терапии антибиотиком широкого спектра действия (e.грамм. ко-амоксиклав + метронидазол) в соответствии с местными правилами.
Окончательное управлениеОкончательное лечение холангита осуществляется с помощью эндоскопической декомпрессии желчных протоков , устраняющей причину закупорки желчевыводящих путей. Пациентам, состояние которых ухудшается, это может потребоваться раньше, чем тем, у которых лечение антибиотиками хорошо.
ERCP , со сфинктеротомией и стентированием или без них, должен устранить любую обструкцию.У пациентов, которые могут быть слишком больны, чтобы переносить ERCP, чрескожная чреспеченочная холангиография (PTC) является вмешательством второй линии.
В долгосрочной перспективе пациентам может потребоваться холецистэктомия, если основной причиной были камни в желчном пузыре. Любая другая причина выявленного холангита также должна быть устранена соответствующим образом.
Важно помнить, что существует значительных осложнений ERCP , включая повторный холангит, панкреатит (у 3-5% пациентов), кровотечение (чаще возникает при выполнении сфинктеротомии) и перфорацию (редкое осложнение, которое, тем не менее, требует срочное хирургическое вмешательство при наличии)
Прогноз
Смертность от холангита составляет около 5-10% среди тех, кто получает терапию антибиотиками.Было обнаружено, что ранняя ERCP и ранняя антибактериальная терапия улучшают исходы для пациентов.
Факторы, повышающие уровень смертности, включают позднюю диагностику, печеночную недостаточность, цирроз, ХБП, гипотензию, женский пол и возраст> 50 лет.
[старт-клиника]
Ключевые моменты
[окончание клинической практики]
ХОЛАНГИТ: симптомы, причины и лечение
Холангит – это припухлость и покраснение желчного протока.Функция желчного протока – переносить желчь из желчного пузыря и печени в тонкий кишечник. Желчь – это жидкость, которая помогает выводить отходы из печени, а также способствует пищеварению и всасыванию жира из пищи. Холангит – это воспаление желчного протока. Это заболевание печени. Холангит чаще встречается у женщин.
Холангит бывает четырех типов. Это:
Холангит также можно разделить на острый и хронический.При остром холангите печень повреждается внезапно, и симптомы развиваются очень быстро. При хроническом холангите развитие симптомов может занять от 5 до 20 лет, потому что это происходит очень медленно
Симптомы
У всех людей с холангитом могут быть разные симптомы, и во многих случаях, когда это хронический холангит, симптомы могут вообще отсутствовать. Однако общие признаки и симптомы:
Причины
Холангит бывает по разным причинам.Хронический холангит обычно может быть вызван тем, что собственная иммунная система организма атакует желчный проток и вызывает воспаление, ведущее к холангиту. Следовательно, это могло быть аутоиммунное заболевание. Острый холангит обычно может быть вызван закупоркой, опухолями, камнями в желчном пузыре или бактериальной инфекцией. Факторы окружающей среды, такие как химические вещества, дым и инфекции, могут вызывать как острый, так и хронический холангит.
Лечение
Лечение холангита зависит от типа холангита.Раннее лечение очень важно. Для лечения острого холангита врач обычно может назначить антибиотики, а также некоторые процедуры в больнице, такие как дренирование желчных протоков и внутривенное введение жидкости. Для лечения хронического холангита обычно назначают лекарство для защиты печени и улучшения оттока желчи, но сам хронический холангит не поддается лечению полностью. Лечение часто может включать только устранение симптомов, процедуры по открытию закупоренных желчных протоков и мониторинг функции печени.