Увеличение печени симптомы и лечение у взрослых: Цирроз печени – первые признаки, симптомы, лечение
Токсический гепатит / Заболевания / Клиника ЭКСПЕРТ
Одна из основных функций печени – удаление и разрушение большинства химических веществ, поступающих из крови. Переработка и разрушение токсинов создает побочные продукты, которые могут привести к повреждению печени. И хотя печень имеет большой потенциал для регенерации, постоянное воздействие токсичных веществможет привести к серьезным недугам и нанести непоправимый ущерб здоровью.
Токсический гепатит характеризуется поражением печени из-за воздействия на нее какого-либо токсического вещества и проявляется неприятными, болезненными ощущениями в районе правого подреберья, пожелтением склер глаз и кожных покровов, общей слабостью.
Как правило, токсический гепатит развивается в течение нескольких часов или дней после контакта с токсином. Однако в некоторых случаях развитие токсического гепатита может занять долгое время: проходит несколько месяцев, прежде чем проявляются признаки и симптомы токсического гепатита.
Симптомы токсического гепатита часто уходят, когда воздействие токсина на организм прекращается. Однако это вовсе не значит, что больной должен потерять бдительность. Токсический гепатит может приводить к повреждению печени, что, в свою очередь, приводит к необратимому рубцеванию ткани печени (циррозу), а в некоторых случаях – к печеночной недостаточности. Поэтому любые проявления и симптомы токсического гепатита должны быть тщательно исследованы врачом, а по результатам исследований пациент должен пройти курс лечения.
Однако это вовсе не значит, что больной должен потерять бдительность. Токсический гепатит может приводить к повреждению печени, что, в свою очередь, приводит к необратимому рубцеванию ткани печени (циррозу), а в некоторых случаях – к печеночной недостаточности. Поэтому любые проявления и симптомы токсического гепатита должны быть тщательно исследованы врачом, а по результатам исследований пациент должен пройти курс лечения.
Факторы риска
Факторы, которые могут увеличить риск токсического гепатита, заключаются:
- в неправильном или неуместном использовании обезболивающих и других медицинских препаратов: принимая лекарства, которые не прописаны вам врачом, вы должны понимать, что можете нанести вред здоровью: риск повреждений печени и риск токсического гепатита возрастает в разы. Это особенно актуально, если вы употребляете несколько препаратов или принимаете больше рекомендуемой дозы
- в существующих заболеваниях печени: имея серьезные расстройства печени, такие как цирроз или жировая болезнь печени, вы становитесь гораздо более восприимчивыми к воздействию токсинов
- в уже имеющемся гепатите: люди, которым поставлен диагноз гепатита В или С, гораздо чаще подвержены развитию токсического гепатита
- в старении: с возрастом ваша печень расщепляет вредные вещества медленнее.
 Это означает, что токсины и их продукты могут оставаться в вашем организме намного дольше
Это означает, что токсины и их продукты могут оставаться в вашем организме намного дольше - в употреблении алкоголя: алкоголь, как известно, увеличивает токсическое действие большинства лекарств, а также сам по себе является мощным токсином для печени.
Кроме того, токсическому гепатиту гораздо чаще подвержены женщины. У женщин метаболизм проходит медленнее, чем у мужчин, поэтому их печень подвергается воздействию более высокой концентрации вредных веществ в течение длительного периода времени. Это увеличивает риск развития токсического гепатита.
Способствовать развитию этого неприятного недуга могут и некоторые генетические заболевания. Наследование определенных генетических мутаций, которые влияют на производство ферментов печени, расщепляющих токсины, может сделать вас более восприимчивым к токсическому гепатиту.
Работа с промышленными токсинами является мощнейшим испытанием для организма и также может спровоцировать токсический гепатит.
Признаки и симптомы
Основными симптомами токсического гепатита являются неприятные ощущения в области правого подреберья, тошнота, горечь во рту, вздутие живота, зуд кожи. При пальпации неприятные ощущения становятся резкими и болезненными.
При пальпации неприятные ощущения становятся резкими и болезненными.
Различают две формы течения токсического гепатита. Острая форма выражается повышением температуры тела, слабостью, болью в правом боку, суставах, желтушностью кожных покровов и слизистых оболочек. Другая форма течения заболевания – латентная (мало проявляющаяся клинически). Болезнь проявляется обычно в повышенной утомляемости человека, раздражительности, субфебрильном повышении температуры тела, отсутствии аппетита. Увеличение печени можно ощутить только при пальпации.
Причины
Токсический гепатит, или острое токсическое воспаление печени, может быть вызвано лекарственными, наркотическими препаратами, алкоголем и его суррогатами. Отравляющие вещества могут попасть в организм с воздухом, содержащим примеси химикатов, ядов, растворителей. Возможно поражение печени вследствие острых пищевых отравлений.
Медикаментозное поражение может быть вызвано тысячами различных, доступных широкому потребителю, лекарственных препаратов. В группу риска попадают антигистаминные препараты и антибиотики, жаропонижающие, антиревматические, гормональные препараты, антидепрессанты, нейро- и психотропные вещества, многие антидиабетические средства. Токсическое поражение печени может вызвать как передозировка лекарства, так и длительный приём одного или нескольких препаратов.
В группу риска попадают антигистаминные препараты и антибиотики, жаропонижающие, антиревматические, гормональные препараты, антидепрессанты, нейро- и психотропные вещества, многие антидиабетические средства. Токсическое поражение печени может вызвать как передозировка лекарства, так и длительный приём одного или нескольких препаратов.
Алкоголь может вызвать токсический гепатит, как при одноразовом неумеренном возлиянии, так и при систематическом употреблении различных видов алкогольных напитков.
В последние годы участились случаи заболевания токсическим гепатитом вследствие употребления наркотических веществ.
Из пищевых продуктов наиболее частым провокатором токсического поражения печени являются грибы.
Диагностика
К сожалению, по клиническим проявлениям очень сложно отличить токсический гепатит от других заболеваний печени. Обязательными и необходимыми анализами при диагностике являются: биохимический анализ крови, коагулограмма, общий анализ крови и общий анализ мочи.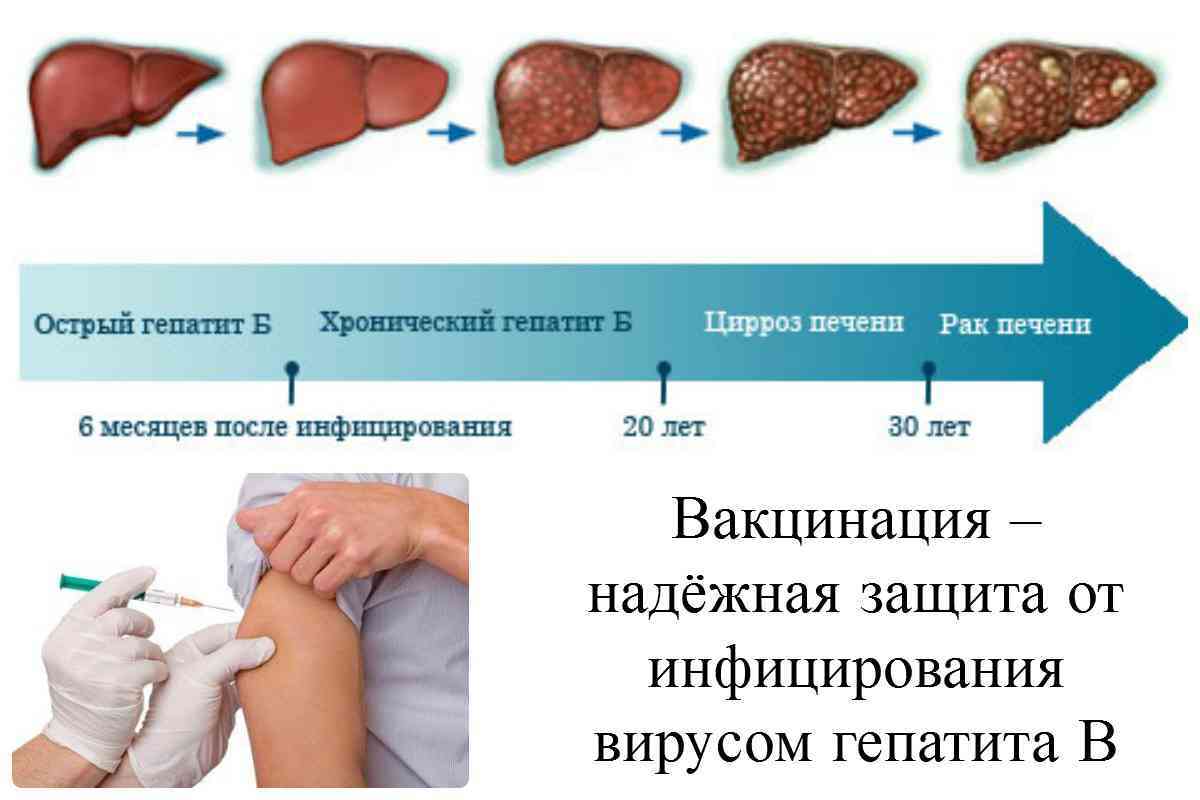 Вторым необходимым условием диагностики является проведение подробного и серьёзного исследования анамнеза заболевания (история развития болезни) с целью установления факторов, повлекших нарушение функции данного жизненно важного органа.
Вторым необходимым условием диагностики является проведение подробного и серьёзного исследования анамнеза заболевания (история развития болезни) с целью установления факторов, повлекших нарушение функции данного жизненно важного органа.
При описанных симптомах рекомендуется консультация специалиста – гепатолога. Врач подберёт и назначит необходимые лабораторные и инструментальные обследования.
Для уточнения диагноза в помощь врачу сегодня доступны ультразвуковая диагностика с дополнительной функцией эластографии, компьютерная и магниторезонансная томография, сцинтиграфия печени. При необходимости выявить или уточнить источник отравления назначают пункционную или ларароскопическую краевую биопсию.
Лечение
Для лечения токсического гепатита нужно, прежде всего, исключить дальнейшее поступление яда, вызвавшего отравление организма и воспаление тканей печени.
Заболевшему рекомендуется постельный режим, а в ряде случаев – госпитализация. Назначаются препараты, способствующие выведению ядов из организма, рекомендуются препараты, защищающие и восстанавливающие клетки печени – гепатопротекторы.
При тяжелом поражении печени проводится внутривенная детоксикационная и гепатопротективная терапия, а также процедуры, позволяющие вывести токсичное вещество и продукты его обмена из организма – методы экстракорпоральной гемокоррекции (плазмаферез и др.)
Следует помнить, что печень является главным фильтром организма. И неисправность этого фильтра может довольно быстро проявиться нарушением функций многих других органов.
Для составления эффективного плана лечения токсического гепатита необходимо обязательно обратиться к специалисту, способному учесть особенности взаимодействия друг с другом назначенных лекарственных средств, а также особенности организма пострадавшего пациента.
Осложнения
Воспаления, причиной которых становится токсический гепатит, могут привести к повреждению печени и образованию рубцов. Со временем эти рубцы делают работу органа затруднительной. В конечном счете это приводит к циррозу печени. Единственным способом лечения хронической печеночной недостаточности является пересадка печени от донора. Поэтому лечение токсического гепатита откладывать не стоит ни в коем случае.
Поэтому лечение токсического гепатита откладывать не стоит ни в коем случае.
Профилактика
Никто не знает заранее, как организм будет реагировать на конкретный препарат. А потому токсический гепатит не всегда можно предотвратить. Но можно снизить риск развития проблемы с печенью и избежать лечения токсического гепатита, если:
- Принимать лекарства только по назначению. Используйте медикаментозные препараты только тогда, когда это абсолютно необходимо. Следуйте инструкциям, не превышайте рекомендуемую дозировку, даже если ваше состояние не улучшается.
- Быть осторожным с травами и добавками. Не думайте, что это натуральный продукт, который не причинит вреда. Обсудите преимущества и риски с врачом, прежде чем принимать травы и добавки.
- Не смешивать алкоголь и лекарственные препараты. Алкоголь и лекарства – плохая комбинация. Спросите у врача или фармацевта о взаимодействии алкоголя и рецептурных и безрецептурных лекарственных препаратов, которые вы используете.

- Принять меры предосторожности, работая с химическими веществами. Если вы используете в повседневной жизни опасные химические вещества, примите все необходимые меры предосторожности, чтобы защитить себя от воздействия. Если вы вступаете в контакт с вредными веществами по работе, следуйте инструкциям на вашем рабочем месте.
- Хранить лекарства и химикаты в недоступном для детей месте.
Цирроз печени, симптомы и лечение цирроза печени в Москве
В Клиническом госпитале на Яузе осуществляется экспертная диагностика цирроза печени (весь спектр лабораторных анализов, КТ, МРТ, УЗИ, фиброэластография, эндоскопия, биопсия и др.), позволяющая определить его выраженность, причины, а также консервативное лечение цирроза печени опытными гастроэнтерологами — гепатологами (современная фармакотерапия, методы экстракорпоральной гемокоррекции — ЭГ). В большинстве случае мы достигаем контролируемого компенсированного течения заболевания и улучшения самочувствия пациента.
О заболевании
Печень является одним из важнейших органов человеческого организма, обеспечивающим очищение крови от токсинов. Также орган принимает активнейшее участие в пищеварении, углеводном, липидном и белковом обмене. Неудивительно, что любые сбои в работе печени негативно сказываются на всем организме и качестве жизни пациента.
Цирроз печени — это тяжелое заболевание, в результате которого ткани печени замещаются на соединительную ткань и орган перестает выполнять свою функцию. Цирроз является хроническим прогрессирующим заболеванием, которое может приводить к самым серьезным, опасным для жизни последствиям.
Записаться на консультациюПрогнозы при циррозе печени
До недавнего времени болезнь считалась смертельной, а большинство пациентов умирало в течение нескольких лет после постановки диагноза от рака печени, который развивается примерно в 5% случаев, от печеночной недостаточности, приводящей к коме, кровотечения из расширенных вен пищевода и других последствий цирроза.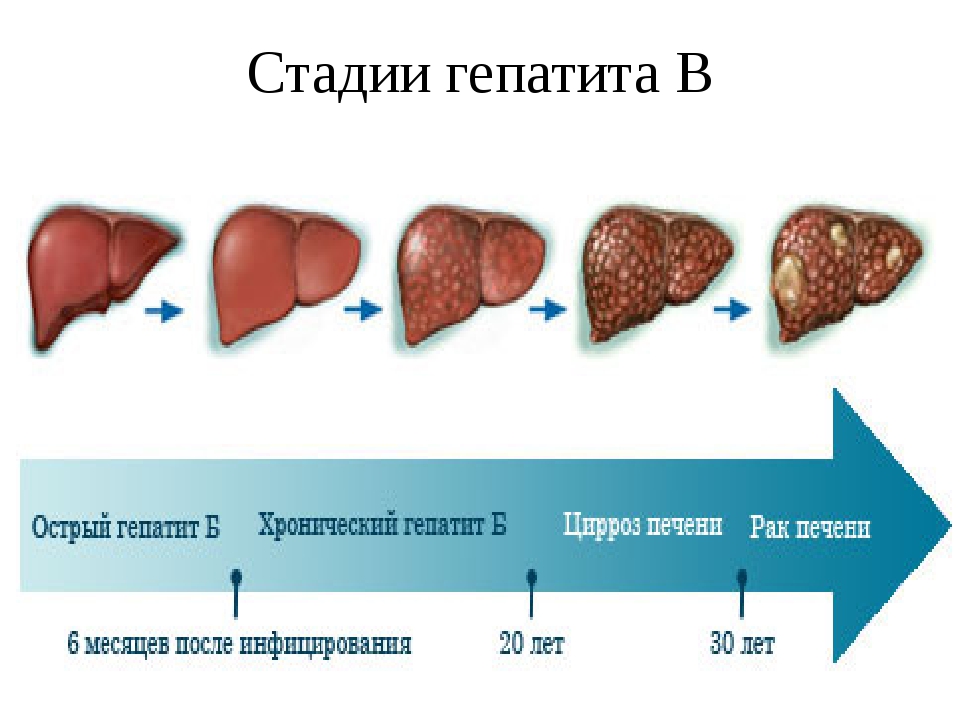
К счастью, медицина не стоит на месте, и сегодня при своевременной постановке диагноза и незамедлительном лечении прогноз куда благоприятнее: множество пациентов, прошедших лечение цирроза печени, живут и здравствуют долгие годы.
Своевременное обращение к специалистам повышает шансы на успешное лечение и продление жизни. Таким пациентам необходимо постоянное медицинское наблюдение и поддерживающая терапия цирроза, нацеленная на компенсацию печеночной недостаточности.
Именно поэтому при появлении малейших подозрений на это заболевание или угрозу его развития необходимо незамедлительно обратиться к специалистам.
Симптомы цирроза печени
К сожалению, цирроз печени длительное время никак себя не проявляет. У печени большие компенсаторные возможности, поэтому болезнь может долго протекать бессимптомно или с минимальными проявлениями. Появление выраженной клинической симптоматики говорит об уже значительном поражении печени.
Какие же симптомы должны насторожить пациента? Появление тупых, ноющих болевых ощущений в правом подреберье, которые могут сопровождаться увеличением объёма живота и ощущением горечи во рту.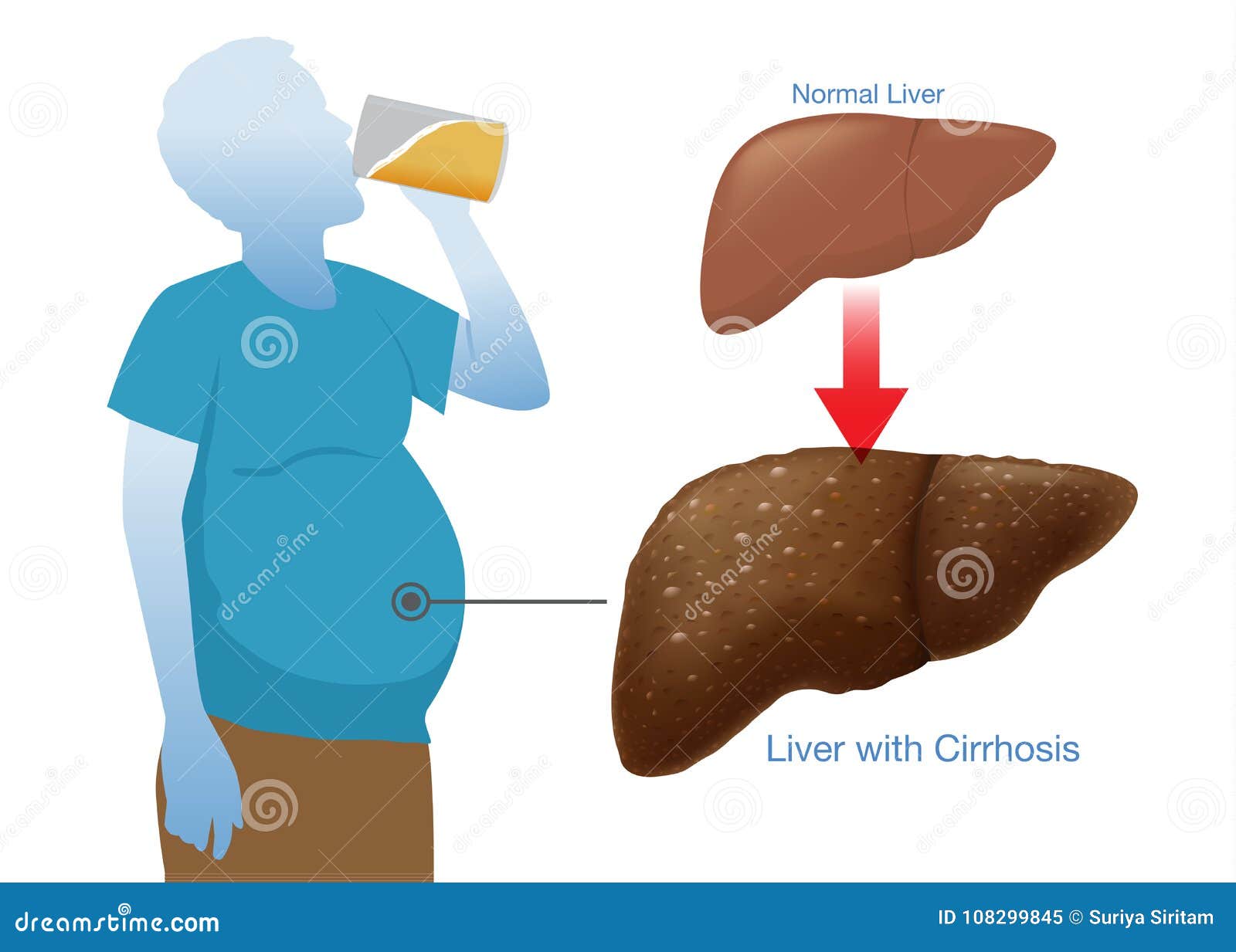
- слабость и утомляемость;
- нарушения сна — сонливость, бессоница;
- пониженное настроение, раздражительность;
- беспричинные кровотечения из носа и дёсен;
- потеря аппетита;
- снижение веса;
- частая тошнота;
- повышенное газообразование;
- появление кожного зуда, расчёсов, «сосудистых звёздочек» на теле;
- пожелтение кожи и склер;
- покраснение ладоней («печёночные ладони»)
- увеличение молочных желез у мужчин.
При обнаружении данных симптомов приглашаем вас пройти обследование в нашем госпитале. Учтите, что печень обладает большим запасом прочности, потому симптомы могут то появляться, то пропадать. В любом случае, не откладывайте визит к специалисту.
Прогрессируя, заболевание приводит к развитию желтухи, асцита (скопления жидкости в брюшной полости), периферических отеков, геморрагического диатеза.
Без квалифицированной помощи в 100% случаев при циррозе пациента ожидает смерть. Ранняя диагностика и качественно подобранное лечение позволяют сдерживать болезнь долгие годы. Запишитесь на обследование и консультацию специалиста, чтобы получить точную информацию о состоянии своего здоровья.
Записаться на консультациюПричины цирроза
В 100% случаев формированию цирроза предшествует гепатит, который может годами и даже десятилетиями протекать бессимптомно. Длительно протекающий гепатит приводит к формированию фиброза (замещению клеток печени соединительной тканью). В определенный момент разрушения становятся необратимыми, и орган перестаёт работать. Чаще всего причиной развития данного заболевания является гепатит, вызванный воздействием следующих факторов:
- прием наркотиков и токсичных лекарств;
- вирусные гепатиты;
- сахарный диабет и некоторые другие заболевания;
- метаболические нарушения;
- нарушение оттока желчи;
- болезни накопления;
- аутоиммунные процессы и др.

Диагностика в клиническом госпитале на Яузе
Диагностика цирроза включает целый комплекс мероприятий и начинается с опроса и осмотра пациента опытным гастроэнтерологом- гепатологом. Заподозрив у пациента цирроз, наши врачи отправляют его на дополнительное обследование.
Лабораторная диагностика
Спектр доступных лабораторных исследований включает все необходимые анализы:
- Общеклиническиие анализы крови и мочи
- Развёрнутый биохимический анализ крови, особенно важный в диагностике функционального состояния печени
- Серологические исследования и ПЦР- диагностика на вирусные гепатиты
- Исследование свертываемости крови
- Маркеры тезауресмозов (болезней накопления)
- Маркеры аутоиммунных заболеваний печени
- Дополнительные анализы, позволяющие исключить сопутствующую патологию других органов и систем
Инструментальное обследование
Ультразвуковое исследование — УЗИ органов брюшной полости с триплексным сканированием сосудов портальной системы экспертного уровня. Позволяет составить подробную картину состояния гепато-билиарной системы, других органов брюшной полости, оценить портальный кровоток, выявить признаки портальной гипертензии.
Позволяет составить подробную картину состояния гепато-билиарной системы, других органов брюшной полости, оценить портальный кровоток, выявить признаки портальной гипертензии.
При необходимости обследование может быть дополнено:
Экспертный уровень диагностики цирроза печени, его причин и выраженности обеспечен высокой квалификацией наших специалистов и передовым оборудованием клинического госпиталя на Яузе, признанного одним из лучших в Москве. Углубленное обследование позволяет точно определять стадию заболевания и характер его течения, подбирать лечение с учетом индивидуальных особенностей каждого отдельного пациента.
Записаться на консультациюВ большинстве случаев осложнение заболевания можно предотвратить, если обнаружить его на ранних стадиях. Однако болезнь обычно протекает бессимптомно. Только регулярные профилактические обследования могут вовремя выявить патологию. Запишитесь на обследование уже сейчас, чтобы избежать проблем в будущем.
Лечение цирроза в клиническом госпитале на Яузе
Этиопатогенетическое лечение
При разработке плана лечения наши врачи, основываясь на данных обследования, выявляют причину развития гепатита, приведшего к циррозу, и стараются устранить или снизить её негативное влияние. Если причиной послужило другое заболевание, его необходимо лечить. Если развитие заболевания спровоцировано каким-либо вредным воздействием, неправильным образом жизни, они также подлежат коррекции.
Улучшение функции органа
Второй целью лечения является улучшение метаболизма клеток печени, достижение компенсированной стабильной работы органа, контролируемого течения заболевания.
Консервативное лечение
Основной вид лечения цирроза — консервативная терапия, включающая:
- Медикаментозное лечение (противовирусные, иммуносупрессивные, дезинтоксикационные, мочегонные препараты, средства, снижающие давление в системе портальной вены, слабительные, нормализующие микрофлору толстой кишки и другие, в зависимости от клинической ситуации). Медикаментозное лечение устраняет этиологический фактор и предупреждает развитие осложнений цирроза печени. Наши врачи, выбирая тактику лечения, основываются на принципах доказательной медицины и авторитетных западных и российских рекомендациях.
- диетотерапию;
- полный отказ от алкоголя;
- ограничение физических нагрузок.
Консервативное лечение, как правило, проводится амбулаторно. При этом пациент находится на диспансерном наблюдении и должен регулярно посещать врача.
При необходимости пациент может пройти курс внутривенных капельных инфузий в условиях нашего комфортного стационара.
Вопреки распространенному мнению цирроз не является болезнью алкоголиков и асоциальных элементов. В 60% случаев он поражает вполне респектабельных людей. Не полагайтесь на случай. Запишитесь к врачу, чтобы проверить состояние своего здоровья уже сейчас.
Когда излечение невозможно
Даже если в тяжёлых случаях наши специалисты не могут вылечить цирроз, мы ведём пациента годами. Поддерживающая терапия, проводимая нашими докторами, помогает пациентам дождаться трансплантации печени с минимальными рисками развития угрожающих жизни осложнений (асцит, кровотечение, печеночная недостаточность, энцефалопатия).
Мы не лечим отдельно цирроз, а лечим пациента комплексно!
К услугам наших пациентов весь арсенал возможностей современного столичного госпиталя премиум-класса. Мы можем обеспечить лечение не только цирроза печени, но всей сопутствующей патологии как терапевтического, так и хирургического профиля — по 35 медицинским специализациям.
Экстракорпоральная гемокоррекция (ЭГ)
При выявлении аутоиммунного гепатита, как причины развития цирроза печени, пациенту показано лечение с использованием технологий экстракорпоральной гемокоррекции, проводимое в специальном отделении нашего госпиталя.
Эти методы (криоаферез, каскадная фильтрация плазмы и др.) позволяют:
- снизить уровень аутоантител в крови и тем самым остановить провоцируемое ими воспаление.
- повысить чувствительность пациента к фармакотерапии,
- скорее достичь состояния компенсации и продлить его,
- минимизировать риск аутоиммунного поражения других органов и систем.
Хирургическое лечение
При развитии жизнеугрожающих осложнений (в основном — кровотечений из расширенных вен пищевода) может потребоваться неотложное хирургическое вмешательство. При неэффективности консервативной терапии рассматривается возможность трансплантации печени.
В нашем госпитале не проводится хирургическое лечение цирроза печени, но наши специалисты методами консервативного лечения помогают избежать ургентных (жизнеугрожающих) состояний и дождаться трансплантации.
Зависит ли течение цирроза печени от пола пациента?
Мужчины чаще страдают циррозом печени из-за большей распространённости алкоголизма. Cреди пациентов преобладают мужчины в возрасте от 30 до 60 лет.
У женщин чаще развиваются аутоиммунный и гепатобилиарный гепатиты, грозящие трансформацией в цирроз.
Лечение цирроза печени у мужчин ничем не отличается от лечения цирроза печени у женщин. Терапия определяется не полом, а клинической картиной и формой заболевания, а также особенностями конкретного пациента, его сопутствующей патологией.
Цирроз печени, симптомы и лечение которого были описаны выше — хроническое заболевание, требующее постоянного контроля и адекватного лечения. Практикуя индивидуальный подход к каждому больному, специалисты клинического госпиталя на Яузе готовы предложить пациентам всестороннюю помощь, включающую как лечение основного заболевания, так и профилактику грозных осложнений.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Рак печени – симптомы, причины и лечение
A фактор риска это то, что увеличивает вероятность развития болезни. Определенные условия или поведение могут увеличить шансы человека на развитие рака печени. Наличие цирроза является фактором риска развития гепатоцеллюлярной карциномы (первичного рака печени). цирроз представляет собой серьезное рубцевание печени из-за прогрессирования поражения печени, обычно в течение многих лет. Люди часто думают, что чрезмерное употребление алкоголя – единственный способ возникновения цирроза печени. На самом деле, чрезмерное употребление алкоголя – это только один из способов заразиться циррозом печени.
Долгосрочный (хронический) гепатит Б и гепатит С инфекции связаны с раком печени, потому что они часто приводят к циррозу, если их не диагностировать и / или не лечить. Гепатит B является исключением из нормы, поскольку он может привести к раку печени, не вызывая сначала цирроза в процессе прогрессирования поражения печени.
Люди с жирная печень со временем могут развиться осложнения, включая цирроз, что подвергает их риску рака печени. Определенные условия увеличивают вероятность ожирения печени, включая ожирение, диабет типа 2, высокий уровень холестеринаи высокие триглицериды.
Люди с определенными наследственными и / или редкими заболеваниями могут быть предрасположены к развитию рака печени. К ним относятся:
Воздействие на окружающую среду афлатоксины (ядовитые канцерогенные агенты, производимые плесенью, растущей в почве, гниющей растительностью, сеном и зерном) могут привести к раку печени.
Наконец, долгосрочное использование анаболические стероиды был связан с развитием рака печени у некоторых людей.
Люди с любым фактором риска или те, у кого был диагностирован цирроз печени, должны поговорить со своими врачами о скрининге и надзоре на рак, чтобы в случае развития рака его можно было диагностировать раньше, чем позже.
Непаразитарные кисты печени – симптомы, современные методы диагностики и лечения
Непаразитарная киста печени (НКП) относится к доброкачественным очаговым образованиям печени и представляет собой полость в печени, заполненную жидкостью.
В настоящее время непаразитарные кисты печени выявляются у 5–10 % населения. При этом у женщин они встречаются в 3–5 раз чаще. Заболевание, как правило, развивается в период между 30 и 50 годами жизни.
Выделяют истинные и ложные кисты. Истинные кисты отличаются от ложных наличием на внутренней поверхности эпителиального покрова из цилиндрического или кубического эпителия. Ложные кисты развиваются обычно после травмы.
Причины заболевания
Причины возникновения НКП до настоящего времени до конца не выяснены. В настоящее время преобладает мнение, что кисты печени возникают из аберрантных желчных ходов, т. е. во время эмбрионального развития не происходит подключения к системе желчных путей отдельных внутридольковых и междольковых желчных ходов. Возможно возникновение кист печени при приеме некоторых лекарственных препаратов (эстрогены, пероральные контрацептивы).
Записаться на консультацию перед операцией
Первая консультация бесплатно!
Симптомы заболевания
Клиническая картина НКП, как правило, скудна и неспецифична. Чаще всего кисты печени случайно выявляются при УЗИ органов брюшной полости. Проявления болезни зависят от размера кисты, ее локализации, а также от воздействия кисты на соседние органы. Увеличение кисты приводит и к атрофическим изменениям ткани печени.
Наиболее распространенной жалобой при солитарных кистах печени является боль в верхнем правом квадранте или в эпигастральной области. Боль во многих случаях носит постоянный характер. Пациенты также отмечают быстро наступающее чувство насыщения и дискомфорт в животе после приема пищи.
Осложнения
Наиболее распространёнными осложнениями НКП являются нагноение, кровотечение в полость кисты, разрыв стенки, портальную гипертензию, механическую желтуху, печеночную недостаточность. При разрыве кисты возможны вторичная инфекция, образование наружных и внутренних свищей, перекрут ножки кисты. Эти осложнения встречаются в 5% случаев. Злокачественные перерождения наблюдаются редко.
Диагностика
НКП в первую очередь следует дифференцировать с паразитарными кистами. Для этого выполняют специфические серологические исследования крови (реакция непрямой гемагглютинации и иммуноферментного анализа на эхинококкоз). В ряде случаев возникает необходимость дифференциальной диагностики с гемангиомой, цистоаденомой, ретроперитонеальными опухолями, опухолями кишки, брыжейки, поджелудочной железы, водянкой желчного пузыря и метастатическими опухолевыми поражениями печени.
Лечение
В связи с реальной возможностью развития осложнений: разрыва кист, инфицирования и кровоизлияния в просвет кисты, кисты печени подлежат хирургическому лечению. Кроме того, быстро растущие крупные кисты приводят к нарушению функций печени вследствие атрофии и замещения печеночной паренхимы кистозным образованием. Среди операций наиболее часто используют резекцию печени, перицистэктомию и вылущивание кисты.
Операции
В последние годы широкое распространение получили транспариетальные пункции кист под контролем УЗИ или КТ. После аспирации содержимого в просвет кисты вводят 96%-й раствор этилового спирта для склерозирования внутренней оболочки кисты. Эта операция эффективна при размере кисты до 5 см. Если нет эффекта от данных способов лечения или киста имеет больший размер, показана операция – лапароскопическое иссечение участка кисты с последующей деэпителизацией внутренней оболочки кисты аргонусиленной плазмой или расфокусированным лучом лазера. Аналогичная тактика используется и при поликистозе печени. При осложненном поликистозе печени (нагноение, кровотечение, озлокачествление, сдавление крупными кистами желчных путей, воротной или полой вены) показано оперативное лечение. Обычно выполняют фенестрацию (вскрытие выступающих над поверхностью печени кист) с последующей деэпителизацией внутренней оболочки кисты.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Наши ведущие специалисты
Преимущества Госпитального центра
Индивидуальная схема лечения для каждого пациента
Для каждого пациента в обязательном порядке, ещё на догоспитальном этапе, разрабатывается индивидуальная схема лечения, с учетом всех особенностей организма: возраста, состояния здоровья, анамнеза заболевания и т.д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
Мультидисциплинарный подход
Медицинский персонал Госпитального центра представляет собой единую команду, составленную из врачей – экспертов разной специализации, что позволяет осуществлять мультидисциплинарный подход. Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Оперативное лечение любого уровня сложности
Оперирующие врачи Госпитального центра владеют передовыми и высокотехнологичными способами выполнения операций. Сочетание высокой квалификации врачей и инновационного оборудования позволяет проводить оперативное лечение самого высокого уровня сложности.
Высокотехнологичные, малоинвазивные методы лечения
Основу методологии лечения, проводимого в Госпитальном центре, составляют принципы минимизации рисков для пациента и максимально быстрой реабилитации.
Осуществление подобного подхода возможно только при использовании самых высокотехнологичных методик, современного оборудования и применения последних достижений медицинской науки.
Квалификация врачей в сочетании с современным оборудованием позволяет нам успешно реализовывать данный подход к лечению.
Fast-track хирургия
Fast-track – это комплексная методика, позволяющая свести к минимуму сроки пребывания пациента в стационаре без ущерба качества лечения.
В основе подхода лежит минимизация хирургической травмы, снижение риска послеоперационных осложнений и ускоренное восстановление после хирургических операций, что обеспечивает нашим пациентам минимальное время пребывания в стационаре.
Даже такие сложные операции, как, например, холецистэктомия, благодаря данному подходу требуют пребывания в стационаре не более 3-х дней.
Персональное врачебное наблюдение в послеоперационном периоде
Для полного исключения развития возможных осложнений ранний послеоперационный период все пациенты, независимо от сложности операции, проводят в отделении реанимации под индивидуальным наблюдением врача-реаниматолога.
Перевод пациента в палату осуществляется только при полном отсутствии даже минимально возможных рисков.
Информирование родственников 24/7
Мы максимально открыты и проявляем заботу не только о пациенте, но и его близких. Информация о состоянии здоровья пациентов предоставляется родственникам семь дней в неделю, 24 часа в сутки.
Посещение пациентов так же возможно в любое удобное время.
Высококомфортабельные одно- и двухместные палаты
К услугам пациентов просторные комфортабельные палаты одно- и двухместного размещения, оборудованные всем необходимым для отдыха и восстановления.
В детском отделении наши маленькие пациенты размещаются совместно с родителями.
Налоговый вычет
Согласно налоговому законодательству РФ каждый пациент имеет право на компенсацию до 13% от суммы, потраченной им на свое лечение, а так же лечение близких родственников.
Наши специалисты подготовят для вас пакет документов для налоговой инспекции на возврат 13% от суммы расходов на лечение, а так же дадут рекомендации по различным способам взаимодействия с налоговой инспекцией.
Контакты
+7 (499) 583-86-76 Москва, улица Бакунинская, дом 1-3
Ближайшая станция метро: Бауманская
Болезни печени у кошек и их лечение с помощью диетического корма для кошек
Что такое заболевание печени?Печень является крайне важным органом, который выполняет много функций, таких как расщепление и преобразование питательных веществ, выведение токсических веществ из крови и запасание витаминов и минералов. Поскольку печень отвечает за выведение из организма различных веществ, она подвержена самым разным негативным внешним воздействиям. Заболевания печени приводят к ее воспалению, известному как гепатит. Без лечения он может привести к потере функции органа, поскольку при данном состоянии здоровые клетки печени заменяются рубцовой тканью. Заболевания и поражение других органов и тканей также могут отрицательно влиять на функцию печени.
К счастью, заболевания печени можно эффективно контролировать, а и значительно снизить их прогрессирование. Многие кошки продолжают жить счастливо спустя годы после постановки диагноза. Правильное питание и регулярные консультации с ветеринарным специалистом — вот ключ к лечению заболевания печени вашей кошки.
Что может вызывать заболевания печени?Ниже перечислены некоторые факторы риска развития заболеваний печени у кошек:
Возраст. Некоторые заболевания, в том числе печеночная недостаточность, распространены у старых кошек
Порода. Кошки некоторых пород, например сиамские, часто рождаются с определенными проблемами с печенью или имеют предрасположенность к их развитию.
Ожирение. У кошек с избыточной массой тела чаще развиваются заболевания печени.
Лекарства и химикаты. Лекарственные средства, содержащие ацетаминофен, могут вызвать повреждения печени у кошек
Есть ли у моей кошки заболевание печени?Симптомы заболеваний печени могут быть очень похожи на признаки других болезней. Если вы заметили какие-либо из следующих симптомов у вашей кошки, обратитесь к ветеринарному врачу для полного обследования животного.
Симптомы, на которые следует обратить внимание:
- Плохой аппетит или потеря аппетита
- Резкое снижение веса
- Потеря веса
- Желтуха (пожелтение десен, белков глаз или кожи)
- Повышенная жажда
- Рвота или диарея
- Изменения в поведении
- Чрезмерное слюноотделение
- Потеря энергии или депрессия
Другие возможные симптомы заболеваний печени: моча темного цвета, бледные десны или скопление жидкости в брюшной полости, которое можно принять за внезапный набор веса. Ветеринарный врач может назначить различные диагностические тесты для выявления заболеваний печени у вашей кошки.
ВАЖНО. Симптомы заболевания печени не очень специфичны, что затрудняет их диагностику. Если кошки с лишним весом перестают есть, у них могут возникнуть угрожающие жизни осложнения. У кошек, потерявших аппетит на два-три дня, может наблюдаться липидоз печени — состояние, связанное с чрезмерным накоплением жира в печени, которое нарушает ее нормальную функцию. Если кошка отказывается от еды, немедленно обратитесь к ветеринарному врачу.
Если вашей кошке диагностировали заболевание печени, вероятно, вы задаетесь вопросом: «Как за ней ухаживать?». Лечение любого заболевания печени направлено на то, чтобы дать печени «отдохнуть» и минимизировать ее нагрузку, которая связана с переработкой жиров, белков, углеводов и лекарственных препаратов. Особенно важно при этом правильно кормить кошку. Давайте ей пищу с легкоусвояемыми углеводами, высококачественными жирами и ограниченным количеством соли, чтобы контролировать имеющееся повреждение печени и улучшить ее функцию.
Для постановки точного диагноза и для назначения правильного лечения всегда консультируйтесь со своим ветеринарным врачом и попросите порекомендовать вам лучший корм для здоровья печени вашего любимца.
Узнайте у ветеринарного специалиста:- Какие продукты я не должен давать своей кошке из-за ее состояния здоровья?
- Спросите, как человеческая еда может повлиять на здоровье кошки?
- Вы бы порекомендовали корм Hill’s Prescription Diet для моей кошки?
- Спросите о специальных кормах для вашей кошки.
- В каком количестве и сколько раз в день вы должны кормить кошку рекомендованным кормом?
- Обсудите, какие лакомства вы можете давать своей кошке с рекомендуемой пищей.
- Насколько быстро появятся первые признаки улучшения состояния моей кошки?
- Можете ли вы предоставить мне письменные инструкции или брошюру со сведениями о заболевании печени, диагностированном у моей кошки?
- Как лучше связаться с вами или вашей ветеринарной клиникой, если у меня появятся вопросы (электронная почта/телефон)?
- Спросите, нужно ли вашей кошке последующее наблюдение.
- Уточните, будет ли вам отправлено письмо-напоминание или уведомление по электронной почте.
причины, диагностика и лечение у взрослых
Увеличена печень – тревожный сигнал, требующий обследования всего организма и самой железы.
В норме, при весе до 1500 г, ее размеры достаточно постоянны. Информация о том, что печень увеличена может у Вас появиться после УЗИ или томографии (тогда будет также понятно и какая конкретно доля больше нормы), а также после простого осмотра у врача. Железа при пальпации не должна выступать из-под реберной дуги и тем более – беспокоить человека – быть болезненной при осмотре.
Орган выполняет около 30 различных функций, поэтому даже незначительные отклонения от нормы должны восприниматься серьезно – необходимо установить, почему увеличена печень, и устранить ее. Если речь не идет об опухоли или острой инфекции, то это, как правило вполне реально сделать с помощью натуральных средств
ТОП 10 причин увеличения печени
Увеличение печени – это не болезнь, а синдром, указывающий на наличие каких-либо патологий организма или самой железы. Орган болезненно реагирует на влияние негативных факторов внутренней и внешней среды, и может увеличиваться в размерах при определенных заболеваниях и состояниях.
ТОП 10 главных причин из-за которых происходит увеличения печени у взрослых:
- Гепатит или цирроз.
- Онкология.
- Ожирение печени (стеатоз, жировой гепатоз).
- Застой желчи.
- Алкогольная интоксикация.
- Нарушение обмена веществ.
- Болезнь Вильсона (нарушение метаболизма меди) и Болезнь Гоше (накопление глюкоцереброзида в печени и других органах).
- Инфекционные заболевания (гепатит, мононуклеоз, лептоспироз, боррелиоз).
- Последствия лечения антибиотиками, гормонами, психотропными, противоопухолевыми препаратами, цитостатиками.
- Патология сердечно-сосудистой системы, например, сердечная недостаточность.
Причины увеличения печени могут быть различны. Синдром может наблюдаться в период беременности, во время длительного приема медикаментозных препаратов или регулярного переедания тяжелой пищей. Железа может увеличиться вследствие травмы, образования кисты или отравления токсичными веществами. Как правило, это явление сопровождается рядом характерных симптомов, подтверждающих факт наличия патологии.
Увеличена печень у ребенка
У грудных детей увеличение печени может быть связано с желтухой новорожденного. Она не нуждается в лечении, так как проходит в течении месяца. Причинами этого состояния могут быть родовые травмы, диабет и другие нарушения в работе эндокринной системы у матери.
У ребенка в возрасте до 7 лет гепатомегалия – вполне нормальное физиологическое явление. Считается нормой, если печень у малыша незначительно выступает за края ребер (на 1–2 см). По мере роста ребенка, печень обретает нормальные размеры. В любом случае, врач наиболее точно определит, нуждается ли ребенок в лечении.
У детей увеличение печени может указывать на следующие заболевания:
- Воспалительные процессы в организме;
- Врожденные ТОРЧ инфекции;
- Поражение печени токсинами или лекарственными препаратами;
- Патология обмена веществ;
- Нарушения работы желчевыводящих путей, закупорка желчных протоков;
- Метастазы или опухоли.
Поводом для беспокойства является увеличение печени у детей в сочетании с другими «сигналами опасности»: повышение температуры, венозная сеть на животе, рвота, высыпания на коже, потеря веса, снижение аппетита, желтушность слизистых. При появлении этих признаков педиатр назначает консультацию гепатолога, инфекциониста, гастроэнтеролога. Для выявления точной причины увеличения печени необходим целый ряд анализов и ультразвуковое исследование.
Симптомы при увеличенной печени
Необходимо отметить, что печень, один из немногих органов, который не имеет нервных окончаний. Поэтому в большинстве случаев больной не наблюдает каких-либо симптомов. Любые патологии, которые связаны с этим органом, диагностируются на поздних стадиях, когда первопричинный фактор затрагивает другие органы или системы организма, что, в свою очередь, приводит к интенсивному проявлению клинической картины.
На начальных этапах увеличение печени не проявляется. Больного изредка могут беспокоить боли или дискомфорт в области расположения органа. По мере усугубления основного заболевания, клиническая картина может проявляться следующим образом:
- дискомфорт в области правого подреберья;
- ощущение тяжести, даже при минимальном объёме употребления пищи или жидкости;
- отрыжка, которая сопровождается неприятным запахом;
- изжога;
- нарушения в функционировании ЖКТ – частые запоры, приступы диареи без видимой на то причины;
- тошнота, редко с приступами рвоты;
- пожелтение кожных покровов и слизистых;
- «печёночные ладони»;
- раздражительность, резкая смена настроения;
- нарушение сна — сонливость или, напротив, бессонница.
Если увеличение печени обусловлено сердечно-сосудистой недостаточностью, к общей клинической картине могут добавиться такие характерные признаки:
- повышенное артериальное давление;
- повышенное потоотделение;
- тахикардия;
- боль в области грудной клетки, ощущение сдавленности.
Нередко увеличенная печень — это признак желчнокаменной болезни. В таком случае могут проявляться следующие возможные симптомы:
- тяжесть в правом подреберье;
- боль за грудиной;
- рвота желчью, которая не приносит облегчения;
- каловые массы обесцвечены, нередко содержат в себе непереваренные частички пищи;
- пожелтение кожи.
Нужно понимать и то, что симптомы не всегда точно указывают на один определённый недуг. Точно определить, проявлением какой болезни является та или иная симптоматика и почему увеличена печень, можно только после проведения диагностики. Поэтому самостоятельно сопоставлять симптомы и принимать лечение нельзя, так как это может только усугубить течение недуга и привести к необратимым патологическим процессам.
Диагностика
Первичный диагноз врач может установить при осмотре – если печень сильно увеличена, при надавливании возникает сильная боль. Значение имеет и структура органа – при циррозе он твёрдый на ощупь, при ожирении – рыхлый.
Как определить причину увеличение печени:
- клинический, биохимический анализ крови – методы позволяют понять степень поражение печени, наличие воспалительных, инфекционных патологий, провести оценку уровня необходимых печёночных ферментов;
- общий анализ мочи;
- копрограмма;
- маркеры на гепатиты вирусного происхождения;
- биопсия тканей печени;
- рентген, УЗИ, КТ, МРТ брюшной полости.
Ультразвуковое исследование – один из наиболее информативных методов диагностики, позволяет провести оценку, узнать состояние долей органа, воротной вены, печёночной артерии. В норме длина печени – 14–20 см, в поперечном сечении – 20–22,5 см, размер в сагиттальной плоскости – 9–12 см. Длина правой доли составляет 11–15 см, левая доля в толщину имеет около 6 см, в высоту – менее 10 см. Допустимые отклонения составляют не более 1–1,5 см.
Диагностические мероприятия могут корректироваться в зависимости от текущей симптоматики. Чаще всего увеличивается левая доля, если диагностика покажет сильное расширение правой доли, необходимо дополнительно проверить поджелудочную железу и селезёнку.
Лечение при увеличенной печени
Лечение увеличенной печени происходит в зависимости от ее причины увеличения. Когда никаких заболеваний организма, к счастью, не выявлено, но рамки определяемых размеров печени все равно находятся далекими от нормы, доктор рекомендует пересмотреть образ жизни, питание, бросить вредные привычки и, при необходимости, похудеть. Важно также избегать стрессовых для организма ситуаций (голодания, нервных стрессов), правильно распределять время для работы и отдыха, заниматься посильным физическим трудом.
Может быть назначено лечение, опирающееся на три фактора:
- Препараты для печени – гепатопротекторы и желчегонные препараты;
- Соблюдение диеты;
- Ограничение больших физических нагрузок.
Гепатопротекторы
В случае, когда увеличена печень, поможет восстановить ее структуру и снять местные симптомы ряд определенных препаратов – гепатопротекторов.
- Эссенциале. Уникальный препарат содержащий эссенциальные фосфолипиды, выведенные из сои. Капсулы представлены в виде оболочки цвета хаки с вязким содержимым, которое похоже на мед. Выпускается также в форме раствора для инъекций. Симптомы гепатомегалии могут лечиться 2-мя капсулами, принимаемыми 3 раза в сутки во время еды. Продолжительность лечения должна составлять не менее 3-х месяцев.
- Легалон. Коричневые капсулы с темно-желтым порошком внутри, состоящим из экстракта семян расторопши. В одной капсуле находится 140 мг силимарина. Капсулы нельзя открывать, т.к. силимарин разрушается под воздействием солнечных лучей и, в таком случае, прием препарата может оказаться бессмысленным. Подросткам от 12 лет и взрослым, если диагностирована гепатомегалия, для улучшения состояния назначается 1 капсула Легалона трижды в день. Курс определяется врачом индивидуально.
- Гепабене.Капсулы Гепабене – это желатиновая оболочка, содержащая внутри светло- или темно-коричневый порошок, который неоднороден и имеет белые или желтоватые вкрапления. Порошок получат из сухих экстрактов дымянки и расторопши. Гепатомегалия у взрослых лечится при помощи 1 капсулы Гепабене, трижды в день.
- Овесол. Комбинированное растительное средство из экстрактов овса, мяты, бессмертника и порошка куркумы. Выпускается в форме, как таблеток, так и спиртового раствора. Раствор назначается доктором дважды в день в количестве от 15 до 50 капель. Таблетки рекомендовано принимать по 1-й, также, два раза в день. Общий курс лечения заболевания печени заключается в месяце.
- Лив-52. Комбинированный растительный препарат, в составе которого экстракты цикория, кассии, тысячелистника, паслена, редьки, эмблики, дымянки, а также оксид железа и другие компоненты. Взрослые и подростки, достигшие 14-летнего возраста, при увеличении печени принимают по 2 таблетки, трижды в день.
Эти препараты сами по себе не способны вылечить увеличенную печень. Для полного исцеления необходимо избавиться от главного «провокатора». Лечение осуществляется на основании полной клинической картины больного, лабораторных исследований и под наблюдением врача. Для быстрого восстановления работы печени необходимо тщательно следить за работой пищеварительной системы. В помощь печени могут быть назначены соответствующие препараты:
- Аллохол, холензим. Нормализуют работу желудочно-кишечного тракта, помогая, таким образом, справиться печени с нагрузкой. Улучшают отток желчи.
- Мезим (панкреатин) – ферментосодержащий препарат, помогающий пищеварению и улучшающий работу поджелудочной железы и кишечника.
Питание и диета
Если печень вздулась, нужно обязательно пересмотреть рацион – при незначительном увеличении уменьшить размер органа до нормальных показателей можно при помощи диеты. Количество соли нужно ограничить до 10–12 г, а сахара – до 55 г, дневной объём чистой воды – не менее 1,5 л.
Разрешённые продукты:
- обезжиренная молочная продукция;
- овощи в свежем, отварном, тушёном, запечённом виде;
- мёд, мармелад, варенье, галетное печенье;
- нежирное мясо и рыба;
- первые блюда на основе овощных бульонов;
- фрукты, сухофрукты;
- растительное и сливочное масло;
- все крупы, вермишель;
- белковый омлет;
- немного подсушенный хлеб;
- квашеная капуста.
Не рекомендуется кушать такие продукты:
- любая жареная, острая, солёная, вредная пища;
- жирные сорта мяса, мясные бульоны;
- жирная рыба, морепродукты;
- отварные яйца, грибы, бобовые овощи, шпинат, щавель, лук, редис;
- соусы с большим количеством специй;
- молочная продукция с высоким содержанием жира;
- выпечка из сдобного теста, свежий хлеб;
- десерты с кремом, мороженое, какао, орехи;
- алкогольные, газированные напитки, кофе, крепкий чай, кислые соки.
Питание должно быть дробным – принимать пищу нужно 5–6 раз в день, маленькими порциями, ужин не позднее 19 часов, можно выпить некрепкий зелёный чай, стакан воды перед сном.
Примерное меню
Для удобства и наглядности режим питания расписан на неделю.
№ 1
- 7.30 – овсянка на молоке, зеленый или черный чай.
- 10.30 – хурма или яблоко, сок.
- 13.00 – порция отварного или приготовленного на пару мяса или рыбы.
- 15.30 – вареная морковь, запеченное яблоко.
- 17.30 – овощи, приготовленные на пару.
- 19.00 – любой фрукт.
№ 2
- 7.30- овсяное или диетическое печенье, чай из трав.
- 10.30 – запаренные сухофрукты.
- 13.00 – нежирный суп из птицы, отрубной или ржаной хлеб.
- 15.30 – сухое печенье с соком.
- 17.30 – кефир или нежирный творог.
- 19.00 – свежие овощи.
№ 3
- 7.30– стакан молока или кефира.
- 10.30 – овсяное печенье, травяной чай или отвар из шиповника.
- 13.00 – куриные или рыбные котлеты, приготовленные на пару.
- 15.30 – пюре из тыквы.
- 17.30 – сырники с фруктами или ягодами.
- 19.00 – овсяное печенье и сок.
№ 4
- 7.30– молочная рисовая каша, некрепкий черный чай с медом, сухое печенье.
- 10.30 – компот из сухофруктов или кисель из ягод.
- 13.00 – вареная рыба, сухарик.
- 15.30 – сок и галетное печенье.
- 17.30 – овощная запеканка, отрубной хлеб.
- 19.00 – травяной чай.
№ 5
- 7.30- блюда из макарон, чай.
- 10.30 – печенье, яблочный сок.
- 13.00 – гречневый суп с курицей, отрубной или ржаной хлеб.
- 15.30 – один цитрус или яблоко.
- 17.30 — молочная каша, чай с овсяным печеньем.
- 19.00 – отвар шиповника, печенье.
№ 6
- 7.30 – рисовая или гречневая каша, зеленый чай.
- 10.30 – печень курицы или индюка, фруктовый салат.
- 13.00 – нежирный бульон из курицы или говядины, отрубной хлеб.
- 15.30 – свежие овощи.
- 17.30 – молочная каша.
- 19.00 – черный чай с мармеладом.
№ 7
- 7.30– сырники из нежирного творога, чай с лимоном и медом.
- 10.30 – любой сок, печенье сухое или овсяное.
- 13.00 — курица с овощами, приготовленная на пару.
- 15.30 – овсяное печенье, отвар шиповника.
- 17.30 – простокваша или кефир.
- 19.00 — вареные овощи.
Любую диету необходимо обговорить с врачом, который даст все необходимые рекомендации. При увеличенной печени питание должно быть оптимально сбалансированным. Поэтому, периодически необходимо корректировать и разнообразить диету. При сильном увеличении печени фруктовые и овощные соки желательно разбавлять кипяченой водой в пропорции 1:1. Алкоголь, кофе, шоколад, кондитерские изделия, соль, перец, уксус – главные враги печени. При любых заболеваниях печени противопоказаны бобовые в любом виде, орехи, газированные напитки.
Прогноз и осложнения
Увеличение печени говорит о существовании в организме серьезной патологии, требующей врачебного вмешательства. Последствия игнорирования этой проблемы в 1/3 случаев приведет к серьезным осложнениям вплоть до отказа органа работать.
Чем грозит увеличение печени и насколько это опасно? Вирусные и инфекционные гепатиты обратимы, своевременно начатое лечение обычно заканчивается выздоровлением и возвращением размеров органа обратно в пределы нормы. Поражения, вызванные токсическими веществами, в частности алкоголем, обычно являются необратимыми. Не будет позитивным прогноз в отношении жировых гепатозов и скоротечных форм гепатитов.
Предотвратить заболевание печени поможет переход на правильное питание, отказ от вредных привычек, урегулирование половой жизни, своевременное обращение к врачу при первых симптомах заболевания.
симптомы, диагностика, лечение, стадии и профилактика онкологии
Рак печени — патология, проявляющаяся в виде злокачественных новообразований в тканях органа. Симптоматика нарастает по мере увеличения размеров первичных и вторичных опухолей. Пациенты страдают от выраженного болевого синдрома в правом подреберье, приступов тошноты и рвоты. Позднее проявляются иные симптомы: лихорадка, асцит, геморрагический синдром, истощение. В группу риска входят лица в возрасте 50–65 лет и носители хронического гепатита. Злокачественные новообразования в печени диагностируется у мужчин в четыре раза чаще, чем у женщин.
Основные виды патологии
Онкологи выделяют два типа рака печени — первичный и вторичный. Первичные опухоли развиваются в печеночных тканях или эпителиальных клетках желчных протоков. Иногда патологический процесс обладает смешанным характером: новообразования формируются из клеток нескольких видов. Первичные злокачественные новообразования склонны к быстрому росту и инвазии в сосуды.
Вторичный (метастатический) рак печени диагностируется в 90% клинически регистрируемых случаев. Атипичные клетки попадают в орган через кровоток и лимфатические пути. Диссеминация происходит на фоне раковых поражений толстого кишечника, поджелудочной железы, желудка, легких, молочных желез, простаты, матки, яичников, почек. Процесс метастазирования первичных новообразований в печень становится следствием особенностей кровоснабжения органа.
Международная классификация по системе TNM предполагает выделение девяти стадий рака печени: от T0 (злокачественное новообразование не определяется) до M1 (метастазы первичной опухоли достигают отдаленных органов).
Причины развития патологии
Около 80% злокачественных новообразований в печени выявляются при клинических осмотрах носителей хронического гепатита B и C. Карцинома формируется у пациентов данной группы в течение 20 лет с момента обнаружения вирусного поражения органа. Причиной этого становится необратимое повреждение гепатоцитов патогенами. Хроническое воспаление тканей печени и желчных протоков мешает нормальному функционированию органа.
Характерные симптомы и отдельные признаки рака печени часто выявляются у пациентов, страдающих от следующих заболеваний:
- цирроза;
- лекарственного гепатита;
- сердечной недостаточности;
- паразитных инвазий печени;
- желчнокаменной болезни.
Группа веществ-канцерогенов включает афлатоксин B1 (вырабатывается грибами-аспергиллами), соли тяжелых металлов, пестициды на основе хлора, анаболические стероиды. Регулярный контакт пациентов с перечисленными соединениями значительно повышает риск развития злокачественных новообразований печени.
Симптоматика патологии
Симптомы рака печени на ранних стадиях неспецифичны, из-за чего гастроэнтерологи могут поставить пациенту ошибочные диагнозы — желчнокаменная болезнь, холецистит, холангит, острое течение вирусного гепатита.
Наиболее заметными признаками рака печени в этот период становятся:
- мышечная слабость;
- быстрая утомляемость;
- снижение аппетита;
- потеря массы тела;
- болевой синдром в подреберье и эпигастральной области.
Позднее пациент сталкивается с систематическими приступами тошноты и рвоты, нарушением процесса дефекации. Боли в печени становятся следствием роста злокачественного новообразования, на фоне которого формируется очаг воспаления. Орган становится бугристым, ткани утрачивают эластичность и обретают нехарактерную для здоровой печени плотность. Кожные покровы пациента желтеют, проявляется кожный зуд. Меняется цвет каловых масс и мочи.
На поздних стадиях человек страдает от асцита и анемии. Происходит расширение сосудов кожи, систематически возникают ректальные и носовые кровотечения. Пациента поражает лихорадка, которую невозможно купировать медикаментозно. Разрыв злокачественного новообразования провоцирует кровотечение в брюшной полости, растет риск возникновения перитонита. Вторичные очаги рака формируются в прилежащих тканях или отдаленных органах.
Диагностические процедуры
Современная онкология позволяет использовать различные методы для выявления злокачественных новообразований в печени. Врач-гастроэнтерологи осматривает пациента, фиксируют объективные данные — желтуху в активной стадии, болевой синдром в подреберье, просматривающийся сквозь кожу рисунок сосудистой сети. При наличии этих симптомов ребенка или взрослого направляют на консультацию к онкологу.
Базовым аппаратным методом диагностики становится ультразвуковое исследование печени. Визуализация позволит врачу увидеть очаги новообразований в тканях органа и определить их характер (первичный или вторичный). УЗИ может применять при заборе биоптата для проведения цитологического анализа печеночных клеток. Сомнительный результат ультразвуковой диагностики может потребовать проведения компьютерной томографии или ядерно-магнитно-резонансной томографии. В сложных случаях ребенку или взрослому назначается сцинтиграфия печени и позитронно-эмиссионная томография.
Клинические рекомендации при раке печени предполагают проведение биохимического анализа крови пациента. Сотрудники лаборатории оценивают концентрацию печеночных ферментов, белков, билирубина, тромбоцитов и т. д. Специфическим маркером рассматриваемой патологии становится повышенный уровень альфа-фетопротеина.
Метастатический характер печеночных новообразований может потребовать проведения дополнительных исследований органов брюшной полости: УЗИ, рентгенографии, диагностических операций.
Терапевтические меры
Лечение рака печени на ранних стадиях предполагает использование хирургических методов и химиотерапии. В ходе оперативного вмешательства хирург выполняет резекцию пораженных тканей. После реабилитации пациент проходит курс внутривенного вливания химических препаратов. К операбельным опухолям онкологи относят новообразования, не превышающие 30 миллиметров в диаметре без инвазии в кровеносные сосуды.
Хирургическое вмешательство на фоне рака печени приводит к смерти 8–10% пациентов в послеоперационный период. Основной причиной такого исхода становится печеночная недостаточность.
Новообразования вторичного типа удаляются из печени при возможности полной резекции первичного очага. Химиотерапия при неоперабельных новообразования выполняет роль паллиативного лечения. Наибольшую эффективность в этом случае показывают инъекции цитостатических препаратов в печеночную артерию. Лучевые методы лечения остаются наименее действенным терапевтическим средством при лечении злокачественных новообразований печени.
Эффективность терапии и профилактика патологии
Прогноз выживаемости при раке печени определяется стадией, на которой у пациента диагностирована патология. До 80% носителей рака умирают в течение пяти лет после резекции первичной опухоли. В случае неоперабельной опухоли человек погибает через 4–5 месяцев после подтверждения диагноза. Прогноз при злокачественных новообразованиях вторичного типа также остается неблагоприятным.
Основной мерой по предотвращению рака печени остается иммунизация населения против вирусного гепатита B. Лицам из группы риска следует отказаться от употребления содержащих этанол напитков и работы в опасными химическими веществами. Носителям гепатита требуется проходить регулярные клинические обследования и соблюдать рекомендации гепатолога.
Симптомы и лечение рака печени – Болезни и состояния
Лечение рака печени зависит от стадии заболевания. Лечение может включать хирургическое вмешательство и прием лекарств.
Бригады лечения рака
В большинстве больниц для лечения рака печени работают многопрофильные бригады. Это группы специалистов, которые работают вместе, чтобы решить, как лучше всего продолжить лечение.
Часто бывает непонятно, какое лечение лучше всего подходит для вас.Ваша врачебная бригада порекомендует то, что, по их мнению, является лучшим вариантом лечения, но окончательное решение будет за вами.
Ваш план лечения
Ваш рекомендуемый план лечения будет зависеть от стадии, на которой находится рак печени (дополнительную информацию о стадиях см. В разделе «Диагностика рака печени»).
Если ваш рак на момент постановки диагноза находится на стадии А, возможно полное излечение. Этого можно достичь тремя основными способами:
- Удаление пораженного участка печени – резекция
- трансплантация печени – операция по удалению печени и замене ее здоровой
- использование тепла для уничтожения раковых клеток – известное как микроволновая или радиочастотная абляция (RFA)
Если ваш рак находится на стадии B или C, излечение обычно невозможно.Однако химиотерапия может замедлить прогрессирование рака, облегчить симптомы и продлить жизнь на месяцы или, в некоторых случаях, на годы. Также существует лекарство под названием сорафениб, которое может помочь продлить жизнь.
Если на момент постановки диагноза ваш рак находится на стадии D, обычно уже слишком поздно замедлять распространение рака. Вместо этого лечение направлено на облегчение любых симптомов боли и дискомфорта, которые могут у вас возникнуть.
Основные варианты лечения рака печени более подробно рассматриваются ниже.
Хирургическая резекция
Если повреждение вашей печени минимально, а рак находится в небольшой части вашей печени, возможно, удастся удалить раковые клетки во время операции. Эта процедура известна как хирургическая резекция.
Поскольку печень может самовосстанавливаться, возможно, удастся удалить большую ее часть, не нанося серьезного ущерба вашему здоровью. Однако у большинства людей с раком печени регенеративная способность печени может быть значительно нарушена, и резекция может быть небезопасной.
Возможность выполнения резекции часто определяется путем оценки степени тяжести цирроза (рубцевания печени).
Если рекомендуется резекция печени, она будет проводиться под общим наркозом, что означает, что вы будете спать во время процедуры и не почувствуете боли во время ее проведения.
Большинство людей достаточно хорошо себя чувствуют, чтобы выписаться из больницы в течение недели или двух после операции. Однако, в зависимости от того, какая часть вашей печени была удалена, для полного выздоровления может потребоваться несколько месяцев.
Риски
Резекция печени – сложная операция, которая может серьезно повлиять на ваш организм. Существует значительный риск возникновения осложнений во время и после операции.
Возможные осложнения резекции печени включают:
- инфекция на месте операции
- кровотечение после операции
- тромбов, которые образуются в ваших ногах – медицинский термин для этого – тромбоз глубоких вен (ТГВ)
- Утечка желчи из печени – для устранения утечки может потребоваться дальнейшее хирургическое вмешательство.
- желтуха (пожелтение кожи и белков глаз)
- печеночная недостаточность (когда ваша печень больше не может функционировать должным образом)
Резекция печени также может иногда вызывать фатальные осложнения, например, сердечный приступ.Подсчитано, что примерно 1 из 30 человек, перенесших операцию по резекции печени, умирает во время или вскоре после операции.
Пересадка печени
Пересадка печени включает удаление злокачественной печени и замену ее здоровой от донора.
Это серьезная операция и существует риск потенциально опасных для жизни осложнений. По оценкам, около 1 из 30 человек умрет во время процедуры и до 1 из 10 человек умрет в какой-то момент в течение года после операции.
Пересадка печени может вам подойти, если:
- у вас есть только одна опухоль диаметром менее 5 см (50 мм)
- у вас три или меньше небольших опухолей, каждая менее 3 см (30 мм)
- Вы исключительно хорошо отреагировали на другие виды лечения, без признаков роста опухоли в течение шести месяцев
Если у вас несколько опухолей или опухоль размером более 5 см, риск рецидива рака обычно настолько высок, что пересадка печени не принесет никакой пользы.
Если вы подходите для пересадки печени, вы обычно должны быть внесены в список ожидания, пока не станет доступна донорская печень. Среднее время ожидания трансплантации печени для взрослых составляет 142 дня.
В некоторых случаях можно использовать небольшую часть печени живого родственника. Это называется трансплантацией печени от живого донора.
Преимущество использования трансплантата печени от живого донора заключается в том, что человек, получающий трансплантат, может спланировать процедуру вместе со своей медицинской бригадой и родственником, и ему обычно не придется долго ждать.
Подробнее о трансплантации печени.
Микроволновая или радиочастотная абляция
Микроволновая или радиочастотная абляция (РЧА) может быть рекомендована в качестве альтернативы хирургическому вмешательству для лечения рака печени на ранней стадии, в идеале, когда опухоль или опухоли меньше 5 см (50 мм) в диаметре.
Их также можно использовать для лечения опухолей большего размера, но в таких случаях может потребоваться повторение лечения.
Эти методы лечения включают нагревание опухолей микроволнами или радиоволнами, создаваемыми маленькими игольчатыми электродами.Это тепло убивает раковые клетки и заставляет опухоль сокращаться.
Аналогичные процедуры с использованием лазера или замораживания также позволяют достичь того же результата.
Существует три основных способа проведения микроволновой абляции или РЧА:
- , где иглы вводятся через кожу (чрескожно)
- , где иглы вводятся через небольшие разрезы в брюшной полости – операция «замочная скважина» (лапароскопия)
- , где иглы вводятся через один большой разрез в брюшной полости – «открытая» операция.
Непрерывное ультразвуковое сканирование или компьютерная томография (КТ) используются, чтобы убедиться, что иглы направляются в правильное положение.
Микроволновая абляция или РЧА может проводиться под общим наркозом или под местной анестезией (когда вы бодрствуете, но обрабатываемая область онемел), в зависимости от используемой техники и размера обрабатываемой области.
Продолжительность лечения зависит от размера и количества обрабатываемых опухолей, но обычно это занимает от одного до трех часов. Большинству людей необходимо оставаться на ночь в больнице.
В течение нескольких дней после процедуры вы можете испытывать небольшой дискомфорт и симптомы гриппа, такие как озноб и боли в мышцах.
Риск осложнений, возникающих при микроволновой абляции или РЧА, невелик, но возможные проблемы могут включать кровотечение, инфекцию, незначительные ожоги и повреждение близлежащих органов.
Химиотерапия
В химиотерапии используются мощные противораковые препараты, замедляющие распространение рака печени.
Тип химиотерапии, называемый транскатетерной артериальной химиоэмболизацией (ТАХЭ), обычно рекомендуется для лечения случаев рака печени стадии B и C. В этих случаях лечение может продлить жизнь, но не вылечить рак.
ТАСЕ также может использоваться для предотвращения распространения рака из печени у людей, ожидающих трансплантации печени.
Не рекомендуется при раке печени стадии D, поскольку может усугубить симптомы заболевания печени.
Процедура TACE
Во время ТАСЕ тонкая трубка, называемая катетером, вводится в главный кровеносный сосуд в паху (бедренная артерия) и проходит по артерии к основному кровеносному сосуду, по которому кровь поступает в печень (печеночная артерия).
Препарат для химиотерапии вводится непосредственно в печень через катетер, а гель или маленькие пластиковые шарики вводятся в кровеносные сосуды, снабжающие опухоль, чтобы замедлить скорость их роста.
TACE обычно занимает от одного до двух часов. После процедуры вы проведете ночь в больнице, прежде чем вернетесь домой.
При необходимости эту процедуру можно повторить несколько раз.
Побочные эффекты
Введение химиотерапевтических препаратов непосредственно в печень, а не в кровь, позволяет избежать широкого спектра побочных эффектов, связанных с традиционной химиотерапией, таких как выпадение волос и усталость.
Однако процедура не лишена побочных эффектов и осложнений. Наиболее частым побочным эффектом является синдром постхимиоэмболизации, который может вызывать боль в животе (животе) и высокую температуру (лихорадку), а также вызывать рвоту или плохое самочувствие.
Эти симптомы могут длиться несколько недель после сеанса ТАСЕ.
Подробнее о химиотерапии.
Инъекции спирта
Если у вас всего несколько небольших опухолей, в качестве лечения можно использовать инъекции алкоголя (этанола).Игла проходит через кожу, чтобы ввести спирт в раковые клетки. Это обезвоживает клетки и останавливает их кровоснабжение.
В большинстве случаев это делается под местной анестезией, то есть вы будете бодрствовать, но пораженный участок онемел, поэтому вы не почувствуете боли.
Сорафениб
Сорафениб – это лекарство в форме таблеток, которое может нарушить кровоснабжение опухолей печени и замедлить их рост.
Иногда его используют в качестве лечения запущенных случаев рака печени, хотя он обычно не доступен в NHS, потому что Национальный институт здравоохранения и передового опыта (NICE) заявил, что стоимость лекарства высока, а польза от него ограничена. предложения.
Вопрос о том, соответствуете ли вы критериям приема сорафениба, будет решать ваша медицинская бригада и будет зависеть от вероятности того, получите ли вы значительную пользу от этого лекарства.
Для получения дополнительной информации см. Рекомендации NICE по сорафенибу для лечения запущенной гепатоцеллюлярной карциномы.
Рак печени поздней стадии
Лечение запущенного рака печени направлено на облегчение таких симптомов, как боль и дискомфорт, а не на замедление прогрессирования рака.
Некоторым людям с запущенным раком печени требуются сильные обезболивающие, такие как кодеин или, возможно, морфин. Тошнота и запор являются частыми побочными эффектами этих типов обезболивающих, поэтому вам также могут дать таблетку от тошноты и слабительное.
Подробнее об уходе в конце жизни.
Печень – жировая болезнь печени
Печень, расположенная в верхней правой части живота, является самым большим внутренним органом человеческого тела. Основные функции печени – вывод токсинов и переработка питательных веществ из пищи.Кровь из пищеварительной системы фильтруется через печень, прежде чем отправиться в какой-либо другой участок тела.
Жировая болезнь печени (стеатоз) – это накопление избыточного жира в клетках печени и является распространенной жалобой на печень в западных странах. Это поражает примерно одного из 10 человек. Содержание жира в печени является нормальным явлением, но если жир составляет более 10 процентов веса печени, значит, у вас ожирение печени, и у вас могут развиться более серьезные осложнения.
Жирная печень может не вызывать повреждений, но иногда избыток жира приводит к воспалению печени.Это состояние, называемое стеатогепатитом, действительно вызывает повреждение печени. Иногда воспаление из-за ожирения печени связано со злоупотреблением алкоголем. Это называется алкогольным стеатогепатитом. В противном случае это состояние называется неалкогольным стеатогепатитом или НАСГ.
Воспаленная печень со временем может покрыться рубцами и затвердеть. Это серьезное заболевание, называемое циррозом, часто приводит к печеночной недостаточности. НАСГ – одна из трех основных причин цирроза печени.
Причины жировой болезни печени
Избыточное потребление калорий вызывает накопление жира в печени.Когда печень не обрабатывает и не расщепляет жиры, как это обычно должно происходить, накапливается слишком много жира. Люди склонны к развитию ожирения печени, если у них есть определенные другие условия, такие как ожирение, диабет или высокий уровень триглицеридов.
Злоупотребление алкоголем, быстрая потеря веса и недоедание также могут привести к ожирению печени. Однако у некоторых людей развивается ожирение печени, даже если у них нет ни одного из этих состояний.
Факторы риска ожирения печени
Большинство, но не все, пациенты с ожирением печени имеют средний возраст и имеют избыточный вес.Факторы риска, наиболее часто связанные с жировой болезнью печени:
- избыточный вес (индекс массы тела 25-30)
- ожирение (индекс массы тела более 30)
- диабет
- повышенный уровень триглицеридов.
Метаболический синдром и жировая болезнь печени
Многие исследователи теперь считают, что метаболический синдром – группа расстройств, повышающих риск диабета, сердечных заболеваний и инсульта – играет важную роль в развитии ожирения печени.
Признаки и симптомы метаболического синдрома включают:
- ожирение, особенно в области талии (абдоминальное ожирение)
- высокое кровяное давление (гипертония)
- один или несколько аномальных уровней холестерина – высокий уровень триглицеридов, типа жира в крови , или низкий уровень холестерина липопротеинов высокой плотности (ЛПВП), «хороший» холестерин
- резистентность к инсулину, гормону, который помогает регулировать количество сахара в крови.
Из них инсулинорезистентность может быть самым важным триггером НАСГ.Поскольку состояние может оставаться стабильным в течение многих лет, не причиняя большого вреда, исследователи предположили, что «второй удар» по печени, такой как бактериальная инфекция или гормональная аномалия, может привести к циррозу.
Как печень становится жировой
Неясно, как печень становится жировой. Жир может поступать из других частей вашего тела, или ваша печень может абсорбировать повышенное количество жира из кишечника. Другое возможное объяснение заключается в том, что печень теряет способность преобразовывать жир в форму, которую можно удалить.Однако употребление жирной пищи само по себе не вызывает ожирения печени.
Симптомы ожирения печени
Жировая печень сама по себе не вызывает никаких симптомов, поэтому люди часто узнают о своей жировой болезни, когда проходят медицинские тесты по другим причинам. НАСГ может поражать печень годами или даже десятилетиями, не вызывая никаких симптомов. При обострении заболевания может наблюдаться утомляемость, похудание, дискомфорт в животе, слабость и спутанность сознания.
Диагностика жировой болезни печени
Ваш врач может увидеть что-то необычное в анализе крови или заметить, что ваша печень немного увеличена во время планового осмотра.Это могут быть признаки ожирения печени. Чтобы убедиться, что у вас нет другого заболевания печени, ваш врач может попросить дополнительные анализы крови (включая тесты функции печени), УЗИ, компьютерную томографию (КТ) или медицинскую резонансную томографию (МРТ).
Если исключены другие заболевания, вам может быть поставлен диагноз НАСГ. Единственный способ узнать наверняка – сделать биопсию печени. Ваш врач возьмет образец ткани печени с помощью иглы и проверит его под микроскопом.
Некоторые вопросы, которые следует задать врачу после постановки диагноза, включают:
- Какова вероятная причина моего ожирения печени?
- У меня НАСГ? Если нет, какова вероятность того, что у меня разовьется НАСГ?
- У меня цирроз? Если нет, какова вероятность того, что у меня разовьется цирроз?
- Нужно ли худеть? Как я могу сделать это безопасно?
- Следует ли мне принимать какие-либо лекарства для контроля уровня холестерина и триглицеридов?
- Каких лекарств или других веществ мне следует избегать для защиты моей печени?
Профилактика и лечение жировой болезни печени
Не существует медицинских или хирургических методов лечения ожирения печени, но некоторые шаги могут помочь предотвратить или обратить вспять некоторые повреждения.
В целом, если у вас ожирение печени, и в частности НАСГ, вам следует:
- худеть – безопасно. Обычно это означает потерю не более чем от половины до одного килограмма (от одного до двух фунтов) в неделю.
- снизить уровень триглицеридов с помощью диеты, лекарств или и того и другого. здоровое питание
- увеличьте физическую активность
- проходите регулярные осмотры у врача, специализирующегося на уходе за печенью.
Лечение жировой болезни печени
Ожирение печени в настоящее время является центром интенсивных исследований. Ученые изучают, могут ли различные лекарства помочь уменьшить воспаление печени, в том числе новые лекарства от диабета, которые могут помочь вам, даже если у вас нет диабета. К ним относятся метформин, пиоглитазон, розиглитазон и бетаин. Другой исследуемый препарат – орлистат (ксеникал), лекарство, которое блокирует всасывание некоторых жиров из пищи. Первые результаты показывают, что орлистат может уменьшить количество жира в печени.
Куда обратиться за помощью
О мононуклеозе (инфекционном мононуклеозе) | CDC
Инфекционный мононуклеоз, также называемый «мононуклеозом», является заразным заболеванием. Вирус Эпштейна-Барра (EBV) является наиболее частой причиной инфекционного мононуклеоза, но другие вирусы также могут вызывать это заболевание. Это распространено среди подростков и молодых людей, особенно студентов. По крайней мере, у одного из четырех подростков и молодых людей, инфицированных ВЭБ, разовьется инфекционный мононуклеоз.
Симптомы
Типичные симптомы инфекционного мононуклеоза обычно появляются через четыре-шесть недель после заражения EBV. Симптомы могут развиваться медленно и не все одновременно.
Эти симптомы включают:
- крайняя усталость
- лихорадка
- боль в горле
- Боль в голове и теле
- Увеличение лимфатических узлов на шее и подмышках
- Опухание печени или селезенки, или и того, и другого
- сыпь
Увеличенная селезенка и опухшая печень – менее распространенные симптомы.У некоторых людей печень или селезенка или и то, и другое могут оставаться увеличенными даже после того, как их усталость прошла.
Большинство людей поправляются через две-четыре недели; однако некоторые люди могут чувствовать усталость еще несколько недель. Иногда симптомы инфекционного мононуклеоза могут длиться шесть месяцев и дольше.
Трансмиссия
ВЭБ – наиболее частая причина инфекционного мононуклеоза, но другие вирусы могут вызывать это заболевание. Как правило, эти вирусы чаще всего распространяются через жидкости организма, особенно слюну.Однако эти вирусы также могут передаваться через кровь и сперму во время полового контакта, переливания крови и трансплантации органов.
Другие инфекции, которые могут вызывать инфекционный мононуклеоз:
Профилактика и лечение
Не существует вакцины для защиты от инфекционного мононуклеоза. Вы можете защитить себя, не целовавшись и не делясь напитками, едой или личными вещами, например зубными щетками, с людьми с инфекционным мононуклеозом.
Вы можете облегчить симптомы инфекционного мононуклеоза на:
- жидкости для питья, чтобы избежать обезвоживания
- много отдыхать
- Прием безрецептурных обезболивающих и жаропонижающих
Если у вас инфекционный мононуклеоз, вам не следует принимать антибиотики пенициллина, такие как ампициллин или амоксициллин.В зависимости от тяжести симптомов врач может порекомендовать лечение определенных систем органов, пораженных инфекционным мононуклеозом.
Поскольку ваша селезенка может увеличиться в результате инфекционного мононуклеоза, вам следует избегать контактных видов спорта до полного выздоровления. Занятия контактными видами спорта могут быть утомительными и могут вызвать разрыв селезенки.
Диагностика инфекционного мононуклеоза
Медицинские работники обычно диагностируют инфекционный мононуклеоз на основании симптомов.
Лабораторные исследования обычно не требуются для диагностики инфекционного мононуклеоза. Однако могут потребоваться специальные лабораторные тесты для определения причины заболевания у людей, у которых нет типичного случая инфекционного мононуклеоза.
Анализ крови пациентов с инфекционным мононуклеозом, вызванным EBV-инфекцией, может показать –
- лейкоцитов (лимфоцитов) больше, чем в норме
- лейкоциты необычного вида (атипичные лимфоциты) На
- нейтрофилов или тромбоцитов меньше, чем у нормальных
- Нарушение функции печени
Отделение хирургии – терминальная стадия заболевания печени (ESLD)
Хроническая печеночная недостаточность, также называемая терминальной стадией заболевания печени, прогрессирует в течение месяцев, лет или десятилетий.Чаще всего хроническая печеночная недостаточность является результатом цирроза, состояния, при котором рубцовая ткань заменяет здоровую ткань печени до тех пор, пока печень не может нормально функционировать. Считается, что пациенты с нарушением функции печени, у которых развивается асцит, кровотечение из варикозно расширенных вен, печеночная энцефалопатия или почечная недостаточность, имеют терминальную стадию заболевания печени (ESLD).
Хотя трансплантация печени является жизнеспособным вариантом лечения ESLD, с увеличением времени ожидания трансплантации органов почти 17% пациентов в списке ожидания трансплантации умирают ежегодно; другие не являются кандидатами на пересадку печени.Пациенты с ESLD имеют совокупность симптомов и связанных с заболеванием осложнений, которые влияют на выживаемость и качество жизни, связанное со здоровьем.
Что вызывает цирроз?
Когда вещество или болезнь поражает печень и повреждает ее, клетки печени гибнут и образуется рубцовая ткань. Этот процесс рубцевания называется фиброзом (произносится «фи-бро-зис»), и он происходит постепенно, в течение многих лет. Когда вся печень покрывается рубцами, она сжимается и затвердевает. Это называется циррозом, и обычно это повреждение невозможно исправить.
Любое заболевание, которое поражает печень в течение длительного периода времени, может привести к фиброзу и, в конечном итоге, к циррозу. Некоторые частые причины – пьянство, вирусы, накопление жира в печени, наследственные заболевания, токсическое действие лекарств и аутоиммунные заболевания. Более подробно они рассматриваются в следующем разделе.
Цирроз имеет множество причин. В Соединенных Штатах наиболее частыми причинами цирроза печени были чрезмерное употребление алкоголя и хронический гепатит С. Ожирение становится частой причиной цирроза печени либо как единственная причина, либо в сочетании с алкоголем, гепатитом С или обоими.Многие люди с циррозом имеют несколько причин повреждения печени.
Цирроз не возникает в результате травмы печени или других острых или краткосрочных причин повреждения. Обычно для того, чтобы вызвать цирроз, требуются годы хронической травмы.
Автор: BruceBlaus (собственная работа) [CC BY-SA 4.0], через Wikimedia Commons
Распространенные причины цирроза
| Алкогольная болезнь печени. | У большинства людей, употребляющих алкоголь, печень не поражается.Но чрезмерное употребление алкоголя в течение нескольких лет может вызвать хроническое повреждение печени. Количество алкоголя, необходимое для повреждения печени, сильно варьируется от человека к человеку. Для женщин употребление двух-трех напитков, включая пиво и вино, в день, а для мужчин, трех-четырех напитков в день, может привести к повреждению печени и циррозу. В прошлом цирроз, связанный с алкоголем, приводил к большему количеству смертей, чем цирроз по любой другой причине. Смертность от цирроза печени, связанного с ожирением, увеличивается. |
| Хронический гепатит С | Вирус гепатита С – это инфекция печени, которая передается при контакте с кровью инфицированного человека.Хронический гепатит С со временем вызывает воспаление и повреждение печени, что может привести к циррозу. |
| Хронический гепатит B и D | Вирус гепатита В – это инфекция печени, которая передается при контакте с кровью, спермой или другими биологическими жидкостями инфицированного человека. Гепатит B, как и гепатит C, вызывает воспаление и травму печени, которые могут привести к циррозу. Вакцина против гепатита B делается всем младенцам и многим взрослым для предотвращения вируса.Гепатит D – еще один вирус, который поражает печень и может привести к циррозу, но он встречается только у людей, которые уже болеют гепатитом B. |
| Неалкогольная жировая болезнь печени (НАЖБП) | При НАЖБП жир накапливается в печени и в конечном итоге вызывает цирроз. Это все более распространенное заболевание печени связано с ожирением, диабетом, белковой недостаточностью, ишемической болезнью сердца и приемом кортикостероидных препаратов. |
| Аутоиммунный гепатит | Эта форма гепатита вызывается иммунной системой организма, атакующей клетки печени и вызывающей воспаление, повреждение и, в конечном итоге, цирроз.Исследователи полагают, что генетические факторы могут сделать некоторых людей более склонными к аутоиммунным заболеваниям. Около 70 процентов людей с аутоиммунным гепатитом – женщины. |
| Заболевания, повреждающие или разрушающие желчные протоки | Некоторые заболевания могут повредить или разрушить протоки, по которым желчь выходит из печени, вызывая скопление желчи в печени и приводя к циррозу. У взрослых наиболее распространенным заболеванием этой категории является первичный билиарный цирроз печени, заболевание, при котором желчные протоки воспаляются и повреждаются и, в конечном итоге, исчезают.Вторичный билиарный цирроз может возникнуть, если протоки ошибочно перевязаны или повреждены во время операции на желчном пузыре. Первичный склерозирующий холангит – еще одно заболевание, которое вызывает повреждение и рубцевание желчных протоков. У младенцев повреждение желчных протоков обычно вызвано синдромом Алажилля или атрезией желчных протоков – состояниями, при которых протоки отсутствуют или повреждены. |
| Наследственные болезни | Муковисцидоз, дефицит альфа-1-антитрипсина, гемохроматоз, болезнь Вильсона, галактоземия и болезни накопления гликогена являются наследственными заболеваниями, которые влияют на то, как печень производит, обрабатывает и хранит ферменты, белки, металлы и другие вещества, необходимые организму для функционирования должным образом.Эти условия могут привести к циррозу печени. |
| Наркотики, токсины и инфекции | Другие причины цирроза включают лекарственные реакции, длительное воздействие токсичных химикатов, паразитарные инфекции и повторяющиеся приступы сердечной недостаточности с застойными явлениями в печени. |
Осложнения цирроза печени
Поскольку при циррозе печень становится бугристой и жесткой, кровь не может легко проходить через нее, поэтому в вене повышается давление, по которому кровь поступает в печень.Эта вена называется воротной веной. Состояние, когда в воротной вене высокое давление, называется портальной гипертензией. Чтобы уменьшить это давление, кровь проходит по другим венам. Некоторые из этих вен, называемые варикозом, можно найти в трубе, по которой пища идет изо рта в желудок (пищевод) или в самом желудке.
Когда у человека цирроз, высокое давление в воротной вене переходит в другой орган, называемый селезенкой, которая увеличивается в размерах и разрушает чрезмерное количество тромбоцитов, частиц крови, которые способствуют свертыванию крови.
При циррозе поступление крови в печень блокируется, и такие вещества, как аммиак, который обычно очищается печенью, попадают в общий кровоток.
Помимо проблем с кровотоком в печени, когда цирроз запущен, здоровых рабочих клеток не хватает для выполнения всей работы, поэтому эти клетки не могут производить такие вещества, как альбумин и факторы свертывания крови, которые обычно производит печень.
Рак печени, также известный как гепатоцеллюлярная карцинома (ГЦК), также может развиваться при циррозе, когда некоторые из поврежденных клеток печени начинают бесконтрольно размножаться.По мере ухудшения функции печени может развиться одно или несколько осложнений, часто являющихся первыми признаками заболевания.
| Отек и асцит | Когда повреждение печени прогрессирует до поздней стадии, жидкость собирается в ногах, что называется отеком, и в брюшной полости, что называется асцитом. Асцит может привести к бактериальному перитониту – серьезной инфекции. |
| Синяки и кровотечение | Когда печень замедляет или прекращает производство белков, необходимых для свертывания крови, у человека легко появляются синяки или кровотечения. |
| Портальная гипертензия | Обычно кровь из кишечника и селезенки попадает в печень через воротную вену. Но цирроз замедляет нормальный кровоток, что увеличивает давление в воротной вене. Это состояние называется портальной гипертензией. |
| Варикозное расширение вен пищевода и гастропатия | Когда возникает портальная гипертензия, это может вызвать расширение кровеносных сосудов в пищеводе, называемое варикозным расширением вен, или в желудке, называемое гастропатией, или и то, и другое.Увеличенные кровеносные сосуды чаще лопаются из-за тонких стенок и повышенного давления. Если они лопнут, может произойти серьезное кровотечение в пищеводе или верхней части желудка, требующее немедленной медицинской помощи. |
| Спленомегалия | Когда возникает портальная гипертензия, селезенка часто увеличивается и удерживает лейкоциты и тромбоциты, уменьшая количество этих клеток в крови. Низкое количество тромбоцитов может быть первым доказательством того, что у человека развился цирроз печени. |
| Желтуха | Желтуха возникает, когда пораженная печень не удаляет достаточное количество билирубина из крови, вызывая пожелтение кожи и белков глаз и потемнение мочи. Билирубин – это пигмент, придающий желчи красновато-желтый цвет. |
| Камни в желчном пузыре | Если цирроз препятствует свободному току желчи в желчный пузырь и из него, желчь затвердевает в виде желчных камней. |
| Чувствительность к лекарствам | Цирроз снижает способность печени фильтровать лекарства из крови.Когда это происходит, лекарства действуют дольше, чем ожидалось, и накапливаются в организме. Это заставляет человека быть более чувствительным к лекарствам и их побочным эффектам. |
| Печеночная энцефалопатия | Неисправная печень не может удалить токсины из крови, и в конечном итоге они накапливаются в головном мозге. Накопление токсинов в головном мозге, называемое печеночной энцефалопатией, может снизить умственную функцию и вызвать кому. Признаки снижения умственной функции включают спутанность сознания, изменения личности, потерю памяти, проблемы с концентрацией внимания и изменение привычек сна. |
| Инсулинорезистентность и диабет 2 типа | Цирроз вызывает резистентность к инсулину – гормону, вырабатываемому поджелудочной железой, который позволяет организму использовать глюкозу в качестве энергии. При резистентности к инсулину мышцы, жировые клетки и клетки печени не используют инсулин должным образом. Поджелудочная железа пытается удовлетворить потребность в инсулине, производя больше, но избыток глюкозы накапливается в кровотоке, вызывая диабет 2 типа. |
| Рак печени | Гепатоцеллюлярная карцинома – это тип рака печени, который может возникать у людей с циррозом.Гепатоцеллюлярная карцинома имеет высокий уровень смертности, но существует несколько вариантов лечения. |
| Другие проблемы | Цирроз может вызвать дисфункцию иммунной системы, что приводит к риску заражения. Цирроз также может вызывать почечную и легочную недостаточность, известную как гепаторенальный и гепатопульмональный синдромы. |
Симптомы цирроза печени
Первоначально у человека может вообще не быть симптомов.Это называется компенсированным циррозом c . Фактически, человек может прожить много лет с циррозом, не подозревая, что его или ее печень покрыта рубцами. Это связано с тем, что давление в воротной вене еще не слишком велико, а здоровых клеток печени еще достаточно, чтобы удовлетворять потребности организма.
Однако, если ничего не предпринять с причиной цирроза (например, продолжая много пить) или если основное заболевание, такое как гепатит, не лечится, давление в воротной вене может возрасти до такой степени, что несколько оставшихся рабочих клеток ошеломлены.По мере прогрессирования цирроза наиболее частыми симптомами являются:
- слабость
- усталость
- потеря аппетита
- тошнота
- рвота
- потеря веса
- Боль в животе и вздутие живота при скоплении жидкости в брюшной полости
- зуд
- Паукообразные кровеносные сосуды на коже
Декомпенсированный цирроз
Считается, что цирроз печени прогрессирует от компенсированного до декомпенсированного цирроза, когда серьезные заболевания развиваются по мере его обострения.Эти осложнения могут быть опасными для жизни и требуют новой печени, чтобы заменить больную путем трансплантации печени. Как обсуждалось ранее, еще одним серьезным осложнением цирроза является рак печени, который может развиваться в компенсированной или декомпенсированной стадии. Признаков рака печени может не быть, пока опухоль не разорвется и не вызовет боль.
| Кровоточивость из варикозно расширенных вен | Внутреннее кровотечение из крупных кровеносных сосудов пищевода |
| Асциты | Скопление жидкости в животе.(произносится как “а-вздохи”) |
| Энцефалопатия | Путаница из-за скопления токсинов в крови. (произносится как “ан-сеф-а-лоп-а-ты”) |
| Желтуха | Пожелтение глаз и кожи |
Варикозное кровотечение (внутреннее кровотечение)
Крупные кровеносные сосуды (варикозное расширение вен) в пищевой трубке со временем становятся все больше и больше и могут лопнуть. Когда это происходит, у человека может быть рвота кровью или стул черный и смолистый.
Риск кровотечения из варикозно расширенных вен можно снизить с помощью лекарств от артериального давления, известных как бета-блокаторы, или с помощью хирургической процедуры, при которой крошечные резинки обвязывают варикозные узлы.
Асцит (жидкость в животе)
Еще одна проблема, вызванная высоким давлением в венах печени, – это асцит. Жидкость просачивается в живот и начинает его наполнять. Это может увеличить живот, как воздушный шар, наполненный водой.Ноги тоже могут опухать. Это может быть очень неудобно.
Есть проблема, потому что меньше места для еды. Даже дыхание может быть проблемой, особенно когда человек лежит. Но самая опасная проблема при асците – инфекция, которая может быть опасной для жизни.
Асцит может исчезнуть с помощью диеты с низким содержанием соли и диуретиков (водных таблеток), назначенных вашим врачом. Но иногда медработник должен действительно слить жидкость из живота с помощью специальной иглы.
Энцефалопатия (спутанность сознания)
Плохо работающая печень может быть не в состоянии избавиться от токсичных веществ, таких как аммиак (который поступает из кишечника), и может позволить этим веществам попасть в мозг и вызвать спутанность сознания.
Помимо спутанности сознания, токсины в головном мозге вызывают изменения сна, настроения, концентрации внимания и памяти. Если это очень серьезно, это может даже вызвать кому. Все это симптомы печеночной энцефалопатии. При энцефалопатии у человека могут быть проблемы с вождением, письмом, счетом и выполнением других повседневных дел.
Признаки энцефалопатии – дрожь и “хлопанье” рук. Энцефалопатия может развиться при инфекции или внутреннем кровотечении, при запоре, при чрезмерном употреблении водных таблеток, при приеме транквилизаторов или снотворных.
Желтуха (пожелтение глаз и кожи)
Плохо работающая печень не может избавиться от билирубина – вещества, вызывающего пожелтение глаз и кожи, называемое желтухой. Слишком много алкоголя и некоторых лекарств также могут привести к желтухе.
Как измеряется степень тяжести цирроза?
Модель оценки терминальной стадии заболевания печени (MELD) измеряет тяжесть цирроза.Шкала MELD была разработана для прогнозирования 90-дневной выживаемости людей с запущенным циррозом печени. Оценка MELD основана на трех анализах крови:
- международное нормализованное отношение (INR) – тестирует тенденцию к свертыванию крови
- билирубин-тесты количество желчного пигмента в крови
- креатинин-тесты функции почек
Оценка MELD обычно находится в диапазоне от 6 до 40, причем оценка 6 указывает на максимальную вероятность 90-дневного выживания.
Как диагностируется цирроз?
Диагноз цирроза обычно основывается на наличии фактора риска цирроза, такого как употребление алкоголя или ожирение, и подтверждается физическим обследованием, анализами крови и визуализацией. Врач спросит об истории болезни и симптомах пациента, а также проведет тщательное физическое обследование для выявления клинических признаков заболевания. Например, при обследовании брюшной полости печень может ощущаться твердой или увеличенной с признаками асцита.Врач назначит анализы крови, которые могут быть полезны при оценке состояния печени и повышении подозрения на цирроз.
Пациенту с циррозом печени может периодически выполняться верхняя эндоскопия (произносится как «эн-дахс-чашка-е») (см. Рисунок справа). Тонкую трубку с камерой можно вставить в рот для поиска варикозного расширения вен пищевода (пищевой трубки) и желудка. Эндоскопия повторяется каждые несколько лет для контроля варикозного расширения вен.
Чтобы проверить печень на наличие признаков увеличения, снижения кровотока или асцита, врач может назначить компьютерную томографию (КТ), УЗИ, магнитно-резонансную томографию (МРТ) или сканирование печени.Врач может осмотреть печень, вставив лапароскоп в брюшную полость. Лапароскоп – это инструмент с камерой, который передает изображения на экран компьютера.
Биопсия печени может подтвердить диагноз цирроза, но не всегда необходима. Биопсия обычно проводится, если результат может повлиять на лечение. Биопсия выполняется иглой, вставленной между ребрами или в вену на шее. Принимаются меры предосторожности, чтобы минимизировать дискомфорт. Крошечный образец ткани печени исследуют под микроскопом на предмет рубцов или других признаков цирроза.Иногда во время биопсии обнаруживается иная причина поражения печени, чем цирроз.
Как лечится цирроз?
Лечение цирроза печени зависит от причины заболевания и наличия осложнений. Цели лечения – замедлить развитие рубцовой ткани в печени и предотвратить или лечить осложнения заболевания. Госпитализация может потребоваться при циррозе печени с осложнениями.
Соблюдение полноценной диеты
Поскольку недоедание часто встречается у людей с циррозом печени, здоровое питание важно на всех стадиях заболевания.Медицинские работники рекомендуют хорошо сбалансированный план питания. При развитии асцита рекомендуется диета с ограничением натрия. Больному циррозом нельзя есть сырых моллюсков, которые могут содержать бактерии, вызывающие серьезную инфекцию. Чтобы улучшить питание, врач может добавить жидкую добавку, которую нужно принимать внутрь или через назогастральный зонд – крошечную трубку, вводимую через нос и горло и доходящую до желудка.
Отказ от алкоголя и других веществ
Людям с циррозом рекомендуется не употреблять алкоголь или запрещенные вещества, так как и то, и другое вызовет большее повреждение печени.Поскольку многие витамины и лекарства, отпускаемые по рецепту и без рецепта, могут повлиять на функцию печени, перед их приемом следует проконсультироваться с врачом.
Лечение цирроза печени также направлено на конкретные осложнения
При отеках и асците врач порекомендует диуретики – лекарства, выводящие жидкость из организма. Из брюшной полости можно удалить большое количество асцитической жидкости и проверить на наличие бактериального перитонита. Для предотвращения инфекции могут быть назначены пероральные антибиотики.Тяжелая инфекция асцита потребует внутривенного (в / в) введения антибиотиков.
Портальная гипертензия
Врач может назначить бета-адреноблокаторы или нитраты при портальной гипертензии. Бета-адреноблокаторы могут снизить давление в варикозных узлах и снизить риск кровотечения. Желудочно-кишечное кровотечение требует немедленного эндоскопического исследования верхних отделов пищевода для выявления варикозного расширения вен пищевода. Врач может наложить перевязку с помощью специального устройства, чтобы сжать варикозные узлы и остановить кровотечение. Людям, у которых в прошлом было варикозное расширение вен, возможно, потребуется принимать лекарства для предотвращения будущих эпизодов.
Печеночная энцефалопатия
Печеночная энцефалопатия лечится путем очищения кишечника лактулозой – слабительным средством, применяемым перорально или в виде клизм. При необходимости к лечению добавляются антибиотики. Пациентов могут попросить уменьшить потребление белка с пищей. Печеночная энцефалопатия может улучшиться, поскольку другие осложнения цирроза находятся под контролем.
Некоторые люди с циррозом печени, у которых развивается гепаторенальная недостаточность, должны регулярно проходить курс лечения гемодиализом, при котором используется аппарат для очистки крови от шлаков.Также назначаются лекарства для улучшения кровотока через почки.
Другие виды лечения
Другие методы лечения направлены на устранение конкретных причин цирроза печени. Лечение цирроза, вызванного гепатитом, зависит от конкретного типа гепатита. Например, интерферон и другие противовирусные препараты назначают при вирусном гепатите, а при аутоиммунном гепатите требуются кортикостероиды и другие препараты, подавляющие иммунную систему.
Лекарства назначают для лечения различных симптомов цирроза печени, таких как зуд и боль в животе.
Когда показана трансплантация печени при циррозе?
Трансплантация печени считается необходимой, если лечение не поддается лечению. Трансплантация печени – это серьезная операция, при которой больная печень удаляется и заменяется здоровой от донора органов. Команда специалистов здравоохранения определяет риски и преимущества процедуры для каждого пациента. Показатели выживаемости улучшились за последние несколько лет из-за лекарств, которые подавляют иммунную систему и не дают ей атаковать и повредить новую печень.
Число людей, которым требуется пересадка печени, намного превышает количество доступных органов. Человек, нуждающийся в трансплантации, должен пройти сложный процесс оценки, прежде чем его добавят в длинный список ожидания трансплантации. Как правило, органы передаются людям с наибольшими шансами прожить дольше всего после трансплантации. Выживание после трансплантации требует интенсивного наблюдения и сотрудничества со стороны пациента и лица, осуществляющего уход.
Опухшая печень – Амсеты
Что в этой статье
- Что такое опухшая печень?
- Что вызывает опухание печени?
- Признаки и симптомы
- Лечение и профилактика
Что такое опухшая печень?
Опухшая печень, обычно называемая увеличенной печенью или, с медицинской точки зрения, гепатомегалией, – это когда печень набухает сверх своего нормального размера.По данным клиники Майо, печень взрослого человека обычно весит от 2,6 до 3,3 фунта (от 1,2 до 1,5 кг) и в среднем составляет 5,9 дюйма (15 см) в ширину. Обычно увеличение печени не возникает само по себе, часто есть сопровождающие его симптомы, указывающие на основное заболевание.
Что вызывает опухание печени?
Опухание печени обычно является результатом заболевания печени, например цирроза или ожирения печени, однако другие состояния здоровья также могут вызвать набухание печени.К ним относятся бактерии, вирусы, паразиты, некоторые сердечные заболевания, генетические заболевания и некоторые типы лейкемии и лимфомы. По данным клиники Майо, наиболее частыми причинами увеличения печени являются:
- Алкогольные болезни печени, такие как алкогольная жировая болезнь печени, алкогольный гепатит и цирроз
- Неалкогольная жировая болезнь печени
- Вирусный гепатит
- Рак печени, или рак, распространившийся на печень
Наиболее частые причины увеличения печени, перечисленные выше, являются очень серьезными заболеваниями, и их нельзя игнорировать.
Признаки и симптомы
Увеличение печени обычно сопровождается симптомами, связанными с основным заболеванием, они могут включать любое из следующего:
- желтуха
- Мышечные боли и усталость
- зуд
- тошнота и / или рвота
- Боль в животе, масса или увеличение в размерах
- Плохой аппетит и похудание
- Отеки стоп и голеней
- легкие синяки
Немедленно обратитесь за неотложной медицинской помощью, если у вас есть какие-либо из следующих симптомов:
- Сильная боль в животе
- Лихорадка с желтухой
- Кровавая или кофейная рвота
- одышка
- Стул черный, дегтеобразный или ярко-красная кровь в стуле
Важно записаться на прием к врачу, если вы считаете, что у вас может быть какой-либо из перечисленных выше симптомов, или если вы беспокоитесь о здоровье своей печени.
Лечение и профилактика
Увеличение печени является поводом для беспокойства, однако не все причины считаются неотложной медицинской помощью. Если вы подозреваете, что у вас увеличена печень или у вас есть какие-либо признаки или симптомы, обязательно запишитесь на прием к врачу. Ваш врач может предпринять соответствующие действия и посоветовать вам, что делать дальше. Лучший способ предотвратить развитие опухшей печени – вести здоровый образ жизни.Диета и упражнения важны наряду с отказом от курения и отказом от алкоголя.
Узнайте больше об основах здоровья печени у доктора Тарека Хассанейна, доктора медицины
Список литературы
Mayoclinic
Линия здоровья
Безалкогольная жировая болезнь печени (НАЖБП)
Обзор
Неалкогольная жировая болезнь печени (НАЖБП) является очень распространенным заболеванием и относится к группе состояний, при которых происходит накопление избыточного жира в печени у людей, которые пьют мало или совсем не употребляют алкоголь.Самая распространенная форма НАЖБП – это легкое заболевание, называемое ожирением печени. При ожирении печени жир накапливается в клетках печени. Хотя наличие жира в печени – это ненормально, само по себе оно, вероятно, не повреждает печень. Небольшая группа людей с НАЖБП может иметь более серьезное заболевание, называемое неалкогольным стеатогепатитом (НАСГ). При НАСГ накопление жира связано с воспалением клеток печени и различной степенью рубцевания. НАСГ – потенциально серьезное заболевание, которое может привести к тяжелому рубцеванию печени и циррозу.Цирроз возникает, когда печень получает существенное повреждение, и клетки печени постепенно замещаются рубцовой тканью (см. Рисунок), что приводит к неспособности печени работать должным образом. Некоторым пациентам, у которых развивается цирроз, в конечном итоге может потребоваться пересадка печени (операция по удалению поврежденной печени и замене ее «новой» печенью).
Симптомы
Большинство людей с НАЖБП не имеют симптомов и проходят нормальный осмотр. У детей могут наблюдаться такие симптомы, как боль в животе, которая может проявляться в центре или в правой верхней части живота, а иногда и утомляемость.Однако следует учитывать и другие причины боли в животе и утомляемости. При физикальном обследовании печень может быть немного увеличена, и у некоторых детей может наблюдаться пятнистое темное изменение цвета кожи (черный акантоз), чаще всего на шее и в области под мышками.
Причины НАЖБП / НАСГ
НАЖБП является частью метаболического синдрома, характеризующегося диабетом или преддиабетом (инсулинорезистентностью), избыточным весом или ожирением, повышенным уровнем липидов крови, таких как холестерин и триглицериды, а также высоким кровяным давлением.Не у всех пациентов наблюдаются все проявления метаболического синдрома. Меньше известно о причинах развития НАСГ. Исследователи сосредотачиваются на нескольких факторах, которые могут способствовать развитию НАСГ. К ним относятся:
- Окислительный стресс (дисбаланс между прооксидантами и антиоксидантами, которые приводят к повреждению клеток печени)
- Производство и высвобождение токсичных воспалительных белков (цитокинов) собственными воспалительными клетками пациента, клетками печени или жировыми клетками
- Некроз или гибель клеток печени, называемый апоптозом
- Воспаление и инфильтрация жировой ткани (жировой ткани) лейкоцитами
- Микробиота кишечника (кишечные бактерии), которая может играть роль в воспалении печени
Факторы риска
НАЖБП – очень распространенное заболевание, которым страдает от одного из трех до одного из пяти взрослых и примерно у каждого десятого ребенка в Соединенных Штатах.Ожирение считается наиболее частой причиной жировой инфильтрации печени. По оценкам некоторых экспертов, примерно две трети взрослых с ожирением и половина детей с ожирением могут иметь ожирение печени. Примерно от 2 до 5 процентов взрослых американцев и до 20 процентов страдающих ожирением могут страдать от более тяжелого состояния НАСГ. Число детей с НАСГ неизвестно. Наличие диабета 2 типа и других состояний, связанных с инсулинорезистентностью, таких как синдром поликистозных яичников, являются известными факторами риска развития ожирения печени и НАСГ.
Скрининг / диагностика
Люди с факторами риска ожирения печени часто имеют избыточный вес или ожирение, могут иметь диабет или высокий уровень триглицеридов / холестерина в крови. Людям с этими факторами риска следует проверять печеночные пробы не реже одного раза в год. Те, у кого обнаружены повышенные показатели печеночных тестов или возможный жир в печени при ультразвуковом исследовании брюшной полости или другом визуализирующем исследовании, должны быть обследованы на предмет возможного ожирения печени в дополнение к другим причинам повышенных показателей печеночных проб.Как только жир обнаружен в печени, необходимо проверить другие причины жирности печени, такие как употребление слишком большого количества алкоголя, определенных лекарств и других заболеваний печени, прежде чем ставить диагноз ожирения печени.
Следующий шаг – определить, есть ли у пациента с ожирением печени только жир в печени (также называемый стеатозом), где рубцевание печени встречается редко, или неалкогольный стеатогепатит (НАСГ) с жировыми отложениями и воспалением в печени, превышающим время может вызвать рубцевание печени.Самый точный способ выяснить это – выполнить биопсию печени, процедуру, при которой небольшая игла вводится через кожу после введения обезболивающего лекарства, чтобы получить небольшой кусочек печени для исследования под микроскопом. Затем патологоанатом интерпретирует образец биопсии и определяет, присутствует ли НАСГ и, если да, произошло ли какое-либо повреждение или рубцевание печени. Существует все больше альтернатив биопсии печени, которые также могут предоставить большую часть той же информации, не требуя введения иглы в печень.К ним относятся измерение жесткости и содержания жира в печени с помощью эластографии с использованием специального ультразвукового исследования (Fibroscan®) или МРТ. Специальные анализы крови или комбинация обычных анализов крови также могут использоваться для оценки возможного рубцевания печени у пациентов с НАЖБП. Поскольку ни один из этих тестов не является идеальным, пациентам с ожирением печени рекомендуется обсудить риски и преимущества этих тестов со своим врачом, чтобы решить, какие тесты лучше всего подходят в их ситуации.В целом, наиболее полезно провести комбинацию тестов, чтобы убедиться, что все они указывают на одинаковую степень жира в печени и рубцевания печени. Если тесты указывают на более значительное рубцевание печени, ваш врач может порекомендовать биопсию печени.
Лечение НАЖБП / НАСГ
В дополнение к хорошему контролю диабета и высокого уровня холестерина / триглицеридов, если он присутствует, наиболее эффективное лечение ожирения печени, будь то НАЖБП или НАСГ, включает изменения в вашем питании и жизни, включая потерю веса, увеличение физических нагрузок, сбалансированное питание и т. Д. и отказ от алкоголя.Было показано, что потеря небольшого веса тела улучшает результаты биопсии печени у людей с НАСГ, а также оказывает благотворное влияние на уровень сахара в крови, артериальное давление и уровень холестерина. Различные диеты могут привести к уменьшению количества жира в печени при условии, что количество калорий, потребляемых за день, уменьшается по сравнению с ежедневными калориями, необходимыми человеку для поддержания текущего веса, с целью на 500 калорий меньше в день. Люди должны стараться тренироваться 30 минут или больше в день как минимум 5 раз в неделю.Тем не менее, для многих пациентов может быть трудно достичь как похудания, так и поддержания веса, изменив только образ жизни. В этих случаях врач может назначить лекарство для похудания или направить пациентов на процедуру похудания или операцию. Хотя в настоящее время нет одобренных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) лекарств для лечения НАСГ, некоторые из них изучаются, и вскоре для пациентов могут быть доступны лекарства для улучшения рубцевания печени у пациентов с НАСГ и фиброзом.В целом, эти экспериментальные препараты нацелены на различные участки пути накопления жира в печени, связанного с ним воспаления и образования рубцовой ткани.
Если воспаление, вызванное НАСГ, продолжается в течение многих лет, может образоваться обширное количество рубцовой ткани печени, что в конечном итоге приводит к циррозу печени (тяжелое рубцевание печени, которое может быть необратимым). Пациенты, у которых развивается цирроз, связанный с НАСГ, подвержены риску двух основных заболеваний: гепатоцеллюлярной карциномы (рака печени) и / или терминальной стадии заболевания печени.Развитие любого из осложнений цирроза значительно влияет на продолжительность жизни, но некоторых пациентов можно вылечить, перенеся трансплантацию печени, если они будут обследованы и признаны подходящими кандидатами. По этой причине пациенты с циррозом НАСГ должны регулярно посещать специалиста по желудочно-кишечному тракту или печени, который будет контролировать их функцию печени и проверять их на рак печени с помощью периодических ультразвуковых исследований печени или других сканирований в дополнение к мониторингу других осложнений.
Автор (ы) и дата (ы) публикации
Наим Альхури, доктор медицины, и Марша Х.Кей, доктор медицины, FACG, Клиника Кливленда, Кливленд, Огайо – Обновлено в декабре 2012 г.
Ариэль Э. Фельдштейн, доктор медицины, и Марша Х. Кей, доктор медицины, FACG, Cleveland Clinic Foundation, Кливленд, Огайо – опубликовано в январе 2006 г.
Обновлено д-ром д-ром Нехой Джакхете, Медицинская система Мэрилендского университета, д-ром Аруном Джесудианом, Weill Cornell Medicine, д-ром Полом Кво, Стэнфордское здравоохранение, 2020 г.
Вернуться к началу
Лечение заболеваний желудка и печени
Общие состояния и методы лечения расстройств желудка, пищеварения, печени и питания
Условия
Процедуры
Боль в животе функциональная
Большинство в остальном здоровых детей, которые постоянно жалуются на боли в животе в течение двух и более месяцев, испытывают функциональную боль в животе.Термин «функциональный» означает отсутствие закупорки, воспаления или инфекции, вызывающих дискомфорт. Ваш врач-специалист по желудочно-кишечному тракту поможет определить, является ли боль вашего ребенка функциональной. Тем не менее, боль очень реальна и возникает из-за повышенной чувствительности органов пищеварения, иногда в сочетании с изменениями в движениях желудочно-кишечного тракта. Кишечник ребенка имеет сложную систему нервов и мышц, которая помогает продвигать пищу вперед и осуществлять пищеварение. У некоторых детей нервы становятся очень чувствительными, и боль ощущается даже при нормальной работе кишечника.Боль может быть вызвана болезнью, стрессом, запором или другими факторами. Эти дети часто пропускают школу и мероприятия. К счастью, несмотря на периодические боли, эти дети нормально растут и в целом здоровы.
Атрезия желчных путей
Атрезия желчевыводящих путей – редкое заболевание печени и желчных протоков, возникающее у младенцев. Симптомы болезни появляются или развиваются примерно через две-восемь недель после рождения. Клетки в печени производят жидкость, называемую желчью.Желчь помогает переваривать жир. Он также переносит продукты жизнедеятельности из печени в кишечник для экскреции.
Эта сеть каналов и протоков называется билиарной системой. Когда желчная система работает должным образом, она позволяет желчи стекать из печени в кишечник.
Когда у ребенка атрезия желчных путей, поток желчи от печени к желчному пузырю блокируется. Это заставляет желчь задерживаться внутри печени, быстро вызывая повреждение и рубцевание клеток печени (цирроз) и, в конечном итоге, печеночную недостаточность.
Причины атрезии желчных путей до конца не изучены. У некоторых детей может возникнуть атрезия желчных путей из-за неправильного формирования желчных протоков во время беременности. У других детей с атрезией желчных путей желчные протоки могут быть повреждены иммунной системой организма в ответ на вирусную инфекцию, приобретенную после рождения.
Младенцы с атрезией желчных путей обычно кажутся здоровыми при рождении. Симптомы болезни обычно проявляются в течение первых двух недель – двух месяцев жизни.Симптомы включают: желтуху, темную мочу, стул цвета глины, потерю веса или раздражительность. Атрезия желчевыводящих путей диагностируется с помощью анализов крови, рентгена для выявления увеличенной печени и биопсии печени. Диагностическая операция с оперативной холангиограммой подтверждает диагноз.
Атрезия желчных путей не лечится лекарствами. Выполняется процедура Касаи или гепатопортоэнтеростомия. Процедура Касаи – это операция по восстановлению оттока желчи из печени в кишечник. Он назван в честь разработавшего его хирурга.Хирург удаляет поврежденные протоки за пределами печени (внепеченочные протоки) и определяет меньшие протоки, которые все еще открыты и выводят желчь. Затем хирург прикрепляет петлю кишечника к этой части печени, чтобы желчь могла течь прямо из оставшихся здоровых желчных протоков в кишечник. Под руководством опытного хирурга процедура Касаи оказывается успешной у 60-85 процентов пациентов. Это означает, что из печени вытекает желчь и уровень желтухи снижается. Процедура Касаи не является лекарством от атрезии желчевыводящих путей, но она позволяет детям расти и сохранять хорошее здоровье в течение нескольких, а иногда и многих лет.У 15-40 процентов пациентов процедура Касаи не работает. Если это так, трансплантация печени может решить эту проблему.
Почти половине всех младенцев, которым была сделана процедура Касаи, требуется трансплантация печени в возрасте до 5 лет. У детей старшего возраста может сохраняться хороший отток желчи и отсутствие желтухи.
Восемьдесят пять процентов всех детей с атрезией желчных путей нуждаются в трансплантации печени до достижения ими 20-летнего возраста. Остальные 15 процентов в той или иной степени страдают заболеванием печени.С их заболеванием можно справиться без пересадки.
Целиакия
Целиакия – это генетическое аутоиммунное заболевание, поражающее как детей, так и взрослых. Если у ребенка глютеновая болезнь, употребление глютена вызовет повреждение пальцевидных выступов, называемых ворсинками, в слизистой оболочке тонкого кишечника ребенка. Это, в свою очередь, мешает тонкому кишечнику усваивать питательные вещества из пищи, что приводит к недоеданию и множеству других осложнений.Белки пшеницы, ячменя, ржи и овса, которые вместе называются «глютеном», заставляют иммунную систему формировать антитела, которые затем атакуют ворсинки. Если ворсинки повреждены, ребенок не может усваивать питательные вещества. Эти дети с глютеновой болезнью могут страдать от таких симптомов, как вздутие живота, боль, газы, диарея, запор, потеря веса, анемия, проблемы с ростом и низкий рост.
Целиакия – это пожизненное заболевание, но с ней можно справиться с помощью постоянных изменений в диете, называемой безглютеновой головкой t , которая представляет собой здоровую диету, включающую фрукты и овощи, яйца, мясо, птицу – и даже безалкогольные напитки и мороженое!
Колики
Колики – обычное заболевание у младенцев, вызывающее безутешный плач и сильную суетливость, особенно по вечерам.Считается, что это самоограничивающийся поведенческий синдром. Обычно колики начинаются к 3-недельному возрасту, продолжаются не менее 3 часов в день и возникают не менее 3 дней в неделю. Эти младенцы плачут, как будто от боли, краснеют и выгибают спину.
Колики очень распространены. Заболевает почти каждый четвертый новорожденный. Считается, что колики возникают из-за незрелости нервной системы ребенка, нарушения сна, гиперчувствительности к окружающей среде и сенсорной перегрузки. Лишь небольшая часть детей с коликами действительно страдает от заболеваний.Лечения нет, но можно многое сделать, чтобы свести к минимуму влияние этой изнурительной проблемы на родителей. Смесь ребенка может быть изменена на гипоаллергенную. Некоторые кормящие матери изменят свой рацион, исключив продукты, выделяющие газы, или молочные продукты. Самое эффективное лечение – это время и терпение. Другие члены семьи могут по очереди присматривать за ребенком. Детский массаж, успокаивающая музыка и пеленание могут помочь унять колики у ребенка. Колики обычно проходят к трехмесячному возрасту.Иногда беспокойство продолжается еще несколько недель или месяцев.
Запор
Запор определяется как уменьшение частоты дефекации или болезненное прохождение дефекации. Большинство детей должны опорожняться 1-2 раза в день, но многие дети делают это хотя бы через день. Когда дети страдают запором в течение длительного времени, они могут начать пачкать нижнее белье. Это фекальное загрязнение является непроизвольным, и ребенок не может его контролировать.Запор поражает детей любого возраста.
Запор часто определяется как органический или функциональный. Органический означает, что существует идентифицируемая причина, такая как заболевание толстой кишки или неврологическая проблема. К счастью, в большинстве случаев запоры являются функциональными, то есть их причину не установить. Запор по-прежнему является проблемой, но обычно не вызывает беспокойства.
У некоторых младенцев напряжение и затруднения при испражнении (часто мягком) возникают из-за незрелой нервной системы и нескоординированной дефекации.Также следует помнить, что некоторые здоровые младенцы, находящиеся на грудном вскармливании, могут пропускать несколько дней, не двигаясь.
У детей запор может начаться при изменении диеты или распорядка, во время приучения к туалету или после болезни. Некоторые дети держат табуреты, потому что не хотят пользоваться общественными туалетами или не хотят прекращать свои занятия. Если запор у ребенка продолжается более нескольких дней, задержанный стул может заполнить толстую кишку (толстую кишку) и вызвать ее растяжение.Чрезмерно растянутая толстая кишка не может работать должным образом, и в результате остается больше стула. Дефекация становится очень болезненной, и многие дети пытаются воздерживаться от стула из-за боли. Удерживающее поведение включает в себя напряжение, скрещивание ног или напряжение мышц ног / ягодиц, когда чувствуется позыв к дефекации. Часто такое сдерживающее поведение неверно интерпретируется как попытки вытолкнуть стул. Воздержание от стула усугубит запор и затруднит лечение.
Лечение состоит из слабительных, диетических изменений, увеличения жидкости и тренировки поведения.Для лечения запора может потребоваться 1 год и более.
Энкопрез
При неконтролируемом запоре может произойти загрязнение фекалий. Энкопрез возникает, когда толстая кишка ребенка поражена твердым стулом, а мягкий или жидкий стул может вытекать из заднего прохода и окрашивать нижнее белье ребенка. Обычно это вызвано хроническим запором. Реже это может быть результатом стресса, связанного с развитием или эмоционального стресса. Загрязнение может вызвать серьезные неудобства и смущение у ребенка, который обычно теряет чувство вытекания стула.Энкопрез может привести к борьбе в семье и вызвать значительные эмоциональные и психологические трудности, а также может проявляться проблемами в школе, низкой самооценкой и конфликтами между сверстниками.
Как и в случае запора, лечение состоит из слабительных, изменения диеты, увеличения жидкости и тренировки поведения. Детям, у которых были эмоциональные и психологические трудности, может быть полезно психологическое консультирование. Обычно на лечение энкопреза уходит больше года.
Диарея острая
Диарея, увеличение количества стула в день и / или увеличение его рыхлости – распространенная проблема, которая обычно длится всего несколько дней.Диарея, которая длилась менее одной недели, считается «острой». К наиболее частым причинам острой диареи относятся вирусы, бактерии и паразиты, пищевые отравления, лекарства, особенно антибиотики, пищевая аллергия и токсические вещества. Острая диарея прекращается, когда из организма выводится провоцирующая инфекция или токсин. Большинство вирусов и бактерий не требуют лечения антибиотиками. Если диарея продолжается более одной-двух недель, анализы стула и крови помогут определить наиболее вероятную причину проблемы и направить лечение.Дети с острой диареей должны продолжать придерживаться своей обычной диеты, если диарея не является тяжелой или не сопровождается рвотой. Иногда ограничение молока и молочных продуктов может быть полезным, но это не обязательно. Чрезмерная потеря жидкости может привести к обезвоживанию, которого можно избежать, убедившись, что ребенок пьет достаточно жидкости для поддержания нормального диуреза. Младенцы в возрасте до 3 месяцев и те, у кого рвота, подвержены наибольшему риску обезвоживания. Высокая температура увеличивает потери жидкости в организме, поэтому ее следует контролировать.Уменьшение количества мокрых подгузников, отсутствие слез при плаче и чрезмерная сонливость – все это признаки обезвоживания и требуют медицинской помощи. При сильной диарее или рвоте рекомендуются замещающие жидкие минеральные напитки, такие как Pedialyte, Infalyte, Cerealyte, Naturalyte и Rehydralyte. Они также доступны в виде фруктового мороженого. Если ребенок не может удерживать достаточно жидкости, рекомендуется госпитализация, чтобы предотвратить серьезное обезвоживание и дать «покой кишечнику», пока инфекция проходит.Кормление через рот будет начато, как только состояние улучшится и когда можно будет более внимательно наблюдать за реакцией ребенка.
Диарея хроническая
Диарея – это учащение стула в день и / или более жидкий или жидкий стул. Если диарея длится более четырех недель, ее называют «хронической». Есть много причин хронической диареи. Некоторые из них существуют у здоровых людей, но другие являются заболеваниями, требующими длительного лечения.
Вот некоторые из причин:
- Инфекции, вызванные бактериями или паразитами
- Синдром раздраженного кишечника, обусловленный более быстрым действием толстой кишки
- Диарея у детей младшего возраста, которая также возникает из-за более быстрого действия толстой кишки и часто усугубляется чрезмерным содержанием сахара, например, от употребления сока
- Аллергия на молоко и сою у младенцев
- Вытекание жидкого стула вокруг стула при запоре, застрявшего в прямой кишке
- Непереносимость лактозы (из молока) или фруктозы (из фруктового сока)
- Воспалительное заболевание кишечника, например болезнь Крона или язвенный колит
- Целиакия, которая представляет собой повреждение тонкой кишки из-за протеина пшеницы.
Ваш специалист по желудочно-кишечному тракту проведет тщательное обследование и может назначить анализы для определения причины хронической диареи и предоставления лечения.
Эозинофильный эзофагит (EoE)
Эозинофильный эзофагит (EoE) – это воспалительное состояние, при котором стенка пищевода заполняется большим количеством лейкоцитов, называемых эозинофилами. Поскольку это состояние вызывает воспаление пищевода, человек с EoE может испытывать затруднения при глотании, боль, тошноту, срыгивание и рвоту. Со временем заболевание может привести к сужению пищевода, что иногда приводит к застреванию пищи в пищеводе или ее попаданию внутрь пищевода, что требует экстренного удаления.
У маленьких детей многие симптомы эозинофильного эзофагита напоминают симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ), включая нарушения питания и недостаточную прибавку в весе, поэтому у ребенка может быть ошибочно поставлен диагноз ГЭРБ. Однако правильная диагностика эзофагита у детей важна, потому что это серьезное заболевание, которое может вызвать пожизненные проблемы, если его не диагностировать.
Отказ от роста (FTT)
Неспособность развиваться (FTT) – это фраза, которая используется для описания детей, которые отстают от ожидаемого роста и развития.FTT возникает, когда ваш ребенок либо не получает достаточного количества калорий, либо не может должным образом использовать полученные калории, что приводит к неспособности расти или набирать вес в течение определенного периода времени. При использовании стандартных диаграмм роста вес или рост ребенка ниже 3-го процентиля для возраста или постепенное снижение скорости набора веса или роста будут рассматриваться как FTT.
Неспособность развиваться по многим причинам, но причины можно разделить на три категории: плохое потребление, плохое использование или повышенная потребность в калориях.Среди состояний, которые могут привести к тому, что ваш ребенок будет получать недостаточное количество калорий для нормального роста (снижение потребления калорий), включают: отказ от еды, вызванный медицинскими проблемами, такими как гастроэофагеальный рефлюкс, строгая диета, недостаточное количество молока у кормящих мам, физические отклонения, вызывающие затруднение глотания, бедность. Состояния, которые могут вызвать повышенную потерю калорий, включают заболевания, вызывающие рвоту, нарушение всасывания в результате таких состояний, как целиакия, воспалительное заболевание кишечника, муковисцидоз, пищевая аллергия и паразиты.У других детей может быть повышенная потребность в калориях из-за хронической инфекции, гипертиреоза, врожденных пороков сердца или хронических проблем с легкими.
Ваш лечащий врач с помощью диетолога / диетолога оценит состояние вашего ребенка и назначит подходящее лечение. Полная оценка может включать лабораторные исследования, дневники питания для оценки потребления калорий и, возможно, эндоскопические исследования. Лечение будет включать изменения диеты и добавок, а также лечение основных причин гипертермия.
Гепатит
- Гепатит A: Гепатит A вызывается вирусом и обычно заражается при тесном контакте с инфицированным человеком или при проглатывании зараженной пищи или воды. В Соединенных Штатах ежегодно регистрируется более 25 000 случаев.
- Гепатит B: Гепатит B вызывается вирусом, который распространяется при контакте с кровью или биологическими жидкостями инфицированного человека. Это включает передачу от матери ребенку. Примерно 43000 человек в год заражаются в США и 1.25 миллионов человек в США хронически инфицированы гепатитом B. Некоторые люди полностью выздоравливают, а для других это становится хронической инфекцией.
- Гепатит C: Гепатит C – это заразное заболевание печени, степень тяжести которого варьируется от легкой болезни, продолжающейся несколько недель, до серьезного пожизненного заболевания, поражающего печень. Это происходит в результате заражения вирусом гепатита С (ВГС), который передается в первую очередь через контакт с кровью инфицированного человека.
- Аутоиммунный гепатит: Аутоиммунный гепатит – это состояние, при котором собственная иммунная система человека атакует печень, вызывая отек и гибель клеток печени.Отек продолжается и со временем ухудшается. Если не лечить, это может привести к необратимому циррозу (заболевание печени, вызываемое клетками печени, которые не работают должным образом) и, в конечном итоге, к печеночной недостаточности. Симптомы аутоиммунного гепатита могут включать увеличение печени, зуд, кожную сыпь, темную мочу, тошноту, рвоту, стул бледного или серого цвета, потерю аппетита. Когда аутоиммунный гепатит прогрессирует до тяжелого цирроза, могут возникать другие симптомы, такие как желтуха (желтая окраска кожи и глаз), отек живота, вызванный жидкостью, кровотечение в кишечнике или спутанность сознания.Обычный анализ крови на ферменты печени может показать картину, типичную для гепатита, но для постановки диагноза необходимы дополнительные тесты. Некоторые анализы крови, которые ищут антитела (белки, которые борются с бактериями и вирусами), будут выше у людей с аутоиммунным гепатитом. Биопсия печени необходима, чтобы определить, насколько образовались отеки и рубцы. Прогноз для детей с аутоиммунным гепатитом в целом благоприятный. Примерно у семи из 10 человек болезнь переходит в стадию ремиссии, при этом симптомы становятся менее серьезными в течение двух лет после начала лечения.Однако у некоторых людей, у которых болезнь переходит в ремиссию, она возвращается в течение трех лет, поэтому лечение может потребоваться время от времени, если не на всю жизнь.
Другие типы гепатита включают:
- Лекарственный гепатит
- Метаболический гепатит (например, болезнь Вильсона)
- Гепатит новорожденных
- Стеатогепатит (ожирение печени)
- Гепатит, связанный с ППП
Болезнь Гиршпрунга
Болезнь Гиршпрунга поражает толстую кишку (толстую кишку).Стул обычно продвигается мышцами через толстую кишку. Эти мышцы контролируются специальными нервными клетками, называемыми ганглиозными клетками.
Дети с болезнью Гиршпрунга рождаются без ганглиозных клеток толстой кишки. В большинстве случаев поражается только прямая кишка, но в некоторых случаях может быть поражена большая часть толстой кишки и даже вся толстая кишка. Без этих ганглиозных клеток мышцы в этой части толстой кишки не могут вытолкнуть стул, который затем накапливается, вызывая запор и затруднения отхождения стула.Большинство детей с болезнью Гиршпрунга не испражняются в первый или второй день жизни. У этих младенцев может быть рвота, и их животик может увеличиваться в размерах, потому что они не могут легко испражняться. У некоторых младенцев вместо запора бывает диарея. Дети и подростки с болезнью Гиршпрунга
обычно страдают запором всю жизнь. Нормальный рост и развитие могут быть задержаны. Ваш лечащий врач может назначить тесты для диагностики болезни Гиршпрунга, такие как бариевая клизма, аноректальная манометрия или ректальная аспирационная биопсия.Лечение Hirschsprung – это операция по удалению пораженных частей толстой кишки.
Воспалительное заболевание кишечника (ВЗК)
Существует два основных типа воспалительного заболевания кишечника или ВЗК:
- Язвенный колит: Язвенный колит поражает только слизистую оболочку толстой кишки (толстой кишки).
- Болезнь Крона: Болезнь Крона может поражать любую часть желудочно-кишечного тракта. Чаще всего болезнь Крона поражает тонкий или толстый кишечник.Это может вызвать воспаление слизистой оболочки и более глубоких слоев кишечника.
Часто бывает трудно диагностировать, какой формой ВЗК страдает пациент, потому что и болезнь Крона, и язвенный колит вызывают схожие симптомы. У этих детей могут быть диарея, ректальное кровотечение, позывы к дефекации, боли в животе, ощущение неполного опорожнения, запор. Кроме того, у них может быть лихорадка, потеря аппетита, потеря веса, усталость, ночная потливость, боли в суставах и в теле.
У обеих болезней есть одна общая черта. Они отмечены аномальной реакцией иммунной системы организма. Иммунная система состоит из различных клеток и белков. Обычно они защищают организм от инфекции. Однако у детей с ВЗК иммунная система реагирует ненадлежащим образом, нанося вред их желудочно-кишечному тракту, вызывая симптомы ВЗК.
Питание и ожирение
Плохое питание может привести к множеству проблем у детей, включая чрезмерную прибавку в весе и ожирение.Детское ожирение, в свою очередь, может быть предвестником многих проблем со здоровьем, от диабета II типа и болезней сердца до неалкогольной жировой болезни печени (НАЖБП). Очень важно обеспечить вашего ребенка правильным питанием и помочь ему или ей выработать правильные пищевые привычки, которые сохранятся на всю жизнь. Дети все еще растут и нуждаются в хорошем питании, чтобы строить сильные тела, которые прослужат всю жизнь, но им не нужны пустые калории, содержащиеся в нездоровой пище, газированных напитках и жирных продуктах
Панкреатит
Поджелудочная железа – это орган в середине верхней части брюшной полости, рядом с первой частью тонкой кишки, двенадцатиперстной кишкой.Он производит специализированные белки, называемые ферментами, которые важны для переваривания белков, жиров и сахаров. Поджелудочная железа также производит инсулин и другие гормоны, важные для поддержания нормального уровня сахара в крови. Панкреатит – это воспаление или отек поджелудочной железы. Причины панкреатита включают камни в желчном пузыре и токсины, такие как чрезмерное употребление алкоголя. У детей частые причины включают вирусы и другие инфекции, лекарства, врожденные пороки развития и другие наследственные состояния, а также травмы
.брюшко.В 1 из 4 случаев в детстве причину так и не обнаруживают. Воспаление поджелудочной железы часто связано с болью в верхней части живота и / или спине, которая может развиваться медленно, быть легкой и непродолжительной или внезапной, более сильной и продолжительной. Очень часто бывают тошнота и рвота, может присутствовать лихорадка и желтуха. При подозрении на панкреатит лабораторные тесты ищут уровни некоторых белков, вырабатываемых поджелудочной железой, таких как «амилаза» и «липаза», выше нормы.УЗИ брюшной полости (сонограмма) или компьютерная томография (компьютерная томография) брюшной полости могут помочь выявить воспаление и отек поджелудочной железы и окружающих тканей. После диагностики панкреатита проводятся другие анализы крови для поиска причины и выявления любых осложнений, связанных с воспалением. Повторное воспаление поджелудочной железы встречается редко, но когда оно возникает, оно может привести к хроническим проблемам с пищеварением, диабету и периодическим или постоянным болям.
Рефлюкс и ГЭРБ
У младенцев это называется срыгивание.У детей старшего возраста признаками рефлюкса и ГЭРБ могут быть отрыжка, боли в животе и изжога. Большинство людей иногда испытывают кислотный рефлюкс, и обычно это не проблема. Даже младенцы, которые часто срыгивают, обычно совершенно здоровы.
Однако у некоторых людей рефлюкс случается так часто и настолько серьезен, что перерастает в состояние, называемое гастроэзофагеальной рефлюксной болезнью (ГЭРБ). ГЭРБ возникает, когда рефлюкс вызывает неприятные симптомы или осложнения, такие как неспособность набрать вес, кровотечение, респираторные проблемы или эзофагит.
Во многих случаях ГЭРБ у детей можно лечить с помощью изменения образа жизни и без лекарств.
Процедуры
Пневматическое расширение ахалазии
Пневматическая дилатация (ПД) считается нехирургической терапией первой линии при ахалазии. Принцип процедуры заключается в ослаблении нижнего сфинктера пищевода путем разрыва его мышечных волокон за счет создания радиальной силы. Процедура под контролем эндоскопа выполняется без рентгеноскопического контроля.Клиницисты обычно используют баллон с низкой податливостью, такой как расширитель Rigiflex, для выполнения ПД под контролем эндоскопа для лечения ахалазии пищевода. Его преимущество заключается в определении повреждения слизистой оболочки во время процесса расширения, поэтому повторная эндоскопия не требуется для оценки разрыва слизистой оболочки. Предыдущие исследования показали, что ПД под эндоскопическим контролем является эффективным и безопасным нехирургическим лечением, результаты которого хорошо сравниваются с другими методами лечения. Хотя результаты могут быть многообещающими, в ближайшем будущем потребуется долгосрочное наблюдение.
Аноректальная манометрия
Аноректальная манометрия используется для проверки нормального расслабления мышц, которые помогают контролировать дефекацию. Эти мышцы известны как сфинктеры. Обычно эти мышцы закрыты, чтобы удерживать стул в прямой кишке, и открываются, когда наступает время дефекации. Аноректальная манометрия также может проверить, как ребенок ощущает вздутие или растяжение прямой кишки. В прямую кишку вводится трубка с баллоном на конце. Баллон медленно надувают, чтобы имитировать стул в прямой кишке.Когда воздушный шар надувается, мышцы должны раскрыться. Трубка подключается к компьютеру, который измеряет, насколько хорошо это происходит.
Дыхание водородом
Водородный дыхательный тест используется для оценки нескольких различных желудочно-кишечных проблем, включая непереносимость различных сахаров (например, непереносимость лактозы ) и разрастание бактерий в тонком кишечнике. Бактерии в кишечном тракте могут производить водород, когда они подвергаются воздействию неабсорбированного сахара.Этот водород попадает в кровоток, попадает в легкие, а затем удаляется из организма при вдохе. Для выполнения этого теста ребенка просят подуть в сумку (чтобы получить исходное значение). Затем им дают выпить отмеренное количество определенного сахара. Через определенные промежутки времени ребенок дует в сумку. Будет измерено содержание водорода в их дыхании. Тест занимает около 4 часов.
Колоноскопия
Колоноскопия – это тест, который позволяет врачу осматривать слизистую оболочку толстой кишки (толстой кишки) с помощью длинной гибкой трубки с подсветкой и видеочипом на конце (колоноскоп).Перед этим обследованием ребенок должен принять лекарство, очищающее толстый кишечник от стула. Колоноскопия проводится, когда ребенок спит под наркозом. Колоноскоп вводится через задний проход в прямую кишку, а затем вокруг остальной части толстой кишки. Часто крошечные образцы клеток (биопсии) берутся для поиска воспаления, инфекции или других проблем.
Эндоскопическое лечение желудочно-кишечных кровотечений
Существует множество эндоскопических методов лечения, доступных для лечения UGIB, включая инъекционные методы, механическую терапию и прижигание.Первичный механизм действия инъекционной терапии – тампонада (закрытие или блокировка кровотечения), возникающая в результате эффекта объема. Некоторые агенты также обладают вторичным фармакологическим действием. Агенты, доступные для инъекций для тампонады, включают физиологический раствор и разбавленный адреналин. Отдельный класс инъекционных агентов включает тромбин, фибрин и цианоакрилатные клеи, которые используются для создания первичного тканевого уплотнения в месте кровотечения. Механическая терапия относится к использованию устройства, которое вызывает физическую блокировку или закрытие кровотечения.В настоящее время единственными широко доступными эндоскопическими механическими методами лечения являются зажимы и устройства для перевязки бандажей. Эндоскопические зажимы размещаются над местом кровотечения (например, видимым сосудом) и обычно отслаиваются в течение нескольких дней или недель после размещения. Прижигание относится к использованию механического давления кончика зонда на место кровотечения в сочетании с теплом или электрическим током для коагуляции кровеносных сосудов.
Расширение пищевода
Иногда у ребенка или подростка может развиться стриктура (сужение) пищевода (глотательная трубка), которая требует расширения (растяжения) для облегчения прохождения пищи и жидкостей.Есть несколько способов расширения пищевода. Один из методов – использовать серию гибких расширителей увеличивающейся толщины, называемых бужами. Они проходят по пищеводу по одному, начиная с тонкого бужа, который может проходить через суженную область; по мере увеличения размера буж растягивает стриктуру. Второй метод – использование баллонного расширителя. Под рентгенологическим контролем через область сужения вводят катетер с баллоном; затем надувается баллон, в результате чего стриктура растягивается.
Манометрия пищевода
Манометрия пищевода используется для изучения работы пищевода (глотательной трубки). Ребенок не спит для этого теста. Через нос в пищевод вводится небольшая трубка (катетер). Затем ребенка просят проглотить воду, запивая глотком, или без нее. Катетер прикреплен к компьютеру, который регистрирует силу и координацию мышечных сокращений пищевода, возникающих при этих глотаниях. Катетер необходимо перемещать во время исследования для проверки различных участков пищевода.
Бандажирование варикозно расширенных вен пищевода
Варикозное расширение вен – это большие расширенные вены, которые развиваются в пищеводе (глотательной трубке) при повышенном давлении в воротной вене, большой вене, которая входит в печень. Это повышенное давление может возникать при нескольких обстоятельствах, включая тяжелое заболевание печени и тромбоз (свертывание) воротной вены. Иногда эти варикозные узлы могут кровоточить или иметь высокий риск кровотечения. Один из способов контролировать это – наложить на вену «повязку», чтобы она свернулась и не кровоточила.Полосы устанавливаются с помощью эндоскопа. Это делается, пока ваш ребенок спит под наркозом. Волоконно-оптическая трубка (эндоскоп) вводится через рот в пищевод. На конце эндоскопа есть световой и видеочип, который отправляет изображения на экран. К кончику эндоскопа крепится специальное приспособление, называемое бандером. После выявления варикозного расширения вену можно наложить повязку. Бандажи могут быть наложены на несколько разных варикозных узлов за один сеанс. Часто требуется несколько сеансов, каждый из которых назначается с интервалом в несколько недель, чтобы вылечить все варикозные узлы.
Склеротерапия варикозно расширенных вен пищевода
Варикозное расширение вен – это большие расширенные вены, которые развиваются в пищеводе при повышенном давлении в воротной вене, большой вене, которая входит в печень. Это повышенное давление может возникать при нескольких обстоятельствах, включая тяжелое заболевание печени и тромбоз (свертывание) воротной вены. Иногда эти варикозные узлы могут кровоточить или иметь высокий риск кровотечения. Их можно контролировать либо с помощью бандажа (см. Выше), либо склерозируя варикозные узлы.Склеротерапия проводится путем введения лекарства в варикозный узел, который вызывает образование рубцов. Если варикозный канал покрыт рубцами, он не может кровоточить. Это делается, пока ваш ребенок спит под наркозом. Волоконно-оптическая трубка (эндоскоп) вводится через рот в пищевод. Через эндоскоп пропускают иглу для склеротерапии. После выявления варикозного расширения игла вводится в вену и вводится лекарство. За один сеанс можно вводить несколько разных варикозных узлов. Часто требуется несколько сеансов, каждый из которых назначается с интервалом в несколько недель, чтобы вылечить все варикозные узлы.
Flex ректороманоскопия
Гибкая ректороманоскопия – это тест, который позволяет врачу непосредственно смотреть на слизистую оболочку нижнего конца толстой кишки (прямая и сигмовидная кишка) с помощью гибкой трубки, имеющей на конце световой и видеочип (либо сигмоидоскоп, либо колоноскоп). Перед этим обследованием ребенок должен принять лекарства, очищающие толстый кишечник от стула. Зонд вводится через задний проход в прямую кишку, а затем в сигмовидную кишку.Часто крошечные образцы клеток (биопсии) берутся для поиска воспаления, инфекции или других проблем.
Удаление инородного тела
Ребенок или подросток могут проглотить монету, игрушку, большой плохо пережеванный кусок пищи или другой предмет. Если он застрял в пищеводе, его необходимо удалить. Для этого через рот в пищевод вводится эндоскоп (оптоволоконная трубка). Доступны различные инструменты (захваты и корзины), которые можно пропустить через эндоскоп, а затем использовать для захвата предмета и его вытягивания из пищевода.Если объект попадает через пищевод в желудок, со временем он обычно проходит через остальную часть кишечного тракта и выходит с калом. По этой причине инородные тела в желудке необходимо удалять с помощью эндоскопии только в том случае, если они вызывают симптомы (например, боль в животе или рвоту) или если объект оставался в желудке в течение длительного времени.
Тестирование функции поджелудочной железы
Существует ряд тестов, позволяющих определить, насколько хорошо поджелудочная железа вырабатывает ферменты, расщепляющие пищу.К ним относятся простые тесты стула. Иногда важно измерить количество ферментов, попадающих в тонкий кишечник. Это делается во время верхней эндоскопии. После того, как ребенок заснет, под наркозом ему вводят лекарство через капельницу, которая стимулирует поджелудочную железу. Это заставляет жидкость из поджелудочной железы вытекать в первую часть тонкой кишки (двенадцатиперстную кишку). Эта жидкость отсасывается через эндоскоп и собирается в контейнер. Затем его отправляют в лабораторию, где измеряется количество ферментов в жидкости.
Размещение и уход за трубкой ПЭГ
Некоторым детям нужна трубка, помещенная в желудок (гастростомическая трубка), чтобы они могли получать адекватное питание, если они не могут принять достаточно через рот, или чтобы они могли безопасно принимать жидкости, если у них есть проблемы с глотанием. Эти трубки можно разместить несколькими способами. Один из них – это чрескожная эндоскопическая гастростомия (ЧЭГ). Когда ребенок спит под анестезией или с седацией внутривенно, эндоскоп (оптоволоконная трубка) вводится через пищевод в желудок.Затем желудок надувается воздухом через эндоскоп. После тщательной очистки брюшной полости определяется место для гастростомической трубки, и в этом месте небольшая игла вводится через брюшную стенку в желудок. Затем через эту иглу пропускают гибкую проволоку и вынимают иглу. Гибкую проволоку захватывают эндоскопом и вытаскивают через рот. Затем к этой гибкой проволоке прикрепляют гастростомическую трубку и тянут ее вниз по пищеводу, а затем через небольшое отверстие, сделанное в брюшной стенке в месте прокола иглы, оставляя бампер гастростомической трубки в желудке, удерживая трубку. на месте.Вся процедура после того, как ребенок уснет, занимает всего 5-10 минут. Ребенок остается в больнице на ночь, и обычно через зонд для кормления используют на следующий день. Перед отъездом домой семью учат пользоваться трубкой и ухаживать за ней.
pH-зонд / полное сопротивление
Эти тесты используются для измерения частоты рефлюкса материала из желудка обратно в пищевод (гастроэзофагеальный рефлюкс). Датчик pH измеряет кислотный рефлюкс. Катетер с импедансом измеряет как кислотный, так и некислотный рефлюкс.Врач вашего ребенка решит, какой тест будет наиболее полезным. Для обоих тестов небольшой гибкий катетер вводится через нос в пищевод. Катетер прикреплен к записывающему устройству. Катетер оставляют на 24 часа. В это время ваш ребенок может нормально есть и пить.
Полипэктомия
Полипы относительно часто встречаются у детей. Многие из них являются ювенильными полипами, которые не являются злокачественными. Некоторые полипы возникают как часть синдрома полипоза.Как часть оценки и лечения полипов, они удаляются эндоскопически путем полипэктомии. Это делается через колоноскоп, если полипы находятся в толстой кишке, которая является наиболее распространенным местом, или через эндоскоп, если полипы находятся в желудке или тонкой кишке. Если полип очень маленький, его можно удалить с помощью щипца для биопсии, который пропускают через эндоскоп или колоноскоп. Если полип больше, основание полипа захватывается петлей, которую пропускают через эндоскоп или колоноскоп.Это позволяет удалить полип. Независимо от того, удален ли полип с помощью щипцов для биопсии или петли, полип отправляется на место патологии для исследования под микроскопом, чтобы определить, какой это тип полипа.
Расширение привратника (включая инъекцию ботокса)
Пациентам с нарушенной способностью выталкивать пищу из желудка в тонкий кишечник может помочь эндоскопическое лечение клапана (привратника), соединяющего эти два органа. Этим пациентам обычно ставят диагноз «задержка опорожнения желудка» или «гастропарез», и они часто имеют хронические симптомы тошноты, рвоты и / или потери веса.Это состояние может возникнуть у здорового ребенка после вирусного заболевания или может быть частью основного генетического или метаболического нарушения. Независимо от причины, пациенты, которые прошли безуспешное лечение медикаментами, могут быть рассмотрены для эндоскопической терапии. Расширяя или растягивая пилорический клапан и / или вводя ботокс, чтобы заставить клапан расслабиться, желудок может легче опорожняться в тонкую кишку и улучшать симптомы.
Расширение прямой кишки (включая инъекцию ботокса)
Ботокс® – это торговая марка токсина, вырабатываемого бактерией Clostridium botulinum (ботулотоксин).Когда небольшое количество вводится в мышцу, это заставляет ее расслабиться. Врач вашего ребенка может порекомендовать инъекцию Ботокса в анальный сфинктер при определенных обстоятельствах, например, когда у ребенка проблемы со стулом, в частности, из-за проблем с расслаблением мышц, составляющих анальный сфинктер. Укол делают, пока ребенок спит под наркозом. Воздействие на мышцы непостоянно, но может длиться от нескольких недель до месяцев.
Ректальная аспирационная биопсия
Биопсия прямой кишки – это процедура удаления небольшого кусочка ткани прямой кишки для исследования.Проба отправляется в лабораторию на анализ.
Энтероскопия с одним баллоном
Эта расширенная диагностическая процедура предлагает возможность визуализировать середину тонкой кишки, область, недоступную при традиционной эндоскопии верхних или нижних отделов. С помощью более длинного и гибкого эндоскопа в сочетании со специальной внешней трубкой с баллоном на конце, эндоскопист может «протирать» свой путь через тонкий кишечник путем многократных надуваний и спусков баллона.Если поражения обнаружены, их можно удалить, пометить, чтобы хирурги могли удалить позже, или обработать, чтобы остановить кровотечение.
Верхняя эндоскопия или эзофагогастродуоденоскопия (ЭГД)
Верхняя эндоскопия или EGD – это тест, который позволяет врачу вашего ребенка исследовать слизистую оболочку пищевода, желудка и двенадцатиперстной кишки (первая часть тонкой кишки). Это делается, когда ребенок спит под наркозом или находится под действием седативных препаратов. Волоконно-оптическая трубка (эндоскоп) проходит через рот по пищеводу в желудок, а затем в тонкий кишечник.На конце эндоскопа есть световой и видеочип, который отправляет изображения на экран. Часто крошечные образцы клеток (биопсии) берутся из пищевода, желудка и двенадцатиперстной кишки для выявления воспаления, инфекции или других проблем.
Видеокапсульная эндоскопия
Неинвазивная капсульная эндоскопия (иногда называемая «таблеточной камерой») позволяет визуализировать слизистую оболочку тонкой кишки в областях кишечника, которые невозможно увидеть при стандартной эндоскопии.Это может быть полезно при оценке ряда проблем, таких как определение источника кровотечения в тонком кишечнике, дальнейшая оценка воспалительного заболевания кишечника или поиск полипов или других поражений в тонком кишечнике. Капсула размером с большую витаминную таблетку содержит свет и видеочип, который отправляет изображения на компьютер. Многие могут проглотить капсулу.

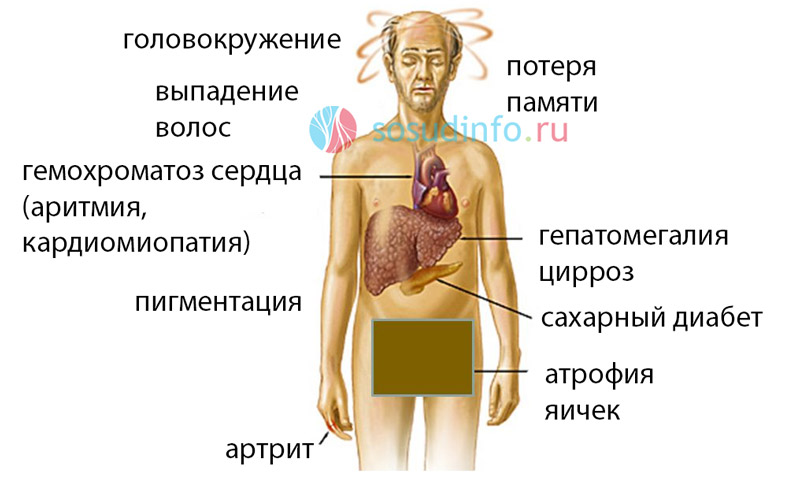 Это означает, что токсины и их продукты могут оставаться в вашем организме намного дольше
Это означает, что токсины и их продукты могут оставаться в вашем организме намного дольше