Панкреатит лекарства: какие лекарства принимают при панкреатите и как они действуют?
какие препараты принимают при панкреатите и как работают таблетки от панкреатита?
Лечение любого заболевания, особенно такого серьезного, как панкреатит, обязательно должно быть комплексным — одними таблетками проблему решить чаще всего невозможно. Строгое соблюдение всех медицинских предписаний, правильная диета, здоровый образ жизни — вот три составляющих успешной терапии.

Лечение нарушений пищеварения основывается на комплексном подходе, который может включать в себя прием ферментных препаратов. Какой препарат может помочь?
В состав Микразим® входят ферменты амилаза, липаза и протеаза, которые способны расщеплять углеводы, белки и жиры, помогая избавиться от неприятных ощущений тяжести после еды. Узнать больше о составе Микразим®… Имеются противопоказания. Необходимо получить консультацию специалиста.



Хронический панкреатит требует соблюдения диеты, полного отказа от алкоголя и курения, проведения лекарственной терапии, а в некоторых случаях и хирургического вмешательства. Лечение панкреатита…
Препарат Микразим® содержит панкреатические ферменты, которые способны высвобождаться только в кишечнике, максимально приближая процесс пищеварения к естественному. Больше о препарате Микразим®… Имеются противопоказания. Необходимо получить консультацию специалиста.
Что такое панкреатит: скрытая угроза
Панкреатитом называют воспаление поджелудочной железы — органа, играющего одну из главных ролей в процессе переваривания пищи. Именно поджелудочная железа вырабатывает так называемый панкреатический сок, содержащий особые ферменты — панкреатическую липазу, амилазу, трипсин и химотрипсин, которые расщепляют пищевой комок. При воспалении орган перестает полноценно выполнять свою функцию, а это ведет к возникновению серьезных сбоев во всей системе пищеварения.
Панкреатит может протекать в двух формах — острой и хронической. Острый панкреатит чаще всего возникает на фоне злоупотребления алкоголем и/или жирной острой пищей, что приводит к повреждению ацинозных клеток, повышенному производству панкреатического сока и задержке его оттока. В результате развивается процесс ферментативного аутолиза — «самопереваривания» поджелудочной железы. Другие причины, вызывающие острый панкреатит, — функциональные проблемы в желчевыводящих путях, травмы, инфекции, аутоиммунные заболевания.
Острый панкреатит всегда сопровождается режущей, ничем не снимаемой болью в верхнем сегменте живота и рвотой. Примерно в 20% случаев острый панкреатит переходит в панкреонекроз — омертвение участков поджелудочной железы, требующий немедленного хирургического вмешательства.
Хроническая форма панкреатита может быть вызвана не только пищевыми и алкогольными злоупотреблениями, несмотря на то что это все же одни из главных факторов риска. В перечень причин также входят патологии желчных протоков и желчного пузыря, интоксикации, наследственные факторы. Хронический панкреатит может развиваться очень длительно — начальная его стадия протекает до 10 лет, и все это время у больного чередуются периоды ремиссии и обострения. При хроническом панкреатите, в отличие от острого, функция поджелудочной железы постепенно и неуклонно снижается без возможности восстановления. Боль при хроническом панкреатите не столь ярко выражена, как при остром, но зато она появляется регулярно — при запущенном процессе паузы между приступами составляют один–два месяца, а сам приступ может длиться до 10 дней.
Любая из форм заболевания в итоге приводит к ферментной недостаточности, симптомами которой являются тошнота, диарея, метеоризм, полифекалия. Опасность этого состояния в том, что пища перестает полноценно усваиваться организмом, и он систематически недополучает питательные вещества, необходимые для полноценного функционирования. Со временем у больного развивается авитаминоз, анемия и общее истощение организма — потеря массы тела возникает у 30–52% пациентов[1].
Клинически выраженная недостаточность внешнесекреторной функции поджелудочной железы возникает при снижении ее функциональной активности более чем на 90%[2].
Какие препараты назначают при панкреатите?
Панкреатит является весьма опасным заболеванием, его нужно и можно лечить. Острый панкреатит и обострение хронической формы подлежат терапии только в хирургическом стационаре. Для облегчения состояния больного в обязательном порядке применяют формулу «холод, голод и покой»: исключают прием любой пищи на протяжении нескольких дней, прикладывают холодный компресс к области поджелудочной железы, пациента укладывают в постель на спину, а при рвоте — на бок с поджатыми к животу коленями.
Врач может назначить сразу несколько групп препаратов, направленных на снятие симптомов и нормализацию работы пораженного органа.
- Противовоспалительные средства. Воспалительный процесс при панкреатите может затрагивать не только поджелудочную железу, но также органы и ткани, находящиеся в непосредственной близости к ней. Противовоспалительные препараты при панкреатите назначаются для того, чтобы затормозить распространение этого процесса. Кроме того, показаны антибиотики широкого спектра действия. Прием таких лекарственных средств помогает снизить риск возникновения осложнений — сепсиса, перитонита, абсцесса и панкреонекроза.
- Анальгетики назначаются для купирования болевого синдрома — неизбежного спутника острой формы заболевания и обострения хронического панкреатита. В отдельных случаях боль может быть настолько сильной, что вызывает у человека болевой шок и потерю сознания. Для быстрого облегчения состояния пациента обезболивающие лекарственные препараты при панкреатите вводятся внутривенно, а при высокой интенсивности болевых ощущений назначаются блокады, купирующие болевой синдром локально. Иногда противоболевая терапия может длиться до трех месяцев. Самостоятельно принимать анальгетики категорически запрещено, поскольку некоторые из популярных препаратов способны раздражать слизистую желудка и разжижать кровь, вызывая кровотечения, или наносить тяжелый удар по состоянию печени.
- Спазмолитики. Назначение этих препаратов имеет целью не только снятие болевого синдрома. Под действием спазмолитических средств расширяются сосуды поджелудочной железы, снимается спазм мускулатуры желчных протоков, улучшается отток секрета поджелудочной. В итоге состояние больного значительно улучшается.
Кроме того, для усиления действия обезболивающих препаратов при панкреатите могут быть назначены некоторые
Общеукрепляющие и симптоматические средства
Для облечения симптомов и в рамках общей поддерживающей терапии пациенту также могут назначаться дополнительные препараты. Поскольку человек при обострении панкреатита часто страдает от тошноты и рвоты, рекомендован прием противорвотных препаратов в форме инъекций — средства, принимаемые перорально, в этом случае могут быть неэффективны.
Еще один неприятный и опасный симптом — диарея. Она не только доставляет пациенту существенные страдания, но и приводит к опасному состоянию — обезвоживанию организма. Прием противодиарейных препаратов при панкреатите предупреждает сбои в водно-электролитном балансе, не позволяет развиться анемии, авитаминозу и снижает риск возникновения недостатка белка.
При нарушении водно-солевого баланса назначается замещающая терапия путем внутривенного введения электролитных растворов. Кроме того, эта процедура направлена на профилактику возникновения тромбов — после ее проведения снижается вязкость крови, уменьшается отечность поджелудочной и микроциркуляция крови в органе. Еще один плюс введения электролитных растворов — нормализация артериального давления и выраженное противошоковое действие.
Также в некоторых случаях пациенту может быть показана витаминотерапия, а также назначены иммуномодуляторы. Например, больным с тяжелой формой стеатореи (повышенного содержания жира в кале) необходимо принимать витамины группы B и жирорастворимые витамины A, D, E, K. Применение витаминов требуется и для восполнения их дефицита, возникающего в результате недостаточного усваивания нутриентов из пищи на фоне ферментной недостаточности. Что касается иммуномодуляторов, то они назначаются для повышения защитных сил организма — это дает возможность купирования инфекционных осложнений, снижения количества назначаемых медикаментов, достижения стойкой ремиссии в течение длительного времени.
Терапия при хроническом панкреатите: ферменты в бой
Пожалуй, неотъемлемой составляющей в лечении хронического панкреатита является ферментотерапия. Однако нужно помнить, что все ферментные препараты при обострении панкреатита строго противопоказаны.
Как уже говорилось, панкреатит ведет к тому, что у пациента развивается экзокринная недостаточность поджелудочной железы, а недостаток выработки ферментов — к нарушению пищеварительной функции и снижению способности организма усваивать жизненно важные питательные вещества. Проблема еще и в том, что пораженная поджелудочная железа не способна самовосстанавливаться, а значит, для полноценной работы ей нужна поддержка.
И хотя заместительная ферментная терапия не может восстановить железу, взять на себя часть ее функций — вполне способна, нормализуя тем самым процесс пищеварения у пациента. Ферментные препараты при панкреатите назначаются чаще всего длительно, иногда — пожизненно. Именно с их помощью организм получает все необходимые ему питательные вещества, содержащиеся в пище.
Ферментосодержащие препараты, применяемые при заместительной терапии, входят в одну из двух групп:
- На основе желчных кислот. В них также могут входить растительные желчегонные препараты, гемицеллюлаза, симетикон и другие. Эти средства способны усиливать пищеварение, но их прием для больных панкреатитом не всегда желателен, поскольку желчные кислоты могут провоцировать чрезмерную секрецию поджелудочного сока, а значит — оказывают повышенную нагрузку на железу.
- На основе панкреатина животного происхождения — ферментосодержащего экстракта поджелудочной железы, чьи активные вещества облегчают переваривание пищи и улучшают самочувствие больного. Такие препараты безопасны для поджелудочной, поскольку ферменты, содержащиеся в животном панкреатине, практически идентичны ее собственным ферментам.
Клинически выраженная недостаточность поджелудочной железы появляется у большинства пациентов примерно через 12 лет после начала болезни[3].
Для усиления активности ферментных препаратов при хроническом панкреатите и восстановления уровня кислотности желудочного сока врач также может назначить антациды. Чаще всего назначаются алюминиевые и алюминиево-магниевые препараты. Лучшим лечебным эффектом обладают лекарства, в составе которых находится катион алюминия, поскольку именно его наличие обеспечивает лучшую комбинацию свойств, объединяющую обволакивающее, адсорбирующее, цитопротекторное и нейтрализующее действия. Но такие препараты действуют относительно медленно и могут провоцировать запоры у пациента. Алюминиево-магниевые средства дают эффект быстро и имеют минимум побочных реакций.
Тем не менее прием антацидов способен вызывать так называемый кислотный рикошет, то есть повышение уровня кислотности желудочного сока после отмены лекарственного средства. Для более безопасной коррекции желудочной секреции используются антисекреторные препараты. Например, h3-блокаторы гистаминовых рецепторов, которые подавляют синтез соляной кислоты в желудке. В рамках ферментной терапии они назначаются для защиты ферментных препаратов от преждевременного разрушительного воздействия желудочного сока.
Ингибиторы протонной помпы не менее эффективны, при этом период их действия длится значительно дольше, чем у любых других препаратов для снижения кислотности, — 72–96 часов[4].
Самостоятельный прием любых лекарственных средств абсолютно недопустим, ведь панкреатит — это тяжелое заболевание, способное при неправильной терапии дать серьезные осложнения, вплоть до летального исхода. Все препараты, применяемые при панкреатите, должны быть назначены врачом после тщательного медицинского обследования.

Острый панкреатит: лечение, препараты, лекарства, медикаменты
В этой статье мы рассмотрим, какие можно воспользоваться в лечение острого панкреатита медикаментами. Но прежде чем принимать нижеописанные средства, необходимо проконсультироваться с доктором, ведь каждое лекарство имеет свои противопоказания.
Популярные средства
Но-шпа
 Это один из недорогих медикаментозных средств, который помогает быстро устранить болевой синдром. Лекарство обладает спазмолитическим спектром действия, поэтому Но-шпу можно использовать при спазме в кишечнике или желудке.
Это один из недорогих медикаментозных средств, который помогает быстро устранить болевой синдром. Лекарство обладает спазмолитическим спектром действия, поэтому Но-шпу можно использовать при спазме в кишечнике или желудке.
Лечение острого панкреатита медикаментами требует грамотного подбора дозировки. Назначают от 120-240 мг в сутки, в зависимости от степени тяжести болезни. Принимать таблетированный препарат 2 раза в день.
При сильной боли можно использовать в качестве лечения панкреатита поджелудочной железы инъекции. В этом случае дозировка составляет от 40-240 мг в сутки разделив на 3 введения.
Отметим, что инъекции с Но-шпой необходимо вводить медленно, длительность введения не менее 30 секунд.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Как и все медикаментозные препараты, Но-шпа имеет свои противопоказания.
- Со стороны сердечно – сосудистой системы может возникнуть тахикардия или же резкое снижение артериального давления.
- Со стороны желудочно – кишечного тракта возникают запоры и тошнота, вплоть до сильной рвоты.
- Со стороны иммунной системы отмечается аллергическая реакция по типу крапивницы (зуд и жжение), в редких случаях анафилактический шок, бронхоспазм.
Если у больного с панкреатитом непереносимость Но-шпы, назначают аналоги, например: Дротаверин, Спазмонет.
Спазган
 Данное лекарство обладает спазмолитическим, жаропонижающим и анальгезирующим спектром действия. При панкреатите поджелудочной железы Спазган помогает устранить спазматические симптомы. Чаще всего это лекарство назначают в комплексной терапии с ферментативными средствами.
Данное лекарство обладает спазмолитическим, жаропонижающим и анальгезирующим спектром действия. При панкреатите поджелудочной железы Спазган помогает устранить спазматические симптомы. Чаще всего это лекарство назначают в комплексной терапии с ферментативными средствами.
Таблетированную форму принимать по 3-4 штуки в день. Максимальная дозировка 8 таблеток.
Выпускается также в виде инъекций, но при остром течении используется редко.
Маалокс
 Назначается больному с данным диагнозом только при возникновении диспептических явлениях. Отметим, что Маолокс является антацидом. Поэтому за короткий промежуток времени нейтрализовывает несвязанную соляную кислоту, непосредственно в желудочно-кишечном тракте.
Назначается больному с данным диагнозом только при возникновении диспептических явлениях. Отметим, что Маолокс является антацидом. Поэтому за короткий промежуток времени нейтрализовывает несвязанную соляную кислоту, непосредственно в желудочно-кишечном тракте.
Принимать по 2 таблетки через час после приема пищи. Если при остром течении болезни ярко выраженные симптомы, дозировку увеличивают до 4-х таблеток.
Важно! Маалокс не только можно лечить недуг, его также используют в качестве профилактики болезни.
Фестал
 В связи с тем, что при остром течении нарушается работа ЖКТ, необходимо использовать в лечении ферментативные медикаменты. Один из самых популярных – Фестал. Выпускается в виде драже, основной компонент панкреатин.
В связи с тем, что при остром течении нарушается работа ЖКТ, необходимо использовать в лечении ферментативные медикаменты. Один из самых популярных – Фестал. Выпускается в виде драже, основной компонент панкреатин.
Помимо основного вещества в составе присутствуют пищеварительные ферменты.
Например:
- Амилаза. Помогает быстро переварить углеводы.
- Липаза. Способствует расщеплению жиров.
- Протеаза. Расщепляет белки.
Лекарство позволяет восстановить работу ЖКТ, даже при сниженной функции поджелудочной железы.
Трасилолом
Трасилолом животного происхождения, по словам врачей – идеальное лекарство для инактивирования ферментов в ПЖ.
Способ применения: В\В, дозировка 50 тыс. КИЕ. При необходимости могут назначить В\В капельно.
Противопоказания к применению:
- Аллергическая реакция на состав препарата.
- Период беременности и лактации.
Отметим, что это лекарство при остром течении назначается чаще всего в отечной стадии. Поэтому в комплексной терапии с Трасилолом должны входить антибиотики и кортикостероиды.
Циклофосфан
 Лечение панкреатита медикаментами из категории цитостатического ряда помогают устранить многие симптомы болезни. Самый известный – Циклофосфан.
Лечение панкреатита медикаментами из категории цитостатического ряда помогают устранить многие симптомы болезни. Самый известный – Циклофосфан.
Применение: вводится по 0,4 гр через день. За весь период лечения необходимо ввести 8-14 гр. Отметим, что дозировку средства назначает врач, ведь есть риск возникновения побочных эффектов.
Антибиотики
 Помимо вышеописанных препаратов, в лечение острого панкреатита входит и прием антибиотиков.
Помимо вышеописанных препаратов, в лечение острого панкреатита входит и прием антибиотиков.
Основная цель антибиотиков – устранить воспалительный процесс в поджелудочной железе.
Чаще всего назначают:
- Суммамед.
- Цефотаксим.
- Амоксиклав.
- Цефтриаксон.
Суммамед обладает хорошим противомикробным спектром действия. Основной компонент — азитромицин дигидрат, на одну таблетку приходится 524,109 мг. Принимать по 1 таблетке раз в день за час до приема пищи.
 Цефотаксим – уже антибиотик III поколения, поэтому перед применением обязательно проконсультироваться с доктором.
Цефотаксим – уже антибиотик III поколения, поэтому перед применением обязательно проконсультироваться с доктором.
Амоксиклав обладает антибактериальным и бактерицидным спектром действия. Относится к группе полусинтетических пенициллинов, поэтому могут ингибировать как один, так и несколько ферментов.
Интересная информация. Существует несколько разновидностей панкреатита, например: алкогольный, билиарный, каждый из которых имеет свои особенности в клинической картине. Поэтому, если самостоятельно принять препарат при одном виде панкреатита, а как окажется у вас совершенно другой вид и степень тяжести болезни, то это может обернуться печальными последствиями.
Какие еще назначают препараты при остром панкреатите
Конечно, средств для лечения данного недуга много, ведь подбор лекарства осуществляется исходя из анамнеза больного и степени тяжести болезни.
 Итак, в качестве лечения при обострении болезни могут назначить Папаверин. Обладает спазмолитическим спектром действия. Назначают по 0,04-0,06 г от 3-х до 5-ти раз в день. При остром спазме могут прописать инъекции 2% раствора Папаверина.
Итак, в качестве лечения при обострении болезни могут назначить Папаверин. Обладает спазмолитическим спектром действия. Назначают по 0,04-0,06 г от 3-х до 5-ти раз в день. При остром спазме могут прописать инъекции 2% раствора Папаверина.
Кокарбоксилаза – способствует активации тканевого обмена, так как основной состав проявляет метаболические действия. Как правило, Кокарбоксилаза назначается пациентам с панкреатитом для лучшего усвоения глюкозы.
 Для того, чтобы нормализовать питательные вещества в организме больного, необходимо принимать средства с сбалансированными ферментами.
Для того, чтобы нормализовать питательные вещества в организме больного, необходимо принимать средства с сбалансированными ферментами.
Можно использовать при воспалении Панзинорм. Отметим, что Панзинорм также стимулирует выработку желчи, тем самым помогает улучить работу поджелудочной железы.
Как вы понимаете, что лечение основывается на подавление секреторной функции железы, ведь необходимо максимально снизить нагрузку на орган.
Поэтому помимо вышеописанных средств можно использовать в лечении и более импортные препараты.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Хорошо себя зарекомендовал Апротинин. Относится к группе ингибиторы фибринолиза, поэтому обладает антифибринолитическими свойствами.
При обострении назначают от 300 тысяч до миллиона КИЕ в день. Принимать Апротинин необходимо от 2-6 дней.
Если имеется аллергическая реакция, назначают аналоги. Например:
- Контрикал.
- Трасколан.
 Еще одно лекарство, которое отлично справляется с данным недугом – Октреотид. Форма выпуска раствор для инъекции, обладает соматостатиноподобным спектром действия.
Еще одно лекарство, которое отлично справляется с данным недугом – Октреотид. Форма выпуска раствор для инъекции, обладает соматостатиноподобным спектром действия.
Важно! Не многие пациенты, прочитав инструкцию, поймут, что это лекарство можно использовать при панкреатите. В инструкции написано, что его можно использовать при гастроэнтеропанкреатической системе, это и означает, что можно лечить острое течение болезни.
Применение: инъекции осуществляются подкожно, вводится 1-2 раза в день по 50-100 мкг.
При непереносимости Октреотида, прописываю аналоги.
Например:
- Октрид.
- Серакстал.
- Сандостатин.
Лечение острой формы должно быть комплексное. Если у больного заболевание сопровождается сильной рвотой, учащается пульс, а также резко падает артериальное давление, необходимо принимать радикальные методы.
Поэтому врачи стараются устранить эти симптомы, а также как можно быстрее восстановить водно-электролитический баланс в организме.
Для того, чтобы быстро купировать вышеописанные признаки, парентерально вводят анальгетики. Чаще всего используют Новокаин с Глюкозой, Кетанов или же Анальгин.
Ускорить процесс регенерации клеток, непосредственно поджелудочной железы, помогут: Канамицин, Рифампицин.
 Канамицин – антибиотик, выпускается в виде инъекций для В\В и В\М введения. Применение: Канамицин разводится с 2% раствором декстрозы, соотношение 0,5 грамм на 200 мл.
Канамицин – антибиотик, выпускается в виде инъекций для В\В и В\М введения. Применение: Канамицин разводится с 2% раствором декстрозы, соотношение 0,5 грамм на 200 мл.
При возникновении аллергической реакции, назначают аналоги, например: Амикацин – аналог по коду АТХ 4-го уровня, а структурный аналог — Канамицина Сульфат.
Рифампицин выпускается в двух лекарственных формах: ампулы и капсулы. Рифампицин – полусинтетический антибиотик, который оказывает не только антибактериальное, но и противотуберкулезное действие.
Как правило, при остром течении болезни используется редко, чаще всего назначают при хронической форме.
На вопрос: можно ли вылечить язву желудка или двенадцатиперстной кишки в домашних условиях отвечает врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич.
Подведем итог, в статье мы описали много лекарственных средств, которые можно использовать для лечения острого панкреатита. Но, всегда нужно помнить, что лечение назначает врач, и не стоит самостоятельно принимать таблетки и делать себе инъекции, ведь могут возникнуть серьезные осложнения со здоровьем.
Панкреатит лекарства для лечения. Классификация лекарств для лечения поджелудочной и печени
Панкреатит лекарства для лечения. Классификация лекарств для лечения поджелудочной и печени
Арсенал средств для борьбы с заболеваниями печени и поджелудочной железы насчитывает несколько десятков наименований лекарственных препаратов. Они делятся на несколько категорий, каждая из которых служит конкретной цели. Одни лекарства снимают симптомы, другие обезболивают, третьи непосредственно борются с воспалением. Для лечения панкреатита применяют следующую классификацию лекарственных препаратов, чтобы точно знать, как правильно ими пользоваться.
Обезболивающие
Анальгетики не способствуют выздоровлению, однако с ними легче переносятся обострения заболевания. При воспалении поджелудочной железы начинается обструкция протоковой системы. Паренхима отекает, происходят существенные морфофункциональные изменения в узлах нервных сплетений. Болевые ощущения при всем этом становятся нестерпимыми, отчего возникает острая потребность в медикаментозном обезболивании. Для таких целей применяют следующие препараты:
- Мебеверин;
- Папаверин;
- Бускопан;
- Метеоспазмил;
- Ацетамифен;
- Баралгин;
- Индометацин;
- Мовалис;
- Вольтарен.
Ферменты
Принимая ферменты, человеки снижает нагрузку на нее. За счет этого нормализуются пищеварительные процессы. На фоне общей схемы лечения панкреатита ферменты играют значительную роль, помогая организму восстанавливать естественные силы. Существует множество препаратов, насыщающих пищеварительную систему необходимыми компонентами, и все они схожи по составу.
В каждом из них действующим веществом выступает панкреатин, являющий собой экстракт поджелудочной железы с высоким содержанием основных ферментных компонентов – липазы, амилазы и протеазы. Обращаясь в аптеку за ферментными лекарственными препаратами, спрашивайте следующие наименования:

- Креон;
- Панзинорм;
- Мезим форте;
- Фестал;
- Панкреатин.
Острый панкреатит лечение препараты. Лечение острого панкреатита лекарствами
Лечебные меры на догоспитальном этапе : строгий постельный режим, использование пузыря с холодной водой или льдом с целью охлаждения области верхнего отдела живота и приём лекарственных препаратов, снимающих спазмы сосудов и кишечника (но-шпа, папаверин, аторпин, платифиллин, нитроглицерин и т.д.).
Примечание для врачей: несмотря на сильнейшие боли, пациенту нельзя вводить морфин, так как он усиливает спазм сфинктера Одди и способствует нарастанию панкреатита.
Список лекарственных препаратов приведённый ниже использовать для лечения острого панкреатита принимать только после консультации с врачами. Самолечение в острой стадии панкреатита очень опасно. Кроме того, список позволит вам контролировать врачей, которые могут не правильно назначать курс лечения. Будьте здоровы.
Список лекарственных средств для лечения острого панкреатита

Но-шпа (дротаверин) – оказывает выраженное спазмолитическое действие. Показана при спазмах желудка и кишечника, спазматических запорах, приступах желчно- и мочекаменной болезни и стенокардии.
Применяется внутрь по 0,04-0,08 г 2-3 раза в день; внутривенно (медленно) 2-4 мл 2% раствора. При облитерирующем эндартериите используется внутриартериально.
Из побочных действий возможны : головокружение, сердцебиение, потливость, чувство жара, аллергический дерматит, запор.
Папаверин (папаверина гидрохлорид) – миотропный спазмолитический препарат, в больших дозах понижающий возбудимость сердечной мышцы и замедляющий внутрисердечную проводимость. Показан при спазмах сосудов головного мозга, стенокардии, эндартериите, холецистите, пилорозспазме, спастическом колите, спазме мочевыводящих путей и бронхоспазме.
Применяется внутрь по 0,04-0,06 г 3-5 раз в день, подкожно по 1-2 мл 2% раствора 2-4 раза в день; при остром спазме коронарных сосудов и гладкой мускулатуры органов брюшной полости внутривенно (медленно0 1 мл 2% раствора. Внутрь назначают в чистом виде, а также в сочетании с фенобарбиталом. Входит в состав суппозиториев. Высшая доза для взрослых внутрь 0,4 г, суточная 0,6 г; парентерально разовая доза 0,1 г, суточная 0,3. Выпускается в виде порошка, таблеток, ампул, ректальных суппозиториев и сложных таблеток.
Побочные действия : атриовентрикулярная блокада, желудочковая экстрасистолия; при внутреннем введении снижение артериального давления, запор.
Спазмолитики при панкреатите. Препараты спазмолитики при панкреатите
Пациентам с панкреатитом обычно назначают сразу несколько групп препаратов.
Их суммарное действие направлено на то, чтобы пациент почувствовал себя хорошо: исчезли неприятные ощущения, вернулся аппетит и привычное течение жизни.
Поэтому фактически все используемые препараты прямо или косвенно избавляют пациента от боли. Однако в сегодняшней статье мы поговорим про те группы медикаментов, которые непосредственно могут снять боль при панкреатите.
Так как панкреатит – это воспаление поджелудочной железы, то вполне логично работать на затухание интенсивности патологического процесса в тканях.
Это уменьшит отечность, давление на нервные окончания снизится, и пациент почувствует себя лучше.
Некоторые препараты этой категории также обладают свойством изменять чувствительность организма к боли. Рассмотрим же особенности отдельных лекарств.
Представители группы нестероидных противовоспалительных средств
| Анальгин | По 1/2 или по целой таблетке при необходимости. До одного грамма в сутки | Проявляется через 20-40 минут, максимально – спустя два часа | Метамизол натрия | Снижает активность воспалительного процесса в тканях железы, замедляет проведение боевых импульсов по нервным волокнам. Делает таламус менее чувствительным к боли. | |
| Парацетамол | Допускается принимать 2 таблетки по 500 мг за раз. Следующий раз препарат можно употреблять спустя 4-6 часов. В сутки допускается 2 000 мг. | Начинает действовать через 15-30 минут, максимально эффект проявится в течение часа после приема | Ацетаминофен | Угнетает синтез простагландинов, уменьшает возбудимость ответственного за температуру тела участка в гипоталамусе | |
| Пенталгин | Комбинированный препарат | 1 таблетка. Можно повторить до 3 раз в сутки | Действие начинается через 20-40 минут и достигает максимума спустя 2 часа |
| Парацетамол блокирует активность циклооксигеназы, уменьшая выраженность местного воспаления, и действует на центр боли в мозгу. Метамизол — аналогично |
| Баралгин | Таблетки по 500 мг | По 1 таблетке 4 раза в сутки. За 24 часа допускается употребление 3 000 мг препарата | Препарат начинает действовать спустя 20-40 минут, максимально обезболивает через 2 часа |
| В дополнение к эффектам Метамизола Питофенон расслабляет гладкую мускулатуру внутренних органов |
| Индометацин | Таблетки по 25 мг | По 1 таб. 2-3 раза в день. За сутки можно принять до 200 мг медикамента. | |||
Хронический панкреатит лечение. Панкреатит: симптомы и лечение
Панкреатит — это заболевание, характеризующееся острым или хроническим воспалением поджелудочной железы. За последние 10 лет он стал встречаться у взрослых в 3 раза, а у подростков в 4 раза чаще, чем раньше.
Строение и функции поджелудочной железы
Поджелудочная железа имеет продолговатую форму и располагается ближе к позвоночнику, сзади и чуть ниже желудка. Для удобства в ней различают 3 отдела: головку, тело и хвост (каудальную часть).
Микроскопически в поджелудочной железе различают 2 основных отдела:
- — островки Лангерганса, в которых находятся клетки, продуцирующие инсулин и некоторые другие гормоны.
- Экзокринная часть — вырабатывает так газывае6мый панкреатический сок, состоящий из ферментов, необходимых для переваривания белков, жиров и углеводов: липазу, трипсин, амилазу, мальтазу, коллагеназу и т.п. Многие из этих ферментов активизируются уже в 12-перстной кишке, куда они попадают через панкреатический проток. Если же по каким-то причинам выход в кишку перекрывается и ферменты поступают обратно, то начинается саморпереваривание поджелудочной (острый панкреатит) с последующим развитием инсулинозависимого сахарного диабета.
Виды панкреатита
В настоящее время существует достаточно много классификаций панкреатита. По характеру течения различают панкреатит:
- Острый.
- Хронический.
Острый панкреатит у взрослых
Острый панкреатит представляет собой остро протекающее воспаление поджелудочной, в основе которого —гибель клеток железы вследствие самопереваривания вернувшимися обратно ферментами панкреатического сока. Впоследствии может присоединиться гнойная инфекция.
Острый панкреатит является очень серьезным заболеванием, которое несмотря на современное лечение достаточно часто заканчивается смертью пациента: в среднем умирает до 15%, а при деструктивных формах острого панкреатита — до 70%.
Причины
Наиболее часто острый панкреатит развивается в следующих случаях:
- при приеме алкоголя — до 70% всех случаев заболевания (преимущественно у мужчин молодого и зрелого возраста),
- при наличии желчекаменной болезни — до 25% или 30% (чаще у женщин),
- операции на желудке или других органах брюшной полости — около 4% или немногим более.
Единичные случаи развития острого панкреатита наблюдаются вследствие:
- травм,
- вирусных инфекций (например, при паротите у детей и молодежи),
- аллергии,
- язвенной болезни ДПК и других заболеваний желудочно-дуоденальной области,
- отравлений солями тяжелых металлов, лакокрасочными материалами, некоторыми медицинскими препаратами или другими веществами,
- врожденных аномалий строения поджелудочной.
В целом острый панкреатит наиболее часто встречается после 30 лет и у женщин.
Классификация
Как правило, различают острый панкреатит:
- Интерстициальный (отечный).
- Панкреонекроз:
2.1. Стерильный:
- ограниченный или распространенный,
- геморрагический, жировой, смешанный.
2.2. Инфицированный.
Осложнения
Осложнения острого панкреатита многочисленны, среди которых наиболее распространенными и серьезными являются:
1. Местные осложнения:
- образование инфильтрата вокруг поджелудочной железы,
- асептическая или септическая флегмона забрюшинной клетчатки, например, тазовой, вокруг почек и т.д.,
- воспаление брюшины вследствие действия панкреатического сока или присоединения инфекции (абактериальный, а также фиброзно-гнойный перитонит),
- образование псевдокист, которые также могут быть инфицированы,
- кровотечения в полость брюшины или кишечника,
- панкреатогенный абсцесс с локализацией в забрюшинной клетчатке,
- возникновение различных панкреатических свищей: желудочных, кишечных.
2. Осложнения общего характера:
- развитие панкреатогенного шока,
- развитие сахарного диабета,
- возникновение синдрома полиорганной недостаточности,
- смерть пациента.
Особенности течения заболевания
Различают 4 основные стадии острого панкреатита:
1) Ранняя стадия (первые 5–7 суток). В этот период развиваются:
- отек и гибель клеток поджелудочной железы,
- асептическое воспаление прилежащих к железе органов, брюшины,
- отравление организма всосавшимися продуктами распада поджелудочной железы с последующим поражением отдаленных органов: например, головного мозга, почек, сердца и легких (на этом этапе возможна гибель пациента из-за его тяжелого состояния).
Медикаментозное лечение панкреатита. Какие лучше таблетки при лечении панкреатита

Прежде чем разобрать вопрос, какие таблетки от панкреатита лучше, необходимо понимать, что на этот вопрос сможет ответить только лечащий доктор.
Ведь комплексное лечение зависит от многих факторов: общего состояния пациента, степени тяжести болезни, а также причин возникновения.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Общая информация
Используют разные таблетки для лечения панкреатита.
При таком заболевании врачи назначают такие лекарственные средства:
- Седативные.
- Желчегонные.
- В индивидуальном порядке назначают курс гормональной терапии.
- При средней и тяжелой степени тяжести, прописывают лекарства с кальцием, а также обволакивающие препараты при панкреатите.
 Помимо этого при воспалении поджелудочной железы в обязательном порядке назначают витамины из группы В, А, D, К и Е. Они необходимы для того, чтобы поддержать организм на протяжении всего терапевтического курса.
Помимо этого при воспалении поджелудочной железы в обязательном порядке назначают витамины из группы В, А, D, К и Е. Они необходимы для того, чтобы поддержать организм на протяжении всего терапевтического курса.
Что же назначают при панкреатите?
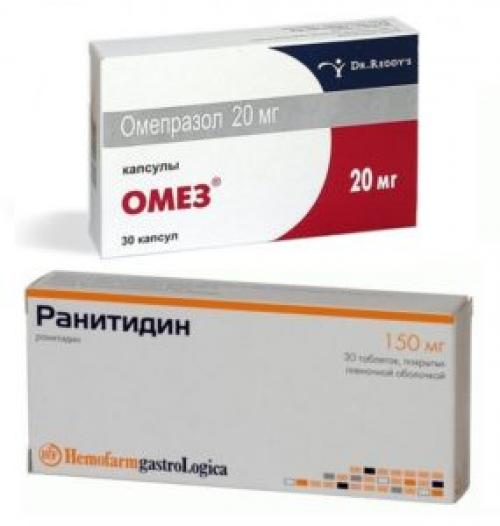 Сейчас мы разберем основные препараты, которыми лечат заболевание. Итак, первым делом при такой проблеме врачи назначают антисекреторные лекарственные средства, например: Омепразол или Ранитидин.
Сейчас мы разберем основные препараты, которыми лечат заболевание. Итак, первым делом при такой проблеме врачи назначают антисекреторные лекарственные средства, например: Омепразол или Ранитидин.
Два препарата обладают единой функцией – активные компоненты средств быстро воздействуют на рецепторы. Таким образом происходит подавление соляной кислоты, это в свою очередь помогает притормозить работу ПЖ.
Важно! Препараты имеют широкий список противопоказаний и побочных эффектов, не стоит заниматься самолечением.
Что касается побочных действий Омепразола и Ранитидина, то чаще всего отмечается головная боль, тошнота или аллергическая реакция. Отметим, что лучше при панкреатите легкой степени переносится Ранитидин.
Второй этап терапии – использование обезболивающих средств, которые помогают снять спазмы и приступы. 
Назначают:
- Но-шпу.
- Фосфалюгель.
- Гевискон.
Хотим обратить внимание на Гевискон, он относится к антацидам. Выпускается препарат в виде жевательных таблеток, но в кислотной среде (желудке) лекарство превращается в альгинатный гель. При этом рН сведено к нулевому значению.
За счет этого активные компоненты Гевискона образуют защитный слой и снижают риск возникновения ГЭР (гастроэзофагеальный рефлюкс).
В том случае, если у больного обнаруживается воспалительный процесс в желчном протоке (как правило, это случается при хроническом течении), то необходимо принимать антибиотики.
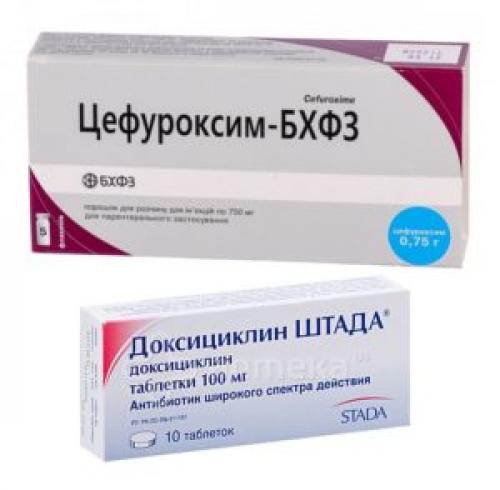 Самые распространенные антибиотики при панкреатите – Церуфоксим (используют в комплексной терапии) и Доксициклин, который выпускается как в таблетках, так и в ампулах. При тяжелой степени заболевания не назначат таблетки Доксициклина, а проводят внутримышечные инъекции.
Самые распространенные антибиотики при панкреатите – Церуфоксим (используют в комплексной терапии) и Доксициклин, который выпускается как в таблетках, так и в ампулах. При тяжелой степени заболевания не назначат таблетки Доксициклина, а проводят внутримышечные инъекции.
Также могут прописать:
- Ванкоцин: относится не только к группе антибиотиков, но и является гликопептидом.
- Абактал
- Цефтриаксон.
Третий этап лечения. Практически у всех больных при панкреатите возникает отек. В этом случае нужно больному принимать уже антиферментные лекарства.
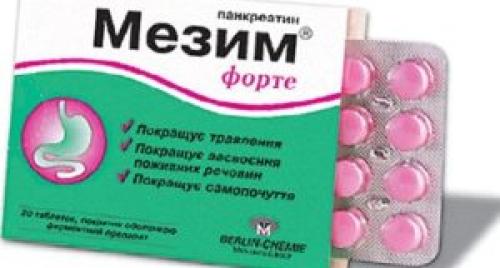 Итак, какие лучше таблетки для лечения панкреатита? Самые эффективные – Креон, Мезим, а также Панцитрат. Все обладают широким спектром действия, поэтому перед применением внимательно прочитать инструкцию.
Итак, какие лучше таблетки для лечения панкреатита? Самые эффективные – Креон, Мезим, а также Панцитрат. Все обладают широким спектром действия, поэтому перед применением внимательно прочитать инструкцию. 
Какие еще назначают таблетки для лечения панкреатита?
При воспалении поджелудочной железы каждый доктор стремится к тому, чтобы как можно быстрее нормализовать пищеварение. В этом вам поможет Панкреатин.
 Состав действительно поражает, ведь он воздействует не только на жиры, но и на белки и углеводы. Но в инструкции написано, что его нельзя использовать при остром течении, поэтому перед применением необходимо проконсультироваться с доктором, ведь в этом случае вам уже назначат аналог.
Состав действительно поражает, ведь он воздействует не только на жиры, но и на белки и углеводы. Но в инструкции написано, что его нельзя использовать при остром течении, поэтому перед применением необходимо проконсультироваться с доктором, ведь в этом случае вам уже назначат аналог.
Отметим, что это средство также помогает восстановить ферменты ПЖ. Если Панкреатин не приносит положительного результата, то при хроническом течении назначают Фестал или Фамотидин.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Антациды при панкреатите
Ниже приведем несколько препаратов, которые действительно дают хорошие результаты. Но помните, самостоятельно их принимать нельзя, к каждому прилагается инструкция, изучив ее, вы поймете, что список противопоказаний и побочных эффектов немаленький, будьте осторожны.
Назначают:
- Альмагель.
- Ренни.
Такие таблетки от панкреатита прописывают в том случае, если недуг изолирован. Как это понимать? Это означает, что прописывают средства при легкой степени, так как эффективность лекарств кратковременная.
На заметку! Если у вас воспаленная ПЖ, а также в анамнезе гастрит или язва, то лучше в лечении использовать Ренни. Пациентам, у которых отмечается почечная недостаточность, прописывают аналоги.
На вопрос: можно ли вылечить язву желудка или двенадцатиперстной кишки в домашних условиях отвечает врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич.
Лечение панкреатита медикаментами – правила приема препаратов
Лечение панкреатита всегда комплексное, включающее в себя диетотерапию, соблюдение постельного режима и обязательный прием медикаментов. Лекарственные средства включают в себя препараты, снимающие воспаление в органе и болевой синдром.
Содержание статьи
Назначение препаратов
Для начала терапии патологии врачом после соответствующего обследования назначается схема медикаментозного лечения, которая зависит от тяжести протекания болезни и общего самочувствия больного. Общей схемы лечения не существует, каждому пациенту курс лечения подбирается индивидуально.
Для начала, в острый период панкреатита, надо обязательно соблюдать постельный режим, в связи с этим при отягощенной форме острого течения терапия проходит только в стационаре. При несоблюдении данного обязательного правила можно довести заболевание до нарушения жизненно важных функций.
В течение первых трех дней острого периода рекомендуется отказаться от приема пищи и употреблять только жидкость, для недопущения обезвоживания организма и для скорейшего вывода токсических веществ из организма.
Для облегчения общего состояния пациента при сильных болях назначается терапия медикаментами. Комплексное лечение включает прием нескольких видов медикаментов для избавления от различной симптоматики заболевания и восстановления функциональности поджелудочной железы.
Из препаратов для терапии острого панкреатита можно выделить антибиотики, антиферментные средства, обезболивающие препараты и лекарства, снимающие спазмы. При хроническом панкреатите в схему лечения обычно входят ферментные препараты, лекарства для снятия спазмов, противовоспалительные препараты. Кроме этого, обязательно употребляют средства, оказывающие желчегонный, обволакивающий эффект, и проводится витаминная терапия. Врач-диетолог определит режим питания и назначит диету, которая должна обязательно соблюдаться в домашних условиях.
Для терапии патологии принимаются такие группы препаратов:
- препараты от спазмов и оказывающие анальгезирующее воздействие;
- ферментные и антиферментные средства;
- антациды;
- препараты седативного воздействия;
- h3-блокаторы гистаминовых рецепторов.
Когда в патологию вовлекаются железы, которые отвечают за синтез инсулина, в курс лечения еще включают инсулиновые средства.
Следует обязательно следовать рекомендациям врача, если неправильно лечить острое течение панкреатита, он способен перейти в хроническое течение.
Препараты для борьбы с болью
Панкреатит сопровождается острыми и сильными болевыми ощущениями. Для их купирования принимают спазмолитики, которые устраняют болевые ощущения и спазмы. При опоясывающих и интенсивных болях врач может назначить наркотические анальгетики, которые приобретаются только по рецепту.
К спазмолитическим препаратам относятся:
- «Папаверин» — трижды в день по 1 таблетке. Противопоказания – печеночная недостаточность, аллергия, глаукома, пожилой возраст;
- «Мебеверин» («Меверин», «Тримедат» «Апрофен», «Ниаспам», «Дюспаталин»). Их принимают дважды в день по 200 мг до еды за 20 минут. Прием этих препаратов разрешен с 12 лет. К противопоказаниям относят — аллергическую реакцию на действующее вещество, беременность;
- «Но-шпа» («Спазмол», «Дротаверина гидрохлорид», «Дротаверин») – трижды в день (с промежутком в 8 часов) по 1-2 таблетки. Противопоказания — гиперчувствительность, печеночная и почечная недостаточность;
- «Спазмомен» («Риабал») – трижды в день за 20 минут до приема пищи по 1 таблетке. Противопоказание – гиперчувствительность.
Спазмолитики не рекомендуется принимать без рекомендаций врача больше 2 дней. Данные препараты могут способствовать возникновению побочных эффектов, таких, как головокружение, понижение артериального давления, тошнота, рвота.
Когда идет процесс воспаления железы, у пациента ощущается сильная боль с левого бока под ребрами в верхней части живота. Болевой синдром может затрагивать поясницу, спину, между лопатками. Данные зоны говорят о том, какая область органа поражена.
Для избавления от болевого синдрома принимаются следующие лекарства:
- сильные анальгетики – «Анальгин», «Баралгин»;
- нестероидные препараты – «Ибупрофен», «Парацетамол».
Для снятия непереносимой боли назначают наркотические анальгетики, введение которых производится внутримышечно:
- «Бупренорфин»;
- «Трамадол».
Лекарственные средства для нормализации функции пищеварения
Медикаментозное лечение патологии включает обязательный прием ферментов. Они необходимы для устранения диспепсических расстройств, успокаивают поджелудочную железу, помогают правильному перевариванию пищи, восстанавливают всасывание полезных веществ. Панкреатин – это главный фермент, нужный при панкреатите.
Содержится в следующих таблетированных препаратах:
- «Панцитрат»;
- «Креон»;
- «Фестал»;
- «Мезим»;
- «Панкренорм»;
- «Энзистал».
В составе лекарственных препаратов также имеются: амилаза, липаза, протеаза. Данный состав препаратов:
- помогает нормальному всасыванию органических веществ;
- борется с расстройствами диспепсического характера;
- способствует нормализации переваривания пищи;
- помогает работе поджелудочной.
Их принимают за 15-20 минут до еды трижды в день по 1-2 таблетки. Противопоказания – кишечная непроходимость, индивидуальная непереносимость, острый гепатит.
Не рекомендуется пить ферменты больше 10 дней. Длительное употребление панкреатина способно вызвать гиперурикозурию. Важно привязать прием ферментных лекарств к приему пищи или сразу после еды.
При достаточном поступлении панкреатина в организм происходит возмещение нехватки поджелудочной железы. Все элементы, поступающие с продуктами питания в организм, имеют хорошую усвояемость, и пациенту не грозит проблема истощения и авитаминоза.
При приеме антиферментных средств:
- уменьшается интоксикация организма;
- снижается болевой синдром;
- улучшается самочувствие пациента;
- уменьшается риск летального исхода;
- блокируется развитие отека и некроз тканей.
Выделяют такие препараты:
В стационаре антиферментные препараты вводятся в вену или внутримышечно в первые сутки после приступа панкреатита. Эти медикаменты нужны, чтобы приостановить еще большее воспаление тканей из-за выброса панкреатического секрета.
Препараты для снижения уровня соляной кислоты при панкреатите с повышенной кислотностью
Терапия панкреатита Н2-блокаторами нужна для уменьшения синтеза соляной кислоты. Данное лечение разгружает поджелудочную и предупреждает синтез ею ферментов. При обострении панкреатита, нужно провести временное торможение синтеза желудочного сока. Данная процедура временная, потом надо будет проводить стимуляцию для адекватной работы пищеварительной системы.
Прием Н2-блокаторами может сопровождаться такими побочными явлениями:
- аллергией;
- тошнотой;
- выпадением волос;
- к запорам;
- сбоем в работе сердца;
- нарушением менструального цикла у женщин, снижением сексуального влечения.
К антисекреторным медикаментам относят:

- «Омепразол» («Омез», «Нофлюкс», «Зероцид», «Ультоп», «Барол», «Омитокс»). Их принимают дважды в день натощак по 1 капсуле через одинаковый интервал времени. Данные препараты не разрешены к применению при гиперчувствительности к активному веществу, детям до 5 лет, в период грудного вскармливания;
- «Ранитидин» («Гистак», «Гастросидин», «Фамотидин», «Ацилок», «Циметидин»). Прием осуществляется дважды в сутки за полчаса до приема пищи по 1 таблетке. Противопоказаниями являются — беременность, индивидуальная непереносимость, период грудного вскармливания. Курс – около 2 недель. Возможные побочные эффекты: понос, головная боль, метеоризм, тошнота, выпадение волос, высыпания на коже.
Противовоспалительные препараты
Группа противовоспалительных препаратов нужна при остром воспалении. Но принимать такие лекарственные средства при панкреатите нежелательно, из-за возможности упущения подлинной динамики болезни.
Кроме этого, данные средства имеют побочные эффекты и не могут назначаться на срок больше, чем 10 дней:
- «Ибупрофен»;
- «Диклофенак»;
- «Нимесулид»;
- «Найз».
Лекарственные средства против воспаления в поджелудочной
Антибиотики эффективно борются с воспалением органа, окружающих его органов и тканей, они могут предотвратить вероятные осложнения (абсцессы, перитонит, панкреонекроз, сепсисы). Применяются антибиотики широкого спектра действия:
- макролиды;
- цефалоспорины нового поколения;
- фторхинолоны.
Цефалоспорины — «Цефтриаксон», «Цефотаксим», «Цефоперазон», «Цефтазидим», «Клафоран» выпускаются в форме порошка или лиофилизата для изготовления раствора. Они принимаются в виде инъекций внутримышечно или внутривенно (в стационарах).
Раствор разводят так: берут воду для инъекций — 1 ампулу (2 мл) и лидокаин — 1 ампулу (2 мл). Эту смесь вбирают в 5 мл шприц и вводят во флакон с порошком, встряхивают. После растворения порошка раствор можно использовать для введения.
Курс таких препаратов – 7-10 дней, дважды в день по 1 уколу (для взрослых дозировка цефалоспоринов 1 г во флаконе).
К макролидам относят: «Азитромицин», «Рокситромицин», «Эритромицин», «Джозамицин», «Фромилид», «Кларитромицин», которые выпускаются в форме таблеток или капсул для приема внутрь. Они относятся к самым безопасным препаратам группы антибиотиков.
Для маленьких детей эти препараты производятся в виде порошка для суспензий. Они просты в применении и дают эффект. Принимаются не дольше 5 дней единожды в день за 1 час до приема пищи или после — через 2 часа после еды. Взрослая дозировка — 500 мг. У данных препаратов есть один недостаток – использование их запрещено в период беременности и грудного вскармливания. Кроме этого, нельзя осуществлять прием средств совместно с антацидными препаратами и употреблять алкоголь.
К фторхинолонам относят — «Левофлоксацин», «Норфлоксацин», «Ципрофлоксацин», «Моксифлоксацин». Они могут производиться в форме таблеток и растворов для инфузий. Дозировка – дважды в сутки по 500 мг через равный временной интервал в течение 7-10 дней. Эти препараты очень эффективны, но токсичны. К противопоказаниям относят — аллергические реакции, беременность, колит, грудное вскармливание, также возраст до 18 лет. С осторожностью могут назначаться людям с эпилепсией, патологиями кроветворной системы, печеночной и почечной недостаточностью, с заболеваниями мозга. Противопоказан прием в сочетании с препаратами, разжижающими кровь.
Лекарства для защиты клеток
В целях восстановления клеток печени принимают таблетки: «Эссенциале Форте». Средство употребляется вместе с назначением лекарств-антибиотиков.
Этот препарат принимают трижды в день по 1 капсуле во время еды. Фосфолипиды, присутствующие в составе, восстанавливают и защищают клетки. «Эссенциале Форте» хорошо сказывается на метаболизме, имеет немного побочных эффектов, передозировка не угрожает здоровью.
Имеются следующие аналоги:
- «Эссливер Форте»;
- «Резалют про».
Прочие препараты при панкреатите
Для абсорбции и вывода из организма вредоносных элементов, для борьбы с болезнетворной микрофлорой прописывают препарат с широким спектром действия — «Полифепан». Это средство — на натуральной основе, аналогом его считается «Энтеросгель». Лекарство принимают вместе с другими средствами при лечении патологии, которые связаны с интоксикацией.
При дисбактериозе, поражении кишечника, аллергическом проявлении помогает «Аципол», который нормализует работу кишечника.
Для улучшения пищеварения принимают «Иберогаст». Данный препарат оказывает тонизирующее и желчегонное действие.
Лекарство на растительной основе, которое лечит желчевыводящие пути, – «Фламин». Оно относится к холекинетическим препаратам, избавляет от спазмов и воспаления, способствует повышению синтеза необходимого объема желчи. Из подобных препаратов можно отметить:
- «Хепель Н»;
- «Гепазин».
Правила приема медикаментов при панкреатите
Панкреатит считают серьезным заболеванием, которое приводит к нарушениям функций поджелудочной железы. Во избежание развития тяжелых осложнений, которые способны привести к летальному исходу, следует тотчас обращаться за помощью к врачу и начинать терапию.
Медикаментозное лечение панкреатита длится около месяца. Бесконтрольный прием медикаментов может привести к формированию побочных эффектов и нежелательных последствий.
Для большей эффективности терапии пациенту необходимо следовать строгой диете, которая предполагает отказ от жареных, жирных, острых блюд.
Список литературы:
https://www.kp.ru/guide/preparaty-pri-pankreatite.html
https://www.kp.ru/guide/lechenie-khronicheskogo-pankreatita.html
https://www.pharmindex.ru/practic/7_hirurgia.html
https://aif.ru/boostbook/tabletki-pri-pankreatite.html
https://www.rmj.ru/articles/gastroenterologiya/Algoritmy_vedeniya_bolynyh_ostrym_i_hronicheskim_pankreatitom/
Лузина Елена Владимировна, Томина Е. А., Жигжитова Е. Б. Медикаментозное лечение хронического панкреатита // Российский медицинский журнал. 2012. №5.
https://www.lvrach.ru/2004/06/4531457/
med.vesti.ru/articles/zabolevaniya/pankreatit-simptomy-i-prichiny-razvitiya-zabolevaniya-podzheludochnoj-zhelezy/
https://yandex.ru/health/turbo/articles?id=3605
Заметки автора статьи, основанные на личном опыте.
Данный материал носит исключительно субъективный характер и не является руководством к действию. Определить точный диагноз и назначить лечение может только квалифицированный специалист.
Последнее изменение: 18.03.2020
Лекарства от панкреатита, схема лечения заболевания
Острый панкреатит имеет внезапное начало и небольшую длительность, тогда как хроническая форма болезни развивается постепенно и ухудшается со временем, приводя к постоянному поражению поджелудочной железы.
Анальгетики
Облегчение боли является неотъемлемой частью лечения острого и хронического панкреатита. При болевом синдроме умеренной тяжести применяются несильные анальгетики, но многим пациентам необходимы мощные обезболивающие препараты или наркотические средства.
Несильные анальгетики
В большинстве случаев, при приступах острого или хронического панкреатита с умеренным болевым синдромом применяются следующие лекарства:
- Парацетамол. Препарат для лечения нетяжелой боли при воспалении поджелудочной железы, который принимают перорально в виде таблеток или сиропа. Это лекарство можно использовать при панкреатите как у взрослых, так и у детей. Следует тщательно следить за тем, чтобы не превысить рекомендованную дозу парацетамола, так как в этом случае существует опасность поражения печени.
- Нестероидные противовоспалительные средства (НПВС). Это одни из самых распространенных обезболивающих в мире. К ним принадлежат Аспирин, Ибупрофен, Кетопрофен и другие препараты. У большинства пациентов, которые принимают эти лекарства при панкреатите в рекомендованных инструкцией дозах, не развивается никаких серьезных побочных эффектов. Самыми распространенными осложнениями их приема являются проблемы с пищеварительным трактом, гастрит и язва. Поэтому при длительном приеме НПВС необходимо также пить препараты, защищающие слизистую желудка, чаще всего — ингибиторы протонной помпы.


Сильные анальгетики и наркотические средства
В случае неэффективности парацетамола и НПВС в устранении боли пациентам назначают более сильные анальгетики:
- Кодеин.
- Трамадол.
При очень тяжелом приступе боли больному могут понадобиться наркотические обезболивающие средства, к которым принадлежат:
- Морфин.
- Омнопон.
Побочные эффекты этих препаратов включают запор, тошноту, рвоту и сонливость. Запоры появляются при длительном приеме наркотических средств, для их устранения часто приходится пить слабительные препараты. Если пациент, приняв одно из этих обезболивающих, становится сонливым, ему нельзя управлять автомобилем или выполнять любую деятельность, требующую бдительности.


Спазмолитики
Это препараты, расслабляющие гладкие мышцы. Подобные лекарства широко используются для лечения при панкреатите, особенно если заболевание сочетается с холециститом и дискинезией желчевыводящих путей.
Чаще всего применяются:
- Дротаверин (Но-шпа). Самый часто используемый спазмолитик для лечения панкреатита и холецистита. Он способствует облегчению боли, вызванной спазмом гладких мышц желчевыводящих и панкреатических протоков. Побочные эффекты Дротаверина включают головную боль, головокружение, тошноту.
- Мебеверин. Один из самых эффективных спазмолитиков. Побочные эффекты этого препарата включают изжогу, диспепсию, запор, головокружение, бессонницу, ухудшение аппетита.


Антациды
Препараты, которые нейтрализуют желудочную кислоту. Благодаря снижению кислотности с помощью этих лекарств желудочное содержимое при попадании в двенадцатиперстную кишку не вызывает активной секреции панкреатических ферментов, что способствует физиологическому покою поджелудочной железы при панкреатите.
К этой группе принадлежат:
- Препараты на основании алюминия.
- Препараты на основании магния.


Хотя эти средства, благодаря инактивации кислоты, и снижают активность поджелудочной, их при панкреатите практически не применяют, так как есть более эффективные средства – Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы.
Н2-блокаторы гистаминовых рецепторов
Это группа препаратов, которые блокируют действие гистамина на рецепторы в клетках желудка, вырабатывающих кислоту. Благодаря этому действию, лекарства для поджелудочной железы снижают синтез кислоты в желудке, что необходимо при лечении панкреатита.
К ним принадлежат:


Несмотря на свою эффективность, эти лекарственные препараты постепенно вытесняются из практики лечения панкреатита ингибиторами протонной помпы.
Ингибиторы протонной помпы
ИПП – это группа лекарственных средств, которые необратимо блокируют синтез кислоты в желудочных клетках. Они наиболее эффективно снижают кислотность содержимого желудка.
К ним принадлежат:


Самыми частыми побочными эффектами ингибиторов протонной помпы являются головная боль, диарея, запоры, боль в животе, метеоризм, тошнота и рвота. Длительный прием этих препаратов в высокой дозе может увеличить риск переломов костей, связанных с остеопорозом.
Ферментные препараты
У многих пациентов с хроническим панкреатитом поджелудочная не вырабатывает достаточного количества пищеварительных ферментов. В таких случаях врачи назначают искусственные лекарства для замены ферментов поджелудочной железы, которые могут улучшить работу желудочно-кишечного тракта и способствуют усвоению питательных веществ.
В состав этих препаратов входят:
- амилаза;
- липаза;
- протеазы (пепсин, трипсин, химотрипсин).


Самыми известными препаратами ферментов поджелудочной являются Креон, Мезим, Панкреазим. Побочные эффекты этих средств включают диарею, запор, тошноту, рвоту и боли в животе.
Антиферментные препараты
Антиферментные препараты – средства, которые подавляют активность ферментов поджелудочной железы. Эти лекарства чаще всего включают в схему лечения острого панкреатита.
К ним принадлежат:
- Контрикал.
- Гордокс.


В настоящее время эти лекарственные препараты используются при панкреатите редко, так как их эффективность не была подтверждена клиническими исследованиями. Побочные эффекты Гордокса и Контрикала включают аллергические реакции, тошноту, рвоту и диарею.
Октреотид
Это искусственный аналог гормона соматостатина. Он подавляет секрецию желудка и поджелудочной железы, что, по мнению многих врачей, полезно при панкреатите, особенно при его острой форме. Однако окончательно доказать его эффективность при этом заболевании не удалось, поэтому целесообразность применения Октреотида остается под вопросом.


Седативные препараты
В случае выраженного хронического болевого синдрома иногда пациентам назначают седативные препараты, к которым принадлежат:
- Амитриптилин.
- Доксепин.
Эти препараты входят в схему лечения хронической боли. Они не только облегчают депрессию у больных, но и усиливают действие обезболивающих препаратов.


Гормональные препараты
Если хронический панкреатит вызван аутоиммунным процессом, применяют кортикостероиды (например, Преднизолон). Однако длительный прием этих средств может вызвать серьезные побочные эффекты, включая остеопороз и увеличение веса.


Антибиотики
Назначаются лишь при инфекционных осложнениях острого панкреатита. Так как в этих случаях чаще всего состояние больного является тяжелым, применяют сильные антибиотики (Меропенем, Дорипенем).


Лекарственные травы
Лекарственные травы при панкреатите чаще всего применяются в качестве составляющей комбинированной терапии. Их можно использовать лишь в неосложненных случаях хронической формы, да и то только в стадии ремиссии.
Как правило, при панкреатите применяют лекарственные травы, стимулирующие регенерацию тканей поджелудочной железы, а также обладающие спазмолитическими и противовоспалительными свойствами. Самой частой формой фитотерапии является употребление травяных чаев и отваров.
Лечебные травы при панкреатите поджелудочной железы можно разделить на несколько групп:
- Травы, усиливающие регенеративные свойства поджелудочной – ромашка, тысячелистник, подорожник, хвощ полевой, зверобой, календула.
- Травы, обладающие антибактериальными свойствами – зверобой, тысячелистник, пижма, календула, хвощ полевой.
- Травы, способствующие выведению токсинов из организма – валериана, герань, девясил, зверобой, Иван-чай, золототысячник, подорожник, мята, ромашка, тысячелистник.
- Травы с седативными и спазмолитическими свойствами – пустырник, корни валерианы, цветы мяты.
Перед тем как лечить панкреатит или холецистит травами, нужно посоветоваться с врачом. Несмотря на свою натуральность, лечебные травы могут оказывать выраженное действие и приводить к столь же сильным побочным эффектам.


Схема лечения панкреатита
Схема лечения панкреатита с помощью народных средств, лекарств и немедикаментозных методов составляется исключительно лечащим врачом на основании клинической картины болезни. Прежде чем начинать лечить панкреатит, необходимо провести обследования, которые помогут определить, какие лекарства нужно принимать.Чаще всего в период обострения хронического панкреатита назначают ингибиторы протонной помпы, спазмолитики и обезболивающие препараты. При нехватке ферментов поджелудочной железы применяют ферментные средства.
Лечение острого панкреатита проводится только в стационарных условиях, так как это заболевание может быть опасным для жизни пациента.
Лекарства при хроническом панкреатите
Большинству пациентов с хроническим панкреатитом в стадии ремиссии нужно лишь соблюдение диеты. Медикаментозная терапия проводится при обострении болезни.
Схема лечения чаще всего включает:
- Обезболивающие и спазмолитики.
- Ферментные препараты.
- Препараты, подавляющие выработку желудочной кислоты (ингибиторы протонной помпы или Н2-блокаторы гистаминовых рецепторов).
Панкреатит – распространенное заболевание, для лечения которого применяются препараты из различных групп. Чтобы подобрать лучшее лекарство от панкреатита, врачам нужно учитывать форму и стадию болезни, симптомы и причины воспаления поджелудочной железы, результаты лабораторных и инструментальных методов диагностики. Какие бы лекарства ни назначил пить врач при панкреатите, отменять их прием самостоятельно нельзя.
Автор: Тарас Невеличук, врач,
специально для Zhkt.ru
Полезное видео о лечении панкреатита
Лечение панкреатита: лекарства, диета, хирургия
Перейти к основному содержанию- Проверьте свои симптомы
- Найти доктора
- Найти стоматолога
- Подключиться к Care
- Найдите самые низкие цены на лекарства
- Здравоохранение
А-Я Здоровье от А до Я Общие условия- ADD / ADHD
- Аллергии
- Артрит
- Рак
- Коронавирус (COVID-19)
- Депрессия
- Сахарный диабет
- Здоровье глаз
- Сердечное заболевание
- Заболевание легких
- Ортопедия
- Управление болью
- Сексуальные условия
- Проблемы с кожей
- Нарушения сна
- Посмотреть все
- Проверка симптомов
- WebMD блоги
- Подкасты
- Информационные бюллетени
- Вопросы и Ответы
- Страхование
- Найти доктора
- Условия для детей от А до Я
- Операции и процедуры от А до Я
- Избранные темы
- Проверка симптомов COVID-19: проверьте свои симптомы сейчас
- Слайд-шоу Получите помощь при мигрени
- Лекарства и добавки
Лекарства и добавки Найти и просмотреть- Наркотики
- Добавки
Лечение панкреатита | Колумбийский университет, хирургический факультет
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Лечение острого панкреатита может включать нутритивную поддержку с помощью зондов для кормления или внутривенного (IV) питания, антибиотиков и обезболивающих. Иногда для лечения осложнений требуется операция. Лечение хронического панкреатита может включать внутривенное введение жидкости; болеутоляющее средство; нежирная, питательная диета; и ферментные добавки.Для удаления части или всей поджелудочной железы может потребоваться операция.
Внутривенное введение жидкостей, энтеральное питание, TPN
Чтобы поджелудочная железа могла восстановиться и предотвратить повреждение и раздражение, пациентам с панкреатитом может потребоваться временное внутривенное введение жидкости для гидратации. Если вы не можете есть более 5-7 дней или если вы недоедаете, вы можете начать энтеральное питание через небольшую трубку, вводимую через нос. Это доставит питательную смесь в желудок или тонкий кишечник.Иногда энтеральное питание противопоказано или непереносимо. В этих обстоятельствах показано парентеральное (внутривенное) питание, что лучше, чем полное его отсутствие.
Стенты
Желчный проток – это небольшая трубка, по которой желчь, вырабатываемая в печени, проходит от печени и желчного пузыря к тонкому кишечнику. Протоки поджелудочной железы – это небольшие трубки, по которым панкреатический сок попадает в тонкий кишечник. Эти жидкости помогают расщеплять пищу, и два протока обычно соединяются перед тем, как попасть в тонкий кишечник.Если протоки сужены или заблокированы из-за камней в желчном пузыре, опухоли, инфекции, рубцов, псевдокист или другой травмы или заболевания, жидкость может накапливаться и вызывать панкреатит.
Может потребоваться открыть закупоренный желчный или панкреатический проток с помощью стента, который представляет собой небольшую пластиковую или металлическую трубку, помещенную в проток, чтобы он оставался открытым. См. ERCP для получения информации об этой процедуре.
ERCP
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – это процедура, сочетающая эндоскопию верхних отделов желудочно-кишечного тракта (ЖКТ) и рентгеновское излучение для диагностики и лечения панкреатита и других заболеваний протоков поджелудочной железы.ЭРХПГ может быть проведена, если есть подозрение, что желчные или панкреатические протоки человека сужены или заблокированы из-за панкреатита или по другим причинам.
Во время ЭРХПГ гибкий эндоскоп с подсветкой вводится в пищевод, через желудок и в двенадцатиперстную кишку (первая часть тонкой кишки). Контрастный краситель вводится в протоки, а рентгеновское видео (рентгеноскопия) позволяет врачам увидеть любые области суженного или заблокированного оттока из желчного протока или протоков поджелудочной железы. Если проблема обнаружена, врачи могут ввести специальные инструменты через эндоскоп, чтобы открыть заблокированные протоки, разбить или удалить камни в желчном пузыре, удалить опухоли в протоках или вставить стенты, чтобы восстановить поток панкреатической или желчной жидкости.Биопсия также может быть взята через эндоскоп, чтобы оценить клетки на предмет инфекции или рака.
Если камни в желчном пузыре являются причиной панкреатита, их можно удалить во время ЭРХПГ с последующим удалением желчного пузыря (так называемая холецистэктомия).
Центр поджелудочной железы является национальным лидером в области проведения ERCP и других интервенционных желудочно-кишечных процедур.
Добавка ферментов
Поджелудочная железа обычно стимулируется высвобождением ферментов поджелудочной железы, когда в кишечнике есть непереваренная пища.Эти ферменты соединяются с желчью и начинают расщеплять пищу в тонком кишечнике.
Ферментные добавки начинают предварительное переваривание пищи, пока она находится в желудке, что помогает снизить стимуляцию поджелудочной железы, вызванную приемом пищи. Если у пациента дефицит пищеварительных ферментов, добавки с ферментами способствуют лучшему усвоению пищи, что улучшает потребление питательных веществ. Отказ от стимуляции поджелудочной железы также помогает уменьшить боль, связанную с панкреатитом.
Обезболивание
Центр поджелудочной железы работает над поиском оптимального режима обезболивания, который позволяет каждому пациенту оставаться активным и дома, а не в больнице или быть неспособным поддерживать нормальный уровень активности.
Многие пациенты принимают несколько видов лекарств. Пероральные препараты включают наркотики, такие как Percocet и оксикодон, и их можно использовать в сочетании с ненаркотическими лекарствами, такими как миорелаксанты и антидепрессанты. Оральный метадон – очень хорошее лекарство от хронической боли.
После того, как назначен пероральный режим, обострения можно купировать, временно добавляя лекарства. Если пероральные лекарства не переносятся, пациентам может потребоваться госпитализация для внутривенного введения лекарств.Блокады нервов могут использоваться для снятия боли в течение нескольких месяцев: при блокаде нервов через кожу в спине вводится игла, которая блокирует сигналы основных нервов, идущих к поджелудочной железе. Эту процедуру также можно провести эндоскопически, при которой в пучок нервов поджелудочной железы вводят обезболивающее длительного действия, которое действует несколько месяцев. Это выполняется с помощью эндоскопа через желудок. Блокады нервов разрушают нервы, но со временем они отрастают, поэтому пациентам требуется повторное лечение.
Другой подход к лечению боли – использование имплантируемых болевых насосов в позвоночник. Большинство имплантируемых насосов доставляют постоянные низкие дозы для облегчения боли, и их можно использовать вместе с пероральными лекарствами.
Важность приема обезболивающих
Некоторые пациенты выражают беспокойство по поводу нежелания пристраститься к обезболивающим. Важно понимать, что необходимо устранить сильную продолжающуюся боль, чтобы пациенты могли вести активный образ жизни, и истинная потребность в обезболивающих не является психологической зависимостью.Некоторым пациентам необходимо всегда принимать лекарства, потому что хронический панкреатит не проходит, и для их функционирования необходимо контролировать боль. Когда хронический панкреатит вызван микроскопическим воспалением поджелудочной железы, лечение продолжающейся боли не является социальной зависимостью, а, скорее, является необходимой терапией, такой как прием лекарств от кровяного давления. Наша команда старается использовать комбинацию различных лекарств, чтобы снизить дозировку наркотиков.
Хирургия
В зависимости от причины панкреатита, анатомии пациента, уровня боли и других факторов хирургическое вмешательство может быть подходящим лечением.
Если камни в желчном пузыре являются причиной панкреатита, может потребоваться операция по удалению камней и, возможно, желчного пузыря. Может потребоваться хирургическое вмешательство для дренирования псевдокистов или скоплений жидкости и тканей в области поджелудочной железы.
Удаление всей поджелудочной железы (тотальная панкреатэктомия) может быть выполнено, чтобы уменьшить или устранить трудноизлечимую боль, связанную с хроническим панкреатитом. Тотальная панкреатэктомия снимает боль в 90% случаев, но вызывает у пациентов диабет.
Чтобы улучшить жизнь пациентов, перенесших резекцию поджелудочной железы, Центр поджелудочной железы теперь предлагает трансплантацию аутологичных островковых клеток, инновационный процесс извлечения собственных инсулино-продуцирующих клеток пациента с последующей их повторной инъекцией в печень после удаления поджелудочной железы. Путем реинфузии островковых клеток поджелудочной железы эта процедура может позволить пациентам сохранить часть их инсулино-продуцирующей функции, тем самым предотвращая трудноизлечимую форму диабета, известную как хрупкий диабет.
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете панкреатитом, Центр поджелудочной железы здесь для вас. Если вам нужен диагноз, лечение или другое мнение, у нас есть специальная программа по панкреатиту, готовая помочь.
Позвоните нам по телефону (212) 305-4795 или воспользуйтесь нашей онлайн-формой, чтобы связаться с нами сегодня.
Чтобы узнать больше о панкреатите:
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Сопутствующие услуги
Связанные темы
.Панкреатит – симптомы, причины и лечение
Что такое панкреатит?
Панкреатит – это воспаление поджелудочной железы. Поджелудочная железа – это большая железа за желудком, расположенная недалеко от первой части тонкой кишки, называемой двенадцатиперстной кишкой. Поджелудочная железа выполняет две основные функции: вырабатывает инсулин и вырабатывает пищеварительные соки или ферменты, помогающие переваривать пищу. Эти ферменты переваривают пищу в кишечнике.
Панкреатит возникает, когда ферменты повреждают поджелудочную железу, что вызывает воспаление.Панкреатит может быть острым или хроническим. Любая форма серьезна и может привести к осложнениям.
Острый панкреатит
Острый панкреатит возникает внезапно и является кратковременным заболеванием. Большинство людей с острым панкреатитом выздоравливают, и лечение проходит через несколько дней. У некоторых людей может быть более тяжелая форма острого панкреатита, которая требует длительного пребывания в больнице.
Хронический панкреатит
Хронический панкреатит – хроническое заболевание.Поджелудочная железа не заживает и не улучшается. Вместо этого со временем это ухудшается, что может привести к длительному повреждению поджелудочной железы.
Насколько распространен панкреатит?
Острый панкреатит становится все более распространенным по неясным причинам.
Кто более подвержен панкреатиту?
Определенные группы людей более подвержены острому или хроническому панкреатиту, чем другие:
- Мужчины более подвержены панкреатиту, чем женщины.
- Люди с семейным анамнезом панкреатита имеют более высокий риск.
- Люди с личным или семейным анамнезом камней в желчном пузыре также имеют более высокий риск.
Люди с определенными заболеваниями
У вас больше шансов заболеть панкреатитом, если у вас есть одно из следующих заболеваний:
Люди с другими проблемами со здоровьем
У вас также больше шансов заболеть панкреатитом, если вы
Какие осложнения панкреатита?
И острый, и хронический панкреатит могут привести к осложнениям, которые включают
- сужение или закупорку желчного протока или протока поджелудочной железы
- утечка из протока поджелудочной железы
- псевдокисты поджелудочной железы
- повреждение поджелудочной железы
- сердце, легкое или почки отказ
- смерть
Острый {панкреатит
Повторные эпизоды острого панкреатита могут привести к хроническому панкреатиту.Другие осложнения острого панкреатита включают
Хронический панкреатит
Осложнения хронического панкреатита включают
Симптомы и причины панкреатита
Каковы симптомы панкреатита?
Основным симптомом острого и хронического панкреатита является
- боль в верхней части живота, которая может распространяться на спину
Люди с острым или хроническим панкреатитом могут ощущать боль по-разному.
Острый панкреатит
Острый панкреатит обычно начинается с боли, которая начинается медленно или внезапно в верхней части живота
Другие симптомы может включать
Люди с острым панкреатитом обычно выглядят и чувствуют себя серьезно больными, и им необходимо немедленно обратиться к врачу.
Хронический панкреатит
Большинство людей с хроническим панкреатитом
- ощущают боль в верхней части живота, хотя некоторые люди не испытывают боли вообще.
Боль может
- распространиться на вашу спину
- стать постоянной и сильной
- ухудшиться после еды
- исчезнуть по мере ухудшения вашего состояния
У людей с хроническим панкреатитом симптомы могут отсутствовать до тех пор, пока у них не появятся осложнения.
Другие симптомы могут включать
Немедленно обратитесь за медицинской помощью при панкреатите
Немедленно обратитесь за помощью при следующих симптомах тяжелого панкреатита:
Эти симптомы могут быть признаком
- серьезной инфекции
- воспаления
- блокады поджелудочная железа, желчный пузырь или желчный и панкреатический проток
Если не лечить, эти проблемы могут быть фатальными.
Что вызывает панкреатит?
Наиболее частыми причинами острого и хронического панкреатита являются
Другие причины включают
- инфекции, такие как вирусы или паразиты
- травма живота
- рак поджелудочной железы
- с процедурой, называемой эндоскопической ретроградной холангиопанкреатографии (ERCP) для лечения другого состояния
- pancreas divisum
Острый панкреатит
Наиболее частой причиной острого панкреатита являются камни в желчном пузыре.
Камни в желчном пузыре вызывают воспаление поджелудочной железы, поскольку камни проходят сквозь нее и застревают в желчном или панкреатическом протоке. Это состояние называется желчнокаменным панкреатитом.
Хронический панкреатит
Наиболее частыми причинами хронического панкреатита являются
- употребление алкоголя
- генетические нарушения поджелудочной железы
Другие причины включают
- закупорку протока поджелудочной железы
- высокий уровень жиров в крови, называемый липиды
- высокий уровень кальция в крови
Во многих случаях врачи не могут найти причину панкреатита.Это называется идиопатическим панкреатитом.
Диагностика панкреатита
Как врачи диагностируют панкреатит?
Чтобы диагностировать панкреатит и найти его причины, врачи используют
- вашу историю болезни
- физический осмотр
- лабораторные и визуализирующие тесты
Медицинский работник спросит
- о ваших симптомах
- , если у вас есть наличие в анамнезе состояний здоровья или проблем, которые повышают вероятность заболевания панкреатитом, включая лекарства, которые вы принимаете
- , если у вас есть личный или семейный анамнез панкреатита или камней в желчном пузыре
Во время медицинского осмотра медицинский работник позвонит
- осмотрите свое тело
- проверьте живот на предмет боли, отека или нежности
Какие тесты используют медицинские работники для диагностики панкреатита?
Медицинские работники могут использовать лабораторные тесты или методы визуализации для диагностики панкреатита и поиска его причин.Диагностика хронического панкреатита на ранних стадиях может быть сложной задачей. Ваш врач также проверит вас на наличие других состояний с похожими симптомами, таких как язвенная болезнь или рак поджелудочной железы.
Лабораторные тесты
Лабораторные тесты для диагностики панкреатита включают следующее:
Анализы крови
Медицинский работник может взять у вас образец крови и отправить его в лабораторию для проверки на
- высокий уровень амилазы и липазы уровни – пищеварительные ферменты, производимые в вашей поджелудочной железе
- высокий уровень глюкозы в крови, также называемый сахаром в крови
- высокий уровень жиров в крови, называемый липидами
- признаки инфекции или воспаления желчных протоков, поджелудочной железы, желчного пузыря или печени
- рак поджелудочной железы
Тесты стула
Ваш врач может провести анализ стула, чтобы выяснить, есть ли у человека мальабсорбция жира.
Визуализирующие тесты
Медицинские работники также используют визуализационные тесты для диагностики панкреатита. Техник выполняет большинство тестов в амбулаторном центре, больнице или кабинете врача. Для большинства этих анализов вам не нужна анестезия, лекарство, чтобы успокоить вас.
Ультразвук
Ультразвук использует устройство, называемое преобразователем, которое безопасно и безболезненно отражает звуковые волны от ваших органов, чтобы создать картину их структуры. Ультразвук может обнаружить камни в желчном пузыре.
Компьютерная томография (КТ)
Компьютерная томография позволяет получить изображения поджелудочной железы, желчного пузыря и желчных протоков. КТ может показать панкреатит или рак поджелудочной железы.
Магнитно-резонансная холангиопанкреатография (MRCP)
MRCP использует аппарат магнитно-резонансной томографии (МРТ), который создает изображения ваших органов и мягких тканей без рентгеновских лучей. Ваш врач или специалист могут использовать MRCP для проверки поджелудочной железы, желчного пузыря и желчных протоков на предмет выявления причин панкреатита.
Эндоскопический ультразвук (EUS)
Ваш врач вводит эндоскоп – тонкую гибкую трубку – вам в горло, через желудок и в тонкий кишечник. Врач включает ультразвуковую насадку, чтобы сделать снимки поджелудочной железы и желчных протоков. Ваш врач может направить вас к гастроэнтерологу для проведения этого теста.
Функциональный тест поджелудочной железы (PFT)
Ваш врач может использовать этот тест для измерения того, как ваша поджелудочная железа реагирует на секретин, гормон, вырабатываемый тонкой кишкой.Этот тест проводится только в некоторых центрах США.
Лечение панкреатита
Как медицинские работники лечат панкреатит?
Лечение острого или хронического панкреатита может включать
- пребывание в больнице для лечения обезвоживания с помощью внутривенных (IV) жидкостей и, если вы можете их глотать, жидкостей через рот
- обезболивающих и антибиотиков через рот или через капельницу, если у вас инфекция поджелудочной железы
- диета с низким содержанием жиров или питание через зонд или внутривенное питание, если вы не можете есть
Ваш врач может направить вас к гастроэнтерологу или хирургу для одного из следующих курсов лечения, в зависимости от тип панкреатита, который у вас есть.
Острый панкреатит
Легкий острый панкреатит обычно проходит через несколько дней после отдыха и лечения. Если ваш панкреатит более тяжелый, ваше лечение может также включать:
Хирургия
Врач может порекомендовать операцию по удалению желчного пузыря, называемую холецистэктомией, если желчные камни вызывают панкреатит. Операция в течение нескольких дней после поступления в больницу снижает вероятность осложнений. Если у вас тяжелый панкреатит, ваш врач может посоветовать отложить операцию, чтобы сначала вылечить осложнения.
Процедуры
Ваш врач или специалист будет откачивать жидкость из брюшной полости, если у вас абсцесс, инфицированная псевдокиста или большая псевдокиста, вызывающая боль или кровотечение. Ваш врач может удалить поврежденную ткань поджелудочной железы.
Эндоскопическая холангиопанкреатография (ERCP)
Доктора используют ERCP для лечения как острого, так и хронического панкреатита. ERCP сочетает в себе эндоскопию верхних отделов желудочно-кишечного тракта и рентген для лечения сужения или закупорки желчного протока или протока поджелудочной железы.Ваш гастроэнтеролог может использовать ERCP для удаления камней в желчном пузыре, блокирующих желчные протоки или протоки поджелудочной железы.
Хронический панкреатит
Лечение хронического панкреатита может помочь облегчить боль, улучшить работу поджелудочной железы и справиться с осложнениями.
Ваш врач может назначить или предоставить следующее:
Лекарства и витамины
Ваш врач может прописать вам ферментные таблетки для улучшения пищеварения или витамины A, D, E и K, если у вас мальабсорбция. Он или она может также сделать вам прививки с витамином B-12, если они вам понадобятся.
Лечение диабета
Хронический панкреатит может вызывать диабет. Если вы заболели диабетом, ваш врач и медицинская бригада будут работать с вами, чтобы составить план питания и распорядок приема лекарств, мониторинг уровня глюкозы в крови и регулярные осмотры.
Хирургия
Ваш врач может порекомендовать операцию для снятия давления или закупорки протока поджелудочной железы или для удаления поврежденной или инфицированной части поджелудочной железы. Операция проводится в больнице, где вам, возможно, придется пробыть несколько дней.
Пациентам, которым другие методы лечения не помогают, хирурги могут выполнить операцию по удалению всей поджелудочной железы с последующей аутотрансплантацией островков. Островки – это группы клеток поджелудочной железы, вырабатывающие гормоны, в том числе инсулин. После удаления поджелудочной железы врачи возьмут островки из поджелудочной железы и пересадят их в печень. Островки начнут вырабатывать гормоны и выпускать их в кровоток.
Процедуры
Ваш врач может порекомендовать блокаду нерва, которая представляет собой инъекцию обезболивающего лекарства через кожу и непосредственно в нервы, которые передают сигнал боли от поджелудочной железы.Если у вас есть камни, закупоривающие проток поджелудочной железы, ваш врач может использовать процедуру для разрушения и удаления камней.
Как я могу помочь справиться с панкреатитом?
Прекратите употреблять алкоголь
Медицинские работники настоятельно рекомендуют людям с панкреатитом прекратить употребление алкоголя, даже если панкреатит у вас легкий или на ранних стадиях. Продолжение употребления алкоголя при остром панкреатите может привести к
Когда люди с хроническим панкреатитом, вызванным употреблением алкоголя, продолжают употреблять алкоголь, состояние с большей вероятностью приведет к серьезным осложнениям и даже смерти.
Поговорите со своим лечащим врачом, если вам нужна помощь в прекращении употребления алкоголя.
Бросьте курить
Медицинские работники настоятельно рекомендуют людям с панкреатитом бросить курить, даже если ваш панкреатит легкий или находится на ранней стадии. Курение при остром панкреатите, особенно если оно вызвано употреблением алкоголя, значительно повышает вероятность того, что ваш панкреатит перейдет в хроническую форму. Курение при панкреатите также может повысить риск рака поджелудочной железы.
Поговорите со своим врачом, если вам нужна помощь в отказе от курения.
Как я могу предотвратить панкреатит?
Вы не можете предотвратить панкреатит, но можете предпринять шаги, чтобы оставаться здоровым.
Поддерживайте здоровый вес или безопасно худейте
Поддержание здорового образа жизни и здорового веса – или снижение веса при необходимости – может помочь
Избегать употребления алкоголя
Употребление алкоголя может вызвать острый и хронический панкреатит. Если вам нужна помощь в прекращении употребления алкоголя, поговорите со своим врачом.
Избегайте курения
Курение – распространенный фактор риска панкреатита, а шансы заболеть панкреатитом еще выше у людей, которые курят и употребляют алкоголь.Поговорите со своим врачом, если вам нужна помощь в отказе от курения.
Еда, диета и питание при панкреатите
Может ли моя еда помочь или предотвратить панкреатит?
Во время лечения панкреатита врач может посоветовать вам какое-то время не есть и не пить. Вместо этого ваш врач может использовать зонд для кормления, чтобы дать вам питание. Как только вы снова начнете есть, он или она назначит вам здоровый рацион с низким содержанием жиров, который включает частые приемы пищи небольшими порциями.
Если у вас панкреатит, пейте много жидкости и ограничьте употребление кофеина.Медицинские работники настоятельно рекомендуют людям с панкреатитом не употреблять алкоголь, даже если у вас панкреатит легкой степени.
План питания с высоким содержанием жиров и калорий может привести к высокому уровню жира в крови, что повышает риск панкреатита. Вы можете снизить свои шансы заболеть панкреатитом, придерживаясь обезжиренного и здорового питания.
Связанные темы
.
Симптомы панкреатита: боль и другие осложнения
Панкреатит ассоциируется с болью и рядом других симптомов, некоторые из которых могут быть серьезными. Есть два типа панкреатита: острый и хронический.
Желчные камни и алкоголь – две основные причины острого панкреатита. По оценкам, до 55 процентов случаев хронического панкреатита в Соединенных Штатах вызваны пьянством или алкоголизмом. (1)
Где ощущается боль при панкреатите?
Наиболее частым симптомом острого и хронического панкреатита является боль в верхней части живота, обычно под ребрами.Эта боль:
- Сначала может быть легкой и усиливаться после еды или питья
- Может стать постоянной, сильной и продолжаться несколько дней
- Имеет тенденцию к усилению в положении лежа на спине и уменьшению при наклоне вперед в положении сидя положение
- Часто иррадиирует по всей спине
- Не усугубляется движением
- Не тупит и не находится в нижней части живота
Боль в животе также может различаться в зависимости от причины панкреатита.
Боль при желчнокаменном панкреатите, например, обычно внезапная, колющая и может отдавать в спину.
С другой стороны, боль при алкогольном панкреатите может развиваться медленнее и быть менее локализованной.
Другие симптомы острого панкреатита
Характерными симптомами острого панкреатита, помимо боли в животе, являются тошнота и рвота. Из-за нагрузки на различные системы люди с этим заболеванием также могут выглядеть такими же больными, как и они. Они могут выглядеть бледными, вспотевшими и расстроенными.
К другим симптомам относятся:
Поскольку панкреатит вызывает снижение поступления пищеварительных ферментов, вы не можете в достаточной степени расщеплять пищу. Когда вы не можете в достаточной степени расщепить пищу, она не усваивается должным образом, и это приводит к изменению характера стула. Эта сложность усвоения пищи и содержащихся в ней питательных веществ также может привести к потере веса.
СВЯЗАННЫЙ: Вот что может вызвать у вас боль от газов в пищеварительном тракте
Симптомы хронического панкреатита
Симптомы хронического панкреатита часто проявляются только при возникновении осложнений или ухудшении состояния.
Боль при хроническом панкреатите бывает двух форм. При первом виде боль может приходить и уходить, усиливаясь в течение нескольких часов или недель, без дискомфорта между обострениями. Во втором – боль постоянная и изнуряющая.
В некоторых случаях люди с этой формой поджелудочной железы могут чувствовать боль в других частях тела, кроме живота. Иногда может вообще не быть боли.
Некоторые из определяющих симптомов хронического панкреатита включают:
- Диарея
- Тошнота
- Рвота
- Потеря веса
- Жирный стул
Что такое тяжелый панкреатит?
Острый панкреатит бывает легкой, средней или тяжелой степени.
Если панкреатит легкой или средней степени тяжести длится несколько дней, то тяжелый панкреатит может длиться несколько недель.
Тяжелый панкреатит, который встречается в 15–20 процентах случаев острого панкреатита, может привести к множественным осложнениям. (2)
Первая стадия тяжелого панкреатита характеризуется органной недостаточностью, которая не проходит сама по себе в течение 48 часов.
Ученые до сих пор не уверены, как именно возникает эта органная недостаточность, но они считают, что панкреатит, будучи воспалительным состоянием, вызывает цепную реакцию воспаления, которая повреждает и ставит под угрозу системы, связанные с поджелудочной железой или рядом с ней.
В первую очередь поражаются легкие. Воспаление заставляет окружающие кровеносные сосуды просачиваться в воздушные мешочки, а жидкость в легких затрудняет дыхание.
Респираторные заболевания, вызванные органной недостаточностью, являются наиболее частыми осложнениями острого панкреатита. (3)
Если органная недостаточность лечится в течение нескольких дней, риск смерти невелик. Было подсчитано, что если органная недостаточность сохраняется в течение недели или более, вероятность смерти составляет 1 из 3. (4)
При тяжелом панкреатите ткани поджелудочной железы отмирают – это называется панкреонекрозом – и часто инфицируются.Это осложнение возникает после обнаружения органной недостаточности. Чтобы предотвратить дальнейшее распространение инфекции, часто удаляют мертвые ткани.
Возможен тяжелый панкреатит с некрозом, но без органной недостаточности.
Другие осложнения тяжелого панкреатита включают:
- Кровоизлияние (кровотечение)
- Обструкция общего желчного протока
- Перитонит, воспаление ткани, выстилающей внутреннюю стенку брюшной полости (брюшину)
- Разрыв брюшной полости протока поджелудочной железы
- Острый респираторный дистресс-синдром (ОРДС)
- Острое повреждение легких
СВЯЗАННЫЙ: Внешнесекреторная недостаточность поджелудочной железы: осложнение панкреатита, о котором вы должны знать
Какие другие осложнения связаны с панкреатитом?
Вот некоторые из других осложнений, которые могут развиться в результате острого, тяжелого или хронического панкреатита:
- Низкое кровяное давление
- Обезвоживание
- Проблемы с дыханием из-за гормональных изменений, влияющих на функцию легких
- Недоедание из-за неэффективное расщепление и всасывание пищи
- Псевдокисты поджелудочной железы или мешочки, заполненные жидкостью и мусором, которые могут вызвать кровотечение и инфекцию, если они разорвутся
- Инфекции вне поджелудочной железы (вне поджелудочной железы), включая пневмонию, инфекции кровотока и мочевыводящие пути инфекции трактов
- Диабет
Поскольку ваше тело использует жидкости для борьбы с травмами поджелудочной железы, вы можете обезвоживаться.Рвота и невозможность есть также могут способствовать обезвоживанию и понижению артериального давления.
Как диагностируется панкреатит?
Как и большинство заболеваний, диагностика панкреатита часто начинается с изучения истории болезни и физического осмотра.
Ваш врач также назначит анализ крови и, возможно, один или несколько визуальных тестов, таких как:
- Магнитно-резонансная томография (МРТ), в частности магнитно-резонансная холангиопанкреатография, которая визуализирует желчные протоки и протоки поджелудочной железы
- Компьютерная томография (КТ)
- УЗИ брюшной полости
- Эндоскопическое УЗИ, которое включает в себя длинную тонкую трубку, которая вводится в тонкий кишечник через горло
- Эндоскопическая ретроградная холангиопанкреатография (ERCP), процедура, при которой используется эндоскоп для рентгенографии желчные и панкреатические протоки
- Магнитно-резонансная холангиопанкреатография (MRCP)
Для постановки диагноза панкреатит необходимо наличие как минимум двух из следующих симптомов:
- Боль в животе, связанная с панкреатитом
- Результаты анализа крови, показывающие уровень ферментов поджелудочной железы амилазы или липазы, которые как минимум в три раза превышают t Нормальное количество
- Изображения брюшной полости, показывающие изменения, характерные для панкреатита
Дополнительный отчет Карлин Бауэр.
.