Чем лечить хронический панкреатит поджелудочной железы: симптомы, причины, осложнения, диагностика в СПб
Панкреатит — причины, симптомы, диагностика и лечение в Астрахани | Болезни
Панкреатит представляет собой воспаление поджелудочной железы. Воспаление поджелудочной железы может быть вызвано желчными камнями, алкоголем, различными лекарственными препаратами, некоторыми вирусными инфекциями и другими менее распространенными причинами.Панкреатит обычно быстро развивается и проходит в течение нескольких дней, но может продолжаться в течение нескольких недель. Это явление называется острый панкреатит. В некоторых случаях, однако, воспаление сохраняется и постепенно разрушает функцию поджелудочной железы (хронический панкреатит).
Панкреатит чаще всего вызывает сильную боль в верхней части живота, которая часто сопровождается тошнотой и рвотой. Панкреатит может нанести необратимые повреждения поджелудочной железе. Врачи различают три вида панкреатита. Каждая из форм этого заболевания имеет собственные причины развития, группу риска и методы лечения. Не все формы развиваются непосредственно в поджелудочной железе, но все они с ней связаны:
- Острый панкреатит – представляет собой осложнение, которое может развиться после отравления, злоупотребления алкоголем, эпидемического паротита.
 Главной характеристикой заболевания служит его резкое развитие. Состояние больного быстро ухудшается, а в поджелудочной железе происходят изменения, которые без должного лечения станут необратимыми.
Главной характеристикой заболевания служит его резкое развитие. Состояние больного быстро ухудшается, а в поджелудочной железе происходят изменения, которые без должного лечения станут необратимыми. - Хронический панкреатит – развивается на фоне постоянных перееданий, неправильного питания, злоупотребления алкоголем, болезней двенадцатиперстной кишки и желчного пузыря, а также некоторых видов аутоиммунных заболеваний. Нередко хронический панкреатит наступает после отсутствия лечения при острой стадии этого заболевания.
- Реактивный панкреатит – может возникнуть по причине наличия острой формы заболевания одного из органов пищеварительной системы. Картина симптомов и развитие заболевания приближены к острой форме.
методы, способы и принципы лечения панкреатита
По статистике, в России распространенность хронического панкреатита составляет 27–50 случаев на 100 000 человек. В европейских странах этот показатель несколько ниже — 25–26 человек [1] . Но растет число заболевших острым панкреатитом: до середины 50-х годов ХХ века такая форма заболевания встречалась достаточно редко, а на сегодня в нашей стране фиксируется около 36–40 случаев на 100 000 жителей [2] . Острый панкреатит диагностируется примерно у 2,5–11,8% от общего количества больных с острыми заболеваниями брюшной полости, поступивших в стационар [3] . Мировая тенденция также оставляет желать лучшего — ежегодно панкреатит поражает 8–10 человек из 100 000 [4] .
Но растет число заболевших острым панкреатитом: до середины 50-х годов ХХ века такая форма заболевания встречалась достаточно редко, а на сегодня в нашей стране фиксируется около 36–40 случаев на 100 000 жителей [2] . Острый панкреатит диагностируется примерно у 2,5–11,8% от общего количества больных с острыми заболеваниями брюшной полости, поступивших в стационар [3] . Мировая тенденция также оставляет желать лучшего — ежегодно панкреатит поражает 8–10 человек из 100 000 [4] .
Формы панкреатита и их особенности
Так что же такое панкреатит и в чем его опасность для заболевшего? Медицинские издания определяют панкреатит как воспалительное заболевание, вызванное целым рядом причин и поражающее ткани поджелудочной железы — органа, ответственного за выработку пищеварительного сока. Специалисты выделяют две отдельные формы панкреатита в зависимости от клинической картины заболевания и причин, его вызвавших.
Острый панкреатит. При этой форме заболевания воспаление вызывает ферментативный аутолиз: ферменты активизируются непосредственно в поджелудочной железе и их воздействие поражает именно ее ткани — возникает так называемое самопереваривание. В основе заболевания лежит повреждение ацинозных клеток, повышенная выработка пищеварительного сока и нарушение его нормального оттока в двенадцатиперстную кишку. Под действием липазы — фермента, расщепляющего жиры, — возникает жировая дистрофия тканей, а трипсин, отвечающий за переваривание белков, провоцирует отек и некроз клеток железы. В результате возникает значительное поражение органа, в тяжелых случаях сопровождающееся нагноением, фиброзом, абсцессами. При длительном воздействии пищеварительных ферментов поражение распространяется на находящиеся рядом органы, ткани и кровеносные сосуды.
В основе заболевания лежит повреждение ацинозных клеток, повышенная выработка пищеварительного сока и нарушение его нормального оттока в двенадцатиперстную кишку. Под действием липазы — фермента, расщепляющего жиры, — возникает жировая дистрофия тканей, а трипсин, отвечающий за переваривание белков, провоцирует отек и некроз клеток железы. В результате возникает значительное поражение органа, в тяжелых случаях сопровождающееся нагноением, фиброзом, абсцессами. При длительном воздействии пищеварительных ферментов поражение распространяется на находящиеся рядом органы, ткани и кровеносные сосуды.
Хронический панкреатит характеризуется наличием периодов обострений и ремиссий. Гастроэнтерологи выделяют две стадии этого заболевания. На начальной стадии симптоматика иногда весьма незначительна, больного ничто не беспокоит. Продолжаться эта стадия может несколько лет, но при отсутствии должного лечения она обязательно сменяется второй стадией, на которой нарушения в работе органа становятся ярко выраженными, а симптомы начинают беспокоить больного постоянно. Постепенно развивается недостаточность поджелудочной железы — ткани больного органа замещаются соединительной тканью, неспособной вырабатывать панкреатический сок и, соответственно, ферменты. Ферментная недостаточность ведет к серьезным нарушениям в работе всей пищеварительной системы.
Постепенно развивается недостаточность поджелудочной железы — ткани больного органа замещаются соединительной тканью, неспособной вырабатывать панкреатический сок и, соответственно, ферменты. Ферментная недостаточность ведет к серьезным нарушениям в работе всей пищеварительной системы.
Следует отличать обострения хронического панкреатита от острой формы заболевания, хотя клиническая картина у них схожа. При обострении также может развиваться некроз тканей железы, вызывающий острую боль и требующий скорейшего медицинского вмешательства. Правильный диагноз может поставить только врач.
Симптомы и причины панкреатита
Причины развития заболевания могут быть весьма разнообразными, и в соответствии с ними специалисты выделяют два типа панкреатита — первичный и вторичный (реактивный).
Первичный панкреатит развивается из-за поражения тканей самой железы. Основными причинами, по которым это происходит, являются следующие:
- злоупотребление алкоголем и табаком: по некоторым данным, в России эта причина провоцирует заболевание в 25–50% случаев, а в мире — от 30 до 95% [5] ;
- травмы живота, хирургические вмешательства и некоторые диагностические процедуры — такие, как неумело проведенная эндоскопия;
- неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков;
- интоксикация пищевыми продуктами, химическими веществами;
- генетическая предрасположенность;
- неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи.

Вторичный (реактивный) панкреатит всегда возникает на фоне основного заболевания желудочно-кишечной системы. Самой частой причиной, по статистике, является желчнокаменная болезнь. Вызвать вторичный панкреатит способны и вирусные гепатиты, дизентерия, сепсис, сахарный диабет, муковисцидоз, глистные инвазии в желчевыводящих путях. Лечение вторичного панкреатита всегда связано с лечением основного заболевания.
Симптоматика заболевания зависит от его формы. При 
При хроническом панкреатите в стадии ремиссии симптомы обычно не выражены или выражены слабо, но в случае обострения они напоминают приступ острого панкреатита. Боль в этом случае локализуется в тех же местах: в правом или левом подреберье, в области лопатки, грудины, иногда иррадиирует в спину или в область сердца. Спровоцировать приступ может употребление алкоголя, жирной или острой пищи. Снижение боли наблюдается при наклоне вниз или приседании на корточки. Помимо боли обострение хронического панкреатита характеризуется метеоризмом, диареей, тошнотой и рвотой.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Лечение панкреатита в зависимости от формы заболевания
Лечебные мероприятия зависят от формы заболевания. Лечение острого панкреатита и обострения его хронической формы должно проводиться только в условиях стационара под наблюдением врача. Основными назначениями в этом случае являются голод в течение нескольких дней, холод на область живота и покой. Для снятия боли возможно назначение спазмолитиков, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу. При возникновении угрозы жизни пациента проводится хирургическая операция по удалению некротизированных участков железы или полному удалению органа.
Основными назначениями в этом случае являются голод в течение нескольких дней, холод на область живота и покой. Для снятия боли возможно назначение спазмолитиков, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу. При возникновении угрозы жизни пациента проводится хирургическая операция по удалению некротизированных участков железы или полному удалению органа.
Хотя любая форма заболевания приводит к возникновению ферментной недостаточности, в острый период панкреатита противопоказан прием любых ферментных препаратов. При хроническом панкреатите в стадии ремиссии для устранения симптомов ферментной недостаточности врачи обычно рекомендуют проведение ферментной терапии, назначают пациенту препараты на основе панкреатина. В них, как правило, содержится липаза, протеаза, альфа-амилаза, трипсин, химотрипсин. С помощью этих ферментов поддерживается способность организма переваривать пищу и усваивать из нее все необходимые питательные вещества.
Действие ферментных препаратов постепенно купирует и болевой синдром. Это связано с механизмом обратного торможения выработки ферментов, поскольку панкреатин в лекарственной форме, поступающий в достаточном количестве в просвет двенадцатиперстной кишки, приводит к инактивации холецистокинин-релизинг-фактора, что способствует снижению холецистокинина в крови и в панкреатической секреции (по принципу обратной связи). Это снижает аутолиз, внутрипротоковое давление и ослабляет болевые ощущения, обеспечивая поджелудочной железе функциональный покой на время терапии.
Это связано с механизмом обратного торможения выработки ферментов, поскольку панкреатин в лекарственной форме, поступающий в достаточном количестве в просвет двенадцатиперстной кишки, приводит к инактивации холецистокинин-релизинг-фактора, что способствует снижению холецистокинина в крови и в панкреатической секреции (по принципу обратной связи). Это снижает аутолиз, внутрипротоковое давление и ослабляет болевые ощущения, обеспечивая поджелудочной железе функциональный покой на время терапии.
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять в пищу целый ряд продуктов, особенно острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Группы препаратов при лечении панкреатита
При медикаментозном лечении панкреатита используются сразу несколько групп препаратов:
- Спазмолитики для купирования болевого синдрома.
Недопустимо принимать спазмолитики без назначения лечащего врача больше двух дней, поскольку препараты этой группы могут вызвать серьезные побочные эффекты.
- Ферментативные препараты (только в период ремиссии).
- Блокаторы h3-рецепторов для снижения выработки соляной кислоты и обеспечения покоя поджелудочной железы.
- Антациды для снижения кислотности в желудке и создания защитного слоя на его слизистой.
- Антибиотики широкого спектра действия для предотвращения инфицирования омертвевшей ткани поджелудочной железы и окружающих органов и предотвращения осложнений — панкреонекроза, сепсиса, перитонита.
- Холинолитики для блокирования болевых ощущений через снижение панкреатической секреции.
- Противорвотные для облегчения общего состояния больного, устранения обезвоживания организма.
- Желчегонные (только в период ремиссии!) для устранения застоя желчи, отечности железы, снижения функциональной нагрузки на орган, улучшения пищеварения.
- Антипротеазные препараты для инактивации ферментов поджелудочной железы (принимают только в первые несколько суток заболевания!).
Назначение любых медикаментов и порядок их приема должны проводится только врачом в зависимости от степени поражения органа, силы болевого синдрома и общего состояния пациента. Самолечение такого заболевания, как панкреатит в любой его форме, может привести к необратимым последствиям — от формирования абсцессов и начала кровотечений вплоть до летального исхода.
Самолечение такого заболевания, как панкреатит в любой его форме, может привести к необратимым последствиям — от формирования абсцессов и начала кровотечений вплоть до летального исхода.
Панкреатические ферменты в доступной форме
Препараты панкреатина сегодня представлены в виде нескольких лекарственных форм, из которых самой доступной для организма являются микрогранулы. В качестве примера такого препарата можно привести современное средство Микразим®. В его состав входит натуральный панкреатин животного происхождения в виде кишечнорастворимых пеллет размером менее 2 мм.
Твердая желатиновая капсула освобождает микрогранулы в желудке под действием соляной кислоты. Небольшой размер гранул позволяет им полностью смешиваться с пищей и вместе с ней легко перейти в двенадцатиперстную кишку, а далее — в тонкий кишечник, где и происходит процесс переваривания. Микразим® — препарат быстрого действия, поскольку его максимальная активность фиксируется уже через 30 минут после растворения оболочки микрогранул. Как только ферменты выполнили свою задачу, они теряют активность и полностью выводятся из организма естественным путем, не попадая в кровоток.
Как только ферменты выполнили свою задачу, они теряют активность и полностью выводятся из организма естественным путем, не попадая в кровоток.
Действие активного вещества Микразим® аналогично действию натуральных ферментов, вырабатываемых человеческим организмом, — протеазов, липазов и амилазов, расщепляющих белки, жиры и углеводы, которые поступают в ЖКТ вместе с пищей.
Препарат Микразим® назначается при диагностировании у пациента ферментной недостаточности, вызванной одной из форм панкреатита в стадии ремиссии, после удаления поджелудочной железы, при метеоризме, запоре, диарее… Принимать препарат рекомендуется и тем, кто не имеет диагностированных заболеваний ЖКТ, но из-за нарушения режима питания нуждается в нормализации пищеварения.
Противопоказаниями к приему Микразима® являются индивидуальная непереносимость компонентов, входящих в состав препарата, острая форма панкреатита, обострение хронической формы заболевания.
Ферментотерапия препаратом Микразим® должна назначаться лечащим врачом, поскольку доза приема подбирается индивидуально на основе анамнеза, возраста пациента, формы заболевания и выраженности его симптомов. Принимают Микразим® перорально с достаточным количеством жидкости. Разжевывать или размельчать микрогранулы не стоит — механическое воздействие нарушает их оболочку, защищающую ферменты от желудочного сока, и может снизить лечебный эффект.
Принимают Микразим® перорально с достаточным количеством жидкости. Разжевывать или размельчать микрогранулы не стоит — механическое воздействие нарушает их оболочку, защищающую ферменты от желудочного сока, и может снизить лечебный эффект.
Препарат выпускается в дозировках 10 000 и 25 000 ЕД.
* Регистрационный номер препарата Микразим® в Государственном реестре лекарственных средств — ЛС-000995 от 18 октября 2011 года, переоформлен бессрочно 16 января 2018 года. Лекарственный препарат включен в перечень ЖНВЛП [6] .
Можно ли вылечить панкреатит навсегда?
Любое серьезное заболевания, к которым относится и панкреатит, вызывает у больного вопрос о том, сможет ли он его вылечить полностью и вернуться к обычному образу жизни. К сожалению, существует ряд недугов, полное избавление от которых практически невозможно. И причина такого прогноза не зависит от уровня квалификации врачей или других факторов. Она заключается в специфике самой болезни..gif)
Дать однозначный ответ на вопрос о возможности полного излечения острого или хронического панкреатита невозможно. Риск перехода заболевания в хроническое течение и появления его периодических обострений всегда будет присутствовать. Однако больному не следует относиться к этому заболеванию и как к абсолютно неизлечимому. Чтобы добиться желаемых результатов человеку придется приложить максимум усилий – изменить свой образ в корне и придерживаться строгих правил и рекомендаций врача на протяжении многих лет. Не каждый может неукоснительно следовать им. Но в ряде случаев избавиться от проявлений острого или хронического панкреатита на длительное время все же возможно.
Что происходит с поджелудочной железой при этой болезни?
При появлении первого острого приступа панкреатита железа воспаляется, переваривает собственные ткани и уже не может в полной мере выполнять свои функции, заключающиеся в выделении гормонов и помощи в пищеварении. При этих процессах происходит замещение пораженных тканей другими структурами, и полноценная работа органа становится уже невозможной.
Раннее обращение к врачу при приступе является обязательным и во многом предопределяет дальнейший прогноз заболевания. Только таким образом можно предотвратить дальнейшее распространение поражений тканей органа. Если болезнь не затронула большую часть тканей, то говорить о полном излечении заболевания возможно.
Можно ли вылечить острый панкреатит полностью?
Острый панкреатит может быть различной степени тяжести, и именно этот параметр во многом предопределяет дальнейшие прогнозы на выздоровление больного и возможность перехода болезни в хроническую стадию.
При легкой форме панкреатита происходит поражение небольшого участка железы, которое в основном выражается в ее интерстициальном отеке и легко поддается лечению. В некоторых случаях такое течение заболевания дает благоприятные прогнозы, недуг не становится хроническим и при выполнении всех рекомендаций врача о приеме лекарственных средств, соблюдении диеты и ее постепенном расширении, избавлении от вредных привычек и изменении образа жизни, больной может рассчитывать на возможность полного излечения от острого панкреатита. При недостаточном лечении или несоблюдении всех этих правил болезнь может становиться хронической, а прогнозы на полное избавление от нее становятся менее благоприятными.
При недостаточном лечении или несоблюдении всех этих правил болезнь может становиться хронической, а прогнозы на полное избавление от нее становятся менее благоприятными.
Тяжелая форма этого заболевания сопровождается более масштабным поражением железы, которое может вызывать развитие таких местных осложнений, как панкреонекроз и инфицирование тканей, появление кист или абсцессов. Эти изменения необратимы и в дальнейшем приводят к замещениям тканей органа другими структурами и существенным нарушениям его функций. Заболевание в таких случаях становится хроническим и полное его излечение не всегда возможно.
При тяжелом течении острого панкреатита в железе могут происходить такие необратимые изменения:
- Острое скопление жидкости в железе или околопанкреатическом пространстве;
- Некроз тканей железы, сопровождающийся появлением ограниченной или разлитой зоны отмершей ткани;
- При инфицировании тканей зоны некроза развивается гнойный панкреатит, увеличивающий вероятность смерти больного;
- Панкреатический абсцесс, сопровождающийся скоплением гноя в железе или радом расположенных тканях;
- Острая ложная киста, сопровождающаяся скоплением сока поджелудочной железы в фиброзных стенках или грануляциях.

Такое осложненное течение острого панкреатита не всегда поддается терапевтическому лечению и может становиться поводом для назначения выполнения хирургических вмешательств. При образовании абсцессов или кист могут проводиться такие операции, как цистогастростомия, марсупиализация кисты, эндоскопическое дренирование и др. А при панкреонекрозе, в зависимости от его масштаба, выполняется некрэктомия (органосохраняющая операция) или резекция поджелудочной железы. Проведение хирургических вмешательств существенно отягощает прогнозы на возможность полного избавления от острого панкреатита, заболевание становится хроническим, и возможность сведения к минимуму его обострений будет зависеть от масштабов поражения органа и соблюдения всех рекомендаций врача.
Можно ли вылечить хронический панкреатит навсегда?
Многие пациенты с хроническим панкреатитом, задавая вопрос о возможности полного излечения болезни, спрашивают у врача о том, смогут ли они когда-то вернуться к прежнему образу питания и жизни, курению или приему алкогольных напитков. Ответ в таких случаях однозначен – любые нарушения предписанной доктором диеты, стрессы или вредные привычки не позволят избавиться от болезни, и у человека возникнет обострение заболевания даже на фоне продолжительной ремиссии. Риск рецидива присутствует даже у тех больных, которые соблюдают рекомендации врача.
Ответ в таких случаях однозначен – любые нарушения предписанной доктором диеты, стрессы или вредные привычки не позволят избавиться от болезни, и у человека возникнет обострение заболевания даже на фоне продолжительной ремиссии. Риск рецидива присутствует даже у тех больных, которые соблюдают рекомендации врача.
Как вылечить болезнь навсегда? Как должен измениться образ жизни больного? Полностью избавиться от хронического панкреатита, добиться его максимально длительной ремиссии и свести количество обострений к минимуму может позволить только неукоснительное соблюдение таких рекомендаций:
- Отказ от алкоголя и курения.
- Строгое соблюдение предписанной врачом диеты и режима питания.
- Максимальное исключение стрессовых ситуаций.
- Регулярное диспансерное наблюдение у врача и профилактические курсы лечения.
Соблюдение диеты при хроническом панкреатите
Диета при любой стадии панкреатита является основополагающей частью лечения. Составление списка разрешенных и запрещенных продуктов и определение способа их приготовления должны выполняться врачом. Именно поэтому при введении в рацион какого-либо продукта лучше предварительно получить консультацию у доктора.
Именно поэтому при введении в рацион какого-либо продукта лучше предварительно получить консультацию у доктора.
Основные принципы питания больных с хроническим панкреатитом
Основной частью рациона больных с хроническим панкреатитом становятся крупы, некоторые овощи и фрукты. В рацион могут включаться блюда с небольшим количеством сахара, а содержание животных жиров и холестерина должно сводиться к минимуму. Пища должна тщательно пережевываться и больной должен выполнять самоконтроль по переносимости отдельных блюд. Порции еды должны быть небольшими, а прием пищи дробным – 5-6 раз в день.
Больным с хроническим панкреатитом полезны каши (особенно гречневая и овсяная). Хлеб может употребляться в слегка подсушенном виде, а из мясных продуктов допускается употребление нежирной телятины, говядины, мясо кролика, индейки и курицы (без кожи). Мясные блюда должны готовиться на пару или путем отваривания. При выборе рыбы предпочтение должно отдаваться щуке, треске, судаку и сазану. Блюда из нее должны готовиться путем отваривания.
Блюда из нее должны готовиться путем отваривания.
Из молочных продуктов разрешается употребление творога, кисломолочных напитков, небольшого количества нежирной сметаны и сливочного масла для заправки блюд, мягких, несоленых и неострых сыров. Молоко может применяться для приготовления блюд.
Яйца вводятся в рацион в виде парового омлета и вареном виде или при приготовлении запеканок, суфле или блюд из мясного фарша. В день можно употреблять не более 1 куриного или 2 перепелиных яиц.
Напитки должны быть умеренно сладкими. Это могут быть компоты, некислые соки, разбавленные водой, отвары шиповника или сухофруктов, некрепкий чай.
При хроническом панкреатите запрещается употребление таких блюд:
- Консервы и продукты с консервантами;
- Мясные или рыбные бульоны;
- Жирное мясо;
- Жареные, острые, маринованные, соленые или острые блюда;
- Кондитерские изделия;
- Черный хлеб;
- Кислые фрукты и ягоды;
- Кофе, шоколад и какао;
- Газированные напитки и квас;
- Алкоголь.

Список запрещенных к употреблению продуктов может изменяться лечащим врачом. Такие ограничения зависят от тяжести заболевания.
Постоянное соблюдение диеты при хроническом панкреатите может стать основополагающим фактором в полном избавлении от болезни, предупреждении его рецидивов и наступления длительной и стойкой ремиссии. Именно несоблюдение рекомендаций врача о питании и вредные привычки в большинстве случаев становятся причиной обострения заболевания.
Наблюдение у врача
Частота визитов к доктору для диспансерного наблюдения зависит от тяжести течения хронического панкреатита:
- При легком течении – 2 раза в год;
- При средне тяжелом и тяжелом течении – 3-4 раза в год.
При осмотре пациента врач учитывает его жалобы, общее состояние, данные физикального обследования и исследований крови на ферменты поджелудочной железы и сахар. Кроме этого, больному назначается проведение копрологического анализа кала и УЗИ поджелудочной железы, печени и желчевыделительной системы.
Полученные данные позволяют врачу составить план дальнейшего ведения больного. Пациенту могут даваться рекомендации о необходимости коррекции диеты, проведения противорецидивных курсов лечения и фитотерапии.
Можно ли вылечить панкреатит народными средствами?
В средствах СМИ и в интернете предлагается множество способов избавления от панкреатита при помощи народных средств и БАДов. Прием картофельного сока, прополиса, овсяного киселя, различных травяных сборов, монастырского чая и различных БАДов (Тяньши, Эвалар, «Сибирское здоровье», Vision и др.) может включаться в состав комплексной или профилактической терапии хронического панкреатита, но их самостоятельное применение не способно обеспечивать «чудесного исцеления». Применение этих средств всегда должно согласовываться с врачом, который ориентируется на показатели анализов и состояние пациента.
Использование народных средств или БАДов для терапии острой формы заболевания недопустимо. Острый панкреатит должен лечиться медикаментозно, в условиях стационара и только под врачебным контролем. В дальнейшем, при наступлении стойкой ремиссии, врач может включать такие средства в план лечения, учитывая все возможные показания и противопоказания к их приему.
В дальнейшем, при наступлении стойкой ремиссии, врач может включать такие средства в план лечения, учитывая все возможные показания и противопоказания к их приему.
Фитотерапия для противорецидивного лечения хронического панкреатита
Для предупреждения появления рецидивов хронического панкреатита могут рекомендоваться курсовые приемы различных народных средств на основе лекарственных трав, обладающих противовоспалительными, желчегонными, спазмолитическими и нормализующими пищеварение свойствами.
Фитосбор №1
- Зверобой;
- Перечная мята;
- Пустырник.
Травы берутся в равных пропорциях.
Этот фитосбор оказывает комплексное воздействие и обладает спазмолитическим, желчегонным, регенерирующим, противовоспалительным, успокоительным и иммуностимулирующим свойствами. Его прием позволит нормализовать пищеварение, устранить неприятные ощущения в области живота и нервозность, которая часто наблюдается у больных с панкреатитом. К травам можно добавлять заварку и готовить из полученной смеси лечебные чаи. Принимать настой или чай из таких трав рекомендуется перед едой по 100 мл. Такие курсы профилактического лечения, в сочетании с другими рекомендациями доктора, могут предупреждать обострение заболевания.
Принимать настой или чай из таких трав рекомендуется перед едой по 100 мл. Такие курсы профилактического лечения, в сочетании с другими рекомендациями доктора, могут предупреждать обострение заболевания.
Фитосбор №2
- Корневища валерианы – 3 части;
- Корневища девясила – 2 части;
- Соцветия фиалки – 1 часть;
- Семена фенхеля – 1 часть.
Этот фитосбор оказывает успокоительное, общеукрепляющее, мягкое желчегонное, спазмолитическое, противовоспалительное и регенерирующее действие. Профилактические курсы его приема позволят устранить повышенную возбудимость нервной системы, нормализовать пищеварение и укрепить иммунитет.
Фитосбор №3
- Перечная мята – 2 части;
- Тысячелистник – 1, 5 части;
- Календула – 1 часть;
- Болотная сушеница – 1 часть.
Этот фитосбор обладает желчегонным, противовоспалительным, регенерирующим, мягким успокоительным, нормализующим моторику органов пищеварения и секрецию панкреатических ферментов действием. Сбор трав может применяться для профилактики обострений воспалений поджелудочной железы и нормализации пищеварения при его хроническом течении.
Сбор трав может применяться для профилактики обострений воспалений поджелудочной железы и нормализации пищеварения при его хроническом течении.
Фитосбор №4
- Березовые почки;
- Зверобой;
- Бессмертник;
- Цветки ромашки.
Травы берутся в равных пропорциях.
Этот фитосбор обладает выраженным противовоспалительным действием и оказывает спазмолитический, желчегонный, аппетитный, успокоительный и активизирующий выделение панкреатических ферментов эффект. Курс его приема может быть хорошей профилактической мерой против обострения заболевания и позволяет устранить нарушения пищеварения и неприятные ощущения в области живота, нормализовать состав и отток желчи, устранить нервозность и многие другие неприятные симптомы, наблюдающиеся при панкреатите.
Фитосбор №5
- Семена укропа – 3 части;
- Соцветия фиалки – 3 части;
- Бессмертник – 3 части;
- Цветки ромашки – 1 часть.
Этот фитосбор позволяет активизировать выработку панкреатических ферментов и желчи, нормализует состав желчи, устраняет спазмы гладкой мускулатуры сфинктеров желчного пузыря и желчевыводящих путей, нормализует пищеварение и позволяет устранять многие его симптомы. Такое средство может применяться как в составе комплексно терапии хронического панкреатита, так и для профилактики его обострений.
Такое средство может применяться как в составе комплексно терапии хронического панкреатита, так и для профилактики его обострений.
Народные средства на основе лекарственных трав для профилактического лечения хронического панкреатита должны подобраться врачом или фитотерапевтом с учетом всех возможных показаний и противопоказаний. Длительность приема и частота проведения курсов такой терапии индивидуальна для каждого пациента.
Стаж – 21 год. Пишу статьи для того, чтобы человек мог получить в интернете правдивую информацию о докучающем заболевании, понять суть недуга и не допустить ошибок в лечении.
Комментарии
Спасибо большое, Вы помогаете информацией, что не все потеряно, нужно бороться и продолжать жить.
Здравствуйте, Наталья! Могу Вам еще порекомендовать почаще читать литературу о позитивном настрое и близкие Вам по душе занятия арттерапией (рисование, пение, написание сказок и т. п.). Выздоравливайте.
Чтобы иметь возможность оставлять комментарии, пожалуйста, зарегистрируйтесь или войдите на сайт.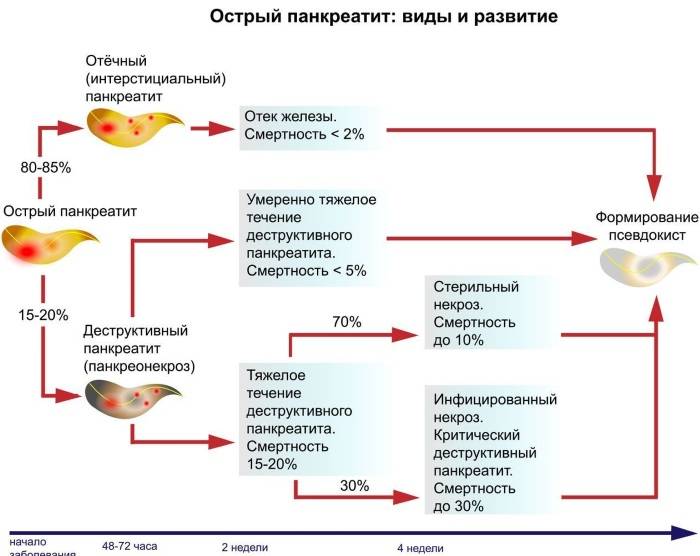
Можно ли вылечить панкреатит полностью и навсегда?
Болезни внутренних органов неприятны и часто опасны для жизни человека. Панкреатит – серьёзное заболевание поджелудочной железы, ответственной за процессы энергетического обмена и пищеварения в организме. Столкнувшись однажды с заболеванием, человек обязан пересмотреть пищевые привычки, внести ощутимые изменения в образ жизни.
Что нужно предпринять, чтобы избавиться от панкреатита навсегда? Вопрос представляет важность для пациентов, прошедших через испытания, связанные с болезнью. Медицина и наука работают над решением задачи: проводятся исследования, внедряются в жизнь новые разработки, однако на вопрос, излечим ли панкреатит, медики дают отрицательный ответ.
Во избежание рецидивов требуется внести корректировки в рацион питания.
Диетическое питание при хроническом панкреатите и его профилактике
Правильно подобранный сбалансированный рацион и режим питания помогут уберечь поджелудочную железу от нагрузок, предотвратить обострение болезни в дни ремиссии. Во время обострения назначается лечебная диета, которую придерживаются на протяжении одного-двух месяцев.
Основные принципы правильного рациона и пищевого поведения
Питание назначается дробным. Нельзя переедать. Еду делят на несколько порций (желательно пять-шесть), употребляют равномерно в течение дня. Аналогичных принципов придерживаются во время ремиссии.
- Пища выбирается преимущественно белковая, углеводы и жиры сводятся к минимуму.
- Пища не должна увеличивать секрецию желудочного сока, либо поджелудочная железа начинает усиленно «трудиться». Рекомендуется пищу перетирать для уменьшения нагрузки на органы пищеварительной системы.
- Блюда готовятся на пару, запекаются в духовке либо варятся в воде. Овощи тушат с минимальным количеством растительного масла.
- Допускается употреблять в пищу нежирные мясные продукты. Лучше готовить в виде паровых котлет, фрикаделей, пудингов и суфле.
- Разрешённые овощи и фрукты проходят перед употреблением тепловую обработку. Сырые овощи и фрукты противопоказаны.
- Нежирная рыба приветствуется в рационе, продукт выступает незаменимым источником Омега-3 и Омега-6 полиненасыщенных жирных кислот.
- Яйца куриные и перепелиные варёные. Обратите внимание, белок разрешается употреблять без ограничений, желтки – две штуки в неделю.
- Молочные продукты. Нежирный натуральный йогурт, творог, нежирная сметана. Исключите йогурты с добавками и ароматизаторами.
- Хлебобулочные изделия. Разрешено употреблять пшеничный хлеб вчерашней выпечки.
- Сладости натуральные – зефир, пастила, мармелад, мёд, запечённые яблоки и груши.
Продукты, которые следует исключить из рациона пожизненно
- Жиры животного происхождения;
- Жирное жареное мясо;
- Крепкие мясные бульоны;
- Консервы, копчёности, колбасы, маринады;
- Фастфуд, чипсы, мороженое;
- Овощи и фрукты, трудноперевариваемые, повышающие кислотность желудка, вызывающие метеоризм – капуста, редька, редиска, шпинат, щавель;
- Каши из перловой, кукурузной крупы, пшена – трудно перевариваются;
- Бобовые – вызывают вздутие;
- Грибы;
- Газированные напитки;
- Кофе, крепкий чай;
- Алкоголь.
К минимуму придётся свести употребление соли и сахара. Курение строго противопоказано!
Перечень ограничений ещё не полон. Отдельным больным трудно придерживаться новых правил, но когда присутствует стремление избавиться от панкреатита, потребуется изменить привычки и образ жизни.
Медикаментозное лечение
Люди, страдающие хроническим панкреатитом, либо перенёсшие острую форму, прошли множество испытаний на пути борьбы с тяжёлой болезнью. Желание окончательно забыть о симптомах заболевания, вернуться к нормальной жизни заставляет больных постоянно искать ответ, как вылечить хронический панкреатит. Процесс выздоровления продолжается на протяжении лет. Пациента ставят на специальный учёт, и месяцы лечения за больным наблюдает лечащий врач, проводится определённый комплекс мероприятий:
- Контроль за состоянием поджелудочной железы и прочих внутренних органов;
- Лабораторное исследование с целью определения уровня глюкозы в крови и количеством вырабатываемых железой ферментов;
- Проведение ультразвуковой диагностики.
На основании показателей назначается заместительная терапия либо иное необходимое лечение.
Во время обострений применяется медикаментозное лечение, направленное на:
- Снятие болевого синдрома;
- Восстановление водно-электролитического баланса;
- Разгрузку поджелудочной железы при помощи ферментных препаратов;
- Антибактериальная терапия.
Иногда применяются хирургические методы лечения поджелудочной железы, либо связанных органов. Указанный путь потребуется, если пациенту не помогает консервативное лечение, либо с целью удаления новообразований.
Нельзя вылечить панкреатит окончательно с помощью операции, а потом вернуться к прежнему образу жизни. Оперативное вмешательство назначается в экстренных случаях, когда идёт речь об угрозе жизни пациента. В послеоперационный период режим и образ жизни станут ещё жёстче, ограниченнее на продолжительное время.
Физическая активность
Подвижный образ жизни,несложные физические упражнения и самомассаж помогут человеку, прошедшему через длительное лечение в стационаре, вернуться к полноценной здоровой жизни и поверить в возможность излечения панкреатита или удержания под контролем.
Как почувствовать себя полноценным и счастливым человеком в присутствии окружающих запретов? Улучшить физическую форму, поднять настроение помогут несложные упражнения, прогулки на свежем воздухе, самомассаж.
Пятнадцать-тридцать минут спокойной ходьбы утром и вечером – замечательное средство для:
- улучшения кровообращения, обогащения крови кислородом;
- улучшения обменных процессов в организме;
- профилактики набора лишнего веса;
- нормализации кровяного давления;
- улучшения моторики кишечника и активации пищеварения, предотвращения застойных процессов в жёлчном пузыре;
- снятия стрессового состояния и синдрома хронической усталости;
- очищения организма от токсинов – внутренние органы омываются чистой, насыщенной кислородом кровью;
- улучшения эмоционально-психологического состояния за счёт выработки «гормона радости» серотонина;
- нормализации сна.
Если во время ходьбы выполнять несложную дыхательную гимнастику, включить плеер с любимой музыкой, положительные изменения последуют незамедлительно.
Рекомендуется проделывать путь на работу и с работы пешком (или часть пути).
В выходной день, свободное время старайтесь выбираться на природу, гулять по парку, просто ходить по улицам.
Профилактика хронического панкреатита
Лучше предотвратить возникновение болезни, чем лечить. Панкреатит считается тяжёлым и опасным заболеванием, которое не лечится до конца. Часто перенесённый панкреатит становится причиной появления «букета» новых опасных заболеваний.
Любой заботящийся о здоровье человек обязан соблюдать несложные правила, необходимые для снижения риска возникновения болезни:
- Питаться дробно маленькими порциями.
- Не наедаться, не допускать острого чувства голода, с последующим перееданием.
- Исключить из рациона жареные на масле блюда.
- Исключить или свести к минимуму продукты, содержащие красители, усилители вкуса, консерванты, стабилизаторы и прочие химические добавки.
- Исключить продукты, содержащие трансжиры.
- Уменьшить количество потребляемой соли.
- Отказаться от газированных напитков.
- Включить в рацион натуральные полезные пищевые добавки – семена льна, расторопшу, тыквенные семечки, семена кунжута и прочее.
- Начинать каждое утро со стакана чистой воды.
- Алкоголь и курение – злейшие враги поджелудочной железы. Избавившись от вредных привычек, можно с уверенностью сказать: «Подобное стоило сделать ради спасения жизни!».
- Физическая активность – залог бодрости и хорошего настроения. Движение – жизнь.
Народные методы лечения панкреатита
Человек, перенесший однажды приступ острого панкреатита и знакомый с последствиями, ищет ответ, как вылечить поджелудочную железу и больше не вспоминать о неполадках с органом. Однако медики не дают окончательный утешительный ответ. Излечение невозможно, но в силах пациента избежать рецидивов заболевания на продолжительное время, при условии внимательного отношения к здоровью.
Народная медицина на протяжении веков приходила людям на помощь, творя чудеса. Возможно, использование народных методов наряду с традиционными, приблизит выздоровление.
Перед применением народных рецептов требуется консультация с врачом.
Лечение при помощи овса
Овёс – чудодейственное природное лекарство и верный помощник в борьбе с болезнью. Растение проявляет противовоспалительные свойства и «успокаивает» поджелудочную железу.
Можно найти множество разнообразных и интересных рецептов. Пример:
- 200г овса промыть и залить литром воды.
- Полученную массу варить три часа.
- Хранить средство следует в холодильнике.
- За час до еды лекарство принимается в количестве 100 г.
Лечение при помощи прополиса
Прополис обладает желчегонным действием и улучшает пищеварение. С этой целью продукт применяют в чистом виде – кусочек весом 3г тщательно пережёвывают и затем глотают. Прополис принимают ежедневно в промежутках между приёмами пищи. Средство также предотвращает вздутие живота.
Заживляющее и противовоспалительное действие оказывает настойка прополиса. Она образует плёнку, которая защищает повреждённую ткань поджелудочной железы.
Рецептами «пестрит» интернет, но помните, что травяные настойки требуется правильно готовить и затем правильно хранить. Панкреатит – опасная болезнь и не стоит подвергать себя опасности, практикуя самолечение. Каждый метод необходимо обсудить с лечащим врачом во имя предотвращения серьёзных проблем.
Сплошное несварение. Как вылечить хронический панкреатит
Клетка за клеткой
Панкреатит – это воспаление поджелудочной железы. Хроническим его считают, если оно длится более 6 месяцев, то обостряясь, то затихая. Эта болезнь прогрессирующая: с каждым очередным обострением воспалительный процесс охватывает всё большие участки железы и всё больше её повреждает.
К сожалению, ничего хорошего пациенту это не сулит. Повреждённые клетки поджелудочной атрофируются, а затем замещаются рубцовой тканью. Соответственно железа не может полноценно выполнять одну из главных своих функций – вырабатывать ферменты, необходимые для расщепления пищи. А это неминуемо ведёт к несварению и другим расстройствам пищеварения.
Обострение хронического панкреатита может сопровождаться панкреонекрозом, то есть быстрой гибелью части поджелудочной. Это крайне опасное состояние, требующее немедленного хирургического вмешательства. А ещё многие научные публикации показывают, что у людей, страдающих хроническим панкреатитом, значительно выше, чем у других, риск рака поджелудочной железы – одного из самых агрессивных и сложных в лечении. Так что устранять хроническое воспаление нужно обязательно.
УЗИ покажет
Проблема в том, что в отличие от острого панкреатита, при котором наблюдается сильная боль в животе, высокая температура, неукротимая рвота, панкреатит хронический имеет не слишком яркие проявления. Обычные жалобы – вздутие живота, чувство тяжести после еды, подташнивание, умеренная болезненность в левом подреберье. Люди нередко связывают все эти симптомы с погрешностями в диете, одномоментным перееданием и другими, в целом не опасными факторами. Дополнительно указывать на проблемы с поджелудочной может неоформленный кашицеобразный стул – это один из первых симптомов того, что железа вырабатывает недостаточно ферментов. Так или иначе, любой пищеварительный дискомфорт – это повод обратиться к гастроэнтерологу.
Обычно для выявления панкреатита проводят УЗИ органов брюшной полости. Оно помогает не только обнаружить воспаление, но и понять, насколько велико повреждение поджелудочной железы. Могут проводиться и другие обследования, которые позволят точно поставить диагноз.
От алкоголя до лекарств
В некоторых случаях хронический панкреатит развивается после того, как был перенесён острый. Но нередко он является самостоятельным заболеванием. В последнем случае привести к нему могут многие факторы, вот лишь некоторые из них.
Хроническое употребление алкоголя. С ним связаны приблизительно 60% случаев хронического панкреатита у мужчин. И речь идёт не об асоциальном алкоголизме, а о потреблении спиртного в рамках, приемлемых для общества, – в умеренных количествах, но ежедневном или почти ежедневном.
Желчнокаменная болезнь. Протоки поджелудочной железы и желчные протоки «сливаются» в один общий проток, который ведёт к двенадцатиперстной кишке. Если он перекрывается камнем, панкреатические соки не находят выхода. Из-за этого растёт давление в протоках поджелудочной, они могут повреждаться, и тогда ферменты попадают в ткань железы. Здесь они активизируются и начинают переваривать эту ткань, что и ведёт к хроническому воспалению. Так как желчнокаменная болезнь чаще бывает у женщин, связанный с ней панкреатит тоже больше свойствен им, чем мужчинам. По статистике, до 50–60% случаев панкреатита у представительниц прекрасного пола обусловлено именно этим фактором.
Лишний вес и связанные с ним обменные проблемы. Жир откладывается не только под кожей, но и во внутренних органах, в том числе и в поджелудочной железе. Это вызывает нарушение её функций.
Некоторые вирусные инфекции, осложнением которых может стать хронический панкреатит.
В последние годы увеличилось число случаев лекарственного панкреатита, связанного с неконтролируемым приёмом препаратов.
Дайте железе отдохнуть!
Если причина хронического панкреатита известна, её нужно по возможности устранить: отказаться от потребления алкоголя, взять под контроль желчнокаменную болезнь, нормализовать обмен веществ. Уже это само по себе поможет уменьшить воспаление.
Но, скорее всего, потребуются и лекарства. В первую очередь – ферментные препараты. Они позволяют обеспечить поджелудочной железе физиологический покой. Если ферменты поступают в организм вместе с пищей, железа временно прекращает их вырабатывать и нагрузка на неё снижается. Бытует миф, что при длительном приёме ферментных препаратов она вообще теряет способность производить собственные ферменты. Это не так. Как только человек прекращает принимать лекарства, работа поджелудочной снова активизируется.
Другой важный компонент терапии – назначение препаратов, снижающих кислотность желудочного сока. Избыток соляной кислоты в желудке стимулирует поджелудочную железу на выработку большего количества ферментов, поэтому уменьшить нагрузку на неё, не снизив кислотность, не получится. Могут назначаться и спазмолитики – для уменьшения боли и ощущения тяжести в левом подреберье.
Нередко с лечебными целями используют минеральные воды с щелочным составом, например, «Боржоми», «Джермук», «Ессентуки». Они помогают уменьшить кислотность желудочного сока. И конечно, огромную роль играет питание. При хроническом панкреатите (в периоды вне обострений) назначают лечебный стол № 5 П. Он заметно ограничивает потребление жирной пищи, а также сокогонных блюд (бульонов, специй, соусов, кислых овощей и фруктов). Однако в целом эта диета разнообразна, так что особых проблем с составлением меню не возникает.
Можно ли вылечить хронический панкреатит полностью?
Часто у пациентов возникает вопрос о том, можно ли вылечить хронический панкреатит или нет. Это заболевание развивается, если оставить без внимания воспаление поджелудочной железы. Терапия этого заболевания включает в себя медикаментозное лечение, народные средства, хирургическое вмешательство.
Важно! Успех лечения зависит от многих факторов, среди которых длительность заболевания, интенсивность его проявлений, наличие сопутствующих недугов, возраст больного.
Лечебные мероприятия при хроническом панкреатите
Как можно вылечить хронический панкреатит? Необходимо избавиться от вредных привычек, которые оказывают негативное воздействие на поджелудочную железу, — это алкоголь, сигареты и наркотики. Они не только тормозят выздоровление, но и способствуют развитию злокачественных опухолей.
Курение и алкоголь отягчают течение панкреатита
Больной должен соблюдать лечебную диету, при которой полностью исключаются жирные и острые блюда. Дневной рацион делится на несколько приемов пищи небольшими порциями. В моменты обострения болезни применяется метод голодания, который должен проводиться в условиях стационара, больной будет под постоянным наблюдением.
Основные цели лечебного питания:
- Поступление в организм достаточного количества белков.
- Ограничение углеводов.
- Продукты не должны стимулировать активную работу поджелудочной железы.
Следующий шаг – это прием ферментов. Их задача заключается в следующем:
- Способствовать улучшению пищеварения.
- Облегчать боль.
- Подавлять производство поджелудочной железой собственных ферментов.
- Снижать общую нагрузку на больной орган.
При интенсивных болях и ухудшении общего состояния врач прописывает анальгетики и противовоспалительные препараты.
Прием ферментов благотворно влияет на поджелудочную железу
Неплохо зарекомендовала себя при хроническом панкреатите фитотерапия. Но этот метод лечения применяется в момент ремиссии, когда прием лекарств закончен или ограничен. Чаще всего применяют такие рецепты:
- В пропорции 1:1 смешиваются ромашка, бессмертник и укроп, заливаются кипятком и настаиваются определенное время. После этого принимаются в виде отвара внутрь по 1/4 стакана после приема пищи.
- Берется 1 ст.л. ноготков и заливается 1 стаканом кипятка. Средство настаивается 1 час, после этого принимается до еды по 1/3 стакана.
- Можно приготовить отвар из девясила, мяты и череды, смешав эти травы в равных пропорциях. После этого смесь лекарственных растений заливается кипятком, кипятится на медленном огне 5 минут. Выпивается такое средство до еды по 1/3 стакана.
Важно! Несмотря на то что хронический панкреатит протекает не столь выражено, больной должен находиться в покое, в периоды обострения прописывается постельный режим.
Лечение хронического панкреатита медицинскими препаратами
Можно вылечить хронический панкреатит медикаментами? Для этих целей применяются антациды и h3-гистаминоблокаторы. Самыми популярными из этой группы являются:
- Фамотидин.
- Алмагель.
- Ранитидин.
- Фосфалюгель.
h3-гистаминоблокаторы – это средства, позволяющие снизить кислотность желудочного сока, блокируя специфические рецепторы в его стенке.
Антацидные средства защищают стенки желудка от воздействия соляной кислоты. Больной может самостоятельно принимать эти лекарства, но консультация врача необходима.
Нередко врачи назначают людям с хроническим панкреатитом Омепразол. Он в состоянии снизить кислотность желудка. Но при избыточном применении лекарства в желудке выделяется слишком малое количество пепсина, от чего расщепление пищи нарушается.
Наиболее популярные препараты при панкреатите
Как уже говорилось выше, при этом заболевании необходимы заменители ферментов, так как воспаленная железа не в состоянии вырабатывать собственные. В этом случае чаще всего применяют Панкреатин, Креон 800 и Креон 25 000.
При медикаментозном лечении хронического панкреатита учитываются и сопутствующие симптомы, которые так же необходимо устранять, а именно:
- Появление запоров.
- Проблемы с желчевыделением в печени.
- Метеоризм.
- Боли в области желудка.
- Высокая температура тела.
- Общая слабость и быстрая утомляемость.
Применение трав в лечении панкреатита
Вылечить хронический панкреатит народными средствами полностью не получится, но поддерживать организм в нормальном состоянии вполне возможно. Человек не может длительно принимать лекарства от заболевания.
Совет! В моменты затишья болезни можно перейти на травяные отвары. Только подбирать их нужно тщательно и желательно, чтобы это делал знающий человек. Лекарственные растения в состоянии нормализовать функцию органа и предотвратить развитие осложнений.
Но существуют и свои подводные камни, например, лечение травами может быть возможным для взрослого человека, их можно сочетать с лекарственными препаратами. Но говоря о хроническом панкреатите у ребенка, лучше всего довериться врачу и провести полный курс медикаментозной терапии. Если доктор посчитает нужным провести лечение травяными отварами, стоит последовать его советам.
Лекарственные растения могут заменить медикаменты в следующих случаях:
- При подборе растений, которые способствуют выведению желчи.
- Готовить противовоспалительные настои.
- Народная медицина предусматривает улучшение питания.
- Соблюдение диеты №5.
Перед использованием трав посоветуйтесь с лечащим врачом
Только врач сможет подобрать правильную тактику лечения, так как панкреатит развивается по-разному, имеется много причин возникновения болезни, у человека могут быть и другие сопутствующие недуги, способствующие возникновению заболевания.
Основные рекомендации по лечению хронического панкреатита
Важно! Если болезнь перешла в хроническую форму, могут возникать периоды обострения. Но заболевание приобретет вялотекущий характер. Опасность такого состояния заключается в том, что постепенно будет поражаться поджелудочная железа, это отрицательно скажется на всем организме.
Можно ли хронический панкреатит вылечить на 100 %? Полное излечение хронического состояния панкреатита невозможно, но если вовремя проводить лечение, то вести обычный образ жизни вполне реально.
К тому же больной человек должен будет придерживаться ряда правил, которые не позволят болезни распространяться дальше:
- Это, прежде всего, соблюдение диеты, если очень тяжело выполнить такое правило, хотя бы исключите из своего рациона продукты, которые могут привести к обострению болезни.
- Всегда иметь при себе ферменты и спазмолитики, которые назначит гастроэнтеролог.
- Регулярно посещать кабинет врача и проходить соответствующее обследование, особенно важно своевременно сдавать на анализы кал и кровь.
Даже после лечения панкреатита пациенту необходимо продолжать наблюдаться у врача и сдавать анализы
Прогноз на выздоровление
Совет! Прогноз будет благоприятным, если больной будет соблюдать все рекомендации врача. Главное — это отказ от алкоголя и соблюдение диеты. При соблюдении этих условий обострения будут проявляться крайне редко.
Если хронический панкреатит развился на фоне приема алкоголя, то прогноз выживаемости с учетом правильного лечения, в среднем, составляет 10 лет. При регулярном употреблении алкогольных напитков продолжительность жизни сокращается. Только выполнение всех правил при лечении позволяет добиться длительной и стойкой ремиссии.
«Как лечить воспаление поджелудочной железы в домашних условиях» – Яндекс.Кью
Содержание:
Панкреатит — это заболевание, характеризующееся острым или хроническим воспалением поджелудочной железы. За последние 10 лет он стал встречаться у взрослых в 3 раза, а у подростков в 4 раза чаще, чем раньше.
Строение и функции поджелудочной железы
Поджелудочная железа имеет продолговатую форму и располагается ближе к позвоночнику, сзади и чуть ниже желудка. Для удобства в ней различают 3 отдела: головку, тело и хвост (каудальную часть).
Микроскопически в поджелудочной железе различают 2 основных отдела:
- Эндокринная часть — островки Лангерганса, в которых находятся клетки, продуцирующие инсулин и некоторые другие гормоны.
- Экзокринная часть — вырабатывает так газывае6мый панкреатический сок, состоящий из ферментов, необходимых для переваривания белков, жиров и углеводов: липазу, трипсин, амилазу, мальтазу, коллагеназу и т.п. Многие из этих ферментов активизируются уже в 12-перстной кишке, куда они попадают через панкреатический проток. Если же по каким-то причинам выход в кишку перекрывается и ферменты поступают обратно, то начинается саморпереваривание поджелудочной (острый панкреатит) с последующим развитием инсулинозависимого сахарного диабета.
Виды панкреатита
В настоящее время существует достаточно много классификаций панкреатита. По характеру течения различают панкреатит:
- Острый.
- Хронический.
Острый панкреатит у взрослых
Острый панкреатит представляет собой остро протекающее воспаление поджелудочной, в основе которого —гибель клеток железы вследствие самопереваривания вернувшимися обратно ферментами панкреатического сока. Впоследствии может присоединиться гнойная инфекция.
Острый панкреатит является очень серьезным заболеванием, которое несмотря на современное лечение достаточно часто заканчивается смертью пациента: в среднем умирает до 15%, а при деструктивных формах острого панкреатита — до 70%.
Причины
Наиболее часто острый панкреатит развивается в следующих случаях:
- при приеме алкоголя — до 70% всех случаев заболевания (преимущественно у мужчин молодого и зрелого возраста),
- при наличии желчекаменной болезни — до 25% или 30% (чаще у женщин),
- операции на желудке или других органах брюшной полости — около 4% или немногим более.
Единичные случаи развития острого панкреатита наблюдаются вследствие:
- травм,
- вирусных инфекций (например, при паротите у детей и молодежи),
- аллергии,
- язвенной болезни ДПК и других заболеваний желудочно-дуоденальной области,
- отравлений солями тяжелых металлов, лакокрасочными материалами, некоторыми медицинскими препаратами или другими веществами,
- врожденных аномалий строения поджелудочной.
В целом острый панкреатит наиболее часто встречается после 30 лет и у женщин.
Классификация
Как правило, различают острый панкреатит:
- Интерстициальный (отечный).
- Панкреонекроз:
2.1. Стерильный:
- ограниченный или распространенный,
- геморрагический, жировой, смешанный.
2.2. Инфицированный.
Осложнения
Осложнения острого панкреатита многочисленны, среди которых наиболее распространенными и серьезными являются:
1. Местные осложнения:
- образование инфильтрата вокруг поджелудочной железы,
- асептическая или септическая флегмона забрюшинной клетчатки, например, тазовой, вокруг почек и т.д.,
- воспаление брюшины вследствие действия панкреатического сока или присоединения инфекции (абактериальный, а также фиброзно-гнойный перитонит),
- образование псевдокист, которые также могут быть инфицированы,
- кровотечения в полость брюшины или кишечника,
- панкреатогенный абсцесс с локализацией в забрюшинной клетчатке,
- возникновение различных панкреатических свищей: желудочных, кишечных.
2. Осложнения общего характера:
- развитие панкреатогенного шока,
- развитие сахарного диабета,
- возникновение синдрома полиорганной недостаточности,
- смерть пациента.
Особенности течения заболевания
Различают 4 основные стадии острого панкреатита:
1) Ранняя стадия (первые 5–7 суток). В этот период развиваются:
- отек и гибель клеток поджелудочной железы,
- асептическое воспаление прилежащих к железе органов, брюшины,
- отравление организма всосавшимися продуктами распада поджелудочной железы с последующим поражением отдаленных органов: например, головного мозга, почек, сердца и легких (на этом этапе возможна гибель пациента из-за его тяжелого состояния).
2) Реактивный период (вторая неделя от начала острого панкреатита). На этой стадии чаще всего наблюдаются:
- образование плотного панкреатического инфильтрата,
- лихорадка,
- возникновение острых язв желудка,
- желтуха.
3) Стадия гнойных осложнений (присоединяется с конца второй недели от начала заболевания). На этом этапе имеет место следующее:
- образование флегмон, абсцессов, гнойных затеков в другие органы, свищей,
- внутренние кровотечения,
- заражение крови (сепсис).
4) Восстановительный период:
- легкое течение панкреатита — восстановление за 2–3 недели, осложнения не наблюдаются;
- средней степени тяжести — инфильтрат рассасывается за 1–2 месяца, приблизительно в половине случаев панкреатит переходит в хроническую форму;
- тяжелый панкреатит на данном этапе обязательно проходит 2 фазы:
а) фаза истощения — снижение общего иммунитета и ухудшение заживления тканей, например: выпадение волос, пролежни, инфекционные заболевания, тромбофлебиты, депрессия, астенический синдром;
б) фаза восстановления — развитие кисты поджелудочной железы, развитие сахарного диабета или хронического панкреатита.
Симптомы острого панкреатита у взрослых
Симптомы острого панкреатита зависят от стадии процесса, а также степени тяжести заболевания. Рассмотрим некоторые из них:
1. Панкреатическая колика. Это острая боль в первые 3 дня имеет «опоясывающий» характер и ощущается в верхнем отделе живота, которая может отдавать в левую ключицу или обе лопатки, задние отделы нижних ребер слева. Постепенно интенсивность болей снижается, они становятся тупыми и длятся около 1 недели.
2. Рвота. При остром панкреатите она многократная, мучительная, облегчения не приносит. Может возникать в начале заболевания вместе с панкреатической коликой, так и на более поздних стадиях.
3. Учащенное сердцебиение. Возникает вследствие общей интоксикации организма на более поздних стадиях.
4. Повышение температуры. Как правило, наблюдается с 3-го дня заболевания, хотя в некоторых случаях может возникнуть и раньше. В целом наблюдается следующая закономерность: чем выше температура, тем наблюдается более сильное поражение поджелудочной железы.
5. Вздутие живота. Отмечается в начальный период, может сочетаться с задержкой стула, скоплением газов или являться признаком развития перитонита на более поздних стадиях.
6. Образование инфильтрата. Этот симптом может определить врач при осмотре и пальпации живота, в среднем начиная с 5-го дня заболевания.
7. Изменения в общем анализе крови:
- Сгущение крови — увеличение гемоглобина до 150 г/л, количества эритроцитов, уменьшение СОЭ до 1–3 мм/ч.
- На более поздних стадиях — картина воспаления: СОЭ увеличивается, лейкоцитоз.
- В случае тяжелых осложнений — снижение гемоглобина, лимфоцитов и лейкоцитов крови.
8. Общий анализ мочи:
- При легких формах изменения в моче не наблюдаются.
- Увеличение диастазы мочи от 160 мл/(мгс) и выше в начальном периоде заболевания.
- При поражении почек: сахар в моче, появление белка, эритроцитов, цилиндров и почечного эпителия.
9. Биохимия крови:
- Увеличение концентрации панкреатических ферментов — трипсина, амилазы, липазы.
- Повышение сахара крови, билирубина, концентрации мочевины.
Диагностика
Диагноз острого панкреатита устанавливает хирург на основании данных:
- осмотра и беседы с пациентом,
- лабораторных анализов крови, мочи,
- УЗИ поджелудочной железы.
В случае необходимости врачом могут быть назначены:
- ФГДС,
- диагностическая пункция брюшной стенки,
- лапароскопия,
- МРТ или КТ,
- рентгенография легких, желудка и т.п.
В целом при остром панкреатите необходимо максимально быстро выявить возможные осложнения, а затем их устранить, чтобы минимизировать усугубление патологического процесса.
Лечение острого панкреатита
Пациенты, страдающие острым панкреатитом, подлежат немедленной госпитализации в хирургическое или реанимационное отделение, в котором их обследуют в ургентном порядке и назначают соответствующее лечение.
В настоящее время лечение строится на основании следующих принципов:
1. Легкие степени острого панкреатита требуют лечения в меньшем объеме, чем тяжелые его формы.
2. Чем раньше начато лечение, тем лучше результаты и меньше осложнений (это касается и среднетяжелых, тяжелых форм).
3. Диета:
- абсолютный голод на первые 3–5 дней,
- обильное питье щелочной воды без газов до 2 л ежедневно — со 2-х суток,
- по окончании голода — жидкие каши,
- постепенное расширение диеты.
В целом питание при остром панкреатите должно быть малыми порциями, однако с высокой концентрацией полезных веществ. Обычно разрешается в сутки:
- 200 г творога ,
- 10–50 мл сливок,
- паровые котлеты,
- 1–2 банана,
- йогурт,
- нежирная отварная рыба,
- некрепкий бульон,
- сыр,
- булочка с маслом.
Исключается:
- сырые овощи,
- цельное молоко,
- жареное,
- пряное, острое,
- крепкий бульон, кофе,
- кислый кефир,
- яйца,
- колбаса,
- алкоголь.
Данная диета соблюдается не менее 3 месяцев, а в случае тяжелого панкреатита — до 1 года.
1. В зависимости от стадии заболевания:
- Ранний период — детоксикация, гемосорбция, плазмаферез, «промывание» почек, кишечника и брюшины методом диализа.
- Период инфекционных осложнений — оперативное вмешательство.
2. Лекарственные препараты:
- снижающие выработку гормонов поджелудочной железой (платифиллин, атропин),
- тормозящие функцию поджелудочной (фторурацил, рибонуклеаза),
- антиферментны (гордокс, контрикал),
- прочие: даларгин, соматостатин, антибиотики и некоторые другие средства.
После выписки из стационара пациент наблюдается у гастроэнтеролога и лечение заключается в профилактике рецидива острого панкреатита или обострения хронического.
Профилактика
Во многих случаях развитие острого панкреатита можно избежать. Для этого необходимо:
- Не переедать.
- Не употреблять алкоголь.
- Своевременно лечить желчекаменную болезнь (удалить желчный пузырь).
- Не употреблять продукты и лекарственные средства сомнительного качества.
- Не злоупотреблять медикаментозным лечением.
- Вести здоровый образ жизни.
Хронический панкреатит
Хронический панкреатит характеризуется наличием постоянного или возникновением периодического воспаления поджелудочной железы, которое постепенно приводит к развитию функциональной недостаточности данного органа.
Хронический панкреатит может протекать практически бессимптомно, а также под маской различных других заболеваний, например: хронического холецистита, дискинезии желчевыводящих путей, язвенной болезни и т.д.
Причины
1. Алкоголь. Это лидирующий фактор в развитии панкреатита. Коварен тем, что в большинстве случаев к возникновению заболевания приводит не сразу, а спустя несколько лет регулярного его употребления (от 8 до 18 лет). Для этого достаточно употреблять всего лишь по 1 пол-литровой бутылке слабоалкогольного пива ежедневно.
2. Желчекаменная болезнь. Хотя это заболевание чаще всего вызывает острый панкреатит, однако в некоторых случаях имеет место развитие и хронических форм заболевания.
3. Старческий и юношеский идиопатический панкреатит. В данном случае причина неизвестна. Юношеская форма такого панкреатита часто сопровождается болью, сахарным диабетом и внешнесекреторной недостаточностью поджелудочной железы. Старческая форма характеризуется наличием кальцинатов в поджелудочной, а также сахарным диабетом и стеатореей (жирным калом), однако боль при этом не характерна.
4. Недостаточность некоторых микроэлементов, скудное питание (например, тропический панкреатит).
5. Патология так называемого сфинктера Одди.
6. Некоторые лекарственные препараты, например:
- азатиоприн,
- НПВС,
- метронидазол,
- кортикостероиды,
- сульфаниламиды,
- парацетамол,
- эстрогены,
- тетрациклин,
- сульфасалазин,
- фуросемид,
- гипотиазид.
7. Повышенное содержание липидов в крови, особенно триглицеридов.
8. Наследственность и некоторые генетические заболевания:
- гемохроматоз,
- муковисцидоз и некоторые другие.
9. Ишемическое поражение поджелудочной. Наблюдается при резко выраженном атеросклерозе соответствующих сосудов.
10. Вирусные инфекции. Например, при гепатите или инфекционном паротите.
11. Курение.
12. Повышенное содержание кальция в крови.
Классификация
По преобладающей причине развития воспаления различают хронический панкреатит:
- токсико-метаболический (в том числе алкогольный),
- идиопатический,
- наследственный,
- аутоиммунный,
- рецидивирующий,
- обструктивный.
А также:
- первичный,
- вторичный.
Осложнения
Наиболее распространенными осложнениями хронического панкреатита являются следующие:
- нарушение оттока желчи,
- развитие портальной гипертензии,
- присоединение инфекции (абсцесс, паранефрит и т.п.),
- кровотечения,
- сахарный диабет.
Как развивается болезнь?
Как правило, с течением времени происходит усугубление изменений в ткани поджелудочной железы, что находит отражение в следующих стадиях заболевания:
- Начальная стадия. Длится около 10 лет, характеризуется чередованием периодов обострения и ремиссии. В типичной ситуации ведущий симптом — различная по интенсивности и месторасположению боль, а также диспепсический синдром, который исчезает по мере лечения.
- Вторая стадия. Спустя 10 лет после начала хронического панкреатита на первый план выходят признаки внешнесекреторной недостаточности поджелудочной железы, а боль постепенно стихает.
- Стадия развития осложнений. Помимо развития осложнений, для этой стадии присущи изменения в локализации, интенсивности болевого синдрома, устойчивый диспепсический синдром.
Симптомы хронического панкреатита у взрослых
Хронический панкреатит может некоторое время протекать бессимптомно или маскироваться под другие заболевания органов брюшной полости.
В данном случае точный диагноз может поставить лишь врач.
Основные симптомы классического хронического панкреатита следующие:
1. Боль в животе. Она без четкой локализации, иррадиирует в спину, может быть опоясывающей:
- при частичной или полной закупорке просвета протока — возникает после еды, приступообразная, купируется панкреатином или антисекреторными препаратами;
- в результате воспаления — не зависит от приема пищи, иррадиация от эпигастрия в область спины, проходят после приема анальгетиков;
- из-за дефицита ферментов поджелудочной железы — боли преимущественно распирающего характера, связаны с повышенным газообразованием.
2. Признаки внешнесекреторной (экзокринной) недостаточности. Она развивается вследствие нарушения пищеварения и всасывания необходимых веществ из кишечника. Для нее характерны:
- расстройства стула (до 6 раз в сутки),
- зловонный, жирный кал (стеаторея),
- тошнота, рвота,
- похудание,
- вздутие живота, метеоризм,
- урчание в животе, отрыжка,
- симптомы дефицита различных минералов и витаминов.
3. Интоксикационный синдром. В данном случае появляются:
- общая слабость,
- снижение аппетита,
- тахикардия,
- повышение температуры,
- снижение артериального давления.
4. Биллиарная гипертензия. Основные характеристики синдрома:
- механическая желтуха,
- на УЗИ: увеличение головки поджелудочной, сдавление холедоха.
5. Эндокринные нарушения. Встречаются у 1/3 пациентов:
- кетоацидоз,
- сахарный диабет,
- склонность к гипогликемии.
При хроническом панкреатите может наблюдаться симптом Тужилина — появление ярко-красных пятен в области живота, спины, груди, которые представляют собой аневризмы и не исчезают при надавливании.
Диагностика
На первом этапе для постановки и уточнения диагноза необходимо обратиться к гастроэнтерологу. Он побеседует с пациентом, проведет его осмотр и назначит некоторые виды дополнительного лабораторно-инструментального обследования, например:
- УЗИ поджелудочной железы. Позволяет определить размеры, плотность и структуру органа, выявить псевдокисты, кальцинаты и прочие образования.
- Эндоскопическая ультрасонография. Датчик помещают не на переднюю брюшную стенку, а в пищевод, желудок и 12-перстную кишку.
- Компьютерная томография. Назначается в случае плохой видимости железы на УЗИ.
- МРТ. Хорошо визуализирует протоки поджелудочной.
- Рентгенографические методы: выявление кальцинатов в зоне расположения органа.
Из лабораторных методов обычно назначаются:
- Общий анализ крови: могут наблюдаться ускорение СОЭ, анемия, лейкоцитоз.
- Амилаза в крови, моче: повышенное содержание.
- Эластаза 1 в кале. Определяется методом ИФА и является «золотым стандартом» для выявления панкреатита.
- Определение толерантности к глюкозе, определение уровня сахара в крови.
- Копрограмма: повышенное содержание жира (стеаторея) и непереваренных мышечных волокон (креаторея).
- Тесты, например: бентирамидный, тест Лунда, секретин-панкреозиминовый, йодолиполовый, флюоресцеин-дилауратный и т.п.
Лечение хронического панкреатита
Во время обострения хронического панкреатита
1. Голодание. Чем интенсивнее боль, тем длительнее должен быть период голодания.
Для поддержания сил пациента в эти дни ему назначают дополнительное парентеральное питание. По мере стихания болевого синдрома разрешается дробное питание малыми порциями, с ограничением жиров.
2. Холод. Если положить пузырь со льдом на область проекции поджелудочной, то секреция ферментов немного снизится.
3. Лекарственные препараты:
- Снижение выработки ферментов — соматостатин, октреотид.
- Антацидные на 2–3 недели — ранитидин, омепразол, фамотидин.
- Ферменты (начинают принимать после прекращения голода) — мезим-форте, панкреатин. Препараты, содержащие желчь, при обострении хронического панкреатита запрещены (например, фестал, энзистал, дигестал).
- Анальгетики и спазмолитики — анальгин, новокаин, эуфиллин, нитроглицерин, атропин, различные «литические коктейли» и др.
- Ингибиторы протеолитических ферментов — контрикал, гордокс, метилурацил, аминокапроновая кислота (в зарубежной медицине могут не использоваться).
- Прокинетики для уменьшения тошноты — церукал, мотилиум.
- Антибиотики в случае инфекционных осложнений — цефалоспорины, пенициллины, карбенициллины, аминогликозиды, фторхинолоны.
Стадия ремиссии
Вне обострения на первый план среди лечебных мероприятий выступает соблюдение диеты. Рекомендации при хроническом панкреатите в стадии ремиссии следующие:
- Полный отказ от алкоголя в любом виде.
- Дробное питание малыми порциями 5–6 раз в сутки.
- Запрещаются: маринады, крепкие бульоны, жареная, острая пища, специи, газированные напитки, кофе, чай.
- Повышенное количество белков: нежирные сорта мяса и рыбы, нежирный творог, неострый сыр.
- Ограничение животных жиров, а также рафинированных углеводов.
Пища должна подаваться в теплом виде.
Если у пациента наблюдаются похудание, периодические поносы, снижение аппетита, то назначают заместительную терапию следующими препаратами:
- мезим-форте,
- креон,
- пангрол и т.п.
Считается, что ферменты назначены в достаточном количестве, если стул урежается до 3 раз в сутки, уменьшаются явления метеоризма, происходит увеличение массы тела.
Оперативное лечение
В некоторых случаях хронический панкреатит у взрослых лечится оперативно:
- при некупируемой боли,
- развитии осложнений (например, возникновение кровотечения)
- в случае подозрения на рак.
Основными типами операций являются:
- частичная резекция поджелудочной,
- дренирующие операции, позволяющие снизить давление в протоках,
- пересечение некоторых нервных стволов при сильных, неподдающихся лечению болях
Физиолечение
- Электрофорез с новокаином или магнезией.
- Диадинамик.
- УЗ-терапия.
- СМТ-терапия
Профилактика
Предупредить развитие хронического панкреатита помогут следующие рекомендации:
- Отказ от курения, алкоголя.
- Правильный режим питания (небольшими объемами, дробный).
- Употребление натуральной, здоровой пищи.
- Своевременное лечение заболеваний печени, 12-перстной кишки, желудка.
Особенности панкреатита у беременных
К сожалению, хронический панкреатит может обостриться во время беременности. Это связано с некоторыми особенностями общего состояния и поведения беременных женщин:
- Желчекаменная болезнь.
- Изменения стереотипа питания.
- Гипертриглицеридемия и гиперлипидемия (повышение триглицеридов и липидов в крови).
- Гиперпаратиреоз (нарушение обмена кальция).
- Алкоголизм, курение.
- Особенности поведения беременной женщины.
- Нарушение моторики органов пищеварения.
- Снижение физической активности.
На обострение панкреатита у беременных могут указать следующие симптомы:
- Многократная рвота в первой половине беременности до 17–22 недели.
- Появление признаков диспепсии после 12 недель беременности.
Остальные признаки похожи на таковые при обычном обострении панкреатита.
Основные симптомы хронического панкреатита у беременных
- Боли в эпигастрии.
- Тошнота, рвота.
- Плохой аппетит.
- Снижение настроения.
- Бессонница.
- Желтушность кожи и склер.
- Головная боль.
- Замедление сердцебиений.
- Снижение артериального давления.
- Повышение температуры.
- Метеоризм и вздутие живота.
Лечение беременных с хроническим панкреатитом лечат по стандартным схемам, но назначают только те препараты, которые не противопоказаны при беременности.
Материал предоставлен bezboleznej.ruсимптомы, рекомендации и лечение в СПБ, низкие цены
Лечение хронического панкреатита
Медицинский центр «Долголетие» осуществляет лечение хронического панкреатита. У нас вы получите не только качественную помощь при возникновении панкреатита, но и внимательное отношение медперсонала. Прежде чем разработать методику лечения хронического панкреатита, мы внимательно изучаем этиологию заболевания. Основными причинами его возникновения часто являются курение, чрезмерное потребление алкоголя, неправильное питание, инфекционные и вирусные заболевания, травмы поджелудочной железы, отравление, стрессы и т.д. Опытный специалист должен ориентироваться, в первую очередь, на устранение всех вышеперечисленных факторов, чтобы справиться с проблемой.Чтобы правильно диагностировать и подобрать метод лечения хронического панкреатита, потребуется проведение инструментальных и лабораторных исследований, к которым относятся анализы крови и секреционных выделений, а также УЗИ и копрограмма. В медицинском центре «Долголетие» есть все необходимое оборудование, а значит, ни одному пациенту не придется проходить диагностику в других заведениях. При необходимости в связи с лечением хронического панкреатита у нас вы сможете также оформить больничный лист.
Признаки хронического панкреатита
В том случае, если заболевание поджелудочной железы остается без внимания и лечения долгое время, развивается хроническая форма. Существуют два основных вида данной болезни: гипоферментная и гиперсекреторная. Лечение хронического панкреатита остро требуется всем, кто страдает этой формой болезни, т.к. в данном случае собственные пищеварительные ферменты осуществляют атаку на поджелудочную железу и вызывают ее разрушение. Этот процесс часто сопровождается сильным воспалением, болью.
Симптомы хронического панкреатита
- Боль в глубине живота, распространяющаяся вверх. Она может возникнуть через 1,5-2 часа после приема жирной, острой пищи, холодных шипучих напитков. В случае приема больших доз алкоголя болевой синдром может возникнуть через 48 или даже 72 часа;
- Кратковременные (несколько минут), продолжительные (3-4 часа) или постоянные боли;
- Снижение или отсутствие аппетита;
- Тошнота;
- Рвота, не приносящая облегчения;
- Отрыжка;
- Изжога, вздутие живота, ощущение урчания и переливания в животе, избыточное газообразование;
- Жидкий стул и похудение – при выраженных обострениях.
Методики лечения хронического панкреатита в медцентре «Долголетие»
Лечение хронического панкреатита разных форм будет успешным в случае внимательного подхода к больному. Если заболевание гиперсекреторное, больному назначается двух-трехдневное голодание, после чего – специальное диетическое питание. При необходимости осуществляется прием антибиотиков и обезболивающих препаратов. Гипоферментарная форма хронического панкреатита отличается пониженной секрецией ферментов, поэтому в данном случае для эффективного лечения потребуется совсем другой подход.
Чтобы записаться на прием к специалисту медицинского центра «Долголетие» для лечения различных заболеваний, в том числе и хронического панкреатита, звоните по телефону 8 (812) 561-49-82 или воспользуйтесь формой на сайте.
Хронический панкреатит
Хронический панкреатит – это распространенное заболевание пищеварительной системы человека, при котором наблюдается воспаление поджелудочной железы. За последнее время средний возраст заболевания снизился с 50 до 39 лет, на 30% увеличилась доля женщин.
Хронический панкреатит развивается в течение нескольких лет и характеризуется сменой периодов обострения и затихания болезни. Очень часто симптомы болезни выражены незначительно или вообще отсутствуют.
По степени тяжести хронический панкреатит делят на три формы:
- Легкое течение: обострения происходят редко (1-2 раза в год), непродолжительны, боли выражены не значительно, легко купируются, снижение массы тела не происходит, внешнесекреторная функция железы не нарушена.
- Средней тяжести: обострения 3-4 раза в год, протекают длительно с выраженным болевым синдромом, в анализе кала – повышение жиров, мышечных волокон, белка, масса тела может снижаться, внешнесекреторная функция железы может быть снижена.
- Тяжелое течение: частые и длительные обострения (более 5 раз в год) с сильным болевым синдромом. Масса тела резко снижена вплоть до истощения, причиной которого служат панкреатические поносы. Присоединяются осложнения – сахарный диабет, стеноз двенадцатиперстной кишки в следствие увеличенной головки поджелудочной железы.
Боли при воспалении головки поджелудочной железы
Клинические проявления хронического панкреатита очень разнообразны и зависят от периода и тяжести заболевания. Их можно разделить на несколько синдромов.
Болевой синдром. Боли при приступе панкреатита возникают в глубине живота, распространяются вверх. Чаще возникают через 1,5-2 часа после обильной, жирной или острой еды. Нередко появляются через 6-12 часов после погрешности в еде. Реже боли появляются в ближайшие минуты, особенно после приема холодных шипучих напитков. Они могут быть как кратковременными (несколько минут), так и более продолжительными (до 3-4 часов) или почти постоянными.
Опоясывающие боли при воспалительном процессе всей железы
Боль при панкреатите может иррадиировать в область сердца, левую половину, левое плечо, имитируя стенокардию, при воспалении головки поджелудочной железы – в правом подреберье, при воспалении тела железы – в подложечной области, при воспалении хвоста – в левом подреберье. При воспалительном процессе, который затрагивает всю железу, боли носят опоясывающий характер.
Боли усиливаются в положении лежа на спине и ослабевают, если больной сидит, наклонившись вперед и подтянув ноги к груди.
Диспепсический синдром проявляется тошнотой, снижение или отсутствие аппетита, рвотой, не приносящая облегчения, отрыжкой, реже – изжогой, вздутием живота, избыточным газообразованием, ощущением переливания и урчание в животе. При выраженных обострениях бывает жидкий стул и похудание. Иногда вместо боли человек чувствует выраженный аппетит.
Внешнесекреторная недостаточность поджелудочной железы характеризуется нарушением процессов пищеварения, избыточным ростом бактерий в тонкой кишке. В результате этого у пациентов возникают поносы, стеаторея, метеоризм, потеря аппетита и др.
Внутрисекреторная недостаточность поджелудочной железы возникает примерно у трети больных, она связана с нарушением функции островков Лангерганса, которые вырабатывают инсулин и глюкагон, участвующих в регуляции обмена углеводов.
Методы диагностики хронического панкреатита
- Клиническая картина.
- Лабораторная диагностика.
- Инструментальная диагностика:
- рентгенография;
- ультразвуковое исследование;
- эндоскопическая ультрасонография;
- панкреатохолангиография;
- внутрижелудочная рН-метрия;
- манометрия сфинктера Одди.
Исследования, необходимые для определения фазы панкреатита*
|
Анамнез |
|
|
Острая фаза |
|
|
Фаза восстановления |
|
Лечение хронического панкреатита
Немедикаментозное лечение
Основная роль в лечение хронического панкреатита – соблюдение строгой диеты. При выраженных обострениях на 3-5 дней полностью исключают питание. Растворы белков, плазму, электролиты вводят парентерально.
Через 3-5 дней разрешают перейти к нормальному питанию. Прием пищи делится на 4-6 раз, порции ограничиваются. Пища должна быть измельченной, с большим содержанием легкоперевариваемых белков, таких как яичный белок, нежирные сорта мяса и рыбы. Ограничивают потребление кислых продуктов и жиров. Пациенту строго запрещается употребление алкоголя, острой пищи, газированных напитков, консервов.
Лекарственная терапия
При обострении хронического панкреатита необходимо в первую очередь снять боль и диспепсический синдром.
- Для купирования болевого синдрома применяют анальгетики (анальгин, баралгин и др.), спазмолитики (папаверин, но-шпа, дротаверин и др.).
- Антигистаминные средства (димедрол, cупрастин и др.) применяют для подавления деятельности поджелудочной железы.
- Ингибиторы протонной помпы (омепразол, лансопразол, рабепразол и др.) назначают для уменьшения секреции поджелудочной железы и желудочной секреции.
- Антацидные препараты нейтрализуют соляную кислоту, обеспечивая тем самым функциональный покой поджелудочной железы.
- Прокинетики (домперидон, церукал и др.) назначают при недостаточности сфинктера Одди, нарушениях моторики ЖКТ.
- Ферментные препараты (мезим-форте, креон, панкреатин и др.) необходимы для компенсации недостаточной функции поджелудочной железы, как правило, они назначаются пожизненно.
Профилактика хронического панкреатита
Профилактика хронического панкреатита главным образом состоит из соблюдения диеты отказа от алкоголя. Также грамотно подобранная врачом лекарственная терапия может существенно снизить число обострений хронического панкреатита.
Рекомендуемая диета при лечении хронического панкреатита
Примерное однодневное меню диеты при хроническом панкреатите (5п, механическое щажение)*
|
Наименование блюд |
Выход, г |
Белки, г |
Жиры, г |
Углеводы, г |
|
|
1-й завтрак |
Омлет белковый паровой |
75 |
6,0 |
2,4 |
1,6 |
|
Каша рисовая молочная протертая без сахара |
220 |
6,3 |
7,3 |
36,4 |
|
|
Чай |
200 |
– |
– |
– |
|
|
2-й завтрак |
Творог свежий нежирный |
100 |
16,7 |
9,0 |
2,0 |
|
Обед |
Суп из сборных овощей вегетарианский протертый |
250 |
1,2 |
3,8 |
7,6 |
|
1/2 порции без сметаны и капусты |
110 |
18,9 |
8,8 |
7,2 |
|
|
Котлеты мясные паровые |
150 |
2,2 |
3,8 |
12,1 |
|
|
Морковное пюре |
200 |
0,1 |
– |
23,8 |
|
|
Компот из свежих протертых яблок без сахара |
/ |
/ |
/ |
/ |
|
|
Полдник |
Омлет белковый паровой |
75 |
6,0 |
2,4 |
1,6 |
|
Отвар шиповника |
200 |
– |
– |
– |
|
|
Ужин |
Кнели рыбные отварные без масла |
100 |
15,4 |
2,6 |
4,8 |
|
Пюре картофельное |
175 |
3,8 |
5,0 |
26,5 |
|
|
Каша овсяная молочная протертая без сахара |
250 |
8,3 |
9,9 |
30,3 |
|
|
Чай |
200 |
– |
– |
– |
|
|
На ночь |
Кефир |
200 |
5,0 |
6,3 |
8,1 |
|
На весь день |
Сухари белые |
50 |
– |
2,4 |
96,6 |
|
Сахар |
15 |
– |
– |
14,8 |
|
|
Итого |
/ |
106,1 |
64,7 |
228,0 |
|
|
Энергетическая ценность = 2411 ккал |
|||||
Примерное однодневное меню диеты при хроническом панкреатите (5п, без механического щажения)*
|
Наименование блюд |
Выход, г |
Белки, г |
Жиры, г |
Углеводы, г |
|
|
1-й завтрак |
Омлет белковый паровой |
75 |
6,0 |
2,4 |
1,6 |
|
Каша гречневая молочная без сахара |
200 |
9,1 |
5,0 |
36,4 |
|
|
Чай |
200 |
– |
– |
– |
|
|
2-й завтрак |
Творог свежеприготовленный |
100 |
18,0 |
0,6 |
1,8 |
|
Кефир |
200 |
5,0 |
6,3 |
8,1 |
|
|
Яблоко свежее без кожуры |
100 |
0,3 |
0,3 |
8,6 |
|
|
Обед |
Суп овощной вегетарианский протертый, 1/2 порции |
250 |
3,1 |
4,5 |
20,1 |
|
Куры отварные |
100 |
20,5 |
7,9 |
0,5 |
|
|
Рис отварной или морковь протертая |
150 |
3,8/2,2 |
4,1/3,8 |
38,6/12,1 |
|
|
Кисель из фруктового сока без сахара |
200 |
0,2 |
– |
13,6 |
|
|
Полдник |
Отвар шиповника |
200 |
– |
– |
– |
|
Сухари из дневной нормы хлеба |
25 |
– |
– |
– |
|
|
Ужин |
Рыба отварная |
100 |
19,2 |
0,7 |
– |
|
Картофель отварной |
150 |
3,1 |
5,6 |
25,2 |
|
|
Каша овсяная молочная без сахара |
250 |
8,3 |
9,8 |
30,3 |
|
|
Чай |
200 |
– |
– |
– |
|
|
На ночь |
Кефир с растительным маслом |
200 |
5,0 |
20,7 |
7,3 |
|
На весь день |
Хлеб пшеничный |
200 |
16,2 |
2,4 |
96,6 |
|
Сахар |
30 |
– |
– |
29,8 |
|
|
Итого |
/ |
117,3 |
70,3 |
288,7 |
|
|
Энергетическая ценность = 2656,7 ккал |
|||||
Примерное однодневное меню диеты при хроническом панкреатите (5п для больных с запорами)*
|
1-й завтрак |
Салат из отварных моркови и тыквы, треска отварная, творожная масса, чай |
|
2-й завтрак |
Салат из отварной свеклы, сок овощной, сухарики из белково-отрубного пшеничного хлеба |
|
Обед |
Салат из свежих овощей, суп свекольный вегетарианский, гуляш из отварного мяса, картофельное пюре, компот из чернослива |
|
Полдник |
Яблоко запеченное, отвар пшеничных отрубей, сухарики из белково-отрубного пшеничного хлеба |
|
Ужин |
Язык отварной, овощи тушеные на молоке, мясной паштет, чай |
|
На ночь |
Простокваша однодневная |
|
На весь день |
Хлеб белково-отрубной пшеничный — 300 г, масло сливочное — 20 г, сахар — 30 г |
Лечение хронического панкреатита. Список клиник, рейтинг, отзывы, цены
О заболевании
Хронический панкреатит – это долгосрочный воспалительный процесс, происходящий в поджелудочной железе. Поджелудочная железа – это орган, который вырабатывает ферменты (которые являются специальными белками), необходимые для пищеварения. Она также вырабатывает гормоны инсулина и глюкагона, которые регулируют уровень сахара в крови. Хронический панкреатит чаще встречается у людей в возрасте 30-40 лет, особенно у мужчин.
Острый панкреатит чаще встречается, чем хронический панкреатит, и его легче лечить. Процесс обычно длится всего несколько дней и не нарушает пищеварение после окончания острой фазы. При хроническом панкреатите пациент имеет длительные проблемы с перевариванием еды и уровнем сахара в крови. Он может быть активным в течение нескольких месяцев, а затем вернуться через несколько лет.
По данным сайта Healthline, наиболее распространенной причиной хронического панкреатита является долгосрочное потребление алкоголя, которое может необратимо повредить поджелудочную железу. Алкоголизм является причиной около 70% всех случаев хронического панкреатита. В некоторых случаях хронический панкреатит вызван аутоиммунными заболеваниями, которые поражают клетки поджелудочной железы и препятствуют ее нормальной работе. При аутоиммунных заболеваниях некоторые клетки организма начинают бороться против себя, тем самым нанося ущерб связанным с ними органам. Многое остается неясным в отношении взаимосвязи между хроническим панкреатитом и аутоиммунными заболеваниями, но хорошей новостью является то, что эта причина встречается очень редко. Это означает, что в большинстве случаев пациент может предпринять меры для восстановления своего здоровья до того, как поджелудочная железа будет необратимо повреждена.
Еще одной распространенной причиной хронического панкреатита являются желчные камни и множественные кисты, но их можно эффективно вылечить до того, как они вызовут более серьезные заболевания, вроде хронического панкреатита.
Тропический панкреатит, который расппространен среди детей Африки и Азии, может стать хроническим, если ребенок страдает от недоедания в течение длительного периода времени.
Симптомы
- Боль в верхнем квадранте живота
- Тошнота
- Головокружение
- Диарея
- Потеря веса
- Отсутствие аппетита
- Постоянная жажда
- Слабость
- Жирный стул
Диагностика
- Во время общего обследования врач попросит пациента рассказать о своих симптомах и количестве потребляемого им алкоголя. Врач также пальпирует живот пациента, чтобы выяснить, страдает ли пациент от боли в поджелудочной железе.
- Анализ крови используется для подсчета количества ферментов, вырабатываемых поджелудочной железой, которое может быть ненормальным в случае хронического панкреатита.
- Анализ образца стула используется для определения того, способен ли организм пациента правильно впитывать питательные вещества.
- Выполняется эндоскопическое ультразвуковое исследование, чтобы увидеть изображения поджелудочной железы и выявить признаки воспаления. Его также можно использовать для определения наличия чего-либо, препятствующего желчному пузырю, и поиска желчных камней или кист, которые могли бы вызвать хронический панкреатит.
Виды лечения
- Консервативное лечение включает назначение противовоспалительных средств и обезболивающих. Искусственные ферменты назначают для улучшения пищеварения. Стероиды назначают, если хронический панкреатит был вызван аутоиммунным заболеванием.
- Хирургическое вмешательство может быть необходимо для удаления желчных камней, если они стали причиной хронического панкреатита.
Автор: Доктор Вадим Жилюк
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ. СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ. НАШ ОПЫТ / 4-й номер / 2015 год
- Номера
- 2015 год
- 4-й номер
- ХРОНИЧЕСКИЙ ПАНКРЕАТИТ. ХИРУРГИЧЕСКОЕ…
Институт усовершенствования врачей,
Республиканская клиническая больница, Чебоксары
За последние 10 лет отмечается тенденция к увеличению заболеваемостьи хроническим панкреатитом во всем мире, что является серьезной социально-экономической проблемой. Представлен анализ 243 операций на поджелудочной железе при хроническом панкреатите, проведенных на базе хирургического отделения Республиканской клинической больницы с 2006 по 2015 г. Выявлено, что субтотальная дуоденосохраняющая резекция головки поджелудочной железы является оптимальным вмешательством при осложненных формах хронического панкреатита.
Ключевые слова: поджелудочная железа, хронический панкреатит, дуоденосохраняющие операции.
Введение. За последние 10 лет отмечается тенденция к увеличению заболеваемости хроническим панкреатитом (ХП) во всем мире. Заболеваемость в России варьирует от 25 до 35 на 100 000 чел., а в странах Запада составляет 10 на 100 000 чел. [1]. В России отмечен рост заболеваемости ХП как среди взрослого, так и детского населения.
ХП – это хроническое полиэтиологическое прогрессирующее заболевание поджелудочной железы (ПЖ). По росту заболеваемости и распространенности ХП является серьезной социально-экономической проблемой. Это связано с ростом этиологических факторов ХП, в первую очередь алкоголизма, нарушения и снижения качества питания, ожирения, неблагоприятных экологических факторов, интраоперационного и бытового травматизма.
Клиника ХП зависит от масштаба и локализации поражения паренхимы ПЖ. Воспаление ПЖ, замещение стромы фиброзной тканью приводят к таким грозным осложнениям, как выраженный абдоминальный болевой синдром, не поддающийся консервативной терапии, билиарная гипертензия с механической желтухой, гипертензия главного панкреатического протока (ГПП), портальная гипертензия, сдавление двенадцатиперстной кишки с дуоденостазом. Все это является показанием к оперативному вмешательству.
У 30% больных фиброз первоначально локализуется в головке ПЖ. Головка ПЖ более 4 см, как правило, вызывает появление абдоминального болевого синдрома, и ее удаление дает хорошие результаты. Головка ПЖ – «пейсмекер» дальнейшего развития ХП (рис. 1) [2].
Рис. 1. Крестом показана резко увеличенная головка ПЖ. СА – селезеночная артерия
Выбор операции при ХП зависит от локализации фиброза в ПЖ, состояния протоковой системы ПЖ, состояния желчевыводящих протоков и наличия других осложнений [3].
Продольный панкреатоеюноанастомоз (ПЕА)
Отсутствие выраженных фиброзно-воспалительных изменений в головке ПЖ
Широкий ГПП (5 мм и более)
Отсутствие других осложнений ХП
Дистальная резекция ПЖ
Выраженные локальные фиброзно-воспалительные изменения в хвосте ПЖ
Дуоденосохраняющая резекция головки панкреатической железы + ПЕА
Выраженные фиброзно-воспалительные изменения в головке или во всей ПЖ
Широкий или узкий ГПП (корытообразное рассечение ГПП)
Наличие других осложнений ХП
Панкреатодуоденальная резекция
Подозрение на наличие опухоли ПЖ
Материалы и методы. Материалом для написания этой статьи стали 243 операции на ПЖ при ХП, проведенные на базе хирургического отделения БУ «Республиканская клиническая больница» Министерства здравоохранения и социального развития Чувашской Республики в период с 2006 по 2015 г. (таблица). Резекционные операции составили 89% и преобладали над дренирующими, проксимальные резекции ПЖ составили 84% и преобладали над дистальными резекциями.
Оперативные вмешательства при ХП в 2006 -2015 гг.
|
Вид операции |
n = 2 43 |
|
Дуоденосохраняющие резекции головки ПЖ: внутренний билиопанкреатический анастомоз гепатикоеюноанастомоз операция Я. Избики |
148 33 7 9 |
|
Продольный панкреатоеюноанастомоз |
25 |
|
Панкреатодуоденальная резекция: гастропанкреатодуоденальная резекция пилоросохраняющая панкреатодуоденальная резекция |
19 15 4 |
|
Дистальная резекция ПЖ Срединная резекция ПЖ Селективная эмболизация ветвей чревного ствола |
34 2 9 |
Результаты и их обсуждение. Показанием к дренирующей операции на ПЖ при ХП является отсутствие выраженных фиброзно-воспалительных изменений в головке ПЖ, широкий главный панкреатический проток (5 мм и более), отсутствие других осложнений ХП, что встречается довольно редко и отсюда такой высокий процент неудовлетворительных результатов в мировой практике. Дренирующие операции не удаляют воспалительные ткани, особенно в головке ПЖ. Это приводит к неудовлетворительным исходам у значительного числа больных (50%) [1]. Неудовлетворительные результаты дренирующих операций определили появление резекционных вмешательств.
Если на начальном этапе чаще выполнялись дренирующие операции типа Puestow II, то в настоящее время это субтотальные дуоденосохраняющие резекции головки ПЖ. При наличии билиарной гипертензии, механической желтухи накладывается внутренний билиопанкреатический анастомоз. Если нельзя исключить онкологию, выполняется панкреатодуоденальная резекция (рис. 2).
Рис. 2. На снимке виден резко расширенный ГПП, функционирующей паренхимы ПЖ практически не осталось, ее замещает фиброзный мешок, «водянка» ГПП
Всего было выполнено 148 субтотальных дуоденосохраняющих резекций головки ПЖ, среди них операция с продольным рассечением ГПП на всем протяжении (рис. 3, 4, 5). На фотографии (рис. 4) видны кальцинаты в главном панкреатическом протоке. Один кальцинат в головке ПЖ блокирует отток панкреатического сока в двенадцатиперстную кишку, другой в области тела ПЖ. Видна воротная вена (ВВ) [4].
Рис. 3. Интраоперационный материал. Операция Фрэя. ГПП – главный панкреатический проток
Рис. 4. Вирсунголитиаз. ВВ – воротная вена
Рис. 5. Реконструктивный этап операции Фрэя. Проверка зондом проходимости ГПП в двенадцатиперстную кишку. Тощая кишка проведена позадиободочно, изоперистальтически. Используется атравматический нерассасывающийся шовный материал. ДПК – двенадцатиперстная кишка
В настоящее время больные ХП, осложненным механической желтухой, оперируются в два этапа. Двухэтапное лечение механической желтухи общепринято и не оспаривается. Первым этапом выполняется дренирование желчевыводящих протоков. Вторым этапом, после разрешения желтухи, выполняются радикальная или паллиативная операции. Сроки оперативных вмешательств определяются индивидуально.
Проанализированы результаты 59 операций при ХП, осложненной механической желтухой. До операции собиралась информация о протяженности сужения дистального отдела гепатикохоледоха. С этой целью выполнялась эндоскопическая ретроградная холангиопанкреатография или МР-холангиография [5]. В 33 случаях механическая желтуха была ликвидирована посредством внутреннего билиопанкреатического соустья, в 7 случаях расширение супрадуоденального отдела общего желчного протока (ОЖП) и стеноз на протяжении панкреатического отдела ОЖП были показанием к наложению гепатикоеюноанастомоза. В 19 случаях была выполнена панкреатодуоденальная резекция (ПДР).
Существует несколько видов дренирования: наружное, внутреннее, наружновнутреннее. Недостатком наружного дренирования желчных протоков является полная потеря желчи, в связи с чем больные вынуждены пить ее, или желчь вводят через назогастральный дренаж (рис. 6). При наружновнутреннем дренировании дистальный конец трубки располагается дистальнее места обтурации и желчь поступает в кишечник. При этом сохраняется возможность контроля проходимости и промывания дренажа. На снимке показано чрескожное чреспеченочное дренирование левого печеночного протока (рис. 7). Дренаж проведен через общий печеночный проток дистальнее места обтурации на уровне головки ПЖ в двенадцатиперстную кишку. Контраст свободно поступает в кишечник. Внутреннее дренирование желчных протоков, или тентирование, – это паллиативное вмешательство, направленное на восстановление адекватного пассажа желчи в двенадцатиперстную кишку, улучшающее качество жизни пациента. На снимке видно расширение внутрипеченочных желчных протоков (рис. 8). После установки и раскрытия нитинолового саморасширяющегося стента контраст начал свободно поступать в двенадцатиперстную кишку. Антеградное билиарное стентирование – эффективный метод внутреннего дренирования желчных протоков у пациентов с механической желтухой при ХП. Оно позволяет значительно улучшить качество жизни больных, которым невозможно выполнить радикальное оперативное вмешательство (возраст, физический статус).
Рис. 6. Чрескожная чреспеченочная холангиостомия с холангиографией. На снимке видно резкое расширение внутрипеченочных желчных протоков
Рис. 7. Чрескожное чреспеченочное дренирование левого печеночного протока
Рис. 8. Расширение внутрипеченочных желчных протоков
Один из вариантов ликвидации механической желтухи при ХП – это субтотальная дуоденосохраняющая резекция головки ПЖ с внутренним билиопанкреатическим дренированием. На снимке после интрапаренхиматозной резекции головки ПЖ обнаружен и вскрыт на зонде ОЖП (рис. 9). После наложения продольного панкреатоеюноанастомоза, желчь с панкреатическим соком будут изливаться в тощую кишку.
Рис. 9. Общий желчный проток. ГППЖ – главный проток ПЖ, ДПК – двенадцатиперстная кишка.
Портальная гипертензия одно из осложнений ХП (рис. 10). Субтотальная дуоденосохраняющая резекция головки ПЖ освобождает воротную вену из фиброзных тканей, снижает явления портальной гипертензии.
Рис. 10. Портальная гипертензия
При изолированном поражении головки ПЖ и отсутствии изменений ГПП, тела, хвоста ПЖ Ч. Фрэй считает оптимальной резекцию головки ПЖ без дополнительного продольного панкреатоеюноанастомоза (рис. 11, 12) [6].
Рис. 11. Операция Фрэя при узком панкреатическом протоке. ДПК – двенадцатиперстная кишка
Рис. 12. Окончательный вид операции Фрэя. На резецированную головку ПЖ и рассеченный ГПП наложен общий панкреатоеюноанастомоз
Выраженные локальные фиброзно-воспалительные изменения в теле, хвосте ПЖ являются показанием к дистальной резекции ПЖ. Стандартная дистальная резекция ПЖ может выполняться со спленэктомией или с сохранением селезенки. Невозможность достоверно дифференцировать развитие рака тела, хвоста ПЖ на фоне ХП является показанием к корпорокаудальной резекции ПЖ (рис. 13). В данном случае ПЖ пересекается на уровне правого края воротной вены. Штрихом показаны удаленные тело и хвост ПЖ.
Рис. 13. Корпорокаудальная резекция ПЖ. ГПЖ – головка ПЖ. ДПК – двенадцатиперстная кишка.
В 9 случаях ХП осложнился ложной аневризмой артерий чревного ствола. По данным обследования, у 3 пациентов обнаружена ложная аневризма селезеночной артерии, у 2 – ложная аневризма желудочно-двенадцатиперстной артерии, и еще в 4 случаях – ложная аневризма поджелудочно-двенадцатиперстной артерии [7].
Больным с ложными аневризмами первый эндоваскулярный этап позволяет добиться эффективного «выключения» аневризмы из кровотока, уменьшает риск профузного интраоперационного кровотечения при последующем открытом резекционном этапе (рис. 14).
Рис. 14. Селективная эндоваскулярная эмболизация артерии, питающей ложную аневризму
Невозможность достоверно дифференцировать развитие рака головки ПЖ на фоне ХП являлась показанием к панкреатодуоденальной резекции. Выполнено 19 операций. Из них 15 – гастропанкреатодуоденальная резекция, 4 – пилоросохраняющая панкреатодуоденальная резекция. Во всех случаях проводились интраоперационное УЗИ и срочная биопсия ПЖ (рис. 15, 16, 17).
Рис. 15. Гастропанкреатодуоденальная резекция. Пересечение ПЖ по ее перешейку над брыжеечными сосудами. ВВ – воротная вена, ВБВ – верхняя брыжеечная вена, СВ – селезеночная вена, ПЖ – поджелудочная железа, ОПА – общая печеночная артерия
Рис. 16. Гастропанкреатодуоденальная резекция. Операционное поле после удаления панкреатодуоденального комплекса. ОПП – общий печеночный проток, НПВ – нижняя полая вена, АО – аорта, ВВ – воротная вена, ПЖ – поджелудочная железа
Рис. 17. Панкреатодуоденальная резекция. Реконструктивный этап. Формирование панкреатоеюноанастомоза. ПЕА – панкреатоеюноанастомоз, ПЖ – поджелудочная железа
Выводы. Дуоденосохраняющие операции, сочетающие резекционный и дренирующий компоненты, позволяют ликвидировать болевой синдром и другие осложнения ХП (желчная гипертензия с механической желтухой, гипертензия ГПП, портальная гипертензия и дуоденостаз). Субтотальная дуоденосохраняющая резекция головки ПЖ является оптимальным вмешательством при осложненных формах ХП.
Таким образом, после субтотальной дуоденосохраняющей резекции головки ПЖ в сочетании с продольной панкреатоеюностомией были получены хорошие результаты. Все больные отмечали стойкое избавление от болевого синдрома. В случаях с желчной гипертензией было купирование явлений холангита и механической желтухи. Освобождение ВВ из фиброзных тканей снизило явления портальной гипертензии. Субтотальная резекция головки ПЖ снимала явления дуоденостаза. Развития послеоперационного сахарного диабета или прогрессирования имеющегося до операции сахарного диабета не наблюдалось.
|
СПИСОК ЛИТЕРАТУРЫ |
REFERENCES |
|
| 1 | Егоров В.И., Вишневский В.А., Щастный А.Т. Резекция головки поджелудочной железы при хроническом панкреатите. Как делать и как называть? Хирургия. 2009;8:57-66. |
Egorov V.I., Vishnevskii V.A., Shchastnyi A.T. Pancreatic head resection in chronic pancreatitis. How to do and how to call? Surgery. 2009;8:57-66. (In Russ.) |
| 2 |
Beger H.G., Matsuno S., Cameron J.L. Diseases of the Pancreas. Berlin: Springer Verlag; 2008. |
Beger H.G., Matsuno S., Cameron J.L. Diseases of the Pancreas. Berlin: Springer Verlag; 2008. |
| 3 |
Лекции по гепатопанкреатобилиарной хирургии. Под ред. Э.И. Гальперина, Т.Г. Дюжевой. М.: ВИДАР; 2011. |
Lectures on hepatopancreatobiliary surgery. Ed. E.I. Halperin, T.G. Diuzheva. M.: Vidar;2011(In Russ.) |
| 4 |
Ворончихин В.В. Резекция головки поджелудочной железы при хроническом панкреатите. Сборник материалов XIХ Vеждународного конгресса хирургов-гепатологов России и стран СНГ «Актуальные проблемы хирургической гепатологии». Иркутск; 2012:117. Режим доступа: http://hepatoassociation.ru/wp-content/uploads/2011/12/%D0%A1%D0%B1%D0%BE%D1%80%D0%BD%D0%B8%D0%BA_XIX-%D0%90%D0%A5%D0%93.pdf. Ссылка активна на 13.11.2015. |
Voronchihin V.V. Pancreatic head resection in chronic pancreatitis. Collected materials XIX International Congress of surgeons-hepatologists of Russia and CIS countries «Urgent problems of surgical hepatology». Irkutsk; 2012:117. Available at: http://hepatoassociation.ru/wp-cotent/uploads/2011/12/%D0%A1%D0%B1%D0%BE%D1%80%D0%BD%D0%B8%D0%BA_XIX-%D0%90%D0%A5%D0%93.pdf. Assessed 23.11.2015. (In Russ.) |
| 5 |
Ворончихин В.В. Хирургическое лечение хронического панкреатита, осложненного механической желтухой. Материалы XХ юбилейного Международного конгресса Ассоциации хирургов-гепатологов стран СНГ «Актуальные проблемы хирургической гепатологии». Донецк; 2013:92. Режим доступа: http://hepatoassociation.ru/wp-content/uploads/2012/10/%D0%9C%D0%B0%D1%82%D0%B5%D1%80%D0%B8%D0%B0%D0%BB%D1%8B-%D0%BA%D0%BE%D0%BD%D0%B3%D1%80%D0%B5%D1%81%D1%81%D0%B0_2013.pdf. Ссылка активна на 13.11.2015. |
Voronchihin V.V. Surgical treatment of chronic pancreatitis complicated by obstructive jaundice. Materials XX Jubilee International Congress of the Association of Surgeons-hepatologists of CIS countries «Urgent problems of surgical hepatology». Donetsk; 2013:92. Available at: http://hepatoassociation.ru/wp-cotent/uploads/2012/10/%D0%9C%D0%B0%D1%82%D0%B5%D1%80%D0%B8%D0%B0%D0%BB%D1%8B-%D0%BA%D0%BE%D0%BD%D0%B3%D1%80%D0%B5%D1%81%D1%81%D0%B0_2013.pdf. Assessed 23.11.2015. (In Russ.) |
| 6 |
Frey C.F., Mayer K.L. Comparison of Local Resection of the Head of the Pancreas Combined with Longitudinal Pancreaticojejunostomy (Frey Procedure) and Duodenum-Preserving Resection of the Pancreatic Head (Beger Procedure). WorldJournal of Surgery. 2003;27:1217-1230. |
Frey C.F., Mayer K.L. Comparison of Local Resection of the Head of the Pancreas Combined with Longitudinal Pancreaticojejunostomy (Frey Procedure) and Duodenum-Preserving Resection of the Pancreatic Head (Beger Procedure). WorldJournalofSurgery . 2003;27:1217-1230. |
| 7 | Ворончихин В.В. Хирургическое лечение хронического панкреатита, осложненного ложными аневризмами артерий чревного ствола. Материалы XХI Международного конгресса Ассоциации гепатопанкреатобилиарных хирургов стран СНГ «Актуальные проблемы гепатопанкреатобилиарной хирургии». Пермь; 2014:198-199. Режим доступа: http://hepatoassociation.ru/wp-content/uploads/2014/12/%D0%A1%D0%B1%D0%BE%D1%80%D0%BD%D0%B8%D0%BA-%D0%9F%D0%B5%D1%80%D0%BC%D1%8C.pdf. Ссылка активна на 13.11.2015 |
Voronchihin V.V. Surgical treatment of chronic pancreatitis complicated by false aneurysm of the celiac trunk arteries. Materials XXI Congress of the International Association of hepatopancreatobiliary Surgeons of CIS countries «Urgent problems hepatopancreatobiliary surgery». Perm; 2014:198-199. Available at: http://hepatoassociation.ru/wp-cotent/uploads/2014/12/%D0%A1%D0%B1%D0%BE%D1%80%D0%BD%D0%B8%D0%BA-%D0%9F%D0%B5%D1%80%D0%BC%D1%8C.pdf. Assessed 23.11.2015. (In Russ.) |
СВЕДЕНИЯ ОБ АВТОРЕ:
Ворончихин Валентин Владимирович
заведующий курсом хирургии АУ Чувашии «Институт усовершенствования врачей» Минздравсоцразвития Чувашии, заведующий хирургическим отделением БУ «Республиканская клиническая больница» Министерства здравоохранения и социального развития Чувашской Республики, кандидат медицинских наук, доцент
Адрес для переписки:
428018, Чувашская Республика, г. Чебоксары, Московский пр., д. 9
Тел.: +7 (8352) 58-26-88
E-mail:[email protected]
INFORMATION ABOUT THE AUTHOR:
Valentin Vladimirovich Voronchihin
head of Surgery course at AI of Chuvashia «Postgraduate Doctors’ Training Institute» Health Care and Social Development Ministry of Chuvashia, head of Surgical department of BI «the Republican Clinical Hospital» of Health Care and Social Development Ministry of the Chuvash Republic, PhD, associate professor
Address for correspondence:
Moskovskii av., 9, Cheboksary, the Chuvash Republic, 428018
Tel.: +7 (8352) 58-26-88
E-mail: [email protected]
V.V. VORONCHIHIN
CHRONIC PANCREATITIS. SURGICAL TREATMENT.
CURRENT STATE OF THE PROBLEM. OUR EXPERIENCE
Postgraduate Doctors’ Training Institute,
the Republican Clinical Hospital, Cheboksary
In the past 10 years there has been a increasing tendency of chronic pancreatitis incidence all over the world, which is a serious social and economic problem. Here is the analysis of 243 operations on the pancreas in chronic pancreatitis, performed at the surgical department of the Republican Clinical Hospital during the period since 2006 till 2015. It has been revealed that the subtotal duodeno preserving pancreatic head resection is the optimal surgery in complicated forms of chronic pancreatitis.
Key words: pancreas, chronic pancreatitis, duodeno preserving operations.
журналов поджелудочной железы | Список проиндексированных статей
JOP – это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям самую свежую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
The JOP. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редакционной коллегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich – UZH
Связано с
Сеть сторонников панкреатита
Греческое общество печени, поджелудочной железы и желчевыводящих путей
Белорусский панкреатический клуб
Заявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователям разрешено читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа – это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, Международный вестник гепатобилиарных и поджелудочных заболеваний
Панкреатит
Панкреатит – это воспаление поджелудочной железы. Поджелудочная железа – это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) вашим организмом. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международный вестник гепатобилиарных и панкреатических заболеваний
Функция поджелудочной железы
Поджелудочная железа – это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент – «экзокринный», а второй функциональный компонент – «эндокринный». Экзокринные »клетки, вырабатывающие ферменты, помогающие переваривать пищу, а эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания и терапия поджелудочной железы, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит – это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, – это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кист. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит – это необратимое воспаление поджелудочной железы, которое не заживает и не улучшает, а изменяет нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна серьезная причина – употребление алкоголя в больших количествах. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет – частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Рак поджелудочной железы
Рак поджелудочной железы – злокачественное новообразование, возникающее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разрастался и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не погибают программно, а продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет – это группа метаболических заболеваний, характеризующихся дефицитом гормона поджелудочной железы инсулина, который возникает в результате нарушения секреции или действия инсулина, либо того и другого. Сахарный диабет Диабет – это хроническое заболевание, а это означает, что, хотя его можно контролировать, он сохраняется на всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы – сложная процедура и выполняется, когда это единственный вариант, который может привести к более длительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла – это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы – снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, заболеваний пищеварительной системы и печени, Европейский журнал противораковых добавок, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) – это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет о гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы – это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, Гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы – это передача здоровой поджелудочной железы от донора пациентам с сахарным диабетом. Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место.Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Процедуры трансплантации, гастроэнтерология, панкреатология, The Lancet, Американский журнал хирургии, журнал хирургических исследований
Островковно-клеточная карцинома
Островоклеточная карцинома – это необычный рак эндокринной поджелудочной железы.На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Это также известно как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы. Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский медицинский журнал
Муковисцидоз
Муковисцидоз (МВ) – это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика – нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам. Он также известен как муковисцидоз.Ненормальное дыхание – самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология – это соединение патологии с физиологией.Патология описывает состояния во время болезненного состояния, тогда как физиология – это дисциплина, которая описывает механизмы, действующие в организме. Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Родственные журналы по патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа – это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы – обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», потому что она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизма
Кольцо поджелудочной железы
Кольцо поджелудочной железы – редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также сообщалось о некоторых случаях заболевания у взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевидной железы поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа – это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
Современные варианты хирургического лечения хронического панкреатита
Реферат
Сильная рецидивирующая боль в верхней части живота – наиболее частый и заметный симптом пациентов с хроническим панкреатитом.Таким образом, облегчение боли и улучшение качества жизни пациентов являются первоочередными задачами лечения этого заболевания. В качестве первого подхода пациенты должны лечиться консервативно. Если медикаментозное лечение не помогает, эндоскопическое вмешательство может быстро облегчить боль у большинства пациентов. Однако последние данные свидетельствуют о том, что – по крайней мере, при сложном заболевании – хирургическое лечение превосходит эндоскопическое вмешательство, поскольку оно обеспечивает превосходные долгосрочные результаты. Было внедрено несколько хирургических дренажных процедур и методов резекции, которые доказали свою эффективность.Однако следует отдавать предпочтение хирургическим методам, сохраняющим двенадцатиперстную кишку, поскольку они более безопасны и даже более эффективны, чем классическая процедура Уиппла. Было показано, что они обеспечивают адекватный контроль боли и улучшение качества жизни у большинства пациентов. В то же время они могут выполняться с низким уровнем заболеваемости и смертности, сохраняя эндокринную и экзокринную функцию поджелудочной железы и, следовательно, обеспечивая улучшение качества жизни пациентов.
1. Введение
Хронический панкреатит (ХП) – доброкачественное воспалительное заболевание, которое приводит к прогрессирующему и непоправимому разрушению паренхимы поджелудочной железы, что приводит к фиброзу и, как следствие, потере экзокринной и эндокринной функции (14, 46).Это может вызвать стеаторею, мальабсорбцию, диабет и невыносимую боль (52). Боль – часто в сочетании с обструкцией (двенадцатиперстная кишка, желчный проток, проток поджелудочной железы, воротная вена) – остается основным показанием к хирургическому вмешательству.
Заболеваемость ХП варьируется в зависимости от страны. Европейские исследования обычно показывают уровень заболеваемости около 7 на 100 000 (16, 33, 42), в то время как более высокие показатели заболеваемости – 14,4 на 100 000 были зарегистрированы, например, в Японии (40). Основной причиной ХП в промышленно развитых странах Запада является чрезмерное употребление алкоголя (от 65% до 90%), за которым следует идиопатическая (20-25%) и другие редкие этиологии (5%) (16, 33, 40).
Пациенты обычно обращаются с глубоко проникающей тупой болью в эпигастрии, которая обычно иррадирует в спину (32). Патофизиологические механизмы боли при ХП изучены не полностью. Все чаще обсуждается гипотеза о том, что инфильтрация нервных воспалительных клеток приводит к невриту поджелудочной железы с увеличением нервов, изменению нейрональной пластичности и образованию плотной интрапанкреатической нейронной сети. Считается, что эти нервные изменения вызывают характерную нейропатию поджелудочной железы и, как следствие, нейропатическую боль (7-11).Поскольку основные механизмы боли только начинают изучаться, лечение хронической невыносимой боли при ХП часто бывает эмпирическим и недостаточным, и хирургическое вмешательство остается методом выбора.
2. Показания к операции: подождать, оперировать или объем?
Постановка правильного диагноза является первоначальной проблемой при лечении болезненного ХП, которое может быть трудным, особенно у пациентов с ранними формами ХП, при отсутствии структурных изменений, часто наблюдаемых при запущенном заболевании.Большинству пациентов требуется длительный прием обезболивающих для снятия боли после подтверждения диагноза. Кроме того, пациентам следует рекомендовать строго воздерживаться от алкоголя и табака. Обезболивающие следует применять в соответствии с повышением анальгетической лестницы ВОЗ. Несмотря на низкие доказательства эффективности при панкреатической боли, ненаркотические дополнительные препараты, такие как селективные ингибиторы обратного захвата серотонина (СИОЗС) или прегабалин, становятся все более популярными при лечении ХП, поскольку эти агенты доказали свою эффективность при других состояниях хронической боли (21, 36).Также используется добавка ферментов поджелудочной железы, хотя данные об уменьшении боли противоречивы (3, 26, 35, 37, 49, 51). Если медикаментозная терапия оказывается недостаточной и нет признаков обструкции поджелудочной железы или желчных протоков, можно рассмотреть более инвазивные неоперационные стратегии, такие как блокада чревного нерва. В этом контексте методы под контролем EUS оказались более безопасными, более эффективными и долговечными, чем методы под контролем рентгеноскопии или компьютерной томографии (29, 44, 45). Однако блокада чревного нерва обычно вызывает временный эффект, и только 10% пациентов все еще испытывают облегчение боли через 24 недели (25).Поэтому этот вариант кажется более разумным для пациентов со злокачественными новообразованиями и предполагаемой короткой продолжительностью жизни.
У пациентов с ХП и обструкцией протока поджелудочной железы эндоскопическое лечение протоковой декомпрессии, включая папиллотомию, удаление камней и / или имплантацию стента, является еще одним широко используемым вариантом лечения. Классическими показаниями к хирургическому вмешательству при ХП являются непроходимость протока поджелудочной железы, обструкция сосудов, подозрение на новообразование и боли в животе при неэффективности консервативных вариантов лечения.До сих пор только два проспективных рандомизированных клинических исследования рассматривали вопрос о том, лучше ли эндоскопическое или хирургическое дренирование лечить симптоматическую обструкцию протока поджелудочной железы. Дайт и его коллеги были первыми, кто обратился к этому спорному вопросу в рандомизированном контролируемом исследовании, в котором 72 пациента были рандомизированы для хирургического вмешательства по сравнению с эндоскопией (15). Резекция была наиболее распространенной хирургической процедурой (80%), в то время как хирургическое дренирование было выполнено у 20% пациентов. С другой стороны, сфинктеротомия и стентирование (52%) и / или удаление камня у 23% пациентов были наиболее часто выполняемым вмешательством в эндоскопической руке.Хотя исходные показатели успеха обезболивания были одинаково высокими (> 90% пациентов с хотя бы частичным обезболиванием после 1 года наблюдения) для обеих групп, эти клинические результаты заметно изменились через 3 и 5 лет наблюдения. В группе хирургического лечения 42% пациентов продемонстрировали стойкое полное обезболивание через 1 год, которое лишь незначительно снизилось до 41% через 3 года и до 37% через 5 лет. Первоначально столь же хороший клинический результат наблюдался у пациентов в группе эндоскопического лечения, где 52% пациентов показали полное облегчение боли через 1 год.Но этот эффект существенно снизился до 11% через 3 года и до 14% через 5 лет. Соответственно, процент не ответивших на лечение был разочаровывающе высоким: 33-35% в группе эндоскопии по сравнению с только 12-14% в группе хирургического лечения через 3 и 5 лет. Результаты были аналогичными относительно массы тела пациента. Таким образом, Дайт и его коллеги пришли к выводу, что хирургическое вмешательство, по-видимому, превосходит эндоскопическое лечение в отношении длительного обезболивания и увеличения массы тела у пациентов с ХП. Однако следует отметить, что методы эндоскопического дренирования в этом исследовании не соответствовали действующим стандартам, поскольку оно не включало ЭУВЛ (экстракорпоральную ударно-волновую литотрипсию), а для некоторых пациентов состояло только из сфинктеротомии.
В 2007 году Cahen и его коллеги опубликовали второе рандомизированное исследование по этому вопросу (6), которое было обновлено с указанием долгосрочных результатов в 2011 году (5). В этом исследовании 39 пациентов были рандомизированы между эндоскопическим (n = 19) и хирургическим дренированием с помощью панкреатикоеюностомии (n = 20). Исследование было предопределено после внепланового промежуточного анализа, в среднем через 24 месяца, из-за очень значимой разницы в средних показателях боли по Избицкому (11 против 34) в пользу группы хирургического лечения (p <0.001). Еще более поразительными были огромные различия в частоте пациентов с полным или частичным обезболиванием в конце первого периода наблюдения: только 32% пациентов в группе эндоскопического лечения и 75% в группе хирургического лечения демонстрировали хотя бы частичное обезболивание. Более того, при отдаленном периоде наблюдения до 7 лет эти цифры существенно не изменились (38% против 80%). Кроме того, пациенты, получавшие эндоскопическое лечение, подверглись значительно большему количеству повторных вмешательств, чем пациенты, подвергшиеся хирургическому лечению (8 vs.3 при первом наблюдении и 12 против 4 при втором наблюдении). Основываясь на этих результатах, авторы пришли к выводу, что хирургическое дренирование превосходит эндоскопическое лечение и должно рассматриваться как предпочтительный вариант лечения у пациентов с запущенным заболеванием.
На основании этих двух рандомизированных исследований можно сделать вывод, что хирургическое лечение более эффективно и длится дольше, чем эндоскопическое лечение. Эндоскопический дренаж может сыграть свою роль на раннем этапе развития болезни. Однако хирургическое лечение боли при ХП также следует рассматривать на ранних этапах истории болезни, особенно у пациентов с кальцификациями поджелудочной железы.Текущих данных об оптимальных сроках хирургического вмешательства недостаточно, чтобы дать окончательные рекомендации. Nealon и его коллеги предположили, что ранняя операционная декомпрессия протока может замедлить прогрессирующее функциональное разрушение поджелудочной железы (39). Хотя аналогичные выводы были сделаны Ihse et al. (27), другие описали прогрессирующее функциональное нарушение, несмотря на операцию (50), а это означает, что на сегодняшний день вопрос об оптимальном времени операции остается неясным. Из исследования Cahen et al. Мы знаем, что большая группа пациентов, которым была сделана вторичная операция после эндоскопической неудачи (47%), также не выздоровела после операции (6).Это говорит о том, что раннее вмешательство может быть ключевым фактором успеха в лечении ХП независимо от типа вмешательства. Текущие рекомендации предполагают, что если эндоскопическая терапия недостаточно эффективна по прошествии одного года, пациента следует направить на операцию.
3. Варианты хирургического вмешательства: как работать – дренировать или резектировать?
В настоящее время пациентам с ХП проводят два основных вида хирургических вмешательств с целью улучшения дренажа протока поджелудочной железы: процедуры дренирования и резекции.Любое из этих хирургических вмешательств должно быть направлено на облегчение боли и в то же время сохранить как можно большую часть паренхимы поджелудочной железы и быть максимально безопасным. В начале 19 -го -го века были предприняты первые хирургические попытки облегчить панкреатическую боль при ХП, направленные на дренирование панкреатического протока с помощью панкреатостомии (34) или резекции левой поджелудочной железы (17). С тех пор хирургические стратегии лечения хронического панкреатита постоянно развивались. Puestow и Gillesby были первыми, кто представил модификацию с комбинированной резекцией поджелудочной железы слева, продольным открытием протока поджелудочной железы и анастомозом с тонкой кишкой (панкреатикоеюностомия) (43).В 1960 году Partington и Rochelle опубликовали то, что они назвали модифицированной процедурой Puestrow-Gilles: продольная панкреатикоеюностомия с сохранением селезенки, при которой они сохранили хвост поджелудочной железы и расширили отверстие протока поджелудочной железы (41). Этот хирургический метод в настоящее время известен как процедура Партингтона-Рошеля и представляет собой излюбленную процедуру хирургического дренирования для лечения ХП в течение многих лет. Эти дренажные процедуры сохраняют максимум ткани поджелудочной железы; однако главный недостаток этих процедур заключается в том, что не устраняется часто связанная воспалительная масса в головке поджелудочной железы и, следовательно, основная причина заболевания.В настоящее время единственным подходящим показанием к простой дренажной процедуре и продольной панкреатикоеюностомии являются пациенты с изолированной патологией протока поджелудочной железы (расширенный проток более 7 мм; «цепочка озер») без воспалительного образования в головке поджелудочной железы. Для избранной группы пациентов было показано, что длительное обезболивание после этой дренажной операции составляет около 60-70% и до 98% с низкой смертностью и заболеваемостью (примерно 3% и 20% соответственно) (23, 24 ).
Считается, что боль у пациентов без расширения протока поджелудочной железы возникает в результате нейропатических изменений в головке поджелудочной железы, как описано ранее.Головка поджелудочной железы была идентифицирована как порождение заболевания задолго до того, как были обнаружены лежащие в основе нейронные изменения (2). Поэтому за последнее столетие для резекции головки поджелудочной железы было применено несколько хирургических методов. Первая резекция головки поджелудочной железы была выполнена в 1909 году в Берлине Вальтером Карлом Эдуардом Каушем пациенту с периампулярным раком. Это было введение техники, ныне известной как стандартная процедура Кауша-Уиппла, которая включает радикальную резекцию головки поджелудочной железы, двенадцатиперстной кишки, антрального отдела желудка с привратником и желчным пузырем.Первоначально он был разработан для лечения злокачественных новообразований, но позже он также использовался для резекции воспалительных образований головки поджелудочной железы. Из-за относительно высокой частоты желудочно-кишечных осложнений и сахарного диабета классическая процедура Kausch-Whipple была заменена процедурой Whipple с сохранением привратника, введенной Traverso и Longmire в 1978 году (19, 48). Было показано, что эта процедура Traverso-Longmire приводит к долгосрочному облегчению боли примерно у 90% пациентов с болезненным хроническим панкреатитом (19, 38).
В начале 1970-х Бегер ввел резекцию головки поджелудочной железы с сохранением двенадцатиперстной кишки (DPPHR), мотивируя это тем, что резекция антрального отдела желудка, двенадцатиперстной кишки и общего желчного протока казалась чрезмерным лечением при доброкачественном заболевании поджелудочной железы (1). Для процедуры Бегера выполняется субтотальная резекция головки поджелудочной железы перед пересечением железы над воротной веной, сохраняя двенадцатиперстную кишку и внутрипанкреатический желчный проток. Затем дренирование оставшейся части хвоста поджелудочной железы достигается сквозной или сквозной панкреатикоеюностомией с использованием петли Roux-en-Y.
Frey et al изменили установленные процедуры на более ограниченную и органосохраняющую резекцию, которая выполняется путем удаления головки поджелудочной железы и оставления небольшого остатка вдоль стенки двенадцатиперстной кишки (20). Затем Фрей и его коллеги объединили эту процедуру с продольным разрезом левого главного протока поджелудочной железы для оптимального дренажа, сравнимого с ранее упомянутой процедурой дренирования Партингтона – Рошеля. Для реконструкции используется продольная панкреатикоеюностомия с использованием петли Roux-en-Y для дренирования полости черепа поджелудочной железы и левого главного протока.Процедура Фрея обычно считается технически более простой, чем операция Бегера, поскольку резекция головы более ограничена, рассечение поджелудочной железы над воротной веной не требуется, а реконструкция менее сложна.
Наконец, метод Бегера для DPPHR был дополнительно модифицирован и описан Gloor et al в 2001 г., часто называемый процедурой Берна (22). Идея заключалась в том, чтобы объединить преимущества операций Бегера и Фрея. Для процедуры Берна выполняется глубокая резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки для оптимальной декомпрессии без пересечения поджелудочной железы над воротной веной.В отличие от процедуры Фрея и процедуры в Гамбурге, дренирование главного протока поджелудочной железы в теле и хвосте органа не проводится. Дренирование резекционной полости головки поджелудочной железы осуществляется как в Beger
.путем создания панкреатикоеюностомии с использованием петли Roux-en-Y. Когда дело доходит до вопроса о том, какую из этих процедур следует выбрать, доказательства ограничиваются некоторыми моноцентрическими исследованиями (, таблица 1, ). Клемпа и его коллеги сравнили классическую процедуру Уиппла (n = 21) с процедурой Beger (n = 22) в первом рандомизированном контролируемом исследовании типа хирургического лечения болезненного хронического панкреатита в 1995 году.Здесь у пациентов с процедурой Бегера было меньше боли, лучший набор массы тела и более короткое пребывание в больнице (30). Похожее исследование было опубликовано Büchler et al., В котором сравнивали резекцию головки поджелудочной железы с сохранением двенадцатиперстной кишки (n = 20) с процедурой Whipple с сохранением привратника (n = 20). Опять же, спарринг-резекция двенадцатиперстной кишки имела лучший результат с точки зрения боли, увеличения веса, толерантности к глюкозе и способности секреции инсулина (4). В двух рандомизированных испытаниях сравнивали сохраняющую пилорус процедуру Уиппла с процедурой Фрея, и оба показали, что эти процедуры были одинаково эффективны для снятия боли, но процедура Фрея обеспечивает лучшее качество жизни (18, 28).Strate et al. не смогли выявить каких-либо различий в отношении смертности, качества жизни, боли или внешнесекреторной и эндокринной функции при сравнении процедуры Бегера (n = 38) с процедурой Frey (n = 36) (47). Последнее рандомизированное исследование Köninger et al. была опубликована в 2008 году и показывает, что процедура Берна может быть выполнена значительно быстрее и приводит к более короткому пребыванию в больнице, чем операция Бегера (31). В 2010 году Динер и его коллеги опубликовали протокол исследования ChroPac, которое является первым крупным рандомизированным контролируемым многоцентровым исследованием, сравнивающим резекцию головки поджелудочной железы с сохранением двенадцатиперстной кишки и резекцией головки поджелудочной железы.панкреатодуоденэктомия с первичным результатом – качество жизни пациента через 24 месяца после операции (12). Первые результаты этого исследования ожидаются в конце 2016 года. Текущие данные лучше всего резюмированы в недавно опубликованном метаанализе, в котором резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки (включая процедуры Бегера, Фрея и Бюхлера) и панкреатодуоденэктомия оказались одинаково эффективными при сроки обезболивания, общая заболеваемость и частота послеоперационной эндокринной недостаточности (13).Тем не менее, резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки, по-видимому, лучше с точки зрения послеоперационного набора веса и долгосрочного качества жизни. Аналогичные результаты были получены для процедур Бегера и Фрея. Таким образом, несмотря на отсутствие четких доказательств многоцентрового рандомизированного контролируемого исследования, кажется, что любой из этих методов резекции с сохранением двенадцатиперстной кишки подходит для хирургического лечения болезненного хронического панкреатита и что на сегодняшний день их следует предпочтительно выполнять вместо панкреатодуоденэктомии (операция Уиппла).
4. Заключение
Долгосрочное обезболивание, устранение осложнений в органах, прилегающих к поджелудочной железе, а также улучшение боли и качества жизни пациента остаются первоочередными задачами при лечении ХП. К этому следует подходить междисциплинарно, командой радиологов, специалистов по боли, гастроэнтерологов и хирургов. Эндоскопический дренаж может сыграть роль в ранней стадии заболевания. Однако, если стойкое уменьшение боли и последующее улучшение качества жизни пациента не может быть достигнуто с помощью консервативной терапии в течение одного года, хирургическое вмешательство является методом выбора, который в долгосрочной перспективе превосходит эндоскопическое лечение.Резекция поджелудочной железы по поводу ХП имеет низкие показатели заболеваемости и смертности в крупных центрах и обещает долгосрочное облегчение боли для подавляющего большинства пациентов с болезненным хроническим панкреатитом. Когда дело доходит до хирургических методов, дренажные операции безопасны и эффективны для кратковременного обезболивания, особенно у пациентов без увеличенной головки поджелудочной железы, но часто оказываются безуспешными в долгосрочной перспективе. Операция Кауша-Уиппла была стандартом лечения на протяжении десятилетий, но постепенно заменялась модификацией для сохранения привратника от Longmire и Traverso.Стабильно высокие показатели заболеваемости и недостаточные отдаленные эффекты после этих обширных резекций привели к разработке большего количества методов сохранения тканей. В настоящее время методы резекции двенадцатиперстной кишки с сохранением двенадцатиперстной кишки предлагают лучший результат для пациентов с болезненным хроническим панкреатитом и воспалительным образованием в головке поджелудочной железы и поэтому должны рассматриваться как текущий стандарт лечения, в то время как различные варианты этой техники, похоже, дают аналогичные результаты ( 27, 39, 50).
5. Список литературы
- Beger HG, Buchler M и Bittner R . Резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки (DPRHP) у пациентов с хроническим панкреатитом и воспалительным образованием в голове. Альтернативный хирургический метод операции Уиппла. Acta Chir Scand 156 (4): 309-315,1990. PMID: 2349851.
- Beger HG, Büchler M и Bittner R . Резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки (DPRHP) у пациентов с хроническим панкреатитом и воспалительным образованием в голове.Альтернативный хирургический метод операции Уиппла. Acta Chir Scand 156 (4): 309-315,1990. PMID: 2349851.
- Браун А., Хьюз М., Теннер С. и Бэнкс ПА . Уменьшает ли прием ферментов поджелудочной железы боль у пациентов с хроническим панкреатитом: метаанализ. Am J Gastroenterol 92 (11): 2032-2035,1997. PMID: 9362186.
- Büchler MW, Friess H, Müller MW, Wheatley AM и Beger HG . Рандомизированное исследование резекции головки поджелудочной железы с сохранением двенадцатиперстной кишки по сравнению с сохранением привратника Уиппла при хроническом панкреатите. Am J Surg 169 (1): 65-69; обсуждение 69-70,1995. PMID: 7818000.
- Cahen DL, Gouma DJ, Laramee P, Nio Y, Rauws EA, Boermeester MA, et al. Отдаленные результаты эндоскопического и хирургического дренирования протока поджелудочной железы у пациентов с хроническим панкреатитом. Гастроэнтерология , 2011. PMID: 21843494.
- Cahen DL, Gouma DJ, Nio Y, Rauws EA, Boermeester MA, Busch OR, et al. Сравнение эндоскопического и хирургического дренирования протока поджелудочной железы при хроническом панкреатите. N Engl J Med 356 (7): 676-684, 2007. PMID: 17301298.
- Джейхан Г.О., Бергманн Ф., Кадихасаноглу М., Алтинтас Б., Демир И.Е., Хинц У. и др. Панкреатическая невропатия и невропатическая боль – комплексное патоморфологическое исследование 546 случаев. Гастроэнтерология 136 (1): 177-186,2009. PMID: 18992743.
- Джейхан Г.О., Бергманн Ф., Кадихасаноглу М., Эркан М., Парк В., Хинз У и др. Нейротрофический фактор артемин влияет на степень повреждения нервной системы и ее рост при хроническом панкреатите. Кишечник 56 (4): 534-544,2007. PMID: 17047099.
- Джейхан Г.О., Демир И.Е., Маак М. и Фрисс Н. . Судьба нервов при хроническом панкреатите: ремоделирование нейронов и нейропатия поджелудочной железы. Best Practices Clin Gastroenterol 24 (3): 311-322,2010. PMID: 20510831.
- Джейхан Г.О., Демир И.Е., Раух У., Бергманн Ф., Мюллер М.В., Бюхлер М.В. и др. Панкреатическая невропатия приводит к «нервному ремоделированию» и изменению иннервации поджелудочной железы при хроническом панкреатите и раке поджелудочной железы. Am J Gastroenterol 104 (10): 2555-2565, 2009. PMID: 19568227.
- Джейхан ГО, Михальски К.В., Демир И.Е., Мюллер М.В. и Фрисс Н . Панкреатическая боль. Best Practices Clin Gastroenterol 22 (1): 31-44, 2008. PMID: 18206811.
- Diener MK, Bruckner T, Contin P, Halloran C, Glanemann M, Schlitt HJ, et al. ChroPac-trial: резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки в сравнении с панкреатодуоденэктомией при хроническом панкреатите. Протокол рандомизированного контролируемого многоцентрового исследования. Испытания 11: 47,2010. PMID: 20429912.
- Diener MK, Rahbari NN, Fischer L, Antes G, Buchler MW и Seiler CM . Резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки в сравнении с панкреатодуоденэктомией при хирургическом лечении хронического панкреатита: систематический обзор и метаанализ. Ann Surg 247 (6): 950-961, 2008. PMID: 18520222.
- DiMagno EP . Краткий эклектичный анамнез внешнесекреторной недостаточности поджелудочной железы и хронического панкреатита. Гастроэнтерология 104 (5): 1255-1262, 1993.PMID: 8482439.
- Дите П, Ружичка М, Зборил В и Новотный I . Проспективное рандомизированное исследование по сравнению эндоскопической и хирургической терапии хронического панкреатита. Эндоскопия 35 (7): 553-558, 2003. PMID: 12822088.
- Дите П, Старый К, Новотный И., Пречечтелова М., Долина Дж., Лата Дж. И др. Заболеваемость хроническим панкреатитом в Чешской Республике. Eur J Gastroenterol Hepatol 13 (6): 749-750, 2001. PMID: 11434607.
- Duval MK, Jr. Каудальная панкреатико-ейностомия при хроническом рецидивирующем панкреатите. Ann Surg 140 (6): 775-785,1954. PMID: 13208131.
- Farkas G, Leindler L, Daroczi M и Farkas G, Jr. Проспективное рандомизированное сравнение органосохраняющей резекции головки поджелудочной железы с сохраняющей пилорус панкреатодуоденэктомией. Langenbecks Arch Surg 391 (4): 338-342, 2006. PMID: 16680474.
- Friess H, Berberat PO, Wirtz M и Buchler MW . Хирургическое лечение и длительное наблюдение при хроническом панкреатите. Eur J Gastroenterol Hepatol 14 (9): 971-977,2002. PMID: 12352216.
- Фрай В.Дж. и Чайлд К.Г., 3-й номер . Дистальная резекция поджелудочной железы на 95% по поводу хронического панкреатита. Ann Surg 162 (4): 543-549, 1965. PMID: 5833584.
- Giannopoulos S, Kosmidou M, Sarmas I, Markoula S, Pelidou SH, Lagos G, et al. Соблюдение пациентом СИОЗС и габапентина при болезненной диабетической невропатии. Clin J. Pain 23 (3): 267-269,2007. PMID: 17314587.
- Gloor B, Friess H, Uhl W и Buchler MW . Модифицированная методика процедуры Бегера и Фрея у пациентов с хроническим панкреатитом. Dig Surg 18 (1): 21-25, 2001. PMID: 11244255.
- Гонсалес М., Эррера М.Ф., Лагуна М., Гамино Р., Усканга Л., Роблес-Диас Г. и др. Обезболивание при хроническом панкреатите панкреатико-еюностомией. Институциональный опыт. Arch Med Res 28 (3): 387-390, 1997. PMID: 9291636.
- Greenlee HB, Prinz RA и Aranha GV .Отдаленные результаты поперечной панкреатикоеюностомии. World J Surg 14 (1): 70-76,1990. PMID: 2407040.
- Gress F, Schmitt C, Sherman S, Ciaccia D, Ikenberry S и Lehman G . Эндоскопическая блокада чревного сплетения под контролем УЗИ для лечения боли в животе, связанной с хроническим панкреатитом: проспективный опыт одного центра. Am J Gastroenterol 96 (2): 409-416, 2001. PMID: 11232683.
- Halgreen H, Pedersen NT и Worning H .Симптоматический эффект ферментной терапии поджелудочной железы у больных хроническим панкреатитом. Scand J Gastroenterol 21 (1): 104-108,1986. PMID: 3633631.
- Ihse I, Borch K и Larsson J . Хронический панкреатит: результаты операций по обезболиванию. World J Surg 14 (1): 53-58,1990. PMID: 2407038.
- Избицки Дж. Р., Блохле С., Беринг, округ Колумбия, Кнофель В. Т., Кюхлер Т. и Броелш CE . Расширенный дренаж в сравнении с резекцией в хирургии хронического панкреатита: проспективное рандомизированное исследование, сравнивающее продольную панкреатикоеюностомию в сочетании с местным иссечением головки поджелудочной железы с панкреатодуоденэктомией с сохранением привратника. Ann Surg 228 (6): 771-779, 1998. PMID: 9860476.
- Кауфман М., Сингх Г., Дас С., Конча-Парра Р., Эрбер Дж., Микамес С. и др. Эффективность эндоскопической блокады чревного сплетения под контролем УЗИ и невролиза чревного сплетения для лечения боли в животе, связанной с хроническим панкреатитом и раком поджелудочной железы. J Clin Gastroenterol 44 (2): 127-134,2010. PMID: 19826273.
- Klempa I, Spatny M, Menzel J, Baca I, Nustede R, Stockmann F, et al. [Функция поджелудочной железы и качество жизни после резекции головки поджелудочной железы при хроническом панкреатите.Проспективное рандомизированное сравнительное исследование после резекции головки поджелудочной железы с сохранением двенадцатиперстной кишки и операции Уиппла]. Chirurg 66 (4): 350-359,1995. PMID: 7634946.
- Köninger J, Seiler CM, Sauerland S, Wente MN, Reidel MA, Muller MW и др. Резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки – рандомизированное контролируемое исследование, сравнивающее исходную процедуру Бегера с модификацией Берна (ISRCTN № 50638764). Хирургия 143 (4): 490-498, 2008.PMID: 18374046.
- Ланкиш PG . Хронический панкреатит. Curr Opin Gastroenterol 23 (5): 502-507, 2007. PMID: 17762555.
- Леви П., Бартет М., Моллард Б.Р., Амуретти М., Марион-Аудиберт А.М. и Дьярд Ф. . Оценка распространенности и заболеваемости хроническим панкреатитом и его осложнениями. Гастроэнтерол Clin Biol 30 (6-7): 838-844, 2006. PMID: 16885867.
- Ссылка G . Лечение хронического панкреатита панкреатостомией: новая операция. Ann Surg 53 (6): 768-782,1911. PMID: 17862691.
- Malesci A, Gaia E, Fioretta A, Bocchia P, Ciravegna G, Cantor P и др. Отсутствует влияние длительного лечения экстрактом поджелудочной железы на повторяющиеся боли в животе у пациентов с хроническим панкреатитом. Scand J Gastroenterol 30 (4): 392-398,1995. PMID: 7610357.
- Мацудзава-Янагида К., Нарита М., Накадзима М., Кузумаки Н., Ниикура К., Нодзаки Н. и др. Эффективность антидепрессантов для улучшения невропатического болевого состояния и вызванного болью беспокойства посредством воздействия на различные участки мозга. Нейропсихофармакология 33 (8): 1952-1965, 2008. PMID: 17957217.
- Мосснер Дж., Секнус Р., Мейер Дж., Нидерау С. и Адлер Г. . Лечение боли экстрактами поджелудочной железы при хроническом панкреатите: результаты проспективного плацебо-контролируемого многоцентрового исследования. Пищеварение 53 (1-2): 54-66, 1992. PMID: 1289173.
- Muller MW, Friess H, Beger HG, Kleeff J, Lauterburg B, Glasbrenner B и др. Опорожнение желудка после резекции головки поджелудочной железы с сохранением привратника и двенадцатиперстной кишки у пациентов с хроническим панкреатитом. Am J Surg 173 (4): 257-263, 1997. PMID:
- 76.
- Nealon WH и Thompson JC . Прогрессирующая потеря функции поджелудочной железы при хроническом панкреатите задерживается декомпрессией главного протока поджелудочной железы. Продольный проспективный анализ модифицированной процедуры puestow. Ann Surg 217 (5): 458-466; обсуждение 466-458,1993. PMID: 8489308.
- Оцуки М и Таширо М . 4. Хронический панкреатит и рак поджелудочной железы, заболевания, связанные с образом жизни. Intern Med 46 (2): 109-113, 2007. PMID: 17220612.
- Партингтон П.Ф. и Рошель RE . Модифицированная процедура Puestow для ретроградного дренирования протока поджелудочной железы. Ann Surg 152: 1037-1043,1960. PMID: 13733040.
- Pedersen NT и Worning H . Хронический панкреатит. Scand J Gastroenterol Suppl 216: 52-58, 1996. PMID: 8726279.
- Puestow CB и Gillesby WJ . Ретроградный хирургический дренаж поджелудочной железы при хроническом рецидивирующем панкреатите. AMA Arch Surg 76 (6): 898-907,1958. PMID: 13532132.
- Puli SR, Reddy JB, Bechtold ML, Antillon MR и Brugge WR . Невролиз чревного сплетения под контролем EUS при боли, вызванной хроническим панкреатитом или болью при раке поджелудочной железы: метаанализ и систематический обзор. Dig Dis Sci 54 (11): 2330-2337, 2009. PMID: 1 28.
- Сантош Д., Лахтакия С., Гупта Р., Редди Д. Н., Рао Г. В., Тандан М. и др. Клиническое испытание: рандомизированное испытание, сравнивающее чрескожную технику под контролем рентгеноскопии и чрескожную технику.эндоскопический ультразвуковой метод блокады чревного сплетения для лечения боли при хроническом панкреатите. Aliment Pharmacol Ther 29 (9): 979-984, 2009. PMID: 19222416.
- Сарлес Х., Бернард Дж. П. и Джонсон С. . Патогенез и эпидемиология хронического панкреатита. Анну Рев Мед 40: 453-468,1989. PMID: 2658760.
- Strate T, Taherpour Z, Bloechle C, Mann O, Bruhn JP, Schneider C и др. Долгосрочное наблюдение за рандомизированным исследованием, сравнивающим процедуры Бегера и Фрея у пациентов, страдающих хроническим панкреатитом. Ann Surg 241 (4): 591-598,2005. PMID: 15798460.
- Traverso LW и Longmire WP, Jr. Сохранение привратника при панкреатодуоденэктомии. Surg Gynecol Obstet 146 (6): 959-962,1978. PMID: 653575.
- Vecht J, Symersky T, Lamers CB и Masclee AA . Эффективность более низких, чем стандартные, доз дополнительной терапии ферментами поджелудочной железы во время ингибирования кислоты у пациентов с экзокринной недостаточностью поджелудочной железы. Дж. Клин Гастроэнтерол 40 (8): 721-725, 2006.PMID: 16940886.
- Warshaw AL, Popp JW, Jr. и Schapiro RH . Долгосрочная проходимость, функция поджелудочной железы и обезболивание после латеральной панкреатикоеюностомии по поводу хронического панкреатита. Гастроэнтерология 79 (2): 289-293,1980. PMID: 7399232.
- Winstead NS и Wilcox CM . Клинические испытания замены ферментов поджелудочной железы при болезненном хроническом панкреатите – обзор. Панкреатология 9 (4): 344-350,2009. PMID: 19451744.
- Witt H, Apte MV, Keim V и Wilson JS .Хронический панкреатит: проблемы и достижения в патогенезе, генетике, диагностике и терапии. Гастроэнтерология 132 (4): 1557-1573, 2007. PMID: 17466744.
Хронический панкреатит | UF Health, University of Florida Health
Определение
Панкреатит – это отек поджелудочной железы. Хронический панкреатит возникает, когда эта проблема не проходит и не улучшается, со временем усугубляется и приводит к необратимым повреждениям.
Альтернативные названия
Хронический панкреатит – хронический; Панкреатит – хронический – выделения; Поджелудочная недостаточность – хроническая; Острый панкреатит – хронический
Причины
Поджелудочная железа – орган, расположенный за желудком.Он производит химические вещества (называемые ферментами), необходимые для переваривания пищи. Он также производит гормоны инсулин и глюкагон.
Когда происходит рубцевание поджелудочной железы, орган больше не может вырабатывать нужное количество этих ферментов. В результате ваше тело может быть не в состоянии переваривать жир и ключевые элементы пищи.
Повреждение частей поджелудочной железы, вырабатывающих инсулин, может привести к сахарному диабету.
Заболевание чаще всего вызывается многолетним злоупотреблением алкоголем. Повторные эпизоды острого панкреатита могут привести к хроническому панкреатиту.В некоторых случаях фактором может быть генетика. Иногда причина неизвестна или вызвана желчными камнями.
Другие состояния, связанные с хроническим панкреатитом:
- Проблемы, когда иммунная система атакует организм
- Закупорка трубок (протоков), отводящих ферменты из поджелудочной железы
- Муковисцидоз
- Высокий уровень жира, называемые триглицеридами, в крови
- Гиперактивная паращитовидная железа
- Использование определенных лекарств (особенно сульфаниламидов, тиазидов и азатиоприна)
- Панкреатит, передающийся в семье (наследственный)
Хронический панкреатит чаще встречается у мужчин, чем у мужчин. женщины.Это часто происходит у людей в возрасте от 30 до 40 лет.
Симптомы
Симптомы включают:
Боль в животе
- Наибольшая боль в верхней части живота
- Может длиться от часов до дней; со временем может всегда присутствовать
- Может ухудшиться от еды
- Может ухудшиться от употребления алкоголя
- Может также ощущаться в спине, как будто сквозит в животе
ПРОБЛЕМЫ ПИЩЕВАРЕНИЯ
- Хроническая потеря веса , даже если пищевые привычки и количество являются нормальными
- Диарея, тошнота и рвота
- Жирный или масляный стул с неприятным запахом
- Стул бледного или оранжевого цвета
Обследования и анализы
Анализы для диагностики панкреатита включают:
Тесты, которые могут показать причину панкреатита, включают:
- Сывороточный IgG4 (для диагностики аутоиммунного панкреатита)
- Тестирование генов, чаще всего проводится при отсутствии других распространенных причин или при наличии семейного анамнеза
Визуализирующие тесты, которые могут показать опухоль, рубцы или другие изменения поджелудочной железы можно увидеть на:
ERCP – это процедура, при которой исследуется желчь и проток поджелудочной железы. с.Это делается с помощью эндоскопа.
Лечение
Людям, страдающим сильной болью или худеющим, может потребоваться пребывание в больнице для получения:
- обезболивающих.
- Жидкости, вводимые через вену (IV).
- Прекращение приема пищи или жидкости через рот, чтобы ограничить активность поджелудочной железы, а затем медленное начало пероральной диеты.
- Иногда можно ввести зонд через нос или рот для удаления содержимого желудка (назогастральное отсасывание).Трубка может оставаться в течение 1-2 дней, а иногда и 1-2 недель.
Правильная диета важна для людей с хроническим панкреатитом, чтобы поддерживать здоровый вес и получать правильные питательные вещества. Диетолог может помочь вам составить диету, которая включает:
- Обильное питье
- Ограничение жиров
- Частое питание небольшими порциями (это помогает уменьшить симптомы пищеварения)
- Получение достаточного количества витаминов и кальция в рационе или в качестве дополнительных добавки
- Ограничение кофеина
Врач может прописать ферменты поджелудочной железы.Вы должны принимать эти лекарства с каждым приемом пищи и даже во время перекусов. Ферменты помогут вам лучше переваривать пищу, набирать вес и уменьшать диарею.
Избегайте курения и употребления алкогольных напитков, даже если у вас панкреатит легкой степени.
Другие виды лечения могут включать:
- Обезболивающие или хирургическую блокаду нервов для облегчения боли
- Прием инсулина для контроля уровня сахара (глюкозы) в крови
При обнаружении закупорки может быть выполнено хирургическое вмешательство.В тяжелых случаях может быть удалена часть или вся поджелудочная железа.
Перспективы (Прогноз)
Это серьезное заболевание, которое может привести к инвалидности и смерти. Вы можете снизить риск, отказавшись от алкоголя.
Возможные осложнения
Осложнения могут включать:
- Асцит
- Закупорка (непроходимость) тонкой кишки или желчных протоков
- Сгусток крови в вене селезенки
- Может образовываться скопление жидкости в поджелудочной железе (панкреатическая псевдодезия) заразиться
- Диабет
- Плохое всасывание жиров, питательных веществ и витаминов (чаще всего жирорастворимых витаминов A, D, E или K)
- Железодефицитная анемия
- Дефицит витамина B12
Когда обращаться Медицинский работник
Позвоните своему врачу, если:
- У вас появились симптомы панкреатита
- У вас панкреатит, и ваши симптомы ухудшаются или не улучшаются при лечении
Профилактика
Выявление причины острого панкреатита и его лечение быстро может помочь предотвратить хронический панкреатит.Ограничьте количество употребляемого алкоголя, чтобы снизить риск развития этого состояния.
Изображения
Ссылки
Forsmark CE. Хронический панкреатит. В: Feldman M, Friedman LS, Brandt LJ, eds. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология / диагностика / лечение . 10-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 59.
Fosmark CE. Панкреатит. В: Goldman L, Schafer AI, ред. Гольдман-Сесил Медицина .26-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 135.
Paniccia A, Edil BH. Ведение хронического панкреатита. В: Кэмерон Дж. Л., Кэмерон А. М., ред. Современная хирургическая терапия . 12-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2017: 532-538.
Хронический панкреатит (матэ реп хука кōпауку)
Хронический панкреатит (мате репет хука кōпауку) возникает, когда ваша поджелудочная железа необратимо повреждается из-за воспаления. Это отличается от острого панкреатита, когда поджелудочная железа воспаляется на короткий период времени.
Ключевые моменты
Поджелудочная железа – это небольшой орган, расположенный за животом и под грудной клеткой. Это часть вашей пищеварительной системы. Он выделяет ферменты или пищеварительные соки в тонкую кишку для дальнейшего расщепления пищи после того, как она покинула желудок. Он также выделяет гормон инсулин в кровоток, чтобы регулировать уровень глюкозы или сахара.
Хронический панкреатит возникает, когда поджелудочная железа необратимо повреждается из-за воспаления.Это воспаление обычно вызывается чрезмерным употреблением алкоголя, хотя было обнаружено, что курение также связано с хроническим панкреатитом. Воспаление вызывает рубцевание и повреждение частей поджелудочной железы, что влияет на ее способность вырабатывать пищеварительные ферменты и инсулин.
Некоторые редкие генетические состояния, такие как муковисцидоз или аутоиммунные состояния, такие как синдром Шегрена и заболевание печени, называемое первичным билиарным циррозом, также могут увеличить вероятность развития хронического панкреатита.
Хронический панкреатит поражает людей любого возраста, но чаще всего встречается у мужчин в возрасте от 45 до 54 лет.
Хронический панкреатит увеличивает риск заболевания раком поджелудочной железы.
Лечение снимает симптомы, но не устраняет повреждения. Это означает, что хронический панкреатит может сильно повлиять на вашу жизнь, и поэтому важно получить поддержку.
Каковы причины хронического панкреатита?
Длительное злоупотребление алкоголем является причиной примерно 7 из 10 случаев хронического панкреатита.
Менее распространенные причины включают:
- курение
- Проблема с иммунной системой, из-за которой она атакует поджелудочную железу
- наследственная генетическая мутация, нарушающая функции поджелудочной железы.
У 3 из 10 человек причину установить невозможно.
Каковы симптомы хронического панкреатита?
Наиболее частый симптом хронического панкреатита – повторяющиеся приступы боли чуть ниже ребер, которая может распространяться на спину.Сначала он может быть легким, но может стать довольно серьезным. Прием пищи может усилить боль. Однако у 1 из 5 человек боли нет.
Вы также можете почувствовать тошноту (тошноту), проблемы с пищеварением (потому что поджелудочная железа не производит достаточного количества ферментов) или у вас может развиться диабет (потому что ваша поджелудочная железа не вырабатывает достаточно инсулина. Со временем у вас может появиться жирный, неприятный запах. пахнущие табуретки.
Как диагностируется хронический панкреатит?
Поскольку диагностировать хронический панкреатит бывает сложно, врач может попросить вас сделать несколько анализов, включая анализы крови, образец кала, рентген, компьютерную томографию или МРТ.
Как лечить хронический панкреатит?
Основное лечение – отказ от алкоголя на всю оставшуюся жизнь. Вам, вероятно, также будут прописаны обезболивающие и другие лекарства, если это необходимо, чтобы помочь с уровнем ферментов или инсулина. Вам также посоветуют бросить курить и избегать жирной пищи.
Не существует лечения для восстановления уже нанесенного вашей поджелудочной железы повреждения. Иногда требуется хирургическое вмешательство для лечения сильной хронической боли, не поддающейся лечению обезболивающими.
Жизнь с хронической болью может повлиять на ваше психическое здоровье. Поговорите со своим врачом, если вам трудно справиться, и они могут порекомендовать вам психолога или терапевта.
Лекарства
В зависимости от причины панкреатита и симптомов вам могут прописать лекарства, которые помогут вам почувствовать себя лучше.
- Вам могут быть прописаны лекарства для снятия боли, например парацетамол и ибупрофен для умеренной боли, и более сильные обезболивающие, такие как морфин или трамадол, для сильной боли.
- Чтобы улучшить вашу пищеварительную систему, вам могут назначить добавки с ферментами поджелудочной железы, которые представляют собой лекарства, содержащие искусственную версию ферментов, вырабатываемых вашей поджелудочной железой.
- Если панкреатит вызван проблемами с иммунной системой, вам могут назначить кортикостероиды для уменьшения воспаления поджелудочной железы.
Что я могу сделать, чтобы позаботиться о себе, если у меня хронический панкреатит?
Лучшее, что вы можете сделать для себя, – это бросить пить.Сообщите своему врачу, если вам для этого нужна помощь. Вы тоже поможете себе, если вы:
- бросить курить
- избегать жирной пищи
- есть несколько небольших приемов пищи в день, а не три больших приема пищи
- принимать любые лекарства по назначению
- обратитесь за помощью, если вам трудно справиться.
Какая поддержка существует для жизни с хроническим панкреатитом?
Существуют онлайн-группы поддержки для людей с хроническим панкреатитом, такие как группа поддержки Facebook для хронического и острого панкреатита
Вы также можете найти консультанта, с которым можно поговорить о жизни с этим заболеванием.
Как предотвратить хронический панкреатит?
Лучший способ предотвратить хронический панкреатит – это либо избегать употребления алкоголя, либо, если вы все же его пьете, придерживаться рекомендованных дневных и еженедельных ограничений на употребление алкоголя. Отказ от курения также может снизить риск развития хронического панкреатита. Также может помочь здоровая диета.
Узнать больше
Хронический панкреатит NHS Choices, Великобритания, 2015
Хронический панкреатит Информация для пациентов, Великобритания, 2016
Алкоголь и проблемы с алкоголем Health Navigator, Новая Зеландия, 2015
Список литературы
- Хронический панкреатит Информация для пациентов, Великобритания, 2016
- Хронический панкреатит NHS Choices, Великобритания, 2015
- Рак поджелудочной железы NHS Choices, Великобритания, 2016
- Alsamarrai A, Das SLM, Windsor JA, Petrov MS.Факторы, влияющие на риск заболевания поджелудочной железы в общей популяции: систематический обзор и метаанализ проспективных когортных исследований. Clin Gastroenterol Hepatol. 2014 Октябрь; 12 (10): 1635–164. DOI: 10.1016 / j.cgh.2014.01.038. www.cghjournal.org/article/S1542-3565(14)00183-9/fulltext
Информация для медицинских работников о панкреатите – хроническомСодержание этой страницы будет наиболее полезно для врачей, таких как медсестры, врачи, фармацевты, специалисты и другие поставщики медицинских услуг. |
Хронический панкреатит трудно диагностировать, при осмотре часто практически ничего не выявляется, если не считать болезненности в животе. Рассмотрите возможность хронического панкреатита, если у пациента наблюдаются эпизоды обострения с промежуточной ремиссией или постоянной болью в животе, обычно это боль в эпигастрии с иррадиацией в спину. Обычно боль очень сильная, что часто требует приема опиатов в острой форме.Однако в некоторых случаях боль не может быть главной особенностью. Другие симптомы включают:
- тошнота и рвота
- снижение аппетита
- экзокринная дисфункция. Нарушение всасывания с потерей веса, диарея, стеаторея (бледный, жидкий, зловонный стул, который трудно смыть) и дефицит белка
- эндокринная дисфункция. Сахарный диабет и связанные с ним заболеваемость и смертность.
Дифференциальный диагноз боли в животе:
- острый холецистит
- язвенная болезнь
- острый гепатит
- Аневризма брюшной аорты
- пиелонефрит
- острый панкреатит
- неабдоминальных причин, например инфаркт миокарда и пневмония.
Дифференциальная диагностика кальциноза поджелудочной железы при визуализации брюшной полости:
- тяжелая белковая недостаточность.
- наследственный панкреатит.
См. Дополнительную информацию на сайте www.patient.info/doctor/chronic-pancreatitis-pro
BPAC. Злоупотребление психоактивными веществами и наркомания у маори. Журнал «Лучшая практика», июнь 2010 г. www.bpac.org.nz/BPJ/2010/June/adicing.aspx
Д’Хэз Дж. Г., Джейхан Г. О., Демир И. Е., Тиефтранк Э., Фрисс Х. Варианты лечения болезненного хронического панкреатита: систематический обзор.HPB 2014; 16 (6): 512-521. www.ncbi.nlm.nih.gov/pubmedhealth/PMH0068367
Повышение квалификации
Подкаст
Хронический панкреатит Подкаст Goodfellow, 2019
Профессор Джон Виндзор рассказывает о хроническом панкреатите. Джон – квалифицированный хирург общего профиля, который прошел дополнительную стажировку в области гепато-билиарной и панкреатической, гастроэзофагеальной и лапароскопической хирургии. Он работает в Оклендской городской больнице и Оклендском университете. В частном порядке он работает в больнице Милосердия в Окленде и специализируется на хирургии поджелудочной железы, желчных путей, желудка и пищевода.
Regional HealthPathways NZ
Доступ к следующим региональным каналам связи локализован для каждого региона, и доступ ограничен поставщиками медицинских услуг. Если вы не знаете данные для входа, обратитесь в DHB или PHO для получения дополнительной информации:
Стимуляция спинного мозга для лечения боли, связанной с хроническим панкреатитом
Авторы обнаружили, что SCS обеспечивает исключительный контроль боли при этом «непокорном» заболевании, которое часто не поддается лечению и другим вмешательствам.
Описание клинического случая: Здесь авторы сообщают об использовании стимулятора спинного мозга для лечения тяжелой хронической неизлечимой боли в животе у пациента с 18-летним анамнезом хронического панкреатита . Стимулятор с отведениями, расположенными по средней линии T5-T6, использовался в высокочастотном режиме. Визуально-аналоговая шкала (ВАШ) была оценена как 0/10 и оставалась такой в течение 2 лет, пока миграция свинца не была подтверждена рентгенологически.
Фон
Хронический панкреатит является результатом воспаления и фиброза поджелудочной железы. 1 Заболеваемость и распространенность хронического панкреатита составляют приблизительно 5/100 000 и 50/100 000, соответственно; однако это можно недооценить. 1 Факторы риска можно вспомнить с помощью системы классификации под названием TIGARO, которая означает токсико-метаболический, идиопатический, генетический, аутоиммунный, рецидивирующий острый панкреатит и обструктивный. 1
Панкреатит – это непрерывное заболевание, которое включает острую, острую рецидивирующую и хроническую стадии. 1 Различить острый и хронический панкреатит можно на основании времени, боли, уровней ферментов и физических характеристик поджелудочной железы.
Острый панкреатит болезненный, тогда как хронический панкреатит не всегда может быть болезненным.
Хронический панкреатит может иметь нормальные уровни липазы и амилазы. Кроме того, у пациентов будут очаговые участки фиброза, тогда как при остром панкреатите будет равномерно распределенное воспаление всего органа.Тем не менее, хронический панкреатит часто сопровождается болями в животе и панкреатической недостаточностью. Висцеральная боль, связанная с хроническим панкреатитом, распространяется по A-дельта и C-волокнам, а связанный с ней спинальный уровень составляет T5-T6. 2 Боль может привести к гипералгезии. 2 Симптомы проявляются в виде непреодолимой боли в животе и стеатореи. 1
Различить острый и хронический панкреатит можно на основании времени, боли, уровней ферментов и физических характеристик поджелудочной железы.(Изображение: iStock)
Варианты лечения хронического панкреатита
Лечение хронического панкреатита включает изменение образа жизни, замену ферментов поджелудочной железы, купирование боли и устранение осложнений. 1,3 Пациентам следует посоветовать отказаться от курения и алкоголя в дополнение к диетическим изменениям. 1 Замещение ферментов поджелудочной железы также может помочь облегчить боль, уменьшая нагрузку на орган, вырабатывающий и выделяющий эти вещества. 3 Другие способы медицинской анальгезии включают использование трициклических препаратов, НПВП, прегабалина и опиоидов. 4 В настоящее время для лечения боли при панкреатите используется ряд инвазивных методов. К ним относятся блокада чревного нерва, эндоскопическое стентирование, экстракорпоральная ударно-волновая литотрипсия, облучение, хирургическая декомпрессия, денервация или резекция. 5-10 Роль вмешательств зарезервирована для тех, кто не проходит медикаментозное лечение или в случаях подозрения на злокачественное новообразование.
Проблема хронического панкреатита для врачей, занимающихся обезболиванием, заключается в том, что, несмотря на поэтапный подход к лечению, большинство пациентов фактически не справляются с лечением. 11 В дополнение к этому, такие вмешательства, как нейроаблация и блокада чревного сплетения, не воспроизводятся и поэтому могут быть не идеальным вариантом. 11 В одном отчете с участием 1018 пациентов только от 65% до 86% пациентов испытали облегчение боли с помощью эндоскопических вмешательств. 10 Отсутствие медикаментозного лечения и недостаточная эффективность текущих вмешательств делают хронический панкреатит неуправляемым заболеванием, требующим дополнительных исследований в области альтернативных методов лечения боли.
Стимуляция спинного мозга
Стимуляция спинного мозга (SCS) показана при синдроме неудачной спины, комплексном региональном болевом синдроме, заболевании периферических сосудов, рефрактерной стенокардии, диабетической периферической нейропатии, постгерпетической невралгии, межреберной невралгии и фантомной боли в конечностях. 12 Хотя висцеротомная иннервация поджелудочной железы соответствует уровню T5-T6, SCS в настоящее время имеет ограниченное применение при лечении висцеральной боли в животе. 11,12
Авторы использовали SCS в этом случае для лечения боли в животе на основе экспертного опыта. SCS использовался для лечения трудноизлечимой боли в животе, связанной с хроническим панкреатитом, с многообещающими результатами. 2,13-15 Разрешение HIPAA было получено от пациента.
Описание корпуса
41-летняя женщина обратилась с первичной жалобой на стойкую боль в животе в течение 18 лет после безболезненной холецистэктомии с вторичной жалобой на хроническую боль в шее и верхних конечностях.Ее социальная история имела большое значение для того, чтобы быть социальной курильщицей. В ее хирургическом анамнезе были аппендэктомия, гистерэктомия, множественная эндоскопическая ретроградная холангиопанкреатография с установкой стента, цервикальная ламинэктомия со спондилодезом и две радиочастотные абляции шейки матки. Она описала свою боль в животе как ощущение жжения в околопупочной области, оцененное в среднем 7/10 по визуальной аналоговой шкале (ВАШ). Боль в животе усилилась после еды. Тошнота и рвота сопровождались болевыми симптомами.
После обследования гастроэнтерологом ей был поставлен диагноз: хронический панкреатит и синдром раздраженного кишечника. Этиология могла быть вторичной по отношению к курению, но пациент не хотел бросать. Помимо желудочно-кишечных симптомов, у нее также была хроническая трудноизлечимая цервикалгия с болью в правой верхней конечности, вызванной ламинэктомией шейки матки со спондилодезом. Ей поставили диагноз: синдром отказавшей спины.
Неудачные методы лечения боли включали пластыри с кеторолаком, трамадолом, морфином и бупренорфином.Когда пациентка обратилась к нам, пациентка принимала габапентин, пантопразол, ранитидин, эритромицин, панкрелипазу, морфин, монтелукаст, трамадол и бупренорфин. Интервенционное лечение включало семь эндоскопических панкреатических стентов в течение 18 лет до представления нам. Радиочастотная абляция шейки матки временно облегчила симптомы цервикалгии и боли в верхних конечностях.
Пациент был одобрен для испытания системы Boston Scientific Wavewriter SCS с двумя восьмиконтактными отведениями.Отведения были помещены под рентгеноскопическим контролем средней линии на уровне C3-C6 и T5-T6 (Рисунок 1). Батарея помещалась в среднюю ягодичную мышцу.
Рис. 1. Переднезадние рентгеноскопические рентгенограммы, показывающие размещение восьмиконтактных электродов по средней линии в точках C3-C6 и T5-T6.
Испытание проводилось в течение 4 дней. За это время пациент испробовал четыре различных режима программирования по 1 дню каждый. Испытанные режимы включали обычный режим, высокоскоростную, импульсную и комбинированную терапию.
- В обычном режиме используются низкочастотные тонические волны в диапазоне от 40 Гц до 80 Гц, чтобы вызвать парестезию.
- В высокоскоростном режиме (обычно более 500 Гц) используются волны более высокой частоты, чем в обычном режиме. Эти высокочастотные волны не вызывают парестезии.
- Пакетный режим многократно передает пакет волн в диапазоне от 2 Гц до 1200 Гц, за которым следует период отсутствия активности формы волны.
Комбинированная терапия позволяет одновременно накладывать различные режимы терапии.Эта пациентка выбрала режим высокой скорости из-за того, что не хотела ощущать парестезии. Этот высокоскоростной режим также дал пациенту оптимальную анальгезию по сравнению с другими режимами. ВАШ в этом высокоскоростном режиме во время испытания, как сообщалось, составляла 1/10.
Через две недели после успешного испытания был установлен постоянный SCS с отведениями в том же месте с последующим программированием в высокочастотном режиме. В течение этого интервала пациент начал постепенно снижать прием обезболивающих.В конечном итоге у нее было 100% снижение потребления опиоидных анальгетиков, и она больше не использовала их в течение первой недели после постоянного размещения ГКС.
В послеоперационный день 1 пациентка сообщила об уменьшении тошноты и рвоты и восстановила способность спать на правом боку. Ее ВАШ был оценен как 0/10 для живота, шеи и верхних конечностей. После постоянной установки у нее наблюдался 2-летний период обезболивания со средним показателем ВАШ 0/10 для живота, шеи и верхних конечностей.Через два года после операции она испытала боль в животе и вторичную миграцию свинца на уровень Т7-Т8, подтвержденный рентгенологически (Рисунки 2 и 3). После ревизии отведения эта проблема была решена, и пациент прожил 1 год без каких-либо проблем.
Рисунок 2. Переднезадняя рентгенограмма, показывающая размещение восьмиконтактных электродов по средней линии в точках Т7-Т8. Рисунок 3. Боковая рентгеноскопическая рентгенограмма, показывающая размещение восьмиконтактных электродов по средней линии в точках Т7-Т8.
Обсуждение
Эта боль, связанная с хроническим панкреатитом, часто бывает изнуряющей, рецидивирующей и резистентной к лекарствам и другим интервенционным методам, таким как блокада чревного сплетения.Эта боль часто бывает постоянной. Представленный здесь случай и аналогичные случаи демонстрируют, что SCS можно использовать для успешного лечения боли при хроническом панкреатите. 2,13-15 (См. Также SCS для боли при болезни Паркинсона и улучшения моторики)
Наш клинический случай аналогичен другим опубликованным исследованиям, представленным в таблице I. Во всех этих исследованиях отведения располагались между Т5 и Т9 с уменьшением использования обезболивающих. Время ремиссии чаще всего превышало один год. У Vergani 15 было самое высокое среднее послеоперационное снижение баллов по ВАШ, как и у нас, но ни у одного из этих пациентов не было полной ремиссии боли, как в нашем случае.Капурал 14 начал исследование с 30 пациентами, но 10 пациентов выбыли из него из-за неудачного исследования, инфекции, миграции свинца или невозможности последующего наблюдения. 14
Наш случай примечателен тем, что мы смогли получить полную ремиссию болевых симптомов (устойчивое значение VAS 0) с устойчивым прекращением приема ранее принимавшихся опиатных обезболивающих у пациента в течение почти 2 лет без осложнений. Симптомы боли вернулись через 2 года с рентгенологически подтвержденной миграцией свинца в это время до уровня T7-T8.
Следует отметить, что программирование СКС не менялось в течение 2-х летнего периода. Этот уровень миграции свинца был аналогичен предполагаемым уровням исследований, проведенных Kim 13 и Vergani. 15 В нашем представленном случае это было неоптимальное место для снятия боли, поскольку боль пациента усиливалась, когда отведение отводилось от предполагаемого уровня T5-T6. Это различие заставляет нас полагать, что пациент получил полное исчезновение боли отчасти потому, что отведения были размещены на уровне T5-T6.Предполагаемое размещение ведущего сайта в нашем случае было наиболее похоже на случаи, представленные Khan 2 и Kapural; 14 , однако, эти случаи во многом различались. Например, фактическая используемая система SCS не была идентична, ни количество размещенных отведений, ни конкретное размещение. Кроме того, неизвестно, какие режимы программирования использовались. Эти интересные моменты могут иметь важные последствия, но в настоящее время мы не можем сделать какие-либо выводы.
Таким образом, мы сообщаем об успешном использовании SCS для лечения боли, связанной с хроническим панкреатитом, с тщательным наблюдением за миграцией свинца.Потребуются дополнительные исследования для определения оптимальной системы SCS, размещения потенциальных клиентов, количества потенциальных клиентов, наилучшего программирования и стратегии мониторинга и управления такими сложностями, как миграция лидов.
Раскрытие информации: Это исследование было поддержано (полностью или частично) компанией HCA Healthcare и / или аффилированной организацией HCA Healthcare. Взгляды, выраженные в этой публикации, отражают точку зрения авторов и не обязательно отражают официальную точку зрения HCA Healthcare или любой из ее дочерних компаний.
Последнее обновление: 11 января 2021 г.
Лечение боли при хроническом панкреатите
Хронический панкреатит
Что такое хронический панкреатит?
Поджелудочная железа – орган, выполняющий множество важных функций. Он производит ферменты, которые помогают переваривать пищу. Он также вырабатывает инсулин, чтобы держать уровень сахара в крови под контролем.
Кратковременный (острый) панкреатит – это внезапное воспаление поджелудочной железы. Это может быть очень болезненно.У вас могут быть тошнота, рвота и жар. Если острый панкреатит не проходит и постепенно ухудшается, возможно, у вас хронический панкреатит.
Что вызывает хронический панкреатит?
Если у вас хронический панкреатит, пищеварительные ферменты, которые обычно проходят по трубкам внутри вашей поджелудочной железы и попадают в верхний отдел кишечника, попадают в ловушку поджелудочной железы. Это вызывает боль и рубцы. Захваченные ферменты медленно вызывают серьезное повреждение поджелудочной железы.
Наиболее частой причиной хронического панкреатита является употребление большого количества алкоголя в течение длительного периода времени. К другим причинам относятся:
Приступ острого панкреатита с поражением протоков поджелудочной железы
Закупорка главного протока поджелудочной железы, вызванная раком
Некоторые аутоиммунные заболевания
Муковисцидоз
Наследственные болезни поджелудочной железы
Курение
Неизвестная причина в некоторых случаях
Каковы симптомы хронического панкреатита?
Ранние симптомы хронического панкреатита похожи на симптомы острого панкреатита.Симптомы являются случайными и включают:
Боль в верхней части живота, которая распространяется на спину
Боль в животе, усиливающаяся, когда вы едите или пьете алкоголь
Диарея или жирный стул
Тошнота и рвота
Сильная боль в животе, которая может быть постоянной или которая возвращается
Похудание
Хронический панкреатит вызывает серьезные повреждения поджелудочной железы.Это означает, что ваше тело не сможет вырабатывать необходимые ферменты и гормоны. Это может привести к недоеданию, потому что вы не сможете переваривать пищу. Хронический панкреатит также может вызвать диабет. Это происходит потому, что ваша поджелудочная железа не может вырабатывать инсулин. Инсулин контролирует уровень сахара в крови.
Как диагностируется хронический панкреатит?
Ваш лечащий врач поставит вам диагноз хронического панкреатита, если:
Ваш лечащий врач осмотрит ваш живот.Вас также спросят о вашем алкогольном анамнезе и семейном анамнезе заболеваний поджелудочной железы или кистозного фиброза. Анализы крови и визуализации – важная часть вашего диагноза. Они могут включать:
Анализы крови. Они будут искать высокие уровни двух ферментов поджелудочной железы, амилазы и липазы. Они могут попасть в вашу кровь. Другие тесты могут показать закупорку или повреждение желчного пузыря. Их также можно использовать для проверки определенных унаследованных условий.Вам могут потребоваться уровни витамина и другие лабораторные анализы.
Компьютерная томография. Этот тест создает трехмерное изображение вашей поджелудочной железы с использованием рентгеновских лучей и компьютера.
УЗИ брюшной полости. В этом тесте используются звуковые волны для создания изображения поджелудочной железы.
Эндоскопическое УЗИ. В этом тесте используется длинная тонкая трубка (эндоскоп), которую вводят через рот в желудок и верхнюю часть кишечника.Ультразвук на микроскопе делает изображения протоков поджелудочной железы и желчного пузыря.
ERCP. В этом тесте используется длинная тонкая трубка (эндоскоп), которую вводят в область дренажа поджелудочной железы, если необходимо провести лечение.
Магнитно-резонансная холангиопанкреатография. Этот тест делает изображения с помощью радиоволн, сильного магнита и компьютера. В некоторых исследованиях МРТ вам нужно будет сделать инъекцию красителя, чтобы показать более подробное изображение вашей поджелудочной железы и протоков желчного пузыря.
Как лечится хронический панкреатит?
Ежедневное лечение включает:
Лекарство от боли
Добавки ферментов поджелудочной железы при каждом приеме пищи
Инсулин, если у вас диабет
Витаминные добавки, при необходимости
При остром панкреатите или обострении может потребоваться госпитализация для лечения.Точное лечение будет зависеть от причины хронического панкреатита, тяжести симптомов и вашего физического состояния. Острые методы лечения могут включать:
Какие возможные осложнения хронического панкреатита?
Хронический панкреатит поражает инсулин-продуцирующие клетки поджелудочной железы. Это может вызвать следующие осложнения:
Кальцификация поджелудочной железы. Это означает, что ткань поджелудочной железы затвердевает от отложений солей кальция.
Длительная (хроническая) боль
Диабет
Камни в желчном пузыре
Почечная недостаточность
Накопление жидкости и остатков тканей (псевдокисты)
Рак поджелудочной железы
Острые обострения, которые повторяются
Как я могу предотвратить хронический панкреатит?
Лучший способ предотвратить хронический панкреатит – пить только умеренно или совсем не пить.Умеренным употреблением алкоголя считается не более 1 порции в день для женщин и 2 порций в день для мужчин. Бросить курить тоже очень полезно. Снимает боль и отек.
Люди с хроническим панкреатитом
Если вам поставили диагноз хронического панкреатита, ваш лечащий врач может предложить следующие изменения образа жизни:
Не употребляйте спиртные напитки.
Пейте много воды.
Не курите.
Держитесь подальше от кофеина.
Придерживайтесь здоровой диеты с низким содержанием жиров и белков.
Ешьте меньше и чаще.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас начнутся краткосрочные (острые) симптомы, в том числе:
Основные сведения о хроническом панкреатите
Острый панкреатит – это внезапное воспаление поджелудочной железы.Если острый панкреатит не проходит и постепенно ухудшается, у вас хронический панкреатит.
Если у вас хронический панкреатит, пищеварительные ферменты, которые обычно проходят по трубкам внутри вашей поджелудочной железы и попадают в верхний отдел кишечника, попадают в ловушку поджелудочной железы.
Ваш лечащий врач осмотрит ваш живот. Вас спросят о вашем алкогольном анамнезе, а также о семейном анамнезе заболеваний поджелудочной железы или муковисцидоза.
Ежедневное лечение включает обезболивающие, добавки ферментов поджелудочной железы с каждым приемом пищи, инсулин, если у вас развивается диабет, и витаминные добавки, если это необходимо.
Если вам диагностировали хронический панкреатит, ваш лечащий врач может посоветовать изменить образ жизни.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит врач.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам врач.
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
Хронический панкреатит – Guts UK
Как лечить хронический панкреатит?Лечебных средств от хронического панкреатита не существует.Цель состоит в том, чтобы контролировать симптомы и улучшить качество жизни. Жизненно важно отказаться от курения и алкоголя, даже если они не являются основной причиной панкреатита. Оба усугубляют болезнь. Доступна специализированная поддержка.
Плохое пищеварение лечится пищеварительными ферментами, которые вводятся в форме таблеток и принимаются с каждым приемом пищи и перекусом. Препарат, снижающий кислотность ИПП (ингибитор протонной помпы), также может помочь, поскольку желудочная кислота повреждает ферменты в таблетке. Ограничения в питании могут нанести вред.Цель состоит в том, чтобы наслаждаться и переваривать обычную пищу без каких-либо симптомов, а также набрать вес. Каждому пациенту следует обратиться к врачу-диетологу, который является неотъемлемой частью команды по лечению хронического панкреатита. Других «диетологов» следует избегать. У них разная подготовка, и они могут давать плохие или опасные советы.
Боль лечится с помощью «лестницы боли». Минимально эффективное лечение используется в любое время, чтобы облегчить боль и минимизировать побочные эффекты. Если «простые» обезболивающие, такие как парацетамол или ибупрофен, неэффективны, могут потребоваться более сильные препараты из семейства опиатов.Они отлично справляются с кратковременной болью, но вызывают привыкание, вызывают запор и могут вызывать боль при длительном применении. Лекарства, изменяющие боль, которые изменяют способ интерпретации сигналов боли нервами и мозгом, могут дать лучший долгосрочный контроль. Национальный институт здравоохранения и передового опыта (NICE) сообщил, что в этой области необходимы дополнительные исследования.
Безоперационные процедуры для некоторых людей являются частью лечения боли. Люди с камнями в поджелудочной железе могут получить облегчение, если их удалить с помощью эндоскопической процедуры (ERCP).Иногда также возможно разбить камни с помощью ударно-волновой литотрипсии (ДУВЛ). Некоторым людям с сильной болью, не контролируемой обезболивающими лекарствами, полезны инъекции для блокировки нервов, идущих от поджелудочной железы, но это делается только после тщательного рассмотрения.
Операция предлагается только в специализированных центрах поджелудочной железы после тщательного исследования и обсуждения. Операции по дренированию расширенных протоков и удалению воспаленных тканей у некоторых людей могут облегчить боль. Иногда удаляется вся поджелудочная железа (полная панкреатэктомия).Однако это вызывает тяжелый диабет. Если островки Лангерганса (которые производят инсулин) трансплантируются обратно (полная панкреатэктомия с аутотрансплантацией островков, TPIAT), диабет может быть менее тяжелым. Эта операция предназначена для людей, у которых все еще вырабатывается инсулин. В настоящее время есть предложение о финансировании этой операции в 4 центрах в Англии, но оно еще не доступно в свободном доступе.
Помощь в преодолении стресса, связанного с болезненным хроническим заболеванием, может оказать ваш терапевт или команда специалистов по панкреатиту.
Каковы основные осложнения хронического панкреатита?
Основное осложнение хронического панкреатита – сахарный диабет. Обычно это форма, называемая диабетом типа 3c, которая возникает из-за повреждения островков Лангерганса. Островки производят множество различных гормонов, которые способствуют контролю уровня сахара, поэтому диабет типа 3c может быть трудно контролировать. Обычным лечением являются инъекции инсулина, но NICE указал на необходимость проведения исследований в этой области (см. Раздел «Исследования»).
Набухание и рубцевание поджелудочной железы иногда приводит к непроходимости самой поджелудочной железы, желчного протока или двенадцатиперстной кишки (части тонкой кишки, дренирующей желудок). Обструкцию поджелудочной железы или желчного протока обычно лечат путем введения стентов (небольших внутренних дренажных трубок) через непроходимость с помощью эндоскопа (ERCP), но также используются хирургические операции. NICE сообщил, что в этой области необходимы дополнительные исследования. Обструкция двенадцатиперстной кишки встречается редко и обычно требует операции, чтобы избежать закупорки.
У некоторых людей с хроническим панкреатитом также бывают эпизоды острого панкреатита.
Если у вас хронический панкреатит, у вас повышенный риск развития рака поджелудочной железы. Этот риск особенно высок, если у вас наследственный панкреатит. Специалисты по поджелудочной железе будут следить за вашим состоянием и сообщать вам, если они сочтут, что вам следует обследоваться на рак. Людей с наследственным панкреатитом могут попросить принять участие в исследовании, посвященном способам раннего выявления рака.
Хронический панкреатит может осложнять другие заболевания с генетическими компонентами, например, некоторые гиперлипидемии (высокое содержание жиров в крови), высокое содержание кальция в крови, заболевание почек и воспалительное заболевание кишечника.
.
 Главной характеристикой заболевания служит его резкое развитие. Состояние больного быстро ухудшается, а в поджелудочной железе происходят изменения, которые без должного лечения станут необратимыми.
Главной характеристикой заболевания служит его резкое развитие. Состояние больного быстро ухудшается, а в поджелудочной железе происходят изменения, которые без должного лечения станут необратимыми.