Как выявляют панкреатит: причины, симптомы, признаки и диагностика панкреатита у мужчин и женщин
Правильное обследование больного с подозрением на заболевание поджелудочной железы помогает вовремя установить правильный диагноз и назначить лечение. Диагностические поиски любого квалифицированного специалиста начинаются с общеклинических и лабораторных методов обследования. Подтверждают предварительный диагноз инструментальные методики: компьютерная и магниторезонансная томография, рентген контрастное исследование, ультразвуковое исследование и другие.
Диагностический опрос и осмотр
При первой встрече с больным врач интересуется жалобами и проводит общий осмотр пациента. В ходе беседы доктор узнаёт характеристики болевых ощущений, характер диспепсии, частоту и интенсивность клинической симптоматики. Наибольшую диагностическую ценность при диагностике заболеваний железы имеют следующие симптомы:
- Боли в верхней части живота, преимущественно в эпигастральной и подрёберных областях. Боли зачастую носят опоясывающий характер, возникают после приёма обильной жирной пищи. Тяжесть и боль в животе не проходит долгое время.
- Болевые ощущения иррадиируют в левую лопатку, поясницу, что заставляет человека принимать вынужденное положение для облечения состояния.
- Характерный симптом заболевания поджелудочной железы – рвота и тошнота после приёма жирной пищи. В рвотных массах может присутствовать желчь. Рвота не приносит облегчения болевого симптома.
- При заболеваниях железы из-за недостаточного переваривания жиров и липидов возникает стеаторея – частый жидкий или кашицеобразный стул жёлтого цвета с примесью жиров. Стеаторея – патогномоничный симптом при диагностике панкреатита, опухоли и рака органа
- Больных периодически беспокоят вздутие живота, лихорадка, симптомы интоксикации, желтушное окрашивание кожных покровов, что также указывает на заболевание поджелудочной.
Важная информация! Из-за ферментной недостаточности некоторые пациенты отмечают немотивированное снижение массы тела, что также может говорить в пользу патологии железы. При появлении данного симптома необходимо тут же обратиться к врачу, так как в подавляющем большинстве случаев снижение массы тела – признак развития раковой опухоли в организме.
Внешним осмотром выявляют желтуху, сухость кожных покровов. При пальпации в зонах проекции поджелудочной железы выявляется болезненность, однако полностью обследовать и пропальпировать орган не удаётся из-за его глубокого расположения.

Лабораторные методы диагностики
Второй этап диагностического поиска – лабораторные тесты. Для этого назначается клинический и биохимический анализ крови, клинический и биохимический анализ мочи, микроскопия кала (копроскопия), функциональные пробы для выявления недостаточности пищеварительных ферментов.
Клинический анализ крови
При воспалении в гемограмме выявляется лейкоцитоз, ускорение СОЭ. Для присоединения гнойной инфекции характерен сдвиг лейкоцитарной формулы. При раке в крови снижается количество гемоглобина, эритроцитов, тромбоцитов.

Биохимический анализ крови
- В первую очередь оценивают количество амилазы (фермент поджелудочной железы), при патологии органа амилаза в крови повышается в десятки раз.
- Далее, если имеется возможность, оценивают количество более специфичных ферментов: липазы, эластазы, количество которых в крови также увеличивается.
- О воспалении органа говорит диспротеинемия (нарушение соотношения белковых фракций), появление С-реактивного белка.
- О вторичном поражении поджелудочной вследствие заболеваний билиарной и гепатолиенальной систем свидетельствует повышение билирубина, трансаминаз (АсАТ, АлАТ), щелочной фосфатазы, ГамаГТП.
- При раке и опухоли нет специфичных изменений в крови. Новообразование может сопровождаться любыми из вышеперечисленных симптомов.
| Биохимический показатель | Норма | Изменения при патологии железы |
|---|---|---|
| Белок | 65-85 г/л | Диспротеинемия: увеличение общего белка преимущественно за счёт глобулиновой фракции. |
| Глюкоза натощак | 3,3-5,5 ммоль/л | Повышение за счёт атрофии паренхимы и снижения выработки инсулина |
| Трансаминазы (АСТ, АЛТ) | АСТ – до 40 Ед./л АЛТ – до 45 Ед./л | Повышение |
| Щелочная фосфатаза | До 145 Ед./л | Повышение при холестазе |
| С-реактивный белок | Отсутствует | Появляется |
| Амилаза | До 50 Ед./л | Повышение в десятки раз |
| Эластаза, липаза | До 5 мг/л | Повышены |
Биохимический анализ мочи на диастазу
Основной метод диагностики острого и хронического панкреатита в фазе обострения. При этом в моче выявляется высокое содержание диастазы (альфа-амилазы) – специфический признак панкреатита.

Исследование кала
Микроскопирование каловых масс проводят с целью диагностики недостаточности пищеварительных ферментов. Положительным тест считается при выявлении непереваренных липидов, жиров, мышечных волокон. Данный симптом характерен как для воспаления, так и для рака железы. Если имеется возможность, в кале определяют количество панкреатической эластазы и липазы, которые также определяются в большом количестве.
Функциональные пробы
Наиболее информативны при выраженной ферментной недостаточности. В настоящее время имеют ограниченное применение, так как появились более эффективные рентгенологические методики обследования больных.
При заболеваниях поджелудочной железы применяют тест Лунда (зондирование двенадцатиперстной кишки после пробного завтрака с последующим отсасыванием содержимого и его биохимического исследования), радиоизотопный тест (для выявления стеатореи), глюкозотолерантный тест (при подозрении на снижение выработки инсулина), панкреатолауриновый тест и др. Расшифровку результатов тестов проводит врач, диагноз ставится только при подтверждении данных клиническими симптомами.
Важно! При подозрении на рак или доброкачественную опухоль кровь в обязательном порядке исследуют на онкомаркеры.
Полезное видео: Точная диагностика заболеваний поджелудочной железы
Инструментальные методы диагностики
Подтверждение диагноза невозможно без инструментальных методов. На современном этапе развития медицины применяют рентгенологические, ультразвуковые и оптоволоконные методы диагностики.
Рентгенологические исследования
- Обзорная рентгенография брюшной полости. Применяется для дифференциальной диагностики синдрома абдоминальной боли. Косвенные признаки поражения поджелудочной – камни и уплотнения в желчном пузыре и желчных протоках.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Метод также эффективен при вторичном билиарнозависимом панкреатите вследствие застойных явлений в желчных протоках, при камнях в желчном пузыре, при рубцовых сужениях выводных протоков.
- Компьютерная томография. Помогает диагностировать осложнённый панкреатит (кисты, псевдокисты, кальцификаты, атрофичные и некротизированные участки органа). Широко применяется при объемных новообразованиях: доброкачественных опухолях железы, раке, раковых метастазах из соседних органов. При данных патологиях на снимках контуры железы неровные, размеры увеличены, в области одной или двух долей определяется объёмное новообразование.

Ультразвуковое исследование
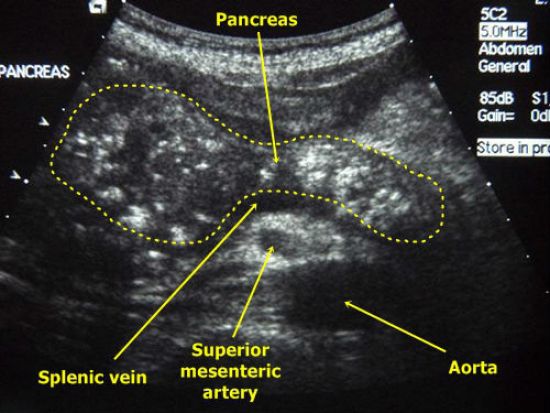
УЗИ органов брюшной полости и, в частности, поджелудочной железы – золотой стандарт диагностики первичного и холангиогенного панкреатита, жирового и соединительнотканного перерождения паренхимы, рака поджелудочной железы. В заключении врач даёт точное описание структуры органа, выраженность диффузных изменений, их характер и распространённость.
- При камнях в желчном пузыре или в выводных протоках визуализируются плотные конкременты различного размера и плотности.
- При остром и хроническом панкреатите во всех отделах органа выявляются диффузные изменения паренхимы в сочетании с отёком капсулы и междольковых пространств.
- При раке размеры органа увеличены, эхогенность структур не однородная. В мониторе чётко просматривается граница между здоровой паренхимой и раковой тканью. По плотности новообразования можно судить о происхождении опухоли.
Важная информация! При подозрении на рак проводится биопсия ткани поджелудочной с последующим микроскопированием структур. При раке в препарате визуализируется нарушение цитоархитектоники биоптата: в паренхиме множественные атипичные клетки с их неправильным расположением.

Эзофагогастродуоденоскопия
Ещё один метод диагностики патологии поджелудочной железы и билиарного тракта. Метод позволяет выявить рубцовое сужение или закупорку выводного протока камнями при билиарнозависимом панкреатите, а также визуализировать изменения в панкреатодуоденальной зоне, что свидетельствует о первичном панкреатите или раке органа.
Таким образом, диагностика патологии поджелудочной железы – это целый комплекс диагностических исследований, которые проводятся пациенту сразу при поступлении в клинику. Все анализы назначаются врачом-гастроэнтерологом или терапевтом после тщательного осмотра и опроса больного. Этот же врач назначает лечение.
Своевременно поставленный диагноз позволяет быстро определить направление в лечении (направить больного в хирургический или терапевтический стационар), назначить адекватную этиотропную и симптоматическую терапию,улучшает прогноз заболевания.
Пациент с воспалением поджелудочной железы (панкреатитом) чаще других вызывает «Скорую помощь» из-за сильных болей. Заболевание протекает в острой или хронической форме. Для диагностики панкреатита недостаточно осмотра врача.
Кроме характерной симптоматики, она основывается на результатах обследования, позволяющих судить о степени нарушения функции органа. Только комплексный подход к выявлению патологии позволяет выбрать оптимальное лечение больного.
Как определить панкреатит по симптомам?
Признаки панкреатита чаще всего проявляются после перегрузки поджелудочной железы обильной жирной и мясной пищей, острыми блюдами, алкогольными напитками. Как правило, панкреатиту у взрослых сопутствуют или предшествуют проблемы с желчевыделением, вызванные желчекаменной болезнью, холециститом, дискинезией желчных протоков. Связь объясняется анатомическим расположением единого выводного отверстия в двенадцатиперстной кишке. Симптомы острого и хронического заболевания отличаются по интенсивности.
Проявления острой формы
При остром панкреатите или в период обострения хронического основными признаками воспаления служат:
- Интенсивные боли в области эпигастрия с иррадиацией в спину, по ходу нижних ребер, в лопатку, грудную клетку. Боли имеют постоянный характер, не облегчаются обезболивающими препаратами и спазмолитиками. Пациенты возбуждены, кричат, в случае тяжелого течения возможен шок с потерей сознания.
- Рвота повторная и мучительная, не дает облегчения пациенту, усиливает слабость.
- Вздутие живота, затруднение отхождения газов, стула.
- Пациенты имеют характерный вид: запавшие глаза, бледность лица, синюшность губ, возможны сине-красные пятна на коже ягодиц.
- Повышение температуры указывает на инфицированную форму острого панкреатита. Она обычно держится на уровне 38 градусов, на этом фоне определяется слабый пульс, выраженная тахикардия. Резкие «подскоки» и падение температуры указывают на гнойную инфекцию в соседних тканях, перитонит.
- У больных имеется склонность к колебанию артериального давления.
Возможны жалобы на сухость во рту (отсутствие слюны), выраженный белый налет на языке.
Дежурящие в стационаре хирурги обычно ожидают поступления пациентов вечером и ночью в праздничные дни
Симптомы хронической формы
Хроническое течение заболевания вызывает нарушения в пищеварении. Оно отражает поражение функции поджелудочной железы и проявляется:
- типичным поносом, при котором увеличена масса кала, он покрыт пленкой непереваренного жира, имеет серый цвет и зловонный запах;
- похудением;
- болями в животе, которые возникают периодически после нарушения диеты, не имеют четкой локализации, могут носить опоясывающий характер, у некоторых пациентов отсутствуют;
- периодической тошнотой, однократной рвотой.
У больных-хроников возможны признаки нарушения эндокринной функции железы (колебание глюкозы в крови), поэтому появляется дрожь в теле, головокружение, чувство голода и жажды, судороги в мышцах конечностей. Симптоматика панкреатита очень схожа с другими заболеваниями брюшной полости.
Диагностировать панкреатит необходимо, как можно раньше, поскольку течение прогрессивно ухудшает состояние поджелудочной железы, ведет к распространенному некрозу и расплавлению тканей, поражению других органов. Дифференциальная диагностика требует знания отличительных особенностей болезней с похожим клиническим течением.
Близость поджелудочной железы к другим органам и солнечному сплетению создает эффект опоясывающих болей при воспалении
Лабораторная диагностика панкреатита
Нужно всегда внимательно и с пониманием относиться к требованию врача сдать анализы. Только лабораторные показатели дают полную картину диагноза, выявляют степень нарушения работы поджелудочной железы, фазу воспаления. Анализы при хроническом панкреатите не настолько показательны как в острую стадию. Наиболее информативными считаются:
Среди анализов крови:
- лейкоцитоз со сдвигом формулы влево, значительное ускорение СОЭ (показывает выраженность воспаления), наличие эозинофилии связывает панкреатит с аутоиммунным механизмом развития, анемия (снижение численности эритроцитов и уровня гемоглобина) имеется у пациентов с хронической формой;
- биохимические тесты на повышенную активность амилазы (изомера Р-изоамилазы) и липазы, аминотрансфераз, щелочной фосфатазы в разы по сравнению с нормой указывают на выход ферментов в кровь, интоксикацию организма, рост билирубина подтверждает связь панкреатита с перекрытием камнем или отеком желчного протока;
- считается, что по снижению содержания кальция можно судить о тяжести заболевания;
- для исследования эндокринной функции проводят определение глюкозы в крови и моче, ацетона, кетоновых тел, возможно потребуется проведение нагрузочного теста, у пациентов с хроническим панкреатитом не исключается развитие сахарного диабета;
- при хроническом панкреатите снижается белок крови (за счет альбуминов), растет холестерин и триглицериды.
В анализах мочи — имеет значение протеинурия (появление белка в моче), увеличение числа цилиндров, эритроцитов, что отражает общие нарушения кровообращения, гипоксию тканей почек. Рост диастазы в суточной моче пропорционален уровню амилазы в крови. Уробилин позволяет судить о нарастании желтухи. В копрограмме отмечается повышенное количество жира, непереваренных волокон, пищевых частиц.
По анализу кала можно распознать характерное нарушение переваривания жиров при хронической форме панкреатита. Определить какие анализы лучше сдать при панкреатите может только врач. Нельзя пытаться самостоятельно расшифровывать результаты. Они имеют значение лишь в комплексе с клиническими проявлениями и данными инструментальных исследований.
Какими тестами определяют функцию поджелудочной железы?
Активность воспалительного процесса при панкреатите диагностируют не только лабораторными, но и функциональными тестами. Зондовые тесты — относят к наиболее точным. Заключаются в получении через гастродуоденальный зонд (прямой метод) путем аспирации содержимого двенадцатиперстной кишки и определении в нем ферментов поджелудочной железы и солей бикарбонатов.
Секретинпанреозиминовый тест считается самым информативным. Непрямые методы (тест Лунда) изучают влияние пищевой нагрузки. Беззондовые тесты — дают менее точную информацию. Прямым считается определение содержания в каловых массах ферментов (химотрипсина, эластазы).
Непрямые способы основаны на подсчете при копрологическом исследовании суточного объема расщепления пищевых продуктов, выделенного жира. Аналогичные тесты проводят по суточной моче (панкреолауриловый, Шиллинга), по выдыхаемому воздуху (триглицеридный, протеиновый, амилазный).
Читайте также:
Инструментальные методы
Современные мнения врачей на диагностику панкреатита требуют, чтобы лабораторные показатели должны были дополнены результатами возможных инструментальных исследований. Не во всех лечебных учреждениях имеется дорогостоящее оборудование, но минимальный объем с помощью рентгенограмм, аппарата УЗИ способны выполнить на уровне районной больницы.
Что дает обзорная рентгенография?
На снимке брюшной полости выявляется раздутый участок поперечно-ободочной кишки, на фоне панкреонекроза значительно повышено газообразование в петлях тонкого и толстого кишечника. Возможно выявление камней в желчном пузыре или протоке. При хроническом панкреатите нередко видны кальцинаты (отложения солей кальция) в поджелудочной железе.
При обзоре грудной клетки видны косвенные признаки, вызванные последствиями панкреатита: жидкость в левой плевральной полости (редко с обеих сторон), сжатие нижней доли легкого, ограниченная подвижность диафрагмы. Более специфичную информацию получают при рентгеновском обследовании желудка, двенадцатиперстной кишки с контрастирующей бариевой смесью, при холецистографии.
На УЗИ при хроническом панкреатите выявляются кальцинаты в желчных ходах и паренхиме железы
Возможности ультразвуковой диагностики
Заключение УЗИ при панкреатите основано на выявлении:
- увеличения органа;
- ровной линии контуров на стадии отека и размытости, если воспаление переходит на околопанкреатическую клетчатку;
- свойства эхогенности паренхимы выше в стадию ремиссии, падении при обострении, при панкреанекрозе наиболее выраженной неоднородности;
- измененной структуры органа, что показывает псевдокисты, участки расширения центрального протока.
Дополнительными признаками считаются:
- сдавливание крупных вен брюшной полости;
- жидкость в животе;
- увеличение диаметра общего желчного протока;
- спленомегалия;
- крупные лимфоузлы в околоподжелудочной клетчатке.
При длительно протекающем хроническом панкреатите поджелудочная железа становится однородно плотной, уменьшается за счет фиброзирования. УЗИ в режиме допплера выявляет различия рака и панкреатита, определяет измененное кровоснабжение по сосудистому рисунку. Врач-диагност изучает все изменения с учетом возрастных особенностей.
Для более полного исследования в специализированных клиниках применяются методы внутрипротокового УЗИ (заключение о тонусе, проходимости желчевыводящих путей), проводят под контролем УЗИ чрескожную панкреатографию, лапароскопическую эхографию.
Что показывает компьютерная и магниторезонансная томография?
Этими методами наиболее четко диагностируется распространение воспаления с поджелудочной железы на органы брюшной полости, забрюшинное пространство, лимфоузлы. Фиксируются более четкие, чем при УЗИ нарушения за счет отека паренхимы, даже небольшого увеличения размеров и инфильтрации поджелудочной железы, окружающего пространства, псевдокисты, деформация главного протока, кальцинаты.
Компьютерная ангиография позволяет изучить кровообращение в поджелудочной железе.
Магниторезонансным исследованиям не мешает повышенное газообразование в кишечных петлях
Эндоскопические методы
С помощью эндоскопической ретроградной холангиопанкреатографии выявляются кистозные образования в железе, деформация центрального протока в определенной части органа (редко в хвосте). Лапароскопия (осмотр брюшной полости через небольшой разрез) позволяет заметить наружные изменения органов (стеатонекротические жировые бляшки на брыжейке и кишках), взять на анализ жидкость из брюшной полости, биоматериал из конкретных участков железы.
С какими заболеваниями проводят дифференциальную диагностику?
Клинические проявления «острого живота» — распространенный симптом разных заболеваний не только хирургического, но и терапевтического профиля. Наиболее часто приходится дифференцировать панкреатит в острой форме.
Инфаркт миокарда
Заболевание вызывается тромбозом коронарных артерий. Боли чаще локализуются за грудиной, имеют давящий, «жгучий» характер. Не связаны с перееданием, желчекаменной болезнью. Гастралгический вариант невозможно отличить от воспаления поджелудочной железы.
Но дополнительные анализы при панкреатите покажут высокий лейкоцитоз, СОЭ, рост панкреатических ферментов. Для поражения миокарда более характерно повышение аспарагиновой трансаминазы, лактатдегидрогеназы, креатинфосфокиназы. Нет изменений в моче и кале. Результаты ЭКГ помогают верифицировать диагноз.
Прободная язва
Прободение язвы желудка сопровождается «кинжальной болью». При осмотре выявляются сразу признаки перитонита. Рвота нетипична. Пациенты обычно боятся пошевелиться. На обзорной рентгенограмме выявляется свободный газ в полости брюшины.
Острый холецистит
Заболевание дает интенсивные боли в подреберье справа, иррадиирующие в правую ключицу, плечо, лопатку. Сопровождаются тошнотой, рвотой с горечью.
Непроходимость кишечника
Сомнения может вызвать вздутие живота и неотхождение газов. Боли имеют выраженный схваткообразный характер с периодами ослабления. Вздутие определяется выше участка непроходимости.
Тромбоз мезентериальной артерии
Мезотромбоз характерен для пациентов пожилого возраста с длительным течением сердечно-сосудистых заболеваний. Боли в животе не связаны с приемом пищи или нарушением диеты.
Рак поджелудочной железы
Помогает отличить от панкреатита определение онкомаркеров (раково-эмбрионального антигена и карбоантигена). Они немного повышены при панкреатите, а при раке в десятки раз.
Методы обследования при панкреатите имеют значение не только для правильного диагноза, но и в оценке терапевтических мероприятий, выборе показаний для хирургического лечения. Диспансерное наблюдение у врача гастроэнтеролога требует плановой проверки состояния поджелудочной железы при хроническом течении заболевания.
 Часто ли вы задавались вопросом, как выявить панкреатит? Большинство больных даже не подозревают о том, что они в зоне риска, а появляющиеся симптомы относят к другим заболеваниям. Важно постоянно следить за состоянием своей поджелудочной железы, ведь она в значительной мере влияет на качество жизни.
Часто ли вы задавались вопросом, как выявить панкреатит? Большинство больных даже не подозревают о том, что они в зоне риска, а появляющиеся симптомы относят к другим заболеваниям. Важно постоянно следить за состоянием своей поджелудочной железы, ведь она в значительной мере влияет на качество жизни.Содержание:
- Причины появления болезни
- Панкреатит или гастрит?
- Симптомы заболевания
- Какие анализы сдавать при панкреатите?
- Инструментальная диагностика
- Как определить панкреатит в домашних условиях?
- Подход к лечению
Причины развития заболевания
Панкреатит – это заболевание поджелудочной железы. Провоцирующим его появление фактором, могут выступать камни, а также кисты и опухоли. Это является препятствием для оттока соков, а железа переваривает себя.
Причины патологии, следующие:
- неправильное питание. Это касается любителей сладкого, копченого и жареного. От консервантов и острого также можно пострадать;
- злоупотребление вредными привычками – курение и алкоголь;
- депрессии и стрессы.
Спровоцировать развитие панкреатита могут заболевания печени и других органов ЖКТ.
Как определить заболевание: панкреатит или гастрит?
Для того чтобы выявить и то, и другое заболевание необходимо пройти комплексное обследование. Панкреатит может быть хроническим или острым, присутствующие симптомы следующие:
- организм становится ослабленным;
- частые позывы в туалет, а именно, диарея;
- ощущение тяжести в желудке;
- рвота и тошнота;
- цвет кожи становится зеленого оттенка.
Большинство признаков напоминают гастрит, и отличить два заболевания самостоятельно просто невозможно.
Как проявляется панкреатит?
 Успех в лечении будет зависеть от того, насколько своевременно было проведено обследование. Для постановки диагноза врач основывается исключительно на данных лабораторного исследования, а также на сопутствующих симптомах. Среди проявлений стоит выделить:
Успех в лечении будет зависеть от того, насколько своевременно было проведено обследование. Для постановки диагноза врач основывается исключительно на данных лабораторного исследования, а также на сопутствующих симптомах. Среди проявлений стоит выделить:
- ощущение периодической боли в районе живота;
- рвота и тошнота, но никакого облегчения после этого не наступает;
- давление понижено;
- температура тела то повышается, то понижается.
Диагностика панкреатита у взрослых может проходить без инструментального обследования. Такие действия позволяют поставить диагноз сразу после того, как заболевание начало развиваться. Отнести к симптомам можно следующие проявления.
- Пульсация ареолы в области желудка ощущается очень сильно, если развивается панкреатит.
- В области возле пупка появляются пятна синего цвета. Это связано с тем, что продукты распада действуют на мышцы и ткани органов.
- Воспалительный процесс приводит к возникновению боли, она может увеличиваться или затихать.
- Если надавить ладошкой на стенки брюшной полости, появится резкая боль.
По этим признакам врач сможет определить развитие заболевания, но чтобы подтвердить или опровергнуть свои подозрения назначается более полное обследование.
Диагностика панкреатита
Диагностика панкреатита у взрослых и детей проводится в медицинском учреждении, первое, на что должен обратить внимание врач – есть ли сопутствующие симптомы. Заболевание опасное сопровождается соответствующими симптомами:
- периодически возникает боль под ребрами;
- болезненность отдает в спину;
- после копченого или жаренного возникают болевые ощущения;
- диарея с неприятным запахом;
- больной резко теряет в весе.
Для каждого пациента симптомы индивидуальны и могут проявляться с разной силой. Ниже мы рассмотрим какие анализы сдают при панкреатите.
Биохимический анализ
Лабораторная диагностика панкреатита нужна обязательно. Первый анализ, назначаемый больным – биохимический, несмотря на свою простоту он информативный. Панкреатит сопровождается многочисленными отклонениями от нормы.
- Альфа-амилазы повышаются. Фермент вырабатывается поджелудочной железой, благодаря нему крахмал расщепляется полноценно.
- Анализ крови при панкреатите может показать, что белки снижаются, в частности это касается альбумина.
- Содержание мочевины увеличивается.
На основании результатов анализов будет подтвержден или опровергнут диагноз.
Водный анализ крови при панкреатите
 Если в поджелудочной железе происходят нежелательные процессы, то это обязательно отразится на состоянии крови, а также количестве жидкости, которая в ней есть. Сосуды могут быть закупорены, начнут образовываться тромбы.
Если в поджелудочной железе происходят нежелательные процессы, то это обязательно отразится на состоянии крови, а также количестве жидкости, которая в ней есть. Сосуды могут быть закупорены, начнут образовываться тромбы.
Общий анализ крови
Как диагностировать панкреатит по общему анализу крови? Все дело в том, что при развитии заболевания эритроциты и лейкоциты будут повышены. Лейкоциты говорят о развитии воспалительного процесса, а эритроциты оседают если жидкость в сосудистом русле уменьшается.
Анализ мочи при панкреатите
У пациентов с панкреатитом результат анализа будет сильно отклоняться от нормы. Как правило это говорит о том, что заболевание находится на начальной стадии развития. Анализ мочи при панкреатите показывает, что лейкоциты и эритроциты повышены, но касается это только поздней стадии развития.
Какие анализы нужно сдать при панкреатите, мы выяснили. Но есть ли другие методы исследования, которые позволят установить диагноз с большей точностью?
Проведение инструментальной диагностики
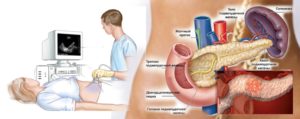 Анализы при хроническом или остром панкреатите — это не единственная мера, которая позволяет поставить точный диагноз. Инструментальная диагностика – неотъемлемая процедура при постановке точного диагноза. В процессе этого врач сможет визуализировать железу, а также рассмотрит влияние заболевания на другие органы. Ниже приведен список методов того, как диагностировать панкреатит.
Анализы при хроническом или остром панкреатите — это не единственная мера, которая позволяет поставить точный диагноз. Инструментальная диагностика – неотъемлемая процедура при постановке точного диагноза. В процессе этого врач сможет визуализировать железу, а также рассмотрит влияние заболевания на другие органы. Ниже приведен список методов того, как диагностировать панкреатит.
- Ультразвук один из самых эффективных методов для определения заболевания. Врач увидит в каком состоянии находятся желчные протоки. Для того чтобы исследование прошло точно, больной должен знать, как к нему подготовиться.
- Рентген. Диагностика острого и хронического панкреатита в обязательном порядке предусматривает проведение этой процедуры.
- Томография – самый информативный метод, позволяющий определить размер органа, присутствие воспалительных процессов. Однако такая диагностика очень дорогая поэтому позволить ее себе могут не все.
- Лапароскопия – исследование проводят только в специально оборудованных кабинетах. Возможно обнаружить патологии органа, применяется только в крайних случаях.
- Эндоскопия – позволяет обнаружить все изменения, происходящие в поджелудочной железе. Через пищевод больному вводится эндоскоп, на конце которого камера, после чего врач внимательно рассматривает орган.
Важно! Сахар в крови при панкреатите повышен, на это также следует обратить внимание, когда проводится диагностика.
Как выявить панкреатит в домашних условиях?
Признаки заболевания связаны с тем, на какой стадии развития оно находится, а также какую форму имеет. Общий симптом – постоянная боль в области живота. Локализоваться она может в левом боку, либо в стороне грудины.
При остром панкреатите стул всегда очень жидкий, в котором содержатся небольшие кусочки пищи. Консистенция фекалий может напоминать пену, она имеет неприятный запах. Периодически больных тошнит.
Хронический панкреатит сопровождается полным отсутствием аппетита, иногда появляется сильная изжога. Если же больной начинает терять вес, то это может указывать на то, что развивается сахарный диабет. Изредка по телу выступает сыпь. Если вы все же сомневаетесь и не знаете, как выявить панкреатит самостоятельно, то следует незамедлительно обратиться к врачу.
Лечение патологии
Острый панкреатит может вылечить только врач, терапия практически всегда проходит в условиях стационара. Все дело в том, что это опасное заболевание. Если имеются подозрения на его развитие не медлите с визитом к доктору, каждая минута промедления может стоить вам жизни.
При сильных приступах вызовите скорую помощь, а пока она едет приложите к животу что-то холодное. При необходимости можно выпить Но-шпу. До приезда врачей ничего нельзя есть. Что касается экстренной помощи, то она должна выглядеть следующим образом:
- в вену больному вводится физраствор;
- необходимо выпить что-то противорвотное;
- антисекреторное и обезболивающие препараты.
После госпитализации и проведения полного обследования вам будет назначено соответствующее лечение. Начав его своевременно можно избежать других, более неприятных последствий.
Поджелудочная железа крайне важна для человеческого организма. Это главный источник трипсина, химотрипсина, панкреатической липазы и амилазы — ферментов для переваривания белков, жиров и углеводов. От работы поджелудочной железы напрямую зависит расщепление и усвоение поступивших в организм питательных веществ. Поговорим об одном из самых распространенных заболеваний этого органа — воспалении поджелудочной железы, или панкреатите. Что это за болезнь и как она проявляется, расскажем в статье.
Классификация панкреатита: его формы и виды
По характеру течения панкреатит делится на острый и хронический. Среди требующих лечения в хирургическом стационаре заболеваний брюшной полости острый панкреатит (ОП) занимает третье место после аппендицита и холецистита.
Существует несколько классификаций ОП. Классификация по степени от Российского общества хирургов разработана в 2014 году с учетом классификации Атланта–92 и ее модификаций, предложенных Международной ассоциацией панкреатологов и Международной рабочей группой по классификации острого панкреатита.
- ОП легкой степени, или отечный панкреатит, — излечимая форма заболевания, в случае которой не образуется панкреонекроз, приводящий к органной недостаточности.
- Средняя степень характеризуется перипанкреатическим инфильтратом (острым скоплением жидкости в поджелудочной железе), псевдокистой, а также отграниченным инфицированным панкреонекрозом, более известным как абсцесс. Помимо этого, может проявляться транзиторная органная недостаточность длительностью не более двух суток.
- Тяжелая степен ь характеризуется гнойно-некротическим парапанкреатитом, или неотграниченным панкреонекрозом, и транзиторной органной недостаточностью, которая длится больше 48 часов.
Только факты
Наиболее распространен отечный панкреатит. Он встречается в 80–85% случаев. Болезнь не имеет фазового течения и редко влечет за собой локальные осложнения или системные расстройства.
Существует также классификация ОП по этиологии .
- Острый алкогольно-алиментарный панкреатит. Легко догадаться, что причина кроется в злоупотреблении спиртным. Этот фактор появления ОП встречается в 55% случаев.
- Острый билиарный панкреатит. Встречается в 35% случаев и возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, причиной которой является холелитиаз (желчнокаменная болезнь) или другие факторы — дивертикул, папиллит, описторхоз.
- Острый травматический панкреатит. Встречается в двух–четырех процентах случаев. К нему приводят травмы поджелудочной железы, в том числе и операционные. А также он может быть осложнением после диагностики путем ЭРХПГ.
Другие причины развития острого панкреатита:
- аутоиммунные процессы;
- сосудистая недостаточность;
- васкулиты;
- лекарственные препараты, в частности гипотиазид, стероидные и нестероидные гормоны, а также меркаптопурин;
- инфекционные болезни: вирусный паротит, гепатит, цитомегаловирус;
- анафилактический шок и аллергические факторы: лаки, краски, запахи строительных материалов;
- дисгормональные процессы при беременности и менопаузе;
- болезни близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области).
Хронический панкреатит (ХП) также делится на формы. Марсельско-Римская классификация выделяет:
- Кальцифицирующий панкреатит. Считается самой распространенной и наиболее тяжело протекающей формой. Причина возникновения — камни, образующиеся в протоках поджелудочной железы и в главном панкреатическом протоке под влиянием патогенных факторов. Раздраженная слизистая оболочка двенадцатиперстной кишки рефлекторно спазмирует свой большой дуоденальный сосочек, что нарушает отток панкреатического сока и запускает воспалительный процесс.
- Обструктивный панкреатит — результат закупорки главного протока поджелудочной железы, блокирующей поступление панкреатического сока в двенадцатиперстную кишку.
- Воспалительный панкреатит. Причиной также считаются желчекаменная болезнь, в результате которой происходит переход инфекции из желчных протоков в железу по сосудам лимфосистемы, гипертензия желчевыводящих путей или непосредственный заброс желчи в поджелудочную железу.
- Фиброз поджелудочной железы. Это диффузное замещение здоровой функционирующей ткани органа очагами соединительной ткани.
Согласно классификации наших соотечественников, в числе которых доктор медицинских наук Владимир Ивашкин, хронический панкреатит можно разделить по трем типам[1].
- По этиологическому фактору ХП делится на:
- билиарнозависимый,
- алкогольный,
- дисметаболический,
- инфекционный,
- идиопатический.
- По клиническим проявлениям :
- болевой,
- гипосекреторный,
- астеноневротический,
- латентный,
- сочетанный.
- По характеру клинического течения :
- редко рецидивирующий — обострения не более одного–двух раз в год;
- часто рецидивирующий — обострения три–четыре раза в год;
- с постоянно присутствующей симптоматикой.
Чем опасен панкреатит и какими симптомами он проявляется
Как проявляется панкреатит? Главный симптом при остром панкреатите — интенсивная постоянная боль, которую пациенты обычно описывают как режущую или тупую. В зависимости от места воспаления поджелудочной железы боль локализуется справа или слева в подреберье. Если поражен весь орган, она носит опоясывающий характер.
Помимо этого, для острого панкреатита поджелудочной железы характерны:
- перепады температуры и давления,
- землистый цвет лица,
- тошнота, рвота с желчью,
- одышка,
- вздутие живота и проблемы со стулом.
При хроническом панкреатите симптомы менее явные. Это периодические болевые ощущения, возникающие после употребления жирных, острых или жареных продуктов, а также алкоголя, газировки, шоколада и кофе. При запущенных формах ХП могут появляться рвота и диарея.
Чем опасен панкреатит? В первую очередь диффузными изменениями в поджелудочной железе, которые могут повлечь за собой экзокринную недостаточность. В таком состоянии у органа не получается вырабатывать необходимое количество ферментов для переваривания пищи, что ведет к нарушению всасывания питательных веществ, потере веса и гиповитаминозу. Причиной ферментной недостаточности может стать и острый, и хронический панкреатит. Помимо этого, панкреатит при обострении чреват следующими осложнениями:
- Нарушением желчеотделения. Отек и фиброзирование поджелудочной железы могут вызывать сдавление желчных протоков и окружающих сосудов. Недостаточное или, наоборот, чрезмерное поступление желчи в просвет двенадцатиперстной кишки постепенно изменяет количественный состав микрофлоры кишечника, что приводит к расстройствам его функции и нарушению общего гормонального баланса организма.
- Обусловленными повреждающим действием панкреатических энзимов воспалительными изменениями. К ним относятся парапанкреатит, ферментативный холецистит, киста, абсцесс, выпотной плеврит, пневмония и паранефрит.
- Эндокринными нарушениями, вплоть до «панкреатического» сахарного диабета.
- Портальной гипертензией. Это синдром повышенного давления в системе воротной вены.
Как определить панкреатит: диагностика заболевания
Панкреатит — это не то заболевание, которое можно пустить на самотек: само по себе сильное воспаление поджелудочной железы не пройдет. Однако заниматься самолечением, ставя себе диагноз на основании статей из интернета тоже не стоит. Как определить панкреатит? Сначала необходимо сдать ряд анализов.
- Общий клинический анализ крови. Для острого панкреатита характерен рост числа лейкоцитов, нейтрофилов и ускорение СОЭ. При хронической форме болезни, напротив, наблюдаются уменьшение количества лейкоцитов и снижение СОЭ ввиду нехватки в организме питательных веществ.
- Биохимический анализ крови и мочи. Он определяет содержание амилазы. Это фермент для расщепления крахмала в просвете желудочно-кишечного тракта, образующийся в поджелудочной и слюнных железах. При панкреатите амилаза не секретируется в просвет кишечника, а начинает активироваться в поджелудочной железе, приводя к ее самоперевариванию. Часть фермента попадает в кровеносное русло, а другая часть через почки отправляется в мочу. Нормальные значения амилазы в крови — 29–100 ед/л, в моче — до 408 ед/сут. Косвенными показателями также принято считать уровни липазы и эластазы.
- Анализ кала. Он проводится, чтобы обнаружить нарушенные функции поджелудочной железы и выработки ферментов. При попадании в здоровый организм 100 граммов жира с калом выделяется 7 граммов. Увеличение содержания жира в кале — признак проблем со всасыванием и расщеплением из-за нехватки ферментов поджелудочной железы.
Однако для выявления панкреатита — воспаления поджелудочной железы — одних лабораторных исследований недостаточно. Получив анализы, следует обратиться к лабораторной диагностике. Например, неплохо определяет панкреатит УЗИ. При ОП на УЗИ заметны общее увеличение поджелудочной железы, неясный контур границ, повышение эхогенности в местах воспаления, увеличение ширины протока и жидкостные состояния. При хроническом панкреатите эхогенность будет меньше, зато на границах органа будет видна зазубренная оболочка с мелкими бугорками. Структура поджелудочной железы будет неоднородна, а проток увеличен.
Диагноз «панкреатит» также помогут установить КТ, МРТ и рентгенография. Первые два исследования выявляют скопление жидкости, псевдокисты и абсцессы, а рентген — наличие воздуха в дуоденальном изгибе и симптом «урезанного толстого кишечника». Определить панкреатит также может и диагностическая лапароскопия — несложное хирургическое вмешательство, проводимое под местной анестезией. Во время подобной мини-операции врач работает с помощью тонких зондов-манипуляторов, которые вводятся в брюшную полость через маленькие проколы.
Что можно при панкреатите: «голод, холод и покой»
Любая болезнь доставляет дискомфорт и вызывает беспокойство. Тем не менее людям, получившим такой диагноз, не стоит в панике вбивать в поисковую строку вопрос «Сколько живут с панкреатитом?». Это серьезное, но не фатальное заболевание. Главное — не забывать наблюдаться у врачей и придерживаться определенных правил.
Основные рекомендации при панкреатите касаются питания. Что нельзя при воспалении поджелудочной железы? В первую очередь нужно забыть о кофе, какао, алкоголе, сладостях и тяжелой пище. Для улучшения работы ЖКТ в рацион необходимо включить больше сырых и тушеных овощей: морковь, картофель, болгарский перец, цветную капусту, тыкву. Яйца лучше варить всмятку или делать из них омлет. Не навредят организму и каши на воде из гречневой, овсяной, рисовой или манной крупы. Кисломолочные продукты и сыры с низким содержанием жира тоже можно есть без опаски.
Как при ремиссии панкреатита, так и при обострении оптимален «Стол № 5», подробный состав которого легко найти в интернете. Питание должно быть дробным: пять–шесть раз в день маленькими порциями. Допускается употребление фруктовых муссов, желе и компотов. Медики также рекомендуют устраивать периодические голодания, но продолжительностью не более одного дня. Сильно горячую пищу употреблять тоже не стоит — она наносит вред поджелудочной железе.
Физические нагрузки при острой стадии панкреатита противопоказаны, а вот в других случаях зарядка, йога, дыхательная гимнастика, скандинавская ходьба и умеренные силовые упражнения приветствуются. Но важно знать меру.
При нарушенной функции поджелудочной железы можно также принимать ферментные препараты, которые снабжают организм дополнительными энзимами. Однако данная терапия запрещена в случае острого панкреатита или обострения хронического. После стихания обострения ферментные препараты назначаются для обеспечения покоя поджелудочной железы и, как сказано выше, коррекции ферментной недостаточности. Но начинать прием ферментов при активном воспалении поджелудочной железы без согласования с врачом не стоит. Во-первых, подтвердить конец обострения или ремиссию панкреатита может только специалист, а во-вторых, нужно убедиться, что у пациента нет иных противопоказаний к употреблению ферментов.
Получив одобрение на прием ферментных препаратов, покупать в аптеке первый попавшийся тоже нежелательно. Необходимо внимательно изучить виды ферментов, их состав, механизм действия и условия употребления.

как выявить у взрослых? Анализы и лечение
Как определить панкреатит надо знать каждому. Так как на сегодняшний день многие не замечают, что находятся в зоне риска болезни и многие очевидные симптомы списывают на простые расстройства желудочного тракта и обычное недомогание. А следить за здоровьем поджелудочной железы очень важно. Ведь от него может зависеть качество жизни.
Что такое панкреатит?
Панкреатит относится к заболеваниям поджелудочной железы. Болезнь проявляется сужением протоков железы. Такое сужение могут спровоцировать камни, которые находятся в желчном пузыре, а также новообразования в виде опухолей и кист. Все это препятствует оттоку соков пищеварительного назначения в кишечник, что приводит к тому, что железа сама себя переваривает. Такой процесс очень опасен для здоровья больного, а порой даже для жизни.
Причины
К причинам очень часто относят следующие показатели:
- Неправильное питание, то есть злоупотребление вредной пищей, жаренным, копченным, жирным, пищей с содержанием уксуса, острой, консервами и консервированным
- Вредные привычки, сюда можно включит курение и злоупотребление алкогольными напитками
- Стрессы и нервное перенапряжение
Панкреатит также могут вызвать:
- Желчекаменная болезнь
- Заболевания печени
- Болезни желудочно-кишечного тракта
Как можно определить болезнь в домашних условиях
Чаще всего признаки заболевания напрямую связаны с его формой и стадией. К общим показателям можно отнести болевые ощущения в области живота. Боль может зарождаться в левом боку и медленно продвигаться в сторону грудины, а также может отдавать в спине в районе лопаток.
В острой форме больной может наблюдать своеобразный жидкий стул, в котором наблюдаются кусочки пищи в не переваренном виде с консистенцией в виде пены, также очень заметным становится запах, который можно назвать неприятным. Также пациент может наблюдать у себя рвоту и периодическую тошноту. Очень часто бывают проблемы с температурой тела при остром панкреатите она или понижается, или повышается.
При хроническом панкреатите, очень часто у больного появляется потеря аппетита, диарея, газообразование, отрыжка, изжога и урчание в брюшной полости. Также пациент может наблюдать очень быстрый сброс веса, что чаще всего указывает на появление сахарного диабета. В некоторых случаях может появиться сыпь на теле, чаще всего пятна выступают на спине, груди и животе.
Какие анализы определяют
Чтобы точно определить панкреатит в организме человека специалисты могут отправить на следующие анализы, которые помогут поставить точный диагноз и дадут возможность назначить адекватное лечение:
- Коптограмма – с помощью этого исследования оценивается химический состав кала, кишечная микрофлора, а также внешний вид.
- Диастаза – этот анализ производят на всех стадиях панкреатита. Он дает возможность понять, в каком состояние находится орган, и какое наличие фермента в нем присутствует. Исследование производится по крови.
- Амилаза – это исследование характерно для приступа, если заболевание находится в начальной стадии, то этот анализ не эффективен.
- Рентген – чаще всего этот метод используется при экстренной хирургии, чтобы определить камни в протоках и солевые отложения.
- УЗИ – это исследование проводится после того, как больной две недели находился на строгой диете. УЗИ помогает определить прирост соединительной ткани, насколько изменены органы и есть ли жидкость в брюшной полости.
- Компьютерная томография – этот метод поможет выявить и определить размеры новообразований и выяснить, не перетекло ли заболевание в форму рака.
- ЭГДС – это исследование расскажет о воспалительных процессах в пищеварительном тракте.
- МРТ – поможет оценить насколько, эффективны обменные процессы в тканях.
Для тех больных, которых невозможно транспортировать в первую очередь назначают следующие анализы:
- АсАТ
- ЛДГ
- Азот
- Моча на диастазе
- Кровь на кальций и сыворотку амилазы
Анализ на гормоны поджелудочной железы
- Инсулин. Этот гормон в организме человека играет незаменимую роль. В работу этого гормона входят следующие функции:
- Помогает усваиванию глюкозы
- Регулирует углевой обмен
- Понижает уровень сахара в крови, если в этом есть необходимость
- С-пептид, белковое вещество. Это вещество вырабатывается организмом вместе с инсулином и показывает его количество.
- Глюкагон. Пептидный гормон альфа – клеток железы. Исследование на этот гормон назначают, при сильных воспалениях, гипогликемической коме и таких же состояниях.
Как определить панкреатит или гастрит
Для того чтобы определить эти два заболевания обязательно назначается полное обследование, а также можно сделать диагностику с помощью наличия симптомов. Гастрит, как и панкреатит может быть острым и хроническим к симптомам этого заболевания можно отнести:
- Слабость во всем организме
- Тяжесть желудке
- Диарея
- Тошнота
- Рвота
- Во рту ощущение постоянной сухости
- Головокружение
- Бледный цвет кожи с зеленым оттенком
Как видно из списка многие симптомы совпадают с симптомами панкреатита. Поэтому точно выявить диагноз может только специалист по исследованиям и анализам.
Лечение
Острый панкреатит может лечиться только в стационаре, с помощью специалистов. Так как острый панкреатит достаточно опасное состояние. Если возникли подозрения на это заболевание, то не стоит медлить с вызовом скорой помощи, которая обязательно должна предложить срочную госпитализацию. До приезда скорой на живот больного прикладывают холод и дают принять спазмолитики, к которым можно отнести Папаверин и Но-шпа. Также больной должен полностью отказаться от приема пищи, в любом ее проявление.
Лечение острого панкреатита можно охарактеризовать, как: холод, голод и покой.
Экстренная помощь в скорой помощи, должна выглядеть так:
- В вену вводят капельницу с физраствором
- Дают противорвотное
- Обезболивают
- Применяют антисекреторное
Признаки хронического панкреатита
- Начальная стадия может протекать очень длительное время и порой затягивается на многие года. В этот период многих беспокоят просто редкие боли, которые редко кто воспринимает всерьез, так как других симптомов не проявляется.
- Чаще всего боли могут появляться после приемов вредной и так называемой пищей.
- Когда панкреатит переходит в хроническую форму, могут появиться тошнота и рвота, а также расстройства желудка.
- Если заболевание затягивается на длительный период, то поджелудочная железа начинает разрушаться и это может привести к недостатку гормонов и ферментов, что приводит к сахарному диабету.
Как определить панкреатит – Всё о печени
Автор На чтение 38 мин. Опубликовано
Какими тестами определяют функцию поджелудочной железы?
Заболевание поджелудочной железы имеет для человека серьезное значение. Острая или хроническая форма панкреатита, это в настоящее время не редкость и причиной этому:
- употребление алкогольной продукции;
- курение;
- неправильное и не совсем здоровое употребление еды;
- неправильные диетические схемы сброса лишнего веса.
Также, возникновению патологии способствует сахарный диабет и онкологические заболевания. Опасное при панкреатите, это возникновение побочных проблем при острой фазе развития, которые приводят к некрозу и летальному исходу. Поэтому каждый человек обязан знать, как проверить поджелудочную железу и предотвратить развитие заболевания. Ведь не допустить развитие патологии органа намного легче, чем потом попытаться вылечить.
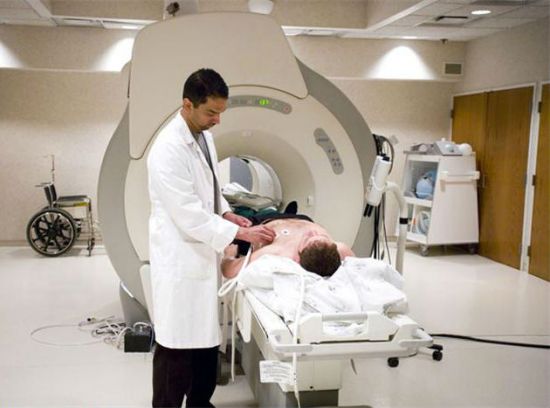
Магниторезонансная томография – метод диагностики визуального определения органов ЖКТ и почек, печени, селезенки. При панкреатите, заболевание трудно выявляется, поэтому этот метод диагностики самый качественный, где доктор может воочию увидеть воспаление или увеличение органов. МРТ, позволят быстро выявить неполадки в ЖКТ и приступить к срочному лечению заболевания.
Для начала процедуры, пострадавший снимает с себя металлические предметы и принимает необходимое положение тела. Причиной назначения процедуры диагностирования, является сильные боли опоясывающего вида. Четкое изображение органа, дает обездвиженное состояние пациента.
Не смотря что МРТ дает четкую картинку внутренних органов, для проверки состояния поджелудочной железы, сдаются все анализы, так как в совокупности происходит более ярко выраженное понимание заболевания и назначение правильного лечения.
Заболевания органов желудочно-кишечного тракта обычно доставляют людям массу проблем, но несмотря на это, многие затягивают с лечением, стараясь справиться с болезнью своими силами. Такой подход не только не приносит пользы, но может спровоцировать опасные осложнения и сопутствующие заболевания. Так как проверить поджелудочную железу?


Для поджелудочной железы нередко свойственны проявления симптомов болезни лишь тогда, когда уже произошли серьезные нарушения. Если же пациенту удалось определить изменения в своем состоянии вовремя, то это уже половина успеха. Современная медицина позволяет достаточно хорошо обследовать пораженный орган. Для проверки поджелудочной железы с помощью магнитно-резонансной методики, важны следующие параметры органа:
- размер;
- форма;
- плотность тканей;
- присутствие образований любого характера;
- особенности внутрипанкреатических протоков. Отдельно осматривают канал селезенки – поджелудочной железы, так как от его проходимости напрямую зависит здоровье организма;
- васкуляризация.
Обследование поджелудочной железы предполагает использование контрастного вещества, чтобы проверить каждый участок и увидеть на снимке даже мельчайшие изменения.
В каких случаях необходимо прибегнуть к МРТ:
- выявление при ультразвуковой диагностике каких-либо изменений в эпигастральной области;
- опухоль;
- хронический панкреатит;
- внутрипротоковая гипертензия;
- кисты;
- непрекращающаяся боль в области живота.
Итак, если появились жалобы на поджелудочную железу, не стоит затягивать с визитом ко врачу. Вовремя сданные анализы и произведенные исследования помогут сохранить здоровье.
Проблемы, связанные с заболеваниями поджелудочной железы, всегда имеют серьезный характер. Острые и хронические панкреатиты сейчас далеко не редкость, как среди старшего поколения, так и среди молодого населения. Причина этого связана с высоким потреблением алкоголя среди населения, нездоровым питанием, голоданием среди молодежи в целях похудения.
Отдельную нишу занимают эндокринные заболевания железы, такие как сахарный диабет и онкологические болезни. Особое внимание следует обратить на то, что острые состояния, при воспалительных и невоспалительных болезнях поджелудочной железы, имеют риск осложнений и высокий процент летальности, даже при оказании всей необходимой медицинской помощи пациенту. Поэтому своевременная диагностика подобных заболеваний может не только сохранить ваше хорошее самочувствие, но даже спасти вам жизнь.
Острый панкреатит обычно является дополнением к какому-либо празднику и провоцируется перееданием или приемом алкоголя. Боль при этом опоясывающая, сильная, упорная, может создаться впечатление стягивания обручем в области верхней части живота. Иррадиирует в спину и усиливается в положении лежа на спине. При этом такие болевые приступы обычно не купируются ни спазмолитиками, ни анальгетиками.
Характерными симптомами являются частая рвота, не приносящая облегчения, вздутие живота, тошнота, слабость, повышение температуры, может отмечаться пожелтение склер. Самостоятельно можно измерить артериальное давление, при остром панкреатите оно обычно снижено. В таком состоянии, абсолютно противопоказано самолечение. При появлении таких признаков, необходимо в срочном порядке обратиться за помощью в больницу!
Немного иначе обстоят дела с хроническим панкреатитом. Он проявляется постепенно и может быть следствием перенесенного острого процесса. На передний план выступают такие симптомы как потеря веса, периодические боли в подреберье слева, иррадиирующие в поясницу, изменения стула, тошнота, горечь во рту, усиление голода и жажды.
Даже при наличии всего букета симптомов помните, что болезнь может быть обманчива, а значит нужно приступать к детальному обследованию, для этого следует знать какие анализы нужно сдать, чтобы проверить поджелудочную железу.
Активность воспалительного процесса при панкреатите диагностируют не только лабораторными, но и функциональными тестами. Зондовые тесты — относят к наиболее точным. Заключаются в получении через гастродуоденальный зонд (прямой метод) путем аспирации содержимого двенадцатиперстной кишки и определении в нем ферментов поджелудочной железы и солей бикарбонатов.
Биохимический анализ крови при панкреатите
Секретинпанреозиминовый тест считается самым информативным. Непрямые методы (тест Лунда) изучают влияние пищевой нагрузки. Беззондовые тесты — дают менее точную информацию. Прямым считается определение содержания в каловых массах ферментов (химотрипсина, эластазы).
Непрямые способы основаны на подсчете при копрологическом исследовании суточного объема расщепления пищевых продуктов, выделенного жира. Аналогичные тесты проводят по суточной моче (панкреолауриловый, Шиллинга), по выдыхаемому воздуху (триглицеридный, протеиновый, амилазный).
С какими заболеваниями проводят дифференциальную диагностику?
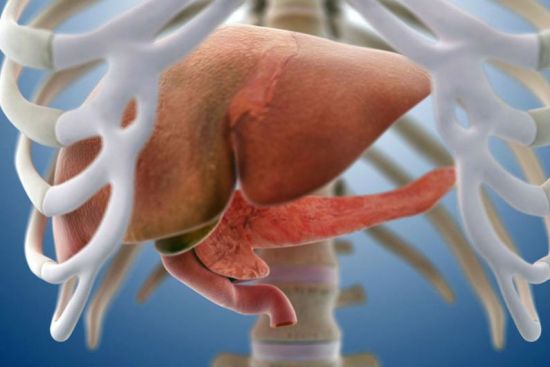
Поджелудочная железа – небольшой, но важный орган пищеварительной системы. Он лежит позади желудка и простирается от двенадцатиперстной кишки до селезенки. У поджелудочной железы дольчатое строение. В каждой дольке есть проток. В органе все протоки соединяются и образуют главный панкреатический проток. Также имеется второй (добавочный) проток. Каждый из них впадает в двенадцатиперстную кишку.


Железа в организме человека выполняет две функции:
- Экзокринную (внешнесекреторную). Сок, выделяющийся из железы в двенадцатиперстную кишку, содержит ферменты. Они участвуют в переваривании белковой, углеводистой и жирной пищи.
- Эндокринную (внутрисекреторную). Поджелудочная железа выделяет в кровь полипептидные гормоны. Они регулируют метаболические процессы, происходящие в организме.
При воспалении функции поджелудочной железы нарушаются. Это подтверждает диагностика панкреатита. Секрет не выделяется из органа в двенадцатиперстную кишку. В связи с этим начинается процесс самопереваривания участков железы. Часть ферментов и токсинов при этом выбрасывается в кровеносные сосуды, распространяется по всему организму и повреждает другие органы (печень, почки, легкие, сердце и даже мозг).
Заболевание возникает у людей по разным причинам. Статистика свидетельствует, что 50 % людей страдают воспалением поджелудочной железы из-за злоупотребления спиртными напитками. В 20 % случаев диагностика панкреатита у взрослых показывает, что недуг развивается из-за желчнокаменной болезни. К другим причинам возникновения воспаления поджелудочной железы относят:
- инфекционные, вирусные и паразитические заболевания;
- грибковые поражения;
- травмы и отравления;
- эндоскопические манипуляции и операции.
Клинические проявления «острого живота» — распространенный симптом разных заболеваний не только хирургического, но и терапевтического профиля. Наиболее часто приходится дифференцировать панкреатит в острой форме.
Инфаркт миокарда
Заболевание вызывается тромбозом коронарных артерий. Боли чаще локализуются за грудиной, имеют давящий, «жгучий» характер. Не связаны с перееданием, желчекаменной болезнью. Гастралгический вариант невозможно отличить от воспаления поджелудочной железы.
Но дополнительные анализы при панкреатите покажут высокий лейкоцитоз, СОЭ, рост панкреатических ферментов. Для поражения миокарда более характерно повышение аспарагиновой трансаминазы, лактатдегидрогеназы, креатинфосфокиназы. Нет изменений в моче и кале. Результаты ЭКГ помогают верифицировать диагноз.
Прободная язва
Прободение язвы желудка сопровождается «кинжальной болью». При осмотре выявляются сразу признаки перитонита. Рвота нетипична. Пациенты обычно боятся пошевелиться. На обзорной рентгенограмме выявляется свободный газ в полости брюшины.
Острый холецистит
Заболевание дает интенсивные боли в подреберье справа, иррадиирующие в правую ключицу, плечо, лопатку. Сопровождаются тошнотой, рвотой с горечью.
Сомнения может вызвать вздутие живота и неотхождение газов. Боли имеют выраженный схваткообразный характер с периодами ослабления. Вздутие определяется выше участка непроходимости.
Мезотромбоз характерен для пациентов пожилого возраста с длительным течением сердечно-сосудистых заболеваний. Боли в животе не связаны с приемом пищи или нарушением диеты.
Помогает отличить от панкреатита определение онкомаркеров (раково-эмбрионального антигена и карбоантигена). Они немного повышены при панкреатите, а при раке в десятки раз.
Методы обследования при панкреатите имеют значение не только для правильного диагноза, но и в оценке терапевтических мероприятий, выборе показаний для хирургического лечения. Диспансерное наблюдение у врача гастроэнтеролога требует плановой проверки состояния поджелудочной железы при хроническом течении заболевания.
Как проверить поджелудочную железу и какие нужно сдать анализы
Чтобы начать лечение — необходимо провести диагностику. Существует ряд заболеваний, симптомы которых выражены неярко и распознать их по ним, не представляется возможным. К таким заболеваниям можно отнести панкреатит.
Успех лечения данного заболевания напрямую зависит от своевременного обследования и постановки верного диагноза. При постановке диагноза специалист опирается не только на данные исследований, но и на признаки сопутствующие заболеванию. К ним можно отнести:
- острая боль в области живота опоясывающего характера;
- постоянное чувство тошноты и рвота, которая не приносит облегчения;
- общая слабость;
- резкое снижение давления;
- повышенное потоотделение и бледность кожных покровов;
- скачки температуры тела;
- нарушения стула;
- сухость во рту, возникновение белого налета на языке.
В медицинской практике существует несколько способов определить панкреатит не используя инструментальное обследование, основываясь только лишь на характерных симптомах. Это дает возможность поставить диагноз взрослому человеку еще на ранней стадии. К данным симптомам относятся:
- при наличии панкреатита у больного не чувствуется пульсация аорты в области желудка.
- возникновение пятен синего цвета в области брюшной стенки при проектировании поджелудочной железы.
- синие пятна в околопупочной области. Их проявление связано с действием продуктов распада поджелудочной железы на ткани органов и мышц.
- болезненные ощущения в месте расположения поджелудочной.
- возникновение боли при пальпации специалистом участка с левой стороны грудины, в месте соединения ребер с позвоночником.
- болезненные ощущения при постукивании по поджелудочной железе. Возникновение боли связано с воспалительным процессом органа.
- сильная боль при введении ладони вглубь брюшной стенки, связанная с раздражением брюшины.
Для того чтобы определить хронический панкреатит врачу необходимо обратить внимание на присутствующие у пациента симптомы. Для данного заболевания характерна следующая симптоматика:
- периодические боли под ребрами по левую сторону от позвоночника;
- распространение болевых ощущений с области поджелудочной в спину;
- возникновение боли после употребления в пищу копченой, жареной или жирной пищи, а также употребления спиртных напитков;
- постоянное чувство тошноты;
- понос с характерным запахом;
- резкая потеря веса, связанная с нарушением усваивания организмом питательных веществ из пищи.
Лечение хронического панкреатита может занять много времени. В период лечения возможны его обострение или ремиссия заболевания, поэтому так важно правильно его диагно
Как определить панкреатит – Всё о печени
Автор На чтение 34 мин. Опубликовано
Как обследовать поджелудочную железу
Заболевание поджелудочной железы имеет для человека серьезное значение. Острая или хроническая форма панкреатита, это в настоящее время не редкость и причиной этому:
- употребление алкогольной продукции;
- курение;
- неправильное и не совсем здоровое употребление еды;
- неправильные диетические схемы сброса лишнего веса.
Также, возникновению патологии способствует сахарный диабет и онкологические заболевания. Опасное при панкреатите, это возникновение побочных проблем при острой фазе развития, которые приводят к некрозу и летальному исходу. Поэтому каждый человек обязан знать, как проверить поджелудочную железу и предотвратить развитие заболевания. Ведь не допустить развитие патологии органа намного легче, чем потом попытаться вылечить.
Магниторезонансная томография – метод диагностики визуального определения органов ЖКТ и почек, печени, селезенки. При панкреатите, заболевание трудно выявляется, поэтому этот метод диагностики самый качественный, где доктор может воочию увидеть воспаление или увеличение органов. МРТ, позволят быстро выявить неполадки в ЖКТ и приступить к срочному лечению заболевания.
Для начала процедуры, пострадавший снимает с себя металлические предметы и принимает необходимое положение тела. Причиной назначения процедуры диагностирования, является сильные боли опоясывающего вида. Четкое изображение органа, дает обездвиженное состояние пациента.
Не смотря что МРТ дает четкую картинку внутренних органов, для проверки состояния поджелудочной железы, сдаются все анализы, так как в совокупности происходит более ярко выраженное понимание заболевания и назначение правильного лечения.
Заболевания органов желудочно-кишечного тракта обычно доставляют людям массу проблем, но несмотря на это, многие затягивают с лечением, стараясь справиться с болезнью своими силами. Такой подход не только не приносит пользы, но может спровоцировать опасные осложнения и сопутствующие заболевания. Так как проверить поджелудочную железу?
Для поджелудочной железы нередко свойственны проявления симптомов болезни лишь тогда, когда уже произошли серьезные нарушения. Если же пациенту удалось определить изменения в своем состоянии вовремя, то это уже половина успеха. Современная медицина позволяет достаточно хорошо обследовать пораженный орган. Для проверки поджелудочной железы с помощью магнитно-резонансной методики, важны следующие параметры органа:
- размер;
- форма;
- плотность тканей;
- присутствие образований любого характера;
- особенности внутрипанкреатических протоков. Отдельно осматривают канал селезенки – поджелудочной железы, так как от его проходимости напрямую зависит здоровье организма;
- васкуляризация.
Обследование поджелудочной железы предполагает использование контрастного вещества, чтобы проверить каждый участок и увидеть на снимке даже мельчайшие изменения.
В каких случаях необходимо прибегнуть к МРТ:
- выявление при ультразвуковой диагностике каких-либо изменений в эпигастральной области;
- опухоль;
- хронический панкреатит;
- внутрипротоковая гипертензия;
- кисты;
- непрекращающаяся боль в области живота.
Итак, если появились жалобы на поджелудочную железу, не стоит затягивать с визитом ко врачу. Вовремя сданные анализы и произведенные исследования помогут сохранить здоровье.
Проблемы, связанные с заболеваниями поджелудочной железы, всегда имеют серьезный характер. Острые и хронические панкреатиты сейчас далеко не редкость, как среди старшего поколения, так и среди молодого населения. Причина этого связана с высоким потреблением алкоголя среди населения, нездоровым питанием, голоданием среди молодежи в целях похудения.
Отдельную нишу занимают эндокринные заболевания железы, такие как сахарный диабет и онкологические болезни. Особое внимание следует обратить на то, что острые состояния, при воспалительных и невоспалительных болезнях поджелудочной железы, имеют риск осложнений и высокий процент летальности, даже при оказании всей необходимой медицинской помощи пациенту. Поэтому своевременная диагностика подобных заболеваний может не только сохранить ваше хорошее самочувствие, но даже спасти вам жизнь.
Острый панкреатит обычно является дополнением к какому-либо празднику и провоцируется перееданием или приемом алкоголя. Боль при этом опоясывающая, сильная, упорная, может создаться впечатление стягивания обручем в области верхней части живота. Иррадиирует в спину и усиливается в положении лежа на спине. При этом такие болевые приступы обычно не купируются ни спазмолитиками, ни анальгетиками.
Характерными симптомами являются частая рвота, не приносящая облегчения, вздутие живота, тошнота, слабость, повышение температуры, может отмечаться пожелтение склер. Самостоятельно можно измерить артериальное давление, при остром панкреатите оно обычно снижено. В таком состоянии, абсолютно противопоказано самолечение. При появлении таких признаков, необходимо в срочном порядке обратиться за помощью в больницу!
Немного иначе обстоят дела с хроническим панкреатитом. Он проявляется постепенно и может быть следствием перенесенного острого процесса. На передний план выступают такие симптомы как потеря веса, периодические боли в подреберье слева, иррадиирующие в поясницу, изменения стула, тошнота, горечь во рту, усиление голода и жажды.
Диагноз Панкреатит | NIDDK
Как врачи диагностируют панкреатит?
Для диагностики панкреатита и выяснения его причин врачи используют
- ваша история болезни
- физический экзамен
- лабораторных и визуальных тестов
Медицинский работник попросит
Во время медицинского осмотра, медицинский работник будет
- осмотреть свое тело
- проверить живот на боль, отек или нежность
Какие тесты используют медицинские работники для диагностики панкреатита?
Медицинские работники могут использовать лабораторные или визуальные тесты для диагностики панкреатита и выявления его причин. Диагностика хронического панкреатита может быть трудной на ранних стадиях. Ваш врач также проверит наличие других заболеваний, имеющих сходные симптомы, таких как язвенная болезнь желудка или рак поджелудочной железы
Лабораторные тесты
Лабораторные тесты для диагностики панкреатита включают следующее:
Анализы крови. Медицинский работник может взять у вас образец крови и отправить образец в лабораторию для проверки на
Испытания стула. Ваш врач может проверить образец кала, чтобы выяснить, есть ли у человека нарушение всасывания жира.
Тесты изображений
Медицинские работники также используют диагностические тесты для диагностики панкреатита. Техник проводит большинство тестов в амбулаторном центре, больнице или кабинете врача. Вам не нужна анестезия, лекарство, чтобы успокоить вас, для большинства этих тестов.
УЗИ. Ультразвук использует устройство, называемое преобразователем, которое отскакивает безопасные, безболезненные звуковые волны от ваших органов, создавая картину их структуры. УЗИ может обнаружить камни в желчном пузыре.
Компьютерная томография (КТ). КТ создает изображения вашей поджелудочной железы, желчного пузыря и желчных протоков. КТ может показать панкреатит или рак поджелудочной железы.
Магнитно-резонансная холангиопанкреатография (MRCP). MRCP использует аппарат магнитно-резонансной томографии (МРТ), который создает изображения ваших органов и мягких тканей без рентгеновских лучей.Ваш врач или специалист могут использовать MRCP для обследования поджелудочной железы, желчного пузыря и желчных протоков на предмет панкреатита.
Медицинские работники используют MRCP для обследования поджелудочной железы, желчного пузыря и желчных протоков на предмет панкреатита.Эндоскопическое УЗИ (EUS). Ваш врач вводит эндоскоп – тонкую гибкую трубку – в горло, через желудок и в тонкую кишку. Врач включает ультразвуковую насадку для создания снимков поджелудочной железы и желчных протоков.Ваш врач может отправить вас к гастроэнтерологу для выполнения этого теста.
Тест функции поджелудочной железы (PFT). Ваш врач может использовать этот тест для измерения реакции поджелудочной железы на секретин, гормон, вырабатываемый тонкой кишкой. Этот тест проводится только в некоторых центрах в Соединенных Штатах.
,Хронический Панкреатит | Седарс-Синай
Не то, что вы ищете?Что такое хронический панкреатит?
Ваш поджелудочная железа – трудолюбивый орган. Это делает ферменты, которые помогают вам переваривать пищу. Это также вырабатывает инсулин, чтобы контролировать уровень сахара в крови.
Краткосрочный (острый) панкреатит – это внезапное воспаление поджелудочной железы. Это может быть очень больно.У вас могут быть тошнота, рвота и лихорадка. Если у вас острый панкреатит не поправляется и постепенно ухудшается, у вас хронический панкреатит.
Что вызывает хронический панкреатит?
Если у вас хронический панкреатит, пищеварительные ферменты, которые обычно путешествуют по трубкам внутри вашей поджелудочной железы и опустошить в верхней части кишечника, попасть в ловушку внутри вашего поджелудочная железа. Это вызывает боль и рубцы.Захваченные ферменты медленно разрушают ваши поджелудочная железа.
Наиболее частой причиной хронического панкреатита является чрезмерное употребление алкоголя в течение многих лет. Другие причины включают в себя:
- Приступ острого панкреатита, который повреждает протоки поджелудочной железы
- Блокировка главного протока поджелудочной железы, вызванного раком
- Некоторые аутоиммунные расстройства
- кистозный фиброз
- Наследственные заболевания поджелудочной железы
- Курение
- Неизвестный вызвать в некоторых случаях
Каковы симптомы хронического панкреатита?
Ранние симптомы хронического панкреатита похожи на острый панкреатит.Симптомы включая и
- Боль в верхний живот, который распространяется в спину
- P боль в животе, которое ухудшается, когда вы едите или пьете алкоголь
- Диарея или жирный стул
- Тошнота и рвота
- Суровый брюшная (брюшная) боль, которая может быть постоянной или которая возвращается
- Потеря веса
Хронический панкреатит разрушает вашу поджелудочную железу.Это означает, что ваше тело не сможет производить необходимые ферменты и гормоны. Это может привести к недоеданию, потому что вы не будете способен переваривать пищу. Хронический панкреатит также может вызвать диабет. Это происходит потому, что ваша поджелудочная железа не может вырабатывать инсулин. Инсулин контролирует уровень сахара в крови.
Как диагностируется хронический панкреатит?
Ваш врач поставит вам диагноз хронического панкреатита, если:
- У вас в анамнезе острый панкреатит, который возвращается или не поправляется
- У вас есть симптомы хронического панкреатита
Ваш врач осмотрит ваш живот.Вас также спросят о том, как вы пьете история и любая семейная история болезни поджелудочной железы или муковисцидоза. Кровь и визуальные тесты являются важной частью вашего диагноза. Они могут включать в себя:
- Кровь тесты. Они будут искать высокий уровень двух панкреатических ферментов, амилазы и липазы. Они могут пролиться в вашу кровь. Другие тесты могут показать блокировку или повреждение твой желчный пузырьИх также можно использовать для проверки определенных наследственных условий. Вам могут потребоваться уровни витаминов и другие лабораторные анализы.
- КТ. Этот тест создает трехмерное изображение поджелудочной железы, используя рентгеновские снимки и компьютер.
- УЗИ брюшной полости. Этот тест использует звуковые волны для создания изображения вашей поджелудочной железы.
- Эндоскопический УЗИ. В этом тесте используется длинная тонкая трубка (эндоскоп), которая проходит через рот и в желудок и верхнюю часть кишечника. УЗИ на прицеле делает изображения поджелудочной железы и протоков желчного пузыря.
- ERCP. В этом тесте используется длинная тонкая трубка (эндоскоп) это помещено в область дренажа поджелудочной железы, если лечение должно быть сделано.
- Магнитный Резонансная холангиопанкреатография. В этом тесте используются изображения, сделанные с помощью радио волны, сильный магнит и компьютер. В некоторых тестах МРТ вам понадобится краситель впрыскивается. Краска показывает вашу поджелудочную железу и протоки желчного пузыря.
Как лечится хронический панкреатит?
Ежедневное лечение включает в себя:
- Лекарство от боли
- ферментов поджелудочной железы с каждым приемом пищи
- Инсулин, если вы заболели диабетом
- Витамин добавки, если необходимо
Для острый панкреатит или вспышка, вам может потребоваться остаться в больнице для лечения.Ваше точное лечение будет зависеть от причины вашего хронического панкреатита, насколько серьезным симптомы и ваше физическое состояние. Острое лечение может включать в себя:
- Питание через трубку через нос в желудок
- Пост
- IV жидкости
- боль лекарства
Каковы возможные осложнения хронический панкреатит?
Хронический панкреатит повреждает инсулин-продуцирующие клетки поджелудочной железы.Это может вызвать эти осложнения:
- Кальциноз поджелудочной железы. Это означает, что ткань поджелудочной железы затвердевает от отложения солей кальция.
- Долгосрочная (хроническая) боль
- Диабет
- желчных камней
- Почечная недостаточность
- наращивание жидкости и тканевого мусора (псевдокисты)
- рак поджелудочной железы
- Острый вспышки, которые продолжают возвращаться
Как я могу помочь предотвратить хроническое панкреатит?
Лучший способ предотвратить хронический панкреатит – пить только в умеренных количествах или вообще не пить.Умеренное употребление алкоголя считается не более 1 напитка в день для женщин и 2 напитка в день для мужчин. Бросить курить также очень полезно.
Жизнь с хроническим панкреатитом
Если у вас был диагностирован хронический панкреатит, ваш врач может предложить следующие изменения образа жизни:
- Не пью алкогольные напитки.
- Пейте много воды.
- Не курить.
- рулевого управления очистить от кофеина.
- Придерживайтесь здоровой диеты с низким содержанием жиров и белков.
- Ешьте меньше и чаще едите.
Когда мне позвонить в медицинское учреждение? провайдер?
Call ваш врач, когда у вас начнутся острые симптомы, в том числе:
- Сильная боль, которую невозможно облегчить дома
- Рвота и не могут удерживать жидкости
Ключевые моменты о хронических панкреатит
- Острый панкреатит – это внезапное воспаление поджелудочной железы. Если Ваш острый панкреатит не проходит и постепенно ухудшается, у вас хронический панкреатит.
- Если у вас хронический панкреатит, пищеварительные ферменты, которые обычно путешествует по трубкам внутри поджелудочной железы и опорожняет верхнюю часть кишечник, попасть в ловушку внутри поджелудочной железы.
- Ваш врач осмотрит ваш живот. Вы будете спросил о вашей истории питья и любой семейной истории болезни поджелудочной железы или муковисцидоз.
Ежедневное лечение включает в себя обезболивающее, добавки поджелудочной железы с каждым приемом пищи, инсулин, если вы развить диабет и витаминные добавки, если это необходимо.
- Если у вас был диагностирован хронический панкреатит, ваш Медицинский работник может предложить изменения образа жизни.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Знай причину своего визита и что ты хочешь, чтобы произошло.
- Перед посещением запишите вопросы, ответы на которые вы хотите получить.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что говорит вам ваш врач.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или анализы. Также запишите все новые инструкции, которые дает вам врач.
- Знайте, почему назначается новое лекарство или лечение, и как оно вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить ваше состояние другими способами.
- Знать, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не принимаете лекарство, не проходите тест или процедуру.
- Если у вас назначена последующая встреча, запишите дату, время и цель этого визита.
- Узнайте, как связаться с вашим лечащим врачом, если у вас есть вопросы.
Панкреатит | Медицина Джона Хопкинса
Что такое панкреатит?
Панкреатит – это покраснение и отек (воспаление) поджелудочной железы. Это происходит, когда пищеварительные соки или ферменты атакуют поджелудочную железу.
Поджелудочная железа лежит позади желудка с левой стороны живота. Это близко к первой части тонкой кишки (двенадцатиперстной кишки).
Поджелудочная железа – это железа. Он делает 2 основные вещи:
- Он производит ферменты и отправляет их в ваш тонкий кишечник.Эти ферменты помогают расщеплять пищу.
- Это делает гормоны инсулин и глюкагон и отправляет их в ваш кровоток. Эти гормоны контролируют уровень сахара в крови вашего тела.
Панкреатит может быть внезапным (острым) или продолжающимся (хроническим).
Острый панкреатит
- Является ли внезапное воспаление
- Длительное короткое время
- Позволяет поджелудочной железе вернуться к нормальной жизни после этого
- Может вызвать серьезные проблемы или быть смертельным в тяжелых случаях
Хронический панкреатит
- Является длительным длительное воспаление, которое приходит и уходит со временем
- Вызывает постоянное повреждение поджелудочной железы
- Часто вызывает рубцевание ткани поджелудочной железы
- Может привести к тому, что поджелудочная железа перестает вырабатывать ферменты и инсулин в тяжелых случаях
Что вызывает панкреатит?
К наиболее распространенным причинам панкреатита относятся:
- Злоупотребление алкоголем
- Глыбы твердого вещества (камни в желчном пузыре), обнаруженные в желчном пузыре.Желчные камни блокируют проток поджелудочной железы, поэтому ферменты не могут выйти из поджелудочной железы.
Другие причины панкреатита включают:
- Повреждение живота или хирургическое вмешательство
- Высокий уровень жировых частиц (триглицеридов) в крови
- Очень высокий уровень кальция в крови
- Некоторые лекарства, такие как эстрогены, стероиды, и тиазидные диуретики
- Инфекции, такие как эпидемический паротит, гепатит A или B или сальмонелла
- Муковисцидоз
- Опухоль
- Некоторые генетические дефекты
- Врожденные аномалии в поджелудочной железе
- Травма поджелудочной железы
- Курение сигарет
Каковы симптомы панкреатита?
Симптомы у каждого человека могут быть разными.Симптомы могут включать в себя:
- Сильная боль в животе, которая может распространиться на спину или грудь (может ухудшиться после еды)
- Тошнота
- Рвота
- Частота сердечных сокращений
- Лихорадка
- Отек и ощущение боли или болезненности в ваш верхний живот
- Накопление жидкости в вашем животе
- Пониженное кровяное давление
- Пожелание кожи и глаз (желтуха)
Симптомы панкреатита могут выглядеть как другие проблемы со здоровьем.Всегда обращайтесь к своему врачу, чтобы быть уверенным.
Как диагностируется панкреатит?
Ваш лечащий врач позаботится о вашем прошлом здоровье. Он или она даст вам физический экзамен.
Возможно, вам сделали несколько анализов крови. Вы также можете пройти некоторые тесты изображений, в том числе:
- Рентгенография живота. Создает изображения внутренних тканей, костей и органов.
- УЗИ (также называется сонография). Использует звуковые волны, чтобы увидеть внутренние органы живота.Он также проверяет, как кровь течет через различные кровеносные сосуды.
- EUS (эндоскопическое УЗИ). Это ультразвук внутреннего типа, проводимый через гибкую трубку (эндоскоп), вставляемую через рот во время сна.
- ERCP или эндоскопическая ретроградная холангиопанкреатография. Используется для поиска и лечения проблем с печенью, желчным пузырем, желчевыводящими путями и поджелудочной железой. Он использует рентгеновское излучение и длинную гибкую трубку со светом и камерой на одном конце (эндоскоп).Трубка вводится в рот и горло. Он идет по вашей пищевой трубе (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстной кишки). Краситель вводит желчные протоки через трубку. Краситель позволяет ясно видеть желчные протоки на рентгеновских лучах.
- КТ (компьютерная томография). Этот визуальный тест показывает детальные изображения любой части тела, такой как кости, мышцы, жир и органы. КТ более подробные, чем обычные рентгеновские снимки.
- MRCP (магнитно-резонансная холангиопанкреатография). При этом используется МРТ (магнитно-резонансная томография) для получения детальных изображений вашей поджелудочной железы, желчного пузыря, поджелудочной железы и желчных протоков. Краска вводится (вводится) в вашу вену, чтобы изображения были видны более четко.
Как лечится панкреатит?
Цель лечения – отдохнуть поджелудочной железой и дать ей зажить.
В большинстве случаев вы:
- Будете в больнице в течение нескольких дней
- Вам дадут в / в (внутривенно) жидкости
- Вам дадут обезболивающие и лекарства, которые борются с бактериальными инфекциями (антибиотиками)
- При легкой форме Вы можете есть прозрачную жидкость или диету с низким содержанием жиров.Однако, если это серьезно, вы не сможете есть или пить в течение нескольких дней, чтобы дать поджелудочной железе отдохнуть. В некоторых ситуациях может потребоваться подающая трубка.
Панкреатит часто проходит через несколько дней.
При возникновении каких-либо проблем лечение может включать:
- НГ (назогастральный зонд). Это тонкая трубка, которая прошла через нос и в желудок. Он используется, если рвота является проблемой. Трубка может быть использована в течение нескольких недель. Его можно использовать для удаления жидкости и воздуха и дать поджелудочной железе больше времени на заживление.Его также можно использовать для введения жидкой пищи в желудок во время заживления.
- ERCP (эндоскопическая ретроградная холангиопанкреатография). Используется для поиска и лечения проблем с печенью, желчным пузырем, желчевыводящими путями и поджелудочной железой. Он использует рентген и длинную, гибкую, освещенную трубку (эндоскоп). Трубка вводится в рот и горло. Он идет по вашей пищевой трубе (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстной кишки). Краситель вводится в желчные протоки через трубку.Краситель позволяет ясно видеть желчные протоки на рентгеновских лучах. В трубе есть инструменты. Инструменты могут удалить жидкость и засоры, а также удалить камни в желчном пузыре. Они также могут помещать стенты (твердые трубки) в воздуховоды, чтобы держать их открытыми.
- Операция по удалению камней в желчном пузыре или желчного пузыря. Это делается, если желчные камни или ваш желчный пузырь вызывают панкреатит.
Если у вас хронический панкреатит, вы также можете:
- Необходимо избегать алкоголя (если ваш панкреатит вызван злоупотреблением алкоголем)
- Необходимо бросить курить
- Нужны ферментные добавки, которые помогают переваривать пищу
- Нужен инсулин ( если у вас диабет)
- Нужно есть небольшие высокобелковые и нежирные продукты
- Нужна операция по удалению поврежденной части поджелудочной железы.В сложных ситуациях делается специальная трансплантация, называемая трансплантацией островковых клеток.
- Нужно лекарство от хронической боли
Каковы осложнения панкреатита?
Острый панкреатит, как правило, со временем проходит сам по себе. Большинство людей выздоравливают без проблем. Небольшое количество случаев заканчивается накоплением жидкости вокруг поджелудочной железы, которая требует дренажа.
Хронический панкреатит также может улучшиться сам по себе. Но это может занять больше времени после нескольких атак.Хронический панкреатит имеет больший риск долгосрочных проблем, таких как:
- Диабет
- Хроническая боль
- Диарея
- Потеря веса
- Низкий уровень витаминов от мальабсорбции
- Сбор жидкости (псевдокисты) вокруг поджелудочной железы
- Заблокирование желчных протоков
- Постоянное повреждение поджелудочной железы
- Рак поджелудочной железы
Ключевые моменты панкреатита
- Панкреатит – это покраснение и отек (воспаление) поджелудочной железы.
- Это может быть внезапным (острым) или продолжающимся (хроническим).
- Наиболее распространенными причинами являются злоупотребление алкоголем и комки твердого материала (желчных камней) в желчном пузыре.
- Цель лечения – отдохнуть поджелудочной железой и дать ей зажить.
- Скорее всего, вы будете в больнице в течение нескольких дней.
- Вам может потребоваться дренаж аномальных скоплений жидкости, визуализирующие тесты для оценки заболевания поджелудочной железы и редко хирургическое вмешательство в окончательно поврежденную часть поджелудочной железы.
- Очень важно бросить курить и пить, иначе панкреатит обычно повторяется и ухудшается.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Узнайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, ответы на которые вы хотите получить.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит ваш поставщик.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или анализы. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему прописано новое лекарство или лечение, и как оно вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не принимаете лекарства, не проходите тест или процедуру.
- Если у вас назначена последующая встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком, если у вас есть вопросы.
Некротический панкреатит – крайнее осложнение острого панкреатита. Острый панкреатит – это воспаление поджелудочной железы.
Ваша поджелудочная железа находится позади вашего желудка. Одна из его основных задач – делать ферменты, которые помогают вам переваривать пищу. Обычно эти ферменты проходят через небольшое отверстие в тонкую кишку.
Если ваша поджелудочная железа воспаляется, ферменты могут начать протекать в части поджелудочной железы.Эти ферменты могут иногда убивать ткани поджелудочной железы, что приводит к некротическому панкреатиту. Мертвая ткань может заразиться и вызвать опасные для жизни осложнения. Лекарства и удаление мертвых тканей, как правило, необходимы.
Продолжайте читать, чтобы узнать больше о том, почему это происходит, симптомы, за которыми нужно следить, и многое другое.
Некротический панкреатит возникает, когда острый панкреатит не лечится или лечится неправильно. Большинство диагнозов панкреатита являются результатом чрезмерного употребления алкоголя и желчных камней.
Панкреатит также может быть вызван:
В редких случаях некротический панкреатит поражает людей с хроническим панкреатитом. Хронический панкреатит – это длительное состояние, тогда как острые случаи являются временными эпизодами воспаления.
Боль в животе является одним из основных симптомов некротического панкреатита. Он может строить медленно или быстро. Сильная боль может ощущаться спереди, около живота, а также обвиваться вокруг спины. Боль может длиться несколько дней.
Боль также может усилиться после еды, и ваш живот может опухнуть.
Другие распространенные симптомы включают в себя:
- лихорадка
- тошнота
- рвота
- обезвоживание
- учащенное сердцебиение
Диагностика некротического панкреатита начинается с обзора ваших симптомов и истории болезни. После того, как ваш врач проведет медицинский осмотр, он может назначить диагностическое обследование, чтобы исключить другие возможные причины.
Тесты изображений обычно включают в себя:
Они также могут заказать анализы крови, которые проверяют:
- ферментов поджелудочной железы
- натрия
- калия
- глюкозы
- холестерина
- триглицеридов
Если анализ изображений показывает, что часть вашей ткани поджелудочной железы умерла, ваш врач захочет удалить некоторые ткани для анализа.Для этого ваш врач введет тонкую иглу в поджелудочную железу, чтобы извлечь небольшой кусочек ткани. Они проверит эту ткань на наличие признаков инфекции.
Некротический панкреатит требует двойного подхода к лечению. Необходимо контролировать панкреатит, и, возможно, необходимо удалить мертвую ткань.
Острый приступ панкреатита требует отдыха и жидкости, часто вводимой внутривенно. Обезболивающие могут быть необходимы. Вам также могут понадобиться лекарства для контроля тошноты и рвоты.В некоторых случаях вам может потребоваться питание в жидкой форме. Иногда это делается с помощью длинной трубки, которая проходит через нос в желудок.
Если на удаленной ткани есть признаки инфекции, вам понадобятся антибиотики. Вам также может понадобиться удалить мертвую ткань. Если инфекции нет, удаление мертвой ткани может не потребоваться. Поговорите с врачом о рисках и преимуществах, связанных с оставлением мертвой ткани в покое, а не с ее удалением.
Если удаление рекомендуется, ваш врач может извлечь мертвую ткань с помощью катетера или эндоскопической процедуры.Если этих минимально инвазивных процедур недостаточно, ваш врач может предложить открыть операцию по удалению ткани.
Любая другая процедура, которую вы запланировали, может быть отложена на несколько недель. Первоначальная цель – взять под контроль ваш панкреатит.
Некротический панкреатит поддается лечению, но риск серьезной инфекции реален. Важно следовать рекомендациям вашего врача, чтобы избежать дополнительных осложнений.
Если вы будете активно участвовать в лечении, вы, вероятно, прожите долгую, здоровую жизнь после эпизода некротического панкреатита.Ваш врач может посоветовать вам изменить образ жизни, например, избегать употребления алкоголя, чтобы снизить риск возникновения проблем в будущем.
Не всегда возможно предотвратить острый панкреатит или осложнение, такое как некротический панкреатит.
Тем не менее, есть несколько способов улучшить здоровье поджелудочной железы:
Если у вас есть симптомы острого панкреатита, обратитесь к врачу. Поработайте с врачом, чтобы он не прогрессировал. Вы можете избежать некротической стадии заболевания.
