Классификация острого панкреатита: Острый панкреатит (K85) > Справочник заболеваний MedElement > MedElement
В медицинской практике существуют виды панкреатита, определенная классификация панкреатита, которую врач в дальнейшем использует для того, чтобы правильно поставить диагноз, определить степень тяжести и форму заболевания.
Общая классификация
Всего насчитывается две формы панкреатита: острое и хроническое течение болезни. Каждая форма имеет свои особенности в клинической картине. Принцип лечения острого панкреатита также отличается от терапии с хроническим течением болезни.
 Международная классификация острого панкреатита
Международная классификация острого панкреатитаПомимо этого, в Марселе в рамках Международной конференции, врачи также выделяют 5 разновидностей патологии.
Например:
- Заболевание протекает в строго острой фазе.
- Рецидивирующий острый.
- Хроническое течение.
- Обструктивный вид заболевания.
- Кальцифицирующий вид.
На фоне того, что патология постоянно изучалась учеными, отдельно также выявили необструктивный вид панкреатита.
В 1988 году в Риме, врачи выделили уже современный вид панкреатита.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Виды панкреатита:
- Кальцифицирующий панкреатит у человека возникает на фоне излишнего применения алкогольных напитков. Клиническая картина носит ярко выраженный характер.
- Второй вид называется обструктивный. На фоне данного заболевания, у больного может возникать как частичное, так и полное поражение, непосредственно главного протока ПЖ.
- Третий вид заболевания называется воспаленный. Диагностируется редко, при несвоевременном лечении могут возникать серьезные проблемы со здоровьем. Например: инфаркт селезенки или образуются флеботромбозы.
- Четвертый вид. Для него уже характерен фиброз поджелудочной железы. При таком течении болезни происходит аномальное сгущение, непосредственно панкреатического секрета.
По морфологическому признаку, острый и хронический панкреатит различают на следующие виды:
- Билиарнозависимый.
- Лекарственный или инфекционный.
- Дисметаболический, в крови больного повышается уровень кетоновых тел.
- Алкогольный, а также идиопатический.
Каждый вид заболевания, имеет разную клиническую картину, поэтому чтобы точно поставить диагноз, необходимо пройти комплексное диагностическое обследование.
Классификация острого панкреатита
Клиницисты разделяют классификацию панкреатита с острым течением по определенным характеристикам.
По степени тяжести болезни:
- Легкая.
- Средняя.
- Тяжелая форма.
При легком течении болезни, непродолжительные обострения могут возникать 1-2 раза в год. Купировать болевые признаки можно при помощи обезболивающих препаратов.
При средней степени тяжести, обострения могут возникать от 3 до 4 раз в год. Отметим, что признаки обострения способны протекать с типичным длительным болевым синдромом. У больного при средней степени тяжести, отмечается панкреатическая гиперферментемия, креаторея, аменорея, а также стеаторея.
При тяжелом течении, возникают признаки обострения часто, для которых характерно длительное течение. Болевой синдром носит ярко выраженное течение, у больного возникает понос, резко теряется масса тела, возникают нарушения со стороны внешнесекреторной функции ПЖ.
 Клиницисты разделяют классификацию панкреатита с острым течением по определенным характеристикам
Клиницисты разделяют классификацию панкреатита с острым течением по определенным характеристикамЕсли своевременно не оказать помощь больному, то есть риск возникновения серьезных осложнений. Например: возникает частичный стеноз 12-перстной кишки, за счет увеличения головки ПЖ, отмечается обтурация холедоха, образуются псевдокисты.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Дополнительно острый панкреатит разделяют по масштабу, а также по характеру поражения. Всего насчитывается 5 видов:
- Отечный острый.
- Стерильно пенкреонекроз.
- Инфицированное течение болезни.
- Образование панкреатогенного абсцесса.
- Образование при остром панкреатите псевдокист.
Классификация острого течения болезни обширная. Поэтому врачи дополнительно разделяют на причинную классификацию. Например:
- Пищевая причина.
- Билиарная.
- Гастрогенная, а также ишемическая.
- Инфекционная или токсико-аллергическая причина возникновения острого панкреатита.
- Травматическая.
- Врожденная.
Что касается клинической формы острого панкреатита, то различают на интерстициальную, при котором происходит отек поджелудочной железы, а также часто отекает клетчатка. Вторая клиническая форма – некротическая, заболевание протекает с сильным воспалением, и часто возникают осложнения.
Классификация хронического панкреатита
По статистическим данным было отмечено, что у больных чаще всего встречается именно хроническое течение болезни. Заболевание имеет специфическую клиническую картину, которая способна затихать и снова проявляться.
 Хронический панкреатит является довольно распространенным заболеванием, которое проявляется постоянными или периодически возникающими болями и признаками экзокринной и эндокринной недостаточности.
Хронический панкреатит является довольно распространенным заболеванием, которое проявляется постоянными или периодически возникающими болями и признаками экзокринной и эндокринной недостаточности.По морфологическому признаку врачи выделяют несколько течений:
- Интерстициальный, второе название отечного вида панкреатита. В этом случае образуется отечность межклеточных долей в поджелудочной железе. На данной стадии не происходит ярко выраженное разрушение. Но, если своевременно не оказать помощь, то это может привести к некреонекрозу.
- Индуративный хронический, чаще всего развивается после «пережитого» обострения. При таком течении болезни образуется фиброз, в редких случаях наблюдается обызвествление поджелудочной железы. Основной симптом, который говорит о наличие индуративного панкреатита – поражение паренхимы, обнаруживается при помощи диагностического обследования.
- Хронический паренхиматозный, для которого характер волнообразное течение. Например: ремиссии могут сменяться на обострения, а затем у больного отмечается рубцевание ткани. На фоне этого, у больного нарушается проходимость протоков, тем самым изменяется не только эндокринная, но и секреторная функция. Если своевременно не оказать помощь, нарушается синтез инсулина, а также могут возникать серьезные проблемы всего процесса пищеварения.
- Кистозный хронический. При таком течении у больного наблюдается нарушение оттока панкреатического сока, а также возникает рубцовое сужение протоков. При тяжелом течении, отмечается дилятация, непосредственно главного протока ПЖ.
- Псевдотуморозный. Для него характерно гипертрофия паренхимы, а также наблюдается увлечение размера пораженного органа. Клиническая картина ярко выраженная, у больного возникают признаки желтухи, отмечаются диспепсические явления. Обнаруживается псевдотуморозный панкреатит при помощи ультразвуковой диагностике или на КТ.
На этом этапе классификация хронического панкреатита не заканчивается. Дополнительно различают несколько стадий ремиссии и обострений. Например:
- Возникают резкие рецидивы болезни или частые.
- Отмечаются постоянные признаки заболевания, в медицине называется персистирующий хронический панкреатит.

Что касается клинической картины данного заболевания, то здесь также отмечается определенная классификация.
- Ярко выраженный болевой синдром.
- Возникает патологический процесс, при котором нарушается деятельность желудка (гипосекреторный синдром).
- Эмоциональные, а также психические нарушения ипохондрический синдром.
Дополнительно врачи отмечают латентный и сочетанный признак хронического заболевания. При латентной форме, у больного нет ярко выраженного болевого синдрома, но отмечаются диспепсические расстройства, например: появляется тошнота, у больного возникает отрыжка съеденной пищей. Кал при латентном признаке приобретает кашеобразную форму. В момент диагностического лабораторного обследования, обнаруживается нарушение не только внешне, но и внутрисекреторной функции ПЖ.
Классификация заболевания по В.Т Ивашкина
Заболевание может возникать на фоне разнообразных причин, поэтому ученый считает, что классификация по разновидности патологии устарела. Поэтому врач предложил новую классификацию болезни, которая точно поможет распознать степень и форму всех видов панкреатитов.
 Большое внимание уделено алгоритмам обследования больных с различными нозологическими формами.
Большое внимание уделено алгоритмам обследования больных с различными нозологическими формами.Основа классификации остается прежней, обратите внимание на фото выше.
Разновидности патологии, которая связана с осложнениями:
- Отмечается у больного нарушение оттока желчи.
- Возникает портальная гипертензия.
- Дополнительные инфекционные болезни, которые отягощают течение основного заболевания.
В качестве осложнений при панкреатите могут возникать воспалительные нарушения, а также разнообразные эндокринные патологии.
Диагностика панкреатита
Правильно проведенная диагностика, поможет быстрее выявить заболевание и назначить адекватные методы лечения.
 Диагностировать хронический панкреатит непросто, особенно на ранних стадиях. В этом врачу-гастроэнтерологу помогают в диагностике панкреатита лабораторные анализы и инструментальные методы исследования.
Диагностировать хронический панкреатит непросто, особенно на ранних стадиях. В этом врачу-гастроэнтерологу помогают в диагностике панкреатита лабораторные анализы и инструментальные методы исследования.Диагностические признаки острого течения болезни:
- Симптом Воскресенского, при котором врач не может прощупать пульсацию аорты.
- Самый распространенный симптом называется Грея-Турнера, на брюшной стенке больного образуются синюшные пятна, а также отмечается симптом Куллена, синюшность в области пупка.
- Симптом Мейо-Робсона, в момент прощупывания ребер с левой стороны, у больного возникает острая боль.
Диагностические признаки:
- Тромбоз селезеночной вены.
- Нарушенная функция пищеварения.
- Анемическия синдром.
- Синдром застой желчи, который протекает с выраженными признаками желтухи.
Общая лабораторная диагностика:
- Назначают биохимический анализ крови.
- Проводится оценка водно-электролитического баланса в крови больного.
- В обязательном порядке сдать общий анализ крови и мочи.
Инструментальные методы диагностики:
- Ультразвуковое обследование поджелудочной железы.
 Ультразвуковая диагностика является современным высокоинформативным методом для исследования разных структур человеческого организма.
Ультразвуковая диагностика является современным высокоинформативным методом для исследования разных структур человеческого организма. - Рентгенографическое обследование, которое помогает определить камни в ПЖ или в протоках.
- Часто назначают компьютерную томографию, помогает выявить некротизированные участки.
 Компьютерная томография — важный этап комплексной диагностики, который позволяет оценить состояние и выявить патологические изменения внутренних органов
Компьютерная томография — важный этап комплексной диагностики, который позволяет оценить состояние и выявить патологические изменения внутренних органов - При необходимости проводится лапароскопия, эндоскопия.
Дифференциальная диагностика необходима для исключения острых хирургических патологий, непосредственно в брюшной полости. Например: прободную язву, острый холецистит, кишечную непроходимость, а также тромбоз вен кишечника.
Теперь вы знаете, что классификация панкреатита обширная. Но, именно она помогает врачам определить все нюансы по данному заболеванию. Для того чтобы выявить недуг на начальной стадии его развития, при первых симптомах необходимо немедленно обратиться к доктору и пройти диагностическое обследование.
Классификации и виды панкреатитов — общепринятые виды и подформы недуга, которые используют в медицинской практике для постановки диагноза. Панкреатит — это заболевание воспалительного характера, при котором поражается поджелудочная железа. В медицинской практике чаще всего обнаруживается, что заболевание формируется под воздействием злоупотребления вредными привычками и плохого питания.
Клиницисты выделяют формы развития панкреатита, которыми пользуются на практике:
- острый;
- хронический.
Каждый тип имеет свои симптомы, показатели и принципы лечения.
В рамках первой Международной конференции в Марселе участники определили 5 основных разновидностей патологии. При составлении классификации учёные опирались на степень поражения органа. В результате были выведены такие разновидности:
- острый;
- рецидивирующий острый;
- хронический;
- обструктивный;
- кальцифицирующий.
Через несколько лет к этим видам добавились ещё два подвида хронической формы патологии — обструктивный и необструктивный панкреатиты. И уже в 1988 году на конгрессе в Риме доктора определили современный вид классификации:
- кальцифицирующий — часто диагностируется, формируется из-за излишнего употребления алкоголя;
- обструктивный — характеризуется полным или частичным поражением главного протока;
- воспалённый — диагностируется довольно редко, может привести к серьёзным осложнениям, например, инфаркт селезёнки, тромбофлебиты, флеботромбозы;
- фиброз поджелудочной — патология грозит аномальным сгущением панкреатического секрета.
Классификация острого панкреатита имеет несколько разновидностей. Клиницисты разделяют заболевание по определённым характеристикам.
По тяжести патологии выделяют:
- лёгкую форму;
- тяжёлую.

Классификация острого панкреатита
По масштабу и характеру поражения железы определено 5 видов панкреатита:
- отёчный;
- стерильный панкреонекроз;
- инфицированный;
- панкреатогенный абсцесс;
- псевдокиста.
Также для определения точного заболевания медики вывели причинную классификацию. Острый панкреатит при этом разделяется на пищевой, билиарный, гастрогенный, ишемический, инфекционный, токсико-аллергический, врождённый и травматический.
Для быстрого определения степени тяжести острого типа патологии, доктора выделяют клинические формы заболевания:
- интерстициальная — отёк поджелудочной и клетчатки;
- некротическая — серьёзное воспаление с осложнениями.
Хронический тип заболевания встречается намного чаще. Он характеризуется специфическими симптомами, которые могут угасать и снова проявляться. Клиницисты выделяют несколько разновидностей недуга по разным критериям. Классификация хронического панкреатита по морфологическому признаку:
Хроническое заболевание разделяется на 2 стадии — обострение и ремиссия. Опираясь на частоту повторных воспалений, клиницисты определили виды хронического панкреатита:
- редкие рецидивы;
- частые рецидивы;
- персистирующий (постоянные симптомы).
Хронический панкреатит характеризуется на практике разными симптомами, под влиянием которых создана ещё одна систематизация видов. В зависимости от доминирующего признака выделяют такие недуги:
- болевой;
- гипосекреторный;
- ипохондрический;
- латентный;
- сочетанный.
Острый панкреатит и хронический имеют определённые причины, которые формируют заболевание. Поэтому по этиологическому фактору классификация этих двух видов недуга немного похожа:
- билиарнозависимый;
- алкогольный;
- дисметаболический;
- инфекционный;
- лекарственный;
- идиопатический.
Классификация хронических панкреатитов также составлена по форме осложнений. По этому принципу медики выделяют 5 форм заболевания:
- инфекционный — развивается абсцесс, холангит;
- воспалительный — прогрессирует почечная недостаточность, киста, кровотечение из ЖКТ;
- портальная гипертензия — сдавление воротной вены;
- эндокринный — формируется сахарный диабет, гипогликемия;
- сбой в оттоке желчи.
В результате развития недуга и проявления новых причин заболевания виды панкреатитов, которые выделены учёным Ивашкиным, считаются устаревшими по признаку этиологии. Доктор предложил полную классификацию недуга, которая разделялась по многим факторам и позволяла медикам составить точный диагноз.
Форма развития недуга бывает разная. В связи с этим доктор выделил отдельный раздел классификации под разновидности панкреатита по строению:
- интерстициально-отёчный;
- паренхиматозный;
- индуративный;
- гиперпластический;
- кистозный.

Классификация панкреатита по Ивашкину
По признакам недуга выделили:
- болевой вариант;
- гипосекреторный;
- астено-невротический или ипохондрический;
- латентный;
- сочетанный.
По силе протекания недуга:
- редкие повторы воспалений;
- частые повторы;
- персистирующий.
По причине проявления патологии:
- билиарнозависимый;
- алкогольный;
- дисметаболический;
- инфекционный;
- лекарственный;
- идиопатический.
Разновидности патологии, связанные с осложнениями:
- нарушения оттока желчи;
- портальная гипертензия;
- инфекционные болезни;
- воспалительные нарушения;
- эндокринные недуги.
По этиологическому признаку доктор Циммерман выделил два типа заболевания — первичный и вторичный, в которых определены более точные причины формирования патологии:
Первичные причины:
- алкоголь;
- наследственность;
- лекарства;
- ишемический;
- идиопатический;
Вторичные причины:
- холепанкреатит;
- хронический гепатит и цирроз печени;
- дуоденальный недуг;
- паразитарная инвазия;
- гиперпаратиреоидизм;
- муковисцидоз;
- гемохроматоз;
- эпидемический паротит;
- болезнь Крона и неспецифический язвенный колит;
- аллергии.
Хронический и острый панкреатит имеет особенные показатели в клиническом проявлении, поэтому медик выделил такие разновидности:
Болевой вариант:
- с временной болью;
- с постоянной болью;
По морфологическому показателю:
- кальцифицирующий;
- обструктивный;
- инфильтративно-фиброзный;
- индуративный.
Функциональность органа также повлияла на классификацию. Поэтому выделены такие виды:
- гиперсекреторный тип;
- гипосекреторный тип;
- обтурационный тип;
- дуктулярный тип;
- гиперинсулинизм;
- гипофункция инсулярного аппарата.
Болезнь может протекать в трёх разных стадиях:
- лёгкой;
- средней тяжести;
- тяжёлой.
Заболевание характеризуется определёнными осложнениями, которые также послужили причиной для формирования классификации:
- ранние: желтуха, гипертензия, кровотечения в кишечнике, ретенционные кисты и псевдокисты;
- поздние: стеаторея, дуоденальный стеноз, энцефалопатия, анемия, локальные инфекции, артериопатия нижних конечностей, остеомаляция.
В работе клиницисты используют только несколько наиболее распространённых классификаций недуга.
Острый панкреатит > Клинические протоколы МЗ РК
II. МЕТОДЫ ДИАГНОСТИКИ И ТАКТИКА ЛЕЧЕНИЯ
Перечень основных диагностических мероприятий:
1. Общий анализ крови
2. Общий анализ мочи и диастаза мочи
3. Определение глюкозы крови
4. Микрореакция
5. Определение группы крови
6. Определение резус-фактора
7. Определение билирубина и фракций
8. Определение АСТ
9. Определение АЛТ
10. Определение тимоловой пробы
11. Определение креатинина
12. Определение мочевины
13. Определение щелочной фосфатазы
14. Определение С-реактивного белка два раза в неделю для определения степени тяжести ОП (уровень рекомендации В) [13].
15. Определение амилазы крови
16. Определение липазы крови (уровень рекомендации А)
17. Коагулограмма (протромбиновый индекс, время свёртываемости, время кровотечения, фибриноген, АЧТВ)
19. Определение общего белка и белковой фракции
20. ЭКГ
21. Динамический УЗИ органов брюшной полости
22. КТ органов брюшной полости
Перечень дополнительных диагностических мероприятий:
1. Показатели кислотно-щелочного (основного) состояния крови (при наличии показании)
2. Газов крови (при наличии показании)
3. ЭФГДС
4. Обзорная рентгенография органов брюшной полости
5. Обзорная рентгенография органов грудной клетки
6. Интраоперационная холангиография
7. Ретроградная холангиопанкреатикография
8. Динамическая КТ органов брюшной полости (первое исследование на 1 недели заболевания и последующее КТ при наличии показании) (уровень рекомендации B)
9. МРТ органов брюшной полости (при наличии показании)
10. Диагностический лапароцентез
11. Диагностическая лапароскопия
12. Бактериологическое исследование
13. Консультация реаниматолога
15. Консультация терапевта
16. Консультации других специалистов при наличии сопутствующей патологии
Диагностические критерии
Жалобы и анамнез
Основными симптомами острого панкреатита являются боль, рвота и метеоризм (триада Мондора). Боль появляется обычно внезапно, чаще в вечернее или ночное время вскоре после погрешности в диете (употребление жареных или жирных блюд, алкоголя). Как правило, боли носят интенсивный характер, без светлых промежутков. Иногда больные даже теряют сознание. Наиболее типичной локализацией боли является эпигастральная область, выше пупка, что соответствует анатомическому положению ПЖ. Эпицентр боли ощущается по средней линии, но может располагаться преимущественно справа или слева от срединной линии и даже распространяться по всему животу. Обычно боли иррадиируют вдоль реберного края по направлению к спине, иногда в поясницу, грудь и плечи, в левый реберно-позвоночный угол. Часто боли носят опоясывающий характер и создают впечатление затягивающегося пояса или обруча. При преимущественном поражении головки ПЖ локализация боли может напоминать острый холецистит, при поражении ее тела – заболевания желудка, а при поражении хвоста – заболевания сердца и почки. В ряде ситуаций резкий болевой синдром может приводить к явлениям коллапса и шока: профузный пот, снижение артериального давления, тахикардия с ослаблением пульса.
Температура тела в начале заболевания редко повышается незначительно, чаще имеет субфебрильный характер. Характерно поведение пациентов – они беспокойны, просят обезболивающих препаратов. Важным и ранним диагностическим признаком острого панкреатита считается цианоз лица и конечностей. Цианоз в виде фиолетовых пятен на лице известен как симптом Мондора, пятна цианоза на боковых стенках живота (“околопупочные экхимозы”) – как симптом Грея-Тернера, цианоз околопупочной области – симптом Грюнвальда [17]. В области пупка и околопозвоночной области слева на уровне ТhVII-IX выявляются участки гиперэстезии кожи – симптомы Махова и Кача. В поздние сроки заболевания цианоз лица может смениться яркой гиперемией кожных покровов, особенно лица – “калликреиновое лицо”. В основе перечисленных признаков лежат быстропрогрессирующие гемодинамические и микроциркуляторные расстройства, гиперферментемия.
Практически одновременно болям сопутствует многократная, мучительная и неприносящяя облегчения рвота. Прием пищи или воды провоцирует рвоту. Несмотря на многократный характер рвоты, рвотные массы никогда не имеют застойного (фекалоидного) характера.
Физикальное обследование
При осмотре живота отмечают его вздутие, преимущественно в верхних отделах. В тяжелых случаях живот равномерно вздут, резко чувствителен даже при поверхностной пальпации. При глубокой пальпации боли резко усиливаются, порой носят нестерпимый характер. При пальпации в поясничной области, особенно в левом реберно-позвоночном углу возникает резкая болезненность (симптом Мейо-Робсона). В зоне повышенной чувствительности, обнаруживаемой при поверхностной пальпации, выявляют ригидность мышц передней брюшной стенки. Как правило, мышечное напряжение свидетельствует о наличии панкреатогенного выпота, богатого ферментами, и явлениях панкреатогенного перитонита. Весьма часто наблюдают поперечную болезненную резистентность передней брюшной стенки в проекции ПЖ (симптом Керте).
Одним из признаков острого панкреатита является феномен отсутствия пульсации брюшного отдела аорты вследствие увеличения в размерах ПЖ и отека забрюшинной клетчатки – симптом Воскресенского.
В случаях, когда процесс локализуется в сальниковой сумке, мышечное напряжение выявляют преимущественно в надчревной зоне; когда процесс выходит за ее пределы – параколон и тазовую клетчатку, а также на брюшину, появляется выраженное мышечное напряжение и положительный симптом Щеткина-Блюмберга. Необходимо помнить, что при локализации некротического процесса в хвостовой части поджелудочной железы симптомы раздражения брюшины могут быть слабо выраженными, что связано с преимущественно забрюшинной локализацией процесса и отсутствием явлений перитонита. При поражении головки наиболее типичным является быстрое развитие желтухи и гастродуоденального пареза.
При тяжелых формах острого панкреатита можно обнаружить притупление в отлогих местах живота, свидетельствующее о наличии выпота в брюшной полости. При аускультации живота выявляют ослабление кишечных шумов вследствие пареза кишечника и панкреатогенного перитонита.
Инструментальная диагностика
На современном этапе развития методов изображения в хирургии для улучшения диагностики острого панкреатита и его разнообразных форм используется комплекс инструментальных методик, включающий данные ультразвукового исследования (УЗИ), лапароскопию, компьютерную томографию (КТ), результаты транскутанных пункций зон некроза различной локализации под контролем УЗИ и КТ, эндоскопическую ретроградную панкреатохолангиографию (ЭРХПГ). На основании результатов этих методов обследования в динамике заболевания и лечения достигается четкая верификация клинико-морфологических форм острого панкреатита.
УЗИ является доступным и малоинвазивным методом визуальной диагностики по сравнению с другими инструментальными методами, что позволяет рекомендовать его в качестве скрининг-метода при подозрении на острый панкреатит. УЗИ обеспечивает оценку состояния поджелудочной железы, билиарной системы (холецистолитиаз, признаки билиарной гипертензии), брюшной (аневризма брюшного отдела аорты) и плевральной полостей. Информативность УЗИ при остром панкреатите составляет 40-86%, но не всегда помогает достоверно верифицировать клинико-морфологическую форму острого панкреатита, характеризовать состояние забрюшинной клетчатки. Недостатками метода являются малая информативность при развитии пареза желудочно-кишечного тракта, что наблюдается в 25-30 % наблюдений острого панкреатита [13, 22-24].
Ведущими УЗ-признаками острого панкреатита являются: увеличение размеров головки, тела и хвоста поджелудочной железы, неоднородность ее эхоструктуры и неровность контуров, визуализация жидкостных образований различных размеров в парапанкреатической зоне и брюшной полости .
Привлечение методики измерения параметров гемодинамики в висцеральных сосудах, плотности поджелудочной железы и забрюшинной клетчатки позволяет повысить специфичность, чувствительность и точность УЗИ при панкреонекрозе. Диагностическая значимость УЗИ в дифференцировании интерстициального панкреатита и панкреонекроза существенно ниже, чем КТ.
Компьютерная томография на сегодняшний день представляется самым чувствительным методом визуального исследования («золотой диагностический стандарт»), дающим разностороннюю информацию о состоянии поджелудочной железы и различных областей забрюшинного пространства (уровень рекомендации В) [13].
В сравнительном аспекте визуальной диагностики КТ, в отличие от УЗИ, позволяет четко дифференцировать плотные некротические массы (некротическая флегмона) от жидкостных образований (абсцесс, псевдокиста) различной локализации, представить информацию об их взаиморасположении, вовлечении в воспалительно-некротический процесс желчевыводящих путей, предлежащих сосудистых структур и отделов желудочно-кишечного тракта.
При соответствующей организации диагностического отделения метод КТ может быть неоднократно использован (динамическая КТ) для визуализационной оценки состояния забрюшинного пространства в динамике заболевания и лечения, в том числе, для определения рационального хирургического доступа, планирования объема хирургических вмешательств, выполнения диагностических пункций некротических тканей и жидкостных образований при подозрении на их инфицирование, для проведения транскутанных дренирующих операций при различных формах панкреонекроза и его осложнениях.
Таким образом, КТ должна проводиться в динамике лечения больного панкреонекрозом для получения необходимой информации о распространенности патологического процесса и развития его осложненных форм.
Основными показаниями к КТ (в том числе динамической) при остром панкреатите являются [13]:
– оценка распространенности и топографии панкреонекроза в ПЖ и забрюшинной клетчатки в течение 3-10 суток от момента госпитализации (уровень рекомендации B) [25].
– пациентам индексом тяжести КТ 3-10 баллов при увеличении степени тяжести или отсутствие клинического эффекта после проводимой консервативной терапии.
– ухудшение тяжести состояния (индекс тяжести КТ 0-2 балла) больного на фоне умеренного панкреатита в связи с подозрением на развитие осложненных форм.
– наличие пальпируемого инфильтрата в сочетании с признаками системной воспалительной реакции и интоксикации.
– для планирования и проведения транскутанных диагностических и лечебных пункций и/или дренирования жидкостных образований забрюшинной локализации.
– для определения рационального оперативного доступа и планирования объема хирургического вмешательства.
КТ индекс тяжести по BALTHZAR (табл 1)
| КТ индекс | КТ, баллы | ИНДЕКС ТЯЖЕСТИ ПО BALTHZAR |
| А | 0 | Нормальная ПЖ |
| B | 1 | Локальное/диффузное увеличение ПЖ + гиподенсивные включения с нечеткими контурами, расширение панкреатического протока |
| C | 2 | Значительные изменения ткани ПЖ (B) + воспалительные изменения в перипанкреатической клетчатке |
| D | 3 | Вышеуказанные изменения (С) + единичные жидкостные образования вне ПЖ |
| E | 4 | D + два или более жидкостных образований или газ в панкреатической/перипанкреатической области Площадь некроза ПЖ, % |
| Нет | 0 | Однородное увеличение ПЖ |
| <30% | 2 | Некроз не превышает размеров головки ПЖ |
| 30-50% | 4 | Некроз более 30% но меньше 50% |
| >50% | 6 | Площадь некротического поражения превышает 50% ПЖ |
| Индекс тяжести = сумма баллов (А-Е) + площадь некроза | ||
Лапароскопия является важным и широко доступным лечебно-диагностическим методом, особенно при подозрении на панкреонекроз. Современная эндовидеоскопическая аппаратура позволяет расширить спектр диагностических и лечебных манипуляций, проводимых у больных с острым панкреатитом. Высокая диагностическая информативность видеолапароскопии ставит ее в ряд традиционных методов диагностики острого панкреатита и перитонита неясной этиологии
Лапароскопия показана:
– пациентам с перитонеальным синдромом, в том числе при наличии УЗ-признаков свободной жидкости в брюшной полости;
– при необходимости дифференцировки диагноза с другими заболеваниями органов брюшной полости.
При невозможности проведения лапароскопии показан лапароцентез, который частично решает поставленные задачи.
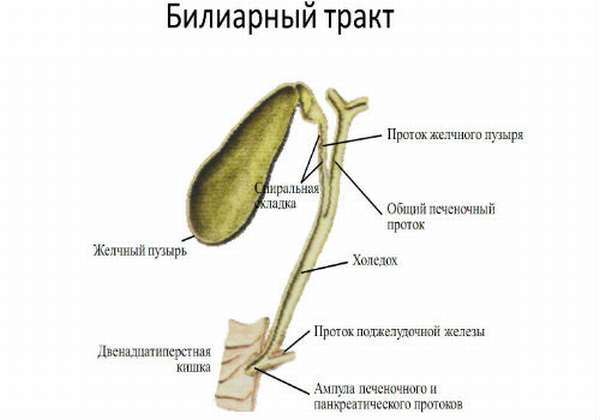
Эндоскопическая ретроградная панкреатохолангиография (ЭРХПГ) и эндоскопическая папиллосфинтеротомия (ЭПСТ) показаны при остром билиарном панкреатите с синдромом механической желтухи (холедохолитиаз, стриктура ТОХ) с учетом визуализации при УЗИ расширенного в диаметре общего желчного протока в течение 72 часов (уровень рекомендации В и С) [13]. Пациентам с признаками холангита ЭПСТ или стентирование холедоха необходимо выполнить в экстренном порядке (уровень рекомендации А) [13].
Метод магнитной резонансной томографии (МРТ) в последние годы получает свое развитие в неотложной панкреатологии. Преимущества МРТ перед КТ при остром панкреатите заключаются в лучшей дифференциации твердых и жидкостных образований, локализованных в поджелудочной железе и забрюшинной клетчатке [27,28], в меньшей лучевой нагрузке на медперсонал. При всех преимуществах диагностического исследования трудности транспортировки тяжелых пациентов и дороговизна исследований ограничивает повсеместное применение КТ и МРТ в практике хирургических стационаров и реанимационных отделений.
Рентгенологические диагностические методы не утратили своей значимости в комплексе методов обследования больных с острым панкреатитом и, в первую очередь, в дифференциальной диагностике острого панкреатита от перфорации полого органа и механической кишечной непроходимости. При обзорной рентгенографии органов брюшной полости неспецифическими симптомами острого панкреатита являются: пневматизация поперечно-ободочной кишки, наличие небольших по размерам уровней жидкости в тонкой кишке. Рентгенография грудной клетки позволяет выявить плевральный выпот и базальный ателектаз, подъём купола диафрагмы, чаще всего синхронные с поражением соответствующей области забрюшинной клетчатки.
ФГДС применяется для исключение гастродуоденальных язв и выявление косвенных признаков острого панкреатита.
Показания для консультации специалистов:
– Реаниматолог: для определения показаний для лечения больного в условиях реанимационного отделения, для согласования тактики ведения больного в части ликвидации органной дисфункции при тяжелом течении ОП.
– Анестезиолог: для определения типа анестезия при необходимости оперативного вмешательства, а также согласование тактики ведения предоперационного периода.
– Терапевт: верификация и согласование лечения сопутствующей соматической патологии, которая осложняет течение ОП, а также может осложнить течение операции и послеоперационный период.
– Специалисты другого профиля – при наличии соответствующей сопутствующей патологии.
Острый панкреатит > Клинические протоколы МЗ РК
В случаях, когда процесс локализуется в сальниковой сумке, мышечное напряжение выявляют преимущественно в надчревной зоне; когда процесс выходит за ее пределы – параколон и тазовую клетчатку, а также на брюшину, появляется выраженное мышечное напряжение и положительный симптом Щеткина-Блюмберга. Необходимо помнить, что при локализации некротического процесса в хвостовой части поджелудочной железы симптомы раздражения брюшины могут быть слабо выраженными, что связано с преимущественно забрюшинной локализацией процесса и отсутствием явлений перитонита. При поражении головки наиболее типичным является быстрое развитие желтухи и гастродуоденального пареза.
При тяжелых формах острого панкреатита можно обнаружить притупление в отлогих местах живота, свидетельствующее о наличии выпота в брюшной полости. При аускультации живота выявляют ослабление кишечных шумов вследствие пареза кишечника и панкреатогенного перитонита.
Кардинальным проявлением острого панкреатита являются функциональные расстройства ПЖ и, в частности, уклонение ее ферментов в кровоток. Наиболее распространенными в клинической практике является определение активности альфа-амилазы (норма – 0 – 50 Ед/л) и липазы (норма – 0 – 190 Ед/мл) в крови. Увеличение сывороточного уровня активности общей и панкреатической амилазы в 3-4 раза и липазы в 2 раза по отношению к верхней границе нормы свидетельствует о панкреостазе, что в совокупности с клиническими симптомами заболевания подтверждает диагноз острого панкреатита. Максимальные значения активности сывороточной амилазы наблюдают в течение первых суток от начала заболевания, что соответствует срокам госпитализации в стационар большинства пациентов с острым панкреатитом. Вместе с тем, в более поздние сроки от начала заболевания определение уровня липазы в крови является более значимым диагностическим тестом, поскольку ее активность в крови больного острым панкреатитом сохраняется более длительное время, чем значения амилаземии [18]. Эта позиция определяет более высокую чувствительность и специфичность липазного теста по отношению к амилазному (уровень рекомендации А) [19]. Низкая специфичность теста определения уровня активности общей амилазы в крови связана с тем, что гиперамилаземию выявляют при многих ургентных заболеваниях органов брюшной полости.Традиционно используемым в клинической практике является определение амилазы в моче. В качестве дополнительного теста определяют амилазу в перитонеальном экссудате при лапароскопии. Метод Вольгемута (определение суммарной амилолитической активности мочи), по которому нормальный уровень амилазы в моче составляет 16-64 ед., позволяет обнаружить различные уровни ее повышения – от 128 до 1024 ед. и более. Этот тест недостаточно информативен в отношении панкреатической альфа-амилазы, так как отражает суммарный характер гликолитических ферментов, которые содержатся в биологической среде, присланной на исследование.
Важно помнить, что синхронное повышение уровня ферментов в крови и моче может свидетельствовать об остром панкреатите, то снижение их уровней может говорить как о стихании активности процесса, так и развитии панкреонекроза. Поэтому показатели ферментной лабораторной диагностики следует рассматривать только в совокупности с общеклиническими проявлениями этого заболевания.
Изменения в общем анализе крови при остром панкреатите не имеют строгой специфичности. В связи этим возникают существенные трудности лабораторной дифференциальной диагностики асептических распространенных и инфицированных форм панкреонекроза. Так чаще всего регистрируют лейкоцитоз 12-15х109/л., но при обширных панкреонекрозах, особенно при развитии септических осложнений, может отмечаться значительный лейкоцитоз со сдвигом белой крови влево и ростом расчетного показателя лейкоцитарного индекса интоксикации. Этот факт необходимо учитывать в совокупности клинических и инструментальных данных.
Гемоконцентрация наиболее характерна для деструктивных форм острого панкреатита, уровень гематокрита более 47 % на момент госпитализации больного в стационар и отсутствие его снижения в течение 24 часов интенсивной терапии свидетельствует в пользу развития панкреонекроза.
В биохимическом анализе крови регистрируемые изменения свидетельствуют о развитии синдрома гипер- и дисметаболизма, который наиболее выражен при деструктивных формах панкреатита. В этих ситуациях наиболее значимыми изменениями биохимического спектра крови являются: диспротеинемия, гипопротеин- и гипоальбуминемия, гиперазотемия и гипергликемия. В липидном спектре крови регистрируют гипертриглицеридемию, гипохолестеринемию, дефицит липопротеидов высокой плотности, увеличение концентрации жирных кислот. Стойкая гипергликемия свидетельствует в пользу обширного некроза поджелудочной железы, а ее уровень свыше 125 мг/дл (6,9 ммоль/л) является неблагоприятным прогностическим фактором.
Исследование спектра печеночных ферментов у больных острым панкреатитом, осложненным развитием печеночно-клеточной недостаточности, что наиболее характерно для панкреонекроза, позволяет выявить высокий уровень аланиновой (АлАт) и аспарагиновой (АсАт) аминотрансфераз. Значительное увеличение концентрации лактатдегидрогиназы (ЛДГ) свидетельствует о крупномасштабном повреждении панкреацитов.
Необходимо помнить, что аналогичные лабораторные изменения характерны для острого инфаркта миокарда, обширного инфаркта кишки, гепатитов различной этиологии.
При билиарном панкреатите вследствие холедохолитиаза, а также при развитии преимущественного поражения головки поджелудочной железы характерно формирование синдрома холестаза, что выражается в гипербилирубинемии с преобладанием прямой (связанной) фракции билирубина, высокой активности аспартатаминтрансферазы и щелочной фосфатазы.
О выраженных изменениях водно-электролитного баланса свидетельствуют: гемоконцентрация, дефицит калия, натрия, кальция. При обширных формах панкреонекроза снижение концентрации кальция в плазме крови обусловлено его депонированием в очагах стеатонекроза в виде солей желчных кислот.
Дополнительными лабораторными методами, которые используют в комплексе диагностической программы у больных с острым панкреатитом, является определение в крови концентрации С-реактивного белка [20] и прокальцитонина (РСТ). С-реактивный белок наряду с гаптоглобином и альфа-1-антитрипсином является белком острой фазы воспаления. При остром панкреатите его концентрация в крови отражает степень выраженности воспалительного и некротического процесса, что позволяет использовать этот показатель в качестве диагностического теста для дифференциации, с одной стороны, отечного панкреатита и панкреонекроза, с другой – стерильного и инфицированного панкреонекроза. Так, уровень С-реактивного белка свыше 120 мг/л свидетельствует в пользу некротического поражения поджелудочной железы, тогда как увеличение его концентрации в динамике заболевания более чем на 30% от исходного уровня в совокупности с другими клинико-лабораторными данными достоверно под-тверждает развитие панкреатогенной инфекции [21].
В настоящее время клиническое использование прокальцитонинового теста, определение концентрации альфа-1-антитрипсина и альфа-2-макроглобулина в крови больного острым панкреатитом ограничено высокой стоимостью лабораторного исследования.
Инструментальная диагностика
На современном этапе развития методов изображения в хирургии для улучшения диагностики острого панкреатита и его разнообразных форм используется комплекс инструментальных методик, включающий данные ультразвукового исследования (УЗИ), лапароскопию, компьютерную томографию (КТ), результаты транскутанных пункций зон некроза различной локализации под контролем УЗИ и КТ, эндоскопическую ретроградную панкреатохолангиографию (ЭРХПГ). На основании результатов этих методов обследования в динамике заболевания и лечения достигается четкая верификация клинико-морфологических форм острого панкреатита.
УЗИ является доступным и малоинвазивным методом визуальной диагностики по сравнению с другими инструментальными методами, что позволяет рекомендовать его в качестве скрининг-метода при подозрении на острый панкреатит. УЗИ обеспечивает оценку состояния поджелудочной железы, билиарной системы (холецистолитиаз, признаки билиарной гипертензии), брюшной (аневризма брюшного отдела аорты) и плевральной полостей. Информативность УЗИ при остром панкреатите составляет 40-86%, но не всегда помогает достоверно верифицировать клинико-морфологическую форму острого панкреатита, характеризовать состояние забрюшинной клетчатки. Недостатками метода являются малая информативность при развитии пареза желудочно-кишечного тракта, что наблюдается в 25-30 % наблюдений острого панкреатита [13, 22-24].
Ведущими УЗ-признаками острого панкреатита являются: увеличение размеров головки, тела и хвоста поджелудочной железы, неоднородность ее эхоструктуры и неровность контуров, визуализация жидкостных образований различных размеров в парапанкреатической зоне и брюшной полости.
Привлечение методики измерения параметров гемодинамики в висцеральных сосудах, плотности поджелудочной железы и забрюшинной клетчатки позволяет повысить специфичность, чувствительность и точность УЗИ при панкреонекрозе. Диагностическая значимость УЗИ в дифференцировании интерстициального панкреатита и панкреонекроза существенно ниже, чем КТ.
Компьютерная томография на сегодняшний день представляется самым чувствительным методом визуального исследования («золотой диагностический стандарт»), дающим разностороннюю информацию о состоянии поджелудочной железы и различных областей забрюшинного пространства (уровень рекомендации В) [13].
В сравнительном аспекте визуальной диагностики КТ, в отличие от УЗИ, позволяет четко дифференцировать плотные некротические массы (некротическая флегмона) от жидкостных образований (абсцесс, псевдокиста) различной локализации, представить информацию об их взаиморасположении, вовлечении в воспалительно-некротический процесс желчевыводящих путей, предлежащих сосудистых структур и отделов желудочно-кишечного тракта.
При соответствующей организации диагностического отделения метод КТ может быть неоднократно использован (динамическая КТ) для визуализационной оценки состояния забрюшинного пространства в динамике заболевания и лечения, в том числе, для определения рационального хирургического доступа, планирования объема хирургических вмешательств, выполнения диагностических пункций некротических тканей и жидкостных образований при подозрении на их инфицирование, для проведения транскутанных дренирующих операций при различных формах панкреонекроза и его осложнениях.
Таким образом, КТ должна проводиться в динамике лечения больного панкреонекрозом для получения необходимой информации о распространенности патологического процесса и развития его осложненных форм.
Основными показаниями к КТ (в том числе динамической) при остром панкреатите являются [13]:
– оценка распространенности и топографии панкреонекроза в ПЖ и забрюшинной клетчатки в течение 3-10 суток от момента госпитализации (уровень рекомендации B) [25].
– пациентам индексом тяжести КТ 3-10 баллов при увеличении степени тяжести или отсутствие клинического эффекта после проводимой консервативной терапии.
– ухудшение тяжести состояния (индекс тяжести КТ 0-2 балла) больного на фоне умеренного панкреатита в связи с подозрением на развитие осложненных форм.
– наличие пальпируемого инфильтрата в сочетании с признаками системной воспалительной реакции и интоксикации.
– для планирования и проведения транскутанных диагностических и лечебных пункций и/или дренирования жидкостных образований забрюшинной локализации.
– для определения рационального оперативного доступа и планирования объема хирургического вмешательства.
КТ индекс тяжести по BALTHZAR (табл 1)
КТ индекс | КТ, баллы | ИНДЕКС ТЯЖЕСТИ ПО BALTHZAR |
| А | 0 | Нормальная ПЖ |
| В | 1 | Локальное/диффузное увеличение ПЖ + гиподенсивные включения с нечеткими контурами, расширение панкреатического протока |
| С | 2 | Значительные изменения ткани ПЖ (B) + воспалительные изменения в перипанкреатической клетчатке |
| D | 3 | Вышеуказанные изменения (С) + единичные жидкостные образования вне ПЖ |
| E | 4 | D + два или более жидкостных образований или газ в панкреатической/перипанкреатической области Площадь некроза ПЖ, % |
| Нет | 0 | Однородное увеличение ПЖ |
| <30% | 2 | Некроз не превышает размеров головки ПЖ |
| 30-50% | 4 | Некроз более 30% но меньше 50% |
| >50% | 6 | Площадь некротического поражения превышает 50% ПЖ |
| Индекс тяжести = сумма баллов (А-Е) + площадь некроза | ||
Лапароскопия является важным и широко доступным лечебно-диагностическим методом, особенно при подозрении на панкреонекроз. Современная эндовидеоскопическая аппаратура позволяет расширить спектр диагностических и лечебных манипуляций, проводимых у больных с острым панкреатитом. Высокая диагностическая информативность видеолапароскопии ставит ее в ряд традиционных методов диагностики острого панкреатита и перитонита неясной этиологии.
Лапароскопия показана:
– пациентам с перитонеальным синдромом, в том числе при наличии УЗ-признаков свободной жидкости в брюшной полости;
– при необходимости дифференцировки диагноза с другими заболеваниями органов брюшной полости.При невозможности проведения лапароскопии показан лапароцентез, который частично решает поставленные задачи.
Эндоскопическая ретроградная панкреатохолангиография (ЭРХПГ) и эндоскопическая папиллосфинтеротомия (ЭПСТ) показаны при остром билиарном панкреатите с синдромом механической желтухи (холедохолитиаз, стриктура ТОХ) с учетом визуализации при УЗИ расширенного в диаметре общего желчного протока в течение 72 часов (уровень рекомендации В и С) [13]. Пациентам с признаками холангита ЭПСТ или стентирование холедоха необходимо выполнить в экстренном порядке (уровень рекомендации А) [13].
Метод магнитной резонансной томографии (МРТ) в последние годы получает свое развитие в неотложной панкреатологии. Преимущества МРТ перед КТ при остром панкреатите заключаются в лучшей дифференциации твердых и жидкостных образований, локализованных в поджелудочной железе и забрюшинной клетчатке [27,28], в меньшей лучевой нагрузке на медперсонал. При всех преимуществах диагностического исследования трудности транспортировки тяжелых пациентов и дороговизна исследований ограничивает повсеместное применение КТ и МРТ в практике хирургических стационаров и реанимационных отделений.
Рентгенологические диагностические методы не утратили своей значимости в комплексе методов обследования больных с острым панкреатитом и, в первую очередь, в дифференциальной диагностике острого панкреатита от перфорации полого органа и механической кишечной непроходимости. При обзорной рентгенографии органов брюшной полости неспецифическими симптомами острого панкреатита являются: пневматизация поперечно-ободочной кишки, наличие небольших по размерам уровней жидкости в тонкой кишке. Рентгенография грудной клетки позволяет выявить плевральный выпот и базальный ателектаз, подъѐм купола диафрагмы, чаще всего синхронные с поражением соответствующей области забрюшинной клетчатки.
ФГДС применяется для исключение гастродуоденальных язв и выявление косвенных признаков острого панкреатита.
Показания для консультации специалистов:
– Реаниматолог: для определения показаний для лечения больного в условиях реанимационного отделения, для согласования тактики ведения больного в части ликвидации органной дисфункции при тяжелом течении ОП.
– Анестезиолог: для определения типа анестезия при необходимости оперативного вмешательства, а также согласование тактики ведения предоперационного периода.
– Терапевт: верификация и согласование лечения сопутствующей соматической патологии, которая осложняет течение ОП, а также может осложнить течение операции и послеоперационный период.
– Специалисты другого профиля – при наличии соответствующей сопутствующей патологии.
Классификация видов и форм острого панкреатита
 Острая стадия панкреатической патологии в области поджелудочной железы, в большинстве случаев, проявляется у мужской половины человечества, особенно после 40-45 лет. Это связано с тем, что именно мужчины употребляют огромное количество спиртосодержащих напитков, закусывая не совсем здоровыми продуктами питания с высоким процентом жирности. Более того, перекусы на бегу, употребление просроченных полуфабрикатов и работа на предприятиях с повышенным уровнем вредности, также характерно в большей степени для мужского населения. На основе комбинаций различных взаимодействий провоцирующих факторов и симптоматических проявлений панкреатической патологии, была разработана специальная классификация острого панкреатита, описывающая формы заболевания, виды и его периодичность развития. В материалах данной статьи подробнее рассмотрим, что такое острый панкреатит и его классификацию, а также основные симптомы и причины возникновения этой малоприятной болезни.
Острая стадия панкреатической патологии в области поджелудочной железы, в большинстве случаев, проявляется у мужской половины человечества, особенно после 40-45 лет. Это связано с тем, что именно мужчины употребляют огромное количество спиртосодержащих напитков, закусывая не совсем здоровыми продуктами питания с высоким процентом жирности. Более того, перекусы на бегу, употребление просроченных полуфабрикатов и работа на предприятиях с повышенным уровнем вредности, также характерно в большей степени для мужского населения. На основе комбинаций различных взаимодействий провоцирующих факторов и симптоматических проявлений панкреатической патологии, была разработана специальная классификация острого панкреатита, описывающая формы заболевания, виды и его периодичность развития. В материалах данной статьи подробнее рассмотрим, что такое острый панкреатит и его классификацию, а также основные симптомы и причины возникновения этой малоприятной болезни.
Что называется острым панкреатитом?
Панкреатит острый является серьезнейшим заболеванием поджелудочной железы, способствующий ее неизбежному некротическому поражению определенных участков тканевых структур в разной степени в каждом индивидуальном случае.
Среди множества различных заболеваний, касающихся органов из системы пищеварения, данная патология является одной из лидирующих и занимает третье место по своей распространенности. Поражение поджелудочной железы данной разновидностью патологии ведет к преждевременному активированию пищеварительных ферментов, вырабатываемых ею же для расщепления белков, углеводов и жиров в полости кишечника. Активировавшиеся ферменты в полости железы под влиянием провоцирующего воздействия на организм, начинают переваривать ткани секретирующего их органа, что и ведет к некрозу, или отмиранию определенных участков железы.
Гибнущие клетки и ткани в ходе их некротического поражения, ведут к началу формирования интоксикационного процесса, воздействующего на все органы и ткани человеческого организма. Активность иммунной системы защиты в таком случае уже не действует, так как ее уже не хватает для подавления процессов нагноений в полости железы и образования жировой прослойки вокруг паренхиматозного органа.
Причины острого панкреатита могут заключаться в следующих явлениях в организме:
- чрезмерное увеличение выработки ферментативного сока под токсическим воздействием факторов окружающей среды в виде спиртных напитков и т.д.,
- нарушение оттоков панкреатического сока вследствие образования камней в полости поджелудочной железы и ее протоках,
- а также увеличение вяжущих свойств данного органа, происходящее на фоне изменения ее химических свойств и структуры.

Классификация заболевания по отдельным категориям
Итак, классифицирование острого панкреатита может различаться по факторам его происхождения, формам патологии и степени тяжести. Рассмотрим описание каждой категории подробнее.
Категория по происхождению
По происхождению данная патология подразделяется на следующие виды:
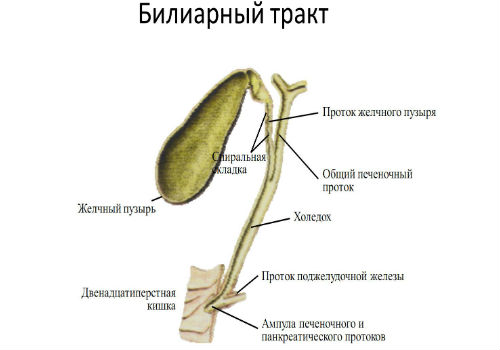
Врожденный панкреатит развивается при аномальном развитии паренхиматозного органа, а именно при чрезвычайно узкой проходимости панкреатических протоков, аномальной локализации самого органа и др. Проявляется чаще всего у молодых людей и в детском возрасте.
Важно понимать, что вне зависимости от разновидности происхождения острой панкреатической патологии, процесс ее развития в любом случае протекает одинаково.
Разновидности форм заболевания
По формам острое воспаление паренхиматозного органа подразделяется на следующие разновидности:
Классифицирование по степени тяжести
В зависимости от зоны поражения, возможных осложнений и разновидностей патологических нарушений в полости паренхиматозного органа, его панкреатическое заболевание может протекать по следующим видам степени тяжести:
- легкая форма патологии, когда зоны поражения железы незначительны,
- тяжелая форма острого панкреатита, при которой прогрессируют серьезнейшие патологические изменения в функциональности данного органа.
Тяжелые формы острого панкреатита могут осложниться прогрессированием следующих разновидностей заболеваний:
- острой стадией накопления жидкостного вещества в полости поджелудочной либо внутри около панкреатического пространства, которое может быть без грануляционной либо фиброзной стенки,
- некротическое поражение тканевых структур данного органа с высокой вероятностью инфицирования и дальнейшим прогрессированием гнойной формы панкреатического заболевания, при котором риски летального исхода могут достигать 95-100% — й вероятности,
- кистозное поражение железы, характеризующееся накоплением панкреатических ферментов в виде сока в образовавшихся полостях на паренхиматозном органе с фиброзными либо грануляционными стенками,
- развитие панкреатического абсцесса с интенсивным нагноением в полости железы и рядом локализованных структур тканей.
Исходя из вышеперечисленных классифицирующих характеристик, диагноз острого панкреатита, вызванного чрезмерной агрессивной энзимной активностью ферментов паренхиматозного органа, который их же и вырабатывает, должен быть поставлен как можно раньше, чтобы предотвратить вероятность осложнений и минимизировать риск летального исхода. Для этого необходимо более внимательно и ответственно относиться к состоянию своего здоровья.
В случае с появлением неприятных симптоматических проявлений болезненного характера в области эпигастрия и усугубления общего самочувствия, необходимо обратиться в срочном порядке за медицинской квалифицированной помощью, чтобы выяснить причину патологических проявлений и что это за болезнь. Рассмотрим симптоматические признаки начала развития панкреатической патологии.
Симптоматические проявления
Характерными симптоматическими признаками панкреатической патологии, имеющей острую форму прогрессирования, являются:

Более того, прогрессирующая стадия этого заболевания может проявляться в виде диспепсических расстройств, характеризующихся вздутием живота, появлением изжоги, метеоризмом, а также проявлениями на кожных покровах в пупочной зоне и верхней части живота, в виде желто-синюшных пятен.
Важно знать, что при развитии острого панкреатита лечение должно проводиться только после экстренной госпитализации пациента.
Методы лечения
Как уже было сказано, если установлен диагноз острого панкреатита, лечить его необходимо в условиях стационара. Назначается постельный режим с обеспечением полного покоя пациенту. Основная и первоочередная цель терапевтических методов лечения заключается в купировании болевого синдрома, а также снятия нагрузки с паренхиматозного органа и оказания стимулирующего воздействия на активацию процессов по саморегенерации железы.
Терапевтические методы лечения заключаются в проведении следующих манипуляций:
При развитии кистозного поражения, абсцесса, некроза, накопления жидкости в железе либо внутри около панкреатического пространства, а также образования камней в поджелудочной, проводится лечение хирургическим методом. Только этот метод позволит максимально быстро предотвратить развитие осложнений и минимизировать риск летального исхода для пациента.
При диагнозе легкой формы панкреатической патологии терапевтические методы лечения начинают давать положительные результаты уже на 5-6 сутки.
Тест: на определение риска сахарного диабета 2 типа
В.Е. ВОЛКОВ, Л. И. ЧЕРКЕСОВ,
С.В. ВОЛКОВ, Н.Н. ЧЕСНОКОВА
ОСТРЫЙ ПАНКРЕАТИТ: СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ
И ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Чувашский государственный университет имени И.Н. Ульянова, Чебоксары
Представлен ретроспективный анализ лечения 461 больного острым панкреатитом за 2009-2013 гг. Отечная (интерстициальная) форма острого панкреатита установлена у 378 (82%) пациентов, некротическая форма – у 83 (18%) пациентов. Дана оценка клинических исследований по идентификации локальных жидкостных скополений с учетом международной классификации острого панкреатита (2012). Общая летальность больных острым панкреатитом составила 6, 1%, при некротической форме панкреатита – 32, 1%.
Ключевые слова: острый панкреатит, классификация, диагностика, локальные перипанкреатические жидкостные скопления, лечение.
Острый панкреатит ‒ одно из наиболее распространенных заболеваний органов брюшной полости, объединяемых термином «острый живот». В последние десятилетия отмечается рост заболеваемости острым панкреатитом, как в Российской Федерации, так и в странах Европы и США. Этот факт, вероятно, связан с улучшением ранней диагностики данного заболевания за счет усовершенствования лабораторно-инструментальных методов исследования [1, 2, 4].
Актуальность проблемы диагностики и лечения острого панкреатита обусловлена достаточно высокой летальностью, которая при некротической форме составляет 35-40% [2, 3]. Развитие различных осложнений, утяжеляет течение и ухудшает прогноз. У 20-30% пациентов острый панкреатит, неуклонно прогрессируя, приводит к развитию некроза ткани поджелудочной железы. При этом в 40-70% случаев уже через 3 недели с момента заболевания происходит инфицирование очагов некроза, что является ведущей причиной смерти больных острым панкреатитом. Необходимо отметить, что острым панкреатитом в большинстве случаев заболевают лица трудоспособного возраста. Высокие экономические затраты на лечение госпитализированных больных свидетельствуют о практической значимости данной проблемы.
Цель: уточнить практическую значимость новой международной классификации острого панкреатита и представить критерии ранней диагностики локальных перипанкреатических жидкостных скоплений.
Материалы и методы исследования. Проведен ретроспективный анализ лечения 461 больного острым панкреатитом, находящихся на стационарном лечении в хирургическом отделении БУ «Больница скорой медицинской помощи» Минздрава Чувашии за 2009-2013 гг. Из 461 больного отечная форма острого панкреатита отмечена у 378 (82%) пациентов, некротическая форма – у 83 (18%) пациентов.
Результаты и их обсуждение. Острый панкреатит ‒ системное полиэтиологическое заболевание, которое возникает в результате воздействия активированных ферментов на ткань поджелудочной железы с развитием отека или ограниченного, или обширного некроза. Основными этиологическими факторами заболевания являются злоупотребление алкоголем и его суррогатами, а также желчекаменная болезнь. При этом в последние годы острый панкреатит, развивающийся вследствие употребления алкоголя, наблюдается в среднем в 50-70% случаев, тогда как панкреатит билиарного происхождения ‒ в 40% случаев. Другими причинами заболевания являются открытые и закрытые травмы поджелудочной железы, в том числе связанные с операциями, а также с инструментальными исследованиями. Сравнительно редко этиологическими факторами являются эндокринные заболевания, прием некоторых лекарственных средств и т.д.
Основными звеньями патогенеза острого панкреатита являются обструкция панкреатического протока с развитием внутрипротоковой гипертензии, а также активизация ферментов поджелудочной железы на фоне усиленной панкреатической секреции. Блокада большого дуоденального сосочка желчными конкрементами является фактором механической обструкции, что препятствует нормальному оттоку секрета поджелудочной железы. Употребление алкоголя приводит к спазму сфинктера Одди, отеку слизистой оболочки и усилению внешнесекреторной функции железы за счет повышенной секреции соляной кислоты. Внутрипротоковая гипертензия приводит к повреждению клеточных и субклеточных мембран, гиперсекреции и активации протеолитических ферментов, в первую очередь, трипсина, с выходом их в интерстициальное пространство и развитием аутолиза ткани поджелудочной железы. Указанные патогенетические факторы приводят, в конечном итоге, к отеку и некрозу поджелудочной железы. Необходимо отметить, что при развитии острого панкреатита протеолитические ферменты, биологически активные полипептиды, продукты тканевого распада обладают вазоактивным действием и при попадании в системный кровоток оказывают генерализованное воздействие на органы и ткани, приводя к развитию критического состояния вследствие полиорганной недостаточности.
- На основании морфологических признаков повреждения поджелудочной железы и клинических особенностей течения заболевания Рабочей Группой специалистов по изучению острого панкреатита в 2012 г. была предложена новая международная классификация острого панкреатита [5], которая включает следующие формы:
- Отечная форма (интерстициальный панкреатит).
- Асептический панкреонекроз.
- Инфицированный панкреонекроз.
- Фазы развития панкреонекроза:
- Доинфекционная;
- Инфекционная.
- Стадии панкреонекроза:
- Ранняя;
- Поздняя.
- Степень тяжести острого панкреатита:
- Легкая степень;
- Средняя степень;
- Тяжелая степень.
- Виды локальных осложнений острого панкреатита:
- Острое перипанкреатическое жидкостное скопление;
- Панкреатическая псевдокиста;
- Острое некротическое скопление;
- Отграниченный некроз.
Интерстициальный панкреатит характеризуются воспалительным отеком ткани поджелудочной железы вследствие попадания в интерстиций небольшого количества активных ферментов, тогда как при панкреонекрозе возникают очаги деструкции ткани с развитием множественных кровоизлияний. Инфицирование зон некроза приводит к развитию инфицированного панкреонекроза и возникновению инфекционных осложнений.
Острый панкреатит легкой степени тяжести характеризуется отсутствием органной недостаточности, локальных и системных осложнений.
Острый панкреатит средней тяжести характеризуется наличием транзиторной (преходящей) органной недостаточности с длительностью течения менее 48 ч или возникновением локальных и системных осложнений.
Тяжелая форма острого панкреатита характеризуется наличием персистирующей органной недостаточности с длительностью течения более 48 ч.
Локальные осложнения острого панкреатита могут возникать как в доинфекционную, так и в инфекционную фазу развития заболевания и, как правило, утяжеляют его течение.
Острое перипанкреатическое жидкостное скопление в большинстве случаев наблюдается в первые четыре недели от начала развития острого панкреатита и обычно состоит из того или иного количества экссудата без наличия некротических масс, образующегося вследствие воспалительного отека паренхимы поджелудочной железы, выхода панкреатического сока через сеть концевых панкреатических протоков. Чаще всего данный тип скопления остается стерильным и рассасывается самостоятельно на фоне проводимого лечения. Согласно нашим исследованиям, чаще всего жидкостное скопление образуется в полости сальниковой сумки, забрюшинной клетчатке, в области левого поддиафрагмального пространства, нередко сочетаясь с образованием левостороннего плеврита.
Длительность существования острого перипанкреатического жидкостного скопления (более четырех недель) и отграничение его от окружающих тканей грануляционной или фиброзной тканью завершается образованием другого локального осложнения острого панкреатита ‒ псевдокисты.
Острое некротическое скопление чаще всего возникает на фоне деструктивного процесса в поджелудочной железе. В отличие от указанных выше жидкостных образований данный тип скопления характеризуется наличием жидкости и некротического детрита. При отграничении острого некротического скопления от окружающих тканей появляется возможность формирования отграниченного некроза.
Оценивая в целом новую международную классификацию острого панкреатита (2012), следует отметить отсутствие в ней нередко встречающихся локальных гнойно-септических осложнений этого заболевания, многие из которых таят опасность развития таких опасных осложнений, как распространенный гнойный перитонит, гнойный плеврит, сепсис и септический шок, острая полиорганная недостаточность. С учетом этих данных мы различаем следующие локальные гнойно-септические осложнения острого некротического панкреатита:<> – Панкреатический гнойный инфильтрат;
– Абсцесс сальниковой сумки;
– Гнойно-некротическая секвестрация поджелудочной железы и забрюшинной клетчатки;
– Инфицированная псевдокиста;
– Острое перипанкреатическое скопление жидкости;
– Сочетанные гнойно-септические осложнения.
Необходимо отметить, что более чем в 50% случаев отмечается сочетание локальных и распространенных гнойно-септических осложнений, утяжеляющих течение отсрого некротического панкреатита.
- Раннее распознавание острого панкреатита является залогом его эффективного лечения и благоприятного исхода. Согласно Международным рекомендациям 2012 г., диагностическими критериями острого панкреатита является триада признаков:
- Интенсивная абдоминальная боль опоясывающего характера с локализацией преимущественно в эпигастральной области;
- Увеличение уровня амилазы или липазы в 2-3 раза по сравнению с нормой;
- Характерные признаки поражения поджелудочной железы по данным УЗИ, КТ, МРТ.
Основными лабораторными признаками, свидетельствующими о вторичном инфицировании зон панкреатического некроза, являются нейтрофильный лейкоцитоз со сдвигом лейкоформулы влево, увеличение концентрации С-реактивного белка, прокальцитонина. На современном этапе целесообразно определение концентрации провоспалительных цитокинов ‒ ИЛ-1, ИЛ-6, TNF-альфа, трипсиноген-активированного белка, эластазы полиморфно-ядерных нейтрофилов, повышенный уровень которых свидетельствует о тяжелом течении острого панкреатита.
Наиболее информативными инструментальными методами диагностики острого панкреатита являются УЗИ, КТ, МРТ органов брюшной полости. УЗИ остается одним из наиболее доступных и информативных методов исследования. Эта безопасная неинвазивная методика позволяет выявить этиологический фактор острого панкреонекроза (конкременты желчевыводящих путей), отек и участки некроза поджелудочной железы, позволяет дифференцировать жидкостные образования. Но «золотым стандартом» диагностики на современном этапе является компьютерная томография органов брюшной полости. Данная методика позволяет четко визуализировать увеличение поджелудочной железы, очаги некроза, а также наличие осложнений, с высокой достоверностью разграничивать жидкостное скопление от плотных некротических масс. Наличие пузырьков газа в зоне деструкции, определяемое при КТ-исследовании, свидетельствует об инфицировании данного очага.
В настоящее время применяется дифференцированный подход к выбору лечебной тактики при остром панкреатите: от различных вариантов консервативного лечения в ранние сроки заболевания до разнообразных хирургических вмешательств при распространенных инфицированных формах панкреонекроза [1, 4].
Основными принципами консервативного лечения больных с острым панкреатитом являются:
‒ снижение панкреатической секреции, что достигается проведением тотального парентерального питания в течение первых 2-4 суток, декомпрессия желудка в течение 1-2 суток с помощью назогастрального зонда, назначение блокаторов Н2-рецепторов гистамина или ингибиторов протонной помпы, 5-фторурацила, соматостатина;
‒ инфузионная и дезинтоксикационная терапия с помощью введения коллоидных и кристаллоидных растворов внутривенно: от 3 до 5 литров и более в течение 3-7 дней;
‒ улучшение реологических свойств крови введением гепарина, реополиглюкина и т.д.;
‒ антибиотикотерапия с использованием препаратов широкого спектра действия (препараты выбора ‒ карбапенемы, цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом). Показаниями к хирургическому лечению панкреонекроза являются наличие инфекционных осложнений, а также стойкая или прогрессирующая полиорганная недостаточность, сохраняющиеся симптомы системной воспалительной реакции независимо от факта инфицирования при проведении базисной консервативной терапии.
Использование консервативного и оперативного метода лечения позволило получить общую летальность у анализируемой группы больных панкреатитом в среднем 6, 1%, а при осложненных некротических формах ‒ 32, 1%.
- Литература
- Багненко С.Ф. Острый панкреатит современное состояние проблемы и нерешенные вопросы / С.Ф. Багненко, В.Р. Гольцов // Альманах института хирургии им. А.В. Вишневского, 2008. Т. 3 ‒ № 3 . ‒ С. 104-112.
- Волков В.Е. Острый некротический панкреатит / В.Е. Волков, С.В. Волков // Изд-во Чуваш. ун-та. 2009. ‒ 240 с.
- Волков В.Е. Ранняя диагностика и лечение локальных гнойно-септических осложнений у больных острым некротическим панкреатитом: учебное пособие / В.Е. Волков, Н.Н. Чеснокова, С.В. Волков // Чебоксары: Изд-во Чуваш. ун-та, 2015. – 60 с.
- Савельев В.С. Панкреонекрозы / В.С. Савельев, М.И. Филимонов, С.З. Бурневич // М.: Мед. Информ. Агенство, 2008. – 264 с.
- Banks P.A. Classification of acute pancreatitis – 2012 : Revision of the Atlanta classification and definitions by international consensus / P. Banks, T.L. Bollen, C. Dervenis et al. // Gut. – 2013. ‒ № 62 (1), P. 102-111.
СВЕДЕНИЯ ОБ АВТОРАХ:
Волков Владимир Егорович
заведующий кафедрой хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», доктор медицинских наук, профессор
Черкесов Леонид Ильич
профессор кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», кандидат медицинских наук
Волков Сергей Владимирович
профессор кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», доктор медицинских наук
Чеснокова Наталия Николаевна
аспирант кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова»
Острая стадия панкреатической патологии в области поджелудочной железы, в большинстве случаев, проявляется у мужской половины человечества, особенно после 40-45 лет. Это связано с тем, что именно мужчины употребляют огромное количество спиртосодержащих напитков, закусывая не совсем здоровыми продуктами питания с высоким процентом жирности. Более того, перекусы на бегу, употребление просроченных полуфабрикатов и работа на предприятиях с повышенным уровнем вредности, также характерно в большей степени для мужского населения. На основе комбинаций различных взаимодействий провоцирующих факторов и симптоматических проявлений панкреатической патологии, была разработана специальная классификация острого панкреатита, описывающая формы заболевания, виды и его периодичность развития. В материалах данной статьи подробнее рассмотрим, что такое острый панкреатит и его классификацию, а также основные симптомы и причины возникновения этой малоприятной болезни.
Что называется острым панкреатитом?
Панкреатит острый является серьезнейшим заболеванием поджелудочной железы, способствующий ее неизбежному некротическому поражению определенных участков тканевых структур в разной степени в каждом индивидуальном случае.
Среди множества различных заболеваний, касающихся органов из системы пищеварения, данная патология является одной из лидирующих и занимает третье место по своей распространенности. Поражение поджелудочной железы данной разновидностью патологии ведет к преждевременному активированию пищеварительных ферментов, вырабатываемых ею же для расщепления белков, углеводов и жиров в полости кишечника. Активировавшиеся ферменты в полости железы под влиянием провоцирующего воздействия на организм, начинают переваривать ткани секретирующего их органа, что и ведет к некрозу, или отмиранию определенных участков железы.
Гибнущие клетки и ткани в ходе их некротического поражения, ведут к началу формирования интоксикационного процесса, воздействующего на все органы и ткани человеческого организма. Активность иммунной системы защиты в таком случае уже не действует, так как ее уже не хватает для подавления процессов нагноений в полости железы и образования жировой прослойки вокруг паренхиматозного органа.
Причины острого панкреатита могут заключаться в следующих явлениях в организме:
- чрезмерное увеличение выработки ферментативного сока под токсическим воздействием факторов окружающей среды в виде спиртных напитков и т.д.,
- нарушение оттоков панкреатического сока вследствие образования камней в полости поджелудочной железы и ее протоках,
- а также увеличение вяжущих свойств данного органа, происходящее на фоне изменения ее химических свойств и структуры.

Классификация заболевания по отдельным категориям
Итак, классифицирование острого панкреатита может различаться по факторам его происхождения, формам патологии и степени тяжести. Рассмотрим описание каждой категории подробнее.
Категория по происхождению
По происхождению данная патология подразделяется на следующие виды:
- Пищевой и алкогольный панкреатит, возникающий под воздействием перевозбуждения секреторных функциональностей поджелудочной железы. Провоцирующими факторами выступают: употребление спиртосодержащих напитков в большом количестве, а также жареных блюд с высоким процентом жирности и продуктов не соответствующего качества. Развивается в большинстве у людей мужского пола, старше 40-45 лет.
- Билиарный тип патологии, возникающий на фоне прогрессирования желчекаменного заболевания в организме пациента. Возникает с большей вероятностью у женской половины современного общества.
- Острый послеоперационный панкреатит и травматический. Как правило, возникают на фоне механической травматизации паренхиматозного органа, которая при осложнении может вызвать ферментативный перитонит. Подобное осложнение характеризуется выходом активного панкреатического сока с агрессивными ферментами в виде амилазы, трипсина, липазы в полость брюшины, вызывая ее серозно-геморрагическое воспаление. Послеоперационные осложнения могут проявляться в виде острого кровоизлияния в полости поджелудочной железы и болевого шока.
- Инфекционный панкреатит, развивающийся на фоне заражения поджелудочной микроорганизмами вирусного и микробного происхождения при развитии таких инфекционных процессов, как гепатит, сыпной тиф, или паротит. Данный вид заболевания может развиваться в организме, как взрослого человека, так и у детей различной возрастной категории.
- Ишемический панкреатит возникает у людей преклонного и пожилого возраста под воздействием нарушения процессов по кровоснабжению паренхиматозного органа на фоне развития атеросклероза, аневризма аорты, а также при артериальной гипертензии.
- Токсическая патология поджелудочной железы воспалительного характера, именуемая также лекарственный панкреатит, возникает под воздействием определенной группы токсинов в комбинации с аллергической непереносимостью организма данных веществ. А вот именно лекарственный панкреатит развивается при продолжительном приеме определенных медикаментозных препаратов, среди которых наибольшую вероятность поражения поджелудочной железы вызывают гормоносодержащие медикаменты, а также лекарства противоопухолевого спектра действия. Люди любого возраста подвержены данной разновидности заболевания.
Врожденный панкреатит развивается при аномальном развитии паренхиматозного органа, а именно при чрезвычайно узкой проходимости панкреатических протоков, аномальной локализации самого органа и др. Проявляется чаще всего у молодых людей и в детском возрасте.
Важно понимать, что вне зависимости от разновидности происхождения острой панкреатической патологии, процесс ее развития в любом случае протекает одинаково.
Разновидности форм заболевания
По формам острое воспаление паренхиматозного органа подразделяется на следующие разновидности:
- Интерстициальный, или отечный патологический процесс в полости поджелудочной, являющийся начальной стадией данного заболевания, характеризующейся появлением легкой формы отечности в межклеточных долях паренхиматозного органа. Данная форма патологии не является столь опасной и может, либо самоликвидироваться с полным восстановлением функциональности поджелудочной железы, либо преобразоваться в более тяжелое поражение данного органа, именуемое как панкреонекроз.
- Стерильная форма панкреонекроза, характеризуется как наиболее опасная разновидность патологии. Данная форма панкреатита сопровождается отмиранием собственных тканей железы, но дело не доходит до инфицирования плазмы крови. В зависимости от зоны локализации данной формы заболевания ее подразделяют на следующие категории: ограниченные панкреонекротические поражения, распространенные, мелко- и крупноочаговые, тотальные и субтотальные. А в зависимости от характера поражения, стерильная форма панкреонекроза может быть: смешанного типа, геморрагического и жирового.
- Наиболее опаснейшей формой панкреатической патологии острого характера является инфицированная форма панкреонекроза, характеризующаяся отмиранием тканевых структур паренхиматозного органа и инфицированием микрофлоры кишечника. Развитие такого заболевания имеет высокую вероятность смертельного исхода, поэтому для спасения жизни пациента проведение хирургического вмешательства является неотъемлемой частью реанимационных мероприятий.
Классифицирование по степени тяжести
В зависимости от зоны поражения, возможных осложнений и разновидностей патологических нарушений в полости паренхиматозного органа, его панкреатическое заболевание может протекать по следующим видам степени тяжести:
- легкая форма патологии, когда зоны поражения железы незначительны,
- тяжелая форма острого панкреатита, при которой прогрессируют серьезнейшие патологические изменения в функциональности данного органа.
Тяжелые формы острого панкреатита могут осложниться прогрессированием следующих разновидностей заболеваний:
- острой стадией накопления жидкостного вещества в полости поджелудочной либо внутри около панкреатического пространства, которое может быть без грануляционной либо фиброзной стенки,
- некротическое поражение тканевых структур данного органа с высокой вероятностью инфицирования и дальнейшим прогрессированием гнойной формы панкреатического заболевания, при котором риски летального исхода могут достигать 95-100% й вероятности,
- кистозное поражение железы, характеризующееся накоплением панкреатических ферментов в виде сока в образовавшихся полостях на паренхиматозном органе с фиброзными либо грануляционными стенками,
- развитие панкреатического абсцесса с интенсивным нагноением в полости железы и рядом локализованных структур тканей.
Исходя из вышеперечисленных классифицирующих характеристик, диагноз острого панкреатита, вызванного чрезмерной агрессивной энзимной активностью ферментов паренхиматозного органа, который их же и вырабатывает, должен быть поставлен как можно раньше, чтобы предотвратить вероятность осложнений и минимизировать риск летального исхода. Для этого необходимо более внимательно и ответственно относиться к состоянию своего здоровья.
В случае с появлением неприятных симптоматических проявлений болезненного характера в области эпигастрия и усугубления общего самочувствия, необходимо обратиться в срочном порядке за медицинской квалифицированной помощью, чтобы выяснить причину патологических проявлений и что это за болезнь. Рассмотрим симптоматические признаки начала развития панкреатической патологии.
Симптоматические проявления
Характерными симптоматическими признаками панкреатической патологии, имеющей острую форму прогрессирования, являются:
- Резкие болезненные ощущения, локализованные в эпигастральной области, со стороны левого подреберья, которые могут носить опоясывающий характер с постепенной иррадиацией в поясничную либо подлопаточную зоны спины. Обострение болевого синдрома наступает сразу после еды и употребления спиртосодержащих напитков.
- Постоянное чувство тошноты с нередким интенсивным проявлением рвоты, которая по ее прекращению не дает никакого чувства облегченности состояния.
- Появление чувства озноба на фоне повышенной температуры тела.
- Появление желтушности в легкой форме в области склеры глаз, а также на кожных покровах.
- Патологическое изменение дыхательного акта.
- Снижение АД,
- Учащенная ритмичность пульсации и сердечного биения.

Более того, прогрессирующая стадия этого заболевания может проявляться в виде диспепсических расстройств, характеризующихся вздутием живота, появлением изжоги, метеоризмом, а также проявлениями на кожных покровах в пупочной зоне и верхней части живота, в виде желто-синюшных пятен.
Важно знать, что при развитии острого панкреатита лечение должно проводиться только после экстренной госпитализации пациента.
Методы лечения
Как уже было сказано, если установлен диагноз острого панкреатита, лечить его необходимо в условиях стационара. Назначается постельный режим с обеспечением полного покоя пациенту. Основная и первоочередная цель терапевтических методов лечения заключается в купировании болевого синдрома, а также снятия нагрузки с паренхиматозного органа и оказания стимулирующего воздействия на активацию процессов по саморегенерации железы.
Терапевтические методы лечения заключаются в проведении следующих манипуляций:
- Для купирования болевого синдрома и снятия спазмов проводится постановка новокаиновой блокады в комбинации с введением препаратов спазмолитического спектра действия.
- На протяжении 2-3 дней от первого приступа исключается прием любых продуктов питания, так как покой, голод и прикладывание холодного компресса на область наибольшего проявления болезненности.
- На третьи сутки назначается парентеральное питание, аспирация содержимого желудка, постановка антацидных средств и ингибиторов протонной помпы.
- Также назначается прием ингибиторов протеолиза для дезактивации панкреатических ферментов и препаратов дезинтаксикационного спектра воздействия.
- Для предупреждения развития инфекционных процессов, назначаются антибиотические медикаменты.
При развитии кистозного поражения, абсцесса, некроза, накопления жидкости в железе либо внутри около панкреатического пространства, а также образования камней в поджелудочной, проводится лечение хирургическим методом. Только этот метод позволит максимально быстро предотвратить развитие осложнений и минимизировать риск летального исхода для пациента.
При диагнозе легкой формы панкреатической патологии терапевтические методы лечения начинают давать положительные результаты уже на 5-6 сутки.
Список литературы
- Гребенюк В.В. Острый панкреатит. Учебное пособие. Благовещенск Амурская государственная медицинская академия 2011 г.
- Розин, Н.С. Острый панкреатит и его диагностика: монография. Медицина, 1994 г.
- Бойко, Ю.Т. Этиология и патогенез острого панкреатита в аспекте его профилактики и лечения: монография. М.: Медицина, 1991 г.
- Бойко, Ю.Т. Этиология и патогенез острого панкреатита в аспекте его профилактики и лечения: монография. М.: Медицина, 1991 г.
- Величенко, В.И. Острый панкреатит в эксперименте и клинике: монография. Минск Беларусь, 1981 г.
- Полушин Ю.С. Острый послеоперационный панкреатит», М., 2003 г.
- Синенченко Г.И., Толстой А.Д. Гнойно-некротический панкреатит. ЭЛБИ. С. Петербург, 2005 г.
- Костюченко А.Л., Филин В.И. Неотложная панкреатология. ДЕАН, С. Петербург, 2000 г.
Минутку …
Пожалуйста, включите Cookies и перезагрузите страницу.
Этот процесс автоматический. Ваш браузер будет перенаправлен на запрошенный контент в ближайшее время.
Пожалуйста, подождите до 5 секунд …
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ [] + (!! []) – (! + [] – (!! []) []) +) + (+ [] + (!! [!]) +! ! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !!] [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! [!]) – []) + (! + [] + (!! []) + !! [])) / + ( (+ !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] +! ! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] – (!! [])) + (+ [] + (!! [!]) + !! [] + !! []) + (+ [] + (!! [!]) – []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [])) / + ((! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (+ [] + (!! [!]) – []) + (! + [] + (!! []) + !! [+ !! [] + !!] [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []))
+ ((! + [] + (!! []) +! ! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (+ [] – (!! []) (! + [] + (!! [])) + + !! [ ] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! [!]) – []) + (+ [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [ ] + (!! []) – []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (+ [] – (!! [])))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + !! []) + (+ [] – (!! []!)) + (+ [] + (!! [] ) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] +! ! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! []) + (+ [] – ( !! [])) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] – (!! []!)) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! [] ) -! []) + (+ [] + (!! []) + !! [] + !! [] + !! []) + (+ [] + (!! []) + !! [])) / + ((+ [] + (!! [!]) – [] + []) + + !! [] + !! [] + (+ [] + (!! []!) !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [ ] + !! []) + (! + [] + !! [] () + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (+ [] + (!! [!]) – []) + (! + [] + (!! []) + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] +! ! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] – (!! [])) + (! + [] – (!! [])) + (+ [] + (! ! []) + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [ ] + (!! []) + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (+! ! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (+ [] – (!! [])) + (+ !! [ ]) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] – (!! [])) (! + [] – (!! [])) + (! + [] + (!! []) + !! [])! + + (+ [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] – (!! [])) + (+ [] – (!! [])) (! + [] + (!! []) + !! [])! + + (+ [] + (!! []) + !! [] + !! []) + (+ !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] – (!! []!)) + (+ [] + ( !! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + []) + (+ [] – (!! []!)) + (+ [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (! ! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] +! ! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] – (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((+ [] + (!! []) – [] + [] ) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! [!]) – []) + (+ [] + ( !! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (+ [] – (!! []) ) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) +! ! [] + !! [] + !! [] + !! [] + !! []) + (+ [] – (!! []!)) + (+ [] – (!! [] )) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [ ] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + []) + ( ! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! [!]) – [ ]) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (! ! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! [] ) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! [] ) + !! [] + !! [] + !! []) + (+ [] -! (!! [])) + (+ [] + (!! []) + !! []) ) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! [!]) – []) + ( ! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] – (!! []!)) + (+ [] + (!! []) + !! [] + !! []) + (+ [] + (!! [!]) – []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! [] ) + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + ( ! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! [] + !! []) + (! + [] – (!! [])))
.Диагностика и лечение острого панкреатита
ABILIO MUNOZ, M.D., Austin, Texas, и DAVID A. KATERNDAHL, M.D., M.A., Университет наук о здоровье Техасского университета, Сан-Антонио, Техас
Am Fam Physician. 2000 июл 1; 62 (1): 164-174.
Острый панкреатит обычно возникает в результате злоупотребления алкоголем или обструкции желчных протоков. Тщательный анализ истории болезни пациента и соответствующие лабораторные исследования могут помочь врачу определить этиологию состояния и вести руководство.Уровни сывороточной амилазы и липазы все еще используются для подтверждения диагноза острого панкреатита. Хотя уровень трипсина в сыворотке обычно недоступен, он является наиболее точным лабораторным показателем при панкреатите. Ультрасонография, компьютерная томография и эндоскопическая ретроградная холангиопанкреатография – дополнительные методы, которые могут помочь семейному врачу выбрать лучший подход к лечению. Очень важно оперативное выявление пациентов, которым требуется направление в реанимацию или специализированная консультация.APACHE II и шкалы сбоев в системе многих органов предоставляют прогностическую информацию на момент поступления и могут повторяться ежедневно для мониторинга прогрессирования заболевания. Терапия, такая как назогастральное всасывание, антихолинергические препараты и блокаторы гистаминовых H 2 -рецепторов, не продемонстрировала уменьшение симптомов или пребывания в стационаре у пациентов с острым панкреатитом. Было обнаружено, что системные антибиотики улучшают исход у пациентов с тяжелым заболеванием. При поддерживающей терапии у большинства пациентов хороший клинический результат.
Увеличение заболеваемости панкреатитом в сочетании с новыми вариантами лечения представляет собой проблему для врачей первичной медицинской помощи. В период с 1960 по 1980 год заболеваемость острым панкреатитом увеличилась в 10 раз. Смертность от панкреатита колеблется от 2 до 9%. Врачи первичной медицинской помощи должны поставить диагноз, определить этиологию, обеспечить поддерживающую терапию и классифицировать степень тяжести панкреатита, чтобы выбрать лучший подход к лечению. Хотя острый панкреатит имеет множество причин (Таблица 1), 1 эта статья фокусируется на двух наиболее распространенных причинах – злоупотреблении алкоголем и обструкции желчных путей, связанных с желчнокаменной болезнью (Рисунок 1).Эти два состояния составляют от 60 до 80 процентов всех случаев острого панкреатита.2 Обсуждаются диагностика, оценка риска и составление плана лечения.
ТАБЛИЦА 1Потенциальные причины острого панкреатита
Правообладатель не предоставил права на воспроизведение этого предмета на электронных носителях. Отсутствующий элемент см. В оригинальной печатной версии этой публикации.
Просмотр / печать Рисунок
РИСУНОК 1.
Обструкция желчных путей, вызванная желчным камнем в дистальном общем желчном протоке.
РИСУНОК 1.
Обструкция желчных путей, вызванная желчным камнем в дистальном общем желчном протоке.
Презентация
Пациенты с острым панкреатитом имеют легкую или сильную боль в эпигастральной области, с облучением в боку, спине или в обоих случаях. Классически боль характеризуется как постоянная, скучная и скучная, и она усиливается, когда пациент лежит на спине. Дискомфорт может уменьшиться, когда пациент принимает сидячее положение или положение плода. Обильная пища или выпивка часто вызывают боль.Тошнота и бесполезная рвота присутствуют у 75-90% пациентов.3
Диагноз
Клинический диагноз панкреатита трудно поставить, и его часто не используют. В одном обзоре цитируется, что уровень ошибочной диагностики достигает 43 процентов; в некоторых случаях диагноз ставится на вскрытии.4 Анамнез и физикальное обследование, предполагающие наличие панкреатита, требуют дальнейшей диагностики.
ИСТОРИЯ
Пациенты в возрасте до 30 лет могут страдать от острого панкреатита, вторичного к употреблению алкоголя.Предполагаемое потребление алкоголя в день у пациентов с панкреатитом составляет около 150 г, но панкреатит может возникать у людей, потребляющих всего 50 г в день (приблизительно четыре порции по 12 унций пива с содержанием алкоголя от 3 до 5 процентов) .5 В среднем, когда возникает связанный с алкоголем панкреатит, он развивается после четырех-семи лет употребления алкоголя6. Напротив, билиарный панкреатит обычно встречается у пожилых людей7. Эти пациенты часто имеют в анамнезе желчнокаменную болезнь или перемежающуюся боль в правом верхнем квадранте после приема пищи.
ФИЗИЧЕСКАЯ ЭКСПЕРТИЗА
Спектр тяжести острого панкреатита отражается на физикальном осмотре. От 50 до 90 процентов пациентов имеют признаки вздутия живота или мышечные спазмы с болями в эпигастральной области и болезненностью левого верхнего квадрата.3,6 Другими признаками являются лихорадка, тахикардия и желтуха. Часто пациент испытывает беспокойство и дегидратацию. 3,4
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Амилаза. Уровни сывороточной амилазы у пациентов с панкреатитом варьируют в зависимости от тяжести заболевания.В среднем, в неосложненных случаях уровень амилазы в сыворотке начинает увеличиваться через два-12 часов после появления симптомов и достигает пика через 12-72 часа. Обычно он возвращается к норме в течение одной недели. 8,9 Несмотря на отсутствие чувствительности (от 75 до 92 процентов) и специфичности (от 20 до 60 процентов), измерение уровня амилазы в сыворотке является наиболее широко используемым методом диагностики панкреатита. Преимущества анализа амилазы состоят в том, что он быстро выполняется, легко получается и недорог. 10 Однако различные непанкреатические состояния вызывают повышение уровня амилазы4 (таблица 2).11
ТАБЛИЦА 2Непанкреатические причины высокого уровня сывороточной амилазы и липазы
Правообладатель не предоставил права на воспроизведение этого элемента на электронных носителях. Отсутствующий элемент см. В оригинальной печатной версии этой публикации.
Липаза. Уровни липазы повышаются в течение четырех-восьми часов после появления клинических симптомов и достигают пика примерно через 24 часа. Уровни снижаются в течение восьми до 14 дней. Специфичность (от 50 до 99 процентов) и чувствительность (от 86 до 100 процентов) измерений липазы лучше, чем при измерении амилазы, особенно при выявлении алкогольного панкреатита.10 Специфичность измерения липазы, а также измерения амилазы можно улучшить, подняв пороговое значение как минимум в три раза по сравнению с верхним пределом нормальных эталонных значений.11
Трипсин / эластаза. Основываясь на средней чувствительности и специфичности, повышенный уровень трипсина имеет лучшее отношение вероятности выявления панкреатита, чем уровень амилазы, и, вероятно, является наиболее точным показателем сыворотки при остром панкреатите. 12 Уровень эластазы не оказался лучше, чем уровни трипсина или липазы. в оказании помощи в диагностике острого панкреатита.Тем не менее, анализ трипсина в сыворотке не является широко доступным и, следовательно, обычно не используется.
Исследования функции печени. Уровень печеночных трансаминаз может быть повышен у пациентов с панкреатитом, вызванным злоупотреблением алкоголем или желчнокаменной болезнью с обструкцией. Однако эти тесты не являются достаточно надежными для диагностики острого билиарного панкреатита или определения его этиологии.
Радиологические исследования
Простые рентгенограммы. Простые рентгенограммы могут подтвердить диагноз острого панкреатита при наличии определенных результатов (Таблица 3).4 Из этих результатов, заполненная газом двенадцатиперстная кишка (петля дозорного), вторичная по отношению к обструкции, является наиболее специфичной для панкреатита. 4 Однако ни одна из рентгенологических аномалий на простых пленках не может быть использована для конкретных диагностических целей.
ТАБЛИЦА 3Рентгенологические исследования при остром панкреатите
Правообладатель не предоставил права на воспроизведение этого предмета на электронных носителях. Отсутствующий элемент см. В оригинальной печатной версии этой публикации.
УЗИ. Ультрасонография является приемлемым исследованием для первоначальной оценки, когда подозреваются причины желчевыводящих путей.УЗИ поджелудочной железы имеет следующие преимущества: оно неинвазивно, относительно недорого и может проводиться у постели больного. Чувствительность этого исследования при выявлении панкреатита составляет от 62 до 95 процентов. 13,14 Однако у 35%
.ДЖЕННИФЕР К. КАРРОЛЛ, MD, MPH, Медицинский факультет Университета Рочестера, Рочестер, Нью-Йорк
BRIAN HERRICK, MD, Университет Калифорнии в Сан-Франциско, Сан-Франциско, Калифорния
TERESA GIPSON, MD, и SUZANNE P. LEE, MD, Медицинский факультет Университета Рочестера, Рочестер, Нью-Йорк.
Am Fam Physician. 2007 15 мая; 75 (10): 1513-1520.
Легкий острый панкреатит имеет низкую смертность, но у пациентов с тяжелым острым панкреатитом вероятность развития осложнений выше, а смертность гораздо выше.Хотя уровни амилазы и липазы в сыворотке остаются наиболее широко используемыми диагностическими анализами для острого панкреатита, другие биомаркеры и медиаторы воспаления, такие как трипсиногены, исследуются для клинического применения. Критерии Рэнсона, система оценок Имри, шкала оценки острой физиологии и хронического здоровья (APACHE II) и индекс тяжести компьютерной томографии являются системами для классификации тяжести этого заболевания; Атлантическая классификация широко используется для сравнения этих систем и стандартизации клинических испытаний.Новые разработки в методах визуализации, такие как эндоскопическая ультрасонография и магнитно-резонансная холангиопанкреатография, расширяют возможности врачей для определения причины панкреатита и оценки осложнений. Энтеральное питание предпочтительнее родительского питания для улучшения результатов лечения пациентов. Клинические испытания продолжаются для оценки роли, выбора и сроков назначения антибиотиков у пациентов с инфицированным некрозом.
Острый панкреатит – обратимый воспалительный процесс поджелудочной железы.Хотя процесс заболевания может быть ограничен тканью поджелудочной железы, он также может включать ткани поджелудочной железы или более отдаленные участки органов. Острый панкреатит может возникать как изолированный приступ или может быть рецидивирующим. Он имеет множество причин и может варьировать по степени тяжести от легкой до тяжелой и опасной для жизни. Некоторым пациентам может потребоваться кратковременная госпитализация, в то время как другие могут быть в критическом состоянии с полиорганной дисфункцией, требующей интенсивной терапии. Легкий острый панкреатит имеет очень низкую смертность (менее 1 процента), 1,2, тогда как смертность от тяжелого острого панкреатита может составлять от 10 до 30 процентов в зависимости от наличия стерильного и инфицированного некроза.3 В США до 210 000 пациентов в год поступают в больницу с острым панкреатитом. 1,4
Посмотреть / Распечатать таблицу
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Оценка доказательств | Рекомендации |
|---|---|---|
Общее энтеральное питание равно или более эффективно, чем общее парентеральное питание для управления питанием пациентов с тяжелым панкреатитом. | A | 36 |
Оценить менее распространенные причины панкреатита (например, дисфункция сфинктера Одисы, деление поджелудочной железы, стриктуры поджелудочной железы) с эндоскопической ретроградной холангиопанкреатурой. | C | 29 |
Компьютерная томография с контрастным усилением является стандартным методом визуализации для выявления острого панкреатита. Компьютерная томография обычно не указывается для пациентов с легким, неосложненным панкреатитом, но должна применяться для случаев клинического или биологического ухудшения. | С | 13 |
Это спорно антибиотики снижают ли смертность у больных с некротическим панкреатитом. | B | 37,38 |
Срочная эндоскопическая ретроградная холангиопанкреатография показана пациентам с или с риском развития билиарного сепсиса, билиарной непроходимости, холангита или обострения или постоянной желтухи. | A | 30 |
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Оценка доказательств | Рекомендации |
|---|---|---|
Эффективность общего энтерального питания равна или больше чем общее парентеральное питание для управления питанием пациентов с тяжелым панкреатитом. | A | 36 |
Оценить менее распространенные причины панкреатита (например, дисфункция сфинктера Одисы, деление поджелудочной железы, стриктуры поджелудочной железы) с эндоскопической ретроградной холангиопанкреатурой. | C | 29 |
Компьютерная томография с контрастным усилением является стандартным методом визуализации для выявления острого панкреатита. Компьютерная томография обычно не указывается для пациентов с легким, неосложненным панкреатитом, но должна применяться для случаев клинического или биологического ухудшения. | С | 13 |
Это спорно антибиотики снижают ли смертность у больных с некротическим панкреатитом. | B | 37,38 |
Срочная эндоскопическая ретроградная холангиопанкреатография показана пациентам с или с риском развития билиарного сепсиса, билиарной непроходимости, холангита или обострения или постоянной желтухи. | A | 30 |
Факторы риска
Наиболее распространенными факторами риска острого панкреатита являются заболевания желчного пузыря (часто вызываемые холедохолитиазом) и хроническое употребление алкоголя.В таблице 1 перечислены факторы риска развития острого панкреатита. 5 Учитывая недавно появившиеся методы диагностики, в последних руководствах рекомендовано не ставить диагноз «идиопатический острый панкреатит».
Анатомические или функциональные расстройства (например, деление поджелудочной железы, дисфункция сфинктера Одди)
Аутоиммунные (например, системная красная волчанка)
Потребление холедохолитиаза
Врожденные аномалии
Медикаментозная гипертриглицеридемия (триглицериды выше 1000 мг на дл [11.30 ммоль на литр])
Желчные камни
гиперкальциемия, гиперпаратиреоз
гипотермии
идиопатический
инфекции (например, вирусный, бактериальный, паразитарные, грибковые)
Опухоли поджелудочной железы или ампулы
Травматическое или постпроцедурное (например, эндоскопическая ретроградная холангиопанкреатография или после абдоминальной хирургии)
Сосудистая (e.г., васкулит)
Факторы риска острого панкреатита
Анатомические или функциональные расстройства (например, дисфункция поджелудочной железы, дисфункция сфинктера Одди) |
Аутоиммунная система, например, системная лимфатическая система ) |
Холедохолитиаз |
Хроническое употребление алкоголя |
Врожденные аномалии |
Лекарственная гипертриглицеридемия (триглицериддеридемия (более триглицеридов, больше, чем 1000 мг).30 ммоль на литр]) |
Желчные камни |
гиперкальциемия, гиперпаратиреоз |
гипотермии |
идиопатический |
инфекции (например, вирусный, бактериальный, паразитарные, грибковые) |
Опухоли поджелудочной железы или ампулы |
% PDF-1.5 % 903 0 объектов > endobj Xref 903 74 0000000016 00000 n 0000002763 00000 n 0000003079 00000 n 0000003162 00000 n 0000003233 00000 n 0000003307 00000 n 0000003383 00000 n 0000003415 00000 n 0000003515 00000 n 0000003542 00000 n 0000003699 00000 n 0000004287 00000 n 0000004371 00000 n 0000004917 00000 n 0000005343 00000 n 0000005712 00000 n 0000006020 00000 n 0000006660 00000 n 0000007211 00000 n 0000007298 00000 n 0000007610 00000 n 0000007903 00000 n 0000008380 00000 n 0000008477 00000 n 0000008773 00000 n 0000009239 00000 n 0000009633 00000 n 0000010258 00000 n 0000010700 00000 n 0000010887 00000 n 0000011064 00000 n 0000011622 00000 n 0000011736 00000 n 0000012022 00000 n 0000012134 00000 n 0000012629 00000 n 0000013036 00000 n 0000014754 00000 n 0000016308 00000 n 0000017831 00000 n 0000019357 00000 n 0000021060 00000 n 0000022657 00000 n 0000022744 00000 n 0000023124 00000 n 0000023448 00000 n 0000023907 00000 n 0000024486 00000 n 0000024671 00000 n 0000025145 00000 n 0000025529 00000 n 0000027229 00000 n 0000028241 00000 n 0000029406 00000 n 0000029937 00000 n 0000030336 00000 n 0000030806 00000 n 0000033410 00000 n 0000036998 00000 n 0000038502 00000 n 0000038808 00000 n 0000043835 00000 n 0000047450 00000 n 0000049482 00000 n 0000056471 00000 n 0000061878 00000 n 0000062348 00000 n 0000062900 00000 n 0000063474 00000 n 0000063755 00000 n 0000089601 00000 n 0000089640 00000 n 0000002564 00000 n 0000001776 00000 n прицеп ] / Пред. 572815 / XRefStm 2564 >> startxref 0 %% EOF 976 0 объектов > поток hb“`b` ̀
.
 Ультразвуковая диагностика является современным высокоинформативным методом для исследования разных структур человеческого организма.
Ультразвуковая диагностика является современным высокоинформативным методом для исследования разных структур человеческого организма. Компьютерная томография — важный этап комплексной диагностики, который позволяет оценить состояние и выявить патологические изменения внутренних органов
Компьютерная томография — важный этап комплексной диагностики, который позволяет оценить состояние и выявить патологические изменения внутренних органов