Острый приступ панкреатита: Приступ панкреатита симптомы и лечение, что можно сделать в домашних условиях
как определить, чем снять, диета
Приступ острого панкреатита является очень серьезной угрозой для здоровья, а иногда и жизни больного.Панкреатит — это такое заболевание, которое до недавних пор ошибочно считалось болезнью преимущественно алкоголиков. Это не совсем так.


Воспаление поджелудочной железы может возникнуть не только по причине алкоголизма. Панкреатит может появиться из-за генетической предрасположенности организма, чрезмерного употребления жареной, острой или жирной пищи. Возникновение панкреатита могут спровоцировать побочные эффекты некоторых медикаментов.
Врачи утверждают, что на данный момент насчитывается около 200 факторов, которые гипотетически могут привести к возникновению данного заболевания. Стоит упомянуть, что гормональные сбои, сильные стрессы, острые и хронические инфекционные заболевания, механические травмы брюшной полости также могут стать причиной воспаления поджелудочной железы. Острый панкреатит может появиться в виде самостоятельной болезни, либо как следствие некоторых других заболеваний пищеварительной системы. Обычно эта болезнь возникает на фоне патологий желчного пузыря, печени или сердца.
Суть этой болезни заключается в том, что ферменты, выделяемые поджелудочной железой, обычно не воздействуют негативно на ее ткани, но при возникновении некоторых патологий ферменты могут активизироваться и начать отрицательно влиять на ткани железы, вызывая их воспаление и распад. При этом организм начинает ощущать резкую нехватку ферментов поджелудочной железы.
Симптомы приступа острого панкреатита
Лечение острого панкреатита производится только в стационарных условиях. Если больному вовремя не оказать профессиональную медицинскую помощь, то такое промедление может стоить ему жизни. По каким же синдромам можно распознать обострение панкреатита? Первым и самым явным признаком приступа острого панкреатита, является сильная боль в верхней части живота. Обычно боль режущего или тупого типа. Боль имеет опоясывающий характер, может отдавать в спину, поясницу или под лопатку.
Возникновение острой и сильной боли можно объяснить тем, что поджелудочная железа имеет много нервных окончаний. Воспаление этого органа вызывает настолько сильную боль, что существует вероятность возникновения болевого шока.
Острая боль является характерной особенностью деструктивной формы этой болезни. Такие боли могут достигать очень высокой интенсивности. Болевой процесс может сопровождаться раздражением брюшной полости. Неприятные ощущения усиливаются при поглаживании живота или надавливании на него рукой. Боль можно снять или хотя бы слегка уменьшить, если согнуть ноги, прижав их коленями к груди.
Болевые ощущения могут быть настолько мучительными, что у пациента может случиться потеря сознания.
Если боль не прекращается продолжительное время, не стихает, а наоборот, усиливается, это может означать, что начался активный процесс разложения тканей поджелудочной железы.
Приступ панкреатита обычно сопровождается тошнотой и обильной рвотой. Больного рвет сначала непереваренной пищей, а после этого начинается рвота желчными выделениями. У пациента наблюдается полное отсутствие аппетита, вздутие живота. Может начаться диарея с характерным, зловонным запахом и остатками непереваренной еды. Стул жирный и плохо смываемый. В некоторых случаях походы в туалет могут задерживаться на несколько дней. Бывает чередование диареи и запора.
У некоторых больных появляется икота, отрыжка, сухость во рту. Боль усиливается, если человек находится в положении лежа. Поэтому при сильных болезненных проявлениях панкреатита больному рекомендуется сидеть, наклонившись вперед.
Приступ панкреатита характерен также появлением озноба и одышки. Общая температура тела снижена. Через 1-2 дня начинает наблюдаться потеря упругости кожи. Наступает гиповитаминоз. На языке у больного проступает белый налет.
Острый панкреатит сопровождается снижением артериального давления и слабостью. Иногда кожа больного человека может приобрести сероватый оттенок.
Что делать, если возникло подозрение на приступ панкреатита
Несмотря на многочисленные и разнообразные симптомы, острое воспаление поджелудочной железы несложно спутать с другими заболеваниями желудочно-кишечного тракта. Точный диагноз можно установить лишь при проведении комплекса лабораторных анализов и диагностических исследований. Стоит отметить, что могут появиться и ложные симптомы, которые можно отсеять, только проведя детальное обследование пациента.
Что делать, если у человека начали возникать симптомы острой формы данного заболевания? Для начала лучше отметить, что делать нельзя ни в коем случае. Дело в том, что с первых часов обострения панкреатита строго-настрого запрещается есть. Больному противопоказан прием любой пищи первые 3 суток с начала заболевания. Так как любые продукты питания, попавшие в пищеварительный тракт, приведут к еще большему раздражению поджелудочной железы. Пища спровоцирует выработку ферментов, которые будут вызывать еще большее воспаление. Первые 3 дня после приступа разрешено пить исключительно чистую воду.
Для облегчения неприятных ощущений, снятия отечности и замедления воспалительного процесса специалисты рекомендуют приложить лед или холодный компресс на область живота, где расположена поджелудочная железа.
Это место находится между грудью и пупком. С этой задачей может хорошо справиться грелка с холодной водой.
Больной нуждается в обеспечении постельного режима и состояния покоя. Это снизит напряженность, а также насыщенность крови железом.
До прибытия бригады скорой помощи не рекомендуется заниматься самостоятельным медикаментозным лечением. Если боль становится невыносимой, то можно применять только спазмолитики или анальгетики типа Но-Шпы или Спазмалгона.
Следует знать, что голод, холод и покой — это 3 основных фактора, которые вы можете самостоятельно обеспечить больному до прибытия бригады медиков. Любые другие действия могут навредить.
Лечебная диета
После успешного лечения обострения панкреатита для пациента главное — это правильно питаться. Строгая диета после приступа острого панкреатита очень важна. Чтобы неприятные симптомы не вернулись, стоит воздержаться от переедания, употребления спиртных напитков, любой жирной, жареной или острой пищи. Следует поберечь свой живот от получения возможных травм, а организм от сильных стрессов и переутомления. Если же неприятные симптомы возникнут вновь, то немедленно нужно обратиться к врачу.
Как снять приступ панкреатита в домашних условиях

Не правильный рацион питания и образ жизнедеятельности любого человека может стать причиной развития различных патологических нарушений в организме. Даже у самых крепких здоровьем людей нередко случаются сбои, особенно среди органов пищеварительной системы. Так, например, поджелудочная железа, являющаяся одним из важнейших органов, обеспечивающих нормальное течение пищеварительных процессов и принимающий активное участие в эндокринных процессах, может в один прекрасный момент дать сбой. Это в свою очередь вызовет интенсивные резкие боли в области живота и подреберья, и в значительной мере ухудшит общее самочувствие – такое явление носит название приступа панкреатита. В данном обзоре подробнее рассмотрим, как снять приступ панкреатита в домашних условиях, что он собой представляет и как его распознать.
Симптоматика острого панкреатита
Поджелудочная железа является одним из жизненно-важных органов в человеческом организме. Прогрессирование патологического нарушения работоспособности паренхиматозного органа, имеющего воспалительный характер течения, называется панкреатитом, который может протекать в острой и хронической форме развития.
Как острый панкреатит, так и хронический вызывают ощущения острой боли в области эпигастрия. При отсутствии необходимого медикаментозного лечения патологический процесс начинает прогрессировать, что может привести к дальнейшему некрозу тканей железы и смертельному исходу.

При приступе панкреатита острой формы течения возникают следующие симптоматические проявления:
- резко возникающая боль в области подреберья с правой стороны,
- болезненность опоясывающего характера проявления в зоне поясничного отдела спины,
- чувство тошноты с позывами к отхождению рвотных масс,
- отсутствие аппетита,
- снижение уровня артериального давления,
- развитие тахикардии.
При поджатии коленей к грудной клетке болезненные ощущения при панкреатическом приступе могут немного ослабнуть.
Для того чтобы предотвратить развитие серьезных последствий, при образовании приступа панкреатита, необходимо срочным образом вызвать бригаду скорой помощи.
Первая помощь
Что делать при образовании сильных болезненных ощущений в поджелудочной железе и как снять боль при возникновении неожиданного панкреатического приступа? На данные вопросы должен знать ответы каждый человек, страдающий от данного заболевания.
Важно знать, что самолечением заниматься крайне не рекомендуется, так как неграмотные действия могут стать причиной серьезнейших осложнений и привести к необратимым последствиям.
В стандартных условиях жизнедеятельности при возникновении острых болезненных ощущений в области паренхиматозного органа необходимо сразу вызывать квалифицированных специалистов из скорой помощи, которые смогут оказать первую помощь и госпитализировать пациента в условия стационара, где он будет полностью обследован, выявлена причина обострения и назначено соответствующее лечение. При необходимости может потребоваться проведение экстренной операции.

Но, может получиться и такая ситуация, когда помощь квалифицированного специалиста не будет доступна в нужный момент, поэтому необходимо знать, как лечить панкреатит в домашних условиях и как правильно оказать первую помощь при развитии панкреатического приступа и купировать болевой синдром.
Снятие приступа в домашних условиях
При образовании резкой боли при панкреатите в домашних условиях необходимо сделать следующее:
- обеспечить полный покой пациенту, исключив совершение любых резких движений,
- исключить употребление любых пищевых продуктов на ближайшие 2-3 дня,
- обеспечить регулярное поступление определенного количества воды в организм пациента, то есть рекомендуется через каждые 30-40 минут выпивать по 50 мл воды,
- ни в коем случае не принимать медикаменты, в состав которых входят синтетические ферменты поджелудочной, а именно запрещен прием Креона и Панзинорма,
- чтобы быстро обезболить резкий панкреатический приступ, необходимо ввести 0,8 мг инъекционным методом Но-Шпу либо гидрохлорид Дротаверина,
- эффективно снимают боль при помощи наложения холода на место наибольшей локализации болезненных ощущений, посредством грелки либо пластиковой бутылки со льдом,
- в момент интенсивного проявления болей рекомендуется принять позу эмбриона, а после того, как боль немного отступить можно сменить позу на положение сидя с небольшим наклоном вперед.
При образовании позывов к отхождению рвотных масс, но отсутствии самого процесса рвоты, нужно предпринять необходимые меры для того чтобы очистить кишечник посредством искусственного вызова рвоты. Для этого нужно аккуратно надавить указательным и средним пальцами на корень языка, если ничего не получиться то, в таком случае оптимальным решением будет поглощение 2-х литров теплой слегка подсоленной воды. После отхождения рвотных масс болевой синдром обычно отступает на некоторый промежуток времени. Поэтому сразу после облегчения общего состояния необходимо отправиться в медицинское учреждение для получения квалифицированной помощи и необходимой схемы лечения.
Лечение панкреатита острой формы течения лучше всего проводить в стационарных условиях, где будет круглосуточно доступна своевременная квалифицированная помощь специалистов.
В момент наступления панкреатического приступа может затрудниться дыхание, поэтому больному рекомендуется дышать поверхностно с небольшими задержками дыхательного акта, что обеспечит более редкие колебания грудной клетки и наименьшее раздражение нервных рецепторов, расположенных на поверхности поджелудочной железы.
Важно помнить, что прием ферментативных препаратов разрешен только при хроническом панкреатите на стадии ремиссии. В момент обострения данной патологии данные препараты могут спровоцировать интенсивный уровень выработки желудочного сока, что еще больше усугубит сложившуюся ситуацию.
В момент интенсивного проявления болезненности рекомендуется принять таблетизированный препарат отечественного производства Дротаверин либо Но-Шпу. При рвотных позывах наилучшим решением проблемы будет постановка внутримышечного укола с раствором Но-Шпы либо Папаверина.

В большинстве случаев, вызвать острый панкреатит может развитие патологического процесса в области желчного пузыря, результатом которого является нарушение процессов оттока желчи. Поэтому, если пациент уверен, что его почечная система органов в полном порядке и там нет ни песка, ни камней, то для облегчения самочувствия рекомендуется прием 2-х таблеток Аллохола в комбинации с вышеупомянутыми спазмолитическими препаратами.
Доврачебную обезболивающую помощь можно посредством применения:
- Ибупрофена,
- Баралгина,
- Метамизола,
- либо Парацетамола.
Но чаще всего назначение данных препаратов производится при развитии хронической формы воспалительного процесса.
После снятия основного приступа патологии, необходимо на протяжении 2-3 дней ограничиваться только употреблением жидкости в виде негазированной минеральной воды либо слабого чайного напитка. Употребление продуктов питания может спровоцировать повторное возникновение приступа.
Методы лечения в стационаре
- Промедол,
- Кетанов,
- Фентанил,
- Новокаин.
Кроме всего прочего в условиях стационарного лечения, пациенту будет произведена полная чистка всего организма, постановка необходимых капельниц, прием медикаментов, фармакологическое действие которых будет способствовать снятию воспалительного процесса и восстановлению пораженных тканей паренхиматозного органа.
Также по усмотрению лечащего врача могут назначаться медикаменты антидепрессивного спектра воздействия, а также антибиотики, ингибиторы и витаминные комплексы.
Своевременное обращение за квалифицированной помощью поможет установить все имеющиеся предпосылки патологии, степень поражения поджелудочной железы, разработать наиболее эффективную схему лечения и предотвратить развитие необратимых осложнений. Важную роль в предотвращении последующих приступов острого панкреатита и обострении хронической его формы играет соблюдение специального диетического рациона питания, назначенного лечащим врачом.
Список литературы
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник практического врача 2010 г. № 3 стр. 26–28.
- Белоусова Е.А. Спазмолитики в гастроэнтерологии: сравнительная характеристика и показания к применению. Фарматека 2002 г. № 9, стр. 40–46.
- Васант Лад. Домашние средства Аюрведы. Народная и нетрадиционная медицина. 2003 г. Издательство Саттва.
- Деннис Томпсон. Аюрведическое питание для всех зон вашего тела. Народная и нетрадиционная медицина. 2006 г. Издательство: Феникс.
- Шевченко Л.П. Традиционные и нетрадиционные методы лечения заболеваний травами. Белгород: БелГУ, 2000 г.
Что делать при приступе панкреатита?
Что делать при приступе острого панкреатита?
Приступ острого панкреатита может угрожать жизни человека, поскольку вырабатываемые поджелудочной железой ферменты способны за короткое время разъесть стенки органа и проникнуть в кровоток, чем нарушить работу практически всех систем и органов (например, ферменты поджелудочной могут нарушить функцию дыхания).
Во время приступа острого панкреатита необходимо срочно вызвать скорую помощь и оказать человеку первую помощь.
Принимать любые лекарства, кроме спазмолитиков, это то, что делать при приступе панкреатита категорически запрещено. Медики рекомендуют до приезда скорой голодать, прикладывать холодный компресс в область солнечного сплетения и принять но-шпу или другой спазмолитический препарат.
Как снять острый приступ панкреатита?
Во время острого приступа панкреатита следует незамедлительно вызвать скорую помощь, самостоятельное лечение в данном случае может стать причиной смерти. Что делать при приступе панкреатита до приезда скорой:
- не употреблять лекарственные препараты кроме спазмолитиков (но-шпа, папаверин, дротаверин), особенно нельзя пить обезболивающие и ферментные препараты, которые могут только ухудшить состояние при остром воспалении
- полностью отказаться от еды, пить воду не более 1/4 стакана каждые полчаса
- на спину, параллельно поджелудочной приложить ледяной компресс
- не вставать с постели, не делать резких движений, необходим максимальный покой и щадящий режим.
Нередко панкреатит развивается на фоне нарушения оттока желчи, поэтому немного снять тяжелые симптомы воспаления поджелудочной помогут желчегонные средства (алохол, 2 таб. 3 раза в день), но принимать их можно только в том случае, если нет камней в желчном, иначе возможно ухудшение состояния. Принимать желчегонные препараты нужно только вместе со спазмалитиками, но такое лечение должен назначать специалист после предварительного обследования. После оттока желчи возможен понос, после чего работа органов пищеварения понемногу нормализуется.
Помощь при приступе панкреатита
Что делать при приступе панкреатита: помнить о трех основных правилах – голодание, ледяной компресс и полный покой.
Поджелудочная железа не любит тепло, от которого воспаление только усилиавается, к тому же от тепла ферменты поджелудочной активизируются и начинают сильнее разъедать орган. Ледяной компресс в область поджелудочной поможет не только уменьшить воспаление, но и снимет сильную боль.
Во время приступа нужно полностью освободить желудочно-кишечный тракт, чтобы поджелудочная перестала вырабатывать ферменты (желательно спровоцировать рвоту). В первые дни можно только пить воду, отвары трав.
Заболевание поджелудочной может грозить тяжелыми осложнениями для всех органов, поэтому важно обеспечить максимальный покой во время приступа и снять нагрузку с организма.
После снятия симптомов и нормализации состояния, назначается диетическое питание и ферментные препараты (Панкреатин, Креон во время еды), которые помогут уменьшить активность поджелудочной, а также снять болевые ощущения в этом органе.
Важно знать, что делать при приступе панкреатита, поскольку в последнее время данное заболевание диагностируется все чаще (несколько десятилетий назад панкреатит считался болезнью алкоголиков).
По большому счету, заболевание провоцирует сам человек современным способом жизни – постоянные стрессы, употребление фаст-фудов, жирной и жареной пищи, сладкой газировки, все это приводит к тому, что поджелудочная и другие пищеварительные органы дают сбой в работе.
Как и чем снять приступ острого панкреатита: неотложное лечение симптомов?
 Сегодня панкреатит острого и хронического характера являются одними из наиболее распространенных патологических заболеваний органов пищеварительного тракта, имеющие острую симптоматику и заметно снижающие качество жизни пациентов. Лечение острого панкреатита должно проходить в условиях стационара. Но что нужно делать, и как снять приступ панкреатита симптомы его проявления, и облегчить свое состояние в те моменты, когда нет возможности получения медицинской помощи? В данном обзоре также рассмотрим, что способствует возникновению приступов поджелудочной железы, основные симптомы и оказание первой помощи заболевшему.
Сегодня панкреатит острого и хронического характера являются одними из наиболее распространенных патологических заболеваний органов пищеварительного тракта, имеющие острую симптоматику и заметно снижающие качество жизни пациентов. Лечение острого панкреатита должно проходить в условиях стационара. Но что нужно делать, и как снять приступ панкреатита симптомы его проявления, и облегчить свое состояние в те моменты, когда нет возможности получения медицинской помощи? В данном обзоре также рассмотрим, что способствует возникновению приступов поджелудочной железы, основные симптомы и оказание первой помощи заболевшему.
Провоцирующие факторы
Как было уже сказано, панкреатическая патология, поражающая поджелудочную железу является довольно распространенным заболеванием. Острый приступ панкреатита является поводом для немедленной госпитализации пациента. А течение хронического панкреатита можно лечить в домашних условиях с помощью медикаментозных препаратов и народных средств.
В медицинской практике было зарегистрировано более 180 разнообразных провоцирующих факторов, способных вызвать приступ острого панкреатита. Рассмотрим наиболее распространенные из них:
- злоупотребление алкогольными напитками,
- неправильный рацион питания,
- длительный прием медикаментов,
- наличие желчекаменной патологии,
- заболевания сердечно-сосудистой системы,
- резкое изменение гормонального фона,
- воспаление 12-ти перстной кишки,
- нарушение метаболических процессов в организме.

Приступы панкреатита могут образоваться вследствие травматизации живота и воздействия стрессовых ситуаций. Приступ поджелудочной железы может иметь форму самостоятельной патологии либо выступать в качестве одного из основных симптоматических проявлений, свидетельствующих о развитии серьезного патологического нарушения в системе органов пищеварительного тракта.
В группу риска входят все молодые беременные и кормящие мамочки. Так как в период беременности и сразу после родоразрешения происходят кардинальные изменения гормонального фона. Это и может спровоцировать развитие столь серьезного патологического нарушения в поджелудочной железе. Поэтому беременным и кормящим женщинам необходимо придерживаться правильного питания и регулярно проходить обследование у гастроэнтеролога.
Важно также помнить, что лечение острой формы панкреатита должно проходить только в условиях больницы. Если не оказать своевременную медицинскую помощь при проявлениях приступов при панкреатите симптомы его могут усугубиться и привести к летальному исходу.
Симптоматика
При начинающемся панкреатите приступы его развития начинают проявляться в виде болезненных ощущений в области грудной клетки справа. Затем они переходят на левую сторону, поэтому многие путают такую симптоматику с патологиями сердечно-сосудистой системы. Но в таком случае важно помнить, что заболевания сердца и панкреатит причины имеют различные. В сердце боль возникает от физического переутомления, а при развитии воспалительного процесса в поджелудочной железе боли появляются после еды и употребления спиртного.
Но развитие приступа при панкреатите симптомы его проявляются в виде непрекращающихся, с нарастающей интенсивностью, болезненных ощущений в верхнем квадранте живота. Боль может быть режущей, тупой, опоясывающей либо иррадирующей в область поясницы.
Боли при остром панкреатите имеют настолько интенсивный характер проявления, что могут стать причиной образования болевого шока.
Это обусловлено тем, что поджелудочная железа имеет на своей поверхности множество нервных окончаний, которые и создают все эти болезненные ощущения при развитии воспалительного процесса.

Возможно также развитие реакций со стороны органов ЖКТ, а именно это:
- нарушение стула с развитием диареи либо запоров,
- регулярное чувство тошноты,
- отхождение рвотных масс, которое остановить обычно довольно-таки сложно.
Кроме всего прочего при панкреатите у взрослых пациентов может отмечаться возникновение озноба, метеоризма, снижение и полное отсутствие аппетита, появление белого налета на языке и сухости во всей ротовой полости. Эти же проявления могут быть свидетельством и других патологических нарушений в организме человека, поэтому для постановки точного диагноза, необходимо пройти необходимые инструментальные методы диагностики и сдать общие анализы крови, мочи и кала.
Рекомендации по оказанию неотложной помощи
Что делать при приступе панкреатита, когда болезненные ощущения не проходят и длятся слишком долго с постепенным нарастанием интенсивности, а до приезда скорой помощи ждать еще долго? Первым делом необходимо позаботиться о том, чтобы больной никакой еды не употреблял. Голодание будет способствовать остановке секреторной функциональности железы. Из жидкости допускается лишь щелочное питье в виде теплой минеральной воды, из которой предварительно необходимо выпустить все газы.
Как снять боль, и купировать проявление приступа панкреатита в домашних условиях до приезда врачей? Для того, чтобы приступ максимально быстро прошел, и состояние человека более-менее нормализовалось, можно достать из морозильной камеры лед, обернуть его плотной тканью, чтобы не допустить обмораживания и приложить к месту с наиболее сильным проявлением болезненности.

Очень важно! До приезда бригады скорой помощи не рекомендуется пить какие-либо таблетки, оказывающие обезболивающее действие. Несомненно, они помогут обезболить острый приступ, но помешают квалифицированному специалисту оценить всю серьезность возникшей ситуации и поставить правильный диагноз.
Но не стоит забывать о том, что возможность вызова бригады скорой помощи имеется далеко не во всех населенных пунктах. Поэтому многих интересует вопрос о том, как снять приступ панкреатита, если доставка пациента к квалифицированному специалисту возможна будет не сразу. В таком случае, требуется создать условия для устранения причин, которые вызывают задержку желудочного сока и возникновение болезненности.
Рассмотрим течение острого панкреатита как снять приступ его проявления, и какие лекарства для этого понадобятся? Есть несколько советов по облегчению состояния такого пациента:
- в тот период, когда боль наиболее активно проявляется необходимо пить по 0,8 мг но-шпы либо дротаверина,
- также можно сделать пациенту внутримышечную инъекцию раствора с папаверином,
- признаки сильной боли хорошо снимают спазмолитики и анальгетики.
Употребление жидкости должно быть ограниченным, не больше одной четвертой стакана за один прием. Промежуток между приемами жидкости не должен быть дольше 40 минут.
Иногда при обострении приступа могут проявиться такие проблемы пациента, как затруднение дыхательного акта. В таком случае все время, сколько длится приступ, необходимо дышать поверхностно с регулярной задержкой дыхания до уменьшения интенсивности болезненного ощущения.
Сразу после приступа, и наступления облегченного состояния необходимо в ближайшее время обратиться за квалифицированной медицинской помощью, и пройти все необходимые диагностические процедуры.
Бывают случаи, когда отягощение состояния пациента, страдающего от хронической формы воспалительного процесса в поджелудочной железе, наступает во время сбоя в процессах оттока желчи. И если пациент уверен, что в его желчном пузыре нет камней, то при приступе острого воспаления ликвидировать его симптомы можно посредством такого лекарственного средства, как Аллохол в комбинации со спазмолитическим препаратом.
Возможные осложнения
Несвоевременное лечение воспалительного процесса в области паренхиматозного органа может стать основной причиной, вызвавшей развитие серьезнейших осложнений. Поэтому только в условиях стационара должны устраняться его симптомы, а лечение проводиться под наблюдением квалифицированных специалистов.
Если поджелудочная железа поражена острым либо хроническим воспалительным процессом патологического нарушения ее функциональности, то при неоказании необходимого лечения могут получить свое начало следующие разновидности осложнений:
- развитие патогенного асцита,
- перерождение панкреатической патологии в панкреонекроз,
- абсцесс,
- осложнения на дыхательную систему органов.
Хроническая форма воспалительного процесса может осложниться до развития сахарного диабета, который потом может длиться на протяжении всей оставшейся жизни.
Рассмотренная в данном обзоре патология паренхиматозного органа является на самом деле довольно опасной для жизни каждого человека. И сколько бы ни длились неприятные проявления на начальном этапе развития патологии, важно помнить, что лучше сразу занять несколько дней своего драгоценного времени и потрать их на прохождение полного обследования и получение своего временного лечения, нежели потом страдать от развившихся осложнений.
Тест: на определение риска сахарного диабета 2 типа
В чем заключается первая помощь при приступе панкреатита?
Своевременная первая помощь при приступе панкреатита в определенных ситуациях способна спасти жизнь. В статье мы рассмотрим причины обострения болезни и особенности действий, способных снизить симптоматику и облегчить состояние человека.
Первая помощь при приступе панкреатита: правила подхода

Если у человека внезапно возникли признаки приступа панкреатита, а помощь врача пока недоступна, важно последовательно выполнять следующие действия:
- Положить больного на ровную поверхность. Важно, чтобы все движения были медленными, без рывков.
- Каждые полчаса желательно поить чистой водой комнатной температуры, без газа и подсластителей.
- Для уменьшения болезненности и отека в области поджелудочной железы, на участок между краем грудной клетки (внизу) и пупком, можно приложить лед. Его можно заменить, например, взять грелку и наполнить ее холодной водой. По мере нагревания, жидкость следует менять.
- Не рекомендуется пытаться накормить человека. При возникновении симптомов болезни желательно строгое голодание, как минимум на 3 суток. Это связано с тем, что любая поступающая пищи «запускает» в работу ферменты железы, поэтому боль и неприятные ощущения еще больше усилятся.
- Чтобы выполнить купирование приступа панкреатита и снять боль, можно использовать Но-шпа и Дротаверин (0,8 мг). Не рекомендуется давать больному ферментосодержащие препараты, чтобы еще больше не усугубить опасное состояние.
Если диагностировано начало приступа панкреатита, важно помнить 3 основных правила: голод, покой и холод.
Отмечаются случаи, когда после принятия спазмолитиков приступ угасает, человек начинает чувствовать себя хорошо и не соглашается на госпитализацию, которую предлагает врач «Скорой помощи». Такое поведение крайне неправильное и может поставить под угрозу здоровье и жизнь.
Панкреатит – достаточно опасная болезнь, которая не проходит самостоятельно, она может привести к развитию различных патологий в органе (фиброз поджелудочной железы и др.). Поэтому лечение должно проходить под наблюдением специалиста и ни в коем случае не при помощи народных методов.
Почему возникает приступ


Предпосылками к развитию обострению панкреатита служат:
- Регулярный прием жирной пищи и алкогольных напитков. В данном случае основной упор приходится на поджелудочную железу. Ей приходится вырабатывать больше ферментов для расщепления пищи, для этого активизируются дополнительные ресурсы.
- Проблемы с желчегонными протоками. В случае их закупорки, желчь попадает в поджелудочную железу и оказывает разрушающее воздействие. В стандартной ситуации желчь поступает в кишечник и перерабатывается с помощью ферментов. При наличии патологии, называемой панкреонекроз, ферменты активизируются в железе, т.е. вне кишечника. Также наличие камней в желчном может способствовать закупорке желчевыводящих путей.
Именно поэтому для предотвращения болезни очень важно регулярно проходить обследование и диагностику органов брюшной полости.
Приступ панкреатита у ребенка
У детей острый панкреатит диагностируется в 10-12 лет. Его предпосылками чаще всего становятся отеки, сформированные в железе. Их вызывает аллергия на определенный внешний аллерген или медпрепарат. При нелечении заболевания или при неверно назначенной терапии может возникать обострение, для которого характерно развитие гнойно-некротической формы панкреатита.
Приступ панкреатита (острого) у ребенка возникает внезапно. При наличии хронической патологии – симптоматика волнообразная, периоды покоя и хорошего самочувствия сменяются фазами обострения.
Приступ может быть вызван стрессом, перееданием, неправильным питанием, наличием дополнительных болезней.
Сколько длится приступ панкреатита? От 2-5 минут, до нескольких дней. Болезненные ощущения могут иметь различную интенсивность, начиная от средней – до тяжелой тяжести. Сила проявлений зависит от активности имеющегося воспаления, его действия на железу, а также вида сопутствующих патологий. В особо опасных случаях у детей возникает болевой шок.
Информацию о фиброзе поджелудочной железы можно узнать из статьи.
Кроме боли во время приступы панкреатита могут сопровождаться тошнотой и рвотой, что еще больше усугубляет состояние. На этом фоне в организме развивается интоксикация и нужна срочная госпитализация.
Чем лечить приступ панкреатита


Чтобы быстро устранить симптоматику и снизить болезненность, следует:
- Сдать анализы крови и мочи, они помогут установить наличие воспаления в организме.
- Провести УЗИ органов брюшной полости.
- Сделать рентген.
Только после установления точного диагноза будет назначено лечение. Основная его направленность:
- Снятие болевого синдрома.
- Назначение противорвотных препаратов и средств, нормализующих микрофлору кишечника.
- При запущенной форме патологии прописываются антибактериальные медпрепараты.
Для стабилизация состояния пациента также назначается определенная диета (голодающая), когда разрешен прием только чистой воды, обязательно без газа.
При выявлении некроза тканей железы, перитоните, необходимо проведение хирургической операции. Когда панкреатит – сопутствующая патология, оба заболевания лечатся параллельно, но только после купирования острого приступа.
При хроническом или остром панкреатите терапия аналогична. Важно не прекращать терапию после окончания основного лечения. Больной должен соблюдать правильный подход к питанию, исключить жирные, острые блюда, алкоголь. Своевременное выявление болезни поможет свести ее приступы к минимуму и даст возможность наслаждаться полноценной и здоровой жизнью.

Поделиться ссылкой:
Реклама партнеров и статьи по теме
Приступ панкреатита: симптомы и первая помощь
 В прежние времена панкреатит считался болезнью алкоголиков, сейчас эта патология возникает от злоупотребления не только алкоголем, но и жареной, жирной и острой пищей, а также развивается от побочных действий некоторых лекарственных средств и под влиянием наследственных факторов.
В прежние времена панкреатит считался болезнью алкоголиков, сейчас эта патология возникает от злоупотребления не только алкоголем, но и жареной, жирной и острой пищей, а также развивается от побочных действий некоторых лекарственных средств и под влиянием наследственных факторов.
Приступ панкреатита может быть как самостоятельным заболеванием, так и проявлением некоторых болезней пищеварительной системы.
Провоцируют приступ панкреатита воспаления желчного пузыря, печени, заболевания сердечно-сосудистой системы.
В норме пищеварительные ферменты не оказывают негативного влияния на ткани железы, а при воздействии неблагоприятных факторов они активизируются и неадекватно влияют на ткани поджелудочной, что приводит к ее воспалению. Так, на фоне нормального здоровья человека появляются симптомы приступа панкреатита.
Клинические проявления
Боль
Самым характерным симптомом приступа панкреатита является длительная и интенсивная боль в животе. Она практически всегда имеет опоясывающий, режущий или тупой характер, иногда иррадиирует в спину, поясницу или под лопатку. Болевой синдром связан с наличием множества нервных окончаний в тканях железы, которые активно вовлекаются в патологический процесс, что проявляется болью различной интенсивность вплоть до болевого шока.
Боль бывает настолько сильной, что человек может даже потерять сознание.
Прочие симптомы приступа
- Тошнота и многократная рвота с полным отсутствием аппетита и вздутием живота.
- Зловонная диарея с остатками непереваренной пищи.
- Сухость во рту, отрыжка или икота.
- Вынужденная поза — больной сидит, наклонившись вперед. Это немного уменьшает интенсивность боли и улучшает состояние больного.
- Лихорадка, озноб, одышка.
- Белый налет на языке, снижение тургора кожи, уменьшение массы тела, появление признаков гиповитаминоза.
- Понижение артериального давления, слабость.
- Кожные покровы серого оттенка.
Что делать при приступе панкреатита?
В первые несколько часов развития приступа запрещен прием пищи и любого питья, кроме чистой воды. Любая пища, съеденная в первые трое суток, провоцирует раздражение в железе и активизирует выброс ферментов. Это вызывает еще большую боль и усиливает воспаление. Выход из лечебного голодания должен быть постепенным: разрешены несдобные сухари в небольшом количестве, после которых вводят низкокалорийные блюда.
Пить лучше всего минеральную воду без газа, приобретенную в аптеке, а не в магазине. При панкреатите пить воду следует регулярно по два стакана каждый день. Чередовать минеральную воду можно с травяными чаями или отварами.
Лед, приложенный к эпигастральной области на пятнадцать минут, облегчает боль, уменьшает признаки воспаления, устраняет отеки. Для этого лучше использовать наполненную холодной водой грелку или мешок со льдом, сверху обернутый полотенцем.
Больному необходимо предоставить полный покой и постельный режим. Это поможет снять напряжение в органе и насыщенность кровотока в органах пищеварения.
При позывах на рвоту следует очистить желудок. Для этого надавливают двумя пальцами на корень языка. Нередко рвота помогает снять приступ панкреатита, но облегчение достигается только на некоторое время.

Панкреатит — это тяжелое и мучительное заболевание, требующее при острых приступах госпитализации и экстренного лечения
При возникновении приступа необходимо сразу вызвать скорую помощь.
Чем снять приступ панкреатита? Из лекарств разрешены только спазмолитики и анальгетики, никакие другие препараты до приезда скорой принимать нельзя. Ферментные препараты облегчают симптомы приступа и снимают боль за счет своего обезболивающего компонента. Спазмолитики расширяют протоки поджелудочной железы и снимают спазмы. Первая доза препаратов должна быть не более двух таблеток, следующий прием разрешен только через два часа. Использование спазмолитиков и ферментов — не лечение, а снятие симптомов. Не стоит заниматься самолечением. Только квалифицированные врачи в стационаре с помощью специальных средств снимут воспаление, введут больному сильнодействующие препараты, защищающие орган от некроза и проведут курс поддерживающей терапии.
Обычно приступ панкреатита возникает на фоне дисфункции желчного пузыря, связанной с затрудненным оттоком желчи. Если в пузыре отсутствуют камни, то для улучшения состояния и снятия приступа можно принять желчегонное средство аллохол. Принимают такие препараты только в сочетании со спазмолитиками.
Правило первой помощи при приступе панкреатита — голод, холод и покой.
Оценка статьи:
 Загрузка…
Загрузка…Поделиться с друзьями:
Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
Рецидивирующий острый панкреатит с прогрессированием в хронический панкреатит
Проблема усугубляется тем, что по крайней мере у 7% пациентов присутствует множественная этиология, особенно генетическая предрасположенность плюс еще один фактор (токсический или обструктивный). Установление этиологии острого панкреатита часто требует дорогостоящего и иногда инвазивного обследования, некоторые из которых влекут за собой риск серьезных осложнений, включая дальнейший панкреатит.
2. От точки доступа к точке доступа
Все чаще понимают, что существует континуум между рецидивирующим АП и хроническим панкреатитом (ХП).При тщательном исследовании с помощью более новых чувствительных методов, таких как магнитная ретроградная холангиопанкреатография с усилением секретина (S-MRCP), эндоскопическое ультразвуковое исследование (EUS) и функциональные тесты поджелудочной железы, многие пациенты с изолированными рецидивирующими острыми эпизодами панкреатита и меньшая часть пациентов с их при первом остром приступе обнаруживаются морфологические признаки ХП, варьирующиеся от незначительного заболевания с «минимальными изменениями» до явного заболевания с кальцификациями. Со временем у некоторых пациентов с ОП и очевидной нормальной морфологией развивается очевидный ХП с кальцификациями и потерей эндокринной и экзокринной функции (6, 11, 12).Точный механизм прогрессирования острого панкреатита в хронический панкреатит не совсем понятен.
Неясно, запускает ли сигнальное событие воспалительный процесс, который нельзя остановить (сигнальное событие AP = гипотеза SAPE), или патология просто представляет собой накопленный ущерб от предыдущих атак, который не полностью излечился. Остается установить, почему некоторые пациенты после одного или нескольких приступов АП имеют агрессивный курс инвалидности, приводящий к ХП с постоянными структурными изменениями железы, хронической абдоминальной болью и экзокринной и эндокринной дисфункцией, тогда как у других протекает безвредное течение без развитие фиброза или дисфункции.Считается, что этиология АП влияет на течение заболевания, поскольку предыдущие исследования показали, что большая часть вызванного алкоголем АП, по-видимому, прогрессирует до ХП, тогда как это случается лишь в редких случаях с АП, индуцированным желчью. Однако некротический АП может привести к недостаточности поджелудочной железы и необратимому поражению протоков (10). Экзокринные и эндокринные функциональные нарушения описаны даже после легкого неалкогольного АП (9). У пациентов с острым рецидивирующим панкреатитом и ХП часто наблюдается несоответствие между симптомами и морфологией, так что пациенты с очевидным ХП по морфологии могут иметь минимальные хронические симптомы между приступами ОП, тогда как пациенты с нормальной поджелудочной железой между приступами острого рецидивирующего панкреатита может страдать от непреодолимой хронической боли.У этих пациентов не ясно, вызвана ли боль хроническим воспалением низкого уровня или она имеет функциональную причину, не связанную с панкреатитом. Данные о естественном течении острого панкреатита ограничены. В одном исследовании, посвященном оценке естественного течения болезни после первого приступа ОП, рецидив панкреатита наблюдался у 16,5% пациентов при среднем периоде наблюдения 7,8 года (5).
Ежегодная частота рецидивов была выше у пациентов с алкоголем и желчными камнями в качестве этиологии и около 1% в год или менее для пациентов с другой этиологией, включая те, которые называются «идиопатическими».Частота рецидивов в других исследованиях рецидивирующего панкреатита была в 3-4 раза выше, чем в течение 2-3 лет. Считается, что генетические мутации играют значительную роль в рецидиве панкреатита или, возможно, играют значительную роль в прогрессировании заболевания и могут служить кофактором (гипотеза о множественных ударах). Причиной этого были признаны различные генетические мутации. Взаимодействие между генетикой и факторами риска окружающей среды изучено недостаточно. Полезность рутинных клинических испытаний на генетические мутации неясна (8).
Для лечения острого рецидивирующего панкреатита предлагается несколько вмешательств. Имеются ограниченные данные, подтверждающие роль малой папиллотомии у пациентов с делением поджелудочной железы и рецидивирующим острым панкреатитом. Долгосрочные данные отсутствуют. Аналогичным образом, роль сфинктера нечетной дисфункции как причины рецидивирующего острого панкреатита очень противоречива. Когда выполняется манометрия и выполняется эндосфинктеротомия, добавление сфинктеротомии поджелудочной железы к сфинктеротомии желчевыводящих путей не дало никаких дополнительных преимуществ (2).
Следует соблюдать осторожность, предлагая эндоскопическую терапию для этих состояний, а когда это делается, следует проводить в обстановке тщательно спланированного исследования. Трудно измерить успех лечения болезни, в которой играют роль несколько факторов, и также трудно определить конечные точки. Существует также проблема дальнейшего повреждения поджелудочной железы при таких вмешательствах, как панкреатит после ЭРХПГ, стент-индуцированные стриктуры в протоке поджелудочной железы, даже если стенты устанавливаются на короткий срок для предотвращения панкреатита после ЭРХПГ (1).Когда проводятся эндоскопические процедуры, такие как ERCP по поводу возможной дисфункции сфинктера Одди или деления поджелудочной железы, необходимо тщательно взвесить риск осложнений процедур. Эти процедуры лучше всего проводить в условиях клинических исследований. При заболевании с естественным течением и при значительном взаимодействии с другими сопутствующими факторами определение конечных точек терапии и измерение результатов затруднено (7).
3. Смертность и факторы риска перехода к CP
В датском проспективном исследовании 352 пациентов с ОП и 30-летнем полном наблюдении датскими регистрами, 24.1% пациентов с первым приступом АП прогрессировал до ХП (прогрессирующего острого панкреатита). ХП был диагностирован в среднем через 3,5 года после первой госпитализации по поводу ОП. Смертность у пациентов с прогрессирующим острым панкреатитом была в 2,7 раза выше, чем у пациентов, у которых не прогрессировал хронический панкреатит, а по сравнению с фоновой популяцией смертность была в 5,3-6,5 раз выше. Риск прогрессирования снижался с увеличением возраста, и в регрессионном анализе Кокса с возрастом, включенным в качестве кофактора, курение было наиболее важным фактором, связанным с прогрессированием от AP к CP, в то время как AP, вызванное желчными камнями, показало тенденцию к значимости.Пол и занятость показали непропорциональность. Алкоголь не оказал существенного влияния на прогрессирование (6, 13).
4. Выводы
Рецидив АП – частое клиническое состояние. После подтверждения того, что приступы действительно являются панкреатитом, этиология становится очевидной как минимум в 70–80% случаев при простых исследованиях. Еще от 10% до 15% можно найти при более продвинутом тестировании, и до 10% являются идиопатическими. Однако определенные этиологии, выявленные с помощью этих тестов, не получили всеобщего признания как важные или актуальные.Роль эмпирической холецистэктомии неясна. Генетическая предрасположенность является распространенным кофактором, но роль рутинного тестирования все еще неясна, за исключением тех, у кого есть семейный анамнез и подозрение на мутацию PRSS1 (которая определяет более высокий риск рака). Развитие исследований в области лекарственной терапии пациентов с мутацией CFTR может изменить это и расширить роль генетического тестирования. Естественная история болезни и эффекты лечения плохо изучены. Это синдром различных причин, симптомов и исходов.Необходимы более длительное наблюдение и хорошо спланированные, предпочтительно рандомизированные, исследования с адекватным размером выборки. Следует избегать инвазивных процедур, особенно ERCP, исключительно с диагностической целью (без манометрии или целевой терапии). MRCP и EUS рекомендуются после сбора полного анамнеза и физических, рутинных лабораторных тестов, включая оценку триглицеридов и визуализационные исследования, особенно при рецидивирующем заболевании: EUS предпочтительнее у пожилых пациентов и у пациентов с желчным пузырем из-за его превосходных характеристик для небольших опухоли и тонкий литиаз желчного пузыря (мелкие камни или осадок в желчном пузыре).
Установление неявных признаков хронического панкреатита может быть целесообразным у пациентов с непреодолимой болью между приступами, и роль агрессивной резекции при рецидивирующем остром панкреатите без ХП постоянно развивается. Не следует полагаться только на морфологические особенности при диагностике хронического панкреатита. Рекомендуется классификация, основанная на сочетании морфологических исследований, тестов внешнесекреторной функции поджелудочной железы и процедур визуализации (5).
AP может прогрессировать до CP (рис. 1) , и курение является самым сильным фактором риска, связанным с прогрессированием.Смертность в 5-6 раз выше по сравнению с фоновой популяцией, что свидетельствует о необходимости наблюдения за пациентами с ОП и факторами риска ХП. Поскольку заболевание многогранно, рекомендуется лечение зависимости от курения, алкоголя и нутриционная поддержка. Эндоскопические исследования и терапию следует тщательно сопоставить с рисками и предпочтительно проводить в экспертных центрах. Нет никаких определенных рекомендаций или единого мнения относительно клинического наблюдения за пациентами с рецидивирующим острым панкреатитом.Существует мнение, что этим пациентам следует избегать курения, чтобы снизить риск прогрессирования заболевания. Следует тщательно избегать любых других провоцирующих факторов риска, включая отказ от алкоголя или любых подозреваемых лекарств. Следует проверить триглицериды. Уместно клиническое наблюдение с дальнейшими исследованиями на основе клинических симптомов. Нет данных в поддержку планового периодического наблюдения с инвазивными процедурами, такими как EUS, или для проведения рутинных компьютерных томографий, поскольку существует значительный риск радиационного облучения.В настоящее время нет доступных биомаркеров для отслеживания прогрессирования заболевания. Если после купирования острого приступа у кого-то должен развиться рецидив, необходимо провести дальнейшие исследования. Возможно, было бы целесообразно повторить эндоскопическое УЗИ или в соответствующих обстоятельствах предложить другие эндоскопические / хирургические вмешательства (рис. 2).
5. Ссылки
.Панкреатит | Американская гастроэнтерологическая ассоциация
Обзор
- Панкреатит – это воспаление (отек) поджелудочной железы, которое чаще всего вызывается желчными камнями или злоупотреблением алкоголем.
- Ваш гастроэнтеролог будет искать и другие причины.
- Панкреатит часто начинается с внезапного приступа боли в верхней части живота.
- Лечение панкреатита обычно направлено на облегчение боли и удовлетворение потребностей пациента в жидкости и питании.
- Существует два типа панкреатита: острый и хронический .
- Оба имеют похожие симптомы, которые могут быть повторяющимися, легкими или тяжелыми.
Острый панкреатит | Хронический панкреатит |
|---|---|
| Может возникнуть внезапно, а исчезнет в течение нескольких дней. | На развитие требуется много лет, и он не исчезает, поскольку поджелудочная железа необратимо повреждена или покрыта рубцами. |
| Чаще всего вызвано камнями в желчном пузыре или сильным употреблением алкоголя , но есть и другие причины. Иногда не удается найти причину. | Хронический панкреатит может быть связан с частыми обострениями или постоянными симптомами, такими как боль , диабет или проблемы с перевариванием жира. |
| Большинство случаев легкие. | Многие пациенты с хроническим панкреатитом имеют кальцификаты поджелудочной железы, которые показывают на компьютерной томографии (КТ) . |
| В основном включает непродолжительное пребывание в больнице для заживления поджелудочной железы. | Большинство людей с хроническим панкреатитом имеют хорошие перспективы , если они следуют своему плану лечения. |
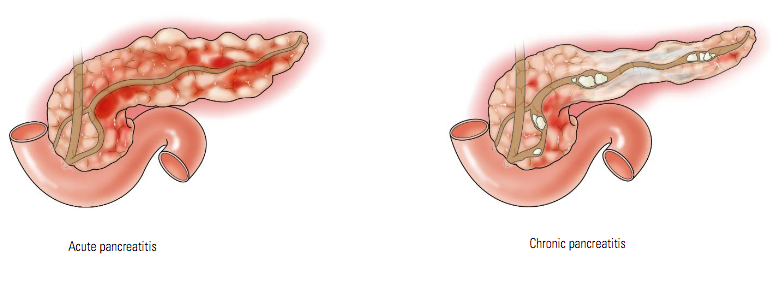
- Медленная или внезапная сильная боль в средней части верхней части живота, переходящая к спине. Эта боль может усиливаться, когда вы едите, и перерастать в боль, которая не проходит.
- Тошнота и рвота.
- Похудание.
- Жирный или масляный стул.
- Диарея (жидкий стул).
- Диабет.
- Желтуха (когда ваша кожа и / или белки глаз становятся желтыми). Это редко.
