Панкреатит у женщин: Симптомы панкреатита у женщины, признаки панкреатита поджелудочной железы, лечение в Ижевске
Панкреатит: причины, симптомы и правила профилактики | Лекарственный справочник | Здоровье
Важно
Одна из функций поджелудочной железы – выработка панкреатического сока. Он содержит пищеварительные ферменты, которые необходимы для расщепления белков, жиров и углеводов, поступающих в организм с пищей. В норме эти ферменты должны по протоку поджелудочной железы «пройти» в двенадцатиперстную кишку, здесь активизироваться и приступить к выполнению своих «обязанностей».
Однако в некоторых случаях они начинают свою работу раньше, чем положено, находясь еще внутри поджелудочной. Из-за этого ткани железы повреждаются (по сути, она переваривает саму себя), это ведет к ее воспалению, а иногда и к омертвению значительной части ее клеток – панкреонекрозу.Ни один другой орган не может взять на себя все функции поджелудочной железы. Поэтому гибель ее клеток – это невосполнимый удар по организму (а обширный панкреонекроз и вовсе несет угрозу жизни).
На заметку
Стать причиной острого панкреатита могут многие факторы. Самые распространенные из них таковы:
- Злоупотребление алкоголем. Примерно 50% всех случаев панкреатита были вызваны именно этим. В ответ на прием спиртного повышается концентрация ферментов в панкреатическом соке. Он медленнее движется по протокам и может активизироваться, не дойдя до кишечника. К тому же алкоголь вызывает спазм сфинктера, расположенного между поджелудочной железой и двенадцатиперстной кишкой. В норме он должен пропускать ферменты в кишечник, но блокировать выход из него перевариваемой пищи. После злоупотребления спиртным он может вовремя не открыться, заблокировав панкреатический сок в протоках
- Несбалансированное питание с большим количеством жирной, острой пищи в рационе. Особенно опасно, если человек наедается на голодный желудок и сопровождает свою трапезу приемом алкоголя. Неслучайно приступы острого панкреатита и обострения хронического часто возникают после праздников.

- Желчнокаменная болезнь. Именно ее осложнением являются примерно 20% всех случаев панкреатита. Если схематично нарисовать желчный проток и проток поджелудочной железы, они будут похожи на изображение рек на географической карте. Оба «ручья» впадают в «море» – двенадцатиперстную кишку. На небольшом участке перед ней они «сливаются» воедино, образуя общий канал. Если по желчному протоку идет камень, попав в эту часть, он может заблокировать «ворота» и в поджелудочную железу, вызвав застой ферментов.
- Травмы живота, воспалительные заболевания какого-либо органа брюшной полости.
- Инфекции. Например, вирусные гепатиты. В некоторых случаях панкреатит может развиваться как осложнение гриппа.
Проверьте себя
Симптомы острого панкреатита очень яркие, на них сложно не обратить внимания:- Сильная боль в верхнем отделе живота, чаще посередине или слева, иногда отдающая в спину (такие боли называют опоясывающими).

- Тошнота, рвота, которая не приносит облегчения.
- Общая слабость.
- Учащенное сердцебиение.
- Кашицеобразный стул, часто – с остатками непереваренной пищи.
Хронический панкреатит имеет более стертые проявления. В его течении обычно выделяют два периода: начальный и период выраженного повреждения поджелудочной железы.
В начальном периоде, который продолжается в среднем 10 лет, основным проявлением являются боли, которые чаще всего возникают через 15–20 минут после еды. Провоцируют неприятные ощущения погрешности в диете. Боль может сопровождаться тошнотой, вздутием живота, послаблением стула.
При длительном существовании хронического панкреатита происходит гибель ткани поджелудочной железы, уменьшается ее способность вырабатывать ферменты и гормоны. Боли становятся менее выраженными, а чаще всего вообще отсутствуют. Пациентов беспокоит бледность и сухость кожи, утомляемость, а также другие признаки гиповитаминоза. Отмечаются также периодические поносы, метеоризм, потеря веса, даже притом, что аппетит может оставаться нормальным.
Отмечаются также периодические поносы, метеоризм, потеря веса, даже притом, что аппетит может оставаться нормальным.
При появлении таких симптомов необходимо обратиться к гастроэнтерологу.
Памятка пациенту
При симптомах острого панкреатита нужно срочно вызывать скорую. Сам по себе этот недуг может представлять угрозу для жизни. К тому же по своим проявлениям он схож с приступами аппендицита и инфарктом миокарда, которые также требуют срочной врачебной помощи.
До приезда скорой помощи:
- откажитесь от еды и питья – они способствуют дополнительному раздражению поджелудочной железы;
- примите горизонтальное положение и попытайтесь расслабить мышцы живота – это позволит немного уменьшить боль;
- приложите к больному месту грелку с холодной водой или пузырь со льдом, завернутый в полотенце;
- не принимайте никаких лекарств – они смазывают клиническую картину и затрудняют диагностику.
Главный принцип лечения острого панкреатита можно выразить тремя словами – холод, голод и покой. В течение нескольких дней придется воздержаться от пищи, разрешены только минеральная вода без газа, отвар шиповника и некрепкий чай. Обязателен постельный режим и холодные компрессы на верхнюю часть живота.
В течение нескольких дней придется воздержаться от пищи, разрешены только минеральная вода без газа, отвар шиповника и некрепкий чай. Обязателен постельный режим и холодные компрессы на верхнюю часть живота.
Необходимо, чтобы врач контролировал ваше состояние, дабы вовремя заметить осложнения. К тому же именно доктор должен выписать лекарства, которые способствуют снятию приступа. Это обезболивающие средства и спазмолитики, ферментные препараты и средства для уменьшения кислотности желудочного сока. При угрозе нагноения используют антибиотики. При абсцессе поджелудочной железы и обширном панкреонекрозе необходимо хирургическое вмешательство.
«АиФ» рекомендует:
При лечении хронического панкреатита пациенту могут назначаться препараты ферментов поджелудочной железы и лекарства, снижающие секрецию желудочного сока и тормозящие работу больного органа. Очень значимую роль также играет соблюдение диеты.
- Максимально ограничьте в рационе количество жирной пищи.

- Исключите все сокогонные продукты: крепкие бульоны (причем не только мясные и рыбные, но и вегетарианские), жареные и копченые блюда, консервы, колбасы, острые закуски и приправы, фруктовые соки.
- Также исключаются блюда, богатые грубой клетчаткой, это в первую очередь бобовые и капуста. Картофель, цветную капусту, морковь, кабачки, тыкву, свеклу есть можно, но только в отваренном или запеченном виде и лучше протертыми.
- Под запретом кофе, шоколад, пирожные и торты с кремом, мороженое, алкоголь, газированные напитки.
- Нельзя употреблять как холодную, так и горячую пищу – только в теплом виде.
- Рекомендуются жидкие каши (кроме пшенной и перловой), слизистые супы, отварное нежирное мясо (кролик, курица), омлет, диетический творог.
- Есть нужно дробно: не менее 6 раз в день маленькими порциями.
- Рекомендуется пить несладкий чай и минеральную воду без газа.
- Помимо соблюдения диеты дополнительно требуется употреблять витамины A, C, B1, B2, B12, PP, K, фолиевую кислоту.

Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
Симптомы панкреатита у женщин и мужчин: есть ли различия
Каждому случалось после обильных застолий испытывать неприятные ощущения: тошноту и боли в правом подреберье. Состояние дискомфорта можно облегчить, выпив таблетку но-шпы и большой объём минеральной воды. Нелишним будет разобраться, что стоит за этими симптомами, возможно, вестники серьезных проблем. Ноющие боли в верхней части живота, отдающие в поясницу, не купирующиеся приемом обычных анальгетиков, сильная тошнота могут быть проявлениями панкреатита.
Болезнь панкреатит
Панкреатит – воспалительный процесс поджелудочной железы. Изучим строение организма для понимания устройства и роли органа. Железа располагается за желудком, в органе вырабатываются ферменты, помогающих пищеварению. Если функция поджелудочной железы нарушена, переваривание пищи серьезно затрудняется. Впервые симптомы панкреатита описаны 300 лет назад. За эти годы из редко встречающегося заболевания панкреатит превратился в одно из распространенных. В России его называют болезнью цивилизации.
Изучим строение организма для понимания устройства и роли органа. Железа располагается за желудком, в органе вырабатываются ферменты, помогающих пищеварению. Если функция поджелудочной железы нарушена, переваривание пищи серьезно затрудняется. Впервые симптомы панкреатита описаны 300 лет назад. За эти годы из редко встречающегося заболевания панкреатит превратился в одно из распространенных. В России его называют болезнью цивилизации.
Существуют различия в протекании панкреатита у мужчин и женщин. Связано происходящее с разными причинами развития болезни — у мужчин ответственен чаще алкоголизм. В большинстве случаев у мужчин болезнь принимает хроническую форму. У прекрасной половины человечества причина панкреатита – желчнокаменная болезнь, заболевание протекает в виде острого приступа. Кроме алкоголизма и камней в желчных протоках, причиной развития недуга становится чревоугодие — переедание жирных, острых блюд. Вследствие сильной интоксикации панкреатит вызывает сбой в работе органов пищеварительной системы, оказывает негативное влияние на печень, отравляя токсинами.
Причины панкреатита у мужчин
Злоупотребление алкогольными напитками и курение считается главной причиной заболевания панкреатитом у мужчин. Речь не идет об асоциальных элементах, запойных алкоголиках.
В группе риска находятся граждане, регулярно позволяющие себе выпить бокал вина или бутылку пива, выкурить пару сигарет. Подобная особенность мужского характера, как агрессивность, провоцирует брутальных мачо на жестокие драки. Следствием неравных схваток становятся серьезные травмы брюшной полости. Вот еще причина, ведущая к панкреатиту у мужчин.
Каковы причины панкреатита у женщин?
Главный фактор, вызывающий панкреатит у женщин – наличие камней в желчном пузыре. Развитие желчнокаменной болезни провоцируют длительные перерывы между приемами пищи. Указанное характерно преимущественно для представительниц прекрасного пола, практикующих полуголодные диеты. Потом женщины срываются, неумеренно потребляя жирные, острые, копченые продукты.
Отдельно отметим причину, вызванную бесконтрольным приемом медикаментов и биологически активных пищевых добавок. Если мужчин часто невозможно заставить лечиться, девушки и женщины самостоятельно прописывают себе аптечные пилюли и охотно принимают сомнительные БАДы. Особенно опасны различные средства для похудения с неизвестным составом. Симптомы панкреатита у женщины чаще развиваются в возрасте после 50 лет.
Виды панкреатита
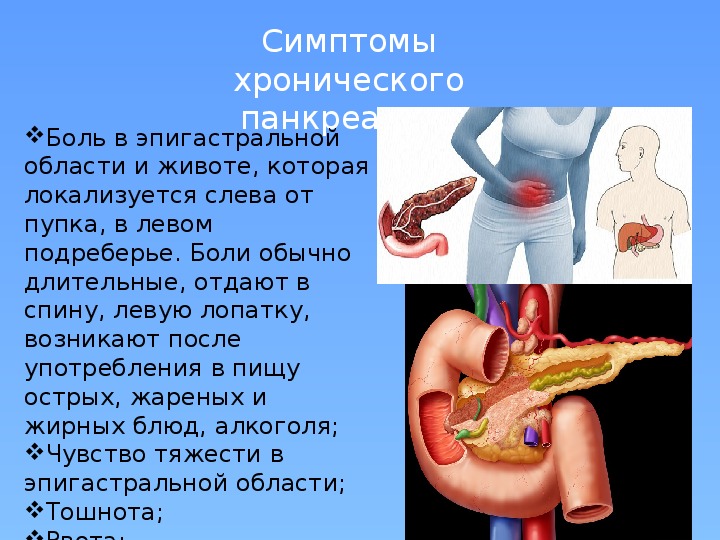
При остром панкреатите возникают режущие боли, локализация которых зависит от поражённой части поджелудочной железы. Основной причиной острого панкреатита становится желчнокаменная болезнь. Камни, находящиеся в желчном пузыре, перекрывают протоки поджелудочной железы, вызывая самопереваривание. Случившееся разрывает железу, приводит к разрушению тканей органа, если использовать медицинский язык — к панкреонекрозу. Панкреатит в острой стадии — грозное заболевание, часто приводящее к смерти больного. Болезнью в острой форме чаще страдает прекрасная половина человечества. Симптомы хронического панкреатита у женщин встречается в два раза реже, чем у мужчин.
Симптомы хронического панкреатита у женщин встречается в два раза реже, чем у мужчин.
Хронический панкреатит – прогрессирующий процесс воспаления поджелудочной железы, длящийся 6 месяцев и более. По причине хронического воспаления нарушается целостность органа, образуются пустоты, заполняющиеся жидкостью, образуются некротические кисты. Воспалительный процесс приводит к полной атрофии поджелудочной железы. Умеренно выраженный хронический панкреатит протекает почти бессимптомно.
Протекание панкреатита
Как проявляется заболевание у мужчин
Панкреатит характеризуется недостаточностью пищеварительных ферментов и сильным воспалительным процессом. С этим связаны симптомы хронического панкреатита у мужчин.
Болезнь проявляется резкой потерей веса, постоянными болями опоясывающего характера, вздутием живота, метеоризмом, диареей. Пища нормально не переваривается. При панкреатите признаки болезни выражаются в виде учащенного сердцебиения. Для представителей сильного пола характерна хроническая форма заболевания, симптомы панкреатита у мужчин смазанные, нечеткие.
Как проявляется заболевание у женщин
Начальная стадия заболевания у женщин проявляется легкой тошнотой и изменением пищевых привычек: появляется отвращение к жирным, острым и жареным блюдам. Это похоже на протекание раннего токсикоза при беременности. Чаще панкреатит выражается приступами резкой боли, которую пациенты называют кинжальная. При приступах временное облегчение наступает, если принять позу эмбриона.
Признаки панкреатита у женщин ярко проявляются после принятия пищи. Причинами становятся жирные и острые блюда, поглощаемые в больших объёмах, приправленные бутылочкой крепкого алкоголя. Возможен ли панкреатит без боли? Большинство гастроэнтерологов считают, что нет.
В чем заключается терапия панкреатита
Если больной обнаружил у себя признаки панкреатита, следует обратиться к терапевту, потом к гастроэнтерологу. Диагностируют воспаление поджелудочной железы с помощью ультразвукового исследования брюшной полости, лабораторных анализов крови, мочи и кала. При сомнении в правильности диагноза используют компьютерную томографию, МРТ, фиброгастроскопию. Успех лечения во многом зависит от стадии патологических изменений в поджелудочной железе. Крайне важно прислушиваться к сигналам, которые отчаянно посылает организм, и вовремя получить помощь. Современная медицина в силах вовремя диагностировать заболевание и располагает действующими методиками лечения.
При сомнении в правильности диагноза используют компьютерную томографию, МРТ, фиброгастроскопию. Успех лечения во многом зависит от стадии патологических изменений в поджелудочной железе. Крайне важно прислушиваться к сигналам, которые отчаянно посылает организм, и вовремя получить помощь. Современная медицина в силах вовремя диагностировать заболевание и располагает действующими методиками лечения.
Диагностика панкреатита
Сотни больных с невыносимой болью в правом подреберье поступают в приемный покой медицинских учреждений после новогодних праздников. К сожалению, богатые праздничные столы с обилием крепких спиртных напитков, майонезных салатов, мясной и рыбной нарезки, копченостей, запеченных поросят с хрустящей корочкой, многоярусных тортов не проходят бесследно. Вчерашние едоки оказываются на больничной койке с ледяным компрессом на животе. Снятие приступов острого панкреатита заключается в назначении голодной диеты и медикаментозной терапии с приемом анальгетиков. Иногда невозможно обойтись без хирургического вмешательства. Если пациент страдает желчнокаменной болезнью, вызвавшей воспаление, удаляют желчный пузырь с камнями и иссекают отмершие ткани поджелудочной железы.
Если пациент страдает желчнокаменной болезнью, вызвавшей воспаление, удаляют желчный пузырь с камнями и иссекают отмершие ткани поджелудочной железы.
Терапия хронической формы заболевания заключается в пероральном длительном приёме пищеварительных ферментов, препаратов, понижающих кислотность желудочного сока и спазмолитиков. Заболевание излечивается столовыми минеральными водами щелочного состава, употребляются Боржоми и Ессентуки. Лечение панкреатита включает диетотерапию. Сводится к минимуму принятие в пищу жирных молочных и мясных продуктов, кондитерских изделий, содержащих в составе гидрогенизированные жиры. Кислые, жареные, маринованные, копченые блюда повышают кислотность желудка и заставляют поджелудочную железу работать на износ. По указанной причине подобные излишества полагается безжалостно удалить из рациона. Обильное застолье перечеркнёт результаты многомесячных ограничений.
Диетотерапия заболевания
Облегчить проявление панкреатита можно, соблюдая лечебную диету и исключив табачные изделия и алкогольные напитки. Диета показана при обострениях хронической формы заболевания и придерживаться её требуется два месяца. Приемы диетотерапии заключаются в употреблении пищи небольшими порциями, не перегружая и не растягивая желудок.
Диета показана при обострениях хронической формы заболевания и придерживаться её требуется два месяца. Приемы диетотерапии заключаются в употреблении пищи небольшими порциями, не перегружая и не растягивая желудок.
Питание желательно получать в протертом и рубленом виде, жиры свести к минимуму. Нельзя использовать овощные и мясные бульоны, так как те насыщены экстрактивными веществами и будут резко стимулировать выделение ферментов поджелудочной железы. В приготовлении блюд используйте щадящие методы обработки, жарить категорически запрещено.
Исключите!
Чтобы облегчить симптомы панкреатита у взрослых, исключите следующие продукты:
- Свинину, баранину, жирную говядину.
- Мясные деликатесы и консервы.
- Копченую колбасу.
- Наваристый бульон.
- Жирные сорта рыбы и икру.
- Соленую и копченую рыбу.
- Фаст-фуд.
- Суши и другие блюда японской кухни.
- Выпечку и кондитерские изделия, содержащие гидрогенизированные жиры.

- Сырые овощи и зелень.
- Бобовые и грибы.
- Свежевыжатые соки и компоты.
- Кислые фрукты и ягоды.
- Цельное молоко.
- Кофе и кофеин содержащие напитки.
- Мороженое и торты.
- Алкоголь.
Диетическое меню:
- Нежирное мясо (телятина, курица, индейка).
- Гречка, овсянка, рис, манка, макароны.
- Рыба тощих сортов и креветки.
- Картофель и другие крахмалистые овощи.
- Спелые сладкие ягоды и фрукты.
- Нежирные кисломолочные продукты.
- Творог с жирностью не более 9%.
- Белый подсушенный хлеб.
- Неострый сыр.
- Несдобное и несладкое печенье.
- Зефир и пастила.
- Отвар шиповника.
- Большое количество чистой воды.
Человек, страдающий приступами панкреатита, составляет рацион из вязких каш на разведенном молоке, вегетарианских супов-пюре, паровых котлеток и овощей с гарниром из круп или макарон с добавлением чайной ложечки сливочного масла. Можно позволить творожную запеканку и порцию ленивых вареников с одной столовой ложкой сметаны. На десерт — фруктовое пюре, ягодный кисель, запеченные яблоки, долька дыни или арбуза, подойдет также детское питание. В дни ремиссии не стоит окончательно возвращаться к обильному питанию, разумные ограничения лучше, чем частые обострения.
Можно позволить творожную запеканку и порцию ленивых вареников с одной столовой ложкой сметаны. На десерт — фруктовое пюре, ягодный кисель, запеченные яблоки, долька дыни или арбуза, подойдет также детское питание. В дни ремиссии не стоит окончательно возвращаться к обильному питанию, разумные ограничения лучше, чем частые обострения.
Людей не должно обманывать временное улучшение состояния здоровья, коварное заболевание способно вернуться в любой момент. Не помешает придерживаться щадящей диеты как можно дольше, чтобы не вызвать обострение. Требуется решительно отказаться от вина, водки, ликеров и шампанского и всего, что спровоцирует воспаление поджелудочной железы. Кофе, энергетики, газировка, сигареты также остаются под категорическим запретом. В связи с пониженным употреблением жира показан дополнительный прием жирорастворимых витаминов: А, Е, Д.
Каковы осложнения панкреатита?
Последствия запущенной формы болезни резко ухудшают качество жизни и приводят к развитию следующих патологий:
- Онкология;
- Образование кист;
- Эндокринные нарушения, в том числе, сахарный диабет;
- Сердечная недостаточность;
- Некроз поджелудочной железы.
Исходя из возможных осложнений панкреатита, полагается своевременное консервативное лечение, чтобы не допустить заболевание до стадии, когда без хирургического вмешательства не обойтись.
причины, симптомы, цена лечения панкреатита в Москве
Продолжительное заболевание поджелудочной железы, вызывающее болезненность и расстройство функции органа, а также характеризующееся необратимыми структурными изменениями, называется хроническим панкреатитом. Свыше половины случаев панкреатита спровоцировано избыточным употреблением алкоголя.
Диагностическое оснащение и многолетний клинический опыт врачей-гастроэнтерологов клиники позволяют чётко установить характер поражения органа секреции, в случаях острого и хронического панкреатита, а также сформировать эффективный план лечения.
Что собой представляет панкреатит?
Поджелудочная железа – орган брюшной полости, выполняющий две функции – пищеварительную и эндокринную. Железа вырабатывает в тонкую кишку около 1,5 литра панкреатического секрета, необходимого для пищеварения, а эндокринная часть вырабатывает различные гормоны, которые регулируют метаболизм сахара, в частности гормон инсулин.
При развитии панкреатита воспалительный отёк отдельных клеток блокирует трансфер пищеварительного сока в проток поджелудочной железы, что вызывает его проникновение в окружающие ткани и их разрушение. Результатом является распространение воспаления и медленное самопереваривание поджелудочной железы с утратой функций этого жизненно важного органа. Хроническая форма панкреатита может осложниться серьезными патологиями органов желудочно-кишечного тракта, эндокринными заболеваниями и др.
Причины развития панкреатита
Заболевания органов желудочно-кишечного тракта, погрешности в питании могут спровоцировать развитие панкреатита так же, как и другие причины:
Алкогольные интоксикации, отравления
Сахарный диабет, переедание
Гипертония, атеросклероз сосудов
Генетическая предрасположенность, беременность
Приёмом отдельных лекарственных препаратов
Травмы поджелудочной железы, аллергия
Как определить панкреатит?
Чаще всего к специалистам центра “Чудо Доктор” обращаются пациенты, наблюдающие у себя симптомы приступа острого и хронического панкреатита, особенно после эпизодических погрешностей в питании:
- сильные и стойкие боли в верхней части живота, не поддающиеся купированию медикаментами, имеющие опоясывающий характер и отдающие в спину или в одно из подреберьев.
- проявления диспепсических расстройств, таких как снижение аппетита, рвота с примесью желчи, диарея, избыточное газообразование, сухость во рту.
- ухудшение общего самочувствия: подъем температуры тела, изменение цвета кожных покровов, появление синюшных пятен и желтушности, беспричинная потеря веса.
Так как симптомы панкреатита схожи с симптомами других патологий органов желудочно-кишечного тракта, для правильной дифференциации следует незамедлительно обратиться к специалисту, который примет во внимание не только внешние признаки, но и данные клинических исследований.
Диагностика
Сложность обследования поджелудочной железы заключается в том, что она располагается позади остальных органов брюшины и имеет небольшие размеры, что затрудняет ее визуализацию любыми способами.
На основании жалоб пациента и врачебного осмотра опытный гастроэнторолог ставит предварительный диагноз и назначает дополнительные лабораторные и аппаратные обследования, которые служат для подтверждения врачебного заключения. Современное оснащение клиники “Чудо Доктор” позволяет пройти необходимые диагностические обследования поджелудочной железы и других органов пищеварительной системы:
Лабораторные анализы. Воспалительные процессы в организме, а также уровень и концентрацию ферментов, попавших в кровь, позволяют выявить общеклинические и биохимические анализы крови, мочи и кала
УЗИ поджелудочной железы. Исследовательская методика, позволяющая определить изменение размеров больного органа и присутствие свободной жидкости в брюшине.
Мультиспиральная компьютерная томография. Самым современным и информативным способом аппаратной диагностики панкреатита и определения структурных трансформаций в тканях железы, является МСКТ брюшной полости и забрюшинного пространства с внутривенным введением контрастного вещества.
Лечение панкреатита в клинике «Чудо Доктор»
Медицина давно признала острый панкреатит опасным состоянием организма. Поэтому лечение панкреатита у женщин и мужчин в обязательном порядке проводится в условиях стационара под пристальным наблюдением хирургов.
Медикаментозная терапия
Для снятия острого состояния при лечении острого панкреатита в стационаре применяются медикаментозные способы лечения, заключающиеся в использовании обезболивающих, ферментных, антацидных препаратов, а также обеспечивающих коррекцию биохимических процессов в органе.
Оперативное вмешательство
Высококвалифицированные хирурги клиники “Чудо Доктор” имеют многолетний опыт проведения малоинвазивных операций на органах брюшной полости, включая поджелудочную железу. Если причинами развития панкреатита стало наличие конкрементов в желчном пузыре, может быть проведена лапароскопическая холицистоэктомия. Также может потребоваться операция по удалению части поджелудочной железы или расширения ее протоков в тяжелых случаях панкреатита, когда произошел некроз значительных участков железы, скопление жидкости в поджелудочной железе или вокруг нее, возникновение кист, абсцессов.
Пожизненная диета
При хроническом панкреатите воздержание от потребления продуктов-триггеров позволяет избежать обострений болезни в дальнейшем. Во избежание нагрузки на железу и облегчения процесса пищеварения при соблюдении диеты важна температура, консистенция, способ обработки и частота приемов пищи. Запеченные, приготовленные с помощью варки или на пару, измельченные или протертые продукты потребляются в теплом виде дробно, 5-6 раз в день.
Разновидности панкреатита
В зависимости от формы течения панкреатит различают:
Хронический , со сменой острых и безболезненных периодов и сбоями в работе пищеварительной системы из-за морфологических изменений ткани железы, ведущих к недостаточной выработке ферментов. Периодически возникают обострения, которые требуют такой же срочной госпитализации, как при остром панкреатите. Латентная стадия хронического панкреатита имеет длительное, зачастую бессимптомное течение, за исключением неприятных ощущений в верхней части живота, но поджелудочная железа пациента продолжает разрушаться.
Острый, со стремительно нарастающей симптоматикой, острой опоясывающей болью и необратимыми структурными изменениями в поджелудочной железе. Стремительное развитие острого панкреатита вызывает деструктивные изменения структурно-функциональных элементов поджелудочной железы. Приступ острого панкреатита требует немедленной госпитализации в хирургическое отделение для лечения и наблюдения в стационаре.
В свою очередь острый панкреатит может протекать на разных стадиях:
Стадия I: Острый отечный панкреатит. Частота составляет около 65-85%, заболевание, как правило, проходит без осложнений с помощью медикаментозного лечения под контролем врача.
Стадия II: острый частичный некротический панкреатит. Частота составляет около 15-30%. При частичном некрозе поджелудочной железы и одном или двух осложнениях летальность составляет приблизительно 15–50%.
Стадия III: Острый некротический панкреатит. Частота около 5%. При тотальном некрозе поджелудочной железы и нескольких осложнениях летальность обычно превышает 80%.
Осложнения
Больной панкреатитом человек подвергается опасности развития серьезных осложнений как со стороны ЖКТ, так и других систем организма.
Тяжелое протекание болезни может спровоцировать состояние шока и дальнейшую полиорганную недостаточность. Прогрессирование острого панкреатита поджелудочной железы опасно формированием псевдокист, концентрирующих жидкость в паренхиме, и разрушающих желчные протоки и железу. Сгущение жидкости со временем приводит к разрыву, сдерживающей его оболочки, и становится причиной асцита.
Воспалительный процесс в поджелудочной нередко приводит к некрозу тканей и возникновению гнойных полостей. Развитие подобного сценария без своевременного лечения вплоть до экстренного хирургического вмешательства нередко приводит к смерти пациента.
Профилактика
Панкреатит относится к категории заболеваний, которые легче предотвратить, чем вылечить. Поэтому следует внимательно следить за состоянием своего здоровья, особенно отслеживать даже лёгкие недомогания в органах пищеварения, рационально относиться к потреблению алкогольных напитков и высокопитательных продуктов. При появлении дискомфорта проводить профилактические обследования и консультироваться у врача-гастроэнтеролога, особенно, если есть вероятность наследственного заболевания.
Для того, чтобы получить консультацию опытного врача-гастроэнтеролога, записывайтесь на сайте в разделе “Расписание врачей” или по телефонам клиники.
Панкреатит – симптомы, которые должны насторожить
Как и любое другое заболевание, панкреатит симптомы имеет определенные. Их степень выраженности отличается при патологии острой и хронической форм. Такие признаки помогают вовремя распознать возникшую проблему и как можно скорее приступить к ее устранению.
Формы панкреатита
Воспаление поджелудочной железы – процесс, при котором поражаются ткани данного органа. Происходит это из-за закупорки панкреатических протоков (по ним в двенадцатиперстную кишку должны доставляться ферменты для расщепления питательных веществ). В результате начинают перевариваться ткани поджелудочной железы. Данный процесс называется аутолизом, что в переводе с латинского языка означает «самопереваривание». Различают следующие виды панкреатита в зависимости от факторов, провоцирующих возникновение заболевания:
- Билиарный – напрямую связан с патологиями в работе желчного пузыря. Чаще это происходит при закупорке протоков. В результате желчь и желудочный сок забрасываются в большом количестве в поджелудочную железу, провоцируя ее переваривание. На поврежденных участках образуются фиброзные ткани.
- Алкогольный – провоцируется чрезмерным пристрастием к спиртным напиткам. Эта пагубная привычка поражает печень и желчный пузырь токсинами. Одновременно протоки поджелудочной железы закупориваются пробками из кальция и белка. Из-за плохого оттока ферментов этот орган увеличивается в размерах. Возникает некроз тканей.
- Лекарственный – наблюдается после приема определенных медикаментов. Чаще такой панкреатит провоцируют психомоторные, психотропные и противовирусные препараты.
- Паренхиматозный – возникает из-за нарушения выработки ферментов. Данная патология провоцирует постепенную атрофию поджелудочной железы.
- Псевдотуморозный панкреатит – возникает из-за кальцинатов в протоках данного органа. Они провоцируют разрастание соединительных тканей в поджелудочной железе.
Отечная форма панкреатита
Данный тип заболевания имеет свои особенности. Чаще недуг развивается у женщин, достигших 40-калетнего возраста, и мужчин, которые злоупотребляют спиртными напитками. Выделяют такие признаки панкреатита:
- утрата работоспособности;
- нарушение сна;
- высокая температура;
- вздутие живота;
- головокружение;
- метеоризм;
- расстройство пищеварения;
- болезненные ощущения в левой стороне живота;
- наличие в кале примесей слизи и крови.
Деструктивная форма панкреатита
Само название этого типа заболевания говорит о том, что собой представляет подобная патология. Деструкция – это разрушение. В данном случае речь идет о нарушении целостности клеточных мембран поджелудочной железы. В результате такого сбоя в этом органе запускается процесс интенсивного «самопереваривания». Такое воспаление поджелудочной сопровождается следующими признаками:
- метеоризмом;
- учащением пульса;
- высокой температурой;
- рвотой;
- болезненными ощущениями.
Как проявляется панкреатит?
Клиническая картина при этом заболевании зависит от типа недуга. Острое воспаление поджелудочной железы симптомы имеет ярко выраженные. Эти признаки трудно не заметить. При обнаружении хотя бы некоторых из них важно немедленно обращаться за медицинской помощью. При хроническом панкреатите симптомы менее стертые. Интенсивность их проявления зависит от периода протекания недуга (он может быть начальным или выраженным).
Острый панкреатит
Различают такие стадии данной формы заболевания:
- ранняя;
- реактивная;
- период гнойных осложнений;
- восстановительный этап.
Ранняя стадия развивается так (это первая неделя заболевания):
- гибнут клетки поджелудочной;
- воспаляются прилежащие к железе органы;
- организм отравляется продуктами распада.
Реактивная фаза характеризуется следующими проявлениями (начинается со второй недели заболевания):
- лихорадкой;
- желтухой;
- острыми язвами желудка.
Этап гнойных осложнений (его начало приходится на вторую неделю развития заболевания) имеет такие проявления:
- свищи;
- внутренние кровотечения;
- абсцессы;
- сепсис.
Данная форма заболевания сопровождается следующими признаками:
- Колики – то, где болит при панкреатите, зависит от этапа развития патологии. В первые 3 дня ощущения носят «опоясывающий» характер (отдает в левую ключицу либо под лопатки). После интенсивность боли уменьшается: боль становится тупой.
- Рвота – многократная и изнуряющая. Даже после нее облегчение не наступает.
- Вздутие живота – может сопровождаться запором и метеоризмом.
- Учащение сердцебиения – происходит это из-за интоксикации организма.
- Повышение температуры тела – наблюдается чаще, начиная с 3-го дня заболевания. Показатель напрямую зависит от степени поражения железы.
- Образование инфильтрата – он проявляется при осмотре, а также ощущается при пальпации.
Хронический панкреатит
Для этого типа заболевания характерно умеренное проявление признаков. Они могут иметь временный характер. По этой причине большинство пациентов не торопятся обращаться за медпомощью. Хронический панкреатит симптомы проявляет такие:
- Боли в животе – чаще беспокоят после приема пищи и носят приступообразный характер. Нередко они отдают в спину. Если боли вызваны нехваткой ферментов, они могут иметь распирающий характер.
- Расстройства в работе пищеварительной системы – наблюдается вздутие живота, отрыжка, метеоризм, рвота, урчание. К такому же может быть расстройство стула (до 6-ти раз в сутки).
- Интоксикация – проявляется тахикардией, повышением температуры тела, снижением аппетита и общей слабостью.
- Эндокринные нарушения – у 30% пациентов диагностируется сахарный диабет. У многих отмечается склонность к гипогликемии.
Интенсивность проявления клинической картины зависит от степени развития патологии:
- Легкая – признаки проявляются слабо. Если своевременно выявлены тревожные сигналы и начато лечение, в поджелудочной железе не успевают запуститься необратимые патологические процессы.
- Средняя – симптоматика более выраженная, чем при легкой степени. На этом этапе состояние пациента может разниться, варьируясь от комфортного до требующего немедленной госпитализации.
- Умерено тяжелая – изменения в поджелудочной железе протекают стремительными темпами. Единственной помощью для страдающего панкреатитом является хирургическое вмешательство.
- Тяжелая – полностью отсутствует пищеварительная функция. Данная стадия считается неоперабельной. У пациентов с такой степенью патологии стремительными темпами развивается панкреонекроз. На этом этапе важен постоянный врачебный контроль.
Обострение панкреатита
В период ремиссии болезнь практически никак себя не проявляет. Однако под воздействием определенных факторов, например, несбалансированного питания или чрезмерного стресса, начинается приступ панкреатита. Это чревато тем, что в организме начнутся необратимые процессы. Сначала они затрагивают только поджелудочную железу, затем распространяются и на другие внутренние органы. При обострении пациентов одолевают сильные боли: они могут отдавать в спину или лопатку.
Симптомы при панкреатите по авторам
В результате многочисленных исследований ученые выявили особенности, характеризующие данное заболевание. Такие признаки воспаления поджелудочной железы в своем названии содержат фамилии авторов открытия. Вот они:
- симптом Воскресенского или ложная нечувствительность;
- признак Мейо-Робсона, проявляющийся сильными болезненными ощущениями;
- симптом Тужилина, который помогает выявить панкреатит по красным точкам на теле;
- признак Керте – возникает боль при пальпации живота;
- симптом Гротта, помогающий выявить болезнь по гипотрофическому изменению подкожной клетчатки.
Отличия панкреатита у женщин и мужчин
У представителей сильного пола и дам данное заболевание может вызываться разными причинами. У первых болезнь чаще возникает из-за злоупотребления спиртными напитками, курения, серьезных травм брюшной полости. У женщин же основополагающим фактором, вызывающим панкреатит, считается желчнокаменная болезнь, которая спровоцирована жесткими диетами, длительными перерывами между приемами пищи и несбалансированным питанием. Симптомы при панкреатите у мужчин и прекрасной половины человечества тоже могут разниться. Лечение предусматривает индивидуальный подход.
Признаки панкреатита у женщин
На начальной стадии заболевания многие дамы жалуются на легкую тошноту. К тому же могут изменяться вкусовые предпочтения: чаще возникает отвращение к жирной или острой пище. С ухудшением состояния симптомы панкреатита у женщин ставятся ярче. Например, после приема пищи возникает резкая боль. Она может стихать лишь после того, как женщина принимает позу эмбриона.
Признаки панкреатита у мужчин
У представителей сильного пола данное заболевание чаще характеризуется дефицитом пищеварительных ферментов. Симптомы панкреатита у мужчин указывают на сильный воспалительный процесс в поджелудочной железе. Болезнь стремительно переходит в хроническую форму. Панкреатит симптомы у мужчин имеет такие:
- вздутие живота;
- учащенное сердцебиение;
- диарея;
- метеоризм;
- боли опоясывающего характера;
- потеря веса.
Что делать при панкреатите?
Если случился приступ, важно правильно действовать. Распознать панкреатит острый симптомы помогут. Они на этом этапе ярко выражены. Когда поджелудочная железа воспаление сильное имеет, нужно немедленно вызвать скорую помощь.
До приезда медиков важно придерживаться следующих правил:
- Отказаться от еды и питья, поскольку поступившие в пищеварительный тракт продукты и напитки провоцируют выработку панкреатического сока, что увеличивает область поражения железы. В воспалительный процесс могут быть вовлечены и другие внутренние органы.
- Принять горизонтальное положение, что позволит уменьшить болевые ощущения.
- Приложить к области поджелудочной железы грелку с холодной водой или бутылку со льдом, завернутую в полотенце. Это уменьшит воспаление.
- Нельзя принимать обезболивающие препараты, так как из-за них панкреатит симптомы не сможет проявлять в должной мере, что затруднит диагностику заболевания.
Панкреатит
Панкреатит — воспаление поджелудочной железы, сопровождающееся нарушением переваривания пищи и болевым синдромом, приводящее к постепенной замене нормальной ткани железы, рубцовой.
Поджелудочная железа выполняет две основные функции:
- Выработка ферментов, которые необходимы для переваривания пищи.
- Выработка инсулина, из-за нехватки которого может развиться сахарный диабет.
Панкреатит может осложняться панкреонекрозом (отек и омертвение части поджелудочной железы). Данное осложнение может привести к перитониту, угрожает жизни и требует лечения в хирургичском отделении. Только прохождение курса лечения и соблюдение всех рекомендаций врача избавит пациента от острого приступа панкреатита и сократит число рецидивов при хронической форме заболевания.
При частых обострениях или длительном течении панкреатита может формироваться внешнесекреторная недостаточность поджелудочной железы (недостаточная выработка пищеварительных ферментов). Это приводит к нарушению переваривания пищи и проявляется неустойчивым плохо переваренным стулом, урчанием, вздутием живота, похуданием, гиповитаминозом.
Возникновению заболевания способствуют ряд факторов:
- злоупотребление алкоголем
- нарушение диеты (обильная жирная или острая пища)
- заболевания желчного пузыря (желчекаменная болезнь, холецистит)
- заболевания желудка, двенадцатиперстной кишки
- прием некоторых лекарств
- нарушение обмена веществ
- курение
- некоторые профессиональные вредности
Лечение панкреатита
Лечение панкреатита — сложная задача, требующая комплексного подхода, консервативного или хирургического.
При панкреатите происходит нарушение оттока пищеварительного сока поджелудочной железы и ее самопереваривание, поэтому для стихания обострения нужно обеспечить поджелудочной железе функциональный покой. С этой целью назначается щадящая диета и антисекреторая терапия. Кроме того лечение направлено на устранение сопутствующих заболеваний (желчекаменной и язвенной болезни, запоров и др.)
При панкреонекрозе требуется хирургическое лечение. Пациенту проводят перитонеальный лаваж (промывание брюшной полости), при необходимости удаляют поврежденную ткань поджелудочной железы.
При недостаточной функции поджелудочной железы назначается заместительная терапия ферментными препаратами, иногда пожизненная.
Признаки панкреатита у женщин отличаются от мужчин
Признаки панкреатита у женщин легко диагностируются в домашних условиях. Панкреатит может быть как хронический так и острый. Последний вариант — очень опасное заболевание, которое может привести к смерти заболевшего.
Панкреатит — это воспаление органа называемого поджелудочной железой. Он принимает непосредственное участие в процессе пищеварения человека и без него этот процесс просто не возможен. Более того, при частичном удалении этой железы при остром течении заболевания, она не отрастает заново, как это происходит, например, с печенью. Кстати, печень и поджелудочная железа, работают в тандеме, и один без другого просто никак не сможет обеспечить полноценного пищеварения.
Симптомы заболевания поджелудочной железы
- Боль в спине слева в области верха желудка
- Жидкий стул (понос)
- Поднятие температуры тела на фоне вышеописанных симптомов
- Бледная кожа с легкой желтизной
- Тошнота, рвота и отсутствие аппетита
- Частота сердечных сокращений (пульс) возрастает, что свидетельствует об интоксикации
Симптомы хронического панкреатита могут быть более разнообразными и маскироваться под другие заболевания, однако вышеописанные должны быть в любом случае.
Желтизна кожи не означает, что пожелтеют и белки глаз, они могут быть абсолютно белыми. Вообще симптомы панкреатита могут проявляться не по причине нездоровья поджелудочной железы, а из-за неполадок в работе так называемой билиарной системы, другими словами печени и желчного пузыря.
При затрудненном оттоке желчи, она излишне накапливается в желчном пузыре и при употреблении пищи выбрасывается в двенадцатиперстную кишку. Не успевая пройти далее в кишечник, часть желчи забрасывается в канал поджелудочной железы и вызывает ее воспаление.
Вышеописанное наблюдается потому, что желчь — это кислота по своей сути, предназначенная для расщепления жиров, а в поджелудочной железе вырабатываются пищеварительные ферменты, которые имеют щелочную природу.
Кислоты желчи попадая в поджелудочную железу вызывают ее воспаление и сужение протоков. При этом ее собственные ферменты не успевают выйти в просвет двенадцатиперстной кишки и активируются внутри железы, начиная ее переваривать.
Возникает боль в железе, которая и сигнализирует о признаке наличия панкреатита.
Симптомы панкреатита у женщин могут проявиться во время беременности, но это обычно носит временный характер и после родов проблема уходит.
Особенность протекания заболевания у беременных
Бывают случаи когда панкреатит у женщин маскируется под проявления токсикоза при беременности. Выявить заболевание обычно помогает время. Когда токсикоз должен ослабляться, симптомы заболевания только нарастают. Будучи беременной, женщина, при появлении похожих симптомов, должна пройти обследование у гастроэнтеролога с целью исключить вероятность развития хронического панкреатита.
Кстати, панкреатит может быть и без боли, особенно у женщин. Причина этого еще не выяснена, но косвенно могут быть нарушения нервной системы, головная боль. При недомогании такого рода, беременной нужна госпитализация и обследование. Женщина несет ответственность не только за себя, но и за жизнь своего ребенка, будьте внимательны к себе и своему здоровью.
Первая помощь при приступе острого панкреатита
Если диагностирован острый панкреатит, необходимо наряду с обязательным вызовом скорой помощи, принять некоторые меры самостоятельно.
Уложить больного, как правило, на левый бок (такое положение обычно усмиряет немного боль). Желательно приложить к месту боли холодный предмет из морозилки холодильника. Больному нужна тишина, покой и отсутствие пищи, лишь небольшое количество воды температуры тела малыми порциями допускается.
По прибытию врачей, если приступ миновал, обычно выписывают лекарства, снижающие тонус гладкой мускулатуры, такие как дротаверин, платифиллин и т.д.
Также назначают вещества снижающие продуцирование ферментов железы для обеспечения ее функционального покоя, например Контрикал.
Наряду с этим снижают желудочную секрецию препаратами омепразола. В общем, наступление идет по всем фронтам. Напомню, что заболевание острым панкреатитом обычно приводит к смерти пациента в 40% случаев — много, не правда ли?
Когда болезнь отступила
Самым важным, даже по сравнению с приемом лекарств, является диета. Диета при панкреатите представляет из себя ограничение приема продуктов, раздражающих пищеварительную систему. Маринады, острое, кофе и особенно жирное губительно для железы.
Кушать надо мелкими порциями, стараясь не нагружать пищеварительную систему. Излишняя нагрузка может спровоцировать новый приступ острого панкреатита.
Да, и конечно никакого алкоголя, этот вопрос для вас закрыт раз и навсегда. Неплохой вариант начать здоровый образ жизни. По своему опыту — чтобы там не говорили врачи, а диета из свежих овощей и фруктов позволяет забыть о панкреатите раз и навсегда, и сделать первый шаг навстречу новой жизни без болезней, полной радости. Естественно это все надо начинать практиковать после наступления ремиссии заболевания.
Панкреатит симптомы и лечение у взрослых мужчин и женщин
Общество
Почему возникает болезнь, которую назвали «недугом гурманов»?
Андрей Карелин
20 октября, 2020 16:45
Фото: pixabay.com
Главное
Симптоматика панкреатита
Как проявляет себя острый панкреатит?
Что предвещает приступ боли при остром панкреатите?
Симптомы хронического панкреатита
Почему у одних людей возникает панкреатит,
а у других нет?Учёными доказано, что панкреатит может
быть наследственным!Причин для развития панкреатита множество, но
механика процессов одна!Диагностика панкреатита
Что делать, если к врачу нельзя обратиться прямо сейчас?
Симптоматика панкреатита
Симптоматика панкреатита
Как проявляет себя острый панкреатит?
Что предвещает приступ боли при остром панкреатите?
Симптомы хронического панкреатита
Почему у одних людей возникает панкреатит,
а у других нет?Учёными доказано, что панкреатит может
быть наследственным!Причин для развития панкреатита множество, но
механика процессов одна!Диагностика панкреатита
Что делать, если к врачу нельзя обратиться прямо сейчас?
В 20 лет нам почему-то кажется, что каждый из нас будет вечно молодым. И никогда не столкнётся с такой проблемой, как язва желудка или панкреатит. Но час Х приходит. Очередной бурный вечер или даже просто сытный ужин оканчивается болями в животе. Наблюдается тошнота и диарея.
Значит ли это, что нас «накрывает» панкреатит — одно из зловещих поражений поджелудочной железы? Вовсе нет. Быть может, всё дело в неосмотрительно приобретённой просроченной продукции. Иногда панкреатит проявляется нетипично: человеку кажется, что его одолевает сердечный приступ. В иных случаях это заболевание даёт о себе знать симптоматикой аппендицита. Разрозненные, нетипичные ощущения испытывают 58% страдающих от панкреатита. Что же это такое?
Симптоматика панкреатита
Другое дело – хроническая форма панкреатита. В этом случае болезнь может то прогрессировать, доставляя страдания пациенту, то переходить в фазу ремиссии, когда симптомы на некоторое время практически полностью исчезают. Значит ли это, что болезнь отступает на самом деле?
Это не так. Панкреатит прогрессирует. Происходит «ползучая» (постепенная) замена железистой ткани на соединительную. В итоге происходят всё более и более серьёзные сбои в работе системы пищеварения, что обусловлено дефицитом ферментов. Ситуация усугубляется в отсутствие лечения и соблюдения диеты.
Как проявляет себя острый панкреатит?
Первый симптом острого панкреатита – сильная боль. Но она может сопровождать любой другой патологический процесс (например, инфаркт или почечную колику).
При остром панкреатите сильные болевые ощущения не проходят, даже несмотря на приём болеутоляющих препаратов.
Чаще всего боль наблюдается в верхней части брюшной полости. При этом пациент чувствует, как эти чрезвычайно неприятные болевые ощущения отдают в спину. В итоге тело чуть ниже диафрагмы (солнечного сплетения) оказывается в своеобразном поясном капкане болевых ощущений. Очень важный момент!
Что предвещает приступ боли при остром панкреатите?
Вызванный врач «Скорой помощи» обязательно поинтересуется, принимал ли больной алкоголь либо острую и жирную пищу. Дело в том, что они являются триггерами, катализаторами приступа.
Помимо болей пациент может испытывать синдром вздутого живота. Начинается диарея. Больного может тошнить, идут приступы порой безудержной рвоты. Это лишь начало. Самая первая стадия острого панкреатита. Болезненное состояние длится 6-7 дней. И проходит. Но если симптомы панкреатита прошли, это не значит, что он побеждён.
У каждого пятого заболевание переходит во вторую стадию. Здесь одними болями и рвотой дело не ограничивается: образуются абсцессы, инфильтраты, некоторые участки поджелудочной начинают отмирать (некроз), как следствие, подключается инфекция. Следующая стадия панкреатита представляет самую большую угрозу для жизни человека – происходит масштабная интоксикация, многие органы оказываются поражены и даже летальный исход в такой ситуации исключить нельзя.
Симптомы панкреатита могут быть нетипичными. Эта коварная болезнь может «конспирироваться» под другие. Например:
· иметь признаки печеночных колик, которые сопровождаются болевыми ощущениями справа, под нижними рёбрами
· походить на кишечные колики (боли внизу живота, но выше мочевого пузыря)
· напоминать инфаркт миокарда (одышка, боли могут быть как непосредственно за грудиной, так и отдавать – иррадиировать – под левую лопатку)
Кроме этого
· резкие боли в правом нижнем секторе живота, воспринимаемые большинством из нас, как приступ аппендицита, на поверку могут оказаться проявлениями острого панкреатита.
· температура, сильные головные боли в сочетании с тошнотой, рвотой, поносом, опустошающей слабостью – иногда никакое не отравление и не «модный» сегодня коронавирус, а панкреатит.
Именно поэтому на любые боли в области живота необходимо реагировать, своевременно обращаясь к специалисту, который направит на всестороннее обследование, расставляющее точки над «i» в поиске
источника проблемы.
Симптомы хронического панкреатита
Примерно у десятой части пациентов хронический панкреатит имеет безболевое течение. В остальных случаях картина заболевания при хронической форме болезни может протекать по одному из двух сценариев:
1. Непродолжительные болевые приступы, повторяющиеся в течение 1-2 недель и утихающие на достаточно длительный срок (многие месяцы).
2. Приступы, сопровождающиеся сильнейшими и более длительными болевыми ощущениями, как при острой форме панкреатита. Образуется недостаток упоминавшихся ранее панкреатических ферментов. Болезнь затрагивает иные органы человека. Затем возникает перерыв (ремиссия на 1-2 месяца). Такова картина хронического «алкогольного» панкреатита.
Настал момент дать ответ на ключевой вопрос.
Почему у одних людей возникает панкреатит,
а у других нет?
Панкреатит поджелудочной железы возникает в результате множества факторов, в числе которых
· образ жизни человека (в т.ч., качество питания и количество потребляемых спиртных напитков)
· перенесённые инфекции, отравления, травмы брюшной полости, в том числе неудачные медицинские операции
· побочное влияние некоторых сильнодействующих лекарственных препаратов
· скопление желчи в поджелудочной железе при билиарной форме заболевания.
В абсолютном большинстве случаев панкреатит в токсико-метаболической версии проявляется у тех, кто не сдерживает себя в потреблении спиртосодержащих напитков и табачных изделий, опрометчиво принимает некоторые медицинские препараты, не соблюдает диет, которые полезны не только в тот момент, когда человека настигают проблемы со здоровьем, а на протяжении всей жизни.
Учёными доказано, что панкреатит может
быть наследственным!
В генах человека, страдающего от этого заболевания, могут произойти изменения, которые передадутся по наследству. Риск наследственного транзита не 100%-й, но, тем не менее, он существует.
Повышенная концентрация кальция в поджелудочной железе может спровоцировать идиопатическую форму панкреатита. Нарушение секрета железы и процессов оттока желчи, которые могут быть обусловлены наличием аномалий, камней или образовавшихся опухолей, — опасное сочетание. Это условия для развития обструктивного панкреатита.
Случается, что иммунитет человека атакует клетки поджелудочной железы. В этом случае этиопатогенезу сопутствуют иные аутоиммунные патологии, от которых страдает человек.
Причин для развития панкреатита множество, но
механика процессов одна!
Чтобы понять её, необходимо иметь общее представление о функциональности поджелудочной железы. Она вырабатывает ферменты, которые отрабатывают (расщепляют) поступающие с пищей жиры, углеводы и белки. Эти элементы присутствуют и в человеческом организме, играя крайне важную роль. В обычных условиях во избежание их переработки (своего рода «самопереваривания») ферменты поджелудочной находятся в «спящем режиме», работая только в двенадцатиперстной кишке. С развитием панкреатита (при злоупотреблении жирной острой пищей, спиртным, курении) они активизируются, разрушая клетки поджелудочной железы.
Диагностика панкреатита
Исключим доморощенную диагностику и самолечение. При появлении симптомов панкреатита (болей, возникающих на фоне употребления пищи или алкоголя), стоит обратиться к специалисту – гастроэнтерологу, который выпишет направления на сдачу анализов крови и мочи. Возможно потребуется УЗИ, КТ или лапароскопия, позволяющая в комплексе оценить состояние органов брюшной полости, своевременно приняв меры.
Что делать, если к врачу нельзя обратиться прямо сейчас?
Сделать это необходимо как можно быстрее, отложив в сторону самые важные дела. Но если ситуация исключает возможность незамедлительного обращения к специалисту, то лучше всего не пичкать себя обезболивающими препаратами, а вспомнить о методах медицины минувших столетий.
Когда не было практически никаких лекарств, древние медики рекомендовали холод и голод. Отказ от пищи минимизирует нагрузку на поджелудочную железу, резко сократится выработка ферментов, приостановится патологический процесс. Прикладывание холода к верхней части живота, где расположена поджелудочная, облегчит страдания пациента.
Эти «базовые» меры, предваряющие визит в клинику, помогут снять воспалительные процессы, отёчность железы, приостановить разрушение клеток, но не устранить проблему.
Лечение панкреатита назначается врачом и представляет собой комплекс мер по борьбе с заболеванием, включая
· приём ферментных препаратов (он не может быть бесконтрольным, поэтому периодические визиты к врачу отменить, увы, нельзя)
· полный отказ от алкоголя и курения
· следование советам по соблюдению диеты и формату питания (обычно лицам, страдающим от панкреатита, рекомендуют употреблять пищу чаще трёх раз в день, но маленькими порциями).
Комплекс принятых мер позволяет надолго стабилизировать состояние больного и забыть о проблеме, вернувшись к полноценной здоровой жизни.
Живите без боли!
Подпишитесь на нашу e-mail рассылкуПодписаться
9 мин
Симптомы, причины, диагностика, лечение, тесты
Что такое панкреатит?
Панкреатит – это заболевание, при котором воспаляется поджелудочная железа.
Поджелудочная железа – это большая железа позади желудка и рядом с тонкой кишкой. Поджелудочная железа выполняет две основные функции:
- Она выделяет в тонкий кишечник мощные пищеварительные ферменты, помогающие переваривать пищу.
- Высвобождает инсулин и глюкагон в кровоток. Эти гормоны помогают вашему организму контролировать то, как оно использует пищу для получения энергии.
Ваша поджелудочная железа может быть повреждена, если пищеварительные ферменты начинают работать до того, как поджелудочная железа их высвобождает.
Типы панкреатита
Две формы панкреатита – острая и хроническая.
- Острый панкреатит – внезапное воспаление, которое длится непродолжительное время. Он может варьироваться от легкого дискомфорта до тяжелого, опасного для жизни заболевания. Большинство людей с острым панкреатитом полностью выздоравливают после правильного лечения. В тяжелых случаях острый панкреатит может вызвать кровотечение, серьезное повреждение тканей, инфекцию и кисты.Тяжелый панкреатит также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки.
- Хронический панкреатит – длительное воспаление. Чаще всего это происходит после приступа острого панкреатита. Другая основная причина – употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Симптомы панкреатита
Симптомы острого панкреатита
Симптомы хронического панкреатита
Симптомы хронического панкреатита аналогичны симптомам острого панкреатита.Но у вас также может быть:
- Постоянная боль в верхней части живота, отдающая в спину. Эта боль может выводить из строя.
- Диарея и потеря веса из-за того, что ваша поджелудочная железа не выделяет достаточно ферментов для расщепления пищи
- Расстройство желудка и рвота
Причины и факторы риска панкреатита
Причины острого панкреатита включают:
До 15% случаев у людей с острым панкреатитом причина неизвестна.
Причины хронического панкреатита включают:
Примерно в 20–30% случаев причина хронического панкреатита неизвестна.Люди с хроническим панкреатитом, как правило, мужчины в возрасте от 30 до 40 лет.
Осложнения панкреатита
Панкреатит может иметь серьезные осложнения, в том числе:
- Диабет, если есть повреждение клеток, вырабатывающих инсулин
- Инфекция поджелудочной железы
- Почечная недостаточность
- Недоедание, если ваше тело не может получать достаточное количество питательных веществ из пищи, которую вы едите из-за недостатка пищеварительных ферментов
- Рак поджелудочной железы
- Некроз поджелудочной железы, когда ткани умирают из-за того, что ваша поджелудочная железа не получает достаточно крови
- Проблемы с вашим дыхание, когда химические изменения в вашем теле влияют на ваши легкие
- Псевдокисты, когда жидкость скапливается в карманах поджелудочной железы.Они могут лопнуть и заразиться.
Диагностика панкреатита
Чтобы диагностировать острый панкреатит, ваш врач исследует вашу кровь для измерения двух пищеварительных ферментов: амилазы и липазы. Высокий уровень этих двух ферментов означает, что у вас, вероятно, острый панкреатит.
Другие тесты могут включать:
- Функциональный тест поджелудочной железы, чтобы определить, вырабатывает ли ваша поджелудочная железа нужное количество пищеварительных ферментов
- Ультразвук, компьютерная томография и МРТ, которые делают изображения вашей поджелудочной железы
- ERCP, в которых ваш Врач использует длинную трубку с камерой на конце для осмотра поджелудочной железы и желчных протоков
- Биопсия, при которой врач с помощью иглы удаляет небольшой кусочек ткани из поджелудочной железы, которую необходимо изучить
В некоторых случаях, Ваш врач может проверить вашу кровь и фекалии, чтобы подтвердить диагноз.Они также могут провести тест на толерантность к глюкозе, чтобы измерить повреждение клеток поджелудочной железы, вырабатывающих инсулин.
Лечение панкреатита
Лечение острого панкреатита
Вам, вероятно, потребуется остаться в больнице, где ваше лечение может включать:
- Антибиотики, если ваша поджелудочная железа инфицирована
- Внутривенные (IV) жидкости, вводимые через игла
- Нежирная диета или голодание. Возможно, вам придется прекратить есть, чтобы поджелудочная железа могла восстановиться.В этом случае вы будете получать питание через зонд.
- Обезболивающее
Если ваш случай более серьезен, ваше лечение может включать:
- ERCP для удаления камней в желчном пузыре, если они блокируют вашу желчь или протоки поджелудочной железы
- Операция на желчном пузыре, если камни в желчном пузыре вызвали панкреатит
- Операция на поджелудочной железе для очистки от жидкости, мертвых или пораженных тканей
Лечение хронического панкреатита
Если у вас хронический панкреатит, вам могут потребоваться дополнительные методы лечения, в том числе:
- Инсулин для лечения диабета
- Обезболивающие
- Ферменты поджелудочной железы для помочь вашему организму получить достаточно питательных веществ из пищи
- Хирургия или процедуры для облегчения боли, помощи с дренажом или лечения закупорки
Профилактика панкреатита
Поскольку многие случаи панкреатита вызваны злоупотреблением алкоголем, профилактика часто фокусируется на ограничении количества пьешь ты или не пьешь совсем.Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Бросьте курить, следуйте советам врача и диетолога по поводу диеты и принимайте лекарства, чтобы у вас было меньше и меньше приступов панкреатита.
Симптомы, причины, диагностика, лечение, тесты
Что такое панкреатит?
Панкреатит – это заболевание, при котором воспаляется поджелудочная железа.
Поджелудочная железа – это большая железа позади желудка и рядом с тонкой кишкой. Поджелудочная железа выполняет две основные функции:
- Она выделяет в тонкий кишечник мощные пищеварительные ферменты, помогающие переваривать пищу.
- Высвобождает инсулин и глюкагон в кровоток. Эти гормоны помогают вашему организму контролировать то, как оно использует пищу для получения энергии.
Ваша поджелудочная железа может быть повреждена, если пищеварительные ферменты начинают работать до того, как поджелудочная железа их высвобождает.
Типы панкреатита
Две формы панкреатита – острая и хроническая.
- Острый панкреатит – внезапное воспаление, которое длится непродолжительное время. Он может варьироваться от легкого дискомфорта до тяжелого, опасного для жизни заболевания. Большинство людей с острым панкреатитом полностью выздоравливают после правильного лечения. В тяжелых случаях острый панкреатит может вызвать кровотечение, серьезное повреждение тканей, инфекцию и кисты. Тяжелый панкреатит также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки.
- Хронический панкреатит – длительное воспаление. Чаще всего это происходит после приступа острого панкреатита. Другая основная причина – употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Симптомы панкреатита
Симптомы острого панкреатита
Симптомы хронического панкреатита
Симптомы хронического панкреатита аналогичны симптомам острого панкреатита.Но у вас также может быть:
- Постоянная боль в верхней части живота, отдающая в спину. Эта боль может выводить из строя.
- Диарея и потеря веса из-за того, что ваша поджелудочная железа не выделяет достаточно ферментов для расщепления пищи
- Расстройство желудка и рвота
Причины и факторы риска панкреатита
Причины острого панкреатита включают:
До 15% случаев у людей с острым панкреатитом причина неизвестна.
Причины хронического панкреатита включают:
Примерно в 20–30% случаев причина хронического панкреатита неизвестна.Люди с хроническим панкреатитом, как правило, мужчины в возрасте от 30 до 40 лет.
Осложнения панкреатита
Панкреатит может иметь серьезные осложнения, в том числе:
- Диабет, если есть повреждение клеток, вырабатывающих инсулин
- Инфекция поджелудочной железы
- Почечная недостаточность
- Недоедание, если ваше тело не может получать достаточное количество питательных веществ из пищи, которую вы едите из-за недостатка пищеварительных ферментов
- Рак поджелудочной железы
- Некроз поджелудочной железы, когда ткани умирают из-за того, что ваша поджелудочная железа не получает достаточно крови
- Проблемы с вашим дыхание, когда химические изменения в вашем теле влияют на ваши легкие
- Псевдокисты, когда жидкость скапливается в карманах поджелудочной железы.Они могут лопнуть и заразиться.
Диагностика панкреатита
Чтобы диагностировать острый панкреатит, ваш врач исследует вашу кровь для измерения двух пищеварительных ферментов: амилазы и липазы. Высокий уровень этих двух ферментов означает, что у вас, вероятно, острый панкреатит.
Другие тесты могут включать:
- Функциональный тест поджелудочной железы, чтобы определить, вырабатывает ли ваша поджелудочная железа нужное количество пищеварительных ферментов
- Ультразвук, компьютерная томография и МРТ, которые делают изображения вашей поджелудочной железы
- ERCP, в которых ваш Врач использует длинную трубку с камерой на конце для осмотра поджелудочной железы и желчных протоков
- Биопсия, при которой врач с помощью иглы удаляет небольшой кусочек ткани из поджелудочной железы, которую необходимо изучить
В некоторых случаях, Ваш врач может проверить вашу кровь и фекалии, чтобы подтвердить диагноз.Они также могут провести тест на толерантность к глюкозе, чтобы измерить повреждение клеток поджелудочной железы, вырабатывающих инсулин.
Лечение панкреатита
Лечение острого панкреатита
Вам, вероятно, потребуется остаться в больнице, где ваше лечение может включать:
- Антибиотики, если ваша поджелудочная железа инфицирована
- Внутривенные (IV) жидкости, вводимые через игла
- Нежирная диета или голодание. Возможно, вам придется прекратить есть, чтобы поджелудочная железа могла восстановиться.В этом случае вы будете получать питание через зонд.
- Обезболивающее
Если ваш случай более серьезен, ваше лечение может включать:
- ERCP для удаления камней в желчном пузыре, если они блокируют вашу желчь или протоки поджелудочной железы
- Операция на желчном пузыре, если камни в желчном пузыре вызвали панкреатит
- Операция на поджелудочной железе для очистки от жидкости, мертвых или пораженных тканей
Лечение хронического панкреатита
Если у вас хронический панкреатит, вам могут потребоваться дополнительные методы лечения, в том числе:
- Инсулин для лечения диабета
- Обезболивающие
- Ферменты поджелудочной железы для помочь вашему организму получить достаточно питательных веществ из пищи
- Хирургия или процедуры для облегчения боли, помощи с дренажом или лечения закупорки
Профилактика панкреатита
Поскольку многие случаи панкреатита вызваны злоупотреблением алкоголем, профилактика часто фокусируется на ограничении количества пьешь ты или не пьешь совсем.Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Бросьте курить, следуйте советам врача и диетолога по поводу диеты и принимайте лекарства, чтобы у вас было меньше и меньше приступов панкреатита.
Изучение причин хронического панкреатита у женщин
Анализ многоцентровой когорты показывает, что причины хронического панкреатита значительно различаются у мужчин и женщин и что фенотип заболевания не зависит от пола пациента.
Хронический панкреатит, который является наиболее частой причиной внешнесекреторной недостаточности поджелудочной железы, долгое время считался заболеванием мужчин-алкоголиков, но женщины составляли 45% из 521 случая, задокументированных в когорте.
У этих женщин значительно реже, чем у их сверстников-мужчин, было заболевание, связанное с алкоголем (30% против 58,5%), и значительно чаще, чем у мужчин, было заболевание, вызванное идиопатическим (32% против 18%), обструктивным ( 12% против 2,4%) или генетического (12.8% против 7,3%) причин.
Пациенты мужского и женского пола были демографически схожими и испытывали сопоставимые уровни боли, экзокринной недостаточности, эндокринной недостаточности и инвалидности, связанной с панкреатитом. Морфологические данные были схожими для членов обеих групп, как и использование ими лекарств.
Хирургические методы лечения значительно различались между двумя группами. Сфинктеротомия (билиарная, 33% против 24%; панкреатическая, 38% против 28%; P <0,05) выполнялась чаще у женщин, тогда как операции на кистах / псевдокистах чаще выполнялись у мужчин (6.6% против 2,6%, P = 0,02).
«Большинство случаев хронического панкреатита у женщин имеют неалкогольную этиологию», – заключили авторы исследования в Pancreas . «В отличие от многих других хронических заболеваний, клинический фенотип хронического панкреатита определяется заболеванием и не зависит от пола».
Новое исследование подкрепляет более ранние исследования, в которых был сделан вывод о том, что алкоголь значительно чаще был причиной хронического панкреатита у мужчин, чем у женщин, и этот факт, по-видимому, больше связан с различиями в том, сколько пьют мужчины и женщины, чем в том, как их организм обрабатывает алкоголь.Исследование 2002 года, которое также появилось в Pancreas , показало, что одинаковое количество алкоголя вызывает аналогичные случаи хронического панкреатита у мужчин и женщин.
Алкоголь – единственная основная причина хронического панкреатита в целом, и его эффекты усиливаются в зависимости от дозы, согласно исследованию 2008 года, опубликованному в Американском эпидемиологическом журнале . Авторы этого анализа использовали данные 17 905 пациентов, которые участвовали в Копенгагенском городском исследовании сердца, и обнаружили, что по сравнению с отсутствием питья соотношение рисков, связанных с употреблением алкоголя 1-6, 7-13, 14-20, 21-34, 35- 48 и> 48 напитков в неделю были 1.1, 1,2, 1,3, 1,3, 2,6 и 3,0 соответственно (P (тренд) <0,001).
Курение также является еще одним важным и дозозависимым фактором риска хронического панкреатита у обоих полов, согласно исследованию 2007 года с участием 360 пациентов с хроническим панкреатитом.
«Считая никогда не курильщиков эталонным классом, – писали авторы исследования, – у бывших курильщиков отношение шансов (ОШ) составляло 0,56 (95,0% доверительный интервал [ДИ], 0,2–1,4; P = не значимо»), пациенты, выкуривающие от 1 до 10 сигарет в день, имели OR 1.95 (95,0% ДИ 1,1–3,4; P <0,019), пациенты, выкуривающие от 11 до 20 сигарет в день, имели OR 1,76 (95,0% ДИ 1,1–2,8; P <0,0018), а пациенты, выкуривающие более 20 сигарет в день. день имел OR 1,79 (95,0% ДИ 1,1–2,9; P <0,019) ».
Другие известные факторы, повышающие риск хронического панкреатита, включают целиакию, воспалительное заболевание кишечника и другие аутоиммунные состояния.
Панкреатит
Что такое панкреатит?
Панкреатит – это опухоль (воспаление) поджелудочной железы.Это может произойти, когда пищеварительные соки или ферменты атакуют поджелудочную железу.
Поджелудочная железа находится за животом на левой стороне живота. Это близко к первой части тонкой кишки (двенадцатиперстной кишке).
Поджелудочная железа – это железа. Он выполняет 2 основные функции:
Он производит ферменты и отправляет их в ваш тонкий кишечник. Эти ферменты помогают расщеплять пищу.
Он производит гормоны инсулин и глюкагон и отправляет их в кровоток.Эти гормоны контролируют уровень сахара в крови.
Панкреатит может быть внезапным (острым) или продолжающимся (хроническим).
Острый панкреатит
Внезапное воспаление
Длится недолго
Позволяет поджелудочной железе впоследствии вернуться в нормальное состояние. Но повторные приступы острого панкреатита могут привести к хроническому панкреатиту.
Может вызвать серьезные проблемы или быть смертельным в тяжелых случаях
Хронический панкреатит
Это длительное воспаление, которое возникает и уходит с течением времени.
Вызывает необратимое повреждение поджелудочной железы
Часто вызывает рубцевание ткани поджелудочной железы
В тяжелых случаях может вызвать остановку выработки ферментов и инсулина поджелудочной железой
Что вызывает панкреатит?
К наиболее частым причинам панкреатита относятся:
Другие причины панкреатита включают:
Травма живота или операция
Высокий уровень жировых частиц (триглицеридов) в крови
Очень высокий уровень кальция в крови
Некоторые лекарства, такие как эстрогены, стероиды и тиазидные диуретики
Инфекции, такие как эпидемический паротит, гепатит А или В или сальмонелла
Муковисцидоз
Опухоли
Определенные генетические дефекты
Врожденные аномалии поджелудочной железы
Травма поджелудочной железы
Курение сигарет
Каковы симптомы панкреатита?
Симптомы у каждого человека могут отличаться.Симптомы могут включать:
Сильная боль в животе, которая может распространиться на спину или грудь (может усилиться после еды)
Тошнота
Рвота
Учащенное сердцебиение
Лихорадка
Отек и болезненность или болезненность в верхней части живота
Накопление жидкости в животе
Пониженное артериальное давление
Пожелтение кожи и глаз (желтуха)
Симптомы панкреатита могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется панкреатит?
Ваш лечащий врач будет следить за вашим прошлым здоровьем. Они проведут вам медицинский осмотр. Возможно, вам сделают несколько анализов крови. Вы также можете пройти некоторые визуальные тесты, в том числе:
Рентген живота. Делает изображения внутренних тканей, костей и органов.
УЗИ (сонография). Использует звуковые волны, чтобы увидеть внутренние органы живота. Он также проверяет, как кровь течет по разным кровеносным сосудам.
EUS (эндоскопическое УЗИ). Это внутренний тип ультразвука, выполняемый через гибкую трубку (эндоскоп), вводимую через рот во время сна.
ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография). Используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе. Он использует рентгеновский снимок и длинную гибкую трубку с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет четко видеть желчные протоки на рентгеновских снимках.
Компьютерная томография. Этот визуальный тест показывает подробные изображения любой части тела, такой как кости, мышцы, жир и органы. КТ более детализирована, чем обычные рентгеновские снимки.
MRCP (магнитно-резонансная холангиопанкреатография). Используется МРТ для получения подробных изображений поджелудочной железы, желчного пузыря, поджелудочной железы и желчных протоков. Этот тест часто выполняется с помощью стандартной МРТ, где используется контрастный краситель для более четкого просмотра изображений.
Как лечится панкреатит?
Цель лечения – дать поджелудочной железе отдохнуть и дать ей зажить.
В большинстве случаев вы:
Будет в больнице несколько дней
Будет введено внутривенное (внутривенное) введение жидкости
Получат обезболивающие и антибиотики
Если он мягкий, вы можете есть прозрачные жидкости или диету с низким содержанием жиров. Однако в тяжелых случаях вы не сможете есть или пить в течение нескольких дней, чтобы поджелудочная железа отдыхала.В некоторых случаях может потребоваться зонд для кормления.
Панкреатит часто проходит через несколько дней. Если возникнут какие-либо проблемы, лечение может включать:
Зонд NG (назогастральный зонд). Это тонкая трубка, проходящая через нос в желудок. Используется, если рвота вызывает проблемы. Трубку можно использовать в течение нескольких недель. Его можно использовать для удаления жидкости и воздуха и дать поджелудочной железе больше времени на заживление. Его также можно использовать для добавления жидкой пищи в желудок во время заживления.
ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография). Используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе. В нем используется рентгеновский снимок и длинная гибкая трубка с подсветкой (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Краситель вводится в желчные протоки через трубку.Краситель позволяет четко видеть желчные протоки на рентгеновских снимках. В трубке есть инструменты. Инструменты могут удалять жидкость и засорения, а также удалять камни в желчном пузыре. Они также могут вставлять стенты (прочные трубки) в протоки, чтобы они оставались открытыми.
Операция по удалению камней или желчного пузыря. Это делается, если желчные камни или желчный пузырь вызывают панкреатит.
Если у вас хронический панкреатит, вы также можете:
Придется прекратить употребление алкоголя (если панкреатит вызван злоупотреблением алкоголем)
Нужно бросить курить
Нужны ферментные добавки для переваривания пищи
Нужен инсулин (при диабете)
Необходимо есть небольшими порциями с высоким содержанием белка и низким содержанием жира
Требуется операция по удалению необратимо поврежденной части поджелудочной железы
Нужны лекарства от хронической боли
Какие возможные осложнения панкреатита?
Острый панкреатит обычно проходит сам по себе со временем.Большинство людей выздоравливают без каких-либо проблем. В небольшом количестве случаев наблюдается скопление жидкости вокруг поджелудочной железы, требующее дренирования.
Хронический панкреатит также может вылечиться самостоятельно. Но это может занять больше времени после нескольких атак. Хронический панкреатит имеет повышенный риск долгосрочных проблем, таких как:
Диабет
Хроническая боль
Диарея
Похудание
Низкий уровень витаминов из-за мальабсорбции
Сбор жидкости (псевдокисты) вокруг поджелудочной железы
Закупорка желчных протоков
Постоянное повреждение поджелудочной железы
Рак поджелудочной железы
Основные сведения о панкреатите
Панкреатит – это опухоль (воспаление) поджелудочной железы.
Он может быть внезапным (острым) или продолжающимся (хроническим).
Наиболее частыми причинами являются злоупотребление алкоголем и образование твердых частиц (желчных камней) в желчном пузыре.
Цель лечения – дать поджелудочной железе отдохнуть и дать ей зажить.
Скорее всего, вы пробудете в больнице несколько дней.
Вам может потребоваться дренаж аномальных скоплений жидкости, визуализационные тесты для оценки заболевания поджелудочной железы и, в редких случаях, операция на необратимо поврежденной части поджелудочной железы.
Очень важно бросить курить и пить, иначе панкреатит обычно повторяется снова и обостряется.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты и когда о них следует сообщать.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас возникнут вопросы.
Медицинский онлайн-обозреватель: Раймонд Кент Терли BSN MSN RN
Медицинский онлайн-обозреватель: Рита Сатер RN
Дата последнего обзора: 01.07.2021
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Острый панкреатит
Что это такое?
Острый панкреатит – это внезапное воспаление поджелудочной железы.
Поджелудочная железа – большая железа, расположенная в верхней части живота, позади желудка. Он производит пищеварительные ферменты и гормоны.
При панкреатите ферменты, которые обычно попадают в пищеварительный тракт, начинают повреждать саму поджелудочную железу.Железа опухает и воспаляется. Больше ферментов попадает в окружающие ткани и кровоток.
В результате пищеварение замедляется и становится болезненным. Могут быть затронуты другие функции организма. Поджелудочная железа может быть необратимо повреждена и покрыта рубцами, если приступы тяжелые, продолжительные или частые.
Точно неизвестно, почему ферменты начинают повреждать поджелудочную железу. Но есть несколько известных триггеров острого панкреатита.
Одна из наиболее частых причин острого панкреатита – камни в желчном пузыре.Камни, выходящие из желчного пузыря, могут блокировать проток поджелудочной железы. (Проток поджелудочной железы доставляет пищеварительные ферменты из поджелудочной железы в тонкий кишечник.) Когда проток поджелудочной железы блокируется, ферменты не могут течь должным образом. Они могут вернуться в поджелудочную железу. Это вызывает воспаление поджелудочной железы.
Другой ведущей причиной панкреатита является злоупотребление алкоголем. У большинства людей, употребляющих алкоголь, панкреатит не развивается. Но у некоторых людей после употребления большого количества алкоголя может развиться панкреатит.Употребление алкоголя может быть продолжительным или однократным. Алкоголь в сочетании с курением увеличивает риск острого панкреатита.
Другой частой причиной острого панкреатита является осложнение медицинской процедуры, называемой ERCP. ERCP выполняется через эндоскоп. Это гибкий тубус с небольшой камерой и фонарем на одном конце и окуляром на другом. ERCP используется для выявления камней и опухолей, а также для просмотра протоков поджелудочной железы, печени и желчного пузыря.
Другие факторы, которые иногда могут вызвать панкреатит, включают:
- Использование любого из широкого спектра лекарств, таких как препараты сульфамида. Таблетки для воды (гидрохлоротиазид и др.) Иммунодепрессанты (азатиоприн) Лекарства, используемые для лечения ВИЧ
- Абдоминальная хирургия
- Тяжелая травма
- Нарушения обмена веществ, такие как высокий уровень кальция или триглицеридов в крови
- Некоторые инфекции, например паротит или вирусный гепатит
Во многих случаях причину установить невозможно.
Симптомы
Наиболее частым симптомом острого панкреатита является боль в верхней части живота. Он может варьироваться от терпимого до тяжелого.
Боль обычно возникает в середине тела, прямо под ребрами. Но иногда это чувствуется либо с левой, либо с правой стороны. Это постоянная, сверлящая или «нудная» боль. Он может распространяться в спину, бок, грудь или нижнюю часть живота.
Боль достигает максимальной интенсивности быстро, часто в течение 30 минут. При панкреатите, вызванном алкоголем, боль обычно начинается через один-три дня после переедания.
Иногда бывает трудно найти удобное положение. Наклонение или лежа на боку может уменьшить боль. Прием пищи обычно усиливает боль.
Другие симптомы острого панкреатита включают:
- Тошнота и рвота
- Потеря аппетита
- Вздутие живота
В тяжелых случаях может развиться лихорадка, затрудненное дыхание, слабость и шок.
Диагноз
Ваш врач диагностирует острый панкреатит на основании:
- ваших симптомов
- Медицинский осмотр
- Некоторые лабораторные исследования
Анализы крови обычно показывают высокий уровень двух ферментов поджелудочной железы.
В некоторых случаях может быть проведена компьютерная томография (КТ). Сканирование может выявить отек поджелудочной железы и скопление жидкости в брюшной полости.
Сканирование также может показать, есть ли у вас псевдокисты поджелудочной железы. Псевдокисты – это карманы пищеварительных ферментов. Они развиваются в некоторых случаях тяжелого панкреатита или после повторных приступов. Серьезные осложнения могут возникнуть, если псевдокисты лопаются и проливают ферменты на уязвимые ткани.
При подозрении на камни в желчном пузыре может быть выполнено ультразвуковое исследование желчного пузыря.
Ожидаемая продолжительность
Легкий или умеренный панкреатит часто проходит сам по себе в течение одной недели. Но тяжелые случаи могут длиться несколько недель.
Если поджелудочной железе будет нанесен значительный ущерб в результате одного тяжелого приступа или нескольких повторных приступов, может развиться хронический панкреатит.
Профилактика
Избегание сильного употребления алкоголя поможет предотвратить панкреатит. Любой, у кого уже был один эпизод панкреатита, вызванного алкоголем, должен полностью отказаться от употребления алкоголя.Это очень важно для предотвращения рецидива заболевания или его перехода в хроническую форму.
Большинство первых эпизодов острого панкреатита, не связанных с употреблением алкоголя, невозможно предотвратить. Однако принятие мер по предотвращению образования камней в желчном пузыре может помочь предотвратить острый панкреатит, связанный с камнями в желчном пузыре. Чтобы предотвратить образование камней в желчном пузыре, поддерживайте нормальный вес и избегайте быстрой потери веса.
Если причиной являются камни в желчном пузыре, обычно рекомендуется операция на желчном пузыре для предотвращения будущих приступов. Если вероятной причиной является лекарство, его по возможности отменит.
Лечение
Если вы подозреваете, что у вас острый панкреатит, ничего не ешьте и не пейте, пока не обратитесь к врачу. Еда и напитки вызывают выброс ферментов из поджелудочной железы. Это усугубит боль.
Большинство людей с панкреатитом попадают в больницу. Их лечат болеутоляющими и внутривенными жидкостями.
Вам не разрешат есть или пить, пока ваши симптомы не начнут улучшаться. В большинстве случаев ничего нельзя сделать для ускорения заживления или сокращения эпизода.Если эпизод затягивается и больной не может есть дольше недели, питание можно вводить внутривенно.
В некоторых случаях могут быть назначены антибиотики. Это поможет предотвратить или вылечить инфекцию поджелудочной железы или окружающих тканей. В большинстве случаев никаких дополнительных лекарств не требуется.
Если у вас приступ панкреатита, вызванный желчными камнями, вам может потребоваться ERCP. Во время обследования врач может сделать крошечный разрез в отверстии желчного протока, чтобы устранить текущую или будущую закупорку.Скорее всего, вам посоветуют удалить желчный пузырь. Обычно это делается через несколько дней или недель после исчезновения эпизода панкреатита. Немедленное хирургическое вмешательство технически сложнее и может усугубить панкреатит.
В редких случаях может потребоваться операция:
- Дренирование псевдокисты
- Лечить абсцесс
- Остановить кровотечение
Когда обращаться к специалисту
Позвоните своему врачу или обратитесь в ближайшее отделение неотложной помощи, если у вас есть:
- Сильная боль в животе, которая длится более 30 минут
- Боль, сопровождающаяся рвотой или сильной тошнотой
Прогноз
В большинстве случаев острый панкреатит проходит самостоятельно через несколько дней.Обычно никаких осложнений или дальнейших проблем не возникает.
У небольшого процента пациентов развиваются осложнения. Это может быть псевдокиста или абсцесс поджелудочной железы. Они могут потребовать наблюдения или дополнительного лечения.
Панкреатит, вызванный пьянством, может вернуться, если пьянство продолжится. Со временем поджелудочная железа может необратимо повредиться. Может развиться хроническая форма заболевания.
Дополнительная информация
Национальный институт диабета, нарушений пищеварения и почек
Офис по связям с общественностью
Building 31, Room 9A04
31 Center Drive, MSC 2560
Bethesda, MD 20892-2560
Телефон: 301-496 -4000
http: // www.niddk.nih.gov/
Медицинские материалы проверены факультетом Гарвардской медицинской школы. Авторские права Гарвардского университета. Все права защищены. Используется с разрешения StayWell.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Острый панкреатит и беременность – Национальный фонд поджелудочной железы
Тимоти Гарднер, MD
Острый панкреатит определяется как внезапное воспаление поджелудочной железы, клинически проявляющееся болью в животе, тошнотой и обезвоживанием, которое обычно проходит самостоятельно, но иногда может прогрессировать до тяжелого заболевания и даже смерти.Существует множество причин острого панкреатита, две из которых наиболее распространены – это употребление алкоголя и заболевание желчного пузыря / желчных протоков. В этом обзоре мы обсудим конкретный случай острого панкреатита у беременных.
Причины острого панкреатита и беременности
В то время как острый панкреатит является причиной почти 1 из каждых 200 госпитализаций в Соединенных Штатах ежегодно, к счастью, частота острого панкреатита во время беременности редка. По оценкам, острый панкреатит возникает примерно в 1 из 10 000 беременностей, однако этот показатель варьируется в зависимости от региона и типа больницы.Большинство случаев острого панкреатита во время беременности вызвано желчнокаменной болезнью. Считается, что из-за веса и гормональных изменений, вызванных беременностью, желчные камни с большей вероятностью образуются и, таким образом, перемещаются по общему желчному протоку, препятствуя оттоку протока поджелудочной железы. Еще один предполагаемый механизм острого панкреатита во время беременности – это высокий уровень жиров в крови, называемых триглицеридами. Опять же, гормональные изменения во время беременности могут предрасполагать некоторых женщин к развитию этого состояния. Когда уровень триглицеридов становится слишком высоким, кислород не может адекватно поступать в поджелудочную железу через кровоток, и может возникнуть панкреатит.Конечно, все другие причины развития острого панкреатита – употребление алкоголя, реакция на определенные лекарства, травма протока поджелудочной железы – также могут привести к острому панкреатиту во время беременности
Лечение острого панкреатита у беременных
Лечение острого панкреатита у беременных такое же, как у небеременных пациенток, за некоторыми исключениями. Отдых желудочно-кишечного тракта за счет отказа от еды, обезболивание и введение агрессивных жидкостей через капельницу имеют важное значение.Обычно, если причиной является желчный панкреатит, удаление желчного пузыря откладывается до наступления беременности. Часто стент, помещенный в желчный проток, может быть помещен для того, чтобы приостановить ситуацию до тех пор, пока не потребуется оперативная резекция. Однако, если дождаться окончания беременности невозможно, хирургическая резекция, как правило, может быть выполнена безопасно. Если причина острого панкреатита связана с триглицеридами, можно использовать определенные лекарства и диетические модификации, чтобы предотвратить повторные приступы.Однако, если приступ происходит в конце третьего триместра, обычно рекомендуется родоразрешение, так как это приведет к немедленному снижению уровня триглицеридов. Другие причины острого панкреатита, такие как травматическое повреждение протока, необходимо тщательно оценивать на индивидуальной основе.
Исходы острого панкреатита у беременных
К счастью, уровень материнской смертности от острого панкреатита во время беременности составляет менее 1%. Однако процент досрочных родов составляет около 20%.Также у пациентов с не желчнокаменным панкреатитом частота преждевременных родов несколько выше. Поэтому очень важно, чтобы беременные пациентки как можно скорее явились в отделение неотложной помощи для обследования, если у них появятся какие-либо аномальные симптомы боли в животе.
Выводы
Острый панкреатит во время беременности случается редко. К счастью, при раннем лечении, как правило, можно избежать преждевременных родов и свести к минимуму частоту повторных приступов.
Тимоти Гарднер, доктор медицины, директор по заболеваниям поджелудочной железы в Медицинском центре Дартмут-Хичкок в Ганновере, штат Нью-Хэмпшир. Окончил медицинскую школу Университета Коннектикута. Он прошел ординатуру в Дартмут-Хичкок и стажировался в клинике Мэйо в Рочестере, Миннесота. Он является постоянным автором веб-сайта и информационных бюллетеней Национального фонда поджелудочной железы.
Острый панкреатит чаще встречается у мужчин или женщин?
Telem DA, Bowman K, Hwang J, Chin EH, Nguyen SQ, Divino CM.Избирательное ведение пациентов с острым билиарным панкреатитом. J Гастроинтест Сург . 2009 13 декабря (12): 2183-8. [Медлайн].
Бэнкс П.А., Боллен Т.Л., Дервенис С. и др., Для Рабочей группы по классификации острого панкреатита. Классификация острого панкреатита – 2012: пересмотр классификации и определений Атланты на основе международного консенсуса. Кишка . 2013 Январь 62 (1): 102-11. [Медлайн].
Haydock MD, Mittal A, van den Heever M и др., Для Сети поджелудочной железы Новой Зеландии.Национальное исследование инфузионной терапии при остром панкреатите: в текущей практике отсутствует надежная доказательная база. Мир J Surg . 2013 Октябрь 37 (10): 2428-35. [Медлайн].
Ai X, Qian X, Pan W. и др. Чрескожный дренаж под контролем УЗИ может снизить смертность от тяжелого острого панкреатита. Дж Гастроэнтерол . 2010. 45 (1): 77-85. [Медлайн].
Li H, Qian Z, Liu Z, Liu X, Han X, Kang H. Факторы риска и исход острой почечной недостаточности у пациентов с тяжелым острым панкреатитом. J Crit Care . 2010 июн.25 (2): 225-9. [Медлайн].
Whitcomb DC, Yadav D, Adam S, et al, для Североамериканской группы по изучению поджелудочной железы. Многоцентровый подход к рецидивирующему острому и хроническому панкреатиту в США: Североамериканское исследование панкреатита 2 (NAPS2). Панкреатология . 2008. 8 (4-5): 520-31. [Медлайн]. [Полный текст].
Эльмунцер Б.Дж., Шейман Дж.М., Леман Г.А. и др., Для Американского кооператива по исследованию исходов в эндоскопии (USCORE).Рандомизированное исследование ректального применения индометацина для профилактики панкреатита после ЭРХПГ. N Engl J Med . 2012 апр. 12, 366 (15): 1414-22. [Медлайн].
Камисава Т., Фуната Н., Хаяси Ю. и др. Новый клинико-патологический субъект аутоиммунного заболевания, связанного с IgG4. Дж Гастроэнтерол . 2003. 38 (10): 982-4. [Медлайн].
Yadav D, Lowenfels AB. Эпидемиология панкреатита и рака поджелудочной железы. Гастроэнтерология . 2013 июн.144 (6): 1252-61. [Медлайн]. [Полный текст].
Пири А.Ф., Деллон Э.С., Лунд Дж. И др. Бремя желудочно-кишечных заболеваний в США: обновление 2012 г. Гастроэнтерология . 2012 ноябрь 143 (5): 1179-1187.e3. [Медлайн]. [Полный текст].
Singla A, Csikesz NG, Simons JP, et al. Объем общенациональной больницы при остром панкреатите: анализ общенациональной стационарной выборки за 1998-2006 гг. Е.П.Б. (Оксфорд) . 2009 11 августа (5): 391-7. [Медлайн].[Полный текст].
Кришна С.Г., Камбодж А.К., Харт П.А., Хинтон А., Конвелл Д.Л. Изменяющаяся эпидемиология госпитализаций при остром панкреатите: десятилетие тенденций и влияние хронического панкреатита. Поджелудочная железа . 2017 Апрель 46 (4): 482-8. [Медлайн]. [Полный текст].
Банки П.А. Эпидемиология, естественное течение и предикторы исхода заболевания при остром и хроническом панкреатите. Гастроинтест Эндоск . 2002 г., декабрь 56 (6 доп.): S226-30.[Медлайн].
Morinville VD, Barmada MM, Lowe ME. Рост заболеваемости острым панкреатитом в американском педиатрическом центре третичной помощи: повышается ли осведомленность врачей? Поджелудочная железа . 2010 января 39 (1): 5-8. [Медлайн].
Ахтар А.Дж., Шахин М. Экстрапанкреатические проявления острого панкреатита у афроамериканцев и латиноамериканцев. Поджелудочная железа . 2004 29 ноября (4): 291-7. [Медлайн].
Huh JH, Jeon H, Park SM, et al.Сахарный диабет связан со смертностью при остром панкреатите. Дж Клин Гастроэнтерол . 2018 Февраль 52 (2): 178-83. [Медлайн].
Уиткомб округ Колумбия. Клиническая практика. Острый панкреатит. N Engl J Med . 2006 18 мая. 354 (20): 2142-50. [Медлайн].
Suppiah A, Malde D, Arab T, et al. Прогностическое значение отношения нейтрофилов-лимфоцитов (NLR) при остром панкреатите: определение оптимального NLR. J Гастроинтест Сург .2013 Апрель 17 (4): 675-81. [Медлайн].
Mikolasevic I, Orlic L, Poropat G, et al. Безалкогольная жировая дистрофия печени и тяжесть острого панкреатита. Eur J Intern Med . 2017 Март 38: 73-8. [Медлайн].
Котари С., Калиновский М., Кобешко М., Альмуради Т. Компьютерная томография в диагностике острого неосложненного панкреатита: полезность против стоимости . Мир J Гастроэнтерол . 2019 7 марта. 25 (9): 1080-7.[Медлайн]. [Полный текст].
Имамура Ю., Хирота М., Ида С. и др. Значение степени почечного края при компьютерной томографии в оценке тяжести острого панкреатита. Поджелудочная железа . 2010 январь 39 (1): 41-6. [Медлайн].
Balthazar EJ, Ranson JH, Naidich DP, Megibow AJ, Caccavale R, Cooper MM. Острый панкреатит: прогностическое значение КТ. Радиология . 1985 Сентябрь 156 (3): 767-72. [Медлайн].
Бальтазар Э.Дж., Робинсон Д.Л., Мегибоу А.Дж., Рэнсон Дж. Х.Острый панкреатит: значение КТ для установления прогноза. Радиология . 1990 Февраль 174 (2): 331-6. [Медлайн].
Balthazar EJ. Стадия острого панкреатита. Радиол Клин Норт Ам . 2002 Декабрь 40 (6): 1199-209. [Медлайн].
Бадалов Н., Теннер С., Бэйли Дж. Профилактика, распознавание и лечение панкреатита после ЭРХПГ. СОП . 2009 9 марта. 10 (2): 88-97. [Медлайн].
Тестони П.А., Мариани А., Джуссани А. и др. Для группы компаний SEIFRED.Факторы риска пост-ЭРХПГ панкреатита в центрах с большим и малым объемом операций, а также среди опытных и неспециализированных операторов: проспективное многоцентровое исследование. Ам Дж. Гастроэнтерол . 2010 августа 105 (8): 1753-61. [Медлайн].
Parihar V, Ridgway PF, Conlon KC, Huggett M, Ryan BM. Роль эндоскопического вмешательства в лечении воспалительных скоплений жидкости поджелудочной железы. Eur J Гастроэнтерол Hepatol . 2017 Апрель 29 (4): 371-9. [Медлайн].
Имри CW.Прогностические показатели при остром панкреатите. Банка J Гастроэнтерол . 2003 май. 17 (5): 325-8. [Медлайн].
Кришнан К. Нутритивное лечение острого панкреатита. Курр Опин Гастроэнтерол . 2017 марта 33 (2): 102-6. [Медлайн].
Jacobson BC, Vander Vliet MB, Hughes MD, Maurer R, McManus K, Banks PA. Проспективное рандомизированное исследование прозрачных жидкостей в сравнении с твердой диетой с низким содержанием жиров в качестве начального приема пищи при легком остром панкреатите. Клин Гастроэнтерол Гепатол . 2007 5 августа (8): 946-51; викторина 886. [Medline]. [Полный текст].
Баккер О.Дж., ван Бруншот С., ван Сантвоорт Х.С. и др. Для Голландской исследовательской группы по панкреатиту. Раннее кормление через назоэнтерический зонд в сравнении с кормлением по требованию при остром панкреатите. N Engl J Med . 2014 20 ноября. 371 (21): 1983-93. [Медлайн].
Марави-Пома Е., Дженер Дж., Альварес-Лерма Ф. и др. Для Испанской группы по изучению септических осложнений при тяжелом остром панкреатите.Раннее лечение антибиотиками (профилактика) септических осложнений при тяжелом остром некротическом панкреатите: проспективное рандомизированное многоцентровое исследование, в котором сравниваются две схемы лечения имипенем-циластатином. Мед. Интенсивной терапии . 2003 29 ноября (11): 1974-80. [Медлайн].
Изенманн Р., Рунци М., Крон М. и др. Для Немецкой исследовательской группы по антибиотикам при тяжелом остром панкреатите. Профилактическое лечение антибиотиками у пациентов с прогнозируемым тяжелым острым панкреатитом: плацебо-контролируемое двойное слепое исследование. Гастроэнтерология . 2004 апр. 126 (4): 997-1004. [Медлайн].
Джонсон С.Д., Кингснорт А.Н., Имри К.В. и др. Двойное слепое рандомизированное плацебо-контролируемое исследование антагониста фактора активации тромбоцитов, лексипафанта, в лечении и профилактике органной недостаточности при прогнозируемом тяжелом остром панкреатите. Кишка . 2001, январь, 48 (1): 62-9. [Медлайн]. [Полный текст].
Абулиан А., Чан Т., Ягубиан А. и др. Ранняя холецистэктомия безопасно сокращает время пребывания в стационаре у пациентов с желчнокаменным панкреатитом легкой степени: рандомизированное проспективное исследование. Энн Сург . 2010 Апрель 251 (4): 615-9. [Медлайн].
Guadagni S, Cengeli I, Palmeri M, et al. Ранняя холецистэктомия при нетяжелом остром желчнокаменном панкреатите: легче сказать, чем сделать. Минерва Чир . 2017 Апрель 72 (2): 91-7. [Медлайн].
van Santvoort HC, Besselink MG, Bakker OJ, et al, для Голландской исследовательской группы по панкреатиту. Пошаговый подход или открытая некрэктомия при некротическом панкреатите. N Engl J Med .2010, 22 апреля. 362 (16): 1491-502. [Медлайн].
[Рекомендации] Теннер С., Бэйли Дж., ДеВитт Дж., Ведж С.С. и Американский колледж гастроэнтерологии. Рекомендации Американского колледжа гастроэнтерологии: ведение острого панкреатита. Ам Дж. Гастроэнтерол . 2013 сентябрь 108 (9): 1400-15; 1416. [Медлайн].
[Рекомендации] Crockett SD, Wani S, Gardner TB, Falck-Ytter Y, Barkun AN, Комитет клинических рекомендаций Института Американской гастроэнтерологической ассоциации.Руководство Института Американской гастроэнтерологической ассоциации по начальному ведению острого панкреатита. Гастроэнтерология . 2018 Март 154 (4): 1096-101. [Медлайн].
[Рекомендации] Веге С.С., Зиринг Б., Джайн Р., Моайеди П. и Комитет по клиническим рекомендациям Американской гастроэнтерологической ассоциации. Руководство института Американской гастроэнтерологической ассоциации по диагностике и лечению бессимптомных неопластических кист поджелудочной железы. Гастроэнтерология .2015 апр. 148 (4): 819–22; викторина 12-3. [Медлайн].
[Рекомендации] Leppaniemi A, Tolonen M, Tarasconi A, et al. Рекомендации WSES 2019 по ведению тяжелого острого панкреатита. Мир J Emerg Surg . 2019. 14:27. [Медлайн]. [Полный текст].
Грейнджер Дж., Ремик Д. Острый панкреатит: модели, маркеры и медиаторы. Амортизатор . 2005 24 декабря, приложение 1: 45-51. [Медлайн].
Wu BU, Hwang JQ, Gardner TH, et al.Лактатный раствор Рингера уменьшает системное воспаление по сравнению с физиологическим раствором у пациентов с острым панкреатитом. Клин Гастроэнтерол Гепатол . 2011 августа, 9 (8): 710-7.e1. [Медлайн].
Ким С.Б., Ким Т.Н., Чунг Х.Х., Ким К.Х. Небольшой размер желчных камней и отсроченная холецистэктомия увеличивают риск рецидивов панкреатобилиарных осложнений после разрешения острого билиарного панкреатита. Dig Dis Sci . 2017 Март 62 (3): 777-83. [Медлайн].
Петров М.С., Ядав Д.Глобальная эпидемиология и комплексная профилактика панкреатита. Нат Рев Гастроэнтерол Гепатол . 2019 16 марта (3): 175-84. [Медлайн]. [Полный текст].
Мачикадо Дж. Д., Ядав Д. Эпидемиология рецидивирующего острого и хронического панкреатита: сходства и различия. Dig Dis Sci . 2017 Июль 62 (7): 1683-91.