Шпинат при панкреатите можно или нет: Шпинат при панкреатите
Шпинат при панкреатите
Шпинат – зеленый листовой овощ, чрезвычайно популярный в европейской кухне. В свежем виде его употребляют отдельно, в салатах, делают из него сок, используют при изготовлении бутербродов и оформлении блюд. Нейтральный вкус шпината дает возможность сочетать его с самыми разными ингредиентами: из замороженного и свежего шпината готовят супы-пюре, гарниры, добавляют в мясные и рыбные блюда, омлеты, выпечку и т.д. В традиционной русской кухне шпинат не слишком распространен, однако его все чаще можно встретить на прилавках магазинов, его рекомендуют включать в меню диетологи и сторонники здорового питания.
Безусловно, шпинат является весьма полезным растением, обеспечивающим организм ценными витаминами и минералами, растительным белком. Свежие листья этого овоща богаты витамином A и бета-каротином, которые необходимы для зрения, в нем много витамина K, участвующего в процессе свертывания крови, витаминов группы B, C и E. Шпинат – хороший источник железа, марганца, калия, йода и других микроэлементов.
Шпинат рекомендуется употреблять при анемии, нарушениях зрения (в том числе ночного), при болезнях нервной и сердечно-сосудистой систем. При своей достаточно высокой питательности овощ малокалориен, поэтому включается в диету при ожирении. Регулярное употребление шпината в свежем виде хорошо сказывается на состоянии кожи, волос и ногтей; положительно влияет на высшую нервную деятельность, улучшая память, активность и работоспособность; предотвращает развитие онкологических заболеваний.
Но, несмотря на все свои полезные свойства, шпинат показан далеко не всем. Его употребление оказывается опасным при мочекаменной болезни и дизметаболических нефропатиях, при калькулезном холецистите, при воспалительных заболеваниях желудочно-кишечного тракта. Людям, страдающим острым или хроническим панкреатитом, тоже лучше полностью отказаться от использования шпината в своем питании.
Чем опасен шпинат при панкреатите
Главной особенностью, исключающей шпинат из рациона больных панкреатитом, является крайне высокое содержание щавелевой кислоты, особенно в листьях немолодого растения. Щавелевая кислота вызывает выраженное раздражение слизистых оболочек пищеварительного тракта, стимулирует выделение желудком соляной кислоты, вслед за которым усиливается панкреатическая секреция, усугубляющая повреждение поджелудочной железы. Употребление при панкреатите продуктов, содержащих большое количество щавелевой кислоты, может привести к развитию тяжелого обострения заболевания.
Щавелевая кислота вызывает выраженное раздражение слизистых оболочек пищеварительного тракта, стимулирует выделение желудком соляной кислоты, вслед за которым усиливается панкреатическая секреция, усугубляющая повреждение поджелудочной железы. Употребление при панкреатите продуктов, содержащих большое количество щавелевой кислоты, может привести к развитию тяжелого обострения заболевания.
Кроме того, щавелевая кислота обладает способностью связывать кальций, препятствуя его усвоению и способствуя образованию камней (оксалатов) в почках, желчных протоках и желчном пузыре. А нарушения оттока желчи – одна из главных причин панкреатита.
Помимо щавелевой кислоты, листья шпинаты богаты клетчаткой, в том числе грубой, употребление которой на фоне панкреатита сопровождается метеоризмом и резями в животе, провоцирует обострение.
Сейчас нередко можно встретить советы по использованию шпината при панкреатите, при этом больным рекомендуют отваривать листья с добавлением молока для нейтрализации щавелевой кислоты или включать в питание только молодой овощ, в котором кислоты содержится меньше.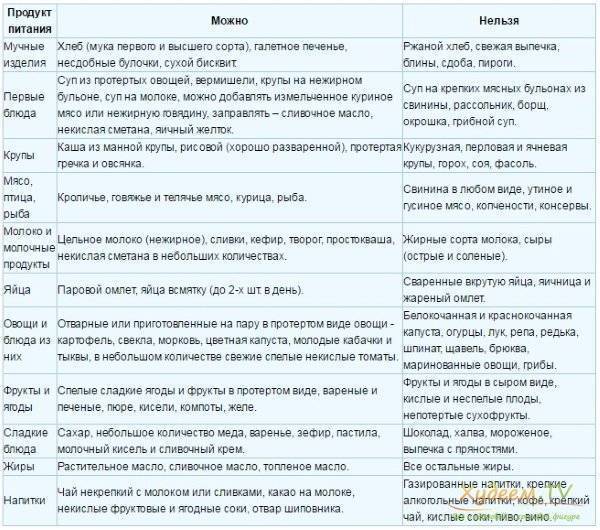 Однако такие мероприятия могут лишь частично нейтрализовать действие кислоты. В то же время шпинат отнюдь не является незаменимым продуктом питания: все содержащиеся в нем ценные вещества можно получить из других продуктов, не подвергая себя при этом неоправданному риску.
Однако такие мероприятия могут лишь частично нейтрализовать действие кислоты. В то же время шпинат отнюдь не является незаменимым продуктом питания: все содержащиеся в нем ценные вещества можно получить из других продуктов, не подвергая себя при этом неоправданному риску.
| Белки | 2.9 г |
|---|---|
| Углеводы | 2.0 г |
| Жиры | 0.3 г |
| Калорийность | 23.0 ккал на 100 грамм |
Оценка соответствия диете при хроническом панкреатите: -10.0
Витамины в шпинате
C, B1, B2, B5, B6, B9, A, Bp, E, бета-каротин, K, PP
Минеральные вещества в шпинате
калий, марганец, медь, магний, фосфор, железо, кальций, селен, йод, цинк, натрий
Рекомендуемая максимальная порция шпината в сутки при хроническом панкреатите: рекомендуется полностью исключить из рациона
Шпинат при панкреатите
Шпинат при панкреатите
Шпинат – зеленый листовой овощ, чрезвычайно популярный в европейской кухне. В свежем виде его употребляют отдельно, в салатах, делают из него сок, используют при изготовлении бутербродов и оформлении блюд. Нейтральный вкус шпината дает возможность сочетать его с самыми разными ингредиентами: из замороженного и свежего шпината готовят супы-пюре, гарниры, добавляют в мясные и рыбные блюда, омлеты, выпечку и т.д. В традиционной русской кухне шпинат не слишком распространен, однако его все чаще можно встретить на прилавках магазинов, его рекомендуют включать в меню диетологи и сторонники здорового питания.
В свежем виде его употребляют отдельно, в салатах, делают из него сок, используют при изготовлении бутербродов и оформлении блюд. Нейтральный вкус шпината дает возможность сочетать его с самыми разными ингредиентами: из замороженного и свежего шпината готовят супы-пюре, гарниры, добавляют в мясные и рыбные блюда, омлеты, выпечку и т.д. В традиционной русской кухне шпинат не слишком распространен, однако его все чаще можно встретить на прилавках магазинов, его рекомендуют включать в меню диетологи и сторонники здорового питания.
Безусловно, шпинат является весьма полезным растением, обеспечивающим организм ценными витаминами и минералами, растительным белком. Свежие листья этого овоща богаты витамином A и бета-каротином, которые необходимы для зрения, в нем много витамина K, участвующего в процессе свертывания крови, витаминов группы B, C и E. Шпинат – хороший источник железа, марганца, калия, йода и других микроэлементов.
Шпинат рекомендуется употреблять при анемии, нарушениях зрения (в том числе ночного), при болезнях нервной и сердечно-сосудистой систем. При своей достаточно высокой питательности овощ малокалориен, поэтому включается в диету при ожирении. Регулярное употребление шпината в свежем виде хорошо сказывается на состоянии кожи, волос и ногтей; положительно влияет на высшую нервную деятельность, улучшая память, активность и работоспособность; предотвращает развитие онкологических заболеваний.
При своей достаточно высокой питательности овощ малокалориен, поэтому включается в диету при ожирении. Регулярное употребление шпината в свежем виде хорошо сказывается на состоянии кожи, волос и ногтей; положительно влияет на высшую нервную деятельность, улучшая память, активность и работоспособность; предотвращает развитие онкологических заболеваний.
Но, несмотря на все свои полезные свойства, шпинат показан далеко не всем. Его употребление оказывается опасным при мочекаменной болезни и дизметаболических нефропатиях, при калькулезном холецистите, при воспалительных заболеваниях желудочно-кишечного тракта. Людям, страдающим острым или хроническим панкреатитом, тоже лучше полностью отказаться от использования шпината в своем питании.
Чем опасен шпинат при панкреатите
Главной особенностью, исключающей шпинат из рациона больных панкреатитом, является крайне высокое содержание щавелевой кислоты, особенно в листьях немолодого растения. Щавелевая кислота вызывает выраженное раздражение слизистых оболочек пищеварительного тракта, стимулирует выделение желудком соляной кислоты, вслед за которым усиливается панкреатическая секреция, усугубляющая повреждение поджелудочной железы.
Кроме того, щавелевая кислота обладает способностью связывать кальций, препятствуя его усвоению и способствуя образованию камней (оксалатов) в почках, желчных протоках и желчном пузыре. А нарушения оттока желчи – одна из главных причин панкреатита.
Помимо щавелевой кислоты, листья шпинаты богаты клетчаткой, в том числе грубой, употребление которой на фоне панкреатита сопровождается метеоризмом и резями в животе, провоцирует обострение.
Сейчас нередко можно встретить советы по использованию шпината при панкреатите, при этом больным рекомендуют отваривать листья с добавлением молока для нейтрализации щавелевой кислоты или включать в питание только молодой овощ, в котором кислоты содержится меньше. Однако такие мероприятия могут лишь частично нейтрализовать действие кислоты. В то же время шпинат отнюдь не является незаменимым продуктом питания: все содержащиеся в нем ценные вещества можно получить из других продуктов, не подвергая себя при этом неоправданному риску.
| Белки | 2.9 г |
|---|---|
| Углеводы | 2.0 г |
| Жиры | 0.3 г |
| Калорийность | 23.0 ккал на 100 грамм |
Оценка соответствия диете при хроническом панкреатите: -10.0
C, B1, B2, B5, B6, B9, A, Bp, E, бета-каротин, K, PP
Что можно и что нельзя кушать при панкреатите?
Для тех, кого интересует, что можно есть при панкреатите, список продуктов существует определенный . Из-за воспаления поджелудочной железы возникает резкие боли в желудке, тошнота, нередко рвота. Только правильное питание поможет при панкреатите.
Зачем придерживаться диеты при воспалении поджелудочной железы?
На работу органов пищеварения влияют в первую очередь, продукты, которые составляют рацион человека. Никакие медикаменты не помогут справиться с панкреатитом, если не соблюдать диету.
Необходимо четко понимать, какие блюда при воспалении поджелудочной железы нельзя кушать. Различается меню в период обострения и ремиссии. Отдельный набор продуктов существует для пациентов с хронической формой панкреатита.
Различается меню в период обострения и ремиссии. Отдельный набор продуктов существует для пациентов с хронической формой панкреатита.
Многие считают диету при заболеваниях поджелудочной железы голодной и изнуряющей. Напротив, такая система питания сбалансирована и полезна. Соблюдение ее – путь к здоровому образу жизни и избавлению от панкреатита.
Список разрешенных продуктов при панкреатите
При остром панкреатите больного мучают изнуряющие симптомы: резкие боли в животе, тошнота и рвота. В первые дни рекомендуется полный физический покой и голод.
Отказываться от еды придется до улучшения состояния. Это может занять от одного до трех дней . Разрешено пить при панкреатите минеральную щелочную воду, отвар шиповника, несладкий кисель. Голодные дни помогут снять нагрузку с пораженного органа и уменьшить воспаление.
После того как неприятные симптомы прекратят беспокоить больного, начинают вводить некоторые продукты питания небольшими порциями. При острой форме недуга в список разрешенных продуктов включают:
При острой форме недуга в список разрешенных продуктов включают:
- Мучные изделия. Допускается подсушенный или черствый хлеб, галетное нежирное печенье, сухари и бублики .
- Молочные продукты. Их выбирают с низким содержанием жирности. Йогурты при панкреатите допускаются только несладкие без фруктовых наполнителей, а молоко разбавляют с водой. Допускается нежирный и не слишком соленый сыр.
- Крупы. Не все крупы полезны и допустимы при воспалении поджелудочной. Врачи разрешают только гречку, рис, манку и овсянку. Их варят на воде с небольшим количеством молока. Готовая каша должна быть полужидкая.
- Рыба и мясо. Людям, страдающим воспалением пищеварительных органов, разрешены нежирные сорта. В их число входят судак, треска, телятина, кролик, индюшка, куриное филе.
- Напитки. Полезен отвар из плодов шиповника, ягодный кисель. Разрешены при панкреатите – компот из сухофруктов, некрепкий черный или зеленый чай.
- Фрукты. Допускаются арбуз, клубника, абрикосы.
 Кислые яблоки перед употреблением запекают. В больших количествах в период обострения фрукты лучше не употреблять.
Кислые яблоки перед употреблением запекают. В больших количествах в период обострения фрукты лучше не употреблять. - Овощи. От сырых овощей придется отказаться полностью. Кабачки, тыкву, цветную капусту, картофель, зеленый горошек, морковь отваривают и употребляют в пюреобразном виде.
- Суп. Его варят на овощном или постном бульоне. Для пациентов готовят супы-пюре.
- Десерты. В минимальных количествах допускаются варенье, желе, джем и зефир.
- Яйца. В меню больного панкреатитом этот продукт разрешено включать не чаще 4 раз в неделю. Лучше отдать предпочтение перепелиным яйцам. Они легче усваиваются.
Что можно добавить в меню при хроническом панкреатите
При хронической форме заболевания список разрешенных продуктов пополняется. В меню больного разрешено добавить некоторые фрукты. Это, например, груши, бананы, дыня. Полезно добавлять в рацион сухофрукты.
Любители кофе и шоколада могут побаловать себя какао с добавлением нежирного молока или некрепким кофе. Помимо нежирных сортов рыбы разрешены морепродукты. На столе больного могут присутствовать мидии, кальмары, креветки, крабовое мясо.
Помимо нежирных сортов рыбы разрешены морепродукты. На столе больного могут присутствовать мидии, кальмары, креветки, крабовое мясо.
Запрещенные в период обострения симптомов орехи и семечки вводят в рацион при отсутствии жалоб на плохое самочувствие. Эти продукты содержат большое количество белков и жиров. Однако важно знать, что семечки можно употреблять только в сыром виде. Жареный продукт и козинаки все еще запрещены.
В список допустимых овощей теперь входят также лук, баклажаны, зелень. Разрешены сельдерей, петрушка и укроп. Допускается вводить в рацион колбасные изделия. Но это касается только продуктов высокого качества без добавления соевого мяса и усилителей вкуса.
Полезны при хронической форме недуга специи. Способствует пищеварению корица. Ее добавляют в готовые блюда или растворяют в воде приправу и пьют напиток в лечебных целях. Допустимы при панкреатите тмин и куркума. Рекомендуются также пророщенные зерна пшеницы и льняное масло.
Запрещенное питание
Любая форма заболевания исключает употребление в пищу жирного мяса, рыбы, наваристых бульонов. Запрещена тушенка и другие консервации. В их число входят рыба и овощи. Полностью исключены горячительные напитки, крепкий кофе, шоколад, сдоба, мороженое, сгущенное молоко.
В перечень вредных продуктов входят практически все колбасные изделия, грибы, перловка, пшеничная каша, томаты, редиска, цитрусовые, свежая белокочанная капуста. Исключить придется острые приправы и соусы – майонез и кетчуп.
Многих интересует, можно мюсли, или нет. Этот продукт допускается только при отсутствии болей и тошноты. Мюсли заливают водой, обезжиренным молоком или кефиром.
Несмотря на то, что зелень разрешено добавлять в блюда, шпинат относят к числу запрещенных растений. Он содержит щавелевую кислоту, которая приводит к воспалению поджелудочной железы. Нельзя есть также бобовые: фасоль и чечевицу.
Рекомендации по питанию для больных панкреатитом
Для пациентов, страдающих воспалением поджелудочной железы, важно не только знать таблицу запрещенных и разрешенных продуктов. Большое значение при панкреатит е имеет режим питания и способ приготовления пищи.
Избежать воспаления поджелудочной железы помогут несколько правил:
- Самые полезные для больных панкреатитом – белковые продукты. В меню включают большое количество нежирной пищи, богатой протеинами. Они восстановят поврежденный орган.
- Врачи рекомендуют дробное питание: 4 раза в день плюс перекусы.
- Блюда готовят в пароварке, отваривают, тушат и запекают без добавления жира.
- Предотвратит раздражение слизистой теплая пища. Горячая или слишком холодная еда запрещена.
- Овощи в период обострения симптомов панкреатита в сыром виде исключены.
- Для улучшения пищеварения полезно пить много жидкости, лучше минеральной воды без газа или бутылированной.
- В период обострения пищу необходимо перетирать до жидкого или кашеобразного состояния. Это поможет облегчить работу пищеварительных органов. .
- Нельзя переедать и ограничивать себя в питании. Общая калорийность продуктов должна составлять примерно 2500 ккал в сутки.
- Больным панкреатитом следует отказаться от спиртного и курения.
- Рекомендуется принимать витаминные комплексы и липотропные средства.
Видео – что можно есть при панкреатите?
Список разрешенных продуктов при нарушении работы поджелудочной железы вполне велик. Больному панкреатитом нет необходимости придерживаться очень строгой диеты. В меню пациента входит большой набор блюд, богатых важными витаминами и микроэлементами. При соблюдении всех правил и рекомендаций можно избежать повторных приступов панкреатита и навсегда забыть о неприятных симптомах болезни.
Шпинат при панкреатите
Шпинат огородный принято относить к одному из популярнейших видов, так называемой, огородной зелени, благодаря высокому содержанию ряда полезных микроэлементов и витаминов, а также характерному мягкому вкусу, который позволяет использовать этот продукт растениеводства в салатах, супах, а также некоторых видах вторых блюд.
Однако шпинат при панкреатите употреблять следует с определенной осторожностью, причем, сразу по целому ряду причин.
Во-первых, свежий шпинат содержит в большом количестве клетчатку, полезную для очищения организма от шлаков, но излишне нагружающую при переваривании поджелудочную железу. При панкреатите, особенно при обострении, она может вызвать ухудшение состояния.
Кроме того, несмотря на мягкий вкус, в нем очень высокое содержание витамина С и ряда кислот, также полезных для пищеварения и нормализации флоры ЖКТ, но при этом активизирующих работу поджелудочной железы. При воспалительном процессе это крайне нежелательно, поэтому использовать шпинат при панкреатите следует в малом количестве, не каждый день и обязательно – только молодые побеги, так как более старые листья содержат более грубую клетчатку, вызывающую усиление функции поджелудочной железы.
Главный фактор, ограничивающий использование его в рационе людей с проблемами с поджелудочной железой – высокое содержание во всей надземной части растения щавелевой кислоты. Особенно много ее в старых листьях. Воздействуя на органы пищеварения, щавелевая кислота усиливает панкреатическую секрецию.
Ряд кулинаров и диетологов, стремясь найти способ использовать ценные свойства шпината и, одновременно, свести к минимуму возможный вред для людей с проблемами пищеварения, предлагает способы приготовления этой зелени с молоком или кисломолочными продуктами, что должно в значительной мере нейтрализовать содержащиеся кислоты. Однако, для больных панкреатитом этот вариант также малопригоден.
В целом, рекомендации по употреблению шпината при панкреатите таковы: в умеренных количествах, только молодой, и не в период обострения.
Диета при панкреатите поджелудочной железы: правила, меню, список продуктов
Панкреатит поджелудочной железы – заболевание, значительно ухудшающее качество жизни. Важной составляющей правильного лечения является специальная диета. Как врачи рекомендуют питаться при панкреатите – читайте в нашем материале.
Поджелудочная железа производит ферменты, участвующие в расщеплении питательных веществ, поступающих с пищей. При панкреатите железа воспаляется, а тяжелые и жирные продукты подвергают её непосильной нагрузке. Для эффективного лечения необходимо соблюдать диету для восстановления функции поджелудочной железы.
Диета при панкреатите поджелудочной железы: правила
Воспаление поджелудочной железы может носить хронический или острый характер. При хроническом заболевании показан стол №5 п по Певзнеру, а точнее, его особый вариант – №5 п. Диета при обострении панкреатита поджелудочной железы предусматривает более жёсткие ограничения (вплоть до голодания или внутривенного введения питательных веществ), чтобы как можно быстрее облегчить состояние. Как только острая симптоматика снята, больного следует переводить на полноценное, но щадящее питание.
Юлия Высоцкая призналась Ивану Урганту, что устроила недельную голодовку
Диета при панкреатите поджелудочной железы: список продуктов
При соблюдении диеты №5 п исключаются животные жиры. В день разрешается употреблять не более 25 г сливочного или растительного масел. Нельзя есть кислые овощи и фрукты, другие богатые клетчаткой продукты, фастфуд, жареные, жирные, острые блюда, сладости и выпечку. Приводим развёрнутый список запрещённых продуктов на диете при воспалении поджелудочной железы:
Диета при панкреатите поджелудочной железы: меню
Диета стол №5 имеет два вида. Второй (№5 п) разработан специально для больных острой формой панкреатита или для периода обострения хронического заболевания. Примерное меню для диеты при панкреатите поджелудочной железы выглядит так:
10 продуктов, в которые влюблена поджелудочная железа! Вот чем побаловать этот капризный орган…
На Востоке печень называют старшей царицей, а принцессой или младшей царицей называют поджелудочную железу. И действительно, этот орган очень важен для нашего организма и от него многое зависит. Что нужно делать человеку, чтобы не разгневать эту капризную и своенравную принцессу?
Поджелудочная железа (лат. pancreas) участвует сразу в двух жизненно важных функциях организма: пищеварительной и гормональной. Она вырабатывает ферменты, участвующие в переваривании пищи, и гормоны, которые регулируют обменные процессы в организме.
Любое повреждение поджелудочной приводит к тяжелым последствиям и длительному, иногда пожизненному, лечению. Какие продукты необходимо включить в свой рацион, чтобы не подвергать риску этот важнейший орган? «Так Просто!» представляет список наиболее важных.
Продукты для поджелудочной
Брокколи
Апигенин, содержащийся в брокколи, защищает ткань поджелудочной железы от патогенных воздействий. Для получения максимального количества полезных питательных веществ старайся употреблять брокколи в сыром виде или слегка отваренной на пару.
Шпинат
Шпинат — прекрасный выбор для поддержания здоровья поджелудочной железы. По данным исследования, опубликованного в Journal of the National Cancer Institute, рацион, в который входит шпинат и другие овощи, обеспечивает надежную защиту организма от рака поджелудочной железы.
Йогурт
В йогурте содержатся пробиотики, которые укрепляют иммунную систему и улучшают работу желудочно-кишечного тракта. Для поджелудочной железы наиболее полезными являются йогурты с минимальным содержанием жира, в состав которых не входят ароматизаторы, красители или усилители вкуса.
Тыква
Тыква нейтрализует соляную кислоту, имеет нежную и мягкую структуру, не содержит много клетчатки. При этом в ее состав входит каротин, калий, витамины группы В, магний, медь, железо и пектины. Этот овощ идеален для питания больных панкреатитом.
Батат
Напоминающий по своей форме поджелудочную железу, батат защищает ее, обеспечивая медленное поступление сахара в кровь и избавляя пищеварительную систему от излишней нагрузки.
Употребление топинамбура способствует нормализации обменных процессов и снятию воспаления в поджелудочной железе. Кроме того, сок этого корнеплода препятствует развитию сахарного диабета, а также предупреждает развитие атеросклероза, что при панкреатите является частым явлением.
Черника
Черника незаменима для тех, кто страдает сахарным диабетом. Чай из листьев черники, как и свежие ягоды, снижает содержание сахара в крови и стимулирует работу поджелудочной железы.
Используя чернику в составе различных сборов, можно избавиться от очагов воспаления в поджелудочной железе, а также очистить печень и улучшить выделение желчи. При обострении панкреатита употреблять чернику допускается лишь в перетертом виде и после термической обработки.
Гречка
Учитывая, что при заболевании поджелудочной железы медики рекомендуют значительно снизить углеводную часть питания, блюда из гречневой крупы займут достойное место в рационе больного. В то же время гречиха не лишена растительной клетчатки, которая способствует нормальному пищеварению, очищению кишечника и выводу токсинов.
Гречка считается одним из самых популярных продуктов, помогающих при лечении панкреатита. Она разрешена с пятого дня после начала диеты, когда болевые симптомы уменьшаются. Из гречки готовят вязкую кашу, которую после отваривания тщательно протирают. Употреблять такое блюдо нужно без масла, соли или сахара.
Красный виноград
Красный виноград — отличный источник ресвератрола, мощного антиоксиданта, избавляющего клетки от свободных радикалов. Ресвератрол укрепляет кровеносные сосуды и уменьшает воспаление. Это вещество также снижает гибель клеток (апоптоз) при раке поджелудочной железы.
Корень солодки
Эта лекарственная трава уже давно используется при многочисленных проблемах со здоровьем, в том числе при проблемах с поджелудочной железой. Отвар корня солодки является сильным противовоспалительным средством, он может уменьшить боль и отек, которые часто бывают при панкреатите.
Рекомендуется пить три или больше чашек чая с корнем солодки каждый день или принимать добавки. Необходимо знать, что у некоторых людей при приеме средств из солодки повышается давление. Проконсультируйся с врачом до ее приема или регулярно измеряй давление крови.
Диетологи считают, что сохранить здоровье поджелудочной железы помогает умеренный подход к питанию. Рацион должен включать в себя нежирное мясо и рыбу, оливковое масло, каши, овощи и фрукты, компоты и кисели, подсушенный белый хлеб, кисломолочные продукты. Исключить из рациона следует алкоголь, кофе, копчености, сладости и сдобу.
Поджелудочная железа исключительно важна для жизнедеятельности всего организма. Поэтому при возникновении болевых ощущений в этой области необходимо как можно быстрее обратиться к врачу. Ведь лучше предупредить болезнь, чем потом долго и изнурительно ее лечить.
Ранее мы уже писали о самых полезных продуктах для восстановления печени. К счастью, друзей у этого органа немало!
Наше тело обладает ресурсом защиты даже против такого опасного заболевания, как рак, главное — немного помочь ему и выбирать здоровую пищу. Узнай, какие натуральные продукты помогают победить рак.
ТОП-8 продуктов, полезных при панкреатите – Ура! Повара
Что нужно есть для здоровья поджелудочной железы?
Панкреатит — воспалительное заболевание поджелудочной железы, при котором орган частично утрачивает свои функции. Потеря определяется степенью поражения, соответствием терапии и соблюдением диеты. Без правильного питания контролировать состояние поджелудочной невозможно. Но есть продукты, которые помогут органу сохранить работоспособность.
Включать в рацион продукты, не входящие в лечебную диету, можно лишь после купирования приступа (Фото: Pbs.twimg.com)При остром панкреатите употребление любых продуктов, кроме рекомендованных врачом, запрещено. В первые 2-5 дней приступа необходимо лечебное голодание. После этого постепенно вводятся жидкости, зерновые каши без молока, сахара и соли, овощные бульоны. Полноценное питание возможно лишь в стадии ремиссии.
Когда приступ позади, и вы можете вернуться к нормальной жизни, обратите внимание на продукты, которые особенно уважает поджелудочная железа. И включайте их в свой рацион почаще.
1. Брокколи
Все виды капусты полезны для пищеварительной системы, но при панкреатите пища, богатая клетчаткой, противопоказана, так как слишком грубая. Брокколи содержит меньше грубых волокон и щадяще воздействует на пищеварительный тракт. Также в этом овоще есть вещество апигенин, ценное для поджелудочной железы. Апигенин защищает ткани органа от внешних патогенных воздействий.
Чтобы сохранить максимум полезных веществ, употребляйте брокколи в свежем виде или после минимальной термической обработки. Попробуйте готовить капусту на пару, она получается очень нежной и вкусной.
2. Шпинат
Листовой овощ полезен в свежем виде. Американские врачи относят его к продуктам, защищающим от рака поджелудочной железы. Об этом сообщается в результатах исследования, опубликованных в журнале National Cancer Institute.
Шпинат защищает от рака поджелудочной железы (Фото: Pixabay.com)3. Кисломолочные продукты
Йогурты и кефиры содержат пробиотики, которые улучшают работу желудочно-кишечного тракта. Кефир незначительно повышает кислотность желудочного сока, а йогурт обладает нейтральной кислотностью. Оба продукта подпитывают здоровую микрофлору кишечника, что отражается не только на пищеварении. Употребление кисломолочки улучшает иммунитет, состояние кожи и благоприятно воздействует на работу поджелудочной железы.
Полезны йогурты и кефиры с минимальным содержанием жира, без ароматических добавок и консервантов. В магазине купить такой йогурт невозможно, но можно сделать дома из молока и специальной закваски.
4. Тыква
Овощ с нежной мякотью деликатно нормализует пищеварение. В нем есть клетчатка, но ее структура не грубая, поэтому тыкву, особенно после термической обработки, можно есть при панкреатите. Она поддержит организм богатым спектром витаминов и микроэлементов. Каротин, витамины группы В, пектины (природные сорбенты), калий, магний, железо — это не полный перечень полезных веществ, которыми богата тыква.
Мякоть тыквы очень нежная и богата полезными веществами (Фото: Pixabay.com)5. Топинамбур
Поджелудочная железа отвечает за выработку ферментов, необходимых для правильного пищеварения. А еще она вырабатывает инсулин, расщепляющий сахара. При воспалительных процессах орган не может выполнять свою работу качественно, поэтому повышенный уровень глюкозы в крови — естественное явление при заболевании.
Топинамбур поможет снизить уровень глюкозы, тем самым уменьшив нагрузку на орган. Он содержит вещества, обладающие противовоспалительным, сахароснижающим действием и нормализует обменные процессы. Употребление топинамбура снижает риск развития диабета второго типа, который часто сопровождает панкреатит.
6. Гречка
Входит в перечень продуктов, которые можно употреблять уже на пятый день после приступа острого панкреатита. Гречневая крупа богата долгими углеводами, которые не вызывают резкого всплеска уровня глюкозы в крови. Расщепление углеводов происходит длительно, без избыточной нагрузки на поджелудочную, что обеспечивает долгое чувство сытости.
Гречка содержит растительный белок и целый спектр незаменимых аминокислот. Также она богата витаминами группы В, дефицит которых вызывает нервозность и бессонницу.
7. Красный виноград
В ягодах красного цвета содержатся вещества, обладающие антиоксидантным действием. Чемпион по их содержанию — красный виноград, в котором выявлено вещество ресвератрол. Высокий уровень ресвератрола делает красный виноград эффективным продуктом, противодействующим свободным радикалам.
В красном винограде содержатся мощные антиоксиданты (Фото: Pixabay.com)Ресвератрол снижает интенсивность воспаления тканей, предупреждает гибель клеток органа при патологических процессах.
8. Солодка
Корень лекарственного растения обладает выраженным противовоспалительным действием. Солодка снижает интенсивность воспаления при обострении заболевания и облегчает состояние, уменьшает боль и отечность пораженной области.
Употреблять солодку в период воспаления необходимо только после консультации с врачом.
10 продуктов, в которые влюблена поджелудочная железа! Вот чем побаловать этот капризный орган…
На Востоке печень называют старшей царицей, а принцессой или младшей царицей называют поджелудочную железу. И действительно, этот орган очень важен для нашего организма и от него многое зависит. Что нужно делать человеку, чтобы не разгневать эту капризную и своенравную принцессу?
Поджелудочная железа (лат. pancreas) участвует сразу в двух жизненно важных функциях организма: пищеварительной и гормональной. Она вырабатывает ферменты, участвующие в переваривании пищи, и гормоны, которые регулируют обменные процессы в организме.
Любое повреждение поджелудочной приводит к тяжелым последствиям и длительному, иногда пожизненному, лечению. Какие продукты необходимо включить в свой рацион, чтобы не подвергать риску этот важнейший орган?
Продукты для поджелудочной
Апигенин, содержащийся в брокколи, защищает ткань поджелудочной железы от патогенных воздействий. Для получения максимального количества полезных питательных веществ старайся употреблять брокколи в сыром виде или слегка отваренной на пару.
Шпинат — прекрасный выбор для поддержания здоровья поджелудочной железы. По данным исследования, опубликованного в Journal of the National Cancer Institute, рацион, в который входит шпинат и другие овощи, обеспечивает надежную защиту организма от рака поджелудочной железы.
В йогурте содержатся пробиотики, которые укрепляют иммунную систему и улучшают работу желудочно-кишечного тракта. Для поджелудочной железы наиболее полезными являются йогурты с минимальным содержанием жира, в состав которых не входят ароматизаторы, красители или усилители вкуса.
Тыква нейтрализует соляную кислоту, имеет нежную и мягкую структуру, не содержит много клетчатки. При этом в ее состав входит каротин, калий, витамины группы В, магний, медь, железо и пектины. Этот овощ идеален для питания больных панкреатитом.
Напоминающий по своей форме поджелудочную железу, батат защищает ее, обеспечивая медленное поступление сахара в кровь и избавляя пищеварительную систему от излишней нагрузки.
Топинамбур называют земляной грушей или иерусалимским артишоком, а официально он называется подсолнечником клубненосным. По внешнему виду этот корнеплод похож на корень имбиря, а по вкусу напоминает сладкий картофель. Наземная часть земляной груши вырастает до 2–4 метров и имеет сходство с подсолнечником.
Употребление топинамбура способствует нормализации обменных процессов и снятию воспаления в поджелудочной железе. Кроме того, сок этого корнеплода препятствует развитию сахарного диабета, а также предупреждает развитие атеросклероза, что при панкреатите является частым явлением.
Черника незаменима для тех, кто страдает сахарным диабетом. Чай из листьев черники, как и свежие ягоды, снижает содержание сахара в крови и стимулирует работу поджелудочной железы.Используя чернику в составе различных сборов, можно избавиться от очагов воспаления в поджелудочной железе, а также очистить печень и улучшить выделение желчи. При обострении панкреатита употреблять чернику допускается лишь в перетертом виде и после термической обработки.
Учитывая, что при заболевании поджелудочной железы медики рекомендуют значительно снизить углеводную часть питания, блюда из гречневой крупы займут достойное место в рационе больного. В то же время гречиха не лишена растительной клетчатки, которая способствует нормальному пищеварению, очищению кишечника и выводу токсинов.Гречка считается одним из самых популярных продуктов, помогающих при лечении панкреатита. Она разрешена с пятого дня после начала диеты, когда болевые симптомы уменьшаются. Из гречки готовят вязкую кашу, которую после отваривания тщательно протирают. Употреблять такое блюдо нужно без масла, соли или сахара.
Красный виноград
Красный виноград — отличный источник ресвератрола, мощного антиоксиданта, избавляющего клетки от свободных радикалов. Ресвератрол укрепляет кровеносные сосуды и уменьшает воспаление. Это вещество также снижает гибель клеток (апоптоз) при раке поджелудочной железы.
Корень солодки
Эта лекарственная трава уже давно используется при многочисленных проблемах со здоровьем, в том числе при проблемах с поджелудочной железой. Отвар корня солодки является сильным противовоспалительным средством, он может уменьшить боль и отек, которые часто бывают при панкреатите.Рекомендуется пить три или больше чашек чая с корнем солодки каждый день или принимать добавки. Необходимо знать, что у некоторых людей при приеме средств из солодки повышается давление. Проконсультируйся с врачом до ее приема или регулярно измеряй давление крови.
Диетологи считают, что сохранить здоровье поджелудочной железы помогает умеренный подход к питанию. Рацион должен включать в себя нежирное мясо и рыбу, оливковое масло, каши, овощи и фрукты, компоты и кисели, подсушенный белый хлеб, кисломолочные продукты. Исключить из рациона следует алкоголь, кофе, копчености, сладости и сдобу.
Поджелудочная железа исключительно важна для жизнедеятельности всего организма. Поэтому при возникновении болевых ощущений в этой области необходимо как можно быстрее обратиться к врачу. Ведь лучше предупредить болезнь, чем потом долго и изнурительно ее лечить.
Читайте НАС ВКонтакте
Зелень при панкреатите: какую можно и какую нельзя? | Компетентно о здоровье на iLive
Следует сразу же сделать оговорку, что в период обострения любые виды трав запрещены, т.к. они стимулируют синтез желудочного, панкреатического сока, желчи, что крайне опасно при патологии органа.
Какие виды зелени можно и какие нельзя?
Следует сразу же сделать оговорку, что в период обострения любые виды трав запрещены, т.к. они стимулируют синтез желудочного, панкреатического сока, желчи, что крайне опасно при патологии органа. Происходит это из-за содержания в них щавелевой, аскорбиновой и других органических кислот, являющихся сильным раздражителем слизистой оболочки.
Другой негативный фактор кроется в наличии в ней грубой растительной клетчатки, усиливающей моторику кишечника, что также приводит к таким нежелательным симптомам, как диарея, вздутие живота, метеоризм.
Зелень вводится в рацион только во время ремиссии и то далеко не вся. Грубые стебли недопустимы на любой стадии болезни. Использовать нужно только нежные молодые побеги и листочки. Вначале стоит применить совсем немного термически обработанной травы, затем при стойкой ремиссии постепенно маленькими порциями вводить свежую измельчённую, так в ней сохраняются полезные для организма витамины и минералы.
Общие характеристики растения
Сельдерей – очень полезное растение. В состав входит множество витаминов и минералов, а также эфирных масел. Рекомендуется употреблять его как можно чаще. Но если в анамнезе имеются определенные патологии или проблемы с органами пищеварительной системы, употребление продукта в некоторых случаях имеет некоторые ограничения. Их необходимо соблюдать, чтобы употребление подобного продукта принесло максимальную пользу для организма, и предотвратить нежелательные реакции.
Диетологи включают пряность во все схемы правильного питания и всевозможных диет. Врачами продукт рекомендуется к употреблению при воспалительных реакциях в тканях поджелудочной железы. Польза в данном случае очень большая – устранение выраженности воспалительных реакций, избавление от раздражения. Для организма полезные свойства овоща проявляются в следующем:
- устранение аллергических реакций;
- тонизирующий эффект;
- легкое слабительное действие;
- антисептическое свойство;
- улучшение аппетита и процессов пищеварения;
- восстановление процессов метаболизма во всем организме;
- восстановление кровообращения в органах;
- нормализация кровяного давления;
- повышение резистентности организма к атакам вирусных и бактериальных агентов;
- регулирование гемоглобина в кровяной жидкости;
- избавление от скрытых и выраженных отеков.
Полезные свойства сельдерея
Польза сельдерея для поджелудочной и других систем организма неоценима:
- Содержащийся в нем магний благоприятно влияет на состояние нервных клеток и устраняет мигрени.
- Содержание жирных кислот ускоряет процесс создания новых клеток.
- Овощ также является антиоксидантом.
- Содержащийся в растении калий улучшает деятельность сердца и клеток.
- Нормализует артериальное давление при гипотонии.
- Уменьшает излишний вес.
- Создает омолаживающий эффект.
- Улучшает умственную деятельность.
- Оказывает диуретическое влияние, убирает отеки.
Таким образом, он содержит огромное количество витаминов, необходимых организму человека микроэлементов, эфирных масел и является очень полезным растением.
Можно ли петрушку при панкреатите?
Петрушка является одним из безопасных видов зелени при панкреатите. В случае затихания воспаления допускается от 20г до 60г в день приготовленной в блюдах или свежей зелени.
Её польза заключается в большом содержании каротина, что обеспечивает её антиоксидантную активность, хлорофилл нормализует функцию щитовидной железы, надпочечников, инулин улучшает обмен глюкозы, масло петрушки регулирует менструальный цикл. [1]
Петрушку можно добавлять в супы, вторые блюда, соусы, в свежие овощные салаты.
Полезные рекомендации по употреблению
Для того чтобы сохранить сельдерей на несколько дней для употребления в пищу, учтите следующие рекомендации:
- Удаляйте любые обесцвеченные листья.
- Оставьте стебли прикреплёнными к корнеплоду, пока они не будут готовы к использованию.
- Некоторые рекомендуют упаковывать в полиэтилен немытый сельдерей и мыть его перед использованием. Другие настаивают на необходимости мытья. Это говорит о том, что вы можете безболезненно использовать оба метода.
- Сельдерей может храниться в контейнере для овощей в холодильнике в течение 7–14 дней, в зависимости от используемого метода.
- Обязательно храните его в нижней части холодильника, вдали от чрезмерного холода. Иначе он замёрзнет и обмякнет.
- Перед употреблением срежьте кончик, ополосните и нарежьте на несколько частей. Корни можно хранить в полиэтилене до 10 дней.
- Семена храните в герметично закрытой стеклянной банке. Убедитесь, что крышка прилегает плотно. Не забывайте учитывать срок хранения специи.
Сельдерей обладает мягким, водянистым вкусом, который хорошо сочетается с большинством овощей и блюд. Он может стать дополнением к супу, соусу или салатам. Лучше всего овощ гармонирует с восточными соусами, так как происходит из восточной кухни.
Знаете ли вы? Хруст при надломе листьев сельдерея возникает из-за его жёстких клеточных стенок, которые помогают удерживать растение в вертикальном положении.
В конечном счёте контроль своего рациона — это лучший способ лечения поджелудочной железы и жёлчного пузыря. Поэтому независимо от того, в какой стадии находится заболевание, обязательно минимизируйте нагрузку на эти органы.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
| Категория | Можно | Нельзя |
|---|---|---|
| Напитки | Некрепкий чай с добавлением лимона и небольшим количеством сахара Отвар шиповника Разбавленные водой овощные и фруктовые соки Компоты и морсы из свежих фруктов без сахара | Крепкий кофе Шоколад и какао Газированные напитки Любой алкоголь, включая пиво Пакетированные соки Зеленый чай |
| Супы (основа рациона) | Овощные супы без поджарки Крупяные супы или суп с лапшой Борщ на бульоне из постного мяса без поджарки Молочная лапша | Классический борщ с поджаренными овощами Рассольник Уха Щавелевый суп или суп со шпинатом Солянка Окрошка на кефире, квасе или сыворотке |
| Каши и изделия из круп | Гречневая, овсяная, рисовая каша на воде или на разбавленном молоке Плов с сухофруктами Льняная каша Запеканки и пудинги из круп | Пшенная каша Гороховое пюре |
| Макаронные изделия | Любые из твердых сортов пшеницы | Паста с мясными добавками и острыми соусами, например, паста Карбонара |
| Мясо и рыба | Говядина, телятина Индейка и курица без кожи, предпочтительно белое мясо Морепродукты – в ограниченном количестве Морская рыба (2-3 раза в неделю) Молочные сосиски – очень ограниченно | Свинина Баранина Жирная речная рыба Субпродукты Рыбные и мясные консервы Копченые колбасы Суши, роллы Мясные полуфабрикаты Икра |
| Хлеб | Белый вчерашний Хлеб с отрубями Сухое печенье Сухарики | Любая сладкая выпечка Изделия из сдобного теста Оладьи, блины Свежий хлеб Жареные пирожки с любой начинкой |
| Молочные продукты | Кисломолочные продукты низкой жирности Рассольные сыры Натуральные йогурты без добавок 10% сметана | Жирные кисломолочные продукты Молочная сыворотка Твердые сыры Сильно соленые рассольные сыры |
| Овощи (лучше употреблять сезонные) | Авокадо Картофель Кабачки Цветная капуста Помидоры (только в стадии ремиссии и в небольшом количестве) Морская капуста Сельдерей | Консервированные и маринованные Грибы Лук, чеснок Кукуруза, спаржа, баклажаны, редька и редис Белокочанная капуста в сыром виде |
| Ягоды и фрукты | Яблоки Бананы в ограниченном количестве Гранаты Чернослив Арбуз (не больше 200 г) | Орехи Семечки Любые свежие ягоды Инжир Цитрусовые Дыня Хурма |
| Масло | Сливочное – 30 г в день Рафинированное подсолнечное Оливковое | Нерафинированное растительное Сало Маргарин |
| Яйца | Паровой или приготовленный в духовке омлет, желательно белковый Крутые или всмятку | Яичница-глазунья Яичница с помидорами Омлет на сковороде |
| Салаты и закуски | Кабачковая икра Малосольная сельдь Овощные салаты Квашеная капуста | Имбирь Маслины Консервированные овощи и закуски |
| Сладости и десерты | Мармелад, леденцы Кисель, желе Карамель Сухой бисквит Галеты | Торты, пирожные Мороженое Шоколад Ореховые десерты – козинаки и другие |
После снятия симптомов острого панкреатита диета расширяется, и в нее добавляются другие продукты, повышается количество белка в рационе и общая калорийность питания. При этом щадящий принцип питания сохраняется на длительное время для минимизации рисков рецидива болезни. Все блюда должны быть сварены или приготовлены на пару, слишком горячие или холодные продукты есть нельзя. При первых признаках обострения необходимо сразу же переходить на первый вариант диеты с меньшим калоражем и большими ограничениями.
Важно! При панкреатите особенно вредны: алкоголь, шоколад, кофе, газированные напитки.
Диета при панкреатите сбалансированная и рациональная, все ее компоненты легко усваиваются. Несмотря на значительные ограничения, из разрешенных продуктов можно приготовить вкусные и питательные блюда.
Частично ограниченные продукты
При втором варианте диеты можно иногда побаловать себя зефиром и растворенным в чае вареньем. Петрушку и другую зелень лучше использовать только для украшения блюд. Дыню и ананасы можно кушать в сушеном виде, но в небольшом количестве.
Примерное меню при панкреатите на неделю
Строгих рекомендаций по ежедневному меню при диете № 5 нет. Для ориентира можно использовать меню на рисунке 2, заменяя блюда на свое усмотрение с учетом сохранения баланса белков, жиров и углеводов и общей калорийности.
Рисунок 2 — Меню на неделю при хроническом панкреатите (Диета № 5п). Источник: МедПортал
Заменяя блюда в меню, необходимо придерживаться рекомендаций по способу приготовления: продукты можно только варить, запекать или готовить на пару. Диета для острой стадии болезни всегда будет более строгой, чем для хронического панкреатита в стадии ремиссии (рис. 3).
Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.
Рецепты диетических блюд при панкреатите
На рисунке 4 мы собрали несколько простых рецептов из разрешенных продуктов. Больше рецептов для людей с хроническими заболеваниями поджелудочной железы можно найти в книге «Chronic Pancreatitis Cookbook», опубликованной на сайте Американского национального фонда по поддержке больных панкреатитом. Обратите внимание, что рецепты в данной книге не в полной мере согласуются со столом № 5.
Рисунок 4. Рецепты блюд для людей с заболеваниями поджелудочной железы. Источник: МедПортал
Зеленый лук при панкреатите
Зелёный лук ещё в недалёком прошлом, когда на прилавках круглый год не лежали все возможные свежие овощи и салаты, был предвестником весны. Изголодавшийся без витаминов организм, жаждал их пополнения и поглощал, несмотря на горечь и едкость, заправленный сметаной порубленный лук с варёным яйцом.
Здоровых людей он действительно способен насытить витаминами А, С, РР, группы В, оказать антисептическое действие благодаря фитонцидам, повысить гемоглобин из-за высокого содержания железа, укрепить сердечно-сосудистую систему (калий, кальций), с помощью антиоксиданта кверцетина сыграть положительную роль в профилактике развития опухолей. [4]
Несмотря на всё это при панкреатите его агрессивные эфирные масла и грубая клетчатка могут сыграть злую шутку и привести к серьёзному обострению. Только длительное хорошее самочувствие позволяет при варке, тушении использовать щепотку порубленного зелёного лука.
Какие травы можно пить
Для облегчения состояния после консультации с врачом можно пить отвары лекарственных трав.
Елань
«Елань» — это готовый сбор алтайских трав, продающийся в аптеках. Обладает противовоспалительным действием. Готовить отвар нужно согласно рекомендациям на упаковке.
Петрушка
Петрушка обладает выраженным противовоспалительным и антиоксидантным действием, стимулирует секрецию желудка. При хроническом панкреатите настой свежей измельченной петрушки принимают 2-3 раза день за полчаса до еды.
Травяной сбор № 213
В состав сбора входит ряд полезных при воспалениях растений: ромашка аптечная, полынь горькая, хвощ полевой и другие травы. Отвары на основе сбора готовят по рекомендациям на упаковке.
Шпинат при панкреатите
Шпинат — разновидность листовых овощей, из-за своего нейтрального вкуса и многочисленных полезных свойств очень популярен в европейской кухне. Его охотно включают в меню диетологи и сторонники здорового питания, ведь он помогает побороть анемию, улучшает зрение, состояние кожи, волос, ногтей, повышает иммунитет, активность и работоспособность,
Но большое содержание щавелевой кислоты делает его опасным для поджелудочной, т. к. стимулирует синтез его ферментов и соляной кислоты желудком. Лучше всего найти аналогичные полезные элементы в других безопасных продуктах, тем более, что их в природе огромное количество. [5]
Противопоказания и возможные побочные эффекты
Существует ряд противопоказаний к употреблению овоща:
- болезни желудка, сопровождающиеся повышением кислотности;
- панкреатит и холецистит;
- варикоз и тромбофлебит;
- желчекаменная болезнь;
- индивидуальная непереносимость.
Таким образом, вот ответ на вопрос, можно ли есть сельдерей при панкреатите, когда и в каком количестве. Следуйте простым рекомендациям, и употреблённые овощи принесут максимальную пользу организму.
Как правильно выбрать овощ
Наиболее полезные свойства для больных панкреатитом имеет овощ, выращенный на собственном приусадебном участке. В таком случае человек точно знает, что сельдерей не имеет в составе зеленой части пестицидов и иных отравляющих организм химических веществ. Если вырастить овощ самостоятельно не представляется возможным, то при приобретении в магазине или на зеленом рынке следует обращать внимание на его товарное состояние.
У качественного сельдерея стебли твердые и упругие, у основания имеют белый цвет, а выше – салатовый. Также овощ имеет приятный, особенный, свойственный только ему, аромат и специфические вкусовые свойства. Предпочтение желательно отдавать свежей зелени, выбирать овощ с некрупными корнями (крупные обладают повышенной жесткостью и поэтому тяжело перевариваются).
Овощ необходимо сохранять в сухом и прохладном месте. При приготовлении блюд с сельдереем при панкреатите запрещается применять какие-либо специи, чеснок и много соли.
Диета для беременных
Беременные женщины нередко сталкиваются с проблемами, связанными с работой ЖКТ. Панкреатит может развиться из-за злоупотребления витаминными комплексами или из-за излишнего давления на поджелудочную железу со стороны матки.
Принципы диеты для беременных не отличаются от общей диеты при панкреатите. Однако при беременности крайне важно обеспечивать полноценный рацион, необходимый для развития плода. В составе пищи в достаточном количестве обязательно должны присутствовать:
- белки (нежирные мясо и рыба, молочные продукты, яйца, бобовые),
- сложные углеводы (крупы, макароны, фрукты и овощи),
- жиры (растительные масла),
- витамины и минералы.
Рецепты приготовления диетических блюд
Больным панкреатитом можно предложить несколько интересных и простых блюд с этим ингредиентом.
Сок
Необходимы всего лишь молодые черешки овоща и соковыжималка. Тем не менее, принимать его в неограниченном количестве не следует, достаточно 50-100 мл 2 раза в день за четверть часа до еды. Длительность курса – 14 дней. Далее перейти на другой вид фитонапитка, например, ромашковый чай или отвар из овса.
Овощное рагу
Половину кабачка и три картофелины очищают от кожуры и шинкуют кубиками, лук и листья сельдерея мелко нарезают. Овощное рагу – это рецепт, приготовленный на пару, те есть все подготовленные овощи по отдельности готовят на пару, так как длительность их приготовления значительно отличается. Затем соединяют, перекладывают в кастрюлю и добавляют заранее отваренную до мягкости фасоль (100 г). Подливают немного горячей воды.
Отдельно готовят соус: столовую ложку сливочного масла растирают со столовой ложкой муки, постепенно подливая стакан молока. Соусом заливают овощи и выкладывают в духовку на 10 минут при 180 градусах. В конце готовки добавляют соль.
Для сельдерея важна правильная термическая обработка, ведь при высоких температурах разрушаются многие полезные вещества.
Употребление кисломолочных продуктов при панкреатите
Употребление кисломолочных продуктов при панкреатите
При воспалении поджелудочной железы нужно придерживаться специальной диеты. Есть ли в ней место для молочных и кисломолочных продуктов?
Молочные продукты должны быть в рационе каждого здорового человека. Для больных панкреатитом их употребление может закончиться неудачно. Какие ограничения есть при данном заболевании – что можно и что нет?
Что такое панкреатит?
Панкреатит – это воспаление тканей поджелудочной железы. Оно сопровождается нарушением оттока жидкостей внутренней секреции. На этом фоне повышена активность ферментов. Соки не успевают вовремя выходить из организма, поэтому они начинают переваривать собственно стенки железы, которая их выделяет.
Последние несколько лет наблюдается резкий рост случаев заболевания, причем страдает от него и молодежь.
Как проявляется панкреатит?
Заболевание сопровождается рядом симптомов:
- боль под ребрами, которая не имеет определенной локализации;
- икота или отрыжка с неприятным запахом;
- тошнота и рвота;
- запоры, поносы;
- обезвоживание организма, слабость;
- ощущение сухости во рту;
- нестабильное артериальное давление;
- трудности с дыханием;
- повышенное потоотделение;
- высокая температура;
- тусклая кожа (ближе к землистому цвету).
Как питаться при панкреатите
При данном заболевании нужно придерживаться определенной диеты. Что она подразумевает?- Не пропускать трапезы.
- Есть не менее 3-4 раз в день, никогда не ходить голодным.
- Кушать небольшими порциями, но часто.
- Предварительно перетирать или измельчать пищу.
- Употреблять блюда с повышенным содержанием белка.
- Не увлекаться употреблением жиров или углеводов.
- Не есть пищу с повышенным содержанием приправ, усилителей вкуса, консервантов.
Какие молочные продукты показаны при панкреатите?
При воспалении поджелудочной железы можно употреблять молочные продукты в следующем виде:
- Пить чай с небольшим количеством нежирного молока.
- Пить молочный кисель.
- Делать творожно-манные запеканки.
- Запекать суфле или пудинги на основе молока.
- Варить молочные супы и каши с добавлением молока.
Что из кисломолочной продукции можно при панкреатите?
Если человек болен хроническим панкреатитом, то некоторые молочные продукты способны улучшить и стабилизировать его состояние:
- Натуральный йогурт. Данный продукт может быть использован в качестве диетического питания. Он поддерживает работу иммунной системы и стабилизирует стул. Больным панкреатитом подходит только нежирный или полностью обезжиренный йогурт. Желательно, чтобы в нем не было химических вкусовых добавок и красителей.
- Творог. Больной может употреблять творог как самостоятельный продукт или в составе блюд. Разрешено употребление только свежего творога в пастообразной консистенции. Его нельзя есть, если больной обнаружил резко кислый привкус или окончание срока годности.
- Ряженка. Не всем пациентам с панкреатитом она подходит из-за повышенного процента жирности. Пить ряженку стоит с осторожностью, не более стакана за сутки. Чтобы разнообразить рацион, в ряженку можно добавить ягоды или кусочки фруктов.
- Сметана. Это довольно жирный продукт, который даже в малом количестве способен вызвать обострение. Нежирная сметана разрешена только в стадии устойчивой ремиссии. Употреблять ее можно в очень малом количестве, делая это через день.
Заключение
Панкреатит – это серьезное заболевание, которое требует ограничений в питании. При нём в рацион можно добавлять качественные молочные и кисломолочные продукты, но с определённой осторожностью.
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Можно ли картошку при панкреатите
Картофель при панкреатите можно ли есть. Картофельное пюре при панкреатите.
картофель при панкреатите
При панкреатите пациенту назначается лечение и специальная диета. Нередко в рационе больного встречается картофель. При панкреатите это овощ просто необходим. Он несет пользу организму и богат витаминами, полезными элементами, а также быстро насыщает организм. За счет диетических качеств, целебных свойств, его используют в народной медицине.
Польза и вред
Чтобы разобраться, полезна ли картошка при панкреатите, можно или нет включать в рацион больного, узнаем о ее пользе и вреде для организма человека. Она богата витаминами, микроэлементами, полезными веществами. Среди них: бром, витамин С, железо, йод, калий, кремний, кобальт, магний, марганец, медь, натрий, фосфор, хлор, цинк, белок, углеводы.
картошка при панкреатите
Благодаря целому набору полезного комплекса овощ оказывает положительное влияние на здоровье:
- Держит уровень щелочи в крови.
- Является щадящим продуктом, не раздражающим нежную слизистую органов пищеварения.
- Снижает холестерин в крови (плазме, сыворотке).
- Отлично выводит из организма лишнюю воду.
- Снимает головную боль.
- Снимает приступы тошноты, изжоги, жжения внутри пищевода.
- Предотвращает запоры, нормализует стул.
- Заживляет пораженные участки слизистых оболочек в пищеварительной системе, язвенные образования.
- При повышенном уровне соляной кислоты желудочного сока способствует его снижению.
Несмотря на положительное влияние картофеля на органы желудочно-кишечного тракта, существует предостережение. Картошку и блюда из нее можно кушать, но клубни свежие, без явных повреждений. Отдельное внимание уделяют хранению. Место для этих целей темное и прохладное, время хранения не превышает 4 месяца.
картофельное пюре при панкреатите
Качество картофеля определяется визуально. Здоровые и полезные клубни будут без повреждений, без многочисленных глазков, цвет однородный. Если картофельные клубни под кожурой имеют зеленоватый оттенок, такие овощи нельзя есть. Данный цвет появляется из-за длительного пребывания картошки на солнце. Ультрафиолетовые лучи оказывают сильное воздействие, образуя соланин.
Большие концентрации вещества способны сильно навредить человеку. Пациент ощущает головную боль, тошноту, головокружение, рвотные позывы, нарушения стула, другие признаки интоксикации.
Потребление
При воспалении поджелудочной железы повреждаются стенки пораженного органа, возникает болевой синдром, плохо переваривается и усваивается еда, появляется дискомфорт в брюшной полости, нарушается пищеварение. Предотвратить проблему способно правильное лечение с применением медицинских препаратов и щадящей специальной диеты. Пациентов интересует, можно ли при панкреатите есть картошку, поскольку она часто входит в состав диетических блюд. Важно понимать, что сам овощ безопасен для всех органов пищеварения, не несет никакого вреда.
Большое значение имеет способ приготовления. Поэтому, если стоит вопрос, можно или нет жареный картофель при панкреатите, ответ однозначный, нет. Жареная еда представляет собой серьезную угрозу для поврежденной слизистой. Она раздражает ее и насыщает вредными веществами, поступающими вместе с маслом, разогретым до высоких температур. Жареные блюда сильно нагружают все органы пищеварения, ухудшая процессы переваривания, усваивания. Панкреатические и желудочные органы претерпевают серьезную нагрузку, что недопустимо при панкреатите.
Разрешается ли кушать картофель отварной при панкреатите или можно ли есть вареную картошку в данный период? Да, можно. Также допускаются варианты запеченных блюд из данного овоща или картошка, приготовленная на пару. Такая еда не должна содержать соль, пряности и специи. Количество еды и способ приготовления зависит от типа и степени заболевания.
варенный картофель
При острой форме
Во время обострения заболевания обязательно назначается специальная диета. Она включает диетические и щадящие блюда. Можно ли при панкреатите картофель? Можно. Но изначально важно снять первые симптомы острой формы. Первые три дня прописывают лечебное голодание. На этот период любая еда противопоказана. Пациенту можно только пить очищенную воду.
Дальше вводится картошка. Ее состав содержит небольшое количество клетчатки. За счет этого она хорошо переносится пациентами при остром панкреатите, поскольку не травмирует раздраженную слизистую оболочку пищеварительной системы, не оказывает влияния на моторику кишечника. Поэтому картофель употребляется сразу после голодания, предлагая пациенту картофельного пюре. Готовят ее на воде, без масла, соли. Рекомендуют включить в рацион больных острым панкреатитом овощные пудинги с картошкой. Готовят их на водяной бане или пару.
пюре при острой форме
При хроническом панкреатите
Дополнительно разбираясь, можно ли есть картофель при панкреатите поджелудочной железы во время хронической формы заболевания. Да, можно. Его употребляют перетертым в запеканке, супе, овощном рагу. При улучшении состояния пациента можно кушать картошку тушенную или запеченную. Когда болезнь переходит в стадию стабильной ремиссии, клубни можно не перетирать, а нарезать кубиком. Этот овощ добавляют в супы, суфле, салаты, используют в качестве гарнира.
Картофельное пюре
Как правильно питаться во время лечения, можно ли есть картофельное пюре при панкреатите? Можно и даже нужно. Блюдо в таком виде не раздражает слизистую желудка, способствует снижению оттока из железы. Организм получает повышенную питательную ценность, важные витамины и микроэлементы. Калий снижает отек поджелудочной железы в процессе обострения при воспалительном процессе. Поскольку овощ не оказывает раздражающего эффекта на стенки желудка, отсутствует стимуляция выработки пищеварительного сока.
готовим пюре
Вареный картофель при панкреатите способствует достаточному выделению панкреатических соков для переваривания. Его употребляют сразу после периода голодания при острой форме. Пюре предусмотрено для питания при хронической форме болезни. Для этого используют молодые корнеплоды, отваренные на воде без соли и масла. Только достигнув укоренившейся ремиссии, начинайте постепенно вводить сливочное масло в меню. Кушать можно только теплую еду, каждый раз готовя новую порцию блюда.
Лечение соком
Нередко в народной медицине для терапевтических целей при панкреатите поджелудочной железы используют картофель. Он купирует спазмы, снимает воспаление, заживляет ранки, язвочки, обволакивает поступающую еду снижая раздражение с пораженного органа.
Богатый состав корнеплода провоцирует выработку желудочных ферментов, необходимых для эффективной переработки еды, не оказывая тяжести на желудок и его работу.
картофельный сок при панкреатите
Избавляются от панкреатита свежевыжатым картофельным соком. Его употребляют за 2 часа перед едой в количестве до 200 мл ежедневно. Исключение составляет повышенная кислотность желудка. При таком состоянии свежевыжатый сок противопоказан.
Фреш готовят по специальному рецепту. Из молодых клубней выжимают 100 мл свежего сока, смешивают данное количество со 100 мл морковного сока. Принимают напиток перед едой за 1,5 часа. Выпивая такую порцию народного лекарства, обязательно ложатся отдыхать на 45 мин. Дополнительно выпивают 1 ст. кефира спустя 5 мин после приема 1 ст. сока из картошки.
Лечиться по такому методу разрешается 14 дней.
Поджелудочная железа: анатомия, функции и нарушения
Поджелудочная железа – это орган, который является частью пищеварительной и эндокринной систем.
Пищеварительная система, которая расщепляет пищу на крошечные компоненты, которые затем всасываются в организм, помимо поджелудочной железы состоит из множества органов, включая рот, пищевод, желудок, тонкий и толстый кишечник.
Эндокринная система представляет собой совокупность множества различных эндокринных желез, таких как щитовидная железа, яички и гипофиз, которые выделяют гормоны непосредственно в кровоток.
Анатомия поджелудочной железыПоджелудочная железа расположена в левой верхней части живота, за животом и рядом с двенадцатиперстной кишкой, первым отделом тонкой кишки.
Орган имеет длину около 6 дюймов и весит около одной пятой фунта.
Похоже на сладкий картофель, поджелудочная железа состоит из выпуклой головы и шеи, трубчатого тела и узкого заостренного хвоста.
Поджелудочная железа содержит трубчатую структуру, называемую главным протоком поджелудочной железы, которая проходит от хвоста к головке органа.
Желчный проток входит в верхнюю часть головки поджелудочной железы и соединяется с основным протоком поджелудочной железы. Соединенные протоки выходят из головки поджелудочной железы и соединяются с двенадцатиперстной кишкой.
У некоторых людей также есть дополнительный проток поджелудочной железы, иногда известный как проток Санторини, который соединяется с другой частью двенадцатиперстной кишки.
СВЯЗАННЫЙ: 9 Общие проблемы пищеварения сверху вниз
Что делает поджелудочная железа?Поджелудочная железа выполняет две основные функции: помогает организму переваривать пищу и помогает регулировать уровень сахара в крови.
Более 95 процентов массы поджелудочной железы состоит из клеток и тканей, которые вырабатывают панкреатический сок, содержащий пищеварительные ферменты, такие как амилаза, липаза, эластаза и нуклеазы. (1)
Каждый из этих ферментов расщепляет определенный тип вещества; например, амилаза расщепляет углеводы, липаза расщепляет жиры, а эластаза расщепляет белки.
Сок поджелудочной железы вместе с желчью из желчного пузыря попадает в тонкий кишечник в двенадцатиперстной кишке, где они помогают переваривать пищу.
Кластеры клеток, называемые островками Лангерганса, составляют большую часть остальной части поджелудочной железы. Эти кластеры клеток выделяют инсулин, глюкагон и другие гормоны непосредственно в кровоток, помогая контролировать уровень сахара в крови.
Можно ли жить без поджелудочной железы?Да. Только люди с раком поджелудочной железы, тяжелыми случаями панкреатита или другими заболеваниями поджелудочной железы сталкиваются с возможностью жить без него.
В этих случаях будет удалена вся поджелудочная железа, и вам будут прописаны лекарства, которые могут помочь вашему телу выполнять функции, ранее выполнявшиеся поджелудочной железой (например, без поджелудочной железы у вас разовьется диабет и вы станете зависимым от инъекции инсулина для регулирования уровня сахара в крови).Но эта процедура, называемая панкреатэктомией, выполняется редко, и чаще всего удаляется только часть поджелудочной железы.
Какая связь между диабетом и поджелудочной железой?Поджелудочная железа выделяет инсулин в кровоток после еды. Этот гормон помогает вашему организму поглощать сахар в кровоток, чтобы вы могли использовать его для получения энергии.
Диабет развивается из-за проблем либо с инсулиновыми клетками поджелудочной железы, либо со способностью поджелудочной железы вырабатывать инсулин.
При диабете 1 типа иммунная система вашего организма начинает атаковать клетки поджелудочной железы, вырабатывающие инсулин, а это означает, что вы не можете вырабатывать гормон. Диабет 1 типа часто развивается в детстве. При диабете 2 типа, который обычно развивается у людей в возрасте от 40 до 50, ваша поджелудочная железа не вырабатывает достаточно инсулина или имеет проблемы с его выработкой.
При обоих типах диабета сахар в крови не может попасть в клетки, чтобы использовать их для получения энергии. В результате сахар остается в кровотоке и может вызывать повреждение определенных тканей, что может привести к повреждению нервов и почек и даже к слепоте.
Диабет можно лечить с помощью инъекций инсулина. Упражнения, потеря веса и более здоровая диета могут помочь контролировать уровень сахара в крови, так что вам может не понадобиться инсулин.
Неясно, что именно вызывает диабет 1 типа, но исследователи полагают, что генетика, окружающая среда и, возможно, даже вирусы могут играть роль. Избыточный вес, ожирение и малоподвижный образ жизни, а также наличие диабета в семье являются одними из факторов риска диабета 2 типа.
СВЯЗАННЫЙ: Простые советы по диете при диабете
Наличие диабета автоматически не подвергает вас риску рака поджелудочной железы, но есть случаи, когда между ними может быть связь.
Некоторые исследования показали, что наличие диабета 2 типа в течение пяти или более лет связано с двукратным увеличением риска рака поджелудочной железы. (2) Согласно данным Сети действий по борьбе с раком поджелудочной железы, если у вас впервые развивается диабет после 50 лет, это может быть симптомом заболевания. (3)
Ученые все еще пытаются подтвердить, приводит ли диабет к раку или рак приводит к диабету. Возможно, у некоторых людей рак мешает функционированию поджелудочной железы и, следовательно, вызывает диабет (4), а у других диабет может создавать воспалительные состояния, которые в конечном итоге становятся канцерогенными.(5)
Но количество людей, страдающих как диабетом, так и раком, невелико: исследования показали, что только 1-2 процента людей с недавно развившимся диабетом заболеют раком через три года. (6) Напротив, от 20 до 30 процентов случаев рака поджелудочной железы вызваны курением, утверждает Американское онкологическое общество. (7)
Сам по себе рак поджелудочной железы встречается редко, по данным Национального института рака, по оценке которого на него приходится 3,2 процента всех новых случаев рака в Соединенных Штатах.По данным Национального института рака, в 2017 году у 53 670 человек развился рак поджелудочной железы, и 43 090 человек умерли от этого заболевания. (8)
Рак поджелудочной железы вызывает ряд симптомов:
- Боль в верхней части живота
- Желтуха (пожелтение кожи и глаз)
- Темная моча и бледный стул
- Потеря аппетита
- Слабость или крайняя усталость
Лечение варианты рака поджелудочной железы включают хирургическое вмешательство, химиотерапию, таргетную терапию рака с помощью лекарств и лучевую терапию.
Что вызывает панкреатит?Панкреатит возникает, когда поджелудочная железа воспаляется. Маленькие камни в желчном пузыре, которые застревают в протоке поджелудочной железы, и хроническое употребление алкоголя являются двумя наиболее частыми причинами панкреатита.
Панкреатит часто вызывает симптомы, такие как боль в животе, лихорадка, слабость и тошнота, и обычно проходит в течение нескольких дней после лечения в больнице.
Дополнительная отчетность Карлин Бауэр.
.17 продуктов, которых следует избегать при заболевании почек
Ваши почки – это органы в форме бобов, которые выполняют множество важных функций.
Они отвечают за фильтрацию крови, удаление шлаков с мочой, выработку гормонов, баланс минералов и поддержание баланса жидкости.
Существует множество факторов риска заболевания почек. Наиболее распространены неконтролируемый диабет и высокое кровяное давление.
Причинами также являются алкоголизм, сердечные заболевания, вирус гепатита С и ВИЧ-инфекция (1).
Когда почки повреждены и не могут нормально функционировать, в организме может накапливаться жидкость, а отходы могут накапливаться в крови.
Однако отказ от определенных продуктов в рационе или их ограничение может помочь уменьшить накопление продуктов жизнедеятельности в крови, улучшить функцию почек и предотвратить дальнейшее повреждение (2).
Диетические ограничения зависят от стадии заболевания почек.
Например, люди с ранней стадией хронического заболевания почек будут иметь другие ограничения в питании, чем люди с терминальной стадией почечной недостаточности или почечной недостаточностью.
Люди с терминальной почечной недостаточностью, которым требуется диализ, также имеют различные диетические ограничения. Диализ – это вид лечения, при котором удаляется лишняя вода и фильтруются отходы.
Большинству людей с поздней или конечной стадией заболевания почек необходимо соблюдать благоприятную для почек диету, чтобы избежать накопления определенных химических или питательных веществ в крови.
У людей с хроническим заболеванием почек почки не могут адекватно удалить избыток натрия, калия или фосфора.В результате они подвергаются более высокому риску повышения уровня этих минералов в крови.
Диета, благоприятная для почек, или почечная диета, обычно включает ограничение натрия и калия до 2 000 мг в день и ограничение фосфора до 800–1 000 мг в день.
Поврежденные почки также могут иметь проблемы с фильтрацией продуктов метаболизма белков. Поэтому людям с хроническим заболеванием почек на стадиях 1–4 может потребоваться ограничить количество белка в своем рационе (3).
Однако пациенты с терминальной почечной недостаточностью, находящиеся на диализе, имеют повышенную потребность в белке (4).
Вот 17 продуктов, которых следует избегать при почечной диете.
Помимо калорий и сахара, которые содержат газированные напитки, они содержат добавки, содержащие фосфор, особенно темные газированные напитки.
Многие производители продуктов питания и напитков добавляют фосфор во время обработки для улучшения вкуса, продления срока хранения и предотвращения обесцвечивания.
Ваш организм усваивает этот добавленный фосфор в большей степени, чем естественный, животный или растительный фосфор (5).
В отличие от природного фосфора, фосфор в виде добавок не связывается с белком. Скорее, он находится в форме соли и хорошо всасывается в кишечном тракте (6).
Добавочный фосфор обычно содержится в списке ингредиентов продукта. Однако производители пищевых продуктов не обязаны указывать точное количество добавляемого фосфора на этикетке пищевых продуктов.
Хотя добавочное содержание фосфора варьируется в зависимости от типа соды, считается, что большинство газированных напитков темного цвета содержат 50–100 мг на 200 мл порции (7).
Поэтому при почечной диете следует избегать газированных напитков, особенно темных.
РЕЗЮМЕПри почечной диете следует избегать употребления газированных напитков темного цвета, поскольку они содержат фосфор в форме добавок, которые хорошо усваиваются организмом человека.
Авокадо часто рекламируют за их многочисленные питательные качества, в том числе полезные для сердца жиры, клетчатку и антиоксиданты.
Хотя авокадо обычно является полезным дополнением к рациону, людям с заболеваниями почек, возможно, следует избегать их.
Это потому, что авокадо – очень богатый источник калия. Одна чашка (150 граммов) авокадо обеспечивает колоссальные 727 мг калия (8).
Это вдвое больше калия, чем в банане среднего размера.
Поэтому авокадо, включая гуакамоле, следует избегать при почечной диете, особенно если вам сказали следить за потреблением калия.
РЕЗЮМЕАвокадо следует избегать при почечной диете из-за высокого содержания в них калия.Одна чашка авокадо обеспечивает почти 37% ограничения в 2000 мг калия.
Консервы, такие как супы, овощи и бобы, часто покупаются из-за их низкой стоимости и удобства.
Однако большинство консервов содержат большое количество натрия, поскольку соль добавляется в качестве консерванта для увеличения срока их хранения (9).
Из-за большого количества натрия в консервированных продуктах людям с заболеваниями почек часто рекомендуется избегать или ограничивать их потребление.
Обычно лучше всего выбирать сорта с низким содержанием натрия или сорта с надписью «без добавления соли».
Кроме того, слив и промывание консервированных продуктов, таких как консервированная фасоль и тунец, могут снизить содержание натрия на 33–80%, в зависимости от продукта (10).
РЕЗЮМЕКонсервы часто содержат большое количество натрия. Избегание, ограничение или покупка сортов с низким содержанием натрия, вероятно, лучше всего уменьшит общее потребление натрия.
Выбор правильного хлеба может сбить с толку людей с заболеванием почек.
Часто здоровым людям рекомендуется цельнозерновой хлеб вместо рафинированного белого мучного хлеба.
Цельнозерновой хлеб может быть более питательным, в основном из-за более высокого содержания клетчатки. Тем не менее, белый хлеб обычно рекомендуется людям с заболеваниями почек, а не цельнозерновыми.
Это связано с содержанием фосфора и калия. Чем больше в хлебе отрубей и цельного зерна, тем выше содержание фосфора и калия.
Например, порция цельнозернового хлеба в 1 унцию (30 грамм) содержит около 57 мг фосфора и 69 мг калия.Для сравнения, белый хлеб содержит всего 28 мг фосфора и калия (11, 12).
Обратите внимание, что большинство хлеба и хлебобулочных изделий, независимо от того, белые они или цельнозерновые, также содержат относительно высокое количество натрия (13).
Лучше всего сравнивать этикетки с питанием для различных типов хлеба, по возможности выбирать вариант с меньшим содержанием натрия и следить за размером порций.
РЕЗЮМЕБелый хлеб обычно рекомендуется вместо цельнозернового хлеба при почечной диете из-за более низкого уровня фосфора и калия.Весь хлеб содержит натрий, поэтому лучше сравнить продукты на этикетках и выбрать сорт с низким содержанием натрия.
Подобно цельнозерновому хлебу, коричневый рис представляет собой цельнозерновое зерно с более высоким содержанием калия и фосфора, чем его аналог из белого риса.
Одна чашка вареного коричневого риса содержит 150 мг фосфора и 154 мг калия, а одна чашка вареного белого риса содержит только 69 мг фосфора и 54 мг калия (14, 15).
Возможно, вам удастся включить коричневый рис в почечную диету, но только если порция будет контролироваться и сбалансирована с другими продуктами, чтобы избежать чрезмерного ежедневного потребления калия и фосфора.
Булгур, гречка, перловый ячмень и кускус – это питательные зерна с низким содержанием фосфора, которые могут стать хорошей заменой коричневому рису.
РЕЗЮМЕКоричневый рис имеет высокое содержание фосфора и калия и, вероятно, потребует порционного контроля или ограничения почечной диеты. Хорошими альтернативами являются белый рис, булгур, гречка и кус-кус.
Бананы известны высоким содержанием калия.
Хотя они содержат мало натрия, 1 средний банан обеспечивает 422 мг калия (16).
Если банан является основным продуктом питания в день, может быть трудно удержать суточное потребление калия на уровне 2000 мг.
К сожалению, многие другие тропические фрукты также имеют высокое содержание калия.
Однако ананасы содержат значительно меньше калия, чем другие тропические фрукты, и могут быть более подходящей, но вкусной альтернативой (17).
РЕЗЮМЕБананы являются богатым источником калия, и их следует ограничивать при почечной диете. Ананас полезен для почек, поскольку он содержит гораздо меньше калия, чем некоторые другие тропические фрукты.
Молочные продукты богаты различными витаминами и питательными веществами.
Они также являются естественным источником фосфора и калия и хорошим источником белка.
Например, 1 стакан (240 мл) цельного молока содержит 222 мг фосфора и 349 мг калия (18).
Тем не менее, употребление слишком большого количества молочных продуктов в сочетании с другими продуктами, богатыми фосфором, может нанести вред здоровью костей у людей с заболеваниями почек.
Это может показаться удивительным, поскольку молоко и молочные продукты часто рекомендуются для укрепления костей и здоровья мышц.
Однако, когда почки повреждены, чрезмерное потребление фосфора может вызвать накопление фосфора в крови, который может вытягивать кальций из ваших костей. Это может со временем сделать кости тонкими и слабыми и повысить риск их перелома (19).
Молочные продукты также богаты белком. Одна чашка (240 мл) цельного молока обеспечивает около 8 граммов белка (18).
Может быть важно ограничить потребление молочных продуктов, чтобы избежать накопления белковых отходов в крови.
Альтернативные молочные продукты, такие как необогащенное рисовое молоко и миндальное молоко, содержат гораздо меньше калия, фосфора и белка, чем коровье молоко, что делает их хорошей заменой молока при почечной диете.
РЕЗЮМЕМолочные продукты содержат большое количество фосфора, калия и белка, и их следует ограничивать при почечной диете. Несмотря на высокое содержание кальция в молоке, содержание фосфора в нем может ослабить кости у людей с заболеваниями почек.
Хотя апельсины и апельсиновый сок, возможно, наиболее известны своим содержанием витамина С, они также являются богатыми источниками калия.
Один большой апельсин (184 грамма) содержит 333 мг калия. Кроме того, в 1 стакане (240 мл) апельсинового сока содержится 473 мг калия (20, 21).
Учитывая содержание калия, апельсинов и апельсинового сока, вероятно, следует избегать или ограничивать почечную диету.
Виноград, яблоки и клюква, а также их соки являются хорошими заменителями апельсинов и апельсинового сока, поскольку они имеют более низкое содержание калия.
РЕЗЮМЕАпельсины и апельсиновый сок содержат большое количество калия, поэтому их следует ограничивать при почечной диете.Вместо этого попробуйте виноград, яблоки, клюкву или их соки.
Обработанное мясо уже давно ассоциируется с хроническими заболеваниями и обычно считается нездоровым из-за содержания в нем консервантов (22, 23, 24, 25).
Обработанное мясо – это соленое, сушеное, вяленое или консервированное мясо.
Некоторые примеры включают хот-доги, бекон, пепперони, вяленое мясо и колбасу.
Обработанное мясо обычно содержит большое количество соли, в основном для улучшения вкуса и сохранения аромата.
Таким образом, может быть трудно удерживать суточное потребление натрия ниже 2000 мг, если в вашем рационе много обработанного мяса.
Кроме того, переработанное мясо богато белком.
Если вам сказали следить за потреблением белка, важно ограничить потребление обработанного мяса и по этой причине.
РЕЗЮМЕОбработанное мясо с высоким содержанием соли и белка, и его следует потреблять в умеренных количествах при почечной диете.
Соленья, обработанные оливки и приправы – все это примеры вяленых или маринованных продуктов.
Обычно большое количество соли добавляется в процессе отверждения или травления.
Например, одно копье для рассола может содержать более 300 мг натрия. Аналогичным образом, в 2 столовых ложках сладкого маринада содержится 244 мг натрия (26, 27).
Обработанные оливки также имеют тенденцию быть солеными, поскольку они подвергаются обработке и ферментации, чтобы вкус был менее горьким. Пять зеленых маринованных оливок содержат около 195 мг натрия, что составляет значительную часть дневной нормы только в небольшой порции (28).
Во многих продуктовых магазинах продаются соленые огурцы, оливки и приправы с пониженным содержанием натрия, которые содержат меньше натрия, чем традиционные сорта.
Однако даже варианты с пониженным содержанием натрия могут содержать много натрия, поэтому вам все равно нужно следить за своими порциями.
РЕЗЮМЕСоленые огурцы, обработанные оливки и приправы содержат большое количество натрия и их следует ограничивать при почечной диете.
Абрикосы богаты витамином С, витамином А и клетчаткой.
Они также богаты калием.Одна чашка свежих абрикосов обеспечивает 427 мг калия (29).
Кроме того, в кураге содержание калия еще больше.
Одна чашка кураги обеспечивает более 1500 мг калия (30).
Это означает, что всего 1 стакан сушеных абрикосов обеспечивает 75% от 2 000 мг низкого ограничения калия.
При почечной диете лучше избегать абрикосов и, самое главное, сушеных абрикосов.
РЕЗЮМЕАбрикосы – это продукты с высоким содержанием калия, которых следует избегать при почечной диете.Они предлагают более 400 мг на 1 стакан сырого и более 1500 мг на 1 стакан сушеного.
Картофель и сладкий картофель являются овощами, богатыми калием.
Всего один печеный картофель среднего размера (156 г) содержит 610 мг калия, тогда как один запеченный сладкий картофель среднего размера (114 г) содержит 541 мг калия (31, 32).
К счастью, некоторые продукты с высоким содержанием калия, в том числе картофель и сладкий картофель, можно замачивать или промывать, чтобы снизить содержание в них калия.
Нарезание картофеля на мелкие тонкие кусочки и кипячение не менее 10 минут может снизить содержание калия примерно на 50% (33).
Картофель, замачиваемый в воде не менее 4 часов перед приготовлением, имеет еще более низкое содержание калия, чем картофель, не замачиваемый перед приготовлением (34).
Этот метод известен как «выщелачивание калия» или «метод двойной варки».
Хотя картофель двойного приготовления снижает содержание калия, важно помнить, что его содержание калия этим методом не устраняется.
В картофеле, приготовленном дважды, все еще может присутствовать значительное количество калия, поэтому лучше всего практиковать контроль порций, чтобы контролировать уровень калия.
РЕЗЮМЕКартофель и сладкий картофель являются овощами с высоким содержанием калия. Варка или двойное приготовление картофеля может снизить уровень калия примерно на 50%.
Помидоры – это еще один фрукт с высоким содержанием калия, который может не соответствовать требованиям почечной диеты.
Их можно подавать в сыром или тушеном виде, их часто используют для приготовления соусов.
Всего 1 чашка томатного соуса может содержать до 900 мг калия (35).
К сожалению, для тех, кто соблюдает почечную диету, помидоры обычно используются во многих блюдах.
Выбор альтернативы с более низким содержанием калия во многом зависит от вкусовых предпочтений. Тем не менее, замена томатного соуса на соус из жареного красного перца может быть не менее вкусной и обеспечивать меньше калия на порцию.
РЕЗЮМЕПомидоры – еще один фрукт с высоким содержанием калия, который, вероятно, следует ограничить при почечной диете.
Обработанные продукты могут быть основным компонентом натрия в рационе.
Среди этих пищевых продуктов упакованные, быстрорастворимые и полуфабрикаты обычно подвергаются наибольшей переработке и поэтому содержат больше всего натрия.
Примеры включают замороженную пиццу, блюда, пригодные для использования в микроволновой печи, и лапшу быстрого приготовления.
Удерживать потребление натрия на уровне 2000 мг в день может быть сложно, если вы регулярно едите продукты с высокой степенью переработки.
Пищевые продукты, подвергшиеся интенсивной переработке, не только содержат большое количество натрия, но и обычно не имеют питательных веществ (36).
РЕЗЮМЕУпакованные, быстрорастворимые и полуфабрикаты – это продукты с высокой степенью обработки, которые могут содержать очень большое количество натрия и не иметь питательных веществ. Лучше всего ограничить употребление этих продуктов при почечной диете.
Швейцарский мангольд, шпинат и зелень свеклы – это листовые зеленые овощи, которые содержат большое количество различных питательных веществ и минералов, включая калий.
В сыром виде количество калия колеблется в пределах 140–290 мг на чашку (37, 38, 39).
В то время как листовые овощи при варке уменьшаются до размера порции, содержание калия остается прежним.
Например, полстакана сырого шпината при варке уменьшится до 1 столовой ложки. Таким образом, полстакана вареного шпината будет содержать гораздо больше калия, чем полстакана сырого шпината.
Сырой швейцарский мангольд, шпинат и свекольную зелень предпочтительнее вареной, чтобы избежать избытка калия.
Тем не менее, умерьте потребление этих продуктов, поскольку они также богаты оксалатами, что для чувствительных людей увеличивает риск образования камней в почках. Камни в почках могут еще больше повредить почечную ткань и снизить функцию почек.
РЕЗЮМЕЛистовые зеленые овощи, такие как мангольд, шпинат и зелень свеклы, богаты калием, особенно когда их подают приготовленными.Хотя их порции становятся меньше при приготовлении, содержание калия в них остается прежним.
Финики, изюм и чернослив – обычные сухофрукты.
Когда фрукты сушат, все их питательные вещества концентрируются, включая калий.
Например, 1 стакан чернослива содержит 1274 мг калия, что почти в 5 раз превышает количество калия, содержащегося в 1 стакане его сырого аналога, сливы (40, 41).
Более того, всего 4 финика содержат 668 мг калия (42).
Учитывая высокое содержание калия в этих распространенных сухофруктах, лучше всего отказаться от них во время почечной диеты, чтобы уровень калия оставался приемлемым.
РЕЗЮМЕПитательные вещества концентрируются при сушке фруктов. Поэтому содержание калия в сухофруктах, включая финики, чернослив и изюм, чрезвычайно велико, и его следует избегать при почечной диете.
Готовые к употреблению закуски, такие как крендели, чипсы и крекеры, как правило, не содержат питательных веществ и содержат относительно много соли.
Кроме того, легко съесть больше рекомендованной порции этих продуктов, что часто приводит к даже большему потреблению соли, чем предполагалось.
Более того, если чипсы сделаны из картофеля, они также будут содержать значительное количество калия.
РЕЗЮМЕКрендели, чипсы и крекеры легко потребляются большими порциями и, как правило, содержат большое количество соли. Кроме того, картофельные чипсы содержат значительное количество калия.
Если у вас заболевание почек, снижение потребления калия, фосфора и натрия может быть важным аспектом борьбы с этим заболеванием.
Перечисленные выше продукты с высоким содержанием натрия, калия и фосфора, вероятно, лучше всего ограничивать или избегать.
Диетические ограничения и рекомендации по потреблению питательных веществ будут зависеть от степени поражения почек.
Соблюдение почечной диеты может показаться пугающим и временами немного ограничивающим. Однако совместная работа с вашим лечащим врачом и диетологом может помочь вам разработать почечную диету, соответствующую вашим индивидуальным потребностям.
.Польза для здоровья и информация о питании
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Сладкий картофель – основной продукт питания во многих частях мира. Они являются хорошим источником клетчатки, калия, витаминов и других необходимых питательных веществ.
Некоторые люди используют термины «сладкий картофель» и «батат» как синонимы. Однако они не связаны. Ямс имеет более сухую текстуру и более крахмалистый, чем сладкий картофель.
В этой статье рассматривается пищевая ценность и возможные преимущества сладкого картофеля для здоровья. Он также дает несколько советов по включению сладкого картофеля в рацион, а также о некоторых рисках для здоровья.
Сладкий картофель полезен для здоровья. Вот некоторые из способов, которыми они могут принести пользу здоровью человека:
Повышение чувствительности к инсулину при диабете
В одном исследовании 2008 года исследователи обнаружили, что экстракт сладкого картофеля с белой кожицей улучшает чувствительность к инсулину у людей с диабетом 2 типа.
Ранее, в 2000 году, лабораторные крысы в течение 8 недель употребляли либо сладкий картофель с белой кожицей, либо сенсибилизатор инсулина, называемый троглитазоном. Уровень инсулинорезистентности улучшился у тех, кто ел сладкий картофель.
Однако для подтверждения этих преимуществ необходимы дополнительные исследования на людях.
Клетчатка сладкого картофеля также важна. Исследования показали, что люди, потребляющие больше клетчатки, имеют более низкий риск развития диабета 2 типа.
Порция пюре из сладкого картофеля в 124 грамма (г) или около полстакана обеспечит примерно 2 порции.5 г клетчатки.
Руководство по питанию для американцев 2015–2020 рекомендует взрослым в возрасте 19 лет и старше потреблять от 22,4 до 33,6 г клетчатки каждый день, в зависимости от их возраста и пола.
Узнайте здесь о лучших продуктах для лечения диабета.
Поддержание здорового уровня артериального давления
Американская кардиологическая ассоциация (AHA) призывает людей избегать продуктов, содержащих большое количество добавленной соли, и вместо этого потреблять больше продуктов, богатых калием, для поддержания здоровья сердечно-сосудистой системы.
Порция пюре из сладкого картофеля в 124 г обеспечивает 259 миллиграммов (мг) калия, или около 5% от суточной потребности взрослого человека. Текущие рекомендации рекомендуют взрослым потреблять 4700 мг калия в день.
Здесь вы найдете больше советов по продуктам для снижения кровяного давления.
Снижение риска рака
Сладкий картофель – отличный источник бета-каротина. Это растительный пигмент, который действует как мощный антиоксидант в организме. Бета-каротин также является провитамином.Организм превращает его в активную форму витамина А.
Антиоксиданты могут помочь снизить риск различных типов рака, включая рак простаты и легких.
Антиоксиданты, такие как бета-каротин, могут помочь предотвратить повреждение клеток, вызванное нестабильными молекулами, называемыми свободными радикалами. Если уровень свободных радикалов в организме становится слишком высоким, может произойти повреждение клеток, что увеличивает риск некоторых заболеваний.
Получение антиоксидантов из пищевых источников может помочь предотвратить такие состояния, как рак.
Могут ли некоторые продукты помочь предотвратить рак? Узнай здесь.
Улучшение пищеварения и его регулярность
Содержащаяся в сладком картофеле клетчатка помогает предотвратить запоры и способствует поддержанию регулярности в здоровом пищеварительном тракте.
Кроме того, многочисленные исследования связывают высокое потребление пищевых волокон со снижением риска развития колоректального рака.
Почему важны пищевые волокна? Узнайте больше здесь.
Защита здоровья глаз
Как упоминалось выше, сладкий картофель является хорошим источником провитамина А в форме бета-каротина.После 18 лет Диетические рекомендации рекомендуют потребление 700 мг витамина А в день для женщин и 900 мг в день для мужчин. Витамин А важен для защиты здоровья глаз.
По данным Управления диетических добавок (ODS), печеный сладкий картофель в кожуре обеспечивает около 1403 мкг витамина А, или 561% от дневной нормы человека.
Витамин А также действует как антиоксидант. Вместе с другими антиоксидантами он может помочь защитить организм от различных заболеваний.
Узнайте больше о витамине А.
Повышение иммунитета
Одна порция сладкого картофеля (124 г) обеспечивает 12,8 мг витамина С. Текущие рекомендации рекомендуют ежедневное потребление 75 мг витамина С для взрослых женщин и 90 мг для взрослых мужчин. .
У человека, который потребляет мало витамина С или совсем его нет, может развиться цинга. Многие симптомы цинги возникают из-за проблем с тканями из-за нарушения выработки коллагена.
Витамин С также поддерживает иммунную систему и усиливает всасывание железа.Низкое потребление витамина С может увеличить риск железодефицитной анемии.
Узнайте больше о витамине С и о том, зачем он нам нужен.
Снижение воспаления
Исследование на грызунах, проведенное в 2017 году, показало, что экстракт пурпурного цвета сладкого картофеля может помочь снизить риск воспаления и ожирения.
Сладкий картофель содержит холин, питательное вещество, которое помогает в движении мышц, обучении и памяти. Он также поддерживает нервную систему.
Исследование 2010 года показало, что прием высоких доз холина помогает справиться с воспалением у людей, страдающих астмой.Однако это не обязательно означает, что холин из сладкого картофеля оказывает такое же воздействие.
Порция пюре из сладкого картофеля в 124 г содержит около 98,7 г воды.
В таблице ниже показаны питательные вещества сладкого картофеля и рекомендованные суточные дозы для взрослых. Точные требования будут зависеть от возраста, пола и уровня активности (по калориям).
| Питательные вещества | Количество в порции 124 г | Рекомендуемая суточная доза для взрослых |
| Энергия (калории) | 108 | 1,600–3,000 |
| Белок (г) | 2 | 46–56 |
| Жир (г) | 3 | 360–1 050 г, в зависимости от потребности в энергии |
| Углеводы (г) | 18.7, из которых 6,77 г – сахар | 130 |
| Клетчатка (г) | 2,48 | 22,4–33,6 |
| Железо (мг) | 0,7 | 8–18 |
| Кальций (мг ) | 50,8 | 1000–2000 |
| Магний (мг) | 19,8 | 310–420 |
| Фосфор (мг) | 50,8 | 1000–1200 |
| Калий (мг) | 259 | 4,700 |
| Натрий (мг) | 306 | 2,300 |
| Селен (микрограммы [мкг]) | 0.9 | 55 |
| Витамин C (мг) | 12,8 | 75–90 |
| Фолат (мкг) | 7,44 | 400 |
| Холин (мг) | 14,4 | 425– 550 |
| Витамин А, РАЭ (мкг) | 823 | 700–900 |
| Бета-каротин (мкг) | 9,470 | Нет данных |
| Витамин К (мкг) | 5,1 | 90–120 |
| Холестерин (мг) | 1.24 | Нет данных |
Сладкий картофель также содержит витамины группы В, кальций и другие важные витамины и минералы.
Употребление кожуры сладкого картофеля может повысить его пищевую ценность. Цвет кожуры может варьироваться от белого до желтого и от пурпурного до коричневого. Однако какого бы цвета он ни был, он обеспечит дополнительными питательными веществами.
При покупке и приготовлении сладкого картофеля важно следить за тем, чтобы картофель был твердым, с гладкой натянутой кожицей.
Кроме того, всегда храните их в прохладном сухом месте не дольше 3–5 недель.
Советы по приготовлению
Жарьте сладкий картофель, чтобы придать ему естественный вкус, и ешьте его без начинки. Сладкий картофель имеет естественно сладкий и сливочный вкус.
Чтобы поджарить их у костра или на гриле, заверните их в алюминиевую фольгу и поместите в дыхающие угли. Оставьте примерно на 50–60 минут, пока вилка не войдет в них легко.
Люди, которые не планируют есть кожуру, могут положить картофель в угли, не заворачивая его в фольгу.
Чтобы быстро приготовить сладкий картофель, проколите его вилкой, заверните в бумажное полотенце и поставьте в микроволновую печь на сильный огонь, пока он не станет мягким.
Если человек хочет добавить топпинг, попробуйте:
- посыпать корицей, тмином или порошком карри
- ложку нежирного творога или греческого йогурта
- сбрызнуть оливковым маслом
Другие способы Чтобы включить сладкий картофель в рацион, нужно добавить жареный сладкий картофель и орехи пекан в салат и заправить его бальзамическим уксусом, а также добавить сладкий картофель в блины или картофельные оладьи.
Рецепты сладкого картофеля
Попробуйте эти простые и полезные рецепты сладкого картофеля:
Сладкий картофель содержит калий.Высокое потребление калия может не подходить для людей, принимающих бета-адреноблокаторы. Врачи обычно назначают их при сердечных заболеваниях, так как они могут вызвать повышение уровня калия в крови.
Людям с проблемами почек также следует обращать внимание на количество потребляемого калия. Чрезмерное потребление может быть вредным для людей с проблемами почек. Например, серьезные осложнения могут возникнуть, если человек с нарушенной функцией почек потребляет больше калия, чем его почки могут переработать.
Еще один риск, о котором следует знать, заключается в том, что некоторые фрукты и овощи подвержены загрязнению пестицидами.Ежегодно рабочая группа по охране окружающей среды классифицирует продукты в соответствии с их вероятностью загрязнения. В 2019 году сладкий картофель занял 31-е место.
Покупка органических продуктов или выращивание их дома – лучший способ минимизировать риск заражения.
В Интернете можно купить сладкий картофель и продукты из сладкого картофеля.
Q:
Сладкий картофель жирнее, чем белый?
A:
Как сладкий, так и белый картофель являются богатыми питательными веществами углеводами.Также они не полнеют, когда человек ест их в рамках полноценной диеты.
Белый картофель немного более калорийен, чем сладкий картофель, но разница незначительна. Когда дело доходит до выбора между сладким и белым картофелем, люди должны выбирать то, что им больше нравится.
Как и любой другой источник углеводов, не забывайте контролировать порции, если потеря веса является приоритетом.
Джиллиан Кубала, MS, RD Ответы отражают мнение наших медицинских экспертов.Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
.7 Польза картофеля для здоровья и питания
Безглютеновая диета – одна из самых популярных диет во всем мире. Он включает в себя устранение глютена, семейства белков, содержащихся в зернах, таких как полба, пшеница, ячмень и рожь.
Большинство людей не испытывают неблагоприятных симптомов при употреблении глютена.
Однако люди с глютеновой болезнью или без глютеновой чувствительности могут испытывать серьезный дискомфорт при употреблении продуктов, содержащих глютен. Симптомы включают резкую боль в животе, диарею, запор, вздутие живота и кожную сыпь, и это лишь некоторые из них (19, 20).
Если вы придерживаетесь безглютеновой диеты, вам следует подумать о добавлении картофеля в свой рацион. Они, естественно, не содержат глютен, а это значит, что они не вызывают неприятных симптомов.
В то время как картофель не содержит глютен, многие рецепты из него не содержат. Некоторые картофельные блюда, содержащие глютен, включают определенные рецепты запеканки и картофельный хлеб.
Если у вас целиакия или непереносимость глютена, обязательно прочтите полный список ингредиентов перед тем, как съесть блюдо из картофеля.
Резюме Картофель не содержит глютена, что делает его отличным выбором для людей с глютеновой болезнью или без глютеновой чувствительности..
8 продуктов Ваша поджелудочная железа будет вам благодарна
Поджелудочная железа – важная часть нашей пищеварительной системы. Он не только регулирует и нейтрализует кислую пищу, поступающую в наш желудок, ферменты, выделяемые поджелудочной железой, также помогают в переваривании углеводов, белков и липидов. Здоровая поджелудочная железа означает регулируемое потребление сахара и лучшую пищеварительную систему в организме.
Здесь, в AdMe.ru , мы подготовили список продуктов, за которые ваша поджелудочная железа определенно будет вам благодарна.
1. Куркума
Куркуму часто называют естественным противовоспалительным средством, которое помогает уменьшить боль, вызванную ощущением жжения в нашей поджелудочной железе. Мало того, он также стимулирует выработку инсулина в поджелудочной железе, который регулирует уровень сахара в крови и предотвращает диабет.
2. Чеснок
Возможно, вы слышали, как люди советуют есть чеснок и мед натощак. Чеснок – природный антибиотик, и сочетание его с различными продуктами питания многократно усиливает его действие.Чеснок можно использовать в дополнение к меду, луку, пажитнику и т. Д. Эти комбинации, как известно, повышают ваш иммунитет, восстанавливая ткани различных внутренних органов, включая поджелудочную железу.
3. Шпинат
Обогащенный витамином B и железом, шпинат удовлетворяет основные потребности вашей поджелудочной железы. Железо помогает предотвратить воспаление, а витамин B питает поджелудочную железу. Смешайте шпинат с луком, чтобы приготовить салат, или приготовьте жаркое из шпината с чесноком, чтобы порадовать поджелудочную железу.Шпинат богат агентом по борьбе с раком под названием MGDG (моногалактозилдиацилглицерин), который может снизить шансы заболеть раком поджелудочной железы.
4. Брокколи
Брокколи и другие крестоцветные овощи, такие как капуста, цветная капуста и капуста, известны своими свойствами, которые борются с раковыми клетками в поджелудочной железе, сохраняя при этом орган здоровым и здоровым. Эти овощи содержат легкоусвояемые питательные вещества, богатые флавоноидами, которые помогают укрепить механизм детоксикации нашего организма.
5. Красный виноград
Красный виноград содержит ресвератрол, фенольное вещество, которое также считается мощным антиоксидантом. Он помогает уменьшить воспаление поджелудочной железы, а также разрушает раковые клетки поджелудочной железы.
Специалисты советуют принимать один раз в день порцию красного винограда в самом сыром виде. Люди также предпочитают употреблять красное вино, чтобы получить те же преимущества. Однако есть его в сыром виде гораздо полезнее, чем на любом другом этапе.
6.Сладкий картофель
Верите ли вы в теорию о том, что если пища похожа на какой-либо орган в нашем теле, она помогает воспитать этот конкретный орган? Как грецкие орехи вместо мозгов, сельдерей для костей и помидоры для сердца, сладкий картофель по форме и цвету очень похож на поджелудочную железу.
При этом сладкий картофель снижает риск рака поджелудочной железы до 50%. Он также стабилизирует уровень сахара в крови, постепенно высвобождая сахар в кровоток.
7. Орегано
Орегано является многообещающим средством лечения заболеваний, вызванных окислением, таких как диабет, поскольку он содержит фенольные антиоксиданты. Если сообщения соответствуют действительности, орегано является мощным антигипергликемическим веществом, а также полезен для поджелудочной железы.
8. Одуванчик
Чай из одуванчиков уже известен своей детоксикацией печени и поджелудочной железы, что в конечном итоге помогает восстановить поврежденные ткани поджелудочной железы, одновременно увеличивая выработку желчного сока.Экстракт корня одуванчика помогает бороться с раковыми клетками, не оказывая сильного воздействия на незлокачественные.
Бонус: Советы по поддержанию здоровья поджелудочной железы:
Разве этой информацией не стоит делиться? Что ж, тогда поделитесь, если хотите! Если вы думаете, что знаете что-то еще, что может быть полезно для вашей поджелудочной железы, сообщите нам об этом в комментариях.
Какие продукты лучше всего есть для поджелудочной железы?
Вы, вероятно, редко думаете о своей поджелудочной железе, пока что-то не пойдет не так.Расположенная в брюшной полости поджелудочная железа играет жизненно важную роль в преобразовании потребляемой нами пищи в топливо, которое питает клетки организма.
Поджелудочная железа выделяет ферменты в тонкий кишечник, который помогает переваривать белки, жиры и углеводы. Кроме того, поджелудочная железа выделяет в кровоток гормоны инсулин и глюкагон, которые помогают регулировать уровень сахара в крови.
Мы понимаем, что людям с заболеванием поджелудочной железы может быть трудно вообще есть, но правильное питание может оказать глубокое влияние как на качество вашей жизни, так и на результат вашего диагноза.Ниже мы подробно рассмотрим пищевые привычки, которые могут облегчить вашу боль, а также некоторые варианты питания для улучшения здоровья.
Обзор вашего руководства по здоровью: продукты, которые можно есть при панкреатите
В целом, лучшие продукты для людей с проблемами поджелудочной железы – это фрукты, овощи, цельнозерновые и нежирные куски мяса и рыбы. Но есть гораздо больше для здоровья поджелудочной железы, чем просто добавлять в смесь больше овощей и пропускать проезд.
Есть некоторые продукты и напитки, которых стоит избегать, а другие – употреблять в пищу.Вот несколько продуктов, которые вы должны и не должны употреблять, чтобы вылечить поджелудочную железу.
Избегайте алкоголя при заболеваниях поджелудочной железы
Мы знаем, что социальное давление – от безобидных встреч с друзьями до сетевых мероприятий – затрудняет отказ от алкоголя. Но тем, у кого проблемы с поджелудочной железой, было бы намного лучше без этого вещества, и вот почему.
Если вы регулярно употребляете алкоголь, у вас есть риск развития панкреатита – болезненного состояния, при котором воспаляется поджелудочная железа.Со временем запой может вызвать как хронический, так и острый панкреатит, и даже может нанести необратимый вред органу, если вы не будете осторожны.
Что касается острого панкреатита, ученые в настоящее время не имеют четкого представления о том, почему алкоголь связан с этим заболеванием, но они установили, что связь существует. Одна из распространенных теорий заключается в том, что алкоголь содержит молекулу, которая может мешать клеткам поджелудочной железы, мешать им правильно выполнять свою работу и препятствовать выработке ферментов, необходимых для правильного переваривания жиров и масел.
Какой бы ни была причина, существует определенная связь между острым панкреатитом и употреблением алкоголя, уступая только камням в желчном пузыре. Хотя острый панкреатит можно лечить в больнице, и это часто бывает разовым явлением, продолжающееся злоупотребление алкоголем может привести к новым приступам состояния. А если вы несколько раз болели острым панкреатитом, вы рискуете заболеть хронической версией этого состояния.
У хронического панкреатита гораздо более четкая связь с пьянством.Часто это вызвано тем, что пациенты с острым панкреатитом продолжают злоупотреблять алкоголем. Это заболевание может вызвать необратимое повреждение поджелудочной железы, увеличивая вероятность развития рака или борьбы с хроническим болезненным состоянием.
Если у вас хронический панкреатит, лучший путь к улучшению здоровья – это бросить пить:
- Во многих случаях это может помочь облегчить боль и предотвратить дальнейшее повреждение органа.
- Продолжение употребления алкоголя значительно ухудшает положение, увеличивая в три раза шанс умереть от этого состояния.
- При остром панкреатите, даже если он не вызван алкоголем, следует полностью избегать употребления алкоголя в течение как минимум шести месяцев. Вам нужно дать поджелудочной железе время на восстановление.
Бросьте курить, если у вас проблемы с поджелудочной железой
Курение может увеличить риск развития панкреатита. Это не обязательно причина панкреатита, но, безусловно, может ускорить прогрессирование заболевания. Курение также усугубляет воздействие алкоголя на органы.
Курение связано с удвоением риска развития рака поджелудочной железы, поэтому лучше избегать курения по всем известным причинам, если у вас уже есть проблемы с поджелудочной железой.
Чем меньше, тем лучше, когда дело доходит до еды
Чтобы защитить поджелудочную железу, может быть полезно есть небольшими порциями и есть их чаще. Некоторые люди считают, что определенные продукты вызывают симптомы, и по этой причине легче отслеживать продукты, которые заставляют вас чувствовать себя хорошо, например, цельнозерновые и курицу-гриль, по сравнению с едой, в которой было слишком много масла.
Также стоит отметить, что стандартный подход к питанию, состоящий из трех больших приемов пищи в день, не совсем подходит для людей с панкреатитом.Большие порции перевариваются дольше, а когда ваши пищеварительные ферменты не в норме, вы почти наверняка вызовете некоторую боль после еды. Разделите время приема пищи на шесть небольших приемов пищи – это облегчит работу пищеварительной системы и метаболизма.
Отслеживайте прием пищи, чтобы определить триггеры
Если у вас есть проблемы с поджелудочной железой или у вас были проблемы в прошлом, рекомендуется ежедневно записывать свои привычки. Запишите, что вы едите и как часто, и зафиксируйте любые изменения, которые вы заметили в течение дня.Хотя дневник питания может немного раздражать, это отличный инструмент для того, чтобы держать вас под личным контролем, когда дело касается диеты.
Отсюда вы можете избегать продуктов, которые усугубляют ваше состояние. Приступ острого панкреатита характеризуется:
- Тошнота
- Рвота
- лихорадка
- Повышенная частота пульса
- Ощущение глубокого раздражения в животе
Рекомендуется избегать любых предметов, которые вызывают боль или обострения, в течение как минимум двух недель.Очевидно, что в случае более серьезного заболевания следует обратиться к врачу.
Составьте план питания
Если сложно спланировать питание или вы обнаруживаете, что пару раз в неделю по той или иной причине терпите неудачу, это понятно.
Все мы откладываемся и время от времени получаем что-то быстрое и легкое, но хронические заболевания поджелудочной железы требуют большей бдительности, чем люди, которым нужно только заботиться о калориях или пытаться найти сбалансированный подход к питанию. Но составление плана питания может помочь вам удовлетворить ваши диетические потребности для здоровья поджелудочной железы.Несколько советов по планированию здоровой недели на будущее:
- Составьте список покупок на неделю. Включите овощи, фрукты, цельнозерновые продукты, нежирные молочные продукты и белок.
- Купите достаточно продуктов, чтобы удовлетворить как минимум требование «пять в день».
- Еда, которую легко приготовить заранее, например консервированная фасоль, замороженные овощи и большое количество коричневого риса, может облегчить бремя приготовления пищи каждую ночь.
- Выделите время для приготовления еды два раза в неделю. Мы рекомендуем делать это вечером в воскресенье и снова в середине недели.Нарежьте овощи и фрукты, чтобы легко перекусить, и приготовьте несколько обедов в течение рабочей недели.
- Купите пищевые весы и мерные чашки, чтобы подобрать нужный размер порции.
Сведите потребление жира к минимуму
Слишком много жиров в вашем рационе может способствовать панкреатиту. Диета с низким содержанием жиров может сдерживать симптомы, если у вас есть это заболевание, а также помогает предотвратить его появление.
Камни в желчном пузыре, одна из основных причин панкреатита, часто возникают, когда в желчи накапливается слишком много холестерина – вещества, которое организм использует для расщепления жиров.Как правило, насыщенные жиры животного происхождения могут способствовать образованию камней в желчном пузыре или панкреатиту и могут ухудшить симптомы, если у вас уже есть одно из этих состояний. Избавьтесь от сливочного масла, топленого масла, сала и выпечки с высоким содержанием жира и сахара.
Жир, который вы едите, должен поступать из оливкового масла, орехов, семян, авокадо и кокосового масла. Кроме того, масла, богатые MCT, такие как кокосовое и пальмовое масла, не перевариваются за счет использования ферментов поджелудочной железы, что делает их лучшим источником жира, чем подушечка масла или даже разумная порция растительного масла из виноградных косточек.
Стоит ли есть мясо, если у вас проблемы с поджелудочной железой?
Связь между мясом и здоровьем поджелудочной железы связывает потребление с панкреатитом и раком поджелудочной железы. Согласно журналу Национального института рака, регулярное употребление свинины и красного мяса может увеличить риск развития рака поджелудочной железы. То же самое нельзя сказать о яйцах, рыбе и птице.
В дополнение к повышенному риску рака, связанному с вашими гамбургерами, стейками и лакомством из свинины, если вы в настоящее время страдаете от плохой поджелудочной железы, красное мясо и свинина (например, алкоголь или жирная пища) могут вызвать выброс ферментов поджелудочной железы, которые , в свою очередь, может спровоцировать приступ панкреатита.
Жирные и жареные блюда
Подобно красному мясу и субпродуктам, а также свинине жирная пища также может вызывать приступы панкреатита. Это может показаться очевидным, но если вы имеете дело с эпизодом или хроническим заболеванием, вам следует избегать таких продуктов, как картофельные чипсы, майонез и все жареное.
Даже здоровые жиры, такие как оливковое масло или этот намек на масло в хлебе, могут вызвать этот ужасный избыток ферментов, что затрудняет навигацию по обеду вне дома или поесть в ресторане.Ниже мы включили руководство по жирам, чтобы упростить задачу. Не расстраивайтесь, если кажется, что все содержат жир – ниже мы добавили несколько советов, которые помогут придерживаться диеты для оптимального здоровья поджелудочной железы.
Готовьте еду с нуля
Этот совет может привести к некоторым изменениям в вашем образе жизни, но это ваш лучший выбор как для контроля размера порций, так и для того, чтобы держаться подальше от определенных элементов, скрытых в обработанных пищевых продуктах, таких как натрий или насыщенные жиры.А пойти поесть – еще одна проблема. Порции в ресторане значительно больше, чем в среднем на домашний ужин, и во многих случаях шеф-повар не экономит на жире.
К сожалению, это означает, что вы должны взять дело в свои руки ради своей поджелудочной железы, если вы действительно хотите контролировать потребление жира. Приготовление пищи для себя позволяет вам найти рецепты, которые позволят вам сделать более здоровые замены – подумайте о греческом йогурте вместо жирной сметаны или об использовании воды или бульона для увлажнения курицы с риском высыхания.
Тем не менее, не каждый может сделать каждую вещь с нуля. Так что привыкните к чтению этикеток, как будто от этого зависит ваша жизнь. Вот простое практическое правило. Продукт, который можно отнести к категории продуктов с высоким содержанием жира, содержит 17,5 граммов или более жира на каждые 100 граммов. Людям с проблемами поджелудочной железы следует искать продукты, содержащие примерно 3 грамма на каждые 100 граммов.
Также стоит отметить, что многие расфасованные блюда, рекламируемые как низкожирные, могут похвастаться более высоким содержанием сахара или натрия, поэтому вы не упустите слишком много вкуса.Опять же, внимательно читайте этикетки, по возможности придерживаясь натуральных продуктов питания.
Добавьте больше не мясных продуктов в смесь
В Соединенных Штатах многих из нас воспитывает эта непоколебимая идея о том, как приготовить еду – подумайте об одном большом куске мяса с крахмалом и овощами, а также о салате из айсберга, выращенном в больших количествах, и, возможно, об обеденном булочке с маслом. связать все вместе.
Пора отказаться от всего этого образа мышления – это вызов любому, кто меняет диету, будь то веганство, Whole30 или план питания, благоприятный для поджелудочной железы.Мясные блюда должны включать больше овощей и нута, бобов, чечевицы и т. Д., Чем продукты животного происхождения.
Например, если вы готовите соус для спагетти, который обычно требует говяжьего фарша, замените его небольшим количеством индейки и добавьте немного нута и капусты – вы получите дополнительную клетчатку и белок из бобов.
И, эй, чем чаще вы едите овощи, тем сильнее вы их будете испытывать. Вы переучиваетесь – в конце концов, вы будете с нетерпением ждать тарелки, полной чечевицы, овощей и рыбы, и ваше тело тоже.
Снижение количества используемого масла
Мы знаем, что приготовить определенные продукты без масла может быть непросто. Такие продукты, как картофель, просто высыхают и прилипают к сковороде, когда вы пропускаете масло, что задает тон совершенно разочаровывающему блюду. Попробуйте воспользоваться этими советами, чтобы избавиться от масла:
- Измеряйте масло, а не выливайте его в поддон на ходу. Отличный способ отмерить масла – одна чайная ложка на порцию.
- Если вы готовите овощи, такие как брокколи или цветная капуста, попробуйте приготовить их на пару, чтобы приготовить основную часть готовки, а затем добавьте заранее отмеренное масло.
- Если вы готовите мясо, которое прилипает к сковороде, может помочь небольшая капля воды, а не добавление масла.
- Если рецепт требует использования масла в качестве смазки, используйте антипригарный кулинарный спрей и сотрите излишки жира бумажным полотенцем.
- Короче говоря, избегайте использования масла без необходимости.
Возьмите начинки и заправки в свои руки
Заправки для салатов и соусы могут содержать скрытые жиры и избыток натрия. Приготовление заправок, таких как комбинация лимона и мисо или заправка на основе яблочного уксуса, может помочь вам усилить вкус, сохраняя при этом потребление жира под контролем.Добавьте побольше трав для некоторого нюанса.
Для сливок – подумайте о тонких. Для достижения наилучших результатов используйте нежирный йогурт или творог.
Пропустить скин
Это, вероятно, должно быть само собой разумеющимся, но не ешьте кожу в следующий раз, когда будете готовить курицу или индейку.
Удаление лишнего жира
Помните старый трюк с промоканием пиццы? Возможно, это было смешно, когда вы в последний раз видели, как кто-то это делает, но этот принцип может помочь людям с проблемами поджелудочной железы избегать употребления большего количества жира, чем необходимо.Снимите жир с таких блюд, как тушеное мясо или запеканки, слейте лишнее масло перед тем, как подавать жареные овощи – идея вам понятна.
Не жарите еду
При попытке вылечить больную поджелудочную железу вместо жарки можно запекать, готовить на пару, жарить, варить или жарить на гриле. Или приправьте куриным бульоном или овощным бульоном, если вам не хватает минимального количества масла.
Получайте много питательных веществ
Наконец, если вы пытаетесь вылечить поджелудочную железу или избавиться от камней в желчном пузыре, панкреатита и т. Д., Вам нужно есть продукты с большим количеством витаминов, минералов и клетчатки.
Хотя может показаться, что с больной поджелудочной железой нельзя много есть, и хотя это может быть правдой, существует множество продуктов, которые облегчат вашу боль. Они даже могут помочь вылечить хронический или острый панкреатит.
Лучшая еда после приступа панкреатита
Всегда важно правильно питаться, но это особенно актуально для тех, кто страдает заболеваниями поджелудочной железы. Вот некоторые из лучших продуктов при проблемах с поджелудочной железой.
Листовая зелень
Капуста, шпинат, мангольд и зелень горчицы – используйте этих парней в качестве основы для множества будущих салатов.Шпинат богат витамином B и железом, важными питательными веществами для здоровья поджелудочной железы. Кале содержит витамины B, C и K, а также такие минералы, как железо, медь и марганец. Листовая зелень подходит практически ко всему – приготовленная на пару с чесноком и травами, смешанная с супами или поданная вместе с вашим любимым блюдом из макарон.
Тофу
Тофу – отличный выбор для тех, кто заботится о своей поджелудочной железе, так как это хороший источник белка, но при этом с низким содержанием жира.Белок играет жизненно важную роль в исцелении от панкреатита, но слишком много жира из мяса или жирной рыбы может повредить заживляющий орган.
Грибы
Грибы с их землистым вкусом и мягким цветовым профилем могут показаться не самыми питательными веществами в ассортименте, но на самом деле они действительно полезны для здоровья поджелудочной железы. Грибы богаты антиоксидантами, витаминами и минералами и обладают противовоспалительным действием на организм.
Прозрачные жидкости
Те, кто страдает панкреатитом или раком поджелудочной железы, уже знают, что временами вам не хочется есть.Яблочный, виноградный или клюквенный сок, а также куриный или овощной бульон содержат мягкие питательные вещества, если вам нужно отдохнуть от традиционных продуктов. Тем не менее, перед переходом на жидкую диету целесообразно проконсультироваться с врачом.
Кроме того, вам нужно пить много воды. Поджелудочная железа может воспалиться, если вы обезвожены, поэтому рекомендуется всегда держать под рукой бутылку с водой, чтобы ее можно было пить.
Пробиотики
Подумайте о нежирном йогурте, чайном грибе или ферментированных овощах – все эти варианты являются отличными продуктами при проблемах с поджелудочной железой.Они содержат пробиотики, которые помогают иммунной и пищеварительной системам работать более гладко. Обязательно выбирайте йогурты без добавления сахара.
Сладкий картофель, кабачки и прочие апельсиновые продукты
Апельсиновые продукты, такие как сладкий картофель, морковь и кабачки, содержат форму витамина А, известную как бета-каротин, который может оказывать положительное влияние на здоровье поджелудочной железы.
Сладкий картофель содержит комплекс витаминов группы В, витамин С и минералы, такие как марганец и медь.Сквош содержит витамины B6, C и K, а также кальций, холин, калий и магний.
Крестоцветные овощи
Брокколи и другие крестоцветные овощи, такие как цветная капуста, капуста, капуста и брюссельская капуста, содержат противораковые соединения, такие как индол-3-карбинол, витамины C и E и другие, что делает их отличным продуктом для лечения проблем с поджелудочной железой.
Ягоды, вишня и виноград
Эти фрукты, богатые антиоксидантами, помогают предотвратить повреждение клеток во всем организме.Красный виноград содержит мощный антиоксидант, известный как ресвератрол, питательное вещество, содержащееся в красном вине. Поскольку алкоголь не подходит тем, кто стремится к лечению поджелудочной железы, красный виноград может быть отличным способом воспользоваться теми же питательными веществами, но без раздражения.
Получите необходимую помощь для лечения поджелудочной железы
В конце концов, важно иметь связь с продуктами, которые вы добавляете в свой организм. Правильное питание и отказ от неправильных может помочь вам избежать развития панкреатита.Если вы испытываете боль, которая, по вашему мнению, может быть связана с камнями в желчном пузыре, панкреатитом или раком поджелудочной железы, и находитесь в районе Балтимора, заполните форму, чтобы назначить консультацию с доктором Фрейманом или одним из наших специалистов по печени и поджелудочной железе.
Видео-свидетельство пациента с раком поджелудочной железы, леченного доктором Марком Фрейманом.
Эта статья была рецензирована доктором Марком Фрейманом 22 ноября 2017 г. с медицинской точки зрения.
8 продуктов, которые идеально подходят для здоровой поджелудочной железы – ViralNova
Пищеварительный тракт – довольно сложная часть человеческого тела.Он начинается там, где пища попадает в рот, распространяется вниз по пищеводу, через желудок и кишечник и, в конечном итоге, выходит из организма. Есть также много побочных процессов, которые также являются его частью, включая поджелудочную железу.
Поджелудочная железа – очень важная часть пищеварительной системы, поскольку она нейтрализует и регулирует кислую пищу с помощью ферментов. Эти ферменты также помогают вашему организму переваривать белки, углеводы и липиды из пищи, которую вы едите. Когда ваша поджелудочная железа здорова, уровень сахара в вашей системе регулируется должным образом, что способствует укреплению пищеварительной системы.Следующие продукты могут помочь поджелудочной железе правильно выполнять свою работу.
1. Куркума
Куркума – это ароматный порошок, который получают из растения семейства имбирных. Его часто используют для окрашивания и придания вкуса различным блюдам, в частности азиатской. Это также то, что имеет много преимуществ для здоровья, в том числе противовоспалительные свойства, которые могут уменьшить боль. Поджелудочная железа может испытывать определенные ощущения жжения, и куркума может помочь значительно их уменьшить.Кроме того, этот натуральный продукт помогает поджелудочной железе вырабатывать инсулин, что помогает предотвратить диабет и регулировать уровень сахара в крови.
2. Чеснок
Если есть один продукт, который много лет подвергался прессе, то это чеснок. На самом деле, вы, вероятно, слышали, как люди говорят о том, чтобы есть смесь меда и чеснока натощак. Это, безусловно, может помочь в процессе пищеварения, но это намного больше, чем просто облегчение пищеварения.Чеснок обладает антибиотическими свойствами, и когда он сочетается с некоторыми продуктами питания, эффект усиливается. Некоторые из продуктов, которые хорошо сочетаются с чесноком, включают лук, мед и пажитник. Регулярно употребляя эти продукты, вы укрепите свою иммунную систему и улучшите работу многих внутренних органов, включая поджелудочную железу.
3. Шпинат
Шпинат богат железом и витамином B. Витамин B питает поджелудочную железу, а железо помогает уменьшить воспаление.Шпинат можно сочетать с различными продуктами, чтобы еще больше помочь поджелудочной железе. Многие люди любят шпинат и жаркое вместе с чесноком или луком и салатом.
Еще одним преимуществом шпината является то, что он содержит много MGDG, который, как известно, естественным образом борется с раком и может помочь снизить риск рака поджелудочной железы.
4. Брокколи
Крестоцветные овощи известны своей способностью бороться с раком, они защищают поджелудочную железу и защищают ее от болезней.Крестоцветные овощи, включая капусту, капусту, цветную капусту и брокколи. Они полны флавоноидов, идеально подходят для детоксикации человеческого организма.
5. Виноград
Часто рекомендуется есть красный виноград, потому что он содержит ресвератрол, мощное антиоксидантное вещество. Когда вы едите красный виноград, он может уменьшить воспаление поджелудочной железы, а также удалить раковые клетки поджелудочной железы.
Как правило, рекомендуется ежедневное употребление сырого красного винограда.Немного красного вина также может помочь в достижении этих преимуществ.
6. Сладкий картофель
Существует теория, что мы должны есть пищу, похожую на внутренний орган, потому что она полезна для этого органа. Например, вы можете слышать о том, что сельдерей полезен для здоровья, помидоры – для сердца, а грецкие орехи – для нашего мозга. Сладкий картофель очень похож на нашу поджелудочную железу. Они не только выглядят так, но есть свидетельства того, что они могут снизить риск рака поджелудочной железы до 50%.У них также низкий гликемический индекс, поэтому они медленно выделяют сахар в крови в кровоток.
7. Орегано
Многие расстройства, связанные с окислением, можно лечить с помощью душицы. Он обладает мощным антиоксидантным действием и может быть антигипергликемическим, что как раз подходит для поджелудочной железы.
8. Одуванчик
Регулярное употребление чая из одуванчиков может помочь вывести токсины из печени и поджелудочной железы. Он полностью обновляет поджелудочную железу, удаляя поврежденные ткани и помогая вырабатывать желчный сок.Есть также некоторые доказательства того, что экстракт корня одуванчика может бороться с раковыми клетками, не оказывая слишком сильного воздействия на доброкачественные клетки.
Дополнительные советы для здоровой поджелудочной железы:
Если вы страдаете панкреатитом, примерно 30-40% ваших калорий должны поступать из жиров, полученных из природных ресурсов.
Избегайте обработанных пищевых продуктов, рафинированных углеводов и алкоголя.
Вы можете снизить риск панкреатита, если будете пить много воды в течение дня.
Диета при панкреатите – продукты, которых следует есть и избегать, и образ жизни, которым следует следовать
Во всем мире более 100 000 человек страдают панкреатитом (1).Панкреатит может быть острым или хроническим, в зависимости от тяжести состояния. А чтобы ускорить выздоровление и предотвратить такие осложнения, как аномальный уровень сахара в крови, проблемы с почками и повторяющиеся эпизоды острого панкреатита, вы ДОЛЖНЫ соблюдать диету, благоприятную для панкреатита (2). Прочтите этот пост, чтобы узнать, что есть и чего избегать, о плане диеты при панкреатите и необходимых изменениях образа жизни. Но сначала коротко о панкреатите. Проведите вверх!
Что вызывает панкреатит?
Панкреатит возникает из-за воспаления поджелудочной железы, которое обычно очень болезненно и может потребовать хирургического вмешательства (3).Поджелудочная железа, удлиненная железа, находится в висцеральной полости и почти покрыта желудком и двенадцатиперстной кишкой. Основная функция поджелудочной железы – секретирование ферментов и гормонов поджелудочной железы. Он выделяет инсулин и глюкагон, гормоны, которые помогают регулировать уровень сахара в крови, и пищеварительные ферменты, такие как трипсин, амилаза и липаза, которые расщепляют и метаболизируют белки, углеводы и жиры (4).
Обычно ферменты поджелудочной железы секретируются в верхней части тонкой кишки, где происходит основное расщепление пищи и всасывание питательных веществ (5).Но из-за камней в желчном пузыре, избытка алкоголя, курения, аутоиммунных заболеваний или дефектных генов ферменты поджелудочной железы секретируются самой поджелудочной железой, а не тонкой кишкой. А это приводит к воспалениям и неспособности переваривать и усваивать пищу.
Панкреатит бывает двух типов – острый и хронический. Прокрутите вниз, чтобы найти разницу между ними.
В чем разница между острым и хроническим панкреатитом?
Вот основные различия между острым и хроническим панкреатитом:
Острый панкреатит вызывает активное воспаление поджелудочной железы, вызывающее внезапные приступы боли в животе и повышение уровня ферментов в крови.Боль может усиливаться после еды и возникает в верхней средней или левой части живота. В некоторых случаях это может длиться несколько дней. В тяжелых случаях острого панкреатита может потребоваться операция.
Хронический панкреатит – это состояние, при котором боль не такая сильная, как при остром панкреатите, но оно вызывает повреждение поджелудочной железы в результате кальцификации, воспаления протоков и фиброза. И это плохие новости. Потому что это означает, что поджелудочная железа перестала работать, и вы можете быть предрасположены к диабету, проблемам с печенью, анемии и недоеданию.
А теперь давайте посмотрим на симптомы острого и хронического панкреатита.
Симптомы острого панкреатита
Около 30 из 100 000 человек страдают острым панкреатитом (6). И симптомы обычно следующие:
- Боль в верхней части живота, которая может приходить и уходить или сохраняться
- Лихорадка
- Неспособность переваривать пищу
- Тошнота
- Боль сразу после еды
- Рвота
- Болезненный живот
- Верхнее сердце рейтинг
- Боль в спине и плечах
Симптомы хронического панкреатита
Около 5–12 из 100 000 человек заболевают хроническим панкреатитом (7).Несоблюдение диеты при панкреатите даже после того, как поставлен диагноз острый панкреатит, приводит к этому. А вот симптомы хронического панкреатита:
- Резкое похудание
- Стеаторея – жирный стул с неприятным запахом
- Затруднение дыхания
- Усталость
- Обезвоживание
- Диарея
- Тошнота
- Рвота
- В некоторых случаях боль может уменьшиться, указывая на то, что поджелудочная железа перестает работать.
Помните, что боль в животе может возникнуть по разным причинам.Не паникуй. Обратитесь за помощью и немедленно обратитесь за медицинской помощью.
Чтобы снизить вероятность повторения приступов боли при панкреатите, необходимо позаботиться о том, что вы едите. Вот несколько рекомендаций по диете при панкреатите. Взглянуть.
Рекомендации по диете при панкреатите
Вот несколько рекомендаций по диете при остром и хроническом панкреатите:
- Всегда сосредотачивайтесь на потреблении здоровой пищи.
- Соблюдайте диету с низким содержанием жиров, чтобы предотвратить обострение воспаления.
- Прекратите употреблять алкоголь и курить.
- Потребляйте МСТ (триглицериды со средней длиной цепи), поскольку они не требуют переваривания ферментов поджелудочной железы.
- Проконсультируйтесь с врачом и получите добавки с пищеварительными ферментами.
- Проконсультируйтесь с врачом и примите добавки витаминов A, E, D, K и B12.
- Проконсультируйтесь с врачом и примите такие минералы, как кальций и железо.
- Ешьте от 6 до 7 небольшими порциями в течение дня.
- Не ешьте за один раз слишком много продуктов с высоким содержанием клетчатки.
- Ешьте вареные овощи и пюре, чтобы уменьшить нагрузку на желудок.
Теперь позвольте мне перечислить продукты, которые вы можете есть, и продукты, которых следует избегать. Прокрутить вниз.
[Читать: 7-дневный план диеты для похудания для вегетарианцев]
Диета при панкреатите – продукты питания
Вот продукты, которые вы можете употреблять, если страдаете панкреатитом:
- Овощи – Шпинат, цветная капуста, сладкий картофель, зеленый лук, морковь, свекла и огурец.
- Фрукты – Вишня, черника, очищенное яблоко и ананас.
- MCT – Кокос, кокосовое масло, йогурт и молоко.
- Белок – Чечевица, фасоль и нежирное мясо.
- Цельнозерновые – Ячмень, овес и белый рис.
- Напитки – Вода, процеженный фруктовый сок, кокосовая вода и пахта.
- Приправы – Хумус из нута и зеленого горошка.
Примечание: Если у вас хронический панкреатит, вам может быть запрещено употреблять бобы и цельнозерновые.Ваш врач / диетолог посоветует вам прием пищи в зависимости от тяжести состояния.
А теперь давайте взглянем на продукты, которых следует избегать.
Диета при панкреатите – Продукты, которых следует избегать
- Продукты с высоким содержанием сахара – Эти продукты повышают уровень триглицеридов, что может еще больше усугубить острый панкреатит.
- Газированные напитки
- Продукты с высоким содержанием жира, такие как сливочное масло, авокадо, сушеный кокос, орехи, семена, ореховое масло и сало.
- Фрукты и плоды с кожурой с высоким содержанием клетчатки.
- Продукты с высоким содержанием натрия, такие как вафли, сырные шарики и обработанное мясо.
- Мясо с высоким содержанием жира, например, говядина и свинина.
- Майонез
- Напитки с добавлением сахара, например, пакетированные соки и энергетические напитки.
- Полножирные молочные продукты
- Гамбургер, пицца, картофель фри и жареный цыпленок.
- Торт, выпечка, пончики, мороженое и молочные коктейли.
Совершенно очевидно, что вы должны избегать продуктов, которые являются нездоровыми и заставляют вашу пищеварительную систему усердно работать, чтобы помочь их переваривать.Используя рекомендации по диете и список продуктов, которых следует избегать, я составил образец диеты при панкреатите. Это даст вам представление о времени и порции продуктов, которые вы должны употреблять. Обязательно проконсультируйтесь с врачом, если решите следовать этой диете.
Таблица диеты для восстановления при панкреатите
Когда дело доходит до пациентов с панкреатитом, питание очень важно. Чтобы выздороветь и избежать заболеваний, вызванных панкреатитом, таких как камни в желчном пузыре, рак поджелудочной железы, диабет и недоедание, пациенты должны соблюдать правильную диету.Вот таблица диеты при остром панкреатите – взгляните.
| Питание | Что поесть |
| Раннее утро (7:00) | 1 стакан воды натощак |
| Завтрак ) | 1 стакан сока из 1 очищенного яблока + ½ стакана шпината + 1 морковь + 1 яйцо всмятку Или 1 миска каши из зеленых ростков с овощами |
| Середина утра (10:30.м.) | 1 огурец |
| Обед (12:30) | Рыба-пашот (без кожи) + вареные овощи |
| Закуска (15:30) | 1 чашка детского морковь и хумус |
| Ужин (19:00) | Овощной бульон со средней тарелкой |
приступы боли.
Помимо диеты, благоприятной для лечения панкреатита, вы должны вести хороший образ жизни. Потому что в большинстве случаев ваш образ жизни определяет, собираетесь ли вы вести жизнь без болезней. Так что не упускайте следующие моменты.
Рекомендуемое изменение образа жизни при панкреатите
- Выпивайте 3 литра воды каждый день.
- Бросить курить и употреблять алкоголь.
- Ешьте домашнюю еду.
- Ешьте здоровую пищу и избегайте продуктов, которые могут вызвать воспаление поджелудочной железы.
- Практикуйте медитацию и йогу.
- Гулять.
- Присоединяйтесь к группе поддержки, чтобы обсудить это и получить поддержку людей, которые понимают, через что вы проходите.
- Не пропускайте встречи с врачом. Если вы это сделаете, перенесите их.
Эти изменения образа жизни являются обязательными, чтобы вы могли предотвратить следующие риски.
Осложнения панкреатита для здоровья
- Дальнейшее обострение панкреатита
- Печеночная недостаточность
- Рак поджелудочной железы
- Поражение почек
- Недоедание
- Диабет
Помимо изменения диеты и образа жизни, вы также должны знать о других доступных методах лечения при панкреатите.Взгляните на список ниже.
Другие варианты лечения панкреатита
- Голодание – Врачи рекомендуют голодание в течение нескольких дней, чтобы дать вашей пищеварительной системе отдохнуть и снять воспаление.
- Обезболивающие – Боль при остром панкреатите невыносима, поэтому врачи часто рекомендуют обезболивающие.
- Внутривенные жидкости – Во время лечения панкреатита у вас может развиться обезвоживание.Таким образом, жидкость проходит через ваши вены, чтобы вы не обезвоживались.
- Хирургия желчного пузыря – Поскольку желчные камни также могут вызвать панкреатит, вам, возможно, придется пройти операцию на желчном пузыре для удаления желчных камней.
- Хирургия поджелудочной железы – Операция на поджелудочной железе помогает удалить лишнюю жидкость или больную часть поджелудочной железы.
- Удаление непроходимости желчного протока – Панкреатит также может быть вызван сужением или закупоркой желчного протока. Поэтому ваш врач может провести процедуры по расширению желчного протока.
Совершенно очевидно, что вы не хотите усугублять состояние. Соблюдайте диету при панкреатите, чтобы успокоить поджелудочную железу и помочь ей зажить. Немедленно обратитесь к врачу, если вы испытываете какие-либо симптомы, перечисленные в статье. Заботиться!
Ответы экспертов на вопросы читателей
Смогу ли я заниматься обычными делами?
Это зависит от вашего состояния. Если ваш врач рекомендует отдых, вам следует избегать физических нагрузок. Можно делать изометрические упражнения и растяжку.
Смогу ли я употреблять алкоголь после выздоровления?
Нет. Не рекомендуется употреблять алкоголь. Это только усугубит состояние и заставит вас снова обостриться.
Повлияет ли курение на мою болезнь?
Да, будет. Следовательно, лучше бросить курить.
Рекомендованные статьи: Была ли эта статья полезной? Связанные Следующие две вкладки изменяют содержимое ниже.Чарушила Бисвас – старший автор контента и сертифицированный специалист ISSA по фитнесу и питанию. Она выпускница Университета VIT в Веллоре и работала с трансгенной пшеницей в рамках своей магистерской диссертации в NRCPB (IARI), Нью-Дели. После получения степени магистра она увлеклась питанием и фитнесом, которые тесно связаны с психологией человека. Это побудило ее написать обзорную статью в 2015 году. Она написала более 200 статей о фитнесе и питании.В свободное время Чарушила любит готовить и увлекается мобильной фотографией.
MGDG, экстрагированный из шпината, усиливает цитотоксичность радиации в клетках рака поджелудочной железы
Abstract
Предпосылки
В нашем предыдущем исследовании было обнаружено, что очищенный из шпината моногалактозилдиацилглицерин (MGDG), очищенный из шпината, оказывает цитотоксическое действие на линии раковых клеток человека. Это исследование дополнительно оценило, может ли MGDG усиливать цитотоксические эффекты радиации в клетках рака поджелудочной железы человека in vitro и in vivo.
Методы
Гликоглицеролипиды из шпината, включая MGDG, экстрагировали из сушеного шпината. Цитотоксичность MGDG оценивали с помощью анализа MTT с использованием четырех клеточных линий рака поджелудочной железы человека (MIAPaCa-2, AsPC-1, BxPC-3 и PANC-1) и нормальных фибробластов кожи человека (NHDF). Эффекты радиации и MGDG отдельно или в комбинации в клетках MIAPaCa-2 анализировали с помощью анализов образования колоний и апоптоза, вестерн-блоттинга и анализа клеточного цикла и повреждений ДНК (окрашивание очагов γ-h3AX и анализ комет).Ингибирующие эффекты на рост опухоли оценивали на модели опухоли с ксенотрансплантатом мыши.
Результаты
MGDG показал дозозависимую и зависящую от времени цитотоксичность с половинными максимальными ингибирующими концентрациями (IC 50 ) в клетках PANC-1, BxPC-3, MIAPaCa-2 и AsPC-1 через 72 часа, равные 25,6 ± 2,5, 26,9 ± 1,3, 18,5 ± 1,7 и 22,7 ± 1,9 мкМ соответственно. Анализ образования колоний выявил меньшее количество колоний клеток MIAPaCa-2, BxPC-3 и AsPC-1 при обработке как MGDG, так и облучения по сравнению с одним облучением ( P <0.05). Комбинация MGDG и радиации индуцировала более высокую долю апоптоза в клетках MIAPaCa-2; этот эффект был связан с повышенным высвобождением цитохрома с митохондриями и активацией расщепленной полимеразы поли (АДФ-рибозы) и каспазы-3. Было обнаружено повреждение ДНК, и механизмы репарации ДНК чаще нарушались в клетках, получавших комбинированное лечение, по сравнению с любым из них по отдельности. Рост опухоли подавлялся в большей степени у мышей, получавших внутриопухолевую инъекцию MGDG в сочетании с облучением, по сравнению с любой из них отдельно ( P <0.05).
Выводы
Это первое сообщение, демонстрирующее, что MGDG усиливает цитотоксичность излучения, вызывая апоптоз раковых клеток in vitro и in vivo. Наши результаты показывают, что эта терапевтическая комбинация может быть эффективной стратегией лечения рака поджелудочной железы.
Ключевые слова: Моногалактозилдиацилглицерин (MGDG), Радиация, Рак поджелудочной железы, Радиосенсибилизатор, Апоптоз
Предпосылки
Рак поджелудочной железы остается серьезной проблемой общественного здравоохранения как третья ведущая причина смерти от рака в Европе, четвертая в Европе. США и пятое (мужчины) или шестое (женщины) в Японии [1–3].Недавние исследования in vitro и in vivo показали, что потребление овощей и фруктов с химиопрофилактическими компонентами может снизить риск рака [4–6]. Тилакоидная мембрана хлоропластов высших растений содержит гликоглицеролипиды, такие как моногалактозилдиацилглицерин (MGDG), дигалактозилдиацилглицерин (DGDG) и сульфохиновозилдиацилглицерин (SQDG) [7]; эти соединения обладают потенциальными противораковыми функциями, включая ингибирование ДНК-полимеразы и подавление пролиферации раковых клеток [8], при этом MGDG проявляет более сильную противоопухолевую и противовоспалительную активность, чем другие [9].Шпинат является основным источником гликоглицеролипидов и имеет самое высокое содержание МГДГ среди овощей, фруктов и злаков, протестированных на сегодняшний день [10–12].
Для повышения выживаемости больных раком поджелудочной железы использовались различные подходы, включая адъювантную химиотерапию [13–15], предоперационную химиолучевую терапию [16–18] и индукционную химиотерапию с последующей химиолучевой терапией [19, 20]. Наше предыдущее исследование показало, что MGDG усиливает цитотоксические эффекты гемцитабина (GEM) – ключевого препарата для лечения рака поджелудочной железы – возможно, путем избирательного ингибирования репликативных ДНК-полимераз млекопитающих, в частности pol γ [21].
В настоящем исследовании дополнительно изучалось, может ли MGDG усиливать действие радиации на клеточные линии рака поджелудочной железы человека in vitro и in vivo.
Методы
Выделение MGDG из шпината
В данном исследовании использовался шпинат ( Spinacia oleracea ) подвида Anna. Сушеный шпинат экстрагировали этанолом; экстракт разбавляли 70% водным этанолом и подвергали колоночной хроматографии Diaion HP-20 (Sigma-Aldrich, Сент-Луис, Миссури, США), затем элюировали 95% водным этанолом.Элюат упаривали досуха; остаток повторно растворяли в хлороформе и полученный раствор подвергали хроматографии на колонке с силикагелем PSQ60B (Fuji Silysia Chemical, Токио, Япония). После промывания смесью хлороформ / этилацетат (1: 1 об. / Об.) Колонку элюировали этилацетатом, и элюат очищали с использованием картриджа Sep-Pak C 18 (Waters, Milford, MA, USA), который затем промывали. элюируют метанолом. Фракцию МГДГ упаривали, получая чистый МГДГ (~ 98%). Чистота была подтверждена с помощью высокоэффективной жидкостной хроматографии на силикагеле с нормальной фазой (Shiseido, Токио, Япония) в сочетании с испарительным детектором рассеяния света (M&S Instruments, Осака, Япония) с хлороформом / метанолом (1/1, об. / Об.). ) использовали в качестве элюента.
Культура клеток и оценка жизнеспособности
Клеточные линии MIAPaCa-2, PANC-1, BxPC-3 и AsPC-1 рака поджелудочной железы человека, а также клетки Raji и HL60 были получены из Американской коллекции типовых культур (Манассас, Вирджиния, США). ) и культивировали в среде Roswell Park Memorial Institute 1640 с добавлением 10% фетальной бычьей сыворотки, пенициллина (100 Ед / мл), стрептомицина (100 мкг / мл). Клеточные линии карциномы толстой кишки HCT116 с p53 дикого типа (HCT116 p53 + / + ) и их изогенные производные, лишенные p53 (HCT116 p53 – / – ), были подарком Dr.Берт Фогельштейн (Университет Джона Хопкинса, Балтимор, Мэриленд, США). Клетки поддерживали в среде McCoy 5A. Первичные нормальные дермальные фибробласты человека (NHDF) были приобретены у Cell Systems Corp. (Киркланд, Вашингтон, США) и содержались в соответствии с инструкциями поставщика. Цитотоксичность MGDG оценивали с помощью анализа 3- (4,5-диметилтиазол-2-ил) -2,5-дифенилтетразолийбромида (МТТ). Цитотоксичность в сочетании с облучением оценивали с помощью анализа образования колоний. Для анализа МТТ клетки обрабатывали 0, 2, 5, 10, 20, 50 или 100 мкМ MGDG или соответствующими дозами диметилсульфоксида (ДМСО) в течение 24, 48 или 72 часов при 37 ° C во влажной атмосфере 5 ° C. % CO 2 ; Через 2 ч после добавления раствора МТТ (0.6 мг / мл в воде, очищенной Milli-Q), клетки лизировали в 200 мкл свежего ДМСО. Для анализа образования колоний клетки MIAPaCa-2, BxPC-3 и AsPC-1 обрабатывали 40–60 мкМ MGDG или 0,8% ДМСО в течение 24 часов, а затем подвергали воздействию 0, 2, 4 и 8 Гр излучения. Через 9–12 дней колонии фиксировали раствором 10% метанола и 20% уксусной кислоты, окрашивали метиленовым синим и подсчитывали под световым микроскопом.
Рентгеновское облучение
Рентгеновское облучение проводили на приборе MBR-1505R2 (Hitachi, Токио, Япония) при напряжении 150 кВ и токе 5 мА с алюминиевым фильтром толщиной 1 мм (0 .5 Гр / мин на мишени) для исследований in vitro и in vivo. Мышей анестезировали внутрибрюшинным введением сомнопентила (0,1 мг / г веса тела), а затем анестезировали и иммобилизовали в индивидуальном ремне безопасности, который обнажал имплантированные опухоли, защищая остальную часть тела свинцом во время облучения.
Анализ апоптотических клеток
Апоптоз оценивали на основе фрагментации ДНК с использованием набора для окрашивания APO-Direct Assay Staining (BD Biosciences, Сан-Диего, Калифорния, США), как описано ранее [22].В этом анализе разрывы ДНК метят флуоресцеинизотиоцианатом (FITC) -2′-дезоксиуридин-5′-трифосфатом, и клетки анализируют с помощью проточной цитометрии. Клетки MIAPaCa-2 обрабатывали одним MGDG (25 мкМ) в течение 24 часов, только радиацией (5 Гр) в течение 12 часов или их комбинацией. Клетки собирали трипсинизацией, промывали фосфатно-солевым буфером (PBS), а затем фиксировали в 1% параформальдегиде в течение 15 минут, а затем в 70% этаноле в течение ночи при -20 ° C. Раствор для мечения ДНК, содержащий FITC, добавляли на 30 мин; клетки ресуспендировали в PBS и апоптоз выявляли проточной цитометрией на приборе FACS Calibur (Becton Dickinson, Franklin Lakes, NJ, USA).Данные анализировали с помощью программного обеспечения CellQuest (Becton Dickinson), и количество апоптотических клеток определяли как процент от общего числа клеток.
Вестерн-блот-анализ
Клетки MIAPaCa-2 высевали с плотностью 2 × 10 6 / лунку в 6-луночный планшет в течение 24 часов, затем промывали PBS и инкубировали с различными концентрациями MGDG в течение 24 часов. Клетки дважды промывали PBS и лизировали в буфере для лизиса, состоящем из 20 мМ HEPES (pH 7,5), 10% глицерина, 1,5 мМ MgCl 2 , 1 мМ TritonX-100 и коктейля из ингибиторов протеазы (Roche Life Science, Токио, Япония. ) с последующим кипячением в течение 5 мин.Для выделения цитозольной и митохондриальной фракций клетки MIAPaCa-2 собирали соскабливанием на льду и ресуспендировали в 500 мкл буфера А, состоящего из 20 мМ HEPES (pH 7,5), 10 мМ KCl, 1,5 мМ MgCl 2 , 1 мМ EDTA, 1 мМ EGTA и коктейль из ингибиторов протеазы. После инкубации на льду в течение 1 ч клетки лизировали путем повторного (20–30 раз) пассажа через иглу 27-го размера. Лизаты центрифугировали при 750 × g в течение 5 минут при 4 ° C, а супернатант центрифугировали при 10000 × g в течение 15 минут при 4 ° C.Осадок митохондрий промывали один раз в буфере А и лизировали в буфере для образцов Лэммли. Супернатант центрифугировали при 100000 × g в течение 30 минут при 4 ° C для получения цитозольной фракции. Концентрации белка измеряли с помощью набора для анализа белка бицинхониновой кислоты (Pierce Biotechnology, Рокфорд, Иллинойс, США) в соответствии с протоколом производителя. Белки разделяли электрофорезом в полиакриламидном геле с додецилсульфатом натрия, а затем переносили на нитроцеллюлозные мембраны, которые блокировали 5% обезжиренным молоком в PBS и зондировали в течение ночи при 4 ° C первичными антителами против следующих белков: актина (Santa Cruz Biotechnology, Даллас, Техас, США), поли (АДФ-рибоза) полимераза (PARP) (Cell Signaling Technology, Данверс, Массачусетс, США), каспаза-3 (Cell Signaling Technology), прокаспаза-3 (GeneTex, Ирвин, Калифорния, США). США), B-клеточная лимфома (Bcl) -2 (Santa Cruz Biotechnology) и Bcl-2-связанный X-белок (Bax) (Santa Cruz Biotechnology).Иммунореактивность определяли с помощью набора для усиленной хемилюминесценции (GE Healthcare, Little Chalfont, UK), а белковые полосы визуализировали с помощью Amersham Imager 600 (GE Healthcare). Интенсивность сигнала определяли количественно с использованием программного обеспечения Multi Gauge v.3.0 (Fujifilm, Tokyo, Japan).
Анализ клеточного цикла
Влияние MGDG на клеточный цикл оценивали с помощью проточной цитометрии, как описано ранее [23]. Вкратце, клетки MIAPaCa-2 (3 × 10 5 клеток в 25-мл колбе) обрабатывали 40 мкМ MGDG, 8 Гр излучения или их комбинацией в течение 24 часов.Клетки облучали в течение 12 часов после добавления MGDG и инкубировали в течение 12 часов, затем фиксировали на льду в течение 30 минут в PBS (pH 7,4), содержащем 2% формальдегид, и хранили при -20 ° C до анализа. Клетки промывали и инкубировали в течение 15 минут в фосфатно-лимонно-кислотном буфере, состоящем из 20% Тритона X и 5 мг / мл рибонуклеазы А в PBS, затем ресуспендировали в 50 мг / мл йодида пропидия в течение по меньшей мере 15 минут при комнатной температуре в темноте; содержание ДНК в образцах анализировали методом проточной цитометрии с использованием прибора FACScan (Becton Dickinson) с использованием 488-нм лазера при 15 мВт и полосового фильтра 585/420 нм.По крайней мере, 20 000 событий было зарегистрировано с использованием программного обеспечения CellQuest (Becton Dickinson). Эксперимент проводился не менее двух раз. Фракции G1, S и G2 были идентифицированы путем выбора областей, состоящих из живых клеток, и исключения областей, содержащих мертвые клетки.
Обнаружение повреждений ДНК in vitro
Индукцию повреждений ДНК исследовали путем выявления фосфорилированных гистон-2AX (γ-h3AX) -положительных очагов с помощью иммуноцитохимии [24]. Вкратце, клетки MIAPaCa-2 субкультивировали в чашки диаметром 35 мм и обрабатывали 40 мкМ MGDG в течение 1 ч и / или 8 Гр радиации.Затем клетки фиксировали в 4% параформальдегиде в PBS в течение 20 минут, повышали проницаемость с помощью 0,1% Triton X-100 в PBS в течение 5 минут и блокировали 5% бычьим сывороточным альбумином в PBS в течение 60 минут. Клетки инкубировали с кроличьими антителами против γ-h3AX (1: 200; Cell Signaling Technology, Danvers, MA, США) в течение ночи при 4 ° C с последующей инкубацией с конъюгированными с тетраметилродаминизотиоцианатом вторичными антителами против кроликов (1:20). ; Dako, Glostrup, Дания) в течение 90 мин при комнатной температуре. Ядра окрашивали 4 ‘, 6-диайдино-2-фенилиндолом, и клетки визуализировали с помощью флуоресцентного микроскопа (BZ-9000; Keyence, Осака, Япония).Ядерные очаги γ-h3AX в 200 клетках в каждой экспериментальной группе были подсчитаны вручную, и данные представлены в виде среднего значения ± стандартное отклонение трех случайных полей.
Анализ комет для обнаружения нарушения репарации ДНК
Щелочной анализ комет проводили с использованием набора (Trevigen, Gaithersburg, MD, USA) в соответствии с инструкциями производителя. Вкратце, готовили 250 мл 0,65% нормальной агарозы, каплю помещали на матовое предметное стекло, накрывали покровным стеклом и давали возможность затвердеть.Суспензию клеток (100 мл) смешивали в соотношении 1:10 с 0,5% агарозой с низкой температурой плавления, и 100 мкл смеси наносили пипеткой на предметные стекла и давали возможность затвердеть. Добавляли последний слой 0,5% агарозы с низкой температурой плавления, и затем слайды погружали на 1 час при 4 ° C в темноте в холодный раствор для лизиса, состоящий из 2,5 М NaCl, 100 мМ ЭДТА, 300 мМ NaOH, 10 мМ. Трис и 34 мМ N-лауроилсаркозин (pH 10) с 10% ДМСО и 1% Triton X-100, добавленными непосредственно перед использованием. Слайды помещали в резервуар для электрофореза подводного типа, содержащий 300 мМ NaOH и 1 мМ ЭДТА (pH 13.5) на 15мин. Затем проводили электрофорез при 0,8 В / см в течение 15 минут. Предметные стекла трижды промывали нейтрализующим буфером (0,5 М Трис, pH 7,4) и окрашивали раствором 1 мкл SYBR Green Gold в 30 мл буфера Трис / ЭДТА.
Оценка эффекта ингибирования роста опухоли in vivo.
Самцов мышей BALB / cAJcl-nu / nu (возраст 4 недели; n = 10 на группу) использовали для модели ксенотрансплантата. Эксперименты проводились в строгом соответствии с институциональными этическими принципами.Каждой мыши вводили подкожно внутриопухолевую инъекцию 2 × 10 7 клеток MIAPaCa-2, ресуспендированных в матригеле (BD Biosciences), а затем случайным образом делили на следующие четыре группы: контрольная, MGDG (инъекция 2 мг раствора MGDG дважды по очереди. дней для обеспечения хорошего проникновения в опухоль), облучения (5 Гр) и их комбинации. Для этой процедуры использовали MGDG в концентрации 50 мг / мл (62,5 мМ) в растворителе, а 4 мг раствора MGDG (две инъекции 2-мг раствора MGDG) использовали для приготовления 50 мкМ MGDG.Чтобы оценить ингибирующий рост опухоли эффект MGDG и / или облучения, размер опухоли измеряли два или три раза в неделю путем расчета объема по формуле L × W 2 × (π / 6), где L и W – соответственно самый длинный и самый короткий диаметры опухоли. Все эксперименты на животных были одобрены Комитетом по уходу и использованию животных (разрешение № 100605R1) и проводились в соответствии с Правилами проведения экспериментов на животных Университета Кобе.
Статистический анализ
Данные представлены как среднее ± стандартная ошибка.Различия между группами оценивали с помощью теста Стьюдента t . Данные считались статистически значимыми при P <0,05.
Результаты
Жизнеспособность клеток
По сравнению с DGDG или SQDG, MGDG показал отчетливые цитотоксические эффекты на рост раковых клеток человека (таблица). MGDG показал дозозависимую и зависящую от времени цитотоксичность для всех четырех клеточных линий рака поджелудочной железы человека, как определено с помощью анализа MTT (рис.). Полумаксимальные ингибирующие концентрации (IC 50 ) в клетках MIAPaCa-2, BxPC-3, AsPC-1 и PANC-1 через 72 часа составляли 18.5 ± 1,7, 26,9 ± 1,3, 22,7 ± 1,9 и 25,6 ± 2,5 мкМ соответственно. Напротив, MGDG почти не проявлял цитотоксичности в отношении NHDF, а комбинированное лечение MGDG и облучение не оказывало синергетического эффекта на NHDF по сравнению с одним облучением (рис.). Анализ образования колоний выявил меньшее количество колоний клеток MIAPaCa-2, BxPC-3 и AsPC-1 после обработки комбинированной обработкой по сравнению с одним облучением ( P <0,05) (фиг.).
Таблица 1
Цитотоксическое действие гликоглицеролипидов из шпината на рост раковых клеток человека
| IC 50 (мкМ) | |||||
|---|---|---|---|---|---|
| Тип клеток | 90Q8769 90G869D 90Q869 90Q869D Тканевое происхождение MGDG | ||||
| HCT116 p53 + / + | Двоеточие | 22 | 78 | 13 | |
| HCT116 p53 – / – 9057 901 9057 9057 907 907 908 9057 9057 9057 907 908 9057 | |||||
| HL60 | Лейкемия | 27 | 144 | 5 | |
| Раджи | Лимфома | 22 | 114 | 5 | 0 PANC11 |
| MIAPaCa-2 | Поджелудочная железа | 16 | 66 | 4 | Медиана | 26 | 96 | 8 |
a Цитотоксическое действие MGDG на четыре клетки рака поджелудочной железы человека, как определено с помощью анализа MTT.b Влияние MGDG, радиации и их комбинации на NHDF, по оценке с помощью теста MTT
Колониеобразующий анализ клеток MIAPaCa-2, BxPC-3 и AsPC-1 после комбинированного воздействия градуированных доз рентгеновского излучения с МГДГ. * P <0,05
Индукция апоптоза
Однократное лечение увеличивало скорость апоптоза (5,2% для MGDG и 8,8% для облучения), в то время как их комбинация давала более высокую долю апоптозных клеток (21,5%), предполагая, что они обладают синергическим действием на индукцию апоптоза (рис.).
Индукция апоптоза после MGDG, облучения и их комбинации в клетках MIAPaCa-2. a Control, b 25 мкМ MGDG, c 5 Гр излучения, d комбинация 25 мкМ MGDG и 5 Гр излучения
Молекулярные события, лежащие в основе апоптоза в клетках MIAPaCa-2, обработанных MGDG, были исследованы западными специалистами. промокание. Высвобождение цитохрома с из митохондрий в цитозоль увеличивалось в зависимости от концентрации в присутствии 50 и 75 мкМ MGDG; то есть уровень цитохрома с был снижен в митохондриях и увеличен в цитозоле по сравнению с контрольными клетками (рис.,). Активация расщепленной PARP и расщепленной каспазы-3 также увеличивалась обработкой MGDG (рис.,), Причем последнее, возможно, являлось результатом повышенного высвобождения цитохрома c митохондриями. Уровень Bax также увеличивался в зависимости от дозы при 25 и 50 мкМ, тогда как уровень Bcl-2 оставался в значительной степени неизменным ( P <0,05) (рис.,). Возможной причиной небольшого снижения уровней Bax и Bcl-2 при 75 мкМ MGDG является потеря клеток, вызванная тяжелой токсичностью MGDG. Результаты вестерн-блоттинга сравнивали с тестом Стьюдента t [22].
Молекулярные события, лежащие в основе апоптоза в клетках MIAPaCa-2, обработанных MGDG. a цитохром c в митохондриях, b цитохром c в цитозоле, c PARP и расщепленный PARP, c Pro каспаза-3 и расщепленная каспаза-3, e Bax и f Bcl-2 были определены методом вестерн-блоттинга. Уровни белка оценивали относительно HSP-60 или актина. * P <0,05
Повреждение ДНК и нарушение репарации ДНК
Действие MGDG и радиации на ответ клеточного повреждения ДНК оценивали путем количественного определения очагов γ-h3AX в клетках MIAPaCa-2.По сравнению с одним облучением комбинированная обработка увеличивала количество очагов γ-h3AX в клетках MIAPaCa-2 (рис.,). Результаты показывают, что MGDG и облучение синергетически вызывают повреждение ДНК.
Повреждение и репарация ДНК в клетках MIAPaCa-2 после MGDG (25 мкМ в течение 24 часов), облучения (8 Гр в течение 12 часов) или обоих. а Обнаружение повреждений ДНК окрашиванием очагов γ-h3AX. b Количественное определение γ-h3AX-положительных клеток. c Анализ комет для обнаружения фрагментов ДНК.* P <0,05
Мы провели щелочной анализ комет для обнаружения дефектов репарации ДНК. Через 30 минут доля кометных хвостов, указывающих на фрагменты ДНК, была выше при комбинированной обработке (46,5%), чем в группах MGDG (3,2%) и облучения (30,5%) ( P <0,05) (рис.). В более поздние моменты времени большинство клеток завершили репарацию ДНК или подверглись апоптозу. Эти результаты показывают, что MGDG усиливает подавляющее действие излучения на репарацию ДНК.
Распределение клеточного цикла
Чтобы определить, повлиял ли на клеточный цикл MGDG или облучение, распределение клеточного цикла MIAPaCa-2 анализировали с помощью проточной цитометрии.МГДГ вызывал небольшое увеличение фракции G2 / M (29,9–36,2%) (рис.,), В то время как облучение вызывало задержку G2 / M (29,9–65,3%) (рис.,). Распределение клеточного цикла после комбинированной обработки было аналогично таковому при одном облучении (рис.,). Эти результаты показывают, что MGDG не действует синергетически с радиацией, вызывая остановку клеточного цикла.
Распределение клеточного цикла в клетках MIAPaCa-2 после обработки MGDG, радиацией или и тем, и другим. a Control, b MGDG (25 мкМ в течение 24 часов), c излучение (8 Гр в течение 12 часов) и d комбинация 25 мкМ MGDG в течение 24 часов и 8 Гр излучения в течение 12 часов
Эффект подавления роста опухоли
Эффекты MGDG и излучения оценивали на модели ксенотрансплантата мыши с использованием клеток MIAPaCa-2.Через 23 дня объем опухоли составил 7475,3 ± 986,1 мм 3 (контроль), 7598,8 ± 1532,0 мм 3 (МГДГ), 5892,7 ± 1313,3 мм 3 (облучение) и 2539,8 ± 552,7 мм 3 ( МГДГ и радиация) (рис.,). Эффект ингибирования роста опухоли был больше у мышей, получавших внутриопухолевую инъекцию MGDG в сочетании с облучением, по сравнению с любым из этих подходов отдельно ( P <0,05) (фиг.).
Эффект MGDG по подавлению роста опухолей в сочетании с облучением. a Появление опухоли в ксенотрансплантатах через 23 дня после лечения (стрелка). b Последовательные измерения размера опухоли после каждого лечения. Данные представлены как среднее ± стандартная ошибка. * P <0,05
Обсуждение
В нашем предыдущем исследовании было обнаружено, что MGDG селективно ингибирует pols α, γ, δ и ε млекопитающих, не оказывая при этом никакого эффекта на другие pols млекопитающих, например, связанные с репарацией (β, η , ι, κ, λ и μ) или терминальной дезоксинуклеотидилтрансферазной активности [21].В настоящем исследовании мы обнаружили, что MGDG подавляет пролиферацию различных типов раковых клеток, включая раковые клетки поджелудочной железы. Учитывая, что 50% летальная доза (LD 50 ) для подавления роста клеток с помощью MGDG почти эквивалентна IC 50 для ингибирования активности полимеразы, мы предполагаем, что MGDG проникает в раковые клетки и подавляет активность ядерной ДНК млекопитающих. репарация pols δ и ε, а также pols репарации митохондриальной ДНК, приводящая к радиосенсибилизации и подавлению роста клеток.Мы также сравнили ингибирующие ростовые эффекты MGDG с эффектами других гликоглицеролипидов шпината в нескольких линиях раковых клеток (таблица). Интересно, что MGDG имел более сильные цитотоксические эффекты, чем эти два соединения, на все исследованные типы клеток, что согласуется с предыдущим сообщением [9].
Рак поджелудочной железы – смертельное заболевание; 5-летняя выживаемость после постановки диагноза составляет примерно 3–7% [1, 2]. Хирургическая резекция – единственное лечебное средство, но у большинства пациентов диагноз ставится на поздних, неоперабельных стадиях.Местно-распространенный рак поджелудочной железы (LAPC) устойчив ко многим формам химиолучевой терапии (CRT) [3]. СРТ с одновременным приемом 5-фторурацила ранее считалась стандартным лечением LAPC [25, 26]. Совсем недавно, основываясь на благоприятных ответах на химиотерапию на основе GEM [27, 28] и наблюдении, что GEM является мощным радиосенсибилизатором [29], одновременная СРТ с GEM была использована для лечения LAPC [30, 31] с улучшенными показателями выживаемости. . Поскольку условно фракционированная химиолучевая терапия связана с уровнем местного контроля за 1 год, составляющим всего 40–60%, необходима стратегия усиления эффектов радиации.С этой целью наши наблюдения радиосенсибилизации с помощью MGDG предполагают, что это может быть возможным вариантом лечения LAPC. В недавнем исследовании сообщалось об успешных результатах сочетания GEM с протонной терапией для лечения LAPC; 1-летняя местная выживаемость без прогрессирования и общая выживаемость составили 81,7 и 76,8% соответственно [32]. В качестве альтернативы стереотаксическая лучевая терапия тела потенциально может обеспечить высокую локальную управляемость при лечении рака поджелудочной железы [33, 34]. Однако эти методы также были связаны с высокой частотой острой заболеваемости [32, 33].Учитывая, что MGDG усиливает эффекты GEM в клеточных линиях рака поджелудочной железы [21], а также эффекты облучения в этом исследовании, терапевтическая эффективность MGDG в сочетании с более низкой дозой GEM или с лучевой терапией должна быть проверена как средство снижения заболеваемость химиолучевой терапией LAPC.
Большинство химиотерапевтических агентов существенно не улучшают выживаемость больных раком поджелудочной железы [35]. Нарушение регуляции передачи сигналов проапоптоза является механизмом выживания рака поджелудочной железы.Учитывая, что почти каждый этап канцерогенеза подавляет апоптоз, разработка терапевтических стратегий, направленных на этот процесс, имеет важное значение для эффективного лечения рака поджелудочной железы [36]. MGDG был недавно представлен как новый противораковый агент, который потенциально может увеличивать скорость апоптоза в линиях раковых клеток человека. Ранее мы показали, что сочетание MGDG и GEM вызывает гибель клеток и апоптоз [21]. В этом исследовании MGDG показал дозозависимую цитотоксичность в клеточных линиях рака поджелудочной железы, о чем свидетельствует повышенное высвобождение митохондриального цитохрома c и активация каспазы-3 с последующим PARP, что привело к апоптозу.Радиация вызывает повреждение ДНК и убивает клетки млекопитающих, вызывая одно- и двухцепочечные разрывы в ДНК [37]. Тот факт, что комбинированное лечение показало большую цитотоксичность in vitro и in vivo, чем любой из подходов по отдельности, указывает на то, что ингибирующие эффекты излучения на ДНК синергетически усиливаются MGDG.
MGDG отдельно или в сочетании с радиацией имел незначительную цитотоксичность в отношении NHDF, как определено анализом MTT, что согласуется с предыдущими результатами [21]. Мы использовали это в отличие от анализа образования колоний, так как эти клетки не образовывали поддающихся измерению колоний.Однако одним из ограничений этого исследования является то, что возможные побочные эффекты MGDG не были полностью исследованы; в частности, токсичность в высоких дозах, вызванная его ингибированием активности ДНК-полимеразы, требует дальнейшего исследования. Побочные эффекты MGDG предположительно аналогичны побочным эффектам, вызываемым аналогами пиримидина, такими как GEM и цитарабин. GEM широко используется для лечения различных типов злокачественных новообразований, включая немелкоклеточный рак легких и груди, и является ключевым лекарством для лечения рака поджелудочной железы [38].Модель in vivo, в которой тестируются различные дозы с последующим клиническим исследованием фазы I, может прояснить потенциальные побочные эффекты MGDG. Другое ограничение состоит в том, что введение MGDG было проверено внутриопухолевой инъекцией. В более раннем исследовании рост опухоли немного подавлялся пероральным введением фракций гликолипидов шпината, содержащих MGDG, DGDG и SQDG [8]; однако пероральное введение одного соединения (например, MGDG) в сочетании с облучением ранее не оценивалось. Использование различных способов введения может потенциально прояснить эффективность MGDG для лечения рака поджелудочной железы.
| Воскресенье | |
| Завтрак (8: 00-8: 30 утра) | Алоо Паранта (1,5) + Раита (1 маленькая миска) / Рисовые хлопья Пулав (1 мед. Миска) + Raita (1 маленькая миска). |
| Полдник (11: 00-11: 30 утра) | 1 чашка нежной кокосовой воды + 1 гуава |
| Обед (14: 00-2: 30 вечера) | Пропаренный рис (1 чашка) + архар Даал (1/2 стакана) + Курица (2шт.) карри / карри из соевых бобов (1/2 стакана) + 1/4 свежего лайма + Райта (1/3 стакана) |
| Вечер (16: 00–16: 30) | 1 стакан черного чая / кофе + 2 Печенье + запеченная овсяная пакода (3-4) |
| Ужин (8: 00-20: 30) | 2 чапати + смесь овощей. карри / Рыба (1шт.) рагу (1/2 стакана) |
| Понедельник | |
| Завтрак (8: 00-8: 30 утра) | 1 мед. миска Вареные овощи. Салат (морковь, лук, горох, чеснок, капуста, грибы / кукуруза) + 1 стакан молока (тонированное) |
| Полдник (11: 00-11: 30 утра) | 1 стакан нежной кокосовой воды + 1 яблоко ( без кожуры) |
| Обед (14: 00–14: 30) | 3 чапати + бенгальский грамм даал (1/2 стакана) + рыба (1шт.) тушить / смешать овощи. карри (1/2 стакана) + 1/4 свежего лайма + Райта (1 маленькая миска) / Жареный простой папад (1) |
| Вечер (16: 00–16: 30) | 1 чашка черного чая / кофе + 2 бисквита + жареные рисовые хлопья (1/2 стакана) |
| Ужин (8: 00–18: 30) | 2 чапати + карри из тыквы Ридж / рыба (1 шт.) Рагу (1/2 стакана) |
| Вторник | |
| Завтрак (8: 00-8: 30 AM) | Рисовые хлопья Пулав (1 мед. Миска) + Raita (1 маленькая миска) |
| Полдник (11: 00-11: 30AM) | 1 чашка нежной кокосовой воды + виноград (1 маленькая миска) |
| Обед (14: 00-2: 30) | Рис со вкусом (1 чашка) + масур даал (1/2 чашки) + рыба (1шт.) рагу / карри из змеиной тыквы (1/2 чашки) + 1/4 свежего лайма |
| Вечер (16: 00–16: 30) | 1 чашка черного чая / кофе + 2 печенья + мурмур (1 / 2 чашки) |
| Ужин (8: 00-8: 30 вечера) | 2 чапати + карри из тыквы / рыба (1 шт.) Рагу (1/2 чашки) |
| Среда | |
| Завтрак (8 : 00-8: 30 утра) | Чапати (2) + Вег. карри (1 маленькая миска) / Рисовые хлопья Пулав (1 мед. миска) + Раита (1 маленькая миска). |
| Полдник (11: 00-11: 30 утра) | 1 чашка нежной кокосовой воды + гранат (1 маленькая миска) |
| Обед (14: 00-2: 30 вечера) | Кхичди – Мунг даал (1 стакан) + жареная рыба (1 шт.) / Жареный парвал (1) n свекла + 1/4 свежего лайма + жареный простой папад (1) |
| Вечер (16: 00–16: 30) | 1 чашка черного чая / кофе + 2 печенья + овощи. сэндвич (1шт.) |
| Ужин (8: 00-20: 30) | 2 чапати + карри таро / рыба (1шт) тушеное мясо (1/2 чашки) |
| четверг | |
| Завтрак ( 8: 00-8: 30) | 1 мед. миска Вареные овощи. Салат (морковь, лук, горох, чеснок, капуста, грибы / кукуруза) + 1 стакан молока (тонированное) |
| Полдник (11: 00-11: 30 утра) | 1 стакан нежной кокосовой воды + 1 апельсин |
| Обед (14: 00-2: 30) | Пропаренный рис (1 чашка) + Урад даал (1/2) + Рыба (1шт.) рагу / карри из тыквы (1/2 чашки) + 1/4 свежего лайма + Raita (1 маленькая миска) |
| Вечер (16: 00–16: 30) | 1 чашка черного чая / кофе + 2 печенья + Грамм вареного черного (1/2 стакана) |
| Ужин (8: 00–18: 30) | 2 чапати + карри с грибами / рыбное рагу (1 шт.) Рагу (1/2 стакана) |
| Пятница | |
| Завтрак (8: 00-8: 30 AM) | Рисовые хлопья Pulav (1 мед. Миска) + Raita (1 маленькая миска) |
| Полдник (11: 00-11: 30 AM) | 1 чашка нежной кокосовой воды + 2 чику |
| Обед (14: 00–14: 30) | 3 чапати + микс даал (1/2 стакана) + рыба (1шт.) рагу / карри из капусты (1/2 стакана) + 1/4 свежего лайма + Райта (1/3 стакана) |
| Вечер (16: 00–16: 30) | 1 стакан черного чая / кофе + 2 печенья + Вареный алоо чат (1/2 стакана) |
| Ужин (8: 00–18: 30) | 2 Чапати + Карри из моркови и свеклы / Рыбное рагу (1 шт.) (1/2 стакана) |
| Суббота | |
| Завтрак (8: 00-8: 30 утра) | Чапати (2) + Вег. карри (1 маленькая миска) / Рисовые хлопья Пулав (1 мед. миска) + Раита (1 маленькая миска). |
| Полдник (11: 00-11: 30 утра) | 1 чашка нежной кокосовой воды + 2 (зеленые) индийские сливы |
| Обед (14: 00-2: 30 вечера) | Рис со вкусом (1 чашки) + раджма (1/2 чашки) + рыба (1шт) рагу / карри из цветной капусты (1/2 чашки) + 1/4 свежего лайма + райта (1/3 чашки) |
| Вечер (4: 00- 16:30) | 1 чашка черного чая / кофе + 2 бисквита + жареный чана (1/2 чашки) |
| Ужин (20:00 – 20:30) | 2 чапати + карри из тыквы / рыба (1шт.) рагу (1/2 стакана) |
Панкреатит у собак Часть 2 – Корм для собак с низким содержанием жира
Шаг 2: Устранение всех отягчающих факторов
Не тыкай в пчелиный улей. Вам необходимо устранить все факторы, которые могут вызывать воспаление у вашей собаки в фоновом режиме. Список длинный. Прежде всего, это сухой корм для собак и угощения из зоомагазина. Все это сохранившееся барахло. Исследования показывают, что собаки, выкормленные сухим кормом, подвергаются воспалениям в ДЕСЯТИ РАЗ больше, чем собаки, которых кормят сырым.
Затем вам нужно исключить все ненужные химические вещества (средства от блох, глисты, питомник от кашля и, безусловно, ежегодные бустеры от вирусов после одного года жизни), если только когда ваша собака больна, но используйте это как возможность рассмотреть возможность их использования вообще в будущем вашего питомца.Это ненужное химическое воздействие, которое изобилует побочными эффектами и, безусловно, противодействует иммунной системе.
Даже противовоспалительные препараты и стероиды следует проверять раз в неделю или две в его новый план диеты (под наблюдением ветеринара, который разбирается в свежем питании), поскольку они по сути приостанавливают процесс восстановления. Однако в случае острого панкреатита все, что удерживает бедного парня в комфортных условиях, пока не пройдет.
[Если вы подозреваете, что панкреатит у вашей собаки вызван спиной / позвонками, его может лечить специалист-остеопат / мануальный терапевт или опытный массажист.Вам нужно быстро погуглить здесь].
Шаг 3: Идеальная еда для собаки с панкреатитом основана на ее естественной диете…Собаки эволюционировали и стали придерживаться постной диеты. Жирные кролики съедаются быстрее. Если мы возьмем крысу или кролика в качестве обычной собачьей еды и высосем всю воду, эти животные состоят примерно на 80% из белка и на 10% из жира. Так что теперь, как никогда раньше, пора кормить его, как положено.
Но, повторюсь, мы не думаем, что жир является причиной панкреатита, это не так.
На данный момент у вас есть два варианта – сделать это самому или купить в хорошем готовом виде.
Лучший домашний рецепт для собак с панкреатитом – это…
Если вы знакомы с сырыми кормами для собак, то знаете, что лучшее, что вы можете для них сделать, – это приготовить собственный корм для собак.
С точки зрения рецепта, люди наверху говорят, что на самом деле ничего не меняет для собаки с хроническим панкреатитом . Устранение углеводов поможет исправить показатели содержания жира в крови.Итак, я советую вам стремиться производить пищу с высоким содержанием белка, от умеренного до обезжиренного, как то, что должны есть все собаки.
Это часто означает отказ от говядины и баранины (это мясо при скармливании собакам обычно очень жирное) в пользу нежирных кусков мяса, таких как курица или индейка, на начальном этапе, по крайней мере, до тех пор, пока мы не вернем его к нормальному состоянию. Нежирная рыба (сиг) тоже отлично подходит, и мясо дичи, например, оленина, если вы можете его добыть.
Как всегда, я рекомендую вам сделать это в соотношении 5: 1: 1: 1, то есть 5 частей мясных мышц, 1 часть органа (и здесь много разных органов), 1 часть сырых костей и 1 часть кусочков овощей. , по причинам, которые станут понятны в статье выше, если вы новичок в сырой игре.Если вы опытны и задаетесь вопросом о добавлении овощей, узнайте больше о том, почему вы можете кормить собак овощами здесь.
Вы можете использовать простой мясной и костный фарш от производителя сырого корма для собак (Палео тоже это делают) или пойти и закупить собственное мясо – кость из полцены супермаркетов или мясных лавок, таким образом вы не только будете знать, что происходит. и вы обычно можете сэкономить небольшое состояние (остерегайтесь мясных фаршей от мясников, они обычно очень жирные, но выглядят как фарш для неподготовленного глаза … эти парни не зарабатывают деньги, выбрасывая нежирные мясные мышцы!).
Или купите хороший постный полуфабрикат из сырого корма для собак…
Если вы предпочитаете предварительно приготовленный сырой корм для собак и если позволяют финансы, Paleo Ridge готовит самые лучшие смеси постных сырых кормов для собак. Их ассортимент Paleo Plus (разработанный мной!) – фантастический, органический, этичный, хорошо сбалансированный ассортимент, но, что наиболее важно, здесь много постного мяса и некоторые фантастические добавки из органов и растений. Я бы скармливал любой из этих продуктов собаке с хроническим панкреатитом (также единственный сырой корм для собак, содержащий немного поджелудочной железы, что здесь жизненно важно, как вы скоро обнаружите), но если бы они были выше колена, я бы либо переключился на их дешевле миксы или сделай сам.
Почему так важно кормить поджелудочную железу собаке с панкреатитом…
Важная концепция питания, безусловно, у собак – это как корм. Собак легко кормить, они работают как лего. Мышцы строят мышцы, хрящи питают их хрящи, кости поддерживают их кости, а печень питает их. Из этого следует, что, когда какой-либо орган в беде, вы должны кормить его большим количеством не только для того, чтобы дать собаке все необходимое для восстановления органа, но и для того, чтобы собака могла использовать все дополнительные части в нем.
Ужасный эксперимент на собаках в 1920-х годах дал важную информацию. Они изучали диабет и смотрели, какое влияние оказывает новое химическое вещество под названием инсулин на собак без поджелудочной железы (не более того). Они разделили собак на две группы. Кому-то кормили обычной пищей и вводили инсулин. Остальным они кормили сырую поджелудочную железу свиньи вместе с едой. Невероятно, но вторая группа не только преуспела, нуждаясь в значительно меньшем количестве инсулина, но и прожила значительно дольше.
К сожалению, как только они поняли, что такое инсулин, они отказались от таких открытий, так как от кормления поджелудочной железы не так много прибыли.
Причина, по которой собаки преуспели, в том, что поджелудочная железа – это не просто мясо. Он содержит естественный источник инсулина (так как он его производит). Он также содержит пищеварительные ферменты (потому что он их производит), которые собаки могут принимать и использовать для снижения нагрузки на собственную поджелудочную железу. Он также содержит глюкагон и целый ряд пептидов, которые собака может использовать для лечения собственной поджелудочной железы.
Так что идите к своему мяснику и снимите с него поджелудочную железу, неважно, какое животное. Вам нужно найти мясника, который забивает собственных животных. Это было бы отличным дополнением, но только в небольших количествах, около 5%, но снижается до 3% после того, как он выйдет из опасной зоны.
К сожалению, свежую поджелудочную железу найти очень сложно. Это жировой орган, от которого производители мяса часто отказываются. Таким образом, очень немногие производители включают его в свои миксы или на свои веб-сайты. Советую искать на Амазоне.Я нашел это здесь. Доза зависит от размера тела.
Натуральные добавки, которые я настоятельно рекомендую для лечения панкреатита у собак…
Есть много вещей, которые вы можете включить в эту диету, которые обязательно помогут им на данном этапе. Поскольку ваш ветеринар вряд ли будет хранить большинство из них, вы можете попробовать в местном магазине товаров для здоровья, но я думаю, что большинство из них проще всего найти на Amazon, поэтому я ссылаюсь на несколько продуктов, которые я рекомендую ниже.
1. Пищеварительные ферменты. Я настоятельно рекомендую смесь пищеварительных ферментов липазы, трипазы и амилазы для собак поджелудочной железы. Человеческие версии хороши, их можно найти здесь, на Amazon. Это особенно важно, если ваша собака страдает внешнесекреторной недостаточностью поджелудочной железы (EPI), поскольку они заставят поджелудочную железу меньше работать. Дозируйте его по размеру, посыпьте едой. Если вы кормите настоящую поджелудочную железу, в этом шаге нет необходимости.
2. Пробиотики . Я рекомендую вам включить в их рацион несколько собачьих пробиотиков хотя бы на месяц, пока мы его исправим.Они помогут перезагрузить пищеварительную систему, которая придет в упадок. Здоровая флора кишечника – это здоровое животное, и о ней нельзя забывать. Полножирный йогурт с пробиотиками или аналог кефира являются хорошими добавками, способствующими процессу пищеварения, но мы не уверены, сколько из них проходит через сильные пищеварительные кислоты собаки. Опять же, лучше были бы специальные собачьи пробиотики, поскольку они не только созданы специально для собак (кишечная флора которых отличается от нас, всеядных животных). Больше информации о собачьих пробиотиках можно найти здесь.
3. Травяная смесь Специально разработана для поддержки поджелудочной железы . У меня нет особенно глубоких знаний об использовании трав при этой болезни, но я знаю, что некоторые травы действительно могут помочь поджелудочной железе, а также почкам и печени (в конце концов, все они связаны между собой, когда один из них выходит из строя, все они страдают. ). Вместо того, чтобы пытаться подобрать это, вы можете рассмотреть продукт, сделанный кем-то, кто собрал для вас все эти травы в одном месте.Опять же, человеческое в порядке, но, пожалуйста, убедитесь, что они не добавили в него никаких витаминов или минералов, вам просто нужны травы. Я нашел этот на Amazon, но он доступен только в США. Он содержит множество трав, которые, как быстро выяснил Google, долгое время использовались для поддержки больных поджелудочной железы и пищеварительного тракта, в том числе ягоды можжевельника, кора скользкого вяза, ягоды кедра, корень солодки, луковица чеснока, тысячелистник (надземные части), стручковый перец и т. Д. Экстракт корня желтокорня, экстракт листьев Uva ursi , корень одуванчика, корень алтея, листья крапивы, экстракт листьев коровяка Стебель белого дуба.
4. Витамины E и C. Как подчеркивалось в предыдущих статьях, EPI часто приводит к дефициту витамина E, поскольку в их организме накапливается непереваренный жир, поэтому вам нужно добавить немного. Обычно он поставляется в форме капсул, но я предпочитаю витамин E в таких флаконах-капельницах, чтобы я мог лучше контролировать дозировку.
Собаке весом 20 кг / 50 фунтов потребуется около 400 МЕ витамина Е (и около 500 мг витамина С, пока вы ее принимаете). Возьмите его на Amazon, пока вы делаете покупки для вышеуказанного.Человеческие типы прекрасны, если больше ничего не добавлено.
5. Омега 3 . Жирные кислоты омега-3 отлично снимают воспаление. ACVN рекомендует терапевтическую дозу 700 мг комбинированных EPA и DHA на 10 кг собаки, чтобы помочь облегчить некоторые из наиболее болезненных симптомов панкреатита, но я бы продолжал принимать ее, чтобы избежать его возникновения в будущем. Осторожнее с рыбьим жиром, там много дерьма. Я всегда рекомендую потратить немного больше, а также получить немного улучшенных продуктов, чтобы содержание EPA / DHA было выше.Это то, что ты хочешь. Вы увидите, что в более дешевых типах этого мало. Вот несколько достойных марок омега-3, которые я нашел на Amazon.
6. Золотая паста из куркумы. Как всегда, одним из самых мощных натуральных противовоспалительных средств, которые вы можете создать, является ГТФ.

 Кислые яблоки перед употреблением запекают. В больших количествах в период обострения фрукты лучше не употреблять.
Кислые яблоки перед употреблением запекают. В больших количествах в период обострения фрукты лучше не употреблять.