Аберрантная поджелудочная железа антрального отдела желудка: Аберрантная поджелудочная железа – причины, симптомы, диагностика и лечение
Аберрантная поджелудочная железа – симптомы, последствия, методы диагностики
Факторы развития заболевания
Общего мнения по поводу развития данного отклонения не разработано. Большинство академических специалистов склонные относить к главным факторам влияния на появление аберрантной поджелудочной железы следующие сопутствующие причины:
- генетическая мутация спонтанного характера;
- инфицирование матери во время вынашивания плода;
- прием препаратов с тератогенным эффектом во время беременности;
- приверженность вредным привычкам матери перед рождением ребенка;
- проживание в районе с неблагоприятной экологией;
- воздействие ионизирующего излучения на плод.
Выявлено, что генетическая предрасположенность также выступает определяющим фактором. Если в семье пациента имеются старшие родственники с подобными изменениями, то велик риск передачи аномалии последующим поколениям. В нормальном состоянии аномалия никак себя не проявляет, функционирует изолированно, обладает самостоятельными нервными каналами.
Симптомы и классификация
Если рассматривать место расположения добавочных волокон железы, то по нисходящей обнаруживаются вкрапления в:
- двенадцатиперстной кишке;
- желудочном простенке;
- тонкой кишке;
- подвздошном канале;
- брыжейке;
- желчных путях.
Самым распространенным очагом локализации служит «привратник». Частота обнаружения патологии в данном месте насчитывает 58%. Также разработана классификация по виду железистой ткани:
- Узловая.
- Диффузная.
- Полипозная.
- Смешанная.
Симптоматика начинает проявляться только при осложненном течении заболевания, при воспалительных процессах в тканях железы. На начальном этапе больной может испытывать тяжесть в области желудка после перекуса, признаки интоксикации (тошнота, слабость), нестабильность стула. Уже в новорожденном возрасте можно заподозрить неспецифические признаки присутствия крупной аберрантной ПЖ:
- систематические срыгивания большими массами непереваренной пищи, свернувшегося молока;
- плохой аппетит;
- замедленный набор веса;
- отставание в физ-развитии.

В уже зрелом возрасте анатомическое нарушение скрывается под симптоматикой хронических болезней пищеварительных органов (гастрит, холецистит, панкреатит). При осложненной форме течения наблюдаются сильные, резкие боли в области живота любой локализации (в зависимости от расположения отростка). При воспалительных приступах наблюдается рвота со слизистыми вкраплениями, желчными выделениями. Может наблюдаться светлый кал или примеси крови в нем, но такими признаками заболевание знаменуется крайне редко.
Лучшие клиники Москвы, проводящие МРТ
Лучшие клиники Санкт-Петербурга, проводящие МРТ
Возможные последствия
Если очаг добавочных волокон располагается в пилорическом отделе ЖКТ, то может наблюдаться сужение каналов, что препятствует продвижению пищи в тонкий кишечник. На затяжном этапе больные выглядят истощенно, возникает анемия и авитаминоз. Если патологическая ткань разрастается в тонком кишечнике, развивается непроходимость, что требует немедленного вмешательства хирурга.
Неспецифические волокна чаще основных подвергаются воспалению и отмиранию. Из-за этого в пораженном органе возникают расслоения, повреждаются сосудистые стенки, что ведет к скрытым кровотечениям. Последствием может стать язвенная болезнь, механический гепатит, малигнизация.
Методы выявления
При первых признаках аномалии назначаются аппаратные методы сканирования:
- Ультразвуковое сканирование брюшной полости. Способ может обнаружить только крупные аберрантные вкрапления. Оценить кровоток в добавочном органе сложно, установить первопричину и природу также невозможно. Используется как первичный метод широкого применения.
- ЭФГДС. Эффективно при расположении объекта в желудке или на входе двенадцатиперстной кишки. Во время диагностики обнаруживаются полипозные образования с устьями для вывода желчи.
- Рентгенография с барием. Помогает определить очаг расположения, выглядит, как пятно, наполненное красителем.
- КТ брюшной полости. Максимально эффективна при сложной локализации или малообъемных новообразованиях, недоступных иным способам сканирования.
 Помогает не только распознать очаг, но и оценить его размеры, степень воспаленности и некроза.
Помогает не только распознать очаг, но и оценить его размеры, степень воспаленности и некроза.
Что касается аналитических способов, они обладают вспомогательным характером. Изучается кровяной раствор на амилазу, липазу и трипсин. Решающую роль играет забор ткани на биопсическое изучение. Волокна полностью идентичны нормальной железистой пробе.
Как и где проводится диагностика
Для проведения обследований необходимо обратиться к гастроэнтерологу, который выстраивает стратегию диагностики и последующего лечения. Большинство исследовательских процедур проводится на базе лечебного учреждения, но при отсутствии томографического оборудования необходимо самостоятельно подобрать клинику с нужными условиями. На сайте представлены полные данные о работающих в городе клиниках с оборудованием для КТ. Обратитесь к нашему сервису, сравните предложения от центров томографии недалеко от дома и выберите лучшие из них. Для консультации воспользуйтесь номером телефона, указанным на сайте.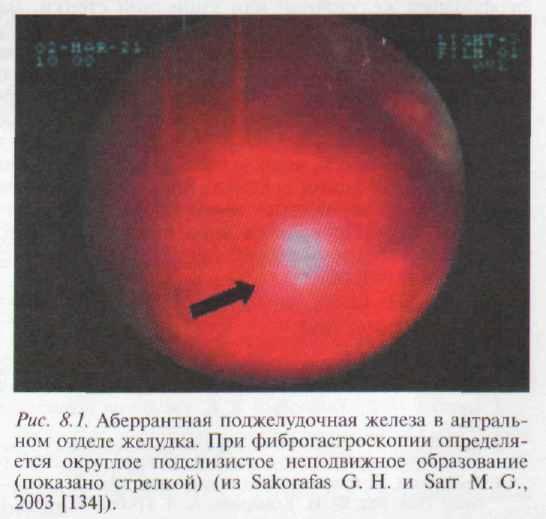
Лечение и профилактические меры
Для восстановления пациента используются как традиционные методики, так и хирургические. Назначаются гормональные препараты, тормозящие процесс перерождения доброкачественной ткани в онкологию, используется ферментная терапия, желчегонные средства, обезболивающие. Оперативное вмешательство проводится только по персональным показаниям. Учитывается активность основного органа и целесообразность удаления добавочных волокон при появлении риска для нормальной работы ЖКТ.
В качестве профилактических мер рекомендуется тщательное наблюдение пациентов с выявленным аберрантным новообразованием. Отсутствие симптомов и нормальное функционирование железистого органа не служит причиной для медицинского вмешательства. Осложненные варианты, а также предварительные риски для перекрывания кишечника рекомендуется бережная резекция. Растущие образования ПЖ также подлежат хирургическому изъятию.
При отсутствии воспалительных процессов риска для жизни и здоровья обследуемого нет.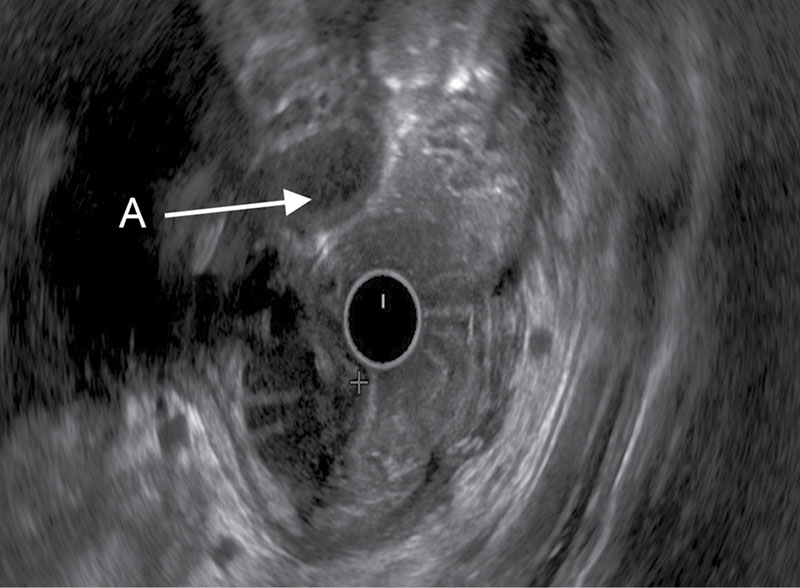 Прогноз считается благоприятным. Так как заболевание относится к генетически провоцируемым, специфических советов по профилактике не разработано. Общими предписаниями для беременных женщин является полный отказ от вредных привычек, обеспечение качественных условий вынашивания плода.
Прогноз считается благоприятным. Так как заболевание относится к генетически провоцируемым, специфических советов по профилактике не разработано. Общими предписаниями для беременных женщин является полный отказ от вредных привычек, обеспечение качественных условий вынашивания плода.
Статья размещена исключительно в познавательных целях, не служит научным материалом или профессиональным медицинским советом. Если Вами замечены признаки аберрантной поджелудочной железы, лучше обратиться за медицинской помощью или пройти обследование на томографе с последующей консультацией у врача.
Источники информации по теме:
1. Аберрантная поджелудочная железа/ Ю.А. Кучерявый, И.В. Маев// Клинические перспективы в гастроэнтерологии, гепатологии. — 2005.
2. Аберрантная поджелудочная железа с локализацией в антральном отделе желудка/ С.А. Домрачев, М.А. Чиников// Вестник РУДН. — 2003.
3. Аберрантная поджелудочная железа у детей с патологией органов пищеварения/ И.Л. Бабий, Е.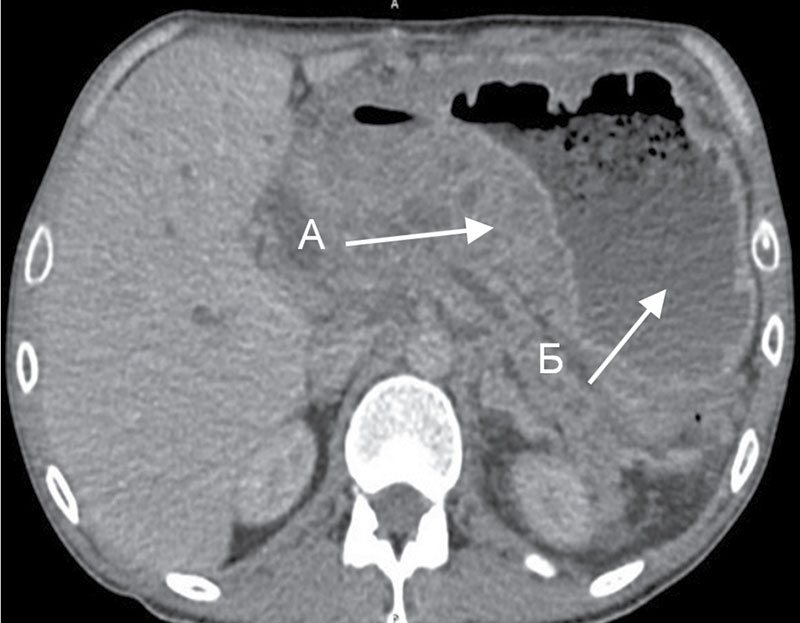 М. Платонова, И.Н. Федчук, Л.Л. Белова// Здоровье ребенка. — 2011.
М. Платонова, И.Н. Федчук, Л.Л. Белова// Здоровье ребенка. — 2011.
4. Гетеротопия поджелудочной железы/ Е.Н. Самцов, М.В. Вусик, М.Б. Каракешишева// Сибирский онкологический журнал. — 2009.
Эктопированная долька поджелудочной железы, симулирующая полиповидный педункулярный дефект, локализованный в ДПК: клиническое наблюдение
Эктопированная долька поджелудочной железы, симулирующая полиповидный педункулярный дефект, локализованный в ДПК: клиническое наблюдение
Санников О.Р.1, врач эндоскопист, к.м.н.
Морозов С.Л.2, врач патологоанатом
1ФБУЗ МСЧ №41 ФМБА России, г. Глазов
2БУЗ УР « Глазовская РБ МЗ УР»
Гетеротопия (heteros – другой, topos – место) – порок развития ткани, появляющейся в необычном для нее месте.
Гетеротопия, аберрация или эктопия поджелудочной железы (ПЖ) определяется как топографическая аномалия панкреатической ткани вне связи с нормальной ПЖ [4]. Является относительно редкой врожденной аномалией – 0.55-13.7% по результатам аутопсий, средняя частота встречаемости в популяции 1-2% [4,5]. На каждые 500 хирургических вмешательств на органах верхних отделов желудочно-кишечного тракта приходится одна эктопированная ПЖ как случайная находка [4]. Гетеротопия ПЖ встречается у больных любого возраста, у мужчин в 2 раза чаще, чем у женщин, и не имеет клинических проявлений, однако, в некоторых случаях эктопированная ткань может проявлять симптоматику, характерную для заболеваний ПЖ, таких как панкреатит, цисты и псевдоцисты, нейроэндокринные и злокачественные опухоли [6,7,8-10]. Такую аномалию описывают как аберрантную гетеротопическую, дистопированную поджелудочную железу, панкреатическую лимфаденому, хористому, хористобластому. Чаще дополнительная ПЖ обнаруживается в органах, имеющих общий с ней зачаток, или в тканях, взаимодействующих в процессе роста с зачатками поджелудочной железы, что позволяет рассматривать эктопированную поджелудочную железу как проявление дизонтогенетической гетеротопии.
Является относительно редкой врожденной аномалией – 0.55-13.7% по результатам аутопсий, средняя частота встречаемости в популяции 1-2% [4,5]. На каждые 500 хирургических вмешательств на органах верхних отделов желудочно-кишечного тракта приходится одна эктопированная ПЖ как случайная находка [4]. Гетеротопия ПЖ встречается у больных любого возраста, у мужчин в 2 раза чаще, чем у женщин, и не имеет клинических проявлений, однако, в некоторых случаях эктопированная ткань может проявлять симптоматику, характерную для заболеваний ПЖ, таких как панкреатит, цисты и псевдоцисты, нейроэндокринные и злокачественные опухоли [6,7,8-10]. Такую аномалию описывают как аберрантную гетеротопическую, дистопированную поджелудочную железу, панкреатическую лимфаденому, хористому, хористобластому. Чаще дополнительная ПЖ обнаруживается в органах, имеющих общий с ней зачаток, или в тканях, взаимодействующих в процессе роста с зачатками поджелудочной железы, что позволяет рассматривать эктопированную поджелудочную железу как проявление дизонтогенетической гетеротопии.
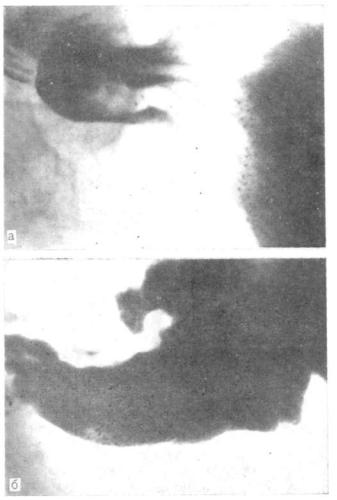
Макроскопически при эндоскопическом исследовании аберрантная ПЖ представляет собой опухолевидное образование округлой или овальной формы, размером от нескольких миллиметров до 4–5 см, на широком основании, располагающееся в подслизистом слое желудочной стенке. На его вершине имеется выводной проток в виде пупковидного вдавления, открывающийся на слизистой оболочке желудка (фото 1). Встречаются формы, внешне больше напоминающие вид мелкого дивертикула (фото 2). При инструментальной пальпации аберрантная поджелудочная железа имеет плотную консистенцию [3]. Диаметр ее колеблется от нескольких миллиметров до 6 – 7 см, масса – от 4 до 16 г.
При инструментальной пальпации аберрантная поджелудочная железа имеет плотную консистенцию [3]. Диаметр ее колеблется от нескольких миллиметров до 6 – 7 см, масса – от 4 до 16 г.
Элементы ткани поджелудочной железы чаще всего выявляются в подслизистом, реже – в мышечном и субсерозном слоях стенки желудка [2]. При гистологическом исследовании материала гетеротопия тканей ПЖ может быть представлена всеми ее компонентами в виде типичной ацинарной ткани обычного долькового строения, протоков (часто множественных, извитых, неравномерно расширенных, анастомозирующих) и панкреатических островков. При этом протоки большей своей частью располагаются вне ацинарной ткани, иногда обнаруживаются множественные скопления, выстланы высоким призматическим однослойным эпителием без признаков атипии. Элементы островкового аппарата часто можно обнаружить вне основного узла. Различают четыре варианта эктопии ПЖ:
- определяются все компоненты поджелудочной железы;
- имеется только экзокринная часть органа;
- определяется только островковый аппарат;
- имеются одни протоки (аденомиоз).

Почти в 40% наблюдений находят одновременно ацинусы, протоки и железы, напоминающие дуоденальные [1].
Приводим собственное клиническое наблюдение случая.
Пациентка В., 59 лет обратилась к нам в связи обнаруженным “полипом” ДПК во время предыдущего исследования. Жалоб не предъявляет.
ЭГДС: Пищевод, желудок – без особенностей
ДПК: Слизистая верхнего дуоденального изгиба и нисходящей ветви ДПК с множественными милиарного типа высыпаниями, напоминающие “манную крупу”, располагающимися преимущественно на поверхности керкринговых складок, фатеров сосок не визуализируется, продольная складка не напряжена. Пристеночно небольшое количество неизмененной желчи.
St.loc.: в зоне apex bulbi duodeni, близ сфинктера Капанджи, располагаясь на передней стенке, визуализируется крупный дефект полиповидного (0-Ip) типа на хорошо выраженной ножке размеры (фото 3,4) его ориентировочно составляют 1.2х1.3х2.0-2.3-2.5 см: цвет практически не отличается от окружающей низмененной слизистой, поверхность в области головки образования с экссудативными изменениями, порыта слизью, поверхностный рисунок, характерный для аденом, отсутствует, слизистая напоминает окружающую; дефект очень подвижен, легко смещается в pars descendens и обратно в луковицу во время антиперистальтических волн, эластичность ткани не изменена, видимых перифокальных инфильтративных изменений не прослеживается, четко определить характер роста (субмукозный, эпителиальный) визуально не представляется возможным.
Заключение: Эндоскопическое внутрипросветное оперативное вмешательство: солитарное субэпителиальное (эпителиальное?) образование полиповидного (0-Ip) типа flex.duodenalis superior (фиброаденома? лейомиома? карциноид? аденома?). Эндоскопическая петлевая электроэксцизия образования с превентивной анемизацией зоны резекции. Косвенные эндоскопические признаки “неблагополучия” органов панкреато-билиарной зоны (лимфагиоэктазии слизистой оболочки pars descendens duodeni).
Микроскопические изменения.
В подслизистом слое стенки желудка определяются железистые структуры ацинарного характера, выстланные высоким призматическим однослойным эпителием (фото 6 объектив план х10, окраска гематоксилин-эозин). Железистые образования формируют дольки, разделенные друг от друга тонкими соединительнотканными перегородками с очаговыми лимфоцитарными инфильтратами и расширенными протоками (фото 7 объектив план х10, окраска гематоксилин-эозин)
| Рис 6 | Рис 7 |
Таким образом, резюмируя, можно отметить, что в некоторых случаях эктопированная долька ПЖ макроскопически может проявлять себя не только в виде “классических форм” (протрузии, плоские возвышения с устьем выводного протока на верхушке), но и педункулярных образований, более характерных для аденом; во всех случаях такие образования должны подвергаться эндоскопической эксцизии и тщательной морфологической верификации.
Список литературы:
- Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. М.: Триада – Х, 1998.
- Чернеховская Н.Е. Современные технологии в эндоскопии. М.: ООО «Экономика и информатика», 2004.
- Чернеховская Н.Е., Андреев В.Г., Чепрепянцев Д.П., Поваляев А.В. Эндоскопическая диагностика заболеваний пищевода, желудка и тонкой кишки. М.: МЕДпресс-информ, 2006.
- de Castro JJB, Dockerty MB, Waugh JM. Pancreatic heterotopia. Surg Gynecol Obstet. 1946;82 (5):527-42.
- Dolan RV, Remine WH, Dockerty MB. The fate of heterotopic pancreatic tissue. A study of 212 cases. Arch Surg. 1974;109 (6):762–65.
- Lai EC, Tompkins RK. Heterotopic pancreas. Review of a 26 year experience. Am J Surg. 1986;151 (6):697–700.
- Tanaka K, Tsunoda T, Eto T, Yamada M, Tajima Y, Shimogama H, et al. Diagnosis and management of heterotopic pancreas. Int Surg. 1993;78 (1):32–35.

- Hirasaki S, Tanimizu M, Moriwaki T, Nasu J. Acute pancreatitis occurring in gastric aberrant pancreas treated with surgery and proved by histological examination. Intern Med. 2005;44(11):1169-73.
- Mizuno Y, Sumi Y, Nachi S, Ito Y, Marui T, Saji S, Matsutomo H. Acinar cell carcinoma arising from an ectopic pancreas. Surg Today. 2007;37 (8):704-7. Epub 2007 Jul 26.
- Zhang L, Sanderson SO, Lloyd RV, Smyrk TC. Pancreatic intraepithelial neoplasia in heterotopic pancreas: evidence for the progression model of pancreatic ductal adenocarcinoma. Am J Surg Pathol. 2007;31 (8):1191-5.
Острая тонкокишечная непроходимость, вызванная эктопированным участком поджелудочной железы. Клинический случай | Хасанов
Аннотация
Введение. Эктопия поджелудочной железы — это аномалия, связанная с необычным расположением панкреатической ткани с собственным кровоснабжением и протоками. Она не имеет анатомического, сосудистого и нервного контакта с нормально расположенной поджелудочной железой. Добавочная поджелудочная железа (ПЖ), самый частый порок развития железы, который заключен в гетеротопии ее ткани в стенку желудка, кишечника, желчного пузыря, дивертикул Меккеля, печень, селезенку и, значительно реже, в другие органы без связи с основной поджелудочной железой. В настоящее время частота встречаемости гетеротопии поджелудочной железы значительно увеличилась и составляет в среднем до 0,2 % при оперативных вмешательствах на органах брюшной полости и 0,5–13 % случаев при аутопсиях. Наиболее часто аберрантная ПЖ локализована в гастродуоденальной зоне (63–70 % от всех случаев гетеротопии ПЖ) с преимущественным расположением в антральном и пилорическом отделах желудка (85–95 % от всех случаев гетеротопии ПЖ в желудке).
Добавочная поджелудочная железа (ПЖ), самый частый порок развития железы, который заключен в гетеротопии ее ткани в стенку желудка, кишечника, желчного пузыря, дивертикул Меккеля, печень, селезенку и, значительно реже, в другие органы без связи с основной поджелудочной железой. В настоящее время частота встречаемости гетеротопии поджелудочной железы значительно увеличилась и составляет в среднем до 0,2 % при оперативных вмешательствах на органах брюшной полости и 0,5–13 % случаев при аутопсиях. Наиболее часто аберрантная ПЖ локализована в гастродуоденальной зоне (63–70 % от всех случаев гетеротопии ПЖ) с преимущественным расположением в антральном и пилорическом отделах желудка (85–95 % от всех случаев гетеротопии ПЖ в желудке).
Материалы и методы. В статье представлен клинический пример успешного лечения 39-летнего мужчины с острой тонкокишечной непроходимостью, вызванной эктопированной тканью поджелудочной железы в стенку тонкой кишки. Пациенту была выполнена диагностическая лапароскопия, произведена средне-срединная лапаротомия с клиновидной резекцией тонкой кишки.
Результаты. Послеоперационный период гладкий, больной выписан на девятые сутки после хирургического вмешательства после снятия кожных швов. По результатам гистологического исследования: фрагмент тонкой кишки и полиповидное образование, представленное гетеротопированными участками поджелудочной железы, состоящими из ацинусов и проток, располагающихся между мышечными тяжами, с обширными кровоизлияниями и некрозами.
Заключение. Диагностика эктопированной ткани поджелудочной железы в тонкую кишку является крайне сложной проблемой в абдоминальной хирургии и выявляется в большинстве случаев при развитии осложнений. Для окончательной диагностики данного заболевания имеет огромное значение патоморфологическая верификация, которая позволяет правильно пределить причину и механизм развития острого хирургического заболеванияВведение
Эктопия поджелудочной железы — это аномалия, связанная с необычным расположением панкреатической ткани с собственным кровоснабжением и протоками. Она не имеет анатомического, сосудистого и нервного контакта с нормально расположенной поджелудочной железой [1]. Добавочная (аберрантная) поджелудочная железа (ПЖ) — самый частый порок развития железы, который заключен в гетеротопии ее ткани в стенку желудка, кишечника, желчного пузыря, дивертикул Мек- келя, печень, селезенку и, значительно реже, в другие органы без связи с основной поджелудочной железой [2, 3]. Аберрантная ПЖ по своим проявлениям неспецифична, в значительной степени клиническая картина зависит от локализации и размера гетеротопии и чаще всего появляется при развитии осложнений, к которым относят воспаление, некроз, перфорацию желудочной или кишечной стенки, кровотечение, кишечную непроходимость — которую мы хотим представить в виде клинического примера.
Она не имеет анатомического, сосудистого и нервного контакта с нормально расположенной поджелудочной железой [1]. Добавочная (аберрантная) поджелудочная железа (ПЖ) — самый частый порок развития железы, который заключен в гетеротопии ее ткани в стенку желудка, кишечника, желчного пузыря, дивертикул Мек- келя, печень, селезенку и, значительно реже, в другие органы без связи с основной поджелудочной железой [2, 3]. Аберрантная ПЖ по своим проявлениям неспецифична, в значительной степени клиническая картина зависит от локализации и размера гетеротопии и чаще всего появляется при развитии осложнений, к которым относят воспаление, некроз, перфорацию желудочной или кишечной стенки, кровотечение, кишечную непроходимость — которую мы хотим представить в виде клинического примера.
Рисунок 1. Обзорная рентгенография органов брюшной полости — картина острой тонкокишечной непроходимости
Figure 1. Plain abdominal X-ray presenting acute small intestinal obstruction
Рисунок 2. Ультразвуковая картина инвагинации кишечника
Ультразвуковая картина инвагинации кишечника
Figure 2. Intestinal intussusception, ultrasound imaging
Клинический случай
Описан случай острой тонкокишечной непроходимости, вызванной эктопированной тканью поджелудочной железы в стенку тонкой кишки.
Больной Б., 39 лет, доставлен скорой помощью в приемное отделение хирургии ГКБ № 13 г. Уфы с жалобами на приступообразные боли в животе, тошноту, однократную рвоту, вздутие живота, слабость. Заболел около 4-х часов назад, когда появился сначала дискомфорт в животе, в области эпигастрия. В динамике боли в животе усилились, начали носить приступообразный характер. Принимал лекарственные препараты из группы нестероидных противовоспалительных средств. До госпитализации обращался в частную клинику, где периодически обследовался и находился на амбулаторном лечении в течение 4-х месяцев, и был направлен на скорой помощи в ГКБ № 13 с направительным диагнозом «Перфоративная язва двенадцатиперстной кишки», так как в анамнезе у больного отмечалась язвенная болезнь двенадцатиперстной кишки.
При осмотре — состояние средней тяжести. Кожные покровы, видимые слизистые чистые, бледноватой окраски. Язык суховат, обложен серым налетом. Живот умеренно вздут, при пальпации мягкий, болезненный преимущественно в нижних отделах живота. Симптомов раздражения брюшины нет. Перистальтика кишечника усилена. Печень у края реберной дуги. Печеночная тупость сохранена. Стул самостоятельный жидкий, накануне, естественной окраски. Газы не отходили. Мочеиспускание не нарушено. Per rectum: сфинктер в тонусе. Ампула прямой кишки пустая. Патологических образований на высоте пальца не определяется. На перчатке следы кала естественной окраски.
Больной обследован в приемном отделении: ОАК: эр. 4,2х1012/л, Hb 128 г/л, Ht 37,3 %, тр. 221,0х109/л, Л 8,3х109/л; биохимический анализ крови: общий белок 57,0 г/л, мочевина 2,8 ммоль/л, креатинин 69,3 ммоль/л, билирубин общий 8,0 мкмоль/л, глюкоза 10,5 ммоль/л, АЛТ 8,6 Е/л, АСТ 16,8 Е/л.
Обзорная рентгенография органов брюшной полости показала чаши Клойбера, арки, преимущественное расположение — левые отделы брюшной полости (рис. 1). На УЗИ ОБП — картина инвагинации кишечника на фоне выраженного пневматоза и гиперперистальтики, на левой половине правого рисунка — поперечная проекция инвагинации, так называемый «бутон розы» (рис. 2).
1). На УЗИ ОБП — картина инвагинации кишечника на фоне выраженного пневматоза и гиперперистальтики, на левой половине правого рисунка — поперечная проекция инвагинации, так называемый «бутон розы» (рис. 2).
Принято решение о диагностической лапароскопии.
На лапароскопии — в брюшной полости серозный выпот до 40 мл, вздутые петли тонкой кишки, при ревизии обнаружен тонко-тонкокишечный инвагинат (рис. 3). Учитывая опасность повреждения стенки тонкой кишки, выполнена конверсия.
Рисунок 3. Диагностическая лапароскопия. Тонкокишечный инвагинат
Figure 3. Diagnostic laparoscopy, small intestine intussusceptum
Рисунок 4. Фрагмент тонкой кишки и полиповидное образование, представленное гетеротопиро- ванными участками поджелудочной железы, состоящими из ацинусов и протоков, располагающихся между мышечными тяжами, с обширными кровоизлияниями и некрозами. Слева ацинусы и протоки поджелудочной железы, справа — эпителий тонкой кишки. Окраска по Ван-Гизону
Окраска по Ван-Гизону
Figure 4. Small intestinal fragment with the polyp-like neoplasm: heterotypic pancreatic foci (with acini and ducts) located between muscular bands, with extensive areas of haemorrhaging and necrosis. On the left — pancreatic acini and ducts, on the right — small intestine epithelium
Произведена средне-срединная лапаротомия, в тонкой кишке на расстоянии 240 см от связки Трейтца определяется инвагинат. С техническими трудностями произведена дезинвагинация. При ревизии тонкой кишки, вовлеченной в инвагинацию, перистальтика и пульсация прослеживаются, кишка признана жизнеспособной. В просвете данного участка тонкой кишки пальпируется округлой формы образование размерами 6,0х1,5х1,5 см, которое внешне напоминает дивертикул Меккеля, инвагинированный в просвет кишки.
Произведена клиновидная резекция тонкой кишки с данным образованием, с ушиванием просвета кишки двухрядным узловым швом. Данное образование и вызвало непроходимость тонкой кишки, явившееся этаким «грузилом», запустившим механизм инвагинации.
Результаты
Послеоперационный период гладкий, больной выписан на девятые сутки после хирургического вмешательства после снятия кожных швов.
Нас удивил результат патоморфологического исследования материала. В материале — фрагмент тонкой кишки и полиповидное образование, представленное гете- ротопированными участками поджелудочной железы, состоящими из ацинусов и протоков, располагающихся между мышечными тяжами, с обширными кровоизлияниями и некрозами.
Таким образом, можно говорить о развитии панкреатита добавочной поджелудочной железы в течение нескольких месяцев, обструкция выводных протоков которой вызвала отек и воспаление, что, в свою очередь, запустило механизм инвагинации тонкой кишки.
При контрольном осмотре через два месяца — жалоб не предъявляет, самочувствие у больного хорошее, дискомфорт, периодические боли в животе, беспокоившие его несколько месяцев до поступления в стационар, купировались. Послеоперационный рубец в удовлетворительном состоянии. На УЗИ органов брюшной полости без значимой патологии. Уровень глюкозы крови в пределах нормы.
На УЗИ органов брюшной полости без значимой патологии. Уровень глюкозы крови в пределах нормы.
Ближайшие результаты проведенного лечения оцениваются как хорошие.
Обсуждение
Впервые описание дополнительной поджелудочной железы предоставил Шульц (1727), который обнаружил ее в дивертикуле Меккеля.
Существуют описания ассоциации аберрантной ПЖ, локализующейся в дивертикуле Меккеля, в сочетании с болезнью Крона, при этом эктопированная железа не проявлялась какими-либо самостоятельными симптомами. Вероятно, данную связь следует признать случайной, по крайней мере в настоящее время. При воспалении аберрантной ПЖ, локализующейся в дивертикуле Меккеля [4, 5], клиническая картина может имитировать острый аппендицит [6].
Первое гистологическое описание гетеротопии поджелудочной железы принадлежит J. Klob в 1859 г. К 1927 г. было описано 60 случаев добавочной поджелудочной железы. В последующие 20 лет — еще 415. В отечественной и зарубежной литературе к 1960 г. было описано 724 случая хористом.
было описано 724 случая хористом.
Учитывая морфологическую картину, различают четыре варианта эктопии ПЖ:
- наличие всех ее компонентов;
- наличие только экзокринной части;
- наличие только островков;
- наличие одних протоков (аденомиоз).
В настоящее время частота встречаемости гетеротопии поджелудочной железы значительно увеличилась и составляет в среднем до 0,2 % при оперативных вмешательствах на органах брюшной полости и 0,5-13 % случаев при аутопсиях.
Такой существенный разброс статистических данных объясняют особенностями исследования секционного материала в разных прозектурах. Аберрантную ПЖ примерно вдвое чаще встречают у мужчин, чем у женщин. Наиболее часто аберрантная ПЖ локализована в гастродуоденальной зоне (63-70 % от всех случаев гете- ротопии ПЖ) с преимущественным расположением в антральном и пилорическом отделах желудка (85-95 % всех случаев гетеротопии ПЖ в желудке) [7, 8]. В желудке аберрантная ПЖ чаще находится в подслизистом слое, ограничиваемая мышечной оболочкой, реже располагается субсерозно). В двенадцатиперстной и тощей кишке аберрантную железу встречают сравнительно реже: 9-36 % и 0,5-27 % случаев соответственно [9, 10]. Остальные локализации эктопии ПЖ: в стенку желчного пузыря, печень и внепеченочные желчные протоки, селезенку, дивертикул Меккеля обнаруживают не часто [11]. Достаточно редкой локализацией аберрантной ПЖ считают субсерозное расположение в тонкой кишке [12, 13], в стенке кисты ДПК, пищеводе. В исключительных случаях встречают гетеротопию ПЖ в легочную ткань, пупок и корень языка [14, 15].
В двенадцатиперстной и тощей кишке аберрантную железу встречают сравнительно реже: 9-36 % и 0,5-27 % случаев соответственно [9, 10]. Остальные локализации эктопии ПЖ: в стенку желчного пузыря, печень и внепеченочные желчные протоки, селезенку, дивертикул Меккеля обнаруживают не часто [11]. Достаточно редкой локализацией аберрантной ПЖ считают субсерозное расположение в тонкой кишке [12, 13], в стенке кисты ДПК, пищеводе. В исключительных случаях встречают гетеротопию ПЖ в легочную ткань, пупок и корень языка [14, 15].
Следует отметить, что при локализации в тонкой кишке бессимптомно протекает менее половины случаев, поскольку осложнения возникают несколько чаще [1].
Заключение
Диагностика эктопированной ткани поджелудочной железы в тонкую кишку является крайне сложной проблемой в абдоминальной хирургии и выявляется в большинстве случаев при развитии осложнений. Для окончательной диагностики данного заболевания имеет огромное значение патоморфологическая верификация, которая позволяет правильно определить причину и механизм развития острого хирургического заболевания. В нашем случае можно предположить, что своевременное хирургическое вмешательство у данного больного предупредило развитие возможных последующих осложнений эктопированной ткани поджелудочной железы в стенку тонкой кишки, таких как малигнизация, кишечное кровотечение, перфорация стенки кишки и перитонит.
В нашем случае можно предположить, что своевременное хирургическое вмешательство у данного больного предупредило развитие возможных последующих осложнений эктопированной ткани поджелудочной железы в стенку тонкой кишки, таких как малигнизация, кишечное кровотечение, перфорация стенки кишки и перитонит.
1. Marques J., Castro J., Oliveira H. Ectopic pancreas: a less common presentation. Rev Portug Cir. 2015;(34):43.
2. Jang K.M., Kim S.H., Park H.J., Lim S., Kang T.W., Lee S.J., et al. Ectopic pancreas in upper gastrointestinal tract: MRI findings with emphasis on differentiation from submucosal tumor. Acta Radiol. 2013;54(10):1107–16. DOI: 10.1177/0284185113491251
3. Litchinko A., Cherbanyk F. , Rosskopfova P., Blant S.A., Macedo O. Jejunal mucinous cystadenoma in ectopic pancreatic tissue: a first observation. J Gastrointest Liver Dis. 2017;26(3):223. DOI: 10.15403/jgld.2014.1121.263.ltk
, Rosskopfova P., Blant S.A., Macedo O. Jejunal mucinous cystadenoma in ectopic pancreatic tissue: a first observation. J Gastrointest Liver Dis. 2017;26(3):223. DOI: 10.15403/jgld.2014.1121.263.ltk
4. Juricic M., Djagbare D.Y., Carmassi M., Panait N., Faure A., NDour O., et al. Heterotopic pancreas without Meckel’s diverticulum in children as unique cause of gastrointestinal bleeding: think about it! Surg Radiol Anat. 2018;40(8):963–5. DOI: 10.1007/s00276-018-2042-0
5. Kim S.W., Kim H.C., Yang D.M., Kim G.Y., Choi S.I. MDCT findings of a Meckel’s diverticulum with ectopic pancreatic tissue. Clin Imaging. 2014;38(1):70–2. DOI: 10.1016/j.clinimag.2013.09.004
6. Shiratori H., Nishikawa T., Shintani Y., Murono K., Sasaki K., Yasuda K. , et al. Perforation of jejunal diverticulum with ectopic pancreas. Clin J Gastroenterol. 2017;10(2):137–41. DOI: 10.1007/s12328-017-0712-9
, et al. Perforation of jejunal diverticulum with ectopic pancreas. Clin J Gastroenterol. 2017;10(2):137–41. DOI: 10.1007/s12328-017-0712-9
7. Li W.W., van Boven W.J., Jurhill R.R., Bonta P.I., Annema J.T., de Mol B.A. Ectopic pancreas in a giant mediastinal cyst. Clin Respir J. 2016;10(1):125–8. DOI: 10.1111/crj.12176
8. Vitiello G.A., Cavnar M.J., Hajdu C., Khaykis I., Newman E., Melis M., et al. Minimally invasive management of ectopic pancreas. J Laparoendoscop Adv Surg Tech A. 2017;27(3):277–82. DOI: 10.1089/lap.2016.0562
9. Hashimoto R., Matsuda T. Jejunal ectopic pancreas. Clin Gastroenterol Hepatol. 2018. PII: S1542-3565(18)30366-5. DOI: 10.1016/j.cgh.2018.04.010
10. Giordano A., Alemanno G., Bergamini C., Prosperi P., Bruscino A., Valeri A. The Role of laparoscopy in the management of a diagnostic dilemma: jejunal ectopic pancreas developing into jejunojejunal intussusception. Case Rep Surg. 2017;2017:8452947. DOI: 10.1155/2017/8452947
Giordano A., Alemanno G., Bergamini C., Prosperi P., Bruscino A., Valeri A. The Role of laparoscopy in the management of a diagnostic dilemma: jejunal ectopic pancreas developing into jejunojejunal intussusception. Case Rep Surg. 2017;2017:8452947. DOI: 10.1155/2017/8452947
11. Stauffer J.A., Asbun H.J. Minimally invasive pancreatic surgery. Semin Oncol. 2015;42(1):123–33. DOI: 10.1053/j.seminoncol.2014.12.011
12. Montalvo D., Hernandez P., Larrazabal A. Unexpected ectopic pancreatic tissue during laparoscopic bariatric surgery. Case report and literature review. Surg Obes Relat Dis. 2016;12(10):e87–8. DOI: 10.1016/j.soard.2016.09.019
13. Serrano J.S., Stauffer J.A. Ectopic pancreas in the wall of the small intestine. J Gastrointest Surg. 2016;20(7):1407–8. DOI: 10.1007/s11605-016-3104-4
2016;20(7):1407–8. DOI: 10.1007/s11605-016-3104-4
14. Yogi N., Kaiho T., Yanagisawa S., Kataoka M., Nishimura M., Kobayashi S., et al. A case of jejunal ectopic pancreatic cancer with small bowel obstruction. Gan To Kagaku Ryoho. 2017;44(12):1829–31. PMID: 29394790.
15. Nasser H.A., Sleiman Y.A., Hassoun Z.A., Elzaatari M., Berjawi T., Hamdan W., et al. Bowel obstruction secondary to an ectopic pancreas in the small bowels: About 2 cases. Int J Surg Case Rep. 2017;31:72–4. DOI: 10.1016/j.ijscr.2017.01.019
Аберрантная поджелудочная железа: диагностика, симптомы и лечение
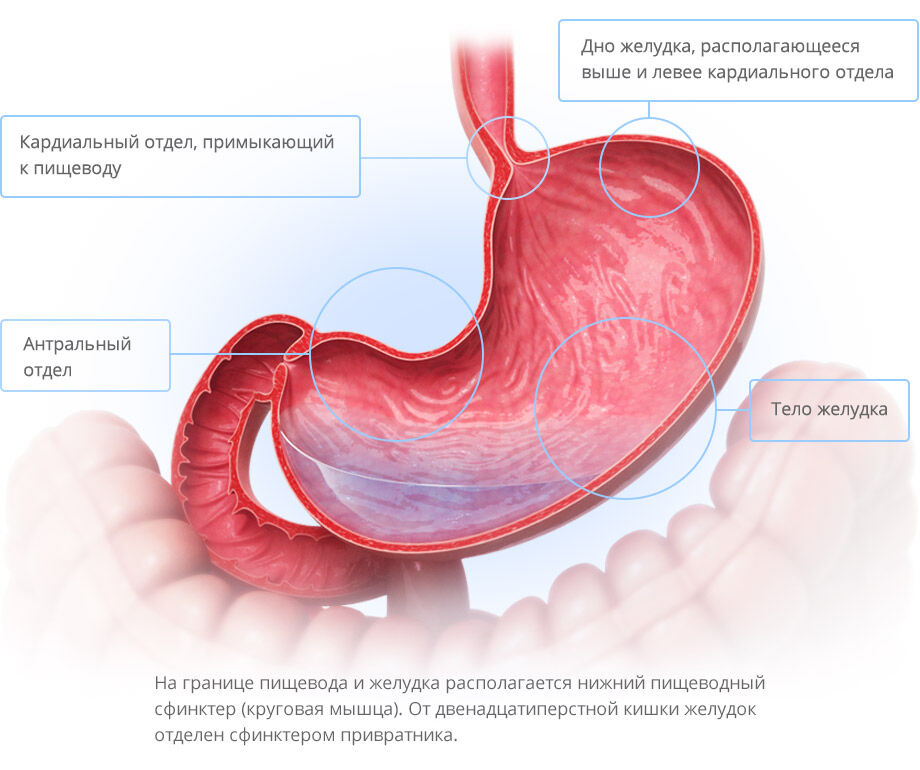
Добавочная, или аберрантная поджелудочная железа – это редчайшая аномалия развития желудочно-кишечного тракта, когда в дополнение к основной железе появляется еще одна. Орган располагается в антральном участке ЖКТ, у стенки желудка или 12-перстной, подвздошной или тонкой кишки, брыжейке. Он считается аномалией и появляется дополнительно к основному органу, имея такие же ткани, но при этом никак с ним не связан. Как проявляется патология и что необходимо предпринимать, рассмотрим далее.
Орган располагается в антральном участке ЖКТ, у стенки желудка или 12-перстной, подвздошной или тонкой кишки, брыжейке. Он считается аномалией и появляется дополнительно к основному органу, имея такие же ткани, но при этом никак с ним не связан. Как проявляется патология и что необходимо предпринимать, рассмотрим далее.
Что скрывается под термином «аберрантная поджелудочная железа»?
Добавочная железа появляется в результате аномального развития. Считать ее появление заболеванием не стоит, в некоторых случаях она себя никак вообще не проявляет и почти не мешает человеку жить полноценной жизнью. Выявить патологию можно случайно, во время проведения лапаротомии, которая была назначена по другой причине. К примеру, когда проверяется поджелудочная железа на предмет аномалий, при хирургическом вмешательстве по удалению язв в желудке или кишечнике, оперативном излечении холецистита в калькулезной форме.
Ткани аномальной железы и нормального органа состоят из одинаковых составляющих. Аберрантная поджелудочная железа состоит из протока, который открывает свой просвет в желудок или кишечник. В результате этого в дополнительной железе может развиться панкреатит в острой форме. К редчайшим недугам можно отнести желудочно-кишечное кровотечение.
Аберрантная поджелудочная железа состоит из протока, который открывает свой просвет в желудок или кишечник. В результате этого в дополнительной железе может развиться панкреатит в острой форме. К редчайшим недугам можно отнести желудочно-кишечное кровотечение.
Причины развития добавочной железы
До сих пор ученые бьются над главным из вопросов: по какой причине формируется двойной аберрантный проток поджелудочной железы. Но есть достоверные сведения, что возникает аномалия еще в утробе матери, а влияют на его развитие многие нежелательные факторы:
- неблагоприятный экологический фон, влияющий на женщину в период вынашивания малыша;
- генетические патологии;
- курение и прием спиртосодержащих напитков во время беременности;
- частые депрессивные состояния и стрессы;
- инфекционные заболевания, которые были перенесены женщиной во время вынашивания малыша, в их числе – сифилис, краснуха, герпес и другие;
- прием нежелательных для беременной женщины препаратов.

Симптоматика заболевания
Клинические проявления наличия аберрантной поджелудочной железы зависят от ее размеров и места локализации. Если она находится в районе стенок желудка, то симптомы очень схожи с проявлением гастрита, а если расположена в области 12-перстной кишки, то в этом случае проявления могут указывать на развитие язвы. Кроме этого, могут появиться признаки, указывающие на панкреатит, холецистит или аппендицит. Эти признаки не заставляют пациента обратиться к врачу, и патология длительное время может не выявляться.
Но в большинстве случаев симптомы почти не проявляются, жалобы у пациента возникают только при развитии осложнений. Это:
- воспалительные процессы;
- перфорация стенки кишечника или желудка;
- некроз;
- кровотечение;
- непроходимость кишечника.
Чаще всего осложнения появляются, если добавочная железа локализуется в области тонкого кишечника. Осложнением в этом случае является его непроходимость. А если еще дополнительно в организме присутствует воспаление, то у пациента могут развиться диспепсические расстройства, сильнейшие боли в области брюшины.
Во время лабораторного обследования могут быть выявлены гиперлипаземия и гиперамилаземия.
Формы заболевания
Существует несколько форм аберрантной железы. Она может быть представлена:
- всеми существующими компонентами поджелудочной железы: протоками и секреторными частями;
- исключительно экзокринной частью, которая отвечает за выработку желудочного сока;
- непосредственно эндокринной частью, помогающей вырабатывать жизненно важные гормоны, которые регулируют уровень сахара в крови;
- аденомиозом – ткани поджелудочной внедряются в большой 12-перстный сосочек (это место открытия протока железы в 12-перстную кишку).
Место локализации аберрантной железы
Располагаться может аберрантная поджелудочная железа в желудке и в других органах:
- пищеводе;
- двенадцатиперстной кишке;
- стенках желчного пузыря;
- печени;
- селезенке;
- тонкой кишке;
- брыжейке тонкой кишки, в складке или слизистой оболочке брюшной полости.
Как диагностировать болезнь?
Обнаружить патологию можно разными методами, все зависит от места ее локализации. Если аберрантная долька поджелудочной железы расположена на стенке 12-перстной кишки, в толстом кишечнике или желудке, то в этом случае выявить ее будет несложно. В большинстве случаев ее обнаруживают во время скринингового исследования. Возраст пациентов, у которых чаще всего диагностируется недуг, составляет 40-70 лет.
Выявить аномалию можно несколькими методиками:
- Эндоскопическим. В этом случае железа представляет собой крупного размера островок железистой ткани, часто напоминающей полип, который располагается на широком основании. Часто на вершине подобного островка может быть вдавление, являющееся эндоскопическим признаком аберрантной железы. Если во время этого исследования взять поверхностную биопсию, то получить точные данные будет сложно.
- Рентген. В этом случае аномалия может представлять собой крупное образование, которое заметно в виде скопления контраста. Но в этом случае может быть заметно и устье протока, которое также контрастируется.
- УЗИ. При проведении ультразвукового исследования дополнительную железу можно заметить, а способствуют этому гипоэхогенная структура, наличие дополнительных полостей и анэхогенный проток.
- КТ брюшной полости. Это исследование поможет выявить железу в том случае, если она расположена на стенках полого органа. Это обследование помогает провести дифференциальную диагностику от злокачественного новообразования. В случае наличия опухоли имеется инвазия в соседние с брюшиной органы и наличие метастазов. Но дифференциальная диагностика может быть затруднена, если опухоль локализуется в подслизистых слоях (лейомиома, липома и миосаркома).
Лечение аберрантной поджелудочной железы
Пациенты, у которых была выявлена аномалия, считают, что сразу придется ложиться под нож хирурга. У них возникает резонный вопрос: стоит ли удалять аберрантную поджелудочную железу? Оставлять ее без внимания нельзя, ведь она опасна тем, что может произойти малигнизация тканей. Во время ее обнаружения нужно в срочном порядке пройти ряд исследований, которые помогут исключить развитие злокачественной опухоли. А вот уже после заключительного диагноза рекомендовано удаление аномалии, а вот какой метод для этого выберет хирург, зависит от места расположения железы.
Если дополнительный орган расположен поверхностно, то рекомендована эндоскопическая электроэксцизиция. Если в органе имеются кисты, то в этом случае проводят фенестрацию кист.
Консервативное лечение также хорошо помогает в тех случаях, если нет риска перехода в рак. Рекомендованы препараты длительного действия, лучше всего подойдут аналоги “Соматостатина”. Одновременно проводят симптоматическую терапию.
Аберрантная поджелудочная железа антрального отдела желудка не опасна для пациента до тех пор, пока не начнут развиваться патологические процессы. Именно поэтому при наличии дополнительной железы у пациента лечение может не использоваться, но постоянный контроль у специалиста должен быть.
Осложнения и последствия
Стоит помнить, что полностью игнорировать наличие аномалии в поджелудочной железе не стоит, ведь при любом негативном влиянии она легко может привести к развитию таких патологий:
- панкреатит – добавочная железа воспаляется;
- кровотечение в желудке или кишечнике;
- злокачественное новообразование добавочной железы или поджелудочной.
Профилактика развития осложнений со стороны добавочной железы
Если есть добавочная железа, то контролировать ее дальнейшее развитие необходимо регулярно. Чтобы она не вызвала массу осложнений, необходима профилактика:
- Придерживаться диеты: больше в рацион добавлять легкоусвояемого белка, продуктов, обогащенных клетчаткой. Минимум жиров и ничего того, что бы усиливало аппетит.
- Принимать препараты, помогающие процессу пищеварения, например, «Креон» в виде мини-микросфер. Капсулы легко смешиваются в желудке с пищей и проникают в кишечник. Это необходимо при отсутствии выработки собственных ферментов.
- Отказ от курения и алкоголя.
Если соблюдать рекомендации и постоянно наблюдаться у врача, то добавочная железа не вызовет никаких неудобств. В любом случае необходим постоянный контроль со стороны специалиста, чтобы своевременно выявить осложнения и принять необходимые меры.
Аберрантная поджелудочная железа: причины, опасность и лечение
3756 просмотровАберрантную поджелудочную железу называют еще «добавочной». Это редкая патология, которая к нормальной поджелудочной железе не имеет отношения. Ее нельзя назвать заболеванием, и выявляется она, как правило, случайно при диагностике другой болезни. С ней человек может жить полноценно и не чувствовать никаких проявлений.
Содержние:
Что собой представляет патология?
Аберрантная поджелудочная железа – это аномалия в развитии дополнительного органа к определенному нормальному органу. Ее ткани идентичны тканям того органа, к которому она примыкает. Она возникает возле определенного органа человеческого организма (желудочная стенка, антральная область ЖКТ, 12-ти перстная кишка, тонкий кишечник, брыжейка) и не имеет с ним сосудистой и анатомической непрерывности. Ее строение такое же, как и у нормальной, у нее есть свой аберрантный проток поджелудочной железы, открывающийся в просвет кишечника.
Типы гистологии
Выделяется три типа аберрантной железы:
- тип I: с типичной дольчатой тканью, протоком и островками, похожими на клетки нормального органа;
- тип II: с тканью, включающей ацинусы, протоки, исключающей островки;
- тип III: характеризующийся наличием только выделительных протоков.
Рекомендуем узнать, почему может тошнить по утрам.
Читайте: как психосоматика объясняет возникновение панкреатита.
Причины
Точных причин возникновения аномального образования назвать не может даже современная медицина. Его заложение осуществляется внутриутробно, поэтому оно является врожденной патологией. Есть предположения, что развитию могут способствовать генетические факторы, вредные привычки и сильные стрессы во время беременности, такие инфекционные болезни беременной женщины, как краснуха, листериоз, сифилис, корь, герпес. Есть также риск возникновения, если при вынашивании ребенка осуществлялось лучевое воздействие и принимались препараты, которые в этом периоде противопоказаны.
Симптоматика
Клиническая картина полностью определяется месторасположением патологии. Так, если поражается стенка желудка, признаки похожи на проявления гастрита, при развитии аномалии в 12-ти перстной кишке симптомы напоминают язву. Но зачастую никакой симптоматики аберрантная поджелудочная железа, антрального отдела желудка в том числе, не проявляет.
Как правило, пациент обращается с жалобами в случае развития определенных осложнений: воспалительных процессов, кровотечений, кишечной непроходимости, в том числе, запоров, некроза, перфорации стенок желудка. В одном из таких случаев может наблюдаться боль в животе, трудности с пищеварением, рвота после еды, выделение во время рвотного процесса желчи, снижение веса, стеноз 12-ти перстной кишки.
Диагностические мероприятия
Диагностика во многом определяется местом расположения аномалии. Наиболее просто определить ее при расположении ее у антрального желудочного отдела, в области 12-перстной кишки, толстом кишечнике. Выявление в таких случаях происходит незапланированно при скрининговом обследовании.
Советуем узнать, как лечится полип пищевода.
Читайте: можно ли без антибиотиков вылечить Хеликобактер Пилори.
Узнайте, в чем причины гипотонии желчного пузыря.
Диагностические методы выявления:
- эндоскопия (фиброгастродуоденоскопия), при которой видно уплотнение слизистой в виде островка большого размера, расположенного на широком основании и имеющего вверху вдавление;
- рентген, визуализирующий крупное по размеру образование со скоплением контрастного вещества и с наличием устья выводящего протока;
- УЗИ, определяющее патологическое образование методом различной эхогенности;
- компьютерная томография, эффективная при расположении патологии на внешней стенке органа (в этом случае необходима дифференциация аномалии с образованиями злокачественного характера, поэтому дополнительно назначается биопсия, после чего – гистологическое обследование).
Лечение
При обнаружении аберрантной поджелудочной железы лечение может не осуществляться при отсутствии симптоматики, если она не беспокоит пациента и не наносит вреда расположенному рядом органу. Но она требует обязательного детального обследования и постоянного наблюдения, чтобы не допустить малигнизации тканей. При выявлении аномалии нужны исследования, исключающие развитие образования злокачественного характера. Если все нормально, то операция откладывается, а пациент регулярно проходит обследования: УЗИ (каждый год) и другие процедуры.
В случае сопровождения эктопированного органа патологическим процессом назначается оперативное вмешательство, метод которого определяется специалистом в зависимости от локализации аномалии. При поверхностном расположении (в стенке антрального желудочного отдела, в 12-ти перстной кишке) применяется эндоскопическая электроэксцизиция, заключающаяся в отсечении полипа диатермическими петлями мягкого или жесткого вида.
В некоторых случаях может назначаться полостная операция, сопровождающаяся вскрытием стенки брюшины, послойной резекцией определенной части желудка. Менее травматичной является эндоскопическая минилапаротомия, которая заключается в создании анастомоза между аномальным образованием и анатомической железой. При наличии в органе кист (зачастую крупных) осуществляется их фенестрация.
Возможные осложнения
Если игнорировать и не наблюдать «добавочную» железу, она может привести к желудочным и кишечным кровотечениям, панкреатиту (при условии ее воспаления), непроходимости кишечника различной стадии, стенозу органов ЖКТ и даже к развитию опухоли злокачественного характера.
Что касается профилактических мероприятий, то можно сказать только одно: если это не мешает полноценной жизни и не угрожает здоровью, то в любом случае требуется постоянное наблюдение. Кроме того, рекомендуется специальная диета, прием средств, помогающих усваивать и переваривать пищу, отказ от вредных привычек.
Аберрантная поджелудочная железа – лечение, причины
Добавочная или аберрантная поджелудочная железа – редкая аномалия желудочно-кишечного тракта. Может находиться в следующих органах:
- двенадцатиперстной кишке;
- дивертикуле подвздошной кишки;
- брыжейке тощей кишки;
- стенке желудка;
- селезенке;
- желчном пузыре.
Некоторые аберрантные поджелудочные железы желудка имеют анатомическое строение, аналогичное нормальному органу – включают головку, тело, хвост, протоки. Кровоснабжение и иннервация также собственные, независящие от других органов ЖКТ. Выводные протоки открываются в полость желудка или двенадцатиперстной кишки.
Встречаются другие модификации аберрантной поджелудочной железы антрального отдела желудка. Они содержат только отдельные элементы настоящего органа. Желтоватые образования имеют округлую плоскую форму с втянутым посредине «пупком» — выводным протоком.
Добавочная железа дивертикулы Меккеля отличается особым строением и выглядит иначе. Образована различными видами тканей – железистой, соединительной, эндокринной. Может содержать кистозные образования.
Имеет вид единичных или множественных полипов выпуклой формы, расположенных в мышечном или подслизистом слое дивертикулы. У части полипов в центре имеются характерные вдавления.
Причины
Причины аберрантной поджелудочной железы изучены недостаточно. Патология является врожденной и закладывается в утробе матери. Допускается, что на формирование аномалии влияют:
- генетические факторы;
- лучевое воздействие;
- опасные вредные привычки – наркотики, курение, алкоголь;
- вирусные инфекции – корь, герпес, краснуха;
- некоторые фармакологические препараты, используемые матерью в период беременности;
- бактерия листериоза, находящаяся в организме людей и животных.
Патология может не проявляться длительное время. Выявляется у детей и взрослых случайно при диагностических обследованиях по другому поводу.
Осложнения
Добавочная железа сама может стать причиной таких осложнений и заболеваний, требующих лечения, как:
- злокачественное перерождение;
- желудочные и кишечные кровотечения;
- частичная или полная непроходимость кишечника;
- панкреатит острый и хронический;
- стеноз одного из отделов кишечника, двенадцатиперстной кишки, привратника желудка.
По клиническому течению нередко напоминает гастрит, прободную язву желудка и двенадцатиперстной кишки, аппендицит, холецистит, панкреатит. При повышении секреторной активности появляются:
- боли в эпигастральной области,
- диспепсические расстройства;
- снижение массы тела;
- тошнота, рвота.
Клинические симптомы связаны с размерами, местом локализации добавочной железы.
Лечение
Если аберрантная железа не беспокоит больного, не нарушает функцию органа в котором находится, операция откладывается. За больным ведется наблюдение с ежегодным контролем УЗИ или других методов исследования.
В остальных случаях лечение аберрантной поджелудочной железы оперативное. Современная диагностика и новые методы лечения в большинстве случаев позволяют избежать обширных полостных операций, требующих длительного пребывания в стационаре. В медицине используется следующие виды хирургического вмешательства:
- полостная операция со вскрытием брюшной стенки и послойной резекцией части желудка;
- эндоскопическая минилапаротомия – также полостная операция, но менее травматичная;
- эндоскопические малотравматичные операции с использованием электрокоагулятора.
Эндоскопическая минилапаротомия отличается минимальным разрезом брюшной стенки и более обширным рассечением оперируемой области. С помощью системы видеонаблюдения зону операции можно хорошо рассмотреть, удобно манипулировать хирургическими инструментами.
Отечественными авторами запатентован инновационный способ лечения аберрантной поджелудочной железы желудка. С помощью гастроскопии и УЗИ диагностики уточняются границы операционного поля. Через гастроскоп в полость желудка вводится электрокоагулятор. В области протока железы через всю ее толщу электрокоагулятором делается канал. Затем железа послойно разрушается по направлению к каналу.
После завершения процесса коагуляции на операционную зону воздействуют окисью азота. Это необходимо для быстрого заживления раны, формирования послеоперационного рубца, снижения риска осложнений. Лечение проводится под обязательным контролем эндоскопа.
При локализации аберрантной поджелудочной железы в стенке желудка применяется консервативная терапия ингибиторами протонового насоса – Нексиум, Такеда, Лосек. Препараты снижают продуцирование соляной кислоты. Используются для лечения кислотозависимых заболеваний желудка, характерных для аберрантной поджелудочной железы:
- панкреатита;
- язвенной болезни желудка;
- хронического гастрита.
При развитии деструктивного панкреатита с тяжелыми осложнениями — прогноз аберрантной поджелудочной железы неблагоприятный. Своевременное оперативное лечение с использованием современных методик снижает риск осложнений,позволяет избежать малигнизации – злокачественного перерождения.
Аберрантная поджелудочная железа: диагностика, симптомы и лечение
Аберрантной поджелудочной железой называют редкую аномалию развития слизистой ЖКТ, когда дополнительно к основной образуется добавочная. Располагается орган в антральном участке ЖКТ, у стенок желудка или 12-перстного отростка, в тонкой кишке, брыжейке, подвздошной кишке. Такая поджелудочная считается аномалией развития и возникает дополнительно к нормальному органу с теми же тканями, но никак не связана с ним.
Что подразумевает термин?
Аберрантная поджелудочная железа возникает в результате аномалий в развитии дополнительно к обычному органу. Добавочная железа не является заболеванием и не имеет симптомов. Ее выявление становится возможным в случайном порядке при лапаротомии, проведенной по иной причине. Например, выявляются аномалии поджелудочной железы при операции по удалению язв в ЖКТ, при хирургическом излечении калькулезного холецистита.
Ткани аномальной поджелудочной и нормального органа состоят из одинаковых веществ. Аберрантный орган состоит из выводящего протока, открывающегося в желудочковый или кишечный просвет. Следовательно, в добавочной железе возможно развитие панкреатита в остром проявлении, как деструктивного характера. К редким заболеваниям относится открытие кишечно-желудочного кровотечения, выводимого слизистой в проток.
Вернуться к оглавлениюДиагностика
Аберрантная поджелудочная железа диагностируется в зависимости от места расположения. Легкостью обнаружения наделен случай при прикреплении аберрантной железистой ткани у антрального отдела, где желудок переходит в 12-перстный отросток перед попаданием в тонкий кишечник.
Выявить проблему можно случайно при скрининговом обследовании пациентов возрастной категории 40—70 лет, что характерно из-за повышенного риска развития аномалии в этот период. Способы выявления аберрантного железистого тела:
- Эндоскопический. Метод позволяет обнаружить крупный островок уплотненной слизистой, визуализируемой как полип, наросший на широкой основе. Часто на вершине образования имеется вдавление — это первый признак аберрантности железы. При взятии биопсийного материала результат может оказаться малоинформативным.
- Рентгенологический. Метод позволяет визуализировать аномальное образование как довольно крупный нарост по многочисленным скоплениям контраста в месте расположения. Контрастируется устье выводящего протока дополнительной слизистой.
- Ультразвуковое исследование. Метод позволяет выявить аномалию по анэхогенности протока аномальной железы или гипоэхогенности структуры, в которой имеются дополнительные полости.
- Изображение аберрантного железистого тела на снимке КТ.
Компьютерная томография брюшины. Способ позволяет диагностировать аномалию, расположенную на внешней оболочке полого органа. Метод часто применяется для определения злокачественных новообразований. Визуализируется проникновение нароста в соседствующие органы брюшины и характерные метастазы. Одновременно затрудняется дифференциальная диагностика подслизистых опухолей, таких как лейомиомия, липома, миосаркомия.
Симптомы
Признаки аберрантной железистой ткани определяются местом расположения аномалии и ее величиной. При расположении в пустом отделе у желудочковой стенки, симптоматика образования будет подобно клинической картине при гастрите.
При локализации в 12-перстном отростке симптомы подобны язвенному заболеванию. Нередки проявления, характерные холециститу, панкреатиту, аппендициту. В большинстве случаев симптомы не проявляются длительный период. Жалобы могут возникнуть при развитии осложнений, таких как:
- воспалительные процессы;
- некроз;
- сквозное нарушение стенок ЖКТ;
- кровотечения;
- запоры и кишечная непроходимость.
Чаще серьезные осложнения встречаются при расположении дополнительной железистой ткани во внешней оболочке тонкой кишки, что сопровождается тонкокишечной непроходимостью. При начале воспалительного процесса в аберрантном органе появятся жалобы на нарушение нормальной желудочковой деятельности, трудности с пищеварением, болезненность при переваривании любой еды, боли в животе.
Лабораторные исследования позволяют выявить гиперлипаземию, гиперамилаземию. Если анализ мочи будет содержать повышенную концентрацию амилазы, то началась гиперамилазурия.
Вернуться к оглавлениюЛечение
Альтернативы лечению хирургическим путем нет.Хирургическая операция является единственной мерой, предпринимаемой для лечения аномальной поджелудочной железы. Этапность и тип операции зависит от клинических признаков, места расположения железы и ее величины. Предварительно выполняется гистологическое обследование, даже при отсутствии симптоматики. Метод позволит подтвердить или опровергнуть злокачественность новообразования.
Максимальной эффективностью наделен способ минилапаротомии с элементами открытой лапароскопии и эндоскопической поддержкой. При этом выполняется соединение разъединенных тканей (анастомоз) вне суженного участка дополнительной железы. Следовательно, иссекать аберрантную поджелудочную железу не стоит, что позволит избежать развитие воспалительного процесса и образование свища.
Эндоскопическая электроэксцизия проводится при локализации дополнительной железы в желудочковой стенке или области 12-перстной кишки, то есть в антральной зоне, когда сам орган имеет вид полипа. При процедуре осуществляется отсечение новообразования мягкими или жесткими диатермическими петлями. При обнаружении кист на аберрантной железе более эффективна эндоскопическая фенестрация. Целесообразность метода зависит от количества кист и их величины. Настольные игры. В данном разделе игрового зала Лев представлен трехкарточный покер, а также американская, русская и европейские варианты рулетки. Проходите регистрацию своего аккаунта на официальном портале и приступайте к игре на любимых слотах. Операцию следует применять при крупных 1—2 кистах.
С недавних пор начали применять пролонгированные синтетические аналоги соматостатина (гормональная терапия) для излечения больных аберрантностью панкреатической железы. Метод имеет симптоматический характер, поэтому не снижает степень дуоденального стеноза, проявившегося как дополнительная поджелудочная. Также пока не подобраны терапевтические курсы с использованием новых препаратов.
Малоинвазивные способы устранения аберрантности органа. Применяются преимущественно в случае гетеротопии узловатой, полипозной, язвенной, кистозной или инфильтрирующей железы в желудке и 12-перстной кишке.
% PDF-1.4 % 707 0 объект > эндобдж xref 707 77 0000000016 00000 н. 0000003061 00000 н. 0000003263 00000 н. 0000003299 00000 н. 0000003893 00000 н. 0000004321 00000 п. 0000004714 00000 н. 0000004764 00000 н. 0000004878 00000 н. 0000005102 00000 п. 0000005573 00000 п. 0000007332 00000 н. 0000007765 00000 н. 0000008164 00000 н. 0000008805 00000 н. 0000009495 00000 н. 0000009607 00000 н. 0000009837 00000 н. 0000010320 00000 п. 0000010702 00000 п. 0000010834 00000 п. 0000019877 00000 п. 0000020470 00000 п. 0000020700 00000 п. 0000021520 00000 н. 0000021636 00000 п. 0000021706 00000 п. 0000021787 00000 п. 0000038530 00000 п. 0000038793 00000 п. 0000039070 00000 п. 0000039097 00000 н. 0000039492 00000 п. 0000044991 00000 п. 0000045270 00000 п. 0000045630 00000 п. 0000045880 00000 п. 0000046286 00000 п. 0000046524 00000 п. 0000046964 00000 н. 0000047195 00000 п. 0000047742 00000 п. 0000053503 00000 п. 0000053798 00000 п. 0000054147 00000 п. 0001535135 00000 п. 0001535447 00000 п. 0001536661 00000 п. 0001536999 00000 н. 0001537028 00000 п. 0001537103 00000 п. 0001537206 00000 н. 0001537770 00000 н. 0001538245 00000 п. 0001538615 00000 п. 0001538988 00000 п. 0001541387 00000 п. 0001717223 00000 п. 0001717282 00000 н. 0001717353 00000 п. 0001717433 00000 п. 0001717519 00000 п. 0001717581 00000 п. 0001717680 00000 п. 0001717742 00000 п. 0001717845 00000 н. 0001717907 00000 н. 0001718010 00000 п. 0001718072 00000 п. 0001718175 00000 п. 0001718237 00000 п. 0001718346 00000 п. 0001718411 00000 п. 0001718518 00000 п. 0001718582 00000 п. 0000002870 00000 н. 0000001876 00000 н. трейлер ] / Назад 12816771 / XRefStm 2870 >> startxref 0 %% EOF 783 0 объект > поток h ތ yPqǿed ۨ IFv \ c ?? MkU6 * + K ~ EUnJPn * ^ G + 6l! cÌmK =
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Гетеротопическая ткань поджелудочной железы в антральном отделе желудка случайная находка во время бариатрической хирургии: отчет о клиническом случае и обзор литературы
Основные моменты
- •
Гетеротопическая поджелудочная железа – это наличие ткани поджелудочной железы вне ее нормального местоположения без анатомической непрерывности с основным телом поджелудочной железы.
- •
Гетеротопная поджелудочная железа может находиться в желудке, двенадцатиперстной кишке, тощей кишке или дивертикуле Меккеля.
- •
Это первый зарегистрированный случай гетеротопической поджелудочной железы желудка, обнаруженный во время бариатрической операции.
Реферат
Введение
Гетеротопическая поджелудочная железа, также известная как эктопическая поджелудочная железа, определяется как наличие ткани поджелудочной железы вне ее нормального местоположения и без анатомической и сосудистой непрерывности с основным телом поджелудочной железы. Сообщалось, что частота гетеротопической поджелудочной железы составляет 0,5% во время лапаротомии и при вскрытии в диапазоне от 0.6–14%.
Описание случая
Мужчина 28 лет с ожирением, не имеющий медицинских показаний, плановый госпитализирован для лапароскопической рукавной гастрэктомии. Интраоперационно после отделения большого сальника от желудка и введения желудочного бужа 36 Fr, небольшая масса овальной формы около 1 см близко к малой кривизне на передней поверхности антрального отдела желудка. Макроскопически доброкачественный вид и тщательное лапароскопическое обследование не выявили признаков поражения других органов. Сделана антрэктомия и мини-желудочный анастомоз.Послеоперационный период протекал без осложнений. Гистопатологическое исследование образца антрэктомии показало гетеротопную поджелудочную железу в суброзной оболочке антрального отдела желудка.
Обсуждение
Гетеротопическая ткань поджелудочной железы может быть обнаружена в желудке (особенно антральном отделе), двенадцатиперстной кишке, тощей кишке или дивертикуле Меккеля. Хирургическая резекция является основным методом лечения, если гетеротопическая поджелудочная железа имеет симптомы или когда поражение обнаруживается случайно во время операции, чтобы предотвратить осложнения.
Заключение
Гетеротопическая поджелудочная железа всегда должна учитываться при дифференциальной диагностике случайно обнаруженных поражений желудка и может быть безопасно удалена. Это первый отчет о гетеротопической поджелудочной железе, обнаруженной случайно во время бариатрической операции.
Ключевые слова
Гетеротопическая поджелудочная железа
Эктопическая поджелудочная железа
Лапроскопическая рукавная гастрэктомия
Мини-желудочный анастомоз
Рекомендуемые статьиЦитирующие статьи (0)
© 2020 Авторы.Опубликовано Elsevier Ltd от имени IJS Publishing Group Ltd.
Рекомендуемые статьи
Цитирующие статьи
Журналы о поджелудочной железе | Список проиндексированных статей
JOP – это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям самую свежую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
The JOP. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редакционной коллегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich – UZH
Связано с
Сеть сторонников панкреатита
Греческое общество печени поджелудочной железы и желчевыводящих путей
Белорусский панкреатический клуб
Заявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователям разрешается читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа – это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, гепатобилиарные и панкреатические заболевания International
Панкреатит
Панкреатит – это воспаление поджелудочной железы. Поджелудочная железа – это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) вашим организмом. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международная организация по гепатобилиарным и панкреатическим заболеваниям
Функция поджелудочной железы
Поджелудочная железа – это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент – «экзокринный», а второй функциональный компонент – «эндокринный». Экзокринные »клетки, вырабатывающие ферменты, помогающие переваривать пищу, а эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания поджелудочной железы и терапия, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит – это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, – это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кист. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит – это постоянное воспаление поджелудочной железы, которое не излечивает и не улучшает, а изменяет нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна серьезная причина – употребление алкоголя в больших количествах. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет – частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Рак поджелудочной железы
Рак поджелудочной железы – злокачественное новообразование, возникающее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разрастался и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не погибают программно, а продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет – это группа метаболических заболеваний, характеризующихся недостаточностью инсулина гормона поджелудочной железы, которая возникает в результате нарушения секреции или действия инсулина, либо того и другого. Сахарный диабет Диабет – это хроническое заболевание, а это означает, что, хотя его можно контролировать, он сохраняется на всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы – сложная процедура и выполняется, когда это единственный вариант, который может привести к продолжительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла – это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы – снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, заболеваний пищеварительной системы и печени, Европейский журнал противораковых добавок, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) – это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет по гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы – это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, Гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы – это передача здоровой поджелудочной железы от донора пациентам с сахарным диабетом. Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место.Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Трансплантация, Гастроэнтерология, Панкреатология, The Lancet, Американский журнал хирургии, Журнал хирургических исследований
Островковно-клеточная карцинома
Островоклеточная карцинома – это необычный рак эндокринной поджелудочной железы.На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Это также известно как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы. Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский журнал медицины
Муковисцидоз
Муковисцидоз (МВ) – это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика – нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам. Он также известен как муковисцидоз.Ненормальное дыхание – самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология – это соединение патологии с физиологией.Патология описывает состояния во время болезненного состояния, тогда как физиология – это дисциплина, которая описывает механизмы, действующие в организме. Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Связанные журналы патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа – это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы – обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», потому что она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизм
Кольцо поджелудочной железы
Кольцо поджелудочной железы – редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также были зарегистрированы некоторые случаи заболевания среди взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевидной железы поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа – это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
(PDF) Острый панкреатит, возникающий при аберрантной поджелудочной железе желудка, вылеченный хирургическим путем и подтвержденный гистологическим исследованием
Резюме
Мы описываем случай аберрантной желудочной аберрантной поджелудочной железы с
острым панкреатитом.Обследование бариевой муки, эндоскопическое обследование
и компьютерная томография 32-летнего мужчины
с болью в животе выявили подслизистую опухоль
диаметром около 3,5 см в области угла желудка.
Эндоскопическое УЗИ выявило гипоэхогенное образование
с безэхогенными участками капилляров. Его сывороточный уровень амилазы
был высоким – 262 МЕ / л. Проведена местная резекция с лапароскопическим вмешательством
. Резецированная опухоль выявила ткань поджелудочной железы
с обширной инфильтрацией нейтрофилов в стенке желудка
и некрозом жира в суберозе.Имеется несколько
случаев гистологически подтвержденного острого панкреатита в желудке
аберрантной ткани поджелудочной железы.
(Internal Medicine 44: 1169–1173, 2005)
Ключевые слова: острый панкреатит, эктопическая поджелудочная железа, эндоскопическое исследование
УЗИ, опухоль подслизистой оболочки желудка,
Локальная резекция с лапароскопией
Введение
Аберрантная резекция поджелудочной железы крайне редкое патологическое состояние
. Он определяется как наличие ткани поджелудочной железы
, не имеющей анатомической и сосудистой целостности с поджелудочной железой
(1).Чаще всего он встречается в желудке, двенадцатиперстной кишке,
и тощей кишке и был зарегистрирован в других местах, включая подвздошную кишку, дивертикул Меккеля, толстую кишку, желчный пузырь,
пупок, маточную трубу, средостение, селезенку и печень (2).
Однако острый панкреатит редко возникает в аберрантной
поджелудочной железе, и есть несколько случаев гистологически доказанного
острого панкреатита в желудочной аберрантной ткани поджелудочной железы (3, 4).
Здесь мы сообщаем о необычном случае возникновения острого панкреатита –
кольца в желудочной аберрантной поджелудочной железе, успешно пролеченном с помощью операции
.
История болезни
Пациент – мужчина 32 лет, рост 170 см, вес
– 66,6 кг. Он посетил нашу больницу по поводу эпигастралгии
и дальнейшей оценки аномальных рентгенологических результатов
желудка. У него была продолжительная тупая боль в животе в течение
1 неделю без особых отягчающих или облегчающих факторов.
Обследование бариевой муки у предыдущего врача выявило
большую приподнятую опухоль в желудке.У него было хорошее здоровье
и не было выявлено ни одной конкретной семьи, прошлого медицинского или наркотического анамнеза
. Он выпивал около 35 г алкоголя в неделю за
12 лет. При физикальном обследовании отклонений от нормы не выявлено.
Текущие гематологические и биохимические исследования
в пределах нормы. Однако сывороточная амилаза и реактивный белок C
(CRP), исследованные предыдущим врачом
, были высокими и составили 262 МЕ / л (норма <
=
150 МЕ / л) и 2.0 мг / дл (нор-
mal <
=
0,4 мг / дл) соответственно.
При рентгенографическом исследовании на графике с двойным контрастом
было показано большое возвышенное поражение со складкой на
задней стенке угла (рис. 1). Эндоскопическое исследование –
компьютерных верхних отделов пищеварительного тракта и брюшной полости
Томография (КТ) выявила подслизистую опухоль (SMT) cov-
, образованную нормальной слизистой оболочкой диаметром около 3,5 см в задней стенке
задней стенки брюшной полости. angulus (рис.2). КТ брюшной полости
показала нормальную поджелудочную железу, и не было обнаружено, что
предполагал панкреатит, такой как отек или жидкость. Пищевод
и двенадцатиперстная кишка в норме. Эндоскопическое ультразвуковое исследование (EUS) (частота 20 МГц) выявило гипоэхогенную неоднородную массу
диаметром около 3 см с безэхогенными областями капилляров
, которые в основном занимали третий слой стенки желудка
. Граница между четвертым слоем и этой опухолью
была нечеткой (рис.3). При диагнозе аберрантная поджелудочная железа
проведена местная резекция
с помощью лапароскопии.
Резецированная опухоль была покрыта нормальной слизистой оболочкой, а
на поверхности слизистой оболочки не было обнаружено язвы или эрозии.
Открытие рудиментарного панкреатического протока не обнаружено.
. Поверхность разреза имела желтоватую мягкую массу, напоминающую
Internal Medicine Vol. 44, No. 11 (ноябрь 2005 г.) 1169
Острый панкреатит в желудочном аберранте
Поджелудочная железа после хирургического лечения и подтверждена гистологическим исследованием
Shoji HIRASAKI, Masahito TANIMIZU, Toshikazu MORIWAKI и 9000 Junich
Из отделения эндоскопии онкологического центра Сикоку, Мацуяма
Получено для публикации 19 мая 2005 г .; Принято к публикации 25 июля 2005 г.
Запросы на переиздание следует направлять Dr.Сёдзи Хирасаки, больница Сумитомо Бесши, 3-1 Охджи-тё, Ниихама 792-8543
Эндоскопическая диссекция подслизистой оболочки при эктопической поджелудочной железе желудка: опыт единственного центра | World Journal of Surgical Oncology
EP – относительно редкое заболевание, которое может возникать в пищеварительной системе [8]. Наиболее частая локализация ВП – желудок [4]. Результаты настоящего исследования показывают, что ESD является альтернативным подходом к лечению желудочного EP. Таким образом, целью данного исследования является оценка безопасности и осуществимости ESD для желудочного EP в средне-долгосрочном периоде последующего наблюдения.В предыдущем исследовании сообщалось, что по сравнению с нашим исследованием это чаще встречается у мужчин, чем у женщин [9]. Желудочный ВП обнаруживается в антральном отделе у 85% пациентов и может располагаться как на передней, так и на задней стенке. Между тем, он показал, что происхождение ВП в основном связано с подслизистой оболочкой. В нашем исследовании 79,57% ВП располагались в антральном отделе, а 53,76% происходили из подслизистой основы.
Клинические симптомы ВП нетипичны, часто встречаются боли в животе [1, 5, 10]. Однако фактор, вызывающий боль в животе, остается неизвестным.Желудочная ВП обычно иногда выявляется во время гастроскопии, но клинические симптомы могут возникать в зависимости от ее размера и патологических изменений [4]. Сообщалось о редких осложнениях, вызванных ВП желудка, таких как обструкция выходного отверстия желудка, кровотечение и изъязвление [11, 12]. В наших случаях 40,86% пациентов испытывают боль в животе и 16,13% – дискомфорт в животе. Это соответствует результатам других исследований [4, 7, 10].
Что касается ВП желудка, большинство из них были относительно небольшими и клинические проявления не были очевидными [13].Желудочный EP имеет три общие характеристики, которые помогают его идентифицировать. Первая характеристика – это участок в антральном отделе желудка [4, 14, 15]. В наших материалах 74 из 93 очагов поражения расположены в антральном отделе желудка. Вторая особенность – центральная пуповина [16]. Это символ желудочного ВП и открытие выводной трубки, которая может выделять гормон. Тем не менее, поражения размером более 15 мм часто могут показывать центральную пуповину, и поражение может быть неверно интерпретировано как другую опухоль или другое злокачественное новообразование [1].Следовательно, это затруднительно при диагностике относительно небольших желудочных ВП. В наших случаях более половины опухолей были меньше 1 см, и у 51 из 93 пациентов во время гастроскопического исследования обнаруживается центральная пуповина. Это согласуется с описанием других ученых [16,17,18]. Третий признак – поражение всей слизистой оболочки. Все случаи в нашем центре имели неповрежденную слизистую оболочку, что аналогично опубликованным в литературе [1].
В настоящее время существуют некоторые ограничения в диагностике желудочной ВП.Визуализирующие обследования, такие как компьютерная томография и бариевая мука, не очень помогают в диагностике желудочного ВП [19]. Патологический диагноз – золотой стандарт. Однако гистологический диагноз, основанный на биопсии с помощью щипцов, не подходит для определения эндоскопического лечения ВП желудка. Иногда биопсия может давать неверные результаты [4, 6]. Гистопатологическое исследование биопсии перед операцией показало нормальную слизистую желудка, но продемонстрировало ВП желудка после операции. Причина этого может заключаться в том, что биопсия часто неглубокая и большая часть ВП находится в подслизистой оболочке или собственной мышечной ткани.Таким образом, точный диагноз ВП желудка затруднен, поскольку перед резекцией поражений не проводилось специального обследования. Для точной патологической диагностики ученые предприняли множество попыток и исследовали множество новых подходов к эндоскопическим методам получения более глубоких образцов, таких как биопсия под контролем EUS [20,21,22]. Эндоскопическая резекция также является вариантом точной диагностики и лечения ВП желудка.
В последние годы, с широким применением эндоскопической ультрасонографии (ЭУЗИ), она показала уникальные преимущества в диагностике ВП желудка [13].Мы могли выполнить биопсию иглой под контролем EUS, что позволило бы получить более точные образцы. Затем перед эндоскопической операцией полезно точно определить природу, происхождение и размер опухоли и определить более подходящий подход для пациента, который может уменьшить травму пациента и принести пациенту более минимально инвазивные преимущества [21, 23] . Кроме того, обычно считается, что EP чаще встречается со смешанными эхо-сигналами. Некоторые ученые сообщили, что общее эхо низкое, и большинство границ поражения при ЭУЗИ нечеткие и нерегулярно дольчатые [21, 24].ЭУЗИ было выполнено 57 пациентам с ВП желудка, вывод был подтвержден опубликованной статьей. Таким образом, EUS может применяться в повседневной практике при исследовании массы желудка.
Рекомендации по ВП желудка до сих пор остаются спорными [15]. В настоящее время существует три основных метода лечения: хирургическая резекция, эндоскопическая резекция и эндоскопическое наблюдение. Если патологический диагноз ВП желудка был поставлен до операции на поражениях, расположенных в собственном мышечном или серозном слоях, или явных симптомах, поражения могут быть резецированы.Однако это может снизить качество жизни и увеличить риск долгосрочных осложнений [25]. Следовательно, в отношении бессимптомной желудочной ВП некоторые ученые рекомендовали регулярное наблюдение [26]. Тем не менее, регулярное наблюдение также вызовет некоторые проблемы по следующим причинам. Во-первых, как только пациент узнает о поражении, психологическая нагрузка резко возрастет, и врач будет вынужден резектировать поражение. Во-вторых, из-за плохого экономического положения и ограниченных медицинских условий некоторые пациенты не могут позволить себе обратиться в большую больницу и из-за стоимости соответствующих обследований.В-третьих, многократное эндоскопическое обследование также увеличивало психологическую нагрузку. В нашем эндоскопическом центре 15 пациентам без явных симптомов была сделана операция по ЭСД по вышеуказанным причинам. В течение в среднем 42 месяцев наблюдения не было осложнений и рецидивов, связанных с эндоскопическими операциями. И во время телефонного разговора все пациенты показали, что тревога значительно уменьшилась. В предыдущем исследовании Zhou [7] и Ryu [1] сообщили, что эндоскопическое лечение асимптотической ВП желудка возможно и безопасно с хорошим прогнозом.Поэтому мы думали, что методы ESD могут быть применены для асимптотического желудочного EP, если они будут востребованы.
На сегодняшний день лапароскопическая хирургия является эффективным и безопасным методом лечения и основным вариантом лечения желудочного эпилепсии [25]. Однако лапароскопическая операция имеет свои осложнения и ограничения. В частности, это будет сложно выполнить, если поражения расположены рядом с привратником или около него и могут привести к оттоку жидкости или стенозу. Таким образом, ЭСД как минимально инвазивная методика подходит для лечения ВП желудка.
В нашем эндоскопическом центре, на основе большого опыта успешной эндоскопической хирургии, мы прошли ESD для желудочного EP. В общей сложности у 93 пациентов все поражения были успешно резецированы, и у каждого пациента был достигнут единый блок. Средняя продолжительность операции составляет 76,87 мин, что больше, чем в других исследованиях. Возможная причина в том, что на ранней стадии ЭСД врач-эндоскопист тратил много времени на диссекцию. Как и в случае с другими [4, 7], у всех симптомных пациентов наблюдалось облегчение симптомов после эндоскопической операции.
Внематочная ткань поджелудочной железы без капсулы в основном происходит из подслизистой оболочки желудочно-кишечного тракта. И он также может проникать в мышечную мышцу или быть тесно связан с мышечной. Следовательно, полная резекция является ключом к ее лечению и предотвращению рецидива. Lee [27] и Zhang [28] продемонстрировали, что ESD можно использовать для резекции субэпителиальных опухолей желудка, происходящих из слоя muscularis propria. Среди наших случаев шесть пациентов с ВП желудка, возникшими из собственной мышечной ткани, прошли ЭСД.Они были успешно резецированы, и в течение периода наблюдения рецидивов не было. Более того, у одного пациента была перфорация, и он успешно вылечился с помощью металлического зажима и выздоровел без проблем. По нашему опыту, мы должны внимательно наблюдать, прежде чем рассекать и спокойно зашить утечку зажимами или сшитым оборудованием. Таким образом, ESD может предложить надежный вариант, позволяющий окончательно управлять SMT с относительно низким риском осложнений.
В среднем через 6 дней все пациенты выписывались без проблем, рецидивов не было в течение средне-долгосрочного наблюдения.Основываясь на опыте нашего эндоскопического центра и обзоре литературы, мы предполагаем, что симптоматическая ВП желудка, бессимптомная ВП размером более 1 см, поражения, расположенные в глубоком слое, или подозрение на злокачественное новообразование можно лечить с помощью процедуры ESD.
Кроме того, частота осложнений во время процедуры ESD относительно низка. Распространенным осложнением ESD является перфорация и кровотечение [4]. В нашем исследовании 12 пациентов перенесли легкие осложнения, но выздоровели плавно. Перфорация произошла у пяти пациентов, и у семи пациентов возникло кровотечение.Пневмоперитонеум возник при поражении глубокого слоя во время операции ЭСД. Мы будем использовать только зажимы или объединить нейлоновую петлю, чтобы закрыть рану. И игла для пункции была применена, чтобы облегчить симптомы вздутия живота. Из 5 перфорированных пациентов 3 были клипированы металлическими зажимами, а 2 – металлическими зажимами и нейлоновыми швами. После эндоскопической операции применяли внутривенное питание, антибиотики и желудочно-кишечную декомпрессию. Осмотр гастроскопа через 3 месяца показал, что рана зажила хорошо.Основываясь на нашем опыте, мы рекомендуем, чтобы при рассечении глубоких поражений край поражения можно было подтянуть под натяжение петли, чтобы полностью обнажить поражение, тем самым обеспечивая четкий обзор и уменьшая возникновение перфораций. Кровотечение встречается чаще, чем перфорация, которую можно контролировать с помощью щипцов для горячей биопсии или металлических зажимов. В этом исследовании было 6 случаев интраоперационного кровотечения. Для пациентов с интраоперационным кровотечением мы использовали промывание физиологическим раствором в сочетании с щипцами для горячей биопсии для адекватного контроля кровотечения.И в этой группе был 1 случай отсроченного кровотечения после операции. Поражение располагалось на передней стенке желудка с максимальным диаметром 25 мм. Из-за относительно большого поражения и поскольку оно было выполнено в ранний период этого исследования, его будет сложнее выполнить, чем другие. После этого мы практикуем методы и обнаруживаем, что можем избежать рассечения очевидных мелких артериальных кровеносных сосудов во время операции. При необходимости можно использовать металлические зажимы для зажима кровеносных сосудов.И последнее, но не менее важное: раны были тщательно обследованы после операции и тщательно промыты физиологическим раствором, чтобы в конце операции убедиться в отсутствии очевидных точек кровотечения. ВП часто имеет от 2 до 3 толстых кровеносных сосудов, обеспечивающих кровоснабжение ВП.
Во время эндоскопической операции с указанными выше сосудами следует обращаться осторожно и предсказуемо, что может снизить частоту кровотечений во время или после операции.
Частота осложнений составляет 12,9%, что выше, чем в других исследованиях [29].Мы обнаружили, что эти пациенты с осложнениями находились в основном на ранних этапах этого исследования. После получения достаточного количества опыта в эндоскопической хирургии продолжительность операции и частота осложнений были значительно сокращены.
В это исследование мы включили 93 случая пациентов с 93 поражениями, все из которых прошли лечение ESD. Мы обнаружили, что ESD не только возможен и безопасен для желудочного EP, но также имеет преимущества в том, что он минимально инвазивный и красивый. Все поражения были успешно резецированы без дополнительной операции; среднее время работы – 76.87 мин, что сопоставимо с другими исследованиями [5, 7, 15]. Это исследование предоставляет дополнительный выбор для лечения ВП желудка, который встречается с Zhong [7], который сообщил, что эндоскопическое лечение подходит для ВП желудка, и продемонстрировало безопасность и осуществимость эндоскопических методов лечения ВП желудка в 60 случаях. Между тем, Sisman [30] и Gong [31] показали, что ESD может применяться при ЭП двенадцатиперстной кишки или при панкреатите и формировании псевдокист. Таким образом, мы считаем, что до тех пор, пока мы обладаем навыками в области гемостаза и наложения швов, ЭСД можно применять к ВП желудка.
Наше исследование имеет некоторые ограничения. Во-первых, это было ретроспективное исследование, и мы не проводили сопоставление оценок предрасположенности. Кроме того, мы не учли некоторые основные факторы, такие как сердечно-сосудистые заболевания, диабет и состояние здоровья. Во-вторых, даже несмотря на то, что мы зарегистрировали относительно большее количество пациентов, это всего лишь опыт одного центра, и недостаток мощности может быть причиной отсутствия существенной разницы. Тем не менее, преимуществом нашего исследования было то, что в него было включено относительно большое количество пациентов, чтобы доказать безопасность и осуществимость ESD для желудочного EP.Хотя в нескольких исследованиях сообщалось о краткосрочных результатах, это редкое исследование для оценки средне-долгосрочной выживаемости у пациентов, перенесших ЭСД.
В заключение, результаты настоящего исследования позволяют предположить, что ЭСД при желудочной ВП является безопасным и выполнимым методом, выполняемым опытными эндоскопистами. Между тем, для подтверждения результатов потребовались дополнительные рандомизированные контролируемые испытания.
Гетеротопная поджелудочная железа желудка, проявляющаяся в виде боли в животе с острым и хроническим панкреатитом в иссеченном образце
Гетеротопная поджелудочная железа, также известная как эктопическая поджелудочная железа, представляет собой ткань поджелудочной железы, расположенную за пределами паренхимы поджелудочной железы, без сосудистого или протокового сообщения с железой.Внематочная поджелудочная железа редко бывает симптоматической, обычно выявляется случайно при хирургическом вмешательстве или вскрытии. От восьмидесяти пяти до 90% находятся в верхних отделах желудочно-кишечного тракта, особенно в антральном отделе желудка. Мы сообщаем о 54-летнем мужчине с симптоматической желудочной гетеротопической поджелудочной железой, проявляющейся как рецидивирующая, первоначально недиагностированная боль в животе. Хирургия выявила гетеротопную поджелудочную железу, включая выводные протоки, ацинусы и островковые клетки. Имелись признаки острого панкреатита, отмеченного воспалением и образованием абсцесса. Хронический панкреатит диагностировали по фиброзу и расширению протоков, содержащих белковый материал.Расположение подслизистой оболочки с нормальной вышележащей слизистой оболочкой при эндоскопии увеличивает риск отсроченной или пропущенной диагностики. Осложнения включают желудочно-кишечное кровотечение, острый или хронический панкреатит, некроз поджелудочной железы, псевдокисту, обструкцию выходного отверстия желудка, перфорацию и, в редких случаях, карциному поджелудочной железы. Это редкое заболевание имитирует более распространенные заболевания. Низкая подозрительность, недиагностическая визуализация или эндоскопия способствуют частой задержке диагностики.
1. Введение
Внематочная поджелудочная железа редко бывает симптоматической.Подавляющее большинство поражений обнаруживается случайно при хирургическом вмешательстве или вскрытии. Барбоза и его коллеги сообщили примерно об 1 случайном случае, обнаруженном на 500 операций на верхней части брюшной полости; частота всех вскрытий составила 1,7% [1, 2]. Другие источники указывают на общую заболеваемость 0,2-0,8% среди хирургических пациентов и 0,6-14% случаев аутопсии [3-6]. От восьмидесяти пяти до 90% обнаруживаются в верхних отделах желудочно-кишечного тракта, особенно в антральном отделе желудка и двенадцатиперстной кишке [4, 5]. Дистальный отдел тонкой кишки, сальниковая или брыжеечная локации встречаются реже [2].Поражение средостения, легких, печени, желчного пузыря, селезенки, пищевода, маточных труб или дивертикула Меккеля встречается очень редко [1]. Гетеротопическая поджелудочная железа желудка примерно в трех четвертях случаев расположена в подслизистой оболочке, а в остальных случаях расположена в собственно мышечной или субсерозной оболочке [4, 7].
Мы сообщаем о редком случае симптоматической желудочной гетеротопической поджелудочной железы, проявляющейся как неспецифическая повторяющаяся боль в животе с характерной подслизистой массой желудка при эндоскопии.Этот случай является исключительным, поскольку эктопическая ткань содержала признаки острого и хронического панкреатита и образования абсцесса.
2. Описание клинического случая
Мужчина 54 лет поступил с 4–5-дневными болями в животе, которые начинались в левом подреберье, а затем мигрировали под пуповину. Боль была резкой, устойчивой, средней степени тяжести. Он также описал тошноту и субфебрильную температуру. В анамнезе были камни в почках и колэктомия сигмовидной кишки по поводу дивертикулита 15 лет назад.Он отрицал чрезмерное употребление алкоголя в анамнезе. Его единственным лекарством был атенолол 50 мг в день.
При поступлении физикальное обследование показало нормальный синусовый ритм, нормальный пульс и артериальное давление без изменения положения тела, нормальную температуру, умеренную болезненность при пальпации в левой надпупочной и субксифоидной областях без перитонита, органегалии или массового поражения. Стул отрицательный на скрытую кровь.
Результаты лабораторных исследований: WBC: 10 x 10 3 / μ L, Hgb: 16g / dL, Chemistry 7, ферменты печени, амилаза и липаза сыворотки были в пределах нормы.Эндоскопия верхних отделов желудочно-кишечного тракта была интерпретирована как полип антрального отдела желудка на сидячем положении 5 мм с нормальной слизистой оболочкой желудка при биопсии. КТ брюшной полости показала воспаление брыжейки, окружающее дистальный отдел тела и проксимальный антральный отдел желудка, и прилегающее утолщение стенки желудка с низкой плотностью, достигающее 18 мм в толщину. Его лечили внутривенной инфузией и обезболивающими. Его состояние улучшилось, и он был выписан домой без окончательного диагноза.
Он чувствовал себя хорошо в течение четырех месяцев, затем у него появились периодические периодические легкие, разлитые, резкие, устойчивые боли в животе.Он отрицал потерю веса, тошноту, рвоту и жалобы на работу кишечника. При физикальном обследовании показатели жизнедеятельности нормальные, лихорадка. Его живот был мягким, безболезненным и в остальном ничем не примечательным. Основные лабораторные исследования, сывороточные амилаза и липаза были нормальными. Повторная эндоскопия верхних отделов ЖКТ показала плотную подслизистую массу с неповрежденной покрывающей слизистой оболочкой и центральной пуповиной. Биопсия очага выявила нормальную слизистую желудка (рис. 1). КТ брюшной полости с внутривенным контрастированием (рис. 2) выявила минимальные остаточные воспалительные изменения перигастрия (стрелка слева) и очаговое неоднородное утолщение желудка, соответствующее остаточным воспалительным изменениям (стрелка справа).Эндоскопическое ультразвуковое исследование показало овальное интрамуральное поражение 3,3 см на 1,3 см с неровными границами, которое было отсосано тонкой иглой (FNA).
Результаты были недиагностическими, но несовместимы с лейомиомой или лейомиосаркомой.
Для предоперационной диагностики аденокарциномы желудка была проведена открытая антрэктомия желудка по методу Бильрота I. Гистология резецированного препарата выявила эктопическую ткань поджелудочной железы, включая выводные протоки, ацинусы и островковые клетки в мышечном слое желудка (рис. 3).Присутствовали признаки хронического панкреатита, включая фиброз и расширенные протоки, содержащие белковый материал. Также был отмечен абсцесс, предположительно связанный с очаговым острым панкреатитом в эктопической ткани. При выписке боли исчезли. Через 1 год он оставался бессимптомным.
3. Обсуждение
Гетеротопическая поджелудочная железа, также известная как эктопическая, добавочная или аберрантная поджелудочная железа, или покой поджелудочной железы, определяется как ткань поджелудочной железы за пределами нормальной паренхимы поджелудочной железы в аберрантном месте с кровоснабжением сосудов и нервов отдельно от сама поджелудочная железа [1].Считается, что он возникает во время развития плода во время отделения зачатков ткани поджелудочной железы во время вращения передней кишки и слияния дорсальных и вентральных зачатков поджелудочной железы [1, 2]. На этой стадии зачатки поджелудочной железы прилегают к дистальному отделу желудка и проксимальной части двенадцатиперстной кишки. Следствием этого может быть распространение ткани поджелудочной железы на эктопические участки. Однако обнаружение ткани поджелудочной железы в отдаленных местах, таких как средостение и легкие, побудило других исследовать альтернативные теории, такие как метаплазия ткани поджелудочной железы [1].
Среди пациентов с симптоматической желудочной гетеротопической поджелудочной железой наиболее частым симптомом является боль в средней части живота, встречающаяся в трех четвертях случаев [2, 8]. Тошнота, изжога, диспепсия, диарея, похудание, гематемезис и мелена описываются нечасто [1, 9, 10].
Зарегистрированные осложнения желудочной эктопической поджелудочной железы включают острый или хронический панкреатит [4, 5, 7], панкреонекроз [5], образование псевдокист [4, 7], непроходимость выходного отверстия желудка [9], перфорацию [6] и, в редких случаях, , карцинома поджелудочной железы [11, 12].
Часто бывает запоздалый или пропущенный диагноз [2, 10]. Вовлеченные факторы включают (1) разнообразные неспецифические жалобы от легких до тяжелых, которые могут быть неотличимы от более распространенных инфекционных, воспалительных или опухолевых заболеваний [8, 9]; (2) редкость клинического проявления ограничивает диагностические подозрения на эту сущность [1, 4, 6]; (3) локализация в подслизистой или мышечной оболочке, как правило, с нормальной покрывающей слизистой оболочкой, затрудняет диагностику с помощью стандартной эндоскопии или визуализации [4, 7]; (4) макроскопическая картина гетеротопической поджелудочной железы плеоморфна [1], и ее можно спутать с множеством поражений подслизистой оболочки; (5) классический эндоскопический вид антральной подслизистой выпуклости, которая может содержать «кратерообразную» центральную пуповину, соответствующую дренажному протоку, отсутствует в 50-80% случаев [1, 8]; (6) воспаленная эктопическая ткань поджелудочной железы редко вырабатывает достаточно ферментов для повышения уровня амилазы или липазы в сыворотке выше нормы [5].
Эндоскопия верхних отделов желудочно-кишечного тракта и компьютерная томография – наиболее полезные методы для оценки большинства пациентов. Диагноз подслизистого новообразования в верхних отделах желудочно-кишечного тракта с нормальной вышележащей слизистой при эндоскопии можно разделить на доброкачественную и злокачественную этиологии. Доброкачественные поражения включают лейомиому, липому, варикоз, невральные опухоли (т.е. шванному, неврому или нейрофиброму), гранулярно-клеточную опухоль, воспалительный фиброидный полип, дупликационную кисту, лимфангиому, гиперплазию железы Бруннера, доброкачественный GIST и гетеротопную поджелудочную железу.К злокачественным новообразованиям, которые следует учитывать, относятся злокачественная GIST, карциноидная опухоль, лимфома, опухоль гломуса, а также рак желудка или метастатическая карцинома (особенно меланома, рак груди, легких, почек или яичников) [8, 9].
Эндоскопическое ультразвуковое исследование (ЭУЗИ) является наиболее точным исследованием для дифференциации подслизистых поражений, не диагностируемых с помощью традиционной эндоскопии. Типичными находками в гетеротопической поджелудочной железе являются гипоэхогенное поражение с нечеткими границами [8]. В редких случаях EUS выявляет безэховые протоковые структуры [9].Преимуществом EUS является возможность получения биопсии под контролем для гистологической оценки. У нашего пациента EUS не было диагностическим. Когда FNA не дает результатов, методы, отличные от стандартной биопсии ткани, могут повысить диагностическую ценность. Успех рутинной биопсии под контролем EUS с использованием стандартных или более инвазивных щипцов большого размера, диагностическая ценность гетеротопической поджелудочной железы составляет всего 40% [1, 13]. Метод эндоскопической резекции подслизистой оболочки (ESMR), как было обнаружено, улучшает диагностическую ценность до 89% в исследовании Hunt с коллегами [14].
Гетеротопная поджелудочная железа может содержать любой из компонентов нормальной ткани поджелудочной железы, которая состоит из ацинусов, протоков и островков Лангерганса. В серии случаев из 32 пациентов, описанных Ormarsson et al., Все случаи содержали протоки, 97% – ацинусы и 41% – островки [1]. Гетеротопную ткань поджелудочной железы можно разделить на три гистологические группы в соответствии с классификацией Генриха: (1) Тип I – ткань с ацинусами, выводными протоками и островками Лангерганса; (2) Ткань типа II содержит ацинусы и протоки, но не островков; (3) Ткань III типа состоит только из протоков.Тип II – самый распространенный из этих типов в целом. Однако тип I был наиболее частым из 17 зарегистрированных случаев острого панкреатита, связанного с HP, рассмотренных Hamabe и коллегами [5]. Клинический панкреатит в гетеротопической ткани встречается очень редко. Ткань типа I содержит все компоненты нормальной ткани поджелудочной железы; следовательно, он может быть более восприимчивым к острому панкреатиту, наблюдаемому в анатомически нормальной поджелудочной железе [1, 5].
4. Заключение
Диагностика симптоматического гетеротопического панкреатита желудка является сложной задачей.

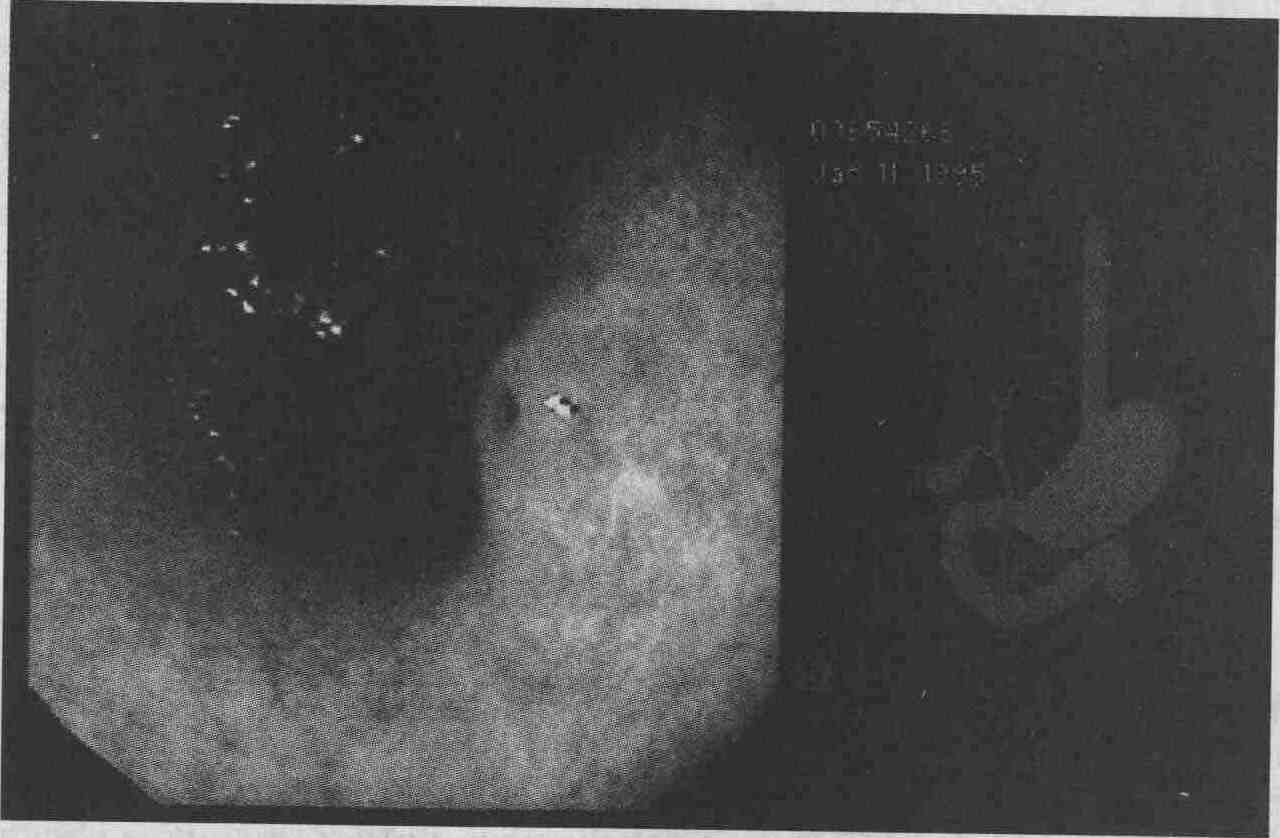
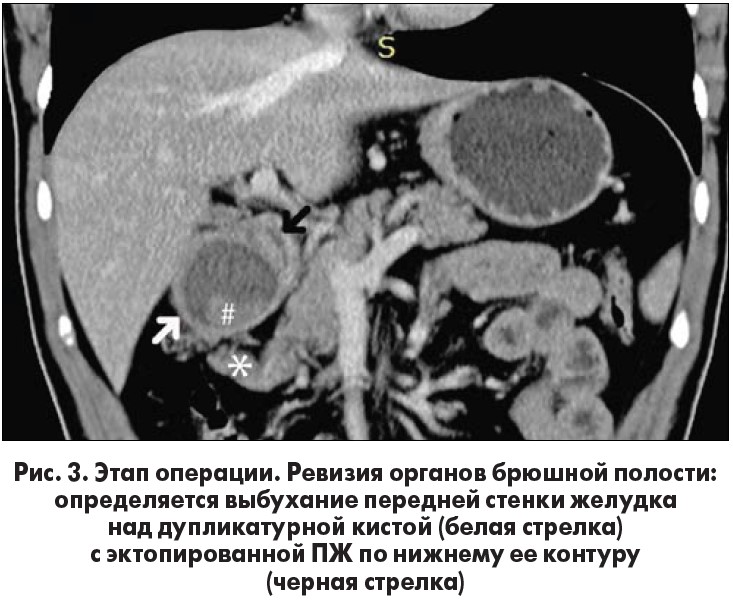 Помогает не только распознать очаг, но и оценить его размеры, степень воспаленности и некроза.
Помогает не только распознать очаг, но и оценить его размеры, степень воспаленности и некроза.