Аденокарцинома толстого кишечника: Аденокарцинома толстой кишки – причины, симптомы, классификация, диагностика, лечение, прогноз
Аденокарцинома кишечника – онкологический центр «Sofia»
Стадии заболевания
Если поставлена аденокарцинома кишечника, стадии определяются при помощи разных классификаций. Есть более простая – английская, но в российской практике часто используют ту классификацию, которая была установлена еще во времена СССР. Она предполагает, что аденокарцинома кишечника имеет четыре основных стадии с дополнительными вариантами:
- I (первая). Опухоль находится на слизистой оболочке, а также в подслизистой части органа. Метастаз нет, расположение новообразования таково, что оно занимает меньше половины окружности кишки;
- IIа (вторая а). Раковое образование охватывает больше половины окружности, но не выходит за кишечную стенку. Метастазов в лимфоузлах нет;
- IIб (вторая б). Все то же самое, что и стадия «а», но уже наблюдаются метастазы в ближайших лимфоузлах;
- IIIа (третья а). Опухоль разрастается более, чем на полукруг, а также прорастает в стенку.

- IIIб (третья б). Эта стадия ставится, если в лимфатических узлах обнаруживаются многочисленные метастазы. Опухоль может быть любого размера;
- IVа (четвертая а). Большая опухоль, которая выходит за пределы кишечника, множественные регионарные метастазы;
- IV (четвертая б). Опухоль любых параметров, обнаруживаются удаленные метастазы.
Как и в случае с любым другим раком, аденокарцинома толстого кишечника усложняется по мере повышения стадии, поэтому с каждой ступенью требует все более серьезного лечения.
Факторы риска
К серьезным факторам риска относятся полипы толстой кишки, из которых нередко развивается аденокарцинома кишечника. На такую трансформацию влияет множество факторов, например, площадь основания самих полипов, их количество. Наиболее опасны множественные образования.
К факторам риска в плане заболеваний относятся и хронические воспаления толстой кишки, в том числе неспецифический язвенный колит.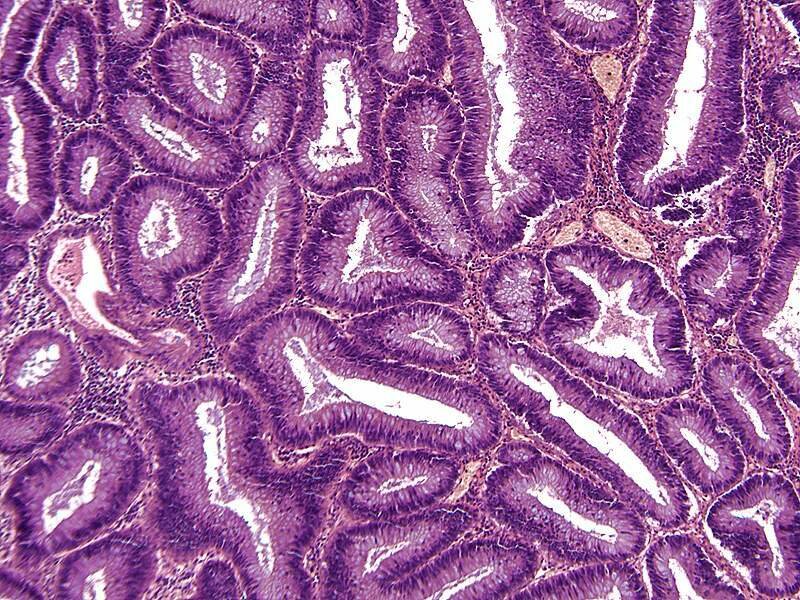 Такое заболевание, если оно длится около 20 лет, практически в 50% случаев приводит к раку. Под угрозой находятся и люди с болезнью Крона, диффузным семейными полипозом толстой кишки, а также наследственностью – если у родственников была аденокарцинома толстого кишечника или же другие виды рака.
Такое заболевание, если оно длится около 20 лет, практически в 50% случаев приводит к раку. Под угрозой находятся и люди с болезнью Крона, диффузным семейными полипозом толстой кишки, а также наследственностью – если у родственников была аденокарцинома толстого кишечника или же другие виды рака.
Также есть и другие факторы риска:
- неправильное питание с недостаточным количеством клетчатки и обилием жирного, мучного;
- ожирение и гиподинамия – каждый из этих факторов способствует застаиванию каловых масс, что вредно для кишечника и его здоровья;
- пожилой возраст. С каждым этапом жизни иммунитет организма все слабее борется с опухолями;
- долгий контакт с излучением, канцерогенными веществами;
- сильные и регулярные стрессы, когда психическое состояние бьет по общему иммунитету;
- заболевания, связанные с обменом веществ, например, сахарный диабет;
- болезни, идущие «фоном», но связанные с различными воспалениями кишечника, органов малого таза.

Все, перечисленное списком, в отличие от конкретных заболеваний, не становится причиной рака напрямую. Это лишь те факторы, из-за которых аденокарцинома толстого кишечника рискует развиться с большей вероятностью.
Симптомы аденокарциномы кишечника
Рак кишечника аденокарцинома не имеет специфических проявлений, поэтому у него будут общие симптомы:
- слизь с примесью крови во время опорожнения кишечника;
- дискомфортные и болевые ощущения, которые пациент испытывает регулярно, но сильнее всего – в процессе дефекации;
- ощущение, что кишечник опорожнен не полностью, даже если человек только что сходил в туалет;
- регулярные запоры или поносы;
- повышенная слабость, утомляемость, общее недомогание.
Опасность заключается в том, что аденокарцинома кишечника имеет проявления, которые очень похожи, например, на геморрой. То есть без участия врача и тщательной диагностики обнаружить у себя такую проблему нельзя. Вот почему при обнаружении любых из перечисленных неспецифических симптомов необходимо обращаться к проктологу.
Вот почему при обнаружении любых из перечисленных неспецифических симптомов необходимо обращаться к проктологу.
Диагностика
Диагностика такого рака проводится по нескольким направлениям:
- осмотр врачом, сбор анамнеза;
- лабораторные исследования;
- колоноскопия. Является одним из самых информативных инструментов;
- гистологическое исследование – помогает дифференцировать виды рака.
Большое значение для выявления такого типа рака имеют скрининговые исследования. Регулярные дополнительные исследования рекомендуются людям старше 50 лет, а также лицам, у которых были обнаружены геморрой, разные воспалительные заболевания толстой кишки, новообразования другого характера. Также в процессе самого исследования важно дифференцировать разные заболевания и правильно поставить диагноз.
Лечение аденокарциномы кишечника
Когда поставлена аденокарцинома кишки, стадии определены и выявлены все особенности заболевания, назначается лечение.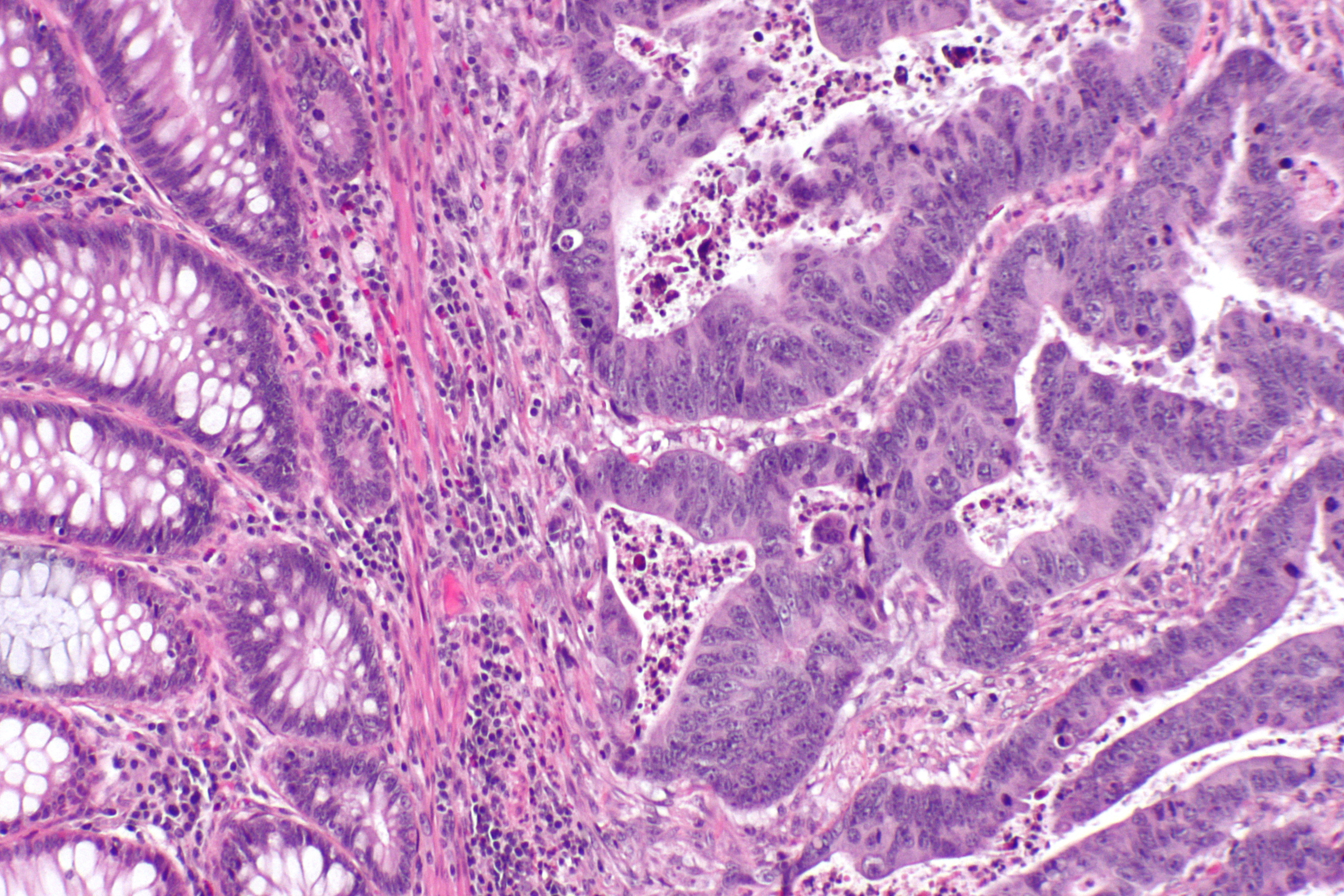
Хирургическое вмешательство
Если поставлен диагноз аденокарцинома, операция требуется во многих ситуациях. Чаще всего, если опухоль поразила не только слизистый, но и подслизистый слой кишки. При небольших размерах опухоли ее удаление производится через задний проход. Также операция делается одномоментно или поэтапно – второй вариант характерен для тех случаев, когда вторжения метастазов довольно обширны и захватывают другие органы.
Лучевая терапия
Данный метод используют перед хирургическим вмешательством, если опухоль выросла через все слои кишки либо обнаружены метастазы. Курс лучевой терапии занимает несколько дней, после чего делается операция. Также есть ситуации, когда данный вид терапии применяется более длительное время с перерывами, а вопрос об операции решается отдельно.
Химиотерапия
Если обнаружена аденокарцинома кишечника на третьей или четвертой стадии, химиотерапия назначается в виде самостоятельного вида лечения или в комплексе с лучевой терапией.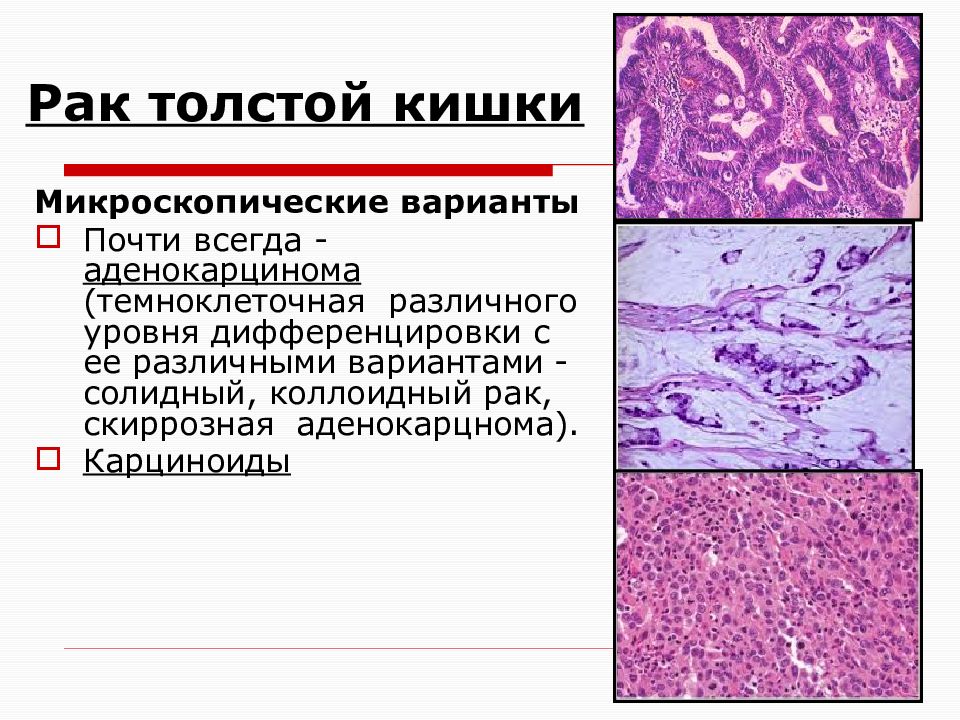
Если удалена аденокарцинома кишечника, после операции нужно находиться в больнице под наблюдением врачей. А после лечения пациент еще два года наблюдается у врача каждые 6 месяцев, сдает анализы и проходит обследования. Это нужно для того, чтобы избежать рецидивов, вовремя принять необходимые меры.
Прогнозы
Вначале статьи мы уже вкратце упомянули о прогнозах в зависимости от типа рака (см. «Классификация аденокарциномы кишечника»), но немного уточним этот момент. Если поставлена аденокарцинома кишечника, прогноз зависит как от стадии, так и от особенностей, течения самого заболевания. На самых первых этапах, если рак обнаружен вовремя, процент излечения может достигать 97-99% случаев. Ко второй стадии этот показатель снижается примерно на 7%, а начиная с третьей стадии риски сильно возрастают – излечение происходит в 60-70% случаев.
Однако важно помнить: какой бы ни была стадия, всегда есть индивидуальный фактор. При наличии диагноза аденокарцинома кишечника, прогноз может быть не самым благоприятным, а исход более удачным. Очень многое в лечении зависит и от настроя самого пациента, от его окружения.
Профилактические мероприятия
Профилактика в данном случае максимально простая: чтобы избежать проблем с кишечником, приводящих к раку, нужно правильно питаться, соблюдать питьевой режим, обязательно двигаться и следить за весом. Если среди родственников кто-то болел раком, проконсультируйтесь у специалистов. При отсутствии такой наследственности не забывайте о скрининговых исследованиях, начиная с 50 лет.
Бережно и внимательно относиться к своему здоровью, а также вести здоровый образ жизни – лучшая профилактика. Это не гарантирует того, что аденокарцинома никогда не разовьется, но риски такой проблемы будут намного меньше.
Как записаться к специалисту в онкоцентр «София»
Записаться на прием к специалистам онкологического центра «София» можно на сайте – пациенту необходимо внести в соответствующие поля свое имя, номер телефона и адрес электронной почты. Администраторы клиники совершат ответный звонок после обработки полученных данных.
Администраторы клиники совершат ответный звонок после обработки полученных данных.
Специалисты информационной службы клиники готовы ответить на любые вопросы и забронировать удобную для пациентов дату визита по телефону +7(495)995-00-34.
Онкологический центр «София» расположен на территории центрального административного округа Москвы по адресу 2-й Тверской-Ямской переулок, дом 10. Удобная локация позволит пациентам быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Рак толстой (ободочной) кишки – симптомы и признаки, диагностика
Рак толстой (ободочной) кишки – это онкологическое заболевание, поражающее часть кишечника, к функциям которого относится обратное всасывание жидкости и формирование каловых масс.
Рак толстой кишки классифицируется на аденокарциному, а также нейроэндокринную и плоскоклеточную опухоль. Определить гистологическую форму заболевания возможно только после диагностики новообразования с использованием эндоскопии и хирургии.
Рак толстой (ободочной) кишки – стадии
Раковая опухоль толстой кишки классифицируется единой международной методикой, которая определяет течение болезни в зависимости от симптомов и признаков развития заболевания. Для прогнозирования эффективного лечения среди врачей и научных исследований используется единое обозначение развития рака толстой кишки.
Стадийность заболевания зависит от распространения раковых клеток в организме. От места появления опухоли до его метастазирования в другие органы.
- 1 стадия – диагностируется новообразование только в тканях толстой кишки,
- 2 стадия – прорастание раковых клеток в полость кишечника,
- 3 стадия – опухоль распространяется в лимфатические сосуды и узлы,
- 4 стадия – метастазирование в другие органы.
Рак толстой (ободочной) кишки – симптомы
Это опасное заболевание на ранних стадиях проявляется бессимптомно. Признаки рака толстой кишки проявляются уже на 3 и 4 стадии. К симптомам относится боль в средней части живота, нарушение пищеварения, выделение крови и слизи. Общее самочувствие человека тоже ухудшается. Интоксикация организма раковыми клетками выявляется такими признаками, как повышенная температура тела, слабость, утомляемость, снижение аппетита и вследствие чего потеря веса.
Признаки рака толстой кишки проявляются уже на 3 и 4 стадии. К симптомам относится боль в средней части живота, нарушение пищеварения, выделение крови и слизи. Общее самочувствие человека тоже ухудшается. Интоксикация организма раковыми клетками выявляется такими признаками, как повышенная температура тела, слабость, утомляемость, снижение аппетита и вследствие чего потеря веса.
Диагностика общего состояния организма и проведение профилактических обследований позволяет определить рак толстой кишки до появления симптомов и признаков, что помогает организовать правильную схему лечения.
Рак толстой (ободочной) кишки – причины развития
Причинами возникновения рака толстой кишки является:
- генетическая наследственность,
- неправильное питание, особенно употребление жирной пищи и большое количество поваренной соли,
- хронические воспалительные кишечные заболевания,
- вредные привычки,
- малоподвижный образ жизни.

Рак толстой (ободочной) кишки – диагностика
Жалобы пациента и проявление симптомов заболевания начинаются обычно с кишечных колик. На консультации со специалистом выясняются причины возникновения признаков нарушения работы внутренних органов и общего состояния.
Рак толстой кишки в некоторых случаях возможно определить на первичном осмотре при пальпации брюшной полости. После чего назначается эндоскопические исследования со взятием биоматериала. Данное исследование позволяет врачу определить размеры, характер и стадию опухоли, что крайне важно влияет на процент возможного выздоровления.
При невозможности использования эндоскопического метода лечения назначается ирригоскопия, что также помогает оценить характер новообразования. Компьютерная диагностика позволяет определить стадию заболевания и распространение раковых клеток в организме. Рак толстой кишки может быть осложнен сопутствующими патологиями, поэтому необходимо назначение обследований сосудов, лимфоузлов, легких и сердца, а также исследования крови и мочи.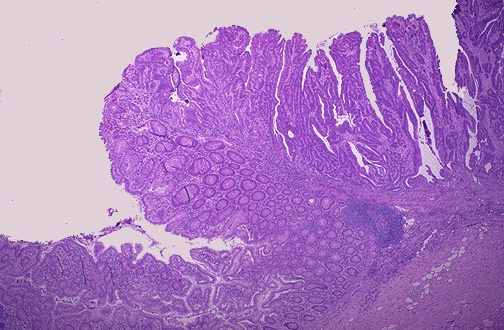
Рак толстой (ободочной) кишки – лечение
Рак ободочной (толстой) кишки лечится доступными комбинированными способами, с применением хирургического вмешательства и приемом химиопрепаратов.
В зависимости от признаков опухоли и симптомов у больного подбирается несколько видов лечения. Стадийность рака толстой кишки позволяет либо сразу произвести радикальное удаление места опухоли, или же проводить комплекс поддерживающих процедур.
При первой и второй стадии возможно удаление только части кишечной полости. Если рак толстой кишки имеет прогрессию в лимфатические узлы, то их удаляют тоже. После резекции части кишечника проводится химиотерапевтическое лечение. Прием специализированных препаратов снижает риск рецидива, а также способствует снятию большого количества симптомов заболевания. Но после приема химиотерапии возможно проявление побочных признаков. Воспалительные процессы в ротовой полости, реакции на кожных покровах, расстройства пищеварения и снижение показателей кровеносных ростков. Такие побочные признаки корректируются сменой препаратов для снижения симптоматики.
Такие побочные признаки корректируются сменой препаратов для снижения симптоматики.
Для лечения рака толстой кишки используется также современный вид лечения такой, как HiFu-терапия . Это усовершенствованный аналог лучевой терапии, который позволяет высокочастотное ультразвуковое воздействие на кишечную полость через брюшину.
Особенностью реабилитационного периода рака ободочной (толстой) кишки является постановка кишечной стомы. Такая мера необходима для заживления места резекции и убирается после 3-6 месяцев с момента операции.
Лечение рака толстой кишки имеет благоприятный исход, который можно сохранять на долгие годы. Такое возможно при соблюдении профилактических мер, внимательному отношению к появлению симптомов и признаков заболевания, а также постоянному контролю у врача онколога-гастроэнтеролога.
Рак толстой кишки может изменить течение жизни человека в худшую сторону, или привести к летальному исходу. Распространенное лечение в виде хирургического вмешательства является наиболее эффективным, но это возможно при раннем обнаружении заболевания. С первым проявлением признаков заболевания и симптомами важно начать диагностику и назначение программы лечения. Сохранить нормальное качество жизни поможет комплекс определенных процедур и соблюдение врачебных рекомендаций.
С первым проявлением признаков заболевания и симптомами важно начать диагностику и назначение программы лечения. Сохранить нормальное качество жизни поможет комплекс определенных процедур и соблюдение врачебных рекомендаций.
Филиалы и отделения где лечат рак ободочной (толстой) кишки
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Колоректальный рак. Рак толстой кишки
Факторы риска развития колоректального рака
Основным фактором риска развития рака толстой кишки у формально здорового человека является возраст.
Так, заболеваемость РТК у пациентов в возрасте 40 лет и меньше составляет 8 на 100 000 населения, а у людей 60 лет и старше – 150 на 100 000 населения, причем это относится и к мужчинам и к женщинам.
95 % заболевших колоректальным раком в Великобритании – пациенты старше 50 лет.
Lynch H.T. et. аl. подсчитали, что риск развития колоректального рака:
- у формально здорового человека составляет 1-3 %;
- если родственник I порядка родства болел РТК, то риск повышается до 5 %;
- среди больных язвенным колитом риск развития колоректального рака составляет 15-30 %;
- среди пациентов с болезнью Крона – 15 %;
- с неполипозным наследственным колоректальным раком – 15-20 %;
- с наследственным семейным полипозом – 30-100 %
К факторам риска развития колоректального рака относятся полипы толстой кишки, которые сами по себе почти никогда не представляют угрозы для жизни. Однако, чрезвычайно важное клиническое и социальное значение определяется возможностью их малигнизации. По данным многих исследователей именно из полипов, в большинстве случаев развивается рак ТК. Исследования, проведенные в разных клиниках, свидетельствуют, что с увеличением размеров полипов возрастает пролиферативная активность в них, вплоть до злокачественной трансформации.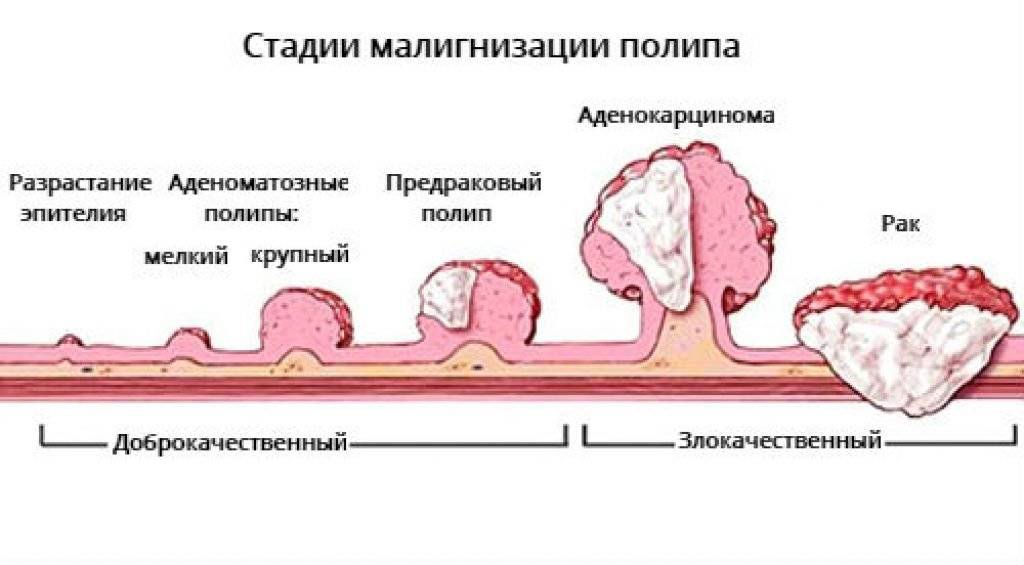
В аденоматозных полипах размером менее 10 мм фокусы аденокарциномы обнаруживаются редко, в 0,5-1% случаев, с увеличением размера полипа до 20 мм возрастает и риск малигнизации до 5-10 %.
Большие полипы малигнизируются в 20-30 % случаев. В результате проведенных нами исследований, было определено, что частота малигнизации ворсинчатых опухолей прямой кишки четко зависит от площади ее основания.
Если площадь основания опухоли менее 16 см2, то риск озлокачествления ее составляет 18,2 %, если же площадь основания более 16 см2, то риск малигнизации составляет 56.3 % (И.М.Русейкин, 2002). Множественные полипы более опасны, так как каждый из них имеет шанс малигнизироваться.
Хронические воспалительные заболевания толстой кишки, особенно длительно существующий неспецифический язвенный колит, представляют реальную угрозу развития РТК. У больных с неспецифическим язвенным колитом, длительность заболевания которого более 20 лет, риск развития рака достигает 50 %. У пациентов с болезнью Крона, также существует риск развития колоректального рака, который достигает 15-20 %, в зависимости от длительности заболевания.
Больные, которые были оперированы по поводу колоректального рака, тоже составляют группу риска развития рака в оставшихся отделах толстой кишки, так как злокачественные новообразования этого органа часто развиваются метахронно (последовательно). У 50 % больных вновь могут образоваться полипы, которые в 5 % случаев малигнизируются.
Безусловно, к группе риска относятся пациенты с диффузным семейным полипозом толстой кишки. При этом заболевании, как известно, появляются тысячи полипов во всех отделах толстой кишки, часть из которых малигнизируется в 100 % случаев. За развитие этого заболевания ответственен ген АРС (аденоматозный полипоз кишки), идентифицированный в длинном плече 5-ой хромосомы.
Пациенты с наследственным неполипозным колоректальным раком, как правило, имеют родственников с такой же патологией не менее чем в двух генерациях. При этом заболевании наиболее часто встречаются мутации hMLh2 и hMSh3 генов, затем hMSH6, hPMS1 и hPMS2 генов. У 70 % пациентов с наследственным неполипозным колоректальным раком злокачественное новообразование развивается в возрасте 45-65 лет.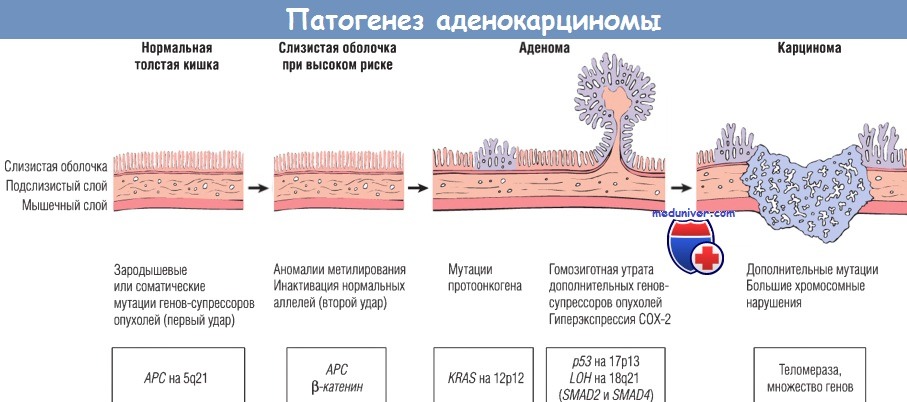 При этом заболевании могут образоваться так же неопластические процессы в других органах: мозге, (синдром Тюрко), матке, яичниках, желудке, почках, щитовидной железе и др. (синдром Гарднера). У 60 % таких пациентов раковая опухоль развивается в проксимальных отделах толстой кишки.
При этом заболевании могут образоваться так же неопластические процессы в других органах: мозге, (синдром Тюрко), матке, яичниках, желудке, почках, щитовидной железе и др. (синдром Гарднера). У 60 % таких пациентов раковая опухоль развивается в проксимальных отделах толстой кишки.
Диета и её влияние на развитие колоректального рака
В связи с тем, что толстая кишка является составляющей единой системы пищеварительного тракта, то роль этиологического фактора питания на развитие неопластических процессов в этом органе велика. О влиянии диеты на развитие колоректального рака можно судить по тем фактам, что мигранты, переехавшие из регионов с исходно низкой заболеваемостью раком толстой кишки в страны Северной Америки и Европы, употребляя пищу местного населения, заболевают колоректальным раком так же часто, как жители этих стран. Следует отметить, что у вегетарианцев весьма низкий уровень заболеваемости колоректальным раком. В современной литературе, в связи с этим обсуждаются в основном три гипотезы влияния факторов питания на развитие колоректального рака:
- Повышенное употребление животных белков
- Повышенное употребление животных жиров
- Повышенное употребление рафинированных углеводов
Многие исследователи придают важное значение в развитии колоректального рака употреблению в пищу большого количества животных белков. В конце прошлого века Gregor et. al. проанализировали сведения из 28 стран и определили, что там, где на душу населения употребляли большое количество мяса, возрастала заболеваемость КРР и, повышался уровень смертности от рака толстой кишки. Это связывали с распадом животных белков и внутрикишечным синтезом канцерогенных и коканцерогенных веществ, таких как метаболиты триптофана, нитрозамины и гетероциклические амины, содержащиеся в жареном мясе. Однако, более поздние исследования показали, что само употребление протеинов достоверно не способствует развитию колоректального рака, тогда как, процесс приготовления мяса (или плохо перевариваемая пища) может генерировать образование гетероциклических аминов, обладающих выраженной канцерогенной активностью.
В конце прошлого века Gregor et. al. проанализировали сведения из 28 стран и определили, что там, где на душу населения употребляли большое количество мяса, возрастала заболеваемость КРР и, повышался уровень смертности от рака толстой кишки. Это связывали с распадом животных белков и внутрикишечным синтезом канцерогенных и коканцерогенных веществ, таких как метаболиты триптофана, нитрозамины и гетероциклические амины, содержащиеся в жареном мясе. Однако, более поздние исследования показали, что само употребление протеинов достоверно не способствует развитию колоректального рака, тогда как, процесс приготовления мяса (или плохо перевариваемая пища) может генерировать образование гетероциклических аминов, обладающих выраженной канцерогенной активностью.
Во многих статьях отмечается, что увеличение доли насыщенных жирных кислот способствует развитию колоректального рака. Так, изучение состава кала у населения разных стран показало, что у американцев, не соблюдающих диету, в среднем, в кале содержится около 800 мг стеролов, а у вегетарианцев – около 300 мг.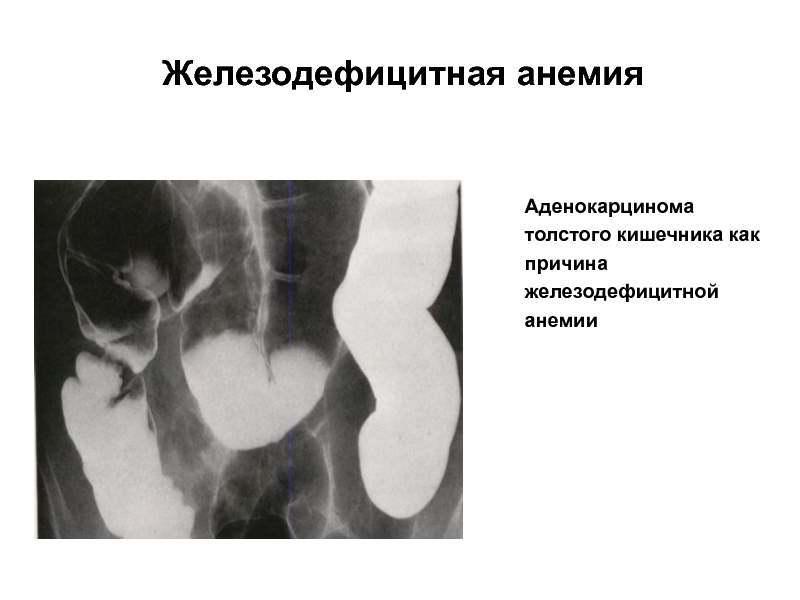 Содержание желчных кислот (потенциальных канцерогенов) в кале американцев в 2.5 – 5 раз выше, чем у людей, не употребляющих в пищу животные жиры. Заболеваемость колоректальным раком у вегетарианцев значительно ниже. Высказывается предположение, что на развитие рака толстой кишки оказывает влияние изменение секреции желчи, метаболизм желчных кислот и состав микрофлоры толстой кишки. Процессы выделения и превращения желчных кислот во вторичные желчные кислоты зависят от количества клетчатки в пище, синтеза витаминов, уровня эстрогенов крови, от концентрации и соотношения микроорганизмов в толстой кишке. В современных статьях, посвященных этой проблеме, обсуждается вопрос о влиянии холецистэктомии на развитие колоректального рака, в связи с повышением уровня желчных кислот в кале. Мнения высказываются различные. Однако, проведенные специальные исследования не определили достоверную связь развития рака толстой кишки с удалением желчного пузыря.
Содержание желчных кислот (потенциальных канцерогенов) в кале американцев в 2.5 – 5 раз выше, чем у людей, не употребляющих в пищу животные жиры. Заболеваемость колоректальным раком у вегетарианцев значительно ниже. Высказывается предположение, что на развитие рака толстой кишки оказывает влияние изменение секреции желчи, метаболизм желчных кислот и состав микрофлоры толстой кишки. Процессы выделения и превращения желчных кислот во вторичные желчные кислоты зависят от количества клетчатки в пище, синтеза витаминов, уровня эстрогенов крови, от концентрации и соотношения микроорганизмов в толстой кишке. В современных статьях, посвященных этой проблеме, обсуждается вопрос о влиянии холецистэктомии на развитие колоректального рака, в связи с повышением уровня желчных кислот в кале. Мнения высказываются различные. Однако, проведенные специальные исследования не определили достоверную связь развития рака толстой кишки с удалением желчного пузыря.
Известно, что на образование канцерогенных соединений значительное влияние оказывает микрофлора толстой кишки и соотношение анаэробных и аэробных бактерий в ней.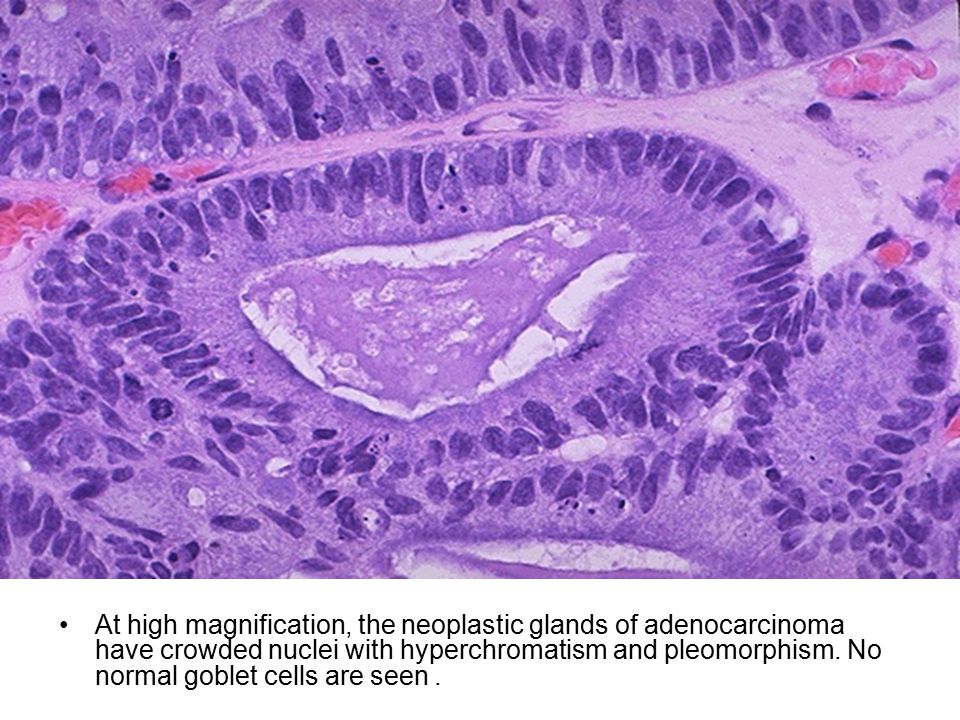 В странах с низкой заболеваемостью колоректальным раком такое соотношение микроорганизмов в кале составляет 0.5-1.5, а в регионах с высокой частотой развития рака толстой кишки 2.1-2.7 Лидирующее значение в этом отводится анаэробу clostridium paraputrificum, который способен разрушать желчные кислоты с образованием канцерогенных или коканцерогенных соединений.
В странах с низкой заболеваемостью колоректальным раком такое соотношение микроорганизмов в кале составляет 0.5-1.5, а в регионах с высокой частотой развития рака толстой кишки 2.1-2.7 Лидирующее значение в этом отводится анаэробу clostridium paraputrificum, который способен разрушать желчные кислоты с образованием канцерогенных или коканцерогенных соединений.
На развитие колоректального рака оказывает влияние дефицит витаминов, особенно А и С, недостаток в пище такого элемента, как селениум и влияние химически вредны веществ, таких как асбест, афлотоксин и др. Рак ободочной кишки ассоциируется с многолетним курением, а развитие рака прямой кишки у мужчин связывают с злоупотреблением пива и другого алкоголя.
Некоторым протективным действием обладает кофе, за счет снижения секреции желчи, а так же употребление овощей, фруктов и морепродуктов.
Обобщая влияние факторов питания на развитие колоректального рака, можно представить следующую схему развития неопластических процессов в толстой кишке: повышенное потребление животных жиров, белков и рафинированных углеводов при малом количестве растительной клетчатки, создают условия для поступления в кишку химуса содержащего высокие концентрации желчных и жирных кислот. Это приводит к нарушению микробного пейзажа слизистой и изменению состава ферментов микробного происхождения, что способствует разрушению стероидов, желчных кислот с образованием канцерогенных или коканцерогенных соединений. Замедление пассажа по кишке создаёт лучшие условия для более длительного контакта канцерогенов со слизистой оболочкой толстой кишки.
Это приводит к нарушению микробного пейзажа слизистой и изменению состава ферментов микробного происхождения, что способствует разрушению стероидов, желчных кислот с образованием канцерогенных или коканцерогенных соединений. Замедление пассажа по кишке создаёт лучшие условия для более длительного контакта канцерогенов со слизистой оболочкой толстой кишки.
Скрининг рака толстой кишки
Раннее выявление рака толстой кишки среди населения имеет 2 направления:
А. Обнаружение РТК у формально здоровых людей
Б. Обнаружение РТК в группах высокого риска.
Возраст – основной фактор риска развития колоректального рака у формально здоровых людей. Заболеваемость раком толстой кишки у пациентов разного возраста. 40 лет – 8 на 100 000 населения; 60 лет – 150 на 100 000 населения. Лица старше 50 лет составляют 37 % населения Великобритании. Именно на эту группу приходится 95 % от общего числа заболевших раком толстой кишки.
Риск развития колоректального рака
Лица без предрасполагающих обстоятельств -1 – 3 %
Рак толстой кишки у родственника 1 порядка – 5 %
Пациенты с НЯК и болезнью Крона – 15 – 30 %
Пациенты, перенесшие ранее операции по поводу рака толстой кишки, молочной железы,
яичника – 8 – 10 %
Пациенты с одиночными и групповыми полипами – 20 %
Пациенты с семейным полипозом – 30 – 100 %
Тесты на скрытую кровь в кале, проводимые в качестве скрининговых программ у здорового населения старше 40 лет, привели к противоречивым результатам из-за большого числа ложноположительных и ложноотрицательных ответов, а также из-за влияния диеты на результаты. Кроме того, сбор кала у формально здорового населения эстетически многими не воспринимается. Лишь 38% людей откликается на приглашение выполнить тест. После скрининга 2-6% формально здоровых людей имеют положительную реакцию на скрытую кровь в кале и в этой группе в 5-10% случаев выявляется РТК, железистые аденомы в 20-40% случаев. Вместе с тем многие исследователи считают, что сигмоскопия, проведенная у лиц с положительной реакцией на скрытую кровь, + пальцевое исследование прямой кишки, приводят к снижению смертности от РТК на 30%, за счет диагностики болезни на ранней стадии ее развития.
Кроме того, сбор кала у формально здорового населения эстетически многими не воспринимается. Лишь 38% людей откликается на приглашение выполнить тест. После скрининга 2-6% формально здоровых людей имеют положительную реакцию на скрытую кровь в кале и в этой группе в 5-10% случаев выявляется РТК, железистые аденомы в 20-40% случаев. Вместе с тем многие исследователи считают, что сигмоскопия, проведенная у лиц с положительной реакцией на скрытую кровь, + пальцевое исследование прямой кишки, приводят к снижению смертности от РТК на 30%, за счет диагностики болезни на ранней стадии ее развития.
Пальцевое исследование прямой кишки позволяет выявить до 10% рака толстой кишки;
Ректороманоскопия – до 40% РТК;
Сигмоскопия проведенная до 60 см от анального края, позволяет выявить до 70% всех видов РТК.
На основании сказанного Американское Раковое Общество рекомендует лицам старше 50 лет пройти тестирование на скрытую кровь и раз в год подвергаться сигмоскопии.
Маркеры рака толстой кишки
Наиболее известный маркер рака толстой кишки – карциноэмбриональный антиген (СЕА) был открыт в 1965 году Gold end Freedman.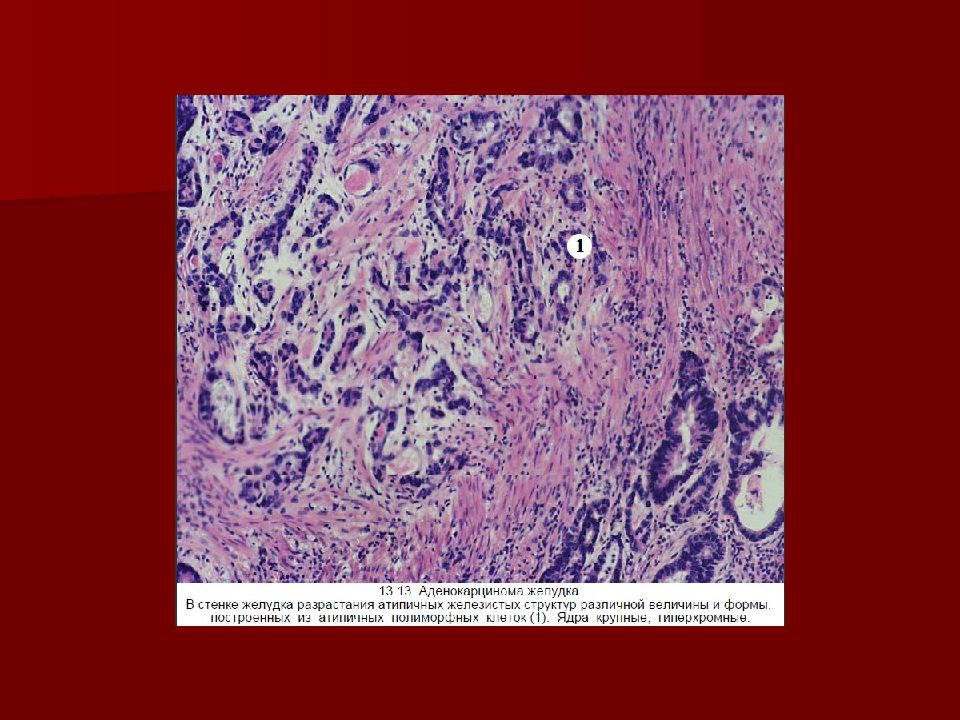
Опухоли толстой кишки получают потенциал метастазирования после прорастания подслизистого слоя кишки, богатого лимфатическими сосудами. Если опухоль не прорастает все слои кишки, метастазы в лимфоузлы обнаруживаются лишь в 10%, если пенетрируется серозная оболочка – в 60%. Если в лимфоузлах обнаруживается реактивная гиперплазия – это хороший прогностический признак. Рак толстой кишки после метастазирования в печень, может широко диссеминироваться по органам и тканям – легкие, кости и т.д. Метастазы в печени обнаруживаются на секции в 40% случаев.
Английский патолог Dukes еще в тридцатых годах ХХ века описал очередность этапов диссеминации рака прямой кишки. После возникновения опухоли в слизистой ее инвазия осуществляется в поперечном направлении (не по длиннику), т.е. опухоль растет преимущественно в сторону просвета кишки. Эта же закономерность характерна и для ободочной кишки.
Лимфатическая диссеминация колоректального рака может быть и при опухолях не прорастающих все слои толстой кишки.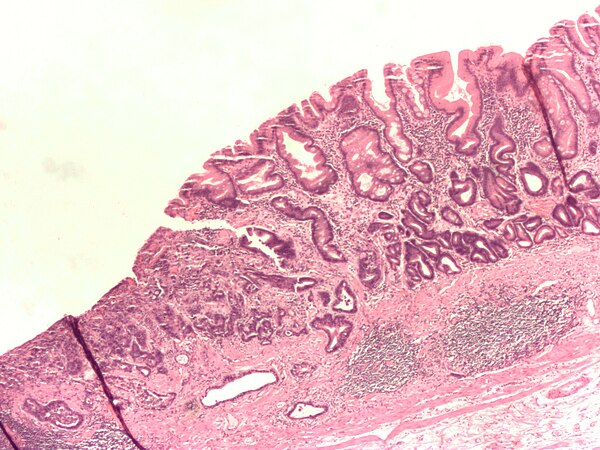 При хирургических манипуляциях по поводу рака толстой кишки возможна имплантация раковых клеток на новое место.
При хирургических манипуляциях по поводу рака толстой кишки возможна имплантация раковых клеток на новое место.
Классификация колоректального рака
Главным прогностическим фактором является стадия рака толстой кишки в момент первичной диагностики. От четкости и единого отношения к классификации рака ободочной кишки (РОК) во многом зависят показания к назначению адъювантного метода лечения и возможность сравнивать результаты предпринимавшихся оперативных вмешательств и способов комбинированного лечения. В настоящее время приняты и широко используются на практике несколько классификаций рака ободочной кишки.
В России, как и во всем мире, принято стадировать раковые опухоли по Международной TNM классификации злокачественных опухолей, разработанной Международным Противораковым Союзом. В 2002 г. вышло в свет 6 издание этой классификации. Предложено различать 5 стадий (O, I, II, III и IV).
Система TNM принята для описания анатомического распространения поражения всех отделов и изгибов ободочной кишки, от слепой, включая аппендикс, до сигмовидной включительно (ректосигмоидный выделяют отдельно).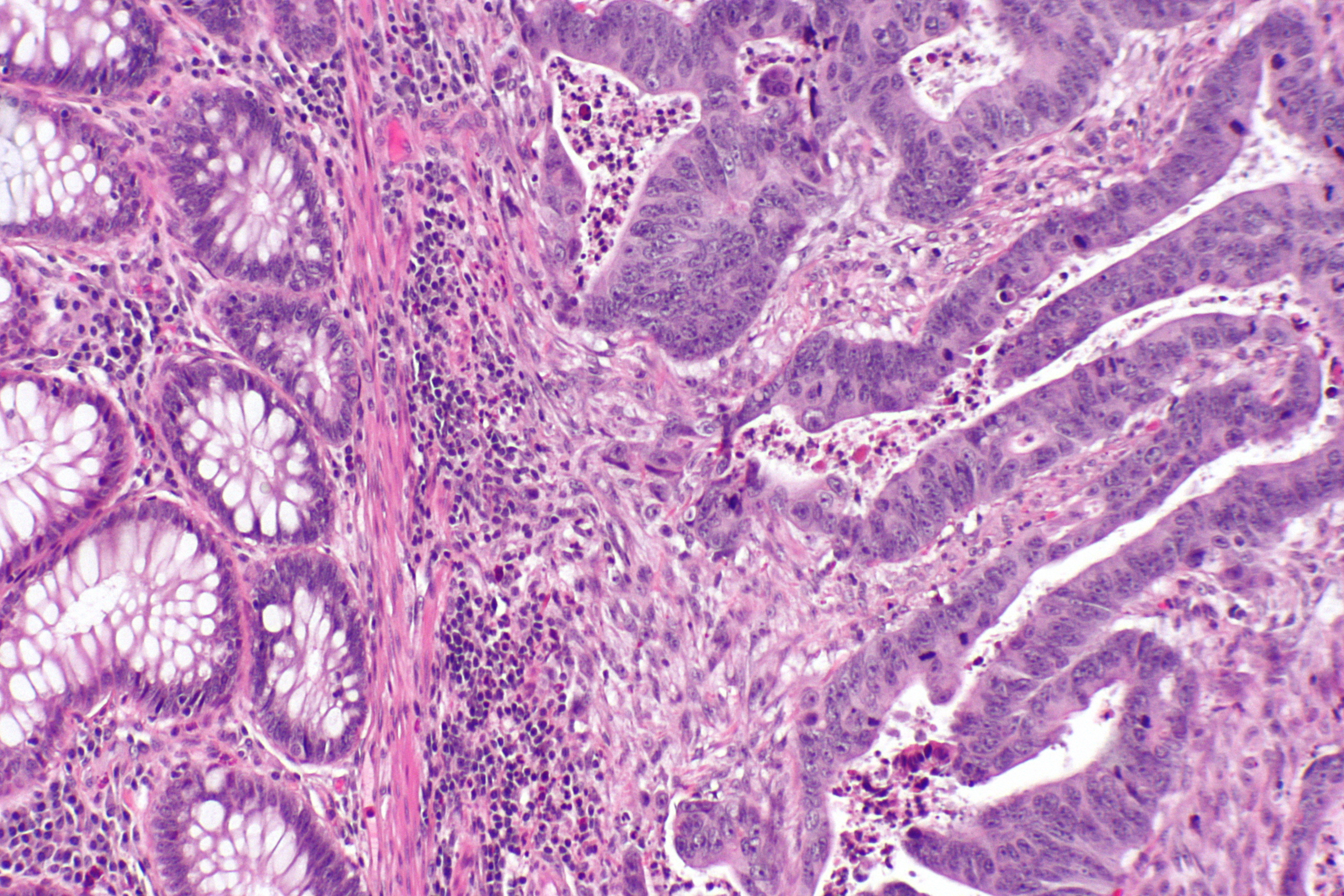 Во всех случаях необходимо иметь гистологическое подтверждение диагноза. До начала лечения используется клиническая классификация, основанная на данных различных исследований (рентгенологических, эндоскопических, ультразвуковых, биопсионных и др.). Эта классификация позволяет определиться в выборе того или иного метода лечения. После исследования операционного материала описывается патологическая классификация с оценкой первичной опухоли (рТ), состояния регионарных лимфоузлов (рN) и отдаленных метастазов (рМ). Эта классификация позволяет определиться с необходимостью выбора адъювантного метода лечения, высказаться о прогнозе результатов лечения.
Во всех случаях необходимо иметь гистологическое подтверждение диагноза. До начала лечения используется клиническая классификация, основанная на данных различных исследований (рентгенологических, эндоскопических, ультразвуковых, биопсионных и др.). Эта классификация позволяет определиться в выборе того или иного метода лечения. После исследования операционного материала описывается патологическая классификация с оценкой первичной опухоли (рТ), состояния регионарных лимфоузлов (рN) и отдаленных метастазов (рМ). Эта классификация позволяет определиться с необходимостью выбора адъювантного метода лечения, высказаться о прогнозе результатов лечения.
Т – первичная опухоль
- Тх – Недостаточно данных для оценки первичной опухоли
- Т0 – Первичная опухоль не определяется
- Тis – Интраэпителиальная или с инвазией слизистой оболочки
- Т1 – Опухоль прорастает слизистую и подслизистую оболочки
- Т2 – Опухоль прорастает мышечный слой стенки кишки
- Т3 – Опухоль прорастает субсерозу или неперитонизированные участки ободочной кишки
- Т4 – Опухоль прорастает висцеральную брюшину, или непосредственно распространяется на соседние органы и структуры.

N – Регионарные лимфатические узлы
- NХ – Недостаточно данных для оценки регионарных лимфатических узлов
- N0 – Нет признаков метастатического поражения лимфатических узлов
- N1 – Метастазы в 1 – 3 регионарных лимфатических узлах
- N2 – Метастазы в 4 и более регионарных лимфатических узлах
При гистологическом анализе должны быть исследованы не менее 12 регионарных лимфатических узлов. Метастазы в лимфоузлах расположенных по ходу аорты и в зоне наружных подвздошных сосудов расценивают как М1.
М – Отдаленные метастазы
- МХ – Недостаточно данных для определения отдаленных метастазов
- М0 – Нет признаков отдаленных метастазов
- М1 – Имеются отдаленные метастазы
G – Гистопатологическая дифференцировка
- GХ – Степень дифференцировки не может быть установлена
- G1 – Высокая степень дифференцировки
- G2 – Средняя степень дифференцировки
- G3 – Низкая степень дифференцировки
- G4 – Недифференцированные опухоли
R – резидуальные опухоли
- RХ – Недостаточно данных для определения резидуальной опухоли
- R0 – Резидуальная опухоль отсутствует
- R1 – Резидуальная опухоль определяется микроскопически
- R2 – Резидуальная опухоль определяется макроскопически
Группировка по стадиям
- Стадия 0 – Тis, N0 M0
- Стадия I – Т1, Т2 N0 M0
- Стадия IIА – Т3 N0 М0
- Стадия IIВ – Т4 N0 M0
- Стадия IIIА – Т1, Т2, N1 М0
- Стадия IIIВ – Т3, Т4, N1 М0
- Стадия IIIC – Любая Т, N2 M0
- Стадия IV – Любая Т, Любая N, М1
В особых случаях используются дополнительные дескрипторы m, y, r, a. Символ mуказывает на первичную множественность опухоли, r – о рецидиве опухоли после полной ремиссии. Префикс a свидетельствует, что стадия заболевания установлена после аутопсии, а символ y используется, когда классификация определяется во время и после применения различных методов лечения.
Символ mуказывает на первичную множественность опухоли, r – о рецидиве опухоли после полной ремиссии. Префикс a свидетельствует, что стадия заболевания установлена после аутопсии, а символ y используется, когда классификация определяется во время и после применения различных методов лечения.
Морфологический тип опухоли
Наиболее часто встречается аденокарцинома (более 80 % всех раковых опухолей толстой кишки), а так же слизистый рак, коллоидный, перстневидноклеточный, аденосквамозный, недифференцированный.
Приводим так же Международную морфологическую классификацию рака ободочной кишки:
- Аденокарцинома:
- высокодифференцированная;
- умеренно дифференцированная;
- низкодифференцированная.
- Слизистая аденокарцинома:
- мукоидный;
- слизистый;
- коллоидный рак.
- Перстневидно-клеточный рак – мукоцеллюлярный.
- Недифференцированный рак (carcinoma simplex, медуллярный, трабекулярный).

- Неклассифицируемый рак.
В России используется классификация рака толстой кишки, утвержденная ещё Минздравом СССР в 1980 году, которая подразделяет опухоль в зависимости от распространенности по кишке на IV стадии.
- I стадия — опухоль занимает менее половины окружности кишки локализуется в слизистой оболочке и подслизистом слое кишки, без регионарных метастазов.
- IIа стадия — опухоль занимает не более полуокружности кишки, не выходит за пределы кишечной стенки, без регионарных метастазов в лимфатических узлах.
- IIб стадия — опухоль занимает не более полуокружности кишки, прорастает всю ее стенку, но не выходит за пределы кишки, с наличием метастазов в ближайших регионарных лимфатических узлах.
- IIIa стадия — опухоль занимает более полуокружности кишки, прорастает всю ее стенку, поражения лимфатических узлов нет.
- IIIб стадия — опухоль любого размера при наличии множественных метастазов в регионарных лимфатических узлах.

- IVа стадия — обширная опухоль, прорастающая в соседние анатомические структуры и органы с множественными регионарными метастазами,
- IVб стадия — опухоль любого размера с наличием отдаленных метастазов.
Широкое распространение во многих странах мира получила классификация колоректального рака по С.Е.Dukes.
В 1929 г. английский патолог С.Е.Dukes предложил выделять три стадии при КРР в зависимости от степени распространенности онкологического процесса в кишке:
- А – инвазия опухоли ограничивается подслизистым слоем,
- В – распространение опухолевой инвазии на мышечный слой
- С – прорастание всей стенки кишки и распространение онкологического процесса в околокишечную клетчатку (С1 – без метастазов в лимфоузлы и С2 – с метастазами в лимфоузлы).
Эта классификация оказалась простой и практически очень удобной.
В 1932 г. С.Е.Dukes сообщил о втором варианте своей классификации, при которой:
- стадия А предусматривает поражение всей толщи стенки, но без поражения лимфоузлов;
- при стадии В – прорастание всей стенки и периректальных тканей, но без поражения лимфоузлов;
- стадия С – метастазы в лимфоузлах при любом размере опухоли.

В 1947 г. С.Е.Dukes ввел IV стадию, при которой обнаруживаются отдаленные метастазы стадия D. Во многих работах настоящего времени приводятся данные в соответствии с классификацией С.Е.Dukes
Потенциал многопрофильного стационара и возможность участия на операции специалистов различного профиля, позволяет проводить резекции смежных органов и удалять значительные по распространенности рецидивы заболевания в пределах здоровых тканей.
Профессор И.А.Нечай
Виды рака толстой кишки и их лечение
- Опубликовано: 08.02.2019 08:12
Рак толстой кишки — собирательное понятие, которое включает в себя сразу несколько типов злокачественных образований, которые различаются между собой по строению клеток, локализации, размеру и так далее. Если мы говорим про рак толстой кишки, то новообразование способно локализоваться в слепой кишке, в ободочной или прямой кишке либо в заднепроходном канале.
В группу риска попадают жители стран с устойчивой экономикой: так, в Англии от этого типа рака с каждым годом умирает больше 15 000 жителей страны, в США ситуация не лучше – диагноз «рак толстой кишки» слышат порядка 145 000 жителей страны, и погибают от рака около трети заболевших. На территории России и близлежащих стран рак толстой кишки занимает 4-ое место среди онкологических заболеваний.
На территории России и близлежащих стран рак толстой кишки занимает 4-ое место среди онкологических заболеваний.
Рак толстой кишки: причины
На 1-ом месте среди причин, способствующих повышению риску развития злокачественной опухоли в толстой кишке, можно выделить пищевые пристрастия. В группу риска попадают те, которые любят мясо, сладкую мучную выпечку, исключая при этом из своего рациона овощи-фрукты, крупы.
К развитию новообразования могут привести запоры, определенные заболевания кишки (полипы, к примеру). В группу риска попадают люди преклонного возраста и те, у кого наблюдается генетическая предрасположенность.
Рак толстой кишки: о классификации и стадиях развития
В зависимости от того, что именно брать за отличительный признак, классификаций может быть несколько. Так, если за основу брать очертания, то выделают эндофитную, экзофитную и блюдцеобразную форму.
Если за отличительный признак взять клеточное строение, то выделяют такие виды рака, как аденокарцинома (в том числе, слизистая), мукоцеллюлярный, недифференцированный и неклассифицируемая форма рака. Наиболее частой формой рака, образуемой в толстом кишечнике, является аденокарцинома: на эту форму приходится порядка 80% случаев.
Наиболее частой формой рака, образуемой в толстом кишечнике, является аденокарцинома: на эту форму приходится порядка 80% случаев.
Что касается стадий, то рак толстой кишки может протекать в четыре стадии:
- Первая, начальная. На этом этапе опухоль еще очень мала и локализуется в пределах слизистой и подслизистой. На данном этапе максимальную эффективность дает химиотерапия при раке толстой кишки.
- Вторая. Условно можно разделить на два этапа развития: «а» и «б». В любом случае опухоль еще не дает метастазы.
- Третья стадия характеризуется бо́льшей локализацией: на всю толщину стенки кишки. На этапе «б» этой стадии начинают появляться метастазы, которые распространяются в ближайшие лимфоузлы.
- Четвертая стадия характеризуется большим новообразованием, которое уже затрагивает расположенные поблизости органы, характерно множество метастазов в далеко находящихся органах или лимфоузлах. На данном этапе химиотерапия при раке толстой кишки уже не отличается эффективностью и прогноз очень плохой.

Рак толстой кишки: симптомы
К сожалению, если мы говорим про рак толстой кишки, симптомы выявить удается далеко не всегда. Впрочем, если внимательно прислушиваться к своему здоровью, то на рак толстой кишки признаки определенного типа могут указать. О чем идет речь?
Если у вас рак толстой кишки, симптомы будут выражаться в запоре либо, наоборот, недержании каловых масс или газов. Также больной может жаловаться на вздутие живота, на позывы к испражнению, которые ничем в итоге не заканчиваются.
Еще один яркий пример, если мы говорим про рак толстой кишки, — симптомы, связанные с кровоизлияниями в кишечный просвет. При этом кровоизлияния могут быть малозаметными и выражаться линь наличием кровяных прожилок в каловых массах.
Также при раке толстой кишки симптомы могут проявляться и общим снижением самочувствия, начиная от общей слабости и заканчивая похудением, бледностью.
Наконец, если мы ведем речь про запущенный рак толстой кишки, симптомы могут быть более серьезными: это анемия (если наблюдается кровотечение), это непроходимость кишечника, которая заканчивается не только невозможностью испражнения, но в особенно запущенных случаях также каловой рвотой.
Наконец, если мы говорим про рак толстой кишки, признаком развития заболевания может служить отвращение к пище на протяжении всей болезни. Терминальная стадия ко всем выше обозначенным симптомам может добавить также асцит, представляющий собой скопление жидкости в области брюшины.
Рак ректосигмоидного отдела толстой кишки (данный отдел включает в себя прямой и сигмовидный отдел кишки) сопровождается болевым синдромом при дефекации. Кроме того, при раке ректосигмоидного отдела толстой кишки могут наблюдаться непривычные каловые выделения, начиная от гнойных и заканчивая кровянистыми или слизистыми. Характерны для рака ректосигмоидного отдела толстой кишки и все симптомы, описанные выше.
Рак толстой кишки: диагностика
Как уже было сказано выше, к сожалению, при развитии рака толстой кишки симптомы не всегда способны помочь в выявлении заболевания. Однако, о раке толстой кишки признаки некоторые могут свидетельствовать: если вы заметили у себя один или несколько признаков, описанных выше — это весомый повод обратиться к специалистам.
Благодаря современному уровню развития аппаратной медицины, диагностика рака толстой кишки способна обеспечить постановку максимально точного диагноза.
Однако нужно понимать, что диагностика рака толстой кишки проводится по определенному сценарию, поэтому необходимо вовремя сдавать все назначенные анализы, а также четко выполнять любые другие назначения врача.
Итак, диагностика рака толстой кишки выполняется в определенном порядке. Сначала больной опрашивается, и если есть подозрения на рак толстой кишки, симптомы тщательно оцениваются с медицинской точки зрения. Затем врач осматривает больного и прощупывает прямую кишку. На следующей стадии диагностики осуществляется ректороманоскопия. Затем пациент сдает общий анализ крови, кал (исследуется на скрытую кровь), проводится колоноскопия.
В том случае, если диагностика рака толстой кишки вышеозначенными способами не дала четкого результата, врач может назначить дополнительные обследования: пациент направляется на УЗИ живота, малого таза, на эндоректальное УЗИ. Для проведения максимально точной диагностики рака толстой кишки у больного может быть взяты частицы ткани для проведения биопсии.
Для проведения максимально точной диагностики рака толстой кишки у больного может быть взяты частицы ткани для проведения биопсии.
В группу риска попадают люди старше 50 лет, поэтому врача заставляют проверять на рак толстой кишки, симптомы, связанные с кишечником тем или иным образом.
Обычно опухоль локализуется в верхних кишечных отделах, поэтому простая диагностика рака толстой кишки часто не дает нужных результатов. А вот опухоль в нижних отделах кишки часто удается обнаружить просто во время пальпации. В любом случае при диагностике рака толстой кишки не следует пренебрегать ни одним из методов, которые может предложить современная медицина.
Лечение рака толстой кишки: методы и перспективы
Итак, если на рак толстой кишки признаки указывают с большой вероятностью, проводится тщательная диагностика, а затем разрабатывается лечение рака толстой кишки.
Максимально эффективный и часто используемый в современной медицине способ — удаление злокачественной опухоли, а также всех тканей, которые поражены метастазами. Хирургическое лечение рака толстой кишки преследует цель максимально полной ликвидации тканей, пораженных опухолью, кроме того, из организма при лечении удаляются каловые массы.
Хирургическое лечение рака толстой кишки преследует цель максимально полной ликвидации тканей, пораженных опухолью, кроме того, из организма при лечении удаляются каловые массы.
Перед операцией необходимо подготовить кишечник. Подготовка включает в себя специальное бесшлаковое питание. Кроме того, за несколько дней до операции пациенту назначаются слабительные и очистительные клизмы. При необходимости осуществляется промывание пищеварительного тракта.
Оперативное лечение рака толстой кишки проводится очень осторожно: к опухоли при проведении операции врачи не прикасаются, так как это может спровоцировать перемещение опухолевых клеток по тканям организма вместе с кровью.
В том случае, если рак толстой кишки развился до стадии распространения метастаз, удалять часть кишки бессмысленно, однако при операции удаляется сама злокачественная опухоль, что позволяет снизить риск возможных осложнений, включая кровотечения, воспаление, болевой синдром и так далее.
Иногда лечение рака толстой кишки на последних стадиях призвано облегчить состояние пациента: формируется колостома, так как другими методами нормализовать функции кишечника возможным не представляется.
Если рак толстой кишки сопровождается какими-либо осложнениями, если операцию нужно делать без подготовки и срочно, вмешательство проводится в несколько этапов. На первом этапе удаляется опухоль и устраняются осложнения. При проведении второй операции врачи формируют костолому.
Однако лечение рака толстой кишки возможно не только при проведении операции: также иногда бывает весьма эффективной химиотерапия при раке толстой кишки, а также лечение радиацией.
В частности, высокой чувствительностью в воздействию радиации обладает такая разновидность рака толстой кишки, как аденокарцинома. Радиационное облучение позволяет в большинстве случаев уменьшить объем опухоли благодаря гибели опухолевых клеток. Очень часто воздействие радиацией совмещается с оперативным лечением, позволяя снизить риск перенесения опухолевых клеток по организму, исключить вероятность воспаления тканей.
Подобное лечение рака толстой кишки максимально эффективно, если опухоль четко ограничена. Однако, как облучение, так и химиотерапия при раке толстой кишки не могут показать высокую эффективность, поэтому в качестве самостоятельных способов лечения рака толстой кишки они не рекомендуются.
Химиотерапия при раке толстой кишки направлена обычно на уменьшение скорости роста злокачественного новообразования. Кроме того, химиотерапия при раке толстой кишки часто назначается при невозможности проведения операции, в этом случае лечение химическими препаратами призвано облегчить состояние больного.
Итак, сама химиотерапия при раке толстой кишки проводится с помощью уникального препарата 5-фторурацила, так как цитостатики при раке толстой кишки показывают свою неэффективность. С 90-х годов химиотерапия при раке толстой кишки стала проводиться с использованием иринотекана, который показывает свою эффективность даже в тех случаях, когда 5-фторурацил не способен помочь.
Кроме того, химиотерапия при раке толстой кишки может подразумевать использование таких химио препаратов, как капецитабин или фторафур.
Очень часто химиотерапия при раке толстой кишки проводится после завершения хирургического вмешательства и призвана минимизировать риск рецидива заболевания. Правильно проведенная химиотерапия при раке толстой кишки способна затормозить развитие заболевания. После проведения операции, направленной на устранение рака толстой кишки, пациент должен проконсультироваться у онколога, который назначит ему препараты, позволяющие нормализовать состояние больного.
Рак толстой кишки: прогноз
Вовремя проведенная операция, химиотерапия при раке толстой кишки позволяет давать положительные прогнозы. Но нужно учитывать, что прогноз при раке толстой кишки напрямую связан с числом и характером метастазов, с величиной поражения злокачественной опухолью тканей вглубь, другими словами, чем о более поздней стадии рака толстой кишки идет речь, тем менее благоприятный прогноз можно ожидать от специалистов.
Рак толстой кишки: описание заболевания
Быстрый переходКолоректальный рак – это рак толстой кишки, которая является конечной частью желудочно-кишечного тракта и включает в себя ободочную, сигмовидную и прямую кишку.
Большинство случаев рака толстой кишки начинается с небольших доброкачественных опухолей, которые называются аденоматозные полипы и аденомы. Со временем некоторые из этих полипов могут перерождаться в злокачественную опухоль и становиться раком толстой кишки.
Полипы могут не вызывать симптомов, либо симптомы малозаметны. По этой причине врачи рекомендуют проводить регулярные скрининговые тесты для предотвращения рака толстой кишки, путем выявления и удаления полипов до того, как они превратятся в рак.
Какие симптомы у рака толстой кишки?
Признаки рака толстой кишки включают в себя:
- Изменения в привычной работе кишечника, включая диарею или запор, изменение консистенции стула, которые длятся более четырех недель.

- Выделение крови или примесь крови в стуле.
- Постоянный дискомфорт в животе, такой как вздутие живота, боли переменного характера.
- Чувство не полного опорожнения кишечника.
- Общая слабость, быстрая утомляемость.
- Необъяснимая потеря веса.
На ранних стадиях рака толстой кишки многие люди не испытывают симптомов. Когда появляются симптомы, они обычно изменяются в зависимости от размера опухоли и ее локализации в толстом кишечнике.
Когда необходимо обратиться к врачу?
Если вы заметили какие-либо симптомы рака толстой кишки, такие как примесь крови в стуле или постоянный дискомфорт в кишечника, не стесняйтесь записаться на прием к врачу.
В клинике Рассвет работает мультидисциплинарная команда высококвалифицированных специалистов – гастроэнтерологов, терапевтов, диетологов, к которым вы можете обратиться за помощью.
Врач сначала изучит более распространенные причины этих признаков и симптомов, а при выявлении опухолевого процесса направит на консультацию к врачу-онкологу клиники Рассвет.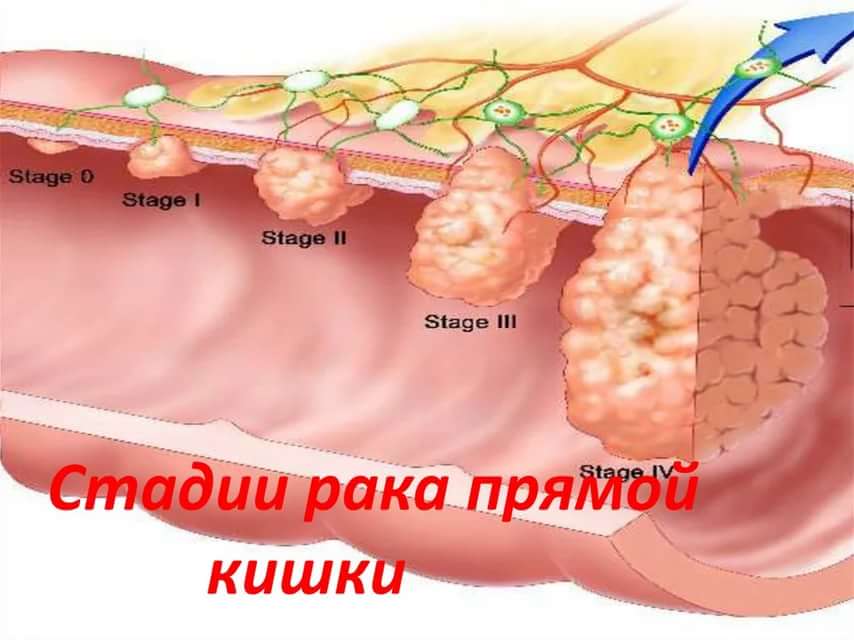
Также вы можете узнать, когда следует начать скрининг рака толстой кишки. Как правило, его рекомендуется начинать в возрасте после 50 лет. Но ваш врач может порекомендовать более частое или раннее обследование, если у вас есть факторы риска.
Каковы причины возникновения рака толстой кишки?
В большинстве случаев окончательно не установлено, что именно вызывает рак толстой кишки. Врачи знают, что он возникает тогда, когда у здоровых клеток толстой кишки возникают ошибки в их генетическом коде – ДНК.
Здоровые клетки растут и делятся таким образом, чтобы поддерживать нормальное функционирование организма. Но когда ДНК-клетки повреждается и клетка становится раковой, она продолжают делиться, даже если новые клетки не нужны. Иммунная система в норме выявляет и уничтожает такие клетки, но со временем раковые клетки приобретают способность «ускользать» от иммунной системы. Так образуется злокачественная опухоль.
Со временем количество раковых клеток растет, они проникают в близлежащие ткани и разрушают их. Также раковые клетки могут перемещаться в другие части тела. Это называется метастазирование.
Также раковые клетки могут перемещаться в другие части тела. Это называется метастазирование.
Наследственный рак толстой кишки
Унаследованные мутации генов, повышающие риск развития рака толстой кишки, могут передаваться в семье, но эти наследственные изменения в генах связаны лишь с небольшим процентом случаев рака толстой кишки.
Унаследованные мутации генов не всегда обязательно приводят к раку, но могут значительно повысить риск заболевания.
Наиболее распространенными наследственными онкологическими синдромами, связанными с раком толстой кишки, являются:
- Семейный аденоматозный полипоз (Familial adenomatous polyposis, FAP). FAP – это редкое заболевание, которое приводит к образованию тысяч полипов в слизистой оболочки толстой и прямой кишки. При этом заболевании у пациента имеется почти 100%-ная вероятность развития рака толстой кишки к 40 летнему возрасту.
- Наследственный рак толстой кишки без полипоза (Hereditary nonpolyposis colorectal cancer, HNPCC), также называемый синдромом Линча.
 Это генетическое заболевание, связанное с высоким риском развития рака толстой кишки, а также других онкологических заболеваний, включая рак эндометрия, рак яичника, рак желудка, рак тонкого кишечника, рак печени, мочевыводящих путей, опухолей мозга и кожи. Повышенный риск развития этих онкологических заболеваний обусловлен унаследованными мутациями, ухудшающими восстановление повреждений ДНК.
Это генетическое заболевание, связанное с высоким риском развития рака толстой кишки, а также других онкологических заболеваний, включая рак эндометрия, рак яичника, рак желудка, рак тонкого кишечника, рак печени, мочевыводящих путей, опухолей мозга и кожи. Повышенный риск развития этих онкологических заболеваний обусловлен унаследованными мутациями, ухудшающими восстановление повреждений ДНК.
Пациенты с синдромом Линча имеют 50-70%-ный риск заболевания раком толстой кишки в течение жизни.
FAP, синдром Линча и другие, более редкие, наследственные онкологические синдромы толстой кишки могут быть обнаружены с помощью генетического тестирования. Если вас беспокоит история заболевания раком толстой кишки в вашей семье, и вы хотите выяснить, насколько высок риск заболеть раком толстой кишки, запишитесь на консультацию онколога клиники Рассвет.
Врач определит необходимую программу обследования для определения степени риска и расскажет о методах профилактики рака в вашем случае.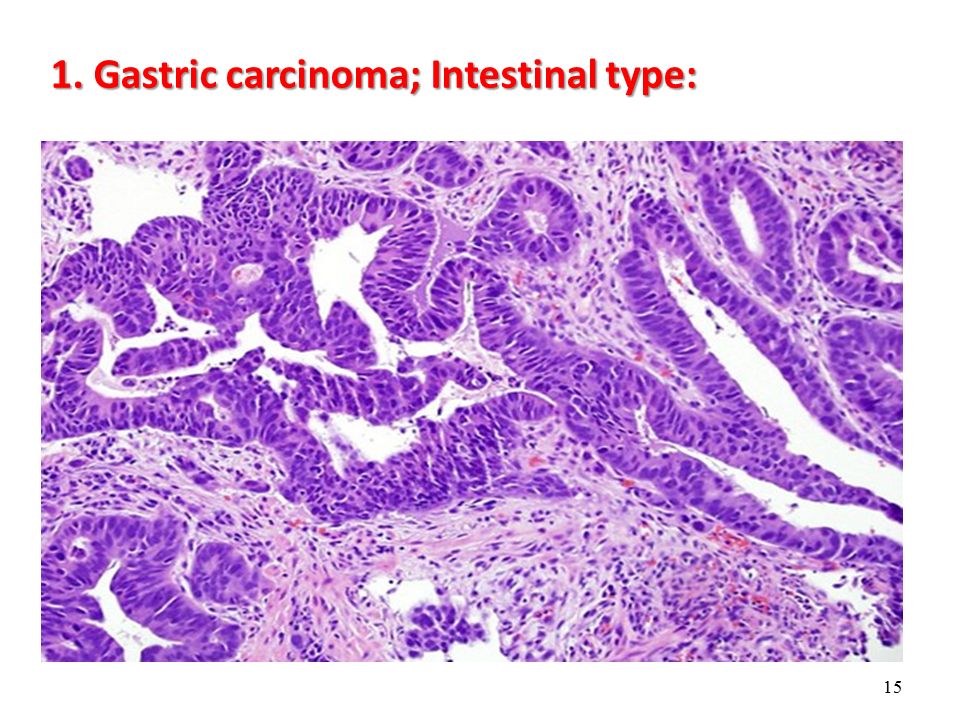
Связь между питанием и повышенным риском развития рака толстой кишки
Исследования больших групп людей показали связь между типичным «западным» рационом питания и повышенным риском рака толстой кишки. Типичный «западный» рацион питания отличается высоким содержанием жиров и малым содержание клетчатки.
Когда люди переезжают из районов, где принята диета с низким содержанием жиров и высоким содержанием клетчатки в районы с типичной «западной» диетой, риск развития рака толстой кишки у них значительно возрастает. Это объясняется влиянием диеты с высоким содержанием жира и низким содержанием клетчатки на бактерий, которые в норме живут в толстой кишке, и поддержанием хронического воспаления, способствующего возникновению рака. В настоящее время эта тема является предметом активных исследований.
Также риск развития рака толстой кишки увеличивает повышенное употребление красного мяса и продуктов мясной переработки.
Какие существуют факторы риска рака толстой кишки?
Факторы, которые могут увеличить риск развития рака толстой кишки, включают в себя:
- Пожилой возраст.
 В подавляющем большинстве случаев рак толстой кишки возникает у лиц старше 50 лет. Данное заболевание может встречаться и у молодых людей, но гораздо реже.
В подавляющем большинстве случаев рак толстой кишки возникает у лиц старше 50 лет. Данное заболевание может встречаться и у молодых людей, но гораздо реже. - Афроамериканская раса. Афроамериканцы имеют больший риск заболевания раком толстой кишки, чем представители других рас.
- Рак толстой кишки в анамнезе. Если у вас уже был рак толстой кишки или аденоматозный полип, то вы имеете повышенный риск развития рака толстой кишки в будущем.
- Воспалительные заболевания кишечника. Хронические воспалительные заболевания толстой кишки, такие как язвенный колит или болезнь Крона, могут повысить риск развития рака толстой кишки.
- Наследственные синдромы. Генетические синдромы, передающиеся из поколения в поколение, могут повысить риск заболевания раком толстой кишки. Эти синдромы включают семейный аденоматозный полипоз и наследственный рак толстой кишки без полипоза, который также известен как синдром Линча.
- Семейная история рака толстой кишки.
 Вероятность развития данного заболевания выше, если у вас есть родители, братья, сестры или ребенок с этой болезнью.
Вероятность развития данного заболевания выше, если у вас есть родители, братья, сестры или ребенок с этой болезнью. - Диета с низким содержанием клетчатки и высоким содержанием жиров.
- Малоподвижный образ жизни. У лиц с низкой физической активностью повышен риск развития рака толстой кишки. Регулярная физическая активность может снизить риск его развития.
- Сахарный диабет. Люди с диабетом и резистентностью к инсулину имеют повышенный риск развития рака толстой кишки.
- Ожирение. Люди с ожирением имеют повышенный риск развития онкологии толстой кишки и риск смерти от нее по сравнению с людьми, чей вес находится в норме.
- Курение. Курящие люди имеют повышенный риск развития рака толстой кишки.
- Алкоголь. Чрезмерное употребление алкоголя повышает риск развития этого онкологического заболевания.
- Лучевая терапия. Лица, прошедшие лучевую терапию на область живота или область таза по поводу лечения другой онкологии, имеют повышенный риск развития рака толстой кишки.

Профилактика рака толстой кишки. Скрининг
Важнейшее место в профилактике рака толстой кишки занимает скрининг.
Врачи рекомендуют определенные скрининговые тесты здоровым людям без признаков или симптомов болезни для выявления рака толстой кишки на ранней стадии.
Обнаружение рака толстой кишки на самой ранней стадии дает наибольшие шансы на излечение. Было показано, что скрининг снижает риск смерти от этого заболевания.
В соответствии с рекомендациями Американского онкологического сообщества, следует начинать регулярный скрининг рака толстой кишки в возрасте 45–50 лет. Это можно сделать либо с помощью теста на скрытую кровь в кале, либо с помощью осмотра толстой кишки при эндоскопической процедуре – колоноскопии или нижних ее отделов – ректосигмоидоскопии. Также возможно проведение КТ–колонографии – это исследование с помощью компьютерной томографии.
Людям с хорошим здоровьем следует проводить регулярное обследование на рак толстой кишки до достижения 75-летнего возраста.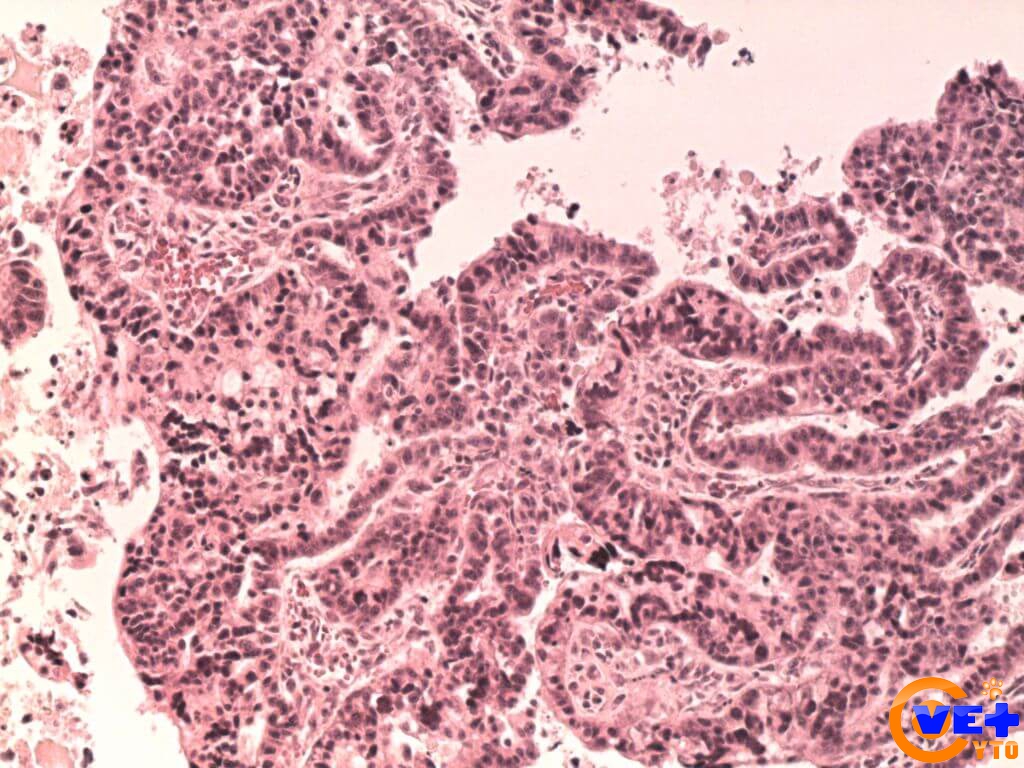
Для людей в возрасте 76-85 лет решение о прохождении скрининга принимается индивидуально, совместно с врачом, и должно основываться на предпочтениях, ожидаемой продолжительности жизни, общем состоянии здоровья и истории предыдущих скрининговых обследований.
Людям старше 85 лет проведение скрининга рака толстой кишки не рекомендовано.
Различают следующие виды скрининга рака толстой кишки:
- Колоноскопия. Обычно проводится 1 раз в 10 лет при отсутствии признаков патологии.
- КТ-колонография. Проводится каждые 5 лет.
Еще одной скрининговой опцией является ежегодный анализ кала на скрытую кровь в комбинации с ректосигмоидоскопией раз в 5 лет.
Каждый из методов имеет свои преимущества и недостатки. Проконсультируйтесь с врачом, и вместе вы сможете решить, какие анализы подходят именно вам. Если для скрининга используется колоноскопия, полипы могут быть удалены во время процедуры, прежде чем они превратятся в рак.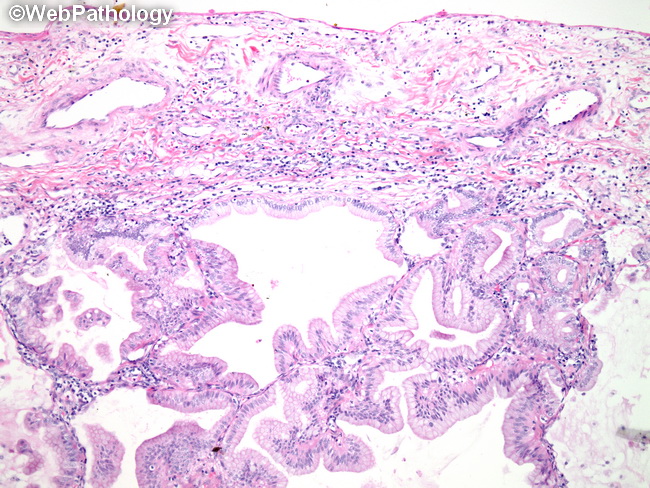
Самое главное – пройти скрининг. В клинике Рассвет вы можете получить консультацию онколога о видах обследований для скрининга рака толстой кишки и решить, какой метод подойдет именно вам.
Людям с повышенным риском развития колоректального рака может быть предписана индивидуальная программа, так как может понадобиться начать скрининг до 45 лет, чаще проходить его и/или проходить специальные тесты.
Риск рака толстой кишки повышен, если:
- Имеется семейная история рака толстой кишки или некоторых типов полипов.
- Лечение рака толстой кишки или некоторых типов полипов в пролом.
- Имеются воспалительные болезни кишечника (язвенный колит или болезнь Крона).
- Известнен семейный анамнез наследственного колоректального рака, такого как семейный аденоматоз (FAP) или синдром Линча.
- Ранее проводилась лучевая терапия на область живота или области таза по поводу лечения другого рака.

- В семье один или несколько членов, больных раком толстой кишки.
- Люди, у которых во время колоноскопии были удалены определенные типы полипов.
Если вы имеете повышенный риск рака толстой кишки, вы можете проконсультироваться у специалистов клиники Рассвет, получить индивидуальную программу скрининга, которая необходима в вашем случае.
Советы врачей клиники Рассвет по изменению образа жизни для снижения риска заболевания раком толстой кишки
Вы можете предпринять шаги для снижения риска развития рака толстой кишки, внося изменения в вашу повседневную жизнь. Для этого необходимо:
- Есть разнообразные фрукты, овощи и цельные зерна. Фрукты, овощи и цельные зерна содержат витамины, минералы, клетчатку и антиоксиданты, которые могут играют важную роль в профилактике рака. Выбирайте разнообразные фрукты и овощи, чтобы получать различные витамины и питательные вещества.
- Употребляйте алкоголь умеренно, или не пейте вообщее.
 Если вы употребляете спиртное, ограничивайте количество выпиваемого вами алкоголя не более чем одним напитком в день для женщин и двумя – для мужчин.
Если вы употребляете спиртное, ограничивайте количество выпиваемого вами алкоголя не более чем одним напитком в день для женщин и двумя – для мужчин. - Откажитесь от курения. Бросить курить самостоятельно может быть очень сложно, вы можете обратиться к врачам клиники Рассвет. Вам предоставят практические советы и информацию о существующих медикаментах, позволяющих облегчить отказ от курения.
- Будьте физически активны как можно больше дней в неделе. Постарайтесь выполнять физические упражнения не менее 30 минут как можно чаще. Если вы были неактивны, начинайте постепенно и наращивайте время до 30 минут.
- Поддерживайте нормальный вес. Для поддержания веса сочетайте здоровое питание с ежедневными физическими упражнениями. Если вам необходимо сбросить вес, в клинике Рассвет вы можете получить консультацию диетолога о здоровых способах достижения вашей цели. Стремитесь к медленному похудению, увеличивая количество выполняемых упражнений и уменьшая количество потребляемых калорий.

Диагностика рака толстой кишки
Если ваши симптомы указывают на то, что у вас может быть рак толстой кишки, вам необходимо провести дополнительное обследование. Для этого используют следующие процедуры:
Эндоскопическая диагностика:
1. Колоноскопия. При колоноскопии используется специальный инструмент (колоноскоп), представляющий длинную, гибкую и тонкую трубку, совмещенную с видеокамерой и монитором. Тем самым врач осуществляет осмотр слизистой оболочки всей толстой кишки.
При обнаружении подозрительной ткани или полипов, он проводит через колоноскоп хирургические инструменты и выполняет забор образцов ткани (биопсии) или выполняет удаление полипов. В клинике Рассвет процедура проходит под общей анестезией, что позволяет сделать ее безболезненной и избежать дискомфорта при исследовании.
Биопсия ткани крайне важна, так ткань подвергается современной патоморфологической диагностике, с проведением гистологического, иммуногистохимического и молекулярно–генетического исследования, это позволяет не только поставить диагноз, но и правильно назначить лечение.
После того как установлен диагноз «рак толстой кишки», назначаются обследования, позволяющие определить степень его распространенности. Правильное определение степени распространенности опухолевого процесса (стадии) необходимо для подбора наиболее подходящего протокола лечения.
Эти обследования включают визуализирующие процедуры, такие как компьютерная томография органов брюшной полости и грудной клетки.
2. Магнито-резонансная томография органов малого таза. Окончательный объем обследования устанавливает врач, исходя из жалоб и клинической картины заболевания.
3. Также проводятся клинические анализы крови. Анализ крови не может определить рак толстой кишки. Но врач способен проверить вашу кровь на предмет выявления признаков нарушений общего состояния здоровья.
Проводится анализ крови на наличие в ней онкомаркеров – химических веществ, иногда вырабатываемых клетками рака толстой кишки (карциноэмбриональный антиген СА19-9 или СЕА).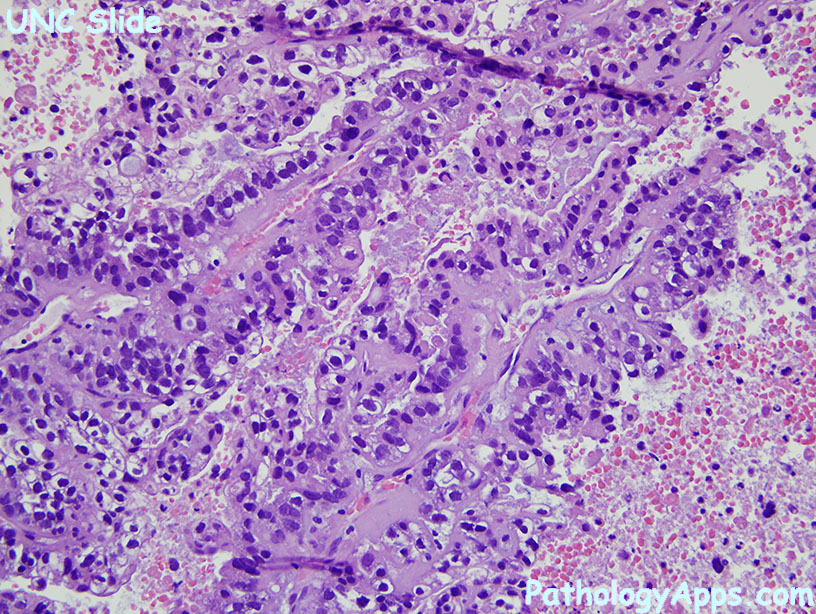 Отслеживаемый в динамике уровень онкомаркера, также может помочь врачу оценить прогноз болезни и понять, реагирует ли ваш рак на лечение.
Отслеживаемый в динамике уровень онкомаркера, также может помочь врачу оценить прогноз болезни и понять, реагирует ли ваш рак на лечение.
В некоторых случаях стадия распространенности опухоли может быть определена только после операции по удалению рака толстой кишки.
Стадии рака толстой кишки
Существует 4 стадии протекания данного заболевания:
- I стадия. Рак распространяется в пределах стенки толстого кишечника, но не распространяется за ее стенку или прямую кишку.
- II стадия. Рак прорастает через всю толщу стенки толстой кишки и может прорастать на соседние ткани, но не распространяется на соседние лимфатические узлы.
- III стадия. Рак распространяется на близлежащие лимфатические узлы, но не поражает другие части организма.
- IV стадия. Рак распространяется на отдаленные органы, такие как, например, печень или легкие.
Как лечить рак толстой кишки
В лечении рака толстой кишки, как и при большинстве остальных злокачественных опухолей, применяются хирургическое вмешательство, химиотерапия, лучевая терапия и их комбинации.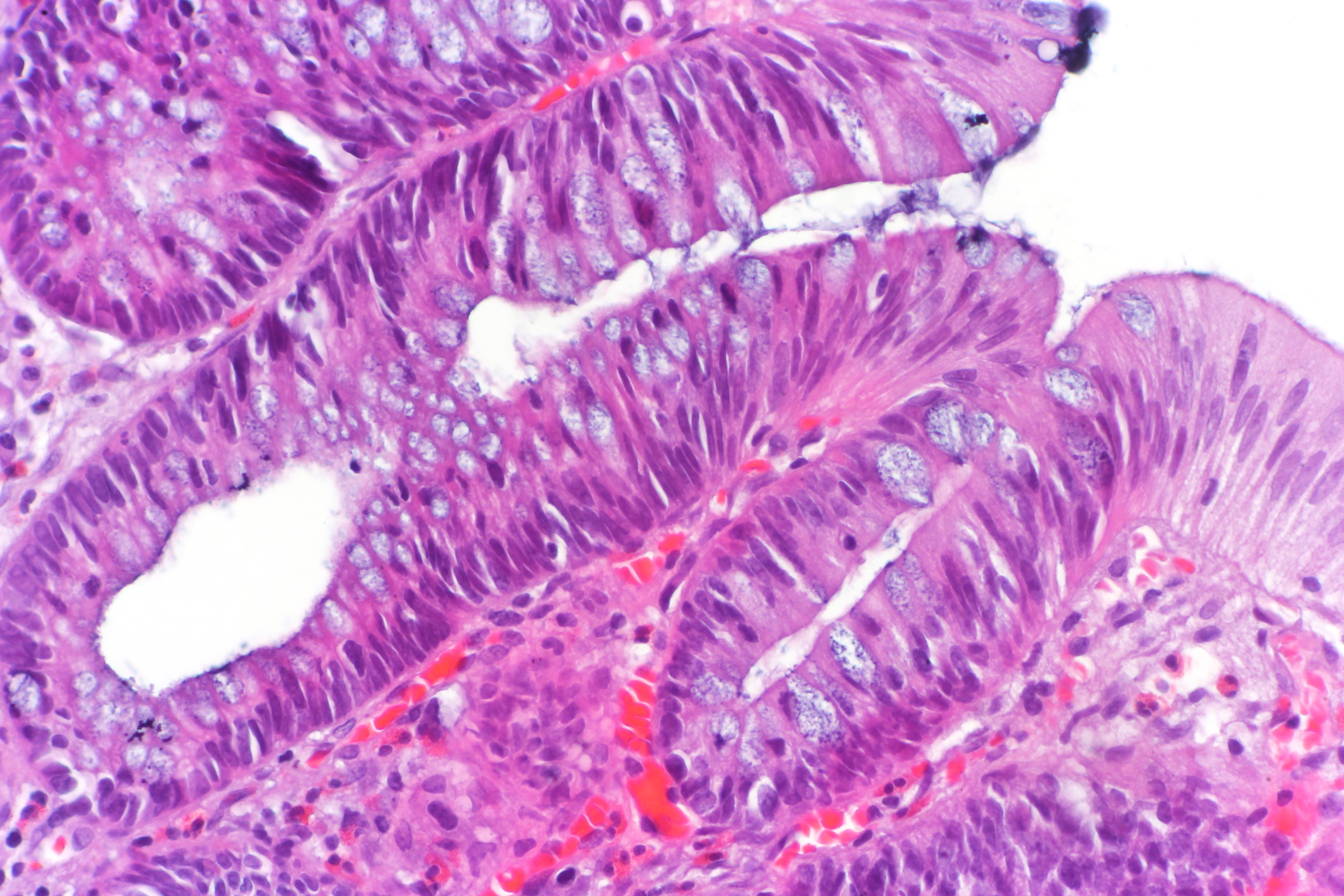 Необходимость и последовательность каждого их этих этапов определяется с учетом распространенности процесса, а также состояния пациента и выявленных сопутствующих заболеваний.
Необходимость и последовательность каждого их этих этапов определяется с учетом распространенности процесса, а также состояния пациента и выявленных сопутствующих заболеваний.
В клинике Рассвет для лечения злокачественных опухолей толстой кишки применяется тактика мультидисциплинарного подхода с обсуждением сложных случаем на консилиуме с привлечением хирурга, химиотерапевта и радиотерапевта.
В клинике Рассвет есть все необходимое для проведения химиотерапии при раке толстой кишки по российским и западным протоколам, а также сопроводительной терапии. При необходимости осуществляется маршрутизация пациента на другие методы лечения.
Автор:
Аденокарцинома кишечника – лечение в Израиле аденокарциномы прямой, сигмовидной, толстой кишки по выгодной цене, диагностика карциномы кишечника в Израильских клиниках
Аденокарцинома кишечника
Аденокарцинома – наиболее часто встречающийся вид злокачественных новообразований, который развивается в клетках железистой ткани, покрывающей слизистые оболочки в организме человека, в том числе и кишечник.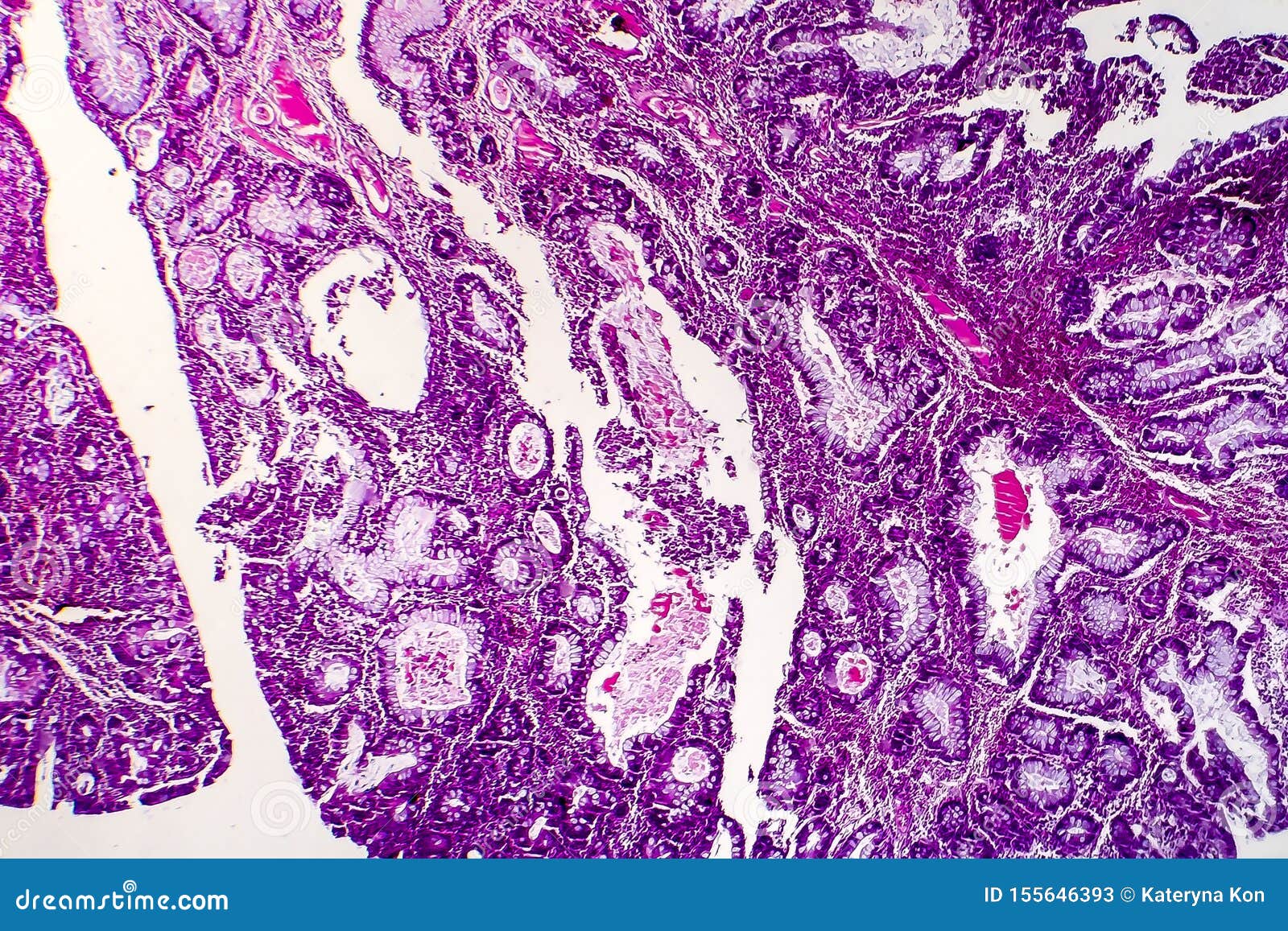 Аденокарцинома может появиться в любом отделе кишечника – 12 перстной кишке, сигмовидной, поперечно-ободочной, слепой, толстой и прямой кишке.
Аденокарцинома может появиться в любом отделе кишечника – 12 перстной кишке, сигмовидной, поперечно-ободочной, слепой, толстой и прямой кишке.
Это заболевание можно разделить по определенным признакам:
- высокодифференцированная карцинома (G1) – наименее опасное заболевание, которое обычно не дает метастазов и имеет благоприятный прогноз на излечение;
- умеренно дифференцированная аденокарцинома (G2) – более агрессивна, ее клетки быстрее распространяются;
- низкодифференцированная аденокарцинома (G3) – самая опасная форма заболевания, так как клетки опухоли очень быстро растут и распространяются в другие ткани.
- тубулярная аденокарцинома толстой кишки – опухоль из клеток кубического и цилиндрического эпителия, для нее характерно бессимптомное течение. из-за чего опухоль выявляется на поздних стадиях;
- муцинозная аденокарцинома кишечника – опухоль толстой кишки, состоящая из эпителиальных клеток, которые вырабатывают слизь, такое новообразование отличается ранним появлением метастазов и повторным развитием;
- темноклеточная аденокарцинома кишечника – поражает органы брюшной полости, прямой кишки, диагностируется не часто.

Специфическими симптомами заболевания являются:
- расстройство стула;
- периодические боли в области живота;
- появление примесей слизи и крови в каловых массах.
Присутствуют и общие симптомы, такие как выраженная слабость, повышенная утомляемость, потеря веса, повышение температуры, снижение уровня гемоглобина.
При появлении недомоганий важно вовремя и правильно поставить диагноз и своевременно приступить к лечению.
Израильские клиники осуществляют качественную диагностику, что значительно увеличивает шансы на выздоровление, помощь при обращении к израильским специалистам может оказать BK MEDICAL LOGISTIC.
Диагностика аденокарциномы кишечника
Карцинома толстого и тонкого кишечника, прямой, сигмовидной или слепой кишки имеет схожие симптомы и примерно одинаковые прогнозы. Причинами возникновения злокачественных образований разной степени тяжести могут быть наследственность, неправильное питание, соматические заболевания и воздействие окружающей среды.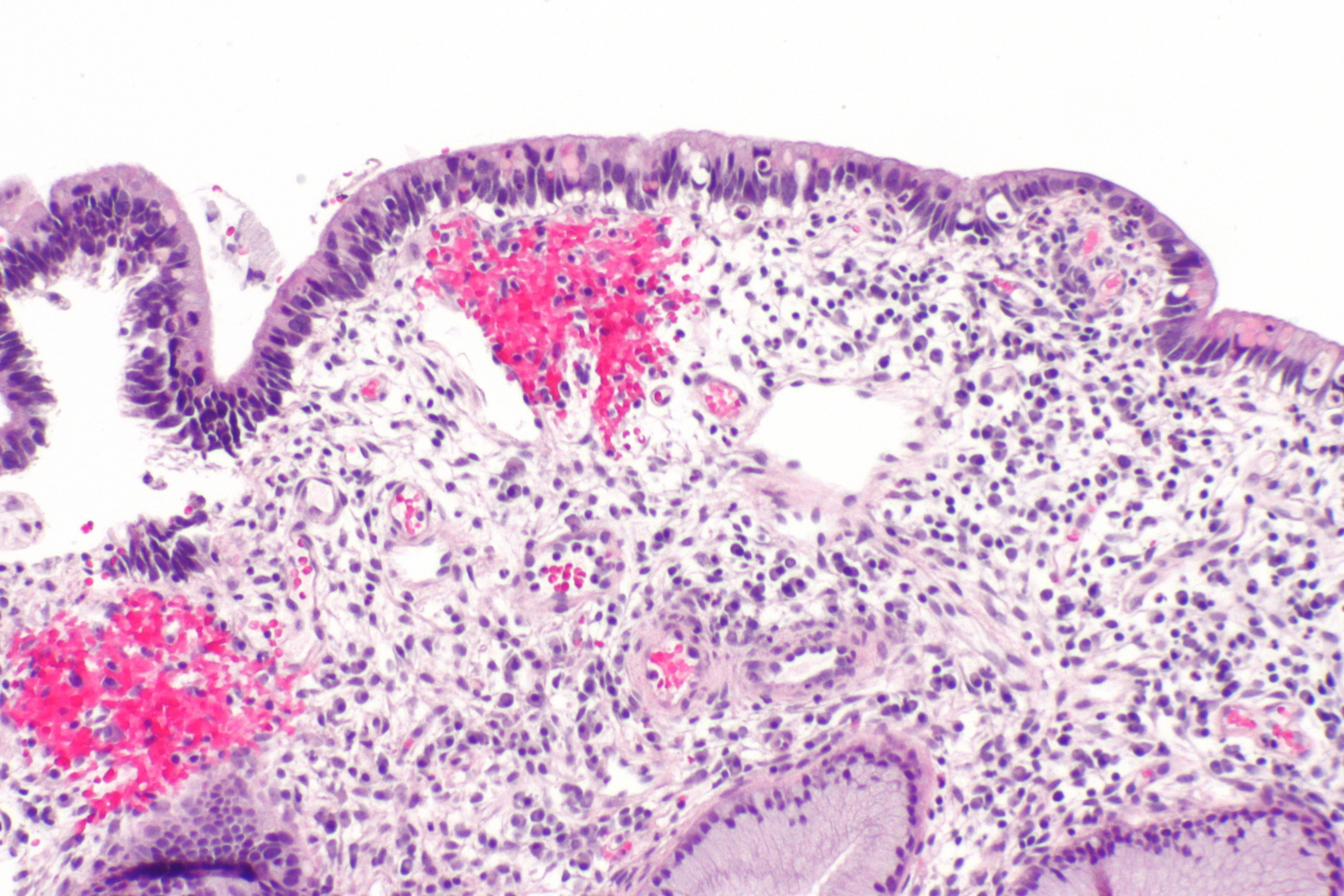
Для диагностики заболевания используют:
- внешний осмотр;
- лабораторные исследования;
- рентгеноскопию;
- колоноскопию;
- ультразвуковое обследование органов брюшной полости;
- компьютерную томографию;
- эндоскопические исследования.
Диагностику и лечение карциномы можно провести в Израиле, лучшие клиники которого, специализирующиеся на лечении онкозаболеваний, готовы принять пациентов со всего мира.
Лечение аденокарциномы
Для лечения аденокарциномы кишечника на разных стадиях используются различные методы, выбор которых зависит от локализации опухоли, ее размеров, наличия метастазов и других особенностей.
- На первой стадии производится удаление опухоли, чаще всего – при помощи эндоскопа, не прибегая к полостной операции. Прогноз на излечение благоприятен для 99% пациентов.
- Если первая стадия проходит практически бессимптомно, то на 2 стадии аденокарциномы кишечника образование разрастается, приводит к сужению просвета кишечника и может поразить лимфоузлы.
 В этом случае при оперативном вмешательстве удаляют часть пораженной кишки и задетые лимфоузлы, назначается химиотерапия или облучение.
В этом случае при оперативном вмешательстве удаляют часть пораженной кишки и задетые лимфоузлы, назначается химиотерапия или облучение. - На 3 стадии процесс может распространиться на другие органы, во время операции удаляют пораженные ткани, после чего назначаются несколько курсов химиотерапии и облучение. Шансы на успешное излечение имеют более 65% заболевших.
- Аденокарцинома сигмовидной или прямой кишки, а также других отделов кишечника 4 стадии иногда требует предварительной химиотерапии для уменьшения опухоли, после чего производится операция по удалению пораженных тканей; положительные прогнозы имеют около 50% больных при условии проведения интенсивного лечения. После операции при аденокарциноме кишечника также назначается химиотерапия, возможно применение криохирургии для борьбы с метастазами.
Высокодифференцированная (G1), умеренно дифференцированная (G3) и низкодифференцированная (G2) аденокарцинома толстого и тонкого кишечника, в том числе прямой, 12-перстной, слепой, сигмовидной кишки – не приговор, правильно подобранное лечение, опытные хирурги и другие специалисты помогут справиться с болезнью; прогноз может быть благоприятным на любой стадии – 2 ,3 и даже 4.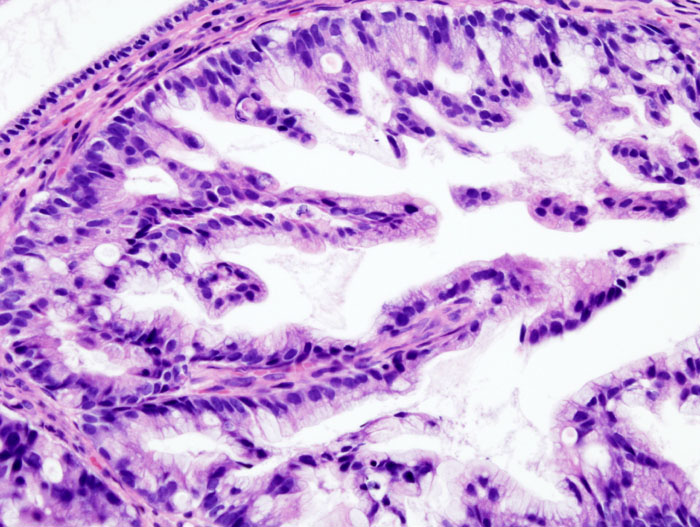
Лечение в Израиле с применением высокотехнологичного оборудования и привлечением высококвалифицированных онкологов повышает шансы на успех. Стоимость лечения в израильских клиниках не намного выше, чем в частных клиниках Украины. Уточнить интересующие вас вопросы, касающиеся лечения в Израиле, и получить профессиональную помощь можно, связавшись с сотрудниками компании BK MEDICAL LOGISTIC.
УЗНАТЬ ВСЕ О ЛЕЧЕНИИ В ИЗРАИЛЕ
Аденокарцинома кишечника лечение узнать подробную консультацию процедуры лечения болезни в Израиле. Обратившись в Медлогист, составьте полный план лечения, израильских докторов, и стоимость, по Вашему диагнозу. Аденокарцинома кишечника лечение и бесплатная консультация врачей по аналогичным заболеваниям только у Нас.
Морфологические особенности муцинозной аденокарциномы толстой кишки и их эмбриогенетические предпосылки | Корнева
1. Melis M., Hernandez J., Siegel E.M. et al. Gene expression profiling of colorectal mucinous adenocarcinomas. Dis Colon Rectum. 2010;53(6):936—43. DOI: 10.1007/DCR.0b013e3181d320c4.
Melis M., Hernandez J., Siegel E.M. et al. Gene expression profiling of colorectal mucinous adenocarcinomas. Dis Colon Rectum. 2010;53(6):936—43. DOI: 10.1007/DCR.0b013e3181d320c4.
2. Park J.S., Huh J.W., Park Y.A. et al. Prognostic comparison between mucinous and nonmucinous adenocarcinoma in colorectal cancer. Medicine (Baltimore) 2015;94(15):e658. DOI: 10.1097/MD.0000000000000658
3. Pai R.K., Jayachandran P., Koong A.C. et al. BRAF-mutated, microsatellite-stable adenocarcinoma of the proximal colon: an aggressive adenocarcinoma with poor survival, mucinous differentiation, and adverse morphologic features. Am J Surg Pathol 2012;36(5):744—52. DOI: 10.1097/PAS.0b013e31824430d.
4. Yoon Y.S., Kim J., Hong S.M. et al. Clinical implications of mucinous components correlated with microsatellite instability in patients with colorectal cancer. Colorectal Dis 2015;17(8):O161—7. DOI: 10.1111/codi.13027.
5. Wang M.J., Ping J., Li Y. et al. Prognostic significance and molecular features of colorectal mucinous adenocarcinomas: a strobe-compliant study. Medicine (Baltimore) 2015;94(51):e2350. DOI: 10.1097/MD.0000000000002350.
6. Maeda Y., Sadahiro S., Suzuki T. et al. Significance of the mucinous component in the histopathological classification of colon cancer. Surg Today 2016;46(3):303—8. DOI: 10.1007/s00595-015-1150-2.
7. Verhulst J., Ferdinande L., Demetter P., Ceelen W. Mucinous subtype as prognostic factor in colorectal cancer: a systematic review and meta-analysis. J Clin Pathol 2012;65(5):381 —8. DOI: 10.1136/jclin-path-2011-200340.
8. Leopoldo S., Lorena B., Cinzia A. et al. Two subtypes of mucinous adenocarcinoma of the colorectum: clinicopathological and genetic features. Ann Surg Oncol 2008;15(5):1429—39. DOI: 10.1245/s10434-007-9757-1.
9. Papadopoulos V.N., Michalopoulos A., Netta S. et al. Prognostic significance of mucinous component in colorectal carcinoma. Tech Coloproctol 2004;8(suppl 1): s123—5.
10. Adell R., Marcote E., Segarra M.A. et al. Is mucinous colorectal adenocarcinoma a distinct entity? Gastroenterol Hepatol 2002;25(9):534—40.
11. Lin J.K., Shen M.Y., Lin T.C. et al. Distribution of a single nucleotide polymorphism of insulin-like growth factor-1 in colorectal cancer patients and its association with mucinous adenocarcinoma. Int J Biol Markers 2010;25(4):195—9.
12. Arfaoui Toumi A., Kriaa Ben Mahmoud L., Khiari M. et al. Epidemiological study, pathologic evaluation and prognostic factors of colorectal mucinous vs non-mucinous adenocarcinoma (a series of 196 patients). Tunis Med 2010;88(1):12—7.
13. Byrd J.C., Bresalier R.S. Mucins and mucin binding proteins in colorectal cancer. Cancer Metastasis Rev 2004;23(1—2): 77-99.
14. Ionila M., Margaritescu C., Pirici D., Mogoanta S.S. Mucinous adenocarcinoma of the colon — a histochemical study. Rom J Morphol Embryol 2011;52(3): 783—90.
15. Park E.T., Oh H.K., Gum J.R.Jr. et al. HATh2 expression in mucinous cancers of the colorectum and related lesions. Clin Cancer Res 2006;12(18):5403—10.
16. Du W., Mah J.T., Lee J. et al. Incidence and survival of mucinous adenocarcinoma of the colorectum: a population-based study from an Asian country. Dis Colon Rectum 2004;47(1):78—85.
17. Buisine M.P., Devisme L., Savidge T.C. et al. Mucin gene expression in human embryonic and fetal intestine. Gut 1998;43(4):519—24.
18. Reid C.J., Harris A. Developmental expression of mucin genes in the human gastrointestinal system. Gut 1998;42(2):220 —6.
19. Kazama Y., Watanabe T., Kanazawa T. et al. Mucinous carcinomas of the colon and rectum show higher rates of microsatellite instability and lower rates of chromosomal instability: a study matched for T classification and tumor location. Cancer 2005;103(10):2023—9.
20. Kakar S., Aksoy S., Burgart L.J., Smyrk T.C. Mucinous carcinoma of the colon: correlation of loss of mismatch repair enzymes with clinicopathologic features and survival. Mod Pathol 2004;17(6):696—700.
21. Barresi V., Reggiani Bonetti L., Ieni A. et al. Prognostic significance of grading based on the counting of poorly differentiated clusters in colorectal mucinous adenocarcinoma. Hum Pathol 2015;46(11):1722—9. DOI: 10.1016/j.humpath.2015.07.013.
22. Lee M.S., Menter D.G., Kopetz S. Right versus left colon cancer biology: integrating the consensus molecular subtypes. J Natl Compr Canc Netw 2017;15(3):411—9.
23. Perez-Villamil B., Romera-Lopez A., Hernandez-Prieto S. et al. Colon cancer molecular subtypes identified by expression profiling and associated to stroma, mucinous type and different clinical behavior. BMC Cancer 2012;12:260. DOI: 10.1186/1471-2407-12-260.
24. Eyking A., Reis H., Frank M. et al. MiR-205 and MiR-373 Are Associated with Aggressive Human Mucinous Colorectal Cancer. PLoS One 2016;11(6):e0156871. DOI: 10.1371/jour-nal.pone.0156871.
25. Kazama Y., Watanabe T., Kanazawa T. et al. Mucinous carcinomas of the colon and rectum show higher rates of microsatellite instability and lower rates of chromosomal instability: a study matched for T classification and tumor location. Cancer 2005;103(10):2023—9.
26. Kim K., Castro E.J.T., Shim H. et al. Differences Regarding the Molecular Features and Gut Microbiota Between Right and Left Colon Cancer. Ann Coloproctol 2018;34(6):280—5. DOI: 10.3393/ac.2018.12.17.
27. Волкова О.В., Пекарский М.И. Эмбриогенез и возрастная гистология внутренних органов человека. М.: Медицина, 1976. 414 с.
28. Морозова Е.Н., Морозов В.Н., Кузьмачук Д.О., Моргун Ю.А. Взгляд на морфогенез пейеровых бляшек тонкой кишки крыс. Вестник проблем биологии и медицины 2013;2(2):101.
29. Карпочева И.Г., Галеева Э.Н. Анатомофункциональная характеристика лимфоидной системы и ее становление в пренатальном онтогенезе. Современные проблемы науки и образования 2017;2:86.
30. Peaudecerf L., Rocha B. Role of the gut as a primary lymphoid organ. Immunol Lett 2011;140(1-2):1—6. DOI: 10.1016/j.im-let.2011.05.009.
31. Gordon J.I., Hooper L.V., McNevin M.S. et al. Epithelial cell growth and differentiation. III. Promoting diversity in the intestine: conversations between the microflora, epithelium, and diffuse GALT. Am J Physiol 1997;273(3 Pt 1):G565—70.
32. Neumann P.A., Koch S., Hilgarth R.S. et al. Gut commensal bacteria and regional Wnt gene expression in the proximal versus distal colon. Am J Pathol 2014;184(3):592—9. DOI: 10.1016/j.ajpath.2013.11.029.
33. Гусейнов Т.С., Гусейнова С.Т. Дискуссионные вопросы анатомии пейеровых бляшек тонкой кишки. Саратовский научно-медицинский журнал 2012;8(3):687—91.
34. Merlano M.C., Granetto C., Fea E. et al. Heterogeneity of colon cancer: from bench to bedside. ESMO Open 2017;2(3):e000218. DOI: 10.1136/esmoo-pen-2017-000218.
35. Kashtanova D.A., Popenko A.S., Tkacheva O.N. et al. Association between the gut microbiota and diet: Fetal life, early childhood, and further life. Nutrition 2016;32(6): 620-7. DOI: 10.1016/j.nut.2015.12.037.
36. Kosumi K., Hamada T., Koh H. et al. The Amount of Bifidobacterium Genus in Colorectal Carcinoma Tissue in Relation to Tumor Characteristics and Clinical Outcome. Am J Pathol 2018;188(12): 2839-52. DOI: 10.1016/j.aj-path.2018.08.015.
37. Wu M., Wu Y., Li J. et al. The dynamic changes of gut microbiota in Muc2 deficient mice. Int J Mol Sci 2018;19(9). PII: E2809. DOI: 10.3390/ijms19092809.
38. Kamphuis J.B.J., Mercier-Bonin M., Eutamene H., Theodorou V. Mucus organisation is shaped by colonic content; a new view. Sci Rep 2017;7(1):8527. DOI: 10.1038/s41598-017-08938-3.
39. Koliarakis I., Psaroulaki A., Nikolouzakis T.K. et al. Intestinal microbiota and colorectal cancer: a new aspect of research. CJ BUON 2018;23(5):1216—34.
40. Hattori N., Niwa T., Ishida T. et al. Antibiotics suppress colon tumorigenesis through inhibition of aberrant DNA methylation in an azoxymethane and dextran sulfate sodium colitis model. Cancer Sci 2019;110(1): 147—56. DOI: 10.1111/cas.13880.
41. Mima K., Nishihara R., Qian Z.R. et al. Fusobacterium nucleatum in colorectal carcinoma tissue and patient prognosis. Gut 2016;65(12):1973—80. DOI: 10.1136/gutjnl-2015-310101.
42. Mima K., Sukawa Y., Nishihara R. et al. Fusobacterium nucleatum and T Cells in Colorectal Carcinoma. JAMA Oncol 2015;1(5):653—61. DOI: 10.1001/jamaon-col.2015.1377.
43. Gao Z., Guo B., Gao R. et al. Microbiota disbiosis is associated with colorectal cancer. Front Microbiol 2015;6:20. DOI: 10.3389/fmicb.2015.00020.
44. Flemer B., Lynch D.B., Brown J.M. et al. Tumour-associated and non-tumour-associated microbiota in colorectal cancer. Gut 2017;66(4):633—43. DOI: 10.1136/gutjnl-2015-309595.
Скрининг рака толстой кишки: выбор вариантов
Скрининг на рак толстой кишки: выбор вариантов
Скрининг на рак толстой кишки – важная часть повседневной медицинской помощи. Если вы не уверены, какой скрининговый тест на рак толстой кишки лучше всего подходит для вас, задайте себе эти вопросы.
Персонал клиники МэйоЕсли ваш врач рекомендовал обследование на рак толстой кишки, вы можете выбрать один из различных скрининговых тестов на рак толстой кишки.
Если вы не хотите принимать решение, помните, что любой дискомфорт или смущение от скрининга на рак толстой кишки носит временный характер – и раннее обнаружение проблем может спасти вашу жизнь.
Скрининговые тесты используются только в том случае, если у вас нет симптомов со стороны кишечника. Если у вас есть признаки и симптомы, такие как боль в животе, изменение привычек кишечника, кровотечение, запор или диарея, вам потребуются другие тесты для решения этих проблем.
Если у вас нет симптомов со стороны кишечника, ответьте на следующие вопросы, чтобы выбрать наиболее подходящий для вас скрининговый тест на рак толстой кишки.
Какая подготовка задействована?
Подготовка к скринингу на рак толстой кишки может быть неудобной или неудобной, но она необходима для того, чтобы тест был эффективным.Принимая во внимание свое решение, подумайте о своем желании или способности следовать инструкциям по подготовке к конкретным скрининговым тестам на рак толстой кишки.
Это может – в разной степени – включать отказ от твердой пищи за день до обследования, корректировку приема лекарств, прием слабительного раствора или использование клизм для опорожнения толстой кишки.
Насколько удобен тест?
Помимо подготовки к экзамену, учитывайте:
- Сколько времени займет тест
- Как часто нужно повторять тест
- Нужна ли вам седация
- Сколько вам потребуется последующего ухода
- Возможная необходимость повторного тестирования для расследования ложноположительного результата или для удаления ткани
Что насчет стоимости и страховки?
Узнайте, сколько стоит каждый скрининговый тест на рак толстой кишки, а также какие тесты покрывает ваша страховая компания.Подумайте, готовы ли вы при необходимости платить из своего кармана.
Как вы относитесь к отборочным тестам?
Чем более тщательным будет скрининг-тест на рак толстой кишки, тем выше вероятность обнаружения рака или предраковых полипов. И наоборот, более тщательный тест может также означать более неудобную или более неудобную подготовку, немного более высокий риск серьезных осложнений или и то, и другое.
Спросите себя:
- Будете ли вы чувствовать себя лучше, если будете знать, что выбрали наиболее тщательный скрининговый тест?
- Вы будете беспокоиться или сомневаться в результатах, если выберете менее чувствительный тест?
- Насколько вас беспокоит удобство, подготовка или возможность серьезных осложнений?
Как ваш врач подходит к скрининговым тестам?
Убедитесь, что вам комфортно пройти скрининговый тест на рак толстой кишки, рекомендованный вашим врачом.Если ваш врач специализируется на конкретном тесте, но вы бы предпочли пройти еще один тест, выскажите свое желание. Ваш врач может предложить направление к специалисту, прошедшему тестирование, с которым вы чувствуете себя наиболее комфортно.
Каков ваш уровень риска?
Ваш риск рака толстой кишки может повлиять на ваш выбор скрининговых тестов. Если у вас повышенный риск рака толстой кишки, ваш врач может порекомендовать более частое обследование на рак толстой кишки с колоноскопией.
Поговорите со своим врачом о риске рака толстой кишки, если вы:
- Наличие в анамнезе рака толстой кишки или предраковых полипов
- У одного из родителей, брата или сестры или ребенка был рак толстой кишки
- Несет ген синдрома наследственного рака толстой кишки
- Имеют в анамнезе воспалительные заболевания кишечника, такие как язвенный колит или болезнь Крона
Каковы плюсы и минусы каждого теста?
Вот обзор наиболее распространенных скрининговых тестов на рак толстой кишки.
Колоноскопия
Во время колоноскопического исследования в прямую кишку вводится длинная гибкая трубка (колоноскоп). Крошечная видеокамера на кончике трубки позволяет врачу обнаруживать изменения или аномалии внутри всей толстой кишки.
Колоноскопия занимает от 30 до 60 минут, а скрининг обычно повторяется каждые 10 лет, если не обнаружено никаких отклонений и нет повышенного риска рака толстой кишки.
Плюсов:
- Колоноскопия – один из самых чувствительных тестов, доступных в настоящее время для скрининга рака толстой кишки.
- Врач может осмотреть всю толстую и прямую кишку.
- Аномальные ткани, такие как полипы и образцы тканей (биопсии), могут быть удалены с помощью эндоскопа во время исследования.
Минусы:
- Обследование может обнаружить не все мелкие полипы и раковые образования.
- Перед исследованием необходимо тщательно очистить толстую кишку.
- Перед обследованием необходимо изменить диету и, возможно, потребуется скорректировать прием лекарств.
- Седация используется почти всегда, и ее действие может занять несколько часов.
- Из-за снотворного вам понадобится кто-нибудь, чтобы отвезти вас домой.
- Редкие осложнения могут включать кровотечение из того места, где была взята биопсия или был удален полип или другая патологическая ткань, или кровотечение из разрыва толстой или прямой кишки.
- Впоследствии могут возникнуть спазмы или вздутие живота.
Тест ДНК стула
Анализ ДНК стула использует образец стула для поиска изменений ДНК в клетках, которые могут указывать на наличие рака толстой кишки или предраковых состояний.ДНК-тест стула также ищет признаки крови в стуле.
Для этого теста вы собираете образец стула дома и отправляете его в лабораторию для анализа. Анализ ДНК стула обычно повторяют каждые три года.
Плюсов:
- Тест не требует подготовки кишечника, седации или введения эндоскопа.
- Перед обследованием вы можете нормально есть и пить и принимать обычные лекарства.
- Стул можно собирать дома, избегая перебоев в работе и повседневной деятельности.
Минусы:
- Анализ стула ДНК менее чувствителен, чем колоноскопия, при обнаружении предраковых полипов.
- При обнаружении отклонений могут потребоваться дополнительные тесты.
- Тесты могут указывать на отклонения от нормы, когда их нет (ложноположительный результат).
Анализ кала на скрытую кровь или иммунохимический анализ кала
Анализ кала на скрытую кровь (FOBT) и иммунохимический тест кала (FIT) – это лабораторные тесты, используемые для проверки образцов стула на наличие скрытой (скрытой) крови.Тесты обычно повторяются ежегодно.
Плюсов:
- Взять образец стула можно дома.
- Нет необходимости опорожнять толстую кишку раньше времени.
- Нет необходимости в седативных средствах.
Минусы:
- Тесты не могут обнаружить некоторые полипы и рак.
- Возможно, следует избегать употребления определенных продуктов и лекарств в течение нескольких дней до обследования.
- При обнаружении крови могут потребоваться дополнительные тесты для определения источника.
- Тесты могут указывать на отклонения от нормы, когда их нет (ложноположительный результат).
Виртуальная колоноскопия (КТ-колонография)
Во время виртуальной колоноскопии компьютерная томография создает изображения поперечного сечения органов брюшной полости, что позволяет врачу обнаружить изменения или аномалии в толстой и прямой кишке. Для создания четких изображений внутрь прямой кишки помещают небольшую трубку (катетер), чтобы заполнить толстую кишку воздухом или углекислым газом.
Виртуальная колоноскопия занимает около 10 минут и обычно повторяется каждые пять лет.
Плюсов:
- В отличие от традиционной колоноскопии, виртуальная колоноскопия не требует седации или введения эндоскопа в толстую кишку.
Минусы:
- Как и при стандартной колоноскопии, предварительно необходимо тщательно очистить кишечник.
- Обследование может обнаружить не все мелкие полипы и раковые образования.
- Перед обследованием необходимо изменить диету и, возможно, потребуется скорректировать прием лекарств.
- Облучение может быть проблемой.Однако уровень излучения, используемый во время скрининговой компьютерной томографии, ниже, чем уровень, используемый при диагностической компьютерной томографии.
- Поскольку образцы тканей нельзя взять во время обследования, при обнаружении отклонений может потребоваться повторная колоноскопия.
- Впоследствии могут возникнуть спазмы или вздутие живота.
- Тест может выявить аномалии в других органах брюшной полости, и могут потребоваться дополнительные тесты для определения причины.
Что в итоге?
Выбор скринингового теста на рак толстой кишки может быть нелегким решением, но он может спасти жизнь.Проконсультируйтесь с врачом по поводу вариантов скрининга на рак толстой кишки.
Придерживайтесь графика скрининга, основанного на ваших личных факторах риска. Помните, что чем раньше будет обнаружен рак толстой кишки, тем легче его вылечить.
26 марта 2021 г. Показать ссылки- Вольф AMD, et al. Скрининг колоректального рака для взрослых со средним риском: обновленные рекомендации Американского онкологического общества 2018 г. КА: Онкологический журнал для клиницистов. 2018; DOI: 10.3322 / caac.21457.
- AskMayoExpert.Колоректальный рак: скрининг и лечение (взрослые). Клиника Майо; 2019.
- Тесты на обнаружение колоректального рака и полипов. Национальный институт рака. https://www.cancer.gov/types/colorectal/screening-fact-sheet. По состоянию на 15 ноября 2020 г.
- Колоноскопия. Национальный институт диабета, болезней органов пищеварения и почек. https://www.niddk.nih.gov/health-information/diagnostic-tests/colonoscopy. По состоянию на 15 ноября 2020 г.
- Колоректальный рак (рак толстой кишки): что мне нужно знать о скрининге? Центры по контролю и профилактике заболеваний.https://www.cdc.gov/cancer/colorectal/basic_info/screening/index.htm. По состоянию на 15 ноября 2020 г.
- Doubeni C. Тесты для скрининга колоректального рака. https://www.uptodate.com/contents/search. По состоянию на 15 ноября 2020 г.
.
Инвазивная аденокарцинома толстой кишки
При биопсии толстой кишки взятые образцы были изучены под микроскопом врачом-специалистом, имеющим многолетнюю подготовку, под названием патолог .Патологоанатом отправляет вашему врачу отчет с диагнозом для каждого взятого образца. Этот отчет помогает управлять вашим лечением. Следующие вопросы и ответы призваны помочь вам понять медицинский язык, используемый в отчете о патологии, который вы получили для биопсии. Они не охватывают всю информацию, содержащуюся в отчете о патологии, которая может возникнуть в результате удаления (резекции) части вашей толстой кишки для лечения рака толстой кишки.
Что, если в моем отчете упоминается слепая кишка, восходящая ободочная кишка, поперечная ободочная кишка, нисходящая ободочная кишка, сигмовидная или прямая кишка?
Это все части толстой кишки.Слепая кишка – это начало толстой кишки, где тонкая кишка переходит в толстую. Восходящая ободочная кишка, поперечная ободочная кишка, нисходящая ободочная кишка и сигмовидная кишка – это другие части толстой кишки после слепой кишки. Ободочная кишка заканчивается прямой кишкой, где отходы хранятся до тех пор, пока не выйдут через задний проход.
Что такое аденокарцинома толстой (или прямой) кишки?
Аденокарцинома – это тип рака, который начинается в клетках, которые образуют железы, вырабатывающие слизь, смазывающую внутреннюю часть толстой и прямой кишки.Это наиболее распространенный вид рака прямой и толстой кишки.
Что означают слова «инвазивный» или «проникающий»?
Поскольку рак толстой кишки растет и распространяется за пределы внутренней оболочки толстой кишки (слизистой оболочки), он называется инвазивным (или инфильтрирующим ) аденокарциномой . Инвазивные виды рака называются истинными, раками, потому что они могут распространяться на другие части тела.
Означает ли это, что опухоль проникла глубоко и имеет плохой прогноз?
Не всегда.Все это означает, что это настоящий рак. Биопсия – это всего лишь небольшая часть опухоли, взятой изнутри толстой кишки, поэтому она не всегда может показать, насколько глубоко опухоль проникла в стенку толстой кишки. Чтобы узнать, насколько далеко зашло раковое заболевание, патолог должен удалить всю опухоль (удаленную во время операции).
Что означает дифференциация?
Дифференциация – это класс рака, который основан на том, насколько ненормально клетки выглядят под микроскопом.Рак более высокой степени или плохо дифференцированный, как правило, быстрее растет и распространяется. Рак толстой кишки обычно делится на 3 степени:
- Хорошо дифференцированный (низкий)
- Умеренно дифференцированный (промежуточный)
- Слабо дифференцированный (высший)
Но иногда его просто разделяют на 2 класса: хорошо-умеренно дифференцированный (низкий) и слабо дифференцированный (высокий).
Какое значение имеет степень рака толстой кишки?
Уровень– это один из многих факторов, используемых для прогнозирования вероятности роста и распространения рака.Плохо дифференцированный (высокодифференцированный) рак толстой кишки имеет тенденцию расти и распространяться быстрее, чем хорошо и умеренно дифференцированный рак толстой кишки. Однако другие факторы также важны для определения прогноза (перспективы) человека, например, насколько далеко распространился рак (что не может быть определено на биопсии).
Что означает наличие сосудистой, лимфатической или лимфоваскулярной (ангиолимфатической) инвазии?
Эти термины означают, что рак присутствует в кровеносных сосудах и / или лимфатических сосудах толстой кишки, поэтому существует повышенная вероятность распространения рака за пределы толстой кишки.Однако это не означает, что ваш рак распространился или неизлечим. Наличие этого типа инвазии может быть фактором, определяющим, какие виды лечения рекомендуются после удаления рака.
Что такое полип?
Полип – это выступ (разрастание) ткани внутренней оболочки толстой кишки в просвет (полый центр) толстой кишки. Под микроскопом разные типы полипов выглядят по-разному. Полипы – это доброкачественные (незлокачественные) новообразования, но рак может начаться в некоторых типах полипов.
Что это значит, если, помимо рака, в моем отчете говорится, что существуют и другие полипы, такие как аденоматозные полипы (аденомы) или гиперпластические полипы?
Полипы толстой кишки – обычное явление. Гиперпластические полипы обычно доброкачественные (не рак и не предраковые заболевания) и не вызывают беспокойства. Но разные типы аденоматозных полипов (аденомы) необходимо удалять. Тем не менее, если полипы присутствуют в дополнение к раку в другом месте толстой кишки, они обычно не влияют на лечение или последующее наблюдение за раком.
Что означает упоминание муцина или коллоида в моем отчете?
Муцин вырабатывается толстой кишкой для смазывания толстой кишки. Рак толстой кишки, который продуцирует большое количество муцина, называется муцинозным или коллоидными аденокарциномами . Обычно, когда он присутствует на биопсии, он не влияет на лечение.
Что означает, если в моем отчете о биопсии упоминаются специальные тесты, такие как микросателлитная нестабильность (MSI) и MSh3, MSH6, MLh2 и PMS2?
При некоторых формах рака толстой кишки специальные лабораторные тесты могут выявить аномалию, называемую микросателлитной нестабильностью или MSI в раковых клетках.Нестабильность микросателлитов связана с дефектами (мутациями) в нескольких генах восстановления несоответствия (MMR), включая MSh3 , MSH6 , MLh2 и PMS2 . Унаследованные дефекты этих генов могут привести к заболеванию, которое называется синдромом Линча или наследственным неполипозным раком толстой кишки (HNPCC) .
Если будет обнаружено, что у вашего рака есть MSI или дефект в гене MMR, ваш врач может порекомендовать генетическое консультирование и тестирование вашей крови, чтобы определить, есть ли у вас синдром Линча.Наряду с высоким риском рака толстой кишки люди с синдромом Линча имеют повышенный риск некоторых других видов рака. Другие члены семьи, унаследовавшие ту же генную мутацию, также подвержены повышенному риску развития этих видов рака.
Результаты тестаMSI также могут повлиять на лечение рака толстой кишки. Например, на ранних стадиях рака с низким уровнем MSI (или без MSI) может потребоваться более агрессивное лечение, чем на другие ранние стадии рака.
Что означает, если в моем отчете о биопсии упоминаются специальные тесты, такие как KRAS, NRAS и BRAF?
Эти тесты ищут изменения в генах KRAS , NRAS и BRAF внутри раковых клеток.Для людей с более продвинутым раком толстой кишки эти тесты могут помочь определить, может ли вам помочь лечение определенными типами лекарств (так называемые таргетные препараты или таргетная терапия). Другими словами, они используются, чтобы помочь вашему врачу выбрать лучшее лечение вашего рака. Хотя эти тесты ищут определенные генные мутации, они не имеют отношения к генетическому консультированию или тестированию. Они предоставляют информацию только о самом раке и о том, какое лечение вам может понадобиться.Помните, что не каждому пациенту с раком толстой кишки нужны другие виды лечения, помимо хирургического вмешательства.
типов колоректального рака: общие, редкие и другие
Аденокарциномы толстой и прямой кишки составляют 95 процентов всех случаев колоректального рака. В желудочно-кишечном тракте аденокарциномы прямой и толстой кишки развиваются в клетках слизистой оболочки толстой кишки. Аденокарциномы толстой и прямой кишки обычно начинаются с разрастания ткани, называемой полипом. Определенный тип полипа, называемый аденомой, может перерасти в рак.Полипы часто удаляют во время обычной колоноскопии, прежде чем они могут перерасти в рак.
Менее распространенные типы колоректального рака включают первичные колоректальные лимфомы, стромальные опухоли желудочно-кишечного тракта, лейомиосаркомы, карциноидные опухоли и меланомы. Типы колоректального рака включают:
Колоректальная аденокарцинома: «Адено» – это приставка, означающая железы. «Карцинома» – это тип рака, который растет в эпителиальных клетках, выстилающих поверхности внутри и снаружи тела.Аденокарциномы толстой или прямой кишки развиваются в слизистой оболочке толстой кишки. Они часто начинаются на внутренней подкладке, а затем распространяются на другие слои. Существует два менее распространенных подтипа аденокарциномы:
- Муцинозная аденокарцинома примерно на 60% состоит из слизи. Слизь может вызвать более быстрое распространение раковых клеток и их более агрессивную реакцию, чем при типичных аденокарциномах. Муцинозные аденокарциномы составляют от 10 до 15 процентов всех аденокарцином прямой и толстой кишки.
- Аденокарцинома с кольцевыми клетками-перстнями составляет менее 1 процента аденокарцином. Названная так по внешнему виду под микроскопом, аденокарцинома из перстневых клеток обычно агрессивна и может быть более трудной для лечения.
Карциноидные опухоли желудочно-кишечного тракта: Карциноидные опухоли развиваются в нервных клетках, называемых нейроэндокринными клетками, которые помогают регулировать выработку гормонов. Эти опухоли относятся к группе раковых заболеваний, называемых нейроэндокринными опухолями (НЭО). Клетки карциноидных опухолей растут медленно и могут развиваться в легких и / или желудочно-кишечном тракте.На их долю приходится 1 процент всех случаев рака прямой кишки и половина всех случаев рака тонкого кишечника.
На другие типы редких видов колоректального рака в совокупности приходится менее 5 процентов всех случаев, в том числе:
Первичные колоректальные лимфомы: Тип неходжкинской лимфомы, этот тип рака развивается в лимфатической системе, особенно в клетках, называемых лимфоцитами. Лимфоциты – это белые кровяные тельца, которые помогают организму бороться с инфекциями. Лимфома может развиваться во многих частях тела, включая лимфатические узлы, костный мозг, селезенку, тимус и пищеварительный тракт.Первичные колоректальные лимфомы составляют всего 0,5 процента всех случаев рака прямой кишки и около 5 процентов всех лимфом. Этот тип колоректального рака обычно возникает в более позднем возрасте и чаще встречается у мужчин, чем у женщин.
Желудочно-кишечные стромальные опухоли: ГИСО представляют собой редкий тип колоректального рака, который формируется в специальной клетке, находящейся в слизистой оболочке желудочно-кишечного тракта (ЖКТ), которая называется интерстициальными клетками Кахаля (МКК). Более 50 процентов GIST развиваются в желудке.В то время как большинство других GIST образуются в тонком кишечнике, прямая кишка является третьим наиболее распространенным местом. GIST классифицируются как саркомы или рак, который начинается в соединительных тканях, которые включают жир, мышцы, кровеносные сосуды, глубокие ткани кожи, нервы, кости и хрящи.
Лейомиосаркомы: Другая форма саркомы, лейомиосаркома, по сути означает «рак гладкой мускулатуры». Ободочная и прямая кишки состоят из трех слоев мышц, пораженных лейомиосаркомой, и все три работают вместе, направляя отходы через пищеварительный тракт.На этот редкий тип колоректального рака приходится около 0,1 процента всех случаев колоректального рака.
Меланомы: Чаще всего связаны с раком кожи, они могут возникать где угодно, включая толстую или прямую кишку.
Следующая тема: Что такое метастатический колоректальный рак?
Рак толстой кишки: симптомы, лечение и причины
Рак толстой кишки развивается, когда в толстом кишечнике развиваются опухолевые образования. Сейчас это третий по распространенности тип рака в Соединенных Штатах.
Ободочная или толстая кишка – это то место, где организм извлекает воду и соль из твердых отходов. Затем отходы проходят через прямую кишку и выходят из организма через анус.
Рак толстой кишки также является третьей по частоте причиной смерти от рака в США. Фактически, в 2019 году Американское онкологическое общество (ACS) прогнозирует, что 101420 человек в США получат новый диагноз рака толстой кишки.
Медицинские работники рекомендуют регулярно проходить обследования на рак толстой кишки с 50 лет.
Колоректальный рак, который описывает сопутствующий рак толстой кишки и рак прямой кишки, также является распространенным явлением. Рак прямой кишки возникает в прямой кишке, которая представляет собой последние несколько дюймов толстой кишки, ближайшую к анальному отверстию.
В этой статье мы рассмотрим, как распознать и лечить рак толстой кишки, почему он развивается и как его предотвратить.
Рак толстой кишки на самых ранних стадиях часто протекает бессимптомно. Однако по мере прогрессирования симптомы могут становиться более заметными.
Эти признаки и симптомы могут включать:
- диарею или запор
- изменения консистенции стула
- жидкий, узкий стул
- кровь в стуле, которая может быть или не быть видимой
- боль в животе, спазмы, вздутие живота, или газы
- постоянные позывы к дефекации, несмотря на дефекацию
- слабость и утомляемость
- необъяснимая потеря веса
- синдром раздраженного кишечника
- железодефицитная анемия
Если рак распространяется на новое место в организме, например, в печень , это может вызвать дополнительные симптомы в новой области.
Существуют разные способы определения стадии рака. Этапы показывают, насколько далеко распространился рак и размер опухолей.
При раке толстой кишки стадии развиваются следующим образом:
- Стадия 0: Также известна как карцинома in situ, на данный момент рак находится на очень ранней стадии. Он не вырос дальше внутреннего слоя толстой кишки и, как правило, легко поддается лечению.
- Стадия 1: Рак перерос в следующий слой ткани, но не достиг лимфатических узлов или других органов.
- Стадия 2: Рак достиг наружных слоев толстой кишки, но не распространился за ее пределы.
- Стадия 3: Рак разросся через внешние слои толстой кишки и достиг от одного до трех лимфатических узлов. Однако на далекие места он не распространился.
- Стадия 4: Рак достиг других тканей за пределами стенки толстой кишки. По мере прогрессирования стадии 4 рак толстой кишки достигает отдаленных частей тела.
Лечение будет зависеть от типа и стадии рака толстой кишки.Врач также учтет возраст, общее состояние здоровья и другие характеристики пациента при выборе наилучшего варианта лечения.
Не существует единого лечения любого рака. Наиболее распространенными вариантами рака толстой кишки являются хирургическое вмешательство, химиотерапия и лучевая терапия.
Целью лечения является удаление рака, предотвращение его распространения и уменьшение любых неприятных симптомов.
Хирургия
Операция по удалению части или всей толстой кишки называется колэктомией.Во время этой процедуры хирург удалит ту часть толстой кишки, которая содержит опухоль, а также некоторые области вокруг нее.
Например, они обычно удаляют близлежащие лимфатические узлы, чтобы снизить риск распространения. Затем хирург либо прикрепит здоровую часть толстой кишки, либо создаст стому, в зависимости от степени колэктомии.
Стома – это хирургическое отверстие в брюшной стенке. Через это отверстие отходы попадают в мешок, который устраняет необходимость в нижней части толстой кишки.Это называется колостомией.
К другим типам хирургии относятся:
- Эндоскопия: С помощью этой процедуры хирург может удалить некоторые небольшие локализованные раковые образования. Они вставят тонкую гибкую трубку с прикрепленной лампой и камерой. У него также будет насадка для удаления раковой ткани.
- Лапароскопическая операция: Хирург сделает несколько небольших разрезов в брюшной полости. Это может быть вариант для удаления более крупных полипов.
- Паллиативная хирургия: Целью этого типа хирургического вмешательства является облегчение симптомов неизлечимых или запущенных форм рака.Хирург попытается снять любую закупорку толстой кишки и справиться с болью, кровотечением и другими симптомами.
Узнайте больше об эндоскопии.
Химиотерапия
Во время химиотерапии бригада по лечению рака будет вводить лекарства, которые мешают процессу деления клеток. Они достигают этого, разрушая белки или ДНК, чтобы повредить и убить раковые клетки.
Эти методы лечения нацелены на любые быстро делящиеся клетки, включая здоровые. Обычно они могут восстанавливаться после любого повреждения, вызванного химиотерапией, но раковые клетки – нет.
Онколог или онколог обычно порекомендует химиотерапию для лечения рака толстой кишки, если он распространяется. Лекарства проходят через все тело, и лечение будет происходить циклически, так что у тела будет время на выздоровление между приемами.
Общие побочные эффекты химиотерапии включают:
Комбинированные методы лечения часто используют несколько типов химиотерапии или комбинируют химиотерапию с другими видами лечения.
Лучевая терапия
Лучевая терапия убивает раковые клетки, фокусируя на них высокоэнергетические гамма-лучи.Бригада по лечению рака может использовать внешнюю лучевую терапию, которая выводит эти лучи из аппарата за пределы тела.
При внутреннем облучении врач имплантирует радиоактивные материалы рядом с местом рака в виде семени.
Некоторые металлы, например радий, излучают гамма-лучи. Излучение также может исходить от рентгеновских лучей высокой энергии. Врач может запросить лучевую терапию как отдельное лечение для уменьшения опухоли или уничтожения раковых клеток. Он также может быть эффективным наряду с другими видами лечения рака.
При раке толстой кишки онкологические бригады обычно не проводят лучевую терапию до более поздних стадий. Они могут использовать их, если рак прямой кишки на ранней стадии проник в стенку прямой кишки или достиг близлежащих лимфатических узлов.
Побочные эффекты лучевой терапии могут включать:
- легкие изменения кожи, напоминающие солнечный ожог или загар
- тошнота
- рвота
- диарея
- усталость
- потеря аппетита
- потеря веса
Большинство побочных эффектов исчезнет или исчезнуть через несколько недель после завершения лечения.
Врач проведет полное медицинское обследование и спросит о личной и семейной истории болезни.
Они также могут использовать следующие диагностические методы для выявления и определения стадии рака:
Колоноскопия
Врач вставляет длинную гибкую трубку с камерой на одном конце в прямую кишку для осмотра внутренней части толстой кишки.
Человеку, возможно, придется соблюдать специальную диету за 24–48 часов до процедуры. Для толстой кишки также потребуется очищение сильными слабительными в процессе, известном как подготовка кишечника.
Если врач обнаружит полипы в толстой кишке, хирург удалит полипы и направит их на биопсию. При биопсии патолог исследует полипы под микроскопом, чтобы найти раковые или предраковые клетки.
Подобная процедура, называемая гибкой сигмоидоскопией, позволяет врачу исследовать меньшую часть колоректальной области. Этот метод требует меньшей подготовки. Кроме того, полная колоноскопия может не потребоваться, если ректороманоскопия не выявляет полипы или если они расположены на небольшой площади.
Бариевая клизма с двойным контрастированием
В этой рентгеновской процедуре используется жидкость, называемая барием, для получения более четких изображений толстой кишки, чем при стандартной рентгенографии. Человек должен поститься в течение нескольких часов, прежде чем пройти рентгеновский снимок с барием.
Врач вводит жидкий раствор, содержащий элемент барий, в толстую кишку через прямую кишку. Затем они делают короткую прокачку воздуха, чтобы сгладить слой бария и получить наиболее точные результаты.
После этого рентгенолог сделает рентген толстой и прямой кишки.Барий на рентгеновском снимке выглядит белым, а опухоли и полипы – темными контурами.
Если биопсия предполагает наличие рака толстой кишки, врач может назначить рентген грудной клетки, УЗИ или компьютерную томографию легких, печени и брюшной полости для оценки распространения рака.
После постановки диагноза врач определит стадию рака на основании размера и степени опухоли, а также распространения на близлежащие лимфатические узлы и отдаленные органы.
Стадия рака определяет варианты лечения и дает представление о перспективах.
Не существует гарантированного способа предотвратить рак толстой кишки. Тем не менее, некоторые профилактические меры включают:
- поддержание здорового веса
- регулярные упражнения
- потребление большого количества фруктов, овощей и цельнозерновых
- ограничение потребления насыщенных жиров и красного мяса
Людям также следует подумать об ограничении их употребление алкоголя и отказ от курения.
Скрининг
Симптомы могут не проявиться, пока рак не прогрессирует.По этой причине Американский колледж врачей рекомендует проводить скрининг для людей в возрасте 50–75 лет, включая:
- анализ кала один раз в 2 года
- либо колоноскопию каждые 10 лет, либо ректороманоскопию каждые 10 лет плюс анализ кала каждые 2 года.
Правильная периодичность проверки зависит от уровня риска человека. Обратитесь к врачу за рекомендациями.
Обычно клетки следуют упорядоченному процессу роста, деления и гибели.Однако рак развивается, когда клетки бесконтрольно растут и делятся и когда они не умирают в нормальный момент своего жизненного цикла.
Большинство случаев рака толстой кишки возникает из-за доброкачественных опухолей, называемых аденоматозными полипами. Они образуются на внутренних стенках толстой кишки.
Раковые клетки могут распространяться от злокачественных опухолей к другим частям тела через кровеносную и лимфатическую системы.
Эти раковые клетки могут расти и проникать в здоровые ткани поблизости и по всему телу в процессе, называемом метастазированием.В результате возникает более серьезное, менее поддающееся лечению состояние.
Точные причины неизвестны, но рак толстой кишки имеет несколько потенциальных факторов риска:
Полипы
Рак толстой кишки обычно развивается из предраковых полипов, которые растут в толстой кишке.
Наиболее распространенными типами полипов являются:
- Аденомы: Они могут напоминать слизистую оболочку здоровой толстой кишки, но под микроскопом выглядеть иначе. Они могут стать злокачественными.
- Гиперпластические полипы: Рак толстой кишки редко развивается из гиперпластических полипов, поскольку они обычно доброкачественные.
Некоторые из этих полипов могут перерасти в злокачественный рак толстой кишки, если хирург не удалит их на ранних этапах лечения.
Гены
Неконтролируемый рост клеток может происходить в результате генетического повреждения или изменений ДНК.
Человек может унаследовать генетическую предрасположенность к раку толстой кишки от близких родственников, особенно если член семьи получил диагноз до 60 лет.
Этот риск становится более значительным, если рак толстой кишки развивается более чем у одного родственника.
Несколько наследственных состояний также увеличивают риск рака толстой кишки, в том числе:
- ослабленный семейный аденоматозный полипоз
- семейный аденоматозный полипоз (FAP)
- синдром Гарднера, который представляет собой другой тип FAP
- синдром Линча или наследственный неполипоз колоректальный рак
- Синдром ювенильного полипоза
- Синдром Мюира-Торре, который является вариантом синдрома Линча
- MYH-ассоциированный полипоз
- Синдром Пейтца-Егерса
- Синдром Турко, который является другим вариантом FAP
Возможно имеют эти генетические особенности без развития рака.Это потому, что рак не разовьется, если его не вызовет фактор окружающей среды.
Особенности, привычки и диета
Возраст является значительным фактором риска рака толстой кишки. Около 91% людей, которым поставлен диагноз колоректального рака, старше 50 лет. Однако он становится все более распространенным среди людей моложе 50 лет.
Рак толстой кишки чаще поражает людей с малоподвижным образом жизни, людей с ожирением и людей, употребляющих табак.
Поскольку толстая кишка является частью пищеварительной системы, диета и питание играют центральную роль в ее развитии.
Диеты с низким содержанием клетчатки могут внести свой вклад. Кроме того, согласно одному обзору 2019 года, люди, которые потребляют чрезмерное количество следующего, имеют повышенный риск:
- насыщенных жиров
- красное мясо
- алкоголь
- переработанное мясо
Основные условия
Поделиться на Pinterest повышенный риск рака толстой кишки, если они прошли лучевую терапию по поводу других видов рака.Некоторые состояния и методы лечения связаны с повышенным риском рака толстой кишки.
К ним относятся:
- диабет
- прошедшие лучевую терапию по поводу других видов рака
- воспалительные заболевания кишечника, такие как язвенный колит или болезнь Крона
- акромегалия, которая является нарушением гормона роста
ACS рассчитывает вероятную вероятность человека шанс на выживание с использованием 5-летнего коэффициента выживаемости.
Если рак не распространился за пределы толстой или прямой кишки, вероятность выживания человека в течение 5 лет после постановки диагноза на 90% выше, чем у человека, у которого нет рака.
Если рак распространяется на близлежащие ткани и лимфатические узлы, 5-летняя выживаемость снижается до 71%. Если он распространяется на отдаленные участки тела, показатель снижается до 14%.
Раннее выявление и лечение – наиболее эффективные способы улучшить прогноз для человека с раком толстой кишки.
Рак толстой кишки Информация | Гора Синай
Гарбер Дж. Дж., Чанг, округ Колумбия. Полипы толстой кишки и синдромы полипоза. В: Feldman M, Friedman LS, Brandt LJ, eds. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана. 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2021: глава 126.
Лоулер М., Джонстон Б., Ван Шейбрук С. и др. Колоректальный рак. В: Niederhuber JE, Armitage JO, Kastan MB, Doroshow JH, Tepper JE, ред. Клиническая онкология Абелова. 6 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 74.
Национальный институт рака. Профилактика колоректального рака (PDQ) – Версия для медицинских работников. www.cancer.gov/types/colorectal/hp/colorectal-prevention-pdq.Обновлено 28 февраля 2020 г. Проверено 9 июня 2020 г.
Национальная комплексная онкологическая сеть. Руководство NCCN по клинической практике в онкологии. Скрининг колоректального рака. Версия 2.2020. www.nccn.org/professionals/physician_gls/pdf/colorectal_screening.pdf. Обновлено 8 июня 2020 г. Проверено 9 июня 2020 г.
Qaseem A, Crandall CJ, Mustafa RA, Hicks LA, Wilt TJ; Комитет по клиническим рекомендациям Американского колледжа врачей. Скрининг колоректального рака у бессимптомных взрослых людей среднего риска: руководство Американского колледжа врачей. Ann Intern Med. 2019; 171 (9): 643-654. PMID: 31683290 pubmed.ncbi.nlm.nih.gov/31683290.
Rex DK, Boland CR, Dominitz JA, et al. Скрининг колоректального рака: рекомендации для врачей и пациентов Целевой группы США по колоректальному раку. Am J Gastroenterol. 2017; 112 (7): 1016-1030. PMID: 28555630 pubmed.ncbi.nlm.nih.gov/28555630.
Последнее обновление: 06.02.2020
Рецензент: Тодд Герстен, доктор медицины, гематология / онкология, Флоридский онкологический институт и научно-исследовательский институт, Веллингтон, Флорида.Обзор предоставлен VeriMed Healthcare Network. Также проверены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конавей, редакционным директором, и A.D.A.M. Редакция. Редакционное обновление 09.06.2020.
Колоректальный рак (карцинома) – Диагностика и лечение
Колоректальный рак или колоректальная карцинома – это рак толстой и / или прямой кишки. Ваш врач может провести колоноскопию, КТ-колонографию (также известную как виртуальная колоноскопия) или бариевую клизму с воздушным контрастом, чтобы помочь диагностировать ваше состояние.Ваш врач также может назначить КТ брюшной полости и таза, ПЭТ / КТ, МРТ органов малого таза или эндоректальное ультразвуковое исследование, чтобы помочь оценить рак и найти любые признаки распространения.
В зависимости от размера, степени и стадии рака может потребоваться хирургическое вмешательство. В запущенных случаях может потребоваться лечение лучевой терапией, например, дистанционная лучевая терапия (EBT). Ваш врач может также назначить химиотерапию, чтобы уменьшить вероятность возврата опухоли в другое место тела.
Что такое колоректальный рак?
Колоректальная карцинома – это рак или злокачественная опухоль толстой кишки, которая может поражать толстую или прямую кишку.Обычно толстая кишка – это верхние пять-шесть футов толстой кишки, а прямая кишка – это нижние пять-семь дюймов, расположенные над анальным каналом.
Такие факторы, как возраст, раса, личный или семейный анамнез заболевания толстой кишки и диета, могут играть важную роль в повышении риска развития колоректального рака.
Многие виды рака толстой кишки развиваются в течение длительного периода времени и часто возникают из-за предраковых полипов толстой кишки, которые постепенно разрастаются и могут перейти в рак. Многие виды рака толстой кишки на ранней стадии вообще не вызывают никаких симптомов.Поэтому в настоящее время рекомендуются различные методы скрининга рака толстой кишки в надежде обнаружить полип или рак в то время, когда его можно будет удалить и вылечить. Вам следует обсудить со своим врачом, когда и когда будет уместен скрининг на рак толстой кишки.
Если рак вырос до размеров, вызывающих симптомы, они могут включать:
- Боль в животе, спазмы или газы
- Похудание
- Усталость
- Изменения дефекации, такие как диарея, запор, вздутие живота или очень жидкий стул
- Кровь в стуле или ректальное кровотечение
- Частичная или полная закупорка стула / кала
вверх страницы
Как диагностируется и оценивается колоректальный рак?
Для диагностики рака толстой кишки врач может заказать:
- Колоноскопия: при этом обследовании используется гибкая трубка с крошечной камерой на конце, которая вводится через задний проход в толстую кишку.Камера делает снимки внутренней части толстой кишки. Полипы и / или образцы тканей могут быть удалены и оценены, чтобы определить, являются ли они злокачественными.
- КТ Колонография: в прямую кишку вводится небольшая трубка, и воздух используется для надувания толстой кишки. Затем получают КТ-изображения брюшной полости и таза с низкой дозой облучения, когда вы лежите на спине, а затем на животе. Вас также могут попросить лечь на бок. Специально обученные радиологи обычно интерпретируют результаты этого исследования с помощью программного обеспечения, разработанного для КТ-колонографии.Этот экзамен также позволяет обнаружить полипы и новообразования. Если обнаружены отклонения, вам, как правило, потребуется обычная колоноскопия.
- Бариевая клизма с воздушным контрастом: это рентгеновское исследование толстой кишки, также называемое нижним желудочно-кишечным исследованием, позволяет радиологам просматривать толстую и прямую кишку в режиме реального времени и обнаруживать аномальные новообразования.
Ваш врач может назначить и другие виды визуализационных исследований:
- КТ брюшной полости и таза: в этой процедуре визуализации используется рентгеновское излучение для быстрого определения источников боли или аномалий в желудочно-кишечном тракте.
- ПЭТ / КТ : Позитронно-эмиссионная томография (ПЭТ) – это вид сканирования в ядерной медицине, при котором для визуализации функций организма используется небольшое количество радиоактивного материала. Исследование ПЭТ / КТ объединяет изображения ПЭТ и КТ для обнаружения и анатомической локализации рака и определения степени распространения рака.
- Магнитно-резонансная томография (МРТ) тела : В этом тесте визуализации используются магнитное поле и радиочастотные импульсы для получения подробных изображений внутренних органов.Он может определить степень заболевания, если у пациента диагностирован рак прямой кишки, посмотреть на стадию опухоли или оценить другие органы на предмет метастазов. Никакой радиации.
- Эндоректальное УЗИ : В этом визуализирующем тесте используются высокочастотные звуковые волны, генерируемые датчиком, который вводится в прямую кишку. Звуковые волны создают картину стенки прямой кишки и окружающей ткани. Никакой радиации. Этот тест может использоваться для определения локальной степени заболевания, если у пациента диагностирован рак прямой кишки.
вверх страницы
Как лечится колоректальный рак?
В зависимости от размера и степени распространения рака пациентам может потребоваться операция по удалению части или всей толстой кишки, чтобы удалить опухоль. Некоторым пациентам может потребоваться илеостома или колостома, при которых содержимое кишечника отводится во внешний мешок. В запущенных случаях перед операцией может потребоваться лучевая терапия (обычно в сочетании с химиотерапией). Обычно это дается как:
- Внешняя лучевая терапия (EBT) : Это лечение представляет собой форму лучевой терапии, проводимой путем направления нескольких пучков высокоэнергетических рентгеновских лучей непосредственно на опухоль пациента в течение от одной до шести недель.Эти рентгеновские лучи доставляют излучение к опухоли пациента, чтобы разрушить раковые клетки, минимизируя воздействие на окружающие здоровые ткани. Наиболее частыми побочными эффектами являются утомляемость и изменение частоты опорожнения кишечника.
Во многих случаях химиотерапия может использоваться как отдельное лечение или в сочетании с лучевой терапией. Химиотерапия назначается для уменьшения вероятности возврата опухоли в другое место тела или для уменьшения количества опухоли во всем теле, если всю опухоль (и) нельзя удалить хирургическим путем.Обычно его назначают с течением времени и чередуют с периодами отсутствия лечения. Могут возникнуть побочные эффекты, такие как аномальное количество клеток крови, усталость, диарея, язвы во рту и ослабленная иммунная система.
вверх страницы
Эта страница была просмотрена 05 марта 2019 г.
Рак прямой и толстой кишки | Сидарс-Синай
Не то, что вы ищете?Обзор
Рак толстой кишки – это рак, который формируется в тканях толстой кишки (самой длинной части толстой кишки).Рак прямой кишки – это рак, который формируется в тканях прямой кишки (последние несколько дюймов толстой кишки закрываются до заднего прохода. Колоректальный рак поражает пищеварительную систему. Это включает в себя толстую и тонкую кишку. Толстую кишку также называют толстой кишкой.
Колоректальный рак является третьей по значимости причиной смерти от рака в США как среди мужчин, так и среди женщин. Для мужчин только рак легких и простаты показывает более высокие показатели. У женщин только рак легких и груди опережает рак прямой кишки.
Кишечник разрушается и поглощает пищу и воду. Они также уносят пищеварительные отходы организма. Генетический скрининг может помочь определить, подвержены ли пациенты риску заболевания.
Стадия колоректального рака
Рак прямой кишки начинается с внутренней оболочки кишечника, называемой слизистой оболочкой. По мере роста опухоль проникает в стенку прямой кишки и распространяется наружу. Во-вторых, рак распространяется на лимфатические узлы и кровеносные сосуды, окружающие прямую кишку.Рак прямой кишки распространяется в последнюю очередь на такие отдаленные органы, как печень.
Для определения стадии обычно выполняются анализы крови, рентген грудной клетки и компьютерная томография брюшной полости и таза. Трансректальное ультразвуковое исследование – один из самых важных тестов для оценки стадии ректальной опухоли. Это лучший тест для определения глубины роста опухоли в слоях стенки кишечника, а также для определения поражения лимфатических узлов.
- I этап. Рак содержится только во внутренних слоях стенки прямой кишки. Нет распространения на соседние лимфатические узлы или другие органы.
- II этап. Рак разросся через все слои стенки кишечника, но не до лимфатических узлов или других органов.
- III этап. Рак распространился на соседние лимфатические узлы, но не на другие органы.
- IV этап. Рак распространился на другие органы, такие как печень или легкие.
Стадии рака толстой кишки
Первая область роста рака толстой кишки – от самых внутренних слоев стенки кишечника к внешним слоям.Во-вторых, рак распространяется на лимфатические узлы и кровеносные сосуды, окружающие толстую кишку. Рак толстой кишки распространяется в последнюю очередь на такие отдаленные органы, как печень.
Для определения стадии обычно выполняются анализы крови, рентген грудной клетки и компьютерная томография брюшной полости.
- Стадия I. Рак находится только во внутренних слоях стенки толстой кишки. Нет распространения на соседние лимфатические узлы или другие органы.
- II этап. Рак разросся через все слои стенки кишечника, но не до лимфатических узлов или других органов.
- III этап. Рак распространился на соседние лимфатические узлы, но не на другие органы.
- IV этап. Рак распространился на другие органы, такие как печень или легкие.
Симптомы
Аденокарцинома толстой и прямой кишки растет медленно. Может пройти много времени, прежде чем он станет достаточно большим, чтобы вызвать симптомы.
Регулярные осмотры важны для ранней диагностики.
Когда симптомы действительно возникают, они различаются в зависимости от локализации опухоли, ее типа, степени распространения и возможных осложнений.
На правой стороне толстой кишки закупорка обычно не возникает на более поздних стадиях. Это связано с тем, что пространство внутри толстой кишки велико, стенка толстой кишки довольно тонкая, а материал, проходящий через нее, в основном жидкий. Некоторые опухоли могут вырасти достаточно большими, чтобы их можно было почувствовать снаружи.Если внутри есть кровотечение, это обычно не очевидно. Однако человек может чувствовать слабость или усталость из-за тяжелой анемии, вызванной потерей крови.
На левой стороне толстой кишки пространство внутри толстой кишки меньше, а материал, который проходит через нее, является полутвердым. Рак толстой кишки может вызвать как запор, так и диарею. Человек может ощущать спазматическую боль в животе. Стул может быть с прожилками или с примесью крови.
При раке прямой кишки наиболее частым симптомом обычно является кровотечение при посещении туалета.
Рак прямой кишки следует рассматривать всякий раз, когда есть ректальное кровотечение, даже если присутствуют другие причины, такие как геморрой. У человека может возникнуть ощущение неполной эвакуации. До более поздних стадий заболевания обычно не бывает боли.
Симптомы запущенной болезни включают:
- Ощущение быстрого насыщения во время еды
- Слабость и боль в области живота
Причины и факторы риска
Не существует единой причины рака кишечника.В его развитии могут играть роль несколько факторов риска.
Люди в возрасте от 40 до 75 лет подвергаются большему риску заболеть колоректальным раком, чем молодые люди. Все больше женщин заболевают раком толстой кишки. Все больше мужчин заболевают раком прямой кишки.
Такие состояния, как семейный полипоз, синдром Линча, болезнь Крона или язвенный колит (язвы на слизистой оболочке толстого кишечника), как правило, повышают риск заболевания. Братья, сестры и дети тех, у кого уже диагностирован колоректальный рак, имеют больше шансов заболеть этим заболеванием в более позднем возрасте.
Группы населения с высоким уровнем колоректального рака склонны придерживаться диеты с низким содержанием клетчатки, высоким содержанием животных белков, жиров и рафинированных углеводов. Точный способ возникновения этого состояния еще не известен.
Диагностика
Скрининг очень эффективен для выявления ранних стадий колоректального рака. Начиная с 40 лет, даже людям, у которых нет факторов риска и симптомов, следует ежегодно проходить пальцевое ректальное обследование и анализ крови в стуле.В 50 лет каждый должен пройти ректороманоскопию или аналогичный тест.
Скрининговые тесты включают:
- Цифровое ректальное исследование – Врач вводит палец в перчатке в прямую кишку, чтобы нащупать уплотнения и проверить наличие крови в стуле.
- Ригмоидоскопия – Для осмотра прямой и части толстой кишки вставляется инструмент, называемый сигмоидоскопом.
- Колоноскопия – Инструмент, называемый колоноскопом, используется для исследования прямой и всей толстой кишки.
- Компьютерная томография – Специальный рентгеновский снимок создает компьютерное изображение толстой и прямой кишки.
- Бариевая клизма – В прямую кишку вводится жидкость и делается серия рентгеновских снимков. Это позволяет врачам искать аномальные новообразования в толстой и прямой кишке.
- Биопсия – Если результаты теста не соответствуют норме, врач может исследовать небольшой кусочек опухоли под микроскопом.
- Оценка генетического риска – это метод выявления генов, которые могут увеличить вероятность заражения определенными заболеваниями.
Лечение
Основным методом лечения рака толстой кишки является хирургическое вмешательство. Часть толстой кишки, пораженная раком, удаляется вместе с окружающими лимфатическими узлами. Оставшийся кишечник соединяется. Хирургия – это лекарство для 70% пациентов с раком толстой кишки. У людей, у которых рак ограничен слизистой оболочкой толстой кишки, больше шансов на выживание. У людей с раком лимфатических узлов менее оптимистичный взгляд на вещи.
Лечение рака прямой кишки зависит от того, насколько далеко распространилась опухоль и насколько близко она к прямой кишке.
Если здоровой толстой кишки недостаточно для восстановления соединения после удаления опухоли, человеку может потребоваться колостома. Это редко бывает навсегда. Для этой процедуры в брюшной полости делается хирургическое отверстие, и через него вводится конец кишечника. Над отверстием кладут мешок для сбора стула.
Комбинация лучевой терапии и химиотерапии может быть полезной для пациентов с раком прямой кишки, особенно при поражении от одного до четырех лимфатических узлов. Тщательное планирование и внимание уделяется тому, чтобы избежать травм тонкой кишки.
Последующее наблюдение хирурга, гастроэнтеролога и онколога очень важно. Чаще всего рецидив рака наступает в течение первых двух лет после диагностики и лечения. Периодические осмотры могут включать физический осмотр, анализы крови, колоноскопию, компьютерную томографию или ПЭТ-сканирование.
Частота наблюдения после операции варьируется. Большинство экспертов рекомендуют две ежегодные проверки оставшейся части кишечника с колоноскопией или рентгеном. Если результаты отрицательные, повторные оценки могут проводиться с интервалом в два-три года.
Когда невозможно полностью удалить рак, для облегчения симптомов может помочь хирургическое вмешательство. Химиотерапия может использоваться при распространенном раке толстой кишки, чтобы замедлить прогрессирование заболевания.
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи.


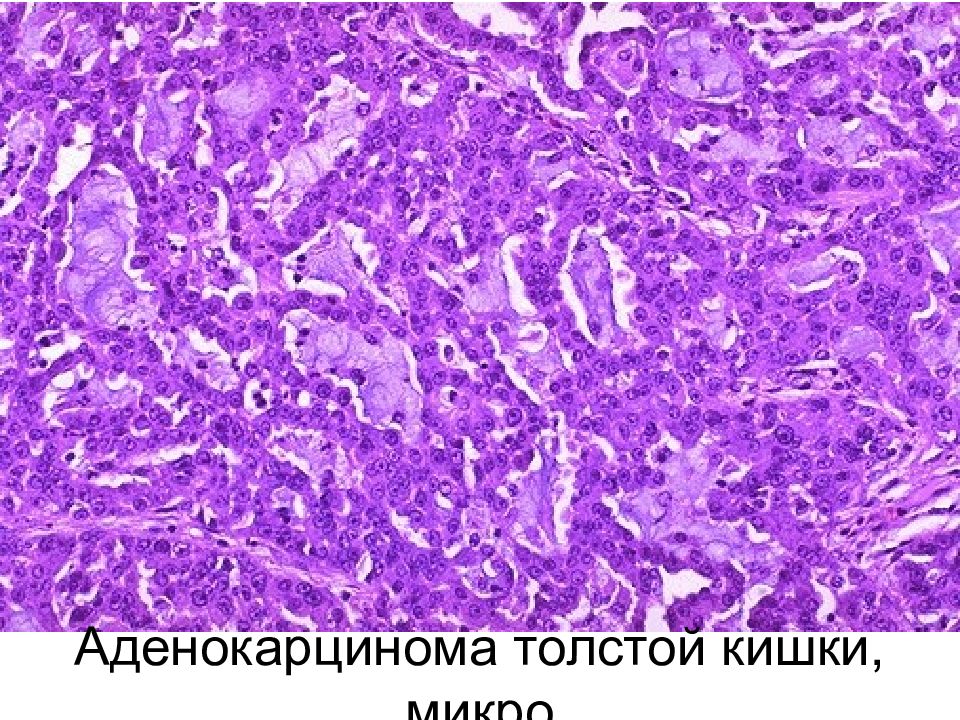

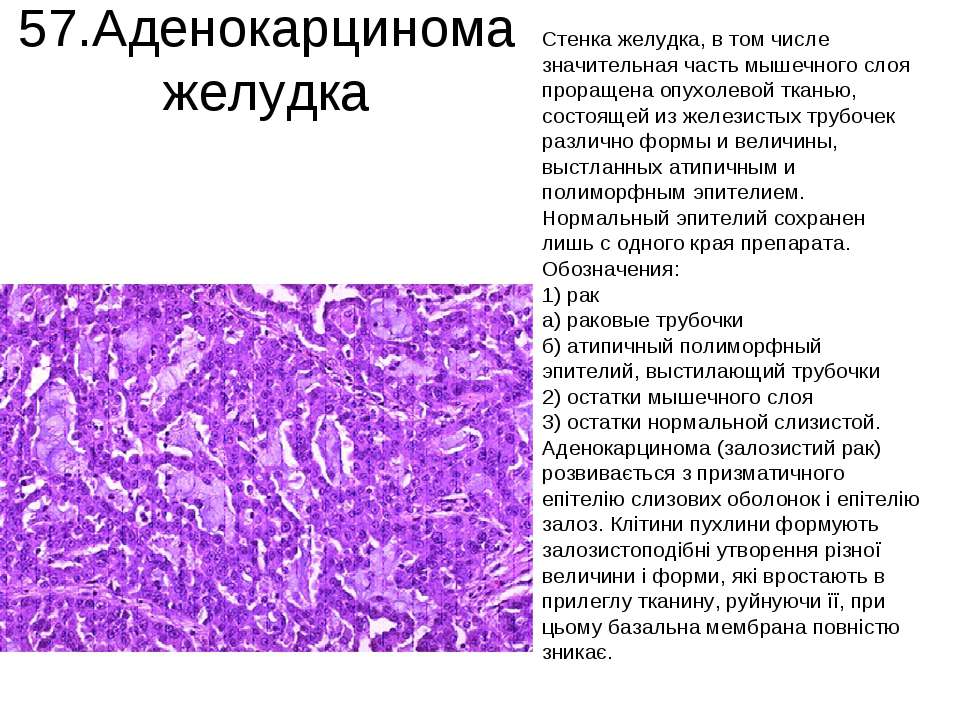
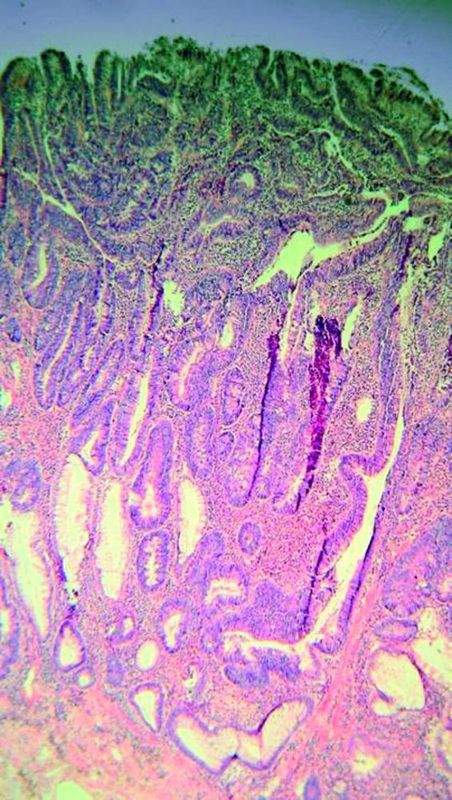
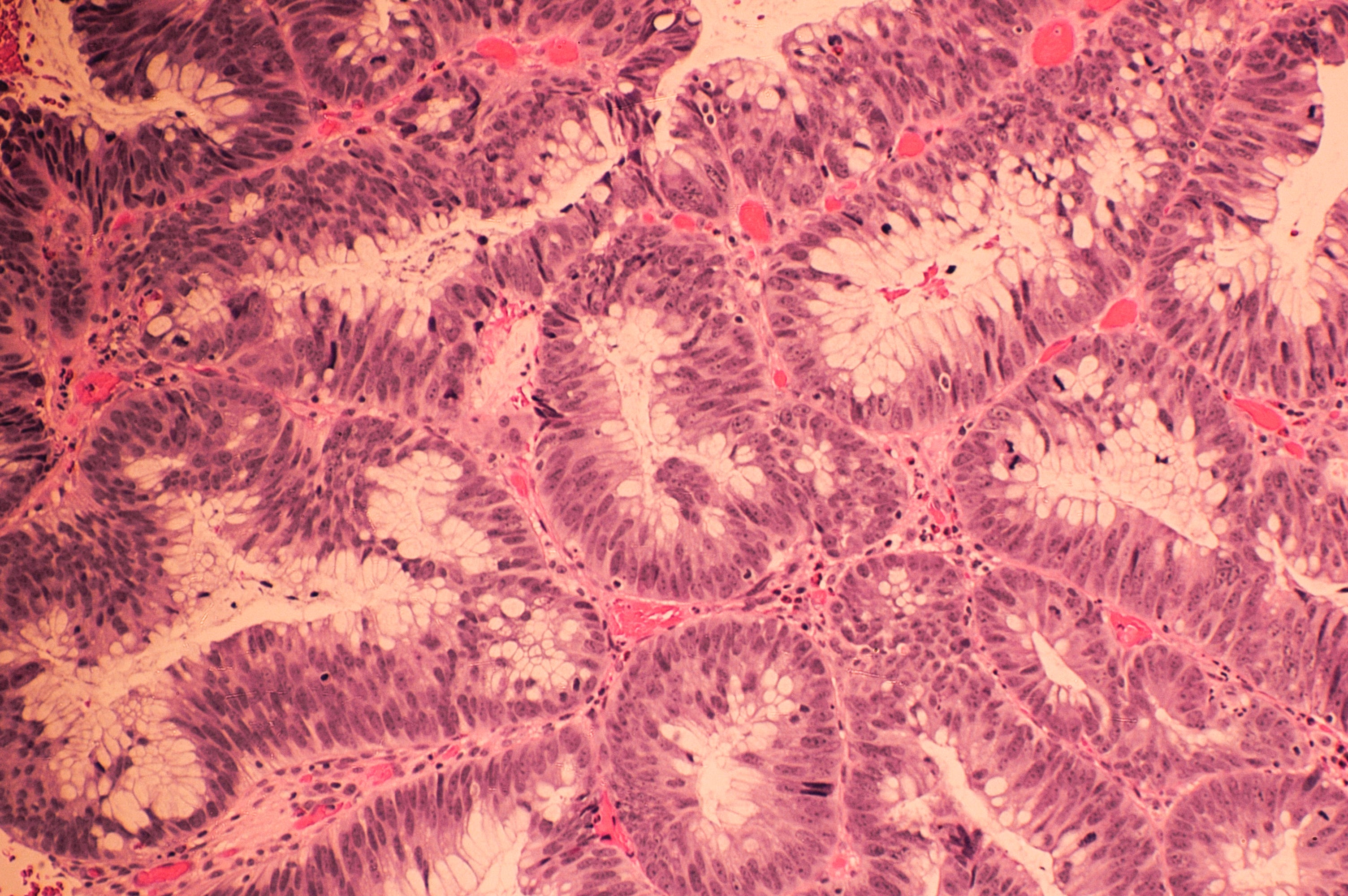


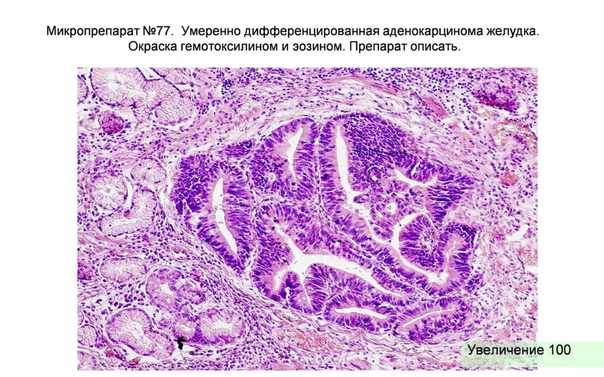
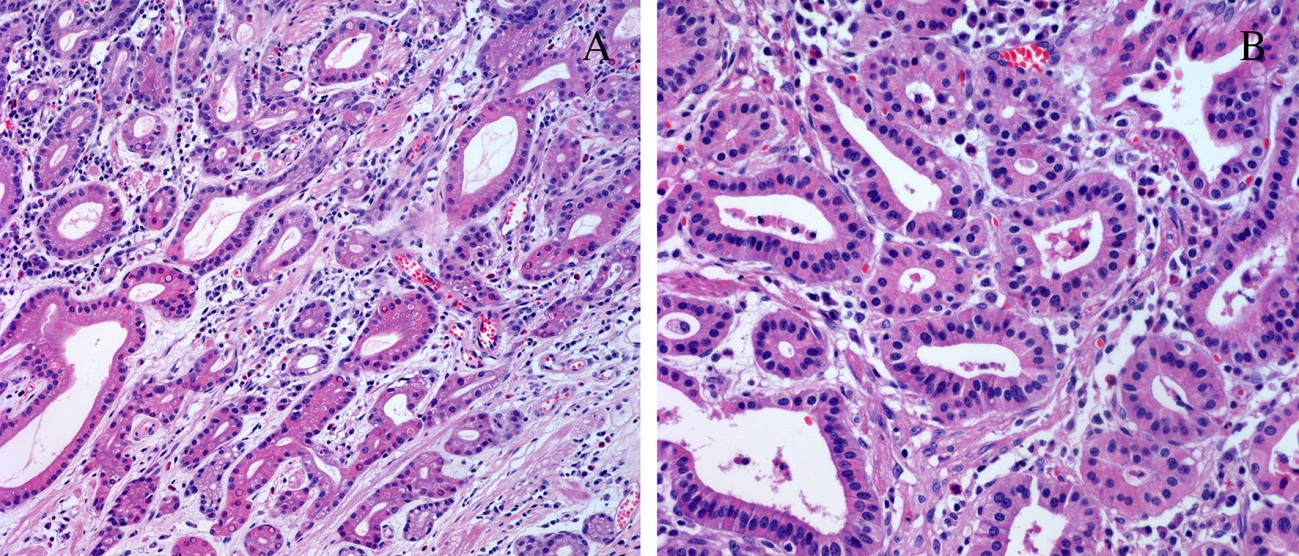 Это генетическое заболевание, связанное с высоким риском развития рака толстой кишки, а также других онкологических заболеваний, включая рак эндометрия, рак яичника, рак желудка, рак тонкого кишечника, рак печени, мочевыводящих путей, опухолей мозга и кожи. Повышенный риск развития этих онкологических заболеваний обусловлен унаследованными мутациями, ухудшающими восстановление повреждений ДНК.
Это генетическое заболевание, связанное с высоким риском развития рака толстой кишки, а также других онкологических заболеваний, включая рак эндометрия, рак яичника, рак желудка, рак тонкого кишечника, рак печени, мочевыводящих путей, опухолей мозга и кожи. Повышенный риск развития этих онкологических заболеваний обусловлен унаследованными мутациями, ухудшающими восстановление повреждений ДНК.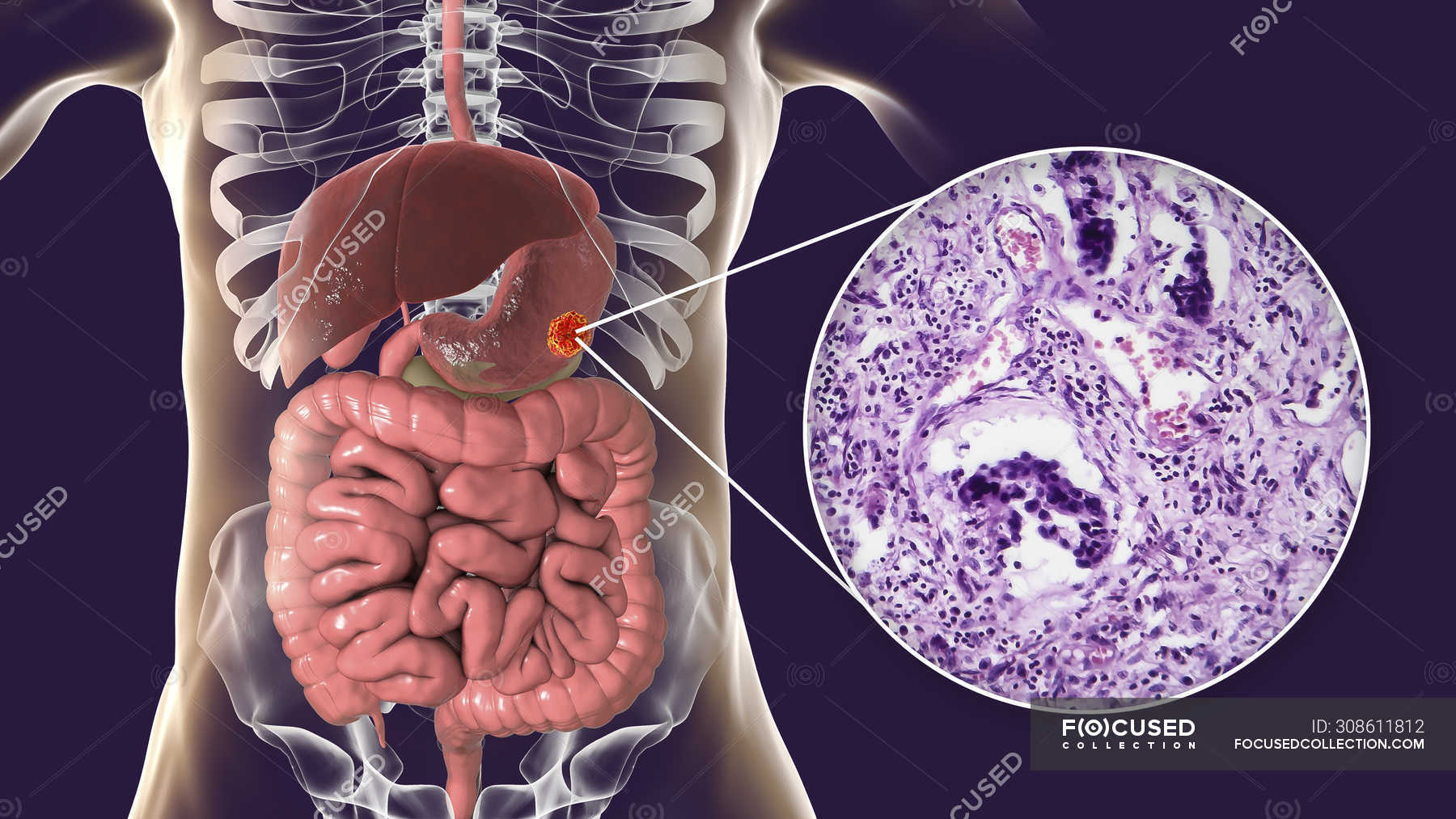 В подавляющем большинстве случаев рак толстой кишки возникает у лиц старше 50 лет. Данное заболевание может встречаться и у молодых людей, но гораздо реже.
В подавляющем большинстве случаев рак толстой кишки возникает у лиц старше 50 лет. Данное заболевание может встречаться и у молодых людей, но гораздо реже. Вероятность развития данного заболевания выше, если у вас есть родители, братья, сестры или ребенок с этой болезнью.
Вероятность развития данного заболевания выше, если у вас есть родители, братья, сестры или ребенок с этой болезнью.

 Если вы употребляете спиртное, ограничивайте количество выпиваемого вами алкоголя не более чем одним напитком в день для женщин и двумя – для мужчин.
Если вы употребляете спиртное, ограничивайте количество выпиваемого вами алкоголя не более чем одним напитком в день для женщин и двумя – для мужчин.
 В этом случае при оперативном вмешательстве удаляют часть пораженной кишки и задетые лимфоузлы, назначается химиотерапия или облучение.
В этом случае при оперативном вмешательстве удаляют часть пораженной кишки и задетые лимфоузлы, назначается химиотерапия или облучение.