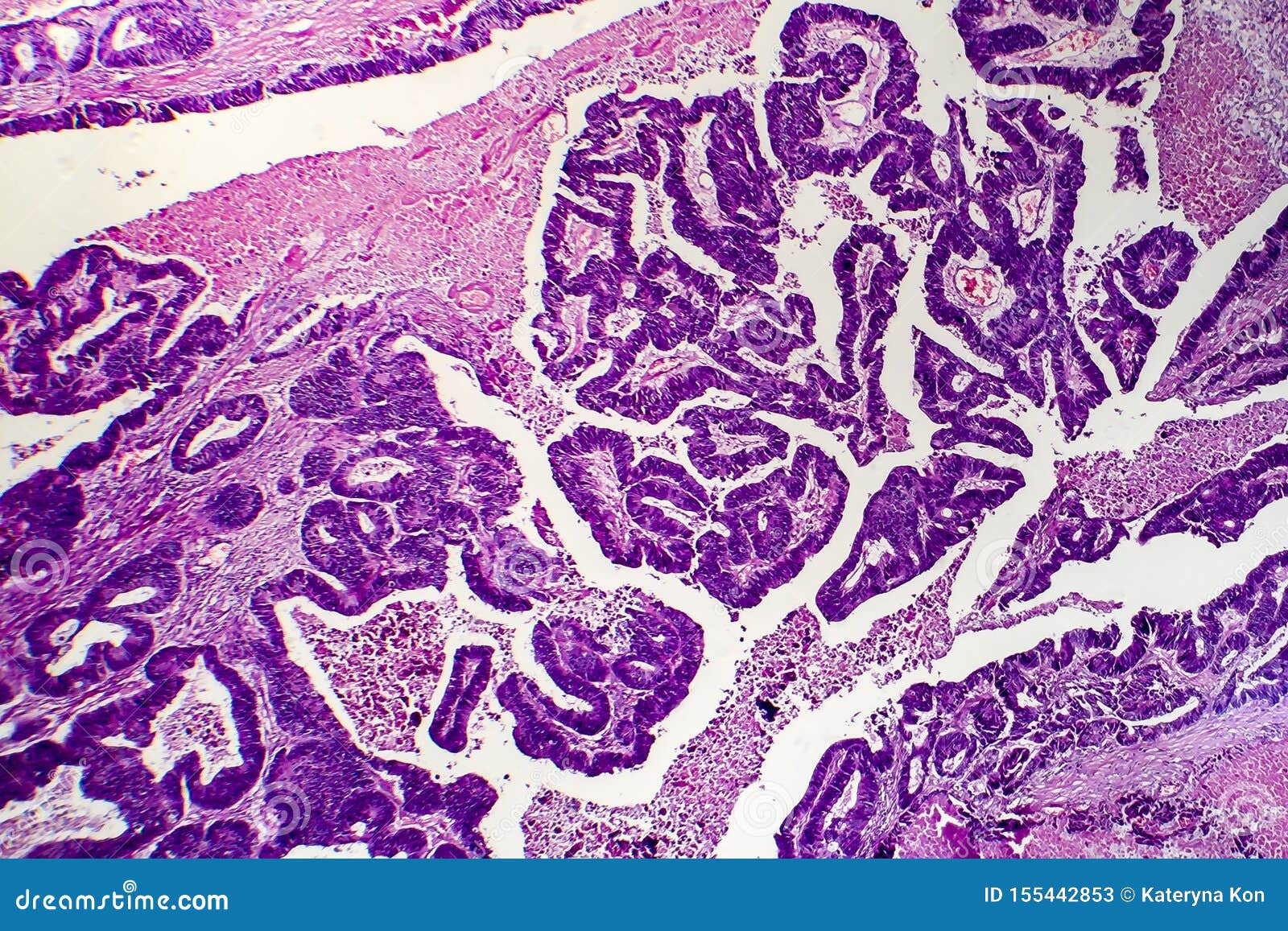
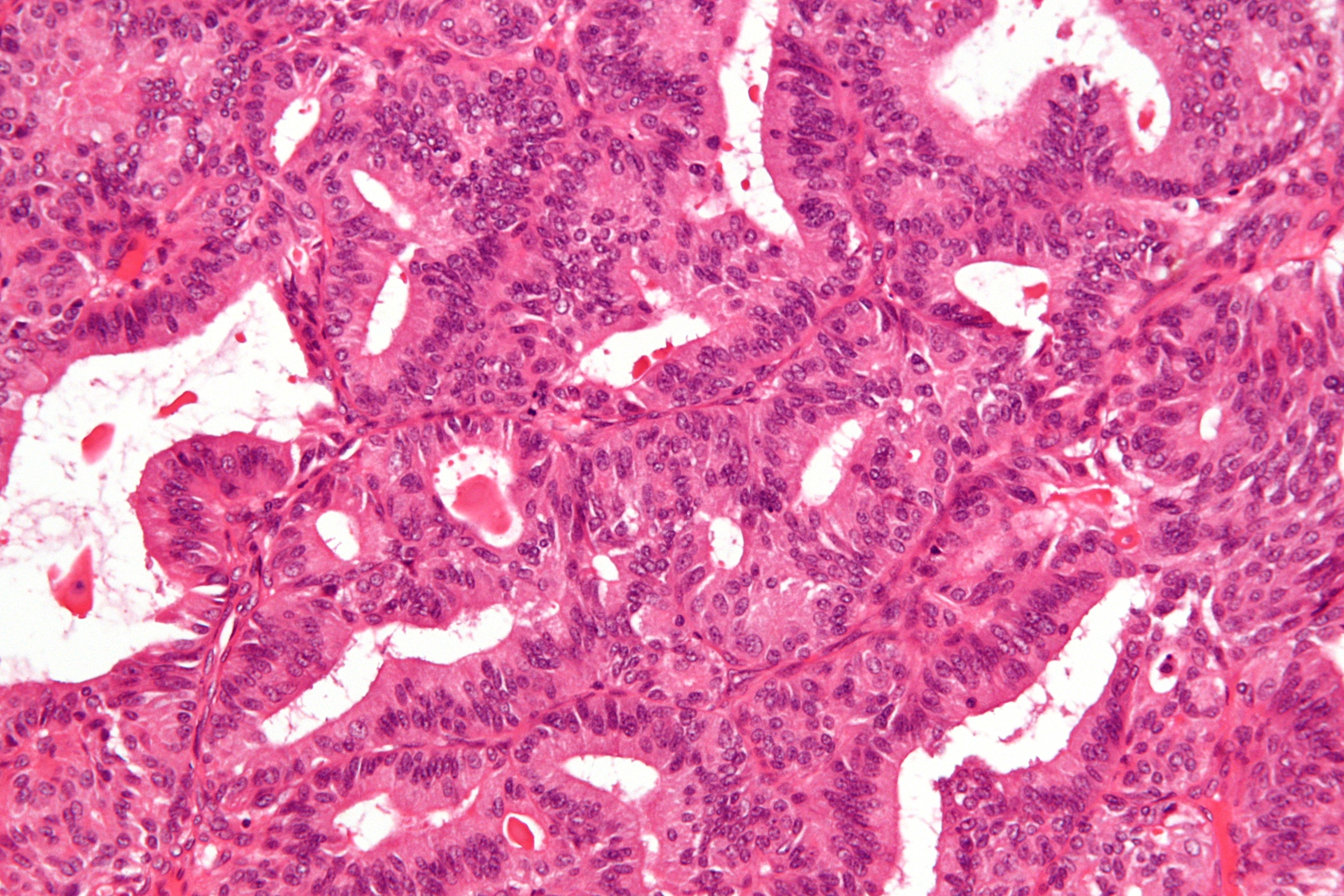
Аденокарцинома толстой кишки: Аденокарцинома кишечника – онкологический центр «Sofia»
Аденокарцинома кишечника – онкологический центр «Sofia»
Стадии заболевания
Если поставлена аденокарцинома кишечника, стадии определяются при помощи разных классификаций. Есть более простая – английская, но в российской практике часто используют ту классификацию, которая была установлена еще во времена СССР. Она предполагает, что аденокарцинома кишечника имеет четыре основных стадии с дополнительными вариантами:
- I (первая). Опухоль находится на слизистой оболочке, а также в подслизистой части органа. Метастаз нет, расположение новообразования таково, что оно занимает меньше половины окружности кишки;
- IIа (вторая а). Раковое образование охватывает больше половины окружности, но не выходит за кишечную стенку. Метастазов в лимфоузлах нет;
- IIб (вторая б). Все то же самое, что и стадия «а», но уже наблюдаются метастазы в ближайших лимфоузлах;
- IIIа (третья а). Опухоль разрастается более, чем на полукруг, а также прорастает в стенку.

- IIIб (третья б). Эта стадия ставится, если в лимфатических узлах обнаруживаются многочисленные метастазы. Опухоль может быть любого размера;
- IVа (четвертая а). Большая опухоль, которая выходит за пределы кишечника, множественные регионарные метастазы;
- IV (четвертая б). Опухоль любых параметров, обнаруживаются удаленные метастазы.
Как и в случае с любым другим раком, аденокарцинома толстого кишечника усложняется по мере повышения стадии, поэтому с каждой ступенью требует все более серьезного лечения.
Факторы риска
К серьезным факторам риска относятся полипы толстой кишки, из которых нередко развивается аденокарцинома кишечника. На такую трансформацию влияет множество факторов, например, площадь основания самих полипов, их количество. Наиболее опасны множественные образования.
К факторам риска в плане заболеваний относятся и хронические воспаления толстой кишки, в том числе неспецифический язвенный колит. Такое заболевание, если оно длится около 20 лет, практически в 50% случаев приводит к раку. Под угрозой находятся и люди с болезнью Крона, диффузным семейными полипозом толстой кишки, а также наследственностью – если у родственников была аденокарцинома толстого кишечника или же другие виды рака.
Такое заболевание, если оно длится около 20 лет, практически в 50% случаев приводит к раку. Под угрозой находятся и люди с болезнью Крона, диффузным семейными полипозом толстой кишки, а также наследственностью – если у родственников была аденокарцинома толстого кишечника или же другие виды рака.
Также есть и другие факторы риска:
- неправильное питание с недостаточным количеством клетчатки и обилием жирного, мучного;
- ожирение и гиподинамия – каждый из этих факторов способствует застаиванию каловых масс, что вредно для кишечника и его здоровья;
- пожилой возраст. С каждым этапом жизни иммунитет организма все слабее борется с опухолями;
- сильные и регулярные стрессы, когда психическое состояние бьет по общему иммунитету;
- заболевания, связанные с обменом веществ, например, сахарный диабет;
- болезни, идущие «фоном», но связанные с различными воспалениями кишечника, органов малого таза.

Все, перечисленное списком, в отличие от конкретных заболеваний, не становится причиной рака напрямую. Это лишь те факторы, из-за которых аденокарцинома толстого кишечника рискует развиться с большей вероятностью.
Симптомы аденокарциномы кишечника
Рак кишечника аденокарцинома не имеет специфических проявлений, поэтому у него будут общие симптомы:
- слизь с примесью крови во время опорожнения кишечника;
- дискомфортные и болевые ощущения, которые пациент испытывает регулярно, но сильнее всего – в процессе дефекации;
- ощущение, что кишечник опорожнен не полностью, даже если человек только что сходил в туалет;
- регулярные запоры или поносы;
- повышенная слабость, утомляемость, общее недомогание.
Опасность заключается в том, что аденокарцинома кишечника имеет проявления, которые очень похожи, например, на геморрой. То есть без участия врача и тщательной диагностики обнаружить у себя такую проблему нельзя. Вот почему при обнаружении любых из перечисленных неспецифических симптомов необходимо обращаться к проктологу.
Вот почему при обнаружении любых из перечисленных неспецифических симптомов необходимо обращаться к проктологу.
Диагностика
Диагностика такого рака проводится по нескольким направлениям:
- осмотр врачом, сбор анамнеза;
- лабораторные исследования;
- колоноскопия. Является одним из самых информативных инструментов;
- УЗИ, КТ, эндосонография, МРТ, ПЭТ;
- гистологическое исследование – помогает дифференцировать виды рака.
Большое значение для выявления такого типа рака имеют скрининговые исследования. Регулярные дополнительные исследования рекомендуются людям старше 50 лет, а также лицам, у которых были обнаружены геморрой, разные воспалительные заболевания толстой кишки, новообразования другого характера. Также в процессе самого исследования важно дифференцировать разные заболевания и правильно поставить диагноз.
Лечение аденокарциномы кишечника
Когда поставлена аденокарцинома кишки, стадии определены и выявлены все особенности заболевания, назначается лечение.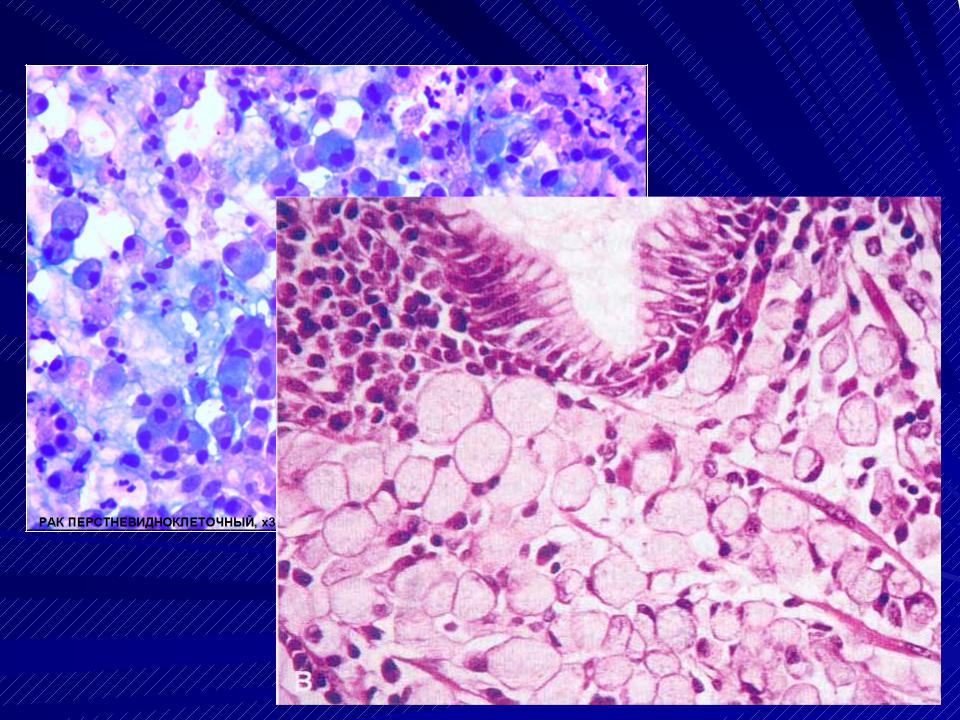
Хирургическое вмешательство
Если поставлен диагноз аденокарцинома, операция требуется во многих ситуациях. Чаще всего, если опухоль поразила не только слизистый, но и подслизистый слой кишки. При небольших размерах опухоли ее удаление производится через задний проход. Также операция делается одномоментно или поэтапно – второй вариант характерен для тех случаев, когда вторжения метастазов довольно обширны и захватывают другие органы.
Лучевая терапия
Данный метод используют перед хирургическим вмешательством, если опухоль выросла через все слои кишки либо обнаружены метастазы. Курс лучевой терапии занимает несколько дней, после чего делается операция. Также есть ситуации, когда данный вид терапии применяется более длительное время с перерывами, а вопрос об операции решается отдельно.
Химиотерапия
Если обнаружена аденокарцинома кишечника на третьей или четвертой стадии, химиотерапия назначается в виде самостоятельного вида лечения или в комплексе с лучевой терапией.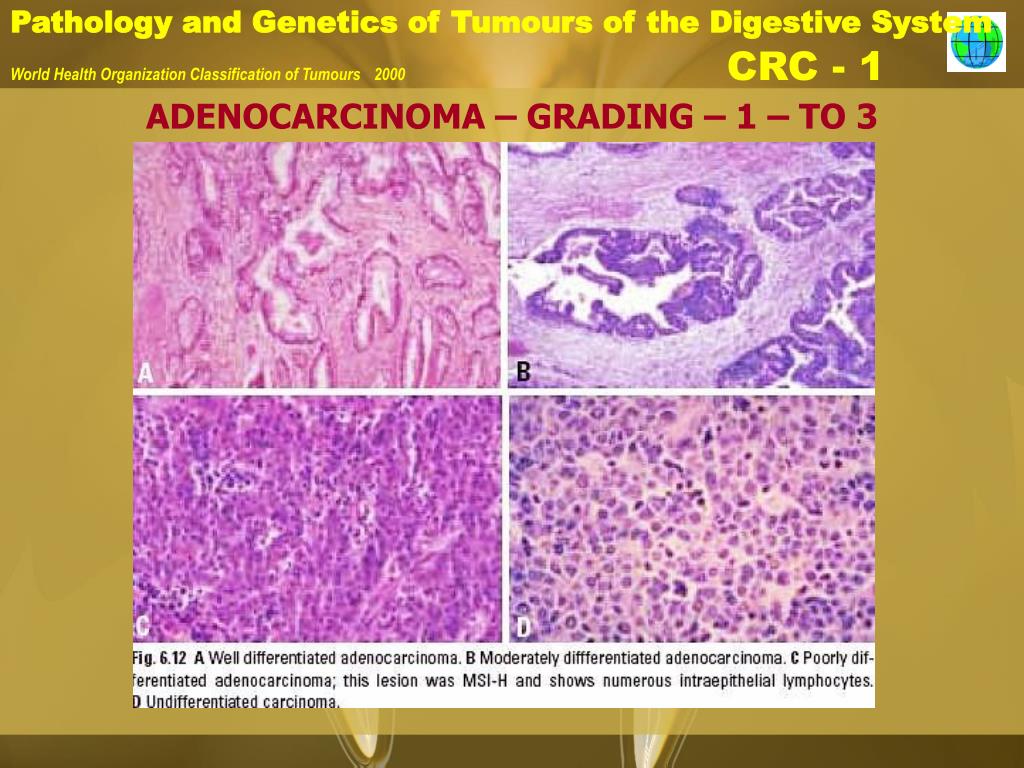 «Химию» проводят как до, так и после хирургического вмешательства. В ряде случаев требуется профилактическая химиотерапия.
«Химию» проводят как до, так и после хирургического вмешательства. В ряде случаев требуется профилактическая химиотерапия.
Если удалена аденокарцинома кишечника, после операции нужно находиться в больнице под наблюдением врачей. А после лечения пациент еще два года наблюдается у врача каждые 6 месяцев, сдает анализы и проходит обследования. Это нужно для того, чтобы избежать рецидивов, вовремя принять необходимые меры.
Прогнозы
Вначале статьи мы уже вкратце упомянули о прогнозах в зависимости от типа рака (см. «Классификация аденокарциномы кишечника»), но немного уточним этот момент. Если поставлена аденокарцинома кишечника, прогноз зависит как от стадии, так и от особенностей, течения самого заболевания. На самых первых этапах, если рак обнаружен вовремя, процент излечения может достигать 97-99% случаев. Ко второй стадии этот показатель снижается примерно на 7%, а начиная с третьей стадии риски сильно возрастают – излечение происходит в 60-70% случаев.
Однако важно помнить: какой бы ни была стадия, всегда есть индивидуальный фактор. При наличии диагноза аденокарцинома кишечника, прогноз может быть не самым благоприятным, а исход более удачным. Очень многое в лечении зависит и от настроя самого пациента, от его окружения.
Профилактические мероприятия
Профилактика в данном случае максимально простая: чтобы избежать проблем с кишечником, приводящих к раку, нужно правильно питаться, соблюдать питьевой режим, обязательно двигаться и следить за весом. Если среди родственников кто-то болел раком, проконсультируйтесь у специалистов. При отсутствии такой наследственности не забывайте о скрининговых исследованиях, начиная с 50 лет.
Бережно и внимательно относиться к своему здоровью, а также вести здоровый образ жизни – лучшая профилактика. Это не гарантирует того, что аденокарцинома никогда не разовьется, но риски такой проблемы будут намного меньше.
Как записаться к специалисту в онкоцентр «София»
Записаться на прием к специалистам онкологического центра «София» можно на сайте – пациенту необходимо внести в соответствующие поля свое имя, номер телефона и адрес электронной почты. Администраторы клиники совершат ответный звонок после обработки полученных данных.
Администраторы клиники совершат ответный звонок после обработки полученных данных.
Специалисты информационной службы клиники готовы ответить на любые вопросы и забронировать удобную для пациентов дату визита по телефону +7(495)995-00-34.
Онкологический центр «София» расположен на территории центрального административного округа Москвы по адресу 2-й Тверской-Ямской переулок, дом 10. Удобная локация позволит пациентам быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Виды рака толстой кишки и их лечение
- Опубликовано: 08.02.2019 08:12
Рак толстой кишки — собирательное понятие, которое включает в себя сразу несколько типов злокачественных образований, которые различаются между собой по строению клеток, локализации, размеру и так далее. Если мы говорим про рак толстой кишки, то новообразование способно локализоваться в слепой кишке, в ободочной или прямой кишке либо в заднепроходном канале.
В группу риска попадают жители стран с устойчивой экономикой: так, в Англии от этого типа рака с каждым годом умирает больше 15 000 жителей страны, в США ситуация не лучше – диагноз «рак толстой кишки» слышат порядка 145 000 жителей страны, и погибают от рака около трети заболевших. На территории России и близлежащих стран рак толстой кишки занимает 4-ое место среди онкологических заболеваний.
Рак толстой кишки: причины
На 1-ом месте среди причин, способствующих повышению риску развития злокачественной опухоли в толстой кишке, можно выделить пищевые пристрастия. В группу риска попадают те, которые любят мясо, сладкую мучную выпечку, исключая при этом из своего рациона овощи-фрукты, крупы.
К развитию новообразования могут привести запоры, определенные заболевания кишки (полипы, к примеру). В группу риска попадают люди преклонного возраста и те, у кого наблюдается генетическая предрасположенность.
Рак толстой кишки: о классификации и стадиях развития
В зависимости от того, что именно брать за отличительный признак, классификаций может быть несколько.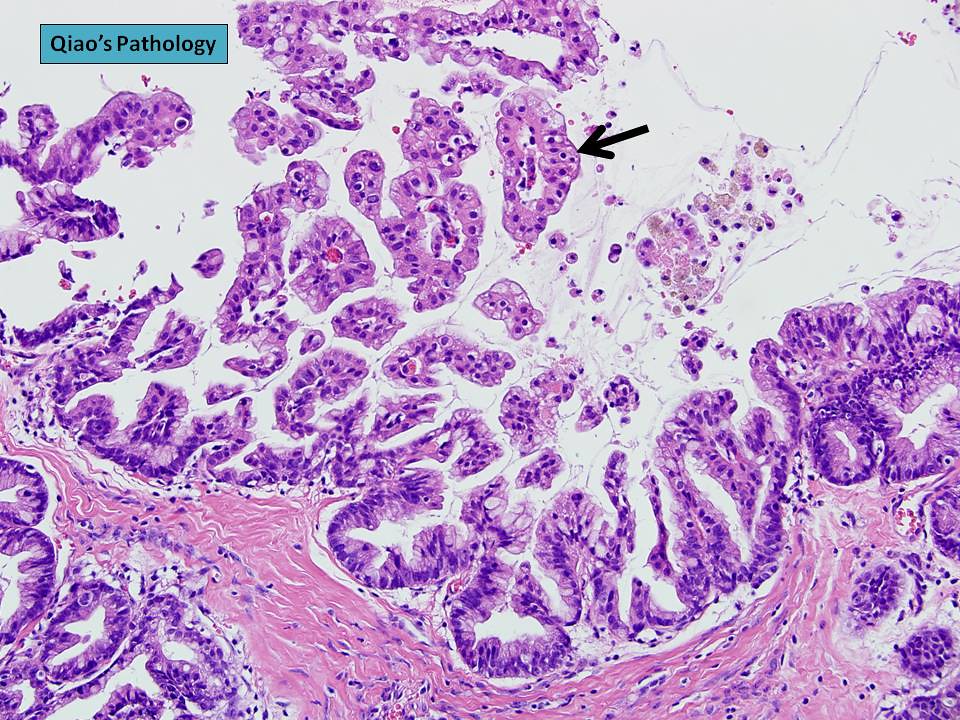 Так, если за основу брать очертания, то выделают эндофитную, экзофитную и блюдцеобразную форму.
Так, если за основу брать очертания, то выделают эндофитную, экзофитную и блюдцеобразную форму.
Если за отличительный признак взять клеточное строение, то выделяют такие виды рака, как аденокарцинома (в том числе, слизистая), мукоцеллюлярный, недифференцированный и неклассифицируемая форма рака. Наиболее частой формой рака, образуемой в толстом кишечнике, является аденокарцинома: на эту форму приходится порядка 80% случаев.
Что касается стадий, то рак толстой кишки может протекать в четыре стадии:
- Первая, начальная. На этом этапе опухоль еще очень мала и локализуется в пределах слизистой и подслизистой. На данном этапе максимальную эффективность дает химиотерапия при раке толстой кишки.
- Вторая. Условно можно разделить на два этапа развития: «а» и «б». В любом случае опухоль еще не дает метастазы.
- Третья стадия характеризуется бо́льшей локализацией: на всю толщину стенки кишки. На этапе «б» этой стадии начинают появляться метастазы, которые распространяются в ближайшие лимфоузлы.

- Четвертая стадия характеризуется большим новообразованием, которое уже затрагивает расположенные поблизости органы, характерно множество метастазов в далеко находящихся органах или лимфоузлах. На данном этапе химиотерапия при раке толстой кишки уже не отличается эффективностью и прогноз очень плохой.
Рак толстой кишки: симптомы
К сожалению, если мы говорим про рак толстой кишки, симптомы выявить удается далеко не всегда. Впрочем, если внимательно прислушиваться к своему здоровью, то на рак толстой кишки признаки определенного типа могут указать. О чем идет речь?
Если у вас рак толстой кишки, симптомы будут выражаться в запоре либо, наоборот, недержании каловых масс или газов. Также больной может жаловаться на вздутие живота, на позывы к испражнению, которые ничем в итоге не заканчиваются.
Еще один яркий пример, если мы говорим про рак толстой кишки, — симптомы, связанные с кровоизлияниями в кишечный просвет. При этом кровоизлияния могут быть малозаметными и выражаться линь наличием кровяных прожилок в каловых массах.
Также при раке толстой кишки симптомы могут проявляться и общим снижением самочувствия, начиная от общей слабости и заканчивая похудением, бледностью.
Наконец, если мы ведем речь про запущенный рак толстой кишки, симптомы могут быть более серьезными: это анемия (если наблюдается кровотечение), это непроходимость кишечника, которая заканчивается не только невозможностью испражнения, но в особенно запущенных случаях также каловой рвотой.
Наконец, если мы говорим про рак толстой кишки, признаком развития заболевания может служить отвращение к пище на протяжении всей болезни. Терминальная стадия ко всем выше обозначенным симптомам может добавить также асцит, представляющий собой скопление жидкости в области брюшины.
Рак ректосигмоидного отдела толстой кишки (данный отдел включает в себя прямой и сигмовидный отдел кишки) сопровождается болевым синдромом при дефекации. Кроме того, при раке ректосигмоидного отдела толстой кишки могут наблюдаться непривычные каловые выделения, начиная от гнойных и заканчивая кровянистыми или слизистыми. Характерны для рака ректосигмоидного отдела толстой кишки и все симптомы, описанные выше.
Характерны для рака ректосигмоидного отдела толстой кишки и все симптомы, описанные выше.
Рак толстой кишки: диагностика
Как уже было сказано выше, к сожалению, при развитии рака толстой кишки симптомы не всегда способны помочь в выявлении заболевания. Однако, о раке толстой кишки признаки некоторые могут свидетельствовать: если вы заметили у себя один или несколько признаков, описанных выше — это весомый повод обратиться к специалистам.
Благодаря современному уровню развития аппаратной медицины, диагностика рака толстой кишки способна обеспечить постановку максимально точного диагноза.
Однако нужно понимать, что диагностика рака толстой кишки проводится по определенному сценарию, поэтому необходимо вовремя сдавать все назначенные анализы, а также четко выполнять любые другие назначения врача.
Итак, диагностика рака толстой кишки выполняется в определенном порядке. Сначала больной опрашивается, и если есть подозрения на рак толстой кишки, симптомы тщательно оцениваются с медицинской точки зрения. Затем врач осматривает больного и прощупывает прямую кишку. На следующей стадии диагностики осуществляется ректороманоскопия. Затем пациент сдает общий анализ крови, кал (исследуется на скрытую кровь), проводится колоноскопия.
Затем врач осматривает больного и прощупывает прямую кишку. На следующей стадии диагностики осуществляется ректороманоскопия. Затем пациент сдает общий анализ крови, кал (исследуется на скрытую кровь), проводится колоноскопия.
В том случае, если диагностика рака толстой кишки вышеозначенными способами не дала четкого результата, врач может назначить дополнительные обследования: пациент направляется на УЗИ живота, малого таза, на эндоректальное УЗИ. Для проведения максимально точной диагностики рака толстой кишки у больного может быть взяты частицы ткани для проведения биопсии.
В группу риска попадают люди старше 50 лет, поэтому врача заставляют проверять на рак толстой кишки, симптомы, связанные с кишечником тем или иным образом.
Обычно опухоль локализуется в верхних кишечных отделах, поэтому простая диагностика рака толстой кишки часто не дает нужных результатов. А вот опухоль в нижних отделах кишки часто удается обнаружить просто во время пальпации. В любом случае при диагностике рака толстой кишки не следует пренебрегать ни одним из методов, которые может предложить современная медицина.
В любом случае при диагностике рака толстой кишки не следует пренебрегать ни одним из методов, которые может предложить современная медицина.
Лечение рака толстой кишки: методы и перспективы
Итак, если на рак толстой кишки признаки указывают с большой вероятностью, проводится тщательная диагностика, а затем разрабатывается лечение рака толстой кишки.
Максимально эффективный и часто используемый в современной медицине способ — удаление злокачественной опухоли, а также всех тканей, которые поражены метастазами. Хирургическое лечение рака толстой кишки преследует цель максимально полной ликвидации тканей, пораженных опухолью, кроме того, из организма при лечении удаляются каловые массы.
Перед операцией необходимо подготовить кишечник. Подготовка включает в себя специальное бесшлаковое питание. Кроме того, за несколько дней до операции пациенту назначаются слабительные и очистительные клизмы. При необходимости осуществляется промывание пищеварительного тракта.
Оперативное лечение рака толстой кишки проводится очень осторожно: к опухоли при проведении операции врачи не прикасаются, так как это может спровоцировать перемещение опухолевых клеток по тканям организма вместе с кровью.
В том случае, если рак толстой кишки развился до стадии распространения метастаз, удалять часть кишки бессмысленно, однако при операции удаляется сама злокачественная опухоль, что позволяет снизить риск возможных осложнений, включая кровотечения, воспаление, болевой синдром и так далее.
Иногда лечение рака толстой кишки на последних стадиях призвано облегчить состояние пациента: формируется колостома, так как другими методами нормализовать функции кишечника возможным не представляется.
Если рак толстой кишки сопровождается какими-либо осложнениями, если операцию нужно делать без подготовки и срочно, вмешательство проводится в несколько этапов. На первом этапе удаляется опухоль и устраняются осложнения. При проведении второй операции врачи формируют костолому.
Однако лечение рака толстой кишки возможно не только при проведении операции: также иногда бывает весьма эффективной химиотерапия при раке толстой кишки, а также лечение радиацией.
В частности, высокой чувствительностью в воздействию радиации обладает такая разновидность рака толстой кишки, как аденокарцинома. Радиационное облучение позволяет в большинстве случаев уменьшить объем опухоли благодаря гибели опухолевых клеток. Очень часто воздействие радиацией совмещается с оперативным лечением, позволяя снизить риск перенесения опухолевых клеток по организму, исключить вероятность воспаления тканей.
Подобное лечение рака толстой кишки максимально эффективно, если опухоль четко ограничена. Однако, как облучение, так и химиотерапия при раке толстой кишки не могут показать высокую эффективность, поэтому в качестве самостоятельных способов лечения рака толстой кишки они не рекомендуются.
Химиотерапия при раке толстой кишки направлена обычно на уменьшение скорости роста злокачественного новообразования.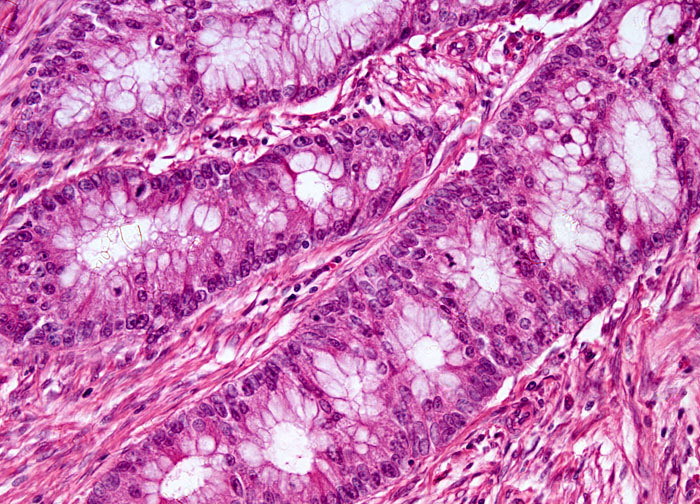 Кроме того, химиотерапия при раке толстой кишки часто назначается при невозможности проведения операции, в этом случае лечение химическими препаратами призвано облегчить состояние больного.
Кроме того, химиотерапия при раке толстой кишки часто назначается при невозможности проведения операции, в этом случае лечение химическими препаратами призвано облегчить состояние больного.
Итак, сама химиотерапия при раке толстой кишки проводится с помощью уникального препарата 5-фторурацила, так как цитостатики при раке толстой кишки показывают свою неэффективность. С 90-х годов химиотерапия при раке толстой кишки стала проводиться с использованием иринотекана, который показывает свою эффективность даже в тех случаях, когда 5-фторурацил не способен помочь.
Кроме того, химиотерапия при раке толстой кишки может подразумевать использование таких химио препаратов, как капецитабин или фторафур.
Очень часто химиотерапия при раке толстой кишки проводится после завершения хирургического вмешательства и призвана минимизировать риск рецидива заболевания. Правильно проведенная химиотерапия при раке толстой кишки способна затормозить развитие заболевания. После проведения операции, направленной на устранение рака толстой кишки, пациент должен проконсультироваться у онколога, который назначит ему препараты, позволяющие нормализовать состояние больного.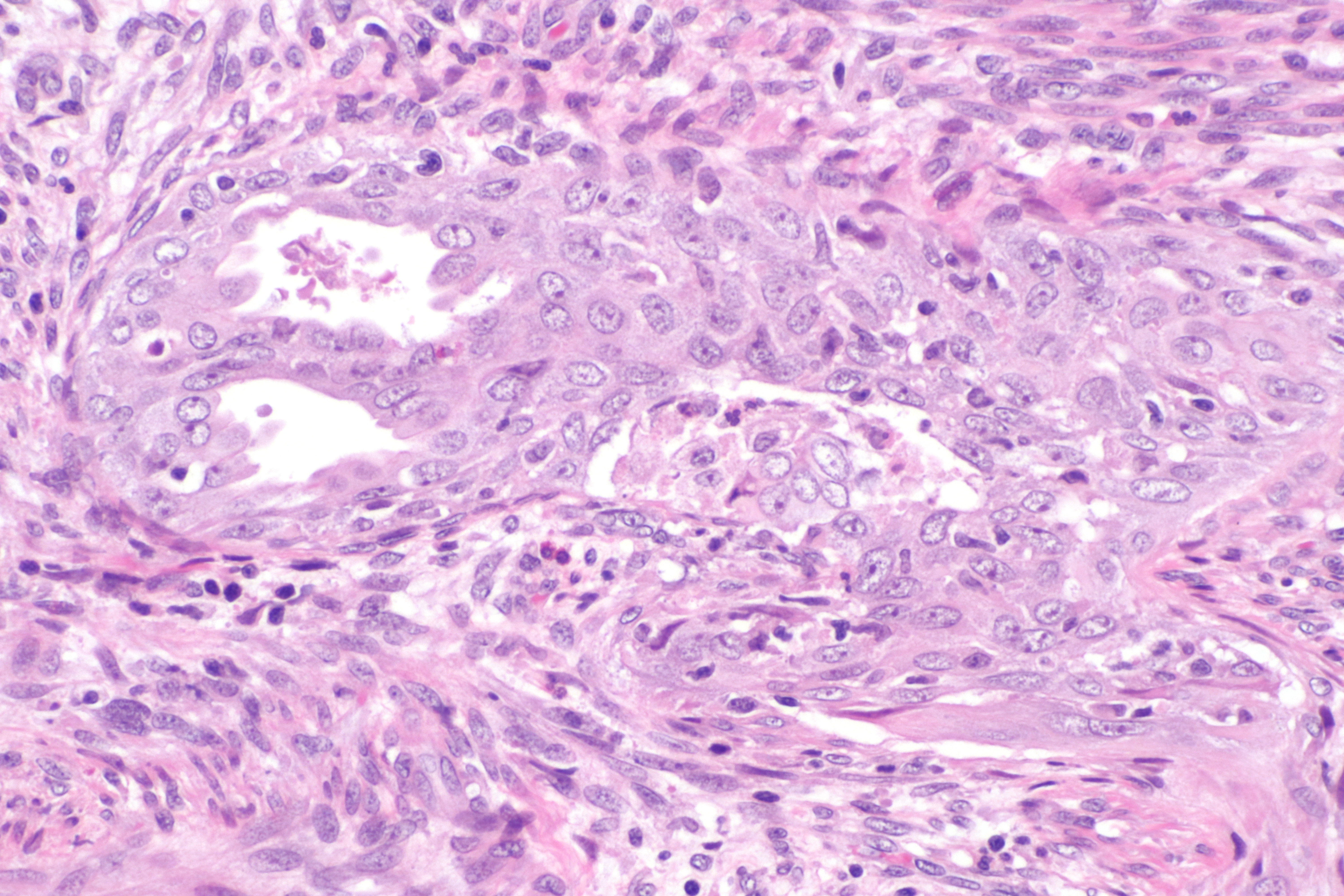
Рак толстой кишки: прогноз
Вовремя проведенная операция, химиотерапия при раке толстой кишки позволяет давать положительные прогнозы. Но нужно учитывать, что прогноз при раке толстой кишки напрямую связан с числом и характером метастазов, с величиной поражения злокачественной опухолью тканей вглубь, другими словами, чем о более поздней стадии рака толстой кишки идет речь, тем менее благоприятный прогноз можно ожидать от специалистов.
Особенности диагностики и лечения больных муцинозным раком толстой кишки
Новости онкологии
16.05.2016
Особенности диагностики и лечения больных муцинозным раком толстой кишки
Муцинозный рак является редкой формой колоректального рака (КРР), на долю которого приходится около 10-15% всех случаев КРР. По своим клиническим и патоморфологическим характеристикам муцинозный рак отличается от аденокарциномы. В течение длительного времени данный гистологический вариант ассоциировался с более неблагоприятным ответом на терапию по сравнению с аденокарциномой.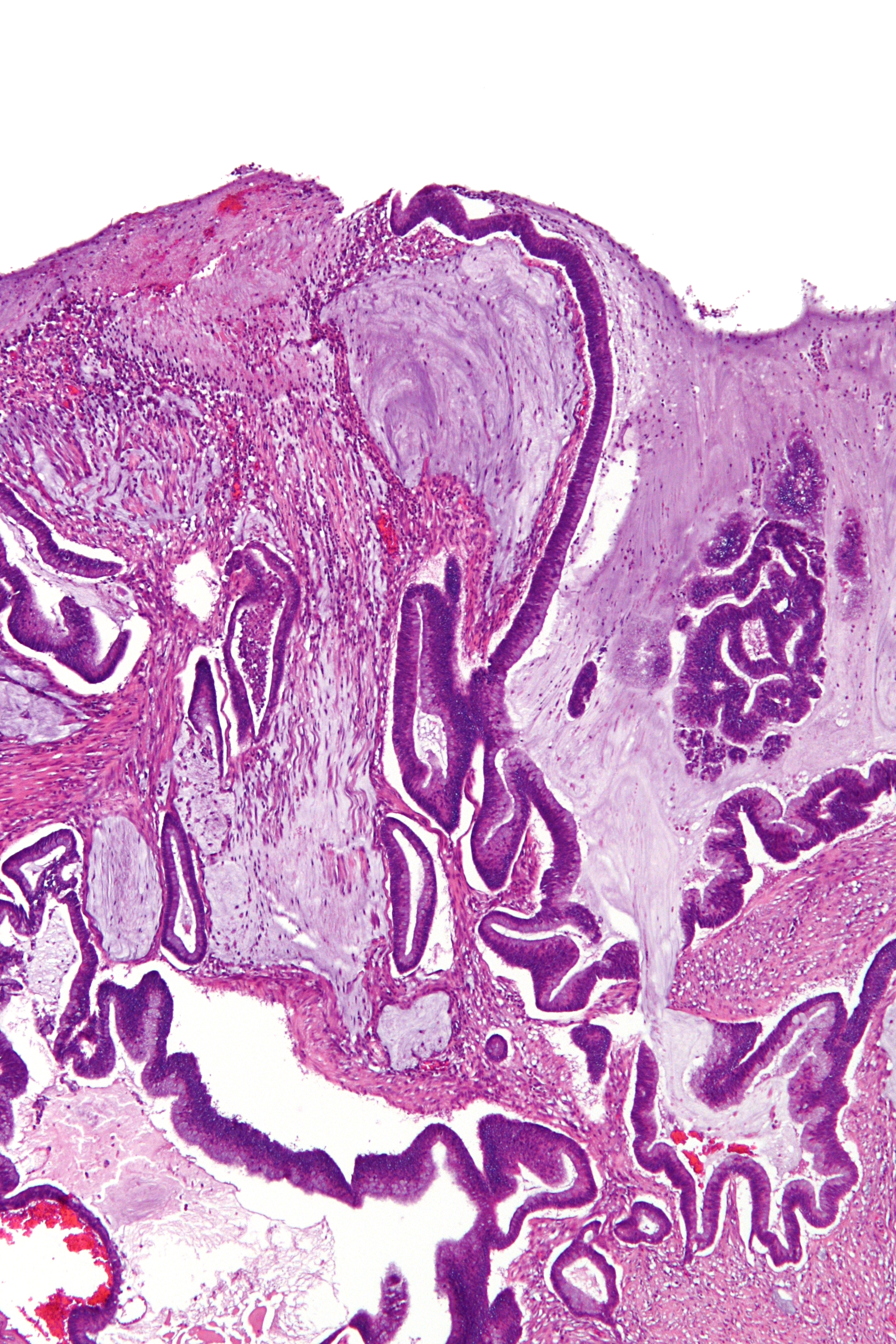 Несмотря на то, что до сих пор вопрос о прогнозе больных муцинозной формой КРР остается спорным, заболевание продолжает считаться прогностически неблагоприятным и мало изученным. Как бы то ни было, за последние несколько лет был проведен ряд исследований, касающихся изучения эпидемиологии и клиники данной патологии, которые позволили пролить свет на терапию больных муцинозной формой КРР. В статье, опубликованной недавно в журнале the Nature Reviews Clinical Oncology, представлена информация о последних достижениях, которые были сделаны в лечении данной патологии. Представлена информация о прогностической значимости локализации муцинозного рака в ободочной или прямой кишке, особенности ответа больных с данным заболеванием на химиотерапию, лучевую терапию и сочетанное химиолучевое лечение. Помимо этого описано, как отличается ответ на терапию больных муцинозным раком и больных аденокарциномой; представлена информация о роли поддерживающей терапии, значимости ранней диагностики муцинозной формы КРР, особенности ее метастазирования.
Несмотря на то, что до сих пор вопрос о прогнозе больных муцинозной формой КРР остается спорным, заболевание продолжает считаться прогностически неблагоприятным и мало изученным. Как бы то ни было, за последние несколько лет был проведен ряд исследований, касающихся изучения эпидемиологии и клиники данной патологии, которые позволили пролить свет на терапию больных муцинозной формой КРР. В статье, опубликованной недавно в журнале the Nature Reviews Clinical Oncology, представлена информация о последних достижениях, которые были сделаны в лечении данной патологии. Представлена информация о прогностической значимости локализации муцинозного рака в ободочной или прямой кишке, особенности ответа больных с данным заболеванием на химиотерапию, лучевую терапию и сочетанное химиолучевое лечение. Помимо этого описано, как отличается ответ на терапию больных муцинозным раком и больных аденокарциномой; представлена информация о роли поддерживающей терапии, значимости ранней диагностики муцинозной формы КРР, особенности ее метастазирования.
Муцинозный рак чаще всего встречается при локализации опухоли в ободочной, чем в прямой кишке (15% и 9% соответственно). Данный гистологический вариант КРР чаще встречается у женщин, чем у мужчин, и преимущественно локализуется в проксимальном отделе ободочной кишки. Этиология заболевания до конца остается неизвестной. По данным наблюдательных исследований заболевание реже диагностируется у лиц азиатского происхождения и чаще у населения Европы, Северной Америки и Австралии. Более того, заболевание чаще выявляют у пациентов, имеющих в анамнезе воспалительное заболевание кишечника, такие как болезнь Крона или язвенный колит, а также у больных, у которых была проведена лучевая терапия на органы брюшной полости и малого таза.
Муцинозный рак характеризуется повышенной секрецией слизи, занимающей не менее 50% объема злокачественной клетки. Правильная диагностика заболевания во многом определяется профессионализмом патоморфолога. Заболевание является низкодифференцированной формой КРР (3 степень дифференцировки). Тем не менее, определение степени дифференцировки является весьма субъективным. Насколько такие патоморфологические характеристики, как особенности роста, границы опухоли, локализация слизи и процент опухолевых клеток со слизью, влияют на исход заболевания, остается в настоящее время неизвестным. Более того, наличие перстневидных клеток среди опухолевых клеток больных муцинозной формой КРР является признаком неблагоприятного прогноза заболевания, но клиническую значимость этого фактора еще необходимо более детально изучить.
Тем не менее, определение степени дифференцировки является весьма субъективным. Насколько такие патоморфологические характеристики, как особенности роста, границы опухоли, локализация слизи и процент опухолевых клеток со слизью, влияют на исход заболевания, остается в настоящее время неизвестным. Более того, наличие перстневидных клеток среди опухолевых клеток больных муцинозной формой КРР является признаком неблагоприятного прогноза заболевания, но клиническую значимость этого фактора еще необходимо более детально изучить.
По сравнению с аденокарциномой муцинозной рак чаще диагностируют при метастатическом процессе. Этому «феномену» существует ряд объяснений. В первую очередь, муцинозный рак чаще локализуется в проксимальном отделе ободочной кишки и имеет менее плотную консистенцию, чем аденокарцинома. В связи с этим явные клинические признаки заболевания появляются уже при развитии отдаленных метастазов. Помимо этого, быстрое прогрессирование заболевания связано с тем, что муцинозный рак имеет молекулярную сигнатуру, отличную от аденокарциномы. Молекулярные нарушения, ответственные за быстрое прогрессирование данного заболевания, на данный момент остаются неизвестными.
У больных муцинозным раком были описаны различные варианты аберраций. По сравнению с аденокарциномой при муцинозном раке чаще встречается микросателлитная нестабильность. Даже если при муцинозном раке имеется микросателлитная стабильность, в отличие от аденокарциномы при этом заболевании значительно снижены аберрации, связанные с изменением числа копий генов. При этом заболевании чаще встречаются BRAF мутации, что обуславливает инфильтративный характер роста опухоли. Помимо этого, у больных муцинозным раком часто встречаются мутации генов KRAS и PIK3CA. При этом заболевании часто имеется повышенная экспрессия гена MUC-2, который кодирует синтез муцина-2, белка, находящегося на поверхности кишечного эпителия и других органов, содержащих мукозную мембрану. Как бы то ни было, экспрессия данного гена не является признаком, типичным только для муцинозного рака. Повышенная экспрессия MUC-2 способствует образованию мукозного слоя, стимулирующего рост и развитие опухоли. Основные особенности муцинозного рака представлены на рисунке 1.
Рисунок 1. Отличительные особенности муцинозного рака от аденокарциномы.
При данной форме заболевания имеются определенные особенности, которые позволяют объяснить резистентность муцинозного рака к системной терапии при метастатическом процессе. К их числу относятся микросателлитная нестабильность, особенности строения самой опухолевой клетки и множественные очаги метастазирования. Роль опухолевого микроокружения (включая изменение состава мукозного слоя и васкуляризация опухоли) остается пока только гипотетической.
Большая роль в диагностике муцинозного рака на дооперационном этапе отводится магнитно-резонансной томографии (МРТ), особенно если она проводится параллельно с выполнением гистологического исследования. Существует ряд механизмов, позволяющих объяснить относительную резистентность муцинозного рака к химиотерапии и лучевой терапии по сравнению с аденокарциномой. Подобная резистентность может быть обусловлена сочетанием разной молекулярной сигнатуры и особенностями строения муцин-содержащих опухолей, отличных от аденокарциномы, что приводит в конечном итоге к повышенной васкуляризации и росту опухоли.
Несмотря на относительно неблагоприятный прогноз, определенные успехи в терапии данных больных были достигнуты в связи с улучшением стандартов хирургического вмешательства и выполнения тотальной мезоректальной эксцизии. Подобная тактика позволяет выполнить операцию без разрыва опухоли и попадания ее содержимого в брюшную полость. В связи с этим постановка диагноза на дооперационном этапе имеет большое значение для хирургов, так как позволяет им не только выработать адекватную тактику во время операции, но и предугадать возможные осложнения в послеоперационном периоде.
Дальнейшие достижения в лечении данной патологии связывают с адъювантной и неоадъювантной терапией, при проведении которой необходимо принимать во внимание как особенности строения, так и особенности молекулярного профиля этих опухолей.
При диагностике заболевания на распространенной стадии процесса прогноз больных муцинозным КРР значительно хуже по сравнению с прогнозом больных метастатической аденокарциномой. В связи с этим стандартом терапии данных больных остается мультимодальный подход, благодаря которому возможно объединение усилий разных специалистов. Неудивительно, что те особенности данного заболевания, которые необходимо учитывать, были выделены отдельно для каждого специалиста этой мультидисциплинарной команды.
Рентгенолог
- Оценку ответа муцинозного рака прямой кишки на химиолучевую терапию не всегда удается выполнить при помощи МРТ.
- При достижении полного патоморфологического ответа после проведения предоперационной терапии МРТ может быть единственным методом, позволяющим определить гистологию опухоли.
- В связи с высокой частотой метастазирования опухоли проводится активное наблюдение больных.
Патоморфолог
- На предоперационном этапе диагноз поставить сложно.
- Проведение предоперационной терапии затрудняет последующую патоморфологическую оценку эффекта.
- Определение степени дифференцировки является субъективным.
- У больных муцинозным раком прямой кишки постановка диагноза затруднена после проведения предоперационной химиолучевой терапии.
Хирург
- Опухоли имеют большой размер, в связи с чем есть риск их частичного удаления.
- Неполное удаление является неблагоприятным фактором прогноза больных муцинозным раком прямой кишки.
- У больных муцинозным раком прямой кишки после проведения предоперационной химиолучевой терапии остается высоким риск наличия опухолевых клеток в краях опухоли.
- Высокий риск метастазирования по брюшине и разрыва опухоли во время операции.
- Диагностика муцинозного рака является неблагоприятным прогностическим фактором у пациентов, имеющих потенциально резектабельные метастазы в печени.
Лучевой терапевт
- Больные муцинозным раком прямой кишки хуже отвечают на проведение химиолучевой терапии, в отличие от больных аденокарциномой.
- Больные муцинозным раком прямой кишки выигрывают от проведения короткого курса лучевой терапии.
Химиотерапевт
- Больные муцинозным раком прямой кишки хуже отвечают на проведение индукционной терапии, в отличие от больных аденокарциномой.
- Выигрыш больных муцинозным раком ободочной кишки III стадии от проведения адъювантной терапии соответствует таковому у больных с аденокарциномой.
Источник: Hugen N, Brown G, Glynne-Jones R, et al. Advances in the care of patients with mucinous colorectal cancer. Nature Reviews Clinical Oncology 2015. Published online 1 September. doi:10.1038/nrclinonc.2015.140.
Морфологические особенности муцинозной аденокарциномы толстой кишки и их эмбриогенетические предпосылки | Корнева
https://doi.org/10.17650/2220-3478-2019-9-2-16-22Аннотация
Данный обзор раскрывает анатомо-физиологические и эмбриогенетические особенности проксимального отдела толстой кишки, обосновывая причины столь частой локализации там муцинозной аденокарциномы (МАК). Показано, что более поздняя дифференцировка в эмбриогенезе обусловливает относительную недостаточность проксимального отдела как структуры пищеварительной и иммунной систем. Физиологически более низкая плотность лимфоидной ткани (GALT) здесь приводит к формированию определенного состава кишечной микробиоты, отличного от такового в дистальном отделе, что является значимым звеном в этиопатогенезе злокачественных новообразований проксимального отдела толстой кишки. Подтверждают это различный состав биопленок на поверхности эпителиальных опухолей в правой и левой половинах толстой кишки и различия в молекулярно-генетических механизмах канцерогенеза в зависимости от локализации рака. Характерные для проксимального отдела изменения в виде CIMP-фенотипа, микросателлитной нестабильности и мутаций протоонкогена BRAF приводят к избыточной секреции отдельных фракций муцина (преимущественно MUC2 и MUC5AC), дисбалансу его состава и формированию МАК. Более ранний возраст ее манифестации, частая ассоциация с наследственным неполипозным колоректальным раком, сходное с эмбриональным периодом преобладание фракций MUC2 и MUC5AC, а также более высокий уровень раково-эмбрионального антигена у пациентов с МАК указывают на влияние анатомо-физиологических и эмбриогенетических особенностей проксимального отдела толстой кишки на канцерогенез. Таким образом, детальное понимание канцерогенеза МАК необходимо для адекватной оценки возможностей своевременной и эффективной профилактики ее возникновения, а также рассмотрения ее в качестве самостоятельной нозологической единицы с определенными принципами лечения.
Ключевые слова
Об авторах
Ю. С. КорневаФГБОУВО «Смоленский государственный медицинский университет» Минздрава России; ОГБУЗ Смоленский областной институт патологии
Россия
Юлия Сергеевна Корнева – кафедра патологической анатомии СГМУ; отделение клинической патологии № 2 им. проф. В.Г. Молоткова СОИП.
214019 Смоленск, ул. Крупской, 28; 214020 Смоленск, проспект Гагарина, 27
Р. В. Украинец
Россия
Кафедра патологической анатомии СГМУ.
214019 Смоленск, ул. Крупской, 28
Список литературы
1. Melis M., Hernandez J., Siegel E.M. et al. Gene expression profiling of colorectal mucinous adenocarcinomas. Dis Colon Rectum. 2010;53(6):936—43. DOI: 10.1007/DCR.0b013e3181d320c4.
2. Park J.S., Huh J.W., Park Y.A. et al. Prognostic comparison between mucinous and nonmucinous adenocarcinoma in colorectal cancer. Medicine (Baltimore) 2015;94(15):e658. DOI: 10.1097/MD.0000000000000658
3. Pai R.K., Jayachandran P., Koong A.C. et al. BRAF-mutated, microsatellite-stable adenocarcinoma of the proximal colon: an aggressive adenocarcinoma with poor survival, mucinous differentiation, and adverse morphologic features. Am J Surg Pathol 2012;36(5):744—52. DOI: 10.1097/PAS.0b013e31824430d.
4. Yoon Y.S.
Как образуется рак кишечника?
Рак ободочной кишки, в зависимости от вида поражённых клеток, можно разделить на три главных типа:
- Аденокарцинома составляет большую часть случаев рака кишечника
- Скиррозная опухоль, когда во время роста опухоли усиленно образуется особый белок – коллаген, который делает стенку кишечника твёрдой, неэластичной; поэтому образуется “твёрдая” опухоль;
- Нейроэндокринный рак, который может образоваться в клетках, выделяющих гормоны.
В большинстве случаев колоректальный рак начинается с патологического роста клеток или дисплазии. Дисплазия является предраковым состоянием, который позже может стать (а может и не стать) раком. В случае колоректального рака предраковое состояние часто связано с полипами (вырост слизистой кишечника; часто бывает на „ножке”) в слизистой ободочной или прямой кишки. Полипы ободочной и прямой кишки чаще всего являются доброкачественными, обычно не вызывают симптомов. Однако они могут быть причиной безболезненного кровотечения из прямой кишки или невидимого кровотечения (поэтому его называют скрытым кровотечением). Полипы могут быть как одиночными так и множественными. Заболеваемость полипами увеличивается с возрастом. В связи с и так повышенным размножением клеток в полипе, под воздействием различных неблагоприятных (канцерогенных)факторов может „испортиться” механизм, регулирующий размножение клеток, клетки изменяются и начинают усиленно делиться, т.е. размножаться. Эпителий теряет свой характерный вид, образование новых клеток становится всё более быстрым и в конце концов теряется контроль над клеточным делением – происходит малигнизация. Злокачественные (раковые) клетки способны неограниченно размножаться и распространяться по организму. Весь процесс малигнизации может продолжаться 10 – 20 лет и больше.
Первоначально рак развивается в слизистой и не врастает в более глубокие слои. Далее раковые клетки могут прорасти всю стенку кишечника и проникнуть в окружающие ткани.
Общий риск образования рака, если полип не оперируют, составляет : 2,5% в течение 5 лет, 8% – в течение 10 лет и 24% – в течение 20 лет после диагностирования полипа.
В течение 5 лет диаметр полипа может достигнуть 1 см. Ещё через 5-10 лет клетки полипа могут стать злокачественными. Обычно проходит ещё 5-10 лет прежде, чем появляются симптомы, однако в это время рак может уже достигнуть поздней стадии.
Заболеваемость раком ободочной кишки значительно выше среди пациентов с воспалительными заболеваниями кишечника (язвенным колитом и болезнью Крона). Она связана с длительностью и объёмом заболевания, а также – со степенью изменений, вызванных болезнью. Если в ободочной кишке длительно протекает воспалительный процесс, вызванный язвенным колитом или болезнью Крона, в клетках, выстилающих кишечник, могут возникнуть необратимые изменения. Самый большой риск наблюдается среди пациентов, у которых болезнь длится более 10 лет и у тех, у кого воспалительный процесс затронул всю ободочнуюь кишку или большую её часть (тотальный или общий колит).
Рак толстой кишки
Рак толстой кишки
Если Вы столкнулись с диагнозом рак толстой кишки, следует помнить следующие важные факты:
Рак ободочной кишки лечится несколько отлично от рака прямой кишки: при раке ободочной кишки хирургический метод всегда первый и основной метод лечения, а при раке прямой кишки облучение и химиотерапия могут предшествовать оперативному лечению.
При самых ранних стадиях, когда опухоль ограничена одним слоем (слизистой), полное излечение может быть достигнуто с использованием эндоскопических вмешательств (через гибкий колоноскоп). К сожалению, на столь ранней стадии рак диагностируется крайне редко (1-5%). Чтобы увеличить вероятность раннего выявления рака кишки следуйте скрининговым программам (скрининг рака толстой кишки).
Более часто рак диагностируется на поздних стадиях, когда наступают клинических проявления заболевания: боль в животе, общая слабость, похудание, повышение СОЭ, анемия, выделение крови и слизи со стулом, нарушения стула (запоры или послабление). При указанных симптомах срочно запишитесь на эндоскопическое исследование (гастоколоноскопию).
Совет: Если Вам назначили операцию по поводу рака толстой кишки, узнайте, возможно ли, выполнить вмешательство лапароскопически.
Преимущества метода:
менее травматично, что лучше в онкологии для отдаленных результатов;
операция проводится под большим увеличением, что улучшает качество удаления тканей.
Однако при запущенных стадиях лапароскопический метод менее предпочтительный. Открытый метод позволяет делать более обширные операции и используется при наличии признаков местного или системного распространения опухоли.
Совет: Спрашивайте Вашего хирурга, владеют ли в клинике лапароскопическим методом при операциях на кишке и сколько подобных операций он сделал. Правильный выбор в пользу открытого или лапароскопического метода может сделать лишь тот хирург, который одинаково успешно владеет всеми технологиями.
При определении прогноза после операции и показаний к дополнительной (адъювантной) химиотерапии очень важно правильно определить наличие метастазов в регионарные лимфатические узлы, которые должны быть удалены во время операции. Если хирурги и патоморфологи уделяют недостаточно внимания этому важному вопросу, то стадия онкологического заболевания может оказаться ошибочной. Например, хирург удалил не 12 лимфатических узлов, как этого требуют международные стандарты, а только 4. В таком малом количестве материала патоморфолог может просто не найти злокачественные клетки и онколог-химиотерапевт не назначит необходимое лечение. Другой пример – патоморфолог недостаточно владеет техникой выделения лимфатических узлов. Результат может оказаться таким же, как и в первом приведенном случае.
Совет: Узнавайте у Вашего онколога перед операцией какое внимание уделяется количеству удаляемых лимфатических узлов в учреждении и какое среднее количество лимфатических узлов исследовалось у предшествующих пациентов.
Что такое ICG-лапароскопия?
ICG-лапароскопия или флуоресцентная лапароскопия – это перспективная технология, которая нашла применение в мини-инвазивной хирургии. Во время операции флуоресцентное контрастное вещество вводится пациенту внутривенно или в ткани рядом с опухолью.
При помощи специальной оптики, которая позволяет использовать инфракрасную область спектра, становится видимым распределение флуоресцентного контрастного вещества, которое из крови попадает в лимфу, выделяется с желчью и мочой. Таким образом, улучшается визуализация анатомических структур, лимфатической системы и кровеносных сосудов. В качестве флуоресцентного вещества используется 0,5% раствор индоцианина зеленого, который преимущественно поглощает излучение в инфракрасной области спектра.
Применение ICG позволяет точно определять анатомию органов и области, на которых выполняется операция. Данный метод нашел широкое применение при операциях на желчевыводящих путях, что позволило значительно снизить частоту интраоперационных осложнений. При флуоресцентной лапароскопии можно определить объем резекции, тем самым позволяет выполнять органосохраняющие операции. В онкологии данная технология используется для визуализации лимфатических узлов и отдаленных метастазов, которые не видны при обычной лапароскопии. Флуоресцентная лапароскопия безопасна, проста в применении и эргономична, что позволяет называть ее «золотым стандартом» в онкологии и хирургии
Стоимость лечения рака толстой кишки.
Нам часто задают вопросы: Сколько стоит лечение рака толстой кишки? Сколько стоит операция резекции кишки? Сколько стоит лапароскопическая резекция кишки? Сколько стоит лечение рака прямой кишки?
Для жителей Российской Федерации операции при раке толстой кишки проводятся по программе ВМП.
Для иностранцев:
Вопрос о стоимости лечения, стоимости операции является достаточно актуальным. Нужно учитывать, какие услуги могут быть включены в оплату. Кроме того, затраты на лечение могут варьироваться в зависимости от индивидуального случая. Если пациент отягощен сопутствующими заболеваниями продолжительность госпитализации существенно возрастает. Кроме того, необходимость в предоперационной химиотерапии также увеличивает затраты на лечение. Тем не менее существуют усредненные ориентиры.
Стоимость лечения обычно включает комфортные условия пребывания, услуги по индивидуальному уходу за пациентом и дополнительные диагностические процедуры.
До госпитализации Вам всегда будет составлен предварительный счет расходов на лечение.
Скрининг рака толстой кишки
В вашем браузере отключен JavaScript
“Концепция безопасной хирургии”
Ключевые слова:
Рак кишки
Рак кишки диагностика
Рак кишечника диагностика
Колоректальный рак
Рак кишечника
Рак кишки новые методы лечения
Рак кишки новое лечение
Рак кишечника новое лечение
Рак толстой кишки
Рак ободочной кишки
Рак слепой кишки
Рак сигмовидной кишки
Рак прямой кишки
Рак кишки лапароскопия
Рак кишки первые симптомы
Рак кишечника первые симптомы
Рак кишки сколько живут
Рак кишечника сколько живут
Рак кишки лечение
Рак кишечника лечение
Рак кишки хирургическое лечение
Рак кишечника хирургическое лечение
Форум
Выбор хирурга
Отзывы
Лечение операция в Израиле
Лечение операция за рубежом
Лечение операция в Германии
Рак кишки выживаемость
Рак кишечника выживаемость
Рак кишки форум выбор хирурга
Рак кишечника форум выбор хирурга
Рак кишки излечение
Стоимость лечения
Лечение без операции
Рак кишки лапароскопия
Лапароскопическая хирургия
Какова выживаемоть при раке кишки
Продолжительность жизни
Морфологические и молекулярные особенности метастазов аденокарциномы толстой кишки в печень | Раскин
1. Valderrama-Treviño A.I., Barrera-Mera B., Ceballos-Villalva J., Montalvo-Javé E.E. Euroasian J Hepatogastroenterol. 2017; 7(2): 166–175. Doi: 10.5005/jp-journals-10018-1241.
2. Rothbarth J, van de Velde C. Treatment of liver metastases of colorectal cancer. Ann Oncol. 2005;16(Suppl 2):44–49. Doi: 10.1093/annonc/mdi702.
3. Lindor N.M., Burgart L.J., Leontovich O., Goldberg R.M., Cunningham J.M., Sargent D.J., Walsh-Vockley C., Petersen G.M., Walsh M.D., Leggett B.A., Young J.P., Barker M.A., Jass J.R., Hopper J., Gallinger S., Bapat B., Redston M., Thibodeau S.N. Immunohistochemistry versus microsatellite instability testing in phenotyping colorectal tumors. J Clin Oncol., 2002.,Vol. 20.: P.1043–1048. DOI: 10.1200/JCO.2002.20.4.1043.
4. Fujiyoshi K., Yamamoto G., Takenoya T., Takahashi A., Arai Y., Yamada M., Kakuta M., Yamaguchi K., Akagi Y., Nishimura Y., Sakamoto H., Akagi K. Metastatic pattern of stage IV colorectal cancer with high-frequency microsatellite instability as a prognostic factor. Anticancer Research. 2017. vol. 37, No. 1: 239-247. DOI: 10.21873/anticanres.11313.
5. Klingbiel D, Saridaki Z, Roth AD, Bosman FT, Delorenzi M, Tejpar S: Prognosis of stage II and III colon cancer treated with adjuvant 5-fluorouracil or FOLFIRI in relation to microsatellite status: results of the PETACC-3 trial. Ann Oncol 2015. 26: 126-132. DOI: 10.1093/annonc/mdu499.
6. Ooki A, Akagi K, Yatsuoka T, Asayama M, Hara H, Takahashi A, Kakuta M, Nishimura Y, Yamaguchi K: Combined microsatellite instability and BRAF gene status as biomarkers for adjuvant chemotherapy in stage III colorectal cancer. J Surg Oncol. 2014. 110: 982-988. DOI: 10.1002/jso.23755.
7. Venderbosch S, Nagtegaal ID, Maughan TS, Smith CG, Cheadle JP, Fisher D, Kaplan R, Quirke P, Seymour MT, Richman SD, Meijer GA, Ylstra B, Heideman DA, de Haan AF, Punt CJ, Koopman M: Mismatch repair status and BRAF mutation status in metastatic colorectal cancer patients: a pooled analysis of the CAIRO, CAIRO2, COIN and FOCUS studies. Clin Cancer Res. 2014. 20: 5322-5330. DOI: 10.1158/1078-0432.CCR-14-0332.
8. Koizumi K, Hojo S., Akashi T., Yasumoto K., Saiki I. Chemokine receptors in cancer metastasis and cancer cell-derived chemokines in host immune response . Cancer Science. 2007. Vol.98. No11: 1652-1658. DOI: 10.1111/j.1349-7006.2007.00606.x.
9. Arya M., Ahmed H., Silhi N., Williamson M., Patel H.R. Clinical importance and therapeutic implications of the pivotal CXCL12-CXCR4 (chemokine ligand-receptor) interaction in cancer cell migration. Tumour Biol. 2007. 28(3):123-131. DOI: 10.1159/000102979.
10. Zlotnik A. Involvement of chemokine receptors in organ-specific metastasis. Contrib. Microbiol. 2006. Vol. 13: 191-199. DOI: 10.1159/000092973.
11. Ashktorab H., Ahuja S., Kannan L., Llor X., Ellis N.A., Xicola R.M., Laiyemo A., Carethers J.M., Brim H., Nouraie M. A meta-analysis of MSI frequency and race in colorectal cancer. Oncotarget. 2016. 7(23): 34546–34557. DOI: 10.18632/oncotarget.8945.
12. Colorectal Cancer Facts & Figures 2017-2019. American Cancer Society, 2019.
13. Ribic C.M., Sargent D.J., Moore M.J., Thibodeau S.N., French A.J., Goldberg R.M., Hamilton S.R., Laurent-Puig P., Gryfe R., Shepherd L.E., Tu D., Redston M., Gallinger S. Tumor microsatellite-instability status as a predictor of benefit from fluorouracil-based adjuvant chemotherapy for colon cancer. N Engl J Med 2003. 349:247-257. DOI: 10.1056/NEJMoa022289.
14. Xu C., Zheng L., Li D., Chen G., Gu J., Chen J., Yao Q. CXCR4 overexpression is correlated with poor prognosis in colorectal cancer. Life Sci. 2018. 208:333-340. DOI: 10.1016/j.lfs.2018.04.050.
15. Desurmont T., Skrypek N., Duhamel A., Jonckheere N., Millet G., Leteurtre E., Gosset P., Duchene B., Ramdane N., Hebbar M., Van Seuningen I., Pruvot F.R., Huet G., Truant S. Cancer Sci. 2015. 106(3):262-9. DOI: 10.1111/cas.12603.
16. Kim J, Takeuchi H, Lam ST, et al. Chemokine receptor CXCR4 expression in colorectal cancer patients increases the risk for recurrence and for poor survival. J Clin Oncol 2005. 23(12):2744–53. DOI: 10.1200/JCO.2005.07.078.
17. Melling N., Kowitz C.M., Simon R., Bokemeyer C., Terracciano L., Sauter G., Izbicki J.R., Marx A.H. High Ki67 expression is an independent good prognostic marker in colorectal cancer. J Clin Pathol. 2016. 69(3):209-14. DOI: 10.1136/jclinpath-2015-202985.
18. Luo Z-W., Zhu M.-G., Zhang Z.-Q., Ye F.0Y., Huang W.-H., Luo X.-Z. Increased expression of Ki-67 is a poor prognostic marker for colorectal cancer patients: a meta analysis. BMC Cancer. 2019. Volume 19, Article number: 123.
Скрининг рака толстой кишки: выбор вариантов
Скрининг на рак толстой кишки: выбор вариантов
Скрининг на рак толстой кишки – важная часть повседневной медицинской помощи. Если вы не уверены, какой скрининговый тест на рак толстой кишки лучше всего подходит для вас, задайте себе эти вопросы.
Персонал клиники МэйоЕсли ваш врач рекомендовал обследование на рак толстой кишки, вы можете выбрать один из различных скрининговых тестов на рак толстой кишки.
Если вы не хотите принимать решение, помните, что любой дискомфорт или смущение от скрининга рака толстой кишки носит временный характер – и раннее обнаружение проблем может спасти вам жизнь.
Скрининговые тесты используются только в том случае, если у вас нет симптомов со стороны кишечника. Если у вас есть признаки и симптомы, такие как боль в животе, изменение привычек кишечника, кровотечение, запор или диарея, вам потребуются другие тесты для решения этих проблем.
Если у вас нет симптомов со стороны кишечника, ответьте на следующие вопросы, чтобы выбрать наиболее подходящий для вас скрининговый тест на рак толстой кишки.
Какая подготовка задействована?
Подготовка к скринингу на рак толстой кишки может быть неудобной или неудобной, но она необходима для того, чтобы тест был эффективным.В рамках своего решения примите во внимание вашу готовность или способность следовать инструкциям по подготовке к конкретным скрининговым тестам на рак толстой кишки.
Это может – в разной степени – включать отказ от твердой пищи за день до обследования, корректировку приема лекарств, прием слабительного раствора или использование клизм для опорожнения толстой кишки.
Насколько удобен тест?
Помимо подготовки к экзамену, учитывайте:
- Сколько времени займет тест
- Как часто нужно повторять тест
- Нужна ли вам седация
- Сколько вам потребуется последующего ухода
- Возможная необходимость повторного тестирования для расследования ложноположительного результата или для удаления ткани
А как насчет стоимости и страхования?
Узнайте, сколько стоит каждый скрининговый тест на рак толстой кишки, а также какие тесты покрывает ваша страховая компания.Подумайте, готовы ли вы при необходимости платить из своего кармана.
Как вы относитесь к отборочным тестам?
Чем более тщательным будет скрининг-тест на рак толстой кишки, тем выше вероятность обнаружения рака или предраковых полипов. И наоборот, более тщательный тест может также означать более неудобную или более неудобную подготовку, немного более высокий риск серьезных осложнений или и то, и другое.
Спросите себя:
- Будете ли вы чувствовать себя лучше, если будете знать, что выбрали наиболее тщательный скрининговый тест?
- Вы будете беспокоиться или сомневаться в результатах, если выберете менее чувствительный тест?
- Насколько вас беспокоит удобство, подготовка или возможность серьезных осложнений?
Как ваш врач подходит к скрининговым тестам?
Убедитесь, что вам комфортно пройти скрининговый тест на рак толстой кишки, рекомендованный вашим врачом.Если ваш врач специализируется на конкретном тесте, но вы бы предпочли пройти еще один тест, выскажите свое желание. Ваш врач может предложить направление к специалисту, прошедшему тестирование, с которым вы чувствуете себя наиболее комфортно.
Каков ваш уровень риска?
Ваш риск рака толстой кишки может повлиять на ваш выбор скрининговых тестов. Если у вас повышенный риск рака толстой кишки, ваш врач может порекомендовать более частое обследование на рак толстой кишки с колоноскопией.
Поговорите со своим врачом о риске рака толстой кишки, если вы:
- Наличие в анамнезе рака толстой кишки или предраковых полипов
- У одного из родителей, брата или сестры или ребенка был рак толстой кишки
- Несет ген синдрома наследственного рака толстой кишки
- Имеют в анамнезе воспалительные заболевания кишечника, такие как язвенный колит или болезнь Крона
Каковы плюсы и минусы каждого теста?
Вот обзор наиболее распространенных скрининговых тестов на рак толстой кишки.
Колоноскопия
Во время обследования при колоноскопии в прямую кишку вводится длинная гибкая трубка (колоноскоп). Крошечная видеокамера на кончике трубки позволяет врачу обнаруживать изменения или аномалии внутри всей толстой кишки.
Колоноскопия занимает от 30 до 60 минут, а скрининг обычно повторяется каждые 10 лет, если не обнаружено никаких отклонений и нет повышенного риска рака толстой кишки.
Плюсов:
- Колоноскопия – один из самых чувствительных тестов, доступных в настоящее время для скрининга рака толстой кишки.
- Врач может осмотреть всю толстую и прямую кишку.
- Аномальные ткани, такие как полипы и образцы тканей (биопсии), могут быть удалены с помощью эндоскопа во время исследования.
Минусы:
- Обследование может обнаружить не все мелкие полипы и раковые образования.
- Перед исследованием необходимо тщательно очистить толстую кишку.
- Перед обследованием необходимо изменить диету и, возможно, потребуется скорректировать прием лекарств.
- Седация используется почти всегда, и ее действие может занять несколько часов.
- Из-за снотворного вам понадобится кто-нибудь, чтобы отвезти вас домой.
- Редкие осложнения могут включать кровотечение из того места, где была взята биопсия, полип или другая патологическая ткань, или кровотечение из разрыва толстой или прямой кишки.
- Впоследствии могут возникнуть спазмы или вздутие живота.
Тест ДНК стула
Тест ДНК стула использует образец стула для поиска изменений ДНК в клетках, которые могут указывать на наличие рака толстой кишки или предраковых состояний.ДНК-тест стула также ищет признаки крови в стуле.
Для этого теста вы собираете образец стула дома и отправляете его в лабораторию для анализа. Анализ ДНК стула обычно повторяют каждые три года.
Плюсов:
- Тест не требует подготовки кишечника, седации или введения эндоскопа.
- Перед обследованием вы можете нормально есть и пить и принимать обычные лекарства.
- Стул можно собирать дома, избегая перебоев в работе и повседневной деятельности.
Минусы:
- Анализ стула ДНК менее чувствителен, чем колоноскопия, при обнаружении предраковых полипов.
- При обнаружении отклонений могут потребоваться дополнительные тесты.
- Тесты могут указывать на отклонения от нормы, когда их нет (ложноположительный результат).
Анализ кала на скрытую кровь или иммунохимический анализ кала
Анализ кала на скрытую кровь (FOBT) и иммунохимический тест кала (FIT) – это лабораторные тесты, используемые для проверки образцов стула на наличие скрытой (скрытой) крови.Тесты обычно повторяются ежегодно.
Плюсов:
- Взять образец стула можно дома.
- Нет необходимости опорожнять толстую кишку раньше времени.
- Нет необходимости в седативных средствах.
Минусы:
- Тесты не могут обнаружить некоторые полипы и рак.
- Может потребоваться отказаться от некоторых продуктов и лекарств в течение нескольких дней до обследования.
- При обнаружении крови могут потребоваться дополнительные тесты для определения источника.
- Тесты могут указывать на отклонения от нормы, когда их нет (ложноположительный результат).
Виртуальная колоноскопия (КТ-колонография)
Во время виртуальной колоноскопии компьютерная томография создает изображения поперечного сечения органов брюшной полости, что позволяет врачу обнаружить изменения или аномалии в толстой и прямой кишке. Для создания четких изображений внутрь прямой кишки помещают небольшую трубку (катетер), чтобы заполнить толстую кишку воздухом или углекислым газом.
Виртуальная колоноскопия занимает около 10 минут и обычно повторяется каждые пять лет.
Плюсов:
- В отличие от традиционной колоноскопии, виртуальная колоноскопия не требует седации или введения эндоскопа в толстую кишку.
Минусы:
- Как и при стандартной колоноскопии, предварительно необходимо тщательно очистить кишечник.
- Обследование может обнаружить не все мелкие полипы и раковые образования.
- Перед обследованием необходимо изменить диету и, возможно, потребуется скорректировать прием лекарств.
- Облучение может быть проблемой.Однако уровень излучения, используемый во время скрининговой компьютерной томографии, ниже, чем уровень, используемый при диагностической компьютерной томографии.
- Поскольку образцы тканей нельзя взять во время исследования, при обнаружении отклонений может потребоваться повторная колоноскопия.
- Впоследствии могут возникнуть спазмы или вздутие живота.
- Тест может выявить аномалии в других органах брюшной полости, и могут потребоваться дополнительные тесты для определения причины.
Что в итоге?
Выбор скринингового теста на рак толстой кишки может быть нелегким решением, но он может спасти жизнь.Проконсультируйтесь с врачом по поводу вариантов скрининга на рак толстой кишки.
Придерживайтесь графика скрининга, основанного на ваших личных факторах риска. Помните, что чем раньше будет обнаружен рак толстой кишки, тем легче его вылечить.
26 марта 2021 г. Показать ссылки- Вольф AMD, et al. Скрининг колоректального рака для взрослых со средним риском: обновленные рекомендации Американского онкологического общества 2018 г. КА: Онкологический журнал для клиницистов. 2018; DOI: 10.3322 / caac.21457.
- AskMayoExpert.Колоректальный рак: скрининг и лечение (взрослые). Клиника Майо; 2019.
- Тесты на обнаружение колоректального рака и полипов. Национальный институт рака. https://www.cancer.gov/types/colorectal/screening-fact-sheet. По состоянию на 15 ноября 2020 г.
- Колоноскопия. Национальный институт диабета, болезней органов пищеварения и почек. https://www.niddk.nih.gov/health-information/diagnostic-tests/colonoscopy. По состоянию на 15 ноября 2020 г.
- Колоректальный рак (рак толстой кишки): что мне нужно знать о скрининге? Центры по контролю и профилактике заболеваний.https://www.cdc.gov/cancer/colorectal/basic_info/screening/index.htm. По состоянию на 15 ноября 2020 г.
- Doubeni C. Тесты для скрининга колоректального рака. https://www.uptodate.com/contents/search. По состоянию на 15 ноября 2020 г.
.
Типы колоректального рака: общие, редкие и другие
Аденокарциномы толстой и прямой кишки составляют 95 процентов всех случаев колоректального рака.В желудочно-кишечном тракте аденокарциномы прямой и толстой кишки развиваются в клетках слизистой оболочки толстой кишки. Аденокарциномы толстой и прямой кишки обычно начинаются с разрастания ткани, называемой полипом. Определенный тип полипа, называемый аденомой, может перерасти в рак. Полипы часто удаляют во время обычной колоноскопии, прежде чем они могут перерасти в рак.
Менее распространенные типы колоректального рака включают первичные колоректальные лимфомы, стромальные опухоли желудочно-кишечного тракта, лейомиосаркомы, карциноидные опухоли и меланомы.Типы колоректального рака включают:
Колоректальная аденокарцинома: «Адено» – это префикс, означающий железы. «Карцинома» – это тип рака, который растет в эпителиальных клетках, выстилающих поверхности внутри и снаружи тела. Аденокарциномы толстой или прямой кишки развиваются в слизистой оболочке толстой кишки. Они часто начинаются на внутренней подкладке, а затем распространяются на другие слои. Существует два менее распространенных подтипа аденокарциномы:
- Муцинозная аденокарцинома примерно на 60% состоит из слизи.Слизь может вызвать более быстрое распространение раковых клеток и их более агрессивную реакцию, чем при типичных аденокарциномах. Муцинозные аденокарциномы составляют от 10 до 15 процентов всех аденокарцином прямой и толстой кишки.
- Аденокарцинома с кольцевыми клетками-перстнями составляет менее 1 процента аденокарцином. Названная так по внешнему виду под микроскопом, аденокарцинома из перстневых клеток обычно агрессивна и может быть более трудной для лечения.
Карциноидные опухоли желудочно-кишечного тракта: Карциноидные опухоли развиваются в нервных клетках, называемых нейроэндокринными клетками, которые помогают регулировать выработку гормонов.Эти опухоли относятся к группе раковых заболеваний, называемых нейроэндокринными опухолями (НЭО). Клетки карциноидных опухолей растут медленно и могут развиваться в легких и / или желудочно-кишечном тракте. На их долю приходится 1 процент всех случаев рака прямой кишки и половина всех случаев рака тонкого кишечника.
На другие типы редких видов колоректального рака в совокупности приходится менее 5 процентов всех случаев, включая:
Первичные колоректальные лимфомы: Тип неходжкинской лимфомы, этот тип рака развивается в лимфатической системе, особенно в клетках, называемых лимфоцитами.Лимфоциты – это белые кровяные тельца, которые помогают организму бороться с инфекциями. Лимфома может развиваться во многих частях тела, включая лимфатические узлы, костный мозг, селезенку, тимус и пищеварительный тракт. Первичные колоректальные лимфомы составляют всего 0,5 процента всех случаев рака прямой кишки и около 5 процентов всех лимфом. Этот тип колоректального рака обычно возникает в более позднем возрасте и чаще встречается у мужчин, чем у женщин.
Желудочно-кишечные стромальные опухоли: ГИСО представляют собой редкий тип колоректального рака, который формируется в специальной клетке, находящейся в слизистой оболочке желудочно-кишечного тракта (ЖКТ), которая называется интерстициальными клетками Кахаля (МКК).Более 50 процентов GIST развиваются в желудке. В то время как большинство других GIST образуются в тонком кишечнике, прямая кишка является третьей по частоте локализацией. GIST классифицируются как саркомы или рак, который начинается в соединительных тканях, которые включают жир, мышцы, кровеносные сосуды, глубокие ткани кожи, нервы, кости и хрящи.
Лейомиосаркомы: Другая форма саркомы, лейомиосаркома, по существу означает «рак гладкой мускулатуры». Ободочная и прямая кишки состоят из трех слоев мышц, пораженных лейомиосаркомой, и все три работают вместе, направляя отходы через пищеварительный тракт.На этот редкий тип колоректального рака приходится около 0,1 процента всех случаев колоректального рака.
Меланомы: Чаще всего связаны с раком кожи, они могут возникать где угодно, включая толстую или прямую кишку.
Следующая тема: Что такое метастатический колоректальный рак?
Колоректальная аденокарцинома | Лечение колоректального рака
Причины колоректальной аденокарциномы
Неясно, что вызывает колоректальную аденокарциному, но исследователи знают, что изменения – или мутации – в ДНК ваших клеток могут вызывать рак.ДНК составляет ваши гены, а гены придают вам черты характера, например, как вы выглядите. ДНК передается вам от родителей.
Для образования рака толстой кишки необходимо мутировать множество различных генов. Два типа генных мутаций, влияющих на рак толстой кишки:
- Унаследованные мутации генов – переходят от одного поколения к другому; они вызывают небольшое количество случаев колоректального рака.
- Приобретенные генные мутации – эти мутации не связаны с семейными генами, они происходят при жизни человека.
Приобретенные генные мутации вызывают большинство случаев колоректальной аденокарциномы.
Факторы риска колоректальной аденокарциномы
Определенные условия повышают вероятность развития колоректальной аденокарциномы. Группа людей с высоким риском – женщины в возрасте 50 лет и старше. Афроамериканцы имеют самый высокий риск среди всех рас в США.
Дополнительные факторы риска включают:
- Курение
- С сахарным диабетом 2 типа
- Недостаточная физическая нагрузка
- Ожирение или лишний вес
- Слишком много алкоголя
- Наследование генных мутаций
- Диета с высоким содержанием жиров и низким содержанием клетчатки
- Семейный анамнез колоректального рака
- Слишком много красного мяса и мясных полуфабрикатов
- Язвенный колит (заболевание кишечника)
- Наличие полипов толстой кишки (скопление клеток, напоминающее опухоль в толстой кишке)
Симптомы колоректальной аденокарциномы
Когда рак толстой кишки находится на ранней стадии, симптомы могут отсутствовать.
Важно обратиться к врачу, если вы заметите какие-либо из этих симптомов, которые не исчезнут:
- Боль в животе
- Необъяснимая усталость или слабость
- Похудание по неизвестной причине
- Кровь в стуле или кровотечение из прямой кишки
- Ощущение переполнения кишечника даже после дефекации
- Изменения в привычках кишечника, такие как запор, диарея или узкий стул
Диагностика аденокарциномы прямой кишки
К счастью, существуют скрининговые тесты на колоректальный рак.Это означает, что если у вас есть факторы высокого риска, но симптомы могут не проявляться, вы можете пройти тест.
Врачи рекомендуют регулярные скрининговые тесты, чтобы полипы толстой кишки не перерастали в рак. Чтобы полип толстой кишки превратился в рак, требуется от 10 до 15 лет, и раннее обследование может предотвратить это.
Если у вас есть симптомы или если скрининговый тест показывает возможный колоректальный рак, вам нужно будет пройти больше тестов. Эти тесты помогут вашему врачу узнать, есть ли у вас колоректальная аденокарцинома:
- Анализы крови – врач ищет определенные признаки, связанные с вашей печенью, почками, анализом крови и другими факторами на возможность рака толстой кишки.
- Колоноскопия – в прямую и толстую кишку вводится тонкая трубка с камерой на конце, врач ищет полипы или другие необычные участки.
- Биопсия – небольшой кусочек ткани толстой или прямой кишки удаляется и проверяется на рак в лаборатории.
- Визуализация – визуализирующие тесты, такие как рентген, ультразвук, МРТ и ПЭТ / КТ-сканирование, позволяют сфотографировать вашу колоректальную область в поисках полипов или странно выглядящих областей.
Лечение колоректальной аденокарциномы
Три основных способа лечения рака толстой кишки:
Хирургия
Тип операции зависит от того, насколько далеко простирается колоректальная аденокарцинома.Возможно, полип удален во время колоноскопии. Более серьезная операция удаляет часть толстой кишки, чтобы избавиться от рака.
Химиотерапия
При этом лечении используются лекарства для уничтожения раковых клеток. Иногда перед операцией проводят химиотерапию, чтобы уменьшить размер рака. Его также используют после операции, чтобы он не вернулся.
Лучевая терапия
Мощные электронные лучи убивают раковые клетки. Его также иногда используют до или после операции.
Ваш врач может также порекомендовать прием определенных лекарств, называемых таргетной лекарственной терапией. Иммунотерапия – еще один вариант лечения, при котором для атаки раковых клеток используются антитела.
Выздоровление от аденокарциномы прямой кишки
После лечения ваш врач поможет вам справиться с побочными эффектами и иметь здоровые привычки.
Самая важная цель – предотвратить рецидив колоректальной аденокарциномы. Регулярно посещайте врача и следуйте его инструкциям по уходу за собой.Также следите за симптомами рака толстой кишки.
Кроме того, удалите факторы риска, которые вы контролируете, такие как курение, употребление алкоголя и пищевые привычки.
Рак толстой кишки Информация | Гора Синай
Гарбер Дж. Дж., Чанг, округ Колумбия. Полипы толстой кишки и синдромы полипоза. В: Feldman M, Friedman LS, Brandt LJ, eds. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана. 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2021: глава 126.
Лоулер М., Джонстон Б., Ван Шейбрук С. и др. Колоректальный рак. В: Niederhuber JE, Armitage JO, Kastan MB, Doroshow JH, Tepper JE, ред. Клиническая онкология Абелова. 6 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 74.
Национальный институт рака. Профилактика колоректального рака (PDQ) – Версия для медицинских работников. www.cancer.gov/types/colorectal/hp/colorectal-prevention-pdq. Обновлено 28 февраля 2020 г. Проверено 9 июня 2020 г.
Национальная всеобъемлющая онкологическая сеть.Руководство NCCN по клинической практике в онкологии. Скрининг колоректального рака. Версия 2.2020. www.nccn.org/professionals/physician_gls/pdf/colorectal_screening.pdf. Обновлено 8 июня 2020 г. Проверено 9 июня 2020 г.
Qaseem A, Crandall CJ, Mustafa RA, Hicks LA, Wilt TJ; Комитет по клиническим рекомендациям Американского колледжа врачей. Скрининг колоректального рака у бессимптомных взрослых людей среднего риска: руководство Американского колледжа врачей. Ann Intern Med. 2019; 171 (9): 643-654.PMID: 31683290 pubmed.ncbi.nlm.nih.gov/31683290.
Rex DK, Boland CR, Dominitz JA, et al. Скрининг колоректального рака: рекомендации для врачей и пациентов Целевой группы США по колоректальному раку. Am J Gastroenterol. 2017; 112 (7): 1016-1030. PMID: 28555630 pubmed.ncbi.nlm.nih.gov/28555630.
Последнее обновление: 06.02.2020
Рецензент: Тодд Герстен, доктор медицины, гематология / онкология, Флоридский онкологический институт и научно-исследовательский институт, Веллингтон, Флорида.Обзор предоставлен VeriMed Healthcare Network. Также рассмотрено Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конэуэй, редакционным директором, и A.D.A.M. Редакция. Редакционное обновление 09.06.2020.
Колоректальный рак: стадии | Cancer.Net
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете, как врачи описывают рост или распространение рака. Это называется этапом. Используйте меню для просмотра других страниц.
Стадия – это способ описания того, где находится рак, распространился ли он и где он распространился, а также влияет ли он на другие части тела.
Врачи используют диагностические тесты, чтобы определить стадию рака, поэтому определение стадии может быть неполным, пока не будут завершены все тесты. Знание стадии помогает врачу порекомендовать, какой вид лечения лучше всего, и может помочь предсказать прогноз пациента, который является шансом на выздоровление. Существуют разные описания стадий для разных типов рака.
Промежуточная система TNM
Одним из инструментов, который врачи используют для описания стадии, является система TNM. Врачи используют результаты диагностических тестов и сканирования, чтобы ответить на следующие вопросы:
Опухоль (T): Вросла ли опухоль в стенку толстой или прямой кишки? Сколько слоев?
Узел (N): Распространяется ли опухоль на лимфатические узлы? Если да, то где и сколько?
Метастазы (M): Распространился ли рак на другие части тела? Если да, то где и сколько?
Результаты объединяются, чтобы определить стадию рака для каждого человека.
Есть 5 этапов: этап 0 (ноль) и этапы с I по IV (с 1 по 4). Этап представляет собой общий способ описания рака, поэтому врачи могут работать вместе, чтобы спланировать наилучшее лечение.
Вот более подробная информация о каждой части системы TNM для колоректального рака:
Опухоль (T)
В системе TNM буква «Т» плюс буква или цифра (от 0 до 4) используется для описания того, насколько глубоко первичная опухоль прорастает в слизистую оболочку кишечника. Стадия также может быть разделена на более мелкие группы, которые помогают описать опухоль еще более подробно.Информация о конкретных опухолях приведена ниже.
TX: Первичная опухоль не может быть оценена.
T0 (T плюс ноль): Признаков рака толстой или прямой кишки нет.
Tis: Относится к карциноме in situ (также называемой раком in situ). Раковые клетки обнаруживаются только в эпителии или собственной пластинке, которые являются верхними слоями, выстилающими внутреннюю часть толстой или прямой кишки.
T1: Опухоль прорастает в подслизистую основу, которая представляет собой слой ткани под слизистой оболочкой толстой кишки.
T2: Опухоль переросла в собственную мышечную мышцу, более глубокий и толстый слой мышц, который сокращается, чтобы продвигаться вдоль содержимого кишечника.
T3: Опухоль прорастает через собственную мышечную оболочку в суберозу, которая представляет собой тонкий слой соединительной ткани под внешним слоем некоторых частей толстой кишки, или она прорастает в ткани, окружающие толстую или прямую кишку.
T4a: Опухоль проросла на поверхность висцеральной брюшины, что означает, что она проросла через все слои толстой кишки.
T4b: Опухоль выросла или прикрепилась к другим органам или структурам.
Узел (N)
Буква «N» в системе TNM означает лимфатические узлы. Лимфатические узлы – это маленькие бобовидные органы, расположенные по всему телу. Лимфатические узлы помогают организму бороться с инфекциями как часть иммунной системы. Лимфатические узлы около толстой и прямой кишки называются региональными лимфатическими узлами. Все остальные – это удаленные лимфатические узлы, которые находятся в других частях тела.
NX: Невозможно оценить регионарные лимфатические узлы.
N0 (N плюс ноль): Распространение на регионарные лимфатические узлы отсутствует.
N1a: В 1 региональном лимфатическом узле обнаружены опухолевые клетки.
N1b: В 2 или 3 регионарных лимфатических узлах обнаружены опухолевые клетки.
N1c: В структурах около толстой кишки обнаружены узелки, состоящие из опухолевых клеток, которые не являются лимфатическими узлами.
N2a: Есть опухолевые клетки, обнаруженные в 4-6 регионарных лимфатических узлах.
N2b: Опухолевые клетки обнаружены в 7 или более региональных лимфатических узлах.
Метастазы (M)
Буква «M» в системе TNM описывает рак, распространившийся на другие части тела, такие как печень или легкие. Это называется метастазированием.
M0 (M плюс ноль): Заболевание не распространилось на отдаленные части тела.
M1a: Рак распространился на 1 другую часть тела за пределы толстой или прямой кишки.
M1b: Рак распространился на более чем 1 часть тела, кроме толстой или прямой кишки.
M1c: Рак распространился на поверхность брюшины.
Марка (G)
Врачи также описывают этот тип рака по его степени (G). Оценка описывает, насколько раковые клетки выглядят как здоровые при просмотре под микроскопом.
Врач сравнивает злокачественную ткань со здоровой тканью. Здоровая ткань обычно содержит много разных типов клеток, сгруппированных вместе. Если рак похож на здоровую ткань и имеет разные группы клеток, его называют «дифференцированной» или «низкосортной опухолью».«Если злокачественная ткань сильно отличается от здоровой ткани, ее называют« плохо дифференцированной »или« высокодифференцированной опухолью ». Степень рака может помочь врачу предсказать, как быстро будет распространяться рак. В целом, чем ниже опухоль комплектация, тем лучше прогноз.
GX: Невозможно определить степень опухоли.
G1: Клетки больше похожи на здоровые клетки, называемые хорошо дифференцированными.
G2: Клетки чем-то похожи на здоровые клетки, называемые умеренно дифференцированными.
G3: Клетки меньше похожи на здоровые клетки и называются слабодифференцированными.
G4: Клетки едва ли похожи на здоровые клетки, называемые недифференцированными.
Группа стадий рака
Врачи определяют стадию рака, комбинируя классификации T, N и M.
Стадия 0: Это называется раком in situ. Раковые клетки находятся только в слизистой оболочке или внутренней оболочке толстой или прямой кишки.
Стадия I: Рак пророс через слизистую оболочку и проник в мышечный слой толстой или прямой кишки.Он не распространился на близлежащие ткани или лимфатические узлы (T1 или T2, N0, M0).
Стадия IIA: Рак пророс через стенку толстой или прямой кишки, но не распространился на близлежащие ткани или близлежащие лимфатические узлы (T3, N0, M0).
Стадия IIB: Рак разросся через слои мышц до внутренней оболочки брюшной полости, называемой висцеральной брюшиной. Он не распространился на близлежащие лимфатические узлы или в другие места (T4a, N0, M0).
Стадия IIC: Опухоль распространилась через стенку толстой или прямой кишки и прорастает в близлежащие структуры. Он не распространился на близлежащие лимфатические узлы или в другие места (T4b, N0, M0).
Стадия IIIA: Рак пророс через внутреннюю оболочку или в мышечные слои кишечника. Он распространился на 1-3 лимфатических узла или узелок опухолевых клеток в тканях вокруг толстой или прямой кишки, которые не кажутся лимфатическими узлами, но не распространились на другие части тела (T1 или T2, N1 или N1c, M0; или T1, N2a, M0).
Стадия IIIB: Рак разросся через стенку кишечника или в окружающие органы и в 1-3 лимфатических узла или в узелок опухоли в тканях вокруг толстой или прямой кишки, которые не являются лимфатическими узлами. Он не распространился на другие части тела (T3 или T4a, N1 или N1c, M0; T2 или T3, N2a, M0; или T1 или T2, N2b, M0).
Стадия IIIC: Рак толстой кишки, независимо от того, насколько глубоко он вырос, распространился на 4 или более лимфатических узла, но не на другие отдаленные части тела (T4a, N2a, M0; T3 или T4a, N2b, M0; или T4b, N1 или N2, M0).
Стадия IVA: Рак распространился на одну отдаленную часть тела, такую как печень или легкие (любой T, любой N, M1a).
Стадия IVB: Рак распространился на более чем 1 часть тела (любой T, любой N, M1b).
Стадия IVC: Рак распространился на брюшину. Он также мог распространиться на другие участки или органы (любой T, любой N, M1c).
Рецидивирующий: Рецидивирующий рак – это рак, который вернулся после лечения.Заболевание может быть обнаружено в толстой, прямой кишке или в другой части тела. Если рак все же вернется, будет проведен еще один раунд анализов, чтобы узнать о степени рецидива. Эти тесты и сканирование часто аналогичны тем, которые проводились во время первоначального диагноза.
Используется с разрешения Американского колледжа хирургов, Чикаго, Иллинойс. Первоначальным и основным источником этой информации является AJCC Руководство по стадированию рака, восьмое издание (2017) , опубликованное Springer International Publishing.
Информация о стадии рака поможет врачу порекомендовать конкретный план лечения. Следующий раздел в этом руководстве – Типы лечения . Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Лечение рака толстой кишки | Johns Hopkins Medicine
Если у вас рак толстой кишки, в вашу команду будут входить медицинские онкологи, хирурги и онкологи-радиологи. Эти специалисты будут работать вместе, чтобы разработать лучший план лечения для вашего состояния.
Лечение рака толстой кишки будет зависеть от того, насколько рано рак обнаружен. Иногда ваш врач может удалить полипы во время колоноскопии, и дальнейшее лечение не требуется. В других случаях вам может потребоваться операция и / или химиотерапия.
Стратегии лечения рака толстой кишки по стадиям
Определение стадии (степени) заболевания является важным шагом в разработке наилучшей и наиболее эффективной схемы лечения. Этап поможет определить, когда и как используются различные методы лечения.
Ранняя стадия заболевания
По данным Американского общества клинической онкологии, примерно у 39 процентов пациентов с раком толстой кишки имеется локализованное заболевание. Наиболее распространенным методом лечения рака толстой кишки на ранней стадии является хирургическое вмешательство. Некоторые пациенты с ранней стадией заболевания также могут получать химиотерапию после операции. Для пациентов с локализованным раком толстой кишки пятилетняя выживаемость составляет 90 процентов.
Поздняя стадия заболевания
Когда рак толстой кишки метастазирует (распространяется), он обычно появляется в печени.Он также может распространяться на легкие, мозг, брюшину (слизистую оболочку брюшной полости) и / или отдаленные лимфатические узлы. Для пациентов с этим типом болезни на поздней стадии пятилетняя выживаемость составляет 14 процентов. (Пациенты, у которых рак толстой кишки распространился на окружающие ткани или органы и / или региональные лимфатические узлы, имеют пятилетнюю выживаемость около 71 процента.)
Если рак толстой кишки распространился на близлежащие лимфатические узлы, но не на другие части тела , может использоваться операция с последующей химиотерапией.Когда болезнь распространилась на отдаленные участки, химиотерапия может использоваться в качестве основного лечения, особенно если хирургическое вмешательство вряд ли поможет вылечить рак. Если болезнь распространилась в виде небольшого количества отдаленных опухолей, можно использовать хирургическое вмешательство, чтобы помочь вылечить болезнь или продлить жизнь пациента.
Другие варианты лечения поздних стадий рака желудочно-кишечного тракта могут включать циторедуктивную операцию (удаление опухоли) и гипертермическую внутрибрюшинную химиотерапию (HIPEC). Эти процедуры оказались эффективным вариантом лечения некоторых злокачественных новообразований на поверхности брюшины и других видов рака желудочно-кишечного тракта.
Разрабатываются инновационные методы лечения, чтобы дать пациентам с запущенной стадией заболевания больше возможностей. Некоторые пациенты могут участвовать в клинических испытаниях, чтобы попробовать эти новые методы лечения.
Варианты лечения
Ваш конкретный курс лечения будет зависеть от точного местоположения рака и того, как рано он был обнаружен. Лечение рака толстой кишки включает:
Эндоскопическое лечение
Часто полипы безопасно удаляются во время колоноскопии. Некоторые очень большие полипы могут быть удалены без хирургического вмешательства специально обученными гастроэнтерологами, известными как терапевты-эндоскописты.Если полипы были большими, ваш врач мог пометить место полипэктомии (удаления полипа) специальными чернилами во время колоноскопии. Маркировка области может помочь при последующих колоноскопических исследованиях.
Как правило, пациенты с небольшими полипами не имеют повышенного риска развития рака толстой кишки и должны регулярно проходить скрининг. Пациентам с более крупными полипами или с более чем тремя полипами контрольные колоноскопии следует проводить чаще. Проконсультируйтесь с врачом о рекомендуемом графике обследований..
Хирургия
Лучшим методом лечения рака толстой кишки является хирургическая резекция, которая включает удаление рака хирургическим путем. Операция проводится для полного удаления рака и восстановления кишечника, если это возможно, чтобы ваша послеоперационная функция кишечника была нормальной или почти нормальной.
Факторы, влияющие на хирургическую технику
Ваша конкретная стратегия резекции толстой кишки будет зависеть от многих факторов, включая следующие:
Местоположение опухоли
Наличие других видов рака или полипов
Стадия рака
Риск развития рака толстой кишки в будущем
Ваши предпочтения
Во время резекции хирург удаляет ту часть толстой кишки, которая содержит опухоль, а также небольшую часть окружающих нормальная ткань.Хирург также может удалить лимфатические узлы и проверить их на наличие рака. Если рак полностью удален во время операции и подтверждена ранняя стадия заболевания, дальнейшее лечение не требуется. Если раковые клетки обнаруживаются в окружающих тканях или лимфатических узлах, ваш врач может порекомендовать адъювантную (что означает «в дополнение к») химиотерапию.
Наблюдение после операции
После операции по поводу рака толстой кишки бдительный контроль является важной частью последующего наблюдения. Существует риск рецидива, особенно если рак поражает лимфатические узлы.После операции ваш врач будет посещать вас в следующее время:
С интервалом от трех до шести месяцев в течение трех лет
После этого каждые шесть-12 месяцев в течение пяти лет
Колоноскопия тоже важно. Через год после операции по поводу рака толстой кишки вам сделают колоноскопию. Затем каждые один-три года после первой контрольной колоноскопии вам будет проводиться колоноскопия, чтобы проверить наличие новых полипов или рака.
Регулярное обследование, медицинский осмотр и анализы крови важны для послеоперационного обследования и являются наилучшими способами отслеживания рецидивов заболевания.
Химиотерапия
Химиотерапевтические препараты проходят через кровоток, чтобы разрушить опухолевые клетки, которые могли оторваться от исходной опухоли и снова начать расти в других частях тела. Их можно вводить перорально или внутривенно.
Химиотерапия может применяться на различных стадиях лечения рака толстой кишки. Иногда перед операцией проводят химиотерапию, чтобы уменьшить опухоль и уменьшить объем операции. Это называется неоадъювантной терапией. При более запущенных формах рака вам может потребоваться курс химиотерапии после операции.Этот тип химиотерапии обычно проводится в амбулаторных условиях.
Химиолучевая терапия (химиотерапия в сочетании с лучевой терапией) также может применяться после операции. Для некоторых пациентов химиотерапия может сделать облучение более эффективным при лечении рака толстой кишки. (Лучевая терапия обычно не используется для лечения рака толстой кишки.)
[[Colon_cancer_pages]]
Колоректальный рак (рак толстой кишки) – симптомы и факторы риска Онкологический центр
Что такое колоректальный рак?
Толстый кишечник – последняя часть пищеварительного тракта.Он состоит из двух компонентов: толстой кишки, которая составляет первые шесть футов толстой кишки, и прямой кишки, которая составляет последние шесть дюймов и заканчивается в анусе. Рак толстой и прямой кишки часто объединяют в группу колоректального рака.
Колоректальный рак возникает, когда клетки толстой или прямой кишки бесконтрольно делятся. Большинство колоректального рака начинается с полипов, которые представляют собой небольшие разрастания ткани в слизистой оболочке толстой кишки. Большинство полипов доброкачественные (не злокачественные), но некоторые из них могут выйти из-под контроля и стать злокачественными.
Более конкретно, большинство случаев колоректального рака – это аденокарциномы. Аденокарцинома относится к раку, который начинается в слизистых железистых клетках, выстилающих кишечник. Эти клетки железы можно найти в полипах. Хотя существует несколько других типов рака толстой кишки, они редки и лечатся по-разному.
Большинство предраковых полипов практически не вызывают симптомов, поэтому важно регулярно проходить скрининг на рак толстой кишки. Скрининг колоректального рака позволяет вашему врачу найти и удалить полипы до того, как они перерастут в рак.
Чтобы узнать больше о скрининге на рак толстой кишки, посетите нашу страницу скрининговых обследований на колоректальный рак.
Типы колоректального рака
Большинство колоректального рака – это аденокарциномы, которые начинались как аденомы, которые представляют собой тип полипа, который может перерасти в рак.
Симптомы
Колоректальный рак обычно начинается с небольших полипов (разрастания тканей) в толстой или прямой кишке. Эти полипы могут не вызывать никаких симптомов, особенно на ранних стадиях.По мере прогрессирования болезни может появиться больше симптомов.
Симптомы колоректального рака могут включать:
- Не проходит диарея или запор
- Изменение нормальных привычек кишечника, таких как размер, форма и частота
- Дискомфорт или позывы к дефекации, когда в этом нет необходимости
- Боль в животе или схваткообразная боль внизу живота
- Вздутие живота или чувство полноты
- Изменение аппетита
- Ректальное кровотечение
- Кровь в стуле или туалете после дефекации
- Чрезмерная утомляемость
- Похудение без диеты
На более поздних стадиях рака толстой кишки полип может метастазировать (распространяться) в другие части тела.Это может вызвать другие симптомы в зависимости от того, где распространился рак.
Эти симптомы обычно не означают, что у вас колоректальный рак. Но каждый раз, когда вы замечаете необъяснимые изменения, которые сохраняются более двух недель, не думайте, что они просто исчезнут. Обратитесь к врачу.
Факторы риска
Все, что увеличивает вероятность заболевания колоректальным раком, является фактором риска. Факторы риска рака прямой кишки включают:
- Возраст: Колоректальный рак чаще всего диагностируется у людей в возрасте 65-74 лет.
- Средний возраст при постановке диагноза – 67 лет
- Раса: Афроамериканцы имеют самый высокий уровень заболеваемости раком толстой кишки среди всех расовых групп в Соединенных Штатах.
- В семейном анамнезе: рак толстой кишки, рак прямой кишки или полипы
- Воспалительное заболевание кишечника (болезнь Крона или хронический язвенный колит)
- Колоректальный рак или полипы в анамнезе
- Наследственные синдромы рака: Некоторые генетические мутации могут передаваться по наследству и увеличивать риск определенных типов рака.Унаследованные синдромы, включая наследственный неполипозный колоректальный рак (HNPCC или синдром Линча и семейный аденоматозный полипоз (FAP), могут повысить риск развития рака толстой кишки.
Пациентам, обеспокоенным наследственными семейными синдромами, вызывающими колоректальный рак, мы предлагаем расширенные генетические тесты и консультации, чтобы помочь понять ваш риск.
Факторы образа жизни, которые увеличивают риск колоректального рака, включают:
- Ожирение
- Недостаток упражнений
- Диета: если вы едите много красного мяса, обработанного мяса или мяса, приготовленного на очень сильном огне, у вас может быть повышенный риск рака толстой кишки
- Сидячий образ жизни
- Курение сигарет
- Слишком много алкоголя
Профилактика
Варианты образа жизни, которые могут снизить риск заболевания раком толстой кишки, включают:
- Регулярные скрининговые тесты
- Поддержание здорового веса
- Обычные упражнения
- Соблюдение здоровой диеты с большим количеством фруктов и овощей
- Отказ от курения сигарет
- Употребление алкоголя только в умеренных количествах
Узнайте о способах управления риском колоректального рака
Связано: Профилактика колоректального рака: что вам нужно знать
Подробнее о колоректальном раке:
.