Боль под ложечкой отдает в спину: Боль под ложечкой — три возможные причины. Жить здорово! Фрагмент выпуска от 16.12.2015
Болит живот или сердце? Абдоминальная форма инфаркта миокарда
Сердечный инфаркт – не всегда вызывает боль в груди. Иногда он проявляется тошнотой, рвотой, расстройством пищеварения, болями в животе. Что заставляет нас задуматься о первопричине таких жалоб. Абдоминальная форма инфаркта миокарда. Стоит ли делать кардиограмму при болях в животе?
Почему болит живот, а умирают сердечные клетки
Причины развития нетипичного инфаркта ничем не отличаются от классического: прогрессирующий атеросклероз, высокий холестерин, сужение сосудов, высокие цифры давления. Откуда же берутся боли в животе? Оказывается, болевой синдром вызван поражением нижней стенки сердечной мышцы, которая расположена близко к диафрагме. Это и объясняет, почему боль отдает в живот. Через несколько дней некроз (омертвение) настолько распространяется по сердечной мышце, что давление падает, а боль переходит на грудную клетку. Название же абдоминальной формы напрямую связано с болями в животе (от лат.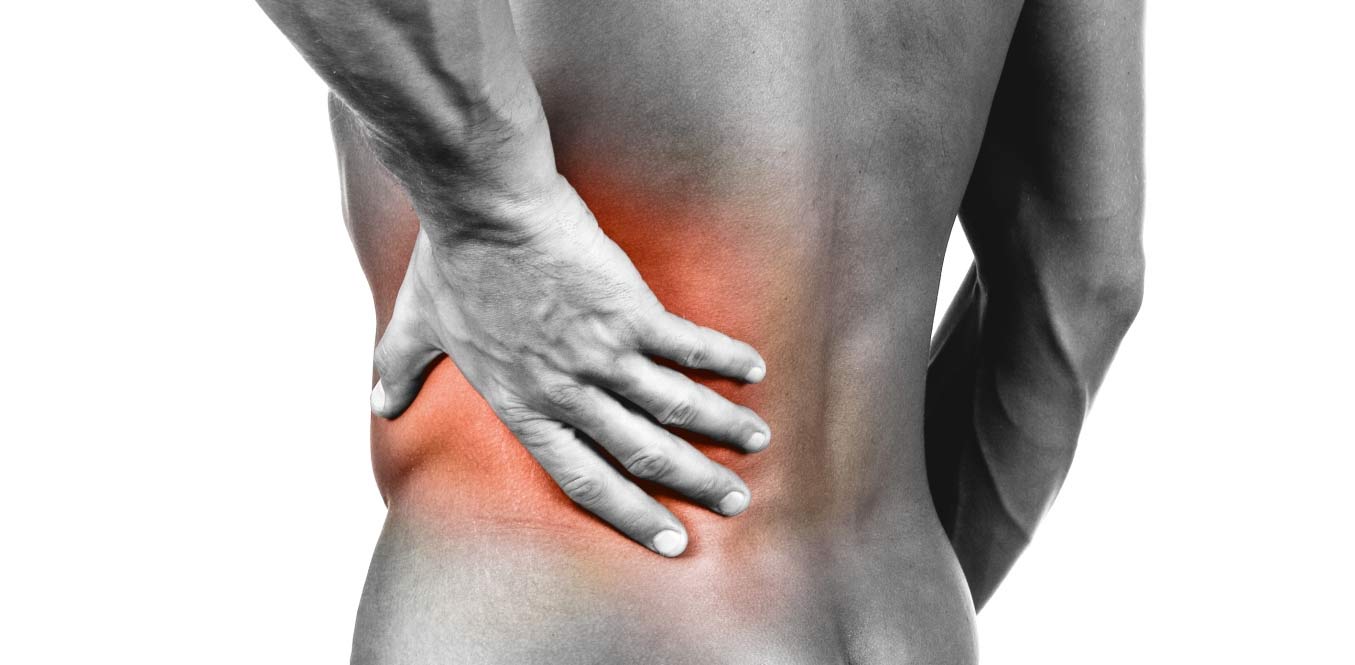
Холецистит, панкреатит, диарея… Как не пропустить инфаркт
Самый понятный вариант, когда боли в животе возникли впервые при погрешностях в питании. Мы подозреваем гастрит и ищем причину. Сложнее, если хронический гастрит, холецистит, панкреатит или язва выявлены давно. Тогда привычные обезболивающие препараты идут в ход, несмотря на отсутствие эффекта. Выпив за несколько суток запас недельных медикаментов, бледные из-за низкого давления они только тогда обращаются за медицинской помощью.
Если на первый план выходят расстройства пищеварения (жидкий стул, рвота, боли в животе), пациенты могут обращаться в инфекционное отделение с подозрением на отравление.
Задумайтесь об инфаркте при расстройствах пищеварения
При абдоминальной форме инфаркта болит верхняя часть живота (под ложечкой, правая половина, особенно правое подреберье). Боли сильные, внезапно начинающиеся, жгучие, сопровождаются тошнотой, рвотой, вздутием живота, жидким стулом.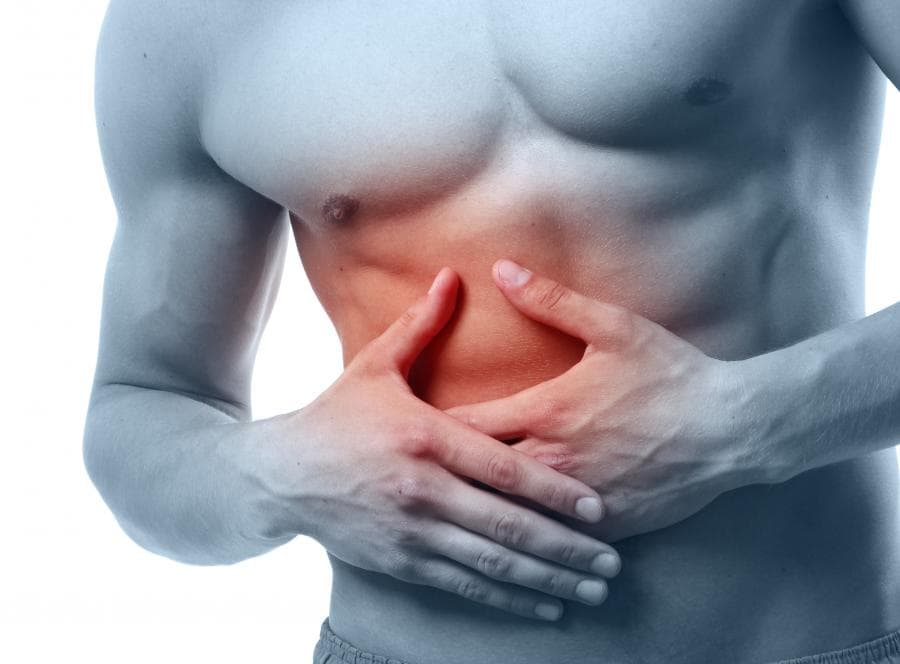
Настораживает то, что провоцируются они, помимо физических нагрузок и стресса, приемом пищи. Боль меняется по характеру: она усиливается, хуже переносится, становится давящей, меняет расположение, удлиняется (постепенно нарастая, достигает своего пика в течение часа), заставляет паниковать и пугаться смерти. Эффект от нитроглицерина кратковременный, иногда его нет вовсе.
Не забудьте про электрокардиограмму при боли в животе
Внезапно возникшие сильные боли в животе – показание для снятия электрокардиограммы до назначения таблеток и уколов. Поэтому при появлении нетипичных болей в животе, отдающих в середину грудной клетки, правильнее будет все-таки обратиться в медицинское учреждение для проведения этого метода исследования.
Что делать до приезда бригады скорой помощи
Лечение абдоминальной формы инфаркта проводится в стационаре. Но как быть с неотложной медицинской помощью до поступления в больницу, если боли возникли дома? Не станете же вы всякий раз разжевывать аспирин при появлении боли в животе или тошноты. Через 5-6 таких попыток желудок ответит вам язвой, с которой вы уж точно попадете в руки врачей. Если приступ затянулся и давление позволяет (цифры больше 140/80 мм рт ст), примите таблетку или спрей нитроглицерина и прислушайтесь к боли. Если она притупится, вызывайте бригаду скорой помощи и положитесь на их профессионализм.
Через 5-6 таких попыток желудок ответит вам язвой, с которой вы уж точно попадете в руки врачей. Если приступ затянулся и давление позволяет (цифры больше 140/80 мм рт ст), примите таблетку или спрей нитроглицерина и прислушайтесь к боли. Если она притупится, вызывайте бригаду скорой помощи и положитесь на их профессионализм.
Чем опасна боль в животе, связанная с инфарктом
Прогноз любого инфаркта всегда хуже, если время от возникновения первых симптомов до оказания медицинской помощи и поступления в больницу затягивается. В случае абдоминальной формы вероятность опоздать с лечением высока. Пациент, конечно, не умрет, но погибшие сердечные клетки уже не воскресить.
Врач-кардиолог поликлиники Лутик Ирина
ПензаИнформ – Если болит живот
Практически каждый из нас сталкивался с ситуацией, когда начитает болеть живот и мы не знаем, что делать – потерпеть, принять таблетку или обратиться к врачу. В большинстве случаев пересиливает страх, и мы остаемся дома, наблюдая за развитием событий. Но бывают ситуации, когда действовать надо незамедлительно.
В большинстве случаев пересиливает страх, и мы остаемся дома, наблюдая за развитием событий. Но бывают ситуации, когда действовать надо незамедлительно.
Попробуем разобраться, какой симптом о чем говорит и что делать в этом случае.
Болит под ложечкой в самом верху по центру
Сигнал: колющая, режущая острая боль, иногда отдает в область груди. Ей сопутствуют ощущение распирания в животе, метеоризм.
Скорее всего, это гастрит. Самая распространенная причина болезни – микроорганизмы Helicobacter pylori.
Но, может, это и инфаркт миокарда. Эта болезнь часто начинается с дискомфорта в животе. Если боль к тому же отдает в левую руку, незамедлительно вызывайте скорую!
Аппендицит тоже часто начинается с невнятной боли под ложечкой, а уже потом болевой сигнал переходит в правый бок и становится очень даже внятным.
Вот почему при дискомфорте в животе обычно не рекомендуют принимать обезболивающие: это затруднит постановку диагноза.
Что делать? Если обошлось без экстренной госпитализации, как можно скорее запишитесь на прием к гастроэнтерологу или терапевту. Не отказывайтесь от гастроскопии: только эта процедура позволит поставить четкий диагноз и назначить лечение.
Не отказывайтесь от гастроскопии: только эта процедура позволит поставить четкий диагноз и назначить лечение.
Болит правое подреберье
Сигнал: резкая, острая боль, возникающая внезапно, сопровождающаяся чувством тяжести, тошнотой, рвотой, вздутием живота, отдает в правое плечо. Длится в течение часа.
Скорее всего, это желчная (печеночная) колика. Причиной тому – камни, которые приводят к застою желчи. Спровоцировать приступ могут сильный стресс, праздничное застолье, дальняя поездка на автомобиле по разбитой дороге и поза в наклоне.
Но, может, это и инфаркт миокарда, особенно при наличии сердечно-сосудистых патологий.
Что делать? Вызвать врача и не отказываться от госпитализации. Если инфаркт исключен, тогда нужно пройти обследование у хирурга, гастроэнтеролога, уролога. Исключить из рациона жирную, соленую пищу и выпечку и не есть в течение 12 часов после приступа.
Болит правый бок на уровне талии
Сигнал: сильная режущая боль, отдающая в низ живота, область половых органов. Она имеет волнообразное течение, то затухает, то обостряется.
Она имеет волнообразное течение, то затухает, то обостряется.
Скорее всего, это почечные колики. Причиной могут быть мочекаменная болезнь, перегиб мочеточника, воспаление.
Но, может, это и воспаление яичников (аднексит), остеохондроз (особенно если боль отдает в поясницу), аппендицит.
Что делать? Если вы уже сталкивались с похожей ситуацией, то можно принять обезболивающее или препарат, снимающий спазмы, и обязательно на следующий день посетить уролога. А вот если боль появилась впервые, то без приема лекарств надо дождаться приезда скорой помощи.
Болит левое подреберье
Сигнал: ноющая боль, набирающая интенсивность с течением времени, иногда она как будто опоясывает туловище. Ей сопутствуют тошнота, диспепсия, вздутие живота. Особенно плохо бывает после приема жирной пищи, крепкого алкоголя.
Скорее всего, это панкреатит – острый или хронический. Страдает поджелудочная железа. Нарушается отток из нее соков, содержащих пищеварительные ферменты.
Но, может, это и кровотечение при язве желудка или двенадцатиперстной кишки.
Что делать? Придерживаться диеты. Есть маленькими порциями пять-шесть раз в день. Алкоголь – под строгим запретом, никакого сливочного масла и наваристых бульонов. Если симптомы нарастают быстро, хуже становится с каждой минутой – вызывайте бригаду скорой помощи: требуется экстренная помощь хирурга.
Любая боль в области живота свидетельствует о том, что с вашим организмом не все в порядке. Поэтому не затягивайте с визитом к доктору, даже если «отпустило», «все прошло» или «рассосалось».
«Пенза плюс ТВ», № 17, 27 апреля 2021 г.
Ишемическая болезнь сердца
Ишемическая болезнь сердца. Чем она опасна для человека?
Всем известно, что назначение сердечной мышцы (миокарда) – снабжение организма кровью, насыщенной кислородом. Однако и само сердце нуждается в циркуляции крови.
Однако сердцу не просто нужен кислород, ему нужно очень много кислорода, гораздо больше, чем другим органам. Такая ситуация объясняется просто – ведь сердце работает постоянно и с огромной нагрузкой. И если проявления нехватки кислорода в других органах человек может особо и не ощущать, то нехватка кислорода в сердечной мышце сразу же приводит к негативным последствиям. Недостаточность кровообращения в сердце может произойти лишь по одной причине – если коронарные артерии пропускают мало крови. Это состояние носит название «ишемическая болезнь сердца» (ИБС).
Главная причина ИБС — постепенное сужение одного или нескольких сердечных сосудов атеросклеротическими бляшками.
Основным компонентом атеросклеротической бляшки является холестерин. Постепенно суживая просвет сосудов сердца атеросклеротические бляшки приводят к нехватке кровотока в различных участках постоянно работающей сердечной мышцы.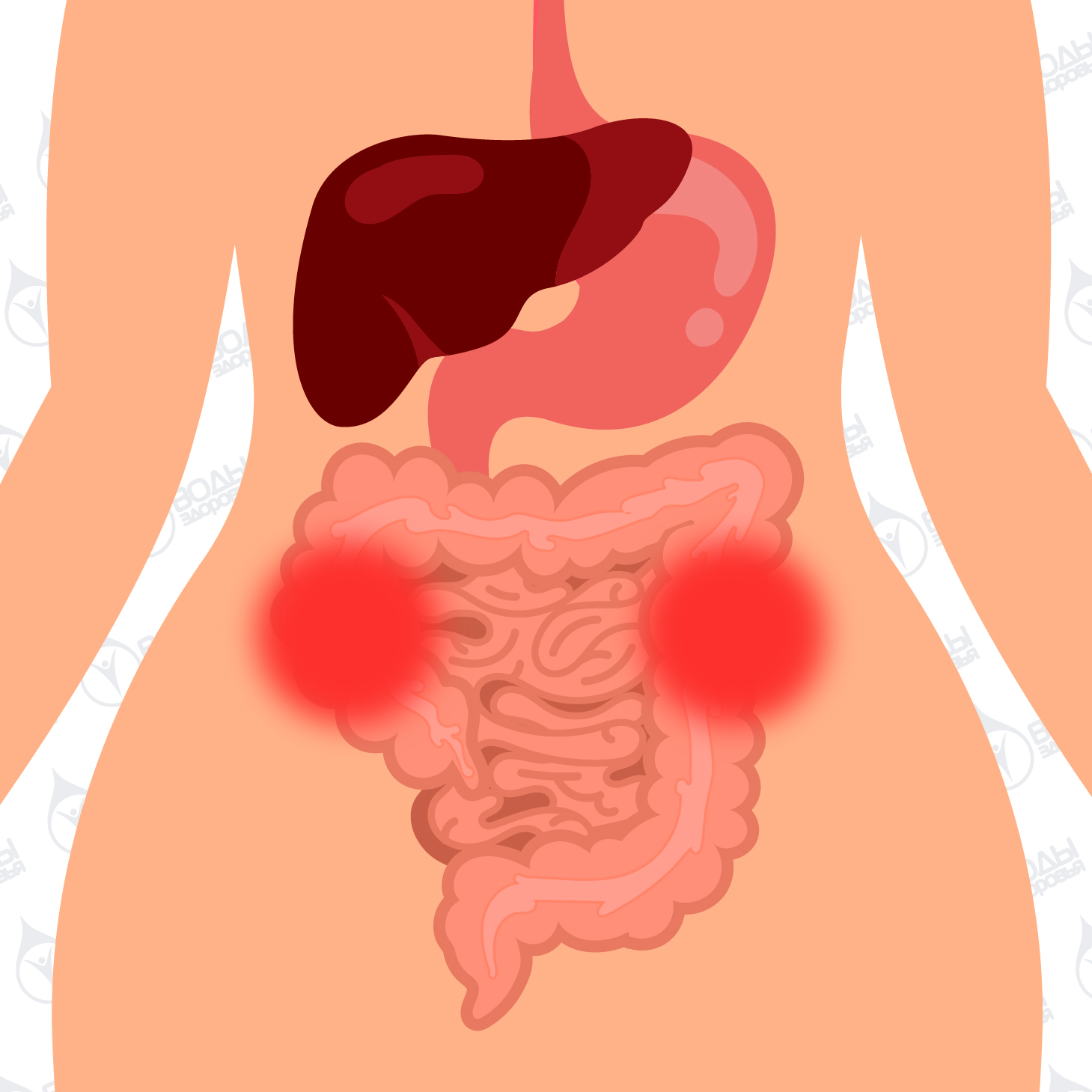
В клинической практике различают несколько типов ишемической болезни сердца. В большинстве случаев ИБС проявляется в форме стенокардии. Стенокардией называется внешнее проявление ишемической болезни сердца, сопровождающееся сильными болями в груди. Однако существует и безболевая форма стенокардии. При ней единственным проявлением является быстрая утомляемость и одышка даже после незначительных физических упражнений – например, при прогулке или подъеме по лестнице на несколько этажей.
Если приступы боли проявляются во время физических нагрузок, то это говорит о развитии стенокардии напряжения. Однако у некоторых людей, страдающих ИБС, боли в груди проявляются спонтанно, без всякой связи с физической нагрузкой.
Также характер изменений в симптомах стенокардии может свидетельствовать о том, развивается ли ишемическая болезнь или нет. Если ИБС не прогрессирует, то такое состояние называется стабильной стенокардией. Человек со стабильной стенокардией при соблюдении определенных правил поведения и при соответствующей поддерживающей терапии может прожить в течение нескольких десятилетий.
Что делать во время приступа стенокардии?
Как уже говорилось выше – стенокардией называют боль в груди, вызванную заболеванием сердечных сосудов. В большинстве случаев такая боль возникает в центре груди, «под ложечкой» или в области шеи, может сопровождаться нехваткой воздуха. Иногда боль при стенокардии отдает в спину, левое плечо или левую руку. Как правило, боль при стенокардии давящая, жгучая, распирающая. Может сопровождаться потливостью. В большинстве случаев стенокардия возникает при нагрузке, например при ходьбе или применяя физический труд. Но может появляться и в покое, а также при воздействии холода – мороз, сильный ветер, купание в открытых водоемах.
Если возник приступ стенокардии, то следует пользоваться нитроглицерином, но с осторожностью и только лежа горизонтально и только в том случае, если Вам рекомендовал нитроглицерин врач. Этот препарат расширяет сердечные сосуды и тем самым устраняет приступ стенокардии. Для удобства применения нитроглицерин выпускают в виде таблеток для приема под язык, и в виде аэрозолей для ингаляций под язык. Если в течение 3-5 минут боль не исчезла или прошла не полностью, нужно принять вторую дозу препарата. Если после второго приема нитроглицерина боль не проходит или даже нарастает, сопровождается резкой слабостью, удушьем — следует немедленно вызвать “Скорую помощь”, чтобы не допустить развития инфаркта миокарда.
Возникновение приступа стенокардии в покое или ночью — тревожный признак. В таких случаях следует немедленно принять нитроглицерин, и сразу вызвать “Скорую помощь”.
А как предотвратить приступы стенокардии?
Чтобы предотвратить приступы стенокардии следует регулярно принимать рекомендованные препараты в предписанных дозах. В некоторых случаях можно дополнительно принимать нитроглицерин непосредственно перед ожидаемыми физическими или эмоциональными нагрузками – это и продолжительная ходьба, физическая работа, сексуальная активность. Если приступы стенокардии в повседневной жизни участились, появились отсутствовавшие ранее приступы в покое и по ночам, если больной стал чаще принимать нитроглицерин – срочно обращаться к врачу. Возможно, потребуется срочное изменение лечения или госпитализация для дообследования.
В некоторых случаях можно дополнительно принимать нитроглицерин непосредственно перед ожидаемыми физическими или эмоциональными нагрузками – это и продолжительная ходьба, физическая работа, сексуальная активность. Если приступы стенокардии в повседневной жизни участились, появились отсутствовавшие ранее приступы в покое и по ночам, если больной стал чаще принимать нитроглицерин – срочно обращаться к врачу. Возможно, потребуется срочное изменение лечения или госпитализация для дообследования.
Если сердечный сосуд закрывается полностью, может развиться инфаркт миокарда. Как предотвратить этот недуг?
Инфаркт — тяжелое и опасное для жизни осложнение ИБС, однако его можно предотвратить. Для этого успешно применяются многие лекарственные средства и различные способы хирургического лечения. Предотвращение инфаркта — очень важная задача, поскольку любой инфаркт может быть фатальным, каждый повторный инфаркт протекает тяжелее предыдущего, и в дальнейшем приводит к более тяжелой форме инвалидности. Внимательное наблюдение за своим состоянием, аккуратное и точное соблюдение врачебных предписаний, своевременный контакт с врачом-кардиологом — позволяют пациентам с ИБС надолго отсрочить развитие инфаркта миокарда, устранить или облегчить симптомы болезни, повысить уровень активности в повседневной жизни.
Внимательное наблюдение за своим состоянием, аккуратное и точное соблюдение врачебных предписаний, своевременный контакт с врачом-кардиологом — позволяют пациентам с ИБС надолго отсрочить развитие инфаркта миокарда, устранить или облегчить симптомы болезни, повысить уровень активности в повседневной жизни.
Если человек недавно перенес инфаркт миокарда, как часто нужно обращаться к врачу?
Даже при удовлетворительном самочувствии необходимо не реже одного раза в год посещать врача для общего осмотра, записи контрольной ЭКГ и оценки результатов анализа крови. Если человек недавно перенес инфаркт миокарда, посещать врача нужно чаще. Очень полезно вести дневник своего самочувствия с указанием артериального давления, частоты пульса и принимаемых лекарственных средств. При визите покажите этот дневник врачу. При необходимости врач может назначить больному дополнительные инструментальные и лабораторные исследования. Если состояние ухудшается, и эффективность лечения снижается — обращайтесь к врачу за помощью чаще. Не занимайтесь самолечением этим можно нанести непоправимый вред своему здоровью.
Не занимайтесь самолечением этим можно нанести непоправимый вред своему здоровью.
В каких случаях дается направление на хирургическое лечение ишемической болезни сердца?
При правильно подобранном лечении, аккуратном выполнении врачебных рекомендаций по диете и образу жизни ИБС может долго протекать в стабильной форме, и трудоспособность человека не будет существенным образом ограничена. В тех случаях, когда заболевание прогрессирует, приступы стенокардии или симптомы сердечной недостаточности нарастают, и медикаментозная терапия становится малоэффективной, врач может предложить хирургическое лечение. Современные способы хирургического лечения — это шунтирование или стентирование коронарных сосудов. Такое лечение способно значительно улучшить состояние больных, существенно снизить риск тяжелых осложнений, в том числе риск смертельного исхода, а в некоторых случаях снизить потребность и в лекарственных препаратах. Чтобы выбрать наилучший способ хирургического лечения, пациенту всегда проводят предварительное исследование в стационаре. Решение о хирургическом лечении всегда принимают врачи-специалисты, с обязательным учетом мнения пациента.
Решение о хирургическом лечении всегда принимают врачи-специалисты, с обязательным учетом мнения пациента.
Существует ли какой–то один препарат для лечения ИБС?
Одного препарата для лечения ИБС не существует. Лекарственные средства при этой болезни всегда назначаются комплексно.
Правильно подобранные лекарственные средства действуют на различные механизмы болезни, дополняют друг друга, и, как правило, хорошо переносятся при длительном приеме.
Прерывистое или курсовое лечение ИБС не проводится. Лечение этого заболевания является поддерживающим и при хорошей переносимости проводится неопределенно долго. Если на фоне лечения больной почувствовал себя хуже или появились симптомы побочных эффектов — обязательно нужно обратиться к врачу для поиска причины ухудшения и возможной замены одного или нескольких препаратов. Изменять схему лечения должен только врач. Отменять самостоятельно ни один из препаратов на долгое время нельзя — это может быть опасным для здоровья пациента. Если пришли на прием к врачу, то обязательно сообщите врачу о всех препаратах, которые принимаете по поводу других заболеваний. Это поможет избежать побочных эффектов и ненужного дублирования лечения.
Если пришли на прием к врачу, то обязательно сообщите врачу о всех препаратах, которые принимаете по поводу других заболеваний. Это поможет избежать побочных эффектов и ненужного дублирования лечения.
Не забывать обращать внимание на сроки годности препаратов, указанные производителями на упаковках ну и, конечно, своевременно заменять в своей аптечке препараты с истекающим сроком годности на новые.
Некоторые сопутствующие заболевания могут провоцировать обострение, ухудшать симптомы или затруднять лечение ИБС. Что делать?
На приеме у врача необходимо ему сообщить о всех известных сопутствующих заболеваниях. Особенно важны — перенесенный ранее инфаркт миокарда, любые операции на сердце, артериальная гипертония, сахарный диабет и другие эндокринные болезни, а также сердечная недостаточность, анемия и другие болезни крови, язвенная болезнь желудка и двенадцатиперстной кишки. И только после этого назначается лечение.
Нужно ли хранить свою медицинскую документацию?
Конечно, нужно. Храните дома все выписки из стационаров, электрокардиограммы, копии лабораторных анализов и протоколов инструментальных исследований, если они проводились. Во время планового визита в поликлинику, при госпитализации, при вызове “Скорой помощи” обязательно покажите эти документы врачу. Сравнение данных с предыдущими показателями очень важно и может иметь решающее значение для правильного диагноза и лечения.
Храните дома все выписки из стационаров, электрокардиограммы, копии лабораторных анализов и протоколов инструментальных исследований, если они проводились. Во время планового визита в поликлинику, при госпитализации, при вызове “Скорой помощи” обязательно покажите эти документы врачу. Сравнение данных с предыдущими показателями очень важно и может иметь решающее значение для правильного диагноза и лечения.
Основной принцип лечения ИБС — придерживаться здорового образа жизни.
Здоровый образ жизни позволит устранить многие факторы риска и снизить риск тяжелых осложнений. Конечно, отказ от курения и снижения избыточного веса. Повышение уровня физической активности с учетом возраста человека. Необходимо постоянное соблюдение диеты с низким содержанием жиров, ограничение или полный отказ от алкоголя. В связи с тем, что ИБС это постепенное сужение одного или нескольких сердечных сосудов атеросклеротическими бляшками, нужен регулярный самоконтроль артериального давления, частоты пульса и контроль за уровнем холестерина.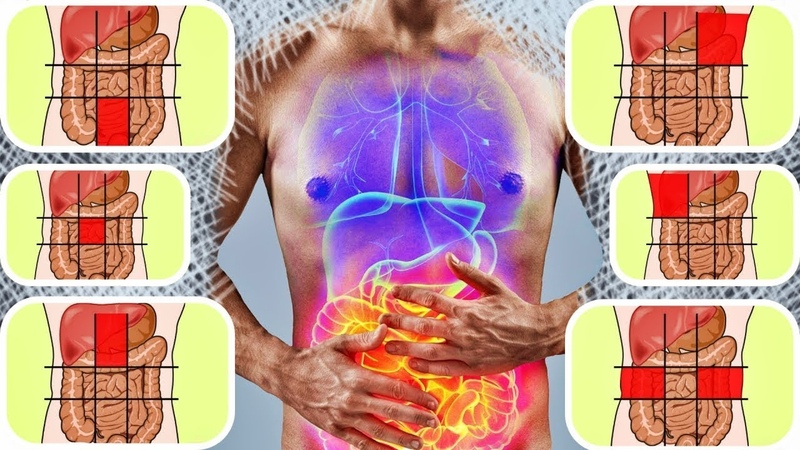 Поэтому рекомендую соблюдать врачебные рекомендации, которые снизят не только риск тяжелых осложнений, но и улучшат самочувствие и повысят работоспособность.
Поэтому рекомендую соблюдать врачебные рекомендации, которые снизят не только риск тяжелых осложнений, но и улучшат самочувствие и повысят работоспособность.
Статья подготовлена заведующим кардиологическим отделением Андросовичем А.Н.
Боль после еды в правом подреберье
В правом подреберье, то есть под двумя нижними ребрами с правой стороны надчеревной зоны живота, находятся желчный пузырь, часть печени и двенадцатиперстной кишки, а чуть глубже – поджелудочная железа (ее часть, именуемая хвостом).
Также на правую подреберную область проецируются верхний отдел правой почки, часть тонкого кишечника и печеночный изгиб ободочной кишки, которая является частью толстого кишечника.
Так что боль после еды в правом подреберье может быть вызвана патологическими процессами, в которые вовлечен любой из расположенных здесь органов.
Причины боли после еды в правом подреберье
Как отмечают врачи-гастроэнтерологи, основными причинами боли после еды в правом подреберье являются такие заболевания, как холецистит, желчнокаменная болезнь, дискинезия желчного пузыря или желчевыводящих путей. Зачастую болевые ощущения, связанные с указанными болезнями, сопровождаются и другими симптомами, в первую очередь, тошнотой и рвотой.
Зачастую болевые ощущения, связанные с указанными болезнями, сопровождаются и другими симптомами, в первую очередь, тошнотой и рвотой.
Кроме того, боли после еды в правом подреберье могут быть следствием язвенной болезни желудка или двенадцатиперстной кишки, воспаления печеночной паренхимы (гепатита), а также жировой дистрофии печени. И каждому из этих патологических состояний присущи свои особенности.
Боль после еды в правом подреберье при холецистите
Чаще всего боль в правом подреберье после еды является признаком холецистита – острого или хронического воспалительного заболевания, которое поражает стенки желчного пузыря.
Типичная клиническая картина острого холецистита (калькулезного или некалькулезного, то есть с наличием или отсутствием камней в желчном пузыре) – схваткообразная острая боль в правом подреберье после еды. При этом боль иррадиирует в область правой лопатки, плеча и поясницы. Кроме боли человека мучают тошнота и рвота, может наблюдаться нарушение сердечного ритма. Приступ боли может быть настолько сильным, что способен привести к потере сознания.
Приступ боли может быть настолько сильным, что способен привести к потере сознания.
Специалисты объясняют данные симптомы боли после еды в правом подреберье спазмами желчного пузыря. Спазмы возникают по нескольким причинам: из-за закупорки (обтурации) желчного протока камнем, собственно воспаления стенки пузыря или наличия в его полости рубцов, а также вследствие функциональных нарушений моторики (дискинезии) шейки желчного пузыря, которая впадает в пузырный желчный проток.
Если острый холецистит катаральный (воспаление затронуло только верхний слой слизистой оболочки желчного пузыря) и не связан с камнями в желчном пузыре, то при соблюдении диеты и выполнении всех назначений врача через пару недель все нормализуется.
Но если острый холецистит калькулезный, то камень, застрявший в желчном протоке, способен привести к инфицированию стенки желчного пузыря с образованием гноя. Это флегмозный острый холецистит, при котором пациенты жалуются на тупую боль в правом подреберье после еды, озноб и повышение температуры, порой появляется пожелтение и сильный зуд кожи. При отсутствии лечения велика вероятность превращения флегмозного острого холецистита в гнойный (с температурой до +39°С, слабостью и признаками интоксикации) и даже гангренозный холецистит. При этой форме заболевания происходит некроз (омертвение) тканей стенки желчного пузыря, а боли могут уже не ощущаться. Через несколько суток желчный пузырь может просто разорваться, что приводит к перитониту.
При отсутствии лечения велика вероятность превращения флегмозного острого холецистита в гнойный (с температурой до +39°С, слабостью и признаками интоксикации) и даже гангренозный холецистит. При этой форме заболевания происходит некроз (омертвение) тканей стенки желчного пузыря, а боли могут уже не ощущаться. Через несколько суток желчный пузырь может просто разорваться, что приводит к перитониту.
При хроническом холецистите у пациентов возникает тянущая боль в правом подреберье после еды, которая имеет не столь интенсивный характер, как при острой форме заболевания. К тому же тошнота и рвота бывают довольно редко. Основная причина хронического воспаления желчного пузыря – все те же камни, а провоцируют приступ неумеренное и частое употребление жирной, острой и жареной пищи и спиртного. Медики рекомендуют соблюдать диету и во время приступа боли принимать препараты для снятия спазмов. А навсегда избавиться от хронического калькулезного холецистита можно лишь с помощью хирургического вмешательства – удаления желчного пузыря.
К числу причин хронического некалькулезного холецистита, при котором человека беспокоит ноющая боль после еды в правом подреберье, а также приступы тошноты, отрыжка горечью или вкус горечи во рту, относятся такие факторы, как условно патогенные бактерии и микробы (кишечная палочка, стрептококки, стафилококки), патогенные бактерии, различные вирусы, кишечные инвазии (аскариды, лямблии).
Следует отметить, что при попадании бактерий и паразитов (через кровь или лимфу) в желчные протоки возникает их воспаление – холангит>, при котоом боль в правом подреберье напоминает печеночную колику, кожные покровы желтеют и чешутся, язык обложен, температура тела повышена, а при пальпации заметно увеличение печени. Если холангит не лечить, то из желчных протоков воспалительный процесс распространяется на расположенную рядом печень с образованием в ней абсцессов. Госпитализация пациента с подозрением на холангит – срочная, так как все может закончиться обструкцией внепеченочных желчных путей (вторичным билиарным циррозом), печеночно-почечной недостаточностью или сепсисом.
Боль после еды в правом подреберье при желчнокаменной болезни и дискинезии желчного пузыря
Образование в желчном пузыре камней – результат повышения поступления холестерина в желчь, изменения ее состава и застоя в желчном пузыре и его протоках.
К классическим признакам проявления желчнокаменной болезни (холетиаза) относят появление во рту горького вкуса, а приступообразная острая боль в правом подреберье после еды возникает чуть позже и в основном после употребления в пищу жиров или алкоголя. Приступ боли – с ознобом, рвотой и общей слабостью – может длиться и нескольких минут, и несколько часов.
Ноющая боль после еды в правом подреберье может наблюдаться при функциональном расстройстве желчевыводящей системы – ослаблении сократительной способности (дискинезии) желчного пузыря и желчевыводящих путей. На наличие данной патологии, кроме боли, указывает горечь во рту, снижение аппетита, постоянное чувство усталости и плохое настроение.
Боль после еды в правом подреберье при язвах желудка и двенадцатиперстной кишки
Двенадцатиперстная кишка (дуоденум) огибает головку поджелудочной железы и является начальным отделом тонкой кишки. Симптомы боли после еды в правом подреберье, а также ночные боли и боли на пустой желудок типичны для язвы двенадцатиперстной кишки, точнее, ее верхней расширенной части – луковицы (bulbus duodeni).
Чаще всего язве двенадцатиперстной кишки предшествует ее воспаление – дуоденит. При эрозивной форме дуоденита сначала разрушается слизистая оболочка, а затем образуется язва. Кроме ноющих или режущих болей при данном заболевании отмечаются диспептические явления в виде отрыжки, тошноты, рвоты, чувства распирания в эпигастральной области, метеоризма, а также такие вегетативные симптомы, как слабость и повышенная потливость. При жалобах на сильную (кинжальную) боль и головокружение необходима срочная медицинская помощь, так как это признаки прободении язвы двенадцатиперстной кишки.
В зависимости от локализации поражения при язвенной болезни желудка (которая, как и гастрит, вызывается бактерией Helicobacter pylori) боли появляются вскоре после еды или через полтора-два часа после приема пищи, а при глубокой язве в антропилородуоденальной зоне желудка – даже ночью. Однако, как подчеркивают гастроэнтерологи-клиницисты, боль при данной болезни не является специфическим симптомом, а ее основные характеристики (сила, частота, локализация) зависят от многих факторов. В частности, пациенты ощущают боль после еды в правом подреберье в основном при локализации язвы в привратниковой части (выходном отделе) желудка.
Боль после еды в правом подреберье при воспалении поджелудочной железы
Поджелудочная железа – вторая по величине пищеварительная железа, и поджелудочный (панкреатический) сок – активный участник переваривания пищи. Причинами воспаления этой железы (панкреатита) считаются камни, острый холецистит, заболевания желчного пузыря, воспаление сосочка между поджелудочной железой и двенадцатиперстной кишкой, алкоголь, жирная и острая пища, длительное применение некоторых лекарств.
Боли при панкреатите бывают внезапными и очень сильными – с тошнотой, рвотой (с желчью), повышением температуры, учащенным сердцебиением и снижением артериального давления. Особенности и локализация боли: ощущение очага боли высоко под ложечкой; распирающая боль в правом подреберье с захватом левого; опоясывающие пульсирующие боли, вынуждающие пациента согнуться в «позу эмбриона».
Квалифицированное медицинское обследование в данной ситуации обязательно, поскольку симптомы боли после еды в правом подреберье при этом заболевании можно спутать с признаками острого пищевого отравления, прободной язвы, а также с приступом холецистита или аппендицита. Главный отличительный признак панкреатита – повышенное содержание пищеварительного энзима амилазы, выявляемого в сыворотке при проведении биохимического анализа крови.
Боль после еды в правом подреберье при гепатите
Гепатит – воспаление печени с некрозом участков ее ткани – вызывается целым рядом причин.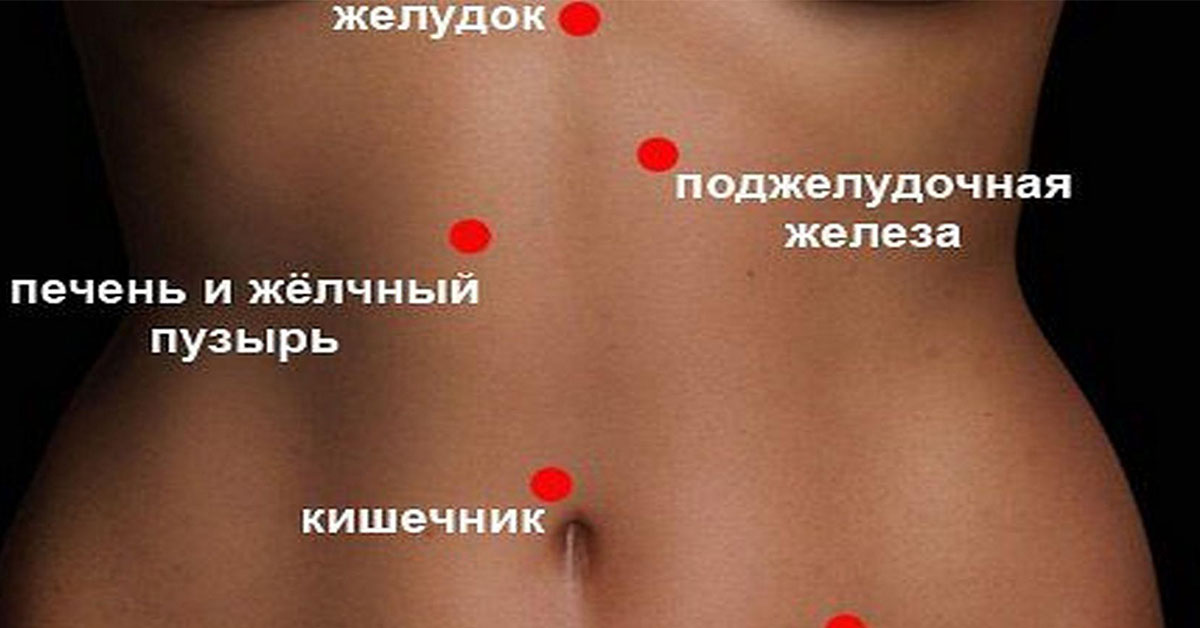 Это и вирусы гепатита, и злоупотребление алкоголем, и продолжительное медикаментозное воздействие на печень, а также нарушение оттока желчи из печени (холестатический гепатит).
Это и вирусы гепатита, и злоупотребление алкоголем, и продолжительное медикаментозное воздействие на печень, а также нарушение оттока желчи из печени (холестатический гепатит).
Кроме тянущей боли после еды в правом подреберье, в перечень признаков этого заболевания входят желтушность кожи и склер, кожный зуд, тошнота, горькая отрыжка, светлый кал и темная моча, общая интоксикация, повышение температуры и снижение общего тонуса организма.
Характерная черта хронического гепатита – длительное отсутствие явных симптомов. Но в ходе болезни они проявляются болями тянущего вида в правом подреберье, увеличением размеров печени, полной непереносимостью жирной пищи. При хронической форме гепатита происходит постепенное и необратимое замещение паренхиматозной ткани печени, состоящей из гепатоцитов, фиброзной соединительной тканью. В конечном результате это приводит к циррозу печени.
Боль после еды в правом подреберье при жировой дистрофии печени
Жировой гепатоз или токсическая дистрофия печени – заболевание хроническое. В большинстве случаев хронический жировой гепатоз является неизбежным последствием алкоголизма или отравления некоторыми ядовитыми веществами. Это заболевание также может развиваться при эндокринно обусловленной нехватке в организме белка и витаминов или при несбалансированном питании. При этом нарушению образования жиров в клетках печени часто сопутствуют такие патологии эндокринной системы, как сахарный диабет и тиреотоксикоз.
В большинстве случаев хронический жировой гепатоз является неизбежным последствием алкоголизма или отравления некоторыми ядовитыми веществами. Это заболевание также может развиваться при эндокринно обусловленной нехватке в организме белка и витаминов или при несбалансированном питании. При этом нарушению образования жиров в клетках печени часто сопутствуют такие патологии эндокринной системы, как сахарный диабет и тиреотоксикоз.
При жировом гепатозе происходит патологическая потеря жиров клетками печени (гепатоцитами), то есть дистрофия, которая приводит к некрозу гепатоцитов. Симптомами этой болезни являются расстройства всей системы пищеварения, общая слабость и головная боль, повышенная утомляемость (даже при незначительной физической нагрузке), тупая боль после еды в правом подреберье, увеличение и болезненность печени при пальпации.
Если не исключить действие повреждающих факторов и своевременно не начать лечение, дистрофия печени может привести к хроническому гепатиту и циррозу печени.
Диагностика боли после еды в правом подреберье
Поскольку боль – это симптом определенной болезни, то диагностика боли после еды в правом подреберье заключается в выявлении этой болезни. При постановке диагноза врачи основываются на анамнезе, клинической картине заболевания и результатах комплексного обследования пациента.
Среди необходимых для диагностики представленного спектра заболеваний обязательных анализов – клиническое и биохимическое исследование крови, а также определение наличия вирусов гепатита, уровня холестерина и других важных показателей крови.
Основными методами диагностических исследований данных патологий являются ультразвуковое исследование печени>, желчного пузыря и желчевыводящих путей, обзорная рентгенограмма органов брюшной полости и кишечника, рентгенологическое исследование с контрастными веществами (которое помогает выявить язвы), компьютерная томография желудка и поджелудочной железы, желчного пузыря и печени.
Так, для диагностики хронического холецистита чаще всего врачами используется УЗИ, холецистография и холангиография, которые дают возможность выявить камни, дифференцировать калькулезную и некалькулезную формы данного заболевания и увидеть состояние стенки желчного пузыря, толщина которой является главным критерием определения степени выраженности воспалительного процесса.
Кроме того, проводятся рентгеноскопия и эндоскопия всех органов, связанных с желчным пузырем и желчевыводящими путями, а также назначается обследование двенадцатиперстной кишки, поджелудочной железы и печени с помощью эхографии или лапароскопии.
При диагностике желчнокаменной болезни диагноз не может быть поставлен только на основе анализов крови, поэтому обязательно проводится ультразвуковое и рентгенологическое исследования желчного пузыря и его дуоденальное зондирование. А основной эндоскопический метод исследования в диагностике боли после еды в правом подреберье при гастрите и язвенной болезни – фиброгастроскопия, с помощью которой гастроэнтерологи могут определить состояние слизистой оболочки и взять для исследования ее образец (биопсию).
Лечение боли после еды в правом подреберье
Понятно, что при таком обширном списке причин боли после еды в правом подреберье, даже симптоматическое лечение не может быть одинаковым для всех. Терапия будет зависеть от того заболевания, которое вызывает боль, и целью комплексного лечения является устранение первопричины боли после еды в правом подреберье – с учетом характера проявления конкретной болезни, индивидуальных особенностей каждого пациента, его состояния и сопутствующих патологий.
Так что прием спазмолитических обезболивающих медпрепаратов применяется лишь для снятия спазма и болевого синдрома. А для избавления пациентов от их причины используется широкий спектр современных лекарственных средств, и их подбор и дозировка осуществляются лечащим врачом индивидуально.
К примеру, при терапии желчнокаменной болезни – при размере камней не более 2 см в диаметре – назначаются специальные препараты, способствующие их растворению. Если через год-полтора камни в желчном пузыре не исчезли, может быть назначено их удаление хирургическим путем (холецистэктомия).
Лечение дискинезии желчного пузыря и желчевыводящих путей проводится с помощью приема назначенных врачом желчегонных и спазмолитических лекарственных средств, а также специальной диетой. В лечении панкреатита (воспаления поджелудочной железы) применяются антиферментные лекарственные средства, спазмолитики, препараты с цитостатическим действием, а также лечебное голодание. А терапия хронического гепатита предполагает широкое применение дезинтоксикационных методик, прием противовирусных лекарственных средств и гепатопротекторов – препаратов, положительно влияющих на функцию печени.
Обязательным и важнейшим компонентом комплексного лечения боли после еды в правом подреберье является диета! Врачи рекомендуют уменьшить объем и калорийность употребляемой пищи и полностью исключить из рациона жирное, копченое, острое и жареное, отказаться от пряностей, консервов, алкоголя и газированных напитков.
Профилактика боли после еды в правом подреберье
К профилактическим мерам, направленным на предотвращение возникновения боли после еды в правом подреберье, относятся:
- снижение избыточной массы тела,
- правильный режим питания (небольшими порциями 4-5 раз в день),
- низкокалорийная диета,
- достаточное употребление жидкости (1,5-2 литра в день),
- ежедневная утренняя зарядка и посильная физическая нагрузка,
- отказ от алкогольных напитков.
Специалисты в области лечебного питания советуют при болезнях, которые сопровождаются болями после еды в правом подреберье, употреблять продукты, которые способствуют снижению уровня холестерина в крови и улучшению оттока желчи: гречневую и овсяную крупы, отруби, овощи, фрукты, ягоды, сухофрукты, растительные масла (кукурузное, оливковое, подсолнечное), кисломолочные продукты.
Все новости Предыдущая Следующая
Причины боли в солнечном сплетении: гастрит, панкреатит или камни в желчном | Здоровая жизнь | Здоровье
Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы.
С болью в верхней части живота – прямо в треугольнике под ребрами – сталкивался практически каждый житель большого города. Чаще всего боль в эпигастрии свидетельствует о заболеваниях органов пищеварительной системы.
Давайте для начала разберемся, какие именно органы здесь находятся. Это желудок, который переходит в двенадцатиперстную кишку. Слева за желудком находится поджелудочная железа, отвечающая не только за пищеварение, но и за гормональный контроль, – в частности, она вырабатывает инсулин, который необходим клеткам для усвоения питательных веществ. Здесь же находится селезенка, отвечающая за очистку крови и работу иммунитета. Правее от желудка плотно упакованы желчный пузырь и печень. Все эти органы (за редким исключением) могут быть источником боли с локализацией в эпигастральной области.
Глубинная суть пищеварения
Каждый ученик старших классов знает, что пищеварение происходит в желудке. Агрессивная соляная кислота атакует поступающую в желудок пищу, и та начинает расщепляться на легкоусвояемые составляющие.
| Не часто, но бывает | |
|---|---|
| Боль в эпигастрии может быть сигналом об инфаркте миокарда. Ведь в области солнечного сплетения находятся не только органы пищеварения – там рядом легкие и сердце. Так что острую боль в животе терпеть не следует. Не проходит, звоните в «скорую». Кроме того, боль в эпигастрии может быть неврологического происхождения. То есть в грудном отделе позвоночника тот или иной нерв оказался зажат между позвонками – и по нерву сигнал передается в живот. «Расшифровать» такую боль сможет врач-невропатолог после рентгена или КТ позвоночника. |
|
Но далеко не каждый выпускник школы знает, что человек без желудка может жить относительно нормально. Потому что здесь осуществляется только первая ступень переваривания. Намного более важные процессы происходят в следующем «отсеке» – двенадцатиперстной кишке. Сюда выходят протоки поджелудочной железы и общий желчный проток.
В желчном пузыре накапливается желчь, вырабатываемая печенью, и как только в двенадцатиперстную кишку поступает пища, желчь направляется туда же – помогать в переваривании. Не меньшую роль в пищеварении играет так называемый «панкреатический сок» – секрет поджелудочной железы, который также по протокам поступает в двенадцатиперстную кишку.
После того как пища «обработана» в двенадцатиперстной кишке, она отправляется на дальнейшее переваривание и всасывание в тонкой кишке.
Иллюстрация: Роман Борисов
Где сбой?
Как видно из достаточно схематичного описания пищеварительной системы, все в ней очень четко связано. И если где-то случился сбой, на него реагирует вся система.
Так что при первых же симптомах – боли и дискомфорте – требуется детальное обследование. Мы же рассмотрим самые распространенные заболевания, основной симптом которых – боль в эпигастрии.
Гастрит обыкновенный и не очень
Наиболее распространенное заболевание, вызывающее боль в области эпигастрия, – это гастрит, то есть воспаление слизистой оболочки желудка. По характеру течения заболевания гастрит бывает острый или хронический.
Опасность хронического гастрита состоит в том, что большинство случаев рака желудка развивается именно на фоне длительного течения этого, казалось бы, безобидного заболевания.
По типу выделяют поверхностный гастрит, при котором воспаляется только слизистая оболочка, и атрофический – в таком случае на фоне воспаления постепенно гибнут железы желудка, продуцирующие соляную кислоту.
| Как можно исследовать желудок? | |
|---|---|
| К сожалению, далеко не каждый человек может спокойно пройти гастроскопию. Испытание не из приятных. Поэтому сейчас одна из распространенных (правда, платных) услуг – гастроскопия во сне. Если у вас нет противопоказаний к общему наркозу, то вы можете с чистой совестью проспать все исследование и не получить негативных впечатлений. Еще один инновационный метод исследования заключается в том, что пациент глотает эндоскопическую капсулу. Маленький аппаратик отправляется в путешествие по пищеварительному тракту и по дороге «снимает кино». Из-за того, что такое исследование наименее травматично, максимально информативно (исследуется пищевод, желудок и весь тонкий кишечник), стоит оно значительно дороже всех альтернативных. | |
Выявить вид гастрита и, соответственно, определиться с лечением можно, к сожалению, только после исследования, в простонародье называемого «гастроскопия», – в процессе этой процедуры в верхние отделы желудочно-кишечного тракта вводится эндоскоп.
На самом деле исследование называется «эзофагогастродуоденоскопия», ведь в процессе процедуры врач исследует и пищевод, и желудок, и двенадцатиперстную кишку пациента. Очень важно провести это исследование максимально детально и качественно, так как гастрит очень часто «соседствует» с дуоденитом (воспаление двенадцатиперстной кишки) и с патологией пищевода.
Язва немая и кричащая
Последствием нелеченого гастрита и дуоденита может быть язва желудка или двенадцатиперстной кишки. В отличие от эрозии, язвы заживают с образованием рубца и могут сопровождаться тяжелыми осложнениями.
Вопреки расхожему мнению, язва может не сигнализировать о себе болью в эпигастрии – она может упорно молчать. Как и в случае с гастритом, единственный шанс точно установить диагноз язвенной болезни – это сделать гастроскопию.
Панкреатит – угроза жизни
Острая боль в эпигастрии может быть симптомом панкреатита – воспаления поджелудочной железы. Этот орган может вяло сигнализировать о проблеме регулярной несильной болью. И это значит, пора на обследование.
Но если же боль в эпигастрии стала практически нестерпимой, плюс к этому развиваются нарушения стула и рвота, в некоторых случаях – повышение температуры, значит, это острый панкреатит. А это показание к срочной госпитализации.
Панкреатит возникает, как правило, в случае, когда секрет поджелудочной железы (панкреатический сок) застаивается. Проток, по которому секрет должен перемещаться в двенадцатиперстную кишку, блокирован камнем, кистой, отеком или гноем. Но сок продолжает вырабатываться и с энтузиазмом переваривает саму железу. Поэтому при остром панкреатите промедление в прямом смысле смерти подобно.
Как ни странно, панкреатит часто атакует молодых людей, которые ведут активный образ жизни, любят вкусно поесть, иногда – выпить и, главное, подвержены постоянным стрессам.
| Интересно! | |
|---|---|
| Язвенной болезнью реже страдают вегетарианцы, чем люди, питающиеся мясом. Если «язвенник» увеличит содержание клетчатки в рационе, это снизит частоту обострений болезни. Последнее время врачи «назначают» клетчатку даже во время обострений язвы. | |
Диагностировать проблемы с поджелудочной железой можно заранее – до развития острого панкреатита – с помощью простого УЗИ и анализа крови. Если на УЗИ видны какие-то проблемы с поджелудочной, врач может назначить компьютерную томографию – исследование, которое дает послойное изображение железы и позволяет детально рассмотреть суть проблемы.
Камни в желчном пузыре
Как и панкреатит, желчнокаменная болезнь подозрительно молодеет. Если раньше о проблемах с камнями задумывались после 60, то сейчас пора обратить внимание на свой желчный пузырь уже в 30–35 лет.
Регулярный дискомфорт в области эпигастрия может сигнализировать о том, что есть проблемы с оттоком желчи. Чем более желчь густая, тем больше возможность образования камней. И это логично: сначала желчь образует сгустки, которые потом имеют шанс трансформироваться в камни. На этапе сгустков эту проблему можно решить с помощью препаратов – они разжижают желчь, и сгустки исчезают.
Но если же сгустки стали камнями, то тут только один выход – удаление желчного пузыря. После этой операции надо соблюдать особо строгую диету, чтобы «обучить» организм новой системе пищеварения. Если тщательно выполнять все предписания врача и в течение всей жизни соблюдать специальную диету, то со временем об отсутствии желчного пузыря можно забыть.
Но чтобы не доводить до операции, при первых симптомах – дискомфорте и боли в эпигастрии – надо пройти УЗИ. Чтобы врач смог как следует рассмотреть ваш желчный пузырь, надо подготовиться к УЗИ: приходить натощак и за 3 дня до исследования не есть газообразующую пищу.
Если болит живот: 7 тревожных сигналов
«Жизнь» и «живот» у древних славян обозначались, одним словом. И в этом была своя логика: все самое важное для жизни действительно хранится в животе… Ну, не считая, пожалуй, мозгов: они бы не выдержали той нагрузки, которая обычно приходится на пищеварительную систему.
Славяне (равно как и прочие народы, обитающие в нашем климате) любят поесть. Всегда любили и, по большому счету, были правы: работать приходилось тяжело и много, калорий расходовалось столько же – естественно, затраты нужно было восполнять. Для обогрева собственного тела тоже требовались дополнительные калории и защитные жировые прослойки. Поэтому обильное питание было едва ли не основным условием выживания.
Но если в древние времена этот здоровый аппетит как-то сдерживался зоной рискованного земледелия, налогами, оброками и набегами кочевников, то в эпоху ВТО нагрузка на живот существенно увеличилась. Здоровый аппетит остался, а сдерживающих факторов (ну, кроме совести) – уже никаких. Так что нет ничего странного, если каждый день в каком-нибудь месте живота что-нибудь бурчит, распирает и болит от перегрузок. Не факт, что болит именно орган пищеварения. Не мозг – это уж точно. Но в остальном нельзя быть стопроцентно уверенным. Кто-то там подает сигналы, пытаясь напомнить, что, не щадя живота своего, ты – в буквальном смысле – рискуешь жизнью. Расшифровать эти послания нам помогла Марина Якушева, врач-терапевт сети медицинских клиник «Семейная».
Болит под ложечкой, в самом верху по центру (1)
СИГНАЛ: Колющая, режущая острая боль, иногда отдает в область груди. Ей сопутствуют ощущение распирания в животе, метеоризм.
Скорее всего, это…
…гастрит. Если, конечно, исключить вероятность, что тебя кто-то бил кулаком под дых. Самая распространенная причина болезни – микроорганизмы Helicobacter pylori. Они терзают слизистую желудка похлеще, чем жгучий перец или алкоголь (кстати, тоже провокаторы гастрита). Гормоны стресса стимулируют избыточное выделение соляной кислоты в желудке – и вот тебе еще один фактор для развития воспаления. Потому в народе и бытует убеждение, что «язва – от нервов». При сильной и долгой боли действительно можно заподозрить уже не просто гастрит, а язву желудка или двенадцатиперстной кишки.
ПРИЧИНЫ ГАСТРИТА
Гастрит возможен при повышенной кислотности (гиперацидный) – с ним все ясно: кислота раздражает стенки желудка, и получается воспаление. А возможен и при пониженной (гипоацидный). Дело в том, что низкий уровень кислотности, во-первых, способствует благоденствию бактерий Helicobacter pylori, а во-вторых, не обеспечивает нормального переваривания пищи, допуская ее гниение.
Но, может, это и…
…инфаркт миокарда. Эта болезнь часто маскируется под «что-то с животом». Если боль к тому же отдает в левую руку, незамедлительно вызывай скорую!
…аппендицит. Он часто начинается с невнятной боли под ложечкой, а уже потом болевой сигнал переходит в правый бок и становится очень даже внятным. Вот почему при дискомфорте в животе обычно не рекомендуют принимать обезболивающие: это затруднит постановку диагноза. Может, все-таки скорую?
ЧТО ДЕЛАТЬ?
Ну, если обошлось без экстренной госпитализации, все равно как можно скорее запишись на прием к гастроэнтерологу или терапевту. И не отказывайся от гастроскопии: только эта процедура позволит поставить четкий диагноз и назначить лечение.
Болит правое подреберье (2)
СИГНАЛ: Резкая, острая боль, возникающая внезапно, сопровождающаяся чувством тяжести, тошнотой, рвотой, вздутием живота. Отдает в правое плечо. Длится в течение часа.
Скорее всего, это…
…желчная (печеночная) колика. Причиной тому камни, которые приводят к застою желчи. Спровоцировать приступ могут сильный стресс, праздничное застолье (пряное, жирное, спиртное), дальняя поездка на автомобиле по разбитой дороге и поза в наклоне (при мытье полов, сексе или упражнениях на растяжку).
Но, может, это и…
…инфаркт миокарда, особенно при наличии сердечно-сосудистых патологий.
ЧТО ДЕЛАТЬ? Вызови врача, не отказывайся от госпитализации (медики, скорее всего, будут на ней настаивать). Тебе нужно пройти обследование у хирурга, гастроэнтеролога, уролога. Обязательно сообщи врачу, если принимаешь противозачаточные таблетки – они могут стать причиной повторного приступа. Исключи из рациона жирную, соленую пищу и выпечку. Не ешь в течение 12 часов после приступа. Старайся контролировать свой вес – если есть лишние килограммы, начни от них избавляться.
СИГНАЛ: Ощутимый дискомфорт или тупая боль, потеря аппетита.
Скорее всего, это…
…Дискинезия желчевыводящих путей. То есть нарушение их моторики. Из-за этого возникают проблемы с поступлением желчи в двенадцатиперстную кишку, вследствие чего сбивается весь процесс пищеварения (в первую очередь – переваривание жиров).
Но, может, это и…
…острый гепатит А или В, обострение хронического гепатита С, а то и цирроз печени. Особенно стоит об этом подумать, если один из симптомов – светлый стул.
ЧТО ДЕЛАТЬ? Незамедлительно направляйся к гепатологу и гастроэнтерологу. Даже если самые страшные подозрения не подтвердятся, все равно тебе категорически запрещено переедать (даже по большим праздникам), диета должна быть дробной: пять-шесть раз в день, маленькими порциями, без жирного, копченого и острого. И, естественно, без алкоголя.
Болит правый бок на уровне талии (3)
СИГНАЛ: Сильная режущая боль, отдающая в низ живота, область половых органов. Она имеет волнообразное течение, то затухает, то обостряется.
Скорее всего, это…
…почечные колики. Причиной тому могут быть мочекаменная болезнь, перегиб мочеточника, воспаление. Будь аккуратна в стремлении похудеть. Излишняя худоба – один из провокаторов опущения почек у нерожавших женщин. Возникает недостаток забрюшинного жира, помогающего органам оставаться на своих местах.
Но, может, это и…
…воспаление яичников (аднексит).
…остеохондроз (особенно если боль отдает в поясницу).
…аппендицит.
ЧТО ДЕЛАТЬ? Если ты уже сталкивалась с похожей ситуацией, то прими обезболивающее или препарат, снимающий спазмы. Обязательно запланируй на следующий день визит к урологу. Боль появилась впервые? Стиснув зубы, без приема лекарств, дождись приезда скорой помощи. Чтобы точно поставить диагноз, запишись на консультацию к гинекологу, неврологу и хирургу.
Болит левое подреберье (4)
СИГНАЛ: Ноющая боль, набирающая интенсивность с течением времени. Иногда она как будто опоясывает туловище. Ей сопутствуют тошнота, диспепсия, вздутие живота. Особенно плохо бывает после приема жирной пищи, крепкого алкоголя.
Скорее всего, это…
…панкреатит – острый или хронический. Страдает поджелудочная железа. Из нее нарушается отток соков, содержащих пищеварительные ферменты. Они начинают воздействовать не на пищу, а на сам орган, приводя к его разрушению.
Но, может, это и…
…кровотечение при язве желудка и/или двенадцатиперстной кишки.
ЧТО ДЕЛАТЬ? Начни придерживаться диеты. Ешь маленькими порциями пять-шесть раз в день. Алкоголь под строгим запретом, никакого сливочного масла и наваристых бульонов. Если симптомы нарастают быстро, хуже становится с каждой минутой – позвони в скорую, требуется экстренная помощь хирурга.
Болит самая середина живота (5)
СИГНАЛ: Метеоризм, вздутие, бурление в животе, кратковременная ноющая боль.
Скорее всего, это…
…ты переела. Желудок, печень, кишечник и поджелудочная железа просто не справились с загруженным объемом – и теперь газы перемещаются по кишечнику, вызывая дискомфорт.
Но, может, это и…
…дисбактериоз. Жди, если ты болела и принимала антибиотики.
…лактазная недостаточность. Обрати внимание, не связаны ли описанные симптомы с употреблением молочных продуктов.
ЧТО ДЕЛАТЬ? Дойди до ближайшей аптеки и купи препараты, устраняющие метеоризм, ферменты, помогающие пищеварению.
Болит прямо под пупком (6)
СИГНАЛ: Бродячая боль «где-то тут». Сопровождается вздутием живота и расстройствами стула (чередование поноса и запора).
Скорее всего, это…
…синдром раздраженного кишечника. Такая увлекательная тема, что мы готовы посвятить ей отдельную страничку!
Но, может, это и…
…вирусные инфекции;
…гастродуоденит.
ЧТО ДЕЛАТЬ? Если поднимается температура, начинается рвота, срочно звони 03, прими энтеросорбенты, которые помогают вывести ядовитые вещества из организма, больше пей. А если рвоты и температуры нет, читай информацию на следующей странице.
Болит самый низ живота – посередине, слева или справа (7)
СИГНАЛ: Тянущая боль.
Скорее всего, это…
…воспаление придатков.
Но, может, это и…
…эндометриоз.
…цистит.
…внематочная беременность.
…просто запор на фоне синдрома раздраженного кишечника.
ЧТО ДЕЛАТЬ? Смело начинай с визита к гинекологу. И – в любом случае – никогда, ни в коем случае, не занимайся самолечением.
Для чего нужны ферменты
Ферменты (они же энзимы, они же закваска – это если с латыни перейти на греческий или на русский) – белки, ускоряющие протекание биохимических реакций в организме. Последние, с участием ферментов, обеспечивают нас энергией для жизни и для синтеза клеток. Без этого жизнь в принципе невозможна. А пищеварение – в особенности.
Энзимы производятся как самим организмом – например желудком, поджелудочной железой или клетками тонкого кишечника, – так и микроорганизмами, населяющими кишечник и другие органы. Всего в процессе пищеварения участвуют более 20 ферментов. Многие из них начинают работать только в присутствии партнеров – коферментов (обычно это витамины и минеральные вещества, поступающие с пищей).
Энзимы – очень неустойчивые вещества: чуть что, распадаются. Поэтому им важны определенная кислотность и температура (вот почему, кстати, у большинства людей при высокой температуре падает аппетит). Когда ты ешь много жирного, острого, копченого, соленого – ты изменяешь кислотность. А если ты потребляешь здоровую пищу, но в нездоровых количествах, то стандартной дозы ферментов не хватает для ее переваривания.
Реклама на этот случай предлагает получать дополнительные энзимы из таблеток. Но доктор Якушева предупреждает: «Регулярно принимать ферменты необходимо, если есть хронические заболевания поджелудочной железы. Время от времени можно принимать их, чтобы помочь пищеварению при острой кишечной инфекции или переедании… Но, если у тебя есть потребность в таблетках постоянно, значит, твоя диета значительно нарушена, и в организме уже есть какой-то сбой. То есть пора к доктору».
Источни
Язвенная болезнь желудка — Городская Больница
В организме человека проживает в среднем 2,5 кг бактерий. В подавляющем большинстве они безвредны, более того, даже полезны. Но есть среди них и те, что могут сильно навредить. Это печально известные хелико — бактерии. Они вызывают некоторые заболевания ЖКТ, и самое опасное из них — язвенная болезнь.
Хелико — бактерии могут попасть в организм человека еще в раннем возрасте; в первые три года жизни. Чаще всего дети получают инфекцию от матери, например, когда она облизывает соску и потом дает ее ребенку. Хотя в самом раннем возрасте заражение не происходит, потому что с грудным молоком малыш получает не только микроорганизмы, но и антитела — особые вещества, которые вырабатываются для защиты от бактерий и вирусов. Но как только заканчивается грудное вскармливание, микробы получают полную свободу. В результате у ребенка появляется понос и рвота. Поставить диагноз по таким неспецифическим признакам врачу трудно, и малыш не получает адекватного лечения. Так инфекция переходит в хроническую форму.
У взрослого человека инфицирование проходит незаметно, т.к. его иммунная система работает более эффективно, нежели у ребенка. Поэтому последствия вторжения вредоносных бактерий проявляются тогда, когда они уже хозяйничают в желудке.
Причины заболевания:
Собственно, поначалу ничего страшного не происходит: микроорганизмы живут тихо и спокойно, лишь иногда повышая кислотность желудочного сока. Но под действием неблагоприятных факторов:
— длительные стрессы;
— генетическая предрасположенность;
— 1-я группа крови;
— хронический гастрит, дуоденит;
— нарушение режима питания;
— чрезмерное курение и употребление крепких спиртных напитков;
— приема некоторых лекарственных препаратов.
И вот бактерии начинают мутировать (изменяться), в результате возникают штаммы, опасные для человека. Они повышают кислотность желудочного сока, вызывают воспаление слизистой желудка человека — гастрит. И если не лечиться развивается язвенная болезнь — это хроническое воспалительное заболевание с чередованием периодов обострения и выздоровления.
Симптомы:
Язвенная болезнь дает о себе знать острой, как ее называют гастроэнтерологи, кинжальной болью в верхней половине живота, под ложечкой. Она может возникнуть после длительного промежутка между приемами пищи (голодные боли), ночью, а иногда вообще без видимых причин. По мере развития заболевания боли приобретают опоясывающий характер, отдают в спину. Из-за нарушения пищеварения появляется отрыжка воздухом, пищей, тошнота, рвота. Также начинаются запоры, сочетающиеся с болью в толстом кишечнике и вздутием живота.
Кровотечения при язве характерны в основном для молодых людей, а у пожилых пациентов они могут указывать на возникновение опухоли.
Если у вас появились симптомы язвенной болезни, не медлите и обратитесь к гастроэнтерологу. Вам назначат обследование, а в дальнейшем и лечение.
Профилактика:
Заражения хелико — бактериями довольно просто избежать. Для этого необходимо соблюдать простые правила:
— несколько раз в день мойте руки с мылом и не пользуйтесь длительное время одним и тем же, так как бактерии быстро привыкают к одному виду мыла. Всегда носите с собой упаковку влажных салфеток, пропитанных антибактериальными жидкостями.
— имейте индивидуальный набор посуды
— не пользуйтесь чужими зубными щетками и не давайте свои принадлежности
— не увлекайтесь национальными кухнями мира, кардинальные изменения рациона могут дать импульс к появлению агрессивно настроенных хелико- бактерий
— старайтесь питаться свежеприготовленной пищей, причём домашней и как можно реже посещать заведения общественного питания
— не забывайте о том, что стрессы провоцируют заболевание
Мягкая диета:
Основу рациона, в период обострения, должны составлять протертые молочные, овощные, но без добавления капусты, крупяные супы, вареные овощи в виде пюре и паровых пудингов, протертые каши с маслом или молоком, отварная рыба нежирных сортов, паровые котлетки, отварная курица без кожи, свежий нежирный творог лучше протертый, яйца всмятку, омлеты, хлеб черствый белый, кисели, некрепкий чай, какао с молоком. Сократите потребление поваренной соли до одной четвертой чайной ложки в день. Питайтесь не реже 1-го раза в два часа, тщательно пережевывайте пищу, которая не должна быть слишком горячей или холодной. О жареных и острых блюдах придется забыть. Противопоказаны спиртные напитки. Необходимо отказаться от курения.
Врачи фито – терапевты советуют:
Смешайте по столовой ложке листья крапивы, эвкалипта, плодов шиповника, шалфея перемешать и заваривать 1 столовую ложку сбора кипятком — 200 миллилитров воды, настоять 30 минут. Пить по чайной чашке 3 раза в день.
Будьте здоровы и не забывайте – наше здоровье в наших руках! Будьте внимательны к своему здоровью!
Подборка материала инструктора по санитарно-гигиеническому воспитанию
Роньжиной Н.П.
Боль в эпигастрии (неустановленная причина)
Боль в эпигастрии – это боль в верхней части живота. Это может быть признаком болезни. К частым причинам относятся:
Кислотный рефлюкс (желудочная кислота, проникающая в пищевод)
Гастрит (раздражение слизистой оболочки желудка). Чаще всего это вызвано аспирином или НПВП, такими как ибупрофен, бактериями, называемыми H. pylori, или частое употребление алкоголя.
Язвенная болезнь
Воспаление поджелудочной железы
Желчный камень
Инфекция желчного пузыря
Боль может быть тупой или жгучей.Он может распространяться вверх к груди или спине. Могут быть и другие симптомы, такие как отрыжка, вздутие живота, судороги или голодные боли. Может наблюдаться похудание или плохой аппетит, тошнота или рвота.
Поскольку причина вашей боли еще не определена, вам могут потребоваться дополнительные анализы. Иногда врач будет лечить вас от наиболее вероятного состояния, чтобы увидеть, есть ли улучшения, прежде чем проводить дополнительные анализы.
Уход на дому
Лекарства
Антациды помогают нейтрализовать нормальные кислоты в желудке.Если вам не нравится жидкость, попробуйте жевательную. Вы можете обнаружить, что один работает для вас лучше, чем другой. Чрезмерное употребление может вызвать диарею или запор. Позвоните своему врачу, если у вас есть вопросы о ваших лекарствах или побочные эффекты.
Блокаторы кислоты (блокаторы h3) снижают выработку кислоты. Примерами являются циметидин и фамотидин.
Ингибиторы кислоты (ИПП) снижают выработку кислоты иначе, чем блокаторы. Вы можете обнаружить, что они работают лучше, но могут потребоваться немного больше времени, чтобы они вступили в силу.Примерами являются омепразол, лансопразол, пантопразол, рабепразол и эзомепразол. Многие из них доступны без рецепта или в виде дженериков.
Принимайте антацид через 30-60 минут после еды и перед сном, но не одновременно с блокатором кислоты.
Старайтесь не принимать НПВП, такие как ибупрофен. Аспирин также может вызывать проблемы, но если вы принимаете его для лечения сердца или по другим медицинским причинам, поговорите со своим врачом, прежде чем прекращать прием.
Диета
Если определенные продукты вызывают у вас боль, постарайтесь не есть их.Некоторые продукты могут ухудшить симптомы гастрита. Ограничьте или избегайте жирной, жареной и острой пищи, а также кофе, шоколада, мяты и продуктов с высоким содержанием кислоты, таких как помидоры, цитрусовые и соки (апельсин, грейпфрут, лимон).
Ешьте медленно и хорошо пережевывайте пищу перед тем, как проглотить. Симптомы гастрита могут усугубляться некоторыми продуктами питания.
Не употребляйте алкоголь. Это может вызвать раздражение желудка. Если у вас возникли проблемы с отказом от алкоголя, обратитесь к врачу за лечебными средствами.
Не употребляйте кофеин и табак. Это может задержать заживление и усугубить вашу проблему.
Старайтесь есть небольшими порциями, перекусывая между ними. Не ешьте много перед сном.
Держите пустой желудок в течение 2–3 часов перед тем, как лечь.
Подоприте изголовье кровати, если у вас появились симптомы, появившиеся в ночное время. Это помогает очистить пищевод от кислоты.
Последующее наблюдение
Наблюдайте за вашим лечащим врачом или в соответствии с рекомендациями.
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет одно из следующих событий:
Боль в животе усиливается или переходит в правую нижнюю часть живота
Появляется боль в груди или если она ухудшается или распространяется на грудь, спину, шею, плечо или руку
Частая рвота (не может удерживать жидкость)
Кровь в стуле или рвота (красный или черный цвет)
Ощущение слабость или головокружение, обморок или затрудненное дыхание
Лихорадка 100.4ºF (38ºC) или выше, или по указанию вашего лечащего врача
Вздутие живота
Симптомы ухудшения или новые симптомы
Диспепсия (расстройство желудка) – Новости здоровья потребителей
Что такое диспепсия?
Диспепсия, широко известная как несварение желудка, – это универсальный термин для обозначения боли или дискомфорта в верхней части живота. Все, от стресса до некоторых обезболивающих, может вызвать расстройство желудка, но после лечения и некоторых основных изменений образа жизни большинство людей может избавиться от этого.
Если у вас хроническая болезнь желудка, запишитесь на прием к врачу. Вы можете быть уверены, что он или она уже много раз сталкивались с этой проблемой. Каждый год примерно у каждого четвертого американца случается хотя бы один приступ несварения желудка.
Хотя многие люди употребляют диспепсию как синоним расстройства желудка, некоторые специалисты проводят различие между ними. Например, несварение желудка неспецифично: оно часто используется для описания чувства переполнения, вздутия живота или дискомфорта после еды.Напротив, диспепсия обычно связана с грызущей болью или дискомфортом в верхней части живота.
Каковы симптомы диспепсии?
Отличительным признаком диспепсии является грызущая или жгучая боль, обычно локализующаяся в желудке. Боль может быть безжалостной, но она также может исчезать и исчезать. (Это не относится к дискомфорту, вызванному синдромом раздраженного кишечника.) Вы также можете испытывать вздутие живота, тошноту, рвоту, изжогу и отрыжку.
В очень редких случаях диспепсия может быть признаком более серьезной проблемы.Немедленно обратитесь к врачу, если вы заметили какой-либо из этих предупреждающих знаков: непреднамеренная потеря веса, проблемы с глотанием, сильная рвота, черный стул (часто признак кишечного кровотечения), странная шишка или выпуклость в животе или сильная боль в верхней части живота. правый живот.
Что вызывает диспепсию?
Примерно в 60 процентах всех случаев нет очевидных органических заболеваний, инфекций или травм, которые могли бы объяснить боль. Но это не значит, что все неприятные ощущения находятся в вашей голове.В нашем кишечнике есть нервная система, которая отправляет и принимает сообщения от мозга (ось мозг-кишечник), и иногда нервные и мышечные ощущения в кишечнике могут различаться у некоторых пациентов с более чувствительной пищеварительной системой, что выражается в боли или дискомфорте. определенная область. Ваша диета также может быть фактором, наряду с тем, сколько вы занимаетесь физическими упражнениями.
Примерно каждый четвертый человек с диспепсией страдает язвой, открытой язвой на слизистой оболочке желудка или тонкой кишки. Эти язвы почти всегда вызваны либо нестероидными противовоспалительными препаратами (НПВП), такими как аспирин или ибупрофен, либо инфекцией, вызванной бактерией Helicobacter pylori .В некоторых случаях НПВП или H. pylori могут вызывать диспепсию без образования язвы.
НПВП – не единственные лекарства, которые могут раздражать желудок и вызывать расстройство желудка. Расскажите своему врачу о каждом лекарстве, которое вы принимаете, в том числе о безрецептурных продуктах, лечебных травах и алкоголе, поскольку они могут иметь побочные эффекты или взаимодействовать друг с другом, влияя на ваш желудок.
Кислотный рефлюкс – следующая по частоте причина диспепсии. В этом состоянии желудочная кислота попадает в пищевод.Люди с кислотным рефлюксом обычно страдают изжогой. Иногда они также могут испытывать боль в животе.
Многие люди винят в своем расстройстве желудка стресс. Но хотя стресс, несомненно, может усугубить ваши симптомы, он не может быть единственной причиной несварения желудка.
В худшем случае диспепсия может быть признаком рака желудка. Это состояние редко встречается в Соединенных Штатах, особенно среди людей моложе 50 лет. У людей с раком желудка обычно наблюдаются «тревожные» симптомы, такие как потеря веса, трудности с приемом того количества пищи, с которым раньше можно было легко справиться, черный стул или другие симптомы. это может быть признаком внутреннего кровотечения.
Как лечится диспепсия?
Врачи могут использовать несколько различных подходов к лечению диспепсии. У каждого есть свои плюсы и минусы, и ни одна стратегия не подходит для всех.
Для многих пациентов лечение начинается с простого анализа крови на H. pylori , бактерию, вызывающую язвы. Если тест окажется положительным, ваш врач назначит курс антибиотиков, чтобы убить микроб. Если тест отрицательный, то прием препаратов, блокирующих кислоту, таких как лансопразол (Превацид) и ранитидин (Зантак), должны принести быстрое облегчение.Обратной стороной этого подхода является то, что H. pylori часто безвреден, и многие пациенты в конечном итоге принимают антибиотики без уважительной причины.
Перед приемом наркотиков некоторые специалисты рекомендуют вам хорошенько взглянуть на свой образ жизни. В своей книге «Свобода от расстройства пищеварения» доктор Гэри Гитник описывает пациента за пациентом, которым помогли упражнения и изменение диеты. Гитник, соруководитель отдела болезней пищеварительной системы Калифорнийского университета в Медицинской школе Лос-Анджелеса, часто обнаруживает, что неправильные пищевые привычки – например, слишком много жира, кофеина и алкоголя и недостаточное количество цельнозерновых или фруктов и овощей – – являются первопричиной болей в животе.
Гитник предлагает пациентам вести дневник питания, чтобы видеть, влияет ли переедание или выбор неправильной пищи на их боль в желудке. Помимо продуктов, вызывающих расстройство желудка, причиной может быть курение, а также употребление кофе и алкоголя. Национальный информационный центр по заболеваниям пищеварительной системы, контролируемый Национальными институтами здравоохранения, рекомендует, если вы курите и не готовы бросить курить, по крайней мере, постарайтесь не курить перед едой.
Гитник категорически относится к упражнениям как к лекарству от многих пищеварительных симптомов и настаивает на том, что, если бы он мог дать только один рецепт, было бы им действовать.Он советует заниматься аэробикой по 30 минут каждый день. Просто убедитесь, что ваш распорядок дня не настолько энергичный и резкий, чтобы не усугубить ваши симптомы.
Если изменения в образе жизни не помогают – или если препараты, блокирующие кислоту, не работают или их действие исчезает после семи-десяти дней лечения, – ваш врач может назначить различные тесты, чтобы увидеть, есть ли более серьезная проблема на работе. Если вам больше 50 лет или у вас есть какие-либо симптомы серьезного заболевания, ваш врач может предложить эндоскопию – обследование, при котором тонкая трубка с крошечной камерой на конце вводится вам в горло, чтобы сделать снимки желудка.
Если вы принимаете лекарства, вызывающие расстройство желудка, ваш врач может предложить альтернативу. Например, ацетаминофен (тайленол) обычно легче переносится желудком, чем аспирин. (Тайленол обычно не рекомендуется людям, которые пьют три или более стакана или алкоголь в день, потому что он может вызвать повреждение печени.)
Наконец, вы можете сделать несколько шагов, чтобы дать желудку передохнуть. Если вы курите, бросьте. Курение блокирует естественный процесс заживления желудка и значительно увеличивает риск язвы.Кроме того, избегайте чрезмерного употребления алкоголя и постарайтесь снизить уровень стресса. Облегчение, которое вы получите, будет стоить затраченных усилий.
Список литературы
Bytzer P и NJ Talley. Диспепсия. Анналы внутренней медицины. Vol. 134: 815-822.
Американская академия семейных врачей. Диспепсия – что это такое и что с этим делать.
Гитник, Гэри, Мэриленд, Свобода от расстройства пищеварения , Three Rivers Press.
Американское онкологическое общество.Сколько людей заболевают раком желудка?
Каковы симптомы и признаки рака желудка?
У большинства пациентов с раком желудка на ранней стадии симптомы болезни отсутствуют. В других случаях пациенты с раком желудка могут принять свои симптомы за общий желудочный вирус. Когда признаки и симптомы рака желудка не очевидны, болезнь может перейти в запущенную стадию до того, как будет поставлен диагноз. Вот почему важно, чтобы пациенты, относящиеся к группе высокого риска, рассказали своим врачам о симптомах, которые могут быть признаками опухоли желудка.
Ранние признаки рака желудка
Ранние признаки рака желудка могут включать:
- Чувство сытости: многие пациенты с раком желудка испытывают чувство «сытости» в верхней части живота после небольшого приема пищи.
- Изжога: расстройство желудка, изжога или симптомы, похожие на язву, могут быть признаками опухоли желудка.
- Тошнота и рвота. У некоторых больных раком желудка наблюдаются симптомы, в том числе тошнота и рвота.Иногда рвота содержит кровь.
Другие общие симптомы рака желудка могут включать:
- Необъяснимая потеря веса. Отсутствие аппетита или необъяснимая потеря веса – частые признаки рака.
- Боль в животе: дискомфорт в животе или боль в животе над пупком могут быть симптомом опухоли желудка. Кроме того, опухоль или скопление жидкости в брюшной полости также могут быть вызваны раком желудка.
В большинстве случаев причиной этих симптомов является не рак желудка – это обычный дискомфорт, который может быть вызван такими состояниями, как язва, вирус желудка или даже тяжелая еда.Поскольку многие симптомы на ранней стадии можно легко игнорировать или отнести к более частой причине, поймать рак желудка до того, как он прогрессирует, может быть сложно.
Всем, кто испытывает симптомы рака желудка на ранней стадии, причина которых неизвестна или которые кажутся ухудшающимися, настоятельно рекомендуется записаться на прием к врачу. Независимо от того, связаны ли симптомы с раком желудка или чем-то еще, врачи могут помочь определить проблему и лечить ее должным образом.
Расширенные симптомы рака желудка
По мере того, как рак увеличивается в размерах и распространяется за пределы желудка, он может вызывать более заметные симптомы.Признаки и симптомы более запущенного рака желудка могут включать:
- Кровь в стуле
- Рвота
- Необъяснимая и непреднамеренная потеря веса
- Боль в животе
- Желтуха (пожелтение глаз и кожи)
- Скопление жидкости или отек в области живота
- Затрудненное глотание
Скрининг на рак желудка
Рак желудка трудно поддается лечению, потому что к моменту постановки диагноза он часто уже запущен.Медицинские организации США не рекомендуют обычное обследование для большинства людей, как в случае с другими видами рака, такими как рак груди или толстой кишки.
Однако люди с повышенным риском могут захотеть рассмотреть возможность скрининга на рак желудка. В некоторых случаях скрининг может помочь обнаружить рак на ранних стадиях, когда его легче лечить.
Хотя для определения преимуществ скрининга необходимы дополнительные клинические исследования, по данным Национального института рака, скрининг может быть полезен для людей со следующими факторами, повышающими риск развития рака желудка:
- Пожилые люди с хронической атрофией желудка или злокачественной анемией
- Люди, перенесшие операцию по удалению части желудка (частичная гастрэктомия)
- Люди с полипами желудка в анамнезе
- Люди с семейным аденоматозным полипозом (ФАП)
- Люди с наследственным неполипозным раком толстой кишки (HNPCC)
- Люди, в стране происхождения которых чаще всего заболевают раком желудка
Дополнительные факторы, которые могут увеличить риск развития рака желудка, включают:
- Имеющий в анамнезе хеликобактер пилори (H.pylori) инфекция желудка, кишечная метаплазия или вирус Эпштейна-Барра
- Соблюдение диеты с высоким содержанием соленых, копченых продуктов и низким содержанием фруктов и овощей
- Употребление в пищу продуктов, приготовленных или хранящихся ненадлежащим образом или небезопасно
- Быть старше
- Быть мужчиной
- Курение
- Наличие ближайшего родственника, больного раком желудка
Пациенты должны спросить своего врача обо всех факторах риска, чтобы определить, подходит ли им скрининг.
Кислотный рефлюкс, ГЭРБ или стенокардия: в чем разница?
07.11.2017
Tennova Healthcare предлагает советы по улучшению здоровья пищеварительной системыЭто ваш день рождения, и вы только что закончили праздновать сытным обедом и чашкой кофе. Дальше будет то, чего определенно не было в меню – худший случай изжоги, которую вы когда-либо испытывали. Но подождите … может ли эта боль быть чем-то более серьезным?
20–26 ноября – Неделя осведомленности о ГЭРБ, и компания Tennova Healthcare пользуется возможностью, чтобы рассказать сообществу о совпадающих симптомах кислотного рефлюкса, ГЭРБ и стенокардии, а также о шагах, которые необходимо предпринять для устранения дискомфорта в груди.
«Одна из наиболее сложных задач, стоящих перед поставщиками медицинских услуг, – это различать различные возможные причины боли в груди», – сказал Майкл Р. Эллис, доктор медицины, гастроэнтеролог из Tennova Healthcare. «Почти 20 процентов пациентов, которые обращаются к своему лечащему врачу по поводу дискомфорта в груди, имеют проблемы с желудочно-кишечным трактом. Но есть даже различия между возможными причинами, связанными с ЖКТ. Изжога, ГЭРБ и кислотный рефлюкс похожи, но не обязательно одинаковы.”
Кислотный рефлюкс – это обратный поток желудочной кислоты в пищевод (трубка, соединяющая горло и желудок). Во время эпизода кислотного рефлюкса вы можете почувствовать отрыгивание пищи или кислую жидкость в задней части рта или почувствовать жжение в груди.
ГЭРБ, или гастроэзофагеальная рефлюксная болезнь, является более тяжелой и хронической формой кислотного рефлюкса. Наиболее частый симптом ГЭРБ – частая изжога. Другие признаки и симптомы могут включать срыгивание кислой пищей или жидкостью, затрудненное глотание, кашель, хрипы и боль в груди, особенно когда вы ложитесь ночью.
Иногда изжогу или рефлюкс можно лечить с помощью безрецептурных антацидов или лекарств, таких как блокаторы h3-рецепторов (например, Pepcid AC) или ингибиторы протонной помпы (например, Prilosec). Но если состояние становится хроническим или вы подозреваете, что у вас ГЭРБ, поговорите со своим врачом о некоторых минимально инвазивных процедурах, которые могут принести облегчение.
Стенокардия может быть признаком более опасного сердечного заболевания. Стенокардия – это боль или дискомфорт в груди, возникающие, если участок сердечной мышцы не получает достаточно богатой кислородом крови.Это может быть ощущение давления или сдавливания в груди. Может даже возникать ощущение несварения желудка. Боль при стенокардии также может возникать в плечах, руках, шее, челюсти или спине.
«Иногда даже врачам трудно отличить симптомы стенокардии, изжоги или сердечного приступа», – сказал доктор Эллис. «Не существует одного симптома, который мог бы надежно отличить одно заболевание от другого, поэтому, если есть сомнения, проверьте его».
Хотя различные симптомы частично совпадают, есть некоторые индикаторы, общие и уникальные для ГЭРБ и стенокардии.Если боль в груди сосредоточена под грудиной, усиливается при нагрузке, улучшается при отдыхе или распространяется в обе руки, это, скорее всего, стенокардия. Боль в груди, усиливающаяся в положении лежа или наклонах, с большей вероятностью вызвана ГЭРБ. Существуют также определенные диагностические и физические данные, которые могут указывать на то или иное состояние.
«Если у пациента аномально низкое кровяное давление, у него обильное потоотделение, избыток жидкости в легких или аномальные тоны сердца, у нас больше шансов заподозрить стенокардию», — сказал Эллис. «Если боль усиливается при надавливании на ямку желудка или уменьшается с помощью антацидов, диагноз более вероятен ГЭРБ».
Если вы страдаете от ГЭРБ или просто случайной изжоги, вот несколько простых изменений в диете и образе жизни, которые вы можете внести, которые часто решают проблему без лекарств или лечения:
- Бросьте вызов гравитации. Не ложитесь в течение трех часов после еды. Именно тогда производство кислоты находится на пике.Планируйте ранний ужин и избегайте перекусов перед сном.
- Ешьте небольшими порциями (особенно в конце дня). Сделайте полдник своим основным приемом пищи в течение дня.
- Поэкспериментируйте с триггерной пищей. Продукты, вызывающие рефлюкс, различаются от человека к человеку. Начните с отказа от жирной пищи, лука и шоколада. Кофе, кола, томаты и соки цитрусовых также могут раздражать пищевод или стимулировать избыточное производство кислоты в желудке. Старайтесь отказываться от одного или двух продуктов за раз, пока не найдете то, что лучше всего подходит для вас.Мята перечная может расслабить круговую мышцу между пищеводом и желудком (нижний сфинктер пищевода) и позволить желудочной кислоте мигрировать в пищевод.
- Следите за своим весом. Потеря даже небольшого веса может уменьшить интенсивность или частоту симптомов. Избыточная прибавка в весе и давление в животе во время беременности – частая причина рефлюкса. Как правило, после потери веса после родов это заболевание проходит.
- Снизьте уровень стресса. Стресс усиливает рефлюкс. Практика йоги или медитации – отличное немедицинское лечение случайного или умеренного рефлюкса.
«Вам не обязательно жить с изжогой или желудочным дискомфортом», – сказал доктор Эллис. «Эти состояния встречаются чаще, чем вы думаете, и врач может помочь вам обнаружить как причину, так и решение».
Суть в том, что, если у вас нет значительных факторов риска – или у вас нет диагноза – сердечного заболевания, наиболее вероятной причиной вашей боли после большого праздничного обеда является изжога.Но если боль незнакома и причина неясна, немедленно позвоните в службу 9-1-1.
Чтобы получить дополнительную информацию или найти врача, специализирующегося на здоровье желудочно-кишечного тракта, позвоните по телефону 1-855-TENNOVA (836-6682).
О компании Tennova Healthcare
Одна из крупнейших сетей здравоохранения штата, Tennova Healthcare, включает 16 больниц и более 115 врачебных клиник. Объединенная сеть насчитывает примерно 2600 лицензированных коек, 2800 врачей в объединенном активном медицинском штате и 9000 сотрудников, с более чем 70 000 госпитализаций и 465 000 посещений отделений неотложной помощи ежегодно.
Боль в желудке и сердечный приступ
Сердечные приступы – это не всегда драматическая сцена, когда человек падает в обморок от сильной сокрушительной боли в груди. Вместо этого у вас может быть нечеткая боль в животе, несварение желудка или изжога. Хотя боль в животе может быть вызвана множеством других заболеваний, борьба с изжогой или сердечным приступом отнимает у вас драгоценное время. Будьте осторожны и обратитесь за помощью, если у вас есть сомнения.
Как связаны боли в животе и сердечный приступ?
Сердечный приступ обычно вызывается сгустком крови, который образуется в коронарной артерии. Это блокирует приток крови к сердцу и часто вызывает спазматическую или сжимающую боль в центре груди. Иногда эта боль может распространяться на верхнюю часть живота (верхнюю часть живота).
Хотя на самом деле боль исходит от сердца, вы можете ощущать ее только в области живота, а не в груди.Боль, которая может усилиться даже при незначительной активности, также может распространиться на левое плечо и руку. Это чаще встречается у женщин, чем у мужчин. Вы также можете почувствовать тошноту или тошноту в желудке и рвоту.
Что еще могло вызвать боль в животе?
Боль в животе при сердечном приступе легко спутать с другими проблемами, особенно если это происходит без боли в груди. Известно, что следующие заболевания и состояния вызывают боль в желудке, напоминающую сердечный приступ:
Кислотный рефлюкс или гастроэзофагеальная рефлюксная болезнь (ГЭРБ) , резервное копирование содержимого желудка и кислот в пищевод
Изжога, чувство жжения в животе или груди за грудиной из-за проблем с перевариванием пищи
Расстройство пищеварения в области желудка, вызванное проблемами с пищеварением.Вы можете почувствовать вздутие живота и видимую опухоль.
Язвенная болезнь , повреждение слизистой оболочки желудка или верхней части тонкой кишки
Гастрит , раздражение слизистой оболочки желудка
Панкреатит , воспаление поджелудочная железа
Болезнь желчного пузыря , включая холецистит (воспаление желчного пузыря) или холедохолитиаз (прохождение камней в желчном пузыре)
Гепатит , инфекция или воспаление печени
Холодный пот
Чувство головокружения, головокружения или потери сознания
Усталость или слабость
Тошнота и рвота
Боль в плечах, плечах, руках спина, зубы или челюсть
Боль, давление, сдавливание или любые неприятные ощущения в груди
Проблемы с дыханием, такие как одышка или ощущение, что вы не можете отдышаться
Потный, бледный , холодная или липкая кожа
- Напряжение живота: Стресс имеет тенденцию вызывать сильное напряжение в животе.Это напряжение может утомить мышцы живота и вызвать внутреннее чувство дискомфорта.
- Пищеварение: Стресс влияет на уровень гормонов, а гормоны используются для улучшения пищеварения. Когда вы находитесь в состоянии стресса, это может привести к гормональному дисбалансу, что может привести к расстройству желудка, что может привести к вздутию живота, боли в кишечнике и многому другому.
- Синдром раздраженного кишечника: Было обнаружено, что тревога является одной из наиболее вероятных причин синдрома раздраженного кишечника или СРК. СРК возникает, когда пищеварительная система вашего организма плохо функционирует без определенной первопричины; это может вызвать нарушение дефекации и дискомфорт в животе.
- Фрукты
- Овощи
- Вода / увлажнение
- Цельнозерновые углеводы
- Чувство головокружения
- Легкий дискомфорт в желудке
- Усталость
Когда мне следует позвонить своему врачу или в службу 911?
Обратитесь к врачу, если у вас продолжающаяся боль в животе от легкой до умеренной.
Непосредственно перед или во время сердечного приступа некоторые люди, как известно, испытывают смутное беспокойство или нервозность или глубокое чувство страха или гибели. Позвоните 911 , если у вас возникла внезапная или сильная боль в животе в связи с этими чувствами или любым из следующих симптомов:
Люди с болью в животе, вызванной сердечным приступом, часто не звонят в службу экстренной помощи, поскольку считают, что их боль вызвана незначительной проблемой.Вы также можете подождать, чтобы увидеть, исчезнет ли он сам. Однако без быстрого лечения сердечный приступ может быстро вызвать необратимое повреждение сердца и смерть. Не сомневайтесь. При сердечном приступе на счету каждая секунда, и медперсонал предпочел бы, чтобы вы позвонили в службу 911 из-за проблем с желудком, чем игнорировали возможный сердечный приступ.
Не садитесь за руль в больницу и не позволяйте никому водить вас. Позвонить в службу 911 – это самый быстрый способ вылечить сердечный приступ, потому что врачи скорой помощи начнут лечение, как только они приедут.Ваши медики сразу же уведомят больницу, чтобы сотрудники неотложной помощи были готовы продолжить лечение, когда вы приедете. Они будут относиться к вам, как к сердечному приступу, пока результаты анализов не покажут обратное.
Не думайте, что ваша необъяснимая боль в животе – безобидная проблема. Получите лечение, которое вам нужно быстро, чтобы жить долгой и здоровой жизнью.
Расшифруйте проблемы с желудком
1. Кислотный рефлюкс
Что это такое: Кислота течет из желудка обратно в горло.Он поражает 20 процентов взрослых не реже одного раза в неделю.
Каково это: Боль или жжение под грудиной, которые обычно усиливаются после еды или когда вы ложитесь, говорит Дэвид Пеура, доктор медицины, бывший председатель Национального альянса по изжоге.
Fix it: Если вы чувствуете ожог лишь несколько раз в год, лечите его антацидами, например Tums. Если вы получаете его пару раз в неделю, у вас может быть гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Врач может определить, поможет ли вам лекарство для снижения выработки кислоты.
2. Аппендицит
Что это такое: Воспаление аппендикса, узкий, похожий на палец мешочек, прикрепленный к толстой кишке. Около 10 процентов людей когда-нибудь в жизни будут иметь с этим проблемы.
Каково это: Тупой дискомфорт в районе пупка, переходящий в правую нижнюю часть живота. Со временем это становится чрезвычайно болезненным, а ходьба усиливает боль.
Исправить: Немедленно обратитесь в отделение неотложной помощи! Вам нужна операция, чтобы выдернуть аппендикс.Если вы будете ждать слишком долго, он может разорваться, извергнув бактерии во все внутренности, что отвратительно и опасно для жизни.
3. Камни в желчном пузыре
Что это такое: Самородки размером с мяч для гольфа в желчном пузыре, мешочке, соединенном с печенью и тонкой кишкой. Состоящие из затвердевшего холестерина и желчи (жидкости, которая помогает переваривать жиры), они вызваны диетой с высоким содержанием жиров или желчным пузырем, который не опорожняется должным образом. Женщины более склонны к их развитию, чем мужчины – до 20 процентов женщин в какой-то момент имеют их.
Как они себя чувствуют: Острая боль в верхней средней части живота, которая перемещается в правый бок, под грудную клетку. Боль может усиливаться после еды.
Исправить: Если боль не проходит в течение нескольких часов или у вас поднялась температура или у вас рвота, обратитесь к врачу. Она может диагностировать камни в желчном пузыре с помощью компьютерной томографии или ультразвукового исследования. Вам может потребоваться операция по удалению желчного пузыря.
4. Синдром раздраженного кишечника (СРК)
Что это такое: Нарушение функции нервов, контролирующих кишечник, с которым сталкиваются 20 процентов взрослых.
Каково это: Тошнота, вздутие живота, диарея или запор и спазмы в нижней части живота. Эти симптомы, как правило, уменьшаются при опорожнении кишечника, говорит Лорен Герсон, доктор медицины, доцент медицины Медицинской школы Стэнфордского университета.
Исправить: Посетите врача, который, вероятно, пропишет вам спазмолитическое средство, чтобы отрегулировать ваше желание идти и уменьшить общий дискомфорт.
5. Язва
Что это такое: Язва на слизистой оболочке желудка.В какой-то момент жизни он будет у 10 процентов населения.
Каково это: Жгучая боль в животе, которая приходит и уходит, но усиливается, когда вы голодны.
Fix it: Если вы принимаете нестероидные препараты, такие как аспирин или ибупрофен, немедленно прекратите, говорит Пеура – эти лекарства разъедают слизистую оболочку желудка. Обратитесь к врачу; вам могут понадобиться антибиотики, чтобы убить вызывающие язву бактерии, или даже хирургическое вмешательство.
6. Непереносимость лактозы
Что это такое: Дискомфорт после употребления молочных продуктов из-за дефицита фермента, переваривающего лактозу, сахара, содержащегося в молочных продуктах.
Что, если вы чувствуете: Тошнота, судороги, вздутие живота, газы и / или диарея от 30 минут до двух часов после еды или употребления продуктов, содержащих лактозу.
Исправить: Пейте меньше молока или пейте его с другими продуктами, чтобы замедлить процесс пищеварения. Попробуйте поэкспериментировать с ассортиментом молочных продуктов. Твердые сыры, такие как швейцарский или чеддер, содержат небольшое количество лактозы и обычно не вызывают симптомов. Важное примечание для людей с непереносимостью лактозы: поскольку молочные продукты являются одними из наиболее распространенных источников кальция, убедитесь, что вы получаете достаточно этого важного минерала из других частей своего рациона.
7. Болезнь Крона
Что это такое: Наиболее распространенное из группы заболеваний, называемых воспалительной болезнью чаши. Болезнь Крона обычно поражает конец тонкой кишки и толстую кишку.
Каково это: Постоянные боли в животе, диарея, похудание, иногда повышенная температура. Вы можете обнаружить кровь в стуле.
Исправить: Болезнь Крона чаще всего встречается у людей в возрасте до 30 лет. Хотя она поддается лечению, лекарства нет. Лечение включает в себя противовоспалительные препараты и стероиды, которые вам, возможно, придется принимать в течение нескольких лет или всю жизнь.
8. Колит
Что это такое: Распространенный тип воспалительного заболевания кишечника, поражающий только толстую и прямую кишки. Болезнь молодого человека чаще всего диагностируется к 30 годам.
Каково это: Боль или спазмы в животе, кровавая диарея, острая потребность в дефекации, потеря веса, тошнота, а иногда и рвота.
Исправить: Если симптомы легкие, лечите симптомы лекарствами, отпускаемыми без рецепта. В тяжелых случаях вам, возможно, придется принимать противовоспалительные препараты или стероиды.
9. Целиакия
Что это такое: Заболевание пищеварительной системы, которое повреждает тонкий кишечник из-за непереносимости глютена, белка, содержащегося в пшенице, ржи и ячмене. Глютеновая болезнь, которую часто ошибочно принимают за СРК, в настоящее время считается одним из наиболее распространенных желудочно-кишечных расстройств.
Каково это: Спазмы, вздутие живота и диарея. Более серьезные симптомы включают анемию, остеопороз и даже бесплодие.
Fix it: Избегайте пиццы – лекарство от целиакии – безглютеновая диета.К счастью, в наши дни доступно множество отличных продуктов без глютена.
10. Заболевание щитовидной железы
Что это такое: Дефицит или переизбыток гормонов, выделяемых щитовидной железой. Слишком много может ускорить ваш метаболизм; слишком мало может сделать его вялым.
Каково это: Гиперактивная щитовидная железа может вызвать диарею; вялость щитовидной железы может вызвать запор. Другие симптомы широко варьируются как для гипер-, так и для гипотиреоза, но могут включать потерю или увеличение веса, учащенное сердцебиение или снижение энергии, нервозность или депрессию, выпадение волос и многое другое.
Исправить: Ваш врач, вероятно, пропишет гормональный препарат для регулирования работы щитовидной железы. Иногда в тяжелых случаях требуется хирургическое вмешательство.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Как остановить тревогу Боль и спазмы в животе
Тревога – это сложное расстройство, которое может оказывать сильное влияние на тело, а не только на разум.Стресс, который вызывает тревога, может привести к множеству различных проблем. Одна из самых распространенных среди них – это боль в животе.
Боль в животе, спазмы желудка и дискомфорт в кишечнике, которые трудно описать, могут быть результатом постоянного беспокойства.
Диагностика боли в желудке, связанной с тревогой
Боль в животе, вызванная тревогой, трудно диагностировать врачам, потому что боль и несварение желудка по-прежнему являются реальными физическими реакциями – такими же реакциями со стороны вашего тела, которые возникли бы, если бы у вас была физическая или органическая проблема со здоровьем.
Если боль в животе сильная или сопровождается лихорадкой или другими симптомами, безусловно, рекомендуется посетить врача. Но тревога действительно может вызвать боль в животе, которая может привести к расстройству желудка.
Примеры проблем с желудком, связанных с тревогой
Беспокойство вызывает множество проблем, которые могут вызывать различные виды дискомфорта в животе. Вот несколько примеров:
Тревога также высвобождает гормон стресса (кортизол), который заставляет организм вырабатывать дополнительные уровни желудочной кислоты. Эта кислотность вызывает раздражение слизистой оболочки пищевода, что может привести к боли в животе, тошноте и рвоте, а в тяжелых случаях – к язвам, вызванным стрессом. Это лишь некоторые из способов, которыми тревога может вызвать боль или неприятные ощущения в желудке.
Может ли стресс вызвать боль в желудке?
Беспокойство и стресс тесно связаны. Но это технически разные условия.Можно испытать значительный стресс, не испытывая беспокойства. Однако причины боли в животе от стресса схожи. Мышечное напряжение, проблемы с пищеварением – все это также вызвано стрессом и может способствовать боли в животе.
Как узнать, что это тревога, а не язва?
Нередко обнаруживается, что вы обеспокоены тем, что ваша борьба с болью в животе вовсе не вызвана тревогой или стрессом. Например, вы можете быть обеспокоены тем, что вместо беспокойства вы действительно боретесь с язвой.
Только врач может определить, вызвана ли ваша боль язвой, но есть некоторые подсказки. Самый четкий сигнал – наличие крови в стуле или кислотная отрыжка (если у вас еще и кислотный рефлюкс). Часто это явный признак язвы. Кроме того, если боль или дискомфорт возникают после еды и не связаны с аналогичным заболеванием, ГЭРБ (изжога / кислотный рефлюкс), возможно, у вас язва.
Однако это осложняется тем фактом, что язвы могут быть вызваны длительным стрессом и тревогой, поскольку они стимулируют выработку дополнительной кислоты в желудке.Этот избыток кислоты в желудке разрушает слизистую оболочку желудка или кишечника и вызывает открытые раны, которые могут нанести вред вашему здоровью.
Боль в желудке и долгосрочное здоровье
Из-за избытка кислоты в желудке и изменений в способе переваривания питательных веществ в организме боль в желудке, вызванная тревогой, может стать проблемой, если ее не лечить. Язвы – лишь один пример. Некоторые люди испытывают изжогу из-за беспокойства, а другие едят реже, давая своему организму меньше питательных веществ.
Боль в животе, вызванная тревогой и стрессом, редко бывает опасной, но ее все же важно лечить, потому что ее влияние на ваше долгосрочное здоровье, если ее не лечить, может быть труднее контролировать.
Когда наиболее вероятно возникновение боли в желудке?
Если вы испытываете беспокойство, боль в животе может возникнуть в любое время, даже если беспокойства нет. Однако многие люди испытывают боли в животе во время панических атак.
Точная связь между приступом паники и болью в животе не ясна, за исключением того факта, что во время панической атаки ваше тело испытывает значительный стресс, а ваши гормоны часто перегружены. Кроме того, люди с приступами паники склонны к гипервентиляции, что может привести к появлению симптомов, вызывающих боль в животе.
Существуют ли продукты, уменьшающие боль в желудке?
Боль в животе, связанная с тревогой, обычно не является результатом диеты (хотя плохое питание и малоподвижный образ жизни могут увеличить риск беспокойства), поэтому не обязательно вносить какие-либо диетические изменения, которые могут помочь уменьшить боль в желудке.
Тем не менее, люди с паническими атаками более склонны к более сильному дискомфорту в желудке, даже когда нет беспокойства. Другими словами, когда у вас паническая атака, боль в животе возможна даже без панической атаки.
Кроме того, люди с приступами паники и сильной тревогой склонны к так называемой «сверхсенсибилизации». Это означает, что они с большей вероятностью заметят и почувствуют меньшие, нормальные изменения в теле, которые могут вызвать приступ паники. Поэтому, если в вашем рационе есть продукты, которые вызывают газы, дискомфорт в желудке или легкое несварение желудка, лучше избегать их, потому что небольшой дискомфорт может быть хуже, чем должен, и может вызвать паническую атаку.
Вот почему здоровое питание важно для тех, кто испытывает боли в желудке из-за беспокойства.Убедитесь, что вы получаете:
Также, если вы страдаете повышенной кислотностью, вызванной стрессом, рекомендуется употреблять молочные продукты и неострую пищу. В умеренных количествах также могут потребоваться безрецептурные антациды.
Кроме того, по возможности старайтесь не есть, пока не насытитесь. Люди с сильным беспокойством иногда интерпретируют чувство «сытости» как боль, и это может вызвать приступ паники и дальнейшую боль.
Широкий спектр симптомов
Одна из наиболее удивительных проблем, связанных с некоторыми типами тревожного расстройства, – это то, как они меняют ощущения в нашем теле. Например, для многих приятное чувство сытости. Однако это может привести к множеству естественных ощущений в теле, в том числе:
Для тех, кто не беспокоится, это естественно. У людей, страдающих некоторой степенью беспокойства, эти ощущения гораздо более выражены и могут вызвать полномасштабную паническую атаку.
Как облегчить симптомы боли в желудке
Не обязательно есть лекарство от самих симптомов боли в желудке. Когда ваше тело находится в состоянии стресса, ваш желудок имеет тенденцию болеть из-за кислот в желудке и продуктов, которые вы уже съели. Если в результате приступа паники у вас возникла боль в животе, возможно, вам придется подождать.
Однако вода может немного помочь. Так что подумайте о том, чтобы пить прохладную (но не слишком холодную) воду. В некоторых случаях также могут быть полезны антациды, но если вы часто испытываете боль в животе, возможно, вы не захотите полагаться на лечение антацидами.
РЕЗЮМЕ:
Боль в животе из-за беспокойства может быть вызвана несколькими проблемами, связанными со стрессом, включая напряжение живота, проблемы с пищеварением и раздраженный кишечник. Хотя боль в желудке может быть вызвана тревогой, кислоты в желудке все еще очень реальны. Есть способы избавиться от дискомфорта в желудке и беспокойства.
