Болезни толстого кишечника – Болезни толстого кишечника: симптомы, лечение, профилактика
Заболевания толстого кишечника: симптомы, диагностика и лечение
Заболевания толстого кишечника – это одна из причин частого обращения пациентов к гастроэнтерологу. Возникновение патологий данного отдела может быть связано с большим спектром причин. Это могут быть воспалительные нарушения, аллергические и аутоиммунные воздействия, онкологические процессы. От фактора, вызвавшего заболевание, будет зависеть клиническая картина патологии и способы ее лечения.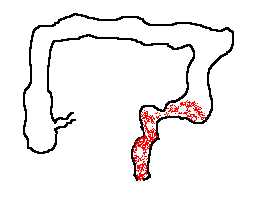
Симптомы
Клиническая картина заболеваний включает несколько общих симптомов, которые характерны практически для всех поражений толстого кишечника. К ним относятся:
- Нарушения стула. У пациентов возникает нарушение перистальтики органа. Если она слишком ускоряется, возникает диарея (понос), если же замедляется, то появляются запоры. Возможно появление тенезмов – ложных позывов к дефекации.
- Боли в животе. Дискомфорт и боль при заболеваниях толстого кишечника локализуется в боковых частях брюшной стенки, реже они возникают в пупочной и подложечной областях. При повреждении прямой кишки могут появляться боли около анального отверстия. Ощущения обычно имеют ноющий, тупой характер, гораздо реже наблюдаются схваткообразные боли. Выраженность симптома снижается после акта дефекации или при отхождении газов.
- Нарушение характера стула. Изменение консистенции и цвета фекалий может свидетельствовать о наличии патологии. Важным диагностическим признаком является появление крови в кале. При повреждении толстого кишечника выделяется алая кровь, так как она не успевает свернуться при прохождении через пищеварительную систему. В некоторых случаях вместо фекалий может выделяться слизь или гной.
- Метеоризм. Скопление газа в кишечнике наблюдается при значительном нарушении пищеварения. Ему обычно сопутствует урчание в животе, вздутие. Появление симптомов типично в вечернее время, к ночи они обычно ослабевают или полностью исчезают.
Большинство заболеваний толстого кишечника имеют тяжелое течение, в связи с чем нарушается обмен веществ в организме и развивается интоксикация. Появляются характерные для данного состояния симптомы – сильная слабость, истощение, головокружение, снижение аппетита.
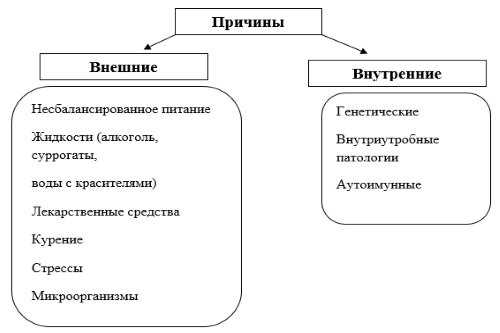
Причины
Спектр причин, способных вызвать нарушения работы толстого кишечника, довольно широкий. К наиболее распространенным факторам относятся: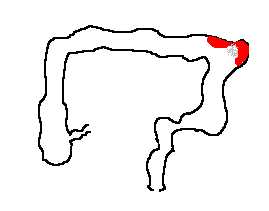
- Инфекционные агенты. Под воздействием бактериальных и вирусных агентов в стенке органа развивается воспалительная реакция, которая лежит в основе группы заболеваний кишечника – колитов.
- Аутоиммунные процессы. Агрессия собственного иммунитета человека по отношению к стенке толстого кишечника также способствует возникновению воспалительных процессов. Такой механизм развития характерен для одного из самых тяжелых заболеваний толстого кишечника – неспецифического язвенного колита.
- Аллергические реакции. При поступлении продукта, на который у пациента имеется аллергия, в пищеварительную систему, развивается активная реакция гиперчувствительности. Этот процесс возникает при пищевой аллергии.
- Токсические воздействия. При повреждении кишечной стенки ядовитыми веществами нарушается нормальная работа органа и появляются симптомы его повреждения.
- Сосудистые нарушения. При недостаточном кровоснабжении органа развивается ишемия толстого кишечника – недостаточность кислорода и сопутствующая данному процессу гипоксия. Сосудистые нарушения возникают при ишемическом колите.
- Дисбактериоз. Отсутствие нормальной микрофлоры в толстом кишечнике неблагоприятно влияет на многие сферы обмена веществ. При снижении содержания бактерий-симбионтов повышается риск инфицирования кишечника патогенными микроорганизмами. Кроме того, организм испытывает недостаточность тех витаминов, которые в норме вырабатываются именно «дружественной» микрофлорой кишечника.
- Онкологические процессы. В стенке кишечника могут возникать опухоли, которые склонны к быстрому прогрессированию. Это могут быть как доброкачественные образования (полипы), так и злокачественные опухоли (рак кишечника).
- Нарушение образа жизни. Появлению заболеваний кишечника способствуют особенности режима дня — неправильное питание, неполноценный сон, недостаточные физические нагрузки. Самостоятельно вызвать заболевание данные нарушения не могут, однако они способствуют снижению иммунитета организма, то есть оказывают косвенное влияние.
- Глистные инвазии. Некоторые паразиты обитают в толстом кишечнике, что приводит к нарушению пищеварения. При продолжительном течении гельминтоза возможно развитие и общих нарушений метаболизма, вызванных недостаточностью всасывания питательных веществ в области инвазии паразита.
 Определенное значение в развитии заболеваний толстого кишечника имеет генетический фактор. Для некоторых патологий характерна наследственная предрасположенность, которая повышает риск развития болезней пищеварительной системы.
Определенное значение в развитии заболеваний толстого кишечника имеет генетический фактор. Для некоторых патологий характерна наследственная предрасположенность, которая повышает риск развития болезней пищеварительной системы.
Диагностика
Диагностикой болезней толстого кишечника занимается узкоспециализированный врач – колопроктолог. При обследовании пациента используются инструментальные методики.
Ирригоскопия
Основная статья: ИрригоскопияИсследование предполагает заполнение кишечника контрастным веществом и выполнение рентгеновского снимка. При проведении теста обнаруживаются патологические изменения в стенках кишечника – воспалительные процессы, новообразования и опухоли.
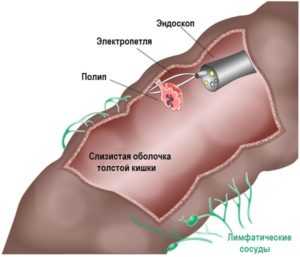
Колоноскопия
Методика относится к эндоскопическим исследованиям. С помощью нее можно осмотреть все отделы толстого кишечника через специальную камеру, которая вводится через анальное отверстие. При проведении исследовании врачи могут оценить состояние слизистой толстого кишечника, обнаружить признаки воспаления, исследовать подозрительные новообразования.
Колоноскопия является золотым стандартом в диагностике опухолей пищеварительного тракта. Методика позволяет не только обнаружить патологическое образование, но и взять его фрагмент для гистологического исследования. При изучении под микроскопом можно установить характер ткани и дифференцировать злокачественные и доброкачественные опухоли.
Ректороманоскопия
Основная статья: РектороманоскопияМетодика также является эндоскопическим способом диагностики. Она предполагает введение в толстую кишку специального прибора – ректоскопа, с помощью которого подается воздух и раздувается полость органа. Это позволяет более подробно изучить рельеф слизистой. При ректороманоскопии можно исследовать последние 30 сантиметров толстого кишечника. Наиболее часто методика применяется при подозрении на патологии прямой кишки.
В диагностический комплекс обязательно включаются и неспецифические исследования – общий анализ крови, ЭКГ, ультразвуковая диагностика. Они необходимы для исключения заболеваний со сходной клинической картиной и обнаружения сопутствующих патологий.
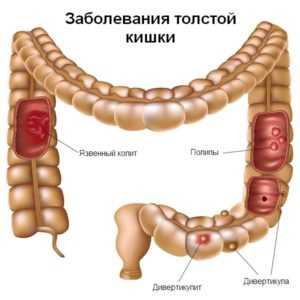
Наиболее частые патологии толстого кишечника
Неспецифический язвенный колит
Неспецифический язвенный колит (НЯК) – это тяжелое заболевание, которое характеризуется воспалением слизистой толстой кишки. Первоначально патологические изменения возникают в прямой кишке, затем распространяются на другие отделы.
Для язвенного колита характерно возникновение чередующихся диарей и запоров, сильные боли слева и кровотечения из анального отверстия. При длительном течении заболевания возможно присоединение общей слабости, потери веса, повышенной утомляемости.
Болезнь Крона
Болезнь Крона – это патология, которая поражает сразу и тонкий, и толстый кишечник. В основе его развития лежат аутоиммунные и инфекционные процессы. Для болезни характерны сильные боли в животе, вздутие и метеоризм, диарея с примесью крови в кале. Патология может осложняться кишечной непроходимостью, общим истощением организма, остеопорозом, анемией. Воздействие на обмен веществ приводит к нарушению работы сердца, которая проявляется различными сосудистыми реакциями.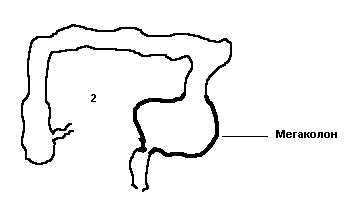
Ишемический колит
Ишемический колит – это сосудистое заболевание, возникающее из-за нарушения проходимости артерий кишечника. При этом развивается ишемия органа, которая приводит к возникновению компенсаторной ишемической реакции.
Характерными симптомами ишемического колита являются сильные боли в левой части живота, возникающие примерно через полчаса после приема пищи, диарея, нарушение аппетита. При прогрессировании патологии могут развиваться тяжелые кишечные кровотечения, которые требуют экстренного лечения.
Новообразования
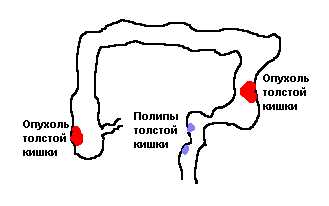
Опухолевые разрастания в кишечнике встречаются очень часто, при этом злокачественные новообразования преобладают над доброкачественными. К последним относятся полипы кишечника. Они обычно не имеют никакой клинической симптоматики, могут быть обнаружены случайно при обследовании пациента.
Доброкачественные образования могут озлокачествляться – переходить в рак толстого кишечника. Его появление сопровождается характерной симптоматикой – частыми запорами, кровью в стуле, сильными болями в той части, где возникает опухоль.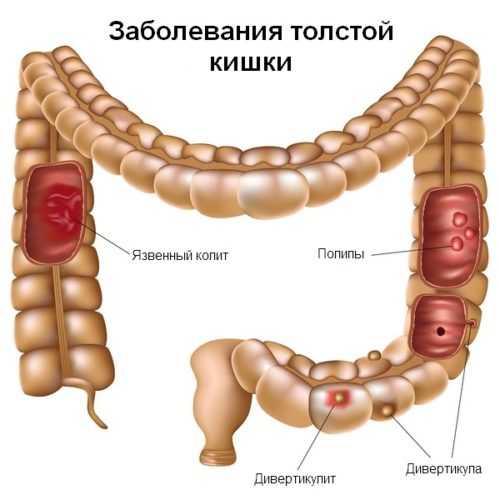
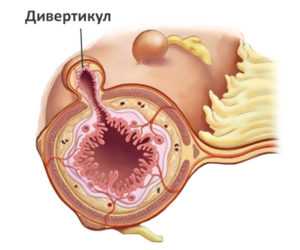
Дивертикулез
Основная статья: ДивертикулезДивертикулы – это патологические разрастания толстого кишечника с образованием ответвления – кармана, который выступает в брюшную полость. Появление заболевания характеризуется постоянными запорами из-за снижения перистальтики кишечных стенок.
Дивертикулы, не имеющие осложнений, не причиняют пациенту серьезного вреда. Однако со временем в их полости начинает застаиваться пища, возникает дисбактериоз, и на фоне данных нарушений развивается воспалительный процесс. Он называется «дивертикулит».
Для состояния характерно возникновение острых болей в животе, а также диарея калом с примесью слизи. Появляются общие симптомы интоксикации – лихорадка, слабость, снижение аппетита.
Другие заболевания
Профилактика и терапия заболеваний толстого кишечника
Терапия любого заболевания толстого кишечника начинается с назначения пациенту специфической диеты. Вводится ограничение на пересоленную, жареную, жирную пищу, снижается количество соли. Производится коррекция водного баланса (обильное питье при диарее для устранения обезвоживания). При тяжелом течении заболевания и выраженной интоксикации назначается строгий постельный режим.
Дальнейшее лечение зависит от процесса, лежащего в основе развития заболевания. При инфекционных процессах используются антибактериальные препараты, при аутоиммунном нарушении – кортикостероидные средства. В случае спастического нарушения назначаются спазмолитики. При усиленной перистальтике (диарейном синдроме) назначаются регуляторы кишечной моторики.
В период восстановления рекомендуется проводить активные меры реабилитации. Назначаются физиотерапевтические воздействия, щадящее питание. При некоторых заболеваниях желательно провести санитарно-курортное лечение пациента.
В основе профилактики заболеваний толстого кишечника лежит ведение здорового образа жизни. Питание должно быть полноценным, содержать достаточное количество необходимых микроэлементов и витаминов. Важную роль играет ограниченное употребление алкоголя и табака.
Фактором риска в развитии заболеваний кишечника является дисбактериоз. Поэтому большое значение имеет профилактика данного состояния. Для этого необходимо контролировать употребление антибактериальных препаратов. Использовать их нужно только после назначения врача. Важно пить лекарство строго в соответствии с инструкцией, соблюдать дозировки и время приема.
prokishechnik.info
Болезни кишечника: симптомы и лечение. Причины заболеваний кишечника |
Заболевания кишечника, симптомы и признаки болезни, являются следствием расстройства желудочно-кишечного тракта. Основные симптомы – боль внизу живота, диарея или запор. Однако стоит выяснить и прочие симптомы кишечных расстройств, и наиболее распространенные болезни пищеварительной системы. Точная идентификация симптоматических признаков очень важна, поскольку она сужает число заболеваний, которые следует принимать во внимание при диагностике.

Боль внизу живота – признак кишечного расстройства
Основные симптомы кишечных заболеваний
Болезни желудка и кишечника имеют много общих симптоматических признаков, однако, большинство из них возникают и при прочих клинических состояниях, не связанных с проблемами расстройства пищеварительного тракта. Поэтому диагностика кишечных заболеваний требует тщательного лабораторного и инструментального обследования. Основные симптомы и признаки болезни кишечника – это понос, когда количество дефекаций больше трёх раз в день, а стул имеет жидкую консистенцию.
Диарея при кишечных заболеваниях
Наиболее распространенные причины диареи:
- Нарушение всасывания кишечником питательных компонентов – абсорбция.
- Реакция ЖКТ на лекарственные препараты.
- Присутствие в организме желудочно-кишечной инфекции.
- Дефицит пищеварительного фермента, например, лактазы.
- Гиперчувствительность кишечника к определенному виду пищи.
- Функциональные расстройства, например, синдром раздраженного кишечника.
- Клинические нарушения поджелудочной или щитовидной железы.
Кроме того, часто диарея возникает у людей, путешествующих в страны с более низким стандартом гигиены, что является отдельным заболеванием, определяемым в медицине термином «диарея путешественников».
Следующие признаки и симптомы болезни кишечника – боль в животе. Однако помимо кишечных расстройств, подобная симптоматика может также свидетельствовать о клинических проблемах с печенью, поджелудочной железой, сосудами, системой мочевыделения, репродуктивными органами у женщин и так далее. Подобные симптомы следует строго дифференцировать, так как болевая локализация при воспалении тонкой кишки, это боль в средней части живота, а болезни толстого кишечника отзываются болью в нижней части живота, с правой или левой стороны.
Рефлекторное извержение желудочного содержимого редкий признак кишечного расстройства
Тошнота и рвота – это еще одни возможные симптомы и признаки заболевания кишечника. Однако подобные проявления являются редкостью при воспалении тонкой или толстой кишки. Рвотный рефлекс и тошнота, могут свидетельствовать как о болезнях пищевода и/или желудка, так и о нарушениях центральной нервной системы, органах равновесия, болезнях печени, воспалении поджелудочной железы или мочевыделительной системы.
Запор, когда число дефекаций менее двух раз в неделю, это ещё один симптом болезни кишечника у женщин и мужчин. Если причины запора идентифицированы, то чаще всего мы имеем дело с заболеваниями толстого кишечника. Однако воспаление тонкой и/или прямой кишки, нервные расстройства, эндокринные нарушения и прочие воспалительные реакции в организме также могут затруднять акт дефекации.
Гастроинтестинальная диагностика
Диагностировать симптомы заболеваний кишечника у женщин или мужчин можно различными методами лабораторного и инструментального тестирования:
- Эндоскопия тонкой кишки, то есть наблюдение за ней изнутри при помощи специального устройства – эндоскопа.
- Гастроскопия, или эзофагогастродуоденоскопия позволяет просматривать не только пищевод и желудок, а также начальный участок тонкой кишки.
- Ректоскопия и колоноскопия, позволяет оценить состояние толстой кишки.
Очевидно, что в дополнение к этим методам диагностики полезны абдоминальное ультразвуковое исследование, компьютерная томография и магнитный резонанс.

Диагностика кишечных заболеваний
Болезни тонкой кишки
Тонкая кишка человека, располагающаяся между желудком и толстой кишкой, выполняет основной процесс пищеварения – всасывание и перемещение пищи. Пищевая масса, обработанная слюной и желудочным соком, вступает в реакцию с кишечным секретом, желчью и панкреатическим соком и после этого попадает в тонкий кишечник. Благодаря всасыванию и выработке ферментов совместно с поджелудочной железой и желчным пузырём, в тонкой кишке происходит расщепление пищевой массы на отдельные компоненты. Процесс переваривания и последующего поглощения возможен благодаря кишечным ворсинкам, которые облегчают задачу усвоения пищи организмом.
Как и толстая кишка, тонкий кишечник постоянно находится в движении – перистальтическая волна распространяется вдоль кишечника, заставляя пищу двигаться, что необходимо для правильного функционирования пищеварительного тракта. Любое отклонение от нормы, вызванное воспалением в тонком кишечнике, нарушает общую работу желудочно-кишечной магистрали.
Глютеновая болезнь
Целиакия, или глютеновая болезнь – это мультифакторное нарушение пищеварения, характеризующееся повреждением ворсинчатого слоя клейковиной. Помимо транспортировки пищевых масс, тонкий кишечник выполняет иммунологическую защиту в организме. При сбое иммунная система продуцирует антитела для борьбы с клейковиной, присутствующей в пшенице или в ячмене, что вызывает воспалительную реакцию и атрофию кишечных ворсинок.
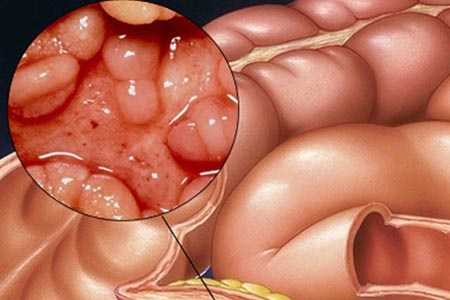
Причина болевых симптомов при целиакии
Клинические признаки целиакии возникают только в том случае, если клейковина присутствует в рационе. Характерные симптомы целиакии:
- боль в животе;
- диарея;
- потеря веса;
- рвота;
- отсутствие аппетита.
Эта болезнь может проявляться на коже в виде пузырьков и эритемы или вызывать задержку физиологического развития у детей в период полового созревания. Помимо традиционных методов лабораторной и инструментальной диагностики, необходимо провести тестирование на генетическую память, то есть установить наследственный причинно-следственный фактор заболевания. Лечение целиакии – это устранение глютена из рациона, то есть продуктов, содержащих пшеницу, рожь, ячмень и овес. Такая диета при болезни кишечника считается наиболее эффективной и достаточной терапией.
Заболевание с аналогичным курсом и методом лечения, но с другим механизмом возникновения, является аллергия на пшеницу и не пагубную гиперчувствительность к глютену.
Язвенная болезнь кишечника
Причины язвы двенадцатиперстной кишки – это увеличение соляной кислоты в начальном отделе тонкого кишечника и повреждение механизмов, защищающих слизистую оболочку двенадцатиперстной кишки с образованием потерь в органе пищеварительной системы. Обычно возникновению болезни предшествует инфекционное поражение бактерией Helicobacter pylori или длительное использование нестероидных противовоспалительных препаратов, например, ацетилсалициловая кислота (аспирин). Очень часто язва двенадцатиперстной кишки определяется у людей старше 60 лет.

Язва двенадцатиперстной кишки
Наиболее распространённые симптомы:
- боль и дискомфорт в верхней части живота, возникающие, как правило, после приёма пищи или рано утром, и исчезающие после принятия антацидных лекарственных препаратов или молока;
- вздутие живота;
- изжога;
- запор;
- отсутствие аппетита.
Тошнота и рвота при язве двенадцатиперстной кишки встречаются редко, однако, имеют место быть.
Лечение язвенной болезни кишечника – это, прежде всего, диета и лекарственные препараты, снижающие количество соляной кислоты в желудке, устранение инфекционной составляющей или хирургическое вмешательство.
Синдром короткой кишки
СКК – это довольно редко встречающаяся клиника кишечного расстройства, возникающая после операции по удалению кишечника. Поэтому синдром короткой кишки проявляется только у тех людей, которые ранее страдали от болезни кишечника. Симптомы и лечение определяются тогда, когда большая часть или вся тонкая кишка исключается из прохода пищи, что значительно снижает поглощение питательных веществ и воды, обеспечивая организму кишечную недостаточность. Естественное питание при синдроме короткой кишки недостаточно для поддержания здоровья.
Правильное питание при болезни кишечника
Пациенту необходима строжайшая диета при болезни кишечника, так как физиологическое нарушение может привести к тяжелым клиническим проявлениям:
- обезвоживание организма;
- психические и неврологические расстройства;
- нарушение сердечного ритма;
- желчнокаменная болезнь;
- почечная недостаточность и т. д.
Недостаток витаминов и нарушение минерального состава в организме при синдроме короткой кишки может привести к ломкости костей, что является причиной частых переломов нижних или верхних конечностей.
Синдром бактериального роста
Болезнь характеризуется слишком большим размножением бактерий, обитающих в толстой кишке, и, кроме того, в ходе этого заболевания они перемещаются в тонкую кишку, которая лишена микроорганизмов. Результатом является мальабсорбция кишечника (потеря питательных компонентов), главным образом в отношении жиров, потому что бактериальные ферменты влияют на пищеварение и витамин B12, поскольку он потребляется микроорганизмами.
Антибактериальная терапия при заболеваниях кишечника
Симптомы синдрома бактериального роста:
- стеаторея – избыточное выделение жира при акте дефекации;
- нарушение всасывания жирорастворимых витаминов: A, D, E, K;
- остеопороз;
- расстройство нервной системы;
- гнилостный запах изо рта;
- газы, вздутие живота и отрыжка;
- боль внизу живота;
- отсутствие интереса к пище;
- метеоризм.
При лабораторной диагностике полезно оценить количество периферической крови, осмотр фекалий на наличие жиров и присутствие бактерий в тонкой кишке. Лечение основывается на терапии болезни, которая привела к росту бактерий и адекватному диетическому питанию.
Энтеропатия с потерей белка
Заболевание характеризуется набором симптомов, вызванных дефицитом белков в плазме крови, теряющиеся в патологическом процессе проникновения в просвет кишечника. Причиной является повреждение лимфатических сосудов и препятствование оттоку лимфы, что приводит к ее накоплению в кишечных сосудах и вызывает увеличение давления и проникновение жидкости в просвет кишечника.
Причины энтеропатии – дефицит белка в крови
Другой причиной может быть воспаление слизистой оболочки кишечника, приводящей к экссудации, то есть накоплению избыточной жидкости внутри желудочно-кишечного тракта. Симптомы энтеропатии:
- хроническая жировая диарея;
- тошнота;
- рвота;
- отёчность нижних конечностей.
Терапевтическое лечение болезни основано на устранении причины заболевания (повреждение лимфатической ткани) и введении правильной диеты с низким содержанием жиров и высоким уровнем белка.
Заболевания толстой кишки
Толстая кишка человека состоит из слепой, ободочной, сигмовидной и прямой кишки. Длина толстого кишечника колеблется от полутора до двух метров. И хотя орган пищеварительной системы не относится к наиболее физиологически активным анатомическим структурам человеческого организма, нарушение моторики толстого кишечника и ослабление его перистальтики негативно сказывается на общем состоянии всего желудочно-кишечного пути. Основная функция анатомического органа – это поглощение воды, полезных бактерий, всасывание минеральных компонентов и витаминных групп. Как и прочие органы пищеварительной системы, толстая кишка человека подвергается различным воспалительным реакциям.
Аппендицит
Болезнь представляет собой наиболее частое клиническое состояние брюшной полости, характеризующееся воспалением червеобразного отростка (аппендикс) слепой кишки различной степени выраженности. Острый аппендицит может проявиться в любом возрасте человека, невзирая на половую принадлежность.
Среди хирургических заболеваний брюшной полости острая форма аппендицита стоит на первом месте, и составляет 5 случаев на 1 тыс. человек в год.
Наиболее частые причины аппендицита – закупорка червеобразного отростка фекальными камнями и чрезмерное размножение бактерий. Такое состояние приводит к сильной и внезапной боли в животе, обычно в области пупка. Дальнейшая болевая симптоматика перемещается в нижнюю правую часть живота в течение следующих несколько часов.

Удаление аппендикса
Кроме того, острый аппендицит проявляет себя тошнотой и рвотой, отсутствием аппетита и состоянием лихорадки. Конкретных диагностических тестов для острой формы аппендицита не существует. Единственное лечение – это хирургическое удаление аппендикса.
Синдром раздраженной толстой кишки
Данная патология наиболее распространённая хроническая болезнь кишечника, поражающая до 10% населения планеты. До сих пор причины синдрома раздраженного кишечника неизвестны, однако, предполагается психологическая основа, тем более что около 80% пациентов с этим заболеванием имеют различные типы эмоционального дискомфорта. В ходе этого синдрома морфологические или ферментативные изменения в желудочно-кишечном тракте не наблюдаются.
Запор кишечника
Люди, страдающие этим заболеванием, чаще всего жалуются на спастические боли в нижней части желудка. Синдром раздраженного кишечника с диареей может проявляться после еды, стресса или в утренние часы после пробуждения. В другом случае картина совершенно иная. Человека мучает запор, стул даётся с усилием, а после долгожданного акта дефекации остаётся ощущение неполного опорожнения. Прочие симптомы СРК – тошнота, рвота, изжога. Болезнь никогда не имеет серьёзных осложнений, однако, требует особого терапевтического внимания. В лечении используется диетическое питание, психологическая поддержка пациента и лекарства, снижающие тяжесть обременительных симптомов.
См. также: Правильное лечение дискинезии кишечника
Язвенный колит толстой кишки
Язвенный колит, а также болезнь Крона относятся к так называемому воспалительному заболеванию кишечника, с той разницей, что он охватывает только толстую кишку. В ходе этой болезни воспаление и повреждение слизистой оболочки происходит по неизвестным причинам. Основные симптомы язвенного колита:
- диарея с примесью крови;
- слабость и потеря веса;
- лихорадка.
Болезнь имеет длительное течение с ремиссиями и различными степенями тяжести. Диагностическая оценка основана на визуализации, лабораторных и эндоскопических исследованиях. При лечении язвенного колита используются противовоспалительные препараты, иммунодепрессанты, а также после осложнений или отсутствия улучшения после консервативного лечения – оперативное вмешательство.
Микроскопический колит
Еще одним видом заболеваний толстого кишечника является микроскопический колит, который характеризуется отсутствием визуализации, а диагноз устанавливается на основе микроскопических данных лабораторного исследования образцов. Симптомы микроскопического колита включают обильную водянистую диарею, потерю веса, боль и вздутие живота.
Дивертикулы толстого кишечника
Меккелев дивертикул – это небольшие выпуклости снаружи стенки подвздошной кишки. Частота образования дивертикулы толстого кишечника увеличивается с возрастом человека, и обычно каждый третий житель планеты старше 60 лет имеет подобное физиологическое отклонение. Как правило, признаки дивертикула толстой кишки обнаруживают случайно, при прохождении профилактического осмотра. Симптомы дивертикула толстого кишечника слабо выражены и включают боль в животе, понос, чередующийся с запором и вздутие живота. Несмотря на, казалось бы, безобидное состояние, дивертикул кишечника может являться причиной воспаления и абсцесса в брюшной полости, а также стать причиной кровотечения из нижнего отдела желудочно-кишечного тракта. Подобные осложнения требуют госпитализации и интенсивной терапии.
Онкология кишечника: симптомы и признаки болезни
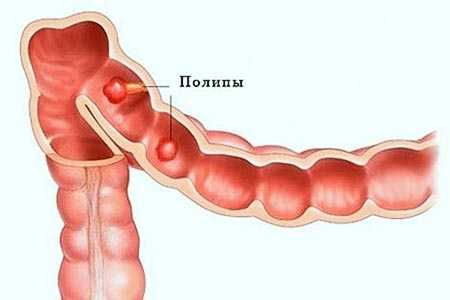
Полип толстой кишки – это выпуклость внутренней стенки кишечника, у которой различные причины возникновения. Структура полипов в кишечнике может развиваться по типу гемангиомы, липомы или рака. Чаще всего причиной образования полипов в толстой кишке является чрезмерное размножение клеток слизистой оболочки.
Существует несколько видов полипоза толстого кишечника:
- нераковые: ювенильные, воспалительные или так называемые полипы Пецца-Ягерса;
- аденоматозные полипы, к сожалению, склонные к злокачественному обращению и перерастанию в рак.
Симптомы хронического кишечного полипоза характеризуются ректальным кровотечением, частым стулом со слизью и примесями крови. Диагностика колоноскопией позволяет обнаружить бессимптомные полипы в кишечнике до того, как они не переросли в раковую опухоль.
Рак толстой кишки
Колоректальный рак развивается на 90% от аденоматозных полипов и чаще всего встречается в пожилом и старческом возрасте.
Симптомы онкологического заболевания зависят от его локализации. Если рак появляется с правой стороны толстой кишки, то это вызывает не слишком назойливые и часто незаметные симптомы – анемия и слабая боль в животе. Левое месторасположение приводит к маслянистым кровотечениям и нерегулярным движениям кишечника – запор, сменяющийся диареей.
Типичных симптомов колоректального рака не существует, но расстройства, которые должны вызывать настороженность у человека, это отсутствие стула и частое кровотечение из нижнего отдела желудочно-кишечного тракта. В подобных случаях, следует немедленно обращаться за помощью к врачу.
Важнейшим диагностическим тестом на выявление или исключение рака толстой кишки, считается колоноскопия, которая позволяет исследовать биологические образцы и после обследования подтверждать диагноз рака.
Медицинские эксперты советуют проводить колоноскопию не реже одного раза в 10 лет, начиная с 45-50 лет. Основным методом лечения является химиотерапия, лучевая терапия и хирургическое лечение. Выбор медицинского воздействия зависит от степени тяжести рака толстой кишки.
Прочие заболевания тонкой и толстой кишки
Ишемия кишечника – это острая патология, возникающая из-за резкого торможения кровотока в сосудах, питающих кишечник. Болезнь является наиболее распространенной причиной тромбоза или эмболии. При внезапном закрытии артерии симптомы кишечной ишемии проявляются в сильных болях в животе и рвоте. Состояние человека может привести к летальному исходу, поэтому после постановки диагноза требуется немедленная операция. Однако если ишемический процесс протекает медленно, симптомы заболевания возникают из-за недостаточного притока крови в кишечник и появляются только тогда, когда приток сильно ограничен и препятствует сбору всех переваренных веществ. Наиболее распространенные признаки ишемии кишечника:
- потеря веса;
- диарея;
- боль в животе после обильной трапезы.
Лечение кишечной ишемии обычно включает внутрисосудистый артериальный клиренс, то есть скоростное очищение биологической жидкости в кишечнике.
Болезнь Крона
Заболевание относится к так называемым воспалительным процессам в желудочно-кишечном тракте, которое поражает любые участки пищеварительной магистрали. Однако чаще всего болезнь Крона распространяется в финальной части тонкого кишечника – терминальном отрезке подвздошной кишки. В ходе этого заболевания характерны системные симптомы:
- общая слабость организма;
- лихорадка;
- потеря массы тела;
- боль в животе;
- диарея с кровью;
- язвы в области анального отверстия;
- перианальный абсцесс.
Последние симптомы наиболее всего выражают диагностическое подтверждение болезни Крона. Лечение клинической патологии длительное с периодами интенсивности и ремиссии симптомов, но, к сожалению, не всегда эффективное. В лекарственной терапии используются противовоспалительные препараты, иммунодепрессанты, и так называемые биологические лекарственные средства, а в случае осложнений, необходимо хирургическое лечение.
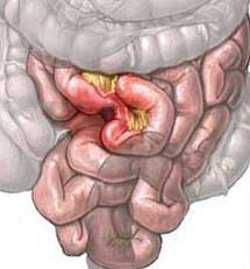
Кишечная непроходимость
Патологический синдром характеризуется частичным или полным нарушением транспортировки кишечного содержимого по пищеварительному тракту, и является особо опасным состоянием для жизни человека, требующим немедленных медицинских действий, поскольку существует риск развития перитонита. Характерная триада симптоматических признаков при непроходимости кишечника: сильная боль в животе – тошнота и рвота – запор.
Существует много причин обструкции, например, спаечная болезнь кишечника, панкреатит, аппендицит, опухоль кишечника, грыжа и так далее. Медицинская помощь при кишечной непроходимости – хирургическая операция.
Гиперчувствительность кишечника
Вне зависимости от половой принадлежности и возраста человека, возможна аллергическая или неаллергическая аномальная реакция организма на определенные продукты. Определяется гиперчувствительность кишечника к пищевым продуктам тогда, когда воспроизводятся болевые симптомы после употребления определенной пищи или какого-либо пищевого ингредиента.
Наиболее распространенными сенсибилизирующими продуктами являются: белки коровьего молока, яйца, рыба, морепродукты и орехи.
Бывает так, что в кишечнике происходит так называемая кросс-реакция, то есть появление неприятных симптомов после приема пищи, отличительной от той, после которой обнаружена гиперчувствительность. Клиницисты различают две формы этого заболевания:
- анафилактическая желудочно-кишечная реакция;
- эозинофильный гастроэнтерит.
Первые симптомы – тошнота, рвота, боль в нижней части живота и понос. Как правило, воспалительная реакция сопровождается кожной сыпью и одышкой. При эозинофильном гастроэнтерите к характерным признакам добавляются отсутствие аппетита и анемия. Диагностировать гиперчувствительность кишечника к пище очень затруднительно, так как его симптомы могут возникать при прочих воспалениях ЖКТ, кожных заболеваниях и нарушениях работы дыхательной системы. Симптоматические признаки болезни кишечника схожи на астму, аллергический ринит и прочие болезни аллергиков. Терапевтическое лечение в первую очередь включает исключение аллергенов из рациона и использование противоаллергических препаратов.
Некачественные продукты могут вызывать кишечные расстройства
Пищевое отравление
Пищевая интоксикация, вызванная употреблением пищи содержащей патогенные бактерии или их токсины весьма распространенная патология среди желудочно-кишечных расстройств. Особенно часто встречается пищевое отравление в жаркую погоду, когда распространёнными жалобами человека являются диарея, слабость организма, рвотный синдром и тошнота, спазматические абдоминальные боли и лихорадка.
Следует обратить внимание, что первые симптомы пищевого отравления могут проявиться через несколько часов или даже дней после принятия пищи.
При лечении пищевой интоксикации, следует позаботиться, прежде всего, о надлежащей гидратации и доставке в организм электролитов. Кроме того, стоит обратить внимание на диету и в случае отравления, отказаться на 2-3 дня от употребления любой пищи, кроме воды. В дальнейшем рекомендуются легко усваиваемые продукты:
- отварной рис и прочие крупы;
- бананы;
- натуральный йогурт;
- отварное мясо в небольших порциях.
Кроме того, категорически запрещено употребление жареных продуктов и молока. Профилактика пищевого отравления, это, прежде всего гигиена рук и употребление пищи и воды из проверенных источников.
Свиной цепень
Паразиты в кишечнике
Среди паразитарных заболеваний кишечника наиболее распространенными являются лямблиоз, свиной солитер и аскаридоз. Гирдиаз, или лямблиоз вызван простейшими лямблиями, паразитирующими в двенадцатиперстной и тощей кишке. Инфекционный возбудитель проникает в кишечник через зараженную пищу, воду и грязные руки. И хотя заражение лямблиозом преимущественно встречается в развивающихся странах, наши соотечественники всё же иногда привозят эту болезнь из дальних путешествий. Лечебной профилактикой паразитарного заражения станет личная гигиена и употребление кипяченой воды. Симптомы лямблиоза могут проявляться в виде поноса, верхней боли в животе, усталости и анорексии.
Свиной цепень, или свиной солитер – вид ленточных червей, яйца и личинки которого, могут проникнуть в организм человека после употребления сырой и зараженной свинины, говядины и рыбы. Тениоз (инфицирование паразитом) обычно протекает бессимптомно, и боли в животе, тошнота и потеря веса встречаются редко. Народные средства лечения тениоза – семена тыквы, экстракт из корневища мужского папоротника.
Человеческая аскарида
Аскаридоз – кишечная инвазия, возбудителем которой являются аскариды, паразитирующие в тонкой кишке. Личинки и яйца нематода проникают в организм человека вместе с грязными овощами или немытыми фруктами. В клиники аскаридоза преобладают токсико-аллергические реакции, то есть кожные высыпания и жжение, зуд в области носа, сухой кашель, субфебрильная температура, вялость организма, чувство сонливости и постоянной усталости. Лечение аскаридоза – это применение антигельминтных лекарственных средств, например, Пиперазин® и Мебендазол®.
Профилактика кишечных заболеваний
Предупредить болезни кишечника можно лечебной профилактикой, которая известна всем:
- Соблюдать принцип здорового питания, употребляя в пищу только высококачественные продукты с достаточным содержанием минеральных и витаминных компонентов.
- Вести здоровый образ жизни, отдавая предпочтение регулярным физическим нагрузкам, активному отдыху на природе и т. д.
- Избегать стрессовых ситуаций.
- Своевременно проводить профилактику запоров.
- Следить за личной и санитарной гигиеной.
Немаловажное значение в профилактике кишечных расстройств имеет периодический осмотр желудочно-кишечного тракта у гастроэнтеролога. Берегите себя и будьте всегда здоровы!
gastrogid.ru
Болезни толстого кишечника – причины, симптомы, диагностика и лечение
Проктология – специальный раздел гастроэнтерологии, занимающийся профилактическими и лечебно-диагностическими вопросами заболеваний толстого кишечника, заднего прохода и параректального пространства. Наиболее часто в проктологической практике встречаются воспалительные болезни толстого кишечника и расстройства его двигательной функции. Не редки доброкачественные новообразования, а также злокачественные онкологические заболевания толстого кишечника. Особенностью течения многих проктологических заболеваний является наличие довольно длительного скрытого малосимптомного периода.
Общая протяженность толстого кишечника составляет от 1,5 до 2 метров. В нем скапливаются остатки пищи, слизь, микробы, отмершие клетки слизистой оболочки и происходит формирование каловых масс. Толстый кишечник включает в себя слепую, ободочную (восходящую, поперечную и нисходящую), сигмовидную и прямую кишку. Конечная часть прямой кишки завершается заднепроходным отверстием, которое окружено параректальной клетчаткой. Различные поражения этой обширной зоны пищеварительного тракта составляют большую группу заболеваний, которые лечат специалисты-проктологи.
Наиболее частыми причинами развития проктологических проблем служат запоры, малоподвижный образ жизни, особенности питания (злоупотребление острой, мучной, жирной пищей, алкоголем), беременность и роды, стрессы, врожденные аномалии развития, травмы. Они ведут к воспалению кишечника, нарушению его моторной функции и микрофлоры, травматизации слизистой оболочки, расширению вен дистального отдела кишечника. Так возникают заболевания толстой и прямой кишки, заднего прохода: колит, криптит, папиллит, парапроктит, анальные трещины, геморрой, дисбактериоз, полипы и кондиломатоз прямой кишки и анального канала, эпителиальный копчиковый ход и др.
Общими проявлениями проктологических заболеваний являются боли в животе, дискомфорт и зуд заднего прохода, понос или запор, прокталгия, наличие крови в кале, слизисто-гнойные выделения из заднего прохода.
Деликатность проблемы и чувство стыдливости приводит к тому, что многие пациенты предпочитают длительное время терпеть и не обращаются за медицинской помощью. А между тем, проктологические заболевания причиняют физический и психологический дискомфорт и могут привести к серьезному поражению организма в целом. Наиболее опасными последствиями заболеваний толстой кишки, прямой кишки и заднего прохода являются вовлечение в патологический процесс органов мочеполовой системы и верхних отделов пищеварительного тракта, гнойно-септические осложнения. Многие проктологические заболевания служат фоном для развития злокачественных новообразований. Поэтому визит к проктологу следует нанести при появлении первых подозрительных симптомов.
Современная проктология использует высокоточные и безопасные диагностические методики, позволяющие врачу поставить верный диагноз: пальцевое исследование прямой кишки, инструментальные эндоскопические методы (колоноскопия, ректороманоскопия, аноскопия), рентгенологическое исследование (ирригоскопия), клинические и бактериологические лабораторные методы (анализы крови, копрограмма, биопсия новообразований и тканей), компьютерная и магнитно-резонансная томография. Многие методы диагностики требуют специальной подготовки толстого кишечника, освобождения его от каловых масс путем постановки очистительной клизмы или приема слабительного.
Лечение проктологических заболеваний строится на комплексной основе. Оно включает в себя лечебное питание, физиотерапевтические, психотерапевтические процедуры, антибактериальную терапию, по показаниям – хирургическое вмешательство.
Обезопасить себя от проктологических проблем вам поможет полезная информация, содержащаяся в разделе проктологии Медицинского справочника болезней. Если же заболевания уже возникли, то выбрать нужную клинику и специалиста-проктолога вы сможете на нашем сайте «Красота и медицина».
далее…www.krasotaimedicina.ru
Заболевания толстой кишки
Общие признаки заболеваний толстой кишки
Есть три группы признаков, характерных в той или иной степени для заболеваний толстой кишки: 1) нарушения стула; 2) боли в животе; 3) урчание, вздутия.
Нарушения стула могут быть различного характера, и встречаются у подавляющего большинства больных патологией толстой кишки – это запоры, поносы и неустойчивый стул (смена запоров и поносов). Чаще всего бывают запоры. Поносы обычно возникают в фазе обострения заболевания, стул может быть очень частым, в скудном количестве, в кале часто отмечается слизь, может быть кровь.
Боли при патологии толстой кишки чаще всего локализуются в боковых отделах живота; в области заднего прохода, реже над пупком или в подложечной области. По своему характеру боли схваткообразные или, чаще, ноющие, тупые, распирающие. Они не связаны с приемом пищи, но обычно усиливаются после приема молока, большого количества овощей, некоторых круп, при вздутии живота. Боли ослабевают после опорожнения кишечника, отхождения газов. У ряда больных боли могут усиливаться перед дефекацией. Боли снимаются или значительно ослабевают после применения теплой грелки, ферментных препаратов.При исследовании живота врачом в правой и левой подвздошных областях может быть болезненность.
Урчание в животе, вздутия, скопление газов наблюдаются чаще во второй половине дня, к вечеру эти явления усиливаются, к ночи постепенно ослабевают.
В отличие от признаков поражения тонкой кишки для заболеваний толстой кишки не характерны такие симптомы как похудание, гиповитаминозы и обменные расстройства. В то же время часто бывают жалобы на раздражительность, плохой сон, плаксивость, тревожность, угнетенное настроение. Эти признаки обусловлены нарушениями психологического статуса больных, а также интоксикацией, возникающей при длительных запорах.
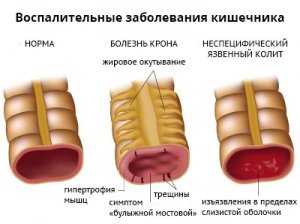
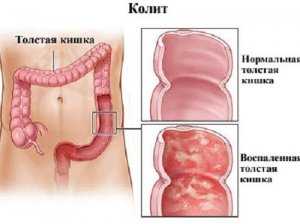
Язвенный колит
Язвенный колит – воспалительное заболевание толстой кишки, поражающее, как правило, слизистую оболочку прямой и других отделов толстой кишки (см. схему). Заболевание хроническое, протекает с обострениями.
Причины язвенного колита точно не установлены. Вероятнее всего причина в наличии генетического дефекта иммунной системы, который приводит к развитию тяжелого воспалительного процесса в толстой кишке. Можно считать доказанным участие наследственных механизмов в процессах происхождения язвенного колита.
При язвенном колите всегда поражается прямая кишка, далее воспалительный процесс может распространяться на всю толстую кишку. Слизистая толстой кишки с множественными кровоизлияниями, эрозиями, язвами, легко ранима. Опасность длительного язвенного колита в возможности развития на его фоне полипов и опухолей толстой кишки.
Для язвенного колита характерны две группы признаков: местные (кишечные) и общие.
Из местных признаков самый частый и постоянный – кровотечения из прямой кишки. Кровь в стуле у больных язвенным колитом отмечается постоянно, даже вне обострения болезни. Нарушения стула – второй постоянный признак язвенного колита, при этом чаще всего, особенно в периоды обострения бывают поносы; значительно реже запоры или смена запоров и поносов. Боли в животе – третий местный признак; они локализуются обычно в левой половине живота, реже по всему животу. После опорожнения боли ослабевают или, реже, усиливаются.
Из общих жалоб характерны слабость, снижение работоспособности, снижение веса.
Наличие крови в кале – очень тревожный признак, следует сразу обратиться к врачу и провести обследование. Толстая кишка осматривается специальным прибором колоноскопом, при необходимости проводится рентгенологическое исследование. Диагноз язвенного колита устанавливается на основании характерных изменений слизистой.
Лечение язвенного колита длительное, требует большого терпения от больного. В настоящее время есть эффективные способы лечения, все они должны назначаться врачом и проводиться под его контролем.
Есть одно общее диетическое ограничение для всех форм язвенного колита в фазу обострения – исключение молочных продуктов из-за большого процента больных с повышенной чувствительностью к белкам молока.
Основными препаратами для лечения язвенного колита являются сульфасалазин или месалазин и гормоны коры надпочечников.
Лечение больных легкими и среднетяжелыми формами заболевания обычно начинают с сульфасалазина или месалазина, поскольку, если больной их хорошо переносит, можно проводить длительную поддерживающую терапию без каких-либо осложнений. При тяжелых формах сразу начинают энергичное лечение гормонами коры надпочечников, после улучшения состояния больного переходят на сульфасалазин. И в том и в другом случаях в процессе лечения подбирают поддерживающие дозы препаратов, которые в дальнейшем больной должен принимать в течение длительного времени.
Болезнь Крона
Болезнь Крона – хроническое воспалительное заболевание кишечника. В отличие от язвенного колита при болезни Крона поражается вся кишка, а также желудок и пищевод. Воспалительные изменения могут быть единичными или множественными, при этом измененные участки чередуются с неизмененными (см.схему). Прямая кишка поражается не всегда. Часто развиваются участки сужения просвета кишки. Воспаление распространяется на всю толщу кишки, в подслизистом слое у большинства больных обнаруживаются характерные скопления клеток гранулемы, имеется поражение лимфатических сосудов кишки.
Проявления болезни Крона во многом обусловлены местом поражения. Если изменены правые отделы толстой кишки, больной жалуется на боли в животе, урчание, вздутие, поносы. Часто развиваются сужения кишки. В этом случае возникает картина частичной, а иногда и полной кишечной непроходимости (внезапные сильнейшие боли, неукротимая рвота). При изолированном поражении тонкой кишки больной худеет, у него появляются признаки недостатка витаминов, обменные расстройства различной степени тяжести. Характерно развитие гнойных ходов (свищей), особенно вокруг заднего прохода. При поражении пищевода и 12-перстной кишки клиника может напоминать язвенную болезнь.
Помимо местных осложнений – свищей, кишечной непроходимости – для болезни Крона характерны лихорадка, поражение суставов, высыпания на коже, поражения глаз, печени.
Распознавание болезни Крона считается в медицине очень трудной задачей. Поэтому важно как можно раньше обратиться к специалисту-гастроэнтерологу, который проведет необходимые исследования амбулаторно или в госпитале.
Больным назначается диета с повышенным содержанием белка, ограничиваются молочные продукты . Медикаментозное лечение, как и при язвенном, колите, осуществляется в основном двумя группами лекарственных средств – группой сульфасалазина (сульфасалазин, месалазин) и гормонами коры надпочечников (преднизолон). Это очень активные и эффективные препараты, но могут быть побочные явления. В силу этого лечения должно проводиться под постоянным контролем врача.
Ишемический колит
Ишемический колит – это воспалительный процесс, вызванный сужением сосудов , питающих стенку толстой кишки. Развивается местное воспаление, могут образовываться язвы, при длительном течении болезни образуется сужение просвета кишки (см. рис. и схему)
К нарушениям питания толстой кишки ( ишемии ) приводят многочисленные заболевания – атеросклероз, сахарный диабет, поражения вен. Чаще всего заболевание развивается в пожилом и старческом возрасте.
На начальных этапах болезни могут быть кратковременные эпизоды болей в левой половине живота, которые возникают через 15-20 минут после еды. Нередко больной замечает, что в каловых массах есть сгустки крови. Далее может быть период относительного благополучия. По мере прогрессирования заболевания картина становится более выраженной. Боли постоянные, сопровождаются значительными кишечными кровотечениями. Кровь иногда бывает в виде сгустков.
Кровь в кале – очень серьезный признак, требующий тщательного обследования, включая исследование сосудов кишечника. После установления диагноза решается вопрос о лечении. Применяются лекарственные средства, вызывающие увеличение кровотока в кишечных сосудах: пролонгированные нитраты (изотард, мононит), антагонисты кальция (норваск, адалат) . В фазу обострения при выявлении дисбактериоза целесообразно назначение коротких курсов антибиотиков широкого спектра, сульфамидов, а затем курса бактериальных средств. Определенный эффект оказывают ферментные препараты в связи с их обезболивающим действием.
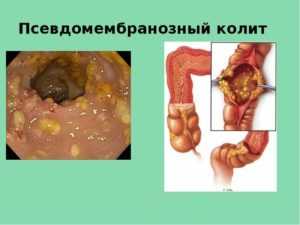
Колит, связанный с антибиотиками
Речь идет об остром воспалительном заболевании толстой кишки, связанном с лечением антибиотиками, чаще всего, когда их принимают внутрь. Есть наблюдения, что подобные заболевания развиваются после операций, приема некоторых других лекарств, например, слабительных. Непосредственной причиной этой разновидности колита является нарушение микробного состава кишечника с преимущественным размножением микроба клостридии. Микроб вырабатывает токсин, который воздействует на слизистую кишечника, вызывая в ней глубокие изменения, вплоть до прободения. На протяжении всей слизистой кишки обнаруживаются бляшки (мембраны). Поэтому колит еще называется псевдомембранозным.
Выделяют три формы псевдомембранозного колита по тяжести – легкая, средней тяжести и тяжелая.
Легкие формы проявляются поносами на фоне лечения антибиотиками, особенно группы линкомицина, тетрациклина. Прекращение приема антибиотика приводит к нормализации стула через 3-4 дня.
При среднетяжелых и тяжелых формах даже отмена антибиотика не приводит к исчезновению поноса, стул частый, водянистый, со слизью и кровью. Повышается температура, появляются признаки интоксикации – слабость, разбитость, тошнота, рвота. Больной жалуется на боли в животе, которые усиливаются перед опорожнением кишечника. Тяжелым можно считать такое течение заболевания, когда наряду с выраженными кишечными проявлениями, наблюдаются сердечно-сосудистые расстройства – частый пульс, низкое кровяное давление.
Если больной по какой-то причине принимает антибиотики, и на их фоне появляется понос, лучше прекратить прием лекарства, и сразу посоветоваться с врачом. Уже это одно может при легких формах предотвратить прогрессирование заболевания.
В более тяжелых ситуациях назначаются препараты, к которым чувствителен микроб клостридия. Это ванкомицин и метронидазол. В ряде случаев бывает необходимой госпитализация.
Опухоли толстой кишки
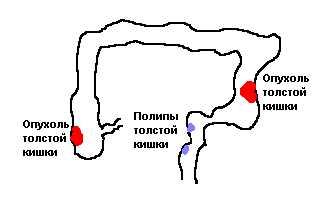
Различают два вида опухолей толстой кишки – доброкачественные и злокачественные, вторые встречаются чаще. Рак толстой и прямой кишки по частоте в настоящее время занимает первое место среди всех злокачественных опухолей. Обычно заболевают люди в возрасте 40-50 лет, в последующих возрастных группах вероятность заболевания увеличивается. В 15% рак располагается в правой половине толстой кишки; в 75% в левых отделах.
По современным представлениям существенным фактором риска опухолей толстой кишки является пища, богатая рафинированными продуктами, животными жирами и с небольшим количеством баластных веществ. К факторам риска относят также одиночные и множественные полипы толстой кишки, наследственные полипозы, отягощенную семейную наследственность по этому заболеванию, длительно текущий язвенный колит и, наконец, перенесенный и уже прооперированный рак толстой кишки.
Полипы могут никак не проявляться, особенно одиночные, в этом случае они являются находкой при эндоскопическом или рентгенологическом исследовании. Характерных признаков, по которым можно было бы заподозрить рак на ранних стадиях, мало. Больные жалуются на боли в животе, кровь в стуле, запоры. Опухоли правой половины проявляются в основном общими признаками – повышением температуры, снижением веса, слабостью, характерны также поносы. Для опухолей левой половины, наоборот, характерно раннее появление признаков кишечной непроходимости – нарастающие запоры ( в течение 3-4 месяцев), схваткообразные боли.
Все сказанное свидетельствует о том, что при любых кишечных расстройствах, особенно возникших в течение относительного небольшого времени, нельзя исключать возможностей опухолевого процесса. Раннее обращение к врачу, раннее обследование позволяет распознать опухоли на той стадии, когда возможно их радикальное лечение.
Раздраженная толстая кишка
Данное заболевание еще может называться по-другому – дискинезия толстой кишки, спастическая толстая кишка, слизистый колит.
Синдром раздраженного кишечника – это комплекс кишечных расстройств, обусловленных нарушениями, главным образом, его двигательной функции при отсутствии органических изменений. Заболевание может быть первичным и вторичным. При первичной форме двигательные нарушения кишечника и обусловленные ими признаки представляют собой самостоятельное заболевание, о нем преимущественно и пойдет речь в дальнейшем. Вторичные формы – возникают при других заболеваниях, прежде всего, желудочно-кишечного тракта.
“Раздраженная толстая кишка” большинством исследователей рассматривается как заболевание, при котором главное значение имеют острые и хронические психотравмирующие ситуации, супружеские и другие семейные конфликты, тревога о детях, потеря близких, повышенный уровень тревожности из-за обычных жизненных проблем. Отрицательные эмоции, стрессовые ситуации влияют на двигательную активность толстой кишки. Помимо этих расстройств в качестве причин раздраженного кишечника называют перенесенные острые кишечные инфекции, диету с недостаточным количеством баластных (неперевариваемых) веществ, непереносимость некоторых видов пищи. Когда заболевание вызвано этими причинами, большую роль в его развитии играет нарушение микробного состава толстой кишки – дисбактериоз. Если он существует длительно, может возникнуть воспаление слизистой, поэтому некоторые врачи ставят также диагноз хронического неязвенного колита.
В настоящее время точно установлено, что при раздраженной толстой кишке нарушена ее нервная регуляция, выделение ряда гормональных веществ в самой кишке.
Больные обычно жалуются на боли в животе, урчание, вздутия, нарушения стула. Характерно, что боли могут быть в разных областях живота, нередко больные не могут даже примерно сказать, где болит (“болит весь живот“). Характер болей также неопределенный – ноющие, тянущие, смутные, неясные, острые, сверлящие, режущие. Часто отмечаются вздутия живота и особенно громкое урчание. Иногда оно бывает единственным симптомом, при этом непосредственной причины урчания больной указать не может, редко помогают также многочисленные ограничения в диете, к которым он прибегает. Расстройства стула практически наблюдаются всегда, чаще всего это запоры или чередование запоров и поносов.
Помимо “кишечных“ нарушений больных беспокоят боли в области сердца, суставах, спине, при этом объективных признаков изменений в этих органах чаще всего нет.
Поставить диагноз раздраженной кишки врачу трудно, поскольку признаки его могут быть при различных, более серьезных болезнях кишечника, в частности, при полипах, опухолях. В связи с этим больной должен быть тщательно обследован. Проводится общий анализ кала, исследование на скрытую кровь в кале, рентгенологическое исследование толстой кишки, осмотр слизистой с помощью специального прибора (колоноскопия).
Лечение синдрома раздраженной кишки во многом зависит от того, смогут ли и врач больной хотя бы ориентировочно определить те причины, которые лежат в основе заболевания. Вне зависимости от этого существуют определенные принципы лечения.
Необходимо соблюдать не очень строгую диету.
Рекомендуются следующие продукты и блюда.
- Хлеб и хлебобулочные изделия: хлеб пшеничный, вчерашний, сухой бисквит, сухое печенье, при запорах хлеб с отрубями, ржаной хлеб.
- Супы: на слабом обезжиренном мясном или рыбном бульоне с крупами, вермишелью, овощами.
- Блюда из мяса и рыбы: мясо нежирное и рыба куском в отварном виде, или запеченные.
- Блюда и гарниры из овощей: картофель, кабачки, морковь, тыква, цветная капуста.
- Блюда и гарниры из круп, макаронных изделий: рассыпчатые различные каши на воде с добавлением молока; паровые и запеченные пудинги, отварная вермишель.
- Блюда из яиц: яйца всмятку, паровые омлеты.
- Сладкие блюда: фрукты, ягоды: кисели, компоты, желе, муссы, суфле из сладких сортов ягод и фруктов; печеные яблоки и груши; спелые яблоки; при хорошей переносимости – мандарины и апельсины; фруктовые и ягодные соки из сладких сортов ягод и фруктов.
- Молоко и молочные продукты: молоко только в блюдах ограничено; кисломолочные продукты при хорошей переносимости, сыр неострый, творог свежий.
- Напитки: отвар шиповника, чай и кофе некрепкие.
- Жиры: масло сливочное добавляется в готовые блюда, можно бутерброды с маслом.
Для лечения болей применяются по назначению врача такие препараты как дицикломин (нотенсил), мебеверин (колотал), либракс, нирваксал, баралгин, спазмолгон, максиган. Эффективен прием ферментных препаратов (фестал, креон, энципальмед, панкреофлат и другие). Их следует принимать в течение 2-3 дней по 1-2 драже 3 раза во время еды до уменьшения болей, а затем делать перерыв.
При длительном течении синдрома раздраженной кишки почти всегда бывает дисбактериоз. Для его лечения назначаются бактериальные препараты. Они состоят их так называемых полезных микробов, нормальных представителей микрофлоры кишечника. Это наши друзья и помощники. Применяются следующие препараты: бифидумбактерин, колибактерин, лактобактерин, комбинированный препарат бифидум – и колибактерина бификол, бактисуптил, риболак. Разработаны и широко распространяются биококтейли, которые также содержат указанные полезные микробы в сочетании с минералами, витаминами, некоторыми лекарственными травами. Существуют различные схемы применения этих средств, вот одна из них – один из названных препаратов назначается по 3-5 доз два раза в день до еды на 20 дней, затем можно сделать перерыв на 10 дней и провести полный повторный или укороченный курс лечения. Целесообразно проводить повторные курсы лечения бактериальными препаратами 1 раз в квартал для предупреждения нового возникновения дисбактериоза.
При запорах особенно эффективно лечение пшеничными отрубями. Чайная ложка отрубей заливается теплой кипяченой водой, взбалтывается и выпивается. Начинать следует с 1-2 чайных ложек в день. Далее ежедневно доза увеличивается на 1-2 ложки отрубей до нормализации стула. После этого доза постепенно уменьшается, примерно до 1-2 ложе в день, и эта доза должна приниматься длительно. Применяются также препараты, нормализующее двигательную активность толстой кишки: метоклопрамид и цизаприд Особенно эффективен при запорах цизаприд (препульсид), который назначается по 10 мг 3-4 раза в день. Многие люди, страдающие запорами, применяют слабительные средства. К этому надо относиться осторожно, так как постоянный прием слабительных вызывает “привыкание“ к ним и лечебное действие постепенно угасает. Ряд слабительных имеет довольно выраженные побочные действия. Поэтому назначать слабительные при запорах следует при неэффективности диетических меропрятий, приема отрубей. Следует менять препараты и принимать их относительно короткие сроки.
Применение физиотерапии также показано больным синдромом раздраженной кишки. Физические факторы оказывают благоприятное действие благодаря влиянию на двигательные нарушения. Хорошие результаты дает использование магнитотерапии, магнитолазерного лечения.
Эффективно курортное лечение. Основными лечебными факторами на курортах являются минеральные воды и лечебные грязи. В России больные с заболеваниями желудочно-кишечного тракта чаще всего лечатся Ессентуках, Железноводске, Пятигорске, многочисленных местных курортах. В Израиле могут быть использованы грязи и соли Мертвого Моря.
Дивертикулез толстой кишки (дивертикулярная болезнь)
Дивертикулы (см. схему) – это слепо оканчивающиеся мешковидные выпячивания ограниченного участка толстой кишки. Дивертикулез означает наличие множественных дивертикулов.
Дивертикулы толстой кишки развиваются преимущественно у жителей экономически развитых стран, где заболеваемость доходит до 30% всего населения. Главную роль в таком широком распространении этой болезни играет обеднение диеты грубой клетчаткой и растительными волокнами, что ведет к развитию запоров – важнейшего фактора риска дивертикулярной болезни. Дивертикулез толстой кишки часто встречается у пожилых и старых людей. Чаще всего дивертикулы располагаются в сигмовидной и нисходящей кишке, значительно реже в правых отделах толстой кишки.
Дивертикулы образуются вследствие повышения внутриполостного давления в толстой кишке при запорах. Значительная роль принадлежит также слабости кишечной стенки.
Характерных признаков неосложненного дивертикулеза нет, у больных могут быть боли в животе, нарушения стула, чаще всего запоры. У части больных вообще никаких проявлений нет. Неприятности дивертикулез начинает приносить, когда развиваются осложнения.
Самым частым является воспаление дивертикулов – дивертикулит. Способствуют этому нарушения эвакуации содержимого из дивертикулов, дисбактериоз кишечника. Нередко дивертикулит приобретает хроническое течение. Признаками развившегося дивертикулита являются повышение температуры, усиление болей в животе, поносы, появление в стуле слизи и крови. Нередко больные госпитализируются в хирургические отделения с подозрением на те или иные формы “острого” живота. Кишечное кровотечение – серьезное осложнение дивертикулярной болезни. Вероятность его возникновения возрастает с возрастом. Проявляется чаще всего среди полного благополучия в виде выделения в кале алой крови или сгустков. Кровотечение может остановиться так же внезапно, как и началось. Среди других осложнений дивертикулярной болезни могут быть сужение просвета кишки и некоторые другие.
Для распознавания дивертикулеза проводят рентгенологическое исследование толстой кишки. Проводят также осмотр слизистой кишки с помощью специального зонда – колоноскопа. Особенно это важно при кишечном кровотечении.
Основная задача при выявлении неосложненного дивертикулеза толстой кишки – регулирование стула. Это позволяет в какой-то степени предупреждать образование новых дивертикулов и предотвращать осложнения, к примеру, дивертикулит. Необходимо в пищевом рационе применять продукты, богатые растительной клетчаткой – свежие фрукты и овощи. Если это оказывается недостаточным, рекомендуется прием пшеничных отрубей. Это приводит у больных дивертикулезом к уменьшению болей, метеоризма, нормализации стула. Их можно применять в виде болтушки для приема внутрь, а также добавлять в компоты, кисели, супы, каши. Первые 2-3 дня отруби назначают по 1 чайной ложке 2 раза в день, далее каждые 2-3 дня доза увеличивается на 1 чайную ложку в день до появления нормального стула; затем количество отрубей медленно снижается до достижения дозы, гарантирующей нормальный ритм опорожнения кишечника (1 раз в день или в 2 дня). Отруби можно применять длительно.
При развитии дивертикулита врач обычно назначает антибиотики на 7-10 дней, после стихания острых явлений полезен курс лечения бактериальными препаратами – колибактерином, бифидобактерином, бификолом, риболаком, бактериальными коктейлями (по 3-5 доз 2 раза в день до еды) в течение примерно 3 недель. У больных с частыми дивертикулитами можно достичь хорошего эффекта, назначая сульфасалазин, месалазин в сочетании с полиферментными средствами ( креон, фестал, энципальмед, панкреатин).
Другие осложнения дивертикулярной, как правило, болезни лечатся хирургами.
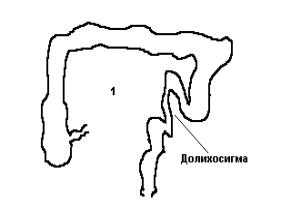
Долихосигма, мегаколон
Долихосигма – удлиненная сигмовидная кишка (см.схему 1), может быть врожденной или приобретенной. Мегаколон – расширение отдельных участков или всей толстой кишки (см. схему 2).
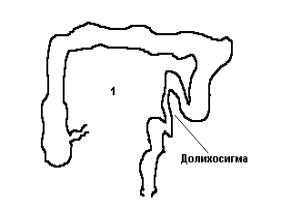

Долихосигма нередко протекает без всяких проявлений. Но очень часто является причиной упорных запоров, бывают вздутия живота, урчание. Распознается с помощью рентгенологического исследования толстой кишки. Лечение, как правило, консервативное. Оно сводится к регулированию стула. Рекомендуется прием пшеничных отрубей, цизаприда, при неэффективности слабительных. Хирургическое лечение заключается в удалении дополнительной петли сигмы, однако, показания к нему должны ставиться очень строго.
Для мегаколон характерны очень выраженные запоры, скопление газов в кишечнике и боли в животе. Запоры могут быть от 2-3 дней до полного отсутствия самостоятельного стула в течение нескольких недель и месяцев. Скопление газов может проявляться небольшим временным вздутием живота или постоянным распиранием и перерастяжением передней брюшной стенки. Решающим методом распознавания мегаколон является рентгенологический, когда выявляется значительное расширение отдельных участков или всей толстой кишки.
Наблюдение за больными долихосигмой и мегаколон должен вести специалист-гастроэнтеролог. Он же совместно с хирургом в случае выявления мегаколон решает вопрос о природе заболевания и о методе лечения. Есть формы мегаколон, например, болезнь Гиршпрунга, при которых хирургическое лечение просто необходимо. Есть формы, когда удается справляться с проблемами отсутствия стула без хирургического вмешательства.
astery-med.ru
Болезни толстой кишки: симптомы
Заболевания толстой кишки можно определить по трем признакам: вздутию живота, нарушению стула, болезненным ощущениям. Пациенты с болезнями толстого кишечника жалуются на вздутие, которое не дает им покоя в послеобеденное время.
Они отмечают, что боль утихает лишь с наступлением ночи. Если говорить о нарушениях стула, то это непременный признак патологии толстой кишки.
Одних беспокоят запоры, другие мучаются от диареи. Запоры бывают чаще, если же начинается понос, то он отличается высокой частотностью дефекаций, небольшим количеством испражнений, содержащих слизь, кровь.
Характер боли при патологиях толстой кишки
Снижение — веса признак патологии толстой кишки.
Боли при патологии толстой кишки имеют своеобразную локализацию. Зачастую они ощущаются сбоку живота и около заднего прохода.
Реже отмечаются неприятные ощущения в подложечной области, а также выше пупка.
Даже при отсутствии болевого синдрома при пальпации зоны в подвздошной области справа и слева будут боли.
Они становятся интенсивнее, если человек попил молока, съел много овощей либо грубых круп. Основной характер боли– ноющий, сопровождающийся чувством распирания.
Если кишечник освобождается от газов, каловых масс, боли утихают. Однако непосредственно перед актом дефекации боли могут стать сильнее. Иногда они носят схваткообразный характер.
Для облегчения состояния рекомендовано пользоваться грелкой, принимать ферменты. Отличить патологию толстой кишки от заболеваний тонкого кишечника можно по отсутствию таких признаков:
- снижение веса;
- нарушение обмена веществ;
- гиповитаминоз.
Однако признаки общего недомогания также присутствуют. Больные быстро утомляются, ощущают слабость, раздражительность, плаксивость, их сон нарушается. В общем, имеются признаки интоксикации, которую провоцируют частые запоры.
Язвенный колит
Язвенный колит начинается с прямой кишки.
Среди заболеваний толстой кишки язвенный колит, пожалуй, единственная патология, ведущая к резкому снижению веса.
При язвенном колите развивается воспаление слизистой оболочки. Чаще всего поражается прямая кишка, здесь болезнь берет начало.
А уже потом при отсутствии адекватного лечения быстро распространяется по толстому кишечнику дальше. Заболевание относится к хроническим, при этом обострения случаются довольно часто.
Анализируя причины возникновения язвенного колита, исследователи пришли к выводу об участии наследственного фактора. Ведь начинается заболевание в случае генетического дефекта, имеющегося в иммунной системе.
Проявляется болезнь в появлении изъязвленности, эрозийных поверхностей, очагов кровоизлияний непосредственно в самой кишке. Может сопровождаться образованием полипов, прочих новообразований.
К местным признакам проявления колита относят кровотечение. При этом больные обнаруживают кровь в кале практически постоянно. Даже вне обострения кровь может присутствовать. Еще один важный местный признак, о котором уже шла речь выше, — нарушение стула.
Запоры, как и поносы, обязательно дают о себе знать. При этом нет никакой системы. Одни страдают от запоров, другие – от поносов, а третьи – от их чередования.
Еще один известный местный признак – боли в животе слева. Во всем животе боли чувствуются крайне редко. После дефекации боль на время уходит. Изредка боль усиливается после опорожнения кишечника.
У язвенного колита не только местные признаки. К общим признакам можно отнести слабость, утомляемость, похудение. Особое внимание следует уделять крови в кале. Это опасный симптом. Чтобы удостовериться, что причина появления крови – именно в язвенном колите, надо обнаружить изменения на слизистой.
Делают это с помощью колоноскопии или рентгена. После уточнения диагноза начинают лечение. На полное преодоление болезни уходит много времени, только полное следование советам врача поможет избавиться от такого неприятного заболевания.
Под постоянным контролем врача принимают сульфасалазин / месалазин. Порядок лечения, схему составляет специалист.
Если состояние не слишком тяжелое, то в течение продолжительного времени принимают только один из вышеназванных препаратов. Такая терапия дает устойчивый эффект, позволяет поддерживать организм пациента в нормальном состоянии.
Обычно в сложных случаях в лечение с самого начала вводится гормон коры надпочечников. Только после того, как состояние перестанет быть критическим, можно переводить больного на сульфасалазин либо месалазин. Поскольку эти средства принимают очень долго, правильную дозировку должен рассчитывать врач с учетом состояния больного.
Не стоит забывать, что главнейшая роль в лечении отводится диете. В данной ситуации она достаточно специфичная: следует отказаться от молочного. Причина такой рекомендации – в неспособности многих больных воспринимать молочный белок.
Смотрите видеоролик о заболеваниях толстой кишки:
Болезнь Крона
Болезнь Крона — быстро развивается в организме.
Отличие болезни Крона от язвенного колита – распространение воспалительного процесса как на саму кишку, так и на соседние органы (пищевод, желудок).
Поражению подвергается не вся поверхность, а отдельные участки. Воспаленные области идут по очереди со здоровыми зонами.
Прямую кишку воспалительный процесс вообще может не затронуть. Если он там начнется, то кишка подвергнется патологическому сужению, ведь поражена бывает не только сама слизистая, но и подслизистые слои.
Именно там собираются клетки гранулемы. По ходу развития болезни затрагиваются лимфатические сосуды.
Симптоматика зависит от особенностей развития болезни. Если воспалительный процесс затронул правую часть толстой кишки, то будет заметно вздутие, появится понос, боли. Если заболевание сопровождается сужением просвета, то возможна кишечная непроходимость.
Она может быть полной или частичной. В любом случае пациент почувствует резкие боли, тошноту, которая может быстро перерасти в рвоту. Если болезнь затронула только тонкую кишку, то появятся признаки, характерные для всех заболеваний данного органа: похудение, гиповитаминоз, нарушение обмена веществ.
Усугубляется ситуация появлением гнойных свищей в области анального отверстия. При поражении двенадцатиперстной кишки, пищевода симптоматика аналогична признакам язвенной болезни.
Болезнь Крона – очень серьезное заболевание. Она приводит не только к местным негативным проявлениям. Довольно быстро развивается нерадостная общая симптоматика. Это лихорадочное состояние, изменения в суставах, глазах, печени. Нередко появляются кожные высыпания.
Поставить диагноз «болезнь Крона» сложно. Лучше обследоваться в стационарных условиях, так как там в максимально короткие сроки можно провести ряд важных тестов. При постановке такого диагноза начинают с исключения молочных продуктов и компенсации поступления белка через другую пищу.
Медикаментозное лечение проводится теми же средствами, что и при язвенном колите. Это группа сульфасалазина, гормоны коры надпочечников, например, преднизолон.
Как правило, такого лечения бывает достаточно. Однако процесс длительный, а препараты имеют много побочных эффектов. Поэтому во избежание негативных последствий терапия должна вестись под наблюдением врача.
Ишемический колит
Атеросклероз — причина ишемического колита.
Данное заболевание вызвано патологическим сужением сосудов, отвечающих за кровоснабжение толстой кишки.
Заболевание начинается с появления воспалений на участках, недополучающих полезные вещества. Потом начинается изъязвление в этих местах.
В конце просвет кишки сужается, приводя к непроходимости. Основные причины ишемического колита – серьезные заболевания, следствием которых является нарушение кровоснабжения:
Перечисленные патологии приводят к ишемическому колиту спустя длительное время. Поэтому основная возрастная группа пациентов – пожилые люди, старики.
Задуматься о возможности развития ишемического колита нужно, если после еды (спустя 15 минут) чувствуются боли в животе слева, в стуле есть примеси крови. По мере развития болезни эти два симптома будут становиться ярче.
Боли усилятся, а кровотечения станут регулярными, в кале будут появляться даже сгустки.
Колит после атибиотикотерапии

Линкомицин служит причиной развития специфического колита.
Длительное лечение антибиотиками служит причиной развития специфического колита. Чаще всего болезнь начинается после приема линкомицина, тетрациклина.
Отмечено, что вероятность заболевания усиливается у тех, кто принимал лекарства перорально, при этом совмещал их с другими медикаментозными средствами.
Например, со слабительными препаратами. Из-за попадания в кишечник опасных для микроорганизмов веществ происходит массовое уничтожение полезной микрофлоры, ее вымывание (как в случае со слабительными).
В таких условиях начинает активно размножаться клостридия. Это опасный микроб, выделения которого пагубно сказываются на состоянии стенки кишечника. Его токсичные выделения приводят к разрушению слизистой стенки кишечника и даже могут стать причиной прободения.
Отличительным признаком этого заболевания считают бляшки, которые можно найти на слизистой повсюду. По-другому их называют мембраны, а сам колит именуют псевдомембранозным.
В зависимости от тяжести состояния больного разграничивают 3 стадии болезни: легкую, среднюю, тяжелую.
- Легкая форма проявляется только поносом. Он продолжается, пока в организм поступают антибиотики. После окончания курса антибиотикотерапии симптомы исчезают.
- Средняя тяжесть отличается продолжением проявления симптоматики даже после отмены антибиотиков. К частым водянистым поносам добавляются боли перед дефекацией. Постепенно нарастают признаки интоксикации. Ощущается слабость, тошнота, которая может перерасти в рвоту.
- Тяжелая форма. Признаки, характерные для состояния средней тяжести усугубляются. Появляются проблемы с сердцем: учащается пульс, а давление может значительно понизиться.
Чтобы не доводить состояние до критического, лучше при появлении поноса на фоне лечения антибиотиками приостановить их прием, посоветоваться с доктором. Это позволит избежать развития заболевания.
Если необходимо продолжить лечение, назначают средства, убивающие клостридии. Например, метронидазол, ванкомицин. Если ситуацию не удается нормализовать, больного госпитализируют.
Опухоли кишечника
В толстой кишке развиваются 2 виды новообразований.
В толстой кишке очень часто развиваются доброкачественные и злокачественные новообразования. При этом первенство – за последними.
Раком толстого кишечника, а особенно прямой кишки страдают очень многие.
Причем, в основном поражается именно левый отдел (3/4 всех случаев). Наибольшее количество заболевших – среди людей старше 50 лет.
Чем старше человек, тем выше риск развития такой патологии. Считается, что в группе риска находятся следующие группы лиц:
- в рационе которых превалируют продукты, богатые животными жирами;
- пораженные полипами толстой кишки;
- болеющие язвенным колитом;
- с отягощенной наследственностью;
- с раком толстой кишки в анамнезе.
Определить рак на ранних стадиях практически невозможно. Как правило, на запоры и небольшие боли в животе люди просто не обращают внимания. Настораживает лишь кровь в стуле, да и то ее могут отнести к проявлениям геморроя.
Если опухоль находится справа, то повышается температура, уходит вес, слишком частыми становятся поносы. Если опухоль слева, то будут мучить запоры, боли будут иметь схваткообразный характер.
Раздраженная толстая кишка
Вздутие — признак раздраженной толстой кишки.
Под синдромом раздраженного кишечника понимают целый комплекс патологий, связанных с функционированием данного органа.
Органических поражений при этом не отмечается, а вот функциональность нарушена.
Выделяют первичную форму и вторичную. В первом случае это отдельное заболевание. Во втором состояние развивается под воздействием иных поражений органов пищеварения.
Последние исследования доказывают, что раздраженный кишечник как состояние сопровождается сбоями в нервной регуляции, нарушением выделения гормонов внутри самого органа. Определить патологию можно по таким признакам:
- боли неопределенной локализации, пациенты жалуются на болезненные ощущения по всему животу;
- боли могут быть разными: ноющими или резкими, тупыми или острыми;
- живот вздувается, урчит;
- запоры, которые иногда сменяются поносами.
Для постановки диагноза проводится многоплановое обследование. В определении методики лечения опираются на причины, спровоцировавшие раздраженный кишечник. Основные моменты терапии – диета, физиолечение, двигательная активность, курортное лечение с водами, грязями.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
симптомы и признаки болезни, диагностика и лечение
Существует множество заболеваний кишечника. Все они сопровождаются воспалительными изменениями и нарушениями переваривания. Вариабельность признаков усложняет диагностику. Лечение часто вызывает затруднения из-за нарушения всасывания.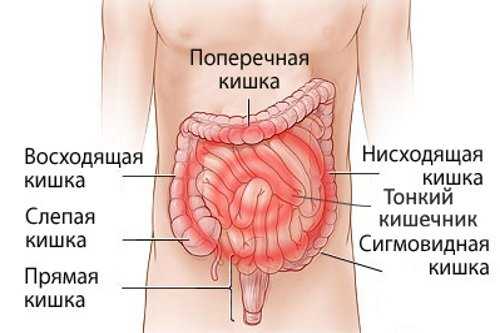
Симптомы патологий кишечника
Общие симптомы
- Истощение организма (кахексия). Снижение веса происходит в результате нарушений всасывания из-за воспалительных патологий слизистой и недостаточностью переваривания. Это приводит к дефициту энергетических соединений, строительного материала клеточных структур.
- Интоксикационный синдром. Проявляется вялостью, слабостью, повышенной утомляемостью при сниженной нагрузке, сонливостью. Возможны обморочные состояния и потеря сознания.
- Снижение иммунитета. Недостаточность энергии также вызывает значительное снижение защитных сил организма от инфекционных агентов бактериальной, вирусной или грибковой природы.
- Анемия. Недостаточное всасывание витаминов (витамин В12) и микроэлементов (железа) приводит к формированию дефицитарных анемий, или наличие хронического кровотечения из слизистой оболочки кишечника проводит к постгеморрагической анемии.
- Гипертермия. Может наблюдаться при воспалительных заболеваниях, распаде опухоли и так далее.
- Головные боли и головокружения. Последствия анемии в виде гипоксии головного мозга.
Тонкий кишечник
Признаки поражения тонкого кишечника следующие:
- Болевой синдром. Локализация болей преимущественно в районе околопупочной области. При поражении двенадцатиперстной кишки может быть в районе эпигастрия, чаще боли носят спазматический характер, усиливаясь при перистальтике. Голод снижает болевой синдром.
- Бурчание в животе. Бурление, ощущения переливания возникают вследствие избыточного пропитывания через слизистую жидкостного компонента плазмы, всасывания воды при этом не происходит. Содержимое желудка чрезмерно разбавляется.
- Рвота. Может быть как следствием интоксикации, так и результатом непроходимости и закупорки просвета тонкого кишечника объемными образованиями.
- Осмотические диареи. Поносы, содержащие большое количество жидкости, так как нарушается работа тонкого кишечника – всасывание жидкости не происходит.
- Мелена. Черный стул может быть при поражении язвенной болезнью двенадцатиперстной кишки или дивертикулите. Меленой называют гемолизированную желудочным соком кровь.
- Характер стула. Помимо обильного количества жидкости стул часто пенится, имеет непереваренные включения, так как при нарушении работы тонкого кишечника наблюдается ферментативная недостаточность, обнаруживаются растительные волокна.
- Процесс дефекации. Внезапные, сильные и частые позывы к дефекации: человек может ходить в туалет от 3-5 раз в сутки и больше.
Толстый кишечник
Некоторые признаки указывают на патологию в толстом кишечнике:
- Болевой синдром. Локализация болевого синдрома чаще наблюдается в подвздошных областях (правая и левая нижняя часть живота), преимущественно слева, также может наблюдаться по флангам, где расположены восходящий и нисходящий отделы ободочной кишки. Имеет спастический характер по ходу перистальтики.
- Характер стула. Запоры, каловые массы часто с прожилками слизи, крови, возможные зеленые включения – по типу болотной тины.
- Акт дефекации. Затруднен, часто наблюдаются ложные болезненные позывы (тенезмы).
- Метеоризм. Вследствие застойных процессов происходит гниение и брожение в просвете кишечника. Наблюдаются зловонные газы и каловые массы.
В первую очередь у больного с вышеуказанными жалобами диагностические мероприятия направлены на подтверждение или исключение наиболее распространенных заболеваний кишечника.
Наиболее частые патологии кишечника
Заболевания тонкой кишки
К наиболее распространенным и часто встречающимся заболеваниям тонкого кишечника относят:
- Энтерит. Воспалительное заболевание, вызванное преимущественно бактериальными или вирусными агентами, попавшими в просвет кишечника с пищей. Может быть результатом приема некоторых лекарственных средств (например, некоторые антибактериальные препараты, нестероидные противовоспалительные и другие) или вследствие лечения лучевой терапией.

- Целиакия (глютеновая энтеропатия). Нарушение переваривания глютена — белков, содержащихся в злаковых культурах (пшеница, ячмень, рожь). Результатом является атрофия слизистой оболочки и абсорбции (всасывания) питательных веществ. Проявляется в детском возрасте.
- Новообразования тонкого кишечника. Редко в тонком кишечнике формируются злокачественные новообразования. Доброкачественная опухоль характеризуется медленным ростом, злокачественная – разрастается стремительно, происходит быстрое нарастание симптоматики.
- Дивертикулы Меккеля. Во внутриутробном периоде организм матери и ребенка сообщаются между собой пупочным канатиком. После его перерезания может остаться небольшой отросток в области подвздошного кишечника, при этом кислотность в данном отделе соответствует желудочной, так как в слизистой есть обкладочные клетки, продуцирующие соляную кислоту. Это, а также мешковидная форма, может привести к воспалению отростка. Чаще проявляется в детском возрасте.
- Язва двенадцатиперстной кишки. Часто сочетается с язвенной болезнью желудка. Частой причиной болезни является инсеминация Helicobacter Pylori, употребление алкоголя, прием некоторых лекарственных средств.
Заболевания толстого кишечника
К наиболее распространенным патологиям толстого кишечника относят:
- Неспецифический язвенный колит. Этиология заболевания считается неизвестной. Одной из теорий является аутоиммунное происхождение болезни, поражающее слизистую оболочку толстого кишечника. Развивается преимущественно в возрасте 40-50 лет. Может быть предраковым заболеванием.

- Рак толстого кишечника (см. здесь). Чаще всего злокачественные новообразования, которые имеют экзофитный рост и приводят к низкой кишечной непроходимости, развивающейся медленно, следовательно, имеющей выраженный интоксикационный синдром.
- Синдром раздраженного кишечника. Не имеет в основе органической видимой патологии, выраженные клинические проявления. Основные симптомы связанная с нарушением перистальтики толстого кишечника.
- Врожденные аномалии строения. Являются наиболее частой причиной запоров. К ним относят: долихоколон, долихосигму, болезнь Гиршпрунга (мегаколон) и так далее. Образование дополнительных петель затрудняет прохождение химуса по толстому кишечнику, а отсутствие нервных ганглиев (при болезни Гиршпрунга) нарушает перистальтику, формирует аневризмы кишечника и вызывает кишечную непроходимость.
- Геморрой. Является наиболее частым заболеванием прямой кишки. При этом расширяются геморроидальные венозные узлы, в кале обнаруживаются прожилки крови, присутствует болезненность при дефекации, сидении.
- Псевдомембранозный колит. Воспалительное инфекционное заболевание. Является следствием дисбактериоза и разрастанием патологической флоры. Чаще происходит на фоне длительного приема лекарственных средств, частых клизм, лучевой терапии.
Заболевание обоих отделов кишечника
Существуют и такие заболевания, которые поражают все отделы кишечной трубки:
- Полипоз. Полипы могут образовываться в любом отделе кишечной трубки. Выросты слизистой часто травмируются пищевым комком, могут полностью закупорить просвет, в особенности в тонком отделе.
- Болезнь Крона. Заболевание может поражать любой отдел кишечной трубки. Характеризуется образованием на слизистой оболочке язвенных дефектов в форме булыжной мостовой. Этиология заболевания неизвестна.
- Инфекционный гастроэнтероколит. Инфекционное воспаление слизистой кишечника, вследствие употребления в пищу продуктов или воды, содержащей инфекционный агент вирусной, бактериальной или грибковой природы.
- Спаечная болезнь. Наличие спаек отмечают после оперативных вмешательств на органах брюшной полости и наличие выпота – перитонита. Может привести к кишечной непроходимости – острой хирургической патологии.
Причины патологий
Наиболее частыми причинами заболеваний кишечника являются:
- Нарушение диеты. Прием в пищу некачественных продуктов питания приводит не только к инфекционным болезням кишечника, но и может стать причиной целиакии, содержание канцерогенов в пище – к развитию онкопатологии. Чаще всего запрещенными продуктами являются чрезмерно жирные, острые продукты, фаст-фуд.
- Вредные привычки. Наркомания, курение и алкоголизм приводит к снижению иммунного ответа и, как следствие, разрастанию патологической флоры в просвете кишечника. Алкоголь и курение может стать причиной язвенной болезни, аномалий строения кишечника у детей (при употреблении во время беременности), развитием аутоиммунной и других патологий.
- Стрессовые состояния. Частые нервные встряски могут стать причиной онкологической патологии, развитием язвенных дефектов слизистой, синдрома раздраженной кишки и так далее.
- Генетическая причина. Чаще всего происходит либо передача заболевания по наследству, либо «поломка» генетического кода плода. Предположительно это является причиной неспецифического язвенного колита, болезни Крона, полипоза кишечника и других заболеваний.
- Прием некоторых лекарств. Приводит к дисбалансу условно-патогенной и полезной флоры в кишечнике, побочное действие некоторых лекарств – нарушение перистальтики. Лекарства могут стать основной причиной формирования изъязвлений кишечной стенки.
- Малоподвижный образ жизни. Считается основной причиной образования геморроидальных узлов.

Диагностика заболеваний кишечника
Проводят основные специальные исследования для оценки функции и строения кишечника:
- Рентгенография кишечника. При наличии симптомов непроходимости проводят рентгенологическое исследование для выявления чаш Клойбера и немого кишечника ниже непроходимости.
- Рентгеноскопия с контрастированием (ирригоскопия). Позволяет оценить проходимость контрастного вещества, окрашивание стенок визуализирует плюс (полипы, онкопатология) или минус (изъязвления и дивертикулы) ткань просвета кишечника.
- Анализ кала на скрытую кровь. Экспресс-тест, оценивающий наличие гемоглобина в каловых массах, не видимого глазом, определяющее скрытое кишечное кровотечение.
- Эндоскопическое исследование с взятием материала на биопсию. Для визуализации слизистой двенадцатиперстной кишки и по возможности верхнего отдела тонкой используют фиброгастродуоденоскопию. Для визуализации слизистой толстого кишечника – колоноскопия.
- Томография (КТ или МРТ). Позволяет выявить объемные образование, наличие метастазов при раковой патологии.
Рекомендации по профилактике заболеваний кишечника
К основным рекомендациям по профилактике можно отнести следующие мероприятия:
prokishechnik.info
Заболевания толстого кишечника симптомы и признаки болезни
Толстый кишечник является конечным отделом пищеварительной системы. Орган несет ответственность за адсорбцию полезных веществ из переработанной пищи. Здесь же из перетравленной массы формируется каловый комок, который выводится наружу через прямую кишку. Заболевания толстого кишечника симптомы и признаки болезни будут рассмотрены в этой статье.

Для увеличения картинки щелкните по ней мышкой
Описание болезней
Толстая кишка считается самым подверженным патологиям органом, который атакуют многочисленные заболевания. Основные болезни толстой кишки:
- воспаления;
- онкология;
- нарушения перистальтики;
- изменения функции всасывания питательных элементов.
Причинами заболевания толстого кишечника могут быть:
- наследственная предрасположенность;
- плохое питание с преобладанием в рационе углеводной, жирной и белковой пищи;
- применение некоторых лекарств;
- слабая физическая активность;
- курение и прием алкоголя;
- инфицирование организма разными вирусами, бактериями и вредными микроорганизмами;
- стресс;
- большое выделение ВИП-гормона и другие.
Симптомы разных патологий
Многочисленные толстой кишки заболевания симптомы могут иметь незаметные для человека. Первые признаки болезни обычно выражаются дискомфортными ощущениями в брюшине, на которые не всегда больной обращает внимание, принимая их за простое расстройство:
- чередование поноса с запорами;
- урчание и распирание в животе;
- метеоризм;
- болевые ощущения в области анального прохода либо по бокам живота, пропадающие сразу же после акта дефекации или выпускания газов.
После своего развития заболевание толстой кишки прогрессирует, проявления становятся более выраженными. К кишечным проблемам начинают присоединяться выделения из заднего прохода:
- гнойного;
- слизистого;
- кровянистого характера.
Также больной может ощущать постоянное давление в районе анального прохода, фальшивые позывы в туалет. Ряд заболеваний кишечника симптомы которого достаточно разнообразны, провоцируют плохое всасывание питательных элементов в этом органе.
Это часто приводит больного к потере веса, слабости, авитаминозу, у детей наблюдается нарушения в росте и развитии.
Виды патологий
Язвенный колит
Язвенный колит представляет собой хроническую форму недуга кишечника. Для него характерным признаком является наличие поражений слизистой. В начальной стадии патологический процесс прогрессирует в прямой кишке, а после воспаление переходит в толстый кишечник. Слизистая имеет изъязвленную поверхность, которая может кровоточить и легко раниться. Длительное течение болезни приводит к образованиям онкологии и полипоза. При подобном диагнозе у больного могут также проявиться:
- диарея и запоры;
- боли в левой области живота, утихающие после опорожнения;
- кровотечение из анального отверстия;
- слабость;
- потеря веса;
- снижение работоспособности.
Диагностику этой болезни проводят на основе колоноскопии и рентгеновского обследования. Присутствие эрозивной структуры слизистого слоя вместе с вышеперечисленными признаками подтверждает наличие колита язвенной формы. Лечат патологию с помощью медикаментозной и гормональной терапии в сочетании с особым режимом питания. Назначается длительный прием Сульфасалазина. При тяжелом течении болезни предписывают гормональные препараты надпочечниковых стероидов, после чего снова переходят на Сульфасалазин.
Болезнь Крона
К редким заболеваниям воспалительного характера относят болезнь Крона. Патология поражает всю пищеварительную систему. Главные причины, которые вызывают подобную проблему, врачами пока еще до конца не установлены. Однако существует теория о двух основных неблагоприятных факторах, вызывающих подобную проблему:
- аутоиммунный;
- инфекционный.
Отличие болезни Крона от язвенного колита – вовлечение в воспалительный процесс всех слоев кишечной стенки, а также близлежащих лимфатических сосудов. Исходя из интенсивности воспаления, очаги заболевания проявляются в виде сплошных или отдельных повреждений участков органа. Клинические симптомы этой патологии следующие:
- боль схожая с неприятными ощущениями, как при аппендиците;
- кровавая диарея до 10 раз в сутки;
- полная или частичная непроходимость с резкой болью;
- наличие гнойного воспаления вызывает лихорадочное состояние;
- формируются в перианальной области свищи;
- нарушение всасывающей способности кишечных стенок;
- истощение организма;
- поражение крупных суставов;
- появление во рту язв;
- проблемы со зрением;
- высыпания на коже.
Выявить воспаление Крона достаточно сложно, поскольку заболевание «маскируется» под дивертикулит, аппендицит, неспецифический язвенный колит, бактериальный энтероколит. Диагностирование этой патологии основывается на ряде исследований:
- колоноскопии;
- биопсии ткани для анализа;
- рентгена;
- УЗИ.
Лечение болезни осуществляется медикаментозным путем. Терапию проводят посредством гормона Преднизолона и Сульфасалазина, антибиотиков и диеты.
Ишемический колит
Заболевание слизистого слоя толстой кишки, которое вызывается поражением сосудов, питающих стенки органа, называется ишемическим колитом. На месте ишемии формируется локальный очаг воспаления с язвами внутреннего слоя стенки. По истечению времени здесь образуется обструкция. Причина подобной патологии в плохом кровообращении в сосудах из-за варикоза, атеросклероза, сахарного диабета. Клинические проявления болезни имеют следующие признаки:
- редкие боли левой части брюшины, появляющиеся спустя 30 минут после трапезы;
- в кале имеются частицы крови;
- снижение аппетита;
- диспепсические явления;
- анемия;
- нарушение стула;
- похудение.
Постановка диагноза базируется на стандартных анализах крови и мочи. Также в ходе исследования могут быть задействованы:
- копрограмма;
- колоноскопия;
- рентгенологическое исследование с использованием контрастного вещества;
- для подтверждения ишемии – Допплер и ангиография.
При гангрене в толстой кишке больному назначают операцию. В легких формах болезни предписывается медикаментозное лечение с применением препаратов, улучшающих микроциркуляцию крови, а также назначают антибактериальные средства. Симптоматическую терапию проводят посредством ферментов, анальгетиков, витаминов, препаратов железа, пробиотиков и диеты.
Дивертикулы
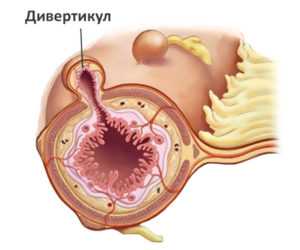
Дивертикул толстой кишки – это болезнь, связанная с растяжением стенок органа с образованием «кармана», который выпячивается в брюшную полость. Заболевание может иметь острые признаки:
- боль в животе;
- высокая температура тела;
- диарея с примесью крови или слизи.
Диагностирование болезни проводят с помощью эндоскопического и рентгеновского обследования толстой кишки. Терапия подобной патологии проводится с помощью антибактериальных средств, а также препаратов для восстановления полезной микрофлоры после снятия острой фазы.
Обязательно больные в ходе лечения не осложненных дивертикулов должны правильно питаться. В целях профилактики их воспаления желательно использовать длительное лечение ферментными препаратами и Сульфасалазином. При наличии осложнений с симптомами «острого» живота назначается хирургическое вмешательство.
Новообразования
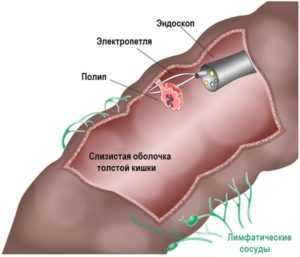
Для увеличения картинки щелкните по ней мышкой
Опухоли кишечника очень часто встречаются в человеческом организме, в особенности в последние годы отмечается повышение количества больных онкологией. Злокачественные образования чаще всего присутствуют в прямой и толстой кишке и значительно преобладают над доброкачественными наростами. Коварство этих патологией заключается в том, что они разрастаются в просвете кишечника и могут протекать бессимптомно на протяжении долгого времени.
Общими признаками новообразования в этом органе являются запоры, частицы крови в каловых массах и болезненность. Выраженность проявлений в большинстве случаев зависит от локализации онкологии. В 75% случаев раковое образование локализуется в левой стороне органа. Жалобы у больного:
- мучительные «туалетные» проблемы;
- болевые приступы, указывающие на развитие кишечной непроходимости.
Если нарост расположился в правой части брюшины, то больного могут беспокоить следующие симптомы:
- частые поносы;
- слабость;
- снижение массы тела;
- повышение температуры.
В ходе обследования врач назначает:
- анализы кала на скрытую кровь;
- ректороманоскопию;
- колоноскопию;
- биопсию.
Лечение онкологии кишечника проводится посредством хирургического вмешательства. Операцию всегда совмещают с радио и химиотерапией. Больному также рекомендуется пожизненная здоровая диета, отказ от вредных привычек и физическая активность.
Псевдомембранозный колит
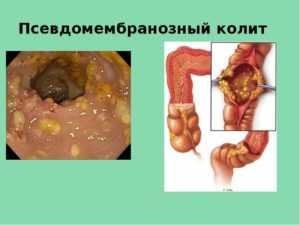
Одним из воспалительных заболеваний толстой кишки является псевдомембранозный колит. Его развитие провоцируется размножением клостридий из-за дисбаланса микрофлоры кишечника. Обычно такая патология развивается на фоне длительного приема антибактериальных и слабительных средства, а также цитостатиков.
Жизнедеятельность этих микроорганизмов сопровождается выработкой ядовитых веществ, которые приводят к разрушению слизистой кишечника и формированию на его стенках псевдомембран (фибринозных бляшек). При воспалении, которое может протекать в легкой, средней и тяжелой форме, у больного наблюдаются следующие признаки:
- частые поносы;
- водянистый кал;
- рвота;
- слабость;
- отсутствие аппетита;
- температура;
- боли во время позывов;
- затрудненная дефекация;
- проблемы сердечно-сосудистой системы;
- прободение кишечной стенки.
Диагностика псевдомембранозного колита основана на выявлении клостридий в анализах кала и ректороманоскопии, которая показывает присутствие на стенках органа желтого фиброзного налета.
Лечение легкой форме этой патологии основывается на прекращении курса приема антибиотиков, голода с обильным питьем на несколько суток с дальнейшим постепенным расширением рациона. Остается обязательным прием бактериальных препаратов – Бифидумбактерина и его аналогов, способствующих устранению дисбактериоза кишечника. В ходе терапии предписываются Метронидазол или Ванкомицин для уничтожения патогенной микрофлоры. Тяжелое течение болезни проводится в клинике.
Заключение
Многие патологии толстого кишечника имеют схожие симптомы, поэтому своевременное обращение к доктору поможет облегчить диагностику, после чего будет назначено правильное лечение. Во избежание непоправимых последствий для здоровья, больной должен обязательно посещать врача.
gastrosapiens.ru