Болезни заднего прохода у женщин – Заболевания заднего прохода: симптомы и диагностика патологий
причины, симптомы, лечение, последствия, профилактика
Воспаление ануса может возникнуть в любом возрасте. Одинаково подвержены заболеванию мужчины и женщины. Причины многообразные – от элементарного несоблюдения правил гигиены, до сложных заболеваний ЖКТ. Симптомы проявляются индивидуально в каждом случае, но имеются общие характерные черты.
Содержание статьи
Причины патологии
Воспалительные процессы могут быть внешними, внутренними. В первом случае ситуация не настолько плачевная, лечится быстро и имеет вполне терпимую симптоматику.
Причины внешнего воспаления анального отверстия:
- Несоблюдения правил интимной гигиены. В остатках испражнений, оставшихся на коже анального отверстия, размножаются болезнетворные микроорганизмы, что вызывают воспаление. За этим следуют болезненные ощущения.
- Ношение синтетического нижнего белья. Особенно это касается моделей трусов – стринги, танго, которые непосредственно контактируют с анусом. Постоянное раздражение вызывает контактный дерматит, воспаление анального отверстия.
- Аллергическая реакция на средства гигиены. Спровоцировать аллергию с воспалительным процессом могут гели, лосьоны, кремы, прокладки.
- Анальный половой акт. В процессе секса появляются микротрещинки анального отверстия, которые со временем воспаляются.
- Жесткая туалетная бумага. Ежедневное трение жесткой бумагой анального отверстия со временем может привести к воспалительным процессам.

Внутреннее воспаление анального отверстия всегда является следствием сложных патологических процессов в органах пищеварения, мочеполовой системы. Спровоцировать воспаление ануса могут:
- дисбактериоз кишечника;
- заболевания желудка, двенадцатиперстной кишки;
- воспаление пищевода;
- геморрой;
- патологические процессы в толстом кишечнике;
- воспаление матки, яичников;
- отравление с частой диареей;
- венерические заболевания;
- гельминтоз;
- грибковые поражения.
Способствуют обострению хронических болезней, распространение воспалительного процесса следующие факторы:
- нарушение режима питания;
- злоупотребление спиртными напитками;
- вредная пища;
- соленые, острые, жирные блюда;
- антибиотики;

- медикаменты для приема внутрь;
- снижение иммунитета;
- неудачный аборт;
- беременность;
- малоподвижный образ жизни;
- гормональный сбой.
При внешнем воспалении ануса разобраться в причинах намного проще, а чтобы избавиться от болезни, достаточно ликвидировать действие негативных факторов, воспользоваться медикаментами для наружного применения. Причины внутреннего воспаления устанавливаются путем сложных диагностических процедур, лечение назначается исходя из первопричины. Параллельно лечат другие патологии внутренних органов.
Симптомы болезни
Воспаление ануса сопровождается дискомфортом в прямой кишке, внешними изменениями, ухудшением общего самочувствия. Клиническая картина у каждого больного разная, зависит от причин, спровоцировавших болезнь.
Внешнее воспаление ануса характеризуется:
- жжением, зудом в области заднего прохода;
- покраснением;
- припухлостью.

На фоне этого появляется дискомфорт во время дефекации и после нее. Облегчение наступает после проведения гигиенических процедур. На фоне легкой патологии общее самочувствие не ухудшается, человек и дальше остается активным.
Воспаление ануса, связанное с внутренними патологиями имеет те же симптомы, но к ним присоединяется еще ряд других:
- При геморрое присутствует ощущение инородного тела. После дефекации наблюдается на туалетной бумаге, кале кровь. Болит низ живота. Все это сопровождается ухудшением общего самочувствия.
- При дисбактериозе кишечника ярко выражены симптомы интоксикации. Болит голова, тошнит, появляется слабость. Болит вокруг пупка, вздувается, урчит живот. Меняется кал – запор, жидкий стул с неприятным запахом. На языке налет, неприятный привкус во рту.
- При заболеваниях ЖКТ, появляется боль в характерном месте – низ живота, подреберье, между грудиной. Присутствуют признаки интоксикации, происходит раздражение нервной системы.
Внутреннее воспаление ануса является следственным заболеванием, вылечить его полностью можно в случае устранения первопричины. При первых неприятных симптомах в области заднего отверстия следует обратиться за помощью к специалистам, пройти полное обследование.
Диагностика
Заболеваниями толстой кишки и анального отверстия занимается врач проктолог или колопроктолог. За консультацией следует обращаться к нему. Изначально специалист выслушивает жалобы, выясняет общую клиническую картину, затем проводит осмотр. При необходимости назначает инструментальное исследование, лабораторные анализы.

- В лабораторию сдают кровь, мочу и кал. Материал должен быть свежим. После сбора кала, мочи должно пройти не более 2 часов. Результаты в государственной клинике станут известны через 1-3 дня, в частной клинике быстрее.
- Инструментальное исследование проводится в назначенное время. К нему пациент должен подготовиться соответствующим образом. При исследовании кишечника за 3 дня до этого придерживаться диеты, избегать продуктов, вызывающих вздутие живота. Провести очищение кишечника, подмыться.
- Дополнительно может потребоваться инструментальное исследование желудка. Поскольку первопричиной воспалительных процессов в кишечнике, прямой кишке и анусе могут быть патологии желудка.
Женщины в обязательном порядке посещают гинеколога. Если проблема воспаления ануса связана с гинекологическими патологиями, параллельно лечат их, консультацию по терапии болезни анального отверстия может дать гинеколог.
В больницах, где нет колопроктолога, проктолога обращаются за помощью к гинекологу либо терапевту. Специалист широкого профиля – терапевт может дать рекомендации по лечению, но провести полноценное обследование может в том случае, если на него официально возложены обязанности колопроктолога.
Диагностировать воспаление ануса можно самостоятельно в домашних условиях, но выяснить первопричину поможет врач. При внешнем воспалении и отсутствии сложной болезненной симптоматики, ставят диагноз и назначают лечение уже после осмотра.
Методы лечения

Болезнь может иметь несколько стадий развития, переходить в хроническую форму. Методы терапии зависят от состояния больного, давности заболевания, сложности патологического процесса. Для терапии анального отверстия применяются медикаменты наружного применения – крем, мазь, местного – свечи, таблетки для приема внутрь.
Традиционная терапия сочетается с народными средствами. В некоторых ситуациях можно вылечить патологию народными методами, без использования аптечных препаратов. В сложных ситуациях проводят операцию, если воспаление анального отверстия развивается на фоне других заболеваний кишечника, к примеру, геморроя.
При гельминтозе от воспаления анального отверстия избавляются препаратами от глистов. Если патологию вызвали грибки – назначают антибиотики, противогрибковые медикаменты.
Лечение в большинстве случаев проводится в домашних условиях. Препараты для лечения патологии:
- Свечи с маслом календулы, облепихи, с прополисом, Релиф, Гепатромбин.
- Мазь, крем – Гепариновая мазь, Левомеколь, Ауробин.
Препараты снимают внешние проявления, останавливают воспалительные процессы. Полный курс терапии длится 10 дней. Если терапевтический эффект не наблюдается, следует обратиться за помощью к специалистам.
Народные средства

Чтобы избавиться от дискомфорта в области заднего отверстия, необходимо соблюдать личную гигиену, придерживаться диеты, не употреблять алкогольные напитки, вредную пищу, использовать народные рецепты.
- Подмывание. После каждой дефекации подмываться водой с добавлением пищевой соды или марганца. Раствор из марганцовки должен быть светло-розовым. В противном случае может возникнуть ожог.
- Ванночки. Перед сном рекомендуется делать ванночки. Процедура длится 20 минут. После нее просушивают анус салфетками, смазывают жирным кремом либо маслом облепихи, календулы, оливок. В качестве лекарственного раствора используют отвар из лекарственных трав – ромашки, мелиссы, чабреца, крапивы, календулы. Заливают зелье кипятком, настаивают полчаса.
- Примочки. Складывают в несколько слоев бинт, марлю, пропитывают лекарственным средством, прикладывают к больному месту на 15 минут. В качестве медикамента используют масло облепихи, оливок, календулы, сок картофеля, капусты, моркови, отвар лекарственных трав, раствор марганца.
- Мазь. Самый простой вариант – в мед добавляют корицу, тщательно перемешивают. Смазывать анальное отверстие следует несколько раз в день, обязательно после каждой дефекации. Еще один рецепт – на водяной бане растворяют 10 г прополиса, добавляют глицерин, ложку свежего меда. Смешивают, перекладывают в стеклянную баночку, хранят в холодильнике.
- Свечи. Засахаренный мед складывают в трубочку с помощью пищевой пленки, помещают в морозилку. Смешивают растопленный прополис со сливочным маслом, формируют свечи, замораживают в морозильной камере. Из картофеля вырезают кусочек в форме свечки, смазывают оливковым маслом, используют перед сном. Очищают зубчик чеснока, смазывают вазелином, используют как анальную свечу.
Народные средства хорошо помогают при наружном воспалении ануса. В комплексе с аптечными препаратами помогают быстрее преодолеть болезнь.
Воспаление ситуационное намного легче и быстрее вылечить, чем хроническое. Чтобы не усложнять ситуацию, следует реагировать на проблему своевременно.
Самое простое:
- провести подмывание;
- просушить анальное отверстие бумажной салфеткой;
- смазать больное место жирным кремом, маслом облепихи, календулы либо присыпать тальком;
- надеть нижнее белье из натуральной ткани.
Иногда достаточно минимальных усилий, чтобы предотвратить воспалительные процессы.
Последствия

Неприятное ощущение, зуд, жжение в области анального отверстия не остается незамеченным, но уделяют должное внимание этому моменту не все. Хорошо, если раздражение ануса связано с отсутствием личной гигиены. Тогда, чтобы избавиться от дискомфорта, необходимо принять ванну, присыпать воспаленное место тальком, детской присыпкой, либо воспользоваться кремом.
Если же воспалительные процессы в анусе возникли по причине сложных патологий в органах ЖКТ, половых, возникают осложнения. Появляется кровотечение, сильная боль в животе, наблюдаются трудности с дефекацией. Повышается риск образования свищей, которые требуют оперативного вмешательства.
Наружное воспаление ануса, оставленное без должного внимания, провоцирует развитие геморроя, от которого избавиться намного сложнее. Не трудно догадаться, насколько проблемы с дефекацией и работой органов пищеварительного тракта влияют на самочувствие, самооценку и качество жизни. Чтобы избежать всего этого, следует своевременно пройти лечение, придерживаться рекомендаций по предотвращению патологии.
Профилактика
Чтобы избежать развития патологии следует соблюдать определенные правила. Одни из них просты и элементарны, другие – требуют усилий.
- Следить за личной гигиеной.
- Использовать мягкую туалетную бумагу.
- Носить нижнее белье из натуральных тканей – хлопка.
- Заменить синтетические ежедневные прокладки на натуральные.
- Не злоупотреблять алкоголем.
- Отказаться от вредных продуктов – чипсы, сухарики, орешки с приправой.
- Меньше употреблять продукты, вызывающие расстройство кишечника – газированные напитки, кофе, сладости, шоколад.

- Придерживаться здорового питания с овощами, фруктами.
- В малом количестве употреблять острую пищу, жареную, соленую, либо отказаться от таких блюд вообще.
- Вести активный образ жизни, меньше сидеть.
- Совершать ежедневные пешие прогулки.
- Не перегружать нервную систему, не переутомляться физически.
- Своевременно лечить заболевания.
Крепкий иммунитет и здоровый образ жизни – самая лучшая профилактика болезней!
gemzdrav.ru
список заболеваний прямой кишки и заднего прохода, фото симптомов
К сожалению, заболевания заднего прохода у людей часто остаются без должного внимания специалиста, так как заболевшие попросту стесняются обращаться к врачу, полагая, что справятся с недугом самостоятельно.
Подобное заблуждение, как правило, приводит лишь к усилению негативных симптомов и дальнейшему прогрессированию болезни. Будучи оставленной без лечения, любая болезнь кишечника в перспективе может привести к развитию раковой опухоли.
Болезни заднего прохода у мужчин и женщин
На сегодняшний день, заболевания заднего прохода у человека весьма распространены и могут быть вызваны большим количеством различных причин. Чаще всего болезни связаны со слизистой оболочкой кишечника или сосудистой системой прямой кишки. Однако встречаются и кожные заболевания перианальной области.
Трещина заднего прохода
Примерно каждый десятый случай дискомфорта и кровотечения из ануса связан с воспалением заднего прохода у людей (см. фото), возникшего по причине появления анальной трещины. Обычно трещина возникает в результате механической травмы или дисбаланса в микрофлоре кишечника.


Изображение анальной трещины
Как правило, данная патология сопровождается острыми болями при дефекации, а также выделением небольшого количества крови. Если не лечить анальную трещину, то она может стать хронической. Обнаружить и диагностировать трещину довольно просто, достаточно лишь внешнего осмотра у проктолога.
Парапроктит
Среди заболеваний прямой кишки и заднего прохода (см. картинки) также следует назвать парапроктит. Эта болезнь представляет собой гнойное воспаление параректальной клетчатки, которая находится под слизистой оболочкой кишечника, а также может затрагивать анальные железы в заднепроходных пазухах.
Как и у многих других воспалительных болезней прямой кишки и заднего прохода, его симптомы (см. фото) часто выражаются в острой боли, а также наличии крови и гноя в каловых массах. Помимо нарушения перистальтики кишечника и развития запора и диареи, при парапроктите в анальном канале может образоваться уплотнение.
Если оставить гнойно-воспалительный процесс без лечения, то на месте повреждённых тканей может образоваться свищ, из которого периодически будут беспокоить гнойные выделения. Также воспаление может перейти на другие ткани кишечника (см. фото язвы в заднем проходе) или вовсе затронуть близлежащие внутренние органы.
Геморрой
Геморрой составляет более половины всех заболеваний заднего прохода (см. фото с описанием стадий). Столь высокую его распространённость принято связывать с распространением сидячего образа жизни, сосудистых заболеваний и продуктов питания низкого качества.
Геморрой представляет собой воспаление геморроидальных узлов, которые находятся в подслизистой оболочке прямой кишки. Воспаление этого возникает по причине нарушения работы сосудистой системы кишечника и развития тромбов в результате ухудшения проходимости сосудов. Симптомы геморроя обычно следующие:


Стадии развития геморроя
- боль и дискомфорт в процессе опорожнения кишечника;
- выделение крови и слизи вместе с фекалиями;
- шишковидное набухание вокруг заднего прохода;
- неожиданная резкая боль в состоянии покоя, при кашле, чихании и ходьбе:
- выпадение набухших геморроидальных узлов наружу на поздних стадиях развития болезни.
Геморрой может развиться из самого обычного запора и перенапряжения кишечника при дефекации, которое приводит к разрыву сосудов прямой кишки и нарушения работы её кровеносной системы. При запущенном геморрое выпавшие узлы становится невозможно вправить без посторонней помощи и потребуется хирургическая операция.
Прокталгия
Прокталгия является наиболее загадочным заболеванием прямой кишки и заднего прохода, чьи симптомы и лечение не столь хорошо изучены. Как правило, под этим термином принято обобщать внезапные периодические острые или ноющие боли в области анального отверстия и заднепроходного канала.
Прокталгия может быть следствием мышечного спазма, механической травмы, или же вовсе свидетельствовать о развитии внутреннего воспаления, кисты, грыжи или даже раковой опухоли в кишечнике. В любом случае необходимо сразу же обращаться к врачу при наличии каких-либо болезненных ощущений в анусе.
Рак
Наиболее опасным среди болезней и заболеваний ануса, представленных на фото, справедливо можно считать рак прямой кишки. На первых этапах болезнь может вовсе протекать бессимптомно, что усложняет его обнаружение, пока злокачественная опухоль не станет слишком большой для безопасного её удаления.


Стадии развития рака прямой кишки
Не существует каких-либо специфических симптомов для обнаружения раковой опухоли самостоятельно, поэтому рак можно с лёгкостью перепутать с каким-либо другим заболеванием кишечника или анального отверстия.
Тем не менее, язвочки вокруг заднего прохода у взрослых и детей, а также анальные кровотечения, общая слабость, дискомфорт, наличие гноя в каловых массах и другие тревожные признаки должны заставить человека обратиться к доктору за постановкой верного диагноза и разработкой лечения.
Заключение
Любая болячка в заднем проходе, вне зависимости от своих размеров и специфики, может создать серьёзные проблемы для здоровья и являться симптомом какого-либо опасного заболевания. Необходимо немедленно посетить проктолога, как только в заднепроходном канале обнаруживается какой-либо дискомфорт.
Также следует помнить, что многих неприятных недугов можно избежать заранее, подвергая свой организм профилактике. С этой целью необходимо больше двигаться и меньше времени проводить в сидячем положении, а также придерживаться здорового и регулярного питания.
vashproctolog.com
симптомы, лечение и признаки болезни
Заболевания прямой кишки имеют неприятные симптомы, которые проявляются, как правило, на поздних стадиях. Обнаружив их, необходимо срочно отправиться в больницу, так как своевременное лечение поможет избавиться от большинства недугов. Если же ничего не делать и ждать, что всё само пройдёт, то возникнут осложнения, которые не только ухудшают качество жизни, но и приводят к летальному исходу. К слову, именно у женщин чаще возникают болезни прямой кишки, так как у мужчин данный орган расположен иначе, более благоприятно.
Симптомы

Безусловно, каждый недуг заднего прохода имеет свои симптомы, но есть несколько общих, которые говорят о наличии проблемы. Любые признаки из перечисленных далее могут сигнализировать о серьёзном заболевании.
Основные симптомы:
- Боль. Именно это в первую очередь говорит о том, что пора обратиться к врачу, так как имеется недуг заднего прохода. Боль может быть как слабой, так и интенсивной. Появляется она, как правило, во время или после дефекации. В некоторых случаях может быть при движении или в сидячем положении.
- Гнойные и кровяные выделения. Чаще всего они свидетельствуют о наличии полипов, геморроя, трещины или об опухоли. Такие симптомы считаются плохим знаком, поэтому лечение необходимо назначать немедленно.
- Понос или запор. Это может свидетельствовать как о недуге заднего прохода, так и о проблемах с желудком и другим органом пищеварения у мужчин или у женщин.
- Метеоризм и ложные позывы к дефекации. Эти признаки тоже не стоит оставлять без внимания, особенно, если они часто повторяются.
Обнаружив у себя подобные симптомы, не стоит заниматься самодиагностикой и пытаться определить болезнь, к примеру, по фото.
Точный ответ сможет дать только врач, который и назначит эффективное лечение.
Геморрой и проктит
 Геморрой является заболеванием, при котором выпадают и воспаляются геморроидальные узлы. Он имеет такие симптомы, как боль при опорожнении, кровотечение, припухлость анального отверстия, запор. Начинать лечение желательно на ранних стадиях, когда ещё можно обойтись только медикаментами и народными средствами. Встречается он более часто у женщин, так как может появиться во время беременности и после тяжёлых родов. Однако, у мужчин он тоже бывает, особенно, если те ведут сидячий образ жизни и неправильно питаются.
Геморрой является заболеванием, при котором выпадают и воспаляются геморроидальные узлы. Он имеет такие симптомы, как боль при опорожнении, кровотечение, припухлость анального отверстия, запор. Начинать лечение желательно на ранних стадиях, когда ещё можно обойтись только медикаментами и народными средствами. Встречается он более часто у женщин, так как может появиться во время беременности и после тяжёлых родов. Однако, у мужчин он тоже бывает, особенно, если те ведут сидячий образ жизни и неправильно питаются.
Проктит – ещё одно заболевание, которое относится к недугам заднего прохода. Возникнуть он может из-за инфекции, геморроя, травмы и других факторов. Симптомы отмечаются следующие: зуд, боль, понос, воспаление промежности. К слову, бывает также и парапроктит, который имеет те же симптомы, но к ним добавляется свищ, из которого идёт гной и кровь. В этом случае требуется хирургическое вмешательство, направленное на уменьшение свища. Обойтись одними лишь медикаментами нельзя.
Язва и рак
 Заболевания прямой кишки часто возникают из-за запоров, как в случае с язвой. Из-за неё появляются дефекты на слизистой оболочке, из которых могут быть кровотечения. Довольно часто у мужчин возникает ощущение неполного опорожнения. Безусловно, лечение должно быть. В некоторых случаях можно обойтись медикаментами, но в более тяжёлых требуется операция. Также необходимо придерживаться диеты или хотя бы правильно питаться, чтобы не возникало осложнений заднего прохода.
Заболевания прямой кишки часто возникают из-за запоров, как в случае с язвой. Из-за неё появляются дефекты на слизистой оболочке, из которых могут быть кровотечения. Довольно часто у мужчин возникает ощущение неполного опорожнения. Безусловно, лечение должно быть. В некоторых случаях можно обойтись медикаментами, но в более тяжёлых требуется операция. Также необходимо придерживаться диеты или хотя бы правильно питаться, чтобы не возникало осложнений заднего прохода.
Рак прямой кишки из тех заболеваний, которые приводят к летальному исходу. Его сложность заключается в том, что не всегда можно заметить симптомы на 1-2 стадии, а на 3-4, когда они видны, лечение уже бесполезно. Именно поэтому рекомендуется регулярно проходить обследование у проктолога, особенно, если у близких родственников был рак заднего прохода. Также не помешает профилактика – активный образ жизни, правильное питание и избавление от запоров. Заметив кровотечение из прямой кишки, гной, болезненные ощущения, метеоризм или кишечную непроходимость, следует обратиться к доктору. Это может быть как признаками рака, так и симптомами других болезней.
Трещины и киста
 Трещины заднего прохода крайне неприятны, так как человек, имеющий их, регулярно испытывает острую боль. Она возникает во время дефекации, в сидячем положении и при ходьбе. Даже когда человек просто лежит, он ощущает жжение и дискомфорт в анальном отверстии. Чтобы избавиться от трещины, приходится пить обезболивающие, использовать специальные свечи, делать ванночки, смазывать мазью.
Трещины заднего прохода крайне неприятны, так как человек, имеющий их, регулярно испытывает острую боль. Она возникает во время дефекации, в сидячем положении и при ходьбе. Даже когда человек просто лежит, он ощущает жжение и дискомфорт в анальном отверстии. Чтобы избавиться от трещины, приходится пить обезболивающие, использовать специальные свечи, делать ванночки, смазывать мазью.
Многие больные устранив боль и избавившись от жжения забывают о проблеме до следующего раза. Такой подход приводит к осложнениям или переходу болезни в хроническую форму. Чтобы навсегда устранить признаки недуга, иногда бывает достаточно правильно подобранных медикаментов. При запущенных формах может потребоваться операционное лечение.
Возникают трещины из-за запоров, травм, анального секса и неправильного хирургического вмешательства. Поэтому, если есть возможность, необходимо не допускать причин, провоцирующих недуг.
Кисту заднего прохода могут диагностировать у мужчин, у женщин, а также у детей. Обычно её обнаруживают во время осмотра у проктолога, так как из-за отсутствия ярких симптомов люди могут не замечать наличия проблемы. К признакам данного недуга можно отнести затруднённую дефекацию или каловые массы в виде ленты. Боль чаще всего отсутствует, но может и появиться, если в кисту попала инфекция. В этом случае лечение точно необходимо, так как возможны осложнения.
Полипы и грыжа
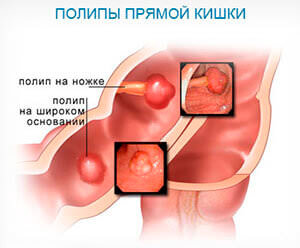 Как уже можно было понять, болезни прямой кишки бывают очень разными. Некоторые из них опасны, с другими вполне можно жить. К примеру, полипы не причиняют вреда организму, поэтому их часто оставляют как есть. Небольшие наросты внутри кишки имеют неприятное свойство при благоприятных условиях расти.
Как уже можно было понять, болезни прямой кишки бывают очень разными. Некоторые из них опасны, с другими вполне можно жить. К примеру, полипы не причиняют вреда организму, поэтому их часто оставляют как есть. Небольшие наросты внутри кишки имеют неприятное свойство при благоприятных условиях расти.
Всё-таки лечение полипов проводится гораздо проще и гарантирует положительный результат. А о раке этого сказать нельзя, так как исцелиться от него есть шанс только на ранних стадиях. А на третьей в лучшем случае удастся прожить около 5 лет. На четвёртой срок жизни составляет от силы 9 месяцев. Именно поэтому нужно внимательно относиться к своему здоровью, чтобы можно было предупредить появление многих недугов и избавиться от уже имеющихся.
Однако эти доброкачественные образования лучше удалить, чтобы предупредить возникновение рака заднего прохода.
 Грыжей заднего прохода называют выпадение прямой кишки, которое сопровождается болью, проблемами с опорожнением и запорами. Появляется она из-за проблем со стулом, различных травм и хирургического вмешательства. Лечение должно быть операционным, причём затягивать с ним не стоит. Если игнорировать проблему, то она приобретёт запущенную форму. Тогда прямая кишка будет выпадать даже при ходьбе, что причинит крайний дискомфорт. Рекомендуется при первых симптомах отправиться на обследование, чтобы доктор смог поставить точный диагноз и определить степень недуга. Это необходимо для того, чтобы можно было назначить верную терапию, которая действительно окажет нужный эффект.
Грыжей заднего прохода называют выпадение прямой кишки, которое сопровождается болью, проблемами с опорожнением и запорами. Появляется она из-за проблем со стулом, различных травм и хирургического вмешательства. Лечение должно быть операционным, причём затягивать с ним не стоит. Если игнорировать проблему, то она приобретёт запущенную форму. Тогда прямая кишка будет выпадать даже при ходьбе, что причинит крайний дискомфорт. Рекомендуется при первых симптомах отправиться на обследование, чтобы доктор смог поставить точный диагноз и определить степень недуга. Это необходимо для того, чтобы можно было назначить верную терапию, которая действительно окажет нужный эффект.
Об анатомии прямой кишки и различных болезнях, развивающихся в ней смотрите в видео:
Полученные знания помогут вам своевременно распознать малейшие изменения в области прямой кишки и обратиться к доктору за помощью.
Заключение

Приготовление диетической пищи
Столкнуться с болезнями заднего прохода может каждый человек, так как они возникают как из-за неправильного образа жизни и питания, так и из-за случайной травмы или ошибки хирурга. Главное, вовремя начать лечить проблему, чтобы вернуть себе нормальное состояние как можно быстрее. Не следует ждать, пока без операции нельзя будет обойтись. В большинстве случаев можно вылечиться только лишь с помощью таблеток и народной медицины. И не стоит забывать о профилактике, которая поможет сделать так, чтобы болезнь не вернулась.
drgemor.ru
Воспаление анального отверстия: симптомы, профилактика, лечение

Поэтапное проявление симптомов воспаления геморроя
Все эти ощущения усиливаются после употребления соленых, острых и алкогольных продуктов, и чрезмерных физических нагрузок. Помимо этого, может наблюдаться гиперемия перианальной области, а узлы становятся тугими и эластичными.
- Постоянные, не перестающие боли усиливаются в момент ходьбы и в сидящем положении.
- Акт дефекации становится крайне мучительным.
- Обильное кровотечение из геморроидальных узлов.
- Повышенная температура тела.
- Сильная отечность в анальной области.
- Гиперемия.
- Чрезмерное увеличение геморроидальных мешочков (шишек).
Воспалительный процесс затрагивает как внутренние, так и внешние узлы, которые начинают выпячиваться наружу.
- Жуткая боль, при которой человек не может нормально спать.
- Потеря аппетита и трудоспособности.
- Повышение температуры.
- Резкое и болезненное опорожнение кишечника.
- Развитие различных осложнений.
- Отек шишек, которые приобретают чрезвычайную твердость и синюшность.
- Задержка мочеиспускания из-за невольного рефлексного спазма.
- Воспаление тканей вокруг анальной зоны.

Пациенты с выраженными симптомами третьего этапа с кровотечением, подлежат госпитализации в хирургическое либо проктологическое отделение.
Если вовремя не пойти к колопроктолу, то протекающее воспаление наружного геморроидального узла способно привести к развитию вторичных болезней из-за присутствия инфекций, а также тромбоза шишек, сепсиса и парапроктита.
Итак, что делать при воспалении геморроидального узла? В первую очередь – проконсультироваться с проктологом, который пропишет комплексную противовоспалительную терапию.
Скорая помощь при воспалении
Минимизировать боли, снять воспалительный процесс, предотвратить запор поможет использование клизм. Средство снятия боли – промывание соком картофеля. Нужна 1 столовая ложка сока. Курс лечения – декада.
Помогает клистир с отваром полыни. Для приготовления понадобится 3-4 столовые ложки высушенной травы и литр воды. Перемешайте, кипятите в течение 5 минут. Дайте настояться пару часов. Перед сном проведите спринцевание.
Первые действия при воспалении – принять сидячую ванночку. Помогает чередование прохладной и тёплой воды. Для приготовления понадобятся лекарственные травы: ромашка, шалфей, кора дуба. Обеззараживают воспалённый участок от микробов.
Известное средство от геморроя – солевые ванночки. 5-6 граммов морской соли на литр воды. Принимать ванночку 2-3 раза в день по 20 минут. Вода применяется тёплая. Болевые ощущения проходят через пару дней, через неделю добьётесь полного выздоровления.
Другой способ: делать 30 ванночек – по одной в день. Концентрация соли в воде как в пересоленном супе. В тёплой воде в первый день находитесь 5 минут, во второй – 10 минут, в остальные – 15 минут.
Ванночка из репейника поможет избавиться от болезни навсегда. Промойте 10 листьев репейника, влейте 4 литра воды, прокипятите, дайте настояться. Тёплый раствор вылейте в таз, сядьте на листья. В сидячем положении замрите до остывания воды. На следующий день раствор подогрейте, повторите действия. Принимать ванночку 5 дней подряд.
Традиционные методы лечения
Суппозитории, мази, таблетки используют после детального ознакомления с инструкцией из-за побочных действий. Мазь наносится на геморроидальный узел с использованием ваты.

- Левомеколь – снимает воспаление геморроя, отличается антибактериальными свойствами. Наносить нужно на поражённый участок тела 4-5 раз в сутки.
- Безорнил – высушивает воспалённые участки кишечника, регенерирует заражённые ткани. Наносится на больной участок внешне, внутренне с помощью аппликатора.
- Мазь Флеминга – действует как обезболивающее, рассасывающее средство.
Препараты работают при внешнем геморрое. Внутренний геморрой лечится дома при помощи суппозиториев. Сделаны на травах – не вредны здоровью человека. Известные препараты:
- Суппозитории на основе облепихового масла – заживляют ткани анального прохода. Вводятся 3-4 раза за день.
- Суппозитории на основе прополиса – замедляют воспалительный процесс, регенерируют пораженные участки стенок прямой кишки. Антисептическое действие.
- Свечи с ихтиолом – регенерируют микрофлору кишечника.
- Постеризан – повышают иммунную систему, замедляют воспалительный процесс геморроидальных узлов.
Чтобы избавиться от геморроя быстрее, лечите изнутри. Препараты, улучшающие циркуляцию крови у геморроидальных шишек:
- Таблетки Детралекс – поднимают тонус сосудистой системы, улучшают самочувствие.
- Венарус – улучшают циркуляцию крови в сосудах.
- Проктогливенол – укрепляют стенки прямой кишки.
Если принимать таблетки, свечи и мази в комплексе, можно быстро добиться желаемого результата
Важно соблюдать предупреждения, написанные в инструкции, иначе возникнет рецидив

Воспаление заднего прохода причины
Выделяют множество причин, по которым задний проход воспаляется, к ним относят:
2. Сахарный диабет.
3. Заболевания поражающие желудочно-кишечный тракт.
4. Псориаз или дерматит.
5. В организме больного развиваются паразиты (острицы, гельминты).
Это основные заболевания, приводящие к воспалению, но их можно избежать, если вовремя вылечить болезнь. Однако есть и другие причины при которых избежать воспалительного процесса нельзя, к ним относят следующее:
1. В заднем проходе имеются трещины или свищи.
2. Имеются новообразования, они влияют на работу всего организма. Кишечник не является исключением.
В зону риска входят больные, часто страдающие от запоров или наоборот поноса. При частом расстройстве стула необходимо выявить причину и как можно устранить ее.
Выделяют ряд факторов, которые не связаны со здоровьем, но, тем не менее, они также могут привести к развитию воспалительного процесса в заднем проходе:
1. Несоблюдение правил личной гигиены.
2. На работе или просто в жизни, больные контактируют с вредными факторами.
3. Имеется аллергия на средства, используемые для личной гигиены.
4. На протяжении долгого времени больной принимает лекарственные препараты, а именно антибиотики.
5. В рационе питания не достаточное количество полезных продуктов.
6. Пациент ведет сидячий образ жизни.
7. Грубый контакт с задним проходом, например, занятие сексом, использование некачественной туалетной бумаги.
8. В кале присутствуют острые элементы, они повреждают стенки заднего прохода, в результате возникает воспаление.
Нарушения в кровеносных сосудах также могут привести к воспалению заднего прохода:
1. Застой в геморроидальных венах приведет к тому, что отток крови от прямой кишки нарушится. Слизистая оболочка будет получать меньшее количество кислорода, нежели раньше, защита от проникновения инфекции и бактерий будет отсутствовать.
2. Варикозная болезнь. При расширении вен происходит застой крои, кровоснабжение нарушается.
4. Венозная недостаточность.
Это основные причины, приводящие к воспалительному процессу.
Лечебные мероприятия
Способ терапии назначается проктологом в зависимости от характера патологии. Лечение направляется на устранение причины заболевания, которая может заключаться в инфекционном поражении тканей, длительных систематических расстройствах пищеварения, травмах, неправильным образом жизни. Также осуществляется симптоматическая терапия, направленная на устранение негативных проявлений болезни.

Способы лечения:
- Коррекция образа жизни. Пациенту назначаются умеренные физические нагрузки, способствующие нормализации кровообращения в пораженных тканях. Вносятся изменения в повседневный рацион: пища легко усваиваться и не отягощать кишечник. Пациенту рекомендуется отказаться от вредных привычек, исключить прием алкоголя.
- Прием медикаментов. Лекарства назначают в соответствии с характером патологии. В проктологии активно применяются противовоспалительные препараты, антибиотики, антисептики для наружного применения. Также используются обезболивающие, жаропонижающие, слабительные препараты. Часто лекарственные средства применяют местно в форме ректальных свечей.
- Методы физиотерапии. Применяются для улучшения притока крови к воспаленным тканям, устранения болевых проявлений. Также назначаются в послеоперационный период, во время реабилитации пациента. При заболеваниях заднего прохода используют лекарственный электрофорез, магнитотерапию, инфракрасное прогревание. Реже проводятся массажные процедуры.
- Хирургическое лечение. Степень сложности операций отличается в зависимости от тяжести патологического процесса. Например при парапроктите хирургическое вмешательство заключается в вскрытии гнойного образования и откачивании экссудата с дальнейшей антисептической обработкой полости. При геморрое пациенту удаляют поврежденные сосуды, так как они в большинстве случаев не восстанавливаются. Также хирургический метод используют при доброкачественных и злокачественных образованиях прямой кишки.

Нетрадиционная терапия. Проводить самостоятельное лечение с применением народных средств следует только после консультации со специалистом. Терапия заболевания анального отверстия проводятся с помощью клизм, содержащих натуральный состав. Помимо этого применяют компрессы, примочки, препараты для внутреннего приема.
Для лечения болезней заднего прохода у мужчин используются разнообразные методы, выбор которых производится с учетом клинической картины.
Заболевания заднего прохода у мужчин – группа патологий, при которых поражается прямая кишка. Заболевания могут иметь разное происхождение, симптомы, осложнения, и требуют специального лечения.
Комплекс физических упражнений в домашних условиях при геморрое
Список упражнений, помогающих при геморрое:
- В положении лёжа на спине, двигайте животом. Сначала втяните, затем резко отпустите.
- Лягте на левую сторону. Примите позу утроба – колени подтянуть к подбородку, руку прижать к правому подреберью. Интенсивно двигайте стенкой желудка. Упражнение проделайте на правой стороне. Зарядка активирует работу кишечника.
- Примите положение – лёжа на спине. Воспроизведите упражнение «велосипед».
- В положении лёжа на спине нажимайте на живот чуть ниже пупка. Стимулируется работа кишечника.
Перечисленные упражнения не проводите в стадии обострения геморроя.

Среди множества заболеваний прямого кишечника самым распространенным является всем известный геморрой. По медицинской статистике около 80% населения сталкивается с этой проктологической аномалией, которая нуждается в тщательной и длительной терапии.
Даже при явном улучшении здоровья больного, за течением болезни необходим постоянный врачебный контроль. Это обусловлено тем, что для геморроя, особенно при его хронической форме, свойственны резкие и неожиданные обострения, при которых состояние человека быстро ухудшается. Что же делать пациенту в такой ситуации, и какие существуют способы лечения если воспалился геморрой в заднем проходе?
Особенности терапии при воспалении геморроя
При лечении воспаления геморроидальных узлов назначается общее или местное лекарственное воздействие, которое направлено на снятие симптомов воспаления и на купирование очага, приведшего к его появлению. Для этого прописываются таблетки, ректальные свечи и мази, которые обладают комплексным действием:
- Противовоспалительными.
- Противозудными.
- Противоотечными.
- Антитромбическими.
Помимо обязательного применения лекарств, назначаются сопутствующие методы:
Диета, которая поможет отрегулировать стул, что важно при обострении болезни.
Применение прохладных сидячих ванночек на основе лекарственных отваров.
Регулярная личная гигиена ректальной области после каждого опорожнения кишечника, при помощи охлажденной воды или влажных салфеток.
Если применение лекарств не дало нужного результата, назначается хирургическое вмешательство, при котором узел вскрывают и удаляют тромбы.
Парапроктит анатомия болезни

Для того чтобы понять механизм развития такой патологии как парапроктит – фото которого можно увидеть на сайте, необходимо ознакомиться с анатомическим строением слизистой оболочки прямой кишки и клетчатки, ее окружающей. Этот орган располагается таким образом, что вокруг него локализуется сразу несколько клетчаточных пространств: тазово-прямокишечное, позадипрямокишечное и повздошнопрямокишечное. Все эти пространства окружают прямую кишку с различных сторон.
Еще имеется подслизистое клетчаточное пространство, которое находится в стенке самой кишки, а также подкожное, расположенное около ануса. Если воспалительный процесс возник в подслизистом пространстве, то у больного возникнет подслизистый парапроктит. А если воспаление локализуется в подкожном пространстве, то разовьется подкожный парапроктит. Если болезнь протекает в тяжелой форме, то поражается сразу же несколько областей.
Строение слизистой оболочки в области прямой кишки имеет немало особенностей. Там, где находится аноректальная линия, есть карманы и углубления, которые называются морганиевыми криптами. На дне их находятся устья протоков, принадлежащих анальным железам. Как правило, начинается парапроктит с воспаления этих крипт, а расположенные здесь анальные железы способствуют распространению инфекции на область параректальной клетчатки.
Лечение в домашних условиях при беременности и после родов
При вынашивании ребёнка вероятность проявления геморроя увеличивается в разы. Происходит из-за изменения гормональных и физиологических данных женского пола.
Лечение таблетками при беременности противопоказано – остаются народные средства. Рекомендуется использовать свечи из картофеля, ставить клизму из картофельного сока.
Убрать воспалительный процесс поможет сок чистотела. Смочите тампон, вставьте в анальный проход. Употребляйте внутрь полстакана сока свёклы, рябины 2 раза в сутки.
Если геморроидальный узел сильно надулся, помогут ванночки с отваром зверобоя, шелухи лука, ромашки. Садятся в ванночки, чтобы прогреть прямую кишку. Процедуры проводятся 5-7 раз.
Остерегайтесь запоров, соблюдайте гигиену анального отверстия, ограничьте поднятие тяжестей, выполняйте упражнения на укрепление мышц таза, чтобы избежать повторного возникновения заболевания. Соблюдение мер убережёт молодую маму от болезни, не даст проблеме проявиться.
Особенности протекания болезни

Геморрой – это аномальное расширение венозных сосудов в нижнем отделе прямой кишки.
Это явление образуется вследствие неправильного кровообращения в ректальной зоне тела, когда отток венозной крови функционирует не корректно, вследствие этого наблюдается ее застой в венозных сосудах.
В итоге, из-за большого скопления крови, стенки вен начинают расширяться под давлением избыточного количества кровяной жидкости. Спустя время, это приводит к их набуханию и формированию геморроидальных шишек.
Для болезни характерно два вида течения:
Каждая его форма нуждается в терапевтическом подходе и соблюдении сопутствующих методов, способствующих закреплению медикаментозного воздействия и приближающие момент выздоровления.
Воспаление заднего прохода симптомы
Можно выделить достаточно много симптомов, которые указывают на наличие воспалительного процесса, к ним относят следующее:
1. При опорожнении кишечника возникает сильная боль. В течение дня боль может беспокоить и просто так, но незначительно.
2. В области заднего прохода ощущение постоянного дискомфорта, чувство жжения или тяжести.
3. В промежности боль тянущего характера, в пояснице дискомфорт, при нахождении в одном положении долгое время становится больно.
4. Из заднего прохода периодически выделяется кровь, как вместе с калом, так и сама по себе.
5. Температура тела часто повышается, возникают симптомы интоксикации организма.
6. Позывы в туалет учащаются, с дефекацией проблемы.
Как только больной начал замечать подобные симптомы, необходимо как можно скорее посетить проктолога.
Если воспалительный процесс не вылечить вовремя, он перейдет в хроническую форму, ее симптомы немного другие:
1. В области прямой кишки постоянно ощущается боль, она не проходит ни ночью, ни днем.
2. Температура тела повышается, но незначительно.
3. В фекалиях можно наблюдать не только примеси крови, но и слизи.
4. Если в кишке постоянно наблюдается кровотечение, то это может говорить о наличии малокровия.
5. Больной сильно худеет, это несет прямую угрозу для жизни.
При хроническом воспалении кожа вокруг заднего прохода начнет поражаться гноящимися свищами, начинаются они с прямой кишки.
Если воспалительный процесс возникает из-за наличия грибка, то кожа вокруг ануса станет красной и постоянно мокнущий, внешне наблюдается налет белого цвета.
Шишка в заднем проходе причины
Причины образования шишки заднего прохода многочисленны:
- Частые запоры;
- Повышенное внутрибрюшное давление;
- Употребление волокнистой, жидкой, грубой пищи;
- Твердые каловые массы с раздражением слизистой оболочки;
- Частые стрессы, нервные переживания;
- Затруднения дефекации.
Провоцирующие факторы:
- Малоподвижный образ жизни;
- Наследственность;
- Недостаточность вен анального отверстия;
- Применение оральных контрацептивов;
- Использование слабительных средств;
- Интенсивные занятия тяжелой атлетикой.
Вредные привычки (курение, алкоголь) нарушают ректальное кровоснабжение. Частое применение кофе, питье энергетических напитков, болезни сердечно-сосудистой системы – факторы, способные спровоцировать расширение геморроидальных вен.
При беременности анальный сфинктер находится в спазматическом состоянии. Постоянное сужение ректального отверстия провоцирует нарушение кровоснабжения. При присоединении бактериальной инфекции появляется шишка возле заднего прохода. Морфологически конгломерат представлен интенсивным разрастанием соединительной ткани, скоплением лейкоцитов перифокально.
Врожденное ослабление геморроидального сплетения провоцирует нестойкое сокращение слизистой оболочки. Увлечение спортом, конные прогулки, разные виды гребли, подъем тяжелых предметов повышают вероятность появления геморроидальных узлов.
Каждая из вышеописанных причин и провоцирующих факторов способна привести к развитию первичного геморроя. Вторичная форма – последствие других заболеваний. Патология нередко появляется при опухолях малого таза, цирроза печени, сердечно-сосудистых болезнях.
Застой венозных сплетений конечного отдела толстого кишечника (задний проход) – начальная стадия появления шишки анального отверстия. При длительном течении заболевания, присоединении бактериальной инфекции геморроидальный узел увеличивается. Морфологически конгломерат приобретает форму шишки или узла.
Заключение
В случае воспаления геморроя, пациент должен понимать всю серьезность ситуации. Даже если при помощи рецептов нетрадиционной медицины удалось подавить силу воспалительного проявления, то это еще не указывает на то, что не нужно посещать кабинет проктолога, здесь дорога каждая минута.
Только врачебный контроль и рекомендации специалиста могут помочь результативно провести терапию, и избавиться от резкого обострения болезни.
Геморрой способен протекать годами, в определенный период обостряться, через время исчезать, переходить в абсолютно бессимптомную степень, когда больной успокаивается, так как считает, что болезнь отступила. Но больным следует знать, что геморрой не способен пройти бесследно. Дело в том, что расширенным венам не свойственно принимать свою первоначальную форму
При этом сами больные ослабляют свое внимание к недугу, перестают придерживаться диеты, снова поднимают тяжелые предметы. Как результат, воспаление геморроидальных узлов всегда настигает человека внезапно, плюс ко всем влечет за собой воспаление вен нижних конечностей (тромбофлебит)
Геморроем называют расширение сосудов нескольких венозных сплетений, расположенных в прямой кишке. Данное заболевание наиболее часто проявляет себя ощутимыми новообразованиями, которые возникают непосредственно на стенке анального канала в виде главных 3-ех геморроидальных узлов. В свою очередь, воспалением геморроидальных узлов называют обостренное течение недуга, другими словами – это хронический геморрой.

К сожалению, даже после комплексной и эффективной терапии, у больного не исчезают геморроидальные шишки. Они только уменьшаются в размерах. Повезло, конечно, тем, у кого было воспаление наружного геморроидального узла, и воспалялся геморрой только один раз за всю жизнь, и более никогда не беспокоил. Однако, наиболее часто эта “болячка” обостряется по несколько раз в год, при этом недуг не только характеризуется воспалительным процессом, но и сопровождается кровотечением. Известно много случаев, когда пациентам приходилось по этой причине пользоваться гигиеническими женскими прокладками.

ogemore.ru
Анус: структура, функции, болезни | Медицинская энциклопедия
Анус (латинский anus) — это отверстие в конце пищеварительного тракта. Болезни, связанные с анусом — анальным зудом, анальной болью или геморроем, часто недооцениваются и скрываются пациентами как семьей, так и врачами. И это серьезная ошибка — ранее обнаруженные, их обычно легче лечить. Что такое анус и какие функции он имеет? Что такое анальные заболевания?
Анус, как и любая другая часть пищеварительной системы, может иметь множество заболеваний, но из-за его местоположения и функций пациенты, как молодые, так и старые, не говорят о них.
Пациенты обращаются за советом к специалисту на поздних стадиях заболевания, когда они не могут справиться с неприятными последствиями, которые препятствуют их повседневной жизни и значительно уменьшают их комфорт.
Во многих случаях, в зависимости от тяжести заболевания, зависит от того, необходимо ли применять хирургическое лечение или симптомы могут быть уменьшены путем консервативного лечения и фармакотерапии.
Вот почему так важно не преуменьшать проблему и посещать врача после каких-либо тревожных симптомов.
Структура ануса
Анальный канал — это участок желудочно-кишечного тракта, длиной приблизительно 3-4 см. Внутри него есть две основные мышцы:
- внутренний анальный сфинктер, построенный из гладких мышц, действуя независимо от воли человека — его бесперебойная работа зависит от напряжения и давления в анальном канале, и, следовательно, играет ключевую роль в сдерживании
- внешняя мышца анального сфинктера состоит из поперечно-полосатой мышцы, которая подчиняется человеческому контролю и работает по своей воле
Функции ануса
Прямая кишка, анальный канал и анус являются конечной частью пищеварительного тракта человека. Благодаря его конструкции, он позволяет поддерживать и пропускать стул в ситуации, зависящей от воли, а также останавливать выпуск газов.
Болезни ануса: симптомы
Наиболее распространенные симптомы, сообщаемые пациентами, связанными с анальными расстройствами, можно разделить на две категории: одна включает аномалии, связанные с движениями кишечника (дефекация), а другая с местными симптомами.
Среди проблем с дефекацией выделяется:
- недержание кала
- хронический запор (они могут быть вызваны медленным кишечным проходом, а также ненормальной функцией мышц ануса)
Местные болезни включают:
- анальная боль, присутствующая постоянно, во время или после дефекации
- отек мягких тканей
- кровотечение
Эти симптомы часто относятся к пациентам и являются частым поводом для сообщения о назначении первичной медико-санитарной помощи.
Заболевания ануса: диагностика
Пациент, который наблюдал изменения или чувствует тяжелые заболевания ануса, часто решает посетить врача первичной медико-санитарной помощи.
Выслушав пациента и познакомившись со своими страхами, врач начнет физический осмотр.
Он состоит в том, чтобы присмотреться к области промежности и осмотреть пальцем в прямой кишке.
Чтобы пойти такое обследование, пациент должен лежать на левой стороне или принять коленно-локтевое положение.
В частности, оценивается длина анального канала, напряжение мышц анального сфинктера и содержание кишечника.
Проктологическое обследование позволяет оценивать изменения только на расстоянии 7-8 см от края ануса.
Целью увидеть слизистую оболочку кишечника и вырезы гистопатологические ткани подозреваемых в опухолевом процессе, надо выполнить аноскопию (тест включает просмотр концевой участок прямой кишки с расширителем) или сигмоидоскопии (в эндоскопии, которая позволяет просматривать приблизительно 60 см от дистального отдела толстой кишки с эндоскопом),
Заболевания ануса также могут быть диагностированы с использованием ультрасонографии, в частности эндосонографии. С помощью специальной вращательной головки можно оценить не только ткани и органы в области анального отверстия, но также структуру и активность мышц анального сфинктера.
Врач, который подозревает раковый процесс в прямой кишке, будет выполнять специализированные визуализационные тесты, включая компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
Они позволяют не только оценить тяжесть заболевания, но и исключить или подтвердить наличие локальных метастазов и региональных лимфатических узлов.
Диагностика изображений является важным фактором в определении прогноза и принятии решений относительно дальнейшего хирургического, фармакологического или радиологического лечения пациента.
Заболевания ануса: недержание кала
Недержание фекалий — это неприятное, смущающий недуг, который значительно снижает повседневную жизнь в обществе и снижает комфорт жизни.
Недержание чаще всего наблюдается у:
- пожилые люди — описано, что до 60% пожилых людей сталкиваются с такой проблемой
- люди с механическим повреждением мышц анального сфинктера в результате травмы (например, после родов) или после хирургической операции в этой области
- люди с нарушенной функцией мышц анального сфинктера, вызванные, например, заболеваниями нервной системы, такими как повреждение спинного мозга, повреждение позвоночника, рассеянный склероз, а также развитие опухолей, локализованных в спинном мозге или крестце
- люди, жалующиеся на сенсорные нарушения и ректальную восприимчивость
- люди, страдающие от пролапса прямой кишки, геморроя, воспалительных заболеваний кишечника или неопластических заболеваний, проникающих в мышцу анального сфинктера
Среди лечения недержания стула выделяются два основных метода терапии: консервативное лечение и хирургическое лечение:
- предотвращая диарею, используя меры по улучшению консистенции фекалий
- у людей, страдающих неврологическими заболеваниями, особый электрод может быть помещен в область кости крестца, задачей которой является стимулирование нервов сакральной части спинного мозга
хирургия, задача которой состоит в том, чтобы восстановить мышцы анальных сфинктеров или создать сфинктер, используя собственные ткани пациента
Геморрой (геморроидальное заболевание)
Геморрой является расширением венных сплетений вокруг ануса. Стоит отметить, что это не варикозное расширение вен (как в варикозных венах), а анальной прокладки.
Геморроидальные узлы с нормальной структурой, присутствуют от рождения и выполняют важную функцию — они поддерживают закрытие анального канала.
Есть внутренний (врожденный) и внешний геморрой.
Геморроидальное заболевание можно наблюдать, когда узелки опухают, увеличены и дислоцированы по отношению к краю ануса.
Геморроидальная болезнь является очень распространенным, вероятно, наиболее распространенным аноректальным расстройством. По оценкам, более половины населения жалуется на жалобы из-за геморроя хотя бы один раз в жизни. Они гораздо чаще встречаются у людей старше 50 лет.
Причины возникновения геморроя
Факторы, влияющие на формирование геморроя, включают состояния, которые вызывают застой крови в венозных сплетениях, препятствуют ее оттоку и приводят к накоплению и затвердеванию крови внутри сосуда. После начала геморроидального заболевания они предрасполагают:
- хронический запор, вызывающий повышенное давление в прямой кишке
- усилия при дефекации
- обезжиренная диета, которая предрасполагает к запорам и затруднениям в дефекации
- сидячий образ жизни
- беременность, которая предрасполагает к геморроям из-за ослабляющего действия гормонов на соединительную ткань, возникновение запора и угнетение головы ребенка на тазовых тканях
- хронический кашель
Симптомы геморроидального заболевания
Физиологически геморрой возникает у каждого человека и не вызывает никаких симптомов сам по себе. Симптомы появляются только при свертывании крови в венозном сплетении.
Это увеличит размеры узлов и перемещение относительно края ануса во время дефекации. Пациенты чаще всего обращаются к врачу из-за небольшого количества ярко-красной крови на туалетной бумаге после туалета.
Варикозные вены также могут сопровождаться зудом и жгучей анальной болью, которая увеличивается после дефекации.
Геморроидальное заболевание является хроническим расстройством, что не означает, однако, что это не может быть причиной острых осложнений, среди которых тромбоз можно различить в варикозных вен или массивное кровотечение, требующих вмешательства хирурга в стационаре.
Диагностика геморроидального заболевания
Появление ярко-красной крови на туалетной бумаге обычно вызывает беспокойство пациентов и является причиной обращения к врачу. После ознакомления с историей пациента и прослушивания зарегистрированных заболеваний врач должен осмотреть пациента.
Осмотр состоит из тщательного обследования анальной области и теста на пальпацию на прямую кишку. Несмотря на диагноз геморроя, пациент должен получить направление для эндоскопического обследования (ректоскопия, сигмоидоскопия или колоноскопия), чтобы исключить неопластический процесс, который может иметь место в толстой кишке.
Лечение геморроя
Лечение геморроя во многом зависит от размера узлов и тяжести от болезни. Существует консервативное и хирургическое лечение геморроя.
Консервативное, симптоматическое лечение:
- предотвращение запоров
- кишечный проток ускоряется у физически активных людей, поэтому людям, страдающим хроническим запором, рекомендуется менять свой сидячий образ жизни
- жжение и зуд анальной области очень неудобны для пациентов, поэтому рекомендуется использовать агенты, которые являются локальными анестетиками, противовоспалительными и вяжущими — они включают суппозитории, ректальные мази, холодные компрессы и сидячие ванны в отваре дубовой коры или ромашки
- пациенты, жалующиеся на геморрой, должны особенно заботиться о гигиене анальной области и вымываться после каждого опорожнения
Малоинвазивное лечение:
- Лигирование геморроя — операция, выполняемая в кабинете врача. Он состоит в визуализации геморрагического узла в аноскопе и использовании специализированного аппарата, благодаря которому можно надеть зажимную латексную ленту на узел. Лента ограничивает кровоток через расширенное венозное сплетение, вызывает ишемию и некроз варикозной вены, которая самопроизвольно выпадает через 7-10 дней.
- облитерация геморроя — это метод лечения, используемый при консервативном лечении
- замораживание (криотерапия) геморроя
- инфракрасная фотокоагуляция
Хирургическое лечение:
хирургическое лечение вводится при наличии проблем 3 и 4 стадии, когда геморрой не доступен другим методам лечения, или эффекты консервативного лечения не являются удовлетворительными.
Следует всегда иметь в виду, что узлы физиологически участвуют в контроле за удерживанием стула и газа, а их недержание является частым осложнением хирургических процедур, выполняемых в прямой кишке.
Перианальный абсцесс
Абсцесс, расположенный в области ануса, представляет собой резервуар гнойного содержимого, который четко отделен от окружающих тканей. Болезнь поражает мужчин в 3 раза чаще, чем женщин.
Причины абсцессов
Анальный абсцесс вызван бактериальной инфекцией перианальных желез или кожи. Накопительное гнойное содержимое со временем находит выход и пробивается снаружи, образуя перинальную фистулу в анальный канал или на кожу. Наиболее распространенными патогенами, которые вызывают абсцессы, являются бактерии из толстой кишки, такие как E. coli, Bacteroides, фекальные стрептококки или стафилококки, полученные из поверхности кожи. Стоит отметить, что рецидивные анальные абсцессы могут быть первым симптомом хронического воспалительного заболевания кишечника, который является болезнью Крона.
Перианальный абсцесс: симптомы
Среди основных жалоб, о которых сообщают пациенты:
- сильная боль в анальной области, особенно при вставании и проливании
- отек, покраснение и теплота мягких тканей
- утечка гнойного содержимого из заднего прохода
- температура и озноб
Перианальный абсцесс: обследование
В ощутимом обследовании на прямую кишку ощущается болезненное изменение. Сгущение довольно резко отделено от окружающих мягких тканей, и после его сжатия гнойное содержание появляется на месте ректального свища.
Классификация анальных абсцессов
Абдоминальные ректальные абсцессы делятся по положению и соотношению мышц анального сфинктера для внутрибрюшинных, межфаланговых, седалищных абсцессов. Подавляющее большинство, около 60-70% абсцессов являются гнойными.
Лечение перианальных абсцессов
Их лечат хирургическим путем. После предварительной местной анестезии кожа вырезается над резервуаром для гнойного содержимого, что позволяет опорожнить абсцесс. Для обеспечения оптимальной обработки необходимо поддерживать слив с фильтром. Как правило, врач не решает включить антибиотикотерапию, хирургического лечения достаточно.
Осложнения абсцессов вокруг заднего прохода
Наиболее распространенными осложнениями перианальных абсцессов являются перианальные свищи, т.е. аномальные связи между абсцессом и анальным каналом или кожей, через которые происходит гнойное содержание, накапливающееся внутри очага поражения.
Анальная фистула
Анальная фистула — ненормальная связь между анальным каналом и кожей. Это узкий канал, прямой или раздвоенная ткань, через которую гнойное или фекальное содержимое выходит из поверхности кожи. Фистула обычно располагается вблизи ануса, но описаны случаи, когда отверстия для кожи были расположены на ягодицах, выше промежности, а также в паху.
Причины образования фистулы
Анальные фистулы обычно образуются как осложнение перианальных абсцессов, но они также наблюдаются при хронических воспалительных заболеваниях кишечника (например, болезнь Левеновского-Крона, язвенный колит) или неопластические заболевания. Они также могут быть осложнением хирургического лечения гинекологических заболеваний, а также тех, которые проводятся в анальной области.
Симптомы анальной фистулы
Основными симптомами, с которыми пациенты обращаются к врачу первичной помощи, являются боль в анальной области и извлечение гнойного содержимого из отверстия в коже. Пациенты также жалуются на зуд вокруг анальной области и ощущение дискомфорта.
Диагностика анальной фистулы
Во время осмотра пальпации на прямую кишку врач может почувствовать фистульный канал. Для изучения точного курса и структуры фистулярного канала проводится анатомическое исследование с одновременным введением окрашивающего препарата через его наружное отверстие. Врач может также принять решение провести тест на изображение, который является фистулографией. Он состоит в доставке контрастного вещества через внешнее отверстие в канал фистулы, а затем на рентгеновском снимке (рентген).
Лечение анальной фистулы
Фистулы ануса лечат в хирургических условиях, а тип и степень процедуры зависят от хода фистулярного канала. Лечение состоит из хирургического удаления фистулы (фистуэктомия) или ее рассечения и исцеления (фистулотомия).
Анальная трещина
Анальная трещина представляет собой узкий продольный разрыв слизистой оболочки анального канала.
Существует задняя и передняя трещина, в зависимости от местоположения по отношению к анусу. Более часто описывается нарушение слизистой оболочки в средней линии заднего анального канала. Изменения могут быть острыми или хроническими.
Появление анальной трещины
Анальная трещина — это заболевание, которое поражает преимущественно молодых людей, 20-30 лет, несколько чаще описываемых у мужчин, чем у женщин.
Причины анальной трещины
Причина образования анальных трещин неизвестна, однако предполагается, что на их формирование влияют запоры и механические травмы ануса, возникающие при увеличении давления.
Острая анальная трещина возникает внезапно, во время одного движения кишечника и удаления твердого стула.
Хроническая анальная трещина (по литературе, длится минимум 6 недель) является результатом стойкости хронического воспаления в прямой кишке.
Симптомы анальной трещины
Основные жалобы пациентов включают острую, колющую, жгучую боль, которая возникает во время дефекации и длится до нескольких часов после прохождения стула, а также зуд анальной области и ректальное кровотечение.
После прохождения стула пациенты часто наблюдают следы живой крови на туалетной бумаге или нижнем белье. Кроме того, многие пациенты сообщают о том, что испытывают так называемый мокрый стул, вызванный большим количеством секреции слизи.
Обследование анальной трещины
Идентификация анальной трещины часто включает тщательный просмотр анальной области, чтобы визуализировать нарушение слизистой оболочки. Необходимо провести тест с пальпацией на прямую кишку, но в случае анальной трещины это тест, который вызывает у пациента боль и страдания, поэтому его обычно проводят после начала первоначального местного лечения.
Лечение анальной трещины
Лечение анальной трещины включает введение консервативной, симптоматической терапии и в исключительно тяжелых случаях, включая хирургическое вмешательство. Острые трещины, в отличие от хронических, обычно заживают спонтанно.
Цель лечения — уменьшить напряжение мышц анального сфинктера, что должно способствовать заживлению трещины. Среди медицинских рекомендаций:
- предотвращая запоры, используя диету, богатую клетчаткой, активный образ жизни.
использование смягчителей стула. - использование местных лекарств, которые включают анестезирующие, анальгетические и вяжущие препараты, противовоспалительные препараты, глюкокортикоиды.
- использование суппозиториев, уменьшающих напряжение внутреннего анального сфинктера, и мазь, применяемую к анальному каналу с нитроглицерином и лидокаином (так называемая химическая сфинктеротомия, метод лечения анальной трещины по выбору).
- вводя ботулинический токсин в мышцу анального сфинктера, чтобы уменьшить его напряжение.
хирургическое лечение, состоящее в удалении трещины и разрезании внутренней анальной мышцы сфинктера. Он вводится в случае долгосрочного консервативного лечения, которое не приносит ожидаемых результатов и не приносит облегчение пациентам. Следует помнить, что любое хирургическое лечение может быть связано с осложнениями, например, с недержанием жидкости или стула и газами, которые появляются у примерно 10% пациентов, которые имеют право на хирургическое вмешательство и значительно уменьшают комфорт жизни человека.
Зуд ануса
Зуд — неприятный, неприятный недуг, который может возникнуть по ряду причин. Мы включаем главным образом кожные заболевания, аллергию на гигиену и стиральный порошок, микоз, недостаточную гигиену тела, ожирение, диабет, сенсибилизацию, анальный рак, геморроидальное заболевание, а также паразитарные заболевания, наиболее распространенными из которых, особенно у детей, являются cutobacteria.
Лечение зуда
Лечение обычно состоит из сочетания терапии основного расстройства и симптоматической терапии. Рекомендуется тщательная гигиена полости промежности и ануса, а также носить хлопок, воздушное нижнее белье. Длительные изменения кожи, которые нельзя лечить, должны оцениваться специалистом-дерматологом, который примет решение о дальнейшей диагностике и терапии.
Выпадение ануса, пролапс прямой кишки
Выпадение ануса — это состояние, при котором анальная слизистая оболочка выскользнула из мышцы внешнего сфинктера.
Чаще всего это возникает в результате уменьшения миофасциального тонуса тазового дна.
Они наблюдаются у женщин после многочисленных родов, людей, жалующихся на хронический кашель, а также хронических запоров и трудности с опорожнением. Кроме того, ряд неврологических нарушений предрасполагает к выпадению прямой кишки.
Симптомы пролапса прямой кишки, сообщаемого пациентами, варьируются в зависимости от тяжести заболевания. Первоначально, только анальная слизистая оболочка выпадает во время дефекации за пределами анального сфинктера.
Серьезная проблема начинается, когда вся прямая кишка выпадает.
Единственным методом лечения аноректального и ректального пролапса является операция, которая включает в себя ушивание нисходящей прямой кишки до кости крестца.
Генитальные бородавки
Генитальные бородавки мягкие, многочисленные образования в области гениталий, промежности и ануса в цвете кожи (от розового до коричневого).
Первоначально малые бородавки со временем занимают все большую площадь поверхности и увеличивают размеры.
Они уменьшают комфорт жизни, вызывая боль и зуд вокруг ануса, а также трудности в поддержании гигиены. Следует помнить, что это инфекционное заболевание, относящееся к болезням, передающимся половым путем, которые могут заражать других людей, особенно сексуального партнера.
Генитальные бородавки являются предрасположенностью к будущему развитию рака прямой кишки, поэтому важно периодически проверять изменения у врача специалиста.
Генитальные бородавки: причины
Причиной появления генитальных бородавок является заражение вирусом папилломы человека (ВПЧ) типа 6 и 11.
Генитальные бородавки: лечение
Существует консервативное и хирургическое лечение condylomata acuminata. Терапия начинается с использования фармацевтических препаратов, но если это не приносит удовлетворительного эффекта пациента и врача, может быть введено инвазивное лечение.
Среди хирургических методов удаления condylomata acuminata можно выделить лазерную терапию, криотерапию, фотодинамическую терапию, а также методы излечения и электрохирургии, обычно выполняемые при общей или местной анестезии.
Несмотря на хирургическое удаление бородавок, существует высокий риск рецидива заболевания и необходимость повторной операции.
Рак ануса
Рак в обществе происходит с частотой 1 из 100 000 человек в год, что составляет примерно 2% от всех случаев рака толстой кишки и прямой кишки. Он появляется главным образом у людей старше 60 лет. Определенно чаще, до четырех раз, заболевают женщины.
Аноректальный рак: причины
Большинство людей с диагнозом рака прямой кишки также были диагностированы с вирусом папилломы человека (ВПЧ), в основном типами 16 и 18. Факторы риска развития рака прямой кишки включают свищи и анальные трещины, а также condylomata acuminata.
Анальный рак: симптомы
Наиболее частые жалобы пациентов включают ректальное кровотечение, боль, зуд, жжение, окрашивание нижнего белья и проблемы, связанные с недержанием фекалий. На продвинутой стадии заболевания опухоль может быть заметной или даже видимой в области аноректальной области.
Анальный рак: лечение
Лечение рака прямой кишки во многом зависит от его гистологической структуры и стадии развития, в которой он был диагностирован. Обширная локальная инфильтрация и наличие метастазов имеют значительно худший терапевтический эффект.
Анальный рак: прогноз
5-летняя выживаемость наблюдается у примерно 70% пациентов, которые во время диагноза не имели метастазов в региональные лимфатические узлы или метастазы в отдаленные органы.
medictionary.ru
Заболевания прямой кишки
Признаки заболеваний прямой кишки
На рисунках представлены наиболее распространенные заболевания прямой кишки. Их признаки выявляются при расспросе больных (жалобы) и специальном проктологическом исследовании прямой кишки врачом-проктологом или хирургом.
Признаки заболеваний прямой кишки
Боли в области заднего прохода и промежности (область вокруг заднего прохода).
Можно выделить боли, при которых врач при обследовании не выявляет каких-либо образований в прямой кишке и боли, при которых эти образования определяются.
- Боли в отсутствии каких-либо образований характерны для трещины заднего прохода, проктита, прокталгии.
- Боли, при которых при осмотре и пальцевом исследовании определяются какие-то изменения характерны для геморроя, парапроктита, полипов или опухолей прямой кишки
Выделения слизи и гноя из заднего прохода и из свищей в промежности
Характерно для парапроктита, болезни Крона, язвенного колита, проктита
Выделения крови – см. кровь в стуле
Запор – задержка стула более 48 часов
Характерен для таких заболеваний прямой кишки как геморрой, трещина заднего прохода, полипы и опухоли прямой кишки, раздраженной толстой кишки.
Понос – частый жидкий стул
При поносах, обусловленных поражением прямой кишки, каловых масс в стуле мало, имеется слизь, иногда гной и кровь. Характерен для проктита, язвенного колита, раздраженной толстой кишки.
Тенезмы — частые ложные позывы к опорожнению кишечника – без выделения кала или с отделением незначительного количества слизи, крови или жидкого кишечного содержимого.
Характерны для проктита, язвенного колита, опухолей прямой кишки.
Недержание кала и газов
Характерно для выпадения прямой кишки
Подготовка к проктологическому исследованию
При первом посещении проктолога обычно не требуется особой подготовки. Лучше, если пациент придет к врачу после утреннего опорожнения кишечника и туалета промежности.
Если предстоит более углубленное проктологическое обследование, необходима подготовка. Она заключается в постановке очистительных клизм – вечером накануне обследования и за 2 – 2,5 часа до осмотра в день обследования.
Для постановки очистительной клизмы применяется набор одноразового использования, состоящий из пластмассового пакета с жидкостью, отходящей от него пластмассовой трубки, заканчивающейся наконечником, над которым имеется кран для регулирования потока жидкости.
Пациента укладывают на левый бок на край кровати или кушетки. . Его просят согнуть ноги и привести их к животу. Левой рукой разводят ягодицы пациента, правой вводят наконечник в задний проход вначале по направлению к пупку до ощущения легкого упора, а затем параллельно копчику. Открывают кран соединительной трубки и постепенно вводят воду. После введения жидкости из пакета кран закрывают, наконечник удаляют. Пациента просят в течение 5-10 минут удерживать воду, а затем пройти в туалет и опорожнить кишечник. Опорожнение кишечника необходимо повторить 2-3 раза.
Проктологическое исследование
Проктологическое исследования условно можно разделить на 2 этапа.
Первый этап – первичный осмотр. Здесь проводится:
- осмотр и пальцевое исследование прямой кишки,
- аноскопия – осмотр конечного участка прямой кишки с помощью вводимого в нее ректального зеркала.
Исследования 2 этапа назначаются в зависимости от результатов первого осмотра. Сюда входят:
- ректороманосопия – осмотр слизистой прямой кишки на протяжении 28-30 см от заднего прохода;
- колоноскопия – осмотр слизистой прямой и всей толстой кишки;
- биопсия слизистой прямой кишки – взятие для микроскопического исследования кусочка ткани;
- исследования кала и крови.
Боли в прямой кишке (прокталгия)
Боли в прямой кишке бывают при многих ее заболеваниях. Они возникают чаще всего во время дефекации (опорожнения кишечника), реже после нее. Прокталгия (переводится как боль в прямой кишке) – это боль, при которой врачу не удается обнаружить какой-либо органической причины, какого-либо заболевания прямой кишки. Боль эта может быть связана с эмоциональными расстройствами и обусловлена кратковременными спазмами прямой кишки.
Прокталгия встречается у взрослых, чаще у мужчин среднего возраста. Ночью внезапно появляются различной интенсивности боли в заднем проходе, которые продолжаются от 3 до 30 минут. Нарушается сон, приступы болей могут повторяться несколько раз за ночь. Чтобы распознать прокталгию, врач должен исключить органические, более серьезные причины болей в прямой кишке. Поэтому при появлении болей в заднем проходе больному следует обратиться за помощью к врачу-проктологу, пройти обследование.
Лечение после установления диагноза прокталгии заключается в нормализации (насколько это возможно) психологического состояния, избегание ситуаций эмоционального стресса. Помогает при прокталгии вдыхание аэрозоля салбутамола – препарата, обычно применяющегося у больных бронхиальной астмой. Надо сделать из балончика два вдоха сразу в начале приступа болей. Естественно, что это лечение необходимо согласовать с врачом.
Геморрой
Геморрой – это расширение вен прямой кишки и образование узлов. Заболевание очень частое, им страдают до 10% всего взрослого населения. Различают внутренние и наружные геморроидальные узлы (см. схему). Внутренние геморроидальные узлы могут давать кровотечения и “выпадать” из заднего прохода, но болей обычно не дают. Наружные узлы не кровоточат, но могут тромбироваться, в это время появляются сильные боли, зуд в заднем проходе.
Основные причины геморроя – хронические запоры, стоячая или сидячая, малоподвижная работа, тяжелая физическая работа, злоупотребление алкоголем, частый прием острых раздражающих блюд, повторные беременности. Самой частой причиной хронических запоров является отсутствие в пище растительной клетчатки и пищевых волокон.
Течение заболевания чаще всего хроническое. Отмечается определенная стадийность клинических проявлений внутреннего геморроя. Вначале может быть период предвестников, когда больной отмечает неприятные ощущения в заднем проходе типа инородного тела, зуд, небольшие затруднения при дефекации (см. схему -1). Затем появляются кровотечения из прямой кишки – главный признак геморроя. Кровотечение появляется во время дефекации, кровь алая, иногда вытекает струйкой после отхождения кала, часто больные впервые замечают пятна крови на белье или туалетной бумаге (2). Геморроидальные кровотечения бывают довольно обильными. Далее узлы могут выпадать из заднего прохода, больной сам ощущает их и вправляет рукой (3). Серьезное осложнение внутреннего геморроя не только выпадение узлов, но их ущемление в заднем проходе, когда они не вправляются (4).
Осложнением наружного геморроя является тромбоз геморроидальных узлов (5). Появляются очень сильные боли в заднем проходе, ощущение инородного тела.
Самая большая ошибка, которую допускают люди с первыми проявлениями неполадок в области заднего прохода – это откладывания обращения к специалисту-проктологу. “Это, наверное, геморрой, все скоро пройдет” – считают они. Между тем, по наблюдениям сети клиник “Астери мед” на каждую тысячу пациентов, обратившихся с подозрением на геморрой, это заболевание выявлено у 325, в остальных случаях это были другие заболевания прямой кишки, иногда очень серьезные. Кроме того, чем раньше обращается больной к проктологу и проводит обследование, тем в более ранней стадии заболевания распознается геморрой и можно предотвратить такие его осложнений как тромбоз и ущемление узлов.
В настоящее время существует ряд эффективных методов лечения геморроя, которые проводятся амбулаторно, без необходимости ложиться в больницу, пропускать работу. Это “склерозирующая терапия”, когда в геморроидальные узлы вводятся специальные вещества, и кровь направляется по другим непораженным сосудам. Осуществляется также перевязка узлов специальными резиновыми петлями. В более тяжелых, иногда достаточно запущенных случаях вместо ранее часто практиковавшихся операций по удалению геморроидальных узлов, применяется лечение специальным лазером.
Значительно менее эффективно лечение лекарственными препаратами, мазями и гелями. Они уменьшают застойные явления в венах, обладают противовоспалительным и противоболевым действием. Троксевазин (венорутон) назначается внутрь во время еды по 0,3 в капсулах в течение 2 недель 2 раза в день, затем по 1 капсуле в день, курс лечения 3-4 недели. Трибенозид (гливенол, трибенол) выпускается в капсулах или таблетках по 0,3; обычно назначается по 1 капсуле 2-3 раза в день, курс лечения до 6 недель.
При тромбозе геморроидальных узлов необходимо соблюдать постельный режим. При сильных болях вначале надо применить холод на промежность, затем теплые сидячие ванночки 2-3 раза в день со слабым раствором марганцовокислого калия, свечи с красавкой, анестезином, новокаином и ксероформом. Местно можно смазывать узлы мазями, желе или гелями (гель троксевазина, мазь индовазин, прокто-гливенол, репарил-гель).
Предупреждение развития геморроя и обострений заболевания заключается в соблюдении диеты с повышенным количеством баластных веществ. Это приводит к исчезновению запоров, нормальной дефекации без натуживания. Баластными веществами богаты овощи, фрукты. Наибольшее их количество содержится в пшеничных отрубях, которые можно добавлять в пищу. Самая простая схема для людей, страдающих запорами. Чайная ложка пшеничных отрубей заливается четвертью стакана теплой воды, через 10-15 минут выпивается. В первые 2-3 дня рекомендуется ограничиться 1-2 ложками отрубей, при отсутствии эффекта постепенно ежедневно увеличивать дозу до 5-6 ложек в день, а когда начнет нормализоваться стул, дозы постепенно уменьшать и длительно принимать отруби по 1-2 ложки в день.
Трещина заднего прохода
Трещины заднего прохода (анальные трещины) представляют собой дефект стенки заднепроходного отверстия линейной или овальной формы длиной 1-2 см. (см. схему). Располагаются они в подавляющем большинстве случаев по средней линии. Предрасполагающими факторами для возникновения трещин являются запоры, геморрой, колиты и другие заболевания прямой кишки. Вначале трещины представляют собой надрыв кожи, далее чаще всего приобретают хроническое рецидивирующее течение, тогда края их становятся твердыми, дно покрывается гранулярной тканью.
Для анальной трещины характерны две жалобы – боль в заднем проходе в начале опорожнения кишечника (дефекации) при острой трещине и после дефекации при хронической, а также скудное кровотечение – несколько капель алой крови в конце дефекации. Боль длится от минуты до нескольких часов и обусловлена спазмом сфинктера заднего прохода. Боли иногда бывают очень сильными и больной подсознательно старается уменьшить число дефекаций, что приводит к развитию своеобразного порочного круга: запор—трещина—боль—запор—трещина.
Чем раньше больной с трещиной заднего прохода обратится к специалисту-проктологу, тем больше шансов излечится полностью от трещины, не дать ей перейти в хроническую форму. В настоящее время существует методика лечения трещин с помощью специального лазера, которая позволяет в течение короткого времени избавить больного от неприятностей.
В домашних условиях при острой трещине или обострении хронической ежедневно утром до дефекации ставят клизму водой комнатной температуры, после дефекации назначают сидячую ванночку с марганцовокислым калием на 10 минут, затем область промежности просушивают марлей и вводят свечу с красавкой и ксероформом. Перед сном повторяют сидячую ванночку и вводят свечу такого же состава. Местное лечение трещин можно проводить теми же препаратами, что и при геморрое – троксевазин, гливенол, ультрапрокт, ауробин. Можно также применять местно после туалета заднего прохода гормональные мази лоринден, фторокорт, гиоксизон. Эти методы лечения дают лишь частичный, временный эффект.
Проктит
Проктит – это воспаление слизистой оболочки прямой кишки. Больные жалуются на боли в низу живота, в заднем проходе, могут быть поносы, в стуле видны слизь и прожилки крови. Причин проктита очень много и точно решить вопрос о природе заболевания может только врач. Поэтому уже при первых признаках заболевания следует обратиться к врачу, лучше сразу к специалисту-проктологу.
При данном заболевании необходимо не только инструментальное, но и лабораторное обследование, потому что причиной воспалительного процесса в прямой кишке являются часто многочисленные микроорганизмы. Успешное лечение заболевания в большой степени будет связано с выделением возбудителя болезни и назначения необходимых антибиотиков.
В фазе затихающего обострения у больных проктитом хороший эффект оказывают лечебные клизмы с гормональными мазями – лоринден, фторокорт. Можно назначать лечебные клизмы также с облепиховым маслом, маслом шиповника, но только после уменьшения острых проявлений болезни и кровоточивости слизистой.
Парапроктит
Парапроктит – это воспаление подкожной клетчатки, расположенной рядом с прямой кишкой вследствие попадания туда микроорганизмов из кишки. Бывает острый парапроктит и хронический в виде свища – канала, по которому постоянно из прямой кишки под кожу поступает гной.
Острый парапроктит начинается внезапно, у больного появляются сильные боли в промежности, в прямой кишке, повышается температура, ухудшается общее самочувствие. При этой форме парапроктита необходимо срочное хирургическое вмешательство. Больные хроническим парапроктитом должны наблюдаться и лечится у специалиста-проктолога.
Полипы и опухоли прямой кишки
К сожалению, характерных симптомов наиболее серьезных заболеваний прямой кишки – полипов и рака, практически нет. По достижению определенных размеров они проявляются кровотечениями из прямой кишки, запорами, болями. Залогом раннего выявления полипов и опухолей является внимание человека к своему здоровью и обращение к специалисту-проктологу при самых малых признаках нарушения функции прямой кишки. Чем раньше распознаны полипы и опухоли, тем более благоприятен прогноз для лечения этих болезней.
Выпадения прямой кишки
Под выпадением прямой кишки понимают выхождение кишки наружу за пределы заднего прохода. Способствуют этому заболеванию геморой, хронические воспалительные заболевания прямой кишки. Выделяют три стадии выпадения (см.схему).
1 – выпадает только слизистая во время опорожнения кишечника, затем кишка самостоятельно вправляется.
2 – кишка выпадает не только при дефекации, но и при физической нагрузке, самостоятельно не вправляется, больной ее вправляет рукой.
3 – кишка выпадает при малейшей физической нагрузке, в вертикальном положении, после вправления сразу снова выпадает.
При частых выпадениях слизистая кишки легко кровоточит, могут быть боли, изъязвления. Уже на первых этапах заболевания необходимо срочно обратиться к специалисту-проктологу. В этих случаях современные методы лечения помогут справиться с заболеванием.
Анальный зуд (зуд в заднем проходе)
Зуд в заднем проходе может быть единственным признаком самостоятельного заболевания с тем же названием. Его называют первичным анальным зудом и, поскольку причины его неизвестны, он носит также название идиопатического. Зуд в заднем проходе может быть признаком многих заболеваний – это вторичный анальный зуд.
Причины вторичного анального зуда.
Заболевания прямой кишки – геморрой, трещина заднего прохода, остроконечные кондиломы в области заднего прохода, опухоли прямой кишки, нарушение функции сфинктера заднего прохода, хронический проктосигмоидит (часто бессимтомный).
Гинекологические заболевания – вульвовагинит, нарушения вагинального секрета
Заболевания, передающиеся половым путем – хламидиоз, трихомониаз, неспецифический уретрит, хронический простатит.
Заболевания кожи – псориаз, контактный дерматит вследствие применения туалетной бумаги, присыпок, некоторых видов одежды.
Заболевания внутренних органов – сахарный диабет, хронические заболевания печени.
Грибковые поражения.
Побочное действие антибиотиков – тетрациклин, эритромицин, пенициллин.
Аллергическая реакция на некоторые виды пищи – острые приправы, томаты, цитрусовые, шоколад,.
Алкоголь
Психогенные причины – тревожность, депрессия.
В механизме развития зуда основное значение придается нарушению химических свойств кожи в области заднего прохода. Чаще всего это возникает вследствие того, что небольшое количество слизи из прямой кишки попадает на кожу перианальной области, изменяется химическая среда кожи и происходит раздражение нервных окончаний.
При осмотре кожи в области заднего прохода при зуде она либо мокнет, на ней видны следы расчесов, но в ряде случаев кожа, наоборот, сухая.
Для выяснения природы анального зуда необходимо обследование врачом-проктологом. Обязательно исследуется кровь на сахар, берется анализ кала на яйца глистов, анализ мочи, проводится осмотр прямой кишки с помощью аноскопии, при необходимости проводится колоноскопия. Желательно исследование кала на дисбактериоз.
Лечение анального зуда. Если анальный зуд вторичный и выяснена его причина, необходима энергичная терапия основного заболевания. При любом виде анального зуда целесообразно выполнять некоторые гигиенические мероприятия.
Следует стараться не расчесывать кожу, на ночь можно одевать легкие хлопчатобумажные перчатки, чтобы избегать расчесов. Не следует принимать горячие ванны и долго мыться под душем. Надо индивидуально подобрать мыло или шампунь, не вызывающие усиления зуда. Надо стараться, чтобы кожа в области заднего прохода всегда была сухой, можно применять мягкие прокладки, постоянно меняя их через определенное время. Надо добиваться регулярного стула. Местно – обязательно после консультации с врачом – используются мази с гидрокортизоном или с хинолиновыми производными.
Запоры
Запор – это урежение опорожнения кишечника (дефекаций), задержка стула более 48 часов. Кал твердый и сухой, после стула нет ощущения полного опорожнения кишки. К запору, следовательно, следует относить не только задержку стула, но также и те ситуации, когда стул ежедневно, но в крайне малом объеме. Запоры – частое заболевание, особенно в развитых странах. В большинстве случаев не угрожая жизни человека, они доставляют много страданий.
Запор вызывается нарушением процессов формирования и продвижения кала по кишечнику. При запорах уменьшается поступление жидкости в полость кишки, усиливается ее всасывание из полости кишки в стенку кишечника, усиливаются движения кишки, которые перемешивают каловые массы в толстой кишке и в то же время ослабевают те движения, которые продвигают кал к выходу в прямую кишку. Для того, чтобы произошло выделение кала (дефекация) в прямой кишке должно скопиться его определенное количество. Кал оказывает воздействие на нервные окончания, расположенные в прямой кишке и возникает рефлекс на дефекацию. У некоторых больных, страдающих запорами, ослабевает возбудимость этих нервных окончаний и возникает парадоксальная ситуация – каловых масс в прямой кишке много, а выделение его не происходит.
Причины развития запоров.
Нарушения питания. Здесь имеется в виду уменьшение в пищевом рационе продуктов, содержащих пищевые волокна. Это вещества, которые не подвергаются действию пищеварительных соков, их называли еще баластными, поскольку считали, что они не имеют большого значения. Оказалось, что пищевые волокна притягивают к себе воду, набухают и увеличивают массу кала, что способствует нормальной деятельности кишечника. Больше всего таких волокон в зерновых продуктах, отрубях, поэтому следует употреблять в пищу хлебопродукты из муки грубого помола, там, где отруби не идут в отход. Достаточно много, но меньше, чем в зерновых, пищевых волокон в овощах, фруктах.
Психологические факторы. Здесь в основном имеет значение исчезновение рефлекса на дефекцию. Нарушениям привычного ритма освобождения кишечника способствую позднее вставание, утренняя спешка, работа в различные смены, нерегулярный прием пищи.
Гиподинамия (малые физические нагрузки). Это причина запоров у пожилых и старых людей, которые мало двигаются в силу заболеваний, у пациентов больниц и госпиталей, вынужденных находится на длительном постельном режиме.
Заболевания кишечника и, особенно, прямой кишки – раздраженная толстая кишка, дивертикулез толстой кишки, мегаколон, долихосигма, геморрой, трещина заднего прохода.
При этих заболеваниях имеют значение все факторы, вызывающие запоры.
Механические факторы, препятствующие продвижению кала. Здесь речь идет об опухолях толстой кишки, которые закрывают просвет кишки, спаечном процессе в брюшной полости.
Токсические влияния. Это бывает при работе с свинцом, ртутью, таллием, при злоупотреблении некоторыми слабительными препаратами.
Медикаментозные влияния. Запор – побочное явление при лечении многими лекарствами. Сюда относится атропин, кодеин, препараты от депрессии, некоторыенекоторые снотворные средства, мочегонные. Обычно это бывает при длительном приеме лекарств.
Эндокринные заболевания – микседема, гиперпаратиреоз, сахарный диабет, феохромоцитома, гипофизарные расстройства.
У больных запорами часто бывают боли в животе, которые ослабевают после стула или отхождения газов. Они жалуются также на снижение аппетита, отрыжку, изжогу, тошноту.
Тягостным для людей с запорами бывает постоянное вздутие живота. Нередко запоры сопровождаются снижением работоспособности, головными болями, нарушениями сна, настроения.
Как видно из перечисления причин запоров в большинстве случаев они обусловлены неправильным питанием, малым количеством овощей и фруктов в диете, психологическими моментами. Но они могут быть также признаком более серьезных заболеваний кишечника и других органов пищеварительной системы, особенно опухолей. Особенно тревожным признаком являются запоры, возникшие и усиливающиеся в течение относительно короткого времени – 1-2-3 месяцев. Поэтому лицам, страдающим запорами, следует своевременно обращаться к врачу, чтобы пройти необходимые обследования. К ним относятся пальцевое исследование прямой кишки, ректороманоскопия, колоноскопия, тщательный расспрос больного. Здесь выявляются заболевания, которые требуют хирургического вмешательства, прежде всего, опухоли; или активных методов лечения -геморой, трещины прямой кишки, выпадения прямой кишки.
Лечение запоров.
1. Лечение заболеваний, способствующих возникновению запоров, прежде всего, заболеваний прямой кишки, воспалительных заболеваний кишечника, эндокринных расстройств, рациональное применение лекарственных препаратов.
2. Диета. С нее надо начинать лечение собственно запоров и желательно только ею и ограничиться, хотя это не всегда удается. Основное требование к диете – регулярное питание и употребление в повышенном количестве продуктов, способствующх опорожнению кишечника и уменьшение продуктов, препятствующих опорожнению.
Продукты, способствующие опорожнению кишечника.
Кислое молоко, фруктовые соки, черный хлеб из муки грубого помола, кислые фрукты, мед, овощи и блюда из овощей, гречневая, ячневая крупы, белые виноградные вина.
Продукты, задерживающие опорожнение кишечника.
Черника, крепкий чай, кофе, какао, красные виноградные вина, блюда в протертом виде, очень горячие, каши манная и рисовая, слизистые супы, кисели.
Продукты, не влияющие на опорожнение кишечника.
Мясо и рыба в рубленом виде, пресный творог, пшеничный хлеб.
Обязательным в диете является прием жидкости до 2 л в сутки.
3. Применение слабительных средств.
Их следует назначать, если диетические меропрятия не дают должного эффекта. На рисунке представлены основные группы слабительных.
Наибольшее значение в этой группе имеют так называемые булкинг – агенты – увеличивающие объем содержимого кишечника. Эти средства по сути являются диетическими, они пригодны для длительного применения. Их надо назначать в первую очередь. Главные среди них пшеничные отруби, лактулоза, морская капуста – вещества, содержащие непереваримые волокна, впитывающие в себя воду, увеличивающие объем кишечного содержимого и способствующие нормализации двигательной функции кишечника. Пшеничные отруби, сейчас они выпускаются пищевой промышленностью под разными названиями, перед употреблением обдают кипятком. Их можно применять в виде болтушки для приема внутрь, а также добавлять в компоты, кисели, супы, каши. Первые 2-3 дня отруби назначают по 1 чайной ложке 2 раза в день, далее каждые 2-3 дня доза увеличивается на 1 чайную ложку в день до появления нормального стула; затем количество отрубей медленно снижается до достижения дозы, гарантирующей нормальный ритм опорожнения кишечника (1 раз в день или в 2 дня). Отруби можно применять длительно. В первые дни лечения отрубями могут появиться или усилиться боли в животе, их купируют приемом спазмодитиков, боли ослабевают, а затем прекращаются. Хороший эффект из этой группы лекарств дает псиллиум.
Вторая группа слабительных – средства, угнетающие всасывание воды в толстой кишки и усиливающие поступление в нее жидкости. Здесь есть лекарственные травы и препараты из них -сенна, крушина, ревень; синтетические препараты – фенолфталеин, бисакодил. В эту же группу входят солевые слабительные – магнезия и касторовое масло. Длительное применение этой группы слабительных средств не рекомендуется, поскольку это может привести к ряду нежелательных последствий. Кроме того, происходит привыкание к слабительным, что заставляет людей применять их все в более высоких дозах или смене препаратов.
Третья группа применяется лишь на короткое время.
4. Увеличение физической активности, лечебная физкультура, массаж передней брющной стенки, в ряде случаев прекрасный эффект оказывает иглорефлексотерапия.
5. Курортное лечение. Во время курортного лечения основными методами является питьевое лечение минеральными водами, промывания кишечника минеральными водами и грязелечение. Полезен также прием общих ванн – минеральных, хвойных, кислородных, лечебных душей.
Минеральные воды назначаются 3 раза в день по стакану, в холодном виде..
Промывания кишечника минеральной водой особенно эффективны у больных с длительными запорами. Уменьшается застой в кишечнике, вымываются продукты, вызывающие интоксикацию организма. Пожалуй, самое главное, появляется рефлекс на опорожнение кишечника и нормализуется стул. Лечебные грязи накладывают обычно на околопупочную область, нижние отделы живота, температура грязи 35 градусов, длительность одной процедуры 15 минут, всего на курс лечения назначают 8-10 процедур через день.
astery-med.ru
заболевания, симптомы. Признаки основных заболеваний прямой кишки
Заболевание прямой кишки у женщин и мужчин – одна из распространённых и очень деликатных тем, актуальных на сегодня. Возможно, всё потому, что многие стесняются обратиться за помощью к специалисту.
Самая страшная болезнь, которая может поразить прямую кишку – это рак. Как и другие виды опухолей, для него характерно бессимптомное течение. Поэтому крайне необходимо обращать внимание на любые изменения в прямой кишке.
Прямая кишка: заболевания, симптомы, лечение
Прямая кишка – орган малого таза, который является частью пищеварительной системы и предназначен для выведения из организма переработанных продуктов питания (кала).
Начинается прямая кишка на уровне третьего крестцового позвоночника и заканчивается анальным отверстием. Её средняя длина 15–17 см.
Состоит орган из слизистого, подслизистого и мышечного слоя. Благодаря такому строению, слизистая может смещаться – собираться в складки или расправляться в зависимости от переполненности прямой кишки.
Основная функция органа – опорожнение кишечника. В силу своего предназначения, прямая кишка сильно подвержена различным травмам и болезням.
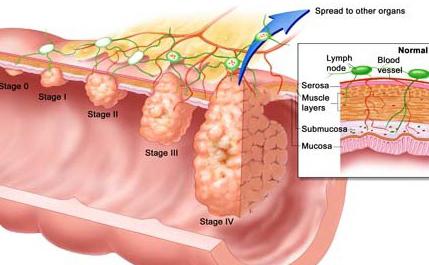
Среди распространённых заболеваний – трещины, полипы, проктит, геморрой, язва, рак. Одни и те же симптомы заболевания прямой кишки могут указывать на разные недуги. При любых недомоганиях следует немедленно обращаться к врачу. Занимается проблемами прямой кишки проктолог.
Полипы в прямой кишке: симптомы
Полипы – доброкачественное образование на эпителии прямой кишки. Различают фиброзные и аденоматозные, ворсинчатые и множественные полипы смешанного типа.
- Фиброзные полипы образуются из соединительной ткани.
- Аденоматозные – из тканей желез (этот тип полипов наиболее опасен, так как может переродиться в рак).
- Ворсинчатые полипы – разрастания эпителия, которые имеют много сосочков-ворсинок.
- Смешанный тип полипов – комбинации предыдущих видов.
Основные причины появления заболевания – недолеченные воспаления в прямой кишке (колит, геморрой, энтерит).
Когда появляются полипы в прямой кишке, симптомы могут быть следующие:
- Кровь при дефекации.
- Стул болезненный, иногда сопровождается кровотечениями.
- При попадании инфекции возможно увеличение температуры и озноб.
- Запоры (если полипы крупных размеров).
- Ощущение постороннего тела в заднем проходе.
Следует учитывать, что очень часто пациенту бывает сложно обнаружить образование полипов или просто воспаление прямой кишки – симптомы как таковые могут отсутствоватьь.

Лечение полипов осуществляется хирургическим путём. Другие методы просто неэффективны и дают облегчение лишь на время.
Одиночные полипы удаляют методом электрокоагуляции (прижиганием). Для лечения крупных полипов используют трансанальное иссечение. Терапия полипов, которые начали злокачественное перерождение, осуществляется путём удаления поражённого участка прямой кишки.
Парапроктит: симптомы и лечение
Симптомы болезней прямой кишки могут быть самыми разными, а могут и вовсе отсутствовать. К примеру, основной признак, указывающий на парапроктит (гнойное воспаление прямой кишки), – выделения гноя в области ануса.
Причина заболевания – образование в местах анальных криптов микроотверстий (свищей), в связи с частыми запорами, поносами, поднятием тяжестей, переохлаждениями. Такое нагноение либо вскрывается наружу самостоятельно, либо с помощью врачей. На его месте возникает свищ (хронический парапроктит).
Признаки заболевания – недомогание, слабость, головная боль, незначительное увеличение температуры, озноб, ломота в суставах. Снижение аппетита. Могут быть нарушены мочеиспускание и стул.

Существует несколько форм парапроктита:
- Подкожный. Симптомы – покраснения, отёки, уплотнения в области ануса, которое сопровождается болезненностью и дискомфортом.
- Тазово-прямокишечный. Симптомы – общая слабость и интоксикация, схожи с респираторной инфекцией. Также могут быть болезненные мочеиспускания и стул.
- Ишиоректальный. Симптомы – образование гнойных воспалений в подвздошно-прямокишечной ямке, асимметрия ягодиц, покраснения кожи.
- Подслизистый. Это возникновение гнойных очагов на слизистой оболочке. Симптомы напоминают симптомы подкожного парапроктита.
- Пельвиоректальный. Наиболее тяжкая форма. Симптомы – озноб, лихорадка, боли в области таза и живота.
- Некротический. Сопровождается отмиранием тканей – некрозом.
Наиболее благоприятный метод лечения – хирургический. Во время операции удаляется не только гнойник, но и внутреннее микроотверстие. После такой операции рецидивов заболевания не возникает.
Геморрой: причины и симптомы
Геморрой – это венозное расширение в прямой кишке, которое носит хронический характер с периодическими обострениями.
Подобные заболевания прямой кишки признаки имеют довольно-таки неприятные – зуд, жжение, боли во время стула, кровотечения, выпадение части кишки.
Основная причина недуга – малоподвижный образ жизни, частые запоры, беременность, поднятие тяжестей, резкое переохлаждение.
Если заболевание игнорировать и не проводить лечение, это может стать началом образования полипов, тромбов, рака. Поэтому не стоит откладывать визит к специалисту. Эффективными являются народные методы лечения – свечи, мази с содержанием сырого картофеля, свеклы, моркови, чеснока, прополиса и мёда. Хорошо зарекомендовали себя отвары из трав (тысячелетник, рябина), настои из конского каштана.

Не стоит игнорировать симптомы, когда воспаляется прямая кишка. Заболевания, фото которых не увидишь в обычной больнице, не только «неудобные», но и порой опасные для жизни.
Тромбоз геморроидального узла
Это осложнение геморроя, возникающее как результат запущенности болезни. Своевременная диагностика и терапия геморроя на ранних стадиях помогает предотвратить его дальнейшее развитие и рецидивы.
Однако когда болезнь игнорируют, появляются тромбы, которые имеют разные степени тяжести:
I – образование сгустков, нарушающих циркуляцию крови в узлах. Основной признак – появление возле анального отверстия шишечек небольших размеров.
II – начинаются воспалительные процессы. Боль становится сильнее, повышается температура, увеличивается отёчность кожных покровов заднего прохода.
III – распространение воспаления на паховую область с возможным некрозом тканей.
Основные симптомы заболевания прямой кишки, на которые нужно отреагировать:
- Боли в области ануса, промежности.
- Кровянистый стул.
- Нарушения дефекации (понос, запор).
- Ложные позывы в туалет.
- Недержание газов и кала.
Конечно, болезни прямой кишки – проблема деликатная, но её нужно решать. Нельзя пускать всё на самотёк. В противном случае не избежать осложнений со здоровьем, в частности образований злокачественных опухолей.
Выпадение прямой кишки – это выворачивание наружу всех слоёв дистального отдела толстой кишки. Встречается одинаково часто у детей, мужчин и женщин. В первом случае это объясняется анатомическими особенностями детского организма, во втором – тяжёлой работой, в третьем – вынашиванием и рождением ребёнка. Многие болезни прямой кишки у женщин связаны именно с деторождением.
Иногда причинами заболевания могут быть травмы ягодиц, падения, ушибы крестца или спинного мозга.
Различают три степени болезни:
- Кишка вываливается во время дефекации, а потом самостоятельно возвращается на место.
- Кишка вываливается при дефекации и физической нагрузке. Возвратить её обратно можно только вправлением.
- Выпадение происходит во время кашля, смеха и может сопровождаться недержанием кала, мочи.
Симптомы заболевания прямой кишки в таких случаях могут начинаться внезапно или же проявляются «по нарастающей». При этом возможны выделение слизи или крови, боли в животе, запоры.
Лечение пролакса (выпадения кишки) наиболее результативно, если производится хирургическим путём. Медикаментозная терапия используется как дополнительный метод.
Рак прямой кишки: группа риска
В большинстве случаев болезнь не возникает на ровном месте. Ей всегда предшествуют воспалительные процессы в органе, которые долгое время игнорировались и не лечились. Это всевозможные свищи, трещины, полипы, геморрой.
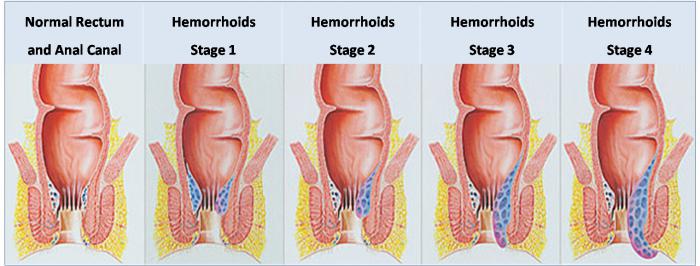
Опухоль чаще всего обнаруживается у тех, кому за пятьдесят. Группу риска составляют люди:
- С наследственной предрасположенностью.
- Страдающие дисбактериозом.
- Ведущие малоподвижный способ жизни.
- С сахарным диабетом или те, кто мучается с ожирением.
- Злоупотребляющие канцерогенными веществами (никотин, алкоголь).
- Кто имеет предраковые состояния.
Наверное, нет ничего страшнее и неприятнее состояния, когда воспаляется прямая кишка. Заболевания симптомы могут иметь одинаковые, однако лечение будет разным.
Следует помнить, что рак прямой кишки долгое время «сидит» бессимптомно и обнаруживается только на стадии метастазирования. Поэтому людям из группы риска нужно уделять этому органу особое внимание.
Диагностика заболеваний прямой кишки
Для диагностики заболеваний в проктологии используют большой арсенал самых разных методов:
- Наиболее точный и достоверный – ректоскопия. Представляет собой введение специального прибора ректоскопа (трубка с освещением) в прямую кишку на глубину около тридцати сантиметров. Это помогает выявить у пациента различные воспалительные процессы (язвы, полипы, опухоли). Процедура доставит немного дискомфорта, однако практически безболезненна. Использование ректоскопа также позволяет производить и лечение заболеваний прямой кишки (электрокоагуляцию).
- Колоноскопия – исследование прямой кишки при помощи зонда. Применяется при опухолевых образованиях. Противопоказания – острые боли, инфекционные заболевания, сердечная и лёгочная недостаточность.
- Биопсия – взятие тканей или клеток прямой кишки для дальнейшей диагностики под микроскопом.
- Эндоректальное УЗИ (введение специального датчика).
- Анализы крови, мочи, кала.
Благодаря разнообразным методам исследования прямой кишки можно наиболее точно диагностировать любые воспаления, заболевания этого органа и максимально правильно подобрать схему лечения.
Методы терапии проктологических болезней
В зависимости от сложности заболевания для лечения используют следующие методы:
- Медикаменты. Эффективны только при начальных стадиях болезней. С помощью лекарств можно снять боль, воспаления (свечи, мази).
- Хирургия. Основной метод, который успешен почти в 100% случаев. Применяется на любых стадиях в комплексе с лекарствами.
- Криохирургия. Лечение новообразований с помощью низких температур. Метод силён в разных областях медицины.
- Терапия лазером. Воздействие на болезнь электромагнитными излучениями.
- Гипотермия. Терапия с помощью температуры. Используется прибор с температурным ограничением – от -5 до +35 градусов. Гипотермию чаще применяют после операций, при проктите, трещинах.
Лечение диетой
При разных недугах прямой кишки назначают и разные диеты. Так, например, при наличии запоров и трещин рекомендуют придерживаться диеты № 3. А именно – включить в рацион термические и механические раздражители для стимуляции прямой кишки. Это растительная грубая клетчатка – мясо, хлеб, яйца (вкрутую, омлеты), рыба и молочные продукты, крупы и макароны, жиры, овощи.

Диета при заболеваниях прямой кишки корректируется в зависимости от стадии и сложности болезни. В любом случае нужно исключать алкоголь и газированные напитки, пряности, острые блюда, а также другие продукты, вызывающие метеоризм. Питание должно быть максимально сбалансированным и дробным. Не стоит забывать о витаминах (фрукты, овощи в сыром виде и в виде соков).
После операции в заднем проходе один–два дня нужно поголодать, чтобы избежать дефекации и, соответственно, раздражений заднего прохода.
Народные методы лечения
Народная медицина при недугах прямой кишки бывает достаточно эффективной, если уметь её правильно применять. Она используется как дополнительный метод лечения. Людям известны тысячи рецептов для снятия не только болей, но и других симптомов.

Все рецепты можно разделить на два вида:
- Для приема внутрь. Отвары из тысячелетника, пятнистого арума, бузины, горчака, татарника, крапивы, ромашки.
- Для местного применения – свечи, мази, ванночки, микроклизмы. Используют для этого чистотел, облепиховое масло, камфорное масло, календулу.
В любом случае перед использованием препаратов народной медицины нужна консультация проктолога, иначе лечение может не облегчить течение болезни, а, наоборот, навредить.
Заключение
Заболевания прямой кишки – проблема деликатная, однако нуждающаяся в срочном разрешении. Длительное игнорирование симптомов приводит к хроническим воспалениям, которые трудно поддаются терапии. Худшее последствие хронических недомоганий прямой кишки – это рак, который может проявить себя только на третьей или четвёртой стадии, когда выхода уже не остаётся…
fb.ru
