Боли в гортани при глотании: Страница не найдена — ГБОУ «НИКИО им. Л.И. Свержевского» Департамента здравоохранения города Москвы
Боль в горле: причины возникновения
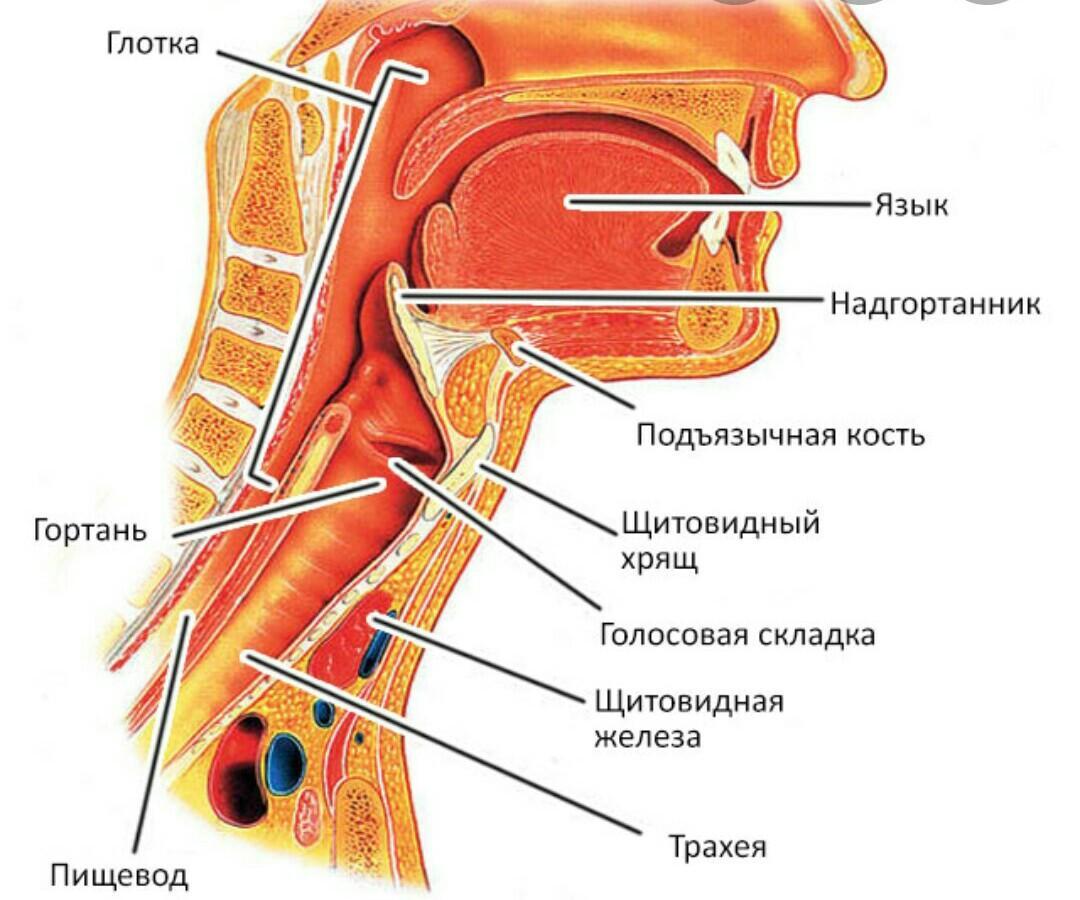
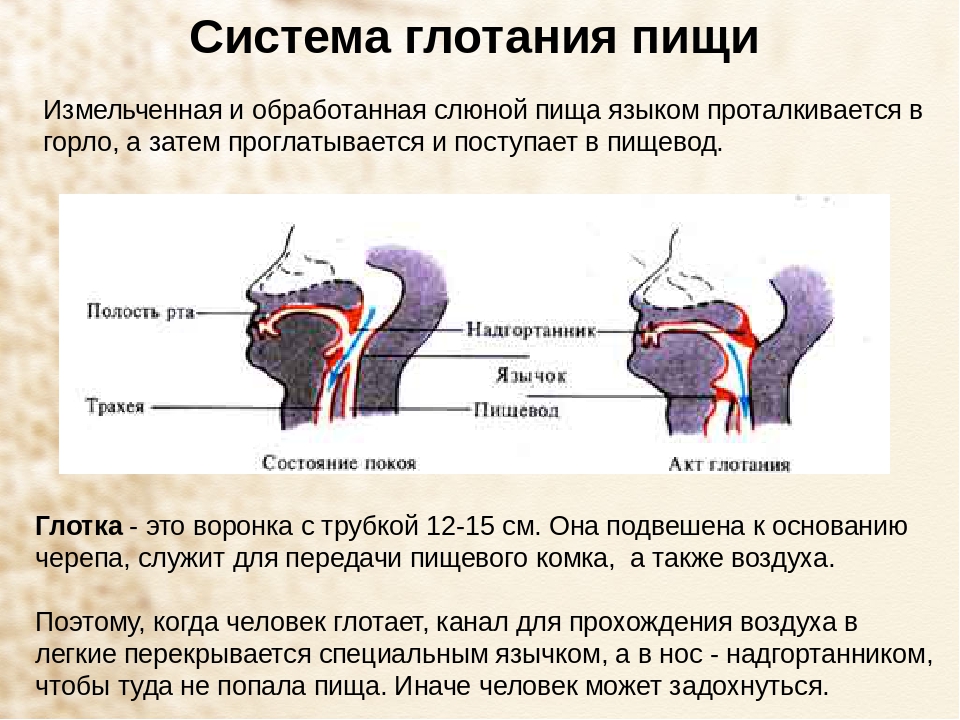
Горло в организме человека располагается на уровне шеи, на передней части позвоночного столба. Через горло проходят многие системы и органы – глотательные, шейные мышцы, сонные артерии, нервы, гортань, пищевод и трахея. Их деятельность жизненно важна для функционирования организма.
Почему возникает боль в горле
Любые проблемы с горлом человек сразу же почувствует.
Наиболее частые симптомы:
- першение;
- жжение;
- затрудненное глотание;
- сухость во рту.
Обычно дискомфортные ощущения проявляют себя при глотании.
Такие симптомы характерны для ангины, фарингита (включая острый), воспаления миндалин и глотании.
Самая распространенная причина боли в горле – острый фарингит, который вызывается острой респираторной инфекцией. Нередко встречается и ангина: при ней степени боли в горле настолько высока, что заболевший не в состоянии глотать, принимать пищу.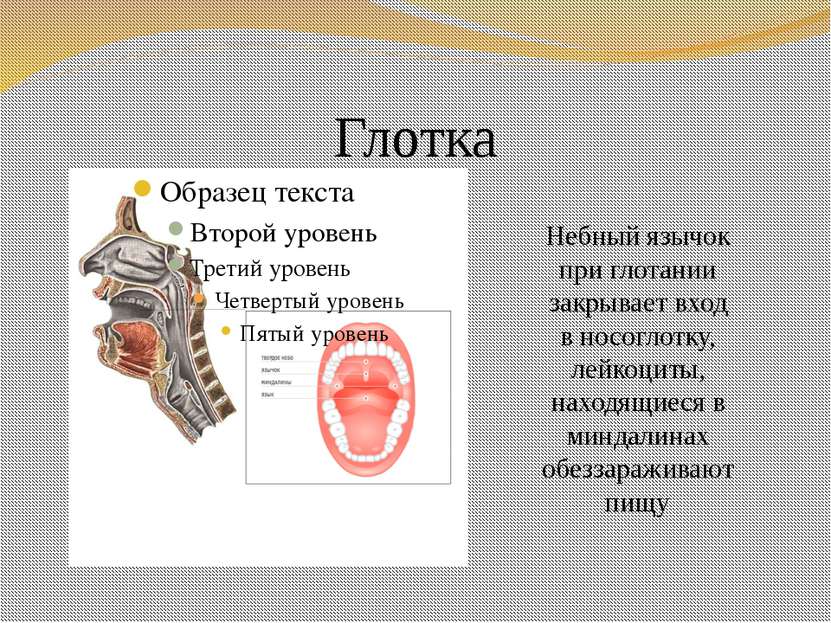
Есть и другие заболевания, в число симптомов которых входит боль в горле:
- рак полости рта, гортани;
- свиной грипп;
- острый или хронический тонзиллит;
- скарлатина;
- вирусное заболевание;
- мононуклеоз;
- синдром Шенгрена;
- дифтерия;
- бактериальное заболевание.
Боль в горле может возникнуть и в ходе проведения химиотерапии.
Рассмотрим самые распространенные причины более подробно.
- Рак гортани – злокачественная опухоль гортани, формируется из эпителия. Основная причина заболевания – хронический ларингит в течение многих лет.
- Рак полости рта – опасное заболевание, которое обычно характерно для курильщиков. Трубочный, жевательный табак, сигары и сигареты вне зависимости от их качества и бренда могут привести к этой болезни.
 Но и люди без зависимости к курению рискуют столкнуться с раком полости рта.
Но и люди без зависимости к курению рискуют столкнуться с раком полости рта. - Свиной грипп – заболевание животных и людей. Возбудитель болезни – вирусы гриппа.
- Тонзиллит – воспаление миндалин. Острый тонзиллит возникает неожиданно, человек резко чувствует себя больным. У него воспаляются миндалины (гланды). Хронический тонзиллит характеризуется воспалением миндалин, наличием на них гнойничков, которые могут то появляться, то исчезать. Помимо боли в горле, человек может страдать от незначительной температуры. Других симптомов у тонзиллита нет.
- Скарлатина – инфекционное заболевание, передающееся при разговоре, кашли, чихании и через бытовые предметы. Подхватить эту инфекцию можно через прикосновение к игрушкам, посуде и другим предметам, на поверхности которых находится вирус. Симптомы скарлатины, помимо боли в горле, включают в себя сыпь, красный язык (краснота проявляется на 2-4 день заболевания), шелушение в ушах, на шее и туловище. Может возникнуть ангина.

- Острый фарингит представляет собой воспаление слизистой оболочки глотки, лимфоидной ткани. Возникает из-за алкогольной зависимости, курения, вдыхания некачественного воздуха (грязного, холодного).
Также боль в горле может возникнуть из-за сухого воздуха, слезоточивого газа, дыма.
При боле в горле необходимо срочно получить консультацию специалиста. Врач лор поставит диагноз и назначит точное, эффективное лечение. Обращаться необходимо к отоларингологу и инфекционисту.
Народные методы лечения включают в себя полоскания с добавлением соды, соли, йода, лимонной кислоты. Но в первую очередь необходимо пользоваться методами официальной медицины.
Заболевания горла и гортани: симптомы, признаки и лечение
Боль в горле — симптом, который каждый испытывал не раз. Обычно люди не обращают на такое недомогание особого внимания. Но не стоит относиться к заболеваниям горла легкомысленно. Некоторые из них могут представлять серьезную опасность для здоровья.
Виды заболеваний горла и гортани
Заболевания горла могут быть вызваны различными причинами. Чаще всего недомогание является результатом бактериальной или вирусной инфекции, но похожие симптомы может вызывать грибковое поражение и даже образование опухоли. Кроме того, заболевания горла без температуры могут быть спровоцированы влиянием раздражающих слизистые оболочки веществ, аллергией или слишком сухим воздухом.
Инфекционные заболевания- Вирусные. К вирусным заболеваниям, вызывающим боль в горле, относятся грипп и ОРВИ, а также корь и ветряная оспа, среди симптомов которых боль в горле стоит не на последнем месте. При этих заболеваниях очень часто воспалительный процесс распространяется на горло, проявляется першением и болью. Еще одно из распространенных вирусных заболеваний горла — инфекционный мононуклеоз, который вызывается вирусом герпеса IV типа.
Все вирусные заболевания горла имеют схожие черты. При вирусном поражении боль в горле сопровождается упадком сил, головной болью и общей слабостью, температура может повыситься, но незначительно.
 При гриппе и ОРВИ человек страдает от сильного насморка и кашля, оспа и корь проявляются также сыпью на коже. Мононуклеоз опасен распространением воспалительного процесса на печень и селезенку, что вызывает увеличение лимфоузлов.
При гриппе и ОРВИ человек страдает от сильного насморка и кашля, оспа и корь проявляются также сыпью на коже. Мононуклеоз опасен распространением воспалительного процесса на печень и селезенку, что вызывает увеличение лимфоузлов. - Бактериальные. Самое распространенное бактериальное заболевание — банальная ангина. Чаще всего возбудителем ангины становится стрептококк, но иногда ее вызывают хламидии, микоплазма, гонококк или туберкулезная палочка. Скарлатина и дифтерия также вызываются бактериями и сопровождаются болью в горле.
Болью в горле сопровождается и эпиглоттит — достаточно редкое бактериальное заболевание, которое обычно поражает маленьких детей в возрасте до четырех лет. Эта болезнь очень опасна, так как может привести к нарушениям проходимости дыхательных путей.
Такие болезни, как скарлатина и дифтерия, когда-то широко распространенные, теперь встречаются очень редко. Но при возникновении боли в горле полностью исключать их нельзя.
Общие симптомы этих бактериальных заболеваний — слабость, боль и першение в горле, отечность гортани и миндалин и высокая температура — до 40°С.

- Грибковые. Это результат активного размножения дрожжеподобных и плесневых грибов. Грибковые заболевания горла, или микозы, часто проявляются в виде ангины, фарингита или ларингита. При всех грибковых поражениях на слизистых возникает налет в виде творожистой массы, появляется сильная боль в горле, однако температура остается нормальной. Микоз — распространенное последствие снижения иммунитета, авитаминоза, лечения антибиотиками и гормональными препаратами. К грибковым заболеваниям горла могут привести и неполадки в работе желудочно-кишечного тракта.
Заболевания горла и гортани могут быть вызваны ростом опухоли. Опухоли бывают первичными (впервые формируются в области гортани) и вторичными (метастазы онкологических процессов в других органах). По мере роста новообразования больные начинают жаловаться на ком в горле, ощущение инородного тела. Голос может измениться и стать сиплым или хриплым, появляются трудности с глотанием.
Симптомы и лечение основных инфекционных заболеваний горла
ОРВИПожалуй, это самая распространенная причина боли в горле. Для острых респираторных вирусных инфекций характерны чувство сухости, першения и боли в горле, осиплость, насморк, иногда также чихание и кашель. Температура редко поднимается выше 38°С. Антибиотики в данном случае совершенно неэффективны, так как они предназначены для борьбы с бактериями, а ОРВИ вызывается вирусами. Показано принимать противовирусные препараты и средства симптоматического лечения. Для облегчения боли в горле при ОРВИ рекомендуется проводить полоскания отваром ромашки или шалфея — они снимают раздражение. Из аптечных средств можно посоветовать таблетки для рассасывания от боли в горле, лучше если это будут таблетки на основе антисептиков. Кстати, такое лечение может быть еще и вкусным: часто можно встретить лимонные, лимонно-медовые, эвкалиптовые или, например, малиновые таблетки для рассасывания. Рекомендуется поддерживать иммунитет, принимая витамин C, показано также обильное теплое, но не горячее питье — например, травяные чаи с шиповником и медом.
Характеризуется высокой температурой (до 40°С) и очень сильной болью в горле. При ангине гортань красная, воспаленная. Миндалины также воспалены и покрыты белым налетом. Частые спутники ангины — боль в суставах и мигрень. Важно знать, что ангина лечится антибиотиками. Непролеченная ангина может дать очень серьезные осложнения, а потому при подозрении на это заболевание следует незамедлительно обратиться к врачу. При ангине показаны постельный режим, мягкая протертая пища и обильное питье. Полоскания с травами (ромашкой, шалфеем, эвкалиптом) и таблетки для рассасывания также помогают снять боль в горле.
ФарингитОтличительными признаками фарингита являются сухость в горле, сухой кашель, першение, колющая боль в гортани, которая усиливается, например, при глотании, а также ощущение кома в горле. Слизистые оболочки горла красные и воспаленные, может появиться налет или гной. При лечении фарингита нужно исключить любую раздражающую пищу (слишком горячую, острую и кислую) и пить как можно больше жидкости, отдавая предпочтение напиткам с высоким содержанием витаминов./manfeelingthroatGettyImages-862018780-5afc7c38a9d4f90036b8809d.jpg) Обычно врачи рекомендуют частые полоскания горла, прием антисептических средств. Но самолечением заниматься ни в коем случае не следует: без правильной терапии фарингит переходит в хроническую форму.
Обычно врачи рекомендуют частые полоскания горла, прием антисептических средств. Но самолечением заниматься ни в коем случае не следует: без правильной терапии фарингит переходит в хроническую форму.
Воспаление гортани и голосовых связок. Основной признак ларингита — «лающий» кашель, хриплый осипший голос или его полное исчезновение. Ларингит чаще диагностируется у детей младшего возраста. Заболевание опасно тем, что в положении лежа (как правило, в ночные часы) возможен отек гортани, что приводит к затруднению дыхания (это связано с особенностями строения детской гортани). В таком случае нужно незамедлительно вызвать скорую помощь, а в ожидании врачей — поднять ребенка в вертикальное положение и поместить его в теплую и влажную среду, чтобы снять спазм. Это легко сделать в ванной комнате, поставив ребенка под горячий душ.
Ларингит часто сопровождается ощущением царапающей боли в горле. Заболевание сопровождает кашель — сначала сухой, позже с отхаркиванием мокроты.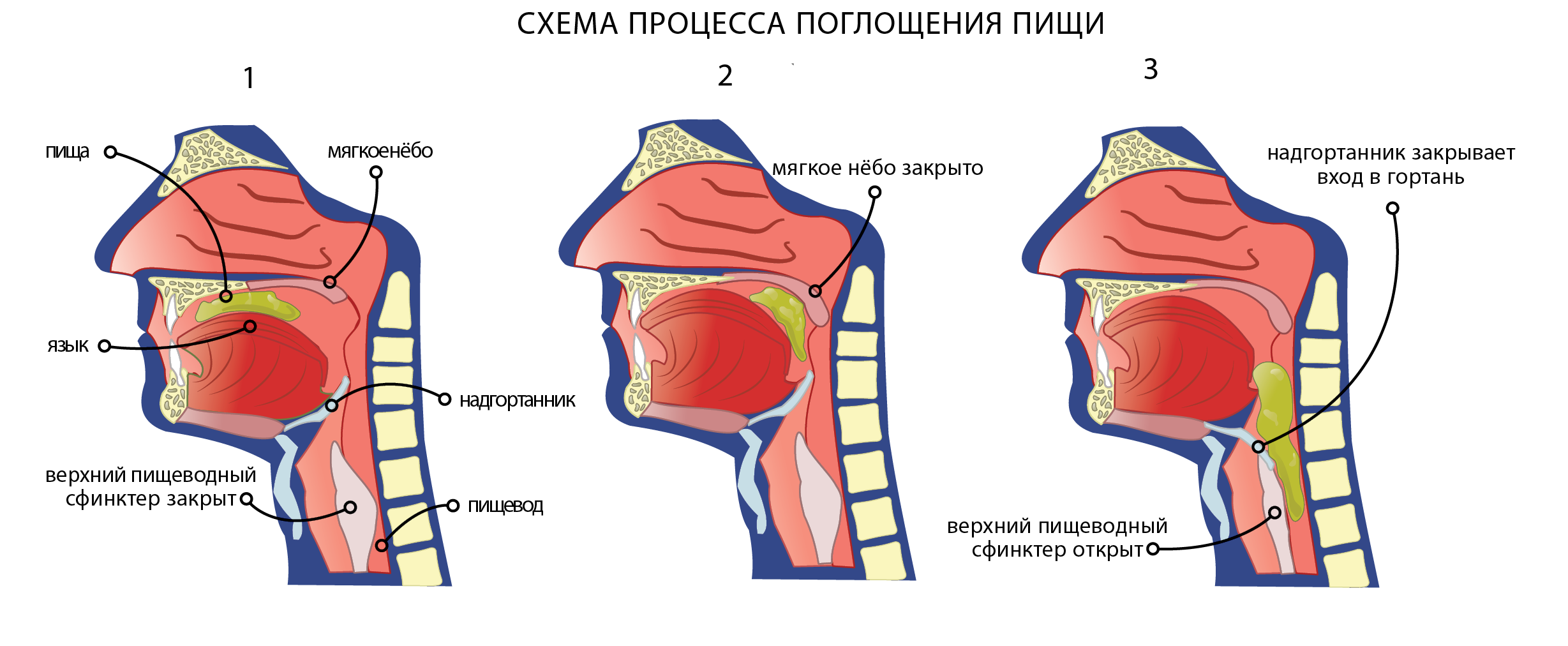 Хронический ларингит вызывается не только бактериями, но и другими факторами — перенапряжением голоса, курением, воздействием едких веществ. При ларингите помогают ингаляции с минеральной водой (при отсутствии повышенной температуры), теплые компрессы на горло, питье травяных отваров. Нельзя напрягать голос: врачи советуют помолчать два–три дня. Для облегчения состояния следует дополнительно увлажнять воздух в комнате — можно установить увлажнитель или хотя бы повесить в помещении мокрое полотенце
Хронический ларингит вызывается не только бактериями, но и другими факторами — перенапряжением голоса, курением, воздействием едких веществ. При ларингите помогают ингаляции с минеральной водой (при отсутствии повышенной температуры), теплые компрессы на горло, питье травяных отваров. Нельзя напрягать голос: врачи советуют помолчать два–три дня. Для облегчения состояния следует дополнительно увлажнять воздух в комнате — можно установить увлажнитель или хотя бы повесить в помещении мокрое полотенце
Под этим названием скрывается воспаление небных миндалин. Острая боль в горле, жар, увеличение миндалин и гнойный налет на них, неприятный запах изо рта являются основными симптомами этого заболевания. Тонзиллит чаще вызывается вирусами, хотя бывает и бактериальный тонзиллит, вызванный стрептококковой инфекцией. Для облегчения боли в горле рекомендованы орошения и полоскания, а высокую температуру следует сбивать при помощи жаропонижающих средств.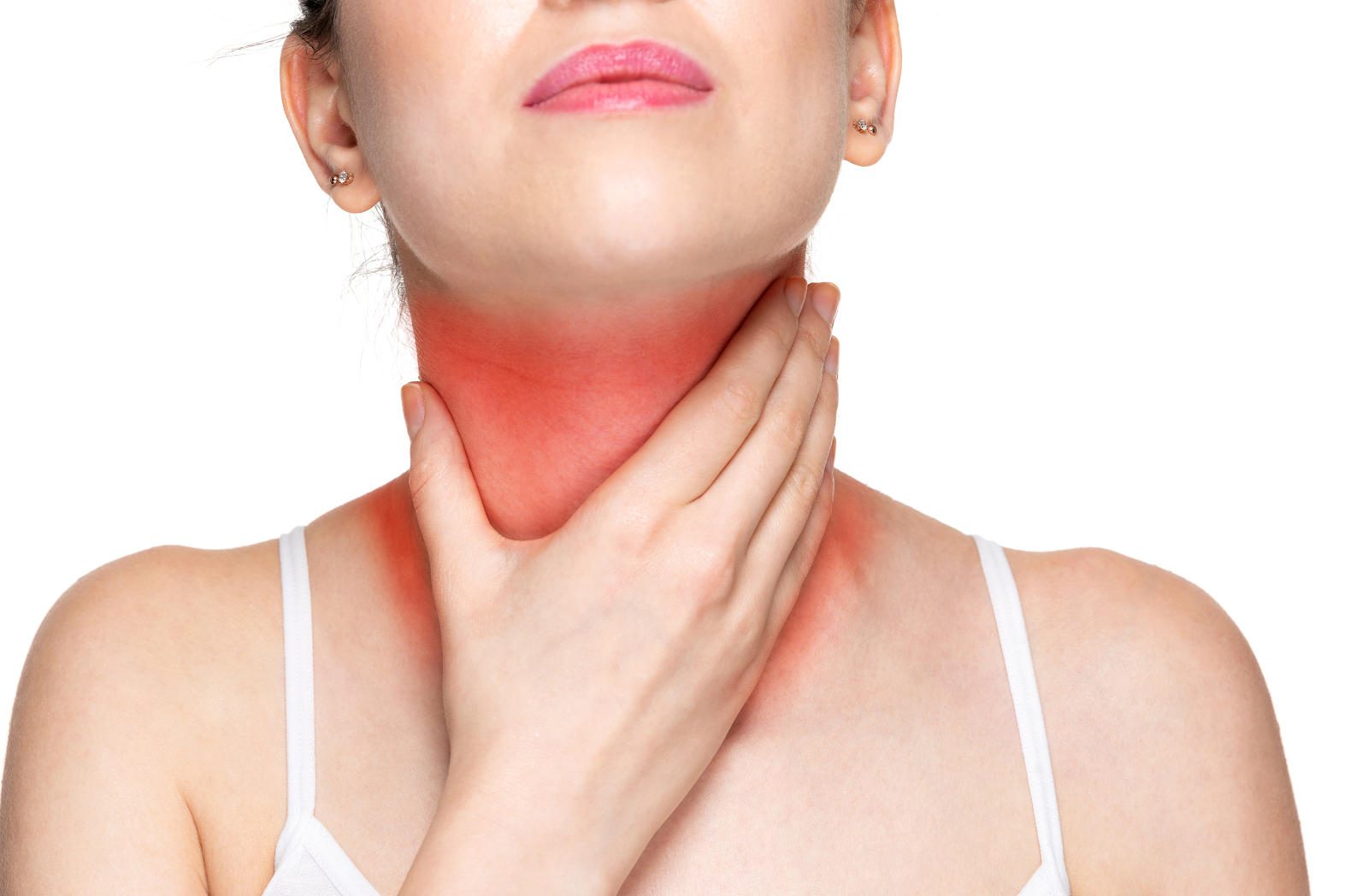 Также может помочь ополаскивание содово-соляным раствором.
Также может помочь ополаскивание содово-соляным раствором.
На заметку
Бактериальные заболевания горла характеризуются быстрым развитием: с утра человек чувствует себя великолепно, а уже к обеду совершенно разбит и едва может глотать. При вирусных поражениях симптомы проявляются постепенно. Однако лишь врач после лабораторных исследований сможет дать точный ответ на вопрос — какой этиологии заболевание горла: вирусной, бактериальной или грибковой. В зависимости от природы болезни, специалист подберет препараты для этиотропного лечения. А симптоматическая терапия во всех случаях примерно одинакова: это обезболивающие и антисептические средства, например те же таблетки для рассасывания от боли в горле.
Профилактика
Полностью оградить себя от заболеваний горла невозможно, но свести риск к минимуму вполне реально. Что можно для этого сделать?
Бросить курить. Курение делает слизистые оболочки горла и носоглотки слабыми и уязвимыми (не говоря о том, что курение провоцирует развитие онкологических заболеваний).
Разнообразить меню. Чем больше различных продуктов человек употребляет, тем ниже вероятность того, что он недополучит какие-то витамины и минералы. Следует есть побольше продуктов с высоким содержанием витамина C — это сильнейший антиоксидант, который укрепляет иммунную систему.
Увлажнять воздух. Во время отопительного сезона воздух в квартирах слишком сухой. Пересушенный воздух раздражает горло, способствует возникновению микротравм слизистых оболочек — а это открывает путь болезнетворным бактериям. Простейший увлажнитель, комнатный фонтанчик или влажное полотенце на батарее помогут улучшить микроклимат дома.
Мыть руки чаще. Большинство патогенных бактерий попадает в наш организм именно из-за немытых рук.
Принимать витамины. При частых ЛОР-заболеваниях нужны комплексы для улучшения работы иммунной системы, а также препараты-иммуномодуляторы.
Одеваться по погоде. Банальный совет, но он работает. Переохлаждение вызывает сужение сосудов и нарушает защитный барьер слизистых оболочек, хотя холод сам по себе не провоцирует развитие простудных заболеваний.
Препараты для лечения заболеваний горла доступны, но визит в аптеку не заменит консультации с врачом. Боль в горле — характерный симптом многих болезней, среди которых есть и опасные. Не следует откладывать визит в клинику.
Боль в глотке: причины и возможности медикаментозной терапии | Морозова С.В.
Глотка – жизненно–важный орган, в котором происходит перекрест дыхательного и пищеварительного трактов. Глотка играет важную роль в формировании иммунитета, в образовании голоса и речи, актах дыхания и глотания. Вероятность развития острого воспаления глотки существенно повышается в осенне–зимний период в связи с частым переохлаждением, учащающимися обострениями хронического фарингита и тонзиллита. Кому не знакомы ощущение боли или першения в горле? Нередко не только пациенты, но и медицинские работники оценке этих симптомов и выбору метода лечения не уделяют должного внимания, что может привести к хронизации процесса и развитию осложнений. Боль в глотке встречается при различных заболеваниях, к которым в первую очередь следует отнести острый и хронический фарингит, ангины и хронический тонзиллит.

В практической оториноларингологии и стоматологии широко применяются местные антисептические препараты, иммуномодуляторы и антибиотики. В числе наиболее эффективных средств купирования болей в глотке и полости рта – препарат Стрепсилс, производимый фармацевтической компанией «Boots Healthcare International» (Великобритания) свыше 30 лет. Усовершенствованный и оптимальный препарат Стрепсилс Плюс – антисептики в сочетании с локальным анестетиком – обладает местным антисептическим, противомикробным, противогрибковым и анестезирующим действием, активен в отношении широкого спектра патогенных грамположительных и грамотрицательных микроорганизмов, вызывающих инфекционно–воспалительные заболевания полости рта и глотки (в частности, Streptococcus pyogenes, Candida albicans).
Препарат выпускается в форме таблеток для рассасывания или спрея. В его состав входят 2,4–дихлорбензиловый спирт, амилметакрезол и лидокаина гидрохлорид. Дополнительными ингредиентами таблетированного препарата служат: масло мяты перечной, анисовое масло, тартаровая кислота, сахарин натрия, сахароза, сироп глюкозы, хинолин желтый, индиго кармин.
 Прочие ингредиенты спрея: кармозин, очищенная вода, этанол, натрия цитрат, сахарин, сорбитол, ароматизирующие вещества.
Прочие ингредиенты спрея: кармозин, очищенная вода, этанол, натрия цитрат, сахарин, сорбитол, ароматизирующие вещества.Взрослым и детям старше 12 лет назначают по 1 таблетке для рассасывания в полости рта каждые 2 часа. В форме спрея назначают по 1 дозе (2 нажатия на распылитель) каждые 3 часа. При выраженном болевом синдроме максимальная суточная доза составляет 8 таблеток или 6 доз для орошения. Продолжительность курса применения препарата 3–5 дней.
Стрепсилс Плюс обладает низкой системной абсорбцией и, как правило, хорошо переносится пациентами. При применении таблетированного препарата нежелательных явлений не зарегистрировано, при применении препарата в форме спрея описаны аллергичесие реакции, преходящая потеря чувствительности языка. Следует принимать во внимание возможность развития системных побочных эффектов лидокаина.
 Причинами общего характера, вызывающими хронический фарингит, являются заболевания желудочно–кишечного тракта (гастрит, холецистит, панкреатит, грыжа пищеводного отверстия диафрагмы, гастрофарингеальный рефлюкс) – гастрофарингеальный синдром, гельминтозы, застойные явления в венозной системе при заболеваниях сердца, легких, печени и почек, сахарный диабет, болезни обмена веществ, злоупотребление алкоголем, курение, эндокринные расстройства (постменопауза, гипотиреоз). Среди климатических и «профессиональных» факторов, нарушающих деятельность слизистой оболочки глотки, выделяют сухость воздуха, резкие колебания окружающей температуры, запыленность, загазованность или задымленность воздуха. Принято выделять три основные формы хронического фарингита: катаральный, гипертрофический и атрофический.
Причинами общего характера, вызывающими хронический фарингит, являются заболевания желудочно–кишечного тракта (гастрит, холецистит, панкреатит, грыжа пищеводного отверстия диафрагмы, гастрофарингеальный рефлюкс) – гастрофарингеальный синдром, гельминтозы, застойные явления в венозной системе при заболеваниях сердца, легких, печени и почек, сахарный диабет, болезни обмена веществ, злоупотребление алкоголем, курение, эндокринные расстройства (постменопауза, гипотиреоз). Среди климатических и «профессиональных» факторов, нарушающих деятельность слизистой оболочки глотки, выделяют сухость воздуха, резкие колебания окружающей температуры, запыленность, загазованность или задымленность воздуха. Принято выделять три основные формы хронического фарингита: катаральный, гипертрофический и атрофический. Симптомами катарального фарингита являются ощущение першения, саднения, инородного тела в глотке, при проглатывании слюны – умеренные боли, усиливающиеся после приема острой, горячей или холодной пищи; скопление в глотке большого количества вязкого ротоглоточного секрета, что вызывает необходимость частого его откашливания.
 При фарингоскопии выявляются характерная диффузная гиперемия и отечность слизистой оболочки задней стенки глотки, мягкого неба и язычка. Эти проявления периодически усиливаются, в частности, во время простудных заболеваний или при обострении заболеваний желудочно–кишечного тракта.
При фарингоскопии выявляются характерная диффузная гиперемия и отечность слизистой оболочки задней стенки глотки, мягкого неба и язычка. Эти проявления периодически усиливаются, в частности, во время простудных заболеваний или при обострении заболеваний желудочно–кишечного тракта.По фарингоскопическим признакам выделяют две формы гипертрофического фарингита: гранулезный и боковой фарингит. При гранулезном фарингите выявляется увеличение лимфоидной ткани на задней стенке глотки в виде крупных ярко–красных зерен. Для бокового фарингита характерно стойкое увеличение валиков лимфоидной ткани позади задних миндаликовых дужек.
Атрофический фарингит часто встречается одновременно с аналогичным атрофическим процессом в полости носа и носоглотке. Больные постоянно испытывают мучительную резкую сухость в горле, сочетающуюся с болевыми ощущениями, саднением и першением, образованием густой вязкой слизи и корок.
 При фарингоскопии слизистая оболочка задней стенки ротоглотки выглядит сухой, истонченной, бледной, блестящей («лакированной»), часто покрыта скоплениями слизи, засыхающей в виде корок.
При фарингоскопии слизистая оболочка задней стенки ротоглотки выглядит сухой, истонченной, бледной, блестящей («лакированной»), часто покрыта скоплениями слизи, засыхающей в виде корок.Комплексное лечение хронического фарингита направлено на уменьшение локальных проявлений заболевания и устранение причинного фактора. Из средств местного воздействия при лечении больных хроническим фарингитом применяются медикаменты, способствующие нормализации состояния слизистой оболочки задней стенки глотки, снятию неприятных субъективных локальных ощущений. Одним из наиболее эффективных средств для купирования симптомов хронического фарингита является Стрепсилс Плюс, обладающий выраженным антисептическим и местноанестезирующим действием. Полезны ингаляции и полоскания горла настоями трав: ромашки, шалфея, эвкалипта, мать–и–мачехи. При гипертрофическом фарингите прибегают к хирургическим методам: криодеструкция, лазеркоагуляция. При атрофическом фарингите лечение в значительной степени симптоматическое, направленное на уменьшение ощущения сухости, боли в горле.
Ангина – общее острое инфекционно–аллергическое заболевание, при котором чаще всего поражаются небные миндалины. Ангина – одно из самых распространенных заболеваний, которому в основном подвержены дети дошкольного возраста и молодые люди в возрасте до 30 лет. Возбудителями ангины обычно являются b–гемолитический стрептококк группы А или стафилококк, реже – пневмококки, вирусы, анаэробная флора, спирохета полости рта и веретенообразная палочка, дрожжеподобные грибки рода Candida. Предрасполагающими факторами служат контрастная температура, вдыхание загрязненного (запыленного, загазованного воздуха), снижение общего и местного иммунитета, иногда механическая травма миндалин. Инфицирование преимущественно экзогенное, но может быть и эндогенным (аутоинфекция). Экзогенное инфицирование возможно воздушно–капельным или алиментарным путем. В первом случае заражение, как правило, осуществляется при тесном контакте с больным ангиной, во втором – при употреблении в пищу зараженных продуктов, например, сырого молока, зараженного золотистым стафилококком от больной коровы.
 Эндогенное инфицирование происходит при наличии у самого больного хронического тонзиллита, кариеса зубов, заболевания десен, гнойных заболеваний носа и околоносовых пазух. Ангины могут сопровождать ряд общих тяжелых заболеваний.
Эндогенное инфицирование происходит при наличии у самого больного хронического тонзиллита, кариеса зубов, заболевания десен, гнойных заболеваний носа и околоносовых пазух. Ангины могут сопровождать ряд общих тяжелых заболеваний. По классификации, общепринятой в клинической практике, различают ангины: первичные или банальные (катаральная, лакунарная, фолликулярная, флегмонозная), вторичные или симптоматические (ангины при острых инфекционных и гематологических заболеваниях), ангины, этиологическим фактором которых является специфическая инфекция (ангина Симановского–Плаута–Венсана, грибковая ангина).
Наименее тяжело протекает катаральная ангина. Первые проявления – внезапно появляющееся ощущение сухости, саднения, першения в глотке. В течение первых суток присоединяются: боль при проглатывании слюны и пищи, субфебрильная температура тела, слабость, недомогание, ломящая боль в суставах. Фарингоскопически небные миндалины увеличены в размерах, отечны и гиперемированы. Поверхность небных миндалин сглажена.
 Мягкое небо и задняя стенка глотки не изменены. Изменения гемограммы сводятся к незначительному лейкоцитозу со сдвигом лейкоцитарной формулы влево, умеренному ускорению СОЭ.
Мягкое небо и задняя стенка глотки не изменены. Изменения гемограммы сводятся к незначительному лейкоцитозу со сдвигом лейкоцитарной формулы влево, умеренному ускорению СОЭ. Лакунарная ангина характеризуется более выраженной клинической картиной, так как воспаление захватывает глубокие отделы небных миндалин. Повышение температуры возможно до 39–40°, нередко сопровождается ознобом. При проглатывании слюны и пищи наблюдается интенсивная боль в горле, с возможной иррадиацией в уши. Выражены саливация и признаки интоксикации: слабость, разбитость, головная боль, снижение аппетита. Возможна боль в суставах и пояснице, в области сердца. При фарингоскопии на гиперемированной поверхности небных миндалин в области устьев лакун видны желтовато–белые налеты. Регионарные лимфатические узлы увеличены и болезненны. Изменения периферической крови типичны для выраженного острого воспалительного процесса. В моче вероятны следы белка.
Не менее тяжелая форма – фолликулярная ангина. Боль в глотке и общие симптомы сходны с проявлениями лакунарной ангины.
 На поверхности небных миндалин видны нагноившиеся фолликулы в виде многочисленных мелких пузырьков желтоватого цвета, нередко сравниваемые с картиной звездного неба.
На поверхности небных миндалин видны нагноившиеся фолликулы в виде многочисленных мелких пузырьков желтоватого цвета, нередко сравниваемые с картиной звездного неба. Флегмонозная ангина и околоминдаликовый абсцесс развиваются вследствие нарушения дренажной функции лакун небных миндалин, при распространении инфекции из лимфоидной ткани небной миндалины или из области верхнего восьмого коренного зуба, при наличии симптома «капюшона». Процесс чаще односторонний, характеризуется интенсивной болью в горле при глотании на пораженной стороне, повышенной саливацией, тризмом жевательной мускулатуры, гнусавостью, гнилостным запахом изо рта. Типичны выраженная головная боль, лихорадка, озноб, разбитость, слабость, бессонница, отсутствие аппетита, землистый цвет лица. Регионарные лимфатические узлы значительно увеличены и болезненны при пальпации. При фарингоскопии отмечают резкую гиперемию и отек мягкого неба с одной стороны. Небная миндалина на этой стороне смещена к срединной линии. Подвижность пораженной половины мягкого неба значительно ограничена.
 В месте формирования абсцесса определяется максимальное выбухание и истончение слизистой оболочки.
В месте формирования абсцесса определяется максимальное выбухание и истончение слизистой оболочки. Ангина язычной миндалины встречается значительно реже и протекает, как правило, тяжелее, чем острое воспаление небных миндалин. Типичны резкая боль в горле, отдающая в ухо, гнусавость, фебрильная температура тела, неприятный запах изо рта. Фарингоскопия и осмотр язычной миндалины крайне затруднены из–за резкой болезненности.
Поражение слизистой оболочки полости рта и глотки (ангины, гингивиты, стоматиты), сопровождающееся болевыми ощущениями, является одним из ранних признаков острого лейкоза. На фоне тяжелого общего состояния больного, полилимфоаденопатии, на небных миндалинах образуются язвы с грязно–серым налетом, прикрывающим кровоточащую поверхность.
Следствием токсического воздействия на костный мозг ряда лекарственных препаратов, в частности, используемых для лечения онкологических больных, может стать агранулоцитоз. Заболевание дебютирует острым резким повышением температуры тела септического типа, ознобом, наряду с которыми появляется настолько интенсивная боль в горле при глотании, что больной не может принимать даже жидкую пищу.
 Общее состояние пациента крайне тяжелое, кожные покровы бледно–желтушные, изо рта исходит резкий зловонный запах, на небных миндалинах и прилегающих к ним участках слизистой оболочки видны глубокие изъязвления.
Общее состояние пациента крайне тяжелое, кожные покровы бледно–желтушные, изо рта исходит резкий зловонный запах, на небных миндалинах и прилегающих к ним участках слизистой оболочки видны глубокие изъязвления. Ангина при инфекционном мононуклеозе, вирусной этиологии, впервые описана Н.Ф. Филатовым как «железистая лихорадка». Помимо боли в глотке, обусловленной изменениями, типичными для катаральной или лакунарной ангины, у больного инфекционным мононуклеозом отмечают увеличение всех групп лимфатических узлов, печени и селезенки, а также характерные изменения в лейкоцитарной формуле (повышение количества мононуклеаров до 50–90% от общего числа лейкоцитов).
Герпетическая ангина – вызывается вирусом Коксаки А. Чаще всего встречается у детей младшего возраста, отличается большой контагиозностью. Характеризуется выраженным повышением температуры тела до 39–40°, интенсивной болью в глотке при глотании, головной болью, абдоминальной болью, рвотой и диареей. При фарингоскопии – слизистая оболочка глотки гиперемирована, с везикулярно– геморрагическими высыпаниями.
 Увеличены, болезненны регионарные лимфатические узлы. Возможно осложнение в виде серозного менингита.
Увеличены, болезненны регионарные лимфатические узлы. Возможно осложнение в виде серозного менингита.Вторичные ангины встречаются при острых инфекционных заболеваниях, в частности, при кори и скарлатине. У больных корью, помимо фарингоскопических признаков катаральной ангины, на слизистой оболочке полости рта визуализируются серовато–белые папулы диаметром до 1 мм, окруженные красным ореолом – пятна Бельского – Филатова – Коплика. Характерны также катаральные изменения слизистой оболочки полости носа и конъюнктивы, полиморфная кожная сыпь. Скарлатина в подавляющем большинстве случаев протекает с явлениями катаральной ангины, но при тяжелой форме течения заболевания встречается некротическое поражение небных миндалин. Характерна яркая, с четкими границами, гиперемия небных миндалин, небных дужек и язычка. Язык ярко–красный, с выраженными сосочками («малиновый язык»). Регионарные лимфатические узлы увеличены, уплотнены, болезнены при пальпации. Кожные покровы гиперемированы, с мелкоточечной сыпью.
Дифтерия чаще всего поражает ротоглотку, что сопровождается болезненным, затрудненным глотанием. Дифтерия ротоглотки может протекать в форме локализованного, распространенного или токсического поражения. При локализованной и распространенной формах дифтерии клиническая картина сходная: острое начало, повышение температуры тела до 38–39°С от нескольких часов до двух суток, головная боль, общие симптомы интоксикации, увеличение и гиперемия (с цианотичным оттенком) небных миндалин. Типичны фибринозные трудноудаляемые «налеты» грязно–серого цвета, которые при локализованной форме дифтерии ограничены пределами небных миндалин, а при распространенной форме распространяются на слизистую оболочку небных дужек, язычка и задней стенки глотки. Тяжелее протекает токсическая форма дифтерии, при которой выражены симптомы интоксикации – интенсивная цефалгия, слабость, озноб, отсутствие аппетита, бледность кожных покровов. Боль в горле интенсивная, особенно при глотании, возможна иррадиация в уши.
 При фарингоскопии отмечается увеличение небных миндалин, отек небных дужек, язычка и мягкого неба. Пленчатые налеты покрывают поверхность небных миндалин, небные дужки, мягкое и твердое небо. Характерны: специфический сладковатый запах изо рта больного, сдавленное шумное («храпящее») дыхание, гнусавость. Регионарные лимфатические узлы увеличены, уплотнены, болезненны при пальпации. Отек подкожной клетчатки формируем симптом «толстой шеи».
При фарингоскопии отмечается увеличение небных миндалин, отек небных дужек, язычка и мягкого неба. Пленчатые налеты покрывают поверхность небных миндалин, небные дужки, мягкое и твердое небо. Характерны: специфический сладковатый запах изо рта больного, сдавленное шумное («храпящее») дыхание, гнусавость. Регионарные лимфатические узлы увеличены, уплотнены, болезненны при пальпации. Отек подкожной клетчатки формируем симптом «толстой шеи».Специфическая ангина Симановского–Плаута–Венсана (язвенно–пленчатая ангина), вызываемая симбиозом веретенообразной бактерии Плаута–Венсана и спирохеты Венсана, развивается при снижении реактивности организма при длительно текущих тяжелых хронических заболеваниях, при наличии очагов инфекции в полости рта. При этой форме ангины у больного отмечаются слюнотечение и резкий, неприятный запах изо рта. При фарингоскопии на поверхности одной небной миндалины определяется язва, дно которой покрыто плотным фибринозным налетом желтовато–белого цвета. Увеличены и несколько болезненны при пальпации регионарные лимфатические узлы на стороне поражения.
 Температура тела нормальная или субфебрильная.
Температура тела нормальная или субфебрильная.Грибковая (кандидозная) ангина вызывается дрожжеподобными грибами рода Candida albicans и поражает преимущественно небные миндалины, но возможно распространение процесса на полость рта, гортань и пищевод. Вероятность возникновения грибковой ангины возрастает на фоне лечения антибактериальными препаратами и кортикостероидами, при хроническом тонзиллите. Заболевание обычно начинается с ощущения небольшой боли при глотании. Симптомы интоксикации – недомогание и разбитость, головная боль – выражены нерезко; температура тела нормальная или субфебрильная. Регионарные лимфатические узлы обычно увеличиваются незначительно и мало болезненны при пальпации. При фарингоскопии определяются рыхлые «творожистые» налеты белого или серого цвета на умеренно гиперемированной слизистой оболочке небных миндалин. При выраженных процессах налеты более плотные, и после их удаления обнажается эрозированный участок. В отдельных случаях кандидозно–язвенные поражения небных миндалин и дужек сопровождается сильной болью в горле при глотании и значительным ухудшением общего состояния больного.
Лечение при ангине эффективно только при обязательном соблюдении больным строгого постельного режима в течение 8–10 дней. При лечении в домашних условиях необходимо изолировать больного, желательно в отдельную комнату, строго соблюдать индивидуальное пользование посудой и средствами гигиены. Здоровым членам семьи следует пользоваться четырехслойными марлевыми повязками или специальными медицинскими масками. Помещение следует регулярно проветривать и кварцевать. Пища должна быть калорийной, легкоусвояемой, механически– и термически–щадящей, питье (негорячий чай с лимоном или фруктовые соки) – обильным. Рекомендуется полоскание горла настоями шалфея, ромашки, эвкалипта. Для полоскания используют настой в объеме 200–250 мл, предварительно подогретый до 40–42°С. Процедуру следует повторять 6–8 раз в сутки. Назначают жаропонижающие, антибактериальные, антигистаминные препараты, витамины. Наиболее эффективен препарат Стрепсилс Плюс – как локальное антисептическое и анестезирующее средство.
 При увеличении лимфатических узлов назначают полуспиртовые согревающие компрессы на шею на 6–8 часов перед сном и теплую сухую повязку в течение дня. При тяжелом течении ангины назначают антибиотики пенициллинового ряда или макролиды.
При увеличении лимфатических узлов назначают полуспиртовые согревающие компрессы на шею на 6–8 часов перед сном и теплую сухую повязку в течение дня. При тяжелом течении ангины назначают антибиотики пенициллинового ряда или макролиды.Необходимо учитывать высокую вероятность возникновения осложнений (ревматизм, гломерулонефрит, пиелонефрит), в связи с чем обязателен контроль состояния сердечно–сосудистой системы и почек. Важна профилактика ангин: санация очагов хронической инфекции (кариозные зубы, хронический тонзиллит, гнойные синуситы), устранение причин, затрудняющих свободное дыхание через нос (искривление перегородки носа, гипертрофический ринит, аденоиды). Большое значение имеют закаливание, рациональный режим труда и отдыха, устранение профессиональных и бытовых неблагоприятных факторов (пыль, дым (в том числе табачный), чрезмерно сухой воздух, прием алкоголя, курение).
Проблема хронического тонзиллита остается в наши дни в центре внимания оториноларингологов, что определяется широким распространением данного заболевания, преимущественно среди детей и лиц молодого, наиболее работоспособного возраста, а также вероятностью развития серьезных осложнений и хронических заболеваний сердечно–сосудистой системы, почек и суставов, приводящих к длительной потере трудоспособности. Бактериальная флора небных миндалин полиморфна. Изучение характера микробной флоры небных миндалин позволяет считать основным возбудителем хронического тонзиллита гемолитический стрептококк, однако нельзя не принимать во внимание возрастающую роль в этиологии этого заболевания золотистого стафилококка, пневмококка, зеленящего стрептококка и аденовирусов.
Возникновение и течение хронического тонзиллита напрямую зависит от иммунного статуса больного, недаром хронический тонзиллит рассматривается, как классический пример вторичного иммунодефицитного состояния. Важное значение при этом имеет аллергическая перестройка организма, в частности, под влиянием патогенной микрофлоры небных миндалин.
Симптоматика хронического тонзиллита не всегда бывает четкой, в связи с чем для постановки клинического диагноза должны учитываться жалобы больных, данные анамнеза и тщательного обследования состояния небных миндалин. Жалобы больных, страдающих хроническим тонзиллитом, разнообразны: частые ангины, общая слабость, повышенная утомляемость, пониженная работоспособность, потливость, беспричинная головная боль, субфебрильная температура тела по вечерам, связь заболеваний сердца, суставов, почек с перенесенной ангиной; неприятный запах изо рта, откашливание казеозных «пробок», образующихся в лакунах миндалин; ощущение неловкости или «инородного тела» в горле, незначительная периодически возникающая боль в глотке при глотании. При пальпации регионарных лимфатических узлов отмечаются их увеличение и болезненность.
При фарингоскопии (в безангинный – «холодный» период) могут определяться следующие локальные изменения: жидкий гной или гнойные «пробки» в лакунах небных миндалин при надавливании на них шпателем; спайки между небными дужками и миндалинами; утолщение и гиперемия краев небных дужек. Иногда сквозь эпителий на поверхности небных миндалин видны нагноившиеся фолликулы в виде точек желтоватого цвета. Характерен регионарный шейный лимфаденит (увеличены и болезненны при пальпации лимфатические узлы в области угла нижней челюсти). Изменений в периферической крови в период ремиссии, как правило, не выявляется, в период обострения заболевания – изменение гемограммы, типичное для ангины. Осложнения хронического тонзиллита (ревматизм, ревматоидный полиартрит, гломерулонефрит, пиелонефрит) встречаются достаточно часто.
Лечение при хроническом тонзиллите может быть либо консервативным, либо хирургическим. Консервативное лечение показано при компенсированном патологическом процессе, ограниченном локальными проявлениями в глотке. Консервативное лечение должно быть комплексным. Широко используют промывание лакун миндалин антисептическими растворами, иммуномодуляторы, антигистаминные препараты, витамины и адаптогены, низкочастотный ультразвук, низкоэнергетический гелий–неоновый лазер, систему «Тонзиллор». Доказана эффективность препарата Стрепсилс Плюс. Хирургическое лечение (при декомпенсации патологического процесса, наличии осложнений) предполагает проведение двусторонней тонзиллэктомии, криохирургического воздействия или использование хирургического лазера.
Боль в глотке, однако, может быть обусловлена не только описанными заболеваниями, но и иными причинами, что следует учитывать при постановке диагноза и выборе метода лечения.
Globus pharyngeus – ощущение «комка в горле», впервые описанное Гиппократом. Ощущение инородного тела, локализующегося по средней линии между надгрудинной вырезкой и щитовидным хрящом и нередко сочетающееся с саднением, першением в глотке, чаще всего возникает при эмоциональном стрессе. Болезненное глотание, различного рода чувствительные нарушения в глотке (чаще всего гиперестезия) могут развиться на фоне истерии, неврастении, при шейном остеохондрозе, органических поражениях головного мозга, эзофагальном рефлюксе. Диагноз устанавливается при отсутствии изменений фарингоскопической картины на основании обследования неврологом, психиатром, психоневрологом, терапевтом. Дисфагия может быть связана с удлинением шиловидного отростка шилоподъязычной кости. Формирующийся в этом случае «шилоподъязычный синдром» характеризуется болевыми ощущениями в боковом отделе шеи, усиливающимися при поворотах головы. Эффективное лечение – рефлексотерапия, блокады, либо частичная резекция шиловидного отростка.
Глоссалгия – патологическое состояние, проявляющиеся болевыми ощущениями, парестезиями, трофическими нарушениями. Если процесс ограничен языком, говорят о глоссалгии, при распространении его на слизистую оболочку полости рта – о стоматологии. Этиологические факторы глоссалгии – заболевания желудочно–кишечного тракта, заболевания и травмы ЛОР–органов, оперативные вмешательства на околоносовых пазухах, цереброваскулярная патология, психо– и неврогенные состояния, болезни зубо–челюстной системы, аллергия. В иннервации языка участвуют ветви язычного, языкоглоточного, верхнего гортанного и подъязычного нервов, симпатические и парасимпатические нервные волокна, что делает язык особо чувствительным к различным патологическим процессам в организме человека. Имеются доказательства связи между нервными окончаниями языка и желудочно–кишечного тракта, вследствие чего по состоянию сосочков языка можно диагностировать хронический гастрит, колит, язвенную болезнь желудка и 12–перстной кишки, заболевания печени и желчного пузыря. Имеются сообщения о развитии дистрофических изменений тканей языка в первые часы развития инфаркта миокарда. Глоссалгия психо– и неврогенного происхождения обусловлена нарушением прежде всего корковой афферентации языка. Такие больные обычно легко возбудимы или ипохондричны, у них нередко развивается канцерофобия языка. Патогенез глоссалгии заключается в основном в нарушении чувствительной, преимущественно вегетативной иннервации языка на различных уровнях: при отсутствии признаков органической неврологической симптоматики у больных наблюдается сухость во рту, гиперсаливация или наличие вязкой, густой слюны, что объясняется дисбалансом симпатико – парасимпатической иннервации слюнных желез. Парестезии носят характер жжения, покалывания, онемения («язык посыпан перцем», «язык обожжен»), имеют различную степень выраженности и сопровождаются ощущением увеличения языка, тяжести в нем («язык заполняет весь рот»). В связи с этим наблюдается симптом щажения языка – речь больных невнятна, возникает подобие дизартрии, «симптом зеркала» – частое длительное рассматривание языка в зеркале с целью выявить его патологию. Парестезии развиваются остро, могут быть спровоцированы утомлением, длительным разговором, приемом обильной мясной пищи и зачастую носят пароксизмальный характер. Приступ длится несколько минут, реже – от нескольких часов до нескольких суток, 5–6 раз в неделю. Нередко больные склонны купировать приступ глоссалгии приемом пищи, так как во время еды парестезии часто становятся менее выраженными или исчезают. Парестезии могут сопровождаться нечетким, аморфным нарушением вкуса, гипестезией языка, гиперемией, побледнением, отечностью языка, образованием на языке трещин и эрозий, гипертрофией или атрофией сосочков. Основные принципы терапии глоссалгии и стоматалгии – комплексность и адекватное лечение заболевания, на фоне которого развился болевой синдром.
Невралгия языкоглоточного нерва (синдром Сикаре–Робино) проявляется кратковременными интенсивными пароксизмами боли в корне языка, в области зева. Боль провоцируется разговором, смехом, приемом пищи и нередко иррадиирует в ухо. Триггерные зоны, как правило, локализуются на корне языка, небной миндалине, задней стенке глотки. В отдельных случаях боль в глотке имеет постоянный характер и усиливается при глотании. Типично нарушение вкуса, усиленное слюновыделение, в межприступном периоде – снижение глоточного рефлекса. Лечение комплексное, включает рефлексотерапию, диадемическую терапию, аминазин, витамины группы В, финлепсин, иммуномодуляторы.
Злокачественные опухоли (чаще всего рак и саркома небных миндалин) чаще всего поражают гортанный отдел глотки. На ранних стадиях либо не дают субъективной симптоматики, либо проявляют себя ощущениями першения, неловкости, болезненности при глотании, появлением нетипичного привкуса. При раке гортаноглотки возникает локальная болезненность при глотании, иногда с иррадиацией в ухо на стороне поражения, дисфагия и дисфония. Ранние проявления злокачественных новообразований глотки из–за сходства с признаками фарингита нередко, к сожалению, остаются без должного внимания, следствием чего являются несвоевременная диагностика и запоздалое неэффективное лечение. При фарингоскопии опухоли имеют вид бугристых образований на широком основании, красноватой окраски, плотной консистенции. Имеют склонность к быстрому распаду, изъязвлению, некрозу. Метастазируют главным образом в регионарные шейные лимфатические узлы. Важен дифференциальный диагноз злокачественных опухолей небных миндалин с паратонзиллярным абсцессом, ангиной Симановского–Плаута–Венсана, вторичными ангинами при заболеваниях крови, изменениями в глотке при туберкулезе и сифилисе. Лечебная тактика и прогноз зависят от стадии заболевания.
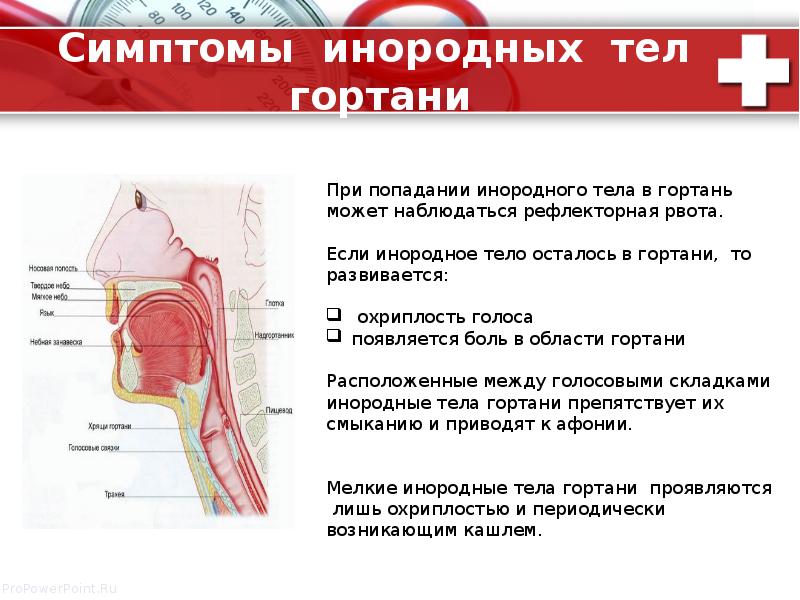
Инородные тела глотки и пищевода. Наблюдаются главным образом в рото– и гортаноглотке, куда, как правило, при поспешной еде или отсутствии зубов они попадают с пищей (рыбьи и мясные кости, шелуха от злаков). Острые инородные тела часто «застревают» в небных миндалинах и дужках, корне языка. Типичные симптомы инородного тела глотки – ощущение дискомфорта, боль и затруднение при глотании слюны и пищи. Инородные тела крупных размеров нарушают речь и дыхание. При длительном пребывании инородного тела в глотке возможны осложнения из–за присоединяющегося воспалительного процесса – флегмонозная ангина, абсцесс корня языка, заглоточный абсцесс.
В просвете пищевода могут застревать самые разнообразные предметы – рыбные и мясные кости, монеты, значки, булавки, швейные иглы, пуговицы, съемные зубные протезы и т.д. Чаще всего инородные тела пищевода встречаются у детей и людей преклонного возраста, пользующихся съемными зубными протезами. Наиболее опасны остроугольные предметы, которые при попадании в пищевод травмируют его стенки, что может вызвать эзофагит, перфорацию пищевода и медиастинит. В 80% случаев инородные тела застревают в первом физиологическом сужении пищевода в его шейном отделе. Если инородное тело продвигается в просвете пищевода ниже, то оно может вклиниться в области его второго физиологического сужения (в грудном отделе) или в области третьего физиологического сужения (во входе в желудок). Для инородного тела пищевода характерна спонтанная боль в области шеи и груди, затрудненное и резко болезненное глотание, при котором боль иррадиирует в руку, спину, между лопатками. Типично слюнотечение. При осмотре гортано–глотки определяется обилие слюны в грушевидных синусах. Рентгенологическое исследование и эзофагоскопия позволяют не только выявить наличие, но и уточнить локализацию инородного тела пищевода. Удаление инородного тела производят при использовании эндоскопической техники.
Таким образом, боль в глотке – симптом многих заболеваний, различных по этиопатогенетическому признаку, течению, тяжести и влиянию на качество жизни пациента. Только тщательный всесторонний анализ данных анамнеза, клинической картины и результатов лабораторно–инструментального обследования пациента позволяет правильно поставить диагноз и определить лечебную тактику.
Литература
1. Крюков А.И., Магомедов А.А., Узденников А.А., Подмазов А.В., Сединкин А.А., Максименко Б.Я. Стрепсилс плюс в лечении воспалительных заболеваний глотки. Вестник оториноларингологии, №1, 1999,с.51–52
2. Морозова С.В. Перспективные направления медикаментозной терапии воспалительных заболеваний носа, околоновых пазух и глотки. Южно–Российский медицинский журнал, 2003, № 5–6, с. 9–12.
3. Пузин М.Н. Лицевая боль. Москва, издательство Российского университета дружбы народов, 1992, с.128–137.
.
Боль в глотке — причины и возможности терапии | #08/15
В древние времена считалось, что боль — это гнев богов. Только Гиппократ впервые определил боль как одно из проявлений заболевания. Именно боль является наиболее ранним признаком многих патологических процессов, а ее локализация и характер помогают в диагностическом поиске. Как известно, значительная часть обращений пациентов к врачам всех специальностей связана именно с жалобами на болевые ощущения различной локализации, причем боль в глотке является наиболее частой причиной посещения лечебных учреждений и обращения населения в аптеки для приобретения лекарственных препаратов. В среднем каждый взрослый человек испытывает фарингеальную боль примерно 2–3 раза в год, в детском возрасте данные жалобы встречаются несколько чаще — до 8–10 раз в течение того же периода [1–3].
В настоящее время понятие «боль в горле» подразумевает большой спектр патологических состояний и используется для определения любых болевых ощущений в задней части ротовой полости или ротоглотке [3, 4]. Боль в глотке может быть разнообразной по характеру: различают острую, режущую, колющую, тупую, давящую, смешанную, локализованную, разлитую, мигрирующую и другие виды фарингалгии. Чувство боли может усиливаться при глотании, быть постоянным, приступообразным, стихающим, нарастающим. Высокая частота и значительная выраженность болевых ощущений данной локализации обусловлены богатой иннервацией слизистой оболочки ротоглотки и гортаноглотки. Чувствительная, двигательная и вегетативная иннервация осуществляется посредством глоточного сплетения, образованного ветвями языкоглоточного и блуждающего нервов, а также симпатическими волокнами верхнего шейного ганглия, имеющего в области устьев слуховых труб связи со второй ветвью тройничного нерва.
Особенности иннервации фарингеальной трубки обеспечивают «маскировку» целого ряда патологических процессов иной локализации болевыми ощущениями в горле. Иррадиация боли в глотку наблюдается при инородных телах пищевода и начальных отделов респираторного тракта; воспалительных заболеваниях гортани, заболеваниях уха, фаринголарингеальном и гастроэзофагеальном рефлюксах, заболеваниях щитовидной железы, сердечной патологии, невралгии языкоглоточного нерва; шилоподъязычном синдроме (синдром Игла), различных соматалгиях и симпаталгиях [5].
Тем не менее, наиболее часто боль в глотке обусловлена острыми воспалительными заболеваниями (тонзиллофарингиты различной этиологии и их регионарные осложнения) и хроническими воспалительными процессами структур лимфоидной ткани и задней стенки глотки [3, 6]. В подслизистом слое глотки имеется достаточно большой объем лимфоидной ткани — лимфоэпителиальное кольцо Вальдейера–Пирогова, что определяет предрасположенность к развитию инфекционно-воспалительных процессов, а функционально-анатомические особенности данного органа — к различным воздействиям неблагоприятных факторов и травмам. Очень важное место в структуре воспалительных заболеваний глотки занимает патология лимфоэпителиального глоточного кольца, центральное рабочее звено которого представлено небными миндалинами. Хронический тонзиллит является самым распространенным заболеванием из всех возможных патологических процессов лимфоидной ткани глотки [3, 4, 7]. Однако проблема хронического тонзиллита остается особенно актуальной не только ввиду его значительной распространенности среди детей и наиболее работоспособной части взрослого населения земного шара, но и благодаря высокому риску развития многочисленных осложнений. Основной функцией миндалин, как известно, является участие в формировании местного и общего иммунитета — миндалины постоянно контактируют с проникающими в организм антигенами и благодаря своему анатомическому и морфологическому строению обеспечивают продукцию интерферонов, интерлейкинов, иммуноглобулинов и других биологически активных веществ. Воспаление — неотъемлемая часть функционального состояния миндаликовой ткани. При развитии хронического процесса воспалительные реакции в миндалинах имеют более выраженный характер и развиваются в глубже расположенных отделах миндаликовой ткани, включая лимфатическую и кровеносную сосудистую сеть. Доказано, что начало и последующее развитие тонзиллита зависит не только от состояния иммунитета, но в большей степени от инфекционных факторов, как отдельных видов микроорганизмов, так и их ассоциаций [3, 7].
Адекватная диагностика и рациональное эффективное лечение заболеваний глотки — актуальная проблема практического здравоохранения. Одними из главных задач лечения больных с патологией глотки являются нормализация фарингоскопической картины и купирование местных неприятных ощущений. Соответственно терапевтические методы направлены на элиминацию этиотропного фактора, уменьшение воспалительных изменений и устранение симптомов заболевания. Основным инфекционным фактором развития острых воспалительных изменений в глотке являются вирусные агенты. К сожалению, в Европе и Российской Федерации уже при первом обращении с жалобами на боль в глотке в 70% клинических случаев медицинские работники назначают больным системные антибактериальные средства. На фоне часто необоснованного и нерационального применения системных антимикробных препаратов в последние годы отмечается увеличение количества антибиотико-резистентных штаммов бактериальной флоры, которая может служить этиотропным фактором развития целого ряда инфекционных процессов, в первую очередь в ЛОР-органах и нижерасположенных отделах респираторного тракта. Назначение системных антибиотиков должно быть клинически оправданным и ограничено строгими медицинскими показаниями [8]. Системное этиотропное лечение во всех случаях показано только больным острым стрептококковым тонзиллофарингитом. При боли в горле также не рекомендуется рутинно применять системные нестероидные противовоспалительные средства в связи с высоким риском развития побочных эффектов — реакций гиперчувствительности, ульцерогенного действия, нефропатий и ряда других. Использование же более безопасных современных селективных нестероидных противовоспалительных средств, ингибирующих преимущественно циклооксигеназу-2, является нецелесообразным в связи с замедленным противовоспалительным эффектом в сравнении с «классическими» препаратами.
Таким образом, основным методом лечения заболеваний глотки является применение топических лекарственных средств. Основными преимуществами местной терапии являются создание оптимальной концентрации препарата в области патологического очага и отсутствие системного действия. Большинство лекарственных средств, выпускаемых для лечения острых воспалительных заболеваний глотки, относится к группе безрецептурного отпуска и применяется пациентами самостоятельно, без согласования с врачом. Но и специалистам зачастую бывает трудно ориентироваться в огромном количестве препаратов для купирования боли в глотке. Симптоматическая терапия заключается в назначении анальгезирующих и местно-анестезирующих препаратов. Местные лекарственные формы анестетиков и обезболивающих препаратов призваны избежать системного действия нестероидных противовоспалительных средств, обеспечивая непосредственный контакт лекарства со слизистой оболочкой рта и глотки [9]. Препараты для местного лечения должны не только купировать основные симптомы острого и обострения хронических фарингеальных воспалительных процессов, но и обладать широким спектром антимикробного действия, низкой аллергенностью, отсутствием токсичности и раздражающего действия на слизистую оболочку. Местное лечение предполагает назначение препаратов, обладающих антисептическим, противовоспалительным и обезболивающим действиями [6]. В состав местных лекарственных форм обычно входит один или несколько антисептиков (хлоргексидин, гексетидин, бензидамин, амбазон, тимол и его производные, спирты, препараты йода), нестероидные противовоспалительные средства, эфирные масла, местные анестетики (лидокаин, тетракаин, ментол), реже — антибиотики (фузафунгин, фрамицетин, грамицидин С) или сульфаниламиды. Препараты также могут содержать лизаты бактерий, природные антисептики (экстракты растений, продукты пчеловодства), синтезированные факторы неспецифической защиты слизистых оболочек, обладающие еще и противовирусным действием (лизоцим, интерферон, лактоферрин), витамины (аскорбиновая кислота) и некоторые другие компоненты [2].
Новым, клинически обоснованным патогенетическим лечением боли в глотке с высоким профилем безопасности является использование препарата Стрепсилс® Интенсив, обладающего выраженным противовоспалительным и анальгезирующим свойствами. Стрепсилс® Интенсив выпускается в форме таблеток для рассасывания и содержит низкие дозы активного компонента — флурбипрофена. Механизм действия флурбипрофена связан с ингибированием фермента циклооксигеназа и угнетением синтеза простагландинов — медиаторов воспаления, обусловливающих развитие отека, боли, гиперемии и функциональных нарушений. В сутки, согласно инструкции по применению, можно использовать не более 5 таблеток. Стрепсилс® Интенсив необходимо медленно рассасывать, интервал между приемами составляет 2–3 часа. Не следует принимать данное средство более 3 дней. Флурбипрофен как противовоспалительное и обезболивающее средство наиболее мягко действует на пораженную слизистую оболочку глотки. Пациент чувствует дополнительное облегчение из-за эффекта физического обволакивания горла. К тому же требуемая доза активного вещества, принимаемого с местными анальгетиками, ниже, чем при приеме системных анальгетиков, а эффект наступает достаточно быстро [10]. Флурбипрофен относится к хорошо изученным нестероидным противовоспалительным средствам, его эффективность и достаточная безопасность были доказаны не только в клинических исследованиях, но и результатами многолетнего применения в практике при различных патологических состояниях [4, 10, 11]. Национальные и международные данные мониторинга безопасности Стрепсилс® Интенсив позволили перевести препарат в группу безрецептурных средств [9]. Данное лекарственное средство оказывает мощное противовоспалительное и обезболивающее действие, на фоне хорошей переносимости демонстрирует высокую клиническую эффективность: терапевтический эффект наступает в течение 15 мин после приема первой дозы и длится не менее 2–3 часов. Выраженное стойкое уменьшение симптоматики — боли и воспалительных изменений в глотке — достигается уже на 2–3 день лечения [12, 15]. Препарат снижает отечность слизистой оболочки глотки на срок до 4–6 ч, что значительно облегчает затрудненное глотание, и способен быстро подавлять воспалительный процесс, возникший в результате действия как вирусов, так и бактерий [12].
С целью оценки эффективности и безопасности использования препарата Стрепсилс® Интенсив у пациентов после тонзиллэктомии, было проведено простое сравнительное неинтервенционное наблюдательное исследование на базе кафедры и клиники болезней уха, горла и носа Первого МГМУ им. И. М. Сеченова. В ходе исследования наблюдалось 60 пациентов в возрасте от 18 до 47 лет с хроническим тонзиллитом, которым по показаниям в плановом порядке была выполнена двусторонняя тонзилэктомия. Проводился анализ субъективных жалоб — боли в глотке, ощущения затруднения при глотании, неприятного привкуса во рту, ощущения отека, дискомфорта и першения в глотке, общего недомогания; оценка объективной картины — перифокальных гиперемии и отека слизистой оболочки глотки, выраженности и цвета фибринозного налета в нишах и учет частоты использования системных обезболивающих препаратов (Кетонала). Результаты проведенного наблюдательного исследования продемонстрировали, что добавление в схему ведения пациентов после тонзиллэктомии препарата Стрепсилс® Интенсив приводит к уменьшению степени выраженности реактивных воспалительных изменений и болевых ощущений, что обеспечивает улучшение качества жизни и ускорение процессов заживления.
Заслуживает внимания и еще один препарат в линейке местных форм — Стрепсилс® — комбинированное антибактериальное и фунгицидное лекарственное средство для применения в стоматологии и ЛОР-практике. Благодаря сочетанию в препарате двух действующих веществ — амилметакрезола (600 мкг) и 2,4-дихлорбензилового спирта (1,2 мг) — достигнута его высокая антимикробная активность. Амилметакрезол разрушает собственно оболочку микроорганизма, 2,4-дихлорбензиловый спирт вызывает дегидратацию биологического объекта. Стрепсилс® обладает антисептическим, противомикробным и антимикотическим действием, активен в отношении широкого спектра грамположительных и грамотрицательных микроорганизмов, вызывающих заболевания глотки, в том числе в отношении большинства стафилококков, стрептококков групп А, С и D, Diplococcus pneumoniae, Pseudomonas aerugenosa, Klebsiella aerogenes, Haemophilus influenzae, Proteus spp., Aerobacter aerogenes, Aerobacter cloacae и других, а также дрожжеподобных грибов Candida albicans [14]. Экспериментально in vitro была продемонстрирована активность амилметакрезола и 2,4-дихлорбензилового спирта по отношению к штаммам респираторного синцитиального вируса (RSV), вируса гриппа (тип А), вируса атипичной пневмонии (SARS-CoV) [5]. Наличие в составе Стрепсилс® вспомогательных веществ — эфирных масел, эвкалипта, меда, лимона, трав, ментола и других — способствует устранению раздражения в глотке и полости рта, снижает боль, ощущение инородного тела, першения, саднения и дискомфорта в глотке. Компоненты препарата обладают низкой адсорбцией, в связи с чем отсутствует системный эффект — токсическая доза для человека превышает терапевтическую в 70 тысяч раз. Выпускается и специальная лекарственная форма — Стрепсилс® для детей с 6 лет со вкусом лимона [13].
Подводя итог вышеизложенному, рациональная местная терапия является наиболее эффективным и безопасным способом лечения воспалительных заболеваний глотки. Клинический успех и хорошая переносимость позволяют рекомендовать широкое использование топических лекарственных средств, в том числе Стрепсилс® Интенсив и Стрепсилс® в качестве препаратов выбора в лечении фарингеальной патологии различного генеза.
Литература
- Арефьева Н. А. Тонзиллярная патология. Современное состояние проблемы // Вестник оториноларингологии. 2012. № 6. С. 10–13.
- Полунина Т. А. Лечение боли в горле у детей // Практика педиатра. 2011. октябрь. С. 59–61.
- Пальчун В. Т., Лучихин Л. А., Крюков А. И. Воспалительные заболевания глотки. Руководство для врачей. М.: ГЭОТАР-Медиа. 2007. 288 с.
- Blagden M., Christian J., Miller K., Charlesworth A. Multidose flurbiprofen 8,75 mg lozenges in the treatment of sore throat: a randomised, double-blind, placebo-controlled study in UK general practice centres // Int J Clin Pract. 2002; 56 (2): 95–106.
- Gwaltney J. M. In: Mandell G. L, Bennet J. E., Dolin R. eds. Principles and practice of infectious diseases. New York, 1995.
- Полякова Т. С., Гуров А. В., Поливода А. М. Современный взгляд на проблему терапии тонзиллофарингитов // РМЖ, 2007, т. 15, № 2, с. 146–150.
- Пономарев Л. Е., Шубич М. Г. Актуальные вопросы тонзиллярной иммунологии // Новости оториноларингологии и логопатологии. 1998. № 2, с. 105–110.
- Страчунский Л. С., Каманин Е. И. Антибактериальная терапия инфекций в оториноларингологии // РМЖ. 1997. Т. 6. № 11. С. 684–693.
- Сединкин А. А., Баландин А. В., Димова А. Д. Результаты открытого проспективного контролируемого рандомизированного сравнительного исследования эффективности и переносимости флурбипрофена и парацетамола у пациентов с болью в горле // Тер. архив. 2005. № 77 (3). С. 74–76.
- Gibb I. A. и др. Research Report TH9903 — A pharmacy-based post-marketing population risk trial of flurbiprofen 8.76 mg lozenges in subjects with sore throat. Boots Healthcare International. Veltri J., 2000.
- Watson N., Mimmo W. S., Christian J. et al. Relief of sore throat with the anti-inflammatory throat lozenge flurbiprofen 8,75 mg: a randomised, double blind, placebo controlled study of efficacy and safety // Int J. Clin Pract. 2000; 54 (8): 490–496.
- Christian J., Largey P. M., Shaw H. et al. Local and general tolerability of flurbiprofen lozenges in healthy volunteers/Poster presented at XXIX National Congress of the Italian Society of Pharmacology. Florence, Italy, 20–23 June 1999.).
- www.strepsils.ru. Инструкция по применению препарата Стрепсилс.
- RSV, SARS-assoziiertes Coronavirus, Influenza-A-Virus. A throat lozenge containing amylmetacresol and dichlorobenzyl alcohol has a direct virucidal effect on respiratory syncytial virus, influenza A and SARS-CoV // Antivir. Chem. & Chemother. 2005; 16: 129–134.
- Свистушкин В. М., Никифорова Г. Н. и соавт. Оптимизация послеоперационного периода у больных хроническим тонзиллитом // РМЖ, № 6, 2015.
Г. Н. Никифорова1, доктор медицинских наук, профессор
В. М. Свистушкин, доктор медицинских наук, профессор
М. Г. Дедова
Д. М. Пшонкина
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
1 Контактная информация: [email protected]
Жжение в горле – Как лечить воспаленное горло
Жжение – обычный симптом при боли в горле, особенно если боль достаточно сильная. Вы будто ощущаете, насколько слизистая оболочка вашего горла пересушена, а при глотании испытываете повышенную чувствительность. Существует множество причин, по которым вы можете испытывать жжение в горле.
Стрептококковая инфекция
Эта инфекция вызвана такой бактерией, как стрептококк1. Инфекция провоцирует воспаление, из-за чего вы ощущаете сильную боль в горле. Хотя к симптомам инфекции можно отнести повышение температуры, увеличение лимфатических узлов в области шеи, воспаление миндалин и затруднение при глотании, наиболее часто мы испытываем именно жжение в горле и покраснение.
Поскольку стрептококковая инфекция бактериального происхождения, ее можно вылечить с помощью антибиотиков. а до визита к врачу с болью вам поможет справиться Стрепсилс® в виде таблеток для рассасывания. В его состав входит лидокаин, являющийся анестетиком. Стрепсилс® подходит как для взрослых, так и для детей с 6 лет. Рассасывайте по одной таблетке каждые два-три часа, но не превышайте рекомендованную дозу.
Сухость в горле
Вполне возможно, что жжение в горле вызвано сухостью и раздражением его слизистой оболочки, поэтому здесь может помочь увлажнение. Холодный воздух и отопление делают окружающую среду менее насыщенной влагой, а сухой воздух лишь раздражает горло.
Иногда сухость в горле может стать результатом аллергической реакции на пыль или пыльцу (сенная лихорадка), часто проявляющейся весной и летом.
Обычная простуда
Простуда оказывает влияние на состояние вашего горла, носа, околоносовых пазух и дыхательных путей. Хотя лечение антибиотиками в некоторых случаях может не помочь (поскольку причиной простуды является вирус), обычная простуда обычно проходит сама по себе в течение 1-2 недель2.
К обычным симптомам простуды относят насморк и заложенность носа, кашель, головную боль, жжение и боль в горле. Избавиться от некоторых симптомов можно с помощью болеутоляющих препаратов, отпускающихся без рецепта, а также с помощью таблеток для рассасывания – таких, как Стрепсилс® со вкусом ментола и эвкалипта от боли в горле и заложенности носа. Тем не менее, вам стоит немедленно обратиться к врачу, если вы сомневаетесь насчет способов лечения или если ваше самочувствие ухудшилось.
Пейте больше жидкости
Жжение в горле часто связывают с сухостью и раздражением. При боли в горле вам обязательно стоит пить больше жидкости, чтобы избежать обезвоживания. Старайтесь избегать слишком горячих или холодных напитков (например, не пейте обжигающе горячий чай или охлажденную воду), поскольку они только способствуют раздражению. Всегда держите при себе воду комнатной температуры, чтобы смягчить чувство раздражения в горле.
Помните!
Всегда читайте медицинскую инструкцию к препаратам и не превышайте рекомендованную дневную норму. Если симптомы не отступают, а боль в горле усиливается, обратитесь за помощью к специалисту.
Болит горло. Что делать, чтобы быстро прошло
Боль в горле – один из признаков развития воспалительного процесса в области задней стенки глотки, миндалин. Причин для этого достаточно много – общее переохлаждение организма, инфекция, аллергический фактор, чрезмерное употребление холодных напитков, мороженого, а также пересушивание или травмирование слизистой.
В зависимости от причины развития болезни и выраженности воспаления, помимо болевых ощущений человека может беспокоить озноб, насморк, затрудненное дыхание, осиплость голоса, гипертермия, недомогание, головная боль.
Чтобы быстро побороть заболевание, нужно знать, какие препараты будут наиболее эффективными в данном случае. Точно определить лечебную тактику может только врач. В медицинском центре Здоровье столицы можно обратиться за помощью к семейному врачу или отоларингологу. На основании результатов диагностики специалист даст рекомендации по лечению болезни и профилактике повторного ее развития.
Местное лечение боли в горле заключается в следующем.
- Важной частью терапии являются полоскания. В состав растворов входят антисептические, противовоспалительные компоненты. Так, рекомендуется полоскать горло такими препаратами, как Фурацилин, Мирамистин, Ротокан, ОКИ, Хлорофиллипт, Гивалекс. В домашних условиях можно приготовить содово-солевой раствор – на 250 мл теплой воды понадобиться по 1 чайной ложке каждого компонента. При желании в готовый раствор можно добавить каплю йода (если нет непереносимости йодсодержащих лекарств). Полоскать горло рекомендуется 4 раза в сутки, желательно после еды.
- Спреи для горла с обезболивающим, антимикробным, противовоспалительным действием — Орасепт, Биопарокс, Каметон, Тантум Верде, Стрепсилс, Гексорал. Орошать слизистую горла следует 3 раза в сутки (в промежутках между полосканиями).
- Таблетки для рассасывания (Декатилен, Трахисан, Фарингосепт, Граммидин) – используются для временного уменьшения боли в горле.
Если причиной появления боли стали бактерии, как, например, при ангине, врачи рекомендуют прием антибактериальных средств (Амоксиклав, Флемоксин Солютаб). В случае вирусного заражения организма назначаются противовирусные средства (Арбидол, Кагоцел, Ингавирин). При повышении температуры следует принимать жаропонижающие препараты – Нимесил, Ибупрофен, Парацетамол.
Помимо приема лекарственных средств, в лечении боли в горле необходимо придерживаться общих рекомендаций по режиму, а именно:
- пить много жидкости, что позволит уменьшить концентрацию токсинов в крови, ускорит их выведение, а также снизит температуру и предупредит обезвоживание организма;
- употреблять «мягкую» пищу, которая не сможет дополнительно травмировать слизистую горла;
- пить отвар шиповника, теплый чай с лимонной, медом, малиной, смородиной;
- отказаться от курения;
- контролировать уровень влажности воздуха в комнате – не ниже 60%, что предупредит пересушивание слизистой горла;
- одеваться по погоде, не допуская переохлаждения, а также надевать шарф в холодное время года;
- по возможности нужно стараться дышать через нос;
- следует избегать помещений с кондиционером, сквозняков в жару;
- не стоит кричать, громко смеяться, чтобы не напрягать голосовые связки.
Что касается средств народной медицины, следует осторожно относиться к новым рецептам, так как нередко развиваются аллергические реакции. Таким образом можно усугубить течение заболевания, увеличить отек тканей горла и спровоцировать появление одышки. Согревающие процедуры в области шеи проводить не рекомендуется, пока не будет известна причина болезни. При наличии инфекции, гнойного воспаления в миндалинах или горле, тепло может способствовать распространению бактерий и поражению здоровых тканей.
Последние Новости
Как быстро избавиться от боли в горле?
Зимняя пора у многих из нас ассоциируется с повышенной вероятностью свалиться с простудой. Мы можем подхватить ее на работе, в транспорте или получить этот подарок от ребенка дома. Часто одним из первых симптомов простуды наряду с общим недомоганием и повышенной температурой тела становиться першение и боль в горле. Однако мало кто, учитывая напряженный темп современной жизни, может позволить себе надолго выпасть из обоймы. Поэтому эффективность и быстрота действия вместе с благоприятным профилем безопасности становятся во главу угла при выборе рациональной терапии при боли в горле. Далее речь пойдет о том, что делать и чего лучше не делать, когда болит горло.
Почему болит горло?
Прежде всего, необходимо обратить внимание на то, что боль в горле может быть вызвана не только вирусами — возбудителями банальной простуды, но и другими факторами. Среди наиболее распространенных можно выделить не только привычные для простого обывателя инфекционные агенты, такие как вирусы, но и факторы неинфекционной природы: вдыхание паров раздражающих веществ, сухой воздух (кондиционирование помещений в летнее время, центральное отопление — в зимнее), перенапряжение голосовых связок (лекторы, учителя, тренеры и т.д.) и прочее.
Тем не менее, несмотря на разнообразие причин появления боли в горле, все они вызывают воспаление слизистой оболочки глотки — фарингит, чаще всего с поверхностным характером течения (катаральный). При этом самая распространенная причина развития фарингита — острые респираторные вирусные инфекции. Так, острый фарингит в 90% случаев вызывают различные вирусы, среди которых рино-, коронавирусы, респираторный синцитиальный вирус, аденовирус, вирусы гриппа и парагриппа (Субботина М.В., 2010; Зайцева О.В., 2011). Его основными симптомами являются боль в горле, першение и сухой кашель, не приносящий облегчения, повышение температуры тела.
Следует отметить, что острый фарингит у 90% пациентов проходит в течение недели независимо от применения лекарственных средств, в том числе антибиотиков. Применение антибиотиков при вирусной инфекции является неэффективным, поскольку они проявляют свою активность исключительно в отношении микроорганизмов. При этом, несмотря на то что в большинстве случаев причиной появления боли в горле является вирусная инфекция, широко распространенным явлением остается нерациональное применение антибиотиков пациентами в результате самолечения. При этом для антибактериальных препаратов характерен широкий спектр побочных эффектов, а их прием без надобности повышает вероятность развития антибиотикорезистентности, и тогда, когда антибиотики будут действительно необходимы, они могут просто не оказать ожидаемого действия. Потому к применению антибиотиков следует подходить крайне ответственно. Кроме того, согласно результатам исследований, их нерациональный прием повышает вероятность повторного обращения в медицинское учреждение по поводу фарингита (Туровский А.Б., Хамзалиева Р.Б., 2006). При этом необходимо отметить важную роль в процессе выбора и рекомендации препарата для симптоматического лечения боли в горле, которая принадлежит фармацевту, ведь именно к нему часто обращаются за советом.
Памятка для фармацевта
Боль в горле является одним из наиболее частых поводов обращения населения в аптеки для приобретения препаратов, оказывающих быстрое симптоматическое действие. Важно помнить, что, консультируя пациента по поводу выбора симптоматического лечения боли в горле, следует обязательно выяснить, нет ли у него угрожающих симптомов, позволяющих заподозрить серьезное заболевание и требующих обращения к врачу.
Таковыми являются:
- затрудненное дыхание, невозможность выговорить несколько слов между вдохами;
- невозможность проглотить слюну;
- резкое увеличение небных миндалин, налет или изъязвления на миндалинах;
- яркая (пылающая) краснота горла;
- увеличение и болезненность лимфоузлов при ощупывании;
- температура тела выше 38,5 °С;
- боль в горле, сопровождающаяся кожной сыпью;
- боль в горле, сопровождающаяся сильной головной болью, болью в ушах, животе;
- боль в горле, сопровождающаяся изменением цвета мочи.
Эффективное решение при боли в горле
При отсутствии вышеперечисленных симптомов фармацевт может порекомендовать лекарственные средства, показанные для симптоматического лечения, среди которых и препараты для местного применения. При этом необходимо учитывать, что боль в горле при остром фарингите вызвана развитием воспалительного процесса, результатом которого также являются отек и затруднения при глотании. Поэтому логично, что при лечении острого фарингита, как и любого другого воспаления, будет актуально применение нестероидных противовоспалительных препаратов (НПВП), которые обладают выраженными противовоспалительным и анальгезирующим свойствами. Одним из них является Стрепсилс Интенсив («Reckitt Benckiser International», Великобритания). Действующее вещество этого лекарственного средства — флурбипрофен. Следует подчеркнуть, что средства линейки Стрепсилс Интенсив являются единственными препаратами местного действия на украинском фармацевтическом рынке, содержащими флурбипрофен.
Флурбипрофен (фторированное производное ибупрофена) — один из быстродействующих НПВП, оказывающий противовоспалительное и анальгезирующее действие. Его эффективность и профиль безопасности подтверждены в ходе многочисленных исследованиях, а также более чем 30-летним опытом успешного применения. Целесообразность приема флурбипрофена при боли в горле основана на том, что в отличие от системных НПВП он действует только в очаге воспаления (Fang J.Y. et al., 2003). Таким образом, флурбипрофен в большей степени, чем другие НПВП, подходит для местного применения при воспалении. При его правильном приеме лечебный эффект наступает быстро и сохраняется длительно, без системных проявлений (всасывание в кровь незначительное), поэтому его можно рекомендовать даже тем пациентам, которые стараются ограничить применение системных НПВП (Зайцев А.А., Карпов О.И., 2003).
Поскольку скорость начала действия препарата и, соответственно, наступления облегчения при боли в горле является одним из важных критериев его эффективности, а также ключевым показателем при выборе лечения, в отношении флурбипрофена (Стрепсилс Интенсив) был проведен ряд исследований эффективности его применения. Их результаты доказывают, что прием флурбипрофена способствует значимому уменьшению выраженности болевых ощущений уже через 2 мин после применения, а также, что его действие может длиться более 4 ч (Benrimoj S.I. et al., 2001, Schachtel B. et al., 2012).
Результаты двойных слепых плацебо-контролируемых исследований продемонстрировали высокую эффективность и хорошую переносимость флурбипрофена (Watson N. et al., 2000; Benrimoj S.I. et al., 2001). Так, его переносимость достоверно не отличалась от таковой в группе, получавшей плацебо (Benrimoj S.I. et al., 2001).
Еще одним аргументом в пользу флурбипрофена является возможность его рекомендации при уже назначенном врачом лечении в качестве симптоматической терапии для повышения эффективности комплексного лечения. Эффект от приема комбинации флурбипрофена с другими препаратами и различные схемы его дозирования также изучались. В результате была подтверждена эффективность множественных доз препарата (по 8,75 мг) при применении как в качестве монотерапии, так и в комбинации с антибактериальными лекарственными средствами (Blagden M et al., 2002). При приеме препарата отмечалось существенное сокращение выраженности затруднения при глотании и значительное снижение ощущения болезненности в ротоглотке.
Таким образом, при жалобах на сильную боль в горле, затруднение глотания, связанное с отеком, фармацевт может рекомендовать флурбипрофен (Стрепсилс Интенсив) как эффективный препарат из арсенала безрецептурных лекарственных средств для симптоматической терапии, который характеризуется быстрым началом действия, высокой эффективностью и благоприятным профилем безопасности, что подтверждено результатами многочисленных исследований.
Пресс-служба «Еженедельника АПТЕКА»
Цікава інформація для Вас:
Ларингология и заболевания гортани: обзор, условия и методы лечения
Что такое ларингология?
Если у вас есть проблема с гортани, которую часто называют голосовым аппаратом, вас могут направить к ларингологу. Ларингология – это узкая специализация отделения уха, носа и горла (отоларингология). Медицинские работники, работающие в области ларингологии, специально обучены лечению состояний, влияющих на вашу гортань.
Ваш голосовой ящик (гортань) находится в передней части шеи.Он удерживает ваши голосовые связки и отвечает за звук и глотание. Он также является входом в дыхательное горло и играет важную роль в ваших дыхательных путях.
Чем занимается ларинголог?
Ларинголог – хирург, специализирующийся на нарушениях голоса, дыхательных путей и глотания, затрагивающих голосовой ящик и горло.
Какие заболевания поражают гортань?
Есть много состояний, которые могут повлиять на гортань, в том числе:
- Доброкачественные (незлокачественные) поражения голосовых связок.
- Раковые или предраковые поражения.
- Инфекционные или воспалительные состояния.
- Аутоиммунные состояния.
- Неврологические состояния.
- Состояние дыхательных путей.
- Нарушения движения голосовых связок.
Какие еще факторы могут повлиять на гортань?
Есть и другие факторы, которые также могут влиять на гортань. Они могут включать хирургические процедуры, такие как хирургия щитовидной железы, сердца, грудной клетки, позвоночника и сосудов. Вы также можете столкнуться с проблемой гортани из-за установки дыхательной трубки во время анестезии или госпитализации.
Некоторые доброкачественные заболевания голосовых связок могут быть вызваны злоупотреблением, неправильным или чрезмерным использованием вокала. Существует несколько заболеваний гортани, которые могут быть вызваны растяжением или повреждением голосовых связок, например:
- Слишком много разговоров.
- Очистка горла.
- Кашель.
- Курение.
- Кричать.
- Пение.
- Говорит слишком громко или даже слишком тихо.
В конце концов, частое злоупотребление голосом и неправильное использование могут вызвать изменения голосовой функции и привести к охриплости.Если вы без объяснения причин испытываете охриплость голоса, которая длится дольше двух-четырех недель, вам следует обратиться к специалисту по лечению ушей, носа и горла (отоларингологу).
Некоторые расстройства, которые могут быть вызваны злоупотреблением, неправильным использованием или чрезмерным использованием вашего голоса, включают:
- Ларингит : Это состояние представляет собой воспаление (отек) голосовых связок.
- Узелки голосовых связок : В этом состоянии на ваших фокальных связках образуются небольшие доброкачественные мозолевидные воспалительные образования (новообразования).Узелки являются одними из самых распространенных незлокачественных поражений голоса. Профессиональные певцы и люди, которым требуется много голоса (учителя, юристы или люди, работающие в сфере продаж), часто подвергаются наибольшему риску развития узелков голосовых связок.
- Полипы голосовых связок : Эти поражения голосовых связок обычно вызваны травмой (посттравматической) или воспалительной природы. Они возникают в результате травмы голосовых связок из-за сильной нагрузки на голосовые связки или постоянного кашля. У курящих людей также есть склонность к полипоподобным изменениям голосовых связок.
- · Кровоизлияние в голосовые связки : В этом состоянии вы можете внезапно потерять голос. Это может произойти из-за крика, крика или других сложных вокальных задач. При кровотечении разрывается один или несколько кровеносных сосудов на поверхности голосовой связки, и мягкие ткани голосовой связки наполняются кровью. Лечится, давая голосу отдохнуть, пока кровотечение не исчезнет.
- Профессиональные нарушения голоса : Хотя это название подразумевает, что человек должен быть профессиональным оратором или певцом, любой, кто использует свой голос для работы, на самом деле является профессиональным пользователем голоса.К профессиям, подверженным особенно высокому риску, относятся учителя, консультанты, представители службы поддержки клиентов и торговые представители.
- Спастическая дисфония : Это редкое неврологическое заболевание гортани, которое включает непроизвольное сокращение (сжатие) определенных мышц голосовых связок или гортани. Это приводит к тому, что ваш голос звучит напряженно, сдавленно или с перерывами.
- Папилломатоз гортани : это хроническая (длительная) вирусная инфекция, при которой доброкачественные, похожие на бородавки опухоли растут внутри гортани, голосовых связок или дыхательных путей, ведущих из носа в легкие.Поражения, вызванные вирусом папилломы человека (ВПЧ), могут очень быстро расти и часто появляться снова, несмотря на продолжительное лечение. Это может вызвать проблемы с дыханием, если ваши дыхательные пути заблокированы, или, что чаще, охриплость голоса, если поражения находятся на голосовых связках. Папилломатоз гортани может поражать взрослых, детей и младенцев.
- Паралич голосовых связок или гипомобильность голосовых связок : Это состояние возникает, когда одна или обе голосовые связки в гортани не открываются или не закрываются должным образом.Голосовые связки позволяют говорить, когда воздух, находящийся в ваших легких, выходит и проходит через связки, заставляя их вибрировать и издавать звуки. Помимо нарушения речи, паралич голосовых связок может вызвать кашель, ощущение мокроты в горле, затруднение глотания и одышку во время разговора. Хотя основным симптомом обычно является хриплый и слабый голос, симптомы паралича голосовых связок могут быть более значительными.
- Расстройства движения голосовых связок : Эти нарушения могут быть вызваны хирургическим вмешательством на щитовидной железе, сосудистой операцией, торакальной операцией, операцией на позвоночнике, длительным или травматическим наложением дыхательной трубки или вирусной инфекцией.
- Ларингофарингеальный рефлюкс (LPR) : Это состояние также называется изжогой, кислотным рефлюксом или гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Гастроэзофагеальный рефлюкс – это ощущение жжения в груди, которое может возникать после еды, наклонов, растяжек, физических упражнений и лежа. ГЭРБ возникает, когда содержимое желудка возвращается в пищевод. Это может произойти, когда клапан нижнего сфинктера пищевода (НПС), который контролирует прохождение пищи из пищевода в желудок, не закрывается правильно.Это состояние имеет более классические симптомы изжоги. Рефлюкс может поражать гортань и вызывать более нетипичные симптомы, такие как кашель, охриплость голоса, воспаление и боль в горле. В этих случаях это называется ларингофарингеальным рефлюксом (LPR). LPR может быть связан с частым кашлем, прочисткой горла, избытком слизи и мокроты, а также ощущением комка в горле.
- Рак гортани : Хотя многие новообразования, поражающие гортань, не являются злокачественными, раковые опухоли также могут расти в гортани.Внутренние стенки гортани выстланы клетками, называемыми плоскоклеточными клетками. Почти все виды рака гортани начинаются в этих клетках и называются плоскоклеточными карциномами. Если не выявить на ранней стадии, рак гортани может метастазировать (распространяться) в близлежащие лимфатические узлы на шее. Курильщики подвержены более высокому риску рака гортани, чем некурящие. Риск еще выше для курильщиков, употребляющих алкоголь. К счастью, при раннем выявлении рак гортани поддается лечению.
- Стеноз гортани : Это состояние представляет собой сужение дыхательных путей голосовых связок в результате рубцевания или двусторонней (двусторонней) неподвижности голосовых связок (неспособности двигаться), что может вызвать проблемы с дыханием.Это может быть вызвано рядом состояний, включая аутоиммунные или воспалительные заболевания, такие как полиангиит с гранулематозом, травматические повреждения в результате длительной интубации, ятрогенные состояния – это состояния, вызванные медицинским лечением, например хирургическим вмешательством на щитовидной железе, – злокачественные (раковые) состояния, прогрессирующие неврологические дегенеративные состояния или редкие вирусные инфекции.
- Дисфагия : Если у вас это состояние, у вас могут возникнуть трудности с глотанием. Некоторые люди с дисфагией могут быть не в состоянии глотать твердую пищу, жидкости или даже слюну.Это может привести к истощению, так как вы не можете потреблять достаточно калорий. Дисфагия также может привести к серьезным инфекциям, когда плохое глотание приводит к попаданию пищи в легкие или за пределы пищевода. Дисфагия возникает, когда гортань не закрывается плотно во время глотания и когда глотка (глотка) не перемещает пищу в пищевод скоординированным и эффективным образом. Дисфагия часто наблюдается у людей, перенесших инсульт, но также может возникать после операции на шее или после лучевой терапии рака головы и шеи.Условия глотания могут быть довольно сложными и обычно требуют многопрофильного (командного) подхода, включающего отоларингологию, гастроэнтерологию и речевую патологию.
Как диагностируются заболевания гортани?
Заболевания гортани обычно диагностирует специалист – ларинголог или отоларинголог. Ваш врач начнет с физического осмотра вашего горла и гортани. Это может быть прицел (небольшой гибкий инструмент, похожий на трубку с камерой на конце) или зеркало, которое используется, чтобы заглядывать внутрь вашего горла.
В зависимости от ваших симптомов ваш поставщик может также захотеть провести дополнительные тесты. Эти тесты могут включать:
- Визуальные исследования.
- Биопсии.
- Эндоскопические (с применением зрительной трубы) исследования.
Если ваш поставщик медицинских услуг подозревает, что у вас паралич голосовых связок, для постановки диагноза будет проведено обследование. В некоторых случаях ваш врач может также заказать электромиографию гортани (LEMG). Этот тест измеряет нервное воздействие на мышцы гортани.Это может помочь диагностировать и предсказать, восстановите ли вы функцию голосовых связок.
Как лечат заболевания гортани?
Варианты лечения заболеваний гортани могут зависеть от вашего диагноза. Если ваше состояние было вызвано злоупотреблением голосом, злоупотреблением или чрезмерным использованием, лечение может быть таким же простым, как отдых для голоса на короткий период времени. Ваш врач может также предложить голосовую или певческую терапию, чтобы помочь вам полностью выздороветь. Эту терапию обычно проводит логопед.
В некоторых случаях для лечения вашего состояния может потребоваться больше, чем просто отдых. Например, если вам диагностировали рак гортани, варианты лечения могут включать:
Ваш план лечения может включать комбинацию этих методов лечения.
Лечение заболеваний гортани и голосовых связок может быть очень индивидуальным. Лучший вариант для вас может не подойти следующему человеку. Несколько факторов, которые будут учитываться при выборе вашим поставщиком наилучшего плана лечения, включают:
- Состояние вашего здоровья.
- Ваш возраст.
- Ваша профессия.
Ваш лечащий врач учтет все эти факторы при составлении вашего индивидуального плана лечения. Поговорите со своим врачом о своих целях и проблемах, связанных с лечением. Открытый разговор с вашим врачом поможет в процессе лечения вашего заболевания.
Что можно сделать для профилактики заболеваний гортани?
Есть несколько способов предотвратить заболевания и другие состояния гортани.К ним относятся:
- Устранение вредных привычек образа жизни : Отказ от курения и сокращение количества потребляемого алкоголя может помочь предотвратить рак гортани.
- Не напрягайте голос : Соблюдайте осторожность, чтобы не напрягать голос из-за чрезмерного или неправильного использования, также можно предотвратить такие состояния, как полипы и узелки. Это особенно важно, если вы много говорите. Певцы, учителя и юристы – все это примеры профессий, в которых вы можете напрячь голос из-за частых разговоров или пения.Важно уделять время отдыху для голоса, вести здоровый образ жизни и поддерживать физическую форму, а также контролировать любые раздражающие факторы, которые могут повредить вашему голосу. Эти факторы могут включать аллергию или рефлюкс.
Большинство состояний, поражающих гортань, поддаются лечению, если вы обратитесь к своему врачу, когда впервые заметите симптомы. Если вы столкнулись с чем-то необычным, важно связаться со своим врачом, потому что некоторые условия могут привести к необратимому повреждению вашей гортани и голоса.
Голос и глотание – Проблемы / расстройства
Голосовые связки из-за своего расположения в дыхательных путях играют жизненно важную роль в речи, глотании и дыхании. Для нормального выполнения этих функций мышцы гортани должны иметь возможность отводить (открывать) и приводить (закрывать) складки.
Нарушение движения голосовых складок бывает двух основных типов: одностороннее (чаще) и двустороннее. Эти типы различаются по степени серьезности, симптомам и лечению.
Симптомы: У пациентов с односторонним параличом может быть слабый и «хриплый» голос, и для разговора могут потребоваться значительные усилия.Поскольку голосовые связки не могут полностью смыкаться во время глотания, пациенты также могут испытывать кашель и удушье во время еды или питья. Пациенты с двусторонним параличом могут испытывать эти симптомы, но возможность нарушения дыхательных путей представляет собой более серьезную угрозу. Мышцы, которые обычно отводят складки и обеспечивают проходимость дыхательных путей, не могут функционировать. Таким образом, складки могут оставаться в дыхательных путях и блокировать нормальное дыхание.
Причины: Наиболее частой причиной нарушения движения голосовых связок является повреждение возвратного гортанного нерва, нерва, отвечающего за управление основными мышцами гортани.Это может быть связано с травмой, операцией, вирусной инфекцией, опухолью, давящей на возвратный гортанный нерв, или по другим причинам. Иногда травмы или заболевания головного мозга, включая инсульт, приводят к нарушению движений.
Механическая обструкция (проблемы с мышцами или хрящом вокруг гортани) также может привести к проблемам с движением голосовых связок. Черпаловидные хрящи могут блокироваться и ограничивать движения. Рубцовая ткань также может накапливаться и препятствовать движению голосовых связок.
Лечение: Для лечения одностороннего двигательного нарушения используется комбинация хирургического вмешательства и голосовой терапии (дополнительную информацию о голосовой терапии см. На странице «Реабилитация»):
У пациента с односторонним поражением левая голосовая складка не может двигаться одновременно с правой.У этих пациентов также будет охриплость голоса и потеря качества голоса. У пациента с двусторонним нарушением подвижности голосовых связок голосовые связки остаются сведенными (закрытыми) по средней линии, и движение минимально. Это может привести к нарушению проходимости дыхательных путей и ограничению дыхания.
Медиализация тиреопластики – это хирургическая процедура, при которой на коже около гортани делается небольшой разрез и удаляется небольшой кусочек щитовидного хряща. Небольшой блок, обычно сделанный из силикона или гидроксилапатита, закрепляется в хряще.Этот блок действует как прокладка, которая толкает голосовую связку посередине, помогая улучшить смыкание голосовой связки. Эта процедура относительно быстрая и безболезненная и обычно проводится под местной анестезией.
На изображениях ниже показана процедура медиализационной тиреопластики. На изображении слева показано размещение прокладки в щитовидном хряще. Изображение справа демонстрирует, как эта прокладка при правильном размещении может помочь продвинуть голосовую связку с нарушением движения кнутри.
Боль в горле с одной стороны при глотании? Вот что вам нужно знать
Глотание – естественный процесс для нашей системы организма.Однако, если вы испытываете боль на одной стороне горла при глотании, это может указывать на основную проблему. Это может быть вызвано различными проблемами, такими как увеличение лимфатического узла или абсцесс. Это может пугать, поэтому, если боль длится более пары дней, лучше обратиться к врачу. К счастью, у нас есть некоторое представление о том, в чем может заключаться проблема, и о способах ее решения.
Связанные : Интернет-врачи предлагают семейную подписку на здравоохранение
Прежде чем мы углубимся в причины односторонней боли в горле во время процесса глотания, давайте рассмотрим анатомию горла, чтобы лучше понять.В процессе глотания участвуют три сегмента тела, включая рот, гортань и надгортанник, а также пищевод. В этих сегментах часто возникает односторонняя боль при глотании.
Если вы испытываете симптомы боли с одной стороны горла, следует помнить о некоторых возможных причинах и методах лечения.
Постназальный капельница
Каждый раз, когда вы заражаетесь вирусной инфекцией, аллергией или рефлюксом, ваше тело вырабатывает густую слизь и слюну для улавливания и избавления от этих агентов.Однако избыток слюны и слизи может застрять в задней части глотки, что может вызвать раздражение слизистой оболочки. Когда мы глотаем, слизистая оболочка горла еще больше ухудшается. Лучшим лечением от капель из носа будет поддержание достаточного уровня гидратации и прием противозастойных средств или лекарств от аллергии.
ГЭРБ
ГЭРБ означает гастроэзофагеальную рефлюксную болезнь. Это происходит, когда желудочная кислота перемещается вверх по направлению к груди и горлу. Это приведет к болезненному ощущению жжения в груди и горле.Лучшее лечение ГЭРБ – это безрецептурные препараты, снижающие кислотность желудка, такие как Прилосек или изменение диеты и образа жизни.
Увеличение лимфатического узла
Есть лимфатические узлы, которые проходят между вашей головой и шеей. Если у вас вирусная или бактериальная инфекция, это может привести к воспалению лимфатического узла, что приведет к отеку и боли. Это может вызвать одностороннюю боль при глотании, особенно если у вас увеличенный лимфатический узел с одной стороны.Если увеличение лимфатического узла вызвано бактериальной инфекцией, лучше всего обратиться к врачу для приема антибиотиков. Если это вирусная инфекция, правильной стратегией будет симптоматическое лечение.
Ларингит
Если вы постоянно используете голос без перерыва, это может вызвать нагрузку на голосовые связки. Это называется ларингитом – опухолью и воспалением гортани. При ларингите могут наблюдаться симптомы охриплости, дискомфорта и односторонней боли в горле при глотании.Имейте в виду, что ларингит также может вызывать вирусная и бактериальная инфекция. Лечение ларингита зависит от основной причины. Если это вызвано вирусной инфекцией, лучше всего подойдут отдых и гидратация. Бактериальная инфекция потребует приема антибиотиков. Однако, если это связано с напряжением голосовых связок, сделайте перерыв в использовании голоса.
Тонзиллит
Тонзиллит – это воспаление или отек миндалин. Часто это вызвано вирусной или бактериальной инфекцией.Выбор лечения зависит от возбудителя. Если это бактериальная инфекция, то требуется рецептурный антибиотик, но если это связано с вирусной инфекцией, следует начать симптоматическое лечение. Вы также можете полоскать горло соленой водой, принимать безрецептурное обезболивающее и использовать увлажнитель воздуха.
Язвенная болезнь
Если у вас есть язва в горле, это может привести к болезненному глотанию на одной стороне горла, в зависимости от того, где расположены язвы / язвы. Это часто вызвано травмой рта, бактериями, стрессом, проблемами с питанием и другими проблемами.Язвы обычно проходят сами по себе, но есть разные способы вылечить их с помощью пероральных / местных лекарств или полоскания рта.
Абсцесс на зубе
Плохая гигиена полости рта, зубы мудрости или инфекция полости рта могут привести к образованию кариеса и абсцесса в зубах. Это может вызвать боль при глотании. Лучшая стратегия лечения – это посетить стоматолога по поводу ретенированного зуба. Ваш стоматолог может прорезать корневой канал или хирургическим путем удалить потенциальный зуб мудрости.
Эпиглоттит
Это боль или отек, вызванные вирусной или бактериальной инфекцией надгортанника.При эпиглоттите вы испытываете боль во время глотания, изменения голоса, лихорадку и высокий шум при дыхании. При лечении эпиглоттита особое внимание следует уделять открытию дыхательных путей и использованию антибиотиков для лечения бактериальной инфекции или облегчения симптомов вирусной инфекции.
Связанные : Лечите грипп в Интернете с помощью GuruMD
Невралгия глотки
В горле проходит множество нервов, например, языкоглоточный нерв. Когда эти нервы повреждены или раздражены, это может вызвать боль при глотании.К счастью, это можно лечить с помощью рецептурных лекарств, таких как габапентин, чтобы заблокировать нерв. Если лекарство не подействует, вам может потребоваться проконсультироваться с врачом по поводу возможной операции.
Рак ротовой полости
Постоянное курение сигарет и ГЭРБ часто вызывают рак ротовой полости, пищевода и горла. Рак часто проявляется в виде болезненной шишки, которая может сильно беспокоить при глотании. Правильное лечение будет включать лекарства, хирургическое вмешательство, лучевую терапию и химиотерапию.
Если вы испытываете симптомы затрудненного глотания, проблем с дыханием, высокой температуры и головокружения, то лучше обратиться к врачу, чтобы выяснить причину. Вы также можете выйти в онлайн-чат и пообщаться в видео-чате с врачом и таким образом получить рецептурное лекарство. Врач может обсудить ваши симптомы, назначить медицинский осмотр, назначить надлежащий лабораторный анализ, диагностировать состояние и предоставить соответствующий план лечения. Имейте в виду, что тяжелые симптомы могут перерасти в нечто опасное для жизни, поэтому на всякий случай лучше обратиться к врачу.
Связанные : Где и когда я могу использовать телемедицину и какова стоимость?
Когда дело доходит до односторонней боли при глотании, следует учитывать разные причины. Это может быть рефлюкс, увеличение лимфатических узлов, постназальный синдром, тонзиллит, абсцесс, ларингит и многое другое. Если симптомы не исчезнут, обязательно обратитесь к врачу, чтобы найти основную проблему со здоровьем. Проконсультируйтесь со своим онлайн-врачом, чтобы узнать, что делать дальше. Как только это будет обнаружено, ваш лечащий врач сможет назначить подходящее лекарство для лечения проблемы.
Связанные : Где и когда я могу использовать телемедицину и какова стоимость?
Рак гортани – NHS
Рак гортани – это тип рака, поражающий гортань (голосовой ящик).
Гортань – это часть горла, расположенная у входа в дыхательное горло (трахею). Он играет важную роль в том, чтобы помочь вам дышать и говорить.
В Великобритании ежегодно регистрируется более 2000 новых случаев рака гортани.
Заболевание чаще встречается у людей старше 60 лет. Это заболевание чаще встречается у мужчин, чем у женщин.
Информация:Консультации по коронавирусу
Получите консультацию о коронавирусе и раке:
Симптомы рака гортани
Основные симптомы рака гортани включают:
Некоторые люди могут также испытывать неприятный запах изо рта, одышку, пронзительный хрип при дыхании, необъяснимую потерю веса или утомляемость (сильную усталость).
Когда обращаться к терапевту
Вам следует посетить терапевта, если у вас есть какие-либо из основных симптомов в течение более 3 недель.
Эти симптомы часто вызваны менее серьезными заболеваниями, такими как ларингит, но рекомендуется проверить их.
При необходимости ваш терапевт может направить вас к специалисту больницы для проведения дополнительных анализов, чтобы подтвердить или исключить рак.
Подробнее о диагностике рака гортани.
Что вызывает рак гортани?
Не совсем ясно, что именно вызывает рак гортани, но ваш риск заболевания увеличивается на:
- курение табака
- регулярное употребление большого количества алкоголя
- семейный анамнез рака головы и шеи
- наличие нездоровая диета
- воздействие определенных химикатов и веществ, таких как асбест и угольная пыль
Принятие здорового образа жизни, в том числе отказ от алкоголя и табака, может значительно снизить ваши шансы на развитие рака гортани.
Подробнее о причинах рака гортани и профилактике рака гортани.
Как лечится рак гортани
Основными методами лечения рака гортани являются лучевая терапия, хирургия и химиотерапия.
Лучевая терапия или операция по удалению раковых клеток из гортани часто могут вылечить рак гортани, если он диагностирован на ранней стадии.
Если рак запущен, можно использовать комбинацию хирургического вмешательства по удалению части или всей гортани, лучевой терапии и химиотерапии.
Если вам сделают операцию по удалению гортани, вы больше не сможете говорить или дышать обычным образом. Вместо этого вы будете дышать через постоянное отверстие в шее (стому), и вам потребуется дополнительное лечение, чтобы восстановить голос.
Это может быть имплант в горле или электрическое устройство, которое вы прижимаете к горлу для воспроизведения звука.
Подробнее о лечении рака гортани и восстановлении после операции по поводу рака гортани.
Outlook
Перспективы рака гортани зависят от степени рака при его диагностике и лечении.
К счастью, большинство видов рака гортани диагностируются на ранней стадии, а это означает, что прогноз в целом лучше, чем у некоторых других видов рака.
В целом, около 70 из каждых 100 человек будут жить не менее 5 лет после постановки диагноза, а около 60 из каждых 100 человек будут жить не менее 10 лет.
Если вы курите, отказ от курения после того, как у вас диагностирован рак гортани, может улучшить ваше мировоззрение.
Последняя проверка страницы: 22 июня 2018 г.
Срок следующей проверки: 22 июня 2021 г.
Рак гортани | Сидарс-Синай
Обзор
Гортань (голосовой ящик) находится в верхней части трахеи (дыхательного горла).Гортань содержит голосовые связки. Голосовые связки вибрируют, и мы можем говорить и петь.
Отверстие гортани закрыто большим мышечным лоскутом, называемым надгортанником. Когда мы глотаем, надгортанник закрывает трахею, чтобы предотвратить попадание пищи в трахею. Мышцы гортани также помогают закрыть отверстие для дыхательных путей. Эта закрывающая функция настолько важна, что семь из восьми мышц гортани используются для закрытия.
Оставшаяся мышца (cricoarytenoideus dorsalis) открывает дыхательные пути.Если мышца перестает функционировать должным образом, дыхательные пути не могут оставаться открытыми для дыхания. Это может вызвать приступы рычания или удушья, которые могут стать опасными для жизни.
При раке гортани (рак гортани) злокачественные клетки развиваются в ткани гортани. Большинство видов рака гортани формируются в плоских клетках (сквамозных клетках), выстилающих внутреннюю часть гортани.
Связанные условияСимптомы
Ежегодно диагностируется около 11 000 новых случаев рака гортани.
Симптомы включают:
- Постоянная боль в горле или кашель
- Боль или проблемы с глотанием
- Боль в ухе
- Шишка в шее или горле
- Хриплый голос или другие изменения голоса
- Мокрота с кровяным оттенком при кашле
- Чаще встречается у людей старше 50
- Мужчины в четыре раза чаще, чем женщины заболевают раком гортани
- Употребление табака – самый важный фактор риска (95 процентов людей, у которых развивается рак гортани, являются курильщиками)
- У лиц, употребляющих алкоголь, повышенный риск.По данным Американского онкологического общества, люди, которые курят и пьют, могут иметь в 100 раз больший риск.
- К другим менее распространенным факторам риска относятся кислотный рефлюкс, воздействие вируса папилломы человека (ВПЧ), ослабленная иммунная система и интенсивное воздействие древесной пыли или некоторых химических веществ
Диагноз
Чтобы поставить диагноз, ваш врач задаст вопросы о ваших симптомах и истории болезни. Также необходим физический осмотр горла и шеи. Врач нащупывает увеличенные лимфатические узлы на шее и осматривает ваше горло маленьким зеркалом с длинной ручкой, чтобы проверить наличие аномальных участков.
Для диагностики можно использовать другие тесты:
- Ларингоскопия – Врач осматривает гортань с помощью ларингоскопа (тонкой трубки с подсветкой).
- Эндоскопия – процедура осмотра органов и тканей внутри тела и выявления аномальных участков. Эндоскоп (тонкая трубка с подсветкой) вводится через разрез на коже или отверстие в теле, например, во рту. При необходимости хирург возьмет образцы тканей и лимфатические узлы для биопсии.
- Компьютерная томография (компьютерная томография или компьютерная томография) – специальный вид рентгеновского снимка, который позволяет сделать серию подробных снимков внутренних частей тела. К рентгеновскому аппарату подключен компьютер. Краситель можно ввести в вену или проглотить в таблетке, чтобы органы или ткани были видны на рентгеновском снимке. Эта процедура также называется компьютерной томографией, компьютерной томографией или компьютерной аксиальной томографией.
- Магнитно-резонансная томография (МРТ) – Устройство для визуализации, которое использует магнит, радиоволны и компьютер для получения подробных изображений участков внутри тела.Эта процедура также называется ядерной магнитно-резонансной томографией (ЯМРТ).
- Биопсия – Биопсия – это удаление клеток или тканей, которые просматриваются под микроскопом, для выявления признаков рака.
- Бариевый проглот – Тест проглатывания бария состоит из серии рентгеновских снимков пищевода и желудка. Пациент пьет жидкость, содержащую барий (серебристо-белое металлическое соединение). Жидкость покрывает пищевод и желудок, делают рентген.Эта процедура также называется серией верхних отделов желудочно-кишечного тракта.
- Тонкоигольная аспирационная биопсия (FNA) – Тонкая игла вводится в опухоль на шее. Клетки аспирируются, а затем исследуются под микроскопом, чтобы определить, является ли опухоль злокачественной.
- ПЭТ-сканирование – ПЭТ-сканирование помогает определить, распространилась ли опухоль на другие участки тела. Во время позитронно-эмиссионной томографии (ПЭТ) небольшое количество радиоактивного сахара (глюкозы) вводится в вену.Сканер делает компьютеризированные снимки участков внутри тела. Раковые клетки поглощают больше радиоактивной глюкозы, чем нормальные клетки, поэтому на фотографиях опухоль выделена.
Лечение
Есть три метода лечения рака:
В большинстве процедур используются два или более из этих методов. Если излечение невозможно, целью может быть предотвращение роста или распространения опухоли как можно дольше (паллиативное лечение). Паллиативное лечение также помогает облегчить симптомы.
Стадия ракаОпределение стадии рака помогает врачам определить прогноз и назначить лучшее лечение. Стадии рака определяются размером и точным расположением опухоли.
Лучевая терапия (лучевая терапия)Людей, у которых диагностирована ранняя стадия рака гортани, часто можно вылечить только с помощью лучевой терапии. Эта процедура сохраняет голос.
Одно только облучение (без хирургического вмешательства) успешно лечит 80-90 процентов людей с раком гортани I стадии и 70-80 процентов людей с раком II стадии.Стадии III и IV обычно требуют комбинации лучевой и химиотерапии.
Лучевая терапия также может быть назначена в качестве дополнительной терапии (адъювантная терапия). Адъювантная терапия применяется после операции:
- Если в организме все еще могут оставаться раковые клетки
- Если опухоль удалить полностью затруднительно
- Когда опухоль проникла в стенку гортани
- Если патолог обнаруживает раковые клетки в лимфатических узлах
- Если опухоль давит на трахею, это может вызвать боль и затруднение дыхания или глотания.Лучевая терапия может облегчить симптомы за счет уменьшения размера опухоли. Необходим только короткий курс лечения, чтобы контролировать симптомы (паллиативное лечение).
- Если лучевая терапия не может полностью уничтожить рак, может потребоваться операция по удалению оставшейся опухоли (так называемая хирургическая операция по спасению).
Сама по себе химиотерапия не может вылечить этот тип рака. Его назначают по разным причинам:
- Вместе с лучевой терапией как альтернативой хирургическому вмешательству (так называемая химиолучевая терапия)
- После операции для снижения риска возврата рака
- Для замедления роста опухоли и контроля симптомов, когда рак невозможно вылечить (паллиативное лечение)
Эндоскопическая лазерная хирургия гортани очень эффективна.На стадиях I и II хирургия имеет лучшие или равные показатели излечения по сравнению с лучевой терапией.
Эндоскопическая резекцияЭндоскопическая резекция позволяет удалить рак гортани на очень ранних стадиях. Используется общая анестезия. Хирург вставляет эндоскоп (трубку с камерой и источником света внутри трубки) в горло, чтобы определить местонахождение рака. Затем хирург с помощью скальпеля или лазера удаляет раковые ткани. Лазер – это тонкий горячий луч света. Он разрезает ткани и одновременно контролирует кровотечение.
Хирургия часто является лучшим и единственным вариантом лечения крупных раковых опухолей или рака, который не поддается лечению лучевой терапией.
Частичная ларингэктомияЧастичная ларингэктомия используется для лечения небольшого рака гортани или рака, который вернулся после облучения (рецидивирующий рак). При частичной ларингэктомии удаляется только часть гортани. По крайней мере, одна часть одной голосовой связки не удалена. После частичной ларингэктомии пациенты все еще могут говорить, но голос может быть хриплым или слабым.Существуют разные виды частичной ларингэктомии. Ваш врач может использовать эти имена:
- Кордэктомия – это удаление одной голосовой связки.
- Фронтолатеральная ларингэктомия – это удаление передней части обеих голосовых связок и большей части раковой связки.
- Передняя лобная ларингэктомия – это удаление передней части обеих голосовых связок.
- Гемиларингэктомия – это удаление одной стороны голосового аппарата.
Во время процедуры хирург проделывает в шее отверстие, ведущее к дыхательному горлу.Это создаст временную трахеостомию (отверстие в шее для дыхания). Трахеостомия позволяет гортани зажить после операции. После выздоровления пациенты обычно разговаривают и едят по-другому.
Надгортанная ларингэктомияНадгортанная ларингэктомия используется, когда опухоль находится только в области над голосовыми связками. Хирург будет использовать лазер или открытую технику для удаления структур голосовых связок над голосовыми связками (ложные голосовые связки и надгортанник).
Во время процедуры хирург проделывает в шее отверстие, ведущее к дыхательному горлу. Это создаст временную трахеостомию (отверстие в шее для дыхания). Трахеостомия позволяет гортани зажить после операции. После выздоровления пациенты обычно эффективно разговаривают и едят.
Ларингэктомия тотальнаяХирургу может потребоваться удалить весь голосовой аппарат, чтобы вылечить рак. Это называется тотальной ларингэктомией.
Гортань соединяет рот с легкими.После удаления гортани воздух не может попасть в легкие. Во время процедуры хирург сделает в шее отверстие для дыхания. Отверстие называется трахеотомией или стомой. Стома остается постоянной после тотальной ларингэктомии.
Без голосовых связок пациенты не могут нормально говорить. Один из способов помочь пациентам говорить – это образование свища (небольшого отверстия в тканях для прохождения воздуха). Свищ создается во время ларингэктомии. Логопед может научить различных способов издавать звуки и помочь пациентам снова научиться говорить
Через две недели после операции пациент может есть без затруднений.
Рассечение шеиЕсли рак поразил лимфатические узлы на шее, рассечение шеи (удаление лимфатических узлов) может потребоваться во время любого типа хирургии рака головы и шеи.
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Гортань – канал улучшения здоровья
Гортань или голосовой ящик находится в задней части горла, над дыхательным горлом (трахеей).Он поддерживается кольцами хряща, образующими шишку адамова яблока. Голосовые связки – это эластичные тканевые связки, прикрепленные к внутренней части гортани. Через эти связки проходит воздух, входящий в легкие и выходящий из них. Движение хряща позволяет голосовым связкам сокращаться или расслабляться, что изменяет высоту звука. Другие части тела, которые влияют на качество голоса человека, включают нос, рот, язык, челюсть и горло.
Гортань также содержит важный лоскут или клапан, называемый надгортанником, который покрывает трахею всякий раз, когда мы глотаем, чтобы предотвратить попадание пищи или жидкости в легкие.Различные инфекции и заболевания, такие как рак, могут поражать гортань. Обычный симптом – охриплость голоса.
Симптомы заболеваний гортани
Симптомы заболеваний гортани зависят от причины, но могут включать:
- Охриплость
- Потеря голоса
- Боль в горле
- Ощущение болезненности в задней части горла
- Постоянное желание прочистить горло.
- Затруднение дыхания.
Симптомы острого ларингита
Острый ларингит характеризуется внезапным воспалением гортани, вызванным вирусной инфекцией, например, простудой.Чрезмерное использование голоса, например крик или пение, или раздражение от сигаретного дыма также может вызвать покраснение и опухание гортани.
Симптомы хронического ларингита
Устойчивая охриплость почти всегда вызывается раздражением от сигаретного дыма или злоупотреблением голосом, например частым криком. Продолжительное воздействие загрязнителей воздуха, таких как пыль, также может раздражать гортань и вызывать хронический ларингит.
Круп и его влияние на детей
Круп – это форма вирусного ларингита, характерная для детей, обычно в возрасте от шести месяцев до шести лет.Вирус вызывает воспаление и отек гортани и связанных с ней структур, таких как трахея и дыхательные пути, ведущие к каждому легкому.
Типичные симптомы включают:
- Кашель, напоминающий лай тюленя
- Легкая лихорадка
- Шумное дыхание, усиливающееся ночью
- Затруднение дыхания из-за отека.
При тяжелой форме крупа определенные области (например, рот или кончики пальцев) могут посинеть из-за недостатка кислорода (цианоз).Иногда бактерия может инфицировать гортань, вызывая аналогичное, но опасное для жизни заболевание, называемое эпиглоттитом. У ребенка обычно бывает высокая температура и он очень плохо выглядит. Вакцинация от HIB, которую обычно проводят младенцам, обычно предотвращает эпиглоттит. Вдыхаемое инородное тело также может вызвать крупоподобное заболевание.
Язвы, поражающие трахею
Определенные звуки издаются при резком опускании надгортанника на трахею. Если это повторять неоднократно, при крике или напряжении голоса, язва может развиться в результате истирания надгортанника на окружающие ткани.
Полипы, узелки и новообразования на гортани
Небольшие шишки и шишки на голосовых связках могут быть вызваны хроническим нарушением голоса (например, криком) или длительным воздействием раздражителей, таких как сигаретный дым. Любые новообразования требуют тщательного исследования, чтобы убедиться, что они не злокачественные.
Рак гортани
Два основных типа рака гортани включают плоскоклеточный рак и бородавчатый рак. Большинство случаев рака напрямую связано с курением сигарет.Первоначальная охриплость сопровождается сухим кашлем, а иногда и кровохарканьем. В конце концов, человек испытывает затруднения с дыханием и глотанием.
Диагностика заболеваний гортани
Гортань можно осмотреть через открытый рот. Методы диагностики зависят от заболевания, но могут включать:
- Физикальное обследование
- Рентгенография шеи и рентгеноскопия (при которой рентгеновские снимки в реальном времени показывают движение части тела)
- Ларингоскопия (с использованием оборудования) позвонил в ларингоскоп для осмотра горла)
- Биопсия (взятие образца ткани для исследования).
Лечение заболеваний гортани
Лечение зависит от причины, но может включать:
- Острый ларингит – отдых для голоса, обезболивающие и паровые ингаляции
- Хронический ларингит – логопедия, отдых для голоса, паровые ингаляции и, при необходимости, антибиотики для устранения любой инфекции.
- Круп – жидкости, парацетамол, отдых и, возможно, паровые ингаляции – это обычно все, что требуется. При затрудненном дыхании можно использовать короткий курс кортикостероидов.В тяжелых случаях затрудненного дыхания может потребоваться госпитализация ребенка, введение распыленного адреналина и, иногда, интубации (в дыхательные пути вводят трубку, чтобы преодолеть закупорку).
- Вдыхаемые инородные тела – обычно удаляются с помощью бронхоскопии в больнице под общим наркозом
- Язвы – голос в покое не менее шести недель и обучение лечению голосовых связок, чтобы избежать рецидива
- Полипы, узелки и новообразования – шишки и шишки удаляются хирургическим путем.Узелки у детей иногда можно лечить только с помощью голосовой терапии, которая учит их использовать свой голос без излишнего напряжения.
- Рак – лучевая терапия и хирургия, включая частичное или полное удаление гортани (ларингэктомия). Чтобы говорить после ларингэктомии, человек может либо научиться глотать и выдыхать воздух через пищевод, либо использовать устройство для электрогортани, прижатое к горлу.
Куда обратиться за помощью
- Ваш врач
- ДЕТСКАЯ МЕДСЕСТРА Тел.1300 60 60 24 – для получения экспертной медицинской информации и консультаций (круглосуточно, 7 дней)
- Специалист по уху, носу и горлу
- Онкологический совет Виктория Служба информации и поддержки Тел. 131 120
Что следует помнить
- Гортань (голосовой ящик) содержит голосовые связки, которые позволяют говорить.
- Заболевания гортани включают ларингит, круп, новообразования и рак.
- Распространенным раздражением гортани является злоупотребление голосом, которое включает крики, пение или слишком много криков.
Почему нельзя игнорировать боль при глотании: Lawrence Otolaryngology Associates: Отоларингология
Большинство людей принимают глотание как должное. Это не только автоматическая реакция, когда вы едите, вы часто глотаете слюну в течение дня. Большинству людей также знакомо чувство затруднения глотания, которое сопровождает боль в горле во время болезни. Это может быть проблемой только каждые несколько лет, и через некоторое время и после множества леденцов от горла их можно использовать до следующего заражения вирусом.
Однако не все боли в горле вызывают проблемы с глотанием, и не все проблемы с глотанием возникают из-за общих заболеваний. Хотя есть вероятность, что ваши проблемы с глотанием не будут серьезными, в некоторых ситуациях этот симптом может указывать на серьезную проблему со здоровьем, которая приводит к потенциально опасным осложнениям.
Врачи Lawrence Otolaryngology Associates специализируются на заболеваниях горла, поэтому они станут вашим первым выбором для консультации, если вы испытываете боль при глотании.Практика открыта с измененными мерами по обеспечению безопасности пациентов во время пандемии COVID-19, включая услуги телемедицины. Нет причин игнорировать боль при глотании.
Анатомия глотания
Физическое расстояние ото рта до желудка невелико, но в нем задействовано несколько систем. Процесс включает в себя пережевывание пищи, перемещение пищи к задней части рта, а затем вниз по горлу к желудку. Боль в любой момент может затруднить глотание.
Проблемы с горлом
Большинство затруднений при глотании начинается в горле, и это может быть связано с респираторными инфекциями, такими как простуда, но бактерии и грибки также могут заразить это место. Стрептококковая ангина является бактериальной, а молочница возникает в результате дрожжевой инфекции, возникающей в результате чрезмерного размножения грибка, называемого кандида, который обычно в небольших количествах находится во рту.
Для лечения инфекций обычно требуются антибиотики или противогрибковые препараты. В редких случаях инфекции могут распространяться на другие части тела, вызывая серьезные осложнения.
Проблемы с пищеводом
Любое заболевание, раздражающее пищевод, может вызвать боль при глотании. Возможно, наиболее распространенным из них является кислотный рефлюкс. Единичный эпизод вряд ли надолго повлияет на глотание, но если у вас хроническое заболевание, называемое гастроэзофагеальной рефлюксной болезнью (ГЭРБ), риск длительных проблем с глотанием также выше.
Другие проблемы с пищеводом, вызывающие боль при глотании, включают:
- Заболевание мышц пищевода, называемое ахалазией
- Аномальные сокращения мышц пищевода
- Перфорация пищевода
- Язвы
- Воспаление пищевода, вызванное курением, употреблением алкоголя, реакциями на лекарства или медицинским лечением
- Рак горла
Когда обращаться к врачу
Если вы не знаете, почему испытываете боль при глотании, первым делом позвоните в компанию Lawrence Otolaryngology Associates.Ваш врач спросит вас о сопутствующих симптомах, например:
- Одышка или хрипы
- Кашель
- Лихорадка или озноб
- Стул нерегулярный, в том числе кровянистый или с темным смолистым видом
- Кислый привкус во рту
- Изжога
- Тошнота
- Рвота
Если вы заметили какие-либо из этих симптомов, возникающих при проблемах с глотанием, обязательно сообщите о них своему врачу, особенно если у вас есть телемедицинская консультация.

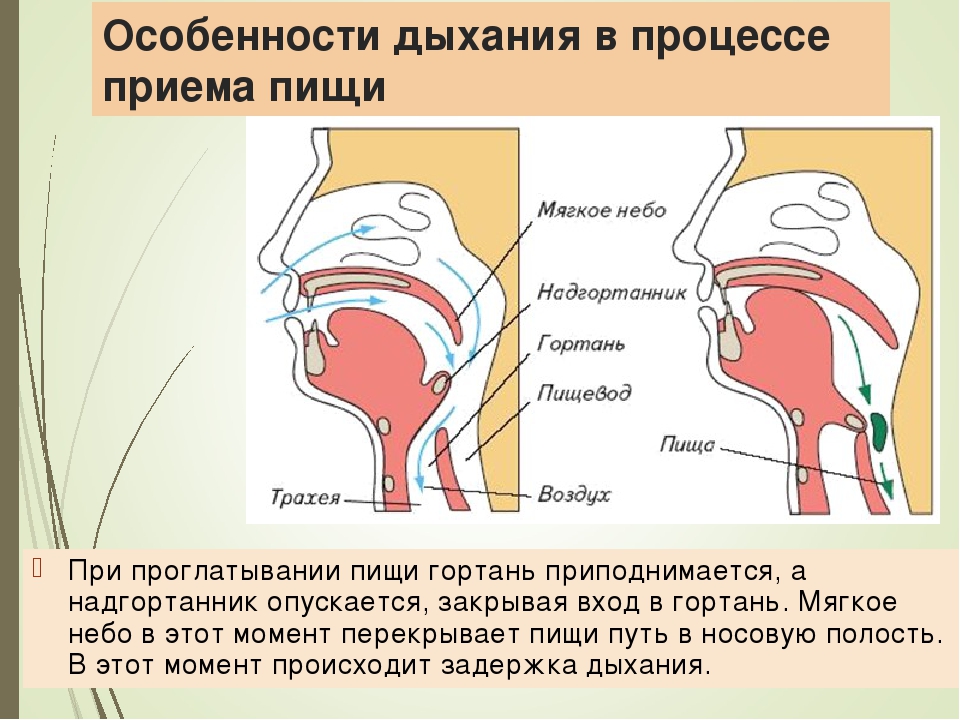 Но и люди без зависимости к курению рискуют столкнуться с раком полости рта.
Но и люди без зависимости к курению рискуют столкнуться с раком полости рта.
 При гриппе и ОРВИ человек страдает от сильного насморка и кашля, оспа и корь проявляются также сыпью на коже. Мононуклеоз опасен распространением воспалительного процесса на печень и селезенку, что вызывает увеличение лимфоузлов.
При гриппе и ОРВИ человек страдает от сильного насморка и кашля, оспа и корь проявляются также сыпью на коже. Мононуклеоз опасен распространением воспалительного процесса на печень и селезенку, что вызывает увеличение лимфоузлов.