Боли в животе в первом триместре беременности: причины, диагностика, возможные отклонения, лечение
УЗИ на первом триместре беременности
Зачем нужен УЗИ скрининг первого триместра
Многие скрытые патологии беременности и плода можно устранить, если выявить на ранних сроках. Чтобы их обнаружить, в I триместре проводят диагностический скрининг – первичное обследование состояния здоровья беременных, у которых нет жалоб. Он состоит из биохимического анализа крови и ультразвукового исследования УЗИ.
Скрининговое УЗИ 1 триместра беременности помогает родить здорового ребенка, даже если есть бессимптомные аномалии, поэтому рекомендовано Всемирной Организацией Здравоохранения (ВОЗ). Безопасность метода для матери и ребенка доказана ведущими мировыми экспертными организациями – Американским Институтом Ультразвука в Медицине AIUM, Европейским Комитетом по Безопасности Медицинского Ультразвука ECMUS и другими. УЗИ беременных применяют в мировом акушерстве и гинекологии с 70-х годов 20 века, при этом не зарегистрировано ни одного случая осложнения от процедуры.
Какие патологии помогает выявить?
В 1 триместре формируются внутренние органы и структуры организма ребенка.
- точный срок беременности – позволяет следить за ее нормальным течением и развитием плода, прогнозировать срок родов;
- количество и качество околоплодной жидкости – среды, обеспечивающей обмен веществ, терморегуляцию, биологическую и механическую защиту плода;
- есть ли угроза выкидыша;
- сколько плодов – один или несколько;
- место крепления плаценты – это позволяет предупреждать осложнения беременности и родов;
- жизнеспособность плода – по сердечным сокращениям и двигательной активности;
- нормально ли развивается плод – строение ручек, ножек, соответствует ли размер возрастной норме;
- нет ли грубых пороков развития головного мозга, сердца, скелета, внутренних органов.
Кроме этого, оценивают ультразвуковые маркеры хромосомных аномалий. Для этого измеряют носовую кость, толщину воротникового пространства и поперечный размер головы.
УЗИ на ранних сроках беременности делают в плановом порядке дважды:
- на 5-8 неделях;
- на 10-14 неделях.
Как проводят обследование?
Процедуру проводят трансабдоминальным либо трансвагинальным датчиком. При трансабдоминальном УЗИ датчик перемешают по коже живота, при трансвагинальном его вводят во влагалище. Трансвагинальное УЗИ более точное, поэтому чаще его назначают женщинам с лишним весом, так как широкая жировая прослойка в области брюшины не позволяет врачу рассмотреть матку и плод.
Как подготовиться?
За день до УЗИ необходимо исключить из рациона продукты, усиливающие газообразование в кишечнике – бобовые, капусту, дрожжевую выпечку, черный хлеб, газировку и т. п. По назначению врача дополнительно принимают препараты от метеоризма.
п. По назначению врача дополнительно принимают препараты от метеоризма.
Перед трансабдоминальным УЗИ выпейте не меньше литра негазированной жидкости, чтобы на момент проведения процедуры мочевой пузырь был наполнен. В этом случае матка смещается ближе к брюшной стенке, и врач видит более четкую картинку.
Перед трансвагинальным УЗИ дома проведите туалет наружных половых органов. Непосредственно перед манипуляцией опорожните мочевой пузырь – так вам будет комфортнее во время исследования – и освежите промежность влажной салфеткой.
Диагностика течения беременности и состояния плода с помощью УЗИ в первом триместре:
- точная – позволяет безошибочно определять норму и патологию;
- информативная – дает необходимые данные для корректного ведения беременности с учетом индивидуальных особенностей матери и ребенка;
- безболезненна – не требует медикаментозного обезболивания;
- доказано безопасна для матери и ребенка;
- не требует нарушения целостности кожи и слизистых, поэтому нет риска инфицирования;
- не нуждается в специальной подготовке;
- проводится за 20 минут;
- результаты готовы уже через 10 минут после процедуры и могут использоваться для врачебных назначений.

Кроме этого, платное УЗИ 1 триместра в нашей клинике в Санкт-Петербурге доступно по цене широкому кругу пациентов. Если по результатам скрининга выявляют отклонение от нормы, врач назначает более детальное обследование.
Наши клиники в Санкт-Петербурге
Малая Балканская, д. 23 (м. Купчино)
Часы работы:
Ежедневно
с 9.00 до 22.00
Дунайский проспект, д. 47 (м. Дунайская)
Часы работы:
Ежедневно
с 9.00 до 22.00
Проспект Ударников, д.
Часы работы:
Ежедневно
с 9.00 до 22.00
Выборгское ш., д. 17 корп. 1 (м. Пр-т Просвещения)
Часы работы:
Ежедневно
с 9.00 до 22.00
Маршала Захарова, д. 20 (м. Ленинский пр-т)
Часы работы:
Ежедневно
с 9.00 до 22.00
Цистит при беременности: описание болезни, причины, симптомы, диагностика и лечение
Что нельзя делать при цистите на раннем сроке беременности
1. Принимать антибиотики, если они не были назначены врачом. Самолечение может привести к развитию аномалий плода. Особенно запрещен прием тетрациклина, офлоксацина, норфлоксацина, аминогликозидов.
Принимать антибиотики, если они не были назначены врачом. Самолечение может привести к развитию аномалий плода. Особенно запрещен прием тетрациклина, офлоксацина, норфлоксацина, аминогликозидов.
2. Проведение инстилляций. Это процедура, во время которой вводится антибактериальный препарат в мочевой пузырь, может стать причиной выкидыша на раннем сроке.
3. Нельзя принимать нестероидные противовоспалительные препараты. Имеется в виду прием нимесила, диклофенака, анальгина и т.д. В противном случае, у будущего ребенка могут возникнуть тяжелые патологии.
4. Не проводить физиотерапевтические процедуры, чтобы не спровоцировать выкидыш.
5. Не принимать горячую ванну, не посещать сауну, баню. Исключить перегрев, чтобы не возник гипертонус матки.
Как проявляется цистит при беременности
Воспалительный процесс в мочевом пузыре у беременной женщины проявляется:
-
Учащенным мочеиспусканием.
 Это симптом не всегда сигнализирует о появлении цистита. Во время беременности это является нормальным явлением.
Это симптом не всегда сигнализирует о появлении цистита. Во время беременности это является нормальным явлением.
-
Появление зуда и жжения в мочеиспускательном канале. Усиление этих симптомов наблюдается после того, как началась выделяться моча.
-
Присутствует всегда чувство, что мочевой пузырь не полностью опорожнился.
-
Появляются ложные позывы. Беременная остро нуждается в посещении туалета, но не происходит при этом выделение мочи.
-
Болит живот, в нижней части живота ощущается тяжесть.
-
Изменяется цвет мочи. Она мутная, красноватого оттенка. Это обусловлено кровянистыми примесями.
-
После опорожнения мочевого пузыря все равно подтекает моча. Распространение воспалительного процесса произошло на сфинктер.
 При этом произошло нарушение его функционирования.
При этом произошло нарушение его функционирования.
-
Женщина наблюдает, что из уретры началось выделение гнойного и слизистого секрета.
-
Интоксикация организма. Появляется общая слабость, часто болит голова, повышается температура тела, отсутствует аппетит.
Особенности лечения цистита на поздних сроках
Лечение заболевания в третьем триместре беременности очень похоже на лечение на раннем сроке. Однако происходит снижение риска развития патологий у будущего ребенка, если срок беременности более 24 недель.
На таком сроке уже произошло формирование основных органов, тканей и систем. Они просто созревают и развиваются. Но на этой стадии беременности повышается вероятность развития цистита, который опасен как ребенку, так и беременной женщине своими осложнениями.
Те медикаменты и процедуры, которые были запрещены на раннем сроке, могут назначаться на более позднем сроке. Необходимо помнить, что назначать это может исключительно лечащий врач. Он учитывает все риски лечения для будущей матери и ее ребенка.
Необходимо помнить, что назначать это может исключительно лечащий врач. Он учитывает все риски лечения для будущей матери и ее ребенка.
Примерная схема лечения заболевания на позднем сроке беременности
1. Назначение антибактериальной терапии. Могут назначить прием амоксициллина, супракса, монурала. Если заболевание имеет более тяжелую форму, врач назначает пенициллины, макролипиды и другие цефалоспорины.
2. Проводится инстилляция. Во время процедуры вводится антибактериальный и противовоспалительный препарат в мочевой пузырь. Такой метод может проводиться только на позднем сроке беременности и только при хронической форме заболевания. Процедура проводится в стационаре.
3. Назначается прием растительных препаратов (канефрона, уролесана, цистона).
4. Лечение спазмолитиками.
5. Использование физиотерапии. Беременной могут назначить проведение электрофореза или гальванофореза с но-шпой или папаверином, хлористым кальцием, ацетилсалициловой кислотой, антисептиком и антибиотиком. Эти методы показаны до 34 недели беременности. Физиотерапию в большинстве случаев назначают при хроническом цистите. Противопоказанием является повышенный тонус матки, кровотечение, гестоз и т.д.
Эти методы показаны до 34 недели беременности. Физиотерапию в большинстве случаев назначают при хроническом цистите. Противопоказанием является повышенный тонус матки, кровотечение, гестоз и т.д.
6. Использование иммуностимулирующих препаратов (флавозида или виферона).
Следует помнить, что любые лечебные мероприятия должны назначаться исключительно квалифицированным и опытным специалистом. При любых попытках самолечения могут возникнуть самые плачевные последствия для будущего ребенка.
Разновидности цистита при беременности
У цистита на ранних сроках беременности может быть различная этиология. Это значит, что не существует единого метода лечения патологии. Составление схемы лечения и назначение препаратов зависит от результатов проведенной диагностики. Заболевание может быть:
-
Геморрагическим. Провоцирующим фактором является инфекционный возбудитель. Имеют в виду кишечную или синегнойную палочку, энтеробактерии, стрептококки.
 Это наиболее распространенная форма цистита. В такой ситуации необходимо лечение с помощью антибактериального препарата. Выбор лекарственного средства осуществляется строго лечащим врачом, так как прием некоторых препаратов запрещен в первом триместре беременности.
Это наиболее распространенная форма цистита. В такой ситуации необходимо лечение с помощью антибактериального препарата. Выбор лекарственного средства осуществляется строго лечащим врачом, так как прием некоторых препаратов запрещен в первом триместре беременности.
-
Интерстициальным. Такой вид цистита характеризуется неинфекционным воспалительным процессом, то есть причиной возникновения заболевания является аллерген или медикамент. Чтобы устранить такую форму болезни, антибиотик не назначается. Для лечения интерстициального цистита беременной показан прием противовоспалительных, успокаивающих и обезболивающих средств.
-
Лучевым. Относится к более редкому явлению при беременности. Объясняется это тем, что проведение лучевой терапии женщине запрещено во время вынашивания ребенка. Для лечения такой формы цистита назначаются спазмолитики, седативные препараты и лекарства, которые способствуют ускорению регенеративных процессов.

-
Половым. Обострение такой формы цистита при беременности происходит из-за предварительного инфицирования. Усиление симптомов заболевания наблюдается после полового акта, если отсутствуют барьерные средства защиты. Это можно легко объяснить. После интимной близости изменяется микрофлора. Если в уретру проникли патогенные или условно патогенные микроорганизмы, женщина заметит появление признаков цистита. Половое воспаление мочевого пузыря нуждается в приеме антисептиков, успокаивающих средств, мочегонных препаратов.
Почему появляется цистит
Развитие цистита при беременности происходит под воздействием нескольких факторов. Важным моментом является своевременное определение причин, приведших к появлению цистита. Это необходимо для того чтобы врач смог назначить эффективное лечение и составить список медицинских рекомендаций, благодаря которым беременная женщина избежит рецидива болезни. Также, это способствует предотвращению перехода болезни в хроническую форму.
Также, это способствует предотвращению перехода болезни в хроническую форму.
Существует ряд факторов, которые приводят к возникновению цистита:
-
Беспорядочная половая связь. Повышается вероятность инфицирования при половом контакте, так как мочеиспускательной канал и влагалище расположены в непосредственной близости. Следует учитывать, что проникновение инфекции в мочевыводящие пути может происходить, как со слизистой влагалища и наружного полового органа женщины.
-
Пренебрежение правилами гигиены. Необходимо ежедневно подмывать наружные половые органы, подмываться после интимной близости, своевременно менять нижнее белье, использовать ежедневные прокладки. Всё это способствует снижению вероятности проникновения инфекции в мочевыводящие пути женщины.
-
Длительное присутствие дисбактериоза или кандидоза влагалища. Если нарушена микрофлора влагалища, патогенные микроорганизмы размножаются намного быстрее.
 Это может стать причиной воспалительной реакции.
Это может стать причиной воспалительной реакции.
-
Нарушенный иммунитет. Если понижен иммунитет или присутствуют аллергические локальные патологии, происходит существенное снижение защитных свойств организма. В результате этого, патогенные или условно патогенные микроорганизмы без каких-либо препятствий проникают в мочевой пузырь.
-
При редком мочеиспускании. Нормально, когда женщина опорожняет мочевой пузырь не менее 4 раз в сутки. При беременности этот показатель увеличивается. Существуют различные причины, по которым своевременный поход в туалет невозможен. А если это принимает регулярный характер, структура мочеиспускательного канала и сфинктер анатомически изменяются. Вследствие таких изменений нарушается нормальное опорожнение мочевого пузыря. Кроме этого, если моча на протяжении длительного времени находится в мочевом пузыре, происходит создание оптимальных условий для инфекционного развития.

-
При регулярном переохлаждении. Если организм беременной часто переохлаждается, его локальные защитные свойства ослабевают, в результате этого, повышается вероятность беспрепятственного проникновения инфекции в мочевой пузырь. Повреждающие факторы способствуют развитию воспалительной реакции в стенках мочевого пузыря, как следствие – появление признаков цистита.
Все причины цистита разделены на инфекционные и неинфекционные. Существует четыре пути инфицирования мочевого пузыря:
1. Нисходящий – проникновение инфекции происходит из воспаленного органа, то есть почки.
2. Восходящий – изначальной локализацией инфекции, которая попала в мочевой пузырь, является внешняя среда.
3. Лимфогенный – в движении инфекции участвуют лимфатические сосуды. В основном, очаг инфекции в воспаленном половом органе.
4. Гематогенный – распространение инфекции происходит по кровотоку из отдаленного гнойного очага.
Неинфекционные причины цистита:
-
Аллергическая реакция, которая проявляется в виде воспалительного процесса слизистой оболочки мочевого пузыря.
-
Нарушенная работа иммунитета, нервной системы.
-
Если нижняя часть живота или лобок подвергаются лучевой терапии.
Существуют факторы, при наличии которых повышается вероятность развития цистита. Это бывает при:
-
регулярном переохлаждении организма.
-
Постоянном использовании узкого белья.
-
Несоблюдении гигиенических правил.
-
Хроническом заболевании того или иного внутреннего органа.
-
Переутомлении, гиповитаминозе.

-
Нарушенном опорожнении мочевого пузыря.
-
Сниженных защитных функциях организма.
-
Наличии инородного тела, которое расположено в мочевом пузыре.
Несмотря на то, что к наиболее частой причине развития цистита относят бактериальную инфекцию, воспалительный процесс в мочевом пузыре может начаться из-за некоторых неинфекционных факторов.
Под воздействием некоторых лекарственных средств, особенно химиотерапевтических препаратов, может начаться воспалительный процесс в мочевом пузыре. Причиной лекарственного цистита является выведение из организма продуктов распада медикаментов.
При длительном использовании катетера происходит повышение восприимчивости к бактериальной инфекции. В результате этого, увеличивается вероятность воспалительного процесса. Это называется циститом инородного тела.
У некоторых женщин может присутствовать повышенная чувствительность к определённому веществу, которое содержится в средстве для личной гигиены или бытовой химии. Имеют в виду пену для ванны, женский гигиенический спрей, спермицидный гель. В некоторых ситуациях воспалительный процесс является следствием реакции организма – аллергии.
Диагностические мероприятия
При появлении каких-либо признаков цистита женщине необходимо безотлагательно обратиться к врачу. На приеме пациентку опрашивают о том, как давно она заметил появление симптомов, случалось ли подобное раньше, а также, какие болезни перенесены ранее и присутствуют сейчас. Пациентка должна правдиво отвечать на поставленные вопросы. В противном случае, врач не получит полноценную картину того, что с ней происходит.
Для выявления цистита врач направляет на лабораторное обследование. Оно заключается в сдаче общего анализа крови и мочи. Благодаря таким исследованиям, можно выявить воспаление, уровень лейкоцитов и незрелой формы нейтрофилов, уровень скорости оседания эритроцитов. Кроме этого, выявляется белок в моче, бактерии. Если результат общего анализа мочи показал, что повышено содержание лейкоцитов, пациентке назначается проведение анализа мочи по Нечипоренко.
Кроме этого, выявляется белок в моче, бактерии. Если результат общего анализа мочи показал, что повышено содержание лейкоцитов, пациентке назначается проведение анализа мочи по Нечипоренко.
Проведение такого исследования мочи поможет определить, что послужило возбудителем болезни. В результате этого, назначается более эффективное лечение. При таком методе обследования может проводиться антибиотикограмма и определяться чувствительность возбудителя болезни к различным видам антибактериальных препаратов.
Также, применяются специальные тест-полоски, благодаря которым, определяются нитриты и лейкоциты. Такие специальные полоски дают реакцию, если в моче присутствуют продукты деятельности патогенных микроорганизмов.
Ультразвуковое исследование мочевого пузыря способствует исключению конкрементов в органе, а также, врач оценивает, в каком состоянии находятся верхние мочевыводящие пути и соседние с мочевым пузырем органы. Узи позволит исключить объемное новообразование.
Как предотвратить развитие цистита
Существует ряд рекомендаций, при соблюдении которых понижается вероятность развития болезни.
1. Необходимо подмываться каждый день один раз в сутки. Для этих целей использовать мыло, лучше детское. В нем отсутствуют ароматизаторы и красители.
2. Внимательно следить, чтобы сексуальным партнером соблюдались элементарные правила личной гигиены. Он должен каждый день подмывать наружные половые органы.
3. До и после полового контакта следует тщательно подмываться. Использовать мыло. Такое правило должно соблюдаться обоими половыми партнерами.
4. При стоматите, ангине, кандидозе полости рта и других инфекциях не рекомендовано заниматься оральным сексом. Такое правило легко объяснить – со слюной передается инфекция на наружные половые органы, а затем и в мочеиспускательный канал.
5. Всегда одеваться по погоде. Переохлаждение может стать причиной хронического рецидивирующего цистита. Следует учесть, что цистит является не самой страшной патологией, которую способно вызвать переохлаждение. Помимо цистита развивается воспалительный процесс в близлежащих органах, что может спровоцировать выкидыш.
Следует учесть, что цистит является не самой страшной патологией, которую способно вызвать переохлаждение. Помимо цистита развивается воспалительный процесс в близлежащих органах, что может спровоцировать выкидыш.
6. Следить, в каком состоянии собственный иммунитет. Если у женщины часто появляется простудное заболевание, можно судить о том, что снижена работа иммунной системы. Чтобы её восстановить, необходимо обратиться к квалифицированному специалисту.
7. Максимально стараться не сдерживать мочеиспускание. При длительной задержке мочи в мочевом пузыре развивается инфекция.
8. Употреблять достаточное количество жидкости.
9. Мужчина должен каждый день проводить смену нижнего белья. Благодаря такому правилу, минимизируется риск развития заболевания.
10. После опорожнения кишечника подтирание проводить спереди назад. Ни в коем случае не наоборот. Такую тактику легко объяснить – если подтираться сзади наперед, можно перенести кишечные бактерии на наружные половые органы. После этого патогенные микроорганизмы достигнут и мочеиспускательного канала.
После этого патогенные микроорганизмы достигнут и мочеиспускательного канала.
11. При обострении болезни пациентка должна принимать около 2,5 л жидкости в сутки. Это может быть как вода, так и свежие натуральные соки, клюквенный морс. Газированную воду и искусственные напитки следует исключить из рациона.
12. Не носить тесное синтетическое белье.
13. Не допускать частые запоры.
В любом случае, необходима консультация с квалифицированным специалистом, который расскажет, как следует женщине вести себя при беременности. Если не посещать врача при симптомах цистита, это грозит опасными осложнениями не только будущей матери, но и ребенку, вплоть до смерти плода.
Можно ли спать на животе во время беременности
Панфилова Ольга
Акушер-гинеколог, Врач ультразвуковой диагностики, Ведущий специалист по пренатальной диагностике плода, к. м.н.
м.н.
Подписывайтесь на наш Instagram! Полезная информация о беременности и родах от ведущих акушеров-гинекологов Москвы и зарубежных экспертов: https://www.instagram.com/roddompravda/
Советы и мнения ведущих детских специалистов: https://www.instagram.com/emc.child/
Многие девушки любят спать на животе, более того, многие из них только в таком положении могут заснуть. При планировании будущей беременности у многих возникают резонные вопросы о том, можно ли беременным спать в такой позе и до какого срока это можно делать? На эти и другие вопросы отвечает акушер гинеколог ЕМС, Ольга Панфилова.
Можно ли спать на животе в первом триместре?
Безусловно, для хорошего самочувствия и настроения очень важен спокойный и полноценный отдых ночью. Особенно это касается ожидающей ребенка женщины, ведь именно у нее со сном нередко возникают проблемы, не в последнюю очередь связанные с позами, которые она обычно принимает во сне. В том числе, поза на животе. Впрочем, на ранних сроках беременности вы можете спокойно продолжать это делать. Матка пока еще так мала и к тому же так надежно защищена костями лобка, что это положение тела не способно причинить какой-либо вред развивающемуся малышу. Если же привычная поза стала причинять вам дискомфорт, то, скорее всего, это связано с так называемым перегибом матки, который возникает из-за того, что ткани этого органа размягчаются, особенно в зоне перешейка. Другой причиной неудобства могут быть грудные железы, которые начинают постепенно увеличиваться в размерах, становятся болезненными. Если и вы сталкиваетесь с подобными затруднениями, самое время подыскать более комфортные позы для сна, например, попробовать засыпать лежа на спине. А еще лучше уже на ранних сроках приучить себя спать на боку. Вы обязательно оцените пользу от вновь приобретенной привычки позже, когда ваш живот достигнет такого размера, что даже сама мысль о том, чтобы попытаться спать на нем покажется нелепой.
В том числе, поза на животе. Впрочем, на ранних сроках беременности вы можете спокойно продолжать это делать. Матка пока еще так мала и к тому же так надежно защищена костями лобка, что это положение тела не способно причинить какой-либо вред развивающемуся малышу. Если же привычная поза стала причинять вам дискомфорт, то, скорее всего, это связано с так называемым перегибом матки, который возникает из-за того, что ткани этого органа размягчаются, особенно в зоне перешейка. Другой причиной неудобства могут быть грудные железы, которые начинают постепенно увеличиваться в размерах, становятся болезненными. Если и вы сталкиваетесь с подобными затруднениями, самое время подыскать более комфортные позы для сна, например, попробовать засыпать лежа на спине. А еще лучше уже на ранних сроках приучить себя спать на боку. Вы обязательно оцените пользу от вновь приобретенной привычки позже, когда ваш живот достигнет такого размера, что даже сама мысль о том, чтобы попытаться спать на нем покажется нелепой.
Можно ли спать на животе во втором триместре?
Во втором триместре беременности будущая мама уже может похвастаться объемным пузиком, а значит малыш внутри него подрос. И пусть он надежно защищен плодными оболочками, околоплодной жидкостью, мышцами матки и пресса, укладываясь на живот, вы все-таки оказываете на малыша давление. Да и только представив, что вы лежите на своем ребенке, вы уже вряд ли сможете безмятежно уснуть. На этом сроке беременности еще можно спать на спине, но лучше всего лечь на бок, так вы устроите живот максимально удобно.
Можно ли спать на животе в третьем триместре?
В третьем триместре беременности спать на спине будущей маме уже не рекомендуется. Растущая матка оказывает дополнительное давление на кровеносные сосуды, расположенные за брюшной полостью. Когда вы ложитесь на спину, это давление препятствует нормальной циркуляции крови, которая должна поступать к малышу из нижней части вашего тела. Вы сами можете почувствовать, насколько неудобна эта поза, заметив, что вам становится трудно дышать, когда вы лежите на спине.
Вы сами можете почувствовать, насколько неудобна эта поза, заметив, что вам становится трудно дышать, когда вы лежите на спине.
Единственно приемлемым положением тела во время сна на этом сроке беременности будет поза на боку. Для улучшения кровообращения ноги при этом лучше немного приподнять: когда вы лежите на боку, подложите подушку под верхнюю ногу. Чтобы облегчить работу почек и улучшить отток желчи, оптимально спать на левом боку. Но если вас беспокоит дискомфорт в области сердца, лучше перевернуться на правый. Многие женщины утверждают: большое облегчение приносят специальные подушки для беременных, обеспечивающие всему телу во время сна максимально комфортное положение.
Подробные ответы на самые животрепещущие вопросы во время беременности вы можете получить в рамках Школы мам ЕМСОценить
Средняя: 4,31 (35 оценок)
Ваша оценка:
ОтменитьКак растет живот – статьи от специалистов клиники «Мать и дитя»
Сразу скажем, что то, как выглядит и растет живот во время беременности, зависит от множества причин: телосложения женщины, строения таза, состояния мышц, роста матки и ребенка, количества околоплодных вод. Поэтому у кого-то живот растет быстрее, у кого-то медленнее, у одних мам он большой, у других может быть почти незаметен. Но все же некоторые общие закономерности роста и размера живота во время беременности есть.
Поэтому у кого-то живот растет быстрее, у кого-то медленнее, у одних мам он большой, у других может быть почти незаметен. Но все же некоторые общие закономерности роста и размера живота во время беременности есть.
Темпы роста
1 триместр
Как правило, на ранних сроках беременности живот в размерах не увеличивается или увеличивается совсем незначительно. Это связано с тем, что матка пока еще очень маленькая и места в малом тазу она занимает немного. Так, например, к концу 4-й недели матка достигает всего лишь размера куриного яйца, к 8-й неделе увеличивается до размеров гусиного, но самое главное – в это время она еще не доходит до лонного сочленения (расположена внизу живота). Вот почему на ранних сроках никакого увеличения живота не видно. И только после 12-й недели (окончание I триместра беременности) дно матки начинает возвышаться над лоном.
II триместр
В это время ребенок резко набирает рост и вес, также стремительно растет матка. Именно поэтому на сроке 12–16 недель внимательная мама увидит, что живот стал уже заметен. Правда, окружающие обратят внимание на новое положение женщины примерно на 20-q неделе, особенно если она будете надевать облегающие вещи.
Именно поэтому на сроке 12–16 недель внимательная мама увидит, что живот стал уже заметен. Правда, окружающие обратят внимание на новое положение женщины примерно на 20-q неделе, особенно если она будете надевать облегающие вещи.
III триместр
К началу III триместра беременность уже ни у кого не вызывает сомнения. Живот хорошо виден, даже если женщина носит свободную одежду.
Острый, круглый, разный
Примерно со II триместра беременности во время каждого осмотра акушер-гинеколог определяет высоту стояния дна матки и измеряет окружность живота на уровне пупка. Зачем врач так тщательно следит за увеличением маминого животика? Дело в том, что это самый простой способ контроля за ростом и развитием будущего малыша.
Одна из формул приблизительной оценки веса плода по высоте стояния дна матки (ВСДМ):
масса ребенка (г) = ВСДМ (см) х окружность живота (см) ± 150–200 г
Кстати, раньше по форме живота часто пытались определить пол ребенка. Считалось, что круглый живот предвещает девочку, а вытянутый, продолговатый, «острый» – мальчика. Однако эти предсказания сбывались далеко не всегда, так как форма и размер живота зависят совсем не от пола ребенка.
Считалось, что круглый живот предвещает девочку, а вытянутый, продолговатый, «острый» – мальчика. Однако эти предсказания сбывались далеко не всегда, так как форма и размер живота зависят совсем не от пола ребенка.
- У крупных, высоких женщин живот может быть небольшим и не очень заметным до больших сроков беременности, а у худеньких, миниатюрных женщин (особенно при узком тазе или крупных размерах малыша) живот кажется очень большим.
- Значительное влияние на форму живота оказывает состояние мышечного тонуса передней брюшной стенки и матки. При первой беременности и хорошем тонусе мышц живот может выглядеть более «подтянутым», чем при последующих беременностях. К тому же при повторных беременностях в результате сниженного мышечного тонуса передней брюшной стенки ребенок не занимает окончательного положения до последнего месяца беременности. Из-за этого форма живота также может быть «растянутой».
- Если женщина ждет близнецов, ее живот будет больше, чем при одноплодной беременности.

- А еще часто живот может быть большим просто потому, что женщина перестает ограничивать себя в питании, ест «за двоих».
- Если ребенок растет быстро или он крупный, то и живот мамы может расти быстрее и быть больше.
- Дети располагаются в матке по-разному. При одних видах предлежания живот будет менее заметен, при других он начнет расти раньше и будет казаться больше.
Ощущаем животик
Живот будущей мамы меняется не только внешне. С 20-й недели беременности мама начинает чувствовать шевеления малыша. Вначале они похожи на легкие трепетания, со временем шевеления становятся все интенсивнее, ведь к концу беременности масса и размеры ребенка увеличиваются, и теперь ему не так просторно в матке, как раньше. Количество движений постепенно уменьшается, но их сила растет.
Шевеления крохи, особенно интенсивные, могут вызвать у женщины малоприятные ощущения, особенно в правом или левом подреберьях.
Объясняется это тем, что при головном предлежании (ребенок располагается в матке головкой вниз) удары ножек малыша проецируются в область маминых внутренних органов: печени, желудка, кишечника и селезенки. Такие ощущения и даже боли естественны и не требуют лечения.
А еще иногда болезненные ощущения появляются в боковых отделах живота.
Возникают они из-за того, что во время беременности растягиваются связки, поддерживающие матку и яичники.
Кроме того, происходят изменения в маточных трубах (они утолщаются, в них усиливается кровообращение), в яичниках (они несколько увеличиваются в размерах, в них прекращаются циклические процессы, а положение яичников меняется из-за увеличения размеров матки). Несильные болезненные ощущения внизу живота могут возникать несколько раз в течение дня, но, как правило, они быстро исчезают, если женщина занимает удобное для нее положение. Иногда периодические неприятные ощущения в нижнебоковых отделах живота появляются при запорах, которые тоже часто встречаются у беременных: во время беременности вырабатываются гормоны, которые расслабляют матку, аналогичный эффект они оказывают и на кишечник: его перистальтика нарушается, в итоге возникает запор.
Живот может быть большим или маленьким, выпирающим вперед или словно расплывшимся, расположенным низко или высоко – все будет зависеть от индивидуальных особенностей беременности.
То, как растет и выглядит живот во время беременности, зависит от множества факторов: телосложения женщины, строения таза, состояния мышц, роста матки и ребенка, количества околоплодных вод.
Чаще всего живот начинает расти после 12-й недели беременности, а окружающие смогут заметить интересное положение женщины только с 20-й недели. Однако все строго индивидуально, нет абсолютно никакого точного определения сроков появления живота, предугадать это просто невозможно.
Не расстраивайтесь, если форма или размеры вашего живота не совпадают со среднестатистическими нормами, ведь все индивидуально. Ориентируйтесь на свою конституцию, работу своего организма и развитие малыша.
ПАМЯТКА
В 4 недели матка достигает размеров куриного яйца.
В 8 недель – гусиного яйца.
В 12 недель матка достигает верхнего края лобковой кости. Живот пока еще не заметен.
В 16 недель живот округлился, матка находится на середине расстояния между лобком и пупком.
В 20 недель живот заметен окружающим, дно матки находится на 4 см ниже пупка.
В 24 недели дно матки находится на уровне пупка.
В 28 недель матка располагается уже выше пупка.
В 32 недели пупок начинает сглаживаться. Окружность живота – 80–85 см.
В 40 недель пупок заметно выпячивается. Окружность живота 96–98 см
Как спать во время беременности
Сложно переоценить роль сна в жизни каждого человека. Полноценный здоровый отдых позволяет полностью восстановить работу нервной системы, снять напряжение, улучшить работоспособность и увеличить активность. Хроническое недосыпание является причиной многих заболеваний. Что уж говорить о женщине, которая находится на стадии вынашивания малыша. В этот период ей, как никогда, необходим здоровый, продолжительный и полноценный сон. Однако, к сожалению, именно в этот период о спокойном сне остается только мечтать.
Однако, к сожалению, именно в этот период о спокойном сне остается только мечтать.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Причиной бессонницы может стать:
- Тревожность;
- Частое мочеиспускание;
- Страхи и фобии перед новым этапом своей жизни;
- Нервозность и раздражительность;
- Нарушение пищеварения;
- Токсикоз;
- Физическое недомогание;
- Неудобная поза.
Хороший сон – залог здоровья будущего малыша
В период вынашивания ребенка, женский организм испытывает необыкновенную нагрузку, особенно в последнем триместре. Возрастает потребность в продолжительности сна, ведь энергии организмом затрачивается гораздо больше. Поэтому здоровый сон и беременность неразрывно связаны между собой.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Давайте попробуем разобраться, как спать во время беременности, чтобы не только не навредить здоровью своего будущего малыша, но хорошо выспаться.
Ищем удобную позу для сна
У каждого человека есть своя любимая поза, в которой легко засыпается и спится. Многие не представляют комфортного отдыха на спине, привыкнув спать на животе. Этой привычкой придется пожертвовать, так как это небезопасно для нормального развития плода. Если в первые три месяца беременности женщина еще может спать в той позе, в которой она привыкла и ей комфортно, то уже после первого триместра растущий живот не позволит безопасно лежать в такой позе. Несмотря на естественную защиту малышу в виде околоплодных вод, есть большая вероятность травмировать ребенка во сне, сдавливая его. Но как же тогда правильно спать во время беременности?
Поза на спине
Даже если вы привыкли спать в позе спартанца, на спине, широко раскинув руки – уже с 28-й неделе вам придется кардинально менять свой уклад. Дело в том, что по мере роста плода, будет существенно увеличиваться нагрузка на кишечник и полую вену, перекрывая доступ кислорода к малышу.
Дело в том, что по мере роста плода, будет существенно увеличиваться нагрузка на кишечник и полую вену, перекрывая доступ кислорода к малышу.
Как только женщина узнает о своем новом положении, ей приходится от многого отказаться во благо здоровья будущего малыша. И отказываться нужно не только от вредных привычек: алкоголь, сигареты, кофе, но и от комфортного сна.
Если спать на спине во время беременности, могут возникнуть следующие проблемы:
- Головокружение;
- Тошнота;
- Судороги;
- Немеют конечности;
- Понижение давления;
- Геморрой;
- Тяжесть дыхания.
Если вы почувствовали эти симптомы или малыш подает настойчивые сигналы, необходимо срочно сменить позу, так сдавливание полой вены чревата не только плохим самочувствием мамы, но и дефицитом поступления кислорода плоду.
Поза на животе
Одна из самых любимых для многих людей поза, которая позволяет быстро заснуть, обнимая подушку. Многих женщин, едва они узнают об изменении в своей жизни, интересует вопрос, можно ли спать на животе при беременности? Врачи рекомендуют отказаться от этой позы уже первых недель, еще до того, как увеличенный живот не даст возможности спокойно засыпать.
Многих женщин, едва они узнают об изменении в своей жизни, интересует вопрос, можно ли спать на животе при беременности? Врачи рекомендуют отказаться от этой позы уже первых недель, еще до того, как увеличенный живот не даст возможности спокойно засыпать.
Если вы боитесь во время сна, не контролируя движений, произвольно перевернуться на живот, можно подложить большую подушку, не позволяющую поменять положение.
Поза на боку
Для того чтобы нормализовать свой сон и не навредить при этом здоровью малыша, специалисты рекомендуют спать на боку во время беременности. И если поначалу многим этот вариант кажется неприемлемым, уже после второго триместра лежание на боку является единственным возможным. Но здесь возникает вопрос, на каком боку спать, чтобы обеспечить безопасность плода?
Сон на правой стороне может спровоцировать сдавливание почки, что может иметь тяжелые последствия. Идеальной поза является – лежание на левом боку. Таким образом, вы не только не травмируете будущего малыша, но и улучшаете приток крови вместе с кислородом к плаценте.
Но не следует игнорировать индивидуальные особенности каждого организма и положение плода в матке. При поперечном положении малыша, выбирайте ту сторону, где находится голова ребенка. А при тазовом предлежании, врачи рекомендуют менять позу несколько раз за ночь.
Если вы все-таки не можете наладить свой сон, чувствуете недомогание и вас замучила бессонница, то лучше обратиться к специалисту. Хороший гинеколог проанализирует ситуацию и поможет решить проблему. При необходимости, он назначит безопасное успокаивающее средство, которое стабилизирует эмоциональное состояние и поможет спокойно засыпать, отдыхая и восстанавливая нервную систему во сне.
Подушка в помощь
К счастью, сейчас современные производители помогают женщинам пережить период беременности с большим комфортом, предлагая специальные подушки. Они выполнены с учетом физиологических особенностей женщины в данный период и позволяют найти комфортную позу для отдыха.
Можно приобрести две подушки и подкладывая одну под живот, а другую под колени, ища свой оптимальный вариант. А можно купить длинную подушку в форме банана, которая позволяет закинуть ногу во время сна на нее, что улучшает самочувствие и снимает основную нагрузку с поясницы и живота. Уже на последних неделях беременности, когда растущий живот не дает нормально дышать, подушка позволит занять удобное положение полусидя.
А можно купить длинную подушку в форме банана, которая позволяет закинуть ногу во время сна на нее, что улучшает самочувствие и снимает основную нагрузку с поясницы и живота. Уже на последних неделях беременности, когда растущий живот не дает нормально дышать, подушка позволит занять удобное положение полусидя.
Помните, что беременность – эта ваша возможность набраться сил и полноценно отдохнуть перед самым ответственным периодом в своей жизни. Роды и первые недели ухода за младенцем потребуют от вас много энергии, поэтому здоровья вам и крепкого сна!
Тревожные признаки при беременности — КГП на ПХВ городская поликлиника № 11
Самые актуальные вопросы ведения беременности обсуждаем на занятиях в Школе молодой матери и приглашаем наших женщин к активному конструктивному диалогу.
Школы проходят в формате интерактивной беседы, мы приглашаем Вас задать вопросы врачу, получить исчерпывающую консультацию по вопросам планирования и ведения беременности, контрацепции и охраны женского здоровья. Наши акушер-гинекологи готовы сделать всё возможное для конмфортной беременности, однако, мы с трудом добиваемся обратной связи от наших женщин.
Наши акушер-гинекологи готовы сделать всё возможное для конмфортной беременности, однако, мы с трудом добиваемся обратной связи от наших женщин.
Уважамые женщины, Школы по охране женского здоровья проводятся каждый четверг с 13.00 и 14.00.
Тревожные признаки первого триместра, при которых нужно обратиться за медицинской помощью:
- рвота более 8-10 раз в сутки
- кровянистые выделения из половых путей
- сильная боль в животе или боку.
- Боль в начале может быть тупой, а затем начинает усиливаться.
Физиологические изменения во время беременности, которые не требуют специального лечения:
- тошнота
- изменение вкуса
- появление или потемнение пигментных пятен на коже
- болезненность молочных желез.
В течение беременности выделяют три триместра. Первый триместр соответствует первым трем месяцам беременности, второй – период с 4 по 6 месяц беременности,
Признаки, при которых необходимо незамедлительно обратиться за медицинской помощью во втором триместре беременности:
- постоянная или резкая головная боль
- ухудшение зрения или мелькание темных точек («мушек») перед глазами
- заметные или внезапно появившиеся и быстро нарастающие отеки
- кровянистые выделения из половых путей
- сильная неослабевающая боль в животе
- постоянная рвота
- отсутствие движение плода в течение 24 часов
- обильные водянистые выделения из влагалища (Излитие околоплодных вод)
Вы должны знать и немедленно обратиться за медицинской помощью, если у Вас появится хотя бы один из следующих признаков в третьем триместре беременности:
- кровянистые выделения из половых путей
- обильные водянистые выделения из влагалища (излитие околоплодных вод)
- постоянная или резкая головная боль
- ухудшение зрения или мелькание темных точек («мушек») перед глазами
- повышение температуры тела до 38С и более
- сильная боль в животе
- ослабление или отсутствие шевелений плода
- схватки с интервалами 5-10 минут.

Признаки, при которых необходимо срочно обратиться за медицинской помощью в послеродовом периоде:
- кровянистые выделения обильные (приходится менять несколько прокладок за час), ярко красного цвета или со сгустками
- гнойные, с неприятным запахом выделения из половых путей, сильные боли внизу живота
- повышение температуры телу до 38 С и более
- болезненность, появление отделяемого в области послеоперационного шва на передней брюшной стенке или в области промежности
- нагрубание, болезненность, покраснение молочных желез.
#гинеколог #ГП11 #акушер_гинеколог #школа_здоровья #беременность #тревожные_признаки_беременности #симптомы
Боль в мышцах при беременности
Мышечная боль в период беременности считается неизбежным явлением, связанным с естественными процессами, изменением работы многих органов и систем.
Буквально с первой недели зачатия гладкие мышцы, которые выстилают полые органы (матку), поперечнополосатые мышцы, сосудистая и гормональная система начинают «готовиться» к родам. Такая всеобщая трансформация организма будущей матери действительно провоцирует дискомфорт различной степени интенсивности, особенно, если женщина до беременности не утруждала себя занятиями спортом, укреплением мышечных волокон, поддержкой физической формы. В таком случае сократительное свойство мышц снижено изначально, и активизация функции мышечной ткани провоцирует болевой симптом в связи с хроническим гипертонусом, перенапряжением.
Такая всеобщая трансформация организма будущей матери действительно провоцирует дискомфорт различной степени интенсивности, особенно, если женщина до беременности не утруждала себя занятиями спортом, укреплением мышечных волокон, поддержкой физической формы. В таком случае сократительное свойство мышц снижено изначально, и активизация функции мышечной ткани провоцирует болевой симптом в связи с хроническим гипертонусом, перенапряжением.
Причины боли в мышцах при беременности
Беременность кроме того, что приносит радостное ожидание, порой вызывает вполне объяснимые дискомфортные и даже болевые ощущения. Чаще всего боль концентрируется в мышечной ткани и связках, поскольку именно они подвергаются усиленной нагрузке, растяжениям.
Причины боли в мышцах при беременности могут быть как физиологическими, так и патологическими.
- Физиологические причины, провоцирующие мышечную боль у беременных женщин.
- Организм женщины становится словно «двойным» – в нем бьется два сердца, собственное и сердце плода, соответственно появляется дополнительный круг кровотока.

- Сердечная мышца беременной женщины испытывает повышенную нагрузку и увеличивается в размерах.
- Объем кровотока увеличивается до 6-7 литров.
- Организм беременной женщины нуждается в двойном объеме кислорода для нормального питания тканей, в том числе мышечных.
- Особенной нагрузке подвергается позвоночник и окружающие его мышцы, вес беременной женщины может увеличиться на 10-20 килограммов.
- 70-75% женщин испытывают болевой симптом той или иной интенсивности в области спины из-за временной дисфункции позвоночника.
- Увеличение размеров матки неизбежно влечет за собой смещение центра равновесия, тяжести, соответственно мышцы поясницы и таза подвергаются повышенной нагрузке.
- Меняется осанка и походка женщины, мышцам плечевого пояса, шейного, грудного отдела приходится работать в режиме гипертонуса.
- Увеличение веса тела приводит к нарушению венозного кровотока, соответственно болят мышцы ног.

- Переедание или наоборот, недостаток питательных веществ из-за тошноты и рвоты, вызванных токсикозом, могут нарушить витаминно-минеральный баланс, соответственно мышечная ткань не получает должного питания, развивается миалгия.
- Патологические причины боли в мышцах при беременности:
- Заболевание сердечнососудистой системы, снижение кровоснабжения мышечной ткани.
- Атеросклеротические изменения в сосудистой системе.
- Воспалительные процессы в мышцах, фасциях, суставах, вызванные инфекциями.
- Неврологические состояния, связанные с остеохондрозом позвоночного столба.
- Фибромиалгия в анамнезе.
- Локальная травма мышцы (оссифицирующий процесс).
- Нефропатологии (пиелонефрит).
- Инфекционные патологии, чаще всего генитальный герпес.
- Паховая грыжа, пупочная грыжа.
- Варикозное расширение вен, в том числе вагинальный варикоз.

Прежде чем, перейти к перечислению причин, приведем некоторые статистические данные:
В каких зонах может проявиться боль в мышцах при беременности?
- Наиболее подвержены изменениям мышцы абдоминальной области – прямые мышцы живота. Эти скелетные мышцы до беременности выполняли функцию поддержания упругого пресса, формировали его. После зачатия прямые мышцы должны выполнять совершенно другую задачу – поддерживать увеличивающуюся в размерах матку. Атоничные, нетренированные мышцы живота подвержены риску болезненных растяжений, в результате чего появляется боль.
- Мышцы таза, которые не только поддерживают матку и другие органы на положенных местах, но и непосредственно участвуют в процессе родовой деятельности.
- Мышцы спины могут болеть из-за нетипичного смещения центра тяжести, чрезмерной нагрузки увеличивающегося тела. Атоничный мышечный корсет не способен справляться с дополнительной нагрузкой, мышцы растягиваются, воспаляются, женщина чувствует боль в спине.
- Мышцы ног, которые могут болеть, начиная с первого триместра.
 Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы.
Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы. - Мышцы груди, которые под влиянием изменений в гормональном балансе, увеличиваются из-за усиленного кровообращения, активизирующегося лимфотока.
- Паховые мышцы могут болеть по разным причинам, но чаще всего болевой симптом обусловлен физическим перенапряжением или влиянием специфического гормона релаксина на связочный аппарат. Болевой симптом в паху может не касаться мышечной ткани, но ощущения отражаются именно в мышцах, так бывает при нефропатологиях, заболеваниях пищеварительного тракта и даже при запоре. Также боль в мышцах паха при беременности может быть вызвана множеством нефизиологичных причин – варикозным расширением сосудов лонного сочленения, инфекционными заболеваниями органов малого таза и другими.
- Мышцы влагалища при беременности испытывают повышенную сосудистую нагрузку, меняется венозная гемодинамика, снижается эластичность мышечной ткани, появляется боль.
- Статистика утверждает, что 70-75% беременных женщин испытывают боли в области поясницы, мышцы которой подвержены повышенной нагрузке в силу увеличения веса тела и физиологического смещения внутренних органов
Следует отметить, что при беременности не все виды мышц спазмируются, есть и такие, которые, напротив, релаксируются. Расслабление гладкой мускулатуры с одной стороны позволяет доставлять кислород и питательные вещества в плаценту, с другой стороны может вызвать рефлекторные иррадиирующие боли от чрезмерно атоничных органов (желчного пузыря, желудка, кишечника).
Обобщая, можно сказать, что организм будущей матери испытывает порой запредельную нагрузку, сравнимую по оценке специалистов лишь с интенсивностью подготовки космонавтов. Соответственно, женщина периодически ощущает болевые симптомы, чаще всего локализованные в спине, тазовой области, животе и ногах.
Почему болят мышцы при беременности
Почему беременная женщина испытывает боль в мышцах? Самый простой ответ таков – по причине системных физиологических изменений в организме. Этапы и виды трансформации можно обозначить таким образом:
- Гормональная перестройка организма.
- Изменяется уровень прогестерона и эстрогена, начинается повышенная секреция релаксина. Прогестерон нужен для повышения тонуса как гладкой мускулатуры матки, так и другой мышечной ткани, особенно важна выработка прогестерона в первом триместре, чтобы зачатие действительно перешло в беременность, закрепилось. Кроме влияния на состояние матки, прогестерон способствует стимуляции развития груди, мышцы молочных желез размягчаются, железы увеличиваются. Помимо явно благотворного влияния на организм прогестерон угнетает активность иммунной системы, чтобы она в процессе «распознавания» не отвергла внедрившийся в матку эмбрион (плод). Таким образом, сниженная иммунная защита – это потенциальный риск инфекционных, бактериальных инфекций, заболеваний, нередко сопровождающихся мышечной болью. Также прогестерон может способствовать задержке соли и жидкости в организме, что в свою очередь нарушает скорость нормального кровообращения, венозного оттока и провоцирует боли различного характера, в том числе и миалгии.
- Повышенный уровень эстрогена выполняет задачу активизации роста матки, если эстрогена слишком много, он работает как диуретин, порой чересчур активно. В итоге развивается нарушение водно-солевого, электролитного баланса и появляется боль в мышцах
- Хорионические гонадотропин и соматомаммотропин не провоцируют миалгия сами по себе, однако ускоряют все обменные процессы, и несколько увеличивают мышечную массу груди, реже других зонг тела (ягодиц, стопы).
- Заболевания органов и системм кровоснабжения малого таза в анамнезе также могут быть ответом на вопрос – почему болят мышцы при беременности. Среди них распространены и чаще всего диагностируются следующие:
- Киста яичника.
- Фибромиома матки.
- Аднексит.
- ВРВМТ – варикозное расширение вен малого таза
- Причинами болевых ощущений в мышечной ткани при беременности могут быть также такие патологии и острые состояния:
- Пиелонефрит.
- Воспаление аппендикса.
- Желчекаменная болезнь.
- Ущемление паховой грыжи.
- Ущемление межпозвоночного диска.
- Угроза выкидыша.
- Запоры, метеоризм.
- Растяжение связок.
- Травмы мышц.
- Отслойка плаценты.
- СРК – синдром раздраженного кишечника.
- Кишечная непроходимость.
- Генитальный герпес.
- Симфизит (в третьем триместре).
- Общая венозная недостаточность, окклюзия вен.
- Мочекаменная болезнь.
- Схватки Брэкстона-Хикса, ложные, тренировочные схватки.
Симптомы боли в мышцах при беременности
Признаки и симптомы боли в мышцах у беременных чаще всего носят преходящий характер, более интенсивные ощущения, особенно, хронические нуждаются в немедленной диагностике, госпитализации и лечении.
Миалгия – боль в мышечной ткани может ощущаться как:
- Стреляющая боль.
- Острая, кинжальная боль (редко).
- Ноющая, тянущая (часто).
- Ломящая.
- Жжение, покалывание.
В зависимости от провоцирующего фактора, симптомы боли в мышцах при беременности могут быть временными, ситуативными, преходящими или же постоянными, хроническими. Как правило, дискомфорт в той или иной зоне тела у будущей матери носят преходящий характер, боль может стихать или вовсе нейтрализоваться с течением беременности, сменой триместров. Это обусловлено постоянными изменениями в организме женщины, которые напрямую влияют на состояние мышечной ткани.
Симптомы физиологически допустимых состояний:
- Ноющая боль в ногах, стихающая при перемене позы тела, в покое.
- Тянущие боли в спине, стихающие при леком массаже, расслабляющих процедурах.
- Боль в паху, стихающая в покое.
- Распирающая, тянущая боль в спине, в тазовой области, обусловленная растяжением связки.
- Схваткообразная боль, связанная с тренировочными спазмами, схватки Брэкстона-Хикса.
Тревожные признаки, требующие вызова врача, осмотра и медицинской помощи:
- Внезапная, спонтанная сильная боль с тенденцией к усилению.
- Боль, не стихающая в покое или при перемене позы, положения тела.
- Миалгия, сопровождающаяся повышением температуры тела.
- Мышечная боль, которая длится более 2-3-х дней, даже не острая и не интенсивна.
- Боль в мышцах схваткообразного характера с нетипичными выделениями из влагалища (кровь).
- Симптомы «острого живота» – боль, падение артериального давления, тахикардия, цианоз кожных покровов.
Боли мышц живота при беременности
Болевой абдоминальный симптом у беременной женщины напрасно считается обычным явлением, естественным сигналом растяжения мышц из-за увеличения матки. Действительно, с каждым днем матка становится все больше, особенно это заметно во втором триместре, когда смещенный центр равновесия провоцирует изменение походки женщины. Боли мышц живота при беременности может свидетельствовать о патологическом развитии процесса вынашивания плода или других серьезных заболеваниях – киста, воспаление аппендицита. К счастью, болевой симптом у беременных в области живота в 75-80% обусловлен напряжением и растяжением круглой связки, которая выполняет функцию поддержки матки. Дно таза выстлано трехслойной мышечной тканью и фасциями, это обеспечивает опору для практически всех органов половой системы, а также и для органов брюшной полости. Матку поддерживают толстые связки, одна из которых – круглая непосредственно держит матку на месте. Увеличение размеров матки провоцирует растяжение круглой связки, что вполне естественно сопровождается болью в области живота.
Точно так же нагрузке подвергается и мускулатура, особенно гладкая (стенки матки) и мышцы живота. Если будущая мать не укрепляла мышечную ткань заранее с помощью спорта, упражнений, прямые мышцы и мышцы пресса во время беременности растягиваются или чрезмерно напрягаются, поскольку им приходится участвовать в поддержке растущей матки. Именно слишком быстрое растяжение, гипертонус мышц провоцирует болевые симптомы, веди во время вынашивания малыша объем талии может увеличиться почти вдвое, например с 65 до 100сантиметров.
Боль мышц живота при беременности чаще всего не требует вмешательства врача и специального лечения, однако женщине нужно насторожиться, если болевой симптом не стихает при перемене позу, отдыхе, релаксации. Поэтому при любых тревожных болевых ощущениях лучше проконсультироваться с лечащим гинекологом.
Перечень основных неотложных состояний, при которых могут появиться болевой мышечный симптом в области живота:
- Акушерские состояния:
- Угроза выкидыша.
- Септический выкидыш (клиника острого живота).
- Эктопическая беременность, внематочная беременность.
- Фибромиома.
- Отслойка плаценты.
- Разрыв аневризмы (селезеночная артерия, почечная артерия и другие).
- Растяжение и разрыв матки.
- Общие патологии, проявляющиеся болями в животе, в том числе мышечными:
- Пиелонефрит в острой форме.
- Аппендицит.
- Спонтанная гематома в прямой мышце живота (кровоизлияние в ткань мышцы).
- Острый холецистит.
- Цистит (боль внизу живота, в промежности).
- Хроническое воспаления яичника.
- Пупочная грыжа.
- Грыжа паха.
Если при беременности болят мышцы ног
Чаще всего боль в ногах у беременных женщин – это либо сосудистые нарушения (варикоз), провоцирующие ноющие, тянущие боли, либо судороги, особенно в ночное время суток.
Почему при беременности болят мышцы ног?
- Плоскостопия, которое, конечно, было и до беременности, но период вынашивания плода усугубляет нагрузку на мышцы и провоцирует их перенапряжение (гипертонус). Для профилактики болевых симптомов, которые чаще всего локализуются в икрах ног и усиливаются при ходьбе, женщине следует приобрести ортопедические стельки и выбирать обувь на устойчивом, среднем каблуке с достаточно жесткой, фиксирующей стопу, подошвой.
- Сосудистые дисфункции. Увеличение веса беременной женщины неизбежно влечет за собой дополнительную нагрузку на сосудистую систему. Если до беременности в анамнезе уже был варикоз, следует носить компрессионное белье, чулки, чтобы снизить давление на стенки сосудов. Мышцы при варикозном расширении болят из-за того, что не получают должного питания.
- Несоблюдение правил полноценного, рационального питания, в результате чего мышечная ткань недополучает необходимые белки, углеводы, витамины и микроэлементы. Часто судорожный синдром наблюдается в женщин, придерживающихся строгой вегетарианской диеты.
Часто при беременности болят мышцы ног в области икры, то есть икроножные мышцы. Судороги – это сильная боль, которую женщины описывают так – «сводит ноги». Наиболее распространены ночные судороги икроножных мышц, что обусловлено естественным расслаблением тела и диссонансом между релаксом и хроническим мышечным гипертонусом. Также нередко случаются и гипногогические судороги, то есть спазмы мышц перед фазой глубокого сна. Судорожный синдром в 65% случаев диагностируется в середине беременности, когда потребности развивающегося плода стремительно растут, а ресурсы материнского организма уже значительно истощены.
Возможные причины судорог:
- Дефицит витаминов группы В, магния, калия, кальция.
- Сохранение вредных привычек – курение, злоупотребление кофеиносодержащими напитками.
- Снижение уровня сахара в крови.
- Анемия, пониженный уровень гемоглобина.
- Варикозное расширение вен.
- Синдром syndromum venae cavae inferioris – нижней половой вены, когда в горизонтальном положении (ночью) матка давит на крупный сосуд, нарушается венозный отток, развиваются судороги. Этот синдром встречается у 80% беременных в третьем триместре.
- Злоупотребление диуретиками для ликвидации отечности.
Если при беременности болят мышцы между ног
Несмотря на все радостные и волнительные моменты ожидания малыша, период его вынашивания сопровождается преходящими дискомфортными ощущениями. Кроме того, что у будущей мамы болит внизу живота, в пояснице, есть немало симптомов, которые могут дополнительно осложнить беременность, например, болят мышцы между ног. На самом деле такая боль, скорее всего, появляется не в мышцах, а в связках, нервных окончаниях.
Обусловлено это повышенной секрецией специфического гормона – релаксина. Его основная задача – снижение (ингибирование) сократительной функции матки в первом триместре для того, чтобы беременность сохранилась. Кроме того, позже релаксин нужен для расслабления, размягчения тазовых костей, симфиза, подготовки их к родовой деятельности. Релаксин начинает вырабатываться буквально с первой недели зачатия, но последствия его влияния ощущаются позднее, во 2-м, и особенно в 3-м семестре. Обычно беременная женщина предъявляет жалобу «болят мышцы между ног» именно на этих сроках, боль также ощущается в бедрах, в области лобка, внизу живота.
Еще одной причиной, провоцирующей болевой симптом в паховой области, между ног, может быть неврологический фактор – ущемление седалищного нерва. Защемление нервных корешков происходит из-за давления увеличивающейся матки, а боль проецируется на ягодицы, область паха, в нижние конечности. Такую боль нельзя отнести к истинной миалгии, хотя она и затрагивает мышечную ткань.
Беременность, болят мышцы между ног – это состояние может быть вызвано банальным перенапряжением, когда женщина переоценивает собственные физические возможности и продолжает заниматься спортивными упражнениями без учета своего особенного положения. Такие случаи нередки у профессиональных танцовщиц, спортсменок, которые продолжают деятельность в период беременности.
Что может снять боль в мышцах между ног?
- Отдых и разумная физическая активность (отказ от перегрузок).
- Бандаж, поддерживающий мышцы, связки.
- Щадящие физиотерапевтические процедуры (только по назначению врача).
- Теплые компрессы.
- Выполнение комплекса специальных упражнений для беременных на подготовительную растяжку мышц.
Если болят мышцы паха при беременности
Весь период беременности происходит увеличение венозного давления, особенно это касается сосудов нижних конечностей. Этот процесс обусловлен повышенным венозным давлением увеличивающейся матки и в то же время более медленное давление в венах паха и ног. Растущая матка сдавливает тазовые вены, отток крови от ног затруднен, это одна из причин, почему болят мышцы паха при беременности.
Кроме того, боль в паху объяснима еще одной физиологически допустимой причиной.
Во втором триместре значительно растягивается круглая связка, задача которой – поддерживать матку. Боль в паховой области при растяжении связки может быть очень острой, но кратковременной, она может ощущаться как спазм, судорога, иррадиирующая вниз живота.
Кроме физиологического растяжения объяснением, почему болят мышцы паха при беременности, могут стать такие факторы:
- Паховая грыжа. Боль локализуется справа или слева в результате снижения тонуса местной опорной мышечной ткани. В итоге кишечные петли могут выскользнуть под давлением увеличивающейся матки прямо в пах. Грыжа выглядит как выпирание в области паха, при ущемлении мышцами провоцирует боль. Ущемление требует неотложной медицинской помощи во избежание некроза (кровоснабжение перекрывается) и разрыва кишки.
- Увеличение лимфоузлов, расположенных в паху. Увеличенные лимфатические узлы могут быть признаком инфекционного воспалительного процесса в органах малого таза. Как правило, беременная женщина проходит тщательное обследование при постановке на учет, и воспаления фиксируются в карточке. Однако, сам процесс вынашивания плода может спровоцировать обострение таких заболеваний как аднексит, параметрит, проктит, эндометрит, в результате развивается болевой симптом, в том числе и в мышцах.
- Мочекаменная болезнь также провоцирует боль, которая виде почечной колики может отражаться в мышечных тканях спины, бедер или паха в зависимости от расположения конкремента. Если камень локализован низко, боль будет проявляться именно в паховой области.
- Боль в мышцах паха при беременности может быть отраженной, когда из-за повышенной нагрузки на позвоночник происходит ущемление нервных окончаний в пояснично-крестцовой области.
- Ушиб, удар паха.
- Генитальный герпес, который проявляется в виде эритематозных папул, зуда, влагалищных выделений, увеличения лимфоузлов, миалгии и гипертермии.
- ВРВМТ – варикозное расширение вен малого таза, заболевание, развивающееся бессимптомно, но при беременности приобретающее острую форму. Венозная гемодинамика нарушается, развиваются тянущие боли в паху, в ногах.
Когда болят мышцы промежности при беременности
Мышцы кишечника, желчного пузыря, пищевода и желудка при беременности физиологически более расслаблены, так как непосредственно участвуют в питании плода, однако мышцы спины, живота и мышцы промежности наоборот, подвергаются повышенной нагрузке и напрягаются. Это, пожалуй, первая и наиболее распространенная причина, объясняющая почему болят мышцы промежности при беременности.
Кроме того, мышечная ткань промежности может болеть из-за давления увеличивающейся матки на нервные окончания и связки, расположенные в этой зоне. Как правило, боль в промежности после родов стихает безвозвратно, что доказывает физиологичность и естественность болевого симптома. Исключением могут стать болезненные ощущения, обусловленные сильным растяжением промежности из-за симфизита, которые развивается во второй половине беременности.
Симфизит в свою очередь объясняется дефицитом кальция в костной ткани, первичным или вторичным. Боль при симфизите ноющая, тянущая, ощущение ломота распространяется в области таза, в паху, в промежности, особенно, если женщина, лежа в постели, старается выпрямить ноги.
Перегрузки и своеобразное «размягчение» тазовых костей, которые, кроме того, что подвергаются давлению матки, «готовятся» к родам (организм для этого секретирует релаксин), приводят к болевому симптому. Он может ощущаться как тянущая или стреляющая боль в области поясницы, внизу живота и в мышечной ткани промежности. Как компенсаторное следствие мышечного гипертонуса развивается гипотония, снижение эластичности мочевого пузыря, мочеиспускательного канала. Для будущих матерей типично непроизвольное мочевыделение даже при легком напряжении мышц живота или спины – при смехе, при кашле. Такой же симптом наблюдается у некоторых женщин при приседании или нагрузке на мышцы промежности.
Также в период вынашивания плода у женщины могут болеть мышцы в этой зоне по причине венозного застоя, недостаточности. Если при постановке на учет в анамнезе числится варикозное расширение вен, скорее всего болевой симптом в паху, в промежности, в ногах будет неизбежен, но обратим при правильно подобранном лечении.
Почему болят мышцы влагалища при беременности
Влагалище – это орган, вмещающий множество нервных окончаний, рецепторов, сосудов, поэтому оно очень зависит от качества работы системы кровообращения.
Болят мышцы влагалища при беременности? Причин может быть несколько:
- Весовая нагрузка на тазовую область, соответственно снижение активного кровотока и снижение питания тканей влагалища. Застойные явления, отечность – это типичное состояние, сопутствующее беременности, результат которого – преходящие боли в области паха и во влагалище. Кроме болевого симптома женщина может чувствовать зуд, покалывания, которые, как правило, стихают в покое, в горизонтальном положении (отток крови).
- Варикозное расширение вен, варикоз половых губ. Это патологическое явление может быть связано только с периодом беременности, но может наблюдаться и до нее. Варикоз половых губ может быть обусловлен слабой клапанной системой сосудов, избыточным весом, воспалительными процессами во внутренних органах малого таза, постоянным физическим перенапряжением (ношением тяжестей). Кроме того, варикоз беременных может быть объясним повышенной секрецией прогестерона и эстрогенов, удлинением и расширением всей кровеносной сети, начиная с 10-й недели после зачатия. Маточный кровоток активизируется в течение всего периода вынашивания и достигает пика (600-700 мл в минуту) к моменту родов. Соответственно маточные трубы неизбежно утолщаются и гиперимируются, шейка матки отекает, отекают и половые губы, появляются болевые ощущения.
Симптоматика варикоза может проявляться в таких признаках:
- Тянущая боль в паху, во влагалище.
- Ощущение распирания в половых губах.
- Отечность влагалища.
- Сухость, недостаточность смазки, зуд.
- Возможно появление видимых варикозных узелков на половых губах, в паху.
Если болят мышцы влагалища при беременности, причину можно искать в прошлом. Если женщина задолго до зачатия систематически принимала гормональные контрацептивы или гормональные препараты для лечения хронического заболевания, ее сосудистая система привыкла к помощи гормонов. В период беременности, без привычной дозы гормональных веществ сосуды могут работать не в полную силу, венозный отток нарушается, развиваются застойные явление в нижней части живота и боль, в том числе и во влагалище
Когда при беременности болят мышцы пресса
Мышцы живота, которые до зачатия отвечали за состояние и внешний вид пресса, при беременности должны выполнять совершенно иную задачу. Поддержка матки, других внутренних органов – вот новая функция прямых мышц, которые локализованы в передней части брюшины. Мышцы пресса – это две мышцы, правая прямая и левая прямая, которые соединяются в месте, названном очень поэтично – «белая линия» живота. Прямые мышцы берут начало от нижнего отдела грудины, от нижних ребер, простираясь вниз вертикально по абдоминальной области, достигают лобковой кости, где и закрепляются. Прямые мышцы пересекаются специфическими сухожильными элементами – перемычками, именно это сочетание прямых и поперечных мышц дает столь желаемые визуальный эффект «кубиков» пресса. Однако для нормальной беременной женщины кубики не столь важны, как здоровье малыша и ее собственное здоровье, которое порой омрачается дискомфортными болевыми ощущениями. Прямые мышцы (пресс) все 9 месяцев подвергаются изменениям, ведь они все время должны удерживать растущую матку. В этом состоянии они способны постоянно смыкаться в месте «белой линии» и постепенно равномерно расходятся по бокам. Именно это явление называется диастазом, именно оно объясняет, почему при беременности болят мышцы пресса.
Диастаз может быть не у каждой будущей матери, у тех, кто ранее занимался спортом, вел активный образ жизни, был в движении, укреплял пресс, диастаз наблюдается очень редко. Однако и у тех, кто совершенно не уделял время спорту и «приобрел» во время беременности диастаз, он проходит через 2-4 месяца после родов, таково уникальное адаптивное свойство мышечной ткани.
Если при беременности болят мышцы пресса, это считает вполне допустимым явлением, но при определенных условиях и ощущениях:
- Мышцы пресса болят только в области пупка, боли преходящие, появляются после 12-й недели с постепенно стихают по мере адаптивного растяжение мышц.
- Прямые мышцы живота болят только при физической нагрузке.
- Боль в области пресса не связана с повышением температуры тела, не перемещается вниз живота и не носит острый, интенсивный характер.
- Все остальные болевые симптомы в области прямых мышц нуждаются в наблюдении врача, в этом смысле лучше перестраховаться и минимизировать риск возможных осложнений.
Почему болят паховые мышцы при беременности
Болевой симптом в области паха у беременных может быть спровоцирован различными факторами, диагностика которых довольно затруднительна. Дело в том, что область паха не считается отдельной анатомической единицей, скорее это зона соединения бедер и сочленения брюшной полости. В паху крепится большое количество различных мышц, которые называют приводящими мышцами, именно они отвечают за движение бедер и их крепление к тазу. Также в паховой зоне расположен канал, включающий одни из самых крупных артерий организма – бедренные сосуды, там же располагается важный элемент – круглая связка матки, которая в период беременности подвержена сильному растяжению.
Обычно паховая боль хорошо знакома спортсменам и тем, кто подвергается интенсивной физической нагрузке, но также болят паховые мышцы и при беременности.
Причины, по которым появляется боль в мышцах паха у беременной женщины?
- Физиологическое растяжение круглой, поддерживающей матку, связки.
- Варикоз.
- Инфекционные воспалительные заболевания органов, расположенных в тазовой области. Воспаления вызывают увеличение лимфатических паховых узлов, боль.
- Аднексит, воспаление придатков, яичников.
- Дефицит кальция, связанный с его повышенным расходом в период беременности.
- Распирающая боль в спине, отдающая в пах, может не иметь отношения к мышечной ткани, но ощущаться как боль в мышцах. Так бывает при мочекаменной болезни, ее обострении, почечной колике.
- Боль в паховой области может быть спровоцирована запором – как физиологическим, гормональным фактором, так и вызванным психоэмоциональным состоянием беременной женщины (невротический спастический запор).
- Паховая грыжа.
- Варикоз большой вены ноги, находящейся под кожей в паховой области.
- Травма, ушиб паха.
- Симфизит во второй половине гестации (размягчение, растяжение костей лонного сочленения).
- Чрезмерная нагрузка на мышцы бедер при выполнении упражнений на растяжку для беременных.
Если болят мышцы спины при беременности
Около 70-75% беременных женщин испытывают боли различного характера в области спины, поясницы.
Почему болят мышцы спины при беременности?
- Физиологически допустимые гормональные изменения, секреция релаксина, следствием чего является расширение и расслабление тазовых костей, межпозвоночных связок. Мышцы при этом по-прежнему стараются выполнять «корсетную» функцию, но подвержены повышенной нагрузке, находятся в гипертонусе. Такие боли стихают после 20-22-й недели, когда организм уже подготовлен и выработка релаксина снижается.
- Смещение основного центра тяжести из-за увеличения веса тела будущей мамы. Центр значительно смещен вперед, соответственно, все мышцы спины напрягаются с двойной силой. Порой сама женщина усугубляет болевой симптом, так как не следит за осанкой, спина слишком прогибается вперед вслед за животом.
- Давление увеличивающейся, растущей матки на нервные окончания позвоночного столба, также сдавливаются и сосуды, нарушается кровоток и питание окружающих позвоночные диски тканей. Особенно характерны такие стреляющие, сильные, но кратковременные боли в пояснично-крестцовой зоне спины.
- Значительное увеличение массы тела беременной провоцирует варикоз, нарушает венозный отток крови в области таза, болят ноги, поясница.
- Неправильно подобранная обувь, особенно это касается высоких каблуков, которые в принципе не полезны, так как провоцируют нефизиологичную походку,
Все новости Предыдущая Следующая
Боль в животе во время беременности
Многие беременные женщины молоды и здоровы. Однако благодаря достижениям в области лечения все больше женщин старшего возраста беременеют. С возрастом у нас больше шансов заболеть различными заболеваниями. Около 40% беременных женщин страдают хроническими заболеваниями в той или иной форме, в том числе желудочно-кишечными, которые могут вызывать боли в животе.
Сильная боль в животе во время беременности
Если во время беременности вы испытываете сильную боль в животе, немедленно обратитесь к врачу.Иногда источником сильных судорог может быть что-то совершенно нормальное, например, боль в круглой связке, но в других случаях может быть состояние, требующее лечения или даже неотложной медицинской помощи, например, разрыв внематочной беременности или аппендицит.
В любом случае сильной боли в животе вам следует немедленно обратиться к врачу, чтобы выяснить причину. Если боль настолько сильна, что вы не можете заниматься повседневными делами, а судороги не проходят после отдыха, обратитесь в отделение неотложной помощи.
Небольшая боль в животе во время беременности является нормальным явлением.По мере того, как ваша матка растет и растягивается, вы можете ощущать различные типы спазмов в животе, от острых до тупых болей, напоминающих менструальные спазмы. Разница между неотложной медицинской проблемой и обычными спазмами при беременности заключается в том, что нормальные спазмы при беременности обычно не связаны с сильной болью и обычно проходят через несколько минут, особенно после отдыха. При любой боли, которую вы назвали бы сильной, будьте осторожны и немедленно обратитесь к врачу.
Что вызывает боль в животе во время беременности?
Многие женщины, которые испытывают боль в животе во время беременности, автоматически думают, что боль в животе указывает на выкидыш или другую серьезную проблему.Будьте уверены, что, хотя всегда лучше сохранять бдительность и обращаться к врачу с любыми проблемами, существует множество других менее серьезных причин боли в животе, которые обычно возникают у беременных женщин.
Менее серьезные причины
Хотя эти причины обычно не являются поводом для беспокойства, всегда консультируйтесь с врачом, если боль или другие симптомы серьезны или усиливаются, а также в любое время, когда у вас есть вопрос или беспокойство.
- Гастроэзофагеальная рефлюксная болезнь или ГЭРБ. ГЭРБ обычно проявляется изжогой. Прогестерон, вырабатываемый во время беременности, нарушает тонус сфинктера, разделяющего пищевод (пищевую трубку) и желудок, заставляя кислое содержимое желудка стекать обратно в пищевод. Это содержимое желудка вызывает боль в животе.
- Запор . Все мы знаем, что такое запор. Запор во время беременности может проявляться болью в животе. Как и при ГЭРБ, запор возникает из-за того, что прогестерон расслабляет гладкие мышцы кишечника.
- Задержка мочи . Если ваш мочевой пузырь полон, но вы не можете помочиться, это вызовет боль. Поговорите со своим врачом, если у вас возникли проблемы с мочеиспусканием.
- Киста яичника (киста желтого тела) . Эти кисты обычно легкие и рассасываются сами по себе, но иногда они болезненны и требуют лечения.
- Болезнь тазовых суставов (артропатия) . Прогестерон может вызывать боль в тазобедренном суставе, которая может проявляться как боль внизу живота или в лобковой области.
Более серьезные причины
В этих случаях боль в животе может быть признаком неотложной медицинской проблемы. Всегда звоните своему врачу, если ваша боль сильная, длится более нескольких часов или сопровождается лихорадкой, головокружением, вагинальным кровотечением или выделениями.
- Холелитиаз (камни в желчном пузыре) . Повышенный уровень эстрогена во время беременности может способствовать образованию камней в желчном пузыре у беременных.
- Холецистит .Если не лечить камни в желчном пузыре, желчный пузырь может воспаляться и становиться болезненным.
- Миома . Эти доброкачественные опухоли растут на стенках или слизистой оболочке матки. Обычно они не вызывают боли, но иногда миома может быть болезненной и вызывать осложнения при беременности.
- Пиелонефрит . Расслабляющее действие прогестерона может позволить инфекции подняться по мочевыводящим путям и захватить почки. Боль в животе является симптомом почечной инфекции, равно как и болезненное или жгучее мочеиспускание.
- Перекрут яичника . Это происходит, когда яичник обвивается вокруг связок, удерживающих его на месте. Это может произойти во время беременности и вызвать боль, тошноту, рвоту и жар.
- Аппендицит . Инфекция аппендикса характеризуется сильной болью в животе и требует неотложной медицинской помощи.
- Отслойка плаценты. Очень редко плацента отделяется от матки. Плацента – это спасательный круг для ребенка, и если плацентарный кровоток нарушен, и ребенок, и мать подвергаются серьезной опасности.
- Схватки . Схватки могут быть похожи на спазмы и боль, которые не проходят после отдыха.
Журнал Американской академии PA
Что вы по профессии? Academic MedicineAcute Уход NursingAddiction MedicineAdministrationAdvanced Практика NursingAllergy и ImmunologyAllied здоровьеАльтернативная и комплементарной MedicineAnesthesiologyAnesthesiology NursingAudiology & Ear и HearingBasic ScienceCardiologyCardiothoracic SurgeryCardiovascular NursingCardiovascular SurgeryChild NeurologyChild PsychiatryChiropracticsClinical SciencesColorectal SurgeryCommunity HealthCritical CareCritical Уход NursingDentistryDermatologyEmergency MedicineEmergency NursingEndocrinologyEndoncrinologyForensic MedicineGastroenterologyGeneral SurgeryGeneticsGeriatricsGynecologic OncologyHand SurgeryHead & Neck SurgeryHematology / OncologyHospice & Паллиативная CareHospital MedicineInfectious DiseaseInfusion Сестринское делоВнутренняя / Общая медицинаВнутренняя / лечебная ординатураБиблиотечное обслуживание Материнское обслуживание ребенкаМедицинская онкологияМедицинские исследованияНеонатальный / перинатальный неонатальный / перинатальный уходНефрологияНеврологияНейрохирургияМедицинско-административное сестринское дело ecialtiesNursing-educationNutrition & DieteticsObstetrics & GynecologyObstetrics & Gynecology NursingOccupational & Environmental MedicineOncology NursingOncology SurgeryOphthalmology / OptometryOral и челюстно SurgeryOrthopedic NursingOrthopedics / Позвоночник / Спорт Медицина SurgeryOtolaryngologyPain MedicinePathologyPediatric SurgeryPediatricsPharmacologyPharmacyPhysical Медицина и RehabilitationPhysical Терапия и женщин Здоровье Физическое TherapyPlastic SurgeryPodiatary-generalPodiatry-generalPrimary Уход / Семейная медицина / Общие PracticePsychiatric Сестринское делоПсихиатрияПсихологияОбщественное здравоохранениеПульмонологияРадиационная Онкология / ТерапияРадиологияРевматологияНавыки и процедурыСонотерапияСпорт и упражнения / Тренировки / ФитнесСпортивная медицинаХирургический уходПереходный уходТрансплантационная хирургияТерапия травмТравматическая хирургияУрологияЖенское здоровьеУход за ранамиДругое
Что ваша специальность? Addiction MedicineAllergy & Clinical ImmunologyAnesthesiologyAudiology & Speech-Language PathologyCardiologyCardiothoracic SurgeryCritical Уход MedicineDentistry, Oral Surgery & MedicineDermatologyDermatologic SurgeryEmergency MedicineEndocrinology & MetabolismFamily или General PracticeGastroenterology & HepatologyGenetic MedicineGeriatrics & GerontologyHematologyHospitalistImmunologyInfectious DiseasesInternal MedicineLegal / Forensic MedicineNephrologyNeurologyNeurosurgeryNursingNutrition & DieteticsObstetrics & GynecologyOncologyOphthalmologyOrthopedicsOtorhinolaryngologyPain ManagementPathologyPediatricsPlastic / Восстановительная SugeryPharmacology & PharmacyPhysiologyPsychiatryPsychologyPublic, Окружающая среда и гигиена трудаРадиология, ядерная медицина и медицинская визуализацияФизическая медицина и реабилитация Респираторная / легочная медицинаРевматологияСпортивная медицина / наукаХирургия (общая) Травматологическая хирургияТоксикологияТрансплантационная хирургияУрологияСосудистая хирургияВироло у меня нет медицинской специальности
Каковы ваши условия работы? Больница на 250 коекБольница на более 250 коекУправление престарелыми или хосписы Психиатрическое или реабилитационное учреждениеЧастная практикаГрупповая практикаКорпорация (фармацевтика, биотехнология, инженерия и т. Д.) Докторантура Университета или Медицинского факультета Магистратура или 4-летнего Академического Университета Общественный колледж Правительство Другое
Боль в правом нижнем квадранте при беременности
Правый нижний квадрант – это нижняя правая сторона вашего живота (живота) от пуговицы вниз. Есть много причин боли в правом нижнем квадранте во время беременности.Большинство из них не вызывают беспокойства, но важно обратиться за медицинской помощью, если ваша боль сильная, не проходит или связана с другими симптомами.
Даже если вы беременны, у вас все равно могут быть боли в животе, вызванные теми же заболеваниями, которые наблюдаются у небеременных женщин. См. Нашу отдельную брошюру «Боль в правом нижнем квадранте». В оставшейся части этой брошюры рассматриваются только общие причины, характерные для беременности. Некоторые примеры более редких причин приведены в разделе «Дополнительная литература».
Каковы наиболее частые причины боли в правом нижнем квадранте во время беременности?
Выкидыш
- Это очень часто встречается в первые двенадцать недель беременности (первый триметстер) – примерно каждая четвертая распознанная беременность заканчивается выкидышем.
- Это может произойти на более поздних сроках беременности (второй триместр), но встречается реже.
- Выкидыш обычно вызывает схваткообразную боль, похожую на менструальную боль, по обеим сторонам нижней части живота.
- Часто сопровождается кровотечением, которое может варьироваться от небольшого количества темной крови до большого количества ярко-красной крови со сгустками.
Дополнительную информацию можно найти в отдельной брошюре «Выкидыш и кровотечение на ранних сроках беременности».
Запор
- Запор очень часто встречается во время беременности.
- Доставляет спастические боли в нижней части живота (внизу живота).
- Вы будете открывать кишечник реже, чем обычно, и обычно у вас твердый, гранулированный стул (фекалии).
Подробнее об этом можно прочитать в отдельной брошюре «Запор».
Боль в тазовых связках
- Обычно она начинается примерно на 14 неделе беременности и продолжается на поздних сроках беременности.
- Это происходит из-за того, что растущая матка (матка) натягивает структуры (круглые связки и широкие связки), которые удерживают ее на месте.
- Обычно он вызывает колющую боль в одной или обеих сторонах живота (живота), а иногда и в бедрах и в области гениталий.
- Боль может быть весьма заметной.
Подробнее об этом можно прочитать в отдельной брошюре «Общие проблемы при беременности».
Инфекция мочи
- Инфекция мочи чаще встречается во время беременности.
- Обычные симптомы – боль при более частом мочеиспускании и мочеиспускании.
- У вас также могут появиться боли в животе и высокая температура (жар), а также кровь в моче.
- Если вы чувствуете боль, обычно она проходит в нижней части живота, но может быть с одной стороны, если у вас развивается инфекция почек (пиелонефрит).
См. Отдельную брошюру «Инфекция мочи при беременности».
Внематочная беременность
Всегда обращайтесь к врачу срочно , если вы подозреваете, что беременны и испытываете боль в правом нижнем квадранте (RLQ). У вас могла быть внематочная беременность.
- Внематочная беременность – это беременность, протекающая не в утробе матери.
- Боль часто бывает внезапной и сильной, но может продолжаться в течение нескольких дней.
- Возможно, у вас не было менструации, но у вас все еще может быть внематочная беременность, даже если вы думаете, что у вас были месячные.
- Вагинальное кровотечение случается часто, но не всегда.
- Иногда вы можете почувствовать боль в области кончика плеча.
См. Отдельную брошюру «Внематочная беременность».
Боль в правом нижнем квадранте беременности на поздних сроках
Боль в тазовом поясе поражает сустав, соединяющий две кости в передней части таза, называемый лобковым сочленением.Этот сустав расшатывается во время беременности, часто уже на 14 неделе беременности. Боль может быть сильной и обычно ощущается в области лобкового сочленения, но может распространяться и на правую локтевую ямку.
Узнайте больше в отдельной брошюре «Общие проблемы при беременности».
На поздних сроках беременности боль при RLQ может быть вызвана отслойкой плаценты или началом родов. Отслойка плаценты происходит при кровотечении между последом (плацентой) и слизистой оболочкой матки. Слишком ранние роды (преждевременные роды), если они произошли до 37 недель.
Дополнительные сведения см. В отдельных брошюрах «Преждевременные роды и тазовая боль у женщин».
Боль в животе во время беременности – причины, признаки и методы лечения
Наша цель FirstCry Parenting – предоставить вам наиболее полную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования, как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей.Напишите нам по адресу [email protected]
Последнее обновление
Боль в животе во время беременности – это нормальное явление, но она может пугать. Поскольку тело беременной женщины изменяется, чтобы приспособиться к растущему ребенку, в это время нормально испытывать боль в животе. Существует множество безобидных причин боли в животе во время беременности, но иногда эти причины могут быть серьезными. Иногда боль в животе может быть признаком осложнений, связанных с беременностью, которые требуют немедленного медицинского вмешательства.Читайте дальше, чтобы понять симптомы и причины сильной боли в животе во время беременности.
Нормально ли испытывать боль в животе во время беременности?
Большинство беременных женщин испытывают боль или спазмы в животе в какой-то момент в течение девяти месяцев беременности. Если вы испытываете боль в животе во время беременности, не нужно паниковать, поскольку в большинстве случаев это нормально. Когда вы вынашиваете ребенка в утробе матери, чрезмерное давление на мышцы и суставы может в определенные моменты вызывать дискомфорт в животе, и вы можете испытывать боль в животе.У беременных женщин легкие боли в животе на ранних сроках беременности являются нормальным явлением. Однако любая сильная или острая боль в области живота вызывает серьезное беспокойство. Если боль в животе или животе сохраняется дольше или является сильной, это может быть признаком серьезного осложнения, связанного с беременностью, и вы должны немедленно обратиться к врачу.
Боль в животе при беременности
Будучи беременной женщиной, вы можете испытывать различные боли в животе в течение трех триместров беременности.В этом разделе обсуждаются распространенные причины боли в животе во время каждого из этих триместров.
1. Боль в животе в первом триместре беременности
В течение первого триместра вы можете испытывать схваткообразную боль в животе, которая возникает по мере развития вашего ребенка. Спазмы возникают при расширении матки, в результате чего растягиваются поддерживающие связки и мышцы. Спазмы во время беременности считаются нормальным явлением и могут возникать по другим причинам, включая газы и вздутие живота, запор или половой акт.
У женщин, перенесших ЭКО с целью забеременеть, может быть диагностировано состояние, называемое синдромом гиперстимуляции яичников (СГЯ), которое приводит к боли в животе. Эта боль в основном вызвана чрезмерной стимуляцией яичников препаратами для лечения бесплодия. Эта боль обычно длится несколько недель беременности.
2. Боль в животе во втором триместре беременности
Во втором триместре беременности большинство женщин испытывают боль в круглых связках. От матки к паху проходят две круглые связки.Эти связки поддерживают матку. Когда матка расширяется, чтобы вместить растущего ребенка, круглые связки тоже растягиваются. Это приводит к резкой боли внизу живота. Некоторые женщины также сообщали о таком типе боли в области бедра или паха. Боль в круглой связке считается нормальным явлением во время беременности и не приводит к серьезным осложнениям.
3. Боль в животе в третьем триместре беременности
Во время третьего триместра вы можете испытывать боль в разных частях тела, включая живот, спину и бедра.При подготовке к родам соединительные ткани в вашем теле ослабнут; таким образом, увеличивая гибкость вашего родового канала. Большинство беременных женщин испытывают боль в бедрах или пояснице из-за расшатывания и растяжения соединительных тканей. Боль в животе в третьем триместре также может возникать по следующим причинам.
Беременные женщины часто жалуются на газы и запоры во время беременности. Эти проблемы возникают в первую очередь из-за повышения уровня гормона прогестерона.С повышением уровня этого гормона мышцы кишечника расслабляются, и пища медленно проходит через кишечник. Поскольку пища остается в толстой кишке надолго, выделяется больше газов. Газы и запоры можно предотвратить, потребляя больше воды, занимаясь физическими упражнениями и регулярно употребляя продукты, богатые клетчаткой.
- Сокращения Брэкстона-Хикса
Схватки Брэкстона-Хикса похожи на схватки, но не то же самое. Это ложная форма сокращений, обычно приводящая к напряжению мышц живота.Эти сокращения могут сделать ваш живот очень напряженным и жестким. У некоторых женщин схватки Брэкстона-Хикса могут начаться уже во втором триместре, а у других они могут возникнуть прямо перед родами. Сокращения Брэкстона-Хикса сильно отличаются от настоящих сокращений, которые происходят чаще, имеют большую продолжительность и могут быть очень болезненными. В основном они вызваны обезвоживанием, поэтому обильное питье и регулярный отдых могут помочь в устранении этого состояния.
Причины боли в желудке у беременных
Все женщины испытывают дискомфорт в животе во время беременности, и это нормально.Основная причина боли в животе или животе у беременных – увеличивающийся размер матки, которая увеличивается по мере роста ребенка. Боль внизу живота возникает регулярно из-за растяжения матки. Увеличение веса и размера матки также может оказывать огромное давление на поддерживающие ее связки и мышцы, что является причиной регулярных спазмов.
Серьезные опасения, связанные с болью в животе во время беременности
Хотя боль в животе во время беременности является нормальным явлением, иногда это может указывать на серьезные проблемы.В этом разделе обсуждаются некоторые серьезные осложнения, которые могут возникнуть из-за сильной боли в животе во время беременности.
1. Внематочная беременность
Внематочная беременность наступает, когда яйцеклетка имплантируется в любое место, кроме матки. В большинстве случаев яйцеклетка имплантируется в маточную трубу. Согласно медицинским записям, внематочная беременность наступает один раз на 50 беременностей. Женщины в этом состоянии обычно испытывают боль в животе и кровотечение между 6 -й и 10 -й неделями беременности.Большинство внематочных беременностей диагностируются только между 4 и 8 неделями срока беременности.
Внематочную беременность чрезвычайно трудно отличить от обычной беременности, особенно на ранних сроках беременности. Некоторые из симптомов, которые могут указывать на внематочную беременность, включают:
- Боль в нижней части живота, за которой следует резкая боль с одной стороны живота, которая затем распространяется на весь живот.
- Боль, усиливающаяся при каждом движении беременной.
- Легкое кровотечение
- Вагинальное кровотечение или кровянистые выделения
- Головокружение или обморок
- Учащение мочеиспускания с болью при мочеиспускании.
К женщинам с повышенным риском внематочной беременности относятся:
- Была внематочная беременность в прошлом
- Болела эндометриозом
- Прошел судебный процесс
Внематочная беременность требует немедленного лечения и не может продолжаться в течение всего срока.Ваш гинеколог или врач могут легко подтвердить, имплантировано ли яйцо в матку, выполнив ультразвуковое исследование.
2. Выкидыш
Иногда боль в животе в первом триместре беременности может быть признаком надвигающегося выкидыша. Выкидыш обычно происходит в первые 13 недель срока беременности и составляет около 15-20% всех беременностей.
Основные симптомы возможного выкидыша включают:
- Сильная боль в спине
- Схватки каждые 5-20 минут
- Сильное кровотечение с судорогами или без них
- Кровотечение или кровянистые выделения из влагалища с последующими легкими или острыми спазмами
- Выход тканей или сгустковидного вещества из влагалища
3.Преждевременные роды
Если беременная женщина регулярно испытывает схватки до завершения 37 недель беременности вместе с постоянными болями в спине, вероятность преждевременных родов выше. Преждевременные роды могут произойти в любое время между 20 и 37 неделями беременности. В течение этих недель можно почувствовать боль в области таза или внизу живота, вызванную сокращениями. За схватками также следует вагинальное кровотечение. Женщина должна немедленно проконсультироваться со своим врачом, если в это время она испытывает боли в животе.
4. Отслойка плаценты
Когда плацента отделяется от матки до завершения беременности, это называется отслойкой плаценты. Это может быть опасно для жизни ребенка, поскольку плацента является единственным источником кислорода и питания для ребенка. Отслойка плаценты происходит один раз на каждые 200 родов и обычно происходит в третьем триместре. Беременные женщины, у которых в анамнезе была отслойка плаценты во время предыдущих беременностей, подвержены высокому риску этого осложнения, наряду с другими медицинскими осложнениями, такими как высокое кровяное давление, преэклампсия и травмы живота.
Основные симптомы отслойки плаценты включают:
- Постоянная и усиливающаяся боль в животе
- Сильное затвердевание матки на продолжительное время
- Течение кровянистой жидкости или преждевременный обрыв воды
- Выделение жидкости со следами крови
- Болезненность в животе
Большинство женщин рожают немедленные роды после отслоения плаценты и рожают ребенка путем экстренной операции кесарева сечения. В случае легкой отслойки врачи могут либо разрешить беременность, либо провести искусственные роды или роды через естественные родовые пути.
5. Преэклампсия
Преэклампсия – это заболевание, которым страдают 5-8% беременных женщин. Он возникает после 20 недель беременности и характеризуется повышенным артериальным давлением вместе с содержанием белка в моче. Преэклампсия может замедлить рост ребенка, так как высокое кровяное давление может вызвать сужение кровеносных сосудов в матке; таким образом снижается приток кислорода и питательных веществ к матке. Преэклампсия также увеличивает риск отслойки плаценты.
Тяжелая преэклампсия имеет следующие общие симптомы:
- Сильная боль в правой половине живота
- Боль в верхней части живота
- Тошнота
- Головные боли
- Набухание
- Нарушения зрения
После 20 недель беременности большинство врачей и гинекологов регулярно проверяют артериальное давление беременных женщин, чтобы обнаружить какие-либо отклонения от нормы.
6. Инфекции мочевыводящих путей
Около 10% беременных женщин заболевают инфекциями мочевыводящих путей (ИМП) на каком-то этапе беременности. Хотя раннее выявление ИМП можно лечить с помощью антибиотиков, игнорирование этой проблемы может привести к серьезным инфекциям в почках женщины, что увеличивает вероятность преждевременных родов.
Общие симптомы, связанные с ИМП, включают:
- Боль внизу живота
- Дискомфорт или жжение при мочеиспускании
- Постоянные позывы к мочеиспусканию
- Мутная моча с запахом
- Раздражение в области половых органов
- Постоянное ощущение лихорадки, потливости и озноба
- Боль в пояснице, под грудной клеткой или над тазовой костью.
Большинство врачей и гинекологов проводят регулярные анализы мочи, чтобы проверить наличие бактерий, которые могут привести к ИМП. При раннем обнаружении ИМП можно легко лечить с помощью антибиотиков.
7. Аппендицит
Аппендицит во время беременности бывает сложно диагностировать. Это в первую очередь связано с тем, что по мере развития матки аппендикс подтягивается и толкается увеличивающейся маткой, что затрудняет диагностику в острых случаях.
Общие симптомы аппендицита у беременных включают:
- Боль в правой половине живота
- Отсутствие аппетита
- Тошнота
- Рвота
8.Камни в желчном пузыре
Камни в желчном пузыре – это камни в желчном пузыре беременной женщины. Желчные камни сосредоточены в правой верхней части живота. В некоторых случаях боль может ощущаться в области спины и ниже правого плеча.
Камни в желчном пузыре часто встречаются у беременных, у которых:
- Полные
- Возраст старше 35 лет
- Камни в анамнезе
Некоторые другие причины боли в животе при беременности
Помимо перечисленных выше состояний, существует множество других причин, которые могут привести к боли в животе во время беременности:
- Пищевое отравление
- Чувствительность к пище
- Рост матки
- Камни в почках
- Гепатит
- Заболевание желчного пузыря и панкреатит, оба из которых обычно являются результатом наличия камней в желчном пузыре.
- Миома, растущая во время беременности
- Непроходимость кишечника, которая обычно возникает в третьем триместре.
Спазмы желудка на ранних сроках беременности
Большинство беременных женщин также испытывают спазмы желудка на ранних сроках беременности. Легкие спазмы желудка – это нормально и не повод для беспокойства. Ниже перечислены некоторые из распространенных причин спазмов желудка в первые дни беременности:
- У женщины могут возникнуть судороги после полового акта.
- Женщина может испытывать судороги с небольшим кровотечением, если эмбрион имплантирован в стенки матки.
- Через 12 недель беременная женщина может испытывать резкие боли в паховой области с обеих сторон, особенно при вставании, растягивании или скручивании тела. В первую очередь это связано с растяжением связок, поддерживающих матку.
Если вы испытываете спазмы желудка на ранних сроках беременности, вам рекомендуется сообщить об этом своему гинекологу или акушерке.
Средства от боли в желудке во время беременности
Если вы испытываете какие-либо симптомы, указывающие на серьезное осложнение, лучше немедленно обратиться к врачу или гинекологу. Однако беременные женщины, испытывающие легкую боль в животе, могут попробовать в домашних условиях любое из следующих лечебных средств:
- Отдых или лежание в течение некоторого времени могут принести немедленное облегчение, особенно если это происходит из-за сокращений Брэкстона-Хикса.
- Принятие теплой (а не горячей) водяной ванны может помочь облегчить боль в нижней части живота и спазмы.
- Прикладывание бутылки с горячей водой (завернутой в кусок ткани) или мешка к болезненным участкам может облегчить боль.
Кроме того, вы можете попробовать следующие средства, чтобы избавиться от боли в животе:
- Мягкие упражнения, такие как растяжка и йога, особенно в первом триместре, могут помочь в лечении газовых проблем. Вы можете поговорить со своей акушеркой или любым другим специалистом относительно дородовых упражнений, которые вам подходят.
- Пейте много воды в течение дня.Обезвоживание – одна из основных причин сокращений Брэкстона-Хикса.
- Ешьте небольшими порциями, но чаще. Соблюдайте здоровую диету, богатую клетчаткой, например фрукты и овощи.
- Чаще мочитесь и опорожняйте мочевой пузырь. Не сдерживайте позывов к мочеиспусканию.
- Создайте привычку вставать или сидеть более плавно, вместо резких движений. Это поможет вам уменьшить спазмы.
Когда обращаться к врачу
Если вы испытываете какие-либо из перечисленных ниже симптомов на любом этапе беременности, это может указывать на более серьезное осложнение.В этом случае необходимо проконсультироваться с врачом:
- Кровотечение или ощущение жжения при мочеиспускании
- Боль в животе до завершения 12 недель беременности
- Кровянистые выделения или кровотечения из влагалища на ранних сроках беременности
- Более 4 схваток за час
- Сильная или невыносимая боль в животе
- Сильные головные боли
- Обычная рвота или лихорадка
- Необычный отек лица, ног или рук
- Любые необычные выделения из влагалища
В некоторых случаях эти симптомы могут не быть связаны с вашей беременностью и могут быть вызваны другим заболеванием, например кистой яичника, аномалиями почек, инфекциями мочевыводящих путей или проблемами желчного пузыря.Хотя спазмы желудка не являются серьезной причиной для беспокойства, рекомендуется обратиться к врачу, если они очень тяжелые и невыносимые для вас.
Также читают:
Боль в бедре во время беременности
Осложнения беременности, которых следует избегать
Боль в животе при беременности – BabyCentre UK
Чувствовать боль в животе во время беременности – это нормально?
Боли, боли и спазмы в животе – обычное явление (BMJ 2018, Kilpatrick 2020). У большинства будущих мам они появляются на каком-то этапе беременности.Обычно им не о чем беспокоиться, если в остальном все в порядке.Вынашивание ребенка оказывает сильное давление на мышцы, суставы и вены. Иногда это может вызывать дискомфорт в животе.
На протяжении всей беременности жесткие ткани (связки), соединяющие матку (матку) с тазом, растягиваются и удлиняются (Aguilera nd, Chaudhry and Chaudhry, 2020). Давление на нервы вокруг связок и матки может вызвать у вас боль или дискомфорт (Aguilera nd, Chaudhry and Chaudhry, 2020).
По мере роста ребенка матка имеет тенденцию наклоняться вправо. Связка, поддерживающая эту сторону матки, может спазмироваться или сокращаться. Таким образом, вы можете чаще ощущать схваткообразную боль в правом боку (Aguilera nd, Kilpatrick, 2020).
Как облегчить боль в животе при беременности?
Отдых обычно облегчает спазмы или боли в связках, поэтому, если вы можете, сядьте и немного расслабьтесь.Эти советы также могут помочь предотвратить или облегчить боль в связках:
- Лягте на бок, противоположный боли (Aguilera nd).
- Примите теплую ванну (Aguilera nd).
- Используйте грелку или мешок для пшеницы на болезненных участках (Aguilera nd, Chaudhry and Chaudhry, 2020).
- Привыкайте вставать и садиться более постепенно, избегая резких движений (Aguilera nd, Chaudhry and Chaudhry, 2020). Это может помочь уменьшить спазмы.
- Избегайте действий, которые, как вы замечаете, вызывают боль в связках (Chaudhry and Chaudhry 2020).
- Слишком долгое стояние или поднятие тяжелых предметов может усилить боль, поэтому по возможности избегайте этого (Chaudhry and Chaudhry 2020).
Может помочь выполнение легких упражнений на растяжку, таких как йога (Chaudhry and Chaudhry, 2020). Йога подходит после первого триместра (BWY 2016, Cameron and Millar 2014). Спросите у акушерки о занятиях дородовой гимнастикой в вашем районе.
Иногда занятия сексом и достижение оргазма могут вызывать судороги и легкую боль в спине. Оргазм вызывает пульсацию, колеблющуюся во влагалище и матке, что может быть больше похоже на спазмы во время беременности (NHS 2018a).
В третьем триместре оргазм или секс могут также вызвать тренировочные схватки, известные как схватки Брэкстона-Хикса (NHS 2018a).Но не волнуйтесь, оргазм не вызовет родов (NHS 2018a), даже если вы доношены (Carbone et al, 2019).
Брэкстон-Хикс заставляет мышцы матки напрягаться при сокращении. Если вы чувствуете дискомфорт, лежите неподвижно, пока схватки не пройдут, или попробуйте методы расслабления. Может помочь нежный массаж спины после секса (Рейнс и Купер, 2020).
схватки Брэкстона-Хикса
Может быть трудно отличить Брэкстона-Хикса от реальной сделки, поэтому посмотрите наше видео, чтобы узнать основные различия между ними.Еще видео о беременностиЧто вызывает боль в животе при беременности?
Есть много возможных причин боли в животе. Иногда вашей акушерке или врачу может быть сложно понять, серьезная у вас боль или нормальная. Ваш врач захочет точно знать, как ощущается боль, поэтому запишите, в какое время дня и что вы делали, когда она началась, как долго она длилась и насколько интенсивной (Taylor 2020). Была ли это острая и колющая боль или более тупая боль? Это приходило и уходило, когда вы двигались, или это была постоянная боль?Запишите, что вы чувствуете, чтобы успокоить акушерку или врача.
Не ждите, чтобы получить помощь, если боль не проходит после нескольких минут отдыха или если вы чувствуете спазмы вместе с:
Иногда боль в животе может быть признаком чего-то, не связанного с беременностью. Аппендицит, киста яичника, проблемы с почками, инфекция мочевыводящих путей (ИМП) или проблемы с желчным пузырем могут вызывать боль в животе (Kilpatrick 2020).
Ваша беременность могла даже спровоцировать проблему. Миома в матке, которая не беспокоила вас до зачатия, может вызывать дискомфорт или даже боль теперь, когда вы беременны (Kilpatrick 2020).
Когда боль в животе вызывает беспокойство в первом триместре?
Боль в животе обычно не о чем беспокоиться на ранних сроках беременности. Но если у вас есть другие симптомы, вам нужно обратиться за помощью (Kilpatrick 2020, RCOG 2016a).Ранний выкидыш
Выкидыши на ранних сроках беременности встречаются гораздо чаще, чем думает большинство людей. К сожалению, до одной из пяти беременностей заканчивается на ранних сроках беременности, как правило, из-за того, что ребенок не развивается должным образом (RCOG 2016a).
Легкое кровотечение – обычное и часто безвредное явление на ранних сроках беременности, но если оно продолжается или усиливается, вероятность выкидыша выше (NHS 2018b).У вас, вероятно, также будут спазмы желудка и выделения жидкости и тканей из влагалища (NHS 2018b). Позвоните своему врачу, акушерке или в больницу, а затем лягте или сядьте с поднятыми ногами.Если у вас есть кровотечение и / или боль, с которыми вы не можете справиться, вы можете получить медицинскую помощь и консультацию в отделении неотложной помощи (A&E) ближайшей больницы (RCOG 2016a).
Вы можете сразу пойти в отделение оценки ранней беременности (EPAU), или ваша акушерка может направить вас туда.Узнайте, есть ли в вашем районе EPAU.
Внематочная беременность
Внематочная беременность развивается вне матки. К сожалению, беременность не спасти. Это серьезное заболевание, поэтому вам потребуется быстрое лечение.
Чуть более одного процента беременностей в Великобритании являются внематочными (NHS 2018c, RCOG 2016b). Симптомы внематочной беременности чаще всего проявляются примерно на шестой неделе беременности, но они могут появиться в любое время в первом триместре (NHS 2018c).
Внематочная беременность может быть очень серьезной, поэтому позвоните своему терапевту или позвоните в NHS 111, если у вас есть следующие симптомы:
- боль в нижней части живота, которая может возникать постепенно или внезапно и только с одной стороны.
- вагинальное кровотечение или кровянистые выделения, отличные от вашего обычного периода. Он может быть светлее и ярче, темно-красным, чем обычно, или водянистым.
- расстройство желудка, такое как диарея или боль при мочеиспускании.
(RCOG 2016b)
Немедленно обратитесь в отделение неотложной помощи, если вы испытываете какие-либо из следующих симптомов:
- Острая, внезапная сильная боль в животе (NHS 2018c, RCOG 2016b).
- Чувство, будто вот-вот рухнешь (RCOG 2016b). Вы можете чувствовать тошноту, головокружение или слабость и выглядеть бледным (NHS 2018c).
- Боль в кончике плеча (где заканчивается плечо и начинается рука), которая постоянна, даже когда вы двигаетесь, и может усиливаться, когда вы ложитесь (RCOG 2016b). Это может быть признаком внутреннего кровотечения.
Синдром гиперстимуляции яичников (СГЯ)
Если вы проходили лечение бесплодия, чтобы забеременеть, особенно ЭКО, есть вероятность, что ваша боль в животе вызвана лекарствами от бесплодия, чрезмерно стимулирующими ваши яичники.
Треть женщин, перенесших ЭКО, страдают легким дискомфортом от СГЯ в первые дни после сбора яйцеклеток (RCOG 2016c). Дискомфорт может длиться несколько недель беременности (RCOG 2016c). Позвоните в клинику репродуктивной медицины, если боль не проходит. Получите срочную помощь, если у вас началась рвота, возникли проблемы с мочеиспусканием или боль в груди (RCOG 2016c).
Когда боль в животе вызывает беспокойство во втором триместре?
Сама по себе боль в животе во втором триместре, вероятно, не о чем беспокоиться (Килпатрик, 2020).Вероятность позднего выкидыша очень мала, но только если у вас тоже есть кровотечение (Kilpatrick 2020). Поздние выкидыши встречаются гораздо реже, чем ранние выкидыши, и происходят между 12 и 24 неделями беременности (NHS 2018b, RCOG 2012).
Наиболее частыми признаками позднего выкидыша являются судороги и сильное кровотечение (NHS 2018b). Если у вас есть эти симптомы, немедленно обратитесь в ближайшее отделение неотложной помощи или родильное отделение.
Если во время беременности у вас наблюдается кровотечение из влагалища или необычные выделения, обратитесь за советом к своему врачу или акушерке (NHS 2018b).
Когда боль в животе вызывает беспокойство в третьем триместре?
Боль и дискомфорт могут быть вызваны тем, что ребенок меняет позу, матка становится больше по мере роста ребенка или начинается лечение Брэкстона-Хикса (Kilpatrick 2020).Если вы почувствуете сильную боль чуть ниже ребер, немедленно обратитесь к акушерке или терапевту (Kilpatrick 2020, NHS 2018d). Это могло быть признаком преэклампсии. Если у вас преэклампсия, у вас будут другие симптомы, включая сильную головную боль, проблемы со зрением и внезапный отек рук, ног или лица (NHS 2018d).
Боль в животе в третьем триместре может означать, что ваше тело слишком рано готовится к родам. Но преждевременные роды не всегда означают, что ваш ребенок родится здесь и сейчас. Иногда, если вода не отошла и у вас нет кровотечения, это просто ложная тревога (Килпатрик, 2020).
Преждевременные роды могут произойти в любое время между 24 и 37 неделями беременности. Вы почувствуете боль в области таза или нижней части живота от сокращений (NHS 2019).У вас может быть представление, когда слизистая пробка, закрывающая вход в вашу матку, исчезнет (NHS 2019). Вы также можете обнаружить, что ваши воды ломаются (NHS 2019).
Немедленно позвоните своей акушерке или родильному отделению ближайшей больницы, если вы считаете, что у вас преждевременные роды или у вас преждевременный отток воды (NHS 2019, RCOG 2019).
Судороги по прошествии 37 недель могут означать, что вы находитесь на ранней стадии родов (Kilpatrick 2020). На этом этапе ваша беременность достигла срока, поэтому судороги – нормальная часть вашего тела, готовящегося к родам.
Узнайте больше о типичных побочных эффектах беременности:
Список литературы
Aguilera PA. nd. Беременность, боль в круглых связках. emedicinehealth. www.emedicinehealth.com [дата обращения: июль 2020 г.]BMJ. 2018. Оценка абдоминальной боли при беременности. BMJ Best Practice. bestpractice.bmj.com [дата обращения: июль 2020 г.]
BWY. 2016. Руководство BWY по обучению йоге во время беременности. Британское колесо йоги. www.bwy.org.uk [Доступ в июле 2020 г.]
Кэмерон Дж., Миллар К.2014. Руководство по обучению йоге беременных. Йога Шотландия. www.yogascotland.org.uk [Проверено в июле 2020 г.]
Carbone L, De Vivo V, Saccone G, et al. 2019. Половой акт для индукции спонтанного начала родов: систематический обзор и метаанализ рандомизированных контролируемых исследований. J Sex Med 16: 1787-95. www.iris.unina.it [Доступ в июле 2020 г.]
Chaudhry SR, Chaudhry K. 2020. Анатомия, брюшная полость и таз, круглая связка матки. StatsPearls.www.ncbi.nlm.nih.gov [Проверено в июле 2020 г.]
Kilpatrick CC. 2020. Подходы к лечению острой боли в животе у беременных и послеродовых. UpToDate www.uptodate.com [Проверено в июле 2020 г.]
NHS. 2018a. Секс во время беременности. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Проверено в июле 2020 г.]
NHS. 2018b. Выкидыш. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Проверено в июле 2020 г.]
NHS. 2018c. Внематочная беременность. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Проверено в июле 2020 г.]
NHS. 2018г. Преэклампсия – симптомы. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Проверено в июле 2020 г.]
NHS. 2019. Преждевременные роды и роды. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [Доступ в июле 2020 г.]
Raines A, Cooper DB. 2020. Схватки Брэкстона-Хикса. StatPearls. www.ncbi.nlm.nih.gov [Проверено в июле 2020 г.]
RCOG. 2012 г. Информация для вас. Рецидивирующий и поздний выкидыш: анализы и лечение пар. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
RCOG. 2016a. Информация для вас: выкидыш на ранних сроках. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
RCOG. 2016b. Информация для вас: Внематочная беременность. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
RCOG.2016c. Информация для вас: Синдром гиперстимуляции яичников. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
RCOG. 2019. Информация для вас: когда ваши воды рано встают. Королевский колледж акушеров и гинекологов. www.rcog.org.uk [Проверено в июле 2020 г.]
Тейлор Д. 2020. Острый живот и беременность. MedScape. emedicine.medscape.com [Доступ в июле 2020 г.]
Боль в верхнем желудке во время беременности в каждом триместре: причины и лечение
Боли и боли во время беременности слишком реальны для большинства будущих мам.Но хотя боль в ягодицах может быть всего лишь этим, есть и другие части вашего тела (например, живот), которые могут напугать вас и испугать худшего. Вот почему понимание боли в верхней части живота во время беременности может помочь развеять некоторые страхи, чтобы вы могли быть уверены, что у вашего плода все в порядке.
Хотя нет двух одинаковых беременностей, в течение девяти месяцев вы можете время от времени ожидать возникновения проблем со стороны верхней части живота. В конце концов, все ваши внутренние органы (например, желудок и кишечник), у которых до сих пор было собственное пространство, теперь разбиты на сверхмалое пространство и, как ожидается, по-прежнему будут нормально функционировать.Но в зависимости от стадии беременности боль в верхней части живота может быть неприятной, а в других случаях – поводом для беспокойства.
Прочтите, чтобы узнать, что может вызывать боль в животе, как ее решить и когда потенциально обратиться за медицинской помощью.
Боль в верхних отделах желудка в первом триместреВы чувствуете тошноту и болит живот. Так что же дает? В течение первого триместра очень вероятно, что вы почувствуете дискомфорт, и на то есть веская причина: гормоны.«Уровень гормонов у вас меняется, а прогестерон – интересный гормон, который вызывает некоторые важные изменения в вашем теле», – говорит Romper доктор Лорен Демосфен, акушер-гинеколог и старший медицинский директор Babyscripts. «Прогестерон расслабляет ваш кишечник и пищевод, что затем позволяет кислоте из желудка возвращаться в пищевод, вызывая раздражающую изжогу». А ваш кишечник? Они имеют тенденцию немного замедляться, из-за чего вы чувствуете вздутие живота, газы и, конечно, запор.
Тем не менее, бывают случаи, когда у вас может быть боль в животе, и это не только из-за того жирного картофеля фри, который вы только что съели. «Помимо нормальных беременностей в первом триместре, при ненормальных беременностях бывают ситуации, которые могут вызвать боль в верхней части живота», – говорит д-р Демосфен. «Главная из них – это разрыв внематочной беременности; В этой ситуации в маточной трубе может возникнуть кровотечение из-за внематочной беременности, и эта кровь может раздражать нерв диафрагмы, что может вызвать боль в верхней части живота и плечах.«Хотя это не обычное явление, это может быть поводом для беспокойства. Если боль не проходит, вы можете попросить своего акушера-гинеколога сделать УЗИ, чтобы убедиться, что эмбрион благополучно имплантирован в матку.
Как лечить боль в желудке в первом триместреДаже если вы чувствуете голод, вам все равно следует стараться замедлить прием пищи, советует доктор Демосфен. «Вы можете облегчить изжогу, если будете есть меньше, но чаще, принимать без рецепта антациды, спать с приподнятым изголовьем кровати и не ложиться после еды», – говорит она.«Если эти меры вам не помогут, ваша акушерка или акушер-гинеколог может прописать более сильный антацид». К сожалению, на протяжении всей беременности вы можете испытывать изжогу.
urbazon / E + / Getty Images Боль в верхних отделах желудка во втором триместреК счастью, риск внематочной беременности исчезнет, когда вы перейдете во второй триместр. Но если у вас была изжога в первом триместре, есть шанс, что она может сохраниться и во втором триместре, по словам доктора.Шэрон Смит, доктор медицины, акушер-гинеколог . «Во втором триместре кислотный рефлюкс все еще может быть проблемой, вызывающей боль», – говорит д-р Смит. «По мере того, как беременность прогрессирует, матка подталкивается к животу, поэтому вы получите этот массовый эффект в дополнение к гормональному эффекту, который расширяет пищеводный переход».
Кислотный рефлюкс может быть не единственной причиной спазмов и дискомфорта – это может быть раздражение желчного пузыря во время беременности. Хотя это не так уж часто, но и не так уж и редко.«Это может произойти в течение любого триместра и проявляться в виде боли в верхней части живота, тошноты, рвоты и лихорадки», – говорит д-р Демосфен. «Ультразвук обычно очень помогает при осмотре желчного пузыря, но имейте в виду, что постоянная и усиливающаяся боль в верхней части живота может быть признаком ухудшения заболевания желчного пузыря».
Как лечить боль в желудке во втором триместреЕсли вы страдаете кислотным рефлюксом, беременные женщины могут принимать Пепцид, Превацид и Нексиум для облегчения некоторых расстройств пищеварения.Смит сообщает. Доктор Демосфен добавляет: «При газах и запорах пейте больше жидкости, избегайте газированных напитков и кофеина, не курите и добавляйте клетчатку в свой рацион», – говорит она. «Ваш дородовой витамин также содержит некоторое количество железа, которое также может усиливать запор. Вы часто можете найти смягчитель стула в своем витамине или принять его отдельно, чтобы помочь при запоре ».
Боль в верхнем желудке во время третьего триместраВ третьем триместре вы, наконец, можете почувствовать, что находитесь на финишной прямой.Дело в том, что в конце беременности ваши проблемы с животом могут быть связаны с кислотным рефлюксом или, в некоторых случаях, с чем-то более серьезным. «В третьем триместре боль в животе может быть вызвана рефлюксом, заболеванием желчного пузыря или признаком преэклампсии», – говорит Romper доктор Ким Лэнгдон, акушер-гинеколог. «Боль в эпигастрии, если она вызвана преэклампсией или заболеванием желчного пузыря и имеет тенденцию быть более правосторонней, заболевание желчного пузыря может вызывать тошноту и рвоту после еды, в то время как боль при преэклампсии будет присутствовать постоянно – и является признаком повреждения печени и очень сильна. серьезный.”
Как лечить боль в желудке во время третьего триместраНе торопитесь принимать антациды во время третьего триместра. Если это действительно преэклампсия, вам нужно знать ее признаки и симптомы. «Это состояние беременности, которое включает повышенное кровяное давление и симптомы, которые могут включать головную боль, отек лица и рук, изменения зрения, тошноту и рвоту, а также боль в верхней части живота», – объясняет доктор Демосфен. «По прошествии 20 недель любой из этих признаков и симптомов должен побудить к обследованию, чтобы определить, не развивается ли у вас преэклампсия.”
Если у вас есть какие-либо симптомы преэклампсии, вам следует немедленно сообщить об этом своему врачу. «Некоторые врачи и акушерки предоставляют пациентам домашние тонометры для измерения артериального давления, которые позволяют им отслеживать собственное артериальное давление», – говорит д-р Демосфен. «Это может быть особенно обнадеживающим для женщин».
И если вас все еще беспокоит кислотный рефлюкс, есть способы избавиться от этого жжения. «Мы лечили антацидами, иногда Тумсом или жидкой Милантой», – говорит д-р.Смит. «Я бы порекомендовал некислотную пищу, нежирную пищу, нежирную пищу и посидеть по крайней мере за 30 минут до часа перед сном, и это поможет».
Боли в животе – неотъемлемая часть беременности. Но вам обязательно следует поговорить со своим акушером-гинекологом о любых нарушениях пищеварения или других проблемах с пищеварением, с которыми вы сталкиваетесь. Можно провести тесты, чтобы убедиться в здоровье и благополучии как вас, так и вашего ребенка.
Эксперты:
Доктор Лорен Демосфен, доктор медицины, акушер-гинеколог и старший медицинский директор с Babyscripts
Dr.Шэрон Смит, доктор медицины, акушер-гинеколог
Доктор Ким Лэнгдон, доктор медицины, акушер-гинеколог
Предупреждающие знаки при беременности: на что обращать внимание
Большинство симптомов, которые женщины испытывают во время беременности, нормальны, даже если они не совсем удобны. Это просто результат беременности. Тем не менее, легко переживать и задаваться вопросом, все ли в порядке и как узнать, что нет. Хотя настоящие осложнения случаются редко, всегда полезно знать, на что обращать внимание. Продолжайте читать, чтобы узнать о некоторых предупреждающих признаках беременности, о которых стоит обратиться к врачу или поставщику медицинских услуг.
Помните, что некоторые из этих симптомов могут быть нормальными симптомами беременности, но они также могут быть признаками чего-то более серьезного, поэтому проконсультируйтесь со своим врачом, если вы заметили что-либо из этого:
Постоянная боль в животе. Это нормально – задаться вопросом: является ли боль в животе частым симптомом беременности? Например, дискомфорт, связанный с болью в круглой связке, может быть совершенно нормальным, но боль в животе, возможно, сопровождаемая лихорадкой или ознобом, может быть признаком того, что что-то не так.В этом случае лучше всего обратиться к своему врачу.
Сильная головная боль. Головные боли во время беременности могут быть вызваны многими факторами, включая гормональные изменения, стресс и усталость, но сильная головная боль может быть признаком высокого кровяного давления или расстройства высокого кровяного давления, называемого преэклампсией. Преэклампсия – это серьезное заболевание, которое требует лечения для защиты вашего здоровья и здоровья вашего ребенка.
Изменения зрения. Изменения зрения, такие как временная потеря зрения, помутнение зрения или светочувствительность, могут быть связаны с такими осложнениями, как гестационная гипертензия или преэклампсия.
Обморок или головокружение. Чувство головокружения может быть нормальным признаком беременности на ранних сроках. Вы также можете почувствовать головокружение позже во время беременности из-за проблем с кровообращением или низкого уровня сахара в крови. Но если это чувство головокружения не проходит, если вы чувствуете слабость или действительно теряете сознание, или если ваше головокружение сочетается с другими симптомами, такими как помутнение зрения, вагинальное кровотечение, головные боли или боль в животе, проконсультируйтесь с врачом, чтобы определить причину. можно идентифицировать и лечить.
Необычное увеличение веса, отек или отечность. Внезапное увеличение веса (не связанное с перееданием!) Связано с возможностью преэклампсии. Вы можете заметить, что эта прибавка в весе сочетается с отеком лица и рук (отеком). Помните, что некоторые отеки на ногах или руках могут быть нормальным явлением, но их следует контролировать.
Позывы в туалет или ощущение жжения во время мочеиспускания. Если вы чувствуете повышенное желание помочиться, но обнаруживаете, что выходит только несколько капель, или если у вас возникает ощущение жжения во время мочеиспускания, это может быть признаком инфекции мочевыводящих путей (ИМП).Другие симптомы ИМП могут включать жар, озноб или мочу с оттенком крови. Ваш врач сможет диагностировать ваши симптомы и лечить бактериальную инфекцию, чтобы избежать осложнений. Имейте в виду, что частое мочеиспускание само по себе является распространенным симптомом беременности в течение первого триместра, а затем во время беременности, когда ваш ребенок растет и давит на ваш мочевой пузырь.
Стойкая или сильная рвота. Рвота, наряду с тошнотой, может быть совершенно нормальным симптомом первого триместра.Это более известное как «утреннее недомогание», но оно не обязательно проявляется только утром! Однако если у вас тяжелое утреннее недомогание (и оно сочетается с другими симптомами, такими как головокружение или кровавая рвота), это может быть состояние, называемое hyperemesis gravidarum, которое требует медицинской помощи. Если после первого триместра у вас возникнет рвота, проконсультируйтесь с врачом, чтобы исключить что-либо серьезное и вылечить тошноту.
Сильная боль над животом, под грудной клеткой. Эта боль (особенно если она сочетается с другими симптомами, такими как помутнение зрения, сильные головные боли или тошнота) может быть признаком высокого кровяного давления и связанного с ним состояния, называемого преэклампсией. Ваш лечащий врач будет контролировать ваше кровяное давление во время дородовых посещений, но если вы заметите какие-либо признаки преэклампсии, немедленно обратитесь к своему врачу.
Зуд во всем. Сильный зуд, не сочетающийся с сыпью, может быть состоянием, обычно известным как холестаз при беременности, то есть заболеванием печени, которое может возникнуть на поздних сроках беременности.Немедленно обратитесь к своему врачу, если вы заметили сильнейший зуд. Помните, что кожный зуд во время беременности тоже может быть нормальным явлением. Это потому, что по мере роста вашего ребенка кожа растягивается; по мере того как ваша кожа растягивается, она также может стать сухой, вызывая зуд в таких областях, как живот, грудь и бедра.
Вагинальное кровотечение или кровянистые выделения. На ранних сроках беременности появление кровянистых выделений, известных как имплантационное кровотечение, может быть нормальным явлением, но кровотечение также может быть признаком предлежания плаценты или инфекции шейки матки.Если вы сомневаетесь, сообщите своему врачу, если вы заметили какие-либо кровянистые выделения или кровотечения во время беременности.
Преждевременные (до истечения 37 недель беременности) сокращения матки. Хотя эти ощущения могут быть совершенно нормальными схватками Брэкстона-Хикса, если ваши схватки продолжаются (т. Е. Не прекращаются при движении или смене положения) и становятся болезненными или регулярными, это может быть признаком преждевременных родов. В этом случае очень важно сразу же обратиться к врачу.
Вытекание или струйка жидкости из влагалища до конца 37 недель беременности . Преждевременный разрыв плодных оболочек, также известный как «разрыв воды», может проявляться в виде струйки, постоянного подтекания или потока жидкости из влагалища до наступления срока беременности. Если вы заметили это, немедленно позвоните своему провайдеру. В зависимости от того, на какой неделе вы беременны, ваш лечащий врач посоветует, как лучше всего действовать. Когда вы донесли до конца роды, отхождение воды является признаком того, что роды начались.
Чувство, что ваш ребенок шевелится реже. Женщины обычно чувствуют, как ребенок трепыхается, пинается или поворачивается где-то между 18 и 25 неделями беременности. Когда вы перейдете в третий триместр, вы можете попытаться следить за движениями вашего ребенка. Примерно в одно и то же время каждый день ложитесь и отслеживайте, сколько времени нужно, чтобы почувствовать 10 ударов, перекатов или трепетаний. Это может занять всего несколько минут, но если час проходит без движения, перекусите, лягте и попробуйте еще раз.Вы можете отслеживать эти движения в блокноте. Если вы заметили отсутствие движений или если ваш ребенок не двигается так часто, как обычно, в течение нескольких дней, позвоните своему врачу, чтобы проверить, все ли хорошо.
Признаки внематочной беременности. Некоторые симптомы внематочной беременности также являются нормальными симптомами беременности на ранних сроках. Но. Если вы заметили легкое вагинальное кровотечение в сочетании с болью в животе или тазу, сильным головокружением или болью в плече на ранних сроках беременности, немедленно обратитесь к врачу.


 Это симптом не всегда сигнализирует о появлении цистита. Во время беременности это является нормальным явлением.
Это симптом не всегда сигнализирует о появлении цистита. Во время беременности это является нормальным явлением.
 При этом произошло нарушение его функционирования.
При этом произошло нарушение его функционирования.
 Это наиболее распространенная форма цистита. В такой ситуации необходимо лечение с помощью антибактериального препарата. Выбор лекарственного средства осуществляется строго лечащим врачом, так как прием некоторых препаратов запрещен в первом триместре беременности.
Это наиболее распространенная форма цистита. В такой ситуации необходимо лечение с помощью антибактериального препарата. Выбор лекарственного средства осуществляется строго лечащим врачом, так как прием некоторых препаратов запрещен в первом триместре беременности.

 Это может стать причиной воспалительной реакции.
Это может стать причиной воспалительной реакции.






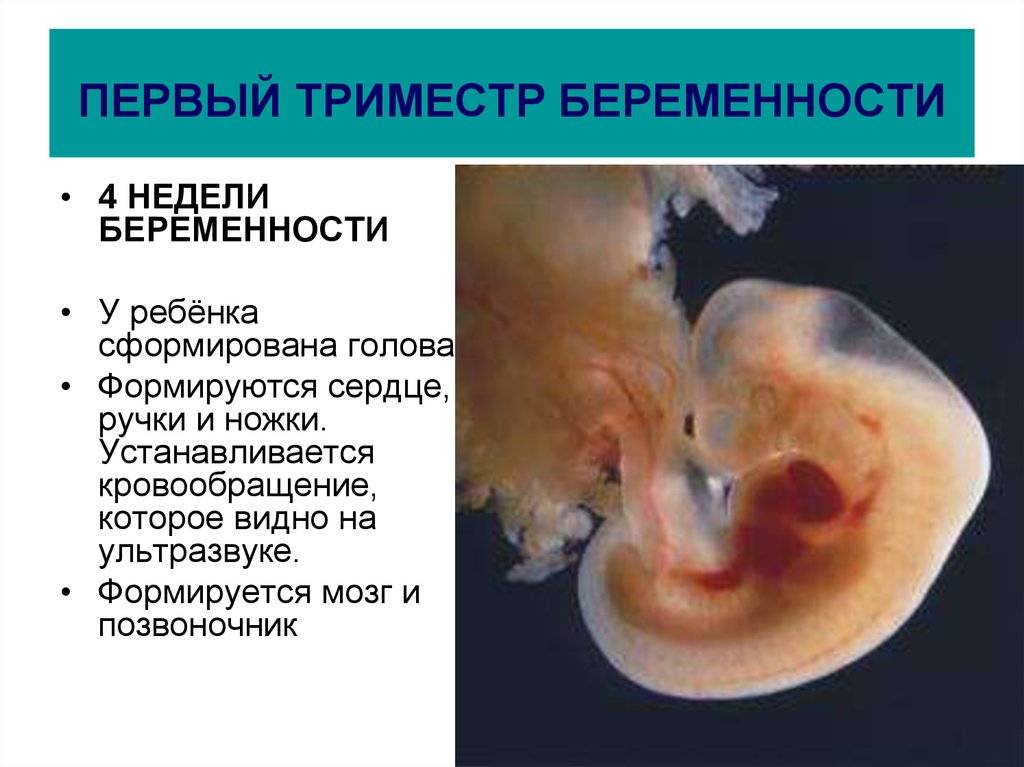
 Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы.
Наиболее типичны судороги икроножных мышц при беременности, такой симптом чаще всего развивается в начальной фазе сна, либо ночью, реже в утренние часы.