Болит в правом боку что это значит: Боль в правом подреберье – Новая больница
Боль в правом боку – 10 возможных причин
В тяжелых случаях боли в правом боку свидетельствуют о циррозе печени или опухолевом процессе, пишет likar.info.
1. Острый холецистит
Резкая боль в правом подреберье может свидетельствовать об остром нарушении проходимости желчевыводящих путей. Часто в таком случае боль возникает в ночное время.
Болевой синдром при остром холецистите вызывается попаданием желчного камня в проток, что приводит к застою желчи.
При повышении тонуса желчного пузыря увеличивается частота и сила его сокращений, что может сопровождаться кратковременными приступами боли. Часто причиной болей служат стрессы и перенапряжения.
2. Язвенный дуоденит двенадцатиперстной кишки
Колющая боль в правом подреберье часто свидетельствует о язвенном дуодените двенадцатиперстной кишки. Такая боль преимущественно возникает в ночное время, а интенсивность болевых ощущений уменьшается после попадания пищи в пищеварительную систему. На язвенный дуоденит могут указывать и такие симптомы, как тошнота, вздутие живота, гипертермия и тяжесть в животе.
На язвенный дуоденит могут указывать и такие симптомы, как тошнота, вздутие живота, гипертермия и тяжесть в животе.
3. Почечная колика
Боль в правом боку может быть обусловлена почечной коликой. В данном случае болевые ощущения вызываются камнями в мочевыводящей системе. Острыми краями камни повреждают слизистую оболочку выделительной системы, тем самым причиняя сильную боль.
4. Панкреатит
Пульсирующая боль в правом боку нередко указывает на воспалительные процессы в поджелудочной железе (панкреатит). Часто боль при панкреатите носит опоясывающий характер. При появлении таких болей нужно немедленно вызвать скорую помощь.
5. Вирусные гепатиты
Ноющая боль в правом подреберье характерна для вирусных гепатитов, которые протекают медленно. При этом выраженность симптомов заболевания во многом зависит от активности вируса. Помимо болевых ощущений, при вирусном гепатите также отмечается усталость, снижение работоспособности, желтушность кожных покровов.
6. Цирроз печени
В тяжелых случаях ноющие боли в правом боку указывают на цирроз печени. К сожалению, в таких случаях боль возникает уже на терминальной стадии заболевания, когда больному уже сложно помочь.
7. Хронический пиелонефрит
Хронический пиелонефрит представляет собой воспалительный процесс в чашечно-лоханочной системе почки. Одним из возможных симптомов данной патологии является боль в правом подреберье.
Боли при хроническом одностороннем пиелонефрите часто ощущаются с противоположной стороны от больной почки. Обычно боль усиливается после физических нагрузок. Кроме болевых ощущений, может отмечаться повышенная температура и учащенное мочеиспускание.
8. Острый и хронический аднексит
У женщин боли в правом подреберье могут вызываться различными гинекологическими заболеваниями, среди которых острый или хронический аднексит. Помимо болевых ощущений, у больной также может отмечаться гипертермия, тошнота, рвота, нарушение мочеиспускания, гнойные выделения из половых органов и болевые ощущения в нижней части живота.
9. Острый аппендицит
Боль в правом подреберье может быть обусловлена острым аппендицитом. Как правило, в таких случаях боль распространяется вниз, к ноге. При появлении подобного симптома следует немедленно вызывать скорую помощь.
10. Опухолевые процессы
Ноющие боли в правом подреберье могут свидетельствовать о наличии опухолевых процессов в печени. Незначительные болевые ощущения в сочетании с потерей массы тела, хронической усталостью и повышением температуры тела должны насторожить человека. Необходимо проконсультироваться с врачом и пройти все необходимые исследования.
Поделиться ссылкой:
резкая, ноющая, тянущая, колющая, под ребрами, при ходьбе
Боль в правом боку при беременности – это появление неприятных ощущений, которые могут быть на любом сроке. Причин такой боли может быть много, поэтому стоит серьезно воспринимать любые болезненные ощущения во время беременности, ведь речь идет о двух жизнях.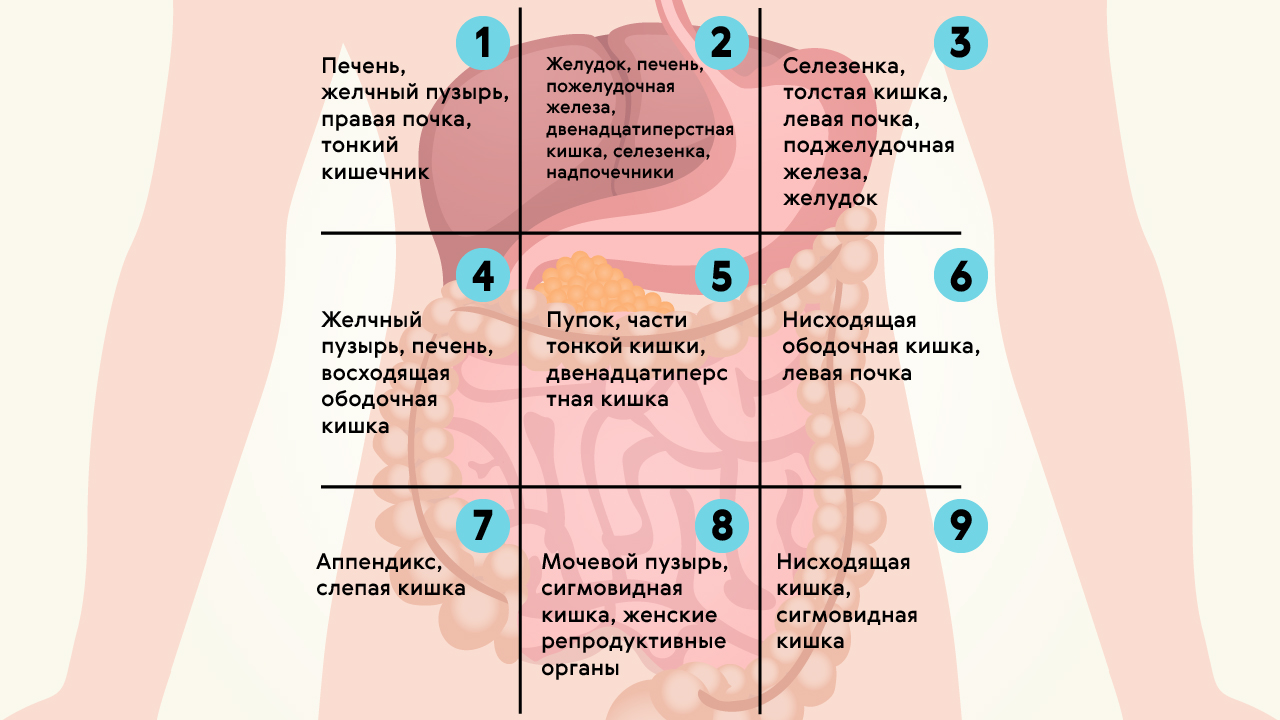 Чтобы быть точно уверенными в том, что ничего маме и ребенку не грозит, нужно проконсультироваться с доктором.
Чтобы быть точно уверенными в том, что ничего маме и ребенку не грозит, нужно проконсультироваться с доктором.
Причины боли в правом боку при беременности
Причин развития болей такой локализации при вынашивании ребенка может быть очень много. В первую очередь, нужно знать о сроке беременности. Боль в боку справа, как признак беременности, бывает очень часто. Они возникают после того, как оплодотворенная яйцеклетка имплантируется в полости матки. Это чаще бывает именно в правом рогу матки, что сопровождается процессом растворения эндометрия для нормальной имплантации. В этот процесс могут вовлекаться нервные окончания, поэтому, когда у женщины есть небольшая физическая нагрузка, она может ощущать боль в правом боку – месте имплантации яйцеклетки. Потому это может быть даже одним из непрямых признаков самой беременности, если женщина еще об этом не знает.
Что касается других этиологических факторов появления боли в правом боку при беременности, то они зависят от срока беременности.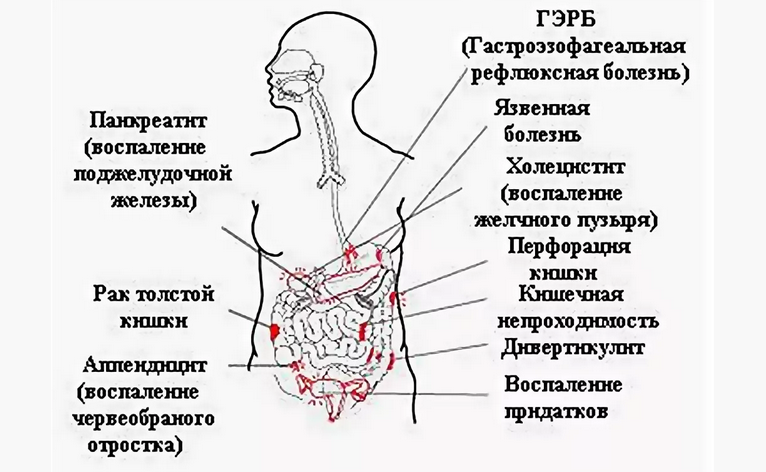 В процессе беременности матка увеличивается с каждой неделей до определенных размеров, что может вызывать компрессию внутренних органов и провоцировать появление разных симптомов. В правом боковом фланке живота находится печень, желчный пузырь, тонкая и толстая кишка, правая почка, аппендикс. Патогенез появления симптомов связан с тем, что увеличенная матка давит на эти органы, что и является причиной появления тех или иных неприятных ощущений. При компрессии этих органов может нарушаться кровообращение, нормальная иннервация и появляются разные симптомы, сочетанные с таким болевым синдромом. Такое состояние бывает на третьем триместре беременности, когда матка достигает таких размеров, что может вызывать компрессию.
В процессе беременности матка увеличивается с каждой неделей до определенных размеров, что может вызывать компрессию внутренних органов и провоцировать появление разных симптомов. В правом боковом фланке живота находится печень, желчный пузырь, тонкая и толстая кишка, правая почка, аппендикс. Патогенез появления симптомов связан с тем, что увеличенная матка давит на эти органы, что и является причиной появления тех или иных неприятных ощущений. При компрессии этих органов может нарушаться кровообращение, нормальная иннервация и появляются разные симптомы, сочетанные с таким болевым синдромом. Такое состояние бывает на третьем триместре беременности, когда матка достигает таких размеров, что может вызывать компрессию.
Среди других причин такой боли на первом месте можно назвать воспалительные заболевания. При беременности все хронические заболевания имеют свойство активизироваться из-за снижения иммунной защиты. Поэтому сама беременность является фактором риска обострения хронического холецистита. Тогда боль вызвана воспалением его стенки и раздражением брюшины. Если холецистит калькулезный, то часто изменение расположения желчного пузыря из-за компрессии маткой может вызывать движение камней, поэтому этиологическим фактором острой боли такой локализации может быть печеночная колика. Если у женщины есть проблемы с печенью, то при беременности это также может приводить к боли. Печень выполняет нагрузку и за ребенка, и за маму, поэтому при дополнительной физической нагрузке капсула ее может напрягаться, что вызывает боль именно в правом боку.
Тогда боль вызвана воспалением его стенки и раздражением брюшины. Если холецистит калькулезный, то часто изменение расположения желчного пузыря из-за компрессии маткой может вызывать движение камней, поэтому этиологическим фактором острой боли такой локализации может быть печеночная колика. Если у женщины есть проблемы с печенью, то при беременности это также может приводить к боли. Печень выполняет нагрузку и за ребенка, и за маму, поэтому при дополнительной физической нагрузке капсула ее может напрягаться, что вызывает боль именно в правом боку.
Нарушение перистальтики и нормальной работы кишечника точно также может проявляться болью в правом боку. Ведь компрессия тонкого и толстого кишечника приводит к тому, что не только нарушается их перистальтика, но со временем и биоценоз – что в дальнейшем влияет на симптоматику. Воспаление кишечника после отравления в виде острого энтерита или энтероколита часто вызывает подобные боли в правом боку, поскольку увеличенная матка смещает кишечник. Поэтому боль имеет именно такую локализацию.
Поэтому боль имеет именно такую локализацию.
При беременности нарушается расположение почек и мочеточников, они поднимается выше, поэтому воспалительные или механические нарушения в этих органах могут привести к иррадиации боли. Часто правосторонний пиелонефрит у беременных сопровождается именно правосторонней болью, как первым признаком заболевания. При этом капсула почки также растягивается и это приводит к появлению боли именно в боку. Стоит также исключить почечную колику, как причину такой боли.
Наиболее серьезной причиной в плане появления возможных осложнений считается воспаление аппендикса – острый аппендицит. Он локализуется на начальной части слепой кишки, которая расположена в правой подвздошной области. Но эта кишка не имеет большой брыжейки, поэтому она очень динамична. Часто у беременных женщин аппендикс меняет свое место расположения и может быть и под печенью, и даже около правой почки. Но боль иррадиирует при раздражении брюшины и всегда располагается справа, поэтому не стоит забывать об аппендиците, потому что сама беременность не исключает возможность острого аппендицита, а наоборот предрасполагает к этому.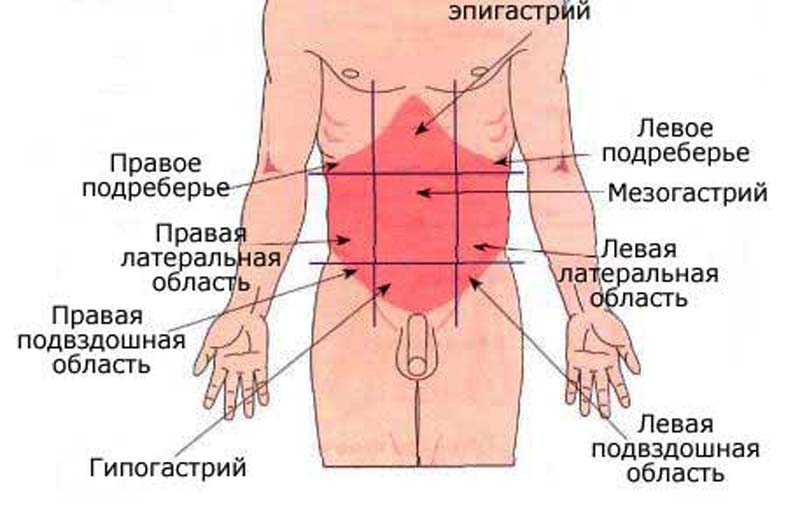
На поздних сроках беременности может быть преждевременное отслоение плаценты, что вызвано например преэклампсией. Такое состояние сопровождается повышением артериального давления у женщины, что часто осложняется отслоением плаценты. Если это происходит в правой части матки, то может вызывать боль в боку.
Внематочная беременность, которая развивается в правой маточной трубе, при ее разрыве может проявиться симптомами правосторонней боли. Это важно учитывать, ведь иногда женщина еще может и не знать о беременности.
Факторы риска при болях в правом боку во время беременности
Учитывая разнообразность причин боли в правом боку у беременных женщин, нужно тщательно диагностировать все симптомы, чтобы точно определить этиологию этой боли и определиться с необходимостью лечения. Главные факторы риска нужно учитывать еще во время профилактики:

Эпидемиология болевого синдрома при беременности
Эпидемиология распространения болевого синдрома при беременности очень широка. Около 96% беременных женщин ощущают боль в животе в третьем триместре беременности, и 65% такой боли локализуется в правом боку. Не всегда такая боль является причиной органического заболевания, только 72% – это патология. Среди этих заболеваний на первом месте патология печени и желчного пузыря, на втором – острый аппендицит, а также хронические заболевания кишечника. Но тем не менее, нужно внимательно проводить дифференциальную диагностику, ведь все эти патологии могут осложняться.
Симптомы болей в правом боку при беременности
Чтобы знать, что является причиной такой боли у беременной женщины, нужно принимать во внимание не только боль в правом боку, но и иные проявления, которые сопровождают данную патологию. Ведь уже на этапе опроса можно поставить предварительный диагноз и определиться с лечением.
Если неприятные ощущения в правом боку вызваны физиологическим увеличением матки, то такая боль выражена не все время и не очень интенсивная, она возникает после переедания или определенной нагрузки.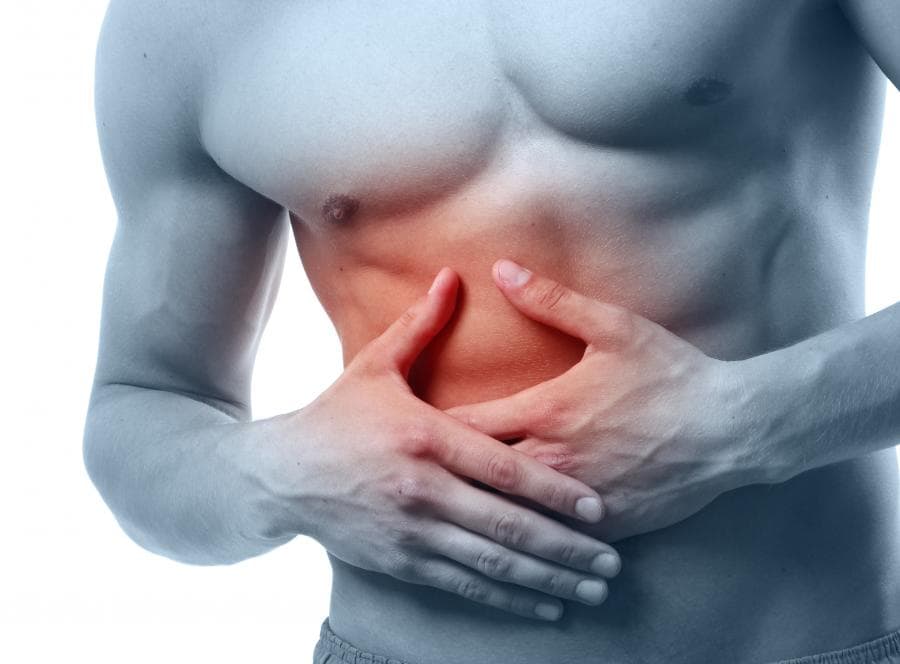 При этом общее состояние женщины не меняется, и никаких других симптомов нет. Это свидетельствует о том, что такая боль является физиологическим состоянием и если она не приносит никаких других выраженных симптомов, то тогда не следует беспокоиться.
При этом общее состояние женщины не меняется, и никаких других симптомов нет. Это свидетельствует о том, что такая боль является физиологическим состоянием и если она не приносит никаких других выраженных симптомов, то тогда не следует беспокоиться.
Хронический некалькулезный холецистит – это воспаление желчного пузыря, которое сопровождается утолщением его стенки и раздражением брюшины. Это характеризуется появлением тупой правосторонней боли, которая часто провоцируется жирной пищей. Такая боль появляется постепенно, она не сильно выражена и локализуется под правым ребром. Симптомы, которые могут быть при этом – ощущение горечи во рту, нарушения стула, тошнота или рвота. Такое воспаление может сопровождаться интоксикационным синдромом – может быть незначительное повышение температуры тела.
Сильная и острая боль справа также может быть вызвана печеночной коликой. Если у беременной женщины был калькулезный холецистит, то движение камней может вызывать именно такую резкую боль. Это сопровождается сильным беспокойством, женщина не может усидеть на месте – такова выраженность боли. Первые признаки заболевания могут начинаться с рвоты, которая не приносит облегчения. Такое состояние требует немедленных мер, поскольку может повышаться тонус матки и начаться преждевременные роды.
Это сопровождается сильным беспокойством, женщина не может усидеть на месте – такова выраженность боли. Первые признаки заболевания могут начинаться с рвоты, которая не приносит облегчения. Такое состояние требует немедленных мер, поскольку может повышаться тонус матки и начаться преждевременные роды.
Ноющая боль справа у беременных женщин часто развивается на фоне диафрагмальной грыжи. Тогда боль стойкая и часто сопровождается диспепсическими нарушениями. Повышенное давление в брюшной полости вызывает эти симптомы и после родов такая грыжа может пройти сама собой.
Боль в правом боку колющего характера может быть вызвана почечной коликой. Тогда она начинается в поясничном отделе и иррадиирует в область правого яичника и половые органы. Острый правосторонний пиелонефрит также сопровождается болью в правом боку, но такая боль менее выражена и имеет постоянный характер. При патологии почек и мочекаменной болезни всегда есть нарушения процесса мочеиспускания. Может быть резь или боль по ходу мочеточников, а также учащенное мочеиспускание или ложные позывы к нему.
Может быть резь или боль по ходу мочеточников, а также учащенное мочеиспускание или ложные позывы к нему.
Боль в правом боку у беременных женщин может быть инициирована острым энтеритом. После определенной пищи может быть легкий воспалительный процесс в кишечнике, который сопровождается болью и нарушением стула. Симптомы развиваются постепенно и всегда есть связь с приемом определенной пищи.
Боль в правом боку внизу при беременности всегда настораживает в плане острой хирургической патологии. Острый аппендицит всегда сопровождается воспалением брюшины. Характерными симптомами этого заболевания является то, что боль начинается в эпигастрии под грудиной, а затем она перемещается вниз живота справа. Тогда появляется еще один симптом – Щеткина-Блюмберга, когда раздражается брюшина в этом месте.
Преждевременное отслоение плаценты начинается резкой болью в правом боку, где отслаивается плацента и сопровождается кровотечением. Область отслоенной плаценты пропускает кровь, нарушается нормальное кровообращение плода, что сопровождается симптомами со стороны плода.
Таким образом, множество причин боли в правом боку при беременности требует тщательной диагностики с определением всех симптомов и проведением дополнительных методов исследования.
Диагностика боли в правом боку при беременности
Диагностика любого болевого синдрома при беременности должна исключать состояния, угрожающие жизни ребенка и мамы. Поэтому должны быть проведены все дополнительные анализы, чтобы убедиться в нормальном развитии плода.
Важно выяснить все анамнестические данные с определением характера боли, ее интенсивности, связи с едой. Обязательно нужно выяснить, нет ли у женщины хронических заболеваний, таких как холецистит, энтерит, мочекаменная болезнь. Нужно также спросить о других симптомах, связаны ли они с болью и принимала ли женщина обезболивающие средства. Если женщине была произведена апендэктомия, то данный диагноз можно с легкостью исключить.
При обследовании беременной женщины нужно сначала изучить реакцию ребенка на эту боль. Нужно определить сердцебиение и движения плода, его состояние при таких симптомах. Чтобы исключить патологию печени и желчного пузыря нужно определить все симптомы. Положительные симптомы Ортнера, Мюсси, Мерфи или хотя бы некоторые из них, дают основания подозревать обострение холецистита.
Нужно проверить симптом Пастернацкого, если он положительный хотя бы с одной стороны, то это вероятная патология почек.
Диагностика острого аппендицита у беременной женщины немного осложнена, поскольку увеличенная матка может менять положение аппендикса. Но характерный симптом появления боли сначала в эпигастрии, а затем в справа внизу живота бывает очень часто. При осмотре такой женщины можно определить, что максимальная болезненность возникает, когда доктор отнимает пальцы от живота, а не когда прикасается. Для точного исключения острой патологии живота всегда необходимы дополнительные исследования.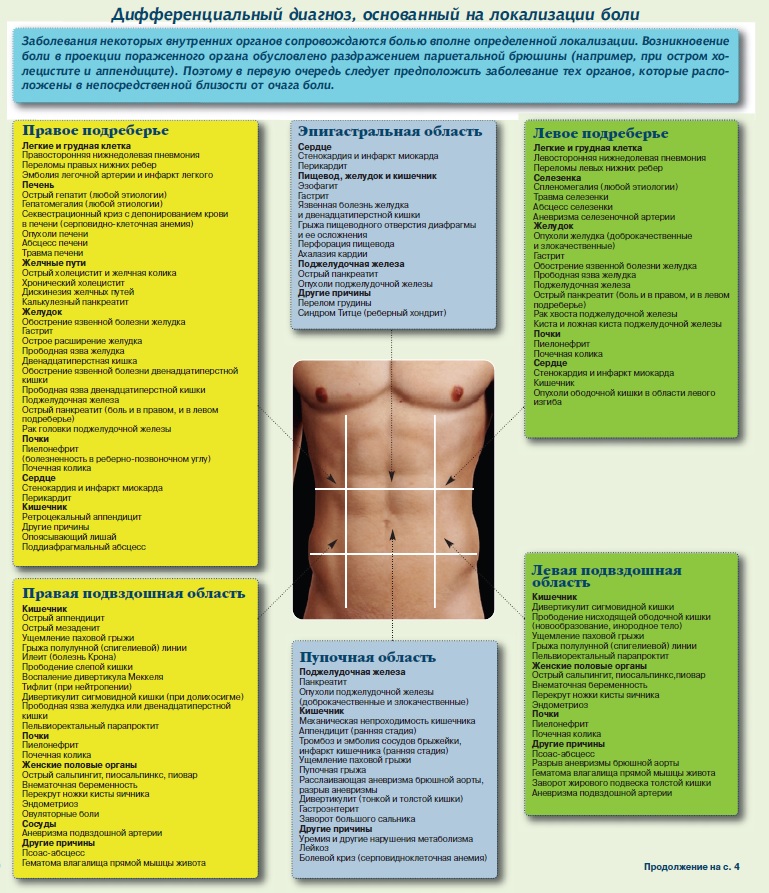
Анализы, которые необходимо сдать, должны также проводиться и с целью дифференциальной диагностики. Необходимо сдать общий анализ крови, общий анализ мочи и определить уровень глюкозы крови. Далее, нужны специальные анализы, которые исключают ту или иную патологию. При подозрении на аппендицит в анализе крови будет значительный лейкоцитоз со сдвигом формулы влево и ускорение СОЭ. Такие же изменения характерны и для холецистита. Если есть подозрение на патологию печени, то нужен биохимический анализ крови с определением уровня билирубина, его фракций и цитолитических ферментов.
В случае если все лабораторные показатели в пределах нормы, то необходимо провести инструментальное исследование для исключения или подтверждения определенного диагноза. Главным методом инструментальной диагностики при беременности можно считать ультразвуковое исследование. Этот метод не настолько вреден для ребенка и может иметь большую диагностическую значимость для установления большинства диагнозов. По результатам УЗИ можно сказать о воспалении желчного пузыря – тогда утолщается его стенка и в полости будет нечеткая тень. Можно определить камень в желчном пузыре или мочеточнике и подтвердить колику. Острый правосторонний пиелонефрит также можно определить в виде расширения лоханочной системы.
По результатам УЗИ можно сказать о воспалении желчного пузыря – тогда утолщается его стенка и в полости будет нечеткая тень. Можно определить камень в желчном пузыре или мочеточнике и подтвердить колику. Острый правосторонний пиелонефрит также можно определить в виде расширения лоханочной системы.
При подозрении острого аппендицита проводят ректальное исследование. На пользу данного диагноза свидетельствует резкая болезненность стенки прямой кишки в проекции аппендикса при пальпации. Это очень серьезный симптом, который подтверждает острую патологию.
Кроме состояния мамы, УЗИ позволяет оценить состояние плода. Можно исключить патологию плаценты и другие осложнения беременности, что важно для дифференциальной диагностики. Если заболевание случается в третьем триместре, то кроме УЗИ плода обязательно проведение кардиотокограммы, чтобы определить состояние ребенка и риск развития осложнений. Тогда можно определить нарушение сердцебиения, повышенный тонус матки и преждевременные роды, что может быть причиной боли в правом боку с той же вероятностью, что и другие патологии.
Дифференциальная диагностика болей в правом боку при беременности
Дифференциальная диагностика патологии, которая вызывает боль в правом боку при беременности, направлена главным образом на определение причины. Нужно в первую очередь дифференцировать приступ острого аппендицита и правостороннюю почечную колику. Эти патологии имеют похожее проявление, но при аппендиците есть повышение температуры и другие признаки воспаления, а колика может сопровождаться рвотой и тошнотой без повышения температуры.
Не менее важно патологию внутренних органов дифференцировать непосредственно с причинами самой беременности. Преждевременное отслоение плаценты имеет клинику с подобным болевым синдромом, особенно если плацента отслоилась справа. Но при этом часто наблюдаются кровянистые выделения, а подтвердить можно с помощью ультразвукового исследования – определяется ретроплацентарное скопление крови. Это ургентная ситуация, требующая немедленных действий, поэтому у беременной женщины в первую очередь необходимо дифференцировать это состояние с другими патологиями.
Правильное установление диагноза и причины болезни необходимо для того, чтобы вовремя начать лечение, до появления осложнений.
Лечение боли в правом боку при беременности
Лечение беременной женщины ставит главным заданием ликвидацию причины боли, но в первую очередь нужно уменьшить выраженность болевого синдрома, чтобы не было преждевременных родов и других осложнений. Если речь идет об острой хирургической патологии, то медикаментозное лечение является лишь частью подготовки к операции.
Если причиной острой боли является почечная или печеночная колика, то нужно немедленно провести обезболивание, поскольку выраженность болевого синдрома при этом очень сильная.
 Способ применения – внутривенный или внутримышечный. Дозировка препарата на один прием от двух до пяти миллилитров. Побочные эффекты, которые могут быть – гиперемия кожи, лихорадка, озноб, повышение t ° тела, слабость, учащенное сердцебиение, артериальная гипотензия головная боль, головокружение, бессонница, тошнота, запор, рвота, местные реакции в месте инъекции. Меры предосторожности – использовании при беременности решается в индивидуальном порядке и только под контролем состояния женщины и плода.
Способ применения – внутривенный или внутримышечный. Дозировка препарата на один прием от двух до пяти миллилитров. Побочные эффекты, которые могут быть – гиперемия кожи, лихорадка, озноб, повышение t ° тела, слабость, учащенное сердцебиение, артериальная гипотензия головная боль, головокружение, бессонница, тошнота, запор, рвота, местные реакции в месте инъекции. Меры предосторожности – использовании при беременности решается в индивидуальном порядке и только под контролем состояния женщины и плода.
Если боль в правом боку по точным данным ультразвукового исследования вызвана правосторонним пиелонефритом, то тогда нужно использовать комплексное лечение, главным элементом которого является восстановление оттока мочи. У беременных женщин пиелонефрит имеет вторичный характер из-за того, что матка пережимает мочеточники, поэтому обязательным элементом лечения является стентирование с восстановлением оттока мочи. Затем нужно назначить антибиотик, который можно беременным женщинам. К таким разрешенным антибактериальным средствам относятся незащищенные аминопенициллины и цефалоспорины. Если речь идет об обострении хронического холецистита, то тогда нужно обязательно использовать в лечении антибиотик. К комплексному лечению можно добавить жаропонижающие и спазмолитические лекарства.
Лактобактерин – препарат, который имеет в своем составе лактобактерии, которые образовывают молочную кислоту и не дают возможности размножаться патогенным бактериям. Благодаря этому препарат образует благоприятные условия для развития полезной микрофлоры кишечника. Эти свойства препарата способствуют тому, что спазматические явления в кишечнике проходят и боль уменьшается, в случае если причиной является физиологические изменения. Дозировка, достаточная для восстановления микрофлоры и кишечной перистальтики это одна доза препарата один раз на сутки. Побочные эффекты – диарея или ощущение тяжести и переполненности в животе, что проходит спустя некоторое время. Меры предосторожности – если есть симптомы пищевого отравления, то прием препарат нужно согласовать с доктором.
Витамины могут использоваться женщиной для лечения боли и дискомфорта, которые вызваны функциональными спазмами кишечника. В таком случае нужно отдать предпочтение комплексным витаминным средствам с повышенным количеством магния.
Физиотерапевтическое лечение возможно только в том случае, если это не противопоказано для беременной женщины и не навредит ребенку. Например при обострении хронического холецистита нельзя применять тепловые процедуры.
Оперативное лечение боли в правом боку при беременности является главным методом, если у женщины острый аппендицит. В таком случае проводят общий наркоз, с учетом минимального вреда для ребенка и начинают операцию. Оперативный доступ зависит от срока беременности и степени увеличения матки. В большинстве случаев проводят классический доступ в правой подвздошной области и в обход матки проводят удаление воспаленного аппендикса.
Если причиной боли является преждевременное отслоение плаценты, то женщина должна немедленно госпитализироваться в родильным дом с определением необходимости родоразрешения.
Народное лечение боли в правом боку при беременности
Народные методы лечения такой боли широко используют, если нет никакой органической патологии. При наличии у женщины хронического холецистита или мочекамянной болезни используют средства, которые уменьшают образование камней. Если нарушена функция кишечника, то также используют средства для улучшения перистальтики и нормализации функции пищеварения.
Использование трав также хорошо влияет на спазмированный желчный пузырь и кишечник, улучшает отток желчи, нормализует пищеварение. С этой целью используют разные настои и чаи из трав.
Гомеопатия может использоваться при многих процессах в кишечнике и желчном пузыре, при этом вреда для ребенка нет. Гомеопатические средства можно комбинировать таким образом, чтобы действовать на многие процессы в организме беременной женщины, что расширяет возможности применения этой группы лекарственных средств.
Осложнения и последствия боли в правом боку при беременности
Последствия боли в правом боку могут быть очень серьезными, особенно если речь идет об острой хирургической патологии. Осложнения острого аппендицита могут быть в виде распространения процесса на брюшину и развитие гнойного перитонита. Это очень серьезное осложнение не только для мамы, но и для ребенка. Последствия несвоевременной диагностики болевого синдрома могут быть очень серьезные, особенно если речь идет о таких заболеваниях как холецистит. Тогда может быть эмпиема желчного пузыря и распространение инфекции с образованием подпеченочных абсцессов. Последствием несвоевременной диагностики отслоения плаценты может быть большая ретроплацентарная гематома, которая в итоге приведет к необходимости удаления матки.
Учитывая такие осложнения, нужно своевременно диагностировать заболевания.
Профилактика болей в правом боку при беременности
Профилактика появления болей в правом боку при беременности неспецифическая, поскольку данное состояние сложно предусмотреть. Чтобы избежать осложнений и обострений хронических заболеваний перед планированием беременности нужно тщательно обследоваться и профилактировать эти симптомы. Для нормального вынашивания беременности необходимо соблюдать режим, питание должно быть свежим и полезным. Нужно максимально беречь здоровье беременной женщины, чтобы избежать разных инфекций.
Прогноз боли в правом боку при беременности
Прогноз для нормальной беременности и рождения здорового ребенка благоприятный даже если боль вызвана острым аппендицитом, но было проведено своевременное лечение. Поэтому главным элементом является своевременность и адекватность лечения.
Боль в правом боку при беременности часто может свидетельствовать об воспалительном процессе в желчном пузыре, кишечнике или об остром аппендиците. Поэтому при появлении таких симптомов нужно в первую очередь исключать такие серьезные заболевания, особенно если есть другие симптомы. Все состояния отлично лечатся и не стоит переживать за жизнь будущего ребенка, ведь прогноз благоприятный при своевременном лечении.
Все новости Предыдущая Следующая
Почему у ребёнка болит бок?
Не лезем в дебри заболеваний внутренних органов, а ракрываем частые причины болей у здоровых детей. И делимся упражнениями по снятию болевого синдрома.
Ну вот только что ребенок себя прекрасно чувствовал, бегал – и в следующем воображаемом кадре уже держится за бок и корчится. От чего эта боль? Что это? Как с ней справляться?
Хорошо помню школьное детство — подружка пугала меня, говоря, что это болит селезенка, она может лопнуть, если не остановиться. Я точно также пугала физрука, держась за правый бок, говоря, что “все, умираю на 3 километре кросса, ща селезенка лопнет”.
Селезенка – это боль в левом, как теперь выяснилось, боку. Печень – это боль в правом. И да, самое главное – не лопнет.
Печеночно-болевой синдром. Пока ребенок в покое, часть крови не циркулирует по кровеносному руслу, а находится в резерве. Основная масса циркулирующей крови находится в грудной и брюшной полости. Во время физической нагрузки происходит перераспределение кровотока в пользу работающих мышц. И если мышцы начинают работать сразу, без разогрева, то дыханию и кровообращению (которые обеспечивают работу мышц) для вырабатывания требуется несколько минут. Если дети начинают носится, сломя голову, без разминки, то кровь из резерва поступает в кровоток, но не успевает быстро оттекать от брюшной полости. Печень и селезенка начинают увеличиваться в размерах и давить на свои капсулы. В капсулах есть болевые рецепторы – боль отсюда.
Мышечный спазм. Если нет никаких заболеваний внутренних органов, что может вызвать боль при физичестких нагрузках, то наиболее распространенная причина –диафрагма, которая помогает дышать, не получает нужного количества кислорода. Из-за этого сама диафрагма или мышцы живота под ней спазмируются – напрягаются и расслабляются рывками. И из-за этого ребенок чувствует боль в боку – левом или правом.
Расширение желчных протоков. Если дети начали бегать сразу после еды, капсула печени перерастягивается (а печень участвует в переваривании пищи). Если пища поступила в пищеварительный тракт, сосуды печени расширяются. Расширяются также желчные протоки – по ним начинает поступать в кишечник желчь.
Газы. Ну просто так совпало – тренировка и газы в желудочно-кишечном тракте.
Родителям на заметку: боль в боку частый признак физического перегруза. Не исключено, что физическую нагрузку ребенку нужно в принципе уменьшить. Также эта боль – от недостаточной тренированности. Грегори Лэндри, педиатр из Висконсинского университета рекомендует вот что: “Десятилетний ребенок, только начавший бегать, например, не должен пробегать больше 1, 5 – 3 км в день или 8-10 км в неделю. Как только удастся пробежать эту дистанцию без болей в боку, он может постепенно увеличивать расстояние на 1,5-3 километра в неделю”.
Первое и главное – это постепенность нагрузок, начаться которые должны с разминки. По рекомендации американского физиотерапевта из Пенсильвании Эли Глик, идеальная разминка должна длиться не менее 10 минут. Основные упражнения: динамическое дыхание (руки вверх – вдох, руки вниз – выдох), приседания и наклоны — доставать пальцами до ступней.
Второе и не менее важное — нельзя есть много. Наполненный желудок увеличивает вероятность спазма диафрагмы и мышц живота. Начинать тренировки нужно не раньше, чем через 2-3 часа после еды. И не пить много воды во время тренировки. За 60-30 минут до тренировки или соревнования можно съесть либо горсть орехов с сухофруктами (детскую горсть), либо углеводный батончик.
Снимаем болевой синдром
- Сбавить темп. Перейти на шаг, постепенно его замедляя, пока боль не пройдет. Продолжая шагать, подышать: руки вверх – вдох, руки вниз – выдох.
- Дыхание и растяжка. Если темп сбавлен, но боль осталась, нужно остановиться и продышаться, а именно: сначала сделать 10 неглубоких вдохов и выдохов. Затем вернуться к нормальному дыханию. Затем – подышать глубоко: вытянуть руки в стороны, расправить грудную клетку. Вдохнуть-выдохнуть. На следующем вдохе за руками нужно вытянуться вверх и медленно наклоняться в разные стороны (руки вверх – вдох, наклон — выдох). Затем потянуться за руками вперед, округлив спину. И снова медленно и глубоко подышать: руки вверх – вдох, руки вниз – выдох. Глубокое дыхание позволяет ускорить отток крови от внутренних органов.
- Найти туалет. Не исключено, что никакая это не печенка, не селезенка, не диафрагма, не мышечный спазм, а газы в желудочно-кишечном тракте. Просто отправьте ребенка в туалет.
И все же будьте внимательны всегда к любым болевым проявлениям.
Обязательно обратитесь к врачу, если:
- боль не проходит в течение часа после тренировки
- боль не прекращается после стула
- если повышается температура
- боль постоянно появляется после нескольких недель тренировок.
- Не давайте никаких лекарств самостоятельно, без рекомендации врача.
О “знаках” больной печени – Трибуна – новини Сум
“Больная печень – разбойник для других органов”. Почему такой афоризм родился в древней китайской медицине? А уже тогда было подмечено, что заболевания печени долгое время никак себя не проявляют, маскируясь под болезни других органов и даже вызывая их. Ещё один афоризм – “печень не жалуется, за неё жалуются соседи”. И, как увидим, не только соседи, но и совсем отдалённые органы.
Почему я решил об этом написать? Очень уж больно чувствовать себя бессильным, когда к тебе приходит человек с развёрнутым циррозом, т. е. фатальной стадией печёночного заболевания, и ты стоишь, окаменевший, увидев ту самую голову Медузы Горгоны из греческих мифов у него на животе, и понимаешь, что ничем ему уже не помочь. На твой сакраментальный вопрос “А где ж вы раньше были?” пациент, недоуменно пожимая плечами: “Так ничё ж не болело”.
Ничё и не болит. Вплоть до финала. Были у меня пациенты, первой жалобой которых (да это и жалобой в полном смысле слова не назовёшь) оказалось просверливание дополнительных дырочек в брючном ремне – живот стал быстро расти. А у женщин – мысли о внезапной, быстро прогрессирующей беременности – на УЗИ матки приходят. Хорошо, если доктор датчик удосужится повыше передвинуть и увидеть огромную печень, селезёнку и асцитическую жидкость, а нет – “Нет у вас беременности”, и дело с концом. Одна трижды ходила, ей “ложную беременность” ставили.
Хорошо, когда “болезнь болит”, или проявляет себя каким-то другим явным симптомом – я писал об этом в статье об оптимальности.
Если, на ваше счастье, пораньше начнёт беспокоить небольшая тяжесть (не боль!) в правом боку, тошнота, отрыжка, вздутие – может, вы и пойдёте к доктору. Но у нас так не любят ходить к врачам по таким незначительным поводам – ну, переел, ну, рюмку лишнюю позволил – праздники. Перетерплю, пройдёт. Не болит же, не так уж…
А если и придёте – не факт, что заподозрят у вас что-то серьёзное при таких жалобах и анамнезе. Они могут быть при холецистите, гастрите, панкреатите, колите… – диета, желчегонные, ферменты. К сожалению, всё ещё не многие коллеги насторожены и назначают анализ на гепатиты С и В – главные причины цирроза в нашей стране, наряду с алкоголем. И дело даже не в квалификации, хотя и в ней, конечно. Дело в том самом коварстве, трудности для диагностики заболеваний печени, с которых я начал статью, – даже для профессионалов.
А знаете, почему для профессионалов трудно? Потому что пойдёте вы даже не к семейному врачу, а к узкому специалисту – дерматологу, ревматологу, эндокринологу, нефрологу… даже к окулисту! Потому что жалобы могут быть специфичными для этих органов. И профи, великолепно знающие свой узкий раздел, но за 20 – 30 лет (вы же пойдёте к опытному специалисту, со стажем) изрядно подзабывшие, что там в институте говорили о печени (или не говорили), найдут у вас СВОЮ патологию, и будут вас лечить. И они не дураки – у вас действительно будет патология кожи, суставов, щитовидки, почек… Только обусловлена она болезнью печени, которая потихоньку прогрессирует (или даже ускоряется – на фоне побочных эффектов лечения тиреоидита, нефрита или артрита) и, мало того, никогда не даст их вылечить – потому что первопричина остаётся нераспознанной.
Вот поэтому печень – разбойник для других органов. Я бы даже сказал – диверсант, скрытно действующий в тылу и наносящий больший ущерб, чем бандит в открытой схватке.
Но она всё же подаёт ЗНАКИ, которые нужно ЗНАТЬ – как специалистам, так и самим утопающим, потому как часто спасение в их собственных руках. То есть – вам, не подозревающим. Поэтому и пишу – хочу рассказать. Или напомнить.
Внимание – сейчас будет много сугубо медицины, но не обойтись.
КОЖА. Первое, что бросается в глаза. Наблюдательные.
Имеет значение всё, что вдруг, недавно появилось. Новое, чего не было.
Сыпи. Первое, что приходит в голову – аллергия. Может быть. Только (не устаю повторять студентам) аллергия – это диагноз исключения. Особенно, если она посетила вас впервые за 40 лет. То есть надо проанализировать все иные возможные причины появления сыпи, как одного из симптомов других заболеваний, не начинать с аллергии, а заканчивать ею – если всё проверили и ничего не нашли. Десерт, так сказать, а не закуска. Да и “аллергия” часто связана с нарушением функции печени – нерасщеплённые ею токсичные продукты обмена ищут себе выход, в том числе через кожу. Наружный покров – зеркало внутренних процессов, происходящих в организме. Академик Давыдовский утверждал даже, что собственно кожных заболеваний не существует, все они – суть отражение нарушенного гомеостаза.
Итак, любые вновь возникшие и повторно появляющиеся пятна, прыщи, васкулиты, порфирия, лишай, демодекоз, крапивница, эритемы, пигментации, витилиго, телеангиэктазии, родинки, гемангиомы (мелкие красные точки), особенно в “печёночных” местах. На лице это переносица (обратите внимание на наличие вертикальных морщин), наружные углы глаз, скулы. Ксантелазмы (жёлтые отложения) на веках. Сосудистая “сеточка” на носу и щеках (да, как у много пьющих). Язык: обложенность больше справа, ярко-красный кончик. Тянет “на кисленькое”, но без беременности. Пигментация сзади на шее, прикрытая волосами. Боли по ходу меридиана печени (загуглите) – по внутренней поверхности ног. Те же высыпания в его зоне и вообще на теле. Облысение (было несколько таких больных), грибок ногтей больших пальцев стоп (начало того же меридиана). Вообще изменение ногтевых пластинок: двуцветность, поперечная исчерченность, ломкость, размягчение. Покраснение или желтизна ладоней, избыточная “горячесть” их даже в холодное время года. Надоедливый кожный зуд без высыпаний (конечно, сохраняющийся при условии регулярного мытья тела).
СУСТАВЫ, НЕРВЫ, МЫШЦЫ. АУТОИММУННЫЕ ПРОЦЕССЫ.
В зависимости от возраста. Понятно, что в пожилом чаще обменные остеоартрозы. А вот впервые возникшие и непроходящие артриты-артралгии в молодом-среднем – подозрительны. Характерны множественные, летучие, без покраснения кожи, припухания и значимого повышения острофазовых показателей в крови. Когда не укладывается в традиционные ревматические симптомы. Часто суставным синдромом дебютирует острый вирусный гепатит В – были казусы лечения НПВСами более месяца (безжелтушные формы). Но я здесь больше о хронических вирусных гепатитах, годами не диагностируемых.
Пальцы в виде барабанных палочек. Контрактура Дюпюитрена. Мышечная слабость – миопатии непонятной причины. Миастения. Боли в мышцах. Периферические полинейропатии, синдром Гийена-Барре – NB!, невропатологи. Обусловлены криоглобулинемией, как и многие кожные проявления, и часть аутоиммунных. Из последних – дерматомиозит, узелковый периартериит, легочной фиброз и васкулит, гипертрофическая кардиомиопатия и др.
ПОЧКИ – гломерулонефрит. Был пациент, у которого в почечном биоптате выявили персистенцию вируса гепатита С. Мучился с десяток лет, дело дошло до гормонов (получили резкое прогрессирование гепатита, естественно). Пролечили HCV – исчез гломерулонефрит. Не путать с больными хронической почечной недостаточностью, которые на гемодиализе к полному комплекту получают В,С гепатит (заражаются вторично, через кровь). Таких надо регулярно, раз в полгода обследовать – поражённость в этих отделениях доходит до 80% (медперсонала, кстати, тоже).
ЭНДОКРИННАЯ СИСТЕМА. В основном щитовидная железа – гипо, гипертиреозы, аутоиммунный тиреоидит, Хашимото. Просто не забывать, что может быть не основное заболевание, а синдром, если хотите, гепатитов С и В. Также впервые выявленный сахарный диабет требует обследования на эти вирусы (до 50% развития диабета на фоне HCV-инфекции). И в щитовидной, и в поджелудочной исследователями неоднократно выявлялась положительная ПЦР, что доказывает не случайный характер сочетания этих болезней, а цитопатогенное воздействие вирусов на клетки этих желез.
Половые расстройства – нарушение менструального цикла у женщин (почему ещё приходят с подозрением на беременность), импотенция, снижение либидо у мужчин (урологи-андрологи!). Также зафиксировано активное размножение вирусов гепатитов в этих органах.
ГЕМАТОЛОГИЯ. Тромбоцитопения, анемия, макроглобулинемия, неходжкинская В-лимфома и другие страсти. Доказана персистенция гепатотропных вирусов в костном мозге – специалистам. Неспециалистам – помнить о спонтанных, ни с чего появляющихся “синяках” и повторяющихся кровотечениях – маленьких и больших: носовые, маточные, желудочно-кишечные (нередко цирроз выявляется только после варикозного пищеводного кровотечения), кровь в моче, кале (часто геморрой). Надо сделать анализ крови из пальца с подсчётом тромбоцитов.
Всё это — на фоне плохого настроения с раздражительностью и вспышками гнева. Бросает то в жар, то в холод. Не зря говорят: желчный человек. “Сова”, бессонница после полуночи, с часа до трёх – время максимальной активности меридиана печени. Сон беспокойный, с обилием сновидений.
Ну и напоследок: встречается даже поражение слюнных, слёзных желез и глаз. Язвы роговицы, увеиты, кератоконъюнктивиты. Ну, желтушность склер – это понятно, тут как раз диагноз поставят в троллейбусе. А традиционная китайская медицина с печенью связывает самые различные расстройства зрения, близорукость и даже косоглазие. И если действительно “глаза — это зеркало души”, нетрудно догадаться, где живет душа человека с точки зрения медицины Востока… Да, по представлениям китайской медицины, именно печень “хранит небесную душу человека”.
С неудобоваримой терминологией закончили. Выдержали?
Как видите, спектр печёночных “масок” достаточно пёстр и обширен. И заметьте, нигде нет собственно печёночных симптомов – желтухи, например. Когда она появляется, диагноз ясен всем, но, к сожалению, запоздал (я говорю о хронических процессах). Нам же надо выявить печеночное страдание как можно раньше.
Что ещё в подмогу, кроме клиники? Лаборатория. 1). Самая обычная биохимия – печёночные пробы. 2). Анализ на антитела к гепатитам В и С. Это элементарный скрининг, доступный с уровня ЦРБ. Не забывайте, коллеги.
У нас в больнице с 2002 года дело поставлено так: пациент, поступающий с ЛЮБОЙ патологией (хоть понос, хоть ангина, хоть сопли), обследуется на маркёры ВГВ, ВГС. Каждый по 20 грн. Цена вопроса плёвая, а позволяет избежать многих бед. Подбили статистику за эти годы – 4% позитивных, исключая отделение гепатитов. Примерно тысяча человек проходит за год – считайте, сколько за 16 лет выявлено на ровном месте. Рекомендую.
Особое внимание людям с татуировками, пирсингом, с операциями в анамнезе, из традиционных групп риска, часто болеющим, готовящимся на плановые операции, медикам, беременным. А вообще подхватить вирус можно в парикмахерской, салоне, у стоматолога, в больнице – при элементарном заборе крови из пальца (перчатки после каждого пациента меняют?) или гинекологическом осмотре. К сожалению. Бедность и отсутствие надлежащего сан-эпид контроля.
То есть – достаточно банально и легко. Кто из вас не бывал в парикмахерской, у стоматолога, в больнице? А секс случайный незащищённый? А неслучайный – ваш постоянный партнер обследован?
Поэтому всем прочитавшим рекомендую завтра натощак пойти в лабораторию и сдать: а-HCV (гепатит С) и HBsAg (гепатит В). И от В прививку сделать. Обычно этим и заканчиваются мои занятия со студентами по этой теме.
Я вот против огульной сдачи кала на яйца глист – перед экстракцией зуба, например (пост сегодня видел) и по любому чиху. Ничего, кроме обесценивания анализа из-за невнимательности, усталости лаборанта вследствие огромной и бессмысленной загрузки, мы не получим. Если мне надо, я напишу лаборанту, какой вид гельминта я подозреваю, подчеркну красным и попрошу повторить трижды. Но я за проверку всех на гепатиты раз в год. Потому что не хочу стоять окаменевший, глядя на голову Медузы. Достаточно этого уже было в моей практике. И, кстати, в том посте про экстракцию зуба НВsAg в перечне был, а вот а-HCV – не было. А надо.
И если семейные врачи (а после реформы вы пойдёте к ним) внемлют этим словам, а если и узкие специалисты не забудут… а если вы – самые в этом заинтересованные! – им напомните, попросите назначить пустяковый анализ, или сами пойдёте в лабораторию – их сейчас пруд-пруди… то вирусных гепатитов среди цивилизованных культурных людей, к которым – несомненно! – принадлежат украинцы, – не будет.
Гепатиты ж сейчас на раз лечатся. Шо насморк, даже эффективней. Главное – вовремя выявить, обнаружить, не пройти мимо, не кусать локти.
Искореним — как оспу.
7 симптомов, при которых нужно срочно звонить в скорую
Испытывая боль, многие не спешат вызывать скорую помощь и стараются ее перетерпеть. Между тем, в некоторых случаях незамедлительная помощь медиков просто необходима. Рассказываем, в каких ситуациях нужно срочно звонить в скорую.
Давящая боль в груди
Давящая, распирающая или жгучая боль в области груди может быть признаком инфаркта. При этом боль может отдаваться в нижнюю челюсть, левую руку или область в нижней части ребер, о котором мы говорим «под ложечкой». Не стоит полагать, что инфаркту обязательно предшествуют болезни сердца — в 40% случаев инфаркт миокарда происходит у людей, не страдающих стенокардией.
Острая боль в центре живота
Острая боль возникает в центре живота, постепенно усиливается и переходит в правый бок. Сопровождать ее могут тошнота, рвота и повышенная температура тела. Если у вас или у кого-то из ваших близких возникли подобные симптомы — срочно обращайтесь за помощью медиков, так как они могут говорить об остром аппендиците.
Легочное, желудочное или кишечное кровотечение
Кровь в мокроте, кале или рвоте — очень тревожные симптомы. Так, легочное кровотечение может быть признаком воспаления легких, туберкулеза или эмболии легочной артерии, желудочное — признаком обострения гастрита, язвы желудка или варикозного расширения вен, а кишечное — говорить о язве двенадцатиперстной кишки, язвенном колите или даже онкологическом заболевании.
Запомните: при обильном легочном или желудочно-кишечном кровотечении вызывать скорую помощь необходимо немедленно.
Спазматическая боль в пояснице
Спазматическая боль в пояснице, которая может сопровождаться тошнотой, является основным симптомом закупорки мочевыводящих путей камнем при мочекаменной болезни.
Сильная боль в правом боку
Невыносимая боль в правом боку в сочетании с рвотой, жидким стулом и повышенной температурой тела может говорить о камнях в желчном пузыре. Кроме того, любую сильную боль в животе может вызвать острый панкреатит или прорыв язвы желудка или двенадцатиперстной кишки в брюшную полость.
Резкая головная боль и нарушение зрения
Приступ головокружения, резкая головная боль, нарушение или полная потеря зрения, онемение конечностей с одной стороны, изменения в речи — все это симптомы инсульта. В таком случае скорую нужно вызвать, не медля ни минуты.
Удушье
Нарастающее удушье, возникшее после укуса пчелы, приема нового лекарства или употребления в пищу необычного продукта, может быть признаком анафилактического шока. При этом артериальное давление пациента падает до минимальных значений, кожа синеет, сердцебиение учащается, появляются тошнота, головокружение и панические атаки, а лицо и шея начинают отекать. При появлении подобных симптомов человеку нужно срочно дать антигистаминное средство и позвонить в скорую. Дело в том, что анафилактический шок — специфическая реакция организма на определенный аллерген — развивается очень быстро, поэтому помощь медиков требуется как можно быстрее.
Ранее ИА «В городе N» рассказывало, чем лучше мерить температуру и как делать это правильно.
По материалам medportal.ru.
Восстановление печени после коронавирусной инфекции в Челябинске
Печень – жизненно важный орган, выполняющий в организме множество функций и участвующий в реакциях иммунной системы. От состояния нашей печени зависит течение заболеваний и скорость выздоровления.
Со временем стало известно, что COVID-19 вызывает повреждение печени почти у 50% инфицированных пациентов. Установлен факт, что чем тяжелее протекала инфекция, тем более негативно это сказалось на функционировании печени. В дальнейшем это может проявляться нарушением ее функционального состояния.
Почему страдает печень
Существует четыре причины поражения печени:
-
Гибель клеток из-за размножения в них вируса.
-
Поражение печени вследствие тяжелой воспалительной реакции.
-
Поражение печени из-за активной лекарственной терапии.
-
Обострение ранее существовавшего хронического заболевания печени.
Риску повреждения печени подвержены следующие категории людей:
-
с избыточной массой тела, гиподинамией,
-
курящие, регулярно употребляющие алкоголь,
-
имеющие большую лекарственную нагрузку ежедневно из-за наличия нескольких заболеваний.
Исследования зарубежных ученых показали, что COVID-19 может повредить печень даже у людей, переболевших бессимптомно. Это означает, что в группе риска находятся также и молодые люди.
Симптомы поражения печени
Печень – самый молчаливый орган, здесь отсутствуют нервные окончания. О «неполадках» с печенью может сигнализировать боль в правом подреберье. Обычно симптомы проявляются, когда ситуация уже запущена и меры принимать надо немедленно.
На ранних этапах заболевания проблемы с печенью могут проявляться следующими симптомами:
-
тошнота, снижение аппетита,
-
отрыжка после еды,
-
вздутие живота,
-
нарушение стула (запоры, поносы),
-
сухость и горечь во рту,
-
нарушение сна,
-
кожный зуд,
-
головные боли,
-
изменение веса.
Реабилитация печени после COVID-19
Необходимо провести начальную диагностику:
-
Анализ крови общий с лейкоформулой (без СОЭ)
-
Биохимия крови АЛТ (аланинаминотрансфераза)
-
Биохимия крови АСТ (аспартатаминотрансфераза)
-
Билирубин общий
-
ГГТ (гамма глутамилтрансфераза)
-
Исследование уровня аммиака в крови
-
Ферритин
-
Фибросканирование печени
Диагностика на аппарате Фиброскан поможет узнать:
-
наличие воспаления в печени;
-
нарушение функции детоксикации печени,
-
оценить риск тромбозов,
-
посмотреть структуру печени,
-
исключить формирование гепатита и фиброза.
С результатами диагностики пациенту необходимо обратиться к врачу гастроэнтерологу-гепатологу, который составит план лечения.
В нашем центре разработана комплексная программа «Восстанови печень после ковида», куда входят все необходимые исследования и прием специалиста.Цены
Уважаемые пациенты!
Обращаем Ваше внимание, что стоимость визита к врачу не всегда совпадает с указанной ценой приёма. Окончательная стоимость приема может включать стоимость дополнительных услуг. Необходимость оказания таких услуг определяется врачом в зависимости от медицинских показаний непосредственно во время приёма.
Наименование
Стоимость
Как связаны физические нагрузки и здоровье печени? | Здоровье
Боль в правом боку во время тренировок — частое явление у тех, кто только начинает свой фитнес-путь. Как правило, оно безопасно, важно лишь соблюдать определенные правила.
Часто во время силовых и кардиотренировок мы испытываем резкую боль в правом боку. В английском языке для нее даже есть специальное обозначение runner’s stitch — внезапная боль бегуна. Все дело в том, что активные тренировки напрямую связаны с повышенной нагрузкой на печень. Разбираемся, почему она возникает и как поступать в таких случаях.
Печень — очень «терпеливый» орган. В ней нет нервных окончаний, а болевые ощущения возникают только в тех случаях, когда она увеличивается в размерах и ее капсула растягивается. Во время тренировок режущая боль в правом боку возникает из-за усиленного кровообращения: печень «раздувается» от притока крови, которую она не успевает пропускать через себя. Тот же эффект возникнет, если вы плотно поели перед тренировкой.
«Чтобы во время тренировки не возникали резкие боли в правом боку, обязательно нужна разминка, — объясняет тренер World Class Дмитрий Виноградов. — Физические нагрузки необходимо увеличивать постепенно, а есть — минимум за полтора часа до тренировок».
Если боль все же возникла, то ее можно облегчить двумя способами. Первый — изменение характера дыхания. Нужно замедлить темп и делать медленные глубокие вдохи и выдохи, а затем поднять правую руку и осторожно потянуть ее вверх. Все это должно расслабить мышцы диафрагмы и облегчить боль. Есть еще один вариант, который многие используют инстинктивно, даже не подозревая, насколько он эффективен. Нужно в буквальном смысле «схватиться за печень» — положить руку на то место, где болит, и ощутимо надавливать в течение 10–15 секунд. Это ограничит приток крови к печени, и боль постепенно уйдет.
Если облегчение все же не наступило, в тренировке лучше сделать паузу. А в том случае, если в правом боку продолжает колоть от раза к разу, несмотря на разминку, имеет смысл обратиться к врачу. Принято считать, что заболеваниям печени подвержены только те, кто употребляет много алкоголя и жирной пищи. На самом деле люди, ведущие спортивный образ жизни, — тоже в группе риска. Ведь после интенсивных тренировок печени приходится перерабатывать продукты распада, а высокобелковая диета для нее такой же стресс, как и жирное и жареное.
Такие лекарственные препараты, как оригинальный гепатопротектор «Легалон», защищают и поддерживают работу печени. Препарат производится в Германии: помогает выводить токсины, ускоряет регенерацию клеток печени и способствует выработке собственных белков и фосфолипидов.
Основой эталонного препарата «Легалон» является силимарин: источник флавоноидов и флаволигнанов, извлеченных из расторопши. Препарат является единственным эталонным в своей группе, так как активно действую- щие компоненты силимарина достаточно сложно синтезировать.
Головная боль: когда беспокоиться и что делать – Harvard Health Publishing
Понимание того, что вызывает головную боль, и поиск средств, облегчающих боль
Почти у всех была головная боль, и у большинства из нас она была много раз. Незначительная головная боль – это не более чем неприятное явление, которое облегчается безрецептурным обезболивающим, едой или кофе или коротким отдыхом. Но если у вас сильная или необычная головная боль, вы можете беспокоиться об инсульте, опухоли или сгустке крови.К счастью, такие проблемы возникают редко. Тем не менее, вы должны знать, когда головная боль требует неотложной помощи и как контролировать подавляющее большинство головных болей, не угрожающих вашему здоровью.
Что вызывает головные боли?Врачи не до конца понимают, что вызывает больше всего головных болей. Они действительно знают, что мозговая ткань и череп никогда не несут ответственности, поскольку у них нет нервов, которые регистрируют боль. Но кровеносные сосуды в голове и шее могут сигнализировать о боли, как и ткани, окружающие мозг, и некоторые основные нервы, которые берут начало в головном мозге.Головная боль может быть вызвана также кожей головы, пазухами, зубами, мышцами и суставами шеи.
Когда беспокоиться о головной болиВы можете справиться со многими типами головных болей самостоятельно, и ваш врач может прописать вам лекарство, чтобы контролировать большинство более сильных головных болей. Но некоторые головные боли требуют немедленной медицинской помощи. Вот несколько предупреждающих знаков, когда вам следует беспокоиться о головных болях:
- Головные боли, которые появляются впервые после 50 лет
- Существенное изменение характера ваших головных болей
- Необычайно сильная головная боль
- Головная боль, усиливающаяся при кашле или движении
- Постоянно усиливающиеся головные боли
- Изменения личности или психических функций
- Головные боли, сопровождающиеся лихорадкой, ригидностью шеи, спутанностью сознания, снижением внимания или памяти или неврологическими симптомами, такими как нарушения зрения, невнятная речь, слабость, онемение или судороги
- Головные боли, сопровождающиеся болезненным покраснением глаз
- Головные боли, сопровождающиеся болью и болезненностью около висков
- Головные боли после удара по голове
- Головные боли, мешающие нормальной повседневной деятельности
- Резкие головные боли, особенно если они вас разбудят
- Головные боли у больных раком или с ослабленной иммунной системой
Существует более 300 типов головных болей, но только около 10% головных болей имеют известную причину.Остальные называются первичными головными болями. Вот краткое изложение некоторых основных основных головных болей.
Головные боли напряженияГоловные боли напряжения, возникающие примерно у трех из каждых четырех взрослых, являются наиболее частой из всех головных болей. В большинстве случаев они от легкой до средней степени тяжести и возникают нечасто. Но у некоторых людей возникают сильные головные боли от напряжения, а некоторых они беспокоят три или четыре раза в неделю.
Типичная головная боль напряжения вызывает тупую, давящую боль с обеих сторон головы.Людям с сильными головными болями напряжения может казаться, что их голова зажата в тисках. Также могут болеть плечи и шея. Некоторые головные боли напряжения возникают из-за усталости, эмоционального стресса или проблем, связанных с мышцами или суставами шеи или челюсти. Большинство из них длится от 20 минут до двух часов.
Если у вас время от времени возникают головные боли напряжения, вы можете справиться с ними самостоятельно. Безрецептурные обезболивающие, такие как ацетаминофен (Тайленол, другие бренды) и нестероидные противовоспалительные средства (НПВП), такие как аспирин, напроксен (Aleve, другие бренды) или ибупрофен (Motrin, Advil, другие бренды), часто помогают. , но следуйте указаниям на этикетке и никогда не берите больше, чем следует.Грелка или теплый душ могут помочь; некоторые люди чувствуют себя лучше после короткого сна или легкого перекуса.
Если у вас частые головные боли напряжения, постарайтесь определить триггеры, чтобы избежать их. Не переутомляйтесь и не пропускайте приемы пищи. Изучите методы релаксации; Йога особенно полезна, потому что она может расслабить как разум, так и мышцы шеи. Если ночью вы сжимаете челюсти или скрипите зубами, вам может помочь прикусная пластина.
Если вам нужна дополнительная помощь, ваш врач может назначить более сильное обезболивающее или миорелаксант, чтобы контролировать головную боль.Многие люди с повторяющимися головными болями напряжения могут предотвратить приступы, приняв трициклический антидепрессант, такой как амитриптилин (элавил, дженерик). К счастью, большинство людей с головными болями напряжения справятся с более простыми программами.
МигреньМигрени возникают реже, чем головные боли напряжения, но обычно они намного более серьезны. Они в два-три раза чаще встречаются у женщин, чем у мужчин, но это небольшое утешение, если вы относитесь к 6-8% всех мужчин, страдающих мигренью.А поскольку Гарвардское исследование 20 084 мужчин в возрасте от 40 до 84 лет показало, что наличие мигрени увеличивает риск сердечных приступов на 42%, мужчинам с мигренью следует относиться к своим головным болям близко к сердцу.
Неврологи считают, что мигрень вызывается изменениями в мозговом кровотоке и активности нервных клеток. Генетика играет важную роль, поскольку у 70% жертв мигрени есть хотя бы один близкий родственник с этой проблемой.
Триггеры мигрени. Хотя мигрень может возникнуть без предупреждения, ее часто вызывает триггер.Вещи, которые вызывают мигрень, варьируются от человека к человеку, но страдающий мигренью обычно остается чувствительным к одним и тем же триггерам. В таблице перечислены некоторые из наиболее распространенных.
Основные триггеры мигрени
|
Симптомы мигрени. Мигрень часто начинается вечером или во время сна. У некоторых людей приступам предшествуют усталость, депрессия и вялость в течение нескольких часов или раздражительность и беспокойство. Поскольку симптомы мигрени сильно различаются, по крайней мере, половина всех страдающих мигренью думает, что у них головные боли носовых пазух или головные боли напряжения, а не мигрень.
Около 20% мигрени начинаются с одного или нескольких неврологических симптомов, называемых аурой. Чаще всего возникают жалобы на зрение. Они могут включать в себя ореолы, искры или мигающие огни, волнистые линии и даже временную потерю зрения.Аура также может вызывать онемение или покалывание на одной стороне тела, особенно на лице или руке. У некоторых пациентов симптомы ауры развиваются без головной боли; они часто думают, что у них инсульт, а не мигрень.
Большинство мигреней развиваются без ауры. В типичных случаях боль возникает с одной стороны головы, часто начинается вокруг глаза и виска, а затем распространяется на затылок. Боль часто бывает сильной и описывается как пульсирующая.Тошнота является обычным явлением, и у многих пациентов с мигренью наблюдаются слезящиеся глаза, насморк или заложенность носа. Если эти симптомы выражены, они могут привести к неправильной диагностике головных болей в носовых пазухах. Один из способов запомнить особенности мигрени – использовать слово POUND
. P для пульсирующей боли
O для однодневной продолжительности тяжелых нелеченных приступов
U для односторонней (односторонней) боли
N для тошноты и рвоты
D для выведения из строя интенсивности.
Без эффективного лечения приступы мигрени обычно длятся от четырех до 24 часов.Когда вы страдаете мигренью, даже четыре часа – это слишком долго – и поэтому так важно раннее лечение мигрени.
Лечение мигрени. Если вы заметили мигрень на самой ранней стадии, возможно, вы сможете справиться с ней с помощью безрецептурных обезболивающих. Ацетаминофен, аспирин, ибупрофен, напроксен и комбинация обезболивающих и кофеина эффективны, если вы примете полную дозу в самом начале приступа.
Когда необходимы рецептурные лекарства, большинство врачей обращаются к триптанам, которые доступны в виде таблеток, назальных спреев или инъекций, которые пациенты могут научиться делать сами.Примеры включают суматриптан (Имитрекс), золмитриптан (Зомиг) и ризатриптан (Максальт). Триптаны обеспечивают полное облегчение в течение двух часов почти у 70% пациентов; Лучше всего, если лечение начнется раньше. Некоторым пациентам требуется вторая доза в течение 12-24 часов. Пациентам с сердечно-сосудистыми заболеваниями и тем, кто принимает высокие дозы определенных антидепрессантов, необходимо обсудить риски их использования со своим врачом.
Посоветуйтесь со своим врачом, чтобы подобрать наиболее подходящее для вас лечение мигрени.Однако помните, что чрезмерное употребление может привести к повторным головным болям и порочному кругу наркотиков и головных болей. Итак, если вам нужно лечение более двух-трех раз в неделю, подумайте о профилактических препаратах.
Профилактика мигрени. Некоторые люди могут предотвратить мигрень, просто избегая триггеров. Другие хорошо справляются с быстрой терапией случайных приступов. Но пациентам, страдающим частыми приступами мигрени, часто помогают профилактические препараты. К эффективным лекарствам, отпускаемым по рецепту, относятся бета-блокаторы (такие как пропранолол, надолол и атенолол), некоторые антидепрессанты (например, амитриптилин) и определенные противосудорожные препараты (такие как топирамат и вальпроат).В сложных случаях может помочь направление к специалисту по головной боли.
Кластерные головные болиКластерные головные боли – это необычные, но очень сильные головные боли, которые возникают в пять раз чаще у мужчин, чем у женщин. Хотя кластерные головные боли могут возникнуть у любого, типичным пациентом является мужчина средних лет, давно куривший.
Проблема получила свое название потому, что головные боли, как правило, возникают группами, от одной до восьми головных болей в день в течение периода от одного до трех месяцев каждый год или два, часто в одно и то же время года.Боль всегда поражает одну сторону головы и очень сильна. Глаз на болезненной стороне красный и водянистый, веко может опускаться, а из носа течет или заложен. Приступ начинается внезапно и длится от 30 до 60 минут. Большинство больных становятся беспокойными и возбужденными во время приступа; не могут сидеть на месте, они шагают, бегают трусцой на месте или бьются головой о стену. Боль может сопровождать тошнота и чувствительность к свету и звуку.
Вдыхание большого количества кислорода вскоре после начала головной боли часто может остановить приступ.Суматриптан часто эффективен при кластерных головных болях, особенно при инъекциях. Другие триптаны также могут помочь. Некоторые пациенты предпочитают носовые капли с лидокаином, инъекции дигидроэрготамина или другие методы лечения. Наиболее эффективным лекарством для предотвращения приступов кластерной головной боли является верапамил, блокатор кальциевых каналов. Другие препараты, которые могут помочь, включают дивалпроекс, топирамат и литий.
Другие виды головных болейВрачи диагностировали сотни состояний, связанных с головными болями.Вот лишь несколько:
Лекарства от головной боли. Многие лекарства относят головную боль к своим побочным эффектам. И хотя это кажется парадоксальным, многие лекарства, используемые для лечения головных болей, также могут вызывать головные боли из-за чрезмерного употребления лекарств или возвратные головные боли. Больные мигренью особенно уязвимы для порочного круга боли, ведущего к большему количеству лекарств, что вызывает еще большую боль. Если у вас частые головные боли и вы принимаете лекарства, отпускаемые без рецепта, или по рецепту, или и то, и другое более 10-15 дней в месяц, у вас могут быть головные боли из-за чрезмерного употребления лекарств.Способ выяснить это – прекратить прием лекарств или уменьшить их дозу, но всегда сначала проконсультируйтесь с врачом. Кортикостероиды, такие как преднизон, могут помочь контролировать боль в период отмены.
Синусовые головные боли. Острый синусит вызывает боль над лбом, вокруг носа и глаз, над щеками или в верхних зубах. Наклон вперед усиливает боль. Густые выделения из носа, заложенность носа и лихорадка указывают на то, что проблема связана с пазухами. Когда острая инфекция проходит, боль исчезает.Синусит не является частой причиной хронических или повторяющихся головных болей.
Головные боли от мороженого. У некоторых людей возникает резкая внезапная головная боль, когда они едят что-нибудь холодное. Боль проходит менее чем за минуту, даже если вы продолжаете есть. Если вас беспокоят головные боли от мороженого, попробуйте есть медленно и согрейте холодную пищу перед тем, как проглотить ее.
Головная боль от высокого кровяного давления. За исключением случаев очень высокого кровяного давления, гипертония не вызывает головных болей.Фактически, у большинства людей с высоким кровяным давлением вообще нет никаких симптомов, и исследование с участием 51 234 человека показало, что гипертония была связана с снижением частоты головных болей на . Но это не повод пренебрегать артериальным давлением. Гипертония приводит к инсультам, сердечным приступам, сердечной недостаточности и заболеванию почек, поэтому всем мужчинам следует проверять давление, а затем принимать меры для исправления отклонений.
Головная боль от физических упражнений и секса. Внезапные физические упражнения могут вызвать головную боль.Постепенная разминка или лечение противовоспалительными препаратами перед тренировкой могут помочь. Половой акт также может вызвать головные боли; некоторые мужчины отмечают только тупую боль, но другие страдают от сильных приступов, называемых головными болями оргазма. Некоторые люди могут предотвратить головные боли при оргазме, принимая НПВП за 30–60 минут до полового акта.
Тестирование головной болиСовременная медицина зависит от тестов для диагностики многих проблем. Однако для большинства головных болей подойдет старый добрый анамнез и физическая подготовка.Фактически, КТ, МРТ и ЭЭГ (тесты мозговых волн) выглядят нормально при головных болях напряжения, мигрени и кластерных головных болях. Тем не менее, эти тесты могут быть жизненно важными для пациентов с тревожными признаками или другими тревожными головными болями.
Жизнь с постоянными головными болямиДля большинства из нас эпизодическая головная боль – это не что иное, как временный «лежачий полицейский» в течение напряженного дня. Тем не менее, большинство мужчин могут облегчить проблему с помощью простых мер, связанных с образом жизни, и лекарств, отпускаемых без рецепта.Также могут помочь методы релаксации, биологическая обратная связь, йога и акупунктура. Но для некоторых из нас головные боли – большая проблема. Научитесь распознавать предупреждающие знаки, требующие немедленной медицинской помощи. Вместе с врачом разработайте программу профилактики и лечения мигрени и других серьезных головных болей. И не попадитесь в ловушку чрезмерного употребления лекарств; для некоторых мужчин самая большая боль – это возвратные головные боли.
Изображение: wavebreakmedia LLC / Getty Images
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.Обратите внимание на дату последнего обзора или обновления всех статей. Никакого контента на этом сайте, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Что означает боль в шее с левой стороны: Джонатан Чин, доктор медицины: Лечение боли
Человеческое тело представляет собой сложную структуру, состоящую из триллионов клеток. Эти клетки объединяются, образуя ткани, которые собираются и образуют органы. Различные органы в совокупности включают системы органов, и эти системы управляют нашим телом.
Базовые вещи, но все они сложны, связаны, а иногда и загадочны. Шея, часть скелетной системы, имеет решающее значение для общей структуры нашего тела. Он обеспечивает поддержку и структуру нашей головы, соединяет шейный отдел спинного мозга с нашим мозгом и дает кров важным кровеносным сосудам, которые циркулируют по нашему телу. Мышцы шеи исключительно нежные, и даже незначительная травма или растяжение связок могут привести к опасным результатам.
Боль в шее входит в пятерку самых сильных болей в мире.Временная боль в шее, особенно слева, может быть вызвана усталостью, неправильным положением для сна и раздражающей повседневной деятельностью.
Если говорить более буквально, боль в шее, которую мы испытываем, вызвана воспалением, растяжением мышц или напряжением. Хотя нет никаких серьезных и конкретных причин боли в шее с левой стороны, постоянная боль означает, что что-то не так.
Боль в шее с левой стороны имеет несколько причин, от легкой и распространенной до тяжелой и редкой.
Наиболее частые причины
Напряжение или растяжение мышц
Напряжение и растяжение мышц – одни из главных виновников боли в шее с левой стороны.Когда сухожилие или мышца шеи разрываются или растягиваются, возникает мышечное напряжение. Напряжение в мышце – это когда она не полностью расслабляется после сокращения. Это вызвано:
- Длительное сидение или наклон вперед
- Неудобное положение для сна, например, с искривленной или согнутой шеей
- Во время тренировки, когда вы прилагаете слишком много усилий к мышцам шеи
- Напряжение
- Изношенные суставы с возрастом
- Сдавление нервов
- Падение или врезание в кого-либо вызывает хлыстовую травму
- Зажать телефон между плечом и ушами
Хлыст
Сильные толчки головой вперед и назад вызывают хлыстовую травму.Причина в несчастных случаях и во время занятий такими видами спорта, как футбол. Хлыст вызывает боль в левой части шеи, головную боль и ригидность мышц. Бафферин и безрецептурные обезболивающие обычно рекомендуются для лечения хлыстовых травм.
Шейная радикулопатия
Когда нервные волокна раздражаются или сдавливаются с левой стороны шеи, это может вызвать там боль. Ваше плечо тоже может онеметь.
Острая кривошея
Если мышцы шеи сокращаются так, что голова поворачивается набок, это называется острой кривошеей.Такой поворот может вызвать боль в шее с левой стороны.
Менее частые причины
Дегенерация шейного диска
Кости позвонков имеют между собой диски. Они гибкие, жесткие и действуют как амортизаторы. Эти диски могут стать слабыми, а их внешнее покрытие (фиброзное кольцо) со временем разорвется. При его поломке внутренний материал дисков выходит наружу и скапливается на спинном мозге.
Менингит
Воспаление, вызванное вирусами, бактериями или грибком, вызывает боль в шее.Менингит вызывает головные боли и жесткость мышц. Если его не лечить, это приведет к судорогам и отеку мозга.
Перелом шейки матки
Первые семь костей позвонков называются шейными позвонками. Перелом любой из этих костей, вызванный несчастными случаями, спортом или другими травмами, приводит к переломам шеи.
Грыжа шейного диска
Когда внешнее покрытие шейных дисков изнашивается, нервы сдавливаются и отталкивают ядро в одну сторону, это называется грыжей шейного диска.Сдавленные нервы вызывают боль в шее, онемение, скованность и боль в руках.
Редкие причины
Врожденные аномалии
Врожденные аномалии шейных позвонков и кривошея у новорожденных вызывают боль с обеих сторон шеи. Это происходит при родовых травмах и по неизвестным причинам.
Опухоль позвоночника
Аномальная клетка начала расти в спинном мозге или позвонках, злокачественная или доброкачественная, называемая опухолью позвоночника. Опухоли позвоночника вызывают мышечную слабость, боль в шее и сильное воспаление.
Когда обращаться за помощью?
Постоянная боль, которая не проходит, означает, что пора проконсультироваться со специалистом.
Немедленно обратитесь к врачу, если вы чувствуете, что боль в шее перешла в руки или вы начали онеметь с покалыванием.
Врачи сначала осмотрят вас и спросят вашу историю болезни. Если они не выяснили истинную причину, они порекомендовали бы вам пройти рентген, компьютерную томографию и МРТ.
Лечение боли в шее слева
Большинство методов лечения зависят от степени тяжести и диагноза.При умеренной боли примите горячую ванну или душ. Вы также можете попробовать использовать грелку, массаж шеи, использовать подушку для шеи. Это расслабит мышцы шеи и принесет облегчение.
По рекомендации врача можно обратиться за помощью к физиотерапевту. Он даст вам советы по улучшению осанки, движения с помощью различных упражнений.
Если боль в шее продолжается, врачи могут сделать вам инъекции кортикостероидов. Они уменьшают боль и воспаление в шее.
Когда кости шеи сломаны или нервные связки сильно сдавлены, обычно решает хирургическое вмешательство.Однако при незначительных переломах обычно требуется только шейный воротник в качестве лечения.
Боль в шее с левой стороны нельзя игнорировать.
Для излечения необходимы правильный диагноз и лечение. Боль в шее, которая редко диагностируется или не лечится, может перерасти в постоянную инвалидность. Боль в шее – это не то, с чем вам нужно жить, даже если вы считаете боль относительно легкой. Не позволяйте боли влиять на качество вашей жизни и обратитесь за помощью к внимательному специалисту.
Причины боли в пояснице справа
Позвоночник придает силу и стабильность всему телу.Как наиболее распространенный вид боли в спине, многие люди хотя бы раз в жизни испытывают боль в пояснице. Некоторые могут испытывать легкую боль в спине, в то время как другие могут жить с тяжелой хронической болью в спине, которая мешает выполнять простые повседневные функции. Есть много видов боли в спине, а также разные причины. Состояния, которые влияют на мышцы, кости, нервы или органы, могут способствовать возникновению боли в нижней правой части спины. Понимание причины боли в нижней части спины может помочь сертифицированным специалистам по позвоночнику определить основные состояния или травмы, которые вызывают легкую или сильную боль.Что еще более важно, эти важные знания могут помочь врачам разработать эффективные планы лечения для оптимального выздоровления.
Боль в нижней части правой спины из-за грыжи межпозвонкового диска
Грыжа межпозвоночного диска возникает при разрыве протрузии диска или грыже через нежную стенку межпозвонкового диска. В результате вязкий материал из внутренней части диска может просачиваться в позвоночный канал, вызывая сильную боль от воздействия на чувствительные нервы на одной стороне тела. В большинстве случаев грыжа диска возникает в результате постепенного возрастного износа, называемого дегенерацией диска.Признаки и симптомы грыжи межпозвоночного диска зависят от его расположения в позвоночнике и от того, давит ли диск на нерв. Наиболее частые симптомы, которые испытывает пациент, включают боль в ягодицах, бедрах и голенях, онемение или покалывание от пораженных нервов, а также мышечную слабость, влияющую на устойчивость и способность поднимать или удерживать предметы.
Боль в нижней части правой спины из-за стеноза позвоночного канала
Стеноз позвоночного канала возникает из-за аномального сужения позвоночного канала. Симптомы стеноза позвоночного канала варьируются от пациента к пациенту и могут варьироваться от легкой и управляемой боли, покалывания в конечностях от защемления нервов до ограниченной подвижности.Симптомы стеноза позвоночного канала варьируются от пациента к пациенту, как и место, в котором происходит сужение. Поскольку симптомы стеноза позвоночного канала очень похожи на симптомы других заболеваний позвоночника, может быть трудно правильно диагностировать это болезненное состояние. Общие симптомы, связанные с многоуровневым стенозом позвоночника, включают проблемы с равновесием и координацией, онемение, снижение мелкой моторики и осложнения, связанные с контролем мочевого пузыря / кишечника.
Боль в нижней части правой спины, вызванная растяжениями и растяжениями
Растяжения и растяжения являются основными причинами острой боли в спине, которая может варьироваться от легкой до сильной.Растяжение связок возникает, когда пациент чрезмерно растягивает или разрывает хрупкую связку, в то время как деформация связана с разрывом сухожилий или мышц. Наиболее частые причины растяжений и растяжений включают поднятие тяжелых предметов или неправильную технику подъема, скручивание или подергивание тела в неловких движениях, падение и чрезмерное растяжение или неспособность правильно разогреться перед тренировкой.
Пациенты могут испытывать комбинацию нескольких симптомов, включая боль и скованность в нижней части спины, ограниченный диапазон движений, трудности при стоянии или сидении в вертикальном положении и боль, которая распространяется в ягодицы.
Лечение боли в нижней части правой спины, вызванной растяжениями и растяжениями, зависит от причины и тяжести симптомов пациента. Пациенты могут лечить легкие растяжения и растяжения с помощью покоя, пакетов со льдом и безрецептурных обезболивающих, таких как ибупрофен и парацетамол. При более серьезных растяжениях и растяжениях сертифицированные специалисты по позвоночнику могут лечить боль в нижней части правой спины пациента, прописывая миорелаксанты и более сильные обезболивающие, физиотерапию и даже хирургическое вмешательство после исчерпания всех консервативных подходов.
Боль в пояснице от аппендицита
Аппендицит возникает, когда аппендикс воспаляется из-за закупорки или инфекции. Хотя аппендицит обычно вызывает сильную боль в правой части живота, боль все же может распространяться на правую сторону спины. Общие симптомы аппендицита, на которые следует обратить внимание, включают вздутие живота или избыточное газообразование, вздутие живота, потерю аппетита, рвоту, тошноту и запор или диарею. Пациентам следует немедленно обратиться за медицинской помощью, потому что это серьезное состояние требует хирургического удаления аппендикса, называемого аппендэктомией.
Боль в пояснице из-за проблем с почками
Пациенты могут заметить болезненные симптомы в нижней части правой спины, когда бактериальные или вирусные инфекции, поражающие мочевыводящие пути, распространяются на одну или обе почки. Отказ от обращения за лечением может привести к таким осложнениям, как хроническая болезнь почек, почечная недостаточность или сепсис. Сепсис – это потенциально опасное для жизни заболевание, вызванное неспособностью организма выпускать химические вещества в кровоток для борьбы с инфекциями.
Контрольные симптомы включают тошноту и рвоту, боль в одной или обеих сторонах спины, зловонную мочу, частое мочеиспускание, ощущение жжения при мочеиспускании, мутную, темную или кровавую мочу, озноб и жар.Сертифицированные врачи-ортопеды могут помочь облегчить болезненные симптомы пациентов, выписав антибиотики и более сильные обезболивающие.
Боль в пояснице при язвенном колите
Язвенный колит – хроническое заболевание, которое проявляется воспалением слизистой оболочки толстой или толстой кишки. Язвенный колит обычно вызывает непрекращающийся понос, который может содержать кровь или гной. Язвенный колит также может вызывать дискомфорт в животе и спазмы, распространяющиеся на одну или обе стороны спины.Другие общие симптомы, связанные с язвенным колитом, включают потерю аппетита, тошноту, частые и болезненные испражнения, необъяснимую потерю веса, усталость, лихорадку и анемию. К сожалению, в настоящее время лекарства от язвенного колита не существует. Тем не менее, пациенты все еще могут получать лечение с целью достижения ремиссии, то есть периода с небольшими симптомами или их отсутствием.
Боль в правой нижней части спины из-за состояний, характерных для мужчин
Боль в правой нижней части спины может быть вызвана состояниями, характерными для мужчин.Перекрут яичка возникает, когда яичко пациента мужского пола вращается внутри мошонки, что приводит к перекручиванию семенного канатика. Это может потенциально ограничить или заблокировать приток крови к яичкам. Помимо слабой или сильной боли в нижней части правой спины перекрут яичка может привести к необратимым повреждениям.
Помимо боли в пояснице справа, пациенты должны обращать внимание на симптомы, начиная от сильной и неожиданной боли в яичке или паху, отека мошонки, тошноты, рвоты и крови в сперме.Пациенты могут избавиться от болезненных симптомов, пройдя хирургические процедуры по раскручиванию семенного канатика или, в более критических случаях, удалив яичко.
Боль в нижней части правой спины из-за специфических состояний у женщин
Подобно мужчинам, женщины могут испытывать боль в нижней части правой спины из-за состояний, которые затрагивают только женщин. Эндометриоз поражает 1 из 10 женщин в Соединенных Штатах, когда ткань матки разрастается за пределами матки, часто на яичниках и фаллопиевых трубах.Когда ткань разрастается на правом яичнике или фаллопиевой трубе, это может ухудшить состояние органа и окружающей ткани, что приведет к боли, распространяющейся спереди или справа от тела к спине. Пациентам женского пола доступны эффективные методы лечения, такие как гормональная терапия или лапароскопическая операция. Счета за малые дозы противозачаточных средств могут помочь уменьшить эти новообразования, в то время как хирургическое вмешательство может удалить новообразования.
Добро пожаловать в NJSS: ваше решение для боли в пояснице в правой части спины
Врачи-специалисты по позвоночнику из Нью-Джерси имеют большой опыт в лечении бесчисленных пациентов со всего штата Нью-Джерси от боли в спине.Ведущая команда хирургов позвоночника New Jersey Spine Specialist, расположенная в больницах Summit’s Overlook и Mountainside в Монклере, предлагает пациентам индивидуальные обезболивающие с учетом индивидуальных потребностей. Если вы начинаете замечать боль в пояснице справа, не позволяйте больше снижать качество вашей жизни. Приходите на консультацию к ведущим врачам-специалистам в области позвоночника Нью-Джерси и узнайте, какие варианты минимально инвазивного лечения могут быть лучше всего для вас. NJSS также предлагает дистанционные сеансы телемедицины и телефонные консультации для различных потребностей, связанных с позвоночником.Виртуальные встречи – отличный вариант для пациентов с напряженным графиком, которые не могут посещать офис в обычное время. Чтобы узнать больше, позвоните нам сегодня по телефону (908) 738-1679 !.
«Я безболезнен, хожу и иду к выздоровлению благодаря помощи специалистов по позвоночнику из Нью-Джерси» – Роберт К.
Боль в верхней части спины | Правая сторона
Если вы испытываете боль в верхней части спины в правой части тела, существует множество факторов, которые могут привести к появлению ваших симптомов.Общие причины этой скелетно-мышечной боли часто включают чрезмерную нагрузку, растяжение мышц, нервное давление, перелом или остеоартрит. Чтобы определить точную причину вашего состояния, важно проконсультироваться с врачом. Он или она может оценить источник вашей боли в верхней части спины, определить, почему она проявляется в правой части позвоночника, и порекомендовать соответствующие методы лечения, которые могут облегчить ваши симптомы.
Лечение источника боли в правом верхнем углу спины
В зависимости от причины и тяжести боли в верхней части спины в правой части позвоночника ваш врач может порекомендовать вам посетить клинику физиотерапии, чтобы разработать индивидуальный план лечения с учетом вашего конкретного состояния.Это может включать следующие варианты физиотерапевтического лечения:
- Домашняя горячая и холодная терапия для снятия спазмов и стеснения в спине
- Мануальная терапия шеи и плеч для снижения мышечного напряжения
- Упражнения с малой ударной нагрузкой для облегчения боли и скованности в спине и плечах
- Модификации образа жизни для улучшения осанки и укрепления мышц
- Техники релаксации для уменьшения стресса, облегчения боли и расслабления мышц
Лечение боли в верхней части спины в правом боку в центре Whatcom Physical Therapy
В Whatcom Physical Therapy мы знаем, как долго продолжающаяся боль в верхней части спины в правом боку может повлиять на вашу жизнь.Вот почему наши специалисты по физиотерапии стремятся постоянно расширять свои возможности и изучать новые методы, чтобы обеспечить вам лечение мирового класса, которого вы заслуживаете.
Сделайте шаг в одну из наших клиник в Вашингтоне, и вы убедитесь в этом – наша непоколебимая приверженность качественному уходу за пациентами. Наша команда ведущих отраслевых экспертов будет неустанно работать, чтобы найти лечение, которое подойдет вам, как только вы войдете в наши двери, чтобы вы могли выйти, чувствуя себя наилучшим образом. Чтобы получить дополнительную информацию о наших методах лечения боли в верхнем правом углу спины и назначить первую встречу с нашей командой, свяжитесь с нами сегодня.
Невралгия тройничного нерва | Сидарс-Синай
Не то, что вы ищете?Обзор
Невралгия тройничного нерва (tic douloureux) – поражение нерва сбоку головы, называемого тройничным нервом. Это состояние вызывает сильную колющую боль или боль, подобную электрошоку, в губах, глазах, носу, волосистой части головы, лбу и челюсти. Хотя невралгия тройничного нерва не смертельна, она очень болезненна.
Симптомы
Основным симптомом невралгии тройничного нерва является внезапный приступ боли (часто описываемый как интенсивный, стреляющий, колющий или похожий на электрический шок), который длится от секунд до двух минут. Иногда боль возникает без предупреждения, в то время как в других случаях даже легкое раздражение лица от обычных действий (таких как улыбка, чистка зубов, еда, питье, нанесение макияжа, расчесывание или расчесывание волос, бритье или прикосновение к коже) может вызвать приступ боли. .Сначала приступы могут быть короткими и относительно легкими, но со временем они длятся дольше, более болезненны и случаются чаще.
Тройничный нерв имеет три ветви на лице, каждая из которых контролирует отдельную часть лица, и может быть затронута любая или все ветви нерва. Боль обычно затрагивает только одну сторону лица. Это может повлиять на верхнюю, среднюю или нижнюю части лица или на все вместе. Боль никогда не переходит на другую сторону лица. В редких случаях невралгия тройничного нерва ощущается на обеих сторонах лица, но боль с правой стороны отличается от боли с левой стороны.
При приступе невралгии тройничного нерва люди почти всегда хотят оставаться неподвижными, не разговаривать и не двигать лицом. Из-за боли лицо может искривляться и болезненно вздрагивать. Приступы невралгии тройничного нерва редко возникают во время сна.
В определенные периоды приступы боли могут усиливаться или чаще. У людей также может быть продолжительное время без боли (ремиссия). Одна из проблем невралгии тройничного нерва – невозможность предсказать, когда может произойти следующее обострение.Особенно серьезные обострения могут вызвать столько болевых приступов, что боль ощущается почти постоянной. В тяжелых или длительных случаях невралгии тройничного нерва в пораженном участке лица может развиться ноющая боль или легкое онемение.
Причины и факторы риска
Боль при невралгии тройничного нерва обычно вызвана давлением на тройничный нерв у основания мозга. Давление может быть результатом:
- Инсульт, поражающий нижнюю часть мозга, где входит тройничный нерв
- Опухоль, давящая на нерв
- Контакт между нормальной артерией или веной и тройничным нервом (наиболее частая причина невралгии тройничного нерва)
- Повреждение нерва (например, в результате автомобильной аварии или травмы головы)
- Операция на зубах, деснах или носовых пазухах также может вызвать повреждение тройничного нерва
- Рассеянный склероз, который вызывает повреждение нервов и может поражать тройничный нерв
Это состояние чаще всего возникает после 50 лет, хотя оно встречается у детей и младенцев.У женщин вероятность развития невралгии тройничного нерва почти в два раза выше, чем у мужчин.
Диагностика
Невралгию тройничного нерва диагностировать непросто. Неврологические тесты и физикальное обследование черепа и лица обычно не выявляют никаких отклонений. У человека, испытывающего необъяснимую лицевую боль, может быть ошибочно диагностировано заболевание зубов, нарушения шарнира челюсти (височно-нижнечелюстного сустава), инфекции носовых пазух, заболевания глаз, мигрень, височный артериит или даже психологические расстройства.Любой врач или стоматолог, который принимает пациентов с болью в лице, деснах или челюсти, должен учитывать возможность того, что это состояние является невралгией тройничного нерва.
Обычно диагноз основывается на описании боли и связанных с ней признаков. Врач также должен исключить возможность других состояний, которые также могут вызывать лицевую боль. Если боль купируется лечением невралгии тройничного нерва, диагноз состояния обычно подтверждается. Никакие известные клинические или лабораторные тесты или рентген не могут подтвердить невралгию тройничного нерва.Может потребоваться МРТ, которое в некоторых случаях может помочь определить сосуд, давящий на нерв.
Лечение
Первым лечением невралгии тройничного нерва обычно является лекарственная терапия. Некоторые лекарства могут помочь уменьшить или заблокировать боль. Кроме того, для облегчения боли могут помочь препараты, предназначенные для контроля судорог или припадков, или некоторые антидепрессанты. Лекарства, которые могут быть назначены, включают:
- Баклофен (Лиорезал)
- Карбамазепин (Тегретол или Карбатрол)
- Клоназепам
- Габапентин
- Окскарбазепин (трилептал)
- Фенитоин (Дилантин или Фенитек)
- Прегабалин (Лирика)
- Топирамат (Topamax)
- Вальпроевая кислота
Если лекарства не справляются с болью или вызывают нежелательные побочные эффекты, может потребоваться нейрохирургия.Для лечения невралгии тройничного нерва доступны различные хирургические методы. Целью многих из этих процедур является повреждение или разрушение части тройничного нерва, вызывающего боль. Это может в той или иной степени приводить к онемению лица. Некоторые из хирургических вариантов:
- Введение спирта или глицерина рядом с различными участками тройничного нерва для его онемения или повреждения нерва и блокирования болевых сигналов, которые он посылает
- Вводят крошечный баллончик через тонкую гибкую трубку (катетер), пока он не достигнет тройничного нерва.Оказавшись там, баллон надувается с достаточным давлением, чтобы повредить нерв и заблокировать болевые сигналы.
- Направление электрического тока в корень тройничного нерва для повреждения нервных волокон и облегчения боли. Эта процедура называется чрескожной стереотаксической радиочастотной термической ризотомией (PSRTR).
- Микроваскулярная декомпрессия (MVD), которая перемещает или удаляет кровеносные сосуды, которые находятся в контакте с тройничным нервом, и разделяет нерв и кровеносные сосуды небольшой подушечкой.Врачи программы нейрохирургического института имени Максин Дуниц по невралгии тройничного нерва проводят эту операцию эндоскопически, что не повреждает нерв и с меньшей вероятностью вызовет побочные эффекты (например, онемение).
- Разрыв нерва в ходе процедуры, называемой частичной сенсорной ризотомией (PSR). Хотя этот процесс полезен, он почти всегда вызывает онемение лица.
- Радиохирургия для повреждения нерва и уменьшения или устранения боли. Этот метод включает направление сфокусированной интенсивной дозы излучения на корень тройничного нерва.Для начала облегчения может потребоваться несколько недель. Процедура безболезненна и обычно проводится без анестезии.
В Cedars-Sinai лечение невралгии тройничного нерва использует междисциплинарный подход, объединяющий нейрохирургов, специалистов по обезболиванию, психологов, социального работника и фармакологов для разработки индивидуального подхода к лечению невралгии тройничного нерва. Каждый из этих специалистов тесно сотрудничает, чтобы обеспечить наиболее подходящую помощь.
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Является ли ваша боль в груди признаком сердечного приступа или чего-то еще?
Боль в груди пугает, и к ней нужно относиться серьезно. Так что знайте: если у вас сильный дискомфорт в груди, особенно если боль в груди распространяется на шею, челюсть или руки, и это сопровождается одышкой, головокружением и потоотделением, немедленно звоните по номеру 911.Некоторые люди (особенно женщины, диабетики и пожилые люди) могут вообще не испытывать боли в груди во время сердечного приступа, но у них могут быть другие перечисленные симптомы. В этом случае все равно лучше позвонить по номеру 911.
Но иногда боль в груди не является сердечным приступом. Это может быть другая сердечная причина или быть совершенно не связанным с вашим сердцем. Вот три свидетельства того, что это , а не – сердечный приступ:
- Точечная боль в груди. Если кажется, что резкая боль исходит из определенного места, вероятно, это не сердечная боль.Боль, связанная с сердечным приступом, обычно тупая и распространяется в груди.
- В груди Боль, проявляющаяся в разных областях. Например: сегодня боль в груди проявляется с правой стороны груди, а на следующий день – с левой стороны. Боль в сердце может распространяться в руки, челюсть и между лопатками, но в разные дни она редко перемещается с места на место.
- Грудь Боль, усиливающаяся при вдохе. Это может быть что угодно, от перикардита (набухание мембраны, окружающей сердце) до сломанного ребра.
Если вы испытываете такую боль в груди, позвоните своему врачу, чтобы записаться на прием.
Боль в груди, не связанная с сердечным приступом, может быть сердечной (сердечной) или нет (не сердечной).
Три наиболее распространенных причины некардиальной боли в груди
- Боль в желудочно-кишечном тракте. Это наиболее распространенный тип некардиальной боли в груди.Он может включать кислотный рефлюкс, спазм пищевода и повышенную кислотность.
- Мышечная / скелетная боль. Эта боль возникает, когда вы растягиваете мышцу или травмируете кость. Это часто происходит после того, как пациенты занимались физической активностью, например, работали во дворе.
- Боль в легких. Такое состояние, как пневмония или плеврит, то есть воспаление тканей вокруг легких, может вызывать боль в груди, которую иногда принимают за сердечный приступ.
Сердечная боль, не связанная с сердечным приступом
Сердечная боль или стенокардия – это дискомфорт в груди из-за того, что что-то происходит с сердцем.Первое, что кардиолог попытается определить у пациента с сердечной болью, – это вызвана ли боль закупоркой артерий.
Некоторые сердечные заболевания могут вызывать сердечную боль, но не связаны с закупоркой артерий, в том числе:
- Перикардит: воспаление двух тонких слоев ткани, окружающих сердце
- Расслоение: когда аорта расщепляется и вызывает сильную боль в груди и спине
- Миокардит: воспаление сердечной мышцы
- Кардиомиопатия: болезни сердечной мышцы
Знайте, что
такое Сердечный приступСердечный приступ требует немедленной неотложной помощи.Симптомы включают:
- Дискомфорт в виде сильного давления или тупого жжения в груди
- Боль, отдающая в плечи, руки, шею, челюсть или спину
- Боль, которую трудно определить одним пальцем
- Потливость
- Тошнота
- Головокружение или обморок
- Одышка
Если у вас есть какие-либо из этих симптомов, звоните 911.
Хотите узнать больше, если вы подвержены риску сердечного приступа? Пройдите бесплатную онлайн-оценку рисков HeartAware .Узнайте больше о нашей кардиологической помощи по телефонам UNC REX Healthcare и Медицинский центр UNC или Найдите ближайшего к вам кардиолога .
головных болей у детей | Johns Hopkins Medicine
Что такое головная боль?
Головная боль – это боль или дискомфорт в области головы или лица. Головные боли могут быть единичными или повторяющимися по своему характеру и локализоваться в одной или нескольких областях головы и лица.
Что вызывает головную боль?
Точная причина головных болей до конца не выяснена.Считается, что многие головные боли являются результатом напряженных мышц и расширенных или расширенных кровеносных сосудов в голове. Хотя ранее считалось, что мигрень возникает из-за расширенных кровеносных сосудов в головном мозге, новые теории предполагают, что могут быть задействованы изменения в химических веществах мозга или электрических сигналах. Другие головные боли могут быть вызваны нарушением связи между частями нервной системы, которые передают информацию о боли, исходящей из области головы, лица и шеи.Недостаток сна и плохое качество сна часто являются причиной хронических головных болей. Иногда возникает реальная проблема в головном мозге, например опухоль или порок развития мозга, хотя это случается редко.
То, как у ребенка проявляется головная боль, может быть связано со многими факторами, такими как генетика, гормоны, стресс, диета, лекарства и обезвоживание. Рецидивирующие головные боли любого типа могут вызвать проблемы в школе, поведенческие проблемы и / или депрессию.
Какие бывают типы головных болей?
Есть много разных способов классификации головных болей.Один метод делит головные боли на две категории:
Первичные головные боли
Обычно они вызваны напряжением мышц, расширенными кровеносными сосудами, нарушениями связи между частями нервной системы или воспалением структур головного мозга и не связаны с другим заболеванием. Типы первичных головных болей включают следующие:
Мигрень
Мигрень может начаться в раннем детстве. Подсчитано, что почти 20 процентов подростков страдают от мигрени.Средний возраст начала заболевания составляет 7 лет для мальчиков и 10 лет для девочек. Часто имеется семейная история мигрени. У некоторых женщин мигрень может коррелировать с менструальным циклом. Хотя каждый ребенок может испытывать симптомы по-разному, наиболее частыми симптомами мигрени являются следующие:
Боль в одной или обеих сторонах головы (некоторые дети младшего возраста могут жаловаться на боль во всем теле)
Боль может быть пульсирующей или колотящей по качеству (хотя маленькие дети не могут описать свою боль)
Чувствительность к свету или звуку
Тошнота и / или рвота
Дискомфорт в животе
потеет
Ребенок может стать тихим или бледным
У некоторых детей перед приступом мигрени появляется аура, например ощущение мигающего света, изменение зрения или странные запахи
Головные боли напряжения
Головные боли напряжения – наиболее распространенный вид головной боли.Стресс и психические или эмоциональные конфликты часто являются факторами, вызывающими боль, связанную с головными болями напряжения. Хотя каждый ребенок может испытывать симптомы по-разному, наиболее частыми симптомами головной боли напряжения являются следующие:
Медленное начало головной боли
Голова обычно болит с обеих сторон
Боль тупая или ощущается как повязка на голове
Боль может затрагивать заднюю (заднюю) часть головы или шеи
Боль от легкой до умеренной, но не сильной
Изменение сна ребенка
Дети с головными болями напряжения обычно не испытывают тошноты, рвоты или светочувствительности.
Кластерные головные боли
Кластерные головные боли обычно начинаются у детей старше 10 лет и чаще встречаются у мальчиков-подростков. Они встречаются гораздо реже, чем мигрень или головные боли напряжения. Кластерные головные боли обычно возникают сериями, которые могут длиться недели или месяцы, и эта серия головных болей может возвращаться каждые год или два. Хотя каждый ребенок может испытывать симптомы по-разному, наиболее частыми симптомами кластерной головной боли являются следующие:
Сильная боль с одной стороны головы, обычно за одним глазом
Пораженный глаз может иметь опущенное веко, маленький зрачок или покраснение и отек века
Насморк или заложенность носа
Отек лба
Вторичные головные боли
Это органическая причина в головном мозге (проблемы в структуре мозга) из-за другого состояния здоровья или болезни, и являются наименее распространенным типом головных болей.
Какие виды головной боли связаны с тяжелым заболеванием?
У ребенка могут быть симптомы различной степени, связанные с выраженностью головной боли, в зависимости от типа головной боли. Некоторые головные боли могут быть более серьезными. Симптомы, которые могут указывать на более серьезную первопричину головной боли, могут включать следующее:
Очень маленький ребенок с головной болью
Ребенок, разбуженный головной болью
Головные боли, начинающиеся очень рано утром
Боль, усиливающаяся от напряжения, например от кашля или чихания
Рецидивирующие эпизоды рвоты без тошноты или других признаков желудочного вируса
Внезапное начало боли и “сильнейшая головная боль” в истории
Усиливающаяся или продолжающаяся головная боль
Изменения личности, произошедшие по мере развития синдрома головной боли
Изменения в видении
Слабость в руках или ногах или проблемы с равновесием
Судороги или эпилепсия
Симптомы головной боли могут напоминать другие состояния или проблемы со здоровьем.Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Как диагностируется головная боль?
Полная степень проблемы не может быть полностью понята сразу, но может быть выявлена при всестороннем медицинском обследовании и диагностическом тестировании. Диагноз головной боли ставится на основании тщательного анамнеза, физического осмотра и диагностических тестов. Во время обследования врач получает полную историю болезни ребенка и семьи.
Вопросы, которые обычно задают во время экзамена, могут включать следующее:
Когда возникают головные боли?
Где болит голова?
На что похожи головные боли?
Как долго длятся головная боль?
Произошли ли изменения в ходьбе и поведении или в характере?
Вызывает ли головную боль изменение положения тела или сидения?
У вашего ребенка проблемы со сном?
Бывает ли у вашего ребенка история эмоционального стресса?
Были ли у вашего ребенка травмы головы или лица в анамнезе?
Если в анамнезе есть мигрень или головные боли напряжения, а неврологический осмотр нормален, дальнейшие диагностические исследования могут не потребоваться.
Другие диагностические тесты могут включать:
Анализы крови. Они могут включать общий анализ крови, уровни железа, ферритина и функциональные тесты щитовидной железы.
МРТ. Диагностическая процедура, которая использует комбинацию больших магнитов, радиочастоты и компьютера для получения детальных изображений органов и структур внутри тела.
КТ. Процедура диагностической визуализации, в которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более детализирована, чем обычная рентгенография.
Полисомнограмма. Это безболезненный тест, который обычно проводится в лаборатории сна. Он включает запись дыхания и движений мышц.Полисомнограмма обычно выполняется при подозрении на нарушение сна, например, апноэ во сне или другую проблему, связанную со сном.
Лечение головной боли
Специфическое лечение головной боли определит врач вашего ребенка на основании:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Степень головной боли
Тип головной боли
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ваше мнение или предпочтение
Конечная цель лечения – остановить появление головной боли.Медицинский менеджмент полагается на правильное определение типа головной боли и может включать:
Отдых в тихом, темном месте
Лекарства, рекомендованные врачом вашего ребенка
Управление стрессом
Избегайте известных триггеров, таких как определенные продукты и напитки, недостаток сна и голодание
Диетические изменения
Упражнение
При мигрени может потребоваться специальное лечение, в том числе:
Абортивные лекарства. Лекарства, прописанные врачом вашего ребенка, которые действуют на специфические рецепторы кровеносных сосудов в голове и могут остановить головную боль.
Спасательные лекарства. Лекарства, приобретаемые без рецепта, такие как анальгетики (болеутоляющие), от головной боли.
Профилактические препараты. Лекарства, прописанные врачом вашего ребенка, которые принимаются ежедневно, чтобы уменьшить начало сильной мигрени.
При некоторых головных болях может потребоваться немедленная медицинская помощь, включая госпитализацию для наблюдения, диагностического обследования или даже хирургического вмешательства. Лечение подбирается индивидуально в зависимости от степени основного состояния, которое вызывает головную боль у ребенка. Степень выздоровления ребенка индивидуальна в зависимости от типа головной боли и других медицинских проблем, которые могут присутствовать.
