Что делать если воспалился кишечник: Страница не найдена – ГАУЗ АО “Городская поликлиника №1”
Энтерит, гастрит, панкреатит, запор и другие проблемы пищеварения у собак
Что такое заболевания желудочно-кишечного тракта (ЖКТ) и расстройство пищеварения?Желудочно-кишечные расстройства и заболевания поражают желудок и кишечник собаки, провоцируя появление боли и других проблем со здоровьем. Любое расстройство, которое ухудшает усвояемость или поглощение пищи либо изменяет скорость ее прохождения через пищеварительный тракт, можно назвать расстройством пищеварения. Здоровое пищеварение необходимо собаке, чтобы использовать питательные вещества из потребляемой пищи для построения и обновления тканей организма и получения энергии. Расстройства желудочно-кишечного тракта могут привести к обезвоживанию, кислотно-щелочному и электролитному дисбалансу и истощению, поэтому важно вовремя распознать признаки заболевания и проконсультироваться с ветеринарным врачом.
Виды и причины заболеваний ЖКТ и расстройства пищеварения у собакСуществует множество различных видов расстройств пищеварения, поэтому ветеринарный врач должен провести тщательную диагностику, чтобы определить точную причину проблемы у вашей собаки.
Причины могут варьироваться от употребления в пищу чего-либо, кроме корма для собак, до пищевой аллергии и пищевой непереносимости, инфекции или недостатка пищеварительных ферментов. Собаки некоторых пород, например датские доги, немецкие овчарки, золотистые ретриверы и колли, более склонны к определенным проблемам с пищеварением. Наиболее распространены следующие заболевания:
Острый гастроэнтерит. Воспаление, в т.ч. на фоне инфекции, желудочно-кишечного тракта, прежде всего желудка и кишечника. Острый гастроэнтерит обычно носит кратковременный характер и может быть вызван тем, что собака съела испорченную или протухшую пищу, человеческую пищу с высоким содержанием жира, а также питомец «полакомился» посторонними предметами (например, проглотил игрушку), токсичными растениями или если у собаки есть внутренние паразиты (например, аскариды), пищевая аллергия или непереносимость, она подвержена стрессу или ест то, что не предназначено в качестве пищи для собак.
Колит. По определению, колит — это острое или хроническое воспаление слизистой оболочки толстой кишки. Чаще всего он может быть вызван паразитированием гельминта власоглава, опухолями или полипами, изменениями в ежедневном рационе, аллергией (в том числе на компоненты пищи), наличием инородных предметов и некоторыми другими причинами. Колит чаще всего встречается у собак в возрасте до 5 лет и вызывает воспаление стенки толстой кишки, что приводит к частой и болезненной дефекации. Понос может сопровождаться слизью и кровью.
Запор. У этого расстройства есть несколько причин, в том числе отсутствие физических нагрузок, обезвоживание и употребление в пищу трудноусвояемых продуктов, таких как кости, других посторонних предметов или продуктов с очень низким содержанием клетчатки.
Диарея. Часто бывает вызвана инфекциями, внутренними паразитами, стрессом, изменением корма, злоупотреблением лакомствами, поеданием объедков со стола, испорченной пищи и пищевых отходов, а также нарушениями функций других органов и систем организма животного.
Панкреатит. Воспаление, в т.ч. вызванное инфекцией, поджелудочной железы (удлиненная железа, расположенная рядом с желудком и 12ти перстной кишкой, которая выделяет множество пищеварительных ферментов и гормонов). Причина развития панкреатита часто остается неизвестной.
Основными возможными причинами являются: употребление корма или еды со стола с высоким содержанием жира, различные инфекции, травма или ушиб, а также заболевания др. органов и тканей.
Экзокринная недостаточность поджелудочной железы. Это состояние характеризуется потерей веса, повышенным аппетитом и большим количеством жидких испражнений.
Нарушение процессов всасывания в тонком кишечнике. Воспаление тонкой кишки ухудшает всасывание питательных веществ и приводит к частой диарее, потере веса и аппетита.
Есть ли у моей собаки расстройство пищеварения?Наиболее распространенными симптомами расстройства пищеварения являются плохо оформленный стул или диарея. Если у вашей собаки есть проблемы с пищеварением, вы можете заметить у нее некоторые или все перечисленные ниже симптомы:
Если у вашей собаки есть проблемы с пищеварением, вы можете заметить у нее некоторые или все перечисленные ниже симптомы:
- Рвота
- Срыгивание
- Метеоризм
- Слабость
- Диарея или запор
Хроническое заболевание желудочно-кишечного тракта может стать серьезной проблемой для собаки и требует тщательной диагностики и лечения под контролем ветеринарного врача.
ВАЖНО. Если у вашей собаки диарея или рвота, у нее может возникнуть сильное обезвоживание. Проконсультируйтесь с ветеринарным врачом, если заметили какие-либо из вышеуказанных симптомов.
Пищеварительные расстройства довольно распространены и в большинстве случаев проходят в течение нескольких дней. Но некоторые собаки нуждаются в длительном уходе, так как страдают от регулярных или непроходящих проблем с пищеварением.
Корм вашей собаки может оказать существенное влияние на здоровье ее желудочно-кишечного тракта. В зависимости от конкретного диагноза и признаков/симптомов ветеринарным специалистом может быть рекомендован ряд различных подходов к питанию.
В зависимости от конкретного диагноза и признаков/симптомов ветеринарным специалистом может быть рекомендован ряд различных подходов к питанию.
Основная цель диетотерапии— облегчить симптомы рвоты и/или диареи у собаки. Ветеринарные врачи рекомендуют кормить собак с таким заболеванием легкопереваримой пищей, чтобы предотвратить раздражение чувствительного желудка и кишечника. Кроме того, пища с высоким содержанием ферментируемых и неферментируемых пищевых волокон в сочетании с умеренным содержанием жира помогает поддерживать правильную работу кишечника собаки. Также важно следить за поддержанием водного баланса в организме собаки в период восстановления, чтобы помочь ей восполнить любой дефицит жидкости. Поскольку некоторые из желудочно-кишечных расстройств питомца могут быть регулярными, может потребоваться долгосрочный контроль за его питанием.
Чтобы поставить точный диагноз и обсудить варианты лечения, всегда консультируйтесь со своим ветеринарным врачом и попросите его порекомендовать вам лучший корм для здоровья пищеварительной системы вашей собаки.
- Есть ли продукты, которых нужно избегать, чтобы сохранить здоровую пищеварительную систему у моей собаки?
- Как обычная еда (например, шоколад или конфеты) может повлиять на здоровье собаки?
- Вы бы порекомендовали корм Hill’s Prescription Diet или Science Plan для моей собаки?
- Задайте вопрос о специальных кормах для вашей собаки.
- В каком количестве и как часто вы должны кормить собаку рекомендованным кормом.
- Обсудите, какие лакомства вы можете давать собаке с рекомендуемой пищей.
- Задайте вопрос о специальных кормах для вашей собаки.
- Насколько быстро я увижу признаки улучшения состояния моей собаки?
- Можете ли вы предоставить мне письменную инструкцию или памятку о здоровье пищеварительной системы у собак?
- Как лучше связаться с вами или вашей лечебницей, если у меня появятся вопросы (электронная почта/телефон)?
- Спросите, нужно ли вашему питомцу последующее наблюдение.

- Уточните, будет ли направлено письмо-напоминание или уведомление по электронной почте.
- Спросите, нужно ли вашему питомцу последующее наблюдение.
ЦЕЛИАКИЯ: возможности диагностики и лечения
© Gettyimages.com фото
Целиакия — аутоиммунное, наследственное заболевание пищеварительного тракта, которое характеризуется непереносимостью белка некоторых злаковых культур. Симптомы заболевания проявляются при употреблении блюд из пшеницы, ржи, ячменя. Когда человек ест, например, хлеб, блины или блюда из других зерновых, у него повреждается слизистая оболочка тонкой кишки, что приводит к ее атрофии и тяжелому нарушению всасывания питательных веществ. “Целиакия может повредить не только кишечник, но и другие органы и системы организма, такие как эндокринную, нервную системы, печень, соединительную ткань и др. Патологические изменения в организме вызвают белки, находящиеся в пшенице (глиадин), ячмене (секалин) и ржи (хордеин), — говорит врач-гастроэнетролог Медицинского центра диагностики и лечения Даля Груслене.
Распространенность целиакии
На сегодня известно, что целиакия распространена по всему миру и встречается в Европе и Америке с частотой 1:100 человек. В Литве до настоящего времени официальных данных по количеству заболевших не предоставлялось. Однако, в 2009-2010 гг. детская больница (филиал государственного учреждения — Вильюсской университетской больница “Сантаришкскю клиникос”) проводила исследование детей в возрасте 11-13 лет, которое показало, что целиакией страдает 1 из 500 детей данной возрастной группы. Это опровергает миф, что целиакия является таким уж редким заболеванием, поскольку в 1994-1996 гг. прелиминарное исследование распространенности этого заболевания показало порядка 1 носителя на 4120 новорожденных.
Возможно, распространенность целиакии является еще более значительной, так как она не всегда диагностируется из-за скрытого течения или проявляется в виде других заболеваний. Очень большой процент людей могут даже не подозревать, что страдают целиакией.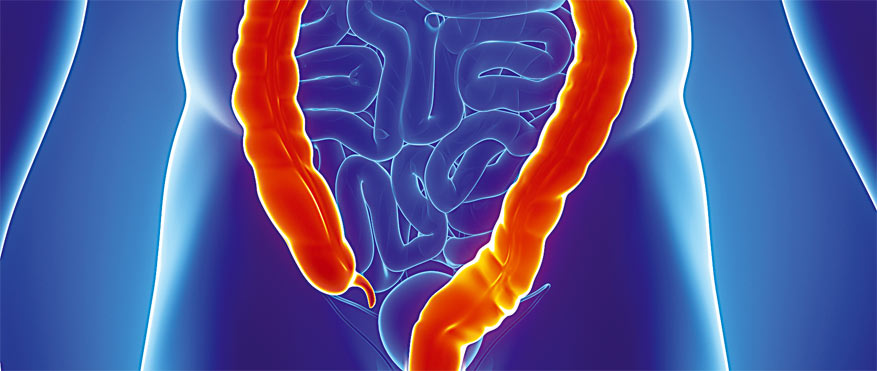
Целиакия только детская болезнь?
Не так давно бытовало мнение, что целиакия — детская болезнь. Однако целиакия может быть диагностирована как у детей, так и у взрослых. Причем, как показали современные исследования, целиакия может в течение долгих лет не проявляться никакими симптомами и впервые обнаруживается только у взрослого человека. Самый пожилой пациент в мире, которому впервые диагностировали целиакию — 94-летняя женщина.
Симптомы целиакии:
- потеря веса, чрезмерная худоба;
- чередование поносов с запорами;
- тянущие, тупые боли в животе;
- боли в суставах;
- везикулярная сыпь на коже и слизистых;
- синдром хронической усталости.

Почему так важно диагностировать целиакию как можно скорее?
Целиакия вызывает, прежде всего, изменения в тонком кишечнике, который представляет собой “входные ворота” для токсичных продуктов расщепления глютена и место первого контакта этих веществ с иммунной системой слизистой кишечника. Одна из частей молекулы глютена при контакте со слизистой оболочкой кишечника “заставляет” иммунную систему человека атаковать ткани кишечника, что приводит к их воспалению и разрушению (аутоиммунная реакция). Как показали современные исследования, у людей с одним аутоиммунным заболеванием весьма велик риск развития и других болезней этого типа, в частности, сахарного диабета 1 типа, склеродермии, волчанки, аутоиммунного артрита, аутоиммунного тиреоидита и пр.
Чем позднее диагностирована целиакия, тем больше вероятность того, что могут развиться те или иные осложнения, потому что глютен вызывает атрофию слизистой оболочки тонкой кишки, из-за чего нарушается кишечное всасывание и развивается хроническая диарея.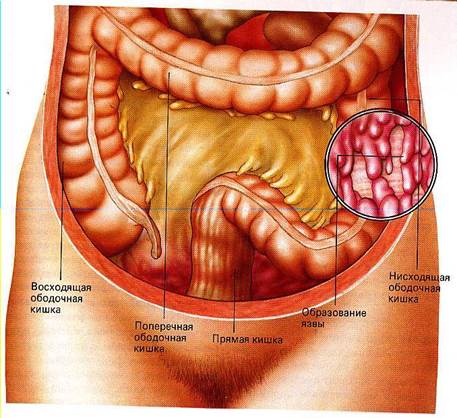 Воспаленный кишечник не способен усвоить даже переработанные вещества, что приводит к различным проблемам со здоровьем. Именно этот факт объясняет большое разнообразие проявлений целиакии, такие как: остеопения (небольшое истончение костной ткани), остеопороз (сильное истончение костной ткани), железодефицитная анемия и пр. Прогрессирование синдрома мальабсорбции ведет к развитию тяжелых расстройств внутреннего гомеостаза организма. Организм испытывает острую нехватку витаминов и питательных веществ.
Воспаленный кишечник не способен усвоить даже переработанные вещества, что приводит к различным проблемам со здоровьем. Именно этот факт объясняет большое разнообразие проявлений целиакии, такие как: остеопения (небольшое истончение костной ткани), остеопороз (сильное истончение костной ткани), железодефицитная анемия и пр. Прогрессирование синдрома мальабсорбции ведет к развитию тяжелых расстройств внутреннего гомеостаза организма. Организм испытывает острую нехватку витаминов и питательных веществ.
Какие болезни связаны с целиакией?
Болезни детей и взрослых, связанные с целиакией:
сахарный диабет I типа, синдром Дауна, синдром Тернера, Синдром Вильямса, дефицит IgA, аутоиммунный тиреодит, герпетический дерматит, низкий рост (задержка развития), дефекты эмали зубов, и т.д.
Характерные заболевания (состояния) взрослых:
синдром раздраженного кишечника, периферическая нейропатия, мозжечковая атаксия неясного генеза (расстройство координации), необъяснимая железодефицитная анемия, остеопороз с переломами костей, бесплодие, выкидыши и т. д. Самое грозное осложнение целиакии — Т-клеточная лимфома тонкой кишки.
д. Самое грозное осложнение целиакии — Т-клеточная лимфома тонкой кишки.
Как узнать, есть ли у Вас целиакия?
От начала заболевания до постановки диагноза может пройти от нескольких месяцев до многих лет. У большинства пациентов диагноз ставится через несколько лет с начала болезни, несмотря многочисленные проблемы со здоровьем, и частые обращения за медицинской помощью. Это связано с тем, что не так давно врачи недооценивали распространенность болезни, считая целиакию настолько редким заболеванием, что не могли даже подумать о том, что оно “настигло” пациента. Больные чуть ли не десятилетиями наблюдаются у разных специалистов (гастроэнтерологов, эндокринологов, аллергологов, дерматологов и др.), не подозревающих об одной причине всех недугов.
Тем не менее, с помощью лабораторной диагностики можно вовремя поставить правильный диагноз и начать лечение. Для определения целиакии разработаны необходимые тесты. Они назначаются врачом гастроэнтерологом, а выполняются в лаборатории Медицинского центра диагностики и лечения. Эффективным методом лабораторной диагностики является определение уровня антител в крови (IgA и IgG). В год в лаборатории Центра выполняются более чем 1500 анализов на установление целиакии. В их число входят генетические исследования, указывающие на врожденную предрасположенность к целиакии. Окончательный диагноз может быть установлен на основе данных биопсии и гистологического анализа тканей тонкого кишечника. Подозрение на целиакию является основанием для назначения эзофагогастродуоденоскопии, которая проводится, прежде всего, с целью получения образцов слизистой оболочки для последующего морфологического исследования. Биопсия выполняется обычно во время гастроскопии. Через неделю после забора материала врач сообщает пациенту о результатах.
Эффективным методом лабораторной диагностики является определение уровня антител в крови (IgA и IgG). В год в лаборатории Центра выполняются более чем 1500 анализов на установление целиакии. В их число входят генетические исследования, указывающие на врожденную предрасположенность к целиакии. Окончательный диагноз может быть установлен на основе данных биопсии и гистологического анализа тканей тонкого кишечника. Подозрение на целиакию является основанием для назначения эзофагогастродуоденоскопии, которая проводится, прежде всего, с целью получения образцов слизистой оболочки для последующего морфологического исследования. Биопсия выполняется обычно во время гастроскопии. Через неделю после забора материала врач сообщает пациенту о результатах.
Как лечится целиакия?
Основное лечение — безглютеновая диета. Из рациона необходимо исключить все продукты из пшеницы, ржи, ячменя и производные типы культур, такие как тритикале (гибрид ржи и пшеницы).
К сожалению, целиакия неизлечима.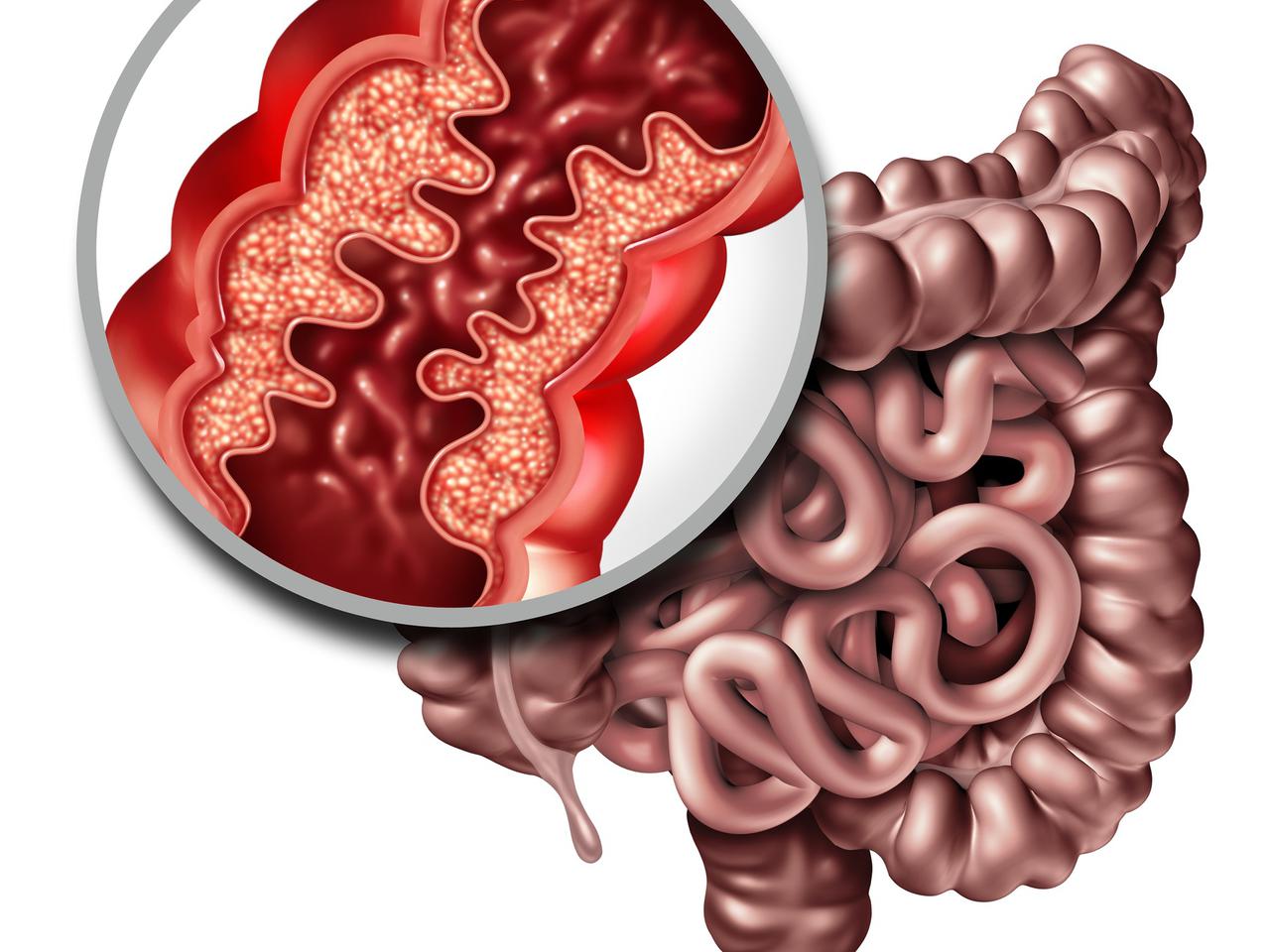 Многие говорят, что целиакия — это не болезнь, а образ жизни. Только при условии соблюдения строгой диеты человек, страдающий целиакией, становится здоровым, так как без контакта с глютеном воспаление в его кишечнике прекращается, а слизистая восстанавливается. Благодаря этому организм вновь начинает усваивать пищевые вещества и, главное, исчезает большинство неприятных симптомов, сопровождающих болезнь.
Многие говорят, что целиакия — это не болезнь, а образ жизни. Только при условии соблюдения строгой диеты человек, страдающий целиакией, становится здоровым, так как без контакта с глютеном воспаление в его кишечнике прекращается, а слизистая восстанавливается. Благодаря этому организм вновь начинает усваивать пищевые вещества и, главное, исчезает большинство неприятных симптомов, сопровождающих болезнь.
Воспаление кишечника, симптомы и лечение
Постоянные боли в животе, диарея или запоры – эти симптомы знакомы многим людям. разумеется, далеко не всегда с ними идут к врачу, считая, что причина заключается в банальном расстройстве пищеварения. Однако нередко эти признаки могут свидетельствовать о гораздо более тяжелом заболевании. Это воспаление кишечника. Симптомы и лечение этого заболевания описываются в данной статье.
Описание болезни
Воспаление кишечника, строго говоря, отнюдь не одно-единственное заболевание, а обиходный термин, объединяющий различные патологии этого органа. Они поражают различные его отделы, а также могут иметь различное происхождение или этиологию. Тем не менее, их объединяет одно – патологические процессы в слизистой оболочке кишечника, которые приводят к неприятным симптомам и снижению функциональности этого органа.
Они поражают различные его отделы, а также могут иметь различное происхождение или этиологию. Тем не менее, их объединяет одно – патологические процессы в слизистой оболочке кишечника, которые приводят к неприятным симптомам и снижению функциональности этого органа.
Строение кишечника
Кишечник человека – это самый длинный его орган, состоящий из множества отделов. Соответственно патологические процессы, в том числе, и воспаления кишечника, могут происходить в любой его части.
Первый отдел кишечника, начинающийся после желудка – это тонкий кишечник или тонкая кишка. В этом отделе происходит расщепление биологических полимеров на мономерные соединения, которые может усвоить организм – жирные кислоты, аминокислоты и моносахариды. Всасывание данных веществ в кровь также происходит в тонкой кишке. Тонкий кишечник делится на три основные части – двенадцатиперстная кишка, тощая кишка и подвздошная кишка. Воспаление тонкой кишки в целом носит название энтерита, воспаление подвздошной кишки – илеита, двенадцатиперстной кишки – дуоденита.
Толстым кишечником или толстой кишкой называется отдел, начинающийся после тонкого и оканчивающийся анальным отверстием. Назначение этого отдела – сбор непереваренных остатков пищи из тонкой кишки и вывод их наружу. Кроме того, в толстой кишке всасываются в кровь вода, электролиты и некоторые витамины.
Толстый кишечник имеет в своем составе несколько элементов:
- слепая кишка,
- ободочная кишка,
- сигмовидная кишка,
- прямая кишка,
- червеобразный отросток (аппендикс).
Воспаление прямой кишки называется проктитом, сигмовидной – сигмоидитом, слепой кишки – тифлитом, аппендикса – аппендицитом.
Энтерит
Энтерит, или воспаление тонкого кишечника – одно из наиболее часто встречающихся воспалительных заболеваний ЖКТ. Энтерит нередко сопровождает такие острые инфекционные болезни, как брюшной тиф, холера, энтеровирусная инфекция, сальмонеллез. Кроме того энтерит возможен при гепатите, холецистите, панкреатите, язвенной болезни желудка. Хронический энтерит редко является первичным заболеванием. Обострения чаще всего происходят на фоне нарушений диеты или употребления алкоголя. Однако нередко воспаление распространяется и на другие отделы ЖКТ, и возникают такие заболевания, как гастроэнтерит и энтероколит.
Колит
Колит – это воспаление толстого кишечника. Причиной острого воспаления толстого кишечника чаще всего является инфекция, например, дизентерия или пищевое отравление. Хроническое воспаление отделов толстого кишечника может вызываться аутоиммунными процессами, нарушениями кровообращения или дисбактериозом, гастритом, энтеритом, панкреатитом, неправильным питанием. Иногда причиной воспаления толстого кишечника является механическая травматизация (например, из-за злоупотребления клизмами). Далеко не всегда встречается воспаление всей поверхности толстой кишки. Обычно поражается определенный ее отдел – прямая, слепая, сигмовидная или ободочная кишка.
Причины воспаления кишечника
Причины воспалительных заболеваний могут быть различными. Знание этиологической природы заболевания во многом предопределяет стратегию его лечения, ведь во многих случаях для исцеления достаточно убрать вызвавшую его причину.
Какие факторы наиболее часто влияют на возникновение воспалительных болезней кишечника:
- бактериальные (реже вирусные) инфекции;
- поражение многоклеточными паразитами – гельминтами;
- злоупотребление лекарственными препаратами, например антибиотиками;
- аутоиммунные болезни, например, болезнь Крона;
- длительные нарушения диеты;
- отравления токсичными веществами;
- радиационное облучение;
- нарушение кровообращения ;
- прочие болезни ЖКТ – гастрит, панкреатит, холецистит, дискинезия желчевыводящих путей, гепатит;
- лишний вес, гиподинамия;
- стрессы;
- гипотиреоз;
- воспаления мочевого пузыря, простаты.
У некоторых воспалительных процессов в кишечнике, например, у неспецифического язвенного колита этиология остается неясной. В некоторых случаях на возникновение воспалений кишечника влияют генетические и наследственные факторы, хотя этот фактор, скорее всего, нельзя назвать решающим.
Женщины и мужчины страдают воспалительными болезнями кишечника приблизительно с одинаковой частотой.
Неправильная диета
Причиной воспалений кишечника нередко становится неправильная диета. Они могут появиться в том случае, если человек потребляет много жирной, жареной, соленой, копченой и острой пищи, полуфабрикатов, недостаточное количество растительной клетчатки. Также негативным фактором являются и неправильные привычки питания – длительные перерывы между приемами пищи, частые переедания, еда впопыхах и всухомятку.
Бактериальные инфекции, как причина воспалений кишечника
В большинстве случаев болезнетворные бактерии становятся непосредственной причиной инфекционного колита. Связано это с тем, что по какой-то причине снижается количество нормальной микрофлоры толстой кишки. Однако, как говорится, свято место пусто не бывает. И в результате в кишке поселяются различные патогенные микроорганизмы – стафилококки, стрептококки, сальмонеллы и кишечная палочка. Выделяемые ими токсины приводят к повреждению слизистой оболочки. В двенадцатиперстной кишке причиной воспаления слизистой оболочки может являться размножение бактерий вида хеликобактер пилори.
Симптомы
Воспаление кишечника редко наблюдается по всей его длине, как правило, страдает один из его отделов. Поэтому симптомы различных типов воспалений могут отличаться. Также различают хронические и острые формы болезней, имеющие свой характерный набор признаков. Острой формой называется такая форма, при которой негативные симптомы наблюдается не дольше, чем в течение 1 месяца. А симптомы хронических форм обычно могут наблюдаться у человека в течение многих месяцев, а то и лет.
Симптомы энтерита
При энтерите характерны такие симптомы, как диарея, возникающая в основном после еды, обильный и частый (до 20 раз в сутки) жидкий или вязкий стул, содержащий много непереваренных частиц пищи. Характерный симптом при энтерите – тупые тянущие боли в области пупка или в правом подвздошье. Иногда боли могут принимать характер колик. Симптомами энтерита могут являться также потеря веса, слабость, анемия, сухость кожи, ломкость ногтей, выпадение волос. Эти явления происходят из-за того, что питательные вещества не полностью усваиваются в тонкой кишке. Нередкий симптом энтерита у женщин – нарушения менструального цикла. Среди симптомов острой формы энтерита – повышение температуры, головная боль.
Симптомы колита
При хроническом колите характерно наличие таких симптомов, как тупые боли, локализованные вдоль линии, по которой располагается толстая кишка – это передняя стенка нижней половины живота. Боли могут усиливаться как в результате погрешностей в диете, так и в результате механических воздействий, например, после поездки в транспорте. Однако столь четкой временной зависимости болей от приема пищи, как при энтерите, при колите не наблюдается.
Также среди симптомов обычны нарушения стула и метеоризм, тошнота, отсутствие аппетита. Характерный симптом язвенного колита – диарея, сочетающаяся с запорами. Стул при колите обычно жидкий, однако объем каловых масс при этом невелик. Однако может наблюдаться и запор. Симптоматика при обострении включает также острые боли в животе, кровь и слизь в стуле, ложные позывы на дефекацию, повышение температуры, слабость и недомогание.
Диагностика воспалений
Чтобы лечение было бы успешным, сначала необходимо установить причину болезни. При диагностике нужно не только определить ее разновидность и этиологию, но и отделить воспалительный процесс в кишечнике от прочих недугов желудочно-кишечного тракта, например, опухолей, холецистита и панкреатита, дискинезии желчевыводящих путей, синдрома раздраженного кишечника. У женщин под воспалительные процессы в кишечнике нередко маскируются чисто женские недуги, например, аднексит.
При установке диагноза врач, в первую очередь, спрашивает больного о его симптомах, проводит пальпацию нижней части живота. Для диагностики нижних отделов кишечника используются такие методы, как колоноскопия (эндоскопическое исследование всей толстой кишки) или ректороманоскопия (эндоскопическое исследование прямой и сигмовидной кишок). Могут использоваться и эндоскопические методы и для исследования внутренней поверхности верхней части кишечника. Например, метод фиброэзофагогастродуоденоскопии, при котором через рот вводится специальный зонд, применяется для исследования желудка и двенадцатиперстной кишки.
Чрезвычайно полезной во многих случаях является копрограмма – метод, позволяющий по структуре испражнений определить отдел, в котором развивается патологический процесс. Также применяется бактериологический анализ кала, который позволяет определить структуру микрофлоры толстой кишки.
Также очень полезным при постановке диагноза является анализ крови. Высокий уровень лейкоцитов и СОЭ в крови обычно указывает на наличие воспалительного процесса.
Лечение
Лечение зависит от разновидности болезни. В большинстве случаев при воспалительных процессах кишечника лечение консервативное. При этом основными методами являются лекарственные средства и диета.
Если заболевание вызвано бактериями, то лечение осуществляется при помощи антибиотиков, если глистной инвазией – то антигельминтными препаратами. Для снятия воспаления могут назначаться кортикостероидные противовоспалительные средства, например, преднизолон.
В том случае, если воспаление вызвано аутоиммунными болезнями, лечение проводится при помощи лекарственных средств-иммуносупрессоров.
Для восстановления полезной микрофлоры используются препараты–пробиотики (Линекс, Бифидумбактерин), для очистки от шлаков – энтеросорбенты (активированный уголь, Смекта, Полисорб, Энтеросгель). При симптомах, свидетельствующих о недостатке ферментов поджелудочной железы, показано применение лекарств, содержащих пищеварительные ферменты – Мезим, Фестал, Креон, при спазмах – спазмолитиков (дротаверин, папаверин). Для лечения метеоризма используются пеногасители (Эспумизан). При диарее симптоматическое лечение включает препараты, снижающие перистальтику кишечника (лоперамид), при запорах – слабительные средства различных классов (экстракт сенны, препараты целлюлозы).
Лечение воспалений в хронической форме может проводиться и при помощи средств народной медицины, растительных препаратов, обладающих вяжущим и противовоспалительным действием, например, отваров коры дуба, ромашки, зверобоя.
При лечении, однако, следует иметь в виду, что любые медикаменты имеют свои противопоказания и побочные действия. Так, лечение противовоспалительными гормональными препаратами нельзя осуществлять дольше, чем в течение 5 дней, а слабительные средства противопоказаны при кровотечениях и геморрое.
Диета
Лечение любого типа воспаления ЖКТ предполагает соблюдение диеты. Диета подразумевает отказ от продуктов, раздражающих слизистую оболочку. Это алкоголь, кофе, копченые и острые блюда, жирное мясо, консервы, газированные напитки. Кроме того, необходимо есть вареную, а не жареную пищу. Среди мяса и рыбы рекомендуются нежирные сорта. Приемы пищи должны быть достаточно частыми – 5-6 раз в день, рекомендуется обильное питье, особенно при выраженной диарее. Более подробную диету должен составить врач-диетолог или гастроэнтеролог, основываясь на особенностях болезни.
Профилактика воспалений ЖКТ
Можно ли предотвратить воспалительные болезни ЖКТ? В большинстве случаев это вполне возможно, ведь причиной болезней являются неправильная диета, бактериальные инфекции, злоупотребление алкоголем и медикаментами. Кроме на вероятность возникновения воспалений влияют стрессы, диабет, недостаток витаминов и микроэлементов в организме, хронические болезни других внутренних органов – гастрит, холецистит. Следовательно, пристальное внимание к своему здоровью и образу жизни помогут избежать таких неприятных болезней, как энтерит и колит.
Насколько полезен был этот пост?
Нажмите на звезду, чтобы оценить его!
Submit RatingСредний рейтинг / 5. Подсчет голосов:
Как распознать опасное кишечное заболевание у ребенка
Сегодня воспалительные заболевания кишечного тракта (ВЗК) стали настоящим бичом современности. Ежедневно с этими тяжелыми недугами только в Европе борются около 3 млн пациентов, в том числе детей. В канун Всемирного дня борьбы с ВЗК наш обозреватель побеседовал с главным внештатным детским специалистом гастроэнтерологом Департамента здравоохранения Москвы, заведующей отделением гастроэнтерологии Центра детской гастроэнтерологии Морозовской ДГКБ, профессором Эльмирой Алиевой о том, как распознать заболевание, чем опасны ВЗК для взрослых и маленьких пациентов и какие современные методы лечения существуют.
— Эльмира Ибрагимовна, что такое воспалительные заболевания кишечника и почему они возникают?
– Воспалительные заболевания кишечника (ВЗК) — это группа хронических воспалительных и зачастую прогрессирующих заболеваний желудочно-кишечного тракта, наиболее распространенные среди которых — болезнь Крона и язвенный колит. Болезнь Крона может поражать любой участок желудочно-кишечного тракта, но чаще всего — окончание тонкой кишки и начало толстой кишки. Без лечения болезнь прогрессирует, и в кишечнике возникают необратимые повреждения. Язвенный колит поражает слизистую оболочку толстой кишки, на которой из-за воспалительного процесса появляются кровоточащие язвы. К сожалению, причина этих заболеваний остается до конца невыясненной.
— Чем опасны ВЗК для детей и взрослых?
– Очень неприятны уже сами симптомы заболевания — диарея, повышенная температура тела, анемия и повышенная утомляемость, наличие крови в стуле, боли и спазмы в животе, потребность чаще обычного (до 20 раз в день) посещать туалет. Они должны насторожить любого человека, заставить его обратиться к врачу. Но у пациента могут быть не все признаки заболевания: например, боли в животе или стоматит при болезни Крона могут быть единственным симптомом. У ребенка единственным симптомом может быть воспаление около ануса — и этот перианальный дерматит родители будут упорно и безуспешно лечить. В этом случае, к сожалению, к врачу попадают поздно, когда уже начинаются осложнения. При болезни Крона может произойти сужение одного из отделов пищеварительного тракта, а значит, возникнет кишечная непроходимость, формируются свищи. А осложнением язвенного колита может стать массивное кровотечение, перфорация кишечника, а затем и перитонит — угрожающее жизни состояние.
— Какие еще симптомы могут насторожить врача?
– Безусловно, любой уважающий себя специалист не оставит без внимания пациента с таким симптомом, как кровь в стуле, и отправит его на дополнительное обследование. Кроме того, и болезнь Крона, и язвенный колит часто протекают с внекишечными проявлениями (артритом, узловатой эритемой, поражением глаз и т.д.) Если при этом отмечаются и боли в животе — у такого больного возможен диагноз ВЗК. Немотивированные задержки роста и отставание в физическом развитии у детей при отсутствии эндокринных патологий также могут натолкнуть педиатра на мысль о наличии болезни Крона.
Наш центр сейчас активно проводит лекции для врачей по тематике воспалительных заболеваний кишечника, так как это серьезные и тяжелые заболевания, про которые должен помнить каждый специалист. Необходимо, чтобы врачи вовремя распознавали ВЗК и направляли пациентов на обследование, тем самым они улучшат качество их здоровья и жизни, и можно будет избежать осложнений и хирургического вмешательства.
— У детей и взрослых чем-то отличается течение заболевания?
– Дети переносят заболевания тяжелее. При язвенном колите у них отмечается в большинстве случаев тотальное поражение толстой кишки, в отличие от взрослых. ВЗК у детей приводят к серьезным осложнениям, особенно при поздней диагностике. Детский организм должен расти и развиваться, данные заболевания ставят под угрозу этот физиологический процесс. В отличие от взрослых, дети и в психологическом плане трудно справляются с данной проблемой.
— В каком возрасте может возникнуть ВЗК у детей?
– Воспалительные заболевания кишечника могут проявиться в любом возрасте. Язвенный колит может проявиться еще в возрасте до 1 года. Болезнь Крона чаще всего встречается после 4-летнего возраста, но может проявиться и после первого года жизни. Так что педиатры должны быть очень внимательны к симптомам детских болезней — ведь легкие формы ВЗК проявляются только подъемом температуры, болями в животе, нерегулярным стулом.
—А как сейчас проводится диагностика этих заболеваний?
– Диагностика воспалительных заболеваний кишечника сейчас общедоступна, и ею прекрасно владеют российские специалисты. Она включает УЗИ, которое позволяет увидеть, например, сужение просвета кишечника, утолщение стенок, кровоток органов и т.д. Главное эндоскопическое исследование – колоноскопия и ректороманоскопия с взятием биопсии. Применяются рентгенологические методы, МРТ, компьютерная томография. К более современным методам исследования относится видеокапсульная эндоскопия, которая проводится по показаниям. Так как болезнь может сопровождаться внекишечными проявлениями, мы привлекаем коллег смежных специальностей — окулистов, ревматологов, дерматологов.
— Как сейчас лечатся эти заболевания?
– В первую очередь, нашим пациентам необходима диетотерапия, направленная на купирование диареи и воспалительных процессов в кишечнике. Из рациона питания исключаются молоко и молочные продукты, ограничиваются свежие овощи и фрукты, глютенсодержащие продукты. В дополнение используется специальное энтеральное питание для заживления слизистой оболочки кишечника, которое поможет пациенту набрать вес. После постановки диагноза для лечения используются препараты 5-аминосалициловой кислоты, гормонотерапия, цитостатики, биологическая терапия. Но, конечно, к лечению каждого больного врач подходит индивидуально.
— Поддается ли ВЗК полному излечению?
— Если заболевание протекает в легкой форме и лечение начато вовремя, то мы добиваемся длительной ремиссии, даже 10-летней. Сейчас дети, которых мы успешно лечили, и у которых смогли добиться ремиссии, уже закончили школы, институты, создали свои семьи, полноценно работают. Многие из них приходят к нам в центр с благодарностью, и мы видим, что они веселы и счастливы.
— Есть ли какие-то профилактические меры борьбы с ВЗК?
– Если у человека не диагностировано ВЗК, то можно только посоветовать ему вести здоровый образ жизни. Если пациент находится в стадии ремиссии, то ему стоит соблюдать диету, избегать кишечных инфекций, тяжелых физических нагрузок, резкой смены климатических зон, а также приема противовирусных и иммуномодулирующих препаратов, добавок, не стоит загорать на солнце — все эти несложные меры помогут избежать повторного проявления заболевания и его осложнений.
Какую профилактику выполняют, чтобы не воспалились слизистые оболочки? Как лечат воспаление слизистых оболочек (мукозиты)?
автор: Maria Yiallouros, Dr. med. habil. Gesche Tallen, erstellt am: 2009/07/29, редактор: Maria Yiallouros, Разрешение к печати: Prof. Dr. med. Dr. h.c. Günter Henze, Переводчик: Dr. Natalie Kharina-Welke, Последнее изменение: 2019/03/19
Слизистые оболочки желудочно-кишечного тракта (полость рта, глотка, пищевод, желудок и кишечник) очень чувствительно реагируют на работу цитостатиков. Поэтому когда дети получают курсы химиотерапии [химиотерапия], именно эти слизистые оболочки начинают часто воспаляться. Если, например, воспаляются слизистые оболочки в полости рта и в области глотки, то у ребёнка могут появляться там пузырьки, язвы и/или другие болезненные места, детям становится больно глотать, появляется сухость во рту и у них меняются вкусовые ощущения.
Если воспаляются слизистые оболочки в желудке и в кишечнике, то ребёнка мошет тошнить, у него появляются проблемы с пищеварением и понос. Сам процесс, когда в организме воспаляются слизистые оболочки, врачи также называют мукозитом.
Так как на слизистых оболочках, особенно в полости рта и в кишечнике, всегда живут бактерии, то наши собственные бактерии через поверхность раны на слизистой оболочке могут попасть внутрь организма и стать причиной других тяжёлых инфекций/инфекционных осложнений. Повреждённые слизистые оболочки также восприимчивы к разным вирусным и грибковым инфекциям. К тому же иммунитет организма сильно ослаблен и опасность заразиться инфекцией из-за этого ещё выше.
Полезно знать: чтобы не причинять боли воспалённым слизистым оболочкам, а также в качестве профилактики от инфекций, обязательно регулярно и очень тщательно полоскать рот дезинцифицующими растворами. Чтобы не поранить слизистые оболочки, обязательная рекомендация – не использовать зубные щётки с жёсткой щетиной, не есть горячую пищу и продукты с острыми краями. Также нужно отказаться от острых приправ и сильно кислой еды и напитков, иногда на некоторое время приходится отказываться от свежих фруктов и овощей, чтобы дополнительно не раздражать слизистую оболочку.
Если у ребёнка начался мукозит в тяжёлой форме, то его лечат антибиотиками или противовирусными препаратами (в зависимости от конкретной ситуации). Так как боли при глотании зачастую бывают настолько сильные и ребёнок не может принимать пищу обычным путём, ему приходится вводить питание через вену [вена] (в таких случаях врачи используют термин парентерально, то есть в обход желудочно-кишечного тракта), иногда это может длиться достаточно долгое время.
Если у ребёнка понос, то в зависимости от конкретных результатов обследования сначала придётся отказаться от приёма пищи или ограничиться только теми продуктами, которые являются наиболее щадящими для кишечника. В некоторых ситуациях диету приходится усиливать дополнительным лечением. Ребёнку могут давать как антибиотики, так и делать переливания [инфузия] при обезвоживании и потери солей в организме. Но надо сказать, что при поносе лечение антибиотиками бывает в крайне редких случаях, так как эти препараты сами могут вызывать понос.
Если ребёнок получает лучевую терапию [лучевая терапия], то ситуация с появлением мукозита схожая. Но эти осложнения после лучевой терапии обычно пролечивать легче, хотя они и длятся дольше, чем после химиотерапии.
Если вам предстоит вакцинация против новой коронавирусной инфекции.
В поликлиниках Пермского края началась вакцинация для профилактики новой коронавирусной инфекции. Мы ответим на самые часто возникающие вопросы об этом.
Чем является вакцина против коронавируса? Чаще всего эту вакцину называют «Спутник», это – коммерческое название, а вот официально она называется вакцина «Гам-КОВИД-Вак». Вакцина изловлена без использования патогенного для человека нового коронавируса и состоит из двух компонентов: компонент I – хорошо известный нам аденовирусный вектор на основе аденовируса человека, несущий ген белка S вируса SARS-CoV-2 так называемого 26 серотипа и компонент II – вектор на основе аденовируса 5 серотипа, несущий ген белка S вируса SARS-CoV-2.
Что такое аденовирусный вектор? Вирусы это неклеточные инфекционные агенты, способные воспроизводится только внутри настоящей клетки. Для проникновения внутрь клетки вирусы выработали специализированные механизмы, благодаря которым происходит инфицирование здоровой клетки, а вирус при этом получает возможность эффективно транспортировать свой геном в клетку, которую заражают. Принципиальное отличие вирусного вектора от полноценного вируса в том, что у него искусственно удалена часть генома, а оставшаяся часть «встроена» в уже давно и хорошо известный вирус. Удаляется та часть генома, которая критически важна для последующего воспроизводства вируса. Такой вирус эффективно инфицирует клетки, но в дальнейшем ему необходим вспомогательный вирус – вот почему и создан т.н. компонент II.
Чем процесс инфицирования аденовирусным вектором отличается от инфицирования обычным вирусом? Аденовирусные векторы были созданы в 1970 годах и к сегодняшнему дню технология создания вакцин на их основе хорошо известна. а результаты прогнозируемы. Вектор оказывает минимальное воздействие на физиологические процессы в клетке, поэтому после выполнения прививки пациенты отмечают появление признаков отдаленно напоминающих заболевание. Вирусный вектор вакцины «Спутник» модифицирован для нацеливания на определенный тип клеток, таким типом является клетки эпителия дыхательных путей и желудочно-кишечного тракта.
Как выглядит вакцина «Гам-КОВИД-Вак»? Вакцина поступает в медицинские организации в замороженном виде и хранится при температуре ниже минус 18 градусов. Перед инъекцией флаконы размораживаются при комнатной температуре до получения однородной жидкости белесоватого или светло-желтого цвета. Однократная доза вакцины, обоих компонентов, для каждого пациента составляет полмиллилитра. Эта доза может быть одной в ампуле или во флаконе емкостью три миллилитра, рассчитанной на шесть инъекций.
Необходим ли осмотр врача-терапевта перед вакцинацией? Да, прием и осмотр врач терапевта обязательны в день вакцинации. Доктор проведет вам общий осмотр и измерение температуры тела. Вы получите на руки информационный материал и должны будете заполнить анкету пациента и инфомировнное согласие. Вакцинация бесплатная и добровольная.
Кому могут отказать в прививке «Гам-КОВИД-Вак»? Вакцинация не проводится пациентам с температурой тела выше 37 гр. С. Если пациент контактировал с больными инфекционными заболеваниями или имеет симптомы заболевания в течение последних двух недель будет проведено исследование методом ПЦР (мазок на коронавирус). В прививке будет отказано тем, кто переболел новой коронавирусной инфекцией. Не допускаются к вакцинированию пациенты с перенесенными тяжелыми аллергическими реакциями, беременные и в периоде грудного вскармливания, лица до 18-ти лет. С осторожностью вакцинация проводится тем, кто болен аутоиммунными заболеваниями (системная красная волчанка, ревматоидный артрит, сахарный диабет 1 типа и др.)
Как выполняется прививка? Прививка выполняется медицинской сестрой прививочного кабинета. Каждая доза вводимой вакцины набирается индивидуально и ставится внутримышечно в верхнюю треть наружной поверхности плеча. При невозможности введения в эту область разрешается введение вакцины в наружную поверхность бедра.
Как проходит наблюдение за теми, кто получил первый компонент «Гам-КОВИД-Вак»? После инъекции вы должны будете остаться в поликлинике не менее чем на полчаса. После инъекции информация о проведенной процедуре будет внесена в Вашу амбулаторную карту и специальный регистр вакцинированных от COVID-19. Ожидаемой реакцией на прививку следует считать незначительный подъем температуры тела, незначительная общая слабость, головные боли, снижение аппетита.
Когда проводится второй этап вакцинации? Вторая инъекция вакцины выполняется строго на 21-ый день, т.н. компонентом II в дозе полмиллитра. Все, что касалось первого этапа вакцинирования в полной мере относится и ко второму.
Как можно оценить эффективность вакцинирования? Возможно определение уровня иммуноглобулинов М и G, но не ранее чем через 42 дня после первого этапа вакцинации.
Как узнать о начале вакцинации? Сейчас в поликлиниках формируются планы по вакцинации «Гам-КОВИД-Вак», которые будут реализованы по мере поступления вакцины. Всю информацию можно узнавать в регистратурах поликлиник.
расстройство и боли в кишечнике после алкоголя
Желудочно-кишечный тракт обладает высокой чувствительностью к алкоголю. При излишествах, связанных с алкогольными напитками, желудок и кишечник страдают отнюдь не меньше, чем печень, – не имеет смысл даже задумываться над тем, как алкоголь влияет на кишечник, и есть ли риски для пищеварительной системы. И потому людям, позволяющим себе злоупотреблять спиртными напитками, стоит заранее задумываться о риске для этих органов и принимать меры, способные снизить риски для пищеварительной системы организма.
Обеспечить стопроцентную защиту невозможно, ведь всасывание алкоголя в кровь происходит как раз через слизистые стенки органов пищеварения. Задействуется преимущественно толстый и тонкий кишечник, хотя в работе участвует весь ЖКТ. Единственный способ полностью исключить вредоносное воздействие алкоголя на организм человека – это не пить вообще. Однако существуют методы, позволяющие обеспечить хотя бы частичную защиту. Так, снизить негативное воздействие спирта позволяет употребление перед принятием дозы алкоголя облепихового масла. Но это – только частичная защита, а не гарант безопасности.
Влияние алкоголя на кишечник и защита органов пищеварения
Зная, что у вас уже имеются проблемы с желудочно-кишечным трактом, например, если вы недавно переболели гастритом, и проясняете влияние алкоголя на кишечник именно по этой причине, стоит заведомо отказаться от приема крепких напитков, выбрав легкие – например, не коньяк, а коктейль с ним в составе. Чем ниже будет крепость принятого алкоголя, тем меньше проблем вы ощутите впоследствии. Так, квас с его 1-2 % окажется безвредным.
Изучая влияние алкоголя на кишечник человека, необходимо отметить и еще один фактор. Большой вред приносят газированные напитки, и если вы планируете смешать алкоголь с газировкой – от этой идеи лучше будет отказаться. Минералка без газов – лучший вариант, потому что помимо отсутствия газов она порадует и отсутствием в составе вредных красителей, других примесей.
Расстройство кишечника после алкоголя: как избежать?
Чтобы не задумываться над вопросом, как восстановить кишечник после алкоголя, лучше принять необходимые меры заранее. Чтобы исключить неприятные симптомы, имеет смысл отказаться от жирной пищи как в день приема алкоголя, так и на день ранее. Это же касается:
- Острых продуктов,
- Тяжелой пищи, насыщенной белками – мяса, колбасы, бобовых,
- Грибов.
Даже если вы примете алкоголь, микрофлора кишечника пострадает в таком случае в наименьшей мере, и вы не будете мучиться от похмелья утром. Также можно принять средство для чистки кишечника или легкое слабительное, поставить клизму за полдня до того, как будете употреблять алкоголь – это поможет даже в том случае, если вы питались до этого тяжелой пищей.
Расстройство кишечника после алкоголя – что делать?
Многие люди сталкиваются с такой проблемой: болит кишечник после алкоголя. Это может быть связано с запорами, либо наоборот, может быть понос. Также чувство дискомфорта может наступить само по себе. В этом случае необходимо лечить похмелье, поскольку кишечный тракт – это один из его симптомов.
В ситуации, когда вы сталкиваетесь с такой проблемой каждый раз после принятия алкоголя, имеет смысл отказаться на некоторое время от этого продукта или перейти на умеренные дозы его употребления. Бывает, что влияние алкоголя на толстый кишечник осуществляется из-за аллергии, и в этом случае врачи говорят о том, что стоит понаблюдать за собой, исключив спиртное хотя бы на год.
Рассматривая, какие изменения в тонком кишечнике вызывает алкоголь, необходимо отметить, что он является растворителем, и потому увеличивает проницаемость стенок, что приводит к более высокому риску интоксикации, аллергии. На практике аллергическая реакция может наблюдаться не столько на сам алкоголь, сколько на другие вещества, которые активнее всасываются при его воздействии как растворителя. Это касается крепких напитков. В случае аллергии на слабый алкоголь реакцию вызывают уже именно его собственные компоненты. Если человек страдает от аллергий, оптимальным напитком для него является коньяк. Также некоторую пользу кишечнику приносит вино.
Воспалительное заболевание кишечника | Колледж ветеринарной медицины Корнельского университета
Воспалительное заболевание кишечника (ВЗК) кошек – это состояние, при котором желудочно-кишечный тракт (ЖКТ) кошки становится хронически раздраженным и воспаленным.
Воспалительные клетки проникают в стенки желудочно-кишечного тракта, утолщая их и нарушая способность желудочно-кишечного тракта правильно переваривать и поглощать пищу. Кошки любого возраста могут быть поражены ВЗК, но чаще всего заболевание возникает у кошек среднего и старшего возраста.
Хотя причина ВЗК неизвестна, имеющиеся данные свидетельствуют о том, что она возникает из-за сложного аномального взаимодействия между иммунной системой, диетой, популяциями бактерий в кишечнике и другими факторами окружающей среды. Основываясь на сходстве с ВЗК у людей и собак, предполагается, что генетические аномалии иммунной системы также играют роль в ВЗК кошек.
ВЗК может принимать разные формы в зависимости от области желудочно-кишечного тракта и типа вовлеченных воспалительных клеток.Если желудок воспалился, это состояние называется гастритом. Воспаление тонкой кишки называется энтеритом; а если толстая кишка воспаляется, это называется колитом. Наиболее распространенная форма ВЗК, называемая лимфоцитарным плазмоцитарным энтеритом, включает воспалительные лимфоциты и плазматические клетки, проникающие в тонкий кишечник. Эозинофилы – это еще один тип воспалительных лейкоцитов, обычно участвующих в ВЗК у кошек. Иногда они могут быть преобладающим типом клеток, как при эозинофильном гастроэнтерите, но чаще они являются частью смешанной популяции воспалительных клеток.Двумя менее распространенными формами ВЗК являются нейтрофильная ВЗК с участием нейтрофилов и гранулематозная ВЗК с участием макрофагов. В некоторых случаях ВЗК может сопровождаться воспалением других органов брюшной полости, включая печень и поджелудочную железу.
Клинические признаки
Общие признаки ВЗК у кошек включают рвоту, потерю веса, диарею, кровавый стул, вялость и снижение аппетита. Эти признаки могут различаться по степени тяжести и частоте, и преобладающие признаки зависят от того, какие части желудочно-кишечного тракта поражены.Например, при воспалении желудка или более высоких отделов тонкой кишки у кошки может возникнуть хроническая рвота. Напротив, воспаление толстой кишки с большей вероятностью вызывает диарею с кровью в стуле или без нее.
Диагноз
Для постановки диагноза ВЗК у кошек требуется обширное обследование, поскольку многие признаки ВЗК обычно наблюдаются при других заболеваниях. Ваш ветеринар, скорее всего, порекомендует базовый анализ крови, исследования кала, рентген или УЗИ брюшной полости для проверки метаболических заболеваний, лейкемии кошек, паразитарных или бактериальных инфекций, гипертиреоза и некоторых видов рака.Кишечную лимфому, форму рака, бывает особенно трудно отличить от ВЗК у кошек. Ветеринар может также измерить уровни витамина B, B12 и фолиевой кислоты в кровотоке, поскольку ВЗК может препятствовать всасыванию этих витаминов из желудочно-кишечного тракта. Также может быть проведено испытание гипоаллергенных продуктов, чтобы исключить пищевую аллергию.
Для окончательного диагноза ВЗК у кошек требуется биопсия кишечника или желудка и оценка ткани под микроскопом. У пациента с ВЗК будет повышенное количество воспалительных клеток в стенке кишечника (рисунки 1 и 2).Типы обнаруженных клеток укажут, какой тип ВЗК присутствует, и помогут направить лечение. Биопсию желудочно-кишечного тракта можно выполнять с помощью гибкой камеры, называемой эндоскопом, которую проводят через рот или прямую кишку (рис. 3 и 4), или с помощью абдоминальной хирургии. Эндоскопия – менее инвазивная процедура; тем не менее, хирургическое вмешательство может быть рекомендовано пациентам, у которых также есть подозрение на заболевание печени или поджелудочной железы, чтобы эти органы также могли быть биопсированы. И эндоскопия, и хирургическая биопсия требуют общей анестезии, и при принятии решения о проведении этих тестов необходимо учитывать связанные с этим риски.
Лечение
Ветеринар обычно рекомендует лечение кишечных паразитов, если это не было сделано в последнее время, и сочетание изменения диеты и различных лекарств в качестве первых шагов. Не существует единого наилучшего лечения, поэтому вашему ветеринару может потребоваться попробовать несколько различных комбинаций диеты или лекарств, чтобы определить лучшую терапию.
Управление питанием
Поскольку диетические аллергены могут играть роль в ВЗК, ваш ветеринар может порекомендовать пробное питание с использованием гипоаллергенных диет.Эти диеты содержат источники белка или углеводов, которые кошка никогда раньше не ела. Обычно сначала выбирают диету на основе кролика, утки или оленины. Если симптомы не улучшаются при гипоаллергенной диете, то вашей кошке может быть полезна диета с высоким содержанием клетчатки, низким содержанием жира и легко усваиваемая. Улучшение состояния кошек после смены диеты может занять несколько недель или даже больше. Во время любого испытания продуктов питания необходимо исключить все другие источники пищи, в том числе столовые отходы, ароматизированные лекарства и лакомства.
Лечение
Метронидазол может быть рекомендован вместе с изменением диеты в качестве первой лечебной терапии. Метронидазол обладает антибиотическими, противовоспалительными и противопротозойными свойствами и обычно довольно хорошо переносится, хотя некоторые кошки могут терять аппетит при приеме этого препарата.
Если изменение диеты или метронидазол неэффективны, могут быть рекомендованы кортикостероиды, которые являются мощными противовоспалительными и иммуносупрессивными средствами, отдельно или в комбинации с метронидазолом.За кошками следует внимательно следить, пока они принимают кортикостероиды, поскольку диабет и подавление иммунитета являются их потенциальными побочными эффектами. Тем не менее кошки, как правило, хорошо переносят эти препараты, если они получают их в соответствующей дозе.
Кошки обычно принимают кортикостероиды перорально, начиная с более высокой дозы, которую постепенно снижают в течение нескольких недель. Кошкам, которые не принимают лекарства перорально, или в случаях сильной рвоты ветеринар может ввести лекарства в виде инъекций.
Если ни одно из этих лекарств не контролирует симптомы ВЗК, могут потребоваться более сильные иммунодепрессанты, такие как хлорамбуцил или азатиоприн. Эти препараты могут подавлять выработку лейкоцитов, красных кровяных телец и, реже, тромбоцитов в костном мозге. Ветеринар должен внимательно следить за кошками, принимающими эти препараты.
Поскольку желудочно-кишечные бактерии могут играть роль в развитии ВЗК, новые методы лечения включают пребиотики, которые представляют собой вещества, способствующие развитию определенных бактериальных популяций, и пробиотики, которые представляют собой штаммы бактерий, которые способствуют здоровью желудочно-кишечного тракта.Добавление растворимой клетчатки, такой как псиллиум, в рацион кошек с воспалительным колитом может быть полезным, а также следует вводить добавки с фолиевой кислотой или витамином B12, если больная кошка испытывает дефицит этих витаминов.
Прогноз
ВЗК часто можно контролировать, чтобы больные кошки были здоровы и чувствовали себя комфортно. Однако даже при правильном лечении симптомы могут приходить и уходить. Чтобы держать болезнь под контролем, необходимо строго соблюдать диетические и лечебные методы лечения.Бдительный контроль со стороны ветеринара и владельца также имеет решающее значение, чтобы можно было оценить рецидивы и скорректировать дозировку долгосрочных лекарств.
Обновлено апрель 2018 г.
Что такое воспалительное заболевание кишечника?
Воспалительное заболевание кишечника (ВЗК) – это состояние, которое включает хроническое воспаление всего или части пищеварительного тракта. Часто болезненное и изнурительное заболевание ВЗК может приводить к опасным для жизни осложнениям, а также повышать риск рака толстой кишки.
Согласно недавнему правительственному опросу, более 3 миллионов человек страдают ВЗК. Двумя наиболее распространенными формами ВЗК являются язвенный колит и болезнь Крона.
При болезни Крона воспаление может возникать в любом месте пищеварительного тракта, от рта до заднего прохода. По словам доктора Дэвида Худесмана, гастроэнтеролога и директора программы по воспалительным заболеваниям кишечника в Медицинском центре Лангоне при Нью-Йоркском университете, язвенный колит, напротив, включает воспаление только толстой или толстой кишки.
«Это два разных состояния, но симптомы и физиология во многом совпадают», – сказал Худесман Live Science.
ВЗК – это не то же самое, что синдром раздраженного кишечника (СРК), который не вызывает воспаления или повреждения кишечника. По оценкам, около 1 миллиона американцев страдают от ВЗК, и большинство из них начинают чувствовать симптомы в возрасте от 15 до 30 лет.
Симптомы ВЗК
При ВЗК воспаляются кишечник (тонкий, толстый и кишечник). , включая покраснение и отек.Сопутствующие симптомы, которые могут варьироваться от легких до тяжелых, включают:
- Сильная или хроническая боль в животе
- Диарея, часто с кровью
- Внезапная потеря веса
- Отсутствие аппетита
- Ректальное кровотечение
ВЗК также может иметь симптомы, не связанные с в желудочно-кишечный тракт, в том числе
- Боль в суставах
- Кожные высыпания
- Боль в глазах
- Язвы во рту
- Лихорадка
Симптомы могут возникать внезапно и внезапно обостряться, часто исчезают на месяцы или даже годы. время.Они известны как «рецидивы» или «обострения». Когда симптомы исчезают (но никогда не становятся навсегда, поскольку ВЗК носит хронический характер), считается, что пациент находится в стадии ремиссии.
Язвенный колит и болезнь Крона имеют такие схожие симптомы, что врачам трудно диагностировать, какой тип ВЗК может быть у пациента.
Наиболее частыми симптомами болезни Крона являются диарея (иногда кровь) и боль в животе, а иногда тошнота и рвота, тогда как основными симптомами язвенного колита являются кровавый понос или стул, срочная / частая потребность в ванной и неполная по словам Худесмана, опорожнение кишечника.
Основное различие между болезнью Крона и язвенным колитом – это пораженная часть пищеварительного тракта.
Болезнь Крона вызывает очаговое воспаление на всех слоях кишечной стенки, тогда как язвенный колит поражает только верхний слой толстой кишки. Язвенный колит вызывает отек и образование язв на поверхности слизистой оболочки, которые кровоточат и выделяют гной. В тяжелых случаях язвы могут ослабить кишечник и вызвать образование дырки, в результате чего содержимое толстой кишки, содержащее бактерии, попадает в брюшную полость или кровоток пациента.
Хотя болезнь Крона может поражать любой отдел пищеварительного тракта, чаще всего она поражает конец тонкой кишки (подвздошную кишку) и начало толстой кишки. При болезни Крона воспаление вызывает отек и утолщение рубцовой ткани стенки кишечника. Проход для еды сужается (это называется стриктурами), а глубокие язвы могут образовывать туннели (известные как свищи). Эти свищи могут соединять кишечник с органами, с которыми они не должны соединяться, например с мочевым пузырем или кожей.
Помимо повреждения пищеварительного тракта, ВЗК может создать множество других проблем со здоровьем у людей. Потеря крови из кишечника может вызвать анемию или уровень здоровых эритроцитов ниже нормы. Другие проблемы включают артрит и боли в суставах, слабые кости, проблемы с глазами, камни в желчном пузыре, проблемы с кожей, камни в почках, а также задержку полового созревания и проблемы роста у детей. Многие из этих проблем вызваны нарушением всасывания питательных веществ, поскольку пищеварительный тракт не работает должным образом.Вспышки ВЗК также могут вызывать воспаление в других частях тела. Некоторые из этих симптомов улучшатся при правильном лечении ВЗК.
Причина и диагноз
Хотя врачи точно не знают, что вызывает ВЗК, у этого заболевания есть генетическая предрасположенность (на сегодняшний день с этим заболеванием связано более 160 генов), но обычно есть какой-то триггер в окружающей среде, Худесман сказал – будь то путешествия, антибиотики или инфекция – вызывает сдвиг в бактериях человека, что приводит к аномальному иммунному ответу.
Некоторые заболевания связаны с ВЗК. Например, у людей с псориазом (хроническим воспалительным заболеванием кожи) выше вероятность развития ВЗК, возможно, из-за проблем с иммунной системой.
Хотя стресс и диета могут ухудшить симптомы ВЗК, они не вызывают ВЗК.
Есть несколько способов диагностировать ВЗК. Анализы крови могут выявить признаки воспаления и анемии, а анализы стула могут выявить кровь и признаки инфекции. Врачи также могут использовать длинную тонкую трубку с камерой с подсветкой, чтобы заглянуть в кишечник человека – либо ректороманоскопия, которая доходит до нижней части толстой кишки, либо колоноскопия, которая проходит через всю толстую кишку и последнюю. часть тонкого кишечника – и возьмите биопсию ткани.
Менее инвазивный способ поиска проблем с кишечником – это рентген после того, как пациент употребил жидкий барий для покрытия слизистой оболочки пищеварительного тракта. Компьютерная аксиальная томография (CAT) и капсульная эндоскопия также дают представление о любом повреждении пищеварительного тракта.
Лечение IBD
Лечение IBD зависит от пациента. Некоторым могут потребоваться лекарства, которые могут варьироваться от кортикостероидов до биологических препаратов и антибиотиков. Например, препарат месаламин, вводимый в виде ректальной клизмы, суппозитория или пилюли, способствует открытию тонкой кишки, сказал Хедесман.Пациентам с более тяжелыми обострениями могут потребоваться стероиды, такие как преднизон, но это может иметь побочные эффекты. По словам Худесмана, также могут быть назначены иммунодепрессанты и биопрепараты.
По большей части изменение диеты, снижение стресса и достаточный отдых – универсальные способы лечения симптомов. Некоторые пациенты избегают жирной пищи, сливочных соусов, мясных продуктов, острой пищи и продуктов с высоким содержанием клетчатки.
Другим пациентам с более серьезным прогнозом может потребоваться операция. При язвенном колите от 25 до 40 процентов пациентов потребуется хирургическое вмешательство, которое может включать полное удаление толстой кишки.Пациентам, перенесшим этот тип операции, необходимо будет прикрепить мешочки изнутри или снаружи для удаления отходов.
При болезни Крона от 65 до 75 процентов пациентов потребуется хирургическое вмешательство для коррекции стриктур, свищей или кровотечений в кишечнике. Стриктуропластика расширяет стриктуры без удаления какой-либо части тонкой кишки, а резекция кишечника включает удаление частей кишечника и сшивание здоровых концов вместе. Пациентам с болезнью Крона также может быть удалена толстая кишка, но вместо нее требуется внешний мешок.
Жизнь с ВЗК может быть стрессовой и утомительной, потому что пациенты могут пропускать учебу или работу или испытывать депрессию и беспокойство. Существуют сотни групп поддержки для людей с болезнью Крона и язвенным колитом. В этих группах поддержки пациенты и их близкие собираются, чтобы поделиться своими историями, получить эмоциональную поддержку и связаться с сообществом людей, которые сталкиваются с аналогичными проблемами. Существуют также онлайн-сообщества, где пациенты могут общаться в чате на форуме и делиться советами по управлению состоянием 24/7.
«Эти состояния неизлечимы», – сказал Худесман. «Но если пациенты принимают соответствующие лекарства, они могут чувствовать себя хорошо».
Дополнительные ресурсы:
Эта статья была обновлена 7 ноября 2018 г. Лорой Геггель, старшим писателем Live Science.
Хроническое воспаление кишечника: борьба с воспалительным заболеванием кишечника
Нездоровый образ жизни и генетика могут спровоцировать ВЗК.Как и любая часть тела, желудочно-кишечный тракт может страдать от последствий хронического воспаления.Та же постоянная активация иммунной системы, которая может происходить в ваших суставах (вызывая воспалительный артрит) или артериях (провоцируя накопление бляшек), также может происходить в желудочно-кишечном тракте, вызывая воспаление или повреждение слизистой оболочки кишечника и других частей пищеварительной системы. . Это воспаление кишечника может быть вызвано различными заболеваниями (например, глютеновой болезнью) или воспалительным заболеванием кишечника (ВЗК).
ВЗК обычно появляется в подростковом или 20-летнем возрасте, но может возникать и в более старшем возрасте.«Люди старше 60 лет составляют около 15% новых случаев ВЗК. Это второй пик заболеваемости, который мы еще не понимаем», – говорит гастроэнтеролог доктор Лоуренс С. Фридман, профессор медицины Гарвардской медицинской школы и Антон. Р. Фрид, доктор медицины, заведующий отделением медицины больницы Ньютон-Уэлсли.
Типы и симптомы ВЗК
Есть два основных типа воспалительных заболеваний кишечника.
Болезнь Крона. Болезнь Крона характеризуется воспалением в любом месте пищеварительного тракта, от рта до заднего прохода (чаще всего в конце тонкой кишки и в начале толстой или толстой кишки).«Поражение кишечника может быть неоднородным, при этом некоторые сегменты поражены, а другие нормальны. Воспаление обычно затрагивает всю толщину стенки кишечника, от внутренней оболочки через мышечный слой до окружающей ткани», – говорит доктор Фридман.
Язвенный колит. Это заболевание возникает в прямой кишке и часто распространяется вверх в толстую кишку, иногда поражая всю толстую кишку. В отличие от болезни Крона, воспаление при язвенном колите ограничивается слизистой оболочкой прямой и толстой кишки и не проникает в более глубокие ткани.
Независимо от того, какой у вас тип ВЗК, у вас могут возникнуть обострения диареи, спазмы в животе, усталость, газы, вздутие живота, кровавый стул, потеря аппетита или потеря веса. В некоторых случаях воспаление развивается в других органах, таких как кожа, глаза, суставы, печень, сердце или легкие. Неослабевающее воспаление кишечника также увеличивает риск рака кишечника в будущем.
ВЗК вызывает
Неясно, что вызывает ВЗК. Врачи подозревают, что это комбинация следующего.
Факторы образа жизни. Риск ВЗК повышается при соблюдении диеты с высоким содержанием насыщенных жиров, красного мяса или полуфабрикатов. Курение повышает риск болезни Крона.
Лекарства. Нестероидные противовоспалительные препараты, антибиотики и противозачаточные таблетки относятся к числу препаратов, которые могут увеличить риск ВЗК.
Измененные кишечные бактерии. В кишечнике обитает 100 триллионов микробов. Большинство из них «хорошие», помогая нам переваривать пищу и бороться с вредными бактериями.«Но если состав кишечных бактерий изменяется, некоторые бактерии могут вызвать воспалительную реакцию», – говорит доктор Фридман.
дырявый кишечник. Внутренняя оболочка кишечника представляет собой плотный барьер, состоящий из миллионов клеток. Если этот барьер протекает, кишечные бактерии или их токсины могут попасть в стенку кишечника, кровоток или лимфатические узлы, вызывая иммунный ответ и воспаление.
Генетика. “Мы обнаружили множество генетических вариантов [мутаций], которые могут предрасполагать вас к воспалительному заболеванию кишечника.А некоторые генные мутации могут привести к нарушению иммунной функции. Например, один вариант гена, по-видимому, ослабляет кишечный барьер », – говорит д-р Рамник Ксавьер, директор Центра изучения воспалительных заболеваний кишечника в Массачусетской больнице общего профиля при Гарварде и профессор медицины Гарвардской медицинской школы Курт Иссельбахер.
Лечение болезней
Целью лечения ВЗК является ремиссия: подавление симптомов, снижение уровня воспалительных маркеров в крови и нормальные биопсии кишечника и тканей.Следующие подходы могут помочь вам достичь ремиссии и предотвратить обострения.
Лекарства. Болезнь Крона и язвенный колит часто лечат с помощью одних и тех же лекарств, включая противовоспалительные препараты (например, кортикостероиды), супрессоры иммунной системы или биопрепараты (нацеленные на белки, участвующие в воспалении). «Но вы должны лечиться у кого-то, кто знает спектр терапевтических возможностей и знает, как управлять их побочными эффектами», – советует доктор Фридман.
Хирургия. Если лекарства не работают, возможно, вам нужно удалить больную часть кишечника.
Здоровый образ жизни. Соблюдение здоровой диеты, отказ от обработанных пищевых продуктов (которые содержат добавки, некоторые из которых могут быть связаны с обострениями ВЗК), физические упражнения, поддержание здорового веса, отказ от курения и достаточный сон – все это ключи к сохранению здоровья при ВЗК.
Можно ли хорошо жить с ВЗК? “Да, это уже не изнуряющая болезнь, как раньше. У нас есть очень хорошие лекарства и хирургия в качестве подстраховки.Старшие люди реагируют так же, как и молодые люди, – говорит доктор Фридман, – и мы можем сохранить у большинства людей хорошее самочувствие, активность и нормальный образ жизни ».
Изображение: © colorcocktail / Getty ImagesВ качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Лечение воспалительных заболеваний кишечника | UC San Diego Health
Болезнь Крона (БК) и язвенный колит (ЯК), известные под общим названием воспалительное заболевание кишечника (ВЗК), часто начинаются в подростковом или раннем взрослом возрасте и имеют хроническое эпизодическое течение, требующее длительного лечения.
Целью лечения воспалительных заболеваний кишечника является достижение ремиссии, чтобы симптомы исчезли, и поддержание ремиссии, чтобы не происходило обострений, улучшая качество жизни. Ремиссия приводит к заживлению слизистой оболочки желудочно-кишечного тракта.
Кроме того, Калифорнийский университет в Сан-Диего является лидером в изучении новых методов лечения язвенного колита и болезни Крона.
Риски отказа от лечения ВЗК
Активные симптомы ВЗК сложно жить. Одним из рисков отказа от лечения ВЗК является более высокая частота обострений (воспаления и симптомов) и прогрессирование воспаления до необратимого повреждения кишечника. При отсутствии лечения осложнения ВЗК могут включать:
- Артрит
- Заболевания кожи
- Воспаление глаз
- Заболевания печени
- Заболевания почек
- Потеря костной массы
- Повышенный риск рака кишечника
- Стриктуры кишечника, вызывающие непроходимость кишечника
- Перфорация кишечника, вызывающая свищи и абсцессы
Обратитесь к экспертам
Хотя постоянного лечения ВЗК не существует, вы можете ожидать, что Центр ВЗК тщательно оценит и определит лучший курс лечения вашего ВЗК.Варианты лечения, включая лекарства и хирургическое вмешательство, будут зависеть от симптомов, прогноза и тяжести заболевания.
Прочтите о хирургии ВЗК
Лечение ВЗК с помощью лекарств
Для лечения ВЗК доступны несколько типов лекарств. Прежде всего, лечение должно уменьшить воспаление, чтобы облегчить симптомы и чтобы питательные вещества могли всасываться в кишечнике. Во-вторых, лечение направлено на поддержание ремиссии и контроль хронического воспаления, так что болезнь поддается лечению и предотвращаются осложнения.
Лекарства включают:
- Аминосалицилаты, или препараты 5-АСК, представляют собой противовоспалительные лекарства, которые можно принимать перорально, в виде суппозиториев или клизм для подавления воспаления в кишечнике и облегчения болезненных симптомов.
- Исследователи Калифорнийского университета в Сан-Диего помогли провести клинические испытания, в результате которых были одобрены препараты Asacol HD и Lialda для лечения язвенного колита.
- Кортикостероиды, такие как преднизон, метилпреднизон и гидрокортизон, являются мощными быстродействующими противовоспалительными препаратами.Их используют люди с ВЗК от умеренной до тяжелой степени, которые не реагируют на препараты 5-АСК. Поскольку эти препараты вызывают побочные эффекты, они не подходят для длительного поддержания ВЗК.
- Антибиотики можно использовать для уменьшения и подавления кишечных бактерий, даже если нет конкретного инфекционного агента, связанного с ВЗК.
- Иммуномодуляторы помогают ослабить активность иммунной системы, что уменьшает воспаление. Поскольку они действуют очень медленно, их часто используют в сочетании с кортикостероидами, которые действуют быстро.
- Биологические препараты, класс лекарств, в который входят Remicade, Humira и Cimzia, эффективно лечат воспаление для многих людей. Эти препараты разработаны для нацеливания на определенные белки, вызывающие воспаление и подавляющие иммунный ответ.
- Исследователи Калифорнийского университета в Сан-Диего помогли провести клинические испытания, в результате которых были одобрены Ремикейд и Хумира для лечения язвенного колита и Хумира, Чимзия и Тисабри для лечения болезни Крона.
Лекарства для исследования воспалительного заболевания кишечника
Калифорнийский университет в Сан-Диего проводит оценку ряда лекарственных препаратов для лечения воспалительного заболевания кишечника.Это лекарства, которые FDA еще не одобрило для лечения язвенного колита или болезни Крона. Исследуемые препараты могут уже быть одобрены Управлением по контролю за продуктами и лекарствами для лечения другого заболевания, но в настоящее время они исследуются при язвенном колите или болезни Крона. С другой стороны, исследуемые препараты, возможно, еще не одобрены для лечения какого-либо заболевания, но изучаются как потенциальные средства лечения язвенного колита или болезни Крона.
Исследуемые препараты проходят клинические испытания.Собранная информация затем оценивается FDA, чтобы определить, следует ли одобрить лекарство для лечения язвенного колита или болезни Крона.
Хирургия болезни Крона и язвенного колита
UC San Diego Health – это крупномасштабный центр комплексных операций при болезни Крона и язвенном колите. Когда это необходимо, мы используем методы одиночного разреза, роботизированный и трансанальный подходы, чтобы обеспечить наилучшие возможные результаты при лечении болезни Крона, язвенного колита и их осложнений.Узнайте больше об опыте UC San Diego Health в области хирургии ВЗК
Обучение жизни с воспалительным заболеванием кишечника
Обратите внимание: Эта информация была актуальной на момент публикации. Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от семейного врача
Что такое воспалительное заболевание кишечника?
Воспалительное заболевание кишечника – это группа заболеваний, при которых кишечник воспаляется (краснеет и опухает).Воспаление длится долго и обычно возвращается снова и снова. Ежегодно более 600 000 американцев страдают каким-либо воспалительным заболеванием кишечника.
Если у вас воспалительное заболевание кишечника, у вас могут быть спазмы и боль в животе, диарея, потеря веса и кровотечение из кишечника. Воспалительные заболевания кишечника двух типов – это болезнь Крона и язвенный колит. Болезнь Крона обычно вызывает язвы (открытые язвы) по всей длине тонкого и толстого кишечника.Болезнь Крона либо щадит прямую кишку, либо вызывает воспаление или инфекцию с дренажом вокруг прямой кишки. Язвенный колит обычно вызывает язвы в нижней части толстой кишки, часто начинающиеся с прямой кишки.
Что вызывает воспалительное заболевание кишечника?
Точные причины неизвестны. Некоторые исследователи считают, что болезнь вызвана микробом или проблемой иммунной системы. Вам не нужно беспокоиться о том, что члены вашей семьи заразятся от вас, потому что это не заразно.Однако воспалительное заболевание кишечника, похоже, передается по наследству.
Как диагностируется воспалительное заболевание кишечника?
На основании ваших симптомов ваш врач может заподозрить, что у вас болезнь Крона или язвенный колит. Ваш кишечник будет проверен на наличие микробов и крови. Врач осмотрит ваш кишечник с помощью сигмоидоскопа или колоноскопа. В этих процедурах врач использует узкую гибкую трубку, чтобы заглянуть прямо в ваш кишечник. Специальная рентгеновская клизма с барием может помочь в диагностике вашего заболевания.
Как лечится воспалительное заболевание кишечника?
Лучшее, что вы можете сделать, – это позаботиться о себе. Важно придерживаться здоровой диеты. В зависимости от ваших симптомов врач может попросить вас сократить количество клетчатки или молочных продуктов в вашем рационе. Помимо правильного питания, нужно достаточно отдыхать. Также важно, чтобы вы научились справляться со стрессом в своей жизни. Когда вы слишком расстраиваетесь из-за того, что происходит дома или на работе, ваши кишечные проблемы могут усугубиться.
Скорее всего, вас будет лечить бригада врачей. В эту бригаду могут входить ваш семейный врач, гастроэнтеролог (специалист по желудочно-кишечным расстройствам) и, возможно, хирург.
Цель лечения – снять воспаление с помощью противовоспалительных препаратов. Некоторые из этих лекарств – сульфасалазин (торговая марка: Azulfidine), олсалазин (торговая марка: Dipentum) и месаламин (торговые марки: Asacol, Pentasa, Rowasa). Антибиотик, такой как метронидазол (торговые марки: Flagyl, Protostat), может быть полезным для уничтожения микробов в кишечнике, особенно если у вас болезнь Крона.Вам также может потребоваться прием кортикостероидов, например преднизона.
Если у вас есть серьезные симптомы, такие как диарея, лихорадка или рвота, вам может потребоваться обратиться в больницу для лечения специальными жидкостями и лекарствами, которые необходимо вводить внутривенно (в ваши вены). Если у вас тяжелое воспалительное заболевание кишечника, вам может потребоваться прием сильнодействующих лекарств, называемых иммунодепрессантами. Иногда их используют для лечения рака.
Если ваш язвенный колит становится настолько серьезным, что лекарства от него не помогают, может потребоваться хирургическое удаление толстой кишки.Болезнь Крона не лечится хирургическим вмешательством.
Поскольку болезнь Крона и язвенный колит продолжают возвращаться, а их симптомы невозможно предсказать заранее, пациенты с этими заболеваниями могут впадать в депрессию. Если вы чувствуете депрессию, поговорите со своим семейным врачом. Антидепрессанты могут помочь вам почувствовать себя лучше.
Где я могу получить дополнительную информацию о воспалительном заболевании кишечника?
Задавая вопросы, читая информационные материалы и обсуждая лечение с врачом, вы сможете лучше понять свое заболевание и справиться с ним.Группы поддержки пациентов полезны, особенно если у вас тяжелое заболевание.
Американский фонд Крона и колита имеет региональные и местные отделения. Он предоставляет бесплатные образовательные материалы, а также образовательные мероприятия через местные отделения в большинстве частей страны. Вы можете связаться с фондом, чтобы узнать адрес ближайшей к вам местной группы:
Crohn’s and Colitis Foundation of America, Inc.
386 Park Avenue South, 17th Floor
New York, NY 10016-8804
телефон: 1-800-932-2423 или 1 -212-685-3440
Адрес в Интернете: http: // www.ccfa.org
Исчерпывающий справочник, охватывающий осложнения болезней, прием лекарств, беременность и вопросы страхования, можно приобрести через Фонд Крона и колита компании American, Inc. Это название книги:
Новые люди— Не пациенты: Справочник по жизни с воспалительным заболеванием кишечника. Авторы Пенни Штайнер-Гроссман, Питер А. Бэнкс и Дэниел Х. Настоящее. Опубликовано Кендалл / Хант в Дубуке, штат Айова, в 1992 году.
Национальный информационный центр по заболеваниям пищеварительной системы – это служба Национальных институтов здравоохранения.С этим информационным центром, который предоставляет образовательные материалы по многим вопросам, связанным с желудочно-кишечным трактом (включая болезнь Крона и язвенный колит), можно связаться по этому адресу:
Национальный информационный центр по заболеваниям пищеварительной системы
Информационный портал 2
Bethesda, MD 20892-3570
телефон: 1-301-654-3810
- // www2 .niddk.nih.gov
Информацию о воспалительных заболеваниях кишечника можно найти в Интернете по этому адресу в Интернете: http: // qurlyjoe.bu.edu/cduchome.html
Воспалительное заболевание кишечника (ВЗК)
Воспалительное заболевание кишечника или ВЗК – это совокупность аутоиммунных заболеваний, при которых организм атакует пищеварительный тракт. Он состоит в основном из двух заболеваний: язвенного колита и болезни Крона, которые могут быть чрезвычайно болезненными и изнурительными. Эти состояния также могут привести к таким осложнениям, как рубцы в пищеварительном тракте или свищи, при которых пищеварительный тракт выходит наружу из тела.
Займитесь здоровьем пищеварительной системы
Гастроэнтерологи в CHI Health являются экспертами по здоровью пищеварительной системы, которые специализируются на диагностике, лечении и лечении воспалительных заболеваний кишечника, помогая пациентам найти быстрое и длительное облегчение.
Узнайте больше о состоянии ниже, затем позвоните в одну из наших клиник, чтобы записаться на прием к ближайшему к вам специалисту.
Симптомы воспалительного заболевания кишечника
Симптомы воспалительного заболевания кишечника могут варьироваться от легких до тяжелых, с периодами активного заболевания, сменяемыми периодами ремиссии. Общие признаки болезни Крона и язвенного колита включают:
- Диарея: жидкий стул – один из наиболее распространенных симптомов ВЗК.
- Лихорадка и усталость: у многих людей с ВЗК наблюдается субфебрильная температура. Вы также можете чувствовать усталость или упадок сил.
- Боль в животе и спазмы: Воспаление и изъязвление могут нарушить нормальное движение содержимого по пищеварительному тракту и могут привести к боли и спазмам. Вы также можете испытывать тошноту и рвоту.
- Кровь в стуле: вы можете заметить ярко-красную кровь в унитазе или более темную кровь, смешанную с вашим стулом. У вас также может быть кровотечение, которого вы не видите (скрытая кровь).
- Снижение аппетита: боль и спазмы в животе, а также воспаление могут повлиять на аппетит.
- Непреднамеренная потеря веса: вы можете похудеть и даже истощиться, потому что не можете правильно переваривать и усваивать пищу.
Варианты лечения воспалительного заболевания кишечника
ВЗК – это пожизненное заболевание, и на данный момент люди редко излечиваются. Однако благодаря достижениям в области медицины гастроэнтерологи в CHI Health могут помочь пациентам контролировать свое состояние и вести активный образ жизни без боли.
Наиболее распространенные лекарства, которые мы назначаем, включают:
- Аминосалицилаты: лечат болезнь Крона от легкой до умеренной, контролируя воспаление слизистой оболочки желудочно-кишечного тракта.
- Антибиотики: они лечат симптомы и помогают излечить инфекции.
- Биопрепараты: Эти препараты лечат людей с умеренным и тяжелым заболеванием, часто если другие лекарства не помогли. Они не влияют на всю вашу иммунную систему, поэтому, как правило, вызывают меньше побочных эффектов, хотя некоторые побочные эффекты могут быть серьезными.
- Кортикостероиды: эти сильнодействующие и быстродействующие препараты часто могут облегчить обострения при умеренной и тяжелой болезни Крона в течение нескольких дней. Обычно вы принимаете их небольшими дозами в течение короткого времени, потому что они могут вызвать серьезные побочные эффекты.
- Иммуномодуляторы: если у вас болезнь Крона от средней до тяжелой, и вам не повезло с аминосалицилатами или кортикостероидами, ваш врач может предложить один из них. Они могут помочь вашему организму лучше реагировать на кортикостероиды во время обострения и помочь вам дольше оставаться без обострения.
Хирургическое облегчение при ВБК
Если лекарства больше не облегчают симптомы или если болезнь Крона или колит вызывают другие проблемы со здоровьем, ваш гастроэнтеролог может порекомендовать операцию в качестве долгосрочного решения.
Операция может использоваться для удаления части кишечника, прямой или толстой кишки или для лечения других проблем. Прием определенных лекарств после операции может снизить вероятность ее возвращения.
Воспалительное заболевание кишечника (ВЗК) | Американская гастроэнтерологическая ассоциация
Лечение ВЗК может включать в себя медицинское ведение , хирургические вмешательства , дополнительную / альтернативную медицину (CAM) или изменение образа жизни (например, отказ от курения).Важно обсудить любые способы лечения или изменения в лечении с гастроэнтерологом.
Для лечения ВЗК часто используются несколько типов лекарств, включая аминосалицилаты, стероиды, иммунодепрессанты и биопрепараты.
Аминосалицилаты – это противовоспалительные препараты, которые помогают контролировать или уменьшать воспаление в пищеварительном тракте. Они воздействуют непосредственно на слизистую оболочку кишечника, особенно у тех, кому только что поставили диагноз, или у людей с легкими симптомами.Месаламин, также известный как 5-аминосалициловая кислота (5-ASA), является активным компонентом, который, как полагают, оказывает противовоспалительное действие посредством пероральной (внутрь) или ректальной (прямой кишки) доставки.
Примеры включают:
- Сульфасалазин (торговая марка: Azulfidine®)
- Мезаламин (торговые марки: Asacol®, Pentasa®, Apriso®, Lialda®, Delzicol®)
- Бальсалазид (торговые марки: Giazo®, Colazal® )
- Ольсалазин (торговая марка: Dipentum®)
Сульфасалазин, бальсалазид и олсалазин – пероральные препараты, которые по-разному действуют для уменьшения воспаления в толстой кишке (толстой и прямой кишке).Месаламин доступен во многих формах для перорального и ректального введения, каждая из которых нацелена на различные части пищеварительного тракта. Наиболее частые побочные эффекты 5-ASA включают головную боль, диарею, вздутие живота и тошноту. 1 Пациенты, принимающие 5-ASA, должны регулярно посещаться медицинской бригадой для проверки наличия побочных эффектов.
Кортикостероиды или стероиды – сильные противовоспалительные средства, используемые для лечения умеренных и тяжелых рецидивов ВЗК. Они действуют, замедляя множественные воспалительные процессы.Кортикостероиды доступны в пероральной, ректальной и внутривенной формах (лекарство вводится непосредственно в вену). Когда люди принимают кортикостероиды, их надпочечники замедляются или перестают вырабатывать кортизол – гормон, естественным образом вырабатываемый надпочечниками.
Для людей с активным ВЗК средней и тяжелой степени кортикостероиды включают:
- Преднизон (торговая марка: Deltasone®)
- Метилпреднизолон (торговая марка: Medrol®)
- Гидрокортизон (торговая марка: Cortef®, Cortril®, Hydrocortone® )
- Будесонид (торговые марки: Entocort® EC, Uceris ™)
Будесонид является частью нового класса кортикостероидов, называемых несистемными стероидами, потому что они нацелены на кишечник, а не на весь организм.Тем самым они вызывают меньше побочных эффектов. Капсулы будесонида предназначены для замедления высвобождения будесонида до тех пор, пока лекарство не достигнет подвздошной и восходящей ободочной кишки. 2
Побочные эффекты кортикостероидов зависят от дозы и продолжительности лечения. Их рекомендуют только для краткосрочного использования для достижения ремиссии, поскольку они неэффективны для предотвращения обострений. Не рекомендуется длительное или частое использование этих стероидов из-за их нежелательных побочных эффектов.
Были введены новые рецептуры глюкокортикостероидов с целью достижения такой же эффективности уже имеющихся стероидов, но с меньшим количеством побочных эффектов.
Некоторые общие побочные эффекты кортикостероидов включают:
- Повышенный аппетит и увеличение веса.
- Отечность лица.
- Рост волос на лице.
- Ночная потливость.
- Проблемы со сном.
- Изменения настроения.
- Гиперактивность.
Некоторые более долгосрочные (т.е., когда стероиды принимают более шести – 12 месяцев) побочные эффекты включают сахарный диабет (плохой контроль сахара) и остеопороз (истончение костей).
Иммунодепрессанты – это лекарства, снижающие нормальный ответ иммунной системы. Эти препараты используются для контроля тяжелых симптомов или когда пациент не может прекратить прием стероидов. Они также используются в сочетании с биологическими препаратами (см. Ниже). Они безопасны, но необходимо регулярно проверять функцию печени и количество лейкоцитов.
- Пероральные лекарственные средства
- Азатиоприн (торговое название: Azasan®, Imuran®)
- 6-Меркаптопурин (6-MP; торговое название: Purinethol®, Purixan®)
- Тофацитиниб (торговое название: Xeljanz®)
- Это пероральный препарат, одобренный для лечения умеренного и тяжелого ЯК, который действует путем ингибирования семейства белков Янус-киназы (JAK), которое состоит из JAK 1, 2 и 3 и родственной киназы тирозинкиназы 2.
- Инъекция / выстрел
- Метотрексат (торговая марка: Abitrexate®, Folex®, Mexate®)
- Этот препарат может вызвать выкидыш, и его нельзя принимать во время беременности, поскольку он может вызвать деформации плода.
- Метотрексат (торговая марка: Abitrexate®, Folex®, Mexate®)
Возможные побочные эффекты:
- Тошнота или рвота.
- Диарея (жидкий стул).
- Пониженная способность бороться с инфекциями (из-за низкого количества лейкоцитов).
- Усталость или чувство усталости.
- Панкреатит.
Biologics – сложные белки, предназначенные для связывания или блокирования определенных мишеней. Биопрепараты частично или полностью производятся из живых биологических источников, таких как животные и люди.Они содержат активные ингредиенты, такие как антитела или гормоны, и включают широкий спектр лекарств, различающихся по принципу действия и способу приема.
Что такое биологические и биоподобные препараты?
Биоподобный препарат – это биологический препарат, основанный на существующем (исходном) биологическом препарате, но не являющийся его точной копией. Биосимиляры действуют так же, как и их биопрепараты-создатели, и вводятся таким же образом.
Для лечения ВЗК доступно множество видов биопрепаратов. Эти биопрепараты вводятся перорально, путем инъекции (укол под кожу) или вливания в вену.
- Антагонисты фактора некроза опухоли (TNF) связывают и блокируют небольшой белок, называемый TNF-α, который связан с набуханием в кишечнике и других органах и тканях. Антагонисты TNF уменьшают симптомы ВЗК и помогают заживлению воспаленного кишечника. Примеры включают:
- Адалимумаб (торговая марка: Humira®)
- Торговая марка цертолизумаба: (Cimzia®)
- Инфликсимаб (торговая марка: Remicade®)
- Infliximab-abda (торговая марка: Renflexis), Remicade biosimilar
- Инфликсимаб-дийб (торговая марка: Inflectra), биоаналог Remicade
- Голимумаб (торговая марка: Simponi®)
- Антагонисты рецепторов интегрина блокируют белок на поверхности клеток и препятствуют их перемещению из кровеносных сосудов в ткани. .Пример:
- Ведолизумаб (торговая марка: Entyvio®)
- Интерлейкин (IL) 12 и антагонисты IL-23 блокируют два цитокина (химические вещества, вырабатываемые клетками, которые влияют на другие клетки, в частности, IL-12 и IL-23. ) от отека при болезни Крона и язвенном колите. Пример:
- Устекинумаб (торговая марка: Stelara®)
Каждый лекарственный препарат балансирует, насколько хорошо он работает, с потенциальными побочными эффектами. Некоторые методы лечения повышают риск инфекций, а некоторые могут повышать риск других аутоиммунных заболеваний.Другие действуют более избирательно на кишечник и имеют меньший риск. Каждый вид лечения индивидуален, поэтому очень важно обсудить с медицинскими работниками конкретные риски и преимущества вариантов лечения.
Перед назначением биопрепарата гастроэнтеролог:
- Изучит историю болезни.
- Проведите медицинский осмотр.
- Сделайте иммунизацию против болезней, которые можно предотвратить с помощью вакцин, включая вирусы гепатита A и B, опоясывающий лишай, грипп (ежегодно), вирус папилломы человека и пневмонию.
- Тест на туберкулез.
Регулярное последующее наблюдение во время лечения с помощью анализов крови и физического осмотра также помогает обеспечить безопасность.
При назначении биопрепаратов медицинская бригада также думает о том, насколько хорошо лекарство будет действовать, как его вводить, о предпочтениях пациента и стоимости лекарства.
Список литературы
- Карагозян Р., Бураков Р. Роль мезаламина в лечении язвенного колита.Ther Clin Risk Manag. 2007; 3 (5): 893-903.
- Кац С. Практическое использование кортикостероидов в лечении воспалительных заболеваний кишечника. Прак Гастроэнтерол. 2005; 29: 1-25. https://www.practicalgastro.com/pdf/January05/Jan05Katz.pdf. По состоянию на 8 апреля 2019 г.
- Hwang JM, Varma MG. Хирургия воспалительного заболевания кишечника. Мир Дж. Гастроэнтерол. 2008; 14 (17): 2678-2690.
- Cheifetz, Gianotti R, Luber R, Gibson PR. Дополнительные и альтернативные лекарства, применяемые пациентами с воспалительными заболеваниями кишечника.


