Что происходит когда человек умирает от рака: почему от рака умирает практически каждый шестой в мире
Смерть: ощущаем ли мы эйфорию в момент кончины?
- Шеймус Койл
- BBC Future
Автор фото, Getty Images
Испытывает ли человек в момент смерти облегчение или даже эйфорию? И что происходит в нашем сознании в последние минуты жизни?
У многих усопших выражение лица – спокойное, умиротворенное, будто они просто спят. Но лицо одного моего родственника, который очень страдал от боли в последние часы своей жизни и не имел доступа к обезболивающим, после смерти излучало сияние, экстаз.
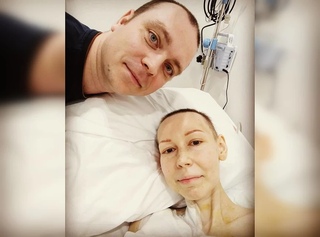
Много лет я размышлял о том, может ли человек в последние минуты жизни пережить эйфорию. Может ли смерть сопровождаться выбросом эндорфинов, прежде всего, когда человеку не давали обезболивающих? Этим вопросом задается 77-летний житель Гельсингборга в Швеции по имени Гёран.
Существует мнение, что человек борется за жизнь до последнего вздоха. Но, возможно, это не так.
Как эксперт по паллиативной помощи, я думаю, что процесс умирания начинается примерно за две недели до смерти. В этот период физическое состояние человека ухудшается. Ему становится труднее ходить, увеличивается сонливость. Человек все больше времени проводит во сне.
Ближе к последним дням человек постепенно теряет способность глотать таблетки, есть и пить.
Этот период специалисты по паллиативной медицине называют “активным умиранием”, это означает, что человеку осталось примерно два-три дня.
Однако у кого-то этот этап проходит за день. А кто-то прибывает на грани смерти в течение почти недели, что, как правило, бывает крайне тягостно для их родственников.
Поэтому с разными людьми происходят разные процессы, и предсказывать их мы не можем.
Сам момент смерти довольно сложно распознать. Но исследования, которым сейчас занимается моя команда, показывают: чем ближе люди подходят к порогу смерти, тем больше организм выделяет веществ, связанных со стрессом.
Но исследования, которым сейчас занимается моя команда, показывают: чем ближе люди подходят к порогу смерти, тем больше организм выделяет веществ, связанных со стрессом.
У больных раком, а, может, и других людей, растут маркеры воспалительных процессов. Эти химические вещества свидетельствуют о том, что организм борется с инфекцией.
Автор фото, Unspalsh
Підпис до фото,Возможно, наш мозг защищает нас от сильной боли в последние минуты жизни
Что касается всплеска эндорфина в крови, об этом ничего не известно, потому что никто до этого не исследовал этот вопрос.
Впрочем, проведенное в 2011 году исследование показало, что в мозге шести умирающих крыс в три раза повысился уровень серотонина, химического вещества, которое, как полагают, способствует ощущению счастья.
Мы не можем исключить, что нечто подобное происходит и у людей.
Это интересное предположение, и технология измерения уровня эндорфина и серотонина у человека уже есть.
Более проблематично провести повторный анализ крови в последние часы жизни человека. Получить финансирование для такого исследования также трудно.
Исследования в области паллиативной помощи получают в сотни раз меньше денег, чем, например, исследования рака.
Кроме того, нет никаких доказательств того, что обезболивающие, например морфин, могут препятствовать выработке эндорфинов. Смерть не всегда сопровождается болью.
Мои собственные наблюдения и разговоры с коллегами свидетельствуют о том, что если человек не страдал от боли до того, она не обязательно появится в момент смерти.
Мы не знаем, связано ли это с эндорфинами. Ответа пока нет.
Наш мозг имеет несколько возможностей, как преодолеть сильную боль. Вот почему солдаты на поле боя часто не испытывают боли, когда их внимание отвлекают.
Исследовательница Ирэн Трейси из Оксфордского университета продемонстрировала удивительную силу плацебо, ожидания и религиозных убеждений в преодолении боли. Медитация также может помочь.
Медитация также может помочь.
Момент эйфории
Но что еще кроме эндорфинов может вызвать эйфорию перед смертью? Постепенное угасание организма сказывается и на мозге. Возможно, каким-то образом это влияет на наши чувства в момент ухода из жизни.
Американский нейрофизиолог Джилл Болте-Тейлор рассказала в своей лекции на TED, как во время инсульта она пережила эйфорию и даже “нирвану”. У женщины отключилась левое полушарие мозга – источник логического рационального мышления.
Впрочем, повреждение правого полушария также может вызвать ощущение приближения к Творцу.
Я могу предположить, что ваш родственник пережил глубокий духовный опыт или озарение. Я знаю, что когда мой дед умирал, он поднял руку с вытянутым пальцем так, будто указывал на кого-то.
Мой отец, набожный католик, уверен, что дедушка увидел свою жену, мою бабушку. Он умер с улыбкой на лице, что принесло глубокое успокоение моему отцу.
Буддисты считают процесс умирания священным, веря, что момент смерти создает огромный потенциал для сознания. Они расценивают переход от существования к умиранию как наиболее важное событие жизни, как точку, когда вы переносите Карму из этой жизни в другие.
Автор фото, Javier Hirschfeld/ Getty Images
Підпис до фото,Смерть не обязательно должна сопровождаться болью
Это не означает, что религиозные люди в целом переживают более радостный опыт смерти. Я наблюдал крайнее состояние тревоги у священников и монахинь на смертном одре. Возможно, их охватывало беспокойство об их моральном облике перед божьим судом.
В конце концов, каждый уходит из жизни по-своему. Предугадать, у кого он будет тихим, невозможно. Некоторым людям, чью смерть я видел, всплеск эндорфинов не помог.
Я помню молодых людей, которые так и не смогли принять того, что умирают. У них были молодые семьи, и они не смирились со смертью.
Я могу предположить, что экстатический опыт могли пережить те, кто каким-то образом принял смерть, смирился с ее неизбежностью.
Уход играет в этом большое значение. Наблюдение за пациентами с раком легких показали, что те из них, кто получил раннюю паллиативную помощь, жили дольше и уходили из жизни спокойнее.
Я помню одну женщину, которую кормили через капельницу. У нее был рак яичников, и она не могла есть. Люди, получающие питание подобным образом, сталкиваются с риском заражения серьезными инфекциями. После того, как она пережила второе или третье заражение, она изменилась.
От нее физически исходило ощущение умиротворения. На короткое время она вернулась из больницы домой, и я до сих пор помню, как она рассказывала о красоте закатов.
Мне трудно забыть этих людей, они всегда заставляют меня задуматься о собственной жизни.
В конце концов, мы очень мало знаем о том, что происходит, когда кто-либо умирает. После 5000 лет изучения медицины мы можем рассказать вам, как люди умирают в случае утопления или сердечного приступа, но не знаем, как умирают от рака или воспаления легких.
Единственное, что мы можем, это описать то, что происходит снаружи.
В своем исследовании я стараюсь демистифицировать смерть, понять физиологию умирания и разработать модели, которые могли бы спрогнозировать, какими будут последние недели и дни жизни человека.
Возможно, со временем мы также узнаем о роли эндорфинов в последние мгновения жизни.
Возможно, что мы переживаем глубочайший опыт в смутных недрах пространства между жизнью и смертью.
Но это не значит, что мы не должны пытаться поймать последний луч света.
Как говорил шведский дипломат Даг Хаммаршёльд (Dag Hammarskjöld): “Не ищите смерть. Она сама вас найдет. Ищите путь, превращающий смерть в достижение”.
Шеймус Койл – почетный клинический научный сотрудник Ливерпульского университета и специалист по паллиативной медицине.
В новой серии “Великие вопросы жизни”, которую BBC Future публикует совместно с The Conversation, мы пытаемся ответить на вопросы читателей о жизни, любви, смерти и Вселенной. В поисках ответов мы обращаемся к исследователям, которые ищут новые перспективы в этих фундаментальных вопросах.
В поисках ответов мы обращаемся к исследователям, которые ищут новые перспективы в этих фундаментальных вопросах.
Прочитать оригинал этой статьи на английском языке вы можете на сайте BBC Future.
Хотите поделиться с нами своими жизненными историями? Напишите о себе по адресу: [email protected], и наши журналисты с вами свяжутся.
Как умирают больные раком в России
В России ежегодно умирает от рака примерно 300 000 человек. Как умирают эти люди?
Фото с сайта www.besttoday.ru
Блог Вадима Слуцкого на «Эхе Москвы»
Как и все, кто более-менее здоров и ещё относительно не стар, я раньше не знал об этом. Узнал тогда, когда от рака умерла моя мама. Она была прекрасной учительницей русского языка и литературы. Умерла она 2 с половиной года назад, летом 2011 г.
В 2006 г. мама попала в больницу с острым панкреатитом. После выписки у неё неуклонно ухудшался аппетит, она худела и слабела. Мы несколько раз обращались к разным врачам поликлиники № 2. Всякий раз ответ был в стиле: «а вы попробуйте солёный огурчик».
Мы несколько раз обращались к разным врачам поликлиники № 2. Всякий раз ответ был в стиле: «а вы попробуйте солёный огурчик».
Меня, конечно, беспокоило, что мама мало ест и слабеет. Но у неё было множество других проблем со здоровьем: последствия микроинсульта, сердце, давление, кератоз (рак кожи). В сравнении со всем этим плохой аппетит казался чем-то менее серьёзным. Ни один врач не подсказал нам, что причиной может быть растущая опухоль; никто не посоветовал сдать анализ на онкомаркёры. А мне, человеку, в медицине не сведущему, никогда не сталкивавшемуся с онкологическими заболеваниями, это не пришло в голову.
В марте 2011 г. у мамы по вечерам начала подниматься температура, на коже появились желтоватые пятна. Ей всё труднее было что-то съесть, после еды появлялся дискомфорт, тошнота и боли. Мы обратились в поликлинику.
Нашим участковым терапевтом в то время была З.А.Костина. Почти полтора месяца она не приходила к нам по вызову: пришла она только в мае. После первого же осмотра она сказала, что у мамы в брюшной полости легко прощупывается довольно большая опухоль. Однако диагноза она не поставила, объяснив это тем, что «не может взять на себя такую ответственность». И стала направлять маму на обследования. Анализы (причём, направления выдавались не сразу, а по одному, чтобы потянуть время), рентген (нужно было ждать, когда будет талон). Маме было уже очень трудно ездить в поликлинику. Ей становилось всё хуже. Никакой помощи она не получала: З.А.Костина рекомендовала только ношпу, но она не помогала.
Однако диагноза она не поставила, объяснив это тем, что «не может взять на себя такую ответственность». И стала направлять маму на обследования. Анализы (причём, направления выдавались не сразу, а по одному, чтобы потянуть время), рентген (нужно было ждать, когда будет талон). Маме было уже очень трудно ездить в поликлинику. Ей становилось всё хуже. Никакой помощи она не получала: З.А.Костина рекомендовала только ношпу, но она не помогала.
Так прошёл ещё почти месяц. Я уже сильно нервничал, требовал диагноза и действенной помощи. Тогда З.А.Костина направила маму в БСМП на обследование. Это ещё несколько дней мучительных осмотров и процедур, ни одна из которых не дала результата, кроме УЗИ брюшной полости, показавшего опухоль больших размеров, 6 см. в длину. Однако это было совершенно ясно давным-давно. Мама сильно похудела, опухоль – твёрдая, с неровной поверхностью – прощупывалась легко. Об этом говорили все врачи.
А диагноза всё не было. Маме становилось всё хуже.
Все мои знакомые врачи в один голос твердили, что это явная онкология, срочно нужен диагноз и эффективное обезболивание (трамадол).
Я, наконец, потерял терпение и написал заявление на имя главного врача поликлиники № 2 А.Л.Рутгайзера. Я писал, что поведение лечащего врача Костиной мне кажется намеренной ИМИТАЦИЕЙ медицинской помощи – без самой медицинской помощи. Что Костина просто тянет время, назначая бессмысленные обследования, хотя всё уже давно ясно. Что такие действия врача Костиной я считаю отказом в медицинской помощи и оставлением в опасности и, если СЕГОДНЯ, до конца рабочего дня, диагноз не будет поставлен, намерен обратиться в правоохранительные органы.
Я зарегистрировал это заявление у секретаря утром 15 июня. Через 2 часа мне позвонила Лай Людмила Фёдоровна, на тот момент – зам. главврача поликлиники № 2 – и сообщила, что диагноз поставлен, Костина уже пишет рецепт на трамадол (это полунаркотическое обезболивающее, менее сильное, чем морфин, но сильнее, чем кеторол). Я спросил, почему это не было сделано раньше. Л.Ф.Лай сказала: «Мы давно поняли, что это рак, но НЕ ХОТЕЛИ ВАС РАССТРАИВАТЬ».
Здесь стоит остановиться и подумать. Попробуем понять этих людей. И Костина, и Л.Ф.Лай – вовсе не исчадия ада. Это пожилые женщины, дипломированные врачи. Почему они так себя повели? Они давали в своё время Клятву Гиппократа. Почему же они долгое время фактически отказывали в медицинской помощи смертельно больной старой женщине, прекрасно понимая, как она страдает? Разумеется, не потому, что «не хотели нас расстраивать».
Точного ответа я не знаю до сих пор. Однако сейчас я знаю, что такое поведение в отношении онкологических больных чрезвычайно характерно и встречается в России повсеместно. Недавно умерла мама моей ученицы, Вики, которой сейчас 30 лет, а маме её было 57 лет. Всё было точно так же, как у нас: врачи всячески уклонялись от постановки диагноза, тянули до последнего – пока ещё можно было придумать какие-то новые исследования. Но больная сама была ветеринарным врачом: она догадалась, в чём дело, и сама сдала анализ на онкомаркёры. Однако у неё к тому времени была уже последняя – термальная (с повышением температуры и пр.
Моё предположение такое: всем российским врачам дана закрытая инструкция – всячески уклоняться от выписывания сильных обезболивающих. Они, напомню, наркотические или полунаркотические. Современное российское государство тронулось на почве борьбы с наркотиками. Видимо, врачи очень боятся то ли ФСКН (это федеральная служба по контролю за оборотом наркотиков), то ли просто собственного начальства, которое боится ФСКН. И, кстати, для этого страха есть все основания: несколько фармацевтов уже сидят – за сбыт наркотических веществ, то есть за то, что они продавали обычные лицензированные лекарства в обычной аптеке. Должна же ФСКН доказать свою нужность.
А как уклоняться от выписывания обезболивающих онкологическому больному? Способ только один: не признавать, что это онкология.
Не сомневаюсь в том, что З.А.Костина и Л.Ф.Лай тянули бы время и дальше, если бы не моё грозное заявление, которого они испугались. Оказалось, что для постановки диагноза им не хватало именно этого – один страх победил другой. Прокуратуры они испугались больше, чем ФСКН. И тут же поставили диагноз.
Прокуратуры они испугались больше, чем ФСКН. И тут же поставили диагноз.
Маме выписали трамадол. Но относиться к больной более человечно никто не собирался.
Ей становилось всё хуже, хотя боли – благодаря трамадолу – чаще всего удавалось снимать. Однако побочное действие трамадола – тошнота. Мама от неё страдала давно, даже больше, чем от боли.
Она уже знала, что умрёт. Моя мама была очень сильным человеком. Я не боялся откровенно сказать ей, чем она больна: мы обо всём с ней поговорили и попрощались. Она сказала – с великолепным презрением: «Я не боюсь смерти!» Это правда. Но она была человеком с чувством собственного достоинства – и хотела умереть достойно, как жила. Однако от неё самой, от меня – это не зависело. А со стороны т.н. «врачей» мы не видели ничего, кроме равнодушия.
Во всей поликлинике № 2 нашёлся один человек – медсестра Ирина Анатольевна (интересно, что она не работает с З.А.Костиной, просто она наша знакомая и сотрудница именно этой поликлиники) – которая отнеслась к маме по-человечески. Она специально заходила к нам, чтобы поговорить с мамой, сделать укол. Хотя работала в то время НА ДВУХ УЧАСТКАХ. Страдающему человеку хочется, чтобы к нему отнеслись по-человечески. И мама очень ждала, когда придёт Ира.
Она специально заходила к нам, чтобы поговорить с мамой, сделать укол. Хотя работала в то время НА ДВУХ УЧАСТКАХ. Страдающему человеку хочется, чтобы к нему отнеслись по-человечески. И мама очень ждала, когда придёт Ира.
Как-то раз маме утром сделали укол, и она заснула. Пока она спала, приходила Ирина Анатольевна, — узнав, что мама спит, она ушла. Потом мама проснулась и сразу же спросила, когда придёт Ира. Я ответил, что она уже была. Мама посмотрела на меня с какой-то детской обидой, с горьким недоумением – и отвернулась.
Всем остальным на маму было наплевать. З.А.Костина спокойно ушла в отпуск, хотя маму она устраивала, и было понятно, что больная скоро умрёт. Вместо З.А.Костиной назначили терапевта Козлову, которую ни я, ни мама не воспринимали как врача.
Случайно – вызвав «Скорую» — мы узнали, что таким больным можно делать плановые уколы: нужно взять направление в поликлинике. А в поликлинике никто нам об этом не сказал.
Уколы маме делались чисто формально – а не для того, чтобы облегчить её состояние. «Скорая» приезжала только вечером, обычно опаздывая на час-полтора. Укол начинает действовать тоже в течение часа. Мама мучилась, я звонил в «Скорую», мне неизменно отвечали: «Ожидайте!» — или, узнав мой голос, просто бросали трубку.
«Скорая» приезжала только вечером, обычно опаздывая на час-полтора. Укол начинает действовать тоже в течение часа. Мама мучилась, я звонил в «Скорую», мне неизменно отвечали: «Ожидайте!» — или, узнав мой голос, просто бросали трубку.
У российских врачей – в том числе и «Скорой помощи» — есть инструкция: сначала нужно осмотреть больного, потом уже – делать всё остальное. Осмотреть – это выслушать фонендоскопом, смерить температуру, давление и пр. Я это называю «игра в больничку». Так играют дети.
Мама умирала, она уже почти не могла говорить, не могла сама повернуться в постели. Но «врачи» продолжали ИГРАТЬ В БОЛЬНИЧКУ, хотя в этом очевидно не было никакого смысла. Это ведь рабы: есть инструкция – надо её выполнять.
Я никогда не боялся никаких людей: не потому, что я такой смелый, а потому, что я прирождённый психолог – к людям отношусь с любопытством и интересом, даже к действительно страшным людям – а такое отношение глушит все эмоции. Но вот тогда я понял, как человеку может быть действительно страшно, как можно испытывать самый настоящий ужас перед другим человеком.
Этим другим человеком, внушившим мне ужас, была очень хорошенькая, совсем молоденькая девушка с детским, как у 10-летнего ребёнка, голосом: она приехала вечером на «Скорой» делать маме укол. Маме в тот вечер было особенно плохо, я еле мог дождаться, когда, наконец, приедет «Скорая». Но сначала нужно было ПОИГРАТЬ В БОЛЬНИЧКУ. Я просил, умолял поскорее сделать укол. Она была неумолима. Потом она стала заполнять какой-то журнал. Не помню, чтобы когда-нибудь в жизни я кого-то о чём-то ТАК просил, но это оказалось совершенно безнадёжно. Она заполнила журнал до конца – и только тогда сделала укол.
Она послушная рабыня, ей нужно соблюдать инструкции. Это очень важно, а что чувствует больной, умирающий человек – неважно.
Как это – умереть – The Devochki
Ученые открывают новые лекарства и способы продлить жизнь. Если вы обеспечены, в развитой стране высоки шансы дожить до старости и умереть безболезненно. Но что происходит перед смертью? Чувства людей в последние дни жизни не изучены до конца./AB70503-56a6a6015f9b58b7d0e423d5.jpg) Занавес только начинает приоткрываться. Дженни Диар написала колонку для издания The Atlantic о том, что происходит, когда тело умирает.
Занавес только начинает приоткрываться. Дженни Диар написала колонку для издания The Atlantic о том, что происходит, когда тело умирает.Фото: Леся Мазаник
Мы с мамой сидели напротив медсестры хосписа, дома у родителей в Колорадо. Это был 2005 год, мама закончила лечение рака груди с метастазами. Пару месяцев назад она гуляла с собакой по горам и даже съездила в Австралию вместе с отцом. Теперь мама стала слабой. Болезнь, химиотерапия и лечение истощили ее.
Варианты химиотерапии закончились. Мама решила прекратить лечение и попросила врача направить ее в хоспис. Мы не были готовы к разговору с медсестрой, но, несмотря на шок, чувствовали облегчение.
За шесть с половиной лет лечения мама повидала двух терапевтов, шесть онкологов, кардиолога, нескольких радиотерапевтов, медсестер в двух отделениях химиотерапии и хирургов в трех клиниках. Ни один из них, насколько я знаю, ни разу не сказал, что будет происходить в момент смерти.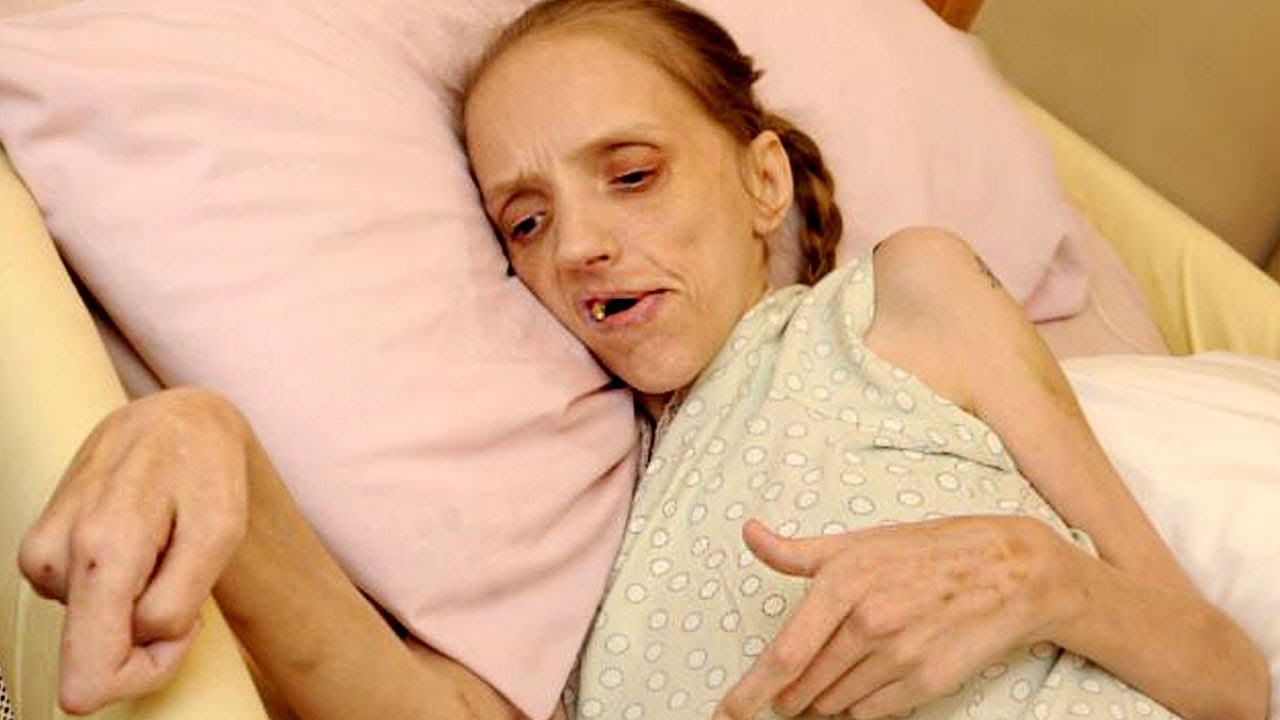
На то есть причина. «За две недели до смерти и до последнего вдоха люди становятся слишком слабыми или слишком сонными. Они пребывают без сознания и не могут рассказать, что чувствуют», – говорит Маргарет Кэмпбел, профессор по уходу за больными в государственном университете Вэйна. Маргарет посвятила десятки лет паллиативной медицине. Об опыте умирания мы знаем по рассказам родственников, друзей и медработников. Реальные ощущения передать, конечно, сложно.
Джеймс Холленбэк, специалист по паллиативному уходу в Стэнфордском университете сравнивает смерть с черными дырами. «Мы видим эффект черных дыр, но заглянуть внутрь невозможно. Создается сильнейшее гравитационное поле. По мере приближения к черной дыре после перехода через «горизонт событий», возможно, законы физики меняются».
«Сперва пропадают чувства голода и жажды. Потом отнимается речь, следом – зрение. Последними уходят слух и осязание».
Как чувствует себя умирающий человек? Исследований все больше, но последние несколько дней или мгновений перед смертью окутаны мистикой. Медицина только начинает заглядывать за занавес этой тайны.
Медицина только начинает заглядывать за занавес этой тайны.
Лет 100 назад люди, как правило, умирали быстро. Но современная медицина радикально изменила и продлила конец жизни. Например, американцы, у которых есть доступ к хорошей медицине, умирают постепенно. Затяжные болезни: рак в терминальной стадии, осложнения от диабета или деменция уносят жизни чаще, чем несчастный случай на производстве или грипп. По данным центра контроля над заболеваниями люди в Америке чаще умирают от болезней сердца, рака и хронического обструктивного заболевания легких.
Если приближение смерти проистекает постепенно, то в конце все происходит стремительно. Это называют «активным умиранием». Холленбэк в своем пособии по паллиативной медицине для терапевтов «Аспекты паллиативного ухода» пишет, что в фазе активного умирания люди начинают терять чувства в определенном порядке. «Сперва пропадают чувства голода и жажды. Потом отнимается речь, следом – зрение. Последними уходят слух и осязание».
Умирание не всегда болезненно. «В одних случаях боль неизбежна, другие пациенты – очень пожилые – они просто уходят. В этом нет страданий. Если заболевание тяжелое, у вас не обязательно будет сложная смерть. Люди, которые умирают от рака, принимают обезболивающее, если налажен режим приема, умереть можно спокойно», – говорит Кэмпбел.
«В одних случаях боль неизбежна, другие пациенты – очень пожилые – они просто уходят. В этом нет страданий. Если заболевание тяжелое, у вас не обязательно будет сложная смерть. Люди, которые умирают от рака, принимают обезболивающее, если налажен режим приема, умереть можно спокойно», – говорит Кэмпбел.
Когда люди становятся слишком слабы, они не могут ни кашлять, ни глотать, некоторые шумно дышат. Кажется, будто пациент страдает. Но умирающий чувствует не всегда то, о чем говорят врачи. На самом деле ученые считают, что «предсмертный хрип» обычно не болезненный.
Большинство людей в последние часы или дни находятся без сознания. Сложно определить, многие ли из них страдают. «Мы считаем, если мозг в коме или вы не реагируете на внешний мир, то и восприятие может быть снижено, – говорит Дэвид Хьюи, онколог и специалист по паллиативному уходу, который изучает признаки приближающейся смерти. – Вы можете осознавать, что происходит или абсолютно нет».
Через пару недель после разговора с медсестрой мама едва была в сознании. Она просыпалась, шла в ванную, чистила зубы и мыла раковину. Ходила на автомате. А ее разум впервые в жизни отдалился от детей и мужа.
Она просыпалась, шла в ванную, чистила зубы и мыла раковину. Ходила на автомате. А ее разум впервые в жизни отдалился от детей и мужа.
Я хотела знать, о чем она думает. Я хотела знать, где ее разум. Сидя у кровати умирающей, которая не отвечает, чувствуешь, будто пытаешься понять, есть ли кто дома, заглядывая в зашторенные окна. Спит ли она, мечтает ли, испытывает ли нечто сверхъестественное? А может, разум покинул ее?
Мозг многих умирающих «делает то же, что и тело – жертвует областями, которые наименее важны для выживания», – говорит Дэвид Говда, директор Исследовательского центра повреждений мозга UCLA. Он сравнивает этот период со старением: люди теряют навыки планирования, двигательные навыки и важную функцию – торможение.
«Как только мозг меняется и начинает умирать, возбуждаются разные его отделы, в том числе зрительный, – объясняет Говда, – поэтому люди видят свет».
Недавние исследования доказали, что обострение чувств, возможно, совпадает с тем, что нам известно о реакции мозга на смерть. Джимо Борджигин, нейробиолог университета Мичигана, впервые заинтересовалась темой, когда заметила нечто странное в мозгу животных в ходе другого эксперимента. До того как животные умерли, концентрация нейрохимических веществ в мозге внезапно возросла. В то же время ученые узнали, что нейроны продолжают выстреливать после смерти, но уже иначе. Нейроны выделяли новые химические вещества в больших количествах.
Джимо Борджигин, нейробиолог университета Мичигана, впервые заинтересовалась темой, когда заметила нечто странное в мозгу животных в ходе другого эксперимента. До того как животные умерли, концентрация нейрохимических веществ в мозге внезапно возросла. В то же время ученые узнали, что нейроны продолжают выстреливать после смерти, но уже иначе. Нейроны выделяли новые химические вещества в больших количествах.
«Многие, кто выжил после остановки сердца, рассказывают, когда они были без сознания, их мозг пережил этот потрясающий опыт, – говорит ученый. – Люди видели огни. Свои ощущения они охарактеризовали как «реальней реального». Джимо поняла, что внезапное высвобождение нейрохимических веществ поможет описать это чувство.
Борджигин и ее команда провели эксперимент. Они дали наркоз восьми крысам и потом остановили их сердца. «Внезапно все участки мозга синхронизировались», – говорит она. Мозг показывал наивысшую активность, излучая волны на разных частотах. Наблюдалась когерентность – электрическая активность от разных участков мозга, которые работали слаженно. «Если вы сосредоточены, заняты делом, вспоминаете слово или чье-то лицо – это высокоуровневая когнитивная активность. Тогда показатели растут, – говорит Борджигин, – эти параметры повсеместно используются при изучении сознания, когда люди бодрствуют. Итак, мы решили, если вы бодры или возбуждены, аналогичные показатели должны расти и в умирающем мозге. На самом деле так и есть».
«Если вы сосредоточены, заняты делом, вспоминаете слово или чье-то лицо – это высокоуровневая когнитивная активность. Тогда показатели растут, – говорит Борджигин, – эти параметры повсеместно используются при изучении сознания, когда люди бодрствуют. Итак, мы решили, если вы бодры или возбуждены, аналогичные показатели должны расти и в умирающем мозге. На самом деле так и есть».
Сны уменьшают страх смерти.
В последние пару недель жизни матери, когда ее разум словно уплывал от нас, она иногда поднимала руки вверх, собирая пальцами невидимые предметы. Однажды я взяла ее за руки и спросила, что она делает. «Расставляю все по местам», – ответила мама, мечтательно улыбаясь.
Полусон и частичное бодрствование – обычное состояние умирающих людей. Ученые под руководством Кристофера Керра в хосписном центре на окраине Буффало, Нью-Йорк, провели исследование снов умирающих людей. Большинство пациентов – 88% – видели как минимум один сон или видение. И эти сны отличались от обычных. С одной стороны, они казались более ясными и реальными. «Сны пациентов в предсмертном состоянии были более насыщенными, так что сон переносился в реальность, и они ощущали умирание бодрствуя», – отчитались ученые в журнале паллиативной медицины.
И эти сны отличались от обычных. С одной стороны, они казались более ясными и реальными. «Сны пациентов в предсмертном состоянии были более насыщенными, так что сон переносился в реальность, и они ощущали умирание бодрствуя», – отчитались ученые в журнале паллиативной медицины.
Почти три четверти пациентов во сне встречали умерших людей. Собирались в дорогу – 59%. Важные события из прошлого видели 29% людей. Пациентов опрашивали каждый день, одни и те же люди часто говорили на разные темы.
Для большинства пациентов сны были приятными и позитивными. Исследователи говорят – сны уменьшают страх смерти. «В основном предсмертные сны/видения были важны для пациентов, значили нечто личное», – отмечают они.
В последние часы, после того как люди переставали есть и пить, они теряли зрение. «Большинство умирающих закрывали глаза, казалось, что они спят», – говорит Холленбэк, специалист по паллиативному уходу из Стенфорда. «С этого момента мы можем лишь предполагать, что на самом деле происходит. Мне кажется – это не кома, как думают многие семьи и врачи, но нечто похожее на сон».
Мне кажется – это не кома, как думают многие семьи и врачи, но нечто похожее на сон».
Сложно обозначить момент, когда это происходит, и человек начинает засыпать или умирать.
В случае с мамой так и произошло. Ранним утром, после того как на дворе выпал снег, мы с двумя ее друзьями по очереди дежурили в библиотеке, где мама лежала на больничной койке. Она казалась умиротворенной, в тусклом свете утра мы стояли по разным углам кровати, слушая ее хриплое дыхание.
Не было драматических движений или признаков, что она вот-вот покинет нас. Она не открыла глаза и не села внезапно. В последний раз мама вдохнула, чуть глубже прежнего, и умерла.
«Это похоже на начало шторма, – говорит Холленбэк, – волны все прибывают. Но вы не можете сказать, когда они начнут подниматься… Волны становятся все выше и, наконец, уносят человека в открытое море».
Читайте также:
Дэвид Боуи и Смерть: вдохновляющее и откровенное письмо врача о том, как правильно умереть
Признаки приближающейся смерти — Благотворительный фонд помощи хосписам «Вера»
Рано или поздно человек задумывается о смерти — близких людей или своей собственной. Но когда смерть уже стоит у порога, мы не всегда готовы встретить ее «во всеоружии».
Но когда смерть уже стоит у порога, мы не всегда готовы встретить ее «во всеоружии».
Тревога, вызываемая близостью смерти, зачастую проистекает от недостатка знаний, поэтому рекомендуем вам прочитать этот текст. Здесь описаны некоторые типичные особенности процесса умирания. Возможно, вы получите ответы на некоторые вопросы и, надеемся, захотите обратиться за дополнительной информацией и помощью. Близким людям легче поддержать друг друга в это тяжелое, ответственное время, если знаешь, чего ждать.
Какие перемены происходят с человеком перед смертью?
Процесс ухода человека из жизни — уникален, но все же есть ряд общих признаков, указывающих на то, что человек умирает. Любой из этих признаков по отдельности не обязательно означает приближение смерти, поэтому нужно помнить, что в нашем случае речь идет именно об умирающих людях.
Есть три категории изменений в состоянии человека, которые свидетельствуют, что его жизнь приближается к концу:
- сокращение потребности в воде и пище:
- изменения в характере дыхания;
- уход в себя.

1. Сокращение потребности в воде и пище
Все мы знаем, что больной, прекративший есть и пить, вряд ли поправится. Близким людям от этого знания конечно, ничуть не легче. По мере того, как человек слабеет, пить и есть самостоятельно ему становится просто не под силу. В этот период он, пожалуй, будет благодарен, если его покормят. Однако потом наступает время, когда желание, да и потребность, есть и пить пропадает. Отказ больного от пищи и воды может вызвать отчаяние у его близких, поскольку кормление они тесно связывают с уходом за ним. Тем не менее, есть и другие важные способы продолжить уход: побыть рядом, предаться общим воспоминаниям, поделиться новостями из жизни родных и друзей. Не отчаивайтесь, если больной слабо реагирует: это, скорее всего, из-за усталости, а не потому, что ему безразлично. Просто побыть вместе — в этом и вы, и больной можете найти огромное утешение. Важнее всего то, что подобное общение дает умирающему почувствовать, что жизнь прожита не зря, что о нем будут помнить.
2. Характерные перемены в дыхании
Люди, страдающие одышкой, часто боятся умереть от недостатка кислорода. Однако ближе к смерти, чем менее активно протекают процессы в организме: потребность в кислороде сокращается до минимума. Возможно, это послужит утешением для больных с нарушениями дыхания, так как люди, которым приходилось ухаживать за умирающими, замечали: когда человек умирает, его дыхание становится более спокойным. Причиной затрудненного дыхания может быть и страх, поэтому, когда кто-то из близких находится рядом с умирающим, это не только служит ему утешением, но и выравнивает дыхание, перебиваемое ощущением тревоги.
Иногда в последние часы жизни дыхание становится шумным, клокочущим, это происходит оттого, что в груди больного скапливается мокрота, которую тот не в состоянии откашлять. Тогда больного лучше перевернуть, если это вообще возможно. Шумное дыхание однако, как бы оно ни угнетало сидящего с больным, вряд ли беспокоит самого умирающего. Если большой дышит через рот, губы и ротовая полость пересыхают. Этому можно помочь, смочив больному рот губкой и нанеся на губы увлажняющий крем. Можно использовать кислородный концентратор, кислородную подушку, постараться найти позу, в которой пациенту легче дышать.
Если большой дышит через рот, губы и ротовая полость пересыхают. Этому можно помочь, смочив больному рот губкой и нанеся на губы увлажняющий крем. Можно использовать кислородный концентратор, кислородную подушку, постараться найти позу, в которой пациенту легче дышать.
За минуты или часы до смерти характер дыхания может опять измениться. Иногда оно становится прерывистым, при этом паузы между вдохами и выдохами оказываются достаточно длинными. Иногда легочное дыхание заменяется брюшным, тогда больной как бы дышит не легкими, а животом. Помните: если дыхание затруднено, то он наверняка страдает от этого меньше, чем тот, кто за этим наблюдает. Незадолго до смерти кожа больного бледнеет, покрывается испариной и слегка холодеет. Большинство умирающих уходит тихо и спокойно, не просыпаясь.
3. Уход в себя
«Отключение от жизни» — это деликатный процесс, протекающий постепенно. Чем ближе к концу, тем больше времени человек проводит во сне, а когда не спит, то чувствует, сонливость. Это внешнее отсутствие интереса к окружающему миру является частью естественного процесса умирания, который может даже сопровождаться чувством умиротворения (разумеется, по отношению к родным в этом нет ничего оскорбительного). Наконец, человек может впасть в беспамятство и находиться в этом состояния как угодно долго — порой целыми днями.
Это внешнее отсутствие интереса к окружающему миру является частью естественного процесса умирания, который может даже сопровождаться чувством умиротворения (разумеется, по отношению к родным в этом нет ничего оскорбительного). Наконец, человек может впасть в беспамятство и находиться в этом состояния как угодно долго — порой целыми днями.
Тяжело пережить смерть близкого человека, ведь вы теряете того, кого любили. Порой не знаешь, что сказать друг другу в такие минуты. Врачи и медсестры в хосписе помогут вам преодолеть ваше горе, окажут внимание и поддержку.
Больше полезной информации об уходе за тяжелобольным человеком вы найдёте на портале «Про паллиатив».
Пожалуйста, почитайте также наши памятки «Раздели этот путь» и «Переживая скорбь».
Как поддержать пациентов хосписов?
Поддержать пациентов хосписов очень легко. Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Спасибо вам всегда.
Как умирала моя мама (о том, как умирают больные раком в России)
В России ежегодно умирает от рака примерно 300000 человек. Как умирают эти люди?
Как и все, кто более-менее здоров и ещё относительно не стар, я раньше не знал об этом. Узнал тогда, когда от рака умерла моя мама. Она была прекрасной учительницей русского языка и литературы. Умерла она 2 с половиной года назад, летом 2011 г.
В 2006 г. мама попала в больницу с острым панкреатитом. После выписки у неё неуклонно ухудшался аппетит, она худела и слабела. Мы несколько раз обращались к разным врачам поликлиники № 2. Всякий раз ответ был в стиле: «а вы попробуйте солёный огурчик».
Меня, конечно, беспокоило, что мама мало ест и слабеет. Но у неё было множество других проблем со здоровьем: последствия микроинсульта, сердце, давление, кератоз (рак кожи). В сравнении со всем этим плохой аппетит казался чем-то менее серьёзным. Ни один врач не подсказал нам, что причиной может быть растущая опухоль; никто не посоветовал сдать анализ на онкомаркёры. А мне, человеку, в медицине не сведующему, никогда не сталкивавшемуся с онкологическими заболеваниями, это не пришло в голову.
А мне, человеку, в медицине не сведующему, никогда не сталкивавшемуся с онкологическими заболеваниями, это не пришло в голову.
В марте 2011 г. у мамы по вечерам начала подниматься температура, на коже появились желтоватые пятна. Ей всё труднее было что-то съесть, после еды появлялся дискомфорт, тошнота и боли. Мы обратились в поликлинику.
Нашим участковым терапевтом в то время была З.А.Костина. Почти полтора месяца она не приходила к нам по вызову: пришла она только в мае. После первого же осмотра она сказала, что у мамы в брюшной полости легко прощупывается довольно большая опухоль. Однако диагноза она не поставила, объяснив это тем, что «не может взять на себя такую ответственность». И стала направлять маму на обследования. Анализы (причём, направления выдавались не сразу, а по одному, чтобы потянуть время), рентген (нужно было ждать, когда будет талон). Маме было уже очень трудно ездить в поликлинику. Ей становилось всё хуже. Никакой помощи она не получала: З. А.Костина рекомендовала только ношпу, но она не помогала.
А.Костина рекомендовала только ношпу, но она не помогала.
Так прошёл ещё почти месяц. Я уже сильно нервничал, требовал диагноза и действенной помощи. Тогда З.А.Костина направила маму в БСМП на обследование. Это ещё несколько дней мучительных осмотров и процедур, ни одна из которых не дала результата, кроме УЗИ брюшной полости, показавшего опухоль больших размеров, 6 см. в длину. Однако это было совершенно ясно давным-давно. Мама сильно похудела, опухоль – твёрдая, с неровной поверхностью – прощупывалась легко. Об этом говорили все врачи.
А диагноза всё не было. Маме становилось всё хуже.
Все мои знакомые врачи в один голос твердили, что это явная онкология, срочно нужен диагноз и эффективное обезболивание (трамадол).
Я, наконец, потерял терпение и написал заявление на имя главного врача поликлиники № 2 А.Л.Рутгайзера. Я писал, что поведение лечащего врача Костиной мне кажется намеренной ИМИТАЦИЕЙ медицинской помощи – без самой медицинской помощи. Что Костина просто тянет время, назначая бессмысленные обследования, хотя всё уже давно ясно. Что такие действия врача Костиной я считаю отказом в медицинской помощи и оставлением в опасности и, если СЕГОДНЯ, до конца рабочего дня, диагноз не будет поставлен, намерен обратиться в правоохранительные органы.
Что Костина просто тянет время, назначая бессмысленные обследования, хотя всё уже давно ясно. Что такие действия врача Костиной я считаю отказом в медицинской помощи и оставлением в опасности и, если СЕГОДНЯ, до конца рабочего дня, диагноз не будет поставлен, намерен обратиться в правоохранительные органы.
Я зарегистрировал это заявление у секретаря утром 15 июня. Через 2 часа мне позвонила Лай Людмила Фёдоровна, на тот момент – зам. главврача поликлиники № 2 – и сообщила, что диагноз поставлен, Костина уже пишет рецепт на трамадол (это полунаркотическое обезболивающее, менее сильное, чем морфин, но сильнее, чем кеторол). Я спросил, почему это не было сделано раньше. Л.Ф.Лай сказала: «Мы давно поняли, что это рак, но НЕ ХОТЕЛИ ВАС РАССТРАИВАТЬ».
Здесь стоит остановиться и подумать. Попробуем понять этих людей. И Костина, и Л.Ф.Лай – вовсе не исчадия ада. Это пожилые женщины, дипломированные врачи. Почему они так себя повели? Они давали в своё время Клятву Гиппократа. Почему же они долгое время фактически отказывали в медицинской помощи смертельно больной старой женщине, прекрасно понимая, как она страдает? Разумеется, не потому, что «не хотели нас расстраивать».
Почему же они долгое время фактически отказывали в медицинской помощи смертельно больной старой женщине, прекрасно понимая, как она страдает? Разумеется, не потому, что «не хотели нас расстраивать».
Точного ответа я не знаю до сих пор. Однако сейчас я знаю, что такое поведение в отношении онкологических больных чрезвычайно характерно и встречается в России повсеместно. Недавно умерла мама моей ученицы, Вики, которой сейчас 30 лет, а маме её было 57 лет. Всё было точно так же, как у нас: врачи всячески уклонялись от постановки диагноза, тянули до последнего – пока ещё можно было придумать какие-то новые исследования. Но больная сама была ветеринарным врачом: она догадалась, в чём дело, и сама сдала анализ на онкомаркёры. Однако у неё к тому времени была уже последняя – термальная (с повышением температуры и пр. явными симптомами) – стадия.
Моё предположение такое: всем российским врачам дана закрытая инструкция – всячески уклоняться от выписывания сильных обезболивающих. Они, напомню, наркотические или полунаркотические. Современное российское государство тронулось на почве борьбы с наркотиками. Видимо, врачи очень боятся то ли ФСКН (это федеральная служба по контролю за оборотом наркотиков), то ли просто собственного начальства, которое боится ФСКН. И, кстати, для этого страха есть все основания: несколько фармацевтов уже сидят – за сбыт наркотических веществ, то есть за то, что они продавали обычные лицензированные лекарства в обычной аптеке. Должна же ФСКН доказать свою нужность.
Они, напомню, наркотические или полунаркотические. Современное российское государство тронулось на почве борьбы с наркотиками. Видимо, врачи очень боятся то ли ФСКН (это федеральная служба по контролю за оборотом наркотиков), то ли просто собственного начальства, которое боится ФСКН. И, кстати, для этого страха есть все основания: несколько фармацевтов уже сидят – за сбыт наркотических веществ, то есть за то, что они продавали обычные лицензированные лекарства в обычной аптеке. Должна же ФСКН доказать свою нужность.
А как уклоняться от выписывания обезболивающих онкологическому больному? Способ только один: не признавать, что это онкология.
Не сомневаюсь в том, что З.А.Костина и Л.Ф.Лай тянули бы время и дальше, если бы не моё грозное заявление, которого они испугались. Оказалось, что для постановки диагноза им не хватало именно этого – один страх победил другой. Прокуратуры они испугались больше, чем ФСКН. И тут же поставили диагноз.
Маме выписали трамадол. Но относиться к больной более человечно никто не собирался.
Но относиться к больной более человечно никто не собирался.
Ей становилось всё хуже, хотя боли – благодаря трамадолу – чаще всего удавалось снимать. Однако побочное действие трамадола – тошнота. Мама от неё страдала давно, даже больше, чем от боли.
Она уже знала, что умрёт. Моя мама была очень сильным человеком. Я не боялся откровенно сказать ей, чем она больна: мы обо всём с ней поговорили и попрощались. Она сказала – с великолепным презрением: «Я не боюсь смерти!» Это правда. Но она была человеком с чувством собственного достоинства – и хотела умереть достойно, как жила. Однако от неё самой, от меня – это не зависело. А со стороны т.н. «врачей» мы не видели ничего, кроме равнодушия.
Во всей поликлинике № 2 нашёлся один человек – медсестра Ирина Анатольевна (интересно, что она не работает с З.А.Костиной, просто она наша знакомая и сотрудница именно этой поликлиники) – которая отнеслась к маме по-человечески. Она специально заходила к нам, чтобы поговорить с мамой, сделать укол. Хотя работала в то время НА ДВУХ УЧАСТКАХ. Страдающему человеку хочется, чтобы к нему отнеслись по-человечески. И мама очень ждала, когда придёт Ира.
Хотя работала в то время НА ДВУХ УЧАСТКАХ. Страдающему человеку хочется, чтобы к нему отнеслись по-человечески. И мама очень ждала, когда придёт Ира.
Как-то раз маме утром сделали укол, и она заснула. Пока она спала, приходила Ирина Анатольевна, — узнав, что мама спит, она ушла. Потом мама проснулась и сразу же спросила, когда придёт Ира. Я ответил, что она уже была. Мама посмотрела на меня с какой-то детской обидой, с горьким недоумением – и отвернулась.
Всем остальным на маму было наплевать. З.А.Костина спокойно ушла в отпуск, хотя маму она устраивала, и было понятно, что больная скоро умрёт. Вместо З.А.Костиной назначили терапевта Козлову, которую ни я, ни мама не воспринимали как врача.
Случайно – вызвав «Скорую» — мы узнали, что таким больным можно делать плановые уколы: нужно взять направление в поликлинике. А в поликлинике никто нам об этом не сказал.
Уколы маме делались чисто формально – а не для того, чтобы облегчить её состояние. «Скорая» приезжала только вечером, обычно опаздывая на час-полтора. Укол начинает действовать тоже в течение часа. Мама мучилась, я звонил в «Скорую», мне неизменно отвечали: «Ожидайте!» — или, узнав мой голос, просто бросали трубку.
«Скорая» приезжала только вечером, обычно опаздывая на час-полтора. Укол начинает действовать тоже в течение часа. Мама мучилась, я звонил в «Скорую», мне неизменно отвечали: «Ожидайте!» — или, узнав мой голос, просто бросали трубку.
У российских врачей – в том числе и «Скорой помощи» — есть инструкция: сначала нужно осмотреть больного, потом уже – делать всё остальное. Осмотреть – это выслушать фонендоскопом, смерить температуру, давление и пр. Я это называю «игра в больничку». Так играют дети.
Мама умирала, она уже почти не могла говорить, не могла сама повернуться в постели. Но «врачи» продолжали ИГРАТЬ В БОЛЬНИЧКУ, хотя в этом очевидно не было никакого смысла. Это ведь рабы: есть инструкция – надо её выполнять.
Я никогда не боялся никаких людей: не потому, что я такой смелый, а потому, что я прирождённый психолог – к людям отношусь с любопытством и интересом, даже к действительно страшным людям – а такое отношение глушит все эмоции. Но вот тогда я понял, как человеку может быть действительно страшно, как можно испытывать самый настоящий ужас перед другим человеком.
Этим другим человеком, внушившим мне ужас, была очень хорошенькая, совсем молоденькая девушка с детским, как у 10-летнего ребёнка, голосом: она приехала вечером на «Скорой» делать маме укол. Маме в тот вечер было особенно плохо, я еле мог дождаться, когда, наконец, приедет «Скорая». Но сначала нужно было ПОИГРАТЬ В БОЛЬНИЧКУ. Я просил, умолял поскорее сделать укол. Она была неумолима. Потом она стала заполнять какой-то журнал. Не помню, чтобы когда-нибудь в жизни я кого-то о чём-то ТАК просил, но это оказалось совершенно безнадёжно. Она заполнила журнал до конца – и только тогда сделала укол.
Она послушная рабыня, ей нужно соблюдать инструкции. Это очень важно, а что чувствует больной, умирающий человек – неважно.
,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,
*Продолжение — завтра.
Врачи рассказали о признаках скорой смерти
Мраморность и липкость кожи, частое дыхание, а также нарушение реакции с постоянным уходом в сон — все это может свидетельствовать о приближении смерти, рассказали «Газете.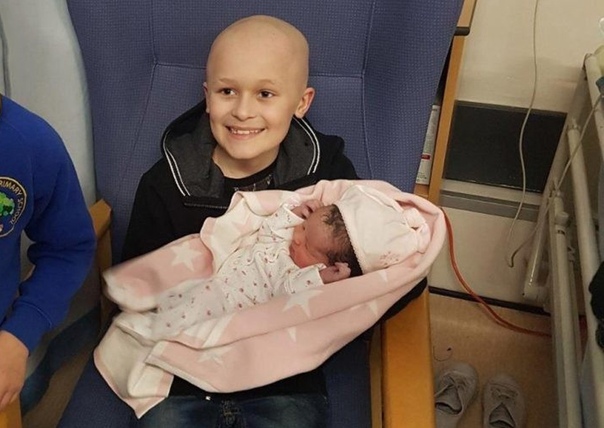 Ru» врачи. Они объяснили, что данные симптомы входят в список, которым пользуются медики при обследовании умирающего. Тем не менее существуют болезни сердца, мозга, легких и сосудов, способствующие внезапной кончине — ее спрогнозировать невозможно.
Ru» врачи. Они объяснили, что данные симптомы входят в список, которым пользуются медики при обследовании умирающего. Тем не менее существуют болезни сердца, мозга, легких и сосудов, способствующие внезапной кончине — ее спрогнозировать невозможно.
Врач-реаниматолог, член Федерации анестезиологов-реаниматологов Артем Луговой рассказал «Газете.Ru», какие признаки указывают на приближение смерти человека.
По словам эксперта, в первую очередь при «прикроватном варианте» обследования больного необходимо обратить внимание на такой симптом, как уровень сознания. «Если человек перестает отвечать на вопросы, реагирует лишь на болевые раздражения или только если его сильно растолкать, а потом все равно быстро засыпает, то это очень плохой прогностический признак», — отметил медик.
Он подчеркнул, что пациент должен спонтанно открывать глаза — если он делает это только при «тормошении», то такой признак, безусловно, свидетельствует о наступающей кончине. «Кроме того, одышка. Нормальная частота дыхания — от 14 до 18 вдохов и выдохов в минуту. Если частота дыхания большее 22-х минуту, то также негативный прогностический признак», — сообщил Луговой.
Нормальная частота дыхания — от 14 до 18 вдохов и выдохов в минуту. Если частота дыхания большее 22-х минуту, то также негативный прогностический признак», — сообщил Луговой.
По первому взгляду на тело человека можно также определить исход его мучений. «Если цвет кожи меняется — пациент посинел или посерел — это признак неблагоприятного исхода. Появление мраморности на коже — в этот момент она становится похожа на мрамор — также свидетельствует о нарушении микроциркуляции и насыщения крови кислородом»,
— отметил медик.
По его словам, в список опасных признаков входят «холодный пот, липкий кожный покров, а также посинение губ и кончиков пальцев». Этими критериями пользуются и врачи во время обследования пациента, отметил Луговой.
Врач-кардиолог Анатолий Трифонов отметил, что помимо вышеперечисленных признаков при заболеваниях сердечно-сосудистой группы лицо пациента, напротив, может покраснеть. Кроме того, при наступающей смерти родственники или медики будут наблюдать у больного расширение зрачков.
«Эти симптомы в буквальном смысле написаны на лице. Если, скажем, речь идет о хроническом заболевании сердечно-сосудистой группы, его главные признаки встречаются за 10–15 дней до летального исхода», — рассказал врач «Вечерней Москве».
А у человека, страдающего сердечной недостаточностью, цвет кожи и вовсе будет периодически меняться. «Главные, предшествующие смерти симптомы, — это изменение цвета кожи от телесного оттенка к синему, похолодание конечностей, судороги. Может выделяться пена из ротовой полости», — пояснил эксперт.
Но встречаются в медицине и такие болезни, смерть от которых наступает внезапно — без всяких признаков.
Как пояснил «Газете.Ru» заслуженный врач РФ и научный редактор образовательного ресурса для медиков Vrachu.ru Михаил Каган, скорая кончина может наступить из-за сердечной патологии, а также заболеваний головного мозга, сосудов и легких.
«Сердечная, кардиальная форма внезапной смерти возникает по двум основным причинам: инфаркт и изменения нормальной электропроводимости сердца, приводящие к развитию фатальной сердечной аритмии. Одной из частых несердечных причин внезапной смерти является тромбоэмболия легочной артерии, повышенный риск который имеется у людей с наличием тромбоза глубоких вен нижних конечностей», — рассказал эксперт.
Одной из частых несердечных причин внезапной смерти является тромбоэмболия легочной артерии, повышенный риск который имеется у людей с наличием тромбоза глубоких вен нижних конечностей», — рассказал эксперт.
С ним согласился и врач-реаниматолог. «Конечно, внезапная смерть может наступить при камерной болезни сердца, атеросклерозе сосудов или аневризме церебральных артерий», — отметил Луговой в разговоре с «Газетой.Ru».
Японские исследователи также указали на признак риска наступления скорой смерти у пациента с сердечной недостаточностью — на кончину может указывать размер зрачка. К такому выводу пришли ученые из Университетской больницы Китасато, результаты исследования которых были опубликованы в журнале European Society of Cardiology.
Согласно отчету, врачи разделили 870 участников опыта на группы с большими и маленькими зрачками — за испытуемыми наблюдали в течение двух лет. Медики установили, что люди с маленькими зрачками, страдающие от сердечной недостаточности, умирают вдвое чаще тех, у кого зрачки большие.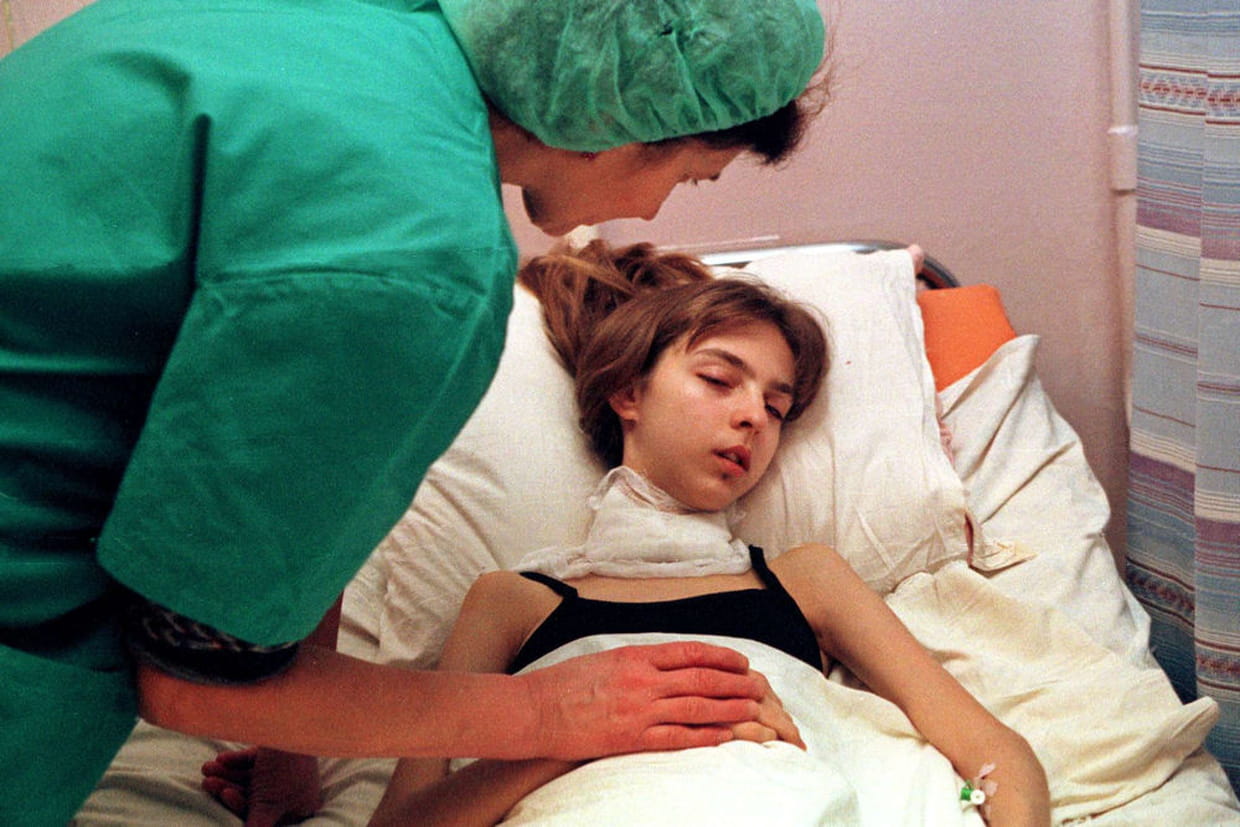 Кроме того, пациенты с маленькими зрачками с 50-процентной вероятностью нуждались в госпитализации несколько раз в отличие от пациентов с большими зрачками, вероятность у которых равна 28%.
Кроме того, пациенты с маленькими зрачками с 50-процентной вероятностью нуждались в госпитализации несколько раз в отличие от пациентов с большими зрачками, вероятность у которых равна 28%.
«Наблюдения показали, что измерение площади зрачка может быть новым неинвазивным методом оценки состояния пациентов с сердечной недостаточностью», — указано в отчете.
Врачи отметили, что обследование зрачка уже используют при диагностике состояния пациентов с болезнью Альцгеймера, болезнью Паркинсона, сахарным диабетом и другими недугами.
Ученые: онкобольные умирают от проблем с сердцем
Каждый десятый пациент с раком умирает не от него, а от сердечно-сосудистых заболеваний, установили американские ученые. Риск сохраняется даже после победы над онкологией. И чем дольше длилось лечение, тем он выше.
Каждый десятый пациент с онкозаболеванием умирает не от рака, а от проблем с сердцем и сосудами, выяснили ученые из Пенсильванского университета. Исследование было опубликовано в журнале European Heart Journal.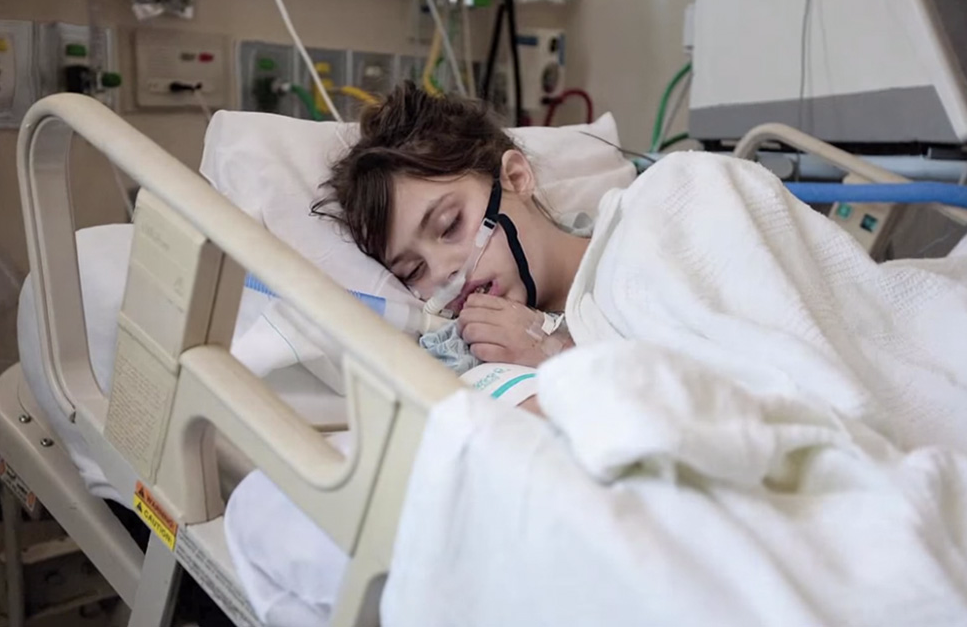
Исследователи проанализировали данные более чем о трех миллионах пациентов в США за последние 40 лет, страдавших от 28 видов рака. 38% из них в итоге скончались от рака. 11% же умерли от сердечно-сосудистых заболеваний, 3/4 из них составили болезни сердца.
Даже те пациенты, которые победили болезнь, были более подвержены риску смерти от сердечно-сосудистых заболеваний.
Среди них наиболее высокая смертность была у тех, кто лечился от рака мочевого пузыря (19%), гортани (17%), простаты (17%), матки (16%), кишечника (14%) и молочной железы (12%).
В первый год после постановки диагноза риск смерти от сердечных заболеваний и инсульта был в четыре раза выше, чем в среднем среди населения. Это можно было объяснить воздействием на организм химиотерапии или лучевой терапии, также риск возрастал по мере продолжения лечения. Однако даже после выздоровления он все равно сохранялся.
Чем моложе был человек на момент постановки диагноза, тем выше был его риск пострадать от сердечно-сосудистых заболеваний.
Среди людей, у которых онкологическое заболевание развилось в возрасте до 55 лет, риск смерти от инфарктов и инсультов был повышен более чем в десять раз.
Чаще от рака, чем от сердечно-сосудистых заболеваний, умирали пациенты с агрессивными формами рака — рака легких, печени, желудка, желчного пузыря, поджелудочной железы, пищевода, яичников.
«Эти данные показывают, что значительная часть некоторых онкологических больных умирает от сердечно-сосудистых заболеваний, включая инсульт, аневризму, повышенное давление и повреждения кровеносных сосудов, — говорит соавтор исследования доктор Кэтлин Старджеон. — Риск смерти от сердечно-сосудистых заболеваний в несколько раз выше, чем у населения в целом в первый год после постановки диагноза, иногда этот риск снижается, но для большинства он возрастает по мере продолжения лечения».
Важно информировать пациентов о таких рисках, уверен автор исследования онколог Николас Заорски.
Это знание позволит им жить более здоровой жизнью в долгосрочной перспективе.
«Повышение осведомленности о имеющемся риске может побудить тех, кто победил рак, вести более здоровый образ жизни. Это снизит риск не только развития сердечно-сосудистых заболеваний, но и рецидива рака», — считает ученый.
Врачи должны быть в курсе этих данных, так как они предполагают необходимость более тщательного наблюдения за онкологическими больными после лечения, — добавляет его коллега Мартин Ледвик. — Мы не можем точно сказать, почему некоторые онкобольные могут быть подвержены более высокому риску смерти от сердечно-сосудистых заболеваний. Для некоторых это может быть связано с лечением — лучевая терапия грудной клетки и некоторые химиотерапевтические препараты могут привести к повышенному риску развития сердечных заболеваний.
Также некоторые виды рака, включенные в исследование, имеют общие факторы риска с сердечно-сосудистыми заболеваниями — например, ожирение и курение, что также может объяснить повышенный риск.
Вот почему для всех важно вести здоровый образ жизни».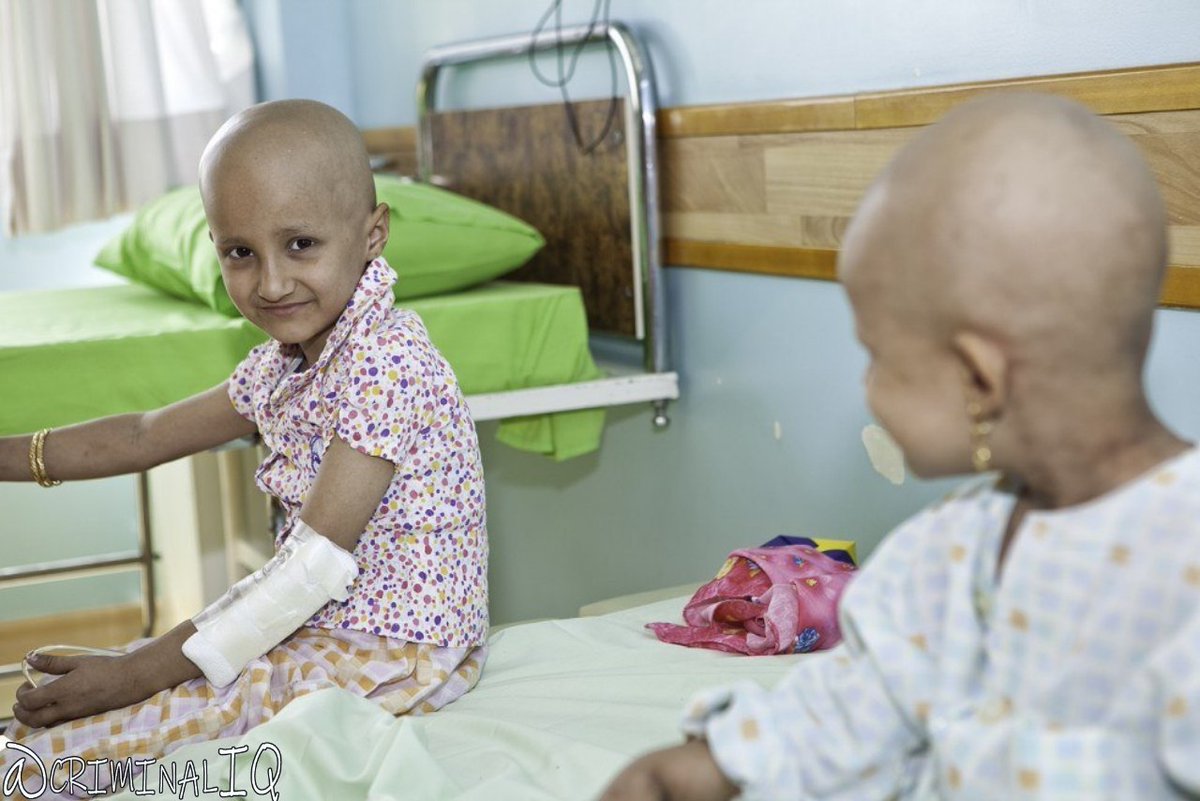
Исследование предоставило дополнительные доказательства того, что онкобольные чаще страдают болезнями сердца, отмечает младший медицинский директор Британского фонда по борьбе с сердечными заболеваниями Метин Авкиран.
«Нам нужно больше исследований, чтобы понять, почему это происходит и действуют ли другие факторы, помимо известных вредных последствий некоторых методов борьбы с раком, — говорит он. — Становится все более очевидным, что онкологи и кардиологи должны сотрудничать с самого начала лечения, чтобы попытаться свести к минимуму риск того, что онкобольные и избавившиеся от рака пациенты столкнутся с болезнями системы кровообращения».
Исследователи поясняют, что нынешний подход в наблюдении за излечившимися от рака пациентами в свете новых данных не актуален — он подразумевает, что на пациента обращают внимание только в случае рецидива или осложнений. Необходимо пересмотреть методы работы с такими пациентами, отмечают ученые. Контроль за состоянием их сердечно-сосудистой системы и лечение возможных ее заболеваний должно начинаться еще до противораковой терапии и продолжаться в течение всей жизни после нее.
Что происходит в последние дни жизни | Умереть от рака
То, что происходит в последние дни жизни, у всех разное. Но это может помочь опекунам и родственникам немного узнать, чего ожидать.
Общие проблемы
Осознание того, что вы или ваш любимый человек близки к смерти, может быть очень трудным для всех участников. Мы написали эту страницу для ваших опекунов, родственников и друзей, так как они часто беспокоятся, что не смогут справиться или не знают, что делать.
Очень сложно дать точные данные. Но мы можем дать вам некоторую общую информацию о том, что может произойти, и что вы можете сделать, чтобы поддержать своего любимого человека в процессе его смерти.
Отпустить
Даже если физическое тело готово отключиться, некоторые умирающие могут сопротивляться смерти. У них все еще могут быть проблемы, которые они хотят решить, или отношения, которые они хотят исправить.
Это важно понимать. Сообщите любимому человеку, что вы рядом с ним и поможете ему с любой из этих проблем. Позвольте им поделиться своими воспоминаниями или чувствами.
Позвольте им поделиться своими воспоминаниями или чувствами.
Также важно убедить их, что можно отпустить и умереть, когда они будут готовы. Некоторые люди будут ждать, пока не услышат эти слова от людей, которых они любят. Так что отпустить их может быть одним из самых важных дел, которые вы можете сделать для них с любовью.
Физические изменения
В организме начинается естественный процесс замедления всех своих функций. Сколько времени это занимает, варьируется от человека к человеку.Это может занять часы или дни.
Умирающий будет чувствовать слабость и много спать. Когда смерть очень близка, вы можете заметить некоторые физические изменения, такие как изменение дыхания, потеря контроля над мочевым пузырем и кишечником и потеря сознания.
Наблюдать, как кто-то претерпевает эти физические изменения, может быть очень сложно эмоционально. Но они являются частью естественного процесса умирания. Они не означают, что человек чувствует себя некомфортно или страдает.
Врачи и медсестры, ухаживающие за пациентом, будут регулярно проверять наличие этих изменений.Они сделают все возможное, чтобы вашему родственнику или другу было как можно комфортнее во время их смерти.
Если вы ухаживаете за кем-то дома, пока он умирает, вам нужна помощь медсестры-специалиста по месту жительства, участковых медсестер и терапевта. Они ответят на ваши вопросы и помогут облегчить вам уход на дому.
Сонливость и трудности с пробуждением (полусознание)
Умирающие люди часто много спят.Они могут не отреагировать, когда вы попытаетесь их разбудить. Но это не значит, что они вас не слышат. Слух может быть одним из последних чувств, которые можно потерять.
Поэтому важно не переставать с ними разговаривать и утешать их. Вы можете сесть рядом с ними и держать их за руку.
Важно не говорить того, что вы бы не хотели, чтобы они слышали. Также неплохо сказать им, когда вы входите в их комнату или выходите из нее.
Затрудненное глотание или полное нежелание есть или пить
Придет время, когда умирающий не захочет ничего есть и пить.Важно не заставлять их есть или пить. Это заставит их чувствовать себя некомфортно.
Вы можете дать им пососать маленькие кусочки льда или глотнуть жидкости, если они еще не спят. Это сохранит их рот влажным. Вы можете нанести им бальзам для губ, чтобы они не пересыхали и не болели.
Даже если они ничего не могут взять в рот, вы можете каждые 1-2 часа смачивать их губы и рот тампонами с лимоном и глицерином или водой. Ваш терапевт или участковая медсестра может сдать мазки.
Потеря контроля над мочевым пузырем и кишечником
Умирающий может потерять контроль над мочевым пузырем и кишечником. Это происходит потому, что мышцы в этих областях расслабляются и работают не так, как раньше. Это может быть неприятно видеть, и вы можете беспокоиться, что им может быть стыдно. Медперсонал сделает все возможное, чтобы защитить кровать и обеспечить максимальную чистоту и комфорт вашего родственника или друга.
Это происходит потому, что мышцы в этих областях расслабляются и работают не так, как раньше. Это может быть неприятно видеть, и вы можете беспокоиться, что им может быть стыдно. Медперсонал сделает все возможное, чтобы защитить кровать и обеспечить максимальную чистоту и комфорт вашего родственника или друга.
Если вы ухаживаете за пациентом дома, районные медсестры и медсестры-специалисты могут организовать для вас защитные простыни или прокладки для кровати. При необходимости они также могут организовать для вас услуги прачечной. По мере того как люди становятся очень близкими к смерти и не едят и не пьют, количество выделяемой ими мочи и стула становится все меньше и меньше.
Беспокойные движения (как от боли)
Многие умирающие и окружающие их люди опасаются, что им будет больно.У некоторых нет боли. Но если человек испытывает боль, ее обычно можно хорошо контролировать, и люди могут чувствовать себя комфортно. Врачи и медсестры, ухаживающие за умирающим, сделают все, что в их силах.
Но если человек испытывает боль, ее обычно можно хорошо контролировать, и люди могут чувствовать себя комфортно. Врачи и медсестры, ухаживающие за умирающим, сделают все, что в их силах.
Иногда беспокойство является признаком боли. Важно сообщить врачам и медсестрам, если умирающий не может хорошо общаться и вы думаете, что ему больно. Медицинский персонал захочет узнать об этом, чтобы спланировать лучший способ справиться с болью.
Изменения дыхания
Когда кто-то умирает, его дыхание часто меняется.Это может стать шумным и нерегулярным.
Иногда они перестают дышать на несколько секунд. Это называется дыханием Чейн-Сток (произносится «цепной сток»). Они могут дышать с открытым ртом и использовать грудные мышцы, чтобы перевести дыхание.
Может помочь приподнять изголовье кровати с подушками или подушками. Просто сидеть с ними, нежно разговаривать и держать их за руку – это очень утешит их.
Просто сидеть с ними, нежно разговаривать и держать их за руку – это очень утешит их.
Врач или медсестра могут порекомендовать дать небольшую дозу морфина, если человеку трудно дышать, даже если в остальном он не испытывает боли.Морфин может облегчить дыхание.
Шумное дыхание
Вы можете слышать булькающие или дребезжащие звуки, когда умирающий делает каждый вдох. Это исходит из их груди или задней части горла.
Это потому, что происходит скопление слизи и слюны, и у них нет достаточно сильного кашлевого рефлекса, чтобы откашляться.Если поднять голову и повернуть ее набок, это поможет вывести выделения из организма под действием силы тяжести.
Сообщите медицинской бригаде, если у вашего близкого такое шумное дыхание. Иногда они могут использовать определенные лекарства, чтобы высушить эти выделения.
Иногда медсестра или врач могут отсосать жидкость через тонкую трубку, вставленную в дыхательное горло человека, но обычно в этом нет необходимости.
Слышать булькающие звуки может быть очень неприятно, но обычно они не причиняют страданий умирающему.
Холодные ступни, кисти, руки и ноги
Лицо, кисти, руки, ступни и ноги умирающего часто становятся очень холодными на ощупь. Их кожа также может стать бледной и покрыться пятнами или пятнами.
Это происходит из-за того, что в этих частях тела меньше циркулирует кровь. Согрейте их одеялами, но не используйте электрическое одеяло, так как это может стать слишком неудобным.
Толстые носки согреют ноги. Не перегревайте комнату, так как в ней может быть душно. Просто держите его при комфортной температуре.
Замешательство и дезориентация
Вы можете услышать, как любимый человек говорит бессмысленные вещи. Они могут не знать, какой сегодня день, или может показаться, что они не знают, кто вы.Они могут даже говорить вещи, которые совершенно не соответствуют характеру. Например, они могут кричать на вас или физически отталкивать вас. Это может быть очень обидно и неприятно.
Они могут не знать, какой сегодня день, или может показаться, что они не знают, кто вы.Они могут даже говорить вещи, которые совершенно не соответствуют характеру. Например, они могут кричать на вас или физически отталкивать вас. Это может быть очень обидно и неприятно.
Но постарайтесь понять, что они не это имеют в виду. Они не осознают, что делают эти вещи. Отчасти это происходит из-за химических изменений, происходящих внутри их тела.
Полная потеря сознания
В конце жизни химический баланс в организме полностью нарушается.Затем умирающий теряет сознание. Обычно это ближе к концу, может быть, всего за несколько часов или дней до смерти.
Дыхание человека прерывистое и может стать шумным. Вы вообще не сможете их разбудить. Их дыхание будет оставаться нерегулярным в течение некоторого времени и в какой-то момент остановится.
Эмоциональные и духовные изменения
Умирая, каждый будет испытывать разные эмоции. Многое зависит от:
- тип человека
- их возраст
- степень их поддержки
- их религиозные и духовные убеждения
- жизненный опыт
Кто-то, умирающий в возрасте 20 лет, вероятно, будет чувствовать себя совсем иначе, чем тому, кому 80.И тот, кто бросит маленьких детей, будет иметь другие заботы, чем тот, чьи дети уже выросли и могут позаботиться о себе.
По мере приближения смерти они могут начать отпускать и казаться более мирными с вещами. Другие могут стать очень тревожными, напуганными или злыми. Может показаться, что некоторые люди отдаляются даже от людей, которых они любят и о которых заботятся. Но это не значит, что им все равно.
Все эти события вполне нормальны и являются естественной частью смерти.
Незавершенное дело
Перед последней стадией смерти умирающий может говорить о желании завершить какое-либо незавершенное дело. Это может означать:
- устранение любых проблем с личными отношениями – или отказ от посещения определенных мест
- покупка подарков для людей
- сортировка личных вещей и раздача особых вещей семье и друзьям
- приведение в порядок своей воли и финансового бизнеса
- встреча с религиозным лидером
Как вы могли бы себя чувствовать
Вы, вероятно, испытаете очень сильные эмоции во время смерти вашего родственника или друга.Вы можете почувствовать, что хотите попытаться изменить происходящее. Часто все, что вы можете сделать, – это оказать им большую поддержку и утешение в это трудное время.
Вам может понадобиться поддержка и помощь, когда кто-то из ваших близких умирает. Было бы полезно поговорить с:
Было бы полезно поговорить с:
- врач или медсестры в палате
- религиозный лидер
- консультант
- близкие друзья и родственники
Постарайтесь не беспокоиться о том, что вы собираетесь сделать что-то не так.Самое важное – просто быть с любимым человеком и дать ему понять, что вы любите его и заботитесь о нем.
Как рак может убить вас? | Умереть от рака
Многие люди задаются вопросом о том, как рак может вас убить. Это то, что в какой-то момент беспокоит большинство людей.
Мы знаем, что говорить об этом бывает сложно. Вы можете сохранить, чтобы прочитать эту информацию в другой раз, когда будете готовы. И ничего страшного, если ты вообще не хочешь читать эту информацию.
Не все виды рака вызывают смерть.
Во-первых, важно сказать, что не все виды рака вызывают смерть. В целом половина людей (50%) с диагнозом рака в Англии и Уэльсе живут 10 и более лет. Выживаемость рака улучшается, и за последние 40 лет в Великобритании она увеличилась вдвое.
Выживаемость рака улучшается, и за последние 40 лет в Великобритании она увеличилась вдвое.
Рак на ранней стадии обычно не убивает вас. Поэтому для ранней диагностики, когда лечение, вероятно, дает наилучшие результаты, прилагается много усилий.
Что происходит?
Как рак вызывает смерть, зависит от вашего типа рака и от того, какие части вашего тела поражены.Некоторые виды рака начинаются или распространяются на ту часть тела, которая делает что-то важное для жизни.
Пищеварительная система
Пищеварительная система также называется желудочно-кишечной (ЖКТ) системой. Включает:
- пищевая трубка (пищевод)
- желудок
- поджелудочная железа
- печень
- тонкая и толстая кишка
Рак, разрастающийся в пищеварительной системе, может блокировать или частично блокировать его. Таким образом, пища не может пройти через кишечник, а необходимые питательные вещества и калории не могут быть усвоены.
Таким образом, пища не может пройти через кишечник, а необходимые питательные вещества и калории не могут быть усвоены.
Возможно, вам удастся сделать операцию по удалению закупорки. Но если это невозможно, ваша медицинская бригада сделает все возможное, чтобы контролировать ваши симптомы.
Если вы не можете есть и пить, вы хуже справляетесь с другими проблемами, например с инфекцией.
Легкие
Рак может заблокировать часть легкого.Затем эта часть разрушается и может заразиться.
Когда рак блокирует легкие, в конечном итоге может не хватить здоровой легочной ткани, чтобы позволить вам поглощать необходимый вам кислород.
Если у вас рак на поздней стадии, у вас может не хватить сил бороться с легочной инфекцией даже с помощью сильных антибиотиков. Так что инфекция в конечном итоге может привести к смерти.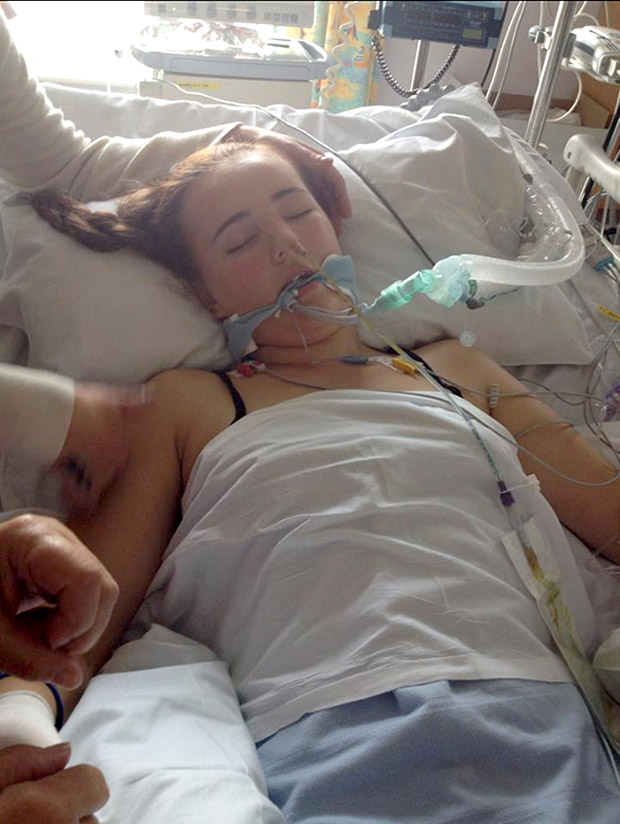
Кости
Рак костей может вызвать попадание кальция в кровоток.Это может повлиять на баланс кальция в организме. Обычно в организме есть системы, чтобы исправить это, но когда дисбаланс становится слишком большим, системы больше не работают.
Есть лечение, чтобы вернуть уровень кальция в норму, но оно работает только в течение ограниченного времени. Тогда уровень кальция в крови может продолжать расти. Высокий уровень кальция в организме может привести к потере сознания и, в конечном итоге, к смерти.
Раковые клетки могут поражать костный мозг. Костный мозг – это пористый материал, заполняющий кости.Он производит очень ранние клетки, называемые стволовыми клетками, которые затем развиваются в новые клетки крови. В конце концов, у вас может не хватить здорового костного мозга для создания нового:
- красных кровяных телец, переносящих кислород по вашему телу
- лейкоцитов, вызывающих инфекцию
- тромбоцитов, чтобы остановить кровотечение
Печень
Печень – это химическая фабрика тела.Он выполняет множество задач и очень важен для поддержания баланса химических веществ в организме. Рак, распространившийся на печень, может нарушить этот химический баланс.
Это может быть опасно для жизни, если этот химический баланс не может быть исправлен.
Кровеносные сосуды
Рак может прорасти и повредить кровеносные сосуды в жизненно важной части тела.Это может вызвать кровотечение. Например, мозговое кровотечение – это инсульт, который может быть фатальным, если организм не может его контролировать.
Лечение
Многие методы лечения могут надолго контролировать рак, даже если они не могут его вылечить. Но если рак продолжает расти, организм может не справиться с этим.
Говорить о смерти
Говорить о смерти может быть очень сложно, и люди часто избегают этой темы. Если вы поделитесь своими чувствами, это поможет каждому лучше справиться с ситуацией.
Смерть – это то, о чем в какой-то момент беспокоится большинство людей. Разговор о том, как рак влияет на ваше тело, может помочь уменьшить по крайней мере некоторые из этих опасений.
То, что происходит в последние дни жизни, у всех разное. Многие люди с облегчением узнают, что они или их родственники могут потерять сознание незадолго до смерти.
Чего ожидать, когда больной раком умирает
Эта информация написана для лица, осуществляющего уход, но многие пациенты хотят получить эту же информацию для себя.Это дает некоторые признаки того, что смерть может быть близка, и дает опекунам некоторые идеи о том, как они могут помочь.
Признаки близости смерти могут быть разными у каждого человека. Никто не может точно предсказать, что может случиться в конце жизни, как долго продлится последний этап жизни или когда действительно случится смерть. Иногда смерть наступает быстро из-за неожиданного события или проблемы. В других случаях процесс умирания протекает медленно, и пациенту кажется, что он задерживается.
По возможности, важно иметь план действий сразу после смерти, чтобы лица, ухаживающие за пациентом, и другие люди, которые находятся с пациентом, знали, что делать в это очень эмоциональное время.Если пациент находится в хосписе, вам помогут медсестра и социальный работник. Если пациент не находится в хосписе, поговорите с врачом, чтобы точно знать, что делать в момент смерти.
Точно так же, как невозможно предсказать время процесса умирания, также трудно предсказать, что именно произойдет на последнем этапе жизни и особенно перед смертью. Следующие симптомы являются примерами того, что может случиться с некоторыми умирающими от рака людьми. Хотя не все может случиться, это может помочь вам узнать о них.
Возможные изменения функций организма
- Глубокая слабость – обычно пациент не может встать с постели и затрудняется передвигаться в постели
- Практически во всем нуждается в помощи
- Все меньше и меньше интереса к пище, часто при очень небольшом потреблении пищи и жидкости в течение дней
- Проблемы с глотанием таблеток и лекарств
- Более сильная сонливость – пациент может дремать или спать большую часть времени, если боль уменьшается, и его бывает трудно разбудить или разбудить
- Губы могут опускаться
- Короткая продолжительность концентрации внимания, возможно, вы не можете сосредоточиться на том, что происходит
- Заблуждение о времени, месте или людях
- Ограниченная способность сотрудничать с опекунами
- Внезапное движение любой мышцы, подергивание кистей, рук, ног или лица
Что могут делать лица, осуществляющие уход
- Помогите пациенту поворачиваться и менять положение каждые 1-2 часа.Лучше всего менять позу примерно через 30 минут после приема обезболивающего.
- Говорите спокойным, тихим голосом и избегайте резких шумов или движений, чтобы снизить вероятность напугать пациента.
- Если у пациента проблемы с глотанием болеутоляющих таблеток, спросите о приеме жидких обезболивающих или болеутоляющего пластыря.
- Если у пациента проблемы с глотанием, не давайте ему твердую пищу. Попробуйте кусочки льда или немного жидкости.
- Не заставляйте жидкости.Ближе к концу жизни некоторое обезвоживание – это нормально.
- Для комфорта нанесите прохладные влажные мочалки на голову, лицо и тело.
Возможные изменения сознания
- Больше спать днем
- Трудно просыпаться или просыпаться
- Заблуждение о времени, месте или людях
- Беспокойный, может тянуть или тянуть за постельное белье
- Может говорить о вещах, не связанных с происходящими событиями или присутствующими людьми
- Может быть больше беспокойства, беспокойства, страха и одиночества по ночам
- После периода сонливости и замешательства у него может быть короткое время, когда он или она умственно ясны, прежде чем вернуться в полусознание
Что могут делать лица, осуществляющие уход
- Планируйте свое время с пациентом, когда он или она наиболее бдительны, или ночью, когда ваше присутствие может быть комфортным.
- Во время разговора с пациентом напомните ему или ему, кто вы и какой сейчас день и время.
- Принимать обезболивающие до конца жизни.
- Если пациент очень беспокоен, постарайтесь выяснить, не болит ли он. Если это так, дайте обезболивающие, как предписано, или проконсультируйтесь с врачом или медсестрой, если необходимо.
- При разговоре с сбитым с толку человеком говорите спокойным, уверенным, нежным тоном, чтобы уменьшить шансы напугать или напугать пациента.
- Нежные прикосновения, ласки, удержания и покачивания обычно полезны и утешают.
Возможные изменения обмена веществ
- Пациент может меньше интересоваться едой. (Пациент меньше нуждается в еде и питье.)
- Рот может высохнуть (см. «Возможные изменения секрета» ниже)
- Может больше не нуждаться в некоторых из его или ее лекарств, таких как витамины, заместительные гормоны, лекарства от артериального давления и диуретики, если они не помогают пациенту чувствовать себя более комфортно
Что могут делать лица, осуществляющие уход
- Нанесите бальзам для губ, смазку или вазелин (вазелин ® ) на губы, чтобы предотвратить высыхание.
- Пациенту может хватить кусочка льда из ложки или глотка воды или сока из соломинки.
- Посоветуйтесь с врачом, чтобы узнать, какие лекарства можно отменить. Лекарства от боли, тошноты, лихорадки, судорог или беспокойства следует продолжать, чтобы пациент чувствовал себя комфортно.
Возможные изменения секрета
- Слизь может собираться в задней части глотки. Это может вызвать дребезжащий звук при дыхании, который очень неприятно слышать, но обычно он не вызывает дискомфорта для пациента.
- Выделения могут сгущаться и накапливаться из-за меньшего потребления жидкости и из-за того, что пациент не может кашлять
Что могут делать лица, осуществляющие уход
- Если выделения изо рта увеличиваются, держите их свободными, добавив влажности в комнату с помощью прохладного увлажнителя.
- Если пациент может глотать, дайте ему ледяные кусочки или глоток жидкости через соломинку. Это может помочь уменьшить выделения.
- Измените положение пациента – повернув его в сторону, секреты могут стекать изо рта.Продолжайте чистить зубы и рот водой и мягкой зубной щеткой или губчатыми тампонами.
- Некоторые лекарства могут помочь. Спросите о них своего врача или медсестру.
Возможные изменения циркуляции и температуры
- Руки и ноги могут казаться прохладными на ощупь из-за замедления кровообращения
- Кожа на руках, ногах, кистях и ступнях может потемнеть и выглядеть синей или пятнистой (пятнистой)
- Другие участки тела могут стать темнее или бледнее
- Кожа может казаться холодной, сухой или влажной
- Пульс может стать учащенным, слабым или нерегулярным
- Артериальное давление может снизиться и стать плохо слышным
Что могут делать лица, осуществляющие уход
- Согрейте пациента одеялами или легкими покрывалами.
- Не используйте электрические одеяла, грелки и т. Д.
Возможные изменения в чувствах и восприятии
- Зрение может стать нечетким или нечетким
- Ученики не могут менять размер
- Могут быть проблемы с закрытием век
- Слух может снизиться, но большинство пациентов могут слышать вас даже после того, как больше не могут говорить.
Что могут делать лица, осуществляющие уход
- Оставьте включенным непрямое освещение, когда обзор ухудшится.
- Всегда предполагайте, что пациент вас слышит.
- Продолжайте говорить с пациентом и дотрагивайтесь до него, чтобы убедить его в своем присутствии. Ваши слова любви и поддержки, вероятно, будут поняты и оценены.
Возможные изменения дыхания
- Дыхание может учащаться и замедляться из-за ухудшения кровообращения и накопления в организме отходов
- Пациент может кряхтеть при дыхании
- Мышцы шеи могут выглядеть напряженными, чтобы помочь дышать
- Слизь в задней части горла может вызывать хрип или бульканье при каждом вдохе
- Пациент не может дышать в течение 10-30 секунд
Что могут делать лица, осуществляющие уход
- Положите пациента на спину или немного набок.
- Поднятие головы пациента может принести некоторое облегчение.
- Используйте подушки, чтобы подпереть голову и грудь пациента под углом или приподнять изголовье больничной койки.
- Подходит любая поза, которая облегчает дыхание, включая сидение с хорошей опорой. Маленькому человеку может быть удобнее в ваших руках.
Возможные изменения в отсеве
- Моча может потемнеть и уменьшиться в количестве
- Пациент может потерять контроль над мочеиспусканием и стулом
Что могут делать лица, осуществляющие уход
- Подкладывайте кровать под пациентом слоями одноразовых водонепроницаемых прокладок.
- Если у пациента есть катетер для сбора мочи, медсестра научит вас ухаживать за ним.
- Искупайте пациента, насколько он может это терпеть – это может быть ванна с губкой или просто мытье определенных частей тела.
Признаки наступления смерти
- Остановка дыхания
- Артериальное давление не слышно
- Импульсная остановка
- Глаза перестают двигаться и могут оставаться открытыми
- Зрачки глаз остаются большими даже при ярком свете
- Управление кишечником или мочевым пузырем может быть потеряно из-за расслабления мышц
Что могут делать лица, осуществляющие уход
После смерти ничего страшного, если хочешь посидеть с этим человеком какое-то время.Нет смысла делать что-либо сразу. Многие семьи считают, что это важное время, чтобы вместе помолиться или поговорить и подтвердить свою любовь друг к другу, а также к умершему человеку.
Если у вас есть хоспис или агентство по уходу на дому, сначала позвоните им. Если вы закончили подготовку к похоронам, обычно достаточно позвонить распорядителю похорон и врачу.
Если пациент умирает дома и не находится под присмотром хосписа, лица, осуществляющие уход, обязаны позвонить нужным людям.Нормативные акты или законы о том, кого следует уведомлять и как перемещать орган, различаются от одного сообщества к другому. Ваш врач или медсестра могут получить для вас эту информацию.
Важное примечание: Если вы звоните в службу 911 или в службу неотложной медицинской помощи (EMS), даже после ожидаемой смерти дома, закон часто требует, чтобы служба неотложной помощи пыталась оживить пациента или доставить его в больницу. Это может осложнить ситуацию и отложить планы похорон. Убедитесь, что семья и друзья готовы и точно знают, кому позвонить, чтобы они не набирали 911 в замешательстве или панике. |
Уход в последние дни
Когда человек приближается к концу своей жизни, трудно понять, чего ожидать. Обязанности лиц, осуществляющих уход, могут различаться в зависимости от того, где лечится больной раком. Например, оказание помощи на дому, а не в больнице или хосписе, может включать в себя дополнительные обязанности для лиц, осуществляющих уход. Независимо от ситуации медицинская бригада обеспечит наилучший уход до конца жизни.И они сделают все возможное, чтобы умирающему было комфортно.
Признаки приближающейся смерти
Смерть от рака обычно наступает после того, как человек становится слабее и более утомленным в течение нескольких недель или месяцев. Не всегда можно предсказать, как долго кто-то проживет. Но некоторые общие признаки и симптомы показывают, что человек вступает в последние недели и дни жизни. Знание того, чего ожидать, помогает уменьшить беспокойство и позволяет лучше планировать.
Следующие признаки и симптомы указывают на то, что больной раком может вступать в последние недели жизни:
Усиливающаяся слабость и истощение.
Необходимость спать большую часть времени, часто проводя большую часть дня в постели или отдыхая.
Снижение веса и истончение или потеря мышц.
Минимальный аппетит или его отсутствие, трудности с приемом пищи или глотанием жидкости.
Снижение способности говорить и концентрироваться.
Слабый интерес к делам, которые раньше были важны.
Потеря интереса к внешнему миру, новостям, политике, развлечениям и местным событиям.
Желание, чтобы рядом было всего несколько человек, и ограничение времени, проводимого с посетителями.
По мере приближения последних дней жизни вы можете увидеть следующие признаки и симптомы:
Дыхание может замедляться, иногда с очень длинными паузами между вдохами.
Шумное дыхание с застоем, бульканьем или хрипом, когда человек не может откашляться от жидкости из горла. Эти звуки могут беспокоить других, но умирающий не осознает их.
Холодная кожа, которая может стать синеватой или тусклой, особенно на руках и ногах человека.
Сухость во рту и губах.
Уменьшение количества мочи.
Потеря контроля над мочевым пузырем и кишечником.
Беспокойство или повторяющиеся непроизвольные движения.
Заблуждение относительно времени, места и личности людей, включая членов семьи и близких друзей.
Видеть или слышать людей или вещи, которых нет. Это обычное дело и обычно нормально. Это не повод для беспокойства, если только эти галлюцинации не пугают или не расстраивают больного человека. Эти похожие на сновидения переживания часто включают путешествия, подготовку к путешествию или встречу с людьми, которые умерли.
Склонность приходить в сознание и выходить из него и постепенно становиться все менее и менее отзывчивой на прикосновения или голос.
Конечно, все люди разные.Признаки и симптомы, которые испытывают люди, различаются. И порядок появления признаков и симптомов может отличаться.
Обеспечение комфорта
Члены семьи и опекуны могут помочь больному почувствовать себя комфортнее в это время. Врачи и медсестры проведут вас через шаги в зависимости от конкретного состояния и потребностей человека. Вот несколько общих рекомендаций по обеспечению комфорта:
Используйте матрас «яичная скорлупа» или поролоновые подушки, чтобы сделать кровати и стулья более удобными.
Помогите человеку часто менять положение.
Меняйте простыни не реже двух раз в неделю или чаще, если необходимо.
Поднимите голову человека, если это удобно, или переверните человека на бок, чтобы облегчить дыхание.
Используйте одеяла, чтобы согреть человека. Не используйте электрические одеяла, так как они могут вызвать ожоги. Осторожно потрите руки и ноги человека или смочите их теплой водой, если это успокаивает.
Говорите чистым, спокойным голосом и напоминайте человеку о времени, месте и присутствующих людях. Это может помочь облегчить замешательство и дезориентацию. Но такие шаги могут не помочь, если у человека спутанность сознания.
Если человек замкнут или не отвечает, говорите что-то поддерживающее и обнадеживающее, но не требующее ответа. Вместо того, чтобы говорить: «Как дела?» подумайте о том, чтобы сказать такие вещи, как:
«Все хорошо.”
«Мы здесь с вами».
«Мы поддерживаем друг друга».
«Мы любим тебя».
Предложите глоток жидкости через соломинку или ложку, если человек может глотать. Это поможет сохранить влажность во рту. Глицериновые тампоны и бальзам для губ также помогают при сухости во рту и губах.
Слегка помассируйте тело человека, если это кажется успокаивающим. Это успокаивает и улучшает кровообращение.Используйте увлажняющий лосьон, чтобы успокоить и смягчить сухость кожи. Избегайте лосьонов на спиртовой основе, которые могут еще больше высушить кожу человека.
Будьте там. Иногда лучшие способы успокоить и успокоить человека – это сесть рядом с человеком, поговорить, нежно прикоснуться к нему или взять его за руки. Такие шаги не только помогают облегчить одиночество, но и могут быть здоровым выражением любви к умирающему.
Ослабление боли
Сильная боль часто мешает человеку чувствовать себя комфортно и спокойно во время смерти.Рак вызывает боль по-разному, но есть способы избавиться от боли. Неконтролируемая боль часто усугубляет другие симптомы, такие как усталость и спутанность сознания. Эти симптомы затрудняют сосредоточение внимания на времени, проводимом с членами семьи и друзьями.
Поговорите с членом вашей медицинской бригады, который специализируется на обезболивании или паллиативной помощи. Он или она может помочь найти эффективную стратегию обезболивания. Это может потребовать тщательного планирования и общения с несколькими членами медицинской бригады.
Узнайте больше о лечении боли с помощью лекарств и дополнительных способах облегчения боли.
Вызов помощи
Человек, больной раком, и лица, осуществляющие уход, должны знать, к кому обращаться с вопросами о боли и о том, нужна ли им срочная помощь. Если вы ухаживаете за больным раком дома, спросите его врача (врачей), хоспис или обслуживающий персонал на дому, когда и к кому обращаться за помощью. Некоторые ситуации, требующие помощи профессионалов и медицинского персонала, включают:
Человек испытывает боль, которую трудно контролировать или облегчить.
Человек не может принимать прописанные лекарства.
У человека наблюдаются признаки недомогания, например проблемы с дыханием или возбуждение.
У человека внезапно меняется сознание, он становится менее отзывчивым или растерянным, или у него припадок.
Воспитатели дома недовольны состоянием и потребностями человека.
Уважение к личному выбору
Узнайте заранее, создал ли человек, за которым вы ухаживаете, предварительное распоряжение.Есть 2 типа предварительных распоряжений:
Доверенность на медицинское обслуживание – это лицо, которого пациент выбирает для принятия решений о медицинском обслуживании, если он или она не может это сделать. Это лицо также может называться доверенным лицом в сфере здравоохранения, агентом или суррогатом.
Завещание о жизни – это документ, в котором перечислены виды лечения, которые пациент хочет или не хочет в конце жизни. Например, некоторые люди, приближающиеся к концу жизни, отказываются от искусственных средств жизнеобеспечения, таких как механические респираторы или трубка для кормления.Или они просят запретить реанимацию (DNR). Этот приказ гласит, что человеку не следует проводить СЛР, если его или ее дыхание или сердцебиение останавливаются.
Опекуны и другие лица, которые заботятся о человеке, не всегда могут соглашаться с решениями, содержащимися в предварительном указании. Но людям с серьезными заболеваниями необходимо знать, что их последние желания будут соблюдены. Как опекун, выполнение предварительных указаний – одна из самых важных вещей, которые вы можете сделать, чтобы помочь человеку умереть с достоинством и душевным спокойствием.
Если у этого человека есть приказ DNR, сообщите персоналу службы экстренной помощи, если вам нужно позвонить в службу 911 или другую линию экстренной помощи. Узнайте больше о заказах DNR и CPR.
Организация практических вопросов
Заблаговременная организация практических дел снижает стресс, связанный с уходом. Это также помогает опекунам сосредоточиться на проведении времени с умирающим. Ниже приведены несколько советов, которые помогут вам организовать свое время и сосредоточить усилия:
Составьте список важных документов, которые могут потребоваться и где они находятся.Сюда могут входить банковские счета, недвижимость, запасы акций и пароли к счетам и онлайн-банкингу.
Составьте список людей, которых человек хотел бы видеть в последние недели.
Подумайте, кто должен присутствовать в момент смерти или в момент смерти. Например, решите, должен ли священник или другой духовный лидер находиться у постели больного, чтобы утешить его, или выполнить важные ритуалы.
Составьте список людей, которым следует позвонить после наступления смерти.И попросите друга или родственника помочь сделать эти звонки.
Выберите похоронное бюро и известите учреждение о том, что в ближайшем будущем ожидается смерть. Большинство хосписов позвонят вам в похоронное бюро.
Убедитесь, что вы понимаете желание человека в отношении похоронных услуг, таких как кремация.
Сообщите персоналу больницы или хосписа о культурных или религиозных обычаях о смерти, чтобы они могли их принять. Это могут быть люди, которые должны присутствовать до и после смерти.Или это может включать особые обычаи, касающиеся мытья, одевания или ухода за телом после смерти.
Понимание того, что происходит сразу после смерти
Когда наступает смерть, мышцы человека расслабляются, дыхание прекращается, сердце перестает биться и пульс не появляется.
Даже когда смерть ожидается, это нормально – и нормально – для тех, кто ухаживает за больными, испытывать чувство шока и недоверия. Несмотря на то, что медицинский персонал на дому или персонал хосписа и врач пациента должны быть уведомлены, естественная смерть не является экстренной ситуацией.Обычно нет необходимости немедленно вызывать медицинский персонал. Многие люди находят утешением некоторое время, чтобы посидеть со своим любимым человеком, например, тихо поговорить, держаться за руки или спокойно наблюдать за своим любимым человеком.
Связанные ресурсы
Завершая свою жизнь
Забота о любимом
Горе и потеря
Дополнительная информация
Национальный институт рака: Уход за больными раком в конце жизни
Как люди умирают от рака? Вы спросили Google – вот ответ | Ранджана Шривастава
Наша консультация почти закончена, когда мой пациент наклоняется вперед и говорит: «Итак, доктор, за все это время никто этого не объяснил.Как именно я умру? » Ему за 80, с шевелюрой белоснежных волос и выражением лица на лице. Он отказался от второго курса химиотерапии и выбрал паллиативную помощь. Тем не менее, в душе академик, он интересуется человеческим телом и любит хорошие объяснения.
«Что вы слышали?» Я спрашиваю. «О, обычные страшные истории», – легко отвечает он; но тревога на его лице очевидна, и я внезапно чувствую, что защищаю его.
«Вы бы хотели обсудить это сегодня?» – мягко спрашиваю я, гадая, не захочет ли он там свою жену.
«Как видите, я очень хочу знать», – говорит он, довольный собственной шуткой.
Если вы больной раком или ухаживаете за больным, вы, возможно, подумали об этом. «Как люди умирают от рака?» – один из самых частых вопросов, которые задают Google. Тем не менее, пациенты на удивление редко спрашивают об этом своего онколога. Как человек, потерявший много пациентов и принимавший участие в многочисленных разговорах о смерти и умирании, я сделаю все возможное, чтобы объяснить это, но сначала может помочь небольшой контекст.
Некоторые люди явно боятся того, что может быть раскрыто, если они зададут вопрос. Другие хотят знать, но их отговаривают их близкие. «Когда ты говоришь о смерти, ты перестаешь бороться», – упрекнула мужа одна женщина. В моей памяти запомнился случай с молодым пациентом. За несколько дней до своей смерти она умоляла меня сказать правду, потому что она постепенно сбивалась с толку, а ее религиозная семья держала ее в неведении. «Боюсь, ты умираешь», – начал я, держа ее за руку. Но как раз в этот момент ее муж вошел и, услышав этот разговор, был в ярости от того, что я угасил ее надежду в критический момент.Когда она извинилась глазами, он крикнул на меня и выгнал из комнаты, а затем силой забрал ее домой.
Метастаз: основные факты о ракеНеудивительно, что пациенты и врачи не хотят обсуждать прогноз, но есть доказательства того, что правдивое, деликатное общение и, при необходимости, обсуждение вопросов смертности, позволяет пациентам взять на себя ответственность за свои принимать решения в области здравоохранения, планировать свои дела и избегать излишне агрессивных методов лечения.Вопреки распространенным опасениям, пациенты подтверждают, что осознание смерти не ведет к еще большей печали, тревоге или депрессии. Это также не ускоряет смерть. Есть свидетельства того, что после смерти члены семьи погибшего сообщают о меньшем беспокойстве и депрессии, если их вовлекали в разговоры о смерти. По большому счету, честность кажется лучшей политикой.
Исследования показывают, что большинство пациентов не знают о смертельном прогнозе либо потому, что им не сказали, либо потому, что они неправильно поняли информацию.Несколько разочаровывает то, что онкологи, честно сообщающие о плохом прогнозе, могут не нравиться своим пациентам. Но когда мы игнорируем прогнозы, понятно, что еще труднее подойти близко к вопросу о том, как можно умереть.
Благодаря достижениям медицины многие больные раком не умирают, и их показатели продолжают улучшаться. Две трети пациентов, у которых диагностирован рак в богатых странах сегодня, доживут до пяти лет, а те, кто достигнет пятилетней отметки, улучшат свои шансы на следующие пять и так далее.Но рак – это действительно много разных болезней, которые ведут себя по-разному. Некоторые виды рака, такие как рак толстой кишки, при раннем обнаружении излечимы. Ранний рак груди хорошо излечим, но может повториться спустя десятилетия. Метастатический рак простаты, рак почки и меланома, лечение которых до недавнего времени было мрачным, теперь решаются с помощью все более многообещающих методов лечения, которые обеспечивают беспрецедентное время выживания.
Но отрезвляющая правда заключается в том, что запущенный рак неизлечим, и хотя современные методы лечения могут контролировать симптомы и продлевать выживаемость, они не могут продлевать жизнь до бесконечности.Вот почему я думаю, что это важно для всех, кто хочет знать, как на самом деле умирают больные раком.
«Раковые клетки выделяют множество химических веществ, которые подавляют аппетит и влияют на переваривание и усвоение пищи». Фотография: Phanie / Alamy / Alamy.«Неспособность развиваться» – это широкий термин, обозначающий ряд явлений в терминальной стадии рака, которые в основном привести к тому, что кто-то замедлится в ступенчатом ухудшении до самой смерти. Рак вызывается беспрепятственным ростом ранее нормальных клеток, которые искусно уклоняются от обычных защитных механизмов организма и распространяются или метастазируют в другие части.Когда рак поражает жизненно важный орган, его функция нарушается, что может привести к смерти. Печень и почки выводят токсины и поддерживают нормальную физиологию – обычно это органы с большим резервом, поэтому, когда они выходят из строя, смерть неминуема.
Раковые клетки выделяют множество химических веществ, которые подавляют аппетит и влияют на переваривание и усвоение пищи, что приводит к прогрессирующей потере веса и, следовательно, к глубокой слабости. Обезвоживание – не редкость из-за отвращения к жидкости или неспособности глотать.Недостаток питания, гидратации и активности вызывает быструю потерю мышечной массы и слабость. Метастазы в легкие являются обычным явлением и могут вызвать неприятную одышку – важно понимать, что легкие (или другие органы) не перестают работать вообще, но работа в условиях сильного стресса их истощает. Это все равно, что постоянно подниматься в гору с тяжелым весом.
Больные раком также могут умереть от неконтролируемой инфекции, которая подавляет обычные ресурсы организма. Рак ослабляет иммунитет, а недавняя химиотерапия усугубляет проблему, подавляя работу костного мозга.Костный мозг можно считать фабрикой, где производятся клетки крови – его функция может быть нарушена химиотерапией или проникновением раковых клеток. Смерть может наступить из-за тяжелой инфекции. Существующее ранее поражение печени или почечная недостаточность из-за обезвоживания также может затруднить выбор антибиотика.
Вы можете заметить, что пациенты с раком головного мозга выглядят особенно плохо. Большинство раковых заболеваний головного мозга происходят из других источников, например из груди, легких и почек. Метастазы в мозг оказывают свое влияние несколькими способами – вызывая судороги, паралич, кровотечение или нарушение поведения.Пациенты, пораженные метастазами в головной мозг, могут утомляться, терять интерес и быстро ослабевать. Отек мозга может привести к прогрессирующей потере сознания и смерти.
При некоторых видах рака, таких как рак предстательной железы, груди и легких, метастазы в костях или биохимические изменения могут привести к опасно высоким уровням кальция, что вызывает снижение сознания и почечную недостаточность, что приводит к смерти.
Неконтролируемое кровотечение, остановка сердца или дыхательная недостаточность из-за большого сгустка крови случаются – но вопреки распространенному мнению, внезапная и катастрофическая смерть при раке случается редко.И, конечно же, даже пациенты с запущенным раком могут умереть от сердечного приступа или инсульта – обычных нераковых причин смертности в обществе.
Возможно, вы слышали о так называемом «двойном эффекте» приема сильнодействующих лекарств, таких как морфин, от боли при раке, опасаясь, что повышение уровня наркотиков ускорит смерть. Но эксперты говорят, что опиоиды жизненно важны для облегчения страданий и что они обычно не укорачивают и без того ограниченную жизнь.
Важно понимать, что смерть может произойти несколькими способами, поэтому я хотел затронуть важную тему о том, что медицинские работники могут сделать, чтобы облегчить процесс умирания.
В местах, где внедрена хорошая паллиативная помощь, ее ценность невозможно переоценить. Бригады паллиативной помощи оказывают квалифицированную помощь в лечении физических симптомов и психологического стресса. Они могут ответить на острые вопросы, проконсультировать обеспокоенных членов семьи и помочь пациентам записать наследство в письменной или цифровой форме. Они нормализуют горе и помогают увидеть перспективу в трудное время.
Люди, которые плохо знакомы с паллиативной помощью, обычно опасаются, что они упустят эффективное лечение рака, но есть очень убедительные доказательства того, что паллиативная помощь улучшает психологическое благополучие, качество жизни и, в некоторых случаях, продолжительность жизни.Паллиативная помощь – относительное новшество в медицине, поэтому вы можете оказаться в районе, где не существует официальной службы, но могут быть местные врачи и смежные медицинские работники, обученные аспектам ее оказания, поэтому обязательно спросите вокруг.
Это ваша жизнь и ваша смерть: вы имеете право на честное мнение, постоянный разговор и милосердную заботу.
Наконец, несколько слов о том, как спросить своего онколога о прогнозе и, в свою очередь, о том, как вы умрете. Что вам следует знать, так это то, что во многих местах обучение в этой деликатной области общения крайне неадекватно, и ваш врач может чувствовать себя неловко, обсуждая эту тему.Но это не должно помешать любому врачу попытаться – или, по крайней мере, направить вас к тому, кто может помочь.
Точный прогноз затруднен, но вы должны ожидать оценки в неделях, месяцах или годах. Когда дело доходит до самых сложных вопросов, не ждите, что онколог будет читать между строк. Это ваша жизнь и ваша смерть: вы имеете право на честное мнение, постоянный разговор и милосердную заботу, которая, кстати, может исходить от любого количества людей, включая медсестер, социальных работников, семейных врачей, капелланов и, конечно же, тех, кто близки к вам.
Более 2000 лет назад греческий философ Эпикур заметил, что искусство жить хорошо и искусство хорошо умирать. Совсем недавно Оливер Сакс напомнил нам об этом постулате, когда он умирал от метастатической меланомы. Если мы должны умереть, то стоит напомнить себе о той роли, которую мы можем сыграть в обеспечении мирной смерти.
Как рак убивает вас?
Недоедание может сопровождаться трудностями в поддержании уровня жидкости. «Обезвоживание почти всегда является побочным эффектом запущенных форм рака», – говорит Ишвария Суббиа, М.Д., доцент кафедры паллиативной помощи и реабилитационной медицины онкологического центра им. М. Д. Андерсона Техасского университета, рассказывает SELF.
Хотя врачи могут назначать пациенту с запущенным раком внутривенные жидкости, в определенный момент организму трудно удерживать эти необходимые жидкости. «Жидкости не остаются там, где они должны были оставаться, и будут просачиваться из кровеносных сосудов в окружающие ткани», – говорит доктор Суббиа. Это может привести к обезвоживанию.
2. Дыхательная недостаточность
Независимо от того, возникает ли рак в легких или поражает эти органы после метастазирования, это заболевание может убить здоровую ткань легких или заблокировать ее части, что затрудняет дыхание, сообщает NCI.
Человек с запущенным раком может получать кислород в таком учреждении, как больница. Но это не обязательно решает проблему, если их легкие не могут должным образом вдыхать, выдыхать или транспортировать кислород и углекислый газ через дыхательную систему. Таким образом, со временем человек с запущенным раком может испытывать слишком большие трудности с поддержанием уровня кислорода, необходимого его организму для выживания, и в результате его органы могут начать выходить из строя, говорит доктор Суббиа.
Рак также может вызывать инфекции, которые вызывают наполнение легких жидкостью, что может со временем помешать человеку получать достаточно кислорода, – сказал доктор.Субвия говорит.
3. Потеря функции мозга
Если рак поражает мозг, это может привести к потере сознания, судорогам и общей неспособности мозга функционировать должным образом, Брайан Макивер, доктор медицины, заместитель главного врача в онкологическом центре Моффитта, рассказывает СЕБЕ. По данным NCI, кровотечение в мозг или травма, которая нарушает функцию другой важной части тела, такой как легкие, также могут убить кого-то.
Еще один осложняющий фактор: мозг находится в замкнутом пространстве черепа, поэтому ему некуда деваться, если он раздувается из-за давления опухоли.Субвия говорит. «В некоторых случаях давление настолько велико, что приводит к грыже, когда часть мозга соскальзывает с основания черепа», – говорит она. «Это [почти] всегда смертельно».
4. Проблемы с костным мозгом
Рак может распространяться на костный мозг, вещество в центре крупных костей, которое производит новые клетки крови. Если это произойдет, это может привести к множеству опасных для жизни проблем.
Недостаток эритроцитов в достаточном количестве может вызвать анемию (недостаток кислорода в крови), которая может убить человека, если она окажется достаточно серьезной.Если ваш костный мозг не может вырабатывать достаточно тромбоцитов, чтобы помочь свертыванию крови, сложнее предотвратить ужасное кровотечение.
5. Инфекции
Рак в костном мозге может привести к резкому падению уровня белых кровяных телец, предназначенных для борьбы с инфекцией, до стремительно низкого уровня, сообщает NCI. По данным Американского онкологического общества (ACS), некоторые методы лечения рака, такие как химиотерапия, могут вывести из строя иммунную систему человека, тем самым повышая риск опасной для жизни инфекции.
«Серьезные инфекции, такие как сепсис, могут быть смертельными, хотя у кого-то может быть более [местная] инфекция, такая как пневмония или инфекция мочевыводящих путей, которая может [стать] серьезной», – говорит д-р Эдельман. По словам доктора Эдельмана, вероятность этого зависит от типа рака. Но в целом люди с раком кроветворных тканей, таким как лейкемия, часто подвергаются наибольшему риску, потому что рак легче убивает слишком много белых кровяных телец.
6. Осложнения со сгустками крови
К сожалению, по данным ACS, рак и лечение рака обычно могут повышать риск развития сгустков крови у человека.Существует также тот факт, что человек с запущенным раком часто находится в постели в течение длительного времени – это еще один фактор риска образования тромбов. Вместе это может повысить шансы человека на развитие сгустка крови, который может привести к смертельному инсульту или тромбоэмболии легочной артерии (сгусток, блокирующий кровоток в легких), Пшемыслав Твардовский, доктор медицинских наук, профессор медицинской онкологии и директор клинических исследований в отдел урологии и урологической онкологии онкологического института Джона Уэйна в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, Калифорния, сообщает SELF.
7. Печеночная недостаточность
Ваша печень выполняет множество важных задач, включая отделение токсинов из крови и помощь в переваривании пищи, поясняет NCI. Рак, который начинается в печени или распространяется на нее, может привести к отказу этого органа и затруднить выполнение этих функций. В конце концов, это может вызвать опасные для жизни осложнения, такие как чрезмерное кровотечение, в том числе в желудочно-кишечном тракте, и инфекции крови, говорится в клинике Майо.
8. Чрезмерный уровень кальция
Когда рак повреждает кости человека, слишком много кальция может попасть в кровоток, сообщает NCI.По данным клиники Мэйо, это состояние, известное как гиперкальциемия, может нарушить работу сердца и мозга. Это означает, что в тяжелых случаях гиперкальциемия может привести к коме и смерти.
Раннее выявление и лечение часто снижают вероятность этих осложнений.
В то время как врачи могут лечить некоторые из этих проблем так же, как и у здоровых людей, по словам доктора Суббиа, это намного сложнее у людей с запущенным раком. Часто несколько вещей идут не так одновременно, поэтому запущенный рак так часто имеет смертельные последствия.Как объясняет д-р Суббиа, «эти проблемы невозможно решить, если собрать их все вместе».
Это не означает, что все эти осложнения неизбежны или даже всегда смертельны, когда они случаются. Эксперты объясняют, что они гораздо более распространены и опасны на поздних стадиях рака, поэтому раннее выявление и лечение имеют первостепенное значение. Вот почему есть надежда для многих людей с раком, особенно на ранних стадиях.
«[Общая] скорость смерти людей от рака снизилась», – сказал д-р.- говорит МакИвер. «Мы намного лучше избегаем прямых смертей от рака. И даже когда рак технически невозможно вылечить, его часто можно контролировать в течение многих лет и даже десятилетий ».
Связанные :
Как рак убивает вас?
Термин «рак» относится к группе родственных состояний, при которых клетки тела начинают неконтролируемо делиться и расти, часто распространяясь на окружающие ткани.
Рак убивает, прорастая в ключевые органы, нервы или кровеносные сосуды, нарушая их функции.Это может начаться практически в любой клетке человека.
Обычно новые клетки образуются в результате роста и деления. Клетки умирают, когда становятся слишком старыми или поврежденными, и их заменяют вновь образованные клетки.
Рак нарушает процесс разрушения и обновления клеток. В результате новые клетки становятся все более ненормальными, а старые клетки живут, когда организм должен их уничтожить.
Новые ячейки также образуются тогда, когда в них нет необходимости. Эти избыточные клетки могут начать неконтролируемое деление, образуя опухолевидные разрастания.
Продолжайте читать, чтобы узнать больше о росте опухоли, о том, как распространяется рак и как он может привести к смерти.
Рак – это генетическое заболевание, потому что оно развивается из-за изменений в клеточных генах, которые контролируют функции клеток, особенно то, как они растут и делятся.
Человек может унаследовать эти генетические изменения от своих родителей. Эти изменения также могут развиваться из-за генетических ошибок, возникающих при делении клеток или когда воздействие токсинов из окружающей среды повреждает клеточную ДНК.
Когда ген мутирует или есть избыточные его копии, он может стать постоянно включенным, хотя этого не должно быть.Эти аномальные гены, называемые онкогенами, могут вызывать рак. Онкогены вызывают неконтролируемый рост клеток, что может вызвать рак и образование опухолей.
Изменения генов-супрессоров опухолей, которые обычно помогают ограничивать рост клеток, также могут вызывать рост раковых опухолей.
Во многих случаях опухоли представляют собой твердые образования аномальной ткани. Тем не менее, некоторые виды рака образуются в крови, и они, как правило, не создают солидных опухолей.
Есть несколько различий между раковыми и нормальными клетками.Именно эти различия позволяют раковым клеткам образовывать опухоли, которые могут вызвать повреждение органов, отказ и, в конечном итоге, смерть.
В отличие от обычных здоровых клеток, раковые клетки могут расти и делиться с неконтролируемой и очень высокой скоростью. Раковые клетки также не созревают и не развиваются для выполнения узкоспециализированных функций, как это делают нормальные клетки.
Раковые клетки также могут «прятаться» от иммунной системы, которая обычно разрушает и удаляет аномальные или поврежденные клетки.
Кроме того, раковые клетки иногда могут влиять на здоровые клетки, кровеносные сосуды и молекулы, которые питают и окружают опухоли.Например, раковые клетки могут заставлять нормальные клетки производить кровеносные сосуды для обеспечения кислородом и питательными веществами опухоли по мере ее роста. Эти новые кровеносные сосуды также удаляют отходы.
Куски злокачественной опухоли также могут отламываться и перемещаться по телу по кровеносной или лимфатической системе, образуя новые опухоли в разных местах. Злокачественные опухоли также иногда возобновляются после лечения.
Раковые клетки или опухоли в органах или кровотоке могут нарушить функцию органа. Они могут разрушать здоровые клетки в органах, блокировать поступление в них питательных веществ или кислорода и способствовать накоплению продуктов жизнедеятельности.
Если рак становится настолько серьезным, что нарушает или препятствует работе жизненно важных органов, это может привести к смерти.
В приведенном ниже списке приведены некоторые примеры того, как различные типы рака в конечном итоге вызывают смерть:
- Рак желудочно-кишечного тракта: Они вызывают смерть из-за недоедания, связанного с блокировкой пищеварительной системы или инфекцией.
- Рак легких: Они могут вызвать смерть из-за коллапса легких, инфекции или недостатка кислорода.
- Рак костей: Повышенный уровень кальция в кровотоке и уменьшение количества здорового костного мозга снижает способность организма бороться с инфекциями, останавливать кровотечение и доставлять кислород в ткани.
- Рак печени: Они вызывают смерть из-за накопления в организме химических веществ и токсинов.
- Рак крови: Они вызывают повреждение кровеносных сосудов, что может вызвать неконтролируемое кровотечение со смертельным исходом.
Доброкачественные опухоли
Некоторые опухоли бывают доброкачественными или доброкачественными.
Доброкачественные опухоли могут быть довольно большими, но обычно они не распространяются. Большинство из них не отрастают после удаления или разрушения, и большинство из них не приводит к смерти, хотя опухоли головного мозга иногда могут быть опасными для жизни.
Опухоли также могут быть злокачественными или злокачественными. Раковые опухоли имеют тенденцию распространяться и вторгаться в окружающие ткани, влияя на их функцию или здоровье.
При раннем лечении ранние стадии рака обычно не вызывают серьезных симптомов и не приводят к смерти.
Однако нелеченый рак на более поздних стадиях имеет тенденцию вызывать серьезные симптомы и с большей вероятностью привести к смерти.
«In situ» и рак на ранней стадии
В разделах ниже более подробно рассматривается рак на ранней стадии.
Стадия 0
Это означает, что рак или опухоль находятся «in situ» или там, где они первоначально развивались. Значит, они не распространились.
Эта стадия обычно хорошо поддается лечению, часто путем хирургического удаления опухоли или раковых клеток.
Стадия 1
Часто называемые раком на ранней стадии, рак или опухоли стадии 1 имеют небольшой размер и не глубоко внедряются в окружающие ткани.Они также не распространились на другие части тела или лимфатическую систему.
Люди с раком 0 или 1 стадии могут не замечать никаких симптомов. Другие могут испытывать симптомы или замечать изменения в своем теле, такие как:
- аномальные шишки, шишки, упругость или припухлость
- изменения кожи, такие как новые или изменяющиеся родинки, зуд, шелушение или появление ямочек, обесцвечивание, потемнение, сморщенный или воспаленный
- кашель или охриплость, которые не улучшают
- аномальные выделения из сосков или половых органов или изменения
- затруднения или боль при мочеиспускании
- кровь в моче или стуле
- необъяснимые синяки
- 106 9025 изменения в привычках кишечника боль в животе
- тошнота и рвота
- снижение аппетита
- затруднение при приеме пищи или глотании
- изжога или несварение желудка, не улучшающие
- необъяснимое, сильное истощение, которое не улучшает
- необъяснимая лихорадка или ночная потливость, боль
- , кровотечение 9025 онемение во рту или губах
- головные боли и судороги
- зрение и слух c вешает
- белые или красные пятна на языке или во рту
- язвы, которые не заживают
- пожелтение кожи и глаз
- необъяснимая потеря или прибавка в весе
Более поздняя стадия рака
рак поздней стадии более подробно.
Стадии 2 и 3
Раки и опухоли на стадиях 2 и 3, как правило, больше и глубоко вросли в окружающие ткани. Они также могли распространиться на другие части тела или лимфатическую систему.
Стадия 4
Стадия 4 также называется метастатическим или распространенным раком. На этом этапе рак или опухоль распространились на другие части тела.
Люди с более поздней стадией рака будут испытывать разные симптомы в зависимости от типа и локализации рака.Никто не может полностью предсказать такие факторы, как:
- что произойдет в конце жизни человека
- как долго будет последний период жизни
- наступит ли смерть
Некоторые люди умирают от рака довольно быстро , особенно если возникли неожиданные осложнения или рак был очень тяжелым. В других случаях это может занять месяцы или годы.
Однако по мере роста или распространения рака он начинает поражать несколько органов и основные процессы в организме, которые они выполняют.Это может вызвать ряд серьезных симптомов, в том числе:
- усиленное истощение и слабость
- снижение способности концентрироваться и думать
- снижение интереса к вещам, которые раньше нравились человеку
- потеря веса и потеря мышц или снижение аппетита
- потеря
- трудности с приемом пищи и глотанием
- требующие помощи в большинстве действий
- необходимость проводить большую часть времени во сне или отдыхе
- снижение интереса к событиям, происходящим во внешнем мире
- желание ограничить время с посетителями или иметь только несколько люди вокруг
- опущенные губы
- говорят о вещах, не связанных с текущими событиями или присутствующими людьми
- повышенное беспокойство, одиночество, беспокойство или страх ночью
- изменения частоты сердечных сокращений, такие как обморок, нерегулярность или учащение
- понизить артериальное давление
Когда кто-то приближается к своим последним дням с с ancer, они могут испытывать:
- шумное дыхание с бульканьем, дребезжащими звуками и заложенность носа
- прохладная кожа синего или темного цвета, особенно в руках и ногах
- медленное дыхание, иногда с длительными паузами продолжительностью от 10 до 30 минут. секунд
- снижение диуреза
- повторяющиеся или беспокойные непроизвольные движения
- сухость во рту и губах
- потеря контроля над кишечником и мочевым пузырем
- галлюцинации или сновидения, связанные с путешествием, приемом умерших людей или подготовкой к поездке
- заблуждение относительно места, времени и личностей людей вокруг них
- тенденция к постепенному снижению чувствительности к внешним сигналам, таким как голос или прикосновение
- тенденция входить и выходить из сознательного состояния
- снижение речи или слух
- нечеткое или нечеткое зрение
- трудности с закрытием век
Когда кто-то уступает ncer, их:
- остановка пульса
- кишечник или мочевой пузырь бесконтрольно опорожняются
- глаза перестают двигаться
- зрачки расширяются и остаются такими, даже при ярком свете
- дыхание останавливается
- кровяное давление не определяется
Это важно для Обратите внимание, что симптомы сильно различаются в зависимости от типа рака и пораженных органов.