Что такое дефекация у женщин: Синдром затрудненной дефекации – Tartu Ülikooli Kliinikum
Синдром затрудненной дефекации – Tartu Ülikooli Kliinikum
Синдром затрудненной дефекации
Вас мучает запор. Освобождение кишечника не происходит регулярно. Запор – широко распространенная проблема, которая чаще встречается у взрослых женщин. У запора несколько различных форм. Одной из таких форм является синдром затрудненной дефекации. Зачастую запор является одним из симптомов при слабости мышц таза.
Каковы симптомы синдрома затрудненной дефекации?
Самые частые проблемы:
- Пациенты способны опорожнять кишечник только с помощью слабительных средств или клистира.
- При опорожнении кишечника пациенты должны помогать себе пальцами.
- Для опорожнения кишечника приходится долгое время напрягаться в туалете.
- Выходя из туалета, остается чувство неполного опорожнения кишечника.
- Пациент должен несколько раз посетить туалет, чтобы полностью опорожнить кишечник.
- Во время или после напряжения зачастую возникaют боль и чувство дискомфорта в области таза.

- Иногда кишечник может опорожниться самопроизвольно.
Помогает ли коррекция диеты?
Пациенты с запором зачастую могут помочь себе, если увеличат количество клетчатки в своем рационе, будут пить достаточно жидкости и начнут заниматься физическими упражнениями. Как правило, это приносит свои положительные результаты. Если предпринятые меры не помогут, то причиной запора может быть синдром затрудненной дефекации. Суть проблемы объяснит Вам специализированный врач, после того как проведет тщательный осмотр пациента и специальные исследования.
Что такое синдром затрудненной дефекации?
Синдром затрудненной дефекации может быть обусловлен различными изменениями в анатомии прямой кишки, которые в свою очередь способствуют тому, что в прямой кишке накаливается кал. Данные изменения чаще встречаются у рожавших женщин. Иногда аналогичные проблемы могут быть и у мужчин, и у нерожавших женщин.
Зачастую причинами синдрома затрудненной дефекации являются:
- Выпячивание стенки прямой кишки в просвет прямой кишки, что приводит к образованию затору на пути кала (внутренний пролапс)
- Местное расширение, которое образуется при растяжении передней стенки прямой кишки, где накапливается кал (ректоцеле)
Хирургическое лечение
Пациентам с синдромом
затрудненной дефекации может быть показана операция. Одним из возможных
оперативных методов является операция трансанальной резекции прямой кишки
стаплером (STARR). В ходе операции STARR используется специальный стаплер, который вводится через
анальное отверстие в прямую кишку и с помощью которого циркулярно удаляется
сегмент нижней части прямой кишки с одновременным наложением восстанавливающего
прямую кишку шва. Тем самым восстанавливается нормальное строение прямой кишки
и ликвидируется как ректоцеле, так и внутренний пролапс.
Одним из возможных
оперативных методов является операция трансанальной резекции прямой кишки
стаплером (STARR). В ходе операции STARR используется специальный стаплер, который вводится через
анальное отверстие в прямую кишку и с помощью которого циркулярно удаляется
сегмент нижней части прямой кишки с одновременным наложением восстанавливающего
прямую кишку шва. Тем самым восстанавливается нормальное строение прямой кишки
и ликвидируется как ректоцеле, так и внутренний пролапс.
Послеоперацинноый период
Операция STARR проводится в общем наркозе, и после операции пациент
остается в больнице на 1-3 дня. Возникающая после операции боль обычно не очень
сильная и купируется легкими обезболивающими. Физическая активность разрешена
спустя 10 дней после операции. У 20-30% пациентов в послеоперационном периоде
может возникнуть нужда часто и «в быстром порядке» посещать туалет, также могут
возникнуть проблемы с держанием газа. Опираясь на опыт можно сказать, что
данные проблемы разрешаться через 1-6 месяцев.
Риски, связанные с операцией STARR
Как и все хирургические процедуры, операция STARR сопряжена с определенным риском. Большая часть этого риска связана с кровотечением и инфекцией в раннем послеоперационном периоде. У пациентов, у которых до операции были симптомы недержания, есть возможность, что недержание усугубится.
Каковы результаты операции STARR?
Первые результаты операции STARR очень многообещающие. Большая часть пациентов довольны результатом – примерно у 90% пациентов хорошие или превосходные результаты после операции. Пациенты могут вернуться к своей обычной жизни – функция кишечника нормализуется и опорожнение прямой кишки не вызывает больше трудностей.
Составили: др. Авe-Триин Тихамяе, др. Mаргот Пеетсалу 2014
Проблемы с мочеиспусканием или дефекацией? Мы можем помочь
Знайте свои права
На основании Федерального закона от 24. 11.1995 г. №181 «О социальной защите инвалидов в РФ» Государство гарантирует инвалидам получение необходимых технических средств реабилитации (ТСР), предусмотренных «Федеральным перечнем ТСР», утвержденным Правительством РФ. В этот перечень включены технические средства реабилитации при нарушении функций выделения (Пункт 21-01 Перечня).
11.1995 г. №181 «О социальной защите инвалидов в РФ» Государство гарантирует инвалидам получение необходимых технических средств реабилитации (ТСР), предусмотренных «Федеральным перечнем ТСР», утвержденным Правительством РФ. В этот перечень включены технические средства реабилитации при нарушении функций выделения (Пункт 21-01 Перечня).
Согласно классификации технических средств реабилитации, утвержденной Приказом Министерства труда и Социальной защиты от 13 февраля 2018 г. N 86н «Об утверждении классификации технических средств реабилитации (изделий) в рамках федерального перечня реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду, утвержденного распоряжением Правительства РФ от 30 декабря 2005 N 2347-Р, п. 21-01, к специальным средствам при нарушении функции выделения относятся лубрицированные катетеры для самокатетеризации, наборы-мочеприемники для самокатетеризации, уропрезервативы, мешки для сбора мочи и анальные тампоны, а также средства ухода за кожей и аксессуары.
Нормы обеспечения (сроки пользования) вышеуказанными средствами утверждены в Приказе Министерства Труда и Социальной защиты РФ от 13 февраля 2018 г. N 85н «Об утверждении сроков пользования техническими средствами реабилитации, протезами и протезно-ортопедическими изделиями до их замены»
Показания и противопоказания для обеспечения инвалидов техническими средствами реабилитации утверждены Приказом Министерства труда и Социальной защиты РФ от 28.12.2017 № 888н “Об утверждении перечня показаний и противопоказаний для обеспечения инвалидов техническими средствами реабилитации»
Для бесплатного получения ТСР необходимо выполнить следующее:
1. Получите от лечащего врача Выписной эпикриз или справку с рекомендацией о необходимости использования нужного Вам ТСР с указанием вида и типа изделия, размера, нужного количества в месяц (например, «лубрицированные катетеры для самокатетеризации типа Нелатона, мужские, Ch 12, 180 шт.
2. Обратитесь в поликлинику по месту жительства, чтобы пройти врачебную комиссию (ВК или КЭК) и получить Направление на медико-социальную экспертизу (МСЭ) по форме № 088/у. Попросите врача в поликлинике внести в пункт 34 Направления полученную ранее рекомендацию лечащего врача.
3. Обратитесь с Направлением на МСЭ (форма 088/у) с рекомендацией в пункте 34 в филиал учреждения государственной службы медико-социальной экспертизы (МСЭ) для
а) оформления инвалидности и
б) разработки «Индивидуальной программы реабилитации и абилитации» (ИПРА).
При составлении Программы реабилитации и абилитации (ИПРА) попросите эксперта МСЭ внести в Программу реабилитации рекомендацию из пункта 34 Направления на МСЭ, т.к. в Приказе МТ и СЗ РФ №486н от 13.06.2017г. («Об утверждении порядка разработки…ИПРА»), в пункте 6 сказано, что «Разработка ИПРА инвалида осуществляется специалистами бюро с учетом рекомендуемых мероприятий по медицинской реабилитации или абилитации, указанных в направлении на медико-социальную экспертизу, выданном организацией, оказывающей медицинскую помощь гражданам»).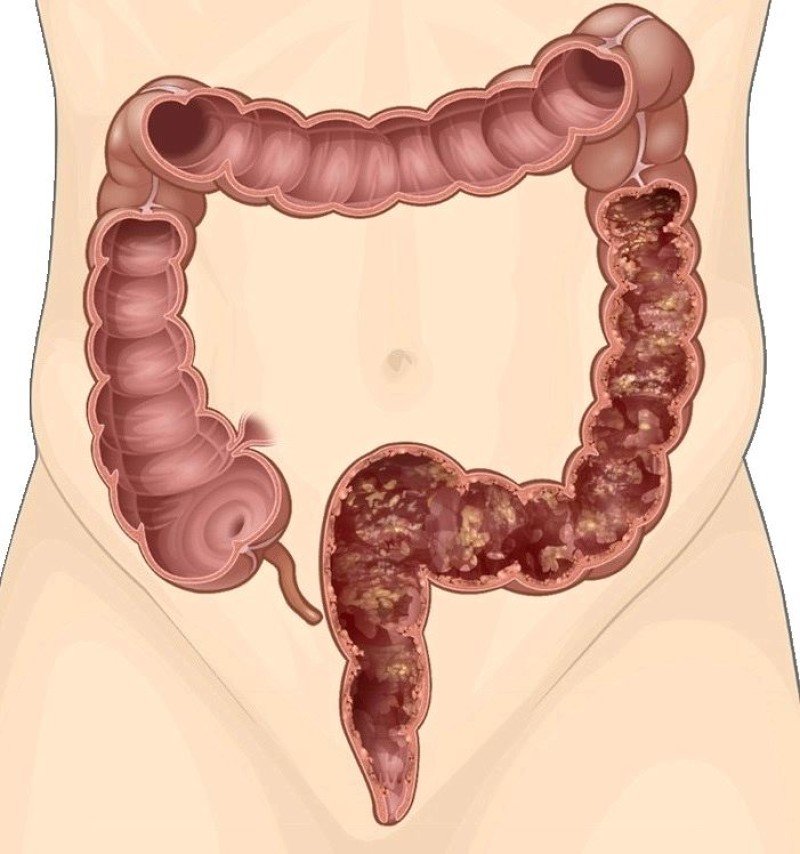
4. С оформленной ИПРА обратитесь в отделение Фонда социального страхования (ФСС) или в Центр социального обслуживания при Департаменте социальной защиты, в зависимости от условий Вашего региона. Для жителей г. Москвы необходимо обратиться в поликлинику по месту жительства. Предъявите ИПРА и напишите заявление о необходимости обеспечения Вас нужными ТСР (с указанием названия размера, количества). Получите Направление (в г. Москва – рецепт) на бесплатное получение ТСР
5. По Направлению (в г. Москва по рецепту) получите ТСР в соответствии с региональными условиями. Вы имеете право получать те средства реабилитации, которые указаны в Вашей ИПРА. В случае, если Вам предложат взять какие-либо другие ТСР, отличные от необходимых, требуйте ТСР, указанные в Вашей ИПРА. Фонд социального страхования (или Центр социального обслуживания при Департаменте социальной защиты), не в праве отказать Вам в предоставлении рекомендованных Вам технических средств реабилитации (лубрицированных катетеров, наборов – мочеприемников для самокатетеризации, уропрезервативов, мочеприемников, анальных тампонов).
6. Каждые 3 месяца обращайтесь повторно в Фонд социального страхования или Центр социального обслуживания при Департаменте социальной защиты с заявлением о необходимости обеспечения Вас нужными ТСР. Для жителей г. Москвы — каждые 3 месяца обращайтесь в поликлинику для получения рецептов на необходимые Вам ТСР.
Нормы обеспечения (сроки пользования) ТСР, пункт 21-01 «Специальные средства при нарушении функции выделения»
|
Код |
Наименование ТСР |
Кол-во в месяц |
|
21-01-15 |
Мочеприемник ножной (мешок для сбора мочи), дневной |
10 шт. |
|
21-01-16 |
Мочеприемник прикроватный (мешок для сбора мочи), ночной |
10 шт. |
|
21-01-17 |
Пара ремешков для крепления мочеприемников (мешков для сбора мочи) к ноге |
2 шт. |
|
21-01-18 |
Уропрезерватив с пластырем |
30 шт. |
|
21-01-19 |
Уропрезерватив самоклеящийся |
30 шт. |
|
21-01-20 |
Катетер для самокатетеризации лубрицированный |
180 шт. |
|
21-01-21 |
Наборы-мочеприемники для самокатетеризации: мешок-мочеприемник, катетер лубрицированный для самокатетеризации, емкость с раствором хлорида натрия |
180 шт. |
|
21-01-27 |
Анальный тампон (средство ухода при недержании кала) |
60 шт. |
|
21-01-34 |
Защитная пленка в форме салфеток |
30 шт. |
|
21-01-35 |
Очиститель для кожи во флаконе |
не менее 50 мл |
Консультацию по процессу оформления инвалидности и индивидуальной программы реабилитации и абилитации (ИПРА) вы можете получить, обратившись на горячую линию поддержки пациентов “Колопласт – забота о вас” по телефону 8-800-700-11-26 по рабочим дням с 8 до 20 часов (по московскому времени).
Скачать памятку
Работа кишечника, как критерий здоровья
Древние эскулапы считали, что человека, у которого плохо работает кишечник, нельзя назвать здоровым. «Крепкое здоровье предполагает совершенную разгрузку», –утверждал великий Гиппократ. Хронический запор – это не просто неприятное явление, но и причина многих опасных заболеваний, – считает врач – проктолог ГБУЗ «ГП № 201» Юрий Анатольевич Провоторов.
– Юрий Анатольевич, как определить, что человек страдает запором?
– Запор – это сбой в функционировании кишечника, при котором дефекация наступает с интервалом в несколько суток или происходит с большим трудом и сопровождается болезненными ощущениями. В норме акт дефекации должен осуществляться по крайней мере один раз в сутки. Тем не менее, наличие 2-3 актов дефекации в сутки также считается нормальным, как и отсутствие стула в течение 2 суток. Отклонения могут иметь индивидуальный характер и не всегда являются поводом для беспокойства.
– В чем причина этого заболевания?
– Недостаток физических нагрузок, сидячий образ жизни, нервное напряжение негативно сказываются на работе кишечника. Запоры могут быть следствием некоторых заболеваний со стороны эндокринной и пищеварительной системы, пребыванием в некомфортных условиях быта (поездки, командировки). Также запор может быть вызван приемом некоторых медикаментозных препаратов, которые подавляют перистальтику кишечника. Но чаще всего главная причина запоров, не осложненных медицинской патологией – нерациональное питание, при котором в организм попадают высококалорийные и очищенные продукты и минимальное количество пищевых волокон.
Но чаще всего главная причина запоров, не осложненных медицинской патологией – нерациональное питание, при котором в организм попадают высококалорийные и очищенные продукты и минимальное количество пищевых волокон.
Кстати, из вредных привычек, провоцирующих запоры, можно назвать обыкновение долго засиживаться в «комнате размышлений». Туалет – не библиотека, поэтому заходить туда нужно ненадолго и только по прямому делу.
– Чем опасен хронический запор?
– Печальными следствиями хронических запоров могут стать нездоровый цвет лица, жирная кожа, прыщи, угревая сыпь, неприятный запах изо рта, изжога, отрыжка, метеоризм (газы), ожирение и т.д. Но это лишь верхушка айсберга, поскольку в организме происходят куда более неприятные процессы. Зашлаковываются все системы, кровь, лимфа, страдает печень, сердце, легкие, почки, вынужденные работать с гораздо большей нагрузкой, пытаясь хоть как-то освободить организм от токсичных отходов.
Запор вызывает ощущение тяжести и распирания в области кишечника. При попытке совершить акт дефекации требуется сильное натуживание, что может вызвать возникновение трещин в районе анального отверстия, кровотечение, образование геморроидальных шишек. Постепенно все это может привести к возникновению геморроя, воспалению прямой кишки или, хуже того, к раку толстой кишки. Именно поэтому с проблемой запора нужно бороться незамедлительно.
При попытке совершить акт дефекации требуется сильное натуживание, что может вызвать возникновение трещин в районе анального отверстия, кровотечение, образование геморроидальных шишек. Постепенно все это может привести к возникновению геморроя, воспалению прямой кишки или, хуже того, к раку толстой кишки. Именно поэтому с проблемой запора нужно бороться незамедлительно.
– Что нужно сделать в первую очередь?
– Первое, что нужно сделать – проверить свою диету. Основными пунктами меню для борьбы с запорами являются диетические волокна и жидкости. Чтобы стул был мягким и свободно проходил через толстую кишку, необходимо большое количество и того, и другого. Следует избегать обильной пищи, которая растягивает кишечный тракт и таким образом усугубляет запор. Лучше вставать из-за стола с ощущением: еще бы немножко.
Если встал из-за стола голодным – значит, наелся,
если сытым – объелся,
если чувствуешь, что объелся – значит, отравился.
Старайтесь принимать пищу в одно и то же время, при этом тщательно ее пережевывать. Основной упор делайте на пищу растительного происхождения, которая насыщена клетчаткой (свежие овощи, фрукты, орехи). Но увеличивайте количество волокон постепенно, чтобы вас не мучили газы. Что касается хлеба, то отдавайте предпочтение выпечке из цельного зерна или с добавлением отрубей. Также полезно включать в рацион гречневую крупу и ограничить употребление риса. Ежедневно в питании должны быть кисломолочные продукты, обогащенные бифидум флорой, их лучше употреблять на ночь. А вот в жидкости себя ограничивать нельзя. Объем употребляемой жидкости должен составлять не менее двух литров. Кроме того, для облегчения дефекации рекомендуется по утрам натощак выпивать стакан чистой воды.
К приему слабительных нужно прибегать только в крайних случаях! Постоянное их употребление не только не решает проблему запора, но делает ее и вовсе неразрешимой, поскольку организм постепенно привыкает к слабительным средствам и перестает на них реагировать. Можно, конечно, поддерживать процесс, увеличивая дозу и меняя препараты, но это тупиковый путь.
Можно, конечно, поддерживать процесс, увеличивая дозу и меняя препараты, но это тупиковый путь.
Физические упражнения – самое лучшее средство от любой формы запора. В комплекс утренней гимнастики включайте специальные упражнения, рекомендованные при запорах. Плавайте, совершайте длительные пешие прогулки, упражняйтесь любым доступным для вас образом.
Когда вы напуганы или напряжены, кишечник прекращает нормально работать. Вам необходим душевный покой, а психические нагрузки, неприятные эмоции противопоказаны. Не переживайте по пустякам. Сознательно замедлите ритм своей жизни, чаще расслабляйтесь, позвольте себе дневной сон.
Ректоцеле – ПроМедицина Уфа
Ректоцеле – дивертикулоподобное выпячивание стенки прямой кишки по направлению к влагалищу, сопровождающееся расстройством акта дефекации. Ректоцеле может проявляться запорами, чувством неполного опорожнения кишечника, необходимостью давления на промежность, зону ягодиц либо стенку влагалища для опорожнения кишечника. Возможно развитие геморроя, трещины заднего прохода, криптита, параректальных свищей и других осложнений.
Возможно развитие геморроя, трещины заднего прохода, криптита, параректальных свищей и других осложнений.С возрастом вероятность возникновения ректоцеле увеличивается. Патология сопровождается расстройством эвакуаторной функции кишечника, при этом степень расстройства акта дефекации напрямую зависит от выраженности ректоцеле. В тяжелых случаях испражнение без дополнительной помощи (выдавливания фекальных масс через стенку влагалища) становится невозможным, развиваются другие проктологические и гинекологические заболевания.
Причины
Такая патология, как ректоцеле может появиться по следующим причинам:
– запоры в течение долгого времени, которые приводят к дисфункции прямой кишки;
– слабость, причем врожденная, мышечно-связочного остова тазового дна;
– патологические изменения, которые произошли в леваторах, то есть в мышцах, которые поднимают задний проход;
– серьезно изменившаяся ректовагинальная перегородка;
– дисфункция анального сфинктера;
– различные патологии половых органов;
– дистрофия или же атрофия ректовагинальной перегородки, а также мышечной группы тазового дна, которая связана с происходящими в организме женщины возрастными изменениями;
– хронический бронхит, который сопровождается приступами сильного кашля;
– слишком сильные физические нагрузки, например, от тяжелых сумок вполне может развиться ректоцеле;
– ожирение.
Симптомы
Для ректоцеле свойственны следующие симптомы: затруднительный стул; учащенные позывы к дефекации; ощущение неполного опорожнения; при кашле, чихании наблюдается недержание мочи; неприятные и болезненные ощущения при половом акте.
Женщины, чувствуют сразу несколько симптомов этой неприятной болезни. Основной из них – это выбухание стенки прямой кишки, ощутимое как посторонний предмет во влагалище. Оно сопровождается неприятными ощущениями, а также болью при половом акте. В результате могут возникать небольшие влагалищные кровотечения, которые по характеру отличаются от менструации.
Заболевание сопровождается задержками стула, сильным натуживанием вследствие затруднения опорожнения. Нажатие на заднюю стенку прямой кишки несколько облегчает процесс дефекации. Однако после опорожнения, когда женщина возвращается в вертикальное положение, позывы к дефекации повторяются. Это обусловливается передвижением кала в нижние отделы прямой кишки.
Диагностика
Диагноз выставляется по результатам пальцевого исследования прямой кишки: при натуживании обнаруживается выпячивание стенки кишки.
Также назначаются лабораторные методы исследования: клинический и биохимический анализы крови и эритроцитов, анализ кала на скрытую кровь, копрограмма – анализ кала (можно обнаружить непереваренные фрагменты пищи, большое количество жира, грубые пищевые волокна).
Инструментальные методы исследования:
– Метод динамической дефекопроктографии – рентгенологическое исследование кишки во время процесса дефекации (опорожнения прямой кишки) для выявления возможного повреждения мышечно-связочного аппарата, трудностей при дефекации.
– Ректороманоскопия (визуальное обследование прямой кишки и части сигмовидной с помощью специального аппарата – эндоскопа), главный метод диагностики ректоцеле.
– Ирригоскопия (рентгенологическое обследование толстой кишки с введением рентгеноконтрастного (четко выявляемого на снимке) вещества).
– Колоноскопия (визуальное обследование толстого кишечника с помощью эндоскопа). При проведении этих исследований обнаруживают выпячивание стенки прямой кишки.
– Компьютерная томография (КТ) проводится для оценки состояния других органов брюшной полости (печени, поджелудочной железы, мочевого пузыря, почек, части неизмененного кишечника) и при подозрении на осложнения ректоцеле для их выявления.
– Ультразвуковое исследование (УЗИ) органов брюшной полости и малого таза для оценки состояния желчного пузыря, желчевыводящих путей, поджелудочной железы, почек, кишечника, для установления признаков задержки стула в кишечнике.
Лечение
Начинать лечение следует с регуляции правильной работы кишечника, которое заключается в соблюдении определенной диеты. Рекомендуется употреблять пищу с высоким содержание клетчатки и выпивать ежедневно шесть-восемь стаканов жидкости. Клетчатка способна не только увеличивать объем кала, но и делать его консистенцию мягче, вследствие чего каловые массы без особых затруднений передвигаются по кишечнику и легче высвобождаются. Допускается принимать средства для размягчения кала.
Если симптомы ректоцеле, лечение которого проводится консервативными методами, сохраняются, то врач принимает решение о проведении хирургического вмешательства с целью удаления выпячивающейся части прямой кишки и укрепления ректовагинальной перегородки. Операция ректоцелеможет быть проведена множеством способов. Показаниями для ее проведения служит сильное выбухание ректоцеле, распространяющиеся до преддверия влагалища или даже за пределы половых путей. Операционный доступ к передней стенке прямой кишки может осуществляться через влагалище, прямую кишку, промежность или через брюшную полость. При этом возможно как общее обезболивание, так и перидуральная анестезия. Легкие формы патологических изменений устраняются под местной анестезией.
Операция ректоцелеможет быть проведена множеством способов. Показаниями для ее проведения служит сильное выбухание ректоцеле, распространяющиеся до преддверия влагалища или даже за пределы половых путей. Операционный доступ к передней стенке прямой кишки может осуществляться через влагалище, прямую кишку, промежность или через брюшную полость. При этом возможно как общее обезболивание, так и перидуральная анестезия. Легкие формы патологических изменений устраняются под местной анестезией.
Симптомы, сигнализирующие обращения к колопроктологу
ТРЕВОЖНЫЕ СИМПТОМЫ, КОТОРЫЕ ТРЕБУЮТ НЕМЕДЛЕННОГО ОБРАЩЕНИЯ ПАЦИЕНТА К ДОКТОРУ — КОЛОПРОКТОЛОГУ:
1. БОЛЬ И ЗУД В ОБЛАСТИ ЗАДНЕГО ПРОХОДА И ПРЯМОЙ КИШКИ:
Возникающие во время ходьбы, длительного сидения, постоянные или возникающие периодически острые или тупые ноющие боли. Также боли во время дефекации.
2. ВЫДЕЛЕНИЯ КРОВИ ИЗ ПРЯМОЙ КИШКИ:
«Прожилки» крови на туалетной бумаге или кровь, которая капает на унитаз, следы крови на белье. Анемия при заболеваниях толстой кишки чаще развивается вследствие хронической или острой кровопотери. При раке, локализующемся в правых отделах толстой кишки, анемия наблюдается часто и бывает обусловлена как хронической кровопотерей, так и нарушением гемопоэза вследствие интоксикации, рано и быстро развивающейся при этой локализации опухоли.
Анемия при заболеваниях толстой кишки чаще развивается вследствие хронической или острой кровопотери. При раке, локализующемся в правых отделах толстой кишки, анемия наблюдается часто и бывает обусловлена как хронической кровопотерей, так и нарушением гемопоэза вследствие интоксикации, рано и быстро развивающейся при этой локализации опухоли.
Отказ от визита к врачу увеличивает число онкологических больных.
3. ЗАПОРЫ И ТРУДНОСТИ ПРИ ДЕФЕКАЦИИ:
Затруднения при опорожнении кишечника, частые запоры, ощущение неполного освобождения после стула или, наоборот — частый стул, понос, недержание каловых масс и газов, беспричинно жидкий стул, ложные позывы к дефекации, а также чередование состояний запоров и жидкого стула. Такие симптомы в дальнейшем могут привести к развитию заболевания и необходимости операции.
4. БОЛЕЗНЕННЫЕ УЗЛЫ, УПЛОТНЕНИЯ, «СОСОЧКИ», «ГРЕБЕШКИ» В ОБЛАСТИ АНУСА И ВОКРУГ АНУСА:
Появление после дефекации припухлости или округлого образования из анального отверстия. При геморрое осложнения наступают внезапно, без предупреждения, и если геморроидальный узел стал напряженным, твердым и резко болезненным или из узла развилось кровотечение, к врачу — проктологу следует обратиться незамедлительно! Появление болезненного образования может явиться первым признаком развития острого гнойного воспаления (парапроктита).
При геморрое осложнения наступают внезапно, без предупреждения, и если геморроидальный узел стал напряженным, твердым и резко болезненным или из узла развилось кровотечение, к врачу — проктологу следует обратиться незамедлительно! Появление болезненного образования может явиться первым признаком развития острого гнойного воспаления (парапроктита).
В послеродовом периоде у женщин геморрой – довольно распространенная проблема. Типичными ранними симптомами этой болезни являются зуд, дискомфорт в анальной области, болезненность при дефекации, слизистые, а затем и кровянистые выделения из прямой кишки. Не бойтесь обратиться к врачу, эффективное лечение геморроя возможно и при кормлении грудью.
5. ТРАВМА АНОРЕКТАЛЬНОЙ ОБЛАСТИ И ЭСТЕТИЧЕСКОЕ ИЗМЕНЕНИЕ ЗОНЫ ПРОМЕЖНОСТИ И ЗАДНЕГО ПРОХОДА:
Инородные тела в прямой кишке. Ушибы, надрывы, порезы и прочие повреждения области заднего прохода с нарушением целостности кожных покровов и слизистых оболочек или без него. Появление в зоне кондилом, папиллом, бахромок, трещин. В случае, если обнаружены шишки или уплотнения в заднем проходе, возможно попадание в прямую кишку инородных тел, которые не могут выйти наружу естественным путем. Не следует пытаться самостоятельно извлечь их, так как это может привести к плачевным последствиям. Проктологические заболевания проще предупредить, чем вылечить. Если вы обнаружили у себя хотя бы одна один из перечисленных симптомов, отбросьте излишнюю стыдливость, откажитесь от самолечения и своевременно обратитесь к проктологу.
В случае, если обнаружены шишки или уплотнения в заднем проходе, возможно попадание в прямую кишку инородных тел, которые не могут выйти наружу естественным путем. Не следует пытаться самостоятельно извлечь их, так как это может привести к плачевным последствиям. Проктологические заболевания проще предупредить, чем вылечить. Если вы обнаружили у себя хотя бы одна один из перечисленных симптомов, отбросьте излишнюю стыдливость, откажитесь от самолечения и своевременно обратитесь к проктологу.
6. СЛИЗИСТЫЕ И ГНОЙНЫЕ ВЫДЕЛЕНИЯ ИЗ АНУСА:
которые наблюдаются при парапроктите, криптите, хронической анальной трещине, проктосигмоидите, неспецифическом язвенном и гранулематозном колите, а также при ворсинчатых опухолях и раке прямой и сигмовидной кишки.
7. БОЛИ В ЖИВОТЕ:
Схваткообразные боли обычно свидетельствуют об ограниченном сужении кишки в результате различных патологических процессов (рубцовые стриктуры при неспецифическом язвенном колите и болезни Крона толстой кишки, спаечная болезнь как исход воспалительного процесса в области межкишечного анастомоза, доброкачественные и злокачественные опухоли). Реже они отмечаются при дискинезии кишечника с преобладанием спастического компонента.
Реже они отмечаются при дискинезии кишечника с преобладанием спастического компонента.
Постоянные или периодические ноющие, «тупые» боли в животе более характерны для прогрессирующего воспалительного поражения, они наблюдаются при болезни Крона, неспецифическом язвенном колите, синдроме раздраженной кишки, опухоли кишки с перифокальным воспалением, дивертикулезе с дивертикулитом и образованием воспалительного инфильтрата или развитием перитонита.
8. ВЗДУТИЕ ЖИВОТА:
Вздутие живота может возникать не только при запоре и непроходимости кишечника. Вздутие живота может сопровождать хронический и острый панкреатит, дисбактериоз толстой кишки, синдромом раздраженного кишечника, муковисцедоз, злоупотребление мучными, сладкими продуктами.
9. ПОНОС:
Встречается при: неспецифическом язвенном колите, болезни Крона, семейном ювенильном полипозе, инфекционных энтероколитах. Часто сочетается с тенезмами (позывы к дефекации).
10. ТЕНЕЗМЫ:
Тенезмы — частые ложные позывы к дефекации (без выделения кала или с отделением незначительного количества слизи, крови или жидкого кишечного содержимого). Тенезмы являются следствием рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки.
Тенезмы являются следствием рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки.
11. НЕДЕРЖАНИЕ КАЛА И ГАЗОВ:
Недержание кала и газов наблюдается при врожденных или приобретенных анатомических поражениях сфинктерного аппарата прямой кишки или нарушении его рефлекторной регуляции .
ДАВАЙТЕ РЕШАТЬ ВАШИ ДЕЛИКАТНЫЕ ПРОБЛЕМЫ СООБЩА, ДРУЗЬЯ МОИ. Каждый орган тела человека должен быть здоровым. Каждая часть тела должна быть прекрасна)
как сделать стул регулярным и прожить дольше / Клиника ЭКСПЕРТ
Зиновьева Евгения Николаевна
Главный врач, терапевт, гастроэнтеролог, гепатолог высшей категории, к.м.н., доцент
492,3 тыс. просмотров
Хотя бы раз в жизни запор был у каждого, а от 30 до 50% населения страдает от постоянных запоров. Мы поговорим о регулярности стула, какой он в норме, как улучшить ситуацию, к кому обращаться и какие обследования пройти, если запор не проходит.
Как это работает и какой он — нормальный стул?
Если вкратце, то в толстом кишечнике остатки пищи перемешиваются, всасывается вода, образуются каловые массы и продвигаются к «выходу» — прямой кишке, где стенка растягивается, появляется позыв на дефекацию и каловые массы выводятся наружу.
Зачем это знать? Чтобы отличить норму от не-нормы. Регулярный стул — признак хорошего пищеварения и способствует здоровью и долголетию.
Чтобы кал полностью прошел по кишечнику, надо минимум 20 часов и максимум 3 суток. Когда кал находится в толстой кишке дольше — он становится твердым, похожим на «овечий». Поэтому если вы посещаете туалет реже, чем раз в 3 дня, и кал похож на первые 2 картинки— это запор. Посмотрите, какой кал считать нормальным (тип 3 и 4):
Если вы хотите в туалет ночью – это признаки болезни. Потому что сокращения толстой кишки – перистальтика, появляются утром, ночью кишечник «отдыхает». Обращайтесь к врачу, не лечитесь сами, если у вас во время дефекации появляется чувство, что:
- у вас в кишечнике «еще что-то осталось», нет чувства облегчения
- вам надо потужиться
- вы хотите, но не можете сходить в туалет
- в животе все «заблокировано»
- вас пучит
- надо помочь освободить кишечник
- это состояние длится более полугода и ситуация ухудшается.

Чем опасен «обычный» запор?
Задержка стула не так безобидна. Запор – причина многих неприятностей со здоровьем:
- Обостряется геморрой, появляются анальные трещины, повышен риск выпадения прямой кишки — у 7 из каждых 10 пациентов.
- Появляется расстройство функции — синдром раздраженного кишечника.
- Есть предрасполагающие факторы к развитию колита, аллергии.
- В организм не поступают нужные витамины и минералы.
- Пациент становится раздражительным, страдает от депрессии и невроза.
- Часто беспокоит синдром хронической усталости.
У тех, кто страдает от запоров, повышен риск:
- дивертикулеза толстой кишки (выпячивания и истончения стенки кишки) и его осложнений, вплоть до прободения кишечника и перитонита – у каждого пятого
- полипы кишечника обнаруживают у каждого десятого
- рак толстой и прямой кишки — у каждого двадцатого.
Не доводите до крайности — лечите запор вовремя.
5 советов от гастроэнтеролога тем, кто хочет избавиться от запора
Совет №1 – меняйте образ жизни
Если вы хотите избавиться от запора, не стоит переедать, употреблять фастфуд и запивать его газировкой, просиживать сутками в офисе, нервничать и не спать ночами напролет. Кишечник «любит» правильную пищу, регулярность в ее приеме — 3-4 раза в сутки, и спокойную обстановку, без экстрима.
Совет №2 – подберите диету
На «выходе» вы получаете последствия того, что получили «на входе». Есть продукты, которые делают стул мягче, а кишечник заставляют работать активнее. Включите в рацион: растительные масла, свежевыжатые овощные соки, кисломолочные продукты — свежий кефир, рассыпчатые каши с сухофруктами, супы, фрукты, овощи в сыром и обработанном виде, полезную клетчатку. Жареное, жирное, копчености, консерванты и прочая «химия» в продуктах — под запретом.
Совет №3 – выпивайте достаточно жидкости
Вы, конечно, слышали, что «надо много пить». Но сколько достаточно? Ученые установили норму — 30 мл на 1 кг идеальной массы тела (в сети можно найти калькулятор массы тела, и, подставив свои данные, рассчитать ее). Жидкость должна быть теплой, чтобы побыстрее попасть в кишечник, а в воду можно добавить мед.
Но сколько достаточно? Ученые установили норму — 30 мл на 1 кг идеальной массы тела (в сети можно найти калькулятор массы тела, и, подставив свои данные, рассчитать ее). Жидкость должна быть теплой, чтобы побыстрее попасть в кишечник, а в воду можно добавить мед.
Совет №4 – не лежите на диване
Если вы проводите дни в офисе, а вечера – за просмотром телевизора или «зависаете» в интернете – кишечник вполне может устроить «забастовку». Чтобы стул был регулярным, физическая активность не менее чем по часу 3 раза в неделю — оптимальный выход. Не можете уделять столько времени, нет возможности посещать зал? Ходите пешком, поднимайтесь по лестнице, используйте каждую минуту, чтобы поддерживать себя в форме.
Совет №5 – не лечитесь сами, обратитесь к врачу
Когда кефир, чернослив натощак и теплая вода с медом не поможет, а пора к врачу:
- в кале вы заметили кровь
- изменился внешний вид кала – тонкий или как лента
- сбой в работе кишечника появился внезапно, особенно после 50 лет
- вы страдаете от запора, сильно похудели, а режим питания остался тем же
- у вас есть боли в животе или дискомфорт перед или после дефекации
- запор сменяет понос
- появились боли в прямой кишке
- ухудшился аппетит, появилось отвращение к определенным продуктам
- вы стали быстрее уставать
- у вас непонятно от чего повышается температура
- вы страдаете от запора, а в семье были случаи рака толстой и прямой кишки, язвенного колита, болезни Крона.

В завершение — несколько интересных клинических случаев из нашей практики:
Запор и… щитовидка: где связь?
К нам обратилась молодая девушка 23 лет. Оказалось, что ее беспокоят запоры уже 1,5 года! Наш врач тщательно опросил пациентку и выяснил, что во время беременности, 3 года назад, у нее обнаружили нарушение функции щитовидной железы, но ничего не беспокоило и лечение не проводилось.
Мы обследовали ее более тщательно и выяснили, что причиной запора послужил аутоиммунный тиреоидит – частая ситуация у женщин, когда организм «атакует» свою же щитовидную железу, она постепенно разрушается и падает уровень гормонов. Один из симптомов аутоиммунного тиреоидита — запор. Наш эндокринолог назначил лечение, функция щитовидной железы нормализовалась, а совместная работа с гастроэнтерологом дала результат — запоры прошли.
Запор и кое-что еще
К нам обратился пациент, 67 лет с жалобами на запор. Слабительные не помогали.
Врач осмотрел его, но существенных отклонений не нашел. Тем не менее, возраст и характер жалоб насторожили, и пациента отправили на детальное обследование.
В анализе крови обнаружили снижение гемоглобина, повышение СОЭ, скрытую кровь в кале с помощью сверхчувствительного теста на скрытую кровь в кале «Колон вью». Мы провели колоноскопию — осмотр кишечника с помощью гибкого эндоскопа и выявили опухоль кишечника. К счастью, мы успели вовремя.
Пациента успешно прооперировали, и он находится под наблюдением гастроэнтеролога и онколога.
Чем и как мы можем помочь вам?
- Проконсультировать у грамотного специалиста — наш гастроэнтеролог вас детально обследует, при необходимости назначит дополнительные консультации смежных специалистов и проконтролирует процесс лечения, от первого посещения до результата.
- Выявить причину запора — у нас есть все необходимое оборудование экспертного класса и специалисты диагносты высшей квалификации, чтобы провести детальное обследование – анализы, УЗИ, эндоскопические исследования.

- Сэкономить ваше время и средства — чтобы выяснить, почему ваш кишечник отказывается работать регулярно, мы создали бесплатную беседу с врачом-гастроэнтерологом для назначения обследования. Если вас беспокоят симптомы, но вы не знаете, с чего начать — на беседе вам назначат нужный спектр исследований.
Запор — причина и следствие многих заболеваний. Разобраться в них поможет грамотный врач. Не стоит самому себе назначать слабительные, увлекаться клизмами и «тянуть» с визитом к гастроэнтерологу. Можно упустить что-то важное и потерять драгоценное время. Не рискуйте — обратитесь к специалисту.
Ректоцеле
Проктология в нашей клинике – решение деликатной проблемы!
Сталкиваясь с теми или иными проктологическими проблемами люди в нашей стране не спешат на осмотр к врачу. У большинства как правило посещение специалиста-проктолога ассоциируется с дискомфортом, страхом, внутренними предубеждениями. Между тем – пока поход в лечебное учреждения откладывается на недели, месяцы, а может быть и годы – болезнь неуклонно прогрессирует.
В нашей клинике вы сможете пройти все необходимые обследования, связанные с проктологическими проблемами и получить консультации опытных специалистов – врачей-проктологов.
Широко распространенной патологией на сегодняшний день является Ректоцеле (составляет 2,5% от общего количества болезней женских половых органов).
Ректоцеле– патологическое состояние, обусловленное пролапсом органов малого таза и проявляющееся выпячиванием стенки прямой кишки во влагалище.. Ректоцеле обычновыявляется у пациенток, перенесших тяжелые роды. Может также возникать в результате слабости мышц тазового дна, чрезмерных физических нагрузок, врожденных аномалий органов малого таза и гинекологических заболеваний.
С возрастом вероятность возникновения ректоцеле увеличивается. Патология сопровождается расстройством эвакуаторной функции кишечника, при этом степень расстройства акта дефекации напрямую зависит от выраженности ректоцеле. В тяжелых случаях испражнение без дополнительной помощи (выдавливания фекальных масс через стенку влагалища) становится невозможным, развиваются другие проктологические и гинекологические заболевания.
Причины ректоцеле:
Ректоцеле представляет собой состояние, при котором часть прямой кишки выпячивается в сторону влагалища и постепенно пролабирует его стенку, образуя мешкообразный карман, в котором задерживаются фекальные массы. Причинами ректоцеле становятся различные процессы, вызывающие нарушение взаиморасположения органов малого таза и ослабление мышц малого таза. Первое место в списке таких причин, по мнению большинства специалистов, занимают тяжелые роды, сопровождающиеся чрезмерной пиковой нагрузкой органов малого таза и мышц тазового дна.
Выпячивание прямой кишки является причиной расстройства акта дефекации и развития тяжелых запоров. Пациентке с ректоцеле приходится сильнее тужиться, чтобы опорожнить кишечник. Давление в кишке во время дефекации все больше возрастает, это влечет за собой увеличение выпячивания и дальнейшее прогрессирование патологии. В конечном итоге ректоцеле достигает степени, при которой эффективность консервативных мероприятий все больше снижается, единственным способом восстановить нормальные анатомические взаимоотношения между органами малого таза и наладить акт дефекации становится оперативное вмешательство.
Классификация ректоцеле:
С учетом симптоматики проктологи выделяют следующие степени ректоцеле:
- 1 степень – жалоб нет, акт дефекации не нарушен. При ректальном исследовании пальпируется выпячивание передней стенки прямой кишки небольшого размера. Из-за отсутствия жалоб пациенты не обращаются к врачу, ректоцеле становится случайной находкой при проведении обследования по другим поводам.
- 2 степень – больные ректоцеле жалуются на трудности во время дефекации и ощущение неполного опорожнения кишечника. При ректальном исследовании выявляется мешкообразный карман, доходящий до границы преддверия влагалища. Иногда в выпячивании обнаруживаются остатки фекальных масс.
- 3 степень – пациентки с ректоцеле жалуются на выраженные затруднения дефекации и необходимость давления на стенку влагалища для успешного отхождения фекальных масс. Передняя стенка прямой кишки и задняя стенка влагалища больной ректоцеле выпячиваются за пределы половой щели.
 В выпячивании содержится кал, иногда – каловые камни. Отмечаются склеротические изменения стенки влагалища, у некоторых пациенток определяется изъязвление.
В выпячивании содержится кал, иногда – каловые камни. Отмечаются склеротические изменения стенки влагалища, у некоторых пациенток определяется изъязвление.
С учетом уровня поражения различают следующие виды ректоцеле: низкое (сопровождается изменениями сфинктера), среднее (проявляется образованием мешковидного выпячивания над сфинктером), высокое (сопровождается образованием кармана в верхней части влагалища).
Симптомы ректоцеле:
Клиническая картина ректоцеле развивается постепенно. Вначале дефекация становится менее регулярной, возникает склонность к запорам, появляется чувство неполного опорожнения либо постороннего тела в области прямой кишки. По мере усугубления симптоматики пациентка с ректоцеле все чаще вынуждена принимать слабительные средства или использовать клизмы.
Искусственная стимуляция акта дефекации способствует усугублению существующей патологии. Ректоцеле прогрессирует.
Запоры становятся все более упорными. Со временем способность к нормальному испражнению исчезает; чтобы добиться выхода каловых масс, больной ректоцеле приходится надавливать руками на область ягодиц, промежность либо заднюю стенку влагалища. Застой кала и травматизация стенок кишки твердыми фекалиями становятся причиной развития проктита либо ректосигмоидита. Из-за повторяющегося чрезмерного натуживания ректоцеле осложняется геморроем, трещиной заднего прохода, другими болезнями прямой кишки и зоны ануса. Иногда возникает недержание кала.
Со временем способность к нормальному испражнению исчезает; чтобы добиться выхода каловых масс, больной ректоцеле приходится надавливать руками на область ягодиц, промежность либо заднюю стенку влагалища. Застой кала и травматизация стенок кишки твердыми фекалиями становятся причиной развития проктита либо ректосигмоидита. Из-за повторяющегося чрезмерного натуживания ректоцеле осложняется геморроем, трещиной заднего прохода, другими болезнями прямой кишки и зоны ануса. Иногда возникает недержание кала.
Диагностика ректоцеле
Диагноз ректоцеле выставляют с учетом характерной симптоматики, данных осмотра промежности и перианальной области, гинекологического исследования, ректального исследования, эндоскопии и радиологических диагностических методик. При осмотре области ануса у больных ректоцеле могут выявляться анальные трещины и увеличенные геморроидальные узлы. При недержании кала в области анального отверстия видны следы фекальных масс и участки раздражения. При проведении гинекологического и ректального исследования пациентку с ректоцеле просят натужиться. При натуживании стенка кишки выпячивается во влагалище. Врач определяет размер и расположение выпячивания (высокое, среднее, низкое), отмечает наличие либо отсутствие содержимого ректоцеле (кал, каловые камни) оценивает толщину влагалищной перегородки и состояние мышц тазового дна.
При проведении гинекологического и ректального исследования пациентку с ректоцеле просят натужиться. При натуживании стенка кишки выпячивается во влагалище. Врач определяет размер и расположение выпячивания (высокое, среднее, низкое), отмечает наличие либо отсутствие содержимого ректоцеле (кал, каловые камни) оценивает толщину влагалищной перегородки и состояние мышц тазового дна.
В процессе ректороманоскопии у больных ректоцеле обнаруживается характерный карман в области передней стенки прямой кишки. Для более точной оценки выраженности расстройства акта дефекации и степени ректоцеле назначают дефекографию (эвакуаторную проктографию). Густую бариевую взвесь вводят в кишку, а потом выполняют серию снимков во время акта дефекации. Иногда радиологическое исследование заменяют магнитно-резонансной дефекографией. Дифференциальную диагностику ректоцеле осуществляют с грыжами прямокишечно-влагалищной перегородки.
Лечение ректоцеле
Лечение ректоцеле 1 степени консервативное. При 2 и 3 степени заболевания используются комбинированные методики, включающие в себя хирургическое вмешательство, пред- и послеоперационные консервативные мероприятия, направленные на устранение запоров, восстановление кишечной перистальтики и улучшения эвакуации содержимого из прямой кишки. Обязательной частью лечения ректоцеле является диета, предусматривающая увеличение количества грубой растительной клетчатки (для стимуляции моторной функции кишечника) и достаточное количество воды (для обеспечения мягкости фекальных масс).
При 2 и 3 степени заболевания используются комбинированные методики, включающие в себя хирургическое вмешательство, пред- и послеоперационные консервативные мероприятия, направленные на устранение запоров, восстановление кишечной перистальтики и улучшения эвакуации содержимого из прямой кишки. Обязательной частью лечения ректоцеле является диета, предусматривающая увеличение количества грубой растительной клетчатки (для стимуляции моторной функции кишечника) и достаточное количество воды (для обеспечения мягкости фекальных масс).
Для восстановления регулярности акта дефекации больным ректоцеле назначают мягкие слабительные средства осмотического действия. Для коррекции состава кишечной микрофлоры применяют комбинированные пробиотики. Для нормализации моторной функции кишечника используют прокинетики (домперидон и его аналоги). Медикаментозную терапию ректоцеле дополняют физиопроцедурами и специальными комплексами ЛФК, направленными на укрепление мышц тазового дна.
Консервативная терапия позволяет замедлить развитие болезни, но не может обеспечить полное выздоровление.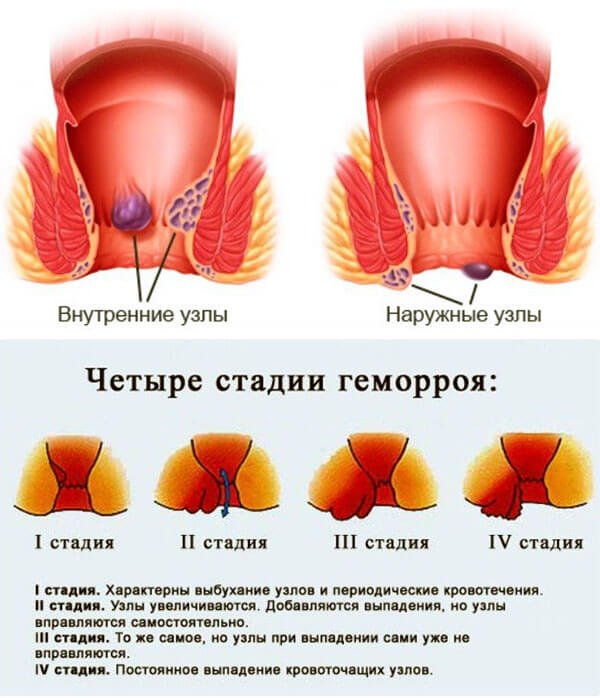 Единственным радикальным способом лечения ректоцеле является операция. Все хирургические вмешательства при данной патологии можно разделить на две группы: направленные на устранение кармана, образованного прямой кишкой, и имеющие целью укрепление перегородки между влагалищем и прямой кишкой. Для коррекции ректоцеле используется доступ через влагалище, прямую кишку, промежность либо переднюю брюшную стенку.
Единственным радикальным способом лечения ректоцеле является операция. Все хирургические вмешательства при данной патологии можно разделить на две группы: направленные на устранение кармана, образованного прямой кишкой, и имеющие целью укрепление перегородки между влагалищем и прямой кишкой. Для коррекции ректоцеле используется доступ через влагалище, прямую кишку, промежность либо переднюю брюшную стенку.
В процессе операции врач ушивает и фиксирует переднюю стенку кишки, осуществляет укрепление ректовагинальной перегородки и проводит мероприятия по восстановлению сфинктера. При комбинированной патологии, наряду с ректоцеле включающей в себя геморрой, трещину заднего прохода, цистоцеле либо полипы прямой кишки, выполняют комбинированное хирургическое вмешательство, направленное на устранение всех имеющихся нарушений. В пред- и послеоперационном периоде назначают ЛФК, физиотерапию, пробиотики и прокинетики.
Железнодорожная клиническая больница поможет пациентам, нуждающимся в диагностике и полноценном лечении у лучших специалистов-проктологов
в целях охраны здоровья и профессионального долголетия!
Информация по тел.
 :
:(3952) 638-800, 638-802
Заболевания дефекации у женщин
- Содержание главы
- Содержание книги
Резюме издателя
Известно, что заболеваниями тазового дна страдают до 42% взрослых женщин. Эти расстройства включают недержание мочи, недержание кала, пролапс тазовых органов и затрудненную дефекацию. Факторы риска включают пожилой возраст, рост числа детей и, в последнее время, ожирение. По оценкам, к 2030 году более одной пятой женского населения США будет старше 65 лет.По мере увеличения возраста этого населения национальное бремя расходов на здравоохранение, снижение производительности и снижение качества жизни будет значительным. В этой главе обсуждаются наиболее распространенные нарушения дефекации, включая запор и недержание кала. В нем описывается этиология запора, его оценка и различные методы лечения. Первоначальная оценка пациента с давним или впервые возникшим запором представляет собой подробный анамнез. Необходимо пересмотреть текущее состояние здоровья, а также использование прописанных и безрецептурных лекарств.Информация о привычках кишечника в молодом возрасте может предоставить полезную информацию о причинно-следственной связи. Кроме того, необходимо тщательное физическое обследование, особенно аноректума, для исключения любых аноректальных нарушений, которые могут усугубить симптомы пациента. Цифровое обследование следует проводить, когда пациент сжимает мышцы анального сфинктера, расслабляется, а затем пытается эвакуироваться. Всем пациентам, и особенно тем, кто в возрасте 50 лет или которые недавно изменили привычки кишечника, необходимо обследовать колоноскопию как часть начального обследования запора.В этой главе описывается лечение запора, связанного с дисфункцией тазового дна и замедленным транзитом.
Первоначальная оценка пациента с давним или впервые возникшим запором представляет собой подробный анамнез. Необходимо пересмотреть текущее состояние здоровья, а также использование прописанных и безрецептурных лекарств.Информация о привычках кишечника в молодом возрасте может предоставить полезную информацию о причинно-следственной связи. Кроме того, необходимо тщательное физическое обследование, особенно аноректума, для исключения любых аноректальных нарушений, которые могут усугубить симптомы пациента. Цифровое обследование следует проводить, когда пациент сжимает мышцы анального сфинктера, расслабляется, а затем пытается эвакуироваться. Всем пациентам, и особенно тем, кто в возрасте 50 лет или которые недавно изменили привычки кишечника, необходимо обследовать колоноскопию как часть начального обследования запора.В этой главе описывается лечение запора, связанного с дисфункцией тазового дна и замедленным транзитом.
Рекомендуемые статьиЦитирующие статьи (0)
Copyright © 2010 Elsevier Inc.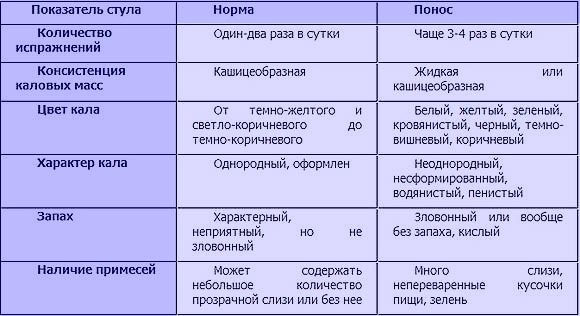 Все права защищены.
Все права защищены.
Рекомендуемые статьи
Цитирующие статьи
Диссинергическая дефекация: общая причина хронических запоров
Введение
Нет единого определения запора. Человек может испытывать одну или несколько проблем, таких как нечастое испражнение, твердый и трудный стул, неполное опорожнение кишечника или напряжение при дефекации.Ряд факторов может вызвать хронический запор. По оценкам, четверть или более хронических запоров вызваны диссинергической дефекацией.
Что такое диссинергическая дефекация?
Диссинергическая дефекация – это состояние, при котором возникают проблемы с функционированием определенных нервов и мышц тазового дна.
Тазовое дно – это группа мышц, расположенных в нижней части живота, между тазобедренными костями, которые поддерживают органы малого таза, такие как прямая кишка, матка и мочевой пузырь.Одна из его самых важных функций – помочь нам обеспечить правильную дефекацию.
Работая вместе, нервы и мышцы помогают сохранять воздержание до тех пор, пока мы не решим опорожнить кишечник. Мышцы тазового дна вместе с мышцами анального отверстия должны расслабляться скоординированным образом для нормального испражнения. Если это не произойдет, это может привести к запорам.
Мышцы тазового дна вместе с мышцами анального отверстия должны расслабляться скоординированным образом для нормального испражнения. Если это не произойдет, это может привести к запорам.
Когда у людей развивается диссинергическая дефекация?
Обследование 100 пациентов с этим заболеванием показало, что почти у одной трети (31%) проблема началась в детстве.Примерно такое же количество (29%), по-видимому, развило проблему после определенного события, такого как беременность или травма. У остальных 4 из 10 человек (40%) не было выявлено причин, которые могли бы вызвать это состояние.
Более половины людей, у которых это заболевание развилось во взрослом возрасте, сообщали о частом или прерывистом твердом стуле. Возможно, слишком сильное напряжение для изгнания твердого стула с течением времени является фактором, который может привести к диссинергической дефекации.
Почему у людей развивается диссинергическая дефекация?
Неясно, что вызывает диссинергическую дефекацию.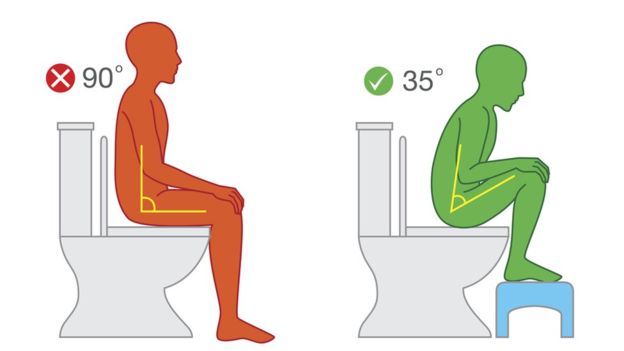
Мышцы брюшной полости, прямой кишки, ануса и тазового дна должны работать вместе, чтобы облегчить дефекацию. Большинство пациентов с диссинергической дефекацией демонстрируют неспособность координировать эти мышцы. Чаще всего эта проблема согласования состоит из:
- нарушение сокращения или сжатия прямой кишки, а не расслабление (парадоксальное сокращение) анальных мышц во время дефекации, или
- Недостаточное расслабление анальных мышц.
Это нарушение координации (диссинергия) мышц, участвующих в дефекации, является основной причиной этого состояния.
Кроме того, по крайней мере, половина (50–60%) пациентов с диссинергической дефекацией также демонстрируют признаки снижения чувствительности в прямой кишке. Другими словами, существует проблема с их способностью воспринимать поступление стула в прямую кишку.
Каковы симптомы диссинергической дефекации?
Люди с диссинергической дефекацией имеют различные симптомы со стороны кишечника. Как и при многих заболеваниях кишечника, люди могут не решаться открыто говорить об этих симптомах.Некоторые могут стесняться даже упоминать о проблемах, связанных с кишечником или стулом. Другие могут просто не знать, как описать свои симптомы, или что обсуждать.
Как и при многих заболеваниях кишечника, люди могут не решаться открыто говорить об этих симптомах.Некоторые могут стесняться даже упоминать о проблемах, связанных с кишечником или стулом. Другие могут просто не знать, как описать свои симптомы, или что обсуждать.
Людям важно помнить, что что-то необычное, вместо того, чтобы быть источником смущения, часто является самой причиной визита к врачу.
Необходимо прямо поговорить с врачом, чтобы он или она могли наиболее эффективно диагностировать и лечить проблему. Например, нет ничего необычного в том, что человек, страдающий хроническим запором, считает необходимым использовать свой палец, чтобы вывести стул из заднего прохода (врачи называют этот дефектный стул с помощью пальцевых маневров).
Другой распространенный пример – женщины нажимают пальцами на влагалище, чтобы отошел стул (врачи называют это вагинальным шинированием). Другими словами, это медицинские признаки, которые имеют значение для врача.
Люди должны чувствовать себя непринужденно, разговаривая со своим врачом.
И пациенты, и врачи выигрывают от установления отношений комфорта и доверия. Открытое общение необходимо. Возможно, будет проще записать тревожные признаки и симптомы до посещения врача.Использование опросника симптомов или дневника стула – полезный способ сообщить и определить точную природу проблемы с кишечником.
В ряде исследований было установлено, что следующие общие симптомы или признаки, связанные с диссинергической дефекацией, сообщают 2 из 3 или более человек:
- Чрезмерное натяжение
- Ощущение неполной эвакуации
- Прохождение твердых табуретов
- Частота стула менее 3 дефекаций в неделю
- Использование цифровых маневров (пальцев) для опорожнения кишечника
Боль в спине, изжога и аноректальная хирургия были отмечены как более вероятные у пациентов с дисфункцией тазового дна.Однако одних симптомов обычно недостаточно для прогнозирования диссинергической дефекации.
Адаптировано из «Диссенергической дефекации: вопросы и ответы об общей причине хронического запора» – Публикация IFFGD № 237 Сатиша С. К. Рао, доктора медицины, доктора философии, FRCP (LON), AGAF, руководителя отдела гастроэнтерологии / гепатологии и директора, Центр здоровья пищеварительной системы, Медицинский колледж Джорджии, Университет Джорджии Риджентс, Огаста, Джорджия.
К. Рао, доктора медицины, доктора философии, FRCP (LON), AGAF, руководителя отдела гастроэнтерологии / гепатологии и директора, Центр здоровья пищеварительной системы, Медицинский колледж Джорджии, Университет Джорджии Риджентс, Огаста, Джорджия.
Недержание кала у женщин: вопросы и ответы эксперта
Как написано в детской книжке, все какают.И в какой-то момент некоторым из нас кажется, что мы собираемся покакать в штаны. Это может быть в начале болезни желудка, в те недели, которые вы проводите, восстанавливаясь после родов, или когда это слабительное срабатывает, когда вы ходите по магазинам.
Недержание кала – это не то, о чем кто-то хочет говорить, но оно чрезвычайно распространено, затрагивая до каждой четвертой женщины в какой-то момент их жизни. Многие женщины, у которых случаются периодические или хронические выделения стула, могут стесняться этого, но им следует знать, что лечение может помочь.
Грейс Чен, доктор медицины, урогинеколог женского центра здоровья тазовых органов и реконструктивной хирургии имени Джона Хопкинса, рассказывает о причинах недержания кала и способах их лечения.
Что такое недержание кала?
Недержание кала означает, что ваше тело не может контролировать собственное испражнение, что приводит к утечке стула. Вот как это происходит: мышцы в желудочно-кишечном тракте перемещают содержимое кишечника (пищу, которую вы съели, которая переваривается) по вашему телу.После того, как все питательные вещества усвоены, остается стул, который остается в толстой кишке до тех пор, пока у вас не будет дефекации.
Ваш анальный сфинктер – это мышца, которая удерживает задний проход закрытым, поэтому стул не вытекает, пока вы не будете готовы к работе. Когда сфинктер не выполняет свою работу – или если стул слишком жидкий или даже слишком твердый – может произойти утечка.
Недержание кала может происходить время от времени или постоянно. Симптомы включают:
- Неспособность сопротивляться желанию испражняться
- Недостаточно быстро доходит до туалета
- Незнание о необходимости ехать
Что вызывает недержание кала?
Возраст – самый большой фактор риска недержания кала; это заболевание, которое в первую очередь поражает пожилых женщин.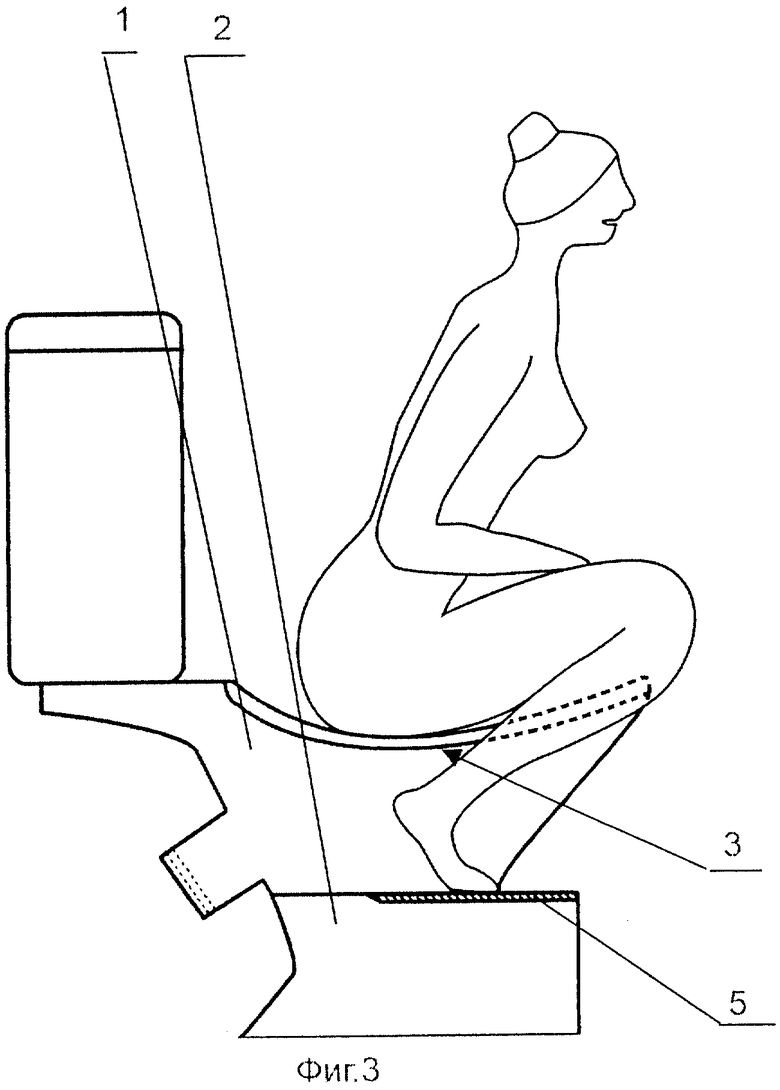 Но это может произойти и у более молодых женщин. Другие факторы риска и причины недержания кала включают:
Но это может произойти и у более молодых женщин. Другие факторы риска и причины недержания кала включают:
- Запор: «Когда у вас запор, у вас может быть жидкий стул вокруг поврежденных фекалий в толстой кишке», – говорит Чен. «Твердый стул затрудняет сокращение одного из анальных сфинктеров, позволяя жидкости просачиваться наружу».
- Диарея: Жидкий стул труднее контролировать, и даже редкий приступ диареи может вызвать его утечку.
- Роды: «Исследования показывают, что если у вас родоразрешение через естественные родовые пути, особенно в случае родовспоможения, у вас может быть больше риска развития недержания кала», – говорит Чен.Техники вспомогательной доставки включают щипцы, вакуум или эпизиотомию, когда врач делает разрез в ткани между влагалищем и анусом для облегчения родов.
- Повреждение нерва или мышцы: Любое повреждение нервов, которое сигнализирует о необходимости опорожнения кишечника, или мышц, контролирующих испражнение, может вызвать недержание кала.
 Причины повреждения нервов включают хирургическое вмешательство, роды, травму спинного мозга или другие хронические заболевания, такие как диабет и рассеянный склероз.
Причины повреждения нервов включают хирургическое вмешательство, роды, травму спинного мозга или другие хронические заболевания, такие как диабет и рассеянный склероз. - Заболевания прямой кишки: Рубцы прямой кишки в результате хирургического вмешательства или лучевой терапии могут удерживать прямую кишку от растяжения. Это может привести к вытеканию стула. Выпадение прямой кишки, когда прямая кишка скользит в задний проход, также может вызвать недержание кала.
- Проблемы с кишечником: Любое заболевание, вызывающее диарею, повышает риск недержания кала. Эти состояния могут включать болезнь Крона, язвенный колит и синдром раздраженного кишечника.
- Проблемы с мобильностью: Утечка чаще возникает у людей, которым сложно быстро добраться до ванной.Это может быть связано с физическими недостатками или возрастными проблемами мобильности. Бездействие также может вызвать запор, который способствует недержанию кала.

Как лечить недержание кала?
Из-за большого количества причин для лечения недержания кала может потребоваться посещение нескольких медицинских специалистов. Но хорошая новость заключается в том, что это не просто то, с чем вам нужно жить, и в вашем углу будет много экспертов. «Вам следует как можно лучше контролировать симптомы кишечника», – говорит Чен.«Гинекологи, гастроэнтерологи, физиотерапевты и колоректальные хирурги работают вместе, чтобы лечить недержание кала».
Ваша медицинская бригада сосредоточится на таких подходах, как:
- Улучшение качества стула: Регулировка консистенции стула может снизить вероятность подтекания. Лекарства помогают контролировать хроническую диарею или запор, а пищевые добавки с клетчаткой помогают увеличить объем стула.
- Физиотерапия: Исследования показывают, что физиотерапия может помочь контролировать недержание кала, например, в случаях повреждения нервов во время родов.

- Медицинские устройства: Устройства для стимуляции нервов работают не хуже, чем при хирургическом вмешательстве, для улучшения контроля над мышцами заднего прохода. Другие устройства для улучшения контроля кишечника включают вагинальную вставку, предназначенную для предотвращения утечки стула из заднего прохода.
- Хирургия: Если у вас есть такое заболевание, как выпадение прямой кишки, операция может помочь.
Итак, когда нужно лечиться от недержания кала? Чен говорит, что женщинам следует обращаться к врачу, если их беспокоит недержание кала, даже если это случается только время от времени.
«Если недержание кала снижает качество вашей жизни или вызывает другие проблемы, такие как раздражение кожи, вы можете обратиться к врачу», – говорит Чен. Если вы нервничаете из-за того, что может порекомендовать врач, говорит Чен, важно знать, что разговор с врачом не означает приверженность лечению. «Чем больше вы информированы, тем больше у вас возможностей для принятия осознанного решения», – говорит она.![]()
Недержание кала – симптомы и причины
Обзор
Недержание кала – это неспособность контролировать дефекацию, в результате чего стул (кал) неожиданно вытекает из прямой кишки.Недержание кала, также называемое недержанием кишечника, варьируется от случайной утечки стула при отхождении газов до полной потери контроля над кишечником.
Распространенные причины недержания кала включают диарею, запор и повреждение мышц или нервов. Повреждение мышц или нервов может быть связано со старением или родами.
Какая бы ни была причина, недержание кала может вызывать смущение. Но не бойтесь поговорить со своим врачом об этой распространенной проблеме. Лечение может улучшить недержание кала и улучшить качество вашей жизни.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Недержание кала может временно возникать во время эпизодического приступа диареи, но у некоторых людей недержание кала является хроническим или повторяющимся. Люди с этим заболеванием могут быть не в состоянии остановить позыв к дефекации, которое возникает так внезапно, что они не успевают до туалета вовремя. Это называется недержанием мочи.
Люди с этим заболеванием могут быть не в состоянии остановить позыв к дефекации, которое возникает так внезапно, что они не успевают до туалета вовремя. Это называется недержанием мочи.
Другой тип недержания кала возникает у людей, которые не знают о необходимости дефекации. Это называется пассивным недержанием.
Недержание кала может сопровождаться другими проблемами с кишечником, такими как:
- Диарея
- Запор
- Газы и вздутие живота
Когда обращаться к врачу
Обратитесь к врачу, если у вас или вашего ребенка развивается недержание кала, особенно если оно частое или тяжелое, или если оно вызывает эмоциональное расстройство.Часто люди не хотят рассказывать врачам о недержании кала. Но лечение доступно, и чем раньше вы будете обследованы, тем скорее вы почувствуете облегчение своих симптомов.
Причины
У многих людей существует несколько причин недержания кала.
Причины могут включать:
- Повреждение мышц. Травма мышечных колец на конце прямой кишки (анальный сфинктер) может затруднить удержание стула должным образом.Такое повреждение может произойти во время родов, особенно если вам сделали эпизиотомию или во время родов использовались щипцы.
- Повреждение нерва. Травма нервов, которые ощущают стул в прямой кишке, или нервов, контролирующих анальный сфинктер, может привести к недержанию кала. Повреждение нерва может быть вызвано родами, постоянным натуживанием во время дефекации, травмой спинного мозга или инсультом. Некоторые заболевания, такие как диабет и рассеянный склероз, также могут поражать эти нервы и вызывать их повреждение, которое приводит к недержанию кала.
- Запор. Хронический запор может привести к образованию в прямой кишке твердой сухой массы стула (затрудненный стул), которая становится слишком большой для прохождения через нее.
 Мышцы прямой кишки и кишечника растягиваются и, в конечном итоге, ослабевают, позволяя водянистому стулу из пищеварительного тракта перемещаться по пораженному стулу и вытекать наружу. Хронический запор также может вызвать повреждение нервов, что приводит к недержанию кала.
Мышцы прямой кишки и кишечника растягиваются и, в конечном итоге, ослабевают, позволяя водянистому стулу из пищеварительного тракта перемещаться по пораженному стулу и вытекать наружу. Хронический запор также может вызвать повреждение нервов, что приводит к недержанию кала. - Диарея. Твердый стул легче удерживать в прямой кишке, чем жидкий стул, поэтому жидкий стул при диарее может вызвать или усугубить недержание кала.
- Геморрой. Когда вены в прямой кишке набухают, вызывая геморрой, это не дает вашему анусу полностью закрыться, что может привести к вытеканию стула.
- Потеря емкости прямой кишки. В норме прямая кишка растягивается, чтобы приспособиться к стулу. Если ваша прямая кишка покрыта рубцами или ригидна из-за операции, лучевой терапии или воспалительного заболевания кишечника, прямая кишка не может растянуться настолько, насколько это необходимо, и излишки стула могут вытекать.
- Хирургия.
 Операции по лечению расширенных вен прямой кишки или заднего прохода (геморрой), а также более сложные операции на прямой кишке и анусе могут вызвать повреждение мышц и нервов, что приводит к недержанию кала.
Операции по лечению расширенных вен прямой кишки или заднего прохода (геморрой), а также более сложные операции на прямой кишке и анусе могут вызвать повреждение мышц и нервов, что приводит к недержанию кала. - Выпадение прямой кишки. Недержание кала может быть результатом этого состояния, при котором прямая кишка опускается в задний проход. Растяжение сфинктера прямой кишки из-за выпадения повреждает нервы, которые контролируют сфинктер прямой кишки. Чем дольше это сохраняется, тем меньше вероятность восстановления нервов и мышц.
- Ректоцеле. У женщин недержание кала может возникнуть, если прямая кишка выступает через влагалище.
Факторы риска
Ряд факторов могут увеличить риск развития недержания кала, в том числе:
- Возраст. Хотя недержание кала может возникнуть в любом возрасте, оно чаще встречается у взрослых старше 65 лет.
- Женщина.
 Недержание кала может быть осложнением родов. Недавние исследования также показали, что женщины, принимающие заместительную гормональную терапию в период менопаузы, имеют умеренно повышенный риск недержания кала.
Недержание кала может быть осложнением родов. Недавние исследования также показали, что женщины, принимающие заместительную гормональную терапию в период менопаузы, имеют умеренно повышенный риск недержания кала. - Повреждение нерва. Люди, которые давно страдают диабетом, рассеянным склерозом или травмой спины в результате травмы или операции, могут подвергаться риску недержания кала, поскольку эти состояния могут повредить нервы, которые помогают контролировать дефекацию.
- Деменция. Недержание кала часто присутствует при поздних стадиях болезни Альцгеймера и деменции.
- Физическая инвалидность. Из-за инвалидности может быть трудно вовремя добраться до туалета.Травма, вызвавшая физический недостаток, также может вызвать повреждение ректального нерва, что приведет к недержанию кала.
Осложнения
Осложнения недержания кала могут включать:
- Эмоциональное расстройство.
 Утрата достоинства, связанная с потерей контроля над своими телесными функциями, может привести к смущению, стыду, разочарованию и депрессии. Люди с недержанием кала часто пытаются скрыть проблему или избегать социальных контактов.
Утрата достоинства, связанная с потерей контроля над своими телесными функциями, может привести к смущению, стыду, разочарованию и депрессии. Люди с недержанием кала часто пытаются скрыть проблему или избегать социальных контактов. - Раздражение кожи. Кожа вокруг ануса нежная и чувствительная. Повторный контакт со стулом может привести к боли и зуду и, возможно, к язвам (язвам), требующим медицинского лечения.
Профилактика
В зависимости от причины недержание кала может быть улучшено или предотвращено. Эти действия могут помочь:
- Уменьшает запор. Делайте больше упражнений, ешьте больше продуктов с высоким содержанием клетчатки и пейте много жидкости.
- Контроль диареи. Лечение или устранение причины диареи, например кишечной инфекции, может помочь вам избежать недержания кала.
- Избегайте растяжения. Напряжение во время дефекации может в конечном итоге ослабить мышцы анального сфинктера или повредить нервы, что может привести к недержанию кала.

01 декабря 2020 г.
Обструктивная дефекация | Симптомы, лечение и процедуры
Обструктивная дефекация – это неспособность выводить стул через пищеварительный тракт из прямой кишки.
Симптомы
Самый распространенный симптом обструктивной дефекации – это ощущение, что в прямой кишке остается больше стула после попытки дефекации.
Другие симптомы включают:
- Прохождение твердых стульев
- Чрезмерное или продолжительное натуживание при дефекации
- Регулярное использование слабительных средств или клизм
Причины и факторы риска
Обструктивная дефекация может быть вызвана структурными деформациями из-за наследственности, травмы или возраста, проблемами с пищеварительным трактом, нарушенным стулом или неврологическими проблемами.
Женщины, родившие двух или более детей или получившие травму во время родов, повредившую фасцию (внутреннюю ткань, разделяющую стенку влагалища и анус, что привело к дисфункции тазового дна), подвергаются большему риску обструктивной дефекации.
Диагностические тесты
Ваш врач начнет с истории болезни, проведет физический осмотр и проведет другие тесты для диагностики обструктивной дефекации и ее первопричины.
Ваш врач может порекомендовать дополнительные тесты для помощи в диагностике, в том числе:
- Колоноскопия для осмотра всей толстой кишки и поиска аномалий
- Электромиография (ЭМГ) для проверки слабости мышц тазового дна и мышц, окружающих задний проход
- Анальная манометрия для определения того, насколько хорошо работают мышцы, окружающие задний проход
- Динамическая дефекография для оценки функции кишечника.
- Ригмоидоскопия для осмотра сигмовидной кишки
- Исследования маркеров толстой кишки для определения эффективности работы пищеварительного тракта
Лечение и процедуры
Лечение будет зависеть от основной причины обструктивной дефекации.
Лечение может включать:
- Лекарства от запора
- Биологическая обратная связь для восстановления контроля над мышцами
- Операция по восстановлению или исправлению анатомических деформаций
Ваше здоровье – наша самая большая забота. Пожалуйста, свяжитесь с Центром хирургии толстой кишки и прямой кишки по телефону 407.303.2615, чтобы получить частную консультацию сегодня.
Пожалуйста, свяжитесь с Центром хирургии толстой кишки и прямой кишки по телефону 407.303.2615, чтобы получить частную консультацию сегодня.
Причины и симптомы диссинергической дефекации
Диссинергическая дефекация – это заболевание, при котором затруднен стул из-за проблем с мышцами и нервами тазового дна. Это может привести к хроническим запорам. Считается, что диссинергическая дефекация является результатом дисфункции тазового дна, поскольку мышцы и нервы тазового дна не функционируют должным образом.В прошлом его обычно называли анизмусом.
Приблизительно у половины пациентов, обращающихся за лечением от хронического запора, обнаруживается диссинергическая дефекация, диагностированная специалистами. Это состояние часто отрицательно сказывается на качестве жизни, влияя на работу и социальную жизнь людей, у которых диагностировано расстройство.
Иллюстрация Нуши Ашджаи, VerywellСимптомы
Симптомы диссинергической дефекации аналогичны симптомам хронического запора.
- Вздутие живота
- Чрезмерное натяжение
- Ощущение неполной эвакуации
- Табуреты жесткие
- Менее трех дефекаций в неделю
- Цифровое опорожнение (использование пальцев для опорожнения кишечника)
Причины
Если вы можете представить себе, как выглядит нижняя часть пищеварительной системы, это поможет лучше понять проблему диссинергической дефекации. Ваша прямая кишка находится в нижней части длинного кишечника.Прямая кишка хранит стул и является проходом для стула, который выходит через анальный канал, где в конечном итоге выходит через задний проход.
Мышцы тазового дна, включая мышцы живота, прямой кишки и ануса, должны работать вместе для согласованного отхождения стула. Мышцы анального канала включают мышцы, поднимающие задний проход, и лобково-прямую мышцу. Анальный канал также имеет два сфинктера, внутренний сфинктер и внешний сфинктер, которые помогают поддерживать удержание мочи.
При диссинергической дефекации, по-видимому, нарушается координация между мышцами, составляющими тазовое дно. В попытке понять, что происходит при диссинергической дефекации, особое внимание уделяется лобково-прямой мышце, а также внутреннему и внешнему сфинктерам. ануса. Неправильное сокращение и / или расслабление этих мышц во время дефекации, по-видимому, являются основными причинами проблемы.
Еще больше усложняет ситуацию то, что есть некоторые свидетельства того, что некоторые люди, страдающие диссинергической дефекацией, имеют нарушение восприятия стула в прямой кишке.Это может привести к отсутствию сигналов о необходимости активировать дефекацию, что усугубит проблему запора.
Подводя итог, диссинергическая дефекация является результатом следующих проблем:
- Нарушение осознания необходимости дефекации
- Нарушение толкания
- Сокращение прямой кишки неадекватное
- Сокращение лобково-прямой мышцы, когда оно должно расслаблять
- Сокращение внутреннего и внешнего сфинктеров, когда они должны расслаблять
- Сочетание любого из вышеперечисленных факторов
Во многих случаях невозможно идентифицировать какой-либо конкретный фактор, вызывающий диссинергическую дефекацию. У некоторых проблема начинается в детстве. Были отмечены и другие причины:
У некоторых проблема начинается в детстве. Были отмечены и другие причины:
- Рождение ребенка
- Беременность
- Травма прямой кишки
- Повторное движение твердого стула
- Сексуальное насилие
Диагностика
Поговорите со своим врачом, если подозреваете, что проблема с запором может быть результатом диссинергической дефекации. Ваш врач может порекомендовать некоторые диагностические процедуры, а затем вместе с вами разработает план лечения.
Альтернативные имена
Состояние диссинергической дефекации на протяжении многих лет называлось множеством названий, в том числе:
- Диссинергия анального сфинктера
- Анисмус
- Обструктивная дефекация
- Парадоксальное сокращение лобной прямой кишки
- Диссинергия тазового дна
- Обструкция выходного отверстия таза
- Синдром спастического тазового дна
Ректоцеле
Что такое ректоцеле?
Ректоцеле – это состояние, при котором стенка ткани, отделяющая прямую кишку от влагалища, ослаблена, что позволяет стенке влагалища сдвинуться с места./GettyImages-1711720512-56a5097a3df78cf772860797.jpg) Обычно передняя стенка прямой кишки выступает против задней части влагалища. Размер пролапса часто указывает на то, является ли он симптоматическим. Если пролапс небольшой, он может протекать бессимптомно (без симптомов). Однако при более крупном выпадении через отверстие влагалища может образоваться заметная выпуклость. В тяжелых случаях рекомендуется операция по восстановлению ректоцеле.
Обычно передняя стенка прямой кишки выступает против задней части влагалища. Размер пролапса часто указывает на то, является ли он симптоматическим. Если пролапс небольшой, он может протекать бессимптомно (без симптомов). Однако при более крупном выпадении через отверстие влагалища может образоваться заметная выпуклость. В тяжелых случаях рекомендуется операция по восстановлению ректоцеле.
Каковы симптомы ректоцеле?
Показывает прямую кишку, грыжу которой во влагалище.
Небольшой задний пролапс может не вызывать никаких признаков или симптомов.В противном случае вы можете заметить:
- Мягкая выпуклость ткани во влагалище, которая может выступать или не выступать через отверстие во влагалище
- Затрудненное опорожнение кишечника с необходимостью надавливать пальцами на выпуклость во влагалище, чтобы помочь вытолкнуть стул во время дефекации («шинирование»)
- Ощущение ректального давления или полноты
- Ощущение, что прямая кишка не полностью опорожнена после дефекации
- Сексуальные проблемы, например чувство смущения или ощущение слабости в тонусе тканей влагалища
- Многие женщины с задним опущением также испытывают опущение других органов малого таза, таких как мочевой пузырь, матка или тонкий кишечник.

При небольшом выпадении заднего прохода медицинская помощь не требуется. Выпадение заднего отдела позвоночника является обычным явлением даже у женщин, не имевших детей. Фактически, вы можете даже не знать, что у вас заднее опущение. Если вы испытываете необычные симптомы, подобные перечисленным выше, рекомендуется назначить визит врачу.
Что вызывает ректоцеле?
Есть несколько факторов, которые способствуют возникновению ректоцеле.
- Беременность и роды
- Хронический запор или натуживание при дефекации
- Хронический кашель или бронхит
- Повторный подъем тяжестей
- Избыточный вес или ожирение
Вагинальные роды, особенно многоплодные роды и старение, являются основными факторами риска.Длительные роды и большие дети могут растягивать и ослаблять мышцы тазового дна, что приводит к ослаблению поддержки влагалища. Это случается не со всеми женщинами, но случается со многими, кто не может полностью выздороветь после родов. Менопауза вызывает множество изменений в организме женщины, которые могут повлиять на мышечный тонус тазовой области.
Менопауза вызывает множество изменений в организме женщины, которые могут повлиять на мышечный тонус тазовой области.
Старение в целом приводит к ослаблению мышц по всему телу, включая область таза. Другие факторы, такие как ожирение и хронический кашель, связанные с астмой, курением и респираторными заболеваниями, также связаны с ослаблением этих мышц.Хронический запор и давление с целью изгнания отходов могут ослабить мышцы таза.
У женщин без симптомов проблема часто выявляется во время обычных гинекологических осмотров. Женщинам с симптомами заболевания также обычно ставит диагноз их гинеколог. Врачи, специализирующиеся в области гинекологии, обычно могут диагностировать его, изучив подробный анамнез и проведя физический осмотр. Лабораторные исследования или визуализирующие исследования необходимы редко.
Эти медицинские обследования включают в себя проверку функции мочевого пузыря и проверку прочности тазового дна.
Тест на прочность тазового дна: Во время тазового осмотра врач проверяет прочность тазового дна, мышц сфинктера, а также мышц и связок, поддерживающих стенки влагалища, матку, прямую кишку, уретру и мочевой пузырь.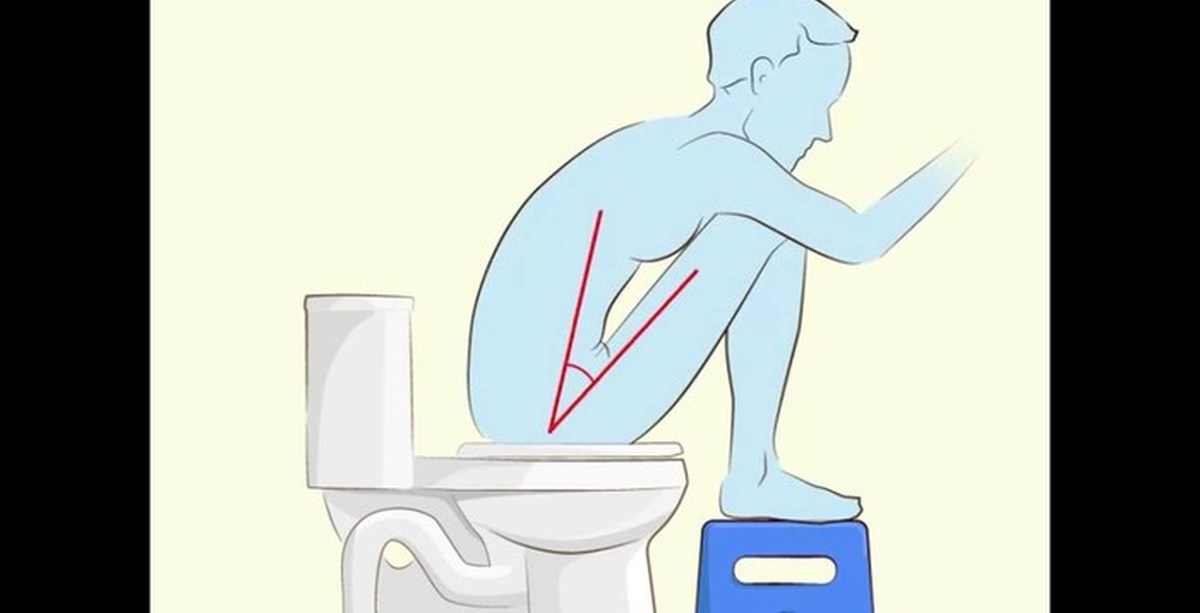 Нарушения в этом тесте могут помочь диагностировать опущение влагалища и определить, будут ли упражнения Кегеля полезны для пациента.
Нарушения в этом тесте могут помочь диагностировать опущение влагалища и определить, будут ли упражнения Кегеля полезны для пациента.
Функциональный тест мочевого пузыря: Также известный как уродинамика, функциональный тест мочевого пузыря определяет способность мочевого пузыря накапливать и выводить мочу.Это измеряется двумя способами. Урофлоуметрия измеряет объем и силу струи мочи. Цистометрограмма – это процедура, при которой мочевой пузырь заполняется водой через катетер. Измерения объема отмечаются, когда пациент указывает на необходимость мочеиспускания.
Как лечится ректоцеле?
Если консервативные меры не помогут, ваш врач может порекомендовать операцию, чтобы помочь исправить выпадение влагалища. Когда вы встречаетесь со своим хирургом, вы можете обсудить свой возраст и общее состояние здоровья, желание будущей беременности, желание сохранить функцию влагалища, степень выпадения и анатомические условия, которые влияют на решение о том, какую хирургическую процедуру следует проводить. Например, при значительном выпадении может потребоваться гистерэктомия (удаление матки).
Например, при значительном выпадении может потребоваться гистерэктомия (удаление матки).
Есть два основных подхода в зависимости от состояния. Многие операции проводятся через влагалище, при этом не остается шрамов, а лапароскопия становится все более популярным методом лечения пролапса. Эти хирургические процедуры проводятся через узкие трубки, вставленные через разрезы длиной менее дюйма. Было показано, что эти процедуры уменьшают образование рубцов, кровопотерю и время пребывания в больнице, а также ускоряют выздоровление.
Хирургическая процедура, называемая передней кольпорафией, подтягивает передние стенки влагалища, в то время как задняя кольпорафия подтягивает задние стенки. Лапароскопические процедуры используются для снятия стрессового недержания мочи, восстановления грыж в верхней части влагалища и для создания опоры для влагалища, ослабленного в результате гистерэктомии. В случаях, когда поддерживающие ткани ослаблены, для поддержки восстановления могут быть размещены дополнительные натуральные ткани или искусственные материалы (сетка).
Госпитализация непродолжительная, обычно на сутки, иногда на два и редко более четырех. Пациентам выписывают рецепты на обезболивающие и антибиотики для предотвращения инфекции.
Можно ли предотвратить ректоцеле?
Выпадение влагалища в большинстве случаев невозможно предотвратить. Однако если вы устраните факторы риска до того, как они станут проблемой, это может помочь вашему здоровью влагалища.
- Регулярно выполняйте упражнения Кегеля. Эти упражнения могут укрепить мышцы тазового дна, что особенно важно после рождения ребенка.
- Лечит и предотвращает запор. Пейте много жидкости и ешьте продукты с высоким содержанием клетчатки, такие как фрукты, овощи, бобы и цельнозерновые злаки.
- Избегайте подъема тяжелых предметов и поднимайте их правильно. При подъеме используйте ноги, а не поясницу или спину.
- Контроль кашля. Получите лечение от хронического кашля или бронхита и не курите.
- Избегайте увеличения веса.







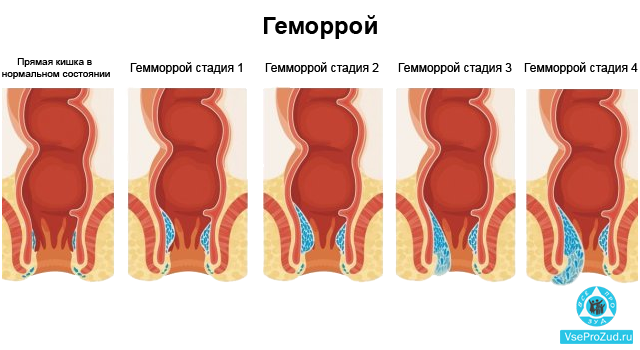 Врач осмотрел его, но существенных отклонений не нашел. Тем не менее, возраст и характер жалоб насторожили, и пациента отправили на детальное обследование.
Врач осмотрел его, но существенных отклонений не нашел. Тем не менее, возраст и характер жалоб насторожили, и пациента отправили на детальное обследование.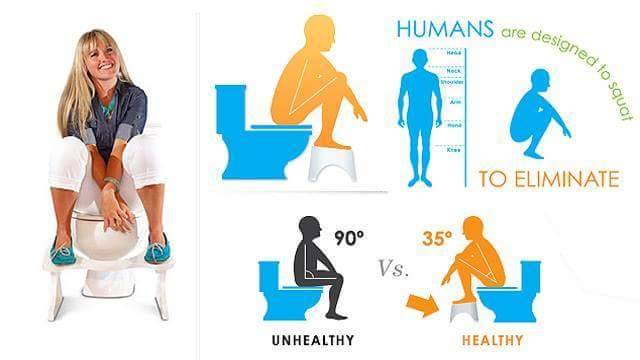
 В выпячивании содержится кал, иногда – каловые камни. Отмечаются склеротические изменения стенки влагалища, у некоторых пациенток определяется изъязвление.
В выпячивании содержится кал, иногда – каловые камни. Отмечаются склеротические изменения стенки влагалища, у некоторых пациенток определяется изъязвление. Причины повреждения нервов включают хирургическое вмешательство, роды, травму спинного мозга или другие хронические заболевания, такие как диабет и рассеянный склероз.
Причины повреждения нервов включают хирургическое вмешательство, роды, травму спинного мозга или другие хронические заболевания, такие как диабет и рассеянный склероз.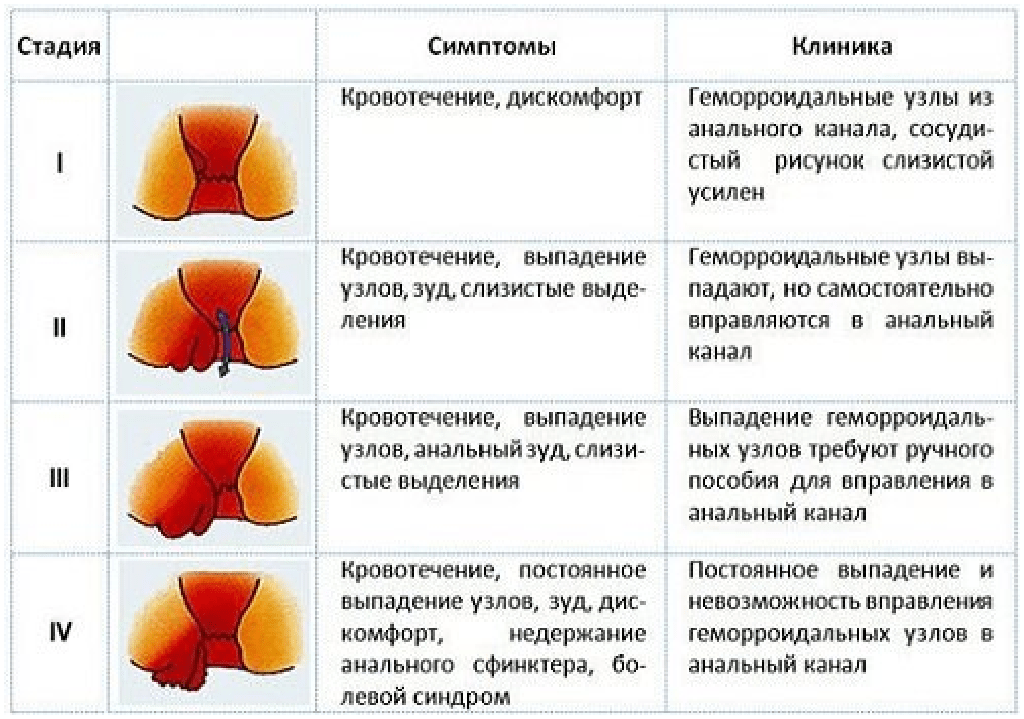

 Мышцы прямой кишки и кишечника растягиваются и, в конечном итоге, ослабевают, позволяя водянистому стулу из пищеварительного тракта перемещаться по пораженному стулу и вытекать наружу. Хронический запор также может вызвать повреждение нервов, что приводит к недержанию кала.
Мышцы прямой кишки и кишечника растягиваются и, в конечном итоге, ослабевают, позволяя водянистому стулу из пищеварительного тракта перемещаться по пораженному стулу и вытекать наружу. Хронический запор также может вызвать повреждение нервов, что приводит к недержанию кала. Операции по лечению расширенных вен прямой кишки или заднего прохода (геморрой), а также более сложные операции на прямой кишке и анусе могут вызвать повреждение мышц и нервов, что приводит к недержанию кала.
Операции по лечению расширенных вен прямой кишки или заднего прохода (геморрой), а также более сложные операции на прямой кишке и анусе могут вызвать повреждение мышц и нервов, что приводит к недержанию кала. Недержание кала может быть осложнением родов. Недавние исследования также показали, что женщины, принимающие заместительную гормональную терапию в период менопаузы, имеют умеренно повышенный риск недержания кала.
Недержание кала может быть осложнением родов. Недавние исследования также показали, что женщины, принимающие заместительную гормональную терапию в период менопаузы, имеют умеренно повышенный риск недержания кала. Утрата достоинства, связанная с потерей контроля над своими телесными функциями, может привести к смущению, стыду, разочарованию и депрессии. Люди с недержанием кала часто пытаются скрыть проблему или избегать социальных контактов.
Утрата достоинства, связанная с потерей контроля над своими телесными функциями, может привести к смущению, стыду, разочарованию и депрессии. Люди с недержанием кала часто пытаются скрыть проблему или избегать социальных контактов.

