Что такое седация при гастроскопии: Седация при гастроскопии. Показания и противопоказания
Проблемы с желудком у нее давно, и что такое гастроскопия, она знает не понаслышке. Неприятная процедура, во время которой только огромным усилием воли удается подавить рвотный рефлекс и после которой так першит в горле. Моя тетя пока не знает: все дискомфортные этапы гастроскопии можно… проспать.
Глазки закрывай
Методика гастроскопии во сне (специалисты говорят «во время медикаментозного сна» или «с седацией») применяется в России уже около 20 лет. Но поначалу доступна она была только клиентам элитных клиник. Более или менее широко такие обследования стали проводиться лишь в последние годы.
Принцип такой гастроскопии прост. Перед началом процедуры пациенту внутривенно вводят специальный седативный препарат, и человек засыпает. Только после этого врач приступает к исследованию. Оно выполняется как обычно: эндоскоп вводится через рот, проходит в пищевод, а затем в желудок. Но медикаментозный сон – глубокий, поэтому никакого дискомфорта или неприятных ощущений человек не испытывает. А когда действие препарата заканчивается (обычно оно длится не более 40 минут, этого достаточно для проведения обследования), пациент просыпается.
Дискомфорта не возникает и на этом этапе. Медикаментозный сон – это не наркоз, он переносится значительно легче, после него не бывает вялости или заторможенности, проблем с ориентированием. Уже через 5 минут человек начинает ходить и разговаривать, а через 40–60 минут может покинуть клинику и отправиться по своим делам. Единственное, чего не стоит делать в день после процедуры, – это водить машину.
Без страха и упрека
Медикаментозный сон сегодня используют не только для проведения гастроскопии. Седативные средства могут применять, например, при обследовании мочевого пузыря (цистоскопия) или осмотре стенок матки с помощью специальной оптической системы (гистероскопия). Правда, это довольно редкие случаи: обычно неприятные ощущения при таких процедурах устраняются с помощью местного обезболивания. Но, если человек сильно волнуется, боится, ему могут предложить обследоваться во сне.
Довольно часто прибегают к помощи седативных препаратов при проведении магнитно-резонансной томографии, особенно если обследуют ребенка. МРТ может длиться от 30 до 60 минут, и все это время необходимо лежать неподвижно. Для детей эта задача практически невыполнимая, поэтому их вводят в медикаментозный сон. Нередко применяют данную методику и у взрослых, страдающих клаустрофобией. В закрытом пространстве томографа у них начинается паника, которая сильно мешает исследованию и может исказить его результаты. Если человека вводят в сон, таких проблем не возникает.
И все же наибольшее распространение диагностика во сне получила именно в «пищеварительной» сфере. Помимо гастроскопии большим спросом сейчас пользуется колоноскопия – обследование кишечника при помощи эндоскопа. Специалисты считают, что развитие этого направления может дать хорошие результаты в профилактике различных кишечных заболеваний, и особенно рака. Большинство людей воспринимают колоноскопию как крайне неприятную, болезненную процедуру и поэтому годами откладывают и свой поход к врачу, и само обследование. И при этом теряют драгоценное время: вовремя обнаруженную опухоль можно эффективно лечить, если же она запущена, решить проблему крайне сложно. Колоноскопия во сне позволяет избежать боли, а значит, и страха. Узнав об этой методике, люди наконец-то решаются на обследование.
Точный диагноз
Пациенты, которым в прошлом делали обычную гастро- или колоноскопию, после обследования во сне отмечают, что новая методика помогла им избежать стресса. А еще – что процедура не выбила их из привычной колеи. Раньше отходить от обследования приходилось бы чуть ли не целый день, сейчас – и не заметили, как все произошло.
Однако комфорт пациента – важное, но далеко не главное преимущество данной методики. Основной ее плюс в том, что она дает больше возможностей для точной диагностики, чем аналогичные процедуры без седации. Во время обычной гастро- или колоноскопии врачу приходится работать в нервозной обстановке. Пациенту больно и неприятно, долго терпеть он не может, поэтому специалист вынужден спешить с проведением процедуры. Медикаментозный сон позволяет вести обследование спокойно, не торопясь, поэтому процент диагностических ошибок снижается.
К тому же, когда пациент спит, врач может выполнить более широкий спектр исследований. Например, определить кислотность желудочного сока, сделать тест на наличие бактерии хеликобактер пилори (она вызывает гастрит и язву желудка), провести биопсию для дальнейшего исследования в лаборатории.
Важно и то, что обследование во сне чаще всего проводится на современном оборудовании, которое позволяет записывать ход процедуры на видео. После теста компакт-диск с записью отдают пациенту. С ним он может пойти к любому врачу.
Правила «сонных» обследований
Они должны проводиться только в присутствии анестезиолога. Он, а не гастроэнтеролог или гинеколог (в случае гистероскопии), должен подобрать подходящий вам препарат, ввести вас в медикаментозный сон и вывести из него. Поэтому, прежде чем давать согласие на тест, обязательно поинтересуйтесь в клинике, соблюдается ли это правило. Если нет, ищите другое учреждение.
Готовиться к «сонной» процедуре нужно более ответственно, чем к обычной. Во многих клиниках, например, требуют, чтобы на гастро- или колоноскопию во сне вы приходили с результатами флюорографии и клинического анализа крови. Людям старше 40 лет рекомендуется сделать еще и ЭКГ. Все это нужно, чтобы врач был уверен, что во время теста у вас не возникнет проблем с дыханием и сердцем. Некоторые из них являются противопоказанием и для обычной гастроскопии. Но при ее проведении вы можете пожаловаться доктору на неприятные ощущения, и процедуру прекратят. Если пациент спит, это невозможно, поэтому врачи предпочитают перестраховаться.
Иногда лучше потерпеть. Из-за отсутствия контакта между пациентом и доктором могут возникнуть и другие проблемы. Особенно если речь идет о колоноскопии, ведь во время нее можно ненароком повредить стенку кишки. Правда, случаются перфорации (случайные проколы) крайне редко. При использовании современных, гибких и тонких эндоскопов их число сводится к минимуму. Но полностью исключать такой риск нельзя. Поэтому врачи нередко говорят о необходимости обратной связи, когда во время процедуры человек может пожаловаться на возникновение более сильной, чем ранее, боли. Так что, если у пациента есть дополнительные петли в кишечнике, ему нередко рекомендуют проводить колоноскопию без использования медикаментозного сна.
Впрочем у этой медали есть и обратная сторона. Находясь во время процедуры в сознании, из-за дискомфорта или страха человек может дернуться, а значит, вероятность повреждения стенки кишечника только возрастет. Поэтому делать выбор в пользу обследования во сне можно только после консультации врача.
плюсы и минусы. Эндоскопические исследования
Содержание:
Делать гастроскопию или колоноскопию приходится не только с профилактической целью, но и для уточнения диагноза, и для многих пациентов эти исследования связаны с самыми неприятными ощущениями. Однако в последние годы в арсенале эндоскопистов появились новые возможности, которые позволяют легче переносить гастроскопию и колоноскопию. О них рассказывает Игорь Сергеевич Садиков, врач-эндоскопист 17-й городской клинической больницы (Москва).

Трансназальная гастроскопия: плюсы и минусы
– Проглотить эндоскопический зонд – некоторым из пациентов этот подвиг не по силам. Насколько успешно заменяет неприятную процедуру трансназальная эндоскопия?
– Главное преимущество в том, что прибор значительно меньшего диаметра, и у большинства пациентов способен свободно пройти через носовые ходы, затем по задней стенке глотки, не касаясь корня языка. Такая особенность очень ценится пациентами, у которых возникают рвотные позывы при традиционном исследовании.
Но, к сожалению, есть люди, у которых рвотный рефлекс очень выраженный, таким и трансназальная эндоскопия не спасение. В подобных ситуациях надо слушать указания врача. Он в процессе эндоскопии подсказывает, как себя вести, как не концентрироваться на проблеме.
Например, дышать при традиционной и трансназальной гастроскопии лучше всего через рот, равномерно, глубоко, медленно и ритмично, ни о чем другом не думать. Подобное дыхание само по себе позволяет несколько нивелировать рвотные позывы, у кого-то вообще свести их практически к нулю. Анестезия при этом проводится 10%-ным раствором лидокаина. Происходит орошение не только рта и глотки, но и носовых ходов, чтобы минимизировать неприятные ощущения.
У подобного метода есть еще один плюс. В процессе трансназального исследования пациенту не ставят загубник, необходимый при традиционном методе “через рот” (тогда он устанавливается, чтобы человек не закусил прибор). Поэтому пациент может разговаривать с эндоскопистом. А во время обычной гастроскопии даже слюни глотать нельзя, поскольку это может спровоцировать рвотные позывы.
Во время трансназальной эндоскопии врач при необходимости может взять биопсию. Но прибор очень тонкий, и инструментальный канал у него существенно меньше, чем у обычных гастроскопов, поэтому отщипнуть можно только очень маленькие кусочки тканей.
К сожалению, у этого способа есть минусы – он не подходит тому, у кого искривленная носовая перегородка. Хотя бывают исключения. Кроме того, картинка, которую видит врач при эндоскопии “через нос”, недостаточно четкого разрешения. Это связано с размерами прибора и самой оптикой, которая встроена в гаджет. У традиционных приборов камера и матрица позволяют добиться качества full HD, есть возможности приближения, двойного фокуса.
Но если говорить о скрининге пациентов, нуждающихся в осмотре пищевода, желудка, двенадцатиперстной кишки и при этом страдающих выраженным рвотных рефлексом, для них это очень хороший метод. Еще один плюс: и трансназальную, и традиционную гастроскопию покрывает полис ОМС.Колоноскопия и гастроскопия во сне
– Во многих клиниках сейчас предлагают медикаментозный сон для прохождения эндоскопии. Чем он отличается от наркоза при колоноскопии, к которому пациенты относятся с опаской?
– Это очень эффективный способ избежать неприятных ощущений – пройти гастроскопию “во сне”. При ней проводится так называемая внутривенная анестезия с сохранением самостоятельного спонтанного дыхания. Я объясняю пациенту, что это не комбинированный эндотрахеальный наркоз, который применяется при операциях, а просто укол специального препарата в вену.
Медикаментозный сон – так называемая седация: человек успокаивается, засыпает, у него притупляются болевые ощущения. Он ничего не чувствует в процессе проведения процедуры и, проснувшись, не помнит о том, что происходило. “Вы вообще делали что-то? Я вроде бы и не спал даже”, – так зачастую говорит пациент после исследования. Подобного рода анестезии вполне достаточно для проведения многих эндоскопических вмешательств.
– То есть после медикаментозного сна можно легко встать с кушетки и самостоятельно поехать домой?
– На самом деле, все индивидуально: один пациент просыпается через 5 минут, ко второму сознание возвращается в первые полчаса, третьему понадобится целый час, чтобы в себя прийти. Поэтому у нас есть специальная палата для пробуждения. Лучше, если пациент приедет на процедуру в сопровождении родственников либо воспользуется такси. Разумеется, мы всем пациентам настоятельно рекомендуем не садиться за руль в течение первых суток после процедуры (это связано с возможным нарушением реакции).
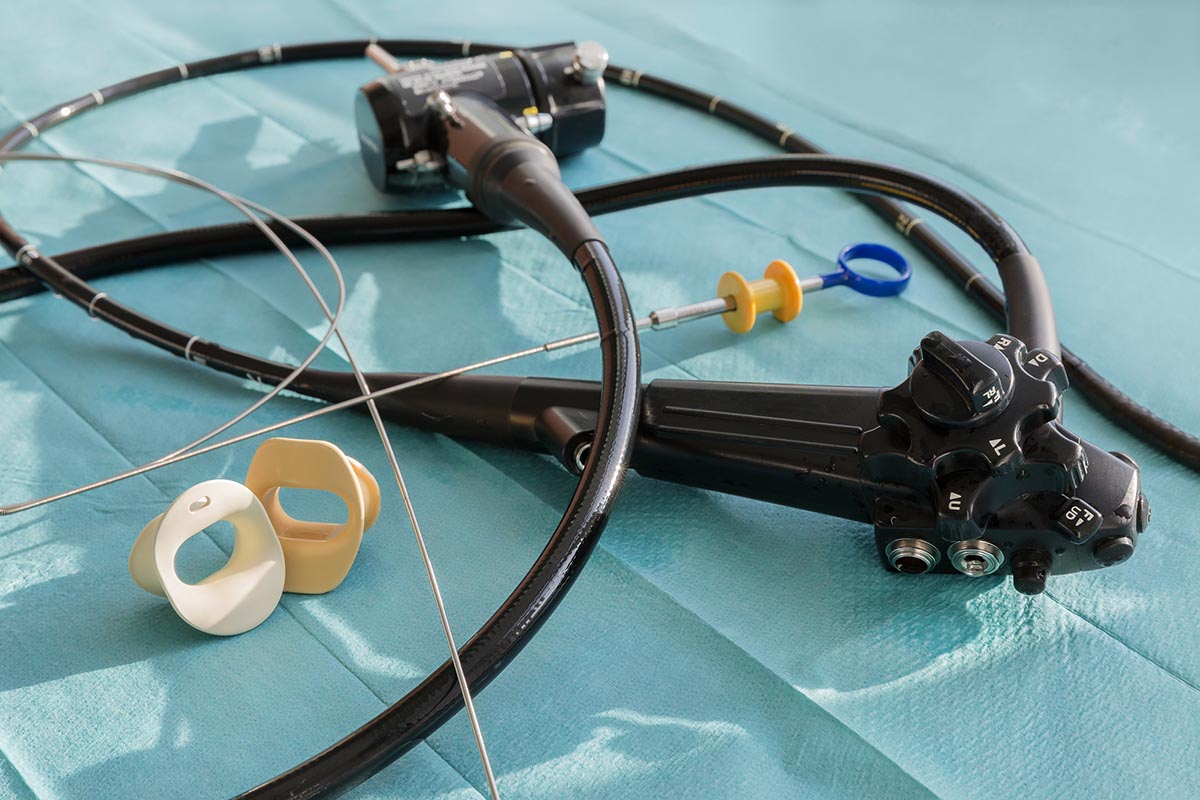
Как делают гастроскопию и колоноскопию сегодня
– Раньше среди пациентов существовало поверье, что обязательно нужно идти на гастроскопию первым, чтобы достался тщательно простерилизованный инструмент. Тогда, дескать, минимальный риск подхватить бактерию хеликобактер пилори, которая вызывает язву органов ЖКТ. Как вы относитесь к этим пациентским слухам?
– Времена, когда существовал некоторый риск заражения, давно прошли. Сегодняшняя обработка эндоскопов и инструментария полностью исключает передачу какого-либо возбудителя от одного человека к другому. Раньше, пока еще не было соответствующих стандартов, дезинфицирующих растворов, специальных машин для обработки, дезинфекции и стерилизации, лаборанты мыли эндоскопы вручную. И при этом определенный риск заражения оставался, будем говорить честно. Сейчас эндоскоп будет тщательно обработан в любое время. Эти правила строго соблюдаются согласно санитарным нормам, принятым в России, выполнение их жестко контролируется. Поэтому какое-либо заражение исключено.
– А есть ли шанс, что эндоскоп повредит кишечник? Ведь во время сна пациент не почувствует, если вдруг прибор поранит слизистую?
– Я так понимаю, это вопрос уже о колоноскопии. Такое случается крайне редко, если врач-эндоскопист еще не имеет достаточного опыта и не чувствует прибор и естественное сопротивление организма. Вероятность ранения увеличивается при наличии спаечного процесса в брюшной полости, крупных множественных дивертикулах в толстой кишке. Подобные проблемы могут возникнуть у пациентов с воспалительными заболеваниями кишечника типа болезни Крона или язвенного колита в тяжелой форме. Эндоскописту надо соблюдать осторожность, если пациент преклонного возраста и у него выраженная атрофия слизистой. Тогда стенки кишечника становятся тонкими и хрупкими, как пергаментная бумага. Но, повторюсь, травмы происходят крайне редко, можно сказать – в сотой доле процента. У опытного эндоскописта со стажем их не бывает.
– Неужели наука не придумала ничего совершенно безопасного и безболезненного?
– К приборам нового поколения относится видеокапсула для обследования кишечника. Исследование с ее помощью можно пройти в нашей больнице. Проглотил приборчик размером чуть больше таблетки – и он движется по кишечнику. Причем существуют как тонкокишечная видеокапсула, так и толстокишечная. При этом последняя позволяет также просматривать и тонкую кишку.
Принципиальная разница между ними: немножко отличается время работы и, соответственно, самого исследования. На толстокишечную эндоскопию отводится больше времени. Кроме того, тонкокишечная имеет оптику только с одной стороны, а у толстокишечной две камеры, с одного и другого конца, т.е. она позволяет делать сразу параллельно две серии снимков – с одной камеры и с другой.
Плюсы видеокапсул – малоинвазивный скрининг. Минусы – цена вопроса и отсутствие возможности у эндоскописта остановиться, прицельно на что-то посмотреть и взять биопсию. Так что если видеокапсула обнаружит проблему, выполнить классическое эндоскопическое исследование все равно придется (хотя бы для того, чтобы взять фрагменты на биопсию или удалить полипы). Но тогда вы будете абсолютно уверены, что эту неприятную процедуру стоит потерпеть – она действительно необходима.
Теория всем ясна: регулярная гастроскопия спасет вас от язвы желудка, рака и мучительной смерти. Проблема в том, что многим из нас сама гастроскопия кажется смертной мукой. Как минимизировать страдания?
Олег Попов, врач-эндоскопист медицинской клиники «Атлас»:Самое простое решение — седация, или медикаментозный сон. Этот вариант самый удобный и для пациента, и для врача, поскольку позволяет провести гастроскопию быстро (за 3-4 минуты) и без стресса.
Седация
Седация при гастроскопии требуется людям с выраженным рвотным рефлексом, с непереносимостью местного обезболивания и в случае, если пациент сильно напуган. Также медикаментозный сон необходим, чтобы полноценно сделать биопсию (забор фрагмента слизистой желудка). Негативных последствий седация не имеет. После процедуры необходимо остаться в комнате отдыха еще на полтора часа. За это время восстанавливается концентрация, далее можно садиться за руль и отправляться на работу.
Если вы собрались на гастроскопию без конкретных жалоб, просто для профилактики, то, чтобы два раза не засыпать, целесообразно совместить ее с другой малоприятной, но необходимой процедурой — с осмотром толстой кишки (колоноскопией).
Мужчинам рекомендуется обязательно проходить такое обследование после 45 лет, женщинам — после 50 лет даже при отсутствии жалоб. С помощью регулярной колоноскопии можно своевременно предупредить появление воспалительных заболеваний и опухолевых образований.
Без седации
Обстоятельства бывают разные. Если при гастроскопии обнаружено хроническое заболевание, следует повторять процедуру два раза в год: весной и осенью (обычно это периоды обострений) — многие опасаются так часто соглашаться на седацию.
Есть люди, которые предпочитают все держать под контролем — и потому отказываются спать.
В конце концов, седация при гастроскопии не предусмотрена в системе ОМС…
Поэтому большинство все еще делают эту процедуру под местным обезболиванием. Хорошо, если вам повезет с доктором — и он все подробно и пошагово будет объяснять. Многие болевые ощущения и неловкие моменты связаны с тем, что пациент просто не понимает происходящего.
Гастроскопия — безвредная процедура, рисков повреждения внутренних органов при соблюдении инструкций врача нет. На обследовании пациентам стоит максимально расслабиться, принять удобную позу на левом боку. Загубник вам вставят, чтобы рот не закрывался — больше от вас, в общем-то, ничего не требуется. Не надо себя как-то специально контролировать и с собой бороться.
5 приемов, которые помогут переэить гастроскопию
Не глотайте
Глотательные движения лучше сдерживать, чтобы не чувствовать дискомфорт — не надо глотать эндоскоп, если врач специально об этом не просит, в нужное русло его прекрасно направят профессионалы. Во время процедуры, когда «трубка» у вас в горле, тем более не глотайте. У многих пациентов во время диагностики обильно выделяется слюна — это нормально. Не надо этого стесняться, не надо с этим бороться. Просто положите под щеку пеленку — пусть на нее все стекает.
Дышите, как получается
Дыхательное горло не перекрывается, поэтому все время можно дышать и носом, и ртом. Часто пациенты впадают в панику из-за невозможности вдохнуть носом: он отекает, как при сильном насморке, из глаз льются слезы. Это нормальная реакция, которая возникает из-за раздражения носослезного канала, соединяющегося с гортанью. Для врача — ничего нового. Не получается дышать носом, дышите через рот (не зря он у вас открыт и зафиксирован загубником), это не мешает процедуре.
Не стесняйтесь слез
Как мы уже сказали, врачи в курсе: это носослезный канал раздражен, а не слабохарактерность ваша проявляется.
Не стесняйтесь отрыжки
С вами все в порядке. Удивительно, почему не все врачи об этом предупреждают: было бы меньше проблем. В начале эндоскопии внутрь нагнетается воздух для расправления пищевода и желудка, иначе не получится рассмотреть стенки всех отделов. При «погружении» эндоскопа этот воздух вытесняется и покидает вас с характерным звуком. У всех так. Даже не пытайтесь с этим бороться. И не надо этого пугаться и стесняться.
Не паникуйте, если ощущаете движение
Иногда врач осматривает желудок, а потом позвращается к пищеводу и опять погружает эндоскоп —может возникнуть паника «все уже закончилось, а теперь снова начинается». Нет, это обычный процесс. Редко бывает, что гастроскоп приходится извлекать полностью и вставлять повторно — но это требуется только при нетипичных случаях забора биопсийного материала или при сильной рвоте.
Видео дня. Певец Шура рассказал, из-за чего заболел раком
Вам необходимо пройти ФГДС или ФКС, а вы никак не можете заставить себя записаться на процедуру, наслушавшись отзывов знакомых, «глотавших шланг», и начитавшись «страшилок» в Интернете… А что скажут специалисты? Будет ли больно во время исследования? Сколько оно длится? Как проходит? Кому показано обязательно? Есть ли альтернатива? На эти и другие волнующие многих вопросы обстоятельно и откровенно ответил врач-эндоскопист клиники «Кивач» Кирилл ПЯТКИН.
— Давайте сначала разберемся с аббревиатурой: что такое ФГДС?
— Это фиброгастродуоденоскопия, или гастроскопия, – визуальный осмотр с помощью эндоскопа слизистой оболочки пищевода, желудка, начального отдела двенадцатиперстной кишки. Врач-эндоскопист во время исследования может увидеть различные патологические изменения – острые и хронические воспаления слизистой, участки эрозий, язв, различных гастритов, а также патологические образования, например, полипы – локальные разрастания слизистой оболочки.
— Обязательно ли «глотать лампочку», ведь сейчас многие заболевания внутренних органов можно выявить с помощью, например, анализов, томографии, УЗИ? В чем преимущество эндоскопического исследования?
— Все методы, будь то томография, к примеру, или рентгеноскопия (когда пациент выпивает контрастное вещество, обычно это барий, а затем делаются рентгеновские снимки) – эти методы в любом случае опосредованы снимком либо томограммой (послойным изображением). Если говорить об онкомаркерах, то это, опять же, опосредовано анализом.
А метод эндоскопического исследования дает врачу возможность заглянуть внутрь пациента. Суть эндоскопии заключена в самом названии: «эндо» означает «внутри», а «скопия» – «смотрю». То есть во время проведения гастроскопии врач оценивает все визуально. Также врач во время этого исследования имеет возможность взять материал на биопсию, если это необходимо. Никакие другие методы не имеют такой диагностической ценности, как визуальный осмотр через эндоскоп. В настоящее время гастроскопия – это самый информативный метод для оценки состояния слизистой пищевода, желудка и начального отдела двенадцатиперстной кишки.
— Какие симптомы служат основанием для проведения гастроскопии?
— Самая распространенный симптом – это изжога, далее боли – как голодные, так и после еды, ощущение вздутия, ощущение непереваривания пищи. То есть любой дискомфорт верхних отделов живота, так или иначе связанный с едой, – это показания к гастроскопии.
— Вы в клинике «Кивач» также проводите ФКС. Что это за исследование и кому оно показано?
— ФКС (фиброколоноскопия) – это эндоскопический метод диагностики толстого кишечника. Показаний для колоноскопии много. Это ощущение несварения или вздутия, анемия (снижение гемоглобина), запоры по 3-4 дня, а также наследственность (если у кого-то из близких были опухоли кишечника, то надо проверяться регулярно), скрининг рака после 40 лет.
— Что можно выявить во время колоноскопии?
— Врожденное удлинение кишечника, частая патология – это удлинение сигмовидной кишки, которая проявляется в основном запорами. Также можно выявить наличие геморроидальных узлов, различные виды колитов. Основное назначение колоноскопии – исключить онкологию.
— Один из самых главных вопросов, который волнует каждого, кому назначают ФГДС или ФКС, — это больно?
— Гастроскопия скорее неприятна, чем болезненна. И главная причина – это рвотный рефлекс, который развивается по мере продвижения эндоскопа по пищеводу.
Что касается колоноскопии, то основные болевые моменты могут наступить, во-первых, когда эндоскоп проходит так называемые углы кишечника – их два: селезеночный и печеночный. Кишечник фиксирован к стенкам живота, и каким бы гибким не был эндоскоп, он изнутри кишечник чуть-чуть натягивает, это тоже может быть больно. Во-вторых, во время проведения процедуры мы кишечник изнутри раздуваем: подаем через эндоскоп углекислый газ, чтобы расправить кишечник и посмотреть все стенки. Это тоже определенный дискомфорт для пациента. Однако надо отметить, что все-таки всё очень индивидуально и зависит от болевого порога пациента. Кто-то лежит спокойно, так как у него нет болезненных ощущений, а у кого-то даже малейшее продвижение эндоскопа уже причиняет боль.
— Как с этой болью может справиться современная медицина?
— Мы в клинике «Кивач» используем медикаментозный сон – внутривенную седацию. В вену ставится тоненький пластиковый катетер, который может находиться там длительное время, и через него подается препарат (мы используем пропофол). Пока дозированно, через специальный аппарат подается пропофол, пациент спит. Как только мы исследование завершили – введение препарата прекращается, через 5-10 минут пациент просыпается, а через 20-30 минут он уже в состоянии встать на ноги, переодеться, встретиться с доктором и обсудить результаты исследования.
— В чем плюсы процедуры под седацией?
— Ну, во-первых, снимаются все дискомфортные ощущения, в том числе и болевые. Во-вторых, если необходимо применить какие-то вмешательства, будь то биопсия или удаление образований, то удобнее это делать, когда пациент спит. Исключены рвотные позывы во время гастроскопии. Седация – это не тот наркоз, который применяется во время полостных операций: здесь пациент дышит сам, это глубокий физиологический сон. Во время процедуры, если есть необходимость, можно даже разбудить пациента, допустим, если надо попросить его аккуратно повернуться на бок. То есть это управляемый сон.
Однако седация противопоказана тем, у кого аллергия на яичный белок (так как пропофол – на его основе), арахис и сою.
Естественно, перед седацией проводится обследование сердечной деятельности, дыхательной деятельности, берутся анализы. Это все оценивается в совокупности. Если по сопутствующей патологии нет никаких противопоказаний, то есть лишь одно ограничение – вышеназванная аллергия.
— Как часто гастроскопию и колоноскопию назначают в паре: ФГДС + ФКС?
— Практически всегда. И у нас в клинике «Кивач», как правило, они проводятся под седацией. За эти два исследования врач может посмотреть практически две трети желудочно-кишечного тракта: пищевод, желудок, начальный отдел двенадцатиперстной кишки и толстый кишечник. Остается только тонкий кишечник, но по статистике процент каких-то образований, опухолей, заболеваний и т.д. тонкий кишечник в разы меньше дает, чем желудок и толстый кишечник.
— Сколько длится это общее исследование?
— Если нет технических сложностей, не нужно ничего удалять, какие-то вмешательства предпринимать, то исследование длится 30-40 минут. Это средние данные.
— Расскажите подробнее, как все проходит?
— Тому, кто хочет записаться в клинику «Кивач» на обследование, высылается анкета, которую он заполняет и отсылает в клинику. Врачи, эндоскопист и анестезиолог, изучив анкету, оценивают возможные риски и противопоказания.
В день обследования пациент приезжает в клинику, с ним беседует врач-эндоскопист, затем анестезиолог. Обсуждается, что беспокоит пациента, были ли раньше обследования, врач информирует о том, что и как будет происходить во время обследования, а также о возможных осложнениях. Пациент подписывает согласие на процедуру (в документе отражено все, что обсуждалось), далее он идет в кабинет, переодевается в специальное белье и ложится на стол. Медсестра-анестезист ставит пациенту катетер для седации, подсоединяет кучу датчиков для контроля сердечной деятельности, дыхания, на палец прикрепляется пульсоксиметр. Затем начинается введение препарата – пациент уснул. Врач сначала делает гастроскопию, смотрит верхние отделы желудочно-кишечного тракта. Если нужно, берет анализы, биопсию. Когда гастроскопия закончена, медсестра уносит гастроскоп в моечную, в специальную машину. Затем подключает колоноскоп, проводится колоноскопия. Точно так же, если нужно что-то взять или удалить, врач это делает. Закончили – отнесли колоноскоп в обработку. Всё. Дальше уже пробуждение пациента. Когда пациент пришел в себя, с врачом обсуждаются результаты исследования.
— Нужно ли как-то готовиться заранее?
— Перед гастроскопией необходимо 6-8 часов голодного промежутка. Как правило, это исследование мы стараемся назначать на утро, то есть достаточно утром не завтракать и не пить воды.
Для колоноскопии нужна подготовка – специальные препараты, которые обладают послабляющим действием, чистят кишечник. В основном это фортранс или пикопреп. Схему, как их принимать, мы всегда даем. И рекомендуемую диету мы также даем.
То есть гастроскопия – это голод. Колоноскопия – это определенные препараты плюс специальная диета. Жидкость и пища перед седацией строго ограничены, чтобы не произошло аспирации – проникновения желудочного содержимого в дыхательные пути.
— Есть ли противопоказания к проведению этих эндоскопических исследований?
— Противопоказания – это жизнеугрожающие состояния: инфаркты, инсульты. Как правило, все выясняется на этапе обследования до процедуры. Ограничение к процедуре – это прием антикоагулянтов (препаратов, разжижающих кровь), в данном случае исследование может быть проведено, но любые манипуляции со слизистой – нет.
— Ощущает ли пациент дискомфорт после процедуры?
— Да, дискомфорт иногда бывает, особенно после проведения колоноскопии. Это может быть ощущение вздутия, ощущение спазма в животе. Но мы в клинике «Кивач» для раздувания кишечника используем не воздух, а углекислый газ. Во-первых, он всасывается из кишечника в кровоток в 16 раз быстрее воздуха, а во-вторых, обладает определенным расслабляющим действием на мышцу кишечника.
— Исходя из своей практики, можете сказать, чего больше всего боятся пациенты?
— Диагноза: опухоли. И наркоза.
— Что вы обычно говорите своим пациентам перед началом исследования? Как-то настраиваете их?
— У нас диалог обычно конструктивно складывается, на доверии. Того, кто боится, мы успокоим. Тому, кто никогда этой процедуры не делал, расскажем, как все проходит, покажем инструменты, технику. Нужно будет – покажу видеозапись, естественно, обезличенную, что именно мы видим внутри, что мы можем сделать. Заинтересовать пациента надо, тогда страх уходит сразу.
Начнём с того что я жуткий эметофоб( боязнь любых проявлений рвоты и всего что с этим связано) с больным желудком.
Сейчас я занимаюсь этой проблемой при помощи психотерапии, но речь не об этом. Это просто для того чтоб вы понимали что значит для меня это исследование, конец света!
Два раза с горем пополам я пережила эту процедуру в детстве, просто заставили родители по настоянию врачей.
Дальше я выросла, выросли и проблемы с желудком, но я сказала что не пойду даже под страхом смерти. И тут в однажды я услышала новость по тв, что данную процедуру можно сделать во сне, а точнее под седацией, это так называемый легкий наркоз.
Но я же не пойду на эту экзекуцию не зная что это за сон! Ещё и нашла в интернете глупый отзыв, не знаю уж что делали этому человеку, но точно не седацию. А писал он что был просто как не хозяин своего тела, всё чувствовал, и рвотный рефлекс был, а пошевелиться не можешь! Это вообще что за жесть?! Подумала я , и передумала обследоваться!
Но когда заболевания ЖКТ стали просто мешать мне жить, я решилась, но сначала проверить только саму седацию и пошла на колоноскопию, там же никакой тошноты , только боль. Какая боль? Никакой! Ложишься , проверка давления, контроль сердцебиения, укол в вену и … меня будят, «вот ваш результат!» Голова туманная ещё минут 15-20, просто дикое желание спать, как будто вас подняли среди ночи, если закрыть глаза, можно отключиться. Но далее никакой побочки не было , ни головной боли, ни слабости, ничего!
Поняв как это здорово, я приехала на фгс под той же седацией, конечно страх ещё немного держал меня и оказалось не зря… но это никак не связано с наркозом. Просто мне сказали открыть рот и напшикали ледокаин в горло, зачем я так и не поняла, у меня же будет наркоз. Мне сказали так надо. От онемения глотки у меня начался жуткий рвотный рефлекс, естественно меня начало трясти , мед сестра кричала успокоиться, но я не могла, в итоге потемнело в глазах и я упала на кушетку(я сидела) , наверно даже отключилась на секунды, тут уже конечно всем было не смешно, а я предупреждала о такой реакции на рвоту, потом укол и наконец-то сон. Я перерыла весь интернет и не нашла подобной реакции людей на лидокаин, начиная вспоминать процедуры детства, понимаю что было подобное.
Саму процедуру, естественно я не помню, разбудили все уже прошло и анестезия глотки тоже.
Тогда я получила свой диагноз: атрофический гастрит и рекомендации проходить фгс не реже чем раз в два года, а лучше раз в год, чтобы ничего не запустить. Однозначно пойду только под седацией, но уже никакого лидокаина!

Седация это просто находка и спасение для тех пациентов , которые марально или физически не могут пройти это обследование наживую, в итоге серьезно запускают свои заболевания.
Будьте здоровы! Не бойтесь обследоваться!
90000 Gastroscopy with sedation | Cancer Chat 90001 90002 Hi everyone, 90003 90002 I just thought I’d give everyone who is nervous out there a positive review about my gastroscopy experience, as before I went all I did was read horror stories about the whole thing online. 90003 90002 I was the ultimate nervous patient I watched every YouTube video, read every blog about how awful it is. So I went into the hospital crying my eyes out. Cried at the check in desk, cried in the nurses room while they were doing my paperwork.I even cried when the nurse said they had to put the canula in! 90003 90002 Everyone was so lovely they let me have my canula put in at the very last moment as I was such a woss about the whole situatuion! 90003 90002 I waited in a small waiting room for about 45 minutes just scrolling on my phone (all while crying lol) the lovely nurse kept checking on me, he even said he’s going to find me after to check how it went which eased my nerves . 90003 90002 I got called in and instantly cried my eyes out, the poor staff in the room looked at me like I was crazy, but they instantly all came to me to comfort.I was hysterically crying saying I could not do it and the drugs would not work bla bla bla. They instantly were so lovely. Let me sit on the bed and wrapped me in lovely warm blankets and got me comfy. The nurse put my canula in – this was the worst part promise. she was even stroking my hair and cuddling me lol. The doctor explained the procedure and sprayed the throat spray down my throat, I panicked at this part because you genuinely can not swallow – there’s no question about it, but when the doctor reminded me yes you can not swallow but you can breathe can ‘t you I was fine! (It’s crazy where you’re mind jumps to when your nervous) they got me comfortable and put the mouth guard in.I was really upset at this point really scared, they injected my arm with sedation and instantly my heart slowed down and I was calm. Definitely the weirdest feeling ever- all my panic went. I do not even remember falling asleep but I did! I woke up to him saying I pulled it out (can not even remember) and they injected me with more sedation and that’s where my memory has completely gone blank. I woke up getting wheeled out the room buzzing that it was over! 90003 90002 The nurse came over and told me what happened apparently I put up quite the protest but honestly do not remember a thing.90003 90002 i know it’s hard to think it when you’re nervous, but it’s honestly not that bad !! Always go for sedation I felt fabulous all day and slept like a baby !!! 90003.90000 Gastroscopy – Your.MD 90001 90002 You will usually receive instructions on how to prepare for a gastroscopy along with your appointment letter. If you are unsure about anything, call the hospital. 90003 90004 Medication 90005 90002 If you are referred for a gastroscopy, you will need to stop taking any prescribed medicines for indigestion at least two weeks beforehand. This is because medication can mask some of the problems that the gastroscopy could show up. You can continue to take antacids up until your endoscopy.90003 90002 If you are taking any of the following medications, you should telephone the endoscopy unit before your appointment because special arrangements may need to be made: 90003 90010 90011 any medication that is used to treat diabetes, such as insulin or metformin 90012 90011 blood-thinning medication (medication that is used to prevent blood clots), such as low-dose aspirin, warfarin or clopidogrel 90012 90015 90002 You should not wear nail polish on the day of your appointment because it interferes with a device that is attached to your finger to monitor your oxygen levels.90003 90004 Diet 90005 90002 It is important that your stomach is empty so that the whole area can be seen clearly. You will be asked not to eat anything for six hours and drink nothing for two hours before having a gastroscopy. 90003 90004 Sedation 90005 90002 You will usually be sedated during a gastroscopy. This means you will be very drowsy during and after the procedure so it’s a good idea to arrange for someone to bring you home and to stay with you for at least 12 hours after a gastroscopy.90003 90004 The procedure 90005 90002 A gastroscopy is usually carried out by a nurse and an endoscopist (a health professional who specialises in performing endoscopies). You will meet the nurse before the procedure and she will be able to answer any questions that you may have. 90003 90002 You should remove any glasses, contact lenses and false teeth. A nurse may then spray your throat with a local anaesthetic spray and insert a small plastic mouth guard to protect your teeth. 90003 90002 You will be asked to lie down on your left-hand side and the nurse will attach a small probe to your finger.This measures your oxygen level and heart rate. 90003 90002 At this point, you will normally be given an injection of sedatives into your arm. This will make you feel very drowsy so that you will be mostly unaware of the procedure and will probably have no memory of it. However, you will still be able to follow any instructions given to you by the endoscopist or nurse. 90003 90002 The endoscopist will insert the endoscope into your throat and tell you to swallow it to help move it down into your oesophagus.90003 90038 Diagnosing a condition 90039 90002 If the gastroscopy is being used to diagnose a certain condition, air will be blown into your stomach once the endoscope is inside. This allows the endoscopist to see any patches of redness, holes, lumps, blockages or other abnormalities. 90003 90002 If abnormalities are detected, a biopsy can be taken (a tissue sample from the problem area) to send to the laboratory for closer inspection under a microscope. You will not feel anything during a biopsy.90003 90038 Treating bleeding varices 90039 90002 If you have bleeding varices, the endoscopist will first use the endoscope to locate the site of the bleeding. 90003 90002 If the bleeding varices are located in your oesophagus, they can normally be treated using a technique called band ligation. This involves passing a small rubber band down the endoscope, which is used to seal the base of the varices and cut off the blood supply to prevent further bleeding. 90003 90002 If the bleeding varices are located in your stomach, the site of the bleeding will be injected with a chemical called cyanoacrylate.Cyanoacrylate is the active ingredient in the extra-strength glues ( ‘superglues’) that are sold in shops. It is also very useful in sealing holes or tears in body tissue. 90003 90038 Treating bleeding ulcers 90039 90002 If you have bleeding ulcers, one of a number of techniques may be used to treat them. For example: 90003 90010 90011 a probe may be passed through the endoscope to apply heat or small clips to stop the bleeding 90012 90011 a weak solution of adrenaline may be injected around an ulcer to help activate the clotting process, narrow the arteries and enhance blood clotting 90012 90015 90002 During these procedures you may also receive an injection of a fast-acting acid-reducing medication, called a proton-pump inhibitor, to prevent bleeding recurring.90003 90038 Narrowed oesophagus 90039 90002 If you have a narrowed oesophagus, the endoscopist can pass instruments down the endoscope to stretch and widen it. These instruments can also be used to insert a rigid balloon or stent (a hollow plastic or metal tube) to hold the walls of your oesophagus open. 90003 90004 Recovery 90005 90002 A gastroscopy takes around 20-40 minutes to perform. The endoscope will then be removed and you will be taken to a recovery room until the effects of the sedation have worn off.90003 90002 You may not remember much about the procedure after you come round. 90003 90002 If you received a gastroscopy as part of a treatment, you may be given a series of tests to assess how effective the treatment was and check for any complications. 90003 90002 These tests may include: 90003 90010 90011 a chest X-ray 90012 90011 a measure of your heart rate 90012 90011 a blood pressure test 90012 90015 90002 Depending on your individual circumstances, you will then either be transferred to a hospital ward or discharged (sent home).90003 90002 Even if you feel very alert, the sedative can stay in your blood for 24 hours and you may experience further episodes of drowsiness. 90003 90002 It is important that you do not drive a vehicle, operate heavy machinery or drink any alcohol during this time. 90003 90002 Depending on what type of procedure you have had, it may be several days before you can resume a normal diet. The endoscopy nurse will give you more information about your specific dietary recommendations. 90003 90004 Results 90005 90002 If the gastroscopy was used to diagnose a condition, a further appointment may be made so you can discuss the results with the doctor, or the results of the gastroscopy may be sent to your doctor.90003.90000 Endoscopy – NHS 90001 90002 90003 An endoscopy is a procedure where organs inside your body are looked at using an instrument called an endoscope. 90004 90005 90002 An endoscope is a long, thin, flexible tube that has a light and camera at one end. Images of the inside of your body are shown on a television screen. 90005 90008 Credit: 90002 Nucleus Medical Media Inc / Alamy Stock Photo 90005 90002 https: // www.alamy.com/search.html?qt=ADTYWB&imgt=0 90005 90002 Endoscopes can be put into the body through the mouth and down the throat, or through the bottom. 90005 90002 An endoscope can also be put inside the body through a small cut (incision) made in the skin when keyhole surgery is being done. 90005 90017 When an endoscopy is used 90018 90002 An endoscopy can be used to: 90005 90021 90022 investigate unusual symptoms 90023 90022 help perform certain types of surgery 90023 90026 90002 An endoscope can also be used to remove a small sample of tissue to be looked at more closely.This is called a biopsy. 90005 90029 Investigating symptoms 90030 90002 An endoscopy might be recommended to investigate many symptoms, including: 90005 90002 If the food pipe (oesophagus), stomach, or top part of the small intestine need to be looked at, it’s known as a gastroscopy. 90005 90002 If the bowel needs to be looked at, it’s known as a colonoscopy. 90005 90002 Other types of endoscopies used to investigate symptoms include: 90005 90021 90022 bronchoscopy – used to look at the airways if you have a cough that is not getting better or you’re coughing up blood 90023 90022 hysteroscopy – used to look inside the womb (uterus) if there are problems such as irregular periods or if you have more than 1 miscarriage 90023 90022 cystoscopy – used to look inside of the bladder if there are problems like urinary incontinence or blood in your pee 90023 90022 flexible sigmoidoscopy – used to look inside the lower part of the bowel 90023 90022 endoscopic ultrasound – used to take images of internal organs, such as the pancreas, and take tissue samples 90023 90022 wireless capsule endoscopy – involves swallowing a small capsule that has a camera and light in it, which sends pictures to a computer 90023 90026 90029 Endoscopy to help with treatment 90030 90002 Sometimes endoscopy is used to help with certain types of surgery.90005 90002 This includes keyhole surgery (laparoscopic surgery) and surgery to repair damage inside joints (arthroscopy). 90005 90017 What happens during an endoscopy 90018 90002 Endoscopies are usually done in hospital. 90005 90029 Before having an endoscopy 90030 90002 Depending on what part of your body is being looked at, you will probably be asked to avoid eating and drinking for several hours before you have an endoscopy.90005 90002 You may be given a laxative to help clear your bowels if you’re having a colonoscopy to examine the large intestine, or a sigmoidoscopy to examine the rectum and lower part of the bowel. You will usually also be asked to eat a low-fibre diet in the days before you have a colonoscopy. 90005 90002 In some cases, you may also need antibiotics to reduce the risk of an infection. 90005 90002 If you’re taking a medicine to thin your blood, such as warfarin or clopidogrel, you may need to stop taking it for a few days before having an endoscopy.This is to help prevent bleeding during the procedure. 90005 90002 However, do not stop taking any prescribed medicine unless a GP or specialist tells you to. 90005 90029 During an endoscopy procedure 90030 90002 An endoscopy is not usually painful, but it can be uncomfortable. Most people only have mild discomfort, similar to indigestion or a sore throat. 90005 90002 The procedure is usually done while you’re awake. You may be given a local anaesthetic to numb a specific area of your body.This may be in the form of a spray or lozenge to numb your throat, for example. 90005 90002 You may also be offered a sedative to help you relax and make you less aware of what’s going on around you. 90005 90002 The endoscope will be carefully put into your body. Depending on the part of your body being looked at, it may be put into your: 90005 90021 90022 mouth and down your throat 90023 90022 bottom (anus) 90023 90022 urethra – the tube that you pee through 90023 90026 90002 An endoscopy usually takes between 15 and 45 minutes, depending on what it’s being used for.You can usually go home the same day and do not have to stay in hospital overnight. 90005 90029 Wireless capsule endoscopy 90030 90002 You swallow a small capsule with a camera and light in it. The capsule sends images of the inside of your body to a computer for a doctor to look at. 90005 90002 The capsule is the size of a large tablet and leaves your body naturally when you go to the toilet. 90005 90002 It’s often used if you have any internal bleeding and there’s no obvious cause. 90005 90002 There are some complications associated with wireless capsule endoscopy.It can be difficult to swallow the capsule and to pass it naturally. The capsule can also get caught in the narrow areas of your bowel, causing a blockage. 90005 90029 After an endoscopy 90030 90002 If you have a sedative, you’ll probably need to rest for about 1 to 2 hours after having an endoscopy. 90005 90002 If you have a sedative, a friend or relative will also need to take you home after the procedure and stay with you for 24 hours. 90005 90002 If you do not have a sedative, you can go home soon after you have had an endoscopy.90005 90017 Risks 90018 90002 An endoscopy is usually a safe procedure, and the risk of serious complications is very low. 90005 90002 Rare complications include: 90005 90021 90022 an infection in a part of the body the endoscope is used to examine – this may require treatment with antibiotics 90023 90022 piercing or tearing (perforation) of an organ, or bleeding – you may need surgery to repair any damage 90023 90026 90029 Sedation 90030 90002 Sedation is usually safe, but it can sometimes cause side effects, including: 90005 90029 When to seek medical help 90030 90002 See a GP if you notice any signs of infection.90005 90002 Signs of infection include: 90005 90021 90022 redness, pain or swelling near where the endoscope was put in 90023 90022 a discharge of fluid or pus near where the endoscope was put in 90023 90022 a very high temperature, or feeling hot or shivery 90023 90026 90002 Other signs of a possible complication after having an endoscopy include: 90005 90002 See a GP or visit your nearest A & E immediately if you notice any of these signs or symptoms. 90005 .90000 Gastroscopy – a feature | Medindia 90001 90002 90003 – Dr.Rashmi 90004 90005 90006 A PRECIOUS PROCEDURE …… 90007 90008 Gastroscopy is also known as: EGD; Esophagoscopy; Esophagogastroduodenoscopy; Peroral Endoscopy; Upper Endoscopy. 90006 What is the Scope of Gastroscopy? 90007 90008 Gastroscopy, (gastro- stomach; scopy-looking) is a diagnostic test that enables the doctor to look inside of the esophagus, stomach, and duodenum. This device has a length of approximately 1200 mm and diameter of 9.5-12.5 mm. The instrument shaft is composed of numerous specialized glass fibers (> 30,000) which allow the transmission of light down the length of each thin fiber with minimal distortion. The multiple fiber optic images are integrated at the proximal eyepiece unit, by means of a complex system of lenses. The endoscopist thus views a reconstructed, mosaic image at the proximal eyepiece (similar to a television image). Also within the instrument shaft are several separate channels designed for passage of optional devices such as biopsy forceps, polyp snare, cytology brush, cautery or laser device, and suction.Air may also be introduced for insufflation’s of the stomach. For clearing of debris from the viewing area, a jet stream of water from a separate reservoir can be flushed through one channel. At the head or handle of the endoscope are two control devices ( “wheels”) which maneuver the instrument tip as it is advanced, an up-down angle wheel (deflection of almost 180) and a right-left angle wheel (deflection of 100 ). The instrument head is connected with a separate cold light source (usually a halogen lamp) by means of a cable comprised of incoherent fiberoptic bundles (the “umbilical cord”).The water feed tank and automatic suction box also attach to this cable. Optional accessories include an additional eyepiece for simultaneous viewing by a second operator (the “teaching head”), an ultrasound probe for real time imaging of the stomach wall, pancreas, etc, and photographic or videotape recording devices. 90006 What is the Purpose of Gastroscopy? 90007 90008 90006 High yield indications: 90007 90017 90018 Acute upper GI bleeding, to establish the exact location of hemorrhage prior to endoscopic cautery, surgery, etc.. Dysphagia, especially if esophageal strictures or ulcerations are seen on a previous upper gastro intestinal series. 90019 90018 Dyspepsia, if refractory to standard medical antireflux therapy. EGD is also indicated whenever a surgical antireflux procedure is planned. 90019 90018 Odynophagia, when inflammation or infection is clinically suspected, especially if esophagitis from Candida, cytomegalovirus, or herpes simplex virus is likely. 90019 90018 Surveillance endoscopy for known pre-malignant conditions, such as Barrett’s esophagus, lye-induced strictures, Plummer-Vinson syndrome.90019 90018 Abnormalities seen on upper GI series which require visual confirmation and tissue biopsy (eg, polyps, gastric ulcers, redundant gastric folds, strictures) 90019 90018 Suspected gastric outlet obstruction. 90019 90030 90006 Lower yield indications: 90007 90033 90018 Atypical chest pain. 90019 90018 Abdominal pain of unknown etiology. 90019 90018 Routine, uncomplicated cases of gastroesophageal reflux. 90019 90018 Uncomplicated cases of duodenal ulcer demonstrated by upper GI series.90019 90042 90006 Therapeutic indications for Endoscopy are numerous and include 90007 90033 90018 Sclerotherapy of bleeding esophageal varices 90019 90018 Management of upper GI bleeding using electrocautery, photocoagulation, etc 90019 90018 Laser ablation of esophageal cancer. 90019 90018 Endoscopic placement of esophageal stints. 90019 90018 Placement of permanent feeding tubes under Endoscopic guidance (PEG tubes) 90019 90018 Dilatation of esophageal strictures.90019 90018 Polypectomy 90019 90018 Dissolution of bezoars. 90019 90042 90006 What are the Contraindications of Gastroscopy? 90007 90008 90033 90018 Acute myocardial infarction 90019 90018 Hypoxemia with respiratory distress 90019 90018 Hypotension and shock, regardless of etiology. 90019 90018 Massive upper GI bleeding with hypotension where emergency surgery is clearly appropriate. 90019 90018 Uncontrolled hypertension. 90019 90018 Un co-operative patient.90019 90042 90006 The Preparation 90007 90008 An important examination requires proper preparation. The results obtained from this exam are dependent on the stomach being empty. Food particles inside the stomach can hide important conditions that may be present and may increase the risk of aspiration (choking) during the examination. 90006 Morning of the Examination 90007 90008 The duodenum and stomach must be empty during gastroscopy so that the physician’s view is not blocked by particles of food.If the test is scheduled in the morning, one must not eat or drink anything after midnight the night before the test. If the test is scheduled in the afternoon, the patient is placed on a liquid diet – such as juice, coffee, tea, or broth – for breakfast. Then begin fasting. The patient should not eat or drink anything for at least 6 hours before the exam. 90006 Medication 90007 90008 The patient can continue to take any important medications that his physician has prescribed. Simply take them with a small sip of water at least two hours before your appointment.This allows time for the tablets to dissolve completely. Antacids should not be taken on the day of the test. Smoking should be avoided as tobacco changes the normal color of the stomach lining. 90006 Procedure 90007 90008 Performed only by an experienced gastroenterologist in a properly equipped endoscopy suite. At times, it may be necessary to carry out this procedure in an emergency room or ICU bed. Following sedation, patient is placed in the left lateral decubitus position (although successful intubation is possible in other positions).A hollow mouthpiece is inserted to protect the patient’s teeth and facilitate instrument passage. The endoscope is slowly advanced orally and is “swallowed” by the patient. Once past the cricopharyngeal region the instrument is guided only under direct visualization. An important landmark is the Z-line at the gastroesophageal junction, approximately 40 cm from the teeth. The tip is then advanced into the cardia, with gentle insufflation of air. The various portions of the stomach are inspected – cardia, fundus, greater and lesser curvature, antrum.Following thus, the tip is then passed through the pylorus, into the duodenal bulb, and sometimes as far as the descending portion of the duodenum. Mucosal surfaces are reinspected as the instrument is withdrawn. Biopsies, cytologic brushings, polypectomy, cauterization of bleeding lesions, etc, are performed as indicated. 90006 The Problems Encountered 90007 90033 90018 Perforation of esophagus or stomach: Up to 0.1% of all Esophagogastroduodenoscopy’s. The upper esophagus above the cricopharynx appears most vulnerable.Other risk factors are esophageal cancer, strictures, or cervical osteophytes. 90019 90018 Bleeding: Considered rare even after biopsies, at 0.3 / 1000 cases. In most cases, bleeding is not due to a coagulation defect, rather it results from biopsy of friable tissue. 90019 90018 Cardiopulmonary complications: Significant cardiac arrhythmias are distinctly unusual. If a Holter monitor is placed, transient rhythm disturbances such as sinus tachycardia, premature ventricular contractions (PVCs), premature atrial contractions (PACs), and rarely ischemic changes may be recorded in 22% of cases.Few adverse clinical outcomes have been reported. 90019 90018 Lung infections due to vomiting and aspiration during the procedure. 90019 90042 90006 Limitations 90007 90008 Quality of study and its interpretation are highly dependent on the expertise of the endoscopist. Recognition of subtle abnormalities and visualization of all portions of the upper gastro intestinal tract require a high degree of clinical competence. A variety of technical factors may lead to a suboptimal study.Endoscopists refer to “blind spots” – regions difficult to visualize in most cases – which include the superior aspect of the duodenal bulb, portions of the fundus, and the lesser curvature below the incisura. Active uncontrolled bleeding, retained blood in the stomach, and retained food or antacids may also lead to an inadequate study. EGD should not be used for the diagnosis of esophageal motility disorders. Similarly, EGD is not a first-line test for the diagnosis of reflux esophagitis. 90006 Summary 90007 90008 In summary, gastroscopy is a precious procedure for the diagnosis and treatment of diseases of the upper digestive tract.Abnormalities suspected by X-ray can be confirmed and studied in detail during this procedure. Even when X-rays are normal, the cause of such symptoms as abdominal pain and internal bleeding can often be determined by gastroscopy. This technique is useful in the diagnosis and follow-up of patients with peptic ulcers and also allows dilatation of esophageal strictures. Gastroscopy is an extremely safe and worthwhile procedure that is very well tolerated. .