Доброкачественные опухоли прямой кишки: Доброкачественные опухоли прямой кишки
Опухоль прямой кишки являет собой злокачественное новообразование, клетки, которые выстилают прямую кишку, далее служат источником заболевания. До сих пор не выяснены причины распространения и появления подобной болезни.

Рак поражает как стенки, так и просветы кишки. Процент пораженных этим заболеванием за последние 20 лет возрос в несколько раз. Причем в современном лидирующем мегаполисе больных больше.
Страны третьего мира считаются отстающими в распространении рака кишки. Возможно, это происходит из-за грязного загруженного воздуха, из-за которого скапливаются яды внутри человека. Как выявить онкологическое заболевание вовремя?
Распространение опухоли прямой кишки
Опухоль прямой кишки «убивает» достаточно медленно. Новообразование по окружности кишки долго прорастает, двигаясь снизу вверх.
Для полного поражения органа опухоли необходимо 1.5 – 2 года.
Далее опухоль выходит за стенки, просветы прямой кишки, пробирается к клетчатке, окончательно поражая соседние органы.
Раковые клетки передвигаются по всему организму при помощи лимфы и крови, образуются метастазы (новые очаги поражения раком).
Данный тип рака характеризуется метастазами в легких, печени, а также в прилегающих лимфатических узлах.
Злокачественную опухоль самостоятельно трудно определить, в большинстве случаев она распознается на приеме у специалиста.
Существуют только признаки опухоли прямой кишки:
- В заднем проходе выделяется слизь или кровь;
- Нарушен стул, чередование запора и поноса;
- В прямой кишке ощущаются резкие боли;
- Дефекация сопровождается болью, частые позывы на дефекацию.
Эти симптомы просто дают понять, что проблема именно в прямой кишке, не обязательно проявление онкологического заболевания.
Классификация опухолей
Опухоль прямой кишки встречается в муцинозном или перстневидноклеточном аденокарциномном виде.
Сиррозный тип поражения, а также и нейроэндокринный (карциноид) примерно в 15% случаях диагностируется.
Стадии болезни

- I стадия — размер опухоли примерно 2 см, распространяется на подслизистые и слизистые слои. Еще нет поражения лимфатических узлов. Не наблюдаются регионарные метастазы.
- II стадия — язвенная или обыкновенная опухоль имеет размер 5 см, но за пределы мышечного наружного слоя не выходит.
- III стадия — опухоль имеет больший диаметр, распространяется на слои стенок кишечника, жировая клетчатка может быть поражена.
- IV стадия — большая опухоль не движется, отдаленные метастазы распространяются на соседние органы.
Диагностика опухолей прямой кишки

При раке прямой кишки существуют такие методы диагностики:
- Физикальный осмотр, специалист при диагностике оценивает: состояние кожи ( она имеет бледный цвет), изменение массы тела (человек худеет), живот может вздуться, наличие пальпации лимфатических паховых узлов и печени.
- Эндоскопическое исследование. При помощи ректороманоскопии можно визуально оценить состояние новообразования, размеры и интенсивность его протяженности и нижний край. Для морфологического анализа проводится биопсия опухоли.
- Ультразвуковое исследование, компьютерная томография кишечника и органов, рентгенологическое обследование, так уточняется распространение опухолевого процесса.
Причины опухоли прямой кишки

Причины возникновения опухоли прямой кишки до сих пор окончательно не установлены.
Есть лишь несколько факторов риска, увеличивающих шансы на появление рака.
- Неправильное питание. Если в рационе нет продуктов с достаточным количеством клетчатки, то может образоваться опухоль, сначала доброкачественная. Высококалорийные продукты замедляют продвижение кишечника. Это приводит к тому, что замедляется процесс поступления питательных веществ в организм человека, они не доходят до кишки. Вегетарианцы страдают на рак прямой кишки гораздо реже.
- Контакт с некоторыми ядами, в особенности асбестом.
- Хронические или приобретенные заболевания органа, воспалительные процессы, а также полипы.
- Анальный секс и папилломовирусная инфекция. Не так давно ученые выяснили, что пассивные гомосексуалисты, у которых преобладает вирус, имеют больше шансов заболеть раком прямой кишки.
Полипы кишечника

Полипоз кишечника является главным онкогенным заболеванием.
- Их малигнизация имеет высокий уровень, опухоль быстро проходит в злокачественную.
- Трансформироваться в онкологическое заболевание может кишечник даже при одиночных полипах.
- Увеличивается шанс распространения рака при семейных полипах.
Колоноскопия помогает определить первичную форму полипов: при наблюдении ворсинчатых аденомов опухоль перерастает в злокачественную примерно в 40% случаев. А при трубчатых аденомах – 2-6%.
Можно ли выявить рак прямой кишки

Длина прямого кишечника около 20 см, это конечный участок в толстом кишечнике, в этом месте завершаются процессы пищеварения, начинается формирование каловых масс.
Прямая кишка имеет несколько частей (анатомических участков), по строению и эмбриональному происхождению они отличаются, на каждом участке рак ведет себя по-разному, специалистам легче диагностировать стадию и уровень поражения.
Всего в анальной кишке есть три части: промежная часть, ее длина не превышает 3-х см, этом участке расположены мышцы-сфинктеры, отвечающие за процесс дефекации.
Вторая часть (средняя) – ампулярная, ее длина не больше 1 см, в данном участке происходит всасывание пищевого комка, а именно его жидкой части, начало формирования каловых масс.
Последняя часть надампулярная, у нее есть брюшина, в длину не более полсантиметра.
Локализация опухоли прямой кишки в 80% случаев проходит в ампулярном отделе, в аноректальном отделе практически нет локализации.
В первом случае отдел покрыт железистым эпителием, имеющим один слой, надампулярный отдел чаще всего поражает железистый рак — специалисты выделяют аденокарциномные опухоли прямой кишки, классификация есть и другая: солидный рак, смешанный, перстневидно-клеточный, скирр, поражаются в большинстве случаев.
Второй отдел (аноректальный) имеет многослойный эпителий, в данном случае преобладает плоскоклеточный рак и меланома.
Характер распространения метастазов по прямой кишке можно определить при помощи определения анатомической особенности органа, уровнем его кровоснабжения.
Достаточно часто метастазы переходят со своим действием в печень, это объясняется особенностями венозного оттока, исходящего из верхних отделов кишки, он проходит в систему воротной вены, части печени.
Нижние отделы прямой кишки имеют высокий уровень кровоснабжения, поэтому опухоль способна метастазировать в легкие, другие органы, поражать органы, проходя по системе полой вены.
Симптомы опухоли прямой кишки

После установления диагноза опухоль прямой кишки начинают проявляться первые симптомы.
Начало поражения опухолью характеризуется чередованием жидкого стула и запора, наступает частая ложная дефекация (тенезмы), похоже на проявление геморроя, так как появляются выделения из заднего прохода, это может быть кровь и гной.
У стенок кишки прорастает опухоль, она влияет на функционирование соответствующих нервов, что приводит к болезненным ощущениям.
Если поражаются мышцы, которые относятся к формированию анальных сфинктеров, газы и кал выделяются непроизвольно.
Если речь идет об онкологическом заболевании аноректальной зоны, где присутствует нарушенное функционирование сфинктера прямой кишки, тогда появляются боли на начальных стадиях.
Когда опухоль поражает просветы прямой кишки (экзофитный рак), а также блюдцеобразные опухоли, опухоли в виде язв, основными проявлениями заболевания считаются воспалительные процессы, а также кровотечение на ранних стадиях.
Кровь видна в большинстве случаев с примесью в кале. На более поздних сроках может появиться параллельно крови гной или слизь.
Общее самочувствие ухудшается, появляется апатия, быстрая утомляемость, головокружение, частые рвотные позывы.
Это происходит из-за длительной кровопотери, которая переходит в опухолевую интоксикацию, наблюдается ближе к поздним стадиям заболевания.
Также прослеживается недержание мочи, так как дальнейшее увеличение опухоли давит на функционирующие органы.
Операция на прямой кишке
Операция по удалению опухоли прямой кишки бывает 4-х видов, в зависимости от очага распространения и стадии заболевания : резекция прямой кишки внутрибрюшная или резекция передняя, резекция прямой кишки низкая (передняя), оперирование Гартмана, а также экстирпация прямой кишки.
В случае, когда опухоль распространилась и поразила верхнюю треть органа, то назначается внутрибрюшная передняя резекция прямой кишки, помогает на начальной и средней стадии.
Передней резекцией является удаление пораженной опухолью кишки, ее концы сшиваются.
В основном сшивание происходит вручную, чтобы не упустить деталей, но можно применить специальную аппаратуру.
Сфинктер сохраняется при внутрибрюшной операции, удаляется только пораженный участок.
Результаты после этого вида хирургического вмешательства наиболее успешны, но стоит отметить, что подобную операцию не всегда позволяют пройти из-за особенности анатомии человека, а также слишком больших размеров опухоли.
Метод Гартмана полностью удаляет опухоль в прямой кишке, операция выводит верхнюю часть (конец) кишки как колостому, а нижнюю часть — зашивает.
Данную операцию назначают при повышенном риске сшивания концов кишки. При повторном оперировании колостому можно убрать.
Лечение опухоли прямой кишки лучевой терапией и химиотерапией
Лучевая диагностика и лечение применяется параллельно химиотерапии, а также как завершение после хирургического лечения.
Лучевая терапия уменьшает в диаметре опухоль, тем самым упрощает удаление, колостомы можно не налаживать, риск возникновения рецидива.
Метастазы опухоли лечатся, а также проводится их профилактика при помощи химиотерапии.
Научно доказано, что химиотерапия останавливает распространение на другие органы рака, тем самым увеличивается продолжительность жизни больного.
Химиотерапия проводится раз в полгода при этом диагнозе, но сроки зависят от быстроты распространения метастазов.
На первых стадиях достаточно только одного облучения и химиотерапии без хирургического вмешательства.
Осложнения
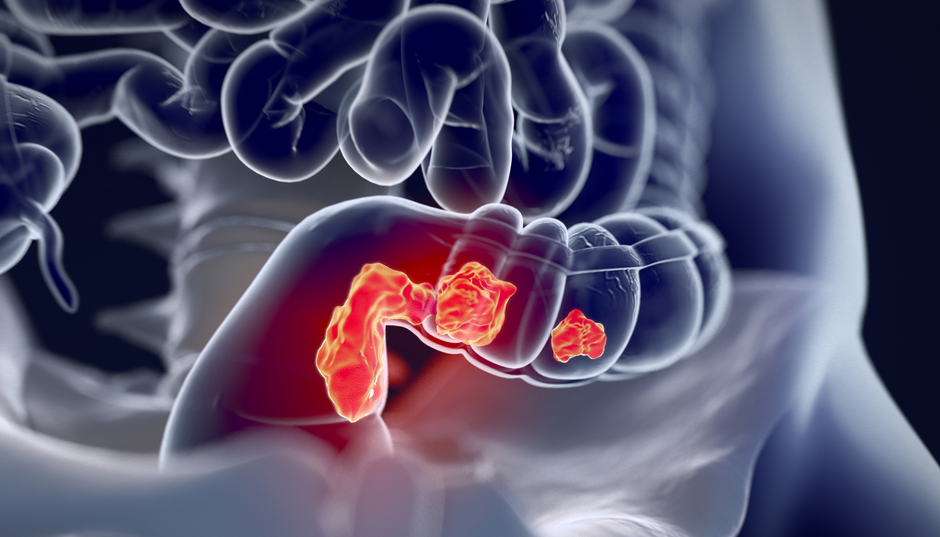
При дальнейших стадиях заболевания может наступить осложнение:
- опухоль прорастет на стенки таза, а также перейдет на соседние органы;
- в области опухоли появляется гной и воспалительные процессы;
- в прямой кишке начинается кровотечение;
- кишечная непроходимость.
Рак прямой кишки часто метастазирует по кровеносным и лимфатическим сосудам.
Малый таз поражается наиболее часто. Но это происходит из-за позднего обращения в больницу.
Если у вас возникли малейшие подозрения по поводу наличия опухоли (даже доброкачественной), обратитесь незамедлительно к специалисту.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
Вам назначат необходимые процедуры, УЗИ, диагностика, которые определят, есть ли у вас онко-заболевание.
Если в роду уже наблюдались полипы прямой кишки или раковая болезнь, профилактика должна проводиться каждый год.
Сколько живут с опухолью прямой кишки
Существует статистика касательно опухоли прямой кишки, при своевременном обращении в больницу, можно попасть в положительное выздоровление.
В основном:
- Диагностика заболевания доступна каждому, но нахождение опухоли на первых двух стадиях по процентам ниже 25%. Этот же процент уже имеет формирующиеся метастазы во внутренних органах;
- Около 60% больных узнают о своем диагнозе уже на третьей стадии рака;
- После успешного лечения около 60% больных не находят рецидив на протяжении пяти лет, это касается первых трех стадий;
- Если говорить о 4 стадии рака, то практически не прослеживается пятилетняя выдержка. Такие больные, к сожалению, не живут более одного года;
- Больные, которые узнают свой диагноз на первых двух стадиях, при правильном лечении, могут прожить более 10 лет. И вылечивается полностью примерно половина больных на начальных стадиях.
Каким бы не было лечение онкологического заболевания, все зависит от качественной аппаратуры и медикаментов.
Сегодня проводится множество мероприятий и благотворительных акций по поводу лечения разных видов рака.
К сожалению, не найдено лекарства, которое полностью вылечивает от рака на последних стадиях, поэтому важно вовремя обратиться к специалисту с подозрениями.
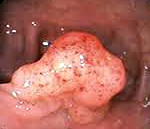
Доброкачественные опухоли толстого кишечника – это новообразования, локализующиеся в разных отделах толстой кишки, происходящие из различных слоев кишечной стенки и не склонные к метастазированию. Симптомами данной группы заболеваний являются периодические боли по ходу толстого кишечника, незначительные кровотечения из заднего прохода и расстройства стула. Для диагностики доброкачественных опухолей толстого кишечника используется колоноскопия, ирригоскопия, ректороманоскопия, пальцевое исследование прямой кишки, анализ кала на скрытую кровь, общий анализ крови. Лечение доброкачественных опухолей заключается в их удалении при помощи эндоскопии или путем резекции участка кишки.
Общие сведения
Доброкачественные опухоли толстого кишечника представляют собой различные по строению новообразования, обычно растущие в просвет кишечника и не дающие метастазы в другие органы. Чаще всего они представлены аденоматозными полипами, которые развиваются из эпителиальной ткани. Реже выявляются липомы, ангиомы, фибромы, лейомиомы и другие неэпителиальные опухоли. Эти образования преимущественно встречаются у людей старше 50 лет.
Существуют наследственные формы заболевания, которые могут обнаруживаться у детей и долгое время протекать бессимптомно. К ним, например, относится семейный полипоз толстой кишки. Опасность данной патологии заключается в том, что со временем она может трансформироваться в рак, что связано с потерей способности клеток опухоли к дифференцировке. Изучением доброкачественных опухолей колоректальной локализации занимается проктология и онкология. Диагностика и лечение данной патологии проводится проктологами, онкологами, гастроэнтерологами и абдоминальными хирургами.
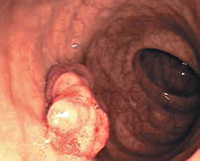
Доброкачественные опухоли толстого кишечника
Причины
Причины образования доброкачественных опухолей толстого кишечника окончательно не изучены. Одним из важнейших факторов, играющих основную роль в развитии новообразований кишечника, считается наследственность: если у родственников имеются полипы кишечника, то риск развития доброкачественной опухоли кишки повышается.
Данный патологический процесс может развиваться на фоне чрезмерного употребления жирной пищи и недостаточного введения в рацион продуктов, содержащих клетчатку. Риск появления доброкачественных неоплазий толстой кишки повышается у людей с частыми и длительными запорами. Нередко заболевание развивается на фоне неспецифического язвенного колита, хронического воспаления толстого кишечника и болезни Крона. К факторам риска также относят длительный стаж курения, низкую физическую активность и возраст больше 50 лет.
Классификация
Доброкачественные опухоли толстого кишечника представлены липомами, лейомиомами, лимфангиомами, невриномами, фибромами, гемангиомами, аденоматозными полипами и ворсинчатыми опухолями. Кроме того, к этой категории относится семейный полипоз толстой кишки и карциноидные опухоли.
- аденоматозные полипы являются самыми распространенными доброкачественными новообразованиями, которые развиваются из эпителиальной ткани.
- липома – наиболее часто встречающаяся доброкачественная опухоль неэпителиального генеза. По распространенности она лишь немного уступает полипам. Липома отличается от других новообразований мягкой консистенцией.
- фиброма – относительно редкая опухоль толстого кишечника, которая развивается из соединительной ткани и встречается преимущественно у людей пожилого возраста.
- лейомиома берет начало из гладких мышечных волокон, относится к редким новообразованиям. Невринома отличается мелкими размерами и ростом внутрь слизистой и серозной оболочки.
- гемангиома развивается из ткани сосудов толстого кишечника и располагается ближе к границе прямой кишки. Эта доброкачественная опухоль чаще других проявляется кишечными кровотечениями.
Симптомы опухолей кишечника
Клиническая симптоматика доброкачественных опухолей толстого кишечника зависит от их размеров. Небольшие по размеру новообразования могут никак не проявляться и часто обнаруживаются только во время эндоскопии. Поэтому в большинстве случаев такие доброкачественные опухоли толстого кишечника протекают практически бессимптомно. При размерах новообразования более 2 см оно проявляется кровянистыми выделениями при акте дефекации и другим симптомами, которые зависят от структуры и локализации процесса.
Кроме того, доброкачественные опухоли сопровождаются болью в животе различной интенсивности. Болевые ощущения обычно локализуются в боковых зонах живота. Боль может иметь как ноющий, так и схваткообразный характер. Как правило, она усиливается перед актом дефекации и стихает после опорожнения кишечника.
При доброкачественных новообразованиях могут наблюдаться расстройства стула в виде диареи или запоров. При наличии у больного кровотечений из опухоли возможно появление симптомов анемии, таких как слабость, бледность кожи и снижение работоспособности. Периодически доброкачественные опухоли толстого кишечника проявляются вздутием живота, рвотой или тенезмами. Отличительной особенностью этих новообразований от злокачественных является отсутствие симптомов опухолевой интоксикации: снижения массы тела, обильного потоотделения, утомляемости и потери аппетита.
Если диффузный полипоз протекает без осложнений, он обычно не приводит к нарушению общего самочувствия больных. Кроме того, при неосложненном течении заболевания пальпация не сопровождается болезненностью в проекции толстого кишечника.
Осложнения
Диффузный полипоз толстой кишки часто сопровождается периодическими кишечными кровотечениями, которые напоминают симптомы геморроя. Кровянистые выделения обычно возникают после схваткообразных болей в нижней половине живота или дефекации. Чаще всего кровотечения наблюдаются при локализации полипов в области сигмовидной и прямой кишки. Крупные доброкачественные полипы могут приводить к полной или частичной кишечной непроходимости, которая является грозным осложнением.
Диагностика
Для диагностики доброкачественных опухолей толстого кишечника используются лабораторные и инструментальные методы исследования. Данные осмотра проктолога в большинстве случаев являются неинформативными. В некоторых случаях может отмечаться бледность кожи и наличие кровянистых выделений из ануса.
- Лабораторные исследования. Применяется общий анализ крови, в котором при наличии кровотечений отмечается снижение уровня эритроцитов и гемоглобина. Признаки анемии чаще всего наблюдаются при множественных кровоточащих полипах толстой кишки. Если доброкачественные опухоли толстого кишечника осложняются воспалением слизистой оболочки, эрозиями или присоединением вторичной инфекции, в общем анализе крови выявляется повышение уровня лейкоцитов и ускорение СОЭ. При проведении анализа кала на скрытую кровь диагностируются незначительные кровотечения, незаметные при осмотре.
- Ирригоскопия. Для лучшей визуализации кишки вводят контраст, содержащий барий. При помощи этого исследования обнаруживаются дефекты наполнения слизистой, что свидетельствует о наличии опухоли. Рентгенологическим критерием доброкачественных опухолей толстого кишечника является наличие подвижного дефекта наполнения с гладкими, ровными и четкими краями без изменений рельефа слизистой оболочки. Наличие этих признаков позволяет отличить доброкачественные новообразования от злокачественных.
- Эндоскопия кишечника. Важным методом диагностики доброкачественных опухолей является эндоскопия различных отделов толстого кишечника. При помощи ректороманоскопии осматривают прямую кишку и нижние отделы толстого кишечника. Колоноскопия дает возможность осмотреть весь кишечник на предмет доброкачественных новообразований. При проведении данной диагностической процедуры проктолог может взять образцы ткани для морфологического исследования, что даст возможность уточнить морфологию опухоли и определиться с тактикой лечения.
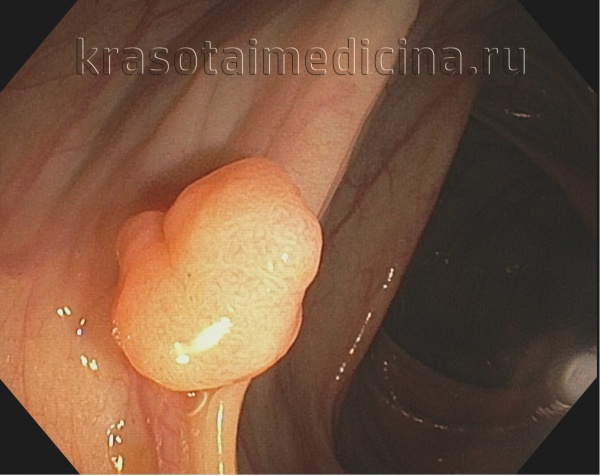
Колоноскопия. Доброкачественное образование (тубулярная аденома) толстой кишки.
В большинстве случаев (60-75%) доброкачественные опухоли толстого кишечника хорошо визуализируются при помощи ректоскопа или колоноскопа. Полипы могут располагаться либо на тонкой ножке, либо на широком основании. Слизистая оболочка доброкачественных опухолей толстого кишечника имеет нормальный розовый цвет, хотя в некоторых случаях может быть пурпурно-красной, выделяясь на фоне окружающих тканей. При развитии воспаления слизистая оболочка доброкачественных опухолей становится отечной и гиперемированной, что хорошо видно при эндоскопии толстого кишечника. В случае появления эрозий визуализируется дефект слизистой с отечными краями, покрытый фибринозным налетом.
Лечение опухолей кишечника
Для лечения используются хирургические методы, которые предполагают удаление новообразований. Фармакотерапия при этой группе заболеваний считается неэффективной. Полипоз любой локализации является предраковой патологией, поэтому его рекомендуется устранять оперативно. Одиночные полипы удаляются при помощи эндоскопической электрокоагуляции или резекции ободочной кишки. При выраженном множественном полипозе с высоким риском развития рака может быть рекомендовано радикальное удаление ободочной кишки – колэктомия. После подобных оперативных вмешательств проводятся реконструктивные операции на ободочной кишке, которые позволяют восстановить нормальную работу кишечника.
Тактика лечения других типов доброкачественных опухолей толстого кишечника определяется видом новообразования, его размером, а также наличием или отсутствием осложнений. Для устранения одиночных доброкачественных неоплазий сегодня используют колоноскопию с эндоскопическим удалением образования. Данный метод применим при наличии солитарного опухолевого узла с выраженной ножкой. Эндоскопическое удаление хорошо переносится пациентами, которые уже на следующий день полностью восстанавливаются и могут возвращаться к привычному образу жизни.
Удаленное новообразование обязательно отправляют на гистологическое исследование, на котором можно уточнить морфологию опухоли и удостовериться в том, что в ней нет злокачественных клеток. В некоторых случаях проводится хирургическое лечение путем выполнения органосохраняющих или радикальных операций. При наличии ангиомы толстой кишки, которая также является доброкачественным заболеванием, показано наложение лигатур или криодеструкция.
После удаления доброкачественных опухолей больших размеров через год рекомендуется контрольная эндоскопия, которая позволит не пропустить образование новых полипов. Если на месте удаленной опухоли снова возникают новообразования, то их нужно обязательно повторно удалять. При отсутствии новых полипов на контрольной колоноскопии следующую диагностическую процедуру проводят через 3 года.
Прогноз и профилактика
При правильном и своевременном удалении доброкачественных опухолей толстого кишечника эта группа заболеваний имеет благоприятный прогноз. Однако если полип перерастает в злокачественную опухоль, то заболевание может привести к смертельному исходу. После удаления доброкачественного новообразования для своевременного выявления рецидивов проводят повторную ректороманоскопию, ирригоскопию или колоноскопию.
Опухоль прямой кишки: симптомы виды клаcсификация
Прямая кишка – завершающее звено пищеварительного тракта. В силу анатомического строения на ее поверхности часто появляются доброкачественные и злокачественные новообразования. Последние представляют прямую угрозу жизни, поэтому очень важно начать лечение на ранней стадии. Симптомы опухоли прямой кишки зависят от характера новообразования и времени его существования.

Кишечник
Прямая кишка – отрезок пищеварительного тракта, длиной до 18 см. Ее образуют 2 разнонаправленных слоя мышечной ткани, покрытых гладкой слизистой оболочкой. В прямой кишке находятся скопление кровеносных и лимфатических сосудов. Основная функция этого отдела – формировка и выведение каловых масс.
Виды опухолей
Опухоль прямой кишки может образоваться у людей всех возрастов, но чаще всего их диагностируют в зрелом и пожилом возрасти. У детей новообразования встречаются реже.
Опухоли прямой кишки дифференцируют по нескольким признакам.
Классификация по характеру изменений:
- Доброкачественные. Новообразования, вызванные нарушением механизма деления клеток, не несущие угрозы жизни человека.
- Злокачественные. Бесконтрольное деление клеток, вызванное мутациями на генетическом уровне. Такие новообразования быстро нарушают нормальное функционирование организма.
Более половины опухолей прямой кишки носят злокачественный характер.
Доброкачественные опухоли
Доброкачественные опухоли могут возникать в любом слое прямой кишки, их дифференцируют на эпителиальные, карциноиды и неэпителиальные.
Эпителиальные новообразования:
- Полипы – выросты на слизистой, представляющий собой крупное тело на узком основании. Различают железистые, фиброзные, воспалительные и ювенальные новообразования этого типа. Чаще других встречаются фиброзные и железистые полипы, образующиеся при воспалении слизистой и повреждении сосудов.
- Ворсинчатые опухоли. Новообразования с высоким риском перерождения в злокачественную. Образуются из клеток эпителия, имеет ворсинистую поверхность.
- Диффузный полипоз – скопление большого количества полипов на слизистой прямой кишки со способностью к малигнизации.
- Карциноида – опухоль на слизистой эндокринного характера, синтезирующие гормоны (гистамин, серотонин и другие).
Неэпителиальные опухоли образуются в мышечных и соединительных тканях прямой кишки, кровеносных сосудах и лимфатических узлах. Встречаются крайне редко. Виды неэпителиальных новообразований:
- фибромы;
- липомы;
- аденомы;
- нейрофибромы;
- ангиомы.
Несмотря на то, что доброкачественные опухоли прямой кишки не опасны для жизни, их обязательно нужно удалять.
Злокачественные опухоли
Недоброкачественные новообразования прямой кишки составляют около 5% всех онкологических заболеваний человека. Чаще всего их обнаруживают у пациентов старше 50 лет.
Принята следующая классификация таких опухолей:
- эпителиальные – железистый и плоскоклеточный рак, аденокарцинома, меланома;
- неэпителиальные – лимфома, рабдомиома, ангиосарком;
- неклассифицированные и смешанные опухоли.
Злокачественные новообразования чаще появляются в средней части прямой кишки.
Причины появления новообразований в прямой кишке
Несмотря на большую распространенность опухолей прямой кишки точной причины их появления не установлено. Согласно данным статистики высокий риск такой патологии у следующих категорий:
- мужское население в возрасте после 50 лет;
- люди с хроническими нарушениями работы ЖКТ;
- лица с ослабленным иммунитетом;
- мужчины и женщины с папилломавирусом и герпесом;
- родственники больных подобными заболеваниями.
На развитие опухолей в прямой кишке влияют пищевые привычки:
- регулярное употребление белковой, жирной пищи, копченых продуктов вызывает частые запоры, которые травмируют слизистую;
- любовь к генномодифицированной пище и фастфуду, которые провоцируют изменения на клеточном уровне.
- Патологические изменения вызывает систематическое употребление спиртных напитков, курение, малоподвижный образ жизни.
Частые запоры и взаимодействие кала со слизистой приводит к интоксикации продуктами распада пищи, отчего поверхность кишечника изъязвляется и в кровеносную и лимфатическую систему проникает инфекция.
Новообразование прямой кишки развивается вследствие некоторых заболеваний: геморроя последней стадии, анальной трещины, болезни Крона (хронического воспаления слизистой). Опухоль может возникнуть после механической травмы и частого анального секса.
Фактор, провоцирующий появление опухолей разного характера – длительное стрессовое состояние
Симптомы опухолей
На ранних стадиях, когда размер опухоли не превышает 5 мм, любые новообразования в прямой кишке практически не проявляют себя. При травмировании их каловыми массами возможно появление скрытого или явного кровотечения. Если количество крови незначительное, человек может не обращать на него внимания, особенно, если имеется такая патология, как геморрой.
Хроническая потеря даже незначительного количества крови ежедневно провоцирует анемию, сопровождающую опухоль в прямой кишке, симптомы ее развиваются постепенно:
- общая слабость;
- сонливость;
- значительное уменьшение аппетита;
- медленная потеря веса;
- половое бессилие у мужчин;
- менструальные сбои у женщин;
- нарушения сна;
- головные боли.
С ростом опухоли увеличивается и интенсивность кровоизлияний, каловые массы нередко содержат кровавые прожилки и другие примеси.
Признаки злокачественной опухоли
Первым признаком недоброкачественного новообразования является выделение небольшого количества крови. В отличии от анальной трещины и геморроидальных узлов истечение никак не связано с актом дефекации либо предшествует ему. Этот признак затрудняет диагностику, новообразование прогрессирует и появляются другие признаки:
- Боль. Интенсивность ее усиливается прямо пропорционально стадии развития новообразования. На ранней стадии она возникает при механическом воздействии на пораженную зону и при сильном напряжении мышц. На последних этапах сильные болезненные ощущения присутствуют даже в состоянии покоя.
- Нарушение пищеварения. На начальном этапе запоры сменяются диареей, значительно усиливается метеоризм. В запущенном состоянии учащаются случаи самопроизвольной дефекации.
- Нехарактерные выделения. Повреждение опухоли каловыми массами приводит к их инфицированию, вместе с калом выходит гной и большое количество слизи неопределенного цвета.
- Кишечная непроходимость. Возникает при достижении злокачественной опухоли большого размера.
- Сужение анального отверстия меняет форму кала, испражнения становятся лентовидными.
- Ощущение присутствия инородного предмета в анальном отверстии и постоянное желание сходить в туалет.
На поздних стадиях происходит перфорация прямой кишки. У женщин она затрагивает стенки матки, а у мужчин мочевого канала. Появляется очень неприятный признак – выделение жидких каловых масс из влагалища и уретры.
Признаки доброкачественной опухоли
Как и злокачественная, доброкачественная опухоль прямой кишки симптомы на начальной стадии имеет не явные. С ростом новообразования они дифференцируются в зависимости от его вида:
- Полипы вызывают продолжительные поносы, выделение слизи и быструю потерю веса, незначительные кровотечения.
- Ворсинчатые опухоли проявляются жидким стулом с примесями крови и слизи, боль в прямой кишке, периодически новообразование выпадает из анального отверстия. Кожные покровы бледнеют, развивается анемия. В запущенной форме ткани новообразования воспаляются, начинается их некроз.
- Неэпителиальные опухоли провоцируют нарушения стула, воспаление слизистой и кровоточивость прямой кишки.
- При диффузном полипозе к основным симптомам добавляется повышение температуры тела.
Систематическое проявление таких симптомов и нарастание их интенсивности является причиной срочного обращения к проктологу для уточнения диагноза. К сожалению, большинство людей стесняются обращаться к специалистам с подобными жалобами. Это приводит к стремительному развитию новообразований.
Диагностика
Выявление опухолей в прямой кишке чаще происходит на поздних стадиях развития, когда они хорошо визуализируются.
Специалисты используют несколько методов диагностики:
- Изучение истории болезни и сбор информации о симптомах и перенесенных заболеваниях.
- Анализ крови. Он позволяет выявить анемию, онкомаркеры и воспалительный процесс в организме.
- Исследование кала. Он необходим для определения скрытой крови и других примесей.
- Пальпирование прямой кишки.
- Ректороманоскопия. Инструментальный метод позволяет визуализировать все изменения слизистой.
При сильном воспалении анального отверстия прибегают к ультразвуковому и рентгенологическому исследованию. Оба метода не столь эффективны, как инструментальные. - Гистологическое исследование тканей опухоли проводится для определения характера опухоли при подозрении на ее злокачественность.
При подтверждении недоброкачественного характера проводятся исследования степени и глубины поражения тканей.
Способы терапии
После определения вида, размеров и локации новообразования в прямой кишке лечащий врач выбирает подходящую тактику терапии.
Доброкачественные кисты удаляют хирургически для предотвращения разрастания новообразования и закупоривания прямой кишки. В тяжелых случаях доктор удаляет анальный сфинктер и формирует его из тканей кишечника на животе.
При обнаружении злокачественных клеток в заднем проходе необходимо произвести резекцию опухоли и расположенных рядом лимфоузлов. Если поражены только ткани прямой кишки хирургическое вмешательство проводится ректально под общим наркозом. При затрагивании соседних органов прибегают к абдоминальному (через брюшную полость) вмешательству либо комбинируют оба метода.
В лечении злокачественных новообразований важное значение имеет лучевая и химиотерапия. Обычно ее проводят после операции для предупреждения малигнизации здоровых тканей, реже перед хирургическим вмешательством.
Больные, перенесшие операцию по удалению ректальных новообразований, должны регулярно проходить профилактические осмотры для предупреждения рецидивов.
Доброкачественная опухоль прямой кишки, симптомы и лечение которой мы рассмотрели, может появиться у человека любого возраста. Игнорирование ее проявлений может привести к ее перерождению в злокачественную, поэтому при появлении болей и нехарактерных выделений необходимо посетить проктолога. При выявлении новообразования на ранней стадии выживают более 90% больных, на последней стадии рака только 10%.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Опухоль прямой кишки: симптомы, лечение, признаки
Когда развивается опухоль прямой кишки, то симптомы нарушения можно обнаружить не сразу. Толстый отдел пищеварительного тракта имеет длину 1,5-2 м, заканчивается прямой кишкой. Нарушение питания, некачественные продукты, избыток углеводов может приводить к нарушению деятельности органа.
Частые запоры имеют прямое отношение к возникновению рака, поскольку длительная задержка каловых масс вызывает их брожение, размножение бактерий. Продукты жизнедеятельности они выделяют вокруг, образуя канцерогены.


Причины
Злокачественные и доброкачественные опухоли, расположенные в прямой кишке, формируются под влиянием приблизительно одинаковых факторов:
- наличие болезни у близких родственников;
- характер труда;
- вредные привычки;
- односторонний характер питания;
- другие заболевания кишечника;
- лишний вес;
- гиповитаминоз;
- возраст старше 60 лет;
- иммуносупрессорные состояния;
- запор.
Если у родителей или в другом поколении наблюдался злокачественный процесс, то человек попадает в группу риска по онкологии. Работа в цеху с вредными выбросами, характер деятельности с тяжелыми металлами, ядовитыми газами также способствуют развитию аномальных явлений.
Опухоль на прямой кишке может формироваться, если человек выпивает, курит, особенно в случаях, когда качество продукции низкое. Сигарета содержит десятки канцерогенных веществ, что подтверждено исследованиями. Алкоголь трансформируется в печени, но проходит весь пищеварительный тракт. Он нарушает деятельность ферментативной системы, притупляет скорость реакции, отравляет головной мозг, повреждает чувствительные клетки.
Питание человека должно содержать основные группы веществ, для чего рацион составляется из овощей и фруктов, круп, мяса и молочных продуктов. В каждой из этих категорий организм черпает источник энергии. Кроме того, растительная пища – источник клетчатки, в которой есть растворимая и нерастворимая часть, благодаря которой происходит «чистка» пищеварительного тракта от лишнего. Если человек не ест овощи и фрукты, то кишечник заполняется шлаком, избытки не выводятся, что повреждает его стенки. Опухоль прямой кишки и других отделов становятся результатом этого процесса.


Хронические запоры, которые появляются из-за злокачественного процесса, ассоциируются с преобладанием мяса в еде, особенно свинины и говядины.
Здоровый орган, который получает сбалансированное питание, не может заболеть. Наличие повреждений в виде анальных трещин и геморроидальных узлов, а также колита (воспаления слизистой оболочки) являются благоприятной почвой для трансформации клеток.
Болезнь крона – предраковое заболевание, сочетающее несколько симптомов. Оно затрагивает тонкий кишечник и начало толстого отдела, но влияет на все части структуры. Суть хронического воспаления – в наличии воспаления тонкой или толстой кишки, которое проникает в глубокие слои стенки, образуя язвы. Вокруг эрозий скапливаются лейкоциты, образующие инфильтраты. Когда элементы заживают, то образуются грубые рубцы. В этой ткани может происходить деление раковых клеток.


Антиоксиданты призваны обезвреживать вещества, провоцирующие рак. Если они поступают в организм в недостатке, то защита ослабевает. При малоподвижном образе жизни и ожирении риск опухоли возрастает.
На возникновение прямокишечной онкологии влияет падение иммунитета, она развивается вследствие дефицита синтеза лимфоцитов и натуральных киллеров, отвечающих за борьбу с опухолевыми клетками.
Классификация
Классификация опухолей происходит по типу деления клеток, происхождению, форме. По первому признаку процесс делят на 2 большие категории:
- доброкачественные;
- злокачественные.
Доброкачественные опухоли прямой кишки могут быть эпителиальными и неэпителиальными, карциноидами. К первым относят полипы, полипозы, ко вторым – фиброма, липома, миома. Отдельной категорией является карциноид, что является опухолью, связанной с уровнем гормонов.
Злокачественное новообразование прямой кишки также может быть связано или не связано с эпителием. Первые – аденокарцинома, меланома, вторые, – рабдомиома, ангиосаркома.
Рак прямой кишки по расположению делится на несколько категорий: супраампулярный, ампулярный, анальный. Первый тип – высокое расположение, при этой форме просвет полости быстро сужается. Нарастает стеноз, при котором каловые массы не могут проходить по кишечнику как нужно.


При образовании ампулярного отдела кишечника опухоль или набухает, выступая внутрь органа, или может иметь вид кровоточащего кратера. Последняя форма из перечисленных находится в области анального отверстия, по структуре чаще является плоскоклеточным раком.
По отношению злокачественных клеток к стенке органа различают экзо-, эндофитные, смешанные формы новообразования.
По гистологической структуре выделяют рак:
- плоскоклеточный;
- слизистый;
- солидный;
- фиброзный;
- недифференцированный.
Эта классификация связана с тем типом клеток, в которых начинается нарушение роста.
Доброкачественные опухоли
Доброкачественные опухоли прямой кишки отличаются по типам и могут быть в виде:
- полипа;
- ворсинчатого образования;
- сосудистого порока;
- полипоза;
- миомы, липомы, фибромы;
- ангиомы кавернозного типа.
Полип – вырост слизистой оболочки, формируется из клеток эпителиального типа. Он может иметь разную форму, размер, локализоваться по всему кишечнику. Нарост начинает вызывать симптомы, только когда ножка становится длинной. Если он имеет широкое основание, тогда боль может отсутствовать вовсе.
Полипоз – это множественное образование, элементы расположены группами. Эта форма доброкачественного процесса, обусловленная генетически. Она чаще возникает у детей и подростков. Бывает форма нарушения, похожая на это заболевание, но она связана с воспалением кишечника, псевдополипоз.
Фиброма образуется из соединительной ткани, признаки опухоли могут соответствовать злокачественной форме. Это слизисто кровянистые выделения, запоры, нарушение деятельности сфинктера, признаки воспаления прямой кишки.
Миома – твердый полип, встречается редко, образуется из гладких волокон. Липома – мягкое дольчатое образование. Встречается еще реже, чем предыдущий тип, практически никогда не перерождается в злокачественную опухоль.
Злокачественные опухоли
Злокачественная опухоль прямой кишки отличается быстрым неконтролируемым ростом, только опухоль этого типа способна прорастать в соседние органы, переноситься с током крови в другие структуры. Рак может возникать из-за недолеченного доброкачественного процесса.
Разные типы злокачественного процесса отличаются друг от друга степенью злокачественности, временем проявления. Аденокарцинома на ранних стадиях не проявляет себя, формируется из слизистой оболочки. Она называется железистой опухолью, лечение зависит от степени дифференциации. Она может достигать больших размеров, перекрывая весь просвет структуры.


Бластома прямой кишки может быть доброкачественной или нет. При первом варианте она сдвигает структуры, расположенные рядом, при втором — прорастает сквозь них.
Плоскоклеточная форма онкологического заболевания быстро распространяется, переключается на иммунные органы. Появляются метастазы в лимфоузлах, мочевом пузыре, влагалище или простате.
У больных таким раком симптомы начинаются вскоре после начала развития опухоли. Он имеет высокую степень злокачественности, часто рецидивирует.
Симптомы
Симптомы опухоли прямой кишки делятся на общие и специфические. Первые беспокоят уже на ранних стадиях процесса, но клинически не проявляются. В начале развития диагностика образования возможна при плановом осмотре.


Проявления процесса зависят от формы, характера опухоли и размера. К неспецифическим признакам относят потерю веса, у больных может начинаться слабость, утомляемость. Из-за органа, в котором развивается онкология, появляется отвращение к еде, изменение вкусовых пристрастий.
Специфические симптомы появления опухоли в прямой кишке:
- появляются боли;
- появление зловонных выделений из заднепроходного отверстия;
- начало частых позывов к дефекации;
- ощущение инородного тела;
- изменение формы кала.
На 2-3 стадии опухоль достигает нервных структур, появляется боль. Сколько времени у больного до этого зависит от степени злокачественности процесса. Дискомфорт проявляется не только в области живота, но и отдает в крестец, матку, промежность, половые органы.
По мере роста опухоли появляются и другие проявления у мужчин и женщин. Из заднего прохода начинаются выделения слизистого характера с гноем и кровью.
Поскольку патология перегораживает просвет органа, при больших размерах опухоль мешает прохождению кала, и дефекация происходит в виде ленты. Если затрагивается верхняя часть отдела, то у больного стул отсутствует около недели. Запор сопровождается повышенным газообразованием и тяжестью. При появлении более дистального образования очаг злокачественного роста виден визуально невооруженным глазом. Подобно геморрагическому узлу, опухоль выпадает наружу.
Диагностика
При определении опухоли используется следующая диагностика в проктологии, лабораторные исследования:
- пальцевое исследование;
- инструментальные методы;
- анализ крови на онкомаркеры.
Ручной метод диагностики допустимо использовать при близком расположении опухоли. Так можно определить размер, локализацию, степень перекрытия прямой кишки.


Инструментальным исследованием тканей является проведение ректороманоскопии. Он наиболее актуален для рака прямой кишки и подразумевает введение в орган через анальное отверстие прибора с оптикой. Трубка вводится на 50 см, можно взять образец пораженных тканей для определения классовой принадлежности, степени дифференциации.
УЗИ позволяет определить наличие очага метастазирования в соседних органах: мочевом пузыре, матке, влагалище, простате. КТ и МРТ определяют размеры, наличие свищей, метастазы, другие мягкие ткани.
Анализ крови позволяет найти клетки, которые вырабатываются иммунитетом для борьбы с онкологическими клетками.
Лечение
При опухоли прямой кишки назначается лечение в соответствии с типом, стадией, формой заболевания. Основным методом является хирургическое вмешательство.
При доброкачественных формах происходит удаление полипов прямой кишки, кист и других форм нарушения методом иссечения, прижигание электрической петлей через специальный аппарат. Такие опухоли ограничены от соседних структур, и их устранение не вызывает нарушения деятельности других органов. Удаление полипа может сопровождаться ампутацией прямой кишки. Групповые образования иссекаются так, чтобы оставались участки здоровой ткани.
Операции по удалению злокачественной опухоли могут подразумевать только устранение атипичных клеток, вместе с частью кишечника или всего органа. Хирургические операции сопровождаются лучевой терапией, чтобы предупредить злокачественный рост клеток в месте иссечения. Она также позволяет воздействовать на лимфатические узлы, в которых часто располагаются атипичные клетки.
Лечение опухоли прямой кишки может происходить с химиотерапией, если болезнь прогрессирует незначительно. Она может проводиться до или после операции. В первом случае это позволяет уменьшить размер образования, во втором, — предупредить рецидив.


Прогноз и профилактика
Прогноз заболевания зависит от того, какие при опухоли в заднем проходе причины ее вызвали, и как рано она была обнаружена. Когда появляются симптомы, и лечение назначено правильно, — прогноз выживаемости благоприятный. Этот показатель рассчитывается в пределах 5 лет. На 1 стадии это значение 93%, на 2 – 75%, на 3- 45%, 4- 6%.
Когда появляются метастазы, то прогноз ухудшается на 25-40%. Чем больше органов поражено, тем меньше вероятность того, что пациент выживет. За последние годы заболеваемость раком прямой кишки увеличилась, и этот тип рака переместился на 3 место.
Чтобы избежать заболевания, нужно включать в рацион фрукты и овощи, регулярно обследоваться на предмет онкологии. Из-за того, что вероятность успешного лечения выше при ранней диагностике, то проведение анализов позволяет избежать запущенного рака.
симптомы, виды, диагностика и профилактика
Протяжённость человеческого кишечника составляет примерно 4 метра. По всей длине кишечника возможно развитие опухолей, симптомы которых проявляют разную клиническую картину и степень выраженности. Новообразования имеют как доброкачественную, так и злокачественную природу. Определяют тканевую структуру опухоли гистологическим исследованием после взятия биоптата.


Что представляет собой опухоль кишечника
Опухоль кишечника – патологическое разрастание клеток кишечной стенки разного размера, структуры и качества. Опухоли кишечника произрастают из мышечного, железистого или эпителиального покрова. Новообразования поражают 12-перстную, подвздошную, тощую, слепую кишку с червеобразным отростком, ободочную, сигмовидную, прямую кишку.
По характеру опухоли кишечника разделяются на доброкачественные и злокачественные. Доброкачественные опухоли растут внутрь просвета кишечника, не распространяются на другие органы. Однако рано или поздно некоторые виды доброкачественных опухолей становятся злокачественными. Злокачественные новообразования ведут себя агрессивно – распространяют свои клетки на другие органы, превращая их в такие же раковые опухоли.
Какие бывают опухоли по месту расположения
Опухоль тонкого кишечника обнаруживается при 4-5% случаев кишечных новообразований. Опухоли тонкой кишки встречаются у взрослых старше 40-50 лет, редко диагностируются у детей. Внутри 12-перстной и начальных отделах подвздошной находят доброкачественные опухоли тонкой кишки. Из доброкачественных опухолей тонкой кишки преобладают полипозные образования.
Конечный отдел подвздошной и начало тощей кишки чаще подвергаются раковому перерождению. Прижизненно опухоли тонкой кишки диагностируют очень редко. Протекают такие новообразования скрытно и мимикрируют под другие заболевания.
Опухолевые образования толстого кишечника встречаются в подавляющем числе случаев. Среди отделов толстого кишечника, где диагностируют новообразования, преобладает прямая кишка. Преимущественная локализация злокачественных опухолей в толстом кишечнике объясняется длительным контактом кишечной стенки с каловыми массами и обилием условно-патогенной микрофлоры толстого отдела.


Доброкачественные опухоли толстого кишечника представлены полипами. Полипы – изначально доброкачественные новообразования, которые развиваются из эпителиальной ткани кишечной стенки. Распространённый тип полипов – аденоматозный, имеет высокую вероятность онкогенного перерождения.
Признаки опухолей по строению и свойствам
По строению, свойствам все кишечные новообразования делятся на две большие группы – доброкачественные и злокачественные. Нейроэндокринные опухоли встречаются редко, могут быть безобидными или онкогенными.
Доброкачественные
Данный вид выростов формируется из разных типов тканей. В зависимости от ткани, ставшей субстратом для опухоли, выделяют:
- аденоматозные полипы – из эпителиальной ткани;
- липомы – из жировой ткани;
- ангиомы – из сосудистой ткани;
- фибромы – из соединительной ткани;
- лейомиомы – из мышечной ткани.
Такие опухоли имеют чёткие границы расположения, растут по окружности кишки или внутрь её просвета. Могут достигать больших размеров, приводя к закупорке кишечника. Не имеют тенденции к распространению по организму. Однако со временем могут трансформироваться в онкологическое заболевание.
Нейроэндокринные
Особой группой среди новообразований являются нейроэндокринные опухоли желудочно-кишечного тракта. Нейроэндокринные опухоли, или сокращённо НЭО, формируются из клеток, продуцирующих пептидные гормоны. Эти гормоны регулируют пищеварительные процессы.


Нейроэндокринные новообразования имеют разную степень опасности:
- доброкачественная опухоль с неопределённой степенью злокачественности;
- с низкой возможностью раковой трансформации;
- с высокой опасностью онкогенного превращения.
Частота выявления нейроэндокринных выростов – у 10 человек из 100 тысяч. Преимущественная локализация – червеобразный отросток слепой кишки (аппендикс). Патология имеет наследственную природу.
Характерным признаком нейроэндокринного новообразования является периодический выброс в кровь серотонина и простогландинов. Человек ощущает прилив жара к лицу и шее, который длится от нескольких минут до часа.
Злокачественные
Развитие злокачественной опухоли кишечника имеет несколько вариантов роста и распространения:
- рост направлен внутрь просвета кишки;
- опухоль распространяется по стенке кишки, сопровождается язвами, эрозиями кишечной трубки;
- диффузно поражаются все слои кишечной стенки;
- опухоль распространяется по циркулярному периметру кишки.
Демаркационная линия новообразований размыта, раковые клетки опухоли внедряются во все ткани, которые ещё недавно были нормальными.
Онкологию кишечника обнаруживают на разных стадиях развития. Врачи-онкологи выделяют следующие фазы формирования канцера в кишечнике:
- нулевая ранняя стадия, когда опухоль только зародилась и не всеми методами диагностики можно её обнаружить;
- следующая ступень называется «рак на месте», новообразование не поражает соседние ткани;
- первая стадия канцера констатируется при проникновении онкогенных клеток в подслизистый слой;
- на втором витке болезни раковая патология подбирается к мышечному слою;
- третья стадия характеризуется прорастанием раковых клеток в окружающие кишечник ткани с очагами метастазов;
- на последней фазе онкологического заболевания опухоль захватывает брюшину, органы брюшной и тазовой полости со множеством метастазов.


Метастазы обнаруживают в ближних или дальних лимфатических узлах, куда они прибывают с током лимфатической жидкости.
Симптомы новообразований кишечника
Опухоли кишечника проявляются разными симптомами, коррелируя с локализацией патологии, размером выроста, гистологической структурой.
Симптомы в тонком отделе
Опухоли тонкого кишечника длительное время ничем себя не выдают. Опухолевидные патологии тонкого кишечника на ранней стадии обнаруживаются случайно при профилактическом обследовании.
Первые признаки доброкачественной опухоли тонкого отдела:
- боль по центру живота или слева;
- отрыжка, повышенное газообразование;
- плохой аппетит;
- нестабильный стул – понос сменяется запорами.
По мере укрупнения выроста проявления становятся ярче и насыщеннее. Нарост выдаётся в просвет кишки и перекрывает его. Возникает характерная симптоматика кишечной непроходимости – боль живота, тошнота, рвота, задержка стула и газов. Полипы тонкой кишки выдают себя обильным выделением слизистого секрета.
Симптомы злокачественной опухоли тонкого отдела:
- нестерпимо болит кишечник;
- поднимается температура тела;
- тошнота, рвота, изжога, отрыжка на ранней стадии недуга;
- диарея перемежается с задержкой стула;
- кишечная непроходимость;
- разрыв кишечной стенки в терминальной фазе.


Симптомы новообразований тонкого кишечника при длительном течении и большом размере нароста проявляются потерей аппетита, исхуданием, слабостью, утомляемостью. Признаки опухолевидных разрастаний тонкой кишки у женщин прячутся за симптомами воспалений яичников, матки, для которых так же характерны схваткообразные боли в животе у женщин. Приливы, вызванные нейроэндокринными образованиями, сходны с таковыми явлениями климактерического периода.
Симптомы в толстом отделе
Новообразования толстого кишечника заявляют о себе первыми симптомами:
- неприятные ощущения внизу живота;
- кровь и слизь в каловых массах;
- наблюдается частое чередование жидкого стула с плотным калом;
- закупорка кишечника;
- кровотечение после распада рака;
- анемии, гиповитаминозы, нарушение обмена веществ.
Расположение онкологического выроста косвенно можно определить по виду кровянистых выделений:
- опухоль прямой кишки и прилежащего к ней участка сигмовидной – кровь алая, без примеси слизи;
- локализация патологии в нисходящей части ободочной кишки – тёмная кровь, перемешанная с калом и слизью;
- нахождение злокачественного нароста в восходящей, поперечной части ободочной и слепой кишке никак себя не проявляет. Скрытое кровотечение выражается анемией, быстрой утомляемостью, бледностью кожи и слизистых покровов.
Люди с раком кишечника выглядят истощёнными, усталыми. У них увеличивается печень, появляется скопление экссудата в брюшной полости – асцит (водянка). На фоне худого тела живот раздувшийся, кожа сильно натянутая, с выступающими сосудами.
Причины новообразований кишечника
Причины развития кишечных новообразований пока доподлинно не установлены. Существует несколько предположений:
- малое количество клетчатки при избытке жиров и белков, что провоцирует частые запоры;
- питание солёными, копчёными, жирными продуктами с обилием химических ингредиентов;
- продолжительный курс медикаментозного лечения – антибиотиками, нестероидными противовоспалительными, антацидами;
- длительный воспалительный процесс – неспецифический колит, болезнь Крона;
- наследственная предрасположенность;
- хроническое отравление тяжёлыми металлами;
- постоянное воздействие высоких доз ионизирующего облучения;
- внедрение некоторых вирусов, например иммунодефицита.


Питание имеет огромное значение в этиологии опухолевидных образований. Снижение доли натуральных растительных волокон, потребление излишка жиров, химикатов, сахаров приводит к застою каловых масс, дисбалансу кишечной флоры и, как следствие, длительному контакту кишечника с токсинами.
Диагностика опухолей кишечника
Появление крови в кале, нестабильный стул служит сигналом к немедленной проверке тонкого и толстого кишечника на наличие опухоли.
Диагностика тонкого отдела
После обращения к врачу гастроэнтерологу запускается процесс диагностического обследования:
- исследование тонкого участка кишечника обзорной рентгенографией для выявления места локализации;
- рентген с контрастом покажет размер и форму выроста;
- интестиноскопия позволит рассмотреть образование на экране монитора;
- фиброгастроскоп возьмет для исследования кусочек опухоли из 12-перстной кишки;
- фиброколоноскоп проникнет до подвздошной кишки;
- используют методы УЗИ, КТ, МРТ;
- как крайняя мера применяется диагностическая лапароскопия.
У больного исследуют анализ крови на гемоглобин, свёртываемость, возможное повышение уровня лейкоцитов. Анализ кала проверяют на скрытую кровь. Современные методы исследования позволяют исключить похожие по клинике, но разные по природе патологии – инфекционное поражение, заболевания крови, инородное тело и другие.
Диагностика толстого отдела
Диагностика в проктологии начинается с пальцевого осмотра прямой кишки. Находящиеся у входа в анальное отверстие новообразования видны врачу при внешнем исследовании.
Для диагностики доброкачественных и злокачественных опухолей толстого кишечника используют:
- аноскопию;
- ректороманоскопию;
- ирригоскопию;
- колоноскопию;
- рентгенографию;
- УЗИ, КТ, МРТ.


С помощью оптических приборов при колоноскопии изображение выводится на экран монитора для детального рассмотрения. Берётся кусочек ткани образования, исследуется в лаборатории, где определяется характер новообразования (доброкачественный, злокачественный).
Лечение и профилактика новообразований
Лечить опухолевые выросты кишечника врачи предлагают только оперативным методом. Новообразование иссекается, иногда вместе с участком кишечника. Вылечить опухолевые образования кишечника народными средствами не удастся.
Увлечение бессмысленными и неэффективными процедурами приведёт к прогрессии заболевания и сложной операции. На ранней стадии онкогенеза достаточно несложной, органосохраняющей операции с почти 100% выздоровлением.
Профилактика кишечных новообразований заключается:
- рациональное питание с большой долей овощей и фруктов в меню;
- ежегодные осмотры у гастроэнтеролога и проктолога, особенно после 50 лет и с отягчённым семейным анамнезом;
- своевременное адекватное лечение найденных кишечных выростов.
Опухоли доброкачественной и онкогенной природы обнаруживают в тонком и толстом отделе ЖКТ. Симптомами новообразования служат рвота, нарушения стула, кровь и слизь в кале, болезненность живота. Диагностируют опухолевые патологии с помощью эндоскопических исследований. При обнаружении показано оперативное лечение.
Опухоль кишечника – симптомы, признаки и лечение
 Согласно данным современной медицины, по статистике, одним из самых распространенных заболеваний, которые прогрессируют в масштабах всего мира, является опухоль кишечника, симптомы этой патологии все чаще проявляются среди населения экономически развитых государств.
Согласно данным современной медицины, по статистике, одним из самых распространенных заболеваний, которые прогрессируют в масштабах всего мира, является опухоль кишечника, симптомы этой патологии все чаще проявляются среди населения экономически развитых государств.
При этом недуг отличается высокой степенью тяжести протекания и имеет весьма неблагоприятный прогноз.
Каждые десять лет отмечается на 10% больше случаев заболевания.
Среди пациентов старшей возрастной группы оно бывает обнаружено в каждом втором случае при онкологическом диагнозе. Степень опасности патологии для жизни человека очень велика. Во многом исход зависит от того, насколько быстро и своевременно были начаты диагностика и лечение.
Что представляет собой?
Новообразования, которые могут появиться в кишечнике, бывают доброкачественными и злокачественными. Понять что это такое можно, если представить себе его строение: он состоит из двух отделов – тонкой и толстой кишки, общая длина которых составляет 4 м. Опухолью является новообразование, возникающее вследствие нарушений дифференцирования клеток, развивающееся из клеток эпителия самих органов.
Распознать онкологию на ранних стадиях довольно непросто, потому что признаки очень похожи на те, которые отмечаются при иных заболеваниях этого органа. Не зависимо от того, злокачественной или доброкачественной является опухоль, она представляет серьезную угрозу жизнедеятельности человека, прежде всего по причине образующейся непроходимости кишечника.
Ведущие клиники в Израиле
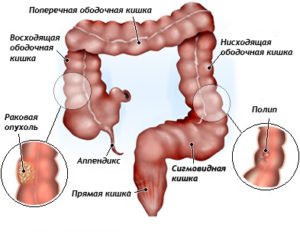
Медицина выделяет четыре отрезка толстого кишечника, где, как правило, появляются новообразования, это такие его части, как:
- восходящая;
- нисходящая;
- поперечно-ободочная;
- сигмовидная, которая плавно переходит в ампулу прямой кишки.
Поверхность тонкого кишечника подвержена данному заболеванию в исключительных случаях.
Опухолевые новообразования как правило, имеют ряд особенностей:
- с точки зрения распространенности, они уступают только опухолям желудка и легких;
- самой распространенной опухолью считается аденокарцинома, она встречается у более чем 97% пациентов;
- доброкачественная форма полипов со временем перерастает в рак;
- у мужчин чаще отмечаются опухоли прямой кишки;
- как правило, патологии подвержены люди шестидесятилетнего возраста и старше;
- по причине разнообразных клинических проявлений данной болезни, ее диагностика вызывает большие трудности.
Злокачественная форма опухолевых новообразований подразделяется на:
- экзофитные, чаще поражающие правую часть ободочной и слепой кишки, при этом патологические ткани выступают в просвет пораженного органа;
- эндофитные, им больше подвержена левая сторона толстого кишечника, при этом опухоль прорастает сквозь стенку кишки;
- смешанные, сочетающие все вышеперечисленные признаки.
Причины появления
 Среди разных причин, объясняющих появление опухолей, и от чего растет новообразование, на первое место медицина ставит малоактивный образ жизни пациентов, потребление малого количества растительной клетчатки при явном преобладании в ежедневном рационе жиров и белков животного происхождения.
Среди разных причин, объясняющих появление опухолей, и от чего растет новообразование, на первое место медицина ставит малоактивный образ жизни пациентов, потребление малого количества растительной клетчатки при явном преобладании в ежедневном рационе жиров и белков животного происхождения.
К негативным факторам также относят генетическую предрасположенность. Согласно данной теории семейный анамнез позволяет считать группой риска всех членов семьи.
Выделяют следующие причины развития опухоли этого органа:
- дисплазия клеток самого кишечника;
- аутоиммунные болезни в кишечном тракте, к которым относят язвенный колит, сопровождающиеся диареей, содержащей гной и кровь, и болезнь Крона, для которой характерны запоры и снижение веса;
- имеющийся у пациента сахарный диабет;
- наличие фоновых заболеваний, к которым относятся полипы, часто перерождающиеся в злокачественные опухоли.

Следует помнить о том, как проявляется их наличие:
- при разлитой семейной форме пациенты жалуются на учащенные позывы к акту дефекации, а также боли, дискомфорт при этом процессе;
- ворсинчатая форма сопровождается выделением большого количества слизистого секрета, которое может достигать литра за сутки.
Симптомы развития опухоли этого органа требуют к себе повышенного внимания, если в анамнезе имеются сопутствующие недуги:
- Геморрой;
- дивертикул;
- частые запоры;
- трещины и свищи в анальном отверстии.
Стадии заболевания
Различают несколько стадий заболевания раком кишечника, что позволяет по внешним признакам определить хотя бы приблизительно объем и характер опухоли, наметить план терапии пациента. Опухоли могут быть классифицированы по темпу и скорости прорастания опухоли, образованию метастаз.
Процесс развития заболевания делят на пять стадий. При этом до второй из них, а иногда и до третьей, на практике может наблюдаться полное отсутствие или очень слабо выраженные проявления.
Чаще всего при третьей и четвертой степени человек начинает чувствовать сильные боли соответствующего органа, которые вынуждают его обратиться за помощью к врачу. Как правило, к этому времени опухоль уже дает метастазы, что существенно затрудняет процесс лечения.
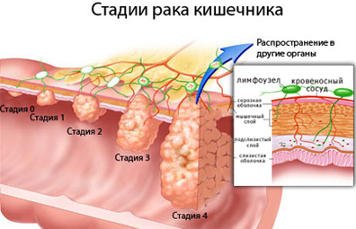 0 стадия – для нее характерно небольшое скопление атипичных клеток, которых отличает способность быстро делиться, перерождаться в раковые; патологические явления ограничены пределами слизистой оболочки;
0 стадия – для нее характерно небольшое скопление атипичных клеток, которых отличает способность быстро делиться, перерождаться в раковые; патологические явления ограничены пределами слизистой оболочки;
1 стадия – является начальным периодом рака кишечника, на котором опухоль перерастает в злокачественную, увеличивается в размерах, продолжая оставаться в пределах стенок кишки. Метастаз, как и болевых ощущений, в этот период не отмечается. Иногда пациенты замечают признаки легких пищевых расстройств. Выявить патологии на данной стадии можно с использованием метода колоноскопии;
2 стадия – отличается ростом опухоли до 2-5 см, ее прорастанием на всю глубину стенок кишечника. Метастазы также пока отсутствуют;
3 стадия – в этот период начинается повышенная активность патологических клеток. Злокачественное новообразование органа стремительно растет и распространяется за его пределы, поражает при этом расположенные рядом лимфатические узлы, а также ткани соседних внутренних органов. Формируются регионарные очаги поражения;
4 стадия – характеризуется максимальным развитием новообразования и его метастазированием в отдаленные органы. Начинается отравление всего организма токсинами, которые выделяются в процессе жизнедеятельности опухоли, что приводит к сбою в работе всех внутренних систем пациента.
Опухоль кишечника — симптомы
 Ряд симптомов, характерных для серьезных патологий толстого кишечника, можно систематизировать также по поражению органов и систем по:
Ряд симптомов, характерных для серьезных патологий толстого кишечника, можно систематизировать также по поражению органов и систем по:
- признакам интоксикации организма вследствие проникновения вредных продуктов деятельности толстого кишечника в систему кровотока. Пациенты часто жалуются на усталость, тошноту, головные боли;
- повышению температуры тела, наличием боли в суставах;
- прогрессирующей анемии, следствием которой становится бледность кожи и сбои работы внутренних органов.
Признаки заболевания раком кишечника можно спутать с дизентерией тогда, когда при развитии энтероколита наблюдается:
- Повышение температуры тела, которая может доходить до фебрильных цифр;
- Нарушения стула, череда запоров и поносов;
- Вздутие живота вследствие гниения продуктов;
- Наличие примесей в кале, таких, как слизь, гной, кровь.
Определить диспепсический характер заболевания можно, если обратить внимание на следующие симптомы самочувствия пациента:
- сильные боли по ходу кишечника;
- отрыжка с присутствием запаха тухлых яиц;
- рвота и постоянная тошнота;
- нарушения стула.
Протекание псевдоспастического синдрома характеризуется:
- значительным повышением температуры тела;
- болями, которые трудно переносить;
- общей интоксикацией организма, приводящей к развитию перитонита.
Видео по теме:
Обтурация сопровождается следующими симптомами:
- длительные запоры, при которых клизмы теряют эффективность;
- болезненность, усиливающаяся после приема пищи.
Патологии кишечника могут вовлекать в негативный процесс органы, которые расположены вблизи него, в особенности мочевой пузырь и матку с яичниками.
Возможно проявление следующих симптомов, не имеющих прямой связи с данным органом:
- болезненность мочеиспускания;
- появление кровяных сгустков в моче;
- сбои менструального цикла;
- кровянистые или слизистые выделения из влагалища.
Хотите узнать стоимость лечения рака за рубежом?
Рассчитать стоимость лечения* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Местной симптоматикой при патологии кишечника являются:
- повышенная слабость;
- бледность и сухость кожных покровов и слизистой;
- снижение уровня белка в плазме крови;
- частое повышение температуры;
- головокружения и головные боли;
- анемия вследствие кровотечений кишечника;
- поражения иных внутренних органов пациента.
Диагностика

Методика, помогающая установить правильную схему как проверить тонкий кишечник на наличие опухоли, также как и толстый кишечник, определяется специалистом по индивидуальным показателям пациента.
Сначала назначается анализ кала на наличие частиц крови. Рекомендуется также ежегодное прохождение данного обследования пациентам, составляющим группу риска. При положительном результате назначается обследование данного органа при помощи оптических приборов:
- колоноскопия;
- ректороманоскопия.
С помощью эндоскопа проводится осмотр слизистых оболочек, берутся образцы на гистологию, позволяющую установить присутствие злокачественных клеток. Верхние отделы тонкого кишечника обследуют через ротовую полость, состояние толстого исследуется посредством прямой кишки пациента.
Одной из современных методик диагностики патологий является заглатывание капсулы, оснащенной видеокамерой, позволяющей выполнить осмотр органа целиком. Во время глотания капсулы пациент запивает ее стаканом воды. Затем все участки желудочно-кишечного тракта осматриваются на мониторе в режиме настоящего времени.
Этот метод не причиняет никакой боли, при этом является высокоинформативным.
При имеющейся необходимости пациентам могут быть назначены разные обследования при помощи компьютера, например:
- ультразвуковое исследование трансабдоминальным или трансректальным способом;
- рентгенография органа;
- компьютерная томография, позволяющая создать трехмерное изображение.
Также применяются методы:
В некоторых случаях врач также может использовать генетические тесты.
Методы лечения
 Терапия опухолевых образований кишечника заключается в оперативном вмешательстве. Операция предполагает полное удаление опухоли кишечника, а также близлежащих лимфоузлов и иных органов, представляющих опасность для пациента.
Терапия опухолевых образований кишечника заключается в оперативном вмешательстве. Операция предполагает полное удаление опухоли кишечника, а также близлежащих лимфоузлов и иных органов, представляющих опасность для пациента.
Вспомогательными методами терапии патологий органа являются лучевая и химиотерапия. Также используется техника введения препарата в опухоль кишечника непосредственно. Наряду с цитостатиками назначаются иммуномодуляторы, поддерживающие общее состояние организма.
Данная схема лечения считается эффективной, т.к. даже проведение операции при четвертой стадии существенно увеличивает продолжительность жизни пациента, несмотря на то, что заметно ухудшает ее качество.
Прогноз
По причине стремительного темпа роста опухолей в кишечнике и поздней диагностике патологий органа прогнозирование результата лечения дать очень сложно. Четкие скрининговые мероприятия, позволяющие выявлять рак кишечника на ранних стадиях до сих пор не известны медицине, хотя скорость прогрессирования болезни можно определять по специфическим онкомаркерам.
Кроме того существуют индивидуальные факторы, также определяющие основные показатели, к ним относится:
- возраст;
- хронические болезни в других органах;
- образ жизни;
- количество стрессовых ситуаций.
Если есть предположение о возможном появлении опухоли, имеет смысл проводить профилактические осмотры раз в год.

При выявлении патологии органа на начальном этапе излечение происходит с частотой до 98% случаев.
Из числа пациентов, у которых опухоль была выявлена на второй стадии, выживают три четверти. Половина больных, имевших третью стадию заболевания, умирает. При четвертой стадии рака выжить удается лишь трем пациентам из десяти.
Профилактика
Несмотря на то, что раковые опухоли крайне коварны и непредсказуемы, всем людям следует уделять внимание их профилактике, особенно тем пациентам, кто имеет семейный анамнез, а также при имеющихся фоновых болезнях.
Профилактическими мерами являются:
- коррекция образа жизни, повышение двигательной активности, ежедневные физические упражнения;
- ежедневное питание должно включать продукты, богатые растительной клетчаткой;
- отказ от курения и алкоголя;
- людям, достигшим сорокалетнего возраста, также рекомендован прием по 100 мг ацетилсалициловой кислоты каждый день после приема пищи для подавления роста некоторых видов опухолевых клеток и профилактики патологий сердечно-сосудистой системы;
- ежегодно сдавать анализы кала на наличие частиц крови.
Методика ранней диагностики патологий включает обследование при помощи меченых изотопов, т.е. позитронно-ремиссионная томография.
Обнаружение любых настораживающих симптомов в области органов желудочно-кишечного тракта должно быть поводом незамедлительного обращения к врачу. Заниматься самолечением при этом бессмысленно, тогда как профессиональная диагностика и терапевтические методы помогут сохранить жизнь и здоровье.

Доброкачественные опухоли тонкого кишечника – это группа благоприятно протекающих неоднородных по морфологии и генезу новообразований тонкой кишки, происходящих из различных структур кишечной стенки. Развитие неоплазий может сопровождаться тошнотой, рвотой, метеоризмом, снижением аппетита; иногда – кровотечением и кишечной непроходимостью. Диагностика проводится на основании рентгеновского исследования. Лечение опухолей оперативное – клиновидное иссечение новообразования или резекция кишечного сегмента.
Общие сведения
Несмотря на то, что тонкий кишечник составляет две трети длины пищеварительной системы, а его поверхность составляет 90% от площади всего желудочно-кишечного тракта, по наблюдениям современных гастроэнтерологов, опухоли в тонкой кишке возникают значительно реже, чем в других отделах ЖКТ, – всего в 3-6% случаев. Новообразования чаще локализуются в двенадцатиперстной и подвздошной кишке. Опухоли тонкой кишки обычно образуются в возрасте 45-50 лет, с одинаковой частотой выявляются у мужчин и женщин.

Доброкачественные опухоли тонкого кишечника
Причины
Вопрос о причинах опухолеобразования в тонком кишечнике изучен недостаточно. Считается, что определенную роль играет характер питания, хронические энтериты, травматизация слизистой тонкой кишки. Факторами, повышающими вероятность образования доброкачественных неоплазий, служат состояния иммунодефицита (при ВИЧ-инфекции, перенесенной химиотерапии), наследственные (синдром Пейтца-Егерса), аутоиммунные заболевания (ревматоидный артрит, гранулематоз Вегенера, системная красная волчанка), целиакия, болезнь Крона, кишечные инфекции.
К факторам, препятствующим опухолеобразованию, относят щелочную среду и интенсивную перистальтику тонкой кишки (гастроцекальный транзит), которые подавляют рост бактерий, препятствуют застою содержимого и процессам разложения и гниения пищи. Предполагается, что в тонком кишечнике присутствуют противоопухолевые антигены и защитные энзимы, способные к детоксикации различных бластомогенов.
Классификация
Морфология и патогенез доброкачественных опухолей тонкого кишечника различен, сами новообразования могут развиваться практически из любых тканей стенки кишечника: эпителиальной, мышечной, соединительной, нервной, сосудистой. В зависимости от этого в практической гастроэнтерологии выделяют следующие виды опухолей: лейомиомы (30- 35%), аденомы и полипы (20-22%), ангиомы – гемангиомы и лимфангиомы (12%), липомы (12-15%), фибромы (6%), шванномы (3%) и др.
К новообразованиям эпителиального типа относятся ворсинчатые, тубуловорсинчатые и тубулярные аденомы (аденоматозные полипы). Аденома имеет вид полиповидного образования с тонкой ножкой или широким основанием. Аденоматозные полипы часто подвергаются малигнизации. Опухоли неэпителиального типа представлены лейомиомами, шванномами, липомами, сосудистыми опухолями (гемангиомами, лимфангиомами).
Лейомиома имеет структуру узла без капсулы, чаще растет в подслизистом слое. Лейомиомы больших размеров могут вызывать сдавление кишечника и соседних органов, изъязвляться и вызывать массивные кишечные кровотечения. Шваннома (неврилеммома) – инкапсулированная доброкачественная опухоль, исходящая из нервных элементов. Липома представляет собой неоплазию из жировой ткани, четко отграниченную капсулой; образуется и растет в подслизистом слое; при достижении больших размеров может вызывать кишечную непроходимость. В редких случаях может развиваться липоматоз кишечника.
Сосудистые опухоли кишечника (капиллярные и кавернозные гемангиомы, лимфангиомы), как правило, являются врожденными, часто имеют множественный характер. Распространенные и множественные гемангиомы тонкой кишки встречаются при врожденных ангиодисплазиях – синдроме Паркса-Вебера-Клиппеля и болезни Рандю-Ослера-Вебера (наследственной телеангиэктазии). Сосудистые новообразования тонкой кишки опасны развитием кишечного кровотечения. Также в тонком кишечнике встречаются гамартомы, карциноид и гетеротопии из других органов (например, эндометриоз).
Рост опухолей по отношению к просвету тонкой кишки может быть экзофитным (в просвет органа) или эндофитным (в стенку кишки и окружающие ткани). По количеству развивающихся опухолей неоплазии тонкого кишечника бывают как единичными, так и множественными.
Симптомы тонкокишечных опухолей
В зависимости от клинических проявлений в течении доброкачественных новообразований выделяют латентный период (отсутствие симптомов), продромальный период (имеются отдельные неспецифические симптомы) и период выраженной симптоматики, связанный с развитием осложнений. В латентном периоде неоплазии протекают без клинических проявлений, случайной выявляются при рентгенографии или ФГДС.
В продромальном периоде могут отмечаться отрыжка, тошнота, рвота, метеоризм, ухудшение аппетита, запоры или поносы, слабость, снижение массы тела. Боли, как правило, носят непостоянный характер; при новообразованиях тощей кишки локализуются в околопупочной области или левой стороне живота; при поражении подвздошной кишки боли определяются в правой подвздошной области. Опухоли, расположенные в области фатерова сосочка 12-перстной кишки, могут впервые проявить себя развитием обтурационной желтухи.
В периоде выраженных проявлений может отмечаться кишечное кровотечение, перфорация, тонкокишечная непроходимость. Развитием кровотечения чаще осложняются гемангиомы, лейомиомы, аденомы. Интенсивность кровотечения может варьироваться от положительной реакции кала на скрытую кровь до мелены. Латентные и явные кровотечения из тонкого кишечника приводят к анемии.
Полипы тонкого кишечника часто вызывают высокую или низкую тонкокишечную непроходимость в результате инвагинации. При липомах непроходимость кишечника обусловлена обтурацией опухолью просвета тонкой кишки. Тонкокишечная непроходимость характеризуется схваткообразными болями в животе, вздутием живота, рвотой («каловой» рвотой при тонкокишечной непроходимости дистальных отделов кишки).
При некоторых опухолях отмечается внекишечная симптоматика. Полипоз кишечника может сопровождаться гиперпигментацией кожи и слизистых оболочек (при синдроме Пейтца-Джигерса), алопецией, атрофией ногтевых пластин (при синдроме Кронкайта-Канада). При гетеротопных образованиях из клеток поджелудочной железы возможно развитие симптоматики гиперинсулинизма, проявляющейся приступами слабости, голода, снижением уровня глюкозы крови и т. д. Общее самочувствие страдает редко. Головокружение, общая слабость, бледность кожных покровов, гипотония чаще всего свидетельствуют о наличии кишечного кровотечения.
Диагностика
При объективном обследовании пациентов в ряде случаев удается пропальпировать опухоль через переднюю брюшную стенку: новообразования тощей кишки определяются в области пупка или слева от него, неоплазии подвздошной кишки – в правой подвздошной области. Доброкачественные опухоли дистальных отделов тонкого кишечника распознаются в процессе ректального или бимануального гинекологического исследования. Пальпаторно опухоль ощущается в виде гладкого, подвижного образования в брюшной полости. При стенозировании просвета кишечника может выслушиваться шум плеска и иметь место видимые перистальтические движения кишечника.
Анемия и положительные результаты анализа кала на скрытую кровь выявляются только при опухолях, осложненных скрытым или явным кровотечением. Более точная диагностика строится с учетом комплексного рентгенологического, ультразвукового, эндоскопического обследования. Из рентгеноконтрастных исследований используется рентгенография пассажа бария по тонкому кишечнику, зондовая энтерография, ирригоскопия. Рентгенологическая картина характеризуется наличием округлых или овальных дефектов наполнения с четкими ровными контурами, сужением просвета кишки, деформацией рельефа слизистой, супрастенотическим расширением просвета кишки с наличием жидкости и воздуха.
Энтероскопия – эндоскопическое обследование верхних отделов тонкого кишечника (еюноскопия) проводится с использованием модифицированного фиброгастродуоденоскопа; терминальные отделы тонкой кишки (илеоскопия) осматриваются через фиброколоноскоп. При локализации опухолей в данных отделах может быть выполнена эндоскопическая биопсия и проведена морфологическая верификация новообразования. К современным методам эндоскопической диагностики относятся капсульная эндоскопия. Метод заключается в визуальном обследовании тонкой кишки с помощью проглатываемой больным миниатюрной капсулы, содержащей видеокамеру и передатчик.
В дополнение к рентгенографии и эндоскопии применяют УЗИ органов брюшной полости, КТ, сцинтиграфию, лапароскопию, особенно при необходимости дифференциальной диагностики опухолей тонкого кишечника с новообразованиями толстой кишки, матки или яичников; специфическими – туберкулезом и сифилисом и неспецифическими процессами – аппендицитом, болезнью Крона, инородными телами, дистопией почки, кистой поджелудочной железы.
Лечение тонкокишечных опухолей
Выявленные доброкачественные неоплазии, независимо от их формы и локализации, подлежат хирургическому удалению. Полиповидные образования, расположенные в пределах отделов кишечника, доступные для энтероскопии, можно удалить путем эндоскопической электрокоагуляции в ходе ФГДС, еюноскопии, илеоскопии.
При опухолях небольших размеров прибегают к их клиновидному иссечению; при больших новообразованиях или протяженном поражении кишки производится сегментарная резекция тонкого кишечника с наложением энтероэнтероанастомоза или энтероколоанастамоза. После иссечения опухоли, расположенной в области фатерова сосочка, производится последующая имплантация общего желчного и панкреатического протоков в 12-перстную кишку. При неоплазиях, осложненных кишечной непроходимостью или кровотечением, производится экстренное вмешательство.
Прогноз и профилактика
Удаление солитарных образований сопровождается удовлетворительными отдаленными результатами. Множественные опухоли склонны к рецидивам, что в значительной мере ухудшает прогноз. Новообразования, не удаленные по каким-либо причинам, как правило, вызывают осложнения: кровотечения, тонкокишечную непроходимость, злокачественное перерождение в рак тонкого кишечника. Наиболее опасны в отношении малигнизации аденомы, лейомиомы, карциноид.
90000 Benign Tumors: Causes, Symptoms & Diagnosis 90001 90002 Benign tumors are noncancerous growths in the body. Unlike cancerous tumors, they do not spread (metastasize) to other parts of the body. 90003 90002 Benign tumors can form anywhere. If you discover a lump or mass in your body that can be felt from the outside, you might immediately assume it is cancerous. For instance, women who find lumps in their breasts during self-examinations are often alarmed. However, most breast growths are benign.In fact, many growths throughout the body are benign. 90003 90002 Benign growths are extremely common, with 9 out of 10 women showing benign breast tissue changes. Benign bone tumors, similarly, have a higher prevalence than malignant bone tumors. 90003 90002 90009 Read more: What is a hamartoma? »90010 90003 90002 The exact cause of a benign tumor is often unknown. It develops when cells in the body divide and grow at an excessive rate. Typically, the body is able to balance cell growth and division.When old or damaged cells die, they are automatically replaced with new, healthy cells. In the case of tumors, dead cells remain and form a growth known as a tumor. 90003 90002 Cancer cells grow in the same manner. However, unlike the cells in benign tumors, cancerous cells can invade nearby tissue and spread to other parts of the body. 90003 90002 There are a fair number of benign tumors that can develop in different parts of the body. 90003 90002 Benign tumors are classified by where they grow.Lipomas, for example, grow from fat cells, while myomas grow from muscle. Different types of benign tumors are included below: 90003 90020 90021 Adenomas form in the thin layer of tissue that covers glands, organs, and other internal structures. Examples include polyps that form in the colon or growths on the liver. 90022 90021 Lipomas grow from fat cells and are the most common type of benign tumor, according to the Cleveland Clinic. They are often found on the back, arms, or neck. They are usually soft and round, and can be moved slightly under the skin.90022 90021 Myomas grow from muscle or in the walls of blood vessels. They can also grow in smooth muscle, like the kind found inside organs such as the uterus or stomach. 90022 90021 Nevi are also known as moles. These are noncancerous growths on the skin and they are very common. 90022 90021 Fibroids, or fibromas, can grow in the fibrous tissue found in any organ. They are most common in the uterus, where they are known as uterine fibroids. 90022 90031 90002 In many cases, benign tumors will be monitored carefully.Noncancerous moles or colon polyps, for example, can turn into cancer at a later time. Some types of internal benign tumors may cause other problems. Uterine fibroids can cause pelvic pain and abnormal bleeding, and some internal tumors may restrict a blood vessel or cause pain by pressing on a nerve. 90003 90002 Anyone can develop a benign tumor, including children, though adults are more likely to develop them with increasing age. 90003 90002 Not all tumors, cancerous or benign, have symptoms.90003 90002 Depending on the tumor’s location, numerous symptoms could affect the function of important organs or the senses. For example, if you have a benign brain tumor, you may experience headaches, vision trouble, and fuzzy memory. 90003 90002 If the tumor is close to the skin or in an area of soft tissue such as the abdomen, the mass may be felt by touch. 90003 90002 Depending on the location, possible symptoms of a benign tumor include: 90003 90002 Benign tumors may be large enough to detect, particularly if they’re close to the skin.However, most are not large enough to cause discomfort or pain. They can be removed if they are. Lipomas, for example, may be large enough to detect, but are generally soft, movable, and painless. Some skin discoloration may be evident in the case of benign tumors that appear on the skin, such as nevi. Anything that looks abnormal should be evaluated by a doctor. 90003 90002 Doctors use a variety of techniques to diagnose benign tumors. The key in diagnosis is determining if a tumor is benign or malignant.Only laboratory tests can determine this with certainty. 90003 90002 Your doctor may begin by performing a physical examination and collecting your medical history. They’ll also ask you about the symptoms you’re experiencing. 90003 90002 Many internal benign tumors are found and located by imaging tests, including: 90003 90002 Benign tumors often have a visual border of a protective sac that helps doctors diagnose them as benign. Your doctor may also order blood tests to check for the presence of cancer markers.90003 90002 In other cases, doctors will take a biopsy of the tumor to determine whether it’s benign or malignant. The biopsy will be more or less invasive depending on the tumor’s location. Skin tumors are easy to remove and only require a local anesthetic, while colon polyps would require a colonoscopy, for example, and a stomach tumor may require an endoscopy. 90003 90002 Not all benign tumors need treatment. If your tumor is small and is not causing any symptoms, your doctor may recommend taking a watch-and-wait approach.In these cases, treatment could be riskier than letting the tumor be. Some tumors will never need treatment. 90003 90002 If your doctor decides to pursue treatment, the specific treatment will depend on the location of the tumor. It may be removed for cosmetic reasons if, for example, it’s located on the face or neck. Other tumors that affect organs, nerves, or blood vessels are commonly removed with surgery to prevent further problems. 90003 90002 Tumor surgery is often done using endoscopic techniques, meaning the instruments are contained in tube-like devices.This technique requires smaller surgical incisions, if any at all, and less healing time. 90003 90002 Procedures like upper endoscopies and colonoscopies require almost no recovery time, though patients need someone to take them home and will likely sleep for the rest of the day. Skin tumor biopsies take a few weeks to fully heal and require basic recovery procedures like changing the bandage and keeping it covered. The more invasive the treatment, the more recovery time will be needed. Recovery from a benign brain tumor removal, for example, can take longer.Even once it’s removed, you may need speech therapy, occupational therapy, or physiotherapy to address problems the tumor left behind. 90003 90002 If surgery can not safely access your tumor, your doctor may prescribe radiation therapy to help reduce its size or prevent it from growing larger. 90003 90002 While maintaining a healthy lifestyle, exercising, and eating a balanced diet can prevent health problems including some types of cancers, there are not natural or alternative remedies for benign tumors on their own.90003 90002 Many benign tumors can be left alone if they show no symptoms and create no complications. You’ll be told to simply keep an eye on it and watch for changes. 90003 90002 If you do not have your tumor removed, your doctor may have you come in for routine examinations or imaging scans to ensure that the tumor is not growing larger. 90003 90002 As long as the tumor is not causing you pain or discomfort, and it is not changing or growing, you can live with a benign tumor indefinitely. 90003 90002 While many growths and tumors will turn out to be benign, it’s still always a good idea to make an appointment with your doctor as soon as you detect a growth or new symptoms that could indicate a tumor.This includes skin lesions or unusual-looking moles. 90003 90002 It’s also important to make an appointment with your doctor if you notice any changes in a tumor that was previously diagnosed as benign, including growth or a change in symptoms. Some types of benign tumors can become cancerous over time, and early detection can make all the difference. 90003.90000 Benign tumors of the large intestine 90001 90002 Adenomas of the colon constitute the great majority of polypoid lesions. The World Health Organization (WHO) has classified adenomas as (1) tubular, (2) villous, and (3) tubulovillous. Adenomas may be sessile, with a broad base, or have a large, thin pedicle containing fibrous tissue, blood vessels, and lymphatics. Polyps occur with greatest frequency in areas of the world where colonic cancer is common. 90003 90002 Most adenomas cause no symptoms.Bleeding from an adenoma may occur, more commonly with left-sided polyps. Bleeding usually is noted with bowel movements and is not profuse. Abdominal cramps may occur with large polyps. Intussusception of the large bowel from a benign adenoma is rare. Large villous adenomas may secrete copious amounts of potassium-rich mucus and cause diarrhea and hypokalemia when located in the distal large bowel. 90003 90002 It is estimated that 2% to 5% of single adenomas and 30% of villous adenomas become malignant, particularly if greater than 2 cm in diameter.Removing these benign tumors has been advocated as a means of preventing colonic cancer. 90003 90008 90002 Data from the National Polyp Study indicate that removal of all colonic adenomas at colonoscopy markedly decreases the expected incidence of colon cancer. However, whether removal of diminutive polyps (90003 90002 In familial polyposis coli and Gardner’s syndrome, total proctocolectomy is recommended. In younger patients a subtotal colectomy with ileorectal anastomosis is sometimes performed, with endoscopic surveillance of the remaining rectum and fulguration of polyps at least twice yearly.However, because cancers have developed in the rectal segment, a great responsibility is placed on the physician when a proctocolectomy is not done. Ileoanal anastomosis is an option to avoid ileostomy if the rectum is removed. 90003 90002 Hyperplastic polyps should be differentiated from adenomas. They are characteristically small (often only 2 to 3 mm) mucosal excrescences that are usually smooth and sessile, although occasionally they have a short stalk. They appear most often in the rectosigmoid and seem unrelated to colonic neoplasia.90003 90002 Juvenile polyps, usually pedunculated hamartomas, may be seen in adults as well as children. They may ulcerate and bleed or cause obstruction. With time they self-amputate spontaneously, but juvenile polyps that cause symptoms should be removed. Although there is no evidence that juvenile polyps undergo malignant change, the incidence of cancer of the colon appears to be higher in patients and family members of patients who have had juvenile polyps. 90003 90002 Carcinoid tumors may occur in the colon and especially the rectum.As with carcinoid tumors in the small intestine, only tumors greater than 2 cm in size tend to metastasize. Carcinoid syndrome does not occur in patients with metastatic rectal carcinoid tumors. 90003 90002 Leiomyomas may occur in the colon but are much less common there than in the small bowel and stomach. Lipomas are the second most common benign colonic tumors. They are usually submucosal, and more than half are near the ileocecal valve. Lipomas may cause intussusception but are usually asymptomatic.They have a characteristic low-density appearance on CT scan. At colonoscopy they are seen to have a yellowish color and a soft, springy consistency and can be easily indented with a biopsy forceps, producing a “cushion” or “pillow” sign. Lipomas are usually sessile and, if asymptomatic, should be left alone. 90003 90002 WHEN TO REFER 90003 90002 If the diagnosis of a small bowel tumor is made by radiologic examination, referral for gastrointestinal endoscopy may be appropriate for confirmation and histologic analysis.Most patients require surgical resection, but oncology referral may be appropriate as well for additional treatment of malignant small bowel neoplasms, most notably small bowel lymphoma. 90003 90002 Carcinoid tumors that appear to be resectable should be referred to an appropriate surgical specialist. Oncology referral should be obtained for patients with rapidly progressive metastatic carcinoid. 90003 90002 Patients at average risk for colorectal cancer can be screened successfully in the primary care setting.Patients with increased risk of colorectal cancer (those with first-degree relatives who have colorectal cancer or adenomas, a family history of familial adenomatous polyposis or hereditary nonpolyposis colorectal cancer, a personal history of colorectal cancer or adenomas, or long-standing inflammatory bowel disease ) usually require more intensive screening, often involving periodic referral for colonoscopy. Colorectal adenomas should be removed at colonoscopy whenever possible. Patients with advanced colorectal cancer require expertise involving endoscopy, surgery, and oncologic treatment and should be referred to appropriate specialists as needed.90003 90002 90030 Author: 90031 Charles J. Lightdale 90032 90033 90003 90002 90031 BIBLIOGRAPHY 90032 90008 90039 90008 Basson MD, Ahlman H, Wangberg B, Modlin IM: Biology and management of the midgut carcinoid, Am J Surg 165: 288, 1993. 90041 90003 90002 DiSario JA, Burt RW, Vargas H et al: Small bowel cancer: epidemiological and clinical characteristics from a population-based registry, Am J Gastroenterol 89: 699, 1994. 90003 90002 Fearon ER, Vogelstein B: A genetic model for colorectal tumorogenesis, Cell 61: 759, 1990..90003 90002 Harris AG, Redfern JS: Octreotide treatment of carcinoid syndrome: analysis of published dose-titration data, Aliment Pharmacol Ther 9: 387, 1995. 90003 90002 Moertel BC et al: Levamisole and fluorouracil for adjuvant therapy of resected colon carcinoma, N Engl J Med 322: 352, 1990. 90003 90002 Rex DK, Rahmani EY, Haseman JH et al: Relative sensitivity of colonoscopy and barium enema for detection of colorectal cancer in clinical practice, Gastroenterology 112: 17, 1997. 90003 90002 Provided by ArmMed Media 90008 90055 90003 90008 .90000 Benign and Malignant Tumors: What is the Difference? 90001 90002 By Ty Bollinger 90003 February 11, 2015 90003 3,145 Facebook Shares 90005 90002 When you are diagnosed with a tumor, there is an instant response emotionally, mentally, and even physically. Terror is a common reaction to the word “tumor” – whether it is benign or malignant. 90005 90002 The difference between the two types of tumors – non-cancerous and cancerous – is important. 90005 90002 Understanding what makes a growth benign or malignant is to recognize your prognosis, the various steps you’ll have to take to correct the imbalance that caused it, and what it could mean regarding your future health.All tumors share certain characteristics; they are cells your body does not need and old or damaged cells are not destroyed when they should be. Let’s begin with the basic definitions. 90005 90012 Benign Tumor 90013 90002 A benign tumor is not a cancerous tumor. Unlike cancer tumors, a non cancerous tumor is unable to spread throughout the body. A non malignant tumor can be serious if they are pressing a primary nerve, a main artery, or compresses brain matter. Overall, benign tumors respond well to treatment and the prognosis is usually favorable.90005 90002 Some suspected causes of benign tumors include a traumatic injury at the tumor location, chronic inflammation (or long-term stress that leads to inflammation), an undetected infection, or diet. 90005 90018 Most Common Types of Benign Tumors 90019 90020 90021 Adenomas (epithelial tissue that covers the organs and glands) 90022 90021 Meningiomas (brain and spinal cord) 90022 90021 Fibromas or fibroids (connective tissue of any organ – most commonly found in the uterus) 90022 90021 Papillomas (skin, breast, cervix, and mucus membranes) 90022 90021 Lipomas (fat cells) 90022 90021 Nevi (moles) 90022 90021 Myomas (muscle tissue) 90022 90021 Hemangiomas (blood vessels and skin) 90022 90021 Neuromas (nerves) 90022 90021 Osteochondromas (bones) 90003 Depending on the location and size of a benign tumor, treatment might not be necessary.Doctors will monitor it, track patient symptoms and do tests at specific intervals. 90022 90042 90002 Benign tumors are often surrounded by a protective “sac” – a mechanism performed by your immune system – that segregates it from the rest of your body and enables it to be easily removed. 90005 90002 If you are diagnosed with a benign tumor, altering your diet to an anti-cancer regimen is sound advice. Some benign tumors can become malignant but it’s rare. Even when they are removed, your doctor will schedule regular tests periodically to ensure no additional tumors form (also a rare occurrence).90005 90012 Malignant Tumor 90013 90002 If your doctor determines that you have a malignant tumor, 90050 that means the mass is cancerous 90051. The word 90052 malignant 90053 is Latin for “badly born.” This type of tumor has the ability to multiply uncontrollably, to metastasize (spread) to various parts of the body and invade surrounding tissue. 90005 90002 Malignant tumors are formed from abnormal cells that are highly unstable and travel via the blood stream, circulatory system, and lymphatic system.Malignant cells do not have chemical adhesion molecules to anchor them to the original growth site that benign tumors possess. 90005 90002 There are many suspected causes of cancer – some are widely accepted by the medical community while others are not. Obesity, smoking, alcohol consumption, poor diet, environmental pollution, heavy metal exposure, and household toxins are a few culprits that may lead to cancer in your body. 90005 90018 Most Common Types of Malignant Tumors 90019 90020 90021 Sarcomas (connective tissues such as muscle, tendon, fat, and cartilage) 90022 90021 Carcinomas (organs and gland tissue such as the breast, cervix, prostate, lung, and thyroid) 90022 90042 90002 Malignant tumors may not have symptoms initially and the first indication that something is not right may be the detection of a painless lump.These types of tumors are “elastic,” which enables them to grow fairly large before they are detected. 90005 90002 As they grow and begin to press against organs, blood vessels and nerves, pain and general soreness at the site may occur. 90005 90012 Pre-Cancerous Tumors 90013 90002 Precancerous tumors fall between benign and malignant. These types of growths have the markers to be malignant but are not yet apparent. They will not be characterized as malignant unless irrepressible cell growth ensues.90005 90012 Prevention 90013 90002 The more you know about the stages of cancer and cancer prevention, the better you can guard against all tumor growth in your body. Boosting your body’s immune system through diet, exercise, and healthy lifestyle choices are your first line of defense. Explore some of the other articles here on The Truth About Cancer for more information about cancer-proofing your body! 90005 90002 90005 .90000 Wikizero – Benign tumor 90001 90002 Disease of cellular proliferation that results in abnormal growths in the body which lack the ability to metastasize 90003 90002 A 90005 benign tumor 90006 is a mass of cells (tumor) that lacks the ability to either invade neighboring tissue or metastasize (spread throughout the body). When removed, benign tumors usually do not grow back, whereas malignant tumors sometimes do. Unlike most benign tumors elsewhere in the body, benign brain tumors can be life-threatening.90007 [1] 90008 Benign tumors generally have a slower growth rate than malignant tumors and the tumor cells are usually more differentiated (cells have more normal features). 90007 [2] 90008 90007 [3] 90008 90007 [4] 90008 They are typically surrounded by an outer surface (fibrous sheath of connective tissue) or stay contained within the epithelium. 90007 [5] 90008 Common examples of benign tumors include moles and uterine fibroids. 90003 90002 Although benign tumors will not metastasize or locally invade tissues, some types may still produce negative health effects.The growth of benign tumors produces a “mass effect” that can compress tissues and may cause nerve damage, reduction of blood flow to an area of the body (ischaemia), tissue death (necrosis) and organ damage. The health effects of the tumor may be more prominent if the tumor is within an enclosed space such as the cranium, respiratory tract, sinus or inside bones. Tumors of endocrine tissues may overproduce certain hormones. Examples include thyroid adenomas and adrenocortical adenomas. 90007 [2] 90008 90003 90002 Although most benign tumors are not life-threatening, many types of benign tumors have the potential to become cancerous (malignant) through a process known as tumor progression.90007 [6] 90008 For this reason and other possible negative health effects, some benign tumors are removed by surgery. 90007 [7] 90008 90003 90028 Signs and symptoms [edit] 90029 90002 Benign tumors are very diverse; they may be asymptomatic or may cause specific symptoms, depending on their anatomic location and tissue type. They grow outward, producing large, rounded masses which can cause what is known as a “mass effect”. This growth can cause compression of local tissues or organs, leading to many effects, such as blockage of ducts, reduced blood flow (ischaemia), tissue death (necrosis) and nerve pain or damage.90007 [2] 90008 Some tumors also produce hormones that can lead to life-threatening situations. Insulinomas can produce large amounts of insulin, causing hypoglycemia. 90007 [8] 90008 90007 [9] 90008 Pituitary adenomas can cause elevated levels of hormones such as growth hormone and insulin-like growth factor-1, which cause acromegaly; prolactin; ACTH and cortisol, which cause Cushings disease; TSH, which causes hyperthyroidism; and FSH and LH. 90007 [10] 90008 Bowel intussusception can occur with various benign colonic tumors.90007 [11] 90008 Cosmetic effects can be caused by tumors, especially those of the skin, possibly causing psychological or social discomfort for the person with the tumor. 90007 [12] 90008 Vascular tissue tumors can bleed, in some cases leading to anemia. 90007 [13] 90008 90003 90046 PTEN hamartoma syndrome [edit] 90047 90002 PTEN hamartoma syndrome consists of four distinct hamartomatous disorders characterised by genetic mutations in the PTEN gene; Cowden syndrome, Bannayan-Riley-Ruvalcaba syndrome, Proteus syndrome and Proteus-like syndrome.Although they all have distinct clinical features, the formation of hamartomas occurs in all four syndromes. PTEN is a tumor suppressor gene that is involved in cellular signalling. Absent or dysfunctional PTEN protein allows cells to over-proliferate, causing hamartomas. 90007 [14] 90008 90003 90046 Other syndromes [edit] 90047 90002 Cowden syndrome is an autosomal dominant genetic disorder characterised by multiple benign hamartomas (trichilemmomas and mucocutaneous papillomatous papules) as well as a predisposition for cancers of multiple organs including the breast and thyroid.90007 [15] 90008 90007 [16] 90008 Bannayan-Riley-Ruvalcaba syndrome is a congenital disorder characterised by hamartomatous intestinal polyposis, macrocephaly, lipomatosis, hemangiomatosis and glans penis macules. 90007 [14] 90008 90007 [17] 90008 Proteus syndrome is characterised by nevi, asymmetric overgrowth of various body parts, adipose tissue dysregulation, cystadenomas, adenomas, vascular malformation. 90007 [18] 90008 90007 [19] 90008 90003 90068 90046 Familial adenomatous polyposis [edit] 90047 90002 Familial adenomatous polyposis (FAP) is a familial cancer syndrome caused by mutations in the APC gene.In this disorder adenomatous polyps are present in the colon that will progress into colon cancer unless removed. 90007 [20] 90008 The APC gene is a tumor suppressor; its protein product is involved in many cellular processes. Inactivation of the APC gene leads to the buildup of a protein called β-catenin, which activates two transcription factors: T-cell factor (TCF) and lymphoid enhancer factor (LEF). These cause the upregulation of many genes involved in cell proliferation, differentiation, migration and apoptosis (programmed cell death), causing the growth of benign tumors.90007 [21] 90008 90003 90046 Tuberous sclerosis complex [edit] 90047 90002 Tuberous sclerosis complex (TSC) is an autosomal dominant genetic disorder caused by mutations in the genesTSC1 and TSC2, which produce the proteins hamartin and tuberin, respectively. This disorder presents with many benign hamartomatous tumors including angiofibromas, renal angiomyolipomas, pulmonary lymphangiomyomatosis. Tuberin and hamartin inhibit the mTOR protein in normal cellular physiology and the inactivation of the TSC tumor suppressors causes an increase in mTOR activity.This leads to the activation of genes and the production of proteins that increase cell growth. 90007 [22] 90008 90007 [23] 90008 90007 [24] 90008 90003 90046 Von Hippel-Lindau disease [edit] 90047 90002 Von Hippel-Lindau disease is a dominantly-inherited cancer syndrome that massively increases the risk of various tumors including benign hemangioblastomas and malignant pheochromocytomas, renal cell carcinomas, pancreatic endocrine tumors and endolymphatic sac tumors. It is caused by genetic mutations in the Von Hippel-Lindau tumor suppressor gene.The VHL protein (pVHL) is involved in cellular signalling in oxygen starved (hypoxic) cells. One role of pVHL is to cause the cellular degradation of another protein, HIF1α. Dysfunctional pVHL leads to accumulation of HIF1α, which activates several genes responsible for the production of substances involved in cell growth and blood vessel production: VEGF, PDGFβ, TGFα and erythropoietin. 90007 [25] 90008 90003 90028 Mechanism [edit] 90029 90095 Benign (L) vs Malignant tumor (R). 90046 Benign vs malignant [edit] 90047 90098 Diagram showing two epithelial tumors.The upper tumor is a benign tumor that is non-invasive. Benign tumors are usually round in shape and encapsulated by fibrous connective tissue. The lower picture depicts a malignant tumor. It is irregularly shaped, vascular, and it is invasive, crossing the basement membrane. 90002 One of the most important factors in classifying a tumor as benign or malignant is its invasive potential. If a tumor lacks the ability to invade adjacent tissues or spread to distant sites by metastasizing then it is benign, whereas invasive or metastatic tumors are malignant.90007 [2] 90008 For this reason, benign tumors are not classed as cancer. 90007 [3] 90008 Benign tumors will grow in a contained area usually encapsulated in a fibrous connective tissue capsule. The growth rates of benign and malignant tumors also differ; benign tumors generally grow more slowly than malignant tumors. Although benign tumors pose a lower health risk than malignant tumors, they both can be life-threatening in certain situations. There are many general characteristics which apply to either benign or malignant tumors, but sometimes one type may show characteristics of the other.For example, benign tumors are mostly well differentiated and malignant tumors are often undifferentiated. However, undifferentiated benign tumors and differentiated malignant tumors can occur. 90007 [26] 90008 90007 [27] 90008 Although benign tumors generally grow slowly, cases of fast-growing benign tumors have also been documented. 90007 [28] 90008 Some malignant tumors are mostly non-metastatic such as in the case of basal cell carcinoma. 90007 [4] 90008 CT and chest radiography can be a useful diagnostic exam in visualizing a benign tumor and differentiating it from a malignant tumor.The smaller the tumor on a radiograph the more likely it is to be benign as 80% of lung nodules less than 2 cm in diameter are benign. Most benign nodules are smoothed radiopaque densities with clear margins but these are not exclusive signs of benign tumors. 90007 [29] 90008 90003 90046 Multistage carcinogenesis [edit] 90047 90002 Tumors are formed by carcinogenesis, a process in which cellular alterations lead to the formation of cancer. Multistage carcinogenesis involves the sequential genetic or epigenetic changes to a cell’s DNA, where each step produces a more advanced tumor.It is often broken down into three stages; initiation, promotion and progression, and several mutations may occur at each stage. Initiation is where the first genetic mutation occurs in a cell. Promotion is the clonal expansion (repeated division) of this transformed cell into a visible tumor that is usually benign. Following promotion, progression may take place where more genetic mutations are acquired in a sub-population of tumor cells. Progression changes the benign tumor into a malignant tumor.90007 [6] 90008 90007 [30] 90008 A prominent and well studied example of this phenomenon is the tubular adenoma, a common type of colon polyp which is an important precursor to colon cancer. The cells in tubular adenomas, like most tumors which frequently progress to cancer, show certain abnormalities of cell maturation and appearance collectively known as dysplasia. These cellular abnormalities are not seen in benign tumors that rarely or never turn cancerous, but are seen in other pre-cancerous tissue abnormalities which do not form discrete masses, such as pre-cancerous lesions of the uterine cervix.90003 90028 Diagnosis [edit] 90029 90046 Classification [edit] 90047 90002 Benign neoplasms are typically but not always composed of cells which bear a strong resemblance to a normal cell type in their organ of origin. These tumors are named for the cell or tissue type from which they originate, followed by the suffix “-oma” (but not -carcinoma, -sarcoma, or -blastoma, which are generally cancers). For example, a lipoma is a common benign tumor of fat cells (lipocytes), and a chondroma is a benign tumor of cartilage-forming cells (chondrocytes).Adenomas are benign tumors of gland-forming cells, and are usually specified further by their cell or organ of origin, as in hepatic adenoma (a benign tumor of hepatocytes, or liver cells). Teratomas contain many cell types such as skin, nerve, brain and thyroid, among others, because they are derived from germ cells. 90007 [4] 90008 Hamartomas are a group of benign tumors that have relatively normal cellular differentiation but the architecture of the tissue is disorganised. 90007 [22] 90008 There are a few cancers with ‘benign-sounding’ names which have been retained for historical reasons, including melanoma (a cancer of pigmented skin cells, or melanocytes) and seminoma (a cancer of male reproductive cells).90007 [32] 90008 Skin tags, vocal chord polyps and hyperplastic polyps of the colon are often referred to as benign but they are actually overgrowths of normal tissue rather than neoplasms. 90007 [4] 90008 90003 90028 Treatment [edit] 90029 90002 Some benign tumors need no treatment; others may be removed if they cause problems such as seizures, discomfort or cosmetic concerns. Surgery is usually the most effective approach and is used to treat most benign tumors. In some case other treatments may be of use.Adenomas of the rectum may be treated with sclerotherapy, a treatment in which chemicals are used to shrink blood vessels in order to cut off the blood supply. 90007 [13] 90008 Most benign tumors do not respond to chemotherapy or 90003.