Эндоскопические методы исследования в урологии: Эндоскопические методы исследования в урологии. Уретроцистоскопия
4.9. Эндоскопические методы диагностики и лечения урологических заболеваний
Внедрение эндоскопической техники и необходимого эндоурологического инструментария для диагностики и лечения заболеваний мочевыводящих путей привело к становлению целого раздела современной урологии – эндоуроло-гии. Эндоскопические методы исследования сегодня порой играют ключевую роль в постановке диагноза заболеваний почек и мочевых путей. Не менее широкое распространение получили и эндоскопические операции на мочевыво-дящих путях. С помощью современных ригидных и гибких эндоскопов можно осуществить диагностическую и лечебную уретроскопию, цистоскопию, урете-роскопию, уретеропиелоскопию и нефроскопию.
Уретроскопия – метод эндоскопического исследования мочеиспускательного канала с помощью специального оптического прибора – уретроскопа. Осмотр мочеиспускательного канала производят по мере продвижения по нему эндоскопа в постоянном токе орошающей жидкости (ирригационная уретроскопия). Передняя уретра у мужчин по мере поступления жидкости растягивается и выглядит в виде округлого, уходящего вдаль канала (рис. 1, см. цв. вклейку), в заднем отделе которого определяются семенной бугорок и доли предстательной железы (рис. 2, см. цв. вклейку). Уретроскоп используется для диагностики пороков развития, стриктур (рис. 3, см. цв. вклейку), свищей, инородных тел, камней, дивертикулов и новообразований уретры. В клинической практике осмотр мочевого пузыря и мочеиспускательного канала нередко выполняют одновременно
Цистоскопия – метод эндоскопического исследования мочевого пузыря с помощью специального оптического прибора – цистоскопа.
Цистоскоп – это инструмент, предназначенный для осмотра уретры, мочевого пузыря и проведения диагностических и лечебных манипуляций. Его используют для промывания мочевого пузыря, катетеризации мочеточников, взятия биопсии, коагуляции, извлечения инородных тел и т. д.
Ригидный цистоскоп (рис. 4.51) состоит из тубуса, обтуратора, телескопического мостика и оптической системы с осветителем. Тубус инструмента имеет ирригационный канал, по которому поступает жидкость, обеспечивающая хорошую визуализацию. Мостик служит для соединения оптической системы и тубуса и позволяет провести мочеточниковые катетеры, щипцы для биопсии и различных манипуляций. В зависимости от цели исследования (диагностической или лечебной) могут применяться смотровой или катетеризационный цистоскоп. Последний имеет специальный механизм – подъемник Альбаррана, облегчающий проведение эндоурологических вмешательств, таких как катетеризация мочеточников и др.
Цистоскопия позволяет оценить состояние слизистой оболочки мочевого пузыря, устьев мочеточников, определить наличие конкрементов, опухолей, инородных тел и др. Необходимость в проведении исследования может возникнуть в гинекологической или хирургической практике (для исключения инвазии опухоли женских половых органов, толстой кишки). Цистоскопия является

Рис. 4.51. Ригидные цистоскопы:
1 – смотровой; 2 – катетеризационнный; 3 – катетеризационный с механизмом – подъемником Альбаррана
неотъемлемой частью таких методов диагностики, как хромоцистоскопия, катетеризация мочеточников, ретроградная уретеропиелоскопия и уретеропиелог-рафия. В процессе цистоскопии выполняются различные эндоурологические операции: биопсия уротелия, цистолитотрипсия, электрокоагуляция доброкачественных опухолей, рассечение устья мочеточника, уретероцеле, уретероли-тоэкстракция и др.
Противопоказаниями к выполнению цистоскопии являются острые воспалительные заболевания мочеполовых органов и повреждения уретры.
Цистоскопия выполняется в положении больного лежа на спине с разведенными ногами. У мужчин исследование проводят под наркозом или местной анестезией, вводя в уретру инстиллагель. Эндоскоп вводят в наружное отверстие уретры и при постоянной ирригации жидкости, постепенно продвигаясь, осматривают передние отделы мочеиспускательного канала (уретроскопия). При приближении к лобковому симфизу окуляр ригидного цистоскопа направляют вниз и, проходя через задние отделы уретры, попадают в мочевой пузырь. После наполнения мочевого пузыря приступают к его осмотру. Исследование начинают с передней стенки и верхушки мочевого пузыря, где определяется своеобразный ориентир – пузырек воздуха (рис. 11, см. цв. вклейку). Далее изучают боковые, заднюю стенки и дно мочевого пузыря. Особенно тщательно следует осматривать область мочепузырного треугольника (треугольник Лье-то), где наиболее часто располагаются патологические процессы. Мочепузыр-ный треугольник ограничен устьями мочеточников и внутренним отверстием уретры. Слизистая оболочка мочевого пузыря в норме бледно-розового цвета, с умеренно развитым сосудистым рисунком, усиливающимся в проекции треугольника Льето, и характерным блеском. Устья мочеточников располагаются симметрично на обоих концах межмочеточниковой складки, имеют щеле-видную форму (рис. 12, см. цв. вклейку). Если представить цистоскопическую картину осмотра мочевого пузыря в виде циферблата часов, то расположение
воздушного пузырька соответствует 12 часам, правого мочеточника – 7, а левого – 5 часам.
Цистоскопическая картина при различных патологических изменениях имеет характерные особенности. При аплазии почки соответствующее устье мочеточника отсутствует. В ряде случаев можно обнаружить удвоение устьев мочеточников. Уретероцеле определяется в виде шаровидного выпячивания, покрытого неизмененной слизистой мочевого пузыря. При цистите отмечаются гиперемия и усиление сосудистого рисунка слизистой оболочки (рис. 19, см. цв. вклейку). Длительная инфравезикальная обструкция сопровождается тра-бекулярными изменениями стенки мочевого пузыря с образованием в его полости ложных дивертикулов (рис. 20, см. цв. вклейку) и конкрементов (рис. 17, см. цв. вклейку). С помощью цистоскопии можно наблюдать картину туберкулезного поражения мочевых путей.
Крайне важную информацию данный метод несет в диагностике опухолей мочевого пузыря (рис. 23, 24, см. цв. вклейку).
Значительно повысить информативность исследования позволяет метод флюоресцентной диагностики. Он основан на избирательном накоплении протопорфирина IX в клетках опухоли после внутрипузырной инсталляции 5-аминолевулиновой кислоты. При освещении мочевого пузыря сине-фиолетовым светом возникает флюоресценция протопорфирина, концентрация которого в опухоли значительно выше, чем в здоровой слизистой оболочке (рис. 26, см. цв. вклейку). Это дает возможность улучшить визуализацию новообразований, которые не видны при обычном освещении, взять биопсию из флюоресцирующих участков или удалить их. Характерна цистоскопическая картина при открытом пионефрозе, сопровождающаяся выделением гноя из устья мочеточника. При гематурии определяется выделение крови из устья мочеточника на стороне поражения (рис. 13, см. цв. вклейку).
Хромоцистоскопия – осмотр мочевого пузыря с определением раздельной функции почек и мочевыводящих путей. Метод заключается в проведении
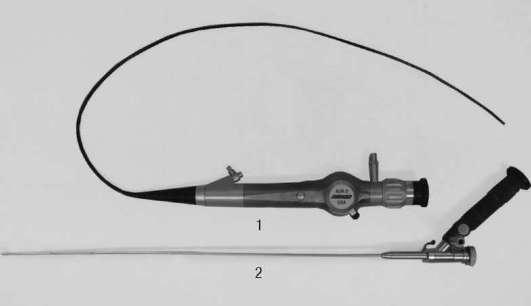
Рис. 4.52. Уретеропиелоскопы: 1 – гибкий; 2 – ригидный
цистоскопии с одновременным внутривенным введением 1-3 мл 0,4% раствора индигокармина. В норме индигокармин выделяется из устьев мочеточников с мочой окрашенной в синий цвет струей через 4-6 мин после его поступления в кровяное русло (рис. 14, см. цв. вклейку). Отсутствие выделения инди-гокармина с одной из сторон в течение 10-12 мин указывает на значительное снижение функции почки или нарушение оттока мочи по мочеточнику.
Уретероскопия – метод эндоскопического исследования мочеточника и полостной системы почки (уретеропиелоскопия) с помощью специального оптического прибора – уретероскопа (уретеропиелоскопа).
Различают ригидные, полуригидные и гибкие уретероскопы (рис. 4.52). Преимуществом современных фиброволоконных (гибких) уретероскопов является подвижность головной части, что позволяют преодолевать сужения, расширения и изгибы мочеточников.

Рис. 4.53. Чрескожные ригидные нефроскопы

Рис. 4.54. Чрескожные гибкие нефроскопы
Уретеропиелоскоп дает возможность осмотреть мочеточник, лоханку и чашечки и в процессе осмотра выявить их повреждения, сужения (рис. 27, см. цв. вклейку), камни (рис. 28, см. цв. вклейку), опухоли (рис. 29, см. цв. вклейку), а также выполнить биопсию, контактную литотрипсию, уретеролитоэкст ракцию и др.
Нефроскопия – метод эндоскопического исследования почечной лоханки и чашечек с помощью специального оптического прибора – нефроскопа, вводимого через сформированный чрескожный ход в поясничной области. Существуют ригидные (рис. 4.53) и гибкие (рис. 4.54) нефроскопы.
Перкутанную нефроскопию осуществляют под ультразвуковым и/или рентгенологическим контролем. Через небольшой разрез кожи специальной иглой пунктируют полостную систему почки. По струне-проводнику формируют свищевой ход от кожи до почечной лоханки и расширяют его с помощью бужей до размеров нефроскопа. Далее по созданному каналу вводят нефроскоп и осматривают чашечно-лоханочную систему почки.
Нефроскопию выполняют с диагностической (распознавание патологического процесса в чашечно-лоханочной системе почки и мочеточнике) и лечебной целью.
Эндоскопические операции в урологии
С помощью современного эндоскопического оборудования можно не только хорошо диагностировать, но и эффективно лечить целый ряд урологических заболеваний. Эндоурологические вмешательства менее травматичны, чем открытые операции, они уменьшают длительность пребывания больных в стационаре и сокращают период реабилитации. Все эндоскопические операции можно разделить на вмешательства, выполняемые на нижних (уретра, предстательная железа, мочевой пузырь) и верхних (почки и мочеточники) мочевых путях.
Операции, выполняемые на нижних мочевых путях
Внутренняя оптическая уретротомия применяется при стриктурах уретры. С помощью специального оптического инструмента – уретроскопа – холодным ножом производят рассечение рубцово-измененного суженного участка уретры (рис. 4, см. цв. вклейку).
В настоящее время трансуретральная эндоскопическая хирургия предстательной железы и мочевого пузыря включает: электроинцизию, электрорезекцию, электровапоризацию, роторезекцию, биполярную электроэнуклеацию простаты (TUEB), игольчатую аблацию, лазерную коагуляцию и вапоризацию. Наибольшее распространение среди них приобрела трансуретральная электрорезекция предстательной железы (ТУР), которая может быть использована при любых заболеваниях этого органа. В первую очередь она является основным методом лечения доброкачественной гиперплазии простаты.
Электрорезекция патологически измененной ткани предстательной железы производится петлей резектоскопа с помощью высокочастотного переменного тока при постоянной ирригации специально приготовленными стерильными растворами (9% раствор маннитола, 3% раствор мочевины, 7,5% раствор
глюкозы и др.) (рис. 5, 6, см. цв. вклейку). Орошающие жидкости позволяют поддерживать хорошую видимость операционного поля за счет быстрой эвакуации примеси крови, мелких сгустков, слизи, участков ткани и др. В процессе операции последовательно срезают небольшие участки ткани простаты, а кровоточащие сосуды коагулируют (рис. 7, 8, см. цв. вклейку). Резецированные кусочки с током жидкости попадают в мочевой пузырь (рис. 9, см. цв. вклейку) и откуда через тубус резектоскопа вымываются наружу. Если при этом удаляется вся гиперплазированная ткань до хирургической капсулы, операция называется трансуретральная аденомэктомия (рис. 10, см. цв. вклейку). После ее окончания, убедившись, что гемостаз хороший и все кусочки резецированной ткани простаты удалены из мочевого пузыря, резектоскоп извлекают и по уретре мочевой пузырь дренируют трехходовым катетером Фолея. Через катетер в ближайшие несколько дней после операции проводится постоянное орошение полости мочевого пузыря антисептическими растворами.
Трансуретральная электровапоризация простаты осуществляется с помощью специальных электродов (вапартродов) различных конфигураций, которыми производят выпаривание тканей предстательной железы с одновременным их подсушиванием и коагуляцией. Особенность биполярной электроэнуклеации простаты (TUEB) заключается в том, что первоначально производят эндоскопическое электровылущивание (энуклеацию) аденоматозных узлов единым блоком в просвет мочевого пузыря. После чего выполняют их марцеляцию (размельчение) и удаляют через тубус резектоскопа.
Трансуретральная электрорезекция стенки мочевого пузыря – основной метод лечения поверхностных (без инвазии в мышечный слой) опухолей мочевого пузыря (рис. 25, см. цв. вклейку). Выполнение операции после введения в мочевой пузырь 5-аминолевулиновой кислоты (ТУР под флюоресцентным контролем) позволяет удалить все, в том числе невидимые при обычной цистоскопии участки опухоли (рис. 26, см. цв. вклейку).
ТУР используется также при лечении других заболеваний мочевых путей – трансуретральная электрорезекция уретероцеле, биопсия стенки мочевого пузыря, участков инвазивного рака, рассечение входа в дивертикул и др.
Эндоскопическая контактная цистолитотрипсия – метод разрушения камней мочевого пузыря с помощью подведенных к ним источников энергии или механического воздействия. В первом случае через цистоскоп к камню подводится зонд, несущий электрогидравлическую, ультразвуковую, пневматическую или лазерную энергию, которая под визуальным контролем разрушает камень. Во втором используется специальный механический цистолитотрип-тор. Он представляет собой эндоскоп, механическая часть которого состоит из двух браншей. После введения в мочевой пузырь бранши раскрываются, под контролем зрения между ними зажимается камень, затем бранши сжимают и камень разрушается. Образовавшиеся в результате дробления осколки камня вымываются с помощью шприца Жане через тубус цистоскопа.
Эндоскопические операции на верхних мочевых путях
Их производят с помощью специально разработанных гибких или жестких эндоскопов – уретеропиелоскопа и нефроскопа.
Уретеропиелоскопия позволяет выполнить следующие эндоскопические оперативные вмешательства: биопсию уротелия, рассечение сужений мочеточника, дробление и извлечение камней, электрорезекцию поверхностных опухолей мочеточника и лоханки (рис. 27-30, 34, см. цв. вклейку).
Наибольшее распространение приобрела контактная уретеролитотрип-сия – дробление камней мочеточников и уретеролитоэкстракция – извлечение их с помощью специально сконструированных экстракторов. Уретероскопию выполняют антеградно, в процессе нефроскопии, или ретроградно, трансуретрально. Ретроградную уретероскопию производят путем проведения уретеропи-елоскопа под контролем зрения по уретре в мочевой пузырь, а затем через устье в мочеточник. После обнаружения конкремента по рабочему каналу эндоскопа с целью предотвращения его смещения в лоханку за камень заводится специально сконструированное устройство в виде металлической сетчатой полусферы («шапочка»). К камню подводится зонд, несущий один из видов энергии: электрогидравлическую, ультразвуковую, пневматическую или лазерную. Разрушенные фрагменты камня удаляются с помощью различных экстракторов, наибольшее распространение из них приобрела петля (корзинка) Дормиа. Если размеры камня невелики (< 0,5 см), его можно извлечь без предварительной литотрипсии (уретеролитоэкстракция). По окончании операции в мочеточник с целью дренирования почки на несколько дней устанавливается стент.
Эндоскопические операции через чрескожный доступ в поясничной области (нефроскопия) включают вмешательства на чашечно-лоханочной системе и верхней трети мочеточника. Нефроскопия позволяет произвести экстракцию камней (рис. 31, см. цв. вклейку), литотрипсию (рис. 33, см. цв. вклейку), антеградное стентирование мочеточника (рис. 32, см. цв. вклейку), биопсию уротелия, электрорезекцию поверхностных опухолей (рис. 34, см. цв. вклейку), антеградное рассечение стриктур мочеточника, уретеролитотрипсию и уретеролитоэкстракцию.
Наибольшее распространение получила нефролитотрипсия (рис. 33, см. цв. вклейку). Операция начинается с чрескожной пункции лоханки под ультразвуковым и/или рентгеновским контролем. В ее просвет по специальной игле вводят струну-проводник, по которой расширяют пункционный канал до размеров нефроскопа. Выполняют нефроскопию, обнаруживают камень и в потоке используемой при этом промывной жидкости осуществляют его контактное дробление с одновременным вымыванием осколков. Виды энергии, используемые для дробления, те же, что и при трансуретральной уретероли-тотрипсии. Крупные осколки удаляют с помощью специальных щипцов, операцию заканчивают установкой нефростомического дренажа.
Антеградная эндоуретеротомия – метод реканализации верхних отделов мочеточника, заключающийся в рассечении его рубцово-измененной стенки. При рецидивных сужениях мочеточника или сдавливании его просвета извне данную операцию дополняют эндопротезированием, то есть установкой в зону обструкции специально сконструированных спиралевидных устройств, которые, плотно прилегая к стенкам мочеточника, сохраняют его необходимый просвет.
Антеградную уретеролитотрипсию и уретеролитоэкстракцию осуществляют после проведения уретероскопа из лоханки в мочеточник в той же последовательности, как и из ретроградного доступа.
Эндоскопия почек и мочевого пузыря
Эндоскопические манипуляции в урологии – современное решение сложных проблем
Еще несколько десятилетий назад, чтобы удалить камень в мочевом пузыре или произвести катетеризацию мочеточника, нужно было выполнить обширное хирургическое вмешательство.
Пациентам приходилось вытерпеть общий наркоз, длительный реабилитационный период, а иногда и неприятные осложнения. В наши дни в урологии широко применяют эндоскопическую хирургию и диагностику, которая имеет массу преимуществ:
- нет необходимости делать обширные разрезы;
- минимальный риск кровотечения и возникновения других осложнений;
- операционное поле можно рассмотреть в мельчайших подробностях, благодаря масштабированию изображения;
- короткий реабилитационный период;
- отсутствует необходимость долго нахождения в условиях стационара.
Эндоскопия в урологии – это осмотр мочевыделительных органов (уретры, мочевого пузыря, мочеточников и почек), с использованием специальной медицинской техники – эндоскопов.
Инструмент представляет собой гибкие (силиконовые) или ригидные (пластмассовые) трубки, имеющие фиброоптику. Эти оптические элементы помогают врачу детально рассмотреть диагностируемую область, а также воспроизвести полученное изображение на экран компьютерного монитора. Дополнительно аппарат оснащен тубусами, чтобы вводить хирургические инструменты и одновременно выполнять лечебные манипуляции.
Доступ к мочевыводящим органам может быть ретроградным (через уретру) или антеградным (через прокол тканей). Например, для осмотра почечных лоханок в области поясницы делают несколько пункционных разрезов, чтобы ввести эндоскоп. Иногда для доступа инструмента используют нефростомические свищи, образовавшиеся после ранее проведенных оперативных вмешательств.
Основными показаниями к назначению эндоскопических манипуляций в урологии являются:
- опухоли мочевыводящих путей;
- аденома предстательной железы;
- киста почки;
- мочекаменная болезнь;
- рак простаты;
- стриктура лоханочно-мочеточникового участка;
- контрактура шейки мочевого пузыря и другие.
Рассмотрим подробнее самые широко используемые эндоскопические манипуляции в современной урологии.
Уретроскопия
Эндоскопический метод диагностирования болезней нижних мочевыводящих путей при помощи уретроскопа. Осмотр тканей проводится по мере продвижения инструмента по уретре. Во время манипуляции используют местную или эпидуральную анестезию. У женщин для обезболивания принято вводить анестезирующее вещество только преддверие мочеиспускательного канала.
Показания к проведению уретроскопии следующие:
- подозрение на наличие новообразования;
- стриктуры;
- хронические воспалительные процессы в уретре;
- оценка состояния семенного бугорка у мужчин;
- дивертикула;
- извлечение инородных тел;
- введение в уретру лечебных средств;
- рубцовые процессы;
- пороки развития мочевыделительных органов;
- гемангиома и т.д.
Исследование не проводится в период острой лихорадки, при наличии недавней травмы половых органов, гемофилии и других патологиях.
Цистоскопия
При данном обследовании можно осмотреть не только уретру, но и мочевой пузырь с мочеточниками, а также взять материал для биопсии, удалить небольшую опухоль или произвести коагуляцию. Чтобы оценить раздельную функцию почек и мочевыводящих путей, используют контрастное вещество (хромоцистоскопия). Его вводят внутривенно, а затем смотрят на выделение с мочой.
 Источник: mypochka.r
Источник: mypochka.rЭндоскопический метод сопряжен с возникновением некоторых осложнений:
- повреждение тканей уретры или мочевого пузыря;
- кровотечение;
- образование ложного хода;
- уретральная лихорадка;
- острые воспалительные процессы (орхит, цистит, эпидидимит, простатит).
Во время цистоскопии можно провести катетеризацию мочеточников. Манипуляция показана для купирования почечной колики, промывания лоханки почки, ликвидации экскреторной анурии, раздельного сбора мочи из почек.
Нефроскопия
Цель исследования – распознать аномальные процессы в чашечно-лоханочной системе почки, обнаружить и одновременно удалить мочевые камни, произвести биопсию слизистой оболочки, электрокоагуляцию или резекцию различных папиллом, рассечение стриктур. Чтобы ввести нефроскоп, врач вначале делает местную анестезию в области почки, а затем надрезает кожу на 1 см. Пункцию почечной лоханки выполняют контролем ультразвука или рентгена.
Подготовка к нефроскопии состоит из следующих этапов:
- за 2 дня до процедуры щадящая диета;
- отказ от пищи и питья за 8-10 часов до исследования;
- за 4-5 дней до похода к урологу нужно сдать общий анализ крови и мочи, тест на свертываемость крови, анализы на скрытые инфекции и сделать ЭКГ.
Если у пациента будет обнаружен острый воспалительный процесс, то уролог назначает, прием антибактериальных препаратов и переносит исследование до момента полного выздоровления.
Нефролитотрипсия
Современный способ разрушения и удаления конкрементов из почек через кожу. Для дробления камней используют лазерный, пневматический, электроимпульсивный или ультразвуковой литотриптор. Все манипуляции проводятся под контролем УЗИ или рентгена, чтобы минимизировать риск осложнений.
Операция проводится под наркозом, поэтому пациенту необходимо пройти специальную подготовку (сдать анализы, сделать ЭКГ, получить заключение кардиолога и терапевта). После удаления камней в почке устанавливается стент или нефростомическая трубка. Её извлекают на 2-3 сутки, после чего пациент ещё на 1-2 дня остается под наблюдением врачей в стационаре.
Антеградная эндоуретеротомия
Эндоскопическая операция показана лицам, имеющим доброкачественные стриктуры в мочеточниках. С её помощью выполняется реканализация верхних отделов мочеточника, то есть рассечение его рубцовой стенки. Повторные сужения мочеточника требуют эндопротезирования – установки в патологической зоне специализированных спиралевидных элементов, которые призваны сохранять необходимый диаметр просвета.
Трансуретральная электрорезекция
Это широко применяемое в эндоскопической урологии вмешательство, которое показано при следующих патологических процессах:
- опухолях мочевого пузыря;
- аденоме простаты;
- неполном опорожнении мочевого пузыря;
- провисании тканей мочеполовых органов;
- стенозе шейки мочевого пузыря и т.д.
Операция проводится под эпидуральным наркозом, поэтому подготовка к ней должна строиться на полном диагностическом обследовании, включающим сдачу анализов и прохождение консультации терапевта и кардиолога. Во время вмешательства все действия хирурга контролируются с помощью цистоскопа, поэтому риск послеоперационных осложнений сведен к минимуму.
Эндоскопическая урология – это относительно новое направление оперативной урологии, дающее возможность высоко точно выполнить вмешательство с минимальным травмированием тканей пациента. Это сокращает сроки восстановления организма после операции, а также усиливает косметический эффект.
Поделиться:
ЭНДОСКОПИЧЕСКИЕ МЕТОДЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ УРОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Внедрение эндоскопической техники и необходимого эндоурологического инструментария для диагностики и лечения заболеваний мочевыводящих путей привело к становлению целого раздела современной урологии – эндоурологии.Эндоскопические методы исследования сегодня порой играют ключевую роль в постановке диагноза заболеваний почек и мочевых путей. Не менее широкое распространение получили и эндоскопические операции на мочевыводящих путях. С помощью современных ригидных и гибких эндоскопов можно осуществить диагностическую и лечебную уретроскопию, цистоскопию, уретероскопию, уретеропиелоскопию и нефроскопию.
Уретроскопия– метод эндоскопического исследования мочеиспускательного канала с помощью специального оптического прибора – уретроскопа. Осмотр мочеиспускательного канала производят по мере продвижения по нему эндоскопа в постоянном токе орошающей жидкости (ирригационная уретроскопия). Передняя уретра у мужчин по мере поступления жидкости растягивается и выглядит в виде округлого, уходящего вдаль канала (рис. 1, см. цв. вклейку), в заднем отделе которого определяются семенной бугорок и доли предстательной железы (рис. 2, см. цв. вклейку). Уретроскоп используется для диагностики пороков развития, стриктур (рис. 3, см. цв. вклейку), свищей, инородных тел, камней, дивертикулов и новообразований уретры. В клинической практике осмотр мочевого пузыря и мочеиспускательного канала нередко выполняют одновременно (уретроцистоскопия).Для уретроскопии используются оптические системы с углом обзора 0° и 12°.
Цистоскопия– метод эндоскопического исследования мочевого пузыря с помощью специального оптического прибора – цистоскопа.
Цистоскоп – это инструмент, предназначенный для осмотра уретры, мочевого пузыря и проведения диагностических и лечебных манипуляций. Его используют для промывания мочевого пузыря, катетеризации мочеточников, взятия биопсии, коагуляции, извлечения инородных тел и т. д.
Ригидный цистоскоп (рис. 4.51) состоит из тубуса, обтуратора, телескопического мостика и оптической системы с осветителем. Тубус инструмента имеет ирригационный канал, по которому поступает жидкость, обеспечивающая хорошую визуализацию. Мостик служит для соединения оптической системы и тубуса и позволяет провести мочеточниковые катетеры, щипцы для биопсии и различных манипуляций. В зависимости от цели исследования (диагностической или лечебной) могут применяться смотровой или катетеризационный цистоскоп. Последний имеет специальный механизм – подъемник Альбаррана, облегчающий проведение эндоурологических вмешательств, таких как катетеризация мочеточников и др.

Рис. 4.51. Ригидные цистоскопы:
1 – смотровой; 2 – катетеризационнный; 3 – катетеризационный с механизмом – подъемником Альбаррана
Цистоскопия позволяет оценить состояние слизистой оболочки мочевого пузыря, устьев мочеточников, определить наличие конкрементов, опухолей, инородных тел и др. Необходимость в проведении исследования может возникнуть в гинекологической или хирургической практике (для исключения инвазии опухоли женских половых органов, толстой кишки). Цистоскопия является неотъемлемой частью таких методов диагностики, как хромоцистоскопия, катетеризация мочеточников, ретроградная уретеропиелоскопия и уретеропиелография. В процессе цистоскопии выполняются различные эндоурологические операции: биопсия уротелия, цистолитотрипсия, электрокоагуляция доброкачественных опухолей, рассечение устья мочеточника, уретероцеле, уретеролитоэкстракция и др.
Противопоказаниями к выполнению цистоскопии являются острые воспалительные заболевания мочеполовых органов и повреждения уретры.
Цистоскопия выполняется в положении больного лежа на спине с разведенными ногами. У мужчин исследование проводят под наркозом или местной анестезией, вводя в уретру инстиллагель. Эндоскоп вводят в наружное отверстие уретры и при постоянной ирригации жидкости, постепенно продвигаясь, осматривают передние отделы мочеиспускательного канала (уретроскопия). При приближении к лобковому симфизу окуляр ригидного цистоскопа направляют вниз и, проходя через задние отделы уретры, попадают в мочевой пузырь. После наполнения мочевого пузыря приступают к его осмотру. Исследование начинают с передней стенки и верхушки мочевого пузыря, где определяется своеобразный ориентир – пузырек воздуха (рис. 11, см. цв. вклейку). Далее изучают боковые, заднюю стенки и дно мочевого пузыря. Особенно тщательно следует осматривать область мочепузырного треугольника (треугольник Лье-то), где наиболее часто располагаются патологические процессы. Мочепузырный треугольник ограничен устьями мочеточников и внутренним отверстием уретры. Слизистая оболочка мочевого пузыря в норме бледно-розового цвета, с умеренно развитым сосудистым рисунком, усиливающимся в проекции треугольника Льето, и характерным блеском. Устья мочеточников располагаются симметрично на обоих концах межмочеточниковой складки, имеют щелевидную форму (рис. 12, см. цв. вклейку). Если представить цистоскопическую картину осмотра мочевого пузыря в виде циферблата часов, то расположение воздушного пузырька соответствует 12 часам, правого мочеточника – 7, а левого – 5 часам.
Цистоскопическая картина при различных патологических изменениях имеет характерные особенности. При аплазии почки соответствующее устье мочеточника отсутствует. В ряде случаев можно обнаружить удвоение устьев мочеточников. Уретероцеле определяется в виде шаровидного выпячивания, покрытого неизмененной слизистой мочевого пузыря. При цистите отмечаются гиперемия и усиление сосудистого рисунка слизистой оболочки (рис. 19, см. цв. вклейку). Длительная инфравезикальная обструкция сопровождается трабекулярными изменениями стенки мочевого пузыря с образованием в его полости ложных дивертикулов (рис. 20, см. цв. вклейку) и конкрементов (рис. 17, см. цв. вклейку). С помощью цистоскопии можно наблюдать картину туберкулезного поражения мочевых путей.
Крайне важную информацию данный метод несет в диагностике опухолей мочевого пузыря (рис. 23, 24, см. цв. вклейку).
Значительно повысить информативность исследования позволяет метод флюоресцентной диагностики. Он основан на избирательном накоплении протопорфирина IX в клетках опухоли после внутрипузырной инсталляции 5-аминолевулиновой кислоты. При освещении мочевого пузыря сине-фиолетовым светом возникает флюоресценция протопорфирина, концентрация которого в опухоли значительно выше, чем в здоровой слизистой оболочке (рис. 26, см. цв. вклейку). Это дает возможность улучшить визуализацию новообразований, которые не видны при обычном освещении, взять биопсию из флюоресцирующих участков или удалить их. Характерна цистоскопическая картина при открытом пионефрозе, сопровождающаяся выделением гноя из устья мочеточника. При гематурии определяется выделение крови из устья мочеточника на стороне поражения (рис. 13, см. цв. вклейку).
Хромоцистоскопия– осмотр мочевого пузыря с определением раздельной функции почек и мочевыводящих путей. Метод заключается в проведении цистоскопии с одновременным внутривенным введением 1-3 мл 0,4% раствора индигокармина. В норме индигокармин выделяется из устьев мочеточников с мочой окрашенной в синий цвет струей через 4-6 мин после его поступления в кровяное русло (рис. 14, см. цв. вклейку). Отсутствие выделения индигокармина с одной из сторон в течение 10-12 мин указывает на значительное снижение функции почки или нарушение оттока мочи по мочеточнику.
Уретероскопия– метод эндоскопического исследования мочеточника и полостной системы почки (уретеропиелоскопия) с помощью специального оптического прибора – уретероскопа (уретеропиелоскопа).
Различают ригидные, полуригидные и гибкие уретероскопы (рис. 4.52). Преимуществом современных фиброволоконных (гибких) уретероскопов является подвижность головной части, что позволяют преодолевать сужения, расширения и изгибы мочеточников.
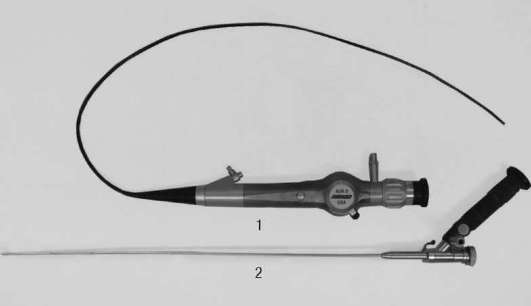
Рис. 4.52. Уретеропиелоскопы: 1 – гибкий; 2 – ригидный
Уретеропиелоскоп дает возможность осмотреть мочеточник, лоханку и чашечки и в процессе осмотра выявить их повреждения, сужения (рис. 27, см. цв. вклейку), камни (рис. 28, см. цв. вклейку), опухоли (рис. 29, см. цв. вклейку), а также выполнить биопсию, контактную литотрипсию, уретеролитоэкстракцию и др.
Нефроскопия – метод эндоскопического исследования почечной лоханки и чашечек с помощью специального оптического прибора – нефроскопа, вводимого через сформированный чрескожный ход в поясничной области. Существуют ригидные (рис. 4.53) и гибкие (рис. 4.54) нефроскопы.

Рис. 4.53. Чрескожные ригидные нефроскопы

Рис. 4.54. Чрескожные гибкие нефроскопы
Перкутанную нефроскопию осуществляют под ультразвуковым и/или рентгенологическим контролем. Через небольшой разрез кожи специальной иглой пунктируют полостную систему почки. По струне-проводнику формируют свищевой ход от кожи до почечной лоханки и расширяют его с помощью бужей до размеров нефроскопа. Далее по созданному каналу вводят нефроскоп и осматривают чашечно-лоханочную систему почки.
Нефроскопию выполняют с диагностической (распознавание патологического процесса в чашечно-лоханочной системе почки и мочеточнике) и лечебной целью.
Эндоскопические методы исследования в урологии
Эндоскопические методы исследования, применяемые в урологической практике, занимают важное место среди разных способов распознавания заболеваний органов мочеполовой системы и пограничных областей. Данные, получаемые в результате этих исследований, весьма надежны, а в ряде случаев являются основными и даже решающими в диагностике многих урологических заболеваний. Велико значение эндоскопических методов исследования в проведении дифференциальной диагностики.Эндоскопические инструменты
Современные эндоскопы позволяют осуществить уретро-, цисто-, уретеро- и нефроскопию. Они бывают 2 разновидностей: ригидные и гибкие.Ригидный цистоуретроскоп дает возможность исследовать уретру и мочевой пузырь, выполнить катетеризацию мочеточника и лоханки, биопсию опухоли или стенки мочевого пузыря, а также захватить специальными щипцами и удалить камни мочевого пузыря.

Ригидный цистоуретроскоп:
a — общий вид. Сборка с мостиком для введения различных инструментов; б — механизм Альбаррана для катетеризации; в — биопсийные щипцы; г — зонд для литотрипсии; д — механический литотриптор
Размер тубуса ригидного цистоуретроскопа обычно от № 17 до 21 по Шаррьеру, но имеются и № 17,5; 19,5; 23 и 25, что зависит от производителей в разных странах. Направление угла зрения также варьирует, составляя 0°, 30°, 70°, 110°, 120° и т.д.

Стандартные телескопы с различными направлениями угла зрения
Обычно для уретроскопии используют оптику с углом зрения телескопа 0°, а для цистоскопии — 30—70°. В то же время для исследования шейки мочевого пузыря целесообразно применять оптику с утлом зрения 110° и 120°. При необходимости для интрапузырных манипуляций используют приспособления, имеющие специальный канал для проведения по ним мочеточникового катетера или другого инструмента.
На павильоне цистоскопа имеется устройство, принцип работы которого был разработан Альбарраном, — кремальера, соединенная тросом с металлической пластинкой вблизи объектива («язычок» Альбаррана). При вращении кремальеры трос, натягиваясь, поднимает «язычок», с помощью которого в мочевом пузыре удается направлять конец мочеточникового катетера.
Ригидный уретеропиелоскоп дает возможность осмотреть мочеточник и/или лоханку и в зависимости от модели с любым подходом: через нефростому с пункционным доступом, пиелонефростому послеоперационную или через мочевой пузырь ретроградным путем. Этот эндоскоп позволяет не только обнаружить патологические изменения в мочеточнике и ЧЛС, но и выполнить биопсию, разрушить и удалить конкремент, инородное тело и др. Длина ригидного пиелоуретероскопа 30—40 см, диаметр обычно 2—4 мм.

Ригидный уретеропиелоскоп
Для осмотра лоханки и чашечек почки и в верхней трети мочеточника при чрескожном пункционном подходе применяют особый вид ригидного эндоскопа, так называемый чрескожный нефроскоп (диаметр 6—8 мм, длина 18—20 см), с помощью которого разрушают камни и удаляют их фрагменты, а также рассекают стриктуры лоханочно-мочеточникового сегмента и др.

Ригидный нефроскоп с кожухом
Гибкий цистоуретероскоп, он же гибкий нефроскоп, имеет длину 35—40 см и диаметр 5—6 мм. Им можно выполнять все те же манипуляции, что и ригидными эндоскопами, однако худшая оптическая видимость и инструментальное обеспечение обусловливают их более редкое применение па практике.
Гибкость эндоскопа и подвижность его дистального конца позволяют рассмотреть объекты, расположенные под углом (например, переднюю стенку мочевого пузыря, передние чашечки почки и др.), что и является основным показанием к применению подобных инструментов.

Гибкий циетоуретроскоп (нефроскоп) с инструментами
Гибкий уретероскоп, длиной 50—70 см и диаметром 2—3 мм используют для осмотра мочеточника и ЧЛС почки и проведения некоторых манипуляций (биопсия, литотрипсия, экстракция и др.). В настоящее время уже имеются конструкции гибких уретеропиелоскопов с управляемым дистальным концом, что расширяет лечебно-диагностические возможности инструмента.

Гибкий уретеропиелоскол с инструментами
Н.А. Лопаткин
Опубликовал Константин Моканов
Эндоскопические методы исследования в урологии

Также можно записаться на удобное для Вас время.
Методы диагностики в урологии
1. Эндоскопические методы диагностики в урологии:
Уретроскопия — метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Наиболее актуален для мужчин,так как у мужчин уретра в среднем 25-30 см., а у женщин – 5-8 см.
Не так давно вмире появились технологические новшества, такие как:
Фиброоптика — высокотехнологичный прибор позволяющий выводить изображение, отображающей состояние внутренних органов на монитор в реальном времени, что дает возможность пациенту в реальном времени наблюдать происходящее, в то время как врач уролог может подробно прокомментировать процесс диагностики, провести видеосъемку и документирование.
Цистоскопия — метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Основывается на введении в мочевой пузырь цистоскопа. Из мочевого пузыря выпускается оставшаяся моча и он заполняется фурациллином. После этого проводится осмотр слизистой оболочки мочевого пузыря. При необходимости с помощью цистоскопа можно взять небольшой кусочек ткани для исследования биопсия.
Цистоскопия позволяет выявить:
- опухоли,
- травмы,
- камни в мочевом пузыре,
- воспалительные изменения в мочеполовой системе,
- причину гематурии (папилломы мочевого пузыря или его рак, либо хронический цистит)
Цистоскопия позволяет удалить из мочевого пузыря инородные тела и проводить некоторые оперативные вмешательства:
- удаление папилломы, опухолей,
- эндовезикальную электрокоагуляцию простой язвы,
- рассечение устья мочеточника при уретероцеле,
- инъекция под слизистую мочевого пузыря различных лекарственных средств,
- бужирование мочеточника при его стриктуре,
- катетеризацию мочеточника,
- выведение камня из мочеточника,
- цистолитотрипсию — дробление камней,
- трансуретральную электрорезекцию (ТУР) аденомы простаты или рака
Нефроскопия — осмотр внутренней поверхности чашечно-лоханочной системы почки с помощью эндоскопа.
Пиелоскопия — метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Основан на использовании специального мочеточникового катетера с фиброоптикой, который после цистоскопии проводят в лоханку, что позволяет осмотреть внутренние стенки лоханки, а так же выявлять особенности строения чашечно-лоханочной системы, обнаружить патологические изменения и выполнять фотопиелографию
2. Физические методы диагностики в урологии:
Ультразвуковые методы диагностики
Не так давно в урологии начато применение методов ультразвуковой диагностики (эхография). Методы ультразвуковой диагностики основанны на регистрации с помощью радиоэлектронной аппаратуры сигналов, отраженных на границах тканей и органов, отличающихся своими акустическими параметрами (скорость распространения в них ультразвуковых волн, коэффициенты поглощения и отражения).
Эхографические картины документируют на фотопленке или фотобумаге. Таким образом, эхография позволяет получить документальную информацию о размерах, глубине расположения, взаимоотношениях нормальных органов и тканей.
Рентгенологические методы диагностики в урологии
Обзорная рентгенография. Первое из рентгенологических исследований, которое назначает врач уролог пациенту урологического профиля. Обзорный рентгеновский снимок охватывает практически весь мочевой тракт и позволяет судить об анатомическом строении почки и предположить характер происходящих в ней процессов и определиться с дальнейшей тактикой исследования.
На рентгенограмме можно увидеть тени камней в почках и мочевых путях, мочевом пузыре.
Экскреторная урография. Метод исследования урологических заболеваний назначаемый врачом урологом пациенту. Больному внутривенно вводится контрастное вещество (ультравист, урографин, хайпек, триамбраст). В определенные моменты времени производятся снимки, которые позволяют получить изображение почек и мочевых путей и оценить их функциональное состояние.
Инфузионная урография. Аналог экскреторной урографии, но при этом вводится большее количество контрастного вещества при помощи внутривенного капельного введения, что позволяет получить более четкое изображение чашечно-лоханочной системы почек.
Ретроградная уретеропиелография. Метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом.При помощи катетера производится заполнение контрастным веществом мочевых путей через мочеточник. Как правило для заполнения мочеточника используют ультравист и урографин.
Это исследование выявляе даже незначительные изменения в чашечках, сосочках, лоханках и мочеточниках.
Антеградная пиелоуретерография. Метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Контрастное вещество при этом исследовании вводится путем чрезкожной поясничной пункции. Антеградная пиелоуретерография применяется если другие методы не позволяют диагностировать заболевание почек и мочевых путей.
3. Инструментальные методы диагностики в урологии:
Метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Исследование мочевого пузыря при помощи катетера, бужирование мочеиспускательного канала, пункционная биопсия — извлечение кусочка ткани для исследования и др;
4. Цистоманометрия:
метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Определение внутрипузырного давления, производиться как по мере заполнения мочевого пузыря, так и во время мочеиспускания.
Цистоманометрия по мере заполнения мочевого пузыря.. Порциями по 50 мл, вводится подогретое до температуры тела жидкость или газ с постоянной объемной скоростью. По мере заполнения мочевого пузыря через катетер определяют давление. Отмечают давление при появлении:
- первого, умеренно выраженного позыва на мочеиспускание;
- резко выраженного позыва на мочеиспускание
Норма показателей у здорового человека:
- первый позыв на мочеиспускание отмечается при заполнении мочевого пузыря до 100 — 150 мл и внутрипузырном давлении 7 — 10 см вод. ст;
- резко выраженный позыв при заполнении до 250 — 350 мл и внутрипузырном давлении 20 — 35 см вод. ст;
Такой тип реагирования мочевого пузыря на заполнение называют норморефлекторным.
Гиперрефлекторный пузырь — если значительное повышение внутрипузырного давления и резко выраженный позыв на мочеиспускание появляются уже при небольшом заполнении (100 — 150 мл) мочевого пузыря;
Гипорефлекторным пузырь — если при заполнении мочевого пузыря до 600 — 800 мл внутрипузырное давление повышается незначительно (до 10 — 15 см вод. ст.), а позыва на мочеиспускание при этом еще нет.
В норме максимальное внутрипузырное давление во время мочеиспускания составляет:
- Мужчины — 45 — 50 см вод. ст.,
- Мальчики — 74 см вод. ст.,
- Женщины — 40 — 45 см вод. ст.;
- Девочки — 64 см вод. ст.
5. Урофлоуметрия:
Метод графической регистрации обьемной скорости мочи в время мочеиспускания для определения тонуса, сократительной активности половых мышц и проходимости мочеиспускательного канала, назначаемый врачом урологом в ходе обследования пациента.
Урофлоуметрия применяется для определения тонуса мускулатуры, ответственной за мочеиспускание и проходимость мочеиспускательного канала.
Урофлоуметрия проводится следующим образом:
Пациент самостоятельно включает урофлоуметр и мочится в воронку аппарата. Изменение объема выпущенной мочи в течение определенного времени (объемная скорость потока мочи) регистрируется и фиксируется в виде урофлоурограммы (графического представления изменения объема).
Если у Вас остались вопросы, Вы можете записаться на прием к урологу нашего медицинского центра.
Цистоскопия — это оптический осмотр мочевого пузыря с помощью специального инструмента, который вводится в мочевой пузырь через мочеиспускательный канал (уретру). Уретроскопия – инвазивное эндоскопическое исследование, позволяющее провести визуализацию состояния уретры (мочеиспускательный канал). Виды уретроскопии: передняя, при которой осматривается лишь передняя часть уретры и задняя, когда осмотру подвергается мочеиспускательный канал полностью. В момент проведения процедуры возможны различные лечебные манипуляции (взятие биопсии).
Цисто-, уретроскопию проводят для диагностики:
- врожденных аномалий строения мочеиспускательного канала;
- хронических воспалительных процессов;
- приобретенных сужений, дивертикул, клапанов, кист;
- подозрения на доброкачественную, злокачественную опухоли мочеиспускательного канала;
- выявление и удаление инородных тел или камней из мочеиспускательного канала;
- бесплодия у мужчин;
- патологии семенного бугорка;
- источника кровотечения в мочеполовой системе.
Эндоскопия в Челябинске в МЦ «ГИМЕНЕЙ».
ФГС в Челябинске в МЦ «ГИМЕНЕЙ».
Эндоскопия (греч. endon — внутри, skopeo — рассматриваю) — визуальный метод исследования мочевых и половых органов с помощью специальных оптико-механических приборов. Это один из ведущих методов в урологии.
Первоначально эндоскопию применяли как диагностический метод, в настоящее время она широко используется для выполнения лечебных манипуляций, включая оперативные вмешательства. Современные эндоскопы позволяют осуществить уретро-, цисто-, уретеропиело- и нефроскопию.
Все эндоскопические приборы состоят из трех основных частей: тубуса, оптической и осветительной систем. В тубусе, кроме канала для ирригации, может быть канал для проведения инструментов, с помощью которых осуществляются такие манипуляции, как катетеризация мочеточника, извлечение камня петлей, электрорезекция и электрокоагуляция и т. п. Урологические эндоскопические приборы бывают жесткими (ригидными) и гибкими. Тубусы эндоскопов имеют калибровку по шкале Шарьера.
Уретроскопия — осмотр слизистой оболочки мочеиспускательного канала на всем протяжении с помощью уретроскопа или уретроцистоскопа (рис. 3.4). Осмотр слизистой оболочки проводят при медленном извлечении уретроскопа от шейки мочевого пузыря к наружному отверстию уретры.
Рис. 3.4. Уретроцистоскопы:
а — обтуратор; б — ствол; в — подъемник; г — оптическая система
Уретроскопия может быть сухой или ирригационной. При ирригационной уретроскопии мочеиспускательный канал растягивается циркулирующей промывной жидкостью. Ирригационная уретроскопия позволяет лучше рассмотреть слизистую оболочку мочеиспускательного канала на всем протяжении, но особенно — в заднем отделе.
Показания к уретроскопии: хронические воспалительные заболевания уретры, подозрение на ее клапаны, опухоли, дивертикулы и инородные тела.
Противопоказания к уретроскопии: острые воспалительные заболевания мочеиспускательного канала и половых органов, травмы уретры.
Осмотр уретры проводят при медленном извлечении уретроскопа. Необходимо, чтобы в поле зрения уретроскопа находилась «центральная фигура», т. е. просвет мочеиспускательного канала, куда радиально сходятся продольные складки слизистой оболочки. В области семенного бугорка эти складки прилежат к его верхушке, по бокам которой видны отверстия семявыносящих протоков, а в центре — углубление. Слизистая оболочка уретры нежно-розового цвета, блестящая и гладкая. В радиально расположенных складках видны поверхностные сосуды, выводные протоки желез мочеиспускательного канала (желез Литтре).
Центральная фигура женского мочеиспускательного канала на всем протяжении замкнута и имеет звездчатую форму.
Цистоскопия — осмотр слизистой оболочки мочевого пузыря. Это одно из основных и наиболее распространенных в урологической практике исследований. Для его проведения применяют специальный инструмент — цистоскоп (изобретен М. Нитце в 1877 г.).
Цистоскопы бывают смотровыми, катетеризационными и операционными (рис. 3.5). Для обследования детей применяют детские цистоскопы небольшого диаметра.
Рис. 3.5. Цистоскопы:
а — смотровой; б — катетеризационный; в — операционный (резектоскоп)
Смотровой цистоскоп предназначен для осмотра стенки и полости мочевого пузыря, т. е. собственно цистоскопии. В нем отсутствуют дополнительные каналы для проведения инструментов.
Катетеризационный цистоскоп служит для введения катетера в мочеточник. В его тубусе имеется один или два канала для проведения мочеточникового катетера. Для направления мочеточникового катетера точно в устье мочеточника на конце этого цистоскопа есть специальное устройство (подъемник Альбаррана).
В операционном цистоскопе есть ирригационная система для наполнения мочевого пузыря жидкостью и каналы для проведения в мочевой пузырь специальных щипцов для биопсии, электродов для проведения литотрипсии и электрорезекции стенок мочевого пузыря и аденоматозных узлов.
Показания к цистоскопии: макрогематурия, упорная рецидивирующая дизурия, стойкая лейкоцитурия, подозрение на опухоль мочевого пузыря или порок развития мочевого пузыря и мочеточника, наличие инородных тел в мочевом пузыре. Кроме того, цистоскопию проводят при необходимости катетеризации мочеточника или установки стента в мочеточнике.
Хромоцистоскопия может быть полезна для дифференциальной диагностики почечной колики и острых заболеваний органов брюшной полости, поскольку позволяет исключить обструкцию мочеточников.
Противопоказания к цистоскопии: травма мочеиспускательного канала, острые воспалительные заболевания уретры, предстательной железы, мочевого пузыря, яичек и их придатков, наличие пузырно-мочеточникового рефлюкса.
Цистоскопия возможна лишь при проходимости уретры для цистоскопа. Важное условие проведения этого исследования — достаточное наполнение мочевого пузыря, иначе тщательный осмотр его слизистой оболочки будет невозможен. Жалобы больного на частое мочеиспускание днем и ночью свидетельствуют о малой емкости мочевого пузыря.
При цистоскопии пациент находится в урологическом кресле в положении на спине с приподнятыми и согнутыми ногами. После обработки наружного отверстия уретры стерильным шариком с дезинфицирующим раствором в мочеиспускательный канал (у мужчин) вводят около 10 мл местноанестезирующего раствора. Затем по уретре в мочевой пузырь проводят цистоскоп, предварительно смазанный стерильным глицерином. Из мочевого пузыря выпускают мочу и заполняют его прозрачной жидкостью. Обычно цистоскопию выполняют при введении 200 мл жидкости. Если в мочевом пузыре находится мутная моча или сгустки крови, его необходимо отмыть до вытекания прозрачной промывной жидкости. После этого в цистоскоп вводят оптическую систему, подключают источник освещения и приступают непосредственно к осмотру слизистой оболочки мочевого пузыря. Осмотр мочевого пузыря начинают с передней стенки, где легко обнаруживается располагающийся у верхушки пузырек воздуха (рис. 3.6, см. цв. вклейку). После этого цистоскоп несколько вытягивают из мочевого пузыря, поворачивают на 180° и в этом положении находят межмочеточниковую складку, имеющую поперечное направление. Затем цистоскоп поворачивают по продольной оси в одну и другую сторону, где на концах межмочеточниковой складки располагаются устья мочеточников. Последние находятся на возвышении валиков, которыми ограничивается межмочеточниковая складка, и могут иметь щелевидную, серповидную или точечную форму. Обычно они щелевидной формы, их направление — косое сверху вниз и снаружи внутрь. После нахождения устьев мочеточников осматривают всю область дна мочевого пузыря и мочепузырного треугольника (Льето), а затем — шейку мочевого пузыря и его боковые стенки, мягко поворачивая и выводя цистоскоп. Часто для детального осмотра передней стенки мочевого пузыря приходится надавливать на переднюю брюшную стенку.
Для удобства ориентирования внутреннюю поверхность мочевого пузыря условно делят на зоны, соответствующие циферблату часов: пузырек воздуха соответствует 12, устье правого мочеточника — 7, левого — 5, середина левой боковой стенки — 3, правой — 9.
В норме слизистая оболочка мочевого пузыря розовая, блестящая, с гладкой поверхностью, испещренной ярко-красными мелкими извилистыми сосудами (рис. 3.7, см. цв. вклейку). В области шейки мочевого пузыря и мочепузырного треугольника сосудов больше, и они придают этой зоне более яркую окраску.
Иногда при цистоскопии на месте устья мочеточника можно увидеть кистовидное выпячивание нижнего конца мочеточника (уретероцеле), покрытое нормальной слизистой оболочкой мочевого пузыря (рис. 3.8, см. цв. вклейку).
При неспецифических воспалительных заболеваниях слизистая оболочка мочевого пузыря имеет диффузную красную окраску, наблюдаются петехиальные кровоизлияния. При хроническом цистите можно обнаружить мелкие подэпителиальные инфильтраты округлой формы (рис. 3.9, см. цв. вклейку), напоминающие фолликулы (фолликулярный цистит). В ряде случаев можно рассмотреть участки изъязвлений с неровными краями и пленками фибрина на них. Длительный воспалительный процесс ведет к метаплазии уротелия или к образованию грануляций, чаще располагающихся в области шейки мочевого пузыря.
Для туберкулезного цистита характерно наличие вокруг устьев мочеточников мелких туберкулезных бугорков желтоватого цвета, окруженных ярко-красным венчиком. При распаде бугорков на слизистой оболочке мочевого пузыря образуются изъязвления (рис. 3.10, см. цв. вклейку).
Цистоскопия имеет решающее значение в диагностике опухолей мочевого пузыря, которые по особенностям роста делятся на экзофитные (внутрипузырные) и солидные (инфильтрирующие).
Экзофитные опухоли при цистоскопии выглядят как нежные ворсинчатые, папиллярные образования на ножках разной длины и толщины бледно-розового или красного цвета. На поверхности опухоли могут быть наложения пленок фибрина, некротические массы или кровоточащие сосуды (рис. 3.11, см. цв. вклейку).
Солидные опухоли мочевого пузыря имеют вид бугристых, неровных, с нечеткими контурами участков слизистой оболочки мочевого пузыря, на поверхности которых могут встречаться отложения фибрина и области некроза. При некоторых заболеваниях почки или мочеточника во время цистоскопии можно увидеть выделение кровянистой мочи (рис. 3.12, а, см. цв. вклейку) или гноя (рис. 3.12, б, см. цв. вклейку) из устья мочеточника.
Хромоцистоскопия — цистоскопия с внутривенным введением красящего вещества — 2-3 мл 0,4 % раствора индигокармина. Этот метод исследования применяется для оценки функ
Эндоскопические методы исследования
Все эндоскопические манипуляции в урологической практике можно разделить на три группы: диагностические, лечебно-диагностические и лечебные. Среди диагностических наиболее распространены уретроскопия, цистоскопия, уретеро- и пиелокаликоскопия. Показания к проведению диагностических эндоскопических исследований весьма обширны (в первую очередь — подозрение на опухоль уротелия). Вместе с тем, ценные сведения при эндоскопических инструментальных исследованиях реально получить при туберкулёзе, МКБ, воспалительных заболеваниях мочевого пузыря, ВМП и др.
Стремление к наименьшей инвазивности и высокая разрешающая способность сделали ультразвуковое исследование (УЗИ) первым методом обследования. Сведения, полученные именно при УЗИ, используют для определения целесообразности выполнения той или иной эндоскопической процедуры. Первоначально полученная при УЗИ информация нередко предопределяет объём необходимого эндоскопического пособия. Ранее в урологии существовало положение: при подозрении на опухоль мочевого пузыря главный метод уточняющей диагностики — цистоскопия, при которой не только выясняют характеристики опухоли, но и берут кусочек ткани для морфологического исследования. Дальнейшее лечение обычно планируют после морфологического заключения. В настоящее время наличие опухоли в мочевом пузыре или подозрение на опухоль устанавливают при УЗИ наполненного мочевого пузыря. Возросшие возможности эндоскопических манипуляций позволяют планировать и осуществлять лечебно-диагностическое пособие, а именно: под наркозом исследовать мочевой пузырь, произвести резекцию мочевого пузыря с помощью монополярного или биполярного тока, при необходимости использовать вапоризацию. Лечебно-диагностический характер эндоскопические манипуляции носят при явно доброкачественных новообразованиях (папилломах) ВМП, и в частности — мочеточника.
Одним из самых часто применяемых диагностических методов является уретроцистоскопия — осмотр мочеиспускательного канала и мочевого пузыря с помощью цистоскопа. Цистоскоп состоит из тубуса, через который подают промывную жидкость, обтуратора с закруглённым концом (для удобства проведения инструмента), оптической части, которая имеет волоконное освещение, и одного или двух рабочих каналов для проведения мочеточниковых катетеров и биопсийных щипцов. Кроме ригидных цистоскопов существуют также фиброцистоскопы, изгиб которых может изменяться в ходе исследования. Ими особенно удобно проводить осмотр передней стенки мочевого пузыря. Основные показания к уретроцистоскопии — гематурия, послеоперационный контроль над опухолями мочевого пузыря и мочеиспускательного канала, их морфологическая верификация, доступ к мочевому пузырю и устьям мочеточников для осуществления вмешательств на ВМП. Противопоказаниями служат острые воспалительные заболевания (острый простатит, острый уретрит), так как возможно развитие уросепсиса. Особая осторожность необходима у больных с врождёнными и приобретёнными пороками сердца, а также с искусственными клапанами сердца. У этой группы пациентов при любых урологических вмешательствах проводят антибиотикопрофилактику. Американская кардиологическая ассоциация рекомендует назначение антибиотиков широкого спектра действия внутримышечно или внутривенно за 1 ч до исследования с повторением через 8–12 ч.
Цистоскоп. 1 — тубус цистоскопа с обтуратором; 2 — оптическая часть; 3 — оптическая часть вместе с двумя рабочими каналами и подъёмником Альбаррана; 4 — оптическая часть с одним рабочим каналом.
Различные фиброэндоскопы для исследования мочевой системы.
У взрослых цистоскопию проводят под местной анестезией (иногда под спинальной анестезией), у детей — под общим наркозом (желательно). В мочевой пузырь ригидные инструменты можно провести «вслепую» как женщинам, так и мужчинам. В сложных случаях используют «визуальный» обтуратор и 0-градусную оптику. Полученную после введения инструмента мочу направляют на бактериологическое, а при необходимости — на цитологическое исследование (при подозрении на новообразование мочевого пузыря). Лучшую визуализацию слизистой оболочки бульбозного, простатического отдела мочеиспускательного канала, семенного бугорка, обеспечивает использование 30-градусной оптики. После введения инструмента в мочевой пузырь оптику следует сменить на 70-градусную, при помощи которой возможно лучше осмотреть устья мочеточников. При осмотре мочевого пузыря обращают внимание на физиологический объём мочевого пузыря (если исследование проводят под местной анестезией), трабекулярность стенки, дивертикулы, воспалительные изменения, наличие новообразований. При описании цистоскопии не желательно использовать понятия «нормальная картина», следует описывать даже неизменённые параметры (цвет, расположение, степень открытия устьев и т.д.), что в дальнейшем окажет неоценимую помощь для последующего обследования. По окончании исследования мочевой пузырь необходимо опорожнить и удалить инструмент.
Цистоскопия — обязательный метод обследования при тотальной гематурии, так как она позволяет установить источник кровотечения и предпринять дальнейшие диагностические процедуры для установления его причины. При этом цистоскопия должна быть выполнена немедленно в том лечебном учреждении, куда обратился больной с тотальной макрогематурией. Экстренность обусловлена тем, что кровотечение, возникнув, вскоре может прекратиться.
К основным методам диагностики опухолей мочевого пузыря также относят цистоскопию. Использование этого метода позволяет не только установить диагноз опухоли, но и определить локализацию, распространённость и стадию опухолевого процесса, отношение опухоли к устьям мочеточников. При цистоскопии у пациентов с опухолью мочевого пузыря часто берут кусочек ткани для гистологического исследования.
Один из ведущих методов диагностики туберкулёза мочевой системы — цистоскопия. Характерный вид туберкулёзных бугорков, втянутость устья мочеточника на стороне поражения, иногда наблюдаемый буллёзный отёк устья мочеточника свидетельствуют о специфическом процессе. Распространение процесса по парауретральным лимфатическим сосудам в диагностически трудных случаях служит показанием для взятия кусочка ткани мочевого пузыря в области устья мочеточника. При этом нередко в биопсийном материале обнаруживают признаки специфического процесса, что позволяет своевременно установить диагноз и провести целенаправленное лечение.
Патологические изменения слизистой оболочки мочевого пузыря при туберкулёзе.
Трудно перечислить все заболевания мочевых путей, при которых цистоскопия может дать ценную информацию. Это инородные тела и дивертикулы мочевого пузыря, пузырно-кишечные фистулы и лейкоплакии, специфические поражения мочевого пузыря при паразитарных заболеваниях и многие другие патологические процессы. Например, при эндометриозе процесс может распространиться на мочевой пузырь и прорастать последний. Для определения объёма оперативного пособия возникает необходимость в установлении степени поражения мочевого пузыря.
Цистоскопия — обязательный метод исследования при пузырно-влагалищных свищах. Цель цистоскопии у этих пациенток — определение локализации свищевого хода и отношения его к устьям мочеточников. Эти сведения необходимы для выполнения оперативного вмешательства, направленного на ликвидацию пузырно-влагалищного свища.
Хромоцистоскопия — метод, позволяющий не только осмотреть мочевой пузырь, но и выяснить проходимость ВМП. В начале исследования внутривенно вводят 5 мл 0,4% раствора индигокармина. Через 4–7 мин это вещество должно выделиться из устьев мочеточников. Отсутствие своевременного выделения означает либо выраженные нарушения функции почек, либо обструкцию мочеточника с одной из сторон. С помощью этого исследования можно провести дифференциальную диагностику между острым первичным и острым вторичным пиелонефритом, почечной коликой и острыми хирургическими и гинекологическими заболеваниями. Известно, что острый вторичный пиелонефрит возникает на фоне нарушенного пассажа мочи из почки. Таким образом, если выделение индигокармина замедлено или отсутствует из устья поражённой почки, устанавливают диагноз вторичного пиелонефрита. В таком случае усилия уролога направлены на восстановление оттока мочи из поражённой почки путем катетеризации или нефростомии.
Развитие оптико-волоконной техники позволило создать новые инструменты, с помощью которых можно осуществить осмотр мочеточников и чашечно-лоханочной системы (ЧЛС). Посредством рабочего канала обычного цистоскопа в мочеточник устанавливают струну-проводник, по которой затем проводят уретеропиелоскоп. Этот инструмент также может быть ригидным или гибким, он имеет рабочий канал.
Уретеропиелоскопию используют для выявления папиллярных опухолей и камней ВМП, стриктур мочеточника и т.д.
Поделиться ссылкой:
Эндоскопия мочевого пузыря у мужчин и женщин
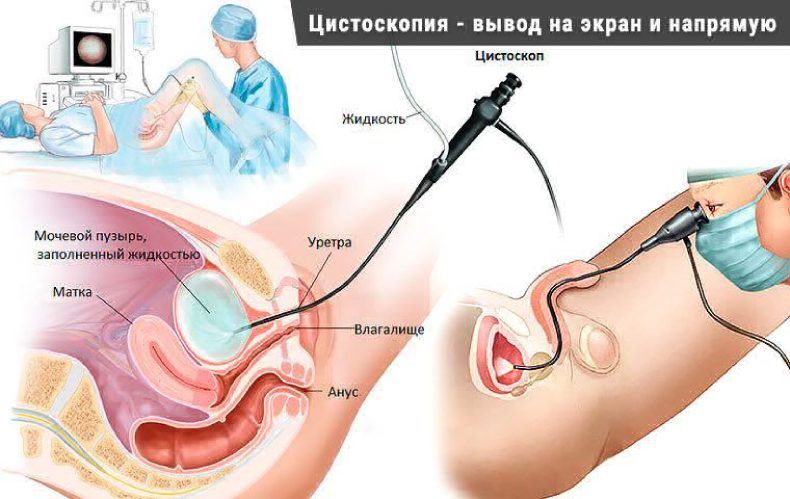
Полный текст статьи:
Что это?
Эндоскопия мочевого пузыря у женщин и мужчин — это диагностическая процедура, обеспечивающая также осмотр уретры и мочеточников при помощи оптики для выявления патологического очага. Целью ее проведения является диагностика, но она также даёт возможность осуществить забор биомаиериала для дальнейшего микроскопического исследования. Помимо осмотра органов мочевыведения, это обследование позволяет изучить работоспособность почек. Нередко оно назначается в качестве дополнительного диагностического обследования для выявления воспалительных процессов и новообразований простаты.
Показания и противопоказания
Эндоскопия мочевого пузыря у женщин назначается при:
- Цистит, уретрит.
- Подозрение на МКБ с предположительным расположением камней в мочевом пузыре.
- Любые новообразования.
- Энурез.
- Пиурия.
- Врожденные и приобретённые аномалии строения мочеполовых органов.
- Гематурия.
Эндоскопия мочевого пузыря у мужчин показана при тех же патологических ситуациях, но с добавлением простатита, аденомы, аденокарциномы простаты и бесплодия (назначается для осмотра семенного бугорка).
Техника проведения
Подготовка пациента к эндоскопии мочевого пузыря различается в зависимости от использования наркоза. Если предполагается его применение, то необходимо за 10-12 часов до начала манипуляции отказаться от приема еды и за 3-4 часа — от жидкости. Если диагностика проводится без наркоза, то достаточно приехать натощак, обеспечить чистоту наружных половых органов и опорожнить мочевой пузырь.
Существует 2 основные техники выполнения этого диагностического обследования, различающиеся между собой в зависимости от вида эндоскопа — жесткая и гибкая. Эндоскопия мочевого пузыря у детей осуществляется исключительно последним способом. Перед началом обследования пациент надевает стерильный халат, ложится на спину и сгибает ноги в коленях. Затем медицинский работник обрабатывает наружные половые органы антисептиком, наносит на прибор глицерин для обеспечения проходимости. Дальнейшая техника зависит от пола пациента:
- Мужчины. В этом случае обязательно используется анестетик, который вводится в уретру. Это связано с тем, что ее длина составляет 17-22 сантиметра, в результате чего требуется особая осторожность при введении прибора.
- Эндоскопия уретры у женщин происходит менее болезненно и, как правило, не нуждается в общем обезболивании, так как ее длина не превышает 5 см. Поэтому, для предотвращения возникновения дискомфорта, применяется местный анестетик, который наносится на эндоскоп.
Рекомендации после завершения процедуры
После эндоскопии мочеточника не нужна никакая реабилитация. Как правило, после завершения процедуры у пациентов возникает незначительный дискомфорт и чувство жжения в исследуемой области, усиливающийся при мочеиспускании. Для купирования этих симптомов рекомендуется повысить объём потребляемой суточной жидкости. Также допускается однократный приём обезболивающего лекарственного средства. Если эти признаки сохраняется в течение 3 и более дней, необходимо повторно обратиться к врачу.
Клиника урологии | Медицина
В Тулейне резиденты тесно сотрудничают с преподавателями в таких областях, как детская урология, трансплантация почек, фертильность, онкология, эндоурология, лапароскопическая и роботизированная хирургия, сексуальная дисфункция, уродинамика, инфекционные заболевания и микрохирургические методы. На протяжении всей программы широта интересов сочетается с глубиной исследования. Постоянный преподавательский состав дополняется разнообразным и активным клиническим факультетом и несколькими выдающимися приглашенными профессорами каждый год.
Учебные туры – наряду с ежедневными, еженедельными и ежемесячными конференциями – позволяют ординаторам приобрести необходимые клинические навыки, подкрепленные практическими ориентирами для академического обучения. Чтобы разработать режим тренировок, который требователен, но приносит удовлетворение, программа подчеркивает прямое участие в большом количестве случаев, с которыми сталкивается этот крупный городской центр здравоохранения.
Резиденты посещают как минимум один крупный семинар AUA. Программа также включает ежегодный курс специализации по урологии для главных ординаторов.Любой резидент, чей тезис принят на региональном или национальном собрании, может присутствовать за счет Департамента. Прилагаются все усилия, чтобы предоставить время, лабораторные помещения и наставничество преподавателей по мере необходимости для выполнения нашей миссии Департамента по развитию фундаментальных и клинических исследований.
PGY-1
ПЕРВЫЙ ГОД (интерн) ординатуры охватывает базовую операцию с шестимесячной ротацией уролога.
В этом году новый класс знакомит поступающих с основами урологии, урологической диагностики, урологического инструментария и основных урологических хирургических техник.Прочная основа обещает участникам PGY-1 овладеть необходимыми эндоскопическими и хирургическими навыками по мере прохождения резидентуры.
PGY-2
ВТОРОЙ ГОД резидентуры охватывает базовую клиническую урологию:
Ожидается, что резидент будет владеть базовой урологической информацией, включая анатомию, физиологию, фармакологию, основные диагностические алгоритмы, включая соответствующий анамнез, физическую, лабораторную и диагностическую визуализацию, методы, результаты и методы интерпретации.Резиденты будут оценивать пациентов с общими урологическими жалобами и симптомами. Резидент будет руководить уходом за урологическим пациентом до и после операции, а также приобретать опыт и компетентность в амбулаторном лечении общих урологических проблем пациентов, таких как симптомы нижних мочевых путей у мужчин, вторичные по отношению к обструкции выходного отверстия мочевого пузыря. Эти цели достигаются за счет ротации в больницу и клиники Тулейнского университета, Университетский медицинский центр и Систему здравоохранения для ветеранов Юго-Восточной Луизианы
.PGY-3
ТРЕТИЙ ГОД посвящен детской урологии и дальнейшему развитию эндоскопических и открытых хирургических навыков:
Резиденту предоставляется достаточный доступ к дидактическим лекциям и фундаментальным исследованиям, чтобы понять оценку текущей информации и сформулировать вопросы, на которые можно ответить экспериментально.Изучены принципы дизайна исследования, методология фундаментальных наук, а также анализ клинических исследований и составление отчетов. Резидент участвует в клинических испытаниях, оценивает новые технологии и их клиническую применимость. Резидент ведет педиатрических пациентов в Детской больнице, приобретая высокий уровень понимания врожденных аномалий и заболеваний детской урологии. Резидент оттачивает навыки, необходимые для первоначальной оценки и консультации пациентов с детской урологией, а также управляет лабораторными и диагностическими методами визуализации, а также до и послеоперационным уходом.
PGY-4
В ЧЕТВЕРТОМ ГОДУ основное внимание уделяется передовой клинической урологии:
На четвертом курсе есть две основные образовательные цели. Первый заключается в координации и проведении продольной оценки и ведения взрослых урологических пациентов в амбулаторных и стационарных условиях. Цель – овладеть урологическими процедурами, необходимыми для офисной практики, включая цистоскопию, вазэктомию, ультразвуковое исследование (трансректальное, а также абдоминальное, тазовое и мошоночное) и ударно-волновую литотрипсию, а также интерпретацию урофлоукалывания и уродинамики.Вторая образовательная цель – овладеть необходимыми навыками консультативного обслуживания, включая оценку и ведение стационарных и амбулаторных пациентов, а также эффективно общаться с коллегами-медиками.
PGY-5
ПЯТЫЙ ГОД провёл в качестве главного резидента с доступом к основным хирургическим процедурам. Время на исследование доступно и, как ожидается, будет частью учебной программы каждого резидента:
В течение года в ординатуре ординатор контролирует и обучает младших ординаторов, а также осваивает самые современные и сложные урологические процедуры.В течение этого года резидент приобретает организационные навыки, необходимые для того, чтобы быть эффективным лидером и администратором. К концу года резидент хорошо разбирается в обязанностях клинической практики, как в стационарных, так и в амбулаторных условиях, и будет обладать компетенцией для достижения успеха в своих будущих начинаниях. Под наблюдением преподавателей резиденты будут руководить стационарной урологической службой и еженедельной амбулаторной клиникой. Они получат ответственность за сложные открытые, лапароскопические и роботизированные урологические процедуры.По завершении обучения урологии наши пациенты должны быть готовы к сдаче экзаменов Комиссии и занять свое место в качестве члена профессии уролога.
.Приглашение в программу обучения в ординатуре для использования метода CEVL
Здесь мы описываем стандартизированный подход к обучению эндоскопической инъекционной терапии для восстановления пузырно-мочеточникового рефлюкса с использованием метода CEVL, платформы с доступом в Интернет. Содержание было разработано в сотрудничестве с клиническими и компьютерными экспертами авторов. Это приложение обеспечивает обучение персонала, экспертизу и документирование навыков выполнения процедур с помощью онлайн-текста с комментариями, изображениями и видео.Также включена обратная связь и исправление навыков и обучающие «игры». Мы предполагаем, что такое стандартизированное обучение и выполнение процедур приведет к улучшению хирургических результатов. Электронный характер общения в этом журнале идеально подходит для быстрого распространения этой информации и разработки структуры для совместных исследований.
1. Введение
В серии статей по лечению инфекций мочевыводящих путей в этом электронном журнале рассматриваются разногласия по поводу хирургического лечения детей с пузырно-мочеточниковым рефлюксом.Здесь мы обращаемся к разногласиям в хирургическом лечении, которые могут возникнуть из-за отсутствия стандартизированного обучения процедуре. Мы описываем новый метод стандартизации обучения коррекции пузырно-мочеточникового рефлюкса (ПМР) с помощью эндоскопической инъекции.
Принято считать, что хирургические методы лечения ПМР включают открытое или эндоскопическое восстановление, и, хотя процедуры открытой хирургии в целом согласованы и являются успешными, методы эндоскопической инъекции демонстрируют ряд успешных результатов и поэтому вызывают споры [1]. .Мы полагаем, что этот диапазон успешности, вероятно, зависит от используемых методов. Кроме того, мы считаем, что для повышения успешности хирургического вмешательства у практикующих с более низкими показателями успеха требуется структурированный подход к выполнению процедуры. Мы считаем, что это так, потому что до сих пор не существует парадигмы, принятой в качестве стандартного метода выполнения эндоскопической коррекции. С этой целью мы разработали метод компьютерного расширенного визуального обучения (CEVL), чтобы представить такой стандартный метод [2].Метод CEVL включает обучение персонала, экзамен и документирование с использованием статических и интерактивных компьютерных изображений и игр, доступ к которым осуществляется через Интернет.
Мы считаем, что этот метод стандартизированного выполнения процедур приведет к улучшению хирургических результатов. Электронный характер этого журнала для общения идеально подходит для быстрого распространения этой информации и, кроме того, обеспечивает структуру для совместных исследований. Мы используем этот форум, чтобы приглашать программы обучения в ординатуру для использования платформы CEVL для обучения и совместных образовательных и клинических исследований.
Ранее мы показали, что платформа CEVL для обучения орхиопексии эффективна при обучении в ординатуре [3, 4]. Платформа описана более подробно ниже, но вкратце она обеспечивает обучение с доступом через Интернет, которое показывает выполнение процедуры в виде компонентов и шагов, утилиту для оценки навыков Лайкерта и для структуры обратной связи и исправления. Это приложение предназначено для изучения стажером-резидентом с целью повышения его / ее навыков в следующем кейсе. Кроме того, недавно этот метод показал свою эффективность для тренировки умственных концепций, таких как оценка детского гидронефроза [5] и открытых хирургических навыков в акушерстве [6] и ортопедии [7].
В данном документе мы применяем метод CEVL, чтобы показать его применение в дополнение к обучению врачей эндоскопической инъекционной терапии для VUR. Кроме того, мы предлагаем использовать этот метод для разработки совместных образовательных и клинических исследований с программами обучения в ординатуре, которые направлены на улучшение стандартизации в обучении этой процедуре.
1.1. Определение метода CEVL
Традиционно эндоскопическая операция по коррекции ПМР называлась в соответствии с техникой инъекции.Например, STING доктора О’Доннелла подчеркивает использование тефлона для наполнения основания отверстия мочеточника [8], брошюра Лакгрена кодифицирует метод инъекции Q-Med с использованием DEFLUX [9], Kirsch HIT подчеркивает стратегию DEFLUX. закачка в средний туннель по данным гидрораспространения (HD) [10]; и, наконец, препарат Кирша double-HIT подчеркивает важность второй инъекции для увеличения объема устья мочеточника [11]. С тех пор были предложены другие варианты [12]. Совсем недавно была представлена игла Injekt для стандартизации размещения иглы в устье мочеточника [1].
Используя метод CEVL, мы организуем процедуру в виде контрольного списка для оценки соответствия задачам компонента, которые необходимо выполнить для достижения функционального мочеточникового клапана, требует ли это только одной субтригональной инъекции (STING), одной подслизистой инъекции в мочеточниковый канал (HIT), две подслизистые инъекции в мочеточниковый канал (Double Hit) или дополнительные инъекции. Метод CEVL определяет критерии для определения удовлетворительного завершения каждого компонента.
2. Материалы и методы
2.1. Создание модуля CEVL
Авторы обсудили, обобщили свои подходы к эндоскопической инъекции для коррекции рефлюкса и усвоили свои концепции как единый метод проведения эндоскопической инъекционной терапии с использованием DEFLUX.
2.2. Метод CEVL и стратегия хирургии
Метод CEVL для восстановления функции клапана мочеточника осуществляется серией инъекций, при которой каждая инъекция «фиксирует» следующую инъекцию.Процедура представляет собой контрольный список для выполнения ряда иерархических компонентов, каждый из которых включает в себя инъекцию имплантата при оценке морфологии отверстия мочеточника и / или подслизистого канала мочеточника. Инъекции выполняются, когда хирурги извлекают определенные навыки из банка навыков, включая минимальные или медленные инъекции, твердые или мягкие приливы и натяжение слизистой оболочки во время инъекции.
Стратегия процедуры заключается в восстановлении деформированного отверстия мочеточника следующим образом.(1) Поднимите отверстие мочеточника. Патология . Комплекс тригональных мышц Lax позволяет нормально поднятому отверстию мочеточника (конфигурация «А») отступить до уровня слизистой оболочки мочевого пузыря и сократить подслизистый канал. Лечение . Инъекционная терапия создает эффект «соскового» клапана, поднимая отверстие на «мезе», так что туннель эффективно удлиняется. Другими словами, чем выше меза, тем длиннее и эффективнее сосок и антирефлюксный клапан. (2) Изменение конфигурации прохода мочеточника в виде щели. Патология . Слабость продольной мышечной оболочки мочеточника приводит к тому, что устье мочеточника становится болезненным, что приводит к рефлюксу. Лечение . Имплант, введенный в подслизистую оболочку, вызывает сопряжение поверхностей слизистой оболочки, создавая, таким образом, щелевидную морфологию, которая предотвращает рефлюкс, поскольку теперь он не показывает гидродистенцию.
Таким образом, чем больше длина подслизистого туннеля, который сжимается гидростатическим давлением мочевого пузыря, тем более эффективным становится откидной клапан против рефлюкса; аналогично, чем выше отверстие мочеточника, тем более эффективен ниппельный клапан против рефлюкса.Таким образом, когда давление в мочевом пузыре увеличивается с наполнением или опорожнением, нагрузка давления прикладывается по длине соска (высота мезы), что сужает канал и предотвращает рефлюкс, а морфология щелевого прохода ограничивает рефлюкс. Таким образом, коррекция этих двух особенностей является основой для создания нового антирефлюксного механизма.
Хотя метод CEVL рассматривается как образец для выполнения процедуры, он допускает отклонения двумя следующими способами. Во-первых, может потребоваться индивидуальная изобретательность во время операции, например, в случаях, когда отверстие мочеточника не совмещено с цистоскопом, и инъекция становится затруднительной (например,(например, ассистенту может потребоваться подтолкнуть ипсилатеральную сторону частично заполненного мочевого пузыря, чтобы «переместить» отверстие мочеточника ближе к оси инъекционной иглы). Во-вторых, CEVL можно настроить так, чтобы отображать индивидуальные предпочтения хирурга, которые могут отличаться от стандартной процедуры.
2.3. Модуль CEVL
Модуль организован для демонстрации необходимых приготовлений (например, персоналом операционной, хирурга и для пациента), выполнения процедуры с помощью системы оценки гидродистенции (уровень HD 0–3), учебных пособий , а также обратная связь и исправление навыков.
3. Подготовка
Цели для каждого типа персонала в операционной представлены в виде контрольного списка.
3.1. Контрольный список для подготовки пациента
В амбулаторных условиях согласие пациента должно быть получено после того, как будут обсуждены все соответствующие проблемы для его конкретного случая, и на пациенте будут отмечены места, предназначенные для восстановления. Перед введением анестезии необходимо проверить мочу пациента на стерильность. Хотя подтверждение того, что моча стерильна, может показаться обычным делом, у многих пациентов, которым предполагается провести антирефлюксную операцию, было несколько инфекций.Поскольку ребенку инъекции могут показаться нормальными, семья может не знать об этой проблеме. Этот тест крайне важен, чтобы избежать инъекции инородного вещества перед лицом активной инфекции. Хотя это остается проблемой только теоретически, лучше всего знать об инфекции до начала хирургической процедуры.
После индукции анестезии пациента помещают в положение модифицированной литотомии, чтобы обеспечить эндоскопический доступ к мочеточникам, который может быть чрезвычайно эктопическим в латеральном направлении.Были подробно описаны комплекты цистоскопии, видеокамеры, световые шнуры и положение видеоэкрана. Соглашение о том, как переводить световые шнуры в режим ожидания, когда они не используются, достигается с персоналом операционной.
3.2. Контрольный список для подготовки хирурга
Сначала хирург готовится к операции, проверяя CEVL. Это может быть как введение в процедуру для ординаторов, которые проходят обучение, так и в качестве слушателей, как освежение памяти. Контрольный список хирурга начинается с обзора модуля инъекционной терапии CEVL.Это включает в себя обзор модуля, демонстрацию их «готовности» с помощью интерактивной викторины и анализ компонентов и шагов процедуры. Затем хирург разработает и поймет стратегию процедуры для случая. Для этого сначала просматривают нормальный треугольник, а затем сравнивают внешний вид нормального прохода мочеточника с каждым классом HD. Затем хирург «сбивается в кучу» с лечащим врачом, чтобы согласовать степень VUR, устранить ожидаемые отклонения от модуля CEVL, проанализировать типовые стратегии спасения и проверить целостность эндоскопических инструментов / инъекционных игл и наличие подходящего количества DEFLUX.На изображениях CEVL показаны 3D-изображения инъекционной иглы и ее выступа из открытого конца цистоскопа.
3.3. Контрольный список для подготовки комнаты
CEVL подчеркивает командную работу, определяя командные методы. Работа в команде начинается с распознавания имен сотрудников операционной и согласования обязанностей этих членов. Это устанавливает обязанности каждого сотрудника. Предусмотрен «меловой контур» помещения, чтобы показать предполагаемое расположение оборудования (например, видеовышку / экран), персонала (например,g., техническая помощь по очистке с помощью DEFLUX) и пациента. Учитываются функции светового шнура, элементы управления столом, орошение и такие нюансы, как уровень шума ИЛИ. Хотя это может показаться тривиальным, эти инструкции необходимы для повышения эффективности и предотвращения ошибок. Учитываются личные потребности хирурга, включая пейджер, размер перчаток и мытье рук, так как некоторые детали упускаются из виду. Командная техника «тайм-аута» используется для подтверждения наличия достаточного количества ДЕФЛЮКСА для инъекции (по крайней мере, два шприца на мочеточник) или рентгеноскопии, если ожидается интраоперационная цистография.
Медперсонал , обслуживающий операционную, может получить доступ к платформе CEVL, чтобы обучиться и понять ожидаемый порядок проведения операции. Здесь они изучают инструменты, которые будут использоваться, названия инструментов, используемые в операционной, и их место на заднем столе для цистоскопии.
Аналогично, анестезиологи могут получить доступ к модулю, чтобы подготовиться к процедурам, которые они должны будут выполнять, которые специфичны для данной процедуры.Например, после введения общей анестезии хирургическая процедура требует поднять стол для проведения цистоскопии с помощью камеры цистоскопа. Другой пример включает необходимость для анестезиолога переместить ребенка к изножью кровати, чтобы обеспечить полный диапазон движений для цистоскопии. Таким простым способом анестезиолог может предвидеть выполнение этих процедур и, таким образом, интегрировать такие потребности в свой повседневный рабочий процесс.
Техники-радиологи могут узнать о хирургической процедуре и причинах необходимости в интраоперационном рентгеновском снимке.Кроме того, они могут получить доступ к очертанию комнаты мелом, чтобы лучше предвидеть, где в комнате нужно разместить необходимое оборудование.
Этот раздел завершается завершением викторины готовности как метода проверки осведомленности персонала о потребностях, которые они должны будут выполнить во время рассмотрения дела.
4. Процедура
Пункты контрольного списка для процедуры показаны (Таблица 1).
| ||||||||||||||||||||||||
4.1. Осмотр мочевого пузыря и отверстия мочеточника
(a) Подразумевается, что тщательное обследование гениталий проводится перед эндоскопической операцией. Такое обследование может выявить сопутствующие аномалии, которые могут помешать эндоскопической процедуре, такие как аномалии мясного канала в b.Эндоскопическая хирургия в Индии | Минимально инвазивная процедура
Конструкция эндоскопа устроена таким образом, что он может выходить из существующего пространства в теле, например, уретры. В некоторых методах эндоскоп вводится через очень крошечный разрез на коже до органа или конкретной области, подлежащей лечению. Эндоскопия используется при ряде заболеваний мочевыводящих путей, таких как стриктуры мочеточника, камни в почках, мочеточнике, опухоли в собирательной системе почек, обструкции лоханочно-мочеточникового перехода, а также для устранения непроходимости почки.
Подходы к эндоскопии
Эндоскопическая операция требуется для лечения множества заболеваний мочевыводящих путей, таких как стриктуры мочеточника, камни в почках, опухоли внутри собирательной системы почек, мочеточника, обструкция лоханочно-мочеточникового перехода и облегчение закупорки почки. Эндоскопическая хирургия в основном включает 2 основных подхода. Ретроградная мода – это самый первый подход. Это указывает на то, что к нему следует подходить через нижнюю часть мочевыводящих путей вверх.Затем хирург подключает уретероскоп (оптоволоконный зонд) к камере. Затем хирург наблюдает за работой этого прицела на мониторе, когда он помещается в мочевой пузырь. Затем эта камера продвигается в один из мочеточников. Этот курс обычно проводится с использованием рентгеновских снимков в реальном времени или рентгеноскопии. Затем в мочеточник помещается стент, который зависит от конкретного заболевания мочеточника, и затем соединяется с почкой с мочевым пузырем. Этот подход используется для обхода любых закупорок, камней или стриктур, которые выводятся с мочой.Лазер также иногда используется для разрушения стриктур или камней. Выздоровление пациента зависит от конкретного заболевания.
Следующий подход – чрескожный или антеградный способ. Это достигается через почки через кожу. Было замечено, что нефростомическая трубка уже вставлена в больную почку. Затем пациента просят лечь на живот и обнажить спину. Затем хирург расширяет тракт нефростомической трубки до диаметра размером с никель.Затем хирург осматривает почку с помощью оптоволоконного зонда. С помощью этого тракта можно эффективно лечить обструкцию лоханочно-мочеточникового перехода, камни в почках или опухоли. Затем в почке оставляют трубку для отвода сгустков, камней или мочи. Через несколько дней в трубку вводят краситель. Трубку можно удалить, если почка хорошо дренируется. Период восстановления занимает 1-2 недели после уретроскопической операции и 2-3 недели после чрескожной операции.
Типы процедур
Уретероскопия: С помощью этой процедуры выполняется надлежащая оценка состояния верхних мочевыводящих путей.Для этой процедуры используется эндоскоп, который проходит через мочевой пузырь или уретру и затем сразу к мочеточнику. Уретероскопия идеально подходит для диагностики и лечения таких заболеваний, как камни в почках. Эта процедура выполняется в амбулаторных условиях, когда пациент может вернуться домой после обследования. Тонкий и легкий эндоскоп вводится в мочеточник, уретру и мочевой пузырь.
Цистоскоп: Эта процедура проводится пациентам с проблемами мочеиспускания.Врач использует цистоскоп для осмотра уретры и мочевого пузыря. Цистоскопия – это процедура, при которой эндоскопия мочевого пузыря проводится через уретру. Цистоскоп помогает осматривать области уретры и мочевого пузыря, которые нельзя четко увидеть с помощью рентгеновских лучей. Цистоскопия рекомендуется при следующих условиях –
- Камни в мочевыводящих путях
- Кровь в моче
- Хроническая тазовая боль, болезненное мочеиспускание или интерстициальный цистит
- Рецидивирующие инфекции мочевыводящих путей
- Удаление опухоли, рака или полипа
- Потеря контроля над мочевым пузырем
- Необходим катетер для мочевого пузыря
- Закупорка мочевыводящих путей, например стриктура, увеличение простаты или сужение мочевыводящих путей
- В образце мочи обнаружены необычные клетки
Чрескожная эндоскопия: Хирургическая процедура, выполняемая для удаления камней из почек с помощью крошечного разреза около одного сантиметра через кожу, называется чрескожной нефролитотомией.С помощью этой процедуры можно эффективно удалить камни размером 2 см. Эти камни удаляются и измельчаются через трубку.
Эндоскопическая хирургия рака мочевого пузыря: Поверхностная переходно-клеточная карцинома (форма рака мочевого пузыря) эффективно лечится с помощью трансуретральной резекции (разновидность эндоскопической хирургии). Опухоль в мочевом пузыре определяется с помощью цистоскопа. Затем эта опухоль удаляется с помощью небольшой проволочной петли, прикрепленной к цистоскопу.
Эндоскопическая хирургия мочевых камней: Удаление мочевых камней выполняется с помощью эндоскопических методов чрескожной, цистоскопии и уретероскопии. Длинный и тонкий уретероскоп (разновидность эндоскопа) используется со специальными хирургическими инструментами и телескопической камерой. Затем вставляется эндоскоп для лечения мочевых камней через уретру в мочевой пузырь. Это делается для четкого обзора мочеточника. Крошечная корзинка используется для удаления почечных камней, попавших в мочеточник.Чтобы разбить эти камни на части, чтобы они могли уйти с мочой, через уретероскоп используется длинное удлиненное гибкое волокно, оборудованное лазером.
.Минутку …
Включите файлы cookie и перезагрузите страницу.
Этот процесс автоматический. Ваш браузер в ближайшее время перенаправит вас на запрошенный контент.
Подождите до 5 секунд…
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] +! ! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + ( ! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) – []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] +! ! [] + !! []) + (! + [] + (!! []) – []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) – []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] +! ! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) +! ! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] – (! ! [])) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! [] ) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [] + !! [] ) + (! + [] + (!! []) – []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + ( !! []) + !! [])) / + ((! + [] + (!! [] ) – [] + []) + (! + [] + (!! []) – []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] +! ! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [ ] + !! [] + !! [] + !! []) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + ( ! + [] – (!! [])) + (! + [] – (!! [])) + (! + [] – (!! [])) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! [] + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! []) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) – []) + (! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] – (!! []) ) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + ( ! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] – (!! [])) + (! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) – []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) +! ! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] ) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [ ]) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] – (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ !! []) + (+ !! []))
.