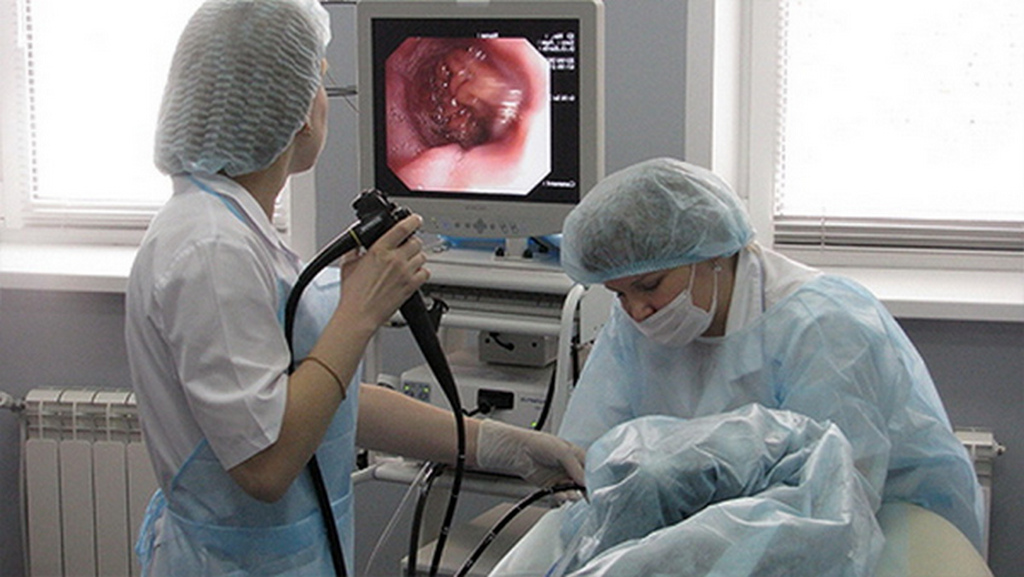
Эндоскопический метод исследования: Эндоскопия – детская городская больница №1
Эндоскопические исследования в Челябинске – Медицинский центр «Эвимед»
Методы исследования внутренних органов широко использующиеся с диагностическими и лечебными целями в хирургии, гастроэнтерологии, пульмонологии, урологии, гинекологии и других областях медицины.
«Эндоскопия» − ( от греч. endon – внутри и skopeo − смотрю, исследую) способ осмотра некоторых внутренних органов при помощи эндоскопа, представляющего собой гибкую пластиковую или металлическую трубку с осветительной и оптической системой. Этот метод широко используется с диагностическими и лечебными целями в хирургии, гастроэнтерологии, пульмонологии, урологии, гинекологии и других областях медицины.
Применение эндоскопических исследований
Для диагностики заболеваний. Эндоскопия позволяет увидеть изменения слизистой оболочки, эрозии, язвы, рубцы, новообразования, обнаружить источник кровотечения. Современная эндоскопия играет особую роль в распознавании ранних стадий многих заболеваний, в особенности — онкологических заболеваний (рак) различных органов (желудок, кишечник, мочевой пузырь, легкие).
В лечебных целях. Устройство эндоскопа позволяет вводить через него инструменты и лекарственные препараты для лечебного воздействия. В процессе эндоскопии могут быть удалены новообразования и инородные тела, произведена лазеротерапия, введено лекарство на патологическую область и т.д.
Для контроля лечения. Эндоскопия дает возможность проследить динамику развития заболевания. Во время эндоскопии патологические участки могут быть сфотографированы, и повторное исследование способно выявить произошедшие изменения.
Для забора биологического материала (биопсии). Во время эндоскопии берется материал с поверхности слизистой оболочки органа для последующего изучения в лаборатории (гистологическое и гистохимическое исследования).
Как проводятся эндоскопические исследования
Общим принципом проведения эндоскопического исследования является введение эндоскопа через естественные пути, например, в желудок — через рот и пищевод, в бронхи и легкие — через гортань, в мочевой пузырь — через мочеиспускательный канал, а также путем проколов или операционных доступов (лапароскопия и др. ). По мере продвижения эндоскопа по органу врач наблюдает и оценивает поступающее на монитор изображение.
). По мере продвижения эндоскопа по органу врач наблюдает и оценивает поступающее на монитор изображение.
Подготовка к эндоскопическим исследованиям
Для прохождения эндоскопического исследования необходима определенная подготовка, которая отличается в зависимости от вида исследования:
Гастроскопия, бронхоскопия, назофарингоскопия, ларингоскопия проводится строго натощак (последний прием пищи за 10-12 часов до начала исследования). Рекомендуется воздержаться от курения.
Подготовка к ректороманоскопии, сигмоскопии и колоноскопии требует предварительного очищения кишечника и перехода на бесшлаковую диету (исключить хлебобулочные изделия, каши, молочные продукты, овощи и фрукты; рекомендуется употреблять, в основном, отварное мясо, рыбу, мясо птицы, яйца, бульон) за 1-3 дня до исследования. Для адекватного выбора способа очистки кишечника необходима консультация врача. Советуем обратить внимание на рекомендации наших специалистов для подготовки кишечника к эндоскопическим исследованиям.
Анестезия при эндоскопических исследованиях
При эндоскопических исследованиях верхних отделов желудочно-кишечного тракта (эзофагогастродуоденоскопия) и дыхательных путей (назофарингоскопия, ларингоскопия, бронхоскопия) используется местная анестезия. При необходимости и по желанию пациента возможно прохождение всех эндоскопических исследований в состоянии медикаментозного сна (под наркозом)*.
*только после консультации врача анестезиолога-реаниматолога
Противопоказания и возможные осложнения при проведении эндоскопических исследований
Для определения возможности проведения исследования предварительно необходимо проконсультироваться с врачом-эндоскопистом.
Осложнения при проведении данных исследований в современных условиях бывают очень редко. Наиболее опасными из них выступают перфорация стенок органа, разрыв исследуемого органа, а также развитие кровотечения. Благодаря работе в нашей клинике высококвалифицированного персонала и наличию современной техники нежелательные последствия процедуры эндоскопии исключены.
Благодаря работе в нашей клинике высококвалифицированного персонала и наличию современной техники нежелательные последствия процедуры эндоскопии исключены.
В нашей клинике выполняется спектр основных эндоскопических исследований:
Осуществляется большое количество малоинвазивных манипуляций
- Эндоскопическое удаление большинства доброкачественных опухолей желудочно-кишечного тракта и трахеобронхиального дерева, а также ранних форм злокачественных новообразований этих же локализаций (мукозальные резекции и субмукозальные эндодиссекции).
- Эндоскопическая реканализация (восстановление просвета) полых органов при рубцовых стриктурах и опухолевых стенозах (электрохирургическое рассечение и аргоноплазменная деструкция, бужирование, баллонная дилатация).
- Восстановление проходимости анастомозов после резекции желудка, пищевода, толстого кишечника.
- Восстановление просвета пищевода, кишечника, гортани, трахеи и крупных бронхов при облитерации его опухолью и стенозах другой природы с помощью стентов (самораскрывающихся металлических каркасных конструкций).

- Лечение предопухолевой патологии желудочно-кишечного тракта и трахеобронхиального дерева (пищевод Барретта, дисплазии эпителия различной степени).
В клинике широко используется эффективный и безопасный метод ранней диагностики рака и предраковой патологии
Хромоскопия с использованием витальных красителей.
Осмотр в узком спектре (NBI – Narrow band imagine).
Преимущества проведения эндоскопических исследований в нашей клинике
Исследование выполняется опытными и высококвалифицированными врачами.
Применяются самые современные аппараты японского производства – видеоэндоскопическая аппаратура экспертного класса (Olympus Evis Exera III) с возможностью многократного увеличения, с режимом узкоспектрального осмотра (NBI), с возможностью фиксации визуальной информации на цифровых носителях (эндофото, видеопротоколирование). Лучшая визуализация и цифровая обработка изображения позволяет проводить лечебные и диагностические процедуры высокого качества.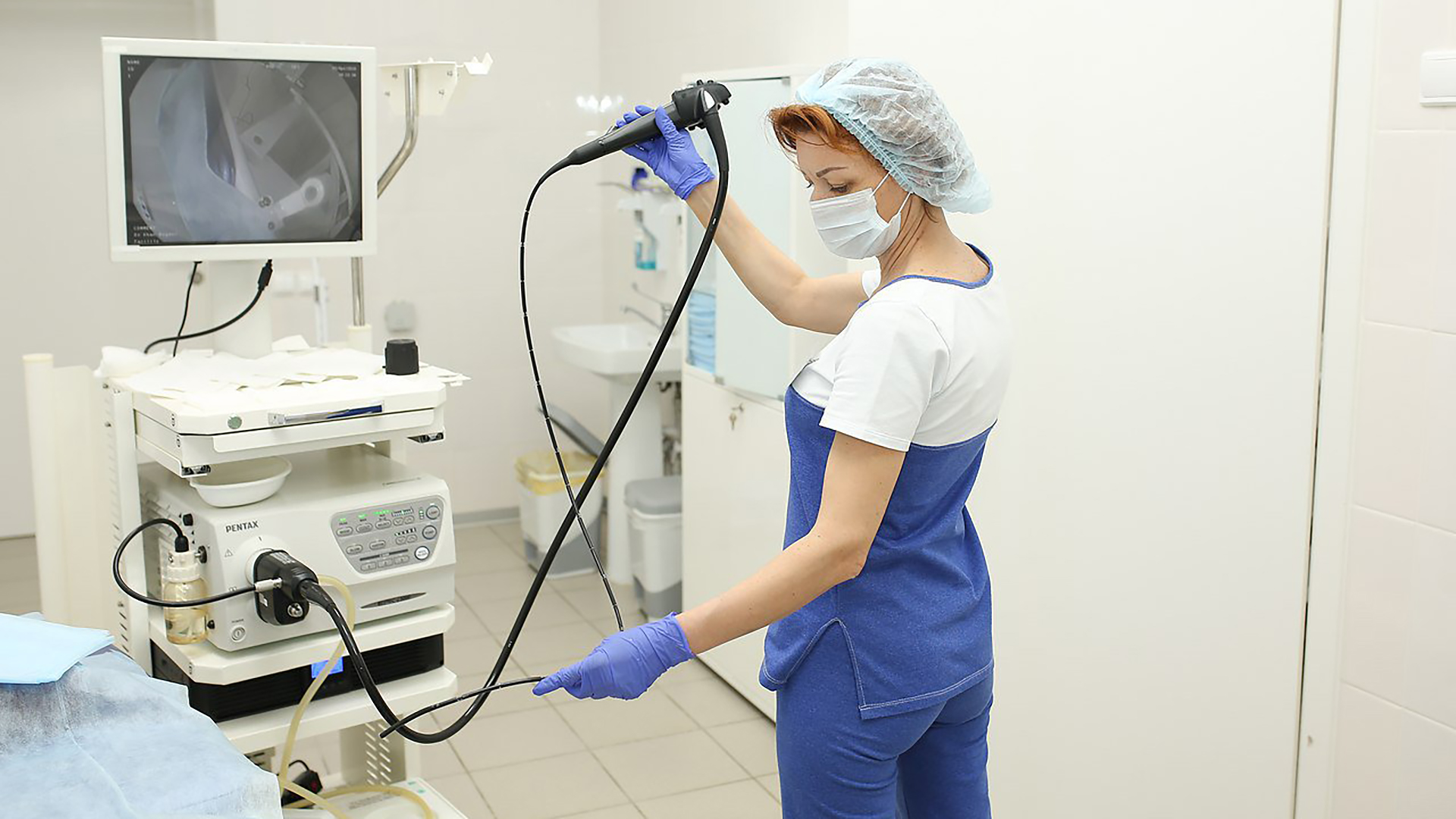
Новое в нашей практике – эндоскопия с щадящей CO2-инсуффляцией. В нашей практике проводится колоноскопия с использованием медицинскогоуглекислого газа CO2 взамен обычного воздуха. CO2 в 150 раз быстрее поглощается (ресорбируется) кишечником, чем обычный воздух, этот эффект наблюдается уже во время обследования. Углекислый газ, применяемый в обследованиях, быстро и незаметно выходит через легкие. Поэтому почти полностью предотвращаются неприятные для пациента вспучивание и боли в желудке после обследования, которые раньше могли появиться при обследованиях с применением обычного воздуха. Применение углекислого газа (СО2), который мы используем, опробовано в многочисленных медицинских исследованиях и показало себя эффективным. C точки зрения комфортности для пациентов, колоноскопия с применением углекислого газа CO2 намного опережает обычную колоноскопию, использующую воздух.
При необходимости и по желанию пациента возможно прохождение исследований в состоянии медикаментозного сна (под наркозом)*.
Внимательный и опытный персонал поможет Вам максимально быстро, комфортно и качественно пройти квалифицированное обследование и получить грамотные медицинские рекомендации в отношении Ваших проблем со здоровьем.
Эндоскопия в ГКБ им. М. П. Кончаловского (ранее ГКБ №3) – новейшие методы исследований
Историческая справка: Термин «эндоскопия» произошел от греческих слов «endo» – «внутри» и «skopeo» – «смотрю», «исследую». Эндоскопия – диагностика внутренних органов через естественные пути с помощью эндоскопа.
До определенного времени осмотр внутренних органов без хирургического вмешательства был невозможен. Первые попытки применения эндоскопии были предприняты уже в конце XVIII века.
В городской клинической больнице №3 эндоскопические методы диагностики и лечения применяются более 30 лет.
О развитии этого направления рассказывает заведующий отделением эндоскопии ГКБ №3 Александр Крылов. Он владеет всеми методами эндоскопического исследования органов желудочно-кишечного тракта, использует в работе новейшие разработки фирм-производителей эндоскопического оборудования, в том числе методику NBI, которая позволяет диагностировать заболевания на ранних стадиях.
Он владеет всеми методами эндоскопического исследования органов желудочно-кишечного тракта, использует в работе новейшие разработки фирм-производителей эндоскопического оборудования, в том числе методику NBI, которая позволяет диагностировать заболевания на ранних стадиях.– Александр Владимирович, какие виды эндоскопических исследований можно провести в вашем отделении?
– В настоящее время эндоскопическое исследование желудочно-кишечного тракта, трахеи и бронхов – важнейший метод диагностики. В ходе исследования возможно провести детальный осмотр органа, произвести забор материала на исследование, а также выполнить лечебные манипуляции. Это позволяет не только вовремя распознать даже самые небольшие нарушения и эффективно их лечить, но и играет значительную роль в профилактике, позволяя определить риск возникновения заболевания и предотвратить его развитие.
Эндоскопические методы диагностики и лечения применяются в городской больнице более 30 лет. Для их широкого и успешного использования в повседневной практике в стационаре в 1995 году было создано отделение эндоскопии. В настоящее время в нашем отделении функционируют кабинеты видеогастроскопии (обследование пищевода, желудка и двенадцатиперстной кишки), видеоколоскопии (обследование толстой кишки), видеобронхоскопии (исследование гортани, трахеи и бронхов), а так же рентген-эндоскопическая операционная, где проводится диагностика и лечение заболеваний гепатопанкреатобилиарной системы (заболевания желчевыводящих путей и поджелудочной железы).
Для их широкого и успешного использования в повседневной практике в стационаре в 1995 году было создано отделение эндоскопии. В настоящее время в нашем отделении функционируют кабинеты видеогастроскопии (обследование пищевода, желудка и двенадцатиперстной кишки), видеоколоскопии (обследование толстой кишки), видеобронхоскопии (исследование гортани, трахеи и бронхов), а так же рентген-эндоскопическая операционная, где проводится диагностика и лечение заболеваний гепатопанкреатобилиарной системы (заболевания желчевыводящих путей и поджелудочной железы).
– Чем эндоскопия отличается от других исследований?
– Ни ультразвук, ни рентген, ни даже капсульная эндоскопия не дают столь подробных и безошибочных результатов, как эндоскопия. Только эндоскопическое исследование позволяет визуально осмотреть полости органа и его стенки в натуральном виде, выявить даже самые маленькие по размеру опухоли на ранней стадии их развития, выполнить биопсию или забор физиологических жидкостей на анализ, удалить полипы или остановить кровотечение. В ближайшее время появится возможность обследования на носительство бактерии Helicobacter pylori.
В ближайшее время появится возможность обследования на носительство бактерии Helicobacter pylori.
Наши опытные специалисты проводят обследование на высоком профессиональном уровне, и если проблема существует, обнаружат ее на самой ранней стадии и вовремя примут необходимые меры.
– Каким оборудованием располагает отделение?
– Наше отделение располагает самым современным и надежным оборудованием. Цифровые видеоэндоскопические системы нового поколения производства фирмы «Olympus» (Япония) позволяют реализовать невозможные до сих пор методы диагностики, которые кардинально улучшают раннюю диагностику и лечение различных заболеваний пищеварительного тракта. Видеоэндоскопы обладают высоким качеством (HD+) изображения, в полтора раза превосходящее по четкости все известные аналоги эндоскопических систем. Инновационная технология улучшения изображения позволяет детально изучить слизистую оболочку пищеварительного тракта и выявить минимальные патологические изменения, в том числе предраковые стадии заболевания и ранние формы злокачественных опухолей. Функция NBI (исследование в узком спектре частот) дает возможность улучшить качество изображения структуры слизистой, в лучшей степени дифференцировать капилляры и иные структуры в высоком контрасте к окружающим тканям и более точно определить локализацию образования и взять прицельную биопсию.
Функция NBI (исследование в узком спектре частот) дает возможность улучшить качество изображения структуры слизистой, в лучшей степени дифференцировать капилляры и иные структуры в высоком контрасте к окружающим тканям и более точно определить локализацию образования и взять прицельную биопсию.
– Стоит ли проходить обследование, если ничего не болит?
– Большинство проблем со здоровьем начинаются, когда человек даже не подозревает о них. Особенно это касается заболеваний желудка и других органов, составляющих пищеварительную систему. Например, при гастроскопии часто выявляются язвенные болезни желудка и двенадцатиперстной кишки. Такие заболевания обычно протекают незаметно. Если вовремя не начать лечение, это может привести к развитию осложнений – кровотечению, перфорации, рубцовому сужению просвета внутреннего органа, а иногда и к раку. Именно поэтому рекомендуется делать гастроскопию не менее одного раза в год, а при наличии в анамнезе язвенной болезни, 2 раза в год (весной и осенью – в период наиболее частых обострений). По достижении 40-летнего возраста колоноскопию необходимо выполнять один раз в пять лет. Такие симптомы, как потеря аппетита и веса, дискомфот в брюшной полости, неприятные ощущения, связанные с приемом пищи, изжога, отрыжка, нарушения стула, патологические примеси в стуле (кровь, слизь, гной), могут стать серьезными основаниями для проведения внеплановых эндоскопических исследований.
По достижении 40-летнего возраста колоноскопию необходимо выполнять один раз в пять лет. Такие симптомы, как потеря аппетита и веса, дискомфот в брюшной полости, неприятные ощущения, связанные с приемом пищи, изжога, отрыжка, нарушения стула, патологические примеси в стуле (кровь, слизь, гной), могут стать серьезными основаниями для проведения внеплановых эндоскопических исследований.
Но, к сожалению, иногда вовремя предотвратить заболевание не получается, и тогда возникает необходимость в операции. Сегодня традиционные полостные операции заменяются малоинвазивными методами, при которых ткани травмируются минимально, а пациент не ощущает боли. Так эндоскопическая полипэктомия была названа «желанным достижением медицины», поскольку позволила избавить большую часть больных от резекции органа, не снижая качества ближайших и отдаленных результатов. Эндоскопическое удаление полипов с использованием токов высокой частоты стало в настоящее время ведущим методом лечения данного заболевания. Доказана малая травматичность и высокая эффективность этого метода. Такая операция обеспечивает необходимый радикализм вмешательства, даже при раннем раке в полипе.
Доказана малая травматичность и высокая эффективность этого метода. Такая операция обеспечивает необходимый радикализм вмешательства, даже при раннем раке в полипе.
– Гастроскопия или колоноскопия – это довольно неприятные процедуры. Те, кто глотал «лампочку», запоминают это на всю жизнь…
– В представлении большинства людей это так. Но на самом деле процедура практически безболезненная. Легкое першение в горле после гастроскопии и кратковременное вздутие живота после колоноскопии – вот и все «ужасы». Тем более в настоящее время существует возможность выполнить исследование во сне: сделать кратковременный наркоз (платно), который совершенно безопасен для здоровья человека и позволяет полностью избавиться от страхов и неприятных ощущений во время исследования. Эндоскопия во сне проводится под контролем врача-анестезиолога, который осуществляет индивидуальный подбор препарата и его внутривенное введение. Пациент во время процедуры спит, не испытывая неприятных ощущений. Проснувшись сразу после ее окончания, он не чувствует дискомфорта. Только после такого сна не рекомендуется управлять автомобилем в течение 1 часа.
Проснувшись сразу после ее окончания, он не чувствует дискомфорта. Только после такого сна не рекомендуется управлять автомобилем в течение 1 часа.
– Что такое ЭРХПГ?
– Эндоскопическая ретроградная панкреатохолангиография (ЭРХПГ) – эффективный метод диагностики и лечения при заболеваниях желчевыводящих путей и протоков поджелудочной железы. С помощью данного исследования врач может выявить участок сужения или обтурации желчевыводящих путей и панкреатического протока. Во время процедуры при необходимости выполняется биопсия и срочная операция. В ходе исследования врач может провести такие операции как остановка внутреннего кровотечения, освободить перекрытые желчевыводящие протоки. Также с помощью специальных инструментов могут быть извлечены камни. При выявлении стеноза желчевыводящих путей в просвете суженного протока устанавливается стент, который обеспечивает восстановление проходимости протоковой системы.
Эндоскопическая методика избавляет пациента от открытой операции.
– Как долго длится восстановительный период после этой процедуры?
– Как правило, на следующий день все анализы приходя в норму, и пациент может вести активный образ жизни, что является несомненным плюсом по сравнению с большой «открытой» операцией.
– Насколько безопасны эндоскопические исследования?
Дезинфекция и стерилизация эндоскопов и инструментов проводится в соответствии с международными стандартами, с использованием автоматических машин, которые полностью исключают возможность инфицирования.
– Как быть, если у пациента нет возможности пройти обследование в стационаре?
– Тогда есть возможность воспользоваться отделением платных услуг. Без очереди и долгого ожидания, в любой удобный для вас день, результат исследования выдается сразу же на руки. К тому же, в нашем отделении самые низкие цены и самый широкий спектр услуг по сравнению с коммерческими медицинскими центрами.
Попасть к нам можно через центральный вход больницы. Не забудьте взять с собой сменную обувь или бахилы, простынь и полотенце, паспорт, полис и направление лечащего врача. Амбулаторный прием осуществляем по будням с 8:30 до 16:42. Пациенты, прикрепленные к поликлиническому отделению ГКБ им. М. П. Кончаловского (ранее ГКБ №3), могут пройти обследование у нас бесплатно.
Не забудьте взять с собой сменную обувь или бахилы, простынь и полотенце, паспорт, полис и направление лечащего врача. Амбулаторный прием осуществляем по будням с 8:30 до 16:42. Пациенты, прикрепленные к поликлиническому отделению ГКБ им. М. П. Кончаловского (ранее ГКБ №3), могут пройти обследование у нас бесплатно.
Если Вы прикреплены к другой поликлинике, либо решили пройти обследование по собственному желанию (без направления лечащего врача), или у Вас нет полиса ОМС – обратитесь, пожалуйста, в отделение платных услуг. Кстати, платные услуги мы оказываем как в будни, так и в выходные дни (по согласованию и предоплате).
Наш контактный телефон: 8 (499) 735-09-10
Эндоскопические методы исследования-цены,запись на прием,отзывы
Эндоскопия – это метод исследования, позволяющий осмотреть полости тела или полые внутренние органы с помощью эндоскопа.
Преимущества проведения эндоскопии в «Медлайн-Сервис»
В клиниках «Медлайн-Сервис», расположенных в Москве, работают отделения эндоскопии, в которых применяется оборудование, соответствующее современным техническим стандартам.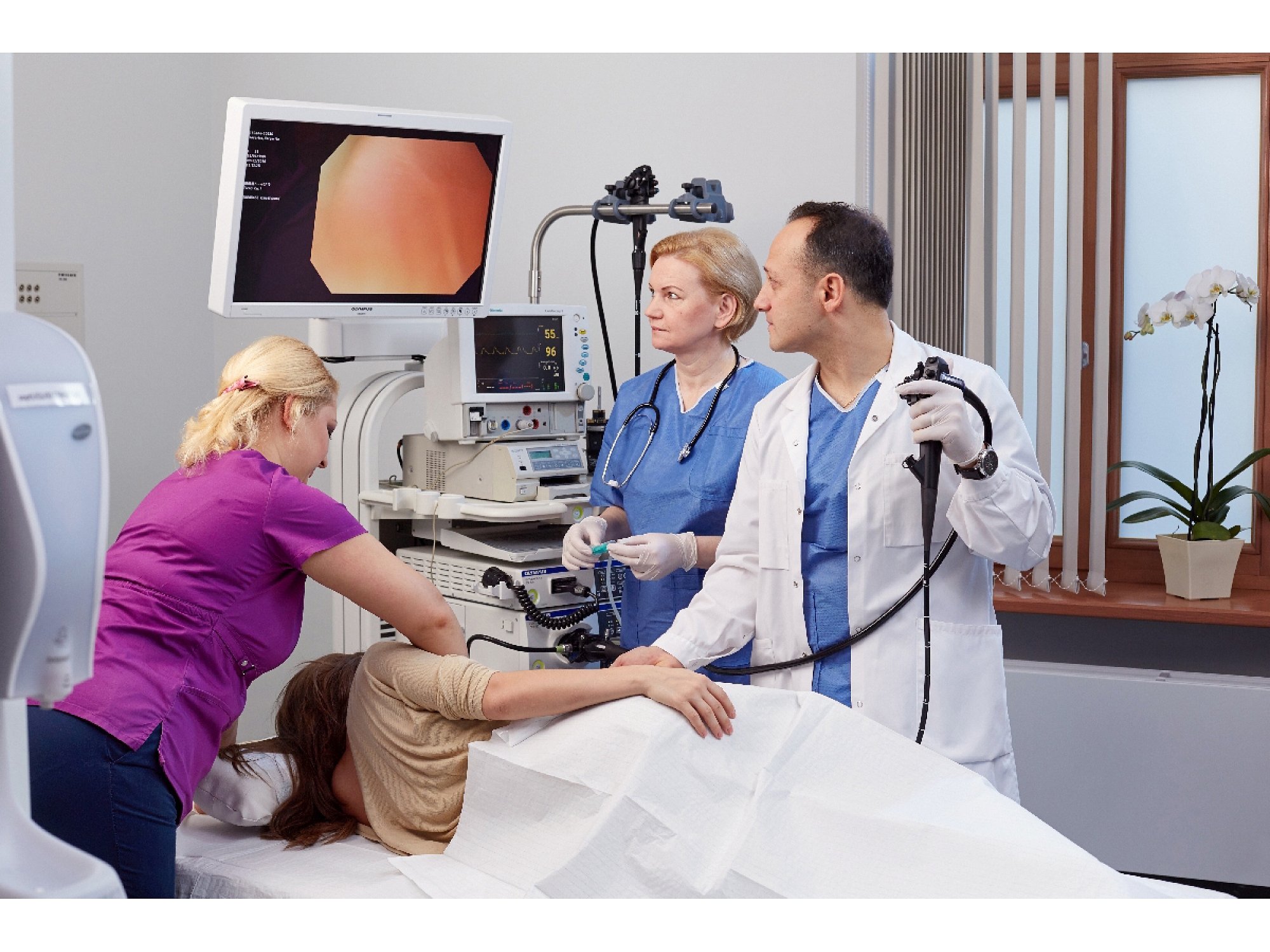 У нас ведут прием врачи с внушительным опытом, которые специализируются в разных сферах диагностики и лечения. Они успешно прошли обучения в известных российских и зарубежных институтах и академиях и регулярно подтверждают свою квалификацию. Стоимость наших услуг поддерживается на доступном уровне.
У нас ведут прием врачи с внушительным опытом, которые специализируются в разных сферах диагностики и лечения. Они успешно прошли обучения в известных российских и зарубежных институтах и академиях и регулярно подтверждают свою квалификацию. Стоимость наших услуг поддерживается на доступном уровне.
Когда нужно делать эндоскопию
Показаниями для эндоскопического исследования желудочно-кишечного тракта являются:
- боль в правом или левом боку;
- дискомфорт в области эпигастрия;
- трудности с глотанием;
- подозрение на кровотечение в желудке или кишечнике;
- горечь во рту;
- тошнота, рвота;
- изжога, отрыжка;
- недержание кала или другие выделения из прямой кишки;
- ощущение инородного тела в кишечнике;
- снижение аппетита;
- потеря веса.
При одном или нескольких симптомах обязательно нужно сделать эндоскопию, чтобы выяснить причину их появления и провести грамотное лечение.
Противопоказания
Эндоскопическое исследование не проводится в следующих случаях:
- при инсульте или инфаркте в недавнем прошлом;
- тяжелых состояниях, требующих срочного хирургического вмешательства;
- нарушенной свертываемости крови;
- анатомической непроходимости органов, которые планируется исследовать;
- расстройствах дыхательной функции;
- сердечной недостаточности 3-й стадии;
- нарушениях психики;
- бессознательном состоянии;
- эндокринных патологиях в стадии декомпенсации;
- острых заболеваниях лор-органов и верхних дыхательных путей.
Исследование обязательно должно назначаться с конкретной целью, когда его результаты могут значительно повлиять на тактику лечения.
Подготовка к обследованию
Подготовка к исследованию эндоскопическим способом органов пищеварения включает несколько пунктов:
- следует отказаться от пищи за 8 часов;
- можно пить негазированную воду, но за 3 часа до эндоскопии прекратить;
- запрещено курить и принимать алкоголь.

За несколько дней перед колоноскопией показана специальная диета: из рациона исключают жареное, жирное и все виды еды, способствующие повышенному газообразованию. Накануне необходимо сделать очистительную клизму. Кольпоскопию проводят после окончания менструальных выделений. За сутки до нее запрещено спринцеваться, а за 48 часов следует исключить половые контакты. Нельзя пользоваться свечами, вагинальными таблетками и косметическими средствами для интимной гигиены.
Следует посоветоваться с врачом перед эндоскопическим исследованием, если человек принимает препараты, влияющие на свертываемость крови. Возможно, придется на некоторое время скорректировать дозировку лекарств или отказаться от них. Однако при большинстве видов обследований с помощью эндоскопа никаких подготовительных мероприятий не требуется.
Виды эндоскопии
Последовательность проведения исследования зависит от его вида. В современной медицине есть множество видов эндоскопии: бронхоскопия (осмотр трахеи и бронхов), колоноскопия (осмотр слизистой оболочки толстой кишки), цистоскопия (осмотр мочевого пузыря), кольпоскопия (осмотр влагалища и шейки матки), кардиоскопия (исследование камер сердца), лапароскопия (осмотр брюшной полости) и другие.
Эта процедура позволяет поставить более точный диагноз на основе полученных данных. Ее часто совмещают с биопсией, зондированием или введением лекарства.
Результаты обследования
После завершения обследования пациент получает результат в виде протокола и прикрепленного фото исследуемого органа.
Запись на эндоскопию
Раннее выявление заболевания дает больше шансов на успешное излечение. Для того чтобы записаться на прием к нашим специалистам, воспользуйтесь формой онлайн-заявки на сайте или позвоните нашим менеджерам по указанному номеру телефона. Они подробно расскажут Вам о том, как проходит исследование и как к нему правильно подготовиться. Также у них можно узнать, сколько стоит тот или иной вид эндоскопии.
Цены на эндоскопию в «Медлайн-Сервис»
Цена зависит от метода исследования.
Эндоскопическая диагностика рака – пройти в центре онкологии СМ-Клиники, СПб
Благодаря эндоскопической диагностике можно выявить новообразования различного характера на начальной стадии, обнаружить предраковые изменения тканей, заметить побочные эффекты лечебных процедур.
Эндоскопические исследования позволяют без помощи скальпеля проводить ревизию внутренних полых органов. Это помогает обнаруживать онкологические новообразования на слизистых стенках, уточнять их локализацию и распространенность. Используя специальные манипуляторы, во время осмотра есть возможность взять на морфологический анализ образцы тканей (биопсию).
Виды диагностических исследований
Эндоскопическая диагностика рака ЖКТ
Эзофагогастродуоденоскопия (ЭГДС)
Визуальная оценка верхних отделов ЖКТ. Позволяет выявлять аденокарциномы и невриномы, лимфосаркомы, фибросаркомы и лейомиосаркомы, плоскоклеточный, железисто-плоскоклеточный, перстневидно-клеточный и недифференцированный рак пищевода, желудка и 12-перстной кишки.
Колоноскопия
Эндоскопическое исследование внутренней поверхности толстой, прямой и ободочной кишки. Основной метод выявления аденокарцином, плоскоклеточного и перстневидно-клеточного колоректального рака.
Эндоскопия раковых опухолей дыхательной системы
Бронхоскопия
Эндоскопическое исследование слизистых оболочек бронхов и трахеи. Единственный метод изучения внутренней поверхности верхних дыхательных путей, ее рельефа, конфигурации и сосудистой сетки. Позволяет выявлять аденокарциномы, мелкоклеточный, крупноклеточный и плоскоклеточный центральный,периферический рак бронхов.
Ларингоскопия
Эндоскопическое исследование гортани. Позволяет выявлять базалиомы, плоскоклеточный и железистый экзофитный, эндофитный и смешанный рак надсвязочной, связочной и подсвязочной областей, а также рак неуточненной и сочетанной локализации.
Диагностическая эндоскопия рака мочеполовой системы
Уретроскопия
Уретроскопия – эндоскопическое исследование мочеиспускательного канала. Бывает сухой (позволяет осматривать его передние и задние отделы), а также ирригационной (осмотр задней и дальней части). Помогает выявлять аденокарциномы, переходно-клеточный и плоскоклеточный рак уретры, вульвы и предстательной железы.
Цистоскопия
Эндоскопическое исследование внутренней слизистой стенки мочевого пузыря. Помогает выявлять уротелиальные карциномы, аденокарциномы и плоскоклеточный cancer.
Эндоскопическая онкодиагностика женской репродуктивной системы
Гистероскопия
Эндоскопическое исследование полости матки. Помогает обнаруживать аденокарциномы, плоскоклеточный и железисто-плоскоклеточный рак эндометрия.
Эндосоноскопия
Сочетанная эндоскопическая УЗ-методика: через эндоскоп вводят ультразвуковой датчик. Процедуру проводят с целью обследования бронхов и легких, желудка, пищевода, 12-перстной, прямой и толстой кишки.С ее помощью выявляют аденокарциномы, сквамозно-клеточные, крупноклеточные, мелкоклеточные и сочетанные карциномы легких, а также злокачественные опухоли ЖКТ.
Особенности эндоскопической диагностики рака в «СМ-Клиника»
Медицинский центр «СМ-Клиника» располагает всем необходимым оборудованием для проведения различных эндоскопических исследований. Наша аппаратура отвечает современным мировым медицинским стандартам. Гибкие тонкие эндоскопы оборудованы камерами, позволяющими вывод изображения на монитор с многократным увеличением. В ходе эндоскопии возможно одновременное проведение диагностических и лечебных мероприятий (например, изучение ЖКТ с удалением полипов).
Преимущества эндоскопической диагностики рака
Эндоскопическая диагностика является основной методикой выявления злокачественных новообразований ЖКТ (гастроскопия, колоноскопия), дыхательной системы (бронхоскопия), мочевыделительной системы.
Эндоскопия — это абсолютно безопасная методика, не имеющая серьёзных противопоказаний. А чтобы процедура прошла максимально комфортно для пациента, врач может предложить погружение в медикаментозный сон.
Длительность медикаментозного сна составляет около 10 минут — врачу достаточного этого времени, чтобы осмотреть исследуемый участок.
Сделать процедуру в нашей клинике вы можете в любое удобное для вас время, в том числе в выходные дни, без длительного ожидания и очередей. Результаты исследования и заключение выдаются в тот же день.
Показания
Эндоскопическое исследование в диагностике онкозаболеваний показано в следующих случаях:
- для раннего обнаружения предраковых состояний и онкологии ЖКТ, органов дыхания, мочевыделительной системы;
- для определения типа опухоли, её размеров, структуры и степени прорастания в соседние органы и ткани;
- в целях выявления рецидива и метастаз;
- чтобы оценить результаты лечения;
- в ходе выполнения хирургических вмешательств и других процедур;
- для обнаружения негативных последствий лечения;
- с целью забора биоматериала для морфологического исследования;
- для проведения лечения в сочетании с диагностикой;
- для регулярного профилактического обследования пациентов, входящих в группу риска (при наличии заболеваний ЖКТ, с наследственной предрасположенностью и т. д.)
Эндоскопические исследования в «СМ-Клиника» в Санкт-Петербурге проводят сертифицированные врачи на аппаратах экспертного класса, поэтому нашим пациентам гарантирована максимальная диагностическая точность даже на ранних стадиях онкопроцесса – когда лечение заканчивается полным выздоровлением. На процедуру направляет врач-онколог.Чтобы записаться к специалисту, заполните форму на сайте.
Эндоскопические методы диагностики и лечения синдрома тазовых болей
В настоящее время у специалистов в нашей стране и за рубежом нет особых сомнений в существовании синдрома тазовых алгий (СТА). Среди частых причин СТА в литературе называют варикозное расширение вен малого таза [2], наружный генитальный эндометриоз [4], разрыв связочного аппарата матки [3].
В современной литературе нам встретились единичные работы [6], посвященные анализу диагностической ценности эндоскопических методов исследования в верификации причин СТА. Лапароскопия является наиболее перспективным методом установления всех причин СТА, так как наружный генитальный эндометриоз и спаечный процесс в малом тазу можно с уверенностью диагностировать только после визуального осмотра. Гистероскопия и кольпоскопия также позволяют осмотреть полость и шейку матки и дают возможность сразу установить характер генитальной патологии [5].
Для лечения СТА предлагаются различные методы – от консервативного [1, 4] до хирургического [3]. Тогда как, учитывая мультифакторность СТА, лечение должно быть комплексным, а современный уровень развития эндоскопических технологий позволяет осуществлять хирургическое лечение преимущественно лапароскопическим доступом. В настоящей работе представлены результаты использования эндоскопических методов в комплексной диагностике и лечении этого синдрома.
Материал и методы
Работа основана на анализе результатов комплексного обследования и лечения 140 больных с СТА с использованием эндоскопических методов. Для объективной оценки результатов исследования нами была сформирована группа сравнения (контрольная) из 50 пациенток, которым проводилось традиционное обследование и лечение.
Возраст больных колебался от 16 до 57 лет и в среднем составил 30,9±0,6 года в основной и 30,58±1,1 года – в контрольной группе. СТА чаще всего встречался у женщин в возрасте 31-40 лет.
Изучение анамнеза больных с СТА показало, что в основной группе высока доля больных с длительностью заболевания от 2 до 5 лет, в то время как в контрольной группе длительность анамнеза составляла от 6 до 8 лет. Различие в длительности заболевания в анализируемых группах связано с широким внедрением в гинекологическую практику эндоскопических методов исследования. Это привело к тому, что врачи женских консультаций стали намного раньше направлять больных с хроническими тазовыми болями в стационар для обследования и лечения.
Для комплексного обследования пациенток основной группы были применены следующие дополнительные методы: ультразвуковое исследование (УЗИ) органов малого таза, допплерографическое исследование кровотока в венах малого таза, чрезматочная флебография, компьютерная томография, кольпоскопия, гистероскопия, лапароскопия.
Результаты и обсуждение
Всем пациенткам проводилось УЗИ органов малого таза. Наиболее информативным методом диагностики причин СТА оказалось трансвагинальное ультразвуковое сканирование. Применение допплерографии (21 больная) и чрезматочной флебографии (15) позволило выявить варикозное расширение вен малого таза различной степени выраженности. Компьютерная томография проведена 10 больным основной группы, у которых при вагинальном осмотре и УЗИ не выявлено никакой патологии, а также для исключения аденомиоза.
Кольпоскопическое исследование (проведено 131 женщине основной группы) выявило: гипертрофию шейки матки (в том числе с образованием наботовых кист) – у 20 (15,3%) женщин, эндоцервицит – у 12 (9,2%), эндометриоз шейки матки – у 6 (4,6%), полип шейки матки – у 5 (3,8%).
Гистероскопия произведена 80 женщинам основной группы. Показанием для этого метода явилась необходимость исключить аденомиоз и миому матки у женщин с обильными болезненными месячными. При этом выявлено: полип эндометрия у 2 (2,5%), полип цервикального канала у 3 (3,8%), умеренная гиперплазия эндометрия у 8 (10,0%), эндометрит у 9 (11,3%) женщин.
Лапароскопия произведена всем больным основной группы. У 26 (18,6%) женщин матка была отклонена кзади и довольно легко переводилась из заднего положения в переднее при помощи инструментов. При осмотре задних листков широких маточных связок и крестцово-маточных связок в 12,1% случаев были найдены разрывы. Увеличение и поликистоз яичников выявлены у 46 (32,9%) больных. В 5,7% (8) случаев были найдены фолликулярные кисты яичников, в 7,1% (10) – кисты желтого тела и в 3,6% (5) – параовариальные кисты (диаметр всех кист до 3 см). Спаечный процесс в малом тазу I-IV степени распространения после перенесенных воспалительных заболеваний отмечен в 52,1% (73) случаев.
Наружный генитальный эндометриоз был выявлен у 45 (32,1%) пациенток. Варикозное расширение вен малого таза установлено у 34 (24,3%) пациенток, что проявлялось одно- или двусторонним расширением яичниковых вен (у 10) и вен широких маточных связок и параметрия (у 24), патологии не обнаружено в 5 (3,6%) случаях. В большинстве (60,0%) случаев имелось сочетание 2-3 факторов.
При использовании предложенного нами комплексного метода обследования больных оказалось возможным установить причину болевых ощущений в 96,4% наблюдений, а при традиционном обследовании – лишь в 68,0% случаев.
Этот результат позволил нам представить последовательность диагностических мероприятий в виде алгоритма (см. таблицу) и рекомендовать его для диагностики причин СТА.
После установления диагноза всем больным основной группы проведено комплексное лечение по разработанной нами схеме. Пациентки группы сравнения получали стандартную схему лечения воспалительного процесса внутренних гениталий (антибактериальную, противовоспалительную терапию и физиолечение).
Предлагаемый нами комплекс лечебных мероприятий коренным образом отличается от традиционных методов терапии и включает дифференцированное хирургическое лечение в сочетании с реабилитационной терапией. Мы производили комплекс «функционально-консервативных» операций, которые выполнимы лапароскопически и включали резекцию яичников при их поликистозе, рассечение спаек при спаечном процессе, клипирование варикозно-расширенных вен яичников, консервативную миомэктомию, коагуляцию очагов эндометриоза, цистэктомию, антефиксацию матки при загибе. Всем больным производилась коагуляция крестцово-маточных связок.
В раннем послеоперационном периоде мы проводили дифференцированную физио- и лазертерапию в зависимости от выявленной гинекологической патологии: диадинамотерапию, СМТ-терапию (хроническая тазовая боль, альгоменорея, дисменорея), диадинамофорез йода, электрофорез йода СМТ (хроническая тазовая боль при наружном эндометриозе), дарсонвализацию (при варикозном расширении тазовых вен), терапию постоянным магнитным полем (при варикозном расширении тазовых вен, миоме, наружном эндометриозе), терапию флюктуирующим током (у больных с вегетососудистой дистонией), лазерную терапию.
Ближайшие и отдаленные результаты лечения оценивались сразу после лечения, через 3 мес (ближайшие) и 6-12 мес (отдаленные) методом опроса и анкетирования.
Среди 140 больных, которым проведено комплексное дифференцированное хирургическое, медикаментозное и немедикаментозное лечение, у 81,4% отмечено полное излечение и значительное улучшение состояния при динамическом наблюдении в течение года. В контрольной группе применение традиционных методов терапии (противовоспалительное, рассасывающее, физиолечение) привело к уменьшению болей только у 12 (24,0%) больных, а у 38 (76,0%) оказалось неэффективным.
1. Комплексное обследование больных с СТА с использованием эндоскопических методов позволило выявить в 60,0% случаев сочетание различных факторов и ведущую роль спаечного процесса в малом тазу (52,1%) в генезе патологического состояния.
2. В основе терапии этого синдрома должно лежать дифференцированное хирургическое (лапароскопическим доступом) и реабилитационное лечение.
Эндоскопия лор органов — методы диагностики и исследований, цены и отзывы
Эндоскопия – современный, безопасный и высокоинформативный способ диагностики. Она активно используется во многих отраслях медицины, нередко становясь ключевым методом исследования и значительно расширяя лечебно-диагностические возможности врача.
В оториноларингологии эндоскопия признана золотым стандартом диагностики заболеваний носа, придаточных пазух и носоглотки у детей и взрослых. С ее помощью также проводятся многие малоинвазивные вмешательства, результативность которых подчас превышает эффект от классических ЛОР-операций. Поэтому во многих современных клиниках эндоскопия носа и смежных структур используется как рутинное исследование, в клинике доктора Коренченко эта процедура входит в базовый осмотр всех пациентов.
Эндоскопией называют осмотр внутренних поверхностей полых органов или внутренних полостей тела с помощь специального аппарата-эндоскопа. В зависимости от области применения он выглядит как гибкая или металлическая узкая трубка с источником освещения и мини-камерой. На другом ее конце располагаются рукоять с системой управления и устройство вывода изображения. Современные модели аппаратов оснащены также манипуляторами, радио- или лазерным ножом, что позволяет проводить малотравматичные хирургические вмешательства.
Во время процедуры рабочую часть эндоскопа аккуратно вводят в исследуемую область, что дает возможность прицельного детального осмотра. Изображение передается на монитор, при необходимости врач может увеличить масштаб.
Используемая в ЛОР-клиниках эндоскопия позволяет в режиме реального времени оценить состояние уха, носа и носоглотки. При этом врач осматривает всю поверхность слизистой оболочки, определяя характер и выраженность ее изменений. А эндоскопическое исследование носоглотки дает возможность прицельно оценить состояние миндалин и устья слуховой трубы, что особенно актуально у детей с аденоидитами и аденоидными вегетациями.
Почему эта методика так востребована
Эндоскопия носоглотки и носа – востребованный и не имеющий альтернатив метод диагностики. Ни один другой способ исследования не позволяет получать столь достоверную и актуальную информацию о состоянии ЛОР-органов. Поэтому именно эндоскопия носоглотки в СПб применяется для первичной диагностики ЛОР-заболеваний и последующего контроля эффективности проводимого лечения.
Эндоскопические методы исследования в оториноларингологии имеют ряд достоинств:
- Широкие диагностические возможности. С помощью эндоскопа можно детально осматривать даже глубоко расположенные структуры ЛОР-органов. Дополнительное освещение и возможность увеличения изображения позволяют с высокой точностью оценивать характер обнаруживаемых изменений, а наличие манипуляторов – брать биопсию.
- Отсутствие необходимости в предварительной подготовке пациента. Такое исследование носа может проводиться при любом обращении пациента к ЛОР-врачу.
- Получение результата непосредственно во время исследования. Диагностика проводится в режиме реального времени, в клинике доктора Коренченко пациент при желании может увидеть выявляемые изменения на мониторе одновременно с врачом.
- Низкий уровень дискомфорта. Рабочая часть современных ЛОР-эндоскопов тонкая, малотравматичная. При соблюдении техники введения аппарата и при достаточной квалификации врача эндоскопия носоглотки хорошо переносится и не сопровождается явными болевыми ощущениями.
- Безопасность. Такая диагностика не связана с использованием излучений, не нарушает работу ЛОР-органов и может применяться даже для обследования детей.
- Небольшая продолжительность. Эндоскопия носоглотки длится немногим дольше классического ЛОР-осмотра, позволяя получать при этом больший объем информации.
- Возможность выполнения хирургических вмешательств. Современная эндоскопическая аппаратура позволяет иссекать и удалять новообразования, гипертрофированные (аномально разросшиеся) участки слизистой оболочки, выполнять другие необходимые манипуляции.
Эндоскопия широко применяется не только у взрослых. Детский ЛОР-врач может использовать эту методику для обследования и лечения ребенка, начиная с 3х-летнего возраста.
Когда нужно эндоскопическое исследование: основные показания
Список показаний для эндоскопии в оториноларингологии очень широк. В СПб такую диагностику проводят при уже подтвержденных заболеваниях, и при наличии у пациента жалоб еще не установленного происхождения. Поводом для использования эндоскопии могут быть:
- Насморк с выделениями различного характера, в том числе при отсутствии признаков острой вирусной инфекции.
- Одно- или двусторонняя заложенность носа.
- Храп.
- Постоянная гнусавость голоса.
- Сниженное обоняние.
- Лицевые боли, боли около носа, в глубине носоглотки, в области глазниц.
- Постоянная или рецидивирующая (повторяющаяся) заложенность уха, снижение слуха.
- Частые простудные заболевания со склонностью к затяжному насморку.
- Нафтизиновая зависимость.
- Диагностированный хронический аденоидит, аденоидные вегетации у детей.
- Склонность к носовым кровотечениям.
- Хронический тонзиллит. Дискомфорт, боли, першение в горле, рецидивирующий «горловой» кашель.
- Перенесенные травмы лицевого отдела черепа, носа.
Эндоскопия используется для диагностики большинства ЛОР-заболеваний: синуситов, ринитов различного происхождения, тонзиллитов, аденоидита, искривлений носовой перегородки и других деформаций носа, полипоза и других новообразований, отитов и фарингитов. Она облегчает выявление и устранение причин храпа, позволяет действенно лечить гипертрофические изменения, в том числе при аллергии и нафтизиновой зависимости.
Как проводится эндоскопический ЛОР-осмотр?
Диагностическая эндоскопия носа и носоглотки не требует госпитализации пациента. Это амбулаторная процедура, которая может проводиться в экстренном и плановом порядке. При наличии соответствующего оборудования она обычно включается в программу рутинного визита пациента в клинику для первичной диагностики или для контроля состояния.
У взрослых диагностическая эндоскопия обычно не требует использования обезболивающих (анестезирующих) средств. Испытываемые ощущения не достигают болевого порога, если только человеку не свойственна гиперчувствительность. А вот эндоскопия носоглотки детям дошкольного возраста проводится все же с местным применением лидокаина (в виде спрея). Локальное обезболивание применяется и при проведении эндоскопических ЛОР-операций.
Во время процедуры пациент располагается в кресле, с частично запрокинутой головой. Такая позиция облегчает введение эндоскопа и улучшает обзор полости носа и носоглотки. Ребенок младшего дошкольного возраста осматривается в присутствии родителя или опекающего лица, который при необходимости сажает его на колени и мягко фиксирует.
Врач контролирует положение эндоскопа и оценивает состояние осматриваемых органов на мониторе. При использовании видеоэндоскопии весь ход процедуры или ее ключевые моменты записываются и сохраняются в цифровом виде. Расшифровка результатов происходит сразу, врач объясняет суть выявленных изменений и возможные перспективы, предлагает подходящее лечение.
Эндоскопия в ЛОР-клинике доктора Коренченко: качество, комфорт, высокие результаты
Клиника доктора Коренченко – специализированная современная ЛОР-клиника в Санкт-Петербурге. Мы используем для обследования и лечения пациентов только результативные, проверенные и безопасные методики. Основой диагностики в нашей Клинике является видеоэндоскопия. Мы проводим ее с помощью современных моделей эндоскопов, оснащенных видеокамерами высокого разрешения и приспособлениями для малоинвазивных хирургических манипуляций.
Стоимость эндоскопии (видеоэндоскопии) в нашей клинике включена в стоимость приема врача, такая диагностика проводится при каждом обращении пациента в Клинику доктора Коренченко. Это повышает качество и информативность обследования, сокращает срок подбора эффективной лечебной схемы, позволяет с высокой степенью достоверности контролировать получаемые результаты.
Клиника доктора Коренченко – это коллектив опытных высококвалифицированных врачей, качественное оборудование высоких классов, комфорт и эффективность лечебно-диагностического процесса.
Современные методы диагностики заболеваний гортани
Ю.Е. Степанова
«Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи»
Резюме: Современная диагностика заболеваний гортани базируется на эндоскопическом методе исследования, который позволяет на качественно новом уровне оценивать состояние органа. Видеоэндостробоскопия – единственный практический метод исследования, гортани, который позволяет увидеть колебания голосовых складок, оценить количественно и качественно показатели их вибраторного цикла. Применение гибкого и жесткого эндоскопов делает возможным осмотр гортани у любого пациента с дисфонией как взрослого, так и ребенка.
Ключевые слова: гибкий эндоскоп, жесткий эндоскоп, эндоскопия, видеоэндоскопия, видеоэндостробоскопия, дисфония., заболевания гортани, нарушения голосовой функции.
В последние годы наблюдается рост числа пациентов с заболеваниями гортани, что связано с изменением экологических, экономических и социальных условий жизни населения. Как известно, наибольшее количество пациентов с заболеваниями гортани и нарушениями голосовой функции (дисфониями) составляют лица голосо-речевых профессий. Это педагоги, артисты, вокалисты, юристы, врачи, студенты высших и средних педагогических и музыкальных учебных заведений, военнослужащие. Следует отметить, что и среди детей также растет количество пациентов с дисфониями. Поэтому диагностика заболеваний гортани остается актуальным разделом оториноларингологии [5,7,8,10].
К часто встречающимся этиологическим факторам голосовых расстройств у взрослых следует отнести голосовые перегрузки, несоблюдение правил охраны и гигиены речевого и певческого голоса, курение, изменения в эндокринной системе, заболевания центральной и вегетативной нервной системы, желудочно-кишечного тракта, органов дыхания, а также последствия травм гортани и продленной интубации. Причины дисфоний у детей также достаточно разнообразны. Однако большинство исследователей связывают их с перенапряжением голоса [1, 6, 9].
Традиционным методом исследования гортани является непрямая или зеркальная ларингоскопия. Для осмотра гортани применяют гортанное зеркало, которое располагается в глотке и образует с осью полости рта угол в 45°. Полученная ларингоскопическая картина является зеркальным отображением истиной (рис. 1).
1 фото
1 / 1
Основным достоинством непрямой ларингоскопии является ее доступность, т.к. гортанное зеркало находится в каждом оториноларингологическом кабинете. Однако провести исследование качественно не всегда представляется возможным из-за повышенного глоточного рефлекса пациента, анатомических особенностей гортани и глотки, а также возраста и эмоциональной лабильности обследуемого. Особые трудности возникают при осмотре гортани у детей, что в ряде случаев делает его невыполнимым.
В настоящее время для диагностики заболеваний гортани широкое распространение получили эндоскопический, видеоэндоскопический, и видеоэндостробоскопический методы исследования. При сравнении эффективности применения непрямой ларингоскопии и эндоскопических методов единственным недостатком последних оказалась их высокая стоимость [12].
Если для проведения эндоскопии гортани необходим эндоскопом с источником света, для видеоэндоскопии – эндоскоп с источником света и видеосистемой (монитором, видеокамерой), то аппаратура для видеоэндостробоскопии включает эндоскоп, видеосистему и электронный стробоскоп, который является источником света.
Для эндоскопического исследования гортани используют эндоскопы двух типов – гибкий (ринофаринголарингоскоп или фиброскоп) и жесткий (телефаринголарингоскоп), которые перед проведением исследования соединяют с источником света (рис.2).
Эндоскоп состоит из окуляра, смотровой части с объективом и переходника для прикрепления фиброоптического кабеля (световода), по которому свет передается от источника к объекту исследования.
Гибкие эндоскопы дифференцируют по длине рабочей части, ее диаметру, углу обзора, углу отклонения дистального конца вперед и назад, наличию рабочего канала, возможности подключения насоса и т.д. Жесткие эндоскопы различают по углу осмотра – 70° и 90°. Выбор жесткого эндоскопа зависит от положения врача во время осмотра пациента. Если доктор выполняет исследование стоя, то удобнее использовать эндоскоп с углом осмотра 70°, а если сидя – 90°.
Каждый тип эндоскопа имеет свои достоинства и недостатки. К преимуществам жесткого эндоскопа следует отнести большую, чем у фиброскопа, разрешающую способность, которая соответственно позволяет получить и больший размер изображения гортани. Однако жесткий эндоскоп не удобен при осмотре пациентов с регидным надгортанником, при резко выраженном глоточном рефлексе, у пациентов с гипертрофированными небными миндалинами, а также у детей младше 7-9 лет.
Исследование гибким эндоскопом практически не имеет противопоказаний. На сегодняшний день это самый информативный, безопасный метод диагностики состояния гортани у детей. Поэтому его следует рекомендовать в качестве метода выбора, особенно, при сочетанной патологии полости носа и гортани [3].
Несмотря на все перечисленные достоинства и недостатки каждого из эндоскопов для наиболее качественного исследования голосовых складок лучше применять жесткий эндоскоп (рис.3).
3 фото
1 / 3
Рис. 2 Гибкий и жесткий эндоскопы
Рис.3 Эндоскопическое исследование гортани жестким эндоскопом
Рис.4 Эндоскопическая картина гортани, выполненная жестким эндоскопом с углом осмотра 90°во время фонации (а) и дыхания (б)
При эндоскопическом исследовании врач видит прямое (истинное) изображение гортани и оценивает цвет слизистой оболочки всех отделов гортани, тонус голосовых складок и натяжение их краев, характер смыкания голосовых складок, форму голосовой щели во время фонации и дыхания; форму надгортанника, симметричность расположения, подвижность черпаловидных хрящей и черпалонадгортанных складок, участие в фонации вестибулярных складок, состояние подголосового отдела гортани и первых колец трахеи (рис.4).
Качественно новым этапом в диагностике заболеваний гортани стало использование метода видеоэндостробоскопии [1, 2, 4, 12]. Применение видеоэндостробоскопа позволяет не только оценить многократно увеличенное изображение гортани на экране монитора, записать его на различные носители, провести покадровый просмотр отснятого материала, создать архив видеодокументации. Принципиальным отличием метода видеоэндостробоскопии от других методов исследования гортани является возможность увидеть колебания голосовых складок и провести количественную и качественную оценку показателей вибраторного цикла.
Известно, что в процессе разговора и пения голосовые складки колеблются (вибрируют) с различной частотой от 80 до 500 колебаний в сек (Гц). Во время ларингоскопии пациент по просьбе врача фонирует звук «И» в разном диапазоне частот: мужчины от 85 Гц до 200 Гц, а женщины и дети – от160 Гц до 340 Гц. Но увидеть эти движения во время зеркальной ларингоскопии или эндоскопии невозможно из-за инерции зрительного восприятия. Так глаз человека может различать последовательные изображения, возникшие на сетчатке с интервалом более 0,2 секунды. Если этот интервал составляет менее 0,2 сек., то последовательные изображения сливаются и создается впечатление непрерывности изображения
Поэтому видеоэндостробоскоп позволяет получить стробоскопический эффект, основанный на оптической иллюзии, т.е. врач видит колебания голосовых складок «в замедленном движении» (законаТальбота).. Это достигается за счет освещения пульсирующим светом (генерируется специальной лампой-вспышкой электронного стробоскопа) голосовых складок через эндоскоп. При этом на экран монотора проецируется увеличенной видеоизображение гортани с вибрирующими голосовыми складками.
Вибраторный цикл голосовых складок оценивают в двух режимах (движения и неподвижного изображения) по общепринятым показателям. Так в режиме движения изучают амплитуду, частоту, симметричность колебаний голосовых складок, смещение слизистой оболочки и наличие или отсутствие невибрирующих частей голосовых складок. В режиме неподвижного изображения определяют фазы фонации и регулярность (периодичность) колебаний [2, 4,12].
Под амплитудой колебаний понимают смещение медиального края голосовой складки относительно средней линии. Выделяют малую, среднюю и большую амплитуду. При некоторых патологических состояниях колебания отсутствуют, следовательно, амплитуда будет нулевой. При изучении симметричности колебаний оценивают наличие или отсутствие различий между амплитудой правой и левой голосовых складок. Колебания характеризуются как симметричные или асимметричные.
Выделяют три фазы фонации: открытия, закрытия и контакта. Последняя фаза является наиболее важной, так как от ее длительности зависит количество обертонов в голосе. В фазе открытия складки находятся в положении максимального отведения. Напротив, в фазе закрытия складки максимально приближены друг к другу. Регулярными (периодичными) колебания считаются тогда, когда обе голосовые складки имеют одинаковую и постоянную частоту.
Видеоэндостробоскопию можно проводить как жестким, так и гибким эндоскопом. Врач осуществляет исследование под зрительным контролем видеоизображения. При исследовании жестким эндоскопом у пациентов с повышенным глоточным рефлексом анестезируют заднюю стенку глотки 10% раствором лидокаина. Если пациент не испытывал дискомфорта при обследовании, то анестетик не используют. Жесткий эндоскоп вводят в полость глотки и устанавливают в оптимальном для обзора гортани положении (рис.5).
2 фото
1 / 2
Рис. 5 Видеоэндостробоскопическое исследование гортани жестким эндоскопом
Рис.6. Видеоэндостробоскопическое исследование гортани ринофаринголарингоскопом (гибким эндоскопам)
Перед применением гибкого эндоскопа производят двукратное смазывание слизистой оболочки носа 10% раствором лидокаина. Осмотр ринофаринголарингоскопом позволяет одновременно оценить состояние носоглотки и гортани. Эндоскоп продвигают по общему носовому ходу вдоль нижней носовой раковины до носоглотки. Одновременно оценивают состояние заднего конца нижней носовой раковины, устье слуховой трубы и тубарной миндалины, а также размеры аденоидных вегетаций. Затем эндоскоп смещают в гортаноглотку до уровня оптимального для осмотра гортани. После введения эндоскопа пациент произносит тянутую гласную «И». В это время на экране монитора появляется видеоизображение гортани (рис.6).
Видеоэндостробосокпическое исследование гортани следует применять в следующих случаях:
- если пациент жалуется на дискомфорт в области глотки, гортани и передней поверхности шеи, на повышенную утомляемость голоса, на длительный кашель и любые нарушения голосовой функции;
- во время профилактических осмотров профессионалов голоса, которые еще не предъявляют жалоб, с целью выявления самых ранних изменений голосовых складок;
- во время осмотров лиц с повышенным риском развития онкологических заболеваний гортани (курящие и работающие на вредном производстве).
- при диспансерном наблюдение за пациентами с хроническими заболеваниями гортани.
Данный метод практически не имеет противопоказаний к применению. Но также как и другие эндоскопические методы исследования гортани его следует с осторожностью применять у пациентов с повышенным глоточным рефлексом и непереносимостью местных анестетиков.
Таким образом, пришедшие на смену гортанному зеркалу гибкий и жесткий эндоскопы создали условия для осмотра гортани практически любого пациента независимо от его возраста. Объединение эндоскопов и видеостробоскопической техники позволило не только увидеть колебания голосовых складок, но и оценить показатели их вибраторного цикла, что важно для диагностики заболеваний гортани. Поэтому внедрение эндоскопических методов исследования в повседневную практику оториноларинголога необходимо для своевременной диагностики и профилактики заболеваний гортани у взрослых и детей.
Список литературы
Василенко Ю. С. Голос. Фониатрические аспекты / Ю. С. Василенко. – М. : Энергоиздат, 2002. – 480 с.
- Василенко Ю. С. Иванченко Г. Ф. Применение видеоларингоскопии и видеоларингостробоскопии в фониатрической практике // Вестн. оторинолар. – 1991. – №3.-С. 38 – 40.
- Гаращенко Т. И., Радциг Е. Ю., Астахова Е. С. Роль эндоскопии в диагностике заболеваний гортани // Россий. Оторинолар. – 2002. – №1(1). – С. 23 – 24.
- Степанова Ю.Е., Швалев Н.В. Применение видеостробоскопии для диагностики, лечения функциональных и органических заболевнаий гортани: Учебное пособие. – СПб НИИ уха, горла, носа и речи, 2000.-28с.
- Степанова Ю. Е Современная диагностика нарушений голоса у детей // Вест. Оторинолар. –2000. – №3. – С. 47 – 49.
- Степанова Ю. Е., Сараев С. Я., Степанова Г. М. Комплексный подход к диагностике и лечению заболеваний голосового аппарата у детей // Матер. XVI съезда оторинолар. РФ. – СПб., 2001. – С. 486 – 492.
- Степанова Ю. Е. Дисфонии у детей и подростков // Россий. оторинолар.-2004.- №6. – С. 84 – 86.
- Степанова Ю. Е., Юрков А. Ю. Влияние климатического фактора на заболевания гортани у детей хоровых коллективов // Россий. оторинолар. – 2004. – №4. – С. 168 – 170.
- Abbeele А., Thierry М. Gastro-esophageal and ENT symptoms in children: the role of 24-hour pH recording // 8th international congress of pediatric otorhinolaryngology. – Oxford, 2002. – P. 69.
- Dejonckere P. Social Environmental factors: their importance of pediatric otorhinolaringology //7th international congress of pediatric otorhinolaryngology : Abstracts.- Helsincki, 1998. – P. 126.
- . Hirano M. Videostroboscopic examination of the larynx / M. Hirano, D. M. Bless. – San-Diego : Singular, 1993. – 249 p.
- Junqueira F.; Silva С.V. Indirect laryngoscopy, videolaryngostroboscopy evaluation as admissional exam // 2nd World Voice Congress and 5th International symposium Phonosurgery. – San Paulo, 1999. – P. 90.
Данные об авторе: Степанова Юлия Евгеньевна, д.м.н., руководитель отдела патофизиологии голоса и речи, СПб НИИ ЛОР, профессор кафедры оториноларингологии СПб МАПО
Адрес СПб НИИ ЛОР : 198013, Санкт-Петербург, ул. Бронницкая, д. 9.
Тел. 8-812-316-41-17
ASGE | Новые эндоскопические технологии
Медиа-фон
КТ-колонография КТ-колонография, также известная как виртуальная колоноскопия, использует рентгеновскую технологию компьютерной томографии в сочетании с компьютерным программным обеспечением для создания изображения внутренней части толстой кишки. Кроме того, получают изображения других органов брюшной полости. Эти изображения можно настроить так, чтобы они напоминали то, что можно увидеть во время колоноскопии. Колоноскопия, напротив, смотрит прямо на внутреннюю часть толстой кишки через видеооборудование, которое проходит через задний проход в толстую кишку.
КТ-колонография выполняется и интерпретируется радиологами в большинстве случаев. Тест аналогичен колоноскопии в том, что перед сканированием кишечник необходимо очистить от фекалий. Толстая кишка растягивается воздухом или двуокисью углерода, вводимой через прямую кишку, и компьютерная томография длится примерно 10 минут. КТ-колонография проводится без седативных средств. Если полипы обнаружены при КТ-колонографии, для их удаления потребуется колоноскопия. Колоноскопия – единственный метод, который позволяет одновременно обнаруживать и удалять полипы.
Недавние исследования показывают, что КТ-колонография эффективна для выявления средних и крупных полипов, но неэффективна для выявления мелких полипов. КТ-колонография лучше всего подходит для пациентов из группы низкого риска, которые не могут пройти обычную колоноскопию или не прошли ее. В настоящее время эта процедура не покрывается программой Medicare в качестве первоначального скринингового теста.
Прицелы высокой четкости / Узкополосная визуализация / Хромоэндоскопия
Так же, как технологии продолжают улучшать наши телевизионные изображения с новыми наборами высокой четкости, эндоскопические изображения идут по тому же пути.Разрабатывается новое поколение эндоскопов, в которых используется изображение высокой четкости с потрясающей детализацией. Высокое разрешение не только дает врачу более четкое изображение, но и буквально дает больше информации благодаря увеличенному разрешению изображения. Когда эндоскописты пытаются найти небольшие полипы, ранний рак и плоские поражения, добавление высокого разрешения может еще больше улучшить идентификацию этих аномалий.
Наряду с изображением высокой четкости разрабатываются новые методы улучшения определенных характеристик слизистых оболочек или сосудов, чтобы лучше визуализировать аномальные новообразования.Одним из примеров является технология, называемая узкополосной визуализацией (NBI) (Olympus America, Center Valley, PA). NBI использует специальный фильтр для освещения ткани светом с определенной длиной волны, который усиливает нижележащую сосудистую сеть и создает наибольший контраст между сосудами и окружающей слизистой оболочкой. Это может помочь врачу лучше увидеть границы аномального роста и помочь определить, какие области лучше всего подходят для биопсии. Fujinon Intelligent Color Enhancement (FICE; Fujinon, Inc., Уэйн, Нью-Джерси) и I-scan (Pentax Medical Montvale, Нью-Джерси) – аналогичные технологии, которые используют компьютерную обработку для улучшения деталей слизистой оболочки.
Хромоэндоскопия – это специальный метод, используемый в сочетании с эндоскопией для улучшения визуализации слизистой оболочки или слизистой оболочки кишечника. Хромоэндоскопия может помочь эндоскописту обнаружить аномалии, которые присутствуют во время эндоскопического обследования, которые может быть трудно идентифицировать с использованием только эндоскопии в «белом свете». Хромоэндоскопия выполняется путем распыления специализированных непостоянных пятен или красителей на слизистую оболочку кишечника во время эндоскопической процедуры.
После распыления на интересующую область краситель действует либо как прямой контрастный агент, либо поглощается клетками слизистой оболочки кишечника.В любом случае происходит изменение цвета, и эндоскопист оценивает внешний вид поверхности, чтобы обнаружить характерный внешний вид, который является нормальным или ненормальным. Если обнаружен патологический внешний вид, эндоскопист может затем выполнить забор ткани в этой области (эндоскопическая биопсия), обработать патологическую область или удалить патологическую область.
Хромоэндоскопия используется для оценки различных состояний, включая рак ротовой полости, пищевода, желудка и толстой кишки, а также ряда предраковых или предраковых состояний.К ним относятся пищевод Барретта, изменение слизистой оболочки пищевода, которое может увеличить риск рака пищевода, и язвенный колит, один из двух типов воспалительного заболевания кишечника, затрагивающего толстую кишку. Хромоэндоскопию также можно использовать для оценки доброкачественных (доброкачественных) состояний желудочно-кишечного тракта, включая инфекции Helicobacter pylori и аномальную, но не предраковую слизистую оболочку желудка, обнаруженную в пищеводе или тонком кишечнике.
Эндоскопическая резекция слизистой оболочки (EMR)
Эндоскопия позволяет непосредственно визуализировать внутреннюю поверхность желудочно-кишечного тракта, когда зонд проходит через полый просвет.Эта внутренняя оболочка называется слизистой оболочкой. Многие виды рака происходят из слизистой оболочки желудочно-кишечного тракта. Некоторые примеры включают рак толстой кишки, пищевода и желудка.
Предраковые изменения и рак на ранней стадии можно удалить с помощью эндоскопа при условии, что рак не распространился за пределы поверхностных слоев слизистой оболочки желудочно-кишечного тракта. Важным методом удаления этих поражений является эндоскопическая резекция слизистой оболочки (ЭМИ). В этом методе игла пропускается через эндоскоп, и жидкий раствор вводится под интересующей областью, по сути «приподнимая» патологическую ткань и отделяя ее от более глубоких слоев кишечника.Затем аномальное поражение удаляется («резецируется») петлей; впоследствии ткань извлекается и отправляется на патологоанатомическое обследование.
Эндоскопическое УЗИ (EUS) / Аспирация тонкой иглой (FNA)
Эндоскопическое ультразвуковое исследование (EUS) – это метод, использующий звуковые волны, известные как ультразвук, во время эндоскопической процедуры для осмотра стенки желудочно-кишечного тракта или сквозь нее. Этот метод позволяет врачам видеть органы и структуры, которые обычно не видны во время эндоскопии желудочно-кишечного тракта, такие как слои стенки желудочно-кишечного тракта, печень, поджелудочная железа, лимфатические узлы и желчные протоки.Область, используемая для EUS, аналогична обычному эндоскопу с добавленным компонентом ультразвукового преобразователя. Под непрерывным ультразвуковым контролем в реальном времени можно продвинуть тонкую иглу в эти структуры для получения аспирата ткани. Этот метод известен как аспирация тонкой иглой (FNA). Клетки, полученные с помощью FNA, можно размазать на предметном стекле и проанализировать на предмет аномалий, таких как рак. Клеточный анализ называется цитологией.
EUS с FNA произвело революцию в возможностях диагностики и определения стадии рака желудочно-кишечного тракта и оценки поджелудочной железы.Рак желудочно-кишечного тракта можно изучить с помощью ЭУЗИ и определить глубину его проникновения в стенку кишечника. Любые подозрительные лимфатические узлы можно биопсировать с помощью EUS / FNA. Поджелудочная железа – еще один орган, который хорошо визуализируется с помощью EUS. Такие аномалии, как опухоли и кисты поджелудочной железы, можно тщательно оценить с помощью EUS, а затем провести биопсию с помощью FNA.
Рак легкого также обычно диагностируется путем выполнения EUS / FNA лимфатических узлов в грудной клетке, которые можно увидеть, глядя через пищевод, поскольку эти узлы часто являются первым местом распространения рака легких.Если злокачественный (раковый) узел подтверждается EUS / FNA, пациенту часто требуется медицинская терапия, прежде чем рассматривать операцию на легких. Таким образом, EUS / FNA может помочь выбрать подходящую первую линию терапии.
Существует много новых приложений EUS, использующих FNA. Исследователи стремятся использовать химиотерапевтические препараты для лечения небольших форм рака поджелудочной железы и кист. Блокады нервов с использованием EUS / FNA для введения обезболивающих лекарств в чревные ганглии, основной нервный кластер, в настоящее время обычно выполняются у пациентов с болью из-за рака поджелудочной железы.
NOTES® ( N atural O Rifice T ranslumenal E ndoscopic S urgery®)
Natural Orifice Translumenal Endoscopic Surgery® (NOTES®) – это новый тип гибридной эндоскопической / эндоскопической хирургии. хирургическая процедура в настоящее время изучается в больницах и исследовательских центрах по всему миру. NOTES® представляет собой новый рубеж хирургических принципов и эндоскопических методов. Стандартный подход к достижению брюшной полости (той части брюшной полости, где находятся такие органы, как желчный пузырь и печень) заключается в хирургическом разрезе кожи или прокалывании кожи, позволяющем ввести небольшие камеры глубоко в брюшную полость.Последний метод известен как лапароскопическая хирургия.
Части желудочно-кишечного тракта, такие как желудок и толстая кишка, обычно исследуемые с помощью эндоскопии (например, для скрининга рака толстой кишки), также находятся в брюшной полости. Перфорация (непреднамеренная прокол с образованием отверстия) желудочно-кишечного тракта традиционно считается нежелательным явлением. Однако вмешательства с использованием NOTES® намеренно перфорируют желудок, кишечник или влагалище, тем самым позволяя оператору получить доступ к брюшной полости, используя нормальное отверстие тела в качестве канала.Здесь теоретически доступна любая структура брюшины.
Например, при хирургии естественного отверстия желчный пузырь может быть удален через рот. Врач вставлял трубку в пищевод, делал небольшой разрез в стенке желудка, чтобы получить доступ к брюшной полости, и извлекал орган тем же путем. Потенциальные преимущества техники NOTES® включают уменьшение послеоперационной боли, сокращение времени восстановления и улучшение косметического вида (отсутствие рубцов после хирургических разрезов).
Таким образом можно выполнить ряд процедур, таких как обходной желудочный анастомоз, перевязка маточных труб, удаление яичников и диагностическая работа. Некоторые операции также могут быть выполнены через прямую кишку, влагалище, уретру или мочевой пузырь. Поскольку NOTES® является настолько новым, исследования в основном ограничивались животными, в основном свиньями. Однако недавно появились исследования на людях, которые показывают, что эти процедуры осуществимы. Дальнейшие исследования, включающие различные процедуры NOTES®, проводятся под тщательным наблюдением медицинских экспертов и экспертных советов учреждений.
Инициатива NOTES® – это совместная работа Американского общества гастроинтестинальной эндоскопии (ASGE) и Общества американских желудочно-кишечных и эндоскопических хирургов (SAGES). Вместе эти общества сформировали Консорциум хирургии естественного отверстия для оценки и исследований® (NOSCAR®), группу, которая обеспечивает руководство, надзор и оценку методов NOTES и связанных с ними необходимых исследований.
Абляция слизистой оболочки
Методы абляции слизистой оболочки – это методы разрушения поверхностной оболочки или «слизистой оболочки» желудочно-кишечного тракта.Обычно это делается при кровотечении из слизистой оболочки или при наличии предраковых изменений, требующих лечения. Как только поверхностный больной слой слизистой оболочки разрушен, регенерируется новый здоровый слой. Например, у некоторых пациентов есть повреждение толстой кишки в результате предшествующего лучевого лечения рака простаты с хроническим кровотечением из слизистой оболочки толстой кишки. Подкладка может быть удалена или разрушена, и на ее месте вырастет новая. Одной из областей, представляющих значительный интерес для абляции слизистой оболочки, является пищевод Барретта, изменение слизистой оболочки пищевода, которое иногда обнаруживается у людей с хронической кислотной рефлюксной болезнью.Люди с пищеводом Барретта имеют повышенный риск развития рака пищевода, поэтому им периодически проводят эндоскопию для биопсии этой слизистой оболочки и выявления прогрессирования предраковых изменений. Если обнаружены далеко зашедшие предраковые изменения, риск развития рака пищевода намного выше, и можно рассмотреть возможность лечения по удалению пищевода Барретта.
Существует ряд устройств, которые можно использовать для удаления слизистой оболочки, и выбор конкретного инструмента зависит от обрабатываемой области, а также от опыта эндоскописта.Эти устройства включают катетеры или зонды, которые проходят через эндоскоп и сжигают слизистую оболочку желудочно-кишечного тракта посредством электричества или тепла, когда зонд касается подкладки. Другой катетер проводит электричество через инертный газ аргон, поэтому катетер не должен касаться слизистой оболочки. Этот метод, называемый коагуляцией аргоновой плазмы, помогает врачу сразу обработать большую площадь. Криотерапия – это метод распыления на ткани холодного вещества, обычно жидкого азота. Когда ткань замораживается, она отмирает и отслаивается, позволяя новой, здоровой ткани вырасти снова.Криотерапия используется в других частях тела в течение многих лет (например, для лечения предраковых клеток шейки матки), а в настоящее время применяется в желудочно-кишечном тракте как средство удаления слизистой оболочки.
Другой новый метод абляции слизистой оболочки, называемый радиочастотной абляцией, вызвал большой интерес. Одно радиочастотное устройство было разработано специально для удаления пищевода Барретта. Это воздушный шар цилиндрической формы, который проходит по проволочному проводнику. Попав в нужное положение, он надувается, при этом стенка баллона контактирует со слизистой оболочкой Барретта в предраковой области.Врач нажимает ножную педаль, и радиочастотная энергия распространяется по всей поверхности воздушного шара. Доставка энергии занимает около одной секунды и приводит к очень поверхностному ожогу слизистой оболочки пищевода. Как только ткань Барретта отслаивается, вырастает новая здоровая слизистая оболочка пищевода. Существует радиочастотный инструмент прямоугольной формы меньшего размера, которым можно «подправить» места, где могли быть пропущены небольшие кусочки пищевода Барретта. Проведенные исследования показывают, что этот метод удаления пищевода Барретта безопасен, эффективен и прост в использовании.
Новаторские методы и решения в эндоскопии
Открывая новые подходы к решению величайших медицинских проблем
В Медицинском центре эндоскопических исследований и терапии (CERT) Чикагского университета мы разрабатываем новые методы и инструменты для улучшения диагностики и лечения многих заболеваний, включая пищевод Барретта, рак пищевода, заболевания желчевыводящих путей, панкреатит, рак поджелудочной железы и толстой кишки. рак.
Наша практика основана на постоянном стремлении к открытиям и инновациям в интервенционной эндоскопии желудочно-кишечного тракта. Мы стремимся объединить современную клиническую помощь с передовыми исследованиями, которые помогают нам постоянно открывать новые подходы к решению самых серьезных медицинских проблем.
Исследовательские программы
Являясь лидером в области эндоскопических исследований, наши врачи-ученые участвуют в разработке программ лабораторных исследований и клинических испытаний.Мы сотрудничаем с нашими клиническими партнерами в области хирургии, патологии и онкологии, чтобы установить новые стандарты лечения. Мы регулярно используем конфокальную лазерную эндомикроскопию, которая является инструментом для получения изображений желудочно-кишечного тракта в реальном времени. Это дает нам подробную картину внутренних органов и, в свою очередь, позволяет лучше лечить пищевод Барретта, кисты поджелудочной железы и неопределенные стриктуры желчных протоков. Кроме того, мы берем кровь из воротной вены, чтобы захватить циркулирующие опухолевые клетки. Мы исследуем эти циркулирующие опухолевые клетки, чтобы получить больше информации о раке поджелудочной железы и разработать лучшие стратегии лечения.
Клинические исследования и испытания
В Центре эндоскопических исследований и терапии мы стремимся к инновациям и обучению, участвуя в клинических испытаниях. Наши исследования варьируются от пилотных и технико-экономических исследований новых технологий до рандомизированных многоцентровых клинических испытаний. Проводя больше клинических испытаний, чем в любой другой больнице в Иллинойсе, мы предоставляем нашим пациентам доступ к новым методам лечения и терапии, которые часто недоступны в других местах.
Несколько целей наших текущих многоцентровых клинических испытаний включают:
- Улучшение обнаружения предраковых клеток в пищеводе Барретта
- Оптимизация резекции больших полипов толстой кишки
- Совершенствование методов дренажа для обработки скоплений жидкости
MERIT (многоцентровое рандомизированное интервенционное исследование ESG)
Эндоскопическая рукавная гастропластика (ESG) – это эндоскопическая минимально инвазивная процедура потери веса, при которой коммерчески доступное, одобренное FDA, полноразмерное эндоскопическое сшивающее устройство используется для уменьшения объема желудка на восемьдесят процентов за счет создания ограничивающего эндоскопического рукава.Процедура ESG клинически проводится в США в течение трех лет. Исследователи завершают это исследование, чтобы сравнить, насколько эффективен ESG для достижения долгосрочной потери веса по сравнению только с изменением образа жизни, а также для оценки долгосрочной безопасности и долговечности процедуры и ее влияния на качество жизни.
Узнайте больше о клиническом исследовании MERIT
BURN (Искоренение пищевода Барретта с помощью радиочастотной абляции или нового метода гибридной аргонно-плазменной коагуляции
Пищевод Барретта может быть отправной точкой для развития рака (аденокарцинома пищевода).В настоящее время есть свидетельства того, что это изменение инициируется кислотным рефлюксом из желудка, который затем может прогрессировать поэтапно. Хирургическое вмешательство считается стандартным лечением этого рака, которое связано с риском смерти и осложнений с ухудшением качества жизни.
Новые возможности лечения появились благодаря эндоскопической терапии, которая позволяет лечить ранние изменения, предшествующие возникновению рака. В настоящее время радиочастотная абляция (РЧА) предложена в качестве стандартной терапии для лечения БЭ.Несмотря на эффективность, также наблюдались повторное появление эпителия Барретта и возникновение осложнений, таких как стриктуры, вызывающие нарушения глотания во время еды. Недавно разработанным методом является Hybrid APC®, который сочетает в себе коагуляцию аргоновой плазмой (APC) с функцией закачки жидкости с помощью водяного пучка. Водяной луч позволяет создать жидкость прямо под барреттом до термической абляции, тем самым защищая стенку пищевода от тепла во время абляции эпителия с помощью APC.Цель этого рандомизированного контролируемого исследования – выяснить, не уступает ли HAPC РЧА в эрадикации диспластического эпителия БЭ без стриктуры.
Узнайте больше о клиническом исследовании BURN
EndoRotor DEN (Прямая эндоскопическая некрэктомия)
Инфекция панкреонекроза (WOPN) является осложнением острого панкреатита. Прямое эндоскопическое вмешательство – это средство для устранения некроза и улучшения выздоровления пациента. Система эндоскопической резекции EndoRotor® – это автоматизированная система механической эндоскопической резекции для использования в желудочно-кишечном тракте для удаления доброкачественных неопластических или предраковых тканей интервенционными гастроэнтерологами и хирургами желудочно-кишечного тракта.Он выполняет как рассечение, так и резекцию ткани с помощью моторизованного вращающегося режущего инструмента, который приводится в действие консолью с электронным управлением. Поскольку система автоматически отсасывает и разрезает от 1000 до 1750 раз в минуту, резецированная ткань немедленно отсасывается от места резекции и собирается.
Узнайте больше о клиническом испытании EndoRoter DEN
Наше исследование эндоскопической диссекции подслизистой оболочки, выполненное в западных условиях, было опубликовано в журнале Digestive Diseases and Sciences .
Читать статью полностьюУзнайте о различных типах эндоскопических процедур
Эндоскопия – это медицинская процедура, используемая для нехирургического осмотра внутренних органов. Их часто называют «минимально инвазивными» процедурами, поскольку они представляют собой менее инвазивные способы визуализации органов, чем хирургическое вмешательство. До того, как у нас были эндоскопические процедуры, операция, как правило, была необходима для получения тех же результатов, которые мы получаем от эндоскопии.Эти процедуры также могут выполняться без общей анестезии, часто необходимой для хирургии, и, следовательно, несут меньший риск.
Стоковое Фото © kot63 / Istockphoto.comПри эндоскопии эндоскоп обычно вводится через рот, вверх через прямую кишку или через небольшой разрез на коже при оценке суставов, груди или живота изнутри. Эндоскоп – это гибкая трубка, к которой прикреплена камера с подсветкой. Камера возвращает изображение, так что внутренние структуры тела можно визуализировать на мониторе.
Эндоскопия обычно проводится, когда для постановки диагноза необходима визуализация внутренних органов, эндоскопия позволяет поставить диагноз с меньшим риском, чем хирургическое вмешательство. Эндоскопия также может использоваться для получения доступа к внутренним органам для лечения.
Осложнения
Возможные осложнения эндоскопии включают кровотечение, разрыв стенки вводимой полости и реакции на седативные препараты.
Анестезия
Эндоскопия чаще всего выполняется под седативными препаратами внутривенно.Пациенты часто спят во время процедуры, но сон довольно легкий, и большинство людей просыпаются вскоре после ее завершения. Этот тип успокоения иногда называют «сумеречным сном». При некоторых процедурах также может применяться общая анестезия.
Препарат
Для подготовки к эндоскопии чаще всего требуется голодание (отказ от еды) за шесть-восемь часов до процедуры. Для эндоскопии толстой кишки (колоноскопия) также будет использоваться слабительное средство для очистки кишечника.
Виды эндоскопии
Существует множество видов эндоскопических процедур, в том числе:
Артроскопия
Артроскопия – это процедура, при которой на коже делается крошечный разрез и в сустав вводится зрительная труба. Артроскопию можно использовать для диагностики и лечения состояний суставов, начиная от диагностики различных типов артрита и заканчивая восстановлением разрывов вращательной манжеты плеча. Эту процедуру нельзя использовать на всех суставах, и у нас пока нет возможности выполнять все операции, такие как операции по замене суставов, с использованием этого метода.
Бронхоскопия
При бронхоскопии трубка вводится через рот и проходит через трахею в бронхи (большие дыхательные пути легких). Бронхоскопию можно использовать для визуализации опухолей и проведения биопсии. Добавив ультразвук, его также можно использовать для биопсии опухолей легких, которые находятся рядом, но не в пределах дыхательных путей (эндобронхиальное ультразвуковое исследование). Его также можно использовать для лечения, чтобы остановить кровотечение из опухоли или расширить дыхательные пути, если опухоль вызывает сужение.
Колоноскопия
Возможно, вы знакомы с колоноскопией при обследовании на рак толстой кишки. При колоноскопии через прямую кишку вводят трубку и продевают через толстую кишку. Таким образом, его можно использовать для диагностики рака толстой кишки или для удаления полипов, которые могут переходить в рак. Таким образом, колоноскопия снизила риск смерти от рака толстой кишки как за счет раннего выявления рака, когда он небольшой и не распространился, так и за счет первичной профилактики, удаления полипов, которые могут стать злокачественными.
Кольпоскопия
Кольпоскопия вводится через отверстие влагалища, чтобы лучше визуализировать шейку матки. Чаще всего это делается из-за ненормального мазка Папаниколау для поиска доказательств дисплазии шейки матки или рака шейки матки.
Цистоскопия
Цистоскопия позволяет врачу визуализировать внутреннюю часть мочевого пузыря для диагностики различных состояний, от интерстициального цистита до рака мочевого пузыря. В этой процедуре узкая трубка вводится через уретру (трубка, идущая от мочевого пузыря к внешней стороне тела) в мочевой пузырь.На конце инструмента есть специальный инструмент, который позволяет врачам брать биопсию из любых подозрительных участков.
ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография)
При ERCP трубка вводится через рот и желудок в желчные протоки и протоки поджелудочной железы, которые ведут в тонкий кишечник из печени и поджелудочной железы. Этот метод можно использовать для извлечения желчных камней, которые застряли в этих протоках, а также для визуализации протоков (например, при редком раке желчных протоков), а также визуализации протока поджелудочной железы для оценки анатомии хронического панкреатита или других поражений поджелудочной железы. .
ЭГДС (Эзофогеалгастродуоденоскопия)
При ФГДС врач вводит узкую трубку через рот и последовательно вниз через пищевод, желудок и в двенадцатиперстную кишку (первая часть тонкой кишки). ФГДС оказалась очень эффективной при диагностике состояний, которые когда-то было трудно диагностировать, включая проблемы с пищеводом, такие как пищевод Барретта (когда слизистая оболочка пищевода изменяется на слизистую оболочку желудка из-за хронического воспаления в результате кислотного рефлюкса), язвы в пищеводе. желудок и двенадцатиперстная кишка, воспаление, рак, гастроэзофагеальная рефлюксная болезнь и даже целиакия.
Лапароскопия
При лапароскопии в пупке и над брюшной полостью делаются небольшие разрезы, позволяющие ввести зонд в брюшную полость (область, в которой расположены органы брюшной полости). Это может быть сделано как для диагностики, так и как метод лечения всего, от бесплодия до удаления аппендикса.
Ларингоскопия
Ларингоскопия – это процедура, при которой через рот вводится трубка для визуализации гортани (голосового аппарата).Этот метод может обнаруживать аномалии голосового аппарата, начиная от полипов и заканчивая раком гортани.
Медиастиноскопия
Медиастиноскопия – это процедура, при которой через грудную стенку в пространство между легкими (средостение) вводится зрительная труба. Его можно использовать для диагностики таких состояний, как лимфомы и саркоидоз (заболевание, характеризующееся крошечными скоплениями воспалительных клеток [гранулем], приводящих к увеличению лимфатических узлов), но чаще всего проводится как часть стадии рака легких, чтобы ищите лимфатические узлы в средостении, на которые мог распространиться рак.
Проктоскопия
Проктоскопия – это прицел, который можно ввести через задний проход для оценки прямой кишки (последние 6-8 дюймов толстой или толстой кишки). Чаще всего это делается для оценки ректального кровотечения.
Торакоскопия
Торакоскопия – это процедура, при которой в грудной стенке делаются небольшие разрезы, чтобы получить доступ к легким. Помимо биопсии легких, эта процедура теперь часто используется для удаления рака легких.Эта процедура называется VATS или торакоскопической хирургией с использованием видео. Процедура VATS может быть выполнена за гораздо меньшее время со значительно меньшими краткосрочными и долгосрочными побочными эффектами операции. Однако не все хирурги обучены этой процедуре, и не все виды рака легких можно лечить с помощью этой техники.
Общая хирургия – эндоскопия верхних отделов (ЖКТ)
Эндоскопия верхних отделов желудочно-кишечного тракта – это процедура, при которой врач использует эндоскоп – длинную гибкую трубку с камерой – для осмотра слизистой оболочки верхних отделов желудочно-кишечного тракта.Гастроэнтеролог, хирург или другой квалифицированный медицинский работник выполняет эту процедуру, чаще всего, пока вы получаете легкую седацию. Ваш врач может также назвать процедуру EGD или эзофагогастродуоденоскопией.
Почему врачи используют эндоскопию верхних отделов ЖКТ?
Эндоскопия верхних отделов желудочно-кишечного тракта может помочь найти причину необъяснимых симптомов, например
- стойкая изжога
- кровотечение
- тошнота и рвота
- боль
- Проблемы с глотанием
- Необъяснимая потеря веса
Эндоскопия верхнего отдела желудочно-кишечного тракта также может определить причину отклонений от нормы лабораторных тестов, таких как
- анемия
- Недостаток питательных веществ
Эндоскопия верхних отделов желудочно-кишечного тракта позволяет выявить множество различных заболеваний
Во время эндоскопии верхних отделов желудочно-кишечного тракта врач берет биопсию, пропуская через эндоскоп инструмент для получения небольшого кусочка ткани.Биопсия необходима для диагностики таких состояний, как
- рак
- глютеновая болезнь
- гастрит
Доктора также используют эндоскопию верхних отделов ЖКТ до
- лечить такие состояния, как кровоточащие язвы
- расширять стриктуры с помощью небольшого баллона, пропущенного через эндоскоп
- удалить предметы, включая пищу, которые могут застрять в верхних отделах желудочно-кишечного тракта
Как подготовиться к эндоскопии верхних отделов ЖКТ?
Поговорите со своим врачом
Вам следует поговорить со своим врачом о имеющихся у вас медицинских состояниях, а также обо всех прописанных и безрецептурных лекарствах, витаминах и добавках, которые вы принимаете, включая
- аспирин или лекарства, содержащие аспирин
- лекарства от артрита
- нестероидные противовоспалительные препараты, такие как ибупрофен и напроксен
- разжижители крови
- лекарства от кровяного давления
- лекарства от диабета
Заказать поездку домой
Из соображений безопасности нельзя садиться за руль в течение 24 часов после процедуры, так как успокаивающее действие, используемое во время процедуры, должно пройти через некоторое время.Вам нужно будет запланировать поездку домой после процедуры.
Не есть и не пить перед процедурой
Во время процедуры врач должен осмотреть слизистую оболочку верхнего отдела желудочно-кишечного тракта. Если во время процедуры в верхних отделах желудочно-кишечного тракта находится еда или питье, врач не сможет четко увидеть эту слизистую оболочку. Чтобы убедиться, что ваш верхний отдел желудочно-кишечного тракта чист, врач чаще всего советует вам не есть, не пить, не курить и не жевать жевательную резинку в течение 8 часов до процедуры.
Как врачи проводят эндоскопию верхних отделов ЖКТ?
Врач выполняет эндоскопию верхних отделов ЖКТ в больнице или амбулаторном центре. Вам в руку введут внутривенную (IV) иглу, чтобы ввести успокаивающее средство. Седативные средства помогают расслабиться и чувствовать себя комфортно во время процедуры. В некоторых случаях процедура может проводиться без седативных средств. Вам дадут жидкий анестетик для полоскания горла или распылите анестетик на заднюю часть горла. Анестетик обезболивает горло и успокаивает рвотный рефлекс.Медицинский персонал будет следить за вашими жизненно важными показателями и обеспечивать максимальное удобство.
Вас попросят лечь на бок на экзаменационный стол. Врач осторожно введет эндоскоп по пищеводу в желудок и двенадцатиперстную кишку. Маленькая камера, установленная на эндоскопе, отправит видеоизображение на монитор, что позволит внимательно изучить слизистую оболочку верхнего отдела желудочно-кишечного тракта. Эндоскоп нагнетает воздух в желудок и двенадцатиперстную кишку, благодаря чему их легче увидеть.
Во время эндоскопии верхних отделов ЖКТ врач может
- выполните биопсию ткани верхнего отдела желудочно-кишечного тракта. Вы не почувствуете биопсию.
- остановить кровотечение.
- выполняет другие специализированные процедуры, например, расширяющие стриктуры.
Чаще всего процедура занимает от 15 до 30 минут. Эндоскоп не мешает вашему дыханию, и многие люди засыпают во время процедуры.
Чего мне следует ожидать от эндоскопии верхних отделов ЖКТ?
После эндоскопии верхних отделов ЖКТ вы можете ожидать следующее:
- Оставаться в больнице или амбулаторном центре в течение 1-2 часов после процедуры, чтобы успокоить успокоительное
- вздутие живота или тошнота на короткое время после процедуры
- боль в горле в течение 1-2 дней, чтобы вернуться к своему обычному питанию, как только ваше глотание вернется в норму
- отдыхать дома до конца дня
После процедуры вы – или ваш друг или член семьи, который будет с вами, если вы все еще в состоянии слабости, – получите инструкции о том, как позаботиться о себе после процедуры.Вы должны следовать всем инструкциям.
Некоторые результаты эндоскопии верхних отделов ЖКТ доступны сразу после процедуры. После того, как действие седативного средства закончится, врач поделится этими результатами с вами или, если вы захотите, с вашим другом или членом семьи. Патолог исследует ткань биопсии, чтобы подтвердить диагноз. На получение результатов биопсии уходит несколько дней или больше.
Каковы риски эндоскопии верхних отделов ЖКТ?
Риски эндоскопии верхних отделов ЖКТ включают
- кровотечение из места, где врач взял биопсию или удалил полип
- Перфорация слизистой оболочки верхнего отдела желудочно-кишечного тракта
- ненормальная реакция на седативное средство, включая респираторные или сердечные проблемы
Кровотечение и перфорация чаще встречаются при эндоскопии, используемой для лечения, а не при тестировании.Кровотечение, вызванное процедурой, часто останавливается без лечения. Исследования показали, что серьезные осложнения возникают при каждой 1000 эндоскопии верхних отделов ЖКТ. 1 Врачу может потребоваться операция для лечения некоторых осложнений. Врач может лечить ненормальную реакцию на седативное средство с помощью лекарств или внутривенных жидкостей во время или после процедуры.
Немедленно обратитесь за помощью
Если после эндоскопии верхних отделов ЖКТ у вас появятся какие-либо из следующих симптомов, немедленно обратитесь за медицинской помощью:
- боль в груди
- проблемы с дыханием
- Проблемы с глотанием или усиливающаяся боль в горле
- рвота – особенно если ваша рвота кровянистая или похожа на кофейную гущу
- усиливающаяся боль в животе
- стул с кровью или черным дегтем
- лихорадка
1
Этот контент предоставляется Национальным институтом диабета, болезней органов пищеварения и почек (NIDDK), входящим в состав Национальных институтов здравоохранения.NIDDK переводит и распространяет результаты исследований через свои информационные центры и образовательные программы, чтобы повысить уровень знаний и понимания о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
Эта информация не защищена авторским правом. NIDDK призывает людей свободно делиться этим контентом.
Ноябрь 2014 г.
Эндоскопические процедуры Клинические испытания – Клинические исследования Мэйо
Целью данного исследования является создание проспективного стандартизованного сбора данных для пациентов, которым проводится хирургическое лечение прогрессирующей постгеморрагической гидроцефалии у новорожденных, с упором на сравнение нейроэндоскопического лаважа (НЭЛ) с другими стандартными вариантами лечения, такими как наружный желудочковый дренаж. (EVD), устройство доступа к желудочкам (VAD) и желудочковый субгалеальный шунт (VSGS).
Критерии включения:
- Пациенты с пищеводом Барретта (BE) или аденокарциномой пищевода (EAC), которым запланировано лечение эндоскопической подслизистой диссекции (ESD).
Критерии исключения:
- Пациенты без BE или EAC или которым не запланировано лечение ESD.
Целью данного исследования является отслеживание стентов, установленных эндоскопически, и демонстрация эквивалентности любой схемы наложения швов.
Целью данного исследования является обзор клинических результатов, связанных с использованием нового устройства для эндоскопической резекции на всю толщину, которое недавно стало доступным в Соединенных Штатах.
Продемонстрировать безопасность и эффективность металлических стентов с просветом для разрешения панкреонекроза (WON) у пациентов с WON с твердым компонентом> 30%.
Целью данного исследования является оценка EUS-nCLE как визуализирующего биомаркера и анализа ДНК жидкости PCL как молекулярного биомаркера для лечения кистозных поражений поджелудочной железы (PCL).
Целью данного исследования является оценка безопасности и эффективности применения металлических стентов в просвете тазика у пациентов со стриктурами (сужением) желудочно-кишечного тракта.
Целью данного исследования является оценка менее инвазивной альтернативы доступному в настоящее время методу удаления стареющей крови в субдуральном пространстве.
Целью данного исследования является определение исходов пациентов (выживаемость, дополнительные эндоскопические или хирургические процедуры) с использованием эндоскопической техники наложения швов с заданными интервалами по сравнению с историческими контрольными данными, когда это применимо.Оценить эффективность, безопасность и долговечность эндоскопического наложения швов через отверстие для пересмотра бариатрических процедур, а также изучить безопасность, эффективность и долговечность профилактической фиксации эндопротезов ЖКТ.
Для определения эффективности и безопасности многократных доз ABT-494 у субъектов с умеренно или сильно активной болезнью Крона с историей неадекватной реакции или непереносимости иммуномодуляторов или терапии против фактора некроза опухоли (TNF).
Целью данного исследования является оценка пригодности устройства OtoNexus при его использовании у детей и взрослых в клинических условиях для выявления выпота в среднем ухе и определения его вирусного, бактериального или слизистого происхождения.
Целью этого исследования является описание результатов и результатов пациента, подвергающегося гармонической эндоскопической ультразвуковой визуализации с контрастным усилением (CE-EUS).Будет создан реестр для отслеживания возможных побочных эффектов процедуры и выполнения описательной статистики для пациентов, которые проходят эту процедуру.
Цель этого исследования – определить обонятельные исходы и исходы качества жизни, связанные с прижиганием верхней конечности по сравнению с разрезом носовой перегородки верхней конечности холодным ножом.
Цель этого исследования – понять, как улучшить резекцию больших полипов и как сделать ее максимально эффективной и безопасной.
Оценить эффективность и безопасность системы фокальной абляции CryoBalloon для лечения ранее не подвергавшегося лечению («ранее не получавшего лечения») пищевода Барретта (BE)
Цель данного исследования – определить, есть ли разница в исходном уровне назального KLK1 у пациентов с хроническим риносинуситом, с назальным полипозом или без него, по сравнению с нормальным контролем (полученным с помощью промывания носа или отсасывания носового секрета), если исходный уровень Уровень KLK1 коррелирует с уровнем KLK1 в тканях (полученным во время эндоскопической хирургии носовых пазух), и связан ли уровень KLK1 в тканях или носу с клиническими проявлениями и / или терапевтическими результатами.
Целью данного исследования является внедрение методов культивирования назальных эпителиальных клеток в Лаборатории исследования аллергических заболеваний с использованием образцов носовых цитологических кистей от субъектов с хроническим риносинуситом и здоровых субъектов.
Использование длительного энтерального зондового питания резко возросло в США и во всем мире.Рентгенологически введенная гастростомия (RIG) или чрескожная эндоскопическая гастростомия (PEG) являются наиболее распространенными методами, используемыми для длительного энтерального питания. Осложнения, связанные с гастростомией, классифицируются как серьезные (перитонит, абсцесс, кровотечение, требующее вмешательства / переливания, перфорация кишечника, смерть) или незначительные (поверхностная инфекция, эрозия кожи, кровотечение, не требующее вмешательства, утечка из места выхода или осложнение трубки [закупорка, неправильное положение / смещение , повреждены]). Не так много исследований сравнивали исходы, а также основные и незначительные осложнения, связанные с RIG и PEG.Основными задачами этого исследования являются оценка боли, а также серьезных и незначительных осложнений при использовании гастростомической трубки …
Эндоскопическая рукавная гастропластика (ESG) – это эндоскопическая минимально инвазивная процедура потери веса, при которой коммерчески доступное, одобренное FDA, полноразмерное эндоскопическое сшивающее устройство (Overstitch; Apollo Endosurgery, Austin, TX) используется для уменьшения объема желудка на 80% за счет создание ограничительного эндоскопического рукава.Это достигается с помощью серии наложенных внутри полостей швов на всю толщину через стенку желудка, идущих от антрального отдела до желудочно-пищеводного соединения. В этом исследовании примут участие до 200 участников из 8 регионов США. Процедура ESG клинически проводится в США в течение 3 лет. Завершаем …
Предлагаемое исследование представляет собой проспективное пилотное исследование для оценки возможности новой эндоскопической системы наложения швов для уменьшения объема желудка за счет изменения формы желудка для первичного лечения ожирения.Исследователи стремятся набрать для этого исследования десять субъектов с индексом массы тела 30-40. Вертикальные швы будут наложены с использованием эндоскопической системы наложения 10-17 узловых швов полной толщины. Ботулинический токсин (примерно 30 единиц) будет вводиться вокруг мест наложения швов у половины испытуемых случайным образом, чтобы замедлить мышечное напряжение желудка и посмотреть, улучшится ли оно …
Это исследование направлено на оценку содержания эозинофилов в жировой ткани и метаболизма жировой ткани через 3 месяца после процедуры похудания с эндоскопической гастропластикой.
Целью данного исследования является оценка риска распространения рака, вызванного попаданием частиц опухоли в кровь после процедуры биопсии с тонкой иглой под контролем эндоскопического ультразвука.
Целью этого исследования является сравнение потери веса, улучшения сопутствующих заболеваний, улучшения липидного профиля, уровня сахара в крови у пациентов, перенесших эндоскопическую рукавную гастропластику или внутрижелудочный баллон, между пациентами, которые участвуют в программе по снижению веса, и пациентами, не участвующими в программе.
Целью данного исследования является определение причины параспинальной боли при физической нагрузке у пациентов, перенесших эндоваскулярное восстановление аорты с фенестрированным разветвлением (F-BEVAR) по поводу аневризмы торакоабдоминальной аорты I-III степени (TAAA).
Это исследование будет рассматривать и анализировать литературу, касающуюся эндоскопической ревизии операции обходного желудочного анастомоза по Ру для лечения восстановления веса с использованием OverStitch, минимально инвазивного эндоскопического устройства.Это исследование также будет включать информацию о пациентах, которые прошли TORe в рамках их клинической оценки и лечения для восстановления веса с помощью обзора диаграммы.
Целями данного исследования являются:
- Измерьте краткосрочное и долгосрочное общее и специфическое для носа влияние на качество жизни (QOL) пациентов, подвергшихся эндоскопической эндоназальной хирургии основания черепа (EESBS) по поводу поражений гипофиза и турецкого седла.
- Определите относительную разницу во влиянии EESBS на качество жизни у пациентов, перенесших операцию по поводу функциональных и нефункциональных аденом гипофиза.
- Сгенерируйте исходные данные для разработки и проверки комплексного качества жизни с учетом специфики эндоскопии для EESBS.
- Конкретные представляющие интерес опухоли включают опухоли гипофиза, кисты расщелины Ратке, краниофарингиомы, хордомы ската и хондросаркомы.
- Конкретный QOL направлен на обоняние (обоняние), вкусовые ощущения (чувство вкуса) и функцию носа.
Целью этого исследования является использование приложения для мониторинга пациентов, которое отслеживает физиологические данные, психосоциальные данные и ответы на вопросы опроса, собранные в течение одного месяца до, трех и шести месяцев послеоперационного периода наблюдения.
Стандарты качества в эндоскопии верхних отделов желудочно-кишечного тракта: заявление о позиции Британского общества гастроэнтерологов (BSG) и Ассоциации хирургов верхних отделов желудочно-кишечного тракта Великобритании и Ирландии (AUGIS)
Цели и сфера применения
Целью данного заявления является сокращение различия в практике и стандартах между отдельными эндоскопистами и отделениями путем установления набора проверяемых ключевых показателей эффективности (KPI).В частности, эти рекомендации направлены на оптимизацию диагностики ранней неоплазии и предраковых состояний, чтобы повлиять на естественное течение злокачественных новообразований UGI, которые в настоящее время связаны с плохим прогнозом из-за позднего выявления. Эти KPI предназначены для всех эндоскопистов UGI, которые, независимо от базовой дисциплины, должны обладать достаточными навыками для выполнения высококачественного диагностического OGD перед самостоятельной практикой. Эти KPI были написаны с учетом стандартных OGD, хотя признается, что изучаются альтернативные методы, некоторые из которых используются параллельно, например, ультратонкая трансназальная видеоэндоскопия.При использовании новых технологий качество должно поддерживаться, даже если технические возможности могут отличаться. Конкретные вопросы, связанные с обучением, управлением процессами конкретных заболеваний и управлением подразделениями, выходят за рамки данного заявления о позиции и поэтому здесь не обсуждались.
Большинство этих рекомендаций было разработано как измеримые параметры, так что практика может быть сопоставлена с ними. Ожидается, что там, где не удается достичь принятых целей, следует принять меры по повышению качества.Это заявление о позиции было разработано в качестве руководства для эндоскопистов, практикующих в Великобритании, но, как и недавние европейские руководства, оно имеет международное значение.8
Методология
Это заявление о позиции было заказано Британским обществом гастроэнтерологов (BSG) совместно с Ассоциацией хирургов UGI Великобритании (AUGIS) и был разработан и написан группой разработки рекомендаций. Эта группа была сформирована из 10 человек с правом голоса, представленных в соответствующих дисциплинах, включая представителя хирурга и медсестры.Патолог UGI специально изучил рекомендации по получению и интерпретации тканей.
Хотя этот документ представляет собой заявление о позиции, а не руководство, мы стремились принять тот же уровень методологической строгости и прозрачности, который описан в Обзоре рекомендаций по исследованиям и оценке II (AGREE II). Группа определила факторы, которые были сочтены важными для обеспечения качественного обследования UGI. Вопросы исследования были сформулированы с использованием структуры PICO (Population, Intervention, Comparator, Outcome), чтобы направлять всеобъемлющую стратегию поиска.10 Компьютеризированный поиск литературы проводился с использованием PubMed Medline, Embase и Кокрановской библиотеки для выявления оригинальных исследовательских работ, тезисов конференций и существующих руководств до января 2016 года. Поиск был ограничен статьями, опубликованными на английском языке. Обзор библиографий выявленных клинических исследований был использован для определения дальнейших соответствующих исследований. Полученные доказательства были проанализированы и оценены всеми членами группы с использованием инструмента «Классификация оценки, разработки и оценки рекомендаций» (GRADE).9 В тех случаях, когда не было достаточных клинических данных для подтверждения утверждения, рекомендации были выработаны на основе консенсуса экспертов. Каждый член группы проголосовал за каждое утверждение, указав уровень согласия с каждым KPI с использованием пятибалльной шкалы (1 = категорически не согласен, 5 = полностью согласен), при этом для включения требуется согласие ≥80%. Проверка доказательств и первоначальное голосование проводились индивидуально. Если консенсус не был достигнут, утверждения анализировались, изменялись и переоценивались с использованием процесса Delphi до тех пор, пока не было достигнуто достаточное согласие либо включить это заявление, либо отказаться от него.11 Этот процесс происходил посредством комбинации электронной почты, телеконференций и личных встреч в течение 12-месячного периода (рисунок 1).
Рисунок 1Блок-схема процесса разработки заявления. ОГД, эзофагастродуоденоскопия; PICO, Население, Вмешательство, Компаратор, Результат.
Результатом этого процесса стала серия рекомендаций с соответствующим уровнем экспертного согласия и классификацией соответствующих доказательств (таблица 1). Из этих утверждений после группового обсуждения было выбрано меньшее количество КПЭ.Они были выбраны на основании возможности влиять на результаты лечения пациентов, а также прагматичности и возможности аудита. Признано, что из-за характера некоторых из рассматриваемых областей могут быть ограниченные или слабые доказательства в поддержку конкретных заявлений. В тех случаях, когда была дана сильная рекомендация, несмотря на слабые доказательства, она была достигнута на основе консенсуса экспертов, основанного на прагматическом подходе. Эти утверждения прошли экспертную оценку комитетом BSG по эндоскопии, AUGIS и комитетом BSG по клиническим услугам и стандартам.В большинстве случаев мы указали приемлемую цель для достижения измеримого параметра, который должен подлежать внутреннему аудиту (таблица 2). Подмножество этих рекомендаций по своей природе либо труднее измерить, либо были разработаны с учетом текущих достижений в эндоскопии, и поэтому могут считаться желательными. В тех случаях, когда оценка литературы выявила недостаток доказательств в областях, имеющих отношение к диагностическому OGD, мы предложили исследовательские вопросы, ответы на которые могут изменить практику в будущем.Мы логически разделили рекомендации относительно пути пациента на:
Предварительная процедура
Процедура
Специфические для заболевания
Постпроцедура.
Сводка стандартов качества эндоскопии верхних отделов желудочно-кишечного тракта и связанная с ними сила рекомендации
Таблица 2Минимальное ожидаемое достижение ключевых показателей эффективности эндоскопии верхних отделов желудочно-кишечного тракта
Стандарты качества перед процедурой
Пациенты должны быть оценены на соответствие пройти диагностику ОГД.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Перед выполнением OGD необходимо провести оценку ранее существовавших состояний и лекарств. Это можно интегрировать в процесс бронирования или в контрольный список предварительной процедуры, чтобы избежать дублирования. Если изменения в антиагрегантной или антикоагулянтной терапии показаны в соответствии с существующими руководящими принципами, тактика ведения должна быть задокументирована и доведена до сведения пациента.12
Пациенты должны получить соответствующую информацию о процедуре до прохождения OGD.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: s сильная
Информация о предлагаемой процедуре и связанных с ней риски должны быть объяснены13. 14 Поскольку большинство OGD выполняются на выборной основе, информация должна быть предоставлена до даты процедуры, с возможностью задать вопросы.14 Имеются данные о том, что информация может улучшить впечатления пациентов.15-19 Комбинированная письменная и устная информация, по-видимому, лучше понимается, чем одна устная информация, при этом мало доказательств использования видеозаписи.20-22 Данные свидетельствуют о том, что пациенты предпочитают больше информации. чем меньше 23. Однако отмечается, что тревожность коррелирует с возрастом и полом и может влиять на способ доставки информации22. Мало что можно сказать, кто лучше всего подходит для предоставления информации пациенту, но в большинстве случаев этого можно ожидать. быть рефералом, предлагающим или организующим расследования.
Соответствующий временной интервал должен быть выделен в зависимости от показаний процедуры и характеристик пациента.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Признано, что время, необходимое для выполнения OGD, зависит от показаний, патологии и пациента факторы. Некоторые клинические показания, например, наблюдение за предраковыми состояниями, требуют тщательного обследования и, возможно, использования расширенной визуализации, и поэтому ожидается, что это займет больше времени.24
При наблюдении Барретта есть некоторые свидетельства того, что «время осмотра Барретта»> 1 мин / см связано со значительно более высокой степенью выявления дисплазии высокой степени и аденокарциномы.25 Мы рекомендуем назначить стандартную диагностическую эндоскопию интервал минимум 20 минут, увеличиваясь в зависимости от условий наблюдения или повышенного риска.
Перед выполнением OGD необходимо получить информированное согласие.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Получение информированного согласия от лиц с умственными способностями является юридическим требованием, как указано в Общем медицинском Документ Совета «Рекомендации по получению согласия: правовая основа» и «Руководство BSG по получению действительного согласия на выборные эндоскопические процедуры».13 14 Общепринято, что OGD сопряжены с определенным риском, поэтому письменное согласие должно быть зарегистрировано. Согласие могут получить лица, обладающие соответствующей подготовкой и достаточным знанием процедуры и возможных осложнений. Отправка информации и форм согласия по почте до процедуры может быть практическим способом обеспечения того, чтобы у пациентов было достаточно времени, чтобы прочитать и рассмотреть требуемую информацию26. в наилучших интересах пациента должен быть сделан врачом, предпочтительно направителем.13
Перед запуском OGD необходимо заполнить контрольный список безопасности.
Уровень согласия: 100%
Степень доказательности: умеренная
Сила рекомендации: сильная
Существует признанная частота серьезных осложнений 3–16%, связанных с серьезными операциями, из которых считается, что половину этих инцидентов можно предотвратить. Это послужило толчком к введению предоперационного контрольного списка из 20 пунктов в рамках инициативы «Безопасная хирургия спасает жизни».28 Использование этого инструмента было проверено в различных хирургических дисциплинах. Совсем недавно варианты этого инструмента были адаптированы для медицинских вмешательств с повышенным риском, включая эндоскопию.29–33 Не существует стандартизированного контрольного списка для эндоскопии, однако мы рекомендуем домены, которые следует проверить перед началом OGD, включая31 34:
идентификаторы пациента (имя / номер больницы / дата рождения)
аллергия
лекарства / состояния, которые могут препятствовать любым вмешательствам (антикоагулянты)
значительные сопутствующие заболевания
понимание пациентом предлагаемого теста05
заполнение формы согласия.
Контрольный список должен быть составлен после завершения OGD, прежде чем пациент покинет комнату.
Уровень согласия: 90%
Степень доказательности: слабая
Сила рекомендации: сильная
При заполнении OGD должны быть рассмотрены и подтверждены следующие детали28:
количество взятых гистологических образцов
правильная маркировка гистологических образцов
введенная доза седации и / или обезболивания
любые конкретные рекомендации по поводу постпроцедур, которые следует дать пациенту
последующие мероприятия .
Стандарты качества процедур
Только эндоскопист с соответствующей подготовкой и соответствующими компетенциями должен независимо выполнять OGD.
Уровень согласия: 100%
Степень доказательности: слабая
Обоснованность рекомендации: сильная
Обучение OGD осуществляется путем регистрации и сертификации через JAG.3 Для достижения компетентности необходимо минимум 200 человек перед итоговой оценкой с использованием инструмента структурированной объективной оценки должны быть выполнены диагностические процедуры.3 35 36 В настоящее время, хотя техническая компетентность оценивается, распознавание повреждений не является компонентом, специально оцениваемым в процессе сертификации. Поражения UGI тракта разнообразны и могут быть незаметными по своей природе, что затрудняет объективную оценку качества. Поэтому мы предлагаем, чтобы курсы по распознаванию и лечению поражений стали частью непрерывного профессионального развития врача-эндоскописта UGI.37
В группах высокого риска и под наблюдением, вероятно, потребуется больше опыта в распознавании поражений.Имея это в виду, было бы желательно планирование обслуживания, чтобы гарантировать, что пациентов с повышенным риском направляют к эндоскописту с наиболее подходящим опытом. Имеются некоторые свидетельства увеличения показателей дисплазии, связанные со специальными списками Барретта.38 Если специалистов нет, следует рассмотреть возможность направления в специализированный центр39. поддерживать стандарты качественного обследования.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: слабая
По нашему мнению, чтобы иметь возможность проводить качественное обследование , OGD следует выполнять регулярно.Нет никаких доказательств, подтверждающих конкретное минимальное количество процедур, необходимых для поддержания уровня владения OGD, когда человек будет признан компетентным. Есть данные, в основном по военным и хирургическим специальностям, что перерывы в выполнении какой-либо задачи приводят к «упадку навыков». Скорость, с которой это происходит, зависит от сложности задачи, продолжительности перерыва и уровня достигнутой ранее компетентности.40–44 Было показано, что у стажеров перерыв в обучении колоноскопии приводит к снижению компетентности.45 Мы предлагаем эндоскопистам стремиться к проведению как минимум 100 OGD ежегодно, чтобы обеспечить возможность проведения высококачественного диагностического обследования. Мы согласны с тем, что некоторые эндоскописты выполняют большое количество терапевтических эндоскопий в других аспектах эндоскопии, в то же время выполняя относительно небольшое количество диагностических OGD. Этим эндоскопистам не следует препятствовать проводить эндоскопию UGI, но мы рекомендуем, чтобы их практика проходила аудит, как описано в этих стандартах.
Эндоскопия UGI должна выполняться с помощью видеоэндоскопических систем высокого разрешения с возможностью захвата изображений и взятия биопсии.
Уровень согласия: 90%
Степень доказательности: слабая
Обоснованность рекомендации: сильная
Все диагностические OGD должны выполняться с использованием оборудования, способного достичь намеченной цели. Как минимум, следует использовать эндоскопы, способные создавать изображения высокой четкости. Должно быть доступно оборудование для получения адекватных изображений слизистой оболочки и сбора гистологических образцов.
Полный OGD должен оценивать все соответствующие анатомические ориентиры и станции высокого риска.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Для проведения полного исследования тракта UGI необходимо стандартизировать набор ориентиров. осмотрел. Процедура должна начинаться с верхнего сфинктера пищевода и достигать второй части двенадцатиперстной кишки, включая верхний пищевод, желудочно-пищеводный переход, глазное дно, тело желудка, резец, антральный отдел, луковицу двенадцатиперстной кишки и дистальную часть двенадцатиперстной кишки.У всех пациентов глазное дно следует исследовать с помощью J-маневра, а при наличии грыжи пищеводного отверстия диафрагмы следует осматривать защемление диафрагмы при ретрофлексии.
Должна быть сделана фото-документация соответствующих анатомических ориентиров и любых обнаруженных повреждений.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Хотя нет никаких доказательств в поддержку практики фотодокументации, интуитивно понятно, что это Практика поощряет очищение слизистой оболочки, осмотр слизистой оболочки и обеспечивает полное обследование.Помимо документации, замораживание изображения дает эндоскописту возможность осмотреть интересующую область без артефактов, вызванных движением пациента. Фотодокументация также может выступать в качестве юридической записи адекватной / полной процедуры. Руководящие принципы Европейского общества эндоскопии желудочно-кишечного тракта (ESGE) описывают систематический подход к фотодокументации (рисунок 2) с рекомендацией восьми анатомических ориентиров.46 Отмечается, что страны с более высокой заболеваемостью раком желудка приняли еще больше строгий подход к фото-документации для оптимизации ранней диагностики.47 Широкая доступность систем электронного захвата изображений делает эту цель достижимой.48
Рисунок 2Схема, на которой показаны рекомендуемые станции для фотодокументации во время диагностической эзофагастродуоденоскопии. (Воспроизведено с разрешения Тиме [43]).
Необходимо сообщать о качестве визуализации слизистой оболочки.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Чтобы исключить ранние поражения УГИ, необходимо иметь возможность осмотра слизистая оболочка без пузырьков и мусора.Качество получаемых изображений обычно не указывается, в отличие от отчетов о качестве подготовки кишечника во время колоноскопии. Мы предлагаем, чтобы качество полученных обзоров оценивалось в соответствии с утвержденной шкалой и регистрировалось как часть отчета.49–51. Если полные просмотры недостижимы, это должно быть задокументировано с рекомендацией о том, требует ли процедура повторения. Если возбуждение или непереносимость пациента не позволяет провести полное обследование, следует рассмотреть возможность повторения OGD с оптимальной седацией.
Адекватная визуализация слизистой оболочки должна быть достигнута путем сочетания адекватной инсуффляции воздуха, аспирации и использования методов очистки слизистой оболочки.
Уровень согласия: 100%
Степень доказательности: умеренная
Сила рекомендации: сильная
Ясность слизистой оболочки может быть достигнута путем аспирации мусора и промывания поверхности слизистой оболочки путем промывания водой через вспомогательный канал эндоскопа.Очистку слизистых оболочек можно сделать более удобной с помощью водяной струи с помпой, которая позволяет одновременно использовать аксессуары через рабочий канал. Добавление муколитиков и пеногасителей, таких как симетикон, N-ацетилцистеин или проназа, позволяет диспергировать пузырьки и слизистую оболочку. Было показано, что премедикация проглоченным муколитиком снижает потребность в мытье между процедурами и, следовательно, время процедуры, а также обеспечивает превосходный вид слизистой оболочки.50 52–59 Оптимальное время для потребления этих агентов перед процедурой, по-видимому, составляет 10–30 минут до начала процедуры, и поэтому его можно было бы включить в процесс допуска.58
Рекомендуется регистрировать время проверки во время диагностического OGD для процедуры наблюдения, такие как наблюдение за пищеводом Барретта и атрофией желудка / кишечной метаплазией.
Уровень согласия: 90%
Степень доказательности: слабая
Сила рекомендации: слабая
Несмотря на то, что различные задачи требуют выполнения в течение выделенного для эндоскопии временного интервала, время, необходимое для выполнения сама процедура не должна нарушаться.Качественное обследование, включающее очищение и осмотр слизистой оболочки, требует времени. По нашему мнению, полный OGD начинается после интубации верхнего сфинктера пищевода, затем прогрессирует, достигая дистального отдела двенадцатиперстной кишки, прежде чем начнется осторожное извлечение и осмотр. Вся процедура должна занять в среднем 7 мин. Одно исследование показало, что эндоскописты, которым в среднем требуется> 7 минут для OGD, в три раза больше диагностируют рак желудка и дисплазию по сравнению с теми, кому требуется в среднем <7 минут для завершения процедуры.24 Учитывая неоднородность пациентов, поступающих по поводу OGD, считается, что время процедуры будет варьироваться. Чтобы перейти к обследованию в оптимальное время, врач-эндоскопист должен прежде всего знать время, потраченное на обследование. Поэтому мы рекомендуем, чтобы общее время обследования для процедур высокого риска и наблюдения, таких как наблюдение за пищеводом Барретта или атрофией желудка, регистрировалось и документировалось как часть отчета.
Если поражение обнаружено, оно должно быть описано с использованием Парижской классификации и взятых прицельных биопсий.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Универсальный язык в отчетности помогает при принятии решений, поэтому мы рекомендуем морфологию Обнаруженное поражение описывается в соответствии с Парижской классификацией с описанием анатомического расположения60. Необходимо получить фотодокументацию и получить прицельные образцы биопсии.61
В отделениях эндоскопии следует придерживаться безопасной практики седации.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Признано, что у некоторых пациентов качественное обследование возможно только с использованием седативных препаратов и / или обезболивание.62 63 Отделения эндоскопии должны придерживаться ранее существовавших рекомендаций по безопасной седации.64–66 Это включает обеспечение применения седативных средств с учетом возраста и сопутствующих заболеваний, а также при соответствующем мониторинге.67–70 Любые случаи, когда налоксон, флумазенил или вентиляция легких. требуется из-за чрезмерной седации, должны быть зарегистрированы и исследованы.Внутренний аудит осложнений, связанных с седативным действием, и частоты использования седативных средств вне рекомендуемых руководств должен проводиться, как описано в JAG.3
Внутривенное седативное действие и местный анестетик в горле можно использовать вместе, если это необходимо. Следует соблюдать осторожность тем, кто подвержен риску аспирации.
Уровень согласия: 100%
Степень доказательности: умеренная
Сила рекомендации: сильная
Существует опасение, что седация, используемая в сочетании с местной анестезией, увеличивает вероятность аспирационной пневмонии и постпроцедур осложнения.71–74 Несколько исследований показали, что эта комбинация может улучшить переносимость и комфорт OGD.75–82 Доказательств повышенного риска осложнений в повседневной клинической практике мало. Было бы разумно проявлять осторожность у людей с повышенным фоновым риском аспирации, например у пожилых людей.
Стандарты качества для конкретных заболеваний
Длину сегмента Барретта следует классифицировать в соответствии с Пражской классификацией.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Пражская классификация описывает максимальную длину и протяженность окружности сегмента Барретта, измеренную при удалении эндоскопа.83 Эта классификация получила широкое распространение при хорошем согласии между наблюдателями.84–87 Этот метод универсальной отчетности означает, что пациенты могут быть стратифицированы в соответствии с риском, а их интервал последующего наблюдения определяется в соответствии с существующими рекомендациями.86 Это также может помочь в определение соответственно синхронизированных интервалов процедуры для особенно длинных сегментов.
Если поражение идентифицировано в сегменте Барретта, его следует описать с использованием Парижской классификации и взятия прицельной биопсии.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Поражения, выявленные в сегменте Барретта, следует рассматривать как подозрительные, пока не будет доказано обратное. Они должны быть охарактеризованы в соответствии с Парижской классификацией, с их расположением, описанным расстоянием от резцов и положением циферблата. Следует взять образцы прицельной биопсии. Если есть сомнения относительно характера поражения, может потребоваться обсуждение в мультидисциплинарной группе или направление в специализированный центр.
Если в сегменте Барретта не обнаружено никаких повреждений, следует взять биопсию в соответствии с протоколом Сиэтла.
Уровень согласия: 90%
Степень доказательности: умеренная
Сила рекомендации: сильная
Дисплазия в сегменте Барретта может не всегда быть видимой.88 Было показано, что соблюдение Протокол систематической биопсии по всей нормальной слизистой оболочке связан с более точным обнаружением диспластических изменений.89–93 Протокол Сиэтла включает в себя отбор образцов сегмента Барретта с помощью образцов квадрантной биопсии, взятых с интервалом 2 см. При выявлении подозрительных участков их следует визуализировать и провести биопсию перед взятием образцов биопсии, не являющихся целевыми. Роль расширенной визуализации противоречива, но там, где это возможно, ее можно использовать в попытке улучшить обнаружение и характеристику поражения.86
При подозрении на плоскоклеточную неоплазию проводится полная оценка с помощью улучшенной визуализации и / или хромоэндоскопии Люголя. обязательный.
Уровень согласия: 100%
Степень доказательности: умеренная
Сила рекомендации: сильная
Плоскоклеточный рак пищевода составляет более четверти всех злокачественных новообразований пищевода. Трудно визуализировать только с помощью эндоскопии в белом свете, хорошо известно, что йод Люголя может помочь в обнаружении диспластических поражений. Этот краситель поглощается гликогеном, при этом диспластические области относительно истощены по гликогену и, следовательно, лишены люголя.Подозрительные области выглядят бледными на темно-коричневом фоне, а затем переходят в розовый цвет.95–99. Чтобы выявить поражения, мы бы рекомендовали отводить контролируемый эндоскоп, исследуя пищевод по всей длине. Новые исследования предлагают узкополосную визуализацию в качестве альтернативы хромоэндоскопии Люголя. Это обнадеживает, но еще предстоит протестировать в условиях сообщества.100–103 Если невозможно выполнить соответствующую визуализацию на месте, требуется направление в специализированный центр.
Язвы пищевода и эзофагит степени D или атипичные по внешнему виду должны быть подвергнуты биопсии с дальнейшей оценкой через 6 недель после терапии ингибиторами протонной помпы.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Наблюдаемая язва пищевода, определяемая как дискретный разрыв слизистой оболочки пищевода размером не менее 5 мм в диаметре, следует описать с биопсией края язвы. Повторный OGD для обеспечения заживления язвы должен быть выполнен через 6 недель после терапии высокими дозами ингибитора протонной помпы.104 Аналогичным образом, при тяжелом эзофагите, определяемом как степень D по классификации Лос-Анджелеса, необходимо взять 105 образцов биопсии. исключить лежащую в основе дисплазию.При отсутствии противопоказаний повторное обследование OGD должно быть выполнено через 6 недель, чтобы исключить злокачественное новообразование или пищевод Барретта.
Наличие впускного патрубка должно быть задокументировано.
Уровень согласия: 90%
Степень доказательности: слабая
Обоснованность рекомендации: слабая
Гетеротопическая слизистая оболочка желудка проксимально в пределах пищевода, обычно известная как участок на входе шейки матки примерно 3% у тех, кто проходит OGD.106–109 Клиническое значение этого открытия неясно, хотя оно может быть связано с повышенной частотой рефлюкса, глобуса и дисфагии, при этом несколько небольших исследований предполагают, что аблация может привести к улучшению симптомов. 110–112
Было продемонстрировано несколько сообщений о случаях. наличие диспластической слизистой оболочки внутри впускных участков с предполагаемой частотой злокачественных новообразований 0–1,6% .113–116 Хотя биопсия полезна для подтверждения диагноза и исключения дисплазии, впускной участок не следует рассматривать как предраковое состояние и нет никаких доказательств, подтверждающих получение рутинных биопсий или эпиднадзора, если дисплазия не обнаружена.
Обнаружение впускной пластыря может использоваться как суррогатный инструмент тщательного обследования пищевода. Поскольку они чаще всего отмечаются непосредственно под верхним сфинктером пищевода, при быстром извлечении эндоскопа можно легко не заметить входной участок. Использование узкополосной визуализации может в три раза увеличить обнаружение входного патча.117 118
Присутствие грыжи пищеводного отверстия диафрагмы должно быть задокументировано и измерено.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: слабая
Существует четыре типа грыжи пищеводного отверстия диафрагмы, из которых скользящая грыжа пищеводного отверстия диафрагмы составляет 95% случаев .119 Грыжу можно диагностировать эндоскопически, установив, что расстояние между верхушкой желудочных складок и перегибом диафрагмы составляет ≥2 см. Эти измерения зависят от перистальтики, инсуффляции воздуха и могут быть трудными для точного измерения при наличии пищевода Барретта.120 121 Грыжу пищеводного отверстия диафрагмы лучше всего обследовать при ретрофлексии, что позволяет оценить как размер пищеводного отверстия, так и целостность пищеводно-желудочного перехода ( OGJ) .122
Для исключения эозинофильного эзофагита у пациентов с дисфагией / обструкцией пищевого болюса, у которых альтернативная причина не обнаружена, следует брать биопсии из двух разных областей пищевода.
Уровень согласия: 100%
Степень доказательности: умеренная
Сила рекомендации: сильная
Эозинофильный эзофагит (ЭО) – это иммуноопосредованное состояние, характеризующееся эозинофильной эозинофильной инфильтрацией слизистая оболочка. Диагноз подтверждается гистологией, где обнаруживается ≥15 эозинофилов на одно поле с высоким увеличением.123 Хотя ЭО является все более диагностируемым явлением, данные регистров населения указывают на повышенную заболеваемость, и это происходит не только из-за повышения осведомленности.124 125 Пациенты обычно поступают с дисфагией или обструкцией пищевого болюса. Хотя характерные эндоскопические признаки трахеализации, белых пятен, линейных борозд и стриктур хорошо описаны, внешний вид может быть нормальным у 15% больных.126–132
Эозинофилы неравномерно распределены по пищеводу и, следовательно, ложные. возможен отрицательный результат из-за ошибки выборки.133 134 Кроме того, диагностическая ценность зависит от количества взятых биопсий.Чувствительность одной биопсии составляет 55%, которая увеличивается почти до 100%, когда берутся шесть биопсий.134–137 Учитывая, что эндоскопия может быть нормальной при наличии ЭО, мы рекомендуем взять в общей сложности шесть биопсий с образцами. приобретены по крайней мере из двух областей пищевода (нижняя, средняя или верхняя треть) у пациентов с дисфагией, у которых не было выявлено альтернативной причины.
Варикозные изменения следует описывать в соответствии со стандартной классификацией.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Варикозное расширение вен пищевода и желудка является наиболее значительным из коллатералей, возникающих в результате повышенного давления в воротной вене. риск разрыва и опасного для жизни кровотечения.Эндоскопия – наиболее точный метод оценки размера варикозного расширения вен, хотя оценка может варьироваться между наблюдателями.138 Существует несколько различных систем классификации. Клинически дифференциация между малым и большим варикозным расширением вен является наиболее важным различием, поскольку это дает возможность для профилактических мер по снижению риска кровотечения139 140 Рекомендуется классифицировать варикозные узлы в зависимости от их размера на 1, 2 или 3 степень. , в соответствии с существующими руководящими принципами.138
Стриктуры следует биопсировать, чтобы исключить злокачественные новообразования перед дилатацией.
Уровень согласия: 90%
Степень доказательности: слабая
Сила рекомендации: слабая
Стриктуры при первом обнаружении не следует расширять до получения гистологического исследования, чтобы исключить злокачественные новообразования141. –143 Хотя часто можно определить природу стриктуры эндоскопически, существует небольшой теоретический, но неприемлемый риск превращения локализованной опухоли в диссеминированное заболевание, если злокачественная стриктура прободится вторично после эндоскопической терапии.144 Этот подход также облегчает диагностику основной патологии и оптимальную неэндоскопическую терапию, например, подавление кислоты при язвенных стриктурах. В этом подходе может не быть необходимости при наличии установленной основной доброкачественной этиологии, такой как эозинофильный эзофагит, пептическая язва, или предшествующее лечение, такое как эндоскопическая резекция слизистой оболочки или радиочастотная абляция.
Язвы желудка следует биопсировать и повторно обследовать после соответствующего лечения, включая H.pylori по показаниям в течение 6–8 недель.
Уровень согласия: 90%
Степень доказательности: слабая
Сила рекомендации: сильная
Если язва желудка видна во время ОГД, это должно быть полностью оценено, включая описание размера и местоположения.145 146 Helicobacter pylori Статус следует оценивать с помощью экспресс-теста на уреазу или биопсии желудка, и при необходимости следует назначить эрадикационную терапию.147 Повторный OGD для обеспечения заживления язвы должен быть выполнен через 6-8 недель после индекса OGD. 148–152
При наличии эндоскопических признаков атрофии желудка или кишечной метаплазии следует проводить биопсию антрального отдела желудка и тела. взятый.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: слабая
Возможно, из-за относительно низкой заболеваемости раком желудка в Великобритании, наблюдение за предраковыми изменениями желудка не установлено.Считается, что атрофия желудка и кишечная метаплазия вызывают рак желудка по пути воспаление-метаплазия-дисплазия-карцинома.153, 154 Там, где эндоскопические признаки предполагают потенциальную атрофию или метаплазию желудка, следует взять репрезентативную биопсию, чтобы подтвердить этот диагноз и исключить дисплазию. Гистологическое изменение может быть неоднородным, поэтому Сиднейский протокол рекомендует брать две ненаправленные биопсии из антрального отдела и тела и одну из инцизуры в виде отдельных образцов в дополнение к целевым биопсиям любых видимых поражений.155 Тщательное обследование желудка с помощью эндоскопии в белом свете должно проводиться как минимум, с учетом хромоэндоскопии. Там, где присутствует H. pylori , это должно быть искоренено, с доказательствами, свидетельствующими о том, что это может вызвать определенную степень регресса атрофии и замедлить прогрессирование кишечной метаплазии156–159. Наблюдение за кишечной метаплазией остается спорным, текущие рекомендации ESGE предполагают что трехгодичное наблюдение следует предлагать пациентам, особенно пациентам с семейным анамнезом или факторами риска.155 160 161
При исследовании железодефицитной анемии следует брать отдельные биопсии антрального отдела желудка и тела, а также биопсию двенадцатиперстной кишки, если серология на целиакию положительна или ранее не измерялась.
Уровень согласия: 80%
Степень доказательности: слабая
Сила рекомендации: слабая
Было обнаружено, что железодефицитная анемия связана с атрофией желудка.Мы предлагаем взять биопсию антрального отдела желудка и тела, чтобы подтвердить этот диагноз и избежать дальнейших ненужных исследований. Биопсию двенадцатиперстной кишки также следует брать, если серология на целиакию положительна или не была измерена до проведения OGD по поводу железодефицитной анемии.
При выявлении язвы желудка или двенадцатиперстной кишки следует проверить H. pylori и ликвидировать его в случае положительного результата.
Уровень согласия: 100%
Степень доказательности: умеренная
Сила рекомендации: сильная
Если наблюдаются язвы желудка или двенадцатиперстной кишки, H.pylori следует исключить с помощью экспресс-теста на уреазу или биопсии желудка.147 162–164 Следует изучить историю приема лекарств, чтобы исключить сопутствующие фармакологические агенты, такие как нестероидные противовоспалительные препараты165, 166. Наблюдение за язвой двенадцатиперстной кишки не играет роли. , с повторным OGD, имеющим низкую диагностическую ценность.
Присутствие полипов желудка должно быть зарегистрировано с указанием количества, размера, местоположения и морфологии, а также взяты репрезентативные биопсии.
Уровень согласия: 100%
Степень доказательности: умеренная
Сила рекомендации: сильная
Необходимо документально подтвердить наличие, количество и размер любых обнаруженных полипов желудка.Рекомендуется регистрировать фактическое количество полипов, если их пять или меньше; однако допустимо, если их больше пяти, чтобы использовать описание множественных полипов. Следует описать все атипичные полипы. Большинство полипов желудка приходится на фундальную железу и гиперпластические полипы.167–169 Хотя полипы фундальной железы можно предсказать с высокой степенью точности на основании эндоскопических данных, рекомендуется провести биопсию для подтверждения гистологического диагноза и исключения дисплазии.170 171 Обычно достаточно однократной биопсии полипа, и этот подход оказался столь же точным, как полипэктомия в 97,3% случаев.172 Повторные биопсии ранее диагностированного доброкачественного полипа желудка не показаны.171 При наличии нескольких полипов следует брать репрезентативные биопсии, поскольку известно, что сосуществующие полипы обычно относятся к одному и тому же гистологическому типу.173 За предраковыми полипами следует проводить наблюдение в соответствии с существующими рекомендациями, в то время как некоторые диспластические полипы следует рассматривать для удаления.171
Следует отметить, что примерно у 30–50% пациентов с семейным аденоматозным полипозом имеются аденомы в желудке и до 90% в двенадцатиперстной кишке. 174 175 Часто у этих пациентов имеется ковер из полипов фундальной железы в проксимальном отделе желудка, образующий Технически сложно идентифицировать аденоматозное изменение.175 Диагностика и наблюдение за семейным аденоматозным полипозом в тракте UGI должны осуществляться в соответствии с опубликованными руководящими принципами.174
При подозрении на глютеновую болезнь необходимо взять минимум четыре биопсии, включая репрезентативные биопсии из второй части двенадцатиперстной кишки и по крайней мере одной из луковицы двенадцатиперстной кишки.
Уровень согласия: 100%
Степень доказательности: сильная
Сила рекомендации: сильная
Целиакия – это аутоиммунное заболевание, характеризующееся атрофией ворсинок тонкой кишки, вызванной глютеном. Описаны классические эндоскопические признаки уплощения слизистой оболочки, узловатости, уменьшения складок двенадцатиперстной кишки и гребешков. Целиакия может присутствовать при отсутствии эндоскопических признаков, поэтому рекомендуется биопсия для получения гистологического диагноза при подозрении на целиакию.176–179 Атрофия ворсинок может возникать в виде пятен, поэтому для оптимизации диагностики требуется минимум четыре биопсии, взятые в разных местах двенадцатиперстной кишки, включая луковицу. 180–184 Если OGD выполняется специально для получения гистологическое подтверждение целиакии, пациенты должны придерживаться диеты, богатой глютеном, чтобы избежать ложноотрицательного результата, потребляя глютен более одного раза в день в течение не менее 6 недель185. в соответствии с существующими руководящими принципами.182 185
Злокачественное новообразование должно быть задокументировано с помощью фотодокументов и взято минимум шесть биопсий.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Стандартизированный подход к сообщению о злокачественных новообразованиях позволяет планировать потенциальную эндоскопическую терапию и, если это необходимо невозможно, это может помочь в хирургических или паллиативных мерах. Как минимум, отчет должен описывать анатомическое расположение, включая расстояние от фиксированного ориентира (например, от резцов), количество, размер и морфологию любых поражений, а также любые аномалии фоновой слизистой оболочки.
Имеется мало данных об оптимальном количестве биопсий, необходимых для подтверждения диагноза при наличии злокачественного новообразования.186 187 Принято считать, что необходимо получить как минимум шесть репрезентативных биопсий рассматриваемого поражения. Это могло бы быть подходящим числом с учетом протоколов биопсии, используемых для других патологий желудочно-кишечного тракта, и с учетом важности своевременной диагностики злокачественных новообразований без необходимости повторных обследований. В дополнение к подтверждению диагноза может потребоваться получить достаточное количество ткани для выполнения дополнительных методов, которые могут повлиять на варианты лечения, такие как тестирование HER2.188–190 Возможно, потребуется рассмотреть возможность проведения меньшего количества биопсий у отдельных пациентов – например, у тех, кто получает антикоагулянты, у пациентов с кровоточащим диатезом или на основе характеристик поражения.
Должны быть в наличии методы ранней эскалации злокачественных новообразований до совещания мультидисциплинарной группы верхних отделов желудочно-кишечного тракта. Обычно это будет группа, к которой эндоскопист может направить пациента после обнаружения потенциально злокачественного поражения.
Стандарты качества постпроцедур
После повторной госпитализации в OGD необходимо провести аудит смертности и осложнений.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Осложнения, связанные с процедурой или применением седативных средств, должны проверяться ежегодно. В отделениях следует регистрировать 8-дневную частоту повторной госпитализации и 30-дневную смертность после OGD в соответствии со стандартами, установленными JAG.3 После процедуры пациентам следует дать устные и письменные инструкции с советами о том, когда, где и как обращаться за медицинской помощью. если необходимо.3
Перед выпиской пациенту должен быть составлен отчет, обобщающий результаты эндоскопии и рекомендации, а также предоставлена основная информация.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Отчет с описанием основных выводов OGD и ключевых рекомендаций должен быть подготовлен одновременно. Это должно включать объем обследования, любые отклонения от нормы, документацию по любым взятым пробам и предлагаемый план лечения, включая необходимость любой дополнительной эндоскопии или визуализации.191–193 Если требуется наблюдение, например, при пищеводе Барретта, следует указать рекомендуемый интервал. Любые инструкции пациенту об изменениях в лечении, ожидаемых результатах или последующем наблюдении должны быть записаны. При необходимости пациенту следует предложить копию письменного отчета с возможностью задать вопросы. Этот отчет должен быть предоставлен лечащему врачу и терапевту в течение 24 часов. Если эндоскопия проводилась вне отделения эндоскопии или в нерабочее время, достаточно письменного отчета в записях пациента до тех пор, пока не будет выпущен официальный отчет в кратчайшие сроки.
Должен существовать метод обеспечения обработки гистологических результатов.
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Гистологические результаты, полученные во время эндоскопических процедур, должны быть незамедлительно рассмотрены. дисплазия или злокачественное новообразование выявляются при гистологическом обзоре, гистопатолог также должен сообщить об этом соответствующей многопрофильной группе.
Отделения эндоскопии должны проверять частоту неудач в диагностике рака при эндоскопии в течение 3 лет до того, как будет диагностирован рак пищевода и желудка .
Уровень согласия: 100%
Степень доказательности: слабая
Сила рекомендации: сильная
Рак UGI, обнаруженный в течение 3 лет после OGD, следует рассматривать как неспособность диагностировать рак ранее (названный раком post OGD UGI или POUGIC).Ретроспективные исследования показали, что уровень POUGIC колеблется от 4,6% до 14,4% .4 6 194–197 Мы рекомендуем подразделениям проверять данные о производительности, чтобы гарантировать, что показатели POUGIC не превышают 10%, и провести анализ основных причин факторов, влияющих на отдельные случаи. выполняется. Мы предлагаем проводить эту оценку каждые 3 года, чтобы иметь достаточное количество случаев POUGIC для сравнения с установленным стандартом. Перспективный сбор этих данных в момент направления пациента в многопрофильную команду UGI может быть практическим способом обеспечения сбора этих данных.
Многообещающие результаты для пациентов с эндоскопическим лечением – ScienceDaily
Августовский выпуск GIE: Gastrointestinal Endoscopy , ежемесячный рецензируемый научный журнал Американского общества гастроинтестинальной эндоскопии (ASGE), содержит исследование, в котором сообщается, что проще Процедура сбора образцов биопсии во время различных процедур может улучшить уход за пациентами, и исследование, показывающее, как относительно новая процедура, POEM, была адаптирована для помощи дополнительной группе пациентов с гастропарезом, вызывающим беспокойство проблемой желудка.
Более простой и легкий метод выполнения биопсии может улучшить уход за пациентом
Согласно исследованию, опубликованному в августовском выпуске журнала GIE: Gastrointestinal Endoscopy , Endoscopic multi biopsy and быстрая диагностика с помощью фиксации на месте и гистопатологической обработки ».
Во время различных процедур, выполняемых эндоскопистами желудочно-кишечного тракта, у пациента берутся небольшие образцы тканей для исследования, которое называется биопсией.Традиционный метод биопсии с помощью эндоскопических щипцов может быть трудоемким, а также вызывать стресс на рабочем месте.
При использовании этого метода каждый образец удаляется и помещается во флакон с фиксатором для идентификации. Это трудоемкий процесс, увеличивающий продолжительность процедуры и время пребывания под седацией. Образцы биопсии из каждого участка фильтруются для удаления фиксатора, проверяются для записи количества и размера образца и переносятся в контейнер для еще нескольких этапов обработки перед размещением на предметных стеклах для исследования на предмет аномалий или заболеваний.
По словам авторов исследования, этот сложный и дорогостоящий протокол откладывает диагностику. Кроме того, на персонал может повлиять эргономический стресс и риск на рабочем месте из-за контакта с острыми предметами, токсичным фиксатором, инфекционными материалами и почвой.
Исследователи стремились протестировать более быстрый способ сбора, обработки и обработки образцов на предметные стекла с помощью метода, называемого эндоскопической множественной биопсией (МБ).
MB использует один проход эндоскопа внутри пациента для получения до 25 образцов биопсии во время извлечения эндоскопа.Они собираются и хранятся в пластиковой камере внутри съемного металлического наконечника эндоскопа. После завершения серии биопсии металлический наконечник отрезают, погружают в фиксатор и отправляют на патологию. Здесь конструкция пластиковой камеры для хранения поддерживает быструю регистрацию образцов, диагностику с помощью замороженного среза и микроволновой печи (один час) или рутинной обработки парафином (от четырех до шести часов) образца ткани.
Для исследования были выполнены биопсии во время колоноскопии, эндоскопии верхних отделов ЖКТ и эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ).В слепом ретроспективном исследовании сравнивались 125 контрольных биопсий толстой кишки у 15 пациентов, перенесших МБ, с 15 пациентами, которым в тот же день были выполнены щипцовые биопсии.
Исследователи обнаружили, что обработанные образцы МБ не существенно отличались от обработанных партиями образцов биопсии с помощью пинцета по глубине, ориентации (выполняется вручную), фиксации, артефактам и диагностической информации. Образцы многократной биопсии толстой кишки были значительно (26%) меньше, но имели лучшую сохранность эпителия (клеточного покрытия), чем образцы с щипцов.Каждая биопсия экономит 61 секунду во время отмены.
Авторы пришли к выводу, что однопроходный МБ сокращает время биопсии с меньшими повреждениями образцов, рабочими рисками и загрязнением на рабочем месте. Качество диагностики не уступает биопсии щипцами с лучшим сохранением клеток, хотя на 26% меньше. При патологии пластиковая камера снижает риски на работе и на рабочем месте. MB ускоряет диагностику и повышает производительность эндоскопической биопсии и гистопатологической обработки (микроскопическое исследование образцов биопсии на наличие признаков заболевания).Они поощряют более масштабные исследования в нескольких центрах, чтобы определить ценность МБ для диагностики более широкого набора заболеваний желудочно-кишечного тракта.
Новое применение передовой техники позволяет эндоскопистам желудочно-кишечного тракта помогать пациентам с проблемами желудка
Согласно исследованию, опубликованному в августовском выпуске журнала GIE: GIE: Gastrointestinal Endoscopy , “Результаты и качество”,
, новая эндоскопическая процедура, которая использовалась для лечения проблем с глотанием, теперь показывает хорошие результаты в помощи пациентам с тревожным желудочно-кишечным состоянием, известным как гастропарез. – оценка жизнеспособности после пероральной эндоскопической пилоромиотомии желудка.«
Гастропарез – это проблема, при которой желудок не может опорожнить свое содержимое обычным способом. Это может быть вызвано различными причинами, такими как сахарный диабет и хирургическое вмешательство. Это связано с повреждением нервов, контролирующих движение мышц живота.
Пероральная эндоскопическая миотомия (ПОЭМ) – это процедура, при которой эндоскоп (тонкая гибкая трубка с камерой на конце) помещается в пищеварительный тракт пациента, что позволяет врачу использовать различные методы и инструменты для расслабления мышц или изменения формы участков. тракта, чтобы они функционировали лучше.Процедура не требует разреза, пациент находится под общим наркозом.
Исследователи обследовали 16 пациентов, которым была проведена пероральная эндоскопическая пилоромиотомия желудка (GPOEM) в эндоскопическом отделении крупного специализированного специализированного центра с июня 2015 года по июль 2016 года. Информация о пациентах была получена за период до процедуры, а также за 1 пациента. , Через 6 и 12 месяцев после процедуры.
Тринадцать из 16 пациентов показали значительное улучшение симптомов гастропареза после процедуры GPOEM.Средняя продолжительность пребывания в больнице составляла два с половиной дня. Побочных явлений не было.
Результаты анкетирования этих 13 пациентов продемонстрировали значительное улучшение качества жизни на основе инструмента измерения, называемого индексом кардинальных симптомов гастропареза (GCSI). После GPOEM желудки пациентов могли перемещать содержимое быстрее и нормально, что приводило к уменьшению ощущения преждевременного переполнения, тошноты и рвоты.
Авторы пришли к выводу, что GPOEM приводит к улучшению общих симптомов гастропареза, измеренных с помощью GCSI, объективной оценки улучшения опорожнения желудка и других показателей качества жизни в течение периода последующего наблюдения в 6 месяцев.
.