Гастроскопия как готовиться: Подготовка к гастроскопии желудка с утра и во второй половине дня
Как правильно подготовиться к гастроскопии (ЭГДС)
Суть этого самого распространенного эндоскопического исследования состоит в осмотре верхних отделов желудочно-кишечного тракта, а именно – пищевода, желудка и 12-перстной кишки.
Многие пациенты считают, что гастроскопия – это «что-то старое и смотрят только желудок», а эзофагогастродуоденоскопия (ЭГДС) – «что-то новое и осмотр более полный». На самом деле речь идет об одной и той же процедуре (гастроскопия – просто сокращенный вариант длинного слова).
Для проведения эзофагогастродуоденоскопии (ЭГДС, гастроскопии) могут использоваться два типа приборов:
- фиброэндоскопы (аппараты предыдущего поколения, с волоконной оптикой, при этом врач смотрит в «глазок» на самом аппарате, и изображение больше не видно никому). Уточненное, более полное название такого исследования, – фиброэзофагогастродуоденоскопия, или фиброгастроскопия, или ФЭГДС, или ФГДС;
- видеоэндоскопы (аппараты последнего поколения, с цифровой оптикой, при этом увеличенное изображение транслируется на монитор).
 Уточненное, более полное название такого исследования – видеоэзофагогастродуоденоскопия, или видеогастроскопия, или ВЭГДС.
Уточненное, более полное название такого исследования – видеоэзофагогастродуоденоскопия, или видеогастроскопия, или ВЭГДС.
Разница – не только в названиях приборов, но и в их возможностях.
ВЭГДС – самый информативный метод. Современное оборудование позволяет провести осмотр с многократным увеличением, в специальном спектре света, исследовать кислотность желудка, определить наличие бактерии Helicobacter pylori, а также выполнить биопсию (забор маленьких кусочков слизистой оболочки для гистологического исследования).
Высокая четкость изображения и применение дополнительных методик значительно расширяют диагностические возможности процедуры, – это помогает выявлять даже самые ранние изменения.
В НМИЦ хирургии им. А.В. Вишневского ВЭГДС проводится на оборудовании самого последнего поколения.
- Если исследование будет проводиться утром или днем, то поужинать накануне вечером нужно не позже 18-19 часов.
- Завтракать в день исследования нельзя.

- Если исследование назначено на дневное время, то за 6 часов до него можно выпить стакан сладкого чая.
- После исследования можно пить и принимать пищу не ранее, чем через полчаса.
Прием плановых лекарств
Прием плановых лекарств (например, нормализующих давление и сердечный ритм) необходимо продолжить в стандартном режиме.
В день исследования запейте их минимальным количеством воды.
О чем предупредить врача
До исследования перечислите врачу все лекарства, которые вы принимаете регулярно или принимали в течение последних двух недель. Обязательно сообщите обо всех имеющихся у вас заболеваниях и предупредите об аллергических реакциях на препараты (особенно, если это лидокаин и новокаин).
Будет ли дискомфорт во время процедуры
Во время гастроскопии в желудок подается воздух, поэтому может возникнуть ощущение вздутия живота, некоторые пациенты срыгивают воздухом. Болевой синдром обычно не отмечается.
После процедуры небольшое вздутие живота и дискомфорт в горле непродолжительное время могут сохраняться.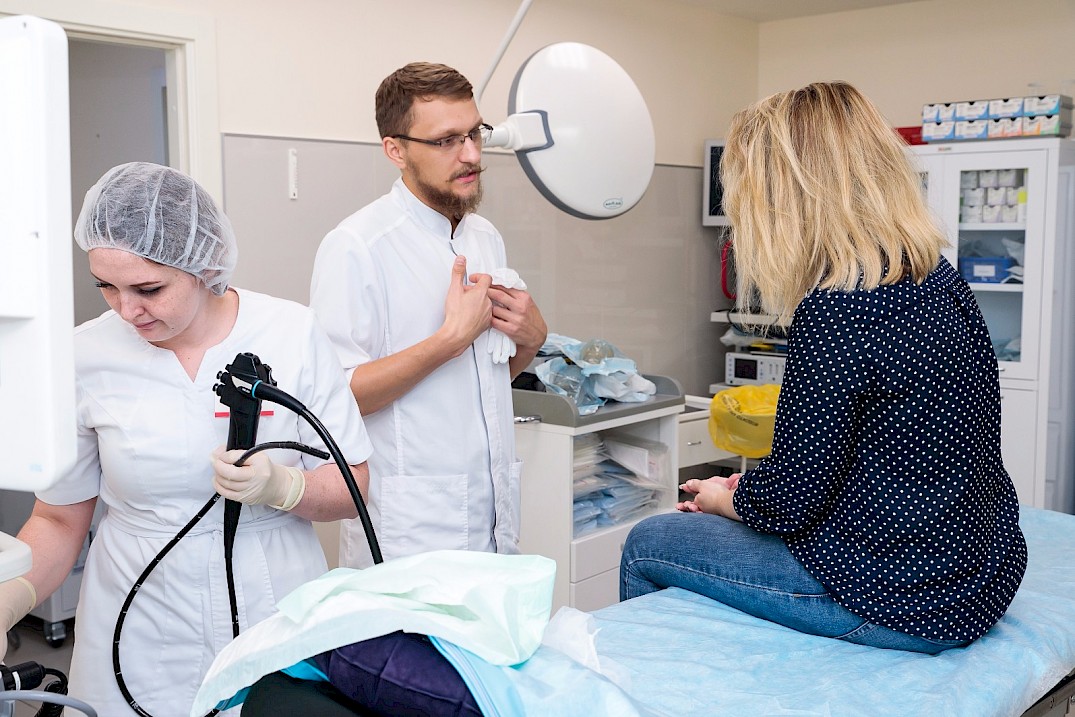
В качестве местной анестезии, которая помогает снизить рвотный рефлекс, используется орошение глотки раствором лидокаина (при отсутствии противопоказаний). Оно проводится перед введением эндоскопа.
Если ЭГДС выполняет опытный специалист, процедура проходит без особых сложностей для пациента. Тем не менее, приятной ее не назовешь, поэтому мы рекомендуем проводить исследование под наркозом, – это более щадящий вариант. Некоторые люди, особенно старшего возраста, испытывают предубеждение перед наркозом и предпочитают «немножко потерпеть». Мы же считаем, что общая анестезия, которая применяется сегодня при ЭГДС (легкий сон), абсолютно оправдана. Она избавляет пациента от беспокойства и дискомфорта, а врачу дает возможность выполнить свою работу тщательно и получить максимум информации, что значительно повышает результативность вмешательства.
Заметим также, что при ЭГДС без наркоза у всех без исключения пациентов повышается внутрибрюшное давление, увеличивается нагрузка на сердце и легкие.
Как минимум у тяжелых пациентов мы применяем анестезиологический мониторинг, и анестезиолог сам решает – вводить какие-либо препараты или нет, в зависимости от работы всех жизненно важных систем организма.
Мы уверены в современных и безопасных анестезиологических средствах, которые используем, а наш медицинский персонал имеет высокую квалификацию. Во время процедуры осуществляется постоянный мониторинг работы сердечно-сосудистой и дыхательной систем пациента.
Если исследование выполняется под наркозом
- Для грамотного ведения наркоза в обязательном порядке необходимо наличие электрокардиограммы (ЭКГ) давностью не более 10 дней. По желанию пациента можно выполнить ЭКГ непосредственно перед гастроскопией в нашем Центре.
- Утром в день исследования исключается прием любых жидкостей (плановые лекарства нужно запить минимальным количеством воды).
- Большинство пациентов хорошо переносят внутривенную анестезию, но все же крайне желательно, чтобы в день процедуры вас кто-то сопровождал.
 В любом случае после исследования управлять машиной самостоятельно нельзя!
В любом случае после исследования управлять машиной самостоятельно нельзя! - Принимать пищу и пить после исследования, которое проводилось под наркозом, обычно можно не ранее, чем через 1-2 часа. При необходимости наш анестезиолог даст вам индивидуальные рекомендации.
Будьте здоровы!
Группа интервенционной эндоскопии:
https://www.vishnevskogo.ru/about/departments/gruppa-interventsionnoj-endoskopii
Как подготовиться к гастроскопии. 10 шагов
1. Узнайте, зачем проводится исследование
Пациенту важно четко понимать, зачем ему назначено исследование и что именно по его результатам врач намерен узнать. Хотим ли мы определить причину боли, которая не устранялась прежним лечением, хотим ли оценить риски желудочно-кишечных кровотечений у пациента, которому планируется операция, либо это регулярная проверка предраковых изменений желудка — от цели исследования зависит многое. Среди прочего, цель исследования определяет, как к нему готовиться, предстоит ли во время него брать биопсию и как глубоко нужно заглянуть эндоскопом.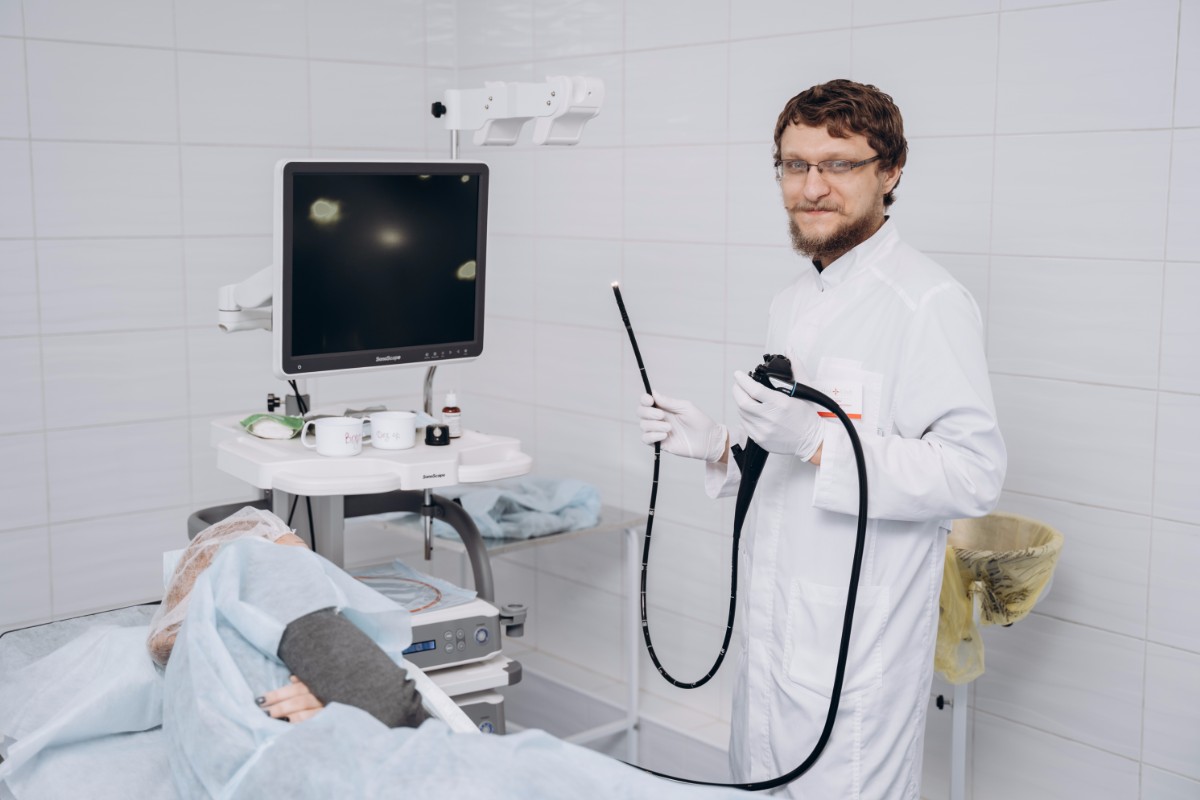
2. Предупредите врача о принимаемых препаратах и проблемах со здоровьем
От особенностей здоровья пациента может зависеть подготовка к исследованию. Прежде всего врачей будут интересовать сердечные заболевания и протезы клапанов сердца. Если у пациента порок сердца и он принимает антикоагулянтный препарат, который нарушает свертывание крови — ему вероятно потребуется специальная подготовка. Придется на время отменить препараты, перед исследованием нужно будет выполнить контрольный тест на уровень МНО и за два часа до эндоскопии потребуется профилактическое введение антибиотика. Пациенту, который перенес инфаркт миокарда, скорее всего потребуется сделать контрольную кардиограмму.
Стоит иметь ввиду еще один важный нюанс при поиске хеликобактерной инфекции в желудке — частой причины хронического гастрита, язвенной болезни и наиболее значимого фактора риска развития рака желудка. Для поиска хеликобактера во время гастроскопии берется материал на исследование. И если пациент перед исследованием продолжит принимать противоязвенные препараты или антибиотики по поводу какой-нибудь другой болезни — результат его анализа окажется отрицательным, даже если на самом деле хеликобактер есть.
И если пациент перед исследованием продолжит принимать противоязвенные препараты или антибиотики по поводу какой-нибудь другой болезни — результат его анализа окажется отрицательным, даже если на самом деле хеликобактер есть.
И, наконец, если у пациента планируется брать материал для посева из двенадцатиперстной кишки, важно предупредить о принимаемых антибактериальных препаратах — они могут повлиять на результат исследования. Практика показывает, что, к сожалению, эти моменты редко учитываются доктором и тем более пациентом.
Фото: Мария Можарова3. Не бросайте есть хлеб при подозрении на непереносимость глютена
Модный сегодня диагноз целиакия (непереносимость глютена) выражается в том, что слизистая неправильно реагирует на контакт с глютеном — белком, содержащимся в злаковых. При целиакии развивается воспаление слизистой тонкой кишки, атрофируются ворсинки, нарушается всасывание в кишечнике, снижается масса тела и случаются разные неприятные состояния. К сожалению, у нас это заболевание часто по ошибке не диагностируется.
К сожалению, у нас это заболевание часто по ошибке не диагностируется.
Для диагностики целиакии существует регламентированный путь. Он начинается с теста крови на специфические антитела. Если они оказываются повышены, мы должны подтвердить диагноз биопсией, которая делается во время гастроскопии. Биопсия берется из двенадцатиперстной кишки, причем, минимум четыре кусочка. Есть принципиально важный момент: оба исследования — анализ крови и биопсию — нужно проводить на фоне употребления глютена. До выполнения обоих исследований пациент должен в течение хотя бы двух недель ежедневно есть не меньше трех граммов глютена, то есть 300 граммов хлеба.
В реальности обычно происходит так: пациент приходит к врачу, жалуется на вздутие, диарею. Доктор говорит: «Есть несколько заболеваний, которые могут дать сходную симптоматику. Один из вариантов — целиакия. Будем разбираться». Пациент решает проявить инициативу и исключает из рациона хлеб раз у него возможна целиакия. На этом фоне он сдает кровь, антитела приходят отрицательные, доктор напрасно скидывает диагноз целиакия с повестки дня.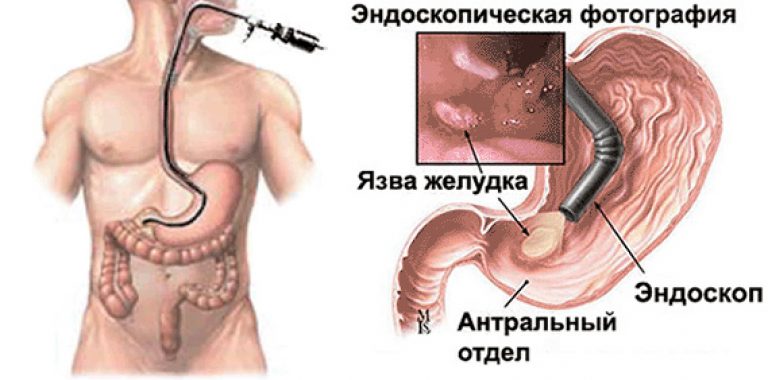
4. Заранее подумайте о методе анестезии
Перед введением эндоскопа пациентам орошается слизистая глотки анестетиком, чаще всего лидокаином. Если есть на него аллергия — важно об этом предупредить врача. В большинстве случаев местной анестезии достаточно. Но есть пациенты, у которых чрезвычайно выражен рвотный рефлекс или они очень тревожные, или есть некие особенности строения шеи и человеку действительно нужен общий наркоз.
Это скорее нежелательный вариант, потому что бессознательного пациента не попросишь совершить глотательные движения при прохождении эндоскопом из глотки в пищевод — это повышает риск перфорации пищевода. Но если все-таки планируется делать общую анестезию, стоит иметь ввиду, что это может потребовать дополнительных мер: встречи пациента с анестезиологом, кардиограммы и анализа крови.
5. Узнайте об оборудовании клиники
Раньше, когда эндоскопия только появилась, применялись волоконно-оптические эндоскопы, которые были толще в диаметре. Сейчас большая часть эндоскопов уже заменена на видеоэндоскопы, которые имеют существенно более тонкий диаметр. Но кое-где все еще встречаются старые аппараты. Кроме того, есть эндоскопы для трансназального введения, которые чаще применяются в педиатрии — они легче переносятся, но не так хороши для забора материала.
6. Приходите строго натощак
Чтобы исследование было информативным, комфортным и заняло минимально необходимое время, пациент должен прийти натощак. В течение шести часов до исследования нельзя ни есть и ни пить. Часто человек думает: «Мне сказали натощак, но если я съем пироженку — ведь не страшно. Или выпью стаканчик кофе — это же не еда». В итоге в этой мутной жиже в желудке эндоскопист не может разглядеть состояние слизистой. Первые минуты он посвящает тому, что удаляет содержимое желудка через эндоскоп, чистит и промывает. Либо просто говорит: «Приходите завтра».
Первые минуты он посвящает тому, что удаляет содержимое желудка через эндоскоп, чистит и промывает. Либо просто говорит: «Приходите завтра».
Если врач предполагает у пациента нарушенное опорожнения желудка, стеноз двенадцатиперстной кишки, либо опухоль — ему может потребоваться и больше времени без пищи и воды перед исследованием. Поэтому доктор, который назначает исследование, должен хорошенько подумать, сколько часов в конкретной ситуации пациенту нужно поститься. А пациенту крайне важно эту рекомендацию соблюдать.
7. Не разговаривайте, обсудите стоп-сигнал
Наконец, мы подходим к самой процедуре. Пациент предупрежден, как именно процедура будет проводиться, знает о ее целях, рассказал обо всех принимаемых препаратах, для него не становится откровением, что при протезе клапана сердца ему дадут профилактический антибиотик, он заранее оговорил способ анестезии. И вот начинается процедура. Пациенту вводят эндоскоп и тут он начинает вести себя беспокойно, пытаться разговаривать, выдернуть эндоскоп — и все исследование идет насмарку.
В ходе исследования, когда эндоскоп уже введен, ни в коем случае нельзя пытаться поговорить с доктором и тем более нельзя выдергивать эндоскоп — это чревато травмой и разрывом органов, ущемлением эндоскопа и другими серьезными неприятностями. Чтобы не допустить такой ситуации, пациент с врачом должны четко определить условный стоп-сигнал. Например, если по каким-либо причинам после того, как эндоскоп уже ввели пациенту, ему внезапно становится плохо — он начинает терять сознание, паниковать или испытывать где-то резкую боль — он не пытается говорить или вытащить трубку, а дважды стучит по ноге доктора или ассистента, или по собственной ноге.
8. Узнайте о возможных осложнениях
После исследования в течение нескольких часов, иногда дней, возможны неприятные ощущения в области горла, шеи. Это нормально. Но есть ряд эффектов, которые не являются нормой и требуют срочного обращения к врачу. Например, если появляется кровохарканье, рвота цвета кофейной гущи или резкая боль в шее или в грудной клетке, отечность шеи, становится трудно дышать или хрустит, когда проводишь по груди.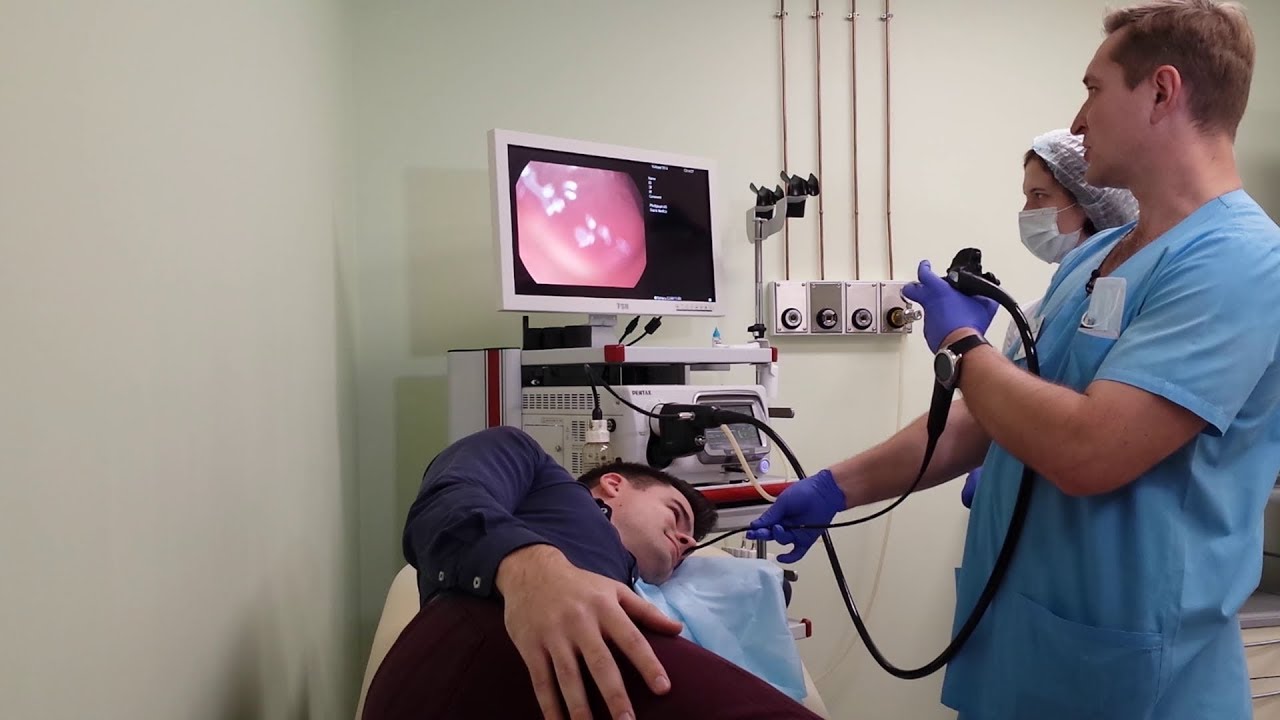 В таких ситуациях не нужно думать: «Я подожду денек-другой, само рассосется». Может быть, рассосется, а может быть разовьется медиастинит, от которого умирают. Нужно вызывать скорую помощь. Лучше ошибиться с предположением, чем пропустить грозные осложнения.
В таких ситуациях не нужно думать: «Я подожду денек-другой, само рассосется». Может быть, рассосется, а может быть разовьется медиастинит, от которого умирают. Нужно вызывать скорую помощь. Лучше ошибиться с предположением, чем пропустить грозные осложнения.
9. Не делайте тестовое исследование раньше положенного
На разных интернет-форумах распространен миф, что лечить хеликобактер бессмысленно — все равно не вылечишь или перезаразишься через месяц другой. Однако в 2017 году было проведено прекрасное американское исследование, во время которого оценили риск повторного выявления хеликобактера у пациентов, у которых он был прежде пролечен. Результат показал, что в сообществах, где уровень санитарии и гигиены достаточно высокий, риск повторного выявления хеликобактера не выше 1% в год. И в большинстве случаев бактерия, которая все же выявляется снова, — это прежний штамм. То есть речь идет не о перезаражении, а реактивации недолеченной инфекции.
Фото: Мария МожароваОткуда же эти мифы? Все дело в том, как оценивается эффективность лечения у пациентов. Все международные рекомендации по диагностики и лечению хеликобактера четко говорят, что оценивать эффективность лечения нужно не раньше, чем через четыре недели после завершения курса лечения. До проведения тестирования пациент две недели не должен принимать ингибиторы протонной помпы, а антибиотики, метронидазол, препараты висмута («Де-нол») – четыре недели. А как бывает в реальности? Пациент жалуется на боли в верхней части живота. Ему проводят гастроскопию, при которой выявляют язву в двенадцатиперстной кишке и хеликобактера. Доктор назначает лекарства и пишет: контроль заживления язвенного дефекта провести через четыре недели. Пациент две недели принимает препараты и еще через две недели приходит на контрольную гастроскопию. То есть после завершения курса препаратов проходит всего 2 недели, тест на хеликобактер оказывается отрицательный. То, что сроки не были соблюдены, никто не берет во внимание. В итоге через полгода недобитый хеликобактер восстанавливает свою популяцию, и гастрит возвращается.
10. Не делайте гастроскопию, если в этом нет необходимости
У нас для проверки на эффективность лечения от хеликобактера любят проверять кровь на антитела к хеликобактеру, хотя этот тест годен лишь для первичной диагностики. Еще любят назначать контрольную гастроскопию. На самом деле в большинстве случаев нет необходимости в контрольной гастроскопии. Рекомендации Маастрихтского консенсуса (основного документа, который публикует обновленные данные по лечению хеликобактерной инфекции) говорят, что предпочтительными методами оценки эффективности курса лечения от хеликобактер считается дыхательный уреазный тест С13 либо исследование кала. Исключение составляет случай, когда параллельно с гастритом мы должны контролировать какие-то предраковые изменения или есть самостоятельные показания для выполнения ЭГДС, например, перед плановой операцией. При этом быстрый уреазный тест, который проводят сразу в эндоскопическом кабинете, уже не рекомендован. При биопсии для проверки эффективности лечения нужно проводить гистологическое исследование, причем обязательно из антрального отдела и тела желудка.
Другой распространенный пример ненужного назначения исследования — при боли в верхних отделах живота в поликлиниках любят с ходу отправить на гастроскопию. Но зарубежные рекомендации говорят, что при этом симптоме гастроскопию нужно делать только пациентам, у которых в течение двух недель лечения симптомы никуда не делись. Либо пациентов, у которых симптомы впервые появились в возрасте старше 45 лет и сопровождаются «тревожными» признаками, которые могут указывать на рак желудка — немотивированным резким снижением массы тела и желудочно-кишечным кровотечением.
И, наконец, еще один пример неоптимального назначения гастроскопии — рефлюксная болезнь. Это проблема, которая возникает из-за заброса желудочного содержимого в пищевод и вышележащие отделы. Основное симптомы — изжога и регургитация, то есть поступление жидкости с кислым, горьким привкусом из желудка в рот, а также кашель, боль в горле. Врачи любят диагностировать рефлюксную болезнь с помощью гастроскопии. На самом деле исследование может выявить изменения в слизистой пищевода — но не может подтвердить, что именно эти изменения стали причиной симптома. Для подтверждения наличия гастроэзофагеального рефлюкса и его роли в развитии кашля, боли в горле правильнее делать другое исследование — рН-импедансометрию пищевода.
Ася Чачко
Как подготовиться к гастроскопии – Институт Здоровья
Как подготовиться к гастроскопии:
- Легкий ужин накануне исследования, исключающий продукты повышающие газообразование (свежие фрукты и овощи, молоко, черный хлеб, острые, жареные продукты).
- Закончить прием пищи за 8-10 часов до исследования, этого времени обычно достаточно для полного освобождения желудка от пищи и жидкости.
- За 6-7 часов закончить прием жидкости и воздержаться от курения.
- Если Вы принимаете какие либо лекарственные препараты, то в день исследования принять их желательно после исследования (гипотензивные можно принять рано утром).
- Если Вы накануне проходили исследование ЖКТ с барием, гастроскопию лучше отложить на двое суток.
- Непосредственно перед процедурой: нужно опорожнить мочевой пузырь, снять зубные протезы, контактные линзы, очки.
Как проводится Гастроскопия
- Для снижения интенсивности рвотного рефлекса делают анестезию: прыскают на корень языка и заднюю стенку глотки специальный раствор (дикаин, лидокаин и др.). О наступившей местной анестезии свидетельствуют появившиеся затруднение глотания и чувство онемения в глотке.
- Вы укладываетесь на левый бок, спина должна быть прямой. Затем в рот вставляют специальный нагубник\загубник (аппарат от закусов). После этого кончик эндоскопа обрабатывают специальным гелем и вводят в рот, мягко нажимая на язык при последовательном продвижении.
- В тот момент, когда аппарат достигает самого узкого мета – устья пищевода (переход глотки в пищевод), ощущается сопротивление. Чтобы гастроскоп легко двигался дальше надо произвести глотательные движения, при которых вход в пищевод расширяется. После прохождения устья пищевода гастроскоп легко попадает по пищеводу в полость желудка.
- Осмотр слизистой оболочки желудка производится при его раздувании воздухом. Так как воздух постепенно выходит из желудка, его введение время от времени повторяют. Гастроскоп вращают вокруг оси, продвигают внутрь, слегка извлекают наружу, медленно перемещают для тщательного осмотра.
- Во время гастроскопии можно провести биопсию (забор небольшого кусочка ткани для гистологического исследования) или взять анализ на наличие инфекции (Helicobacter pylori).
- По завершению осмотра и выполнению необходимых манипуляций воздух удаляется при помощи отсоса. Само диагностическое обследование продолжается около 10 минут, если во время гастроскопии выполняются какие либо манипуляции, то время исследования увеличивается.
Режим после гастроскопии
В течение некоторого времени у Вас может сохранятся онемение языка, может появится першение в горле, отрыжка воздухом, эти явления скоро прекратятся. Принимать пищу и пить желательно не ранее, чем через 2 часа после процедуры, после исчезновения всех возможных неприятных ощущений. После биопсии в течение суток запрещается употребление слишком горячей пищи.
Результаты исследования врач-эндоскопист сообщит Вам сразу же после процедуры, и Вы получите на руки заключение. Результаты биопсии будут готовы в течение нескольких дней (наличие H.pylori выявляется сразу же во время исследования).
Возврат к списку
Читайте также
Онлайн запись на прием / консультацию
Заполните форму и мы вам перезвоним
Гастроскопия: как подготовиться и сделать процедуру менее болезненной | Здоровая жизнь | Здоровье
Наш эксперт – кандидат медицинских наук Александр Дружиненко.
Первый вариант
Недорогой, традиционный, но с усовершенствованиями.
Конечно, заставить себя проглотить гибкий шланг даже самого тонкого видеоэндоскопа непросто, но врач поможет подавить рвотный рефлекс. Например, перед процедурой даст пациенту препараты, успокаивающие нервную систему, сделает местную анестезию глоточного кольца, введет препараты, расслабляющие гладкие мышцы пищевода.
Прежде пациенты настороженно относились к гастроскопии и по другой причине. Боялись заразиться через эндоскоп различными инфекциями. Сегодня в хорошей клинике такой опасности нет. Действующие стандарты обработки инструментов очень жесткие: механическая чистка эндоскопа, замачивание в специальных растворах. Дезинфекция и стерилизация в особых аппаратах гарантированно обеззараживают прибор.
Плюсы. Видеоэндоскоп позволяет детально рассмотреть проблемные участки желудочно-кишечного тракта, сделать биопсию. Крошечный кусочек ткани нужен для того, чтобы убедиться, нет ли тревожных признаков, говорящих о злокачественном процессе. Если перерождение клеток обнаружено в самом начале развития, тот же прибор проведет операцию – удалит больной участок. Анализ фрагмента слизистой оболочки нужен и по другому поводу – чтобы определить степень поражения внутреннего органа бактериями. Например, при язвенной болезни желудка или двенадцатиперстной кишки он помогает врачу подобрать антибактериальный препарат. Кстати, сама биопсия – процедура для пациента безболезненная.
А эндосонография – самое новое направление эндоскопии, добавившее к классической процедуре возможности ультразвука. Например, если во время гастроскопии возникло подозрение на опухоль желудка, биопсия подтвердила диагноз и пациенту предстоит серьезная операция, то вовремя выполненная эндосонография может кардинально изменить подход к лечению. УЗ-датчик позволит врачу оценить, как глубоко опухоль проникает в стенку желудка, и определить верную тактику хирургического лечения.
Совет. Накануне исследования не употребляйте алкоголь. От спиртного рвотный рефлекс усиливается многократно. И помните: на гастроскопию идут с пустым желудком. Это значит, что последний раз надо поесть не позднее семи часов вчерашнего вечера.
Второй вариант
Чуть подороже, более современный, во сне.
Если вы не можете без содрогания думать о предстоящей процедуре (или у вас уже был печальный опыт), попросите назначить вам эндоскопию во сне. Во время нее применяют не наркоз и не местные обезболивающие, а современные снотворные препараты кратковременного действия. Человек впадает в дремоту на час, а когда просыпается, узнает, что за это время ему сделали гастроскопию. Недолгое усыпление совершенно безопасно, не зря при некоторых осложнениях язвенной болезни эту процедуру проводят каждый день, а то и по несколько раз на дню.
Минусы. Если вы выбрали гастроскопию во сне, имейте в виду, что после нее нельзя выполнять сложную работу и садиться за руль до утра следующего дня. Скорость реакции после процедуры может замедлиться.
Третий вариант
Дорогой, самый технологичный, совершенно безболезненный.
Делается обследование с помощью одноразовой капсулы, крошечного устройства, позволяющего рассмотреть, что происходит у человека в животе. Несмотря на лилипутские размеры (не более 1,5 см), в «пилюле» уместились цветная мини-видеокамера, источники света, мини-радиопередатчик и элементы питания (на 6–8 часов работы).
Все, что нужно сделать, – проглотить «таблетку», запив ее стаканом воды. Дальше о ней можно забыть. Капсула за время своего путешествия по желудочно-кишечному тракту проведет его полное обследование и доложит все подробности на считыватель.
В одних моделях этот прибор похож на обычный смартфон и во время процедуры находится у пациента в кармане, в других – надет на человека, как бронежилет. Когда считыватель покажет, что капсула покинула организм естественным образом, пациент приходит к врачу на прием. Доктор загружает в компьютер видеоматериалы, которые собрала капсула за время продвижения. Специальная программа сама ставит предварительный диагноз, показывая, на основании каких импульсов она определила болезнь. Врач подтверждает диагноз или для уточнения назначает дополнительные анализы.
Плюсы. При капсульной эндоскопии врач сможет рассмотреть, какие проблемы существуют в тонкой кишке (это самый длинный извилистый орган в нашем теле), никакие другие методы диагностики не позволяют добраться до этого участка ЖКТ. Капсула – лучший диагност не только при раке кишечника, но и при других проблемах: болезнь Крона, скрытое желудочно-кишечное кровотечение, анемия с дефицитом железа, кишечное повреждение, вызванное использованием нестероидных противовоспалительных препаратов.
Минусы. Капсула не делает биопсию, не берет мазки для обнаружения хеликобактера, грибков (нередко возникающая проблема после приема курса антибиотиков – кандидоз в 12‑перстной кишке). Не может она и притормозить, развернуться, подробно заснять подозрительный участок. Но российские изобретатели обещают в самое ближайшее время научить капсулу двигаться с остановками, которые сможет задавать врач.
Смотрите также:
Подготовка к гастроскопии и колоноскопии: памятка
КАК ГОТОВИТЬСЯ К КОЛОНОСКОПИИ?
- За 3 дня до процедуры исключите из рациона клетчатку (свежие фрукты и овощи, зелень, злаковые, бобовые, грибы, ягоды, черный хлеб).
- Ограничьте тяжелые продукты (жареное, копченое, жирное), отдавая предпочтение молочным продуктам, жидким кашам.
- В день исследования НЕЛЬЗЯ ПРИНИМАТЬ ПИЩУ И ПИТЬ.
- Чтобы получить максимально достоверную информацию, необходима тщательная подготовка.
Мы рекомендуем нашим пациентам следующие варианты подготовки к колоноскопии:
Очистка кишечника препаратом «Пикопреп»
- за 3 дня до исследования – бесшлаковая диета;
- за 1 день до исследования – начало приема препарата Пикопреп по следующей схеме: содержимое 1 пакетика препарата растворять в 150 мл воды комнатной температуры и перемешивать в течение 2-3 минут;
- выпить полученный раствор необходимо в зависимости от времени проведения колоноскопии.
Если процедура проводится до 12 дня, то выпить 1-й пакетик с 14:00 до 18:00 и выпить после этого не менее 5 стаканов (250 мл) любой прозрачной жидкости. Потом выпить 2-й пакетик с 22:00 до 24:00 и выпить после этого не меньше 3 стаканов любой прозрачной жидкости. Последний стакан можно выпить не позднее чем за 1 час до процедуры.
Если процедура проводится после 12 дня, то выпить 1-й пакетик с 17:00 до 21:00 и выпить после этого не менее 5 стаканов (250 мл) любой прозрачной жидкости. Потом выпить 2-й пакетик за 5-9 часов до процедуры и выпить после этого не меньше 3 стаканов любой прозрачной жидкости. Последний стакан можно выпить не позднее чем за 1 час до процедуры.
Очистка кишечника препаратом «Фортранс».
- Накануне исследования разрешен завтрак (до 11 утра). С 15.00 начать прием препарата: 4 пакета «Фортранса» растворить в 4 литрах воды, пить по 1 литру каждый час.
- Во время приема раствора запрещается кушать.
- Если до процедуры остается больше 6 часов, можно выпить сладкий чай.
- За 6 часов до колоноскопии запрещается есть и пить – желудок должен быть пустым!
Во время подготовки к колоноскопии можно принимать лекарства (исключение: препараты железа и активированный уголь).
Как подготовиться к эндоскопии
ЛЮБОЕ ЭНДОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ ВЫПОЛНЯЕТСЯ ПРИ НАЛИЧИИ АНАЛИЗОВ КРОВИ НА ГЕПАТИТЫ, СИФИЛИС, СПИД (HBSAG, RW, ВИЧ).
Как подготовиться к эндоскопии и бронхоскопии (ФБС)
Эндоскопическое исследование выполняется натощак, чтобы избежать случайного заброса остатков пищи или жидкости в дыхательные пути при рвотных движениях или кашле, поэтому последний прием пищи должен быть не позже 21 часа накануне исследования.
В день исследования не ешьте и не пейте до процедуры. Если Вам необходимо принимать лекарства, проконсультируйтесь с врачом о расписании приема в день исследования. Заранее необходимо провести снятие электрокардиографии (ЭКГ).
Бронхоскопия обычно занимает 30 – 60 минут. Восстановление займет 2 – 3 часа. После процедуры: не ешьте и ничего пейте в течение 2 часов; не садитесь за руль транспортного средства, в течение 8 часов после процедуры; не курите в течение 24 часов.
Как готовиться к фиброгастроскопии (ФГС)
Независимо от причины назначения исследования, есть важные шаги, которые Вы должны предпринять, чтобы подготовиться и пройти процедуру. В первую очередь, обязательно сообщите врачу о том, какие лекарственные препараты принимаете и об аллергии на лекарства, если она у Вас имеется. Также, врач должен знать о том, какими заболеваниями Вы страдаете, на которые надо обратить внимание перед процедурой.
Очень важным в подготовке к исследованию является то, что Вы не должны принимать пищу в течение 8–10 часов перед гастроскопией. Пища в желудке затруднит его осмотр и постановку правильного диагноза. Последний прием пищи накануне в 18.00. В день обследования не завтракать, не пить за 4-5 часов до обследования. При жажде можно выпить полстакана воды.
Как готовиться к фиброколоноскопии (ФКС)
Для того чтобы осмотреть слизистую оболочку толстой кишки необходимо, чтобы в ее просвете не было каловых масс. Успех и информативность исследования определяется, в основном, качеством подготовки к процедуре, поэтому уделите самое серьезное внимание выполнению следующих рекомендаций.
Если Вы не страдаете запорами, то есть отсутствием самостоятельного стула в течение 72 часов, то подготовка к исследованию заключается в следующем:
1. С использованием очистительных клизм. Накануне исследования в 6 часов необходимо принять 40 – 60 граммов касторового масла. Другие слабительные (препараты сенны, бисакодил и пр.) приводят к выраженному повышению тонуса толстой кишки, что делает исследование более трудоемким и зачастую болезненным. После самостоятельного стула необходимо сделать 2 клизмы по 1–1,5 литра. Клизмы делают в 20 и 22 часа. Утром в день исследования необходимо сделать еще 2 такие же клизмы (в 7 и 8 часов). Нет необходимости голодать в день исследования.
2. Без использования очистительных клизм. Подготовка к колоноскопии БЕЗ КЛИЗМ с препаратом «ФОРТРАНС». Для пациентов с массой тела до 60 кг необходимо 3 пакетика. Последний прием пищи накануне в 18.00. Накануне в 19.00 1 пакет, растворив в воде (по аннотации), выпить в течение 1 часа. В течение 2-го часа выпить 2-ой пакет, растворив в воде (по аннотации). В день исследования выпить 3-й пакет, растворив в воде (по аннотации) в 6.00 – 7.00. Для пациентов с массой тела более 60 кг необходимо 4 пакетика. Прием 3-х пакетов в течение 3-часов накануне вечером с 19.00. В день исследования 4-й пакет, растворив в воде (по аннотации) в 6.00 – 7.00.
Если у Вас имеется склонность к запорам, то для подготовки к колоноскопии необходимо дополнительно выполнить несколько рекомендаций: за 3–4 дня до исследования необходимо перейти на специальную (бесшлаковую) диету, исключив из рациона свежие овощи и фрукты, бобовые, черный хлеб, капусту в любом виде (как свежую, так и прошедшую кулинарную обработку). В это же время необходимо ежедневно принимать слабительные препараты, которыми Вы обычно пользуетесь. Возможно, необходимо увеличить их дозу — для решения этого вопроса посоветуйтесь с Вашим лечащим врачом. Дальнейшая подготовка не отличается от вышеизложенной.
Как подготовиться к ректороманоскопии (RRS)
Подготовка такая же, как и к фиброколоноскопии (см. выше).
как подготовиться и пройти гастроскопию
Гастроскопия — процедура пугающая и неприятная. Как пройти ее без волнений и страха?
1. Кому и когда надо проходить гастроскопию? И есть ли противопоказания к ней?
Гастроскопия – это метод исследования верхнего отдела желудочного тракта. С помощью тонкого гибкого шланга эндоскопа с видеокамерой и источником света на конце врач осматривает пищевод, желудок и начальный отдел двенадцатиперстной кишки.
Это исследование назначает гастроэнтеролог, когда пациент обращается к нему с жалобами на боль, тяжесть в верхней части живота, вздутие, излишнее газообразование… А вот в Японии, где распространенность злокачественных заболеваний желудка очень высокая, каждый взрослый должен раз в год делать гастроскопию. Это исследование входит в профосмотры на многих предприятиях.
Гастроскопия помогает поставить такие диагнозы, как гастрит, панкреатит, холецистит, язвенная болезнь желудка и двенадцатиперстной кишки. Также гастроскопия нужна для наблюдения за уже обнаруженными новообразованиями — чаще всего полипами — в верхнем отделе желудочно-кишечного тракта.
Бывает еще лечебная гастроскопия, во время нее проводят удаление полипов, останавливают кровотечение в желудке… Гастроскопию используют и в бариатрической хирургии, когда ставят наполненный жидкостью баллон в желудок, что помогает человеку сбросить лишний вес при ожирении.
Абсолютное противопоказание у этого исследования – острый инфаркт миокарда. Но если у пациента желудочно-кишечное кровотечение, гастроскопию делать надо, даже если есть проблемы с сердечным ритмом, потому что речь идет о жизни и смерти.
2. Как готовиться к исследованию?
Исследование проводится натощак. Желательно перед исследованием не курить. Табак стимулирует выработку соляной кислоты, и у больного будет больше жидкости в желудке, что затруднит работу врача.
В стандартную процедуру гастроскопии входит местная анестезия раствором лидокаина, которая немного подавляет рвотный рефлекс. Если у вас аллергия на этот препарат, обязательно предупредите об этом доктора.
3. Как долго длится процедура? И что видит врач?
Процедура длится в среднем 5 минут. Если нет изменений слизистой, исследование идет быстрее, а поиск онкологического заболевания на несколько минут удлиняет процедуру.
Доктор смотрит, есть ли воспаление слизистой пищевода, желудка и двенадцатиперстной кишки. Самая частая проблема пищевода – кардиальный сфинктер желудка недостаточно плотно смыкается, в пищевод из желудка идет заброс содержимого, из-за чего может воспаляться слизистая пищевода. В желудке врач осматривает состояние слизистой, нет ли полипов, новообразований, язв, эрозий. В двенадцатиперстной кишке – то же самое, но полипы там встречаются крайне редко. Если в желудке обнаруживают язву, отщипывают кусочек ткани на онкоисследование, потому что язва желудка — в отличие от язвы двенадцатиперстной кишки — может перерасти в рак.
Самая серьезная проблема, которую можно найти во время процедуры – злокачественное образование. При любом новообразовании обязательно берется биопсия.
4. Некоторые пациенты считают, что гастроскопия может травмировать слизистую, и после процедуры гастрит или язвенная болезнь обострятся…
Нет, гастроскопия не нанесет вреда. Когда аппарат вводится в желудок, тот раздувается воздухом, и эндоскоп без проблем позволяет провести осмотр. При этом аппарат почти не соприкасается со стенками желудка.
Гастроскопия не ухудшает течения болезни, а при некоторых проблемах с ее помощью лечат: например, обкалывают крупные язвы лекарственными средствами, останавливают кровотечения специальными препаратами… При кровотечении лечебную гастроскопию могут делать через каждые 6 часов в течение двух суток.
Обычно гастроскопию делают дважды: сначала до лечения — для постановки диагноза, потом после — чтобы посмотреть результат. Людям, страдающим хроническими язвенными болезнями, гастроскопию надо делать каждые полгода весной и осенью – в периоды вероятного обострения болезни.
Иногда пациенты жалуются на небольшую боль в горле после процедуры. Тут пациенту можно дать совет — внимательно следовать рекомендациям врача. Когда доктор в начале процедуры просит сделать глоток, надо максимально расслабить горло. Некоторые пациенты сжимают горло, как бы защищаясь, и врачу приходится вводить эндоскоп с небольшим сопротивлением, и от этого горло потом может болеть. Тут многое зависит и от диаметра аппарата, хотя сейчас в Москве врачи используют приборы последнего поколения, со шлангами небольшого, комфортного диаметра.
5. В чем плюсы и минусы капсульной гастроскопии?
Единственный плюс капсульной эндоскопии – возможность осмотра тонкой кишки. При классической гастроскопии врачу доступен желудочно-кишечный тракт до начальных отделов двенадцатиперстной кишки, а двенадцатиперстная кишка – это первый отдел тонкой кишки. При колоноскопии специалист видит толстую кишку и заходит в терминальный отдел подвздошной кишки — конечный отдел тонкой кишки. А вся тонкая кишка, которая составляет у нас несколько метров, не осматривается.
Но у капсульной эндоскопии есть существенные минусы, которые не позволяют ей заменить стандартную процедуру. Проглоченная капсула, проходя через желудок, не может раздуть его воздухом и убрать из него скопившиеся жидкости, поэтому камера, заключенная в капсуле, может не увидеть образования, спрятанные в складках или под жидкостью. У нее будет много слепых зон.
С помощью капсулы нельзя сделать биопсию — взять кусочек ткани на исследование. К тому же капсульная эндоскопия – процедура дорогая.
6. Может, гастроскопию лучше делать под наркозом? Не так страшно.
Анестезия при гастроскопии рекомендуется только в некоторых случаях, например, пациентам с грыжей пищеводного отдела диафрагмы – при такой проблеме процедура переносится очень тяжело. Воздух постоянно отрыгивается, человек не может спокойно дышать… Или людям с выраженным рвотным рефлексом. Они даже зубы не могут нормально чистить.
Остальным это исследование лучше делать без анестезии.
При колоноскопии врачам удобнее работать, когда пациент находится в состоянии медикаментозного сна, да и пациент тогда переносит эту процедуру легко. Недаром в развитых странах ее делают только под анестезией, так же как, например, лечат зубы только с обезболиванием. Но при гастроскопии важно, чтобы пациент определенным образом дышал, а регулировать дыхание он сможет, только находясь в сознании.
Читайте также
Гастрит, весеннее обострение. 4 вопроса гастроэнтерологу
Подготовка к гастроскопии – рефлюкс, боль в желудке, язвы
Подготовка к гастроскопии
Важный экзамен, требующий тщательной подготовки
Ваш врач решил, что гастроскопия необходима для лучшего обследования верхних отделов пищеварительного тракта. Подобное важное обследование требует надлежащей подготовки. Результаты, полученные на этом экзамене, зависят от того, пустой ли ваш желудок.Частицы пищи внутри желудка могут скрыть важные состояния, которые могут присутствовать, и могут увеличить риск аспирации (удушья) во время обследования. Поэтому очень важно следовать приведенным ниже инструкциям. Если у вас есть вопросы, звоните в наш офис по телефону (432) 333-3433.
за день до обследования
Нет никаких ограничений в еде, питье или физической активности за день до теста. В отличие от колоноскопии, к этому обследованию не применяется слабительное.
Утро экзамена
Во время гастроскопии желудок должен быть пустым, чтобы врачу не мешали частицы пищи. Если ваш тест назначен на утро, вы не должны ничего есть и пить после полуночи в ночь перед тестом. Утром можно полоскать горло и чистить зубы. Если ваш тест назначен на послеобеденное время, вы можете есть только жидкости, такие как сок, кофе, чай или бульон, на завтрак. Затем начните голодание. Вы не должны ничего есть и пить как минимум за 6 часов до экзамена.Вы можете принимать все свои обычные лекарства, если не указано иное. Нет инсулина. Если вы принимаете кумадин, попросите инструкции за несколько дней до приема.
Вы должны прибыть в Центр как минимум за 15 минут до назначенного времени приема. Мы завершим вашу регистрацию, попросим вас сменить одежду, выполнить все предоперационные заказы, которые может потребовать ваш врач, и ответим на любые ваши вопросы. Пожалуйста, приходите вовремя, чтобы не вызвать задержку, которая могла бы повлиять на многих других пациентов в тот же день.
Поскольку используется седация, ВЫ ДОЛЖНЫ ПРИБЫТЬ С ВАМИ СОПРОВОДИТЕЛЬ , который несет ответственность и может отвезти вас домой после процедуры и оказать вам помощь в последующем уходе. Необходим только один сопровождающий, и мы просим их оставаться в зоне ожидания во время процедуры и восстановления, которое в общей сложности составляет около 90 минут. Вы не сможете водить машину, управлять каким-либо оборудованием, ходить на работу или обедать в ресторане до следующего дня.
что это такое и как к этому подготовиться?
Что происходит во время гастроскопии?
Процедура гастроскопии длится от нескольких до нескольких минут, в течение которых пациент принимает положение лежа на левом боку.Чаще всего процедура проводится под местной анестезией горла спреем лидокаином, затем вставляется мундштук, не позволяющий пациенту закрыть рот при ощущении дискомфорта. Затем врач вводит в рот гастроскоп – тонкую трубку, снабженную источником света и камерой, чтобы врач мог во время обследования просматривать записанное изображение на экране. Позже во время процедуры эндоскоп вводится в пищевод, желудок и двенадцатиперстную кишку (первый отдел тонкой кишки).
Болезненно ли гастроскопия?
Само обследование не болезненное, но момент попадания аппарата в пищевод может быть неприятным. В дополнение к этому может возникнуть рвота и отрыжка. Пациент также может испытывать дискомфорт, связанный с перемещениями эндоскопа. Возможно выполнение процедуры под наркозом или под общим наркозом, для этого вида анестезии потребуется анестезиолог.
Показания к гастроскопии:
- Жалобы в эпигастрии или боль под ребрами в верхней части живота (особенно в сочетании с другими симптомами, указывающими на серьезное заболевание, включая рак, или возникновение у пациентов старше 45 лет)
- Сбор образцов или другого материала для гистопатологического или микробиологического исследования
- Ахалазия и симптоматическая гастроэзофагеальная рефлюксная болезнь
- хроническая рвота неизвестной причины
- Оценка варикозного расширения вен пищевода у пациента с портальной гипертензией и их перевязка или склеротерапия (метод лечения варикозного расширения вен, который включает нанесение химического агента на просвет вены, запускающий цикл морфологических изменений стенок варикозной вены используется для увеличения просвета)
- железодефицитная анемия при подозрении на расположение патологий в грузовом отделении.
- дисфагия (нарушение глотания) или одинофагия (боль при глотании)
- подозрение на активное кровотечение или предшествующее кровотечение из верхних отделов пищеварительного тракта
- дальнейшая гистопатологическая диагностика поражений, обнаруженных при других исследованиях (например, утолщение стенки желудка, используемое при УЗИ или компьютерной томографии)
- Семейный аденоматозный полипоз и семейный колоректальный рак, не связанный с полипозом (HNPCC)
- оценка степени аналогична химическому ожогу пищевода
- Лечение кровотечений из верхних отделов желудочно-кишечного тракта
- удаление инородных тел из пищевода
- Введение зонда (питательного, противоотечного) и изготовление питательных свищей (гастростомия, еюностомия)
- расширение сужение раковые и нераковые пищевые продукты
- Иссечение полиповидных поражений
- Лечение раннего рака желудка
- паллиативное лечение рака пищевода и желудка (абляция, имплантация саморасширяющихся протезов)
- эндоскопическая терапия кишечной метаплазии
- Лечение послеоперационных осложнений в верхнем переднем сегменте (стеноз, синдром утечки)
- онкологическое наблюдение и пациент с предраковыми состояниями (у пациентов с пищеводом Барретта, проверка каждые 3 года, у пациентов с HNPCC каждые 2 года старше 30 лет)
Противопоказания к гастроскопии:
Абсолютный
- Информированный отказ дать согласие на обследование, высказанный пациентом
Родственник
- Острые коронарные синдромы
- острая дыхательная недостаточность
- острая или хроническая тяжелая сердечная недостаточность
- Признаки острого хирургического заболевания брюшной полости, требующего операции
- Отсутствие сотрудничества при экспертизе
Как подготовиться к гастроскопии?
Ничего не ешьте за 6-8 часов до процедуры гастроскопии, последний глоток можно выпить за 4 часа до процедуры, кроме того, перед обследованием не курите сигареты и не жуйте жевательную резинку.При подготовке к гастроскопии пациенту следует удалить изо рта подвижные протезы, пирсинг и т. Д. После процедуры пациенту не рекомендуется есть или пить еще 2 часа (риск аспирации из-за местной анестезии). Людям с заболеваниями, требующими регулярного приема лекарств (например, гипертонией, сердечными заболеваниями, эпилепсией и др.), Следует принимать утреннюю дозу препарата, запивая небольшим количеством воды в день исследования. Пациентам, которые принимают препараты, снижающие свертываемость крови, следует перед обследованием проконсультироваться с врачом, чтобы оценить необходимость отмены или замены.
Осложнения после гастроскопии
Гастроскопия как метод инвазивной диагностики подвержена риску осложнений как во время, так и после ее завершения. Наиболее частыми являются осложнения, связанные с анестезией (например, пункционная гематома, флебит, возникновение побочных реакций на лекарства, например угнетение дыхания, гипотензия, тахикардия, аритмии). Кроме того, существует риск передачи инфекции через недостаточно продезинфицированное оборудование (в основном, гепатиты B и C).Еще одним осложнением может быть повреждение слизистой оболочки или даже перфорация желудочно-кишечного тракта, но это случается крайне редко. После обследования у пациента может появиться боль в горле.
ВНИМАНИЕ!Если какое-либо из следующих событий возникает вскоре после гастроскопии
- лихорадка
- сильная боль в животе
- сильная рвота (особенно если она включает кровь или какой-либо вид, похожий на кофейную гущу)
- табурет черный, дегтеобразный
немедленно обратитесь к врачу.
Эта статья переведена с польского на английский, ссылки ниже используются в польской статье.
Библиография:- Interna Szczeklika 2018 Podręcznik Chorób Wewnętrznych, Авторы: Петр Гаевский, Анджей Щеклик Wydawnictwo: Medycyna Praktyczna
- https://www.mp.pl/pacjent/gastrologia/diagnostyka/51054,gastroskopia
- https://www.mp.pl/medycynarodzinna/artykuly/195669,endoskopia-gornego-odcinka-przewodu-pokarmowego-2018
- https: // www.mp.pl/interna/chapter/B16.V.26.2.1
Подготовка пациента к гастроскопии | Прямая эндоскопия
Если вы записались к нам на прием для проведения процедуры гастроскопии, вам необходимо будет следовать приведенным ниже инструкциям по подготовке. Правильная подготовка пациента очень важна для того, чтобы процедура была успешной и безопасной.
Политика отмены
Обратите внимание, что нам требуется уведомление за два полных рабочих дня , чтобы иметь право на возмещение стоимости вашей процедуры.
Общие инструкции
Следующее требование является обязательным для всех пациентов, перенесших эндоскопию.
Попросите кого-нибудь забрать вас после теста
Из-за использования анестетика во время наших эндоскопических процедур вы почувствуете сонливость и не сможете поехать домой.
Пожалуйста, попросите друга или родственника забрать вас примерно через полтора часа после теста, поскольку вы не можете водить машину или покинуть больницу самостоятельно.
Что взять с собой:
- Направление от врача
- Карта Medicare (Пожалуйста, сообщите персоналу при бронировании, если у вас нет карты Medicare, временной карты или обратной карты)
- Карточка частного страхования (при наличии)
- Карточка пенсионера / медицинского обслуживания
- Оплата счета (Прямая эндоскопия принимает карты MasterCard, Visa или наличные и предоставляет средства EFTPOS для упрощения оплаты счетов в течение дня)
- Список лекарств
- Очки для чтения (при необходимости)
Носите свободную одежду и оставляйте ценные вещи позади
Пожалуйста, носите легкую повседневную одежду и не берите с собой ценные вещи.
Удалите помаду и украшения
Не используйте губную помаду или украшения.
Оставайтесь под компетентным наблюдением в течение 12 часов
В течение 12 часов после процедуры вы должны оставаться под присмотром ответственного взрослого, а не водить машину или работать с механизмами.
ВАЖНО! Не пить и не есть за 6 часов до теста!
Избегайте употребления алкоголя за 24 часа до процедуры.
Вы можете принимать свои обычные лекарства, запивая водой не позднее, чем за 2 часа до теста, если ваш врач не назначил иное.
Подготовка к гастроскопии
Гастроскопия требует специальной подготовки, о которой пациенту сообщают при назначении этой манипуляции.
1. Если позволяет время, за два дня до манипуляции пациенту следует исключить шоколад, орехи, семена и острую пищу. Желательно одновременно прекратить употребление алкогольных напитков.
2. Последний прием пищи перед диагностической процедурой должен быть не позднее 6 часов.м. предыдущего дня. Ужин должен быть обильным, но без продуктов с высоким содержанием остатков.
3. Перед манипуляцией рекомендуется исключить грубую пищу, тяжелые салаты с майонезом, много цельнозернового хлеба, жирного мяса или рыбы, сыра. На ужин лучше всего подойдет порция зеленого салата с небольшим количеством куриной грудки, куриная котлета на пару, гречневая каша или нежирный творог. Не рекомендуется употреблять фасоль или ячменную крупу, а порция картофельного пюре или брокколи на пару вполне может стать основой ужина накануне диагностики.
Подготовка ко дню гастроскопии
- В день обследования нельзя принимать пищу и напитки. Немного воды можно выпить не позднее, чем за 2-4 часа до исследования.
Если пациент принимает какие-либо хронические лекарства в капсулах или таблетках, ему следует прекратить их прием, так как любые посторонние предметы в полости исследуемого органа могут исказить картину.
Гастроскопия сопровождается усилением рвотного рефлекса, поэтому пища из желудка может не только испачкать одежду, но и попасть в верхние дыхательные пути при вдохе при рвоте.Кроме того, прием любых лекарств перед манипуляцией сопровождается чрезмерной выработкой желудочной кислоты. В ситуации «натощак» это может усугубить патологическое состояние. По этой же причине не рекомендуется курить перед гастроскопией. С подготовкой все и переходим к самому обследованию.
Очень важно предупредить врача о любых имеющихся аллергических реакциях, в частности, если они связаны с лекарственными препаратами.Перед манипуляцией врач назначит премедикацию или обезболивание основания языка и горла спреем. Это уменьшит дискомфорт и боль и некоторым образом подавит рвотный рефлекс, тем самым облегчая задачу врача, однако может вызвать аллергическую реакцию у пациента.
Для гастроскопического исследования пищеварительного тракта необходимо иметь при себе результаты предыдущих манипуляций, если таковые были, и рентгенограммы, результаты анализов и другие данные ранее проведенных диагностических исследований желудка и двенадцатиперстной кишки.
Гастроскопическая процедура
Непосредственно перед манипуляцией врач попросит вас подписать заявление о согласии на манипуляцию. Обязательно обсудите с врачом вероятность каких-либо последствий и риски обследования.
Гастроскопическое исследование – это манипуляция, которая позволяет обследовать желудок и пищевод с помощью специального зонда, который состоит из специальной оптической трубки с видеокамерой (эндоскопом).Конечная часть устройства вводится в рот, а затем постепенно продвигается вниз в желудок.
Гастроскопия проводится в специально оборудованном кабинете врачом-эндоскопистом, специализирующимся на эндоскопии и гастроэнтерологии (гастроэнтерологом).
Перед началом проводится обезболивание основания языка и горла анестезирующим спреем или жидкость для полоскания рта анестетическим раствором. Это помогает расслабить мышцы горла и снизить интенсивность рвотного рефлекса, тем самым облегчая прохождение эндоскопа в пищевод.
Вас попросят лечь на бок, обычно справа. Затем в рот вставят специальную доску для зубов, чтобы защитить зубы от повреждений эндоскопом и сам эндоскоп от прикуса, поскольку это довольно дорогое оборудование. Затем врач вставит наконечник эндоскопа в ваш рот, осторожно надавливая на язык, постепенно продвигаясь дальше. После этого врач попросит вас сделать глоток, чтобы эндоскоп прошел в пищевод.Поскольку диаметр эндоскопа значительно меньше диаметра пищевого болюса, у вас не должно возникнуть проблем с глотанием или дыханием.
Во время манипуляции врач попросит не глотать, если в этом нет необходимости. Если в полости рта много слюны, медсестра удалит ее с помощью аспиратора.
Эндоскопист будет постепенно перемещать эндоскоп вниз в просвет пищеварительного тракта, глядя в окуляр или на видеомонитор, чтобы оценить состояние стенок пищевода, желудка и двенадцатиперстной кишки.В случае возникновения проблем с осмотром стенок органа через специальный канал эндоскопа в просвет желудка будет подаваться воздух или вода для промывания стенок, очистки исследуемой области или очистки линзы эндоскопа. После этого жидкость и воздух удаляются с помощью аспиратора.
Камера, подключенная к эндоскопическому оборудованию, позволяет записывать на видео весь период обследования для последующей детальной оценки полученных результатов.Через специальный канал в эндоскопе врач может ввести крошечные эндоскопические инструменты (щипцы, петли или скобы), чтобы сделать биопсию или удалить любые патологические разрастания слизистой оболочки. Манипуляции с биопсией абсолютно безболезненны.
Гастроскопия: обследование верхних отделов пищеварительного тракта
Что такое гастроскопия?
Гастроскопия – это исследование верхних отделов пищеварительного тракта (пищевода, желудка и двенадцатиперстной кишки) с помощью эндоскопа – длинной, тонкой, гибкой трубки, содержащей камеру и свет, – для просмотра слизистой оболочки этих органов.
Зачем делают гастроскопию?
Гастроскопия, также известная как эндоскопия верхних отделов желудочно-кишечного тракта или просто эндоскопия верхних отделов желудочно-кишечного тракта, обычно проводится для исследования причины таких симптомов, как изжога, боль в животе, затрудненное глотание, рвота или кровотечение из пищеварительного тракта, а также для постановки или подтверждения диагноза. .
Условия также иногда можно лечить во время гастроскопии – например:
- полипы можно удалить;
- расширенные вены (варикозное расширение вен) пищевода (пищевода) можно лечить, чтобы остановить и предотвратить кровотечение;
- суженный пищевод может быть расширен; и
- посторонних предметов (например, предметов, случайно проглоченных детьми) можно удалить.
Как подготовиться к гастроскопии?
Вас попросят ничего не есть и не пить как минимум за 6 часов до гастроскопии.
Если вы принимаете какие-либо лекарства, посоветуйтесь со своим врачом, можно ли продолжать их прием. Вас могут попросить прекратить прием лекарств, которые могут увеличить риск кровотечения, за несколько дней до обследования; к ним относятся варфарин, аспирин и нестероидные противовоспалительные (НПВП) лекарства. Однако это зависит от ваших индивидуальных обстоятельств, поэтому вам следует проверить.
Вам также следует сообщить в центр, проводящий гастроскопию, если у вас есть какое-либо состояние, требующее приема антибиотиков перед стоматологическими процедурами – вам могут потребоваться антибиотики и перед гастроскопией.
Перед гастроскопией врач обсудит с вами процедуру и ответит на любые вопросы, затем вас попросят подписать форму согласия, разрешающую проведение теста.
Что происходит во время гастроскопии?
Вас попросят лечь ровно, обычно на левый бок.Обычно вам вводят успокаивающее, а иногда и болеутоляющее лекарство путем инъекции в вену. Успокаивающее средство поможет вам расслабиться и может усыпить. Как правило, вы мало что помните об этой процедуре. В некоторых случаях процедура может проводиться без седативного средства – вам необходимо обсудить это с врачом, прежде чем подписывать форму согласия.
На заднюю часть горла можно нанести местный анестетик, чтобы он онемел и не давился. Между зубами будет вставлена небольшая капа, чтобы вы не прикусили эндоскоп и не защитили зубы.Если у вас есть искусственные зубы (протезы), их необходимо удалить.
Эндоскоп будет помещен в ваш рот, и вам будет предложено проглотить его в желудок. Врач направит воздух в ваш желудок через гастроскоп. Это упростит просмотр.
Иногда через эндоскоп можно ввести специальный инструмент и удалить небольшой образец ткани (биопсия). Это не больно. Врач также может сделать фотографии, чтобы обратиться к ним позже.
Некоторые процедуры можно проводить, когда эндоскоп находится внутри, например:
- удаление полипов;
- контроль кровопотери от язвы; или
- сдерживание или предотвращение кровотечения из расширенных вен пищевода – подобных варикозному расширению вен – путем введения в них химических веществ (склеротерапия) или наложения на них повязок (перевязка бандажом).
Что происходит после гастроскопии?
Процедура занимает от 15 до 30 минут. После обследования вас переведут в палату для выздоровления, и медсестра будет заботиться о вас, пока вы не проснетесь. Обычно вы можете пойти домой примерно через 2 часа.
Убедитесь, что у вас есть кто-то, кто отвезет вас домой, так как после теста вы все равно будете спать. Вы не должны садиться за руль и должны планировать отдых до конца дня.
Хотя врач может кратко обсудить с вами результаты гастроскопии после того, как действие седативного средства закончится, обычно назначается повторный визит для более подробного обсуждения результатов теста.
Каковы риски гастроскопии?
После процедуры у вас может появиться легкая боль в горле. Воздух также может оставаться в желудке, вызывая вздутие живота.
Существует небольшая вероятность кровотечения после процедуры, особенно если была взята биопсия или проведено лечение. Любое кровотечение обычно незначительное.
Очень немногие люди испытывают серьезные побочные эффекты от гастроскопии. Очень редко слизистая оболочка желудка, пищевода или двенадцатиперстной кишки (первая часть тонкой кишки) может быть разорвана, и в таких случаях вас госпитализируют.Для восстановления разрыва (перфорации) может потребоваться операция.
Осложнения, вызванные приемом седативных препаратов, также возможны, но также редко.
Ваш врач обсудит с вами риски, связанные с процедурой, и убедится, что вы их понимаете. Также они подскажут, что делать, если после процедуры вы почувствуете недомогание.
Дополнительная информация и поддержка
Поговорите со своим врачом или обратитесь в больницу или клинику, где вам будут делать гастроскопию.
1.Клиника Майо. Верхняя эндоскопия (обновлено 18 июня 2015 г.). http://www.mayoclinic.org/tests-procedures/endoscopy/basics/definition/prc-20020363 (по состоянию на март 2017 г.).
2. Выбор NHS. Гастроскопия (обновлено 22 июня 2015 г.). http://www.nhs.uk/conditions/gastroscopy/Pages/Introduction.aspx (по состоянию на март 2017 г.).
Гастроскопия | healthdirect
Гастроскопия – также известная как верхняя эндоскопия – включает использование тонкой гибкой трубки (эндоскопа) для исследования верхних отделов пищеварительного тракта.
Трубка вводится в рот и проходит по пищеводу (пищеводу), затем в желудок и первую часть тонкой кишки (двенадцатиперстную кишку) для осмотра этих областей.
Эндоскоп содержит свет и видеокамеру, которая передает изображения на монитор, где их может увидеть врач.
Гастроскопия обычно проводится для исследования таких симптомов, как несварение желудка, тошнота или затрудненное глотание. Он может показать, есть ли воспаление, язва, полип или другой рост.
Иногда гастроскопия проводится для лечения таких состояний, как кровоточащие язвы, или для расширения узкого пищевода (известного как дилатация), или для удаления инородного тела.Врачи могут взять образцы тканей (биопсию) всего необычного, что они видят, и удалить полипы.
Как подготовиться к гастроскопии
Если вам предстоит гастроскопия, вам нужно будет натощак, чтобы врач мог четко видеть и избежать рвоты. Вы не должны есть и пить за 6 часов до процедуры – ваш врач проконсультирует вас о конкретных деталях перед процедурой. Вам также следует обсудить со своим врачом, когда принимать какие-либо обычные лекарства, есть ли у вас аллергия или другие заболевания.
После процедуры
Если у вас гастроскопия, у вас обычно будет легкий седативный эффект. Обычно это занимает от 15 до 30 минут. Вы можете чувствовать сонливость или вздутие живота от воздуха, введенного во время обследования. Вы, вероятно, ничего не вспомните о процедуре.
Обычно вам разрешается есть и пить после процедуры, но вы не должны водить машину, путешествовать в одиночку на общественном транспорте, управлять механизмами, подписывать юридические документы или употреблять алкоголь в течение следующих 24 часов.Вам следует попросить друга или родственника отвезти вас домой. Возможно, вам придется записаться на прием к врачу, чтобы обсудить результаты обследования или результаты биопсии.
Посмотрите видео ниже, чтобы узнать, как выполняются эндоскопия верхних отделов желудочно-кишечного тракта, эндоскопия и дилатация верхних отделов желудочно-кишечного тракта.
Безопасна ли гастроскопия?
Гастроскопия – безопасная процедура, серьезные осложнения возникают редко.
Осложнения могут иногда возникать, если гастроскопия включает хирургическую процедуру, например удаление полипов или биопсию.Кровотечение может возникнуть в случае случайного повреждения кровеносного сосуда или разрыва слизистой оболочки пищеварительного тракта. Для восстановления такого повреждения может потребоваться дополнительная операция.
Немедленно обратитесь к врачу или в больницу, если у вас есть какие-либо симптомы, которые беспокоят вас после гастроскопии, например:
- лихорадка
- усиливающаяся боль в горле, груди или животе
- затруднение глотания
Как подготовиться к колоноскопии и гастроскопии
Узнайте, как вы можете подготовиться и чего ожидать во время таких процедур, как колоноскопия и OGD (эзофагоскопия, гастроскопия и дуоденоскопия).
Колоноскопия используется для выявления рака прямой кишки (также известного как рак толстой кишки). Врач может порекомендовать эту процедуру, если у пациента есть / требуется:
- Изменение привычек кишечника
- Семейный колоректальный полипоз
- Скрининг полипов или наличие в семейном анамнезе колоректального рака
- Геморрой
- Ректальное кровотечение
- Анемия или снижение количества эритроцитов
- Кровь в стуле (или при положительном результате теста на фекальную скрытую кровь / FOBT)
Процедуры OGD (относящиеся к эзофагоскопии, гастроскопии и дуоденоскопии) используются для выявления язв, гастрита и рака в верхних отделах пищеварительного тракта.
Помимо скрининга, лечение также может проводиться во время OGD:
- Обработка кровоточащей язвы для остановки кровотечения
- Удаление полипов или инородных тел
- Лечение расширенных кровеносных сосудов в пищеводе (пищеводе) путем перевязки их вверх
Как подготовиться к обследованию
Для колоноскопии необходимо выполнить очистку кишечника перед процедурой. Однако для OGD необходимо голодание в течение 6 часов (без еды и питья).
Неправильная подготовка может привести к тому, что пациентам придется повторить или перенести процедуру обследования.
Очищение кишечника для колоноскопии
Существует два метода очищения кишечника – Oral Fleet и Fortrans (или порошок PEG). Ваш врач решит, что вам подходит.
Как подготовить Oral Fleet: Обычно для очищения толстой кишки дают 2 флакона Oral Fleet. Каждая бутылка содержит 45 мл лекарства, и каждую следует принимать с интервалом в полчаса.Разделите каждую бутылку на 15 мл, разлив в 3 стакана. Наполните каждый стакан примерно 250 мл простой воды. Вы также можете добавить в раствор мед, глюкозу, ячменную воду или изотонические напитки. Выпейте все 3 стакана за 10 минут. Повторите то же самое для второй бутылки Oral Fleet.
Как приготовить Фортранс (порошок ПЭГ): Ваш врач определит количество необходимых вам пакетов. Разведите 1 пакетик 1 литром простой воды. Пейте в течение 1 часа.
Как только вы почувствуете, что смесь для подготовки кишечника подействует, держитесь ближе к ванной.
Советы по уменьшению дискомфорта прицела
Для колоноскопии: За 3 дня до процедуры старайтесь избегать фруктов и овощей, красного мяса и коричневого риса.
Если ваш прицел назначен на утро, соблюдайте мягкую диету за 1 день до процедуры и употребляйте только прозрачные жидкости.
Если ваш прицел запланирован на послеобеденное время, позавтракайте только прозрачными жидкостями.
Для OGD: Если вы чувствуете жажду во время 6-часового голодания, прополощите рот водой или сосите несколько кубиков льда.
Во время подготовки к колоноскопии или OGD вас могут попросить прекратить прием некоторых лекарств в зависимости от совета вашего врача.
Лекарства для продолжения: Гипертоническая болезнь / щитовидная железа
Лекарства, которые нужно прекратить: Лекарства для разжижения крови, таблетки железа и лекарства от диабета в день процедуры (только для колоноскопии)
После процедуры вы можете вернуться немедленно домой, если не было введено седативное средство.

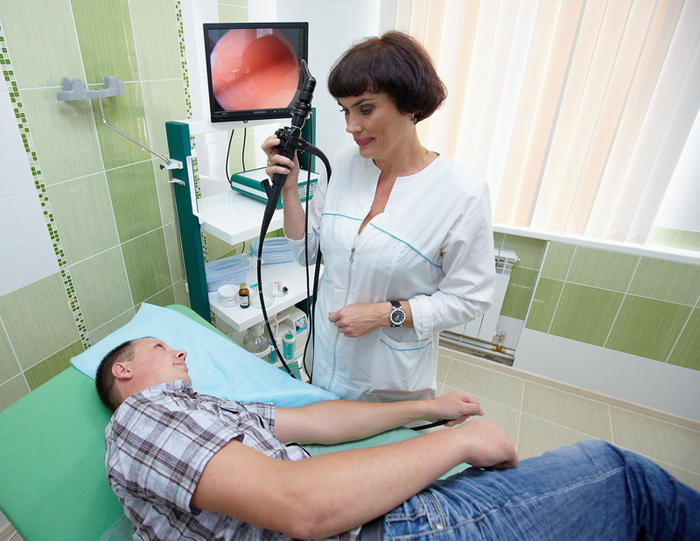 Уточненное, более полное название такого исследования – видеоэзофагогастродуоденоскопия, или видеогастроскопия, или ВЭГДС.
Уточненное, более полное название такого исследования – видеоэзофагогастродуоденоскопия, или видеогастроскопия, или ВЭГДС.
 В любом случае после исследования управлять машиной самостоятельно нельзя!
В любом случае после исследования управлять машиной самостоятельно нельзя!