Гипотоническая дискинезия: Дискинезия желчевыводящих путей – причины, симптомы, лечение ДЖВП
причины, симптомы, диагностика, лечение, профилактика
Патологическое состояние, возникающее в результате нарушения оттока желчи на фоне снижения тонуса и сократительной функции желчного пузыря и желчевыводящих путей.
ПричиныВ большинстве случаев нарушение имеет первичный характер и возникает на фоне психогенных факторов, таких как особенности темперамента человека и частые стрессовые ситуации. Снижение моторики желчевыводящих путей иногда возникает в результате конституциональных особенностей, несбалансированного питания и гормонального дисбаланса.
Развитие вторичной дискинезии может возникать при функциональных заболеваниях пищеварительного тракта и органических патологиях, таких как гастрит, дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки, холецистит, панкреатит, гепатит. Частой причиной развития данной патологии являются нарушение работы эндокринной системы, возникающее на фоне наращения работы щитовидной железы или репродуктивной системы.
Заболевание проявляется возникновением постоянных ноющих болей в эпигастральной зоне, которые не имеют четкой локализации. Боли могут иррадиировать в спину и чаще всего сопровождаются развитием ощущения распирания в верхних отделах живота. Пациенты связывают возникновение болей с психоэмоциональным перенапряжением, а не с приемом пищи, при этом после приема пищи, когда часть желчи из пузыря проникает в двенадцатиперстную кишку, боль частично стихает.
Помимо этого, у большинства больных является характерным развитие таких диспепсических нарушений, как тошнота, рвота, сухость и горечь во рту, преимущественно в утренние часы, появление неприятного запаха изо рта, снижение аппетита. Больные жалуются на повышенную утомляемость, возникновение головных болей, раздражительности, гипергидроза, что обусловлено развитием невроза.
На фоне замедленного оттока желчи из желчного пузыря и уменьшения ее поступления в просвет двенадцатиперстной кишки возникает синдром холестаза. Иногда происходит окрашивание склер и кожных покровов в желтый цвет, осветление мочи и кала, отмечается появление кожного зуда и гепатомегалии.
ДиагностикаПри подозрении на гипотоническую дискинезию желчевыводящих путей необходимо в первую очередь определить ее причину, выяснить, как давно возникли первые симптомы, имеет ли место наследственная предрасположенность. При физикальном обследовании у пациента может определяться желтушность кожи и слизистых, болезненность при пальпации в области правого подреберья.
Для подтверждения диагноза больному может потребоваться назначение общего анализа крови, общего анализа мочи, а также биохимического анализа крови, в котором могут выявляться признаки синдрома холестаза, обусловленные повышением активности щелочной фосфатазы, АЛТ, АСТ, Г-ГТП, повышенного уровня билирубина.
Также больному может потребоваться назначение ультразвукового исследования органов брюшной полости, дуоденального зондирования и эзофагогастродуоденоскопии.
ЛечениеЛечение данного заболевания основано на нормализации режима труда и отдыха, а также назначении корректной диетотерапии. При гипотонической дискинезии желчевыводящих путей дуоденальное зондирование является не только диагностической, но и терапевтической манипуляцией, так как в процессе ее проведения из желчного пузыря выделяется большое количество желчи.
Медикаментозное лечение включает применение холеретиков и прокинетиков. Для улучшения процессов пищеварения показано применение ферментных препаратов.
ПрофилактикаПрофилактика гипотонической дискинезии желчевыводящих путей основана на исключении неблагоприятных психогенных факторов, своевременной диагностике и лечении заболеваний, способных вызвать данную патологию.
Психосоматические заболевания. Дискинезия желчевыводящих путей, симптомы и причины болезни. – Ваш Психолог Онлайн
Автор Olga Nedelkova На чтение 4 мин. Обновлено
Боль в правом подреберье не может не беспокоить – а вдруг это печень, думаете вы? Стремясь уменьшить нагрузку на самую большую железу организма, вы отказываетесь от жареного, соленого, копченого, жирного, алкоголя… но боль не намерена вас покидать. Советуем обследоваться – возможно, вы страдаете от дискинезии желчных путей.
Что это такое?
По сути, эта патология представляет собой слабую подвижность стенок желчевыводящих протоков и желчного пузыря, из-за чего желчь не поступает в желудок в достаточном количестве, а остается в желчном пузыре.
Чем это чревато?
В первую очередь, оставив все как есть, вы рискуете заработать холецистит – воспаление желчного пузыря.

А изменения в составе желчи, возникающие из-за ее застоя, могут привести к развитию желчекаменной болезни. Поэтому боль в правой стороне туловища игнорировать не стоит.
Стенки желчного пузыря и протоков могут стать малоподвижными вследствие двух причин: либо потому, что стенки слишком расслаблены, либо потому, что они слишком напряжены. Первую форму дискинезии называют гипотонической, вторую – гипертонической. Определить, какая у вас, можно по характеру боли.
Если у вас регулярно появляется ноющая, тупая боль в правом подреберье, иногда отдающая в правую лопатку, если боль длится длительное время (до нескольких дней), сопровождается отрыжкой или чувством гречи во рту – у вас гипотоническая дискинезия.
При гипертонической дискинезии боль носит иной характер – она острая, появляется после приема тяжелой пищи (жирной, копченой, острой и т.д.), но довольно быстро утихает. Приступ боли можно снять спазмолитиками.
Из-за чего возникают дискинезии?
Причины самые разнообразные – от паразитов в организме до аллергий.
Но чаще всего это странное заболевание имеет неврологическое и гормональное происхождение.
Особенно на его развитие влияют эмоциональные расстройства. Дискинезия желчных путей чаще всего имеет психосоматическую причину. К сожалению, из-за этого она встречается очень часто. Вы имеете все шансы заполучить этот «подарок» если у вас есть склонность к депрессиям или перепадам эмоций, повышенная тревожность, бессонница, плохое настроение как основная эмоция, проблемы с аппетитом, малоподвижный или сидячий образ жизни.
Болезнь может обостряться при пониженной стрессоустойчивости, во время панических атак (при этом наблюдается ощущении остановки сердца, онемение рук и ног).
Что же делать?
Первым делом, необходимо оздоровить эмоциональную атмосферу. Крепкий здоровый сон в достаточном количестве, разумный режим дня, минимум стрессов. Если вы склонны к депрессиям, необходимо обязательно пройти курс лечения у психотерапевта. Нередко дискинезия вызывается неким психологическим конфликтом или психологической травмой – чтобы избавиться от этого груза и обрести гармонию, посетите психолога.
Нередко дискинезия вызывается неким психологическим конфликтом или психологической травмой – чтобы избавиться от этого груза и обрести гармонию, посетите психолога.
Чтобы не провоцировать приступов боли, откажитесь от тяжелой пищи
А именно: соленого, жирного, острого, копченого, а также от алкоголя. Это поможет не только победить дискинезию, но и предотвратит другие заболевания.
Помогут в лечении дискинезии также массаж, йога, упражнения по релаксации, вообще физические упражнения. Часто страдающие от дискинезии ведут пассивный, малоподвижный образ жизни. Это нужно в корне изменить – запишитесь на ту же йогу или просто совершайте два раза в день пешие прогулки.
Одно из самых характерных качеств страдающего от дискинезии – мнительность.
Врачи часто отмечают, что пациенты с дискинезией считают, что больны чем-то страшным (это ведь печень, да?), что их состояние крайне тяжелое. И вообще, многие из тех, кто пришел на прием к врачу с болью в правом подреберье, не чувствуют вкуса жизни, скорее существуют, чем живут.
И вообще, многие из тех, кто пришел на прием к врачу с болью в правом подреберье, не чувствуют вкуса жизни, скорее существуют, чем живут.
Узнали в этом психопортрете себя?
Тогда срочно меняйте ситуацию! Вам как воздух необходимы яркие, новые впечатления. Дайте себе долгожданный отдых и отправьтесь в путешествие, устройте вечеринку для себя и друзей, заведите новое знакомство. Вам критически важно, просто необходимо сбросить с себя налет депрессии и скуки, расшевелиться эмоционально и физически. а если вы действительно считаете, что ваша болезнь страшна, и вы находитесь в тяжелом состоянии, поспешим разочаровать: для того, чтобы избавиться от дискинезии желчных протоков, не нужны ни операции, ни редкие и дорогие лекарства. В 70% случаев с этим заболеванием успешно справляется профессиональный психолог.
ГЕПАБЕНЕ.Эффективность применения у больных с функциональной патологией желчевыводящих путей и кишечника
Среди заболеваний пищеварительного тракта наиболее значимое место, особенно у лиц молодого возраста, занимают функциональные расстройства [6, 7]. Чаще всего встречаются дискинезия желчевыводящих путей и синдром раздраженного кишечника (СРК) [3, 6].
Чаще всего встречаются дискинезия желчевыводящих путей и синдром раздраженного кишечника (СРК) [3, 6].
Выделяют несколько типов дискинезии желчевыводящих путей: гипер- и гипокинетический (в зависимости от степени сокращения желчного пузыря), гипо- и гипертонический (в зависимости от тонуса сфинктеров желчевыводящих путей) [1, 5]. Если дискинезия желчевыводящих путей по гипокинетическому и гипотоническому типу протекает со слабо выраженным болевым синдромом, то дискинезия по гипертоническому и, особенно, гиперкинетическому типу сопровождается выраженной спастической болью в правом подреберье.
До недавнего времени диагностика нарушений функции желчного пузыря была достаточно трудоемкой, обременительной для пациента и основывалась либо на результатах рентгеноконтрастного исследования, либо фракционного зондирования. Однако с появлением современных ультразвуковых аппаратов диагностировать эту патологию стало значительно легче.
Общность патогенетических механизмов формирования функциональной патологии пищеварительного тракта обусловливает тот факт, что у больных часто сочетаются дискинезия желчевыводящих путей и СРК [2].

В 1999 г. в Донецком государственном медицинском университете им. М. Горького было проведено исследование, посвященное изучению эффективности препарата ГЕПАБЕНЕ при лечении больных с дискинезией желчевыводящих путей в сочетании с СРК.
Под наблюдением находились 40 пациентов (9 мужчин и 31 женщина) в возрасте от 16 до 42 лет (средний возраст — 28,4± 1,8 года). В исследование были включены только те больные, у которых после 5 дней приема плацебо сохранялись симптомы функционального нарушения функции желчевыводящих путей. У всех обследованных выявлена дискинезия желчевыводящих путей по гиперкинетическому типу. У 26 (65%) пациентов были признаки дискинезии по гипертоническому типу, у 14 (35%) — по гипотоническому. Дискинезия желчевыводящих путей у 12 (30%) больных сочеталась с хроническим некалькулезным холециститом (период ремиссии), у 32 (80%) — с СРК, у 4 (10%) — с хроническим гастродуоденитом (период ремиссии). У 7 (17,5%) больных дискинезия желчевыводящих путей сочеталась с хроническим вирусным гепатитом: у 4 из них выявлен гепатит B, у 3 — гепатит С умеренной активности.
Методом случайной выборки больные были разделены на 2 группы А и В (по 20 человек), сопоставимые по полу, возрасту и сопутствующим заболеваниям. В группе А (основная) пациенты получали ГЕПАБЕНЕ по 1 капсуле 3 раза в сутки в течение 10 дней, в группе В (контрольная) — традиционные желчегонные средства. У всех больных до и после терапии определяли выраженность болевого и диспепсического индексов (оценивали в баллах), частоту дефекации и выраженность метеоризма, уровень билирубина и его фракций, трансаминаз сыворотки крови, сократительную способность желчного пузыря.
Диагноз дискинезии желчевыводящих путей устанавливали на основании результатов сонографического исследования (использовали аппарат Siemens Sonoline SL-1) по изменению объема желчного пузыря на 5, 15, 30 и 60-й минутах, проведенного утром натощак после стандартного пробного завтрака. Во время исследования все больные находились на стандартной диете (стол № 5).
Диагноз СРК устанавливали по Римским критериям: непрерывное или рецидивирующее течение заболевания более 3 мес, боль в животе, исчезающая после опорожнения кишечника и обусловленная изменениями частоты дефекации и консистенции кала, его пассажа, выделением слизи и метеоризмом. На основании результатов морфологического исследования исключали воспалительные заболевания кишечника. Больным с СРК до и после лечения проводили посев кала на дисбактериоз с количественной и качественной оценкой состава микрофлоры толстой кишки.
На основании результатов морфологического исследования исключали воспалительные заболевания кишечника. Больным с СРК до и после лечения проводили посев кала на дисбактериоз с количественной и качественной оценкой состава микрофлоры толстой кишки.
Н.Н. Руденко, А.Э. Дорофеев,
А.Н. Агибалов, Т.А. Гордеева,
И.Н. Андриенко, Л.А. Музыченко
Донецкий государственный медицинский
университет им. М. Горького
(Окончание в следующем номере)
ЛИТЕРАТУРА | |
|
лечение в Киеве в клинике Оксфорд Медикал
Дискинезия желудка и двенадцатиперстной кишки – это нарушение сократительной и/или эвакуаторной функции желудка и двенадцатиперстной кишки, которое сопровождается увеличением или уменьшением времени пребывания продуктов питания в указанных органах.
ПРИЧИНЫ И СИМПТОМЫ ДИСКИНЕЗИИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Причиной возникновения дискинезии желудка и двенадцатиперстной кишки могут являться: стрессовые ситуации, неправильный режим питания, слишком быстрый прием пищи без надлежащего пережевывания, употребление избыточного количества углеводов, нехватка белка, микроэлементов и витаминов, воздействие токсинов (алкоголь, курение), поражения центральной и вегетативной нервных систем (во время приема некоторых препаратов). Дискинезия, вызванная такими внешними факторами, называется экзогенной. Также существует эндогенный тип, появление которого обуславливается патологией других органов:
Дискинезия, вызванная такими внешними факторами, называется экзогенной. Также существует эндогенный тип, появление которого обуславливается патологией других органов:
язвенные болезни;
заболевание желчевыводящих путей;
паразитарные заболевания;
тромбоз сосудов желудка;
перитонит;
пневмония;
инфаркт миокарда.
Основными симптомами при дискинезии являются: боль, тяжесть, чувство заполненности в эпигастральной области, икота, изжога, отрыжка кислым, рвота зеленоватой жидкостью, тупая боль под ложечкой. При этом органические изменения при эндоскопии и гистологическом обследовании обнаружить не удается.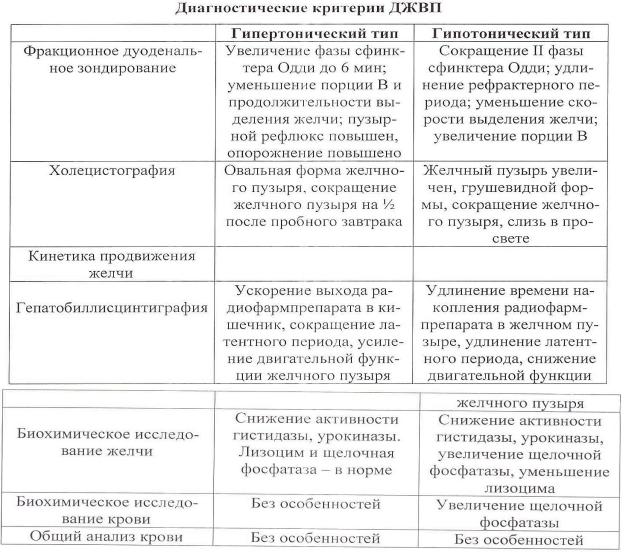 Это поясняется тем, что чаще всего развитие симптомов связано с психическими травмами и стрессами.
Это поясняется тем, что чаще всего развитие симптомов связано с психическими травмами и стрессами.
МЕТОДЫ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ДИСКИНЕЗИИ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
При лечении дискинезии желудка в первую очередь проводится зондирование с целью освободить орган от содержимого. Затем осуществляется дренаж, который устанавливается до полного восстановления работы желудка. Основная цель лечения — найти то заболевание, которое вызвало дискинезию, и пролечить его. В качестве метода борьбы с обезвоживанием могут использовать капельницы, проводится стимуляция перистальтики (при атонии желудка) и повышение ее тонуса. Положительное влияние имеет психотерапевтическая помощь, успокаивающие препараты.
Профилактика дискинезии и двенадцатиперстной кишки заключается в своевременном лечении заболеваний желудочно-кишечного тракта, нужно избегать стрессовых ситуаций, грамотно сочетать труда и отдыха, правильно питаться.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДИСКИНЕЗИИ ЖЕЛУДКА В КЛИНИКЕ “ОКСФОРД МЕДИКАЛ”
В клинике “Оксфорд Медикал” применяется эндоскопический метод обследования. В ходе лечения пациент получает рекомендации по диете и режиму питания. Назначается медикаментозное лечение желудочно-кишечного тракта.
В ходе лечения пациент получает рекомендации по диете и режиму питания. Назначается медикаментозное лечение желудочно-кишечного тракта.
Процесс лечения дискинезии желудка проходит в дневном стационаре и сопровождается спазмолитической терапией и влиянием на проводимость нервной системы. В тяжких состояниях назначается хирургическое вмешательство.
Высокий профессионализм и качество сервиса в клинике “Оксфорд Медикал” обусловлены следующими факторами:
многолетний опыт работы специалистов;
качественная диагностика с помощью оборудования экспертного класса;
индивидуальный подход к пациенту, назначение лечения, учитывающего особенности работы его организма;
использование новейших и наиболее эффективных препаратов в медикаментозном лечении.
Записаться на прием в гастроэнтерологическое отделение клиники «Оксфорд Медикал» вы можете по телефону или через форму на сайте.
Гипокинезия желчевыводящих путей – симптомы и лечение у взрослых. МЦ «Здоровье» в Москве ЮАО (Варшавская и Аннино), ЦАО (Краснопресненская и Рижская).
Гипокинезия (гипотоническая дискинезия) желчевыводящих путей — заболевание, при котором снижается тонус желчевыводящих путей и непосредственно желчного пузыря. В результате нарушается отток желчи. Все это сопровождается постоянной болью.
Причины заболевания
Одной из причин первичной гипокинезии врачи считают психологическое состояние человека. Частые стрессы, психические расстройства часто приводят к нарушению функций желчного пузыря.
Еще одним провокатором болезни может стать особое строение тела.
Гормональные сбои, неправильное питание — эти факторы также могут повлиять на желчный пузырь и его моторику.
Вторичная гипотоническая дискинезия является результатом заболеваний ЖКТ, эндокринной, нервной и репродуктивной систем.
Симптомы гипотонической дискинезии
- постоянная ноющая боль в верхней части живота, которая может «отдавать» в другие отделы и даже в спину;
- тошнота;
- зловоние изо рта;
- утомляемость;
- раздражительность;
- мигрени;
- возможно появление желтого оттенка кожи, глаз, а также изменение цвета мочи и кала на более светлый.
Диагностика патологии
В первую очередь для диагностики гипокинезии желчевыводящих путей требуется консультация гастроэнтеролога. Грамотно собранный анамнез позволяет выявить факторы, которые привели к заболеванию, и как долго уже длится заболевание. Далее врач направляет пациента на лабораторные исследования.
Для того, чтобы получить полную картину, необходимо пройти следующие исследования:
- общий и биохимический анализ крови;
- общий анализ мочи;
- УЗИ брюшной полости;
- дуоденальное зондирование;
- эзофагогастродуоденоскопия.

Лечение
Для лечения гипотонический дискинезиии применяются консервативные методики. Помимо препаратов, нормализующих функции желчевыводящих путей, врач назначает диету, а также дает рекомендации по нормализации режима дня. Кроме того, пациенту следует скорректировать свою физическую активность.
Дискинезия – это… Что такое Дискинезия?
общее название расстройств координированных двигательных актов (в т.ч. внутренних органов), заключающихся в нарушении временной и пространственной координации движений и неадекватной интенсивности отдельных их компонентов.
Дискинези́я век (d. palpebrarum) — Д. мышц век, проявляющаяся невозможностью закрыть один глаз, в то время как двустороннее смыкание век происходит нормально. Дискинези́я жёлчных путе́й (син. дистония желчная) — Д. мышечной стенки желчных протоков, проявляющаяся нарушениями отведения желчи из печени и желчного пузыря в двенадцатиперстную кишку. Дискинези́я жёлчных путе́й гипертони́ческая (син. Д. желчных путей гипертонически-гиперкинетическая) — Д. желчных путей, характеризующаяся повышением тонуса желчного пузыря и желчных протоков.
Д. желчных путей гипертонически-гиперкинетическая) — Д. желчных путей, характеризующаяся повышением тонуса желчного пузыря и желчных протоков.
Дискинези́я жёлчных путе́й гипотони́ческая (син. Д. желчных путей гипотонически-гипокинетическая) — Д. желчных путей, характеризующаяся снижением тонуса и двигательной активности желчного пузыря и желчных протоков.
Дискинези́я жёлчных путе́й гипотони́чески-гипокинети́ческая — см. Дискинезия желчных путей гипотоническая.Дискинези́я кише́чника атони́ческая (d. intestini atonica) — Д. кишечника, характеризующаяся резким ослаблением его тонуса и перистальтики, проявляющаяся запорами, тупыми распирающими болями в животе, иногда динамической кишечной непроходимостью.
Дискинези́я кише́чника спасти́ческая (d. intestini spastica) — Д. кишечника, характеризующаяся повышением его тонуса и спастическими сокращениями, проявляющаяся запорами и приступообразными коликоподобными болями в животе.
Дискинези́я профессиона́льная (d. professionalis; син. невроз координаторный) — Д. рук, развивающаяся у лиц, профессиональная деятельность которых связана с выполнением высокодифференцированных движений в быстром темпе, и характеризующаяся нарушениями координации этих движений при сохранении возможности выполнения работ непрофессионального характера.
professionalis; син. невроз координаторный) — Д. рук, развивающаяся у лиц, профессиональная деятельность которых связана с выполнением высокодифференцированных движений в быстром темпе, и характеризующаяся нарушениями координации этих движений при сохранении возможности выполнения работ непрофессионального характера.Дискинезия желчевыводящих путей › Болезни › ДокторПитер.ру
Дискинезия желчевыводящих путей стала очень распространенным заболеванием именно в наше время. Это функциональное нарушение тонуса и моторики желчного пузыря и желчных путей само по себе не опасно, но может послужить спусковым механизмом для развития желчнокаменной болезни – очень серьезного заболевания.
Признаки
Существует несколько форм заболевания, но в любом случае его основным симптомом является боль в правом подреберье. Если она приступообразная, с кратковременными схватками, которые усиливаются после обильной, жирной и острой еды, при беге и быстрой ходьбе, – это гипертонически-гиперкинетическая форма дискинезии желчевыводящих путей. Она возникает, когда повышен тонус желчного пузыря: он сокращается слишком быстро и сильно, в связи с чем желчи выделяется мало. Такие кратковременные (около часа) боли возникают после различных стрессов, а у женщин – и в связи с менструальным циклом.
Она возникает, когда повышен тонус желчного пузыря: он сокращается слишком быстро и сильно, в связи с чем желчи выделяется мало. Такие кратковременные (около часа) боли возникают после различных стрессов, а у женщин – и в связи с менструальным циклом.
Если же боль тупая, длительная, изматывающая, с тошнотой, отрыжкой и рвотой после жирной и сладкой пищи – это гипотонически-гипокинетическая форма дискинезии желчевыводящих путей. Она часто встречается у людей с астенической конституцией (худых и физически слабых), ведущих малоподвижный образ жизни, нерационально питающихся с очень большими интервалами между приемами пищи.
Боль может отдавать в правую лопатку, правое плечо, иногда в область сердца, сопровождаться такими общими вегетативными реакциями, как резкая потливость, бледность, тошнота, иногда головная боль, учащенное сердцебиение и т. д. В период болевого приступа живот не напряжен.
Описание
Дискинезия желчевыводящих путей развивается из-за нарушения тонуса желчного пузыря и мышц-сжимателей (сфинктеров), при котором происходит застой желчи. В связи с этим она становится кислой, что способствует возникновению воспалений и беспрепятственному заселению кишечника гельминтами.
В связи с этим она становится кислой, что способствует возникновению воспалений и беспрепятственному заселению кишечника гельминтами.
Болезнь обычно появляется у людей с легковозбудимой, неустойчивой нервной системой, жалующихся на быструю утомляемость, нервозность, неуравновешенность, смену настроения, раздражительность, плохой сон и потливость. А также у тех, кто страдает от приливов и покраснения кожи, чувства онемения и ощущения ползания мурашек в конечностях, приступов сердцебиений, колющих и ноющих болей в сердце, частых головных болей. Иногда она возникает рефлекторно в виде осложнения язвенной болезни, колита, аппендицита. Очень часто является результатом гиподинамии, недостаточного и неправильного питания с длительными перерывами между приемами пищи, любовью к жирному и жареному, к острым блюдам и специям, раздражающим слизистую оболочку пищеварительного тракта.
У детей дискинезия желчных путей может развиться при множественных очагах инфекции, лямблиозе, а также после перенесенного вирусного гепатита, дизентерии, при несоблюдении правильного режима дня – малоподвижном образе жизни, переутомлении, нарушении режима питания при нерегулярных или редких приемах пищи, насильственном кормлении, конфликтных ситуациях.
Среди причин развития этой болезни можно назвать также заболевания щитовидной железы, нарушение функции яичников, болезни органов пищеварения, аллергию, тонзиллит и даже кариес.
Обычно это заболевание приходит надолго: то затихает и не проявляется месяцами, то напоминает о себе периодами обострений, спровоцированными эмоциональными стрессами, нарушениями в диете. С течением времени, однако, в желчном пузыре и протоках может возникнуть воспалительный процесс или могут образоваться желчные камни.
Диагностика
Для точного установления диагноза назначается многомоментное хромодиагностическое дуоденальное зондирование, а также пероральная холецисто- и внутривенная холеграфия, эхография. В более сложных с точки зрения диагностики случаях рекомендуется выполнить компьютерную томографию (КТ).
Лечение
Как правило, лечение заключается в правильном питании, изменении образа жизни, при котором есть возможность ежедневно высыпаться, в восстановлении функций центральной нервной системы, для чего следует принимать успокаивающие сборы, седативные препараты, рекомендуются и физиотерапевтические процедуры.
При гипертонически-гиперкинетической форме в период обострения необходимы диеты №№5, 5а и 2 с ограничением механических, химических пищевых раздражителей и жиров, прием спазмолитических и холинолитических средств, тепловые физиотерапевтические процедуры, питье минеральной воды низкой минерализации.
При гипотонически-гипокинетической дискинезии рекомендуются диеты №№ 5, 15 или 3, психомоторные стимуляторы, лечебная физкультура и физиотерапевтические средства тонизирующего действия, повторные дуоденальные зондирования, курсовое лечение минеральной водой высокой минерализации. Также назначаются препараты, стимулирующие активность желчевыводящих путей (сорбит, ксилит). Хирургическое лечение не показано. При рефлекторных дискинезиях желчных путей главное – лечение основного заболевания.
Образ жизни
Чтобы избежать развития дискинезии желчных путей или не допустить ее повторения, необходимо соблюдение режима труда и отдыха, правильное питание, систематические занятия физкультурой, избавление от стрессовых ситуаций на работе и дома, своевременное лечение невротических расстройств.
Поскольку дискинезия желчевыводящих путей развивается, когда человек ест на ночь, поздно ложится спать, поздно встает, неправильно питается, то нужно настроить себя на правильный образ жизни. После еды не стоит ложиться – нужно находиться в вертикальном положении (стоя или сидя) не менее 3-х часов. Значит, ужин должен быть не менее чем за 3 часа до сна, чтобы не было заброса пищи из желудка обратно в пищевод, и переваренная пища поступала, как положено, в двенадцатиперстную кишку.
Не стоит есть мясные бульоны, пить молоко и есть свежий хлеб, выпечку, блины, пельмени и т.д. Чтобы избавиться от запоров, можно, посоветовавшись с врачом, есть салат «метелка»: натереть на терке одинаковое количество сырой картошки, свеклы, моркови, капусты, полить растительным маслом, солить не нужно. Салата не должно быть больше вашей горсти. Есть натощак, за час до завтрака медленно, тщательно пережевывая.
© Доктор Питер
Дискинезия желчевыводящих путей | Эндокринология | Mercy Health
Причины дискинезии желчевыводящих путей
Ученые и врачи до сих пор не уверены, что вызывает это состояние. Они думают, что это может быть связано с тем, как ваше тело использует энергию для перемещения пищи по пищеварительному тракту. Поскольку причины неизвестны, врачам трудно понять, что может повысить вероятность этого заболевания.
Они думают, что это может быть связано с тем, как ваше тело использует энергию для перемещения пищи по пищеварительному тракту. Поскольку причины неизвестны, врачам трудно понять, что может повысить вероятность этого заболевания.
Факторы риска дискинезии желчевыводящих путей
У врачей мало информации о том, кто имеет более высокий риск заболевания.Это не связано с желчными камнями, которые образуются в желчном пузыре. Может существовать связь между дискинезией желчевыводящих путей и другим заболеванием, которое влияет на вашу способность переваривать пищу. Это состояние также может развиться у людей с панкреатитом. Панкреатит возникает, когда воспаляется поджелудочная железа – еще один орган, который помогает переваривать пищу.
Симптомы дискинезии желчевыводящих путей
Симптомы дискинезии желчевыводящих путей почти идентичны симптомам желчных камней. Самый очевидный симптом – внезапная острая боль в правом верхнем углу живота.Вы можете почувствовать это после обильной еды. Иногда боль может распространяться на спину или бок.
Другие симптомы дискинезии желчевыводящих путей включают:
- Сильная боль, длящаяся более 30 минут
- Рвота
- Вздутие живота
- Тошнота
Диагностика дискинезии желчевыводящих путей
Если вы испытываете боль после приема жирной пищи, ваш врач может сначала заподозрить камни в желчном пузыре. Скорее всего, они проведут полный медицинский осмотр, чтобы проверить ваше тело на наличие симптомов.Врач также может назначить лабораторные анализы. Это помогает врачу исключить любые другие заболевания. Затем ваш врач, скорее всего, проведет УЗИ. Это тест, чтобы показать изображение ваших органов, не разрезая вас, чтобы посмотреть на них. Он может показать, есть ли у вас камни в желчном пузыре. Если вы этого не сделаете, следующий шаг в диагностике – это пройти тест, чтобы отслеживать, как ваш организм перерабатывает пищу. Вы можете получить инъекцию, которая вызовет такую же естественную реакцию, как и еда с высоким содержанием жиров. Ваша желчь может не течь должным образом.Затем ваш врач может определить, есть ли у вас дискинезия желчевыводящих путей.
Лечение дискинезии желчевыводящих путей
Единственное лечение дискинезии желчевыводящих путей – это удаление желчного пузыря. Этот орган не нужен для здорового образа жизни. Эта обычная процедура помогает 90% людей, страдающих этим заболеванием.
Иногда симптомы возвращаются даже после удаления желчного пузыря. Это происходит потому, что в желчных протоках есть мышцы, которые могут вызвать это заболевание. Затем хирургическое лечение заключается в разрезании этих мышц, чтобы остановить спазмы.Это помогает 80% людей, у которых симптомы возвращаются.
Удаление желчного пузыря может вызвать некоторый дискомфорт. Обычно это не слишком больно. Ваш врач может дать вам лекарство, уменьшающее вашу боль. Во время выздоровления вам могут потребоваться смягчители стула или слабительное средство. Это облегчает посещение ванной.
Восстановление после дискинезии желчевыводящих путей
В целом, лечение дискинезии желчевыводящих путей является очень успешным. Это может помочь вам вернуться к обычным занятиям. Тем не менее, вам также следует внести некоторые изменения, чтобы оставаться здоровым.Старайтесь придерживаться диеты с высоким содержанием клетчатки и низким содержанием жиров и уделяйте время регулярным физическим упражнениям.
По мере выздоровления внимательно следите за своим состоянием. Если ваша боль усиливается или у вас поднялась температура, сразу же обратитесь к врачу. У вас также должно быть опорожнение кишечника в течение трех дней после операции; в противном случае обязательно сообщите об этом своему врачу.
Способ лечения форм гипотонической дискинезии желчевыводящих путей у больных хроническим бескаменным холециститом.
Цель. Определить рациональный объем консервативной терапии при форме гипотонической дискинезии желчевыводящих путей и вегетативных расстройствах у больных хроническим бескаменным холециститом (ХБХ).Материал и методы. Проведен сравнительный ретроспективный и проспективный анализ консервативного лечения 114 пациентов с ХАС, пролеченных в клинике хирургической клиники. К. Овнатаньяна ДонНМУ им. М. Горького с 2008 по 2015 гг. Среди них 67 женщин (59,1%) и 47 (40,9%) мужчин в возрасте 43,0 ± 6,7 лет. Пациентам применялись следующие методы: биохимические анализы крови, УЗИ гепатопанкреатодуоденальной области, фракционная хроматическая дуоденальная интубация с микроскопическим, биохимическим и бактериологическим исследованиями желчи, динамическое ультразвуковое исследование желчного пузыря с пробной едой.Все пациенты были разделены на две однородные группы по 70 человек. 1-я группа (основная) лечилась по типу дискинезии желчного пузыря и вегетативным расстройствам (Патент РФ № 2589900 от 02.06.2015) и 44 человека. 2-я группа (сравните) получала только стандартную консервативную терапию (таблица №5, холекинетики, желчегонные и др.). Полученные результаты. Программа лечения ЦАС включала диетотерапию, медикаментозную терапию в период обострения; обезболивание; употребление желчегонных препаратов; антибактериальная терапия; нормализация функций вегетативной нервной системы; иммуномодулирующая терапия и повышение общей реактивности организма.При гипотонии желчного пузыря хороший эффект дает применение Гербастресс с Полифитохолом и Витамом (Патент РФ № 2589900 от 02.06.2015). В 1-й группе различные осложнения отмечены у 2,1%, во 2-й – у 5,4%. В отдаленный период (через 1-5 лет) лучшие показатели качества жизни были в 1-й группе. Выводы. Использование разработанного усовершенствованного метода лечения вызывает более выраженное по сравнению с контрольной группой уменьшение болевого, диспептического и астенико-вегетативного синдромов, улучшение функционального состояния желчевыводящих путей и биохимических показателей желчи, улучшение качества жизни на все масштабы на 1.3-1,7 раза.
Атетоидный церебральный паралич – причины, симптомы и лечение
Что такое атетоидный церебральный паралич?
Атетоидный церебральный паралич (также известный как «дискинетический церебральный паралич») – это двигательное расстройство, вызванное повреждением развивающегося мозга.
Этот тип церебрального паралича характеризуется ненормальными непроизвольными движениями.
Дети с атетоидным ХП колеблются между гипертонией и гипотонией. Гипертония используется для описания необычно высокого мышечного тонуса, который создает жесткость и напряжение в мышцах.Гипотония используется для описания необычно низкого мышечного тонуса, вызывающего «вялость» мышц. Эта неспособность регулировать мышечный тонус – это то, что вызывает симптомы ДЦП.
Athetoid CP может также вызывать проблемы, связанные с произвольным движением кистей, рук, ступней и ног, что затрудняет ходьбу или захват предметов. Лечение этого типа церебрального паралича основано на различных методах лечения, лекарствах и операциях, которые могут помочь справиться с симптомами и предотвратить любые осложнения в будущем.
Типы атетоидов CP
Атетоидный церебральный паралич может иметь другие различия для дальнейшей классификации состояния на основе определенного типа непроизвольного движения.
Различные типы атетоидной ХП включают:
- Дистония – Медленные вращательные движения туловища, рук или ног.
- Хорея – Внезапные непроизвольные движения, особенно пальцев рук и ног.
- Атетоз – Вялые корчащиеся движения, в основном пальцами и лицом.
- Хореоатетоид – Сочетание хореи и атетоза.
- Атаксия – Нарушение равновесия и координации.
- Ригидность – Высокий мышечный тонус из-за гипертонии приводит к ограничению движений.
- Дискинезия – Общий термин для описания непроизвольных движений. По этой причине атетоидный ХП часто называют дискинетическим ХП.
Причины и факторы риска
Атетоидный церебральный паралич – один из нескольких типов двигательных нарушений, вызванных травмой головного мозга. Каждый тип церебрального паралича отличается в зависимости от того, какая часть мозга повреждена.
Атетоидный церебральный паралич вызывается повреждением базальных ганглиев и / или мозжечка.
Повреждение базальных ганглиев
Базальные ганглии – это группа ядер в головном мозге, отвечающая за координацию произвольных движений. Базальные ганглии расположены в коре головного мозга, части мозга, которая помогает контролировать двигательную функцию. Базальные ганглии также помогают регулировать мышление и обучение. Повреждение базальных ганглиев влияет на развитие двигательной функции и вызывает непроизвольные движения.
Повреждение мозжечка
Мозжечок отвечает за координацию и точность движений, которые необходимы для мелкой моторики и равновесия. Когда мозжечок поврежден, равновесие и координация становятся более сложными. Мозжечок также является важной частью когнитивных функций, таких как общение и внимание. Поврежденный мозжечок может вызывать сопутствующие расстройства, такие как аутизм или эпилепсия.
Повреждение мозжечка и / или базальных ганглиев может быть вызвано:
Определенные факторы риска увеличивают вероятность травм головного мозга, вызывающих атетоидный церебральный паралич.В целом факторы риска для всех типов ХП одинаковы, в том числе: преждевременные роды, тяжелая детская желтуха и свертывание крови в плаценте.
Симптомы атетоидного церебрального паралича
Признаки и симптомы атетоидной ХП различаются в зависимости от тяжести состояния и локализации проблем с движением. Симптомы атетоидного церебрального паралича являются результатом проблем как с высоким, так и с низким мышечным тонусом, который может меняться каждый день. Высокий мышечный тонус вызывает скованность и резкие движения.Низкий мышечный тонус вызывает вялость в мышцах, для которой характерны такие проблемы, как проблемы с сидением.
Наиболее частыми симптомами, связанными с атетоидным ХП, являются:
- Вынужденное движение
- Тремор
- Плохая осанка
- Неустойчивость
- Скручивание туловища
- Медленные извивающиеся движения
- Резкие движения
- Гримасничать или пускать слюни
Симптомы атетоидного ХП зависят от того, было ли повреждено исключительно базальные ганглии или были повреждены и мозжечок, и базальные ганглии.Если обе области повреждены, это может вызвать проблемы с балансом и координацией.
Родители и опекуны обычно начинают замечать признаки непроизвольных или резких движений, когда их ребенку около 9 месяцев или старше. У многих маленьких детей нерегулярные движения могут указывать на задержку в развитии, но не обязательно указывать на церебральный паралич.
Атетоидный церебральный паралич может присутствовать у ребенка, который:
- Не пинает ногами
- Кажется жестким или жестким
- Кажется слабым
- Не выдерживает в три месяца
- К объектам не тянется
- Не улыбается к трем месяцам
- Не перекатывается
Лечение атетоида CP
Хотя в настоящее время нет лекарства от церебрального паралича, дети с этим заболеванием, как правило, вырастают, чтобы жить здоровой и содержательной жизнью, когда они переходят во взрослую жизнь.
Лечение церебрального паралича помогает детям с этим заболеванием стать более независимыми и уверенными в своих силах. Такие методы лечения, как физиотерапия и логопедия, помогают улучшить существующие симптомы, а также предотвращают любые будущие осложнения в более позднем возрасте.
Лечебная физкультураФизиотерапия обычно включает в себя серию силовых тренировок, использование эластичных лент и тренажеров для улучшения низкого мышечного тонуса.Физиотерапевты работают с детьми и взрослыми с ДЦП, чтобы преодолеть любые сенсорные нарушения, такие как осязание и восприятие глубины, которые затрудняют движение.
Терапия этого типа ХП обычно основана на улучшении общей подвижности. Это включает в себя тренировку мышц лица и языка, поскольку у детей с этим типом ДЦП часто бывает гримасничать и пускать слюни. Атетоидный КП также может вызывать трудности с удержанием позы или удержанием тела в устойчивом вертикальном положении. Физиотерапевты будут использовать различные упражнения для увеличения силы этих мышц и предотвращения дальнейших осложнений.
ТрудотерапияТрудотерапия используется для повышения способности ребенка самостоятельно играть и учиться. Эрготерапевт поможет облегчить выполнение повседневных задач, таких как хватание предметов, письмо или использование вспомогательных средств передвижения, для ребенка с этим типом ДЦП.
Специальные упражнения, используемые в трудотерапии атетоидного ХП, включают растяжку с отягощениями и резистивными тренажерами, а также функциональные и игровые занятия для поддержания интереса детей.Трудотерапия позволит детям наладить отношения и с большей подвижностью и уверенностью реагировать на потребности повседневной жизни.
ЛогопедДля тех, у кого диагностирован ХП, речь, еда или дыхание могут стать проблемой. S peech-терапия используется для облегчения этих проблем, а также для улучшения речи и словарного запаса, артикуляции и контроля дыхания.
После нескольких занятий с логопедом люди с ДЦП часто начинают лучше контролировать свое лицо и мышцы языка.Логопедия также может облегчить выполнение повседневных задач ребенку с атетоидным ДЦП, что повысит его самостоятельность.
ЛекарстваБольшинство из лекарств , назначаемых от атетоидного церебрального паралича, используются для лечения вторичных состояний, возникающих в результате повреждения мозга, связанного с развитием. Например, противосудорожные препараты используются для уменьшения судорог, а отпускаемые без рецепта лекарства от кислотного рефлюкса, такие как Зантак, назначают детям со слабыми желудочно-пищеводными мышцами.
Риталин и другие лекарства лечат синдром дефицита внимания с гиперактивностью (СДВГ), который диагностируется у 20 процентов детей с ХП. Лекарства для контроля слюнотечения и недержания также полезны для людей с атетоидным церебральным параличом.
ХирургическийХирургия для детей с церебральным параличом используется для исправления и предотвращения проблем с суставами, мышцами и сухожилиями путем правильного выравнивания частей тела для обеспечения здорового роста.Хотя это нечасто при атетоидном ХП, хирургическое вмешательство может использоваться для исправления деформаций и вывихов суставов из-за высокого мышечного тонуса.
Охватывая жизнь с CP
Хотя диагноз церебральный паралич может стать неожиданностью для многих семей, с этим заболеванием можно эффективно справиться с помощью надлежащего лечения и постоянного ухода. На этом пути неизбежно возникнут некоторые проблемы, однако сохранение позитивного мировоззрения может позволить детям и взрослым принять жизнь с ДЦП.
Чтобы узнать больше об атетоидном церебральном параличе, попробуйте загрузить наше бесплатное руководство по церебральному параличу. Это руководство включает 12 страниц с подробной информацией для семей, страдающих церебральным параличом.
Сфинктер Дисфункции Одди – обзор
Сфинктер Дисфункции Одди (См. Главу 47)
СОД относится к аномалии сократимости сфинктера Одди, которая клинически проявляется панкреатобилиарной болью, панкреатитом или нарушениями функциональных тестов печени.Большинство авторитетов считают SOM золотым стандартом диагностики SOD. 41–45 Это чаще всего выполняется во время ERCP, но также может быть выполнено чрескожно или во время операции. В SOM используется катетер с водной перфузией, который вводится в общий желчный проток, проток поджелудочной железы или в оба канала для измерения давления сфинктера. Диагноз СОД устанавливается при базальном давлении ≥40 мм рт. 43
Поскольку SOM сложно выполнить, инвазивно, не широко доступно и связано с высокой частотой нежелательных явлений, было разработано несколько неинвазивных и провокационных тестов в попытке идентифицировать пациентов с SOD.Имеющиеся в настоящее время данные предполагают, что этим тестам не хватает чувствительности и специфичности, чтобы заменить SOM. 42,46
Роль S-MRCP в диагностике SOD все еще остается дискуссионной. Мариани и его коллеги сообщили, что S-MRCP и SOM совпадали у 13 из 15 пациентов (86,7%). 47 Однако последующие более крупные исследования не показали такой высокой согласованности. Pereira и его коллеги показали диагностическую точность S-MRCP для SOD типа II и III на 73% и 46% соответственно. 48 Aisen и его коллеги также показали, что не было разницы в величине увеличения диаметра протока поджелудочной железы между пациентами с повышенным давлением базального сфинктера и нормальным давлением базального сфинктера. 49
Siddiqui et al. сообщили о низком, но значительном эффекте EUS у 143 пациентов с подозрением на SOD 3 типа с предыдущими нормальными эндоскопическими исследованиями и визуализационными исследованиями. 50 Роль S-EUS в диагностике СОД при идиопатическом панкреатите неясна. В исследовании Mariani и его коллег было отмечено, что 2 пациента страдают СОД, потому что через 15 минут после инъекции секретина наблюдалось стойкое расширение основного протока поджелудочной железы. Через 18 месяцев после выполнения сфинктеротомии у этих пациентов не было рецидива панкреатита. 18
SOD – частая причина IAP. Это было документально подтверждено манометрическими данными у 15–73% таких пациентов (таблица 52.2). 5,20,21,51–59
Роль SOM и аблации сфинктера для пациентов с IARP противоречива, хотя недавний опрос членов Американского общества гастроинтестинальной эндоскопии показал значительные различия в подходах к ведению пациентов с SOD и IARP. 60
Многие специалисты рекомендуют выполнять ПОВ поджелудочной железы у пациентов с IARP, особенно у пациентов с нормальной манометрией желчевыводящих путей и у тех, у кого есть рецидивирующие приступы после билиарной сфинктеротомии.Изолированная гипертензия панкреатического сфинктера часто встречается у пациентов с IARP. 10,55
Исторически аблация панкреатического сфинктера выполнялась хирургическим путем. 61,62 Однако эндоскопическая сфинктеротомия стала методом выбора. Исследования, оценивающие роль SOM и аблации сфинктера у пациентов с IARP, начали появляться в конце 1980-х годов. Ценность терапии ERCP, SOM и абляции сфинктера была изучена у 51 пациента с IARP. 63 Двадцать четыре пациента (47.1%) имели повышенное базальное давление сфинктера. Тридцать человек подверглись билиарной эндоскопической сфинктеротомии (BES; n = 20) или хирургической сфинктеропластике с септопластикой ( n = 10). Пятнадцать из 18 пациентов (83%) с повышенным базальным давлением сфинктера получили долгосрочную пользу (средний период наблюдения, 38 месяцев) от терапии абляции сфинктера (в том числе 10 из 11 пациентов, получавших BES), в отличие от только 4 из 12 (33,3 % p <0,05) с нормальным базальным давлением сфинктера (в том числе 4 из 9 леченных BES).Результаты этого исследования позволяют предположить, что SOM позволяет прогнозировать исход аблации сфинктера у пациентов с IARP и что BES может предотвратить рецидив панкреатита. В начале 1990-х годов BES стал стандартом лечения пациентов с IARP, у которых было обнаружено SOD. Однако Guelrud и его коллеги обнаружили, что рассечение сфинктера поджелудочной железы необходимо для разрешения панкреатита (рис. 52.2). 64
В этой серии 69 пациентов с IARP, вызванным SOD, прошли лечение стандартным BES ( n = 18), BES с баллонной дилатацией панкреатического сфинктера ( n = 24), BES с последующей эндоскопической сфинктеротомией поджелудочной железы ( PES) в отдельные сеансы ( n = 13) или двойная эндоскопическая сфинктеротомия (DES) ( n = 14).У 81% пациентов, перенесших DES, панкреатит разрешился по сравнению с 28% пациентов, перенесших только BES ( p <0,005). Шерман и его коллеги сообщили, что только у 44% пациентов с SOD с IARP не было дальнейших приступов в течение 5-летнего периода наблюдения после BES. 56 Эти данные согласуются с теорией о том, что у многих таких пациентов, которые получают пользу только от одного BES, может быть тонкий желчный панкреатит или, возможно, последующее наблюдение, которое не было достаточно долгим, чтобы выявить новый приступ панкреатита.Wehrmann 65 попытался прояснить этот вопрос, изучая пациентов с более длительным периодом наблюдения (11,5 ± 1,6 года) после эндоскопической терапии SOD с IARP. В этом исследовании 5 из 37 (14%) имели рецидив панкреатита в течение средней продолжительности 32,4 месяца (от 24 до 53 месяцев), и этот показатель увеличился до 19 из 37 (51%) через 11,5 лет. Однако частота эпизодов панкреатита была ниже, чем до эндоскопической терапии. Авторы предполагают, что эндоскопическая абляция сфинктера может замедлить естественное течение болезни. 65
Результаты Guelrud с коллегами также подтверждают анатомические данные отдельных билиарных и панкреатических сфинктеров, в дополнение к манометрическим данным остаточной гипертензии сфинктера поджелудочной железы у более чем 50% пациентов с устойчивыми симптомами, которые проходят только BES. 64 Kaw и Brodmerkel сообщили, что среди пациентов с идиопатическим панкреатитом, вторичным по отношению к SOD, 78% имели стойкие манометрические признаки гипертензии сфинктера поджелудочной железы, несмотря на билиарную сфинктеротомию. 59 Toouli и его коллеги продемонстрировали важность аблации панкреатического и билиарного сфинктеров у пациентов с идиопатическим рецидивирующим панкреатитом. 52 В этой серии 23 из 26 пациентов (88%), перенесших хирургическую аблацию как билиарного, так и панкреатического сфинктеров, были либо бессимптомными, либо имели минимальные симптомы при среднем периоде наблюдения 24 месяца (диапазон от 9 до 105 месяцев). Напротив, только у 43% пациентов, получавших консервативное лечение ( n = 7), и у 29% пациентов, получавших только BES ( n = 7), в дальнейшем не было эпизодов панкреатита.Около и его коллеги ретроспективно оценили отдаленные результаты ПЭС у 55 пациентов с подтвержденной манометрией или предполагаемой артериальной гипертензией сфинктера поджелудочной железы (предположение, основанное на рецидивирующем панкреатите вместе с дилатацией БП и временем дренажа контрастного вещества из ПД более 10 минут). 66 В течение среднего периода наблюдения в 16 месяцев (от 3 до 52 месяцев) 34 пациента (62%) сообщили о значительном уменьшении боли. Пациенты с нормальной панкреатографией с большей вероятностью ответили на терапию, чем пациенты с панкреатографическими признаками ХП (73% против 58%).Джейкоб и его коллеги предположили, что SOD может вызывать повторяющиеся эпизоды панкреатита, даже если SOM был нормальным, и что установка панкреатического стента может предотвратить дальнейшие приступы. 67 В рандомизированном исследовании 34 пациента с IARP, нормальным SOM панкреатического протока, ERCP, тестом на секретин и без желчных кристаллов (вероятно, лучше всего считается «истинным» IARP) лечили панкреатическими стентами ( n = 19; 5 до 7 Fr; с заменой стентов 3 раза в течение 1 года) или консервативная терапия ( n = 15).В течение 3-х летнего периода наблюдения панкреатит рецидивировал у 53% пациентов контрольной группы и только у 11% пациентов со стентированием ( p <0,02). Это исследование предполагает, что SOM может быть несовершенным тестом, поскольку у пациентов может быть SOD, которая не обнаруживается во время SOM. Тем не менее, необходимы долгосрочные исследования для оценки результатов после удаления стентов, и остаются опасения по поводу вызванных стентом изменений протоков и паренхимы. 68,69 Из-за опасности повреждения поджелудочной железы, вызванного стентированием, пробное стентирование PD для прогнозирования исхода PES обычно не рекомендуется. 57
Таким образом, терапевтический ландшафт изменился. Первоначальные рекомендации только по BES были заменены двойной панкреатической и билиарной сфинктеротомией для пациентов с SOD. Однако не было проведено рандомизированных испытаний с долгосрочным наблюдением в поддержку этого подхода. В настоящее время сохраняется противоречие относительно целесообразности выполнения SOM у пациентов с IAP и IARP. 70 В редакционной статье Tan and Sherman, 71 было заявлено, что, хотя вышеупомянутые исследования показывают, что эндоскопическая терапия может принести пользу большинству пациентов с IARP, вызванным SOD, существует множество ограничений, которые необходимо подчеркнуть: (1 ) большинство опубликованных исследований являются ретроспективными (за исключением одного исследования) и страдают неполным последующим наблюдением, недостаточной однородностью отбора пациентов для лечения и не являются слепыми и не сравниваются с группой, не получавшей лечения; (2) неконтролируемые проспективные исследования склонны к систематической ошибке; (3) продолжительность наблюдения за большинством исследований составляет менее 3 лет; и (4) непродолжительное наблюдение может привести к недооценке истинной частоты рецидивов.
Страница статьи: Клиническая Медицина
Гончарик И.И., Малая Т.В. Хронический бескаменный холецистит. Здравоохранение. 2011; (9) 36-41.
Звягинцева Т.Д., Шаргород И.И. Клиника, диагностика и лечение хронического бескаменного холецистита. Новости медицины и фармации. Гастроэнтерология. 2013; (478): 32-7.
Ардатская М.Д. Функциональные расстройства желчевыводящих путей: проблемы диагностики и лечения.Фарматека. 2012; (2): 71-7.
Анисимов Е.В., Козлов И.В., Волков С.В. Ведение больных хроническим холециститом на фоне ожирения. Медицинская наука и образование Урала. 2013; [1 (73)]: 7-10.
Белоусова Е.А., Никулина Н.В. Место холинолитика для снятия боли в животе при функциональных нарушениях желудочно-кишечного тракта. Фарматека. 2012; (7): 3-10.
Губергриц Н.Б., Воронин К.А. Целесообразность лечения тримебутином пожилых пациентов с хроническим бескаменным холециститом в сочетании с функциональными запорами.Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2011; 5 (Приложение 38): 110.
Виттон В., Эззедин С., Гонсалес Дж. М., Гасми М., Гримо Дж. К., Бартет М. Медицинское лечение дисфункции сфинктера oddi: может ли оно заменить эндоскопическую сфинктеротомию? Мир J. Gastroenterol. 2012; 18 (14): 1610-5.
Brawman-Mintzer O., Durkalski V., Wu Q., Romagnuolo J., Fogel E., Tarnasky P. et al. Психосоциальные характеристики и болевое бремя пациентов с подозрением на дисфункцию сфинктера Одди в многоцентровом исследовании EPISOD.Являюсь. J. Gastroenterol. 2014; 109 (3): 436-42.
Дуркальски В., Стюарт В., МакДугалл П., Маулдин П., Романьоло Дж., Броуман-Минцтер О. и др. Измерение эпизодической боли в животе и инвалидности при подозрении на дисфункцию сфинктера Одди. Мир J. Gastroenterol. 2010; 16 (35): 4416-21.
Кнаб Л.М., Боллер А.М., Махви Д.М. Холецистит. Surg. Clin. North Am. 2014; 94 (2): 455-70.
Хацко В.В., Митрошин А.Н., Потапов В.В., Зенин О.К., Пархоменко А.В. Способ лечения формирует гипотоническую дискинезию желчевыводящих путей и вегетативные расстройства у больных хроническим бескаменным холециститом.Патент №2589900, РФ. 2015.
Лях Ю.Е., Гурьянов В.Г., Хоменко В.Н., Панченко О.А. Основы компьютерной биостатистики анализа информации в биологии, медицине и фармацевтической статистической службе МедСтат. Донецк: Папакица Е.К .; 2006.
.Распознавание двигательных расстройств, вызванных антипсихотиками
Фарм США .2015; 40 (11): 22-25.Антипсихотические средства второго поколения (SGA, ТАБЛИЦА 1 ), также называемые атипичными антипсихотиками , широко используются в США для лечения шизофрении, психотических эпизодов и других состояний. Эти агенты, по сравнению с нейролептиками первого поколения (FGA), связаны с резким снижением числа вызванных лекарственными средствами двигательных расстройств (DIMD), таких как акатизия, (субъективное двигательное беспокойство), дистония, (дискинетический мышечный тонус), паркинсонизм и поздняя дискинезия (TD; ТАБЛИЦА 2 ). 1
. такие как биполярное расстройство и большое депрессивное расстройство, вместе с отсутствием долгосрочных клинических испытаний, которые бы точно указали на частоту DIMD в этих популяциях, предвещают увеличение фактического числа случаев. 2
Кроме того, литература по идентифицируемым факторам риска, связанным с двигательными расстройствами, возникающими в результате лечения, очень разнообразна. 3 Распознавание DIMD играет важную роль в лечении этих заболеваний. 3 Фармацевты могут сыграть роль не только в выявлении случаев DIMD, но, что важно, в определении соответствующих дозировок SGA в свете их продолжающегося расширения использования в уязвимых группах населения, таких как пожилые люди, в надежде снизить частоту или предотвратить , эти расстройства. 2
С недавним одобрением FDA новейших капсул SGA, карипразина (Vraylar) для лечения шизофрении и биполярного расстройства у взрослых, рассмотрение вопросов, связанных с DIMD, действительно актуально. Развитие DIMD часто снижает качество жизни гериатрических пациентов. 3 В частности, пожилые пациенты с деменцией подвержены большему риску стойких, вызванных лекарственными средствами экстрапирамидных симптомов (EPS), чем пациенты без деменции. Седативный эффект, ортостатическая гипотензия, антихолинергические эффекты и акатизия могут возникать у 20% пожилых пациентов, принимающих антипсихотические средства, а лекарственный паркинсонизм может сохраняться в течение 6–9 месяцев после прекращения приема препарата. 4 Кроме того, у десятков тысяч пациентов, ранее получавших более сильные антипсихотические препараты, наблюдается TD, который остается неизлечимым и необратимым. 1 Дополнительную озабоченность вызывает то, что лекарства, используемые для лечения DIMD, в том числе антихолинергические (противопаркинсонические) средства, бензодиазепины и бета-адреноблокаторы, требуют тщательного рассмотрения в этой уязвимой группе населения. 1,5
FGA и SGA: в центре внимания механизм действия
В целом антипсихотические препараты блокируют дофаминергические и серотонинергические рецепторы, а также адренергические, холинергические и гистамин-связывающие нейрорецепторы. 6 FGAs более вероятно связаны с двигательными расстройствами, особенно с лекарствами, которые прочно связываются с рецепторами дофамина (D 2 ), такими как галоперидол, и менее вероятно с теми агентами, которые связываются слабо, такими как хлорпромазин. 7 SGA блокируют дофаминовые рецепторы более избирательно, чем обычные FGA. 7
Согласно Кароффу, преобладание в клинической практике новых SGA значительно снизило частоту ЭПС, либо за счет снижения предрасположенности к ЭПС из-за более слабого сродства связывания с дофамином рецептор или более сложного «атипичного» механизм, влияющий на несколько нейромедиаторов. 1 Согласно Шульцу, хотя первоначально считалось, что большее серотонинергическое связывание способствует эффективности SGA, исследования показывают, что это связывание не связано с профилем эффективности или побочных эффектов; SGA также выполняют следующие функции. 7 :
• Имеют тенденцию уменьшать положительные симптомы (например, бред, галлюцинации)
• Потенциально уменьшают негативные симптомы в большей степени, чем FGA (хотя врачи могут сомневаться в этой разнице)
• Потенциально вызывают меньшее когнитивное притупление
• Менее склонны к экстрапирамидным побочным эффектам
• Связаны с меньшим риском TD
• Незначительно или не повышают пролактин (кроме рисперидона)
Следует отметить, что у SGA есть меньше EPS, чем FGA ( ТАБЛИЦА 1 ), SGA связаны с более высоким риском метаболических побочных эффектов, таких как диабет, гиперлипидемия и увеличение веса. 6,7
Клинические испытания антипсихотической эффективности вмешательства (CATIE) в отношении шизофрении предоставили дополнительный взгляд на относительные риски и клиническую ценность SGA и FGA; исследование показало, что перфеназин, FGA средней активности, используемый в умеренных дозах, существенно не отличался от четырех SGA по риску развития EPS. 1 Карофф указывает, что дихотомия между FGA и SGA и «нетипичная» концепция, основанная на ответственности EPS, может быть упрощена; вместо этого он предполагает, что «антипсихотические препараты можно концептуализировать как один класс лекарств со спектром риска для EPS в зависимости от аффинности связывания рецепторов, особенно с рецепторами дофамина и ацетилхолина, и индивидуальной восприимчивости пациента.” 1
Шизофрения и нейролептики у пожилых людей
Средний возраст начала шизофрении – от 20 до 20 лет у женщин и несколько раньше у мужчин; около 40% мужчин имеют первый эпизод в возрасте до 20 лет. 7 Что касается пожилых людей, может возникнуть шизофрения в позднем возрасте, иногда называемая парафренией. 7 Однако большинство гериатрических пациентов, лечившихся от шизофрении, десятилетиями жили с симптомами, включая психоз (потеря контакта с реальностью), галлюцинации (ложное восприятие), бред (ложные убеждения), неорганизованная речь и поведение, сглаженный аффект. (ограниченный диапазон эмоций), когнитивный дефицит (нарушение мышления и решения проблем), а также профессиональная и социальная дисфункция. 7
Кроме того, большое количество гериатрических пациентов, ранее получавших галоперидол и другие FGA, имеют TD; эти агенты до сих пор используются в психиатрии; в медицинских учреждениях при делирии и возбуждении; и в развивающихся странах. 1
Хотя все нейролептики могут уменьшить паранойю, они могут усугубить спутанность сознания; Пациенты пожилого возраста, особенно женщины, подвержены повышенному риску развития TD, которое часто бывает необратимым. 4 Поскольку антипсихотики считаются лекарственной категорией, вызывающей озабоченность у пожилых людей, по мнению Русцина и Линнебура, антипсихотики следует использовать только при психозах; у непсихотических возбужденных пациентов они указывают на то, что нейролептики контролируют симптомы лишь незначительно лучше, чем плацебо, и могут иметь серьезные побочные эффекты. 4
Исследования показали, что у людей с деменцией антипсихотические препараты увеличивают смертность и риск инсульта, что побудило FDA опубликовать предупреждение в виде черного ящика об их использовании в этой популяции; как правило, связанные с деменцией поведенческие проблемы, такие как блуждание, крик и нежелание сотрудничать, не поддаются лечению нейролептиками. 4
Что касается дальнейшей осторожности у пожилых людей, нейролептики могут обострить или вызвать синдром несоответствующей секреции антидиуретического гормона или гипонатриемии; Рекомендуется тщательно контролировать уровень натрия при запуске или изменении дозировки у пожилых людей. 8 Когда антипсихотический агент используется с двумя или более лекарствами, активными в отношении ЦНС (нейролептики; бензодиазепины; небензодиазепины, снотворные агонисты бензодиазепиновых рецепторов; трициклические антидепрессанты, селективные ингибиторы обратного захвата серотонина и опиоиды), повышается риск падений; Избегайте в общей сложности трех или более препаратов, действующих на ЦНС, и минимизируйте количество препаратов, действующих на ЦНС. 8
Дозирование SGA у гериатрических пациентов
При назначении антипсихотического средства пожилому человеку начальная доза должна составлять около четверти обычной начальной дозы для взрослых; затем его следует постепенно увеличивать с частым мониторингом реакции и побочных эффектов. 4 После клинической реакции пациента доза должна быть уменьшена, если это возможно, до самой низкой эффективной дозы; его следует прекратить, если он неэффективен. Данные клинических испытаний относительно дозировки, эффективности и безопасности этих препаратов у пожилых людей ограничены. 4 Как упоминалось ранее, пожилые пациенты с деменцией подвергаются большему риску стойкого лекарственно-индуцированного ЭПС, чем пациенты без деменции. 1
Двигательные расстройства, вызванные наркотиками: EPS
Ведение требует сотрудничества со стороны пациента, семьи и других лиц, осуществляющих уход, что может быть обеспечено на ранних этапах оказания помощи пациенту путем получения соответствующего информированного согласия.По словам Калиджури, о рисках и преимуществах лечения антипсихотиками у пожилых пациентов необходимо сообщать пациенту и его семье. 3 Если развивается TD, в настоящее время не существует неизменно эффективного лечения; поэтому следует сосредоточить внимание на его предотвращении и тщательном мониторинге. Фармакологическое лечение DIMD требует тщательного рассмотрения мер предосторожности и предупреждений, связанных с такими вмешательствами, как холинолитики, бета-блокаторы и бензодиазепины.См. Обновленные критерии Пива Американского гериатрического общества 2015 года в отношении потенциально несоответствующего использования лекарств у пожилых людей. 8 DIMD включают:
Акатизию (т. Е. Двигательное беспокойство), наиболее распространенный экстрапирамидный симптом, часто ошибочно принимаемый за тревогу или обострение психоза, и он остается проблемой даже с новыми препаратами SGA. 1,5 Желание двигаться и связанная с этим неспособность сидеть или стоять на месте, что приводит к стимуляции, настолько тревожит и пугает пациентов, что может спровоцировать суицидальность. 5 Как указано в репрезентативной выборке испытаний, частота возникновения акатизии в группе галоперидола в два-семь раз выше (от 15% до 40%) по сравнению с SGA (от 0% до 12%). 1 Следует отметить, что курение сигарет у женщин связано с увеличением заболеваемости. 5
Хотя факторы риска акатизии точно не установлены, следующие могут повлечь за собой больший риск: возраст, женский пол, негативные симптомы, когнитивная дисфункция, дефицит железа, акатизия в анамнезе, сопутствующий паркинсонизм и расстройства настроения. 9,10 В большинстве клинических испытаний было показано, что SGA значительно реже вызывают акатизию по сравнению с FGA. 11
Хотя этот ЭПС обычно возникает на ранних этапах лечения антипсихотическими препаратами, он может сохраняться даже после прекращения приема возбудителей. В то время как антихолинергические агенты (например, тригексифенидил 2-5 мг перорально три раза в день) используются для лечения акатизии, бензодиазепин (например, клоназепам 0,5-1 мг перорально три раза в день) часто считается лечением первой линии; В резистентных случаях могут потребоваться пропранолол 30-80 мг перорально / сут, диазепам 5 мг перорально три раза в день или амантадин 100 мг перорально три раза в день. 5,7 Обратитесь к ссылке 19 для получения информации о дозировании для гериатрических пациентов.
Острые дистонии, Устойчивые сокращения мышц, приводящие к скручиванию, искажению позы, обычно возникают в начале курса антипсихотической терапии, причем пациенты молодого возраста подвергаются наибольшему риску. 5,6 Позднее возникновение наблюдается у лиц, которые ранее страдали ранними тяжелыми дистоническими реакциями и аффективным расстройством, что подчеркивает важность тщательного сбора медицинского анамнеза и медикаментозного лечения при разработке планов фармакотерапевтического лечения.Чаще всего встречаются странные мышечные спазмы головы, шеи и языка: кривошея, окулогирический криз, трудности при жевании и глотании и спазмы жевательной мышцы. Особенно опасно спастическое закрытие гортани. Хотя дистония встречается реже, чем в прошлые годы, с ней можно столкнуться при приеме сильнодействующих антипсихотических средств (например, галоперидола). 1 При острых эпизодах дифенгидрамин 50 мг вводится внутримышечно; за этим следует умеренно седативный бензтропинмезилат, 2 мг перорально два раза в день в течение нескольких недель, с последующим постепенным снижением дозы. 5
Паркинсонизм , вторичный по отношению к лекарственной терапии, обратим, хотя и не отличим от идиопатического паркинсонизма. Паркинсонизм является довольно изнурительным заболеванием и чаще проявляется при применении нейролептиков у пожилых пациентов. 1 Характерно, что пациенты жалуются на апатию, акинезию лица и рук (то есть проявляющуюся в виде депрессии), ригидность, слюноотделение, нарушения осанки, шаркающую походку и тремор кистей рук, перекатывающий таблетки; кататония также может присутствовать. 5 Симптомы часто можно устранить снижением дозы или переходом на антипсихотические препараты с более низкой активностью; холинолитики, хотя и помогают при слюнотечении, могут вызывать спутанность сознания и делирий; однако при необходимости можно добавить один. 12 В то время как максимальный терапевтический ответ обычно наблюдается через 3–10 дней, для ответа на более серьезные симптомы может потребоваться больше времени (например, 4–6 недель). У пожилых людей холинолитики не предназначены для профилактики ЭПС. Применение амантадина требует дозирования в зависимости от функции почек.Кветиапин может быть полезной альтернативой SGA для этой популяции. 12
Поздняя дискинезия ( ТАБЛИЦА 2 ) чаще встречается у женщин, и возраст является наиболее постоянным фактором риска. 6,7 Другие факторы риска, включая перенесенные ранее черепно-мозговые травмы и алкоголизм, перечислены в ТАБЛИЦЕ 3 . TD может наблюдаться у 30% пациентов, длительно получающих FGA. 13-15
Хотя TD чаще всего легкая, она необратима, с ограниченными возможностями лечения. 1 Из-за этого риска TD пациенты, получающие долгосрочную поддерживающую терапию, должны оцениваться по крайней мере каждые 6 месяцев; могут использоваться рейтинговые инструменты. 7
Предлагаемый алгоритм лечения TD можно найти в ссылке 1.
Злокачественный нейролептический синдром (NMS) – это внезапная, опасная для жизни идиосинкразическая реакция пациента на терапевтическая доза антипсихотического средства; внутримышечное введение – фактор риска. 6 NMS представляет собой чрезвычайно редкую форму ЭПС, сочетающую в себе признаки позднего паркинсонизма и кататонии; Симптомы включают истощение, возбуждение, гипертермию (> 38 º C), изменение психического статуса, ригидность мышц и другие двигательные нарушения, вегетативную дисрегуляцию и повышение уровня креатинкиназы (CK). 1,7 Литий в сочетании с антипсихотическим средством может повысить уязвимость. 5 NMS требует контроля температуры и жидкостной поддержки. В качестве лечения использовались следующие препараты, хотя по поводу них все еще существуют разногласия: бромокриптин, амантадин, дантролен, блокаторы кальциевых каналов и бензодиазепины; ЭСТ используется в резистентных случаях, в то время как клозапин используется в качестве SGA для пациентов с НМС в анамнезе. 5 Пациентам и лицам, осуществляющим уход, следует сообщить об этой побочной реакции и сообщить, что она требует неотложной медицинской помощи.
Заключение
Разработка DIMD часто снижает качество жизни гериатрических пациентов. Фармацевты имеют возможность выполнять рекомендации по индивидуальному подбору и дозированию антипсихотического средства, периодически контролировать и переоценивать пользу и риск и рекомендовать отмену его назначения, где это необходимо.Особого внимания часто требуют те, кто не принимает антипсихотические препараты, и особенно те, кто уязвим по отношению к риску, например пожилые люди.
ССЫЛКИ
1. Карофф С.Н., Херфорд И., Лайбранд Дж. И др. Двигательные расстройства, вызванные антипсихотическими препаратами: последствия исследования шизофрении CATIE. Neurol Clin . 2011; 29 (1): 127-viii. www.ncbi.nlm.nih.gov/pmc/articles/PMC3018852.
2. Factor SA, Leffler JB, Murray CF.Двигательные расстройства, вызванные лекарственными средствами: клинический обзор. Medscape , 2009. www.medscape.org/viewarticle/586881. По состоянию на 22 сентября 2015 г.
3. Калиджури М.Р., Джесте Д.В., Лакро Дж.П. Двигательные расстройства, вызванные антипсихотиками, у пожилых людей: эпидемиология и рекомендации по лечению. Лекарства от старения . 2000; 17 (5): 363-384.
4. Рушин М., Линнебур С.А. Категории лекарств, вызывающие озабоченность у пожилых людей. Merckmanuals.com. Последний полный обзор / редакция – июнь 2014 г. www.merckmanuals.com/professional/geriatrics/drug-therapy-in-the-elderly/drug-categories-of-concern-in-the-elderly.По состоянию на 27 октября 2015 г.
5. Уильямс Н., ДеБаттиста С. Психиатрические расстройства. В: Пападакис М.А., Макфи С.Дж., Рабоу М.В., ред. 2016 Текущая медицинская диагностика и лечение т. 55-е изд. Нью-Йорк, штат Нью-Йорк: McGraw Hill Medical; 2015: 1050-1056.
6. Харви Р.А. Фармакология . 5-е изд. Липпинкотт Уильямс и Уилкинс: Филадельфия, Пенсильвания. 2012: 161–168.
7. Schulz, C. Schizophrenia. Merckmanuals.com. Последний полный обзор / редакция июль 2013 г. www.merckmanuals.com/professional/psychiatric-disorders/schizophrenia-and-related-disorders/schizophrenia.По состоянию на 27 октября 2015 г.
8. Американское гериатрическое общество, 2015 г. Обновило критерии Бирса для потенциально несоответствующего использования лекарств у пожилых людей. Экспертная группа по обновлению критериев пива Американского гериатрического общества, 2015 г. Опубликовано 8 октября 2015 г. http://onlinelibrary.wiley.com/doi/10.1111/jgs.13702/full. По состоянию на 27 октября 2015 г.
9. Братти И.М., Кейн Дж. М., Мардер С. Р.. Хроническое беспокойство при приеме нейролептиков. Am J Psychiatry . 2007; 164 (11): 1648-1654.
10. Поюровский М. Повторение об острой акатизии, вызванной антипсихотиками. Br J Психиатрия . 2010; 196 (2): 89-91.
11. Kane JM, Fleischhacker WW, Hansen L, et al. Акатизия: обновленный обзор нейролептиков второго поколения. Дж. Клиническая психиатрия . 2009; 70 (5): 627-643.
12. Мэтьюз М., Грац С., Джордж В. и др. Двигательные расстройства, вызванные антипсихотиками: оценка и лечение. Психиатрия (Эджмонт). 2005; 2 (3): 36-41.
13. Джесте Д.В., Калигири М.П. Поздняя дискинезия. Шизофрения Бык . 1993; 19: 303-315.
14. Войчик Дж. Д., Геленберг А., Лабри Р. А. и др. Распространенность ТД в амбулаторной популяции. Компр Психиатрия . 1980; 21: 370-380.
15. Barnes TRE. Двигательные расстройства, связанные с антипсихотическими препаратами: поздние синдромы. Int Rev Psychiatry . 1990; 2: 355-366.
16. Woods SW. Эквивалентные дозы хлорпромазина для новых атипичных нейролептиков. Дж. Клиническая психиатрия . 2003; 64 (6): 663-667.
17. Vraylar Полная информация по назначению. Actavis Pharma, Inc.Парсиппани, штат Нью-Джерси. 2015. http://pi.actavis.com/data_stream.asp?product_group=2028&p=pi&language=E. По состоянию на 19 октября 2015 г.
18. Rexulti Полная информация по назначению. Otsuka Pharmaceutical Co., Ltd., Токио, 101-8535, Япония. Июль 2015 г. www.rexulti.com. Проверено 18 сентября 2015 г.
19. Семла Т.П., Бейзер Дж. Л., Хигби М. Д.. Справочник по дозировке для пожилых людей . 19 изд. Хадсон, Огайо: Lexicomp; 2014.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Частота выявления активной формы инфекции Helicobacter pylori у больных хроническим неатрофическим гастритом с дискинезией желчевыводящих путей по гипотоническому гипокинетическому типу и с сохраненной функцией желчного пузыря
Статья журнала Открытый доступ
Короленко, Р.N .; Авраменко, А. А.
Короленко Р. Н., Авраменко А. А. Частота выявления активной формы инфекции Helicobacter pylori у больных хроническим неатрофическим гастритом с дискинезией желчевыводящих путей по гипотоническому гипокинетическому типу и с сохраненной функцией желчного пузыря. Журнал образования, здоровья и спорта. 2019; 9 (2): 471-479. eISNN 2391-8306. DOI http://dx.doi.org/10.5281/zenodo.2583214
http://ojs.ukw.edu.pl/index.php/johs/article/view/6652
Журнал получил 7 баллов в параметрической оценке Министерства науки и высшего образования.Часть B, пункт 1223 (26.01.2017).
1223 Журнал по образованию, здоровью и спорту eISSN 2391-8306 7
© Авторы 2019;
Эта статья опубликована в открытом доступе на сайте Лицензиата Open Journal Systems Университета Казимежа Вельки в Быдгоще, Польша
Открытый доступ. Эта статья распространяется на условиях некоммерческой лицензии Creative Commons Attribution, которая разрешает любое некоммерческое использование, распространение и воспроизведение на любом носителе при условии указания автора (авторов) и источника.Это статья с открытым доступом, лицензированная в соответствии с условиями некоммерческой лицензии Creative Commons Attribution Share.
(http://creativecommons.org/licenses/by-nc-sa/4.0/), который разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии правильного цитирования произведения.
Авторы заявляют об отсутствии конфликта интересов относительно публикации данной статьи.
Поступила: 05.02.2019. Доработка: 11.01.2019. Принято: 28.02.2019.
УДК 613.33-002.2-008.87 + 616.361
ЧАСТОТА ОБНАРУЖЕНИЯ АКТИВНОЙ ФОРМЫ ИНФЕКЦИИ HELICOBACTER PYLORI У БОЛЬНЫХ ХРОНИЧЕСКИМ НЕАТРОФИЧЕСКИМ ГАСТРИТОМ С БИЛИАРНОЙ ДИСКИНЕЗИЕЙ НА ГИПОТОНИЧЕСКОМ ГИПОКИНЕТИЧЕСКОМ ТИПЕ И С ПРЕДВАРИТЕЛЬНЫМ ПРЕДОСТАВЛЕНИЕМ 9000 ГЕНЕРАЛЬНОГО ГАСТРИТА
Короленко Р.Н. *, А. А. Авраменко **
* Городская больница № 4, Николаев
** Черноморский национальный университет имени Петра Могилы, Николаев
(Украина)
aaahelic @ gmail.com
Аннотация
Частота выявления и степень диссеминации слизистой оболочки желудка активной формой Helicobacter pylori у 70 пациентов с хроническим неатрофическим гастритом с дискинезией желчевыводящих путей (БТД) по гипотоническому гипокинетическому типу и у 70 пациентов с хроническим неатрофическим гастриты с сохраненной функцией мочевого пузыря. В группе пациентов с БТД по гипотоническому гипокинетическому типу частота встречаемости активной формы инфекции Helicobacter pylori в различных топографических зонах желудка составляла от 24.От 3% до 35,7% при умеренной степени заражения слизистой – (+), при этом в группе пациентов с сохраненной функцией желчного пузыря частота встречаемости активной формы инфекции Helicobacter pylori в различных топографических зонах желудка колеблется от 61,4% до 71,1% с умеренной степенью диссеминации слизистой оболочки (++).
Ключевые слова: хронический неатрофический гастрит, гипотехнический гипокинетический тип гиперплазии гиперплазии, сохраненная функция желчного пузыря.
| Имя | Размер |
|---|---|
| 6652.pdf md5: e26821038a3a0c40043e7693a5d6a633 |



