Голодные боли в желудке что это такое: Скрутило от голода. Почему развиваются специфические боли в желудке? | Здоровая жизнь | Здоровье
Язвенная болезнь желудка и двенадцатиперстной кишки
Язва желудка и двенадцатиперстной кишки — это рана, изъязвление, глубокий дефект стенки двенадцатиперстной кишки или желудка.
Язва может добираться до глубоких слоев (может проникнуть в мышечный слой и даже глубже) стенки двенадцатиперстной кишки и желудка, зачастую осложняется кровотечением, а также прободением стенок двенадцатиперстной кишки и желудка, которое чревато серьезными последствиями. В большинстве случаев язвенная болезнь возникает на фоне уже имеющегося гастрита (гастродуоденита), который, как и язвенная болезнь, развивается вследствие воздействия бактерии Helicobacter pylori (хеликобактериоз). Все дело в том, что на поверхности слизистой оболочки желудка человека, заболевшего гастритом, образуются трещинки — эрозии. И если не проводить соответствующего лечения, они углубляются и добираются до мышечного слоя желудка, превращаясь в язвы.
Основной признак язвенной болезни такой же, как и при гастрите, — болевые ощущения в подложечной области с левой стороны.
В большинстве случаев появление симптомов язвенной болезни зависит от времени года: обострение чаще всего наступает весной и осенью. В этом состоит отличие ее от гастрита, который не имеет сезонного характера, а возникновение дискомфорта в желудке связано в основном с качеством пищи и режимом питания.
Чтобы выяснить, чем болен пациент — гастритом или язвенной болезнью, а также поставить точный диагноз, — проводится ФГДС — фиброгастродуоденоскопия.
Причины язвенной болезни
Главную роль в появлении язвенной болезни играют бактерии Helicobacter pylori, а также прием в течение долгого времени (30 дней) в стандартной дозировке неспецифических противовоспалительных препаратов (к примеру, аспирина), цитостатиков и кортикостероидов (преднизолон).
Именно эти факторы влияют на появление повреждений слизистой оболочки двенадцатиперстной кишки и желудка, снижая защиту и повышая содержание соляной кислоты, что приводит к нарушениям желудочной моторики.
Основные симптомы и признаки:
Главные признаки болезни — это болезненные ощущения и диспептический синдром (отрыжка кислым, изжога, рвота и тошнота).
- Боль появляется в верхней части живота, в области пупка, носит распирающий, приступообразный, пекущий характер. Пациент испытывает так называемые голодные боли — натощак, либо через 2-3 часа после еды (с язвой двенадцатиперстной кишки), хотя после приема пищи боль затихает. Зачастую больные жалуются на боли в ночное время
- Изжога, для которой свойственно ощущение жжения за грудиной, проявляется после еды — из-за того, что содержимое желудка забрасывается в пищевод
- Запоры — ими страдает большинство больных
- Эмоциональная лабильность, астения (бессонница, недомогание, слабость) — развиваются, если болезнь длится долго. При этом уменьшается масса тела, что объясняется ограничением в приеме пищи, которые пациент устанавливает, боясь появления болей
- Рвота и тошнота возникают из-за увеличения тонуса блуждающего нерва, усиления гиперсекреции соляной кислоты и желудочной моторики.
 Рвота появляется в тот момент, когда боль наиболее выражена. После рвоты приходит чувство облегчения, боли заметно снижаются либо исчезают вовсе
Рвота появляется в тот момент, когда боль наиболее выражена. После рвоты приходит чувство облегчения, боли заметно снижаются либо исчезают вовсе
Когда нужно поспешить к врачу?
Поводом для незамедлительного обращения к врачу-гастроэнтерологу медицинского центра «Медлайн» является появление:
- выраженной слабости
- диареи
- частой рвоты
- наличие в каловых массах примесей крови
Диагностика язвенной болезни
Выявление язвенной болезни в клинике «Медлайн» основывается на нескольких базовых исследованиях, которые направлены на определение места расположения, размеров и прочих характеристик язвы, а также включает в себя анализы на кислотность кишечника и хеликтобактериоз.
Специальный метод диагностики — ФГДС (фиброгастродуоденоскопия) — заключается в осмотре врачом слизистой оболочки желудка и двенадцатиперстной кишки с использованием зонда, который вводят в желудок через пищевод. Данный метод помогает отличить гастрит (или гастродуоденит) от язвы, с виду представляющей собой, как правило, округлое образование небольших размеров (диаметром до нескольких сантиметров), по краям которого находится возвышение, свидетельствующее об интенсивном воспалении (воспалительный вал). При проведении ФГДС во многих случаях выполняют соскоб тканей с подозрительных участков, которые затем проверяют под микроскопом на наличие возбудителя язвенной болезни — Helicobacter pylori. Диагностировать хеликобактериоз необходимо, чтобы определиться с составом лечения и контролировать успешность проведенной терапии.
Данный метод помогает отличить гастрит (или гастродуоденит) от язвы, с виду представляющей собой, как правило, округлое образование небольших размеров (диаметром до нескольких сантиметров), по краям которого находится возвышение, свидетельствующее об интенсивном воспалении (воспалительный вал). При проведении ФГДС во многих случаях выполняют соскоб тканей с подозрительных участков, которые затем проверяют под микроскопом на наличие возбудителя язвенной болезни — Helicobacter pylori. Диагностировать хеликобактериоз необходимо, чтобы определиться с составом лечения и контролировать успешность проведенной терапии.
Во время фиброгастродуоденоскопии проводят рН метрию — определяют кислотность желудка. Эти данные также нужны для того, чтобы правильно выбрать курс лечения.
Лечение язвенной болезни
Основные компоненты лечения язвенной болезни:
- лечение, направленное на устранение хеликобактерной инфекции
- лечение, направленное на понижение кислотности желудка и стимуляцию заживления язвы
- диеты
Лечение язвенной болезни при помощи лекарств осуществляется по стандартным схемам, которые включают в себя препараты висмута, антибиотики, ингибиторы протоновой помпы (пантопразол, омепразол, эзомепразол, рабепразол).
Обратите внимание!
Поставить точный диагноз, провести полное обследование, назначить схему лечения, ее продолжительность и дозировку препаратов может только специалист–гастроэнтеролог медицинского центра «Медлайн»!
Советы по диете
При язве желудка необходимо исключить из рациона:
- кофе
- алкогольные напитки
- слишком горячую или холодную пищу
- жареные, острые блюда\
- грубую, соленую пищу (к примеру, грубое мясо, грибы)
Приемы пищи должны быть частыми — каждые 4 часа, небольшими порциями.
Допускается употреблять в пищу:
- овощные супы и пюре из овощей
- молоко и молочные продукты
- йогурты
- каши
- яйцо
Помимо этого, для ускорения процесса заживления язвы в пищу нужно употреблять продукты, в которых содержатся белки и витамины.
|
Первичный прием врача гастроэнтеролога (сбор анамнеза, назначение необходимого обследования для постановки диагноза, (постановка первичного диагноза) ЦЕНА: 1500 |
|
Повторный осмотр врача гастроэнтеролога (постановка диагноза, назначение необходимого курса лечения) ЦЕНА: 1500 |
Гастроскопия при болях в животе ночью, на голодный желудок
Некоторые наши пациенты жалуются на приеме у гастроэнтеролога на так называемые голодные боли: неприятные ощущения в животе, возникающие тогда, когда после предыдущего приема пищи прошло более 6 часов. Зачастую подобные боли в животе возникают ночью, когда человек спит, и становятся причиной переутомления, основанного на недосыпании. Важно, что при поглощении пищи подобные симптомы устраняются самостоятельно, поэтому людей, приходящих с жалобами на них – не так много, и напрасно.
Записаться к специалисту через сайт
Возникающие в животе боли в ночное время и на голодный желудок – первый предвестник язвенной болезни и гастрита, поэтому для диагностирования и скорейшего получения лечения стоит незамедлительно посетить медцентр «Практическая медицина» в Южном Бутово, записавшись на прием к гастроэнтерологу любым удобным способом.
Опытный врач, в арсенале которого современное медицинское оборудование, проведет самое информативное обследование – гастроскопию. Она с долей максимальной вероятности покажет наличие/отсутствие воспалительных процессов в желудке, заболеваний кишечника.
Расскажет доктор и о возможных причинах, среди которых наиболее популярны:
- изменение моторной функции желудка;
- раздражение рецепторов около очага язвы;
- увеличенная кислотность, ставшая следствием повышения секреции;
- спастические сокращения вокруг образовавшегося язвенного дефекта.

Все эти причины успешно лечатся медикаментозно, до наступления более глубокой стадии болезни, но, чтобы назначить определенные препараты, врачу необходимо как можно скорее поставить диагноз. В этом поможет современный гастроскоп тонкого диаметра – всего 4,9 мм, который с легкостью вводится даже самым маленьким пациентам, не вызывая привычных неприятных ощущений.
Постоянно не хватает времени на визиты к докторам или пациент легко возбудим, склонен к волнениям в больничных стенах? Не беда, доктор приедет к вам домой, захватив все необходимое.
Главное – постоянно прислушивайтесь к своему организму, тем сигналам, что он подает, чтобы неприятные боли в животе ночью, на голодный желудок, не стали предвестником более серьезных заболеваний.
А своевременно проведенная гастроскопия поможет избежать печальных последствий.
Клинический разбор.
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Мы поговорим с вами действительно о вещах простых, обыденных, часто встречающихся в нашей повседневной практике и в практике терапевта. Я попрошу слайд. Речь пойдет о двух пациентах с язвенной болезнью. На этих двух примерах мы немножко с вами отдохнем от того хитросплетения схем, знаний и необходимости глубокого проникновения в ренальную функцию, в ренальный кровоток и последствия нарушений кровотока ренальной функции.
Итак, давайте поговорим о первом больном. Пациенту 44 года. Поступил в клинику с жалобами на боли в эпигастре, на периодическое вздутие и урчание в животе. Надо сказать, что этот пациент жалуется на эпигастральные боли на протяжении уже долгого периода времени (примерно 15 лет). Причем обратите внимание на характер болей.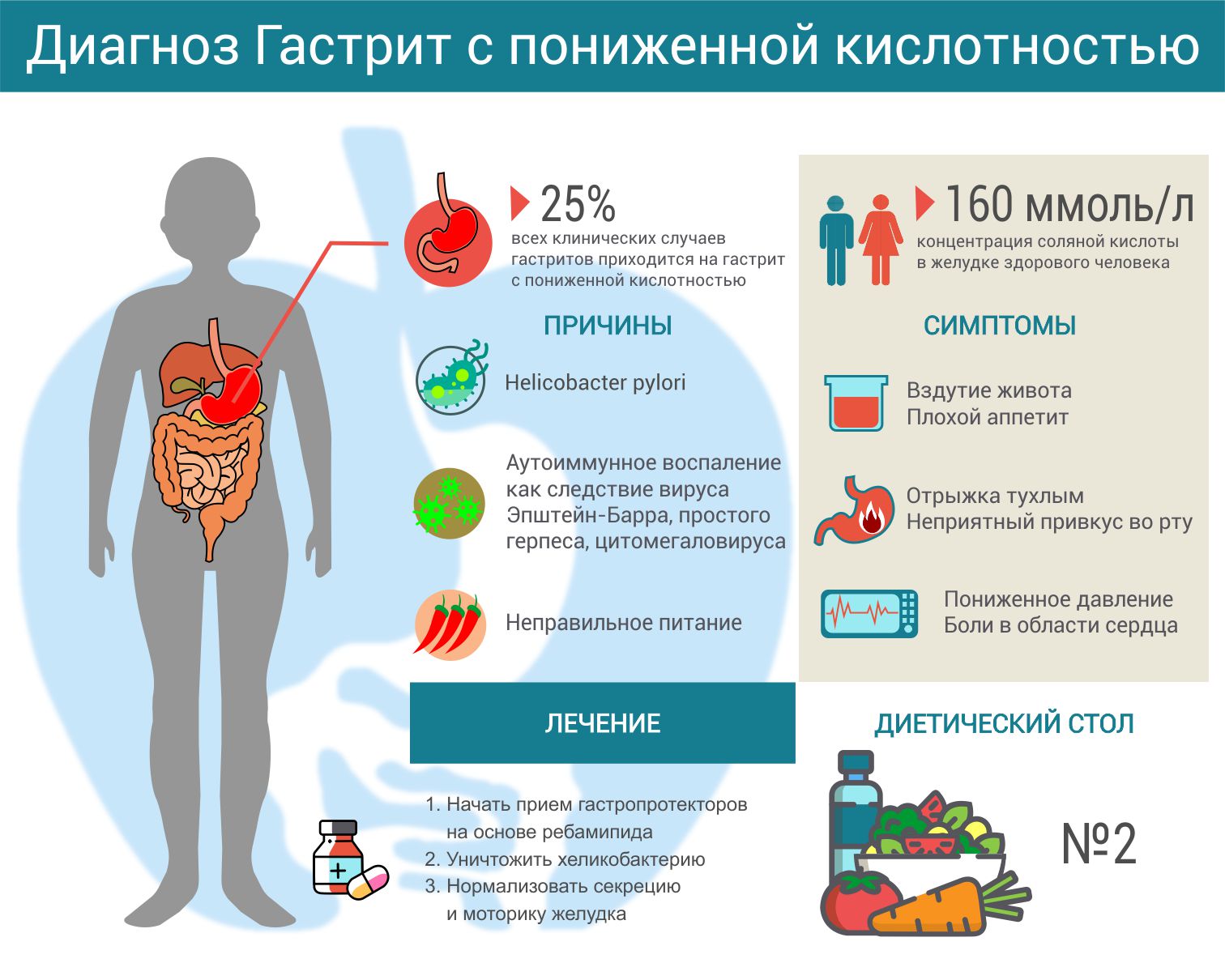 Боль возникает натощак и уменьшается после приема еды. Я думаю, на основании только этого комплекса (натощаковые боли, уменьшающиеся после еды) вы спокойно можете заподозрить наличие у вашего пациента как минимум дуоденита, а скорее всего вы подумаете о возможности наличия у него язвы двенадцатиперстной кишки. Голодные боли, снимающиеся едой. Почему пациент так долго терпит? Боль носит умеренный характер и не очень интенсивная по ночам, хотя есть и ночные боли.
Боль возникает натощак и уменьшается после приема еды. Я думаю, на основании только этого комплекса (натощаковые боли, уменьшающиеся после еды) вы спокойно можете заподозрить наличие у вашего пациента как минимум дуоденита, а скорее всего вы подумаете о возможности наличия у него язвы двенадцатиперстной кишки. Голодные боли, снимающиеся едой. Почему пациент так долго терпит? Боль носит умеренный характер и не очень интенсивная по ночам, хотя есть и ночные боли.
В августе 2012 году у пациента ухудшилось состояние, возникла кинжальная боль. Кинжальная боль – это такой студенческий симптом, который сразу заставляет нас заподозрить возможную перфорацию язвы. Пациент экстренно госпитализирован в хирургический стационар. Действительно диагностирована перфорация луковицы двенадцатиперстной кишки. Хирурги, как это сейчас принято, выполнили ушивание язвы. После выписки пациент по рекомендациям врачей получал ингибиторы протонной помпы. Обратите внимание «ингибиторы протонной помпы». То есть внимание на возможность наличия у нашего пациента инфекций хеликобактер пилори не было обращено должным образом.
То есть внимание на возможность наличия у нашего пациента инфекций хеликобактер пилори не было обращено должным образом.
Но амбулаторно после этого (по всей вероятности после рекомендации) пациент обнаружил при амбулаторном обследовании антитела хеликобактер пилори. Титр этих антител был выше референсных значений. Если пациент не получает на предшествующих этапах эрадикационную терапию, то обнаружение иммуноглобулина G, направленного против антигенов хеликобактер пилори, действительно является истинным тестом, позволяющим говорить о наличии у нашего пациента инфекции хеликобактер пилори.
У пациента ухудшение состояния с апреля 2013 года, когда вновь появились эпигастральные боли. Пациент госпитализирован. Состояние относительно удовлетворительное при госпитализации. Индекс массы тела 26, он нормостеник. И со стороны других органов и систем особых, привлекающих к себе знаков нет. Артериальное давление в пределах нормальных значений. Показатели крови также. Нормальный уровень эритроцитов, гемоглобина, гематокрита – все в порядке. Со стороны биохимических показателей также каких-либо отклонений нет.
Со стороны биохимических показателей также каких-либо отклонений нет.
Больному естественно проведена электрогастродуоденоскопия. Вы видите на левой картинке умеренное количество секрета с примесью желчи, складки рельефные продольно расположены, как и полагается. Слизистая желудка гиперемирована неравномерно. В антральном отделе, где визуализируется единичная точечная эрозия, это должно привлечь наше внимание. Мы видим классическую картину антрального гастрита не выраженного, а такого катарально эрозивного. Но если учесть тот факт, что длительное время у пациента дуоденальная язва, у пациента высокий уровень антител хеликобактер пилори и антральный гастрит, то мы просто на 99 % можем заключить, даже не определяя хеликобактер, что у него имеется инфекция хеликобактер пилори. Антральный гастрит – это своеобразное вместилище инфекции хеликобактер.
Дальше эндоскоп введен в двенадцатиперстную кишку. Вы видите двенадцатиперстная кишка деформирована и язва, покрытая фибрином, то есть речь идет об активно живущей язве двенадцатиперстной кишки, что тоже подтверждает наше предположение о наличии хеликобактер пилори.
По существу, все эти факты дали нам основание для проведения эрадикационной терапии на протяжении десяти дней, как и полагается по международным рекомендациям.
Ингибиторы протонной помпы, в частности париет по 20 мг два раза в день. Обратите внимание, что в последние годы дозы ИПП все-таки мы стали применять более значительные, чем те, которые рекомендовались после первоначальных андомизированных клинических исследований. Просто практика жизни показала, что большие дозы ингибиторов оказываются более эффективными. И два антибиотика: «Амоксициллин» два грамма в сутки и «Кларитромицин» грамм в сутки. Всасывающиеся антациды после еды и продолжение приемов ИПП после эрадикационной терапии на протяжении четырех–шести недель.
Таким образом, при контрольной гастроскопии дуоденоскопии через три недели у пациента исчезли эрозии в антральном отделе желудка и язва двенадцатиперстной кишки, по существу, также исчезла. Это классический пример классического течения язвенной болезни двенадцатиперстной кишки с успешным исходом, обусловленным правильно выполненной эрадикационной терапии.
Теперь давайте посмотрим следующее наблюдение. Это пятидесятилетний пациент. Он поступил с жалобами на боли, чувство тяжести в эпигастральной области. В отличие от первого пациента вот это неприятное ощущение переполнения, тяжести, болезненности – то, что молодые врачи объединяют общим термином «дискомфорт». Хотя я считаю, что такого симптома, как «дискомфорт» не существует. Дискомфорт надо расшифровывать. Что значит «дискомфорт»? Один испытывает дискомфорт, что у него сосущая боль в подложечной области, а другой испытывает дискомфорт, потому что он испытывает чувство быстрого переполнения (только начинает есть, и его распирает). Дискомфорт – это нечто, формирующееся на уровне сознания, поэтому необходимо расшифровывать каждый раз врачу, что конкретный врач вкладывает в это слово «дискомфорт».
Помимо этого, у пациента общая слабость, одышка при небольшой физической нагрузке и повышенная утомляемость. Обратите внимание на эти симптомы. Общая слабость и утомляемость может быть вызвана низким уровнем гемоглобина у пациента с язвенной болезнью, если имеет место кровотечение.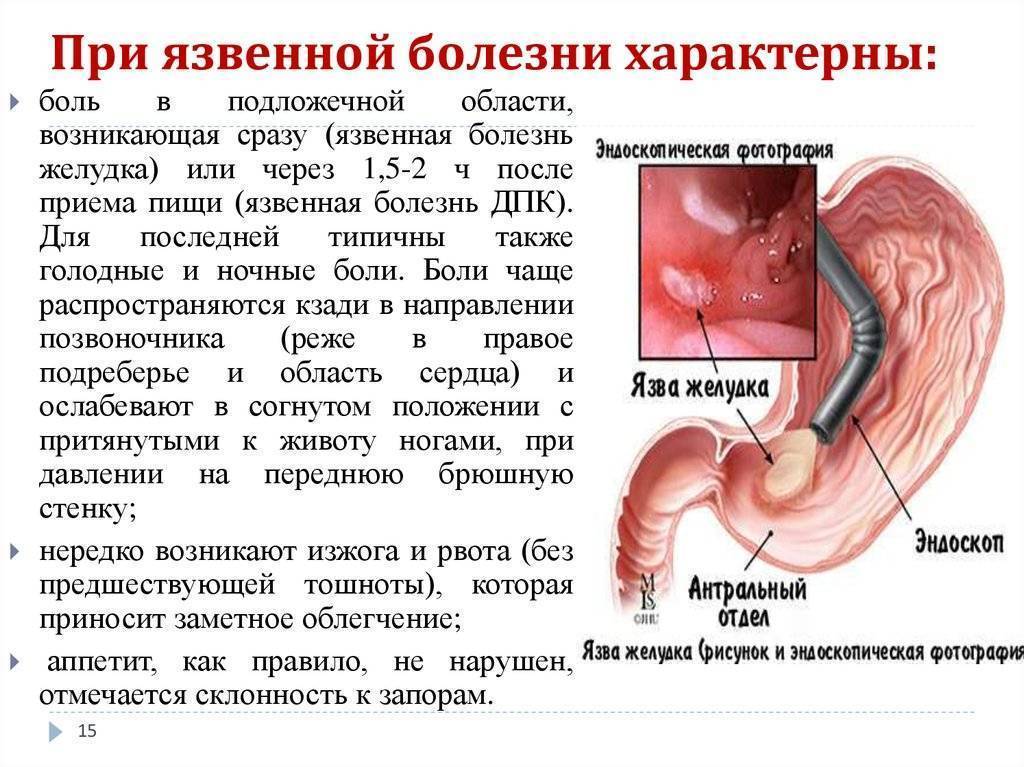 Но у него нет кровотечения. Следовательно, мы должны объяснить одышку и повышенную утомляемость какими-то другими факторами. Какими же?
Но у него нет кровотечения. Следовательно, мы должны объяснить одышку и повышенную утомляемость какими-то другими факторами. Какими же?
Взглянем на анамнез нашего пациента. В эпигастре боли его беспокоят с 1991 года, питался он хаотично и нерегулярно. Я должен сказать, что регулярность питания значительно важнее для любого из нас, чем характер питания. Строго соблюдать часы еды, завтрака, обеда, ужина, нежели искать какую-то изысканную диету и рацион. Поэтому, когда мы говорим с пациентами о том, как он питается, надо в первую очередь спрашивать о ритме питания: ритмичное питание или аритмичное питание. Вот аритмия в еде – это гораздо более негативный фактор, чем, скажем, ограничение в белках, жирах, углеводах и так далее, которые чаще всего бывают эфемерны, мы скорее переедаем, как правило, чем недоедаем. А вот ритм – это очень важная вещь, особенно применительно к лицам со склонностью к развитию функциональных и органических заболеваний желудочно-кишечного тракта.
Что характерно? Он махровый курильщик.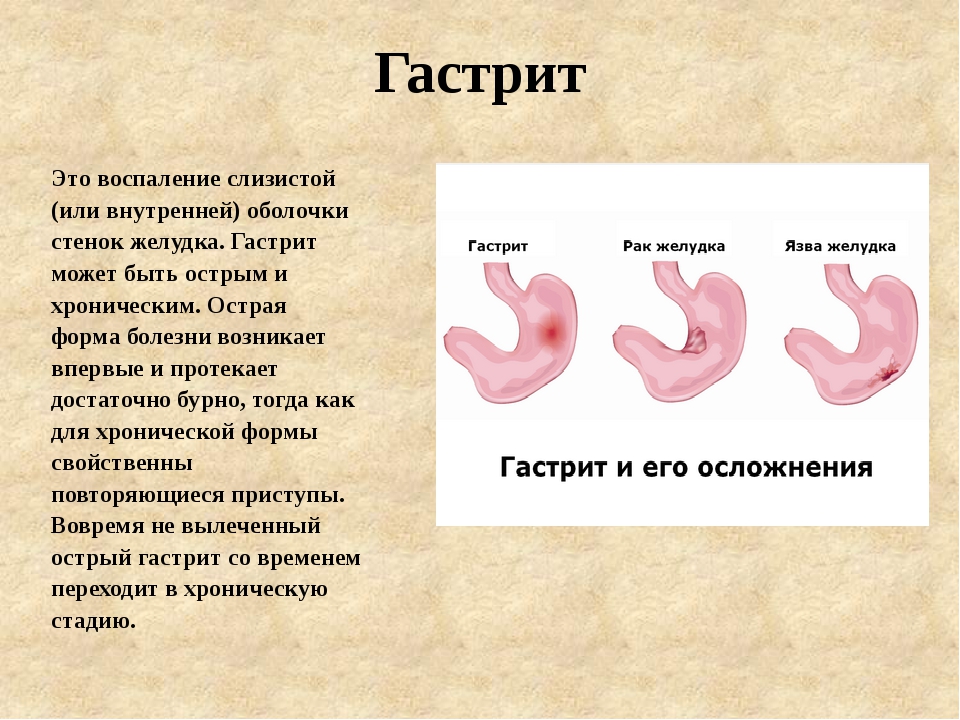 Он начала курить с 12 лет и очень быстро количество выкуриваемых сигарет к юношескому возрасту у него достигло 40 в день на протяжении длительного времени. Ему 50 лет. Более 30 лет 40 сигарет в день. Обратите внимание. Когда мы задаем себе вопрос: откуда у пациента слабость, быстрая утомляемость и одышка? Ну, если курить по 40 сигарет в день, представляете, что там происходит с легочным кровотоком, с коронарным кровотоком, с паренхимой, в частности с миокардом и так далее.
Он начала курить с 12 лет и очень быстро количество выкуриваемых сигарет к юношескому возрасту у него достигло 40 в день на протяжении длительного времени. Ему 50 лет. Более 30 лет 40 сигарет в день. Обратите внимание. Когда мы задаем себе вопрос: откуда у пациента слабость, быстрая утомляемость и одышка? Ну, если курить по 40 сигарет в день, представляете, что там происходит с легочным кровотоком, с коронарным кровотоком, с паренхимой, в частности с миокардом и так далее.
Иногда мы забываем анализировать очень простые вещи. Курение – это очень простая вещь. Выясните, сколько человек курит, и попытайтесь потом связать ту симптоматику, которая наблюдается у этих пациентов, именно с интенсивностью и объемом выкуриваемых сигарет.
Итак, при гастроскопии выявлена язва двенадцатиперстной кишки. Периодически пациент принимал антациды, ингибиторы протонной помпы с положительным эффектом – на короткое время у него исчезала боль в эпигастральной области. Но эрадикационную терапию не проводили длительное время и не определяли инфекцию хеликобактер пилори.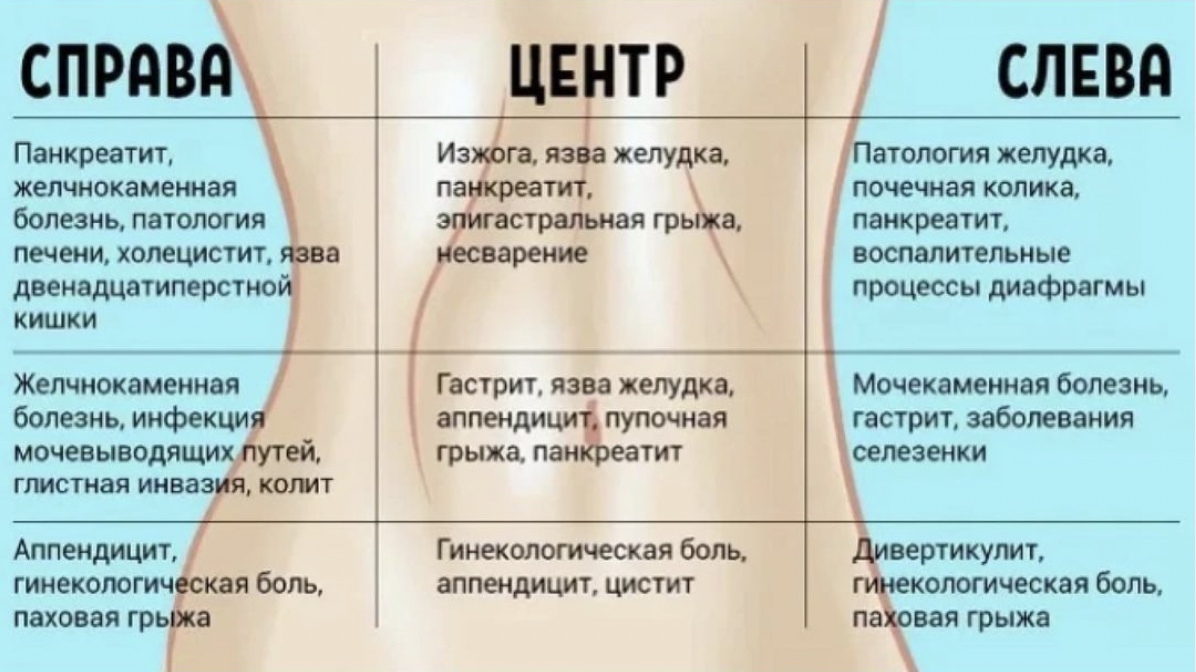
С 2009 года отметил эпизоды распирания в эпигастре после еды и рвоту съеденной пищи – это уже тревожные симптомы. Это должно насторожить врача в плане возможности развития у пациента стеноза выходного отдела желудка. Это все действительно подтвердилось. Рвота приносила облегчение, и пациент за три года потерял в весе 30 кг. Вот это уже дефицит питания. Это нарушение трофологического статуса. В 2012 году под давлением родственников госпитализирован в хирургический стационар, где по данным гастроскопии и рентгенологического исследования был выявлен рубцовый стеноз привратника. Впоследствии выполненной операции пилоропластики и селективной проксимальной ваготомии после оперативного вмешательства почувствовал улучшение состояния в виде уменьшения болей в животе. Рвота больше не беспокоила.
Однако в ноябре 2012 года появилась резкая слабость, вслед за этим черный стул, мелена. Был экстренно госпитализирован и при гастроскопии выявлена большая язва желудка 6 см в диаметре с признаками состоявшегося кровотечения.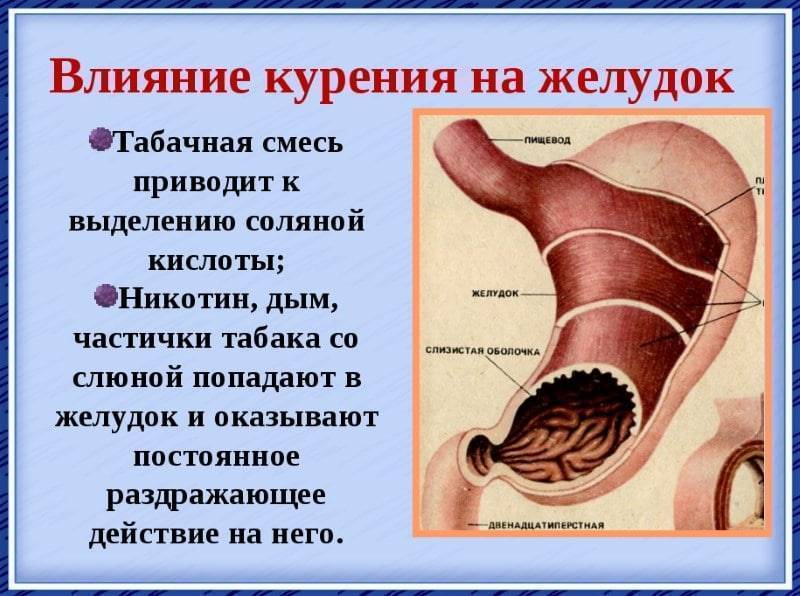 Хирурги ушили язвенный дефект, то есть это была щадящая операция, не было резекции. И у пациента в этот период отмечается довольно резкое снижение гемоглобина до 80 г/л. По всей вероятности, сыграла роль кровопотеря во время операции, перед операцией. После выписки пациенту был рекомендован прием препаратов железа и обволакивающих препаратов, однако слабость сохраняется, он продолжает курить. При физической нагрузке опять одышка и утомляемость.
Хирурги ушили язвенный дефект, то есть это была щадящая операция, не было резекции. И у пациента в этот период отмечается довольно резкое снижение гемоглобина до 80 г/л. По всей вероятности, сыграла роль кровопотеря во время операции, перед операцией. После выписки пациенту был рекомендован прием препаратов железа и обволакивающих препаратов, однако слабость сохраняется, он продолжает курить. При физической нагрузке опять одышка и утомляемость.
Конечно, это можно объяснить 80 г/л гемоглобина, но постепенно гемоглобин восстанавливается, а одышка и слабость остаются. Через два месяца пациент планово госпитализирован. При госпитализации мы видим, что у него среднее образование, он водитель, водит тяжелые грузовики на длительные расстояния. Вот вредные привычки: 40 сигарет в течение более 25 лет. Индекс курильщика = 480. Индекс пачка/лет = 50. Посмотрите, какой у него анамнез, ко всему прочему. Отец умер в 39 лет от инсульта, по всей вероятности артериальная гипертензия была у отца. У матери гипертоническая болезнь. Умерла в 63 года. Дети здоровы.
У матери гипертоническая болезнь. Умерла в 63 года. Дети здоровы.
Вот так выглядит наш пациент. Вот здесь продольный рубец по средней линии живота. Обратите внимание на его проникотиненые пальцы, на часовые стеклышки и барабанные пальцы. О чем это говорит? Это говорит о том, что у него неблагополучно с легкими. У него хроническая гипоксемия, которая является следствием курения, следствием хронической обструктивной болезни легких, а эта болезнь у таких махровых курильщиков протекает иногда без локальной симптоматики, она дает только общую симптоматику. Одышка, слабость, быстрая утомляемость – вот вам проявление хронической обструктивной болезни легких курильщика, обусловленной хронической гипоксемией. Это очень важный фактор, казалось бы, рутинный, простой, малозначимый, неинтересный и не привлекающий внимание, но об этом надо помнить.
Биохимические и лабораторные исследования. Видите, кровь относительно так восстановилась. Цветовой показатель все-таки низковат 0,64, то есть гипохромия имеется. Гематокрит 30. Это говорит о том, что или не восстановлен гемоглобин после большой кровопотери или он «подкравливает» у нас. То есть речь может идти о хронической постгеморрагической анемии у пациента с ушитой язвой желудка.
Гематокрит 30. Это говорит о том, что или не восстановлен гемоглобин после большой кровопотери или он «подкравливает» у нас. То есть речь может идти о хронической постгеморрагической анемии у пациента с ушитой язвой желудка.
Видите, антитела нормальные. Следовательно, у него нет хеликобактер пилори. Тогда возникает вопрос: а что же лежит в основе его рецидивирующего течения язвы? Посмотрели у него гастрин на всякий случай. А нет ли у него гастринома? Гастрин 200 пикомоль, что выше нормы в четыре раза, но это не тот уровень гастрина, который заставил бы нас подумать о гастриноме, об опухоли (…) (00:16:47) Это гастрин, который наблюдается у пациентов с хронической гипоксемией. Гастрин, который наблюдается у пациентов с атрофическим гастритом. Гастрин, который наблюдается у пациентов, принимающих длительное время ингибиторы желудочной секреции, как реакция на подавление желудочной секреции антральные G-клетки начинают выбрасывать повышенное количество гастрина. Действительно железо низкое, так что у нас есть все основания думать о хронической постгеморрагической анемии вкупе с хронической обструктивной болезнью легких у злостного курильщика.
Вот проведена эзофагогастродуоденоскопия. Вы видите, в желудке много слизи с примесью желчи. Слизистая желудка гиперемирована. Гастрит. Среднее тело желудка по малой кривизне к передней стенке виден язвенный дефект размерами до 3–4 см с отечными плотными краями, виден шовный материал. Язва прошита по поводу кровотечения. Угол желудка деформирован. Антральный отдел желудка деформирован постязвенными рубцами, привратник деформирован, проходим. Луковица двенадцатиперстной кишки деформирована, слизистая гиперемирована, умерено отечна. Быстрый уреазный тест – отрицательный. Нет инфекции хеликобактер пилори. О чем же мы можем думать? Какой фактор может вызывать подобную реакцию желудка в виде непрерывно рецидивирующей язвы с кровотечением и так далее?
Были взяты препараты, и в препаратах картина хронического атрофического гастрита II–III стадии, активность – 2–3. Определяются участки некроза, нейтрофильные лейкоциты, грануляционная ткань. Нейтрофильный инфильтрат говорит об активно идущем гастрите. Пациенту назначен ингибитор протонной помпы, сукральфат, обволакивающий, препараты железа. Через четыре недели удалось повысить уровень гемоглобина, эритроцитов и немножко повысили железо.
При повторных биопсиях: в препаратах картина хронического атрофического гастрита сохраняется II–III стадии. Та же самая активность. Определяются участки некроза, нейтрофильные лейкоциты. То есть, короче говоря, мы добились симптоматического успеха, лабораторного успеха, но мы не добились морфологического успеха, мы не получили морфологической ремиссии у нашего пациента, следовательно, мы не достигли полной ремиссии, только клинико-лабораторная ремиссия, не морфологическая ремиссия.
Больной переведен в хирургическое отделение. При ревизии брюшной полости, видите, пенетрирующая язва желудка. Вот она видна слева. Больному проведена операция дистальной резекции желудка по Бильрот. Слева – это то, что на операционном столе, а справа огромная язва – это уже препарат.
Что же у нас остается для решения вопроса о причине такого торпидного резистентного к терапии течения язвенной болезни желудка? Хеликобактер пилори у нас отпадает, а вот то, что он курит, что у него имеется многофакторное воздействие на желудок – это безусловно.
Что же делает никотин и вообще компоненты сигарет с желудком? Во-первых, они потенцируют агрессивные факторы, увеличивают секрет соляной кислоты, продукцию пепсиногена, увеличивают продукцию вазопрессина (задняя доля гипофиза) и как бы способствуют колонизации в слизистой желудка инфекции хеликобактер пилори. Кроме того, они ослабляют защитные механизмы. Снижается кровоток в слизистой желудка за счет спазмирования приносящих артерий, угнетается регенерация слизистой оболочки в значительной степени за счет угнетения продукции эпидермального фактора роста и гастрина, которые являются трофологическими факторами слизистой желудка. Уменьшается продукция слизи главным образом (также здесь указано) за счет угнетения продукции простагландина Е. Значительно падает содержание внутриклеточного антиоксидантного фактора глутатиона. Система восстановленного окисленного глутатиона – это самая мощная внутриклеточная система, направленная на купирование реакции свободнорадикального окисления. Глутатион тоже снижается.
Далее никотин оказывает прямой стимулирующий эффект на париетальные клетки. За счет увеличения объема и количества париетальных клеток, за счет усиления соляной кислоты… Имеются никотиновые рецепторы на париетальных клетках. Далее увеличивается чувствительность М1-холинорецепторов, то есть увеличивается эффективность действия ацетилхолина, а это приводит к усилению базальной секреции соляной кислоты. Далее дегрануляция тучных клеток и стимуляция приводит к продукции гистамина, стимуляции гистаминовых рецепторов и усилению базальной и стимулированной секреции соляной кислоты.
Видите, никотиновые рецепторы имеются на париетальных клетках и на главных клетках, поэтому под действием никотина приходит усиление секреции пепсиногена, и секреции, и увеличение количества главных клеток. Пепсиноген 1 наиболее активный, наиболее агрессивный пепсиноген. Далее никотин оказывает стимулирующее влияние на норадреналиновые рецепторы супраоптических ядер гипоталамуса, это приводит к активации нейрогипофиза, увеличению поступления вазопрессинов в кровь, вазоконстрикции, усилению агрегации тромбоцитов и снижению кровотока в слизистой желудка.
Каким образом взаимоотносятся между собой инфекция хеликобактер пилори и курение? Видите, эрадикация эффективнее у некурящих – это большая группа исследований. Курение ускоряет процессы атрофии и кишечной метаплазии у H.pylori-позитивных пациентов. Никотин способен повышать активность вакуолизирующего токсина H.pylori.
В чем же особенности представленного, я бы сказал, наблюдения? Первое наблюдение было специально поставлено мною для разминки, там все сделано так, как нужно: вовремя поставлен диагноз, вовремя проведена эрадикация H.pylori. Удалось добиться и клинической, и лабораторной, и морфологической ремиссии – полной ремиссии. Во втором случае морфологической ремиссии добиться не удалось. Почему? Постольку злостное курение в данном случае явилось фоном и патогенетическим фактором язвенной болезни. Далее рецидивированные язвы проходило с образованием гигантской язвы и кровотечением после селективной проксимальной ваготомии. Ваготомия не удержала слизистую желудка от дальнейшего прогрессирования деструктивного процесса. Язвенный дефект сохранялся после операции ушивания на фоне продолжающегося курения.
Наконец, что характерно для таких ситуаций – это отсутствие яркой клинической картины, как правило, у курильщиков. Язвы, осложненные пенитрацией, поэтому этот фактор необходимо, конечно, держать в голове, когда мы имеем дело с упорно рецидивирующими язвами, особенно язвами желудка, и учитывать это в построении своей профилактической работы с пациентом и лечебной работы. Спасибо за внимание.
Повышенное чувство голода
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу. Чувство голода – выражение потребности организма в питательных веществах. Формирование чувства голода происходит за счет механизмов гормональной и нервно-рефлекторной регуляции. Пищевой центр – это сложный комплекс, центральным звеном которого служат ядра гипоталамуса, расположенного в промежуточном мозге. При раздражении этих ядер возникает чувство голода, а при их разрушении – отказ от еды.Разновидности повышенного чувство голода
Повышенное чувство голода может возникать по естественным причинам, а может не соответствовать объективным показателям насыщения.
Голод, как любое чувство, субъективен. Истинный голод обусловлен недостатком питательных веществ (глюкозы, аминокислот, жиров) и возникает при длительном эмоциональном напряжении, усиленных занятиях спортом. Однако современный человек гораздо чаще страдает от ложного, психологического голода. У психологического голода столь же много разновидностей, сколько и привычек у человека. Например, привыкнув есть в определенное время, человек потребляет пищу независимо от наличия или отсутствия истинного голода. То же касается привычки принимать пищу во время просмотра телевизора или чтения. Потребность в отдыхе после напряженной работы иногда наводит человека на мысль о еде. Скука или, наоборот, желание устроить себе праздник – все это реализуется через чувство голода. Однако существует и постоянный патологический голод, вызванный дисбалансом гормонов или нарушением нервно-рефлекторной регуляции вследствие определенных заболеваний.Возможные причины повышенного чувства голода
Причины постоянного чувства голода могут быть обусловлены отсутствием в крови веществ, которые оказывают тормозящее воздействие на пищевой центр, например, глюкозы. При сахарном диабете из-за недостатка инсулина или резистентности тканей к этому гормону глюкоза не может проникнуть в клетки. Недостаток глюкозы в клетках вызывает возбуждение в пищевом центре и возникновение чувства голода. Однако поступление новой порции пищи при низком уровне инсулина не приводит к насыщению.
При этом развивается ожирение, которое способствует увеличению инсулинорезистентности и усугубляет заболевание.
При тиреотоксикозе усиление процессов метаболизма приводит к атрофии мышц, вызывая слабость и усиление потливости.Пытаясь утолить повышенный аппетит, пациенты с тиреотоксикозом много едят, но при этом не прибавляют в весе, а наоборот, худеют.
Из-за активации перистальтики учащается дефекация. Гормональный сдвиг ведет к развитию неврастении и раздражительности. Характерным симптомом тиреотоксикоза служит тремор конечностей, проявляющийся в покое и при движении.Еще одним примером возрастания чувства голода из-за гормональной перестройки служит повышенный аппетит при беременности. Беременность вызывает увеличение концентрации в крови эстрогена, который, достигая гипофиза, запускает выработку пролактина.
Этот гормон способствует росту аппетита и приводит к замещению жировой ткани молочных желез на железистую.
После родов пролактин препятствует секреции прогестерона, что предотвращает новую беременность. Увеличенная секреция пролактина происходит при росте пролактиномы – доброкачественной опухоли гипофиза, а также в ответ на прием нейролептиков, противорвотных средств, гормональных контрацептивов.Еще один гормон, вызывающий чувство голода, – это грелин, который вырабатывается грелин-продуцирующими клетками желудка. Поступая в кровь, он воздействует на пищевой центр головного мозга, возбуждая голод. Также этот гормон оказывает стимулирующее влияние на моторику и перистальтику желудка. При снижении массы тела секреция грелина возрастает. Растяжение стенок желудка после еды ведет к уменьшению секреции грелина. У этого гормона существует антагонист – лептин, воздействующий на метаболизм жиров и подавляющий аппетит. При низком уровне лептина развивается патологическое ожирение при наличии ряда генетических заболеваний.
Для пациентов с ожирением характерна высокая концентрация лептина в крови. Но клетки становятся устойчивыми к этому гормону, и чувство голода не проходит.
В ночные часы секреция лептина увеличивается, что дает возможность человеку спать, не испытывая голода.Возникновение чувства голода может спровоцировать повышенная кислотность желудочного сока. Кислая среда необходима для денатурации крупных белковых молекул, обеспечения работы ферментов желудочного сока, обезвреживания патогенных микроорганизмов, попадающих в организм вместе с пищей. Однако при воздействии кислоты на пищевод, свод желудка и переднюю стенку двенадцатиперстной кишки, где должна быть нейтральная среда, возникает изжога и чувство голода. Прием пищи заглушает это состояние, но через некоторое время неприятные ощущения возобновляются. При длительном воздействии соляной кислоты на слизистую оболочку желудка сначала образуются эрозии, которые при отсутствии лечения переходят в язву.
При повышенной кислотности желудка у пациента возникают, кроме изжоги, ноющие боли в эпигастральной области и кислая отрыжка.
Помимо гормональных и секреторных причин, повышенное чувство голода вызывают психоневрологические заболевания. Например, у пациентов с болезнью Паркинсона отсутствует контроль потребления пищи. Часто они едят по ночам, при этом поглощая значительно больше своих потребностей.Среди подростков и молодых девушек широко распространено такое заболевание, как булимия – расстройство пищевого поведения. Оно вызвано патологическим страхом ожирения и сопровождается постоянными мыслями о еде.
Пациенты с булимией не могут удержаться от переедания и потребляют избыточное количество пищи.
После приступа переедания они либо вызывают рвоту, либо принимают слабительные и мочегонные средства.К числу причин повышенного чувства голода относятся последствия низкоэнергетических диет. Недостаток пищи сопровождается снижением уровня глюкозы в крови, что вызывает чувство голода.
При рациональном и длительном отказе от высокоуглеводной пищи организм изменяет метаболические процессы, переключаясь на такие источники энергии, как жиры и трудноусваиваемые углеводы. При периодических диетах организм испытывает метаболический стресс. Происходит накопление питательных веществ впрок, и в отсутствие диеты организм требует больше калорий, чем необходимо, что сопровождается постоянным чувством голода.
К каким врачам обращаться?
Если чувство голода возникает вскоре после еды, необходимо выяснить его причину. Сначала следует посетить терапевта, чтобы поставить диагноз. При гормональных сбоях, беременности терапевт направит пациента к эндокринологу или гинекологу-эндокринологу. При подозрении на нарушения ЖКТ следует обратиться к гастроэнтерологу. Если выявляются психологические или неврологические проблемы, необходима консультация психоневролога или невролога. Голод, как спутник диеты, почти неизбежен. Однако массу тела желательно регулировать, основываясь на рекомендациях диетолога.
Диагностика и обследования
Повышенное и постоянное чувство голода может служить симптомом заболеваний. Поэтому обязательно следует сдать общий анализ мочи и крови.
Эзофагогастродуоденоскопия (ЭГДС, гастроскопия) в диагностике заболеваний пищевода, желудка и 12-ти перстной кишки
Эзофагогастродуоденоскопия (ЭГДС, гастроскопия) – это обследование пищевода, желудка и 12-ти перстной кишки к которому легко подготовится.
Эндоскопия достаточно молодая отрасль медицины. В то же время, бурное её развитие за последнее десятилетие дало возможность проводить диагностику заболеваний органов желудочно-кишечного тракта (ЖКТ) на ранних стадиях, когда даже самый грозный диагноз поддается лечению, используя, в том числе, малоинвазивных эндоскопический метод.
Целью процедуры является осмотр слизистой стенок органов ЖКТ и, если, на то есть показания, исследование дополняется выполнением биопсии и других методов.
Каждый врач нашего отделения при выполнении гастроскопии, в первую очередь, руководствуется главным принципом медицины – не навреди. Поэтому используется персональный подход к каждому пациенту.
Вначале проводится беседа:
- Сбор анамнеза (истории) заболевания (если таковое имеется). При этом очень важно предоставить доктору имеющуюся у Вас медицинскую документацию (выписки и протоколы предыдущих эндоскопических исследований возьмите с собой).
- Сбор сведений об аллергических реакциях на медицинские препараты (в частности лидокаин).
Затем, в случае отсутствия аллергии, пациенту орошается горло специальным раствором местного анестетика для подавления рвотного рефлекса, ведь сама по себе процедура безболезненна. После чего пациент укладывается на левый бок и выполняется введение гастроскопа, поочередно, в пищевод, желудок и начальные отделы тонкой кишки. При этом врач оценивает состояние слизистой, что позволяет выявлять такие заболевания, как:
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это хроническое рецидивирующее многосимптомное заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, приводящим к поражению нижнего отдела пищевода.
Различают две формы ГЭРБ: Эндоскопически-негативная рефлюксная болезнь, или неэрозивная рефлюксная болезнь (НЭРБ). На её долю приходится около 70% случаев заболевания. Рефлюкс-эзофагит (РЭ) – около 30% случаев заболевания.
Проявляется ГЭРБ в первую очередь изжогой, кислой отрыжкой, которые чаще возникают после еды, при наклоне туловища вперед или в ночное время. Вторым по частоте проявлением данного заболевания является загрудинная боль, которая иррадиирует в межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки.
К внепищеводным проявлениям заболевания относят легочные симптомы (кашель, одышка, чаще возникающие в положении лежа), отоларингологические симптомы (охриплость голоса, сухость в горле) и желудочные симптомы (быстрое насыщение, вздутие, тошнота, рвота).
Пищевод Барретта – это состояние пищевода, при котором плоский многослойный эпителий нижней части слизистой оболочки пищевода замещён цилиндрическим эпителием. Врачи называют это метаплазией. Такое замещение вызывается, как правило, хроническим повреждением слизистой оболочки пищевода кислотой, забрасываемой из желудка, т.е. является осложнением эзофагита или гастроэзофагеальной рефлюксной болезни. Пищевод Барретта обнаруживается примерно у 1 % населения. Пищевод Барретта рассматривается, как предраковое состояние и часто приводит к развитию рака пищевода.
Гастрит – термин, используемый для обозначения различных по происхождению и течению воспалительных и дистрофических изменений слизистой оболочки желудка (СОЖ). Различают две основные формы гастрита – острый и хронический.
Клинические проявления гастритов могут значительно отличаться друг от друга. Это связано в первую очередь с различиями в уровне соляной кислоты, пепсина, моторной активности желудка. Решающее значение имеет характер изменений слизистой оболочки желудка – наличие эрозий, атрофии, присутствия инфекционного агента и т.п.
Обычно гастрит проявляется болевым синдромом и диспептическими расстройствами пищеварения.
Болевой синдром. Боль при гастрите обычно локализуется в подложечной области и появляется спустя 1,5 – 2 часа после еды. Нередко бывают “голодные боли” (под утро, натощак). Иногда боли появляются сразу после еды. Боль часто носит спастический характер и может быть острой, интенсивной, схваткообразной. В остальных случаях наблюдаются неинтенсивные тупые давящие боли в эпигастрии.
Диспептические нарушения пищеварения наблюдаются у большенства больных. Характерно появление изжоги и отрыжки кислым, что свидетельствует о появление гастроэзофагеального рефлюкса (забросе кислого содержимого желудка в пищевод). Иногда наблюдается чувство дискомфорта в эпигастрии, ощущение распирания. При обострении могут тошнота и рвота, приносящие облегчение.
Язва желудка — хроническое рецидивирующее заболевание, протекающее с периодами обострения и ремиссии. Основной её признак– образование дефекта (язвы) в стенке желудка. В патологический процесс могут вовлекаться и другие органы системы пищеварения с развитием осложнений, угрожающих жизни больного.
Язва двенадцатиперстной кишки (ДПК) – хроническое рецидивирующее заболевание, протекающее с периодами обострения и ремиссии. Основной признак язвы ДПК – образование дефекта (язвы) в её стенке. Нередко язвами поражается не только ДПК, но и желудок (язва желудка), и другие органы системы пищеварения с развитием опасных осложнений.
Основным симптомом обострения язвы желудка и язвы двенадцатиперстной кишки являются боли в верхней части живота, которые, в зависимости от локализации язвы, могут иррадиировать в левую половину грудной клетки, лопатку, грудной и поясничный отделы позвоночника, левое и правое подреберье, различные отделы живота. Время возникновения болей также зависит от места нахождения язвенного дефекта.
Симптомы язвы желудка. При язве кардиального отдела желудка, т.е. верхней его части, боли возникают сразу после приема пищи, при язвах тела желудка, т.е. в его средней части, — через 1 – 1,5 часа после еды. Симптомы язвы пилорического канала, т.е нижней части желудка, и язвы луковицы двенадцатиперстной кишки характеризуются появлением болей через 2-3 часа после еды, «голодными» болями, которые возникают «натощак» и уменьшаются или полностью исчезают после приема пищи, а также ночными болями.
Помимо болей, при обострении язвенной болезни, отмечаются диспепсические явления — изжога, отрыжка кислым, тошнота, рвота на высоте болей, приносящая облегчение, склонность к запорам. Для язвенной болезни характерно весенне-осеннее обострение.
Среди осложнений заболевания могут быть желудочные кровотечения различной интенсивности, перфорация (прободение) желудка, раковое перерождение, др.
Обнаружить небольшие новообразования (полипы), ранние формы рака и своевременно их удалить возможно только с помощью гастроскопии.
Современные гастроскопы Японской фирмы «Olympus», которыми располагает наше отделение, представляют собой гибкую, эластичную трубку с управляемым торцом, где располагаются видеокамера, световоды, открываются канал вода/воздух и канал для инструментов. Наличие инструментального канала в эндоскопе обеспечивает возможность проведения дополнительных манипуляций таких, как:
- Биопсия – при помощи специальных щипцов берется кусочек слизистой для морфологического исследования, что позволяет с высокой точность поставить диагноз. Данная манипуляция абсолютно безболезненна.
- Экспресс диагностика H. Pylori – так же при помощи биопсии, но фрагмент слизистой помещается в специальную среду, которая изменяет свой цвет в случае наличия микроба.
- рН-метрия производится путем прикосновения к слизистой специальным зондом, реагирующим на кислотность среды.
Таким образом, резюмируя вышесказанное гастроскопия выполняется для:
- установления диагноза
- подтверждения диагноза (визуального и морфологического)
- уточнения локализации процесса
- определения распространенности процесса
- изучение секреторной топографии желудка
- определение Нр
- оценка эффективности консервативного и хирургического лечения
- проведения лечебных манипуляций через эндоскоп.
Поводом для проведения гастроскопии могут стать:
- боль и тяжесть в животе после еды или натощак
- изжога
- отрыжка
- снижение веса или отсутсвие аппетита
- тошнота и рвота
Противопоказаниями к гастроскопии являются:
- инфаркт миокарда в острой стадии
- инсульт в острой стадии
- сердечно-сосудистая и сердечно-легочная недостаточность 3-й ст.
- нарушения свертывающей системы крови
- стриктура верхней трети пищевода
- крайне тяжелое состояние больного
Специальной подготовки к гастроскопии не требуется – достаточно не завтракать и плотно или поздно не ужинать.
Как же было сказано выше гастроскопия, даже с применением дополнительных методик, безболезненная процедура, которая требует от пациента терпения и неукоснительного выполнения инструкций врача-эндоскописта. Однако, у некоторых пациентов она вызывает, который не позволяет решиться на исследование даже с острой болью в животе.
В таком случае мы рекомендуем выполнить гастроскопию в условиях медикаментозной седации или «во сне». Опытные врачи-анестезиологи нашей клиники обеспечивают анестезиологическое пособие на время исследования после чего пациент находится в палате пробуждения под медицинским наблюдением.
Лечение язвенной болезни
Одна из важнейших составляющих эффективного лечения язвенной болезни (лечение язвы желудка) – своевременная и точная диагностика. Врачами клиники используется весь спектр современных методик лабораторной, функциональной (дыхательный ХЕЛИК-тест для определения инфицированности Нelicobacter pylori по выдыхаемому воздуху) и инструментальной (ультразвуковой, эндоскопической, рентгенологической) диагностики. Это позволяет установить точный диагноз и подобрать для Вас индивидуальную и наиболее эффективную схему лечения язвенной болезни.
Язвенная болезнь
Язвенная болезнь желудка (язва желудка) и двенадцатиперстной кишки — это хроническое рецидивирующее заболевание, характеризующееся возникновением локального язвенного дефекта слизистой оболочки желудка и двенадцатиперстной кишки, как правило, на фоне гастрита, вызванного инфекцией хеликобактер пилори (Helicobacter pylori).
Причиной развития язвенной болезния является нарушение равновесия между защитными и агрессивными факторами воздействующими на слизистую оболочку желудка или двенадцатиперстной кишки.
К защитным факторам относятся — слизь, которая вырабатывается клетками слизистой, нормальное кровообращение, своевременное восстановление клеток слизистой оболочки.
К агрессивным факторам относятся — соляная кислота, вырабатываемая желудком, желчные кислоты, вырабатываемые печенью и поступающие в двенадцатиперстную кишку, заброс содержимого двенадцатиперстной кишки в желудок.
К преобладанию факторов агрессии приводят: присутствие хеликобактера (не менее 80 %), длительное нервно-эмоциональное перенапряжение, стрессы, дипрессии, тревожные состояния («стрессовая язва»), острые боли при тяжёлых травмах, ожогах, сопровождающиеся развитием травматического шока («шоковая язва»), наследственно-конституциональные особенности (1 группа крови), приём анальгина, аспирина, индометацина, избыточное потребление кофе, курение и злоупотребление алкоголем, острая пища.
Язвенная болезнь характеризуется чередованием периодов обострения (чаще весной или осенью) и ремиссии.
Симптомы язвенной болезни зависят от расположения язвы, длительности болезни, индивидуальной чувствительности больного к боли. Боль в эпигастральной области является основным симптомом язвы. При локализации язвы в желудке боли, как правило, возникают после еды, при локализации язвы в двенадцатиперстной кишке, напротив, возникают так называемые «голодные боли» при которых боль возникает натощак, а принятие пищи приносит облегчение боли.
Вы можете записаться на прием, позвонив нам по телефонам:
8 (81368) 603-03-03 или 8 (81368) 535-66
Мы находимся по адресу г. Кириши, ул. Советская д. 24
ГКБ №31 – Гастрит | ГКБ №31 города Москвы
Мировая известность
– По данным Всемирной организации здравоохранения 50 % всего населения планеты страдает хроническим гастритом.
– В структуре болезней органов пищеварения гастрит занимает около 35 %, а среди заболеваний желудка – 80- 85 %.
– В 75% случаев хронический гастрит сочетается с хроническим холециститом, колитом и другими заболеваниями органов пищеварения.
– В 1983 году австралийские ученые Барри Маршалл и Робин Уоррен открыли спиралевидную бактерию и дали ей название Helicobacter pylori (Хеликобактер пилори) по ее форме – «хелико» – спиралевидный и месте обитания – «пилори» – пилорический отдел желудка (выходной отдел, прилегающий к двенадцатиперстной кишке).
– В 2005 году Б. Маршалл и Р. Уоррен были удостоены Нобелевской премии. Ученые путем самозаражения доказали, что именно хеликобактерия, попадающая в желудок с пищей или слюной, вызывает его воспаление – гастрит, а в более тяжелых случаях – язву и даже рак желудка.
– Российская группа по изучению хеликобактерий на территории РФ и в странах СНГ установила, что уровень инфицированности ею достигает 80 %.
Согласитесь, каждый из нас время от времени испытывает неприятные ощущения в области живота: изжогу, чувство тяжести и даже боль. Беда в том, что реагируем мы на эти сигналы по-разному. Сразу принимают меры лишь единицы, ну а большинство машет на проблему рукой: мол, поболит и перестанет… Знаете ли вы, чем грозит такое равнодушное отношение к собственному организму?
Вы знакомы?
Гастрит – самое распространенное в мире заболевание желудка, возникающее в любом возрасте. Оно представляет собой воспаление его слизистой оболочки, которая выстилает желудок изнутри, чтобы защитить его от вырабатывающейся в нем соляной кислоты и пищеварительных ферментов. Гастрит имеет массу разновидностей в зависимости от причины воспаления и две формы – острую и хроническую.
Острый гастрит – это острое воспаление слизистой, возникающее вследствие попадания в желудок сильного раздражителя. Проявляется внезапно или в течение 1-2 дней следующими симптомами: чувство тяжести и боли в подложечной области, тошноты, рвоты (иногда с желчью), расстройством кишечника, слабостью, потливостью, головокружением, бледностью, иногда повышением температуры.
Хронический гастрит – длительный, прогрессирующий воспалительный процесс, вызывающий структурные изменения внутренней оболочки желудка с последующим нарушением его функций. В слизистой постепенно происходит разрастание соединительной ткани, замещающей секреторные клетки, которые вырабатывают желудочный сок. Коварность этого заболевания в том, что слизистая желудка не имеет болевых рецепторов, поэтому при попадании на нее небольшого количества раздражителя (например, острой пищи, алкоголя и др.) неприятные ощущения часто не возникают. Однако постоянное поступление травмирующего вещества способствует рецидиву воспаления, постепенно переходящего в хроническую форму гастрита. И только тогда, когда функции желудка уже нарушены, начинают появляться симптомы заболевания: чувство перенасыщения пищей, изжога, отрыжка, нарушения стула, боли.
Хроническая форма в свою очередь различается активностью секреторной функции, то есть уровнем выработки кислотности. Она бывает повышенной и пониженной. При повышенной секреции преобладают ощущения тяжести и жжения в желудке после приема пищи, голодные боли. При пониженной – пропадает аппетит, беспокоят утренняя тошнота и неприятный привкус во рту. В течение болезни, как правило, проявляется тенденция к снижению кислотности, так как нарушается выработка желудочного сока.
Главный подозреваемый
Причины заболевания гастритом различны. Острый гастрит наступает из-за чрезмерного раздражения желудка трудноперевариваемой, жирной, острой, слишком горячей или слишком холодной пищей. А также является следствием отравления испорченными продуктами, алкоголем, лекарственными средствами, ядовитыми веществами, иногда сопутствует острой инфекции.
Немаловажные факторы, провоцирующие появление хронического гастрита –систематическое употребление раздражающей пищи (острое/соленое), алкоголя, лекарственных средств. Неправильное питание – еда всухомятку, длительное воздержание от пищи с последующим перенасыщением, недостаточное пережевывание. Кстати, процесс жевания является важнейшим в пищеварении. Дело в том, что пережевывая пищу, мы не только подготавливаем ее к прохождению через пищевод, но и тем самым сообщаем желудку о ее составе. Получив эту информацию, желудок начинает вырабатывать именно те ферменты, которые необходимы для переваривания данной пищи.
Хронический гастрит может развиться как самостоятельно, так и быть осложнением других заболеваний, например, холецистита, колита, быть следствием частых стрессов или нарушения обмена веществ. В некоторых случаях, при некачественном лечении, гастрит переходит в хроническую форму из острой.
Однако практически все вышеперечисленные факторы по утверждению современных ученых являются лишь способствующими заболеванию. Главной виновницей хронического гастрита и его тяжелых последствий считается грамотрицательная палочка хеликобактер пилори. Ученые установили, что именно она играет ведущую роль в воспалительном процессе, развитии язвенной болезни и рака желудка. Особенность хеликобактерии в ее способности противостоять кислой желудочной среде. С помощью специальных жгутиков она цепляется за стенки органа, перемещается, проникает в слизистую, прячась от агрессивного сока и поступающей пищи. Но главное, она повышает секрецию аммиака, который нейтрализует кислотную среду, позволяя ей обитать в желудке и нарушая тем самым его нормальное функционирование. Размножаясь, хеликобактерия выделяет вредные вещества, поражающие слизистую оболочку, а за тем и более глубокий, мышечный, слой. Кроме того, разрушение защитной оболочки освобождает путь агрессивному воздействию соляной кислоты на незащищенные слои желудка.
Точный диагноз
Диагностика острого гастрита в основном не представляет особой трудности и подтверждается согласно собранным анамнестическим данным (совокупность сведений) и осмотру пациента. Так как по своей сути гастрит является отравлением, то необходимо как можно быстрее выяснить его причину для принятия адекватных мер. Ведь, например, лечение пищевого отравления отличается от лечения отравления химическими веществами.
Иногда постановка правильного диагноза может осложняться из-за схожести симптомов с другими заболеваниями. К ним относятся аппендицит, острый холецистит, острый панкреатит, язва, печеночная и почечная колика, инфекционные заболевания и даже инфаркт миокарда. Однако при гастрите все же преобладают не болевые, а диспепсические проявления – нарушение стула, рвота и т.п.
Для диагностики хронического гастрита и сложных случаев острого предусмотрен широкий арсенал различных исследований. Кроме тщательно собранных анамнестических данных и внимательного изучения клинической картины заболевания, проводятся исследования секреторной функции желудка, гастроскопия, различные виды биопсии, сканирование полости желудка для изучения его моторно-эвакуаторной функции, рентген, назначаются лабораторные анализы. Важнейшим диагностическим методом является исследование желудочного сока. Его получают при помощи тонкого зонда (2-3 мм) дробно: натощак и после так называемого пробного завтрака – приема специальных препаратов, стимулирующих секрецию желудка. Состав порций полученного сока позволяет оценивать кислотообразующую и ферментную функции желудка, обнаруживать патологические примеси (желчь, кровь и др.). Гастроскопия так же один из самых информационных методов исследования желудка. В современных условиях процедура гастроскопии стала проводиться намного комфортней – диаметр трубки вдвое уменьшился (до 5 мм), а при желании осуществляется во время медикаментозного сна пациента. Не менее удобен этот метод стал и для специалистов – оборудование оснащено специальным окуляром, через который на экран аппарата передается изображение. Таким образом, видеозапись исследования можно помещать на электронные носители, повторно просматривать и обсуждать с другими специалистами.
Являясь самой распространенной причиной развития хронического гастрита, особенно актуальна диагностика хеликобактерной инфекции. Ее можно выявить во время гастроскопии, по анализу крови, а также с помощью специальных дыхательных тестов, например, Хелик-теста. Эта диагностика занимает не более 15 минут и сразу выдает результат. Пациент принимает определенную дозу карбамида, делает выдох в специальную трубку и индикатор или цифровая система (в зависимости от модификации аппарата) моментально сообщает о наличии в организме бактерии по ее уреазной активности (способности расщеплять карбамид). Процедура абсолютно безопасна и показана даже маленьким детям и беременным женщинам.
Выход есть
Острый гастрит, как правило, не обходится без принятия соответствующих мер. Так как ярко выраженные, острые симптомы просто не позволяют пустить заболевание на самотек. Лечение хронического гастрита, напротив, часто откладывается в долгий ящик, чем существенно осложняет положение дел.
При острой форме заболевания обычно назначаются адсорбирующие, улучшающие пищеварение и возмещающие потерянную влагу препараты. При инфекционных гастритах проводится антибактериальная терапия. В случаях тяжелых отравлений требуется неотложная помощь токсиколога: определение типа яда, его нейтрализация и срочное выведение из пищеварительного тракта, а также меры по поддержанию жизненно важных функций организма.
Если обычный острый гастрит вылечивается в среднем за неделю, то на лечение хронического гастрита уходят месяцы и даже годы. Воспаление, вызванное инфицированием хеликобактерией, в первую очередь требует антибактериальной терапии, также в зависимости от уровня выработки кислотности назначаются антациды, адсорбенты, обволакивающие средства или препараты, усиливающие секреторную и моторную функции желудка. В случае болевого синдрома показаны спазмолитики и прокинетики. Кроме того, больные хроническим гастритом должны находиться на диспансерном наблюдении и посещать врача не реже двух раз в год.
Есть мнение, что хеликобактерия может мирно существовать в желудке, не вызывая заболеваний, пока не появятся провоцирующие факторы: ослабление иммунитета, попадание раздражающих веществ в желудок и др.
Воспалительная реакция в желудке – следствие не только попадания в него какого-либо раздражителя, но и ответной реакции организма. В этом случае активизируются особые клетки иммунной системы. Они пытаются удалить нарушителя и восстановить целостность слизистой. Эта работа иммунных клеток внешне выглядит так же как воспаление.
Основные типы хронического гастрита:
– Гастрит типа А – аутоиммунный гастрит. Следствие нарушения работы иммунной системы, которая начинает вырабатывать антитела, разрушающие собственные клетки слизистой желудка.
– Гастрит типа В – хронический гастрит, вызванный хеликобактериозом.
– Гастрит типа С – реактивный гастрит (рефлюкс-гастрит). Появляется в результате забрасывания пищи обратно в желудок из двенадцатиперстной кишки. Щелочное содержимое кишки повреждает слизистую пилорического отдела и понижает кислотность.
7 причин и способы их устранения
Муки голода, или голодные боли, являются естественной реакцией на пустой желудок. Они вызывают чувство грызения или пустоты в животе.
Но приступы голода могут возникнуть, даже если организм не нуждается в пище. Несколько других ситуаций и условий могут привести к приступам голода, в том числе:
Читайте дальше, чтобы узнать больше о голодных болях и узнать, как их облегчить.
Люди испытывают приступы голода или голода по нескольким причинам.Здесь объясняются семь причин:
1. Гормон голода
Поделиться на Pinterest Высвобождение грелина в организме, обезвоживание и эмоциональное состояние человека могут вызывать голодные боли.Мозг запускает выработку гормона грелина в ответ на пустой желудок или в ожидании следующего приема пищи.
Грелин сигнализирует организму о высвобождении желудочного сока для переваривания пищи. Если пища не употребляется, желудочные кислоты начинают атаковать слизистую оболочку желудка, вызывая голодные боли.
Исследования показали, что грелин усиливает чувство голода на 30 процентов, когда его вводят взрослым.
2. Качество съеденной пищи
Голодные муки могут возникнуть даже тогда, когда организму не нужны калории.
Это связано с тем, что грелин взаимодействует с инсулином, гормоном, регулирующим уровень сахара в крови. Падение уровня инсулина вызывает повышение уровня грелина и, следовательно, голода.
Нездоровая пища содержит большое количество сахара и простых углеводов. Его употребление вызывает скачок уровня инсулина, за которым следует быстрое падение.Затем уровень грелина увеличивается, даже если еда была съедена примерно за час до этого.
Таким образом, употребление в пищу даже большого количества некачественной пищи может усилить чувство голода и вызвать в организме острую боль.
3. Обезвоживание
Многие люди не могут отличить голод от жажды, потому что симптомы очень похожи.
Жажда может вызывать такие симптомы, как:
- боли в животе
- дрожь
- раздражительность
- головокружение
4.Окружающая среда
Некоторые люди испытывают боли в ответ на запахи и зрелище. Многие люди физически реагируют на запах свежей выпечки или готовки. Изображения еды на телевизоре или в Интернете также могут вызвать слезотечение.
Хотя этот тип голода не может быть основан на потребности в пище, он вызывает вполне реальные физические симптомы, включая голодные боли.
5. Недосыпание
Переедание и лишний вес издавна ассоциировались с недосыпанием.Похоже, что голодные боли могут быть связаны с недостатком сна или плохим сном.
Недостаток сна усиливает действие химического вещества, которое делает употребление сладких, соленых и жирных продуктов более привлекательным, говорится в исследовании 2016 года.
Участники исследования, лишенные сна, ели пищу, содержащую 90 процентов их дневных калорий, но не могли сопротивляться нездоровой пище всего через 2 часа.
6. Эмоциональное состояние
В некоторых случаях люди могут ошибочно принимать сигналы своего мозга за пищу как голодные боли.Такая ситуация может возникнуть, когда кто-то находится в повышенном эмоциональном состоянии.
Исследования показывают, что стресс и другие негативные эмоции могут создать впечатление, будто организму срочно нужна еда, даже если это может не быть.
Урчание или урчание в животе иногда помогает отличить эмоциональный голод от физического. Шумы можно услышать только тогда, когда желудок пуст.
7. Лекарства и медицинские условия
В редких случаях причиной голода могут быть медицинские условия.Это верно для людей с диабетом, так как голод увеличивается, когда падает уровень сахара в крови.
Это может указывать на инфекцию или заболевание пищеварения, требующее медицинской помощи, если боли возникают наряду с другими симптомами. Обратите внимание на такие симптомы, как:
Некоторые лекарства, в том числе некоторые антидепрессанты, могут влиять на сигналы голода и высвобождение грелина.
Поделиться на PinterestСимптомы голода могут включать усталость, раздражительность и головокружение.Голодные боли ощущаются как грызущие или урчание в животе.Они также могут проявляться в виде схваток или ощущения пустоты.
Другие симптомы могут включать:
- тяга к определенным продуктам питания
- усталость
- головокружение
- раздражительность
- сильное желание есть
Как только еда принята, голодные боли и другие симптомы голода обычно проходят. Желудок приспосабливается к этому новому уровню наполнения (или пустоты), поэтому они могут даже утихнуть, ничего не съев.
Исследования на мышах показали, что существует инстинктивное желание уменьшить муки голода и другие сигналы голода.Определенные нейроны в мозге начинают подпитывать аппетит после того, как теряется определенная масса тела.
Это может объяснить, почему трудно придерживаться диеты, когда испытываешь голодные боли.
Могут быть и другие способы контролировать муки голода во время похудания, даже несмотря на то, что исследователи предполагают, что манипулирование этими нейронами поможет людям поддерживать свою диету.
Чтобы облегчить голодные боли, особенно во время диеты, люди могут попробовать следующее:
Ешьте через определенные промежутки времени.
Грелин выделяется в ответ на обычное время приема пищи.
Соблюдение расписания гарантирует, что еда попадет в желудок вовремя, чтобы удовлетворить желудочную кислоту, выделяемую в ответ на выбросы грелина.
Также может быть полезно иметь при себе полезные, низкокалорийные закуски, такие как фрукты и орехи, вне дома, если невозможно полностью поесть в назначенное время.
Выбирайте продукты, богатые питательными веществами.
Поделиться на Pinterest. Для облегчения голода рекомендуется употребление здоровой пищи, включая цельнозерновые, фрукты и овощи.Избегайте провалов инсулина, выбирая здоровую пищу вместо обработанной.
Ешьте сбалансированные блюда, содержащие:
- постный белок, такой как фасоль, чечевица и мясо птицы без кожи
- цельнозерновые, включая коричневый рис, овес, киноа и продукты из цельной пшеницы
- фрукты и овощи, включая свежие, замороженные и консервированные (без добавления сахара)
- полезные жиры, содержащиеся в авокадо, оливках, орехах и семенах
- нежирные молочные продукты или молочные альтернативы
Человек должен попытаться ограничить потребление продуктов с высоким содержанием в сахаре, соли, насыщенных жирах и транс-жирах.Рафинированные углеводы, в том числе белый хлеб и белые макароны, следует употреблять в умеренных количествах или вовсе не есть.
Ешьте низкокалорийную пищу
Некоторые низкокалорийные продукты считаются объемными, то есть они занимают место в желудке, но не способствуют увеличению веса.
Полный желудок вызывает снижение уровня грелина, что облегчает голодные боли. К низкокалорийным продуктам большого объема относятся:
- салаты
- сырые или слегка приготовленные на пару зеленые овощи
- домашние овощные супы
- зеленые коктейли
Поддерживайте обезвоживание
Пейте воду в течение дня.Старайтесь выпивать 8 стаканов в день. Ограничьте потребление мочегонных напитков, таких как кофеин и алкоголь, которые способствуют обезвоживанию.
Высыпайтесь
Разумно избегать тяги к еде, вызванной недосыпанием, установив режим сна. Это помогает ложиться спать и вставать в одно и то же время каждый день и стараться спать от 7 до 9 часов каждую ночь.
Практикуйте осознанное питание
Во время еды сосредоточьтесь на вкусе и текстуре каждого кусочка. Тщательно пережевывайте пищу. Не смотрите телевизор во время еды.
Используйте отвлекающие факторы
Человек может попытаться игнорировать голодные боли, если они не основаны на реальной потребности в пище.
Эффективные отвлекающие факторы включают:
- чтение
- танцы
- упражнения
- работа
- общение
Проконсультируйтесь с врачом, если голодные боли регулярно сохраняются, несмотря на сбалансированное питание. Боли в желудке могут указывать на желудочно-кишечное расстройство или инфекцию.
Люди, которые вместе с муками голода испытывают следующие симптомы, должны также обратиться к врачу:
- одышка
- запор
- диарея
- головокружение
- головная боль
- тошнота
- быстрое изменение веса
- нарушения сна
- рвота
- слабость
Боли в животе – нормальная реакция на голод.Хотя они могут сигнализировать о потребности в пище, они могут испытывать приступы голода в ответ на другие ситуации, включая обезвоживание, недосыпание и беспокойство.
Голодные боли редко нуждаются в медицинской помощи, поскольку обычно проходят после приема пищи.
Люди, соблюдающие диету, могут захотеть принять меры, чтобы облегчить свои голодные боли, чтобы достичь своих целей по снижению веса.
Согласно науке, что спазмы желудка могут сказать о вашем здоровье
Ваша обычная боль в животе, вероятно, не слишком серьезный повод для беспокойства.Вы съели что-то, что с вами не согласилось, вот и все. Но если у вас внезапно возникают спазмы желудка и вы не можете понять, в чем дело, спазмы в животе могут многое сказать о вашем здоровье. От менструации до пищевой аллергии и потенциального синдрома раздраженного кишечника (СРК), бульканье и ворчание в животе могут быть намного больше, чем просто результатом сэндвича с тунцом.
Возможно, вам придется самостоятельно внимательно следить за своими симптомами; метаанализ 14 исследований, проведенных в 2014 году, показал, что в одной трети случаев людям, обращавшимся к своим терапевтам с болью в животе, не ставили диагноз, потому что врач не был уверен в причине.Когда у вас появляются судороги? Вы едите заранее и что в этих блюдах? Они хуже в определенное время дня или в определенный момент месяца? Насколько сильна боль? Серьезные спазмы и боль в желудке могут указывать на неотложную медицинскую помощь, поэтому, если вы находитесь в сильной агонии и желудок не перестает сокращаться, как можно скорее обратитесь к терапевту или в отделение неотложной помощи. В противном случае вот то, что спазмы в животе могут вам сказать о вашем здоровье.
1
Вы голодны
Nusara / Shutterstock
Иногда спазмы желудка – это просто сигнал о том, что вам нужно немного еды.«Голодные муки или голодные боли вызваны сильными сокращениями желудка, когда он пустой», – поясняет Healthline. Однако то, что ваш желудок сокращается, когда он пустой, не означает, что вам действительно нужно есть; это может быть просто реакция желудка на изменение режима питания. Из исследования 2013 года мы знаем, что у желудка есть свои собственные циркадные часы, которые отслеживают режим питания в течение 24 часов в сутки, и если вы не едите в обычное время – или у вас нарушен режим питания из-за смены часовых поясов. – ваш желудок сообщит вам об этом.
2
Скоро месячные
Эндрю Заех для суета
Спазмы желудка могут быть связаны с менструальными спазмами. Акушер Нэнси Косслер сказала Women’s Health : «Гормоны вызывают сокращение мышц матки, что вызывает спазмы. Это совершенно нормально, если у вас спазмы в животе, вызывающие расстройство желудка или диарею». Сокращения матки во время менструации вызваны простагландинами, и они могут быть интенсивными, но это не означает, что есть какие-то проблемы, о которых стоит беспокоиться.
3
У вас пищевая аллергия
ESB Professional / Shutterstock
Спазмы после приема пищи могут означать, что у вас аллергия или непереносимость того, что вы съели. Судороги – один из самых распространенных симптомов пищевой аллергии, наряду с рвотой и тошнотой; Если они появляются после того, как вы съели молочные продукты, глютен, моллюсков, пшеницу или орехи, по данным Healthline, вы можете поговорить с аллергологом о наилучшем курсе действий.
4
Вы принимаете слишком много витаминов
Mangostar / Shutterstock
Это необычно, но возможно.Если вы принимаете слишком много добавок на основе витамина С или цинка без надлежащего контроля со стороны врачей, вы можете вызвать у себя расстройство желудка. «Слишком много витамина С или цинка может вызвать тошноту, диарею и спазмы желудка», – сообщает WebMD.
5
У вас синдром раздраженного кишечника
Rawpixel / Shutterstock
6
У вас застрял газ или запор
Ashley Batz20
имеют какое-либо отношение к вашему режиму питания, есть еще одна возможность.«Спазмы желудка при вздутии живота часто вызываются задержанным дыханием. Это очень распространенная проблема, которая может вызывать смущение, но с ней легко справиться», – сообщает Национальная служба здравоохранения. Помассируйте живот, чтобы узнать, поможет ли это, или обратитесь к врачу, если вам кажется, что вы не можете пройти через препятствие без посторонней помощи.7
У вас проблемы с желчным пузырем
Stockbakery / Shutterstock
Боль после еды с высоким содержанием жира может указывать на то, что ваш желчный пузырь испытывает проблемы с перевариванием такой пищи, по словам гастроэнтеролога Хардипа Сингха.«Женщины особенно предрасположены к заболеваниям желчного пузыря», – отметил он в статье для журнала St. Joseph’s Health в 2016 году. Если после еды вы испытываете сильные спазмы в желудке, возможно, в вашем желчном пузыре есть желчные камни – твердые частицы пищеварительной жидкости, которые блокируют его воздуховоды. «Атака» возникает, когда желчный пузырь пытается выделить желчь через протоки после еды и не может пройти через нее.
Приступ желчного пузыря очень болезнен, поэтому рекомендуется как можно скорее обратиться за помощью, если вы почувствуете боль в правом верхнем углу живота.
8
У вас желудочный грипп
Lolostock / Shutterstock
Спазмы, которые возникают внезапно и сопровождаются диареей, тошнотой или рвотой, указывают на то, что у вас может быть гастроэнтерит или желудочный грипп. Национальная служба здравоохранения поясняет, что это «вирусная или бактериальная инфекция желудка и кишечника, которая должна вылечиться без лечения через несколько дней». Основной риск гастроэнтерита – обезвоживание и потеря питания, так как вы, скорее всего, не сможете удерживать пищу или жидкости в своем организме, пока он работает.Симптомы гастроэнтерита аналогичны симптомам пищевого отравления, и оба симптома проходят без особого лечения в течение нескольких дней.
9
Судороги могут быть лишь незначительным неудобством, но они могут быть признаком чего-то большего. Если у вас регулярно возникают судороги, обратите внимание и поговорите со своим врачом; вашему желудку может потребоваться небольшая помощь.
Почему избыток кислоты в желудке имитирует чувство голода
ВведениеЛюди нередко иногда испытывают голод, слабость и дрожь или у них возникает «кислый желудок» между приемами пищи.Многие сочтут это признаком того, что им нужно больше питательных веществ, потому что их симптомы улучшаются после того, как они съедят немного еды. Эти симптомы могут быть настолько сильными, что они просыпаются ото сна.
Посмотрите CoffeeTalk доктора Н. о изжоге
Несмотря на то, что эти симптомы могут улучшиться с приемом пищи, они мало связаны с нашей биологической потребностью в питательных веществах или энергии. Вы скоро узнаете, что эти симптомы вызваны аномальным накоплением желудочной кислоты из-за плохого функционирования желудка и кишечного тракта.
Как в норме функционирует кишечникВ течение дня мы постоянно производим желудочную кислоту. Когда мы едим, мы производим еще больше. Желудочная кислота необходима для переваривания пищи, уничтожения потенциально вредных бактерий, а также для активации различных пищеварительных ферментов.
Думайте о своем кишечном тракте как о конвейерной ленте, которая постоянно продвигает наше кишечное содержимое вперед в течение дня. Наш пищевод выталкивает пищу в желудок, желудок выталкивает желудочную кислоту и частично переваренную пищу в тонкий кишечник, тонкий кишечник поглощает наши питательные вещества и выталкивает неабсорбируемый материал (клетчатку) в толстую кишку, а толстая кишка выталкивает материал в прямую кишку.
Эта конвейерная лента кишечного тракта находится в основном под контролем неврологической сети, называемой вегетативной нервной системой (ВНС). ВНС отвечает за сокращения, опорожняющие желудок и продвигающие пищу по тонкому и толстому кишечнику.
Конвейерная лента кишечного тракта работает 24 часа в сутки, опорожняя содержимое желудков и пропуская его дальше по пути. Когда мы едим, желудок стимулируется вырабатывать еще большее количество желудочной кислоты и опорожняться еще быстрее.Это чрезвычайно важный момент, потому что замедленное опорожнение желудка вызывает наиболее частую имитацию голода – чрезмерное накопление желудочной кислоты, известное как диспепсия.
В чем разница между диспепсией и изжогой?Изжога возникает, когда пищевод подвергается воздействию желудочной кислоты. Клапан между пищеводом и желудком предназначен для пропускания пищи и жидкости вниз из пищевода в желудок, а также для предотвращения обратного промывания кислоты в пищевод.
Иногда клапан расслабляется и позволяет желудочной кислоте возвращаться обратно в пищевод. Кислота стимулирует нервные окончания в пищеводе и вызывает симптомы, обычно называемые изжогой или гастроэзофагеальной рефлюксной болезнью (ГЭРБ). ГЭРБ может быть связана с чувством жжения в груди, отрыжкой, горечью во рту, кашлем и хрипом. Как ни странно, иногда рефлюксная кислота не вызывает боли (так называемый тихий рефлюкс) и может вызвать обострение астмы после еды и вызвать рецидивирующие инфекции носовых пазух и среднего уха.
Диспепсия – это термин, обозначающий симптомы, которые мы можем представить как кислый желудок, легкую тошноту или расстройство желудка. Эти симптомы возникают не в результате попадания кислоты обратно в пищевод, как при изжоге. Симптомы диспепсии возникают из-за аномального накопления кислоты в желудке. Кислота накапливается, потому что она не выводится нормально, а не потому, что наш желудок производит слишком много.
Для обзора, симптомы ГЭРБ возникают из-за того, что желудочная кислота разбрызгивается назад в пищевод, а диспепсия – из-за накопления слишком большого количества кислоты в желудке.
Избыточная желудочная кислота имитирует голодМы часто путаем диспепсию с голодом, потому что вы можете почувствовать дрожь, легкую тошноту или слабость, а после еды симптомы исчезают. Они уходят, потому что еда стимулирует опорожнение желудка. Таким образом, пища заставляет избыток кислоты выводиться в тонкий кишечник, и симптомы исчезают.
Те же симптомы исчезнут, если вы примете антацид, такой как Tums, поскольку они действительно являются результатом избытка желудочной кислоты.Но поскольку они проходят после того, как вы поели, можно сделать разумный вывод, что симптомы были вызваны низким уровнем сахара в крови или каким-либо другим питательным веществом. Следовательно, вы считаете, что ваши симптомы являются признаком голода или «низкого уровня сахара в крови». Поэтому в следующий раз, когда вы почувствуете похожие симптомы, вы снова будете есть пищу, и симптомы снова исчезнут. Через некоторое время это становится почти второй натурой.
Но почему желудок вообще не работает должным образом, чтобы опорожнить желудочную кислоту? Чтобы понять, почему это происходит, вам нужно понять вегетативную нервную систему.
Ваша вегетативная нервная системаВегетативная нервная система – это часть нашего мозга, которая координирует работу наших органов (сердца, кровообращения, легких, кишечника, мочевого пузыря, почек и печени), насколько интенсивно мы эмоционально реагируем, как наши гормоны регулируются и как функционирует наша иммунная система. Понимание того, правильно ли функционирует вегетативная система, часто является ключом к решению многих медицинских головоломок.
ВНС часто называют «автоматической» нервной системой , поскольку ее функции не находятся под произвольным контролем.И при таком сильном влиянии на организм дисбаланс вегетативной функции довольно часто является компонентом многих хронических симптомов или заболеваний.
Ваша вегетативная нервная система не всегда может работать правильно. Плохо функционирующая вегетативная нервная система может быть вызвана повреждением самих нервов, приемом лекарств и даже дисбалансом кишечных бактерий, называемым SIBO, избыточный бактериальный рост в тонком кишечнике.
Повреждение вегетативной нервной системы может возникнуть в результате физических травм, таких как сотрясение мозга, черепно-мозговые травмы, химиотерапия, лучевая терапия, инсульт, инфекции или операции на головном мозге.Теперь мы знаем, что вегетативные расстройства также могут возникать в результате очень негативных эмоциональных травм.
Наиболее понятный пример – кардиомиопатия Такоцубо, явление, также известное как «смерть от разбитого сердца». Сильно негативные травмы, такие как смерть любимого человека, растление или изнасилование, страх, развод, большие финансовые потери – все это может повредить вегетативную нервную систему.
Помимо травмы, чрезмерное потребление питательных веществ, таких как омега-6 жирные кислоты (содержащиеся в соевом масле и других растительных маслах) или углеводы, может привести к повреждению в результате процесса, известного как переедание.Дополнительный ущерб может возникнуть из-за повреждения «дырявого кишечника» в результате избыточного бактериального роста (SIBO), дефицита омега-3 жирных кислот, воздействия токсинов (хронический алкоголизм, воздействие тяжелых металлов, загрязняющие вещества).
Любое из этих состояний может незначительно повлиять на вашу вегетативную нервную систему, заставляя ваш желудок опорожняться неправильно, вызывая чувство повышенного голода, которое облегчается от еды.
Изжога и вегетативная нервная системаКак обсуждалось выше, вегетативная нервная система (ВНС) – это неврологическая сеть, соединяющая ваш мозг, позвоночник и нервы с каждым органом вашего тела.Эта связь позволяет ВНС регулировать и координировать работу всех органов вашего тела.
Кишечный тракт находится в основном под контролем парасимпатической ветви ВНС. Парасимпатическая ветвь в первую очередь отвечает за сокращения, которые опорожняют желудок и продвигают пищу по ее пути через тонкий и толстый кишечник.
ВНС особенно участвует в контроле и потоке кислоты в наших желудках. Желудок постоянно производит кислоту в течение дня, и когда мы едим, производство кислоты увеличивается.Когда мы глотаем пищу, она проходит через пищевод в желудок. Между пищеводом и желудком есть клапан, предназначенный для предотвращения попадания кислоты обратно в пищевод, когда желудок начинает сокращаться, пытаясь начать переваривать нашу пищу.
Пока желудок сокращается, клапан между пищеводом и желудком должен оставаться плотно закрытым, иначе кислота может выплеснуться назад и вызвать симптомы жжения, отрыжки и горечи, которые мы связываем с изжогой или ГЭРБ.
Научные исследования показывают, что дисфункция парасимпатической ветви ВНС является причиной нарушения функции клапана пищевода и желудка. На протяжении всей своей жизни вы слышали множество медицинских объяснений изжоги, таких как грыжа пищеводного отверстия диафрагмы, кислые продукты, кофеин, алкоголь и избыточный вес. Эти причины либо оказались неверными (например, грыжа пищеводного отверстия диафрагмы), либо способствуют чрезмерной выработке кислоты (например, обильные приемы пищи), либо, как было обнаружено, способствуют плохому функционированию вегетативной нервной системы (например, грыжа пищеводного отверстия диафрагмы).г., алкоголь, кофеин).
Кишечные бактерии и изжогаВаши кишечные бактерии должны быть сконцентрированы в нижнем отделе толстой кишки с очень небольшим количеством бактерий в верхнем отделе тонкой кишки, где переваривается и всасывается большинство питательных веществ. На каждую 1 бактерию в верхней части тонкой кишки приходится 100 миллионов бактерий в нижней части толстой кишки!
К сожалению, некоторые из этих бактерий толстой кишки попадают в верхний отдел тонкой кишки (условное заболевание, называемое СИБР) и могут вызывать изжогу.Эта форма изжоги часто возникает из-за определенного типа пищи. Обычные примеры – острая пища, помидоры, салат, огурцы, сладкий перец и некоторые фрукты или орехи. По некоторым оценкам, SIBO может затронуть 50-75% населения США.
Если у кого-то есть патологические бактерии в верхнем отделе кишечника, которые активируются питательными веществами, содержащимися в специях, активные бактерии способны посылать сигнал по блуждающему нерву (главный нерв вегетативной нервной системы) и приказывать мозгу: замедлить работу кишечника и не опорожнять желудок.Это происходит с любым питательным веществом, которым активируются бактерии.
Если во время еды желудок не опорожняется, пища и сопутствующие пищеварительные ферменты и кислоты переполняются. Это приведет к сильному вздутию живота и попаданию переполненного содержимого желудка в пищевод, вызывая изжогу. Замедление работы кишечного тракта также вызывает спазмы кишечника, запор, и, если разрастание достаточно сильное, у вас развилась диарея при употреблении определенных продуктов.
Ожирение, инсулинорезистентность и углеводыРост ожирения в Соединенных Штатах связан с ростом числа случаев инсулинорезистентности. Инсулинорезистентность – это нарушение обмена веществ, которое вызывает широкий спектр медицинских проблем, таких как диабет 2 типа, гипертония, аномальный холестерин, болезни сердца и инсульты, апноэ во сне, многие формы рака и поликистоз яичников.
Изначально считалось, что инсулинорезистентность является следствием ожирения, но ее причина оказалась более сложной, чем просто лишний вес.Накапливающиеся данные свидетельствуют о том, что инсулинорезистентность в большей степени является следствием типа продуктов, которые мы ели в избытке, становясь полными или страдающими ожирением, чем просто потребляя слишком много калорий. В частности, инсулинорезистентность вызвана в основном чрезмерным потреблением углеводов в нашем рационе, а не просто лишним весом.
Если углеводы являются основной причиной инсулинорезистентности, то почему потеря веса улучшает инсулинорезистентность, а также вздутие живота, изжогу, вздутие живота или мучительное чувство постоянного голода?
Причина, по которой потеря веса помогает при этих состояниях, заключается в том, что люди значительно снижают потребление углеводов, уменьшая потребление калорий при похудении.В недавнем исследовании, которое показало значительное улучшение инсулинорезистентности из-за потери веса, участники исследования снизили потребление углеводов примерно на 100-150 граммов в день. Это сокращение потребления углеводов средним американцем на 1/3 – 1/2.
У меня много пациентов, которые успешно избавились от симптомов избыточного накопления кислоты, просто уменьшив потребление углеводов. Большинство из них не потеряли значительного веса, но все же значительно улучшили свои симптомы благодаря уменьшению количества углеводов.Многие смогли прекратить прием ранее прописанных им антацидов.
Бесчисленные исследования демонстрируют способность потери веса обращать вспять диабет, высокое кровяное давление, апноэ во сне и риск инсульта, сердечных заболеваний и рака. Опять же, то, что наблюдали эти бесчисленные исследования, было не только положительным эффектом снижения веса, но также и положительным эффектом снижения потребления углеводов, связанного с уменьшением потребления калорий, что необходимо для похудания.
Если смотреть в этом отношении, легко понять, почему у некоторых людей с нормальным весом, которые едят относительно высокую долю углеводов, все же может развиться диспепсия, а также расстройства, связанные с инсулинорезистентностью, такие как высокое кровяное давление, диабет или болезни сердца.
Помните, разница не в их весе; это доля углеводов, которую они потребляют, их возраст (мы становимся более чувствительными с возрастом) и генетические различия в их чувствительности к токсической природе чрезмерного количества углеводов.
Как углеводы вредят нашей вегетативной нервной системе?Избыточное потребление углеводов может привести к усилению метаболического воспаления в головном мозге в результате процесса, известного как переедание. Различные исследования демонстрируют, что метаболическое воспаление может напрямую нарушать функциональность вегетативной нервной системы.
Негативное влияние чрезмерного количества углеводов на вегетативную нервную систему помогает объяснить, почему сокращение углеводов улучшает многие физические симптомы вегетативной дисфункции, такие как частота мочеиспускания, изжога, вздутие живота и головокружение.Многие исследователи теперь считают, что высокий уровень углеводов в типичной американской диете превышает порог, который может выдержать наш современный мозг.
Другой пример пищевого продукта, который может вызывать токсические эффекты при чрезмерном употреблении, – это алкоголь. Многие исследования показали, что употребление 1-2 спиртных напитков, таких как вино, в день, казалось бы, безвредно для нашего здоровья. Но общеизвестно, что употребление 1-2 бутылок вина в день с большей вероятностью приводит к ухудшению здоровья мозга, повреждению печени, известному как цирроз, а также к повреждению нашей сердечной мышцы (состояние, известное как кардиомиопатия).
Кроме того, люди ошибочно полагают, что им не нужно беспокоиться о потреблении слишком большого количества углеводов, если они регулярно занимаются спортом. Они их просто «сожгут». Токсичность чрезмерных углеводов не связана с чрезмерным количеством калорий, которые они могут обеспечить, а в большей степени из-за токсического эффекта.
Невозможно обойти плохую диетуДумать о том, что упражнения могут избавить от одного из токсических эффектов углеводов, похоже на представление алкоголиков о том, что выпить бутылку водки безвредно, поскольку они будут тренироваться достаточно, чтобы сжечь калории. в водке.Более активные упражнения могут сжечь больше калорий, но не повлияют на потенциальную токсичность алкоголя или углеводов.
Количество углеводов в рационе американцев превышает порог токсичности у многих людей. Отравление чрезмерным потреблением углеводов приводит не только к заболеваниям, связанным с инсулинорезистентностью, но также повреждает нашу вегетативную нервную систему.
Помните, вегетативная нервная система контролирует работу каждого органа вашего тела.А когда вегетативная система повреждена и не функционирует должным образом, мы испытываем такие симптомы, как вздутие живота, изжогу, головокружение, усталость, чрезмерное потоотделение, покраснение кожи, запор, а также учащенное мочеиспускание, позывы на позывы и недержание мочи.
Уменьшите потребление углеводов, и вы сможете устранить эти симптомы.
Сколько углеводов мы должны есть?Чтобы ответить на этот вопрос, нам нужно взглянуть на эволюцию наших предков каменного века и количество потребляемых ими углеводов.Научные данные свидетельствуют о том, что наши примитивные предки питались преимущественно животными тканями (белками и жирами) и растениями, известными как листовые растения (темно-зеленые листовые растения).
В каменном веке углеводы были очень редки в дикой природе и состояли из случайных корней, диких фруктов или меда. В целом, углеводы были редкостью. Помимо тропического острова, когда вы в последний раз видели фрукты, такие как яблоко или апельсин, прогуливаясь по лесу? Эти продукты обычно не растут в дикой природе.Это культурные растения, которые стали более доступными после сельскохозяйственной революции.
Многие американцы потребляют больше углеводов в день, чем наши предки каменного века потребляли за год. Количество углеводов, доступных для потребления человеком, не начинало расти до сельскохозяйственной революции (5000-10 000 лет назад), когда человек научился выращивать зерновые, такие как пшеница, ячмень и просо. Одомашнивание домашнего скота и потребление животноводческого молока также стали дополнительным источником углеводов (молочного сахара).
Но 10 000 лет – очень маленький промежуток времени с эволюционной точки зрения. Хотя за последние 10000 лет могло произойти несколько полезных эволюционных мутаций, связанных с защитой от инфекционных заболеваний, науке не удалось продемонстрировать какие-либо адаптивные генетические мутации, которые могли измениться с последующим заметным увеличением углеводов в рационе человека.
Чтобы представить эволюционный временной интервал в перспективе, если весь период эволюции человека представлен 100-ярдовым футбольным полем, последние 10 000 лет охватят только последние ¼ дюйма всего 100-ярдового поля.Как видите, 10 000 лет – небольшой промежуток времени по сравнению с миллионами лет, необходимыми для эволюции человека.
Смысл этого в том, чтобы помочь вам понять, что мы были созданы в ходе эволюции, чтобы адаптироваться к потреблению преимущественно животных тканей (белков и жиров) и небольшого количества углеводов. Мы не развили метаболическую способность обрабатывать такое большое количество углеводов в нашем рационе, и наши тела страдают из-за этого.
Другими словами, средний американец потребляет за день больше углеводов, чем наши предки каменного века потребляли за год.Это чрезмерное количество углеводов в нашем рационе, которое оказывает токсическое воздействие на нашу нервную систему.
Уменьшение количества углеводов и теория нейропластичностиНейропластичность – это относительно новая научная концепция, согласно которой наши неврологические ткани (мозг, позвоночник и нервы) обладают некоторой способностью восстанавливать функции после хотя бы умеренного уровня инсульта или повреждения. Нейропластичность означает «нервную ткань», которая имеет способность «восстанавливать свою функцию» после изменения, так же как пластик восстанавливает свою форму после сгибания.
После инсульта у пациентов восстанавливаются некоторые неврологические функции. Известно, что после повреждения нерва или позвоночника в результате травмы наступает значительная степень выздоровления. В тяжелых случаях выздоровление в этих случаях может быть неполным, но часто может сопровождаться легкими повреждениями нервной системы.
После повреждения вегетативной нервной системы (ВНС) она также демонстрирует замечательную способность восстанавливаться после токсического воздействия чрезмерного количества углеводов.У меня есть много пациентов, которые полностью оправились от неврологического повреждения, которое вызывает изжогу, эректильную дисфункцию, головокружение и расстройства мочеиспускания после уменьшения потребления углеводов.
Единственным исключением из нейропластичности ВНС являются пациенты с длительным сахарным диабетом 2 типа. В этом случае нервы были серьезно повреждены токсическими эффектами чрезмерно высокого уровня сахара в крови и инсулина, а также повреждающими эффектами воспаления, связанного с инсулинорезистентностью.К счастью, у большинства пациентов, которые работали над контролем своего диабета, все еще есть хорошие шансы обратить вспять дисфункцию ВНС.
Сколько углеводов слишком много?До чего следует снизить общее суточное потребление углеводов? В настоящее время средняя американская диета на 50-60% состоит из углеводов. Научные исследования показывают, что вы можете значительно улучшить здоровье, если снизите потребление углеводов примерно до 20-25% от общего суточного потребления калорий.Это примерно 100-125 граммов углеводов в день для женщин и 125-150 граммов в день для мужчин.
Сначала начните с сокращения большего количества углеводов из своего рациона; Начните с частого употребления картофеля, риса, макарон и напитков, содержащих сахар. Замените их большим количеством белков и овощей с низким содержанием углеводов.
Через неделю или две подсчитайте граммы оставшихся углеводов в вашем ежедневном рационе в течение нескольких дней. Вы быстро поймете, что регулярно потребляете большое количество углеводов.
Снижение потребления углеводов до 20-25% от общего количества потребляемых калорий приводит к значительному облегчению заболеваний, вызванных инсулинорезистентностью, а также к улучшению вашего неврологического функционирования. Уровень триглицеридов и холестерина ЛПВП улучшится, артериальное давление значительно снизится, а уровень сахара в крови нормализуется по мере улучшения реакции организма на инсулин.
Было подсчитано, что снижение углеводов в 6-8 раз сильнее снижает риск сердечно-сосудистых заболеваний (инсультов и сердечных приступов), чем статины, которые обычно назначают для снижения уровня холестерина ЛПНП.Зачем лечить эти состояния потенциально токсичными лекарствами, если вы можете предотвратить или даже обратить вспять эти состояния, просто уменьшив потребление углеводов.
РезюмеЕсли вы испытываете постоянный голод между приемами пищи, периодическую тошноту или приступы, похожие на низкий уровень сахара в крови, устраните эти симптомы, просто уменьшив количество углеводов в своем рационе. Вы заметите значительное улучшение всего через несколько недель.
И если вы узнали что-то полезное из этой статьи, я призываю вас передать это одному или двум своим друзьям и побудить их не только улучшить свое головокружение и утомляемость, но и улучшить общее состояние здоровья.
Подпишитесь на блог Dr.N’s Health Thru Nutrition
Это «голодные муки» или «голодные боли»?
Дискомфорт или спазмы, вызванные голодом, известны как голода , а не болей . В медицинской профессии «боль» напрямую ассоциируется с дискомфортом, вызванным голодом, поэтому оно используется во фразе. Поскольку это слово редко встречается в других местах и его произношение близко к «боли», фразу часто путают с «голодными болями».«
В детстве вы могли жаловаться на боль в ногах по ночам, которую взрослые в вашей жизни приписывали «болям роста». (Эти боли, кстати, были настоящими, но они не имели никакого отношения к вашему росту.) Вы также могли в какой-то момент почувствовать какую-то телесную боль после пропуска обеда и пожаловаться на «голодные боли». Однако если это так, то вы стали жертвой распространенного (и, честно говоря, довольно логичного) неверного толкования выражения «муки голода».”Хотя чувство не менее реальное из-за неправильной маркировки.
В области медицины «боль» – это термин, связанный со спазмами, вызванными голодом.
Что такое «Укол»?
Поскольку pang – устаревшее слово, наиболее часто встречающееся в литературных и поэтических произведениях (а также сама фраза «голодная мука»), pain не новичок в редактировании, опубликованный текст здесь:
Вам нужно помещение с большой кухней, чтобы готовить в больших количествах; в противном случае вы никогда не успокоите голодные боли города после катастрофы.
– The Washington Post , 20 октября 2017 г.Питьевая вода также может утолить жажду и избавиться от голода.
– The Star-News (Уилмингтон, Северная Каролина), 28 августа 2017 г.Закуски незадолго до тренировки, вероятно, не дадут вам прилив энергии, но они могут помочь поддерживать уровень сахара в крови и предотвратить неприятные голодные боли.
– The San Diego Union-Tribune , 13 февраля 2018 г.
Реальность такова, что не все знают, что в области медицины pang – это термин, связанный со спазмами, вызванными голодом.Общая необычность слова pang в повседневном письме и речи и его близкое произношение к pain – а также тот факт, что на самом деле муки голода, вы знаете, причиняют боль, – привели к образованию яичных «болей голода».
Голод относится к беспокойству (проявляется урчанием), которое ощущается в области живота и вызывается недостатком пищи; дискомфорт возникает из-за сокращений и взбалтывания желудка или кишечника, которые обычно возникают при переваривании пищи, но при их отсутствии вызывают боль.В раннем употреблении слово pang относилось к внезапным и болезненным схваткам во время родов, и это приложение повлияло на его использование при сокращениях живота, связанных с голодом.
Итак, когда урчит в животе, помните, что это временное физиологическое ощущение. Ваш желудок дает вам понять, что вам скоро нужна еда, проходя этап пищеварения без нее. Это может быть похоже на «голодные боли», но «голодные муки» – это правильное выражение, которое следует использовать, когда вы говорите своему редактору, почему вам абсолютно необходимо отодвинуть крайний срок для перерыва на перекус.
Гастрит – Новости здоровья потребителей
Что такое гастрит?
Многие люди, включая некоторых врачей, используют слово «гастрит» как причудливое слово для обозначения боли в животе, но на самом деле этот термин означает «воспаление желудка».«Большинство людей с болями в желудке не страдают гастритом. Когда начинается воспаление, оно может вызвать значительную боль и дискомфорт. К счастью, гастрит обычно легко контролировать. Возможно, вам придется внести некоторые изменения в образ жизни или получить небольшую помощь от ваш врач, но вы не должны мириться с болью.
Что вызывает гастрит?
Большинство людей, страдающих гастритом, могут винить в этом крошечный микроб, а именно Helicobacter pylori . Эта бактерия, обычно зараженная в детстве, в основном невосприимчива к кислоте желудка.Он может благополучно выжить в слизистой оболочке желудка в течение десятилетий, часто не вызывая никаких проблем. Однако у некоторых людей микроб проникает глубоко в слизистую оболочку желудка, вызывая гастрит. Во многих случаях язвенная болезнь не может остаться незамеченной.
Регулярные дозы нестероидных противовоспалительных препаратов (НПВП), таких как аспирин или ибупрофен, являются еще одним важным источником гастрита. Все эти таблетки могут повредить слизистую оболочку желудка. Вред обычно незначителен, и ваш желудок, вероятно, восстановится в течение нескольких дней.Но если вы принимаете слишком много таблеток, ежедневно принимаете обезболивающие или если ваш желудок не заживает так быстро, как должен, слизистая оболочка может легко воспалиться. Как и H. pylori , НПВП являются основной причиной язв.
По неизвестным причинам тяжелые травмы других частей тела часто приводят к гастриту. Эмоциональное расстройство может вызвать гастрит из-за увеличения притока кислоты в желудок. Другие возможные причины включают чрезмерное употребление алкоголя и, в редких случаях, такие заболевания, как болезнь Крона.
Все, что раздражает желудок, может значительно ухудшить состояние больного гастритом. В список возможных преступников входят алкоголь, курение, эмоциональный стресс и некоторые лекарства, включая добавки калия и железа.
Каковы симптомы гастрита?
У некоторых людей с гастритом нет никаких симптомов, даже если воспаление может четко проявиться во время тестов, таких как эндоскопия (обследование, при котором врач вводит тонкую трубку с крошечной камерой на одном конце вам в горло. посмотреть на свой живот).Однако большинство людей будут испытывать боли в животе и иногда несварение желудка. Боль может быть жгучей или грызущей и обычно усиливается натощак. Большинство людей чувствуют себя лучше после еды. Другие симптомы могут включать вздутие живота, тошноту и даже рвоту.
Эти симптомы очень похожи на признаки язвенной болезни. Но поскольку оба состояния часто поддаются одинаковому лечению, не всегда необходимо проводить различие, если только пациент не пожилой или нет тревожных симптомов, таких как потеря веса или кровотечение.
Как лечится гастрит?
Если вы инфицированы H. pylori , вам может потребоваться прием антибиотиков, чтобы убить микроб. Если у вас гастрит или язва, избавление от инфекции часто является ключом к долгосрочному облегчению. Точно так же, если вы принимаете регулярные дозы НПВП, вам нужно сократить или полностью отказаться от них.
Независимо от источника гастрита, кислотоснижающие препараты могут уменьшить симптомы и дать желудку шанс на выздоровление.
Независимо от того, принимаете ли вы антибиотики, блокаторы кислоты или и то, и другое, вам может быть полезно избегать определенных продуктов во время выздоровления. К ним, по словам гастроэнтеролога доктора Гэри Гитника, главы отдела заболеваний пищеварительной системы Калифорнийского университета в Лос-Анджелесе, относятся кислые продукты, такие как цитрусовые фрукты и соки, острая пища, а также еда и напитки, которые способствуют выработке кислоты, например шоколад и кофе (даже без кофеина). Также может помочь сокращение или отказ от употребления алкоголя.Попробуйте найти способы уменьшить стресс: это может увеличить выработку кислоты. А если куришь, брось. Курение значительно увеличивает риск возникновения язвы.
Если вы принимаете какие-либо лекарства, вызывающие расстройство желудка, ваш врач может предложить альтернативу. Например, ацетаминофен (тайленол) обычно легче переносится желудком, чем аспирин. (Однако, если вы выпиваете три или более стакана алкоголя в день, тайленол может быть слишком тяжелым для печени, поэтому проконсультируйтесь с врачом.)
Если боль в животе возвращается или не начинает исчезать после семи-десяти дней лечения, вам может потребоваться эндоскопия для дальнейшего изучения причины вашего недомогания.Ваш врач проведет гастроскопом по горлу и в желудок. Если у вас язва, рак или другая серьезная проблема с желудком, эндоскоп поможет врачу найти ее. Если вам больше 50 лет или вы проявляете какие-либо симптомы серьезного заболевания, врач, вероятно, сразу же порекомендует вам пройти эндоскопию или другие анализы.
Но если ваш гастрит вызван вашими привычками в еде или питье, курением сигарет или другими последствиями вашего образа жизни, вы можете внести несколько основных изменений и почувствовать себя намного лучше.
Список литературы
Базалдуа О.В. и Шнайдер Ф.Д. Оценка и лечение диспепсии. Американский семейный врач.
Гитник, Гэри, Мэриленд, Свобода от расстройства пищеварения , Three Rivers Press.
После еды Почему у меня сильные боли от голода?
Если вы испытываете сильные голодные боли после еды, это может быть признаком того, что что-то не так. Хотя определенные заболевания, такие как язвы и неконтролируемый диабет, могут вызывать у вас такое чувство, иногда голод вызван неправильным питанием, лекарствами или другими заболеваниями. Хотя улучшение пищевых привычек может помочь лучше контролировать аппетит, важно обратиться к врачу, если голод сильный и стойкий.
Пептическая язва
Язвенная болезнь – это кратер или язва на слизистой оболочке желудка, чаще всего вызванная бактериальной инфекцией Helicobacter pylori или чрезмерным использованием нестероидных противовоспалительных препаратов, таких как ибупрофен или ацетаминофен . Одним из наиболее ярких признаков язвенной болезни является постоянный грызущий голод, который часто возникает через 1–3 часа после еды.Этот голод может сопровождаться жгучей болью между животом и грудиной. Хорошая новость заключается в том, что после постановки диагноза лечение часто бывает успешным.
- Язвенная болезнь – это кратер или язва на слизистой оболочке желудка, чаще всего вызванная бактериальной инфекцией Helicobacter pylori или чрезмерным употреблением нестероидных противовоспалительных препаратов, таких как ибупрофен или ацетаминофен.
- Одним из наиболее ярких признаков язвенной болезни является постоянный грызущий голод, который часто возникает через 1–3 часа после еды.
Диабет
Дофамин и аппетит
Высокий уровень сахара в крови также может вызвать сильный голод или полифагию. Чаще всего, когда уровень сахара в крови превышает 200 мг / дл, полифагия – наряду с частым мочеиспусканием и сильной жаждой – является классическим симптомом дефицита инсулина и неконтролируемого диабета. Высокий уровень сахара в крови возникает, когда организм не вырабатывает достаточно инсулина или если инсулин плохо работает в организме, и без необходимого лечения большая часть глюкозы или сахара из пищи не может быть использована.Это лишает клетки тела энергии, сигнализируя мозгу об усилении голода. Голод также может быть связан с гипогликемией или низким уровнем сахара в крови, поэтому, если у вас диабет, рекомендуется проверять уровень сахара в крови при сильном голоде.
- Высокий уровень сахара в крови также может вызвать сильный голод или полифагию.
- Голод также может быть связан с гипогликемией или низким уровнем сахара в крови, поэтому, если у вас диабет, рекомендуется проверять уровень сахара в крови всякий раз, когда вы испытываете сильный голод.
Привычки в еде
Иногда неправильное питание или ограничение в еде могут привести к голоду, хотя он может быть не таким сильным, как голод, вызванный заболеваниями. Согласно статье, опубликованной в октябре 2010 года в «Journal of Consumer Research», здоровое питание может вызвать у людей чувство голода, если они действительно не заинтересованы в изменении своего рациона или если диета им навязывается – как в случае с детьми, которых ограничивают. их родители 3. Кроме того, нерегулярный график приема пищи с увеличенным промежутком времени между приемами пищи может привести к голоду.В исследовании, опубликованном в январском выпуске журнала «American Society for Nutrition» за январь 2011 года, изучалась частота приема пищи и регулирование аппетита 4. Исследователи пришли к выводу, что употребление более трех раз в день не всегда полезно для контроля голода, но употребление менее трех раз в день усиливает чувство голода .
Другие причины
Лучшие лекарственные средства для подавления аппетита
Другие состояния, которые могут привести к сильному голоду, включают нервную булимию, расстройство пищевого поведения, которое включает переедание, или редкие состояния, такие как синдром Прадера-Вилли, генетическое заболевание, которое характеризуется неконтролируемым аппетитом, что приводит к ожирению. Некоторые лекарства также могут повлиять на чувство голода. Преднизон, широко используемый противовоспалительный препарат, хорошо известен своей способностью повышать аппетит. Также известно, что употребление марихуаны повышает аппетит.
- Другие состояния, которые могут привести к сильному голоду, включают нервную булимию, расстройство пищевого поведения, которое включает переедание, или редкие состояния, такие как синдром Прадера-Вилли, генетическое заболевание, которое характеризуется неконтролируемым аппетитом, что приводит к ожирению.
Предупреждения и меры предосторожности
Если вы испытываете сильный голод вместе с жгучей болью, если у вас сильная жажда или частое мочеиспускание, или если у вас сильный голод, который не проходит, обратитесь к врачу. Если вы думаете, что какое-либо из ваших лекарств вызывает чувство голода, проконсультируйтесь с врачом о своих симптомах. Иногда голод связан с нерегулярным графиком приема пищи или жестким ограничением выбора продуктов питания, и принятие мер по регулярному и сбалансированному питанию может помочь лучше контролировать аппетит.Если вы пытаетесь ограничить свою диету, чтобы похудеть или контролировать состояние здоровья, и это кажется причиной вашего голода, обратитесь к диетологу за советом о том, как успешно соблюдать диету.
Проверено: Kay Peck, MPH, RD
- Если вы испытываете сильный голод вместе с жгучей болью, если у вас сильная жажда или частое мочеиспускание, или если у вас сильный голод, который не проходит, см. ваш доктор.
Всегда голодны? У вас может быть одно из этих состояний
- Слайд-шоу о здоровье и лекарствах
- Всегда голоден? У вас может быть одно из этих состояний
Медицинский осмотр: Кармен Фукс, BPharm.Последнее обновление: 12 июля 2021 г.
Сверхактивная щитовидная железа, Сверхактивный аппетит
Щитовидная железа расположена в передней части шеи, чуть выше места соединения ключиц.
Эта важная железа вырабатывает гормоны, которые контролируют скорость метаболизма (скорость, с которой ваши клетки используют энергию). Изменения в функциях щитовидной железы влияют на ваше настроение, вес и уровень энергии.
Наиболее частой причиной сверхактивной щитовидной железы является болезнь Грейвса.Болезнь Грейвса – это аутоиммунное заболевание, которое заставляет щитовидную железу чрезмерно вырабатывать гормон щитовидной железы. Симптомы включают голод, учащенное сердцебиение, потливость, увеличенную шею и усталость. Обратитесь к врачу, если у вас есть какие-либо из этих симптомов, для дальнейших анализов.
Постоянная подпитка вашего боя или бегства
У всех нас есть встроенная система аварийного оповещения. Его прозвали «сражайся или беги», он автоматически срабатывает, если мы сталкиваемся с предполагаемым опасным событием, атакой или угрозой нашему выживанию.
Активация приводит к массовому выбросу кортизола и других гормонов из наших надпочечников, что позволяет нам бороться или избегать ситуации.
Но есть проблема. Постоянный стресс или беспокойство могут сделать эту реакцию «бей или беги» сверхактивной. Высокий уровень кортизола в течение всего дня, каждый день заставляет нас голодать и способствует увеличению веса; не говоря уже о подрыве нашей иммунной системы.
Переоцените свою жизнь, если вам кажется, что вы постоянно испытываете стресс, и уделяйте первоочередное внимание релаксации.
Синдром Кушинга – еще одно заболевание, поражающее надпочечники. Голод и увеличение веса являются распространенными симптомами помимо образования жировых отложений вокруг туловища, лица (лунное лицо) и между плечами (буйволиный горб). Чрезмерное употребление кортикостероидов – одна из основных причин синдрома Кушинга.
Сахар в крови – не в клетке – вызывает голод
Диабет – это состояние, при котором в крови слишком много сахара (глюкозы).Выделяют три основных типа:
- Тип 1: чаще всего диагностируется у детей в возрасте от семи до 12 лет, хотя может возникнуть в любом возрасте.
- Тип 2: Обычно поражает людей среднего и пожилого возраста с избыточным весом.
- Гестационный диабет: возникает во время беременности и обычно выявляется с помощью скринингового теста. У большинства женщин она проходит с рождением ребенка.
Симптомы включают повышенный голод, чрезмерную жажду и частое мочеиспускание. Увеличение веса более вероятно при диабете 2 типа или гестационном диабете, но потеря веса более вероятна при диабете 1 типа, несмотря на повышенный голод.Обратитесь к врачу, если подозреваете, что у вас диабет.
Низкий уровень сахара в крови также может вызвать муки голода
На последнем слайде говорилось о том, как высокий уровень сахара в крови вызывает чувство голода. Как ни странно, низкий уровень сахара в крови (гипогликемия) тоже может вызывать чувство голода.
У взрослых и детей старше 10 лет гипогликемия встречается редко, за исключением побочного эффекта лечения диабета. У людей с диабетом гипогликемия может возникнуть внезапно, но обычно она легкая, и ее легко вылечить, съев или выпив небольшое количество пищи, богатой сахаром.
Если не лечить, уровень сахара в крови упадет еще больше и может вызвать спутанность сознания, неуклюжесть и обмороки. Тяжелая гипогликемия может привести к судорогам, коме и даже смерти.
Есть, когда тебе грустно
Исследования показали, что прием пищи высвобождает серотонин, гормон «хорошего самочувствия». Некоторые люди могут переходить к еде, когда чувствуют себя немного посиневшими или когда дела идут не так, как планировалось.
Но еда обычно дает только краткосрочный импульс.Если вы чувствуете грусть или раздражительность в течение нескольких недель, возможно, у вас депрессия. Поговорите со своим врачом о том, как вы себя чувствуете. Постарайтесь вернуться к своей диете, так как набор веса – это не правильный путь к улучшению настроения, а также может пагубно повлиять на ваше здоровье и в других отношениях.
Нежелательные дополнения в кишечнике: черви
В США острицы (также называемые острицами) являются наиболее распространенными глистными инфекциями. Хотя это заболевание в основном поражает детей школьного возраста, им очень легко заразиться, и взрослые в семейных группах также могут заразиться.
У большинства людей на самом деле нет никаких симптомов, но некоторые люди могут чувствовать усталость, чувство голода в желудке или зуд в попе. Лечение простое, и пирантел (например, антиминт) легко доступен в вашей аптеке.
Наиболее вероятными червями, вызывающими приступы голода, являются ленточные черви; однако в США они редки.
Избегайте переедания во время беременности
У большинства женщин повышенный аппетит развивается во втором триместре беременности (примерно на 17 неделе), поскольку ребенок развивается и требует большего количества пищи.
Но не забывайте о размерах порций. Хотя технически вы едите на двоих, ваш ребенок намного меньше вас, и слишком большая прибавка в весе во время беременности может иметь пагубные последствия.
Институт медицины США рекомендует прибавлять в весе не более чем на фунт в неделю во втором и третьем триместре беременности или всего на полфунта, если у вас избыточный вес или ожирение до беременности. Присоединяйтесь к группе поддержки беременности Drugs.com, чтобы пообщаться с другими женщинами, если вы обнаружите, что ваш аппетит вышел из-под контроля.
Тяга к еде до этого времени
Почти три из четырех женщин страдают предменструальным синдромом (ПМС) в детородном возрасте. Тяга к еде и повышенный аппетит могут быть признаком ПМС, помимо ощущения вздутия живота или газовых болей, а также болезненности груди, раздражительности и усталости.
Если вы женщина и испытываете чувство голода только в определенное время месяца, возможно, у вас ПМС.Упражнения и здоровое питание могут помочь облегчить симптомы. Обратитесь к врачу, если ваш ПМС влияет на качество вашей жизни или не проходит с помощью мер самопомощи.
Могут ли ваши лекарства вызывать чувство голода?
По злой иронии судьбы многие лекарства, которые используются для лечения таких состояний, как диабет 2 типа или высокое кровяное давление, также могут вызывать увеличение веса.
Примеры включают инсулин и бета-адреноблокаторы.
Увеличение веса также может быть связано с приемом противозачаточных таблеток, кортикостероидов, таких как преднизон, и некоторых лекарств от настроения, таких как Abilify, Clozaril, Depakote, Paxil, Prozac, Seroquel или Zyprexa.
НЕ ПРЕКРАТИТЕ принимать лекарства из-за этого побочного эффекта. Поговорите со своим врачом о контроле веса с момента начала приема любого из этих лекарств. И помните: соблюдайте здоровую диету и занимайтесь спортом.
Как часто рак вызывает голод?
Как правило, рак подавляет аппетит и снижает чувство голода. Часто это сопровождается быстрым похуданием.
Но некоторые опухоли, такие как глюкагономы (тип опухоли поджелудочной железы), могут повышать уровень сахара в крови и вызывать чувство голода.
Если вы все время голодны, но все равно теряете вес, несмотря на употребление большого количества пищи, обратитесь к врачу для проведения дополнительных анализов.
Когда голод вызван физическими упражнениями, но вы занимаетесь спортом, чтобы похудеть
Формула похудания звучит просто: упражнения + диета = сбросить лишние килограммы.
Звучит просто … но никогда не бывает так просто. Проблема в том, что физические упражнения вызывают у нас чувство голода, поскольку наше тело начинает жаждать энергии, которую мы израсходовали.
Эксперты считают, что более частые упражнения в конечном итоге сбрасывают ваши сигналы голода. А пока избегайте перекусов после упражнения « … потому что вы это заслужили, !» Имейте в виду, что даже интенсивная тренировка продолжительностью 45 минут сжигает менее 100 лишних калорий, поэтому не отменяйте всю эту тяжелую работу с помощью одного шоколадного батончика.
Что вы едите и как вы едите: это имеет значение
Хорошо … так что это не строго условие, но может быть причиной того, что вы все еще голодны после еды.
Продукты с высоким содержанием сахара легко усваиваются организмом и усваиваются нашими клетками с помощью инсулина. Однако эта энергия быстро сжигается, оставляя нас по-прежнему голодными. Продукты, богатые белком (например, рыба или бобы) или цельнозерновые, естественным образом заставляют нас чувствовать себя сытым. Горячие продукты и супы приносят больше удовольствия желудку, чем холодные.
Вода также помогает насытиться, поэтому всегда выпивайте стакан или два во время еды. Жуйте и ешьте медленно, чтобы дать желудку время сообщить мозгу, что он полон.
Закончено: Всегда голоден? У вас может быть одно из этих состояний
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.

 Рвота появляется в тот момент, когда боль наиболее выражена. После рвоты приходит чувство облегчения, боли заметно снижаются либо исчезают вовсе
Рвота появляется в тот момент, когда боль наиболее выражена. После рвоты приходит чувство облегчения, боли заметно снижаются либо исчезают вовсе
 А своевременно проведенная гастроскопия поможет избежать печальных последствий.
А своевременно проведенная гастроскопия поможет избежать печальных последствий.