Как диагностируют аппендицит: Признаки аппендицита и его лабораторная диагностика
УЗИ-диагностика аппендицита
Острая боль в животе может быть вызвана различными патологическими изменениями в брюшной полости. Одно из них – воспаление аппендикса (аппендицит). Его течение, как правило, скоротечно и поэтому при нем показана незамедлительная диагностика. Эффективным способом диагностирования аппендицита считается УЗИ брюшной полости.
Острая боль в животе может быть вызвана различными патологическими изменениями в брюшной полости. Одно из них – воспаление аппендикса (аппендицит). Его течение, как правило, скоротечно и поэтому при нем показана незамедлительная диагностика. Эффективным способом диагностирования аппендицита считается УЗИ брюшной полости.
Диагностирование воспаления аппендикса УЗИ-методом
Для пациентов и их родственников достаточно важен ответ на вопрос: эффективен ли УЗИ-метод при диагностировании воспаления аппендикса, не появиться ли нужда в дополнительных диагностических исследованиях? Отвечая на вопрос, отметим, что диагностическая достоверность при использовании названной методики достигает 90 процентов.
Процедура диагностики
В дополнительной подготовке для УЗИ при диагностике воспаления аппендикса пациент не нуждается. Диагностирование производится путем внешнего исследования брюшной полости с помощью абдоминального датчика с несильным надавливанием им на область аппендикса. Объективными признаками воспаления аппендикса являются:
– увеличение в диаметре аппендикса на величину больше 7 мм;
– установление эхогенности;
– воспаленный сальник.

Врач, для установления местонахождения аппендикса, ориентируется при УЗИ-методе на положение других органов, например, на окончание слепой кишки, так как аппендикс берет начало из нее. Успешность применения метода для постановки диагноза имеет прямую зависимость от анатомических особенностей человека и клинической картины, смежных с аппендиксом, органов. Затруднительно диагностировать аппендицит УЗИ-методом у женщин с разрывом кист яичника и внематочной беременностью. Признаки вздутия кишечника и избыточного веса также могут повлиять на результат исследования.
При аппендиците, который является серьезным заболеванием, показано немедленное хирургическое вмешательство. Ему должны предшествовать грамотный анамнез и доброкачественный диагноз. В случае возникновения болей в брюшной полости вам следует как можно быстрее обратиться в наш центр. Силами высококвалифицированных специалистов будет проведена диагностика аппендицита (УЗИ брюшной полости) и ваше здоровье будет вне опасности.
Что такое хронический аппендицит – Женский журнал IVONA
Вопрос об аппендиците у большей части населения ассоциируется с резкой, лишающей подвижности болью в животе и предстоящей операцией. Однако мало кто вспоминает, что это – лишь последствия другой патологии. Что делать, если болит живот, и болит при этом не так, как при остром аппендиците? Если анализы не показывают ничего определенного, врачи недоумевают, а боль не прекращается – эта информация будет тебе полезна
Отличие хронического аппендицита от острого
Острый аппендицит характеризуется непереносимой болью, которая лишает человека подвижности. Хронический редко провоцирует такие болезненные ощущения – боли достаточно слабо выраженные, незаметные, из-за чего многие больные списывают его поначалу на переедание или временные недомогания.
Боль при хроническом аппендиците постоянна, однако может затухать и усиливаться – в зависимости от степени тонуса брюшных мышц и срока, прошедшего с последнего приема пищи.
При хроническом аппендиците мягкие ткани и слизистые не воспаляются. По этой причине болезнь очень сложно диагностируется, и порой случаются неприятные ситуации, когда больной хроническим аппендицитом обвиняется в попытках симуляции болезни.
Единственное сходство между этими двумя заболеваниями – то, что чаще всего они разрешаются оперативным методом. Удаление аппендикса зачастую решает все проблемы в обоих случаях.
Диагностика хронического аппендицита
Так как воспаления при этом заболевании нет, анализы мочи и крови не покажут ровным счетом никаких результатов, которые врач хотел бы видеть при постановке диагноза “аппендицит”. При воспалении и в крови, и в моче содержится повышенное количество белка, без него обе биологические жидкости абсолютно нормальны.
Пальпация тоже дает результат далеко не всегда. Боли возникают не только в правом подвздошье, но и равномерно по всему животу. Зацепкой может послужить частичное ослабление брюшных мышц с правой стороны живота – это один из главных признаков хронического аппендицита. В принципе, врач вполне может ошибиться, диагностировав вместо хронического аппендицита калит или другое похожее заболевание. В итоге эта ошибка может стоить пациенту львиной части здоровья пищеварительного тракта.
В принципе, врач вполне может ошибиться, диагностировав вместо хронического аппендицита калит или другое похожее заболевание. В итоге эта ошибка может стоить пациенту львиной части здоровья пищеварительного тракта.
При диагностике существует один очень хитрый способ, позволяющий распознать хронический аппендицит в 95% случаев. Он достаточно оригинален и будет приятен далеко не каждому пациенту. Суть метода заключается в том, что толстая кишка накачивается воздухом через анальное отверстие. Если при совершении этих манипуляций боль в правом подвздошье нарастает – значит, это хронический аппендицит.
Читай также: Как вылечить близорукость
Пять способов распознать аппендицит
Аппендицит — одно из самых распространенных заболеваний органов пищеварения. В России острый аппендицит ежегодно диагностируют примерно у миллиона человек. Несмотря на то, что воспаление червеобразного отростка слепой кишки лечится довольно несложной операцией, запущенное заболевание может вызывать тяжелые осложнения.
Аппендицитом называют воспалительный процесс в органе, который называется аппендиксом. Он находится в нижней части кишечника справа. Точные причины аппендицита до сих пор не установлены. Воспаление аппендикса развивается крайне стремительно — отросток начинает быстро отекать и постепенно наполняется гноем. При отсутствии хирургического вмешательства в течение трех-четырех дней он может лопнуть, и гной растечется в брюшную полость.
Боль в животе
Главным признаком аппендицита является сильная боль в животе. При этом болевые ощущения могут перемещаться и возникать то в верхней части живота, под ребрами, то справа, то слева, то внизу живота. При легком надавливании на живот боль усиливается. Пациент с аппендицитом обычно пытается принять позу эмбриона, поскольку в таком состоянии боль стихает.
pexels.com  / Andrea Piacquadio
Потеря аппетита и тошнота
На начальной стадии аппендицита пациенты, как правило, теряют аппетит. Это может сопровождаться тошнотой. Если указанные симптомы долго не проходят, то стоит обратиться к врачу.
Это может сопровождаться тошнотой. Если указанные симптомы долго не проходят, то стоит обратиться к врачу.
freepik.com  / Designed by Freepik
Рвота
При дальнейшем развитии болезни тошнота обычно переходит в приступы рвоты с выделением желчи. У детей тошнота, рвота и боли, по статистике, проявляются реже, чем у взрослых.
Температура
При развитии аппендицита температура тела обычно повышается до 37 градусов и появляется озноб. Однако в запущенном состоянии могут возникнуть осложнения, и температура может повыситься до 40 градусов. При резком повышении температуры необходимо срочно обратиться за медицинской помощью, поскольку осложнения могут быть смертельно опасны.
pixabay.com  / viktorpugno6
Запор или диарея
По мере нарастания интоксикации при аппендиците у пациента появляются запор или диарея. Нарушение стула может сопровождаться болями в пояснице. Кроме того, при воспалении нередко возникают проблемы с мочеиспусканием.
Первая помощь
Прежде всего при появлении симптомов аппендицита необходимо вызвать врача. Не нужно пытаться загасить боль обезболивающими и «перетерпеть». Кроме того, препараты могут помешать врачу поставить правильный диагноз и степень поражения организма. До выявления причины острых болей лучше отказаться от приема пищи, в крайнем случае можно сделать несколько глотков воды.
Не стоит пытаться вылечить аппендицит самостоятельно, тем более прикладыванием грелки. Это может лишь усилить воспалительный процесс и привести к разрыву органа. Лучше всего принять позу эмбриона, чтобы боль немного утихла, и дождаться врача.
Особенности клинического течения острого аппендицита при нетипичной локализации червеобразного отростка
_Title Особенности клинического течения острого аппендицита при нетипичной локализации червеобразного отростка
_Author
_Keywords
Диагностика острого аппендицита может быть очень простой при типичном расположении отростка в брюшной полости и выраженных местных и общих проявлениях заболевании и очень сложной при атипичном расположении отростка при недостаточно выраженной местной и общей реакции организма.
Клиника острого аппендицита зависит от расположения отростка в брюшной полости, реактивности организма, стадии заболевания и наличии осложнений.
Расположение отростка в брюшной полости может быть различно. По отношению к слепой кишке различают: нисходящее (40-50% наблюдений), латеральное (25%), медиальное (17-20%), переднее (5-7%) и заднее или ретроцекальное (9-13%) положение отростка.
Расположение отростка также связано с положением слепой кишки. При высоком положении слепой кишки отросток может располагаться высоко под печенью, в области желчного пузыря, при низком положении – в малом тазу. При смещении слепой кишки, в результате воспалительных сращений или обратного расположения червеобразный отросток может располагаться в левой подвздошной области. В хирургической практике левостороннее расположение червеобразного отростка встречается крайне редко (1: 30000 – 1:50000).

Острый аппендицит при ретроцекальном его расположении характеризуется коварным течением в связи с отсутствием выраженных местных симптомов раздражения брюшины. В связи с ретроцекальным положением отростка напряжение мышц и местная болезненность в правой подвздошной области выражены не резко и могут локализоваться выше и ниже типичного расположения отростка. Отмечается болезненность в правой поясничной области, в области треугольника Пти (симптом Яуре-Розанова).
Общая реакция организма остается типичной для острого аппендицита: повышается температура тела, учащается пульс, нарастает лейкоцитоз.
С переходом воспалительного процесса на мочеточник или лоханку может отмечаться появление небольшого количества белка и единичных эритроцитов в моче.
Поскольку местные симптомы проявляются недостаточно, ретроцекальный острый аппендицит нередко диагностируется уже в стадии инфильтрата.
Острый аппендицит с тазовым расположением отростка характеризуется отсутствием значительного напряжения мышц передней брюшной стенки.
Острый аппендицит при situs viscerus inversus. Клиническая картина характеризуется развитием местных симптомов (болезненность, напряжение мышц, положительный симптом Щеткина-Блюмберга и др.) в левой подвздошной области. При этом важно вспомнить о возможности инверсии органов. Обнаружение сердечного толчка в правой половине грудной полости помогает разрешить сомнения. Вместе с тем диагностика острого аппендицита в этих случаях, нередко, затруднительна и диагноз чаще ставится во время операции.
Способ ранней дифференциальной диагностики острого аппендицита и острой кишечной инфекции
Изобретение относится к области медицины, в частности хирургии и инфекционным болезням, и может использоваться для ранней дифференциальной диагностики острого аппендицита с диарейным синдромом и острой кишечной инфекции в первые сутки поступления больного в стационар. Для осуществления способа у больных с сочетанием диарейного синдрома и острой боли в животе определяют в крови процентное содержание моноцитов среди лейкоцитов крови, уровень глюкозы и уровень билирубина и по разработанной формуле рассчитывают дифференциально-диагностический критерий (ДДК). При значениях ДДК<4,0 делают вывод о наличии у больного острой кишечной инфекции, а при значениях 4,0 и выше – о наличии острого аппендицита.
Лечебная тактика при остром аппендиците заключается в возможно раннем удалении патологически измененного червеобразного отростка [1], при этом социальная значимость проблемы острого аппендицита обусловлена его высокой распространенностью [2, 3].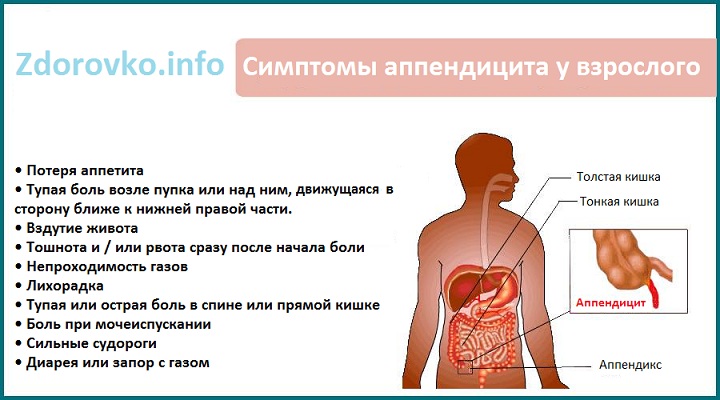 В то же время диагностические ошибки в стационаре, обнаруживаемые уже в ходе оперативного вмешательства, по данным разных авторов, составляют от 3% до 15%, а на догоспитальном этапе и в первый день поступления больного в стационар до 50% [3, 4]. Особенно много вопросов и разногласий по показаниям к оперативному вмешательству возникает в тех случаях, когда острый аппендицит протекает на фоне острых кишечных инфекций [5, 6]. Проблема заключается в том, что клиническая картина острых кишечных инфекций и острого аппендицита включает боли в животе, явления интоксикации, признаки воспаления, при этом является довольно схожей по своей симптоматике, особенно при наличии диарейного синдрома [5, 6]. Эта особенность может приводить к гипердиагностике и ненужным операциям или, наоборот, к гиподиагностике и поздним оперативным вмешательствам с развитием угрожающих жизни осложнений [5, 7], при этом, чем позднее поставлен диагноз острого аппендицита, тем выше процент летальности [8]. По этой причине вопросы ранней дифференциальной диагностики острого аппендицита и острых кишечных инфекций являются актуальными.
В то же время диагностические ошибки в стационаре, обнаруживаемые уже в ходе оперативного вмешательства, по данным разных авторов, составляют от 3% до 15%, а на догоспитальном этапе и в первый день поступления больного в стационар до 50% [3, 4]. Особенно много вопросов и разногласий по показаниям к оперативному вмешательству возникает в тех случаях, когда острый аппендицит протекает на фоне острых кишечных инфекций [5, 6]. Проблема заключается в том, что клиническая картина острых кишечных инфекций и острого аппендицита включает боли в животе, явления интоксикации, признаки воспаления, при этом является довольно схожей по своей симптоматике, особенно при наличии диарейного синдрома [5, 6]. Эта особенность может приводить к гипердиагностике и ненужным операциям или, наоборот, к гиподиагностике и поздним оперативным вмешательствам с развитием угрожающих жизни осложнений [5, 7], при этом, чем позднее поставлен диагноз острого аппендицита, тем выше процент летальности [8]. По этой причине вопросы ранней дифференциальной диагностики острого аппендицита и острых кишечных инфекций являются актуальными.
В современной дифференциальной диагностике острого аппендицита ведущее место занимают методы визуализации – ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография органов брюшной полости, а также диагностическая лапароскопия, которые значительно увеличивают точность диагностики по сравнению с клиническим исследованием, в том числе в сочетании с лабораторными тестами [9]. Основным недостатком этих методов является их недоступность для большинства отечественных лечебных учреждений, особенно, в первые сутки поступления больного в стационар, как и более низкая эффективность в условиях ранней дифференциальной диагностики [7]. При острых кишечных инфекциях основу диагностики составляет обнаружение микробных возбудителей этих заболеваний в биологическом материале от больного методом полимеразной цепной реакции (ПНР) или путем посева на искусственные питательные среды, что требует определенных временных затрат [10]. С этой точки зрения особого внимания заслуживают более простые и надежные методы ранней диагностики, основанные на клинико-лабораторных признаках.
В настоящее время в отечественной и международной патентной базе содержится определенное количество сведений о способах лабораторной диагностики острого аппендицита и о способах дифференциальной диагностики острого аппендицита и острых кишечных инфекций с использованием лабораторных данных.
Так как целью дифференциальной диагностики в рассматриваемом аспекте является все-таки исключение острого аппендицита, то заслуживают внимания попытки его лабораторной диагностики на основе определения количественной доли таксономически значимых для данного заболевания микроорганизмов [11], индекса нейтрофильного сдвига [12], сорбционной способности эритроцитов [13], уровней ортогидроксигиппуровой кислоты [14] или уроэритрина в моче больных людей [15]. Недостатком этих методов является их ориентация на определение только одного из многих неспецифических биомаркеров острого аппендицита, которые, в силу своего суррогатного характера, должны использоваться, по меньшей мере, в виде диагностического комплекса.
На данный момент самым популярным методом ранней диагностики острого аппендицита является предложенная за рубежом шкала Альварадо [16, 17], которую рекомендуется использовать еще до инструментальных методов исследования [18, 19]. Шкала Альварадо включает в себя 6 клинических симптомов и 2 рутинных лабораторных теста [16, 17].
С этой точки зрения большего внимания заслуживают способы, основанные на расчете шкал, критериев, индексов на базе нескольких показателей. К числу таких способов диагностики острого аппендицита относятся: (1) расчет диагностического индекса по числу лейкоцитов, палочкоядерных и сегментоядерных нейтрофилов в крови с учетом числа сердцебиений [20], (2) определение индекса риска развития острого аппендицита аллергического генеза с использованием комплекса, включающего лейкоцитарный индекс интоксикации; уровень С-реактивного белка; уровни иммуноглобулинов классов G и E в периферической крови; уровень циркулирующих иммунных комплексов [21]; (3) характеристика посттрансляционных изменений белковых комплексов методом масс-спектрометрии [22]. Большинство этих методов не относится к категории рутинных и широко доступных для целей дифференциальной диагностики на догоспитальном уровне и/или не подкреплены в достаточной мере математическим аппаратом, что сказывается на их чувствительности, специфичности, воспроизводимости.
Большинство этих методов не относится к категории рутинных и широко доступных для целей дифференциальной диагностики на догоспитальном уровне и/или не подкреплены в достаточной мере математическим аппаратом, что сказывается на их чувствительности, специфичности, воспроизводимости.
Известен способ оценки аппендицита [23], заключающийся в том, что в образцах крови детей с подозрением на аппендицит определяют наличие биомаркеров, сопутствующих высокому риску развития данного заболевания – число лейкоцитов в крови (WBC), уровень C-реактивного белка (CRP) и комплекс 2-х белков, входящих в состав фактора, угнетающего миграцию лейкоцитов – MRP 8/14 (кальпротектин). В соответствии со специально разработанной математической формулой на основе значений этих трех биомаркеров расчитывают количественный индекс, который сравнивают с определенной референсной величиной индекса. В процессе разработки формулы для расчета индекса авторы патента предварительно отобрали целую серию лабораторных показателей больных острым аппендицитом, которые подвергли регрессионному анализу и получили уравнение логистической регрессии, включающее только 3 показателя из 10. Полученное уравнение было использовано в качестве формулы для расчета диагностического индекса (AppyScore): AppyScore = 0.1177*WBC SI Unit + 0.0202* [CRP] μg/ml + 1.6* [MRP] μg/ml + (C) Cutoff. При значениях ≤4,0 результат теста на наличие острого аппендицита считают отрицательным. Тест рекомендуется для ранней диагностики заболевания (до 72 часов от начала развития симптоматики), а его диагностическое значение составляет: AUROC=0,81 [23]. Этот способ выбран за прототип. Однако входящие в набор биомаркеры не являются рутинными, их определение требует специальной подготовки лабораторных работников, наличия в лаборатории специальной техники и дорогостоящих реактивов, временных затрат, не позволяющих легко выполнить исследование на догоспитальном этапе или в приемном отделении стационара.
Полученное уравнение было использовано в качестве формулы для расчета диагностического индекса (AppyScore): AppyScore = 0.1177*WBC SI Unit + 0.0202* [CRP] μg/ml + 1.6* [MRP] μg/ml + (C) Cutoff. При значениях ≤4,0 результат теста на наличие острого аппендицита считают отрицательным. Тест рекомендуется для ранней диагностики заболевания (до 72 часов от начала развития симптоматики), а его диагностическое значение составляет: AUROC=0,81 [23]. Этот способ выбран за прототип. Однако входящие в набор биомаркеры не являются рутинными, их определение требует специальной подготовки лабораторных работников, наличия в лаборатории специальной техники и дорогостоящих реактивов, временных затрат, не позволяющих легко выполнить исследование на догоспитальном этапе или в приемном отделении стационара.
Задачей изобретения является проведение ранней дифференциальной диагностики острого аппендицита и острой кишечной инфекции.
Технический результат заключается в обеспечении доступности дифференциальной диагностики острого аппендицита и острой кишечной инфекции на догоспитальном этапе или в приемном отделении стационара.
Это достигается за счет того, что в качестве биомаркеров острого аппендицита используют процент моноцитов среди лейкоцитов крови, уровни общего билирубина и глюкозы в крови, на основе которых вычисляют интегральный показатель – дифференциально-диагностический критерий (ДДК), рассчитываемый по формуле: ДДК = 0,165*[общий билирубин] + 0,475*[глюкоза] – 0,18*[моноциты] – и при величине ДДК<4,0 ставят диагноз острой кишечной инфекции, а при значениях ≥4,0 диагностируют острый аппендицит.
В процессе разработки способа под наблюдением находились 277 260 пациентов, из них 144 пациента с бактериологически подтвержденным диагнозом острой кишечной инфекции и 116 пациентов с диагнозом острого аппендицита, подтвержденным инструментально и в ходе оперативного вмешательства, а также 17 человек с сочетанием острого аппендицита и острой кишечной инфекции. Все больные подписали информированное согласие на исследование их образцов крови. Половые и возрастные характеристики пациентов в группах сопоставления достоверно не различались.
Всем больным выполнялось клиническое исследование периферической крови с подсчетом форменных элементов в единице объема на гематологическом анализаторе фирмы “BECMAN-COULTER” (США) в соответствии с инструкцией по применению аппаратуры и реактивов. Биохимические обследования, включающие количественное определение уровней билирубина, мочевины, креатинина, общего холестерина, общего белка, альбумина, глюкозы, активности аланинаминотрансферазы, аспаратаминотрансферазы (ACT), щелочной фосфатазы, L-амилазы, гамма-глутамилтранспептидазы, протромбинового индекса проводили на биохимических анализаторах Hitachi Roche – 902 Automatic analyzer (Япония), Erba XL-600 (Германия), A-25 Bio Systems (Испания) в соответствии с инструкцией по применению приборов и реактивов. Исследование кислотно-щелочного состояния крови определялось на анализаторе газов крови и электролитов GASTAT-604ox (Япония) в соответствии с инструкцией по применению прибора и реактивов. В спектр анализируемых параметров кислотно-щелочного состояния крови входили: водородный показатель (pH), парциальное давление кислорода и углекислого газа, содержание ионов натрия, калия, кальция, отклонение концентрации буферных оснований от нормального уровня (BE).
Было установлено, что к числу рутинных лабораторных показателей, потенциально обладающих на статистически достоверном уровне признаками дифференциальных критериев острого аппендицита по сравнению с острой кишечной инфекцией, можно отнести:
– более выраженный лейкоцитоз,
– отсутствие палочкоядерного сдвига нейтрофилов,
– более выраженную лимфопению,
– более выраженную моноцитопению,
– более высокое содержание в крови общего белка,
– более высокое содержание в крови общего билирубина,
– более высокое содержание в крови холестерина,
– более высокую активность в крови щелочной фосфатазы,
– более высокую активность в крови общей амилазы,
– более высокое содержание в крови глюкозы,
– более выраженный щелочной сдвиг pH крови,
– менее выраженное напряжение углекислого газа в артериальной крови,
– более выраженное напряжение кислорода в артериальной крови,
– более низкое содержание в крови ионов натрия,
– более низкое содержание в крови ионов калия,
– более низкое содержание в крови ионов кальция
– более выраженное отклонение BE от контроля.
95% доверительные интервалы этих и других показателей крови в сравниваемых группах больных и вероятность их различий (p), а также диагностическая точность, выраженная величиной AUROC, для каждого показателя при сопоставлении данных по группам сравнения представлены в таблице 1.
Определение диагностической точности теста по соотношению его чувствительности и специфичности (построение ROC-кривой), выраженное в величинах AUROC, позволило выбрать из числа информативных признаков следующие диагностически значимые показатели:
– число лейкоцитов в крови,
– процент палочкоядерных нейтрофилов среди лейкоцитов крови,
– процент сегментоядерных нейтрофилов среди лейкоцитов крови,
– процент лимфоцитов среди лейкоцитов крови,
– процент моноцитов среди лейкоцитов крови,
– уровень общего билирубина в крови,
– уровень холестерина в крови,
– уровень глюкозы в крови,
– pH крови,
– парциальное давление углекислого газа в артериальной крови,
– парциальное давление кислорода в артериальной крови.
Все указанные признаки использовались как независимые переменные при проведении регрессионного анализа, в котором в качестве зависимой переменной применялась пограничная сумма оценки клинических признаков острой кишечной инфекции и острого аппендицита, равная 8 баллам (Табл. 2).
В ходе проведения регрессионного анализа с использованием пакета статистических программ SPSS (версия 21) было получено уравнение линейной регрессии, в которое программным обеспечением из 9 тестированных показателей было выбрано только 3 параметра, оказывающих достоверное влияние на результат и способных выполнять функции дифференциально значимых биомаркеров. Полученное уравнение регрессии имело следующий вид: ДДК = 0,165*[общий билирубин] + 0,475*[глюкоза] – 0,18*[процент моноцитов], где [общий билирубин] – уровень билирубина крови в мкмоль/л, [глюкоза] – уровень глюкозы крови в моль/л, [моноциты] – процент моноцитов среди лейкоцитов крови. В результате подстановки конкретных значений показателей больного в формулу был получен интегральный показатель, обозначенный как дифференциально-диагностический критерий (ДДК) острой кишечной инфекции и острого аппендицита.
В результате подстановки конкретных значений показателей больного в формулу был получен интегральный показатель, обозначенный как дифференциально-диагностический критерий (ДДК) острой кишечной инфекции и острого аппендицита.
Для определения величин дифференциально-диагностического критерия, позволяющих дифференцировать острый аппедицит и острые кишечные инфекции, расчитывались 95% доверительные интервалы ДДК в различных группах больных и определялась
диагностическая точность значения (соотношение чувствительности и специфичности) этого критерия путем построения ROC-кривых и
определения величины AUROC (площади под ROC-кривой) (Рис. 1).
Как следует из рисунка, группа больных острыми кишечными инфекциями при значениях дифференциально-диагностического критерия <4 довольно четко отличалась от группы больных острым аппендицитом при значениях ДДК≥4,0. Как видно из величины AUROC, диагностическая точность такого разграничения была довольно высокой и составляла 0,822.
Таким образом, в результате проведенных исследований среди всего массива информационных показателей для дифференциальной диагностики острых кишечных инфекций и острого аппендицита удалось отобрать только три лабораторных параметра (биомаркера) – число моноцитов, уровни общего билирубина и глюкозы; определить диапазоны величин интегрального показателя – дифференциально-диагностического критерия (ДДК), характерные только для острого аппендицита или только для острых кишечных инфекций: ДДК при значениях <4,0 с диагностической точностью (AUROC) 0,82 свидетельствует о наличии у больного острой кишечной инфекции, а при значениях ≥4 указывает на наличие острого аппендицита.
Способ иллюстрируется фиг. 1:
– 95% доверительные интервалы ДДК и ROC-кривые для оценки диагностической значимости различий по ДДК между группами сравнения.
Способ осуществляется следующим образом:
у больного с подозрением на острый аппендицит или острую кишечную инфекцию осуществляют забор венозной крови.
Для подсчета числа моноцитов венозную кровь помещают в пробирку с антикоагулянтом, например BDVacutainerK2E. Определение содержания моноцитарной фракции лейкоцитов производят автоматически, (например, цитохимическим методом с использованием гематологического анализатора Beckman Coulter АсТ 5diff (США)).
Для определения общего билирубина и глюкозы в сыворотке крови венозную кровь, полученную без антикоагулянтов, отстаивают в центрифужной пробирке при комнатной температуре (15-20°C) в течение 30 минут до полного образования сгустка. После ретракции сгустка пробу центрифугируют при 1000-1200 g в течение 10 минут. После центрифугирования сыворотку сливают во вторичные пробирки. Определение уровней общего билирубина и глюкозы в сыворотке крови производят автоматически (например, с использованием биохимического анализатора; например, анализатора-автомата Roche Hitachi 902 (Франция), с применением диазореагента на общий билирубин (например, Bilirubin DPD Bil-T производства Roche и набора реагентов для определения глюкозы СИС1 глюкозооксидазным методом).
Полученные результаты подставляют в формулу:
ДДК = 0,165*[общий билирубин] + 0,475*[глюкоза] – 0,18*[моноциты], где [общий билирубин] – уровень билирубина крови в мкмоль/л, [глюкоза] – уровень глюкозы крови в моль/л, [моноциты] – процент моноцитов среди лейкоцитов крови. Вычисляют величину ДДК и при величине ДДК<4,0 ставят диагноз острой кишечной инфекции, а при значениях ≥4,0 диагностируют острый аппендицит.
Клинический пример 1.
Больной М., 19 лет, утром 28 апреля 2014 года отметил появление боли в животе преимущественно в правой подвздошной области, ноющего характера, через некоторое время присоединились следующие симптомы: тошнота, слабость, повышение температуры тела до 37,1°C, в дальнейшем к имеющимся симптомам присоединилась многократная рвота (10 раз, в течение суток) и жидкий стул без патологических примесей (15 раз в течение суток). Без диагноза 29 апреля больной был доставлен каретой скорой помощи в приемное отделение ИКБ №2, где после осмотра пациента и консультации хирурга был поставлен диагноз «Острый аппендицит. Острая кишечная инфекция». Больной был переведен в хирургическое отделение ИКБ №2 для дальнейшего обследования и лечения.
Острая кишечная инфекция». Больной был переведен в хирургическое отделение ИКБ №2 для дальнейшего обследования и лечения.
При повторном осмотре в хирургическом отделении состояние больного оценивалось как среднетяжелое, кожный покров бледной окраски, тургор кожи снижен, температура тела 37,1°C. В легких дыхание везикулярное, хрипов нет, ЧДД 20 в минуту. Тоны сердца ритмичные, шумов нет. Пульс 80 ударов в минуту, АД 100/80 мм рт.ст. Язык сухой, обложен белым налетом, при пальпации живот мягкий, не вздут, участвует в акте дыхания, болезненный в правой подвздошной области. При аускультации: перистальтика кишечника не усилена, равномерная, патологические шумы не выслушиваются. Печень и селезенка не увеличены. Симптомы Ровзинга, Ситковского, Воскресенского сомнительные. Мочеиспускание не нарушено, стул в отделении отсутствовал.
Клинический анализ крови в день поступления в стационар: лейкоциты – 17,2*109/л, эритроциты – 5,17*1012/л, гемотокрит – 45,5%, гемоглобин – 150 г/л, тромбоциты – 249*109/л, СОЭ – 4*мм/ч, эозинофилы – 2%, палочкоядерные – 3%, сегментоядерные – 78%, моноциты – 5%, лимфоциты – 12%.
Биохимический анализ крови в день поступления в стационар: общий белок – 86 г/л, мочевина – 5,4 моль/л, креатинин – 110 мкмоль/л, общий билирубин – 14 мкмоль/л, холестерин – 4,5 моль/л, АЛТ – 17 ед/л, ACT – 24 ед/л, щелочная фосфатаза – 71 моль/л, амилаза общая – 78 мЕд/л, глюкоза – 4,9 ммоль/л.
Коагулограмма в день поступления в стационар: АЧТВ – 27 с, ПТИ – 80%, фибриноген – 4,38 г/л, MHO – 1,25.
Анализ кислотно-щелочного состава крови в день поступления в стационар: pH – 7,396, рСO2 – 47 mmHg, pO2 – 49 mmHg, Na – 141 mmol/L, K – 4,51 mmol/L, Са – 1,29 mmol/L, BE – 3,6 mmol/L.
Так как у больного были выявлены сомнительные аппендикулярные симптомы, лейкоцитоз, пациенту была проведена диагностическая лапароскопия, по результату которой диагноз острого аппендицита был снят. Больной с диагнозом «Бактериальная кишечная инфекция, гастроэнтеритический вариант» переведен в отделение кишечной инфекции ИКБ №2 для дальнейшего лечения.
Ретроспективно проведенный расчет дифференциально-диагностического критерия (ДДК) у больного М. по результатам клинического и биохимического анализов крови показал следующее:
ДДК = 0,165*14 + 0,475*4,9 – 0,18*5 = 3,74
Значения ДДК<4 в данном случае свидетельствуют в пользу острой кишечной инфекции.
Как следует из примера в целом, что своевременное определение ДДК позволило бы избежать диагностической лапароскопии у больного и своевременно поставить предварительный диагноз «Острая кишечная инфекция», что удалось через несколько дней подтвердить данными бактериологического исследования испражнений.
Клинический пример 2.
Больной Л., 34 лет, заболел 14 августа 2013 г., когда почувствовал режущую боль в животе, преимущественно в правых отделах, в дальнейшем появилась тошнота, многократная рвота (за сутки 8 раз), многократный жидкий стул, без патологических примесей (за сутки 10 раз), в дальнейшем отметил повышение температуры тела до 38°C. После ухудшения состояния 15 августа больной госпитализирован в ИКБ №2 скорой медицинской помощью с диагнозом «Острая кишечная инфекция. Острый аппендицит? Острый перитонит?». При осмотре в приемном отделении и консультации хирурга больному был поставлен предварительный диагноз «Острая кишечная инфекция. Острый аппендицит», и он был переведен в хирургическое отделение для дальнейшего наблюдения и лечения.
После ухудшения состояния 15 августа больной госпитализирован в ИКБ №2 скорой медицинской помощью с диагнозом «Острая кишечная инфекция. Острый аппендицит? Острый перитонит?». При осмотре в приемном отделении и консультации хирурга больному был поставлен предварительный диагноз «Острая кишечная инфекция. Острый аппендицит», и он был переведен в хирургическое отделение для дальнейшего наблюдения и лечения.
При повторном осмотре в хирургическом отделении состояние больного среднетяжелое, кожные покровы бледной окраски, тургор кожи снижен. Температура тела 38°C. В легких дыхание везикулярное, хрипов нет, ЧДД 20 в минуту. Тоны сердца ритмичные, шумов нет. Пульс 80 ударов в минуту, АД 110/70 мм рт.ст. Язык суховат, обложен белым налетом, при пальпации живот мягкий, не вздут, участвует в акте дыхания, болезненный в правой подвздошной области. При аускультации: перистальтика кишечника не усилена, равномерная, патологические шумы не выслушиваются. Печень и селезенка не увеличены. Симптомы Кохера, Ровзинга, Ситковского, Воскресенского, Щеткина-Блюмберга положительные. Мочеиспускание не нарушено, стул в отделении отсутствовал.
Симптомы Кохера, Ровзинга, Ситковского, Воскресенского, Щеткина-Блюмберга положительные. Мочеиспускание не нарушено, стул в отделении отсутствовал.
Клинический анализ крови в день поступления в стационар: лейкоциты – 18,3*109/л, эритроциты – 4,82*1012/л, гемотокрит – 43,6%, гемоглобин – 156 г/л, тромбоциты – 326*109/л, СОЭ – 11*мм/ч, эозинофилы – 0%, палочкоядерные – 2%, сегментоядерные – 94%, моноциты – 3%, лимфоциты – 1%.
Биохимический анализ крови в день поступления в стационар: общий белок – 64 г/л, мочевина – 6,3 моль/л, креатенин – 82 мкмоль/л, общий билирубин – 23 мкмоль/л, холестерин – 5,6 моль/л, АЛТ – 31 ед/л, ACT – 24 ед/л, щелочная фосфатаза – 99 моль/л, амилаза общая – 47 мЕд/л, глюкоза -6,5 ммоль/л.
Коагулограмма в день поступления в стационар: ПТИ – 83%, фибриноген – 4,8 г/л, MHO – 1,2.
Анализ кислотно-щелочного состава крови в день поступления в стационар: pH – 7,419, pCO2 – 48 mmHg, pO2 – 25,4 mmHg, Na – 136 mmol/L, K – 3,83 mmol/L, Ca – 1,06 mmol/L, BE – 4,8 mmol/L.
Общий анализ мочи в день поступления в стационар: Относительная плотность мочи – 1,083 г/л, белок – 0,47 г/л, РН – 6,5, лейкоциты – 2, эритроциты – 2.
После проведения аппендэктомии и гистологического исследования червеобразного отростка больному был поставлен диагноз «флегмонозный аппендицит».
Ретроспективно проведенный расчет дифференциально-диагностического критерия (ДДК) у больного М. по результатам клинического и биохимического анализов крови показал следующее:
ДДК = 0,165*23 + 0,475*6,5 – 0,18*3 = 6,35
Значения ДДК>4 свидетельствовали в пользу диагноза острого аппендицита, что и подтвердили результаты оперативного вмешательства, как и также отрицательный результат бактериологического исследования на наличие в испражнениях больного возбудителей острой кишечной инфекции.
Клинический пример 3.
Пациент Г., 35 лет, ночью 12 сентября 2014 г. почувствовал слабость, боли в животе и повышение температуры тела до 37,5°C, отмечалась однократная рвота. На следующий день к имеющимся симптомам добавились многократный жидкий стул без патологических примесей и схваткообразная боль в животе. Была вызвана скорая медицинская помощь, с диагнозом «Кишечная инфекция неясной этиологии» больной был госпитализирован в ИКБ №2. В приемном отделении пациенту был подтвержден предварительный диагноз «Кишечная инфекция неясной этиологии? Острый аппендицит?», было решено для дальнейшего обследования и лечения перевести больного в хирургическое отделение.
На следующий день к имеющимся симптомам добавились многократный жидкий стул без патологических примесей и схваткообразная боль в животе. Была вызвана скорая медицинская помощь, с диагнозом «Кишечная инфекция неясной этиологии» больной был госпитализирован в ИКБ №2. В приемном отделении пациенту был подтвержден предварительный диагноз «Кишечная инфекция неясной этиологии? Острый аппендицит?», было решено для дальнейшего обследования и лечения перевести больного в хирургическое отделение.
В хирургическом отделении было констатировано у больного состояние средней степени тяжести. Температура тела 37,5°C. В легких дыхание везикулярное, хрипов нет, ЧДД 19 в минуту. Тоны сердца ритмичные, шумов нет. Пульс 88 ударов в минуту, АД 110/70 мм рт.ст. Язык сухой, обложен белым налетом, при пальпации живот мягкий, вздут, участвует в акте дыхания, болезненный во всех отделах. При аускультации: перистальтика кишечника вялая, патологические шумы не наблюдаются. Печень и селезенка не увеличены. Симптомы Кохера, Щеткина-Блюмберга положительные. Мочеиспускание не нарушено, стул в отделении отсутствовал.
Симптомы Кохера, Щеткина-Блюмберга положительные. Мочеиспускание не нарушено, стул в отделении отсутствовал.
Клинический анализ крови в день поступления в стационар: лейкоциты – 22*109/л, эритроциты – 5,24*1012/л, гемотокрит – 41,8%, гемоглобин – 139 г/л, тромбоциты – 301*109/л, СОЭ – 27*мм/ч, эозинофилы – 1%, палочкоядерные – 29%, сегментоядерные – 59%, моноциты – 1%, лимфоциты – 11%.
Биохимический анализ крови в день поступления в стационар: общий белок – 72 г/л, мочевина – 5,6 моль/л, креатинин – 119 мкмоль/л, общий билирубин – 10 мкмоль/л, холестерин – 3,5 моль/л, АЛТ – 26 ед/л, ACT – 40 ед/л, щелочная фосфатаза – 59 моль/л, амилаза общая – 39 мЕд/л, глюкоза – 4,6 ммоль/л.
Коагулограмма в день поступления в стационар: АЧТВ – 22 сек, ПТИ – 76%, фибриноген – 448 г/л, MHO – 1,25.
Анализ кислотно-щелочного состава крови в день поступления в стационар: pH – 7,4, pCO2 – 46 mmHg, pO2 – 57 mmHg, Na – 135 mmol/L, K – 3 mmol/L, Са – 0,98 mmol/L, BE – 6,6 mmol/L.
По результатам лабораторных исследований был произведен расчет ДДК, который показал следующий результат:
ДДК = 0,165*10 + 0,475*4,6 – 0,18*1 = 4,0.
Несмотря на сомнительный диагноз, больному, ориентируясь на величину ДДК=4,0, была выполнена экстренная аппендэктомия. Гистологическое исследование удаленного червеобразного отростка подтвердило наличие флегмонозного аппендицита.
Литература
1. Николаев Н.Е. Современные проблемы острого аппендицита [Текст] / Н.Е. Николаев, И.Л. Бибик, И.Б. Потапенко и др. // Медицинский журнал, 2009. – №1: – С. 78-79.
2. Кузин М.И. Хирургические болезни [Текст] / М.И. Кузин // М.: Медицина, 2006. – 778 с.
3. Ярема И.В. Острый аппендицит. Неблагоприятные исходы оказания медицинской помощи [Текст] / И.В. Ярема, В.М. Казарян, Б.С. Корняк, П.В. Деркачев // Хирург, 2007. – №2: – С. 20-24.
4. Bergeron Е. Clinical judgment remains of great value in the diagnosis of acute appendicitis [Text] / E. Bergeron // Can J Surg, 2006. – V. 49, N 2: – P. 96-100.
Bergeron // Can J Surg, 2006. – V. 49, N 2: – P. 96-100.
5. Ющук Н.Д. Острые кишечные инфекции, 2-е издание, переработанное и дополненное [Текст] / Н.Д. Ющук, Ю.В. Мартынов, М.Г. Кулагина, Л.Е. Бродов // М.: ГЭОТАР-Медиа, 2012. – 400 с.
6. Мидлина А.Л. Заболеваемость кишечными инфекциями в России [Текст] / А.Л. Мидлина // Вестник Российской Академии медицинских наук, 2010. – №11: – С. 30-33.
7. Кригер А.Г. Острый аппендицит [Текст] / А.Г. Кригер, А.В. Федоров, П.К. Воскресенский, А.Ф. Дронов // М.: Медпрактика-М, 2002. – 244 с.
8. Борисов А.В. Ошибки, осложнения и летальность у больных с острыми хирургическими заболеваниями органов брюшной полости [Текст] / А.В. Борисов, А.В. Федоров, В.П. Земляной // С.-П.: Наука, 2000. – 162 с.
9. Gracey, D. The impact of ultrasound in suspected acute appendicitis [Text] / D. Gracey, M.J. McClure // Clin Radiol, 2007. – V. 62, N 6: – P. 573-578.
10. Ющук Н. Д. Инфекционные болезни. Национальное руководство [Текст] / Н.Д. Ющук, Ю.Я. Венгеров // М.: ГЭОТАР-Медиа, 2009. – 1030 с.
Д. Инфекционные болезни. Национальное руководство [Текст] / Н.Д. Ющук, Ю.Я. Венгеров // М.: ГЭОТАР-Медиа, 2009. – 1030 с.
11. Zeichner S.L. Compositions and methods for determining the likelihood of appendicitis / S.L. Zeichner, C. Fraser, A. Sandler, K. Davenport, H. Jackson, E. Mongodin; applicants – Children’s Research Institute, Children’s National Medical Center, University of Maryland, Baltimore // Patent WO 2015123205 (A1), publ. 2015-08-20.
12. Mykhailovych V.V. Method for diagnostics of acute appendicitis / V.V. Mykhailovych; applicant – LVIV National Danylo Halytskyi Medical University // Patent UA 30686 (U), publ. 2008-03-11.
13. Atamaniuk O. Yu. Method for differential diagnosis between acute appendicitis and apoplexy of ovary / O. Yu. Atamaniuk, M.H. Honchar; applicants – O. Yu. Atamaniuk, M.H. Honchar // Patent UA 30166 (U), publ. 2008-02-11.
14. Bar-or, D. Detection of appendicitis by measurement of ortho-hydroxyhippuric acid / D. Bar-or; applicant – Appenditech Inc. // Patent ZA9009070 (A), publ. 1993-02-24.
15. Bar-or D. Detection of appendicitis by measurement of uroerythrin / D. Bar-or, S.L. Greisman, J.G. Kastendieck; applicants – D. Bar-or, S.L. Greisman, J.G. Kastendieck // Patent WO 9013820 (A1), publ. 1990-11-15.
16. Alvarado A. A practical score for the early diagnosis of acute appendicitis [Text] / A. Alvarado // Ann Emerg Med, 1986. – V. 15, N 5: – P. 557-564.
17. Ohle R. The Alvarado score for predicting acute appendicitis: a systematic review [Text] / R. Ohle, F. O’Reilly, K.K. O’Brien et al. // BMC medicine, 2011. – V. 9: – P. 139.
18. Abdeldaim Y. The Alvarado score as a tool for diagnosis of acute appendicitis [Text] / Y. Abdeldaim, S. Mahmood, D. Mc Avinchey // Ir Med J, 2007. – V. 100, N 1:- P.342.
19. Shrivastava U.K. Evaluation of the Alvarado score in the diagnosis of acute appendicitis [Text] / U.K. Shrivastava, A. Gupta, D. Sharma // Trop Gastroenterol, 2004. – V. 25, N 4: – P. 184-186.
20. Tkach Yu. I. Method for diagnosing of acute appendicitis / Yu. I. Tkach; applicant – Kharkiv Medical Academy of Post-Graduate Education // Patent UA 27382 (U), publ. 2007-10-25.
21. Смирнова С.В. Способ диагностики острого аппендицита аллергического генеза / С.В. Смирнова, У.В. Малык; патентообладатель – УРАМН Научно-исследовательский институт медицинских проблем Севера Сибирского отделения РАМН // Патент РФ №2434573 (С2), опубл. 27.11.2011.
22. Anderberg J. Methods and compositions for diagnosis and prognosis of appendicitis and differentiation of causes of abdominal pain / J. Anderberg, J. Gray, P. Mcpherson, K. Nakamura, J.P. Kampf, T. Kwan; applicant – Astute Medical, Inc. // Patent WO 2015042465 (A1), publ. 2015-03-26.
23. Compositions and methods for assessing appendicitis / S.P. Tyrrell, B.P. Vant-Hull, M.A. Colgin, M.J. Flipse, J.C. Gogain, K. Copeland; applicant – Venaxis Inc. // Patent HK1202625 (A1), publ. 2015-10-02.
Способ ранней дифференциальной диагностики острого аппендицита и острой кишечной инфекции, включающий выявление биомаркеров из образцов крови больного и вычисление интегрального показателя, полученного в результате регрессионного анализа, отличающийся тем, что в качестве биомаркеров используют число моноцитов, уровни общего билирубина и глюкозы, а интегральный показатель представлен как дифференциально-диагностический критерий (ДДК), который рассчитывают по формуле: ДДК=0,165*[общий билирубин]+0,475*[глюкоза]-0,18*[моноциты], где [общий билирубин] – уровень билирубина крови в мкмоль/л, [глюкоза] – уровень глюкозы крови в моль/л, [моноциты] – процент моноцитов среди лейкоцитов крови, и при величине ДДКкод по МКБ-10, симптомы, причины, осложнения, диагностика, лечение
Воспаления червеобразного отростка слепой кишки — аппендикса, называется острым аппендицитом. Это одновременно одна из самых распространенных и опасных патологий, требующих немедленного хирургического вмешательства. Какие симптомы острого аппендицита и что необходимо делать, чтобы избежать осложнений, расскажет вам наша статья.
Определение и код по МКБ-10
Острый аппендицит проявляется при воспалении тканей червеобразного отростка. При этом происходит увеличение, отечность и прилив крови.
Если не принять немедленных мер, содержимое отростка прорвется в брюшную полость, вызывая сепсис и интоксикацию организма.
В Международном классификаторе болезней острый аппендицит проходит под кодом К 35.
Причины возникновения
Изучения в этой сфере пока не дали достоверной информации о факторах, влияющих на возникновения воспаления аппендикса.Считается, что чаще всего такой процесс возникает у людей в возрасте от 20 до 40 лет, но нередко острый аппендицит диагностируют в детском и пожилом возрасте.
Различают следующие теории возникновения острого аппендицита:
- Инфекционное заражение. Возбудитель проникает внутрь червеобразного отростка и вызывает воспалительный процесс в тканях. Одним из самых вероятных источников заражения считаются воспаленные миндалины.
- Механическое повреждение отростка приводит к формированию очага воспаления внутрь органа. В качестве внешних факторов могут выступать инородные тела, каловые камни, паразиты или перегиб самого отростка. Под таким воздействием происходит поражение слизистой оболочки и затрудняется отток содержимого.
- Токсическая теория включает в себя возможность аллергической реакции или интоксикации организма определенными, чаще всего, белковыми продуктами питания. Происходит токсическая замедленная реакция, в результате которой нарушается нормальная микрофлора аппендикса, что и приводит к его воспалению.
- Ангионевротическая теория гласит, что воспалительные процессы в отростке могут происходить вследствие спазма сосуда и прекращении питания стенки аппендикса. Нарушается нормальное кровообращение, появляется отек тканей и деструктивные процессы, затрудняется вывод содержимого.
Несмотря на большую распространенность острого аппендицита, даже при современном уровне медицины нередки смертельные случаи (примерно 0,1 – 0,3% всех случаев). Кроме того, при остром аппендиците возникают всевозможные осложнения (около 5 – 9%).
Формы заболевания
Воспаления аппендикса могут иметь разновидности. Общее определение это катаральной (простой) и деструктивной форме.
При катаральной форме воспаления стенки утолщаются за счет нарушения кровообращения и отечности. Отросток тускло – серого цвета, его содержимое обычно состоит из слизи и каловых масс, реже попадаются инородные предметы.
Такие изменения могут иметь обратимую форму, в противном случае аппендицит переходит в деструктивную стадию (обычно спустя 6 – 8 часов после первых признаков заболевания).
Деструктивные формы аппендикса бывают следующих типов:
- Флегмонозная, апостематозная или флегмозно – язвенная. Развивается в течение первых суток, отросток увеличен, бурого цвета с отчетливыми точками кровоизлияния. Слизистая оболочка местами с некротическими изменениями, во внутренней полости часто скапливается гной.
- Гангренозная стадия аппендикса имеет черно – зеленый окрас, слизистая оболочка с некрозными изменениями. Такая форма нередко сопровождается истончением стенок аппендикса и внутренним заражением от его содержимого.
Именно при таких формах острого аппендицита велика вероятность летального исхода. Если медицинская помощь не поспеет, пациент умрет.
Симптомы острого аппендицита у детей и взрослых
Определить клиническую картину аппендицита довольно сложно. Дело в том, что большинство симптомов в той или иной мере схожи с другими заболеваниями брюшной полости и желудочно – кишечного тракта.
При диагностике очень важно вовремя определить болезнь, ведь промедление может стоит пациенту жизни.
Характерная симптоматика острого аппендицита:
- Расстройства пищеварения: рвота, понос или запоры.
- Болезненность брюшной полости не имеет четкой локализации, с течением времени нарастает, болеутоляющие препараты действуют непродолжительный период.
- Появляется отрыжка, вздутие живота и повышенное газообразование.
- Потеря аппетита, сонливость и слабость.
- Повышение температуры в пределах 37 – 38 градусов.
- Безрезультатные и многочисленные позывы на дефекацию.
При появлении вышеописанных симптомов вызов врача является обязательным. Аппендицит может грозить серьезными последствиями, вплоть до летального исхода.
Не стоит заниматься самолечением и принимать сильные болеутоляющие препараты, которые могут заглушить клиническую картину аппендикса. Ни в коем случае нельзя греть пораженную область, ведь это спровоцирует прорыв стенок отростка.
[spoiler title=’Осторожно! Видеоролик про клинику острого аппендицита (нажмите чтобы открыть)’ style=’orange’ collapse_link=’true’]
[/spoiler]
Возможные осложнения
Наиболее часто аппендицит переходит в гангренозную стадию. В этом случае перитонит аппендикса — дело времени.
Кроме того, воспалительный процесс распространяется на близлежащие ткани, возникает абсцесс. Реже наблюдается формирование аппендикулярного инфильтрата, удаление которого неизбежно затрагивает окружающие органы.
Диагностика
Своевременное обращение за медицинской помощью — залог успешного выздоровления. Многие симптомы схожи с проявлениями других заболеваний, поэтому очень важно определить аппендицит.
Современные методы диагностики включают:
- Опрос больного, выяснение времени начала приступа, его интенсивность и появление сопутствующих симптомов.
- Осмотр пациента, определение места локализации болевого синдрома, его выраженности.
- Клинические данные экспресс – анализов крови и мочи.
- При необходимости можно сделать УЗИ, рентген или эндоскопию для исключения возможности других заболеваний.
Обычно в любой клинике при поступлении пациентов с характерными жалобами в первую очередь исключается вероятность аппендицита. Для этого существует специальный протокол сдачи анализов, результаты которых готовы в течение 15 – 30 минут.
ЛечениеВне зависимости от степени поражения, вида и прогресса заболевания, воспаленный аппендикс подлежит удалению проводится хирургическая операция, во время которой удаляется отросток, а просвет зашивается. Этот вид операции называется аппендэктомия и проводится двумя способами.
Виды аппендэктомии:
- Классическая полостная операция, при которой делаются надрезы в брюшной полости и извлекается отросток.
- Лапароскопия, в ходе которой выполняются три прокола брюшной полости, через которые вводятся два манипулятора и зонд с камерой.
Подготовка к операции занимает рекордно короткой время: от часа до трех. Она заключается в опросе больного, выявлении возможных аллергических реакций и сборе анализов.
Операция проводится под общим наркозом и занимает несколько часов, в зависимости от сложности. Постоперационных период характеризуется возможными осложнениями, если аппендицит успел перейти в осложненную стадию.
Если случай был легким и в качестве оперативного вмешательства использовался лапароскопический метод, реабилитация занимает меньше времени и проходит менее болезненно.
Заключение
Острый аппендицит — распространенное заболевание, характеризующееся воспаление отростка слепой кишки. Причины возникновения до сих пор точно не установлены, методов профилактики также не разработано.
В случае подозрения на острый аппендицит и обнаружения вышеперечисленных симптомов, обращение за врачебной помощью является обязательным. Никаких эффективным методов лечения этого заболевания не разработано, воспаленный аппендикс подлежит обязательному удалению.
[spoiler title=’Осторожно! Видео показывает хирургическое лечение острого аппендицита (нажмите чтобы открыть)’ style=’orange’ collapse_link=’true’]
[/spoiler]
Операция неизбежна. Любая боль в животе может быть началом аппендицита.
Операция неизбежна.
Любая боль в животе может быть началом аппендицита. Многие из нас к болям в животе относятся как к чему-то незначительному, полагая, что все пройдет само собой. В крайнем случае, всегда можно помочь себе обезболивающими таблетками, горячей ванной, применением грелкой. Но, увы, подобное самолечение при аппендиците только усугубляет состояние больного и приводит к тяжелым осложнениям.
Почему возникает аппендицит? Можно ли избежать операции? На эти и другие вопросы мы попросили ответить врача-хирурга Глеба Георгиевича ГОРОХОВА.
– А нужен ли нам аппендикс, если его все равно приходится удалять?
– Предполагается, что аппендикс выполняет функцию иммунной защиты.
– Почему аппендикс воспаляется?
– Причин возникновения аппендицита (воспаления аппендикса) множество.
Часто это происходит из-за закупорки просвета червеобразного отростка, что может вызвать воспаление его стенок. Спровоцировать аппендицит могут перегибы аппендикса, попадание в него инородного тела (шелуха от семечек, косточки), паразитарные инфекции, нарушение артериального кровообращения и т.д.
– Считается, что при аппендиците возникает сильная боль в правой части живота. Это так?
– В начале боль появляется в области желудка, могут возникнуть тошнота и рвота, повыситься температура. С развитием процесса воспаления (через несколько часов) боль перемещается в правую подвздошную область. Такие характерные классические симптомы острого аппендицита обычно совпадают до 50% случаев.
Но бывает и так, что первые признаки аппендицита вводят в заблуждение даже опытных врачей. Воспаление аппендикса может протекать под маской почечной колики, прободной язвы желудка, гинекологических болезней.
Нередко аппендицит путают с отравлением, и больного начинают лечить в инфекционном отделении. В результате выздоровление затягивается, поскольку уже через сутки от начала приступа могут возникнуть осложнения.
– Как диагностируют аппендицит?
– Врач подробно расспрашивает пациента о его состоянии и проводит внешний осмотр. В сомнительных случаях для диагностики применяется лапароскопический метод, когда в брюшную полость через прокол вводится оптический прибор. Если воспаление подтверждается, то тут же проводят хирургическое лечение. Обычно аппендицит оперируют традиционно: делают разрез на животе и удаляют червеобразный отросток, но нередко выполняют лапароскопическую операцию.
– Всегда ли обязательна операция при аппендиците?
– Аппендицит лечится только хирургическим путем, причем желательно прооперировать больного как можно раньше. Затягивание с операцией ведет к тяжелым осложнениям: формируется абсцесс (нагноение аппендикса), возникает перитонит (воспаление брюшины), может образоваться инфильтрат (уплотненная ткань, которая ограничивает воспаление в аппендиксе от брюшной полости). Осложненный аппендицит оперировать труднее, да и реабилитационный период, как правило, затягивается.
– А часто люди доводят болезнь до осложнений?
– Многие предпочитают терпеть боль, пьют спазмолитики, обезболивающие.
Особенно терпеливы в этом отношении люди старшего поколения, которые часто попадают в больницу уже с развившимися осложнениями.
Воспаление аппендикса нельзя убрать никакими лекарственными препаратами, операция в этом случае, увы, неизбежна.
– При удаленном аппендиксе организм работает хуже?
– Нет. Отсутствие аппендикса не сказывается на работе организма.
– А как себя вести после операции?
– После традиционной операции (если аппендицит не был осложнен) человек восстанавливается обычно через 5-7 дней, после лапароскопии – гораздо быстрее. Особо ограничивать движения после операции не нужно, наоборот, желательно больше ходить. Но не стоит поднимать тяжести в течение 2-3 месяцев.
– Нужно ли применять какие-нибудь лекарства для заживления шва?
– Нет, вполне достаточно той регенерации, которая протекает после операции. Стимулировать какими-то лекарствами иммунную систему также не стоит. Пройдет время, и об аппендиците будет напоминать лишь бледная полоска на коже.
Евгения ПОЛЯКОВА.
Наша справка.
В настоящее время операции по поводу острого аппендицита составляют 2% от всех проводимых хирургических вмешательств.
Аппендицит может проявиться в любом возрасте. У дошкольников он встречается реже, чем у подростков. Частота его значительно снижается после тридцати лет.
Шов после операции.
Состояние шва во многом зависит от сложности проведенной операции и от толщины жировых отложений у человека.
В течение 2-3 недель после операции нельзя принимать ванну и тем более ходить в баню, поскольку это может вызвать нежелательные процессы в послеоперационном рубце.
Для быстрого заживления шва можно использовать настои из лекарственных трав.
Об их применении рассказывает врач-фитотерапевт Елена Германовна ДМИТРИЕВА:
– На послеоперационный шов можно накладывать раствор новоиманина (спиртовое извлечение из зверобоя продырявленного, которое обычно разводят в 2 раза). Подходят для этой цели и сборы трав для наружного использования: донник, зверобой, хвощ полевой, календула и ромашка аптечная. Их них готовят настои. Бактерицидный (убивающий микробы) отвар из коры ивы, корневища бадана и корневища змеевика принимают внутрь (все компоненты берутся поровну). На операционный шов можно накладывать мёд или распылять пропосол (препарат, сделанный на основе мёда). После такой обработки заживление шва происходит быстрее.
Вся информация в статье носит рекомендательный характер. Перед применением лекарств проконсультируйтесь с врачом.
Не знаете, что выбрать?
Оставьте свои контакты, и мы поможем вам
Оставить заявкуСамовывоз через 30 минут
Срок хранения 24 часа
Оплата при получении
Любая сумма заказа
Аппендицит | Диагностика и лечение
Как диагностируют аппендицит у детей?
Диагностика аппендицита у детей будет включать полную историю болезни и физическое обследование. Также может включать:
Другие диагностические тесты аппендицита для детей могут включать:
- Анализы крови: Эти анализы проводятся для оценки инфекции или для определения проблем с другими органами брюшной полости, такими как печень или поджелудочная железа.
- Общий анализ мочи: Этот тест выявляет любые инфекции мочевого пузыря или почек, которые могут имитировать симптомы аппендицита.
Как лечат аппендицит у детей?
Специфическое лечение аппендицита будет назначено лечащим врачом вашего ребенка на основании следующего:
- Степень проблемы
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- заключение хирурга и других медицинских работников, участвующих в уходе за ребенком
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- ожиданий по ходу задачи
- Ваше мнение и предпочтения
Из-за вероятности разрыва инфицированного аппендикса и возникновения тяжелой, опасной для жизни инфекции, медицинские работники часто рекомендуют удалить аппендикс во время операции.
Что происходит во время операции на аппендиксе у детей?
Приложение можно удалить двумя способами:
- Открытый метод. Под анестезией делается разрез в нижней правой части живота. Хирург находит аппендикс и удаляет его. Если аппендикс разорван, можно установить небольшую дренажную трубку, чтобы гной и другие жидкости, находящиеся в брюшной полости, могли вытечь. Трубка будет удалена через несколько дней, когда хирург почувствует, что инфекция брюшной полости утихла.
- Лапароскопический метод. Эта процедура использует несколько небольших разрезов и камеру, называемую лапароскопом, чтобы заглянуть внутрь живота во время операции. Под анестезией инструменты, которые хирург использует для удаления аппендикса, вводятся через небольшие разрезы, а лапароскоп вводится через другой разрез. Этот метод обычно не применяется при разрыве аппендикса.
После операции детям нельзя есть или пить в течение определенного периода времени, чтобы кишечник мог зажить.Жидкости попадают в кровоток через маленькие пластиковые трубки, называемые капельницами, до тех пор, пока вашему ребенку не разрешат начать пить жидкость. Ваш ребенок также будет получать антибиотики и лекарства через капельницу, чтобы помочь ему чувствовать себя комфортно. Со временем детям будет разрешено пить прозрачные жидкости (например, воду, спортивные напитки или яблочный сок), а затем постепенно переходить к твердой пище.
Всегда ли необходима немедленная операция, если у ребенка аппендицит?
Медицинские работники могут порекомендовать безоперационное лечение разорванного аппендикса, если абсцесс ограничен и ребенок стабилен.В некоторых случаях, когда аппендикс разорвался и образовал локализованный абсцесс, врач может порекомендовать не удалять аппендикс сразу. Вместо этого ваш ребенок может получать лечение внутривенными антибиотиками, вводимыми через внутривенный катетер (называемый периферически вводимым центральным катетером или линией PICC) в течение примерно 10–14 дней. Это может быть выполнено одновременно с дренированием абсцесса под контролем КТ или УЗИ. Это позволяет разрешить инфекцию и воспалительный процесс.Через шесть-восемь недель вашему ребенку сделают плановую (плановую) интервальную аппендэктомию.
Ребенку с разрывом аппендикса придется оставаться в больнице дольше, чем ребенку, чей аппендикс был удален до разрыва. Некоторым детям необходимо будет принимать антибиотики внутрь в течение периода времени, указанного врачом, после того, как они вернутся домой.
Что происходит после выписки моего ребенка из больницы?
Ваш врач обычно рекомендует, чтобы ваш ребенок не поднимал тяжести, не занимался контактными видами спорта или не занимался домашним трудом в течение нескольких недель после операции.
Если слив все еще присутствует, когда ваш ребенок идет домой, ему не следует принимать ванну или плавать, пока слив не будет удален. Вашему ребенку может потребоваться прием антибиотиков дома, чтобы помочь бороться с инфекцией в брюшной полости. Вам дадут рецепт на обезболивающее, чтобы ребенок мог принимать дома, чтобы он чувствовал себя комфортно. Некоторые обезболивающие могут вызвать у ребенка запор, поэтому спросите своего врача или фармацевта о любых побочных эффектах, которые может вызвать лекарство.
Движение после операции вместо того, чтобы лежать в постели, может помочь предотвратить запор.Употребление фруктовых соков и употребление фруктов, цельнозерновых злаков, хлеба и овощей после перехода на твердую пищу также может помочь при запоре. У большинства детей, которым удалили аппендикс, долгосрочных проблем не будет.
КТ в диагностике аппендицита | Журнал этики
Острый аппендицит является причиной более 250 000 обращений в отделения неотложной помощи каждый год с примерно 7-процентной вероятностью возникновения в течение всей жизни [1].Хотя аппендицит обычно диагностируется на основании клинических данных, компьютерная томография (КТ) и другие методы визуализации используются, когда диагноз неясен. Растущее использование компьютерной томографии побудило врачей более внимательно изучить ее диагностическую роль.
Основываясь на соотношении риска и пользы от операции, врачи обычно соглашаются с тем, что около 15 процентов аппендэктомий выявляют нормальный аппендикс, хотя этот показатель варьируется в зависимости от рассматриваемой популяции [2]. У здорового молодого человека с болью в правом нижнем квадранте этот показатель «отрицательной аппендэктомии» составляет менее 10 процентов, тогда как у молодой женщины он может достигать 20 процентов из-за других тазовых процессов, которые скрывают диагноз и изменяют соотношение риска и пользы.У маленьких детей и пациентов старше 65 лет исторически выше частота как перфорированного аппендикса, так и отрицательной аппендэктомии [3].
У 45% пациентов не наблюдаются классические признаки острого аппендицита, что делает визуализацию потенциально полезным инструментом. Например, примерно у трети пациентов количество лейкоцитов в крови нормальное, а у некоторых пациентов температура отсутствует до появления перфорации [4]. В таких ситуациях КТ может помочь в диагностике.
Врачи все чаще заказывают компьютерную томографию, чтобы уравновесить риск отрицательной аппендэктомии с риском отсроченной операции и перфорированного аппендикса.Однако крупное популяционное исследование, опубликованное в журнале Американской медицинской ассоциации в 2001 году, показало, что точность диагностики аппендицита не улучшилась с использованием передовых методов визуализации за последние 15 лет [5]. В целом исследователи рекомендовали визуализацию только в том случае, если диагноз неясен, и в этих случаях КТ обычно является предпочтительным методом визуализации. Та же группа опубликовала продольное исследование в журнале Американского колледжа хирургов в декабре 2005 г., подтверждающее неизменную частоту отрицательных аппендэктомий, несмотря на все более широкое использование КТ и ультразвука [6].
При использовании КТ для диагностики аппендицита существует 2 основных варианта: стандартное сканирование брюшной полости и таза и сканирование аппендикса с ректальным контрастированием. Первый демонстрирует классические узоры, такие как концентрические утолщенные стенки отростков; аппендиколит, жировая прослойка или другие признаки воспаления. Флегмона, абсцесс или свободный воздух также могут указывать на аппендицит. Наличие контраста или воздуха в просвете отростка практически исключает диагноз аппендицита. По данным систематического обзора пациентов с подозрением на аппендицит, чувствительность и специфичность КТ органов малого таза и брюшной полости составляют 94% и 95% соответственно [7].Преимущество полного сканирования брюшной полости заключается в том, что альтернативный диагноз ставится почти у 15 процентов пациентов [8].
Другой вариант – компьютерная томография аппендикса с ректальным контрастированием. Представленные в 1996 году, это спиральные тонкоколлимационные изображения, сфокусированные на правом нижнем квадранте живота. Контраст вводится ректально, чтобы обеспечить полную визуализацию просвета кишечника. Основным преимуществом этого типа визуализации является быстрота получения результатов – менее 15 минут.Но этот метод смотрит только на аппендикс, поэтому сканирование, если оно в норме, не поможет в диагностике других заболеваний малого таза. Таким образом, прежде чем выбрать этот метод визуализации, врач должен иметь высокое клиническое подозрение на аппендицит. Считается, что компьютерная томография аппендицита дает 98% -ную точность при диагностике острого аппендицита при чтении опытным радиологом [9].
В других методах визуализации, таких как ядерное сканирование, используются мононуклеарные антитела с радиоактивной меткой, направленные против нейтрофилов.Похоже, что они играют ограниченную роль в диагностике аппендицита, в основном из-за времени, необходимого для сканирования, и ограниченной круглосуточной доступности [10].
Прежде чем даже рассматривать КТ, анамнез, физический осмотр и простые лабораторные тесты должны указать на аппендицит как на наиболее вероятный диагноз. Следует иметь в виду, что, поскольку тошнота и рвота обычно возникают после появления боли в животе, анорексия почти всегда присутствует при остром аппендиците. Классические признаки физического осмотра включают знак Ровсинга и нежность в отношении Макберни.Следует назначить анализ мочи, чтобы исключить инфекцию мочевыводящих путей (хотя до 30 процентов пациентов с аппендицитом также имеют микроскопическую гематурию и пиурию из-за местного раздражения мочевого пузыря и мочеточников), а также посев таза и тест на беременность для женщин. пациенты.
Список литературы
- Аддисс Д.Г., Шаффер Н., Фаулер Б.С., Токс Р.В. Эпидемиология аппендицита и аппендэктомии в США. Am J Epidemiol . 1990; 132 (5): 910-925.
- Колсон М., Скиннер К.А., Даннингтон Г. Высокие показатели отрицательной аппендэктомии больше не приемлемы. Am J Surg . 1997; 174 (6): 723-726.
- Питтман-Уоллер В.А., Майерс Дж. Г., Стюарт Р. М. и др. Аппендицит: почему так сложно? Анализ 5755 последовательных аппендэктомий. Am Surg . 2000; 66 (6): 548-554.
Лю С.Д., Макфадден Д.В.: Острый живот и аппендикс. В: Greenfield LJ, Mulholland MW, Oldham KT, Zelenock GB, Lillemoe KD, ред. Хирургия: научные принципы и практика . 2-е изд. Балтимор, Мэриленд: Уильямс и Уилкинс; 1997: 1246-1261.
- Флум Д.Р., Моррис А., Кёпселл Т., Деллинджер Е.П. Уменьшилось ли количество ошибочных диагнозов аппендицита со временем? Популяционный анализ. ЯМА . 2001; 286 (14): 1748-1753.
- Флум Д.Р., МакКлюр Т.А., Моррис А., Кёпселл Т. Ошибочный диагноз аппендицита и использование диагностической визуализации. Джам Колл Сург . 2005; 201 (6): 933-939.
- Терасава Т., Блэкмор С.К., Бент С., Кольвес Р.Дж. Систематический обзор: компьютерная томография и ультразвуковое исследование для выявления острого аппендицита у взрослых и подростков. Энн Интерн Мед. . 2004; 141 (7): 537-546.
Schuler JG, Shortsleeve MJ, Goldenson RS, Prex-Rossello JM, Perlmutter RA, Thorsen A. Есть ли роль компьютерной томографии брюшной полости при аппендиците? Арка Сург . 1998; 133 (4): 373-376.
- Рао П.М., Реа Дж. Т., Новеллин Р. А., Мостафави А. А., МакКейб С.Дж. Влияние компьютерной томографии аппендикса на лечение пациентов и использование ресурсов больницы. N Engl J Med . 1998; 338 (3): 141-146.
- Рыпинс Е.Б., Эванс Д.Г., Хинрихс В., Киппер С.Л. Сканирование лейкоцитов Tc-99m-HMPAO для диагностики острого аппендицита у пациентов с сомнительной клинической картиной. Энн Сург . 1997; 226 (1): 58-65.
Цитата
Виртуальный наставник. 2006; 8 (3): 154-156.
DOI
10.1001 / virtualmentor.2006.8.3.cprl1-0603.Точки зрения, выраженные в этой статье, принадлежат авторам и не обязательно отражают взгляды и политику AMA.
Информация об авторе
Ниамей Пендер – студентка четвертого курса медицинского факультета Колумбийского колледжа врачей и хирургов в Нью-Йорке. В настоящее время она подает заявку на ординатуру по хирургии.
Аппендицит | PediaTrust | Педиатры Иллинойса
Аппендицит – наиболее частая причина острого хирургического заболевания брюшной полости у детей. Это происходит, когда аппендикс, небольшая трубка, которая выступает из толстой кишки, резко воспаляется.
верх
Что вызывает аппендицит?
Аппендицит обычно вызывается какой-либо обструкцией отростка или его отверстия (просвета отростка) фекалиями, любым инородным предметом или телом или, в некоторых случаях, опухолью.Это также может быть вызвано искривлением аппендикса, что может привести к ишемическому некрозу, заболеванию, при котором кровеносные сосуды блокируются этим скручиванием, поэтому кровоснабжение органов уменьшается, и многие клетки умирают.
верх
Кто болеет аппендицитом?
Хотя аппендицит обычно возникает у детей в возрасте старше двух лет и достигает пика в подростковом и молодом возрасте, он может возникать у младенцев и детей ясельного возраста. Заболевание чаще встречается у мужчин, чем у женщин.Точная частота возникновения аппендицита неизвестна. С точки зрения генетики было обнаружено, что аппендицит имеет наследственную тенденцию.
верх
Каковы симптомы аппендицита?
Типичный первый предупреждающий признак аппендицита – тупая боль в области пупка. Боль продолжается и часто становится более локализованной в области аппендикса, вниз и справа от пупка. Обычно давление на эту область вызывает болезненность и болезненность. Важно отметить, что расположение червеобразного отростка может быть различным, поэтому место боли также может варьироваться.Всегда присутствует потеря или снижение аппетита. Другие симптомы могут включать: тошноту, рвоту и субфебрильную температуру, однако рвота никогда не предшествует боли.
верх
Какие еще возможности?
Дифференциальный диагноз аппендицита обширен. В случае гастроэнтерита (обычно называемого желудочным гриппом) рвота и диарея обычно возникают до появления боли. Часто запор можно спутать с аппендицитом, однако его болевой характер не находится в правом нижнем квадранте живота.Пневмония в правой нижней доле легкого может проявляться симптомами, похожими на аппендицит. К другим состояниям, которые могут имитировать аппендицит, относятся: инфекция мочевыводящих путей, воспалительное заболевание кишечника, серповидно-клеточный криз, диабетический кетоацидоз, перекрут яичников, внематочная беременность, дисменорея, миттельшмерц, инвагинация, дивертикулит Меккеля или послеоперационные спайки в брюшной полости.
верх
Как диагностируется аппендицит?
Если симптомы присутствуют, врач может провести тесты, когда пациент лежит на спине, чтобы определить степень и близость боли, например: разгибание правой ноги или вращение согнутой ноги.Ректальное исследование может показать болезненность с правой стороны. Он или она также может выполнить УЗИ брюшной полости, компьютерную томографию брюшной полости или исследовательскую лапаротомию, процедуру с использованием небольшой камеры и разреза. Ваш лечащий врач также может сделать рентген грудной клетки, общий анализ крови (CBC) и / или анализ мочи и посев мочи. Тазовое обследование может быть показано подросткам женского пола с болями в животе.
верх
Как лечат аппендицит?
Чаще всего аппендицит лечат с помощью операции, называемой аппендэктомией, при которой удаляется аппендикс (открытая операция).Совсем недавно хирурги выполнили лапароскопическую операцию, при которой делаются меньшие разрезы для прохождения камеры и хирургических инструментов. Систематический обзор 5 исследований с участием 436 детей в возрасте от 1 до 16 лет показал, что лапароскопическая операция значительно сократила количество раневых инфекций и продолжительность пребывания в больнице по сравнению с открытой операцией. Обзор не обнаружил каких-либо существенных различий между лапароскопической хирургией и открытой операцией по поводу внутрибрюшных абсцессов, в отношении послеоперационной боли и времени до мобилизации.
Другой систематический обзор нескольких исследований показал, что профилактическое применение антибиотиков снижает количество раневых инфекций у детей с осложненным аппендицитом по сравнению с отсутствием антибиотиков. В настоящее время проводятся дальнейшие исследования, чтобы определить, показаны ли антибиотики у детей с простым аппендицитом.
верх
Каковы осложнения аппендицита?
Из-за вариабельности симптомов при поступлении и последующего прогрессирования симптомов у маленьких детей аппендицит иногда не диагностируется вовремя, что приводит к перфорации кишечника перед проведением операции.Другие осложнения заболевания включают перитонит (инфекция внутрибрюшной жидкости и тканей и / или гниение кишечника (гангрена).
верх
Можно ли предотвратить аппендицит?
Были проведены исследования у взрослых, в ходе которых были назначены антибиотики, чтобы избежать хирургического вмешательства, но частота рецидивов была слишком высокой, чтобы сделать этот вариант жизнеспособным. В настоящее время нет доказательств того, что режимы питания или образа жизни помогут предотвратить аппендицит.
верх
Список литературы
Hoekelman RA, Blatman S, Friedman SB, Nelson NM, Seidel HM. Первичная педиатрическая помощь 1987 C.V. Мосби
Suerland SR, Lefering R, Neugebauer EAM. Сравнение лапароскопических и открытых операций при подозрении на аппендицит. Кокрановская библиотека, выпуск 4, 2003 г. Чичестер, Великобритания: John Wiley and Sons
Milewczyk M, Michalik M, Ciesielski M. Проспективное рандомизированное одноцентровое исследование, сравнивающее лапароскопическое и открытое лечение острого аппендицита.SURG Endosc 2003; 37: 1317-1320
Отзыв написан 05.09.2009
Даниэль Фейтен, доктор медицины
Педиатрия Гринвуд
Copyright 2012 Daniel Feiten M.D., Все права защищены.
Рассмотрение подхода, полный анализ клеток крови, C-реактивный белок
Yeh B. Доказательная медицина неотложной помощи / реферат по рациональному клиническому обследованию. У этого взрослого пациента аппендицит? Энн Эмерг Мед . 2008 Сентябрь 52 (3): 301-3. [Медлайн].
Маркл ГБ 4-й. Пяточный тест на аппендицит. Арка Сург . 1985 Февраль 120 (2): 243. [Медлайн].
Thimsen DA, Tong GK, Gruenberg JC. Проспективная оценка С-реактивного белка у пациентов с подозрением на острый аппендицит. Am Surg . 1989 июл.55 (7): 466-8. [Медлайн].
de Carvalho BR, Diogo-Filho A, Fernandes C, Barra CB. [Количество лейкоцитов, C-реактивный белок, кислотный гликопротеин альфа-1 и скорость оседания эритроцитов при остром аппендиците]. Арк Гастроэнтерол . 2003 январь-март. 40 (1): 25-30. [Медлайн].
Альбу Э., Миллер Б.М., Чой Й. и др. Диагностическое значение С-реактивного белка при остром аппендиците. Диск прямой кишки . 1994, январь, 37 (1): 49-51. [Медлайн].
Bolandparvaz S, Vasei M, Owji AA, et al. 5-гидроксииндолуксусная кислота в моче как тест для ранней диагностики острого аппендицита. Клин Биохим . 2004 г., 37 (11): 985-9. [Медлайн].
Ким К., Ким Й.Х., Ким С.И. и др.КТ брюшной полости с низкой дозой для диагностики подозрения на аппендицит. N Engl J Med . 2012 26 апреля. 366 (17): 1596-605. [Медлайн].
Howell JM, Eddy OL, Lukens TW, Thiessen ME, Weingart SD, Decker WW. Клиническая политика: Критические вопросы оценки и ведения пациентов отделения неотложной помощи с подозрением на аппендицит. Энн Эмерг Мед . 2010 Январь 55 (1): 71-116. [Медлайн].
[Рекомендации] Национальный центр обмена информацией по рекомендациям (NGC).Резюме руководства: Клиническая политика: критические вопросы в оценке и ведении пациентов отделения неотложной помощи с подозрением на аппендицит. Национальная информационная служба руководств (NGC), Роквилл (Мэриленд). Доступно на http://guideline.gov/content.aspx?id=15598. Доступ: 18 ноября 2013 г.
Barloon TJ, Brown BP, Abu-Yousef MM, Warnock N, Berbaum KS. Сонография острого аппендицита при беременности. Визуализация брюшной полости . 1995 март-апрель. 20 (2): 149-51. [Медлайн].
Manterola C, Vial M, Moraga J, Astudillo P.Обезболивание у больных с острой болью в животе. Кокрановская база данных Syst Rev . 2011, 19 января, 1: CD005660. [Медлайн].
Караманакос С.Н., Сдралис Э., Панагиотопулос С., Кехагиас И. Лапароскопия в условиях неотложной помощи: ретроспективный обзор 540 пациентов с острой болью в животе. Surg Laparosc Endosc Percutan Tech . 2010 апр.20 (2): 119-24. [Медлайн].
Pham XD, Sullins VF, Kim DY, et al. Факторы, позволяющие прогнозировать осложненный аппендицит у детей. J Surg Res . 2016 ноябрь 206 (1): 62-6. [Медлайн].
Нива Х., Хирамацу Т. Редкое проявление аппендикулярного дивертикулита, связанного с тазовой псевдокистой. Мир Дж. Гастроэнтерол . 2008 28 февраля, 14 (8): 1293-5. [Медлайн]. [Полный текст].
Место РК. Острая задержка мочи у ребенка 9 лет: атипичное проявление острого аппендицита. J Emerg Med . 2006 31 августа (2): 173-5. [Медлайн].
Oto A, Ernst RD, Mileski WJ, et al.Локализация аппендикса с помощью MDCT и влияние результатов на выбор разреза аппендэктомии. AJR Ам Дж. Рентгенол . 2006 Октябрь 187 (4): 987-90. [Медлайн].
Sedlak M, Wagner OJ, Wild B, Papagrigoriades S, Exadaktylos AK. Есть ли еще роль ректального исследования при подозрении на аппендицит у взрослых? Am J Emerg Med . 2008 26 марта (3): 359-60. [Медлайн].
Альварадо А. Практическая оценка для ранней диагностики острого аппендицита. Энн Эмерг Мед . 1986 Май. 15 (5): 557-64. [Медлайн].
Шнайдер С., Харбанда А., Бачур Р. Оценка систем оценки аппендицита с использованием проспективной педиатрической когорты. Энн Эмерг Мед . 2007 июн. 49 (6): 778-84, 784.e1. [Медлайн].
Шнайдер С., Харбанда А., Бачур Р. Оценка систем оценки аппендицита с использованием проспективной педиатрической когорты. Энн Эмерг Мед . 2007 июн. 49 (6): 778-84, 784.e1. [Медлайн].
Migraine S, Atri M, Bret PM, Lough JO, Hinchey JE. Спонтанно разрешающийся острый аппендицит: клинико-сонографическая документация. Радиология . 1997 Октябрь 205 (1): 55-8. [Медлайн].
Cobben LP, de Van Otterloo AM, Puylaert JB. Спонтанно разрешающийся аппендицит: частота и естественное течение у 60 пациентов. Радиология . 2000 Май. 215 (2): 349-52. [Медлайн].
Dueholm S, Bagi P, Bud M.Лабораторная помощь в диагностике острого аппендицита. Слепое проспективное исследование, касающееся диагностической ценности количества лейкоцитов, дифференциального подсчета нейтрофилов и С-реактивного белка. Диск прямой кишки . 1989, 32 октября (10): 855-9. [Медлайн].
Gurleyik E, Gurleyik G, Unalmiser S. Точность измерения С-реактивного белка в сыворотке при диагностике острого аппендицита по сравнению с клиническим впечатлением хирурга. Диск прямой кишки . 1995 Декабрь 38 (12): 1270-4.[Медлайн].
Шахатрех ХС. Точность C-реактивного белка в диагностике острого аппендицита по сравнению с клинической диагностикой. Мед Арх . 2000. 54 (2): 109-10. [Медлайн].
Асфар С., Сафар Х, Хуршид М., Дашти Х., аль-Бадер А. Может ли измерение С-реактивного белка снизить частоту отрицательных результатов исследования острого аппендицита ?. J R Coll Surg Edinb . 2000 Февраль 45 (1): 21-4. [Медлайн].
Erkasap S, Ates E, Ustuner Z, et al.Диагностическое значение интерлейкина-6 и С-реактивного белка при остром аппендиците. Швейцарский Сургут . 2000. 6 (4): 169-72. [Медлайн].
Gronroos JM, Gronroos P. Количество лейкоцитов и С-реактивный белок в диагностике острого аппендицита. Br J Surg . 1999 апр. 86 (4): 501-4. [Медлайн].
Ортега-Дебаллон П., Руис де Адана-Бельбель Дж. К., Эрнандес-Матиас А., Гарсиа-Септием Дж., Морено-Азкойта М. Полезность лабораторных данных при лечении боли в правой подвздошной ямке у взрослых. Диск прямой кишки . 2008 июл.51 (7): 1093-9. [Медлайн].
Gronroos JM. Есть ли роль измерения лейкоцитов и СРБ в диагностике острого аппендицита у пожилых людей? Maturitas . 1999 15 марта. 31 (3): 255-8. [Медлайн].
Ян Х.Р., Ван Ю.С., Чунг П.К. и др. Роль лейкоцитов, процентного содержания нейтрофилов и С-реактивного белка в диагностике острого аппендицита у пожилых людей. Am Surg .2005 апр. 71 (4): 344-7. [Медлайн].
Gronroos JM. Исключают ли нормальное количество лейкоцитов и уровень С-реактивного белка острый аппендицит у детей? Акта Педиатр . 2001 июн 90 (6): 649-51. [Медлайн].
Стефанутти Г., Гирардо В., Гамба П. Воспалительные маркеры острого аппендицита у детей: полезны ли они ?. Дж. Педиатр Хирургия . 2007 май. 42 (5): 773-6. [Медлайн].
Мохаммед А.А., Дагман Н.А., Абуд С.М., Ошиби ХО.Диагностическая ценность С-реактивного белка, количества лейкоцитов и процента нейтрофилов при детском аппендиците. Саудовская медицина J . 2004 Сентябрь 25 (9): 1212-5. [Медлайн].
Ян Х.Р., Ван Ю.К., Чунг П.К., Чен В.К., Дженг Л.Б., Чен Р.Дж. Лабораторные исследования у больных острым аппендицитом. ANZ J Surg . 2006 янв-фев. 76 (1-2): 71-4. [Медлайн].
Tundidor Bermudez AM, Amado Dieguez JA, Montes de Oca Mastrapa JL. [Урологические проявления острого аппендицита]. Арка Эсп Урол . 2005 апр. 58 (3): 207-12. [Медлайн].
Рао П.М., Реа Дж. Т., Раттнер Д. В. и др. Внедрение компьютерной томографии аппендикса: влияние на частоту отрицательной аппендэктомии и перфорации аппендикса. Энн Сург . 1999 Mar.229 (3): 344-9. [Медлайн].
McGory ML, Zingmond DS, Nanayakkara D, Maggard MA, Ko CY. Частота отрицательных аппендэктомий: влияние компьютерной томографии. Am Surg . 2005 Октябрь 71 (10): 803-8. [Медлайн].
Harswick C, Uyenishi AA, Kordick MF, Chan SB.Клинические рекомендации, компьютерная томография и отрицательные аппендэктомии: серия случаев. Am J Emerg Med . 2006 24 января (1): 68-72. [Медлайн].
Frei SP, Bond WF, Bazuro RK, Richardson DM, Sierzega GM, Reed JF. Исходы аппендицита при увеличении компьютерной томографии. Am J Emerg Med . 2008 26 января (1): 39-44. [Медлайн].
Пикхардт П.Дж., Лоуренс Э.М., Пулер Б.Д., Брюс Р.Дж. Диагностические возможности мультидетекторной компьютерной томографии при подозрении на острый аппендицит. Энн Интерн Мед. . 2011, 21 июня. 154 (12): 789-96. [Медлайн].
Кепнер AM, Bacasnot JV, Stahlman BA. Одно только внутривенное контрастирование по сравнению с компьютерной томографией с внутривенным и пероральным контрастированием для диагностики аппендицита у взрослых пациентов с ЭД. Am J Emerg Med . 2012 30 ноября (9): 1765-73. [Медлайн].
Evrimler S, Okumuser I., Unal N. Результаты компьютерной томографии (КТ) диагностической дилеммы: атипично расположенный острый аппендицит. Поль Дж. Радиол . 2016 4 декабря. 81: 583-8. [Медлайн].
Polites SF, Mohamed MI, Habermann EB, et al. Простой алгоритм сокращает использование компьютерной томографии для диагностики аппендицита у детей. Хирургия . 2014 Август 156 (2): 448-54. [Медлайн].
Дуглас Д. Алгоритм сокращает использование компьютерной томографии у детей при подозрении на аппендицит. Медицинская информация Reuters . 10 июля 2014 г. [Полный текст].
Brenner DJ, Hall EJ.Компьютерная томография – растущий источник радиационного облучения. N Engl J Med . 2007 29 ноября. 357 (22): 2277-84. [Медлайн].
Zilbert NR, Stamell EF, Ezon I, Schlager A, Ginsburg HB, Nadler EP. Лечение и исходы для детей с острым аппендицитом различаются в зависимости от типа больницы: области, требующие улучшения, в государственных больницах. Клиника Педиатр (Phila) . 2009 июн. 48 (5): 499-504. [Медлайн].
Doria AS, Moineddin R, Kellenberger CJ, et al.УЗИ или КТ для диагностики аппендицита у детей и взрослых? Метаанализ. Радиология . 2006 Октябрь 241 (1): 83-94. [Медлайн].
Boggs W. Стратегия УЗИ / МРТ позволяет диагностировать аппендицит у детей без облучения. Медицинские новости Medscape. 4 марта 2014 г. Доступно по адресу http://www.medscape.com/viewarticle/821332. Доступ: 12 марта 2014 г.
Aspelund G, Fingeret A, Gross E, et al. Ультрасонография / МРТ в сравнении с КТ для диагностики аппендицита. Педиатрия . 2014 апр. 133 (4): 586-93. [Медлайн].
Xu Y, Jeffrey RB, Chang ST, DiMaio MA, Olcott EW. Сонографическая дифференциация осложненного аппендицита от неосложненного: значение для первой терапии антибиотиками. J Ультразвуковая медицина . 2017 Февраль 36 (2): 269-77. [Медлайн].
Cobben LP, Groot I, Haans L, Blickman JG, Puylaert J. МРТ при клиническом подозрении на аппендицит во время беременности. AJR Ам Дж. Рентгенол .2004 Сентябрь 183 (3): 671-5. [Медлайн].
Repplinger MD, Levy JF, Peethumnongsin E, et al. Систематический обзор и метаанализ точности МРТ для диагностики аппендицита в общей популяции. Дж. Магнитно-резонансная томография . 2016 июн. 43 (6): 1346-54. [Медлайн].
Thieme ME, Leeuwenburgh MM, Valdehueza ZD, et al. Точность диагностики и приемлемость МРТ у детей с подозрением на аппендицит. евро Радиол .2014 марта 24 (3): 630-7. [Медлайн].
Singer DD, Thode HC Jr, Singer AJ. Влияние силы боли и компьютерной томографии на назначение анальгезии при остром аппендиците. Am J Emerg Med . 2016 января 34 (1): 36-9. [Медлайн].
Eriksson S, Granstrom L. Рандомизированное контролируемое испытание аппендэктомии по сравнению с терапией антибиотиками при остром аппендиците. Br J Surg . 1995 Февраль 82 (2): 166-9. [Медлайн].
Салминен П., Пааянен Х., Раутио Т. и др.Антибактериальная терапия и аппендэктомия для лечения неосложненного острого аппендицита: рандомизированное клиническое исследование APPAC. ЯМА . 2015 16 июня. 313 (23): 2340-8. [Медлайн].
Бонадио В., Ребиллот К., Уквуома О., Сарачино С., Исхаков А. Ведение педиатрического перфорированного аппендицита: сравнение результатов с использованием ранней аппендэктомии и исключительно медицинского лечения. Педиатр Инфекция Дис. J . 2017 Октябрь, 36 (10): 937-41. [Медлайн].
Бикелл Н.А., Ауфсес А.Х. мл., Рохас М., Бодиан К.Как время влияет на риск разрыва аппендицита. Джам Колл Сург . 2006 Март 202 (3): 401-6. [Медлайн].
Abou-Nukta F, Bakhos C, Arroyo K, et al. Последствия отсрочки аппендэктомии при остром аппендиците на срок от 12 до 24 часов. Арка Сург . 2006 май. 141 (5): 504-6; обсуждение 506-7. [Медлайн].
Fair BA, Kubasiak JC, Janssen I, et al. Влияние сроков операции на исходы аппендицита: анализ национального проекта улучшения качества хирургии. Am J Surg . 2015 Март 209 (3): 498-502. [Медлайн].
Бумер Л.А., Купер Дж. Н., Анандалвар С. и др. Отсрочка аппендэктомии не приводит к более высокому уровню инфекций в области хирургического вмешательства: мультиинституциональный анализ детей с аппендицитом. Энн Сург . 2016 Июль 264 (1): 164-8. [Медлайн].
[Рекомендации] Korndorffer JR Jr, Fellinger E, Reed W. SAGES Рекомендации по лапароскопической аппендэктомии. Эндоскопическая хирургия .2010 24 апреля (4): 757-61. [Медлайн]. [Полный текст].
Wilasrusmee C, Sukrat B, McEvoy M, Attia J, Thakkinstian A. Систематический обзор и метаанализ безопасности лапароскопической и открытой аппендэктомии при подозрении на аппендицит во время беременности. Br J Surg . 2012 ноябрь 99 (11): 1470-8. [Медлайн].
Liang MK, Lo HG, Marks JL. Культя аппендицита: всесторонний обзор литературы. Am Surg . 2006 Февраль 72 (2): 162-6.[Медлайн].
Barclay L. Ультразвук, компьютерная томография, сопоставимая с диагностикой аппендицита у детей. 5 декабря 2013 г. Medscape Medical News. Доступно на http://www.medscape.com/viewarticle/817370. Доступ: 9 декабря 2013 г.
Ле Дж., Куриан Дж., Коэн Х.В., Вайнберг Дж., Шейнфельд М. Х. Страдают ли клинические исходы при переходе к парадигме УЗИ для оценки острого аппендицита у детей? AJR Ам Дж. Рентгенол .2013 декабрь 201 (6): 1348-52. [Медлайн].
Hurst AL, Olson D, Somme S, et al. Цефтриаксон плюс метронидазол один раз в сутки по сравнению с эртапенемом и / или цефокситином при детском аппендиците. J Детский инфекционный Dis Soc . 2017 г. 1. 6 (1): 57-64. [Медлайн].
Talan DA, Saltzman DJ, Mower WR и др., Для исследовательской группы Olive View – UCLA. Антибиотики в первую очередь против хирургического вмешательства при аппендиците: пилотное рандомизированное контролируемое исследование в США, позволяющее проводить лечение антибиотиками в амбулаторных условиях. Энн Эмерг Мед . 2017 июл.70 (1): 1-11.e9. [Медлайн].
Xu J, Liu YC, Adams S, Karpelowsky J. Исследование острого неосложненного аппендицита: обоснование и протокол многоцентрового проспективного рандомизированного контролируемого исследования не меньшей эффективности для оценки безопасности и эффективности безоперационного лечения у детей с острым неосложненным аппендицитом . BMJ Открыть . 2016 21 декабря. 6 (12): e013299. [Медлайн].
Kache SA, Mshelbwala PM, Ameh EA.Результат первичного ушивания ран живота после лапаротомии по поводу перитонита у детей. Afr J Paediatr Surg . 2016 окт-дек. 13 (4): 185-8. [Медлайн].
Арер И.М., Алемдароглу С., Ешилагач Х., Ябаноглу Х. Острый аппендицит во время беременности: серия клинических случаев из 20 беременных. Ulus Travma Acil Cerrahi Derg . 2016 22 ноября (6): 545-8. [Медлайн].
Loftus TJ, Raymond SL, Sarosi GA Jr и др. Прогнозирование опухолей аппендикса у пациентов с аппендицитом. J Trauma Acute Care Surg . 2017 Апрель 82 (4): 771-5. [Медлайн].
Yu YR, Sola R Jr, Mohammed S и др. Катетеры Фолея обычно не требуются у детей, получающих контролируемую пациентом анальгезию после перфорированного аппендицита. Дж. Педиатр Хирургия . 4 апреля 2018 г. [Medline].
Дюма Р.П., Субраманиан М., Ходжман Э. и др. Лапароскопическая аппендэктомия: отчет о 1164 операциях в одном учреждении больницы с защитной сеткой. Am Surg . 1 июня 2018 г. 84 (6): 1110-6. [Медлайн].
Полетти П.А., Боцикас Д., Беккер М. и др. Подозрение на аппендицит у беременных: экстренное обследование с помощью сонографии и КТ низкой дозы с пероральным контрастом. евро Радиол . 2018 15 июня. [Medline].
Аппендицит – Диагностика – HSE.ie
Аппендицит может быть трудно диагностировать, если у вас нет типичных симптомов, которые присутствуют только примерно в половине всех случаев.
Кроме того, аппендиксы некоторых людей могут располагаться в другой части тела, например:
- таз
- позади толстой кишки
- вокруг тонкой кишки
- около правой нижней части печени
У некоторых людей появляется боль, похожая на аппендицит, но она вызвана чем-то другим, например:
- гастроэнтерит (инфекция желудка)
- синдром тяжелого раздраженного кишечника (СРК)
- запор
- инфекция мочевого пузыря или мочевого пузыря
Ваш терапевт будет осмотрите свой животик.Они проверит, усиливается ли боль при надавливании на область аппендикса. Это ваша нижняя правая сторона.
Симптомов, типичных для аппендицита, часто бывает достаточно, чтобы ваш терапевт решил, что у вас аппендицит. В этом случае вас немедленно направят в больницу для лечения.
Подробнее о лечении аппендицита
Дополнительные анализы
Дополнительные анализы могут потребоваться в больнице. Это необходимо для подтверждения диагноза и исключения других состояний.
Дальнейшие анализы могут включать:
- анализ крови для выявления признаков инфекции
- тест на беременность для женщин
- анализ мочи для исключения других состояний, таких как инфекция мочевого пузыря
- ультразвуковое сканирование, чтобы проверить, нет ли аппендикс опух
- компьютерная томография (КТ)
Иногда может потребоваться время, чтобы получить результаты теста. Вам могут назначить антибиотики или обезболивающие. Ваш хирург может порекомендовать лапароскопию. Это необходимо для осмотра вашего аппендикса и органов малого таза, если диагноз все еще не определен.При воспалении аппендикс можно удалить.
При подозрении на аппендицит обычно рекомендуется удалить аппендикс. Это необходимо, чтобы избежать его разрыва. Некоторым людям удаляют аппендикс, хотя позже выясняется, что это нормально.
Диагноз может быть неопределенным. В этом случае врач может порекомендовать подождать до 24 часов, чтобы увидеть, улучшатся ли ваши симптомы, останутся ли они такими же или ухудшатся.
При подозрении на разрыв аппендикса вы немедленно обратитесь в больницу для лечения.
Аппендицит | Пациент
Что такое аппендикс?
Аппендикс представляет собой небольшую трубку с слепым концом, отходящую от слепой кишки, которая является самой первой частью толстой кишки (толстой кишки). У подавляющего большинства людей аппендикс расположен в правой нижней части живота.
Аппендикс обычно около 5-10 см в длину, но довольно узкий. У него есть мышечные стенки, такие как кишечник, и в этих стенках есть некоторая иммунная ткань. Раньше ученые полагали, что аппендикс не играет никакой роли у современного человека.Они думали, что нашим предкам аппендикс нужен был только для переваривания такой жесткой пищи, как кора деревьев. Однако недавно было высказано предположение, что аппендикс может содержать резервуар полезных пищеварительных бактерий и что в раннем детстве иммунные ткани аппендикса играют важную роль в развитии иммунной системы. Несмотря на все это, кажется, что удаление аппендикса не оставляет вредных последствий.
Что вызывает аппендицит?
Считается, что аппендицит чаще всего вызывается закупоркой «трубки» аппендикса либо чем-то застрявшим внутри, либо опухолью стенки аппендикса.Закупорка может быть вызвана застрявшими семенами, неперевариваемыми остатками пищи или твердым стулом (фекалиями), застрявшим в аппендиксе, или лимфатическими узлами в стенке аппендикса, которые увеличились в ответ на инфекцию в других частях тела.
Если аппендикс воспален и опух и не может опорожняться, то микробы (бактерии) могут процветать и вызывать воспаление в стенке и за закупоркой в «тупике» аппендикса.
Кто болеет аппендицитом?
Аппендицит – распространенное заболевание, которым может болеть любой человек в любом возрасте.Чаще всего страдают подростки и молодые люди. Примерно каждый седьмой человек в Великобритании когда-либо болел аппендицитом. Аппендицит может развиться в любом возрасте, но чаще всего он встречается в возрасте от 10 до 20 лет. Очень редко в возрасте до 2 лет.
Это немного чаще встречается у женщин, чем у мужчин, и гораздо чаще встречается в западных странах. Полагают, что это отчасти связано с западной диетой, в которой часто мало клетчатки. Это редкость в сельских районах развивающегося мира.
Каковы симптомы аппендицита?
Типичные симптомы аппендицита:
- Боль, часто начинающаяся с тупой боли в районе пупка, усиливающаяся и постоянная в течение нескольких часов и переходящая в нижнюю правую часть живота.
- Чувство тошноты (тошнота) или тошнота (рвота).
- Потеря аппетита.
- Высокая температура (лихорадка).
- Вздутие живота.
- Диарея.
Аппендицит болезненный, хотя степень боли может быть разной.Воспаленный аппендикс заражается микробами (бактериями) из кишечника. Как только он воспаляется, аппендикс постепенно набухает и наполняется гноем. В конце концов, если не лечить, опухший аппендикс ослабляется и может лопнуть (прободиться). Это очень серьезно, так как содержимое кишечника может просочиться в брюшную (брюшную) полость. Здесь они могут вызвать серьезную инфекцию мембраны, выстилающей брюшную полость (состояние, называемое перитонитом), или скопление гноя (абсцесс) в брюшной полости.Итак, при подозрении на аппендицит необходимо раннее лечение, пока он не лопнул.
Как диагностируется аппендицит?
Врач может довольно легко диагностировать аппендицит, если у вас есть типичные симптомы. Однако не у всех есть типичные симптомы. Нет простого и надежного теста, который может подтвердить аппендицит. Хирургу часто приходится принимать окончательное решение об операции, основываясь на своей оценке вас. Следовательно, это зависит от того, предполагают ли ваши симптомы и результаты обследования, что аппендицит является вероятным диагнозом.
Ваш живот (брюшная полость) будет обследован, чтобы определить, где у вас болезненные ощущения. Это включает в себя надавливание на нежные участки, чтобы увидеть, могут ли ваши мышцы расслабиться и где вы наиболее нежны. Анализы крови также могут помочь в диагностике. Чтобы исключить инфекцию мочи, проводится анализ мочи, а женщинам обычно предлагают тесты на беременность. Также продолжаются испытания анализа мочи на белок под названием LRG, который может помочь в диагностике. При аппендиците уровень LRG в моче очень повышен. Однако этот тест еще не получил широкого распространения.
Визуализирующие тесты часто используются для определения диагноза, если он не ясен. Например, ультразвуковое сканирование или компьютерная томография (КТ) могут помочь выяснить причину симптомов. Если диагноз кажется очевидным или есть опасения, что ваш аппендикс лопнет или вот-вот разорвется (прободится), вы, скорее всего, сразу же обратитесь к хирургии. Это позволит избежать задержки, вызванной тем, что вы сначала отправитесь на сканирование.
Иногда хирург советует подождать несколько часов или около того, пока за вами наблюдают в больнице.Это дает некоторое время, чтобы увидеть, прогрессируют ли ваши симптомы до более точного диагноза, или даже если они изменятся или исчезнут. Обычно в это время назначают антибиотики.
Какие еще могут быть проблемы?
У некоторых людей появляется боль, похожая на аппендицит, но вызванная другими заболеваниями. Например:
- Воспалительное заболевание тазовых органов.
- Инфекция мочевыводящих путей (цистит).
- Прохождение камня в почках (мочеточниковая колика).
- Воспаление толстой кишки (толстой кишки) – состояние, называемое колитом.
- Воспаление самой первой части толстой кишки (слепой кишки) – иногда наблюдается при болезни Крона.
- У женщин правый яичник расположен рядом с аппендиксом, поэтому боль в этой области может исходить от любого органа. Протекающая киста яичника или обычная боль при овуляции (иногда называемая Mittelschmerz) может имитировать аппендицит.
- Внематочная беременность (когда беременность начинает развиваться вне матки, обычно в одной из фаллопиевых труб) может имитировать аппендицит.
- У детей опухшие железы в животике вокруг кишечника (мезентериальный аденит), часто связанные с вирусными инфекциями, могут имитировать аппендицит.
- Иногда боль от камней в желчном пузыре или воспаления желчного пузыря (холецистит) может имитировать аппендицит.
Некоторым людям проводят операцию только для того, чтобы обнаружить, что аппендикс в норме и не воспален.
Как лечить аппендицит?
Нормальное лечение аппендицита – это операция по удалению воспаленного аппендикса. Цель состоит в том, чтобы сделать это до того, как он лопнет (перфорируется), поскольку перфорированный аппендикс – очень серьезное заболевание.
Операция по поводу аппендицита
Воспаленный аппендикс обнаружен и отсечен в первой части толстой кишки (толстой кишке) – слепой кишке. Отверстие, которое остается в слепой кишке, зашивают, чтобы содержимое кишечника не просачивалось наружу. Перед операцией назначают антибиотики, чтобы снизить риск развития инфекции на месте операции.
Иногда антибиотики используются, чтобы отложить операцию до тех пор, пока аппендицит немного не пройдет. Это может сделать операцию более безопасной и снизить риск разрыва аппендикса во время операции.
Удаление аппендикса – одна из наиболее часто выполняемых операций в Великобритании. Обычно это простая и успешная операция, требующая лишь короткого восстановления. Хирургическое вмешательство обычно выполняется с помощью замочной скважины, так как восстановление происходит быстрее, чем при открытой операции. Операция «замочная скважина» выполняется через три крошечных разреза, самый большой из которых имеет размер всего около 1,5 см.
Иногда операция «замочная скважина» не рекомендуется, вместо нее проводится открытая операция на животе (животе).Это может потребоваться, если аппендикс уже разорвался и вызвал серьезную инфекцию брюшной полости (перитонит) или образовал уплотнение, называемое образованием аппендикса. Это также более вероятно, если:
- Вы перенесли другую операцию на брюшной полости и у вас остались рубцы.
- Во время операции по замочной скважине инструментами поврежден кровеносный сосуд и нуждается в ремонте.
- Ваш аппендикс находится не на обычном месте.
- Вы беременны.
Обычно после операции нет длительных осложнений.Как и при любой операции, существует небольшой риск осложнений от самой операции (включая кровотечение и инфекцию) и от анестезии. Обычно вы сможете вернуться домой в течение 24 часов после неосложненной операции. Вы можете ожидать некоторой боли и частых запоров, но они должны исчезнуть в течение нескольких дней. Через пару недель после операции по замочной скважине вы сможете вернуться к своей обычной деятельности.
Однако, если вам не сделают операцию, воспаленный аппендикс может разорваться и вызвать перитонит.Это может быть опасно для жизни. Нелеченный разрыв аппендикса с перитонитом стал причиной многих смертей в истории. Знаменитый фокусник Гарри Гудини обычно приглашал зрителей бить его кулаком в живот, чтобы продемонстрировать его сильные мышцы живота. К сожалению, кто-то сделал это, когда был неподготовлен. Еще более печально то, что в то время у него был аппендицит. Его аппендикс лопнул, и несколько часов спустя он умер.
Лечение образования аппендикса
Если образовалось образование аппендикса, хирурги иногда предлагают отложить операцию, пока они дренируют массу и проводят лечение антибиотиками, прежде чем через несколько недель выполнить полную аппендикэктомию.Это позволяет пациентам делать операцию, когда они менее плохо себя чувствуют, и операция становится менее сложной, поскольку воспаление начало оседать.
Как насчет антибиотиков вместо операции по поводу аппендицита?
Исследования показали, что в некоторых случаях аппендицит можно лечить только антибиотиками без хирургического вмешательства. Это устраняет риски, связанные с операцией, и помогает во многих простых случаях. Тем не менее, аппендицит часто возвращается (рецидивирует) позже, поэтому это еще не установлено и не является обычной практикой.
Неправильный диагноз аппендицита продолжается, несмотря на новые инструменты
Архив
9 октября 2001 г.
Несмотря на то, что сейчас доступно больше диагностических инструментов, чем когда-либо, по данным исследователей Вашингтонского университета, за последнее десятилетие не произошло никаких улучшений в отношении количества ошибочных диагнозов аппендицита.
Несмотря на доступность новых тестов, почти в одной из четырех аппендэктомий, выполненных женщинам детородного возраста, удаленный аппендикс фактически не инфицирован.Согласно результатам исследования, опубликованным в выпуске журнала Американской медицинской ассоциации от 10 октября, количество ошибочных диагнозов среди молодых женщин и мужчин старшего возраста на самом деле увеличилось.
«По какой-то причине обещания этой новой диагностической технологии не были реализованы», – говорит доктор Дэвид Флум, ведущий автор исследования, хирург и клинический исследователь Роберта Вуда Джонсона из Университета штата Вашингтон. «Нам необходимо провести больше исследований, чтобы определить, что происходит, когда эти новые технологии применяются по всей стране.”
Аппендэктомия – одна из наиболее часто выполняемых хирургических процедур в США. Каждый конкретный человек начинает жизнь с 7-процентной вероятностью развития аппендицита.
Уровень ошибочного диагноза среди мужчин составляет около 9 процентов по сравнению с 23,2 процента среди женщин. Несоответствие может быть связано с тем, что у женщин более сложная анатомия правой стороны живота, например яичник, матка и маточные трубы. Воспаление аппендикса иногда трудно обнаружить даже опытным врачам.Из-за размера аппендикса его прозвали «шестисантиметровое животное живота».
Аппендикс представляет собой трубку, соединенную со стенкой кишечника. Когда его крошечное отверстие блокируется и развивается инфекция, наиболее частыми симптомами являются боль в правой нижней части живота, потеря аппетита и тошнота. Однако во многих случаях диагноз установить сложнее. Когда аппендицит диагностируется неправильно, истинная причина боли меняется. У мужчин причиной может быть воспаленный лимфатический узел или вирусная инфекция кишечного тракта.У женщин проблемой может быть инфекция яичника или матки или внематочная беременность (когда оплодотворенная яйцеклетка имплантируется вне матки).
Диагностические тесты, разработанные за последние 12 лет, включают компьютерную томографию (КТ), ультразвук и лапароскопию. Сообщается, что эти тесты довольно эффективны при обнаружении аппендицита. Но чтобы измерить влияние доступности тестов на неправильный диагноз аппендицита, исследователи изучили записи о 85 790 аппендэктомиях в штате Вашингтон с 1987 по 1998 год.В течение этого времени тесты становились все более доступными, и, тем не менее, исследователи обнаружили, что в целом ошибочный диагноз оставался на уровне около 15 процентов. Фактически, количество ошибочных диагнозов среди женщин детородного возраста увеличивалось на 1 процент в год, а количество ошибочных диагнозов среди пациентов старше 65 лет увеличивалось на 8 процентов в год.
КТ имеет самый высокий уровень точности диагностики, но он не идеален. Поскольку аппендикс маленький и расположен в задней части живота, часто за толстой кишкой, на КТ-изображении может быть трудно увидеть даже нормальный орган.Аппендикс находится рядом с несколькими другими органами, которые сами могут быть воспалены.
Диагностировать аппендицит во время операции бывает сложно. «Когда вы подозреваете, что у кого-то аппендицит, вы не хотите ошибаться и оставлять аппендикс», – сказал Флум. «Нелеченный аппендицит может привести к разрыву и даже большим осложнениям, поэтому многие хирурги предпочитают удалять его, даже если во время операции он выглядит нормально».
Пациенты, которым удалили аппендикс, могут рассчитывать потратить более трех дней на оплату больничных и медицинских расходов.Было подсчитано, что 40 000 американцев получают неправильный диагноз в год, а связанные с этим госпитализации обходятся стране более чем в 700 миллионов долларов в год. Стоимость ошибочного диагноза может быть больше денег. У некоторых пациентов после операции развиваются инфекции кожи или таза или другие осложнения.
«Мелких операций не бывает. Удаление нормального аппендикса не является тривиальной задачей ни для общества, ни для отдельного пациента », – говорит Флум.
Необходимы дополнительные исследования, сказал Флум, чтобы разрешить кажущийся парадокс.Когда отдельные больницы проводят официальные исследования диагностических инструментов, таких как компьютерная томография, количество ошибочных диагнозов аппендицита резко снижается. Но в документе JAMA указывается, что при рассмотрении всего штата наличие этих тестов не помогло уменьшить количество ошибочных диагнозов.
«Поразительно, что существует такой контраст между опубликованными отчетами о том, насколько хороши эти тесты, и этими новыми популяционными доказательствами того, что они не оказывают большого влияния», – говорит Флум.
Среди возможностей объяснить, почему не произошло улучшения с течением времени:
– Тесты могут быть не такими эффективными за пределами мест, где проводятся исследования.
– Тесты могут быть хорошими, но их нельзя применять к нужным людям или достаточно часто.
– Тесты могут быть хорошими и использоваться правильно, но результаты не доступны достаточно быстро, чтобы повлиять на уход. Хирургам часто приходится действовать быстро, если они думают, что у кого-то есть аппендицит.
Другими авторами статьи являются д-р Э. Патчен Деллинджер, отделение хирургии Университета штата Вашингтон, доктор Томас Кёпселл из отделов эпидемиологии и служб здравоохранения Школы общественного здравоохранения и общественной медицины Университета штата Вашингтон, и доктор Д.Арден Моррис из Программы клинических ученых Роберта Вуда Джонсона.
###
.