Как правильно проглотить зонд: как я сходила на ФГДС
как я сходила на ФГДС
Еще со студенческих времен мне поставили гастрит, который периодически обостряется и появляются жуткие боли в области желудка. В такие моменты сразу приходится бежать на прием к гастроэнтерологу, который назначает ФГДС и другие анализы.
Зачем это нужно
На днях появилась изжога и чувство дискомфорта, поэтому я решила сразу сходить на ФГДС, а не ждать пока боль станет невыносимой. Знакомые посоветовали клинику и я записалась на утреннее время, так как как перед процедурой необходимо подготовится. Подготовка несложная, но обязательная, ведь ничего не должно мешать доктору взглянуть на меня изнутри.
Последний прием пищи должен быть не позднее 12 часов до осмотра, рекомендуется не пить воду за 3 часа до ФГДС, не жевать жвачку и не курить.
ФГДС для меня привычная процедура, но каждый раз я очень волнуюсь, как пройдет прием, ведь все зависит от профессионализма врача.
В этот раз я попала в руки действительно замечательного гастроэнтеролога, эндоскописта Александра Андреевича Кашина.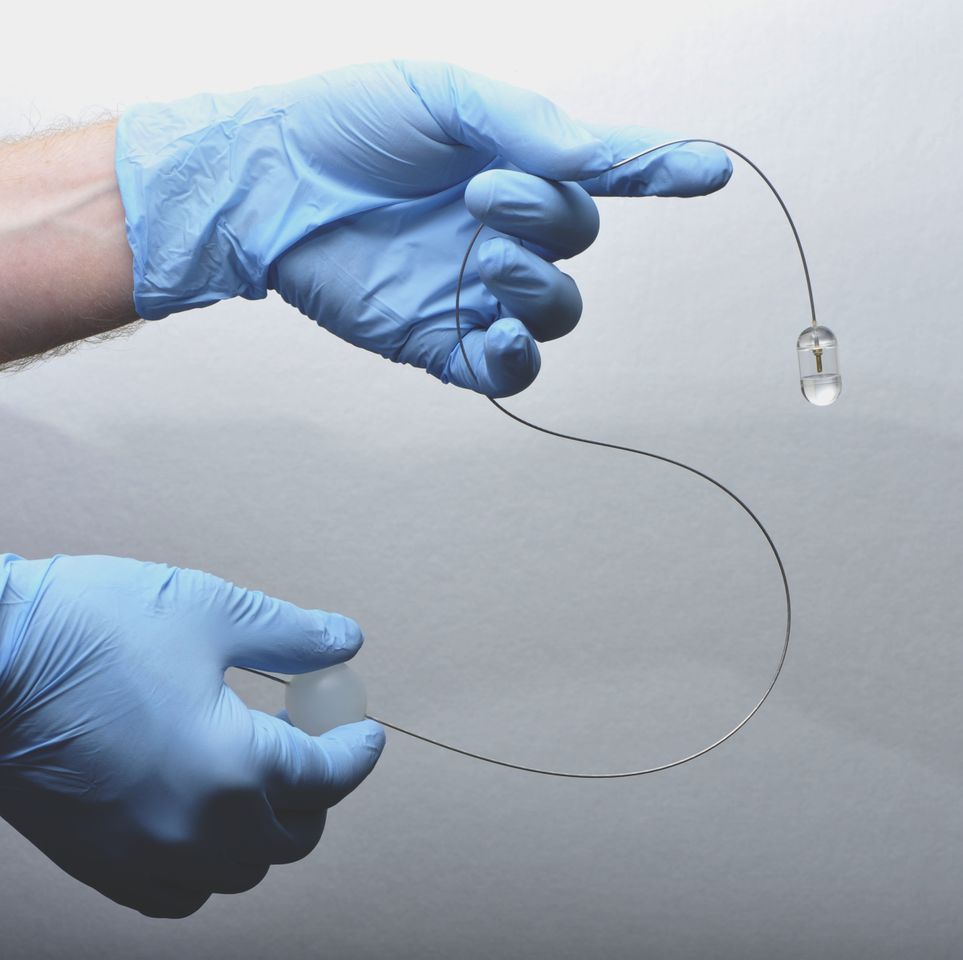
Перед процедурой он провел подробную консультацию, расспросил меня о здоровье, причинах, которые привели меня к нему на прием и о предыдущим опыте ФГДС. Также рассказал о самой процедуре.
Оказывается, современные эндоскопы сильно изменились. Сегодня это тонкие, гибкие трубочки, диамет которых не превышает 9 мм. На кончике эндоскопа находится маленькая камера, которая в высоком разрешении выводит четкое изображение на экран.
Как это было
После консультации мы отправились в палату где я переоделась, а затем и в эндоскопический кабинет.
Александр Андреевич объяснил мне, что сделать, чтобы процедура прошла комфортно. Нужно лечь на бок, согнуть ноги в коленях и скрестить руки на груди. Самое главное это дышать, не задерживать дыхание и не глотать эндоскоп, внимательно слушать и выполнять все указания врача.
Сама по себе процедура абсолютно безболезненная и занимает не более 5 минут. А то и вовсе 2-3. Но все же ФГДС — не самое приятное исследование. Самое сложное — проглотить камеру и четко выполнять все рекомендации. Например, ни в коем случае не браться руками за трубку эндоскопа — можно навредить себе.
Самое сложное — проглотить камеру и четко выполнять все рекомендации. Например, ни в коем случае не браться руками за трубку эндоскопа — можно навредить себе.
Не слишком приятно и когда зонд проходит через пищевод. Чтобы убрать все дискомфортные ощущения, перед началом процедуры в ротовую полость впрыскивают анестезию.
Во время процедуры врач продолжал разговаривать со мной, всячески успокаивая и объясняя, как правильно дышать (медленно, ровно и глубоко) чтобы все прошло мак симально комфортно.
Как я уже говорила, это не первая моя гастроскопия, мне есть с чем сравнить. Могу с уверенностью сказать, что в этот раз все прошло отлично, никаких никаких неприятных ощущений не осталось. После того, как шланг покинул мой пищевод, доктор дал подробное заключение исследования и необходимые рекомендации по лечению
Фиброгастродуоденоскопия (ФГДС, гастроскопия) – «Как проглотить бесконечность Или Как пройти гастроскопию безболезненно и не подраться при этом с врачом.
 Ценные советы от истерички! »
Ценные советы от истерички! »Первый зонд, с которым я познакомилась, был еще старый совковый, представляющий из себя гибкую резиновую трубку со здоровенной металлической капсулой на конце. На тот момент, а это было порядка 15 лет назад, данную штуковину мне нужно было проглотить для того, чтобы откачать желчь и сделать ее анализ.
Происходила эта “пытка” в больнице, куда меня положили из-за сильных болей в животе. Пришла на процедуру, посмотрела на кучу людей, лежащих на кушетках со свешивающимися зондами изо рта и поняла, что я так просто не дамся!
Медсестра мучилась со мной более получаса, но сделать глотательное движение, чтобы капсула продвинулась в желудок, я не могла. Рвотный рефлекс и ужас победили: я выдергивала шланг, хватала медсестру за руки и просила меня отпустить, что в конце-концов и произошло: меня отправили обратно в палату. Далее, целую неделю каждое утро вся палата с надеждой провожала меня на “глотание зонда”.
Имея столь печальный опыт в прошлом, я до ужаса боялась фиброгастроскопии, несмотря на то, что и зонд вроде потоньше, и процедура достаточно быстрая, судя по отзывам. Страх был неимоверный и результат последовал соответствующий: когда я увидела как черная “змея” приближается к моему лицу, я сделала попытку сбежать, но не тут то было. Больница, в которой происходило сие действо, была серьезная и с пациентами там никто не церемонился.
Врач с медсестрой позвали коллег, меня просто “скрутили” и силой запихнули зонд внутрь. Я задыхалась, вырывалась, организм сопротивлялся и выталкивал зонд обратно. В общем, “дети в подвале играли в гестапо” .
Каков же был мой ужас, когда спустя пару лет мне опять назначили фиброгастроскопию ! Но повезло гораздо больше, чем в предыдущие разы. Врач в частной клинике был ласковый, заговаривал мне зубы, выжидал, пока я успокоюсь, а медсестричка нежно держала за руку. И зонд пошел! Процедура прошла быстро и относительно спокойно с моей стороны.
И зонд пошел! Процедура прошла быстро и относительно спокойно с моей стороны.
За последние полгода зонд мне пришлось глотать три раза!!!, причем, как с заморозкой горла лидокаином, так и без. Я уже не боюсь, не дерусь, стойко терплю и уже, кажется привыкла )).
За годы практики я выработала собственную стратегию, которая, надеюсь пригодится и другим нервным особям:
- верьте, что все получится;
- все пройдет, пройдет и это
- когда вас положат на кушетку – ни в коем случае не смотрите, как зонд приближается к вашему лицу, да и вообще – никуда смотреть не надо: просто закройте глаза и не открывайте их до победного конца!
- руками лучше вцепиться в бедра (свои) или в руку медсестрички (постарайтесь не оставить на ее руке синяков !;
- дышать носом нужно стараться равномерно;
- когда врач скажет “глотайте”, сделайте маленькое усилие и представьте, что вы сглатываете слюну;
- думайте о чем-нибудь хорошем, например, о том, что еще пару секунд – и все закончится (хорошо)
Если вам понравится гастроскопия, не отказывайте себе в удовольствии проверить свое мужество и пройти КОЛОНОСКОПИЮ. Вот где настоящий экстрим !:
Вот где настоящий экстрим !:
Колоноскопия с наркозом и без наркоза (нескучная история в двух частях)
Пассаж бария по тонкому кишечнику: показания, как проводится исследование, что имеем в итоге
Как глотать зонд правильно?
При развитии разнообразных заболеваний пищеварительного тракта достаточно часто возникает необходимость в проведении соответствующей диагностики. Эффективным методом исследования желудочно-кишечного тракта является гастроскопия. Это недостаточно приятная для пациента процедура. Но, с ее помощью можно осмотреть верхний отдел двенадцатиперстной кишки, желудок, пищевод.
Показания к проведению исследования
Гастроскопию проводят при язвенных болезнях.
Гастроскопия является высокотехнологичным методом исследования пищеварительной системы. С ее помощью производится постановка диагноза:
Проведение данной диагностики осуществляется, если возникает необходимость точно определить источник желудочного кровотечения. Процедуру назначают при подозрении на появление злокачественных новообразований.
Процедуру назначают при подозрении на появление злокачественных новообразований.
Если рентгенологическое исследование желудка имеет отрицательные результаты, а пациент жалуется на желудочный дискомфорт, то ему показано проведение процедуры. Проводится гастроскопия, если необходимо диагностировать другие заболевания с оценкой состояния слизистых оболочек желудка.
Если у человека отсутствует аппетит и он начинает стремительно худеть, то это требует проведения данного метода диагностики. При появлении признаков плохого прохождения пищи в период глотания также делают назначение данного метода исследования.
Показанием к проведению диагностики является болезненность верхних отделов желудка. Регулярное появление рвоты и изжоги требует применения данного метода исследования.
Показания к гастроскопии являются достаточно разнообразными. Данный способ исследования широко применяется при наличии заболеваний пищеварительного тракта.
Противопоказания к гастроскопии
Гастроскопия проводится для постановки точного диагноза гастрита или рака.
Несмотря на то, что исследование позволяет изучить слизистую оболочку пищеварительного тракта и является высокоинформативным, оно характеризуется наличием определенных противопоказаний.
Если у пациента наблюдается желудочное кровотечение, то ему необходимо проводить экстренную гастроскопию.
В данном случае практически не имеется противопоказаний. Проведение данного метода диагностики осуществляется, даже если у пациента диагностирован инфаркт миокарда.
Плановое обследование характеризуется наличием большого количества противопоказаний. Диагностика не проводится при тяжелой сердечно-сосудистой недостаточности. Пациентам с острым инфарктом миокарда не рекомендуется проведение планового обследования.
Если в мозговом кровообращении больного наблюдаются острые нарушения, то проводить обследование ему категорически запрещается. При выраженной дыхательной недостаточности проведение гастроскопии запрещено.
Специалисты не рекомендуют применение данного метода исследования в восстановительный период после таких заболеваний, как инстульт или острый инфаркт. Противопоказанием к использованию этого диагностического метода является аневризма аорты. Пациентам с аневризмой каротидных синусов процедура не рекомендована. Также ее проведение запрещается при аневризме сердца.
Противопоказанием к использованию этого диагностического метода является аневризма аорты. Пациентам с аневризмой каротидных синусов процедура не рекомендована. Также ее проведение запрещается при аневризме сердца.
Больным с гипертоническим кризом доктора не советуют проходить гастроскопию. Данный метод исследования не назначается при нарушениях сердечного ритма. В период протекания тяжелых психических нарушений диагностика больным противопоказана.
Перед проведением гастроскопии необходимо в обязательном порядке определить противопоказания. В противном случае у пациента могут наблюдаться негативные последствия.
Подготовка к исследованию
Перед проведением процедуры необходимо пройти подготовку.
Перед тем, как глотать зонд, необходимо определить наличие противопоказаний у пациента. Гастроскопию проводят только в том случае, если пациент будет согласен на проведение данной процедуры.
Перед проведением процедуры пациентом осуществляется подписание специального бланка. При этом больной с доктором обсуждает возможность возникновения осложнений и особенности проведения процедуры.
При этом больной с доктором обсуждает возможность возникновения осложнений и особенности проведения процедуры.
За несколько недель до проведения гастроскопии осуществляется прекращение приема лекарственных средств железа. Также пациентам запрещается принимать аспирин. Если по определенным причинам исключить применение медикаментозных препаратов невозможно, тогда необходимо с врачом обсудить особенности их приема и дозировку.
Если данная процедура будет совмещаться с полипэктомией или биопсией, то больному противопоказано принимать нестероидные противовоспалительные препараты. При выполнении данного условия будет осуществляться снижение риска возникновения кровотечения. Также больному перед проведением исследования запрещается применять антикоагулянты и лекарства, которые снижают свертываемость крови.
Прием пищи и питье необходимо прекратить за 8 часов до проведения исследования. Перед гастроскопией проводится полное опорожнение мочевого пузыря. При наличии зубных протезов или очков у пациента перед проведением обследования их рекомендуется снять, что обеспечит максимально высокий уровень безопасности процедуры.
Подготовительный этап является достаточно важным в проведении обследования. От него зависит не только результативность диагностики, но и безопасность пациента.
Проведение процедуры
Гастроскопия проводиться по строго установленным правилам.
Гастроскопия должна проводится по строго установленным правилам, что обеспечит ее высокую эффективность. Изначально доктором осуществляется проведение анестезии корня языка.
С этой целью может использоваться спрей или специальный анестезирующий раствор. Пациенту необходимо лечь на кушетку на левую сторону.
Далее врачом вставляется в рот пациента загубник. С его помощью производится защита зубов пациента от травм. Также с помощью данного приспособления обеспечивается защита эндоскопа от прикусывания.
На кончик эндоскопа наносится специальный гель. Далее проводится его осторожное введение в пищевод больного через ротовую полость. Для перемещения эндоскопа по пищеварительному тракту больному необходимо сделать глоток.
При гастроскопии у пациентов, как правило, не возникает проблем с заглатыванием медицинского инструмента. Дыхание больного остается ровным. Во избежание негативных последствий в период проведения эндоскопии человеку категорически запрещается проведение глотательных движений.
Если в период проведения обследования во рту больного скапливается слюна, то медсестрой производится ее удаление специальным отсосом. Врачом проводится медленное продвижение эндоскопа по пищеварительной системе.
С помощью окуляра и монитора проводится оценка слизистых оболочек органов пищеварительного тракта. Если рассмотреть стенки невозможно, тогда в пищеварительную систему подается вода или воздух. С этой целью осуществляется применение специального канала эндоскопической трубки. Удаление лишнего воздуха и воды проводится с применением отсоса.
Эндоскоп характеризуется наличием мини-камеры, с помощью которой производится фиксация процесса исследования. После проведения диагностики доктором производится оценка всего отснятого материала.
Гастроскопия является универсальным методом исследования стенок желудочно-кишечного тракта. Если заглатывание зонда проводится пациентом правильно, то процедура будет являться совершенно безболезненной.
Последствия гастроскопии
Негативных последствий после процедуры почти не наблюдается.
После проведения обследования нежелательные эффекты возникают в достаточно редких случаях.
Если диагностическое мероприятие проводится неправильно, то это может привести к повреждению слизистых оболочек пищеварительной системы.
В некоторых случаях после проведения обследования у пациентов диагностировали инфицировании желудочно-кишечного тракта.
После проведения обследования риск возникновения желудочного кровотечения увеличивается. В большинстве случаев данное осложнение не требует проведения лечения.
Если после проведения гастроскопии у пациента возникает рвота и рвотные массы попадают в легкие, то это приводит к возникновению такого заболевания, как аспирационная пневмония. Для устранения данной патологии больному в большинстве случаев назначают антибиотики.
Для устранения данной патологии больному в большинстве случаев назначают антибиотики.
Гастроскопия относится к категории информативных методов обследования состояния слизистых оболочек желудочно-кишечного тракта. Правильная подготовка является залогом успеха диагностики. Процедура должна проводиться опытным доктором в соответствии с показаниями. Во избежание негативных последствий необходимо в обязательном порядке оценивать противопоказания.
О гастроскопии — в тематическом видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
как называется процедура, видео как правильно глотать зонд
Глотать зонд… многие люди знакомы с этой процедурой. Она относится к разряду малоприятных, но очень информативных. Глотать зонд можно разными способами, и сегодня многие люди соглашаются на наркоз только для того, чтобы избежать неприятных ощущений во время исследования. Процедура глотать зонд может проводится при подозрении у пациентам заболеваний желудочно-кишечного тракта, с ее помощью можно установить точный диагноз. Сегодня мы поговорим о том, как называется процедура глотать зонд. Также вы увидите видео как глотают зонд и узнаете обо всех особенностях этой процедуры. Читайте следующую статью на страницах gastritinform.ru.
Она относится к разряду малоприятных, но очень информативных. Глотать зонд можно разными способами, и сегодня многие люди соглашаются на наркоз только для того, чтобы избежать неприятных ощущений во время исследования. Процедура глотать зонд может проводится при подозрении у пациентам заболеваний желудочно-кишечного тракта, с ее помощью можно установить точный диагноз. Сегодня мы поговорим о том, как называется процедура глотать зонд. Также вы увидите видео как глотают зонд и узнаете обо всех особенностях этой процедуры. Читайте следующую статью на страницах gastritinform.ru.
Глотать зонд
Гастроскопия (ЭГДС, эзофагогастродуоденоскопия) позволяет визуально обследовать не только слизистую оболочку желудка и двенадцатиперстной кишки, но и пищевода. Обследование проводится с помощью эндоскопа, который представляет собой гибкий зонд с встроенной видеокамерой, что позволяет врачу получать изображение на экране.
Информация, получаемая с помощью гастроскопии, позволяет поставить точный диагноз и выбрать адекватный метод лечения. Для более точной диагностики заболевания в процессе исследования с помощью специальных инструментов возможно взятие образцов слизистой оболочки (биопсия) для последующего исследования их структуры под микроскопом.
Для более точной диагностики заболевания в процессе исследования с помощью специальных инструментов возможно взятие образцов слизистой оболочки (биопсия) для последующего исследования их структуры под микроскопом.
Обычная гастроскопия или ФГС (фиброгастроскопия) – это обследование, при котором обследуется только желудок. В него, через пищевод, вводится зонд с видеокамерой. Он гибкий, оснащен источником света, поэтому доктор может оценить состояние слизистой желудка максимально подробно и точно. После осмотра зонд извлекают тем же путем, которым его вводили.
Данный метод позволяет выполнить не только диагностику, но и некоторые несложные манипуляции. Например, сделать биопсию для проведения дальнейшего исследования в лаборатории, удалить полипы в желудке, остановить кровотечения сосудов.
Сделать ФГДС можно для изучения не только состояния желудка, но и двенадцатиперстной кишки. Данное обследование также выполняется с помощью зонда, но он вводится дальше – в кишечник. ФГДС желудка и двенадцатиперстной кишки позволяет выявить проблемы в желчевыводящих путях, оценить состояние слизистой обследуемых органов. Назначают диагностику при подозрениях на гастродуоденит, а также при наличии новообразований в дуоденуме.
ФГДС желудка и двенадцатиперстной кишки позволяет выявить проблемы в желчевыводящих путях, оценить состояние слизистой обследуемых органов. Назначают диагностику при подозрениях на гастродуоденит, а также при наличии новообразований в дуоденуме.
Глотать зонд как называется
ЭГДС – это метод исследования пищевода, желудка и луковицы двенадцатиперстной кишки (ДПК) путем осмотра ее специальным оптическим аппаратом. Среди пациентов и многих врачей исследование ЭГДС называется кратко – гастроскопия, хотя это не совсем корректно. Проводится оно с помощью эндоскопа (зонд, оснащенный камерой). ЭГДС используется для точной диагностики различных заболеваний верхних отделов пищеварительного тракта.
Эзофагогастродуоденоскопия выполняется врачом-эндоскопистом в положении на левом боку.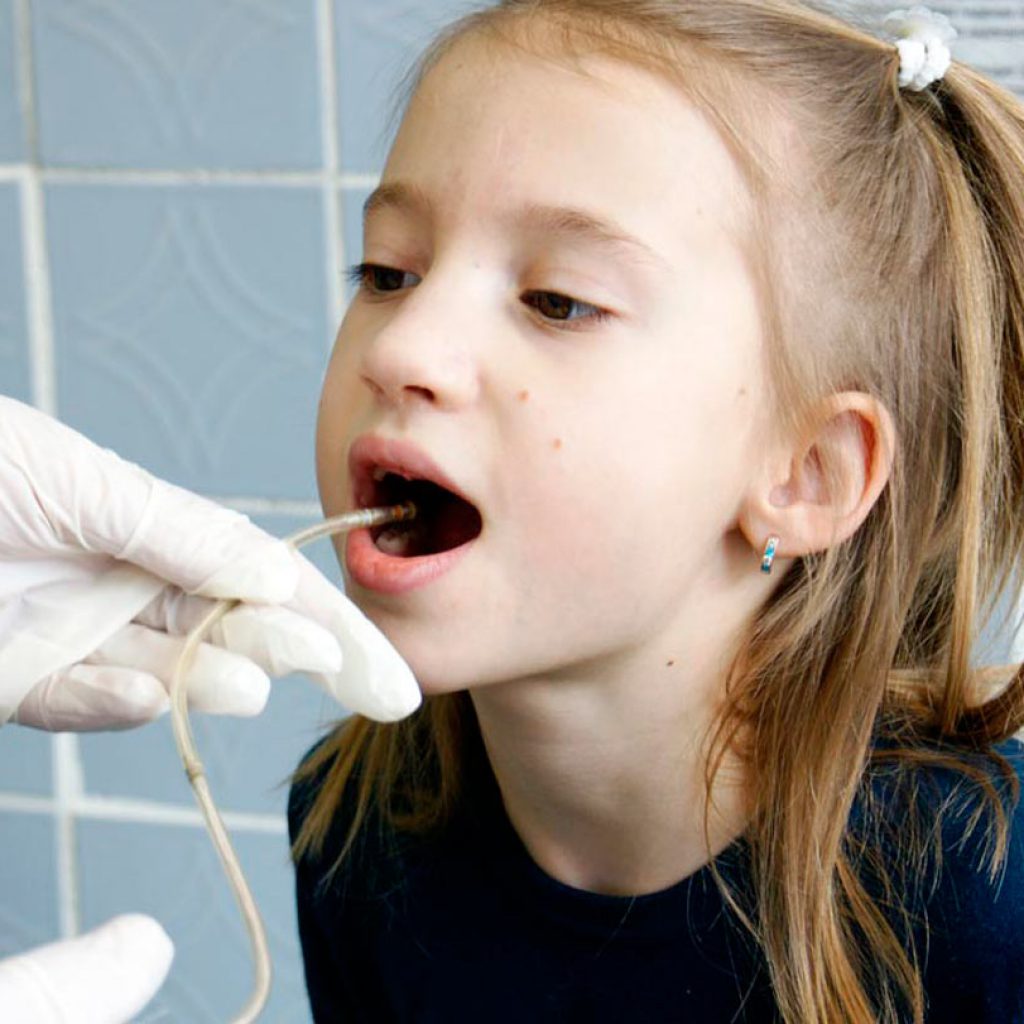 Перед введением эндоскопа зев обрабатывают аэрозолем лидокаина для снижения чувствительности. Проведение аппарата никак не отражается на дыхании. Исследование может проходить как под наркозом, так и без него.
Перед введением эндоскопа зев обрабатывают аэрозолем лидокаина для снижения чувствительности. Проведение аппарата никак не отражается на дыхании. Исследование может проходить как под наркозом, так и без него.
Врач поэтапно осматривает слизистую оболочку внутренних органов пищеварения (пищевод, желудок, ДПК и ее луковицу), делает биопсию подозрительного участка при необходимости, либо биопсию для определения наличия бактерии Helicobacter pylori.
Эзофагогастродуоденоскопия выполняется врачом-эндоскопистом в положении на левом бокуИзвлекается гастроскоп медленно для детального осмотра слизистой оболочки. Процедура длится около 10-20 минут.
Процедура глотать зонд
Непосредственно перед процедурой врач попросит подписать акт согласия на манипуляцию. Обязательно обсудите с доктором вероятность последствий, а также риски обследования. Гастроскопия желудка – процедура, которая позволяет осмотреть желудок и пищевод с помощью специального зонда, представляющего собой специальную оптическую трубку с видеокамерой (эндоскоп). Терминальная часть прибора вводится через рот, а затем постепенно смещается вниз в желудок.
Терминальная часть прибора вводится через рот, а затем постепенно смещается вниз в желудок.
Перед началом производят анестезию корня языка спреем – анестетиком или полосканием раствором анестетика. Это позволяет мышцам глотки расслабиться и уменьшает интенсивность рвотного рефлекса, что позволит врачу впоследствии легко провести эндоскоп в пищевод.
Вас положат на бок, чаще на правый. Затем в рот вставляют специальный загубник для того, чтобы защитить Ваши зубы от повреждения эндоскопом и сам эндоскоп от прикусывания, поскольку он является довольно дорогостоящим оборудованием.
Во время проведения процедуры врач порекомендует Вам не глотать, если в этом нет необходимостиПосле этого кончик эндоскопа вводят в рот, мягко нажимая на язык при последовательном продвижении. После этого врач попросит Вас сделать глоток для перемещения эндоскопа в пищевод.
Во время проведения процедуры врач порекомендует Вам не глотать, если в этом нет необходимости. При накоплении в ротовой полости слюны, медсестра, помогающая врачу во время проведения исследования, удалит ее с помощью отсоса. Эндоскопист будет постепенно продвигать эндоскоп по просвету пищеварительного тракта, смотря в окуляр или на видеомонитор, чтобы оценить состояние стенок пищевода, желудка и двенадцатиперстной кишки.
При возникновении проблем с осмотром стенок органов, через специальный каналец в эндоскопе в просвет желудка подается воздух или вода, которая, омывая стенки, расчищает место, подлежащее осмотру, или очищает линзу эндоскопа. После этого жидкость и воздух удаляется с помощью отсоса. Камера, подсоединенная к эндоскопическому оборудованию, позволяет зафиксировать весь период исследования на видео для последующей детальной оценки находок.
Как правильно глотать зонд
Основной рекомендацией считается умение правильно дышать на ФГДС. В процесс вовлекается только нос. Вдохи и выдохи должны быть замедленными и глубокими. Необходимо максимально сосредоточиться, чтобы дыхание было ровным и ритмичным.
Во время диагностики запрещается: заглатывать воздух ртом, разговаривать, проглатывать слюни, шевелить телом и дергать головой. Чтобы процедура прошла благополучно, необходимо четко выполнять указания медицинских специалистов, правильно дышать, не нервничать, постараться расслабить все мышцы.
Если избавиться от чрезмерного напряжения не получается самостоятельно, можно принять успокаивающий препарат за час до обследования, о чем сообщить медицинскому специалисту, проводящему исследование. В случаях, когда переживать стресс не под силу для пациента, врач может провести ФГДС под воздействием общей анестезией.
Когда гастроэнтеролог считает процедуру законченной, он плавно вынимает трубку прибора. Процесс извлечения проходит легко, не причиняя неудобства и боли. Нельзя резко переходить в вертикальное положение.
Гастроскопия требует специальной подготовки о которой больного предупреждают в момент назначения процедуры
Глотать зонд подготовка
Гастроскопия требует специальной подготовки, о которой больного предупреждают в момент назначения процедуры. Если позволяет время, следует исключить из рациона шоколад, орехи, семечки и острую пищу за двое суток до проведения манипуляции. Желательно в это же время перестать употреблять и алкогольные напитки.
Последний прием пищи перед проведением диагностической процедуры должен состояться не позднее 18 часов предыдущего дня. Ужин должен быть сытным, но не содержать в себе трудно перевариваемой пищи.
Перед проведением стоит исключить продукты, богатые клетчаткой, тяжелые, заправленные майонезом салаты, большое количество цельнозернового хлеба, жирное мясо или рыбу, сыры. Поужинать лучше всего порцией зеленого салата с небольшим количеством белого куриного мяса, паровыми куриными котлетками, гречневой кашей, нежирным творогом. От бобовых и перловки следует воздержаться, а вот порция картофельного пюре или приготовленная на пару брокколи вполне могут стать основой вечернего меню накануне диагностики.
В день исследования следует воздержаться от приема какой бы то ни было пищи и напитковПодготовка в день проведения гастроскопии
В день исследования следует воздержаться от приема какой бы то ни было пищи и напитков. Немного воды можно выпить не позднее, чем за 2-4 часа до начала исследования. Если пациент постоянно принимает лекарственные препараты в капсулах или таблетках, придется отложить их прием, так как любые посторонние предметы в полости исследуемого органа способны исказить картину.
Гастроскопия сопровождается усиленным рвотным рефлексом, в связи с чем пища из желудка может не только испачкать одежду, но и попасть в верхние дыхательные пути при вдохе во время срыгивания. Кроме того, прием препаратов до манипуляции сопровождается избыточным образованием желудочного сока.
В ситуации «на голодный желудок» это может усугубить патологические процессы. По этой же причине не рекомендуется курить до проведения гастроскопии желудка. На этом подготовка заканчивается, далее переходим непосредственно к исследованию.
Глотать зонд больно
Глотать зонд не больно, просто неприятно. Чтобы исследование желудка прошло спокойно, следует тщательно подготовиться к нему, успокоиться, расслабиться и настроиться на него в положительном ключе. Чтобы пациент меньше волновался, особенно если он проходит процедуру в первый раз, врач может помочь ему подготовиться психологически – рассказать о подробностях проведения манипуляции и объяснить как себя вести.
При проведении исследования постарайтесь максимально расслабиться и дышать преимущественно носом глубоко и медленно. Позволяйте стекать слюне и пищеварительным сокам на полотенце – не переживайте из-за этого, это естественный процесс. Необходимо избегать глотательных движений после прохождения зонда в пищеводе. После вытаскивания шланга лучше все изо рта сплюнуть.
Можно ли глотать зонд
Глотать зонд не больно просто неприятноФГС желудка или гастроскопия – это эндоскопическое исследование, манипуляция, проводящаяся при помощи специализированного оборудования гастроскопа. Зонд с видеокамерой через рот вводятся в пищевод и проскальзывают дальше в желудок.
Благодаря ФГС можно визуально осмотреть состояние слизистой, определить места дислокации воспаленных областей в желудке, наличие патологических повреждений – язв, полипов, опухолей. Во время манипуляции можно взять биопсию.
В некоторых случаях глотать зонд противопоказано:
- когда были нарушены рекомендации подготовки к исследованию;
- после инфаркта;
- при гипертоническом кризе;
- при наличии таких патологий желудка и пищевода, как ожоги, рубцы, аневризма аорты;
- при инсульте;
- при психических заболеваниях;
- если пациент плохо себя чувствует.
Источники:
- https://www.smclinic.ru/diagnosis/endoskopiya/gastroskopiya/
- https://www.rostov.kp.ru/daily/26812.4/3848043/
- https://bmcudp.kz/ru/patients/terms-of-preparation-for-examinations/endoscopy/3140
- https://gb4miass74.ru/zhkt-diagnostika/kak-perezhit-fgds.html
- https://zen.yandex.ru/media/netgastritu/kak-podgotovitsia-k-gastroskopii-jeludka-fgs-5a8ef20700b3ddc9680eed3f
Post Views: 1 739
Навигация по записям
Врач направил на эндоскопию, а мне страшно — блог ОН Клиник
Эндоскопия – один из наиболее информативных методов инструментальной диагностики, позволяющий изучить структуру и строение внутренних органов, обнаружить кровотечения, новообразования, очаги воспаления.
Эндоскопия проводится с помощью эндоскопа – длинного гибкого пластикового или металлического зонда со светодиодом и объективом или камерой на конце. Эндоскоп вводится в организм пациента через естественные полости тела: например, для исследования пищевода и желудка через рот, при бронхоскопии – через дыхательные пути. Прибор может быть оснащен инструментами для проведения дополнительных хирургических манипуляций: забора образца ткани (биопсии), удаления полипов.
Что такое эндоскопия? Какие виды обследования сюда входят?
Эндоскопия позволяет врачу визуально оценить состояние различных органов и тканей: бронхов, ЖКТ, мочевого пузыря, суставов и так далее.
В зависимости от вида исследуемой полости процедура делится на:
- бронхоскопию. Единственная методика исследования дыхательных путей, позволяющая осмотреть рельеф слизистой оболочки бронхов, оценить состояние сосудов, при необходимости – осуществить биопсию. Обследование назначается при наличии у больного кашля неустановленной этиологии, примеси крови в мокроте, постоянных рецидивах пневмонии и бронхитов;
- эзофагогастродуоденоскопию. Одно из самых информативных инструментальных исследований верхнего отдела желудочно-кишечного тракта, при котором эндоскопист поочередно осматривает пищевод, желудок и двенадцатиперстную кишку. Во время зондирования желудка врач оценивает текущее состояние слизистой, уточняет наличие опухолевой или воспалительной патологии, в случае обнаружения очага заболевания – уточняет его локализацию. Обычно процедуру проверки желудка, если больной жалуется на затрудненное глотание, частую изжогу, регулярное чувство тяжести и давления в желудке после еды;
- колоноскопию. Обследование толстой кишки, позволяющее визуализировать наличие различных поражений: участков эрозии, воспаления слизистой оболочки или повреждения ее целостности. Колоноскопия показывает также наличие врожденных аномалий в строении толстой кишки и назначается пациентам, испытывающим проблемы с пищеварением: частые диареи и запоры, боль внизу живота, чувство давления в области ануса.
Это основные виды эндоскопии, применяемые в пульмонологии и гастроэнтерологии. Но возможности метода гораздо шире. Например, с его помощью можно диагностировать болезни матки (гистероскопия), оценить состояние наружного уха (отоскопия), обнаружить патологии мочевого пузыря (цистоскопия). В зависимости от назначенного вида обследования будут отличаться показания к процедуре и подготовка к ней.
Какие болезни можно найти с помощью эндоскопии?
Одним из ключевых преимуществ эндоскопии является возможность обнаружения рака дыхательной и пищеварительной системы на ранних стадиях. Визуализация органов позволяет врачу в режиме реального времени найти очаги патологии, взять образец для дальнейшего гистологического анализа. Другие патологии, которые можно обнаружить в ходе обследования, зависят от типа процедуры.
Например, гастроскопия показывает:
Эндоскопия позволяет не только обнаружить нарушение, но и проводить прицельное лечение: наносить медикаменты непосредственно на пораженный участок.
Колоноскопия позволяет диагностировать такие нарушения, как:
- язвы;
- полипы;
- колит;
- кишечные кровотечения и так далее.
Бронхоскопия показывает состояние органов дыхательной системы. С ее помощью можно обнаружить воспалительные заболевания (например, пневмонию), подтвердить муковисцидоз, бронхиальную астму, туберкулез. В целом процедура позволяет оценить тонус бронхиального дерева, диаметр просветов, наличие структурных аномалий.
Я боюсь «глотать зонд». Что делать?
В гастроэнтерологии для постановки диагноза врач может назначить пациенту эзофагогастродуоденоскопию (также называемое ФГДС или гастроскопией). Данная процедура получила обывательское название «глотание зонда», так как в ходе обследования больному потребуется проглотить зонд, чтобы он прошел через пищевод в желудок. Исследование породило множество страхов и мифов: многие люди, никогда не проходившие ФГДС, боятся данной процедуры и отказываются от ее выполнения. Насколько разумны эти страхи и опасения, и когда необходима ФГДС?
Эндоскопическое обследование верхнего отдела ЖКТ назначается пациентам, испытывающим следующую симптоматику:
- регулярные боли в абдоминальной области;
- изжога и отрыжка после приемов пищи;
- ощущение тяжести в желудке;
- тошнота и рвота;
- потеря веса без видимых на то причин;
- резкое изменение аппетита.
Во время гастроскопии могут быть выявлены такие патологии, как рефлюксная болезнь, гастрит, язва желудка или двенадцатиперстной кишки. Также проверка желудка позволяет найти очаги воспалений, обнаружить полипы, язвы, эрозии, внутренние кровотечения. На сегодняшний день это одна из наиболее информативных инструментальных диагностических процедур для визуальной оценки состояния верхних отделов ЖКТ. Поэтому, если гастроэнтеролог направил вас на ЭГДС, процедуру необходимо пройти.
Проводится гастроскопия следующим образом: на корень языка ассистент распыляет местный анестетик. Это необходимо для снятия рвотного рефлекса и свободного введения эндоскопа. Затем пациента просят лечь на кушетку на левый бок и зажать зубами загубник – он не даст рефлекторно закрыть рот.
Затем медленно вводится зонд. В этом время человеку требуется расслаблено и глубоко дышать, и выполнять все рекомендации эндоскописта. Врач попросит сделать несколько глотательных движения для проведения эндоскопа. В это время больной будет чувствовать ощущение давления в горле и пищеводе.
Когда трубка достигнет желудка, подается воздух, чтобы расправить его складки и внимательно осмотреть внутреннюю поверхность органов. При необходимости может быть выполнена биопсия, тесты на pH. Затем зонд извлекается. Вся процедура занимает 10-15 минут и абсолютно безболезненна. Единственные неприятные ощущения, с которыми может столкнуться человек: это давление в горле при движении эндоскопа и распирание в желудке при подаче воздуха.
Если вы все еще боитесь проходить ЭГДС, придерживайтесь следующих рекомендаций:
- запишитесь на гастроскопию в медицинский центр с хорошими отзывами – опытный эндоскопист проведет исследование быстро и деликатно;
- во время процедуры постарайтесь расслабиться, дышать через нос медленно и максимально глубоко;
- следуйте всем рекомендациям специалиста – совершайте глотательные движения только по его команде.
Эндоскопия – это больно?
Большинство страхов пациентов, впервые проходящих эндоскопию, связаны с мифом о болезненности процедуры. Ход исследования зависит от того, какой именно вид эндоскопии назначил врач, но все они проводятся без боли.
Например, при проведении бронхоскопии для подавления рвотного рефлекса используется анестезирующий спрей. Затем в дыхательную систему вводится тонкий зонд, который не мешает естественному дыханию. В бронхах нет нервных окончаний, отвечающих за восприятие боли, поэтому движение трубки не вызывает болезненных ощущений. Единственное, что может почувствовать пациент – это незначительное давление в горле от прибора. Также накануне процедуры специалист может рекомендовать больному принять успокоительное средство. Это поможет снять волнение, расслабиться во время самих манипуляций.
Не меньше опасений у пациентов вызывает предстоящая колоноскопия. Данное обследование позволяет осмотреть толстую кишку, зонд при этом вводится через анальное отверстие. Дискомфорт может возникнуть при подаче воздуха: он необходим, чтобы расправить складки кишечника и предоставить врачу полноценный обзор внутренних полостей. Но при этом ощущения не сильные, сравнимы со спазмами, возникающими при позывах к дефекации.
Во время процедуры используются тонкие и гибкие эндоскопы, в которых нет выступающих острых или режущих частей, поэтому движение трубки не может травмировать слизистую оболочку – после окончания исследования не возникает раздражения.
В большинстве случаев при эндоскопии используется местная анестезия, но в некоторых случаях допустимо проведение осмотра под общим наркозом. Он применяется в случае, если больной не может сохранять неподвижность вследствие неврологических нарушений или испытывает панический страх, препятствующий проведению обследования.
Есть ли противопоказания для эндоскопии?
Эндоскопическое исследование является информативным и безопасным диагностическим методом, применяемым в гастроэнтерологии, пульмонологии и других направлениях медицины. Несмотря на то, что большинство пациентов хорошо переносят процедуру, некоторым больным противопоказано проведение эндоскопии.
К абсолютным противопоказаниям относят:
- общее тяжелое состояние пациента;
- перенесенный инфаркт миокарда;
- нарушение кровоснабжения головного мозга;
- врожденные или приобретенные аномалии пищевода, мешающие введению зонда.
Нельзя проходить эндоскопию лицам, страдающим от тяжелых сердечно-легочных нарушений. Других абсолютных противопоказаний нет. Но врачи выделяют также относительные противопоказания, при которых исследование проводится только в том случае, если потенциальная польза превышает возможный риск.
Среди относительных противопоказаний:
- заболевания крови;
- психические нарушения;
- аневризмы;
- респираторная инфекция в острой стадии;
- хронические болезни сердца.
Для выявления противопоказаний врач перед назначением эндоскопии осматривает пациента, собирает анамнез, назначает дополнительные анализы. Если специалист решит, что больному не стоит проходить эндоскопическое обследование, он подберет альтернативные методы диагностики.
Чем можно заменить эндоскопию?
Эндоскопические исследования позволяют специалисту визуально оценить степень поражения слизистой оболочки, изучить состояние сосудов, обнаружить очаги воспаления и эрозии. Кроме того, во время эндоскопии возможны дополнительные манипуляции: забор биоптата, проведение теста на pH, дополнительное контрастное окрашивание для обнаружения рака на начальной стадии. Поэтому полноценной альтернативы эндоскопии не существует.
Если гастроэнтеролог или наблюдающий терапевт направил вас на эндоскопию – ее необходимо выполнить. Но в некоторых случаях пациенту противопоказано проходить данное обследование по медицинским противопоказаниям.
В таком случае специалист подбирает другие диагностические процедуры и может назначить:
- рентгенографию. Данная процедура позволяет диагностировать такие заболевания, как грыжа, язва, стеноз, структурные аномалии. Однако, врач не может увидеть текущее состояние слизистой. Поэтому в большинстве случаев рентгенография проводится в качестве вспомогательного исследования и, если она обнаружит какие-либо отклонения от нормы (например, контрастное вещество не заполнило определенный участок), понадобится гастроскопия;
- УЗИ. Ультразвуковое исследование ЖКТ недостаточно информативно, поскольку показывает только контуры наполненных органов и более плотных структур (например, костей). Снимок получается недостаточно информативным. Однако, если эндоскопия невозможна, для оценки общего состояния желудка и кишечника может быть назначено УЗИ. Главное преимущество метода – максимальная безопасность и полная безболезненность;
- КТ и МРТ. Томография – еще одна современная диагностическая методика, позволяющая получить трехмерное изображение внутренних органов. КТ и МРТ отличаются друг от друга типом излучения: в случае компьютерной томографии (КТ) снимок получается вследствие воздействия рентгеновских лучей. При магнитно-резонансной терапии (МРТ) томограмма является результатом воздействия электромагнитного поля. Изображения дают точное представление о наличии и локализации инородных тел, новообразований, очагов инфекции. Данные методики позволяют заменить не только гастроскопию, но и бронхоскопию и другие виды эндоскопических исследований.
Также врач может назначить капсульную гастроскопию. В таком случае от больного потребуется проглотить небольшую капсулу в которую заключен светодиод и камера. Через сутки капсула выйдет из организма вместе с каловыми массами, и специалист сможет просмотреть отснятое ею изображение: например, обнаружить язву.
Как подготовиться к проверке желудка и кишечника?
Подготовка к эндоскопии зависит от того, какой именно орган будет изучать эндоскопист. Однако следует помнить, что все исследования проводятся натощак – в день процедуры необходимо отказаться от приема пищи. Также многие врачи рекомендуют накануне принять успокоительное средство – это поможет расслабиться и снять стресс.
Как подготовиться к ЭГДС? Качественная подготовка облегчает проведение обследований и повышает его информативность и точность. Пациент должен предупредить эндоскописта о принимаемых препаратах и аллергиях. Соблюдение специальной диеты не требуется, однако последний прием пищи должен быть не менее, чем за 6 часов до процедуры. После эндоскопии можно есть через 2 часа, если процедура сопровождалась забором биоптата, первые сутки рекомендуется воздержаться от употребления жирной, соленой и пряной пищи, алкоголя.
Более тщательной подготовки требует колоноскопия. За 5 дней до исследования больной должен исключить из рациона продукты, вызывающие повышенное газообразование: например, грубую волокнистую пищу, хлеб с отрубями, бобовые. За 1-2 дня рекомендуется употреблять супы-пюре, блюда из вареных или тушеных овощей. Лучше отказаться от мучного, острого и копченого.
Перед колоноскопией необходимо очистить кишечник: сделать это можно с помощью слабительных средств (препараты и дозировка назначаются лечащим врачом), либо при помощи клизмы. Подробно о правилах подготовки к эндоскопии расскажет специалист, выдавший направление на обследование.
Рейтинг статьи:
4 из 5 на основе 2 оценки
Задайте свой вопрос эндоскописту
«ОН Клиник»
Гастроскопия: показания, подготовка | МРТ Эксперт
Обращаем внимание: любая инвазивная процедураа в медицине сопровождается рисками. Инвазивная процедура (от новолатинского invasivus; от invado — «вхожу внутрь») — медицинская процедура, связанная с проникновением через естественные внешние барьеры организма (кожа, слизистые оболочки и пр.). Согласно ПРИКАЗУ от 6 декабря 2017 г. N 974н ОБ УТВЕРЖДЕНИИ ПРАВИЛ ПРОВЕДЕНИЯ ЭНДОСКОПИЧЕСКИХ ИССЛЕДОВАНИЙ эдоскопические исследования проводятся по направлению лечащего врача либо фельдшера, акушерки в случае возложения на них отдельных функций лечащего врача с учетом права пациента на выбор медицинской организации. Именно поэтому мы акцентируем внимание на показаниях и противопоказаниях к проведениях данного исследования, вариантах альтернативных методик.
Когда-то и поход к стоматологу был экстраординарным мероприятием. Причина была проста: ожидание боли. Времена изменились и бояться больше не нужно. Медицинские технологии шагнули далеко вперед, позволив пациентам оставить страх в прошлом. Однако и сегодня еще есть процедуры, к прохождению которых человек относится с некоторой тревогой, откладывая поход к доктору. Но так ли обоснованы его опасения?
Сегодня говорим о гастроскопии. Для того, чтобы развеять страхи наших читателей, мы отправились на прием к нашему консультанту, врачу-эндоскописту ООО «Клиника Эксперт Курск» Калининой Юлии Николаевне. Статья будет полезна как тем, кто задаёт себе вопрос «боюсь гастроскопию – что делать?», так и тем, кто не испытывает страх перед процедурой, но желает разобраться в её особенностях.
- Юлия Николаевна, в представлении многих, гастроскопия ассоциируется если не с пыткой, то с ужасным дискомфортом – точно. Действительно ли эта диагностическая процедура для самых отважных?
Это не так. Когда впечатления о перенесенной диагностике передаются от человека к человеку, со временем информация приобретает несколько преувеличенный эмоциональный окрас. Поэтому с вопросом «Страшно ли делать гастроскопию или нет» лучше заранее обратиться к доктору, у которого вы собираетесь проходить исследование.
- Есть ли у гастроскопии какое-то другое название или названия?
Да. Это фиброгастродуоденоскопия (ФГДС), эзофагогастродуоденоскопия (ЭГДС), видеоэзофагогастродуоденоскопия (ВЭГДС).
- Как проходит гастроскопия желудка и что она выявляет?
Чаще всего в положении лежа на левом боку. Через рот в пищевод и далее проводится эндоскоп. С его помощью осматриваются верхние отделы пищеварительного тракта: пищевод, желудок и часть двенадцатиперстной кишки. При этом определяется наличие воспалительных процессов, эрозий и язв, доброкачественных и злокачественных новообразований слизистой оболочки.
Значительно реже, но все же встречаются патологические образования, располагающиеся не на слизистой оболочке, а под ней, в толще стенки желудка. Напрямую оценить их в таком случае затруднительно, а подчас и невозможно. Для таких случаев существуют эндоскопические аппараты, имеющие ультразвуковую насадку, которая позволяет сделать УЗИ стенки исследуемого органа прямо изнутри, а также при необходимости взять биопсию из какого-либо подозрительного образования. Эти аппараты, как правило, гораздо дороже обычных и имеются далеко не в каждом лечебном учреждении.
- В каких случаях без гастроскопии не обойтись? Когда она назначается?
Показаниями для проведения этой диагностики являются боли в верхних отделах живота, периодически возникающая тошнота или рвота, снижение массы тела без связи с соблюдением какой-то специальной диеты, неприятный запах изо рта, чувство изжоги, ощущение кислого или горького во рту, а также с профилактической целью (в случае, если у родственников первой линии имелись или имеются заболевания верхних отделов системы пищеварения).
- У гастроскопии есть противопоказания?
Да. Среди них: агональное состояние пациента, инфаркты и инсульты в остром и подостром периоде, психические расстройства и некоторые другие.
Группами и факторами риска при гастроскопии могут быть пожилой возраст, сердечная недостаточность определенной степени выраженности, серьезная легочная патология и некоторые другие.
Вопрос о возможности проведения обследования решается в каждом конкретном случае, исходя из клинической картины пациента.
– Юлия Николаевна, возможно ли провести гастроскопию без глотания зонда? Существуют альтернативные методы?
Нельзя. Кроме того, использование названия «зонд» применительно к гастроскопии неверно. Зонд – это самостоятельный прибор со своим предназначением.
Альтернативные методы исследования, безусловно, существуют. Это рентгеновское исследование желудка с бариевой взвесью. Этот метод в целом значительно проигрывает эндоскопии в диагностической мощи, однако, в частности, он может помочь, например, когда требуется более детальное изучение сократительной функции желудка. В этом аспекте он будет более информативен, чем эндоскопия, и, будучи использован по показаниям, может помочь в постановке диагноза, в том числе, и некоторых форм рака желудка.
Еще один метод – капсульная эндоскопия. Изначально метод создавался для осмотра более отдаленных отделов кишечника, которые невозможно осмотреть с помощью традиционной эндоскопии. При последней желудок в процессе исследования раздувается воздухом, чтобы осмотреть всю площадь слизистой оболочки. При капсульной эндоскопии сделать это невозможно и, кроме того, капсулой в процессе исследования нельзя управлять, как традиционным эндоскопом.
Таким образом, на данный момент развития медицинской науки и техники не существует ни одного метода исследования, который по полноте и точности диагностики в полной мере мог бы сравниться или превосходил бы эндоскопию.
- Имеет ли смысл делать гастроскопию под наркозом?
При необходимости – безусловно, поскольку главная задача – это проведение полноценной диагностики.
Реальность такова, что, в силу индивидуальных психоэмоциональных особенностей, не каждый пациент готов психологически и физически к данной процедуре, поэтому иногда гастроскопия под наркозом – это выход.
- Проведение гастроскопии без наркоза требует от пациента точного соблюдения инструкций врача? Например, как нужно дышать во время ФГДС – ртом или носом?
Да, необходимо придерживаться того, что говорит доктор. Принципиальной разницы между дыханием через рот или нос нет – главное спокойно дышать. Мы всегда учим своих пациентов, что и как делать, и помогаем им на протяжении всей процедуры.
- Как правильно подготовиться к гастроскопии желудка? Необходимо ли специальное питание перед обследованием?
Если процедура планируется на первую половину следующего дня, накануне не следует принимать пищу после 19 часов. Ужин должен быть легким, без кисломолочных, острых, копченых и соленых продуктов. Пить вечером этого дня можно.
Особого питания перед подготовкой к процедуре исследования желудка с помощью ФГДС не требуется. В день исследования нельзя курить, жевать жевательную резинку и пить. Если сохнет рот, можно прополоскать его, но воду не глотать.
- У любой медали – две стороны, поэтому вопрос о негативных последствиях закономерен. Могут ли быть какие-то осложнения после проведения диагностики?
Речь идет даже не об осложнениях, а скорее о дискомфорте. Сразу после процедуры могут быть небольшие колики в животе из-за движения воздуха, который используется в процессе исследования для раздувания желудка и может в некотором количестве попадать в кишечник. Они проходят в течение нескольких минут после процедуры.
Может возникать чувство саднения, боли в глотке в течение 1-2 дней после исследования.
- Как часто можно проходить это обследование?
Настолько часто, насколько требуется при каждой конкретной клинической ситуации. Это определяет лечащий врач, в зависимости от диагноза. Частые схемы для примера: через 1 месяц после первоначально установленного диагноза и проведенного лечения, раз в полгода при осенне-весенних обострениях язвенной болезни желудка и двенадцатиперстной кишки, раз в год – при гастритах.
- Юлия Николаевна, что вы пожелаете тем, кому пройти гастроскопию необходимо, но страх останавливает?
Я хотела бы пожелать нашим читателям довериться доктору, который будет проводить исследование. Для этого можно, например, сходить и заранее с ним пообщаться. Исследование далеко не так неприятно и страшно, как его описывают и представляют себе. Поэтому будьте спокойны и безбоязненно приходите на обследование.
Другие интервью с Калининой Ю.Н.:
Колоноскопия кишечника – страшно ли это?
Для справки:
Калинина Юлия Николаевна
Выпускница лечебного факультета Курского государственного медицинского университета 2009 года.
С 2009 по 2011 годы проходила клиническую ординатуру по специальности «Общая хирургия».
В 2011 – специализация по эндоскопии.
С 2015 года работает на должности врача-эндоскописта в ООО «Клиника Эксперт Курск».
Глотание трубки для проверки желудка
Аббревиатура ФГДС расшифровывается как фиброгастродуоденоскопия. Эту процедуру врачи нередко назначают при заметных симптомах дискомфорта, болей в верхней и средней эпигастральной области — то есть, в желудке, в верхнем отделе кишечника, приблизительно до района пупка, где располагаются основные органы, связанные с желудочно-кишечным трактом. Многие люди боятся процедуры, поскольку полагают, что она связана с ярко выраженными неприятными ощущениями и даже болью. На самом деле, современные методы ФГДС щадящие, а если правильно подготовиться, то не причинят неудобств.
Глотание трубки для проверки желудка
Когда проводят ФГДС
Процедуру, которую в народе называют «глотание трубки», назначает врач-гастроэнтеролог. Как правило, сначала проводится предварительный осмотр — визуальный, пальпация, то есть, ощупывание, сбор анамнеза — жалоб пациента, особенностей его питания. Врач обязательно проверяет наличие хронических болезней. ФГДС остается на данный момент самой эффективной диагностической процедурой, а также может выступать в некоторых случаях методом лечения отдельных заболеваний.
Проведение ФГДС
Врачи рекомендуют процедуру при следующих симптомах:
- Болезненные ощущения в эпигастральной области — от пищевода и до района пупка, где располагаются верхние отделы кишечника.
- Ощущения инородного тела, комка в пищеводе, которые продолжаются более недели.
- Непереносимость какой-либо пищи — мяса, молочных продуктов, фруктов и овощей, не связанная с аллергическими проявлениями и появившаяся относительно недавно. Непереносимость может проявляться в виде болей, дискомфорта после еды, отрыжки, изжоги, тяжести.
- Тошнота на голодный желудок или после еды, беспричинная рвота, не связанная с разовыми отравлениями.
- После проведения анализов крови, если обнаруживается анемия и при этом имеются какие-то симптомы, связанные с желудочно-кишечным трактом.
- При потере веса, не связанной с диетами и намеренным желанием похудеть.
- При подготовке к плановым полостным операциям.
Применение ФГДС
На заметку! Это стандартные правила назначения ФГДС. Поскольку процедура считается одной из самых «любимых» видов диагностики заболеваний желудочно-кишечного тракта, можно не сомневаться: при визите гастроэнтеролога пациента направят именно на это мероприятие.
Регулярный ФГДС
В некоторых случаях ФГДС или глотание трубки проводится регулярно. Показанием для проведения диагностического мероприятия являются серьезные заболевания желудочно-кишечного тракта, опухоли, оперативны вмешательства и контроль за состоянием пациента. Плановая процедура входит в программу ежегодной или более частой диспансеризации в следующих случаях:
Лечебная функция ФГДС
Процедура с глотанием трубки может проводиться не только в диагностических целях. Стоит отметить, что ее редко назначают непосредственно с целью проведение оперативного вмешательства. Как правило, лечебные процедуры проводятся совместно с осмотром состояния желудочно-кишечного тракта. ФГДС помогает:
- Удалить полипы — современная технология диагностических процедур позволяет проводить это мероприятие совместно с осмотром.
- Обнаружить новообразование и удалить его — полностью или частично. Материал будет отправлен на биопсию.
- Провести коагуляцию при открытии язвы — то есть, остановка кровотечения.
- Провести клипирование при бариатрической хирургии.
Заболевания, выявляемые при ФГДС
На заметку! Поскольку ФГДС считается неопасным медицинским вмешательством по сравнению с полостными операциями, многие современные врачи отдают предпочтение этому методу лечебных процедур, позволяющих заодно провести полный осмотр внутренних органов желудочно-кишечного тракта.
Противопоказания ФГДС
Любое медицинское вмешательство имеет свои противопоказания. ФГДС не является исключением. В некоторых случаях решение о проведении или запрете на процедуру будет зависеть от необходимости и от превалирования пользы пациенту над возможными рисками для его здоровья. Другие запреты являются обязательными, тогда глотание трубки может заменяться УЗИ или другими диагностическими мерами.
Фиброгастродуоденоскопия
Основные противопоказания следующие:
- Острая гипертензия — частичное противопоказание. Инфаркт или инсульт в первые несколько суток — полное.
- Тяжелое состояние больного, обширная кровопотеря, в том числе, внутренне кровотечение.
- Наличие неврологических и психических заболеваний с невозможностью больного контролировать себя. Многие врачи включают в список эпилепсию, если припадки случаются достаточно часто.
- Бронхиальная астма в тяжелой форме.
В критических для больного условиях процедура может проводиться даже несмотря на наличие противопоказаний. Отдельно стоит отметить, что страх процедуры, включая подверженность паническим атакам, не являются причиной отмены медицинского назначения.
Видео — Как проводится обследование
Что выявляет ФГДС?
Диагностическая процедура недаром пользуется заслуженной популярностью среди врачей-гастроэнтерологов. Она действительно помогает обнаружить почти все заболевания желудочно-кишечного тракта, причем, даже в начальной стадии. Это особенно важно для ранней диагностики таких тяжелых недугов, как рак, язва желудка и двенадцатиперстной кишки. Мероприятие помогает обнаружить:
- Новообразования желудочно-кишечного тракта — начиная с безобидных полипов и заканчивая онкологией.
- Эрозивные гастриты, гастриты с повышенной и пониженной кислотностью.
- Рефлюкс-эзофагит — распространенное заболевание пищевода.
- Расширение желудочных вен, которое указывает на возможный цирроз печени.
- Язва желудка, двенадцатиперстной кишки.
Как проходит ФГДС
Дополнительно процедура помогает оценить то, как продвигается пища по желудку, то есть, косвенно провести диагностику других органов — поджелудочной железы, печени и желчного пузыря, периферической нервной системы, отвечающей за желудочную моторику.
Как подготовиться к процедуре?
Узнав, что предстоит глотать трубку для осмотра желудка, многие люди начинают всерьез паниковать. Они представляют себе чрезвычайно болезненную и неприятную процедуру, в ходе которой невозможно удержаться от рвоты, а ощущение инородного тела причинит серьезную боль. На самом деле, современное оборудование сделано так, чтобы минимизировать негативные ощущения. Но для эффективной диагностики и уменьшения дискомфорта необходимо правильно подготовиться к проведению ФГДС.
Памятка для подготовки к ФГДС
- Врач, назначающий процедуру, обязательно выпишет вам препараты, уменьшающие чувствительность пищевода и желудка. Их надо будет принимать перед ФГДС. Если вы уже пьете какие-то таблетки, скажите об этом доктору, чтобы оптимально согласовать медикаментозную терапию.
- За два-три дня все лекарства по возможности отменяют.
- Процедуру обычно назначают на утро. Последний прием пище должен состояться не позднее, чем за полсуток до ФГДС.
- Нельзя жевать жевательную резинку.
- Курильщикам запрещено курить в течение семи-восьми часов до процедуры, чтобы не провоцировать избыточное образование желудочного сока.
При несоблюдении правил подготовки возможна тошнота, рвота, болезненные ощущения. Поэтому необходимо тщательно выполнять все предварительные рекомендации.
Как подготовиться к ФГДС
Как проводится ФГДС?
Проведение процедуры начинается с письменного согласия пациента. Этот этап многих пугает, но на самом деле, является не более чем юридической формальностью. По современным законам, связанным с медициной, согласие требуется на любое «вторжение».
Затем пациента просят снять верхнюю одежду, иногда предполагается полностью раздеться, чтобы переодеться в специальный больничный халат, который с одной стороны, чистый, а с другой — не жалко испачкать.
Следующий этап — анестезия. Именно поэтому все рассказы об ужасной боли не особенно правдоподобны. Врачам, проводящим процедуру, совершенно не нужно, чтобы пациент испытывал дискомфорт, а рвотный рефлекс и вовсе способен помешать проведению ФГДС, заодно исказив все результаты. Поэтому пациенту опрыскивают горло и вход в пищевод лидокаином, либо дают таблетку аналогичного по действию фалиминта.
Как проводиться процедура ФГДС
Далее необходимо лечь на кушетку в особой позе: на боку, руки размещены на груди либо на животе. После этого доктор попросит зажать зубами довольно объемную трубку из твердой пластмассы. Ее не нужно пугаться: это еще не сам зонд, а защитный мундштук, предохраняющий тонкий провод из резины от случайного перекусывания.
Фиброскоп представляет собой тонкий эластичный провод. К корню языка его подводит врач, пациенту остается только сделать глотательное движение. Дальше просят лежать спокойно, не шевелиться. По мере погружения зонда неприятные ощущения будут уменьшаться, потому что раздражение и рвотные рефлексы более характерны для пищевода, чем для желудка и верхних отделов ЖКТ.
Когда фиброскоп достигает двенадцатиперстной кишки, позывы к тошноте должны полностью прекратиться. С другой стороны — это последняя «стадия» проверки: сначала идет пищевод, затем желудок, и только потом кишечник. Внутри зонд ощущается небольшим зудом или царапаньем. Пациенты описывают ощущение как дискомфортное, но не болезненное и довольно легко переносимое.
ФГДС изнутри
Процедура занимает от пяти минут при простом осмотре до получаса, если требуется взять фрагмент ткани на биопсию либо удалить полип. Вытаскивается зонд с той же осторожностью, чтобы не повредить стенки кишечника, желудка и пищевода.
Возможные осложнения
Процедура считается безопасной, но порой возникают непредвиденные ситуации. Доктора отмечают, что они чаще всего связаны с неправильным поведением самого пациента — приемом пищи перед глотанием зонда, беспокойным поведением во время проведения осмотра посредством ФГДС. Чаще всего случаются следующие проблемы:
- повреждения стенок желудка или пищевода — особенно опасно при выраженном изъязвлении либо кровоточащих опухолях;
- кровотечение в пищеводе;
- попадание инфекции.
Все осложнения крайне редки, но больного все равно предупредят следить за своим состоянием в течение двух-трех дней. При появлении рвоты, особенно с кровью, озноба или жара, дегтеобразного стула надо немедленно обращаться в больницу.
Видео — О процедуре ФГДС
Что говорят отзывы?
Фиброгастродуоденоскопия — чрезвычайно распространенная процедура. Перенесшие ее люди сообщают, что боялись гораздо сильнее, чем она того заслуживала. Неприятные позывы к рвоте смягчаются анестетическими препаратами, болезненность практически исключается даже во время удаления полипов и небольших опухолей. Пациенты отмечают, что в первые минуты после проглатывания зонда немного тяжело дышать, но это ощущение быстро проходит. В любом случае, соглашаются прошедшие ФГДС люди, польза от лечебно-диагностической процедуры оправдывает все возможные неприятные эффекты. Что болит слева под ребрами вы найдете ответ по ссылке.
Чреспищеводная эхокардиография (TEE) | Американская кардиологическая ассоциация
Что такое чреспищеводная эхокардиография?
Чреспищеводная эхокардиография (ЧЭЭ) – это тест, позволяющий получить изображения вашего сердца. TEE использует высокочастотные звуковые волны (ультразвук) для создания подробных изображений вашего сердца и артерий, которые ведут к нему и от него. В отличие от стандартной эхокардиограммы, эхопреобразователь, генерирующий звуковые волны для ЧВЭ, прикреплен к тонкой трубке, которая проходит через ваш рот, спускается по горлу и в пищевод.Поскольку пищевод расположен так близко к верхним камерам сердца, можно получить очень четкие изображения этих структур и клапанов сердца.
Факты
- TEE – это тест, который использует звуковые волны для получения изображений сердечной мышцы и камер, клапанов и внешней оболочки (перикарда), а также кровеносных сосудов, которые соединяются с вашим сердцем.
- Врачи часто используют TEE, когда им нужно больше деталей, чем может дать стандартная эхокардиограмма.
- Звуковые волны, посылаемые в ваше сердце зондом в пищеводе, преобразуются в изображения на видеоэкране.
- После этого теста у вас может быть небольшая боль в горле в течение дня или двух.
Почему у людей бывает TEE?
Врачи используют TEE, чтобы найти проблемы в структуре и функциях вашего сердца. TEE может дать более четкие изображения верхних камер сердца и клапанов между верхними и нижними камерами сердца, чем стандартные эхокардиограммы. Врачи могут также использовать TEE, если у вас толстая грудная стенка, вы страдаете ожирением, имеете повязку на груди или используете аппарат искусственной вентиляции легких, чтобы помочь вам дышать.
Подробные фотографии, предоставленные TEE, могут помочь врачам увидеть:
- Размер вашего сердца и толщина его стенок.
- Как хорошо ваше сердце бьется.
- Если вокруг сердечных клапанов есть патологические ткани, которые могут указывать на бактериальные, вирусные или грибковые инфекции или рак.
- Если кровь течет назад через сердечные клапаны (регургитация), или если ваши клапаны сужены или заблокированы (стеноз).
- Если сгустки крови находятся в камерах вашего сердца, в частности в верхней камере, например, после инсульта.
TEE часто используется для предоставления информации во время операций по восстановлению сердечных клапанов, разрывов аорты или врожденных пороков сердца. Он также используется во время хирургического лечения эндокардита, бактериальной инфекции внутренней оболочки сердца и клапанов.
Каковы риски TEE?
Некоторые риски TEE связаны с прохождением зонда изо рта в горло и пищевод. Перед обследованием вы получите лекарства, чтобы успокоить и обезболить горло.Но может возникнуть рвота. Через день или два после обследования у вас также может появиться боль в горле. В очень редких случаях TEE вызывает кровотечение из пищевода.
Как подготовиться к TEE?
Посоветуйтесь со своим врачом. Он или она может попросить вас не употреблять алкогольные напитки в течение нескольких дней перед тестом, а также ничего не есть и не пить в течение как минимум 4-6 часов до TEE. Поскольку вы получаете успокаивающее средство, кто-то должен отвезти вас домой после теста.
Что происходит во время TEE?
ТЭЭ выполняют специально обученные врачи.Обычно это делается в больнице или клинике и длится от 30 до 60 минут.
- Техник опрыскивает ваше горло лекарством, чтобы обезболить его и подавить рвотный рефлекс. Ты ляжешь на стол.
- Медсестра вводит вам в руку капельницу и дает мягкое успокаивающее средство (лекарство), которое поможет вам сохранять спокойствие.
- Затем техник кладет вам на грудь небольшие металлические диски (электроды). Он или она прикрепляет электроды проводами к аппарату, который будет записывать вашу электрокардиограмму (ЭКГ), чтобы отслеживать ваше сердцебиение.
- Затем врач осторожно проводит тонкую гибкую трубку (зонд) через ваш рот и вниз по горлу и просит вас проглотить, пока он опускается.
- Преобразователь на конце зонда посылает звуковые волны в ваше сердце и улавливает отраженное эхо. Эти отголоски становятся изображениями, отображаемыми на видеоэкране. Эта часть теста занимает от 10 до 15 минут.
- Когда врач заканчивает делать снимки, зонд, капельница и электроды удаляются, и медсестры наблюдают за вами, пока вы полностью не проснетесь.Затем вы обычно можете встать, одеться и покинуть клинику или больницу.
«Врач говорил со мной о трубке, входящей в мое горло, и, прежде чем я узнал об этом, он сказал мне, что тест окончен». Ирис, 68 лет
Что происходит после TEE?
Ваше горло может онеметь на короткое время. Ничего не ешьте и не пейте, пока не пройдет чувство онемения – можно подавиться.
- У вас могут возникнуть небольшие проблемы с глотанием сразу после теста, но они исчезнут в течение нескольких часов.
- Обычно через день или два после теста болит горло.
- Поскольку во время процедуры вы получаете успокаивающее средство, не употребляйте алкоголь в течение дня или двух.
«На следующий день после теста мой голос был немного хриплым, но горло не болело». Мартин, 54 года
На что я должен смотреть?
Если боль в горле усиливается или не проходит через несколько дней, обратитесь к врачу.
Как я могу узнать больше о TEE?
Поговорите со своим врачом.Вот несколько хороших вопросов:
- Почему нельзя сделать обычную эхокардиограмму, чтобы сфотографировать мое сердце?
- Что вы узнаете из этого теста?
- Когда я узнаю результаты TEE?
- Могу ли я вернуться к работе в день проверки?
Чреспищеводная эхокардиограмма | Johns Hopkins Medicine
Что такое чреспищеводная эхокардиограмма (ЧВЭ)?
Чреспищеводная эхокардиограмма (ЧЭЭ) использует эхокардиографию для оценки структуры и функции сердца.Во время процедуры датчик (например, микрофон) излучает ультразвуковые звуковые волны. Когда датчик размещается в определенных местах и под определенными углами, ультразвуковые звуковые волны перемещаются через кожу и другие ткани тела к тканям сердца, где волны отражаются или “эхом” отражаются от структур сердца. Преобразователь улавливает отраженные волны и отправляет их в компьютер. Компьютер отображает эхо в виде изображений стенок и клапанов сердца.
Традиционная эхокардиограмма выполняется путем размещения датчика на поверхности грудной клетки.Это называется трансторакальной эхокардиограммой. Чреспищеводная эхокардиограмма выполняется путем введения зонда с датчиком в пищевод. Это обеспечивает более четкое изображение сердца, поскольку звуковые волны не должны проходить через кожу, мышцы или костную ткань. Зонд TEE расположен намного ближе к сердцу, так как пищевод и сердце расположены рядом друг с другом.
Избыточный вес или определенные заболевания легких могут мешать изображению сердца, когда датчик помещен на грудную стенку.Определенные состояния сердца лучше видны при ЧВЭ, такие как нарушения митрального клапана, сгустки крови или образования внутри сердца, разрыв слизистой оболочки аорты, а также структура и функция искусственных сердечных клапанов.
TEE может использовать один или несколько из нескольких специальных типов эхокардиографии, перечисленных ниже:
Эхокардиография в М-режиме. Это простейший вид эхокардиографии. Он создает изображение, похожее на начертание, а не на реальное изображение структур сердца.Эхо-сигнал в M-режиме полезен для измерения структур сердца, таких как насосные камеры сердца, размер самого сердца и толщина стенок сердца.
Допплерэхокардиография. Этот метод Доплера используется для оценки кровотока через камеры и клапаны сердца. Количество крови, откачиваемой при каждом ударе, является показателем работы сердца. Кроме того, допплерография может обнаружить аномальный кровоток в сердце, что может означать, что есть проблема с одним или несколькими сердечными клапанами или со стенками сердца.
Цветной допплер. Цветной допплер – это расширенная форма допплеровской эхокардиографии. В цветном допплеровском режиме для обозначения направления кровотока используются разные цвета. Это упрощает интерпретацию метода Доплера.
2-D (двумерная) эхокардиография. Этот метод используется для просмотра движения структур сердца в реальном времени. 2-мерный эхо-вид отображается на мониторе в форме конуса. Он показывает движение структур сердца в реальном времени.Это позволяет врачу увидеть различные структуры сердца в действии и оценить их с помощью одного среза или двухмерного изображения.
3-D (трехмерная) эхокардиография. Этот метод позволяет получать трехмерные изображения структур сердца с большей детализацией, чем двухмерное эхо. Изображения в реальном времени позволяют более точно оценить функцию сердца, используя измерения, сделанные во время биения сердца.
Зачем мне ТРОЙНИК?
Чреспищеводная эхокардиография может быть проведена для оценки признаков и симптомов, которые могут указывать на:
Атеросклероз. Это постепенное закупоривание артерий жировыми веществами и другими веществами в крови.
Кардиомиопатия. Это увеличение сердца из-за утолщения или ослабления сердечной мышцы.
Врожденный порок сердца. Эти дефекты возникают во время формирования сердца плода. TEE может помочь оценить и определить местонахождение аномалии, а также определить ее влияние на кровоток в сердце.
Сердечная недостаточность. Состояние, при котором сердечная мышца ослаблена до такой степени, что перекачивать кровь невозможно. Это может вызвать скопление жидкости (застой) в кровеносных сосудах и легких, а также в стопах, лодыжках и других частях тела.
Аневризма. Это ослабление и выпячивание части сердечной мышцы или аорты (большая артерия, по которой насыщенная кислородом кровь от сердца к остальному телу).
Порок клапана сердца. Неисправность одного или нескольких сердечных клапанов, которые могут блокировать кровоток в сердце или приводить к обратному току крови (срыгивание).
Опухоль сердца. Опухоль сердца может возникать на внешней поверхности сердца, в одной или нескольких камерах сердца или в мышечной ткани сердца.
Перикардит. Это воспаление или инфекция мешка, окружающего сердце.
Инфекционный эндокардит. Это сердечная инфекция, обычно поражающая сердечные клапаны.
Расслоение аорты. Это разрыв в стенке аорты.
Тромб и инсульт. Сгустки крови могут образовываться внутри камер сердца, вырваться наружу, а затем перетекать в мозг или другие части тела. Это может вызвать инсульт или другие проблемы. Чаще всего эти сгустки образуются при нерегулярном сердечном ритме или застойном кровотоке в сердце.
Дополнительные причины, по которым может быть проведено TEE, включают:
Для оценки состояния сердца во время операции на открытом сердце после таких процедур, как коронарное шунтирование, замена или ремонт клапана
Для оценки состояния сердца во время внесердечных хирургических вмешательств
Перед кардиоверсией по поводу фибрилляции предсердий или трепетания предсердий, чтобы убедиться в отсутствии сгустков
У вашего врача могут быть и другие причины порекомендовать TEE.
Каковы риски TEE?
Возможные риски TEE включают:
Если у вас есть проблемы с пищеводом, такие как варикозное расширение вен пищевода, непроходимость или стриктура пищевода, или лучевая терапия в области пищевода, возможно, вам не удастся пройти ЧВЭ. Ваш врач внимательно осмотрит вас перед процедурой.
Могут быть и другие риски в зависимости от вашего конкретного состояния здоровья. Обязательно обсудите любые проблемы со своим врачом перед процедурой.
Как мне подготовиться к TEE?
Ваш лечащий врач объяснит вам процедуру, вы можете задать вопросы.
Вам будет предложено подписать форму согласия, дающую разрешение на проведение теста. Внимательно прочтите форму и задавайте вопросы, если что-то непонятно.
Перед процедурой необходимо некоторое время поститься. Ваш лечащий врач скажет вам, как долго нужно голодать: несколько часов или всю ночь.
Если вы беременны или думаете, что беременны, сообщите об этом своему врачу.
Сообщите своему врачу, если у вас аллергия на лекарства, местная анестезия или латекс или вы чувствительны к ним.
Сообщите своему поставщику обо всех лекарствах (рецептурных и безрецептурных) и травяных добавках, которые вы принимаете.
Сообщите своему врачу, если у вас в анамнезе есть нарушения свертываемости крови или вы принимаете какие-либо антикоагулянты (разжижающие кровь) лекарства, аспирин или другие лекарства, влияющие на свертываемость крови.Вам могут потребовать прекратить прием некоторых из этих лекарств перед процедурой.
Ваш лечащий врач может запросить анализ крови перед процедурой, чтобы определить, сколько времени требуется вашей крови для свертывания. Также могут быть сделаны другие анализы крови.
Сообщите врачу, если у вас есть заболевание сердечного клапана, врожденное заболевание сердца или эндокардит (инфекция сердечных клапанов) в анамнезе.
В зависимости от вашего состояния здоровья ваш поставщик медицинских услуг может запросить другие специальные препараты.
Что происходит во время TEE?
ЧРВ может быть проведена амбулаторно или как часть вашего пребывания в больнице. Процедуры могут отличаться в зависимости от вашего состояния и практики вашего врача.
Обычно TEE следует этому процессу:
Вас попросят удалить все украшения или другие предметы, которые могут помешать процедуре. Если вы носите зубные протезы или какой-либо протез полости рта, они будут удалены перед введением зонда TEE.
Если вас попросят снять одежду, вам дадут халат.
Вам будет предложено опорожнить мочевой пузырь перед процедурой.
Внутривенная (IV) линия будет введена в вашу руку или руку для введения лекарства и, при необходимости, для введения жидкости внутривенно.
Вы будете лежать на столе или кровати слева от вас. Для поддержки за спиной можно положить подушку или клин.
Вы будете подключены к монитору электрокардиограммы (ЭКГ), который регистрирует электрическую активность сердца и контролирует сердце во время процедуры с помощью небольших клейких электродов.Во время процедуры будут отслеживаться ваши жизненно важные показатели (частота сердечных сокращений, артериальное давление, частота дыхания и уровень кислорода).
На заднюю стенку горла будет нанесен спрей для местной анестезии. Это приведет к онемению задней части горла, чтобы прохождение TEE-зонда было более комфортным.
Вам в рот поместят защитное приспособление от укуса.
Перед процедурой вы получите успокаивающее средство, которое поможет вам расслабиться.
Если указано, кислород будет подаваться через носовые трубки.
Помещение будет затемнено, чтобы врач мог видеть изображения на мониторе эхокардиограммы.
TEE-зонд будет пропущен через ваш рот в горло. Вас могут попросить проглотить, чтобы помочь пройти зонд.
Как только зонд окажется в нужном месте, будут сделаны изображения.
После того, как будут сделаны снимки, зонд будет удален из вашего горла.
Что происходит после TEE?
Вы будете переведены в зону восстановления, где медсестры будут контролировать вашу частоту сердечных сокращений, ЭКГ, артериальное давление и уровень кислорода.
Когда ваш рвотный рефлекс вернулся, ваши жизненно важные функции стабильны и вы более внимательны, электроды ЭКГ, кислородный зонд и капельница будут удалены. Вы можете одеться.
Вы можете чувствовать слабость, усталость или сонливость до конца дня обследования. На следующий день после процедуры вы должны чувствовать себя нормально. Ваше горло может болеть в течение нескольких дней после процедуры из-за введения зонда TEE.
Если процедура была проведена в амбулаторных условиях, вас могут выписать домой, если только ваш лечащий врач не определит, что ваше состояние требует дальнейшего наблюдения или госпитализации.
Вам нужно будет, чтобы кто-нибудь отвез вас домой.
Вы можете вернуться к своему обычному питанию и занятиям, если ваш лечащий врач не посоветует вам иное.
Как правило, после TEE не требуется особого ухода. Однако ваш лечащий врач может дать вам другие инструкции после процедуры, в зависимости от вашей конкретной ситуации.
Чреспищеводная эхокардиограмма (TEE) | LHSC
Вернуться к сердечным тестам и процедурам
Воспользуйтесь следующим меню навигации или прокрутите страницу вниз для получения информации.
Введение
Факторы риска
Чего ожидать перед TEE
Чего ожидать во время TEE
Чего ожидать после TEE
По дороге домойПродолжение
Введение
Чреспищеводная эхокардиограмма (ЧЭЭ) – это специализированная форма эхокардиограммы, позволяющая получать изображения сердца изнутри, а не снаружи вашего тела; его проводит кардиолог с помощью медсестры и технолога.Во время ЧВЭ вы проглатываете небольшую гибкую трубку, через которую снимаются эхо-изображения. Это позволяет видеть сердце через пищевод (трубку, соединяющую ваш рот и желудок), предоставляя диагностическую информацию, невозможную с других точек зрения.
Этот тест может помочь нам узнать не только о различных сердечных заболеваниях, но и об острых проблемах, таких как «расслоение аорты» (разрыв основной артерии, выходящей из сердца). Его можно давать пациентам в операционной, отделении интенсивной терапии или на больничной койке, поэтому мы можем получить важную диагностическую информацию
, не перемещая пациента.
К началу
Факторы риска
Ваш врач обсудит с вами факторы риска во время вашего приема.
К началу
Чего ожидать перед TEE
Перед этим тестом вам будет предложено подписать форму согласия. Поговорите со своим врачом о любых проблемах, которые у вас есть относительно необходимости теста, его рисков, того, как он будет проводиться, или о том, что покажут результаты.
- Не ешьте и не пейте как минимум за 6 часов до ЧВВ.
- Если у вас есть зубные протезы или зубные протезы, вам нужно будет удалить их перед обследованием.
- Если у вас есть проблемы с глотанием или острые боли в животе, сообщите об этом врачу перед тестом.
Вам нужно будет снять все украшения и одежду выше талии (вам может быть разрешено носить нижнее белье, если оно не мешает проведению теста). Вам могут дать тканевое или бумажное покрытие для использования во время теста.
Вы можете обезболить горло анестезирующим спреем, чтобы ослабить рвотный рефлекс и облегчить введение зонда.Спрей может иметь горький вкус, а язык и горло онемели и опухли. Некоторые люди сообщают, что иногда им кажется, что они не могут дышать из-за зонда в горле, но это ложное ощущение, вызванное анестетиком. Вокруг зонда во рту и в горле всегда есть достаточно места для дыхания. Не забывайте расслабляться и делать медленные глубокие вдохи.
Незадолго до начала процедуры в вену руки введут капельницу. Лекарства для уменьшения слюны и секреции желудка можно вводить через капельницу.Во время процедуры через капельницу на руке вам будет введено успокаивающее средство. Вы должны чувствовать себя расслабленными и сонными, но при этом достаточно внимательными, чтобы сотрудничать. Другие побочные эффекты, такие как тяжелые веки, проблемы с речью, сухость во рту или помутнение зрения, могут длиться несколько часов после теста. Вы, вероятно, не сможете вспомнить большую часть теста.
К началу
Чего ожидать во время TEE
На протяжении всей процедуры будут контролироваться частота сердечных сокращений, частота дыхания и артериальное давление.Кроме того, небольшое устройство, используемое для измерения количества кислорода в крови (пульсоксиметр), может быть прикреплено к вашему пальцу или мочке уха.
Вас попросят лечь на левый бок, слегка наклонив голову вперед. Можно вставить капу, чтобы защитить зубы от зонда. Затем смазанный кончик зонда будет направлен в ваш рот, а врач осторожно оттолкнет ваш язык. Вас могут попросить проглотить, чтобы трубка двигалась вперед. Может быть полезно помнить, что инструмент не толще многих продуктов, которые вы проглатываете.
Как только зонд окажется в пищеводе, он будет осторожно перемещен вниз до уровня верхней правой камеры сердца (предсердия), и будут сделаны ультразвуковые изображения. Вы не почувствуете и не услышите звуковые волны во время теста. Вам могут сделать внутривенную инъекцию физиологического раствора или контрастного красителя, чтобы помочь врачу оценить вашу сердечную функцию.
Во время процедуры старайтесь не глотать, если не требуется. При перемещении зонда у вас может появиться рвотное дыхание, тошнота, вздутие живота или легкие спазмы в животе.Если дискомфорт серьезный, предупредите врача согласованным сигналом или похлопыванием по руке. Даже если вы не сможете разговаривать во время процедуры, вы все равно можете общаться. Медсестра может удалить слюну из вашего рта с помощью отсасывающего устройства, или вы можете просто дать слюне стечь со стороны вашего рта.
Чреспищеводное эхо обычно безболезненно, хотя вы можете чувствовать тошноту и дискомфорт, когда зонд находится в горле. Тест длится около 1 часа. Зонд будет находиться в пищеводе примерно на 15-20 минут.
К началу
Чего ожидать после TEE
- Вы не сможете управлять автомобилем в течение как минимум 12 часов после процедуры. Обязательно заранее договоритесь, чтобы кто-нибудь забрал вас после теста.
- У вас может быть першение и сухость в горле; небольшая охриплость; или легкая боль в горле. Эти симптомы могут длиться от 2 до 3 дней. Пастилки от горла и теплые полоскания с соленой водой могут помочь облегчить эти симптомы.
- Не употреблять алкоголь в течение 24 часов.
- Немедленно обратитесь к врачу, если у вас есть:
- Затруднения при глотании или разговоре
- Одышка или учащенное сердцебиение
- Боль в груди
Наверх
Возвращаюсь домой
Сразу после обследования можно идти домой. Нет стадии восстановления или реабилитации.
К началу
Продолжение
Ваш лечащий врач или семейный врач свяжется с вами и сообщит результат.Обычно с вами свяжутся только в том случае, если есть проблемы с результатами, если иное не указано вашим врачом.
Чреспищеводная эхокардиография (TEE) | Техасский институт сердца
Как и стандартная эхокардиография, чреспищеводная эхокардиография (ЧЭЭ) использует звуковые волны для получения изображения сердца и наблюдения за его работой
Как и стандартная эхокардиография, чреспищеводная эхокардиография (ЧЭ) использует звуковые волны для получения изображения сердца и наблюдения за его функционированием.Но в отличие от стандартной эхокардиографии звуковые волны проходят через трубчатое устройство, помещенное в рот, и проходят через горло в пищевод. (Пищевод – это трубка, соединяющая горло с желудком).
Этот тест может показать врачам подробный размер, форму и движение сердечной мышцы, а также состояние аорты, которая является основным кровеносным сосудом, снабжающим кровью ваше тело. Он также может показать, как работают сердечные клапаны и как кровь течет через ваше сердце.TEE также предоставляет врачам информацию о ваших артериях. Врачи используют этот тест, когда они не могут получить четкое изображение вашего сердца с помощью стандартной эхокардиографии.
Как это работает?
TEE использует высокочастотные звуковые волны (также называемые ультразвуком), которые могут создать движущееся изображение вашего сердца. Тест похож на стандартную эхокардиографию, за исключением того, что изображение сердца происходит изнутри пищевода, а не через стенку грудной клетки. Звуковые волны проходят через тело с помощью устройства, называемого датчиком, который прикрепляется к трубке и опускается вниз по пищеводу.Звуковые волны отражаются от сердца и возвращаются к датчику в виде эха. Эхо преобразуется в изображения на телевизионном мониторе, чтобы создать изображение вашего сердца и аорты.
Чего мне ожидать?
Вам нужно будет прекратить есть как минимум за 4 часа до теста. Ваш врач точно скажет вам, как долго. Поговорите со своим врачом о любых лекарствах (рецептурных, безрецептурных или пищевых добавках), которые вы принимаете, потому что он или она могут захотеть, чтобы вы прекратили их прием до обследования.
Тест начнется с того, что технический специалист опрыскает ваше горло анестетиком, от которого оно онемеет. Затем вы лягте на стол для осмотра. Вам в руку введут иглу с подсоединенной к ней трубкой. Это называется внутривенным или внутривенным введением. Внутривенно введут мягкое успокаивающее средство, которое расслабит вас на протяжении всего теста. Маленькие металлические диски, называемые электродами, будут помещены на вашу грудь. Эти электроды имеют провода, называемые отведениями, которые подключаются к аппарату электрокардиограммы.Этот тренажер будет контролировать ваш сердечный ритм во время теста.
Затем вам в горло введут небольшую гибкую трубку, называемую зондом. Техник попросит вас проглотить, и зонд осторожно проведет по горлу. Часто это самая неудобная часть теста. Если вы чувствуете необходимость заткнуть рот, не волнуйтесь, это довольно частое явление. Как только зонд будет на месте, вы не должны чувствовать боли.
На конце зонда находится датчик, который делает снимки вашего сердца.Техник также может перемещать зонд, чтобы получить снимки вашего сердца под разными углами.
После того, как у техника будет достаточно фотографий, зонд и линия для внутривенного вливания будут удалены. Вас также отключат от аппарата ЭКГ. Вы можете почувствовать небольшую сонливость до тех пор, пока действие седативного средства не исчезнет, и за вами будут наблюдать, чтобы убедиться, что ваша частота сердечных сокращений и артериальное давление в норме.
После процедуры у вас может появиться боль в горле или проблемы с глотанием. Эти побочные эффекты обычно проходят примерно через день.
Чреспищеводная эхокардиограмма – Dr Rasi Wickramasinghe, MD, PhD
Поскольку TEE-зонд вводится изо рта и помещается в пищевод, это обычно невозможно сделать, пока пациент не спит. Это означает, что во время процедуры вы, скорее всего, получите седативный эффект.В день процедуры вам нужно будет прийти в больницу натощак, и перед началом процедуры ваш врач обсудит все важные детали. Это включает в себя подтверждение того, что у вас нет проблем с дыханием, нет предшествующей операции на пищеводе или горле, нет проблем с интубацией или реакции на какие-либо лекарства, которые вы будете получать для седативного эффекта. Как только этот контрольный список будет завершен, вы получите спрей на заднюю часть горла, который обезболит глотку и ослабит рвотный рефлекс.Вас также могут попросить проглотить густое и вязкое вещество (вязкий лидокаин), чтобы еще больше уменьшить онемение задней стенки горла. Как только это будет сделано, ваш врач назначит внутривенное введение седативных препаратов, в результате чего вы почувствуете сильную сонливость. Как только вы почувствуете себя комфортно, зонд будет постепенно вводиться через рот, и, когда он достигнет задней стенки горла, вас попросят проглотить. Это очень важный шаг, потому что сотрудничество во время глотания поможет зонду пройти мимо надгортанника и сфинктера пищевода и пробиться туда, где он сможет начать делать снимки вашего сердца.
Ожидается, что фактическая процедура займет от 15 до 20 минут, не считая времени на успокоение и восстановление. Большинство пациентов обычно уходят домой в тот же день после прекращения действия седативного средства. Важно, чтобы вы привезли с собой члена семьи, чтобы отвезти вас домой, поскольку пациенты не могут самостоятельно управлять автомобилем после приема седативных препаратов.
ЧТО ДАЛЬШЕ?
После завершения TEE вы останетесь в зоне восстановления в течение нескольких часов, в то время как медсестра, обученная седации, будет наблюдать за вами во время восстановления.Он или она будет следить за тем, чтобы ваша частота сердечных сокращений и артериальное давление оставались в норме, и чтобы вы постепенно выздоравливали до точки, когда вы можете безопасно вернуться домой. Очевидно, что если возникнут какие-либо проблемы, врач будет уведомлен. Как упоминалось выше, почти все пациенты уходят домой в тот же день, если не возникает каких-либо неожиданных осложнений.
После того, как у вашего врача будет возможность просмотреть изображения, он сообщит вам о результатах либо напрямую, либо по телефону. Обычно, поскольку врач выполняет процедуру сам, все наши пациенты получают результат сразу после процедуры.
Чреспищеводная эхокардиограмма (TEE)
Обзор
Чреспищеводная эхогардиограммаЧто такое чреспищеводная эхокардиограмма (ЧВЭ)?
Эхокардиограмма (эхо) использует ультразвук для создания изображений движения вашего сердца.
A чреспищеводный эхо-тест (TEE) -тест – это тип эхо-сигнала, в котором используется длинная тонкая трубка (эндоскоп) для направления ультразвукового преобразователя по пищеводу («пищевой трубке», идущей ото рта к желудку).
Это позволяет врачу видеть изображения сердца, не мешая ребрам или легким. ЧВЭ проводится, когда вашему врачу нужно внимательнее осмотреть ваше сердце или если он не получает необходимую информацию с помощью обычного эхо-сигнала.
Для получения информации о том, как кровь течет через клапаны сердца, может потребоваться комбинация TEE, ультразвукового допплера и цветного допплера.
Почему проводится этот тест?
Тест используется для:
- Проверьте, насколько хорошо работают клапаны и камеры вашего сердца
- Обращайте внимание на такие проблемы, как клапанная болезнь, заболевание миокарда, заболевание перикарда, инфекционный эндокардит, сердечные новообразования и врожденные пороки сердца
- Посмотрите, насколько хорошо работают ваши сердечные клапаны после операции
- Проверьте наличие аномалий в верхней левой камере сердца (левом предсердии)
Детали теста
Что мне делать перед тестом?
Если вам нужна ЧВИ, сообщите врачу, если у вас есть какие-либо проблемы с пищеводом, такие как грыжа пищеводного отверстия диафрагмы, проблемы с глотанием, апноэ во сне или внутривенное введение наркотиков.Важно сообщить своему врачу, если вы принимаете лекарства, которые помогают вам уснуть, снимают беспокойство и / или наркотические обезболивающие.
Спланируйте, что кто-нибудь отвезет вас домой. В тот же день вы получите успокоительное и не сможете управлять автомобилем. Пожалуйста, возьмите кого-нибудь с собой, чтобы отвезти вас домой и пойти с вами на любые другие встречи, которые у вас есть. Вы можете снова водить машину на следующий день после проверки.
Могу ли я есть или пить в день обследования?
- ЗАПРЕЩАЕТСЯ есть и пить в течение как минимум шести часов до теста.
Следует ли мне принимать лекарства в день обследования?
Принимайте все лекарства в обычное время в соответствии с предписаниями врача. Если до теста осталось четыре часа, примите лекарства, запивая небольшим глотком воды.
Если у вас диабет и вы принимаете лекарства для контроля уровня глюкозы в крови, обратитесь к врачу за конкретными инструкциями о приеме лекарств перед тестом.
Сделайте так, чтобы кто-нибудь отвез вас домой
Кто-то должен пойти с вами в день теста, чтобы отвезти вас домой.Вы не должны садиться за руль до следующего дня после процедуры. Седативный эффект, вводимый во время теста, вызывает сонливость, головокружение и снижает вашу способность рассуждать, делая для вас небезопасным водить машину или работать с механизмами.
Что мне надеть в день теста?
Вы можете носить все, что захотите. Перед обследованием вы переоденетесь в больничную одежду. Пожалуйста, не приносите ценные вещи. Вам будет предоставлен шкафчик для хранения ваших вещей во время теста.
Что происходит во время теста?
- Перед обследованием вы подробно ознакомитесь с процедурой, включая возможные осложнения и побочные эффекты.Пожалуйста, задавайте нам любые вопросы. Вы подпишете форму согласия, чтобы показать, что вы понимаете риски и преимущества теста и соглашаетесь на его проведение.
- Вы переоденетесь в больничную рубашку. Электроды (маленькие плоские липкие пятна) будут размещены на груди. Они используются для измерения электрической активности вашего сердца (электрокардиограф [ЭКГ]).
- На руку будет надета манжета для измерения артериального давления.
- На ваш палец наденут небольшой зажим, прикрепленный к пульсоксиметру, чтобы контролировать уровень кислорода в крови.
- Вы будете полоскать горло раствором, чтобы обезболить горло. Медсестра распылит обезболивающее лекарство на заднюю стенку вашего горла.
- Через капельницу будут отправлены лекарства, которые помогут вам расслабиться. Вы можете чувствовать сонливость.
- Вы лягте на левый бок на экзаменационный стол.
- Ваш рот будет отсасываться, чтобы удалить лишнюю влагу.
- Врач введет тонкий эндоскоп со смазкой в рот, в горло и в пищевод. Эта часть теста длится несколько секунд и может быть неудобной.Эндоскоп не влияет на ваше дыхание. Возможно, вам придется сглотнуть, чтобы эндоскоп встал на место.
- Когда эндескоп установлен, снимки сердца делаются под разными углами (вы не почувствуете эту часть теста).
- Ваша частота сердечных сокращений, артериальное давление и уровень кислорода в крови будут тщательно контролироваться во время и сразу после обследования.
Как я буду себя чувствовать во время теста?
Седативное средство может вызвать сонливость. Мы сделаем вам максимально комфортным.Пожалуйста, дайте нам знать, если вы почувствуете дискомфорт в любое время. После теста у вас может болеть горло или онеметь. Эти чувства уйдут.
Сколько времени длится тест?
Проверка займет около 90 минут. После этого вам могут потребоваться дополнительные тесты. В противном случае ваш водитель может отвезти вас домой.
Можно ли есть после теста?
Подождите не менее одного часа после теста (или пока онемение в горле не пройдет) перед едой или питьем. Начните с прохладной жидкости.Если у вас нет проблем с употреблением прохладных жидкостей, вы можете есть и пить, как обычно.
Результаты и последующие действия
Как мне получить результаты моего теста?
Ваш врач получит результаты ваших анализов и поделится ими с вами.
Чреспищеводная эхокардиограмма (TEE) | Провиденс Харт
Что такое чреспищеводная эхокардиограмма (ЧВЭ)?
TEE – это тест, в котором используется гибкая трубка, излучающая ультразвуковые волны, для создания изображений сердца изнутри пищевода и желудка. Звуковые волны передаются от инструмента, называемого датчиком, в ваше тело. Звуковые волны отражаются (эхом) от тканей и органов, создавая изображения, которые можно увидеть на экране.
Когда может быть полезен TEE?
TEE обеспечивает очень четкое изображение структур сердца и кровотока. Снимки обычно более четкие, чем при стандартной эхокардиограмме, которая проводится с грудной клетки. Этот тест часто используется для просмотра трудно различимых структур или для получения более подробных изображений сердца и аорты. Общие причины для теста включают измерение размера и силы откачки сердца, а также изучение формы и движения сердечных клапанов.Этот тест также можно использовать для поиска жидкости вокруг сердца и сгустков крови или образований внутри сердца или аорты.
Безопасен ли TEE?
Риски, связанные с TEE, невелики. Возможные осложнения включают пневмонию и нарушение сердечного ритма. В очень редких случаях может наблюдаться кровотечение из пищевода, отверстие в желудке или пищеводе или затрудненное дыхание.
Как мне подготовиться к тесту?
Не ешьте и не пейте за 6 часов до теста.Сообщите своему врачу или медсестре, если у вас есть проблемы с глотанием, заболевания пищевода или желудка в анамнезе. Сообщите своему врачу или медсестре, если у вас аллергия на лекарства, особенно на лекарства, которые расслабляют.
Как проводится тест?
На руку будет надета манжета для измерения кровяного давления. Маленькие липкие пятна, называемые электродами, будут помещены на вашу грудь. Датчик кислорода будет помещен на ваш палец, чтобы измерить количество кислорода в вашем теле. Во время теста будут контролироваться ваш сердечный ритм, артериальное давление, уровень кислорода и дыхание.Вам дадут кислород. Внутривенная линия (или капельница) будет введена в вену на руке. Будет введен местный анестетик, чтобы обезболить заднюю часть горла. Через капельницу будет введено лекарство, которое поможет вам расслабиться и почувствовать сонливость. Врач осторожно вставит зонд в ваш рот. Когда вы проглотите, зонд будет направлен в пищевод. Вы можете почувствовать движение зонда, но обычно это не вызывает боли. Когда зонд расположен в пищеводе сразу за сердцем, будут сделаны снимки сердца.Тест займет около 1 1/2 часа.
А что будет после теста?
Медсестра проинформирует вас о том, когда вы можете есть или пить. В течение одного дня вы можете чувствовать легкую боль в горле. Когда вы сможете начать пить, успокойте горло холодными жидкостями и леденцами.
Не садитесь за руль в течение 12 часов. После процедуры вам нужно будет договориться с водителем, который отвезет вас домой. Избегайте алкогольных напитков в течение 12 часов.
Как узнать результаты теста?
Кардиолог прочитает тест и сообщит о результатах вашему врачу.Ваш врач сообщит вам результаты анализа.
