Как проверяют кишечник в больнице: виды и методы диагностики заболеваний кишечника
ЧТО ЭТО, ЗАЧЕМ НУЖНА, КАК ПРОВОДИТСЯ
Колоноскопия – диагностика толстого кишечника, которая позволяет обнаружить в нем полипы и плоские наросты. Эти образования необходимо удалять, так как со временем они могут перерасти в раковые опухоли. Мировая медицина признала аденомы, полипы и другие наросты в слизистой кишечника предраковым состоянием.
Во время комплексной колоноскопии опытные врачи вырезают и удаляют все образования при помощи новейшего оборудования непосредственно при диагностике. Специально готовиться к резекции не надо, достаточно подготовки пациента, которую он проводит для колоноскопии.
Манипуляции продолжаются от 15 минут до часу. Длительность зависит от тяжести заболевания и количества образований. Главная цель исследования заключается в изучении толстого кишечника на выходе и продвижение гибкого колоноскопа к мешку слепой кишки за несколько минут. При диагностике сразу вырезают все найденные наросты. После этого их клетки отправляют на биопсию, чтобы подтвердить или опровергнуть наличие злокачественных клеток.
В медицинском центра колоноскопия должна проводится безопасно для пациента и максимальным исследованием толстой и слепой кишки и одновременным удалением всего лишнего. При этом манипуляции должны проводиться под анестезией, когда человека погружают в медикаментозный сон. Это стандарт в такой процедуре в Европе и США.
Когда полностью подействует наркоз, аппарат вводят в кишечник, при этом пациент не ощущает дискомфорта. Для этого в клиниках применяют препараты, которые не дают побочных эффектов.
Колоноскопия, что это?
Информация для пациентов
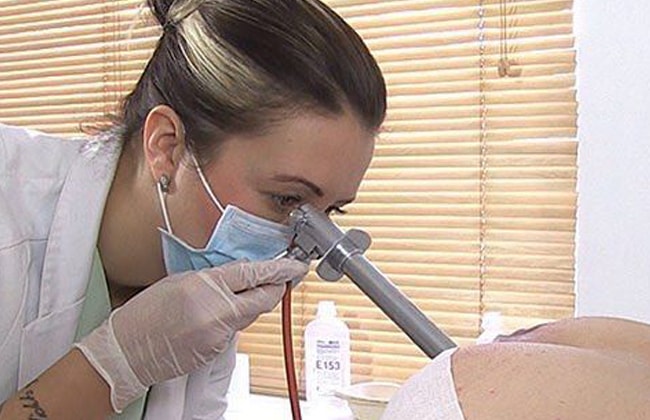
Колоноскопия – медицинская процедура, во время которой врач изучает изменения на слизистой толстой и слепой кишки. Сеанс проводят исключительно в кабинете врача эндоскописта. Мягкий гибкий зонд в диаметре 1-1,5 см вводят через анус, продвигая его аккуратно по кишечнику. На конце есть камера, которая выводит картинку на экран монитора.
Зачем нужна процедура
Обследование позволяет быстро определить наличие заболевания. Его назначают при таких жалобах:
Его назначают при таких жалобах:
- диарея;
- выделение крови из ануса;
- длительная обстипация.
Врач может обнаружить и подтвердить наличие воспалительного процесса, полипов, которые могут перерасти в рак. После их удаления также проводят повторный сеанс, чтобы посмотреть состояние слизистой и убедиться, что все хорошо зажило.
Людям старше 50 лет, у родственников которых был рак кишечника, рекомендуется проводить такой осмотр каждые 2 года, даже, если у них нет никаких жалоб на состояние своего здоровья.
Проведение обследования
Что происходит на сеансе
Колоноскопия редко вызывает болевые ощущения у пациента и чаще всего проходит без проблем. Человек может ощущать давление в кишечнике и вздутие живота. Если перенести это тяжело, внутривенно вводится наркоз, благодаря которому все мышцы расслабляются.
Врач выполняет колоноскопию в больнице или амбулаторном центре. Обычно манипуляции занимают от 15 до 60 минут.
Доктор вводит колоноскоп через анус в кишечник. Сфера надувает его воздухом для лучшего обзора. Камера передает видеоизображение на монитор. Иногда толстый кишечник не просматривается по ряду причин, среди которых и плохая подготовка. Тогда пациента посылают на ирригоскопию с бариевой клизмой.
Сфера надувает его воздухом для лучшего обзора. Камера передает видеоизображение на монитор. Иногда толстый кишечник не просматривается по ряду причин, среди которых и плохая подготовка. Тогда пациента посылают на ирригоскопию с бариевой клизмой.
Если обнаружена патология
Если найдено место с патологией, так отщипывают кусочек ткани и отправляют его на биопсию, которая покажет, если так наличие злокачественных клеток.
Если есть полипы, их сразу отсекают через колоноскоп. Если образований много, операцию придется повторить несколько раз с определенным промежутком времени.
Обнаружив место на слизистой, которое кровоточит, врач определит способ его остановки и заживления.
Не стоит пугаться, если ткани отправили на биопсию. Это не говорит о наличии колоректального рака, но помогает его предупредить.
После процедуры
По окончании сеанса доктор рассказывает пациенту о том, что он обнаружил, но точный диагноз будет поставлен после того, как придут результаты биопсии, то есть примерно через 7-10 дней.
Можно почувствовать спазмы или вздутие живота в течение первого часа после процедуры. Это происходит из-за введения небольшого количества воздуха. Он выйдет через поры совсем скоро, и пациент почувствует облегчение. В этот же день можно возвращаться к обычному образу жизни и питанию.
Если вводилась анестезия, она требует времени, чтобы полностью исчезнуть. Тогда надо находиться в больнице или амбулаторном центре от 1 до 2 часов после процедуры. Однако садиться за руль автомобиля и заниматься спортом можно будет только на следующий день, чтобы избежать негативных последствий под слабым действием наркоза.
Если обнаружены полипы, доктор обговорит дату их удаления и назначит повторную процедуру.
Возможные осложнения
Это безопасная процедура, главное, чтобы ее проводил опытный эндоскопист со спецподготовкой.
Риски колоноскопии включают в себя:
- кровотечение из места вмешательства, тогда надо восстанавливать целостность стенок кишечника;
- реакция на седативное средство, включая проблемы с дыханием или сердцем;
- боль в животе.

Исследование скрининговых колоноскопий выявило примерно 4-8 серьезных осложнений на каждые 10 тысяч процедур.
При появлении сильной боли в животе, выделения крови из ануса, лихорадки стоит незамедлительно посетить врача.
Уникальный аппарат в житомирской больнице помогает предотвратить рак кишечника —КП “Лікарня №1” Житомирської міської ради
В Житомирской горбольнице №1 проводятся обследования на уникальном японском аппарате – операционном видеоколоноскопе, который был закуплен за средства местного бюджета (1 миллион 700 тыс. гривен). Аппарата такого класса нет ни в одном медицинском учреждении по всей области. Он предназначен для исследования кишечника (тонкой и толстой кишки) и позволяет поставить диагноз в течение 3-5 минут со 100 процентной достоверностью.На фото: видеоколоноскоп позволяет поставить диагноз в течение
3-5 минут.
– Новый аппарат дает возможность вовремя выявить заболевания кишечника и сохранить человеку не только здоровье, но и жизнь, – объясняет заведующий кабинетом видеоколоноскопии горбольницы №1 Анатолий Вусык.
– В первую очередь речь идет о раке кишечника, который на ранних стадиях лечится вполне успешно, но если болезнь запущена, то шансы на спасение мизерны. Как объяснил Анатолий Иванович, заболеваемость раком тонкой и толстой кишки находится на 
– Как именно проводится обследование на новом аппарате?
– интересуюсь у специалиста.– Суть работы заключается в следующем: через прямую кишку пациента вводится специальный тонкий зонд, который проходит весь кишечник и проецирует видео на экран монитора, причем изображение можно увеличить до 12 раз. В определенных случаях добавляется краситель, который позволяет более четко отследить патологию. Кроме того, по ходу обследования специалист может взять биопсию выявленного новообразования для дальнейшего анализа, а еще быстро и безболезненно удалить специальными приборами (петли, зажимы, электронож и другие) некоторые доброкачественные образования. Аппарат оснащен системой записи и архивирования, поэтому по желанию пациент может получить фотографии участков кишечника, либо диск или флешку с видео. После 40 лет каждый человек должен раз в год пройти это обследование, чтобы уберечь себя от рака кишечника, – продолжает Анатолий Иванович.
– А если кто-либо из членов семьи болел раком кишечника до 60 лет, то это говорит о том, что существует генетическая предрасположенность, и обследовать кишечник нужно каждый год начиная с 25 лет.
– Перед обследованием необходима особая подготовка?
– Сначала человек должен очистить кишечник при помощи специального слабительного препарата, который принимается за день до обследования по схеме, и наутро можно смело отправляться к врачу. При очистке кишечника из него удаляются все шлаки, организм омолаживается, но самое главное – специалист может беспрепятственно рассмотреть каждый миллиметр толстой кишки и поставить точный диагноз.
– Кому в первую очередь показано такое обследование?
– Показаний довольно много. Например, если во время стула выделяется кровь, слизь, если стул черного цвета, если у человека малокровие невыясненного происхождения, если раком кишечника болели родные, если есть хронические воспаления толстого кишечника, длительный понос, частые запоры и так далее. Обычно люди в таких ситуациях начинают пить какие-то целебные травы или сами себе назначают таблетки. А когда становится уже невмоготу и человек вынужден обращаться к врачу, оказывается, что у него рак, причем в запущенной форме.
В принципе, у большинства людей после 30-40 лет имеются различные жалобы на работу кишечника (метеоризм, задержка стула, частые поносы), поэтому лучше всего проверить состояние своего кишечника и вовремя выявить проблемы. Для этого можно обратиться к семейному врачу, который напишет направление на обследование. Либо позвонить прямо в кабинет видеоколоноскопии в горбольницу по телефонам:
Чем раньше пройдешь обследование, тем меньше риск серьезных болезней и тем спокойнее на душе.
Юлия Мельничук
Компьютерная томография (КТ) | Боткинская больница
1. Что такое КТ?
Что такое КТ?
Компьютерная томография (КТ) – это современный метод диагностики, который позволяет получить точную информацию о состоянии костей, органов и тканей пациента. При проведении КТ выбранная зона тела пациента просвечивается малыми дозами рентгеновских лучей с разных ракурсов, а точнее «послойно». Трубка томографа (или несколько трубок) с большой скоростью вращается вокруг пациента и делает множество снимков. После этого сложная компьютерная программа их обрабатывает. В результате врач получает объемные трехмерные послойные изображения всех органов в высоком разрешении. При необходимости он может их приблизить, увеличить, и таким образом исследовать любую часть изображения, где заметит что-то подозрительное.
В отличие от обычного «рентгена», КТ позволяет точно определить место патологического очага, увидеть плотность новообразований, в том числе опухолей. В результатах КТ-обследования отсутствуют наслоения, как это происходит на рентгеновском снимке. Из-за них врач порой не может увидеть изменения в тканях.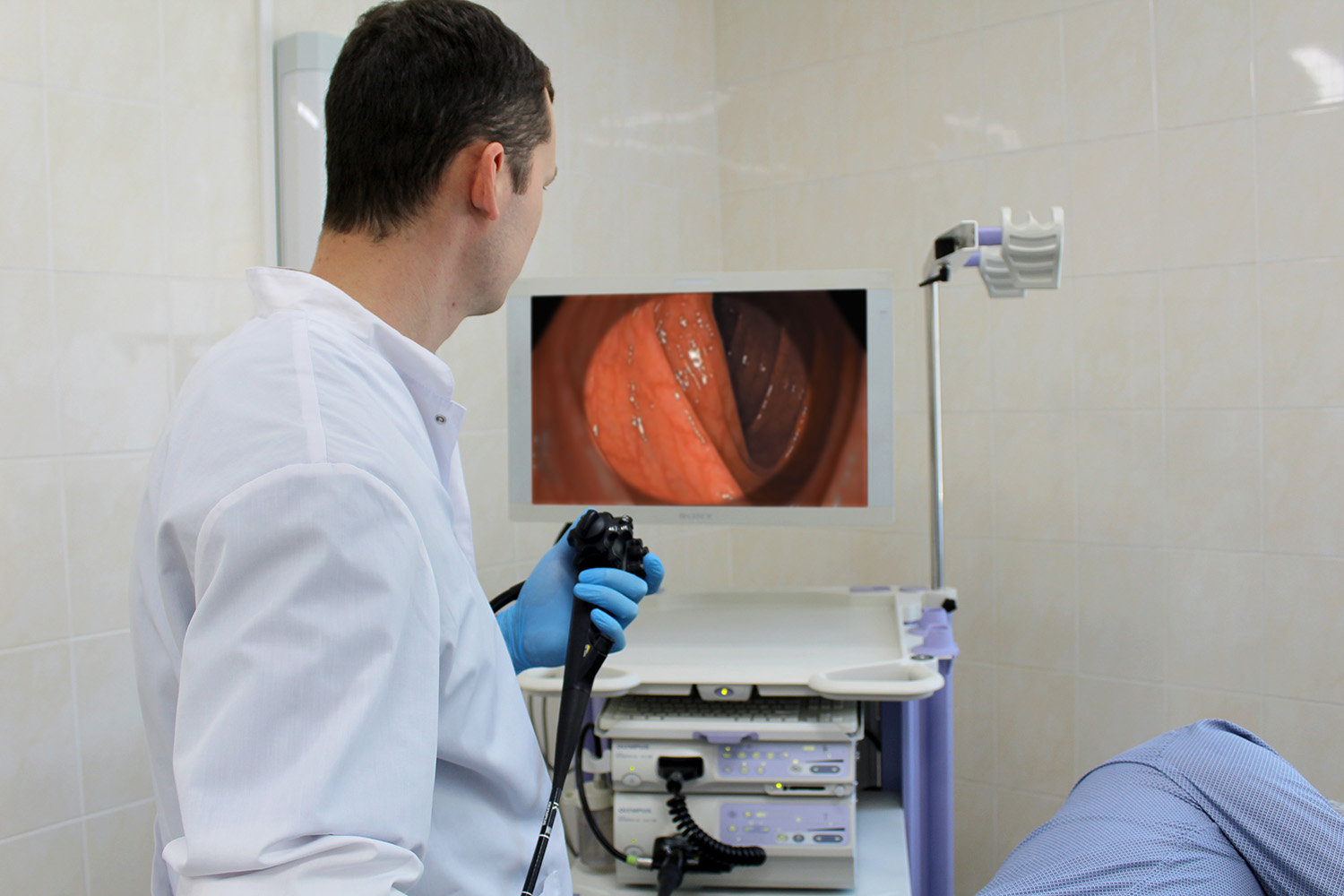 Метод компьютерной томографии фактически исключает вероятность того, что какие-то процессы в органах и тканях останутся незамеченными.
Метод компьютерной томографии фактически исключает вероятность того, что какие-то процессы в органах и тканях останутся незамеченными.
2. Когда назначают КТ
Компьютерная томография позволяет диагностировать изменения в органах и тканях, которые невозможно обнаружить с помощью других методов исследования. Ее также часто назначают для уточнения диагноза после рентгеновского обследования или УЗИ. При помощи КТ на ранних стадиях можно выявить различные онкологические и неопухолевые заболевания, сердечно-сосудистые патологии, инфекционные заболевания и др. Во время КТ врач может точно увидеть размер, форму и структуру патологических очагов, оценить их динамику. На томограмме видны камни, кисты, опухоли. На сегодняшний день КТ – практически универсальный метод диагностики, позволяющий врачу увидеть максимально подробную картину состояния организма.
3. Типы компьютерной томографии: мультисрезовая (многослойная, МСКТ) и спиральная КТ
На сегодняшний день наиболее востребованный и современный метод КТ-обследования – мультисрезовая или многослойная КТ, сокращенно МСКТ.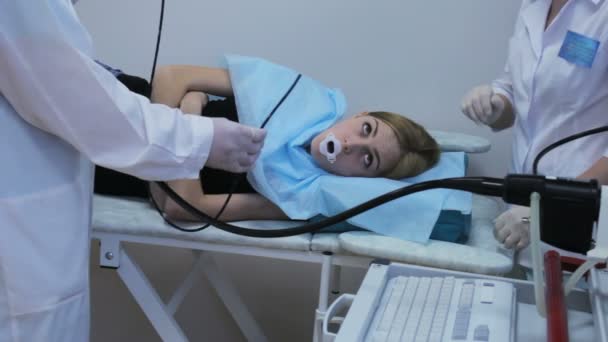
Впервые принцип компьютерной томографии применили в 70-е годы прошлого века. Томограф изначально имел одну лучевую трубку, которая вращалась вокруг пациента и делала снимки с разных ракурсов. Датчики, расположенные по кольцу, фиксировали эти изображения. В процессе обследования стол медленно двигался по горизонтали, и томограф просвечивал следующий слой тела.
С начала 90-х в обиход вошли спиральные томографы. В них лучевая трубка (или их может быть несколько) движется по спирали, что увеличивает точность обследования и одновременно уменьшает зону облучения. На сегодня технологии позволяют делать более 300 срезов за одно включение рентгеновской трубки. Фактически, это уже не статические изображения внутренних органов, а наблюдение за ними в реальном времени. Нахождение пациента внутри мультисрезового компьютерного томографа может занимать менее 1 минуты времени. Обработка результатов, когда больной уже может не присутствовать, займет час-полтора. При этом результаты обследования – более точные, а лучевая нагрузка на организм – минимальна.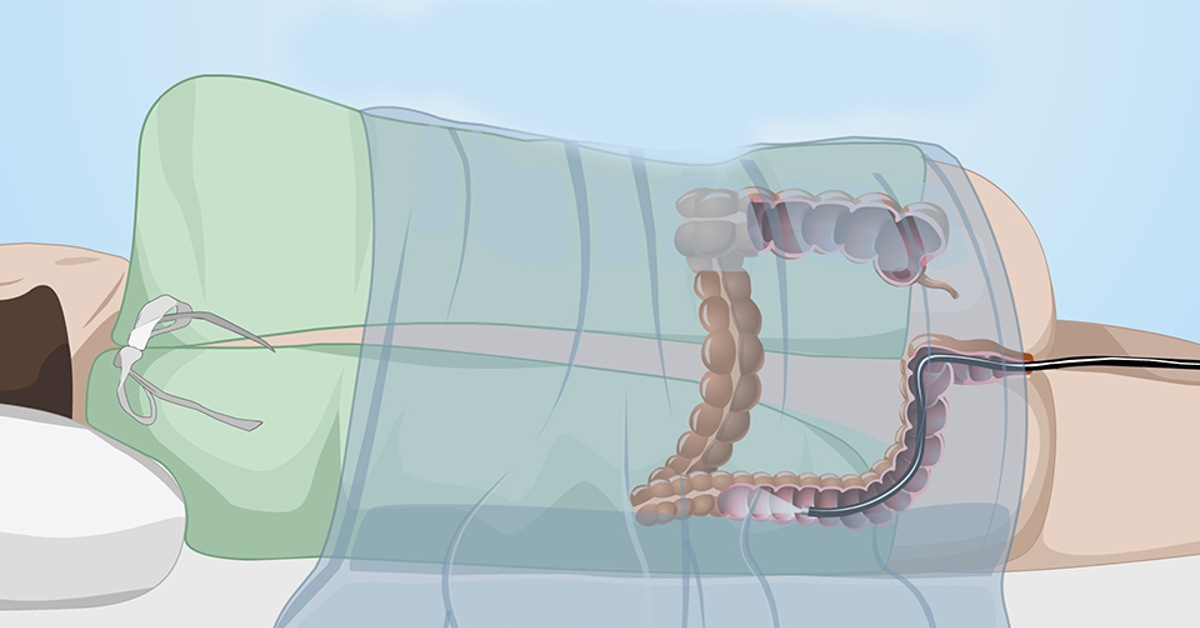
4. Записаться на КТ
5. Почему КТ стоит сделать в ГКБ им. С.П.Боткина
В Боткинской больнице обследование КТ и МСКТ проводят в отделе лучевой диагностики. В распоряжении отдела – пять современных мультиспиральных мультисрезовых компьютерных томографов, в том числе фирм Philips и Toshiba, мощностью 128 и 160 срезов.
В отделе лучевой диагностики 17 врачей, из которых один профессор, 2 доктора медицинских наук, 5 кандидатов медицинских наук, 11 врачей высшей квалификационной категории, 3 врача первой категории, 14 рентгенлаборантов высшей категории, один – первой и два – второй категории. Ряд сотрудников проходили стажировки в Германии, Австрии, Израиле. Заведующий отделом — специалист года по лучевой диагностике, лауреат конкурса «Формула жизни», доктор медицинских наук, профессор Андрей Владимирович Араблинский, врач высшей квалификационной категории с 32-летним стажем. При обращении в Боткинскую больницу мы гарантируем вам точный и надёжный результат исследований.
Ветеранам труда и инвалидам 1 и 2 групп предоставляются 10-процентные скидки на процедуру компьютерной томографии.
6. КТ с контрастом (КТ-ангиография)
Наряду с рутинными исследованиями головного мозга, легких, брюшной полости, в Боткинской больнице проводятся КТ с болюсным контрастным усилением у пациентов с заболеваниями сердечно-сосудистой системы, в т. ч. динамическое наблюдение за больными после операции аорто-коронарного шунтирования, ангиопластики и стентирования коронарных артерий.
КТ-диагностику с использованием контрастного вещества проводят для повышения информативности. Такое исследование позволяет врачу четко увидеть сосуды или полые органы, обнаружить даже совсем небольшие опухоли, гематомы или тромбы. КТ с контрастом назначают, чтобы выявить сердечно-сосудистые патологии, уточнить расположение и размеры новообразований.
Для исследования с контрастом необходим относительно недавний (не больше 2 месяцев давности) биохимический анализ крови (креатинин, мочевина, глюкоза).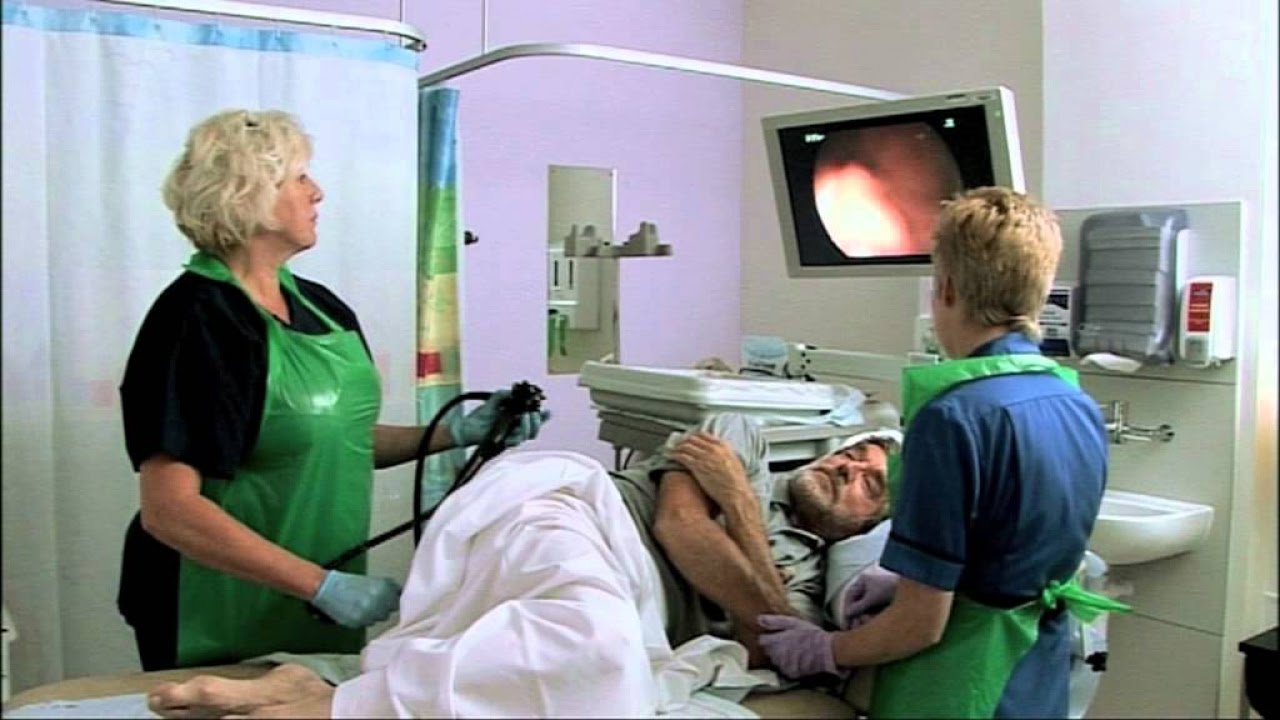 Кроме того, аллергия на йод или поливалентная аллергия является противопоказанием для проведения исследования с контрастом.
Кроме того, аллергия на йод или поливалентная аллергия является противопоказанием для проведения исследования с контрастом.
7. Показания к КТ по органам
- КТ головы (черепа) необходима при переломах черепа или сильных ушибах. Обследование ясно покажет картину переломов, состояние мозга и необходимость дальнейших операций.
- КТ носа и гортани поможет установить воспаление слезных протоков, опухоли, выявить хронический синусит.
- КТ головного мозга позволяет врачу диагностировать геморрагические инсульты, уточнить наличие и/или расположение гематом, кровоизлияний, выявить даже небольшие опухоли мозга и мозговых оболочек, сосудистые патологии. При заболеваниях головного мозга КТ перспективна при обследовании пациентов с сосудистыми аневризмами и мальформациями.
- КТ грудной полости назначают для диагностики патологическим изменений, новообразований, которые затрагивают бронхи, легкие, сердце (в том числе перикард), пищевод, молочные железы.

- КТ легких позволит обнаружить на ранней стадии разнообразные патологии: пневмонию, опухоли, прояснить сомнительные случаи «эмфиземы легких».
- КТ брюшной полости выявит панкреатит, кисты, аппендицит, иные воспаления, тромбы сосудов, скопление жидкости, патологии печени (помимо обычных данных о плотности тканей и новообразованиях, КТ позволит оценить содержания в ней железа), селезенки, надпочечников.
- КТ кишечника считается одним из самых щадящих, но наиболее эффективных методов диагностики при проблемах с этим органом пищеварения.
- КТ позвоночника (шейного, грудного, поясничного отделов) позволяет уточнить или снять подозрения на остеопороз, остеохондроз, грыжи, сколиоз. КТ позвоночника назначают в сложных случаях, когда рентгеновского обследования недостаточно, чтобы прояснить проблему до конца.
- КТ коленного, тазобедренного, плечевого суставов позволит установить причины боли при движении, наличие жидкости в суставе, артриты или артрозы, выявить степень дистрофических изменений сустава.

- Широко используются возможности мультиспиральной КТ у пациентов урологического профиля, а именно, с подозрением на опухоль предстательной железы и сосудистыми заболеваниями почек, а также с опухолями поджелудочной железы и печени. КТ мочевыводящих путей, КТ почек.
8. Как подготовиться к исследованию
Процедура компьютерной томографии не требует особой подготовки от пациента. Лишь при обследовании некоторых зон, например, брюшной полости, нужно за несколько суток отказаться от определенных продуктов, а за несколько часов – соблюдать строгую диету. Самое главное, до проведения процедуры врач должен знать обо всех заболеваниях и препаратах, которые вы принимаете.
9. Как проходит процедура
КТ-обследование занимает от одной до 30 минут (в зависимости от зоны тела, метода и мощности томографа). Все это время пациент лежит на специальном столе внутри томографа, не двигаясь. Это необходимо для того, чтобы снять точные данные. Капсула закрытая, но хорошо освещена, там есть вентиляция. Врач находится на связи с пациентом и дает ему указания по задержке дыхания. Иногда предлагают зафиксировать руки и ноги пациента, чтобы исключить непроизвольные движения.
10. Противопоказания к КТ
Без необходимости КТ не назначают детям младшего возраста, беременным женщинам, а также пациентам с общим тяжелым состоянием. Противопоказанием является также клаустрофобия или повышенная двигательная активность, так как при обследовании пациент должен некоторое время неподвижно лежать внутри аппарата. Однако в Боткинской больнице есть открытый томограф, который позволит решить эту проблему.
Отметим, что компьютерную томографию могут делать пациенты с кардиостимуляторами и имплантами – это не является противопоказанием, как в случае магнитно-разонансного обследования.
Также препятствием может стать вес пациента больше 130 килограммов – большинство моделей томографов рассчитаны на меньший вес обследуемого. Однако есть несколько моделей с ограничением до 200 кг.
Для КТ-обследования с контрастом противопоказанием будет аллергия на йод или поливалентная аллергия.
11. Задать вопрос
Хотите записаться на компьютерную томографию? Остались какие-то вопросы? Не знаете, что выбрать? Позвоните в контакт-центр Боткинской больницы по телефону 8(499)490-03-03. Мы вам поможем!
Диагностика ЖКТ в Германии – Гастроскопия, колоноскопия, Цены
Наличие патологий желудочно-кишечного тракта (ЖКТ) определяется прохождением комплекса диагностических процедур. А качество диагностирования определяет место их проведения. Диагностика ЖКГ в Германии – отличный выбор.
Гастроэнтерологическая чек ап диагностика
Специалисты клиник Германии разработали специальную программу обследования желудочно-кишечного тракта, включающую все современные достижения мировой медицины – Гастро чек ап. Это обследование показано в любом возрасте с рекомендованной периодичностью раз в два года.
Этапы обследования желудочно-кишечного тракта
- Осмотр врачом-гастроэнтерологом, сбор анамнеза.
- Клинический осмотр.
- Лабораторные исследования: расширенный анализ крови; анализ мочи; анализ слизистой оболочки желудочно-кишечного тракта.
- Ультразвуковое исследование (УЗИ) органов пищеварительной и выделительной систем.
- Колоноскопия.
- Гастроскопия.
- Гистологический анализ материала
- Составление подробного медицинского заключения.
- Заключительная беседа с врачом-гастроэнтерологом.
Коротко об основных гастроэнтерологических процедурах
Гастроскопия и колоноскопия позволяют определить внутреннее состояние пищеварительной системы. Для их проведения используются эндоскопы с оптической системой. Находясь в полости желудка и кишечника, они позволяют доктору наблюдать изнутри состояние слизистой желудочно-кишечного тракта. При этом специалист может удалить и отправить на анализ любые выявленные изменения (например: полипы). Современные препараты, используемые при проведении процедуры, обеспечивают медикаментозный сон и устраняют неприятные ощущения.
Формат диагностических услуг
Диагностика ЖКТ в Германии представлена различными форматами. Пациент может получить услугу комплексно в виде готового пакета, а также в виде отдельных исследований при подозрении на определенное гастроэнтерологическое заболевание. Однако, при наличии симптомов рекомендуется проходить комплексную диагностику пищеварительного тракта. Длительность процедур составляет 4-5 часов.
Колоноскопия в Германии – в лучших медицинских клиниках : YY MedConsulting GmbH
Подготовка и проведение к колоноскопии в Германии
Для получения более достоверных результатов исследования, а также для предупреждения возможных нежелательных явлений немецкие специалисты всегда проводят подготовку пациентов к колоноскопии. Для этого лечащий врач объясняет больному все необходимые моменты, которые он должен соблюдать. Как правило, пациент может готовиться к колоноскопии в домашних условиях.
К основным правилам подготовки к исследованию относят:
- За неделю до предполагаемой даты проведения колоноскопии пациент должен исключить употребление в пищевой рацион жаренных, жирных продуктов, субпродуктов, бобовых, черного хлеба;
- Вечером, накануне исследования пациенту не рекомендуется употреблять пищу. Можно пить черный сладкий чай, воду;
- Также вечером пациентом принимается проносное средство, а утром пациент делает очистную клизму.
Ход исследования
В немецких клиниках колоноскопия может проводиться под общим наркозом. Поскольку это исследование приносит много дискомфорта больным, то все больше пациентов стараются использовать такую возможность.
Колоноскопия выполняется в специально оборудованном эндоскопическом кабинете. Пациенту необходимо освободить от одежды нижнюю половину туловища и лечь на кушетку, подтянув колени к животу. Специалист попросит больного лечь на левый бок или на живот. Далее через анальное отверстие в прямую кишку вводится эндоскоп. В кишечник вводится немного газа, для того, чтобы можно было его лучше осмотреть. При необходимости во время исследования проводится биопсия из нескольких участков слизистой оболочки кишечника. Далее биологический материал отправляется на морфологическую диагностику.
реабилитация после процедуры
После исследования пациенту разрешается пить и принимать пищу. Рекомендуется также сразу после колоноскопии несколько часов полежать. В немецких клиниках для этого больному предоставляется палата.
Осложнения колоноскопии
Как правило, помимо неприятных ощущений и дискомфорта у пациентов больше не возникает никаких нежелательных эффектов. Однако в редких случаях могут наблюдаться следующие осложнения:
- Метеоризм, скопление газов в кишечнике. В таком случае лечащий врач рекомендует больному сорбенты;
- Боль в кишечнике;
- Боль в начальном отделе прямой кишки;
- Небольшое кровотечение, если пациенту во время процедуры удалялись полипы;
- Перфорация стенки кишки – самое тяжелое осложнение колоноскопии.
В немецких клиниках при проведении эндоскопического исследования кишечника практически не возникают. Это связано с тем, что высококвалифицированные немецкие специалисты очень заботятся о качестве медицинских услуг. Именно поэтому ежегодно тысячи пациентов обращаются в клиники Германии для диагностики заболеваний кишечника.
Колоноскопия в Брянске: обследование кишечника, подготовка, цены
Колоноскопия — диагностика толстого кишечника (слепая кишка, ободочная кишка, прямая кишка) с помощью фиброколоноскопа.
Обследование позволяет определить наличие воспалений слизистой толстой кишки, полипов, инородных тел, рубцов, дивертикул, опухолей, геморроидальных трещин и узлов в толстой кишке. По блеску, цвету, сосудистому рисунку и наложению слизистой, характеру поверхности стенок толстой кишки можно судить о наличии заболеваний разных отделов толстого кишечника.
Колоноскопия проводится на аппарате экспертного класса Пентакс (Pentax) с помощью тонкого, гибкого и мягкого фиброколоноскопа длиной в 160 см, оснащенного на конце видеокамерой. Изображение стенок кишечника передается на экран монитора в увеличенном масштабе, с высоким разрешением (HD+). Длина и гибкость фиброколоноскопа позволяет безболезненно проходить все изгибы кишечника, а холодный свет колоноскопа исключает ожог слизистой.
УЗИ, рентген, томография, анализы – вспомогательные методы при постановке диагноза.
Колоноскопия назначается проктологом/гастроэнтерологом при наличии медицинских показаний, для подтверждения диагноза.
Во время колоноскопии врач-эндоскопист может провести
- биопсию – забор кусочка ткани для гистологического исследования на предмет злокачественности
- частые ноющие боли в животе в сочетании с другими симптомами хронического несварения в желудке – вздутие, тяжесть, тошнота, рвота
- нарушение стула, чередование поносов и запоров
- склонность к запорам – редкий, болезненный стул с повреждением ануса
- частые поносы с примесями крови, слизи, гноя
- беспричинное снижение веса и аппетита
- общая слабость, высокая температура, боли в левой части живота и нарушение стула
- болезненные симптомы, указанные выше
- язвенный колит, болезнь Крона
- патологические изменения в толстом кишечнике, выявленные по результатам рентгена и УЗИ
- подозрение на онкологию – железодефицит, беспричинное снижение веса, потеря аппетита, постоянная высокая температура тела, нарушение стула и др. симптомы
- наблюдение воспалительных процессов, язв, двигательной активности толстого кишечника во время лекарственной терапии
- обязательное обследование перед операциями на толстом кишечнике, на органах малого таза у женщин (удаление опухолей матки, яичников, операции при эндометриозе)
- послеоперационное наблюдение
За 1-2 дня до исследования ограничить потребление свежих овощей и фруктов, зелени, злаковых, бобовых, грибов, ягод, черного хлеба.
Можно употреблять бульон, отварное мясо, рыбу, курицу, сыр, масло, сок без мякоти, чай, воду, безалкогольные негазированные, неокрашенные напитки.
Накануне обследования очистить кишечник с помощью слабительных препаратов:
Если исследование проводится с 8.00 до 14.00
Вариант 1. Прием препарата Фортранс
Понадобятся 3-4 пакетика препарата (по 1 пакетику на 20 кг веса). Перед применением содержимое 1 пакета полностью растворяют в 1 л воды.
- накануне исследования в течение дня пить только прозрачные жидкости в неограниченном количестве. Последний легкий прием пищи с разрешенными продуктами не позднее 13.00-14.00. С 18.00 до 20.00 принять 2 литра раствора Фортранса: по 250 мл каждые 15 мин.
- в день исследования можно употреблять только негазированную воду. За 6 часов до начала исследования (или с 5.00 до 7.00) принять 2 литра раствора Фортранса: по 250 мл каждые 15 мин.
Вариант 2. Прием препарата Мовипреп
Понадобятся 2 саше пакетика А и 2 саше пакетика В. Содержимое одного пакетика (саше) А и одного пакетика Б развести в небольшом количестве воды до полного растворения. Доливая воду, довести объем до 1 литра. Хорошо перемешать.
Принимается по схеме в зависимости от времени проведения процедуры:
- 8.00 – 10.00. День накануне колоноскопии: на обед и ужин пить только разрешенные жидкости. В 19.00 – 20.00 принять первый литр раствора препарата. В 21.00 – 22.00 принять второй литр раствора препарата. После каждого принятого литра препарата в течение 30 минут необходимо выпить 500 мл разрешенной жидкости
- 10.00 – 14.00. День накануне колоноскопии: завтрак и легкий обед до 13.00 согласно списку разрешенных продуктов; ужин: только разрешенные прозрачные жидкости. В 20.00 – 21.00 принять первый литр раствора препарата. День колоноскопии: в 6.00 – 7.00 принять второй литр раствора препарата. После каждого принятого литра препарата в течение 30 минут необходимо выпить 500 мл разрешенной жидкости.
Если исследование проводится с 14.00 до 19.00
Одноэтапная подготовка препаратом Мовипреп. Понадобятся 2 саше пакетика А и 2 саше пакетика В. Содержимое одного пакетика (саше) А и одного пакетика Б развести в небольшом количестве воды до полного растворения. Доливая воду, довести объем до 1 литра. Хорошо перемешать.
- день накануне колоноскопии: последний прием пищи в 18.00 (легкий ужин)
- день колоноскопии: с утра: только разрешенные прозрачные жидкости. В 8.00 – 09.00 принять первый литр раствора препарата, в 10.00 – 11.00 принять второй литр раствора препарата. После каждого принятого литра препарата в течение 30 минут необходимо выпить 500 мл разрешенной жидкости.
Для качественной подготовки кишечника во время приема слабительных препаратов важно приседать, наклоняться в стороны, переворачиваться с боку на бок.
Если ежедневно Вам требуется принимать важные лекарства (сердечные, против повышенного давления и т.д.), их можно принять.
КАК ПРОВОДИТСЯ КОЛОНОСКОПИЯ- пациент ложится на бок, с подогнутыми ногами
- врач-эндоскопист постепенно проталкивает колоноскоп в кишечник, поочередно изучая слизистую по изображениям на мониторе
- полости толстой кишки расправляют путем введения небольшого количества воздуха через аппарат
- эндоскопист производит видеоосмотр всех отделов толстой кишки, изображения которого отображаются на экране монитора в оптическом увеличении
- у некоторых пациентов возникает позыв к дефекации, как естественный рефлекс. Для этого врач-эндоскопист просит выполнять дыхательные упражнения (вдох-выдох) во время проведения процедуры
Длительность колоноскопии (с подготовкой и проведением процедуры) – 60-80 мин.
ОТДЕЛЕНИЕ ГИПЕРБАРИЧЕСКОЙ ОКСИГЕНАЦИИ
Гипербарическая оксигенация (ГБО) — это метод применения кислорода под высоким давлением в лечебных целях.
Этот вид лечения проходит в условиях гипербарической атмосферы (избыточного давления), а пациенты вдыхают очищенный кислород. Для достижения эффекта необходимо, чтобы давление в процессе лечения значительно превышало давление окружающей среды. Поэтому человека помещают в барокамеру, где давление (в зависимости от заболевания) увеличивается от 1,5 до 3 раз.
Барокамера – это особенное сооружение, схожее по виду с подводным батискафом. Эта конструкция является герметичной капсулой, в которой находятся прозрачные окошки. В барокамеру пациент помещается лежа, ему нужно всего лишь лежать и вдыхать обогащенный кислородом воздух. В капсуле находятся датчики, способные определять давление и уровень кислорода. Их показатели контролирует и регулирует врач либо медицинская сестра. В отделении ГБО ИКБ № 1 врач находится около пациента на протяжении всего сеанса проведения гипербарической оксигенации.
При проведении гипербарической оксигенации кровь насыщается кислородом гораздо сильнее, чем при обычном дыхании. Вместе с током крови кислород проникает в самые разные участки организма, особенно в те, которые остро в нем нуждаются. При этой процедуре организм запускает восстановительные процессы во всех тканях – в нервных, мышечных, костных, хрящевых и пр.
Отделение ГБО в нашей больнице оборудовано двумя одноместными барокамерами. В случае если процедура назначена ребенку грудного возраста, для родителя имеется возможность находиться с ним в одной барокамере. Перед проведением процедуры врач отделения ГБО проводит осмотр пациента, определяет наличие противопоказаний и выдает комплект стерильного белья (специальную пижаму). Длительность одной процедуры составляет один час. При некоторых состояниях для получения необходимого лечебного эффекта достаточно одно процедуры гипербарической оксигенации. Но, как правило, на курс назначается от пяти до двенадцати процедур.
В ИКБ № 1 гипербарическая оксигенация рекомендована для включения в схему лечения тяжелых, затяжных форм инфекционных заболеваний (и их осложнений), таких как острые и хронические вирусные гепатиты, менингиты, менингоэнцефалиты, ботулизм, неврологические последствия боррелиоза, рожи и многих других.
Лечебный эффект ГБО при инфекционных заболеваниях обусловлен устранением кислородного голодания в организме пациента, ускорением обмена веществ, улучшением кровоснабжения во всех органах и тканях, повышением иммунитета, подавлением жизнедеятельности микроорганизмов и усилением действия лекарственных препаратов.
Но возможности отделения гипербарической оксигенации в ИКБ № 1 не ограничиваются лечением и профилактикой инфекционных заболеваний. Мы готовы принимать пациентов с любой патологией, если Ваш лечащий врач рекомендовал Вам пройти курс ГБО.
Сосудистая патология: облитерирующие заболевания сосудов конечностей, трофические язвы в результате нарушения кровообращения, газовые эмболии сосудов и пр.
Патология желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, постгеморрагический синдром после желудочного кровотечения, заболевания кишечника.
Патология печени: острый гепатит, хронический гепатит, цирроз печени, печеночная недостаточность.
Патология нервной системы: ишемический инсульт, черепно-мозговая травма, энцефалопатии, травма спинного мозга, парезы периферических нервов.
Отравления: отравление окисью углерода, ботулизм, метгемоглобинобразующими веществами, цианидами.
Глазная патология: нарушения кровообращения сетчатки глаза, диабетическая ретинопатия, дистрофия зрительного нерва при отравлении метиловым спиртом.
Патология эндокринной системы: декомпенсированный инсулинозависимый диабет, осложнения диабета, диффузно-токсический зоб.
Челюстно-лицевая патология: пародонтоз, некротический гингивит и стоматит, заживление после пластических операций.
Гинекология: хронические воспалительные заболевания органов малого таза у женщин.
Урология, андрология: простатит. Отмечено выраженное улучшение половой функции у мужчин пожилого возраста после окончания курса ГБО.
Акушерская патология: внутриутробная гипоксия плода, угроза выкидыша, гипотрофия плода, иммуноконфликтная беременность, беременность при сопутствующей патологии, патология эндокринной системы у женщин, бесплодие различной этиологии.
Патология новорожденных: асфиксия в родах, нарушение мозгового кровообращения, гемолитическая болезнь новорожденных, язвенно-некротический энтероколит.
Раневая патология: профилактика раневой инфекции, вяло гранулирующие раны, ожоговые раневые поверхности, обморожения, послеоперационные раны в пластической хирургии и другие.
Лучевые поражения: радиационные остеонекроз, миелит, энтерит; особую группу составляют больные, получающие химиотерапию и лучевую терапию при онкологических заболеваниях.
В наркологии имеется успешный опыт использования ГБО для купирования абстинентного синдрома.
Рекомендовано использование ГБО-терапии при подготовке к хирургическим операциям и после них: пациент быстро и безболезненно выходит из наркоза, существенно сокращаются сроки заживления, и снижается риск возникновения осложнений. На этом основано широкое применение ГБО в косметологии и пластической хирургии.
Эффективно проведение курса ГБО и в рамках программ по коррекции веса.
В профилакториях и учреждениях санаторного типа получены результаты, указывающие на высокую эффективность ГБО, включенной в комплекс оздоровительных мероприятий. У здоровых людей применение метода ГБО основано на уникальном комплексном действии кислорода под повышенным давлением, существенно повышающим адаптационные возможности организма. ГБО нормализует многие системы организма, снижает риск возникновения болезни. Сеансы в барокамере снимают усталость, восстанавливают силы после напряженной работы, повышают мышечный тонус, обладают антистрессовым общеукрепляющим и тонизирующим действием, снижают неблагоприятные воздействия загрязненной атмосферы. Прошедшие курс ГБО пациенты отмечают увеличение работоспособности и стабилизацию психоэмоционального состояния.
В спортивной медицине получены впечатляющие результаты в плане повышения уровня тренированности спортсменов и ускорения восстановления после тренировочных нагрузок.
Ждем Вас в отделении гипербарической оксигенации в ИКБ № 1!
Часы работы отделения ГБО: 8.00 – 15.00.
Контактный телефон для записи 8-499-193-80-36.
В отделении гипербарической оксигенации ИКБ № 1 осуществляются платные медицинские услуги:
8-495-942-41-39 http://ikb1.ru/services/
Заведующий отделением гипербарической оксигенации
Кибкова Людмила Владимировна.
Заведует отделением с 1987 года.
Врач-инфекционист высшей категории.
Ответственная за безопасную эксплуатацию бароаппаратов.
Имеет сертификат по специальности “Инфекционные болезни”, регулярно проходит курсы повышения квалификации по “Гипербарической медицине” и аттестацию в комиссии Ростехнадзора по общим требованиям промышленной безопасности и работе с оборудованием, работающим под давлением.
Общий медицинский стаж более 32 лет.
Диагностика кишечной недостаточности | Стэнфордское здравоохранение
Как диагностировать кишечную недостаточность?
В специальной программе по нейрогастроэнтерологии, моторике и функциональным расстройствам Stanford Health Care эксперты проводят полный спектр диагностических тестов, которые помогают нам точно диагностировать ваше состояние. Используя расширенные тесты, такие как гастродуоденальная манометрия, мы измеряем степень кишечной недостаточности, которую вы испытываете. Эта информация помогает нам определить лучшее лечение вашего состояния.
Вам может потребоваться один или несколько тестов, включая:
- Компьютерная томография (КТ) брюшной полости : С помощью рентгеновских лучей и специального компьютерного программного обеспечения этот тест создает двух- и трехмерные изображения вашего кишечника. КТ позволяет нам изучить детали, которые могут быть не видны при других визуализационных исследованиях, обеспечивая альтернативные виды кишечника, поджелудочной железы и других органов.
- Рентген брюшной полости : стандартный рентгеновский снимок тонкой кишки для выявления аномалий или закупорок
- Бариевая клизма / серия для нижних отделов желудочно-кишечного тракта : рентгеновское исследование прямой кишки, толстой кишки и нижней части тонкой кишки с использованием специального красителя, содержащего барий.Это химическое вещество помогает выявить мельчайшие детали вашего кишечника. Узнайте больше о серии исследований с бариевой клизмой / нижним отделом желудочно-кишечного тракта.
- Анализы крови : Используя образец вашей крови, мы можем провести ряд анализов, включая:
- Общий анализ крови для выявления признаков анемии и инфекций
- Панель электролитов и функции почек для поиска аномалий электролитов и проблем с печенью
- Тесты на альбумин для оценки вашего статуса питания
- Колоноскопия или ректороманоскопия : Исследование всей длины толстой кишки (скрининговая колоноскопия) или только нижней части толстой кишки (ректороманоскопия) с помощью небольшой гибкой трубки и крошечной камеры, которые мы вставляем в прямую кишку (эндоскоп).Узнайте больше об эндоскопии в Stanford Health Care.
- Исследование опорожнения желудка : Использование передовых технологий визуализации и небольшого количества радиоактивного (ядерного) материала для изучения того, как быстро вы перемещаете пищу из желудка в тонкий кишечник после небольшого приема пищи
- Гастродуоденальная манометрия : С помощью небольшой гибкой трубки, крошечной камеры и специальных инструментов мы проводим через ваш рот в пищевод (эндоскоп), мы измеряем, насколько сильны и как часто сокращаются гладкие мышцы желудка и тонкой кишки и расслабляет.
- Сцинтиграфическая аккомодация желудка : Измерение объема содержимого желудка до и после еды. Этот тест также показывает, насколько хорошо расслабляются мышцы живота во время еды.
- Верхняя эндоскопия : с помощью небольшой гибкой трубки и крошечной камеры мы проходим через ваш рот и пищевод (эндоскоп), тщательно исследуем слизистую оболочку желудка на предмет язв, воспалений, инфекций и рака. Во время процедуры эндоскопии верхних отделов ЖКТ мы также можем взять образец ткани (биопсию) и исследовать его под микроскопом.
- Беспроводная капсульная система желудочно-кишечного мониторинга : Проглатывание таблетки с крошечной беспроводной системой мониторинга внутри (SmartPill®) для регистрации изменений уровня кислоты, температуры и давления в желудочно-кишечном тракте. Беспроводной тест на моторику позволяет нам узнать, насколько быстро или медленно опорожняется ваш желудок, тонкий и толстый кишечник. Ваш организм не может переварить SmartPill®, и в конечном итоге он пройдет через дефекацию.
Колоноскопия, WakeMed Health & Hospitals, Raleigh & Wake County, NC
Колоноскопия – это исследование, которое используется для изучения внутренней части толстой или толстой кишки.Иногда это называют эндоскопией нижних отделов, но это лучший способ скрининга на рак толстой кишки. Его также используют для проверки на воспаление и полипы толстой кишки.
Скрининговая колоноскопия также рекомендуется взрослым старше 50 лет для выявления полипов толстой кишки и рака толстой кишки. Если у вас есть семейная история рака толстой кишки и других рисков, ваш врач может порекомендовать пройти скрининговую колоноскопию в более раннем возрасте.
До процедуры
- Поговорите со своим врачом о любых лекарствах / витаминах / травах, которые вы принимаете, поскольку вам может потребоваться отменить некоторые из них перед операцией.
- Прекратите принимать аспирин, ибупрофен (Advil, Motrin), напроксен (Aleve, Naprosyn), клопидогрель (Plavix), варфарин (Coumadin) и другие антикоагулянты за неделю до процедуры.
- Прекратите прием любых диетических препаратов или зверобоя за две недели до процедуры.
- Обсудите любые возможные нарушения свертываемости крови или другие заболевания, которые могут у вас быть.
- Пациенты завершают тщательную очистку толстой кишки перед колоноскопией, выпивая раствор, который удаляет все отходы из области.
- В соответствии с рекомендациями врача пациенты также могут придерживаться жидкой диеты с ограничением, принимать слабительные и самостоятельно вводить клизмы перед процедурой.
- Очень важно, чтобы толстая и прямая кишки были полностью пусты.
- За день до операции нельзя ничего есть и пить после полуночи.
- У вас будут взяты образцы крови на случай, если вам понадобится переливание крови.
День проведения процедуры
- Следуйте инструкциям гастроэнтеролога.
- Принимайте лекарства, которые вам посоветовал принимать врач, запивая небольшим глотком воды.
- Ваш врач или медсестра сообщат вам, когда следует прибыть в больницу.
После процедуры
- В следующие 24 часа у вас может быть чувство полноты, газы и легкие спазмы. Со временем это улучшится.
- У вас может быть легкое кровотечение при следующем дефекации. Это нормально. Если крови больше пары чайных ложек, обратитесь к врачу.
Восстановление: чего ожидать в ближайшие несколько недель
Большинство пациентов полностью выздоравливают к следующему дню. Если вам сделали биопсию, вам будет рекомендовано воздержаться от упражнений в течение следующей недели.
Эндоскопия / колоноскопия: вопросы и ответы
Что включает в себя процедура?
Пациентам перед процедурой вводят легкую успокаивающую терапию. В комплект для эндоскопии WakeMed врач вставит тонкий гибкий эндоскоп, который будет перемещаться по толстой кишке и кишечнику, показывая внутреннюю часть нижних отделов пищеварительного тракта.Для лучшего обзора в толстую кишку закачивается газ. При обнаружении полипа гастроэнтеролог может удалить его для обследования. При обнаружении кровотечения врач может закрыть эти участки.
Сколько надрезов сделано?
Во время этой процедуры разрезы не делаются.
Как долго мне оставаться в больнице?
Пациенты выздоравливают в течение одного-двух часов, а затем их выписывают. Вам потребуется, чтобы кто-нибудь отвез вас домой.
Какое время восстановления?
Большинство пациентов полностью выздоравливают к следующему дню.Если вам сделали биопсию, вам придется ограничить подъем тяжелых предметов в течение семи-десяти дней.
Если вы или кто-то из ваших близких испытываете тревожные симптомы, мы рекомендуем вам записаться на прием к одному из наших взрослых гастроэнтерологов, детских гастроэнтерологов или колоректальных хирургов.
Услуги колоноскопии | Больница для женщин и младенцев
Зачем мне делать колоноскопию?
Колоноскопия может снизить вероятность заболевания раком толстой кишки.Рак толстой кишки возникает, когда полипы толстой кишки растут в толстой кишке (например, бородавки), а их клетки изменяются и становятся злокачественными. Полипы толстой кишки могут быть удалены во время колоноскопии, предотвращая рак толстой кишки.
Кому следует делать колоноскопию?
Американское онкологическое общество и Американский колледж гастроэнтерологии рекомендуют всем взрослым пройти этот скрининговый тест, начиная с 45 лет. Ваш врач может порекомендовать вам пройти этот тест раньше, если вы афроамериканец, у кого-то в вашей семье есть рак толстой кишки или есть симптомы.
Я слышал, что колоноскопия действительно ужасна. Это правда?
Самая большая жалоба на колоноскопию – это подготовка. Подготовка кишечника проводится для подготовки кишечника к процедуре. Его цель – очистить кишечник от твердых веществ. Колоноскопия обычно безболезненна. Вы можете почувствовать давление, вздутие живота или спазмы. Во время теста воздух проходит через эндоскоп в толстую кишку. Это сделано для того, чтобы увеличить толстую кишку и дать врачу более четкое представление. Через вену вводится умеренная седация, чтобы вы расслабились, почувствовали сонливость и почувствовали себя комфортно.Это не усыпит. Сама процедура занимает от 30 до 60 минут, хотя вы должны запланировать два-три часа на ожидание, подготовку и восстановление.
Готовимся к процедуре:
- Убедитесь, что вы запланировали, чтобы в отделение эндоскопии зашел ответственный взрослый, чтобы выписать вас из отделения. Вы должны попросить кого-нибудь отвезти вас или быть готовым отвезти вас домой в день процедуры. Вы можете воспользоваться такси или автобусом, если вас будет сопровождать ответственный взрослый.Вы не сможете водить машину в день процедуры.
- За одну-две недели до процедуры сдайте необходимый анализ крови. Это можно сделать в любой лаборатории.
- Пожалуйста, обратитесь в свою страховую компанию, прежде чем выполнять процедуру, чтобы подтвердить ваше страховое покрытие.
- Принесите подробный список ваших лекарств, включая лекарства и добавки, отпускаемые без рецепта. Укажите дозу (например, 10 мг) и время приема (например, один раз в день перед сном).
- Тщательно следуйте инструкциям по подготовке кишечника.Ваша нижняя часть кишечника должна быть полностью очищена от шлаков, чтобы врач мог хорошо видеть.
- Пациенты, проходящие процедуры по адресу 100 Dudley Street, Providence, могут парковаться на стоянке, расположенной за зданием. Парковка бесплатная.
Подготовка кишечника
Что происходит во время процедуры?
В процедурном кабинете вас попросят лечь на левый бок, слегка согнув колени. Медсестра будет сопровождать вас на протяжении всей процедуры.Врач введет вам лекарство через внутривенную трубку. Кислород будет вводиться через носовую канюлю, а на палец будет помещено устройство для контроля уровня кислорода. Электроды будут размещены на груди, чтобы контролировать ваше сердце. После начала процедуры могут возникать периоды дискомфорта, когда трубка (эндоскоп) изгибается в кишечнике. Обычно они проходят после прохождения изгиба. Если вы находите процедуру более неудобной, чем хотелось бы, сообщите об этом медсестре, и вам дадут дополнительное успокоительное или обезболивающее.Для облегчения процедуры вас могут попросить изменить положение (например, на спине). По окончании процедуры прицел аккуратно снимается.
Что происходит после колоноскопии?
После завершения колоноскопии вы будете находиться под наблюдением в палате выздоровления. Когда вы бодрствуете и просыпаетесь, вам дадут выпить, а затем вы сможете одеться. Затем вы можете пойти домой. Это может занять до часа после процедуры. Ваш врач объяснит вам результаты обследования.Возможно, вам удалили полип во время теста или сделали биопсию. Вы получите результаты во время контрольного визита в течение следующих нескольких недель. У вас могут быть спазмы или вздутие живота из-за попадания воздуха в толстую кишку во время процедуры. Это должно быстро исчезнуть, когда вы пропустите газ.
Вопросы и ответы по колоноскопии (PDF)
Диагностика желудочно-кишечных заболеваний у детей
комплексное диагностическое обследование
Диагностика желудочно-кишечного заболевания может быть трудной, а иногда и неприятной, отчасти потому, что многие из этих состояний имеют схожие симптомы.Наши врачи хорошо осведомлены о диагностике желудочно-кишечных заболеваний у детей и умеют интерпретировать результаты анализов. Наша команда планирует диагностические тесты и предоставляет результаты тестов как можно быстрее и эффективнее, чтобы своевременно начать лечение. Мы хотим, чтобы ваш ребенок скорее почувствовал себя лучше!
Dayton Children’s предлагает комплексное тестирование на желудочно-кишечные расстройства, включая тесты, перечисленные ниже. Наши педиатрические медсестры и другой персонал работают в тесном сотрудничестве с родителями, чтобы дети чувствовали себя максимально комфортно и расслабились до, во время и после этих тестов.Ниже приведены простые описания некоторых тестов, которые мы можем провести. Наши специалисты обязательно обсудят с вами эти тесты заранее, чтобы вы знали, что будет происходить и как подготовиться.
24-часовое исследование с датчиком pH (требуется ночлег в больнице)
Этот тест используется для определения гастроэзофагеального рефлюкса и количества эпизодов рефлюкса. Через нос в пищевод вводится тонкая гибкая трубка. Наконечник находится чуть выше сфинктера пищевода, мышцы в нижней части пищевода, которая открывается, позволяя проглоченной пище и напиткам проходить в желудок, контролировать уровень жидкости и кислоты в пищеводе и обнаруживать любой рефлюкс.
аноректальная и пищеводная манометрия
В анусе есть две маленькие мышцы (отверстие, через которое выходит стул), которые помогают контролировать дефекацию. Эти мышцы обычно закрыты, чтобы предотвратить утечку стула. Чтобы опорожнить кишечник, эти мышцы должны открываться одновременно. Аноректальная манометрия – это тест, позволяющий определить, насколько хорошо работают эти мышцы.
Во время испытания трубка с баллоном на конце вводится в прямую кишку ребенка, последнюю часть толстой кишки, которая заканчивается в анусе.Воздушный шар будет надут до разных размеров, а считывание давления сделает компьютер. Компьютер запишет, как работает прямая кишка. Ребенка постарше попросят рассказать медсестре, что он чувствует во время теста. Ребенка также попросят зажать дно и вытолкнуть воздушный шарик. Это говорит нам, как их тела контролируют испражнения.
антродуоденальная манометрия
Антродуоденальная манометрия проверяет способность антрального отдела (конец желудка) и двенадцатиперстной кишки (первая часть тонкой кишки) перемещать переваренные продукты.Для этого теста тонкий катетер с датчиками помещается, как правило, одновременно с верхней эндоскопией, через ноздрю, вниз по пищеводу в желудок и первую часть тонкой кишки. Измерения давления и расслабления проводятся для анализа моторики (движения) желудка и двенадцатиперстной кишки.
глоток бария
Это специальный рентгеновский снимок, который может показать отток жидкости в пищевод, любое раздражение пищевода и аномалии в верхних отделах пищеварительного тракта.Для проведения теста ваш ребенок должен проглотить небольшое количество меловой жидкости (бария). Эта жидкость появляется на рентгеновском снимке и показывает процесс глотания.
водорастворимая контрастная клизма
Клизма с водорастворимым контрастом – это рентгеновский тест, который исследует структуру толстой кишки (толстой кишки). Вашему ребенку дается клизма, приготовленная из водорастворимого контрастного вещества, чтобы очертить толстую кишку. Во время теста небольшая гибкая трубка будет помещена в прямую кишку вашего ребенка, последнюю часть толстой кишки, которая заканчивается в анусе (откуда выходит испражнение).Эта трубка присоединяется к раствору клизмы, который течет в толстую кишку. Рентген будет сделан до и после того, как ребенок пойдет в туалет. Этот тест похож на клизму с барием, но водорастворимый контраст удаляется легче, чем барий.
дыхательные водородные тесты
Водород для дыхания помогает диагностировать аномальное переваривание сахаров или наличие инфекции путем измерения количества водорода в выдыхаемом воздухе после приема сахаров или веществ для выявления инфекции.Образец дыхания будет взят путем надувания в мешок типа воздушного шара (для маленького ребенка будет использоваться маска для лица). Уровень водорода будет выше, чем обычно, когда бактерии в кишечнике переваривают углеводы, а не нормальные пищеварительные ферменты, или если присутствует инфекция.
капсульная эндоскопия
Во время этого теста небольшая беспроводная камера сделает снимки пищеварительного тракта вашего ребенка, особенно длинной тонкой кишки, которая выходит за пределы того, что можно увидеть при эндоскопии верхних отделов или колоноскопии.Камера представляет собой большую капсулу, которую можно либо проглотить, либо поместить эндоскопически с помощью небольшого медицинского инструмента внутрь пациента. Этот тест полезен для врача, потому что он позволяет им увидеть части тонкой кишки, недоступные для других эндоскопов.
манометрия толстой кишки
Манометрия толстой кишки проверяет способность толстой кишки перемещать стул. Для этого теста в толстую кишку вместе с колоноскопией помещают тонкий катетер с датчиками.Затем проводятся измерения давления и расслабления для анализа моторики (движения) толстой кишки.
Колоноскопия с биопсией
С помощью эндоскопа (или колоноскопа), длинной тонкой трубки, вставляемой через задний проход и прикрепляемой к видеомонитору, врач может увидеть воспаление, кровотечение или язвы на стенке толстой кишки и последней части тонкой кишки (подвздошной кишки). ).
Манометрия пищевода
Манометрия пищевода проверяет способность пищевода перемещать пищу и напитки в желудок.Для этого теста тонкий катетер с датчиками вводится через ноздрю в пищевод и заканчивается в желудке, и для анализа проводятся измерения давления и расслабления.
гибкая ректороманоскопия
Гибкая ректороманоскопия – это тест, который позволяет врачу осмотреть слизистую оболочку прямой кишки и нижнюю часть толстой кишки. Через прямую кишку в толстую кишку вводится гибкая трубка. Врач может осмотреть слизистую оболочку прямой и толстой кишок и взять образцы тканей, чтобы посмотреть на них под микроскопом.Этот тест обычно не вызывает болезненных ощущений, но ребенок может чувствовать давление или спазмы.
Сканирование опорожнения желудка
Сканирование опорожнения желудка – это радиологический тест, который измеряет, насколько быстро желудок может передавать свое содержимое в тонкий кишечник. Это выполняется, когда ребенок проглатывает жидкости или продукты, содержащие индикатор, и затем измеряет, как быстро индикатор покидает желудок.
гепатобилиарное сканирование (HIDA)
Гепатобилиарное сканирование – это рентгенологический тест, который проверяет, как работает желчный пузырь.Часто используется при жалобах на боли в животе. Вашему ребенку потребуется одна или две инъекции лекарства для гепатобилиарного сканирования. Это поможет лучше отобразить печень, желчный пузырь и тонкий кишечник на рентгеновских снимках.
визуализационных исследований (рентген, ультразвук, компьютерная томография (КТ) и ядерная медицина)
Гастроэнтеролог вашего ребенка может назначить ряд различных визуализационных исследований, чтобы определить, в чем может быть проблема. Сюда могут входить такие тесты, как проглатывание бария и исследование верхних отделов желудочно-кишечного тракта.
лабораторные исследования
Ваш врач может назначить анализы крови для выявления признаков воспаления, которое часто сопровождает такие заболевания, как воспалительное заболевание кишечника, а также для выявления анемии и других причин симптомов, например инфекции. Также можно провести анализы стула, чтобы проверить наличие крови, инфекции, воспаления или свидетельств того, что пища не всасывается нормально.
Биопсия печени
Биопсия – это тест, который проводится для исследования ткани или клеток части тела.Это можно сделать, отрезав или соскоблив небольшой кусочек ткани, или взяв образец ткани с помощью иглы и шприца. При биопсии печени небольшая часть печени будет удалена через иглу и отправлена в лабораторию для дальнейшего исследования.
модифицированное исследование глотания бария
Модифицированное исследование глотания бария – это исследование, проводимое радиологом и специалистом по спетотерапии для оценки глотания, чтобы убедиться, что ребенок может глотать пищу или напитки, не допуская их попадания в легкие (аспирация).
сидячий маркер этюд
Маркерное исследование Sitz чаще всего используется с пациентами, страдающими хроническим запором. Этот тест потребует проглатывания капсулы, внутри которой находятся 24 специальных кольца с барием или «маркеров». Эти маркеры обнаруживаются на рентгеновском снимке и помогают увидеть, как быстро они перемещаются по кишечнику вашего ребенка.
аспирационная ректальная биопсия
Ректальная биопсия – это удаление нескольких небольших кусочков ткани из прямой кишки. Это часто делается, чтобы определить, присутствуют ли нервные клетки, необходимые вашему ребенку для нормального опорожнения кишечника.Биопсия прямой кишки обычно проводится в клинике или у постели больного. Ваш ребенок не спит во время теста, и это не больно.
Верхняя эндоскопия с биопсией
В этом тесте, который также называется эзофагогастродуоденоскопией (EGD), врачи непосредственно смотрят на пищевод, желудок и первую часть тонкой кишки с помощью крошечной оптоволоконной камеры. Во время процедуры врачи могут также провести биопсию (взять небольшой образец) слизистой оболочки пищевода, чтобы оценить другие проблемы и выяснить, что вызывает другие осложнения.
Исследование верхних отделов желудочно-кишечного тракта
Серия исследований верхних отделов желудочно-кишечного тракта – это исследование, включающее проглатывание контрастного вещества при рентгеновском исследовании верхней части пищеварительной системы, включая пищевод, желудок и тонкий кишечник. Это позволяет врачу увидеть, как ребенок глотает. Исследования верхних отделов ЖКТ используются для оценки таких вещей, как затруднение глотания и рвота. Верхний отдел желудочно-кишечного тракта не вызывает болезненных ощущений, но некоторые дети не любят пить контрастный материал, который иногда можно ароматизировать, чтобы сделать его более привлекательным.
Исследование беспроводного капсульного датчика pHЭтот тест используется для определения кислоты в пищеводе, вызванной гастроэзофагеальным рефлюксом. Кислота обнаруживается с помощью датчика в небольшой капсуле, которая прикрепляется к слизистой оболочке нижнего пищевода в сочетании с верхней эндоскопией. Затем датчик отправляет измерения на детектор, который носит на груди в течение 48 часов. Затем капсула в конечном итоге выпадает из пищевода и выходит с калом.
GI и колоноскопия | Больница Спринг Вью
Что такое колоноскопия?
Колоноскопия – это процедура, при которой используется длинная, гибкая, узкая трубка с источником света и крошечной камерой на одном конце, называемая колоноскопом или осциллографом, для осмотра прямой и всей толстой кишки.Колоноскопия может показать аномалии слизистой оболочки толстой кишки.
Почему проводится колоноскопия?
Некоторые из причин, по которым может быть проведена колоноскопия, включают, но не ограничиваются:
- обследование на рак толстой кишки
- Изменения в работе кишечника
- Боль в животе
- кровотечение из ануса
- Необъяснимая потеря веса
- семейный анамнез рака толстой кишки
Подготовка к колоноскопии:
Убедитесь, что ваш врач знает обо всех лекарствах, которые вы принимаете.Возможно, вам придется изменить способ их приема перед тестом.
Ваш врач даст вам конкретные инструкции. Важно внимательно прочитать их за несколько дней до обследования, так как вам, возможно, придется придерживаться специальной диеты как минимум за день до обследования и делать покупки для расходных материалов. Если вы не уверены в каких-либо инструкциях, позвоните в кабинет врача и обсудите их с медсестрой.
Вам, вероятно, также скажут ничего не есть и не пить после полуночи в ночь перед тестом.Если вы обычно принимаете рецептурные лекарства по утрам, поговорите со своим врачом или медсестрой о том, как принимать их в течение дня.
Поскольку во время теста используется успокаивающее средство, вам нужно будет попросить кого-нибудь из ваших знакомых отвезти вас домой с теста.
Чего ожидать во время теста:
Само обследование обычно занимает около 30 минут, но может занять больше времени, если полип обнаружен и удален. Перед ее началом вам введут успокаивающее лекарство (в вену), чтобы вы почувствовали расслабление и сонливость во время процедуры.Большинство людей из-за этого лекарства не осознают, что происходит, и не могут вспомнить процедуру после этого. Вы проснетесь после окончания теста, но, возможно, проснетесь только позже в тот же день.
Во время теста вас попросят лечь на бок и накрыть простыней. Ваше кровяное давление, частота сердечных сокращений и частота дыхания будут контролироваться во время и после теста. Ваш врач может вставить палец в перчатке в прямую кишку, чтобы осмотреть ее, прежде чем вставлять колоноскоп.
Врач осмотрит внутренние стенки толстой кишки, медленно извлекая колоноскоп. Если обнаружен небольшой полип, его можно удалить. Это связано с тем, что некоторые небольшие полипы со временем могут перерасти в рак. Удаление полипа обычно выполняется путем пропускания проволочной петли через колоноскоп, чтобы отрезать полип от стенки толстой кишки электрическим током. Затем полип отправляется в лабораторию для проверки, есть ли на нем какие-либо области, которые превратились в раковые.
Если ваш врач видит полип или опухоль большего размера, или что-то еще ненормальное, может быть сделана биопсия.Через колоноскоп берется небольшой кусочек ткани. Ткань проверяется в лаборатории на предмет рака, доброкачественного (незлокачественного) образования или результата воспаления.
Колоноскопия | Cancer.Net
Слушайте подкаст Cancer.Net: Colonoscopy – What to Expect , адаптированный из этого содержания.
Колоноскопия – это способ, которым ваш врач может увидеть всю толстую кишку. Это может помочь найти причину проблем в части кишечника, называемой толстой кишкой.Врачи также используют его для проверки на рак прямой кишки.
О толстом и толстом кишечнике
Толстый кишечник – это основная часть вашей пищеварительной системы. Это помогает вашему организму перерабатывать пищу, которую он не использует, которая превращается в отходы. Ободочная кишка – это самая большая часть толстой кишки. Он попадает в прямую кишку, где отходы собираются вместе с испражнениями. Прямая кишка впадает в задний проход, где испражнения покидают тело.
На рисунке ниже показаны различные части толстой и прямой кишки.
На этом рисунке показаны 5 отделов толстой и прямой кишки. Восходящая ободочная кишка – это начало толстой кишки, в которую впадает тонкий кишечник; он начинается в нижней правой части живота и затем ведет к поперечной ободочной кишке. Поперечная ободочная кишка пересекает верхнюю часть живота справа налево, приводя к нисходящей ободочной кишке, которая выводит отходы вниз с левой стороны. Наконец, сигмовидная кишка внизу выводит отходы еще на несколько дюймов вниз до прямой кишки.Поперечный разрез прямой и сигмовидной кишки показывает, где отходы выходят из организма через задний проход. Авторское право 2004 г. Американское общество клинической онкологии. Роберт Морреале / Визуальные объяснения, ООО.
Как работает колоноскопия
Ваш врач вводит тонкую светящуюся трубку через задний проход и прямую кишку в толстую кишку. Перед процедурой вы получите успокаивающее и обезболивающее, чтобы вам было удобнее. На трубке для колоноскопии есть небольшая камера. Он показывает вашему врачу изображения внутренней части толстой кишки при прохождении трубки.Врач также может взять через зонд небольшой образец ткани, чтобы исследовать его позже. Получение этого типа образца является частью теста, называемого биопсией.
Кто делает мою колоноскопию?
Врач, называемый гастроэнтерологом, или врачом-гастроэнтерологом, обычно делает колоноскопию. Этот тип врача специализируется на пищеварительной системе. Хирург также может провести процедуру. В вашу бригаду также войдут медсестра и, возможно, специалист по анестезии.
Готовимся к колоноскопии
Возможно, вам сделают колоноскопию в кабинете врача или в больнице.Подготовка важна, потому что ваша толстая кишка должна быть как можно более чистой. Это позволит врачу хорошо видеть толстую кишку. Поэтому, когда вы планируете свою колоноскопию, вы получите подробные инструкции о том, как подготовиться.
Вот о чем следует помнить:
Сообщите своему врачу обо всех принимаемых вами лекарствах, включая витамины, травы или добавки. Обязательно спросите, следует ли вам принимать их в день обследования. Если вы принимаете разжижитель крови или ежедневный аспирин, возможно, вам придется прекратить прием за несколько дней до процедуры.
Сообщите врачу о любых имеющихся у вас аллергических реакциях на лекарства или заболеваниях.
Вам следует избегать твердой пищи за 1-3 дня до процедуры. Вы можете пить прозрачные жидкости до определенного времени. Это может быть обезжиренный бульон или бульон, черный кофе, процеженный фруктовый сок или желатин.
Вам нужно будет принять слабительное или поставить себе клизму в определенное время перед колоноскопией. В офисе вашего врача вам подскажут, что использовать.Слабительное – это таблетка или порошок, который вы смешиваете с водой перед употреблением. Слабительное ускоряет процесс вывода шлаков из толстой кишки и заставляет испражняться чаще, чем обычно.
Пригласите друга или члена семьи отвезти вас домой. После процедуры вы будете сонливыми.
Проверьте свою страховую защиту. Убедитесь, что он покрывает медицинский центр, где вам предстоит пройти анализ, врача, который будет проводить колоноскопию, и врача-анестезиолога, который даст вам успокаивающее средство .
Перед колоноскопией вас попросят подписать форму согласия. В нем будет указано, что вы понимаете риски и преимущества колоноскопии и соглашаетесь на ее проведение. Ваш врач или медсестра объяснят вам процедуру, прежде чем вы подпишете форму, и вы сможете задать вопросы.
Обсудите со своим лечащим врачом все, что вас беспокоит по поводу колоноскопии.
Во время процедуры
Ожидается, что процедура займет от 30 до 60 минут.Когда вы приедете в больницу или кабинет врача, вы переоденетесь в больничную одежду. Вы будете в отдельной комнате, накинутой на тело простыней.
Медсестра или анестезиолог пропишет вам обезболивающее и успокаивающее. Вы получите это через внутривенный зонд или капельницу. Внутривенное введение в вену на руке. Вы можете почувствовать укол иглы для внутривенного вливания, когда она входит.
Чтобы начать процедуру, врач вдувает воздух через маленькую трубку в толстую кишку.Это немного раздувает толстую кишку, чтобы врач мог лучше видеть. Во время процедуры вам может потребоваться сменить положение. Это поможет врачу переместить трубку для колоноскопии или улучшить обзор. Если вы спите, в этом вам помогут врач или медсестра.
Если у вас аномальный рост или полип в толстой кишке, врач удалит его. Или они могут взять небольшой образец ткани. Обычно это не вызывает болезненных ощущений, и врач остановит кровотечение. Если новообразование слишком велико или сложно удалить во время колоноскопии, врачи могут удалить его позже.
Во время процедуры вы можете чувствовать дискомфорт от длительного лежания без движения. Если вы не спите, у вас могут быть судороги. Если да, сообщите об этом медсестре. Вы также можете сделать медленные глубокие вдохи, чтобы расслабиться.
Существует небольшой риск того, что трубка, используемая для колоноскопии, может проколоть толстую кишку. Это случается редко, но, если это произойдет, вам может потребоваться операция. Если вас это беспокоит, поговорите со своим лечащим врачом.
После процедуры
Вы будете оставаться в больнице или в кабинете врача, пока полностью не проснетесь.Вы не должны водить автомобиль, работать с механизмами или принимать важные решения в остальную часть дня. Друг или член семьи может отвезти вас домой.
Вы можете вернуться к нормальной деятельности на следующий день.
Немедленно обратитесь к врачу, если у вас есть:
Вопросы, которые следует задать вашей медицинской бригаде
Перед колоноскопией подумайте о том, чтобы задать своему лечащему врачу следующие вопросы:
Почему вы рекомендуете мне сделать колоноскопию?
Что будет, если у меня его не будет?
Кто будет делать колоноскопию?
Что будет во время процедуры?
Сколько времени это займет?
Будет ли больно?
Могу ли я получить лекарства, чтобы мне было удобнее?
Каковы риски и преимущества колоноскопии?
Могу ли я принимать обычные лекарства в день процедуры? Какие из них я не должен брать? Когда я смогу принять их снова?
Как мне узнать, сколько мне будет стоить процедура?
Нужно ли мне избегать каких-либо действий после колоноскопии?
Когда я узнаю результаты?
Кто мне объяснит результаты?
Нужно ли мне больше тестов?
Связанные ресурсы
Виды эндоскопии
Скрининг рака
Дополнительная информация
Американский колледж гастроэнтерологии: колоноскопия
Национальный институт диабета, болезней органов пищеварения и почек: колоноскопия
Колоноскопия: факты и мифы | Temple Health
Колоноскопия – это медицинский тест, над которым люди и боятся, и шутят.Но если вам 50 лет или больше, это тест, который может спасти вам жизнь.
Вот факты
Колоноскопия позволяет врачу заглянуть внутрь толстой кишки от прямой кишки через толстую кишку до нижнего конца тонкой кишки. В ходе процедуры проверяются различные желудочно-кишечные симптомы, включая необъяснимые изменения в работе кишечника или причину кровотечения из прямой кишки. Его также используют для выявления ранних признаков рака толстой и прямой кишки.
Полипы – разрастания ткани в толстой кишке – можно удалить, чтобы предотвратить их перерастание в рак толстой кишки.Полипы и ранний рак могут протекать бессимптомно. Вот почему важно пройти колоноскопию, чтобы определить, растет ли в толстой кишке полип или рак.
Подготовка к колоноскопии
Ваша толстая кишка должна быть полностью пустой, чтобы колоноскопия была тщательной и безопасной. Чтобы подготовиться к процедуре, вы заранее соблюдаете жидкую диету в течение суток. Жидкая диета включает:
- Бульон
- JELL-O
- Фруктовый сок
- Вода
- Обычный кофе или чай
- Сода
Вы также выпьете специальный раствор, очищающий толстую кишку, и, возможно, вам понадобится слабительное.
Чего ожидать во время процедуры
Колоноскопия – это амбулаторная процедура, выполнение которой занимает около 30 минут. Во время процедуры вы будете лежать на боку на смотровом столе. Для вашего комфорта вы получите успокаивающее средство, которое поможет вам расслабиться во время процедуры.
Во время колоноскопии врач вставляет гибкую трубку, называемую колоноскопом, в прямую кишку и направляет ее по толстой кишке. Колоноскоп создает изображение внутренней части толстой кишки, подобное телевизионному, чтобы врач мог его изучить.
Если в толстой кишке обнаружится что-нибудь необычное, например полип или воспаленная ткань, врач может провести биопсию. Биопсия включает удаление кусочка аномальной ткани с помощью инструментов, пропущенных через колоноскоп. Затем ткань отправляется в лабораторию для тестирования. Полип также можно удалить с помощью колоноскопа во время обследования, чтобы предотвратить его перерастание в рак толстой кишки.
После процедуры
После процедуры могут возникнуть легкие спазмы или давление в животе.Обычно это проходит через короткий промежуток времени.
Вам нужно будет оставаться в кабинете врача в течение 1-2 часов, пока действие седативного средства не исчезнет. Из-за этого вы должны попросить кого-нибудь отвезти вас домой после этого. На следующий день вы можете вернуться к обычным занятиям.
Кровотечение и пункция толстой кишки – возможные осложнения колоноскопии, но такие осложнения очень редки.
Результаты и запись на прием
После осмотра врач объяснит вам и вашей семье результаты.Вам может потребоваться повторный визит в офис на основании полученных данных. Если врач провел биопсию или удалил полип, результаты обычно доступны в течение 3-7 дней.
Разоблачение мифов
Миф №1: Колоноскопия неприятна и неудобна.
ЛОЖЬ. Для вашего комфорта во время процедуры вам вводят успокаивающее средство. Сама процедура занимает всего 30 минут, и вы можете вернуться к обычным занятиям на следующий день.
Миф № 2: К колоноскопии сложно подготовиться.
ЛОЖЬ. Подготовка к колоноскопии заключается в соблюдении жидкой диеты в течение одного дня перед процедурой. Подготовка также включает очистку толстой кишки с помощью рецептурных и безрецептурных лекарств. Обычно это жидкие напитки, которые необходимо употреблять за день или два до процедуры. Эти специальные растворы промывают толстую кишку, чтобы врач мог лучше видеть.
Миф № 3: Колоноскопия – это всего лишь метод скрининга.
ЛОЖЬ. Колоноскопия – это универсальный инструмент. Он может находить и удалять полипы, чтобы предотвратить их перерастание в рак. Если при колоноскопии обнаружен полип, врач удалит его во время процедуры. Колоноскопия также позволяет обнаружить рак на ранних стадиях, что увеличивает шансы на выздоровление.
Готовы записаться на колоноскопию?
Вам не следует ждать боли в животе или кровотечения, чтобы сделать колоноскопию.