Какашки с кровью: Кровь в кале – «СМ-Клиника» Санкт-Петербург
Если вы заметили кровь в кале…. – статья о лечении животных ИВЦ МВА
А.Б. Суворов – ветеринарный врач-гастроэнтеролог ИВЦ МВА, кандидат вет. наук
Появление крови в кале домашних питомцев довольно часто бывает причиной визита в ветеринарную клинику. Некоторые владельцы животных не придают этому симптому никакого значения, другие же, напротив, начинают паниковать и до визита к ветеринарному специалисту пробуют применять разнообразные способы лечения. В нашей небольшой статье мы попробуем разобрать, что нужно делать и на что обратить внимание, если вы заметили появление крови в кале кошек и собак.
Присутствие незначительного количества крови в испражнениях животных может быть обусловлено целым рядом причин и предрасполагающих факторов. Гематохезия (hematochezia) – диагноз, который ставят при наличии неизменной крови в каловых массах. Как правило, речь идет о наличии кровотечения в нижних отделах желудочно-кишечного тракта. При возникновении кровотечения в верхних и средних отделах ЖКТ кал имеет темный или даже черный цвет из-за наличия частично переваренной крови.
Причинами появления следов крови в каловых массах чаще всего являются:
- Повреждение мелких сосудов в ободочной и прямой кишке грубыми непереваренными частицами корма.
- Повреждение стенки кишечника инородными предметами.
- Воспалительные заболевания кишечника.
- Острые или хронические вирусные инфекции (корона вирусные гастроэнтериты, парвовирусная инфекция собак и др.).
- Наличие полипов на стенке кишечника.
- Наличие новообразований.
- Нарушения гемодинамики и свертываемости крови.
- Язвы и эрозии толстого кишечника.
- Трещины и травмы в области ануса.
Предрасполагающими факторами для появления крови при дефекации будут:
- Грубое нарушение диеты.
- Наличие простейших (лямблиозы, изоспорозы, трихомонозы и пр.).
- Глистная инвазия.
- Прием лекарственных препаратов (кортикостероиды, НПВС).

- Отравления и интоксикации.
- Стрессы.
При появлении крови в каловых массах необходимо обратиться к ветеринарному специалисту (по возможности, к гастроэнтерологу). До визита к врачу нужно оценить возможную кровопотерю у животного, степень обезвоженности и постараться понять причину гематохезии. Если кровь обнаружена после применения лекарственных препаратов, их прием временно необходимо приостановить по согласованию с лечащим врачом. При обильной кровопотере у животного могут начаться обезвоживание и анемия, поэтому необходимо обеспечить обильное питье и незамедлительно показать питомца специалисту. Если появление крови в испражнениях носит разовый или спорадический характер, необходимо собрать кал для общего анализа и записаться с голодным питомцем на прием к специалисту – гастроэнтерологу. Во время консультации нужно подробно рассказать доктору, когда и при каких обстоятельствах заметили появления крови, какое количество и как часто.
Если раннее наблюдались подобные проблемы, или животное получало лечение по другой патологии, нужно принести имеющиеся на руках результаты анализов и назначения. Это поможет доктору правильно составить план диагностики и лечения вашего питомца. Современная ветеринарная медицина требует комплексного подхода к лечению заболеваний пищеварительной системы. Общий и биохимический анализ крови, анализы мочи и кала чаще всего необходимы специалисту для уточнения диагноза. Нужно быть готовым к необходимости углубленного исследования организма животного, включая такие методы, как ультразвуковая диагностика, рентгенография и эндоскопия. При необходимости могут быть назначены дополнительные исследования, такие как цитология, гистология или определения уровня гормонов.
Своевременное обращение к ветеринарному специалисту – залог успешного лечения и выздоровления ваших питомцев!
Вернуться к списку
Кал с кровью у собак и кошек | «ВетМедЦентр»
Появление крови в кале питомца должно быть серьезным поводом для обращения за помощью к ветеринарному специалисту. В норме цвет кала у домашних животных варьирует от светло-коричневого до темно-коричневого и зависит от кормления животного.
Яркая кровь в кале у собаки или кошки (или сгустки) говорит о том, что кровотечение возникло в нижних отделах желудочно-кишечного канала (толстый кишечник). В случае кровотечений в верхних отделах кишечника кал имеет темный цвет, близкий к черному, так как кровь частично переваривается.
Иногда появление крови в кале собак и кошек (котов) может сопровождаться и другими симптомами, среди которых:
- рвота;
- диарея;
- лихорадка
- общая вялость и угнетение.

В этих случаях наличие крови в стуле связано, как правило, с острой вирусной инфекцией (чума плотоядных, парвовирусный энтерит).
В некоторых случаях кровь может быть одним из симптомов глистной инвазии, гельминты паразитируют в тонком отделе кишечника плотоядных и питаются кровью. Кроме механического травмирования кровеносных сосудов слизистой оболочки тонкого кишечника, эти гельминты предотвращают свертывание крови с помощью специальных желез.
Кровь в кале может появиться также и при наличии в кишечнике новообразований, повреждении кишечной стенки инородными предметами или твердыми каловыми массами.
В любом случае, причину появления крови в кале собак и кошек может и должен устанавливать ветеринарный врач. Первая помощь со стороны владельца — предоставить животному покой, не кормить его и не давать слабительных средств. Важно также знать ответы на следующие вопросы: когда была замечена кровь в кале, чем кормили питомца в последнее время, наблюдается ли склонность к поеданию несъедобных предметов и пищевых отходов на улице, когда и чем вакцинировали, какие заболевания были перенесены и т.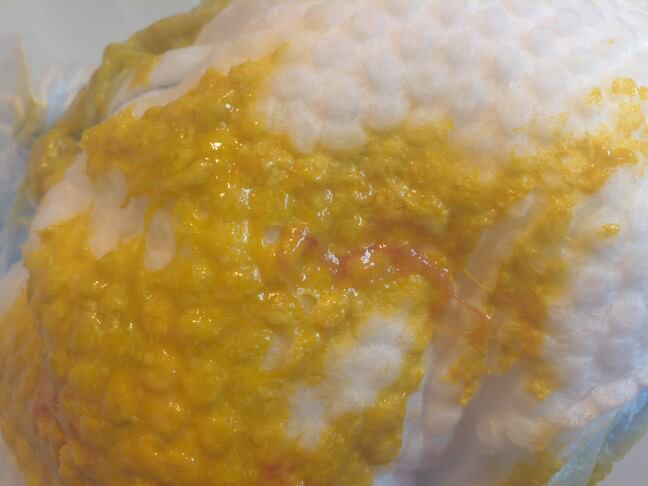 д. Это поможет ветеринарному врачу быстрее определить возможную причину появления крови в кале и назначить соответствующее лечение.
д. Это поможет ветеринарному врачу быстрее определить возможную причину появления крови в кале и назначить соответствующее лечение.
Полноценное и качественное кормление собак и кошек, периодические профилактические осмотры у ветеринарного врача, своевременная дегельминтизация и вакцинация животных, а также внимательное наблюдение за питомцем — вот те меры профилактики желудочно-кишечных кровотечений, которых должен придерживаться каждый любящий владелец.
Причины крови в кале у детей. Клинический пример болезни маркиафа-микели Текст научной статьи по специальности «Клиническая медицина»
УДК: 616.3-053.2
Причины крови в кале у детей. клинический пример болезни маркиафа-микели
© Э. н. Федулова, А. Р. Богомолов
ФГБУ «нижегородский научно-исследовательский институт детской гастроэнтерологии» минздрава россии
Резюме. Проблема появления крови в кале у детей серьезная и сложная в отношении диагностического поиска. Этот симптом может быть признаком как гастроэнтерологических заболеваний, так и болезней, не связанных с патологией желудочно-кишечного тракта. Многообразие причин выделения крови со стулом создает определенные трудности в их диагностике. Перед педиатрами встает задача своевременно диагностировать заболевание и определить оптимальный объем лабораторных и инструментальных методов обследования ребенка. Приведенное наблюдение редкой причины ректального кровотечения у детей, не связанной с заболеванием желудочно-кишечного тракта, свидетельствует о необходимости дальнейшего совершенствования алгоритма диагностики данного синдрома.
Проблема появления крови в кале у детей серьезная и сложная в отношении диагностического поиска. Этот симптом может быть признаком как гастроэнтерологических заболеваний, так и болезней, не связанных с патологией желудочно-кишечного тракта. Многообразие причин выделения крови со стулом создает определенные трудности в их диагностике. Перед педиатрами встает задача своевременно диагностировать заболевание и определить оптимальный объем лабораторных и инструментальных методов обследования ребенка. Приведенное наблюдение редкой причины ректального кровотечения у детей, не связанной с заболеванием желудочно-кишечного тракта, свидетельствует о необходимости дальнейшего совершенствования алгоритма диагностики данного синдрома.
Ключевые слова: дети; кровь в кале; гемоколит; дифференциальная диагностика; синдром Маркиафава-Микели.
введение
Проблема желудочно-кишечных кровотечений давно привлекает внимание детских врачей.
Несомненно, что изучение клинических особенностей заболеваний, протекающих с кровью в стуле у детей, и выделение дифференциально-диагностических признаков болезни является актуальным направлением в медицинских исследованиях.
Общий принцип диагностических мероприятий у детей с кишечным кровотечением — это комплексность. Важную информацию дает внимательный расспрос родителей и ребенка при выяснении жалоб и сборе анамнеза. Необходимо стремиться получить исчерпывающую информацию о начале заболевания, осложнившегося кровотечением, особенностях состояния, предшествовавшего появлению крови в кале. Этот этап врачебной деятельности настолько важен, что по существу предопределяет в дальнейшем все диагностические и лечебные мероприятия [7, 8].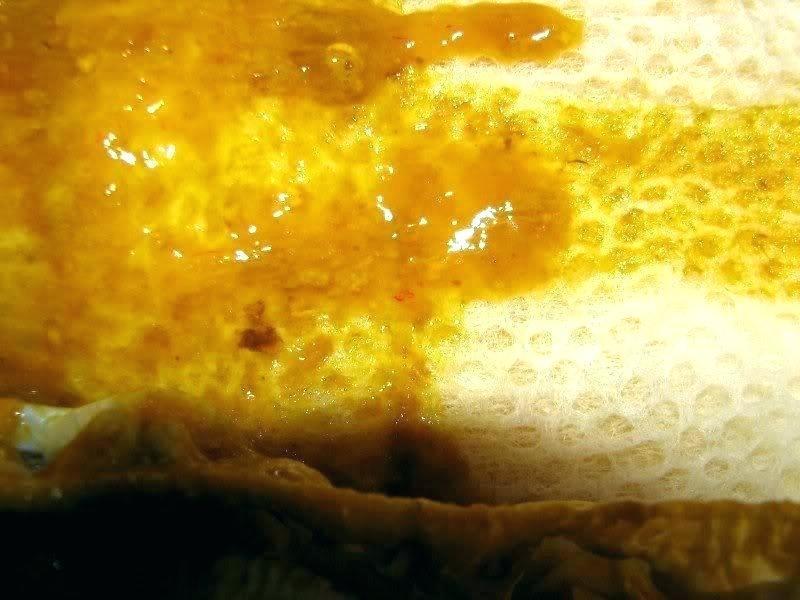
По объему крови в кале кровотечения могут быть скрытыми или явными (умеренно выраженными или массивными). Иногда больные сообщают о них лишь при тщательном расспросе. Массивный гемоколит, при котором наблюдается гиповолемия, артериальная гипотония, тахикардия, наблюдается значительно реже.
По характеру примеси крови в кале можно уже на первых стадиях диагностики сориентироваться по поводу уровня кровотечения и возможной причине его. Считается справедливым правило, которое гласит, что чем ярче выделяющаяся из прямой кишки кровь, тем дистальнее расположен источник.
Алая кровь, выделяемая в виде капель, характерна для поражения прямой кишки; прожилки алой крови в кале коричневого цвета — при поражении сигмовидной кишки; темно-красная кровь, равномерно перемешанная с калом, — при поражении проксимальных отделов толстой кишки; черный дегтеобразный стул — поражение тонкой кишки и более высоких отделов пищеварительного тракта [12].
При наличии крови в испражнениях важно выяснить, перемешана ли она с каловыми массами (источник расположен высоко) или выделяется в относительно малоизмененном виде в конце дефекации, что более характерно для низкорасположенных кровоточащих опухолей и геморроидальных узлов.
Характер заболевания также определяет цвет и количество крови в кале. Так, несформированные каловые массы, перемешанные с жидкой кровью разной цветовой гаммы, нередко с примесью слизи свидетельствуют о воспалительном поражении слизистой оболочки, которое может сопровождать болезнь Крона, язвенный колит или выраженный инфекционный колит [1, 3, 20, 21, 22]. Дивертикул Меккеля, кровоточащие опухоли и полипы подвздошной кишки, а также высокорасположенные гемангиомы сопровождаются большим количеством примесей темной крови в стуле [3, 8, 19]. Скопления жидкой крови темно-вишневого или алого цвета на поверхности каловых масс обычно в конце акта дефекации свидетельствуют о наличии кровоточащего полипа в дистальных отделах толстой кишки.
Прожилки крови темного или ярко-алого цвета, прослеживаемые на поверхности каловых масс на всем их протяжении, чаще всего являются признаком геморроидального кровотечения или трещины слизистой оболочки толстой кишки [5]. При аллергических и системных заболеваниях в значительной
степени могут варьировать как объем кровотечения, так и качественная характеристика выделившейся крови [2, 16, 18].
Наличие болей в животе свидетельствует в пользу воспалительных заболеваний кишечника, острых ишемических поражений тонкой и толстой кишки [13]. Внезапные резкие боли в животе, сопровождающиеся затем кишечным кровотечением, могут быть обусловлены инвагинацией различных отделов, изъязвлением дивертикула Меккеля, геморрагическим васкулитом [8]. Боли в области прямой кишки во время акта дефекации или усиливающиеся после него наблюдаются обычно при трещине заднего прохода или геморрое [5]. Безболезненное массивное кишечное кровотечение может отмечаться при дивертикулезе кишечника, телеангиэктазиях [3].
Безболезненное массивное кишечное кровотечение может отмечаться при дивертикулезе кишечника, телеангиэктазиях [3].
Наличие лихорадки, артрита, афтозного стоматита, узловатой эритемы, первичного склерозирующе-го холангита, поражений глаз (ирита, иридоциклита) характерно для хронических воспалительных заболеваний кишечника [9]. Обнаружение телеан-гиэктазий на коже и видимых слизистых может свидетельствовать о наличии таких же изменений и на слизистой оболочке кишечника [17].
Следует отметить, что в литературе, несмотря на подробное изложение клиники различных причин ректальных кровотечений, отсутствуют данные о сравнительной характеристике различных параметров этого признака, не обсуждаются направления дифференциальной диагностики и использования лабораторно-инструментальных методов.
Целью настоящей работы явилось улучшение дифференциальной диагностики заболеваний, протекающих с появлением крови в кале, у детей на основе определения структуры причин гемоколита по обращаемости в гастроэнтерологический стационар.
материалы и методы
В соответствии с целью работы ретроспективно были проанализированы истории болезней 301 ребенка (157 мальчиков и 144 девочек) в возрасте от 1 месяца до 16 лет, поступивших в Нижегородский НИИ детской гастроэнтерологии Минздрава России с 1988 по 2001 год с симптомом гемоколи-та (рис. 1). В зависимости от причин кровотечений дети были разделены на три основные группы. Первая — воспалительные заболевания кишечника, в которую вошли больные с язвенным колитом (82 ребенка) и болезнью Крона (35 детей), вторая, объединяющая в себя пациентов с полипозным поражением толстой кишки (86 детей) и анальными трещинами (94 ребенка), и группа редких причин ректальных кровотечений (4 ребенка), включающая больных с синдромом солитарной язвы прямой кишки, болезнью Рандю-Ослера-Вебера, гемангиомой толстой кишки и болезнью Маркиафава-Микели. Всем детям проведено комплексное клинико-инструментальное исследование [4].
результаты
При анализе историй болезни наших пациентов обращает на себя внимание высокий удельный вес — 31,4 % (у 94 детей) анальных трещин. Следует подчеркнуть, что этой патологии у детей уделяется недостаточно внимания практическими врачами. По нашему мнению, этот диагноз мог быть успешно поставлен как в условиях районной больницы, так и врачом поликлиники.
Определенную тревогу вызывает высокий процент выявления детей с язвенным колитом — 82 ребенка (27,2 %о) и полипами толстой кишки—81 больной (27 %).
Болезнь Крона 19,6%
Редкие заболевания 1,2%
Анальные трещины 31,4%
1,6%
Диффузный полипоз
27,2% Язвенный колит
27,0% Полипы
Рис. 1. Структура заболеваний у детей, протекающих с кровью в кале, по данным ННИИДГ
1. Структура заболеваний у детей, протекающих с кровью в кале, по данным ННИИДГ
СЛУЧАЙ ИЗ ПРАКТИКИ
71
1988-1994
1995-2001
32;
Язвенный колит
р=0,001
г и Редкие заболевания Болезнь Крона н , 00/ Анальн е трещины
Болезнь Крона Анальные трещины
5,4% 26,2%
Полипы
р=0,02
16,9% Полипы р=0,001
Рис. 2. Изменение структуры заболеваний, протекающих с кровью в кале, у детей по данным ННИИДГ
2. Изменение структуры заболеваний, протекающих с кровью в кале, у детей по данным ННИИДГ
Следует отметить, что если одиночные полипы не имели четких клинических проявлений и их диагностика стала возможной только при использовании инструментальных методов исследования (ректо-, колоноскопия и др.), то при язвенном колите выраженные проявления болезни в виде жидкого стула, крови в кале и болевого синдрома вполне могли служить основанием для подозрения на это тяжелое заболевание. Вышеизложенное свидетельствует о необходимости совершенствования ранней диагностики этих форм болезни.
До недавнего времени такое тяжелое заболевание, как болезнь Крона, считалось характерным для взрослых больных и описывалось в педиатрической литературе как единичные, редкие случаи. Наши наблюдения показали, что болезнь Крона встречается в 11,6 % (35 детей) среди патологии кишечника, сопровождающихся синдромом гемоколита. Довольно высокий удельный вес тяжелой патологии, имеющей рецидивирующее течение и неблагоприятный прогноз, свидетельствует, что описание клинических проявлений болезни Крона и выделение ранних диагностических критериев несомненно имеет большое научное и практическое значение.
Довольно высокий удельный вес тяжелой патологии, имеющей рецидивирующее течение и неблагоприятный прогноз, свидетельствует, что описание клинических проявлений болезни Крона и выделение ранних диагностических критериев несомненно имеет большое научное и практическое значение.
К редким заболеваниям кишечника у детей следует отнести диффузный полипоз у 5 (1,2 %) пациентов. Эта патология требует особого внимания, поскольку, по данным литературы, она имеет высокий риск малигнизации.
В 1,2 % случаев (5 детей) при обследовании обнаружились: гемангиома прямой кишки, солитарная язва прямой кишки, болезнь Рандю-Ослера-Вебера, дивертикул Меккеля и болезнь Маркиафава-Микелли.
Научный и практический интерес представляет динамика структуры заболеваний, протекающих
с кровью в кале. Проведен ретроспективный сравнительный анализ нозологических форм заболеваний у детей за 1988-1994 и 1995-2001 годы (рис. 2).
2).
Установлено достоверное повышение частоты встречаемости болезни Крона — с 5,4 % до 19,1 % случаев (р = 0,001), диффузного полипоза с 0,6 % до 2,9 % (р = 0,001) и анальных трещин с 5,4 % до 37,8 % (р = 0,05). Редкие заболевания (солитарная язва прямой кишки, болезнь Рандю-Ослера-Вебера, дивертикул Меккеля и болезнь Маркиафава-Микелли) были выявлены только в 1995-2001 годах, вероятно, в связи с улучшением диагностики.
Несмотря на достоверные различия в частоте встречаемости заболеваний, протекающих с появлением крови в кале, за последние годы, мы отдаем себе отчет, что выявленная закономерность не отражает всех аспектов особенностей течения заболеваний на современном этапе.
клинический пример
Проиллюстрируем сложность диагностики при наличии кишечного кровотечения собственным наблюдением за ребенком с болезнью Маркиафава-Микели (пароксизмальная ночная гемоглобину-рия) [23]. Это заболевание — сравнительно редкая приобретенная форма гемолитической анемии, связанная с изменением структуры клеток крови, протекающая с признаками внутрисосудистого гемолиза. На генетическом уровне выявляют точечные мутации гена мембранных протеинов, что проявляется дефектом мембран эритроцитов (рис. 3), нейтрофи-лов, тромбоцитов и клеток эритроцитарных колоний костного мозга [15]. Наиболее стойкие клетки у здорового человека — ретикулоциты — оказываются более хрупкими при болезни Маркиафава-Микели.
Это заболевание — сравнительно редкая приобретенная форма гемолитической анемии, связанная с изменением структуры клеток крови, протекающая с признаками внутрисосудистого гемолиза. На генетическом уровне выявляют точечные мутации гена мембранных протеинов, что проявляется дефектом мембран эритроцитов (рис. 3), нейтрофи-лов, тромбоцитов и клеток эритроцитарных колоний костного мозга [15]. Наиболее стойкие клетки у здорового человека — ретикулоциты — оказываются более хрупкими при болезни Маркиафава-Микели.
Рис. 3. Сканограмма эритроцитов при болезни Маркиафава-Микели. 1. — гипохромный эритроцит, 2. — эритроциты с дефектом мембраны в виде пор
Главная роль в патогенезе этого заболевания принадлежит тромботическим осложнениям вследствие внутрисосудистого гемолиза эритроцитов и стимуляции факторов свертывания крови. Общераспространенное название «пароксизмальная ночная гемоглобинурия» мало соответствует сути заболевания, так как при этой болезни нет ни настоящих пароксизмов, ни обязательной гемоглоби-нурии [11].
Болезнь начинается исподволь. Больной жалуется на слабость, недомогание, головокружение. Иногда больные обращают внимание на небольшую желтизну склер. Нередко одной из первых жалоб становятся головная боль, боли в животе различной локализации. Гемоглобинурия редко бывает первым симптомом заболевания.
Интенсивные приступы болей в животе — один из характерных признаков болезни. Их связывают с тромбозами мелких мезентериальных сосудов.
Симптомокомплекс, включающий гемолитическую анемию, гемосидеринурию, положительную пробу Хема и сахарозную пробу, позволяющий выявить повышенную чувствительность эритроцитов к комплементу, достаточно информативен для диагностики пароксизмальной ночной гемоглобину-рии [10]. На молекулярном уровне используют ци-тофлюорометрический анализ с моноклональными антителами к мембранным протеинам, экспрессия которых нарушена при этом заболевании.
Патогенетических методов лечения не существует. В тяжелых случаях показана трансплантация костного мозга. Применение цитостатической терапии не оправдывает возложенных на нее надежд.
Больным по показаниям назначают переливание отмытых эритроцитов. В некоторых случаях получен положительный эффект от применения нерабола, токоферола. Для борьбы с тромбозами используют гепарин в небольших дозах, а также антикоагулянты непрямого действия.
Диагностика болезни Маркиафава-Микели представляет определенную трудность, особенно на начальных этапах ее развития при доминировании в клинической картине абдоминального синдрома. Приводим историю болезни.
Больной Л., 14 лет, житель г. Омска, поступил в клинику с подозрением на болезнь Крона. При поступлении были жалобы на боли в животе, носящие приступообразный характер, без четкой локализации, иногда — кровь в кале. Акушерский и ранний анамнез без особенностей. До 10 лет рос и развивался в соответствии с возрастом, болел редко. С десятилетнего возраста появились приступы острых болей в животе, сопровождающиеся многократной рвотой с примесью желчи, иногда крови, периодически с повышением температуры тела до субфе-брильных цифр, желтушным окрашиванием кожи, появлением темной мочи. Приступы обычно длились 2-3 дня, снимались парентеральным введением анальгетиков и спазмолитиков. Частота приступов — раз в две недели. В межприступном периоде мальчик чувствовал себя хорошо. В 11-летнем возрасте ребенок находился на обследовании в отделении гематологии с диагнозом транзиторной тром-боцитопении. Мальчику неоднократно исключалась острая хирургическая патология. При повторном обследовании в гастроэнтерологическом отделе-
Акушерский и ранний анамнез без особенностей. До 10 лет рос и развивался в соответствии с возрастом, болел редко. С десятилетнего возраста появились приступы острых болей в животе, сопровождающиеся многократной рвотой с примесью желчи, иногда крови, периодически с повышением температуры тела до субфе-брильных цифр, желтушным окрашиванием кожи, появлением темной мочи. Приступы обычно длились 2-3 дня, снимались парентеральным введением анальгетиков и спазмолитиков. Частота приступов — раз в две недели. В межприступном периоде мальчик чувствовал себя хорошо. В 11-летнем возрасте ребенок находился на обследовании в отделении гематологии с диагнозом транзиторной тром-боцитопении. Мальчику неоднократно исключалась острая хирургическая патология. При повторном обследовании в гастроэнтерологическом отделе-
нии выставлялся диагноз: эритематозный гастрит, эрозивный гастродуоденит. В 14-летнем возрасте во время одного из приступов болей в животе появился дегтеобразный стул. В связи с подозрением на дивертикул Меккеля была произведена средне-срединная лапаротомия с ревизией кишечника. Ин-траоперационно выявлено утолщение стенки тощей кишки, наличие темного содержимого, напоминающего кровь, в просвете подвздошной кишки. Дивертикул Меккеля был исключен. При ревизии толстой кишки патологических образований не обнаружено. С подозрением на болезнь Крона мальчик был направлен в Нижегородский НИИ детской гастроэнтерологии.
В связи с подозрением на дивертикул Меккеля была произведена средне-срединная лапаротомия с ревизией кишечника. Ин-траоперационно выявлено утолщение стенки тощей кишки, наличие темного содержимого, напоминающего кровь, в просвете подвздошной кишки. Дивертикул Меккеля был исключен. При ревизии толстой кишки патологических образований не обнаружено. С подозрением на болезнь Крона мальчик был направлен в Нижегородский НИИ детской гастроэнтерологии.
При поступлении состояние средней тяжести. Физическое развитие нормальное, гармоничное. Кожа бледная, с землистым оттенком, единичные петехии. Периферические лимфоузлы мелкие, эластичные. Определялась краевая иктеричность склер. Дыхание и гемодинамика не нарушены. Живот мягкий, болезненный в эпигастрии, пило-родуоденальной зоне, левой подвздошной области. Печень по среднеключичной линии — 11 см, пальпировалась на 3 см из-под реберной дуги, плотноватой консистенции, слегка болезненная,
край острый. Селезенка не пальпировалась. Стул регулярный, оформленный, без видимых патологических примесей. В анализе крови: Нв — 96 г/л, Эр — 3,3 х 1012/л, Лейк — 4,3 х 109/л, ретикулярные клетки — 1 %, сегментоядерные лейкоциты — 18 %, лимфоциты — 67 %, моноциты — 14 %, тромбоциты — 28 %% = 106,4 х 109/л, СОЭ — 26 мм/ч. При проведении рентгенологического и эндоскопических исследований пищевода, желудка, тонкой и толстой кишок источника кровотечения не выявлено. Мальчику были исключены: болезнь Крона, язвенный колит.
Селезенка не пальпировалась. Стул регулярный, оформленный, без видимых патологических примесей. В анализе крови: Нв — 96 г/л, Эр — 3,3 х 1012/л, Лейк — 4,3 х 109/л, ретикулярные клетки — 1 %, сегментоядерные лейкоциты — 18 %, лимфоциты — 67 %, моноциты — 14 %, тромбоциты — 28 %% = 106,4 х 109/л, СОЭ — 26 мм/ч. При проведении рентгенологического и эндоскопических исследований пищевода, желудка, тонкой и толстой кишок источника кровотечения не выявлено. Мальчику были исключены: болезнь Крона, язвенный колит.
На 5-й день пребывания в стационаре у него появились интенсивные боли в животе, был замечен темный цвет мочи по утрам. В этот период в анализе крови выявлено падение уровня гемоглобина, эритроцитов, лейкоцитов и нейтрофилов (рис. 4, 5, 6, 7). Падение количества нейтрофилов оказалось более длительным и глубоким, что является характерным для данного заболевания. Кроме того, имел место ретикулоцитоз — 57 %% (3 гр-12,2 %, 4 гр-22,8 %, 5 гр-65 %). В анализе мочи — положительная реакция на гемосидерин. В копрограмме значительное количество эритроцитов. Реакция кала на скрытую кровь положительная. Наличие у ребенка гемоли-
В анализе мочи — положительная реакция на гемосидерин. В копрограмме значительное количество эритроцитов. Реакция кала на скрытую кровь положительная. Наличие у ребенка гемоли-
Рис. 4. Падение уровня гемоглобина при обострении болезни
Рис. 5. Падение количества эритроцитов при обострении болезни
1 через 5 дней через 14 дней через 26 дней через 3-4 дня через-40 дней
Рис. 6. Падение количества лейкоцитов при обострении болезни
1 через 5 дней через 14 дней через 26 дней через 34 дня через 40 дней
Рис. 7. Падение количества нейтрофилов при обострении болезни
тической анемии в сочетании с гемосидеринури-ей, тромбоцитопенией, лейкопенией, интенсивными приступами болей в животе и синдромом крови в стуле послужили основанием для предположения о болезни Маркиафава-Микели. Были проведены дополнительные исследования. Миелограмма: раздражение красного ростка кроветворения. Проба Хема положительная: гемолиз эритроцитов — 32,56 % (Ы до 5 %). Сахарозная проба на гемолиз эритроцитов положительная: прямая — 14,23 % (Ы до 2-3 %), перекрестная — отрицательная, с эритроцитами больного — отрицательная. Результаты дополнительного исследования и консультация гематолога подтвердили наличие у мальчика болезни Маркиафава-Микели.
Были проведены дополнительные исследования. Миелограмма: раздражение красного ростка кроветворения. Проба Хема положительная: гемолиз эритроцитов — 32,56 % (Ы до 5 %). Сахарозная проба на гемолиз эритроцитов положительная: прямая — 14,23 % (Ы до 2-3 %), перекрестная — отрицательная, с эритроцитами больного — отрицательная. Результаты дополнительного исследования и консультация гематолога подтвердили наличие у мальчика болезни Маркиафава-Микели.
заключение
Многообразие причин выделения крови с калом создает определенные трудности в диагностике заболеваний. Перед педиатрами встает задача своевременно поставить диагноз и определить оптимальный объем лабораторных и инструментальных методов обследования ребенка.
Приведенное наблюдение редкой причины ректального кровотечения у детей, не связанной с заболеванием желудочно-кишечного тракта,
свидетельствует о необходимости дальнейшего совершенствования алгоритма диагностики синдрома
гемоколита.
литература
1. Алиева Э.И., Румянцев В.Г. Болезнь Крона у детей // Педиатрия. – 2001. – № 6. – С. 75-79.
2. Аллергические болезни у детей: Руководство для врачей / Под ред. М. Я. Студеникина, И. И. Балабол-кина. – М.: Медицина, 1998. – 352 с.: ил.
3. Белоусова И.М. Редкие причины желудочно-кишечных кровотечений. – М.: Медицина, 1976. -188 с.
4. Богомолов А. Р. Дифференциальная диагностика заболеваний, протекающих с кровью в стуле у детей: Автореферат канд. дис… – Н. Новгород, 2004. -25 с.
5. Воробьев Г. И., Благодарный Л.А. Консервативная терапия геморроя // Русский Медицинский Журнал. -2001. – Том 9. – № 3-4.
6. Дифференциальная диагностика заболеваний кишечника, протекающих с кровью в кале у детей / Волков А. И., Богомолов А. Р., Потехин П. П., Копей-кин В. Н., Бейер Л. В., Федулова Э. Н., Абрамов С. А., Фадеев М. Ю., Богомолова Т. В., Копылов М. В., Ше-
И., Богомолов А. Р., Потехин П. П., Копей-кин В. Н., Бейер Л. В., Федулова Э. Н., Абрамов С. А., Фадеев М. Ю., Богомолова Т. В., Копылов М. В., Ше-
СЛУЧАЙ ИЗ ПРАКТИКИ
75
ляхина Н. Е., Тутина О. А. Медицинская технология (пособие для врачей) № ФС – 2006/196-У от 10 августа 2006 г. – 25 с.
7. Запруднов А. М., Григорьев К. П., Дронов А. Ф. Желудочно-кишечные кровотечения у детей. – М., 1998. – 208 с.
8. Запруднов А. М., Садовников В. И., Щербаков П.Л., Григорьев К.И., Квиркелия М.А. Кровотечения у детей с заболеваниями пищевода, желудка и кишечника. – М., 1997. – 125 с. (Б-ка практ. врача. Актуальные вопросы современной педиатрии).
9. Златкина А. Р. , Белоусова Е.А. Внекишечные системные проявления болезни Крона // Российский журнал гастроэнтерологии, гепатологии, колопроктоло-гии. – 2000, № 6. – С. 60-64
, Белоусова Е.А. Внекишечные системные проявления болезни Крона // Российский журнал гастроэнтерологии, гепатологии, колопроктоло-гии. – 2000, № 6. – С. 60-64
10. Иванова С. В., Бабич Н. Б., Гороховская Г. Н. и др. // Терапевтический архив. – 1996. – № 11. – С. – 73-74.
11. ИдельсонЛ.И. Болезнь Маркиафава-Микели (па-роксизмальная ночная гемоглобинурия) // Руководство по гематологии / Под ред. А. И. Воробьева. – М.: Медицина, 1985. – Т. 2. – С. 121-129.
12. Копейкин В. Н., Обрядов В. П., Копылов М. В. и др. Дифференциальная диагностика заболеваний, протекающих с кровью в стуле у детей: Методические рекомендации. – Нижний Новгород, 1993. – 24 с.
13. Левитан Б. Н., Дедов А. В., Прошина П. П. Диссемени-рованное внутрисосудистое свертывание крови при язвенном колите // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 1999. -№ 5. – С. 65-67
– 1999. -№ 5. – С. 65-67
14. Ленюшкин А. И. Детская колопроктология. – М.: Медицина, 1990. – 152 с.
15. Масчан А.А., Богачева Н. Ю., Байдун Л. В. и др. // Гематология и трансфузиология. – 1996. – Т. 41, № 3. -С. 20-25.
16. Насонова В.А, Астапенко М.Г. Клиническая ревматология. – М.: Медицина, 1989. – 592 с.
17. Парфенов А. И., Логинов Н. С. Болезни кишечника. -М.: Медицина, 2000. -363 с.
18. Пыцкий В. И.,Адрианова Н. В.,Артомасова А. В. Аллергические заболевания. – 2-е изд., переаб. и доп. –
М.: Медицина, 1991. – 368 с.: ил. (Б-ка практ. врача. Важнейшие вопросы внутренней медицины).
19. Сигидин Я. А, Гусева Н. Г., Иванова М. М. Диффузные болезни соединительной ткани: Руководство для врачей. – М.: Медицина, 1994. – 544 с.: ил.
А, Гусева Н. Г., Иванова М. М. Диффузные болезни соединительной ткани: Руководство для врачей. – М.: Медицина, 1994. – 544 с.: ил.
20. ШептулинА.А. Кровотечения из нижних отделов желудочно-кишечного тракта // Русский Медицинский Журнал. – 2000. – Т. 2, № 2. – С. 36-40
21. Щербаков П.Л. Воспалительные заболевания кишечника у детей: болезнь Крона и неспецифический язвенный колит // Детский доктор. – 2000. -№ 4. – С. 22-26.
22. Щиголева Н. Е., Румянцев В. Г., Бельмер С. В., Гасили-на Т. В., Карпина Л. М., Капуллер Л.Л., Бубнова Л. В. Неспецифический язвенный колит у детей // Российский педиатрический журнал. – 2002. – № 2. -С. 16-18.
23. Федулова Э. Н., Богомолов А. Р., Копейкин В. Н. Редкая причина ректальных кровотечений – болезнь Маркиафава-Микели // Российский педиатрический журнал. М., 2002, № 6. – С. 55-56.
М., 2002, № 6. – С. 55-56.
CAUSES OF BLOOD IN STOOL IN CHILDREN. DISEASE CLINICAL CASE MARCHIAFAWA-MICHELE
Fedulova E. N., Bogomolov A. R.
♦ Resume. In the literature, despite the detailed description of the clinic for various reasons rectal bleeding, there are no data on the comparative characteristics of the various parameters of this feature, do not discuss the direction of the differential diagnosis and the use of laboratory and instrumental methods. The aim of the present work was to improve the differential diagnosis of diseases associated with blood in the stool in children, based on the determination of the structure of reasons for gemokolita uptake in gastroenterology hospital, as well as illustration of diagnostic search the example of disease Mar-chiafawa-Mikkeli.
♦ Key words: blood in the stool; children; differential diagnosis; disease Marchiafawa-Mikkeli.
♦ Информация об авторах
Федулова Эльвира Николаевна – доктор мед. наук, заведующая отделом «Клиника патологии толстой кишки». ФГБУ «Нижегородский НИИ детской гастроэнтерологии» Министерства здравоохранения Российской Федерации. 603950, Нижний Новгород, ул. Семашко, д. 22. Е-таН: [email protected].
Feduiova Elvira Nikolaevna — MD, PhD, Head, Department of Clinical Pathology Colon. Federal State Institution “Nizhny Novgorod Research Institute of Pediatric Gastroenterology” the Ministry of Health of the Russian Federation. 22, Semashko St., Nizhny Novgorod, 603095, Russia. E-mail: [email protected].
Богомолов Андрей Романович – канд. мед. наук, заведующий отделением эндоскопии. ФГБУ «Нижегородский НИИ детской гастроэнтерологии» Министерства здравоохранения Российской Федерации. 603950, Нижний Новгород, ул. Семашко, д. 22. Е-таН: [email protected].
603950, Нижний Новгород, ул. Семашко, д. 22. Е-таН: [email protected].
Bogomolov Andrey Romanovich — MD, PhD, Head of Department of Endoscopy. Federal State Institution “Nizhny Novgorod Research Institute of Pediatric Gastroenterology” the Ministry of Health of the Russian Federation. 22, Semashko St., Nizhny Novgorod, 603095, Russia. E-mail: [email protected].
причины и лечение в клинике Петербурга, подготовка к анализу кала
Заболевания органов пищеварительной системы могут сопровождаться самыми разнообразными симптомами. Не все из них настолько очевидны, чтобы послужить поводом незамедлительно обратиться к врачу. Но если в кале присутствуют вкрапления крови — это указывает на необходимость как можно раньше проконсультироваться со специалистом. Такой симптом ни в коем случае нельзя оставлять без внимания.
«Первая семейная клиника Петербурга» проводит диагностику и лечение желудочно-кишечных заболеваний с использованием как традиционных, так и инновационных методов. Наши специалисты ведут прием в многопрофильных центрах в Приморском и Петроградском районах Санкт-Петербурга.
Наши специалисты ведут прием в многопрофильных центрах в Приморском и Петроградском районах Санкт-Петербурга.
Незамедлительно обратитесь к врачу при следующих симптомах
- Кровь из заднего прохода во время или после стула, которая обнаруживается непосредственно на каловых массах или на бумаге.
- Боль в животе перед, во время или после дефекации.
- Снижение аппетита.
- Потеря веса при сохранении привычного рациона и степени физических нагрузок.
- Частый стул с прожилками крови.
- Частые и мучительные позывы к дефекации, при которых выделяются ниточки крови в кале.
- Запоры, поносы, пенистые, зловонные каловые массы, изменение их цвета, комковатый, жирный кал.
Чем лечить наличие крови в кале зависит от причин появления этого симптома. Для диагностики и лечения заболеваний, при которых появляются следы крови в кале, обращайтесь к гастроентерологам «Первой семейной клиники Петербурга».
Гастроэнтерологи и гепатологи ведут приём
- Каменноостровский проспект, 16 (м.
 Горьковская, м. Петроградская, Петроградский район).
Горьковская, м. Петроградская, Петроградский район). - Коломяжский проспект 36/2 (м. Пионерская, м. Удельная, Приморский район).
При каких заболеваниях появляются следы крови в кале у взрослых
Причины появления крови в кале могут быть самыми разнообразными. Наиболее распространенные:
- неспецифический язвенный колит — кал выходит с кровью без боли, но в каловых массах нередко наблюдаются следы слизи вместе с прожилками крови;
- геморрой и анальные трещины — опорожнение кишечника болезненное, а кровь алого цвета;
- кровотечение в верхних отделах ЖКТ — в этом случае кал тёмного, почти черного цвета, постепенно развиваются признаки анемии;
- новообразования в кишечнике — при доброкачественных или злокачественных новообразованиях причиной светлого кала с кровью могут быть повреждения полипов или других новообразований во время перемещения каловых масс.
- тёмный и зловонный кал с кровью может указывать на запущенное опухолевое заболевание.

- понос с кровью без температуры может говорить о воспалительном процессе в кишечнике, а с температурой — об инфекционном заболевании.
При появлении следов или сгустков крови в кале, или при каком-либо из описанных выше симптомов, обращайтесь к профильным специалистам — гастроэнтерологу или проктологу.
Кровь в стуле: что делать?
Возникновение крови в стуле считается одним из наиболее тревожных и серьезных симптомов заболеваний кишечника. Это первый сигнал о нарушении целостности сосудов кишечника и слизистой оболочки.Но не стоит забывать и о том, что наличие жидкости красного цвета в кале – это не обязательно кровь. В некоторых случаях изменение окраски стула является причиной употребления различных продуктов питания, таких как желатиновые десерты, свекла, томаты, острый или сладкий перец. Поэтому, если в стуле появился красный цвет, то не стоит тут же начинать паниковать. Для начала рекомендуется подумать, какие продукты употреблялись на протяжении последних двух – трех дней.
Кровь в стул попадает из кишечного тракта, который проходит до прямой кишки. Но из-за того, что существует несколько разновидностей кровавого кала, то и симптомы заболеваний могут быть разнообразными.
К примеру, кровь смешана со стулом, в кале может содержаться несколько небольших пятен крови, кровь покрывает последнюю часть стула.
Если кровь в кале появляется после недавнего заболевания желудка, то она характеризуется темной, практически черной окраской.
Любой из рассмотренных симптомов может являться симптомом конкретного заболевания, которое нуждается в индивидуальном лечении. Именно поэтому, прежде чем делать предварительные выводы, необходимо внимательно изучить стул и сдать соответствующие анализы.
Вероятные причины крови в кале
Ярко-красная кровь, которая отчетливее всего заметна в последней части стула, а также на туалетной бумаге, вероятно, является признаком трещины или разрыва в коже выходного (анального) отверстия. Как показывает медицинская практика, это наиболее распространенная причина появления крови в кале. Источником ее считается запор (результат того, что твердая масса кала царапает отверстие), повреждение анального отверстия пальцами, геморроидальное разорванное образование, недостаточная аккуратность во время измерения температуры термометром, который вставляется в анальное отверстие. Стоит отметить, что в этих ситуациях испражнение сопровождается болезненными ощущениями.
Как показывает медицинская практика, это наиболее распространенная причина появления крови в кале. Источником ее считается запор (результат того, что твердая масса кала царапает отверстие), повреждение анального отверстия пальцами, геморроидальное разорванное образование, недостаточная аккуратность во время измерения температуры термометром, который вставляется в анальное отверстие. Стоит отметить, что в этих ситуациях испражнение сопровождается болезненными ощущениями.
Аллергическая реакция также может стать причиной появления крови. В этом случае будет наблюдаться небольшое количество крови, которая приобретает темно-красный оттенок.
Инфекции кишечника – одна из причин появления крови в кале
Следующей причиной наличия крови в кале считается инфекция кишечного тракта или желудка, возникающая в результате воздействия паразитов или бактерий. Наиболее опасным заболеванием, вызванной кишечной инфекцией считается дизентерия. Дизентерия представляет собой заболевание, вызываемое бактериями рода Shigella. В большинстве случаев они поражают нижние отделы толстой кишки, тем самым, вызывая нарушения в слизистой оболочке, что проявляется в виде частого жидкого стула (от десяти до двадцати раз в день) с примесью темной крови, значительного количества гноя и слизи. Обратите внимание на то, что для этой болезни также характерны схваткообразные болезненные ощущения в животе, тенезмы – болезненные ложные позывы на дефекацию; помимо того, присутствует серьезная интоксикация – повышенная температура, разбитость, озноб, боль в суставах и мышцах.
В большинстве случаев они поражают нижние отделы толстой кишки, тем самым, вызывая нарушения в слизистой оболочке, что проявляется в виде частого жидкого стула (от десяти до двадцати раз в день) с примесью темной крови, значительного количества гноя и слизи. Обратите внимание на то, что для этой болезни также характерны схваткообразные болезненные ощущения в животе, тенезмы – болезненные ложные позывы на дефекацию; помимо того, присутствует серьезная интоксикация – повышенная температура, разбитость, озноб, боль в суставах и мышцах.
Также к инфекционным причинам появления крови в кале можно отнести амебиаз. Это неприятное заболевание является протозойной инфекцией, другими словами, его возбудителем считается простейшее – амеба. Ученые доказали, что амебы способны поражать толстый отдел кишечника, что становится причиной частого, жидкого стула небольшими порциями с незначительным количеством крови, гноя и слизи. Если вовремя не предпринять меры по излечению, то амебиаз может перейти в хроническую форму, что в конечном итоге приведет к формированию язвы кишечника.
Небольшой объем красной крови с поносом и отсутствием болей в желудке свидетельствует о наличии полипов в кишечнике – доброкачественных опухолевидных образований на широком основании или ножке, свисающих из стенок.
Непроходимость кишечника – ещё одна вероятная причина
Кровь в кале может появиться также из-за того, что в другую часть кишечника попадает какая-либо кишечная петля, что приводит к непроходимости кишечника. Если на протяжении нескольких дней это состояние продолжается, значит, в стуле может появиться кровь, а сам стул примет вид желе. Если имеется непроходимость кишечника, то человек будет ощущать болезненные ощущения в нижней части живота. Следует заметить, что в большинстве случаев наблюдается мгновенная вспышка боли, которая сменяется непродолжительным периодом без боли. Это заболевание нуждается в немедленном врачебном вмешательстве. В качестве лечения можно применять бариевую клизму. Если этот способ не поможет, то, возможно, понадобится оперативное вмешательство.
Ещё несколько причин и вероятные последствия
Также большое количество крови может возникнуть в случае наличия у человека болезни, которая получила название Меккелев дивертикул. Она отличается воспалением и выпячиванием стенок тонкой кишки. Другие признаки этого заболевания: больной выглядит очень бледным, болезненные ощущения возникают периодически.
Ещё одним источником кровавого стула может быть изъязвление или воспаление толстой кишки (прямой кишки), язва, болезнь Крона, представляющая собой возвратное воспаление нижних частей тонкой кишки, а также воспаления разнообразных частей пищевого тракта, к примеру, пищевода. В большинстве случаев при этом наблюдается боль, особенно во время употребления пищи.
Не стоит забывать о том, что приведенный список возможных причин появления крови в кале является далеко не полным, так как существует огромное количество ситуаций, которые могут привести к этому.
Именно поэтому при первых признаках наличия крови в стуле необходимо как можно быстрее обратиться к врачу. Важно точно описать, как выглядит стул, какие симптомы возможного заболевания наблюдаются. Наиболее опасными ситуациями считаются такие, когда сопровождается поносом, рвотой, окраска кала очень черная.
Важно точно описать, как выглядит стул, какие симптомы возможного заболевания наблюдаются. Наиболее опасными ситуациями считаются такие, когда сопровождается поносом, рвотой, окраска кала очень черная.
В случае систематического появления крови в стуле потребуется консультация специалиста – колопроктолога или проктолога.
Не пренебрегайте своим здоровьем – обратитесь за немедленной помощью к врачу! Опытные специалисты ЕМЦ немедленно окажут Вам всю необходимую помощь: 7 дней в неделю, без очередей, запись по тел. 8 (343) 379-07-70 или через сайт клиники www.ekamedcenter.ru
Имеются противопоказания. Ознакомьтесь с инструкцией ил проконсультируйтесь со специалистом.
ᐈ КРОВЬ В КАЛЕ из заднего прохода при дефекации: причины, лечение — Медиленд
Кровь из заднего прохода во время дефекации достаточно частая проблема, по которой пациенты обращаются к врачу. Сразу отметим, что ни один квалифицированный врач проктолог не сможет вам назвать причину этого явления без проктологического осмотра и, возможно, последующего обследования – это колоноскопия и УЗИ ректальным датчиком.
Почему? Ответ прост – кровь в кале является симптомом целого списка заболеваний прямой кишки и анального канала, а также болезней вне зоны толстого кишечника.
Причиной появления крови в кале могут быть такие заболевания прямой кишки и анального канала, как:
Кроме того, примесь крови в кале может появляться при болезнях, локализованных вне толстой кишки:
- рак вышележащих отделов пищеварительного тракта,
- язва желудка или двенадцатиперстной кишки,
- варикозное расширение вен пищевода и пр.
Обильная примесь темной крови в жидком кале может говорить о массивном кровотечении в верхних отделах пищеварительного тракта. А обильные выделения светлой крови из прямой кишки более характерны для заболеваний толстой кишки.
Кровь в кале – это симптом очень опасных заболеваний, поэтому мы настоятельно рекомендуем при этих симптомах обратиться за консультацией к проктологу.
Проктологический кабинет медицинского центра “Медиленд” оснащен современным оборудованием, что позволяет поставить верный диагноз и составить индивидуальный план лечения.
Врачи проктологи МЦ “Mediland”
Мищенко Михаил Владимирович
Врач проктолог высшей категории, хирург
Желтоножская Юлия Борисовна
Хирург, проктолог
Бахтизин Максим Андреевич
Хирург, проктолог
Важно знать
Что делать
Поведение пациента при обнаружении крови в кале зависит от его количества.
Если количество крови значительное, сопровождается резкими (частыми) позывами к дефекации и жидким стулом – это может говорить о значительном кишечном кровотечении и требует немедленного вызова «скорой помощи».
При наличии прожилок крови в кале, при наличии кала смешанного с кровью (без поносов), следов крови на туалетной бумаге, каплях крови в унитазе после дефекации – необходимо обратиться на прием к врачу проктологу (колопроктологогу).
Что не делать
Ни в коем случае не терять время при обильных кровотечениях из прямой кишки. Такое промедление ставит под угрозу жизнь пациента.
Не советоваться с друзьями и знакомыми о том, что делать при малых примесях в кале. Ведь без специального обследования даже врач не сможет точно сказать, с чем связана проблема. Именно поэтому грамотные и ответственные врачи не лечат пациента «по телефону»,а если и дают дистанционные рекомендации, все равно настаивают на личном осмотре в последующем.
Не стоит бояться визита к врачу и диагностических процедур. Помните, что в руках квалифицированного специалиста все диагностические и лечебные процедуры выполняются корректно и не причиняют тяжелых физических и моральных страданий пациенту.
Не читайте страшных историй о проктологах в Интернете. Очень часто проблемы, описанные в них, носят субъективный характер и связаны с низким уровнем культуры и квалификации специалиста, по результатам визита к которому написан отзыв. Не экстраполируйте негативные примеры на медицину в целом.
Помните, потеря времени в вопросах диагностики и лечения очень часто превращает простые случаи заболеваний, в большие проблемы со здоровьем!
Кровь в кале у собаки: причины и лечение
Внезапная кровавая диарея (иногда вместе с рвотой) часто является первым признаком геморрагического гастроэнтерита (ГГЭ) у собак, который вызывает желудочно-кишечные кровотечения. Болезнь, помимо кровавой диареи, также может сопровождаться рвотой и другими симптомами. Развивается болезнь очень быстро.
Если вы заметили кровь в кале собаки, важно сразу обратиться в ветеринарную клинику. В Москве, в районе ВДНХ круглосуточно работает ветеринарный центр Созвездие. Несмотря на то, что кал в крови может быть признаком многих заболеваний, данный симптом очень тревожный и требует активного лечения. Если кровавую диарею не лечить, болезнь может привести к смерти собаки. Однако, при вовремя оказанном лечении, большинство собак восстанавливаются через несколько дней.
Признаки и симптомы ГГЭ
Наиболее заметным признаком, наблюдаемым при геморрагическом гастроэнтерите у собак, является внезапное начало кровавой диареи у ранее здоровой собаки. Цвет у кала часто ярко-красный, и многие владельцы сравнивают его с малиновым вареньем. Запах у кала часто зловонный, существенно отличается от запаха кала в норме.
Другие распространенные симптомы ГГЭ включают рвоту, потерю аппетита и вялость. Обезвоживание обычно не наблюдается у собак, но без лечения может быстро развиваться шок. У некоторых собак может подниматься температура, хотя это не очень распространено.
Поскольку у собак может быть много причин, вызывающих рвоту и диарею, всегда рекомендуется незамедлительно обращаться в ветеринарную клинику, чтобы исключить сложные случаи и при необходимости вовремя начать лечение. Только в клинике возможно точно установить диагноз.
Причины ГГЭ
Точная причина, вызывающая геморрагический гастроэнтерит у собак неизвестна, хотя существует ряд теорий. К ним относятся неблагоприятная реакция на изменение рациона, бактериальные или вирусные инфекции, реакция на кишечных паразитов. Кроме того, считается, что стресс или гиперчувствительность могут играть определенную роль в развитии ГГЭ.
Собаки, у которых ранее диагностировали ГГЭ, могут быть склонны к рецидивам заболевания. При этом многие собаки никогда не страдают от ГГЭ.
Собаки с высоким риском
ГГЭ встречается среди любых пород собак и в любом возрасте. Не зависит от пола. Первый случай ГГЭ может произойти у собаки в возрасте от 2 до 5 лет.
Выше риск у собак миниатюрных пород. В частности, у
- Йоркширских терьеров
- Мальтийских болонок
- Карликовых пинчеров
- Цвергшнауцеров
- Карликовых пуделей
Диагностика
ГГЭ диагностируется прежде всего путем исключения других причин кровавого поноса. Внезапное появление кровавой диареи и повышенный гематокрит у ранее здоровой собаки говорит в пользу диагноза «геморрагический гастроэнтерит».
Другие причины желудочно-кишечного кровотечения у собак
Лечение и восстановление
Если у вашей собаки диагностирован ГГЭ, вполне вероятно, что потребуется пребывание в стационаре для собак в течение нескольких дней. Связано это с тем, что во время лечения требуется интенсивная терапия, которую бывает невозможно оказать в домашних условиях.
В первые дни лечения ГГЭ собаки обычно отказываются от еды и питья в течение одного-четырех дней. В стационаре собаки получают внутривенное питание с добавлением калия. Также рекомендуется применение антибиотиков, также проводимое с помощью внутривенных или подкожных инъекций.
Возвращение к обычному питанию рекомендуется постепенное. Если развитие ГГЭ связано с пищей, возможно потребуется переход на новый источник белка (например, на курицу, баранину или творог), которым собака обычно не питается.
Хорошей новостью является то, что при интенсивной терапии большинство собак восстанавливаются в течение нескольких дней. У некоторых собак могут повторяться эпизоды ГГЭ. Узнайте у вашего лечащего врача, как снизить риск рецидива ГГЭ у выздоровевшей собаки.
Что это такое, Тесты и диагностика
Обзор
Что такое гибкая ректороманоскопия?
Гастроэнтеролог или поставщик медицинских услуг, специализирующийся на желудочно-кишечной системе, выполняет гибкую ректороманоскопию, чтобы осмотреть внутреннюю часть нижней (сигмовидной) части толстой и прямой кишки.Ваш лечащий врач использует сигмоидоскоп, гибкую трубку с подсветкой с камерой. Эта процедура помогает вашему лечащему врачу диагностировать, а иногда и лечить заболевания кишечника и рак.
Кому может понадобиться гибкая ректороманоскопия?
Ваш лечащий врач может порекомендовать гибкую ректороманоскопию, если у вас есть:
- Боль в животе.
- Хроническая диарея.
- Ректальное кровотечение.
- Необъяснимая потеря веса.
Почему поставщики медицинских услуг выполняют гибкую сигмоидоскопию?
Медицинские работники используют гибкую сигмоидоскопию для диагностики:
- Рак толстой кишки.
- Полипы толстой кишки (группы клеток толстой кишки, которые могут стать раковыми).
- Воспалительное заболевание кишечника (ВЗК), а именно язвенный колит или болезнь Крона.
- Язвы прямой кишки.
В чем разница между гибкой ректороманоскопией и колоноскопией?
Обе процедуры являются инструментами скрининга на рак толстой кишки. Сигмоидоскопия менее инвазивна. Это позволяет вашему лечащему врачу видеть только нижнюю часть толстой кишки. С помощью колоноскопии ваш лечащий врач может обследовать всю толстую кишку.Если с помощью гибкой процедуры ректороманоскопии обнаруживаются полипы в нижней части толстой кишки, ваш лечащий врач может их удалить. Далее вам понадобится колоноскопия. Во время колоноскопии ваш лечащий врач может удалить дополнительные полипы, прежде чем они станут злокачественными.
Детали теста
Как мне подготовиться к гибкой ректороманоскопии?
Перед этим обследованием ваш кишечник (желудок и кишечник) должен быть полностью опорожнен.Ваш лечащий врач может попросить вас поставить клизму в офисе непосредственно перед процедурой или сделать следующее дома:
- Придерживайтесь чистой жидкой диеты (вода, бульон) за 24 часа до процедуры.
- Используйте предписанный препарат для кишечника, слабительное или клизму, чтобы смягчить стул и опорожнить кишечник.
Обратите внимание, что в офисе вашего поставщика медицинских услуг могут быть другие инструкции, которым вы должны следовать.
Как выполняется гибкая ректороманоскопия?
Гибкая ректороманоскопия проводится амбулаторно в офисе вашего лечащего врача или в медицинском центре.Вы можете пойти домой в тот же день. Поскольку гибкая ректороманоскопия не так сложна, как колоноскопия, вам не нужны лекарства, которые усыпляют (анестезия). Процедура может показаться немного неудобной, но обычно ее проводят менее чем за 30 минут.
Вы лягте на левый бок на экзаменационный стол. Во время процедуры ваш лечащий врач:
- Вставляет тонкий, смазанный смазкой сигмоидоскоп через прямую кишку в нижнюю часть кишечника.
- Закачивает воздух через прицел в толстую кишку для лучшего обзора.Если у вас спазмы, попробуйте сделать несколько глубоких вдохов.
- Исследует внутреннюю часть прямой кишки и нижнюю часть кишечника, используя видеоизображения, передаваемые с камеры осциллографа.
- Вставляет небольшие инструменты через прицел для удаления образцов тканей или полипов для биопсии, если это необходимо.
- Осторожно снимает прицел.
Чего ожидать после гибкой ректороманоскопии?
У вас могут быть боли в животе, вздутие живота или спазмы в течение часа или около того после процедуры. Вы должны почувствовать себя лучше после того, как отошли газы.Если врач удалил полипы или ткань, у вас может быть легкое ректальное кровотечение. После процедуры вы сможете вернуться к физической активности и к нормальной диете.
Каковы потенциальные риски или осложнения гибкой ректороманоскопии?
Возможные осложнения гибкой ректороманоскопии редки, но включают:
- Перфорация толстой кишки (разрыв слизистой оболочки толстой кишки, который может потребовать хирургического вмешательства).
- Отсроченное кровотечение (до двух недель после процедуры).
Результаты и последующие действия
Когда я должен получить результаты теста?
Результаты диагностики могут быть доступны сразу в офисе вашего поставщика. Часто поставщики услуг отправляют образцы биопсии (ткани) в лабораторию. На получение результатов биопсии может уйти до двух недель.
Когда мне следует позвонить поставщику медицинских услуг?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
- Продолжающийся кровавый стул или сильное ректальное кровотечение.
- Головокружение или слабость.
- Сильная боль в животе.
- Признаки инфекции, такие как лихорадка или озноб.
Воспалительное заболевание кишечника – симптомы, причины, лечение
Воспалительное заболевание кишечника (ВЗК) возникает, когда воспаление в тонком и толстом кишечнике вызывает покраснение, кровотечение и гной, которые, в свою очередь, вызывают такие симптомы, как диарея. Воспаление ухудшает способность толстой кишки удерживать свое содержимое, что приводит к частому устранению.ВЗК включает два различных состояния: язвенный колит и болезнь Крона. Хотя оба состояния включают воспаление и вызывают несколько схожие симптомы, при болезни Крона воспаление может распространяться на другие органы пищеварительного тракта, включая желудок и пищевод, в то время как язвенный колит специфически поражает толстую кишку (толстый кишечник).
IBD может поражать одну сторону толстой кишки или всю толстую кишку. Поражение левой ободочной кишки называется ограниченным или дистальным колитом.Язвенный проктит описывает воспаление, возникающее в нижней части толстой и прямой кишки. Язвенный колит поражает поверхностный слой слизистой оболочки толстой кишки. Болезнь Крона поражает всю толщину кишечника, вызывая значительные рубцы и образование свищей.
Обе формы ВЗК поражают молодых людей, причем начало заболевания обычно происходит в возрасте от 15 до 30 лет, реже – в возрасте от 50 до 70 лет при язвенном колите.Болезнь Крона чаще всего диагностируется у людей в возрасте от 20 до 30 лет. ВЗК может протекать в семьях, при этом не менее 20% людей имеют члена семьи с этим заболеванием. Распространенность язвенного колита выше у кавказцев и людей ашкеназского (восточноевропейского) еврейского происхождения (Источник: NDDIC).
Воспалительное заболевание кишечника само по себе не является чрезвычайной ситуацией, но продолжительная диарея, частый симптом, может привести к серьезному обезвоживанию или осложнениям. Немедленно обратитесь за медицинской помощью (звоните 911). при серьезных симптомах, таких как сильная боль в животе, невозможность отхождения газов или стула, а также рвота или рвота кровью.
Немедленно обратитесь за медицинской помощью , если вы лечитесь от воспалительного заболевания кишечника, но легкие симптомы повторяются или сохраняются.
Симптомы рака толстой кишки | Johns Hopkins Medicine
Рак толстой кишки и прямой кишки обычно не вызывает симптомов на ранних стадиях заболевания.По мере роста опухоли симптомы будут зависеть от расположения первичной опухоли в кишечнике.
Пациенты с раком толстой или прямой кишки могут испытывать один или несколько симптомов. Сюда могут входить следующие:
Кровь в стуле
Вы можете заметить явную кровь в стуле или более темный цвет испражнений, что может указывать на кровотечение в кишечном тракте или прямой кишке. Иногда кровотечение может присутствовать, но не быть видимым. Это называется скрытой (скрытой) кровью, и ее нельзя обнаружить, пока анализ крови не покажет низкое количество эритроцитов.
Ректальное кровотечение
Ярко-красная кровь в стуле обычно указывает на кровотечение из прямой или толстой кишки, которое может быть признаком рака толстой или прямой кишки. Ректальное кровотечение также может быть вызвано геморроем. Как правило, пациенты с геморроем испытывают симптомы, которые приходят и уходят с обострениями, тогда как ректальное кровотечение, вызванное раком, обычно продолжается или усиливается и с большей вероятностью будет сопровождаться болью.
Изменения в привычках кишечника
Изменения в поведении кишечника, которые могут указывать на рак толстой или прямой кишки, включают следующее:
Запор или диарея, впервые возникшие
Изменения частоты или размера и калибра испражнений
Кишечник, который не опорожняется полностью
Стул уже обычного (даже тонкий, как карандаш)
Случайные изменения кишечника могут быть вызваны изменением диеты, неприятной пищей или вирусной / бактериальной инфекцией.Однако, если вы испытываете что-то новое и необъяснимое, а это длится более пары дней, обратитесь к врачу.
Боль в животе и вздутие живота
Вздутие живота, вздутие, спазмы или боль в области живота или кишечника могут быть симптомами рака толстой или прямой кишки. Это общие проблемы, которые также могут быть вызваны рядом состояний, включая желудочно-кишечные расстройства, связанные с диетой, болезнь Крона или язвенный колит. Обратитесь к врачу, если вы испытываете частые боли в животе и вздутие живота, у которых нет очевидной причины.
Тошнота и рвота
Тошнота и рвота могут возникать, если опухоль толстой или прямой кишки препятствует прохождению кишечника и препятствует прохождению жидких или твердых отходов или газа. Непроходимость кишечника также может сопровождаться болезненными спазмами в животе, вздутием живота и запорами.
Тошнота и рвота – это симптомы целого ряда состояний, которые могут быть доброкачественными или серьезными. Если вы испытываете постоянную тошноту, признаки обезвоживания или рвоту, которые продолжаются более 24 часов, немедленно обратитесь за медицинской помощью.
Анемия
Анемия – это заболевание крови, характеризующееся дефицитом эритроцитов или гемоглобина. У пациентов с раком прямой или толстой кишки кишечное кровотечение может вызвать анемию. В зависимости от места кровотечения в толстой кишке анемия может быть первым признаком кровопотери.
Общие симптомы анемии включают бледность кожи (бледность), учащенное сердцебиение, утомляемость, головокружение и нерегулярные менструации.
Необъяснимая потеря веса, потеря аппетита и слабость
Похудание, потеря аппетита или чувство слабости – все это возможные признаки рака прямой или толстой кишки, а также многих других не связанных между собой состояний.У пациентов с раком прямой или толстой кишки эти симптомы обычно связаны. Постоянная диарея может вызвать потерю веса. Боль в желудке и тошнота могут снизить аппетит, так что вы не потребляете достаточно еды для поддержания веса. Все эти проблемы, а также анемия могут привести к слабости.
Тазовая боль
Боль в области малого таза не характерна для пациентов с раком прямой или толстой кишки. Если это происходит, это может указывать на то, что рак распространился на область малого таза.
[[col_cancer_pages]]
11 причин ректального кровотечения
Ректальное кровотечение обычно относится к кровотечению из заднего прохода, прямой или толстой кишки, которые являются последними частями пищеварительного тракта.
В большинстве случаев ярко-красная кровь указывает на кровотечение в нижней или прямой кишке, а более темная красная кровь является признаком кровотечения в тонкой или верхней части толстой кишки.
Очень темная или черно-красная кровь часто связана с кровотечением в желудке или других органах пищеварительной системы.
В этой статье мы рассмотрим 11 причин ректального кровотечения, а также другие симптомы, которые может вызвать каждая из них. Мы также выясняем, когда при ректальном кровотечении следует обращаться к врачу.
Широкий спектр состояний и факторов может вызвать ректальное кровотечение или усилить его.
Некоторые из наиболее частых причин включают:
1. Геморрой
Геморрой – это воспаленные анальные кровеносные сосуды, и они очень распространены. Они могут развиваться снаружи или внутри ануса, проявляясь в виде небольших шишек, которые иногда кровоточат во время дефекации или при протирании.
Геморрой, который также называют геморроем, может поражать любого человека любого возраста, но связан с несколькими факторами риска, включая:
- беременность
- хронический запор и напряжение
- хроническая диарея
- натуживание во время дефекации или слишком долгое сидение на унитазе
- ожирение
- низкое содержание клетчатки или несбалансированное питание
- старение
Геморрой обычно хорошо поддается лечению безрецептурными кремами и суппозиториями, содержащими гидрокортизон.Частое принятие теплых ванн, диета с высоким содержанием клетчатки и использование смягчителей стула также могут помочь уменьшить дискомфорт при геморрое.
Если первоначальное лечение не принесло результатов, врач может провести небольшую операцию по удалению геморроя.
2. Свищи
Свищ возникает, когда между двумя соседними органами образуется патологическое отверстие или карман. Свищи, возникающие между анусом и прямой кишкой или анусом и кожей, могут вызывать выделение белой жидкости и крови.
Свищи иногда лечат антибиотиками, но при прогрессировании может потребоваться хирургическое вмешательство.
3. Трещины
Трещины возникают, когда ткани, выстилающие задний проход, толстую или прямую кишку, разрываются, что приводит к боли и ректальному кровотечению.
Теплые ванны, диета с высоким содержанием клетчатки и смягчители стула – все это может помочь уменьшить симптомы трещин. В тяжелых случаях при трещинах могут потребоваться кремы по рецепту или операция.
4. Дивертикулит
Дивертикулез – это образование небольших карманов, называемых дивертикулами, на стенках толстой кишки вокруг слабых мест в мышечных слоях органа.
Эти карманы или дивертикулы очень распространены. Иногда из дивертикулов может начаться кровотечение, но обычно это кровотечение останавливается само.
Обычно эти карманы не вызывают симптомов и не требуют лечения, если они не инфицированы, когда возникает состояние, называемое дивертикулитом.
Инфицированные и воспаленные дивертикулы часто болезненны и могут вызывать ректальное кровотечение, обычно умеренный прилив крови, который течет в течение нескольких секунд.
Дивертикулит лечат антибиотиками, а в тяжелых случаях – хирургическим вмешательством.
5. Проктит или колит
Проктит возникает, когда ткани прямой кишки воспаляются, что часто приводит к боли и кровотечению.
Колит возникает при воспалении тканей, выстилающих толстую кишку. Тип колита, называемый язвенным колитом, также может вызывать язвы или открытые прогрессирующие язвы, склонные к кровотечению.
Лечение проктита и колита различается в зависимости от причин и варьируется от антибиотиков до хирургического вмешательства.
Общие причины проктита и колита включают:
- инфекцию
- некоторые состояния, вызывающие проблемы с пищеварением, такие как синдром раздраженного кишечника (СРК) и болезнь Крона
- некоторые лекарства, такие как разжижители крови
- лучевая терапия или химиотерапия
- анальный половой акт
- снижение кровотока в толстой или прямой кишке
- закупорка в толстой или прямой кишке
6.Гастроэнтерит
Бактериальные инфекции могут вызывать воспаление толстой кишки и желудка, вызывая диарею, которая может содержать слизь и пятна крови. Вирусный гастроэнтерит обычно не вызывает кровавой диареи.
Лечение гастроэнтерита обычно включает в себя прием жидкости, отдыха и антибиотиков или противовирусных препаратов, в зависимости от причины.
7. Инфекции, передаваемые половым путем (ИППП)
Незащищенный половой акт с вовлечением анальной области может распространять широкий спектр вирусных и бактериальных заболеваний.Это может вызвать воспаление заднего прохода и прямой кишки. Воспаление, если оно возникает, увеличивает вероятность кровотечения.
Лечение ИППП обычно включает прием антибиотиков, противовирусных или противогрибковых препаратов, в зависимости от того, является ли причина бактериальной, вирусной или грибковой.
8. Выпадение
Ослабленные ткани прямой кишки могут позволить части прямой кишки выдвинуться вперед или выпячиваться за пределы ануса, что обычно приводит к боли и, почти всегда, кровотечению.
Пролапс чаще встречается у пожилых людей, чем у молодых.Некоторым людям с этим заболеванием может потребоваться операция для его исправления.
9. Полипы
Полипы доброкачественные, аномальные образования. Когда полипы растут на слизистой оболочке прямой или толстой кишки, они могут вызвать раздражение, воспаление и незначительное кровотечение.
Во многих случаях врач удаляет полипы, чтобы их можно было проверить на наличие признаков рака и избежать риска их развития.
10. Рак толстой или прямой кишки
Рак, поражающий толстую или прямую кишку, может вызвать раздражение, воспаление и кровотечение.Целых 48 процентов людей с колоректальным раком испытали ректальное кровотечение.
Рак толстой кишки – очень распространенная форма рака, имеющая тенденцию к медленному прогрессированию, поэтому при раннем обнаружении он часто поддается лечению.
Рак прямой кишки, хотя и встречается гораздо реже, чем рак толстой кишки, также обычно излечим, если его вовремя обнаружить и лечить.
Некоторые случаи рака прямой и толстой кишки развиваются из изначально доброкачественных полипов. Все случаи рака желудочно-кишечного тракта требуют лечения, которое обычно включает комбинацию химиотерапии, лучевой терапии и хирургического вмешательства.
11. Внутреннее кровотечение
Серьезное повреждение любого из органов желудочно-кишечного тракта может привести к внутреннему кровотечению, которое проходит через прямую кишку. Тяжелое заболевание желудочно-кишечного тракта также может привести к внутреннему кровотечению.
Внутреннее кровотечение почти всегда требует госпитализации и хирургического вмешательства.
Несколько случайных капель или полосок крови в туалете, при вытирании или в стуле обычно не беспокоят.
Некоторые люди могут избегать разговоров со своим врачом о ректальном кровотечении из-за смущения и беспокойства, даже в умеренных или тяжелых случаях.В то время как редкое, тяжелое или хроническое ректальное кровотечение может вызвать серьезную кровопотерю или быть признаком основного состояния, требующего лечения.
Людям следует обратиться к врачу по поводу хронического или заметного анормального кровотечения из прямой кишки. Также неплохо поговорить с врачом о ректальном кровотечении, которое не поддается лечению домашними средствами.
Людям следует обращаться за неотложной медицинской помощью в случае ректального кровотечения или очень темного стула, особенно если они также рвут или кашляют кровью.Также очень важно немедленно обратиться за помощью при кровотечении, которое длится более нескольких минут или сопровождается другими симптомами, такими как сильная боль, жар или слабость.
Прочтите статью на испанском языке здесь.
Кровь в стуле: что это значит?
Обнаружение крови в туалете или после протирания может вызывать тревогу. Существует множество возможных причин, некоторые из которых относительно безвредны, некоторые требуют лечения, а некоторые могут потребовать неотложной помощи.
Ниже вы узнаете больше о возможных причинах кровянистого стула, в том числе о тех, которые чаще встречаются у детей.Также узнайте, как врачи диагностируют и лечат эти проблемы.
Поделиться на Pinterest Количество крови в стуле может указывать на серьезность основной проблемы.Кровь в стуле может быть результатом кровотечения из верхних или нижних отделов желудочно-кишечного тракта (ЖКТ), а цвет крови может помочь определить его источник.
Черный дегтеобразный стул
Черный дегтеобразный стул может указывать на кровотечение в верхних отделах желудочно-кишечного тракта. Как правило, чем темнее кровь, тем выше источник кровотечения.
Верхний отдел желудочно-кишечного тракта включает рот, пищевод, желудок и верхнюю часть тонкой кишки, называемую двенадцатиперстной кишкой.
По данным Американской коллегии хирургов, кровотечения из верхних отделов ЖКТ более распространены, чем кровотечения из нижних отделов ЖКТ, составляя около 70% всех кровотечений из ЖКТ.
Ярко-красная кровь
Обычно это признак кровотечения в нижних отделах желудочно-кишечного тракта. Этот отдел состоит из толстой кишки, прямой кишки и заднего прохода.
Повреждение желудочно-кишечного тракта может вызвать раздражение, которое приводит к кровотечению.В других случаях образуются язвы, разрывающие слизистую оболочку органа. В любом случае кровь выходит из организма вместе со стулом.
Могут быть связаны определенные проблемы со здоровьем, например:
Гастроэнтерит
Гастроэнтерит – это общий термин для обозначения состояний, вызывающих расстройство желудка. По данным Национальной службы здравоохранения Соединенного Королевства (NHS), большинство этих случаев вызвано бактериальной или вирусной инфекцией.
В зависимости от обстоятельств и симптомов, в том числе кровавой диареи, врач может называть инфекцию пищевым отравлением или желудочным гриппом.
Анальная трещина
Анальная трещина – это небольшие тонкие разрывы на слизистой оболочке заднего прохода. Они могут кровоточить и вызывать боль во время дефекации.
Геморрой
Геморрой – это опухшие вены в нижней части прямой кишки. Напряжение или отхождение твердого стула может привести к разрыву этих вен, что приведет к кровавому испражнению.
Пептические язвы
Пептические язвы – это открытые язвы, которые развиваются на слизистой оболочке желудка или двенадцатиперстной кишки.
Язвенная болезнь, образующаяся на кровеносном сосуде, может вызвать кровотечение и кровянистый стул.
Эти язвы могут возникнуть в результате инфицирования бактериями Helicobacter pylori или длительного приема нестероидных противовоспалительных препаратов (НПВП).
Дивертикулы
Дивертикулы – это небольшие карманы, которые могут образовываться внутри толстой кишки. Они склонны к инфекциям и воспалениям, а иногда могут разорваться и кровоточить.
Медицинский термин для обозначения инфекции и воспаления дивертикулов – дивертикулит.
Воспалительное заболевание кишечника
Воспалительные заболевания кишечника, такие как болезнь Крона и язвенный колит, могут вызывать кровянистый стул.
Анальный свищ
Анальный свищ – это небольшой туннель, который образуется между концом кишечника и кожей около анального отверстия.
Обычно развивается, когда инфекция около заднего прохода вызывает скопление гноя в окружающих тканях. По мере того, как гной стекает, он оставляет после себя свищ, который может продолжать сочиться гноем или кровью.
Лекарство
У человека может возникнуть желудочно-кишечное кровотечение как побочный эффект от препаратов, разжижающих кровь, таких как:
- варфарин (кумадин)
- эноксапарин (ловенокс)
- апиксабан (Eliquis)
Любой, кто принимает при приеме разжижающих кровь лекарств и при кровянистом испражнении немедленно сообщите об этом своему врачу.
Полипы толстой кишки
Полипы толстой кишки могут привести к кровавому стулу. Эти небольшие новообразования могут быть доброкачественными или предраковыми.
Рак
Раковые опухоли желудочно-кишечного тракта могут ослабить слизистую оболочку желудочно-кишечного тракта, вызывая их кровотечение.
Кровавый стул может быть особенно распространен у младенцев. Некоторые причины включают:
- Пищевая аллергия : Аллергия на белки в пище или молоке может вызвать гастроэнтерит, который приводит к кишечному кровотечению.
- Структурные аномалии желудочно-кишечного тракта: Проблемы, вызывающие перекручивание кишечника, такие как мальротация кишечника и заворот кишечника, могут привести к кровотечению.
- Некротический энтероколит: Это серьезное заболевание вызывает воспаление и гибель тканей в толстой кишке и обычно поражает недоношенных или новорожденных детей. Заболевание может вызвать:
Врач сначала спросит, сколько крови было видно при дефекации, и он также может назначить анализ, называемый полным анализом крови, чтобы определить степень кровопотери.
Следующие шаги зависят от того, сколько крови было потеряно.
Экстренные ситуации
Если человек сообщает о большой кровопотере и у него низкий показатель крови, врач может провести срочную эндоскопию. Для этого в желудочно-кишечный тракт вставляют тонкую гибкую трубку с камерой на одном конце, чтобы найти источник кровотечения.
Верхняя эндоскопия включает ведение эндоскопа через рот вниз в верхний отдел желудочно-кишечного тракта. Колоноскопия – это форма эндоскопии, при которой эндоскоп вводится в задний проход и через нижний отдел желудочно-кишечного тракта.
Как только врач определит источник кровотечения, он может ввести крошечные инструменты через эндоскоп и использовать их для восстановления поврежденной ткани.
Если врач не может определить и устранить кровотечение, он может порекомендовать хирургическое удаление всего или части поврежденного участка.
Неэкстренные ситуации
Если кровотечение не представляет угрозы для жизни, врач может назначить или провести:
- Анализ кала на скрытую кровь: Это включает анализ образца кала на наличие крови.
- Общий анализ крови: Этот анализ крови может помочь определить степень кровопотери.
- Пальцевое ректальное исследование: Это включает в себя осмотр прямой кишки вручную для выявления геморроя или других причин кровотечения в прямой кишке.
- Эндоскопия: Эта процедура позволяет врачу осмотреть внутреннюю оболочку желудочно-кишечного тракта.
Наилучший подход зависит от причины и источника кровотечения в желудочно-кишечном тракте.
Если кровотечение возникло в результате язвы, инфекции или воспаления, врач может назначить лекарства.
В некоторых случаях для предотвращения дальнейшего кровотечения необходимо хирургическое вмешательство. Врач может выполнить это с помощью эндоскопии или колоноскопии. Процедура может включать:
- инъекцию лекарств для остановки кровотечения
- прижигание участка с помощью теплового зонда, электрического тока или лазера
- закрытие пораженных кровеносных сосудов с помощью ленты или зажима
Если любое из следующего возникнет, обратитесь за неотложной медицинской помощью:
Эти симптомы могут указывать на то, что человек теряет опасное количество крови.
Некоторые симптомы менее серьезны, но все же требуют исследования. Человек должен обратиться к врачу, если он испытывает:
- необъяснимую боль в животе
- боль при дефекации
- небольшое количество крови при дефекации
Кровь в стуле может вызывать тревогу, но не всегда является причиной для беспокойства. Причина может быть относительно безвредной и лечить сама по себе.
Однако, если кровотечение не проходит, обратитесь за медицинской помощью. Это особенно важно, если кровотечение сопровождает боль.
Каждому, кто замечает большое количество крови при дефекации, следует оказать неотложную помощь, особенно если он также испытывает головокружение, усталость, учащенное сердцебиение или одышку.
Нижнее кровотечение (ректальное кровотечение)
Небольшое разовое кровотечение снизу обычно не является серьезной проблемой. Но терапевт может проверить.
Проверьте, не идет ли кровь снизу
У вас может быть кровь снизу, если у вас есть:
- кровь на туалетной бумаге
- красные полосы на внешней стороне фекалий
- розовая вода в унитазе
- Кровь в фекалиях или кровавый понос
- очень темный, вонючий фекалий (это может быть кровь, смешанная с фекалиями)
Небольшое однократное кровотечение часто может пройти само по себе без необходимости лечения.
Несрочный совет: обратитесь к терапевту, если:
- у вашего ребенка кровь в фекалиях
- у вас была кровь в фекалиях в течение 3 недель
- ваши фекалии были мягче, тоньше или длиннее, чем обычно в течение 3 недель
- у вас сильная боль вокруг снизу
- у вас болит живот или опухоль
- вы устали больше, чем обычно
- вы потеряли вес без всякой причины
Обновление коронавируса (COVID-19): как связаться с терапевтом
По-прежнему важно получить помощь от терапевта, если она вам нужна.Чтобы связаться с вашим терапевтом:
- посетите их веб-сайт
- используйте приложение NHS
- позвоните им
Узнайте об использовании NHS во время COVID-19
Срочный совет: обратитесь за консультацией к 111 прямо сейчас, если:
- ваш фекалий черный или темно-красный
- у вас кровавый понос без очевидной причины
111 скажет вам, что делать.При необходимости они могут организовать телефонный звонок медсестры или врача.
Зайдите на 111.nhs.uk или позвоните 111.
Другие способы получить помощьСрочно запишитесь на прием к терапевту
Вас может лечить терапевт.
Попросите вашего терапевта о срочной встрече.
Что происходит на приеме у терапевта
Лечащий врач выяснит, что вызывает ваши симптомы.
Могут:
Риск рака кишечника
Нижнее кровотечение иногда является признаком рака кишечника.
Это легче лечить, если оно обнаружено на ранней стадии, поэтому важно проверить это.
Распространенные причины кровотечения снизу
Если у вас есть другие симптомы, это может дать вам представление о причине.
Не ставьте себе диагноз – обратитесь к терапевту, если вы беспокоитесь.
Ярко-красная кровь на туалетной бумаге, полосы на моче, розовая туалетная вода| Симптомы | Возможные причины |
|---|---|
| Ярко-красная кровь и боль при мочеиспускании, зуд на дне, комочки | геморрой (геморрой) |
| Ярко-красная кровь и боль при мочеиспускании – часто после запора | небольшой разрыв в анусе (трещина заднего прохода) |
| Кровотечение с шишками или без них, зуд или боль | Инфекции, передаваемые половым путем (ИППП), такие как остроконечные кондиломы, повреждение в результате анального секса |
| Ярко-красная кровь без боли | побочный эффект разжижающих кровь лекарств, таких как варфарин или аспирин, разрушение кровеносных сосудов в кишечнике (ангиодисплазия) |
Пу может выглядеть так, как будто он смешан с кровью, если вы ели много красных или пурпурных продуктов, таких как помидоры и свекла.
Но иногда это признак чего-то другого. Врач общей практики может проверить, беспокоитесь ли вы.
| Симптомы | Возможные причины |
|---|---|
| Кровь и желтая слизь при мочеиспускании, раздражение заднего прохода, постоянная боль в нижней части тела | анальный свищ |
| Кровавый понос с прозрачной слизью, ощущение и тошнота | желудочный клоп (гастроэнтерит) |
| Кровавый понос, спазмы и боль в животе, ощущение вздутия живота | воспалительное заболевание кишечника (ВЗК), такое как язвенный колит или болезнь Крона |
| Кровь в помете | кровотечение из заднего прохода, кишечника или нижнего отдела кишечника в результате травмы или другой проблемы |
| Кровь в фекалиях, изменение привычек к мочеиспусканию (например, более жидкие фекалии, диарея или запор), слизь с фекалиями | полипы кишечника, первые признаки рака кишечника |
Пу может выглядеть очень темным или черным, если вы:
- принимаете железные таблетки
- едите много темных продуктов, таких как лакрица и черника
Но иногда это признак чего-то другого.Если вы беспокоитесь, терапевт может провести тест, чтобы проверить это.
| Симптомы | Возможные причины |
|---|---|
| Темный или черный какашек | кровотечение в желудке или кишечнике – может быть результатом травмы или побочного действия разжижающих кровь лекарств, таких как варфарин или аспирин |
| Темная кровь или фекалии с болью или спазмами в животе | Язва желудка, дивертикулярная болезнь и дивертикулит |
| Темная кровь без боли | разжижающие кровь лекарства, такие как варфарин или аспирин, ангиодисплазия (разрушение кровеносных сосудов в кишечнике) |
Последняя проверка страницы: 24 апреля 2020 г.
Срок следующей проверки: 24 апреля 2023 г.
Партнеров по проблемам пищеварения и MDTEC: Гастроэнтерология
Если у вас есть жалобы на пищеварение, позвоните в наш офис в Аннаполисе по телефону 410-224-4887, чтобы записаться на прием к одному из наших специалистов, или воспользуйтесь нашим инструментом онлайн-бронирования!
Совершенно нормально чувствовать беспокойство, если после вытирания вы заметили кровь в стуле или на туалетной бумаге.Кровавый стул – это не нормальное явление, и его следует немедленно обследовать. Если вы заметили слабую красную полосу или темную кровь в стуле, это может быть признаком того, что что-то не так. Если вы проигнорируете симптом, какое бы состояние он ни вызвал, он может ухудшиться, поэтому посещение гастроэнтеролога может помочь разобраться в сути вещей.
В компании Digestive Disorders Associates мы наблюдаем пациентов с широким спектром нарушений пищеварения и можем предоставить всестороннюю оценку таких проблем, как кровавый стул.Иногда обнаружение крови в стуле имеет невинное объяснение. Единственный способ узнать наверняка – это пройти тщательное обследование.
Вот некоторые из возможных причин кровавого стула.
Воспалительное заболевание кишечника
Воспалительное заболевание кишечника (ВЗК) вызывает хроническое воспаление и образование язв вдоль пищеварительного тракта, частым симптомом является кровавый стул. Язвенный колит и болезнь Крона – две наиболее распространенные формы ВЗК. У вас может быть ВЗК, если ваш стул с кровью сопровождается:
- Приступы диареи, которые приходят и уходят
- Боль и спазмы в животе
- Вздутие живота после еды
- Запор
- Затрудненное опорожнение кишечника
Хотя от ВЗК нет лекарства, лечение может уменьшить симптомы и помочь пациентам избежать осложнений.Сочетание диеты и изменения образа жизни и, при необходимости, приема лекарств может принести пользу пациентам с ВЗК.
Язвенная болезнь
Кровотечение в любом месте пищеварительного тракта может вызвать появление крови в стуле. Пептические язвы – это язвы, образующиеся на слизистой оболочке желудка, которые обычно вызывают кровавый стул. Двумя частыми причинами язвы являются длительный прием некоторых лекарств и бактерии желудка H. pylori. Большинство пациентов с язвой испытывают жалобы на пищеварение наряду с диареей.У вас может быть язва, если вы заметили:
- Жгучая боль в животе
- Изжога
- Тошнота
- Газ
- Непереносимость жирной пищи
Пустой желудок усиливает боль при язве желудка.
Геморрой
На наименее серьезном конце спектра геморрой может быть причиной крови в стуле. Это обычное заболевание возникает, когда задний проход или прямая кишка раздражаются и опухают. Геморрой часто возникает при натуживании во время дефекации.
Диета с низким содержанием клетчатки и обезвоживание могут способствовать напряжению, которое оказывает давление на вены прямой кишки и ануса. Когда вы встретитесь с одним из наших поставщиков в компании Digestive Disorders Associates, всесторонняя оценка поможет исключить более серьезные причины.
Типичные признаки геморроя, на которые следует обратить внимание:
- Анальный зуд и раздражение
- Анальный отек
- Боль при дефекации
Кровотечение при дефекации – наиболее частый признак геморроя.Однако лучше не предполагать, что геморрой является причиной кровавого стула. Проконсультируйтесь с нами для оценки, особенно если вам больше 40 лет, поскольку кровь в стуле может быть признаком более серьезной проблемы.
Рак толстой кишки или другое серьезное заболевание
Хотя в большинстве случаев стул с кровью не опасен для жизни, необходимо пройти обследование. Кровавый стул может быть признаком более серьезного заболевания, например рака толстой кишки. Сообщите нам, если у вас возникло кровотечение и внезапно изменились привычки кишечника.Это может сигнализировать о более обширной проблеме в другом отделе пищеварительного тракта.
Важно выяснить причину появления крови в стуле и исключить серьезные проблемы с пищеварением. При отсутствии лечения кровавый стул может привести к опасным осложнениям. Если у вас есть жалобы на пищеварение, позвоните в наш офис в Аннаполисе, чтобы записаться на прием к одному из наших специалистов.
.

 Горьковская, м. Петроградская, Петроградский район).
Горьковская, м. Петроградская, Петроградский район).