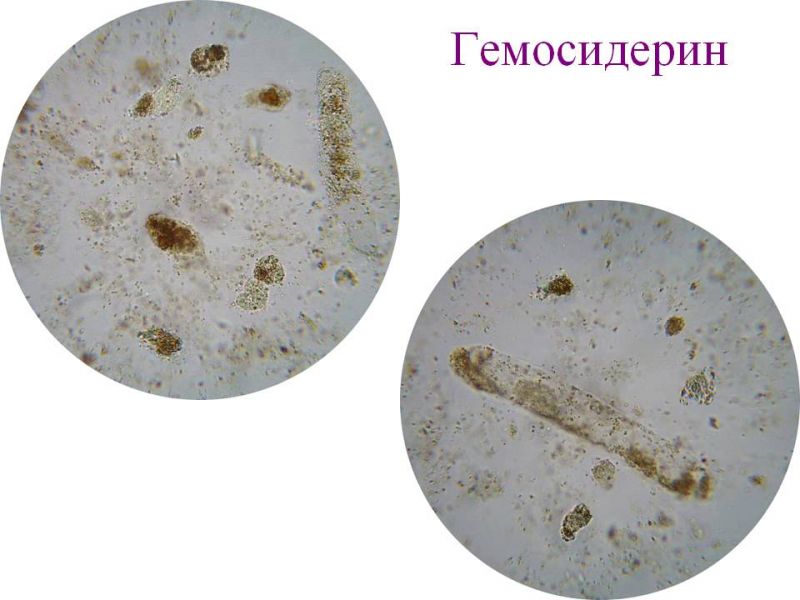
Кал с красными точками: Красные вкрапления в кале у ребенка – Педиатрия – 25.12.2014
Sibnovosti.ru – Новости – Кровь в кале у ребенка: с чем это связано?
Sibnovosti.ru – Новости – Кровь в кале у ребенка: с чем это связано? sibnovosti.ru13:04 , 17 Января
Наличие крови в кале (гемоколит) может быть симптомом множества серьезных заболеваний органов пищеварительного тракта, которые требуют немедленного обращения к врачу.
Кровь может присутствовать в кале в неизмененном виде (красные хлопья или прожилки) или же придавать калу интенсивную черную окраску. Многие заболевания, которые приводят к появлению следов крови в кале, сопровождаются и другими симптомами, по которым можно определить причину болезни. В других случаях наличие в кале следов крови является единственным симптомом болезни.
«Псевдогемоколит» (ложное появление крови в кале)→ Употребление в пищу некоторых продуктов питания: свекла, помидоры, черника, смородина, острый и сладкий перец, желатиновые десерты (в полупереваренном виде эти продукты могут выглядеть как вкрапления крови)
→ Употребление продуктов питания, содержащих темные красители
→ Применение ряда лекарственных препаратов – активированного угля, препаратов железа, висмута, витаминов содержащих железо
Рекомендации:→ Если в кале появляются подозрительные примеси, рекомендуется несколько дней соблюдать диету, исключающую вышеуказанные продукты и внимательно следить за стулом. Если примеси не исчезли – обратиться к врачу.
Если примеси не исчезли – обратиться к врачу.
→ Отказ от приема лекарственных препаратов на 2-3 дня, при сохранении признаков гемоколита – обратиться к врачу.
Кровь в кале у новорожденных и детей раннего возраста→ Заглатывание крови матери при родах (новорожденные)
→ Заглатывание крови новорожденными при кормлении грудью из трещины сосков матери
→ Микробная контаминация кишечника
→ Аллергия на некоторые пищевые продукты (чаще на белки, содержащиеся в коровьем или козьем молоке)
→ Инфекционные заболевания кишечника (дизентерия, амебиаз, ротавирусная инфекция, сальмонеллез, шигеллез, жиардиоз)
→ Антибиотикоассоциированная диарея
→ Лактазная недостаточность
→ Инвагинация кишечника
→ Врожденные заболевания кишечника (болезнь Гирсшпрунга, дивертикул Меккеля)
→ Анальные трещины (при хронических запорах)
→ Лактазная недостаточность
→ Травма или инородное тело
Рекомендации:→ При появлении стула с примесью крови у ребенка первого года жизни следует как можно скорее обратиться к врачу
Кровь в кале у детей старшего возраста и подростков→ Хронические воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит)
→ Анальные трещины (при хронических запорах)
→ Геморрой
→ Колоректальный рак
→ Полипы кишечника
→ Полип желудка
→ Гастрит (эрозивный)
→ Язвенная болезнь желудка и ДПК
→ Инфекционные заболевания кишечника (дизентерия, амебиаз, ротавирусная инфекция, сальмонеллез, шигеллез, жиардиоз)
→ Антибиотикоассоциированная диарея
→ Тромбоцитопеническая пурпура
→ Травма или инородное тело
→ Варикозно-расширенные вены пищевода при циррозе печени
→ Насилие
Рекомендации:
→ При появлении стула с примесью крови у ребенка обратиться к врачу
Уважаемые родители, если Вы заметили у ребенка кровь в стуле, на туалетной бумаге или в унитазе – необходимо как можно быстрее обратиться к врачу-педиатру, гастроэнтерологу для грамотной и точной постановки диагноза, чтобы не пропустить серьезные заболевания!
Чикунов В. В., к.м.н., врач педиатр-гастроэнтеролог, ассистент кафедры детских болезней с курсом ПО Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого
В., к.м.н., врач педиатр-гастроэнтеролог, ассистент кафедры детских болезней с курсом ПО Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого
Кровь в стуле у ребенка – причины и лечение
Ребенок вел себя как всегда и ничего не вызывало тревоги, пока родители не увидели прожилки крови в кале. Самое правильное решение – это пойти на осмотр к гастроэнтерологу.
Причин появления крови в стуле у ребенка множество. В медицине это называется «гемоколит». Детский гастроэнтеролог осматривает малыша, проводит УЗИ брюшной полости. Важно сделать анализ кала на копрологию, на кишечную инфекцию, на расширенный спектр глистов и простейших. Понадобится клинический анализ крови, биохимия крови. Не лишним будет и выяснение наличия пищевой аллергии с помощью анализа крови на антитела к пищевым продуктам, в том числе к белку коровьего молока. Конечно, пока будут готовиться анализы, врач назначит предварительное лечение, которое включает диету, местное и общее лечение с использованием лекарств, предотвращающих кровотечение, воспаление и способствующих заживлению.
Причиной гемоколита чаще всего бывает аллергическая реакция на пищу или поражение кишечника паразитами. А при наличии в дополнение к гемоколиту болей в животе, температуры и рвоты можно думать о дизентерии или другой кишечной инфекции. Если живот заболел резко, до обморочного состояния, а вместо стула капли крови, то, скорее всего, это инвагинация кишечника, когда стенка кишечной трубки в результате неправильных движений внедряется в свой же просвет, вызывая непроходимость кишечника.
Появление крови в стуле у ребенка – это повод обратиться к детскому гастроэнтерологу.
Кожа новорожденного ребенка: особенности строения и типичные проблемы
Кожа новорожденного – это тонкая и нежная покровная структура. Роговой слой кожи у новорожденныx еще не совершенен в своем развитии, он продолжает формироваться после рождения.
Проблемы с кожей новорожденного − явление частое, каждый ребенок в той или иной степени с ними столкнется. Обусловлены эти проблемы адаптацией к новой среде. Во время внутриутробного развития ребенок находится в водной среде с постоянной температурой, а после рождения организму необходимо приспособиться к воздушной среде, насыщенной микроорганизмами с более низкой температурой.
Рассмотрим физиологические особенности кожи детей раннего возраста подробнее.
Особенности строения кожи ребенка
Кожа новорожденных состоит только из 3 слоев: базального, шиповатого и рогового. Остальные слои образуются чуть позднее.
Еще одной физиологической особенностью кожи в грудном возрасте является большое содержание в ней воды и множество сосудов с тонкими проницаемыми стенками. Поэтому детская рыхлая кожа так подвержена аллергическим реакциям.
Именно кожный покров – один из первых органов, который претерпевает структурные изменения. Наиболее важные изменения, которые адаптируют кожный покров к внешней среде, происходят в течение первых 6-8 недель жизни ребенка.
К ним относится:
- увеличение плотности клеток рогового слоя кожи,
- нарастание толщины эпидермиса и усиление барьерной функция кожи новорожденных детей,
- уменьшение риска проникновения патогенных микроорганизмов
- сохранение оптимальной температуры тела,
- а также уменьшение трансэпидермальной потери влаги.
Эти факторы могут влиять на развитие некоторых состояний кожи, но не являются признаками какой-либо болезни.
Какой Pн кожи у новорожденного ребенка?
В первые дни после рождения у кожи новорожденного нейтральный pH – 7. Но уже через 2-3 месяцам он меняется на более кислый – это значительно увеличивает защитные свойства эпидермиса.
Функции кожи новорожденного
Кожа младенца, как и кожа взрослого человека, выполняет несколько функций.
Но есть отличия:
- Защитная функция. Развита очень слабо, поскольку дерма очень нежная, ph нейтральный, а липидный слой недостаточный.
- Всасывающая функция. Находится на превосходном уровне по тем же причинам, которые описаны выше.
- Дыхательная функция. Через кожу в организм грудничка проникает в 10 раз больше кислорода, чем в организм взрослого.
- Выделительная функция. Практически отсутствует. Развивается только к 3 месяцам, а полноценно потовые железы начинает работать к 3 годам.
- Терморегулирующая функция. Также развита слабо, т. к. потовые железы не развиты.
- Синтетическая функция (например, образование витамина D). Начинает работать только к 3-4 неделе от рождения.
- Осязательная функция. Развита нормально.
Цвет кожи новорожденного ребенка
Какая кожа должна быть у новорожденного ребенка в норме? При рождении в первые часы жизни эпидермис может быть темным – с синюшным или фиолетовым оттенком. Такая особенность объясняется пока еще слабой циркуляцией крови. В дальнейшем гемоглобин в крови поднимается, кожа младенца светлеет и приобретает красный оттенок. Через 2-3 дня краснота проходит, цвет кожи в очередной раз меняется и может приобретать желтый оттенок. Нормальный розовый или белый цвет кожи у грудничка появляется к концу первой недели жизни.
Такая особенность объясняется пока еще слабой циркуляцией крови. В дальнейшем гемоглобин в крови поднимается, кожа младенца светлеет и приобретает красный оттенок. Через 2-3 дня краснота проходит, цвет кожи в очередной раз меняется и может приобретать желтый оттенок. Нормальный розовый или белый цвет кожи у грудничка появляется к концу первой недели жизни.
А теперь давайте разберемся с типичными проблемами кожи, с которыми сталкиваются родители.
Эритема на коже новорожденных
Это типичная и самая первая реакция новорожденного на окружающий мир. Выражается локальными покраснениями, которые может сопровождать мелкая сыпь. Является вариантом нормы, проходит в течение 1-2 дней, лечение не требуется.
Уход за кожей пупочной ранкой грудничка
Касается абсолютно всех родителей, поэтому необходимо осуществлять его тщательно и правильно, чтобы избежать такого осложнения как омфалит (воспаление пупка).
Уход за пуповинным отростком и пупочной ранкой необходимо осуществлять ежедневно. Чаще всего остаток пуповины отпадает на 4-5 день, а полное заживление пупка происходит примерно к 10-14 дню. Чтобы процесс заживления происходил быстро, а также не попала инфекция, важно тщательно ухаживать за пупочной ранкой.
Чаще всего остаток пуповины отпадает на 4-5 день, а полное заживление пупка происходит примерно к 10-14 дню. Чтобы процесс заживления происходил быстро, а также не попала инфекция, важно тщательно ухаживать за пупочной ранкой.
Необходимо следить за тем, чтобы пупок малыша оставался сухим и чистым. Ватной палочкой, смоченной в растворе перекиси водорода, аккуратно обрабатываем все складочки пупочного кольца. Для подсушивания пупочного отростка и пупочной ранки, когда он отпадает, используйте 5% раствор марганцовки или раствор бриллиантового зеленого, также допускается использование растворов хлоргексидина или хлорофиллипта.
Уход за пупочком необходимо осуществлять 4-5 раз в день. Если появляется отечность или краснота кожи вокруг пупка, то необходимо обратиться к педиатру.
Купание ребенка желательно уже со 2-3 дня жизни, но нужно воздержаться от водных процедур в день, когда отпадает пупочный остаток, а на следующий день можно возобновить купание.
Сухость и шелушение кожи у новорожденного
Шелушение кожи у новорожденного может быть как вариантом нормы, так и следствием неправильного ухода за кожей ребенка. Примерно каждый третий грудничок сталкивается с физиологической сухостью кожи. Давайте разберемся, почему у младенца может облазить кожа и что делать в таком случае?
Примерно каждый третий грудничок сталкивается с физиологической сухостью кожи. Давайте разберемся, почему у младенца может облазить кожа и что делать в таком случае?
При рождении кожа ребенка покрыта первородной сыровидной смазкой. Ее функция заключается в защите малыша в утробе матери, помощи при прохождении родовых путей, а также она помогает защитить кожу при переходе из водной среды в воздушную.
В течение первых 1-2 дней жизни первородная смазка полностью впитывается в кожу, однако часто ребеночка после рождения очищают от обильной смазки, а если малыш переношенный (в этом случае он рождается практически без смазки), кожа начинает шелушиться через несколько дней.
Это естественный процесс, такая сухость может сохраняться до месяца. Кожа у новорожденного шелушится и на лице, и на теле. Особенно заметны мелкие серебристые чешуйка на ручках и ножках.
Уход за кожей ребенка в период физиологической сухости
Шелушение кожи у новорожденного невозможно предотвратить, но можно способствовать восстановлению кожного покрова, применяя увлажняющие липидовосполняющие средства. Необходимо только помнить, что текстура таких средств должна быть совсем легкой (молочко, эмульсия, увлажняющий лосьон), они должны быть разрешены к использованию для ухода за нежной кожей малышей.
Необходимо только помнить, что текстура таких средств должна быть совсем легкой (молочко, эмульсия, увлажняющий лосьон), они должны быть разрешены к использованию для ухода за нежной кожей малышей.
Одним из таких средств является молочко для сухой и очень сухой кожи младенцев, детей и взрослых Lipikar Lait. Легкая текстура средств, обогащенных маслом Карите, колд-кремом и термальной водой, мгновенно впитывается, не оставляет липкого жирного ощущения на коже.
Корочки на голове грудничка
Это состояние кожи характерно почти для 50% младенцев. Иногда его называют «гнейс», «младенческий чепчик» или «себорейные корочки», поскольку они напоминают себорею. У младенцев это не заболевание, а еще одна из адаптивных реакций. Причиной появления корочек является несовершенная работа сальных и потовых желез под воздействием передающихся материнских гормонов во время внутриутробного развития.
С возрастом гормональный фон ребенка нормализуется, железы начинают работать правильно, и после небольшого периода времени, это состояние кожи проходит. Корочки могут появиться вне зависимости от того, растут уже у малыша волосики или нет. Чаще корочки и сальные чешуйки выражены не сильно и появляются преимущественно в области темени. Иногда корочки бывают крупными, желтовато-бурого цвета, располагаться по всей волосистой части головы и в области бровей, а младенца может беспокоить интенсивный зуд.
Корочки могут появиться вне зависимости от того, растут уже у малыша волосики или нет. Чаще корочки и сальные чешуйки выражены не сильно и появляются преимущественно в области темени. Иногда корочки бывают крупными, желтовато-бурого цвета, располагаться по всей волосистой части головы и в области бровей, а младенца может беспокоить интенсивный зуд.
Уход за кожей малыша в период гнейса
Ни в коем случае не пытайтесь механически отдирать корочки, высок риск причинения вреда здоровью: можно легко поранить кожу и занести инфекцию. Для того, чтобы убрать корочки, необходимо их сперва размягчить, а потом, во время купания, аккуратно промыть, чтобы они безболезненно удалились.
Допустимо нанести на кожу головы стерильное масло (вазелиновое, оливковое, растительное) и надеть хлопчатобумажную шапочку на 1 час – так корочки размягчаются. После этого шапочку можно снять и мягко, нежно помассировать голову подушечками пальцев. Затем нужно искупать младенца и аккуратно смывать отстающие корочки с кожи. За один раз могут отойти не все корочки, необходимо будет повторять процедуру несколько раз в течение нескольких дней.
За один раз могут отойти не все корочки, необходимо будет повторять процедуру несколько раз в течение нескольких дней.
Для мягкого деликатного купания можно использовать липидовосстанавливающее смягчающее масло для ванной и душа Lipikar AP+ Oil, оно бережно очищает и успокаивает сухую кожу младенцев, детей и взрослых. Входящее в состав масло Карите восполняет липиды. Масло не раздражает глазки малыша, не щиплет и малышу комфортно.
Акне новорожденных
Также довольно частая проблема кожи у новорожденных, с которой можно столкнуться. Встречается примерно у трети грудничков. По внешнему виду напоминает угри взрослых, выглядит как красные прыщики с белой верхушкой. Могут выскочить на коже лица (щеки, лоб, нос), иногда на ушах, реже на шее и спине. Высыпания не чешутся и не беспокоят ребенка. Причиной их появления являются материнские гормоны, передавшиеся во время внутриутробного развития. По мере нормализации гормонального фона, данная проблема на коже разрешается. Иногда педиатр может назначить подсушивающие средства, если высыпаний очень много.
Иногда педиатр может назначить подсушивающие средства, если высыпаний очень много.
Потница у грудных детей
Еще одна частая проблема младенцев. Проявляется она множественной сыпью на коже по типу красных «точек» и мелкими гнойничками, локализуется на лице около линии роста волос, шее, на верхней части груди и спины. Появляется вследствие перегрева малыша и недостаточной гигиены (редкие купания), а вызывает ее золотистый стафилококк.
Для того, чтобы потница на коже не возникала, необходимо правильно подбирать одежду, не перегревать младенца и соблюдать гигиену. В помещении рекомендуется поддерживать температуру воздуха 20-22 градуса, а ночью – около 18°С. Надевайте на малыша одежду из натуральных хлопчатобумажных тканей, чтобы кожа “дышала”. При достаточном купании, правильном уходе потница обычно проходит сама. Для профилактики используйте регулярное купание и воздушные ванны.
Для купания рекомендуется использовать гель Lipikar Gel Lavant, он мягко очищает и защищает чувствительную кожу младенцев, детей и взрослых, успокаивает кожу, восстанавливает естественный защитный барьер.
Опрелости кожи новорожденных
Пожалуй, самая частая и доставляющая самые сильные беспокойства родителям проблема. Опрелости кожи проявляются покраснением и появлением эрозий на коже. Чаще всего опрелости возникают в местах естественных складок: паховых, шейных, подмышечных. А если не соблюдать надлежащий уход, то вероятно присоединение инфекции в местах опрелостей.
Причины, как и при потнице – это перегрев кожи, а в области ягодиц и паха – это контакт с мочой и калом. Опрелости в паховой области имеют специальное название – детский пеленочный дерматит.
Чтобы избежать подобные проблемы с кожей у новорожденного, необходимо после каждого туалета подмывать ребенка (если нет возможности – использовать влажные салфетки), а также подольше держать кожу открытой, проводить воздушные ванны, чтобы складочки полноценно высохли.
При появлении покраснений и раздражения рекомендуется использовать заживляющие восстанавливающие средства. Восстанавливающее и заживляющее средство для кожи младенцев, детей и взрослых Cicaplast бальзам B5 имеет насыщенную питательную текстуру с компонентом Пантенол в составе, который успокаивает сухие раздраженные участки кожи, а также в составе [Медь-Цинк-Марганец] – комплекс с признанными антибактериальными свойствами.
Допустимо нанесение бальзама на покрасневшую кожу, после нанесения нужно дать средству полностью впитаться – устройте в это время малышу воздушную ванну, можно добавить легкий поглаживающий массаж малышу, который поможет ему успокоиться и способствует развитию малыша. После этого надевайте свежий подгузник.
Важно помнить, что большинство перечисленных проблем с кожей возникают вследствие адаптации кожи малыша к окружающему миру, а также гормональных скачков и не являются признаком болезни. А значит, со временем, малыш перерастет большинство «детских» проблем, которые беспокоят не только малыша, но и тревожат мам.
Важна правильная гигиена кожи младенцев, регулярный осмотр кожи малыша, увлажнение, если есть склонность к сухости и консультации с неонатологом / педиатром / дерматологом, если на коже возникают нетипичные проявления, которые беспокоят малыша и маму.
Укус аиста. Чего боятся мамы новорождённых. Новости общества
Половой криз
«На третьи-четвёртые сутки у девочек увеличиваются наружные половые органы, у мальчиков отекает мошонка. У детей могут увеличиться молочные железы, появятся выделения из них. У девочек также может пойти ложная менструация, что особенно пугает матерей. Это нестрашно, ведь каждый ребёнок во время беременности и родов получает массу гормонов. Всё пройдёт само».
У детей могут увеличиться молочные железы, появятся выделения из них. У девочек также может пойти ложная менструация, что особенно пугает матерей. Это нестрашно, ведь каждый ребёнок во время беременности и родов получает массу гормонов. Всё пройдёт само».
Физиологический дисбактериоз
«Мать вызывает меня в палату со словами: «У моего ребёнка диарея, что делать? Это, наверное, из‑за антибиотиков, которые мне колют!» Нет, это не из‑за антибиотиков. Это переходный стул.
Малыш появляется на свет со стерильным кишечником. В течение первых суток жизни, после прикладывания к груди мамы, он заселяется материнской микрофлорой. Стерильный кишечник реагирует на лакто- и бифидобактерии. Это не болезнь».
Проблемы с кожей
«Чаще всего мамы спрашивают, почему ребёнок такой красный. Так вот, красный – это физиологический цвет кожи в первые трое суток. С младенца сняли защитную смазку, а кожа у него тонкая, и капилляры расположены близко. На самом деле очень хорошо, что младенец красный, а не какого‑то другого цвета.
На самом деле очень хорошо, что младенец красный, а не какого‑то другого цвета.
Бывает, что у ребёнка появляются белые прыщики на носу, подбородке и щеках. Некоторые мамы очень переживают при выписке: «Боже, у меня же фотосессия, что же мне делать?! Что ж он такой некрасивый!» Не волнуйтесь, у вас красивый малыш! Просто у него тонкая кожа и нет подкожно-жирового слоя. В области лица у него закупоренные незрелые сальные железы. Ничего не нужно с этим делать.
У некоторых малышей выступают красные пятна на лбу, на веках и на затылке. В народе говорят, что покраснение спереди – это поцелуй ангела, а сзади – укус аиста, то есть птица взяла за шейку младенца и понесла к родителям. Ещё говорят, что это родимые пятна, но это не так. Это патологически расширенные капилляры. До года они пройдут, но будут появляться в жару, при крике и плаче. Всё это тоже не диагнозы».
Фото: pixabay.
 com
comБляшки на коже – причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек – около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).

- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек.
 В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона – токсического эпидермального некролиза.
В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона – токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
 Возможными причинами могут быть следующие заболевания:
Возможными причинами могут быть следующие заболевания:- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций.
 Типичная локализация – лицо, шея, открытые участки тела.
Типичная локализация – лицо, шея, открытые участки тела. - Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшекДля диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Шистосомоз
Шистосомоз является острой и хронической паразитарной болезнью, вызываемой кровяными сосальщиками (трематодными червями) из рода Schistosoma. По оценкам, в 2018 г. профилактическое лечение шистосомоза требовалось по меньшей мере для 229 миллионов человек. Профилактическое лечение, которое необходимо повторять через несколько лет, снижает и предотвращает заболеваемость. Передача шистосомоза регистрируется в 78 странах. Однако профилактическая химиотерапия в рамках широкомасштабного лечения шистосомоза среди людей и общин необходима только в 52 эндемичных странах с умеренным и высоким уровнями передачи инфекции.
Передача инфекции
Инфицирование людей происходит при проникновении личинок паразита, выделяемых пресноводными улитками, под кожу при контакте с инфицированной водой.
Передача инфекции происходит в случае, когда люди, страдающие шистосомозом, загрязняют источники пресной воды фекалиями, содержащими яйца, из которых в воде выводятся паразиты.
В организме личинки развиваются во взрослых щистосом. Взрослые черви живут в кровеносных сосудах, где самки откладывают яйца. Некоторые яйца выводятся из организма с фекалиями или мочой для продолжения жизненного цикла паразита. Другие остаются в тканях организма, вызывая иммунную реакцию и прогрессирующие поражения органов.
Эпидемиология
Шистосомоз распространен в тропических и субтропических районах, особенно в бедных общинах, не имеющих доступа к безопасной питьевой воде и надлежащей санитарии. По оценкам, по меньшей мере 90% людей, нуждающихся в лечении шистосомоза, живут в Африке.
Существует две основные формы шистосомоза — кишечный и мочеполовой, — вызываемые пятью основными видами кровяного сосальщика.
Таблица. Виды паразита и географическое распространение шистосомоза
| Виды | Географическое распределение | |
| Кишечный шистосомоз | Schistosoma mansoni | Африка, Ближний Восток, страны Карибского бассейна, Бразилия, Венесуэла и Суринам |
| Schistosoma japonicum | Индонезия, Китай, Филиппины | |
| Schistosoma mekongi | Некоторые районы Камбоджи и Лаосской Народно-Демократической Республики | |
Schistosoma guineensis и связанная с ней S. intercalatum intercalatum | Влажные лесные районы Центральной Африки | |
| Мочеполовой шистосомоз | Schistosoma haematobium | Африка, Ближний Восток, Корсика (Франция) |
Шистосомоз поражает в основном бедные и сельские общины, особенно группы людей, занимающихся сельским хозяйством и рыболовством. Женщины, использующие в домашней работе зараженную паразитами воду, например при стирке белья, также подвергаются риску, и у них может развиться шистосомоз женских половых органов. Дети особенно подвержены инфекции из-за ненадлежащей гигиены и контактов с зараженной водой.
Миграция в городские районы и перемещения населения способствуют проникновению болезни в новые районы. Рост численности населения и, соответственно, потребностей в энергии и воде часто приводит к таким схемам застройки и изменениям в окружающей среде, которые способствуют передаче инфекции.
С ростом экотуризма и путешествий «в глубинку» все большее число туристов заражаются шистосомозом. Иногда у туристов развивается тяжелая острая инфекция, сопровождающаяся необычными проявлениями, включая паралич.
Иногда у туристов развивается тяжелая острая инфекция, сопровождающаяся необычными проявлениями, включая паралич.
Мочеполовой шистосомоз считается также фактором риска ВИЧ-инфицирования, особенно среди женщин.
Симптомы
Причиной появления симптомов шистосомоза является реакция организма на яйца червей.
Кишечный шистосомоз может вызывать боли в области живота, диарею и появление крови в фекалиях. В запущенных случаях наблюдается увеличение печени, что часто связано с накоплением жидкости в брюшной полости и гипертензией абдоминальных кровяных сосудов. В таких случаях может также наблюдаться увеличение селезенки.
Классическим признаком мочеполового шистосомоза является гематурия (наличие крови в моче). В запущенных случаях иногда развивается фиброз мочевого пузыря и мочеточников и поражаются почки. Еще одним возможным осложнением на поздних стадиях является рак
мочевого пузыря. У женщин мочеполовой шистосомоз может приводить к поражениям гениталий, вагинальному кровотечению, боли во время полового акта и образованию узлов на наружных половых органах. У мужчин мочеполовой шистосомоз может приводить к развитию
патологии семенных пузырьков, простаты и других органов. Эта болезнь может иметь и другие длительные необратимые последствия, включая бесплодие.
У мужчин мочеполовой шистосомоз может приводить к развитию
патологии семенных пузырьков, простаты и других органов. Эта болезнь может иметь и другие длительные необратимые последствия, включая бесплодие.
Последствия шистосомоза для экономики и здоровья значительны, и эта болезнь в большей мере разрушает здоровье, чем приводит к смерти. У детей шистосомоз может приводить к анемии, остановке в росте и снижению способностей к обучению, хотя, как правило, при проведении лечения последствия болезни обратимы. Хронический шистосомоз может сказываться на способности людей работать, а в некоторых случаях приводить к смерти. Число случаев смерти в результате шистосомоза с трудом поддается оценке из-за таких скрытых патологий, как печеночная или почечная недостаточность, рак мочевого пузыря и внематочная беременность в результате шистосомоза женских половых органов.
Необходимо сделать новую оценку числа случаев смерти от шистосомоза, поскольку это число колеблется в пределах от 24 072 (1) до 200 000 (2) случаев в год во всем мире. По оценкам ВОЗ 2000 г., ежегодное число случаев смерти
в мире составляло 200 000. Это число должно было значительно уменьшиться в результате расширения масштабов крупномасштабных кампаний профилактической химиотерапии за последние 10 лет.
По оценкам ВОЗ 2000 г., ежегодное число случаев смерти
в мире составляло 200 000. Это число должно было значительно уменьшиться в результате расширения масштабов крупномасштабных кампаний профилактической химиотерапии за последние 10 лет.
Диагностика
Шистосомоз диагностируется путем выявления яиц паразита в образцах кала или мочи. Антитела и/или антигены, выявляемые в образцах крови или мочи, также указывают на инфекцию.
Стандартной методикой для диагностирования мочеполового шистосомоза является методика фильтрации с использованием нейлоновых, бумажных или поликарбонатных фильтров. Дети с S. haematobium почти всегда имеют кровь в моче, видимую лишь в микроскоп, которую можно обнаружить с помощью полосок с химическими реактивами.
Для выявления яиц кишечного шистосомоза в образцах фекалий можно применять методику с использованием окрашенного метиленовой синью целлофана, замоченного в глицерине, или предметных стекол, известную как метод Като-Катца. В регионах с передачей S. mansoni может применяться тестирование на циркулирующий катодный антиген (CCA).
В регионах с передачей S. mansoni может применяться тестирование на циркулирующий катодный антиген (CCA).
Для людей из неэндемичных районов или районов с низким уровнем передачи инфекции могут использоваться серологические и иммунологические тесты, которые могут выявить воздействие инфекции и указать на необходимость тщательного обследования, лечения и последующего наблюдения.
Профилактика и борьба
Борьба с шистосомозом основана на широкомасштабном лечении людей из групп риска, обеспечении доступа к безопасной воде, улучшении санитарии, санитарном просвещении и борьбе с пресноводными улитками.
Стратегия ВОЗ по борьбе с шистосомозом направлена на уменьшение заболеваемости с помощью периодической целенаправленной терапии с использованием празиквантела в рамках широкомасштабного лечения (профилактической химиотерапии) затронутых групп населения.
Такая терапия подразумевает регулярное лечение всех групп риска. В ряде стран с низкими уровнями передачи инфекции следует стремиться к полному прерыванию передачи болезни.
Целевыми группами для лечения являются:
- дети школьного возраста в эндемичных районах;
- взрослые из групп риска в эндемичных районах, люди, которые по своему роду деятельности контактируют с зараженной паразитами водой, такие как рыбаки, фермеры и ирригационные работники, а также женщины, контактирующие с зараженной паразитами водой во время домашней работы;
- целые общины, живущие в высокоэндемичных районах.
ВОЗ также рекомендует проводить лечение детей дошкольного возраста. К сожалению, из-за отсутствия подходящей лекарственной формы празиквантела их нельзя включать в нынешние крупномасштабные программы лечения. Частота проведения лечения среди детей школьного возраста зависит от распространенности инфекции. В районах с высоким уровнем передачи инфекции может потребоваться ежегодное лечение на протяжении нескольких лет. Для определения воздействия мероприятий по борьбе необходимо проводить мониторинг.
Целью является снижение уровней заболеваемости и передачи инфекции. Периодическое лечение групп населения, подвергающихся риску, позволяет излечивать легкие симптомы и предотвращать развитие у инфицированных людей тяжелой хронической болезни на поздних
стадиях. Вместе с тем одним из основных препятствий для борьбы с шистосомозом является ограниченный доступ к празиквантелу. Данные за 2018 г. свидетельствуют о том, что в глобальных масштабах лечением было охвачено 42,4% нуждающихся в нем людей, при
этом лечение получали 62,6% детей школьного возраста, нуждающихся в профилактической химиотерапии шистосомоза.
Периодическое лечение групп населения, подвергающихся риску, позволяет излечивать легкие симптомы и предотвращать развитие у инфицированных людей тяжелой хронической болезни на поздних
стадиях. Вместе с тем одним из основных препятствий для борьбы с шистосомозом является ограниченный доступ к празиквантелу. Данные за 2018 г. свидетельствуют о том, что в глобальных масштабах лечением было охвачено 42,4% нуждающихся в нем людей, при
этом лечение получали 62,6% детей школьного возраста, нуждающихся в профилактической химиотерапии шистосомоза.
Празиквантел рекомендуется для лечения всех форм шистосомоза. Это эффективное, безопасное и недорогое лекарство. Несмотря на то, что после лечения возможно повторное инфицирование, риск развития тяжелой болезни можно снизить и даже предотвратить, если начинать и повторять лечение в детстве.
На протяжении последних 40 лет борьба с шистосомозом успешно проводится в ряде стран, включая Бразилию, Камбоджу, Китай, Египет, Маврикий, Исламскую республику Иран, Оман, Иорданию, Саудовскую Аравию, Марокко, Тунис и другие страны. За несколько лет в
Бурунди, Буркина-Фасо, Гане, Нигере, Руанде, Сьерра-Леоне, Объединенной Республике Танзании и Йемене удалось расширить масштабы лечения до национального уровня и оказать воздействие на заболеваемость. В ряде стран необходимо провести оценку статуса
передачи инфекции.
За несколько лет в
Бурунди, Буркина-Фасо, Гане, Нигере, Руанде, Сьерра-Леоне, Объединенной Республике Танзании и Йемене удалось расширить масштабы лечения до национального уровня и оказать воздействие на заболеваемость. В ряде стран необходимо провести оценку статуса
передачи инфекции.
За последние 10 лет в ряде стран к югу от Сахары, где проживает большинство людей, подвергающихся риску, возросли масштабы проведения кампаний по лечению.
Деятельность ВОЗ
Работа ВОЗ в области шистосомоза проводится в рамках комплексного подхода к борьбе с забытыми тропическими болезнями. Несмотря на разнообразие забытых тропических болезней с медицинской точки зрения, у них есть общие свойства, которые позволяют им устойчиво присутствовать в условиях нищеты, где они образуют кластеры и часто встречаются одновременно.
ВОЗ координирует стратегию профилактической химиотерапии, консультируясь с сотрудничающими центрами и партнерами среди учебных и научно-исследовательских институтов, частного сектора, неправительственных организаций, международных учреждений по вопросам
развития и других учреждений в системе Организации Объединенных Наций. ВОЗ разрабатывает технические руководящие принципы и методики для использования национальными программами по борьбе с этой болезнью.
ВОЗ разрабатывает технические руководящие принципы и методики для использования национальными программами по борьбе с этой болезнью.
Работая с партнерами и частным сектором, ВОЗ проводит информационно-разъяснительную работу в отношении необходимости расширения доступа к празиквантелу и обеспечения ресурсов для осуществления. Партнеры из частного сектора и учреждения по вопросам развития заявили о готовности предоставить празиквантел в количестве, достаточном для ежегодного лечения более 100 миллионов детей школьного возраста.
(1) Global Health Estimates 2016: Deaths by Cause, Age, Sex, by Country and by Region, 2000-2016. Geneva, World Health Organization; 2018. https://www.who.int/healthinfo/global_burden_disease/estimates/en/
(2) Prevention and control of schistosomiasis and soil-transmitted helminthiasis
http://apps.who.int/iris/bitstream/10665/42588/1/WHO_TRS_912.pdf?ua=1
Geneva, World Health Organization: 2002.
Сыпи у младенцев | Клиника Рассвет
Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей и т. д. На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики). В тяжелых случаях может сопровождаться отеком и покраснением мягких тканей лица, шеи, гортани, рук, ног, гениталий или брюшной полости — отеком Квинке, который требует незамедлительной врачебной помощи.
По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей и т. д. На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики). В тяжелых случаях может сопровождаться отеком и покраснением мягких тканей лица, шеи, гортани, рук, ног, гениталий или брюшной полости — отеком Квинке, который требует незамедлительной врачебной помощи.
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.
Пик высыпаний приходится на 3-ю неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
Потница-сыпь, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с 1-й — 2-й недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный дерматит – это неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) и т. д. У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде и т. д.
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Причина — повышенное содержание гистамина (тирамина, серотонин) в продуктах, или способность продуктов усиливать выброс этих веществ в организме, или усиленное всасывание их, в связи с патологией желудочно-кишечного тракта (ферментопатии, воспаление в стенке кишечника и т. д.). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
д.). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.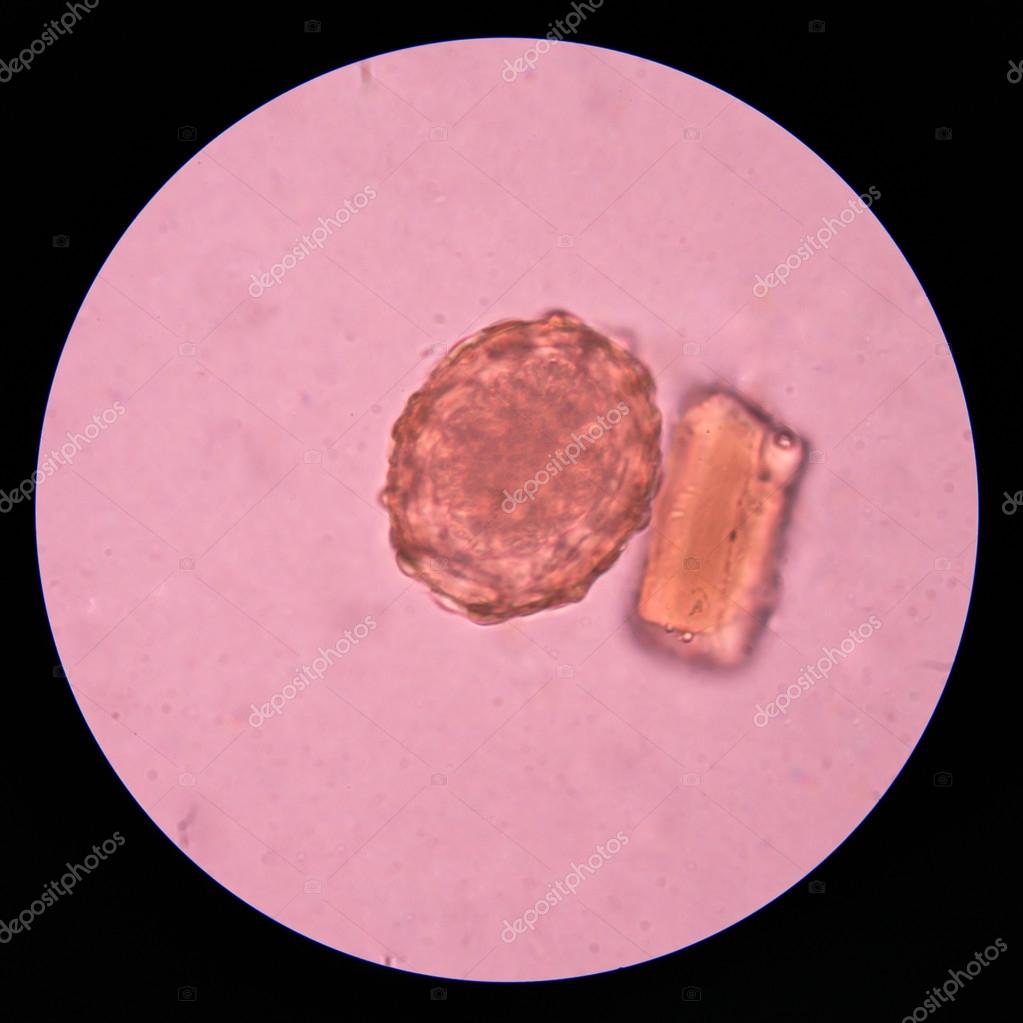
маленьких красных пятен на стуле Я слежу за своим
Здравствуйте, доктор! Я наблюдаю за своим стулом за последнюю неделю. После 3 дней запора, когда у меня вышел стул, я обнаружил маленькие круглые красные пятна на стуле. Потом другого не было. Я снова нашла эти красные пятна на стуле. Однако пятен было не так много. Но меня это немного пугает. В прошлом месяце у меня была проблема с высоким АД, которую удалось контролировать благодаря гомопатическим лекарствам.Пожалуйста, предложите.
14282 Просмотры v Ваши симптомы указывают на геморрой. Я бы посоветовал вам посетить общего хирурга, чтобы вы могли пройти обследование, чтобы подтвердить диагноз и исключить другой дифференциальный диагноз, такой как трещина и фистула, и определить стадию проблемы. Вам могут потребоваться кортикостероиды, мазь, крем и слабительные средства в качестве лечения.
Следующие шаги могут помочь:
– Не напрягайтесь во время дефекации
– Уменьшите вес в соответствии с вашим ИМТ (Поддерживайте здоровый вес в соответствии с вашим ИМТ)
– Регулярно занимайтесь спортом (30-45 минут в день)
– Ешьте пищу, богатую клетчаткой и крупами на основе отрубей.- Принимайте слабительные для уменьшения напряжения во время дефекации.
Если проблема не исчезнет или ухудшится, как можно скорее обратитесь к хирургу общей практики.
Я бы посоветовал вам посетить общего хирурга, чтобы вы могли пройти обследование, чтобы подтвердить диагноз и исключить другой дифференциальный диагноз, такой как трещина и фистула, и определить стадию проблемы. Вам могут потребоваться кортикостероиды, мазь, крем и слабительные средства в качестве лечения.
Следующие шаги могут помочь:
– Не напрягайтесь во время дефекации
– Уменьшите вес в соответствии с вашим ИМТ (Поддерживайте здоровый вес в соответствии с вашим ИМТ)
– Регулярно занимайтесь спортом (30-45 минут в день)
– Ешьте пищу, богатую клетчаткой и крупами на основе отрубей.- Принимайте слабительные для уменьшения напряжения во время дефекации.
Если проблема не исчезнет или ухудшится, как можно скорее обратитесь к хирургу общей практики.
Следующие шаги
Следуйте инструкциям
Советы по здоровью
Если состояние сохраняется или ухудшается, обратитесь к хирургу общего профиля не ранее
Ответил
Сообщите другим, был ли этот ответ полезным
Этот ответ был полезен?ДА НЕТ
Не нашли нужного ответа?
Поговорите с опытным врачом онлайн и получите ответы на свои вопросы о здоровье всего за 5 минут.
Проконсультируйтесь с врачом
Сейчас на сайте
Привет. Я понимаю ваше беспокойство. Если бы могла быть трещина в часу. Была ли боль при дефекации? Я бы порекомендовал вам придерживаться диеты с высоким содержанием белка и клетчатки и пить много жидкости.Принимайте по чашке творога минимум два раза в день после еды. Не употребляйте жирную и острую пищу. Избегайте обработанных продуктов, таких как майда и т. Д. Если вы чувствуете запор, выпейте syp. Дульколакс 15 мл перед сном может помочь. Не спите сразу после еды, пусть будет перерыв не менее 2 часов. Делайте упражнения каждый день и не сидите долго. С наилучшими пожеланиями. Доктор Анил Кумар Джайн.
Ответил
2/2 человека нашли это полезным
Этот ответ был полезен?ДА НЕТ
Привет. .., Это может быть из-за небольшого разрыва слизистой оболочки заднего прохода …. Добавьте в свой рацион клетчатку, которая увеличивает вес стула и ускоряет его прохождение через кишечник … Добавляйте зеленые листовые овощи, свежие фрукты, цельнозерновые , фасоль и т. д. в свой рацион.
Избегайте натуживания во время дефекации. Напряжение создает давление и приводит к разрыву слизистой оболочки заднего прохода …. Регулярно выполняйте физические упражнения .. Физические упражнения способствуют регулярному опорожнению кишечника и увеличивают приток крови ко всем частям вашего тела …
.., Это может быть из-за небольшого разрыва слизистой оболочки заднего прохода …. Добавьте в свой рацион клетчатку, которая увеличивает вес стула и ускоряет его прохождение через кишечник … Добавляйте зеленые листовые овощи, свежие фрукты, цельнозерновые , фасоль и т. д. в свой рацион.
Избегайте натуживания во время дефекации. Напряжение создает давление и приводит к разрыву слизистой оболочки заднего прохода …. Регулярно выполняйте физические упражнения .. Физические упражнения способствуют регулярному опорожнению кишечника и увеличивают приток крови ко всем частям вашего тела …
Ответил
1/1 человек нашел это полезным
Этот ответ был полезен?ДА НЕТ
Этот вопрос размещен в:
Как стать немного толстым Белые пятна в стуле, желчном пузыре Красное пятно на деснах, которое болит Отказ от ответственности: содержание не предназначено для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно вашего состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его обращение из-за того, что вы прочитали на этом веб-сайте.
Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно вашего состояния здоровья. Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его обращение из-за того, что вы прочитали на этом веб-сайте.
Отказ от ответственности: содержание не предназначено для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно вашего состояния здоровья.Никогда не пренебрегайте профессиональным медицинским советом и не откладывайте его обращение из-за того, что вы прочитали на этом веб-сайте.
Как на самом деле выглядит кровь в ваших фекалиях?
В: Я видел плакат, посвященный осведомленности о колоректальном раке, в котором говорилось, что нужно следить за кровью в моем стуле. Что именно я ищу?
Что именно я ищу?
A: Стул человека – это окно в его здоровье и бесценный предупреждающий знак проблемы, поэтому посмотрите на него, прежде чем смывать. Следить за своим стулом – важный шаг в понимании колоректального рака и выявлении ранних признаков заболевания.
Тема того, что стул говорит об их здоровье, очень обширна, и я не буду здесь вдаваться в подробности, но давайте поговорим о наблюдении за кровью.
Во-первых, кровь в корме – это ненормально. Вся кровь, выходящая со стулом, вокруг стула или после стула, является ненормальной и представляет собой проблему разной степени тяжести.
Итак, чтобы ответить на вопрос, вы просто ищете кровь. И если вы видите это, вам нужно сообщить об этом своему семейному врачу для расследования. Это так просто.При этом, безусловно, существуют более тревожные характеристики крови в стуле и некоторые особенности, о которых вам следует знать, чтобы сообщить о них своему врачу. Чтобы понять эти характеристики, нужно представить себе, откуда эта кровь.
Колоректальный рак – это заболевание клеток внутренней оболочки толстой или прямой кишки. Клетки начинают бесконтрольно расти, сначала образуя кластер клеток, называемый полипом, и в конечном итоге превращаясь в рак, поскольку клетки зарываются глубже в стенку.Поскольку эти полипы и возможные раковые образования растут на внутренней оболочке кишечника, они сочатся или кровоточат в кишечнике, и эта кровь затем попадает в стул по мере прохождения через него.
Исходя из этого, можно представить себе, как могла бы выглядеть кровь в стуле, если бы она была вызвана колоректальным раком. Если рак находится в правой части толстой кишки (в начале толстой кишки и дальше всего от заднего прохода), кровь может быть не обнаружена глазом к тому времени, когда она достигнет туалета.Если от рака правой толстой кишки идет много крови, она может больше не выглядеть как красная кровь к тому времени, когда она достигает туалета, а скорее как черная смола, смешанная со стулом.
Если рак продвигается дальше в толстой или даже прямой кишке, кровь все равно будет красной, размазанной по стулу при попадании в унитаз, или кровь будет смешиваться со стулом, но по-прежнему ярко-красного цвета.
Наконец, если рак, который кровоточит, находится в прямой кишке, непосредственно перед выходом, вы можете увидеть только кровь, поступающую в унитаз до или после стула, поскольку она вытекает непосредственно из заднего прохода, а не смешивается со стулом.
Итак, понимая , как кровь в стуле может быть предупреждающим признаком рака, также становится понятнее, почему мы используем иммунохимический тест кала (FIT) для микроскопического исследования стула (и почему это так важно!) проверяет наличие скрытой (скрытой) крови в стуле в качестве скринингового теста на колоректальный рак – он может обнаружить кровь, невидимую для глаза, когда вы смотрите в туалет.
Тест не является специфическим – многие другие факторы могут привести к появлению скрытой крови в стуле, и тест не может определить, что вызывает кровь.Но он очень чувствителен, а это означает, что почти все пациенты с колоректальным раком были бы положительными, если бы тест был проведен. Это означает очень мало ложных отрицательных результатов, что идеально подходит для скринингового теста.
Очевидно, очень важно понимать, что многие различные колоректальные проблемы могут привести к появлению крови в стуле, а не только к раку. Но помните, что независимо от причины, кровь в фекалиях – это ненормально и требует обсуждения и исследования вашим лечащим врачом. Характеристики крови дадут ключ к разгадке, но ни в коем случае не позволят поставить диагноз, и почти наверняка следующим шагом будет колоноскопия, чтобы окончательно разобраться в том, что происходит.
Проще говоря, сделайте это для меня: повернитесь и посмотрите на свой стул перед тем, как смыться. Это могло спасти тебе жизнь.
(Этот пост был обновлен в августе 2020 года, чтобы отразить изменение в колоректальном скрининговом тесте Онтарио с анализа кала на скрытую кровь на FIT)
Почему ваши корма могут быть красными или темно-бордовыми
Красный стул может быть ошеломляющим, и сразу возникает опасение, что это может быть кровь, но есть несколько причин, по которым стул может быть красным, и не из-за крови. Если есть вероятность, что красный цвет фекалий может быть кровью, следует немедленно обратиться к врачу.
Если есть вероятность, что красный цвет фекалий может быть кровью, следует немедленно обратиться к врачу.
Однако, если причина красного стула не ясна, постарайтесь вспомнить недавно съеденные продукты, особенно красные или оранжевые.
Медицинский термин для обозначения видимой крови в стуле – гематохезия. Более яркий цвет крови указывает на то, что она может поступать из источника в нижних отделах желудочно-кишечного тракта (например, в толстой или толстой кишке), а не в верхних отделах желудочно-кишечного тракта (например, в пищеводе, желудке или тонком кишечнике). кишечник).
Врач всегда должен исследовать кровь в стуле, чтобы исключить потенциально серьезные заболевания.
Веривелл / JR BeeКрасный стул – не кровь
Несколько различных видов пищи с естественными или искусственными красителями могут вызывать красный цвет стула, который выглядит как кровь, но это не так. Проверяйте этикетки продуктов, потому что продукт может не казаться красным, но в нем может быть красный пищевой краситель.
Некоторые из продуктов, которые могут вызвать красный стул, включают:
- Красный желатин, фруктовое мороженое, Gatorade или Kool-Aid
- Томатный сок или суп
- Свекла в больших количествах
- Все, что окрашено красным пищевым красителем (красный # 40)
Если в последнее время не ели красные продукты или другие ярко окрашенные продукты, но все же есть красный стул, немедленно обратитесь к врачу, чтобы проверить его.Это особенно верно, когда красный стул был более одного раза, но в рационе не было ничего красного.
Диагностические тесты крови в стуле
Красная кровь в стуле может быть вызвана несколькими различными состояниями, включая геморрой, трещины заднего прохода, полипы толстой кишки, дивертикулярное кровотечение или воспалительное заболевание кишечника (ВЗК).
Прежде чем поставить диагноз и назначить лечение, необходимо определить место кровотечения. Чтобы начать выяснение причины кровотечения, необходимо составить анамнез пациента, который включает вопросы об изменениях в привычках кишечника (таких как запор или диарея) и о местонахождении любой боли.
Врач может назначить анализ кала на скрытую кровь (FOBT), чтобы проверить наличие крови в стуле. FOBT – это простой тест для пациента: для него требуется всего лишь собрать образец стула дома и отправить его в кабинет врача или лабораторию.
Для определения причины и точного места кровотечения могут потребоваться другие диагностические тесты, в том числе рентген, анализы крови, колоноскопия, гастроскопия, посев кала и исследования бария.
Врач также может провести быстрое ректальное обследование, при котором смазанный палец в перчатке вводится в задний проход (это происходит слишком быстро и не должно вызывать боли).
Причины гематохезии
Это некоторые из возможных причин появления крови в стуле.
Геморрой
Геморрой – частая причина появления ярко-красной крови в стуле или на туалетной бумаге. Геморрой на самом деле является разновидностью варикозного расширения вен. Вены в прямой кишке и анусе и вокруг них опухают.
Симптомы геморроя включают анальный зуд, кровотечение во время дефекации, боль, выпячивание во время дефекации и чувствительные образования вокруг ануса.
Чтобы диагностировать геморрой, врач должен осмотреть задний проход и прямую кишку и, возможно, провести ректальное обследование. Это может показаться неудобным в течение минуты, но врачи привыкли проводить такие обследования.
Анальные трещины
Трещина – это разрыв или язва слизистой оболочки анального канала. Анальный канал – это последняя часть прямой кишки перед анальным отверстием. Трещины могут возникнуть у кого угодно, но чаще встречаются у людей среднего возраста или молодых людей. Трещину трудно зажить, поскольку она вызывает спазм анального сфинктера и усугубляется сама собой.
Симптомы трещины включают образование анального шва, ярко-красную кровь в унитазе или на туалетной бумаге, болезненные испражнения и опухшую кожную бирку. Трещину обычно диагностируют при визуальном или ректальном исследовании.
Трещины могут быть вызваны запором или принудительным опорожнением кишечника через задний проход, во время родов или изъязвлением геморроя.
Дивертикулярное кровотечение
Дивертикул – это небольшой мешочек в толстой кишке, который выступает из ослабленного места в стенке толстой кишки.Состояние наличия дивертикулов толстой кишки называется дивертикулезом, и им страдают около 10 процентов американцев в возрасте старше 40 лет.
Дивертикулы могут вызывать кровотечение, которое появляется в стуле или унитазе, хотя и нечасто. Это кровотечение может не нуждаться в лечении, если оно не является продолжительным или тяжелым.
Воспалительное заболевание кишечника
Язвенный колит и болезнь Крона – неизлечимые хронические заболевания кишечника, известные под общим названием ВЗК.Интервалы активного заболевания (обострения) и периоды ремиссии характеризуют ВЗК.
ВЗК может вызвать кровотечение в пищеварительном тракте, которое появляется в стуле или туалете. Несколько диагностических тестов обычно завершаются и изучаются специалистом по пищеварению до того, как будет поставлен диагноз ВЗК.
Несколько диагностических тестов обычно завершаются и изучаются специалистом по пищеварению до того, как будет поставлен диагноз ВЗК.
Полипы толстой кишки
Реже причиной появления крови в стуле является полип толстой кишки. Полип – это образование на стенке толстой или прямой кишки. Некоторые виды рака толстой кишки могут развиваться из этих полипов.
Раннее обнаружение полипов с помощью ректороманоскопии или колоноскопии и их удаление может помочь предотвратить рак толстой кишки. К тому времени, когда полип толстой кишки вызывает видимое кровотечение, рак часто уже присутствует.
Слово Verywell
Кровь в стуле никогда не бывает нормальной, но и не всегда экстренной ситуацией или признаком рака. Важно как можно скорее обратиться к врачу для обследования. При сильной боли, сильном кровотечении или рвоте с кровью немедленно обратитесь за медицинской помощью.Врач может помочь оценить кровотечение и определить, нужны ли другие тесты.
5 причин, по которым ваш стул красный
Красный стул может быть симптомом внутреннего кровотечения и сопровождаться неприятными симптомами.
Значок Facebook. Значок со ссылкой на значок. Значок «Интерес». Значок в виде кармана.Последнее обновление8 февраля 2021 г.
Значок Facebook.Связанный значок.Значок интереса.Значок кармана.Причина красного цвета стула
Красноватый стул в туалете после дефекации может сбить с толку.Но часто это вызвано красными продуктами (помидорами и свеклой), красителями и продуктами, отпускаемыми без рецепта. В частности, висмут, входящий в состав таких антацидов, как пепто-бисмол, может придавать стулу красноватый оттенок.
Но это также может быть признаком кровотечения. Яркие красные полосы на туалетной бумаге или в туалете могут быть вызваны геморроем или трещинами заднего прохода, особенно когда они сопровождаются болью или зудом в области заднего прохода. Или воспаление кишечника из-за воспалительного заболевания кишечника.
Красный стул также может быть вызван внутренним кровотечением в пищеварительном тракте и, в некоторых случаях, раком толстой кишки.Если красный стул сопровождается такими симптомами, как лихорадка, дискомфорт в животе или прямой кишке, потеря веса, тошнота, диарея или рвота, или кровь кажется комковатой, как кофейная гуща, или неконтролируемой после выведения, обратитесь к врачу.
1. Геморрой
Если у вас стул красноватый, самое главное – выяснить, почему. Если это явно не связано с вашей диетой, если у вас есть другие проблемы со здоровьем, ваш врач проведет обследование. – Д-р. Шрайа Кумар
Симптомы
- Болезненное исчезновение
- Кровь в стуле или кровь при протирании
- Боль или зуд вокруг ануса
- Ощущение шишки возле ануса
Геморрой – это опухшие вены и вены вокруг прямой кишки.Они встречаются почти у 5% населения США и чаще всего встречаются у людей в возрасте от 45 до 65 лет.
Они часто воспаляются запорами. Когда у вас запор, усилия по его устранению могут вызвать раздражение геморроя и вызвать кровотечение. Беременность также может вызвать геморрой.
Когда у вас запор, усилия по его устранению могут вызвать раздражение геморроя и вызвать кровотечение. Беременность также может вызвать геморрой.
Использование слабительных средств, хорошее обезвоживание и диета с высоким содержанием клетчатки могут помочь облегчить запор.
Крем от геморроя может помочь справиться с симптомами. В некоторых случаях геморрой может потребоваться удалить хирургическим путем.
2. Анальная трещина
Симптомы
Анальная трещина – это трещины или разрывы в части заднего прохода за пределами тела. Они очень распространены – около 11% людей в течение жизни страдают анальной трещиной. Они могут возникнуть после приступа диареи или запора. Анальные трещины также могут возникать из-за анальной сексуальной активности, которая может вызвать легкую травму заднего прохода, или из-за травмы анальной области во время родов.
Анальные трещины обычно проходят сами по себе, но вы можете принимать слабительные, чтобы сделать стул менее болезненным. Сидячие ванны (сидение по пояс в ванне с теплой водой, иногда с добавлением пищевой соды для дополнительного успокоения) также могут помочь уменьшить дискомфорт. Иногда врач может прописать лекарства, если трещина не заживает сама по себе.
Сидячие ванны (сидение по пояс в ванне с теплой водой, иногда с добавлением пищевой соды для дополнительного успокоения) также могут помочь уменьшить дискомфорт. Иногда врач может прописать лекарства, если трещина не заживает сама по себе.
3. Желудочно-кишечное кровотечение
Симптомы
Пищеварительный или желудочно-кишечный тракт (ЖКТ) включает пищевод, желудок, тонкий кишечник, толстый кишечник, прямую кишку и задний проход. Как правило, желудочно-кишечное кровотечение не только приводит к красноватому стулу, но и наблюдается явная кровь (может быть со сгустками) и сопровождается другими симптомами (такими как боль в животе, усталость, головокружение и потеря веса).
Желудочно-кишечное кровотечение, вызывающее красный стул, обычно представляет собой кровотечение из нижних отделов желудочно-кишечного тракта (из толстой кишки, прямой кишки или ануса), но действительно быстрое кровотечение из верхних отделов желудочно-кишечного тракта также может быть его причиной. В зависимости от степени тяжести может потребоваться неотложная медицинская помощь.
В зависимости от степени тяжести может потребоваться неотложная медицинская помощь.
Причины кровотечения из нижних отделов ЖКТ включают дивертикулез, колит, воспалительные заболевания кишечника, полипы толстой кишки или рак толстой кишки. Лечение направлено на устранение основной причины.
4. Воспалительное заболевание кишечника (болезнь Крона или колит)
Симптомы
- Усталость
- Лихорадка
- Кровавый понос
- Потеря веса
- Язвы во рту
- Воспалительные заболевания в суставах 9111 90D118 кишечник.Есть два типа: болезнь Крона или язвенный колит. Это вызвано сложным взаимодействием между генетикой, окружающей средой и иммунной системой вашего организма. Ранние симптомы могут развиваться постепенно или внезапно.
Без лечения ВЗК вызывает воспаление во всем пищеварительном тракте, что может привести к недоеданию, раку, кровотечению и общему ухудшению здоровья. Цель лечения – устранить воспаление. Обычно это делается с помощью лекарств и диеты.

5. Колоректальный рак
Симптомы
- Потеря веса
- Изменение аппетита
- Изменение привычек кишечника, часто (но не всегда) с кровью
Рак толстой кишки (толстой кишки) или прямой кишки считается колоректальным рак.Колоректальный рак обычно поражает пожилых людей (старше 50 лет), но он может возникнуть в любом возрасте. Раковые образования обычно начинаются с небольших полипов и со временем могут стать злокачественными.
Вот почему рекомендуется обследование с помощью колоноскопии: найти и удалить эти маленькие полипы до того, как они станут злокачественными. Колоректальный рак может вызывать ряд тонких и не очень тонких симптомов, хотя обычно есть некоторые изменения в ваших привычках кишечника и питании.
Лечение включает хирургическое вмешательство, химиотерапию и / или облучение.
Другие возможные причины красного стула
Если вы едите продукты с красноватым оттенком – свеклу, клюкву и т.п.
 – вы можете заметить не только красноватый стул, но и более темную мочу. Это ваше тело, обрабатывающее и вытесняющее побочные продукты любой пищи, которую вы потребляете, – все нормально! – Д-р. Kumar
– вы можете заметить не только красноватый стул, но и более темную мочу. Это ваше тело, обрабатывающее и вытесняющее побочные продукты любой пищи, которую вы потребляете, – все нормально! – Д-р. KumarКрасный стул также может быть вызван рядом состояний, хотя они либо редки, либо красный стул не является основным симптомом.
- Дивертикул Меккеля у младенцев может вызывать кровь в стуле.
- Проблемы в верхних отделах желудочно-кишечного тракта (пищевод, желудок, тонкий кишечник) могут вызвать красную кровь, если кровотечение быстрое.
Когда звонить врачу
Как правило, если вы испытываете это без четкого триггера (например, «Я ел свеклу сегодня ранее») или если это происходит более одного раза, вам следует позвонить своему врачу, чтобы обсудите свои симптомы.
Стоит ли мне идти в скорую за красным стулом?
Красный табурет не обязательно указывает на чрезвычайную ситуацию! – Д-р.Kumar
Вам следует обратиться в отделение неотложной помощи, если у вас есть какие-либо из этих признаков более серьезной проблемы.

- Сильная боль в животе
- Высокая температура
- Стул комковатый, как кофейная гуща
- Кровотечение, которое не прекращается, когда вы встаете из туалета
- Головокружение, головокружение
- Чувство обморока
- Если вы в крови разбавители
Лечение красного стула
Лечение зависит от причины.Если у вас красноватый стул из-за вашей диеты, никаких вмешательств не требуется, и вам не нужно прекращать есть эти продукты.
Если у вас кровотечение, лечение направлено на причину кровотечения (например, крем от геморроя и лечение запора от геморроя или сидячие ванны и обеспечение мягкого стула при трещинах заднего прохода).
Поделитесь своей историей
Отправить историю
Запрос успешно отправлен
Произошла ошибка, повторите попытку позже
Была ли эта статья полезной? Значок в кружке.Значок неприязни круга.Прочтите это далее
Слайд 1 из 4
Светло-серый или глиняный стул является признаком недостаточного поступления желчи в пищеварительную систему, что может быть признаком непроходимости желчного протока.
 Вам следует немедленно позвонить своему врачу или обратиться за медицинской помощью, если вы заметили бледный или серый стул.
Вам следует немедленно позвонить своему врачу или обратиться за медицинской помощью, если вы заметили бледный или серый стул.Диарея – жидкий или водянистый стул или стул не реже 3 раз в сутки. Общие причины включают вирусный гастроэнтерит, бактериальную инфекцию, C.Различайте колит, лекарства, синдром раздраженного кишечника и целиакию.
Если вы заметили яркую красную кровь сразу после дефекации, у вас может быть ректальное кровотечение. Кровотечение из прямой кишки обычно может быть вызвано трещинами заднего прохода, геморроем или хроническим запором.
Боль в животе обычно является признаком общего заболевания или инфекции. Другие причины включают несварение желудка, язву желудка, СРК или пищевое отравление.
Почему у меня ярко-красная кровь в стуле?
01-22-20 – Проблемы с брюшной полостью, колоноскопия, статьи GI
Возможно, вы заметили окровавленную туалетную бумагу или воду в унитазе, которая стала красной после дефекации.
 Неважно, как вы обратили на это внимание, обнаружение ярко-красной крови в стуле может вызывать тревогу. Но не паникуйте, потому что это не обязательно что-то серьезное.
Неважно, как вы обратили на это внимание, обнаружение ярко-красной крови в стуле может вызывать тревогу. Но не паникуйте, потому что это не обязательно что-то серьезное.Кровотечение может происходить в любом месте пищеварительного или желудочно-кишечного тракта – от рта до ануса. Чем дольше присутствует кровь, тем темнее она будет к моменту попадания в унитаз. Ярко-красная кровь обычно указывает на то, что она исходит из нижней части желудочно-кишечного тракта, либо толстой, прямой кишки, либо самого ануса.
Давайте рассмотрим некоторые из наиболее распространенных проблем, которые приводят к появлению ярко-красной крови в стуле.
Найдите место рядом с вами
- Геморрой. Эти опухшие вены находятся в заднем проходе или прямой кишке и являются наиболее вероятной причиной ярко-красной крови в стуле. Они часто возникают из-за общих проблем, таких как запор или роды, которые увеличивают нагрузку на эту область. Геморрой не опасен, но если он станет надоедливым, доступны несколько вариантов лечения.

- Анальные трещины и абсцессы. Эти аномалии заднего прохода – трещины – это слезы, а абсцессы – очаги инфекции – часто вызывают кровотечение. Их должен лечить врач, чтобы предотвратить дальнейшие осложнения и выявить любые основные проблемы, которые способствовали их развитию.
- Дивертикулярная болезнь. Это заболевание возникает в результате ослабления стенки кишечника, в результате чего образуются небольшие мешочки или дивертикулы. Часто люди живут с дивертикулами всю свою жизнь и никогда не имеют симптомов.Но иногда они могут воспаляться и инфицироваться, что приводит к кровотечению, лихорадке и боли.
- Воспалительное заболевание кишечника (ВЗК). ВЗК возникает, когда тонкий или толстый кишечник воспаляется при аутоиммунных заболеваниях, таких как болезнь Крона или язвенный колит. Это также может быть результатом плохого кровотока, радиации или инфекции. ВЗК может вызвать спазмы, жар и диарею в дополнение к кровотечению.
- Полипы.
 Эти разрастания слизистой оболочки толстой кишки являются обычным явлением и часто не вызывают никаких симптомов.Однако когда они вырастают, они могут кровоточить. Полипы могут быть или стать злокачественными, поэтому ваш гастроэнтеролог, скорее всего, удалит их во время колоноскопии.
Эти разрастания слизистой оболочки толстой кишки являются обычным явлением и часто не вызывают никаких симптомов.Однако когда они вырастают, они могут кровоточить. Полипы могут быть или стать злокачественными, поэтому ваш гастроэнтеролог, скорее всего, удалит их во время колоноскопии. - Язвы. Язвы – это эрозии слизистой оболочки кишечного тракта. Поскольку язвы обычно возникают в желудке и тонком кишечнике, кровь из них обычно становится темной или смолистой к тому времени, когда достигает стула. Иногда язва может разрушить артерию, и может возникнуть более быстрое кровотечение, проявляющееся в виде ярко-красной крови в стуле.Эта ситуация требует неотложной медицинской помощи и, вероятно, будет сопровождаться такими симптомами, как головокружение или даже обморок.
Для большинства людей ярко-красная кровь в стуле не означает, что в тени скрывается страшная болезнь. Если это действительно более серьезное заболевание, такое как дивертикулит или даже колоректальный рак, доступны хорошие методы лечения.
 Вот почему так важно обратиться к врачу, если вы заметили кровь в стуле. Чем раньше вы начнете лечение, тем лучше будет возможность предотвратить развитие болезни или появление осложнений.
Вот почему так важно обратиться к врачу, если вы заметили кровь в стуле. Чем раньше вы начнете лечение, тем лучше будет возможность предотвратить развитие болезни или появление осложнений.6 причин красной диареи
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Здоровый стул обычно твердый, мягкий и коричневый. Хотя диарея неприятна, обычно она не является признаком чего-то серьезного. Однако красный или кровавый понос может быть признаком серьезной проблемы со здоровьем.
Диарея возникает, когда переваренный пищевой материал и вода проходят через кишечник слишком быстро.Вместо того, чтобы успеть образовать твердую массу, материал переходит в жидкую форму.
Красный понос может вызывать тревогу, но цвет стула может помочь человеку определить причину своих симптомов. В этой статье мы рассмотрим возможные причины и лечение, а также что означают другие цвета стула.

Шесть причин красной диареи:
- Дизентерия : Диарея с кровью называется дизентерией. Наиболее частыми причинами дизентерии являются бактерии Shigella или Entamoeba histolytica , один из видов паразитов.Они могут вызвать тяжелые инфекции, вызывающие воспаление кишечника, вызывающее кровотечение.
- Красные продукты : Продукты, которые имеют естественный красный цвет или содержат красный пищевой краситель, могут окрашивать стул в красный цвет. Красный понос может возникнуть, если пища, которую человек ест, вызывает пищевое отравление или раздражает желудок. Стул может стать красным: свекла, клюква, красные конфеты, красная глазурь, красная солодка, помидоры и томатный соус.
- Желудочно-кишечное кровотечение : Ряд состояний может привести к желудочно-кишечному кровотечению, включая полипы толстой кишки, воспалительное заболевание кишечника (ВЗК) или рак желудка.Эти состояния могут вызвать значительную кровопотерю, которая может вызвать красный цвет диареи.

- Геморрой : Геморрой – это опухшие кровеносные сосуды, которые возникают внутри прямой кишки и заднего прохода. Они являются частой причиной ректального кровотечения и красной диареи.
- Лекарства : Побочные эффекты некоторых лекарств могут вызывать красный стул. Они также могут раздражать желудок и потенциально вызывать диарею. Лекарства, вызывающие красный стул, включают жидкие антибиотики.
- Анальная трещина : Иногда царапина в области прямой кишки, называемая трещиной заднего прохода, может вызвать появление крови в стуле.В этом случае это может быть только небольшое количество ярко-красной крови.
Анализ цвета стула часто помогает определить причину желудочно-кишечных симптомов.
Стул может быть разных цветов и иметь множество причин:
- Черный стул : Жидкий, черный стул или стул, консистенция кофейной гущи может указывать на потенциальное желудочно-кишечное кровотечение.
 Черная диарея иногда может указывать на кровотечение из верхних отделов желудочно-кишечного тракта, потому что у крови было больше времени, чтобы пройти через желудочно-кишечный тракт и потемнеть.Некоторые продукты, такие как лакрица или большое количество виноградного сока, также могут сделать стул черным.
Черная диарея иногда может указывать на кровотечение из верхних отделов желудочно-кишечного тракта, потому что у крови было больше времени, чтобы пройти через желудочно-кишечный тракт и потемнеть.Некоторые продукты, такие как лакрица или большое количество виноградного сока, также могут сделать стул черным. - Зеленый стул : Зеленый стул может быть следствием наличия желчи в стуле. Прием добавок железа также может привести к тому, что стул станет темно-зеленым.
- Бледный стул : Бледный или глиняный стул может указывать на камни в желчных протоках, которые выходят из желчного пузыря. Если человек также видит темную мочу, это еще один признак того, что желчный пузырь или печень могут быть основной причиной.Некоторые антациды, содержащие гидроксид алюминия, также могут вызывать бледный стул.
- Желтоватый жирный стул : Желтый стул может быть признаком инфекции или нарушения всасывания, например целиакии.

Когда человек страдает диареей, он может потерять значительное количество жидкости со стулом. Когда это происходит, человек может обезвоживаться.
Человек должен регулярно пить небольшими глотками воды или напитка с заменой электролита, чтобы восполнить потерю воды.Порошки электролита можно приобрести в Интернете.
Диарея – это часто способ избавления организма от нежелательного вируса. Вместо того, чтобы прописывать лекарства, которые замедляют работу кишечника и заставляют организм дольше удерживать бактерии, врачи могут посоветовать человеку позволить диарее пройти своим чередом.
Однако длительная диарея может потребовать дополнительных методов лечения, таких как внутривенное введение жидкости и лекарства для уменьшения спазмов в кишечнике.
В более тяжелых случаях дизентерии человеку могут быть назначены антибиотики или амебицидные препараты, или и то, и другое, если точная причина неизвестна.
Если у человека красная диарея вызвана желудочно-кишечным кровотечением, ему может потребоваться переливание крови до тех пор, пока организм не сможет производить больше крови.
 Эта процедура проводится в больнице, и человеку нужно будет оставаться там, пока его анализ крови не станет в пределах нормы.
Эта процедура проводится в больнице, и человеку нужно будет оставаться там, пока его анализ крови не станет в пределах нормы.Если человек считает, что красная диарея вызвана приемом лекарств, ему следует поговорить с врачом о возможных альтернативах.
Если красный понос является результатом дизентерии или инфекции, человек может принять меры для предотвращения этого в будущем.
Способы предотвращения красной диареи включают:
- Тщательная очистка всех зон приготовления пищи.
- Тщательно готовьте пищу, так как сырые продукты более склонны переносить бактерии Shigella .
- Питьевая вода в бутылках или кипяченая вода во время поездки за границу.
- Избегать половых контактов с человеком, который болеет активным шигеллезом или недавно переболел вирусом Shigella .
- Не глотать воду, используемую в рекреационных целях, например воду из озера или реки.
- Часто мыть руки водой с мылом, особенно после прикосновения к загрязненным поверхностям или смены подгузника.

- Отказ от пищевых красителей, которые, как известно, вызывают красную диарею, также может помочь сдержать этот симптом.
Кровавый понос может быть признаком неотложной медицинской помощи, поэтому человеку следует как можно скорее обратиться к врачу.
Человек должен также обратиться к врачу, если у него есть следующие симптомы, помимо красной диареи:
- озноб
- диарея, которая длится более 2 недель
- обморок
- лихорадка до 101 ° F или выше
- тяжелая диарея, которая длится более 2 дней
- рвота
- боль или спазмы, усиливающиеся со временем
Хотя диарея не всегда является поводом для беспокойства, сильное или постоянное кровотечение может потребовать неотложной медицинской помощи.Всем, кого беспокоит красный стул, следует как можно скорее обратиться к врачу.
Как распознать помет и фекалии животных | BBC Wildlife Magazine
Помет обычно оставляют вдоль территориальных границ, на характерных элементах ландшафта или рядом с выброшенной добычей, например, ощипанным голубем, но вы также можете найти их прямо посреди дорожки, поляны или поля.
 Регулярно используемые места для испражнений известны как уборные.
Регулярно используемые места для испражнений известны как уборные.Хотя фекалии млекопитающих относительно легко идентифицировать, помет разных птиц часто выглядит одинаково – белые пятна, содержащие пасту из отходов жизнедеятельности.Но представители нескольких видов, в том числе трех, показанных здесь, более самобытны.
Внимательный осмотр, осторожное обнюхивание и (иногда) тщательный осмотр с использованием одноразовых перчаток часто позволяют выявить виды, ответственные за помет.
Вот наше экспертное руководство по помету или помету животных, в том числе о том, как определить, от какого вида животных он произошел и какую информацию о здоровье животного он содержит.
Все иллюстрации Майка Лангмана
Как определить помет млекопитающих
Ёжик какашек
Размер: 1.5–5см
Какашки ежа имеют форму сосиски, как у маленького хищника. Обычно он блестящий и мягкий, с одной стороны может быть заострен.
 Обычно черный помет ежа может содержать косточки ягод и блестящие фрагменты частей тела насекомых.
Обычно черный помет ежа может содержать косточки ягод и блестящие фрагменты частей тела насекомых.Остерегайтесь ёжиков на садовых лужайках и школьных полях.
Узнать больше о ежиках:
Барсучий помет
Размер: варьируется
Барсучий помет обычно неряшливый и влажный.Однако текстура помета зависит от его рациона, в который могут входить черви, ягоды и падаль. Барсуки обычно испражняются в уборных или ямах на краю своей территории.
Запах – хороший индикатор. Обычно барсучий фекалии можно узнать по сладкому, мускусному запаху.
Дополнительная информация о барсуке:
Лисица какашка
Размер: 5-20см
Фуги лисы обычно длинные и скрученные, и если присмотреться, можно заметить остатки того, что она ела, например ягоды, кости, волосы и травы.Лисий помет часто оставляют, чтобы пометить территорию на мертвых животных, обуви и садовых игрушках.

В городских районах (где они едят много мяса, хлеба и птичьих семян) лисий помет имеет тенденцию выглядеть как сбрасывание маленькой собаки, в то время как в сельской местности (где они едят больше птиц и млекопитающих) лисий помет обычно скручен. один конец.
Свежие лисьи фекалии лучше всего выделяются по очень характерному «лисьему» запаху.
Какашки выдры
Размер: 3-10см
Выдровый помет, известный как растяжение связок, обычно грубый и черный, он полон рыбьей чешуи, фрагментов раковин, частей рыбы и раков, а иногда и перьев или меха.По мере высыхания фекалии выдры становятся бледными и рассыпчатыми. Растяжение выдры также может быть просто отложением масла для обозначения территории.
Вне зависимости от того, содержат ли он фекалии, у выдры уникальный запах – некоторые люди описывают его как очень мускусный и рыбный запах со сладким привкусом, удивительно похожим на жасминовый чай.

Ищите растяжение выдры на видных местах вдоль ручья, озера или реки, например, на холмах или скалах.
Дополнительная информация о выдрах:
Крысиный помет
Размер: 1.7–2см
Крысиный помет большой и овальной формы, похож на оливковые косточки. В свежем виде крысиный помет имеет темный цвет, шероховатую текстуру и сужается к кончику на одном или обоих концах.
Они часто откладываются разрозненными группами.
Кроличий помет
Размер: Менее 1 см
Кроличий помет очень маленький – размером с горошину – и обычно бывает черного, светло-коричневого или зеленого цвета. Он наполнен кусочками растений и травы. Обратите внимание на кроличий помет, разбросанный в уборных, которые часто находятся возле входов в норы.
Какашек зайца-русака
Размер: 1,2–1,5 см
Помет зайца похож на помет кролика, но более крупный, сплющенный и более волокнистый, он содержит более крупные кусочки растений.
 Обычно они имеют довольно сладкий запах и их можно найти в заячьих скребках. Их также чаще можно найти вдали от краев поля.
Обычно они имеют довольно сладкий запах и их можно найти в заячьих скребках. Их также чаще можно найти вдали от краев поля.Знаете ли вы, что зайцы и кролики едят собственный помет?
Все зайцеобразные (кролики и зайцы) едят свой помет, как только проходят мимо.Это называется переработкой и позволяет животным извлекать дополнительную пользу из своей растительной пищи.
Трава невероятно трудно переваривается из-за высокого содержания целлюлозы. В отличие от коров и других жвачных животных зайцеобразные не могут жевать жвачку.
Вместо этого они выделяют мягкие зеленые гранулы, известные как цекотропы, которые они едят, что дает им возможность снова усваивать пищу и получать дополнительные питательные вещества.
Узнайте больше в наших вопросах и ответах о дикой природе с натуралистом Полли Пуллар.
Какашки косули
Размер: 1–1,4 см
Фуки косули относительно небольшие, обычно блестящие и коричневые.
 Олени жуют, поэтому их помет обычно не имеет очевидного содержимого, поскольку их пища хорошо переваривается.
Олени жуют, поэтому их помет обычно не имеет очевидного содержимого, поскольку их пища хорошо переваривается.Помет овальной формы с одним заостренным концом, а другой с выемкой или плоским. Обычно они собираются группами и могут быть найдены вдоль троп, в полях и лесах.
Пузырь куницы сосновой
Размер: 4–12см
Фуги куницы длинные, тонкие, скрученные и заостренные, в них много меха, костей, перьев, кусочков листьев и травы. Во время дефекации куницы извиваются бедрами, что приводит к скручиванию фекалий. Летом помёт может стать синим, так как черника может составлять до 30 процентов рациона сосновой куницы в это время года.
Как и растяжка выдры, фекалии сосновой куницы имеют характерный запах, хотя и не имеют рыбного запаха растяжки.Он очень мускусный, сладкий и фруктовый, без неприятного запаха – его иногда сравнивают с влажным сеном или пармскими фиалками. Запах – один из ключевых факторов, позволяющих отличить помет от лисьего помета (однако, если лиса питалась большим количеством ягод, он также может пахнуть довольно сладко).

Следите за пометом сосновой куницы в обычных уборных, например, на бревне или валуне. Также обратите внимание, что вы вряд ли увидите фуку из сосновой куницы где-нибудь, кроме Шотландии в Великобритании.
Определение птичьего помета
Фазан какашки
Размер: 2см
Какашки фазана толстые, трубчатые и все представляют собой одну большую массу, как мягкое мороженое.Он имеет серо-зеленый цвет, но часто может быть покрыт белым слоем мочевой кислоты.
Какашки канадской казарки
Размер: 8см
Фуги канадского гуся толстые, цилиндрические, свернутые в спираль, с внешним слоем белой мочевой кислоты. В основном он состоит из переваренной травы. Обычно встречается в траве и на дорожках у рек и прудов.
Какашка зеленого дятла
Размер: 3-5см
Фуги зеленого дятла короткие, тонкие, цилиндрические, похожие на сигаретный пепел.


 В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона – токсического эпидермального некролиза.
В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона – токсического эпидермального некролиза.
 – вы можете заметить не только красноватый стул, но и более темную мочу. Это ваше тело, обрабатывающее и вытесняющее побочные продукты любой пищи, которую вы потребляете, – все нормально! – Д-р. Kumar
– вы можете заметить не только красноватый стул, но и более темную мочу. Это ваше тело, обрабатывающее и вытесняющее побочные продукты любой пищи, которую вы потребляете, – все нормально! – Д-р. Kumar
 Вам следует немедленно позвонить своему врачу или обратиться за медицинской помощью, если вы заметили бледный или серый стул.
Вам следует немедленно позвонить своему врачу или обратиться за медицинской помощью, если вы заметили бледный или серый стул. Неважно, как вы обратили на это внимание, обнаружение ярко-красной крови в стуле может вызывать тревогу. Но не паникуйте, потому что это не обязательно что-то серьезное.
Неважно, как вы обратили на это внимание, обнаружение ярко-красной крови в стуле может вызывать тревогу. Но не паникуйте, потому что это не обязательно что-то серьезное.
 Эти разрастания слизистой оболочки толстой кишки являются обычным явлением и часто не вызывают никаких симптомов.Однако когда они вырастают, они могут кровоточить. Полипы могут быть или стать злокачественными, поэтому ваш гастроэнтеролог, скорее всего, удалит их во время колоноскопии.
Эти разрастания слизистой оболочки толстой кишки являются обычным явлением и часто не вызывают никаких симптомов.Однако когда они вырастают, они могут кровоточить. Полипы могут быть или стать злокачественными, поэтому ваш гастроэнтеролог, скорее всего, удалит их во время колоноскопии. Вот почему так важно обратиться к врачу, если вы заметили кровь в стуле. Чем раньше вы начнете лечение, тем лучше будет возможность предотвратить развитие болезни или появление осложнений.
Вот почему так важно обратиться к врачу, если вы заметили кровь в стуле. Чем раньше вы начнете лечение, тем лучше будет возможность предотвратить развитие болезни или появление осложнений.
 Черная диарея иногда может указывать на кровотечение из верхних отделов желудочно-кишечного тракта, потому что у крови было больше времени, чтобы пройти через желудочно-кишечный тракт и потемнеть.Некоторые продукты, такие как лакрица или большое количество виноградного сока, также могут сделать стул черным.
Черная диарея иногда может указывать на кровотечение из верхних отделов желудочно-кишечного тракта, потому что у крови было больше времени, чтобы пройти через желудочно-кишечный тракт и потемнеть.Некоторые продукты, такие как лакрица или большое количество виноградного сока, также могут сделать стул черным.
 Эта процедура проводится в больнице, и человеку нужно будет оставаться там, пока его анализ крови не станет в пределах нормы.
Эта процедура проводится в больнице, и человеку нужно будет оставаться там, пока его анализ крови не станет в пределах нормы.
 Регулярно используемые места для испражнений известны как уборные.
Регулярно используемые места для испражнений известны как уборные. Обычно черный помет ежа может содержать косточки ягод и блестящие фрагменты частей тела насекомых.
Обычно черный помет ежа может содержать косточки ягод и блестящие фрагменты частей тела насекомых.
 Обычно они имеют довольно сладкий запах и их можно найти в заячьих скребках. Их также чаще можно найти вдали от краев поля.
Обычно они имеют довольно сладкий запах и их можно найти в заячьих скребках. Их также чаще можно найти вдали от краев поля. Олени жуют, поэтому их помет обычно не имеет очевидного содержимого, поскольку их пища хорошо переваривается.
Олени жуют, поэтому их помет обычно не имеет очевидного содержимого, поскольку их пища хорошо переваривается.