Каловый живот фото: Каловые камни (копролиты) в кишечнике: симптомы и методы лечения
Хирургия: Кишечный свищ – диагностика и лечение в СПб, цена
Свищ между кишечником и другими структурами тела – это нарушение целостности пищеварительного тракта, путем формирования неестественного отверстия, которое не предусмотрено анатомическим строением кишки. Свищ может выходить наружу организма, открываться в полость соседнего органа, а также в брюшную полость или в таз.
Наружу свищ выходит в виде устья кишки, открывающейся на поверхность кожи, через которое выделяются каловые массы, газы. Это приводит к повреждениям кожи, её раздражению, что делает наружный свищ более заметным, чем внутренний, который может и не проявляться в течение длительного времени. В данном случае диагноз ставится по другим признакам.
Патология относится к хирургическим болезням, сопровождается неуклонным прогрессированием. Болезнь встречается всё чаще и её рост в популяции пропорционален росту заболеваемости другими видами кишечной патологии, так как на фоне хронических заболеваний происходит формирование свищей.
Почему развивается патология?
Чаще всего, свищ – это не самостоятельная болезнь, а осложнение течения основного заболевания. Непосредственный механизм образования фистулы (так еще называют это образование) – нарушение микроциркуляции в стенке кишечника. Рассмотрим, на фоне каких состояний может развиться свищ:
- воспалительная патология пищеварительного тракта. Образованием свища может осложниться аппендицит, онкологическое поражение кишечника, дивертикул или туберкулез;
- грыжа брюшной стенки, которая привела к ущемлению стенки кишечника;
- заболевание сосудов, которые находятся в толще брыжейки и кровоснабжают кишечник;
- последствия проникающей травмы живота;
- абсцессы брюшной полости;
- нарушение проходимости кишечника;
- нарушение техники операции;
- врожденные особенности кишечника, которые сопровождаются незаращением стенки органа.

Как видим, причин формирования свища довольно много и они имеют разное происхождение. Когда целостность кишечника нарушена, развивается потеря пищевой массы, а вследствие этого не всасываются питательные вещества. Воспаление, которое сопровождает свищ приводит к синтезу токсических веществ, которые действуют на весь организм.
Вместе с пищей происходит потеря жидкости, ферментов, снижается объем циркулирующей крови, наступает обезвоживание и дисбаланс внутренней среды. Соответственно, не могут компенсироваться расходы энергии и различных веществ, используются ресурсы организма. Но, после их расходования наступает стадия декомпенсации и начинает формироваться недостаточность органов и систем.
Как классифицируют патологию?
Классифицируется заболевание по разным критериям. Прежде всего, классифицируют врожденную и приобретенную форму болезни. Те патологии, которые обусловлены особенностями организма, встречаются крайне редко и составляют около 2% во всей структуре частоты свищей. Это может быть нарушение эмбриональной закладки органа, связанное с наследственными патологиями или нарушением вынашивания плода, воздействием негативных факторов.
Это может быть нарушение эмбриональной закладки органа, связанное с наследственными патологиями или нарушением вынашивания плода, воздействием негативных факторов.
Следующая группа свищей – сформированные оперативно. Они составляют около 50% всех случаев болезни. Через сформированный свищ можно проводить декомпрессию кишечника, осуществлять питание. Применяется искусственный свищ при непроходимости, злокачественных новообразованиях и перитоните.
Свищ, который формируется на фоне болезни – это оставшаяся категория заболеваний. Происходит острая деструкция на фоне воспалительной патологии – разрыв стенки, её прободение язвой, деструкция полости абсцесса или некроз ущемленного грыжей кишечника.
Следующий вид классификации подразумевает разделение патологии на внутренние, внешние и комбинированные свищи.
- внутренний свищ открывается в другие органы или соседние отделы кишечника;
- выход внешнего свища находится на коже;
- смешанный свищ может соединять поверхность тела с внутренней средой.

По наличию отверстия свища определяют сформированную и несформированную патологию. Первые сопровождаются отверстием, которое четко сформировано, а вторые завершаются слепо, приращением стенки органа, кожи или кишки.
Свищи бывают одиночными и множественными.
Может происходить полный выход пищевой массы через свищ – он называется полным. Неполный свищ – это когда часть химуса выходит через него, а часть проходит дальше по желудочно-кишечному тракту.
Через свищ может выходить не только химус. В зависимости от этого выделяют гнойный, слизистые, каловые и смешанные. Свищ может быть осложненным и неосложненным, что также учитывается при классификации.
Эти категории созданы для того, чтобы детализировать диагноз. Классификация соответствует степени тяжести болезни, на её основе можно подобрать лечение и сформировать прогноз для пациента.
Какими симптомами сопровождается болезнь?
Признаки болезни могут много сказать о расположении свища, его особенностях, условиях и обстоятельствах формирования. Рассмотрим признаки свища и о чем это может говорить.
Рассмотрим признаки свища и о чем это может говорить.
Практически бессимптомное течение имеют сформированные, толстокишечные свищи. Всасывание необходимых нутриентов происходит на высоком уровне, поэтому болезнь может маскироваться под другие состояния. Несформированный свищ – наоборот, имеет яркую клиническую картину и сопровождается тяжелым состоянием пациента.
Если есть соустье между другими органами – появляются специфические симптомы. Кишечно-маточный свищ сопровождается выделением каловых масс из внешних половых органов, кал может поступать наружу вместе с мочой, при сообщении его с мочевым пузырем. Воспаление переходит на другие органы моче-половой системы, внешние и внутренние.
Если свищ находится в верхних отделах, пациент будет жаловаться на длительное течение диареи, утратой массы тела.
Внешний свищ имеет очевидный симптом – выход кишечника наружу. Через повреждение кожи поступает содержимое пищеварительного тракта. Это могут быть каловые массы, желчь, ферменты или химус, в зависимости от локализации проблемы. Агрессивные вещества негативно воздействуют на кожу, и она раздражается, от постоянной влаги происходит мацерация.
Это могут быть каловые массы, желчь, ферменты или химус, в зависимости от локализации проблемы. Агрессивные вещества негативно воздействуют на кожу, и она раздражается, от постоянной влаги происходит мацерация.
Если проблема локализована высоко – пациенту резко становится хуже, нарастает недостаточность органов, нарушается общее состояние организма.
Обратите внимание на цифры: потеря веса при кишечном свище может достигать 50% от общей массы, а за день через свищ может выливаться до 10 л содержимого.
Низкий свищ имеет менее выраженные симптомы – не происходит значительных потерь воды и веществ, так как кал уже сформирован.
Длительное течение болезни может приводить к образованию сепсиса – заражения крови, дерматитам, потере крови, водно-солевому дисбалансу.
Диагностика кишечного свища
Пациента осматривают и опрашивают врачи: хирург и гастроэнтеролог. Проводится опрос с уточнением жалоб, времени их возникновения и особенностей течения болезни.
Лабораторному анализу подвергается отделяемое из свища – выполняются замеры билирубина, ферментов, кислот. Проводятся пробы с индикаторами, которые подтверждают факт наличия соустья с тем или иным отделом кишечника. Чтобы обследовать общее состояние пациента, проводится ряд общих и биохимических анализов крови, мочи, каловых масс.
Инструментальные методы включают в себя эндоскопический осмотр пищеварительного тракта, ультразвуковую диагностику, томографию, рентгенологические методы. Это позволяет визуализировать органы, дает полную морфологическую картину. Применяются методы с использованием контрастного вещества – это помогает определить уровень нарушения целостности кишечника. Контраст можно вводить перорально или непосредственно в свищ, после чего происходит рентгенологический контроль.
Современные методы лечения кишечного свища
Наличие свища – показание для лечения в хирургическом стационаре, а в некоторых случаях – в палате интенсивной терапии. Если свищ расположен в толстой кишке и не сопровождается значительной клинической картиной, его можно лечить в условиях гастроэнтерологического отделения или даже амбулаторно.
Первый этап лечения – консервативная терапия. Необходимо пополнить дефицит веществ, который наблюдается при болезни. Пациенту вводят растворы минералов, пополняют запас жидкости. При наличии воспаления, гнойных образований или раздражения необходима дезинтоксикация и ликвидация воспалительного процесса.
Есть методы для местного применения – повязки, мази и пасты. Они состоят из гипертонических, антисептических веществ. Необходимо защитить кожу от раздражения и для этого между ней и выделяющимся веществом создают барьер. Применяются механические устройства, которые не допускают выхода каловых масс на кожу. Чтобы ферменты имели более низкую активность и не раздражали поверхность тела, применяются ферменты, блокаторы гистаминовых рецепторов.
Чтобы ферменты имели более низкую активность и не раздражали поверхность тела, применяются ферменты, блокаторы гистаминовых рецепторов.
Еще одна цель консервативного лечения – восполнить питание. Также, медикаментозные средства могут быть использованы для предоперационной подготовки.
Подготовка к операции
Если показано хирургическое лечение, пациента необходимо подготовить. Для этого применяют консервативное лечение – стабилизируют состояние больного, восполняют кровоток и необходимые вещества.
Перед операцией происходит ряд диагностических процедур – выполняется коагулограмма, определяется группа крови и резус-фактор. Хирургу необходимо знать точную локализацию свища, его глубину и длину, особенности строения.
Обрабатывается поверхность соустья на коже, удаляются гнойно-некротические массы, обрабатывается участок свища.
Пациенту будет проводится наркоз, поэтому подготовка включает в себя опрос и осмотр анестезиолога, который определяет вид обезболивания и подбирает препараты. Применяется антибиотикотерапия, которая снижает риск послеоперационных осложнений.
Применяется антибиотикотерапия, которая снижает риск послеоперационных осложнений.
Ход операции
Оперативное лечение может быть отсроченным и экстренным. Первый вид операции предполагает длительную подготовку и консервативные методы. Экстренная операция проводится при крайних состояниях, которые угрожают жизни пациента. Как правило, это свищи тонкого кишечника, при которых нарастает недостаточность органов. В таком случае пациента подают на операционный стол через несколько часов после поступления.
Операция при свищах требует соответствующей укладки пациента на столе, его положения и обработки операционного поля.
Оперативная тактика подразумевает установление локализации свища. Далее врач иссекает его вместе с пораженными тканями, некротическими массами. Для восстановления проходимости кишечника формируется анастомоз – это искусственное соединение двух участков кишки.
В некоторых случаях наложение анастомоза не является возможным – при поражении значительного участка тканей. В таком случае свищ преобразуется в стому – соединение кишечника с внешней средой и выводится на переднюю брюшную стенку.
В таком случае свищ преобразуется в стому – соединение кишечника с внешней средой и выводится на переднюю брюшную стенку.
Операция завершается наложением швов и антисептической повязкой. Далее следует период послеоперационного лечения, наблюдения и реабилитационных действий.
Как получить лечение в клинике?
В нашей клинике возможно проведение оперативного вмешательства по поводу лечения кишечного свища, в рамках обязательного медицинского страхования для жителей России с полисом ОМС, а также возможно проведение вмешательства за наличный расчет. Другие детали о возможностях госпитализации можно уточнить у врача при обращении в клинику по электронной почте [email protected](с пометкой «хирургическое отделение№2») или по телефону 8-800-250-30-32.
Стома: на время или навсегда?
Что такое стома?
Стома — это отверстие, созданное хирургическим путем на передней брюшной стенке после удаления кишечника или его части, предназначенное для отведения содержимого кишечника. Конкретную локализацию стомы определяет хирург с учетом клинической ситуации и анатомических особенностей пациента.
Конкретную локализацию стомы определяет хирург с учетом клинической ситуации и анатомических особенностей пациента.
Стома не имеет замыкательного аппарата, поэтому человек не чувствует позывов и не может контролировать процесс опорожнения. Стома лишена нервных окончаний, поэтому боль не чувствуется. Возникающие болевые ощущения, жжение или зуд могут быть связаны с раздражением кожи вокруг стомы или с усиленной перистальтикой (работой) кишечника.
Постоянная или временная?
Постоянная стома выводится пациентам, у которых расположение опухоли не позволяет сохранить анус. В такой ситуации выполняют операцию по удалению сфинктерного аппарата вместе с опухолью и выводят постоянную стому.
Если анус сохранен, то можно восстановить непрерывность кишечника, соединив концы оставшихся частей кишки. Место стыка называется анастомоз, его заживление — это самая проблемная часть подобной хирургии. Протечка по стыку и попадание каловых масс в живот может вызвать каловый перитонит и серьезные осложнения, вплоть до летального исхода.
Пациентам с высоким риском такой протечки выводят временную протективную (защитную) стому, чтобы исключить прохождение каловых масс через зону анастомоза и обеспечить функциональный покой на момент заживления. Обычно такая стома выводится на 6 недель. Если по результатам ректоскопии произошло полное заживление, проводится небольшая 15-минутная операция, и временная стома закрывается. Если заживление неполное, есть проблемные участки, то восстановительную операцию проводят через несколько недель.
Обратите внимание! Если пациент после операции получает химиотерапию, то на фоне химиотерапии закрытие стомы не выполняется, поскольку заживление в этот период происходит плохо. Но рано или поздно все протективные стомы закрываются.
Кому выводят временную стому?
Чем ближе анастомоз находится к анальной зоне, тем выше риск протечки в послеоперационном периоде. Например, если анастомоз находится на расстоянии 5 см или ближе к анусу, то риск протечки превышает 10-15%. Если у пациента при этом диабет, атеросклероз, пожилой возраст или другие особенности, то риск повышается еще больше.
Если у пациента при этом диабет, атеросклероз, пожилой возраст или другие особенности, то риск повышается еще больше.
Если размер опухоли превышает Т2, то такие пациенты требуют предоперационного облучения на эту зону. Облучение улучшает результаты онкологического лечения, но ухудшает вопросы заживления и повышает риски протечки.
У всех таких пациентов выводится протективная стома, которая позволяет спасти им жизнь в послеоперационном периоде и избежать угрожающего жизни осложнения.
Если пациент молодого возраста, у него сохранен анус, размеры опухоли не превышают Т1-Т2, не будет облучения, то возможно восстановление целостности кишечника без формирования протективной стомы. Но если болезнь более продвинутая, планируется облучение, пациент курит или есть другие нарушения кровоснабжения, то в такой ситуации лучше сделать операцию в два этапа.
Операции в LISOD
Операции по удалению опухолей кишечника, даже самые сложные, в Больнице израильской онкологии LISOD выполняются лапароскопически. Этот метод помогает избежать шрамов, боли, множества послеоперационных осложнений.
Этот метод помогает избежать шрамов, боли, множества послеоперационных осложнений.
Раньше большинство пациентов после операции на кишечнике вынуждены были до конца жизни жить со стомой. Но сегодня все изменилось. Новейшие технологии, лапароскопическая хирургия, аппаратура для накладывания степлерных анастомозов позволяют обеспечить пациентам хорошее качество жизни. Операции по восстановлению целостности кишечника в LISOD проводятся постоянно, накоплен большой опыт их выполнения. Нашего онколога, хирурга, заместителя главврача по хирургической работе Сергея Байдо знают во всем мире. Именно он с ювелирной точностью проводит такие операции, возвращая пациентам нормальную жизнь.
Появились вопросы? Звоните в Контакт-центр LISOD:
0-800-500-110 — бесплатно со стационарных телефонов по Украине;
+38(044) 277-8-277 — ежедневно с 09:00 до 20:00.
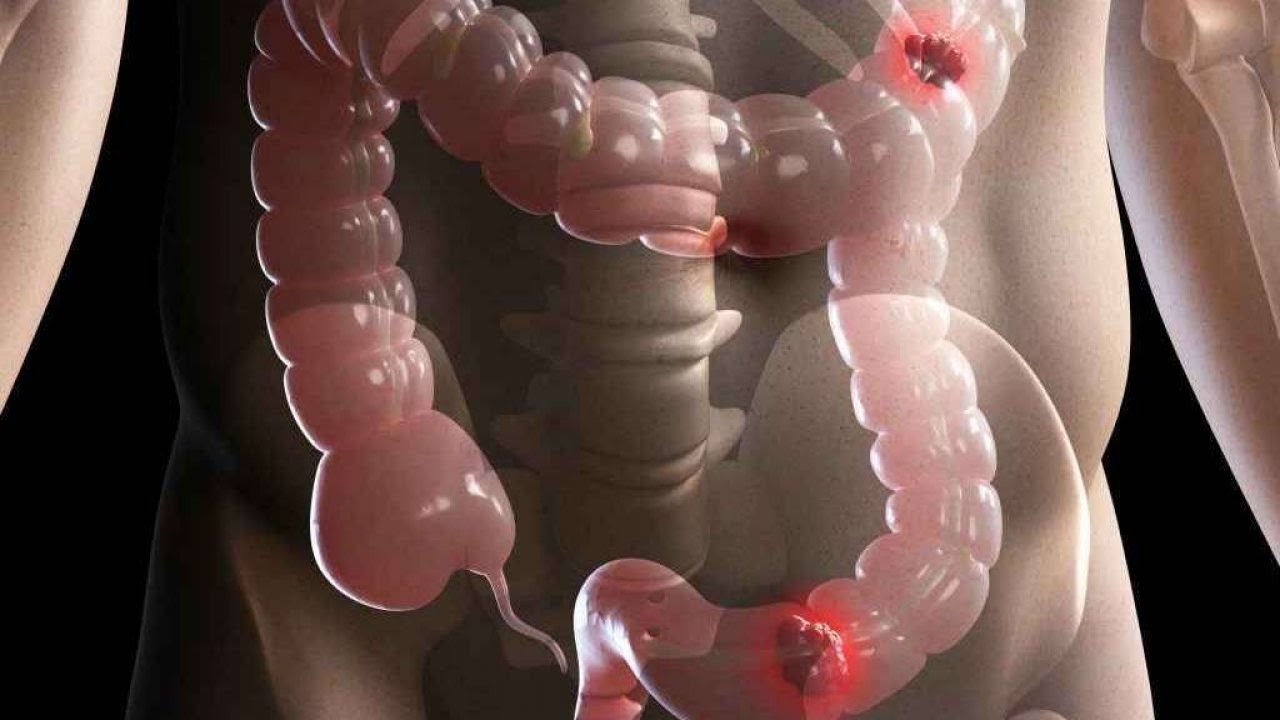
Каловые камни в кишечнике у взрослого: фото, причины и симптомы
Копролиты, или попросту каловые камни — это скопленные в кишечнике формирования, являющиеся ничем иным как окаменелыми экскрементами. Пагубно влияют работу ЖКТ, иммунную систему и общее состояние здоровья больного. Предпосылок к возникновению такой патологии немало, но основными все же остаются: современный темп жизни, характеризующийся питанием «на ходу», расслабление посредством вредных привычек, отвержение активного образа жизни.
Пагубно влияют работу ЖКТ, иммунную систему и общее состояние здоровья больного. Предпосылок к возникновению такой патологии немало, но основными все же остаются: современный темп жизни, характеризующийся питанием «на ходу», расслабление посредством вредных привычек, отвержение активного образа жизни.
Формирование копролитов в кишечнике
Съеденная человеком еда, проходимая через тонкий, толстый кишечник, подвергается обработке полезной микрофлорой, происходит фильтрация полезных и нужных организму веществ.
Значительная нагрузка на кишечник во время переедания, в сочетании с дисбактериозом, приводит к тому, что пища не усваивается и не перерабатывается должным образом.
Физиологическая форма кишечника, имеющая большое количество изгибов, задерживает и сохраняет в своих «закоулках» такие отложения — формируется своеобразная пробка. Застрявшая, в дивертикуле кишечника каловая масса, со временем обезвоживается и отвердевает.
Такой каловый камень существует в теле человека годами, становясь больше по весу, диаметру. Копролиты увеличенного размера могут полностью перекрывать просветы кишечника, образуя тем самым опасное заболевание — кишечная непроходимость. Песок в кале у взрослого человека тоже может быть признаком копролита, в этом случае камни представляют собой мелкие твердые частицы. Кишечный песок формируется из частиц ягод, фруктов.
Копролиты увеличенного размера могут полностью перекрывать просветы кишечника, образуя тем самым опасное заболевание — кишечная непроходимость. Песок в кале у взрослого человека тоже может быть признаком копролита, в этом случае камни представляют собой мелкие твердые частицы. Кишечный песок формируется из частиц ягод, фруктов.
Фото:
Чаще всего копролит проявляется у людей преклонного возраста. У детей патология встречается редко.
Причины образования каловых камней
Почему образуются твердые каловые массы?
Предпосылкой служат такие факторы:
- Чрезмерное поедание пищи, содержащей в своем составе насыщенные жирные кислоты и большое количество солей: консервы, полуфабрикаты, мясная продукция в виде колбас и др.
- Самоконтролируемое, порой неверное, принятие лекарственных препаратов: антибиотиков, гормонов, анальгетиков, антацидов.
- Образованное уплотнение может быть связано с постоянными стрессовыми и нестабильными эмоционально-психическими состояниями человека.

- Малоподвижный образ жизни.
- Водный дисбаланс в организме.
- Чужеродные тела, попавшие в пищеварительный тракт либо плохо перевираемые компоненты пищи: мелкие косточки от мяса или ягод, волосы, жевательные резинки.
- Атония кишечника, сопровождающаяся запорами.
- Причиной копролита, могут быть камни желчного пузыря, проходимые в кишечник сквозь желчевыводящий проток, они становятся центром образования истинного калового камня.
Симптоматика каменной патологии
Выявление копролитов может произойти случайно во время обследования. Патология не имеет выраженных симптомов, если каловый застой не большой по размеру. По мере увеличения диаметра и массы калового камня возникают характерные симптомы:
- Вздутый живот, колики, избыточное скопление газов в кишечнике.
- Гнилостный запах изо рта и белёсый налет на языке.

- Одутловатое, отёкшее лицо.
- Сниженная сопротивляемость инфекционным, вирусным болезням.
При частично закупоренном копролитом просвете в кишечнике, возникают следующие признаки:
Усугубление патологии может проявиться при увеличенных каловых камнях, провоцирующих обтурационную кишечную непроходимость:
- Задержка стула и газов.
- Рвота.
- Схваткообразные боли.
- Повышение температуры тела.
- Язык сухой с желтым налетом.
- Обезвоживание и интоксикация организма.
Длительные залежи каловых камней в кишечнике, травмоопасны для внутренних стенок кишки, могут образовать в месте локализации пролежни, эрозии, провоцирующие кишечные кровотечения.
Способы диагностики копролитов
При пальцевом исследовании сигмовидной и прямой кишки можно обнаружить каловый камень, только если он больших размеров, определяются болевые ощущения в месте локализации каменных завалов. Важно правильно дифференцировать копролит со злокачественными опухолями, в этом случае пальпация не лучший вариант и нужно предпринять иные методы обследования:
- Ректороманоскопия — метод позволяющий оценить слизистую оболочку прямой и сигмовидной кишки, выявить внутри инородные тела, каловые камни и новообразования.

- Колоноскопия — эндоскопический способ, позволяющий произвести визуальный осмотр толстого кишечника. В отличие от вышеуказанного метода, при котором обследуется дистальная часть, колоноскопия позволяет исследовать весь толстый кишечник и выявить полипы, язвенные заболевания, копролиты, рак.
- При эхографии и рентгенографии оценить можно только лишь измененные внешние контуры кишечника, что не позволяет с точностью установить опухоль это или копролит.
Совокупность жалоб пациента, симптомов, анализов данных методик позволяют врачу с точностью установить диагноз, определить месторасположения и размеры каловых камней. Далее проктолог назначает соответствующее характеру и степени болезни, лечение.
Методы терапии и профилактики
Обнаружение каловых залежей в кишечнике нуждается в немедленном лечении, так как даже незначительные по размеру копролиты могут спровоцировать интоксикацию организма.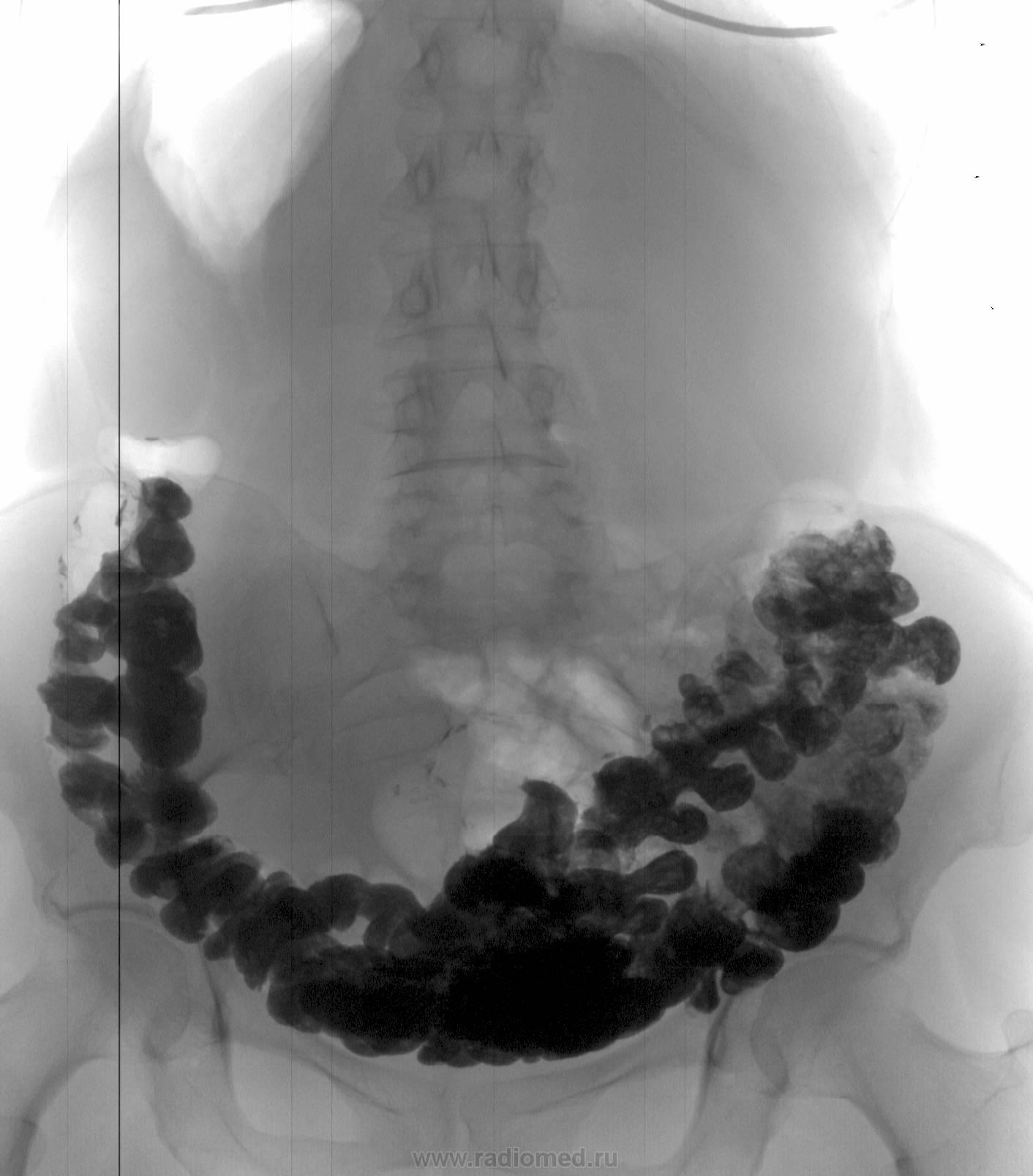
Дальнейшее обострение патологии может привести к серьезным и опасным состояниям, угрожающим жизни и требующим оперативного вмешательства.
Каловые камни, расположенные в толстом кишечнике, не перекрывающие просвет кишки и небольших размеров, подлежат консервативной терапии.
Показано использование сифоновых клизм, при неэффективности очистительных и микроклизм. Принцип воздействия сифонных клизм, заключается в многократном промывании толстого кишечника. За одну процедуру в кишечник больного вливают общей суммарностью 15-20 литров жидкости по 1- 2 литра постепенно.
Глубоко очищает толстый кишечник от зашлакованности процедура гидроколоноскопия.
Применение слабительных препаратов не должно быть длительным, с целью исключения привыкания организма к внешней стимуляции опорожнения.
Хирургическое вмешательство необходимо, если каловый камень становиться преградой для нормального продвижения содержимого по пищеварительному тракту, то есть при кишечной непроходимости.
Предупреждение возникновения копролитов, заключается в правильном питании, активном и здоровом образе жизни.
- Не занимайтесь самолечением, прием любого препарата должен быть обговорен со специалистом.
- Воздерживайтесь от вредных привычек.
- Употребляйте в пищу, качественные продукты и домашнюю еду, не злоупотребляйте «фаст-фудом» и полуфабрикатами.
- Оберегайте маленьких деток от мелких предметов, которые можно легко проглотить.
Живота жалея: причину тяжелого СOVID-19 у детей нашли в кишечнике | Статьи
Исследователи раскрыли механизм тяжелого заболевания, развивающегося после COVID-19 у детей. Помогла им в этом борьба с непереносимостью глютена. Речь идет о мультисистемном воспалительном синдроме, при котором поражаются сразу несколько органов ребенка одновременно. Патология развивается из-за того, предположили ученые, что вирусные частицы надолго сохраняются в кишечнике и постоянно выделяются в кровь. Поэтому для терапии этого состояния они предложили использовать лекарство, снижающее кишечную проницаемость (его используют при аллергии на белок пшеницы). В ЦНИИ эпидемиологии Роспотребнадзора «Известиям» сообщили, что пока рано делать выводы о природе этой болезни — предварительно можно только сказать, что чаще этот синдром возникает у детей с избыточным весом, развивается через две-три недели после перенесенного легкого или бессимптомного COVID-19 и что все заболевшие дети не получали противовирусной терапии в дебюте заболевания.
Задержался надолгоСпециалисты Массачусетской больницы общего профиля, Гарвардской медицинской школы и других ведущих научных учреждений США провели исследование, в котором пролили свет на механизм развития чрезвычайно редкого, но серьезного осложнения после COVID-19 у детей и подростков. Речь идет о мультисистемном воспалительном синдроме у детей (MIS-C).
Он может возникнуть через несколько недель после первоначального заражения, а его симптомы включают высокую температуру, боль в животе, рвоту, диарею, сыпь и сильную усталость. Гипервоспалительная реакция и «цитокиновый шторм», наблюдаемые при MIS-C, могут привести к обширным повреждениям сердца, печени и других органов.
Фото: ТАСС/Сергей Мальгавко
В исследовании участвовало 100 детей (19 с MIS-C, 26 с COVID-19 и 55 здоровых в контрольной группе). Оказалось, что у пациентов с мультивоспалением вирус всё еще продолжал определяться в кишечнике.
«Когда мы поняли, что 95% детей с MIS-C имели вирусные частицы SARS-CoV-2 в стуле, но не имели или имели низкий уровень частиц в носу или горле, мы провели дальнейшее исследование», — рассказал пресс-службе Массачусетской больницы общего профиля главный автор исследования пульмонолог Лаэль Йонкер. Команда предположила, что вирусные частицы SARS-CoV-2, обнаруженные в желудочно-кишечном тракте, попадают в кровоток, что приводит к гипервоспалительному иммунному ответу, характерному для MIS-C. «Это первое исследование, показывающее, что вирусные частицы MIS-C в крови совпадают с гипервоспалительной реакцией», — пояснил Йонкер.
Глютеновый феноменАмериканские ученые пошли еще дальше и предложили способ терапии мультивоспалительного синдрома с помощью препарата, который применяют при целиакии (непереносимости глютена). Ученые предложили использовать ларазотид ацетат, который работает как блокатор зонулина (белок, синтезируемый в клетках кишечника и печени, который обратимо регулирует кишечную проницаемость) при лечении целиакии.
«Повышенный уровень зонулина указывает на нарушение плотных контактов кишечного эпителия, что может привести к утечке антигена SARS-CoV-2 в кровоток», — указано в статье. Обнадеживающие предварительные данные об эффективности ларазотида ацетата в лечении MIS-C на первых пациентах в рамках исследования открыли возможность использования этого вещества в качестве первого перорального средства для борьбы с этим синдромом у детей. Сейчас специалисты хотят получить разрешение на клинические испытания.
Фото: ТАСС/Валерий Шарифулин
Известно, что SARS-CoV-2 инфицирует клетки слизистых — носоглотку, верхние дыхательные пути, легкие. Однако он может поражать и клетки кишечника человека. Вирус обнаруживается в кале, хотя такой анализ делают довольно редко, объяснил «Известиям» директор научно-клинического Центра прецизионной и регенеративной медицины, профессор КФУ Альберт Ризванов.
— Дело в том, что кишечник — это самый главный иммунный орган, и то, что там происходит, влияет на работу всех тканей и органов, и в первую очередь это связано с воспалительными реакциями и работой иммунитета, — рассказал специалист, — Если в кишечнике происходит дисрегуляция, то действительно могут происходить серьезные мультисистемные воспалительные процессы в организме. И вирус, инфицируя клетки кишечника, может в том числе нарушать его проницаемость, как показали ученые из США. Соответственно, если мы знаем, в чем проблема, то можно искать и лекарственные препараты, способные ее решить.
Именно поэтому средство, которое снижает проницаемость кишечника и закрывает «ворота» для вируса из кишечника в кровь, вполне возможно, будет эффективно для снижения системных воспалительных реакций в организме.
Всё еще загадкаПока рано говорить, что механизм развития патологии у детей раскрыт. Как пояснил «Известиям» заместитель директора по научной работе ЦНИИ эпидемиологии Роспотребнадзора, членкор РАН Александр Горелов, специалисты института провели исследование на выборке около 30 детей с мультивоспалительным синдромом. Обобщив данные, предварительно можно сказать только, что чаще этот синдром возникает у детей с избыточным весом, развивается он через две-три недели после перенесенного легкого или бессимптомного COVID-19 и что все заболевшие дети не получали противовирусной терапии в дебюте заболевания. Какие-то другие выводы пока делать рано, так как синдром новый и не описанный ранее.
Фото: ТАСС/Валерий Шарифулин
— Нельзя назвать новостью то, что вирус долгое время выделяется через кишечник. Анна Юрьевна Попова еще весной прошлого года говорила о том, что выделение вируса с каловыми массами может продолжаться до 90–100 дней. Судя по всему, это обусловлено некими индивидуальными особенностями конкретных пациентов, — подчеркнул Александр Горелов. — Это одна из закономерностей развития коронавируса: вначале он попадает в верхние дыхательные пути и затем, когда развивается пневмония, он выделяется только из мокроты, потом снова из носоглотки и длительно — через желудочно-кишечный тракт.
При этом не у всех, у кого вирус долгое время выделяется с каловыми массами, развивается мультивоспалительный синдром. Поэтому пока нельзя утверждать, что у этой патологии именно такой путь развития. Что касается терапии синдрома, то самое главное — вовремя его выявить, предупредила врач-педиатр детской клиники МЕДСИ в Благовещенском переулке Мария Евстигнеева.
— В настоящий момент мы обязательно назначаем определенное лабораторное обследование детям с подозрением на COVID-19 или с подтвержденным заболеванием, проводим пульсоксиметрию, оценку частоты сердечных сокращений и частоты дыхания, — подчеркнула она.
Что же касается лекарства, которое применяют для лечения непереносимости глютена, то необходимо провести полноценные клинические испытания, чтобы однозначно говорить о его эффективности.
Как вылечить свищ у кошки?
Свищ – опасное для жизни заболевание, которое несложно выявить при осмотре животного. На коже появляется открытая рана, образующая канал между поверхностью тела и внутренними органами, анатомическими полостями в организме. Увидев открытую рану с неприятным запахом, не ищите в интернете рекомендации о том, как лечить свищ у кошки, желательно сразу не откладывая показать ее ветеринару. Некоторые владельцы делятся успешным опытом лечения болезни антибактериальными мазями или народными средствами. Такая терапия может не помочь, а ухудшить состояние животного, спровоцировать развитие сепсиса. Антибактериальные мази, применяемые без удаления зараженных тканей, помогают при абсцессах, похожих на свищи. Их сможет различить при осмотре специалист.
Признаки абсцесса у кота:
- За несколько дней до появления нарыва ткани отекают, воспаляются, становятся более теплыми на ощупь, чем участки тела рядом.
- Рана правильной округлой формы без ответвлений.
- После созревания абсцесса, ткани становятся мягкими, рыхлыми.
- Выделяются гной и немного сукровицы.
- Через несколько дней становится заметно, что рана заживает.
Признаки свища:
- Сверху патологическое отверстие выглядит как разветвленная воронка.
- Через рану выделяются гной, сукровица, возможно, фекалии или моча.
- Шерсть вокруг раны выпадает, ткани воспаляются.
- Отчетливо чувствуется неприятный запах.
- Рана не заживает.
При абсцессе и свище нельзя пытаться самостоятельно выдавить гной, прорвать нарыв, использовать противовоспалительные или ранозаживляющие народные средства. Это может привести к инфицированию внутренних органов, тканей вокруг раны. Помощь должен оказать ветеринар!
Где может появиться свищ у кота?
Глубокие, выделяющие гной раны с неровными краями возникают на разных участках тела. Свищ у кота на лапе или хвосте хозяева могут принять за рану, полученную в драке с другими животными. Это также является поводом для поездки в ветеринарный кабинет.
Заболевание может развиваться:
- На щеках, челюстях – появляется при воспалительных процессах в слюнных железах, заболеваниях зубов. При раннем выявлении быстро излечивается.
- Свищ у кошки на животе или в районе половых органов – появляется после травм, может соединять поверхность тела и мочевой пузырь, мочеиспускательный канал, мочеточник. В ране выделяются гной, сукровица и моча, присутствует запах аммиака.
- У кота дырка на боку может сформироваться при новообразованиях, кишечной непроходимости, после травм. Хозяин может обнаружить, что в нее попадают каловые массы, полупереваренная пища. В таком случае животному нужна срочная помощь ветеринара.
- Свищ у кошки под хвостом возникает при закупорке и воспалении параанальных желез, выделяется резкий неприятный запах. Из-за высокого риска развития сепсиса лечебный прогноз зависит от скорости оказания животному ветеринарной помощи.
Виды
Свищ на шее у кота, его щеках, лапах или хвосте обычно бывает гнойным. Из него выделяются сукровица и нагноения, есть неприятный, но не резкий запах. Рана хорошо заметна. Если сразу при обнаружении заболевания обратиться к врачу, прогноз будет скорее всего благоприятным.
На животе, возле анального отверстия чаще появляются каловые свищи. Их сложнее заметить, часто о проблеме хозяин узнает из-за появления резкого неприятного запаха. В ране видны не только гной и сукровица, но и каловые массы, моча. Возрастает опасность инфицирования поврежденных тканей поверхности тела или внутренних органов. Требуется более длительное лечение, использование сильнодействующих препаратов. Несвоевременное обращение к ветеринару может привести к гибели животного.
Протекание заболевания, прогноз излечения зависят от строения свища. При грануляционных отверстиях поражаются стенки канала, становятся рыхлыми, что способствует распространению инфекции. В эпителизованных – канал гладкий, вокруг раны выпадает шерсть, воспаляются ткани, при губовидных – появляется бесканальное отверстие, напрямую соединенное с внутренним органом или анатомической полостью.
Причины возникновения
Свищ у кота на щеке, шее, боку, под хвостом, в области пупка может быть врожденным, вызванным патологиями внутриутробного развития. Такие котята рождаются слабыми, но часто выживают, при своевременном лечении почти не отличаются от здоровых животных.
Патологический свищ возникает у котят или взрослых котов после неудачных операционных вмешательств, травм, при закупорке и воспалении параанальных желез, воспалительных процессах в слюнных железах, желчном пузыре, нарушениях в работе пищеварительной системы. Не игнорируйте рекомендации ветеринара в послеоперационный период. При лечении травм, не пропускайте контрольные осмотры. Обеспечьте кошке полноценный рацион, отсутствие стрессов, двигательную активность. Еще одна причина возникновения свищей – онкологические заболевания. Своевременные диагностика и лечение дадут шанс спасти жизнь питомцу.
Диагностика и лечение
Ветеринар подтвердит диагноз, расскажет, как лечить свищ у кота. Для этого он осмотрит животное, сделает общий и биохимический анализы крови, УЗИ и МРТ пораженной области. При подозрении на онкологическое заболевание понадобится биопсия.
Гранулирующие отверстия излечиваются без операции.
Лечение проводится в несколько этапов:
- установка дренажа для удаления жидкостей;
- чистка отверстия, удаление гноя, омертвевших тканей, каловых масс;
- дезинфекция;
- промывание канала;
- наложение повязки с ранозаживляющими, антибактериальными мазями;
- назначение препаратов, укрепляющих иммунитет и подавляющих деятельность патогенных микроорганизмов.
Если заболевание запущено, а заживление идет медленно, края раны сшиваются с наложением ранозаживляющих противовоспалительных мазей и защитной повязки.
В нашем интернет-магазине вы можете приобрести эффективные препараты, которые ускорят выздоровление питомца:
Профилактика
Если быстро и вовремя выявлять свищи у кошек, лечение проходит относительно легко, животное быстро выздоравливает. Нужно регулярно осматривать питомца, отмечать изменения в его поведении, нарушении пищеварения, работы выделительной системы. В случае появления тревожных симптомов консультироваться с ветеринаром.
Хорошие условия содержания, полноценное питание, профилактика заражения глистами, своевременная прочистка параанальных желез снижают риск развития заболевания у кошки. Регулярно осматривайте животное, раз в полгода приходите на осмотр к ветеринару.
Можно ли по калу определить заболевание кишечника?
Во время приёма гастроэнтеролога на вопрос: “Давно ли вы обращали внимание на результат работы желудочно-кишечного тракта?”, многие пациенты, краснея, отводят глаза. Это не стыдно!
По нашему мнению гораздо печальнее, если вы никогда не смотрели на свой кал. Такие наблюдения являются очень важным методом самодиагностики и диагностики в целом. Главенствующим является именно периодическое наблюдение, а не один единственный взгляд на стул утром перед визитом к врачу.
Изменение параметров стула является одним из основных симптомов большинства заболеваний кишечника и желудочно-кишечного тракта в целом.
Показатели, на которые следует обращать внимание при самодиагностике по стулу:
- частота в день и в неделю;
- консистенция и объем;
- изменение частоты и консистенции стула, в сравнении с тем, как было раньше, когда в животе царило спокойствие и умиротворение;
- примеси в кале и его цвет;
- случаи безрезультатных или избыточных позывов к опорожнению кишечника;
- отсутствие позывов к дефекации или ощущение неполного опорожнения кишечника.
Не нужно искать проблему там, где её нет, и уж точно не стоит закрывать глаза на тревожные симптомы. Для определения того, что является нормой важно понимать, что каждый организм индивидуален!
Нормальные характеристики стула
- Частота – в день обычно составляет 1-2 раза, в неделю – от 3 до 7 раз.
- Консистенция стула, для быстрой ориентировки в ней пациента и врача используется Бристольская шкала, которая была опубликована ещё в 1997 году. Давайте, познакомимся с ней поближе. В зависимости от рациона питания, количества клетчатки, воды стул в норме может варьироваться от 3 до 5 типа.
- Стабильность стула, пожалуй, имеет самое сложное разъяснение: не должно быть резких смен консистенции, частоты стула в течение недели, +/- один тип по бристольской шкале. Также важно субъективное ощущение до, во время и после акта дефекации. Здесь место удовлетворению и тихой радости, я вполне серьёзно!
- Цвет стула может быть разнообразным, это зависит от рациона питания. Оптимальным считается коричневый разных оттенков. Поправку делаем на цвет еды: много молочной продукции в рационе – стул будет светлее. Темнее, если поели блюдо с нори, чёрный бургер. Кроме того стоит задуматься о препаратах или БАДах, которые Вы можете принимать – препараты висмута, железа дают тёмный ближе к зелёному стул.
Тревожные симптомы, которые нельзя игнорировать
- Уреженный стул (частота менее 1 раза в 2 дня или 3-х раз в неделю) или учащенный стул (частота более 2, изредка 3-х раз в день).
- Изменени формы и консистенции. Будем дальше знакомиться с бристольской шкалой, не норма в ней: фрагментированный, “овечий” или плотный, кал тип 1- 2 и в противовес к нему кашицеобразный или водянистый стул, стул отдельными хлопьями – тип 6-7.
- Неустойчивый стул – чередование его консистенции и частоты без какой-либо закономерности, то 1 раз в день, то 5, то тип 3 по бристольской шкале, то 6. Важно замечать также, какие ощущения сопровождали чередование стула (хорошо/плохо).
- Изменение цвета. Обращайте внимание на очень светлый, ближе к серому цвету стул или очень тёмный, чёрный стул. Часто стул жёлтого цвета также служит признаком отклонения от нормы.
- Появление примесей в кале, пожалуй, самый грозный, но чёткий симптом:
🔸Кровь. Она может быть алой, тёмной, может быть измененной-черной. Может быть в скудном количестве, только на бумажке или на поверхности стула, может быть перемешана с каловыми массами. Может капать или выделяться избыточно, но тут вы сами вызовете бригаду скорой помощи без лишних размышлений.
Заболеваний множество, симптом тревожный, однако, не надо бояться обследования, это лучше, чем пожинать плоды бездействия.
🔸Слизь. Неоднократно мы сталкиваемся с непониманием данного термина. Я бы её описала следующим образом: прозрачная вязкая жидкость, напоминающая слюну, может быть перемешана со стулом, может отделяться самостоятельно. Может выделяться в виде пены.
🔸Желто-зеленая примесь в стуле может быть признаком присутствия гноя, а значит воспаления, или ускоренного продвижения желчи по желудочно-кишечному тракту.
🔸Непереваренные кусочки пищи – результат ускоренной работы желудочно-кишечного кишечного тракта и неполной обработки пищевого продукта, обратите внимание на их состав (мясо/овощи), особенно тревожно, если вы увидели продукты питания, употребленные в течение дня.
- Безрезультатные или избыточные позывы к стулу, а также отсутствие позыва к стулу не могут быть нормой, обратите на это внимание.
При наличии отклонений от нормы, обратитесь к врачу-гастроэнтерологу.
Анализы кала для диагностики заболеваний кишечника
Отслеживание параметров стула простой и действенный метод, который можно использовать для предварительной диагностики. В случае если появились отклонения от нормы, кроме консультации гастроэнтеролога потребуются анализы кала, которые помогут установить причину этих отклонений. Анализы кала являются действенными инструментами по неинвазивной диагностике.
Копрограмма или общий анализ кала – самый известный, проверенный анализ.В нем исследуются компоненты переработки всех пищевых продуктов (белков, жиров, углеводов), могут быть выявлены и описаны слизь, видимая кровь, клетки воспаления, иногда даже цисты простейших или яйца гельминтов.
Кал на скрытую кровь более точный метод для определения крови в стуле, в том числе измененной, из верхних отделов ЖКТ, в минимальных количествах.
Фекальный кальпротектин – анализ для выявления воспаления в кишечнике. Особенно интересен как скрининг у людей старшего возраста в совокупности с калом на скрытую кровь.
Эозинофильный нейротоксин – показатель аллергической реакции в желудочно-кишечном тракте.
Панкреатическая эластаза пригодится пациентам с хроническим панкреатитом для уточнения степени выработки ферментов поджелудочной железой.
Посев кала на дисбактериоз для выявления отклонения в составе микрофлоры, роста патогенной и условно-патогенной флоры.
Также не теряют свою актуальность анализы кала на гельминты и простейшие. Их множество, начиная, с микроскопического иследования методом обогащения Parasep, вплоть до высокоточной ПЦР реакции отдельно к каждому типу возбудителя или панель из наиболее часто встречающихся.
Для интерпретации анализов рекомендую обратиться к врачу.
Как правильно сдавать анализы кала?
Правильная подготовка и сбор анализов кала обеспечат корректный результат. Все анализы кала необходимо сдавать в специальном контейнере, в день сбора, хранить собранные анализы надо в холодильнике не более 6-8 часов. Сбор анализов кала проводится естественным путем, без использования клизм и слабительных, в анализы не должна попасть моча. Контейнер надо заполнить на 1/3. Перед сдачей некоторых анализов кала требуется специальная подготовка.
Для подготовки к копрограмме пропустите неделю и более после приема антибиотиков. Перед анализом не принимайте слабительные, ферменты, сорбенты, не используйте ректальные свечи и мази.
Перед анализами по выявлению скрытых кровотечений ЖКТ рекомендуется 4-5-дневная диета с исключением мяса, субпродуктов (печень, сердце), рыбы, а также препаратов железа, магния и висмута. Однако при анализе кала на скрытую кровь методом Colonview рекомендуется только ограничение вышеуказанных лекарственных средств.
Для анализов на яйца гельминтов, цисты и вегетативные формы простейших, а также для посева на дисбактериоз кишечника используется специальный контейнер.
В ГЦ Эксперт вы можете получить консультацию гастроэнтеролога, специализирующегося на диагностике и лечении заболеваний кишечника, сдать все вышеперечисленные анализы или пройти комплексную диагностику по программе «Check-up кишечника» за два дня.
Будьте здоровы! С уважением гастроэнтеролог-диетолог Ковалева Светлана Игоревна.
ОСТОРОЖНО: ХОЛЕРА! (памятка для населения)
Холера – острая кишечная инфекция, вызываемая при попадании в органы пищеварения бактерии – холерного вибриона.
Источник болезни и механизм передачи. Источником инфекции является человек, больной типичной формой, а также бессимптомной формой, реконвалесцент (выздоравливающий человек) и здоровый носитель.
Заражение происходит главным образом при питье необеззараженной воды, заглатывании воды при купании в загрязненных водоемах, во время умывания. Заражение может происходить при употреблении пищи, инфицированной во время кулинарной обработки, её хранения, мытья или раздачи, особенно продуктами, не подвергающимися термической обработке (моллюски, креветки, вяленая и слабосоленая рыба). Возможен контактно-бытовой (через загрязненные руки) путь передачи. Фекально-оральным путем холерный вибрион попадает в кишечник и вызывает воспаление, что и обуславливает основные клинические симптомы.
Основные симптомы. Инкубационный период длится от нескольких часов до 5 суток, чаще 1-2 дня. Тяжесть заболевания варьирует от бессимптомной формы до тяжёлых состояний с резким обезвоживанием и смертью в течение 1-2 суток. Для типичной клинической картины холеры характерно: острое начало, диарея: обильный стул от 3 до 30 в сутки; характерный стул: кашицеобразные или жидкие каловые массы, сначала бело-серого цвета, затем бесцветные, без запаха и примеси крови, с плавающими хлопьями. Всё это напоминает «рисовый отвар». Боли в животе обычно не бывает. Также характерной является рвота: внезапная, частая, фонтаном, сначала съеденной пищей, затем жидкая типа «рисового отвара». Повышение температуры: обычно отсутствует, в тяжёлых случаях температура она понижена до 35-35,5°С. (особенность – только у детей может быть повышение температуры тела). Далее развивается обезвоживание: жажда, сухость слизистых и кожи, заострившиеся черты лица, западающие глаза, слабость, заторможенность, нарушение сознания, кома. Количество мочи уменьшается, вплоть до ее исчезновения. Появляются судороги жевательных и икроножных мышц, одышка. Наиболее частым осложнением при холере в настоящее время является пневмония.
Лечение. При подозрении на холеру больного обязательно госпитализируют. Назначаются лекарственные препараты, направленные на поддержание водно-солевого баланса организма, антибиотики и др., которые назначаются только врачом.
Если у вас диарея, особенно тяжелая, и вы находитесь в районе, где зарегистрирована холера, немедленно обратитесь за медицинской помощью к врачу или другому медицинскому специалисту. В ожидании медицинской помощи пейте воду и другие несладкие жидкости.
Профилактика. Обязательное соблюдение санитарно-гигиенических мер:
употребляйте гарантированно безопасную воду и напитки (кипяченая вода, дезинфицированная вода, напитки и вода в фабричной упаковке)
тщательно мойте фрукты и овощи безопасной водой
употребляйте в пищу горячие продукты, прошедшие тщательную тепловую обработку. Приготовленные пищевые продукты, оставленные в течение нескольких часов при комнатной температуре, без дополнительного разогревания могут стать источником инфекции.
избегайте питания с лотков, в не сертифицированных государством кафе и ресторанах
при купании в водоемах и бассейнах не допускайте попадания воды в рот не употребляйте в пищу лед, если не уверены в качестве воды, из которой он приготовлен не ешьте мороженое сомнительного происхождения пейте пастеризованное молоко только после кипячения
не употребляйте в пищу сорта экзотических видов рыб и других даров моря, особенно без термической обработки
соблюдайте элементарные правила личной гигиены (мытье руки после посещения туалета, перед едой и курением)
Еще раз напоминаем: при первых признаках заболевания – обращайтесь за медицинской помощью. Берегите свое здоровье!
- Опубликовано: 01 июля 2016
Кнопка Poop – ключ к борьбе с запором, говорит блоггер
Кнопка какашки может быть легким средством от запора. (Изображение: metro.co.uk)Пытаетесь все выяснить?
Если вы страдаете запором, не нужно сразу принимать слабительные. Один блогер поделился секретным приемом, который заставляет ваш кишечник снова двигаться – без лекарств и необычных чаев.
Все сводится к «кнопке какашки».
Кнопка какашки – это область на животе на три пальца прямо под пупком.
По-видимому, это точное место, также известное как Море энергии, связано с другими частями вашего тела, такими как пищеварительная система, толстая кишка и даже сексуальные области.
Встречайте кнопку какашки. Это чуть ниже пупка. (Изображение: Getty / metro.co.uk)Эксперты по акупрессуре говорят, что правильное прикосновение к кнопке какашки может избавить вас от ВСЕХ ВИДОВ проблем. Подумайте о периодических спазмах, проблемах с животом и, как следует из названия в Интернете, о запорах.
Ага, нажатие на эту кнопку может заставить вас какать.
Вот как это делается:
Как исправить запор с помощью кнопки какашки:- Найдите точку, измерив три “пальца” ровно под пупком
- Убедитесь, что ваши ногти не слишком длинные или острые, чтобы избежать боли
- Пальцами надавите на кнопку какашки с усилием, но не слишком сильно. Если болит, снизьте давление.
- Сосредоточьтесь на глубоких вдохах, когда вы нажимаете
- Продолжайте нажимать, пока не почувствуете потребность какать.Это может занять от десяти секунд до трех минут.
- Не держите дольше 5 минут
- Каки сколько душе угодно
Вот и все. Совершенно бесплатный способ заставить все снова работать. В следующий раз, когда вы будете бороться, попробуйте потрогать живот перед слабительным.
H / T Redbook.
БОЛЬШЕ: это лучшее время дня, чтобы какать
БОЛЬШЕ: Узнайте, сколько вы зарабатываете, пока какаете на работе
БОЛЬШЕ: Эти романтические сладости в форме сердца превращаются в какающие окурки, когда вы их готовите в микроволновой печи.
Электронное письмо от Metro о стиле жизни.co.uk
The Fix
Получайте важные новости об образе жизни и функции прямо в свой почтовый ящик.
Не уверены? Узнать большеФлоридская ящерица, страдающая запором, бьет рекорды по количеству гигантских какашек | Умные новости
Когда Натали Клаунч и ее коллеги сорвали толстую северную ящерицу с курчавым хвостом ( Leiocephalus carinatus ) на месте пляжной пиццерии во Флориде, она заподозрила, что знает причину округлости рептилии.Пухлое существо, чья двухдюймовая средняя часть раздулась до размера мяча для гольфа, была женщиной и, вероятно, беременной, размышлял герпетолог из Университета Флориды.
Но когда Клэнч и ее коллеги начали рыться в животе животного, они не обнаружили никаких следов яиц. Вместо этого «просто казалось, что он был полон Silly Putty», – говорится в заявлении Клаунча.
Вскоре команда поняла, что внутренности женщины-ящерицы не были заполнены растущими младенцами.Вместо этого они лопались фекалиями – всего 22 грамма, этого достаточно, чтобы составлять треть всего объема тела бедного существа и 80 процентов его общего веса. Гигантская какашка, застрявшая в желудочно-кишечном тракте сильно страдающей запором ящерицы, теперь является рекордсменом по самой большой массе переваренной пищи, когда-либо обнаруженной у живого животного, сообщает команда Клаунча в недавней заметке в журнале Herpetological Review .
Компьютерная томография ящерицы с курчавым хвостом и 22 граммами переваренной пищи в животе.(Эдвард Стэнли / Музей Флориды)Конечно, все какают. Но испражнения не всегда бывают регулярными, и исследователи подозревают, что эта незадачливая ящерица попала в эту опасную ситуацию после того, как объелась отбросами пиццерии Какао-Бич, где она была найдена. Регулярное употребление жира, смешанное со случайными глотками песка и более типичной для рептилий пищей, состоящей из насекомых и других ящериц, посеяло устойчивый узел фекалий, который отказывался оторваться от ее тела, сообщает Нина Пуллано для Inverse .
По правде говоря, находка исследователей имела некоторый приоритет. Дважды до этого команда Клаунча сталкивалась с кучерявыми ящерицами, кишащими какашками, составлявшими более 30 процентов их веса. Поэтому, когда исследователям не удалось найти доказательства наличия яиц, они вставили рептилии в компьютерный томограф, который показал, что фекалии буквально превратили все в грушевидную форму.
«Я был поражен тем, как мало места осталось для всех других органов», – говорит в своем заявлении исследователь Музея Флориды Эдвард Стэнли.«В грудной клетке осталось лишь крошечное пространство для сердца, легких и печени. Для бедной ящерицы, должно быть, возникла очень неудобная ситуация.
Слева: живая ящерица с раздутым животом. Справа: рассеченная ящерица с удаленной массой 22 грамма. (Клаунч и др., Herpetological Review, 2020)Северные курчавые ящерицы являются родными для Багамских островов, Каймановых островов и Кубы, но были намеренно завезены во Флориду в начале 1940-х годов для борьбы с вредителями сахарного тростника.Теперь агрессивные, всеядные рептилии будут грызть что угодно, уничтожая все, от насекомых до кусочков человеческого мусора. «Они похожи на воробьев или чаек на жаровне, без чириканья или пикирования», – говорится в заявлении Кланча.
Но такая диетическая гибкость – палка о двух концах: кучерявые ящерицы недостаточно разборчивы, чтобы пропустить личинку, которая может забить их кишки.
Поскольку они не являются уроженцами Флориды, курчавых ящериц, пойманных для исследований, нельзя выпускать обратно в дикую природу.Ящерица, чей кишечник был заблокирован двойкой, которую она не могла отбросить, тоже, похоже, голодала. Чтобы лучше понять состояние подопытной, исследователи гуманно усыпили ее, а затем провели более точные измерения фекального комка.
Хотя этого отважного маленького существа больше нет с нами, оно будет жить в научной литературе. Возможно, она не навсегда останется действующим чемпионом по запорам, но, по словам Клаунча, ее титул, безусловно, будет трудно удержать.«Нам неизвестны какие-либо записи о диких или содержащихся в неволе животных, которые приблизились бы к нашей находке», – говорит она Inverse . «Ради отдельных животных мы надеемся, что их нет!»
Тяжелый случай запора у Флоридской ящерицы вошел в историю – Florida Museum Science
Пир в мусорной корзине пиццерии Какао-Бич вызвал у одной северной ящерицы с курчавым хвостом рекордный случай запора. Полные рты насекомых, анол и жирный песок превратились в непроходимый шар фекалий, составляющий почти 80% от общей массы тела животного – это самое большое из известных соотношений между калом и массой тела, зафиксированное у живого животного.
«Когда мы поймали его, мы просто предположили, что животное готово отложить яйца», – сказала Натали Клаунч, доктор философии. кандидат Школы природных ресурсов и окружающей среды Университета Флориды. «Но когда мы пошли нащупать яйца, мне показалось, что они были полны Silly Putty».
Когда Клаунч и Эдвард Стэнли, директор Лаборатории цифровых открытий и распространения информации в музее Флориды, провели компьютерную томографию ящерицы, они обнаружили массивный фекальный комок, застрявший в ее увеличенном животе. Отношение болюса к массе тела было более чем в шесть раз больше, чем предыдущий рекорд, установленный бирманским питоном.
Почти все пищеварение этого северного курчавого хвоста было остановлено непроходимым фекальным комком. Клаунч сказал, что ящерица «фактически голодала, потому что она не могла принимать пищу или поглощать питательные вещества из болюса, и ей приходилось метаболизировать собственные органы для получения энергии».
Герпетолог из Флоридского музея и эксперт по компьютерной томографии Эдвард Стэнли сказал, что он осторожно обращался с ящерицей во время сканирования, опасаясь, что ее и без того тонко натянутая слизистая оболочка живота лопнет.
«Я был поражен тем, как мало места осталось для всех других органов – если вы посмотрите на трехмерную модель, в ее грудной клетке осталось лишь крошечное пространство для сердца, легких и печени», – сказал Стэнли.«Для бедной ящерицы, должно быть, это было очень неудобно».
Клаунч сказал, что курчавый хвост самки, скорее всего, охотился на насекомых и ящериц поменьше, которых заманивали в мусорное ведро для парковки жиром для пиццы, и они случайно получали дозу песка с каждым приемом пищи. По ее словам, грушевидная ящерица голодала из-за того, что не могла переваривать обедненный питательными веществами комок, и была гуманно усыплена.
Родом из Багамских островов, Каймановых островов и Кубы, северные курчавые ящерицы были впервые завезены во Флориду в начале 1940-х годов для борьбы с вредителями сахарного тростника.Клэнч сказал, что диета этого вида, которая включает в себя все, от кусочков рыбы до сыра и крекеров, вероятно, подвергает его более высокому риску фекальной закупорки.
«Они похожи на воробьев или чаек на стойле для жарки, без чириканья или налетов», – сказал Клаунч, изучающий иммунную систему северных курчавых хвостов, термостойкость и адаптивность в лаборатории Кристины Ромагосы, доцента-исследователя в отделении. экологии и охраны дикой природы.
По словам Клаунча, северные вьющиеся хвосты часто успешно пропускают большое количество фекалий, как это видно у этой здоровой ящерицы.Фото любезно предоставлено Натали Клаунч
Северная ящерица с курчавым хвостом представляет собой ключевой пример того, как инвазивные популяции могут успешно обосноваться во Флориде, сказал Клаунч. Отслеживая популяции ящериц от Ки-Уэста до Орландо, исследователи могут лучше понять, как отслеживать и предотвращать вторжения рептилий в США. Помимо потенциально распространения паразитов и болезней, северные вьющиеся хвосты угрожают источникам пищи местных ящериц и охотятся на их вылупившихся птенцов. к сокращению штата в разнообразии рептилий.
«Новые популяции все еще регистрируются и обнаруживаются – эти ящерицы могут путешествовать автостопом в автомобилях, грузовиках для доставки растений или на лодках, поэтому они попадают во множество разрозненных мест», – сказал Клаунч. «У нас так много инвазивных ящериц во Флориде, что финансирование и личная сила обычно направляются на« высокоприоритетные »виды, которые представляют прямую угрозу местным исчезающим или исчезающим видам или инфраструктуре, но успешное распространение курчавых ящериц делает это интересный случай.”
Клаунч сказал, что такой крайний пример фекального сдавливания является редкостью у диких ящериц, вероятно, потому, что они обычно едят лишь небольшое количество песка или почвы при захвате добычи, а медлительные животные становятся легкой добычей для хищников.
«Мы могли бы не заметить фекальные комочки, которые мы обнаружили у некоторых курчавых ящериц, если бы мы не отловили и не исследовали сотни для физиологического проекта», – сказал Кланч. «Это просто показывает, что никогда не знаешь, что найдешь, когда меньше всего этого ожидаешь.”
Исследователи опубликовали свои выводы в виде заметки в Herpetological Review.
Финансирование исследования было предоставлено Геологической службой США, Отделение инвазивных видов научного центра Форт-Коллинза, и Музеем Флориды.
Источники: Натали Клаунч, [email protected];
Эдвард Стэнли, [email protected]
Почему какашки вомбата имеют форму куба?
Вомбаты – роющие животные, обитающие в Австралии, возможно, наиболее известные своими пухлыми и довольно симпатичными.Но есть кое-что, что вы могли не знать об этих очаровательных сумчатых: вомбаты – единственные животные в мире, которые производят фекалии кубической формы.
В то время как эта особенность вызвала большой интерес и споры, фактических исследований тонкостей вомбатского ската было мало. Это оставляло ученых в основном в неведении относительно этого явления – до недавнего времени.
Ранее в этом году Патрисия Янг, исследователь из Технологического института Джорджии, специализирующаяся на биологических жидкостях, начала более внимательно изучать эту тему, услышав об этом на конференции.
«Я действительно не верил в это», – говорит Ян. Но после подтверждения того, что это действительно факт, она начала пытаться выяснить, почему и как вомбаты какают кубиками.
«У людей были самые разные теории», – говорит Майк Суинборн, эксперт по вомбатам из Университета Аделаиды в Австралии. Один из популярных постулатов состоит в том, что вомбаты делают кубики, чтобы можно было складывать их, отмечая свою территорию, не скатывая кубики. Но Суинборн считает, что это заблуждение.
Хотя вомбаты используют скат для обозначения территории, «это не похоже на то, чтобы они пытались построить маленькие пирамиды из кирпича», – говорит он.«Они просто какают там, где какают».
Вместо этого, Суинборн говорит, что кубическая форма, скорее всего, связана с сухой средой, в которой живет большинство вомбатов. «Они должны действительно выжать каждую каплю влаги [из своей пищи]», – сказал он. А иногда в зоопарках, где животные имеют более свободный доступ к гидратации, Суинборн говорит, что их помет менее кубический. Сухость помогает пометам образовывать более жесткие формы с более острыми углами.
Влага играет роль, но «она также является фактором первичного пищеварительного тракта», – добавляет Билл Зейглер, старший вице-президент по программам для животных в зоопарке Брукфилд в Чикаго, где вомбаты живут с 1969 года.Питер Клементс, президент организации Wombats SA в Южной Австралии, соглашается, предполагая, что это комбинация этих двух факторов.
Однако найти более конкретный ответ было непросто. Ян и ее коллеги потратили несколько месяцев на то, чтобы заполучить внутренности вомбата для своего исследования. Никаких зоопарков в Северной Америке не было, поэтому Янг получил внутренности двух вомбатов-смертников, доставленных из Австралии. Она не знала, чего ожидать, когда они приедут.
«Сначала я подумала, что у них может быть квадратный анус или, может быть, [куб] образует форму прямо вокруг живота», – сказала она.Но ни одна из этих гипотез не оправдалась. Что оказалось более важным, так это то, как растягивается кишечник вомбата.
Когда пища переваривается, она движется по кишечнику, и давление кишечника помогает формировать фекалии – это означает, что форма кишечника будет влиять на форму капли. Итак, Ян и команда расширили кишечник вомбата и свиньи с помощью воздушного шара, чтобы измерить и сравнить их эластичность (или растяжимость).
Кишечник свиньи обладал относительно однородной эластичностью, что объясняет более округлый помет животного.Однако кишечник вомбата имел гораздо более неправильную форму. Ян заметила две отчетливые бороздки, похожие на овраг, в которых кишечник более растянут, что, по ее мнению, помогает формировать фекалии вомбата в кубический помет.
«Это действительно первый раз, когда я когда-либо видел, как кто-то придумал хорошее биологическое, физиологическое объяснение», – сказал Суинборн, который рецензировал черновик. Клементс, который также читал раннее исследование, добавил: «Я думаю, что это полезный вклад, но было бы полезно более подробное объяснение возможного механизма.
Ян соглашается, что есть еще множество вопросов, на которые нужно ответить, и говорит, что ее исследование продолжается. Ее следующая задача – выяснить, почему только две канавки создают куб, а не четыре. Но даже первоначальные результаты предполагают более широкие последствия для таких секторов, как производство.
Кубики, по словам Ян, очень редки в природе. «В настоящее время у нас есть только два метода изготовления кубов», – сказала она, объяснив, что люди либо лепят кубики из мягких материалов, либо вырезают их из более твердых предметов.
«У вомбатов есть третий путь».
Желудочно-кишечные осложнения | MHealth.org
Источник: Национальный исследовательский институт рака, www.cancer.gov
Осложнения со стороны желудочно-кишечного тракта
Общая информация
Желудочно-кишечный тракт (ЖКТ) является частью пищеварительной системы, которая обрабатывает питательные вещества (витамины, минералы, углеводы, жиры, белки и воду) в пищевых продуктах и помогает выводить отходы наружу. тела.Желудочно-кишечный тракт включает желудок и кишечник (кишечник). Желудок – это J-образный орган в верхней части живота. Пища перемещается из горла в желудок по полой мышечной трубке, называемой пищеводом. После выхода из желудка частично переваренная пища попадает в тонкий кишечник, а затем в толстый кишечник. Ободочная кишка (толстая кишка) является первой частью толстой кишки и имеет длину около 5 футов. Вместе прямая кишка и анальный канал составляют последнюю часть толстой кишки и имеют длину 6-8 дюймов.Анальный канал заканчивается у ануса (выход толстой кишки наружу).
Анатомия нижних отделов пищеварительной системы с изображением толстой кишки и других органов.
Осложнения со стороны желудочно-кишечного тракта часто встречаются у онкологических больных. Осложнения – это проблемы со здоровьем, возникающие во время болезни, после процедуры или лечения. Они могут быть вызваны заболеванием, процедурой или лечением или могут иметь другие причины.В этом резюме описаны следующие осложнения со стороны желудочно-кишечного тракта, их причины и методы лечения:
- Запор.
- Фекальное уплотнение.
- Обструкция носа.
- Диарея.
- Лучевой энтерит.
Это краткое изложение посвящено осложнениям желудочно-кишечного тракта у взрослых, больных раком. Лечение осложнений со стороны желудочно-кишечного тракта у детей отличается от лечения взрослых.
Запор
При запоре опорожнение кишечника затруднено или происходит не так часто, как обычно.
Запор – это медленное движение стула по толстой кишке. Чем дольше стул проходит по толстой кишке, тем больше он теряет жидкости, становится суше и тверже. Пациент может быть не в состоянии опорожнить кишечник, ему нужно больше толкать, чтобы опорожнить кишечник, или у него меньше, чем обычно, количество испражнений.
Некоторые лекарства, изменение диеты, недостаточное употребление жидкости и меньшая активность – частые причины запоров.
Запор – обычная проблема для онкологических больных. Больные раком могут заболеть запором из-за любого из обычных факторов, которые вызывают запор у здоровых людей. К ним относятся пожилой возраст, изменения в диете и потреблении жидкости, а также недостаточная физическая нагрузка. Помимо этих распространенных причин запора, у онкологических больных есть и другие причины.
К другим причинам запора относятся:
- Лекарства
- Опиоиды и другие обезболивающие.Это одна из основных причин запоров у онкологических больных.
- Химиотерапия.
- Лекарства от тревоги и депрессии.
- Антациды.
- Диуретики (препараты, увеличивающие количество вырабатываемой организмом мочи).
- Добавки, такие как железо и кальций.
- Лекарства от сна.
- Лекарственные средства, используемые для анестезии (чтобы вызвать потерю чувствительности при хирургическом вмешательстве или других процедурах).
- Диета
- Недостаточное питье воды или других жидкостей.Это обычная проблема для онкологических больных.
- Недостаточно еды, особенно пищи с высоким содержанием клетчатки.
- Привычки к опорожнению кишечника
- Не ходить в туалет, когда чувствуется потребность в опорожнении кишечника.
- Слишком частое использование слабительных и / или клизм.
- Состояния, препятствующие физической активности и физической нагрузке
- Повреждение спинного мозга или давление на спинной мозг из-за опухоли или по другой причине.
- Сломанные кости.
- Усталость.
- Слабость.
- Длительные периоды постельного режима или бездействие.
- Проблемы с сердцем.
- Проблемы с дыханием.
- Беспокойство.
- Депрессия.
- Кишечные расстройства
- Раздражение толстой кишки.
- Дивертикулит (воспаление небольших мешков в толстой кишке, называемых дивертикулами).
- Опухоль кишечника.
- Мышечные и нервные расстройства
- Опухоли головного мозга.
- Повреждение спинного мозга или давление на спинной мозг из-за опухоли или по другой причине.
- Паралич (потеря способности двигаться) обеих ног.
- Инсульт или другие нарушения, вызывающие паралич части тела.
- Периферическая невропатия (боль, онемение, покалывание) стоп.
- Слабость диафрагмы (дыхательной мышцы под легкими) или мышц брюшного пресса. Это затрудняет опорожнение кишечника.
- Изменения в обмене веществ в организме
- Низкий уровень гормонов щитовидной железы, калия или натрия в крови.
- Слишком много азота или кальция в крови.
- Окружающая среда
- Необходимость идти дальше, чтобы добраться до ванной.
- Нужна помощь, чтобы сходить в ванную.
- Пребывание в незнакомых местах.
- Уединение практически отсутствует.
- Чувство спешки.
- Жить в условиях сильной жары, вызывающей обезвоживание.
- Требуется совок или прикроватный комод.
- Узкая кишка
- Рубцы от лучевой терапии или хирургии.
- Давление растущей опухоли.
- Опиоиды и другие обезболивающие. Это одна из основных причин запоров у онкологических больных.
- Химиотерапия.
- Лекарства от тревоги и депрессии.
- Антациды.
- Диуретики (препараты, увеличивающие количество вырабатываемой организмом мочи).
- Добавки, такие как железо и кальций.
- Лекарства от сна.
- Лекарственные средства, используемые для анестезии (чтобы вызвать потерю чувствительности при хирургическом вмешательстве или других процедурах).
- Недостаточно питьевой воды или других жидкостей. Это обычная проблема для онкологических больных.
- Недостаточно еды, особенно пищи с высоким содержанием клетчатки.
- Не ходить в туалет, когда чувствуется потребность в дефекации.
- Слишком частое использование слабительных и / или клизм.
- Повреждение спинного мозга или давление на спинной мозг из-за опухоли или по другой причине.
- Сломанные кости.
- Усталость.
- Слабость.
- Длительные периоды постельного режима или бездействие.
- Проблемы с сердцем.
- Проблемы с дыханием.
- Беспокойство.
- Депрессия.
- Раздражение толстой кишки.
- Дивертикулит (воспаление небольших мешков в толстой кишке, называемых дивертикулами).
- Опухоль кишечника.
- Опухоли головного мозга.
- Повреждение спинного мозга или давление на спинной мозг из-за опухоли или по другой причине.
- Паралич (потеря способности двигаться) обеих ног.
- Инсульт или другие нарушения, вызывающие паралич части тела.
- Периферическая невропатия (боль, онемение, покалывание) стоп.
- Слабость диафрагмы (дыхательной мышцы под легкими) или мышц брюшного пресса. Это затрудняет опорожнение кишечника.
- Низкий уровень гормона щитовидной железы, калия или натрия в крови.
- Слишком много азота или кальция в крови.
- Приходится идти дальше, чтобы добраться до ванной.
- Нужна помощь, чтобы сходить в ванную.
- Пребывание в незнакомых местах.
- Уединение практически отсутствует.
- Чувство спешки.
- Жить в условиях сильной жары, вызывающей обезвоживание.
- Требуется совок или прикроватный комод.
- Рубцы от лучевой терапии или хирургии.
- Давление растущей опухоли.
Оценка проводится, чтобы помочь спланировать лечение.
Оценка включает физический осмотр и вопросы об обычных испражнениях пациента и о том, как они изменились.
Следующие тесты и процедуры могут быть выполнены, чтобы помочь найти причину запора:
- Физический осмотр : Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки заболевания, такие как уплотнения или все остальное, что кажется необычным. Врач проверит наличие звуков кишечника и опухшего болезненного живота.
- Цифровое ректальное исследование (DRE) : Исследование прямой кишки. Врач или медсестра вводят смазанный палец в перчатке в нижнюю часть прямой кишки, чтобы нащупать уплотнения или что-то еще, что кажется необычным.У женщин также можно исследовать влагалище.
- Анализ кала на скрытую кровь : Тест для проверки стула на наличие крови, которую можно увидеть только под микроскопом. Небольшие образцы стула помещаются на специальные карточки и возвращаются врачу или в лабораторию для анализа.
Набор для анализа кала на скрытую кровь (FOBT) для проверки наличия крови в стуле. - Проктоскопия : осмотр прямой кишки с помощью проктоскопа, вставленного в прямую кишку. Проктоскоп – это тонкий трубчатый инструмент с подсветкой и линзой для просмотра.У него также может быть инструмент для удаления ткани, которую нужно проверить под микроскопом на наличие признаков болезни.
- Колоноскопия : процедура осмотра прямой и толстой кишки на предмет полипов, аномальных участков или рака. Колоноскоп вводится через прямую кишку в толстую кишку. Колоноскоп – это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Он также может иметь инструмент для удаления полипов или образцов тканей, которые проверяются под микроскопом на наличие признаков рака.
- Рентген брюшной полости : Рентгеновский снимок внутренних органов брюшной полости.Рентген – это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела.
Набор для анализа кала на скрытую кровь (FOBT) для проверки наличия крови в стуле.
Не существует «нормального» количества испражнений для онкологического больного. Каждый человек индивидуален. Вас спросят о режимах работы кишечника, еде и лекарства:
- Как часто у вас возникает дефекация? Когда и сколько?
- Когда вы в последний раз опорожнялись? На что это было похоже (сколько, твердое или мягкое, цвета)?
- Была ли кровь в стуле?
- У вас болит живот или были ли у вас спазмы, тошнота, рвота, газы или ощущение распирания возле прямой кишки?
- Вы регулярно пользуетесь слабительными средствами или клизмами?
- Что вы обычно делаете, чтобы избавиться от запора? Это обычно работает?
- Какую еду вы едите?
- Сколько и какой жидкости вы пьете каждый день?
- Какие лекарства вы принимаете? Сколько и как часто?
- Этот запор – недавнее изменение ваших обычных привычек?
- Сколько раз в день у вас проходят газы?
Для пациентов, у которых есть колостома, будет обсуждаться уход за колостомой.
Лечение запора важно для обеспечения комфорта пациента и предотвращения более серьезных проблем.
Запор легче предотвратить, чем избавить от него. Медицинская бригада будет работать с пациентом, чтобы предотвратить запор. Пациентам, принимающим опиоиды, возможно, потребуется сразу же начать прием слабительных, чтобы предотвратить запор.
Запор может быть очень неприятным и причинять страдания. Если не лечить, запор может привести к закупорке каловых масс. Это серьезное заболевание, при котором стул не выходит из толстой или прямой кишки.Важно лечить запор, чтобы предотвратить застой в кале.
Профилактика и лечение не одинаковы для каждого пациента. Чтобы предотвратить и лечить запор, выполните следующие действия:
- Записывайте все испражнения.
- Выпивайте восемь стаканов жидкости по 8 унций каждый день. Пациентам с определенными заболеваниями, например с заболеваниями почек или сердца, может потребоваться меньше пить.
- Регулярно выполняйте физические упражнения. Пациенты, которые не могут ходить, могут выполнять упражнения для пресса в постели или переходить с кровати на стул.
- Увеличьте количество клетчатки в рационе, потребляя больше следующих продуктов:
- Фрукты, такие как изюм, чернослив, персики и яблоки.
- Овощи, например кабачки, брокколи, морковь и сельдерей.
- Цельнозерновые крупы, цельнозерновой хлеб и отруби.
- Выпейте теплый или горячий напиток примерно за полчаса до обычного времени дефекации.
- Найдите уединение и тишину, когда пришло время испражнения.
- Используйте унитаз или прикроватный комод вместо унитаза.
- Принимайте только те лекарства, которые назначил врач. Лекарства от запора могут включать наполнители, слабительные, размягчители стула и лекарства, вызывающие опорожнение кишечника.
- Используйте свечи или клизмы только по назначению врача. У некоторых онкологических больных это лечение может привести к кровотечению, инфекции или другим вредным побочным эффектам.
- Фрукты, такие как изюм, чернослив, персики и яблоки.
- Овощи, например кабачки, брокколи, морковь и сельдерей.
- Цельнозерновые крупы, цельнозерновой хлеб и отруби.
Когда запор вызван опиоидами, лечением могут быть препараты, которые останавливают действие опиоидов или других лекарств, смягчители стула, клизмы и / или ручное удаление стула.
Фекальное уплотнение
Фекальное уплотнение – это масса сухого твердого стула, который не выходит из толстой или прямой кишки.
Кал представляет собой сухой стул, который не может выйти из организма. Пациенты с калом могут не иметь симптомов со стороны желудочно-кишечного тракта (ЖКТ). Вместо этого у них могут быть проблемы с кровообращением, сердцем или дыханием. Если не лечить фекальную закупорку, состояние может ухудшиться и стать причиной смерти.
Распространенной причиной закупорки каловых масс является слишком частое употребление слабительных.
Повторное употребление слабительных в более высоких дозах снижает способность толстой кишки естественным образом реагировать на потребность в опорожнении кишечника. Это частая причина каловых пробок. Другие причины включают:
- Опиоидные обезболивающие.
- Незначительная активность или ее отсутствие в течение длительного периода.
- Изменения в диете.
- Запор, который не лечится. См. Раздел выше о причинах запора.
Некоторые виды психических заболеваний могут приводить к дефекации.
Симптомы каловых пробок включают невозможность опорожнения кишечника и боли в животе или спине.
Симптомы фекальной закупорки могут быть следующими:
- Отсутствие дефекации.
- Необходимость усерднее толкать, чтобы испражнение было небольшим количеством твердого, сухого стула.
- Количество испражнений меньше обычного.
- Боль в спине или животе.
- Мочеиспускание чаще или реже, чем обычно, или невозможность мочеиспускания.
- Проблемы с дыханием, учащенное сердцебиение, головокружение, низкое кровяное давление и вздутие живота.
- Внезапная взрывоопасная диарея (когда стул движется вокруг места поражения).
- Подтекающий стул при кашле.
- Тошнота и рвота.
- Обезвоживание.
- Заблуждение и потеря чувства времени и места, учащенное сердцебиение, потливость, жар, высокое или низкое кровяное давление.
Об этих симптомах следует сообщать врачу.
Оценка включает медицинский осмотр и вопросы, подобные тем, которые задаются при оценке запора.
Врач задаст вопросы, аналогичные тем, которые используются при оценке запора:
- Как часто у вас возникает дефекация? Когда и сколько?
- Когда вы в последний раз опорожнялись? На что это было похоже (сколько, твердое или мягкое, цвета)?
- Была ли кровь в стуле?
- У вас болит живот или были ли у вас спазмы, тошнота, рвота, газы или ощущение распирания возле прямой кишки?
- Вы регулярно пользуетесь слабительными средствами или клизмами?
- Что вы обычно делаете, чтобы избавиться от запора? Это обычно работает?
- Какую еду вы едите?
- Сколько и какой жидкости вы пьете каждый день?
- Какие лекарства вы принимаете? Сколько и как часто?
- Этот запор – недавнее изменение ваших обычных привычек?
- Сколько раз в день у вас проходят газы?
Врач проведет физический осмотр, чтобы выяснить, есть ли у пациента каловая закупорка.Могут быть выполнены следующие тесты и процедуры:
- Физический осмотр : Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки болезни, такие как опухоли или что-то еще, что кажется необычным.
- Рентгеновские лучи : Рентгеновский луч – это тип энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела. Чтобы проверить наличие каловых пробок, можно сделать рентген брюшной полости или грудной клетки.
- Цифровое ректальное исследование (DRE) : Исследование прямой кишки.Врач или медсестра вводят смазанный палец в перчатке в нижнюю часть прямой кишки, чтобы нащупать застой в кале, уплотнения или что-либо еще, что кажется необычным.
- Ригмоидоскопия : процедура для осмотра прямой и сигмовидной (нижней) толстой кишки на предмет закупорки фекалий, полипов, аномальных участков или рака. Сигмоидоскоп вводится через прямую кишку в сигмовидную кишку. Сигмоидоскоп – это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Он также может иметь инструмент для удаления полипов или образцов тканей, которые проверяются под микроскопом на наличие признаков рака.
Ригмоидоскопия. Тонкая трубка с подсветкой вводится через задний проход и прямую кишку в нижнюю часть толстой кишки для поиска аномальных участков. - Анализы крови : тесты, проводимые на образце крови для измерения количества определенных веществ в крови или для подсчета различных типов клеток крови. Анализы крови могут проводиться для поиска признаков заболевания или агентов, вызывающих заболевание, для проверки наличия антител или онкомаркеров или для проверки эффективности лечения.
- Электрокардиограмма (ЭКГ) : тест, который показывает активность сердца.Маленькие электроды помещают на кожу груди, запястий и лодыжек и прикрепляют к электрокардиографу. Электрокардиограф строит линейный график, который показывает изменения электрической активности сердца с течением времени. График может отображать аномальные состояния, такие как закупорка артерий, изменения в электролитах (частицы с электрическими зарядами) и изменения в способе прохождения электрических токов через ткань сердца.
Ригмоидоскопия. Тонкая трубка с подсветкой вводится через задний проход и прямую кишку в нижнюю часть толстой кишки для поиска аномальных участков.
При кале обычно применяется клизма.
Основное лечение закупорки – увлажнение и смягчение стула, чтобы его можно было удалить или вывести из организма. Обычно это делается с помощью клизмы. Клизмы назначают только по назначению врача, так как слишком много клизм может повредить кишечник. Могут быть назначены смягчители стула или глицериновые свечи, чтобы сделать стул более мягким и облегчить его отхождение. Некоторым пациентам может потребоваться удаление стула из прямой кишки вручную после ее размягчения.
Слабительные, вызывающие движение стула, не используются, поскольку они также могут повредить кишечник.
Непроходимость кишечника
Непроходимость кишечника – это закупорка тонкой или толстой кишки чем-либо, кроме фекальной закупорки.
Обструкции (закупорки) кишечника препятствуют движению стула через тонкий или толстый кишечник. Они могут быть вызваны физическими изменениями или условиями, которые мешают мышцам кишечника нормально двигаться. Кишечник может быть частично или полностью заблокирован.Большинство препятствий возникает в тонком кишечнике.
Физические изменения
- Кишечник может искривиться или образовать петлю, закрывая ее и задерживая стул.
- Воспаление, рубцы после операции и грыжи могут сделать кишечник слишком узким.
- Опухоли, растущие внутри или снаружи кишечника, могут вызвать его частичную или полную блокировку.
Если кишечник заблокирован по физическим причинам, это может уменьшить приток крови к заблокированным частям.Необходимо скорректировать кровоток, иначе пораженная ткань может погибнуть.
Заболевания, поражающие мышцы кишечника
- Паралич (потеря способности двигаться).
- Заблокированы кровеносные сосуды, идущие к кишечнику.
- Слишком мало калия в крови.
Наиболее распространенными видами рака, вызывающими непроходимость кишечника, являются рак толстой кишки, желудка и яичников.
Другие виды рака, такие как рак легких и молочной железы, а также меланома, могут распространяться на брюшную полость и вызывать непроходимость кишечника.Пациенты, перенесшие операцию на брюшной полости или лучевую терапию на живот, имеют более высокий риск непроходимости кишечника. Непроходимость кишечника чаще всего встречается на поздних стадиях рака.
Оценка включает физический осмотр и визуализацию.
Следующие тесты и процедуры могут быть выполнены для диагностики непроходимости кишечника:
- Физический осмотр : Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки заболевания, такие как уплотнения или что-либо еще, что кажется необычным.Врач проверит, есть ли у пациента боль в животе, рвота, газы или стул в кишечнике.
- Общий анализ крови (CBC) : Процедура, при которой образец крови берется и проверяется на следующее:
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, переносящего кислород) в красных кровяных тельцах.
- Часть образца крови, состоящая из эритроцитов.
- Панель электролитов : анализ крови, который измеряет уровни электролитов, таких как натрий, калий и хлорид.
- Общий анализ мочи : Тест для проверки цвета мочи и ее содержимого, такого как сахар, белок, эритроциты и лейкоциты.
- Рентген брюшной полости : Рентгеновский снимок внутренних органов брюшной полости. Рентген – это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела.
- Бариевая клизма : серия рентгеновских снимков нижних отделов желудочно-кишечного тракта. В прямую кишку вводится жидкость, содержащая барий (серебристо-белое металлическое соединение). Барий покрывает нижнюю часть желудочно-кишечного тракта, делают рентген. Эта процедура также называется серией нижних GI. Этот тест может показать, какая часть кишечника заблокирована.
Бариевая клизма. Пациент лежит на рентгеновском столе. Жидкий барий вводится в прямую кишку и проходит через толстую кишку. Рентген используется для поиска аномальных участков.
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, переносящего кислород) в красных кровяных тельцах.
- Часть образца крови, состоящая из эритроцитов.
Бариевая клизма. Пациент лежит на рентгеновском столе. Жидкий барий вводится в прямую кишку и проходит через толстую кишку. Рентген используется для поиска аномальных участков.
Лечение острой и хронической непроходимости кишечника различается.
Острая кишечная непроходимость
Острая кишечная непроходимость возникает внезапно, может не возникать раньше и непродолжительна. Лечение может включать следующее:
- Заместительная терапия: лечение для восстановления нормального количества жидкости в организме. Могут быть назначены внутривенные (IV) жидкости и лекарства.
- Коррекция электролитов: лечение, направленное на получение необходимого количества химических веществ в крови, таких как натрий, калий и хлорид.Жидкости с электролитами можно вводить в виде инфузий.
- Переливание крови: процедура, при которой человеку делают вливание цельной крови или ее частей.
- Назогастральный или колоректальный зонд: назогастральный зонд вводится через нос и пищевод в желудок. Колоректальная трубка вводится через прямую кишку в толстую кишку. Это делается для уменьшения набухания, удаления скоплений жидкости и газа и снятия давления.
- Хирургия: Операция по устранению непроходимости может быть сделана, если она вызывает серьезные симптомы, которые не купируются другими методами лечения.
Пациенты с симптомами, которые продолжают ухудшаться, будут проходить последующие осмотры, чтобы проверить признаки и симптомы шока и убедиться, что обструкция не ухудшается.
Хроническая злокачественная непроходимость кишечника
Хроническая непроходимость кишечника со временем ухудшается. Пациенты с запущенным раком могут иметь хроническую непроходимость кишечника, которую нельзя удалить хирургическим путем. Кишечник может быть заблокирован или сужен более чем в одном месте, или опухоль может быть слишком большой для полного удаления.Лечение включает следующее:
- Хирургия: препятствие удаляется, чтобы облегчить боль и улучшить качество жизни пациента.
- Стент: металлическая трубка, вводимая в кишечник для открытия заблокированной области.
- Гастростомическая трубка: трубка, вводимая через стенку брюшной полости непосредственно в желудок. Гастростомическая трубка может удалять скопление жидкости и воздуха в желудке и позволяет вводить лекарства и жидкости непосредственно в желудок, выливая их по трубке.К гастростомической трубке также может быть прикреплен дренажный мешок с клапаном. Когда клапан открыт, пациент может есть или пить через рот, а пища стекает прямо в мешок. Это дает пациенту возможность попробовать пищу на вкус и сохранить во рту влажность. Избегайте твердой пищи, поскольку она может заблокировать трубку, ведущую к дренажному мешку.
- Лекарства: инъекции или вливания лекарств от боли, тошноты и рвоты и / или для опорожнения кишечника. Это может быть назначено пациентам, которым нельзя помочь с установкой стента или гастростомической трубки.
Диарея
Диарея – это частые, жидкие и водянистые испражнения.
Диарея – это частый жидкий и водянистый стул. Острая диарея длится более 4 дней, но менее 2 недель. Симптомами острой диареи могут быть жидкий стул и прохождение более 3-х несформированных стула за один день. Диарея является хронической (длительной), если длится более 2 месяцев.
Диарея может возникнуть в любой момент во время лечения рака. Это может вызвать физический и эмоциональный стресс у больных раком.
У онкологических больных наиболее частой причиной диареи является лечение рака.
Причины диареи у онкологических больных включают следующее:
- Лечение рака, такое как химиотерапия, лучевая терапия, трансплантация костного мозга и хирургия.
- Некоторые химиотерапевтические препараты вызывают диарею, изменяя способ расщепления и всасывания питательных веществ в тонком кишечнике. Более половины пациентов, получающих химиотерапию, страдают диареей, которую необходимо лечить.
- Лучевая терапия живота и таза может вызвать воспаление кишечника. У пациентов могут быть проблемы с перевариванием пищи, газы, вздутие живота, судороги и диарея. Эти симптомы могут длиться от 8 до 12 недель после лечения или не проявляться в течение месяцев или лет. Лечение может включать изменение диеты, прием лекарств или хирургическое вмешательство.
- Пациенты, проходящие лучевую терапию и химиотерапию, часто страдают тяжелой диареей. Больничное лечение может не потребоваться. Лечение может проводиться в амбулаторных условиях или на дому.Могут быть назначены внутривенные (IV) жидкости или лекарства.
- У пациентов, перенесших трансплантацию донорского костного мозга, может развиться болезнь «трансплантат против хозяина» (РТПХ). Желудочные и кишечные симптомы РТПХ включают тошноту и рвоту, сильную боль и спазмы в животе, а также водянистую зеленую диарею. Симптомы могут проявиться от 1 недели до 3 месяцев после трансплантации.
- Операция на желудке или кишечнике.
- Сам рак.
- Стресс и тревога из-за рака и лечения от рака.
- Другие медицинские состояния и заболевания, кроме рака.
- Инфекции.
- Антибактериальная терапия при некоторых инфекциях. Антибактериальная терапия может раздражать слизистую оболочку кишечника и вызывать диарею, которая часто не проходит при лечении.
- Слабительные.
- Фекальное уплотнение, при котором стул протекает вокруг закупорки.
- Определенные продукты с высоким содержанием клетчатки или жира.
- Некоторые химиотерапевтические препараты вызывают диарею, изменяя способ расщепления и всасывания питательных веществ в тонком кишечнике.Более половины пациентов, получающих химиотерапию, страдают диареей, которую необходимо лечить.
- Лучевая терапия живота и таза может вызвать воспаление кишечника. У пациентов могут быть проблемы с перевариванием пищи, газы, вздутие живота, судороги и диарея. Эти симптомы могут длиться от 8 до 12 недель после лечения или не проявляться в течение месяцев или лет. Лечение может включать изменение диеты, прием лекарств или хирургическое вмешательство.
- Пациенты, проходящие лучевую терапию и химиотерапию, часто страдают тяжелой диареей.Больничное лечение может не потребоваться. Лечение может проводиться в амбулаторных условиях или на дому. Могут быть назначены внутривенные (IV) жидкости или лекарства.
- У пациентов, перенесших трансплантацию донорского костного мозга, может развиться болезнь «трансплантат против хозяина» (РТПХ). Желудочные и кишечные симптомы РТПХ включают тошноту и рвоту, сильную боль и спазмы в животе, а также водянистую зеленую диарею. Симптомы могут проявиться от 1 недели до 3 месяцев после трансплантации.
- Операция на желудке или кишечнике.
Оценка включает физический осмотр, лабораторные тесты и вопросы о диете и дефекации.
Поскольку диарея может быть опасной для жизни, важно выяснить причину, чтобы лечение можно было начать как можно скорее. Врач может задать следующие вопросы, чтобы помочь спланировать лечение:
- Как часто вы испражнялись за последние 24 часа?
- Когда вы в последний раз опорожнялись? На что это было похоже (сколько, насколько твердое или мягкое, какого цвета)? Была ли кровь?
- Была ли кровь в стуле или ректальное кровотечение?
- Были ли у вас головокружение, сильная сонливость, судороги, боль, тошнота, рвота или жар?
- Что вы ели? Что и сколько вы выпили за последние 24 часа?
- Вы недавно похудели? Как много?
- Как часто вы мочились за последние 24 часа?
- Какие лекарства вы принимаете? Сколько и как часто?
- Вы недавно путешествовали?
Тесты и процедуры могут включать в себя следующее:
- Физический осмотр и история болезни : Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки заболевания, такие как опухоли или что-то еще, что кажется необычным.Также будет записан анамнез о привычках здоровья пациента, перенесенных заболеваниях и методах лечения. Обследование будет включать проверку артериального давления, пульса и дыхания; проверка на сухость кожи и тканей, выстилающих ротовую полость; и проверка на боли в животе и звуки кишечника.
- Цифровое ректальное исследование (DRE) : Исследование прямой кишки. Врач или медсестра вводят смазанный палец в перчатке в нижнюю часть прямой кишки, чтобы нащупать уплотнения или что-то еще, что кажется необычным.Осмотр позволит проверить наличие признаков закупорки каловых масс. Стул можно собирать для лабораторных исследований.
- Анализ кала на скрытую кровь : Тест для проверки стула на наличие крови, которую можно увидеть только под микроскопом. Небольшие образцы стула помещаются на специальные карточки и возвращаются врачу или в лабораторию для анализа.
- Тесты стула : Лабораторные тесты для проверки уровня воды и натрия в стуле, а также для поиска веществ, которые могут вызывать диарею. Стул также проверяется на наличие бактериальных, грибковых или вирусных инфекций.
- Общий анализ крови (CBC) : Процедура, при которой образец крови берется и проверяется на следующее:
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, переносящего кислород) в красных кровяных тельцах.
- Часть образца крови, состоящая из эритроцитов.
- Панель электролитов : анализ крови, который измеряет уровни электролитов, таких как натрий, калий и хлорид.
- Общий анализ мочи : Тест для проверки цвета мочи и ее содержимого, такого как сахар, белок, эритроциты и лейкоциты.
- Рентген брюшной полости : Рентгеновский снимок внутренних органов брюшной полости. Рентген – это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела. Рентген брюшной полости также может быть сделан для выявления непроходимости кишечника или других проблем.
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, переносящего кислород) в красных кровяных тельцах.
- Часть образца крови, состоящая из эритроцитов.
Лечение диареи зависит от того, что ее вызывает.
Лечение зависит от причины диареи. Врач может изменить лекарства, диету и / или жидкости.
- Может потребоваться изменение в использовании слабительных.
- Лекарство от диареи может быть прописано для замедления работы кишечника, уменьшения жидкости, выделяемой кишечником, и для улучшения всасывания питательных веществ.
- Диарею, вызванную лечением рака, можно вылечить путем изменения диеты. Ешьте часто небольшими порциями и избегайте следующих продуктов:
- Молоко и молочные продукты.
- Острая пища.
- Спирт.
- Еда и напитки, содержащие кофеин.
- Некоторые фруктовые соки.
- Еда и напитки, вызывающие газ.
- Продукты с высоким содержанием клетчатки или жира.
- Диета из бананов, риса, яблок и тостов (диета BRAT) может помочь при легкой диарее.
- Употребление более прозрачных жидкостей может помочь уменьшить диарею. Лучше всего выпивать до 3 литров прозрачной жидкости в день. К ним относятся вода, спортивные напитки, бульон, некрепкий чай без кофеина, безалкогольные напитки без кофеина, прозрачные соки и желатин. При тяжелой диарее пациенту может потребоваться внутривенное (в / в) введение жидкости или другие формы внутривенного питания. (Для получения дополнительной информации см. Раздел «Диарея» в сводке PDQ по питанию при лечении рака.)
- Диарея, вызванная реакцией «трансплантат против хозяина» (РТПХ), часто лечится с помощью специальной диеты.Некоторым пациентам может потребоваться длительное лечение и соблюдение диеты.
- Могут быть рекомендованы пробиотики. Пробиотики – это живые микроорганизмы, которые используются в качестве пищевой добавки для улучшения пищеварения и нормальной работы кишечника. Бактерия Lactobacillus acidophilus, обнаруженная в йогурте, является наиболее распространенным пробиотиком.
- Пациентам с диареей с другими симптомами могут потребоваться жидкости и лекарства, вводимые внутривенно.
- Молоко и молочные продукты.
- Острая пища.
- Спирт.
- Еда и напитки, содержащие кофеин.
- Некоторые фруктовые соки.
- Еда и напитки, вызывающие газ.
- Продукты с высоким содержанием клетчатки или жира.
Лучевой энтерит
Лучевой энтерит – это воспаление кишечника, вызванное лучевой терапией.
Лучевой энтерит – это состояние, при котором слизистая оболочка кишечника набухает и воспаляется во время или после лучевой терапии брюшной полости, таза или прямой кишки. Тонкая и толстая кишка очень чувствительны к радиации.Чем больше доза облучения, тем больший ущерб может быть нанесен нормальной ткани. Большинство опухолей брюшной полости и таза требуют больших доз радиации. Почти у всех пациентов, получающих облучение брюшной полости, таза или прямой кишки, будет энтерит.
Лучевая терапия для уничтожения раковых клеток в брюшной полости и тазу воздействует на нормальные клетки слизистой оболочки кишечника. Лучевая терапия останавливает рост раковых и других быстрорастущих клеток. Поскольку нормальные клетки слизистой оболочки кишечника быстро растут, лучевая обработка этой области может остановить рост этих клеток.Это затрудняет восстановление тканей. Поскольку клетки умирают и не заменяются, в течение следующих нескольких дней и недель возникают желудочно-кишечные проблемы.
Врачи изучают, влияет ли назначение лучевой терапии, химиотерапии и операции на степень тяжести энтерита.
Симптомы могут появиться во время лучевой терапии или спустя несколько месяцев или лет.
Лучевой энтерит может быть острым или хроническим:
- Острый лучевой энтерит возникает во время лучевой терапии и может длиться до 8–12 недель после прекращения лечения.
- Хронический лучевой энтерит может появиться через месяцы или годы после окончания лучевой терапии, или он может начаться как острый энтерит и продолжать повторяться.
Суммарная доза радиации и другие факторы влияют на риск радиационного энтерита.
Только от 5% до 15% пациентов, получавших облучение брюшной полости, будут иметь хронические проблемы. Продолжительность энтерита и степень его тяжести зависят от следующих факторов:
- Общая полученная доза радиации.
- Объем обработанного нормального кишечника.
- Размер опухоли и степень ее распространения.
- Если химиотерапия проводилась одновременно с лучевой терапией.
- Если использовались радиационные имплантаты.
- Если у пациента высокое кровяное давление, диабет, воспалительные заболевания органов малого таза или плохое питание.
- Если пациент перенес операцию на животе или тазу.
Симптомы острого и хронического энтерита во многом схожи.
Пациенты с острым энтеритом могут иметь следующие симптомы:
- Тошнота.
- Рвота.
- Спазмы в животе.
- Частые позывы на дефекацию.
- Ректальная боль, кровотечение или слизь в стуле.
- Водянистый понос.
- Чувствую себя очень усталым.
Симптомы острого энтерита обычно проходят через 2–3 недели после окончания лечения.
Симптомы хронического энтерита обычно появляются через 6–18 месяцев после окончания лучевой терапии.Иногда бывает сложно поставить диагноз. Сначала врач проверит, вызваны ли симптомы рецидивирующей опухолью в тонкой кишке. Врачу также необходимо знать всю историю лучевой терапии пациента.
Пациенты с хроническим энтеритом могут иметь следующие признаки и симптомы:
- Спазмы в животе.
- Кровавый понос.
- Частые позывы на дефекацию.
- Стул жирный и жирный.
- Похудание.
- Тошнота.
Оценка радиационного энтерита включает физический осмотр и вопросы пациенту.
Пациентам будет проведен медицинский осмотр и им зададут следующие вопросы:
- Обычный характер дефекации.
- Тип диареи:
- Когда она началась.
- Как долго это длилось.
- Как часто это происходит.
- Количество и вид табуретов.
- Другие симптомы диареи (например, газы, спазмы, вздутие живота, позывы, кровотечение и болезненность прямой кишки).
- Питание здоровья:
- Рост и вес.
- Обычные пищевые привычки.
- Изменение пищевых привычек.
- Количество клетчатки в рационе.
- Признаки обезвоживания (например, плохой цвет кожи, повышенная слабость или чувство сильной усталости).
- Уровни стресса и способность справляться.
- Изменения образа жизни, вызванные энтеритом.
- Когда это началось.
- Как долго это длилось.
- Как часто это происходит.
- Количество и вид табуретов.
- Другие симптомы диареи (например, газы, спазмы, вздутие живота, позывы, кровотечение и болезненность прямой кишки).
- Высота и вес.
- Обычные пищевые привычки.
- Изменение пищевых привычек.
- Количество клетчатки в рационе.
- Признаки обезвоживания (например, плохой цвет кожи, повышенная слабость или чувство сильной усталости).
Лечение зависит от того, является ли лучевой энтерит острым или хроническим.
Острый лучевой энтерит
Лечение острого энтерита включает лечение симптомов. Симптомы обычно улучшаются после лечения, но если симптомы ухудшаются, лечение рака, возможно, придется на время прекратить.
Лечение острого лучевого энтерита может включать следующее:
- Лекарства от диареи.
- Опиоиды для снятия боли.
- Стероидные пены для снятия воспаления прямой кишки.
- Замена ферментов поджелудочной железы для пациентов с раком поджелудочной железы.Снижение ферментов поджелудочной железы может вызвать диарею.
- Изменения в диете. Кишечник, поврежденный лучевой терапией, может не вырабатывать достаточно определенных ферментов, необходимых для пищеварения, особенно лактазы. Лактаза необходима для переваривания лактозы, содержащейся в молоке и молочных продуктах. Безлактозная диета с низким содержанием жиров и клетчатки может помочь контролировать симптомы острого энтерита.
- Продукты, которых следует избегать:
- Молоко и молочные продукты, кроме пахты, йогурта и безлактозных добавок к молочным коктейлям, таких как Ensure.
- Хлеб из цельных отрубей и крупы.
- Орехи, семена и кокос.
- Жареные, жирные или жирные продукты.
- Свежие и сушеные фрукты и некоторые фруктовые соки (например, сливовый сок).
- Сырые овощи.
- Сытная выпечка.
- Попкорн, картофельные чипсы и крендели.
- Сильные специи и зелень.
- Шоколад, кофе, чай и безалкогольные напитки с кофеином.
- Алкоголь и табак.
- Продукты на выбор:
- Жареные или жареные рыбу, птицу и мясо.
- Бананы.
- Яблочное пюре и очищенные яблоки.
- Яблочный и виноградный соки.
- Белый хлеб и тосты.
- Макароны и лапша.
- Запеченный, отварной или пюре.
- Приготовленные мягкие овощи, такие как кончики спаржи, зеленая и вощеная фасоль, морковь, шпинат и кабачки.
- Мягкий плавленый сыр. Плавленый сыр может не вызывать проблем, потому что лактоза удаляется при его приготовлении.
- Пахта, йогурт и безлактозные добавки для молочных коктейлей, например Ensure.
- Яйца.
- Арахисовое масло гладкое.
- Полезные советы:
- Ешьте пищу комнатной температуры.
- Выпивайте около 12 стаканов жидкости по восемь унций в день.
- Дайте газировкам потерять свою газировку, прежде чем пить их.
- Добавьте мускатный орех в еду. Это помогает замедлить движение переваренной пищи в кишечнике.
- Начните диету с низким содержанием клетчатки в первый день лучевой терапии.
- Продукты, которых следует избегать:
- Продукты, которых следует избегать:
- Молоко и молочные продукты, кроме пахты, йогурта и безлактозных добавок к молочным коктейлям, таких как Ensure.
- Хлеб из цельных отрубей и крупы.
- Орехи, семена и кокос.
- Жареные, жирные или жирные продукты.
- Свежие и сушеные фрукты и некоторые фруктовые соки (например, сливовый сок).
- Сырые овощи.
- Сытная выпечка.
- Попкорн, картофельные чипсы и крендели.
- Сильные специи и зелень.
- Шоколад, кофе, чай и безалкогольные напитки с кофеином.
- Алкоголь и табак.
- Продукты на выбор:
- Жареные или жареные рыбу, птицу и мясо.
- Бананы.
- Яблочное пюре и очищенные яблоки.
- Яблочный и виноградный соки.
- Белый хлеб и тосты.
- Макароны и лапша.
- Запеченный, отварной или пюре.
- Приготовленные мягкие овощи, такие как кончики спаржи, зеленая и вощеная фасоль, морковь, шпинат и кабачки.
- Мягкий плавленый сыр. Плавленый сыр может не вызывать проблем, потому что лактоза удаляется при его приготовлении.
- Пахта, йогурт и безлактозные добавки для молочных коктейлей, например Ensure.
- Яйца.
- Арахисовое масло гладкое.
- Полезные советы:
- Ешьте пищу комнатной температуры.
- Выпивайте около 12 стаканов жидкости по восемь унций в день.
- Дайте газировкам потерять свою газировку, прежде чем пить их.
- Добавьте мускатный орех в еду. Это помогает замедлить движение переваренной пищи в кишечнике.
- Начните диету с низким содержанием клетчатки в первый день лучевой терапии.
- Молоко и молочные продукты, кроме пахты, йогурта и безлактозных добавок к молочным коктейлям, таких как Ensure.
- Хлеб из цельных отрубей и крупы.
- Орехи, семена и кокос.
- Жареные, жирные или жирные продукты.
- Свежие и сушеные фрукты и некоторые фруктовые соки (например, сливовый сок).
- Сырые овощи.
- Сытная выпечка.
- Попкорн, картофельные чипсы и крендели.
- Сильные специи и зелень.
- Шоколад, кофе, чай и безалкогольные напитки с кофеином.
- Алкоголь и табак.
- Жареные или жареные рыба, птица и мясо.
- Бананы.
- Яблочное пюре и очищенные яблоки.
- Яблочный и виноградный соки.
- Белый хлеб и тосты.
- Макароны и лапша.
- Запеченный, отварной или пюре.
- Приготовленные мягкие овощи, такие как кончики спаржи, зеленая и вощеная фасоль, морковь, шпинат и кабачки.
- Мягкий плавленый сыр. Плавленый сыр может не вызывать проблем, потому что лактоза удаляется при его приготовлении.
- Пахта, йогурт и безлактозные добавки для молочных коктейлей, например Ensure.
- Яйца.
- Арахисовое масло гладкое.
- Ешьте пищу комнатной температуры.
- Выпивайте около 12 стаканов жидкости по восемь унций в день.
- Дайте газировкам потерять свою газировку, прежде чем пить их.
- Добавьте мускатный орех в еду. Это помогает замедлить движение переваренной пищи в кишечнике.
- Начните диету с низким содержанием клетчатки в первый день лучевой терапии.
Хронический лучевой энтерит
Лечение хронического лучевого энтерита может включать следующее:
- Те же методы лечения, что и при симптомах острого лучевого энтерита.
- Хирургия. Немногие пациенты нуждаются в операции, чтобы контролировать свои симптомы. Могут использоваться два типа хирургического вмешательства:
- Кишечный обходной анастомоз: процедура, при которой врач создает новый канал для потока кишечного содержимого вокруг поврежденной ткани.
- Тотальная резекция кишечника: операция по полному удалению кишечника.
- Кишечный обходный анастомоз: процедура, при которой врач создает новый канал для потока кишечного содержимого вокруг поврежденной ткани.
- Тотальная резекция кишечника: операция по полному удалению кишечника.
Текущие клинические испытания
Ознакомьтесь со списком клинических испытаний рака NCI для исследований поддерживающей и паллиативной помощи в США, посвященных запорам, непроходимости, непроходимости кишечника и диарее, которые сейчас принимают участников.Список испытаний можно дополнительно сузить по местоположению, препарату, вмешательству и другим критериям.
Общая информация о клинических испытаниях также доступна на веб-сайте NCI.
Было ли это полезно?
да НетПоследний вопрос: Насколько уверенно вы заполняете медицинские формы самостоятельно?
Нисколько Немного В некотором роде Немного Очень сильноСпасибо!
Начать поиск нового образования для пациентов>груд древних фекалий свидетельствуют о «исчезновении» кишечных бактерий человека | Наука
копролитов, обитающих недалеко от места захоронения индейцев в Юте, раскрывают древние диеты.
РУССКИЙ ЕПИСКОП / АЛАМИСКОЕ ФОТОЭндрю Карри
Каждый прием пищи переваривается с помощью множества бактерий, обитающих в кишечнике. Когда вы закончите переваривание, эти бактерии также станут частью того, что выводится из организма. Теперь 1000-летние груды высохших фекалий дают представление о том, как миллиардные бактериальные экосистемы в кишечнике человека были изменены санитарией, обработанными пищевыми продуктами и антибиотиками.
В исследовании, опубликованном сегодня в журнале Nature , исследователи проанализировали древнюю ДНК копролитов или консервированных фекалий, найденных в задней части каменных убежищ в Юте и Мексике. По словам биолога из Стэнфордского университета Джастина Зонненбурга, эти данные впервые позволят ученым хорошо взглянуть на сообщества древних кишечных бактерий. «Эти палеофекалии – эквивалент машины времени».
Они предполагают, что за последнее тысячелетие кишечник человека пережил «событие вымирания», потеряв десятки видов и стал значительно менее разнообразным, говорит ведущий автор и микробиолог Гарвардской медицинской школы Александр Костич.«Это вещи, которые мы не вернем».
Предыдущие исследования использовали кишечные бактерии сегодняшних охотников-собирателей и пастухов в качестве заместителя древнего микробиома. Их микробное разнообразие намного превышает разнообразие людей в индустриальных обществах, и исследователи связывают низкое разнообразие с более высоким уровнем «болезней цивилизации», включая диабет, ожирение и аллергии. Но было неясно, сколько общего у сегодняшних непромышленных людей с древними людьми. «Мы действительно хотели иметь возможность вернуться в прошлое и увидеть, когда произошли эти изменения [в современном кишечном микробиоме] и что их вызывает», – говорит генетик Гарвардского университета Кристина Уоринер, соавтор статьи.«Это сама еда? Это переработка, антибиотики, санитария? »
Международная группа исследователей проанализировала восемь древних копролитов, сохранившихся благодаря сухости и стабильным температурам в трех каменных убежищах в Мексике и на юго-западе США. Исследователи датировали образцы, некоторые из которых были выкопаны почти 100 лет назад и хранились в музее, с помощью радиоуглерода между 0 и 1000 гг. Н.э. Мерадет Сноу, молекулярный антрополог из Университета Монтаны, штат Миссула, затем регидратировал крошечные кусочки фекалий, восстанавливая более длинные нити ДНК, чем в предыдущих анализах палеофекалий.
Более ранние попытки проанализировать древний микробиом кишечника были сорваны из-за проблемы отделения ДНК древних кишечных бактерий от ДНК микробов, вторгшихся из окружающей почвы, говорит Марша Вибово, доктор философии. студент Гарвардского диабетического центра Джослина, который проанализировал ДНК. Она выделила древние виды кишечника, сосредоточив внимание на ДНК, поврежденной временем, и на последовательностях бактерий, которые, как известно, связаны с кишечником млекопитающих. Однако некоторая часть древней ДНК была незнакомой и, очевидно, представляла собой невиданные ранее виды вымерших бактерий.
Копролиты дали 181 геном, которые были древними и, вероятно, произошли из кишечника человека. Многие из них напоминали те, которые сегодня обнаруживаются в непромышленных образцах кишечника, включая виды, связанные с диетами с высоким содержанием клетчатки. Кусочки пищи в образцах подтвердили, что в рацион древних людей входили кукуруза и бобы, типичные для первых фермеров Северной Америки. Образцы с одного места в Юте предполагают более эклектичную, богатую клетчаткой «голодную диету», включая опунцию, рисовые травы и кузнечики.
Но древние микробиомы также отличались от своих современных собратьев, например, не имея маркеров устойчивости к антибиотикам.И они были заметно более разнообразными, включая десятки неизвестных видов. «Только в этих восьми образцах из относительно ограниченной географии и временного периода мы обнаружили 38% новых видов», – говорит Костич.
Treponema Бактерии, например, практически неизвестны в промышленно развитом кишечном микробиоме и лишь изредка появляются у людей, ведущих непромышленный образ жизни сегодня. Но «они присутствуют в каждой палеофекалии на всех географических участках», – говорит Костич.«Это говорит о том, что все влияет не только на диету». Он надеется, что будущие эксперименты с копролитами из других периодов времени позволят определить, когда произошли самые большие сдвиги и что их вызвало.
Полученные результаты перекликаются с другим исследованием гораздо более старых образцов, опубликованным Уорнером и его коллегами на этой неделе, в котором сообщается о ДНК ранее не идентифицированных микробов на зубах неандертальцев и ранних современных людей.
Новые данные из старых кормов показывают, что сегодня ни один человек на планете не избежал изменений в своем микробиоме.«Непромышленные группы населения, включая их микробиомы, не должны рассматриваться как прокси для наших предков», – говорит генетик Массачусетского технологического института Мэтью Груссен.
Полученные данные также предполагают, что в недавнем прошлом мы потеряли много помощников микробов, и наши тела, возможно, не успели адаптироваться. «Это исследование дает нам золотой стандарт для проверки того, какие виды мы потеряли», – говорит Зонненбург.
Поскольку фекалии не считаются человеческими останками в соответствии с законодательством США, говорит Уоринер, на раннем этапе этики исследования почти не обсуждались.Но когда группа обратилась к нескольким десяткам племен на юго-западе, некоторые сказали, что образцы были связью с их предками, и были расстроены, что с ними не посоветовались раньше. В настоящее время исследование включает в себя этическое заявление, впервые в палеофизической статье.
Калифорнийский университет в Сан-Диего, генетик Кеолу Фокс говорит, что команда не продвинулась достаточно далеко. По его словам, понимание древнего кишечника может когда-нибудь послужить основой для коммерческих усилий по изменению современных микробиомов. Это поднимает сложные вопросы о том, кому принадлежат такие данные.«Это предположительно отходы, но они содержат ДНК и профили микробного разнообразия. Может быть, эта корма буквально золотая, – говорит Фокс. «Мы попадаем в совершенно новую серую зону».
продуктов, которые помогут вам какать, когда у вас проблемы с желудком
Oren Aks / Thrillist
Проблемы с пищеварением могут вызывать смущение (если они происходят с вами) или смешные (если они происходят с кем-то еще). Каким бы забавным ни было пердеж, никто не хочет признавать, что это был человек, который просто вычистил весь офис прямо перед обедом.В более крайних случаях бегать в ванную каждые 10 минут, чтобы облегчиться, не так уж и весело, как и напрасно ждать, когда откажутся какашки.
Полусеребряная подкладка? Ваша пищеварительная система предназначена для обработки (большей части) злоупотреблений, с которыми она сталкивается, при условии, что вы относитесь к ней правильно. Хотя заманчиво сбежать в ближайшую аптеку и выпить целый контейнер TUMS, вашей первой остановкой должна быть кухня. «Еда всегда должна быть вашим первым средством лечения любых проблем с желудочно-кишечным трактом», – говорит д-р.Су Сачар, сертифицированный гастроэнтеролог. Она говорит, что часто избавляет пациентов от симптомов, просто изменяя их диету, вместо того, чтобы прибегать к рецептам или другим лекарствам. Читайте ее советы и другие научно обоснованные предложения о том, что можно есть, чтобы успокоить скрученный желудок.
Проблема: Запор
Когда вы забиты, сосредоточьтесь на клетчатке. Вероятно, вы не получаете достаточного количества рекомендованных 22–34 граммов в день. Сахар советует употреблять продукты, содержащие нерастворимую клетчатку, которая не переваривается желудочно-кишечным трактом и проходит через кишечник, действуя как естественное слабительное. Яблоки и ягоды
Одно яблоко в день, содержащее около пяти граммов клетчатки, помогает избавиться от запоров. Имейте в виду, что сок не в счет; нужная вам нерастворимая, формирующая объем клетчатка, называемая пектином, находится в кожуре яблока. Ягоды также являются хорошим выбором – возьмите горсть или добавьте их в йогурт или (с высоким содержанием клетчатки!) Хлопья. Малина (восемь граммов клетчатки на чашку) и ежевика (7,6 грамма на чашку) очень полезны.
Воздушный попкорн
Не то чтобы вам нужна была еще одна причина для Netflix и расслабления, но попкорн также является отличным способом помочь вам какать.К сожалению, мешок Орвилла Реденбахера, который ты хранил в кладовой в течение трех лет, не поможет. «Попкорн, приготовленный в микроволновой печи, содержит на 30% меньше клетчатки и примерно на 80% больше натрия, чем приготовленный из воздуха», – говорит доктор Сачар. Кроме того, вы упустите потенциально вредные химические вещества, содержащиеся в традиционных ароматизаторах. Вот простой способ приготовления ядер в домашних условиях.
Сливы
Если вы не знали, «чернослив», который ели ваши бабушка и дедушка, были переименованы в «чернослив» опытные маркетинговые команды, но они по-прежнему творит ту же магию.Это происходит благодаря обильному содержанию растворимой и нерастворимой клетчатки (шесть граммов на полстакана) и сорбиту, неперевариваемому сахарному спирту со слабительным действием, объясняет Сачар. Исследования даже определили, что чернослив более эффективен, чем псиллиум (подумайте: метамуцил), и его следует рассматривать как «терапию первой линии» против запоров.
Орехи
В частности, Сачар рекомендует бразильские орехи, арахис и грецкие орехи из-за их способности вырабатывать какашки. Наряду с клетчаткой эти разновидности содержат изрядную дозу питательных веществ, таких как белок и полезные жиры.Придерживайтесь горсти орехов на порцию, чтобы не переборщить с калориями, которые могут быстро накапливаться.
Льняное семя
Эти крошечные семена, полные нерастворимой и растворимой клетчатки, приносят большую пользу вашему пищеварительному тракту и помогают облегчить запор. Два слова мудрым: убедитесь, что семена измельчены, а не целы (они пройдут сквозь вас), и выпейте тонны воды. Если в организме недостаточно жидкости, лен может иметь противоположный эффект.
Проблема: газы и вздутие живота
Не можете застегнуть штаны в конце дня? Нет, вы не просто набрали 10 фунтов, но, возможно, виновата та тарелка макарон, которую вы съели на обед.Как указывает Сачар, не существует универсального решения для всех этих типов проблем с желудочно-кишечным трактом. Если у вас постоянные проблемы с пищеварением, вы можете попробовать элиминационную диету, чтобы увидеть, какие продукты вы можете переносить, а какие нет. А пока эти продукты могут просто помочь вашему вздутому кишечнику. Фенхель, орегано и мята перечная
Ароматные растения, такие как фенхель, орегано и мята, творит чудеса с газами и вздутием живота, – говорит Сачар. Они помогают, естественным образом уменьшая спазмы мышечной оболочки кишечника, расслабляя перегруженный кишечник.
Ginger
Имбирь – тоже хороший выбор: он «ускоряет опорожнение желудка», что означает именно то, что вы думаете. Пейте его в горячем чае, добавляйте в супы или жаркое. Только убедитесь, что вы покупаете его в свежем виде, а не в маринаде, как в суши.
Проблема: Диарея
По словам Сахара, пробежки могут быть результатом бактериальной инфекции, и в этом случае проблема недолговечна и обычно разрешается сама собой в течение дня или около того.Хотя сейчас это не так обнадеживает!Другие причины могут быть более сложными, например, пищевая чувствительность или синдром раздраженного кишечника. Если это длится более трех дней, пора обратиться к гастроэнтерологу, чтобы выяснить, в чем может быть причина. В более временных случаях сосредоточьтесь на пополнении своего организма богатыми пробиотиками – но в остальном безвкусными и скучными – продуктами, такими как:
Ферментированные продукты
Продукты, для производства которых требуется какая-то бактериальная активность – подумайте о йогурте, Кимчи, мисо, чайный гриб и квашеная капуста – содержат пробиотики, которые помогают успокоить гиперактивную пищеварительную систему, говорит Сухар.Фактически, недавнее исследование показывает, что пробиотики помогают сократить приступ диареи примерно на один день. Любой, у кого был тяжелый случай, знает, что 24 часа с таким же успехом могут быть и неделей.
Горох и морковь
Хотя вы хотите быть осторожными с сырыми овощами, которые могут раздражать вашу систему, эти два богаты растворимой клетчаткой, которая действует как губка в вашем кишечнике, говорит Сухар. «Это помогает всасывать все на пути, чтобы создать более сформированную дефекацию». Ваша цель, люди, – более сформированный стул.Будьте проще.
Bananas
Если ваша мать когда-либо заставляла вас следовать классическому лекарству от диареи, известному как диета BRAT (бананы, рис, яблочное пюре и тосты), она на самом деле что-то знала. Бананы содержат полезную растворимую клетчатку, в том числе инулин, пребиотик, который также способствует росту полезных бактерий в кишечнике. У них также есть дополнительное преимущество – калий, который помогает восстановить питательные вещества, которые вы теряете после длительного пребывания в туалете.
Постный белок
Когда ваша система начнет успокаиваться, вы захотите повысить свой уровень энергии с помощью некоторого количества белка. Выбирайте приготовленную курицу без кожи, индейку или постный стейк, которые помогут вам избежать усталости, которая может быть еще одним неприятным побочным эффектом диареи.