Камень в поджелудочной железе опасно ли: симптомы и лечение без операции
Камни в поджелудочной железе: симптомы, лечение без операции, бывают ли они
Камнями поджелудочной железы являются кальцинаты, которые образуются в области протоков и паренхимы органа системы пищеварения. Возникновение затверделых образований приводит к ухудшению внутрисекреторной и внешнесекреторной деятельности железы. Достаточно часто их появление связано с панкреатитом и вторичным сахарным диабетом.
Чтобы подтвердить наличие камней в поджелудочной железе потребуется пройти ряд обследований, которые дадут возможность врачу назначить эффективное лечение с целью снятия воспаления, отёчности и восстановления функции органа. Камни в поджелудочной железе требуют незамедлительной терапии!
Особенности заболевания
Количество недугов, связанных с появлением камней в области поджелудочной железы, связано с наличием хронического воспалительного процесса в организме. Достаточно часто спровоцировать его появление может нарушенный метаболизм, возникающий на фоне скопления кальция в органе системы пищеварения. В данном случае происходит блокирование пищеварительных ферментов. Камни в поджелудочной железе могут быть как крупных, так и мелких размеров.
Поспособствовать появлению камней могут такие причины, как:
- Увеличенная масса тела.
- Увеличенный уровень билирубина и холестерина.
- Низкий уровень активности.
- Старшая возрастная категория.
- Наличие повышенного уровня сахара в крови и недугов печени.
- Предрасположенность к ЖКБ.
Возникают камни в панкреасе и желчном часто:
- у беременных девушек;
- женщин возрастной категории 30–40 лет;
- мужчин пенсионного возраста;
- больных, страдающих недугами кровеносной системы и печени;
- полных людей;
- лиц, которые употребляют медикаменты, сидят на диетах и принимают гормоны.
Симптомы
Сигнализировать о наличии камней в поджелудочной железе могут сильные и продолжительные боли в области верхней части брюшного отдела. Изредка болевые ощущения длятся более 3 часов и могут отдаваться в правом плече и между лопатками. Больного могут мучить приступы тошноты и ощущение жара, которые бывают в любое время суток.
Симптоматика ярко выраженная, и может существовать продолжительное время. Камни могут стать причиной развития острой формы панкреатита, которая способна вызвать панкреатический шок. Лечить патологию можно только с опытным врачом, который подберёт индивидуальные методы лечения.
К основной симптоматике недуга стоит отнести:
 Признаки диффузных изменений поджелудочной железы
Признаки диффузных изменений поджелудочной железы
- Частую и сильную боль, сосредоточенную в области живота и отдающую в спину. Один из главных признаков недуга.
- Появление боли после приёма пищи.
- Систематическое появление приступов тошноты.
- Частые рвотные позывы являются спутниками камней.
- Жидкий стул, окрашенный в светло-бурый тон.
- Ощущение жара.
- Вздутие живота.
- При пальпации живота больной испытывает болевые ощущения.
Камни могут стать причиной развития серьёзного осложнения. Поджелудочная железа ответственна за вырабатывание гормонов, контролирующих уровень глюкозы в кровеносной системе. Твёрдые новообразования снижают количество выделяемых гормонов. Это становится причиной развития сахарного диабета.
О наличии камней в поджелудочной могут свидетельствовать частые приступы тошноты и рвоты
Длительная непроходимость потоков становится причиной развития воспалительного процесса, представляющего собой острую фазу панкреатита. У больного повышается температура тела, происходит инфицирование поджелудочной железы, и появляются продолжительные болевые ощущения. Болевой синдром развивается на фоне затруднения прохождения жидкости по протокам.
Если помимо повышения температуры наблюдается ещё и пожелтение кожных покровов следует немедленно вызвать скорую помощь! Подобная симптоматика свидетельствует о том, что камни перешли в желчный проток. Медицинский специалист в данном случае проведёт осмотр и назначит подходящую терапию, включающую приём антибиотика и спазмолитика.

Диагностирование и лечение
При появлении первых же симптомов панкреолитиза (камней в панкреасе) стоит пройти качественную диагностику, которая поможет найти место расположения камней. Как правило, врач направляет больного на прохождение:
- эндоскопии;
- УЗИ;
- рентгеновской диагностики;
- МРТ;
- компьютерной томографии.
Полученные результаты исследований и опрос больного на тему симптоматики позволит врачу разработать индивидуальную схему лечения.
Несвоевременно начатое лечение может привести к тому, что больной приобретёт ещё и панкреатит. Больные панкреатитом должны навсегда забыть о вредных лакомствах и пройти медикаментозное лечение. Как можно извлечь камни и требуется ли хирургическое вмешательство в случае подобных заболеваний?
При панкреолитизе больной в обязательном порядке проходит эндоскопию и УЗИ
Терапия панкреолитиза подразумевает индивидуальный подход к лечению пациента. Медицинский специалист должен использовать комплексный метод. В данном случае целесообразно сочетание оперативного и медикаментозного способа терапии. На начальных стадиях можно избавиться от камня без операции. Медикаменты должны быть назначены только врачом!
Избавиться от симптомов народными средствами можно только не прекращая рекомендованного врачом лечения. Хирургическое вмешательство (лапаротомия, панкреатэктомия) помогает нарушить целостность ткани пострадавшего органа и устранить первопричину. Применение лапаротомии крайне важно в случаях, когда частые приступы истощают организм.
Абсолютным показанием проведения оперативного вмешательства станут такие симптомы, как:
- длительное проявление недуга;
- недостаточность поджелудочной;
- выраженность активности воспаления;
- ярко выраженная симптоматика, приводящая к истощению организма.
Определив место расположения камня, и разработав подходящую в данном случае схему лечения, врач должен оповестить пациента об обязательном проведении диетотерапии. Питание должно быть дробным, а диета соблюдаться неукоснительно.
Основой меню больного должны стать:
- крольчатина;
- нежирная рыба;
- куриное филе;
- молочная и кисломолочная нежирная продукция;
- овощные блюда;
- супы;
- макаронные изделия.
Готовить пищу лучше всего на пару. Потребление яиц, сливочного и растительного масла должно быть ограничено. При заболевании из рациона полностью исключаются жирная и жареная пища, острые блюда, шоколад, выпечка, кофейные напитки, газировка, спиртное, копчёные блюда.

Сладости и шоколад при панкреалитизе должны быть под запретом
Начальная стадия панкреалитиаза позволяет пройти процедуру дробления камня. Удаление их возможно с помощью специального медикамента, разжижающего желчное формирование и разрушающее затверделые образования. Не менее эффективна при камнях, расположенных в панкреасе, холангиопанкреатография.
Проведение процедуры подразумевает применение эндоскопической трубочки. С её помощью можно вывести все затвердевшие образования в протоках, снимается неприятная симптоматика, болевые ощущения, а организму человека не наносится вред. Удалить затвердения из органа системы пищеварения можно методом литотрипсии. Все образования в повреждённом органе и протоке разрушаются с помощью ударных волн.
В сложных случаях врач направляет больного на удаление части железы путём оперативного вмешательства. Также может быть применён метод шунтирования, который подразумевает создание другого пути для нормального функционирования желчных и ферментарных потоков.
Хирургическое лечение
При увеличении размера камня и нарастании симптоматики пациенту должна быть назначена операция. Во время её проведения удаляются конкременты. Восстанавливается свободный отток панкреатического сока. В ситуациях, когда камень один, хирург рассекает ткань органа и извлекает затверделое образование. Если камней много, должно быть произведено разрезание по всей длине органа.
Операция поможет избавиться от песка. Очищаются все углубления и пазухи. После этого железа может быть сшита. Вследствие проведённого хирургического вмешательства может образоваться свищ, который будет долго заживать. При появлении симптомов, указывающих на наличие камней в поджелудочной железе недопустимо заниматься самолечением. Вовремя обратившись к врачу можно избежать операции и избавиться от камней медикаментозным методом.
В некоторых случаях для удаления камней потребуется оперативное вмешательство
Профилактика
Образование камней в поджелудочной железе лучше предупредить, нежели лечить! Специалисты дали ряд рекомендаций, соблюдение которых поможет предотвратить появление камней в органах системы пищеварения.
- Правильно организовать питание. Приём пищи должен быть систематическим, а порции минимальными.
- Избавление от вредных привычек.
- Отказ от перекусов на бегу.
- Периодически пропивать курсы настоев и чая на основе листьев одуванчика, двудомной крапивы. Также можно добавить плоды шиповника, черники и брусники.
Очень важно вовремя начать лечение панкреалитиаза, поэтому при первых же симптомах следует немедленно обратиться за помощью к врачу.
 Загрузка…
Загрузка…Диета при камнях в поджелудочной железе
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х]
симптомы, последствия, лечение без операции
 То, что камни могут образовываться в почках или желчном пузыре знают все. Ответить на вопрос — бывают ли камни в поджелудочной железе, сможет не каждый.
То, что камни могут образовываться в почках или желчном пузыре знают все. Ответить на вопрос — бывают ли камни в поджелудочной железе, сможет не каждый.
Панкреолитиаз диагностируется настолько редко, что даже при обращении к врачу специалист начинает подозревать это заболевание в последнюю очередь.
А лечить патологию нужно не откладывая, камни в поджелудочной сопровождаются сильнейшими болями и могут привести к некрозу участков железы и развитию сахарного диабета.
Содержание статьи
Причины образования камней
Каменные отложения могут быть в теле, хвосте или в головке железы, но чаще образуются в протоках. Панкреолитиаз развивается на фоне панкреатита при одновременном сочетании нескольких неблагоприятных факторов.
К причинам развития патологии можно отнести:
- нарушение фосфорно-кальциевого обмена;
- образование кист и опухолей, затрудняющих отток панкреатического сока и приводящих к его застою;
- инфекционные и воспалительные заболевания органов ЖКТ;
- нарушение функций паращитовидных желез;
- лишний вес и низкая степень физической активности;
- никотиновая и алкогольная зависимость.
Считается, что одной из причин панкреолитиаза является наследственная предрасположенность.
Каменные отложения формируются постепенно.
Различают три этапа-стадии:
- На второй стадии сгустившийся секрет покрывается оседающими солями кальция.
- На третьем этапе отложение кальцифицируется, чему способствуют воспалительные и инфекционные заболевания в железе, желчных протоках или 12-перстной кишке. На этом этапе становятся заметны признаки патологии.
 Размер конкрементов различается от песчинки до крупного кальцината. Образовавшиеся крупные камни перекрывают протоки железы и препятствуют циркуляции секрета.
Размер конкрементов различается от песчинки до крупного кальцината. Образовавшиеся крупные камни перекрывают протоки железы и препятствуют циркуляции секрета.
Сок начинает скапливаться и растягивать стенки протоков, что вызывает воспаление отдельных участков железы, а в дальнейшем их некротизацию.
Без своевременного лечения ткани поджелудочной все больше разрушаются, что влечет за собой тяжелые последствия. Уменьшается выработка инсулина и развивается сахарный диабет.
Симптомы заболевания
Симптоматика панкреолитиаза схожа с признаками других патологий. Проявления заболевания можно спутать с язвой 12-перстной кишки или с приступом желчной колики. Это затрудняет диагностику и случается, что лечить начинают совершенно от другой болезни.
Больные жалуются на такие симптомы:
- Ярко выраженный болевой синдром.
 Приступообразные тупые или режущие боли начинаются в районе желудка и отражаются в пояснице, в левой части брюшной полости или в области лопаток.
Приступообразные тупые или режущие боли начинаются в районе желудка и отражаются в пояснице, в левой части брюшной полости или в области лопаток. - Периодичность болевых ощущений. Приступы боли сменяются безболезненными периодами. Спровоцировать колику может нервное перенапряжение, переедание или употребление алкоголя. В начале заболевания приступы возникают достаточное редко и быстро проходят. В дальнейшем боль проявляется все чаще и продолжительность колики варьируется от часа до нескольких суток.
- Интенсивное выделение слюны.
- Приступы тошноты, переходящие в рвоту желчью.
- Нарушение пищеварения. Запоры сменяются диареей.
- Появление в каловых массах жировых вкраплений и фрагментов камней.
- Желтушность кожных покровов. Возникает в результате перекрытия камнем поджелудочной железы желчного протока.
- В анализах крови наблюдаются повышенные показатели сахара. В дальнейшем у больных отмечается снижение веса, возрастающая слабость и другие признаки сахарного диабета.
На фоне панкреолитиаза возможно развитие хронического панкреатита, кистозных образований или абсцессов в железе, существует вероятность возникновения кровотечений.
Диагностика патологии
Для исключения ошибки в диагнозе, после анализа анамнеза и жалоб пациента назначается комплекс диагностических исследований:
- исследование крови
 для оценки показателей СОЭ, глюкозы и лейкоцитов;
для оценки показателей СОЭ, глюкозы и лейкоцитов; - рентген брюшной полости в нескольких проекциях позволяет обнаружить средние по размеру и крупные отложения;
- эндоскопическое и ультразвуковое исследование способно определить наличие и локализацию камней любого размера;
- КТ или МРТ.
Для определения местонахождения отложений и оценки состояния протоков железы проводят ретроградную холангиопанкреатографию.
Лечение панкреолитиаза
 В зависимости от состояния пациента и величины образовавшихся камней лечение заболевания может быть оперативным или консервативным.
В зависимости от состояния пациента и величины образовавшихся камней лечение заболевания может быть оперативным или консервативным.
Консервативная терапия назначается при незначительных размерах отложений, сопровождающихся непродолжительными и мало интенсивными болевыми приступами.
Безоперационный метод лечения включает в себя:
- диетическое питание;
- прием препаратов противовоспалительного действия;
- обезболивающие и мочегонные средства;
- ферменты;
- препараты, восстанавливающие фосфорно-кальциевый обмен;
- средства, способствующие растворению отложений (Урсодиол).
Принципы корректировки рациона основываются на необходимости облегчить работу поджелудочной и желчного пузыря и разгрузить печень:
- питаться маленькими порциями и через небольшие промежутки времени;
- не допускать переедания и голодания;
- после последнего перекуса до отхода ко сну должно пройти не менее 2 часов;
- отказаться от блюд, приготовленных способом жарения на масле;
- пища должна быть тушеной или сваренной на пару;
- отказаться от продуктов и блюд, содержащих большое количество соли, жира и острых специй;
- ограничить употребление сахара, сладостей и крепкого кофе;
- исключить из меню сдобную выпечку и изделия из пшеничной муки;
- в рационе не должны присутствовать продукты, вызывающие брожение и вздутие живота;
- употребление обезжиренных кисломолочных продуктов и овощей, богатых клетчаткой позволит наладить перистальтику кишечника;
- разрешается есть каши и крупяные гарниры, макаронные изделия, нежирные рыбные и мясные продукты;
- основой рациона должны стать сырые, тушеные и вареные овощи и фрукты с кожурой;
- можно употреблять в небольшом количестве яйца, подсушенный хлеб из ржаной или цельнозерновой муки;
- обязательно пить каждый день чистую воду, не менее 1,5 литров;
- отказаться от никотина, алкоголя и напитков с газом;
- необходимо разумно увеличить физическую активность и ежедневно заниматься спортом или совершать длительные прогулки.
В результате комплексной медикаментозной терапии нормализуется состояние больного, мелкие отложения размягчаются без операции и выводятся через кишечник.
Оперативное вмешательство показано в следующих случаях:
- значительная частота и интенсивность болевых приступов, не поддающихся обезболиванию;
- нарушение функциональности поджелудочной железы;
- крупный размер отложений;
- воспалительные процессы в железе.
 В таких ситуациях рекомендуется хирургическое удаление камней. Полостная операция проводится под общим наркозом путем рассечения передней стенки живота с последующим сечением протока или оболочки поджелудочной железы и извлечением кальцинатов.
В таких ситуациях рекомендуется хирургическое удаление камней. Полостная операция проводится под общим наркозом путем рассечения передней стенки живота с последующим сечением протока или оболочки поджелудочной железы и извлечением кальцинатов.
В сложных случаях удаляется часть железы или проводится панкреатэктомия (полное удаление). Панкреатэктомия является радикальным методом, после которого больной пожизненно нуждается в лечении и приеме ферментативных и гормональных препаратов.
Практикуется метод дробления отложений с помощью дистанционной ударно-волновой литотрипсии. Кальцинаты дробятся до состояния песка и извлекаются эндоскопом или выводятся естественным путем через кишечник.
Операция проводится амбулаторно и под общей анестезией. Занимает от 30 до 60 минут времени и считается менее травматичным методом удаления камней из поджелудочной железы. Хотя после процедуры возможно появление гематом на животе и возникновение болевых ощущений.
 В некоторых случаях кальцинаты извлекаются эндоскопическим методом при помощи ретроградной холангиопанкреатографии.
В некоторых случаях кальцинаты извлекаются эндоскопическим методом при помощи ретроградной холангиопанкреатографии.
Некрупные отложения удаляются без повреждения оболочки поджелудочной железы, для извлечения более крупных камней проводят рассечение протоков и проталкивают конкременты в 12-перстную кишку, откуда они выводятся естественным путем.
К недостаткам этого метода можно отнести невозможность удаления камней полностью и недоступности извлечения отложений, расположенных в паренхиме поджелудочной железы.
Наиболее эффективным методом лечения панкреолитиаза является сочетание консервативной терапии и хирургического извлечения камней из железы. Дополнительно проводится купирование сопутствующих заболеваний и развившихся на фоне образования отложений.
Прогноз и профилактика
В качестве лечебных и профилактических мер следует придерживаться некоторых рекомендаций:
- придерживаться принципов диетического питания;
- вести активный образ жизни, плавать, гулять, заниматься спортом;
- ежегодно проходить медицинское обследование с контролем показателей фосфора, кальция и глюкозы в крови;
- своевременно лечить заболевания желчевыводящей и пищеварительной системы, при появлении первых симптомов обращаться к врачу;
- отказаться от злоупотребления алкоголем и курения.
Видео от доктора Малышевой о том, как избежать заболеваний поджелудочной железы:
Обнаружение заболевания на ранней стадии развития и грамотная терапия способствуют более легкому и быстрому излечению панкреолитиаза консервативным путем. Успешное избавление от отложений при хирургическом вмешательстве составляет более 80%.
При отсутствии лечения возникает риск развития некроза поджелудочной железы, сахарного диабета, образования кист и абсцессов. Возможно возникновение ущемления камня и кровотечений.
симптомы, лечение без операции, бывают ли они
Камнями поджелудочной железы являются кальцинаты, которые образуются в области протоков и паренхимы органа системы пищеварения. Возникновение затверделых образований приводит к ухудшению внутрисекреторной и внешнесекреторной деятельности железы. Достаточно часто их появление связано с панкреатитом и вторичным сахарным диабетом.
Чтобы подтвердить наличие камней в поджелудочной железе потребуется пройти ряд обследований, которые дадут возможность врачу назначить эффективное лечение с целью снятия воспаления, отёчности и восстановления функции органа. Камни в поджелудочной железе требуют незамедлительной терапии!
Особенности заболевания
Количество недугов, связанных с появлением камней в области поджелудочной железы, связано с наличием хронического воспалительного процесса в организме. Достаточно часто спровоцировать его появление может нарушенный метаболизм, возникающий на фоне скопления кальция в органе системы пищеварения. В данном случае происходит блокирование пищеварительных ферментов. Камни в поджелудочной железе могут быть как крупных, так и мелких размеров.
Поспособствовать появлению камней могут такие причины, как:
- Увеличенная масса тела.
- Увеличенный уровень билирубина и холестерина.
- Низкий уровень активности.
- Старшая возрастная категория.
- Наличие повышенного уровня сахара в крови и недугов печени.
- Предрасположенность к ЖКБ.
Возникают камни в панкреасе и желчном часто:
- у беременных девушек;
- женщин возрастной категории 30–40 лет;
- мужчин пенсионного возраста;
- больных, страдающих недугами кровеносной системы и печени;
- полных людей;
- лиц, которые употребляют медикаменты, сидят на диетах и принимают гормоны.
Симптомы
Сигнализировать о наличии камней в поджелудочной железе могут сильные и продолжительные боли в области верхней части брюшного отдела. Изредка болевые ощущения длятся более 3 часов и могут отдаваться в правом плече и между лопатками. Больного могут мучить приступы тошноты и ощущение жара, которые бывают в любое время суток.
Симптоматика ярко выраженная, и может существовать продолжительное время. Камни могут стать причиной развития острой формы панкреатита, которая способна вызвать панкреатический шок. Лечить патологию можно только с опытным врачом, который подберёт индивидуальные методы лечения.
К основной симптоматике недуга стоит отнести:
- Частую и сильную боль, сосредоточенную в области живота и отдающую в спину. Один из главных признаков недуга.
- Появление боли после приёма пищи.
- Систематическое появление приступов тошноты.
- Частые рвотные позывы являются спутниками камней.
- Жидкий стул, окрашенный в светло-бурый тон.
- Ощущение жара.
- Вздутие живота.
- При пальпации живота больной испытывает болевые ощущения.
Камни могут стать причиной развития серьёзного осложнения. Поджелудочная железа ответственна за вырабатывание гормонов, контролирующих уровень глюкозы в кровеносной системе. Твёрдые новообразования снижают количество выделяемых гормонов. Это становится причиной развития сахарного диабета.
О наличии камней в поджелудочной могут свидетельствовать частые приступы тошноты и рвоты
Длительная непроходимость потоков становится причиной развития воспалительного процесса, представляющего собой острую фазу панкреатита. У больного повышается температура тела, происходит инфицирование поджелудочной железы, и появляются продолжительные болевые ощущения. Болевой синдром развивается на фоне затруднения прохождения жидкости по протокам.
Если помимо повышения температуры наблюдается ещё и пожелтение кожных покровов следует немедленно вызвать скорую помощь! Подобная симптоматика свидетельствует о том, что камни перешли в желчный проток. Медицинский специалист в данном случае проведёт осмотр и назначит подходящую терапию, включающую приём антибиотика и спазмолитика.
Диагностирование и лечение
При появлении первых же симптомов панкреолитиза (камней в панкреасе) стоит пройти качественную диагностику, которая поможет найти место расположения камней. Как правило, врач направляет больного на прохождение:
- эндоскопии;
- УЗИ;
- рентгеновской диагностики;
- МРТ;
- компьютерной томографии.
Полученные результаты исследований и опрос больного на тему симптоматики позволит врачу разработать индивидуальную схему лечения.
Несвоевременно начатое лечение может привести к тому, что больной приобретёт ещё и панкреатит. Больные панкреатитом должны навсегда забыть о вредных лакомствах и пройти медикаментозное лечение. Как можно извлечь камни и требуется ли хирургическое вмешательство в случае подобных заболеваний?
При панкреолитизе больной в обязательном порядке проходит эндоскопию и УЗИ
Терапия панкреолитиза подразумевает индивидуальный подход к лечению пациента. Медицинский специалист должен использовать комплексный метод. В данном случае целесообразно сочетание оперативного и медикаментозного способа терапии. На начальных стадиях можно избавиться от камня без операции. Медикаменты должны быть назначены только врачом!
Избавиться от симптомов народными средствами можно только не прекращая рекомендованного врачом лечения. Хирургическое вмешательство (лапаротомия, панкреатэктомия) помогает нарушить целостность ткани пострадавшего органа и устранить первопричину. Применение лапаротомии крайне важно в случаях, когда частые приступы истощают организм.
Абсолютным показанием проведения оперативного вмешательства станут такие симптомы, как:
- длительное проявление недуга;
- недостаточность поджелудочной;
- выраженность активности воспаления;
- ярко выраженная симптоматика, приводящая к истощению организма.
Определив место расположения камня, и разработав подходящую в данном случае схему лечения, врач должен оповестить пациента об обязательном проведении диетотерапии. Питание должно быть дробным, а диета соблюдаться неукоснительно.
Основой меню больного должны стать:
- крольчатина;
- нежирная рыба;
- куриное филе;
- молочная и кисломолочная нежирная продукция;
- овощные блюда;
- супы;
- макаронные изделия.
Готовить пищу лучше всего на пару. Потребление яиц, сливочного и растительного масла должно быть ограничено. При заболевании из рациона полностью исключаются жирная и жареная пища, острые блюда, шоколад, выпечка, кофейные напитки, газировка, спиртное, копчёные блюда.

Сладости и шоколад при панкреалитизе должны быть под запретом
Начальная стадия панкреалитиаза позволяет пройти процедуру дробления камня. Удаление их возможно с помощью специального медикамента, разжижающего желчное формирование и разрушающее затверделые образования. Не менее эффективна при камнях, расположенных в панкреасе, холангиопанкреатография.
Проведение процедуры подразумевает применение эндоскопической трубочки. С её помощью можно вывести все затвердевшие образования в протоках, снимается неприятная симптоматика, болевые ощущения, а организму человека не наносится вред. Удалить затвердения из органа системы пищеварения можно методом литотрипсии. Все образования в повреждённом органе и протоке разрушаются с помощью ударных волн.
В сложных случаях врач направляет больного на удаление части железы путём оперативного вмешательства. Также может быть применён метод шунтирования, который подразумевает создание другого пути для нормального функционирования желчных и ферментарных потоков.
Читайте также:
Хирургическое лечение
При увеличении размера камня и нарастании симптоматики пациенту должна быть назначена операция. Во время её проведения удаляются конкременты. Восстанавливается свободный отток панкреатического сока. В ситуациях, когда камень один, хирург рассекает ткань органа и извлекает затверделое образование. Если камней много, должно быть произведено разрезание по всей длине органа.
Операция поможет избавиться от песка. Очищаются все углубления и пазухи. После этого железа может быть сшита. Вследствие проведённого хирургического вмешательства может образоваться свищ, который будет долго заживать. При появлении симптомов, указывающих на наличие камней в поджелудочной железе недопустимо заниматься самолечением. Вовремя обратившись к врачу можно избежать операции и избавиться от камней медикаментозным методом.
В некоторых случаях для удаления камней потребуется оперативное вмешательство
Профилактика
Образование камней в поджелудочной железе лучше предупредить, нежели лечить! Специалисты дали ряд рекомендаций, соблюдение которых поможет предотвратить появление камней в органах системы пищеварения.
- Правильно организовать питание. Приём пищи должен быть систематическим, а порции минимальными.
- Избавление от вредных привычек.
- Отказ от перекусов на бегу.
- Периодически пропивать курсы настоев и чая на основе листьев одуванчика, двудомной крапивы. Также можно добавить плоды шиповника, черники и брусники.
Очень важно вовремя начать лечение панкреалитиаза, поэтому при первых же симптомах следует немедленно обратиться за помощью к врачу.
Камни в поджелудочной железе: симптомы, причины и лечение
Панкреолитиаз – патология, возникающая в результате образования конкрементов в протоках и паренхиме поджелудочной железы. Заболевание считается осложнением после перенесённых болезней органов панкреато-гепатобилиарной системы. Патология встречается довольно редко, признана опасной и чревата дальнейшими осложнениями в организме.
Как обнаружено в ходе исследований, камни в поджелудочной железе образуются на фоне воспалительного процесса, поэтому симптомы проявления заболевания схожи с атакой острого панкреатита. Точный диагноз удаётся поставить только на основании инструментально-аппаратного обследования.

Что представляют камни в поджелудочной железе
В состав образований входят химические компоненты: соли кальция – ортофосфат и карбонат кальция, примеси солей алюминия и магния. Они содержат органические вещества – холестерин, элементы белка, частицы эпителиальных оболочек и лейкоциты. По цвету панкреатические кальцинаты белые либо с желтоватым оттенком.
Камни в протоках поджелудочной железы обнаруживают различную величину и разнообразную форму, бывают одиночными и множественными. Крупные одиночные конкременты чаще располагаются в головке поджелудочной железы, маленькие множественные – в хвосте и небольших протоках. Кальцификации подвергается и паренхима поджелудочной железы.
Болезни поджелудочной железы напрямую связаны с патологиями в желчевыводящей системе и желчном пузыре. Состав желчных камней, механизм образования отличаются от панкреатических кальцинатов. Желчные камни образуются в результате нарушения работы печени и желчного пузыря, избытка холестерина в организме и недостатка желчных кислот.
Состав камней в желчном пузыре, структура образований зависят от причин появления, условий роста и развития.
Механизм и причины появления кальцинатов в поджелудочной железе
Началом панкреолитиаза становится застой и изменение состава панкреатического сока в результате опухолей и кист, попадания конкрементов из желчного пузыря в общий проток, закупорка камнями сфинктера Одди.
Как образуются камни в протоках поджелудочной железы
В результате застоя происходит процесс сгущения панкреатического секрета, меняющего химический состав, превращающегося в нерастворимую белковую массу, осевшую внутри протоков. Соли кальция постепенно пропитывают осадок, превращая в кальцинат.
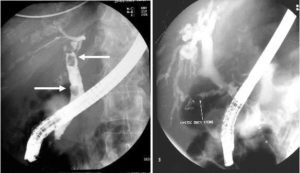

Камни в протоках поджелудочной железы
Воспалительные процессы, происходящие в кишечнике, желчном пузыре и протоках, в поджелудочной железе, ускоряют процесс камнеобразования. Давление в панкреатических протоках растёт в результате блокирования отверстий кальцинатами, клетки поджелудочной железы начинают отмирать, образуя некрозы. Повреждаются островки Лангерганса, ответственные за выработку гормонов. Поджелудочная железа в значительной мере утрачивает секреторные и ферментативные функции.
Как связан панкреолитиаз с болезнями билиарной системы
Между воспалительными процессами в поджелудочной железе и желчнокаменной болезнью установлена тесная связь. При определённых условиях желчные камни приводят к развитию острого панкреатита.
Панкреатический и желчный протоки впадают в двенадцатиперстную кишку в районе Фатерова соска. Если камень, попавший из желчного пузыря, застрянет в указанном месте, дальнейшее поступление панкреатического сока и желчи в кишку становится невозможным. Давление в протоках растёт, начинается воспалительный процесс, панкреатические ферменты развивают активность не в кишке, а железе. От нарастающего давления происходит разрыв протоков, содержимое попадает в ткани поджелудочной железы, запуская механизм развития острого панкреатита либо панкреонекроза, железа претерпевает негативные изменения. Панкреатит становится пусковым механизмом образования камней в поджелудочной железе.
Причины и факторы риска образования кальцинатов
Камни в поджелудочной железе образуются под влиянием многих факторов, в основе явления лежит воспалительный процесс.
Причинами появления камней становятся:
- Заболевание поджелудочной железы – панкреатит.
- Воспалительные заболевания кишечника – дуоденит.
- Воспаление желчного пузыря – холецистит.
- Желчнокаменная болезнь.
- Болезни желудочно-кишечного тракта.


- Наличие опухолей, кист, отёков и воспалений в органах брюшной области.
- Гормональные нарушения – расстройство паращитовидных желёз.
- Нарушение фосфорно-кальциевого обмена в организме.
- Инфекционные заболевания.
- Неправильное питание.
- Вредные привычки – курение, злоупотребление алкоголем.
По статистике, мужчины чаще женщин подвержены заболеванию. Как правило, патология развивается в возрасте 30 – 50 лет.
Симптоматика заболевания
Симптомы камней в поджелудочной железе разнообразны, зависят от основного заболевания и тяжести воспаления, места расположения кальцинатов, их количества. Нередко симптомы панкреалитиаза схожи с симптомами прочих заболеваний внутренних органов, конкретный диагноз удаётся поставить исключительно после проведения диагностики.
- В первую очередь пациент жалуется на боли, которые могут быть резкими либо ноющими, периодически стихать и возвращаться с новой силой. Боли возникают в верхней части живота, отдают в спину либо в область под лопаткой, могут носить опоясывающий характер.
- Тошнота и рвота с примесями желчи сопровождают болевые ощущения, что похоже на приступы желчной колики.
- При попадании камня в общий проток порой появляются признаки механической желтухи – пожелтение склер и кожных покровов.
- В результате нарушения эндокринной функции поджелудочной железы наблюдается повышение уровня глюкозы в крови.
Многие из описанных симптомов характерны для сторонних болезней органов желудочно-кишечного тракта и билиарной системы. Прежде чем поставить окончательный диагноз, проводится диагностика и дифференциальная диагностика.
Диагностика и лечение панкреолитиаза
Лечение камней в поджелудочной железе требуется непременно, ввиду опасности возможных осложнений. Присутствие конкрементов сопровождается постоянным воспалительным процессом, приводит к угасанию функций поджелудочной железы.
Кроме жалоб пациента, лечащий врач присматривается к говорящим признакам: повышенное слюноотделение, наличие соединений кальция в кале, повышение уровня фермента диастазы в крови и моче.
Диагностировать камни в поджелудочной железе на основании симптомов невозможно, ввиду схожести клинической картины с прочими заболеваниями. Поэтому при обследовании применяются инструментально-аппаратные методы:
- Рентгенография брюшной полости в нескольких проекциях.
- Ультрасонография.
- Компьютерная томография.
- МРТ.
Симптомы и лечение панкреолитиаза схожи с панкреатитом, патологические процессы глубоко затрагивают поджелудочную железу. Алгоритм и методы лечения зависят от сложности поражений, места концентрации и размера кальцинатов, тяжести состояния пациента.
Консервативный метод терапии
Целью становится остановка воспалительного процесса, ликвидация причины, вызвавшей процесс, снятие отёков тканей поджелудочной железы. Консервативное лечение включает:

- Обезболивающие препараты, снимающие спазмы – «Но-шпа», «Папаверин», «Бускопан», анальгетики – «Баралгин», «Ацетамифен». Уменьшает спазмы приём щелочных минеральных вод.
- Медикаментозное лечение с помощью лекарственных препаратов, снимающих воспаление в протоках и тканях поджелудочной железы, восстанавливающих обменные процессы.
- Заместительную терапию. Назначаются ферменты поджелудочной железы: «Панкреатин», «Креон», облегчающие процессы переваривания белков, жиров и углеводов.
- На начальных стадиях камни выводят при помощи популярных препаратов: Урсосан, Хенодиол, Урсодиол. Лечение протекает длительное время, но применение средств помогает снизить уровень холестерина в крови. Препараты вызывают растворение конкрементов. Однако их нельзя использовать для удаления больших образований и в случае кальцинирования желчных камней, не поддающихся растворению препаратами.
- Назначение диеты. Питание при заболеваниях поджелудочной железы приобретает решающее значение. Диета помогает усилить эффект от лечения, становится профилактикой возникновения новых приступов. Основными правилами выступают дробное питание, исключение жирных и жареных блюд, акцент на протёртых овощных супах и пюре и кашах – гречневой и овсяной. Врач рекомендует пациенту выпивать в течение дня побольше воды. Жидкость полезно подкислять соком лимона.
- Лечение методами народной медицины с использованием лекарственных растений. Целебные отвары из липы, ромашки, мяты, зверобоя постепенно выводят песок, помогают снять воспаление панкреатических протоков и поджелудочной железы.
- Отказ от алкоголя и курения, активный образ жизни.
Консервативные методы лечения значительно облегчают состояние пациента, однако не любой камень в поджелудочной способен раствориться под действием медикаментов. Тогда кальцинаты необходимо извлекать с помощью операции либо альтернативным способом.

Безоперационное лечение с помощью современных технологий
Известны безоперационные современные методы удаления небольших конкрементов:
- эндоскопическое извлечение камней – удаление образований с помощью волоконно-оптического эндоскопа;
- дистанционная ударно-волновая литотрипсия – дробление камней с помощью ультразвука, оставшиеся осколки выводятся из организма.
Указанные методы легче переносятся пациентами, чем традиционное хирургическое вмешательство, однако крупные конкременты, расположенные в головке либо теле поджелудочной железы, удалить подобными способами невозможно.
Хирургическое вмешательство
Лечение хирургическими методами применяется в случае тяжёлого течения заболевания, сопровождающегося:
- сильными болевыми ощущениями, которые невозможно снять средствами обезболивания;
- частыми и продолжительными приступами;
- потерей веса и общим истощением;
- стремительным разрастанием патологических процессов в поджелудочной железе.
Операция помогает избавить пациента от крупных образований, создать возможность свободного оттока панкреатического секрета.
Панкреатотомия – применяется с целью извлечения камней через разрез протока. Если камень одиночный, ткани поджелудочной железы рассекаются над камнем, хирург извлекает образование. Если камней множество, проток вскрывают по длине тела железы, постепенно извлекая конкременты. С целью недопущения последующих рецидивов и осложнений производят тщательное зондирование и очистку пазух и углублений от мельчайших частиц и песка.
Операция по удалению камней сложна, в отдельных случаях обойтись без процедуры нельзя. При нахождении камней в поджелудочной железе развиваются воспалительные процессы, происходят склеротические изменения органа, приводя к атрофии.
Профилактика панкреолитиаза
Камни в поджелудочной железе выступают в большинстве случаев следствием воспалительного процесса, вызванного прочими заболеваниями. Лечить панкреалитиаз часто приходится с ликвидации причины, вызвавшей болезнь.
Предотвращение заболеваний билиарной системы, своевременное лечение поможет предотвратить опасные воспалительные заболевания в поджелудочной железе, в том числе панкреалитиаз. Фитотерапия при желчнокаменной болезни становится средством устранения неполадок в работе желчевыводящей системы, рычагом профилактики опасных заболеваний внутренних органов.
Соблюдение диеты, отказ от алкоголя и курения помогут восстановить здоровье, послужить профилактикой возникновения заболеваний, в первую очередь – поджелудочной железы.
Активный образ жизни – неотъемлемое условие здоровья и долголетия. Чрезвычайно полезна дыхательная гимнастика для профилактики рецидивов хронического панкреатита. Ходьба пешком – обязательный атрибут здорового образа жизни. Это замечательный вид физической активности, заменяющий тренировки в спортзале. Важным преимуществом пеших прогулок признаётся оздоровительный эффект движения, свежего воздуха и эмоциональной разгрузки. Легко и эффективно получится совмещать прогулку и дыхательные упражнения.
Камни в поджелудочной железе: симптомы, диагностика, лечение
Причины, по которым формируются камни в поджелудочной железе остаются проблемой, на которую медицина не может дать однозначного ответа. В одних и тех же обстоятельствах протоки могут быть поражены патологическими отложениями, могут оставаться свободными для нормального тока панкреатической жидкости.
Немного о терминах
Поджелудочная или большая железа, важнейшая часть эндокринной системы, расположен в верхней части брюшной полости, имеет грушевидную форму. Среди ее функций значительное место занимает секреция энзимов, попадание которых в пищеварительную систему обеспечивает расщепление продуктов, усвоение полезных и необходимых организму компонентов. Желчные камни, представляют собой результат кристаллизации холестериновых и билирубиновых осадков при наличии патологии в протоках. Часто провоцирующим фактором для их возникновения является панкреатит, до 60% больных этим недугом носят камни в поджелудочной железе.
Этиология недуга
При панкреатите или других провоцирующих заболеваниях гладкая в норме внутренняя поверхность выводящей протоки деформируется. Это приводит к застаиванию части ферментов, образующих осадок с последующей его кристаллизацией в камень. В результате пищеварительные соки полностью не проходят через проток и становятся дополнительным фактором, разрушающим тканевую структуру органа. Риск такого осложнения значительно возрастает при:
- наличии врожденной предрасположенности;
- малоподвижном образе жизни и избыточном весе;
- соблюдении диеты, с резким снижением массы тела;
- патологиях печени и сахарном диабете;
- заболеваниях крови;
- повышенном уровне билирубина, холестерина в желчном соке;
- достижении пожилого возраста у мужчин;
- вынашивании плода;
- приеме медикаментозных средств, например, противозачаточных или антихолестериновых.
Чтобы избежать заболевания достаточно прислушиваться к своему организму, при возникновении характерного дискомфорта немедленно обращаться к врачу.
Характерные симптомы
Как правило, камни в поджелудочной железе сопровождают симптомы, выраженные в болевых ощущениях. Они могут иметь разную продолжительность от кратковременных в несколько минут, до продолжительных, многочасовых. Отличаются разной степенью интенсивности, например, усиливаться после приема пищи или при касании живота. Местами локализации могут стать:
- верхняя часть брюшной полости либо правый бок;
- правое плечо;
- область между лопатками;
- область живота с отдачей в спину.
Кроме болезненности патологии, пациента могут беспокоить частая тошнота, рвота, вздутие живота, избыточное потоотделение, нехарактерный стул светло-бурого цвета.
Вероятные осложнения
Основными типами осложнений остаются панкреатит и сахарный диабет либо последний на фоне первого. Впрочем, есть и обратная связь, воспаление при панкреатите также входит в число патологий, провоцирующих камни при рубцевании протоки в поджелудочной железе. Для поддержания гормонального баланса последняя вырабатывает инсулин, который должен без задержки выходить из протоки, для снижения количества сахара в крови. Если этого не происходит, возникает инсулиновая недостаточность и в конечном счете сахарный диабет. При продолжительной закупорке формируется острый панкреатит, который сопровождается:
- высокой температурой;
- длительными болями;
- инфекциями.
К острой боли, вызванной закупоркой, добавляется желтушность кожных покровов, характерное изменение цвета глазных яблок. Тяжелые симптомы, скорее всего, потребуют лечения в стационаре, с высокой степенью вероятности придется делать операцию.
Варианты диагностики
Камни в поджелудочной железе легко обнаружить методом рентгенографии, которая применяется для обзорного исследования органов в брюшной полости. Конкременты высвечиваются множественными или единичными тенями округлой формы. Визуально локализуются ниже мочевидного отростка, с правой и левой стороны относительно срединной линии. Однако результатов этого метода обычно недостаточно, для их уточнения придется сделать:
- Ультрасонографию, что позволит оценить расположение, размеры, очертания и структуру образований.
- Магнитно-резонансную томографию, с помощью которой реконструируется трехмерная модель органа и ее сосудов с детальным отображением дефектов.
- Ретроградную холангиопанкреатографию, уточняет локализацию патологических образований. Также определяет проходимость протока.
По результатам диагностических процедур проводится консультация гастроэнтеролога, который определяет индивидуальную схему лечения пациента.
Виды терапии
Даже в бессимптомном течении болезни конкременты представляют опасность для организма. В запущенном состоянии они провоцируют различные патологии поджелудки, оказывают негативное влияние на общее состояние, могут вызвать онкологизацию эпителия. По этой причине лечиться приходится во всех случаях. При небольших размерах образования обычно используются консервативные методики.
Однако их ограниченная эффективность заставляет использовать удаление крупных камней из поджелудочной железы в соответствии с индивидуальными показаниями. К ним относятся:
- эндоскопическая методика;
- панкреатомия;
- дистанционная ударно-волновая литотрипсия;
- лазерный вариант литотрипсии.
Эффективно удалить камни в поджелудочной железе позволит любая операция из перечисленных, однако, важным условием успеха является квалификация хирурга и строгое соблюдение процедуры. Последствиями могут быть послеоперационные болевые симптомы, гематомы, неполное удаление.
Способы консервативного лечения
Применяются при обнаружении патологии в первичной стадии. Применение медикаментозных препаратов сочетается с диетическим питанием, санитарно курортным лечением. Прием назначенных лекарств должен нейтрализовать воспалительные процессы, уменьшить отечность в зоне поражения, нормализовать обмен. Дефицит ферментов компенсируется приемом ферментосодержащих препаратов. Результатом может быть миграция конкрементов в кишечник с последующим выводом наружу либо их растворение при приеме таблетированных препаратов с содержанием хенодиола и урсодиола.
Удаление эндоскопическим методом
Для проведения операции применяется трубка с камерой. Для обнаружения образования она вводится в желудок через глотку, после чего конкремент удаляется. Операция почти безболезненная, не требует длительного периода восстановления. Но для крупных или групповых образований она бесполезна.
Дистанционная ударно-волновая литотрипсия
Метод дробления, для которого используются направленные звуковые волны. Наросты дробятся до состояния песка. Затем остатки самостоятельно выводятся либо извлекаются эндоскопическим способом. Для проведения операции требуется общая анестезия. Реабилитация не занимает много времени.
Лазерный способ
Атравматичной методикой, которая проводится без нарушения целостности тканей, является применение лазера. Для обнаружения используется микрокамера, видеоизображение выводится на монитор. Манипулятор вводится внутрь организма, после чего конкремент разбивается в песок и выходит естественным путем. Процедура деликатная, не оставляет шрамов и сводит к минимуму риск рецидива. Она почти не дает осложнений и отличается высокой эффективностью.
Минимальная травматизация в процессе удаления обеспечивает быстрое восстановление организма.
Оперативное вмешательство
Для множественных образований крупных размеров используется панкреотомия. Нарост извлекается через разрез. При множественном характере патологии он выполняется на всю поверхность органа. Внутренность полностью вычищается, включая самые мелкие частицы. Операция технически сложная, часто вызывает осложнения, проводится исключительно в крайних случаях, когда другие методики недоступны или противопоказаны.
Применение тотальной панкреатомии
Применяется при онкологизации, предполагает удаление железы и части двенадцатиперстной кишки. Показаниями также является рецидив хронического панкреатита и тотальный панкреонекроз. Последствием становится возникновение экзокринной и эндокринной недостаточности. Происходит нарушение функции пищеварения и развитие сахарного диабета. Необходим пожизненный прием ферментосодержащих препаратов и инсулина, что компенсирует отсутствие естественной секреции.
Профилактические меры
Радикальных мер, способных предотвратить развитие патологии, не существует, особенно при наличии благоприятных факторов. Снизить риск ее возникновения позволят:
- диетическое питание;
- отказ от вредных привычек;
- самоконтроль за состоянием организма и развитием симптомов.
Чем раньше обнаружено воспаление и приняты соответствующие меры, тем больше шансов избежать возникновения наростов и необходимости их оперативного лечения. Даже если операции избежать не удается, ее выполнение на ранних этапах позволит предотвратить применение радикальных мер.
Камни в поджелудочной железе: симптомы и лечение
Общие сведения
Камни поджелудочной железы – частое осложнение хронических заболеваний панкреато-гепатобилиарной зоны. В общей популяции встречаются в 0,75% случаев. Обычно камни образуются в крупных протоках, в области головки, реже в теле или хвосте органа. В последние годы конкременты поджелудочной железы стали выявляться гораздо чаще, но связано это не с увеличением заболеваемости, а с усовершенствованием диагностического оборудования.
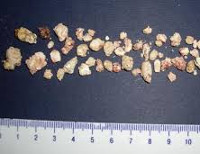

Камни поджелудочной железы
Камни ПЖ (панкреолитиаз) чаще бывают осложнением хронических заболеваний органа, в частности, панкреатита. В состав конкрементов входят соли кальция карбонат, ортофосфат, частички солей алюминия и магния. В их составе попадаются элементы белков, эпителия, лейкоцитов. Цвет камней может быть белым или желтоватым.
Образования бывают разных размеров, форм, одиночными или множественными. В головке железы чаще обнаруживают одиночные крупные камни. В протоках и хвосте мелкие и множественные.
Камни в ПЖ встречаются в 0,75% случаев всех камнеобразований.
Благодаря высокоточным методам диагностики камни в ПЖ выявляют гораздо чаще, чем раньше, включая образования очень маленьких размеров. Раньше можно было выявить только крупные конкременты.
Патогенез
Для запуска процесса формирования камней требуется одновременное воздействие нескольких причинных факторов. К панкреолитиазу приводят любые состояния, вызывающие застой панкреатического сока: опухоли, конкременты холедоха, кисты поджелудочной железы. Из-за застоя секрет поджелудочной железы сгущается, в осадок выпадают белковые фракции. Нарушения ионного (в основном фосфорно-кальциевого) и гормонального обмена, сопутствующие образованию камней поджелудочной железы, вызывают изменение химического состава панкреатического сока.
Соли кальция начинают пропитывать белковую массу в протоках поджелудочной железы, вызывая их кальцификацию. Воспалительные процессы в двенадцатиперстной кишке, желчевыводящих путях и непосредственно в поджелудочной железе значительно ускоряют процесс кальцинирования. Кальцификация происходит не только в протоках поджелудочной железы, но и в ее паренхиме. После образования конкрементов застой панкреатического сока усугубляется, протоки расширяются и растягиваются, давление в них повышается.
Возникают очаговые некрозы ткани поджелудочной железы, которые в будущем также могут обызвествляться. Повреждаются не только внешнесекреторные участки органа, но и островки Лангерганса. Количество выделяющихся ферментов значительно снижается, начинает страдать и продукция инсулина. Длительно существующие кальцинаты могут способствовать формированию вторичного сахарного диабета.
Симптомы проявления патологии
В первоначальной стадии симптоматика заболевания соответствует панкреатиту, который становится причиной и сопровождает процесс образования конкрементов. Больной при этом жалуется на постоянные или периодические опоясывающие боли в животе, переходящие в лопатку или спину. Часто приступы сопровождаются тошнотой, рвотой. В кале обнаруживается большое количество жира. При начальной стадии заболевания боли провоцируются неправильным питанием, употреблением алкоголя.

 Боль в животе – один из симптомов камней в поджелудочной железе
Боль в животе – один из симптомов камней в поджелудочной железеПри прогрессирующем некрозе происходят значительные нарушение в внутрисекретной и ферментативной функциях. На данной стадии у многих пациентов диагностируется сахарный диабет с помощью глюкозурии, по результатам глюкозотолерантного теста. При пальпации больные жалуются на болезненность в области эпигастрия. Также наблюдается повышенное слюноотделение.
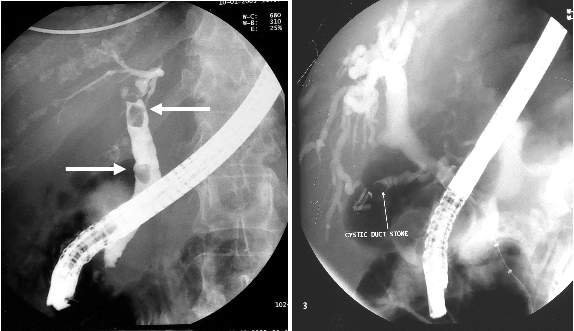
При передвижении камня к общему желчному протоку на время может возникнуть временная обструктивная желтуха механической формы.
Лечение камней поджелудочной железы
Всем пациентам требуется консультация абдоминального хирурга. Начинают лечение всегда с консервативных мероприятий: оно должно быть направлено на устранение воспалительного процесса, нормализацию обмена кальция и фосфора, уменьшение отека ткани поджелудочной железы и ее протоков. Обязательно назначается заместительная ферментативная терапия, требуется соблюдение строгой диеты. На фоне консервативной терапии состояние пациентов может значительно улучшаться, мелкие камни могут самостоятельно мигрировать в кишечник.
При наличии крупных камней консервативные мероприятия обычно не приводят к излечению, требуется проведение операции для удаления конкрементов. В настоящее время значительно усовершенствованы малоинвазивные методики операций, например эндоскопическое удаление конкрементов главного панкреатического протока. Эндоскопическая операция лучше переносится пациентами, не требует длительного восстановления, однако с помощью нее можно удалить не все кальцинаты.
При наличии множественных крупных конкрементов, особенно расположенных в области тела и хвоста поджелудочной железы, может потребоваться лапаротомия и извлечение камней путем панкреатотомии. Такая операция сложнее технически, после нее часто возникают осложнения, поэтому она производится только при наличии строгих показаний. Если во время операции обнаруживается диффузный кальциноз ткани поджелудочной железы, проводится тотальная панкреатэктомия. В этой ситуации пациент должен будет пожизненно получать заместительное ферментное лечение, инсулинотерапию.
Следует помнить о том, что длительное существование камней всегда приводит к прогрессированию заболевания, ухудшению состояния поджелудочной железы, иногда к раковому перерождению эпителия панкреатических протоков. Именно поэтому консервативная терапия назначается во всех случаях обнаружения конкрементов, даже бессимптомных, не вызывающих болевых приступов. Если консервативная терапия не улучшает функции поджелудочной железы, с проведением операции не следует затягивать.
Диагностика заболевания
Симптомы камней в поджелудочной железе разнообразны, зависят от основного заболевания и тяжести воспаления, места расположения кальцинатов, их количества. Нередко симптомы панкреалитиаза схожи с симптомами прочих заболеваний внутренних органов, конкретный диагноз удаётся поставить исключительно после проведения диагностики.
- В первую очередь пациент жалуется на боли, которые могут быть резкими либо ноющими, периодически стихать и возвращаться с новой силой. Боли возникают в верхней части живота, отдают в спину либо в область под лопаткой, могут носить опоясывающий характер.
- Тошнота и рвота с примесями желчи сопровождают болевые ощущения, что похоже на приступы желчной колики.
- При попадании камня в общий проток порой появляются признаки механической желтухи – пожелтение склер и кожных покровов.
- В результате нарушения эндокринной функции поджелудочной железы наблюдается повышение уровня глюкозы в крови.
В основном диагностирование камня в желчном пузыре не представляет сложности. К наиболее точным методам обследования относятся:
- Рентгенография органов брюшной полости. Данный метод предполагает бесконтрастную рентгендиагностику. С его помощью конкременты визуализируются в виде округлых теней, располагающихся под мечевидным отростком. Для уточнения диагноза делают серию снимков в разных проекциях.
- Ультрасонография поджелудочной железы. Местная ультразвуковая эхолокация органа при подозрении на поражение. В процессе процедуры проводят такие определения, как размеры, месторасположение, структура, контуры в разных проекциях. Данное обследование помогает выявить: различные патологии, аномалии развития, панкреатит различной формы, абсцессы, опухоли, кисты, камни и т.д.
- Магнитно-резонансная томография; компьютерная томография. Применяют для визуализации структуры органа, сосудов, протоков, расположенной вокруг жировой ткани. Проводится с использованием контрастной жидкости.
- Ретроградная холангиопанкреатография. Процедура сочетает в себе рентгеноконтрастные и эндоскопические технологии. При помощи данного обследования визуализируется система протоков поджелудочной железы. Это помогает выявить воспалительные процессы внутри органа, опухолевые поражения и т.д. Проведение процедуры происходит на специальном эндоскопическом оборудовании с контрастом при контроле процесса рентгеноскопией.

 Рентгенография органов брюшной полости – метод диагностики камней в поджелудочной железе
Рентгенография органов брюшной полости – метод диагностики камней в поджелудочной железеКроме того, проводят ряд анализов мочи и крови на соответствующие вещества, содержащиеся в организме больного человека.
Прогноз и профилактика
Прогноз достаточно благоприятный, но в большой мере зависит от наличия осложнений и сопутствующих заболеваний. Оперативное лечение дает удовлетворительные результаты в 85% случаев, а послеоперационная летальность составляет менее 2%. Чем раньше произведено хирургическое вмешательство, тем лучше прогноз заболевания.
Радикальных методов профилактики панкреолитиаза не разработано. Уменьшить вероятность формирования камней при наличии семейной предрасположенности можно путем соблюдения специальной диеты, отказа от алкоголя и курения, контроля состояния фосфорно-кальциевого обмена. Своевременное лечение хронического воспалительного процесса в двенадцатиперстной кишке, желчевыводящих путях, поджелудочной железе также поможет предупредить образование конкрементов поджелудочной железы.
Способы лечения камней в поджелудочной железе
Первоначально всем пациентам необходимопосетитьгастроэнтеролога, который проведет осмотр с применением пальпации и сбор анамнеза. Далее лечение проводится в зависимостиот стадии заболевании.
Начинают терапию всегда с консервативного лечения. Для этого применяют медикаментозные средства противовоспалительного направления, нормализующие обменные процессы (кальциевый, фосфорный), уменьшающие отечность тканей поджелудочной железы, ее протоков. Также назначается ферментативная заместительная терапия при соблюдении строгой лечебной диеты. Консервативная терапия помогает стабилизировать состояние больного, а мелкие конкременты могут самостоятельно мигрировать в кишечник.
Оперативное лечение
Если камни в поджелудочной достаточно велики и консервативное лечение не справляется с данными отложениями, требуется применение оперативного вмешательства. В настоящее время применяются более современные методы операции – малоинвазивные. К ним относится эндоскопическая методика конкрементов в главном панкреатическом протоке.
Подобное оперативное вмешательство лучше переносится пациентами, после нее не требуется длительный период реабилитации, но не всегда оказывается эффективным, так как не полностью устраняет камни в поджелудочной железе. В случае большого количества крупных конкрементов, в особенности если они расположены в теле или хвосте органа, потребуется лапаротомия и извлечение камней при помощи панкреототомии.
Данная операция сложна в исполнении, возможно большое количество осложнений, поэтому применение требует серьезных показаний. Если в процессе оперативного вмешательства обнаруживается диффузный кальциноз тканей, то также проводят тотальную панкреатэктомию. В таком случае прооперированный должен получать пожизненную инсулинотерапию и ферментативную заместительную терапию.

 Хирургическое вмешательство – один из способов лечения камней в поджелудочной железе
Хирургическое вмешательство – один из способов лечения камней в поджелудочной железеТакже применяется дробление камней. Эта методика считается наиболее щадящей. Официально она называется дистанционная ударно-волновая литотрипсия. Конкременты измельчают до порошкообразного состояния. Далее остатки камней выводятся самостоятельно из организма или применяется эндоскопический метод выведения.
Возможные осложнения
Образования конкрементов в поджелудочной железе могут спровоцировать следующие осложнения в здоровье:
- хронический панкреатит;
- абсцесс;
- воспалительный процесс панкреатической клетчатки;
- кисты пораженного органа;
- ущемление камня;
- кровотечения в протоках поджелудочной железы.
Как было указано выше, одним из сопутствующих осложнений является возникновение сахарного диабета. Это происходит из-за нарушения ферментативного обмена.
При длительном наличие камней в поджелудочной железе может вызвать ухудшение состояния пациента, прогрессирование заболевания, в некоторых случаях – к раковому перерождению тканей органа.

Поэтому консервативная терапия назначается даже в начальных стадиях заболевания и в случаях, когда болезнь протекает бессимптомно и не дает болезненных ощущений. Если же консервативные методы лечения не дают эффективных результатов, то не стоит затягивать с проведением операции.
Меры профилактики
Профилактика заболевания прежде всего основана придерживании диетического питания. При этом из рациона нужно исключить: соленое, копченое, жареное, пряное, консервированные продукты, сладости (шоколад, конфеты, сахар), грибы, газированные напитки. Также стоит ограничить прием продуктов, способствующих повышенному газообразованию.
Не менее обязательным является полный отказ от курения и принятия алкоголя, даже в минимальных количествах.
Особых профилактических мер нет. При генетической предрасположенности нужно соблюдать диету, отказаться от вредных привычек и придерживаться распорядка дня. Также необходимо периодически проводить контроль фосфорно-кальциевого обмена.
Кроме того, своевременное лечение воспалительных процессов в двенадцатиперстной кишке, поджелудочной железе, желчевыводящих путях поможет предупредить возникновение конкрементов в поджелудочной железе.
Прогноз при обнаружении камней в поджелудочной железе вполне благоприятен. Особенно это касается первоначальных стадий, при которых можно воспользоваться консервативными методами для выведения мелких конкрементов. Вероятность благоприятного исхода зависит от тяжести заболевания и сопутствующих осложнений.
Знайте свою поджелудочную железу | Deccan Herald
«Вы редко слышите, чтобы кто-нибудь использовал слово поджелудочная железа в не ужасном контексте», – сказал Кристиан Финнеган, выступая перед живой публикой в комедийном шоу.
Это утверждение недалеко от правды. Поджелудочная железа представляет собой уплощенный орган грушевидной формы, расположенный позади желудка и окружающий кишечник. Он изливает свои секреты в кишечник, соединяясь с трубкой, отводящей желчь от печени и желчного пузыря.Он не только высвобождает различные ферменты, которые помогают переваривать белки, но и выделяет в кровь гормоны, которые регулируют уровень сахара в крови и метаболизм углеводов, липидов и белков в организме.
Важные роли
Итак, если белки являются строительными блоками жизни, поджелудочная железа – это орган, который фактически расщепляет эти белки, превращая их в строительные блоки.
Инсулин, гормон, который, как известно, связан с сахарным диабетом, вырабатывается поджелудочной железой для поддержания уровня глюкозы (сахара) в крови.Поджелудочная железа также выделяет другие гормоны, такие как глюкагон, которые помогают поддерживать уровень сахара в крови. Поджелудочная железа невероятно важна в патогенезе диабета и других нарушений обмена веществ.
Поражение поджелудочной железы может привести к опасным осложнениям. Алкоголь считается самым сильным токсином для поджелудочной железы, который может вызвать выброс всех пищеварительных ферментов из трубки в тело поджелудочной железы. Это приводит к самоперевариванию, а это означает, что ферменты могут буквально съесть поджелудочную железу.Это состояние, известное как острый панкреатит, является одним из самых страшных и смертельных медицинских диагнозов.
Уязвимый орган
Иногда камень из желчного пузыря может мигрировать в трубку, которая соединяется с трубкой внутри поджелудочной железы и открывается в кишечник. Если этот камень попадает в отверстие трубок, это также может вызвать острый панкреатит. Опасаясь этого страшного осложнения, большинство пациентов с камнями желчного пузыря подвергаются хирургическому удалению желчного пузыря.Некоторые другие условия питания редко могут вызывать панкреатит, но их количество намного ниже, чем из-за алкоголя и камней в желчном пузыре.
Эта болезнь обычно истощает пациентов и их семьи эмоционально и финансово. Хирурги остаются в затруднительном положении относительно того, когда и стоит ли делать операцию. Изречение гласит: «Заходи слишком рано и делай слишком много или заходи слишком поздно и делай слишком мало»
Острый панкреатит может привести к таким последствиям, как наполненные жидкостью мешки, называемые псевдокистами, или инфицирование в виде абсцесса поджелудочной железы.
Рак поджелудочной железы обычно диагностируется поздно днем из-за его расположения в организме человека и чаще всего диагностируется как случай желтухи. Они вызывают сильную желтуху (из-за блокирования потока желчи из печени в кишечник), зуд, потерю веса, утомляемость и периодическую рвоту. Примерно от 70% до 80% всех этих пациентов диагностируется на поздней стадии.
Они могут невероятно быстро распространяться и обычно смертельны в течение года после постановки диагноза.
Редкие новообразования, такие как нейроэндокринные опухоли, действительно имеют хороший прогноз после хирургического вмешательства.
Линия лечения
Неинвазивные методы исследования, такие как ультразвук, MRCP и компьютерная томография, действительно помогают, иногда вам может потребоваться инвазивный метод, такой как ERCP.
Технология гарантирует, что трансплантация бета-клеток может помочь некоторым диабетикам, а трансплантация поджелудочной железы трудна, но возможна у некоторых пациентов.
Поджелудочная железа – невероятно важный и сложный орган, расположенный среди важных структур и сосудов.
Избегание алкоголя (особенно запоя), поддержание здорового веса с помощью пищи с умеренным содержанием жира гарантирует, что ваша поджелудочная железа останется здоровой. Здоровая поджелудочная железа – это залог здорового тела и, в конечном итоге, здоровой жизни.
(Автор является основателем и главным хирургом Института здоровья пищеварительной системы по доктор Muffi)
.Острый панкреатит – Причины – NHS
Острый панкреатит обычно вызывается желчными камнями или употреблением слишком большого количества алкоголя, но иногда причину установить невозможно.
Камни в желчном пузыре
Камни в желчном пузыре – это небольшие камни, которые образуются в желчном пузыре. Иногда они могут вызвать острый панкреатит, если выходят из желчного пузыря и блокируют открытие поджелудочной железы.
Употребление алкоголя
Не совсем понятно, как алкоголь вызывает опухание (воспаление) поджелудочной железы. Согласно одной из теорий, ферменты поджелудочной железы начинают ее переваривать.
Какой бы ни была причина, существует четкая связь между употреблением алкоголя и острым панкреатитом.
Пьянство – употребление большого количества алкоголя за короткий период времени – также увеличивает риск развития острого панкреатита.
Прочие причины
Менее распространенные причины острого панкреатита включают:
- Случайное повреждение или травма поджелудочной железы – например, во время процедуры удаления камней в желчном пузыре или исследования поджелудочной железы
- побочное действие лекарства
- вирусы, такие как эпидемический паротит или корь
- Иммунная система, атакующая поджелудочную железу (аутоиммунный панкреатит)
Тяжелый панкреатит
Вероятность развития тяжелого панкреатита выше, если вы:
- старше 70
- страдают ожирением (ваш индекс массы тела (ИМТ) 30 или выше)
- употреблять 2 и более алкогольных напитка в день
- дым
- имеют семейный анамнез панкреатита
Последняя проверка страницы: 29 октября 2018 г.
Срок следующей проверки: 29 октября 2021 г.
Можете ли вы жить без поджелудочной железы? Что вам нужно знать
Хотя можно жить без поджелудочной железы, врачи рекомендуют удалять поджелудочную железу только при серьезном заболевании, таком как тяжелый рецидивирующий панкреатит или рак поджелудочной железы.
В большинстве случаев лечение поджелудочной железы может заменить лечение, но люди, живущие без поджелудочной железы, нуждаются в тщательном наблюдении и медицинском уходе. Удаление поджелудочной железы также означает, что человеку придется внести различные изменения в образ жизни, к которым может быть трудно приспособиться.
Поджелудочная железа – это железа, вырабатывающая гормоны, необходимые человеку для выживания, в том числе инсулин. Десятилетия назад серьезные проблемы с поджелудочной железой почти всегда заканчивались смертельным исходом. Теперь люди могут жить без поджелудочной железы.
Операция по удалению поджелудочной железы называется панкреатэктомией. Операция может быть частичной, удаляя только пораженную часть поджелудочной железы, или хирург может удалить всю поджелудочную железу.
Полная панкреатэктомия, при которой удаляется вся поджелудочная железа, также требует удаления частей желудка, части тонкой кишки, называемой двенадцатиперстной кишкой, и конца желчного протока.Также могут быть удалены желчный пузырь и селезенка.
Эта обширная операция может быть опасной и изменить жизнь. После панкреатэктомии у человека разовьется диабет. Им необходимо изменить свою диету и образ жизни, и им придется принимать инсулин всю оставшуюся жизнь.
У людей, которые не могут вырабатывать достаточно инсулина, развивается диабет, поэтому удаление поджелудочной железы автоматически вызывает заболевание.
Удаление поджелудочной железы также может снизить способность организма усваивать питательные вещества из пищи.Без инъекций искусственного инсулина и пищеварительных ферментов человек без поджелудочной железы не может выжить.
Одно исследование 2016 года показало, что около трех четвертей людей без рака выжили как минимум 7 лет после удаления поджелудочной железы. Среди больных раком 7-летняя выживаемость колебалась от 30 до 64 процентов, в зависимости от типа рака и степени его распространения.
Поделиться на PinterestКогда организм не вырабатывает инсулин, он не может использовать глюкозу из пищи, и уровень сахара в крови повышается.Поджелудочная железа расположена глубоко в брюшной полости между желудком и позвоночником. Это плоская железа в форме листа. Железы – это органы, выделяющие химические вещества, необходимые организму для функционирования.
Поджелудочная железа делится на три части: широкий конец, называемый головой, тонкий конец, называемый хвостом, и средний участок, называемый телом.
Поджелудочная железа вырабатывает инсулин – гормон, регулирующий уровень сахара в крови. Когда организм не производит инсулин, уровень сахара в крови (глюкоза в крови) может стать опасно высоким.
Без инсулина, который помогает организму усваивать глюкозу в крови, организм не может использовать глюкозу из пищи. Это может привести к недоеданию и другим серьезным проблемам со здоровьем.
Поджелудочная железа также производит пищеварительные соки, которые помогают организму расщеплять и усваивать пищу. Часть поджелудочной железы, производящая пищеварительные соки, называется экзокринной поджелудочной железой, а часть поджелудочной железы, отвечающая за выработку инсулина, называется эндокринной поджелудочной железой.
Гормоны попадают в кровоток, в то время как пищеварительные ферменты проходят через трубку, называемую протоком поджелудочной железы, в часть тонкой кишки, называемую двенадцатиперстной кишкой.Печень и желчный пузырь также выделяют пищеварительный сок и другие химические вещества в двенадцатиперстную кишку, позволяя этим органам действовать вместе, помогая организму усваивать пищу.
Врачи могут удалить поджелудочную железу по нескольким причинам, в том числе:
Рак поджелудочной железы
Рак поджелудочной железы – один из самых смертоносных видов рака. Только 7 процентов людей с этим типом рака живут дольше 5 лет после постановки диагноза. В первую очередь это связано с тем, что рак поджелудочной железы трудно обнаружить на ранних стадиях, что позволяет ему распространяться на другие органы.
Существует два типа хирургических вмешательств при раке поджелудочной железы:
- Лечебная хирургия , которая используется для удаления всех видов рака, потенциально излечивая человека. Операция такого типа должна быть проведена до того, как болезнь распространилась.
- Паллиативная хирургия , которая используется для продления жизни человека и уменьшения выраженности некоторых симптомов.
Хронический панкреатит
Хронический панкреатит – это инфекция или воспаление поджелудочной железы, которое рецидивирует или продолжает повторяться.Некоторые формы хронического панкреатита передаются по наследству.
Панкреатит может быть очень болезненным и даже смертельным. Когда другие методы лечения не помогают или когда поджелудочная железа серьезно повреждена, врач может порекомендовать полное или частичное удаление поджелудочной железы.
Внутрипротоковое папиллярное муцинозное новообразование
Внутрипротоковое папиллярное муцинозное новообразование (IPMN) – это предраковые опухоли, которые растут в протоках поджелудочной железы. Если их не лечить, они могут перерасти в рак. Иногда врач может порекомендовать удалить поджелудочную железу полностью или частично, чтобы предотвратить превращение опухолей в раковые.
Удаление поджелудочной железы – не единственное лечение любого из этих состояний.Врач оценит риски и преимущества хирургического вмешательства с пациентом и учтет его общее состояние здоровья при выборе наилучшего варианта лечения.
Поделиться на PinterestПосле операции по удалению поджелудочной железы очень важно соблюдать диету с низким содержанием сахара.В зависимости от состояния человек остается в больнице от нескольких дней до нескольких недель после операции. В первые дни после операции человек будет придерживаться жидкой диеты с постепенным добавлением твердой пищи.
Чувство боли в первые дни после операции – это нормально, и для полного восстановления сил может потребоваться несколько месяцев.После операции человек не сможет водить машину в течение 2-3 недель.
Можно жить здоровой жизнью без поджелудочной железы, но для этого требуется постоянная медицинская помощь. Удаление поджелудочной железы вызывает диабет и может изменить способность организма переваривать пищу. Для этого необходимо пожизненное лечение диабета, в том числе диета с низким содержанием сахара и углеводов.
Врач может порекомендовать есть несколько небольших приемов пищи каждый день, чтобы избежать скачков сахара в крови. Отказ от наркотиков и алкоголя поможет сохранить здоровье на долгое время.
Больному необходимы регулярные инъекции инсулина. В некоторых случаях эти инъекции можно заменить инсулиновой помпой. Может потребоваться принимать пищеварительные ферменты с каждым приемом пищи, чтобы пища хорошо усваивалась.
Перспективы людей без поджелудочной железы зависят от того, почему поджелудочная железа была удалена. Людям с раком поджелудочной железы может потребоваться лечение рака, если он распространился на другие части тела. Для других людей удаление поджелудочной железы полностью излечивает их состояние.
При надлежащем медицинском обслуживании, изменении образа жизни и диеты, а также при обязательном приеме инсулина по мере необходимости можно вести относительно нормальный и здоровый образ жизни.
.Камни в почках: причины, симптомы и лечение
Если вы купите что-то по ссылке на этой странице, мы можем заработать небольшую комиссию. Как это работает.
Камни в почках – это результат накопления растворенных минералов на внутренней поверхности почек.
Обычно они состоят из оксалата кальция, но могут состоять из нескольких других соединений.
Камни в почках могут вырасти до размера мяча для гольфа, сохраняя при этом острую кристаллическую структуру.
Камни могут быть небольшими и незаметно проходить через мочевыводящие пути, но они также могут вызывать сильную боль при выходе из тела.
Камень в почках обычно не имеет симптомов до тех пор, пока не попадет в мочеточник. Когда симптомы почечнокаменной болезни становятся очевидными, они обычно включают:
- сильную боль в паху и / или боку
- кровь в моче
- рвоту и тошноту
- лейкоциты или гной в моче
- уменьшенное количество мочи выделяется
- ощущение жжения во время мочеиспускания
- постоянные позывы к мочеиспусканию
- лихорадка и озноб при наличии инфекции
Осложнения
Камни в почках, которые остаются внутри тела, также могут привести ко многим осложнениям, включая закупорку соединительной трубки от почки к мочевому пузырю, который препятствует выходу мочи из организма.
Согласно исследованиям, люди с камнями в почках имеют значительно более высокий риск развития хронической болезни почек.
Основная причина образования камней в почках – недостаток воды в организме.
Камни чаще встречаются у людей, которые выпивают меньше рекомендованных восьми-десяти стаканов воды в день.
Когда воды недостаточно для разбавления мочевой кислоты, компонента мочи, моча становится более кислой.
Чрезмерно кислая среда в моче может привести к образованию камней в почках.
Заболевания, такие как болезнь Крона, инфекции мочевыводящих путей, почечный канальцевый ацидоз, гиперпаратиреоз, медуллярная губчатая почка и болезнь Дента, повышают риск образования камней в почках.
Факторы риска
Камни в почках чаще встречаются у мужчин, чем у женщин. Большинство людей, страдающих камнями в почках, делают это в возрасте от 30 до 50 лет. Семейная история камней в почках также увеличивает шансы на их развитие.
Точно так же предыдущее появление камней в почках увеличивает риск того, что у человека в будущем появятся последующие камни, если не будут приняты профилактические меры.
Некоторые лекарства могут повышать риск развития камней в почках. Ученые обнаружили, что топирамат (топамакс), препарат, обычно назначаемый для лечения судорог и мигреней, может увеличить вероятность развития камней в почках.
Кроме того, возможно, что длительное употребление витамина D и добавок кальция вызывает высокий уровень кальция, который может способствовать образованию камней в почках.
Дополнительные факторы риска почечнокаменной болезни включают диеты с высоким содержанием белка и натрия, но с низким содержанием кальция, малоподвижный образ жизни, ожирение, высокое кровяное давление и состояния, влияющие на усвоение кальция в организме, такие как операция обходного желудочного анастомоза, воспалительные процессы. заболевания кишечника и хроническая диарея.
Лечение камней в почках в первую очередь направлено на устранение симптомов. Прохождение камня может быть очень болезненным.
Если у человека в анамнезе были камни в почках, лечение в домашних условиях может подойти. Лицам, у которых никогда не было камня в почках, следует поговорить с врачом.
Если необходимо стационарное лечение, пациенту может быть проведена регидратация через внутривенную (IV) трубку, а также могут быть введены противовоспалительные препараты.
Наркотики часто используются, чтобы облегчить боль от прохождения камня.Людям, страдающим тошнотой и рвотой, можно применять противорвотные препараты.
В некоторых случаях уролог может провести ударно-волновую терапию, называемую литотрипсией. Это лечение, при котором камень в почках разбивается на более мелкие части и позволяет ему пройти.
Людям с большими камнями, расположенными в регионах, где не разрешена литотрипсия, могут быть выполнены хирургические процедуры, такие как удаление камня через разрез на спине или введение тонкой трубки в уретру.
Есть несколько шагов, которые можно предпринять, чтобы уменьшить воздействие камней в почках и помочь врачам в проведении лечения.
Первый – это пить столько воды, чтобы моча стала полностью прозрачной. Человек может сказать, что потребляет недостаточно воды, если его моча желтого или коричневого цвета.
Врач также может потребовать, чтобы камень из почек вышел естественным путем при мочеиспускании. Затем они попросят вас извлечь камень в почках из мочи, пропустив его через чулок или марлю.
Изучив найденный камень, они смогут определить, какая дальнейшая обработка требуется.
Есть несколько продуктов, которые положительно влияют на здоровье почек.Это может помочь снизить риск образования камней в почках и снизить их воздействие. Тело естественным образом выводит камень в течение 48-72 часов.
Фасоль – один из таких вариантов. Варите стручки внутри фасоли около шести часов, процедите жидкость и дайте жидкости остыть.
Людям с камнями в почках следует употреблять эту жидкость каждые 2 часа в течение 1-2 дней.
Другие продукты, которые могут защитить почки, включают:
- базилик
- сельдерей
- яблоки
- виноград
- гранаты
Добавки витамина B6 и пироксидина также рекомендуются в качестве эффективных методов лечения.Добавки витамина B6 можно приобрести в Интернете.
Для людей с хорошим здоровьем предотвратить образование камней в почках так же просто, как избежать обезвоживания.
Врачи могут также назначать лекарства для предотвращения определенных типов камней у лиц из группы повышенного риска.
Несколько разных тестов могут подтвердить наличие камня в почках. Медицинский осмотр может выявить колики в паху и внизу возле почек. Это часто предупреждающие признаки заболевания.
Анализ мочи покажет, есть ли кровь в моче и есть ли последующее инфицирование. Анализы крови могут быть выполнены для выявления осложнений, которые могут сопровождать камень в почках, и проверки обоснованности диагноза.
КТ брюшной полости – один из способов проверить наличие камней в почках. Компьютерная томография позволит определить состояние мочеточника, мочевого пузыря и почек, наличие камня, точный размер и расположение камня в почках, возникновение закупорки или отсутствие закупорки, а также состояние других органов в этой области, например как аппендикс, аорта и поджелудочная железа.
Ультразвук также продемонстрировал высокую частоту выявления и может диагностировать многие осложнения, связанные с камнями в почках.
Беременным женщинам следует проходить ультразвуковое исследование, а не компьютерную томографию, чтобы избежать ненужного облучения.
После того, как человеку поставят диагноз «камень в почках», будут использоваться простые рентгеновские лучи, чтобы отследить прохождение камня через выделительную систему.
.
 Приступообразные тупые или режущие боли начинаются в районе желудка и отражаются в пояснице, в левой части брюшной полости или в области лопаток.
Приступообразные тупые или режущие боли начинаются в районе желудка и отражаются в пояснице, в левой части брюшной полости или в области лопаток. для оценки показателей СОЭ, глюкозы и лейкоцитов;
для оценки показателей СОЭ, глюкозы и лейкоцитов;