Колит поджелудочная железа: Лечение заболевания поджелудочной железы в Екатеринбурге
Как определить, что болит поджелудочная железа?
Сегодняшний сумасшедший темп жизни нередко лишает нас, как нам самим кажется, возможности следить за своим здоровьем и вести правильный образ жизни. Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Эти боли могут быть ощутимы и в правом боку, и в левом, и даже на спине. Чаще всего панкреатиту сопутствуют и другие заболевания, возникшие на его фоне: сахарный диабет, гепатит, жировой гепатоз. Поэтому, при появлении болей поджелудочной железы проконсультируйтесь у врача-гастроэнтеролога и гепатолога, так как обязательно потребуется диагностика и лечение заболеваний печени. Сахарный диабет может стать причиной жирового гепатоза печени, что в запущенной форме может вызвать развитие цирроза.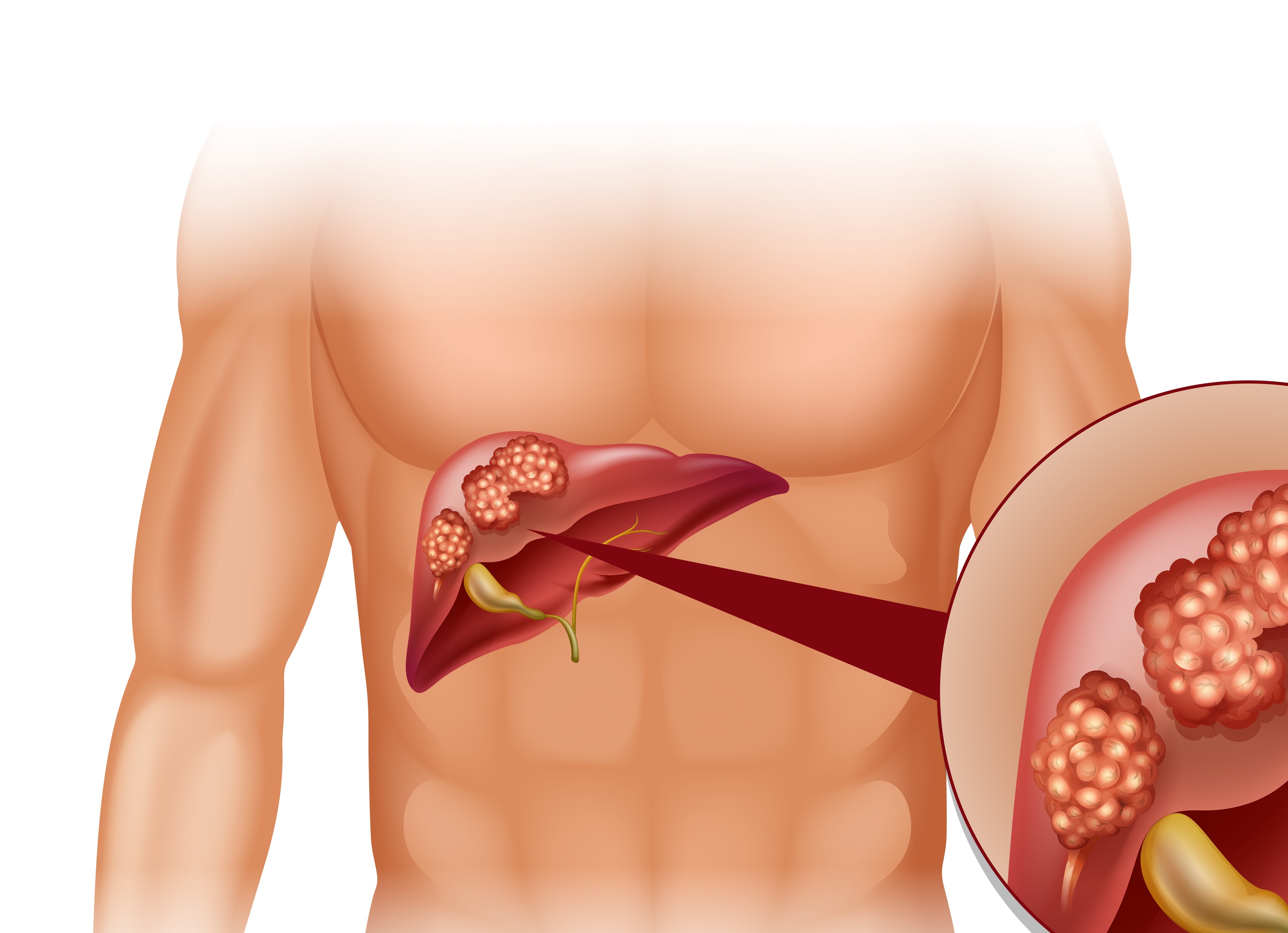
Признаки болезни поджелудочной железы
Пока ничего не беспокоит, мы не задумываемся о том, где какой орган находится, какую он имеет форму, какие признаки свойственны какой болезни. Но все это становится актуальным, если появляются боли. Очень часто обычному человеку сложно распознать, какой орган нуждается в помощи, сигнализируя болью о своем бедственном положении. Однако есть признаки, помогающие сориентироваться в ситуации, несмотря на то, что иногда поджелудочная железа дает симптомы, похожие на остеохондроз и даже опоясывающий лишай.
Так как поджелудочная железа имеет вытянутую форму, то боли она может давать в различные места. При воспалении головки железы боли будут справа, в этом случае их нередко относят на счет печени, если воспалены остальные части поджелудочной, то боли в левом подреберье обеспечены. При остром панкреатите боли часто становятся опоясывающими и очень сильными. Перечислим основные симптомы, по которым можно определить, что болит именно поджелудочная:
- снижение или отсутствие аппетита, как следствие — резкое похудение;
- боли в левом подреберье либо опоясывающие, настолько сильные, что человек не может никак найди удобное положение, ни сидя, ни лежа, ни стоя;
- тошнота, сильная рвота с кислым привкусом;
- высокая температура (38°).

При этом, если сесть на стул и наклониться вперед, то боли постепенно стихают. Эти признаки свойственны острому течению болезни, но есть еще и хроническая форма. В левом подреберье появляется постоянное чувство распирания, по утрам и после еды эта область болит. Также больного мучают диарея, бессонница, тошнота, сильная жажда; во рту ощущается горечь.
Когда болит поджелудочная, это основные симптомы. Если заметили у себя несколько признаков из этого перечня, немедленно обращайтесь к врачу, ведь только он может назначить необходимое обследование и лечение. Если на то, что болит поджелудочная железа, не обращать внимания, то со временем болезнь переходит в хроническую. При этом железа перестает вырабатывать гормоны, от которых зависит процесс пищеварения, а также инсулин, что приводит к диабету.
И еще одна характерная особенность: при панкреатите боли активизируются после еды, а если не есть, то становится легче. У больных могут появиться и признаки токсикоза, например, отвращение по отношению к некоторым продуктам.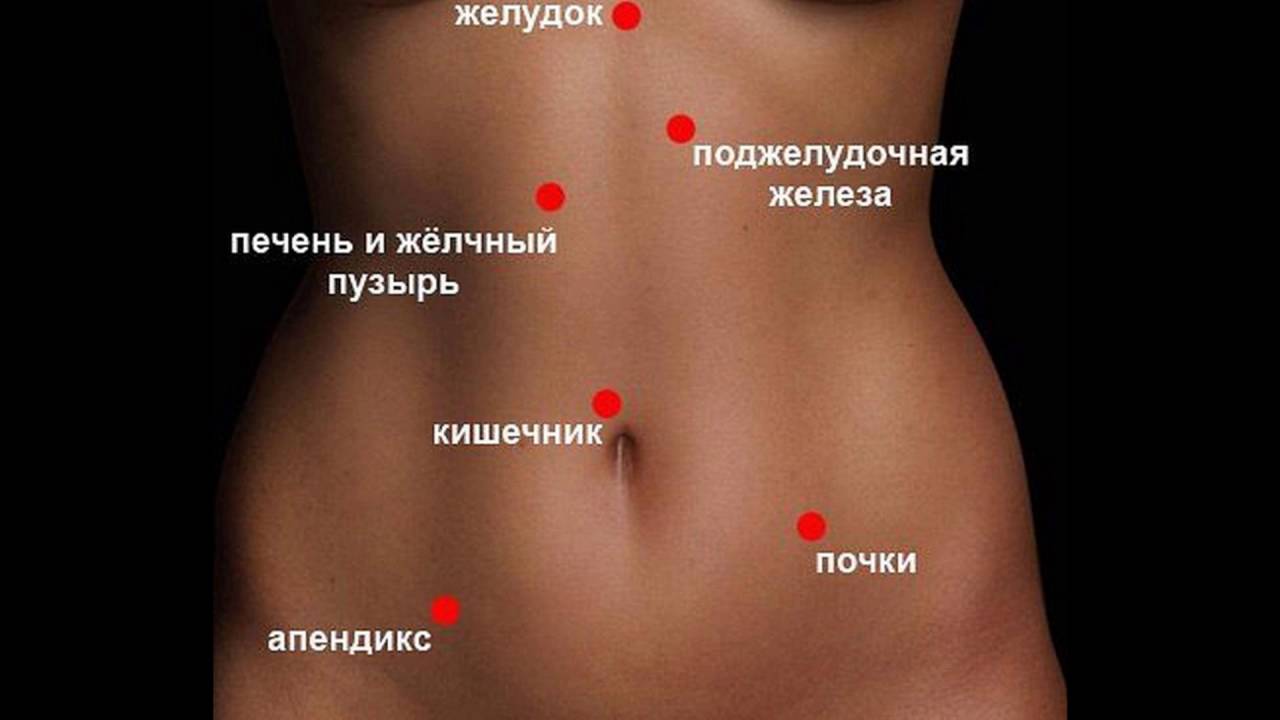
Лечение острого воспаления поджелудочной железы предполагает госпитализацию, хронический панкреатит лечат в домашних условиях под наблюдением врача.
Как болит и где болит поджелудочная железа у человека
Когда у человека болит поджелудочная железа, он вспоминает, что она у него есть. А когда случается острый приступ боли, только тогда человек начинает ее уважать и принимать пищу для нее безопасную.
Орган поджелудочной железы располагается очень глубоко, в надчревной и левой подреберной области.
Пренебрегать сигналами заболевания поджелудочной железы нельзя. Опасность заключается в том, что негативные изменения происходят очень быстро. А для необратимых поражений самой железы порой достаточно и нескольких часов.
Человека часто интересуют вопросы: Что предполагает к развитию заболеваний поджелудочной железы ? Как она устроена и работает ?
А поскольку тема большая, то продолжим рассмотрение других вопросов в следующих статьях:
Поэтому, как болит и как придерживаться меню — начнем разбираться с этой статьи. Разберем вопросы доступные для понимания простого современного человека. И , скажем сразу, обращение к врачу обязательно.
Разберем вопросы доступные для понимания простого современного человека. И , скажем сразу, обращение к врачу обязательно.
Содержание статьи:
Где находится поджелудочная железа у человека
Как видим из рисунка железа располагается в непосредственной близости от других органов: желудка, печени, почек, селезенки и сердца. Вот два других рисунка, для того, чтобы лучше понять, где она находится.
Древние научные трактаты пишут поэтично: как нежная пантера, уложила голову в изгиб двенадцатиперстной кишки, распластала тонкое тело на аорте, убаюкивающей ее мерными движениями, а чуть изогнутый хвост беспечно отклонила в ворота селезенки.
Если поджелудочная железа присутствует в организме человека, значит она зачем-то нужна и выполняет какую-то свою определенную роль. Современная медицина говорит о том, что она выполняет работу целой химической лаборатории. Будучи небольшой по весу и объему, она обеспечивает переваривание белков, жиров и углеводов в полости кишечника.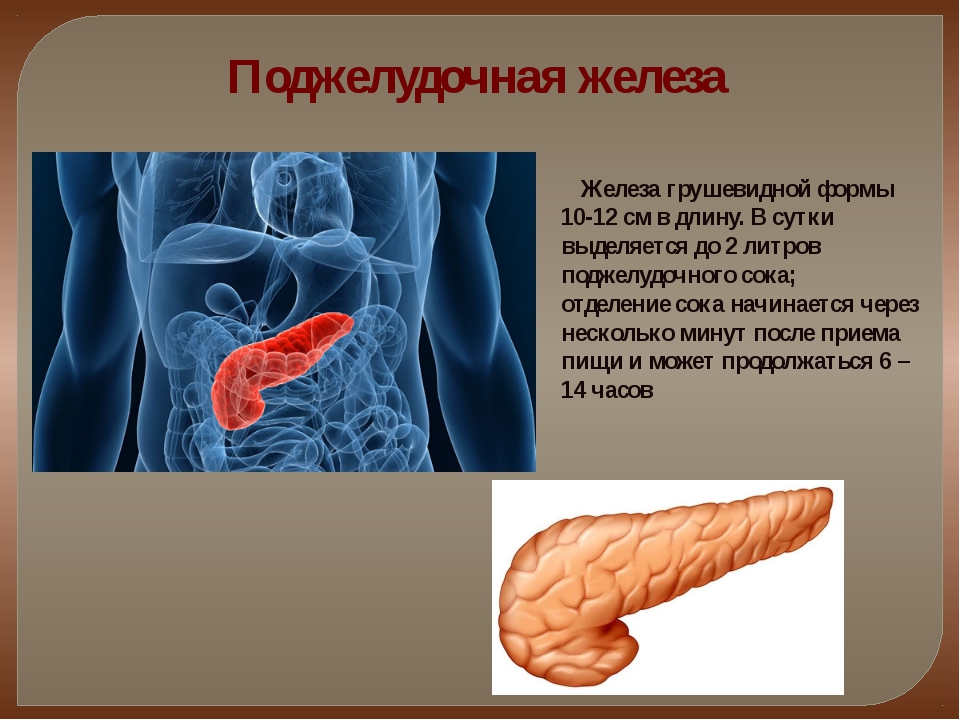
Описание поджелудочной железы
В поджелудочной железе условно выделяют головку, тело и хвост.
Головка железы имеет обычную форму молотка и находится в дуге подковообразно изогнутой двенадцатиперстной кишки. Позади головки располагаются крупные кровеносные сосуды.
Тело железы имеет призматическую форму. Задняя ее поверхность соприкасается с забрюшинной клетчаткой, верхним полюсом левой почки и надпочечником и огибает позвоночник на уровне 1 — 2 поясничных позвонков. Между головкой и телом поджелудочной железы находится узкая часть, которая называется шейкой.
Хвост обычно узкий, закругленный на конце, поднимается несколько кверху и прилегает к селезенке, имеет углубление от соприкосновения с дном желудка.
Поджелудочная железа представляет собой железистый орган белесо-серого цвета, напоминающего по внешнему виду отварное мясо.
В прослойках между дольками прячутся кровеносные и лимфатические узлы, нервы и выводящие протоки. Они начинаются внутри секреторных клеток, затем укрупняются и, сливаясь, впадают в главный выводящий проток. Он идет, расширяясь вдвое, вдоль всей железы — от хвоста до головки.
Длина главного выводящего протока 15 — 17 см. Благодаря его гладкости панкреатический сок беспрепятственно и быстро проходит весь путь к Фатерову соску двенадцатиперстной кишки, где и сливается с общим желчным протоком.
У места впадения этих двух протоков в двенадцатиперстную кишку находится гладкомышечный холм — сфинктер Одди, который, словно плотина на водохранилище, регулирует поступления желчи и панкреатического сока.
Знать расположение своих органов нужно обязательно, чтобы вовремя им помочь.
Роль поджелудочной железы в организме человека
Одной из главных функций поджелудочной железы является выработка панкреатического сока, который нужен для переваривания пищи.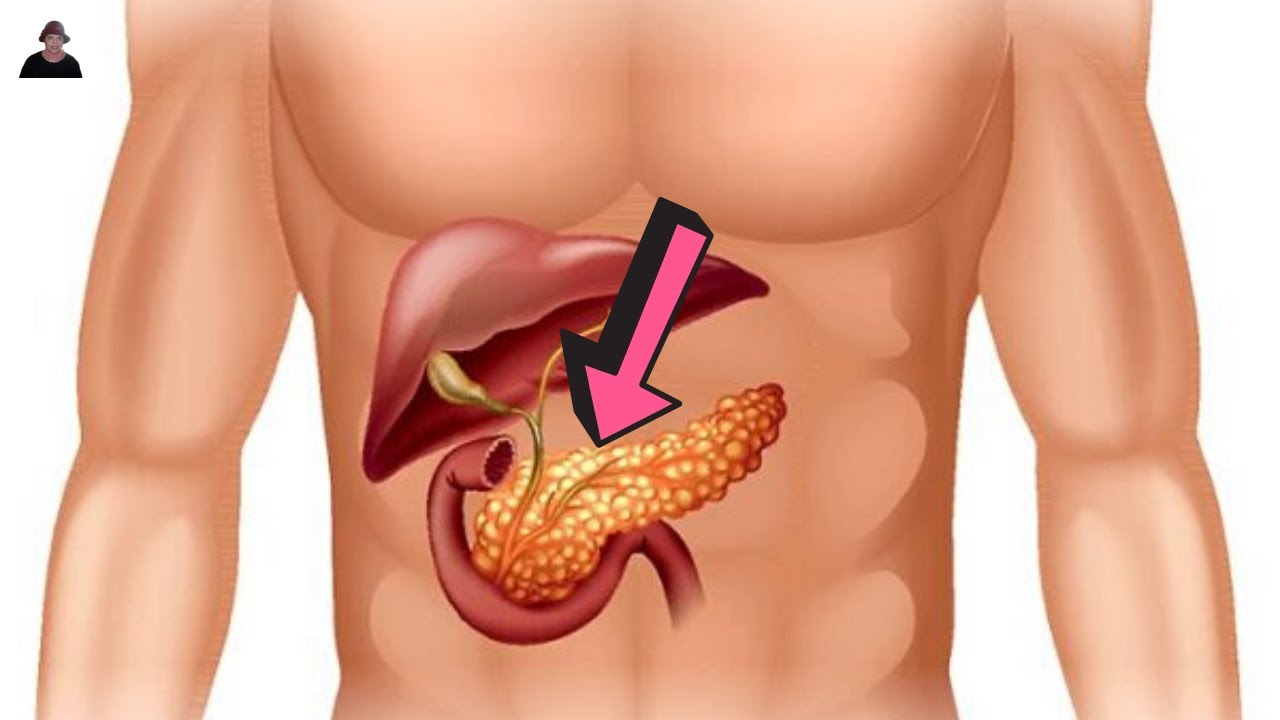 Наибольшее количество этого сока выделяется на углеводную пищу (запомните это, пригодится), чуть меньше, когда мы потребляем белковые продукты, и еще меньше — на жирную пищу.
Наибольшее количество этого сока выделяется на углеводную пищу (запомните это, пригодится), чуть меньше, когда мы потребляем белковые продукты, и еще меньше — на жирную пищу.
В здоровом состоянии железа вырабатывает в сутки литр-полтора поджелудочного сока, который по мелким выводным протокам поступает из долек в главный проток, впадающий в двенадцатиперстную кишку. Если железа болит, то к делу примешивается воспаление, «объем производства» резко падает, и процесс пищеварения серьезно нарушается.
Панкреатический сок представляет собой бесцветную жидкость, которая на 98 % состоит из воды, остальные 2 % приходятся на ферменты. У каждого фермента четко обозначена функция. Так, амилаза. инвертаза и лактаза отвечают за расщепление углеводов, липаза расщепляет жиры, а трипсин — белки.
Клетки железы выделяют и специальный фермент, который защищает их от самопереваривания.
Состав сока меняется в зависимости от того, что человек поел, выделяться он начинает через 1 — 3 минуты после еды и заканчивается выделение через 6 — 10 часов.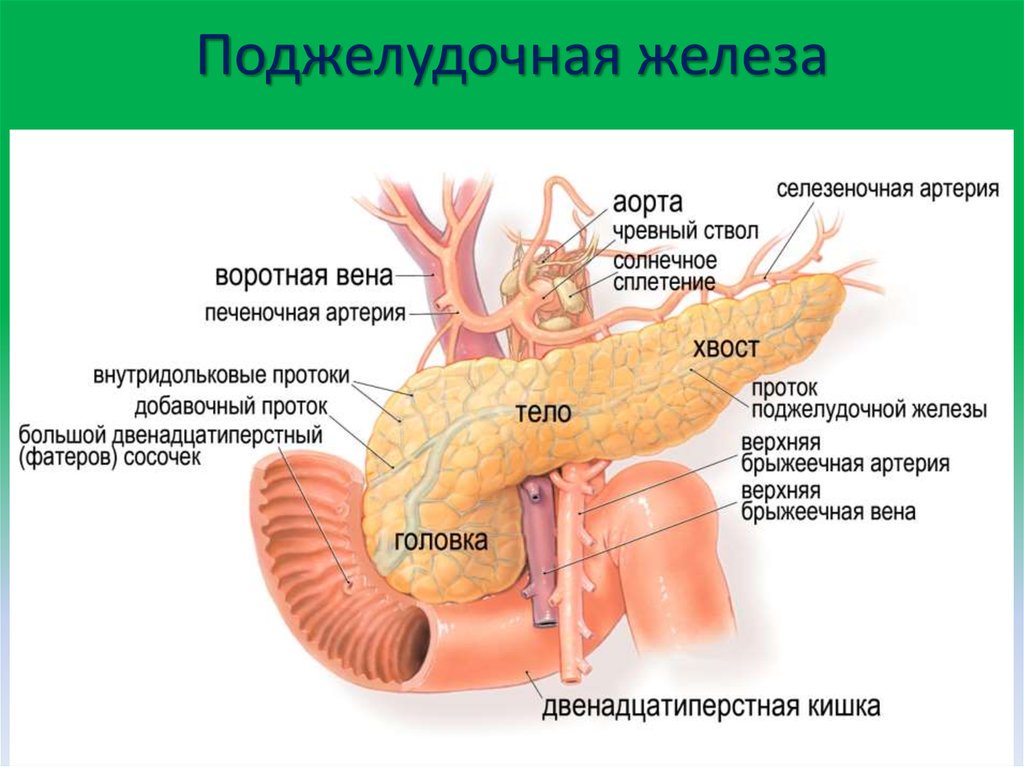
Второй важнейшей задачей поджелудочной железы является производство инсулина — очень нужного гормона. Этот гормон поступает из железы прямо в кровеносное русло. Роль «инсулиновой фабрики» выполняют особые, собранные в группы клетки.
По имени открывателя они получили звучное название: островки Лангерганса. Это клеточные скопления, окруженные сетями капилляров. Диаметр каждого из островков составляет 0.1 — 0.3 мм, их общее количество колеблется от 1 до 2 миллионов. Больше всего их в области хвоста.
Как болит поджелудочная железа
После того как было рассмотрено где находится поджелудочная железа и какую роль она выполняет в организме человека, можно предположить где и как она болит.Поджелудочная железа часто вовлекается в патологический процесс при самых различных заболеваниях. А ее собственные заболевания с трудом диагностируются, так как орган располагается очень глубоко.
Вам стоит стоит задуматься и вспомнить, что у вас есть поджелудочная железа, когда после особенно «удачных» застолий у хлебосольных друзей — крутит живот.
Неприятными ощущениями в брюшной полости ваша поджелудочная сигнализирует о перезагрузке.
Найдите в себе силы отказаться от жирной пищи и посиделок перед телевизором с семечками.
Вегетарианские блюда принесут только пользу вашему организму. Пусть железа пока отдохнет.
От чего болит поджелудочная железа у человека
Если вы нерегулярно и неправильно питаетесь, забросили физкультурные занятия — будьте осторожны, болезни поджелудочной железы уже на подходе.
Вам не стоит медлить с визитом к врачу, потому что повышение глюкозы в крови говорит о развивающемся сахарном диабете.
А желчекаменная болезнь может спровоцировать «острый живот».
Поджелудочная железа может воспалиться после травмы живота. Например, если попали в него волейбольным или теннисным мячом.
А также, из-за простуды, гриппа или герпеса. Или на фоне аппендицита, гастрита, пищевой аллергии, переедания и неправильного питания с преобладанием жирного и сладкого.
Если вы поругались с начальником, переутомились или находитесь в стрессовом состоянии, шансы заболеть панкреатитом резко повышаются.
Воспаление этого органа вызывает сильную боль — преимущественно в левом боку. Боль может иметь опоясывающий характер, то есть заходить на спину. Она так болит, что человек катается по кровати и не может слова сказать.
А интенсивность болей такова, что больной не может даже разогнуться.
Больные панкреатитом должны знать, что без врачебной помощи недуг не проходит. И тогда могут возникнуть тяжелые осложнения.
Если у вас случился приступ боли и болит — вызывайте скорую помощь.
Лечение острого состояния обычно проводится в больнице. Там пациенту внутривенно (через капельницу) вводятся препараты, уменьшающие воспаление и боль. Иногда назначается операция.
Факторы риска развития панкреатита
Панкреатит и боль могут появиться при:
- злоупотреблении алкоголем
- воспалении желчного пузыря и желчевыводящих путей
- сосудистых заболеваниях (например, атеросклерозе)
- наследственном нарушении обмена веществ
- в результате воздействия некоторых лекарств
- инфекциях в любых органах
- систематическом употреблении жирной, пряной и острой пищи
- болезнях соединительной ткани
Профилактикой заболеваний поджелудочной железы является рациональное полноценное питание.
И у меня очень болела поджелудка и приступы были. Но когда я задумалась и изменила отношение к ней, то боли ушли.
Видео о том, почему болит поджелудочная железа
Если не лечить острый панкреатит как следует, то он может перейти в хронический. Он потянет за собой другие заболевания поджелудочной железы. Обо всех других ее болезнях вы узнаете в следующей статье.
Обо всех других ее болезнях вы узнаете в следующей статье.
Что делать, если болит поджелудочная?
Злоупотребление алкоголем, жирным, жареным, копченостями влечет за собою серьезные негативные изменения в организме. Чаще всего от этих излишеств «страдает» печень и поджелудочная железа.
При воспалении последней начинаются сильные боли в области живота: локализация этих болей может быть разной, все зависит от того, какая часть железы повреждена. Но каждый человек при оценке своего плохого самочувствия должен знать, что делать, если болит поджелудочная, а боли начались внезапно и остро.
Справка
Поджелудочная железа, контролируя гормональный и пищеварительный статус организма, относится к пищеварительной и эндокринной системе человеческого тела. Железа расположена позади желудка слева, немного выше пупка на 5-10см. Состоит из трех частей: головки, тела, хвоста. Размеры здорового органа такие: длина – 16-22 см, ширина – 3-9 см (область головки), толщина равняется 2-3 см; масса колеблется в пределах 70-80 г.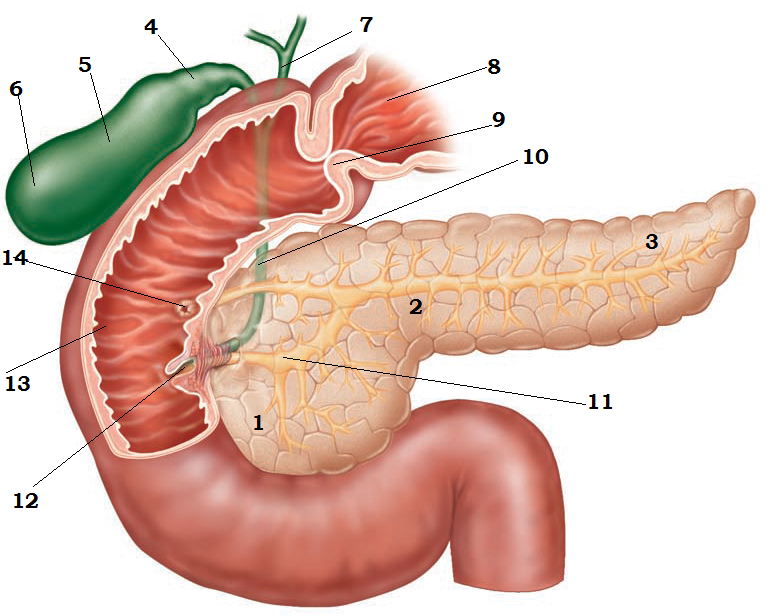
Как пищеварительный орган железа вырабатывает основные ферменты, способствующие нормальной работе всей системы ЖКТ:
- амилазу – превращает крахмал в сахар;
- трипсин и химотрипсин – расщепляют белок;
- липазу – расщепляет животные и растительные жиры;
- реинин – створаживает молоко.
Эти экзокринные свойства способствуют правильному перевариванию питательных веществ, попадающих в желудок. И если больной панкреатитом не знает, что делать, если болит поджелудочная, то он должен сначала посетить гастроэнтеролога, который, если нет показаний к госпитализации, пропишет те ферменты, которых не хватает для нормализации пищеварения.
В качестве гормональной структуры организма человека железа выделяет в кровь такие важные для человека гормоны, как глюкагон, а также инсулин. Их роль – регулировать метаболизм углеводов. Надлежащий уровень глюкозы в крови (норма – 0,8-1,0 г/л, см. http://pulsok.com/medication/chto-) контролируются инсулином и глюкагоном. Если концентрация глюкозы в крови увеличивается, то и секреция инсулина клетками увеличивается, в результате – глюкоза в кровотоке уменьшается.
Если концентрация глюкозы в крови увеличивается, то и секреция инсулина клетками увеличивается, в результате – глюкоза в кровотоке уменьшается.
И наоборот. При сбое выработки хоть одного из гормонов или ферментов начинаются серьезные заболевания, которые иногда приводят к гибели человека. Причинами острых состояний может быть и активация пищеварительных ферментов непосредственно в железе, тогда она начинает переваривать саму себя и как следствие – острый панкреатит.
Панкреатит
Острая стадия этого заболевания начинается или постепенно в течение нескольких дней, или сразу. Если больной не в курсе, что делать, если болит поджелудочная, и не обращается к врачу, то болезнь входит в острую стадию и заявляет о себе сильными, порой нестерпимыми болями в левой и верхней части живота. В этом случае больной может оказаться на грани жизни.
Поэтому при первых признаках панкреатита (боль, метеоризм, тошнота, рвота, диарея, температура) необходимо сразу вызывать скорую помощь и ехать в больницу. При хроническом панкреатите надо исключить вредные привычки, соблюдать диету, принимать ферментные средства и наблюдаться у врача хотя бы два раза в месяц.
При хроническом панкреатите надо исключить вредные привычки, соблюдать диету, принимать ферментные средства и наблюдаться у врача хотя бы два раза в месяц.
Сдать анализы при болях в поджелудочной железе в медицинской лаборатории Оптимум в Сочи (Адлер)
Кошурин Дмитрий Валерьевич Врач КДЛ, Главный врач,
Какие анализы сдавать если болит поджелудочная?
Поджелудочная железа – важнейший и очень уязвимый орган системы пищеварения. Основная задача поджелудочной железы – вырабатывать панкреатический сок, глюкагон и инсулин. От функционирования органа зависит работа системы пищеварения. Если болит поджелудочная железа, нужно безотлагательно установить причины патологических проявлений. Врачу не под силу корректно установить диагноз без лабораторных исследований и инструментальных средств диагностики.
Если болит поджелудочная железа, нужно безотлагательно установить причины патологических проявлений. Врачу не под силу корректно установить диагноз без лабораторных исследований и инструментальных средств диагностики.
Подготовка к анализам
Для точности полученных результатов обследования необходима подготовка пациента, заключающаяся в выполнении данных рекомендаций:
- Прием пищи, предшествующий биохимическому исследованию крови, заканчивается за 8 часов до процедуры.
- 24 часа перед сдачей анализов запрещается принимать лекарства, жирную пищу, жареные продукты, алкогольные напитки.
В течение последних суток перед исследованиями необходимо исключить курение, сильные физические нагрузки.
Лабораторная диагностика
Исследование включает анализы, которые дают возможность определения уровня гормонов в кале, двенадцатиперстной кишке, моче, крови, плевральных и асцистических жидкостях. К ним относятся:
- Клинический анализ крови.

- Биохимический анализ крови. Дает возможность определения количества амилазы.глюкозы, липазы.
- Общий анализ мочи. На присутствие патологии органа указывает повышенный уровень амилазы.
- С-дыхательный тест. Исследуется выдыхаемый воздух, чтобы установить возможность функционального нарушения органа.
- Копрограмма. Исследование кала, определяющее наличие панкреатических ферментов.
- Секретин-панкреозиминовый тест. Проводится при помощи введенного зонда.
Инструментальные методы
Востребованными методами инструментального диагностирования являются:
- УЗИ. Дает возможность безболезненно установить плотность поджелудочной железы, размеры органа. Используемый ультразвук определяет клеточные образования, наличие кист. Устанавливается, в каком состоянии находятся протоки. УЗИ способно выявить присутствие панкреатита, определить степень развившейся патологии.
- Обзорная рентгенограмма.
 Рентгенологический метод, не предоставляет возможности оценки состояния органа, но фиксирует вздутие кишечника, гнойные процессы, что является признаками панкреатита.
Рентгенологический метод, не предоставляет возможности оценки состояния органа, но фиксирует вздутие кишечника, гнойные процессы, что является признаками панкреатита. - КТ. Метод, при котором получают наиболее полную информацию о состоянии поджелудочной железы, используя объемное изображение органа.
- Эластнография. Проводится при помощи ультразвука, назначается, если существует основание для гистологического обследования органа.
- Ангиография сосудов. Обеспечивает дифференциацию панкреатитов и новообразований. Для этого проводят рентгенографию сосудов с предварительным введением вещества-контраста.
- Холангиопанкреатография. Эндоскопом исследуется протоковая система.
Диагностические исследование назначает врач-терапевт, который, проанализировав полученные результаты, рекомендует консультации специалистов других направлений или начинает проводить адекватную терапию.
Поджелудочная железа: симптомы заболеваний
Новый проект на сайте:
ВОЗ стандарты развития ребенка: серия анимированных онлайн-калькуляторов
Следите за развитием Вашего ребенка.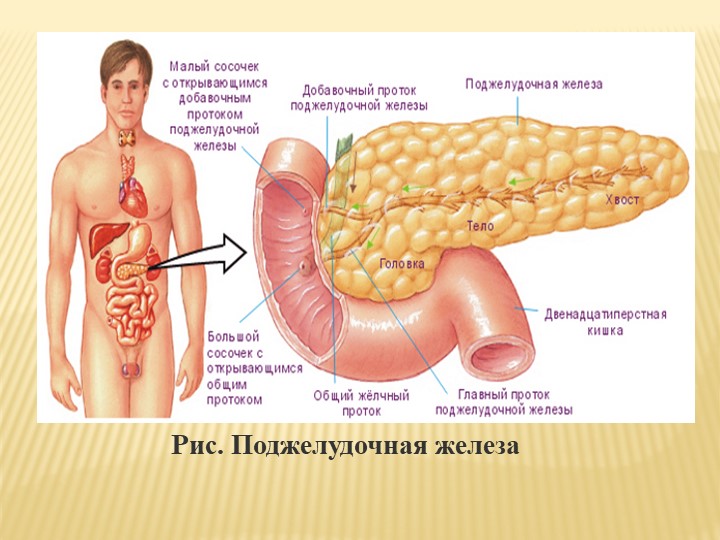 Сравните его рост, вес, индекс массы тела с эталонными показателями, разработанными экспертами ВОЗ…
Сравните его рост, вес, индекс массы тела с эталонными показателями, разработанными экспертами ВОЗ…
Симптоматика болезней поджелудочной железы отличается чрезвычайным разнообразием и размытостью. Не существует ни одного симптома, который можно было бы считать достаточно достоверным. Проблема в том, что заболеваниям поджелудочной, а особенно её воспалению (панкреатиту), как правило, сопутствуют болезни соседних с нею органов: жёлчного пузыря и жёлчных протоков, печени, двенадцатиперстной кишки, желудка. Это создаёт сложный калейдоскоп симптомов, каждый из которых можно трактовать по-разному.
Тем не менее, эти признаки имеют некоторые особенности, которые позволяют заподозрить заболевание поджелудочной железы.
смотрите также
Поджелудочная железа: особенности строения и функции, способствующие её болезням
Поджелудочная железа чрезмерно зависима от состояния здоровья соседних с нею органов. Этому способствуют особенности её расположения и тесная связь с общим жёлчным протоком. Кроме того, протеолитические ферменты железы опасны для неё самой…
Как болит поджелудочная железа?
Согласно распространённому в медицинской литературе стереотипу, заболевания поджелудочной железы обычно проявляются “опоясывающей” болью. На самом деле опоясывающая боль бывает редко. Боль при болезнях поджелудочной железы отличается высокой вариабельностью, и это, конечно же, снижает её значимость как диагностического признака.
Следует также сказать, что даже далеко зашедшее хроническое заболевание поджелудочной с выраженным нарушением функции может вообще не вызывать болевых ощущений.
Локализация боли зависит от того, какой отдел поджелудочной железы преимущественно поражён.
Поражение головки железы обычно вызывает боль в правом подреберье. В эту же зону обычно проецируется боль, вызванная заболеваниями жёлчного пузыря и жёлчных протоков. Тело железы чаще даёт боли в эпигастральной области живота (в верхней части под грудиной), хвост — боль в левом подреберье, которая иногда распространяется в область левой лопатки и левого плеча. При поражении головки и тела железы возможны также и «опоясывающие» боли.
Интенсивность боли может быть различной.
Для острого панкреатита характерна очень сильная боль в верхней части живота с распространением на область левой лопатки и левого плеча. Такой характер боли возможен и при инфаркте миокарда
При хроническом панкреатите нередко бывают ноющие «голодные» боли, которые, облегчаются, но не проходят полностью после приёма пищи. В этом их отличие от боли, вызванной язвой желудка.
В этом их отличие от боли, вызванной язвой желудка.
Боль при заболеваниях поджелудочной железы по механизму развития можно разделить на две большие группы:
-
Повышение давления в панкреатических протоках вследствие затрудненного оттока из них.
Боль при этом, как правило, имеет связь с питанием: она усиливается после приёма пищи. Боль может быть режущей или схваткообразной.
Усилению такой боли способствуют факторы, стимулирующие выработку панкреатического сока: жареная, жирная, острая пища, жёлчегонные средства, особенно холекинетического действия (магнезия, сорбитол).
Наоборот, ослабляют боль голодание и средства, подавляющие секрецию поджелудочной железы: препараты атропина, папаверина и другие спазмолитики (но-шпа, баралгин, спазган и др.), метоклопрамид (церукал), средства, снижающие желудочную кислотность (альмагель и др.).
Причиной такой боли может быть:
- жёлчный камень, одновременно перекрывший выход из общего жёлчного и панкреатического протоков
- спазм сфинктера Одди (кольцевидной мышцы, закрывающей выход в кишечник панкреатического протока, а вместе с ним и общего жёлчного протока)
- рубцовое сужение конечного отдела панкреатического протока или сфинктера Одди
- врожденные сужения панкреатических протоков
- камни в панкреатических протоках
-
Растяжение капсулы поджелудочной железы объёмным процессом.

Боль в таких случаях постоянна, ноющего характера и не имеет связи с питанием.
Возможные причины растяжения капсулы:
- отёк ткани поджелудочной железы при панкреатите
- большая киста железы
- доброкачественные и злокачественные опухоли железы
Эти же факторы при их локализации в области головки железы могут послужить и причиной сдавливания панкреатического протока извне. Боль в таких случаях имеет смешанный генез.
Диспептические симптомы
Симптомы диспепсии, или симптомы нарушенного пищеварения в большей или меньшей степени присутствуют при всех заболеваниях поджелудочной железы.
Тошнота является частым спутником заболеваний поджелудочной железы, чаще всего хронического панкреатита. Тошнота обычно бывает реакцией на жирную пищу, нередко даже на её вид.
Рвота, как правило, сопутствует острому панкреатиту, также бывает при обострении хронического. Особенность рвоты при панкреатите — она не приносит облегчения, в отличие от рвоты желудочного происхождения.
Особенность рвоты при панкреатите — она не приносит облегчения, в отличие от рвоты желудочного происхождения.
Снижение и потеря аппетита часто сопровождает хронический панкреатит. Полная потеря аппетита характерна для опухолей поджелудочной железы.
Снижение веса тела может быть вызвано нарушением аппетита, или же ограничениями в питании. К таким ограничениям обычно вынуждают боли, усиливающиеся после еды.
Другие признаки — чувство преждевременного насыщения, тяжесть в верхней части живота.
Вздутие живота, поносы или запоры — причиной этих кишечных расстройств могут быть строгие ограничения в питании, а также и недостаток пищеварительных ферментов при сниженной функции железы (см. “симптомы ферментной недостаточности”).
Симптомы воспаления
Симптомы воспаления типичны для острого панкреатита и возможны при обострении хронического. Их выраженность напрямую зависит от тяжести воспаления. Кроме высокой температуры тела и сильной боли в животе, возможна общая слабость, сухость в рту, озноб, боли в суставах.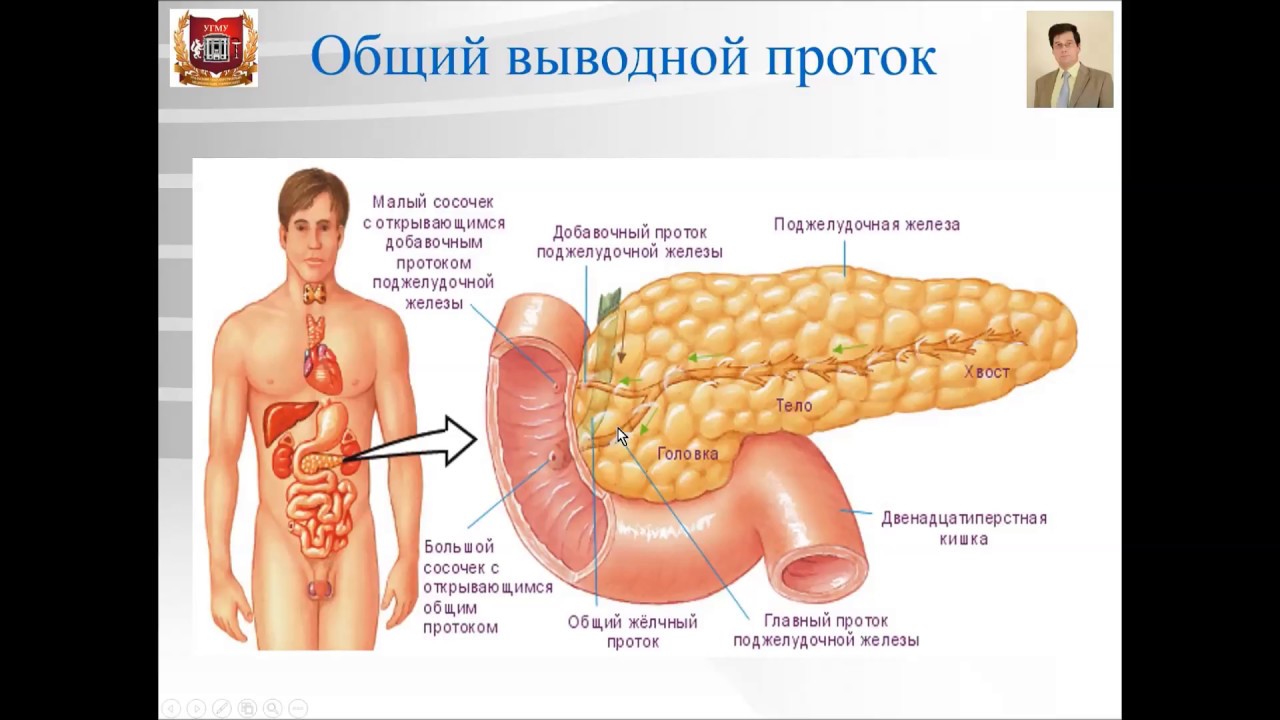
Панкреонекроз (полное разрушение железы), абсцессы и нагноение кисты, распространение воспалительного процесса за пределы железы сопровождаются тяжёлым лихорадочным состоянием.
Механическая желтуха
Как уже говорилось в предыдущей статье “Поджелудочная железа: особенности строения и функции, способствующие её болезням”, проток поджелудочной железы перед выходом в кишечник сливается с общим жёлчным протоком и открывается на внутренней стенке двенадцатиперстной кишки общим отверстием — т. н. “фатеровым” соском. Кроме того, значительная часть общего жёлчного протока обычно проходит через ткань головки поджелудочной.
Разного рода объёмные процессы в области головки железы (отёк ткани при её воспалении, рак, другие опухоли, киста) легко перекрывают отток жёлчи в кишечник. Последствие такого нарушения — жёлтуха, которую называют “механической”.
Механическая желтуха сопровождается сильным кожным зудом. В крови обнаруживают высокий уровень прямого билирубина при нормальном непрямом, высокую щёлочную фосфатазу. Важная отличительная особенность механической желтухи — отсутствие в моче уробилиногена.
Важная отличительная особенность механической желтухи — отсутствие в моче уробилиногена.
Симптомы ферментной недостаточности
Панкреатический сок, выделяемый поджелудочной железой, содержит все необходимые для пищеварения ферменты. Снижение возможностей железы вырабатывать ферменты имеет своим следствием незавершённое пищеварение.
Это проявляется метеоризмом (вздутием живота) и поносами. Важный симптом ферментной недостаточности — увеличение количества кала, поскольку пища проходит кишечник транзитом слабопереваренной. Возрастает и количество дефекаций до 2-4 за сутки, часто вскоре после приёма пищи, поскольку ускоряется её прохождение по кишечнику.
Вследствие ферментной недостаточности поджелудочной железы организм плохо обеспечен питательными веществами. Это проявляется снижением веса тела, слабостью, гиповитаминозом (его основные симптомы — сухость кожи, ломкость волос, исчерченность и ломкость ногтей, кровоточивость дёсен, заеды в углах рта, покраснение языка, жжение во рту и др. ).
).
Детальную информацию о ферментной функции поджелудочной железы предоставляет микроскопический и биохимический анализ кала.
Гормональные нарушения
Поджелудочная железа выделяет в кровь сразу два гормона: инсулин, снижающий уровень глюкозы в крови, и глюкагон, его повышающий. Клетки, вырабатывающие гормоны, находятся в т. н. островках Лангерганса. Поражение ткани поджелудочной самого разного происхождения не обходит эти островки стороной. Снижение выработки обоих гормонов делает уровень глюкозы в крови крайне неустойчивым. При этом на фоне невыраженных симптомов сахарного диабета (сухость в рту, жажда, увеличение суточного количества мочи и другие симптомы, подробное описание которых выходит за рамки этой статьи) возможны и приступы гипогликемии.
Гипогликемия, или снижение уровня сахара в крови, внешне проявляется беспокойством, беспричинной паникой и даже страхом смерти, холодным потом, дрожью в конечностях, сильным чувством голода.
Воспаление в поджелудочной железе при относительном сохранении её функциональных возможностей сопровождается усилением в ней кровообращения и обменных процессов. Это нередко приводит к гиперинсулинизму — избыточному выбросу в кровь инсулина. Гиперинсулинизм проявляется частыми приступами описанной выше гипогликемии.
Причиной гиперинсулинизма также могут быть инсуломы — доброкачественные и злокачественные опухоли, происходящие из β-клеток островков Лангерганса.
Поджелудочная железа – симптомы болезни, болит поджелудочная — УНИАН
Большинство заболеваний поджелудочной железы начинается с панкреатита, который может быть острым или хроническим.
Как понять что болит поджелудочная / фото ua.depositphotos.comПервые симптомы заболевания поджелудочной железы у каждого человека проявляются индивидуально. Но есть и общие признаки.
Врачи отмечают, что у острой и хронической форм панкреатита первые симптомы различаются.
Читайте такжеКак питаться при панкреатите
Для острого панкреатита характерно резкое проявление опоясывающего болевого синдрома, кашицеобразного стула, рвоты и тошноты.
Хронический панкреатит дает о себе знать регулярно повторяющимися запорами, сопровождающимися вздутием живота. Если не обращать на такие нарушения внимания, то со временем они приведут к закупоркам и застоям, в том числе будут поражены протоки желчевыводящих путей и непосредственно поджелудочная железа. Обычно подобные изменения происходят при отсутствии регулярных физических нагрузок.
В дальнейшем болезнь начинает прогрессировать. Появляется несварение желудка, после принятия пищи человек ощущает тяжесть в желудке, а спустя некоторое время возникают боли в зоне желудка. Боли не сильные, но весьма неприятные.
Виды острого панкреатита
- отечный, или интерстициальный, — в виде сильного отека железы, длится три–семь дней, а остаточные изменения в железе проходят за 10–14 дней. Это относительно легкая форма болезни;
- стерильный панкреонекроз — в железе появляются участки отмерших клеток, но без участия инфекции;
- инфицированный панкреонекроз — гораздо более опасное состояние.
 Характеризуется размножением и проникновением микроорганизмов из забрюшинного пространства в ткани, окружающие поджелудочную железу. В кровь попадают токсины из очагов некроза. Повышается температура, может развиться легочная или почечная недостаточность, тромбозы или кровотечения, флегмона или сепсис. В настоящее время инфицирование очагов панкреатической деструкции считается основным фактором, приводящим к высокой летальности при остром панкреатите. Свыше 80% больных с панкреонекрозом такого типа умирают вследствие инфекционных осложнений.
Характеризуется размножением и проникновением микроорганизмов из забрюшинного пространства в ткани, окружающие поджелудочную железу. В кровь попадают токсины из очагов некроза. Повышается температура, может развиться легочная или почечная недостаточность, тромбозы или кровотечения, флегмона или сепсис. В настоящее время инфицирование очагов панкреатической деструкции считается основным фактором, приводящим к высокой летальности при остром панкреатите. Свыше 80% больных с панкреонекрозом такого типа умирают вследствие инфекционных осложнений.
Обычно симптомы любых поражений поджелудочной железы тождественны. Как правило, это диспепсические расстройства функций и болевые синдромы.
Стоит подчеркнуть, что поджелудочная железа достаточно близко расположена к другим жизненно важным органам: желудку, печени, сердцу, почкам и селезенки. Поэтому ее расстройства могут оказывать негативное влияние и на них. Часто заболевания поджелудочной железы развиваются стремительно, а последствия его плачевны. Поэтому за состоянием данного органа нужно следить.
Поэтому за состоянием данного органа нужно следить.
Симптомы расстройства функций поджелудочной железы
- – сильные боли в подреберной зоне и со спины;
- – боли появляются после приема острой, жаренной или жирной пищи, либо приема алкоголя;
- – снижение аппетита;
- – временами появляется повышенная температура;
- – пациент может жаловаться на боли в сердце, в то время как ЭКГ дает положительный результат;
- – в моменты обострений больной чувствует тошноту и рвоту, которая не приносит ему облегчения;
- – нарушается стул (могут появляться как запоры, так и диарея).
Читайте такжеО вкусной, но вредной пище
Если при хронической форме заболевания симптомы нарастают медленно, то при острой форме заболевание развивается стремительно. Уже через несколько часов сильные боли не дадут больному возможности даже лежать спокойно.
Однако данные симптомы необязательно свидетельствуют о болезнях поджелудочной железы, так как они наблюдаются и во многих других случаях.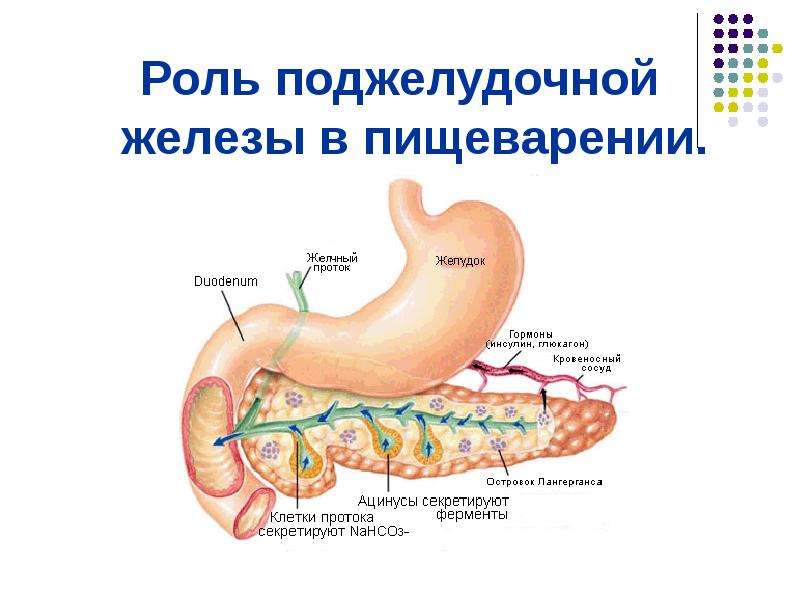 Поэтому при их появлении необходимо пройти тщательное обследование у врача.
Поэтому при их появлении необходимо пройти тщательное обследование у врача.
Если вы заметили ошибку, выделите ее мышкой и нажмите Ctrl+Enter
20 симптомов и признаков проблем с печенью и поджелудочной железой
Мы – это то, что мы едим. Печень и поджелудочная железа играют ключевую роль в работе органов пищеварительной системы. Первая объединяет системы пищеварения и кровообращения, вторая – берет на себя ответственность за обменные процессы в организме. Задача поджелудки – продукция пищеварительных ферментов и выработка инсулина, который регулирует обмен глюкозы в тканях. И, поскольку органы пищеварительной системы теснейшим образом связаны друг с другом, сбой в функционировании одного из них приводит к проблемам с другими. Симптомы болезни печени и поджелудочной железы во многом схожи. Первое, что их объединяет, это то, что проблемы имеют свойство никак не проявляться на ранней стадии.
Виды заболеваний
Видов заболеваний, связанных с нарушением работы печени и поджелудочной железы, множество.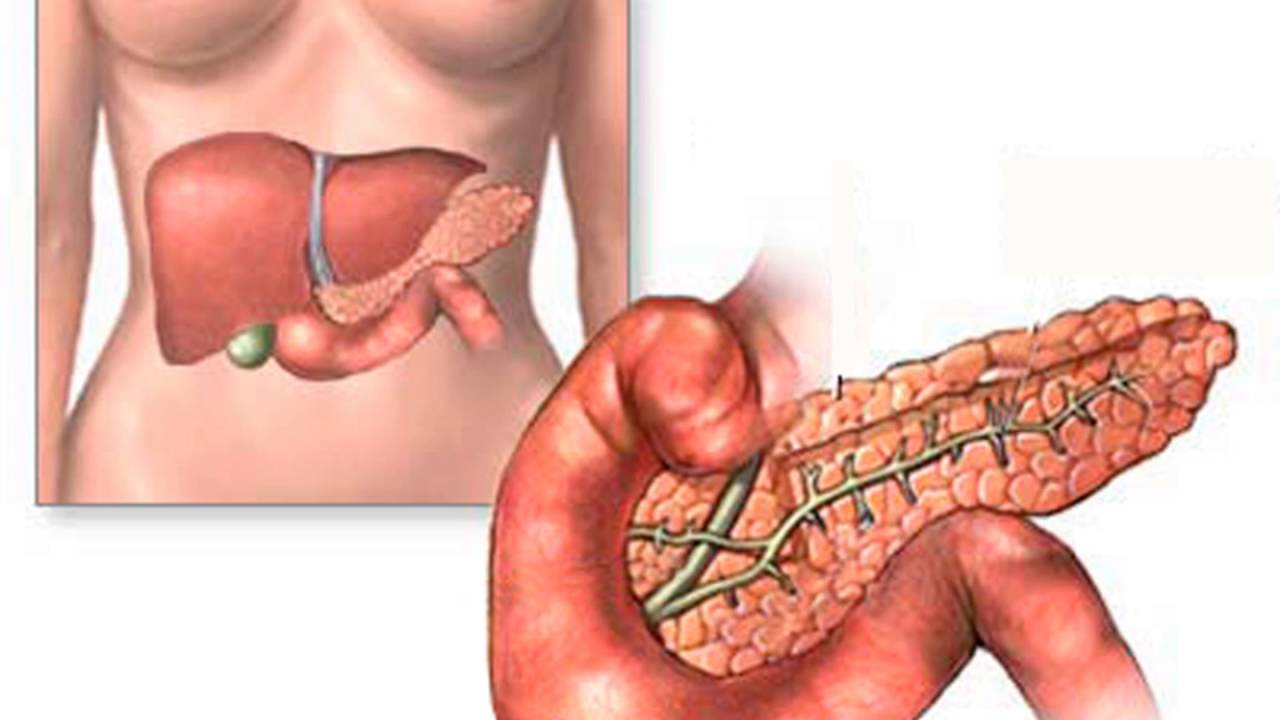 Здесь и вирусные и токсические гепатиты, гепатоз, цирроз, стеноз печени, доброкачественные и злокачественные образования, панкреатит, сахарный диабет разных типов, муковисцидоз, дискинезия желчного пузыря, холецистит и многие другие. Ниже приведем перечень первых симптомов и признаков, которые прямо говорят о возникновении проблем со здоровьем, на которые безотлагательно необходимо обратить внимание.
Здесь и вирусные и токсические гепатиты, гепатоз, цирроз, стеноз печени, доброкачественные и злокачественные образования, панкреатит, сахарный диабет разных типов, муковисцидоз, дискинезия желчного пузыря, холецистит и многие другие. Ниже приведем перечень первых симптомов и признаков, которые прямо говорят о возникновении проблем со здоровьем, на которые безотлагательно необходимо обратить внимание.
1. Боль в левом или правом подреберье
При проблемах с поджелудочной железой появляются болевые ощущения различной интенсивности и силы, чаще всего локализованные в левом подреберье. Боль может быть постоянной, а может периодически возникать и стихать, она может быть сильной или ноющей. Боль может отдавать в левую лопатку или правое подреберье. Редко в таких случаях складывается ощущение, что болит сердце. Болезни печени чаще характеризуются болью в правом подреберье.
2. Вздутие, «окаменение» живота и изжога
Появляется «окаменение» живота выше и ниже пупка, вздутие живота, вызываемое скоплением газов в желудке. У здорового человека вздутие не должно проявляться. Или оно может проявляться редко и в крайне слабой форме. При возникновении проблем с поджелудочной железой, метеоризм проявляется почти после каждого приема пищи. Организм не справляется с перевариванием еды, остатки которой загнивают, и при развитии патогенной микрофлоры, возникает вздутие. Изжога – другой верный симптом проблем.
У здорового человека вздутие не должно проявляться. Или оно может проявляться редко и в крайне слабой форме. При возникновении проблем с поджелудочной железой, метеоризм проявляется почти после каждого приема пищи. Организм не справляется с перевариванием еды, остатки которой загнивают, и при развитии патогенной микрофлоры, возникает вздутие. Изжога – другой верный симптом проблем.
3. Нарушение стула
Возможен как запор, так и сильная диарея. Чаще всего начинается сильный понос, повторяющийся несколько раз за короткий промежуток времени. Однако не исключается и длительный запор, значительные затруднения в дефекации в течение нескольких дней.
4. Изменение стула
Потемнение каловых масс, появление в них слизи и остатков непереваренной пищи. В ряде случаев возможно обесцвечивание стула.
5. Рвота и тошнота
Ощущение тошноты – верный признак панкреатита. В большинстве случаев приступы тошноты заканчиваются рвотой из-за интоксикации организма. При рвоте вместе с пищей может выходить желчь, что говорит о забросе в желудок содержимого двенадцатиперстной кишки.
При рвоте вместе с пищей может выходить желчь, что говорит о забросе в желудок содержимого двенадцатиперстной кишки.
6. Увеличение температуры
Температура тела может увеличиться до 38-39 градусов.
7. Налет на языке
Возможно покраснение языка, появление на нем белого налета. Также язык начинает пересыхать и трескаться, повышается его чувствительность.
8. Кожные проявления
Отечная поджелудочная железа оказывает давление на все органы, препятствуя оттоку желчи, что нередко проявляется бледностью или желтушностью кожных покровов. Синюшные пятна могут появляться в районе пупка или по бокам.
9. Боль под пупочной ямкой
При нажатии на область живота на два сантиметра ниже пупочной ямки в направлении вверх и внутрь может возникать острая боль.
10. Резкое изменение массы тела
Возможно резкое снижение веса, не связанное с изменением качества и количества потребляемой пищи.
11. Слабость, вялость, потеря аппетита
Нередко болезни печени сопровождаются быстрой утомляемостью, слабостью и потерей аппетита. Утомление вызывают даже минимальные физически нагрузки.
12. Повышенная раздражительность, нервозность и тревожность
Нарушение работы внутренних органов влияет и на функциональность нервной системы, сбои в которой проявляются раздражительностью, нервозностью и склонностью к тревоге.
13. Нарушение сна
Болезнь сопровождается нарушением сна, которое может выражаться как в мучительной бессоннице, так и в постоянной сонливости, вне зависимости от количества часов, отведенных на отдых.
14. Увеличение печени
Специалист при пальпации может легко определить факт увеличения печени в размерах.
15. Горький привкус во рту
При наличии проблем с печенью нередко фиксируется появление горького привкуса во рту.
16. Потемнение мочи
Помимо изменения цвета кала, при проблемах с печенью возможно заметное потемнение цвета мочи.
17. Желтушность слизистой оболочки глаз
Один из первых признаков того, что необходимо обратить внимание на печень – желтушность слизистой оболочки глаз.
18. Образование подкожных гематом
Подкожные гематомы возникают даже при слабом воздействии. Таким образом при болезнях печени проявляются нарушения свертываемости крови.
19. Учащенное сердцебиение
Как следствие электролитного дисбаланса нарушается сердечный ритм, сердцебиение учащается, начинается тахикардия.
20. Появление сыпи
Возможно появление сыпи на коже, под глазами, проявление сосудистых «звездочек» на спине и щеках. Возможно появление пятен серого или бронзового цвета на ладонях или в подмышечных впадинах.
Естественно, наличие всех 20 симптомов одновременно невозможно. Чаще всего в той или иной степени проявляются 2-4 симптома, при возникновении которых поход к врачу категорически противопоказано откладывать. Лечение необходимо назначать только после проведения полного медобследования.
Причины возникновения болезней
Причинами возникновения проблем с печенью и поджелудочной железой может быть наследственность, перенесенный стресс, сильное нервное напряжение. Но в подавляющем большинстве случаев причинами являются неправильное питание, чрезмерное и регулярное употребление алкоголя, жирной пищи, неправильный образ жизни (отказ от физкультуры при одновременном увлечении вредной пищей, табаком и спиртным). Именно поэтому новогодние праздники нередко становятся тем самым последним камнем на весы, после которого организм сдается и перестает справляться с многократно увеличившимися нагрузками. Помните самое главное – болезнь всегда легче предупредить, чем лечить. Не жалейте потраченных сил на собственное здоровье. Берегите себя и будьте здоровы!
Фото: из открытых источников
журналов поджелудочной железы | Список проиндексированных статей
JOP – это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям новейшую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
The JOP. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редакционной коллегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich – UZH
Связано с
Сеть сторонников панкреатита
Греческое общество печени, поджелудочной железы и желчевыводящих путей
Белорусский панкреатический клуб
Заявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователям разрешается читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа – это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, Международный вестник заболеваний гепатобилиарной и поджелудочной железы
Панкреатит
Панкреатит – это воспаление поджелудочной железы. Поджелудочная железа – это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) вашим организмом. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международный вестник гепатобилиарных и поджелудочных заболеваний
Функция поджелудочной железы
Поджелудочная железа – это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент – «экзокринный», а второй функциональный компонент – «эндокринный». Экзокринные »клетки, вырабатывающие ферменты, помогающие переваривать пищу, а эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания и терапия поджелудочной железы, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит – это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, – это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кист. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит – это постоянное воспаление поджелудочной железы, которое не излечивает и не улучшает, а изменяет нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна серьезная причина – употребление алкоголя в больших количествах. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет – частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Рак поджелудочной железы
Рак поджелудочной железы – злокачественное новообразование, возникающее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разрастался и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не погибают программно, а продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет – это группа метаболических заболеваний, характеризующихся недостаточностью инсулина гормона поджелудочной железы, которая возникает в результате нарушения секреции или действия инсулина, либо того и другого. Сахарный диабет Диабет – это хроническое заболевание, а это означает, что, хотя его можно контролировать, оно длится всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы – сложная процедура и выполняется, когда это единственный вариант, который может привести к продолжительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла – это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы – снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, заболеваний пищеварительной системы и печени, Европейский журнал противораковых добавок, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) – это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет о гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы – это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, Гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы – это передача здоровой поджелудочной железы от донора пациентам с сахарным диабетом. Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место.Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Процедуры трансплантации, гастроэнтерология, панкреатология, The Lancet, Американский журнал хирургии, журнал хирургических исследований
Островковно-клеточная карцинома
Островоклеточная карцинома – это необычный рак эндокринной поджелудочной железы.На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Он также известен как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы. Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский журнал медицины
Муковисцидоз
Муковисцидоз (МВ) – это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика – нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам. Он также известен как муковисцидоз.Ненормальное дыхание – самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология – это соединение патологии с физиологией.Патология описывает состояния во время болезненного состояния, тогда как физиология – это дисциплина, которая описывает механизмы, действующие в организме. Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Связанные журналы патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа – это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы – обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», потому что она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизма
Кольцо поджелудочной железы
Кольцо поджелудочной железы – редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также были зарегистрированы некоторые случаи заболевания среди взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевидной железы поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа – это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
Заболевания поджелудочной железы при воспалительном заболевании кишечника
World J Gastrointest Pathophysiol.2016 Aug 15; 7 (3): 276–282.
Филиппо Антонини, Джампьеро Макарри, отделение гастроэнтерологии, больница А.Мурри, Политехнический университет Марке, 63900 Фермо, Италия
Рафаэле Пеццилли, отделение болезней органов пищеварения и внутренней медицины, больница Сант’Орсола-Мальпиги, 40138 Болонья, Италия
Люсия Анджелелли, Медицинская онкология, Госпиталь Маццони, 63100 Асколи-Пичено, Италия
Вклад авторов: Антонини Ф. разработал исследование; Антонини Ф. и Пеццилли Р. собрали и проанализировали данные; Антонини Ф., Пеццилли Р. и Анджелелли Л. написали статью; Макарри Дж. Отредактировал документ и дал окончательное одобрение.Для корреспонденции: Филиппо Антонини, доктор медицины, отделение гастроэнтерологии, больница А.Мурри, Политехнический университет Марке, больница «А.Мурри», 63900 Фермо, Италия. ti.oohay@eroppilif
Телефон: + 39-0734-6252249 Факс: + 39-0734-6252252
Поступила в редакцию 24 мая 2016 г .; Пересмотрено 8 июля 2016 г .; Принято 20 июля 2016 г.
Copyright © Автор (ы) 2016. Опубликовано Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях PMC.Abstract
Повышенная частота заболеваний поджелудочной железы, будь то острый панкреатит или хронический панкреатит, была зарегистрирована у пациентов с воспалительным заболеванием кишечника (ВЗК) по сравнению с населением в целом.Хотя большая часть панкреатита у пациентов с ВЗК, по-видимому, связана с билиарным литиазом или лекарственным препаратом, в некоторых случаях панкреатит определялся как идиопатический, что свидетельствует о прямом поражении поджелудочной железы при ВЗК. Панкреатит и ВЗК могут иметь сходные проявления, поэтому заболевание поджелудочной железы не может быть распознано у пациентов с болезнью Крона и язвенным колитом. В этом обзоре обсуждаются наиболее распространенные заболевания поджелудочной железы, наблюдаемые у пациентов с ВЗК.
Ключевые слова: Поджелудочная железа, панкреатит, внекишечные проявления, экзокринная недостаточность поджелудочной железы, язвенный колит, болезнь Крона, воспалительное заболевание кишечника
Основной совет: Заболевания поджелудочной железы не редкость у пациентов с воспалительными заболеваниями кишечника (ВЗК).Наиболее частое проявление – острый панкреатит (ОП). Причины АП – это, в основном, сопутствующий желчный литиаз или препараты, применяемые для лечения ВЗК. Однако для некоторых панкреатитов, связанных с ВЗК, идиопатических по определению, где нельзя распознать связь с литиазом или лекарствами, предполагается прямое повреждение поджелудочной железы.
ВВЕДЕНИЕ
Болезнь Крона и язвенный колит являются двумя основными клинически определенными формами воспалительного заболевания кишечника (ВЗК). Хотя они поражают в основном кишечник, часто проявляются системно и вовлекаются не только желудочно-кишечный тракт, но и другие органы.Однако различая правильные внекишечные проявления (EIM), , т.е. ., Системные изменения, непосредственно связанные с заболеванием, и внекишечные осложнения, , т.е. ., Состояния, вторичные по отношению к метаболическим нарушениям, анатомическим изменениям или побочным эффектам лечения, не всегда просто. Хотя наиболее распространенными EIM являются кожно-слизистые, офтальмологические, артритные, гепатобилиарные, легочные, у пациентов с ВЗК была зарегистрирована повышенная частота заболеваний поджелудочной железы, будь то острый панкреатит (ОП) или хронический панкреатит (ХП), по сравнению с общей популяцией [1].Первое сообщение о связи между ВЗК и панкреатитом датируется 1950 годом, когда Ball et al [2] опубликовали посмертное исследование 86 пациентов с язвенным колитом, в котором макроскопические или микроскопические поражения поджелудочной железы были обнаружены у 14% и 53% соответственно. Аналогичное исследование аутопсии 39 пациентов с болезнью Крона выявило фиброз поджелудочной железы у 38% из них [3]. Ни в одном из случаев в обоих исследованиях не было симптомов или признаков панкреатита, что позволяет предположить, что заболевание поджелудочной железы было субклиническим или бессимптомным.Начиная с [4-7] сообщалось о росте числа случаев острого или ХП.
В педиатрической популяции заболевание поджелудочной железы встречается редко (0,7–1,6%), но выше, чем в общей популяции. Заболеваемость ОП выше у женщин, чем у мужчин, чаще у лиц с активной и тяжелой ВЗК. Дети с ВЗК также имеют повышенный риск развития ХП и бессимптомной гиперамилаземии [8].
Однако большая часть панкреатита у пациентов с ВЗК, как взрослых, так и детей, по-видимому, связана с желчнокаменной болезнью или лекарственной активностью [9].
AP
Эпидемиология
AP – наиболее частое заболевание поджелудочной железы, связанное с ВЗК; он также связан с самой высокой заболеваемостью. Окончательных данных относительно частоты идиопатического АП при ВЗК нет. Цифры, полученные из небольших серий, оценивают заболеваемость от 1,2% до 3,1%, что выше при болезни Крона, чем при язвенном колите [10,11]. Шанс для AP составляет 4,3 и 2,1 раза при болезни Крона и при язвенной болезни, соответственно, по сравнению с общей популяцией [12].Одно исследование с участием пациентов с болезнью Крона после 10 лет наблюдения показало значительно более высокую частоту ОП, чем в общей популяции (1,4% против 0,007%) [13]. Большая группа пациентов с болезнью Крона изучала этиологию ОП: 21% и 15% случаев были вызваны желчнокаменной болезнью и алкоголем соответственно; 12% и 13% случаев были связаны с лекарствами или болезнью Крона двенадцатиперстной кишки; 8% ОП были определены как «идиопатические» [7]. В исследовании Сейриг идиопатическое АД было только 1.5% (5 из 331 пациента с ВЗК), но не все пациенты были исследованы с помощью ЭРХПГ [10]. В исследовании Heikius частота идиопатического ОП составляла 3% у пациентов с ВЗК, но 4% в подгруппе с болезнью Крона [13].
Диагноз
Основной проблемой при анализе связи между АП и ВЗК является количество общих либо клинических признаков, либо лабораторных отклонений. Для постановки диагноза ОП необходимы два из следующих трех критериев: (1) типичная боль в животе; (2) трехкратное или более повышение уровня ферментов поджелудочной железы в сыворотке крови; и (3) изображение, подтверждающее воспаление поджелудочной железы [14].Однако боль в животе также является одним из краеугольных камней в диагностике ВЗК, а также типичные симптомы панкреатита, такие как тошнота, рвота и диарея, могут присутствовать при болезни Крона и язвенном колите. Более того, повышение ферментов поджелудочной железы может быть обнаружено у пациентов с ВЗК без клинических признаков заболевания поджелудочной железы [15]. Следовательно, обострение ВЗК может быть ошибочно принято за AP и наоборот .
Этиология
Билиарный литиаз: Частота билиарного литиаза увеличивается при ВЗК по сравнению с общей популяцией, в частности, при болезни Крона с цифрами от 13% до 34%, где эта вариабельность зависит либо от дизайна исследования, либо от критериев отбора [ 16-19].Тем не менее, это, по-видимому, также связано с локализацией и распространением кишечного заболевания (дистальный против проксимального отдела подвздошной кишки). Риск желчнокаменной болезни у пациентов с обширным поражением подвздошной кишки в три раза выше, что может быть объяснено снижением энтерогепатического кровообращения в результате воспаления [18]. Фактически, после операции на тонком кишечнике, где поглощающая поверхность для желчных кислот уменьшается, частота желчного литиаза составляет около 24% [20].
Лекарства: Большинство лекарств, используемых для лечения ВЗК, могут быть связаны с повышенным риском панкреатита [21-23].Азатиоприн (АЗА) и его активный метаболит 6-меркаптопурин имеют АП как хорошо известный побочный эффект [24–27]. Однако сообщается, что другие препараты, такие как месаламин, салазопирин, метронидазол и стероиды, вызывают панкреатит [28–35]. Токсический панкреатит обычно возникает в течение первых недель лечения, имеет легкое клиническое течение и быстро проходит после отмены препарата [21–23]. Проспективное многоцентровое регистрационное исследование было недавно проведено у 510 пациентов с ВЗК, из которых 338 – с болезнью Крона, 117 – с язвенным колитом и 15 – с неуточненным колитом [36].Все пациенты были включены в исследование сразу после начала приема АЗА; Диагноз AP был диагностирован в соответствии с международными рекомендациями. АЗА остановили 186 пациентов (36,5%). Наиболее частой причиной прекращения лечения была тошнота (12,2%). Панкреатит развился у 37 пациентов (7,3%): 43% были госпитализированы со средней продолжительностью пребывания в стационаре 5 дней (у 10% было скопление перипанкреатической жидкости, у 24% была рвота и у 14% была лихорадка). Ни одному пациенту не проводились консервативные или хирургические вмешательства. При однофакторном и многофакторном анализах было установлено, что курение является самым сильным фактором риска АЗ-индуцированного ОП [36].Однако метаанализ показал, что риск АД, вызванного АЗА, очень низок [37].
Однако лекарственный панкреатит может развиться в любое время в течение курса лечения, и не всегда легко установить прямую корреляцию между исчезновением симптомов и отменой препарата. Повторный тест можно попробовать в некоторых случаях панкреатита легкой степени, как это определено в соответствии с индексом тяжести КТ [38].
Дуоденальная непроходимость: Наконец, причину АП можно распознать в поражении двенадцатиперстной кишки, обнаруженном в 0.5–4% пациентов с болезнью Крона, часто со стенозом двенадцатиперстной кишки [39,40]. Как обструкция поджелудочной железы может вызвать панкреатит, неясно, но другие состояния, связанные с аналогичными анатомическими изменениями, такие как стенозирующий рак или кольцевидная поджелудочная железа, могут вызывать панкреатит [41]. В целом случаев панкреатита, связанного с болезнью Крона двенадцатиперстной кишки, в литературе мало.
Естественное течение и лечение
Нет данных относительно естественного течения идиопатического АП при ВЗК, но, как правило, оно имеет доброкачественное течение [9].Самой молодой зарегистрированной пациенткой была девочка 6 лет с язвенным колитом [42]. В то время как ОП возникает у пациентов с болезнью Крона, когда у них установлен диагноз, у пациентов с язвенным колитом он может либо предвосхищать диагноз колита, либо возникать позже в ходе болезни, либо проявляться в начале самого кишечного заболевания [43, 44]. Регистрация ряда случаев, когда эффективное лечение основного ВЗК приводило к улучшению сопутствующего ОП, подтверждает теорию прямого вовлечения поджелудочной железы в ВЗК, хотя это требует подтверждения в продольных исследованиях [45].
В большинстве случаев АП у пациентов с ВЗК легкие. Лечение должно быть таким же, как и у населения в целом, и включать поддерживающую терапию с инфузионной терапией, заменой электролитов, контролем боли и нутриционной поддержкой [46]. Лечение активного ВЗК у пациента с ОП может быть сложной задачей, поскольку большинство препаратов, используемых для лечения ВЗК (включая полное парентеральное питание), могут привести к обострению панкреатита. Сообщается об успешном применении инфликсимаба для лечения идиопатического ОП у молодого пациента мужского пола с тяжелой активной болезнью Крона [47].
CP
ХП, связанный с ВЗК, по-видимому, отличается от кальцифицируемого хронического панкреатита (ХПК), связанного со злоупотреблением алкоголем. Прежде всего клиническая картина бывает разной. Фактически боль в животе, самый ранний и наиболее частый симптом ХП (> 80%), редко присутствует при ХП, связанном с ВЗК (16% при язвенном колите и 48% при болезни Крона) [48]. Более того, КПК чаще встречается у мужчин, тогда как при ВЗК соотношение мужчин и женщин составляет 3/10 при язвенном колите и 6/10 при болезни Крона [48].Кроме того, псевдокисты и кальцификаты поджелудочной железы типичны для ХП, но почти отсутствуют при ХП, связанном с ВЗК [43]. Идиопатический ХП при ВЗК встречается в 1,2–1,5% случаев, в зависимости от метода диагностики [43].
Внешнесекреторная недостаточность поджелудочной железы
О панкреатической недостаточности сообщается у пациентов с ВЗК от 18 до 80% случаев [15,43,44]. Maconi et al [49] показали снижение уровня эластазы в кале у 18% пациентов с ВЗК. Heikius et al [50] обнаружили, что 19% не выбранных пациентов с ВЗК имели признаки недостаточности поджелудочной железы либо с помощью теста на параминобензойную кислоту (PABA), либо с помощью теста на секретин-церулеин.Во время теста на секретин-церулеин Анджелини и др. [51] наблюдали снижение уровня бикарбоната плазмы и ферментов сыворотки у 35% пациентов с болезнью Крона и у 50% пациентов с язвенным колитом, тогда как изолированное снижение липазы отмечалось у 58% пациентов с болезнью Крона. Болезнь Крона и в 80% случаев язвенный колит. В более крупной серии исследований Hegnohj et al [52] подтвердили, что выход амилазы и липазы может быть значительно снижен с помощью теста Лунда. По всей видимости, недостаточность поджелудочной железы связана с распространением болезни Крона, в основном с локализацией в подвздошной кишке и в активной фазе.
Бессимптомная гиперферментемия поджелудочной железы
Уровень ферментов поджелудочной железы в сыворотке может быть повышенным, нормальным или пониженным при ХП. У пациентов с ВЗК было замечено повышение уровня амилазы и липазы наряду с изменениями в системе протоков поджелудочной железы, в основном у пациентов с сопутствующим первичным склерозирующим холангитом (ПСХ) [50-52]. Katz et al [53] описали гиперамилаземию без панкреатита у 8% пациентов, страдающих болезнью Крона. Тромм и др. [54] обнаружили бессимптомную гиперамилаземию и гиперлипаземию у 16% пациентов с болезнью Крона и 21% пациентов с язвенным колитом при отсутствии морфологических аномалий поджелудочной железы на УЗИ и без связи с активностью заболевания, продолжительностью или приемом лекарств.С другой стороны, в исследовании Хейкиуса повышение сывороточной амилазы и липазы (на 11% и 7% для болезни Крона и язвенного колита соответственно) связано с более обширным и активным заболеванием, а также с сопутствующим ПСХ [13]. Может ли незначительное повышение уровня ферментов поджелудочной железы в сыворотке крови быть ранним признаком значительного повреждения поджелудочной железы, это должно быть оценено с помощью продольных исследований и расширенного наблюдения.
Кроме того, следует учитывать, что в случае отсутствия амилазы в моче источником повышенного содержания амилазы могут быть слюнные железы.Даже липаза, которая, как известно, специфична для панкреатита, иногда может быть повышена без каких-либо симптомов.
Аномалии протоковой системы при ВЗК
Распространенность изменений внутри протоковой системы при ВЗК является спорной, однако не всегда кажется, что корреляция с панкреатической недостаточностью. Аномалии могут быть такими, как неровность стенок, короткий стеноз или расширение основного протока поджелудочной железы. Heikius et al [50] обнаружили аномалии протоков у 8,4% (20 из 237) пациентов с ВЗК, обследованных с помощью ERCP (золотой стандарт визуализации).Однако ERCP имеет ограничения, поскольку является инвазивным исследованием и вызывает сам по себе панкреатит: в результате его будут предлагать избранной группе населения, что может недооценить результаты. В двух исследованиях использовалась МР-холангиопанкреатография с усилением секретина: Toda et al [55] обследовали 79 пациентов с язвенным колитом без панкреатических симптомов и с изменениями в тестах функции поджелудочной железы или без них: 16,4% имели поражения, указывающие на ХП, половина из них с нормальной амилазой. С другой стороны, Barthet et al [44] обнаружили аномалию протока у 11% из 79 пациентов с ВЗК, но не признали ни связи с панкреатитом в анамнезе, ни панкреатической недостаточностью.
ПАТОФИЗИОЛОГИЯ
Патогенез панкреатита, связанного с ВЗК, неизвестен. Был предложен иммунный патогенез, но вопрос о том, является ли идиопатический панкреатит при ВЗК типом аутоиммунного панкреатита (АИП), остается спорным [56] (таблица).
Таблица 1
Кардинальные признаки для дифференциальной диагностики
| Характеристики | Лекарственный панкреатит | Идиопатический панкреатит, ассоциированный с ВЗК| Педиатрические пациенты Пожилые пациенты Женщины> мужчины | Мужчины >> женщины | Мужчина-женщина 2: 1 (тип 1) Мужчина-женщина: 1: 1 (тип 2) | |
| Возраст на момент проявления панкреатита | Любой возраст | 20-40 лет | 60-65 лет (тип 1) 45-50 лет (тип 2) | ||
| Клиническая картина | Боль в животе | Боль в животе Экзокринная недостаточность поджелудочной железы | Желтуха Легкая абдоминальная боль | Диабет 327||
| Sierology | Повышенные ферменты поджелудочной железы Нормальный IgG4 | Повышенные ферменты поджелудочной железы s Нормальный IgG4 | Нормальный или слегка повышенный уровень ферментов поджелудочной железы Повышенный IgG4 (в типе 1) | ||
| Визуализация | Нормальная поджелудочная железа или отечный панкреатит | Нормальная поджелудочная железа или отечный панкреатит. | Диффузное увеличение поджелудочной железы или длинное / множественное сужение MPD Отсутствие кальцификатов или псевдокист | ||
| Ключевой момент | Прямая корреляция между исчезновением симптомов и отменой препарата Рецидив симптомов при повторном тесте | Исключение других причин панкреатита литиаз, алкоголь…) | Быстрый ответ на стероиды с рентгенологически очевидным разрешением или заметным клиническим улучшением |
AIP – это редкое, отчетливое и все чаще узнаваемое заболевание предполагаемой аутоиммунной этиологии, которое подразделяется на два типа, которые в основном различаются по клиническим и гистологические особенности [57]. Тип 1 AIP является наиболее распространенным типом во всем мире, поражает преимущественно мужчин в шестом десятилетии, а поджелудочная железа участвует как часть системного IgG4-положительного заболевания, часто связанного с поражением других органов, сопутствующими состояниями, такими как склерозирующий холангит, склерозирующий сиаладенит и забрюшинное пространство. фиброз.Лечение стероидами обычно эффективно, и когда возникает быстрый клинико-радиологический ответ, это можно рассматривать как диагностический критерий [58]. Напротив, АИП 2 типа не характеризуется повышенным уровнем IgG4, поражает более молодых пациентов, равномерно распределенных между полами, и часто связан с ВЗК. Оба типа AIP могут проявляться безболезненной желтухой, потерей веса, диабетом и легкой болью в животе [57]. Клинические проявления АП с высоким содержанием амилазы сыворотки редки. Распространенность ВЗК у пациентов с ОИП выше, чем в общей популяции [59].Связь между ВЗК и AIP в основном связана с язвенным колитом и AIP 2 типа. В частности, частота язвенного колита у пациентов с АИП составляет до 35% [60,61]. С другой стороны, частота АИП у пациентов с ВЗК низкая. Японское исследование, проведенное с участием 1751 пациента с ВЗК, показало распространенность ОИП 2 типа на 0,4% ( n = 7) [62].
Существует сходство между идиопатическим панкреатитом при ВЗК (панкреатит, связанное с ВЗК) и АИП, либо по визуализации (изменение системы протоков), либо по патологии (если таковая имеется).Изменение протоковой системы с сужением (сегментарным или диффузным) главного протока поджелудочной железы является отличительной чертой AIP, тем не менее, это также частая находка при панкреатите, связанном с ВЗК [63,64]. Более того, при AIP, как и при панкреатите, связанном с IBD, кальцификаты и псевдокисты отсутствуют. В недавнем ретроспективном исследовании 71 пациента с AIP, 4 (5,6%) имели ВЗК (3 язвенных колита и 1 болезнь Крона), и ВЗК была диагностирована до или одновременно с AIP [59]. В образце кишечника одного пациента с язвенным колитом была обнаружена тканевая инфильтрация IgG4, но отсутствовала в образце единственного пациента с болезнью Крона.Во французском многоцентровом исследовании 38% пациентов с АИП имели диагноз ВЗК [65]. Эти данные позволяют предположить, что AIP может рассматриваться как EIM, когда обнаруживается вместе с IBD. Повышение уровня IgG4 считается типичным для AIP: у 71–92% пациентов оно обычно снижается на стероидах [63,64]. Напротив, при панкреатите, связанном с ВЗК, уровень IgG4 почти всегда находится в пределах нормы. В ранее упомянутом исследовании Barthet et al [44] у 5 пациентов было диффузное сужение системы протоков, а у 1 пациента была патология, указывающая на AIP.Тем не менее, у всех этих пациентов был низкий уровень IgG4, что может указывать на то, что идиопатический панкреатит, обнаруженный наряду с ВЗК, можно рассматривать как отдельный, но, возможно, тесно связанный тип AIP. Более того, в недавнем ретроспективном исследовании 104 пациентов с AIP, у 6 был обнаружен язвенный колит, из которых у 2 была обнаружена ткань толстой кишки с повышенной инфильтрацией IgG4-положительных плазматических клеток, тогда как инфильтрация не была обнаружена у 24 пациентов с язвенным колитом без AIP ( P = 0.006): это говорит о том, что язвенный колит может быть внепанкреатическим проявлением AIP [66].
Что также поддерживает иммунный патогенез, так это обнаружение антител против поджелудочной железы (PAB), в основном при болезни Крона, где они присутствуют в 27-39% случаев, тогда как при язвенном колите они встречаются редко (0 % -5%) [9]. При ВЗК ПАК обычно выявляются примерно в 20% случаев, но без связи с панкреатической недостаточностью или изменением системы протоков [43,44]. Stöcker et al [67] описали присутствие PAB у 39% пациентов с болезнью Крона и 4% с язвенным колитом, тогда как Seibold et al [68] обнаружили PAB у 27% из 212 пациентов с болезнью Крона.Эти антитела направлены против экзокринной части поджелудочной железы и расположены в ацинарном просвете или в ацинарных клетках. Однако четкая патогенетическая роль PAB в панкреатите, связанном с воспалительным заболеванием кишечника, еще не доказана, и они, по-видимому, не связаны ни с активностью заболевания, ни с началом панкреатита. Их присутствие может отражать иммунную дерегуляцию, вызванную воспалением кишечника или перекрестной реактивностью, а также другими аутоантителами [69]. Еще одно доказательство, подтверждающее прямую связь между ВЗК и воспалением поджелудочной железы, получено в исследовании, проведенном на животных, в котором изучался MUC1, трансмембранный гликопротеин, экспрессируемый на апикальной поверхности эпителиальных клеток протоков во многих органах, а также присутствующий на эпителии толстой кишки людей с ВЗК [70 ].MUC1 был аномально экспрессирован и гипогликозилирован и проявлял хемотаксические свойства для клеток врожденной иммунной системы, что способствовало развитию острого и хронического воспаления. В этой статье MUC1-специфические Т-клетки мигрировали не только в толстую кишку, но и в поджелудочную железу мышей с IBD, предполагая, что воспаление поджелудочной железы может быть EIM IBD, характеризующимся провоспалительной аномальной экспрессией MUC1 [70].
Почему секреция поджелудочной железы снижена при ВЗК, не ясно. Одной из причин болезни Крона может быть недоедание, часто встречающееся у многих пациентов, или снижение секреции гормонов стенкой кишечника из-за воспаления или последствий рубцевания [13].Важный вопрос заключается в том, вызвано ли повышение уровня ферментов поджелудочной железы в сыворотке крови прямым повреждением поджелудочной железы или другими причинами, например, повышенным прохождением в кишечнике внутрипросветных ферментов. Гиперэнзимемия при более обширном и тяжелом кишечном заболевании поддерживает последнее, как и по аналогии с гиперамилаземией, обнаруживаемой при других воспалительных состояниях кишечника, таких как ишемический колит [13].
Были предложены другие механизмы, объясняющие прямое повреждение поджелудочной железы при ВЗК. Сообщается об одном случае пациента с болезнью Крона, обнаруженной с гранулемой поджелудочной железы при патологии: это может быть первым случаем гистологически подтвержденной внекишечной локализации заболевания [71].
Наконец, в случае панкреатита следует учитывать возможное сосуществование ВЗК с другими аутоиммунными заболеваниями, такими как мезентериальный васкулит волчанки, поскольку ВЗК преимущественно поражает желудочно-кишечный тракт, а мезентериальный васкулит волчанки может также проявляться внекишечным поражением, таким как панкреатит [72].
ЗАКЛЮЧЕНИЕ
Пациенты с диагнозом ВЗК имеют повышенный риск либо острого, либо ХП. Причины – в основном сопутствующий желчный литиаз или препараты, используемые для лечения ВЗК.Однако ряд панкреатитов, «идиопатических» по определению, следует рассматривать как EIM. Панкреатит и ВЗК могут иметь сходные проявления, поэтому заболевание поджелудочной железы не может быть распознано у пациентов с болезнью Крона и язвенным колитом. Однако только повышение уровня ферментов поджелудочной железы без симптомов или визуализации, указывающих на панкреатит, не является показанием для начала лечения, но в первую очередь следует рекомендовать последующее наблюдение. С другой стороны, пациенты с ВЗК с болями в животе, напоминающими панкреатит, должны быть обследованы, чтобы исключить сопутствующее заболевание поджелудочной железы.
Сноски
Заявление о конфликте интересов: авторы заявляют об отсутствии конфликта интересов.
Открытый доступ: эта статья является статьей открытого доступа, которая была выбрана штатным редактором и полностью рецензирована внешними рецензентами. Он распространяется в соответствии с некоммерческой лицензией Creative Commons Attribution (CC BY-NC 4.0), которая позволяет другим распространять, ремикшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать свои производные работы на других условиях, при условии, что оригинальная работа правильно цитируется и используется в некоммерческих целях.См .: http://creativecommons.org/licenses/by-nc/4.0/
Источник рукописи: Приглашенная рукопись
Тип специальности: Гастроэнтерология и гепатология
Страна происхождения: Италия
Классификация отчета экспертной оценки
Оценка A (отлично): 0
Оценка B (очень хорошо): B
Оценка C (хорошо): C
Оценка D (удовлетворительная): D
Оценка E (плохая): 0
Началась экспертная оценка: 25 мая 2016 г.
Первое решение: 17 июня 2016 г.
Статья в прессе: 22 июля 2016 г.
P- Рецензент: Акьюз Ф., Хокама А., Сипос Ф. S- Редактор: Джи Ф.Ф. L- Редактор: A E- Редактор: Лу YJ
Ссылки
1.Ротфус К.С., Штанге Э.Ф., Херрлингер К.Р. Внекишечные проявления и осложнения при воспалительных заболеваниях кишечника. Мир Дж. Гастроэнтерол. 2006; 12: 4819–4831. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Болл В.П., Баггенстосс А.Х., Барген Я. Поражения поджелудочной железы, связанные с хроническим язвенным колитом. Arch Pathol (Chic) 1950; 50: 347–358. [PubMed] [Google Scholar] 3. Чапин Л. Е., Скадамор Х. Х., Баггенстосс А. Х., Барген Я. Регионарный энтерит: связанные висцеральные изменения. Гастроэнтерология. 1956; 30: 404–415.[PubMed] [Google Scholar] 4. Легге Д.А., Хоффман Х.Н., Карлсон Х.С. Панкреатит как осложнение регионарного энтерита двенадцатиперстной кишки. Гастроэнтерология. 1971; 61: 834–837. [PubMed] [Google Scholar] 5. Альтман Х.С., Филлипс Г., Банк С., Клотц Х. Панкреатит, связанный с болезнью Крона двенадцатиперстной кишки. Am J Gastroenterol. 1983; 78: 174–177. [PubMed] [Google Scholar] 6. Мацумото Т., Мацуи Т., Иида М., Нунои К., Фудзисима М. Острый панкреатит как осложнение болезни Крона. Am J Gastroenterol. 1989; 84: 804–807.[PubMed] [Google Scholar] 7. Мулсинтонг П., Лофтус Е.В., Чари С.Т., Иган Л.Дж., Тремейн В.Дж., Сэндборн В.Дж. Острый панкреатит у пациентов с болезнью Крона: клинические особенности и исходы. Воспаление кишечника. 2005; 11: 1080–1084. [PubMed] [Google Scholar] 8. Cardile S, Randazzo A, Valenti S, Romano C. Поражение поджелудочной железы при воспалительных заболеваниях кишечника у детей. Мир J Pediatr. 2015; 11: 207–211. [PubMed] [Google Scholar] 9. Pitchumoni CS, Rubin A, Das K. Панкреатит при воспалительных заболеваниях кишечника. J Clin Gastroenterol.2010. 44: 246–253. [PubMed] [Google Scholar] 10. Seyrig JA, Jian R, Modigliani R, Golfain D, Florent C, Messing B, Bitoun A. Идиопатический панкреатит, связанный с воспалительным заболеванием кишечника. Dig Dis Sci. 1985. 30: 1121–1126. [PubMed] [Google Scholar] 11. Niemelä S, Lehtola J, Karttunen T, Lähde S. Панкреатит у пациентов с хроническим воспалительным заболеванием кишечника. Гепатогастроэнтерология. 1989. 36: 175–177. [PubMed] [Google Scholar] 12. Расмуссен Х. Х., Фонагер К., Соренсен Х. Т., Педерсен Л., Далеруп Дж. Ф., Стеффенсен Ф. Х.Риск острого панкреатита у пациентов с хроническим воспалительным заболеванием кишечника. Датское 16-летнее общенациональное исследование. Сканд Дж Гастроэнтерол. 1999; 34: 199–201. [PubMed] [Google Scholar] 13. Heikius B, Niemelä S, Lehtola J, Karttunen TJ. Повышенные ферменты поджелудочной железы при воспалительном заболевании кишечника связаны с обширным заболеванием. Am J Gastroenterol. 1999; 94: 1062–1069. [PubMed] [Google Scholar] 14. Теннер С. Первоначальное ведение острого панкреатита: критические проблемы в течение первых 72 часов.Am J Gastroenterol. 2004. 99: 2489–2494. [PubMed] [Google Scholar] 15. Бокемейер Б. Бессимптомное повышение сывороточной липазы и амилазы в сочетании с болезнью Крона и язвенным колитом. З. Гастроэнтерол. 2002; 40: 5–10. [PubMed] [Google Scholar] 16. Lorusso D, Leo S, Mossa A, Misciagna G, Guerra V. Холелитиаз при воспалительном заболевании кишечника. Исследование случай-контроль. Dis Colon Rectum. 1990; 33: 791–794. [PubMed] [Google Scholar] 17. Хатчинсон Р., Тиррелл П.Н., Кумар Д., Данн Дж. А., Ли Дж. К., Аллан Р. Н.. Патогенез желчных камней при болезни Крона: альтернативное объяснение.Кишечник. 1994; 35: 94–97. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Lapidus A, Bångstad M, Aström M, Muhrbeck O. Распространенность желчнокаменной болезни в определенной группе пациентов с болезнью Крона. Am J Gastroenterol. 1999; 94: 1261–1266. [PubMed] [Google Scholar] 19. Parente F, Pastore L, Bargiggia S, Cucino C, Greco S, Molteni M, Ardizzone S, Porro GB, Sampietro GM, Giorgi R и др. Заболеваемость и факторы риска желчных камней у пациентов с воспалительным заболеванием кишечника: большое исследование случай-контроль.Гепатология. 2007. 45: 1267–1274. [PubMed] [Google Scholar] 20. Кангас Э., Лехмусто П., Матикайнен М. Желчные камни при болезни Крона. Гепатогастроэнтерология. 1990; 37: 83–84. [PubMed] [Google Scholar] 22. Триведи CD, Pitchumoni CS. Медикаментозный панкреатит: обновленная информация. J Clin Gastroenterol. 2005; 39: 709–716. [PubMed] [Google Scholar] 23. Эланд И.А., ван Пуйенбрук Е.П., Стуркенбум М.Дж., Уилсон Дж. Х., Стрикер Б. Х. Острый панкреатит, связанный с лекарственными препаратами: двадцать один год спонтанных сообщений в Нидерландах. Am J Gastroenterol.1999; 94: 2417–2422. [PubMed] [Google Scholar] 24. Бермехо Ф., Лопес-Санроман А., Таксонера С., Гисберт Дж. П., Перес-Калле Дж. Л., Вера I, Менчен Л., Мартин-Арранс, доктор медицины, Опио В., Карнерос Дж. А. и др. Острый панкреатит при воспалительном заболевании кишечника, с особым упором на панкреатит, вызванный азатиоприном. Алимент Pharmacol Ther. 2008. 28: 623–628. [PubMed] [Google Scholar] 25. Weersma RK, Peters FT, Oostenbrug LE, van den Berg AP, van Haastert M, Ploeg RJ, Posthumus MD, Homan van der Heide JJ, Jansen PL, van Dullemen HM.Повышенная частота индуцированного азатиоприном панкреатита при болезни Крона по сравнению с другими заболеваниями. Алимент Pharmacol Ther. 2004; 20: 843–850. [PubMed] [Google Scholar] 26. Флойд А., Педерсен Л., Нильсен Г.Л., Торласиус-Уссинг О., Соренсен Х.Т. Риск острого панкреатита у пользователей азатиоприна: популяционное исследование случай-контроль. Am J Gastroenterol. 2003. 98: 1305–1308. [PubMed] [Google Scholar] 27. Cappell MS, Das KM. Быстрое развитие панкреатита после повторного использования 6-меркаптопурина. J Clin Gastroenterol.1989; 11: 679–681. [PubMed] [Google Scholar] 28. Блок МБ, Генант Х.К., Кирснер Дж.Б. Панкреатит как побочная реакция на салицилазосульфапиридин. N Engl J Med. 1970. 282: 380–382. [PubMed] [Google Scholar] 29. Рубин Р. Сульфасалазин-индуцированная фульминантная печеночная недостаточность и некротический панкреатит. Am J Gastroenterol. 1994; 89: 789–791. [PubMed] [Google Scholar] 30. Гарау П., Оренштейн С.Р., Нейгут Д.А., Кодошис С.А. Панкреатит, связанный с олсалазином и сульфасалазином, у детей с язвенным колитом. J Педиатр Гастроэнтерол Нутр.1994; 18: 481–485. [PubMed] [Google Scholar] 31. Plotnick BH, Cohen I, Tsang T, Cullinane T. Панкреатит, вызванный метронидазолом. Ann Intern Med. 1985; 103: 891–892. [PubMed] [Google Scholar] 32. Нигвекар СУ, Кейси К.Дж. Панкреатит, вызванный метронидазолом. Отчет о болезни и обзор литературы. JOP. 2004; 5: 516–519. [PubMed] [Google Scholar] 33. Цесмели NE, Giannoulis KE, Savopoulos CG, Vretou EE, Ekonomou IA, Giannoulis EK. Острый панкреатит как возможное последствие приема метронидазола во время рецидива язвенного колита.Eur J Gastroenterol Hepatol. 2007. 19: 805–806. [PubMed] [Google Scholar] 34. Каплан М.Х., Дрейлинг Д.А. Возвращение к стероидам. II. Был ли кортизон ответственен за панкреатит? Am J Gastroenterol. 1977; 67: 141–147. [PubMed] [Google Scholar] 35. Калдарола В., Хассет Дж. М., Холл А. Х., Бронштейн А. Б., Кулиг К. В., Румак Б. Н.. Геморрагический панкреатит, связанный с передозировкой парацетамола. Am J Gastroenterol. 1986; 81: 579–582. [PubMed] [Google Scholar] 36. Teich N, Mohl W., Bokemeyer B, Bündgens B, Büning J, Miehlke S, Hüppe D, Maaser C, Klugmann T., Kruis W. и др.Острый панкреатит, индуцированный азатиоприном, у пациентов с воспалительными заболеваниями кишечника – проспективное исследование заболеваемости и тяжести. Колит Дж. Крона. 2016; 10: 61–68. [Бесплатная статья PMC] [PubMed] [Google Scholar] 37. Тиммер А., Паттон PH, Чанд N, Макдональд Дж. У., Макдональд Дж. К.. Азатиоприн и 6-меркаптопурин для поддержания ремиссии при язвенном колите. Кокрановская база данных Syst Rev.2016; 5: CD000478. [Бесплатная статья PMC] [PubMed] [Google Scholar] 38. Ницше С.Дж., Джеймисон Н., Лерх М.М., Майерле СП. Панкреатит, вызванный лекарствами.Лучшие Практики Рес Клин Гастроэнтерол. 2010; 24: 143–155. [PubMed] [Google Scholar] 39. Шписс С.Е., Браун М., Фогельзанг Р.Л., Крейг Р.М. Болезнь Крона двенадцатиперстной кишки, осложненная панкреатитом и непроходимостью общего желчного протока. Am J Gastroenterol. 1992; 87: 1033–1036. [PubMed] [Google Scholar] 40. Эйснер Т.Д., Гольдман И.С., МакКинли М.Дж. Болезнь Крона и панкреатит. Am J Gastroenterol. 1993; 88: 583–586. [PubMed] [Google Scholar] 41. Creutzfeldt W, Lankisch PG. Острый панкреатит: этиология и патогенез. В: Berk J, Haubrich W, Kalser M, редакторы.Bockus Gastroenterology. 4-е изд. Филадельфия: WB Saunders Co; 1985. С. 3971–3992. [Google Scholar] 42. Halabi IM. Язвенный колит в виде острого панкреатита у больного 6 лет. Гастроэнтерол Hepatol (NY) 2009; 5: 429–430. [Бесплатная статья PMC] [PubMed] [Google Scholar] 43. Бартет М., Хастье П., Бернар Дж. П., Бордес Дж., Фредерик Дж., Аллио С., Мамбрини П., Сен-Поль М.С., Дельмонт Дж. П., Салдуччи Дж. И др. Хронический панкреатит и воспалительное заболевание кишечника: истинная или случайная связь? Am J Gastroenterol.1999; 94: 2141–2148. [PubMed] [Google Scholar] 44. Barthet M, Lesavre N, Desplats S, Panuel M, Gasmi M, Bernard JP, Dagorn JC, Grimaud JC. Частота и характеристика панкреатита у пациентов с воспалительным заболеванием кишечника. Панкреатология. 2006; 6: 464–471. [PubMed] [Google Scholar] 45. Папаниколау И.С., Лиатсос С., Дуракис С.С., Мавроджианнис С. Случай острого панкреатита, связанного с болезнью Крона. Ann Saudi Med. 2002; 22: 70–72. [PubMed] [Google Scholar] 46. Рамос Л.Р., Сачар Д.Б., ДиМайо С.Дж., полковник Дж.Ф., Торрес Дж.Воспалительное заболевание кишечника и панкреатит: обзор. Колит Дж. Крона. 2016; 10: 95–104. [PubMed] [Google Scholar] 47. Triantafillidis JK, Cheracakis P, Hereti IA, Argyros N, Karra E. Острый идиопатический панкреатит, осложняющий активную болезнь Крона: благоприятный ответ на лечение инфликсимабом. Am J Gastroenterol. 2000; 95: 3334–3336. [PubMed] [Google Scholar] 48. Стир М.Л., Ваксман И., Фридман С. Хронический панкреатит. N Engl J Med. 1995; 332: 1482–1490. [PubMed] [Google Scholar] 49. Maconi G, Dominici R, Molteni M, Ardizzone S, Bosani M, Ferrara E, Gallus S, Panteghini M, Bianchi Porro G.Распространенность недостаточности поджелудочной железы при воспалительных заболеваниях кишечника. Оценка по фекальной эластазе-1. Dig Dis Sci. 2008. 53: 262–270. [PubMed] [Google Scholar] 50. Heikius B, Niemelä S, Lehtola J, Karttunen T, Lähde S. Аномалии протоков поджелудочной железы и функции поджелудочной железы у пациентов с хроническим воспалительным заболеванием кишечника. Сканд Дж Гастроэнтерол. 1996; 31: 517–523. [PubMed] [Google Scholar] 51. Анджелини Дж., Каваллини Дж., Бово П., Брокко Дж., Кастаньини А, Лаварини Е, Мериго Ф, Таллон Н., Скуро Л. А.. Функция поджелудочной железы при хроническом воспалительном заболевании кишечника.Int J Pancreatol. 1988. 3: 185–193. [PubMed] [Google Scholar] 52. Hegnhøj J, Hansen CP, Rannem T., Søbirk H, Andersen LB, Andersen JR. Функция поджелудочной железы при болезни Крона. Кишечник. 1990; 31: 1076–1079. [Бесплатная статья PMC] [PubMed] [Google Scholar] 53. Кац С., Банк С., Гринберг Р. Е., Лендваи С., Лессер М., Наполитано Б. Гиперамилаземия при воспалительном заболевании кишечника. J Clin Gastroenterol. 1988. 10: 627–630. [PubMed] [Google Scholar] 54. Tromm A, Höltmann B, Hüppe D, Kuntz HD, Schwegler U, May B. [Гиперамилаземия, гиперлипаземия и острый панкреатит при хронических воспалительных заболеваниях кишечника] Leber Magen Darm.1991; 21: 15–16, 19–22. [PubMed] [Google Scholar] 55. Тода Н, Акахане М., Кирю С., Мацубара Ю., Ямаджи Ю., Окамото М., Минагава Н., Охги К., Комацу Ю., Яхаги Н. и др. Аномалии протоков поджелудочной железы у пациентов с язвенным колитом: исследование магнитно-резонансной панкреатографии. Воспаление кишечника. 2005; 11: 903–908. [PubMed] [Google Scholar] 56. Бартет М. Острый панкреатит: новые проявления аутоиммунного панкреатита у пациентов с воспалительным заболеванием кишечника. Гастроэнтерол Hepatol (NY) 2009; 5: 431–433.[Бесплатная статья PMC] [PubMed] [Google Scholar] 57. Мадхани К., Фаррелл Дж. Дж. Аутоиммунный панкреатит: обновленная информация о диагностике и лечении. Гастроэнтерол Clin North Am. 2016; 45: 29–43. [PubMed] [Google Scholar] 59. Рави К., Чари С.Т., Веге СС, Сандборн В.Дж., Смирк ТК, Лофтус Э.В. Воспалительное заболевание кишечника на фоне аутоиммунного панкреатита. Воспаление кишечника. 2009; 15: 1326–1330. [PubMed] [Google Scholar] 60. Шринатх А.И., Гупта Н., Хусейн С.З. Исследование связи панкреатита с воспалительным заболеванием кишечника.Воспаление кишечника. 2016; 22: 465–475. [PubMed] [Google Scholar] 61. Роке Рамос Л., ДиМайо С.Дж., Сачар Д.Б., Атреха А., Коломбел Дж. Ф., Торрес Дж. Аутоиммунный панкреатит и воспалительное заболевание кишечника: серия случаев и обзор литературы. Dig Liver Dis. 2016; 48: 893–898. [PubMed] [Google Scholar] 62. Уэки Т., Кавамото К., Оцука Ю., Минода Р., Маруо Т., Мацумура К., Нома Е., Мицуясу Т., Отани К., Аоми Ю. и др. Распространенность и клинико-патологические особенности аутоиммунного панкреатита у японских пациентов с воспалительным заболеванием кишечника.Поджелудочная железа. 2015; 44: 434–440. [PubMed] [Google Scholar] 63. Йошида К., Токи Ф., Такеучи Т., Ватанабэ С., Ширатори К., Хаяси Н. Хронический панкреатит, вызванный аутоиммунной аномалией. Предложение концепции аутоиммунного панкреатита. Dig Dis Sci. 1995; 40: 1561–1568. [PubMed] [Google Scholar] 64. Ито Т., Накано И., Коянаги С., Мияхара Т., Мигита Ю., Огоши К., Сакаи Х., Мацунага С., Ясуда О, Суми Т. и др. Аутоиммунный панкреатит как новое клиническое явление. Три случая аутоиммунного панкреатита при эффективной стероидной терапии.Dig Dis Sci. 1997; 42: 1458–1468. [PubMed] [Google Scholar] 65. Barthet M, Rebours V, Buscail L, Palazzo L, Alric L. Аутоиммунный панкреатит: результаты многоцентрового исследования Французского клуба поджелудочной железы. Кишечник. 2007; 39 (S1): A177. [Google Scholar] 66. Пак Ш., Ким Д., Йе Би Ди, Ян С. К., Ким Дж. Х., Ян Д. Х., Юнг К. В., Ким К. Дж., Бён Дж. С., Мён С. Дж. И др. Характеристика язвенного колита, связанного с аутоиммунным панкреатитом. J Clin Gastroenterol. 2013; 47: 520–525. [PubMed] [Google Scholar] 67. Стёкер В., Отте М., Ульрих С., Норманн Д., Финкбайнер Х., Стёкер К., Янцчек Г., Скриба П.С.Аутоиммунитет к соку поджелудочной железы при болезни Крона. Результаты скрининга аутоантител у пациентов с хроническим воспалительным заболеванием кишечника. Scand J Gastroenterol Suppl. 1987. 139: 41–52. [PubMed] [Google Scholar] 68. Зайболд Ф., Мерк Х., Танза С., Мюллер А., Хольцхютер С., Вебер П., Шеурлен М. Аутоантитела поджелудочной железы при болезни Крона: семейное исследование. Кишечник. 1997. 40: 481–484. [Бесплатная статья PMC] [PubMed] [Google Scholar] 69. Targan SR, Landers CJ, Cobb L, MacDermott RP, Vidrich A. Перинуклеарные антинейтрофильные цитоплазматические антитела спонтанно продуцируются B-клетками слизистой оболочки пациентов с язвенным колитом.J Immunol. 1995; 155: 3262–3267. [PubMed] [Google Scholar] 70. Кадайаккара Д.К., Битти П.Л., Тернер М.С., Янич Дж.М., Аренс Е.Т., Финн О.Дж. Воспаление, вызванное сверхэкспрессией гипогликозилированного патологического муцина 1 (MUC1), связывает воспалительное заболевание кишечника и панкреатит. Поджелудочная железа. 2010; 39: 510–515. [Бесплатная статья PMC] [PubMed] [Google Scholar] 71. Gschwantler M, Kogelbauer G, Klose W, Bibus B, Tscholakoff D, Weiss W. Поджелудочная железа как очаг гранулематозного воспаления при болезни Крона. Гастроэнтерология.1995; 108: 1246–1249. [PubMed] [Google Scholar] 72. Кацанос К.Х., Вулгари П.В., Цианос Е.В. Воспалительное заболевание кишечника и волчанка: систематический обзор литературы. Колит Дж. Крона. 2012; 6: 735–742. [PubMed] [Google Scholar]Заболевания поджелудочной железы при воспалительном заболевании кишечника
World J Gastrointest Pathophysiol. 2016 Aug 15; 7 (3): 276–282.
Филиппо Антонини, Джампьеро Макарри, отделение гастроэнтерологии, больница А.Мурри, Политехнический университет Марке, 63900 Фермо, Италия
Рафаэле Пеццилли, отделение болезней органов пищеварения и внутренней медицины, больница Сант’Орсола-Мальпиги, 40138 Болонья, Италия
Люсия Анджелелли, Медицинская онкология, Госпиталь Маццони, 63100 Асколи-Пичено, Италия
Вклад авторов: Антонини Ф. разработал исследование; Антонини Ф. и Пеццилли Р. собрали и проанализировали данные; Антонини Ф., Пеццилли Р. и Анджелелли Л. написали статью; Макарри Дж. Отредактировал документ и дал окончательное одобрение.Для корреспонденции: Филиппо Антонини, доктор медицины, отделение гастроэнтерологии, больница А.Мурри, Политехнический университет Марке, больница «А.Мурри», 63900 Фермо, Италия. ti.oohay@eroppilif
Телефон: + 39-0734-6252249 Факс: + 39-0734-6252252
Поступила в редакцию 24 мая 2016 г .; Пересмотрено 8 июля 2016 г .; Принято 20 июля 2016 г.
Copyright © Автор (ы) 2016. Опубликовано Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях PMC.Abstract
Повышенная частота заболеваний поджелудочной железы, будь то острый панкреатит или хронический панкреатит, была зарегистрирована у пациентов с воспалительным заболеванием кишечника (ВЗК) по сравнению с населением в целом.Хотя большая часть панкреатита у пациентов с ВЗК, по-видимому, связана с билиарным литиазом или лекарственным препаратом, в некоторых случаях панкреатит определялся как идиопатический, что свидетельствует о прямом поражении поджелудочной железы при ВЗК. Панкреатит и ВЗК могут иметь сходные проявления, поэтому заболевание поджелудочной железы не может быть распознано у пациентов с болезнью Крона и язвенным колитом. В этом обзоре обсуждаются наиболее распространенные заболевания поджелудочной железы, наблюдаемые у пациентов с ВЗК.
Ключевые слова: Поджелудочная железа, панкреатит, внекишечные проявления, экзокринная недостаточность поджелудочной железы, язвенный колит, болезнь Крона, воспалительное заболевание кишечника
Основной совет: Заболевания поджелудочной железы не редкость у пациентов с воспалительными заболеваниями кишечника (ВЗК).Наиболее частое проявление – острый панкреатит (ОП). Причины АП – это, в основном, сопутствующий желчный литиаз или препараты, применяемые для лечения ВЗК. Однако для некоторых панкреатитов, связанных с ВЗК, идиопатических по определению, где нельзя распознать связь с литиазом или лекарствами, предполагается прямое повреждение поджелудочной железы.
ВВЕДЕНИЕ
Болезнь Крона и язвенный колит являются двумя основными клинически определенными формами воспалительного заболевания кишечника (ВЗК). Хотя они поражают в основном кишечник, часто проявляются системно и вовлекаются не только желудочно-кишечный тракт, но и другие органы.Однако различая правильные внекишечные проявления (EIM), , т.е. ., Системные изменения, непосредственно связанные с заболеванием, и внекишечные осложнения, , т.е. ., Состояния, вторичные по отношению к метаболическим нарушениям, анатомическим изменениям или побочным эффектам лечения, не всегда просто. Хотя наиболее распространенными EIM являются кожно-слизистые, офтальмологические, артритные, гепатобилиарные, легочные, у пациентов с ВЗК была зарегистрирована повышенная частота заболеваний поджелудочной железы, будь то острый панкреатит (ОП) или хронический панкреатит (ХП), по сравнению с общей популяцией [1].Первое сообщение о связи между ВЗК и панкреатитом датируется 1950 годом, когда Ball et al [2] опубликовали посмертное исследование 86 пациентов с язвенным колитом, в котором макроскопические или микроскопические поражения поджелудочной железы были обнаружены у 14% и 53% соответственно. Аналогичное исследование аутопсии 39 пациентов с болезнью Крона выявило фиброз поджелудочной железы у 38% из них [3]. Ни в одном из случаев в обоих исследованиях не было симптомов или признаков панкреатита, что позволяет предположить, что заболевание поджелудочной железы было субклиническим или бессимптомным.Начиная с [4-7] сообщалось о росте числа случаев острого или ХП.
В педиатрической популяции заболевание поджелудочной железы встречается редко (0,7–1,6%), но выше, чем в общей популяции. Заболеваемость ОП выше у женщин, чем у мужчин, чаще у лиц с активной и тяжелой ВЗК. Дети с ВЗК также имеют повышенный риск развития ХП и бессимптомной гиперамилаземии [8].
Однако большая часть панкреатита у пациентов с ВЗК, как взрослых, так и детей, по-видимому, связана с желчнокаменной болезнью или лекарственной активностью [9].
AP
Эпидемиология
AP – наиболее частое заболевание поджелудочной железы, связанное с ВЗК; он также связан с самой высокой заболеваемостью. Окончательных данных относительно частоты идиопатического АП при ВЗК нет. Цифры, полученные из небольших серий, оценивают заболеваемость от 1,2% до 3,1%, что выше при болезни Крона, чем при язвенном колите [10,11]. Шанс для AP составляет 4,3 и 2,1 раза при болезни Крона и при язвенной болезни, соответственно, по сравнению с общей популяцией [12].Одно исследование с участием пациентов с болезнью Крона после 10 лет наблюдения показало значительно более высокую частоту ОП, чем в общей популяции (1,4% против 0,007%) [13]. Большая группа пациентов с болезнью Крона изучала этиологию ОП: 21% и 15% случаев были вызваны желчнокаменной болезнью и алкоголем соответственно; 12% и 13% случаев были связаны с лекарствами или болезнью Крона двенадцатиперстной кишки; 8% ОП были определены как «идиопатические» [7]. В исследовании Сейриг идиопатическое АД было только 1.5% (5 из 331 пациента с ВЗК), но не все пациенты были исследованы с помощью ЭРХПГ [10]. В исследовании Heikius частота идиопатического ОП составляла 3% у пациентов с ВЗК, но 4% в подгруппе с болезнью Крона [13].
Диагноз
Основной проблемой при анализе связи между АП и ВЗК является количество общих либо клинических признаков, либо лабораторных отклонений. Для постановки диагноза ОП необходимы два из следующих трех критериев: (1) типичная боль в животе; (2) трехкратное или более повышение уровня ферментов поджелудочной железы в сыворотке крови; и (3) изображение, подтверждающее воспаление поджелудочной железы [14].Однако боль в животе также является одним из краеугольных камней в диагностике ВЗК, а также типичные симптомы панкреатита, такие как тошнота, рвота и диарея, могут присутствовать при болезни Крона и язвенном колите. Более того, повышение ферментов поджелудочной железы может быть обнаружено у пациентов с ВЗК без клинических признаков заболевания поджелудочной железы [15]. Следовательно, обострение ВЗК может быть ошибочно принято за AP и наоборот .
Этиология
Билиарный литиаз: Частота билиарного литиаза увеличивается при ВЗК по сравнению с общей популяцией, в частности, при болезни Крона с цифрами от 13% до 34%, где эта вариабельность зависит либо от дизайна исследования, либо от критериев отбора [ 16-19].Тем не менее, это, по-видимому, также связано с локализацией и распространением кишечного заболевания (дистальный против проксимального отдела подвздошной кишки). Риск желчнокаменной болезни у пациентов с обширным поражением подвздошной кишки в три раза выше, что может быть объяснено снижением энтерогепатического кровообращения в результате воспаления [18]. Фактически, после операции на тонком кишечнике, где поглощающая поверхность для желчных кислот уменьшается, частота желчного литиаза составляет около 24% [20].
Лекарства: Большинство лекарств, используемых для лечения ВЗК, могут быть связаны с повышенным риском панкреатита [21-23].Азатиоприн (АЗА) и его активный метаболит 6-меркаптопурин имеют АП как хорошо известный побочный эффект [24–27]. Однако сообщается, что другие препараты, такие как месаламин, салазопирин, метронидазол и стероиды, вызывают панкреатит [28–35]. Токсический панкреатит обычно возникает в течение первых недель лечения, имеет легкое клиническое течение и быстро проходит после отмены препарата [21–23]. Проспективное многоцентровое регистрационное исследование было недавно проведено у 510 пациентов с ВЗК, из которых 338 – с болезнью Крона, 117 – с язвенным колитом и 15 – с неуточненным колитом [36].Все пациенты были включены в исследование сразу после начала приема АЗА; Диагноз AP был диагностирован в соответствии с международными рекомендациями. АЗА остановили 186 пациентов (36,5%). Наиболее частой причиной прекращения лечения была тошнота (12,2%). Панкреатит развился у 37 пациентов (7,3%): 43% были госпитализированы со средней продолжительностью пребывания в стационаре 5 дней (у 10% было скопление перипанкреатической жидкости, у 24% была рвота и у 14% была лихорадка). Ни одному пациенту не проводились консервативные или хирургические вмешательства. При однофакторном и многофакторном анализах было установлено, что курение является самым сильным фактором риска АЗ-индуцированного ОП [36].Однако метаанализ показал, что риск АД, вызванного АЗА, очень низок [37].
Однако лекарственный панкреатит может развиться в любое время в течение курса лечения, и не всегда легко установить прямую корреляцию между исчезновением симптомов и отменой препарата. Повторный тест можно попробовать в некоторых случаях панкреатита легкой степени, как это определено в соответствии с индексом тяжести КТ [38].
Дуоденальная непроходимость: Наконец, причину АП можно распознать в поражении двенадцатиперстной кишки, обнаруженном в 0.5–4% пациентов с болезнью Крона, часто со стенозом двенадцатиперстной кишки [39,40]. Как обструкция поджелудочной железы может вызвать панкреатит, неясно, но другие состояния, связанные с аналогичными анатомическими изменениями, такие как стенозирующий рак или кольцевидная поджелудочная железа, могут вызывать панкреатит [41]. В целом случаев панкреатита, связанного с болезнью Крона двенадцатиперстной кишки, в литературе мало.
Естественное течение и лечение
Нет данных относительно естественного течения идиопатического АП при ВЗК, но, как правило, оно имеет доброкачественное течение [9].Самой молодой зарегистрированной пациенткой была девочка 6 лет с язвенным колитом [42]. В то время как ОП возникает у пациентов с болезнью Крона, когда у них установлен диагноз, у пациентов с язвенным колитом он может либо предвосхищать диагноз колита, либо возникать позже в ходе болезни, либо проявляться в начале самого кишечного заболевания [43, 44]. Регистрация ряда случаев, когда эффективное лечение основного ВЗК приводило к улучшению сопутствующего ОП, подтверждает теорию прямого вовлечения поджелудочной железы в ВЗК, хотя это требует подтверждения в продольных исследованиях [45].
В большинстве случаев АП у пациентов с ВЗК легкие. Лечение должно быть таким же, как и у населения в целом, и включать поддерживающую терапию с инфузионной терапией, заменой электролитов, контролем боли и нутриционной поддержкой [46]. Лечение активного ВЗК у пациента с ОП может быть сложной задачей, поскольку большинство препаратов, используемых для лечения ВЗК (включая полное парентеральное питание), могут привести к обострению панкреатита. Сообщается об успешном применении инфликсимаба для лечения идиопатического ОП у молодого пациента мужского пола с тяжелой активной болезнью Крона [47].
CP
ХП, связанный с ВЗК, по-видимому, отличается от кальцифицируемого хронического панкреатита (ХПК), связанного со злоупотреблением алкоголем. Прежде всего клиническая картина бывает разной. Фактически боль в животе, самый ранний и наиболее частый симптом ХП (> 80%), редко присутствует при ХП, связанном с ВЗК (16% при язвенном колите и 48% при болезни Крона) [48]. Более того, КПК чаще встречается у мужчин, тогда как при ВЗК соотношение мужчин и женщин составляет 3/10 при язвенном колите и 6/10 при болезни Крона [48].Кроме того, псевдокисты и кальцификаты поджелудочной железы типичны для ХП, но почти отсутствуют при ХП, связанном с ВЗК [43]. Идиопатический ХП при ВЗК встречается в 1,2–1,5% случаев, в зависимости от метода диагностики [43].
Внешнесекреторная недостаточность поджелудочной железы
О панкреатической недостаточности сообщается у пациентов с ВЗК от 18 до 80% случаев [15,43,44]. Maconi et al [49] показали снижение уровня эластазы в кале у 18% пациентов с ВЗК. Heikius et al [50] обнаружили, что 19% не выбранных пациентов с ВЗК имели признаки недостаточности поджелудочной железы либо с помощью теста на параминобензойную кислоту (PABA), либо с помощью теста на секретин-церулеин.Во время теста на секретин-церулеин Анджелини и др. [51] наблюдали снижение уровня бикарбоната плазмы и ферментов сыворотки у 35% пациентов с болезнью Крона и у 50% пациентов с язвенным колитом, тогда как изолированное снижение липазы отмечалось у 58% пациентов с болезнью Крона. Болезнь Крона и в 80% случаев язвенный колит. В более крупной серии исследований Hegnohj et al [52] подтвердили, что выход амилазы и липазы может быть значительно снижен с помощью теста Лунда. По всей видимости, недостаточность поджелудочной железы связана с распространением болезни Крона, в основном с локализацией в подвздошной кишке и в активной фазе.
Бессимптомная гиперферментемия поджелудочной железы
Уровень ферментов поджелудочной железы в сыворотке может быть повышенным, нормальным или пониженным при ХП. У пациентов с ВЗК было замечено повышение уровня амилазы и липазы наряду с изменениями в системе протоков поджелудочной железы, в основном у пациентов с сопутствующим первичным склерозирующим холангитом (ПСХ) [50-52]. Katz et al [53] описали гиперамилаземию без панкреатита у 8% пациентов, страдающих болезнью Крона. Тромм и др. [54] обнаружили бессимптомную гиперамилаземию и гиперлипаземию у 16% пациентов с болезнью Крона и 21% пациентов с язвенным колитом при отсутствии морфологических аномалий поджелудочной железы на УЗИ и без связи с активностью заболевания, продолжительностью или приемом лекарств.С другой стороны, в исследовании Хейкиуса повышение сывороточной амилазы и липазы (на 11% и 7% для болезни Крона и язвенного колита соответственно) связано с более обширным и активным заболеванием, а также с сопутствующим ПСХ [13]. Может ли незначительное повышение уровня ферментов поджелудочной железы в сыворотке крови быть ранним признаком значительного повреждения поджелудочной железы, это должно быть оценено с помощью продольных исследований и расширенного наблюдения.
Кроме того, следует учитывать, что в случае отсутствия амилазы в моче источником повышенного содержания амилазы могут быть слюнные железы.Даже липаза, которая, как известно, специфична для панкреатита, иногда может быть повышена без каких-либо симптомов.
Аномалии протоковой системы при ВЗК
Распространенность изменений внутри протоковой системы при ВЗК является спорной, однако не всегда кажется, что корреляция с панкреатической недостаточностью. Аномалии могут быть такими, как неровность стенок, короткий стеноз или расширение основного протока поджелудочной железы. Heikius et al [50] обнаружили аномалии протоков у 8,4% (20 из 237) пациентов с ВЗК, обследованных с помощью ERCP (золотой стандарт визуализации).Однако ERCP имеет ограничения, поскольку является инвазивным исследованием и вызывает сам по себе панкреатит: в результате его будут предлагать избранной группе населения, что может недооценить результаты. В двух исследованиях использовалась МР-холангиопанкреатография с усилением секретина: Toda et al [55] обследовали 79 пациентов с язвенным колитом без панкреатических симптомов и с изменениями в тестах функции поджелудочной железы или без них: 16,4% имели поражения, указывающие на ХП, половина из них с нормальной амилазой. С другой стороны, Barthet et al [44] обнаружили аномалию протока у 11% из 79 пациентов с ВЗК, но не признали ни связи с панкреатитом в анамнезе, ни панкреатической недостаточностью.
ПАТОФИЗИОЛОГИЯ
Патогенез панкреатита, связанного с ВЗК, неизвестен. Был предложен иммунный патогенез, но вопрос о том, является ли идиопатический панкреатит при ВЗК типом аутоиммунного панкреатита (АИП), остается спорным [56] (таблица).
Таблица 1
Кардинальные признаки для дифференциальной диагностики
| Характеристики | Лекарственный панкреатит | Идиопатический панкреатит, ассоциированный с ВЗК| Педиатрические пациенты Пожилые пациенты Женщины> мужчины | Мужчины >> женщины | Мужчина-женщина 2: 1 (тип 1) Мужчина-женщина: 1: 1 (тип 2) | |
| Возраст на момент проявления панкреатита | Любой возраст | 20-40 лет | 60-65 лет (тип 1) 45-50 лет (тип 2) | ||
| Клиническая картина | Боль в животе | Боль в животе Экзокринная недостаточность поджелудочной железы | Желтуха Легкая абдоминальная боль | Диабет 327||
| Sierology | Повышенные ферменты поджелудочной железы Нормальный IgG4 | Повышенные ферменты поджелудочной железы s Нормальный IgG4 | Нормальный или слегка повышенный уровень ферментов поджелудочной железы Повышенный IgG4 (в типе 1) | ||
| Визуализация | Нормальная поджелудочная железа или отечный панкреатит | Нормальная поджелудочная железа или отечный панкреатит. | Диффузное увеличение поджелудочной железы или длинное / множественное сужение MPD Отсутствие кальцификатов или псевдокист | ||
| Ключевой момент | Прямая корреляция между исчезновением симптомов и отменой препарата Рецидив симптомов при повторном тесте | Исключение других причин панкреатита литиаз, алкоголь…) | Быстрый ответ на стероиды с рентгенологически очевидным разрешением или заметным клиническим улучшением |
AIP – это редкое, отчетливое и все чаще узнаваемое заболевание предполагаемой аутоиммунной этиологии, которое подразделяется на два типа, которые в основном различаются по клиническим и гистологические особенности [57]. Тип 1 AIP является наиболее распространенным типом во всем мире, поражает преимущественно мужчин в шестом десятилетии, а поджелудочная железа участвует как часть системного IgG4-положительного заболевания, часто связанного с поражением других органов, сопутствующими состояниями, такими как склерозирующий холангит, склерозирующий сиаладенит и забрюшинное пространство. фиброз.Лечение стероидами обычно эффективно, и когда возникает быстрый клинико-радиологический ответ, это можно рассматривать как диагностический критерий [58]. Напротив, АИП 2 типа не характеризуется повышенным уровнем IgG4, поражает более молодых пациентов, равномерно распределенных между полами, и часто связан с ВЗК. Оба типа AIP могут проявляться безболезненной желтухой, потерей веса, диабетом и легкой болью в животе [57]. Клинические проявления АП с высоким содержанием амилазы сыворотки редки. Распространенность ВЗК у пациентов с ОИП выше, чем в общей популяции [59].Связь между ВЗК и AIP в основном связана с язвенным колитом и AIP 2 типа. В частности, частота язвенного колита у пациентов с АИП составляет до 35% [60,61]. С другой стороны, частота АИП у пациентов с ВЗК низкая. Японское исследование, проведенное с участием 1751 пациента с ВЗК, показало распространенность ОИП 2 типа на 0,4% ( n = 7) [62].
Существует сходство между идиопатическим панкреатитом при ВЗК (панкреатит, связанное с ВЗК) и АИП, либо по визуализации (изменение системы протоков), либо по патологии (если таковая имеется).Изменение протоковой системы с сужением (сегментарным или диффузным) главного протока поджелудочной железы является отличительной чертой AIP, тем не менее, это также частая находка при панкреатите, связанном с ВЗК [63,64]. Более того, при AIP, как и при панкреатите, связанном с IBD, кальцификаты и псевдокисты отсутствуют. В недавнем ретроспективном исследовании 71 пациента с AIP, 4 (5,6%) имели ВЗК (3 язвенных колита и 1 болезнь Крона), и ВЗК была диагностирована до или одновременно с AIP [59]. В образце кишечника одного пациента с язвенным колитом была обнаружена тканевая инфильтрация IgG4, но отсутствовала в образце единственного пациента с болезнью Крона.Во французском многоцентровом исследовании 38% пациентов с АИП имели диагноз ВЗК [65]. Эти данные позволяют предположить, что AIP может рассматриваться как EIM, когда обнаруживается вместе с IBD. Повышение уровня IgG4 считается типичным для AIP: у 71–92% пациентов оно обычно снижается на стероидах [63,64]. Напротив, при панкреатите, связанном с ВЗК, уровень IgG4 почти всегда находится в пределах нормы. В ранее упомянутом исследовании Barthet et al [44] у 5 пациентов было диффузное сужение системы протоков, а у 1 пациента была патология, указывающая на AIP.Тем не менее, у всех этих пациентов был низкий уровень IgG4, что может указывать на то, что идиопатический панкреатит, обнаруженный наряду с ВЗК, можно рассматривать как отдельный, но, возможно, тесно связанный тип AIP. Более того, в недавнем ретроспективном исследовании 104 пациентов с AIP, у 6 был обнаружен язвенный колит, из которых у 2 была обнаружена ткань толстой кишки с повышенной инфильтрацией IgG4-положительных плазматических клеток, тогда как инфильтрация не была обнаружена у 24 пациентов с язвенным колитом без AIP ( P = 0.006): это говорит о том, что язвенный колит может быть внепанкреатическим проявлением AIP [66].
Что также поддерживает иммунный патогенез, так это обнаружение антител против поджелудочной железы (PAB), в основном при болезни Крона, где они присутствуют в 27-39% случаев, тогда как при язвенном колите они встречаются редко (0 % -5%) [9]. При ВЗК ПАК обычно выявляются примерно в 20% случаев, но без связи с панкреатической недостаточностью или изменением системы протоков [43,44]. Stöcker et al [67] описали присутствие PAB у 39% пациентов с болезнью Крона и 4% с язвенным колитом, тогда как Seibold et al [68] обнаружили PAB у 27% из 212 пациентов с болезнью Крона.Эти антитела направлены против экзокринной части поджелудочной железы и расположены в ацинарном просвете или в ацинарных клетках. Однако четкая патогенетическая роль PAB в панкреатите, связанном с воспалительным заболеванием кишечника, еще не доказана, и они, по-видимому, не связаны ни с активностью заболевания, ни с началом панкреатита. Их присутствие может отражать иммунную дерегуляцию, вызванную воспалением кишечника или перекрестной реактивностью, а также другими аутоантителами [69]. Еще одно доказательство, подтверждающее прямую связь между ВЗК и воспалением поджелудочной железы, получено в исследовании, проведенном на животных, в котором изучался MUC1, трансмембранный гликопротеин, экспрессируемый на апикальной поверхности эпителиальных клеток протоков во многих органах, а также присутствующий на эпителии толстой кишки людей с ВЗК [70 ].MUC1 был аномально экспрессирован и гипогликозилирован и проявлял хемотаксические свойства для клеток врожденной иммунной системы, что способствовало развитию острого и хронического воспаления. В этой статье MUC1-специфические Т-клетки мигрировали не только в толстую кишку, но и в поджелудочную железу мышей с IBD, предполагая, что воспаление поджелудочной железы может быть EIM IBD, характеризующимся провоспалительной аномальной экспрессией MUC1 [70].
Почему секреция поджелудочной железы снижена при ВЗК, не ясно. Одной из причин болезни Крона может быть недоедание, часто встречающееся у многих пациентов, или снижение секреции гормонов стенкой кишечника из-за воспаления или последствий рубцевания [13].Важный вопрос заключается в том, вызвано ли повышение уровня ферментов поджелудочной железы в сыворотке крови прямым повреждением поджелудочной железы или другими причинами, например, повышенным прохождением в кишечнике внутрипросветных ферментов. Гиперэнзимемия при более обширном и тяжелом кишечном заболевании поддерживает последнее, как и по аналогии с гиперамилаземией, обнаруживаемой при других воспалительных состояниях кишечника, таких как ишемический колит [13].
Были предложены другие механизмы, объясняющие прямое повреждение поджелудочной железы при ВЗК. Сообщается об одном случае пациента с болезнью Крона, обнаруженной с гранулемой поджелудочной железы при патологии: это может быть первым случаем гистологически подтвержденной внекишечной локализации заболевания [71].
Наконец, в случае панкреатита следует учитывать возможное сосуществование ВЗК с другими аутоиммунными заболеваниями, такими как мезентериальный васкулит волчанки, поскольку ВЗК преимущественно поражает желудочно-кишечный тракт, а мезентериальный васкулит волчанки может также проявляться внекишечным поражением, таким как панкреатит [72].
ЗАКЛЮЧЕНИЕ
Пациенты с диагнозом ВЗК имеют повышенный риск либо острого, либо ХП. Причины – в основном сопутствующий желчный литиаз или препараты, используемые для лечения ВЗК.Однако ряд панкреатитов, «идиопатических» по определению, следует рассматривать как EIM. Панкреатит и ВЗК могут иметь сходные проявления, поэтому заболевание поджелудочной железы не может быть распознано у пациентов с болезнью Крона и язвенным колитом. Однако только повышение уровня ферментов поджелудочной железы без симптомов или визуализации, указывающих на панкреатит, не является показанием для начала лечения, но в первую очередь следует рекомендовать последующее наблюдение. С другой стороны, пациенты с ВЗК с болями в животе, напоминающими панкреатит, должны быть обследованы, чтобы исключить сопутствующее заболевание поджелудочной железы.
Сноски
Заявление о конфликте интересов: авторы заявляют об отсутствии конфликта интересов.
Открытый доступ: эта статья является статьей открытого доступа, которая была выбрана штатным редактором и полностью рецензирована внешними рецензентами. Он распространяется в соответствии с некоммерческой лицензией Creative Commons Attribution (CC BY-NC 4.0), которая позволяет другим распространять, ремикшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать свои производные работы на других условиях, при условии, что оригинальная работа правильно цитируется и используется в некоммерческих целях.См .: http://creativecommons.org/licenses/by-nc/4.0/
Источник рукописи: Приглашенная рукопись
Тип специальности: Гастроэнтерология и гепатология
Страна происхождения: Италия
Классификация отчета экспертной оценки
Оценка A (отлично): 0
Оценка B (очень хорошо): B
Оценка C (хорошо): C
Оценка D (удовлетворительная): D
Оценка E (плохая): 0
Началась экспертная оценка: 25 мая 2016 г.
Первое решение: 17 июня 2016 г.
Статья в прессе: 22 июля 2016 г.
P- Рецензент: Акьюз Ф., Хокама А., Сипос Ф. S- Редактор: Джи Ф.Ф. L- Редактор: A E- Редактор: Лу YJ
Ссылки
1.Ротфус К.С., Штанге Э.Ф., Херрлингер К.Р. Внекишечные проявления и осложнения при воспалительных заболеваниях кишечника. Мир Дж. Гастроэнтерол. 2006; 12: 4819–4831. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Болл В.П., Баггенстосс А.Х., Барген Я. Поражения поджелудочной железы, связанные с хроническим язвенным колитом. Arch Pathol (Chic) 1950; 50: 347–358. [PubMed] [Google Scholar] 3. Чапин Л. Е., Скадамор Х. Х., Баггенстосс А. Х., Барген Я. Регионарный энтерит: связанные висцеральные изменения. Гастроэнтерология. 1956; 30: 404–415.[PubMed] [Google Scholar] 4. Легге Д.А., Хоффман Х.Н., Карлсон Х.С. Панкреатит как осложнение регионарного энтерита двенадцатиперстной кишки. Гастроэнтерология. 1971; 61: 834–837. [PubMed] [Google Scholar] 5. Альтман Х.С., Филлипс Г., Банк С., Клотц Х. Панкреатит, связанный с болезнью Крона двенадцатиперстной кишки. Am J Gastroenterol. 1983; 78: 174–177. [PubMed] [Google Scholar] 6. Мацумото Т., Мацуи Т., Иида М., Нунои К., Фудзисима М. Острый панкреатит как осложнение болезни Крона. Am J Gastroenterol. 1989; 84: 804–807.[PubMed] [Google Scholar] 7. Мулсинтонг П., Лофтус Е.В., Чари С.Т., Иган Л.Дж., Тремейн В.Дж., Сэндборн В.Дж. Острый панкреатит у пациентов с болезнью Крона: клинические особенности и исходы. Воспаление кишечника. 2005; 11: 1080–1084. [PubMed] [Google Scholar] 8. Cardile S, Randazzo A, Valenti S, Romano C. Поражение поджелудочной железы при воспалительных заболеваниях кишечника у детей. Мир J Pediatr. 2015; 11: 207–211. [PubMed] [Google Scholar] 9. Pitchumoni CS, Rubin A, Das K. Панкреатит при воспалительных заболеваниях кишечника. J Clin Gastroenterol.2010. 44: 246–253. [PubMed] [Google Scholar] 10. Seyrig JA, Jian R, Modigliani R, Golfain D, Florent C, Messing B, Bitoun A. Идиопатический панкреатит, связанный с воспалительным заболеванием кишечника. Dig Dis Sci. 1985. 30: 1121–1126. [PubMed] [Google Scholar] 11. Niemelä S, Lehtola J, Karttunen T, Lähde S. Панкреатит у пациентов с хроническим воспалительным заболеванием кишечника. Гепатогастроэнтерология. 1989. 36: 175–177. [PubMed] [Google Scholar] 12. Расмуссен Х. Х., Фонагер К., Соренсен Х. Т., Педерсен Л., Далеруп Дж. Ф., Стеффенсен Ф. Х.Риск острого панкреатита у пациентов с хроническим воспалительным заболеванием кишечника. Датское 16-летнее общенациональное исследование. Сканд Дж Гастроэнтерол. 1999; 34: 199–201. [PubMed] [Google Scholar] 13. Heikius B, Niemelä S, Lehtola J, Karttunen TJ. Повышенные ферменты поджелудочной железы при воспалительном заболевании кишечника связаны с обширным заболеванием. Am J Gastroenterol. 1999; 94: 1062–1069. [PubMed] [Google Scholar] 14. Теннер С. Первоначальное ведение острого панкреатита: критические проблемы в течение первых 72 часов.Am J Gastroenterol. 2004. 99: 2489–2494. [PubMed] [Google Scholar] 15. Бокемейер Б. Бессимптомное повышение сывороточной липазы и амилазы в сочетании с болезнью Крона и язвенным колитом. З. Гастроэнтерол. 2002; 40: 5–10. [PubMed] [Google Scholar] 16. Lorusso D, Leo S, Mossa A, Misciagna G, Guerra V. Холелитиаз при воспалительном заболевании кишечника. Исследование случай-контроль. Dis Colon Rectum. 1990; 33: 791–794. [PubMed] [Google Scholar] 17. Хатчинсон Р., Тиррелл П.Н., Кумар Д., Данн Дж. А., Ли Дж. К., Аллан Р. Н.. Патогенез желчных камней при болезни Крона: альтернативное объяснение.Кишечник. 1994; 35: 94–97. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Lapidus A, Bångstad M, Aström M, Muhrbeck O. Распространенность желчнокаменной болезни в определенной группе пациентов с болезнью Крона. Am J Gastroenterol. 1999; 94: 1261–1266. [PubMed] [Google Scholar] 19. Parente F, Pastore L, Bargiggia S, Cucino C, Greco S, Molteni M, Ardizzone S, Porro GB, Sampietro GM, Giorgi R и др. Заболеваемость и факторы риска желчных камней у пациентов с воспалительным заболеванием кишечника: большое исследование случай-контроль.Гепатология. 2007. 45: 1267–1274. [PubMed] [Google Scholar] 20. Кангас Э., Лехмусто П., Матикайнен М. Желчные камни при болезни Крона. Гепатогастроэнтерология. 1990; 37: 83–84. [PubMed] [Google Scholar] 22. Триведи CD, Pitchumoni CS. Медикаментозный панкреатит: обновленная информация. J Clin Gastroenterol. 2005; 39: 709–716. [PubMed] [Google Scholar] 23. Эланд И.А., ван Пуйенбрук Е.П., Стуркенбум М.Дж., Уилсон Дж. Х., Стрикер Б. Х. Острый панкреатит, связанный с лекарственными препаратами: двадцать один год спонтанных сообщений в Нидерландах. Am J Gastroenterol.1999; 94: 2417–2422. [PubMed] [Google Scholar] 24. Бермехо Ф., Лопес-Санроман А., Таксонера С., Гисберт Дж. П., Перес-Калле Дж. Л., Вера I, Менчен Л., Мартин-Арранс, доктор медицины, Опио В., Карнерос Дж. А. и др. Острый панкреатит при воспалительном заболевании кишечника, с особым упором на панкреатит, вызванный азатиоприном. Алимент Pharmacol Ther. 2008. 28: 623–628. [PubMed] [Google Scholar] 25. Weersma RK, Peters FT, Oostenbrug LE, van den Berg AP, van Haastert M, Ploeg RJ, Posthumus MD, Homan van der Heide JJ, Jansen PL, van Dullemen HM.Повышенная частота индуцированного азатиоприном панкреатита при болезни Крона по сравнению с другими заболеваниями. Алимент Pharmacol Ther. 2004; 20: 843–850. [PubMed] [Google Scholar] 26. Флойд А., Педерсен Л., Нильсен Г.Л., Торласиус-Уссинг О., Соренсен Х.Т. Риск острого панкреатита у пользователей азатиоприна: популяционное исследование случай-контроль. Am J Gastroenterol. 2003. 98: 1305–1308. [PubMed] [Google Scholar] 27. Cappell MS, Das KM. Быстрое развитие панкреатита после повторного использования 6-меркаптопурина. J Clin Gastroenterol.1989; 11: 679–681. [PubMed] [Google Scholar] 28. Блок МБ, Генант Х.К., Кирснер Дж.Б. Панкреатит как побочная реакция на салицилазосульфапиридин. N Engl J Med. 1970. 282: 380–382. [PubMed] [Google Scholar] 29. Рубин Р. Сульфасалазин-индуцированная фульминантная печеночная недостаточность и некротический панкреатит. Am J Gastroenterol. 1994; 89: 789–791. [PubMed] [Google Scholar] 30. Гарау П., Оренштейн С.Р., Нейгут Д.А., Кодошис С.А. Панкреатит, связанный с олсалазином и сульфасалазином, у детей с язвенным колитом. J Педиатр Гастроэнтерол Нутр.1994; 18: 481–485. [PubMed] [Google Scholar] 31. Plotnick BH, Cohen I, Tsang T, Cullinane T. Панкреатит, вызванный метронидазолом. Ann Intern Med. 1985; 103: 891–892. [PubMed] [Google Scholar] 32. Нигвекар СУ, Кейси К.Дж. Панкреатит, вызванный метронидазолом. Отчет о болезни и обзор литературы. JOP. 2004; 5: 516–519. [PubMed] [Google Scholar] 33. Цесмели NE, Giannoulis KE, Savopoulos CG, Vretou EE, Ekonomou IA, Giannoulis EK. Острый панкреатит как возможное последствие приема метронидазола во время рецидива язвенного колита.Eur J Gastroenterol Hepatol. 2007. 19: 805–806. [PubMed] [Google Scholar] 34. Каплан М.Х., Дрейлинг Д.А. Возвращение к стероидам. II. Был ли кортизон ответственен за панкреатит? Am J Gastroenterol. 1977; 67: 141–147. [PubMed] [Google Scholar] 35. Калдарола В., Хассет Дж. М., Холл А. Х., Бронштейн А. Б., Кулиг К. В., Румак Б. Н.. Геморрагический панкреатит, связанный с передозировкой парацетамола. Am J Gastroenterol. 1986; 81: 579–582. [PubMed] [Google Scholar] 36. Teich N, Mohl W., Bokemeyer B, Bündgens B, Büning J, Miehlke S, Hüppe D, Maaser C, Klugmann T., Kruis W. и др.Острый панкреатит, индуцированный азатиоприном, у пациентов с воспалительными заболеваниями кишечника – проспективное исследование заболеваемости и тяжести. Колит Дж. Крона. 2016; 10: 61–68. [Бесплатная статья PMC] [PubMed] [Google Scholar] 37. Тиммер А., Паттон PH, Чанд N, Макдональд Дж. У., Макдональд Дж. К.. Азатиоприн и 6-меркаптопурин для поддержания ремиссии при язвенном колите. Кокрановская база данных Syst Rev.2016; 5: CD000478. [Бесплатная статья PMC] [PubMed] [Google Scholar] 38. Ницше С.Дж., Джеймисон Н., Лерх М.М., Майерле СП. Панкреатит, вызванный лекарствами.Лучшие Практики Рес Клин Гастроэнтерол. 2010; 24: 143–155. [PubMed] [Google Scholar] 39. Шписс С.Е., Браун М., Фогельзанг Р.Л., Крейг Р.М. Болезнь Крона двенадцатиперстной кишки, осложненная панкреатитом и непроходимостью общего желчного протока. Am J Gastroenterol. 1992; 87: 1033–1036. [PubMed] [Google Scholar] 40. Эйснер Т.Д., Гольдман И.С., МакКинли М.Дж. Болезнь Крона и панкреатит. Am J Gastroenterol. 1993; 88: 583–586. [PubMed] [Google Scholar] 41. Creutzfeldt W, Lankisch PG. Острый панкреатит: этиология и патогенез. В: Berk J, Haubrich W, Kalser M, редакторы.Bockus Gastroenterology. 4-е изд. Филадельфия: WB Saunders Co; 1985. С. 3971–3992. [Google Scholar] 42. Halabi IM. Язвенный колит в виде острого панкреатита у больного 6 лет. Гастроэнтерол Hepatol (NY) 2009; 5: 429–430. [Бесплатная статья PMC] [PubMed] [Google Scholar] 43. Бартет М., Хастье П., Бернар Дж. П., Бордес Дж., Фредерик Дж., Аллио С., Мамбрини П., Сен-Поль М.С., Дельмонт Дж. П., Салдуччи Дж. И др. Хронический панкреатит и воспалительное заболевание кишечника: истинная или случайная связь? Am J Gastroenterol.1999; 94: 2141–2148. [PubMed] [Google Scholar] 44. Barthet M, Lesavre N, Desplats S, Panuel M, Gasmi M, Bernard JP, Dagorn JC, Grimaud JC. Частота и характеристика панкреатита у пациентов с воспалительным заболеванием кишечника. Панкреатология. 2006; 6: 464–471. [PubMed] [Google Scholar] 45. Папаниколау И.С., Лиатсос С., Дуракис С.С., Мавроджианнис С. Случай острого панкреатита, связанного с болезнью Крона. Ann Saudi Med. 2002; 22: 70–72. [PubMed] [Google Scholar] 46. Рамос Л.Р., Сачар Д.Б., ДиМайо С.Дж., полковник Дж.Ф., Торрес Дж.Воспалительное заболевание кишечника и панкреатит: обзор. Колит Дж. Крона. 2016; 10: 95–104. [PubMed] [Google Scholar] 47. Triantafillidis JK, Cheracakis P, Hereti IA, Argyros N, Karra E. Острый идиопатический панкреатит, осложняющий активную болезнь Крона: благоприятный ответ на лечение инфликсимабом. Am J Gastroenterol. 2000; 95: 3334–3336. [PubMed] [Google Scholar] 48. Стир М.Л., Ваксман И., Фридман С. Хронический панкреатит. N Engl J Med. 1995; 332: 1482–1490. [PubMed] [Google Scholar] 49. Maconi G, Dominici R, Molteni M, Ardizzone S, Bosani M, Ferrara E, Gallus S, Panteghini M, Bianchi Porro G.Распространенность недостаточности поджелудочной железы при воспалительных заболеваниях кишечника. Оценка по фекальной эластазе-1. Dig Dis Sci. 2008. 53: 262–270. [PubMed] [Google Scholar] 50. Heikius B, Niemelä S, Lehtola J, Karttunen T, Lähde S. Аномалии протоков поджелудочной железы и функции поджелудочной железы у пациентов с хроническим воспалительным заболеванием кишечника. Сканд Дж Гастроэнтерол. 1996; 31: 517–523. [PubMed] [Google Scholar] 51. Анджелини Дж., Каваллини Дж., Бово П., Брокко Дж., Кастаньини А, Лаварини Е, Мериго Ф, Таллон Н., Скуро Л. А.. Функция поджелудочной железы при хроническом воспалительном заболевании кишечника.Int J Pancreatol. 1988. 3: 185–193. [PubMed] [Google Scholar] 52. Hegnhøj J, Hansen CP, Rannem T., Søbirk H, Andersen LB, Andersen JR. Функция поджелудочной железы при болезни Крона. Кишечник. 1990; 31: 1076–1079. [Бесплатная статья PMC] [PubMed] [Google Scholar] 53. Кац С., Банк С., Гринберг Р. Е., Лендваи С., Лессер М., Наполитано Б. Гиперамилаземия при воспалительном заболевании кишечника. J Clin Gastroenterol. 1988. 10: 627–630. [PubMed] [Google Scholar] 54. Tromm A, Höltmann B, Hüppe D, Kuntz HD, Schwegler U, May B. [Гиперамилаземия, гиперлипаземия и острый панкреатит при хронических воспалительных заболеваниях кишечника] Leber Magen Darm.1991; 21: 15–16, 19–22. [PubMed] [Google Scholar] 55. Тода Н, Акахане М., Кирю С., Мацубара Ю., Ямаджи Ю., Окамото М., Минагава Н., Охги К., Комацу Ю., Яхаги Н. и др. Аномалии протоков поджелудочной железы у пациентов с язвенным колитом: исследование магнитно-резонансной панкреатографии. Воспаление кишечника. 2005; 11: 903–908. [PubMed] [Google Scholar] 56. Бартет М. Острый панкреатит: новые проявления аутоиммунного панкреатита у пациентов с воспалительным заболеванием кишечника. Гастроэнтерол Hepatol (NY) 2009; 5: 431–433.[Бесплатная статья PMC] [PubMed] [Google Scholar] 57. Мадхани К., Фаррелл Дж. Дж. Аутоиммунный панкреатит: обновленная информация о диагностике и лечении. Гастроэнтерол Clin North Am. 2016; 45: 29–43. [PubMed] [Google Scholar] 59. Рави К., Чари С.Т., Веге СС, Сандборн В.Дж., Смирк ТК, Лофтус Э.В. Воспалительное заболевание кишечника на фоне аутоиммунного панкреатита. Воспаление кишечника. 2009; 15: 1326–1330. [PubMed] [Google Scholar] 60. Шринатх А.И., Гупта Н., Хусейн С.З. Исследование связи панкреатита с воспалительным заболеванием кишечника.Воспаление кишечника. 2016; 22: 465–475. [PubMed] [Google Scholar] 61. Роке Рамос Л., ДиМайо С.Дж., Сачар Д.Б., Атреха А., Коломбел Дж. Ф., Торрес Дж. Аутоиммунный панкреатит и воспалительное заболевание кишечника: серия случаев и обзор литературы. Dig Liver Dis. 2016; 48: 893–898. [PubMed] [Google Scholar] 62. Уэки Т., Кавамото К., Оцука Ю., Минода Р., Маруо Т., Мацумура К., Нома Е., Мицуясу Т., Отани К., Аоми Ю. и др. Распространенность и клинико-патологические особенности аутоиммунного панкреатита у японских пациентов с воспалительным заболеванием кишечника.Поджелудочная железа. 2015; 44: 434–440. [PubMed] [Google Scholar] 63. Йошида К., Токи Ф., Такеучи Т., Ватанабэ С., Ширатори К., Хаяси Н. Хронический панкреатит, вызванный аутоиммунной аномалией. Предложение концепции аутоиммунного панкреатита. Dig Dis Sci. 1995; 40: 1561–1568. [PubMed] [Google Scholar] 64. Ито Т., Накано И., Коянаги С., Мияхара Т., Мигита Ю., Огоши К., Сакаи Х., Мацунага С., Ясуда О, Суми Т. и др. Аутоиммунный панкреатит как новое клиническое явление. Три случая аутоиммунного панкреатита при эффективной стероидной терапии.Dig Dis Sci. 1997; 42: 1458–1468. [PubMed] [Google Scholar] 65. Barthet M, Rebours V, Buscail L, Palazzo L, Alric L. Аутоиммунный панкреатит: результаты многоцентрового исследования Французского клуба поджелудочной железы. Кишечник. 2007; 39 (S1): A177. [Google Scholar] 66. Пак Ш., Ким Д., Йе Би Ди, Ян С. К., Ким Дж. Х., Ян Д. Х., Юнг К. В., Ким К. Дж., Бён Дж. С., Мён С. Дж. И др. Характеристика язвенного колита, связанного с аутоиммунным панкреатитом. J Clin Gastroenterol. 2013; 47: 520–525. [PubMed] [Google Scholar] 67. Стёкер В., Отте М., Ульрих С., Норманн Д., Финкбайнер Х., Стёкер К., Янцчек Г., Скриба П.С.Аутоиммунитет к соку поджелудочной железы при болезни Крона. Результаты скрининга аутоантител у пациентов с хроническим воспалительным заболеванием кишечника. Scand J Gastroenterol Suppl. 1987. 139: 41–52. [PubMed] [Google Scholar] 68. Зайболд Ф., Мерк Х., Танза С., Мюллер А., Хольцхютер С., Вебер П., Шеурлен М. Аутоантитела поджелудочной железы при болезни Крона: семейное исследование. Кишечник. 1997. 40: 481–484. [Бесплатная статья PMC] [PubMed] [Google Scholar] 69. Targan SR, Landers CJ, Cobb L, MacDermott RP, Vidrich A. Перинуклеарные антинейтрофильные цитоплазматические антитела спонтанно продуцируются B-клетками слизистой оболочки пациентов с язвенным колитом.J Immunol. 1995; 155: 3262–3267. [PubMed] [Google Scholar] 70. Кадайаккара Д.К., Битти П.Л., Тернер М.С., Янич Дж.М., Аренс Е.Т., Финн О.Дж. Воспаление, вызванное сверхэкспрессией гипогликозилированного патологического муцина 1 (MUC1), связывает воспалительное заболевание кишечника и панкреатит. Поджелудочная железа. 2010; 39: 510–515. [Бесплатная статья PMC] [PubMed] [Google Scholar] 71. Gschwantler M, Kogelbauer G, Klose W, Bibus B, Tscholakoff D, Weiss W. Поджелудочная железа как очаг гранулематозного воспаления при болезни Крона. Гастроэнтерология.1995; 108: 1246–1249. [PubMed] [Google Scholar] 72. Кацанос К.Х., Вулгари П.В., Цианос Е.В. Воспалительное заболевание кишечника и волчанка: систематический обзор литературы. Колит Дж. Крона. 2012; 6: 735–742. [PubMed] [Google Scholar]Заболевания поджелудочной железы при воспалительном заболевании кишечника
World J Gastrointest Pathophysiol. 2016 Aug 15; 7 (3): 276–282.
Филиппо Антонини, Джампьеро Макарри, отделение гастроэнтерологии, больница А.Мурри, Политехнический университет Марке, 63900 Фермо, Италия
Рафаэле Пеццилли, отделение болезней органов пищеварения и внутренней медицины, больница Сант’Орсола-Мальпиги, 40138 Болонья, Италия
Люсия Анджелелли, Медицинская онкология, Госпиталь Маццони, 63100 Асколи-Пичено, Италия
Вклад авторов: Антонини Ф. разработал исследование; Антонини Ф. и Пеццилли Р. собрали и проанализировали данные; Антонини Ф., Пеццилли Р. и Анджелелли Л. написали статью; Макарри Дж. Отредактировал документ и дал окончательное одобрение.Для корреспонденции: Филиппо Антонини, доктор медицины, отделение гастроэнтерологии, больница А.Мурри, Политехнический университет Марке, больница «А.Мурри», 63900 Фермо, Италия. ti.oohay@eroppilif
Телефон: + 39-0734-6252249 Факс: + 39-0734-6252252
Поступила в редакцию 24 мая 2016 г .; Пересмотрено 8 июля 2016 г .; Принято 20 июля 2016 г.
Copyright © Автор (ы) 2016. Опубликовано Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях PMC.Abstract
Повышенная частота заболеваний поджелудочной железы, будь то острый панкреатит или хронический панкреатит, была зарегистрирована у пациентов с воспалительным заболеванием кишечника (ВЗК) по сравнению с населением в целом.Хотя большая часть панкреатита у пациентов с ВЗК, по-видимому, связана с билиарным литиазом или лекарственным препаратом, в некоторых случаях панкреатит определялся как идиопатический, что свидетельствует о прямом поражении поджелудочной железы при ВЗК. Панкреатит и ВЗК могут иметь сходные проявления, поэтому заболевание поджелудочной железы не может быть распознано у пациентов с болезнью Крона и язвенным колитом. В этом обзоре обсуждаются наиболее распространенные заболевания поджелудочной железы, наблюдаемые у пациентов с ВЗК.
Ключевые слова: Поджелудочная железа, панкреатит, внекишечные проявления, экзокринная недостаточность поджелудочной железы, язвенный колит, болезнь Крона, воспалительное заболевание кишечника
Основной совет: Заболевания поджелудочной железы не редкость у пациентов с воспалительными заболеваниями кишечника (ВЗК).Наиболее частое проявление – острый панкреатит (ОП). Причины АП – это, в основном, сопутствующий желчный литиаз или препараты, применяемые для лечения ВЗК. Однако для некоторых панкреатитов, связанных с ВЗК, идиопатических по определению, где нельзя распознать связь с литиазом или лекарствами, предполагается прямое повреждение поджелудочной железы.
ВВЕДЕНИЕ
Болезнь Крона и язвенный колит являются двумя основными клинически определенными формами воспалительного заболевания кишечника (ВЗК). Хотя они поражают в основном кишечник, часто проявляются системно и вовлекаются не только желудочно-кишечный тракт, но и другие органы.Однако различая правильные внекишечные проявления (EIM), , т.е. ., Системные изменения, непосредственно связанные с заболеванием, и внекишечные осложнения, , т.е. ., Состояния, вторичные по отношению к метаболическим нарушениям, анатомическим изменениям или побочным эффектам лечения, не всегда просто. Хотя наиболее распространенными EIM являются кожно-слизистые, офтальмологические, артритные, гепатобилиарные, легочные, у пациентов с ВЗК была зарегистрирована повышенная частота заболеваний поджелудочной железы, будь то острый панкреатит (ОП) или хронический панкреатит (ХП), по сравнению с общей популяцией [1].Первое сообщение о связи между ВЗК и панкреатитом датируется 1950 годом, когда Ball et al [2] опубликовали посмертное исследование 86 пациентов с язвенным колитом, в котором макроскопические или микроскопические поражения поджелудочной железы были обнаружены у 14% и 53% соответственно. Аналогичное исследование аутопсии 39 пациентов с болезнью Крона выявило фиброз поджелудочной железы у 38% из них [3]. Ни в одном из случаев в обоих исследованиях не было симптомов или признаков панкреатита, что позволяет предположить, что заболевание поджелудочной железы было субклиническим или бессимптомным.Начиная с [4-7] сообщалось о росте числа случаев острого или ХП.
В педиатрической популяции заболевание поджелудочной железы встречается редко (0,7–1,6%), но выше, чем в общей популяции. Заболеваемость ОП выше у женщин, чем у мужчин, чаще у лиц с активной и тяжелой ВЗК. Дети с ВЗК также имеют повышенный риск развития ХП и бессимптомной гиперамилаземии [8].
Однако большая часть панкреатита у пациентов с ВЗК, как взрослых, так и детей, по-видимому, связана с желчнокаменной болезнью или лекарственной активностью [9].
AP
Эпидемиология
AP – наиболее частое заболевание поджелудочной железы, связанное с ВЗК; он также связан с самой высокой заболеваемостью. Окончательных данных относительно частоты идиопатического АП при ВЗК нет. Цифры, полученные из небольших серий, оценивают заболеваемость от 1,2% до 3,1%, что выше при болезни Крона, чем при язвенном колите [10,11]. Шанс для AP составляет 4,3 и 2,1 раза при болезни Крона и при язвенной болезни, соответственно, по сравнению с общей популяцией [12].Одно исследование с участием пациентов с болезнью Крона после 10 лет наблюдения показало значительно более высокую частоту ОП, чем в общей популяции (1,4% против 0,007%) [13]. Большая группа пациентов с болезнью Крона изучала этиологию ОП: 21% и 15% случаев были вызваны желчнокаменной болезнью и алкоголем соответственно; 12% и 13% случаев были связаны с лекарствами или болезнью Крона двенадцатиперстной кишки; 8% ОП были определены как «идиопатические» [7]. В исследовании Сейриг идиопатическое АД было только 1.5% (5 из 331 пациента с ВЗК), но не все пациенты были исследованы с помощью ЭРХПГ [10]. В исследовании Heikius частота идиопатического ОП составляла 3% у пациентов с ВЗК, но 4% в подгруппе с болезнью Крона [13].
Диагноз
Основной проблемой при анализе связи между АП и ВЗК является количество общих либо клинических признаков, либо лабораторных отклонений. Для постановки диагноза ОП необходимы два из следующих трех критериев: (1) типичная боль в животе; (2) трехкратное или более повышение уровня ферментов поджелудочной железы в сыворотке крови; и (3) изображение, подтверждающее воспаление поджелудочной железы [14].Однако боль в животе также является одним из краеугольных камней в диагностике ВЗК, а также типичные симптомы панкреатита, такие как тошнота, рвота и диарея, могут присутствовать при болезни Крона и язвенном колите. Более того, повышение ферментов поджелудочной железы может быть обнаружено у пациентов с ВЗК без клинических признаков заболевания поджелудочной железы [15]. Следовательно, обострение ВЗК может быть ошибочно принято за AP и наоборот .
Этиология
Билиарный литиаз: Частота билиарного литиаза увеличивается при ВЗК по сравнению с общей популяцией, в частности, при болезни Крона с цифрами от 13% до 34%, где эта вариабельность зависит либо от дизайна исследования, либо от критериев отбора [ 16-19].Тем не менее, это, по-видимому, также связано с локализацией и распространением кишечного заболевания (дистальный против проксимального отдела подвздошной кишки). Риск желчнокаменной болезни у пациентов с обширным поражением подвздошной кишки в три раза выше, что может быть объяснено снижением энтерогепатического кровообращения в результате воспаления [18]. Фактически, после операции на тонком кишечнике, где поглощающая поверхность для желчных кислот уменьшается, частота желчного литиаза составляет около 24% [20].
Лекарства: Большинство лекарств, используемых для лечения ВЗК, могут быть связаны с повышенным риском панкреатита [21-23].Азатиоприн (АЗА) и его активный метаболит 6-меркаптопурин имеют АП как хорошо известный побочный эффект [24–27]. Однако сообщается, что другие препараты, такие как месаламин, салазопирин, метронидазол и стероиды, вызывают панкреатит [28–35]. Токсический панкреатит обычно возникает в течение первых недель лечения, имеет легкое клиническое течение и быстро проходит после отмены препарата [21–23]. Проспективное многоцентровое регистрационное исследование было недавно проведено у 510 пациентов с ВЗК, из которых 338 – с болезнью Крона, 117 – с язвенным колитом и 15 – с неуточненным колитом [36].Все пациенты были включены в исследование сразу после начала приема АЗА; Диагноз AP был диагностирован в соответствии с международными рекомендациями. АЗА остановили 186 пациентов (36,5%). Наиболее частой причиной прекращения лечения была тошнота (12,2%). Панкреатит развился у 37 пациентов (7,3%): 43% были госпитализированы со средней продолжительностью пребывания в стационаре 5 дней (у 10% было скопление перипанкреатической жидкости, у 24% была рвота и у 14% была лихорадка). Ни одному пациенту не проводились консервативные или хирургические вмешательства. При однофакторном и многофакторном анализах было установлено, что курение является самым сильным фактором риска АЗ-индуцированного ОП [36].Однако метаанализ показал, что риск АД, вызванного АЗА, очень низок [37].
Однако лекарственный панкреатит может развиться в любое время в течение курса лечения, и не всегда легко установить прямую корреляцию между исчезновением симптомов и отменой препарата. Повторный тест можно попробовать в некоторых случаях панкреатита легкой степени, как это определено в соответствии с индексом тяжести КТ [38].
Дуоденальная непроходимость: Наконец, причину АП можно распознать в поражении двенадцатиперстной кишки, обнаруженном в 0.5–4% пациентов с болезнью Крона, часто со стенозом двенадцатиперстной кишки [39,40]. Как обструкция поджелудочной железы может вызвать панкреатит, неясно, но другие состояния, связанные с аналогичными анатомическими изменениями, такие как стенозирующий рак или кольцевидная поджелудочная железа, могут вызывать панкреатит [41]. В целом случаев панкреатита, связанного с болезнью Крона двенадцатиперстной кишки, в литературе мало.
Естественное течение и лечение
Нет данных относительно естественного течения идиопатического АП при ВЗК, но, как правило, оно имеет доброкачественное течение [9].Самой молодой зарегистрированной пациенткой была девочка 6 лет с язвенным колитом [42]. В то время как ОП возникает у пациентов с болезнью Крона, когда у них установлен диагноз, у пациентов с язвенным колитом он может либо предвосхищать диагноз колита, либо возникать позже в ходе болезни, либо проявляться в начале самого кишечного заболевания [43, 44]. Регистрация ряда случаев, когда эффективное лечение основного ВЗК приводило к улучшению сопутствующего ОП, подтверждает теорию прямого вовлечения поджелудочной железы в ВЗК, хотя это требует подтверждения в продольных исследованиях [45].
В большинстве случаев АП у пациентов с ВЗК легкие. Лечение должно быть таким же, как и у населения в целом, и включать поддерживающую терапию с инфузионной терапией, заменой электролитов, контролем боли и нутриционной поддержкой [46]. Лечение активного ВЗК у пациента с ОП может быть сложной задачей, поскольку большинство препаратов, используемых для лечения ВЗК (включая полное парентеральное питание), могут привести к обострению панкреатита. Сообщается об успешном применении инфликсимаба для лечения идиопатического ОП у молодого пациента мужского пола с тяжелой активной болезнью Крона [47].
CP
ХП, связанный с ВЗК, по-видимому, отличается от кальцифицируемого хронического панкреатита (ХПК), связанного со злоупотреблением алкоголем. Прежде всего клиническая картина бывает разной. Фактически боль в животе, самый ранний и наиболее частый симптом ХП (> 80%), редко присутствует при ХП, связанном с ВЗК (16% при язвенном колите и 48% при болезни Крона) [48]. Более того, КПК чаще встречается у мужчин, тогда как при ВЗК соотношение мужчин и женщин составляет 3/10 при язвенном колите и 6/10 при болезни Крона [48].Кроме того, псевдокисты и кальцификаты поджелудочной железы типичны для ХП, но почти отсутствуют при ХП, связанном с ВЗК [43]. Идиопатический ХП при ВЗК встречается в 1,2–1,5% случаев, в зависимости от метода диагностики [43].
Внешнесекреторная недостаточность поджелудочной железы
О панкреатической недостаточности сообщается у пациентов с ВЗК от 18 до 80% случаев [15,43,44]. Maconi et al [49] показали снижение уровня эластазы в кале у 18% пациентов с ВЗК. Heikius et al [50] обнаружили, что 19% не выбранных пациентов с ВЗК имели признаки недостаточности поджелудочной железы либо с помощью теста на параминобензойную кислоту (PABA), либо с помощью теста на секретин-церулеин.Во время теста на секретин-церулеин Анджелини и др. [51] наблюдали снижение уровня бикарбоната плазмы и ферментов сыворотки у 35% пациентов с болезнью Крона и у 50% пациентов с язвенным колитом, тогда как изолированное снижение липазы отмечалось у 58% пациентов с болезнью Крона. Болезнь Крона и в 80% случаев язвенный колит. В более крупной серии исследований Hegnohj et al [52] подтвердили, что выход амилазы и липазы может быть значительно снижен с помощью теста Лунда. По всей видимости, недостаточность поджелудочной железы связана с распространением болезни Крона, в основном с локализацией в подвздошной кишке и в активной фазе.
Бессимптомная гиперферментемия поджелудочной железы
Уровень ферментов поджелудочной железы в сыворотке может быть повышенным, нормальным или пониженным при ХП. У пациентов с ВЗК было замечено повышение уровня амилазы и липазы наряду с изменениями в системе протоков поджелудочной железы, в основном у пациентов с сопутствующим первичным склерозирующим холангитом (ПСХ) [50-52]. Katz et al [53] описали гиперамилаземию без панкреатита у 8% пациентов, страдающих болезнью Крона. Тромм и др. [54] обнаружили бессимптомную гиперамилаземию и гиперлипаземию у 16% пациентов с болезнью Крона и 21% пациентов с язвенным колитом при отсутствии морфологических аномалий поджелудочной железы на УЗИ и без связи с активностью заболевания, продолжительностью или приемом лекарств.С другой стороны, в исследовании Хейкиуса повышение сывороточной амилазы и липазы (на 11% и 7% для болезни Крона и язвенного колита соответственно) связано с более обширным и активным заболеванием, а также с сопутствующим ПСХ [13]. Может ли незначительное повышение уровня ферментов поджелудочной железы в сыворотке крови быть ранним признаком значительного повреждения поджелудочной железы, это должно быть оценено с помощью продольных исследований и расширенного наблюдения.
Кроме того, следует учитывать, что в случае отсутствия амилазы в моче источником повышенного содержания амилазы могут быть слюнные железы.Даже липаза, которая, как известно, специфична для панкреатита, иногда может быть повышена без каких-либо симптомов.
Аномалии протоковой системы при ВЗК
Распространенность изменений внутри протоковой системы при ВЗК является спорной, однако не всегда кажется, что корреляция с панкреатической недостаточностью. Аномалии могут быть такими, как неровность стенок, короткий стеноз или расширение основного протока поджелудочной железы. Heikius et al [50] обнаружили аномалии протоков у 8,4% (20 из 237) пациентов с ВЗК, обследованных с помощью ERCP (золотой стандарт визуализации).Однако ERCP имеет ограничения, поскольку является инвазивным исследованием и вызывает сам по себе панкреатит: в результате его будут предлагать избранной группе населения, что может недооценить результаты. В двух исследованиях использовалась МР-холангиопанкреатография с усилением секретина: Toda et al [55] обследовали 79 пациентов с язвенным колитом без панкреатических симптомов и с изменениями в тестах функции поджелудочной железы или без них: 16,4% имели поражения, указывающие на ХП, половина из них с нормальной амилазой. С другой стороны, Barthet et al [44] обнаружили аномалию протока у 11% из 79 пациентов с ВЗК, но не признали ни связи с панкреатитом в анамнезе, ни панкреатической недостаточностью.
ПАТОФИЗИОЛОГИЯ
Патогенез панкреатита, связанного с ВЗК, неизвестен. Был предложен иммунный патогенез, но вопрос о том, является ли идиопатический панкреатит при ВЗК типом аутоиммунного панкреатита (АИП), остается спорным [56] (таблица).
Таблица 1
Кардинальные признаки для дифференциальной диагностики
| Характеристики | Лекарственный панкреатит | Идиопатический панкреатит, ассоциированный с ВЗК| Педиатрические пациенты Пожилые пациенты Женщины> мужчины | Мужчины >> женщины | Мужчина-женщина 2: 1 (тип 1) Мужчина-женщина: 1: 1 (тип 2) | |
| Возраст на момент проявления панкреатита | Любой возраст | 20-40 лет | 60-65 лет (тип 1) 45-50 лет (тип 2) | ||
| Клиническая картина | Боль в животе | Боль в животе Экзокринная недостаточность поджелудочной железы | Желтуха Легкая абдоминальная боль | Диабет 327||
| Sierology | Повышенные ферменты поджелудочной железы Нормальный IgG4 | Повышенные ферменты поджелудочной железы s Нормальный IgG4 | Нормальный или слегка повышенный уровень ферментов поджелудочной железы Повышенный IgG4 (в типе 1) | ||
| Визуализация | Нормальная поджелудочная железа или отечный панкреатит | Нормальная поджелудочная железа или отечный панкреатит. | Диффузное увеличение поджелудочной железы или длинное / множественное сужение MPD Отсутствие кальцификатов или псевдокист | ||
| Ключевой момент | Прямая корреляция между исчезновением симптомов и отменой препарата Рецидив симптомов при повторном тесте | Исключение других причин панкреатита литиаз, алкоголь…) | Быстрый ответ на стероиды с рентгенологически очевидным разрешением или заметным клиническим улучшением |
AIP – это редкое, отчетливое и все чаще узнаваемое заболевание предполагаемой аутоиммунной этиологии, которое подразделяется на два типа, которые в основном различаются по клиническим и гистологические особенности [57]. Тип 1 AIP является наиболее распространенным типом во всем мире, поражает преимущественно мужчин в шестом десятилетии, а поджелудочная железа участвует как часть системного IgG4-положительного заболевания, часто связанного с поражением других органов, сопутствующими состояниями, такими как склерозирующий холангит, склерозирующий сиаладенит и забрюшинное пространство. фиброз.Лечение стероидами обычно эффективно, и когда возникает быстрый клинико-радиологический ответ, это можно рассматривать как диагностический критерий [58]. Напротив, АИП 2 типа не характеризуется повышенным уровнем IgG4, поражает более молодых пациентов, равномерно распределенных между полами, и часто связан с ВЗК. Оба типа AIP могут проявляться безболезненной желтухой, потерей веса, диабетом и легкой болью в животе [57]. Клинические проявления АП с высоким содержанием амилазы сыворотки редки. Распространенность ВЗК у пациентов с ОИП выше, чем в общей популяции [59].Связь между ВЗК и AIP в основном связана с язвенным колитом и AIP 2 типа. В частности, частота язвенного колита у пациентов с АИП составляет до 35% [60,61]. С другой стороны, частота АИП у пациентов с ВЗК низкая. Японское исследование, проведенное с участием 1751 пациента с ВЗК, показало распространенность ОИП 2 типа на 0,4% ( n = 7) [62].
Существует сходство между идиопатическим панкреатитом при ВЗК (панкреатит, связанное с ВЗК) и АИП, либо по визуализации (изменение системы протоков), либо по патологии (если таковая имеется).Изменение протоковой системы с сужением (сегментарным или диффузным) главного протока поджелудочной железы является отличительной чертой AIP, тем не менее, это также частая находка при панкреатите, связанном с ВЗК [63,64]. Более того, при AIP, как и при панкреатите, связанном с IBD, кальцификаты и псевдокисты отсутствуют. В недавнем ретроспективном исследовании 71 пациента с AIP, 4 (5,6%) имели ВЗК (3 язвенных колита и 1 болезнь Крона), и ВЗК была диагностирована до или одновременно с AIP [59]. В образце кишечника одного пациента с язвенным колитом была обнаружена тканевая инфильтрация IgG4, но отсутствовала в образце единственного пациента с болезнью Крона.Во французском многоцентровом исследовании 38% пациентов с АИП имели диагноз ВЗК [65]. Эти данные позволяют предположить, что AIP может рассматриваться как EIM, когда обнаруживается вместе с IBD. Повышение уровня IgG4 считается типичным для AIP: у 71–92% пациентов оно обычно снижается на стероидах [63,64]. Напротив, при панкреатите, связанном с ВЗК, уровень IgG4 почти всегда находится в пределах нормы. В ранее упомянутом исследовании Barthet et al [44] у 5 пациентов было диффузное сужение системы протоков, а у 1 пациента была патология, указывающая на AIP.Тем не менее, у всех этих пациентов был низкий уровень IgG4, что может указывать на то, что идиопатический панкреатит, обнаруженный наряду с ВЗК, можно рассматривать как отдельный, но, возможно, тесно связанный тип AIP. Более того, в недавнем ретроспективном исследовании 104 пациентов с AIP, у 6 был обнаружен язвенный колит, из которых у 2 была обнаружена ткань толстой кишки с повышенной инфильтрацией IgG4-положительных плазматических клеток, тогда как инфильтрация не была обнаружена у 24 пациентов с язвенным колитом без AIP ( P = 0.006): это говорит о том, что язвенный колит может быть внепанкреатическим проявлением AIP [66].
Что также поддерживает иммунный патогенез, так это обнаружение антител против поджелудочной железы (PAB), в основном при болезни Крона, где они присутствуют в 27-39% случаев, тогда как при язвенном колите они встречаются редко (0 % -5%) [9]. При ВЗК ПАК обычно выявляются примерно в 20% случаев, но без связи с панкреатической недостаточностью или изменением системы протоков [43,44]. Stöcker et al [67] описали присутствие PAB у 39% пациентов с болезнью Крона и 4% с язвенным колитом, тогда как Seibold et al [68] обнаружили PAB у 27% из 212 пациентов с болезнью Крона.Эти антитела направлены против экзокринной части поджелудочной железы и расположены в ацинарном просвете или в ацинарных клетках. Однако четкая патогенетическая роль PAB в панкреатите, связанном с воспалительным заболеванием кишечника, еще не доказана, и они, по-видимому, не связаны ни с активностью заболевания, ни с началом панкреатита. Их присутствие может отражать иммунную дерегуляцию, вызванную воспалением кишечника или перекрестной реактивностью, а также другими аутоантителами [69]. Еще одно доказательство, подтверждающее прямую связь между ВЗК и воспалением поджелудочной железы, получено в исследовании, проведенном на животных, в котором изучался MUC1, трансмембранный гликопротеин, экспрессируемый на апикальной поверхности эпителиальных клеток протоков во многих органах, а также присутствующий на эпителии толстой кишки людей с ВЗК [70 ].MUC1 был аномально экспрессирован и гипогликозилирован и проявлял хемотаксические свойства для клеток врожденной иммунной системы, что способствовало развитию острого и хронического воспаления. В этой статье MUC1-специфические Т-клетки мигрировали не только в толстую кишку, но и в поджелудочную железу мышей с IBD, предполагая, что воспаление поджелудочной железы может быть EIM IBD, характеризующимся провоспалительной аномальной экспрессией MUC1 [70].
Почему секреция поджелудочной железы снижена при ВЗК, не ясно. Одной из причин болезни Крона может быть недоедание, часто встречающееся у многих пациентов, или снижение секреции гормонов стенкой кишечника из-за воспаления или последствий рубцевания [13].Важный вопрос заключается в том, вызвано ли повышение уровня ферментов поджелудочной железы в сыворотке крови прямым повреждением поджелудочной железы или другими причинами, например, повышенным прохождением в кишечнике внутрипросветных ферментов. Гиперэнзимемия при более обширном и тяжелом кишечном заболевании поддерживает последнее, как и по аналогии с гиперамилаземией, обнаруживаемой при других воспалительных состояниях кишечника, таких как ишемический колит [13].
Были предложены другие механизмы, объясняющие прямое повреждение поджелудочной железы при ВЗК. Сообщается об одном случае пациента с болезнью Крона, обнаруженной с гранулемой поджелудочной железы при патологии: это может быть первым случаем гистологически подтвержденной внекишечной локализации заболевания [71].
Наконец, в случае панкреатита следует учитывать возможное сосуществование ВЗК с другими аутоиммунными заболеваниями, такими как мезентериальный васкулит волчанки, поскольку ВЗК преимущественно поражает желудочно-кишечный тракт, а мезентериальный васкулит волчанки может также проявляться внекишечным поражением, таким как панкреатит [72].
ЗАКЛЮЧЕНИЕ
Пациенты с диагнозом ВЗК имеют повышенный риск либо острого, либо ХП. Причины – в основном сопутствующий желчный литиаз или препараты, используемые для лечения ВЗК.Однако ряд панкреатитов, «идиопатических» по определению, следует рассматривать как EIM. Панкреатит и ВЗК могут иметь сходные проявления, поэтому заболевание поджелудочной железы не может быть распознано у пациентов с болезнью Крона и язвенным колитом. Однако только повышение уровня ферментов поджелудочной железы без симптомов или визуализации, указывающих на панкреатит, не является показанием для начала лечения, но в первую очередь следует рекомендовать последующее наблюдение. С другой стороны, пациенты с ВЗК с болями в животе, напоминающими панкреатит, должны быть обследованы, чтобы исключить сопутствующее заболевание поджелудочной железы.
Сноски
Заявление о конфликте интересов: авторы заявляют об отсутствии конфликта интересов.
Открытый доступ: эта статья является статьей открытого доступа, которая была выбрана штатным редактором и полностью рецензирована внешними рецензентами. Он распространяется в соответствии с некоммерческой лицензией Creative Commons Attribution (CC BY-NC 4.0), которая позволяет другим распространять, ремикшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать свои производные работы на других условиях, при условии, что оригинальная работа правильно цитируется и используется в некоммерческих целях.См .: http://creativecommons.org/licenses/by-nc/4.0/
Источник рукописи: Приглашенная рукопись
Тип специальности: Гастроэнтерология и гепатология
Страна происхождения: Италия
Классификация отчета экспертной оценки
Оценка A (отлично): 0
Оценка B (очень хорошо): B
Оценка C (хорошо): C
Оценка D (удовлетворительная): D
Оценка E (плохая): 0
Началась экспертная оценка: 25 мая 2016 г.
Первое решение: 17 июня 2016 г.
Статья в прессе: 22 июля 2016 г.
P- Рецензент: Акьюз Ф., Хокама А., Сипос Ф. S- Редактор: Джи Ф.Ф. L- Редактор: A E- Редактор: Лу YJ
Ссылки
1.Ротфус К.С., Штанге Э.Ф., Херрлингер К.Р. Внекишечные проявления и осложнения при воспалительных заболеваниях кишечника. Мир Дж. Гастроэнтерол. 2006; 12: 4819–4831. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Болл В.П., Баггенстосс А.Х., Барген Я. Поражения поджелудочной железы, связанные с хроническим язвенным колитом. Arch Pathol (Chic) 1950; 50: 347–358. [PubMed] [Google Scholar] 3. Чапин Л. Е., Скадамор Х. Х., Баггенстосс А. Х., Барген Я. Регионарный энтерит: связанные висцеральные изменения. Гастроэнтерология. 1956; 30: 404–415.[PubMed] [Google Scholar] 4. Легге Д.А., Хоффман Х.Н., Карлсон Х.С. Панкреатит как осложнение регионарного энтерита двенадцатиперстной кишки. Гастроэнтерология. 1971; 61: 834–837. [PubMed] [Google Scholar] 5. Альтман Х.С., Филлипс Г., Банк С., Клотц Х. Панкреатит, связанный с болезнью Крона двенадцатиперстной кишки. Am J Gastroenterol. 1983; 78: 174–177. [PubMed] [Google Scholar] 6. Мацумото Т., Мацуи Т., Иида М., Нунои К., Фудзисима М. Острый панкреатит как осложнение болезни Крона. Am J Gastroenterol. 1989; 84: 804–807.[PubMed] [Google Scholar] 7. Мулсинтонг П., Лофтус Е.В., Чари С.Т., Иган Л.Дж., Тремейн В.Дж., Сэндборн В.Дж. Острый панкреатит у пациентов с болезнью Крона: клинические особенности и исходы. Воспаление кишечника. 2005; 11: 1080–1084. [PubMed] [Google Scholar] 8. Cardile S, Randazzo A, Valenti S, Romano C. Поражение поджелудочной железы при воспалительных заболеваниях кишечника у детей. Мир J Pediatr. 2015; 11: 207–211. [PubMed] [Google Scholar] 9. Pitchumoni CS, Rubin A, Das K. Панкреатит при воспалительных заболеваниях кишечника. J Clin Gastroenterol.2010. 44: 246–253. [PubMed] [Google Scholar] 10. Seyrig JA, Jian R, Modigliani R, Golfain D, Florent C, Messing B, Bitoun A. Идиопатический панкреатит, связанный с воспалительным заболеванием кишечника. Dig Dis Sci. 1985. 30: 1121–1126. [PubMed] [Google Scholar] 11. Niemelä S, Lehtola J, Karttunen T, Lähde S. Панкреатит у пациентов с хроническим воспалительным заболеванием кишечника. Гепатогастроэнтерология. 1989. 36: 175–177. [PubMed] [Google Scholar] 12. Расмуссен Х. Х., Фонагер К., Соренсен Х. Т., Педерсен Л., Далеруп Дж. Ф., Стеффенсен Ф. Х.Риск острого панкреатита у пациентов с хроническим воспалительным заболеванием кишечника. Датское 16-летнее общенациональное исследование. Сканд Дж Гастроэнтерол. 1999; 34: 199–201. [PubMed] [Google Scholar] 13. Heikius B, Niemelä S, Lehtola J, Karttunen TJ. Повышенные ферменты поджелудочной железы при воспалительном заболевании кишечника связаны с обширным заболеванием. Am J Gastroenterol. 1999; 94: 1062–1069. [PubMed] [Google Scholar] 14. Теннер С. Первоначальное ведение острого панкреатита: критические проблемы в течение первых 72 часов.Am J Gastroenterol. 2004. 99: 2489–2494. [PubMed] [Google Scholar] 15. Бокемейер Б. Бессимптомное повышение сывороточной липазы и амилазы в сочетании с болезнью Крона и язвенным колитом. З. Гастроэнтерол. 2002; 40: 5–10. [PubMed] [Google Scholar] 16. Lorusso D, Leo S, Mossa A, Misciagna G, Guerra V. Холелитиаз при воспалительном заболевании кишечника. Исследование случай-контроль. Dis Colon Rectum. 1990; 33: 791–794. [PubMed] [Google Scholar] 17. Хатчинсон Р., Тиррелл П.Н., Кумар Д., Данн Дж. А., Ли Дж. К., Аллан Р. Н.. Патогенез желчных камней при болезни Крона: альтернативное объяснение.Кишечник. 1994; 35: 94–97. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Lapidus A, Bångstad M, Aström M, Muhrbeck O. Распространенность желчнокаменной болезни в определенной группе пациентов с болезнью Крона. Am J Gastroenterol. 1999; 94: 1261–1266. [PubMed] [Google Scholar] 19. Parente F, Pastore L, Bargiggia S, Cucino C, Greco S, Molteni M, Ardizzone S, Porro GB, Sampietro GM, Giorgi R и др. Заболеваемость и факторы риска желчных камней у пациентов с воспалительным заболеванием кишечника: большое исследование случай-контроль.Гепатология. 2007. 45: 1267–1274. [PubMed] [Google Scholar] 20. Кангас Э., Лехмусто П., Матикайнен М. Желчные камни при болезни Крона. Гепатогастроэнтерология. 1990; 37: 83–84. [PubMed] [Google Scholar] 22. Триведи CD, Pitchumoni CS. Медикаментозный панкреатит: обновленная информация. J Clin Gastroenterol. 2005; 39: 709–716. [PubMed] [Google Scholar] 23. Эланд И.А., ван Пуйенбрук Е.П., Стуркенбум М.Дж., Уилсон Дж. Х., Стрикер Б. Х. Острый панкреатит, связанный с лекарственными препаратами: двадцать один год спонтанных сообщений в Нидерландах. Am J Gastroenterol.1999; 94: 2417–2422. [PubMed] [Google Scholar] 24. Бермехо Ф., Лопес-Санроман А., Таксонера С., Гисберт Дж. П., Перес-Калле Дж. Л., Вера I, Менчен Л., Мартин-Арранс, доктор медицины, Опио В., Карнерос Дж. А. и др. Острый панкреатит при воспалительном заболевании кишечника, с особым упором на панкреатит, вызванный азатиоприном. Алимент Pharmacol Ther. 2008. 28: 623–628. [PubMed] [Google Scholar] 25. Weersma RK, Peters FT, Oostenbrug LE, van den Berg AP, van Haastert M, Ploeg RJ, Posthumus MD, Homan van der Heide JJ, Jansen PL, van Dullemen HM.Повышенная частота индуцированного азатиоприном панкреатита при болезни Крона по сравнению с другими заболеваниями. Алимент Pharmacol Ther. 2004; 20: 843–850. [PubMed] [Google Scholar] 26. Флойд А., Педерсен Л., Нильсен Г.Л., Торласиус-Уссинг О., Соренсен Х.Т. Риск острого панкреатита у пользователей азатиоприна: популяционное исследование случай-контроль. Am J Gastroenterol. 2003. 98: 1305–1308. [PubMed] [Google Scholar] 27. Cappell MS, Das KM. Быстрое развитие панкреатита после повторного использования 6-меркаптопурина. J Clin Gastroenterol.1989; 11: 679–681. [PubMed] [Google Scholar] 28. Блок МБ, Генант Х.К., Кирснер Дж.Б. Панкреатит как побочная реакция на салицилазосульфапиридин. N Engl J Med. 1970. 282: 380–382. [PubMed] [Google Scholar] 29. Рубин Р. Сульфасалазин-индуцированная фульминантная печеночная недостаточность и некротический панкреатит. Am J Gastroenterol. 1994; 89: 789–791. [PubMed] [Google Scholar] 30. Гарау П., Оренштейн С.Р., Нейгут Д.А., Кодошис С.А. Панкреатит, связанный с олсалазином и сульфасалазином, у детей с язвенным колитом. J Педиатр Гастроэнтерол Нутр.1994; 18: 481–485. [PubMed] [Google Scholar] 31. Plotnick BH, Cohen I, Tsang T, Cullinane T. Панкреатит, вызванный метронидазолом. Ann Intern Med. 1985; 103: 891–892. [PubMed] [Google Scholar] 32. Нигвекар СУ, Кейси К.Дж. Панкреатит, вызванный метронидазолом. Отчет о болезни и обзор литературы. JOP. 2004; 5: 516–519. [PubMed] [Google Scholar] 33. Цесмели NE, Giannoulis KE, Savopoulos CG, Vretou EE, Ekonomou IA, Giannoulis EK. Острый панкреатит как возможное последствие приема метронидазола во время рецидива язвенного колита.Eur J Gastroenterol Hepatol. 2007. 19: 805–806. [PubMed] [Google Scholar] 34. Каплан М.Х., Дрейлинг Д.А. Возвращение к стероидам. II. Был ли кортизон ответственен за панкреатит? Am J Gastroenterol. 1977; 67: 141–147. [PubMed] [Google Scholar] 35. Калдарола В., Хассет Дж. М., Холл А. Х., Бронштейн А. Б., Кулиг К. В., Румак Б. Н.. Геморрагический панкреатит, связанный с передозировкой парацетамола. Am J Gastroenterol. 1986; 81: 579–582. [PubMed] [Google Scholar] 36. Teich N, Mohl W., Bokemeyer B, Bündgens B, Büning J, Miehlke S, Hüppe D, Maaser C, Klugmann T., Kruis W. и др.Острый панкреатит, индуцированный азатиоприном, у пациентов с воспалительными заболеваниями кишечника – проспективное исследование заболеваемости и тяжести. Колит Дж. Крона. 2016; 10: 61–68. [Бесплатная статья PMC] [PubMed] [Google Scholar] 37. Тиммер А., Паттон PH, Чанд N, Макдональд Дж. У., Макдональд Дж. К.. Азатиоприн и 6-меркаптопурин для поддержания ремиссии при язвенном колите. Кокрановская база данных Syst Rev.2016; 5: CD000478. [Бесплатная статья PMC] [PubMed] [Google Scholar] 38. Ницше С.Дж., Джеймисон Н., Лерх М.М., Майерле СП. Панкреатит, вызванный лекарствами.Лучшие Практики Рес Клин Гастроэнтерол. 2010; 24: 143–155. [PubMed] [Google Scholar] 39. Шписс С.Е., Браун М., Фогельзанг Р.Л., Крейг Р.М. Болезнь Крона двенадцатиперстной кишки, осложненная панкреатитом и непроходимостью общего желчного протока. Am J Gastroenterol. 1992; 87: 1033–1036. [PubMed] [Google Scholar] 40. Эйснер Т.Д., Гольдман И.С., МакКинли М.Дж. Болезнь Крона и панкреатит. Am J Gastroenterol. 1993; 88: 583–586. [PubMed] [Google Scholar] 41. Creutzfeldt W, Lankisch PG. Острый панкреатит: этиология и патогенез. В: Berk J, Haubrich W, Kalser M, редакторы.Bockus Gastroenterology. 4-е изд. Филадельфия: WB Saunders Co; 1985. С. 3971–3992. [Google Scholar] 42. Halabi IM. Язвенный колит в виде острого панкреатита у больного 6 лет. Гастроэнтерол Hepatol (NY) 2009; 5: 429–430. [Бесплатная статья PMC] [PubMed] [Google Scholar] 43. Бартет М., Хастье П., Бернар Дж. П., Бордес Дж., Фредерик Дж., Аллио С., Мамбрини П., Сен-Поль М.С., Дельмонт Дж. П., Салдуччи Дж. И др. Хронический панкреатит и воспалительное заболевание кишечника: истинная или случайная связь? Am J Gastroenterol.1999; 94: 2141–2148. [PubMed] [Google Scholar] 44. Barthet M, Lesavre N, Desplats S, Panuel M, Gasmi M, Bernard JP, Dagorn JC, Grimaud JC. Частота и характеристика панкреатита у пациентов с воспалительным заболеванием кишечника. Панкреатология. 2006; 6: 464–471. [PubMed] [Google Scholar] 45. Папаниколау И.С., Лиатсос С., Дуракис С.С., Мавроджианнис С. Случай острого панкреатита, связанного с болезнью Крона. Ann Saudi Med. 2002; 22: 70–72. [PubMed] [Google Scholar] 46. Рамос Л.Р., Сачар Д.Б., ДиМайо С.Дж., полковник Дж.Ф., Торрес Дж.Воспалительное заболевание кишечника и панкреатит: обзор. Колит Дж. Крона. 2016; 10: 95–104. [PubMed] [Google Scholar] 47. Triantafillidis JK, Cheracakis P, Hereti IA, Argyros N, Karra E. Острый идиопатический панкреатит, осложняющий активную болезнь Крона: благоприятный ответ на лечение инфликсимабом. Am J Gastroenterol. 2000; 95: 3334–3336. [PubMed] [Google Scholar] 48. Стир М.Л., Ваксман И., Фридман С. Хронический панкреатит. N Engl J Med. 1995; 332: 1482–1490. [PubMed] [Google Scholar] 49. Maconi G, Dominici R, Molteni M, Ardizzone S, Bosani M, Ferrara E, Gallus S, Panteghini M, Bianchi Porro G.Распространенность недостаточности поджелудочной железы при воспалительных заболеваниях кишечника. Оценка по фекальной эластазе-1. Dig Dis Sci. 2008. 53: 262–270. [PubMed] [Google Scholar] 50. Heikius B, Niemelä S, Lehtola J, Karttunen T, Lähde S. Аномалии протоков поджелудочной железы и функции поджелудочной железы у пациентов с хроническим воспалительным заболеванием кишечника. Сканд Дж Гастроэнтерол. 1996; 31: 517–523. [PubMed] [Google Scholar] 51. Анджелини Дж., Каваллини Дж., Бово П., Брокко Дж., Кастаньини А, Лаварини Е, Мериго Ф, Таллон Н., Скуро Л. А.. Функция поджелудочной железы при хроническом воспалительном заболевании кишечника.Int J Pancreatol. 1988. 3: 185–193. [PubMed] [Google Scholar] 52. Hegnhøj J, Hansen CP, Rannem T., Søbirk H, Andersen LB, Andersen JR. Функция поджелудочной железы при болезни Крона. Кишечник. 1990; 31: 1076–1079. [Бесплатная статья PMC] [PubMed] [Google Scholar] 53. Кац С., Банк С., Гринберг Р. Е., Лендваи С., Лессер М., Наполитано Б. Гиперамилаземия при воспалительном заболевании кишечника. J Clin Gastroenterol. 1988. 10: 627–630. [PubMed] [Google Scholar] 54. Tromm A, Höltmann B, Hüppe D, Kuntz HD, Schwegler U, May B. [Гиперамилаземия, гиперлипаземия и острый панкреатит при хронических воспалительных заболеваниях кишечника] Leber Magen Darm.1991; 21: 15–16, 19–22. [PubMed] [Google Scholar] 55. Тода Н, Акахане М., Кирю С., Мацубара Ю., Ямаджи Ю., Окамото М., Минагава Н., Охги К., Комацу Ю., Яхаги Н. и др. Аномалии протоков поджелудочной железы у пациентов с язвенным колитом: исследование магнитно-резонансной панкреатографии. Воспаление кишечника. 2005; 11: 903–908. [PubMed] [Google Scholar] 56. Бартет М. Острый панкреатит: новые проявления аутоиммунного панкреатита у пациентов с воспалительным заболеванием кишечника. Гастроэнтерол Hepatol (NY) 2009; 5: 431–433.[Бесплатная статья PMC] [PubMed] [Google Scholar] 57. Мадхани К., Фаррелл Дж. Дж. Аутоиммунный панкреатит: обновленная информация о диагностике и лечении. Гастроэнтерол Clin North Am. 2016; 45: 29–43. [PubMed] [Google Scholar] 59. Рави К., Чари С.Т., Веге СС, Сандборн В.Дж., Смирк ТК, Лофтус Э.В. Воспалительное заболевание кишечника на фоне аутоиммунного панкреатита. Воспаление кишечника. 2009; 15: 1326–1330. [PubMed] [Google Scholar] 60. Шринатх А.И., Гупта Н., Хусейн С.З. Исследование связи панкреатита с воспалительным заболеванием кишечника.Воспаление кишечника. 2016; 22: 465–475. [PubMed] [Google Scholar] 61. Роке Рамос Л., ДиМайо С.Дж., Сачар Д.Б., Атреха А., Коломбел Дж. Ф., Торрес Дж. Аутоиммунный панкреатит и воспалительное заболевание кишечника: серия случаев и обзор литературы. Dig Liver Dis. 2016; 48: 893–898. [PubMed] [Google Scholar] 62. Уэки Т., Кавамото К., Оцука Ю., Минода Р., Маруо Т., Мацумура К., Нома Е., Мицуясу Т., Отани К., Аоми Ю. и др. Распространенность и клинико-патологические особенности аутоиммунного панкреатита у японских пациентов с воспалительным заболеванием кишечника.Поджелудочная железа. 2015; 44: 434–440. [PubMed] [Google Scholar] 63. Йошида К., Токи Ф., Такеучи Т., Ватанабэ С., Ширатори К., Хаяси Н. Хронический панкреатит, вызванный аутоиммунной аномалией. Предложение концепции аутоиммунного панкреатита. Dig Dis Sci. 1995; 40: 1561–1568. [PubMed] [Google Scholar] 64. Ито Т., Накано И., Коянаги С., Мияхара Т., Мигита Ю., Огоши К., Сакаи Х., Мацунага С., Ясуда О, Суми Т. и др. Аутоиммунный панкреатит как новое клиническое явление. Три случая аутоиммунного панкреатита при эффективной стероидной терапии.Dig Dis Sci. 1997; 42: 1458–1468. [PubMed] [Google Scholar] 65. Barthet M, Rebours V, Buscail L, Palazzo L, Alric L. Аутоиммунный панкреатит: результаты многоцентрового исследования Французского клуба поджелудочной железы. Кишечник. 2007; 39 (S1): A177. [Google Scholar] 66. Пак Ш., Ким Д., Йе Би Ди, Ян С. К., Ким Дж. Х., Ян Д. Х., Юнг К. В., Ким К. Дж., Бён Дж. С., Мён С. Дж. И др. Характеристика язвенного колита, связанного с аутоиммунным панкреатитом. J Clin Gastroenterol. 2013; 47: 520–525. [PubMed] [Google Scholar] 67. Стёкер В., Отте М., Ульрих С., Норманн Д., Финкбайнер Х., Стёкер К., Янцчек Г., Скриба П.С.Аутоиммунитет к соку поджелудочной железы при болезни Крона. Результаты скрининга аутоантител у пациентов с хроническим воспалительным заболеванием кишечника. Scand J Gastroenterol Suppl. 1987. 139: 41–52. [PubMed] [Google Scholar] 68. Зайболд Ф., Мерк Х., Танза С., Мюллер А., Хольцхютер С., Вебер П., Шеурлен М. Аутоантитела поджелудочной железы при болезни Крона: семейное исследование. Кишечник. 1997. 40: 481–484. [Бесплатная статья PMC] [PubMed] [Google Scholar] 69. Targan SR, Landers CJ, Cobb L, MacDermott RP, Vidrich A. Перинуклеарные антинейтрофильные цитоплазматические антитела спонтанно продуцируются B-клетками слизистой оболочки пациентов с язвенным колитом.J Immunol. 1995; 155: 3262–3267. [PubMed] [Google Scholar] 70. Кадайаккара Д.К., Битти П.Л., Тернер М.С., Янич Дж.М., Аренс Е.Т., Финн О.Дж. Воспаление, вызванное сверхэкспрессией гипогликозилированного патологического муцина 1 (MUC1), связывает воспалительное заболевание кишечника и панкреатит. Поджелудочная железа. 2010; 39: 510–515. [Бесплатная статья PMC] [PubMed] [Google Scholar] 71. Gschwantler M, Kogelbauer G, Klose W, Bibus B, Tscholakoff D, Weiss W. Поджелудочная железа как очаг гранулематозного воспаления при болезни Крона. Гастроэнтерология.1995; 108: 1246–1249. [PubMed] [Google Scholar] 72. Кацанос К.Х., Вулгари П.В., Цианос Е.В. Воспалительное заболевание кишечника и волчанка: систематический обзор литературы. Колит Дж. Крона. 2012; 6: 735–742. [PubMed] [Google Scholar]Заболевания поджелудочной железы при воспалительном заболевании кишечника
World J Gastrointest Pathophysiol. 2016 Aug 15; 7 (3): 276–282.
Филиппо Антонини, Джампьеро Макарри, отделение гастроэнтерологии, больница А.Мурри, Политехнический университет Марке, 63900 Фермо, Италия
Рафаэле Пеццилли, отделение болезней органов пищеварения и внутренней медицины, больница Сант’Орсола-Мальпиги, 40138 Болонья, Италия
Люсия Анджелелли, Медицинская онкология, Госпиталь Маццони, 63100 Асколи-Пичено, Италия
Вклад авторов: Антонини Ф. разработал исследование; Антонини Ф. и Пеццилли Р. собрали и проанализировали данные; Антонини Ф., Пеццилли Р. и Анджелелли Л. написали статью; Макарри Дж. Отредактировал документ и дал окончательное одобрение.Для корреспонденции: Филиппо Антонини, доктор медицины, отделение гастроэнтерологии, больница А.Мурри, Политехнический университет Марке, больница «А.Мурри», 63900 Фермо, Италия. ti.oohay@eroppilif
Телефон: + 39-0734-6252249 Факс: + 39-0734-6252252
Поступила в редакцию 24 мая 2016 г .; Пересмотрено 8 июля 2016 г .; Принято 20 июля 2016 г.
Copyright © Автор (ы) 2016. Опубликовано Baishideng Publishing Group Inc. Все права защищены. Эта статья цитируется в других статьях PMC.Abstract
Повышенная частота заболеваний поджелудочной железы, будь то острый панкреатит или хронический панкреатит, была зарегистрирована у пациентов с воспалительным заболеванием кишечника (ВЗК) по сравнению с населением в целом.Хотя большая часть панкреатита у пациентов с ВЗК, по-видимому, связана с билиарным литиазом или лекарственным препаратом, в некоторых случаях панкреатит определялся как идиопатический, что свидетельствует о прямом поражении поджелудочной железы при ВЗК. Панкреатит и ВЗК могут иметь сходные проявления, поэтому заболевание поджелудочной железы не может быть распознано у пациентов с болезнью Крона и язвенным колитом. В этом обзоре обсуждаются наиболее распространенные заболевания поджелудочной железы, наблюдаемые у пациентов с ВЗК.
Ключевые слова: Поджелудочная железа, панкреатит, внекишечные проявления, экзокринная недостаточность поджелудочной железы, язвенный колит, болезнь Крона, воспалительное заболевание кишечника
Основной совет: Заболевания поджелудочной железы не редкость у пациентов с воспалительными заболеваниями кишечника (ВЗК).Наиболее частое проявление – острый панкреатит (ОП). Причины АП – это, в основном, сопутствующий желчный литиаз или препараты, применяемые для лечения ВЗК. Однако для некоторых панкреатитов, связанных с ВЗК, идиопатических по определению, где нельзя распознать связь с литиазом или лекарствами, предполагается прямое повреждение поджелудочной железы.
ВВЕДЕНИЕ
Болезнь Крона и язвенный колит являются двумя основными клинически определенными формами воспалительного заболевания кишечника (ВЗК). Хотя они поражают в основном кишечник, часто проявляются системно и вовлекаются не только желудочно-кишечный тракт, но и другие органы.Однако различая правильные внекишечные проявления (EIM), , т.е. ., Системные изменения, непосредственно связанные с заболеванием, и внекишечные осложнения, , т.е. ., Состояния, вторичные по отношению к метаболическим нарушениям, анатомическим изменениям или побочным эффектам лечения, не всегда просто. Хотя наиболее распространенными EIM являются кожно-слизистые, офтальмологические, артритные, гепатобилиарные, легочные, у пациентов с ВЗК была зарегистрирована повышенная частота заболеваний поджелудочной железы, будь то острый панкреатит (ОП) или хронический панкреатит (ХП), по сравнению с общей популяцией [1].Первое сообщение о связи между ВЗК и панкреатитом датируется 1950 годом, когда Ball et al [2] опубликовали посмертное исследование 86 пациентов с язвенным колитом, в котором макроскопические или микроскопические поражения поджелудочной железы были обнаружены у 14% и 53% соответственно. Аналогичное исследование аутопсии 39 пациентов с болезнью Крона выявило фиброз поджелудочной железы у 38% из них [3]. Ни в одном из случаев в обоих исследованиях не было симптомов или признаков панкреатита, что позволяет предположить, что заболевание поджелудочной железы было субклиническим или бессимптомным.Начиная с [4-7] сообщалось о росте числа случаев острого или ХП.
В педиатрической популяции заболевание поджелудочной железы встречается редко (0,7–1,6%), но выше, чем в общей популяции. Заболеваемость ОП выше у женщин, чем у мужчин, чаще у лиц с активной и тяжелой ВЗК. Дети с ВЗК также имеют повышенный риск развития ХП и бессимптомной гиперамилаземии [8].
Однако большая часть панкреатита у пациентов с ВЗК, как взрослых, так и детей, по-видимому, связана с желчнокаменной болезнью или лекарственной активностью [9].
AP
Эпидемиология
AP – наиболее частое заболевание поджелудочной железы, связанное с ВЗК; он также связан с самой высокой заболеваемостью. Окончательных данных относительно частоты идиопатического АП при ВЗК нет. Цифры, полученные из небольших серий, оценивают заболеваемость от 1,2% до 3,1%, что выше при болезни Крона, чем при язвенном колите [10,11]. Шанс для AP составляет 4,3 и 2,1 раза при болезни Крона и при язвенной болезни, соответственно, по сравнению с общей популяцией [12].Одно исследование с участием пациентов с болезнью Крона после 10 лет наблюдения показало значительно более высокую частоту ОП, чем в общей популяции (1,4% против 0,007%) [13]. Большая группа пациентов с болезнью Крона изучала этиологию ОП: 21% и 15% случаев были вызваны желчнокаменной болезнью и алкоголем соответственно; 12% и 13% случаев были связаны с лекарствами или болезнью Крона двенадцатиперстной кишки; 8% ОП были определены как «идиопатические» [7]. В исследовании Сейриг идиопатическое АД было только 1.5% (5 из 331 пациента с ВЗК), но не все пациенты были исследованы с помощью ЭРХПГ [10]. В исследовании Heikius частота идиопатического ОП составляла 3% у пациентов с ВЗК, но 4% в подгруппе с болезнью Крона [13].
Диагноз
Основной проблемой при анализе связи между АП и ВЗК является количество общих либо клинических признаков, либо лабораторных отклонений. Для постановки диагноза ОП необходимы два из следующих трех критериев: (1) типичная боль в животе; (2) трехкратное или более повышение уровня ферментов поджелудочной железы в сыворотке крови; и (3) изображение, подтверждающее воспаление поджелудочной железы [14].Однако боль в животе также является одним из краеугольных камней в диагностике ВЗК, а также типичные симптомы панкреатита, такие как тошнота, рвота и диарея, могут присутствовать при болезни Крона и язвенном колите. Более того, повышение ферментов поджелудочной железы может быть обнаружено у пациентов с ВЗК без клинических признаков заболевания поджелудочной железы [15]. Следовательно, обострение ВЗК может быть ошибочно принято за AP и наоборот .
Этиология
Билиарный литиаз: Частота билиарного литиаза увеличивается при ВЗК по сравнению с общей популяцией, в частности, при болезни Крона с цифрами от 13% до 34%, где эта вариабельность зависит либо от дизайна исследования, либо от критериев отбора [ 16-19].Тем не менее, это, по-видимому, также связано с локализацией и распространением кишечного заболевания (дистальный против проксимального отдела подвздошной кишки). Риск желчнокаменной болезни у пациентов с обширным поражением подвздошной кишки в три раза выше, что может быть объяснено снижением энтерогепатического кровообращения в результате воспаления [18]. Фактически, после операции на тонком кишечнике, где поглощающая поверхность для желчных кислот уменьшается, частота желчного литиаза составляет около 24% [20].
Лекарства: Большинство лекарств, используемых для лечения ВЗК, могут быть связаны с повышенным риском панкреатита [21-23].Азатиоприн (АЗА) и его активный метаболит 6-меркаптопурин имеют АП как хорошо известный побочный эффект [24–27]. Однако сообщается, что другие препараты, такие как месаламин, салазопирин, метронидазол и стероиды, вызывают панкреатит [28–35]. Токсический панкреатит обычно возникает в течение первых недель лечения, имеет легкое клиническое течение и быстро проходит после отмены препарата [21–23]. Проспективное многоцентровое регистрационное исследование было недавно проведено у 510 пациентов с ВЗК, из которых 338 – с болезнью Крона, 117 – с язвенным колитом и 15 – с неуточненным колитом [36].Все пациенты были включены в исследование сразу после начала приема АЗА; Диагноз AP был диагностирован в соответствии с международными рекомендациями. АЗА остановили 186 пациентов (36,5%). Наиболее частой причиной прекращения лечения была тошнота (12,2%). Панкреатит развился у 37 пациентов (7,3%): 43% были госпитализированы со средней продолжительностью пребывания в стационаре 5 дней (у 10% было скопление перипанкреатической жидкости, у 24% была рвота и у 14% была лихорадка). Ни одному пациенту не проводились консервативные или хирургические вмешательства. При однофакторном и многофакторном анализах было установлено, что курение является самым сильным фактором риска АЗ-индуцированного ОП [36].Однако метаанализ показал, что риск АД, вызванного АЗА, очень низок [37].
Однако лекарственный панкреатит может развиться в любое время в течение курса лечения, и не всегда легко установить прямую корреляцию между исчезновением симптомов и отменой препарата. Повторный тест можно попробовать в некоторых случаях панкреатита легкой степени, как это определено в соответствии с индексом тяжести КТ [38].
Дуоденальная непроходимость: Наконец, причину АП можно распознать в поражении двенадцатиперстной кишки, обнаруженном в 0.5–4% пациентов с болезнью Крона, часто со стенозом двенадцатиперстной кишки [39,40]. Как обструкция поджелудочной железы может вызвать панкреатит, неясно, но другие состояния, связанные с аналогичными анатомическими изменениями, такие как стенозирующий рак или кольцевидная поджелудочная железа, могут вызывать панкреатит [41]. В целом случаев панкреатита, связанного с болезнью Крона двенадцатиперстной кишки, в литературе мало.
Естественное течение и лечение
Нет данных относительно естественного течения идиопатического АП при ВЗК, но, как правило, оно имеет доброкачественное течение [9].Самой молодой зарегистрированной пациенткой была девочка 6 лет с язвенным колитом [42]. В то время как ОП возникает у пациентов с болезнью Крона, когда у них установлен диагноз, у пациентов с язвенным колитом он может либо предвосхищать диагноз колита, либо возникать позже в ходе болезни, либо проявляться в начале самого кишечного заболевания [43, 44]. Регистрация ряда случаев, когда эффективное лечение основного ВЗК приводило к улучшению сопутствующего ОП, подтверждает теорию прямого вовлечения поджелудочной железы в ВЗК, хотя это требует подтверждения в продольных исследованиях [45].
В большинстве случаев АП у пациентов с ВЗК легкие. Лечение должно быть таким же, как и у населения в целом, и включать поддерживающую терапию с инфузионной терапией, заменой электролитов, контролем боли и нутриционной поддержкой [46]. Лечение активного ВЗК у пациента с ОП может быть сложной задачей, поскольку большинство препаратов, используемых для лечения ВЗК (включая полное парентеральное питание), могут привести к обострению панкреатита. Сообщается об успешном применении инфликсимаба для лечения идиопатического ОП у молодого пациента мужского пола с тяжелой активной болезнью Крона [47].
CP
ХП, связанный с ВЗК, по-видимому, отличается от кальцифицируемого хронического панкреатита (ХПК), связанного со злоупотреблением алкоголем. Прежде всего клиническая картина бывает разной. Фактически боль в животе, самый ранний и наиболее частый симптом ХП (> 80%), редко присутствует при ХП, связанном с ВЗК (16% при язвенном колите и 48% при болезни Крона) [48]. Более того, КПК чаще встречается у мужчин, тогда как при ВЗК соотношение мужчин и женщин составляет 3/10 при язвенном колите и 6/10 при болезни Крона [48].Кроме того, псевдокисты и кальцификаты поджелудочной железы типичны для ХП, но почти отсутствуют при ХП, связанном с ВЗК [43]. Идиопатический ХП при ВЗК встречается в 1,2–1,5% случаев, в зависимости от метода диагностики [43].
Внешнесекреторная недостаточность поджелудочной железы
О панкреатической недостаточности сообщается у пациентов с ВЗК от 18 до 80% случаев [15,43,44]. Maconi et al [49] показали снижение уровня эластазы в кале у 18% пациентов с ВЗК. Heikius et al [50] обнаружили, что 19% не выбранных пациентов с ВЗК имели признаки недостаточности поджелудочной железы либо с помощью теста на параминобензойную кислоту (PABA), либо с помощью теста на секретин-церулеин.Во время теста на секретин-церулеин Анджелини и др. [51] наблюдали снижение уровня бикарбоната плазмы и ферментов сыворотки у 35% пациентов с болезнью Крона и у 50% пациентов с язвенным колитом, тогда как изолированное снижение липазы отмечалось у 58% пациентов с болезнью Крона. Болезнь Крона и в 80% случаев язвенный колит. В более крупной серии исследований Hegnohj et al [52] подтвердили, что выход амилазы и липазы может быть значительно снижен с помощью теста Лунда. По всей видимости, недостаточность поджелудочной железы связана с распространением болезни Крона, в основном с локализацией в подвздошной кишке и в активной фазе.
Бессимптомная гиперферментемия поджелудочной железы
Уровень ферментов поджелудочной железы в сыворотке может быть повышенным, нормальным или пониженным при ХП. У пациентов с ВЗК было замечено повышение уровня амилазы и липазы наряду с изменениями в системе протоков поджелудочной железы, в основном у пациентов с сопутствующим первичным склерозирующим холангитом (ПСХ) [50-52]. Katz et al [53] описали гиперамилаземию без панкреатита у 8% пациентов, страдающих болезнью Крона. Тромм и др. [54] обнаружили бессимптомную гиперамилаземию и гиперлипаземию у 16% пациентов с болезнью Крона и 21% пациентов с язвенным колитом при отсутствии морфологических аномалий поджелудочной железы на УЗИ и без связи с активностью заболевания, продолжительностью или приемом лекарств.С другой стороны, в исследовании Хейкиуса повышение сывороточной амилазы и липазы (на 11% и 7% для болезни Крона и язвенного колита соответственно) связано с более обширным и активным заболеванием, а также с сопутствующим ПСХ [13]. Может ли незначительное повышение уровня ферментов поджелудочной железы в сыворотке крови быть ранним признаком значительного повреждения поджелудочной железы, это должно быть оценено с помощью продольных исследований и расширенного наблюдения.
Кроме того, следует учитывать, что в случае отсутствия амилазы в моче источником повышенного содержания амилазы могут быть слюнные железы.Даже липаза, которая, как известно, специфична для панкреатита, иногда может быть повышена без каких-либо симптомов.
Аномалии протоковой системы при ВЗК
Распространенность изменений внутри протоковой системы при ВЗК является спорной, однако не всегда кажется, что корреляция с панкреатической недостаточностью. Аномалии могут быть такими, как неровность стенок, короткий стеноз или расширение основного протока поджелудочной железы. Heikius et al [50] обнаружили аномалии протоков у 8,4% (20 из 237) пациентов с ВЗК, обследованных с помощью ERCP (золотой стандарт визуализации).Однако ERCP имеет ограничения, поскольку является инвазивным исследованием и вызывает сам по себе панкреатит: в результате его будут предлагать избранной группе населения, что может недооценить результаты. В двух исследованиях использовалась МР-холангиопанкреатография с усилением секретина: Toda et al [55] обследовали 79 пациентов с язвенным колитом без панкреатических симптомов и с изменениями в тестах функции поджелудочной железы или без них: 16,4% имели поражения, указывающие на ХП, половина из них с нормальной амилазой. С другой стороны, Barthet et al [44] обнаружили аномалию протока у 11% из 79 пациентов с ВЗК, но не признали ни связи с панкреатитом в анамнезе, ни панкреатической недостаточностью.
ПАТОФИЗИОЛОГИЯ
Патогенез панкреатита, связанного с ВЗК, неизвестен. Был предложен иммунный патогенез, но вопрос о том, является ли идиопатический панкреатит при ВЗК типом аутоиммунного панкреатита (АИП), остается спорным [56] (таблица).
Таблица 1
Кардинальные признаки для дифференциальной диагностики
| Характеристики | Лекарственный панкреатит | Идиопатический панкреатит, ассоциированный с ВЗК| Педиатрические пациенты Пожилые пациенты Женщины> мужчины | Мужчины >> женщины | Мужчина-женщина 2: 1 (тип 1) Мужчина-женщина: 1: 1 (тип 2) | |
| Возраст на момент проявления панкреатита | Любой возраст | 20-40 лет | 60-65 лет (тип 1) 45-50 лет (тип 2) | ||
| Клиническая картина | Боль в животе | Боль в животе Экзокринная недостаточность поджелудочной железы | Желтуха Легкая абдоминальная боль | Диабет 327||
| Sierology | Повышенные ферменты поджелудочной железы Нормальный IgG4 | Повышенные ферменты поджелудочной железы s Нормальный IgG4 | Нормальный или слегка повышенный уровень ферментов поджелудочной железы Повышенный IgG4 (в типе 1) | ||
| Визуализация | Нормальная поджелудочная железа или отечный панкреатит | Нормальная поджелудочная железа или отечный панкреатит. | Диффузное увеличение поджелудочной железы или длинное / множественное сужение MPD Отсутствие кальцификатов или псевдокист | ||
| Ключевой момент | Прямая корреляция между исчезновением симптомов и отменой препарата Рецидив симптомов при повторном тесте | Исключение других причин панкреатита литиаз, алкоголь…) | Быстрый ответ на стероиды с рентгенологически очевидным разрешением или заметным клиническим улучшением |
AIP – это редкое, отчетливое и все чаще узнаваемое заболевание предполагаемой аутоиммунной этиологии, которое подразделяется на два типа, которые в основном различаются по клиническим и гистологические особенности [57]. Тип 1 AIP является наиболее распространенным типом во всем мире, поражает преимущественно мужчин в шестом десятилетии, а поджелудочная железа участвует как часть системного IgG4-положительного заболевания, часто связанного с поражением других органов, сопутствующими состояниями, такими как склерозирующий холангит, склерозирующий сиаладенит и забрюшинное пространство. фиброз.Лечение стероидами обычно эффективно, и когда возникает быстрый клинико-радиологический ответ, это можно рассматривать как диагностический критерий [58]. Напротив, АИП 2 типа не характеризуется повышенным уровнем IgG4, поражает более молодых пациентов, равномерно распределенных между полами, и часто связан с ВЗК. Оба типа AIP могут проявляться безболезненной желтухой, потерей веса, диабетом и легкой болью в животе [57]. Клинические проявления АП с высоким содержанием амилазы сыворотки редки. Распространенность ВЗК у пациентов с ОИП выше, чем в общей популяции [59].Связь между ВЗК и AIP в основном связана с язвенным колитом и AIP 2 типа. В частности, частота язвенного колита у пациентов с АИП составляет до 35% [60,61]. С другой стороны, частота АИП у пациентов с ВЗК низкая. Японское исследование, проведенное с участием 1751 пациента с ВЗК, показало распространенность ОИП 2 типа на 0,4% ( n = 7) [62].
Существует сходство между идиопатическим панкреатитом при ВЗК (панкреатит, связанное с ВЗК) и АИП, либо по визуализации (изменение системы протоков), либо по патологии (если таковая имеется).Изменение протоковой системы с сужением (сегментарным или диффузным) главного протока поджелудочной железы является отличительной чертой AIP, тем не менее, это также частая находка при панкреатите, связанном с ВЗК [63,64]. Более того, при AIP, как и при панкреатите, связанном с IBD, кальцификаты и псевдокисты отсутствуют. В недавнем ретроспективном исследовании 71 пациента с AIP, 4 (5,6%) имели ВЗК (3 язвенных колита и 1 болезнь Крона), и ВЗК была диагностирована до или одновременно с AIP [59]. В образце кишечника одного пациента с язвенным колитом была обнаружена тканевая инфильтрация IgG4, но отсутствовала в образце единственного пациента с болезнью Крона.Во французском многоцентровом исследовании 38% пациентов с АИП имели диагноз ВЗК [65]. Эти данные позволяют предположить, что AIP может рассматриваться как EIM, когда обнаруживается вместе с IBD. Повышение уровня IgG4 считается типичным для AIP: у 71–92% пациентов оно обычно снижается на стероидах [63,64]. Напротив, при панкреатите, связанном с ВЗК, уровень IgG4 почти всегда находится в пределах нормы. В ранее упомянутом исследовании Barthet et al [44] у 5 пациентов было диффузное сужение системы протоков, а у 1 пациента была патология, указывающая на AIP.Тем не менее, у всех этих пациентов был низкий уровень IgG4, что может указывать на то, что идиопатический панкреатит, обнаруженный наряду с ВЗК, можно рассматривать как отдельный, но, возможно, тесно связанный тип AIP. Более того, в недавнем ретроспективном исследовании 104 пациентов с AIP, у 6 был обнаружен язвенный колит, из которых у 2 была обнаружена ткань толстой кишки с повышенной инфильтрацией IgG4-положительных плазматических клеток, тогда как инфильтрация не была обнаружена у 24 пациентов с язвенным колитом без AIP ( P = 0.006): это говорит о том, что язвенный колит может быть внепанкреатическим проявлением AIP [66].
Что также поддерживает иммунный патогенез, так это обнаружение антител против поджелудочной железы (PAB), в основном при болезни Крона, где они присутствуют в 27-39% случаев, тогда как при язвенном колите они встречаются редко (0 % -5%) [9]. При ВЗК ПАК обычно выявляются примерно в 20% случаев, но без связи с панкреатической недостаточностью или изменением системы протоков [43,44]. Stöcker et al [67] описали присутствие PAB у 39% пациентов с болезнью Крона и 4% с язвенным колитом, тогда как Seibold et al [68] обнаружили PAB у 27% из 212 пациентов с болезнью Крона.Эти антитела направлены против экзокринной части поджелудочной железы и расположены в ацинарном просвете или в ацинарных клетках. Однако четкая патогенетическая роль PAB в панкреатите, связанном с воспалительным заболеванием кишечника, еще не доказана, и они, по-видимому, не связаны ни с активностью заболевания, ни с началом панкреатита. Их присутствие может отражать иммунную дерегуляцию, вызванную воспалением кишечника или перекрестной реактивностью, а также другими аутоантителами [69]. Еще одно доказательство, подтверждающее прямую связь между ВЗК и воспалением поджелудочной железы, получено в исследовании, проведенном на животных, в котором изучался MUC1, трансмембранный гликопротеин, экспрессируемый на апикальной поверхности эпителиальных клеток протоков во многих органах, а также присутствующий на эпителии толстой кишки людей с ВЗК [70 ].MUC1 был аномально экспрессирован и гипогликозилирован и проявлял хемотаксические свойства для клеток врожденной иммунной системы, что способствовало развитию острого и хронического воспаления. В этой статье MUC1-специфические Т-клетки мигрировали не только в толстую кишку, но и в поджелудочную железу мышей с IBD, предполагая, что воспаление поджелудочной железы может быть EIM IBD, характеризующимся провоспалительной аномальной экспрессией MUC1 [70].
Почему секреция поджелудочной железы снижена при ВЗК, не ясно. Одной из причин болезни Крона может быть недоедание, часто встречающееся у многих пациентов, или снижение секреции гормонов стенкой кишечника из-за воспаления или последствий рубцевания [13].Важный вопрос заключается в том, вызвано ли повышение уровня ферментов поджелудочной железы в сыворотке крови прямым повреждением поджелудочной железы или другими причинами, например, повышенным прохождением в кишечнике внутрипросветных ферментов. Гиперэнзимемия при более обширном и тяжелом кишечном заболевании поддерживает последнее, как и по аналогии с гиперамилаземией, обнаруживаемой при других воспалительных состояниях кишечника, таких как ишемический колит [13].
Были предложены другие механизмы, объясняющие прямое повреждение поджелудочной железы при ВЗК. Сообщается об одном случае пациента с болезнью Крона, обнаруженной с гранулемой поджелудочной железы при патологии: это может быть первым случаем гистологически подтвержденной внекишечной локализации заболевания [71].
Наконец, в случае панкреатита следует учитывать возможное сосуществование ВЗК с другими аутоиммунными заболеваниями, такими как мезентериальный васкулит волчанки, поскольку ВЗК преимущественно поражает желудочно-кишечный тракт, а мезентериальный васкулит волчанки может также проявляться внекишечным поражением, таким как панкреатит [72].
ЗАКЛЮЧЕНИЕ
Пациенты с диагнозом ВЗК имеют повышенный риск либо острого, либо ХП. Причины – в основном сопутствующий желчный литиаз или препараты, используемые для лечения ВЗК.Однако ряд панкреатитов, «идиопатических» по определению, следует рассматривать как EIM. Панкреатит и ВЗК могут иметь сходные проявления, поэтому заболевание поджелудочной железы не может быть распознано у пациентов с болезнью Крона и язвенным колитом. Однако только повышение уровня ферментов поджелудочной железы без симптомов или визуализации, указывающих на панкреатит, не является показанием для начала лечения, но в первую очередь следует рекомендовать последующее наблюдение. С другой стороны, пациенты с ВЗК с болями в животе, напоминающими панкреатит, должны быть обследованы, чтобы исключить сопутствующее заболевание поджелудочной железы.
Сноски
Заявление о конфликте интересов: авторы заявляют об отсутствии конфликта интересов.
Открытый доступ: эта статья является статьей открытого доступа, которая была выбрана штатным редактором и полностью рецензирована внешними рецензентами. Он распространяется в соответствии с некоммерческой лицензией Creative Commons Attribution (CC BY-NC 4.0), которая позволяет другим распространять, ремикшировать, адаптировать, использовать эту работу в некоммерческих целях и лицензировать свои производные работы на других условиях, при условии, что оригинальная работа правильно цитируется и используется в некоммерческих целях.См .: http://creativecommons.org/licenses/by-nc/4.0/
Источник рукописи: Приглашенная рукопись
Тип специальности: Гастроэнтерология и гепатология
Страна происхождения: Италия
Классификация отчета экспертной оценки
Оценка A (отлично): 0
Оценка B (очень хорошо): B
Оценка C (хорошо): C
Оценка D (удовлетворительная): D
Оценка E (плохая): 0
Началась экспертная оценка: 25 мая 2016 г.
Первое решение: 17 июня 2016 г.
Статья в прессе: 22 июля 2016 г.
P- Рецензент: Акьюз Ф., Хокама А., Сипос Ф. S- Редактор: Джи Ф.Ф. L- Редактор: A E- Редактор: Лу YJ
Ссылки
1.Ротфус К.С., Штанге Э.Ф., Херрлингер К.Р. Внекишечные проявления и осложнения при воспалительных заболеваниях кишечника. Мир Дж. Гастроэнтерол. 2006; 12: 4819–4831. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Болл В.П., Баггенстосс А.Х., Барген Я. Поражения поджелудочной железы, связанные с хроническим язвенным колитом. Arch Pathol (Chic) 1950; 50: 347–358. [PubMed] [Google Scholar] 3. Чапин Л. Е., Скадамор Х. Х., Баггенстосс А. Х., Барген Я. Регионарный энтерит: связанные висцеральные изменения. Гастроэнтерология. 1956; 30: 404–415.[PubMed] [Google Scholar] 4. Легге Д.А., Хоффман Х.Н., Карлсон Х.С. Панкреатит как осложнение регионарного энтерита двенадцатиперстной кишки. Гастроэнтерология. 1971; 61: 834–837. [PubMed] [Google Scholar] 5. Альтман Х.С., Филлипс Г., Банк С., Клотц Х. Панкреатит, связанный с болезнью Крона двенадцатиперстной кишки. Am J Gastroenterol. 1983; 78: 174–177. [PubMed] [Google Scholar] 6. Мацумото Т., Мацуи Т., Иида М., Нунои К., Фудзисима М. Острый панкреатит как осложнение болезни Крона. Am J Gastroenterol. 1989; 84: 804–807.[PubMed] [Google Scholar] 7. Мулсинтонг П., Лофтус Е.В., Чари С.Т., Иган Л.Дж., Тремейн В.Дж., Сэндборн В.Дж. Острый панкреатит у пациентов с болезнью Крона: клинические особенности и исходы. Воспаление кишечника. 2005; 11: 1080–1084. [PubMed] [Google Scholar] 8. Cardile S, Randazzo A, Valenti S, Romano C. Поражение поджелудочной железы при воспалительных заболеваниях кишечника у детей. Мир J Pediatr. 2015; 11: 207–211. [PubMed] [Google Scholar] 9. Pitchumoni CS, Rubin A, Das K. Панкреатит при воспалительных заболеваниях кишечника. J Clin Gastroenterol.2010. 44: 246–253. [PubMed] [Google Scholar] 10. Seyrig JA, Jian R, Modigliani R, Golfain D, Florent C, Messing B, Bitoun A. Идиопатический панкреатит, связанный с воспалительным заболеванием кишечника. Dig Dis Sci. 1985. 30: 1121–1126. [PubMed] [Google Scholar] 11. Niemelä S, Lehtola J, Karttunen T, Lähde S. Панкреатит у пациентов с хроническим воспалительным заболеванием кишечника. Гепатогастроэнтерология. 1989. 36: 175–177. [PubMed] [Google Scholar] 12. Расмуссен Х. Х., Фонагер К., Соренсен Х. Т., Педерсен Л., Далеруп Дж. Ф., Стеффенсен Ф. Х.Риск острого панкреатита у пациентов с хроническим воспалительным заболеванием кишечника. Датское 16-летнее общенациональное исследование. Сканд Дж Гастроэнтерол. 1999; 34: 199–201. [PubMed] [Google Scholar] 13. Heikius B, Niemelä S, Lehtola J, Karttunen TJ. Повышенные ферменты поджелудочной железы при воспалительном заболевании кишечника связаны с обширным заболеванием. Am J Gastroenterol. 1999; 94: 1062–1069. [PubMed] [Google Scholar] 14. Теннер С. Первоначальное ведение острого панкреатита: критические проблемы в течение первых 72 часов.Am J Gastroenterol. 2004. 99: 2489–2494. [PubMed] [Google Scholar] 15. Бокемейер Б. Бессимптомное повышение сывороточной липазы и амилазы в сочетании с болезнью Крона и язвенным колитом. З. Гастроэнтерол. 2002; 40: 5–10. [PubMed] [Google Scholar] 16. Lorusso D, Leo S, Mossa A, Misciagna G, Guerra V. Холелитиаз при воспалительном заболевании кишечника. Исследование случай-контроль. Dis Colon Rectum. 1990; 33: 791–794. [PubMed] [Google Scholar] 17. Хатчинсон Р., Тиррелл П.Н., Кумар Д., Данн Дж. А., Ли Дж. К., Аллан Р. Н.. Патогенез желчных камней при болезни Крона: альтернативное объяснение.Кишечник. 1994; 35: 94–97. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Lapidus A, Bångstad M, Aström M, Muhrbeck O. Распространенность желчнокаменной болезни в определенной группе пациентов с болезнью Крона. Am J Gastroenterol. 1999; 94: 1261–1266. [PubMed] [Google Scholar] 19. Parente F, Pastore L, Bargiggia S, Cucino C, Greco S, Molteni M, Ardizzone S, Porro GB, Sampietro GM, Giorgi R и др. Заболеваемость и факторы риска желчных камней у пациентов с воспалительным заболеванием кишечника: большое исследование случай-контроль.Гепатология. 2007. 45: 1267–1274. [PubMed] [Google Scholar] 20. Кангас Э., Лехмусто П., Матикайнен М. Желчные камни при болезни Крона. Гепатогастроэнтерология. 1990; 37: 83–84. [PubMed] [Google Scholar] 22. Триведи CD, Pitchumoni CS. Медикаментозный панкреатит: обновленная информация. J Clin Gastroenterol. 2005; 39: 709–716. [PubMed] [Google Scholar] 23. Эланд И.А., ван Пуйенбрук Е.П., Стуркенбум М.Дж., Уилсон Дж. Х., Стрикер Б. Х. Острый панкреатит, связанный с лекарственными препаратами: двадцать один год спонтанных сообщений в Нидерландах. Am J Gastroenterol.1999; 94: 2417–2422. [PubMed] [Google Scholar] 24. Бермехо Ф., Лопес-Санроман А., Таксонера С., Гисберт Дж. П., Перес-Калле Дж. Л., Вера I, Менчен Л., Мартин-Арранс, доктор медицины, Опио В., Карнерос Дж. А. и др. Острый панкреатит при воспалительном заболевании кишечника, с особым упором на панкреатит, вызванный азатиоприном. Алимент Pharmacol Ther. 2008. 28: 623–628. [PubMed] [Google Scholar] 25. Weersma RK, Peters FT, Oostenbrug LE, van den Berg AP, van Haastert M, Ploeg RJ, Posthumus MD, Homan van der Heide JJ, Jansen PL, van Dullemen HM.Повышенная частота индуцированного азатиоприном панкреатита при болезни Крона по сравнению с другими заболеваниями. Алимент Pharmacol Ther. 2004; 20: 843–850. [PubMed] [Google Scholar] 26. Флойд А., Педерсен Л., Нильсен Г.Л., Торласиус-Уссинг О., Соренсен Х.Т. Риск острого панкреатита у пользователей азатиоприна: популяционное исследование случай-контроль. Am J Gastroenterol. 2003. 98: 1305–1308. [PubMed] [Google Scholar] 27. Cappell MS, Das KM. Быстрое развитие панкреатита после повторного использования 6-меркаптопурина. J Clin Gastroenterol.1989; 11: 679–681. [PubMed] [Google Scholar] 28. Блок МБ, Генант Х.К., Кирснер Дж.Б. Панкреатит как побочная реакция на салицилазосульфапиридин. N Engl J Med. 1970. 282: 380–382. [PubMed] [Google Scholar] 29. Рубин Р. Сульфасалазин-индуцированная фульминантная печеночная недостаточность и некротический панкреатит. Am J Gastroenterol. 1994; 89: 789–791. [PubMed] [Google Scholar] 30. Гарау П., Оренштейн С.Р., Нейгут Д.А., Кодошис С.А. Панкреатит, связанный с олсалазином и сульфасалазином, у детей с язвенным колитом. J Педиатр Гастроэнтерол Нутр.1994; 18: 481–485. [PubMed] [Google Scholar] 31. Plotnick BH, Cohen I, Tsang T, Cullinane T. Панкреатит, вызванный метронидазолом. Ann Intern Med. 1985; 103: 891–892. [PubMed] [Google Scholar] 32. Нигвекар СУ, Кейси К.Дж. Панкреатит, вызванный метронидазолом. Отчет о болезни и обзор литературы. JOP. 2004; 5: 516–519. [PubMed] [Google Scholar] 33. Цесмели NE, Giannoulis KE, Savopoulos CG, Vretou EE, Ekonomou IA, Giannoulis EK. Острый панкреатит как возможное последствие приема метронидазола во время рецидива язвенного колита.Eur J Gastroenterol Hepatol. 2007. 19: 805–806. [PubMed] [Google Scholar] 34. Каплан М.Х., Дрейлинг Д.А. Возвращение к стероидам. II. Был ли кортизон ответственен за панкреатит? Am J Gastroenterol. 1977; 67: 141–147. [PubMed] [Google Scholar] 35. Калдарола В., Хассет Дж. М., Холл А. Х., Бронштейн А. Б., Кулиг К. В., Румак Б. Н.. Геморрагический панкреатит, связанный с передозировкой парацетамола. Am J Gastroenterol. 1986; 81: 579–582. [PubMed] [Google Scholar] 36. Teich N, Mohl W., Bokemeyer B, Bündgens B, Büning J, Miehlke S, Hüppe D, Maaser C, Klugmann T., Kruis W. и др.Острый панкреатит, индуцированный азатиоприном, у пациентов с воспалительными заболеваниями кишечника – проспективное исследование заболеваемости и тяжести. Колит Дж. Крона. 2016; 10: 61–68. [Бесплатная статья PMC] [PubMed] [Google Scholar] 37. Тиммер А., Паттон PH, Чанд N, Макдональд Дж. У., Макдональд Дж. К.. Азатиоприн и 6-меркаптопурин для поддержания ремиссии при язвенном колите. Кокрановская база данных Syst Rev.2016; 5: CD000478. [Бесплатная статья PMC] [PubMed] [Google Scholar] 38. Ницше С.Дж., Джеймисон Н., Лерх М.М., Майерле СП. Панкреатит, вызванный лекарствами.Лучшие Практики Рес Клин Гастроэнтерол. 2010; 24: 143–155. [PubMed] [Google Scholar] 39. Шписс С.Е., Браун М., Фогельзанг Р.Л., Крейг Р.М. Болезнь Крона двенадцатиперстной кишки, осложненная панкреатитом и непроходимостью общего желчного протока. Am J Gastroenterol. 1992; 87: 1033–1036. [PubMed] [Google Scholar] 40. Эйснер Т.Д., Гольдман И.С., МакКинли М.Дж. Болезнь Крона и панкреатит. Am J Gastroenterol. 1993; 88: 583–586. [PubMed] [Google Scholar] 41. Creutzfeldt W, Lankisch PG. Острый панкреатит: этиология и патогенез. В: Berk J, Haubrich W, Kalser M, редакторы.Bockus Gastroenterology. 4-е изд. Филадельфия: WB Saunders Co; 1985. С. 3971–3992. [Google Scholar] 42. Halabi IM. Язвенный колит в виде острого панкреатита у больного 6 лет. Гастроэнтерол Hepatol (NY) 2009; 5: 429–430. [Бесплатная статья PMC] [PubMed] [Google Scholar] 43. Бартет М., Хастье П., Бернар Дж. П., Бордес Дж., Фредерик Дж., Аллио С., Мамбрини П., Сен-Поль М.С., Дельмонт Дж. П., Салдуччи Дж. И др. Хронический панкреатит и воспалительное заболевание кишечника: истинная или случайная связь? Am J Gastroenterol.1999; 94: 2141–2148. [PubMed] [Google Scholar] 44. Barthet M, Lesavre N, Desplats S, Panuel M, Gasmi M, Bernard JP, Dagorn JC, Grimaud JC. Частота и характеристика панкреатита у пациентов с воспалительным заболеванием кишечника. Панкреатология. 2006; 6: 464–471. [PubMed] [Google Scholar] 45. Папаниколау И.С., Лиатсос С., Дуракис С.С., Мавроджианнис С. Случай острого панкреатита, связанного с болезнью Крона. Ann Saudi Med. 2002; 22: 70–72. [PubMed] [Google Scholar] 46. Рамос Л.Р., Сачар Д.Б., ДиМайо С.Дж., полковник Дж.Ф., Торрес Дж.Воспалительное заболевание кишечника и панкреатит: обзор. Колит Дж. Крона. 2016; 10: 95–104. [PubMed] [Google Scholar] 47. Triantafillidis JK, Cheracakis P, Hereti IA, Argyros N, Karra E. Острый идиопатический панкреатит, осложняющий активную болезнь Крона: благоприятный ответ на лечение инфликсимабом. Am J Gastroenterol. 2000; 95: 3334–3336. [PubMed] [Google Scholar] 48. Стир М.Л., Ваксман И., Фридман С. Хронический панкреатит. N Engl J Med. 1995; 332: 1482–1490. [PubMed] [Google Scholar] 49. Maconi G, Dominici R, Molteni M, Ardizzone S, Bosani M, Ferrara E, Gallus S, Panteghini M, Bianchi Porro G.Распространенность недостаточности поджелудочной железы при воспалительных заболеваниях кишечника. Оценка по фекальной эластазе-1. Dig Dis Sci. 2008. 53: 262–270. [PubMed] [Google Scholar] 50. Heikius B, Niemelä S, Lehtola J, Karttunen T, Lähde S. Аномалии протоков поджелудочной железы и функции поджелудочной железы у пациентов с хроническим воспалительным заболеванием кишечника. Сканд Дж Гастроэнтерол. 1996; 31: 517–523. [PubMed] [Google Scholar] 51. Анджелини Дж., Каваллини Дж., Бово П., Брокко Дж., Кастаньини А, Лаварини Е, Мериго Ф, Таллон Н., Скуро Л. А.. Функция поджелудочной железы при хроническом воспалительном заболевании кишечника.Int J Pancreatol. 1988. 3: 185–193. [PubMed] [Google Scholar] 52. Hegnhøj J, Hansen CP, Rannem T., Søbirk H, Andersen LB, Andersen JR. Функция поджелудочной железы при болезни Крона. Кишечник. 1990; 31: 1076–1079. [Бесплатная статья PMC] [PubMed] [Google Scholar] 53. Кац С., Банк С., Гринберг Р. Е., Лендваи С., Лессер М., Наполитано Б. Гиперамилаземия при воспалительном заболевании кишечника. J Clin Gastroenterol. 1988. 10: 627–630. [PubMed] [Google Scholar] 54. Tromm A, Höltmann B, Hüppe D, Kuntz HD, Schwegler U, May B. [Гиперамилаземия, гиперлипаземия и острый панкреатит при хронических воспалительных заболеваниях кишечника] Leber Magen Darm.1991; 21: 15–16, 19–22. [PubMed] [Google Scholar] 55. Тода Н, Акахане М., Кирю С., Мацубара Ю., Ямаджи Ю., Окамото М., Минагава Н., Охги К., Комацу Ю., Яхаги Н. и др. Аномалии протоков поджелудочной железы у пациентов с язвенным колитом: исследование магнитно-резонансной панкреатографии. Воспаление кишечника. 2005; 11: 903–908. [PubMed] [Google Scholar] 56. Бартет М. Острый панкреатит: новые проявления аутоиммунного панкреатита у пациентов с воспалительным заболеванием кишечника. Гастроэнтерол Hepatol (NY) 2009; 5: 431–433.[Бесплатная статья PMC] [PubMed] [Google Scholar] 57. Мадхани К., Фаррелл Дж. Дж. Аутоиммунный панкреатит: обновленная информация о диагностике и лечении. Гастроэнтерол Clin North Am. 2016; 45: 29–43. [PubMed] [Google Scholar] 59. Рави К., Чари С.Т., Веге СС, Сандборн В.Дж., Смирк ТК, Лофтус Э.В. Воспалительное заболевание кишечника на фоне аутоиммунного панкреатита. Воспаление кишечника. 2009; 15: 1326–1330. [PubMed] [Google Scholar] 60. Шринатх А.И., Гупта Н., Хусейн С.З. Исследование связи панкреатита с воспалительным заболеванием кишечника.Воспаление кишечника. 2016; 22: 465–475. [PubMed] [Google Scholar] 61. Роке Рамос Л., ДиМайо С.Дж., Сачар Д.Б., Атреха А., Коломбел Дж. Ф., Торрес Дж. Аутоиммунный панкреатит и воспалительное заболевание кишечника: серия случаев и обзор литературы. Dig Liver Dis. 2016; 48: 893–898. [PubMed] [Google Scholar] 62. Уэки Т., Кавамото К., Оцука Ю., Минода Р., Маруо Т., Мацумура К., Нома Е., Мицуясу Т., Отани К., Аоми Ю. и др. Распространенность и клинико-патологические особенности аутоиммунного панкреатита у японских пациентов с воспалительным заболеванием кишечника.Поджелудочная железа. 2015; 44: 434–440. [PubMed] [Google Scholar] 63. Йошида К., Токи Ф., Такеучи Т., Ватанабэ С., Ширатори К., Хаяси Н. Хронический панкреатит, вызванный аутоиммунной аномалией. Предложение концепции аутоиммунного панкреатита. Dig Dis Sci. 1995; 40: 1561–1568. [PubMed] [Google Scholar] 64. Ито Т., Накано И., Коянаги С., Мияхара Т., Мигита Ю., Огоши К., Сакаи Х., Мацунага С., Ясуда О, Суми Т. и др. Аутоиммунный панкреатит как новое клиническое явление. Три случая аутоиммунного панкреатита при эффективной стероидной терапии.Dig Dis Sci. 1997; 42: 1458–1468. [PubMed] [Google Scholar] 65. Barthet M, Rebours V, Buscail L, Palazzo L, Alric L. Аутоиммунный панкреатит: результаты многоцентрового исследования Французского клуба поджелудочной железы. Кишечник. 2007; 39 (S1): A177. [Google Scholar] 66. Пак Ш., Ким Д., Йе Би Ди, Ян С. К., Ким Дж. Х., Ян Д. Х., Юнг К. В., Ким К. Дж., Бён Дж. С., Мён С. Дж. И др. Характеристика язвенного колита, связанного с аутоиммунным панкреатитом. J Clin Gastroenterol. 2013; 47: 520–525. [PubMed] [Google Scholar] 67. Стёкер В., Отте М., Ульрих С., Норманн Д., Финкбайнер Х., Стёкер К., Янцчек Г., Скриба П.С.Аутоиммунитет к соку поджелудочной железы при болезни Крона. Результаты скрининга аутоантител у пациентов с хроническим воспалительным заболеванием кишечника. Scand J Gastroenterol Suppl. 1987. 139: 41–52. [PubMed] [Google Scholar] 68. Зайболд Ф., Мерк Х., Танза С., Мюллер А., Хольцхютер С., Вебер П., Шеурлен М. Аутоантитела поджелудочной железы при болезни Крона: семейное исследование. Кишечник. 1997. 40: 481–484. [Бесплатная статья PMC] [PubMed] [Google Scholar] 69. Targan SR, Landers CJ, Cobb L, MacDermott RP, Vidrich A. Перинуклеарные антинейтрофильные цитоплазматические антитела спонтанно продуцируются B-клетками слизистой оболочки пациентов с язвенным колитом.J Immunol. 1995; 155: 3262–3267. [PubMed] [Google Scholar] 70. Кадайаккара Д.К., Битти П.Л., Тернер М.С., Янич Дж.М., Аренс Е.Т., Финн О.Дж. Воспаление, вызванное сверхэкспрессией гипогликозилированного патологического муцина 1 (MUC1), связывает воспалительное заболевание кишечника и панкреатит. Поджелудочная железа. 2010; 39: 510–515. [Бесплатная статья PMC] [PubMed] [Google Scholar] 71. Gschwantler M, Kogelbauer G, Klose W, Bibus B, Tscholakoff D, Weiss W. Поджелудочная железа как очаг гранулематозного воспаления при болезни Крона. Гастроэнтерология.1995; 108: 1246–1249. [PubMed] [Google Scholar] 72. Кацанос К.Х., Вулгари П.В., Цианос Е.В. Воспалительное заболевание кишечника и волчанка: систематический обзор литературы. Колит Дж. Крона. 2012; 6: 735–742. [PubMed] [Google Scholar]Ссылка EPI и IBD
Что такое IBD?ВЗК – это общий термин для обозначения состояний, которые вызывают хроническое воспаление в пищеварительном тракте, и, по оценкам Центров по контролю и профилактике заболеваний (CDC), им страдают около 3 миллионов взрослых в США.
ВЗК чаще всего проявляется как болезнь Крона или язвенный колит. Оба характеризуются хроническим воспалением пищеварительного тракта, но есть некоторые различия: в то время как болезнь Крона может поражать любую часть желудочно-кишечного тракта (хотя чаще всего тонкую кишку), язвенный колит, как правило, ограничивается толстой и прямой кишкой. CDC.
«ВЗК может проявляться такими симптомами, как диарея, боль в животе, кровотечение и потеря веса, в зависимости от того, где находится воспаление в желудочно-кишечном тракте», – говорит д-р.Регейро.
Связь EPI и IBDХотя эксперты не совсем уверены, почему у людей с IBD может развиться EPI, скорее всего, это связано с нарушением работы иммунной системы. «Поскольку ВЗК является заболеванием аутоиммунного типа, иногда существуют антитела, которые могут фактически атаковать поджелудочную железу, что приводит к повреждению поджелудочной железы и недостаточности ферментов», – объясняет Регейро.
Другая теория гласит, что EPI является внекишечным проявлением ВЗК – проблемой, которая возникает вне кишечника.«Воспалительное заболевание кишечника имеет целый ряд внекишечных проявлений, таких как артрит», – объясняет Регейро. «Очень часто у людей, страдающих болезнью Крона или язвенным колитом, возникают воспаления в суставах».
«Точно так же, – говорит он, – воспаление поджелудочной железы может быть внекишечным проявлением ВЗК, и со временем достаточное повреждение поджелудочной железы может привести к внешнесекреторной недостаточности поджелудочной железы».
EPI, вероятно, недооценивают, потому что воспаление поджелудочной железы бывает трудно диагностировать, а анализы крови не всегда могут определить это состояние, отмечает он.Кроме того, люди с РПИ могут не испытывать симптомов. «Если ваша поджелудочная железа слегка воспаляется в течение длительного периода времени, возможно, у вас не будет сильной боли или других классических симптомов панкреатита», – говорит Регейро. «Но со временем ваша поджелудочная железа перестает работать и перестает вырабатывать необходимые ей пищеварительные ферменты».
Как диагностировать и лечить оба состоянияЕсли ваше ВЗК в целом хорошо контролируется с помощью лекарств, но вы начинаете замечать странные испражнения, сообщите об этом своему врачу, потому что это может быть признаком РПИ.«Если ваш стул плавает и вы видите в нем много жира, это признак EPI», – говорит Регейро.
Ваш врач проверит ваш стул на наличие лишнего жира, и, если он окажется положительным, он, скорее всего, назначит вам лечение, называемое заместительной терапией ферментами поджелудочной железы (PERT). Ферменты обычно хорошо переносятся, и их можно принимать в форме таблеток. Они заменяют пищеварительные ферменты, которые ваша поджелудочная железа не вырабатывает, помогая вашей желудочно-кишечной системе перерабатывать питательные вещества из пищи.
«Лечение хорошо помогает большинству людей», – говорит Регейро.«Благодаря этому РПИ довольно легко лечить».
Хронический панкреатит – причины хронического панкреатита
Большинство случаев хронического панкреатита связано с употреблением чрезмерного количества алкоголя в течение длительного периода времени.
Однако до 3 из 10 человек с этим заболеванием не могут определить причину & тире; известен как «идиопатический» хронический панкреатит.
Некоторые из известных причин хронического панкреатита описаны ниже.
Употребление алкоголя
Пьянство в течение многих лет может вызвать повторные эпизоды острого панкреатита.Острый панкреатит обычно является кратковременным заболеванием, но может повториться, если вы продолжите употреблять алкоголь.
Со временем повторное воспаление вызывает необратимое повреждение поджелудочной железы, что приводит к хроническому панкреатиту.
Любой, кто регулярно употребляет алкоголь, имеет повышенный риск хронического панкреатита, хотя заболевание развивается лишь у меньшинства.
Подробнее о злоупотреблении алкоголем.
Проблемы с иммунной системой
Редкие случаи хронического панкреатита являются результатом проблем с иммунной системой, которые заставляют ее атаковать поджелудочную железу.Это известно как «аутоиммунный панкреатит», и неясно, почему именно это происходит.
Многие люди с аутоиммунным панкреатитом также имеют другие заболевания, вызванные атакой иммунной системы на здоровые ткани. К ним относятся язвенный колит или болезнь Крона, которые вызывают воспаление в пищеварительной системе.
Генетика
Некоторые случаи хронического панкреатита передаются по наследству. Считается, что это вызвано мутациями (изменениями) ряда генов, включая гены PRSS1 и SPINK-1.Эти мутации нарушают нормальную работу поджелудочной железы.
Генетические мутации также могут влиять на воздействие алкоголя на поджелудочную железу. Данные свидетельствуют о том, что определенные генетические мутации делают поджелудочную железу более уязвимой для вредного воздействия алкоголя.

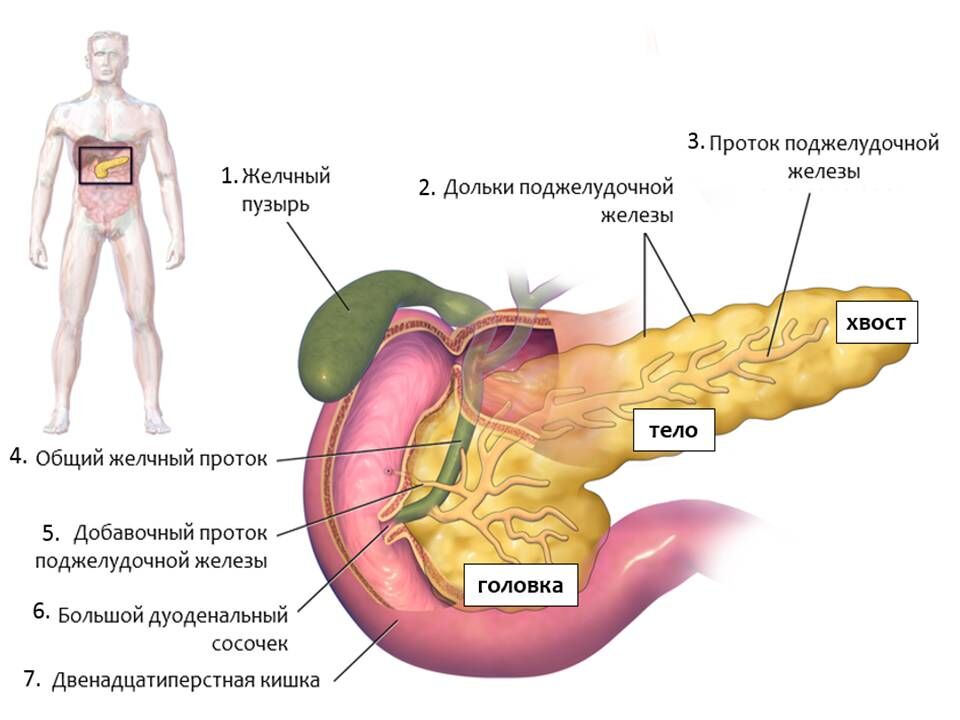
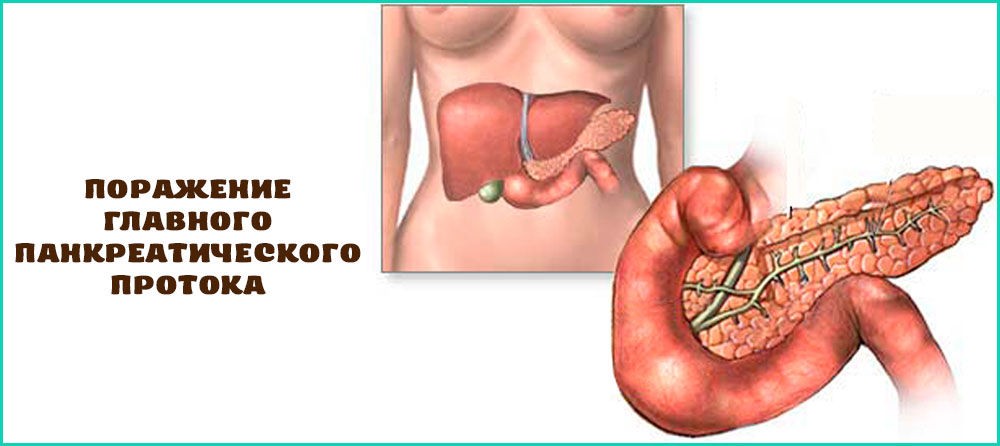
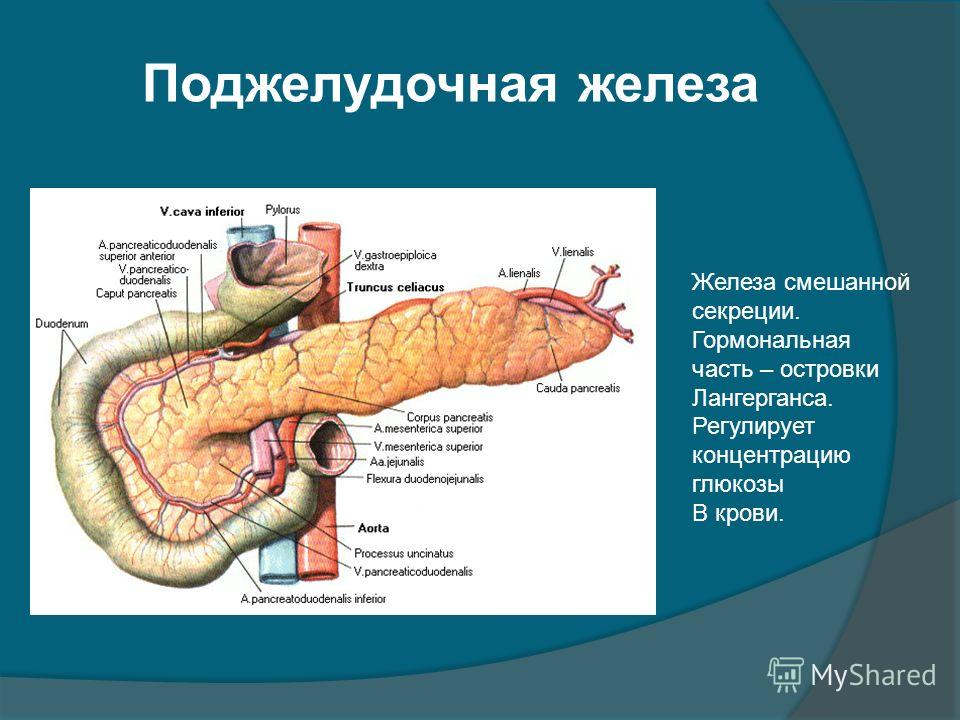
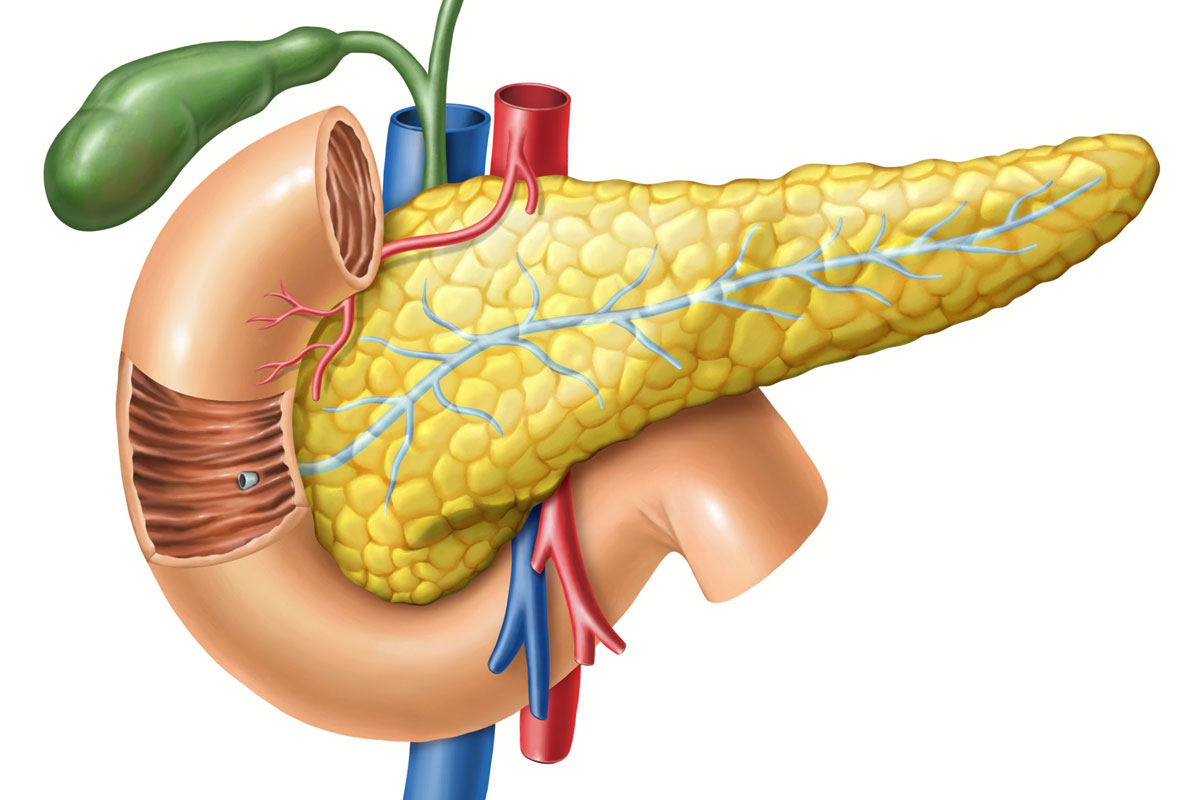 Рентгенологический метод, не предоставляет возможности оценки состояния органа, но фиксирует вздутие кишечника, гнойные процессы, что является признаками панкреатита.
Рентгенологический метод, не предоставляет возможности оценки состояния органа, но фиксирует вздутие кишечника, гнойные процессы, что является признаками панкреатита.
 Характеризуется размножением и проникновением микроорганизмов из забрюшинного пространства в ткани, окружающие поджелудочную железу. В кровь попадают токсины из очагов некроза. Повышается температура, может развиться легочная или почечная недостаточность, тромбозы или кровотечения, флегмона или сепсис. В настоящее время инфицирование очагов панкреатической деструкции считается основным фактором, приводящим к высокой летальности при остром панкреатите. Свыше 80% больных с панкреонекрозом такого типа умирают вследствие инфекционных осложнений.
Характеризуется размножением и проникновением микроорганизмов из забрюшинного пространства в ткани, окружающие поджелудочную железу. В кровь попадают токсины из очагов некроза. Повышается температура, может развиться легочная или почечная недостаточность, тромбозы или кровотечения, флегмона или сепсис. В настоящее время инфицирование очагов панкреатической деструкции считается основным фактором, приводящим к высокой летальности при остром панкреатите. Свыше 80% больных с панкреонекрозом такого типа умирают вследствие инфекционных осложнений.