Колоноскопия отзывы стоит ли делать под наркозом: Колоноскопия – «Прошла Колоноскопию дважды | Без Наркоза | Если вы думаете, что мучения только в день процедуры-вы ошибаетесь»
Колоноскопия – «Колоноскопия под седацией, почему, зачем и как. Опыт февраль 2021г. Моя диета перед подготовкой + важный момент!»
Добрый день!
Процедура колоноскопия назначается врачом при определенных жалобах пациента: боли в животе, вздутие и рези, метеоризм, ненормированный стул. Также врач обязательно посмотрит результаты анализа кала и крови.
Я сдавала кал общий, на дисбактериоз и кальпротектин (маркёр воспаления в кишечнике).
А беспокоил меня неоформленный стул.
Общий анализ показал, что процесс переваривания происходит не полностью, подтвердился дисбактериоз, а кальпротектин на нижней границы нормы. По хорошему счету колоноскопия не очень-то тут нужна, достаточно пролечить дисбактериоз. Но!
Три года назад я уже делала колоноскопию, тогда у меня были сильные боли в животе, рези и невероятное вздутие, половину продуктов не могла есть. Благо страшных заболеваний тогда исследование не подтвердило, но были многочисленные эррозии и псевдополипы.
Признаюсь, имея прошлый опыт, мне не очень хотелось идти на исследование. Я хотела оттянуть его. Но лечить дисбактериоз перед колоноскопией глупость, потому что подготовка вымоет всё лечение и придётся начинать заново.
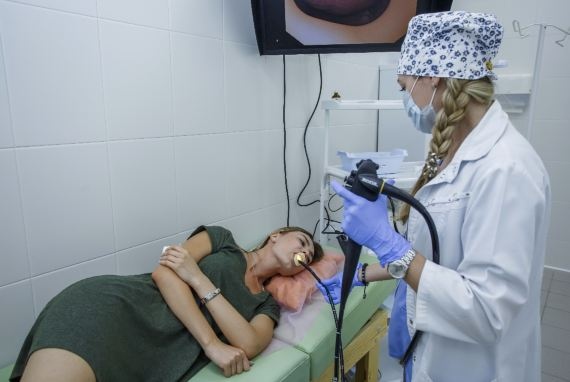
Прошлое моё исследование было без седации, около 30 минут врач водил шлангом внутри меня. Было больно, живот большой, кишечник раздувало, мне говорили нажимать на живот руками, клали на бок, от неизбежности у меня даже потекли слёзы, куда деваться, эндоскоп уже внутри, оставалось только терпеть.
Исследование можно вытерпеть, но морально не так просто оно даётся, да и врачу проще всё осмотреть, когда пациент спит. Поэтому моё второе в жизни исследование проходило под седацией. К тому же гастроэнтеролог сказала сразу сделать и гастроскопию, раз всё равно иду под наркоз. А гастроскопия даётся мне очень тяжело, как сказал один эндоскопист – слишком короткая шея, моментальный рвотный рефлекс, ну и плюс рефлюкс своего добавляет.
✔️✔️✔️Как прошло исследование
Само исследование у меня проходило по ДМС в клинике Доктор Рядом на Симоновском Валу. Хорошего эндоскописта могу посоветовать в ЛС, у меня в этот раз был не он, к сожалению… А вот за консультатицию анестезиолога и саму седацию я заплатила 8500₽. За комфорт всегда приходится платить.
Утром в 7-00 утра я попила последний раз простую воду. И до исследования больше ничего ко рту не подносила.
В 11-00 Перед исследованием было две консультации с эндоскопистом и анастезиологом. Эндоскописту важно понимать, какие именно жалобы вас привели на исследование, лучше показать прошлые результаты колоноскопии и биопсии, если такова была, так у специалиста сложится полная картина и он поймёт на что именно стоит особо обратить внимание. Важно сразу обозначить хронические заболевания, если они у вас есть.
Анастезиологу необходимо понимать наличие или отсутствие аллергических реакций, опыт прошлых анестезий, общее состояние организма: общий анализ крови, показатели печени, так как препараты будут выходить именно через неё. У меня с собой были компрессионные операционные чулки, врач сказал они не нужны, так как седация слабая.
У меня с собой были компрессионные операционные чулки, врач сказал они не нужны, так как седация слабая.
Далее меня отвели в кабинет с аппаратом, дали бахилы, одноразовые трусы-шорты с дыркой в том самом месте. Я легла на кушетку.
Поставили катетер в правую руку (внутривенный наркоз), надели маску на нос, забрали мои очки (миопия высокой степени, контактные линзы на процедуры с анестезией не используем!), положили на бок. Анестезиолог всё сопровождал словами, всё было предельно ясно. Страшно практически не было. Положили на бок и сказали: «Сейчас Вы заснёте».
Я не закрывала глаза до последнего, боялась, сейчас подумают, что я без сознания и начнут, а я ещё не сплю.
А потом меня разбудили, я видела сны, какие именно не помню, но видела! После пробуждения не было мутного сознания, я всё хорошо и четко понимала, всё помню, что было дальше.
Сразу почувствовала небольшую боль в животе, ощущение, что там полазили. И поднявшуюся кислоту ко рту – это уже от гастроскопии.
Меня пошатывало, поэтому минут 20 посидела на диванчике, так сказать приходила в себя. Анастезиолог сразу дал мне стакан воды, я удивилась, думала вообще пить нельзя будет часа 4. Через час разрешили есть, суп, кашу.
Когда я открыла глаза первое, что я подумала «Небо и Земля»! Настолько сильно для меня разнятся исследования на живую и под седацией! Ни боли, ни страха, ни неудобства и стеснения!
Боль, вызванная вздутием после колоноскопии, в животе была весь день, на следующее утро сошла на нет и через сутки как будто ничего и не было.
✔️✔️✔️Важный момент перед исследованием
Эндоскопист всегда оценивает подготовку – насколько хорошо очищен кишечник. Для этого используется 9ти бальная Бостонская шкала. Три года назад я подготовилась на 7 баллов, а сейчас, к сожалению, на 5. Это значит, что в кишечнике осталась слизь, которая затрудняет видимость.
Подготовка оба раза у меня проходила с препаратом Мовипреп (это отдельная история), его рекомендуют врачи, он создан специально для подготовки к исследованиям/операциям.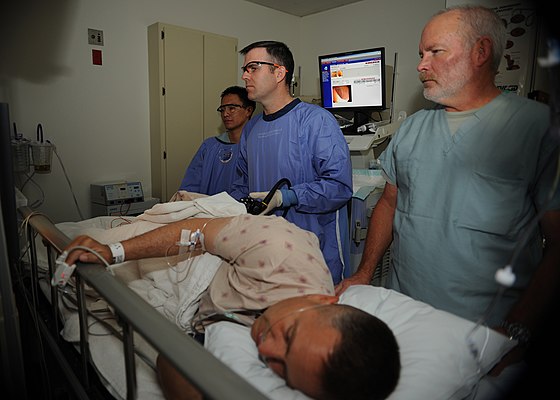
С Мовипреп важно добиться жидкого прозрачного/прозрачно-желтого стула! У меня он был желтый.
По своему графику я должна была начать подготовку в 19-00, но обтягивала и начала в 20-00. До 1 часу ночи я пробыла в туалете, была никакая, а ещё необходимо было поспать перед исследованием. Я была измотана и не допила простой воды, не досидела с белым другом.
Отсюда вывод, начинайте подготовку вовремя, неизвестно на сколько часов затянется чистка и пейте много простой воды. По инструкции указано выпить пол литра воды после каждого литра препарата, но для меня дамы не Дюймовочки этого оказалось мало.
И знайте, добившись прозрачного жидкого стула – вы точно подготовились!
✔️✔️✔️Диета перед колоноскопией
Изменить питания необходимо за 3-5 дней до исследования. Я начала подготовку за 4 дня до.
Как по мне, исключается практически всё и есть особо нечего. Важно ни в коем случае не есть свежие овощи/фрукты.
Разрешена вся белковая пища. Начинается бесшлаковая диета.
Я ела яйца, сыр, сметану, индейку, курицу, сухари с маслом. Пила зелёный чай и аптечную ромашку.
За сутки до исследования есть уже ничего нельзя, только разрешённые приближенные к прозрачным жидкости.
Утром готовила себе яичный блин с сыром. Взбитое вилкой яйцо выливала на сковороду с антипригарным покрытием без добавления масла и выкладывала сверху кусочки сыра.
Индейку отбивала и запекала в духовке, верх смазывала сметаной и посыпала сыром.
Ела мало в эти дни, аппетита особо и не было. Очень хотелось попить кофе, его кстати можно пить, но без молока, а я так не могу. И мечтала, как после исследования поем фруктов и овощей.
За эти дни даже скинула 3кг, спустя неделю 1 кг всё же вернулся, но и я расслабилась сама.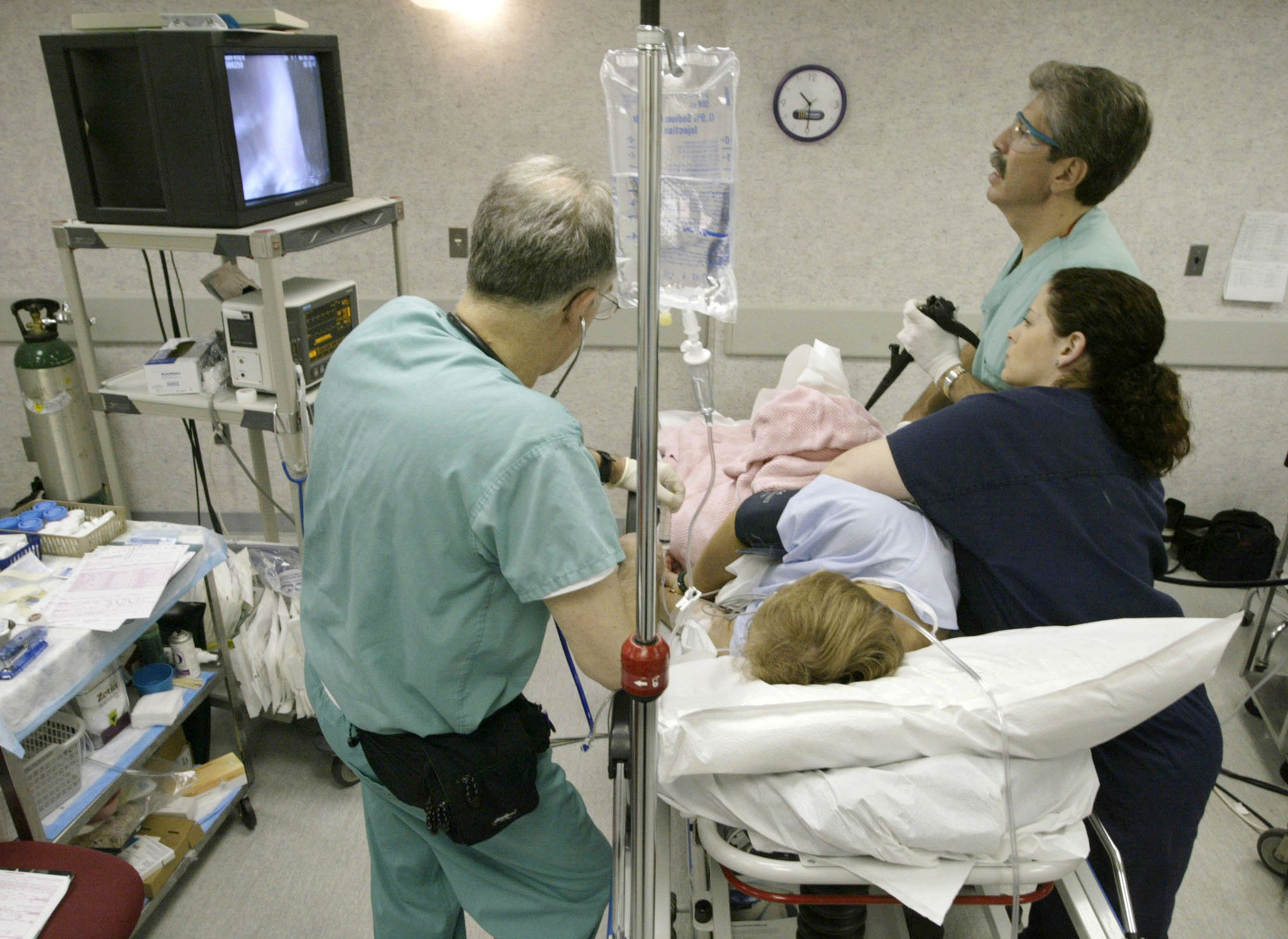
Есть одну белковую пищу я не могу, становится противно во рту, поэтому я ела сухари, иногда и маслом их сливочным смазывала.
✔️✔️✔️Вывод
В исследовании кишечника для меня не просто всё: и подготовка в виде диеты, и подготовка с помощью Мовипреп, и сам эндоскоп внутри.
Колоноскопия должна быть оправданным исследованием, потому что у неё также имеются и противопоказания. Лазить эндоскопом во все дырки постоянно без надобности не нужно! Насильственно открываются все сомкнутые заслонки в организме, однажды они могут не закрыться обратно!
Врач должен решить необходимо вам делать колоноскопию или достаточно сдать несколько баночек.
В моем случае колоноскопия показала отсутствие эрозий и полипов, поэтому врач рекомендует делать повторное исследование не раньше, чем через 5 лет при отсутствии жалоб.
Для меня результат исследования стал прямым доказательством того, что здоровое питание работает и помогает прийти в норму!
Кишечник очень важный орган, через него происходит всасывание всех полезных элементов! По моему мнению работает исключение: газированного, маринованного, копчённого, жаренного. Термически обработанные овощи легче усваиваются. Сведение на нет молочки отразится на коже. Пища должна быть богатой белком. Кофе желательно тоже сократить, а лучше вообще убрать, но вот от него отказаться мне совсем сложно. Мучное, особенно свежий белый хлеб забивает кишки. Ну уж и не говорю про употребление алкоголя и курения.
Термически обработанные овощи легче усваиваются. Сведение на нет молочки отразится на коже. Пища должна быть богатой белком. Кофе желательно тоже сократить, а лучше вообще убрать, но вот от него отказаться мне совсем сложно. Мучное, особенно свежий белый хлеб забивает кишки. Ну уж и не говорю про употребление алкоголя и курения.
Исследования бояться не нужно, назначил врач, значит надо идти и делать, и стойко его пройти.
Желаю Вам здоровья и удачи!
Надеюсь, мой отзыв был для Вас полезен!
Сделать колоноскопию кишечника под наркозом в Красноярске
Колоноскопия – точный и информативный инструментальный метод исследования кишечника (состояние слизистой, тонус стенок, просветы и др.). Помимо визуального осмотра, методика позволяет собрать образцы ткани для биопсии, а также провести иные лечебные манипуляции.
Выбираете где сделать колоноскопию платно в Красноярске? Приглашаем в клинику «Бионика». Процедуру проводят опытные диагносты с большим практическим стажем работы. Кабинет оснащен современным цифровым видеоэндоскопом и другим необходимым сопутствующим оборудованием. При необходимости вы можете сделать колоноскопию под наркозом, предварительно пройдя ряд обследований и сдав анализы. Колоноскопия кишечника проводится в комфортных для пациента условиях без длительного ожидания приема врача.
Процедуру проводят опытные диагносты с большим практическим стажем работы. Кабинет оснащен современным цифровым видеоэндоскопом и другим необходимым сопутствующим оборудованием. При необходимости вы можете сделать колоноскопию под наркозом, предварительно пройдя ряд обследований и сдав анализы. Колоноскопия кишечника проводится в комфортных для пациента условиях без длительного ожидания приема врача.
Уточнить актуальные цены на колоноскопию кишечника можно, позвонив в регистратуру по телефону: 8 (391) 219-01-10 или обратившись в клинику лично.
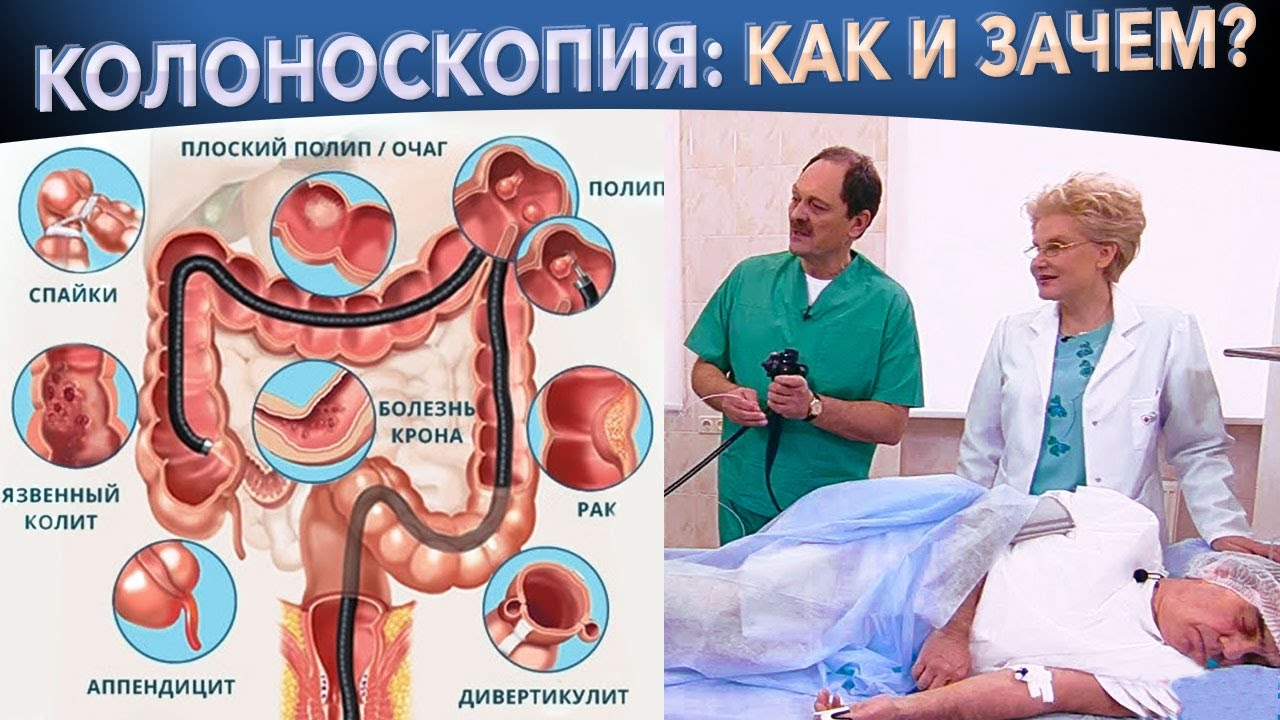
С помощью классической колоноскопии кишечника выявляются патологии и заболевания на ранних стадиях развития (эрозии и язвы, кровотечения, воспаления, полипы и опухоли), что облегчает постановку диагноза и ускоряет процесс выздоровления пациентов.
В обязательном порядке проведение процедуры под действием наркоза назначается:
- детям, чтобы обеспечить им неподвижность;
- пациентам при наличии спаек в брюшной полости;
- при наличии язв или деструктивном поражении кишечника.

Противопоказания:
- гипертония в тяжелой форме;
- сердечная/легочная недостаточность;
- инсульт;
- перитонит;
- нарушения свертываемости крови и пр.
Перед проведением процедуры обязательна консультация с врачом. Также важно соблюдение правил подготовки к колоноскопии.
Перед обследованием необходимо:
- за 2-3 дня исключить из рациона фрукты, овощи, орехи, горох, фасоль, молоко, ржаной хлеб, овсяную, пшенную каши;
- сдать необходимые анализы;
- провести подготовку одним из препаратов: «Лавакол», «Пикопреп», «Мовипреп»;
- в день процедуры полностью исключить пищу и воду (проводится натощак) и пр.
Подробную схему подготовки и диету определит врач.
В нашей клинике работают врачи высшей квалификационной категории, которые внимательно следят за состоянием пациента в процессе проведения процедуры. В результате введение зонда происходит с минимальным дискомфортом
В результате введение зонда происходит с минимальным дискомфортом
ФГДС и колоноскопия под “наркозом” (медикаментозным сном) в Санкт-Петербурге
ФГДС (видеогастроскопия) и колоноскопия (видеоколоноскопия) – эндоскопические исследования, проводимые с целью визуальной оценки состояния слизистой оболочки «верхнего» (ФГДС) и «нижнего» отделов желудочно-кишечного тракта (колоноскопия). В нашем центре эти исследования выполняются с помощью современной видеоэндоскопической системы японской компании PENTAX Medical с матрицей высокого разрешения. Все необходимые изображения и этапы исследования сохраняются и могут быть записаны на электронный носитель информации (по желанию пациента).
Большинство людей воспринимают эндоскопические исследования (особенно колоноскопию), как крайне неприятные, болезненные процедуры и поэтому годами откладывают и свой поход к врачу, и само обследование. Из-за этого теряется драгоценное время: выявленные на ранних стадиях заболевания можно лечить эффективнее, чем запущенные.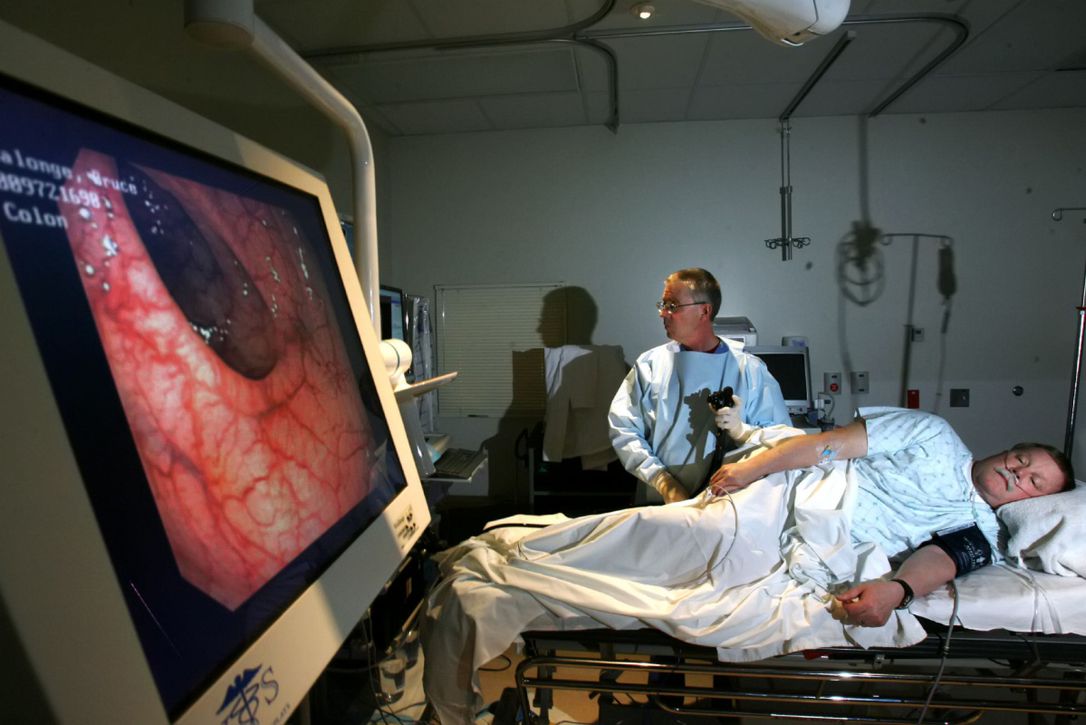
В некоторых случаях из-за болевых и других неприятных ощущений и психологических особенностей пациента проведение эндоскопических исследований вообще невозможно.
На помощь приходит общее обезболивание в виде краткосрочного «медикаментозного сна». В центре Эксперт есть возможность проводить ФГДС и колоноскопию со всеми видами современного обезболивания, что позволяет пациентам перенести процедуру с максимальным комфортом.
Как осуществляется медикаментозный сон?
Для проведения медикаментозного сна в нашей Клинике используется препарат пропофол (диприван), который относится к снотворным средствам ультракороткого действия, не содержит сильнодействующих и наркотических веществ. При внутривенном введении препарата через 20-30 секунд наступает состояние, близкое к физиологическому сну. При этом пациент не испытывает неприятных ощущений, в том числе болевых. Медикаментозный сон в нашей центре проводится под контролем высококвалифицированного врача-анестезиолога с использованием современной анестезиологической аппаратуры. Через несколько минут после окончания исследования (в зависимости от индивидуальных особенностей) происходит пробуждение пациента. Полная работоспособность восстанавливается через 30-60 минут, в течение которых за пациентом наблюдает медицинский персонал в дневном стационаре нашего центра.
Через несколько минут после окончания исследования (в зависимости от индивидуальных особенностей) происходит пробуждение пациента. Полная работоспособность восстанавливается через 30-60 минут, в течение которых за пациентом наблюдает медицинский персонал в дневном стационаре нашего центра.
Колоноскопия кишечника под наркозом в Челябинске, цены в Клинике «Вся Медицина»
Колоноскопия под наркозом – это диагностическое исследование толстого кишечника, которое не вызывает болевых ощущений в связи с применением наркоза, и проводится специалистом-эндоскопистом.
Пройдите колоноскопию в Клинике Вся Медицина уже сегодня!
На сегодняшний день колоноскопия представляет собой наиболее современный метод инструментального исследования, который используется для того, чтобы обеспечить наиболее качественную диагностику патологических состояний прямой и толстой кишки.
Пройти данную процедуру в нашей клинике Вы можете по направлению врача гастроэнтеролога с места жительства или после консультации доктора в нашей клинике при обнаружении жалоб и патологий желудочно-кишечного тракта.
Записаться на колоноскопию и/или консультацию к врачу-гастроэнтерологу Вы можете по телефону 240-03-03 или на нашем сайте.
Проведение данной процедуры осуществляется с применением специализированного колоноскопа, при помощи которого на протяжении считанных минут специалисты смогут оценить состояние толстого кишечника на всем его протяжении. Именно по этой причине настолько частые случаи того, что при возникновении определенных проблем назначается колоноскопия под наркозом. Данная процедура является абсолютно безболезненной, но при этом крайне необходимой и эффективной.
Преимущества процедуры
Стоит отметить несколько наиболее важных возможностей, которые открываются перед врачом в процессе проведения колоноскопии:
- Врач получает возможность визуально оценить общее состояние слизистой оболочки, определить всевозможные воспалительные изменения, а также пронаблюдать за работой моторики кишечника.
- Колоноскопия под наркозом часто назначается для того, чтобы максимально точно определить диаметр просвета кишки, а в случае необходимости расширить определенный участок кишечника, который был сужен за счет рубцовых изменений.

- На экране монитора врач определяет даже самые незначительные изменения в стенках кишки, а также всевозможные патологические образования, включая полипы толстой и прямой кишки, трещины, язвы, геморроидальные узлы, опухоли, дивертикулы или же присутствие каких-либо инородных тел.
- Процедура пользуется популярностью, потому что в процессе проведения можно сразу удалить обнаруженное инородное тело или взять небольшой кусочек ткани для проведения гистологического исследования.
- Если врач видит небольшие доброкачественные опухоли или же полипы, он может максимально быстро удалить такие новообразования в процессе проводимой манипуляции, вследствие чего пациенту уже не нужно будет проводить обязательное хирургическое вмешательство.
- При обследовании есть вероятность, что врач сможет максимально точно определить точную причину кишечных кровотечений, при этом сразу же устранить их, используя технологию термокоагуляции, которая предусматривает воздействие высоких температур.

- Колоноскопия позволяет врачу сделать снимки внутренней поверхности кишечника для того, чтобы впоследствии провести максимально подробный анализ для определения диагноза и наиболее оптимального варианта лечения.
Благодаря этим возможностям на сегодняшний день практически каждому человеку, который страдает различными расстройствами кишечника, специалисты рекомендуют в обязательном порядке пройти колоноскопию под наркозом, так как она является наиболее информативным вариантом диагностики.
В соответствии с рекомендациями Всемирной Организации Здравоохранения в виде профилактики ее рекомендуется проходить хотя бы один раз в пять лет каждому человеку, возраст которого превышает 40 лет. В том случае, если человек приходит к доктору уже с определенными жалобами, профессиональный специалист должен назначить такое исследование в обязательном порядке.
Продолжительность колоскопического исследования в среднем от 15 до 30 минут.
Если ранее у пациента проводилась ирригоскопия, то провести колоноскопию возможно не ранее чем через 5 дней после процедуры.
Записаться на гастероскопию в Челябинске Вы можете по телефону Клиники Вся Медицина 240-03-03 или на сайте.
Скачать рекомендации по подготовке к колоноскопии
Колоноскопия под наркозом
На сегодняшний день колоноскопия представляет собой наиболее современный метод инструментального исследования, который используется для того, чтобы обеспечить наиболее качественную диагностику патологических состояний прямой и толстой кишки. В последнее время все шире используется возможность проведения данной процедуры под общим обезболиванием.
В соответствии с рекомендациями Всемирной Организации Здравоохранения в виде профилактики ее рекомендуется проходить хотя бы один раз в пять лет каждому человеку, возраст которого превышает 40 лет. В том случае, если человек приходит к доктору уже с определенными жалобами, профессиональный специалист должен назначить такое исследование в обязательном порядке.
Проведение данной процедуры осуществляется с применением специализированного колоноскопа, при помощи которого на протяжении считанных минут специалисты смогут оценить состояние толстого кишечника на всем его протяжении. За счет проведения данной процедуры специалист может максимально подробно изучить состояние слизистой кишечника и определить даже самые незначительные патологические изменения. Колоноскопия является просто незаменимой для своевременного определения и последующего лечения различных заболеваний кишечника, так как она отличается целым рядом важных возможностей.
За счет проведения данной процедуры специалист может максимально подробно изучить состояние слизистой кишечника и определить даже самые незначительные патологические изменения. Колоноскопия является просто незаменимой для своевременного определения и последующего лечения различных заболеваний кишечника, так как она отличается целым рядом важных возможностей.
В процессе проведения колоноскопии врач получает возможность визуально оценить общее состояние слизистой оболочки, определить всевозможные воспалительные изменения, а также пронаблюдать за работой моторики кишечника.
На экране монитора врач определяет даже самые незначительные изменения в стенках кишки, а также всевозможные патологические образования, включая полипы толстой и прямой кишки, трещины, язвы, геморроидальные узлы, опухоли, дивертикулы или же присутствие каких-либо инородных тел.
Колоноскопия под наркозом, предпочитается специалистами по той причине, что в процессе проведения данной процедуры при необходимости можно взять небольшой кусочек ткани для проведения гистологического исследования.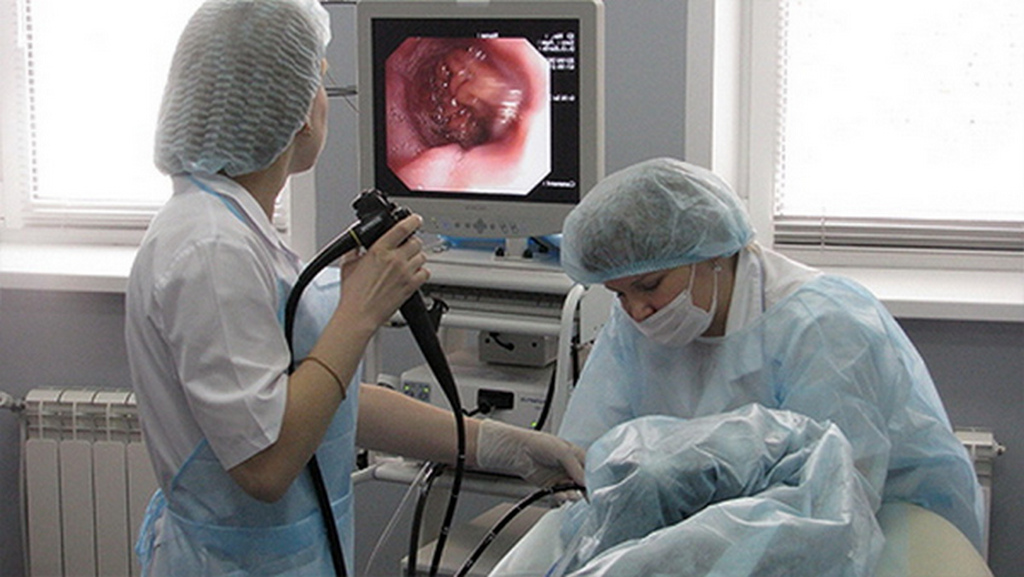
Сделать колоноскопию необходимо в следующих случаях:
- выделение гноя, слизи или крови из толстого кишечника;
- боли в животе по ходу толстой кишки;
- нарушения стула – как запоры, так и поносы;
- необъяснимая анемия или немотивированное похудание больного, особенно при отягощённом семейном анамнезе по раковым заболеваниям кишечника;
- подозрение на опухоль кишечника при ирригоскопии;
- инородное тело толстой кишки;
- полипы или опухоли, обнаруженные при ректороманоскопии. В этом случае колоноскопия необходима для того, чтобы исключить наличие подобных образований в вышележащих отделах кишечника.
Проведение данной процедуры не рекомендуется при:
- острых инфекционных процессах любой локализации;
- лёгочной и сердечной недостаточности;
- патологии свёртывающей системы крови;
- ярко выраженном обострении язвенного колита;
- наличии явлений перитонита;
- в период беременности.

Как подготавливаться к такой процедуре?
Предварительно вам нужно будет крайне ответственно подготовиться к проведению данной процедуры.
Вполне естественно, что должна обеспечиваться тщательная, при этом полноценная очистка пищеварительного тракта, в связи с чем рекомендуется соблюдать определенную диету вплоть до того момента, пока не будет проведена колоноскопия кишечника.
Бесшлаковая диета требует исключения продуктов, богатых пищевыми волокнами, которые способствуют образованию большого объёма каловых масс. Также необходимо убрать то, что вызывает вздутие кишечника. Из питания исключают: чёрный хлеб, свежую зелень и овощи (свеклу, капусту, морковь, репу, редис, редьку), фрукты (персики, бананы, абрикосы, апельсины, виноград, финики), бобовые, орехи, ягоды, каши из овсяной, перловой и пшённой крупы, выпечку, а также молоко, газированные напитки и квас. Соблюдение данной диеты требуется для того, чтобы полностью освободить стенки кишечника от всевозможных шлаков, а также добиться полноценного удаления каловых масс, которые формируют препятствия во время продвижения диагностического зонда.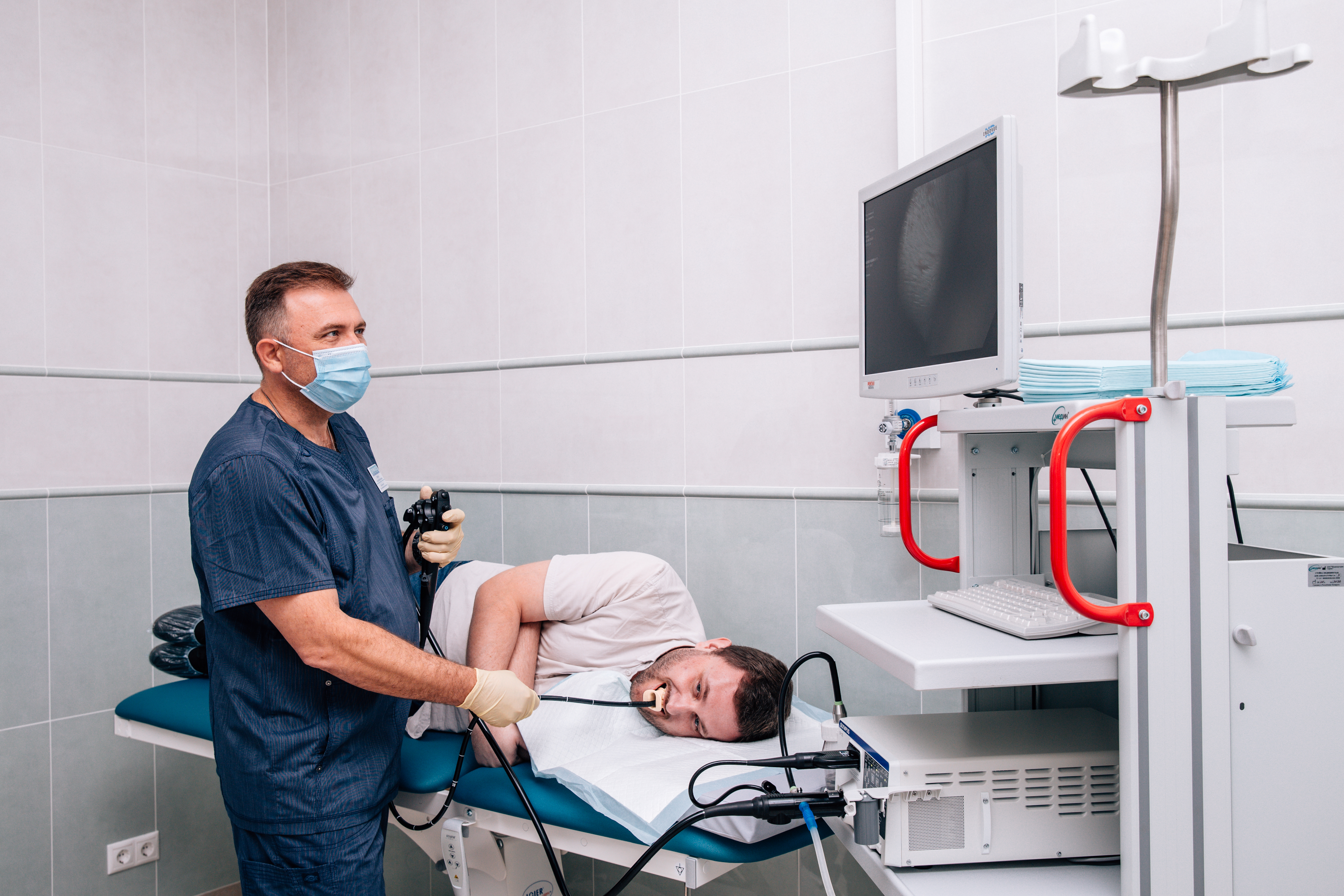 Рекомендуется начинать проведение подготовительных процедур приблизительно за 2-3 дня до того, как будет проводиться колоноскопия.
Рекомендуется начинать проведение подготовительных процедур приблизительно за 2-3 дня до того, как будет проводиться колоноскопия.
Для питания рекомендуются следующие продукты: нежирное отварное мясо; пшеничный мучной хлеб; сухое печенье; всевозможные диетические бульоны; разнообразные кисломолочные напитки, такие как простокваша, кефир или же натуральные йогурты. На протяжении дня можно пить различную жидкость, но при этом последний прием пищи в обязательном порядке должен проводиться не ранее чем за 20 часов до обследования. В тот день, в который назначено проведение диагностики, принимать пищу категорически запрещено, допускается только распитие слабых чаев или же воды. При проведении колоноскопии под общим обезболиванием о приеме пищи и напитков в день исследования необходимо проконсультироваться с врачом.
Помимо всего прочего, нужно в обязательном порядке провести полноценную очистку кишечника, что делается при помощи стандартной клизмы или же специализированных препаратов. Использование специальных слабительных препаратов делает процедуру подготовки кишечника к обследованию более комфортной для пациента. Чаще других применяют такие средства, как Дюфалак, Флит и Фортранс. Их разводят в определённом количестве воды и начинают принимать накануне процедуры, захватывая и утро следующего дня. Кишечник при этом очищается мягко, качественно и без особых неудобств для больного.
Использование специальных слабительных препаратов делает процедуру подготовки кишечника к обследованию более комфортной для пациента. Чаще других применяют такие средства, как Дюфалак, Флит и Фортранс. Их разводят в определённом количестве воды и начинают принимать накануне процедуры, захватывая и утро следующего дня. Кишечник при этом очищается мягко, качественно и без особых неудобств для больного.
После завершения обследования больной возвращается к своей обычной жизни. Есть и пить можно после процедуры сразу же, причём питание после колоноскопии не требует никаких ограничений. Если колоноскопия проводилась под наркозом, пациент некоторое время (15-20 минут) находится под наблюдением медицинского персонала и практически сразу возвращается в обычный жизненный ритм.
Данное обследование можно провести по желанию пациента, как под общим обезболиванием, так и без него.
Пройти обследование можно в эндоскопическом кабинете № 103, расположенном на 1 этаже Центра медицинской реабилитации, по адресу: г. Лермонтов, ул. Ленина, 26.
Лермонтов, ул. Ленина, 26.
Запись по телефону +7 (87935) 3-43-68
последние отзывы, рейтинг, адреса. Где сделать колоноскопию под наркозом в Москве?
Немногие знают о том, что в процессе проведения врачебного осмотра практически у трети пациентов определяются всевозможные отклонения в работе пищеварительной системы, вследствие чего достаточно часто назначается колоноскопия под наркозом в Москве. Отзывы о московских клиниках являются положительными, потому что зачастую в них предоставляется наиболее качественное обслуживание и лечение. В связи с этим, если человеку позволяют средства, он может провести данную процедуру именно в столице.
Когда она является обязательной?
В том случае, если у больного есть жалобы на боли в аноректальной области и животе, сильные запоры и кровотечения из прямой кишки, а также серьезная потеря веса или же неблагоприятные показатели крови, такие как завышенное СОЭ или слишком низкий уровень гемоглобина, профессиональный врач-колопроктолог в обязательном порядке назначает проведение такой процедуры, как колоноскопия под наркозом. В Москве отзывы о различных клиниках лестные, в первую очередь по той причине, что здесь предоставляется максимально качественный сервис и зачастую работают самые профессиональные специалисты в своей области, но при этом многие не знают о том, как проводится такая процедура, и для чего она в принципе нужна.
В Москве отзывы о различных клиниках лестные, в первую очередь по той причине, что здесь предоставляется максимально качественный сервис и зачастую работают самые профессиональные специалисты в своей области, но при этом многие не знают о том, как проводится такая процедура, и для чего она в принципе нужна.
Что она собой представляет?
На сегодняшний день колоноскопия представляет собой наиболее современный метод инструментального исследования, который используется для того, чтобы обеспечить наиболее качественную диагностику патологических состояний прямой и толстой кишки. Проведение данной процедуры осуществляется с применением специализированого колоноскопа, при помощи которого на протяжении считанных минут специалисты смогут оценить состояние толстого кишечника на всем его протяжении. Именно по этой причине настолько частые случаи того, что при возникновении определенных проблем назначается колоноскопия под наркозом в Москве. Отзывы о данной процедуре многих успокоят, так как она является абсолютно безболезненной, но при этом крайне необходимой и эффективной.
Колоноскоп – это гибкий длинный зонд, на конце которого присутствует специализированный окуляр с подсветкой и небольшой видеокамерой, передающей изображение на отдельно выведенный монитор. В комплекте содержится трубка, которая подает воздух внутрь кишки, а также щипцы, которыми осуществляется забор необходимого гистологического материала. За счет наличия специализированной видеокамеры устройство фотографирует определенные участки кишечника, через которые проводится зонд, вследствие чего увеличенное изображение попадает на экран и анализируется профессиональным врачом для определения диагноза.
Зачем она нужна?
За счет проведения данной процедуры специалист-колопроктолог может максимально подробно изучить состояние слизистой кишечника и определить даже самые незначительные патологические изменения. Колоноскопия является просто незаменимой для своевременного определения и последующего лечения различных заболеваний кишечника, так как она отличается целым рядом важных возможностей, и именно по этой причине среди огромнейшего количества других методов современными специалистами используется именно колоноскопия под наркозом в Москве. Отзывы о различных клиниках говорят о том, что, в принципе, достаточно большое количество частных заведений позволяет в максимально комфортных условиях пройти данную процедуру с использованием самого современного оборудования.
Отзывы о различных клиниках говорят о том, что, в принципе, достаточно большое количество частных заведений позволяет в максимально комфортных условиях пройти данную процедуру с использованием самого современного оборудования.
В чем заключаются ее возможности?
Стоит отметить несколько наиболее важных возможностей, которые открываются перед врачом в процессе проведения колоноскопии:
- В процессе проведения данной процедуры врач получает возможность визуально оценить общее состояние слизистой оболочки, определить всевозможные воспалительные изменения, а также пронаблюдать за работой моторики кишечника.
- Колоноскопия под наркозом в Москве и других городах часто назначается для того, чтобы максимально точно определить диаметр просвета кишки, а в случае необходимости расширить определенный участок кишечника, который был сужен за счет рубцовых изменений.
- На экране монитора врач определяет даже самые незначительные изменения в стенках кишки, а также всевозможные патологические образования, включая полипы толстой и прямой кишки, трещины, язвы, геморроидальные узлы, опухоли, дивертикулы или же присутствие каких-либо инородных тел.

- Колоноскопия под наркозом в Москве, как и в других городах, предпочитается специалистами по той причине, что в процессе проведения данной процедуры можно сразу же удалить какое-то обнаруженное инородное тело или же взять небольшой кусочек ткани для проведения гистологического исследования.
- Если в процессе проведения колоноскопии врач видит небольшие доброкачественные опухоли или же полипы, он может максимально быстро удалить такие новообразования в процессе проводимой манипуляции, вследствие чего пациенту уже не нужно будет проводить обязательное хирургическое вмешательство.
- При проведении такого обследования есть вероятность того, что врач сможет максимально точно определить точную причину кишечных кровотечений, при этом сразу же устранить их, используя технологию термокоагуляции, которая предусматривает воздействие высоких температур.
- Колоноскопия позволяет врачу сделать снимки внутренней поверхности кишечника для того, чтобы впоследствии провести максимально подробный анализ для определения диагноза и наиболее оптимального варианта лечения.

Благодаря этим возможностям на сегодняшний день практически каждому человеку, который страдает различными расстройствами кишечника, специалисты рекомендуют в обязательном порядке пройти такую процедуру, как колоноскопия под наркозом в Москве в больнице, так как она является наиболее информативным вариантом диагностики. На сегодняшний день такая диагностика применяется в преимущественном большинстве частных и государственных врачебных учреждений, а в соответствии с рекомендациями Всемирной Организации Здравоохранения в виде профилактики ее рекомендуется проходить хотя бы один раз в пять лет каждому человеку, возраст которого превышает 40 лет. В том случае, если человек приходит к доктору уже с определенными жалобами, профессиональный специалист должен назначить такое исследование в обязательном порядке.
Показания
Рекомендуют поискать, где сделать колоноскопию под наркозом в Москве, в следующих случаях:
- наличие у пациента жалоб на возникновение боли в области живота, а точнее – толстого кишечника;
- присутствие всевозможных патологических выделений из прямой кишки, включая гной и слизь;
- присутствие кишечных кровотечений;
- определение в процессе исследования нарушений моторики кишечника, которые выражаются в диарее или же упорных запорах;
- резкая потеря веса, субфебрильная температура, анемия высокой степени или же присутствие онкологических заболеваний в семейном анамнезе;
- присутствие инородного тела в определенном отделе кишечника;
- присутствие доброкачественных опухолей или же полипов, которые были определены в процессе проведения ректороманоскопии.

Стоит отметить тот факт, что в последнем случае врачи сами могут порекомендовать, где сделать колоноскопию под наркозом в Москве, так как в подобных ситуациях важно провести исследование на наиболее современном и точном оборудовании. Проведение данной процедуры осуществляется для того, чтобы обследовать верхние отделы толстого кишечника, так как они являются недоступными для стандартного ректороманоскопа.
Помимо всего прочего, колоноскопия кишечника в Москве под наркозом осуществляется в том случае, если у пациента присутствуют подозрения на болезнь Крона, кишечную непроходимость, присутствие злокачественных опухолей или же неспецифического язвенного колита. В процессе проведения обследования можно определить проявления таких заболеваний, а если же будет обнаружена опухоль, специалисты смогут изъять небольшой кусочек ткани для проведения соответствующих исследований.
Противопоказания
Как ни странно, но вне зависимости от того, где делают колоноскопию под наркозом в Москве, а точнее вне зависимости от выбранного вами заведения, данная процедура не может быть проведена, если у вас есть определенные противопоказания. В частности, есть такие показатели, при которых проведение колоноскопии в конечном итоге может привести к возникновению весьма и весьма серьезных осложнений. Таким образом, проведение данной процедуры не рекомендуется при:
В частности, есть такие показатели, при которых проведение колоноскопии в конечном итоге может привести к возникновению весьма и весьма серьезных осложнений. Таким образом, проведение данной процедуры не рекомендуется при:
- острых инфекционных процессах, в процессе протекания которых присутствует серьезное повышение температуры или же интоксикация организма;
- резких скачках артериального давления в сторону снижения;
- присутствии у пациента каких-либо патологий сердечно-сосудистой системы, включая инфаркт миокарда, сердечную недостаточность, а также наличие специализированных искусственных сердечных клапанов;
- легочной недостаточности;
- наличии острых воспалительных явлений в процессе протекания язвенного колита;
- дивертикулите;
- перитоните, а также перфорации кишечника с последующим выходом его содержимого непосредственно в брюшную полость;
- наличии чрезмерного кишечного кровотечения;
- периоде беременности;
- присутствии паховых или пупочных грыж;
- обнаружении патологий, которые ведут к всевозможным нарушениям в системе свертываемости крови.

Как подготавливаться к такой процедуре?
Вне зависимости от того, где вы решите сделать колоноскопию под наркозом в Москве, предварительно вам нужно будет крайне ответственно подготовиться к проведению данной процедуры. Чтобы операция прошла без каких-либо осложнений или же затруднений, необходимо запомнить два основных пункта:
Диета
Вполне естественно, что должна обеспечиваться тщательная, при этом полноценная очистка пищеварительного тракта, в связи с чем рекомендуется соблюдать определенную диету вплоть до того момента, пока не будет проведена колоноскопия кишечника под наркозом в Москве. Отзывы говорят о том, что, в принципе, данная диета является вполне умеренной и не отличается какими-либо сложностями в исполнении.
В частности, нужно в обязательном порядке полностью исключить из собственного рациона следующие продукты:
- все овощи и фрукты;
- ягоды, орехи и бобовые;
- зелень;
- рыбу, жирное мясо и всевозможные колбасные изделия;
- макаронные изделия и кашу;
- газированные напитки, содержащие в своем составе какие-либо искусственные красители;
- кофе;
- цельное молоко;
- черный хлеб.

Соблюдение данной диеты требуется для того, чтобы полностью освободить стенки кишечника от всевозможных шлаков, а также добиться полноценного удаления каловых масс, которые формируют препятствия во время продвижения диагностического зонда. Рекомендуется начинать проведение подготовительных процедур приблизительно за 2-3 дня до того, как будет проводиться колоноскопия под наркозом в Москве. Рейтинг продуктов говорит о том, что голодать вовсе не нужно, достаточно просто соответствовать специальной диете и соблюдать указания, которые дает ваш лечащий врач.
Все указанные выше продукты достаточно тяжело перевариваются или же являются причиной того, что появляется чрезмерное газообразование в кишечнике, вследствие чего к приему рекомендуются следующие продукты:
- нежирное отварное мясо;
- пшеничный мучной хлеб;
- сухое печенье;
- всевозможные диетические бульоны;
- разнообразные кисломолочные напитки, такие как простокваша, кефир или же натуральные йогурты.

На протяжении дня можно пить различную жидкость, но при этом последний прием пищи в обязательном порядке должен проводиться не ранее чем за 20 часов до обследования. В тот день, в который назначено проведение диагностики, принимать пищу категорически запрещено, допускается только распитие слабых чаев или же воды.
Помимо всего прочего, нужно в обязательном порядке провести полноценную очистку кишечника, что делается при помощи стандартной клизмы или же специализированных препаратов.
Как проводится процедура
Порядок проведения данной процедуры является предельно простым:
- Предварительно пациента укладывают на левый бок на кушетку.
- Специалист проводит предварительную обработку анальной области специализированным антисептиком, после чего вводит зонд в прямую кишку.
- Профессиональный эндоскопист медленно и аккуратно начинает постепенно подвигать устройство по кишечнику, проводя анализ стенок на экране монитора.
Таким образом, обеспечивается визуальное обследование толстого кишечника по всей его длине.
Где сделать
Как говорилось выше, есть достаточно большое количество учреждений, в которых делается колоноскопия под наркозом в Москве. Адреса этих клиник являются следующими:
- “Столица”. Большой Власьевский переулок, 9.
- “СМ-Клиника”. Ул. Клары Цеткин, 33/28.
- “СЕМЕЙНАЯ”. Хорошеевское шоссе, 80.
- “Атлас”. Кутузовский проспект, 34.
- “Медик Сити”. Ул. Полтавская, 2.
Стоит отметить тот факт, что практически все вышеперечисленные клиники имеют также отдельные филиалы как непосредственно в самой столице, так и в ее области, поэтому всегда можно найти заведение, где можно сделать колоноскопию под наркозом в Москве максимально удобно для себя.
Почему люди боятся делать гастроскопию и колоноскопию? – Новости компаний Тулы и области
За границей, например, данные процедуры давно уже не проводятся без седации (медикаментозного сна), это считается негуманным.
В ФСК КЛИНИК вы можете пройти эндоскопическое исследование желудка и кишечника на аппарате экспертного класса без боли под наблюдением врача-анестезиолога.
Колоноскопия и гастроскопия под наркозом
Существуют болезни, при которых пациенты гораздо реже обращаются к врачам из-за «неудобных», «стыдных» и болезненных исследований. К таким заболеваниям относятся болезни желудочно-кишечного тракта, особенно толстой кишки. Люди испытывают смущение и дискомфорт, что приводит к поздним обращением к специалисту, когда болезнь уже на серьезной стадии, иногда в момент, когда медицина бывает уже бессильна.
ФСК КЛИНИК проводит колоноскопию и гастроскопию «во сне» (под внутривенной седацией) для минимизации неприятных ощущений во время обследования.
о возможных противопоказаниях проконсультируйтесь со специалистом
Во время процедуры используются качественные и безопасные препараты, квалифицированные анестезиологи максимально точно подберут нужную дозировку и тип препарата. Внутривенная седация (наркоз) минимизирует неприятные ощущения и увеличивает эффективность процедуры.
Что это за процедуры?
На вопросы отвечает врач-эндоскопист ФСК КЛИНИК Наталья Александровна Агафонова.
– Колоноскопия – это метод обследования, при котором вводится гибкая оптическая трубка – колоноскоп – в прямую кишку и другие отделы толстой кишки. Изображение проецируется на экран монитора, с помощью чего врач может подробно изучить состояние слизистой оболочки исследуемого органа.
При проведении гастроскопии доступ осуществляется через ротовое отверстие. Во время исследования можно выявить патологию пищевода, желудка и двенадцатиперстной кишки. Колоноскопия и гастроскопия «во сне» – это выход для пациентов, которые желают проводить исследования в комфортной обстановке без неприятных ощущений. Ведь спокойствие пациента – залог успешного и эффективного проведения диагностики органов и их лечения.
После сдачи необходимых исследований и консультации анестезиолога принимается решение, возможно ли проведение колоноскопии и гастроскопии под наркозом.
Диагностическое исследование проводится на качественном оборудовании. Сама манипуляция занимает 20-30 минут. После пробуждения пациент не испытывает никаких негативных ощущений.
о возможных противопоказаниях проконсультируйтесь со специалистом
Показания для исследования
Колоноскопия является одним из самых информативных методов диагностики заболеваний толстого кишечника. Проводят такую процедуру при ощущении дискомфорта в нижней половине живота, а именно:
- боли, тяжести в животе,
- расстройствах стула: запорах и поносах,
- появлении в каловых массах избыточного количества слизи,
- обнаружении следов крови в каловых массах, черный стул (мелена),
- похудании, слабости, длительной и необоснованной гипертермии,
- повышенных показателях онкомаркеров,
- положительных анализах кала на скрытую кровь,
- анемиях (низкий уровень гемоглобина крови),
- в других ситуациях по назначению лечащего врача.
Гастроскопия имеет обширный перечень показаний.
Врач назначает обследование при наличии любых жалоб на дискомфорт в верхней половине живота, таких как:
- боли разной интенсивности, тошнота и/или отрыжка,
- изжога, изменение вкусовых ощущений или отвращение к некоторым пищевым продуктам,
- немотивированное снижение веса,
- быстрая утомляемость,
- анемия (низкий уровень гемоглобина крови),
- перед высокотравматичными операциями для исключения язвенных поражений желудка и двенадцатиперстной кишки,
- черный стул (мелена),
- положительный анализ кала на скрытую кровь,
- при длительном приеме препаратов, содержащих аспирин, гепарин, анальгетики, НПВП,
- при онконастороженности или онкопоиске,
- при проблемах с кожей по назначению врача дерматолога (косметолога),
- в других ситуациях по назначению лечащего врача.
о возможных противопоказаниях проконсультируйтесь со специалистом
Кроме визуального осмотра в процессе эндоскопии можно осуществить биопсию любого подозрительного участка слизистой или любого выявленного образования или дефекта.
Также может выполнено эндоскопическое удаление небольших полиповидных образований в случае их обнаружения. Все удаленные ткани отправляются на гистологическое исследование в лабораторию экспертного уровня с получением ответа в короткие сроки.
Развеем ваши страхи:
1. Страх того, что можно не проснуться после процедуры.
Анестезиологи опровергают это со 100% уверенностью. Врачи находятся рядом с пациентом во время проведения процедуры и внимательно наблюдают за состоянием пациента, а перед проведением процедуры оценивают состояние здоровья и просто не возьмут вас на наркоз при выявленных противопоказаниях и малейших сомнениях. Таким образом, риски исключаются.
2. Страх того, что после пробуждения останутся болезненные ощущения.
В ФСК КЛИНИК используются современные, абсолютно нетоксичные препараты с минимальным периодом выведения из организма, поэтому к моменту завершения процедуры в организме их практически не остается и, соответственно, нет неприятных посленаркозных ощущений.
3. Страх, что без обратной связи с пациентом можно что-то повредить зондом, так как человек не среагирует болью.
Эндоскопия проходит при полном расслаблении, зонд проходит легко под полным визуальным контролем и сама процедура занимает меньше времени, так как пациент не мешает проведению процедуры, отсутствие непроизвольных движений пациента во время процедуры, наоборот, снижает риск повреждения органа. И врач, при этом, может спокойно рассмотреть все подозрительные участки. Так что результаты, наоборот, будут более точные и информативные.
4. Страх стеснения перед процедурой.
Пациенты часто испытывают чувство дискомфорта оттого, что будут раздеты во время исследования. В клинике пациенты перед исследованием переодеваются в одноразовый халат и шорты, и чувствуют себя комфортно и без стеснения.
о возможных противопоказаниях проконсультируйтесь со специалистом
Преимущества эндоскопии под наркозом:
- вы сэкономите себе нервы – бояться нечего, вы не испытаете никакой боли или дискомфорта;
- вы сохраните себе здоровье – из-за страха перед колоноскопией и гастроскопией многие тянут с этой процедурой до последнего и в итоге откладывают необходимое лечение;
- при процедуре имеется возможность удалить выявленные полиповидные образования.
- по современным научным данным проведение колоноскопии раз в 5-10 лет – практически гарантирует отсутствие у пациента злокачественных опухолей кишечника в запущенных стадиях. Как подтверждение этому в США и ряде других развитых стран колоноскопия рекомендована раз в 10 лет всем людям старше 50 лет даже без наличия симптомов со стороны кишечника.
Записаться на процедуру можно по телефону +7 (4872) 77-03-03.
ФСК КЛИНИК
Тула, ул. М. Горького, 29-б,
с 08.00 до 16.00 с понедельника по пятницу,
с 08.00 до 14.00 в субботу.
+7 (4872) 77-03-03
E-mail: [email protected]
Официальный сайт:
fskclinic.ru
о возможных противопоказаниях проконсультируйтесь со специалистом
Анестезиологи отлично подходят для колоноскопии
Я с большим интересом прочитал комментарий Пейса и Боргаонкара, опубликованный в CMAJ , 1 , и предлагаю следующие наблюдения и комментарии.
Авторы начинают с того, что отмечают, что «во многих странах большая часть колоноскопий выполняется с небольшим количеством седативных препаратов или без них», ссылаясь на национальный аудит 2011 года в Соединенном Королевстве, где 10,7% колоноскопий были выполнены без седативных средств, и только в 0 случаях. .4% – пропофол или общая анестезия. 2 Авторы не отметили, что в исследовании, проведенном в Великобритании, также сообщалось об оценке комфорта пациента как «ключевом результате, подлежащем аудиту». Этот результат был зарегистрирован с использованием шкалы Глостера, которая представляет собой критерий комфорта, оцениваемый медсестрой по определенной пятибалльной шкале. Сообщенная частота «оценки комфорта» 4 или выше (указывающая на дискомфорт от умеренного до тяжелого) составила 9,8%, что почти эквивалентно количеству колоноскопий, выполненных без седативных средств.Авторы отметили, что для такой большой части пациентов неприемлемо испытывать существенный дистресс во время колоноскопии.
Пейс и Боргаонкар также отметили сообщенное увеличение использования пропофола для колоноскопии в Онтарио в период с 2005 по 2012 год и правильно определили основные причины этого, такие как предпочтения пациентов, предпочтения эндоскопистов и повышение эффективности, достигаемое за счет более быстрого выздоровления пациента. Они отметили, что многочисленные исследования показали безопасность введения пропофола под руководством эндоскопистов, и далее заявили, что были предприняты успешные усилия, чтобы побудить неанестезиологов применять этот препарат в некоторых частях Европы; однако они сообщили, что «аналогичные попытки были в основном безуспешными в Соединенных Штатах и Канаде из-за опасений по поводу медико-правовых рисков, нормативных препятствий и финансовых препятствий.” 3
В Канаде наш медико-правовой ландшафт и регулируемая система здравоохранения существуют по многим причинам. Мы, например, не внедрили медсестер-колоноскопистов в Канаде, несмотря на опыт, свидетельствующий об их эффективности, поскольку согласно данным национального аудита Великобритании, 11% процедур выполнялись медсестрами-колоноскопистами, что соответствует национальным стандартам, с меньшей частотой неудобной колоноскопии, чем врачи или врачи. хирурги. 2 Рекс и его коллеги заявили, что «ключ к безопасности с EDP (пропофол, направляемый эндоскопистами) – это титровать дозу и максимально избегать ее превышения. 3 Этот страх чрезмерного отклонения говорит о проблеме с этой моделью лечения – нет никого (например, анестезиолога), который имеет специальные навыки в управлении дыхательными путями и может квалифицированно справиться с пациентом с апноэ и, возможно, с нарушением гемодинамики. Я не удивлен, что в Канаде сохраняются «опасения по поводу медико-правовых рисков» и «нормативных препятствий».
В отношении соображений стоимости, характерных для Канады, Пейс и Боргаонкар заявили, что в Онтарио седация для колоноскопии, проводимая анестезиологом, увеличила стоимость с 346 долларов (без участия анестезиолога) до 498 долларов, а медицинские учреждения могут иметь финансовые стимулы для использования анестезиологов. в отделениях эндоскопии, потому что они (анестезиологи) получают зарплату из провинциальных планов здравоохранения, а медперсонал – из бюджета учреждения.При этом авторы неявно признают, что присутствие анестезиологов в отделениях эндоскопии медицинских учреждений приведет к сокращению затрат на медсестринский уход за счет как большей эффективности, так и уменьшения потребности в медперсонале во время процедуры эндоскопии, а также сокращения затрат на уход за пациентом. и сокращение времени ухода за больными в палате восстановления, необходимое в результате более короткого времени процедуры, более быстрой смены кадров и более быстрого выздоровления и выписки пациента. Пейс и Боргаонкар также заявляют, что «во многих частных эндоскопических центрах в Канаде часть гонорара анестезиолога используется для поддержки центра.Оба эти пункта указывают на то, что плата за услуги анестезиолога фактически покрывает расходы на инфраструктуру эндоскопии и расширяет доступ к эндоскопическим процедурам. Таким образом, чистая стоимость услуг анестезии для системы здравоохранения в целом ниже, чем предполагали авторы, а выгоды с точки зрения улучшенного доступа значительны, хотя и не определены количественно.
Что касается влияния глубокой седации на качество анестезии, авторы ссылаются на исследование Wadhwa и его коллег, метаанализ, в котором участвовали 2518 пациентов, которые фактически не обнаружили различий в риске сердечно-легочных осложнений (гипоксия, гипотония и аритмии. ) для использования пропофола по сравнению с традиционными наркотическими / бензодиазепиновыми седативными средствами. 4 В этом исследовании сообщалось о соотношении шансов (ОШ), а не о частоте событий, а небольшое количество пациентов позволяет предположить, что оно может иметь ограниченные возможности для выявления побочных эффектов, особенно при рассмотрении подгрупп поставщиков. 4 Были ли анестезиологи более склонны к оказанию помощи пациентам из группы высокого риска?
Авторы также ссылаются на исследование Вернли и его коллег, которое обнаружило, что использование анестезиологических услуг при колоноскопии было связано с более высоким риском осложнений, «включая перфорацию, кровотечение, пневмонию и инсульт. 5 Фактически, данные в этой статье, относящиеся к общей частоте перфорации толстой кишки, «пневмонии» и «инсульту и другим событиям центральной нервной системы», не были значимыми, поскольку 95% доверительные интервалы (ДИ) для Эти результаты включают 1.0, линию единства. Другое процитированное исследование, которое показало небольшое увеличение аспирационной пневмонии с помощью анестезии, имело признанную автором «очень низкую» частоту событий (0,0061%), и не было стратификации или анализа, основанного на возможном выборе анестезиологических услуг, статусе голодания, выборном против срочные / неотложные процедуры и индекс массы тела.Кроме того, не сообщалось о диагностических критериях, лечении и исходах случаев аспирации. 6
Пейс и Боргаонкар предположили, что «глубокая седация может ограничить способность оператора использовать лучшую технику», при этом сославшись на рандомизированное контролируемое многоцентровое исследование 7 , которое показало, что положение пациента изменяется от левого бокового к лежачему на спине. правое латеральное положение на этапах извлечения колоноскопа улучшило скорость обнаружения аденомы по сравнению с сохранением левого боковое положение на протяжении всего извлечения колоноскопа.По моему опыту, степень седации пациента и его способность (или отсутствие) к сотрудничеству никогда не были препятствием для изменения положения, которое эндоскопист считает необходимым или полезным. Во время глубокой седации присутствует анестезиолог, который помогает изменить положение пациента (я сам делал это много раз), а также при необходимости поддерживает проходимость дыхательных путей пациента. Более того, традиционные методы седации, нацеленные на «умеренную» седацию, не могут гарантировать пациенту, что он готов к сотрудничеству и может занять свое место по команде.Некоторые из этих пациентов, возможно, превысили запланированный уровень седации, могут нуждаться в помощи при изменении положения и могут иметь риск обструкции дыхательных путей, особенно в положении лежа на спине. Следовательно, присутствие анестезиолога может сделать более безопасным изменение положения пациента, за исключением наиболее отзывчивых и целеустремленных пациентов.
Еще одна новая колоноскопическая техника, направленная на повышение скорости обнаружения аденомы, которую Пейс и Боргаонкар считают менее желательной для выполнения при глубокой седации, описана в Кокрановском обзоре, опубликованном в 2015 году. 8 Хотя в этом обзоре конкретно не рассматривались методы седации, было отмечено, что этот метод ассоциировался со «значительно меньшей болью… по сравнению со стандартной процедурой» (снижение максимальной оценки боли на 1,57 по 10-балльной шкале). Совершенно разумно, что, как и во всех случаях, выбор седации и возможный запрос помощи анестезиолога – это решение, которое должен принимать пациент и эндоскопист с учетом предпочтений пациента, состояния пациента и предпочтений эндоскописта в ожидании. запланированных методик.
Авторы признают «некоторые преимущества использования пропофола, включая более быстрое начало действия и более короткое время восстановления по сравнению с традиционными седативными средствами». 1 Однако они не смогли процитировать доказательства самого высокого качества из Кокрановского обзора 2008 года. 9 Что касается удовлетворенности пациентов, то в этом обзоре объединенные результаты, за исключением исследований с контролируемой пациентом седативной терапией, показали, что удовлетворенность пациентов пропофолом была примерно в пять раз выше, чем «традиционными агентами» (OR 0.19, 95% ДИ 0,16–0,55). Другие результаты в этом обзоре показали отсутствие разницы в скорости перфорации толстой кишки при использовании пропофола по сравнению с «традиционными седативными средствами», и пациенты выписывались на 20,9 минут быстрее. Некоторые из выводов авторов заключались в следующем: «Пропофол для седативного эффекта во время колоноскопии у в целом здоровых людей может привести к более быстрому восстановлению и выписке, повышению удовлетворенности пациентов без увеличения побочных эффектов», и «Пропофол может дать преимущество отделениям эндоскопии, где пропускная способность процедур ограничена доступностью ресурсов комнаты восстановления.Более быстрая текучесть пациентов с помощью таких эндоскопических комплектов, использующих пропофол, может помочь удовлетворить некоторые из растущих потребностей в эндоскопии. Более того, более высокая удовлетворенность пациентов при использовании пропофола для седации во время колоноскопии также может привести к более высокой приверженности пациентов к последующим эндоскопическим исследованиям ». 9
В контексте Канады для большинства процедур колоноскопии глубокая седация включает пропофол, вводимый анестезиологом. В названии комментария говорится: «Помощь анестезиолога при колоноскопии не нужна и расточительна».«Любой эндоскопист, полагающий, что анестезиологи никогда не приносят пользы пациентам, которым проводится колоноскопия, почти наверняка никогда не проведет эту процедуру на пациентах со сложными состояниями. Анестезиологов просят помочь с седацией пациентов для колоноскопии в ряде обстоятельств, включая, но не ограничиваясь, педиатрических пациентов или взрослых пациентов с деменцией или психическими расстройствами; пациенты с тяжелыми сопутствующими заболеваниями, которые очень восприимчивы к неблагоприятным кардиореспираторным явлениям даже при применении минимальных доз седативных средств; пациенты, у которых ожидается, что процедура будет продолжительной, сложной или чрезвычайно болезненной; пациенты, которым крайне трудно вводить седативные препараты из-за привыкания к опиоидам или анксиолитикам; пациенты с высоким риском аспирации, которым может быть полезна эндотрахеальная интубация под действием седативных средств; и пациенты, которые отказываются от колоноскопии без глубокой седации.Дополнительные затраты анестезиолога в размере 152 долларов, определенные авторами, далеко не «расточительны», я бы сказал, отличное значение для обеспечения безопасности и комфорта пациентов с таким высоким риском и высокой потребностью.
Решения относительно вариантов седации должны приниматься в результате обсуждения между пациентом и эндоскопистом, с учетом предпочтений и состояния пациента, а также предпочтений эндоскописта в ожидании запланированных методов. Анестезиологи не участвуют в процедурах колоноскопии, если ни пациент, ни эндоскопист не чувствуют, что их участие необходимо или желательно, а в большинстве учебных больниц их посещение является исключительным, а не рутинным.
Если бы в заголовке комментария говорилось, что «Обычная глубокая седация при колоноскопии часто не нужна», возможно, это более точно отразило бы идею авторов и послужило бы более коллегиальной основой для дискуссий между эндоскопистами, анестезиологами и политиками о том, как обслуживаются доставку можно улучшить с финансовой точки зрения, повысив при этом безопасность, эффективность, результативность и доступность.
Эффективность, простота использования и удовлетворенность
Показать оценки и отзывы о
Эффективность
Значок всплывающей подсказкиНаиболее положительный отзыв
24 Люди сочли этот комментарий полезным
Пропофол был введен для колоноскопической анестезии.Проснувшись после процедуры, я почувствовал болезненную боль в горле и сильную охриплость голоса. Врач сказал, что это произошло из-за срыгивания под наркозом. Сейчас читаю, что это может быть побочный эффект пропофола. Просто интересно …
Отрицательный отзыв с наибольшим количеством голосов
1 Люди нашли этот комментарий полезным
внезапные приливы жара, тошнота, озноб,
Общие обзоры и оценки
Состояние: общая анестезия Эффективность Простота использования SatisfactionВо время второй колоноскопии мне назначили пропофол в качестве общей анестезии.Желаемый / терапевтический ответ (седативный эффект) пропофола был удовлетворительным. Я получил успокоительное и смог легко выздороветь. Однако сразу после пробуждения у меня возникла сильная боль в горле, лошадь и давление в носу (что также могло быть связано с O2, которое я получил через носовую канюлю). Позже я заметил, что у меня неуверенность в мочеиспускании. Боль в горле, лошадиное поведение и давление в носу утихли через 24 часа, но неуверенность в мочеиспускании сохраняется. На первой колоноскопии с легкой седацией я ничего этого не испытал. Подробнее Читать меньше
ShapeCreated with Sketch.thumb_up copy 5Создано в Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: введение расслабленного легкого состояния Эффективность Простота использования УдовлетворенностьКак уже упоминалось, я проснулся с сильной болью в горле и охриплостью, которая сохранялась почти неделю. Медсестра-анестезиолог сказала, что я начал кашлять во время процедуры, но в противном случае молчал. Я не знаю, было ли это лекарство или им пришлось использовать аспирацию.Еще у меня был сильный насморк и продуктивный кашель, которых у меня не было раньше.
1 ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьПропофол был введен для анестезии при колоноскопии. Проснувшись после процедуры, я почувствовал болезненную боль в горле и сильную охриплость голоса. Врач сказал, что это произошло из-за срыгивания под наркозом.Сейчас читаю, что это может быть побочный эффект пропофола. Просто интересно …
24 ShapeCreated with Sketch. 3 thumb_up copy 5Создано в Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьСегодня была моя вторая эндоскопия, где использовался пропофол. В предыдущих процедурах, включая замену тазобедренного сустава, использовались седативные средства. Преимущество для меня в том, что когда вы просыпаетесь после процедуры, вы бодрствуете и осознаете.От других видов седативных средств я несколько часов после процедуры чувствовал себя вялым. У меня не было побочных эффектов от этого лекарства, тошноты и т. Д. Оба применения были в больничных условиях.
ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьТолько что прошла вторая колоноскопия после первой 10 лет назад.Пропофол вводили внутривенно, и он был очень эффективным, абсолютно БЕЗ побочных эффектов. Я предпочитаю его сознательной седации, как мой первый.
2 ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьПервая колоноскопия. Никакого дискомфорта. Проснулся бдительный. Никакой вялости. Единственной проблемой, с которой я столкнулся, было ощущение сухости во рту Коттена, но это второстепенно.
4 ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: успокоение интубированного пациента приемом седативного средства Эффективность Простота использования УдовлетворенностьЯ был госпитализирован с пневмонией и c-diff. Мне нужна была трубка для дыхания. Я самостоятельно экстубировала ативаном. Поэтому был назначен пропофол. Единственное, что я помню, это яркие сны, и я могу вспомнить каждый сон, который мне снился, пока я был без сознания.
ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьНедавно я прошел свою первую колоноскопию и получил пропофол. Я отключился через несколько секунд, и когда я проснулся, я чувствовал себя связным, но я также испытал сильную боль в горле, хриплый голос и насморк. Через день охриплость все еще ощущается.Надеюсь, это скоро прекратится.
21 Форма Создано с помощью эскиза. 2 thumb_up copy 5Создано в Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьВерхний и нижний ЖКТ. Легкое и легкое пробуждение, но потом … как только я был настроен, меня одолел чрезвычайно неконтролируемый ОХЛАЖДЕНИЕ, подобное очень сильному дрожанию и движению верхних конечностей, затем меня обернули с головы до ног теплыми одеялами безрезультатно до тех пор, пока Мне дали дермерол.Полный анализ крови и ЭКГ показали нормальные результаты. Примерно через 45 минут все успокоилось, и меня отпустили. Последствия не отмечены. Это был мой первый опыт применения этого препарата, поскольку он используется моим кардиологом в своих процедурах. Подробнее Читать меньше
3 ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: успокоение интубированного пациента с помощью седативного средства Эффективность Простота использования УдовлетворенностьПосле интубации в течение нескольких дней с использованием пропофола в качестве агента МАК меня мучили тяжелые галлюцинации и паранойя примерно 4 раза. дней после отмены препарата.Опыт был пугающим, и я стал настолько жестоким, что мне пришлось удерживать (4 балла) в течение полных 72 часов после пробуждения. Мои лечащие врачи, похоже, никогда не осознавали, что эти симптомы были вызваны самим препаратом, вместо этого рассматривая меня как параноидального шизофреника с планами перевести меня в психиатрическое учреждение, как только я стану стабильным с медицинской точки зрения. (У меня случился резкий респираторный коллапс неизвестной причины.) На 4-й день галлюцинации начали уменьшаться, а на 5-й день они полностью исчезли.Я биполярный, но только в легкой степени, и не принимаю никаких лекарств от этого состояния. Я исследовал пропофол с тех пор, как меня выписали из больницы, и не нашел информации, описывающей это как возможный побочный эффект. Я считал важным, чтобы другие знали об этой возможности, потому что я чувствовал, что буквально схожу с ума, возможно, навсегда. Читать дальше Читать меньше
2 ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: дополнительный агент для проведения общей анестезии Эффективность Простота использования УдовлетворениеКогда лекарство вводили мне в капельницу, я кричал, что он болит мне челюсть. мне казалось, будто кто-то взял горячую металлическую трубку и вставил ее мне в нижнюю челюсть. Я свернулась клубочком в позе эмбриона, они должны были меня «выпрямить» и удержать. Были трудности с введением трубки, и пришлось использовать длинную трубку через нос в легкие. Не просыпался более 2 часов после операции.Более 48 часов я не могу поднять руки выше плеч, мышцы живота очень болезненны, паховые и икроножные мышцы также болят. По-прежнему не может жевать, больно глотать даже холодную воду. Очень страшный наркотик.Подробнее Читать меньше
1 ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьПосле операции по замене коленного сустава я проснулся с головокружением и острой рвотой от этого препарата.Вернувшись домой, я испытал 8 сильных мигренозных головных болей за 2 месяца. Поскольку я страдаю аллергией на лекарства, я добавила это в свой список. НИКОГДА СНОВА ПРИМУ ЭТО ЛЕКАРСТВО !!!
3 ShapeCreated with Sketch. 1 thumb_up копия 5Создано в Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьПрепарат действовал хорошо, но вызывал сильную мигрень и рвоту в течение 6 часов.Доторс чувствовал, что это не лекарство, но из-за аллергии на сою его не следовало вводить.
1 Форма Создано с помощью эскиза. 1 thumb_up копия 5Создано в Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьИспользуется для седации во время колоноскопии. работал как шарм. легкий выход и быстрое пробуждение. хороший опыт.
1 ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: дополнительный агент для индукции общей анестезии Эффективность Простота использования Удовлетворениепосле операции (). Несколько часов) началась рвота и рвота всю ночь (8 раз). С разрезами живота это было ужасно. Семь дней спустя каждое утро я просыпаюсь с головной болью (у меня никогда не бывает головной боли
ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьЯ много раз был «под». Я никогда не поправлялся всего за пятнадцать минут. Через несколько часов я чувствую себя прекрасно, без похмелья от наркотиков, без помутнения памяти. Спасибо за это новое чудо-обезболивающее.
1 ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьМой доктор дал мне это для колоноскопии.Им пришлось насиживать меня во время процедуры. Не в этом ли причина?
ShapeCreated with Sketch.thumb_up copy 5Created with Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьПлохое жжение при введении. Медленное пробуждение. Вызвано отключение мочевого пузыря и кишечника. Через несколько часов оказался в Эр. Ни за что снова не воспользуюсь.
2 ShapeCreated with Sketch.thumb_up copy 5Создано в Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования Удовлетворенностьвнезапные приливы жара, тошнота, холодная дрожь,
3 ShapeCreated with Sketch. 1 thumb_up копия 5Создано в Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch. Состояние: общая анестезия Эффективность Простота использования УдовлетворенностьИспользую это как общий наркоз во время уже шестой операции на стопе и лодыжке.У меня никогда не было потери памяти или каких-либо побочных эффектов, кроме легкой головной боли. Препарат немного обжигает, особенно если его «выдвинуть» слишком быстро, но я проснулся без тошноты, рвоты или беспокойства, что является для меня огромным плюсом, так как я очень чувствительна к эстетике. Я просыпаюсь полностью, без потери памяти, без ощущения «потерянного времени». По крайней мере, для меня это прекрасный анестетик.
1 Форма Создано с помощью эскиза. 1 thumb_up копия 5Создано в Sketch. Пожаловаться на эту публикацию Fill 3Created with Sketch.ВАЖНАЯ ИНФОРМАЦИЯ О СОДЕРЖАНИИ ПОЛЬЗОВАТЕЛЯ НА WEBMD
Мнения, выраженные в областях с пользовательским контентом WebMD, таких как сообщества, обзоры, рейтинги или блоги, принадлежат исключительно Пользователю, который может иметь или не иметь медицинское или научное образование. Эти мнения не отражают точку зрения WebMD. Области пользовательского контента не проверяются врачом WebMD или любым членом редакции WebMD на предмет точности, сбалансированности, объективности или по любой другой причине, за исключением соблюдения наших Положений и условий.
ПодробнееАнестезиологи приносят пользу пациентам, которым проводится колоноскопия
Я с большим интересом прочитал комментарий Пейса и Боргаонкара под названием «Глубокая седация для колоноскопии не нужна и расточительна» в онлайн-выпуске журнала от 12 февраля 2018 г. (1) и предлагаю следующие наблюдения и комментарии.
Авторы начинают с того, что отмечают, что «во многих странах большая часть колоноскопий выполняется с небольшим количеством седативных препаратов или без них», ссылаясь на национальный аудит 2011 года в Соединенном Королевстве (UK), где 10.7% колоноскопий были выполнены без седативных средств, и только в 0,4% использовались пропофол или общая анестезия (Gavin DR). Авторы не обратили внимания на то, что британское исследование также сообщило в качестве «ключевого результата аудита» оценку комфорта пациента. Этот результат был зарегистрирован с использованием шкалы комфорта Глостера, которая представляет собой показатель комфорта, оцениваемый медсестрой по определенной 5-балльной шкале. Сообщенная частота «оценки комфорта» 4 или выше (указывающая на дискомфорт от умеренного до тяжелого) составила 9,8%, что практически эквивалентно количеству колоноскопий, выполненных без седативных средств.Авторы отметили, что недопустимо, чтобы такая большая часть пациентов испытывала значительный стресс во время колоноскопии.
Пейс и Боргаонкар также отмечают сообщенное увеличение использования пропофола для колоноскопии в Онтарио в период с 2005 по 2012 год и правильно определяют основные причины этого, такие как предпочтения пациентов, предпочтения эндоскопистов и повышение эффективности, достигаемое за счет более быстрого выздоровления пациента. Они отмечают, что многочисленные исследования показали безопасность введения пропофола под руководством эндоскопистов, и далее заявляют, что были предприняты успешные усилия, чтобы побудить неанестезиологов применять это лекарство в некоторых частях Европы, но при этом сожалеют, что «аналогичные попытки были в значительной степени безуспешными в этой стране. США и Канаду из-за опасений по поводу медико-правовых рисков, нормативных препятствий и финансовых препятствий »(Rex DK).В Канаде наш медико-правовой ландшафт и регулируемая система здравоохранения существуют по многим причинам. Мы, например, не внедрили медсестер-колоноскопистов в Канаде, несмотря на опыт, свидетельствующий об их эффективности, поскольку согласно данным национального аудита Великобритании, 11% процедур были выполнены медсестрами-колоноскопистами, что соответствует национальным стандартам, с меньшей частотой неудобной колоноскопии, чем врачи или врачи. хирурги (Гэвин Д.Р.). В справочнике Rex говорится, что «ключ к безопасности с EDP (пропофол, направляемый эндоскопистами) – это титровать дозу и максимально избегать ее превышения».Этот страх чрезмерного отклонения говорит о явно очевидной проблеме с этой моделью лечения – нет никого (например, анестезиолога), который имеет специальные навыки в управлении дыхательными путями и может квалифицированно справиться с пациентом с апноэ и, возможно, с нарушением гемодинамики. Для меня неудивительно, что в Канаде сохраняются «опасения по поводу медико-правовых рисков» и «нормативных препятствий».
Что касается соображений стоимости, характерных для Канады, авторы заявляют, что в Онтарио седация анестезиологом для колоноскопии увеличила стоимость с 346 долларов (без участия анестезиолога) до 498 долларов, и что медицинские учреждения могут иметь финансовые стимулы для использования анестезиологов в отделения эндоскопии, поскольку они (анестезиологи) оплачиваются через провинциальные планы здравоохранения, тогда как медперсонал оплачивается из бюджета учреждения.При этом авторы неявно признают, что присутствие анестезиологов в отделениях эндоскопии медицинского учреждения приведет к снижению затрат на медсестринский уход за счет как большей эффективности, так и уменьшения потребности в медперсонале во время самой процедуры эндоскопии, а также снижения затрат на уход за пациентом. и сокращенное время ухода за больными в палате восстановления, необходимое в результате более короткого времени процедуры, более быстрой смены кадров и более быстрого выздоровления и выписки пациента. Авторы также заявляют, что «во многих частных эндоскопических центрах в Канаде часть гонорара анестезиолога используется для поддержки центра».Оба эти момента указывают на то, что плата за услуги анестезиолога фактически субсидирует затраты на инфраструктуру эндоскопии и расширяет доступ к эндоскопическим процедурам. Таким образом, чистая стоимость услуг анестезии для системы здравоохранения в целом ниже, чем предполагают авторы, а выгоды с точки зрения улучшенного доступа значительны, хотя и не определены количественно.
Что касается влияния глубокой седации на качество анестезии, авторы ссылаются на Wadhwa, метаанализ 2518 пациентов, который фактически не обнаружил различий в риске сердечно-легочных осложнений (гипоксия, гипотония и аритмия) при использовании пропофола по сравнению с традиционными наркотическими средствами. / бензодиазепиновая седация.В исследовании сообщалось только о соотношении шансов, а не о частоте событий, и относительно небольшое количество пациентов позволяет предположить, что у него могут быть ограниченные возможности для выявления нежелательных явлений, особенно при рассмотрении подгрупп поставщиков медицинских услуг. Были ли анестезиологи более склонны к оказанию помощи пациентам из группы высокого риска?
Авторы также ненадлежащим образом ссылаются на статью Вернли, утверждая, что она обнаружила, что использование анестезиологических услуг при колоноскопии было связано с более высоким риском осложнений, «включая перфорацию, кровотечение, пневмонию и инсульт».Фактически, данные в этой статье, относящиеся к общей частоте перфорации толстой кишки, «пневмонии», «инсульта и других событий центральной нервной системы», не были значимыми, поскольку 95% доверительный интервал для этих результатов включает 1,0, линию единства. . Цитируемое исследование Bielawska, показывающее чрезвычайно небольшое увеличение аспирационной пневмонии с помощью анестезии, имело признанную автором «очень низкую» частоту событий (0,0061%), и не было никакой стратификации или анализа, основанного на возможном выборе анестезиологических услуг, статусе голодания, выборном против.срочные / неотложные процедуры и индекс массы тела. Также не сообщалось о диагностических критериях, лечении и исходах случаев аспирации.
Пейс и Боргаонкар высказывают предположение, что «глубокая седация может ограничивать способность оператора использовать наилучшую технику», цитируя статью (Lee SW), показывающую, что положение пациента изменяется с левого бока на лежа на спине на правое боковое на этапах во время Удаление колоноскопа улучшило частоту обнаружения аденомы (ADR) по сравнению с сохранением левого бокового положения на протяжении всего удаления колоноскопа.По моему опыту, степень седативного действия пациента и его способность (или отсутствие) к сотрудничеству никогда не были препятствием для изменения положения, которое эндоскопист считает необходимым или полезным. Во время глубокой седации присутствует анестезиолог, который помогает изменить положение пациента (я сам делал это много раз), а также при необходимости поддерживает проходимость дыхательных путей пациента. Кроме того, традиционные методы седации, нацеленные на «умеренную» седацию, не могут гарантировать пациенту, что он готов к сотрудничеству и может расположиться по команде.Некоторые из этих пациентов, возможно, превысили запланированный уровень седации, могут нуждаться в помощи при изменении положения и могут иметь риск обструкции дыхательных путей, особенно в положении лежа на спине. Таким образом, присутствие анестезиолога может сделать более безопасным изменение положения пациента, за исключением наиболее отзывчивых и целеустремленных пациентов.
Другой новый метод колоноскопии, предназначенный для повышения скорости выявления аденомы, который, по мнению Пейса и Боргаонкара, менее желательно выполнять при глубокой седации, описан в Кокрановском обзоре «Водная инфузия по сравнению с инсуффляцией воздуха для колоноскопии».Хотя в этом обзоре конкретно не рассматриваются методы седации, отмечается, что этот метод связан со «значительно меньшей болью… по сравнению со стандартной процедурой» (снижение максимальной оценки боли на 1,57 по 10-балльной шкале). Совершенно разумно, что, как и во всех случаях, выбор седации и возможный запрос помощи анестезиолога – это решение, которое должен принимать пациент и эндоскопист с учетом предпочтений пациента, состояния пациента и предпочтений эндоскописта в ожидании лечения. плановые техники.
Авторы признают «некоторые преимущества использования пропофола, включая более быстрое начало действия и более короткое время восстановления по сравнению с традиционными седативными средствами». Однако они не цитируют доказательства самого высокого качества из Кокрановского обзора 2011 г. (2). Что касается удовлетворенности пациентов, то в этом обзоре объединенные результаты, за исключением исследований с контролируемой пациентом седативной терапией, показали, что удовлетворенность пациентов пропофолом была примерно в пять раз выше, чем «традиционными агентами» (О.R 0,19, 95% ДИ 0,16, 0,55). Другие результаты в этом обзоре показали отсутствие разницы в скорости перфорации толстой кишки при использовании пропофола по сравнению с «традиционными седативными средствами», и пациенты выписывались на 20,9 минут быстрее. Среди выводов авторов: «Пропофол для седативного эффекта во время колоноскопии для здоровых людей может привести к более быстрому восстановлению и выписке, повышению удовлетворенности пациентов без увеличения побочных эффектов», и «Пропофол может дать преимущество отделениям эндоскопии, где пропускная способность процедур ограничена доступностью ресурсов комнаты восстановления.Более быстрая текучесть пациентов с помощью таких эндоскопических комплектов, использующих пропофол, может помочь удовлетворить некоторые из растущих потребностей в эндоскопии. Более того, более высокая удовлетворенность пациентов при использовании пропофола для седативного эффекта во время колоноскопии может также привести к более высокой приверженности пациентов к последующим эндоскопическим исследованиям ».
В контексте Канады для процедур колоноскопии, по большей части, глубокая седация включает пропофол, вводимый анестезиологом. Название комментария фактически заявляет, что «помощь анестезиолога при колоноскопии ненужна и расточительна».Любой эндоскопист, полагающий, что анестезиологи никогда не ценят уход за пациентами, которым проводится колоноскопия, почти наверняка никогда не проведет эту процедуру на сложных пациентах. Анестезиологов просят помочь с седацией пациентов для колоноскопии в ряде обстоятельств, включая, помимо прочего, педиатрических пациентов или взрослых пациентов с деменцией или психическими расстройствами, пациентов с тяжелыми сопутствующими заболеваниями, которые очень восприимчивы к неблагоприятным кардиореспираторным явлениям даже от минимальных доз седативные средства, пациенты, у которых ожидается, что процедура будет продолжительной, сложной или чрезвычайно болезненной из-за их кишечного или другого расстройства, пациенты, которым чрезвычайно трудно седативить из-за привыкания к опиоидам и / или анксиолитикам, пациенты с высоким риск аспирации, которым может помочь эндотрахеальная интубация под действием седативных средств, и пациенты, которые отказываются от колоноскопии без глубокой седации.Дополнительные затраты анестезиолога в размере 152 долларов, определенные авторами, далеко не «расточительны», я бы сказал, отличное значение для обеспечения безопасности и комфорта пациентов с таким высоким риском и высокой потребностью.
Как указывалось ранее, решения относительно вариантов седации должны приниматься в результате обсуждения между пациентом и эндоскопистом с учетом предпочтений и состояния пациента, а также предпочтений эндоскописта в ожидании запланированных методов. Анестезиологи не участвуют в процедурах колоноскопии, если ни пациент, ни эндоскопист не чувствуют, что их участие необходимо или желательно, а в большинстве учебных больниц помощь анестезиолога при колоноскопии является исключительной, а не рутинной.
Если бы в заголовке комментария говорилось, что «Обычная глубокая седация для колоноскопии часто не нужна», возможно, это более точно отразило бы сообщение авторов и послужило бы более коллегиальной основой для дискуссий между эндоскопистами, анестезиологами и политиками относительно того, как мы можем улучшить предоставление услуг с финансовой точки зрения, повышая при этом безопасность, эффективность, результативность и доступность.
Ссылки
1.Pace D, Borgaonkar M. Глубокая седация при колоноскопии не нужна и расточительна.Жестяная банка. Med. Доц. J. 12 февраля 2018 г .; 190: E153-4
2. Сингх Х., Полуха В., Чанг М., Чоптайн Н., Инегбу Е., Барон К., Табак С.П. Пропофол для седативного эффекта при колоноскопии. Кокрановская база данных Syst Rev. 2008: Выпуск 4. Ст. №: CD006268
Стоит ли пропофол для седации при колоноскопии своих затрат? Страховая компания говорит нет.
29 октября, 2019
В прошлом году Independent Health, вторая по величине страховая компания в регионе Баффало-Ниагара, обнаружила, что Gastroenterology Associates, частная практика с эндоскопическими центрами в Амхерсте и Ниагарском водопаде, использовала группу анестезии для введения пропофола своим пациентам вместо того, чтобы использовать то, что было были их традиционные сознательные методы седации.Это открытие привело к тому, что Independent Health 1 августа прекратила платежи за использование пропофола для колоноскопии и эндоскопии. Эта история обсуждается в статье в Buffalo News.
Седация пропофолом для колоноскопии продолжает набирать популярность по всей стране, и все больше гастроэнтерологов предпочитают этот метод. При правильном применении пропофол успокаивает и быстрее пробуждает пациентов, уменьшает осложнения во время и после процедуры и позволяет лучше видеть предраковые полипы.Хотя все эти факторы кажутся положительными, счет за анестезию добавляет от 300 до 500 долларов на пациента, увеличивая расходы для страховых компаний, таких как Independent Health, и для их пациентов. Введение пропофола сложнее, чем седация при сознании, и требует участия анестезиолога или CRNA для введения и постоянного лечения.
Несмотря на то, что страховая компания отказывается оплачивать дополнительные расходы, Gastroenterology Associates настолько поддерживает использование пропофола, что они готовы взять на себя дополнительные расходы, пока они собирают больше доказательств в пользу этого метода седации, чтобы поделиться со страховщиками.
EHC Note: EHC засвидетельствовал рост использования пропофола для эндоскопии по всей стране, где этот метод используется более чем в половине случаев. Все больше и больше больниц и гастроэнтерологов поддерживают эту форму седации для своих пациентов. Ряд страховщиков на протяжении многих лет пытались сопротивляться оплате этого покрытия, но сопротивление пациентов и поставщиков отменило подавляющее большинство этих попыток.
Как указывается в статье, использование пропофола дает некоторые очевидные преимущества для клинической практики и комфорта пациента, но также представляет собой часть усугубляющегося затруднения как для больниц, так и для анестезиологических групп.Эндоскопия – лишь один из примеров быстро растущих запросов к провайдерам анестезии о предоставлении услуг в различных местах, где проводится анестезия вне операционной (NORA). Эти места часто представляют собой расширение исходной модели охвата, часто не находятся в согласованном графике с основным операционным, и они могут быть географически разбросаны по больнице, что затрудняет наблюдение за анестезиологами в рамках модели медицинской бригады.
Персонал для этих уникальных отделений NORA может создать серьезные проблемы как для больницы, так и для анестезиологической группы, что приведет к задержкам в рассмотрении случаев из-за «совместного использования» анестезиологических ресурсов и увеличения субсидий на анестезию в случае плохого использования мест.Однако при эффективном управлении (быстрая оборачиваемость помещений, адекватное использование укомплектованных мест и достаточное количество имеющегося оборудования) NORA может предоставить отличную возможность получения дохода… то есть если страховка покроет ее.
Подпишитесь, чтобы получать статьи по электронной почте
Является ли анестезия роскошью во время колоноскопии? : Выстрелов
Здесь нет анестезии: пациент наблюдает за своей колоноскопией, как это происходит в Мемориальной больнице Слоан-Кеттеринг в Нью-Йорке. Тед Тай / Time & Life Pictures / Getty Image скрыть подпись
переключить подпись Тед Тай / Time & Life Pictures / Getty ImageВо время колоноскопии врачи часто позволяют пациентам решать, сколько седативных средств они хотели бы получить.
Но, согласно новому исследованию, вопрос о том, поставит ли вас под контроль анестезиолог, может гораздо больше зависеть от того, где вы живете и кому платят, а не от предпочтений пациента.
Это большие деньги. Если бы услуги анестезии использовались для всех 20 миллионов эндоскопий и колоноскопий, выполняемых каждый год, это стоило бы дополнительных 8 миллиардов долларов в год, потому что анестезиологу или медсестре-анестезиологу тоже нужно платить.
И все больше и больше людей получают анестезию с помощью этой колоноскопии.Согласно исследованию, опубликованному в JAMA , журнале Американской медицинской ассоциации , в 2003 году только у 14 процентов людей был анестезиолог или медсестра-анестезист.
К 2009 году это число выросло до 30 процентов. Большая часть этого увеличения приходилась на здоровых людей, у которых нет состояния, требующего анестезии.
Люди на северо-востоке гораздо чаще получают анестезиологические услуги. Это происходило в 59 процентах случаев, по сравнению с 13 процентами в западных штатах, где страховщики отказывались платить дополнительные расходы, заявляя, что почти все люди прекрасно справляются с седативными препаратами, которые вводит врач, проводящий эндоскопию.
«Финансовые стимулы несколько извращены», – говорит Ли Флейшер, заведующий кафедрой анестезиологии и реанимации системы здравоохранения Пенсильванского университета.
Это не новая проблема. В последние годы страховщики пытаются отказаться от оплаты анестезии пропофолом, быстродействующим лекарством, которое обычно требует услуг анестезиолога или медсестры-анестезиолога.
Вот почему.
Гастроэнтерологи получают столько же, если задействован анестезиолог, но, поскольку им не нужно применять седативный эффект, они могут работать быстрее и обрабатывать больше случаев за день, – говорит Флейшер.Они также позволяют избежать потенциальной ответственности за пациентов, которые могут плохо отреагировать на седативные препараты. Но страховщики в конечном итоге платят за дополнительный персонал и анестезию.
«Мы это освещаем», – говорит Скот Роскелли, представитель Aetna. Страховщик заявил, что прекратит оплачивать анестезию еще в 2008 году, но решил отложить это изменение на неопределенный срок, сказал Роскелли Shots.
Стоимость варьируется от 150 долларов для людей, застрахованных Medicare, до 508 долларов для людей, застрахованных частной страховой компанией.
Таким образом, в некоторых эндоскопических центрах пациенты получают полную анестезию как нечто само собой разумеющееся, хотя большинству здоровых пациентов не требуется такая сильная седация или такой уровень наблюдения.Расходы покрывает Medicare, как и некоторые частные страховые компании.
«Финансы позволили легко не принять трудное решение», – сказал Флейшер Shots. Он написал редакционную статью в JAMA на этой неделе.
Его больница обычно использует умеренные седативные средства, также называемые «сумеречным сном», с такими седативными средствами, как валиум или Versed. Большинство людей не помнят процедуру и не испытывают дискомфорта или не испытывают никакого дискомфорта. (Некоторым людям делают колоноскопию и другие медицинские процедуры без каких-либо седативных средств, но это уже история для другого дня.)
Итак, есть основания настаивать на том, чтобы здоровые люди использовали умеренную седацию, а не усыпляли анестезиологом, говорит Флейшер. Но также существует риск того, что люди, которые опасаются дискомфорта колоноскопии, пропустят процедуру, увеличивая риск рака толстой кишки.
«Если мы завтра скажем, что любой здоровый человек лишен анестезии, я опасаюсь, что люди перестанут делать колоноскопию», – говорит Флейшер.
В конце концов, говорит он, имеет смысл, чтобы люди, которые действительно хотят пройти полную анестезию, платили за услугу немного больше.«Если это имеет значение, я был бы готов заплатить за эту разницу. Настоящий вопрос заключается в том, чтобы найти способ, чтобы люди использовали ресурсы наиболее рационально».
Колоректальный рак: виды лечения
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете о различных видах лечения, которые врачи используют для лечения людей с колоректальным раком. Используйте меню для просмотра других страниц.
В этом разделе описаны виды лечения, являющиеся стандартными при лечении колоректального рака.«Стандарт лечения» означает лучшие известные методы лечения. При принятии решения о плане лечения вам рекомендуется рассмотреть возможность проведения клинических испытаний. Клиническое испытание – это научное исследование, в котором проверяется новый подход к лечению. Врачи хотят узнать, является ли новое лечение безопасным, эффективным и, возможно, лучше, чем стандартное лечение. В клинических испытаниях можно проверить новое лекарство, новую комбинацию стандартных методов лечения или новые дозы стандартных лекарств или других методов лечения. Клинические испытания – это один из вариантов лечения и ухода на всех стадиях рака.Ваш врач может помочь вам рассмотреть все варианты лечения. Узнайте больше о клинических испытаниях в разделах «О клинических испытаниях» и «Последние исследования» этого руководства.
Как лечится колоректальный рак
В области лечения рака разные врачи часто работают вместе, чтобы составить общий план лечения пациента, который обычно включает или сочетает в себе различные виды лечения. Это называется мультидисциплинарной командой. При колоректальном раке это обычно включает хирурга, медицинского онколога, онколога-радиолога и гастроэнтеролога.Гастроэнтеролог – это врач, специализирующийся на функциях и расстройствах желудочно-кишечного тракта. Бригады по лечению рака включают в себя множество других специалистов в области здравоохранения, таких как фельдшеры, практикующие медсестры, медсестры онкологии, социальные работники, фармацевты, консультанты, диетологи и другие.
Ниже описаны распространенные виды лечения рака прямой кишки, за которыми следует краткое описание вариантов лечения, перечисленных по стадиям. Ваш план лечения может также включать лечение симптомов и побочных эффектов, что является важной частью лечения рака.
Варианты лечения и рекомендации зависят от нескольких факторов, включая тип и стадию рака, возможные побочные эффекты, предпочтения пациента и общее состояние здоровья. Найдите время, чтобы узнать обо всех вариантах лечения, и обязательно задавайте вопросы о том, что неясно. Поговорите со своим врачом о целях каждого лечения и о том, чего вы можете ожидать от него. Такие разговоры называются «совместным принятием решений». Совместное принятие решений – это когда вы и ваши врачи вместе выбираете методы лечения, которые соответствуют целям вашего лечения.Совместное принятие решений особенно важно при колоректальном раке, потому что существуют разные варианты лечения. Узнайте больше о принятии решений о лечении.
Исследования показали, что эти различные подходы к лечению дают одинаковые преимущества независимо от возраста пациента. Однако у пожилых людей могут быть уникальные проблемы с лечением. Узнайте больше о конкретных эффектах хирургического вмешательства, химиотерапии и лучевой терапии на пожилых людей. Чтобы адаптировать лечение для каждого пациента, все решения о лечении должны учитывать такие факторы, как:
Прочие заболевания пациента
Общее состояние здоровья пациента
Возможные побочные эффекты плана лечения
Другие лекарства, которые пациент уже принимает
Состояние питания пациента и социальная поддержка
Ниже приведены пояснения по каждому из основных типов лечения колоректального рака.
Хирургия
Хирургия – это удаление опухоли и некоторых окружающих здоровых тканей во время операции. Ее часто называют хирургической резекцией. Это наиболее распространенный метод лечения колоректального рака. Также будет удалена часть здоровой толстой или прямой кишки и близлежащие лимфатические узлы.
Хотя колоректальную хирургию могут выполнять как общие хирурги, так и специалисты, многие люди общаются со специалистами, имеющими дополнительную подготовку и опыт в колоректальной хирургии. Хирург-онколог – это врач, специализирующийся на хирургическом лечении рака.Колоректальный хирург – это врач, прошедший дополнительную подготовку по лечению заболеваний толстой и прямой кишки, а также заднего прохода. Колоректальных хирургов раньше называли проктологами.
В дополнение к хирургической резекции, варианты хирургического лечения колоректального рака включают:
Лапароскопическая хирургия. Некоторым пациентам может быть сделана лапароскопическая операция по поводу колоректального рака. С помощью этой техники несколько зрительных труб вводятся в брюшную полость, когда пациент находится под анестезией.Анестезия – это лекарство, которое блокирует осознание боли. Разрезы меньше, а время восстановления часто короче, чем при стандартной операции на толстой кишке. Лапароскопическая операция по удалению рака так же эффективна, как и обычная операция на толстой кишке. Хирурги, выполняющие лапароскопические операции, специально обучены этой технике.
Колостома при раке прямой кишки. Реже человеку с раком прямой кишки может потребоваться колостома. Это хирургическое отверстие или стома, через которую толстая кишка соединяется с поверхностью брюшной полости, чтобы обеспечить выход отходов из организма.Эти отходы собираются в сумке, которую носит пациент. Иногда колостома носит временный характер, чтобы позволить прямой кишке зажить, но она может быть постоянной. Благодаря современным хирургическим методам и использованию лучевой терапии и химиотерапии перед операцией, когда это необходимо, большинству людей, получающих лечение от рака прямой кишки, не требуется постоянная колостома. Узнайте больше о колостомиях.
Радиочастотная абляция (РЧА) или криоабляция. Некоторым пациентам может быть сделана операция на печени или легких по удалению опухолей, распространившихся на эти органы.Дополнительные методы лечения включают использование энергии в виде радиочастотных волн для нагрева опухолей, называемое РЧА, или замораживание опухоли, называемое криоабляцией. Не все опухоли печени или легких можно лечить с помощью этих подходов. РЧА можно проводить через кожу или во время операции. Хотя это может помочь избежать удаления частей печени и легочной ткани, которые могут быть удалены в ходе обычной операции, также существует вероятность того, что части опухоли останутся позади.
Побочные эффекты хирургического вмешательства
Перед операцией поговорите со своим лечащим врачом о возможных побочных эффектах конкретной операции, которую вам предстоит перенести, и спросите, как можно предотвратить или облегчить побочные эффекты.Обычно побочные эффекты операции включают боль и болезненность в области операции. Операция также может вызвать запор или диарею, которые обычно проходят через некоторое время. У людей, у которых есть колостома, может появиться раздражение вокруг стомы. Если вам нужно сделать колостому, врач, медсестра или энтеростомический терапевт, который является специалистом по лечению колостомы, могут научить вас, как очистить область и предотвратить инфекцию.
Многие люди нуждаются в переобучении кишечника после операции.Это может занять некоторое время и помощь. Вам следует поговорить со своим врачом, если вы не восстановите хороший контроль над функцией кишечника.
Узнайте больше об основах хирургии рака.
Лучевая терапия
Лучевая терапия – это использование высокоэнергетических рентгеновских лучей для уничтожения раковых клеток. Его обычно используют для лечения рака прямой кишки, потому что этот вид опухоли имеет тенденцию повторяться вблизи того места, где она первоначально возникла. Врач, специализирующийся на проведении лучевой терапии для лечения рака, называется онкологом-радиологом.Схема или расписание лучевой терапии обычно состоит из определенного количества процедур, проводимых в течение определенного периода времени.
Внешняя лучевая терапия. Внешняя лучевая лучевая терапия использует аппарат для доставки рентгеновских лучей туда, где находится рак. Лучевая терапия обычно проводится 5 дней в неделю в течение нескольких недель. Его можно сделать в кабинете врача или в больнице.
Стереотаксическая лучевая терапия. Стереотаксическая лучевая терапия – это вид дистанционной лучевой терапии, которую можно использовать, если опухоль распространилась на печень или легкие.Этот тип лучевой терапии обеспечивает большую и точную дозу облучения на небольшой площади. Этот метод может помочь сохранить части печени и легочной ткани, которые в противном случае пришлось бы удалить во время операции. Однако не все виды рака, распространившиеся на печень или легкие, можно лечить таким способом.
Другие виды лучевой терапии. Некоторым людям специальные методы лучевой терапии, такие как интраоперационная лучевая терапия или брахитерапия, могут помочь избавиться от небольших участков рака, которые невозможно удалить хирургическим путем.
Интраоперационная лучевая терапия. При интраоперационной лучевой терапии используется однократная высокая доза лучевой терапии, вводимая во время операции.
Брахитерапия. Брахитерапия – это использование радиоактивных «семян», помещенных внутрь тела. В 1 типе брахитерапии с использованием продукта под названием SIR-Spheres крошечные количества радиоактивного вещества, называемого иттрием-90, вводятся в печень для лечения колоректального рака, который распространился на печень, когда операция невозможна.Доступна ограниченная информация о том, насколько эффективен этот подход, но некоторые исследования показывают, что он может помочь замедлить рост раковых клеток.
Лучевая терапия рака прямой кишки. При раке прямой кишки перед операцией можно использовать лучевую терапию, называемую неоадъювантной терапией, чтобы уменьшить опухоль и облегчить ее удаление. Его также можно использовать после операции для уничтожения оставшихся раковых клеток. Оба подхода помогли лечить это заболевание. Химиотерапия часто проводится одновременно с лучевой терапией, называемой химиолучевой терапией, чтобы повысить эффективность лучевой терапии.
Химиолучевая терапия часто применяется при раке прямой кишки перед операцией, чтобы избежать колостомы или снизить вероятность рецидива рака. Одно исследование показало, что химиолучевая терапия перед операцией работает лучше и вызывает меньше побочных эффектов, чем та же лучевая терапия и химиотерапия, проводимая после операции. Основные преимущества заключались в более низком уровне рецидива рака в том месте, где он начался, меньшем количестве пациентов, которым требовались постоянные колостомы, и меньшем количестве проблем с рубцеванием кишечника, где проводилась лучевая терапия.
Лучевая терапия обычно проводится в США при раке прямой кишки за 5,5 недель до операции. Однако для некоторых пациентов (и в некоторых странах) более короткий 5-дневный курс лучевой терапии перед операцией является целесообразным и / или предпочтительным.
Для некоторых людей в настоящее время используется новый подход к лечению рака прямой кишки. Это называется тотальной неоадъювантной терапией (или TNT). При использовании TNT и химиотерапия, и химиолучевая терапия назначаются примерно за 6 месяцев до операции.Этот подход все еще изучается, чтобы определить, какие пациенты получат наибольшую пользу.
Побочные эффекты лучевой терапии
Поговорите со своим врачом о возможных побочных эффектах режима лучевой терапии. Побочные эффекты лучевой терапии могут включать усталость, легкие кожные реакции, расстройство желудка и жидкий стул. Это также может вызвать кровавый стул из-за кровотечения через прямую кишку или непроходимости кишечника. Большинство побочных эффектов проходят вскоре после окончания лечения.
Сексуальные проблемы, а также бесплодие (невозможность иметь ребенка) у мужчин и женщин могут возникнуть после лучевой терапии таза. Перед началом лечения поговорите со своим врачом о вероятности того, что лечение повлияет на сексуальное здоровье и фертильность, а также о доступных вариантах сохранения фертильности.
Узнайте больше об основах лучевой терапии.
Лечение с использованием лекарств
Лечение с использованием лекарств используется для уничтожения раковых клеток.Лекарства можно вводить через кровоток, чтобы достичь раковых клеток по всему телу. Когда лекарство вводится таким образом, это называется системной терапией. Лекарства также можно вводить местно, то есть когда лекарство наносят непосредственно на рак или хранят в отдельной части тела.
Этот тип лекарств обычно назначается онкологом, врачом, специализирующимся на лечении рака с помощью лекарств.
Лекарства часто вводятся через зонд для внутривенного введения (IV), вводимый в вену с помощью иглы, или в виде пилюль или капсул, которые можно проглотить (перорально).Если вам дают пероральные лекарства, не забудьте спросить у своего медицинского работника, как их безопасно хранить и обращаться с ними.
Типы лекарств, используемых при колоректальном раке, включают:
Химиотерапия
Таргетная терапия
Иммунотерапия
Каждый из этих видов терапии обсуждается ниже более подробно. Человек может получать одновременно 1 тип лекарств или комбинацию лекарств.Их также можно назначать как часть плана лечения, который включает хирургическое вмешательство и / или лучевую терапию.
Лекарства, используемые для лечения рака, постоянно проходят экспертизу. Зачастую лучший способ узнать о прописанных вам лекарствах, их назначении и их потенциальных побочных эффектах или взаимодействии с другими лекарствами – поговорить с врачом.
Также важно сообщить своему врачу, если вы принимаете какие-либо другие лекарства или добавки, отпускаемые по рецепту или без рецепта.Травы, добавки и другие лекарства могут взаимодействовать с лекарствами от рака, вызывая нежелательные побочные эффекты или снижая эффективность. Узнайте больше о своих рецептах с помощью доступных для поиска баз данных о лекарствах.
Химиотерапия
Химиотерапия – это использование лекарств для уничтожения раковых клеток, обычно путем удержания раковых клеток от роста, деления и образования новых клеток.
Схема или расписание химиотерапии обычно состоит из определенного количества циклов, проводимых в течение определенного периода времени.Пациент может получать по 1 лекарству за раз или одновременно принимать комбинацию разных лекарств.
Химиотерапия может быть назначена после операции для удаления оставшихся раковых клеток. Некоторым людям с раком прямой кишки врач назначит химиотерапию и лучевую терапию перед операцией, чтобы уменьшить размер опухоли прямой кишки и снизить вероятность рецидива рака.
Многие лекарства одобрены Управлением по контролю за продуктами и лекарствами США (FDA) для лечения колоректального рака в США.Ваш врач может порекомендовать 1 или несколько из них в разное время во время лечения. Иногда их комбинируют с лекарствами таргетной терапии (см. «Таргетная терапия» ниже).
Некоторые общие схемы лечения с использованием этих препаратов включают:
5-ФУ отдельно
5-ФУ с лейковорином (фолиевая кислота), витамином, повышающим эффективность 5-ФУ
Капецитабин, пероральная форма 5-ФУ
FOLFOX: 5-FU с лейковорином и оксалиплатином
FOLFIRI: 5-ФУ с лейковорином и иринотеканом
Только иринотекан
XELIRI / CAPIRI: капецитабин с иринотеканом
XELOX / CAPEOX: капецитабин с оксалиплатином
Любое из вышеперечисленных с 1 из следующих целевых терапий: цетуксимаб (Эрбитукс), бевацизумаб (Авастин) или панитумумаб (Вектибикс).Кроме того, FOLFIRI можно комбинировать с любым из этих таргетных методов лечения (см. Ниже): зив-афлиберцептом (Zaltrap) или рамуцирумабом (Cyramza).
Побочные эффекты химиотерапии
Химиотерапия может вызвать рвоту, тошноту, диарею, язвы во рту или невропатию, то есть покалывание или онемение в ногах или руках. Однако существуют лекарства для предотвращения этих побочных эффектов. Из-за способа введения лекарств эти побочные эффекты менее серьезны, чем они были в прошлом для большинства людей.Кроме того, пациенты могут быть необычно уставшими или утомленными, а также повышается риск инфицирования. Сильное выпадение волос является необычным побочным эффектом для многих препаратов, используемых для лечения колоректального рака, хотя чаще встречается при режимах химиотерапии, включающих иринотекан.
Если побочные эффекты особенно тяжелы, можно снизить дозу препарата или отложить сеанс лечения. Если вы получаете химиотерапию, вам следует регулярно обсуждать со своим лечащим врачом любые побочные эффекты и спрашивать, о каких симптомах и побочных эффектах ваш врач должен сразу знать.Узнайте больше об управлении побочными эффектами. Побочные эффекты химиотерапии обычно проходят после завершения лечения.
Узнайте больше об основах химиотерапии.
Таргетная терапия
Таргетная терапия – это лечение, направленное на специфические гены, белки рака или тканевую среду, которая способствует росту и выживанию рака. Этот тип лечения блокирует рост и распространение раковых клеток и ограничивает повреждение здоровых клеток.
Не все опухоли имеют одинаковые мишени.Чтобы найти наиболее эффективное лечение, ваш врач может провести тесты, чтобы определить гены, белки и другие факторы в вашей опухоли. Это помогает врачам лучше подбирать каждому пациенту наиболее эффективное лечение, когда это возможно. Кроме того, продолжаются научные исследования, чтобы узнать больше о конкретных молекулярных мишенях и новых методах лечения, направленных на них. Эти препараты становятся все более важными при лечении колоректального рака. Узнайте больше об основах целевого лечения.
Исследования показали, что пожилые пациенты могут получать пользу от таргетной терапии, как и более молодые пациенты.Кроме того, ожидаемые побочные эффекты обычно поддаются лечению как у пожилых, так и у молодых пациентов.
При колоректальном раке возможны следующие виды таргетной терапии.
Антиангиогенезная терапия. Терапия против ангиогенеза направлена на остановку ангиогенеза, который представляет собой процесс образования новых кровеносных сосудов. Поскольку опухоль нуждается в питательных веществах, доставляемых кровеносными сосудами для роста и распространения, цель антиангиогенезной терапии состоит в том, чтобы «голодать» опухоль.
Бевацизумаб (Авастин). Когда бевацизумаб назначают вместе с химиотерапией, это увеличивает продолжительность жизни людей с прогрессирующим колоректальным раком. В 2004 году FDA одобрило бевацизумаб вместе с химиотерапией в качестве первого лечения или лечения первой линии при распространенном колоректальном раке. Недавние исследования показали, что он также эффективен в качестве терапии второй линии наряду с химиотерапией. Есть два препарата, похожие на бевацизумаб, бевацизумаб-аввб (Мваси) и бевацизумаб-бвзр (Зирабев), которые также были одобрены FDA для лечения распространенного колоректального рака.Их называют биоаналогами.
Регорафениб (Стиварга). Этот препарат используется для лечения людей с метастатическим колоректальным раком, которые уже прошли определенные виды химиотерапии и другие виды таргетной терапии.
Зив-афлиберцепт (Залтрап) и рамуцирумаб (Цирамза). Любой из этих препаратов можно комбинировать с химиотерапией FOLFIRI в качестве лечения второй линии метастатического колоректального рака.
Ингибиторы рецепторов эпидермального фактора роста (EGFR). Исследователи обнаружили, что препараты, блокирующие EGFR, могут быть эффективными для остановки или замедления роста колоректального рака.
Цетуксимаб (Эрбитукс)
Панитумумаб (Вектибикс)
Недавние исследования показывают, что цетуксимаб и панитумумаб не работают также при опухолях, которые имеют специфические изменения, называемые мутациями или изменениями, в гене под названием RAS . ASCO рекомендует, чтобы все люди с метастатическим колоректальным раком, которые могут получать ингибитор EGFR, прошли тестирование опухолей на мутации гена RAS и RAF .Если опухоль имеет мутированную форму гена RAS или конкретную мутацию BRAF (V600E), ASCO рекомендует не принимать ингибиторы EGFR.
Комбинированная таргетная терапия. Некоторые опухоли имеют специфическую мутацию, называемую BRAF V600E, которая может быть обнаружена с помощью теста, одобренного FDA. Класс целевых методов лечения, называемых ингибиторами BRAF, может использоваться для лечения опухолей с этой мутацией. Комбинация с использованием ингибитора BRAF энкорафениба (Braftovi) и цетуксимаба может использоваться для лечения людей с метастатическим колоректальным раком с этой мутацией, которые получали по крайней мере 1 предыдущее лечение.
Онкологическое лечение. Ларотректиниб (Витракви) и энтректиниб (Розлитрек) – это типы таргетной терапии, которые не специфичны для определенного типа рака, но направлены на конкретное генетическое изменение, называемое слиянием NTRK . Этот тип генетических изменений встречается редко, но обнаруживается при различных формах рака, включая рак прямой кишки. Эти препараты одобрены для лечения метастатического колоректального рака, который не может быть удален хирургическим путем, и его состояние ухудшилось при других методах лечения.
Опухоль также может быть проверена на другие молекулярные маркеры, включая сверхэкспрессию HER2 и другие. Эти маркеры еще не одобрены FDA для таргетной терапии, но могут быть возможности в клинических испытаниях, изучающих эти молекулярные изменения.
Побочные эффекты таргетной терапии
Поговорите со своим врачом о возможных побочных эффектах конкретного лекарства и о том, как с ними бороться. Побочные эффекты целенаправленного лечения могут включать сыпь на лице и верхней части тела, которую можно предотвратить или уменьшить с помощью различных методов лечения.Узнайте больше о кожных реакциях на таргетную терапию.
Иммунотерапия (
обновлено 09/2021 )Иммунотерапия, также называемая биологической терапией, предназначена для усиления естественной защиты организма в борьбе с раком. В нем используются материалы, созданные организмом или в лаборатории, для улучшения, нацеливания или восстановления функции иммунной системы.
Ингибиторы Checkpoint – важный вид иммунотерапии, применяемый для лечения колоректального рака. Узнайте больше об основах иммунотерапии.
Пембролизумаб (Кейтруда). Пембролизумаб нацелен на PD-1, рецептор опухолевых клеток, предотвращая укрытие опухолевых клеток от иммунной системы. Пембролизумаб используется для лечения неоперабельного или метастатического колоректального рака, который имеет молекулярную особенность, называемую микросателлитной нестабильностью (MSI-H) или дефицитом восстановления несоответствия (dMMR) (см. Диагностика). Неоперабельный означает, что операция невозможна.
Ниволумаб (Опдиво). Ниволумаб используется для лечения людей старше 12 лет, страдающих метастатическим колоректальным раком MSI-H или dMMR, который вырос или распространился после химиотерапии фторпиримидином (например, капецитабином и фторурацилом), оксалиплатином и иринотеканом.
- Достарлимаб (Джемперли). Достарлимаб – ингибитор иммунной контрольной точки PD-1. Его можно использовать для лечения рецидивирующего или метастатического колоректального рака с dMMR.
Комбинация ниволумаба и ипилимумаба (Ервой). Эта комбинация ингибиторов контрольных точек одобрена для лечения пациентов от 12 лет и старше с метастатическим колоректальным раком MSI-H или dMMR, который вырос или распространился после лечения фторпиримидином, оксалиплатином и иринотеканом.
Побочные эффекты иммунотерапии
Различные виды иммунотерапии могут вызывать разные побочные эффекты. Наиболее частые побочные эффекты иммунотерапии могут включать усталость, сыпь, диарею, тошноту, лихорадку, мышечную боль, боль в костях, боль в суставах, боль в животе, зуд, рвоту, кашель, снижение аппетита и одышку. Иммунотерапия может увеличить риск воспаления в различных органах вашего тела. Поговорите со своим врачом о возможных побочных эффектах рекомендованной вам иммунотерапии и о симптомах, на которые следует обращать внимание.
Физические, эмоциональные и социальные последствия рака
Рак и его лечение вызывают физические симптомы и побочные эффекты, а также эмоциональные, социальные и финансовые последствия. Управление всеми этими эффектами называется паллиативной или поддерживающей терапией. Это важная часть вашего ухода, которая включается в лечение, направленное на замедление, остановку или устранение рака.
Паллиативная помощь направлена на улучшение вашего самочувствия во время лечения путем устранения симптомов и поддержки пациентов и их семей с другими, немедицинскими потребностями.Любой человек, независимо от возраста, типа и стадии рака, может получить такую помощь. И часто он работает лучше всего, когда его начинают сразу после постановки диагноза рака. Люди, которые получают паллиативную помощь вместе с лечением рака, часто имеют менее серьезные симптомы, лучшее качество жизни и сообщают, что они более удовлетворены лечением.
Паллиативные методы лечения широко варьируются и часто включают прием лекарств, изменения питания, техники релаксации, эмоциональную и духовную поддержку и другие методы лечения.Вы также можете получить паллиативное лечение, подобное тому, которое предназначено для избавления от рака, например химиотерапию, хирургическое вмешательство или лучевую терапию.
Перед началом лечения поговорите со своим врачом о целях каждого лечения в рекомендованном плане лечения. Вам также следует поговорить о возможных побочных эффектах конкретного плана лечения и вариантах паллиативной помощи. Многим пациентам также полезно поговорить с социальным работником и принять участие в группах поддержки. Спросите своего врача об этих ресурсах.
Во время лечения ваша медицинская бригада может попросить вас ответить на вопросы о ваших симптомах и побочных эффектах и описать каждую проблему. Обязательно сообщите медицинскому персоналу, если у вас возникла проблема. Это помогает медицинским работникам как можно быстрее устранять любые симптомы и побочные эффекты. Это также может помочь предотвратить более серьезные проблемы в будущем.
Узнайте больше о важности отслеживания побочных эффектов в другой части этого руководства. Узнайте больше о паллиативной помощи в отдельном разделе этого сайта.
Лечение рака прямой кишки по стадиям
Для каждой стадии колоректального рака могут быть рекомендованы разные методы лечения. Ваш врач вместе с вами разработает конкретный план лечения, основанный на стадии рака и других факторах. Подробное описание каждого типа лечения представлено ранее на этой странице. Клинические испытания также могут быть вариантом лечения для каждой стадии.
В целом, стадии 0, I, II и III часто поддаются хирургическому лечению. Однако многие люди с колоректальным раком III стадии и некоторые со стадией II получают химиотерапию после операции, чтобы увеличить шанс устранения болезни.Люди с раком прямой кишки II и III стадии также будут получать лучевую терапию с химиотерапией до или после операции. Стадия IV не всегда поддается лечению, но она поддается лечению, и можно контролировать рост рака и симптомы заболевания.
Колоректальный рак 0 стадии
Обычное лечение – это полипэктомия или удаление полипа во время колоноскопии. Дополнительной хирургии нет, если полип нельзя удалить полностью.
Колоректальный рак I стадии
Обычно требуется только хирургическое удаление опухоли и лимфатических узлов.
Колоректальный рак II стадии
Операция часто является первым лечением. Людям с колоректальным раком II стадии следует обсудить со своим врачом необходимость дальнейшего лечения после операции, поскольку в некоторых случаях может быть рекомендована адъювантная химиотерапия. Адъювантная химиотерапия – это лечение после операции с целью уничтожить оставшиеся раковые клетки. Тем не менее, показатели излечения только от хирургического вмешательства довольно высоки, а дополнительное лечение дает мало преимуществ для людей с этой стадией колоректального рака.Поговорите со своими врачами о рисках и преимуществах адъювантной химиотерапии. Клинические испытания также возможны после операции.
При раке прямой кишки II стадии лучевая терапия обычно проводится в сочетании с химиотерапией до или после операции. После операции также может быть назначена дополнительная химиотерапия.
Колоректальный рак III стадии
Лечение обычно включает хирургическое удаление опухоли с последующей адъювантной химиотерапией. Клиническое испытание также может быть вариантом.При раке прямой кишки лучевая терапия может использоваться вместе с химиотерапией до или после операции, а также с адъювантной химиотерапией.
Метастатический (IV стадия) колоректальный рак
Если рак распространяется на другую часть тела от того места, где он возник, врачи называют это метастатическим раком. Колоректальный рак может распространяться на отдаленные органы, такие как печень, легкие, яичники и ткань брюшины, которая выстилает брюшную полость. Если это произойдет, рекомендуется поговорить с врачами, имеющими опыт лечения этой стадии рака.У врачей могут быть разные мнения о лучшем стандартном плане лечения. Клинические испытания также могут быть вариантом. Узнайте больше о том, как получить второе мнение перед началом лечения, чтобы вам было комфортно с выбранным планом лечения.
Ваш план лечения может включать в себя комбинацию хирургического вмешательства, лучевой терапии, иммунотерапии, таргетной терапии и химиотерапии, которые могут использоваться для замедления распространения болезни и часто для временного уменьшения раковой опухоли. Паллиативная помощь также будет иметь важное значение для облегчения симптомов и побочных эффектов.
На этой стадии операция по удалению части толстой кишки, где начался рак, обычно не может вылечить рак, но может помочь облегчить закупорку толстой кишки или другие проблемы, связанные с раком. Хирургическое вмешательство также может использоваться для удаления частей других органов, содержащих рак, что называется резекцией, и может вылечить некоторых людей, если ограниченное количество рака распространяется на один орган, такой как печень или легкое.
Если колоректальный рак распространился только на печень и если возможно хирургическое вмешательство – до или после химиотерапии – есть шанс на полное излечение.Даже если вылечить рак невозможно, операция может продлить жизнь человека на месяцы или даже годы. Определение того, кому может помочь операция по поводу рака, распространившегося на печень, часто является сложным процессом, в котором несколько врачей разных специальностей работают вместе, чтобы спланировать лучший вариант лечения.
Для многих людей диагностировать метастатический рак очень сложно. Вам и вашей семье рекомендуется поговорить о своих чувствах с врачами, медсестрами, социальными работниками или другими членами медицинской бригады.Также может быть полезно поговорить с другими пациентами, например, через группу поддержки или другую программу поддержки сверстников.
Ремиссия и вероятность рецидива
Ремиссия – это когда рак не может быть обнаружен в организме и отсутствуют симптомы. Это также можно назвать «отсутствие признаков болезни» или NED.
Ремиссия может быть временной или постоянной. Эта неопределенность заставляет многих людей беспокоиться о том, что рак вернется. Хотя многие ремиссии носят постоянный характер, важно обсудить с врачом возможность возвращения рака.Понимание вашего риска рецидива и вариантов лечения может помочь вам почувствовать себя более подготовленным, если рак все же вернется. Узнайте больше о том, как справиться со страхом повторения.
Если рак возвращается после первоначального лечения, это называется рецидивирующим раком. Он может вернуться в том же месте (так называемый местный рецидив), поблизости (региональный рецидив) или в другом месте (отдаленный рецидив).
Когда это произойдет, снова начнется новый цикл тестирования, чтобы узнать как можно больше о повторении.После того, как это обследование будет выполнено, вы и ваш врач обсудите варианты лечения. Часто план лечения может включать в себя методы лечения, описанные выше, такие как хирургия, лучевая терапия, химиотерапия, иммунотерапия или таргетная терапия, но они могут использоваться в другой комбинации и будут зависеть от молекулярных характеристик вашего рака и того, как ваше тело поживает. общий. Ваш врач может предложить клинические испытания, в которых изучаются новые способы лечения этого типа рецидивирующего рака. Как правило, варианты лечения рецидивирующего рака такие же, как и методы лечения метастатического рака.Какой бы план лечения вы ни выбрали, паллиативная помощь будет иметь важное значение для облегчения симптомов и побочных эффектов.
Люди с рецидивирующим раком иногда испытывают такие эмоции, как неверие или страх. Вам предлагается поговорить с медицинским персоналом об этих чувствах и спросить об услугах поддержки, которые помогут вам справиться с этим. Узнайте больше о том, как бороться с рецидивом рака.
Если лечение не работает
Выздоровление от рака не всегда возможно. Если рак не поддается лечению или контролю, заболевание можно назвать запущенным или терминальным.
Этот диагноз вызывает стресс, и некоторым людям трудно обсуждать запущенный рак. Тем не менее, важно вести открытые и честные беседы со своим лечащим врачом, чтобы выразить свои чувства, предпочтения и опасения. Медицинская бригада обладает особыми навыками, опытом и знаниями, чтобы поддерживать пациентов и их семьи, и всегда готова помочь. Чрезвычайно важно убедиться, что человеку физически комфортно, он свободен от боли и имеет эмоциональную поддержку.
Люди с запущенным раком и ожидаемая продолжительность жизни менее 6 месяцев могут обратиться за помощью в хоспис.Уход в хосписе призван обеспечить наивысшее качество жизни людям, находящимся на грани конца жизни. Вам и вашей семье рекомендуется обсудить с медицинским персоналом варианты ухода в хосписе, которые включают домашний уход в хосписе, специальный центр хосписа или другие медицинские учреждения. Медсестринский уход и специальное оборудование могут сделать пребывание дома удобным для многих семей. Узнайте больше о расширенном планировании лечения рака.
После смерти любимого человека многим людям нужна поддержка, чтобы помочь им справиться с утратой.Узнайте больше о горе и утрате.
Следующий раздел в этом руководстве – О клинических испытаниях . Он предлагает больше информации об исследованиях, направленных на поиск лучших способов лечения больных раком. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Тело под общей анестезией приближается к коме, чем сон
Пациентам, перенесшим серьезные операции, такие как серьезные операции на сердце или трансплантации, обычно требуется общая анестезия.Но, возможно, уложить пациентов «спать» – не лучший способ описать этот процесс, утверждают авторы новой обзорной статьи, опубликованной 30 декабря в выпуске New England Journal of Medicine .
То, что на самом деле делают анестезиологи, ближе к тому, чтобы помещать пациентов – около 60 000 ежедневно в США – в лекарственную кому. «Это обратимая кома, но, тем не менее, это кома», – говорит Эмери Браун, профессор анестезиологии Гарвардской медицинской школы и соавтор статьи.
Общая анестезия перед серьезным хирургическим вмешательством снижает активность мозга (по данным электроэнцефалограммы или ЭЭГ) до уровней, близких к смерти ствола мозга. По большей части Браун обнаружил, что анестезиологи говорят об этом процессе в разговорной речи, говоря пациентам, что они будут «спать», а не «без сознания» – вероятно, в попытке не сделать медицинское испытание более страшным, чем это уже необходимо. быть.
Такой подход оказывает медвежью услугу и пациентам, и ученым, – утверждает он.
«Было бы хорошо, если бы ваш анестезиолог объяснил, где будут действовать лекарства», – говорит Браун. Однако многим клиницистам может быть трудно предложить подробные неврологические объяснения того, как каждое из вводимых ими соединений действует на нервную систему. Они с большей вероятностью будут думать об этом в терминах «мы поворачиваем ручку, и они засыпают», – говорит Майкл Алкир, доцент анестезиологии Калифорнийского университета в Ирвине, не участвовавший в написании новой статьи.
Вызвание состояния, похожего на кому, действительно требует тщательного наблюдения, поддержки дыхания и температуры, а также тонкого баланса «снотворных, ингаляционных агентов, опиоидов, миорелаксантов, седативных средств и сердечно-сосудистых препаратов», – отметили в своей статье Браун и его коллеги. .
Механизмы, лежащие в основе этой смеси, даже если они тщательно разработаны, не всегда хорошо понятны. Анестезию, которую долго считали «черным ящиком», можно объяснить и понять – это не загадка », – говорит Браун.И исследователи могут еще больше помочь рассеять туман в этой области, расширив область анестезиологии до сотрудничества с экспертами в других областях, таких как исследования сна и комы.
Хотя анестезиология и исследования сна и комы обычно проводятся независимо друг от друга, «есть способ думать обо всех в одной и той же схеме», – объясняет Браун. И этой общей рамкой должна быть нейробиология, – говорит он.
Алкир согласен с тем, что модель комы «более уместна», и что «переход к этой точке зрения будет полезен» в продвижении области вперед.И объединение разрозненных областей, включая исследователей сна и комы, вместе имеет смысл, потому что «это все та же фундаментальная нейроанатомия».
Стремление к более детальной нейробиологии в этой области может также способствовать развитию исследований в направлении новых, более эффективных методов. Диэтиловый эфир был революционным средством в XIX веке, которое могло вырубить людей перед операцией, но у него были некоторые неприятные побочные эффекты. «Теперь нам нужны нюансы» и более целевые инструменты, подобные тем, которые используются в других областях медицины, таких как лечение и скрининг рака, отмечает Браун.
Анестезия, говорит Алкир, «все еще находится на уровне« у нас есть большой молот, и мы ударили вас по голове, и вы получите нокаут ». Он и его коллеги работали, чтобы найти больше». региональная анестезия головного мозга, которая изменит состояние сознания », – объясняет он. «Я думаю, у нас есть еще кое-что», – говорит он, но отмечает, что у них были некоторые многообещающие зацепки, сосредоточив внимание на таламусе в исследованиях на животных. Но даже если у клиницистов еще нет более тонких инструментов, чтобы погрузить пациентов в готовое к операции бессознательное состояние, отмечает Алкир, «понимание того, как это работает, позволит вам в конечном итоге улучшить анестезию – если не с теми агентами, которые у вас есть прямо сейчас.«
Более глубокий взгляд на то, как лекарства действуют во время анестезии, также может дать полезные модели для различных неврологических расстройств, – говорит Браун, отмечая сходство между ЭЭГ у пациентов, находящихся под общей анестезией, и пациентов в коме.
На более приземленном уровне. , достижения в анестезиологии также могут помочь в лечении бессонницы, но не так, как можно было бы подумать.
Традиционные методы лечения часто работают по тем же механизмам, что и препараты, вводимые для анестезии пациентов перед операцией, таким образом помогая людям избавиться от них, но не обязательно копирование нормального режима сна.Внимательно изучив механизмы, действующие во время общей анестезии, и то, как некоторые из более широко назначаемых снотворных ведут себя в мозге, «мы можем спросить:« Так ли мы хотим [лечить бессонницу]? »», – объясняет Браун. .
И эти достижения, в свою очередь, могут быть использованы в области анестезиологии, помогая уменьшить побочные эффекты общей анестезии, такие как послеоперационное снижение когнитивных функций. Лучшее понимание кома-подобного состояния общей анестезии может также пролить свет на пациентов, которые находятся в более постоянном вегетативном состоянии, которые после пробуждения проходят через очень те же стадии, что и выходящие из общей анестезии, хотя и намного медленнее.