Колоноскопия под наркозом или без: Как готовиться к колоноскопии кишечника под наркозом | Какой наркоз делают при колоноскопии
Колоноскопия без наркоза – как делается, как перенести, больно ли это
Полный текст статьи:
Что это?
Эта процедура подразумевает под собой использование эндоскопического оборудования, оснащенного камерой. Устройство вводится через анальное отверстие, постепенно продвигаясь по всей длине толстой кишки. Изображение транслируется на экране в режиме реального времени, благодаря чему врач может оценить состояние стенок и полости, выявить любые новообразования, непроходимость, инородное тело, очаги эрозии или воспаления и многое другое. Сегодня обследование кишечника без колоноскопии практически не проводится. Только эта методика обладает высокой информативностью и безопасностью.
Несмотря на отсутствие какого-либо вреда для здоровья пациента, колоноскопия без наркоза проводится нечасто. Это связано с сильным дискомфортом и небольшой болезненностью, возникающей во время осмотра или выполнения лечебных манипуляций. В современной медицинской практике используется 3 основных вида анестезии перед этой процедурой:
- Колоноскопия кишечника без наркоза, во сне.
 В этом случае применяется седация. Пациенту вводится седативное лекарственное вещество со снотворным эффектом, при активации которого у него притупляется болевая чувствительность.
В этом случае применяется седация. Пациенту вводится седативное лекарственное вещество со снотворным эффектом, при активации которого у него притупляется болевая чувствительность. - Местное обезболивание. Наконечник эндоскопа смазывается анестетиком, который устраняет неприятные ощущения после введения трубки. Однако его действие неэффективно во время нагнетания внутрь воздуха, так как действует локально и только на первых этапах осмотра.
- Наркозный сон. Этот способ используется в условиях операционной. Врач-анестезиолог подбирает состав и дозировку препаратов, после введения которых у пациента отключается сознание. Длительность этого состояния превышает продолжительность выполнения эндоскопии. Как правило, данный метод назначается лицам с низким болевым порогом и детям до 12 лет.
Делают ли колоноскопию без наркоза?
Несмотря на наличие болевых ощущений и дискомфорта на всём протяжении этого обследования, допускается его выполнение без предварительного обезболивания.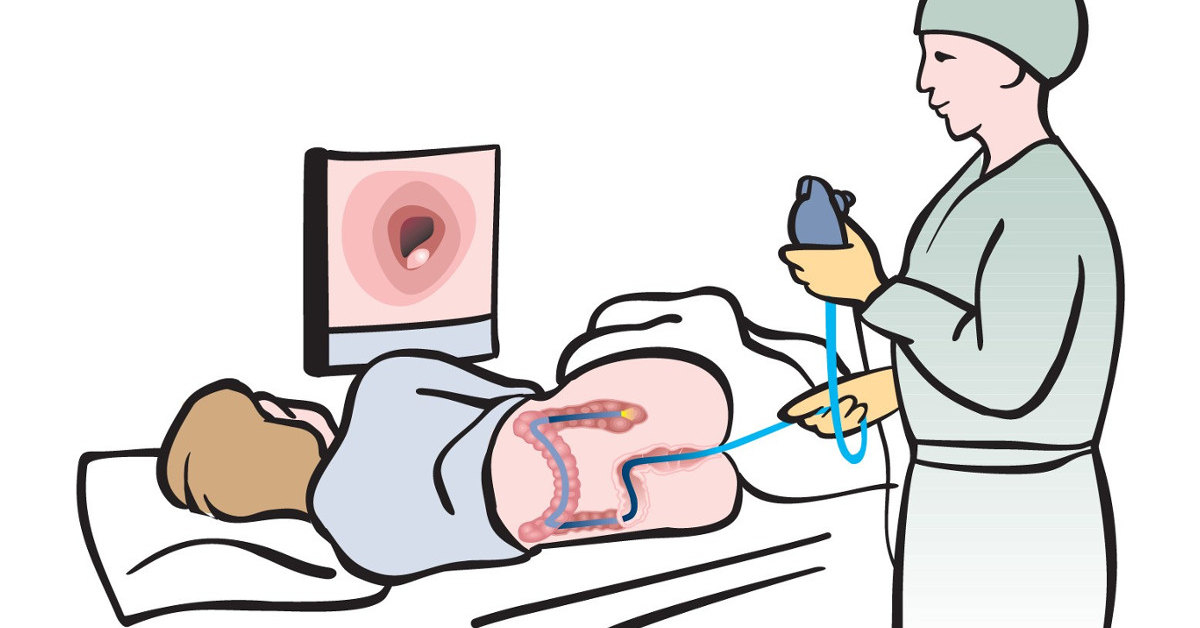 Для этого потребуется поговорить с лечащим врачом, который сможет оценить целесообразность этого решения. У него же можно узнать, как пройти колоноскопию без наркоза и что для этого потребуется.
Для этого потребуется поговорить с лечащим врачом, который сможет оценить целесообразность этого решения. У него же можно узнать, как пройти колоноскопию без наркоза и что для этого потребуется.
Больно ли?
Многие пациенты не знают, как проводится колоноскопия без наркоза и что они будут испытывать на момент обследования. Ответить однозначно на этот вопрос практически невозможно. Это связано с тем, что каждый человек обладает индивидуальным порогом чувствительности. Для некоторых лиц эта манипуляция сопряжена с терпимым дискомфортом, а кто-то испытывает сильную болезненность, из-за которой дальнейшее исследование без применения обезболивающих средств невозможно. Как правило, вопрос об анестезии обговаривается с лечащим врачом и анестезиологом.
Как делают колоноскопию без наркоза?
Отказ от использования медикаментозного сна не влияет на последовательность выполнения этой медицинской манипуляции. Предварительно исследуемому потребуется очистить кишечник при помощи клизмы или слабительных препаратов. За несколько дней до обследования рекомендуется придерживаться диеты, ограничить потребление красящих продуктов питания и некоторых лекарств (например, активированный уголь). В день исследования не нужно завтракать. Также стоит снять контактные линзы и зубные протезы (при их наличии).
За несколько дней до обследования рекомендуется придерживаться диеты, ограничить потребление красящих продуктов питания и некоторых лекарств (например, активированный уголь). В день исследования не нужно завтракать. Также стоит снять контактные линзы и зубные протезы (при их наличии).
Так как проводится колоноскопия без наркоза в стандартной последовательности, то её основными этапами являются:
- Снять одежду и лечь на кушетку (на левый бок, колени подтянуть к груди).
- Введение местного анестетика (при желании).
- Смазывание эндоскопа специальным маслом, обеспечивающим лучшую проходимость.
- Введение оборудования, транслирующего картинку на монитор, в задний проход.
- Осмотр анатомических структур, биопсия или эндоскопическое лечение.
- Извлечение трубки.
Колоноскопия под наркозом и без в СПб в клинике MedSwiss
РЕКОМЕНДАЦИИ ПО ДИЕТЕ ПЕРЕД ОБСЛЕДОВАНИЕМ
Исключить за 3-4 дня до исследования из рациона – фрукты, овощи, как свежие, так и прошедшие кулинарную обработку, ягоды (в любом виде), грибы, морскую капусту, перловую, овсяную, гречневую каши, мюсли, отруби, хлеб из муки грубого помола, орехи, мак.
Можно употреблять продукты животного происхождения – мясо, птицу (курица, индейка), рыбу в отварном или тушеном виде, сыр, творог, кефир, омлет, сливочное масло, супы (жидкую часть без овощей), мед, отварной белый шлифованный рис. В неограниченных количествах разрешено употребление прозрачных жидкостей – минеральной воды без газа, прозрачных соков без мякоти, бульонов.
ПОДГОТОВКА ТОЛСТОЙ КИШКИ К КОЛОНОСКОПИИ
Хорошая подготовка толстой кишки к исследованию является основой качественного эндоскопического обследования!!!
Для прохождения колоноскопии с анестезиологическим обеспечением (т.е. под наркозом) необходима консультация гастроэнтеролога, который определит необходимость проведения процедуры и объяснит, как правильно подготовиться к ней. Исследование проводится натощак. Последний прием разрешенной пищи должен быть не позднее 16.00 накануне процедуры.
Для проведения колоноскопии под наркозом применяется одномоментный способ подготовки – накануне вечером.
Важно! Интервал между окончанием приема жидкости (препарата или прозрачной жидкости) и началом проведения колоноскопии с анестезиологическим пособием (наркозом) должен составлять не менее 8 часов!
В день обследования необходимо быть в клинике за 1 час до обследования.
Перед исследованием под наркозом Вас консультирует врач-анестезиолог. На основании медицинской информации о состоянии здоровья пациента он определит оптимальный вид анестезии, который позволит пройти процедуру комфортно и безопасно.
На консультацию необходимо принести результаты:
- ЭКГ.
- Заключение врача-терапевта об отсутствии противопоказаний для проведения колоноскопии под наркозом.
Внимание!!!Во время подготовки к колоноскопии необходимо продолжить прием лекарственных средств, назначенных врачом в целях коррекции артериальной гипертензии, нарушений сердечного ритма, прочих жизненно важных лекарственных средств. От пероральных гипогликемических препаратов рекомендуется воздержаться в процессе подготовки и вернуться к их приему в начале нормального питания.
От пероральных гипогликемических препаратов рекомендуется воздержаться в процессе подготовки и вернуться к их приему в начале нормального питания.
В случае приема антикоагулянтов (аспирин, тромбо-асс, кардиомагнил, ксарелто, эликвис, прадакса, варфарин и т. д.) необходимо поставить в известность эндоскописта и анестезиолога перед проведением исследования.
При проведении ФКС под наркозом — утром в день исследования не есть и не пить !!!
Подготовка кишки к исследованию препаратами
При наличии у пациента хронических запоров за 5 дней до проведения манипуляции рекомендуется начать прием форлакса по 1 пакетику 2 р. в сутки .Во время подготовки при появлении вздутия можно принять 4 капсулы эспумизана или 2 капсулы метеоспазмила.
При аритмии и др. проблемах с сердечно — сосудистой системой за 5 дней до колоноскопии и во время приема слабительных препаратов начать прием панангина по 2 т. 3 р. в сутки после еды.
Ниже перечисленные препараты используется для подготовки взрослых и лиц пожилого возраста.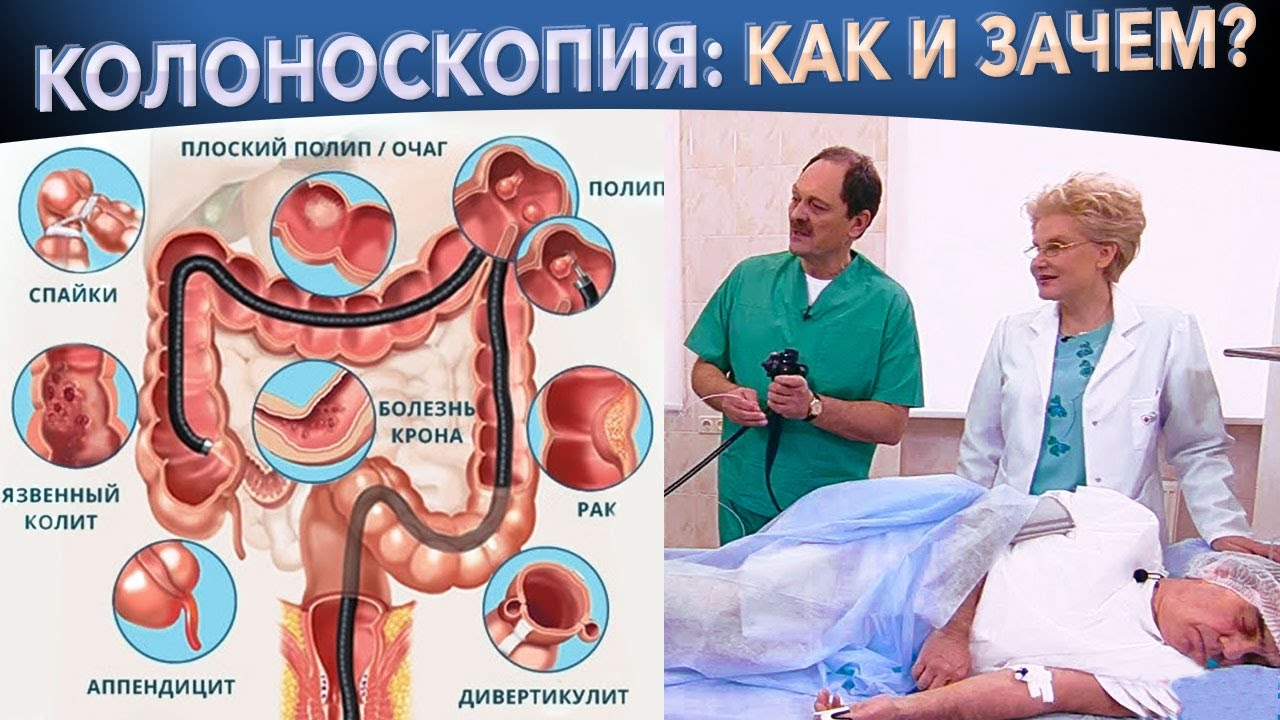
ВНИМАНИЕ!!! Основная подготовка к колоноскопии (прием ниже перечисленных препаратов) не зависимо от наличия анестезиологического пособия проводится в один этап с 16 часов предыдущего перед процедурой дня.
Подготовка препаратом ЭЗИКЛЕН
Техника приготовления раствора:
Взять мерную емкость (прилагается), вылить 1 флакон (176 мл) и развести водой до метки 500 мл, выпить с 16:00 до 17:00.
Дополнительно выпить 1 литр воды (2 ёмкости по 500 мл) (или любой разрешенной прозрачной жидкости согласно инструкции по применению).
Повторить процедуру со вторым флаконом, раствор пьется с 19:00 до 20:00 по той же схеме.
Раствор (каждые 500мл) необходимо пить медленно в течении
30-60 мин
«МОВИПРЕП»
Техника приготовления раствора: для подготовки к исследованию применяют 2 л разведенного препарата. Для приготовления первого литра раствора — содержимое 1 саше А и 1 саше В растворяют в небольшом количестве воды и доводят до 1 л водой. Приготовленный р-р следует выпить в течение 1–2 ч. с 16:00 до 18:00. После каждого принятого литра препарата необходимо дополнительно выпивать 1 л прозрачной жидкости (вода, прозрачный суп, фруктовый сок без мякоти, безалкогольные напитки, чай и/или кофе без молока). Процедура разведения второго литра препарата аналогична. Во время подготовки и до окончания процедуры противопоказано употреблять твердую пищу.
с 16:00 до 18:00. После каждого принятого литра препарата необходимо дополнительно выпивать 1 л прозрачной жидкости (вода, прозрачный суп, фруктовый сок без мякоти, безалкогольные напитки, чай и/или кофе без молока). Процедура разведения второго литра препарата аналогична. Во время подготовки и до окончания процедуры противопоказано употреблять твердую пищу.
КОЛОКИТ ( 1 упаковка -32 таблетки)
Подготовка : первые 20 таблеток необходимо выпить с 16.00 -17.00 часов ( по 4 таблетки в 5 приемов . Каждый прием нужно запить стаканом воды или любой прозрачной жидкости ( бульон , сок, компот из сухофруктов без ягод и сахара ).Вторую часть -12 таблеток необходимо выпить с 19:00 до 20:00 ( по 4 таблетки в 3 приема, каждый запить 1стаканом прозрачной жидкости) .
«Лавакол»:
Техника приготовления раствора: В упаковке 15 пакетов препарата. Каждый из них необходимо развести в одном стакане воды (200 мл).
Весь препарат необходимо принять накануне исследования во второй половине дня.
Рекомендуется осуществить прием «Лавакола» в период 16:00 до 20:00.
«Фортранс»:
Техника приготовления раствора: четыре пакетика растворить в 4 литрах воды. Начать прием с 16:00 часов в день предшествующий исследованию.
Внимание!!!! Запрещается проводить колоноскопию сразу после рентгеноконтрастных исследований (ирригоскопии, фистулографии и др.). Пожалуйста, принесите на исследование данные предыдущих эндоскопических и рентгенологических обследований толстой кишки.
[свернуть]
Колоноскопия под наркозом, подготовка и противопоказания к исследованию – МЕДСИ
Оглавление
Колоноскопия является популярным методом диагностики, который используется для выявления заболеваний кишечника. Процедура достаточно болезненная, вызывает выраженный дискомфорт. По этой причине от обследования пациенты нередко отказываются, что приводит к затруднению постановки точного диагноза и оттягивает назначение терапии. Не удивительно, что в последнее время все более популярной является колоноскопия кишечника под наркозом. Такое обследование не доставляет явных неприятных ощущений, но при этом отличается достаточной точностью и безопасностью.
Не удивительно, что в последнее время все более популярной является колоноскопия кишечника под наркозом. Такое обследование не доставляет явных неприятных ощущений, но при этом отличается достаточной точностью и безопасностью.
Особенности диагностики
Колоноскопия с наркозом – методика, которая позволяет избежать ряда неприятных ощущений. Как и стандартная, она проводится с использованием специального зонда, вводимого в анальное отверстие. Зонд крепится к трубке и дополняется микроскопической видеокамерой для фиксации всех внутренних изменений. Современное оборудование позволяет врачу исследовать всю поверхность слизистой оболочки толстого кишечника, а также прямой, слепой, сигмовидной и ободочной кишки.
Дополнительно в рамках обследования можно выполнить:
- Удаление полипов
- Биопсию: взятие образцов тканей для дальнейшей гистологии
- Устранение обнаруженных новообразований
Основной целью диагностики является обнаружение широкого перечня заболеваний и патологических состояний на ранних стадиях развития (в том числе до появления симптомов). Это позволяет сократить все риски для здоровья и жизни пациента и своевременно назначить адекватное лечение.
Это позволяет сократить все риски для здоровья и жизни пациента и своевременно назначить адекватное лечение.
К основным достоинствам как стандартной колоноскопии, так и той, которая проводится с наркозом, относят:
- Выраженный терапевтический эффект. Методика не только направлена на диагностику, но и позволяет выполнять несложные хирургические вмешательства
- Возможности для быстрого определения локализации поврежденных тканей и стадии развития патологии
- Точную постановку диагноза. Во время диагностики врач может осмотреть большую часть полости кишечника
- Доступность метода. Диагностика проводится сегодня во многих медицинских учреждениях. Можно сделать сразу и колоноскопию, и ФГДС под наркозом. Это позволяет не только сэкономить время, но и получить точную информацию о работе верхних и нижних отделов желудочно-кишечного тракта
Обследование проводится с использованием нескольких вариантов анестезии.
- Местная. В этом случае обезболивающий препарат наносится непосредственно на эндоскоп, по мере продвижения которого средство соприкасается со стенками кишечника и немного сокращает болевые ощущения. При местной анестезии пациент находится в сознании и может испытывать дискомфорт. Поэтому такая процедура подходит далеко не всем
- Медикаментозный сон (седация). Для достижения выраженного обезболивающего эффекта применяются специальные современные препараты, обладающие достаточной эффективностью при оптимальных показателях безопасности. У пациента при использовании таких средств сохраняется способность двигаться и реагировать на просьбы врача. При этом пробуждение из состояния медикаментозного сна обычно проходит достаточно легко
- Общий наркоз. При такой анестезии пациент находится без сознания и не испытывает абсолютно никакого дискомфорта. Одновременно с этим при использовании препаратов повышаются риски повреждения стенок кишечника.
 Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями
Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями
Таким образом, оптимальным вариантом является именно седация. Колоноскопия с наркозом в Санкт-Петербурге проводится в МЕДСИ в состоянии медикаментозного сна.
Показания к проведению диагностики
Обследование (как под наркозом, так и без него) назначается при следующих симптомах:
- Регулярные нарушения стула: диарея и запор
- Боль во время акта дефекации
- Появление в кале примесей крови и слизи
- Вздутие кишечника
- Периодические или постоянные боли в нижней части живота
- Ухудшение аппетита (особенно если оно сопровождается общей слабостью)
- Периодическое повышение температуры
Также сделать колоноскопию под наркозом врач может посоветовать при геморрое, резкой потере веса, наличии в крови раковых клеток. Нередко обследование назначается с целью уточнения диагноза после проведения УЗИ, компьютерной томографии и иных диагностических манипуляций.
Нередко обследование назначается с целью уточнения диагноза после проведения УЗИ, компьютерной томографии и иных диагностических манипуляций.
К прямым показаниям к использованию анестезии во время выполнения обследования относят:
- Наличие воспалительно-деструктивных процессов в кишечнике, к которым относят колит и энтерит, а также язвенную болезнь. Это обусловлено тем, что при таких патологиях стенки кишечника имеют поврежденные поверхности, контакт с которыми эндоскопа может спровоцировать резкую и выраженную боль
- Возраст пациента до 12 лет. Без эффективного обезболивания ребенку не удастся в полной мере расслабить мышцы, а длительный болевой синдром может негативно сказаться на психологическом состоянии маленького пациента
- Спаечные образования в кишечнике, образованные в результате травматического воздействия (в том числе оперативного вмешательства) или наследственной предрасположенности. Движение воздуха в кишечнике во время исследования также может спровоцировать сильную боль
- Психологическую неуравновешенность пациента, патологический страх проведения любых медицинских процедур и низкий болевой порог
Колоноскопия кишечника под наркозом в МЕДСИ в Санкт-Петербурге также выполняется и по личному желанию пациента.
Возможные риски и осложнения
Разработанные сегодня методы анестезии позволяют существенно сократить и даже полностью устранить болевой синдром, но при этом существуют определенные риски и осложнения процедуры. По этой причине специалисты настоятельно советуют пациентам провести в стационаре хотя бы несколько часов после выполнения диагностики.
Важно! Избежать негативных последствий во многом помогает предварительная консультация с врачом. Специалист может оценить степень возникновения некоторых рисков и осложнений.
К часто встречающимся последствиям процедуры относят:
- Аллергические реакции на используемые препараты
- Тошноту и рвоту (особенно во время или после принятия пищи)
- Повышение температуры тела и показателей артериального давления
- Обострение заболеваний внутренних органов
- Боли в области живота, в спине, боках
В некоторых случаях выявляются такие осложнения, как проблемы с дефекацией и кровянистые выделения из анального отверстия, повреждения стенок кишечника и селезенки, инфекционные заболевания. Эти последствия обычно возникают при неправильном проведении процедуры. Именно поэтому очень важно ответственно подойти к вопросу выбора клиники, в которой будет выполняться диагностика.
Эти последствия обычно возникают при неправильном проведении процедуры. Именно поэтому очень важно ответственно подойти к вопросу выбора клиники, в которой будет выполняться диагностика.
Противопоказания
Колоноскопия под наркозом не проводится при следующих заболеваниях и состояниях:
- Хронический бронхит и бронхиальная астма
- Перитонит
- Воспаление брюшины
- Беременность
- Гемофилия и иные патологии свертываемости крови
- Послеоперационный период
- Язвенный и ишемический колиты в поздней стадии
Общий наркоз категорически запрещен при стенозе митрального клапана, после инсультов и при сердечной недостаточности.
У детей обследование под наркозом не проводится при таких патологиях, как истощение, болезни легких, прогрессирующий рахит, инфекции верхних дыхательных путей, лиодермия.
Важно! Показания и противопоказания к проведению колоноскопии в Санкт-Петербурге в наших клиниках определяются исключительно врачом.
Преимущества проведения в МЕДСИ
- Опытные врачи. Наши эндоскописты постоянно повышают квалификацию и могут выполнять широкий перечень исследований с высокой точностью и минимальным дискомфортом для пациента
- Инновационное оборудование и современные технологии. Кабинеты для обследований оснащены аппаратурой экспертного класса известных иностранных производителей
- Безопасные и эффективные исследования. При проведении колоноскопии под наркозом используются инновационные составы. Они полностью устраняют дискомфорт и позволяют выполнить исследование даже пациентам с высокой чувствительностью. Мы обеспечиваем максимальный комфорт и заботимся об отсутствии болевых и иных неприятных ощущений у пациентов, стремимся к сокращению психологического дискомфорта (смущения, страха и др.)
- Наличие современных палат для подготовки к диагностике и восстановления после нее. Они оснащены удобными кроватями, техникой, санузлом.
 Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Если вы хотите записаться на колоноскопию кишечника под наркозом в нашу клинику в Санкт-Петербурге, узнать цену исследования, позвоните по номеру +7 (812) 336-33-33.
за и против :: АЦМД
Колоноскопия – эндоскопическое исследование,
при котором специальный гибкий зонд, оснащенный камерой, вводится в анальное отверстие и проходит на всю длину толстой кишки (до области, где находится слепая кишка с аппендиксом). При этом врач-эндоскопист на экране монитора видит в реальном времени состояние слизистой оболочки кишки, форму, наличие дополнительных образований – дивертикулов, язв, полипов, опухолей.Колонскопия давно уже стала рутинным исследованием, в некоторых странах она стала обязательным периодическим исследованием на профилактических медосмотрах (также как флюорография), что позволяет на ранних стадиях выявить серьезные заболевания толстой кишки (неспецифический язвенный колит, болезнь Крона, доброкачественные и злокачественные опухоли) и провести их своевременное лечение. Это зачастую позволяет сохранить жизнь пациентам, так как проблема колоректального рака в последнее время стала очень актуальной.
Это зачастую позволяет сохранить жизнь пациентам, так как проблема колоректального рака в последнее время стала очень актуальной.
Еще десять лет назад колоноскопия была достаточно сложной процедурой. Почему?
Длина толстого кишечника человека достигает 1,5-2 м (у некоторых людей 3 и более м), кишка на своем протяжении имеет несколько физиологических изгибов. Во время исследования, для обеспечения хорошего обзора кишка раздувается воздухом, что может вызывать спазм кишечника и сильные болевые ощущения. Помимо этого, само продвижение зонда по кишечнику (особенно в местах физиологических изгибов) вызывает спазм кишки и боли. Успех процедуры зависит от правильного настроя пациента, качественной подготовки к процедуре и мастерства врача эндоскописта.
Многие пациенты переносят эту процедуру в сознании, однако при опросах большинство из них отмечают неприятные (болевые) ощущения при процедуре, некоторые из них на грани терпимости. У части пациентов процедура вызывает выраженные болезненные ощущения, в результате чего продвижения зонда по кишечнику становится невозможным и приходится прервать процедуру.
Современный подход в медицине призван обеспечить максимальную безопасность и комфорт во время любых лечебных и диагностических манипуляций. Неприятные ощущения во время колоноскопии позволяет нивелировать проведение процедуры во сне, т.е. под наркозом.
Правильно ли проводить процедуру под наркозом? Вопрос дискутабельный. С одной стороны наркоз – достаточно серьезная процедура, с другой – пребывание пациента в состоянии сна, позволяет исключить эмоциональную и болевую составляющую манипуляции, что значительно сокращает время проведения процедуры и дает возможность врачу эндоскописту качественно осмотреть всю толстую кишку.
Безопасность и возможность проведения наркоза при выполнении колоноскопии оценивает врач анестезиолог. С учетом Ваших индивидуальных особенностей (вес, пол, возраст, сопутствующие заболевания) подбирается наиболее безопасный состав анестетиков, что позволяет мягко уснуть и быстро проснуться после процедуры. После процедуры в течение часа пациент наблюдается в комфортной палате, окончательно восстанавливается после проведения наркоза и покидает клинику.
Особенности подготовки к колоноскопии под наркозом:
- подготовка кишечника (подробнее в соответствующем разделе)
- процедура проводится строго натощак (прием какой-либо пищи или жидкости запрещен минимум в течение 6 часов до наркоза)
- перед проведением процедуры необходим минимальный уровень обследования (общий анализ крови; ЭКГ для лиц старше 40 лет, либо имеющих заболевания сердечно-сосудистой системы)
- отказаться от управления автотранспортом в течение суток после проведения наркоза
Опытные врачи эндоскопист и анестезиолог нашего Центра помогут Вам перенести процедуру колоноскопии безопасно и максимально комфортно!
Пациентка боится повторения колоноскопии из-за боли. Узнайте, что ответил ей врач
Колоноскопия – безопасный и высокоинформативный метод исследования прямой и толстой кишки при помощи эндоскопа. При этом это одно из тех медицинских обследований, которых люди боятся и стараются избегать. Дело не только в стыдливости, но и в неприятных ощущениях.
Дело не только в стыдливости, но и в неприятных ощущениях.
В прямой эфир медицинской программы позвонила телезрительница. Она сказала, что несколько лет назад очень тяжело перенесла колоноскопию и боится её повторения. Женщина поинтересовалась, можно ли при этом обследовании сделать обезболивание?
Вот, что ответил врач-колопроктолог Новгородской областной клинической больницы Александр Малышев:
«Сейчас колоноскопию по желанию пациента можно сделать с обезболиванием (под наркозом). Но на сегодняшний день в стандарты ОМС наркозные препараты и работа анестизиолога при этом обследовании не входят, в законе это не прописано. По ОМС можно пройти исследование, оно оплачивается государством, но наркоз – это платная услуга».
Ведущая программы Светлана Стерлигова спросила: «Врачи предлагают сделать наркоз, или пациенту самому нужно спросить об этом перед процедурой?».
«Если у пациента не было в брюшной полости никаких операций, спаечных процессов, то человек может нормально перенести колоноскопию без наркоза. Это нормальная, терпимая процедура. Но если были операции на животе, то лучше делать с обезболиванием. Здесь всё индивидуально».
Это нормальная, терпимая процедура. Но если были операции на животе, то лучше делать с обезболиванием. Здесь всё индивидуально».
Также одна из телезрительниц пожаловалась, что не может пройти подготовку к колоноскопии. Выпить четыре литра воды с рекомендованным препаратом для очищения кишечника оказалось для неё непосильной задачей.
По словам Александра Малышева, женщине нужно обратиться к врачу, который порекомендует другие препараты. Сейчас таких препаратов масса. Жидкость с ними допивать придется, но не в таком объеме.
«Но если вам вообще никак не подготовиться с помощью солевых слабительных, тогда несколько дней придерживайтесь бесшлаковой диеты, а также готовьтесь утром и вечером с помощью клизм», – добавил специалист.
Врач пояснил, что такое бесшлаковая диета:
«Нужно исключить свежий хлеб, бобовые, семечки, кондитерские изделия, мак… Всё, что будет оседать на стенках кишки. Предпочтительно в это время есть легкий куриный бульон, овощные супы, термические обработанные овощи без мелких косточек (как, например, у перца)».
Больше полезных вопросов и ответов от колопроктолога в программе «Скажите, доктор» Новгородского областного телевидения:
Колоноскопия. Что это? Как проходит исследование?
Колоноскопия (син: видеоколоноскопия, фиброколоноскопия, ФКС ( где Ф – фибро), ВКС (где В – видео) это эндоскопический метод обследования толстого кишечника (прямой, сигмовидной, ободочной, слепой и терминального отдела подвздошной кишки).
Колоноскоп представляет из себя гибкую трубку, со сложным внутренним строением, с камерой на конце. Колоноскоп вводится в прямую кишку через анус и далее во все отделы толстого кишечника; через канал в эндоскопе подается воздух, а через другой канал забирается лишняя жидкость.
Как проходит исследование? На отделении эндоскопии СПб НИИФ колоноскопию выполняют под внутривенным наркозом и без него. Пациент находится в положении на левом боку. Диагностическая процедура длится менее получаса, ее длительность зависит от патологии, выявляемой во время процедуры.
Пациент находится в положении на левом боку. Диагностическая процедура длится менее получаса, ее длительность зависит от патологии, выявляемой во время процедуры.
Колоноскопия – исследование кишечника, который анатомически имеет множество изгибов и петел, поэтому исследование без использования наркоза может сопровождаться неприятными ощущениями в животе. У абсолютного большинства пациентов исследование не вызывает значительных трудностей.
Зачем нужна колоноскопия? Для диагностики заболеваний толстой кишки (онкологических, воспалительных и других заболеваний кишечника).
Для скрининга (скрининг – выявление патологии у людей без симптомов болезни) заболеваний кишечника, обычно у лиц старше 40 лет. Колоноскопия используется как метод лечения – удаление полипов и даже малоинвазивное лечение рака кишечника Скрининг колоректального рака (т.е рака кишечника) это особенная тема, находящаяся, пока, в стадии развития в нашей стране.
Согласно рекомендациям Всемирного Гастроэнтерологического Общества (WEO) риск развития колоректального рака резко возрастает после 50 лет; однако учитывая опыт в США и Японии, а так же последние доклады на WEO, возраст для проведения колоноскопии уменьшен до 45, а в случаях отягощенного семейного анамнеза (наличие колоректального рака у родственников, семейный полипоз) до 40.
При отсутствии обнаружения или при обнаружении 1-2 аденом (полипов) менее 10 мм повторную колоноскопию следуют проводить через 10 лет. В случаях обнаружения более 2 аденом и/или аденом более 10 мм без признаков малигнизации – через 5 лет; с признаками малигнизации через 3 года.
При обнаружении воспалительных заболеваний кишечника: после выявления Болезни Крона в дальнейшем не требуется ежегодная колоноскопия при отсутствии клинических симптомов (боль, метеоризм и т.д) или при нормальных лабораторных данных (С-реактивный белок, анализ кала на скрытую кровь и т.д)
Периодичность колоноскопий определяется клиническими рекомендация по раннему выявлению колоректального рака.
Для Язвенного Колита характерно существенное повышение риска развития рака. Даже при обнаружении дисплазии слизистой кишечника легкой степени, по результатам биопсии, может быть предложено хирургическое лечение. Альтернативой операции служит ежегодная колоноскопия с выполнением биопсии.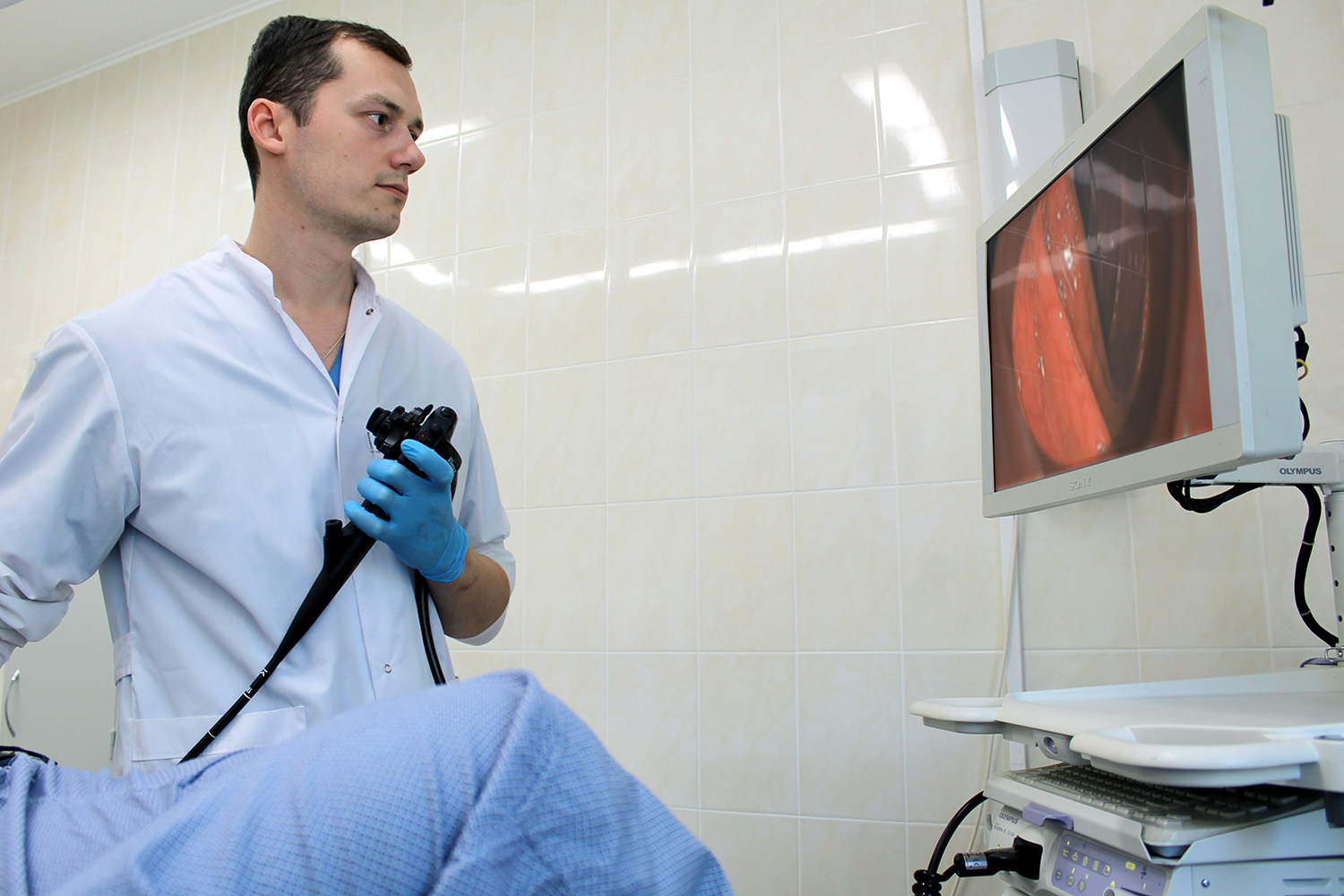
Как подготовиться?
Для того чтобы подготовиться к колоноскопии необходимо выполнить несколько простых правил.
- Взять с собой:
- Заключение предыдущей колоноскопии (при наличии)⠀
- Выписки из стационара (если были операции на органах желудочно-кишечного тракта (ЖКТ) и/или имеются заболевания ЖКТ)⠀
- Направление от врача (при наличии)
- Подготовить кишечник к исследованию специальными препаратами (мовипреп, фортранс, флит фосфо-сода и т.д), схемы подготовки описаны производителями препаратов; старайтесь двигаться во время и после приема препаратов
- Соблюдать диету за 2-3 дня до колоноскопии: исключить продукты богатые клетчаткой (овощи, фрукты, ягоды, зелень, орехи, каши, хлеб грубого помола), а также алкоголь
- Если исследование под наркозом – не есть в день исследования и закончить прием любой жидкость за 4 часа до колоноскопии
Эндоскопическое оборудование, на нашем отделении, проходит специальную машинную обработку и хранится в шкафах в асептических условиях.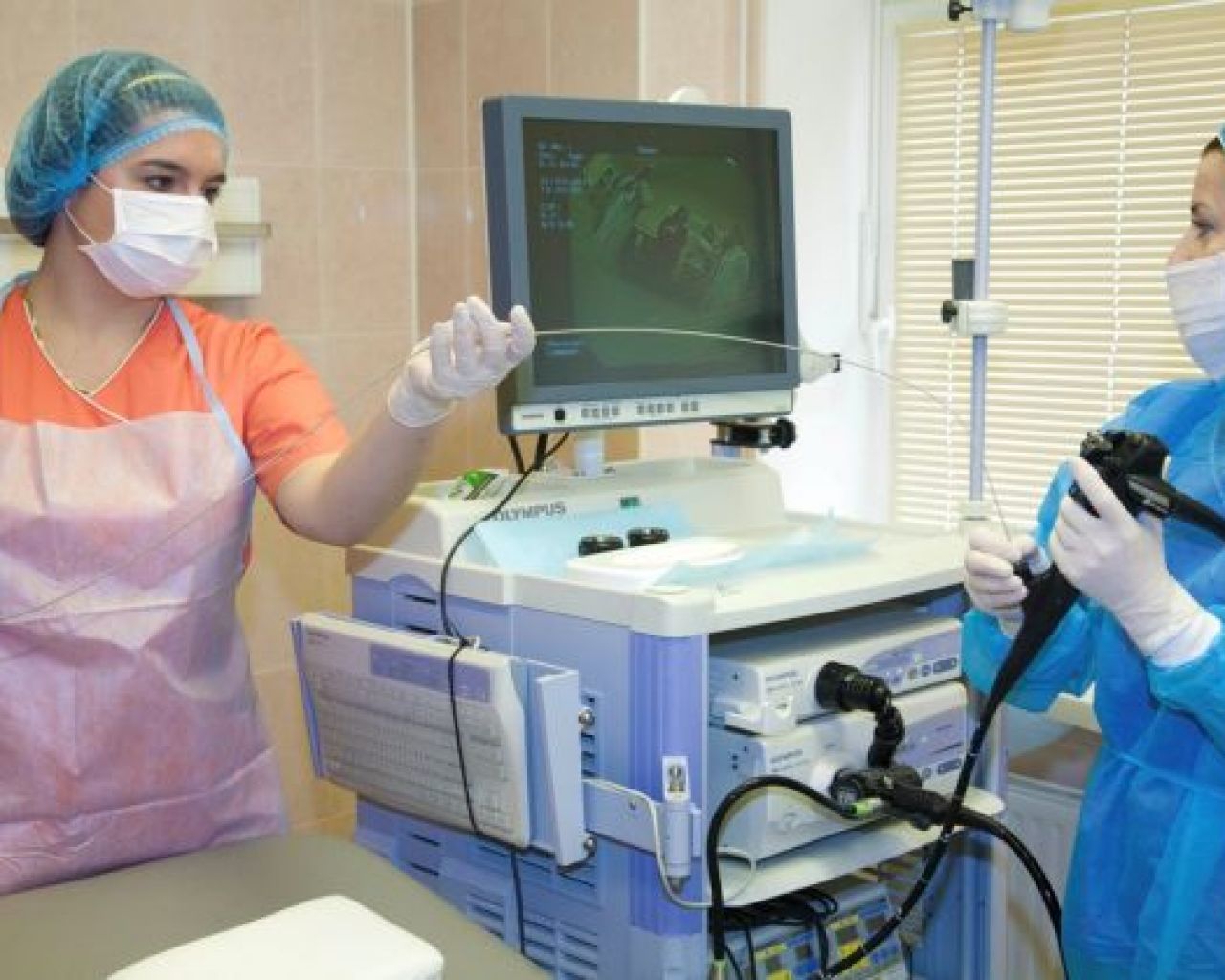
В НИИ Фтизиопульмонологии открыта амбулаторная запись на видеоколоноскопию в HD-разрешении,с использование технологии цифрового усиления I-SCAN, как с наркозом, так и без него. Мы можем выполнить биопсию любого отдела желудочно-кишечного тракта, с дальнейшим его гистологическим или цитологическим исследованием в стенах нашей клиники или выдать материал на руки. Также мы можем, при необходимости, записать исследование на электронный носитель.
Колоноскопия под наркозом (колоноскопия кишечника во сне) в «Интермедцентре» в Москве
Содержание
Колоноскопия представляет собой диагностику заболеваний желудочно-кишечного тракта. На данный момент только это процедура позволяет собрать наиболее точные сведения о состоянии ЖКТ. Также колоноскопия позволяет без хирургического вмешательство удалить доброкачественные образования. Колоноскопия под наркозом проводится как минимум раз в год, а людям после 40 следует проводить данную процедуру чаще, например, два раза в год. В нашем медицинском центре колоноскопия проводится с помощью специального аппарата Olimpys, который позволяет детально изучить состояние толстого кишечника и предотвратить появление заболеваний. Колоноскопия – не очень приятная процедура, но наши специалисты проведут ее безболезненно и если надо, то введут наркоз. Наркоз при колоноскопии избавит Вас от дискомфорта, а сама процедура пройдет быстрее и эффективнее. Современное оборудование нашей клиники позволит провести не только колоноскопию под наркозом, но и одновременно диагностику толстого кишечника, а также щипковую биопсию подозрительных участков. Собственная лаборатория нашей клиники работает постоянно, и все анализы обрабатываются достаточно быстро и с максимально возможной точностью. Анализы после проведения колоноскопии тоже отправляются в лабораторию на обработку и получение результата.
В нашем медицинском центре колоноскопия проводится с помощью специального аппарата Olimpys, который позволяет детально изучить состояние толстого кишечника и предотвратить появление заболеваний. Колоноскопия – не очень приятная процедура, но наши специалисты проведут ее безболезненно и если надо, то введут наркоз. Наркоз при колоноскопии избавит Вас от дискомфорта, а сама процедура пройдет быстрее и эффективнее. Современное оборудование нашей клиники позволит провести не только колоноскопию под наркозом, но и одновременно диагностику толстого кишечника, а также щипковую биопсию подозрительных участков. Собственная лаборатория нашей клиники работает постоянно, и все анализы обрабатываются достаточно быстро и с максимально возможной точностью. Анализы после проведения колоноскопии тоже отправляются в лабораторию на обработку и получение результата.Наркоз при колоноскопии кишечника
При обследовании пациента врач-эндоскопист использует гибкий шланг, который называется колоноскоп. Он оснащен специальной системой осветительного и оптического характера, для того чтобы сделать снимки оболочки пищеварительного тракта. Такие снимки сохраняются на цифровом носителе, что позволяет при необходимости детального изучения не подвергать пациента к обследованию еще раз. Колоноскопия применяется достаточно давно и считается наиболее информативно диагностическим методом исследований. Ранее, колоноскопия проводилась без наркоза, что существенно усложняло процедуру и оставляло болезненный отпечаток пациенту. В нашей клинике колоноскопия проводится только под наркозом. Он может быть местным, общим или применяется метод седатации. Чаще всего врачи клиники практикуют погружение в поверхностный сон. Такой способ позволяет провести процедуру быстро и безболезненно, а после завершения действия наркоза, пациенту не требуется отлеживаться в палате. Возвращение в привычное состояние происходит быстро. На протяжении всей процедуры в кабинете присутствует врач анестезиолог, который контролирует состояние пациента во время наркоза.
Он оснащен специальной системой осветительного и оптического характера, для того чтобы сделать снимки оболочки пищеварительного тракта. Такие снимки сохраняются на цифровом носителе, что позволяет при необходимости детального изучения не подвергать пациента к обследованию еще раз. Колоноскопия применяется достаточно давно и считается наиболее информативно диагностическим методом исследований. Ранее, колоноскопия проводилась без наркоза, что существенно усложняло процедуру и оставляло болезненный отпечаток пациенту. В нашей клинике колоноскопия проводится только под наркозом. Он может быть местным, общим или применяется метод седатации. Чаще всего врачи клиники практикуют погружение в поверхностный сон. Такой способ позволяет провести процедуру быстро и безболезненно, а после завершения действия наркоза, пациенту не требуется отлеживаться в палате. Возвращение в привычное состояние происходит быстро. На протяжении всей процедуры в кабинете присутствует врач анестезиолог, который контролирует состояние пациента во время наркоза.
Подготовка к колоноскопии и длительность процедуры
Перед тем, как проводить исследование, требуется полное опорожнение кишечника. Врач клиники, как правило, предлагает несколько вариантов для того, чтобы пациент выбрал наиболее подходящий для себя. Чаще всего за несколько дней до обследования требуется поменять рацион питания, употреблять специальные лекарственные средства, облегчающие опорожнение кишечника. Чистота кишечника – главное условие получения точного результата диагностики. Также большое значение имеют уровень подготовки врача, оборудование, с помощью которого проводится процедура, а также от особенностей строения стенок кишечника. Длительность колоноскопии всего 10 – 15 минут, а после проведенной процедуры наши врачи будут следить за тем, как отходит наркоз и далее пациент может покидать стационар.
Когда необходимо делать колоноскопию
Существует ряд показаний, при которых необходимо проводить диагностику кишечника:
- Низкий показатель уровня гемоглобина крови неясного происхождения
- Частые аллергические реакции
- Хронический запор или понос, а также наличие крови в стуле
- Уточнение диагноза при подозрении на заболевания кишечника
- Подготовка к гинекологическим операциям
- После 45 лет рекомендовано проведение колоноскопии для профилактики возникновения рака кишечника.

Противопоказаниями для проведения процедуры являются: беременность, аллергия на препараты-анестетики, нарушения свертываемости крови, а также перитонит или подозрение на него.
Пропуск седации: более быстрая колоноскопия
Деб Гандерсон обладает природным любопытством и любовью к медицине. Именно по этим причинам лицензированная практическая медсестра выбрала колоноскопию без седации, когда ей предстояло пройти важный скрининг на рак толстой кишки.
Гундерсон, 54 года, которая работает в области семейной медицины в клинике Mayo Clinic Health System, говорит, что она просто интересуется медициной и хотела быть бдительной и вовлеченной на протяжении всей процедуры.
«Я просто хотела увидеть то, что видели они», – говорит она.
Хайме Зигелбойм, доктор медицины, заведующий гастроэнтерологией в клинике Mayo Health System в О-Клэр и доцент медицины Медицинского колледжа Мэйо, прошлым летом провел обследование Гундерсона. Доктор Зигельбойм сообщает, что, хотя большинство пациентов по-прежнему предпочитают использовать седативные средства, «почти все, кто просит сделать это без седативного средства, очень довольны и сделают это снова без седативного средства в следующий раз, когда им понадобится это сделать».
Во многих странах колоноскопия без седации является нормой, отмечает он, объясняя, почему это дешевле, быстрее и эффективнее, поскольку нет времени ожидания, пока подействует седативное средство, и нет расходов, связанных с началом внутривенного введения и введением лекарства. .Колоноскопия без седации дает и другие преимущества, в том числе предотвращение побочных эффектов от принимаемых лекарств и возможность возобновить нормальную деятельность, включая вождение, почти сразу после процедуры.
«Я ходил по магазинам по дороге домой», – говорит Гундерсон, которому удалили несколько доброкачественных полипов, но, по сути, он получил чистый счет здоровья толстой кишки. Она говорит, что в какой-то момент почувствовала легкий дискомфорт, но отмечает, что доктор Зигельбойм использовал метод, чтобы облегчить это. «Я не чувствовал всего остального», – говорит Гундерсон.
Д-р Зигельбойм говорит, что наличие хорошей техники и квалифицированного врача критически важно для того, чтобы сделать процедуру комфортной для пациентов. Хотя это показано не во всех случаях, он иногда использует технику погружения в воду, которая требует вливания воды в толстую кишку для ее растяжения по мере продвижения колоноскопа, чтобы сделать процедуру более переносимой для пациентов, проходящих тест без седативного средства.
Хотя это показано не во всех случаях, он иногда использует технику погружения в воду, которая требует вливания воды в толстую кишку для ее растяжения по мере продвижения колоноскопа, чтобы сделать процедуру более переносимой для пациентов, проходящих тест без седативного средства.
«Все гастроэнтерологи в Mayo Clinic Health System очень опытны и обладают хорошей техникой», – добавляет он.
Колоноскопия заключается в медленном и осторожном продвижении небольшого гибкого телескопа через задний проход к концу толстой кишки в поисках полипов, которые представляют собой небольшие образования, похожие на бородавки. Поскольку полипы не вызывают симптомов, человек не узнает о них, если не пройдет тест.
«Большинство полипов не вызывают беспокойства, но некоторые из них могут перейти в рак», – говорит доктор Зигельбойм. «Мы не можем сказать с уверенностью, поэтому, когда мы видим полипы, мы их удаляем. Это самая большая ценность колоноскопии.Удаляя эти полипы, вы снижаете вероятность развития рака толстой кишки ».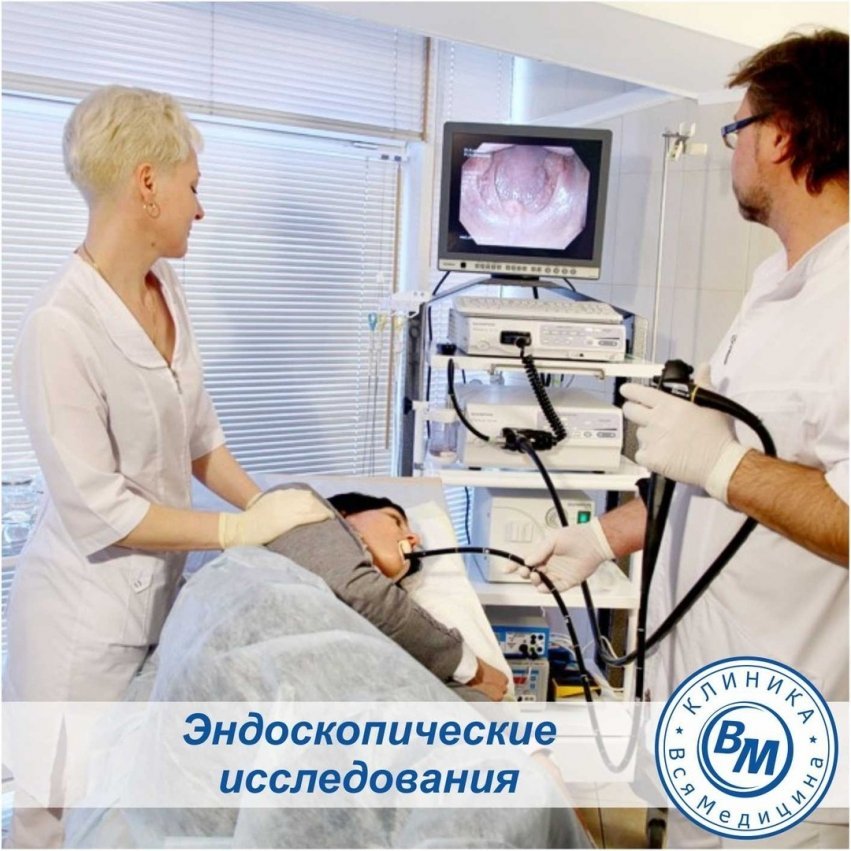
Колоноскопия занимает от 15 до 20 минут, иногда дольше, в зависимости от определенных факторов. Добавление седативного средства добавляет еще 10-15 минут.
Он говорит, что знает, что многие пациенты откладывают важную процедуру, «потому что они до смерти боятся сделать это, услышав ужасные истории, которые не имеют под собой никаких оснований». Доктор Зигельбойм и его коллеги проводят тысячи колоноскопий каждый год, и он уверяет пациентов, находящихся на заборе, что «тонны людей проходят этот тест, даже без седативных препаратов, и с ними все в порядке.”
«Нечего бояться, – говорит он.
Гундерсон разделяет его мнение.
«Это не та процедура, которой все с нетерпением ждут, но, мальчик, если она может спасти жизни или уловить что-нибудь раньше…», – говорит Гундерсон, которая поделилась своим опытом с пациентами, с которыми она сталкивается в своей работе. «Сделайте это, чтобы защитить себя. Сделайте это для своей семьи и своих детей ».
В целях безопасности наших пациентов, персонала и посетителей в клинике Mayo действуют строгие правила маскировки. Любой, кто был показан без маски, был либо записан до COVID-19, либо зарегистрирован в зоне, где нет ухода за пациентами, где соблюдалось социальное дистанцирование и другие протоколы безопасности.
Любой, кто был показан без маски, был либо записан до COVID-19, либо зарегистрирован в зоне, где нет ухода за пациентами, где соблюдалось социальное дистанцирование и другие протоколы безопасности.
Преимущества колоноскопии без седации – Mayo Clinic Health System
Мало кто ждет скрининговую колоноскопию. Некоторые люди даже откладывают процедуру, потому что слышат безосновательные ужасные истории. Миллионы людей ежегодно проходят колоноскопию и чувствуют себя хорошо даже без седативных препаратов.
Колоноскопия – золотой стандарт диагностики рака толстой кишки. Во время процедуры врач может осмотреть всю толстую и прямую кишку и удалить потенциально предраковые образования, называемые полипами. Основные медицинские общества рекомендуют обследование на колоректальный рак в возрасте от 45 до 50 лет.
Большинству пациентов седативное средство вводится внутривенно, чтобы помочь расслабиться и минимизировать дискомфорт во время процедуры. Но знаете ли вы, что употребление седативного средства необязательно? Во многих странах колоноскопия без седации является нормой. Пациенты бдительны и вовлечены во время процедуры.
Пациенты бдительны и вовлечены во время процедуры.
Вот наиболее частые вопросы, на которые я отвечаю, обсуждая с пациентами вариант без седации:
Каковы преимущества колоноскопии без седации?
Экономия времени – величайшее преимущество колоноскопии без седативных средств. Если во время колоноскопии вам вводят седативные препараты, у вас будут ограничения после процедуры до следующего дня, например, вы не сможете водить машину или вернуться на работу. После процедуры вам необходимо будет отвезти вас домой, что также может привести к тому, что ваш водитель отвлечется от работы.После колоноскопии без седативных средств вы можете сразу же вернуться к нормальной деятельности – вы можете водить машину, бегать по делам и в целом продолжать свой день.
Второе преимущество – повышенная безопасность. В целом седативные средства, используемые при колоноскопии, очень безопасны, но существует небольшой риск побочных эффектов, таких как падение артериального давления, проблемы с дыханием, рвота и длительная седация.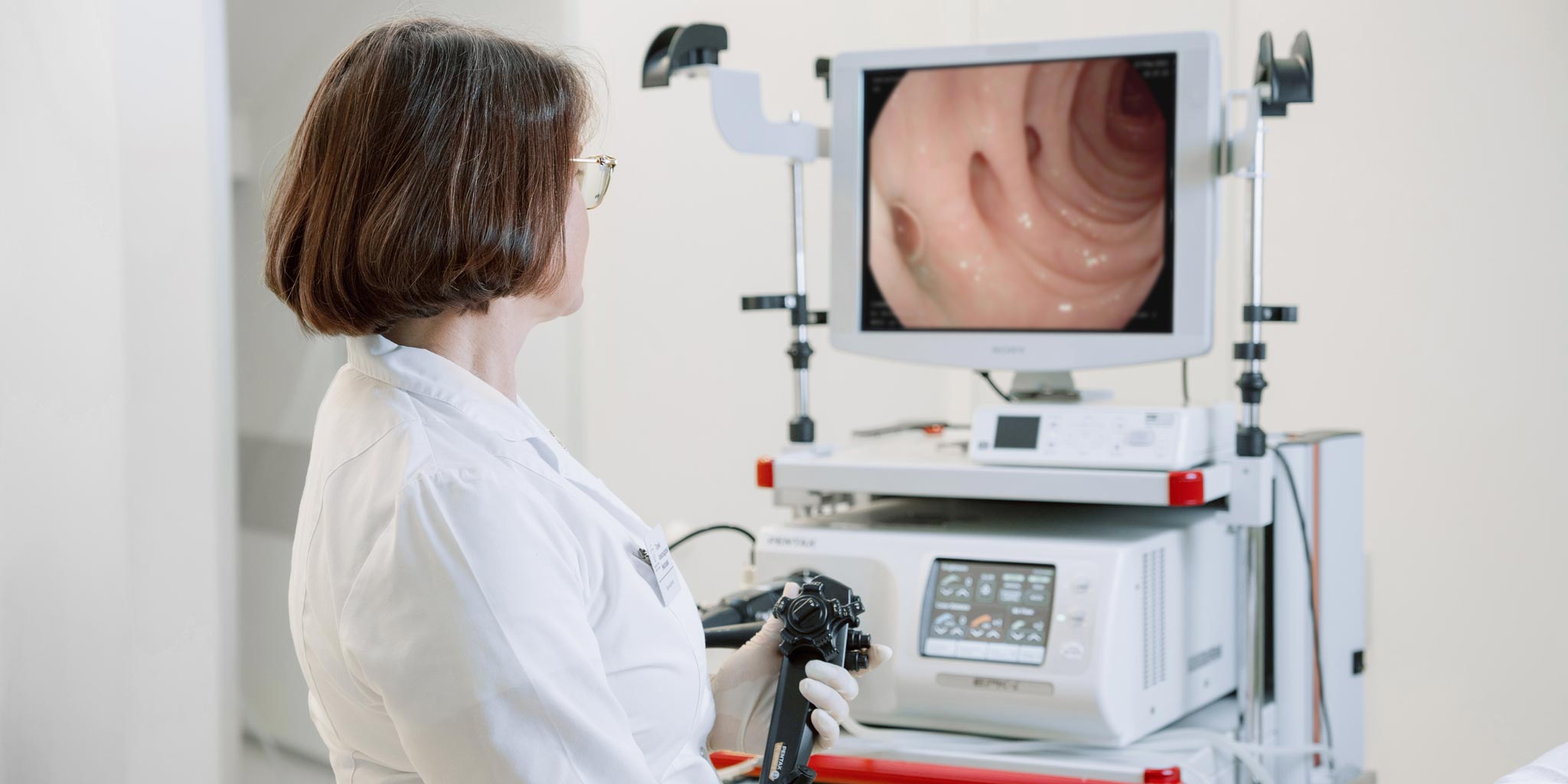 Их можно избежать, если провести колоноскопию без седативных средств.
Их можно избежать, если провести колоноскопию без седативных средств.
Третье преимущество – более низкая стоимость. Седация увеличивает стоимость процедуры.Это может быть полезно для пациентов, которые платят из своего кармана из-за плана медицинского страхования с высокой франшизой или отсутствия медицинской страховки.
Является ли колоноскопия без седации болезненной или неудобной?
Большинство пациентов сообщают о незначительном дискомфорте или его отсутствии во время процедуры. Вы можете запросить успокоительное во время процедуры, если передумаете и почувствуете, что вам это нужно, хотя, по моему опыту, это случается редко.
Выбор врача, обладающего опытом и знаниями в области колоноскопии без седативных средств, также важен для сведения к минимуму любого дискомфорта.При выполнении колоноскопии без седации я часто использую технику, при которой я вливаю воду в толстую кишку по мере того, как колоноскоп продвигается вперед, чтобы сделать процедуру более переносимой для пациентов.
Кто может выбрать колоноскопию без седации?
Из-за анатомических различий мужчины могут справиться лучше, чем женщины, с колоноскопией без седативных средств, но, в целом, оба обычно хорошо справляются без седации. Предыдущая гистерэктомия и другие операции на органах таза или брюшной полости в анамнезе могут привести к образованию рубцовой ткани, что может затруднить проведение колоноскопии без седативных средств для некоторых женщин.Колоноскопия без седации также легче, как правило, для людей с небольшим избыточным весом по сравнению с очень худыми. Наконец, колоноскопия без седации может не подходить, если у вас есть история тревожности, плохой опыт предыдущей колоноскопии или вы плохо переносите дискомфорт.
Можно ли удалить полипы во время колоноскопии без седативных средств?
Да. В подавляющем большинстве случаев врач может удалить полипы во время колоноскопии без седативных средств.Пациент не воспринимает удаление полипа, потому что слизистая оболочка толстой кишки не имеет нервных окончаний, подобных тем, которые находятся на коже.
Что говорят о процедуре другие пациенты?
Почти все мои пациенты были очень довольны этим опытом и снова выбирали его, когда им нужно было пройти колоноскопию. Они говорят мне, что порекомендуют его и другим.
Некоторые люди отказываются от колоноскопии, потому что боятся процедуры.Тем не менее, у нас есть много пациентов, которые прошли курс лечения без седативных средств и остались довольны полученным опытом. Нет причин опасаться колоноскопии.
Узнайте больше о том, чего ожидать до и во время колоноскопии, и о пяти вещах, которые вы можете сделать, чтобы сохранить здоровье толстой кишки.
Хайме Зигелбойм, доктор медицины, гастроэнтеролог из О-Клэр, штат Висконсин.
В целях безопасности наших пациентов, персонала и посетителей в клинике Mayo действуют строгие правила маскировки.Любой, кто был показан без маски, был либо записан до COVID-19, либо зарегистрирован в зоне, где нет ухода за пациентами, где соблюдалось социальное дистанцирование и другие протоколы безопасности.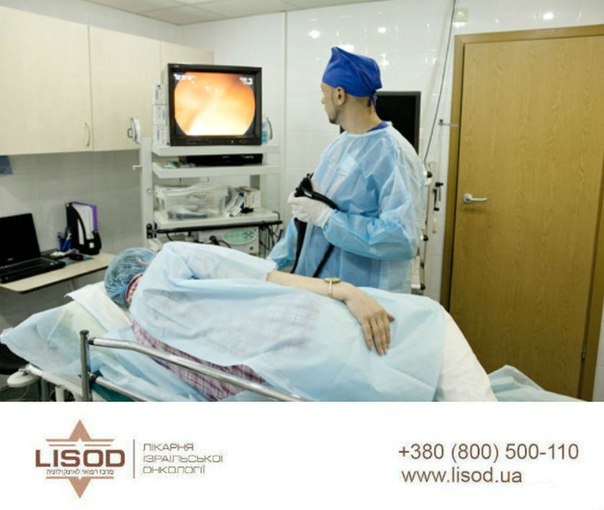
Точка зрения пациента – пациенты должны быть осведомлены о вариантах седации или отсутствии седации и иметь выбор при скрининговой колоноскопии
На днях я съел чечевицу на обед, а затем отправился на велосипедную прогулку. Это были 9,75 мили чистой агонии. А потом я подумал обо всех вас. Потому что рядом с этим моя колоноскопия без седации была прогулкой по парку.
Я считаю, что я единственный человек, которому моя колоноскопия увековечена на страницах Wall Street Journal. История, появившаяся 13 февраля 2009 года, называлась «Сделайте глубокий вдох. Врачи настаивают на проведении колоноскопии без седативных средств. Действительно.”
Мои редакторы считали меня сумасшедшим. Но мне это очень понравилось. Дискомфорт был минимальным, а польза – огромной. Все пациенты, которые находились со мной в приемной перед процедурой, либо спали мертвым сном, либо бродили вокруг и болтали чепуху.Я спрыгнул со стола, откусил резиновый кекс, который они мне дали, отбросил его в сторону и пошел в тайский ресторан на обед. После этого я качал железо в домашнем тренажерном зале, а затем продуктивно работал в офисе.
После этого я качал железо в домашнем тренажерном зале, а затем продуктивно работал в офисе.
После опыта, что меня поразило, почему этот вариант является секретным? Я узнал об этом только потому, что я репортер. Больница прислала мне толстый пакет информации перед процедурой, но все она касалась подготовки, и даже не обсуждалась седация.Поэтому я позвонил в отделение эндоскопии больницы Фолкнера, где меня должны были провести на следующее утро, и спросил, какие у меня есть варианты седации или наркоза. Медсестра сказала: «Вы узнаете». Я сказал: “Есть ли другие варианты?” Она сказала: «Ну, вы можете получить это вообще ни с чем». Но тон голоса говорил, что это было бы действительно глупой идеей.
Я поискал в сети Versed и обнаружил, что главный побочный эффект, который некоторые считают его главным преимуществом, – это заставить вас забыть о том, что произошло.Согласно листку-вкладышу для мидалозама, его дженерика, 71% пациентов, которым делали колоноскопию, не помнили вставленную трубку, а 82% не помнили, что она была извлечена. Еще я читала, что многие пациенты не помнят разговора с врачом после процедуры. Итак, я собираюсь найти информацию, важную для моего здоровья, и не буду ее запоминать? Как помешанный на контроле, это не устраивало.
Еще я читала, что многие пациенты не помнят разговора с врачом после процедуры. Итак, я собираюсь найти информацию, важную для моего здоровья, и не буду ее запоминать? Как помешанный на контроле, это не устраивало.
И все же голос медсестры звучал так зловеще, когда она говорила о варианте без седации.Когда на следующее утро я приехал в больницу, я все еще не решился. Когда меня забрали обратно, чтобы измерить кровяное давление, ввели капельницу и т. Д., Я спросил медсестру, очень ли больно делать это без седативных препаратов. Она сказала: «Все врачи и медсестры так делают». Я был шокирован. Я подумал, хорошо, если это так глупо, почему все медицинские работники этим занимаются? Я спросил у другой медсестры, и она сказала, что ей сделали это без седации, и все в порядке – немного шатко на первом повороте, но после этого не так уж плохо.Она сказала, что если я попробую, она поможет мне дышать. Я был продан.
Вернувшись домой, я провел небольшое исследование в Интернете и обнаружил, что неседативный вариант распространен в Европе и Азии.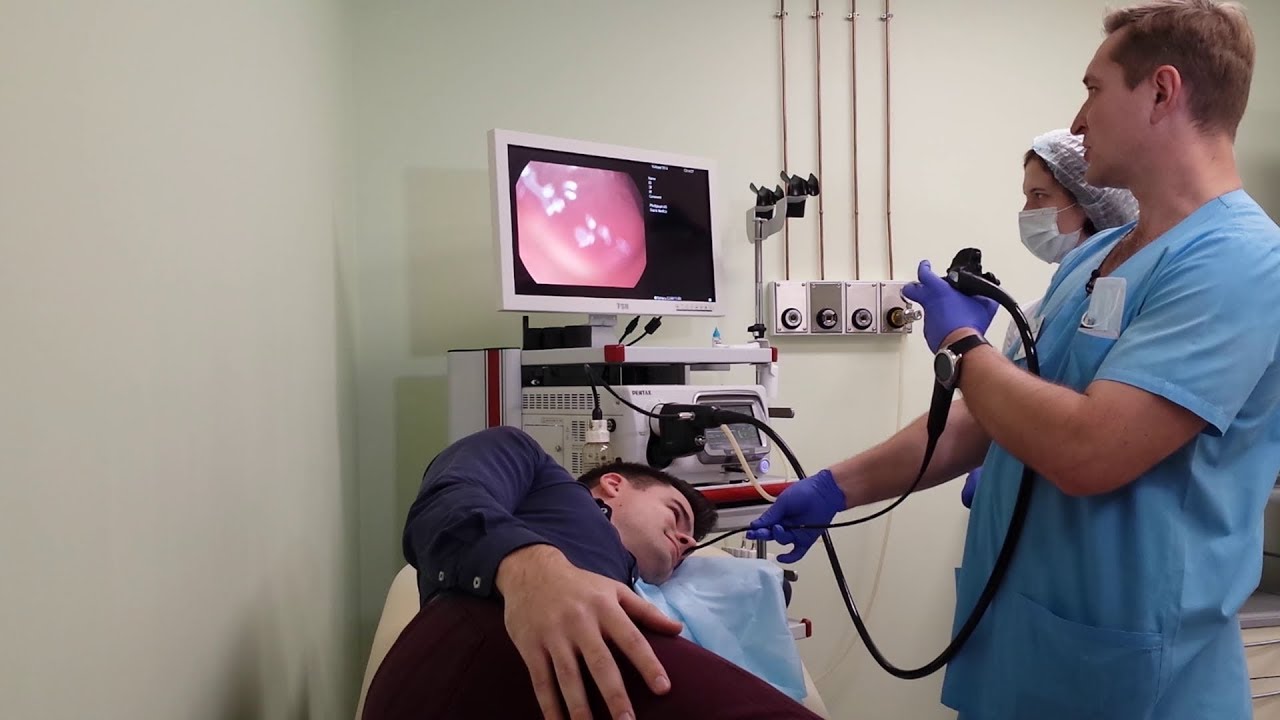 Вот исследование ученых из Лозаннского университета в Швейцарии, опубликованное в 2002 году, которое включало данные примерно пяти тысяч пациентов из 21 центра в одиннадцати европейских странах. Как видите, почти 20% процедур были выполнены без седации. Мне не удалось найти цифры в США, но все, с кем я разговаривал, подсчитали, что менее 1% процедур выполняются без седации.Большинство из этих людей – врачи, медсестры и другие высокооплачиваемые специалисты.
Вот исследование ученых из Лозаннского университета в Швейцарии, опубликованное в 2002 году, которое включало данные примерно пяти тысяч пациентов из 21 центра в одиннадцати европейских странах. Как видите, почти 20% процедур были выполнены без седации. Мне не удалось найти цифры в США, но все, с кем я разговаривал, подсчитали, что менее 1% процедур выполняются без седации.Большинство из этих людей – врачи, медсестры и другие высокооплачиваемые специалисты.
В чем причина разрыва между Европой и США? Одна вещь, которая шокировала меня в адресной электронной почте с критикой заявки на финансирование этой конференции, – это комментарий, необходимый конференции для обсуждения того, как убедить пациентов. Вам не нужно убеждать пациентов. Убедить нужно врачей.
Джозеф Г. Уайт, гастроэнтеролог из компании Scott & White Healthcare в Темпле, штат Техас, обнаружил, что 72% из 158 пациентов, которым предлагали вариант без седации, выбрали его.Большинство завершили операцию успешно и сделают это снова. Он представил свои данные на собрании Американского колледжа гастроэнтерологии 2000 года и в то время призвал к тому, чтобы бесседативная колоноскопия стала новым стандартом в США.
Он представил свои данные на собрании Американского колледжа гастроэнтерологии 2000 года и в то время призвал к тому, чтобы бесседативная колоноскопия стала новым стандартом в США.
Но он струсил – и до сих пор применяет седацию большинству своих пациентов. Он сказал мне в беседе для этой истории: «Если вы замерзнете и скажете:« Привет, я доктор Уайт, позвольте мне попробовать это без седативных препаратов, это вряд ли сработает ». Легче плыть по течению, и стандарт – седация.
Мы получили письмо по этому поводу. Этот человек написал: «Ты идиот. Период. Конец обсуждения.” Но такая реакция не была типичной для наших читателей (). Из 34 полученных нами писем 24 положительно относились к идее неседированной колоноскопии. Пятеро дали отрицательный ответ, в том числе один гастроэнтеролог, трое пациентов, которые не пробовали, но не думали, что им это понравится, и парень, который назвал меня идиотом. Пятеро были нейтральными – они написали, что им понравилась история или у них есть вопрос по ней, но они не высказали мнения о колоноскопии без седации.
Читатели Wall Street Journal (WSJ) говорят, что без седативных препаратов не было боли.
Мы также получили письмо от 17 читателей, каждый из которых прошел хотя бы по одной колоноскопии без седации. Пятеро из них специально сказали, что выбрали этот вариант по результатам статьи, и все остались в восторге. Пятнадцать из 17 читателей, которые попробовали вариант без седации, сказали, что боль была минимальной – по словам одного, «полностью терпимой». Двое сказали, что у них сильная боль, но даже эти двое сделают это снова.Одному уже сделали семь или восемь колоноскопий без седации, и только последняя была мучительной. Другой сказал, что боль была только в последние несколько мгновений, поэтому он с радостью снова с этим смирился.
Вот что сказали некоторые из них. «В кресле дантиста мне довелось пережить и похуже». «Дискомфорт от процедуры легкий по сравнению с подготовкой толстой кишки». «Несмотря на сильную боль только в конце, я бы сделал это снова». «Я гордился собой и весь день играл в гольф».
Читатели WSJ, безусловно, элита населения.У нас тираж около 2 миллионов. Средний возраст наших подписчиков – 55 лет. Восемьдесят один процент – мужчины. Средний доход домохозяйства составляет 253 000 долларов, а средний собственный капитал – 2,5 миллиона долларов.
Но наш читательский опыт, как и мой, показывает, что врачи недостаточно информируют пациентов о том, что существует возможность пропустить седацию. Один читатель сказал: «Персонал больницы был насмешлив, но готов помочь». Другой написал: «Доктор выглядел ошеломленным. После спора он выглядел раздраженным.Я сказал ему, что медсестра может подключить капельницу. Если бы я начал кричать, она могла бы ввести наркотики ». И мне очень нравится этот: «Врачи опасались моей способности противостоять так называемой боли». Этому человеку сделали колоноскопию без седации и удалили четыре полипа, и все без проблем.
Вот кто-то, кто не успел прочитать статью: «Хотел бы я знать об этом до прошлой пятницы. Из-за снотворного я не только пропустил рабочий день, но и пребывал в почти туманном состоянии до 5 часов вечера.м. » Ее колоноскопия была сделана в 9 часов утра, так что это был потерянный день, и она не была этому рада.
Несколько читателей написали, что хотят найти врача, который бы это сделал. Эта из Портленда, штат Мэн, так хочет, чтобы с радостью поехала – подумала, что, может быть, не так далеко.
Во время подготовки этого выступления я позвонил Бенджамину Смиту, доктору, который делал мою колоноскопию. Доктор Смит – директор Центра эндоскопии желудочно-кишечного тракта в больнице Фолкнера в Бостоне. В качестве меры его мастерства могу сказать, что многие врачи и медсестры просят его сделать им колоноскопию.
Я спросил его, что он сделал, чтобы мне было не так больно, и на это ушло больше времени. Начиная с последнего вопроса, да, это заняло больше времени, но ненамного. Доктор Смит уже медлителен по стандартам многих эндоскопистов; он назначает одну процедуру в час. Он говорит, что отмена седативного средства добавляет примерно пять минут к его обычному времени в 20–30 минут. С другой стороны, успокоение занимает около трех-четырех минут, так что это почти умывание. Если это первый раз без седации пациента, может потребоваться беседа, что может добавить немного времени.
С точки зрения техники, доктор Смит сказал мне, что он всегда использует педиатрический эндоскоп для колоноскопии без седации. Он также продвигается медленнее и тщательно контролирует количество воздуха, которое он вводит в толстую кишку. Он использует немного воды, чтобы компенсировать недостаток воздуха, но я не думаю, что столько воды, сколько было продемонстрировано здесь сегодня утром. Есть также несколько технических приемов, которые, как я представляю, все вы знаете, например, оттягивание эндоскопа назад так, чтобы толстая кишка складывалась над ним, как занавеска, что уменьшает растяжение толстой кишки, и когда медсестра прижимает живот, чтобы он плавно перемещался .
Во время колоноскопии я ничего этого не знала. С моей точки зрения как пациента, вот что сделало это для меня хорошим опытом. Это действительно помогло мне узнать, что доктор Смит делал это раньше, был уверен в своем мастерстве и не казался шокированным тем, что я хотел это сделать. Кроме того, план резервного копирования был невероятно утешительным. Он сказал мне, что если я обнаружу невыносимую боль, я могу выбрать фентанил, анальгетик, Versed или и то, и другое. «Я почувствую эффект через две-три минуты», – сказал он.
Самым важным фактором в том, чтобы этот опыт стал для меня хорошим, была медсестра, которая помогала мне глубоко дышать.Это помогло расслабить мое тело и, сняв напряжение, уменьшило боль.
И видео развлечение было потрясающим. У меня около 600 каналов по кабельному телевидению Comcast, и ничто не сравнится с тем, чтобы увидеть свою толстую кишку в реальном времени, когда я достаточно проснулся, чтобы по-настоящему оценить это.
В заключение, я надеюсь, вы все не струсите. Если вы здесь сегодня, вероятно, вы сильно заинтересованы в бесседированной колоноскопии. Но вы можете почувствовать, что идете против тренда, что легче плыть по течению.Но я хотел бы помочь вам поверить в то, что это хороший вариант для пациентов. Не стоит навязывать пациентам предложения о проведении колоноскопии без седации. Это вариант, на который с радостью воспользуется по крайней мере значительное меньшинство пациентов. Давайте покончим с секретностью и начнем говорить пациентам, что у них есть выбор.
Спасибо.
Какие у меня варианты седации во время предстоящей колоноскопии?
Многие люди нервничают по поводу проведения колоноскопии.Наиболее частыми проблемами являются подготовка, необходимость отдохнуть от работы, обнаружение, что у них может быть рак, смущение и боль во время процедуры. Это мешает многим людям пройти ту самую процедуру, которая могла бы спасти их жизнь.
В то время как большинство людей знают о значительных улучшениях в чистящих препаратах (меньший объем, лучший вкус) и меньшее количество перерывов в работе (колоноскопия с открытым доступом исключает необходимость посещения кабинета перед обследованием), очень немногие люди знают много об этом. доступные типы седативных средств.
Во-первых, будет полезно определить различные возможные уровни седативного действия.
- Нет. Это означает, что лекарства не выдаются. – сказал Нуф. Этот вариант мало кто выбирает.
- Легкая седация. Это именно то, на что это похоже. Несмотря на сонливость, пациент может реагировать на словесные команды и чувствовать боль. Не влияет на дыхание или сердечно-сосудистую систему.
- Умеренная седация (также называемая сознательной седацией).Это немного глубже, чем легкая седация, но пациент может целенаправленно реагировать на словесную или физическую стимуляцию. Обычно влияние на вентиляцию или сердечно-сосудистую функцию незначительно или отсутствует (низкий риск). Большинство пациентов не помнят о процедуре при умеренной седации.
- Глубокая седация. Это еще глубже, и пациенты будут реагировать на повторяющиеся болезненные раздражения, но обычно нецеленаправленно. Может быть нарушено дыхание и сердечно-сосудистая функция.Пациент не помнит, что произошло, когда он находился под действием глубокого седативного средства (амнезия).
- Общая анестезия. В этом случае пациент вообще не реагирует на болезненное раздражение. Дыхание обычно нарушено, и обычно требуется поддержка дыхательных путей и вентиляция (например, трубка, помещенная в легкие, и аппарат искусственной вентиляции легких, обеспечивающий воздух). Сердечно-сосудистая функция также может быть нарушена.
Уровень запланированной анестезии определяет, кто будет вводить седативный эффект.Например, легкая или умеренная седация обычно назначается гастроэнтерологом, проводящим процедуру. Медсестра-анестезиолог или анестезиолог проводит глубокую седацию и общую анестезию.
Большинство пациентов говорят мне, что они хотят полностью уснуть во время процедуры («Просто выбей меня, док»). Это будет означать общую анестезию. Но этот уровень имеет более высокий риск осложнений, поэтому, когда я объясняю варианты, большинство пациентов соглашаются на более низкий уровень анестезии.
Плюсы и минусы различных уровней седации для колоноскопии
- Нет. Я провожу колоноскопию без седации примерно один или два раза в месяц. Это пациенты, которые по разным причинам не хотят седативных препаратов. Большим преимуществом является то, что пациент выздоравливает сразу после процедуры и может сразу же идти на работу или водить машину. Им не нужно, чтобы кто-то сопровождал их домой. Это также исключает возможные осложнения, которые могут возникнуть при любой форме анестезии.Хотя сама процедура может вызвать спазмы или боль в животе с газами, ее можно свести к минимуму за счет использования углекислого газа для раздувания толстой кишки и специальных методов для увеличения объема. Если вы этого хотите, убедитесь, что гастроэнтеролог имеет опыт проведения неседированной колоноскопии. Вы же не хотите быть первым доктором!
- Легкая седация. Это делается редко. Поскольку вводятся лекарства, существует риск осложнений. Кроме того, пациента необходимо сопровождать домой, и он не должен заниматься обычными делами до следующего дня.Но поскольку седация легкая, на боль не действует – пациент все чувствует и помнит.
- Умеренный седативный эффект. Это одна из наиболее распространенных форм седативных средств. Лекарства обычно представляют собой мидазолам и фентанил – мягкое седативное и болеутоляющее средство. Это приятное и безопасное сочетание, которое обычно вызывает амнезию во время процедуры. Риск состоит в том, если будет дано слишком много. Чтобы избежать этого, его вводят медленно, при соответствующем контроле. В университетской больнице Темпл врач и медсестра все время находятся рядом с пациентом.Подавляющее большинство пациентов довольны этим седативным средством.
- МАК. Это означает контролируемую анестезию. Его проводит специалист по анестезии, который находится в палате с гастроэнтерологом и медсестрой или техником. Это обычно выбирается, когда есть опасения по поводу легких, сердца пациента или толерантности к мидазоламу или фентанилу. Лекарство, используемое для этого типа седации, – пропофол – да, то же самое лекарство, которым злоупотреблял Майкл Джексон.Однако, в отличие от Майкла Джексона, пропофол для колоноскопии дает обученный профессионал под постоянным наблюдением и контролем. Глубина седации с помощью МАК иногда бывает умеренной, но обычно это глубокая седация.
- Общая анестезия. Это почти никогда не используется для колоноскопии. Общая анестезия обычно применяется для пациентов с тяжелыми заболеваниями легких, нестабильными дыхательными путями и особенно длительными процедурами.
Итак, как мне решить, какой тип седации мне следует использовать при колоноскопии?
Это просто – поговорите со своим врачом.Если перед процедурой вы встречаетесь с гастроэнтерологом, просто поинтересуйтесь, какой вид седации планируется. Обсудите плюсы и минусы и, конечно же, свои предпочтения и проблемы. Если вам назначена колоноскопия в открытом доступе, вы можете позвонить в офис гастроэнтеролога до процедуры, чтобы узнать, что планируется. Если вы хотите продолжить обсуждение седативных средств, перед процедурой вы должны поговорить с медсестрой или врачом, чтобы развеять ваши опасения.
Хотя мы не можем сделать подготовку кишечника более приятной, мы, безусловно, можем сделать саму процедуру более комфортной.
Готовы записаться на колоноскопию?
Запишитесь на колоноскопию у гастроэнтеролога Temple, заполнив форму записи на прием или позвонив по телефону 800-TEMPLE-MED (800-836-7536).
Колоноскопия: подготовка и соображения – сделано для этого момента
КолоноскопияПроцедура колоноскопии позволяет гастроэнтерологу заглянуть внутрь толстой (ободочной) и прямой кишки. В большинстве случаев этот врач-колоноскопист выполняет процедуру для обнаружения и предотвращения рака прямой и толстой кишки.Колоноскопия стала очень распространенным явлением, но есть важные вещи, которые каждый должен знать о подготовке, вариантах анестезии и выздоровлении.
Зачем мне делать колоноскопию?Колоректальный рак является третьей по значимости причиной смерти от рака в Соединенных Штатах как для мужчин, так и для женщин, унеся примерно 53 200 жизней в 2020 году, по данным Центров по контролю и профилактике заболеваний. К счастью, статистика Национального института рака показывает, что пятилетняя выживаемость составляет 90% при раннем обнаружении рака.Однако выживаемость падает до 72%, когда рак не обнаруживается до тех пор, пока он не распространился на региональные лимфатические узлы, и до 14%, когда рак распространился на отдаленные участки, такие как печень или легкие.
Колоноскопия – это вид скрининга колоректального рака, который обеспечивает двойную защиту, потому что он не только обеспечивает раннее выявление. Поскольку колоректальный рак начинается с аномальных разрастаний, называемых полипами, колоноскопия может предотвратить заболевание, выявляя и удаляя полипы до того, как они станут злокачественными.
Колоноскопия также выполняется для определения причин таких симптомов, как ректальное кровотечение, изменения активности кишечника, боли в животе и необъяснимая потеря веса, а также для диагностики болезни Крона и язвенного колита.
В каком возрасте мне следует делать колоноскопию?Целевая группа профилактических служб США рекомендует начинать скрининг на рак толстой кишки в той или иной форме в возрасте 50 лет для людей, не имеющих семейного анамнеза этого заболевания, основываясь на убедительных доказательствах того, что скрининг у взрослых в возрасте 50–75 лет снижает смертность от колоректального рака.Многие профессиональные организации рекомендуют начинать скрининг в более молодом возрасте людям с семейным анамнезом колоректального рака или другими факторами риска. Некоторые данные свидетельствуют о том, что чернокожие американцы подвержены более высокому риску и должны начинать обследование в возрасте 45 лет.
Целевая группа рекомендует людям, выбравшим колоноскопию в качестве метода скрининга, повторять ее каждые 10 лет, пока им не исполнится 75 лет. Если во время колоноскопии обнаруживаются полипы, вам могут посоветовать повторить процедуру менее чем через 10 лет.
Что такое процедура колоноскопии ?Во время колоноскопии гастроэнтеролог вводит длинную тонкую гибкую трубку, называемую колоноскопом, в прямую кишку пациента. Инструмент снабжен миниатюрной видеокамерой и подсветкой на ее конце. Камера отправляет видеоизображение на монитор, позволяя врачу исследовать толстую кишку пациента. Врач удаляет все полипы, обнаруженные в кишечнике, и может удалить небольшие кусочки других типов аномальных тканей для дальнейшего исследования.
Перед началом процедуры пациенту в вену вводят капельницу, чтобы можно было быстро ввести седативные препараты. Пациент подключен к оборудованию, которое контролирует частоту сердечных сокращений, артериальное давление и уровень кислорода. Пациент также получает кислород через нос.
Сколько времени занимает колоноскопия ?Процедура колоноскопии обычно занимает 30–60 минут, но это не включает время, необходимое для подготовки пациента и выздоровления в больнице или амбулаторном центре.Общее время от прибытия пациента на прием до отъезда обычно составляет от двух до трех часов.
Болит ли колоноскопия?Почти все колоноскопии в США выполняются пациентам под действием седативных средств или анестезии, которые не позволяют им ничего чувствовать. Часто пациенты спят на протяжении всей процедуры.
Пациенты, которые просят легкую седацию, с большей вероятностью почувствуют дискомфорт и, возможно, некоторую боль во время процедуры.Вероятность увеличивается без седативных средств.
Как мне подготовиться к процедуре колоноскопии?Ваш врач даст инструкции по изменению диеты за несколько дней до процедуры и очищению кишечника накануне, что включает прием комбинации слабительных средств. Слабительные средства вызывают диарею и частые походы в туалет. Эта подготовка к колоноскопии важна для того, чтобы врач мог четко видеть вашу толстую кишку во время процедуры.
Вы можете облегчить себе подготовку, подготовившись к ней. Запаситесь такими товарами, как влажные салфетки, крем для подгузников, газированные напитки и продукты с низким содержанием клетчатки, которые вам нравятся. По возможности постарайтесь составить график в дни подготовки.
Поговорите со своим врачом о любых проблемах со здоровьем, предыдущих негативных реакциях на анестезию, а также обо всех прописанных и безрецептурных лекарствах, витаминах и добавках, которые вы принимаете. Ничего не упускайте. Эта информация влияет на решения о безопасном применении седации или анестезии во время процедуры и предотвращении таких осложнений, как кровотечение при удалении полипа.Вам могут посоветовать прекратить прием некоторых лекарств или добавок или скорректировать их дозировку за несколько дней до процедуры колоноскопии.
Если вы не решите не получать седативные препараты, вам нужно будет попросить кого-нибудь отвезти вас домой после колоноскопии. Снятие успокоительного может занять некоторое время, поэтому для вас небезопасно водить машину, пользоваться общественным транспортом самостоятельно, возвращаться на работу или принимать важные решения в этот день. Вам могут посоветовать воздержаться от вождения в течение 24 часов после процедуры.
W Какой тип седации или анестезии я получу для колоноскопии?Еще до того, как рассматривать варианты, нужно знать и делать некоторые важные вещи.
- Гастроэнтеролог определит ваш уровень седативного действия, но вы имеете право голоса в этом решении.
- При планировании колоноскопии всегда спрашивайте своего врача, какой уровень седации или анестезии планируется. Хотя многие гастроэнтерологи не применяют глубокую седацию, это не всегда так.Если вам нужна глубокая седация, возможно, вам потребуется ее попросить.
- Ваш возраст, состояние здоровья и привычки в отношении здоровья могут повлиять на выбор анестезии. Например, пациенту с проблемами сердца или легких, ожирением или любым другим заболеванием, которое влияет на дыхательные пути, возможно, потребуется избегать глубокой седации.
- Уровень седативного эффекта, который вы получаете, и история вашего здоровья являются факторами, определяющими, какой медицинский работник должен назначать седативный эффект во время процедуры.
Все седативные препараты вводятся внутривенно (через вену на руке).Большинство пациентов получают умеренную или глубокую седацию, но есть и другие варианты. На ваш выбор:
- Без седативного средства. Отказ от седативных препаратов в Соединенных Штатах встречается редко: только 2% пациентов с колоноскопией отказались от седативных препаратов, согласно опросу Национального института здравоохранения 2016 года. Однако некоторые люди делают этот выбор, потому что они хотят иметь возможность поехать домой после процедуры, чтобы предотвратить любые возможные осложнения от анестезии или избежать приема опиоидов, которые часто используются для легкого или умеренного седативного эффекта.
- Минимальная или легкая седация . Такие лекарства, как бензодиазепины и опиоиды, помогут вам расслабиться, но вы, скорее всего, будете бодрствовать и можете почувствовать некоторую боль или дискомфорт. Вы сможете понимать вопросы, давать ответы и следовать указаниям.
- Умеренная седация . Вы почувствуете сонливость и можете даже заснуть во время процедуры, не вспомнив об этом. Как и в случае с легкой седацией, чаще всего используются бензодиазепины и опиоиды, но в больших количествах.По сравнению с глубокой седацией, этот вариант имеет меньший риск понижения артериального давления или замедления дыхания, но, поскольку вы можете оставаться в сознании, вы можете почувствовать некоторый дискомфорт.
- Глубокая седация . Вы не окажетесь полностью без сознания, но вы проспите всю процедуру и, вероятно, не вспомните об этом. Обычно для глубокой седации используется пропофол, который является опиоидом , а не . Он действует быстро, быстро изнашивается и безопасен для большинства пациентов. Поскольку препарат может снизить артериальное давление и замедлить дыхание, он может быть небезопасным для всех.
- Общая анестезия . Этот тип анестезии обычно не используется при колоноскопии, но для безопасности пациента он может быть лучшим вариантом для людей с патологией дыхательных путей или людей с высоким риском аспирации содержимого желудка. Этот тип анестетика приводит к тому, что вы полностью теряете сознание, и ваше дыхание нарушается, поэтому используются дыхательная трубка, вентилятор и ингаляционный анестетик.
Легкая или умеренная седация обычно назначается медсестрой под руководством гастроэнтеролога, но если вы будете получать глубокую седацию или общую анестезию, важно попросить врача-анестезиолога принять участие в вашем лечении.Легко перейти от глубокой седации к общей анестезии (при которой нарушается дыхание), в зависимости от вашего возраста, ваших медицинских проблем и количества лекарств, необходимых для засыпания. Врач-анестезиолог – это врач, имеющий обширное образование, подготовку и опыт, необходимые для корректировки дозировки лекарств во время глубокой седации и вмешательства, чтобы помочь вашему дыханию по мере необходимости.
Чего ожидать в рекавери?Даже под действием глубокой седации вы не сможете долго спать: этот эффект обычно проходит в течение 30 минут после удаления внутривенного вливания.В течение нескольких часов после обследования вы можете чувствовать вздутие живота или газы, но ходьба может облегчить дискомфорт.
Удаление полипов или образцов тканей может вызвать небольшое кровотечение при первом дефекации после процедуры. Проконсультируйтесь с врачом, если у вас по-прежнему идет кровь или сгустки крови, или если у вас постоянная боль в животе или жар.
Каковы риски колоноскопии?Риски низкие, но существуют. Исследование, проведенное в 2016 г. для U.Целевая группа S. Preventive Services обнаружила от четырех до восьми серьезных осложнений на каждые 10 000 процедур колоноскопии. Кровотечение и перфорация толстой кишки являются наиболее частыми осложнениями и обычно возникают у пациентов, которым удалили полипы.
Менее распространенные риски включают сильную боль в животе или реакцию на седативное средство, включая проблемы с дыханием или сердцем. Смерть от колоноскопии очень редка.
Врач-анестезиолог работает с вашей хирургической бригадой, чтобы оценить, контролировать и контролировать ваше лечение до, во время и после операции, обеспечивая анестезию, руководя командой анестезиологической помощи и обеспечивая вашу оптимальную безопасность.
Нужен ли анестезиолог для рутинной колоноскопии? Возможно, нет.
Для многих американцев перспектива колоноскопии нервирует, и пациенты часто успокаиваются, зная, что седация сделает процедуру такой же простой, как короткий сон.
Однако во всем мире до 80 процентов обычных колоноскопий выполняются без каких-либо седативных средств. Итак, действительно ли нужен анестезиолог в США здоровым людям?
Можно простить предположение, что два анестезиолога из Университета здравоохранения Флориды ответят утвердительно, когда журнал Current Opinion in Anesthesiology попросил их изучить научную литературу и ответить на этот вопрос.
Но их краткий ответ: нет, анестезиолог не всегда необходим для рутинной колоноскопии у здоровых пациентов либо потому, что седация может не понадобиться вообще, либо потому, что неанестезиолог может безопасно вводить легкую седацию.
Конечно, Джошуа В. Саппенфилд, доктор медицины, и Джеффри Д. Уайт, доктор медицины, заявили, что они не одобряют немедленное изменение текущей практики и не предлагают, чтобы это стало стандартом лечения.
«Мы просто пытаемся представить факты и начать разговор», – сказал Уайт, доцент кафедры анестезиологии UF College of Medicine.Саппенфилд, ведущий автор исследования, является доцентом кафедры.
«Мы не хотим, чтобы наша газета использовалась в качестве корма, чтобы говорить:« Хорошо, анестезиологи излишни », – сказал Уайт. «Им определенно есть место в кабинете эндоскопии. Но наша функция как академиков состоит в том, чтобы информировать наших коллег-анестезиологов о том, что происходит в мире, чтобы они могли знать, что может произойти, а что нет. Мы должны продвигать науку и не бояться фактов.Фактически, вы действительно можете пройти колоноскопию без седации ».
Вопрос о седации является критически важным в Соединенных Штатах, где количество колоноскопий с применением седативных препаратов, назначаемых анестезиологами, выросло за последнее десятилетие, несмотря на то, что федеральное правительство и частные страховые компании стремятся контролировать расходы.
Американское онкологическое общество теперь рекомендует начинать скрининг колоректального рака в возрасте 45 лет из-за роста числа таких видов рака у молодых людей, и все больше американцев, чем когда-либо, рассматривают возможность проведения колоноскопии.
Примерно половина всех желудочно-кишечных или желудочно-кишечных процедур в США, включая колоноскопию, включает услуги анестезии, что на 14 процентов больше, чем в 2010 году, отмечается в исследовании. Среди пациентов, получавших анестезию, 58 процентов, охваченных программой Medicare, и 81 процент частными страховыми компаниями, считались здоровыми пациентами с низким уровнем риска.
Чаще всего для колоноскопии используются либо умеренная седация, либо глубокая седация анестетиком пропофолом. Анестезиолог иногда вызывает умеренную седацию, которую пациенты иногда называют седацией, хотя этот термин технически неверен.
Пропофол, однако, почти полностью принадлежит лицензированным провайдерам анестезии, потому что он может снижать дыхание и артериальное давление, когда пациент входит в более глубокие уровни седативного эффекта.
Гастроэнтерологи в Северной Америке все чаще настаивают на введении пропофола. Саппенфилд и Уайт заявили, что за пределами США и в менее спорных культурах неанестезиологи продемонстрировали способность вводить пропофол «потенциально без ущерба для безопасности».
Но, учитывая побочные эффекты препарата, включая риск сердечного приступа и повреждения головного мозга, анестезиолог является важной защитой, особенно с учетом того, что гастроэнтеролог специализируется на колоноскопии, сказали врачи.
«В условиях интенсивного производства, когда люди пытаются добиться быстрой смены кадров, они могут неправильно обходить то, что безопасно для пациента, в районе, где вам может понадобиться кто-то с соответствующими знаниями и подготовкой, чтобы спасти вас», – сказал Саппенфилд. .
Саппенфилд и Уайт отметили, что преимущества отказа от седации включают сокращение времени в больнице или клинике, более быстрое возвращение к повседневной деятельности, а также более низкую стоимость и повышенное удобство.
Но, как было отмечено в их исследовании с некоторой долей преуменьшения, «Пациенты… не рады колоноскопии без седативных препаратов.«Пациенты могут чувствовать некоторую боль и дискомфорт.
«Иногда седация делается во имя комфорта пациента», – сказал Саппенфилд. «Если пациенту действительно некомфортно, трудно смотреть, как ему это удается».
Некоторые исследования показывают преимущества использования седативных средств, в том числе увеличение частоты выявления полипов и завершения обследования. А некоторые более рискованные пациенты не являются хорошими кандидатами для отказа от седативных средств, в том числе с тяжелыми заболеваниями или состояниями, такими как неконтролируемый диабет или патологическое ожирение.
А как насчет личных предпочтений Саппенфилда и Уайта?
«Нам обоим обязательно нужен анестезиолог, – сказал Уайт. «Нам определенно нужен пропофол, потому что мы верим в него, и наши коллеги-анестезиологи умеют его давать».
Чтобы успокоить или не успокоить? Вопрос о колоноскопии
Кейт Роуч, за ваше здоровье Опубликовано в 12:00 по восточноевропейскому времени 8 апреля 2020 г.
Уважаемый доктор Роуч! Прочитав вашу недавнюю колонку о седации во время колоноскопии, я хотел упомянуть, что я не просил о седации во время двух колоноскопий за последние несколько лет.Я сделал это после того, как прочитал статью в газете. Люди давали комментарии с ответами, многие из которых относились к подходу «не беспокойтесь о седативных средствах». Плакаты включают врачей, медсестер и пациентов.
Чувствовал себя нормально, дискомфорта не было. Да, у меня были моменты, которые действительно были похожи на газ, но без боли, просто какое-то «давление». Преимущества отсутствия седативного средства включали отсутствие последействия лекарств. Оба раза я сама ехала с процедуры домой. У меня также не было платы за анестезиолога, которая в некоторых случаях может стоить дороже, чем сама процедура.Наконец, я заинтересованный пациент, и я мог наблюдать за процедурой на мониторе, в то время как мой врач с удовольствием комментировал и отвечал на вопросы. Если я захочу, мне предложили наушники и темные очки, но, опять же, мне было интересно узнать медицинские подробности.
В качестве примечания, я видел исследование, которое определило, что чем больше времени потребовалось во время осмотра на полипы, тем больше их было обнаружено (я думаю, довольно очевидно). Но я считаю, что, когда пациент находится в сознании, врачу может потребоваться больше времени, особенно на поворотах, и на самом деле он может потратить больше времени на осмотр складок и складок.
– D.S.
Уважаемый Д.С .: Я ценю ваше письмо. Есть люди, которые проходят колоноскопию без седативных средств. Не у всех есть такие хорошие впечатления, как у вас.
Во время процедуры используется газ для надувания толстой кишки, чтобы эндоскопист мог видеть. Это вызывает чувство полноты и вздутия, которое может быть очень неудобным для некоторых людей. Однако ваши комментарии о преимуществах могут найти отклик у некоторых читателей. Лично я нахожу наблюдение за колоноскопией увлекательным – а слизистая оболочка толстой кишки – удивительно красивой – но я совершенно уверен, что не все согласятся с вами или мной.
Ваш последний момент важен: более длительное время во время фазы «отмены» колоноскопии, когда гастроэнтеролог визуально осматривает слизистую оболочку толстой кишки, означает меньшее количество пропущенных полипов и других поражений. Однако я не уверен, что если пациент проснется, это побудит врача потратить больше времени.
Уважаемый доктор Роуч! Моя жена и ее мама (обе бостонцы) говорят, что нельзя простудиться, просто находясь на улице в прохладную ветреную погоду. Так как я из Айовы, мне виднее.Как скажешь?
– D.H.
Уважаемый D.H .: Простуды вызываются вирусами. Чтобы простудиться, нужно заразиться вирусом. Вирусы передаются от человека к человеку, как правило, крупными каплями, что означает, что вы должны находиться в пределах нескольких футов от человека.

 В этом случае применяется седация. Пациенту вводится седативное лекарственное вещество со снотворным эффектом, при активации которого у него притупляется болевая чувствительность.
В этом случае применяется седация. Пациенту вводится седативное лекарственное вещество со снотворным эффектом, при активации которого у него притупляется болевая чувствительность. Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями
Кроме того, реабилитация требует больше суток. Запрещено вводить общий наркоз пациентов с серьезными заболеваниями легких и бронхов, а также с сердечной недостаточностью и иными патологиями Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него
Пациент находится в максимально комфортных условиях и может полноценно подготовиться к исследованию и восстановиться после него