Колоноскопия при месячных: Колоноскопия
Колоноскопия
Находитесь здесь: Введение » Услуги » Методы диагностики » Колоноскопия
Колоноскопия – это обследование, которое дает врачу возможность при помощи эндоскопа, введенного в тело через прямую кишку, прямо увидеть толстый и частично тонкий кишечник. Колоноскопия помогает определить причины разных заболеваний и назначить соответствующее лечение. Это важный метод профилактики колоректального рака – рака толстого кишечника и прямой кишки.
Колоноскопия длится 20 – 40 минут, однако срок обследования зависит от спектра проводимых лечебных процедур. Колоноскопия, как правило, проводится с успокаивающим уколом.
При колоноскопии можно сделать:
- Биопсию (отбор образцов со слизистой) для гистологического анализа (безболезненно).
- Полипектомию – устранение полипов при помощи специальных режущих клещей (безболезненно).
- Остановку кровотечения со слизистой при помощи специальных электродов (безболезненно).

Для лучшей видимости врач может наполнить кишечник воздухом.
Что важно знать перед колоноскопией:
- За день перед запланированной колоноскопией клиент должен выпить специальный раствор, который полностью очистит толстый кишечник от кала.
- Колоноскопия проводится на пустой желудок.
- В день запланированной колоноскопии запрещается курить.
- Если Вы постоянно принимаете лекарства, их можно принять рано утром перед колоноскопией, запив глотком воды. Если Вы не уверены в том, как правильно принять лекарство, посоветуйтесь об этом со своим врачом.
- Клиенты с сахарным диабетом должны сообщить нам о своем заболевании. Колоноскопию им сделают утром (до обеда) на пустой желудок. Лекарства от диабета (инсулин, таблетки) можно принять только через 30 минут после колоноскопии, когда уже разрешается и поесть. Еду рекомендуем принести с собой.
- Женщинам в период менструации делать колоноскопию нельзя.

- Если пациенту делают успокаивающий укол, он 2 часа проведет под наблюдением медицинского персонала. Целые сутки после этого ему нельзя оставаться одному, водить машину, ездить на велосипеде и заниматься чем-либо, требующим повышенного внимания. Покинуть кабинет он может только в сопровождении другого лица.
- В случае исполнения лечебных процедур врач может на краткое время направить пациента в больницу с целью предупреждения серьезных осложнений.
Что должен знать врач о пациенте перед колоноскопией:
- Имеет ли он аллергию на какие-либо лекарства.
- Имеет ли он повышенную склонность к кровотечению при небольших ранениях или при удалении зубов.
- Принимает ли лекарства для свертывания крови (напр., Анопирин, Варфарин, Плавикс, Тицлид).
- Имеет ли он искусственный сердечный клапан или искусственный сосуд.
- Перенес ли воспаление внутренней оболочки сердца (эндокардит).

- Если ли у него кардиостимулятор или дифибрилятор.
- Беременна ли пациентка.
- Не страдает ли хроническим заболеванием сердца, легких, печени, почек, врожденным нарушением свертываемости крови, сахарным диабетом, глаукомой глаз, эпилепсией.
Возможные осложнения
Колоноскопия является достаточно безопасным и безболезненным обследованием. Если наступают какие-либо осложнения, то это чаще всего бывает чувство пучения и давления в животе, вызванные воздухом, вдутым во время колоноскопии в кишечник. Но эти неприятные ощущения сами быстро проходят. К серьезным, но редко проявляющимся осложнениям колоноскопии относятся нежелательные реакции на успокаивающий укол, кровотечение или перфорация толстого кишечника. Эти осложнения требуют немедленной медицинской помощи.
В карловарском «Гастроцентре» Вам дадут форму, содержащую подробную информацию, которую Вы прочитаете, заполните и подпишете до колоноскопии. Ее можно скачать, распечатать и заполнить еще до посещения кабинета. Скачать форму »
Ее можно скачать, распечатать и заполнить еще до посещения кабинета. Скачать форму »
Можно ли делать колоноскопию при месячных
Полный текст статьи:
Почему так популярна данная процедура?
Благодаря колоноскопии стало возможным определять различные новообразования в толстой кишке. Этот метод намного эффективнее остальных, так как позволяет определить рак на ранней стадии, полипы и иные новообразования, даже в самых труднодоступных местах. Такие возможности процедура получила благодаря высокочувствительному зонду колоноскопа. Его длина достигает 160 см и позволяет исследовать большую часть кишечника. Процедура, выполняющаяся врачом-эндоскопистом или проктологом, абсолютно безопасна и минимизирует возможность получения внутренних ожогов, так как используется холодный свет.
Длительность исследования составляет не более получаса. Обычно процедуру завершают, достигнув слепой кишки. Зонд в анальное отверстие вводится вручную и продвижение гибкой трубки сопровождается подачей воздуха. При этом врач контролирует положение прибора с помощью пальпации живота.
При этом врач контролирует положение прибора с помощью пальпации живота.
Колоноскопия и менструации
Частый вопрос о том, можно ли делать колоноскопию при месячных, приходится слышать от пациенток, которым по медицинским показаниям необходимо делать исследование как можно скорее. Но все же стоит знать о том, что колоноскопия во время месячных нежелательна, хотя повредить женские половые органы или нарушить ход течения менструального цикла она не может, а вот усилить болевые ощущения внизу живота и увеличить кровотечение — да. Связано это с тем, что при месячных матка, придатки увеличиваются в размерах, набухают, и смежная с ними область-кишечник тоже становится более чувствительным. Хотя при некоторых гинекологических заболеваниях такое исследование назначают в первые три дня от начала менструации. Например, при эндометриозе, который может охватить не только половые органы, но и кишечник.
С физиологической точки зрения можно делать колоноскопию во время менструации, но стоит помнить, что женщина в этот период особенно чувствительна к боли.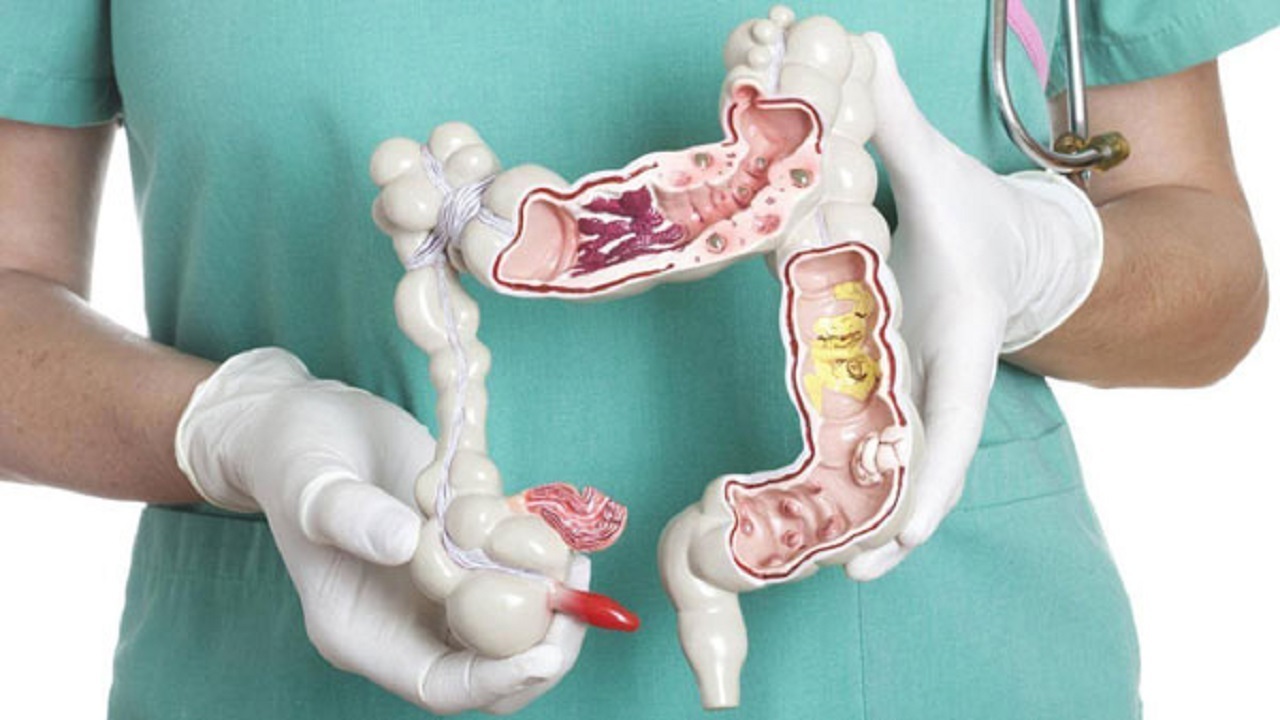 Также необходимо позаботиться о впитывающих тампонах, так как, когда проводят исследование, женщина испытывает желание сходить в туалет (позывы к дефекации), растет давление на органы малого таза, что сопровождается усилением менструального кровотечения. Как только эндоскоп удалили, еще какое-то время ощущается вздутие живота от накаченного воздуха в кишечнике. Это тоже оказывает давление и дает небольшой болевой синдром со стороны матки и яичников, но существенно на самочувствие пациентки не влияет. Обычно симптомы проходят самостоятельно и не создают особых сложностей.
Также необходимо позаботиться о впитывающих тампонах, так как, когда проводят исследование, женщина испытывает желание сходить в туалет (позывы к дефекации), растет давление на органы малого таза, что сопровождается усилением менструального кровотечения. Как только эндоскоп удалили, еще какое-то время ощущается вздутие живота от накаченного воздуха в кишечнике. Это тоже оказывает давление и дает небольшой болевой синдром со стороны матки и яичников, но существенно на самочувствие пациентки не влияет. Обычно симптомы проходят самостоятельно и не создают особых сложностей.
Если менструальное кровотечение сильное, то делают ли колоноскопию при месячных? Нет, в большинстве случаев процедуру откладывают на более благоприятный период.
Подготовка к колоноскопии
Стоит с большой осторожностью отнестись к подготовке перед процедурой. Это касается особого ограничения в питании и очистительных процедур. Из диеты стоит обратить внимание на исключение продуктов, образующих повышенное количество газов. Не разрешается есть бобовые, сладости, мучные и крахмалистые продукты, а также запрещен алкоголь. Стоит избегать солёную, острую, сладкую жирную, жареную и копченую пищу.
Не разрешается есть бобовые, сладости, мучные и крахмалистые продукты, а также запрещен алкоголь. Стоит избегать солёную, острую, сладкую жирную, жареную и копченую пищу.
Очищение толстой кишки проводят с помощью некоторых препаратов.
Если процедура проводится у пациентки в период менструации, то стоит позаботиться о выполнении гигиенических процедур и использовании сильно впитывающих тампонов.
Какие заболевания можно выявить колоноскопией?
Процедура позволяет выявить как полип, так и злокачественную опухоль, колиты, язвы, ишемическую болезнь кишечника, болезнь Крона, амилоидоз и прочее.
Также диагностику проводят при некоторых гинекологических заболеваниях, охватывающих смежную область кишечника.
Врачи обычно не акцентируют внимание на проведении процедуры во время месячных, но рекомендует согласовать дату проведения колоноскопии, чтобы избежать усиленного дискомфорта, сопровождающего критические дни.
Можно ли делать колоноскопию при месячных
Колоноскопия – процедура необходимая, хотя нельзя назвать методику приятной. Потакая собственной брезгливости, отказываться от выполнения не стоит. Как быть, если перед назначенным днём случился «форс-мажор»?
Потакая собственной брезгливости, отказываться от выполнения не стоит. Как быть, если перед назначенным днём случился «форс-мажор»?
Классическая ситуация – человек решился и полноценно приготовился к «часу Х», но обстоятельства вероломно сыграли против. Отказываться, рискуя дать возможность болезни взять верх над собственным «эго»? Возможно, если причина несовместима с назначенным сроком: авария с полученными тяжёлыми травмами, сильное заболевание инфекционного генеза, причины внезапного семейного характера (похороны близкого, резкое ухудшение состояния здоровья родителей, свадьба) – в перечисленных случаях обследование необходимо перепланировать на удобные сроки. Как быть, если причина носит относительный характер, позволяющий исследованием пренебречь? К подобным отговоркам относятся «календарные дни» у женщин, проще говоря – месячные. Начинаться периоды способны в неподходящий момент, когда цикл не стойкий. Стоит ли воздерживаться от исследования кишечника?
Менструальный цикл – ежемесячные гормональные изменения в женском организме, предусмотренные природой для зачатия потомства.
- образование фолликула с созревающей яйцеклеткой;
- овуляция – выход клетки из фолликула, путешествие по трубам и погружение в матку;
- если не наступило оплодотворение, наступает «отторжение эндометрия» или месячные.
Отслойка «колыбельки для малыша» – процесс не безболезненный, порой сопровождающийся тянущими болями внизу живота, слабостью, тошнотой и рвотой. В дни обильных кровяных выделений ощущается головокружение, слабая координация движений.
Читайте также дополнительные материалы, это важно знать.Медицинские исследования в менструальный период
Первое, что приходит в голову – отказаться. Часто подталкивающую роль играет психологический фактор – женщина чувствует себя неуютно перед врачом, особенно, если доктор мужского пола, стесняется временной нечистоплотности, исходящего запаха, точнее – боится закономерных кровяных выделений при обследовании.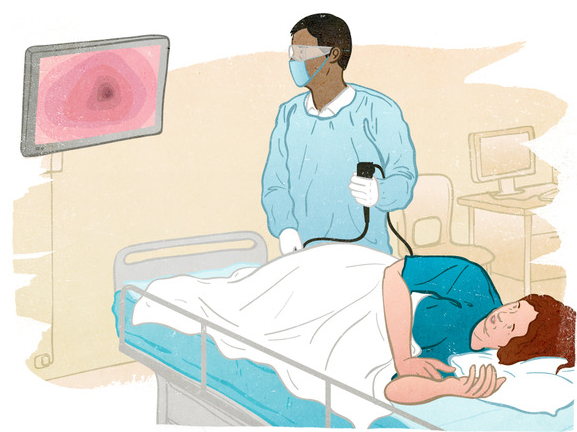
В период менструальных кровотечений немало неудобств доставляют дискомфортные болевые ощущения. Часто ноющий очаг, выходя за пределы страдающего органа, распространяется на соседние отделы, вызывая рефлекторные ответы. Урчание кишечника, повышенное газообразование, склонность к смягчению стула, мало беспокоящие в обычное время, в менструацию усиливаются, мешая женщине расслабиться и полноценно отдаться прохождению процедуры. Пациентки боятся, что проводить процедуру окажется невыносимо больно.
Эти аспекты требуется тщательно проанализировать совместно с врачом, выделив и обдумав все «за» и «против» проведения колоноскопии при месячных.
Плюсы и минусы колоноскопии в период менструации
Рассмотрим вначале положительные стороны. Менструация подразумевает два периода:
Острый период месячных: первые 2-3 дня. Кровотечение в указанное время обильное. Избранные женщины испытывают серьёзные недомогания вплоть до обмороков и температуры. Дамы ограничивают физические нагрузки и больше предпочитают состояние покоя и сна. Однако не лишне отметить ряд заболеваний, когда желательно провести колоноскопию в наступивший период. Сюда относятся:
Избранные женщины испытывают серьёзные недомогания вплоть до обмороков и температуры. Дамы ограничивают физические нагрузки и больше предпочитают состояние покоя и сна. Однако не лишне отметить ряд заболеваний, когда желательно провести колоноскопию в наступивший период. Сюда относятся:
- Эндометриоз, благодаря которому симптомы кишечных заболеваний выглядят более выраженными. Болезнь вызывает дополнительный приток крови на стенки матки и прилегающих органов, благодаря чему микротрещины, язвы и начальные луковицы полипов видны отчётливей, чем в обычном постменструальном этапе.
- Полипозные наросты на стенках кишечника.
- При подозрении на внутреннее кровотечение.
- Необходимо подтверждение или опровержение наличия злокачественной опухоли.
Подострый период месячных: оставшиеся дни менструации – болевые синдромы стихли и остаются скудные кровянистые выделения. В этот момент выполнять исследование уже возможно, даже желательно – кишечник остаётся в реактивном состоянии, железистые протоки существенно расширены, присутствует отличная возможность увидеть начальные новообразования, не поддающиеся визуализации в обычные дни.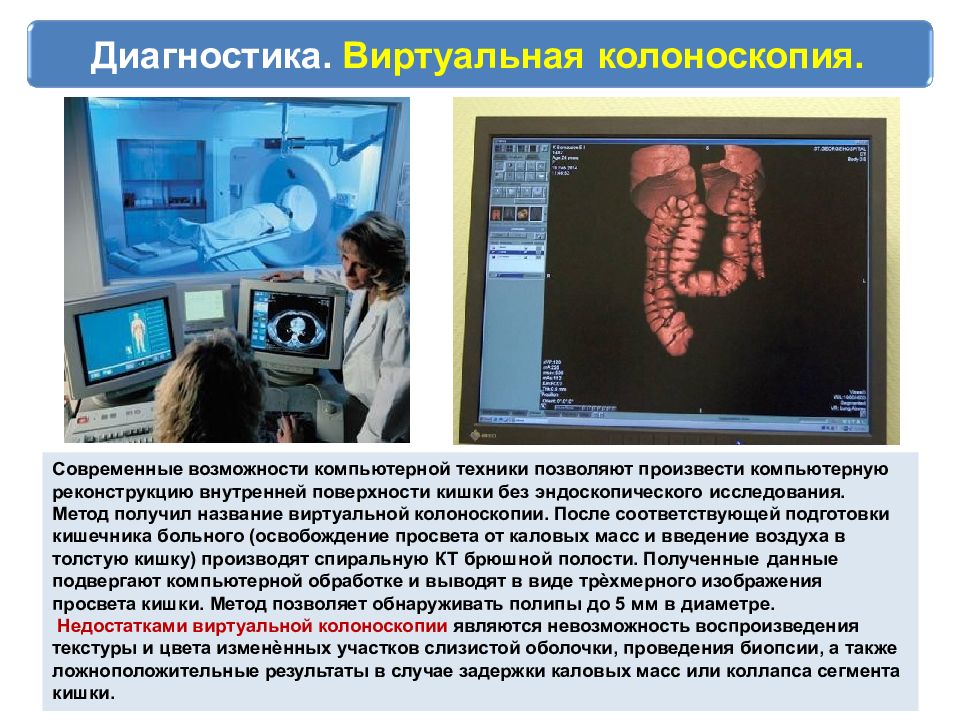
Отрицательные стороны
Явно выраженных противопоказаний к прохождению исследования не выделено, выделяют ряд относительных «нет»:
- Плохое самочувствие женщины во время менструации – когда период переносится не лучшим образом, процедуру лучше перенести на пару суток позднее.
- В анамнезе подтверждены болезни крови (нарушение свёртываемости, перенесённый лейкоз и проч.).
- Пациентке поставлен диагноз – геморрой. В активную фазу месячных требуется особая осторожность, так как сосуды становятся хрупкими, отмечается незначительное увеличение геморроидальных узлов.
- Женщина страдает психическими расстройствами, связанными с гормональными изменениями в организме. Известно, что менструация – синдром, сопряжённый с гормональными изменениями. Опытный врач должен учитывать возможные последствия для пациентки и для себя. У людей, страдающих психическими отклонениями, возбудимость в указанное время повышена и проходит в комбинации с немотивированной агрессией.

Осложнения после колоноскопии
Женщин, которым назначена колоноскопия, и сроки выпадают на менструальные дни, интересует ряд вопросов, связанных с последующими осложнениями, если не отложить процедуру.
Однозначных ответов не найти, неприятности происходят вне зависимости от периода прохождения. Главной страховкой в этой ситуации станет:
- опыт врача;
- поведение пациентов во время колоноскопии;
- отсутствие скрытых форс-мажорных факторов;
- положительное влияние внешних факторов: нет цунами, землетрясений, радиоизлучающих катастроф, вооруженных столкновений и прочих событий, связанных с влиянием человеческого фактора.
Доктор подбирается по методу «сарафанного радио», настроиться правильно на процедуру при стараниях несложно, но как быть с третьим пунктом? Что считать подобными факторами:
- Внезапно обнаруженный во время исследования кровоточащий полип возможно удалить или прижечь.

- Неожиданная поломка аппаратуры.
- Своеобразное строение петель кишечника часто становится провокатором микротравмы.
Усиление кровяного выделения, если процедура проводилась во время месячных. Это объясняется тем, что продвижение шланга и нагнетание воздуха в петли кишки стало своеобразным массажем для окружающих внутренних органов и усилило приток крови. Состояние не критичное, через определённое время количество выделенной крови нормализуется.
Можно ли делать колоноскопию при месячных женщине
Колоноскопия – довольно популярная процедура, которая проводится с целью выявления новообразований разной природы в толстом кишечнике. Если мужчинам не стоит задумываться о подборе даты для её проведения, то женщины пытаются выяснить для себя, можно ли делать колоноскопию во время месячных?
Колоноскопия во время менструации: да или нет
Колоноскопия проводится для определения таких кишечных патологий, как травмирование стенок кишечника, язвы, подозрение на злокачественные образования, внезапное кровотечение, для диагностики толстого кишечника после оперативного вмешательства.
Хоть многие девушки и женщины опровергают возможность проведения процедуры во время месячных, медики уверяют, что этот период не является 100% противопоказанием и качество полученных результатов будет не хуже, чем в любой другой день. Кровотечение не повлияет на ход манипуляции, поскольку инструмент будет вводиться через прямую кишку.
Врачи утверждают, что все противоречия формируются на психологическом уровне – самом факте того, что в этот период есть кровотечение. Если процедуру необходимо провести незамедлительно в период менструации, женщина может принять легкие успокоительные. Если срочных показаний к проведению процедуры нет и у женщины истерика на этом фоне, то лучше подождать несколько дней и не наносить психологическую травму.
Когда от колоноскопии во время менструации нужно отказаться?
Манипуляцию проводит только эндоскопист и он же может отказать пациенту в проведении процедуры. Возможно это при наличии противопоказаний. К ним относят: тяжелое состояние пациента, тяжелые формы легочных и сердечных заболеваний, плохая свертываемость плазмы крови, любые сильно выраженые простудные и воспалительные процессы, внутрибрюшное кровотечение.
Месячные не входят в общий список противопоказаний к проведению исследования толстого кишечника (при условии, что они не сопровождаются сильно выраженной болезненностью и обильностью выделений). Но в зависимости от чувствительности женского организма, может возникнуть осложнения после исследования. Обычно критические дни сопровождаются плохим настроением, слабостью, болезненностью. При проведении медицинских вмешательств они могут только усилиться. К тому же все внешние раздражители воспринимаются по-другому.
Почему нужно подождать?
Можно ли делать колоноскопию при месячных? Особо чувствительным во время менструации дамам стоит перенести колоноскопию, поскольку:
- В период месячных прием любых препаратов или проведение процедур может усилить кровотечение, в том числе кишечные. Происходит это и из-за того, что кровеносные сосуды набухли, функционирование тканей стало чрезмерно реактивным.
- Негативный ответ организма можно получить при любых неосторожных действиях медперсонала.
- Ткани в эти дни становятся намного чувствительней в связи с изменением гормонального фона. Спровоцировать кровоточивость на слизистой можно гораздо быстрее, чем в любые другие дни.
Если для женщины проведение подобных процедур не в период месячных принципиальный ход, это нужно учитывать, записываясь на колоноскопию.
Колоноскопия: когда проводят во время месячных
Иногда проведение такой диагностики во время критических дней поможет распознать скрытые патологии, поскольку вследствие гормонального всплеска стандартные для организма женщины показатели могут поменяться.
- При подозрении на эндометриоз. Эпителиальные клетки при этом заболевании разрастаются настолько быстро, что могут распространиться не только на полость матки, но и на кишечник. В таких случаях месячные могут быть более продолжительными, болезненными, обильными. В области таза может ощущаться боль и переполненность кишечника. Это также может повлиять на возможность зачатия и вызовет неприятные ощущения во время интима. При подозрении на эндометриоз колоноскопия проводится только в первые дни месячных (картина будет особо четкой и ясной). Это связано с тем, что в таких ситуациях кровотечение может быть не только из влагалища, но и из кишечника.
- Во время беременности. Не стоит откладывать процедуру, когда у женщин, которая носит малыша, заподозрены злокачественные новообразования кишечника или было кишечное кровотечение. Не стоит отказываться, как во время месячных, так и при беременности для исследований полипов и их возможного перерождения в онкологию.
Как правильно подготовиться?
Пройти необходимые этапы подготовки к колоноскопии нужно всем, не только женщинам, у которых процедура намечается в дни менструации. Все пациенты обязательно должны предупредить врача о том, какие препараты они принимают (особенно, если это спазмолитики).
- Очистить кишечник. Какой бы деликатной и неприятной процедурой это ни было, но её должны пройти все без исключения. Очищение нужно делать за сутки до процедуры при помощи клизмы. После неё допускается употреблять только бульон или чистую воду без добавок и газа. Манипуляцию должен проводить только специалист.
- Обратить внимание на питание. Не стоит употреблять продукты, которые будут провоцировать образование газов (исключить за 4 дня до манипуляции). Под запрещенные продукты на эти дни подпадают бобовые, свежие фрукты и овощи, орехи, овсянка, гречка, сладости и блюда с большим количеством перца или любых других специй. Не рекомендуется пить много жидкости, которая может спровоцировать отечность тканей.
- Соблюдение правил гигиены. Кроме того, что нужно своевременно подмыться, важно вовремя заменить тампон. Именно его рекомендуют использовать женщинам, которые решились на колоноскопию во время месячных. Можно купить и специальные трусики с отверстием в нужной области. Это и облегчит работу медперсонала, и не будет так сильно стеснять женщину.
Как проводится манипуляция при месячных?
Если проводится колоноскопия во время месячных, медперсонал не должен проводить никаких особых нестандартных действий. Единственным неудобством может быть плохой психологический настрой самой пациентки.
Пациент для проведения процедуры переодевается в специальную одежду и ложиться на кушетку. Колени прижимаются при этом к груди, ложиться нужно на левый бок. Врач оперативно проводит осмотр ректально и после введения в прямую кишку зонда начинает осмотр. В редких случаях (только по медпоказаниям) проводится анестезия. Если не нужны никакие вспомогательные манипуляции, процедура не занимает больше 30 минут. Те, кто интересуется, можно ли делать колоноскопию при обильных месячных, должны знать, что если пациенту будет тяжело психологически перенести эту процедуру, то есть альтернатива манипуляции, которая применяется только в крайних случаях. Врач дает проглотить специальную капсулу с миниатюрным датчиком, который должен пройти по всей длине кишечника и выйдет через 9 часов.
Не стоит бежать к врачу и сразу же бить тревогу, если после колоноскопии были замечены незначительные кровяные выделения. При отсутствии боли (за исключением неприятных ощущений) – это норма. Нормой также считается незначительный метеоризм и вздутие на протяжении нескольких дней после процедуры. Если же кровяные выделения не проходят на протяжении 3 дней и усиливаются – это повод обратиться к специалисту.
Статья проверена практикующим семейным врачом, Крижановской Елизаветой Анатольевной, стаж 5 лет
Подробнее про автора
Метки: колоноскопия, месячные Поделиться в соцсетях
Можно ли делать колоноскопию при месячных?
Содержание статьи
Колоноскопия во время месячных – можно или нельзя?
Вопреки распространенному мнению, колоноскопия при месячных дает не менее четкие результаты обследования, чем в любой другой день. Используемые инструменты вводятся через прямую кишку, поэтому сам факт кровотечений на манипуляцию не влияет. Вся сложность ситуации заключается в самом факте наличия менструаций, что сильно давит на пациентку в психическом плане. Обычно с этим можно справиться с помощью мягких успокоительных, но, если дама находится на грани истерики, сеанс лучше перенести на более подходящее время.
Это же касается и тех случаев, когда процедуре подвергается молодая девушка. Даже аккуратное и тактичное поведение медицинского работника не всегда может сгладить острые углы. Не стоит наносить подростку психологическую травму, если отсутствуют особые показания.
Когда от процедуры на фоне менструаций лучше воздерживаться?
Практика показывает, что в некоторых случаях колоноскопия по время месячных может стать причиной повышенного риска развития осложнений. Это касается тех случаев, когда женщины особенно тяжело переносят красные дни цикла. Болезненность, слабость, плохое настроение являются лишь внешними проявлениями изменений в организме. Обычно у таких представительниц прекрасного пола отмечается повышенная восприимчивость к внешним раздражителям в такой период.
Вот основные факторы, говорящие против эндоскопического обследования через прямую кишку на фоне менструаций:
В особую группу повышенной опасности кровотечений на фоне колоноскопии относят женщин с геморроем, анальными трещинами и расширенными венами прямой кишки
- Изменение гормонального фона приводит к повышению чувствительности тканей. Слизистая становится более склонной к кровоточивости. При обычной колоноскопии это не станет проблемой. Если же делать биопсию, то процесс забора материала может привести к кровотечению.
- Из-за чрезмерной реактивности тканей и набухания кровеносных сосудов прием лекарств может спровоцировать кишечные кровотечения. Даже постановка клизмы, как обязательный этап подготовки к сеансу, является фактором риска.
- . Здесь в результате любых неосторожных действий возможна негативная реакция организма.
При записи на эндоскопическое обследование лучше учесть менструальный цикл. Если же ситуация складывается так, что события совпадают, не нужно паниковать. Современные специалисты готовы ко всем возможным сложностям, возникающим на таком фоне. Они могут сделать все так, что пациентка не почувствует никакой существенной разницы.
Показания к диагностике во время цикла
Иногда врачи назначают колоноскопию во время месячных. Изменения, происходящие в теле женщины на фоне гормонального всплеска, меняют некоторые привычные физиологические показатели. Если провести манипуляцию именно в это время, есть шанс выявить некоторые скрытые патологии или подтвердить заподозренный диагноз.
Процесс выявления эндометриоза
При эндометриозе эпителиальные клетки, которые выстилают полость матки, начинают активно разрастаться. Порой патологический процесс не ограничивается внутренними половыми органами и начинает распространяться дальше. В некоторых случаях он затрагивает даже кишечник. Клиническая картина характеризуется болями в области таза, месячные становятся более длительными и обильными, появляется ощущение переполненности кишечника. Нередко женщины отмечают появление болей во время сексуальных контактов и жалуются на невозможность зачатия.
При подозрении на данную патологию принято делать колоноскопию именно в первые дни менструации. Специфическая патология характеризуется тем, что во время месячных кровь выделяется не только из влагалища, но и из прямой кишки. Вот только заметить это совсем непросто, из-за чего недуг долгое время остается не диагностированным. В остальное время даже аппаратные методы исследования не дают никаких результатов, а в первые дни начала цикла клиническая картина выражена ярко и четко. Эндоскопическое обследование толстого кишечника может с легкостью подтвердить болезнь.
Экстренные и другие серьезные состояния
Бывают ситуации, при которых колоноскопия проводится не только во время месячных, но и на фоне беременности пациентки. В первую очередь сюда относят подозрение на раковые заболевания, которые нужно срочно диагностировать. Не стоит затягивать с манипуляцией и при симптомах кишечного кровотечения. Даже развивающаяся анемия при условии отсутствия крови в кале является показанием к проверке. Обязательная тщательная проверка с помощью эндоскопа проводится при выявлении полипов с целью оценки риска их перерождения в онкологию.
Особенности подготовительного этапа
Менструальный цикл не вносит каких-то существенных коррективов в правила проведения подготовки к колоноскопии. Некоторые женщины во время месячных принимают спазмолитики, обезболивающие или биологически-активные добавки. Об этом надо обязательно проинформировать врача. Особенно, если по каким-то причинам процедура будет проводиться под местной или общей анестезией.
Вот еще несколько важных моментов осуществления подготовки к эндоскопическому обследованию на фоне месячных:
Следует заранее обговорить с врачом, какие гигиенические средства можно использовать во время сеанса
- Диета. За 3-4 дня до сеанса из рациона исключаются продукты, способствующие газообразованию. Помимо свежих овощей и фруктов надо на время отказаться от бобовых, гречки, овсянки, орехов. Под запрет попадают сладости, перченые блюда, газированные напитки, молоко и красное мясо. Женщинам во время месячных не рекомендуется употреблять много жидкости, она будет задерживаться в организме. Чрезмерная отечность тканей не пойдет на пользу эндоскопическому обследованию.
- Очистка кишечника. Очень деликатный момент, особенно, в период менструации. В эти дни кишечник у женщин работает довольно активно, но без клизмы все же не обойтись. Ее надо поставить за сутки до процедуры, а в день колоноскопии разрешено пить только воду или бульон. Проведение манипуляции лучше доверить профессионалу, чтобы не спровоцировать негативных последствий.
- Интимная гигиена. . В одних случаях идеально подойдут тампоны подходящего размера. Главное, вовремя заменить изделие, чтобы не нервничать в кабинете у диагноста. Еще сегодня очень популярны особые трусики с отверстием в области ануса. Они обеспечат специалисту доступ к прямой кишке, но при этом не возникнет необходимости полностью раздеваться.
При ряде внутренних патологий или на фоне снижения защитных сил организма врачи рекомендуют своим пациенткам пропивать курс антибиотиков или других лекарственных препаратов. Это не обязательный момент, но, если врач на этом настаивает, не стоит пренебрегать советом. Организму это вреда не принесет, а вот от осложнений может защитить.
Специфика проведения манипуляции
В ходе колоноскопии при месячных, специалистам не нужно производить никаких особенных действий. Процедура практически ничем не отличается от стандартного подхода. Единственное, повышенное внимание уделяется психологической подготовке пациентки, нередко используются успокоительные препараты. После того, как женщина переоденется в соответствующую одежду, она занимает положение на левом боку с поджатыми к груди коленями. После быстрого ректального осмотра специалист вводит в прямую кишку зонд и начинает осмотр толстого кишечника.
В случае необходимости сначала проводится местная анестезия, но для этого должны быть прямые показания. Вся процедура занимает 15-30 минут, если не требуется проводить вспомогательные манипуляции параллельно с осмотром. В случаях, когда психологическое состояние дамы заставляет сомневаться в том, что она нормально перенесет сеанс, прибегают к капсульной методике проведения колоноскопии. В этом случае женщине достаточно проглотить капсулу со специальным датчиком и подождать около 9 часов, пока он пройдет по всей длине кишечника.
Можно ли делать колоноскопию при месячных: мнение врачей, отзывы
Самый информативный способ исследования толстого кишечника – колоноскопия. Неинвазивная процедура с минимальными побочными явлениями, показанная людям разных возрастов. Женщины перед прохождением исследования часто интересуются, можно ли делать колоноскопию при месячных и неопасно ли это для здоровья.
Как проводят процедуру колоноскопии
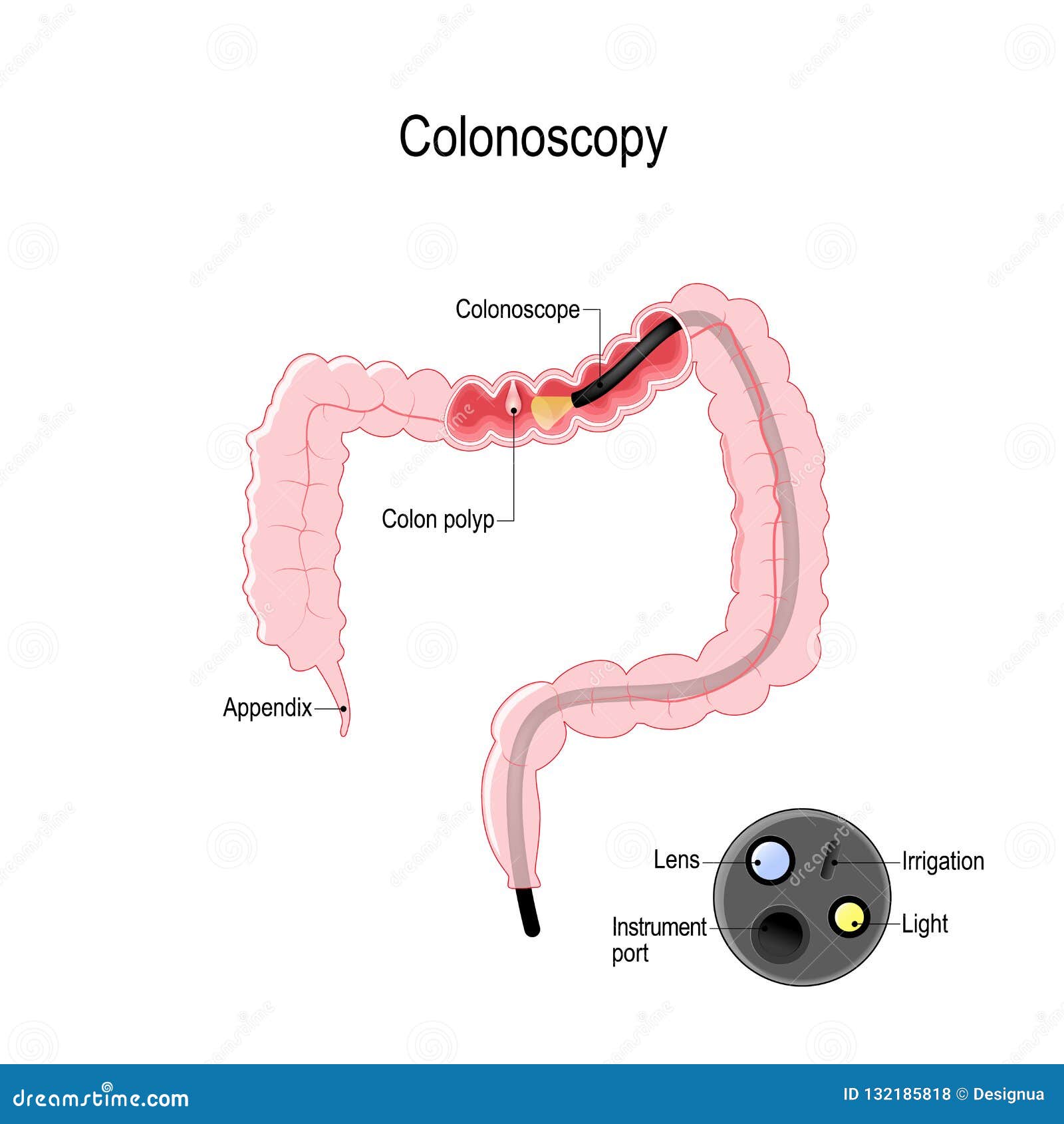
Исследование толстого кишечника происходит с помощью эндоскопа. В упрощенном понимании это тонкий шланг длиной до 1,4 м с встроенной видеокамерой и источником света. Шланг вводят в задний проход и продвигают по кишечнику. Параллельно в толстую кишку нагнетают воздух, чтобы расправить складки и повысить обзор. Картинка с камеры передается на экран компьютера. Так доктор визуально исследует слизистую толстой кишки.
Если возникают подозрения по состоянию слизистой, через эндоскоп вводят специальные инструменты для забора участка ткани на биопсию. Аналогично проводят удаление полипов в кишечнике. Процедура длится 30-40 минут. Пациент находится в положении лежа на левом боку с прижатыми к груди коленями, потом – на спине. По особым показаниям процедуру проводят под анестезией.
Можно ли делать колоноскопию во время месячных
Менструация не является прямым противопоказанием к проведению исследования. Делать колоноскопию при месячных можно, хотя врачи рекомендуют перенести процедуру на период до или после кровотечения. Все зависит от состояния женщины и течения менструации. Если женщина чувствует себя хорошо, симптомы ПМС выражены слабо, кровотечение умеренное, эмоциональный фон в норме – колоноскопию делать можно.
Если женщина слишком чувствительна, эмоционально напряжена, кровотечение интенсивное, процедуру откладывают. По показаниям колоноскопию можно делать только при месячных в 1-2 день. В медицинской практике есть редкие случаи эндометриоза, который, кроме матки, развивается и в толстом кишечнике. Чтобы подтвердить диагноз, исследование проводят в 1 день кровотечения, когда эндометрий достигает максимальных размеров и начинает отторгаться.
Возможные негативные последствия
Если отнести процедуру на другой день невозможно, колоноскопию делают при месячных. Обычно побочных явлений не возникает, но риск всегда существует. Во время менструации слизистая половых органов и прилегающих тканей приобретает повышенную чувствительность.
Важно! Вероятность повреждения тканей и кровотечения во время процедуры, проводимой при месячных, повышена.
Многие женщины жалуются на вздутие и напряжение в области живота, что делает процедуру более болезненной. Также эндоскоп может спровоцировать усиление месячного кровотечения. На результативность и правдивость результатов исследования негативные последствия не влияют.
Мнение врачей
Врачи едины в своих взглядах на необходимость исследования. Если существует подозрение на серьезную патологию кишечника, колоноскопию однозначно проводят во время месячных, не дожидаясь окончания кровотечения. Иногда промедление в 1-2 дня может быть несовместимо с жизнью. Это касается не только онкологии, а чаще обильных кровотечений из заднего прохода, которые истощают организм и сильно снижают уровень гемоглобина.
Врачи считают, что только у планового исследования могут быть гибкие сроки, у внепланового их не должно быть. Женщина с регулярным менструальным циклом должна сама планировать удобные сроки проведения колоноскопии, чтобы не ощущать психологического дискомфорта.
Заключение
На вопрос, можно ли делать колоноскопию при месячных однозначного отрицательного ответа нет. Делать можно, но нежелательно в силу ряда причин, в том числе психологических. Любая, даже малоинвазивная процедура, должна проводиться с учетом всех рисков, очевидные негативные явления устраняют до исследования.
Отзывы о колоноскопии во время месячных
Федорова Ольга Олеговна, 48 лет, г. Москва
Мне пришлось делать колоноскопию при месячных, так как лежала в больнице на обследовании. Ничего страшного, кроме личных переживаний. Процедуру делали без наркоза, не больно, но неприятно. Чтобы в эмоциональном плане быть спокойнее, воспользовалась гигиеническими тампонами. Главное, правильно подготовиться к исследованию – очистить кишечник, сутки не есть, и выпить успокоительное. Живот немного болит во время продвижения эндоскопа, но медсестра периодически нажимала на болезненные участки и становилось легче. Справились за 25 минут.
Алексеева Тамара Сергеевна, 39 лет, г. Брянск
Мой лечащий врач не захотел делать колоноскопию при месячных, перенес на неделю позже. Мотивировал тем, что есть риск травмирования слизистой и можно спровоцировать сильную кровопотерю. Так как клиника частная и небольшая, стационара у них нет, а значит при форс-мажорных обстоятельствах нужно везти пациента в больницу, а это врем. Но я и рада, так как очень переживала, эмоции всегда на пределе во время месячных.
Можно ли делать колоноскопию при месячных
Колоноскопия – это метод диагностики кишечника с помощью специального аппарата в виде тонкой трубки с маленькой видеокамерой на конце, который называется колоноскопом. Когда женщине назначается такое обследование, нередко возникают вопросы о том, можно ли делать колоноскопию при месячных, каким образом она проводится. Процедура требует предварительной записи и специальной подготовки, поэтому стоит заранее ее планировать, исходя из менструального цикла.
Противопоказания к колоноскопии
Обследование выполняется следующим образом: женщина ложится набок на кушетку, в анальное отверстие вводится колоноскоп, по мере продвижения прибора доктор может перевернуть обследуемую на спину. Процедура не очень приятная, но чаще всего безболезненная. В некоторых случаях делают местное или общее обезболивание.
Месячные не являются строгим противопоказанием к колоноскопии, а в некоторых случаях исследование требуется проводить именно в первые дни цикла.
Существуют некоторые случаи, когда запрещается делать колоноскопию толстой кишки:
- Общее плохое самочувствие женщины вследствие скачков давления, простудных и других заболеваний.
- Легочная и сердечная недостаточность.
- Острый живот, подозрения на кровотечение из кишечника или в брюшной полости.
- Беременность. Процедура противопоказана беременным женщинам. В случае экстренной необходимости допускается проведение только в первом триместре с разрешения гинеколога.
- Обильные кровотечения или сильные боли при менструации. В таких случаях колоноскопия при месячных запрещена.
Обследование толстой кишки – серьезная процедура, в ходе которой может произойти осложнение или кровотечение, поэтому важно предварительно сдать анализы, сделать кардиограмму.
Почему нельзя делать колоноскопию во время месячных
В период менструации становятся более чувствительными сосуды, повышается риск кровотечения. Биопсия и другие инвазивные процедуры становятся опасными во время менструации. Подготовка к обследованию требует использования клизм или других способов очищения, которые провоцируют движение кишечника, а это, в свою очередь, может вызвать увеличение объема выделений.
В некоторых ситуациях колоноскопия назначается во время месячных специально, например при эндометриозе кишечника. Процедуру необходимо проводить именно в первые дни месячных, потому что требуются особые условия, когда эндометрий максимально разрастается.
В случаях, когда колоноскопия проводится во время критических дней, врач должен быть предельно осторожен, чтобы не спровоцировать кишечное кровотечение. Если у женщины геморрой, особенно в стадии обострения, то лучше отложить процедуру до облегчения состояния.
В какие дни менструального цикла разрешается провести процедуру
Если нет показаний для проведения колоноскопии во время месячных, то лучше всего проводить процедуру либо сразу после их прекращения, либо за неделю до начала. Так, при длине цикла 28 дней наиболее подходящими будут 6–21-е сутки, когда нет менструальных выделений, не начался ПМС, что важно, если у женщины боли в этот период.
Обследование проводится на опустошенный кишечник, что требует специальной подготовки. После месячных это делать безопаснее, поскольку отсутствует риск усиления кровотечения. За 3–5 дней до процедуры необходимо исключить из рациона свежие фрукты и овощи, каши, все, что провоцирует запор или вздутие. Разрешено употреблять мясо, кисломолочные продукты, бульоны. За 16 часов до обследования есть нельзя, можно только пить. Накануне проводится очистительная клизма или принимается препарат Фортранс. Утром перед походом к врачу нужно повторить клизму (даже при приеме медикамента).
Для чего делают колоноскопию
Показаниями к проведению обследования толстого кишечника являются:
- Диагностика заболеваний кишечника, особенно если в семейном анамнезе присутствуют такие болезни (например, раковая опухоль прямой кишки).
- Заболевания желудочно-кишечного тракта.
- Эндометриоз кишечника.
- Подготовка к операциям органов, расположенных вблизи толстой кишки и прямой кишки. Сюда относятся операции органов репродуктивной системы.
- Оценка состояния слизистой кишечника.
Колоноскопия позволяет не только выявить болезни кишечника, но и провести такие манипуляции, как биопсия, прижигание эрозий, удаление полипов и других новообразований.
Решение о том, проводить ли обследование с помощью колоноскопа во время месячных, принимают лечащий врач и сама женщина. Если нет показаний к процедуре именно в период менструации, то лучше сделать ее после завершения критических дней.
Часто задаваемые вопросы о колоноскопии
Важное напоминание: эта общая информация предназначена только для образовательных целей – она не является окончательной основой для диагностики или лечения. Очень важно проконсультироваться с врачом по поводу вашего конкретного состояния.
В. Есть ли какие-нибудь видео о том, чего ожидать от колоноскопического обследования? Смотрите и учитесь: вы можете получить доступ к ряду обучающих видео для пациентов о колоноскопии и других тестах на веб-сайте Американского общества гастроинтестинальной эндоскопии (ASGE).Или просмотрите видео, показывающее, как проводится колоноскопия, продемонстрированная доктором Д. Ким Турген и доктором Риной Салгиа.
В. Что такое колоноскопия? Колоноскопия – это обследование, которое позволяет врачу исследовать слизистую оболочку толстой кишки (толстой кишки). Врач возьмет гибкую трубку размером с палец и медленно введет ее в прямую кишку и через толстую кишку, чтобы найти признаки рака или предраковых поражений.
В. Каковы симптомы рака толстой кишки? Часто на ранних стадиях рака толстой кишки симптомы отсутствуют.Вот почему профилактическое обследование очень важно. Ежегодно миллионы взрослых помогают предотвратить развитие рака толстой кишки, проводя обычную колоноскопию. Когда во время колоноскопии врачи обнаруживают предраковые образования, называемые «полипами», они могут легко удалить полипы, что значительно снижает риск развития рака толстой кишки. Симптомы могут включать ректальное кровотечение, анемию, изменение привычки кишечника, боль в животе и потерю веса, но эти симптомы характерны и для других заболеваний. Когда симптомы вызваны раком, болезнь может находиться на поздней стадии.
В: Существуют ли разные типы полипов? Существует два типа полипов и пять типов полипов. Посетите нашу страницу о полипах прямой и толстой кишки, чтобы узнать больше.
В: Что такое сложный полип? В целом полип прямой кишки или толстой кишки считается сложным (также известным как «вызывающий»), если он соответствует любому из следующих критериев:
- Размер более 2 см
- Расположен в трудном месте или слишком плоский (сидячий) для удаления во время стандартной колоноскопии
- Когда врач, выполняющий вашу колоноскопию, не считает, что он может безопасно удалить полип (ы), и решает направить вас к специалисту
В: Является ли хирургическое вмешательство единственным вариантом удаления сложного полипа? Если сложный полип доброкачественный, без признаков рака, пациент может выбрать безоперационное удаление вместо хирургического вмешательства; однако это требует опыта высококвалифицированного врача, выполнившего большой объем этих процедур.
В. Кто подвержен риску рака толстой кишки? Возраст – фактор риска №1 – более 90% случаев рака толстой кишки приходится на людей (мужчин и женщин в равной степени) в возрасте 50 лет и старше. Есть и другие факторы риска:
- В семейном анамнезе колоректальный рак или аденомы (полипы)
- Курение сигарет, которое может увеличить риск смерти от рака толстой кишки на 30-40%, что, возможно, составляет до 12% смертельных случаев от рака толстой кишки
- Ожирение
- Сидячий образ жизни
- Диета с высоким содержанием жиров, особенно из животных источников
- Употребление сильного алкоголя
- Язвенный колит или колит Крона
- Рак матки или яичников до 50 лет
- Удаление желчного пузыря в прошлом
- Прошедшая лучевая терапия брюшной полости
- Диабет, который может увеличить риск развития колоректального рака на 30% – 40%
Q.Кого и когда следует проверять? Американское онкологическое общество рекомендует обследовать взрослых на рак толстой кишки, начиная с 50 лет – или даже раньше, если имеется семейная история болезни.
В. Получу ли я успокоительное во время экзамена? Во время обследования вы получите «седативный эффект в сознании», что означает, что вам будет введена внутривенная линия и внутривенно введены лекарства. Это не общая анестезия, хотя почти все пациенты чувствуют себя комфортно во время процедуры.Из-за снотворного вам понадобится водитель, чтобы отвезти вас домой.
В. Мне нужно направление? Если у вас есть медицинская страховка HMO, вам потребуется направление от вашего основного поставщика медицинских услуг. Проконсультируйтесь с вашим поставщиком медицинского страхования.
В. Покрывает ли моя страховка эту процедуру? Вам следует проконсультироваться с вашим поставщиком медицинского страхования, чтобы определить ваши льготы по скринингу на колоректальный рак. Большинство страховых компаний оплачивают колоноскопию для скрининга рака толстой кишки; однако страховое покрытие варьируется.
В. Что мне нужно сделать, чтобы подготовиться к колоноскопии? Подготовка – критически важная часть экзамена. Если перед обследованием ваш кишечник не будет очищен должным образом, врач не сможет определить полипы, предраковые образования. Перед процедурой вам нужно будет принять пероральный слабительный раствор (так называемый «подготовка кишечника» или «препарат»), чтобы очистить кишечник. Конкретные инструкции по подготовке различаются, но обычно подготовка начинается за 1-2 дня до процедуры.Прочтите инструкции по подготовке (данные отдельно), чтобы понять, что вам следует делать за 1 или 2 дня до колоноскопии.
В: У меня менструация. Могу ли я пройти колоноскопию? Да, эту процедуру все еще можно проводить, пока у вас есть месячные. По желанию пациента можно носить тампоны.
В: Если у пациента высокая температура, будет ли сделана колоноскопия? В общем нет. Колоноскопия не будет проводиться, если у пациента температура выше 101 градуса.Пожалуйста, свяжитесь со своим врачом и сообщите ему об этом как можно скорее.
В. Есть ли какие-либо осложнения или риски, связанные с проведением колоноскопии? В целом колоноскопия – безопасная процедура. Однако, как и в случае любой другой медицинской процедуры, процедура и применяемые седативные препараты сопряжены с определенными рисками. Вам следует обратиться к врачу, если после колоноскопии вы почувствуете сильную боль в животе, головокружение, лихорадку, озноб или ректальное кровотечение. Перфорация и кровотечение – два основных осложнения, связанных с колоноскопией.Перфорация – это разрыв стенки кишечника, через который может вытекать кишечная жидкость. Перфорации обычно лечат госпитализацией, приемом антибиотиков и возможным хирургическим вмешательством. На месте биопсии или удаления полипа может быть кровотечение. В большинстве случаев кровотечение прекращается без лечения или может быть остановлено во время процедуры. В редких случаях для остановки кровотечения может потребоваться переливание крови или другое лечение. Также существует риск реакции на седативное средство, введенное во время обследования.В большинстве случаев для противодействия этой реакции доступны лекарства. Хотя осложнения после колоноскопии редки, они могут быть серьезными и опасными для жизни. Для вас важно знать первые признаки того, что что-то не так.
В. Если я принимаю лекарства, есть ли какие-либо риски? В целом, большинство лекарств не мешают этой процедуре. Однако, если вы принимаете инсулин, возможно, вам придется скорректировать или изменить дозировку на период подготовки и в день обследования.Кроме того, если вы принимаете антикоагулянтные или разжижающие кровь лекарства, их придется прекратить (и, возможно, начать с лечения мостовидным протезом) перед процедурой, чтобы можно было провести биопсию и / или удаление полипа. Спросите своего врача о корректировке приема лекарств.
В. Сколько времени занимает процедура? Сколько времени мне понадобится на восстановление? Сама процедура обычно занимает от 15 до 60 минут, но вы должны запланировать в общей сложности 2–3 часа, чтобы учесть время на подготовку, ожидание и восстановление.
В. Сколько дней мне нужно, чтобы не работать? В день процедуры вам нужно будет прекратить работу. Некоторые пациенты, работающие по вечерам, также прекращают работу за день до процедуры, чтобы подготовить кишечник.
В. Где я могу пройти колоноскопию в U-M? У нас есть ультрасовременное оборудование для колоноскопии по адресу:
В. Существуют ли разные варианты скрининга на рак толстой кишки? В настоящее время рекомендации по скринингу включают выбор из четырех различных тестов:
- Колоноскопия .Колоноскопия – это «золотой стандарт», а это означает, что мы считаем, что она наиболее эффективна при обнаружении рака и предраковых поражений. Инструмент вводится в толстую кишку через прямую кишку. Прямая кишка и вся толстая кишка исследуются с помощью прибора с подсветкой, называемого колоноскопом. Во время колоноскопии можно обнаружить предраковые и раковые образования по всей толстой кишке, которые можно удалить или провести биопсию. Преимущество проведения колоноскопии заключается в том, что можно обнаружить или обнаружить наросты в верхней части толстой кишки, где они были бы пропущены ректороманоскопией.
- Анализ кала на скрытую кровь (FOBT). Этот тест проверяет наличие скрытой крови в фекалиях (стуле). В настоящее время доступны два типа FOBT. Один тип, называемый гваяковым FOBT, использует химический гваяковый спирт для обнаружения гема в стуле. Гем – железосодержащий компонент гемоглобина крови. Другой тип FOBT, называемый иммунохимическим FOBT, использует антитела для обнаружения белка гемоглобина человека в стуле. Исследования показали, что FOBT, выполняемая каждые 1-2 года людям в возрасте от 50 до 80 лет, может помочь снизить количество смертей от колоректального рака на 15-33 процентов.Проблема с этим тестом в том, что он пропускает многие полипы и рак. Его преимущество – невысокая стоимость и безопасность. Если тест даст положительный результат, будет назначена контрольная колоноскопия.
- Анализ ДНК стула (Cologuard) . Этот тест определяет мутации ДНК клеток толстой кишки, которые выделяются с образцами стула. В рамках анализа ДНК стула также обычно проводится иммунохимический анализ кала. Тестирование ДНК стула выявляет колоректальный рак примерно в 92 процентах случаев, а прогрессирующие полипы – примерно в 42 процентах случаев.Последующая колоноскопия будет назначена, если тест даст положительный результат. Анализ кала на ДНК следует повторять каждые 3 года.
- Гибкая ректороманоскопия . В этом тесте врач исследует прямую и нижнюю части толстой кишки с помощью прибора с подсветкой, который называется «сигмоидоскоп». Во время ректороманоскопии можно обнаружить предраковые и раковые образования в прямой и нижней части толстой кишки и провести биопсию. Если врач обнаружит полип, пациенту нужно будет сделать колоноскопию позже.Исследования показывают, что регулярный скрининг с помощью ректороманоскопии после 50 лет может помочь снизить количество смертей от колоректального рака. Для этого теста необходимо тщательное очищение нижней части толстой кишки. Если тест даст положительный результат, будет назначена контрольная колоноскопия
В. Есть ли кто-нибудь, кому не следует проходить эту процедуру? Колоноскопия не рекомендуется беременным пациентам, пациентам 75 лет и старше, пациентам с ограниченной продолжительностью жизни или пациентам с серьезными медицинскими проблемами, из-за которых они подвергаются высокому риску седативного эффекта.
Часто задаваемые вопросы о колоноскопии для женщин в Род-Айленде
Что такое колоноскопия?
Колоноскопия – это процедура, которая позволяет врачу исследовать слизистую оболочку толстой кишки на предмет аномалий. Врач вставляет гибкую трубку размером с палец (называемую колоноскопом) в задний проход и пропускает ее через толстую кишку, чтобы увидеть, есть ли какие-либо проблемы, такие как воспаление или полипы (разрастания). Иногда врач берет крошечный образец ткани, называемый биопсией, пропуская небольшой инструмент через колоноскоп.Затем образец отправляется в лабораторию для анализа. Ваш врач также может удалить полипы, используя ту же безболезненную технику.
Зачем мне колоноскопия?
Колоноскопия снижает вероятность развития рака толстой кишки за счет удаления полипов или новообразований, которые могут стать злокачественными. Полипы растут в толстой кишке, как бородавки; иногда их клетки изменяются и становятся злокачественными. Удаление полипов во время колоноскопии может предотвратить развитие рака толстой кишки.
Кому следует пройти колоноскопию?
Американское онкологическое общество и Американский колледж гастроэнтерологии рекомендуют всем взрослым проходить этот скрининговый тест начиная с 50 лет.Если у вас необычные симптомы; есть член семьи с раком толстой кишки; или если вы афроамериканец, ваш врач может порекомендовать вам пройти тест раньше.
Является ли колоноскопия болезненной или неудобной?
Самая большая жалоба на колоноскопию – это предварительная подготовка, когда вы должны выпить раствор, очищающий кишечник от всех твердых веществ (см. Ниже). Во время самой процедуры вы можете почувствовать давление, вздутие живота или спазмы, но обычно это не вызывает боли.Вам дадут умеренную седацию через внутривенное вливание, чтобы вы расслабились, почувствовали сонливость и почувствовали себя комфортно, но вы не уснете. Сама процедура занимает от 30 до 60 минут, хотя вы должны запланировать два-три часа на ожидание, подготовку и восстановление.
Что происходит во время колоноскопии?
Во время процедуры вы будете лежать на левом боку, слегка согнув колени. Ваш врач введет вам лекарство через внутривенную (в / в) трубку. Вам будет вводиться кислород через носовую трубку; на палец наденут прибор для контроля уровня кислорода; электроды будут размещены на груди, чтобы контролировать ваше сердце.После начала процедуры могут возникать периоды дискомфорта, так как зрительная труба изгибается в кишечнике. Обычно они проходят после прохождения изгиба. Ваш врач может слегка надуть толстую кишку воздухом для лучшего обзора. Иногда вас могут попросить изменить свое положение, чтобы облегчить прохождение прицела. Медсестра будет рядом с вами на протяжении всей процедуры. Если вы испытываете дискомфорт выше среднего, вы можете предупредить медсестру, и вам дадут дополнительное успокаивающее или обезболивающее.По окончании процедуры прицел аккуратно снимается.
Что происходит после колоноскопии?
Вы будете находиться под наблюдением в течение часа после процедуры в палате восстановления. Когда вы бодрствуете и просыпаетесь, вы можете выпить и одеться. Ваш врач объяснит, как прошел экзамен, и скажет, были ли вам удалены полипы или взяты биопсии. Затем вы можете пойти домой. У вас могут возникнуть спазмы или вздутие живота из-за попадания воздуха в толстую кишку во время процедуры.Это должно быстро исчезнуть, когда вы пропустите газ. Вы получите результаты любых биопсий во время контрольного визита в течение следующих нескольких недель.
Что мне делать, чтобы подготовиться к колоноскопии?
- Вы не сможете управлять автомобилем в день процедуры . Ответственный взрослый должен выписать вас из помещения после процедуры и сопровождать вас домой (на машине, такси или автобусе, если вас сопровождают).
- Сделайте необходимый анализ крови за одну-две недели до процедуры (ваш поставщик медицинских услуг выдаст вам лабораторный лист).Анализ крови можно сдать в любой лаборатории. В Центре Вест-Ривер есть лаборатория.
- Пожалуйста, свяжитесь со своей страховой компанией, прежде чем проводить процедуру, чтобы подтвердить ваше страховое покрытие.
- Принесите подробный список ваших лекарств, включая лекарства и добавки, отпускаемые без рецепта. Укажите дозу (например, 10 мг) и время приема (например, один раз в день перед сном).
- Тщательно следуйте инструкциям по подготовке кишечника, которые вам были даны. Ваша нижняя часть кишечника должна быть полностью очищена от шлаков, чтобы врач мог хорошо видеть.
Каковы риски колоноскопии?
- До 2 процентов пациентов могут испытывать незначительное кровотечение после колоноскопии, если у них были взяты образцы тканей и / или удалены полипы. В большинстве случаев кровотечение останавливается само.
- Очень редко (примерно в 1 из 1000 колоноскопий) зонд может сделать отверстие, называемое перфорацией, в стенке толстой кишки. Для этого может потребоваться дополнительная операция или лечение лекарствами.
- Иногда при колоноскопии полип не обнаруживается.Может быть пропущено до 15 процентов мелких полипов и 5 процентов более крупных полипов.
- Редко у человека развивается инфекция после колоноскопии, которая лечится медикаментами.
- У некоторых людей наблюдается неблагоприятная реакция на лекарства, которые расслабляют во время колоноскопии. Реакции могут включать кожную сыпь, тошноту, рвоту, временное затруднение дыхания, учащенное сердцебиение, низкое кровяное давление, судороги, повреждение мозга или смерть.
Могу ли я пройти другой скрининговый тест вместо колоноскопии?
Существуют альтернативные тесты для тех, кто не может или не хочет проходить колоноскопию (однако эти тесты не позволяют вашему врачу непосредственно смотреть на толстую кишку, удалять полипы или брать биопсию):
- «Виртуальная колоноскопия» с изображением компьютерной томографии толстой кишки (редко используется для скрининга)
- Рентген с использованием бариевой клизмы (менее чувствителен, чем колоноскопия).
Пожалуйста, обратитесь к своему врачу за дополнительной информацией об этих тестах.
В чем разница между Golytely, Nulytely и Colyte?
Нет реальной разницы. Все они представляют собой аналогичные жидкие растворы, которые вы пьете для очищения кишечника перед процедурой.
Почему я должен так много пить перед колоскопией?
Большое количество раствора мягко очищает кишечник в течение нескольких часов. Не пейте раствор глотком – важно выпивать восемь унций каждые 15 минут.Жидкость не всасывается в ваше тело (она не содержит калорий), а частая эвакуация не приведет к обезвоживанию.
Следует ли мне пить другие жидкости помимо жидкости для подготовки к колоноскопии?
Да, вам следует продолжать пить прозрачные жидкости (по крайней мере, от четырех до шести больших стаканов) за четыре часа до запланированной процедуры, чтобы оставаться хорошо гидратированным. Избегайте алкоголя и газированных напитков и попробуйте спортивные напитки с электролитами, например Gatorade.
Что вы подразумеваете под «прозрачными жидкостями»?
Прозрачные жидкости – это любые жидкости, которые вы можете видеть, например вода, яблочный сок, прозрачный куриный бульон, травяной чай (без молока) или Gatorade.
Почему мне нужно избегать употребления красных жидкостей перед колоноскопией?
Красный цвет может оставаться в толстой кишке и приниматься за кровь.
Как сделать раствор для приготовления колоноскопии лучше на вкус?
Вы можете ароматизировать раствор 1-2 столовыми ложками предварительно подслащенного порошка, такого как Kool-Aid или Crystal Lite. Многие люди считают, что быстро выпить раствор при ледяной температуре полезно. Другие советы – пить через соломинку, посасывать леденцы или полоскать рот жидкостью для полоскания рта.
Раствор для подготовки к колоноскопии вызывает у меня тошноту. Что мне делать?
Важно продолжать пить, чтобы большой объем жидкости мог опорожнить кишечник. Без чистого кишечника врач не сможет увидеть внутреннюю часть вашей толстой кишки. Если у вас рвота, подождите 30 минут и снова начните пить раствор. Отдых, глубокое дыхание и 30-минутная ходьба также могут помочь облегчить эти симптомы. Вы также можете попробовать выпивать шесть унций за раз, а не восемь унций.Если тошнота или рвота не исчезнут, позвоните нам по телефону 401-793-7080 и убедитесь, что у вас есть номер телефона открытой аптеки на тот случай, если нам понадобится выписать рецепт.
Я пью раствор для подготовки к колоноскопии, но еще не пошел в ванную. Что мне делать?
Продолжайте пить восемь унций каждые 15 минут. У большинства людей дефекация наступает через час; некоторым пациентам может потребоваться до двух или более часов.
Я пью раствор для колоноскопии, у меня жидкий водянистый стул.Мне все еще нужно пить всю сумму?
Да, у вас может быть твердый стул выше в толстой кишке, который необходимо удалить.
У меня уже понос. Мне еще нужно принимать слабительное?
Да, просто следуйте инструкциям врача. Длина толстой кишки составляет около шести футов, и врач должен полностью ее опорожнить.
Я вижу желтый цвет в унитазе и несколько пятен. Что мне делать?
Если вы выпили предписанное количество раствора и ваши последние испражнения были достаточно чистыми, чтобы можно было видеть дно унитаза, у вас все готово.Несколько клочков материала не помешают исследованию. Желтый цвет – это просто желчь, которая обычно окрашивает кал.
Что я могу сделать с моей больной попкой?
Избегайте тереть область во время чистки. Вместо этого аккуратно промокните влажной тряпкой для мытья посуды. Нанесите обильное количество вазелина, препарата Н или дезитина. Вы также можете использовать детские салфетки без запаха или салфетки Tucks Pads.
Можно ли употреблять алкогольные напитки перед колоноскопией?
Алкогольные напитки могут вызвать обезвоживание, и их лучше избегать перед процедурой.Кроме того, некоторые вина могут разжижать кровь.
Могу ли я съесть жевательную резинку или конфеты в день колоноскопии?
Нет. Пожалуйста, не жуйте жевательную резинку, не ешьте леденцы и не сосите леденцы в день процедуры.
Утро у меня колоноскопия, стул все еще идет. Что мне делать?
Попробуйте поставить себе клизму с водопроводной водой, пока не очиститесь. Если это не помогло, позвоните в наш офис по телефону 401-793-7080.
У меня менструация. Могу ли я пройти колоноскопию?
Да, эту процедуру все еще можно проводить, пока у вас есть месячные.По возможности просим не использовать тампон.
Нужны ли мне слабительные по рецепту?
Golytely, Nulytely и Colyte требуют рецепта, но это зависит от указаний вашего врача.
Я соблюдаю диету с ограничением жидкости из-за болезни сердца. Безопасно ли пить всю эту жидкость?
Препаративный раствор разработан для промывания кишечника без всасывания в кровоток. Считается самым безопасным препаратом для пациентов с сердечной недостаточностью в анамнезе.
Я соблюдаю диету с ограничением жидкости из-за почечной недостаточности. Безопасно ли пить всю эту жидкость?
Препаративный раствор разработан для промывания кишечника без всасывания в кровоток. Считается самым безопасным препаратом для пациентов с почечной недостаточностью в анамнезе.
Часто задаваемые вопросы о колоноскопии – Lahey Health
Врачи используют колоноскопию, чтобы заглянуть внутрь толстой кишки. Этот тест помогает диагностировать
состояний, таких как аномальный рост, воспаление и язвы.Он также используется для обнаружения
ранних признаков рака толстой и прямой кишки.
Когда вам делают колоноскопию, ваш врач дает вам инструкции о том, как подготовиться. Этот
включает в себя шаги, которые очищают вашу толстую кишку, чтобы ваш врач мог лучше всего видеть эту область во время
вашего осмотра.
Ответы на вопросы о колоноскопии
Даже если вам раньше делали колоноскопию, у вас могут возникнуть вопросы. Следующие ответы
помогут вам лучше информироваться и чувствовать себя более комфортно при подготовке к колоноскопии.
Что происходит во время колоноскопии?
Колоноскопия обычно состоит из следующих этапов:
- Вы лежите на боку или на спине.
- Ваш врач проводит через толстую кишку тонкую трубку, называемую колоноскопом, чтобы исследовать ее изнутри.
- Вы можете почувствовать давление, вздутие живота или спазмы, но обычно без боли.
- Если ваш врач не может увидеть всю толстую кишку с помощью колоноскопа, он может сделать рентгеновский снимок.
В большинстве случаев пациентам дают лекарства, которые помогают им расслабиться и чувствовать себя более комфортно во время обследования.Обследование обычно длится 45–60 минут, но планируйте пребывание в больнице или клинике в течение двух-трех часов, включая время ожидания, подготовки и восстановления. Убедитесь, что вы привели кого-нибудь с собой, чтобы отвезти вас домой.
Что делать, если моя колоноскопия покажет что-то необычное?
- Если ваш врач обнаружит необычный участок толстой кишки, он может взять небольшой образец ткани, называемый биопсией, из этого места, чтобы изучить его дальше. Биопсию можно использовать для проверки на множество различных состояний, а не только на рак.
- Если ваш врач обнаружит кровотечение в толстой кишке, он может ввести лекарство или использовать коагуляцию для остановки кровотечения. Коагуляция использует тепло для закрытия кровоточащих кровеносных сосудов.
- Если ваш врач обнаруживает один или несколько полипов (небольшие скопления клеток внутри толстой кишки), он или она обычно удаляет их для биопсии во время колоноскопии.
Вышеуказанные процедуры обычно не вызывают боли.
Нужно ли мне что-нибудь брать с собой на тест?
Да, принесите следующее:
- Список ваших последних рецептурных и отпускаемых без рецепта лекарств, витаминов и травяных добавок.
- Список вашего состояния здоровья и перенесенных вами операций.
- Что-то, что можно почитать или послушать, так как вам, возможно, придется немного подождать.
Почему нужно избегать красных жидкостей?
Вас просят избегать этих жидкостей, потому что красный цвет может оставаться в толстой кишке и может выглядеть как кровь. Некоторые врачи могут попросить вас избегать пурпурных жидкостей по тем же причинам.
Что мне делать, если я чувствую себя слишком больным, чтобы выпить всю жидкость для приготовления препарата?
Иногда такое случается, но важно, чтобы вы допили приготовление.Если вы почувствуете тошноту или рвоту, подождите, пока вам станет лучше, а затем снова начните пить. Пейте препарат медленнее. Вы также можете попробовать выпить немного имбирного эля или чашку горячего чая (без молока), чтобы успокоить желудок.
Я закончил приготовление и еще не испражнялся. Стоит ли мне беспокоиться?
Нет, не беспокойтесь. Каждый пациент индивидуален. У большинства наблюдается дефекация через час. Но иногда подготовка к работе может занять от трех до четырех часов.
У меня водянистость кишечника. Мне все еще нужно закончить подготовку?
Да, вам нужно закончить всю подготовку. Важно полностью очистить толстую кишку. Если не очищена вся толстая кишка, возможно, вам придется вернуться для повторного обследования.
Могу ли я употреблять алкоголь за день до обследования?
Нет, алкоголь вызывает обезвоживание, потому что вы теряете больше жидкости, чем принимаете. Это также может повлиять на действие расслабляющих препаратов. За день до обследования следует пить много прозрачных жидкостей, но не алкоголя.
Могу ли я жевать жевательную резинку или сосать леденцы?
За день до теста можно пососать леденцы, как LifeSavers, если они не красного цвета. Не ешьте шоколад или конфеты с мягким центром. Вы можете жевать жвачку, пока не придете на анализ. Не глотайте жевательную резинку.
Могу ли я пройти колоноскопию, если у меня месячные?
Да, менструация не влияет на результаты теста. Если вам так удобнее, вы можете носить тампон в день обследования.Во время теста тампон можно оставить на месте, но подушечку придется удалить.
Если у вас есть какие-либо вопросы, не стесняйтесь звонить в отдел эндоскопии больницы и медицинского центра Лахи по телефону 781.744.8690.
Можно ли сделать колоноскопию во время менструального цикла? – Центр эндоскопии Северного берега
A:Да, это так. Можно также использовать тампон во время процедуры.
Больше вопросов и ответов
- Что такое гастроэнтерология?
- Кто такой гастроэнтеролог?
- Чем занимается гастроэнтеролог?
- С какими еще органами работают гастроэнтерологи?
- Что значит быть сертифицированным советом директоров?
- Зачем нужен гастроэнтеролог?
- Какой вид анестезии используется при процедурах?
- Подождите, а разве не пропофол был у Майкла Джексона?
- Что такое ЭГДС или верхняя эндоскопия?
- По каким причинам людям может потребоваться EGD?
- Что вызывает язвы?
- Что такое ГЭРБ, рефлюкс и изжога?
- Что такое эозинофильный эзофагит?
- Чем полезна ФГДС в диагностике диареи?
- Что случилось с глютеном?
- Что такое колоноскопия?
- По каким причинам людям может потребоваться колоноскопия?
- Что такое полипы?
- Что такое «плоские полипы»?
- Какова вероятность обнаружения полипа на моем экзамене?
- Что такое аденомы, зубчатые полипы на сидячей кости и гиперпластические полипы?
- Что такое колит?
- Каковы симптомы колита?
- Что такое дивертикулит?
- Что такое дивертикулез?
- В чем разница между дивертикулезом и дивертикулитом?
- Нужно ли мне избегать семян и орехов, если у меня дивертикулез?
- Что такое ишемический колит?
- Что такое инфекционный колит?
- Что такое язвенный колит?
- Что такое болезнь Крона?
- Что такое микроскопический колит?
- Когда мне нужно пройти колоноскопию?
- В чем разница между «скрининговым» и «диагностическим» обследованием?
- Нужно ли держать разбавитель крови перед процедурой?
- Что такое «чистая жидкая диета»?
- Что значит попытаться добиться «чистого стула»?
- Насколько близко к процедуре я могу есть или пить что-нибудь?
- Что, если меня вырвет, выпив препарат?
- Что делать, если я не могу выпить весь препарат или он не работает?
- Что, если бы я уже проходил тест раньше и не мог пить целиком?
- Что делать, если я уже прошел тест раньше, и я был недостаточно чист?
- Если я маленький человек, нужно ли мне пить такое же количество препарата?
- Что делать, если я ничего не ем за несколько дней до обследования?
- Что делать, если у меня есть тест, но я недостаточно чист?
- Насколько безопасны препараты?
- Можно ли принимать препарат только в таблетках?
- Что со всеми подготовительными вопросами ??
- Что делать, если у меня есть особые медицинские проблемы, такие как диабет, гипертония или апноэ во сне?
- Вы принимаете кредитные карты?
- Какие ожидаются сборы?
- Моя страховка не покрывает подготовку кишечника, даже если она покрывает колоноскопию.Это почему?
- Есть ли консультация или история болезни и физический заряд, а также процедура?
- Где проходят процедуры?
- Зачем мне нужен кто-то, кто меня доставит, если я чувствую, что могу идти пешком, сесть на поезд или взять такси?
- Когда я смогу вернуться к нормальной деятельности после процедуры?
- Можно ли сделать колоноскопию во время менструального цикла?
- Нужно ли мне принимать антибиотики, если я принимаю их для других процедур?
- Как вообще вы попали в эту сферу?
- А как насчет инфекционного контроля во время процедур?
В: Что такое гастроэнтерология?
A :Гастроэнтерология – это медицинская специальность, которая занимается проблемами, связанными с пищеварительным трактом.Часто обозначается аббревиатурой «GI». Даже здоровые люди нуждаются в периодическом, хотя и нечастом, вмешательстве гастроэнтеролога для поддержания общего состояния здоровья.
В: Кто такой гастроэнтеролог?
A :Гастроэнтеролог – это медицинский специалист, который может помочь вам с проблемами пищеварения и провести эндоскопическое обследование желудочно-кишечного тракта. Обучение состоит из четырехлетнего бакалавриата, четырех лет обучения в медицинской школе, трех лет резидентуры по внутренним болезням и нескольких дополнительных лет стажировки в области гастроэнтерологии.Каждый уровень подготовки представляет собой дополнительную специализацию и опыт в определенной области.
В: Чем занимается гастроэнтеролог?
A :Гастроэнтеролог может предоставить консультационные услуги, долгосрочно лечить заболевания пищеварительной системы и выполнять такие процедуры, как эндоскопия верхних отделов и колоноскопия.
Q: С какими еще органами работают гастроэнтерологи?
A :Мы часто имеем дело с заболеваниями печени, желчного пузыря, поджелудочной железы и различными симптомами, такими как тошнота, потеря аппетита и дефицит питательных веществ.
В: Что значит быть сертифицированным советом?
A :Врач, имеющий сертификаты совета директоров, продемонстрировал отличные качества в своей области, что подтверждается стандартным экзаменом, сданным после окончания стажировки. Постоянная программа непрерывного медицинского образования и повторных экзаменов необходима для поддержания сертификации совета. Это помогает быть уверенным, что ваш врач находится в курсе постоянно меняющейся области.
Q: Зачем мне нужен гастроэнтеролог?
A :Вы можете обратиться к гастроэнтерологу для устранения конкретных симптомов или в порядке повседневной жизни.Гастроэнтеролог может помочь изучить вашу историю болезни, симптомы и физические данные, чтобы указать на диагноз. Вам может понадобиться гастроэнтеролог для постановки известного диагноза, не зависящего от вашего основного врача. Гастроэнтерологи проводят верхнюю эндоскопию и колоноскопию в качестве обычных профилактических услуг для устранения конкретных симптомов, подтверждения предполагаемого диагноза и оценки прогресса при обнаружении конкретных проблем.
В: Какой вид анестезии используется при процедурах?
A :В Центре эндоскопии Северного берега все эндоскопические процедуры выполняются с применением модифицированной анестезии (MAC).Услуги предоставляются мобильными анестезиологами Чикаго. Седативный эффект может оказывать любое количество препаратов, но наиболее распространенным является пропофол. При правильном применении это безопасный и эффективный анестетик. Это кратковременное действие, которое не вызывает потери памяти и сонливости, которые вы могли испытывать в прошлом. См. Здесь http://zzzmd.com/patients/
В: Погодите, а разве не пропофол был у Майкла Джексона?
A :Да, но при правильном использовании это отличное лекарство.Амбулаторные эндоскопические процедуры – это именно та ситуация, для которой было разработано это седативное средство. Он не был разработан для регулярного использования, возможности спать по требованию, в качестве замены нормального сна или в любой неконтролируемой домашней ситуации. В Центре эндоскопии Северного берега он используется только при индивидуальном наблюдении за пациентом непосредственно вашим анестезиологом.
В: Что такое ЭГДС или верхняя эндоскопия?
A :Верхняя эндоскопия («EGD» или эзофагогастродуоденоскопия) – это исследование через рот, вниз по пищеводу, через желудок и в двенадцатиперстную кишку.Двенадцатиперстная кишка – это первая часть тонкой кишки, которая проходит сразу за желудком. В совокупности эти части известны как «верхний отдел желудочно-кишечного тракта». В процедуре используется тонкий гибкий прицел. Биопсию можно получить с помощью устройства. Пациенту, как правило, вводят успокаивающее средство для процедуры и он совершенно не знает о событиях. Никакой подготовки, кроме голодания, не требуется.
Q: По каким причинам людям может понадобиться EGD?
A :Эндоскопия верхних отделов горла может быть выполнена для решения конкретных проблем с горлом (например, тех, которые предположительно связаны с рефлюксом), изжоги, затрудненного глотания, атипичной боли в груди, боли в животе, диспепсии, кровотечения или крови в стуле, анемия, а иногда и диарея.
В: Что вызывает язвы?
A :Раньше считалось, что стресс и диета вызывают язвы. Хотя они могут играть определенную роль, большинство язв возникает либо из-за бактерий в желудке (H. pylori), либо из-за приема аспирин-подобных препаратов (НПВП).
В: Что такое ГЭРБ, рефлюкс и изжога?
A :Это все связанные термины. Изжога – главный симптом кислотного рефлюкса. Техническое название – гастроэзофагеальная рефлюксная болезнь (ГЭРБ).Симптомы могут отличаться от изжоги и включать дискомфорт в горле (ларингофарингеальная рефлюксная болезнь или LPRD) или затруднение глотания. Длительный рефлюкс может привести к стриктурам (сужению пищевода) или пищеводу Барретта (предраковое состояние).
В: Что такое эозинофильный эзофагит?
A :У некоторых людей в пищеводе развивается аллергическая реакция, которая может вызывать затруднения при глотании или проявляться аналогично рефлюксу.Раньше это было распространено только у молодых людей, но за последнее десятилетие заболеваемость резко возросла.
В: Чем полезна ФГДС в диагностике диареи?
A :Тонкая кишка – это место, где вы поглощаете большую часть питательных веществ. Мы можем легко подойти к тонкой кишке для биопсии, выполнив верхнюю эндоскопию. Глютеновая спру, вызванная аллергией на глютен, является частой причиной диареи тонкого кишечника.
В: Что насчет глютена?
A :В последние несколько лет глютену уделялось много внимания, и не без оснований.Уровни антител к глютену выросли за последние десятилетия, и поэтому появились симптомы. Некоторые люди чувствительны к глютену без настоящей аллергии, но у других может быть явная аллергическая проблема (глютеновая болезнь) со многими последствиями для здоровья.
См .: www.celiac.org и www.americanceliac.org
В: Что такое колоноскопия?
A :Колоноскопия – это процедура с использованием гибкой камеры, проходящей через прямую кишку и толстую кишку.Процедура проводится в обычном порядке даже у здоровых людей в определенный возраст и через определенные промежутки времени. Пациент, как правило, находится под действием седативных препаратов и совершенно не знает об исследовании. Сложная часть теста – это подготовка кишечника, необходимая для того, чтобы врач мог нормально видеть.
В: По каким причинам людям может потребоваться колоноскопия?
A :Обычно люди проходят колоноскопию для удаления полипов, которые могут разрастаться по всей толстой кишке.Полипы молчаливы, и другого способа их надежно диагностировать и удалить нет. Полипы могут перерасти в рак. Удаление полипов резко снижает риск рака толстой кишки. Людям также делают колоноскопию для решения конкретных медицинских проблем, таких как анемия, кровь в стуле, диарея, потеря веса, боли в животе, для наблюдения за такими проблемами, как дивертикулит или ишемия кишечника, или для оценки определенных рентгенологических отклонений.
В: Что такое полипы?
A :Полипы – это доброкачественные новообразования, которые возникают по всей слизистой оболочке толстой кишки.Это предшествующие поражения рака толстой кишки. Полипы, как правило, доброкачественные, и их удаление предотвращает развитие рака толстой кишки.
В: Что такое «плоские полипы»?
A :Плоские полипы, как правило, труднее найти, поэтому они считаются более опасными. В Центре эндоскопии Северного берега мы используем камеры высокого разрешения и видеомониторы. Тщательное обнаружение этих поражений – одна из причин, по которой мы подчеркиваем, что подготовка кишечника должна быть как можно более оптимальной.Мы осматриваем всю видимую слизистую оболочку толстой кишки. Когда это будет безопасно, мы будем ретрофлексировать прицел (повернуть прицел, чтобы посмотреть за складки) в правой толстой кишке, где, как правило, возникают плоские полипы. Мы также используем узкополосную визуализацию, которая представляет собой определенную альтернативную частоту света, которая выделяет плоские полипы. Все это помогает нам достичь очень высокого уровня выявления этого типа поражения, значительно выше, чем в среднем по стране.
В: Какова вероятность обнаружения полипа на моем экзамене?
A :Для мужчин вероятность обнаружения полипа составляет 31% при рутинных обследованиях без выявленных факторов риска.Для женщин это примерно 20%. В Центре эндоскопии Северного берега наши результаты выше, чем в среднем по стране, основанные на опубликованных исследованиях. Это говорит о том, с каким усердием мы исследуем толстую кишку. Такие проблемы, как наличие полипа в анамнезе или семейный анамнез рака толстой кишки, значительно повлияют на вероятность наличия полипа.
В: Что такое аденомы, зубчатые полипы сидячей кости и гиперпластические полипы?
A :Аденомы – это тип полипов, которые могут перерасти в рак толстой кишки.Сидячие зубчатые полипы – это «плоские полипы», которые бывает труднее найти. Они могут потенциально стать злокачественными. Гиперпластические полипы, за исключением редких случаев, представляют собой поражения с очень низким риском и обычно считаются нормальным явлением. Наличие в прошлом гиперпластического полипа, как правило, не относит вас к категории высокого риска. Исключение составляют более крупные плоские полипы в правой части толстой кишки. В этом случае они больше похожи на зубчатые полипы на сидячих местах.
В: Что такое колит?
A :В самом широком смысле «колит» означает просто воспаление толстой кишки.Это может быть связано с множеством причин. Дивертикулит – это форма колита. Колит может быть результатом инфекции, недостаточного кровотока или иммунного процесса, такого как язвенный колит или болезнь Крона.
В: Каковы симптомы колита?
A :Колит может проявляться болью, кровотечением, потерей веса, диареей и другими симптомами. Тип симптомов, продолжительность и тяжесть могут помочь понять причину.
В: Что такое дивертикулит?
A :Дивертикулит – это острое заболевание, которое возникает, когда дивертикул (форма кармана или небольшой грыжи в толстой кишке) напрягается до такой степени, что вызывает воспалительную реакцию.Бактерии, попадающие в слизистую оболочку кишечника или даже проходящие через нее, являются частью причины воспаления. Лечение состоит из кишечного покоя, приема антибиотиков и иногда хирургического вмешательства.
В: Что такое дивертикулез?
A :Дивертикулы – это небольшие карманы, образующиеся в слизистой оболочке толстой кишки. Преобладала теория, что причиной является избыточное давление из-за недостатка клетчатки. Эта теория в значительной степени историческая, основанная на том факте, что дивертикулярная болезнь более распространена на Западе, и жители Запада едят меньше клетчатки, чем остальной мир.Однако появляются новые теории, которые могут это опровергнуть.
См .: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2780060/
В: В чем разница между дивертикулезом и дивертикулитом?
A :Дивертикулез – это основная причина наличия «карманов» в толстой кишке. Однажды сформировавшись, они остаются там все время. У большинства людей они появляются к определенному возрасту, и у них нет симптомов. Приступ дивертикулита – это острое временное состояние.Если у вас дивертикулез, у вас всегда дивертикулез. Вы можете получить или не заболеть дивертикулитом, и когда он пройдет, у вас останется дивертикулез. Единственный способ избавиться от дивертикулеза – это операция.
В: Нужно ли мне избегать семян и орехов, если у меня дивертикулез?
A :Нет. Раньше мы рекомендовали это, но более точные данные со временем показывают, что это бесполезно. На самом деле, у людей, употребляющих орехи и семена, меньше приступов дивертикулита, чем у тех, кто этого не делает.
См .: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2643269/
В: Что такое ишемический колит?
A :Иногда возникает ситуация, когда кровоток в толстой кишке недостаточен. Это может быть результатом низкого выброса крови из сердца или плохой доставки крови из-за затвердевания артерий в брюшной полости. Подобно тому, как у людей случаются сердечные приступы или инсульты из-за низкого кровотока в критических артериях, у человека также может быть приступ «ишемической кишки».Хорошая новость заключается в том, что, в отличие от других органов, кишечник обычно восстанавливается очень хорошо и очень быстро.
В: Что такое инфекционный колит?
A :Любая инфекция, поражающая толстую кишку, может вызвать инфекционный колит. Общие объекты включают сальмонеллу, кишечную палочку, кампилобактер и многие другие. Многие причины проходят сами по себе, например, гастроэнтерит. Определенные организмы нуждаются в особом лечении.
В: Что такое язвенный колит?
A :Язвенный колит – это иммуноопосредованное состояние, которое приводит к воспалительному процессу слизистой оболочки толстой кишки.Он может проявляться кровавым поносом, болью и потерей веса. Иногда это происходит в семьях. Лечение имеет множество форм. Начальная медикаментозная терапия состоит из суппозиториев, клизм или пилюль с заданным по времени профилем высвобождения, направленным на толстую кишку. Стероиды иногда используются для обращения болезни, но это никогда не является долгосрочным решением. Более сильнодействующие лекарства включают иммуномодуляторы. Существуют еще более сильнодействующие лекарства, которые блокируют основные медиаторы воспаления и помогают остановить болезнь. Хотя операция считается единственным «лекарством», это крайний вариант.Хотя вы можете слышать истории от людей, которые нуждались в хирургическом вмешательстве, подавляющее большинство людей очень хорошо справляется только с лекарствами.
См .: www.ccfa.org
Вопрос: Что такое болезнь Крона?
A :Болезнь Крона также является иммунно-опосредованным воспалительным процессом. Однако он может выходить за пределы толстой кишки и проникать через слизистую оболочку кишечника. Он может воздействовать на любой участок желудочно-кишечного тракта, но имеет склонность к концу тонкой кишки, где встречается с толстой кишкой.Он также может проявляться болью, диареей, потерей веса и кровотечением. Первоначально лечение состоит из таблеток с заданным по времени профилем высвобождения, которые нацелены на конец тонкой и толстой кишки или для распространения по желудочно-кишечному тракту. Стероиды иногда используются для обращения болезни, но это никогда не является долгосрочным решением. Более сильнодействующие лекарства включают иммуномодуляторы. Существуют еще более сильнодействующие лекарства, которые блокируют основные медиаторы воспаления и помогают остановить болезнь. Каждый шаг в терапии повышает вероятность успеха, но также несет в себе уникальный риск.Хирургия – плохой вариант, но иногда она необходима. И гастроэнтерологи, и хирурги делают все возможное, чтобы избежать операции.
См .: www.ccfa.org
В: Что такое микроскопический колит?
A :Действительно, существуют формы колита, которые не очевидны при эндоскопии, но могут быть обнаружены при биопсии толстой кишки. Существует два типа микроскопического колита: коллагенозный колит и лимфоцитарный колит. При коллагенозном колите обычно тонкая полоса соединительной ткани, известная как коллаген, становится чрезмерно утолщенной.Это создает барьер для поглощения воды, и стул становится более рыхлым. Лимфоцитарный колит характеризуется инфильтрацией определенных иммунных клеток (лимфоцитов), которые обычно помогают бороться с инфекцией. Эта иммунная реакция также приводит к диарее. Эти микроскопические формы колита очень слабо связаны с язвенным колитом или болезнью Крона, если вообще связаны.
Q: Когда мне нужно пройти колоноскопию?
A :Наш офис с радостью проверит для вас, проходили ли вы ранее обследование.Если у вас есть семейная история рака толстой кишки, мы обычно начинаем плановое обследование в возрасте 40 лет. Если вы относитесь к группе среднего риска, мы начинаем его в возрасте 50 лет. Афроамериканцы обычно начинают обследование в возрасте 45 лет. Если у вас когда-либо были полипы (кроме для гиперпластического полипа), самое долгое время между экзаменами – пять лет. Это также может быть короче, в зависимости от точного типа полипов, адекватности обследования, количества полипов и других факторов.
В: В чем разница между «скрининговым» и «диагностическим» обследованием?
A :Скрининговое обследование – это колоноскопия, которая проводится без каких-либо специфических симптомов, но в обычном порядке, например, для проверки на полипы.Диагностическое обследование обычно проводится для оценки конкретных проблем, таких как кровь в стуле, анемия или диарея. Страхование может быть более осторожным в отношении оплаты скрининга, чем диагностических обследований.
В: Нужно ли держать разбавитель крови перед процедурой?
A :Причина, по которой вам нужен разбавитель крови, является ключом к пониманию того, насколько важно продолжать это в течение всего периода колоноскопии. Причина, по которой мы предпочитаем разжижать кровь, заключается в том, что мы можем удалить полипы с меньшим риском кровотечения.Однако, если ваш врач решительно считает, что вам нужно продолжать прием препарата, разжижающего кровь, мы, безусловно, сможем продолжить, даже если вы принимаете его. Вам следует обсудить это со своим лечащим врачом, но, пожалуйста, сообщите нам, принимаете ли вы разбавитель крови, когда вы прибудете на процедуру, чтобы мы знали, насколько агрессивно мы можем подходить к таким поражениям, как полипы.
В: Что такое «чистая жидкая диета»?
A :Это относится к диете, которую вы можете соблюдать практически полностью.Примеры могут включать яблочный сок, любые спортивные напитки, лимонад, прозрачный суповый бульон и полутвердые продукты, приготовленные из прозрачных жидкостей, таких как Jell-O, леденцы и фруктовое мороженое.
В: Что значит попытаться добиться «чистого стула»?
A :Для колоноскопии подготовка кишечника предназначена для удаления из кишечника всего твердого материала. В идеале стул должен быть прозрачным, как вода. Иногда он желтого цвета, и на нем могут быть небольшие пятна легкого стула, что в целом допустимо.
Q: Насколько близко к процедуре я могу есть или пить что-нибудь?
A :Нельзя есть ничего твердого как минимум за 8 часов до процедуры (для EGD) и завтракать за день до колоноскопии. Вы можете пить прозрачные жидкости (включая препарат) не позднее, чем за 4 часа до процедуры. Вы можете принять необходимое пероральное лекарство, запивая небольшим глотком воды за 2 часа до процедуры. Ничего другого, даже резинки, перед процедурой нельзя.
В: Что, если меня вырвет, выпив препарат?
A :Как правило, мы советуем сделать перерыв в употреблении препарата и дать желудку успокоиться. Вы можете повторить попытку выпить остаток препарата позже или выпить альтернативный препарат, например цитрат магния. Цитрат магния продается без рецепта в зеленой бутылке. Если вы знаете, что вас рвало в прошлом или у вас чувствительный желудок к подобным вещам, мы можем организовать для вас лекарство от тошноты, если вы сообщите нам об этом заранее.
В: Что делать, если я не могу выпить весь препарат или он не работает?
A :В идеале вы должны выпить препарат в рекомендованный промежуток времени. Существует некоторая промывка, связанная со временем, поэтому пить ее в течение более длительного периода времени может быть не так эффективно. Однако мы, безусловно, понимаем, что это сложный процесс. Если вам нужно пойти на компромисс и немного замедлить его, чтобы сделать его более терпимым, это обычно приемлемо. Просто убедитесь, что вы закончили все задолго до начала теста.Если вы пьете препарат и не получаете очищения, вам следует также выпить бутылку цитрата магния. Это доступно без рецепта в бутылке из зеленого стекла. Вы не должны пить прозрачные жидкости через рот за четыре часа до процедуры, за исключением случаев, когда вам нужно принимать обычные лекарства, запивая небольшим глотком воды. Ни в коем случае не принимайте внутрь за два часа до процедуры.
В: Что, если бы у меня был тест раньше, и я не мог выпить все это?
A :Сообщите нам заранее, и мы сможем просмотреть вашу историю и результаты.Варианты доступны почти всегда.
Q: Что, если я уже прошел тест раньше, и я был недостаточно чист?
A :Мы можем разработать для вас специальную программу, включающую комбинацию подготовительных, дополнительных и двухдневных подготовительных мероприятий. Дайте нам знать, как мы можем помочь вам.
В: Если я маленький человек, нужно ли мне пить такое же количество препарата?
A :К сожалению, да. Толстая кишка примерно одинакового размера у всех людей, независимо от размера их тела.В нем хранится примерно такое же количество стула, и потребуется столько же очистки.
В: Что делать, если я ничего не ем в течение нескольких дней до обследования?
A :К сожалению, стул все равно выделяется, даже если вы не едите. На самом деле, пройти становится все труднее и труднее.
В: Что делать, если у меня есть тест, но я недостаточно чист?
A :К сожалению, вам придется повторить тест.Иногда вам нужно будет выпить дополнительную подготовку и вернуться на следующий день, чтобы воспользоваться имеющейся у вас форой. Иногда мы просим вас перенести расписание на другой день с другим типом подготовки. В редких случаях, если мы чувствуем, что видели большую часть толстой кишки, но не всю ее, мы можем сократить обычный интервал наблюдения до более короткого промежутка времени, но не в ближайшем будущем.
В: Насколько безопасны препараты?
A :Да.Есть некоторые типы препаратов, которые имеют побочные эффекты или потенциальные риски. Для традиционных препаратов риск незначителен. Основной риск – это абсорбция лишней соли, смещение некоторых электролитов во время голодания и обезвоживание. Хорошее увлажнение с помощью прозрачных жидкостей – ключ к предотвращению проблем. Препараты, содержащие фосфазоду, на нашем предприятии не используются. Phosphasoda связывают с повреждением почек, и хотя они все еще доступны без рецепта, производители должны маркировать каждую упаковку предупреждением FDA в виде черного ящика.Хотя в прошлом это могло показаться «проще», рисковать этим не стоит.
Q: Можно ли принимать препарат только в таблетках?
A :Нет. Они содержат фосфазод. См. Выше.
Q: Что со всеми подготовительными вопросами?
A :Для успешного обследования мы должны иметь возможность видеть как можно большую площадь поверхности толстой кишки. Вероятность прохождения полного обследования прямо пропорциональна степени чистоты толстой кишки.Любой остаточный стул снижает вероятность увидеть все поверхности и увеличивает вероятность пропуска полипа. Это важный экзамен, который обычно проводится с разницей в много лет, и мы понимаем, что это требует много времени с вашей стороны. Чтобы получить от этого максимум пользы, вы должны постараться добиться как можно более адекватной подготовки.
В: Что делать, если у меня есть определенные медицинские проблемы, такие как диабет, гипертония или апноэ во сне?
A :Для диабетиков мы постараемся запланировать процедуру на утро, чтобы вы могли максимально придерживаться своего обычного распорядка дня.Если вы принимаете инсулин, вам следует отрегулировать его накануне по скользящей шкале, пока вы придерживаетесь чистой жидкой диеты. Ваш лечащий врач может помочь. Не принимайте инсулин утром в день процедуры, но возьмите его с собой. Также принесите свой глюкометр, чтобы мы могли проверить уровень сахара. Вам следует принимать гипотензивные препараты утром, запивая небольшим количеством воды. Убедитесь, что это как минимум за два часа до запланированного времени процедуры. Сообщите анестезиологу обо всех своих медицинских проблемах, включая апноэ во сне.Вам не нужно приносить свой аппарат CPAP к G.I. lab, если вы его используете. Если у вас есть вопросы, выходящие за рамки этих рекомендаций, вам следует посетить своего гастроэнтеролога в офисе до процедуры, чтобы обсудить индивидуальный подход к вашему здоровью.
Q: Вы принимаете кредитные карты?
A :Да, мы знаем. Мы можем взять их по телефону или провести лично, когда вы приедете.
Q: Какие расходы ожидаются?
A :Трудно точно предсказать, на какие обвинения может рассчитывать любой человек.Во многом это связано с тем, что обнаружено, какие инструменты используются для лечения таких явлений, как полипы, насколько сложным является общее взаимодействие, сколько покрывает страховка, есть ли у нашей страховки договор об оплате и соблюдена ли ваша франшиза. Иногда существуют сборы за планирование и другие сборы, которые страховые компании вообще не покрывают. Как правило, вам будет выставлен счет отдельно через медицинский кабинет, эндоскопический центр и анестезиолога. В общем, плата за обслуживание в офисе намного ниже, учитывая огромные накладные расходы в больнице.
Q: Моя страховка не покрывает подготовку кишечника, даже если она покрывает колоноскопию. Это почему?
A :Страховые компании в Иллинойсе обязаны по закону покрывать скрининговую колоноскопию. Им это не нравится. Совсем недавно они перестали освещать подготовку, утверждая, что это не часть процедуры. Мы против этого по понятным причинам, и вы должны быть тоже.
Q: Есть ли консультация или история болезни и физический заряд, а также процедура?
A :Часто бывает.Врач не действует как технический специалист и не должен выполнять инвазивные процедуры на вас без полного анамнеза и физического обследования, оценки показаний и анализа рисков и преимуществ. Даже если вас только что «направили на процедуру», врач все равно осмотрит вас и обсудит с вами разные вещи. Хотя это может быть неочевидно, с момента прибытия до выписки вы находитесь под наблюдением врача. Весь обслуживающий вас персонал работает под наблюдением вашего гастроэнтеролога.
Q: Где выполняются процедуры?
A :Процедуры можно проводить в нашем современном офисе в офисе или в больнице. Убедитесь, что вы на 100% знаете, когда и где появиться.
В: Зачем мне нужен кто-то, кто меня доставит, если я чувствую, что могу идти пешком, сесть на поезд или взять такси?
A :Формально вы будете под влиянием. Это вопрос ответственности, даже если он не кажется практическим.Взрослый, которого вы знаете лично, должен сопровождать вас из здания G.I. лаборатории и до вашего дома, даже если вы живете достаточно близко, чтобы идти пешком, или пользуетесь общественным транспортом. В идеале они останутся с вами в течение следующих 24 часов.
В: Когда я смогу вернуться к нормальной деятельности после процедуры?
A :Вы можете есть все, что захотите, когда покинете G.I. лаборатория. В нескольких минутах ходьбы от стоянки нашего офиса есть несколько отличных местных ресторанов.Конечно, кто-то должен сопровождать вас и нести за вас ответственность. Мы не советуем употреблять алкоголь, не водить машину, не принимать важных решений и не заниматься спортом до следующего дня. Возьмите выходной, вы его заслужили!
В: Можно ли сделать колоноскопию во время менструального цикла?
A :Да, это так. Можно также использовать тампон во время процедуры.
Q: Нужно ли мне принимать антибиотики, если я принимаю их для других процедур?
A :Имейте в виду, что ваша толстая кишка естественным образом наполнена триллионами бактерий каждый день, и вам не нужно принимать антибиотики для опорожнения кишечника.Ваше тело разработало очень эффективный барьер через слизистую оболочку толстой кишки. При прохождении эндоскопа через толстую кишку в кровоток не попадает больше бактерий, чем при выталкивании стула. Таким образом, антибиотики не требуются, даже если у вас есть замена суставов, они нужны при стоматологических процедурах или по большинству других обычных показаний. Хотя ортопеды обычно просят дать нам антибиотики заранее, литературы, подтверждающей это, нет. Если они настаивают, вам следует получить рецепт прямо у них.Прописывать не будем. Если у вас ранее был эндокардит или серьезные проблемы с сердечным клапаном, вам следует проконсультироваться с кардиологом о том, нужны ли антибиотики до колоноскопии.
Вопрос: Как вы вообще попали в эту сферу?
A :Для каждого врача ответ будет разным. Доктор Мехта, медицинский директор центра эндоскопии Северного берега, имеет опыт работы в области визуальных наук. Прежде чем стать врачом, он работал в PBS.Он был художником-фрилансером, когда учился в колледже, а также работал медицинским иллюстратором в медицинском институте. Гастроэнтерология помогла совместить его увлечения видео и изображениями с желанием работать руками, используя сложные инструменты, чтобы помочь людям. Доктор Мехта также указывает на сильное наставничество, которое он получил в Rush Presbyterian St. Luke’s от гастроэнтерологов, которые его обучали. Попросите его рассказать вам больше!
В: А как насчет инфекционного контроля во время процедур?
A :Преимущества колоноскопии явно перевешивают все комбинированные риски, иначе мы бы не стали ее делать.Риск заражения при этой процедуре чрезвычайно низок даже во время колоноскопии, где можно ожидать обнаружения большого количества бактерий. Помните, ваш кишечник постоянно наполнен триллионами бактерий. Он очень хорошо приспособлен для борьбы с обычными бактериями, даже когда сделана биопсия или удалены полипы. Тем не менее, мы очень внимательно следим за тем, чтобы риск заражения был сведен к минимуму.
Каждый эндоскоп, конечно, моется и дезинфицируется в стандартном промышленном репроцессоре. Каждый цикл использования и очистки постоянно регистрируется, а также информация о том, кем использовался инструмент, кто его чистил, и о стандартном протоколе, который использовался.Очищающие растворы проверяются на эффективность между каждым пациентом, чтобы убедиться, что они соответствуют спецификациям. Антимикробные фильтры для воды и раствора регулярно меняются в соответствии с рекомендациями производителя. Мы используем все одноразовые аксессуары, такие как бутылки с водой для ирригации, кнопки, управляющие осциллографами, и клапаны, через которые мы пропускаем инструменты для биопсии. Наш переход к одноразовым принадлежностям был сделан еще до появления местных больниц и соответствует более высоким стандартам, чем где-либо еще. FDA недавно предупредило об этой конкретной проблеме.Устройства для биопсии и удаления полипов также полностью одноразовые. Даже при наличии этих протоколов мы регулярно проверяем каждую пробу на предмет потенциальных бактериальных остатков. Мы отслеживаем послеоперационные инфекции в рамках нашей политики контроля качества, и на сегодняшний день сообщений об инфекциях не поступало.
Во время процедур все в халатах и перчатках. Вас не касается ничего, что не было обеззаражено или не имеет соответствующего барьера без латекса. Конечно, все простыни меняются между пациентами и обрабатываются в медицинской прачечной.Тележки между пациентами с бактерицидными средствами полностью протерты.
Так что будьте уверены. Несмотря на то, что прицел направляется в самое загрязненное место в наших мирах, он максимально тщательно очищается и контролируется!
Случай сигмовидного эндометриоза, который трудно отличить от рака толстой кишки
BMC Gastroenterol. 2003; 3: 18.
, 1 , 1 , 2 , 1 , 3 и 1Филиппос Димулиос
1 Отделение гастроэнтерологии, Университетская больница Кретеракла, Греция
Иоаннис Э. Кутроубакис
1 Отделение гастроэнтерологии, Университетская больница Ираклиона, Крит, Греция
Мария Царди
2 Отделение патологии, Университетская больница Ираклиона, Крит, Греция
Отделение гастроэнтерологии, Университетская больница Ираклиона, Крит, Греция 3 Отделение акушерства и гинекологии, Университетская больница Ираклиона, Крит, Греция Иоаннис М. Маталлиотакис
Элиас А. Курумалис, Университетская больница
9047 Ираклион, Крит, Греция
1 Гастроентское отделение эрология, Университетская больница Ираклиона, Крит, Греция
2 Отделение патологии, Университетская больница Ираклиона, Крит, Греция
3 Отделение акушерства и гинекологии, Университетская больница Ираклиона, Крит, Греция
Корреспондент.Поступило 15 мая 2003 г .; Принято 7 августа 2003 г.
Copyright © 2003 Dimoulios et al; лицензиат BioMed Central Ltd. Это статья в открытом доступе: дословное копирование и распространение этой статьи разрешено на всех носителях для любых целей, при условии, что это примечание будет сохранено вместе с исходным URL-адресом статьи. Эта статья цитируется другими статьями в PMC. .Abstract
Предпосылки
Хотя эндометриоз с поражением сигмовидной серозной оболочки не редкость у женщин детородного возраста, поражение слизистой оболочки встречается редко, и дифференциальная диагностика рака толстой кишки может быть затруднена из-за отсутствия патогномоничных симптомов и низкой диагностической эффективности колоноскопии. и биопсия толстой кишки.
Описание клинического случая
Мы представляем случай молодой женщины с сигмовидным эндометриозом, у которой первоначальное диагностическое обследование показало рак толстой кишки. Гистологические данные, полученные при второй колоноскопии, наряду с результатами ультразвукового исследования органов малого таза, привели к окончательному диагнозу кишечного эндометриоза, который был подтвержден лапароскопией.
Заключение
Эндометриоз толстой кишки часто является диагностической проблемой и должен рассматриваться у молодых женщин с симптомами со стороны нижних отделов желудочно-кишечного тракта.
Ключевые слова: рак толстой кишки, эндометриоз, кишечное кровотечение.
Предпосылки
Экстратазовый эндометриоз относится к эндометриоидным имплантатам, расположенным в других частях тела, включая желудочно-кишечный тракт, мочевыделительную систему, легочную систему, ЦНС, кожу и поперечно-полосатую мышцу [1,2]. Точная распространенность экстратазового эндометриоза неизвестна. Средний возраст на момент постановки диагноза составляет от 34 до 40 лет. Периодическая гематохезия во время менструации – признак, обычно связанный с эндометриозом кишечника [3].Тем не менее, этот менструальный характер кровотечения и все другие сопутствующие симптомы очень часто отсутствуют, что вводит в заблуждение историю болезни [4]. Более того, дифференциальная диагностика эндометриоза толстой кишки от других заболеваний толстой кишки довольно сложна из-за отсутствия патогномоничных симптомов и низкой диагностической эффективности колоноскопии и биопсии толстой кишки.
В этом отчете мы представляем случай молодой женщины с кишечным эндометриозом, у которой первоначальное диагностическое обследование показало рак толстой кишки.
История болезни
В отделение гастроэнтерологии поступила женщина 35 лет с ректальным кровотечением и приступами болей в животе. За девять месяцев до госпитализации у пациентки началось ректальное кровотечение, связанное сначала с менструальным циклом. Она также сообщала об эпизодах сильной боли внизу живота, которая не имела отношения к ее менструации и сопровождалась вздутием живота и запором, особенно в течение последних двух месяцев. За три недели до госпитализации у нее начались почти ежедневные гематохезия и малокалиберный стул.
У пациентки менархе началось в возрасте 13 лет. После этого у нее были менструальные циклы от 27 до 28 дней и менструальный цикл продолжительностью от 6 до 7 дней с нормальной кровопотерей. У нее было два нормальных родов в возрасте 22 и 25 лет. Из ее прошлой истории болезни она сообщила о тонзиллэктомии в возрасте 11 лет и аппендэктомии в возрасте 18 лет. Она также сообщила о спазматической боли внизу живота, сопровождавшей менструацию в течение последних трех лет. Ее отец страдал гипертонией. Ее мать была здорова, и у нее не было случаев эндометриоза или миомы матки в анамнезе.Ее брат тоже был здоров.
При физикальном осмотре выявлена легкая болезненность в нижней части живота. Образований не пальпировали. Шумы кишечника были немного усилены. Ректальное исследование показало ярко-красную кровь, но без отчетливого образования. При гинекологическом осмотре вульва, влагалище и шейка матки в норме. Матка имела нормальный размер и была обращена назад. Лабораторное исследование показало легкую анемию (Hb: 11,3 г / дл, Hct: 34,5%, MCV: 91,7 мкл) с повышенным количеством лейкоцитов (12000 / мкл: нейтралитет: 80.8%, лимфа: 12,1%, моно: 4,6%) и СОЭ: 36 мм. Параметры коагуляции, мочевина в сыворотке, креатинин, электролиты и функциональные тесты печени были в пределах нормы.
Колоноскопия выявила обширное полиповидное поражение слизистой оболочки в области ректосигмоидного перехода, а также эритему, отек и изъязвления, которые привели к стенозу просвета. Эндоскоп нельзя было ввести за пределы поражения. Гистология вышеуказанного поражения продемонстрировала умеренное расширение крипт без истощения бокаловидных клеток.Собственная пластинка была отечной, с расширенными капиллярами и воспалительными инфильтратами лимфоцитов и плазматических клеток. Бариевая клизма (рисунок) на следующий день показала стеноз ректосигмоидной области как из-за дефекта наполнения, так и из-за внешнего сдавления кишечника. Остальная часть толстой кишки в норме. КТ брюшной полости, проведенная через два дня, выявила эксцентрическое утолщение стенки сигмовидной кишки и подтвердила дефект наполнения. Более того, были выявлены кисты яичников (рисунки,).
Бариевая клизма, показывающая стеноз ректосигмоидной области как из-за дефекта наполнения, так и из-за внешнего сдавления кишечника.
Эксцентричное утолщение стенки сигмовидной кишки с дефектом наполнения. Обратите внимание на кисту яичника
Эксцентрическое утолщение стенки сигмовидной кишки с дефектом наполнения. Обратите внимание также на кисты яичников
Из-за высокого подозрения на рак толстой кишки была проведена новая колоноскопия на 20 -й день менструального цикла, чтобы получить больше образцов биопсии. На этот раз гистология толстой кишки показала строму и железы эндометрия, указывающие на эндометриоз (рисунок).
Слизистая оболочка толстой кишки с очагом эндометриоза в собственной пластинке (строме и железах эндометрия).Гематоксилин эозин × 100
Уровень CA-125 в сыворотке, который был измерен на 5 -й день ее менструального цикла, составлял 210 МЕ / мл (нормальный <35 МЕ / мл), в то время как CEA составлял 1,7 нг / мл ( норма <5) и CA 19-9 составляла 6,1 МЕ / мл (норма <37). Было проведено УЗИ органов малого таза, которое показало аневвертированную однородную матку. Правый яичник имел нормальный размер с небольшой шоколадной кистой (3 × 3,5 см), в то время как левый яичник имел также нормальный размер, но шоколадную кисту большего размера (4 × 4 см). Через неделю лапароскопия выявила эндометриоз IV стадии (по классификации Американского общества фертильности).Матка была перевернута. Были вовлечены как яичники, так и маточные трубы. Правый яичник был обнаружен с небольшой шоколадной кистой, а левый яичник - с шоколадной кистой большего размера (4 × 5 см). В тупике были обширные спайки. На сигмовидной кишке был обнаружен эндометриоидный имплантат. Все эндометриоидные поражения и спайки были удалены. Пациент начал лечение агонистом гонадолиберин (лейпрорелина ацетат, 3,75 мг / мес в / м).
Через пять месяцев была проведена новая колоноскопия, которая показала лишь легкий отек слизистой оболочки сигмовидной кишки с исчезновением стенозирующего поражения и легким введением инструмента в слепую кишку.Остальная часть толстой кишки в норме. Уровень CA-125 в сыворотке (7 -й день менструального цикла) был теперь нормальным (28 МЕ / мл). У пациента не было симптомов.
Обсуждение
Желудочно-кишечный тракт – наиболее частая локализация экстратазового эндометриоза, поражающая 5–15% женщин с тазовым эндометриозом [1,2]. Среди женщин с кишечным эндометриозом чаще всего поражаются прямая и сигмовидная кишки (75–90%). Другими частями кишечника, которые обычно поражаются, являются дистальный отдел подвздошной кишки (2–16%) и аппендикс (3–18%) [3].Обычно поражаются только серозная оболочка и собственная мышечная оболочка, в то время как слизистая оболочка поражается очень редко [4].
Эндометриоз кишечника может проявляться ректальным кровотечением, непроходимостью кишечника и редко перфорацией или злокачественной трансформацией [5,6]. Симптомы могут быть цикличными примерно у 40% пациентов, могут различаться в зависимости от локализации и включать спастическую боль в животе, вздутие живота, диарею, запор, тенезмы и гематохезию [1]. Также может существовать классическая триада дисменореи, диспареунии и бесплодия в результате сопутствующего заболевания органов малого таза.Однако следует отметить, что цикличность симптомов проявляется не только при эндометриозе. Хорошо известно, что клинические проявления воспалительного заболевания кишечника и синдрома раздраженного кишечника могут усиливаться во время менструации [7,8].
Клиническую, рентгенологическую и эндоскопическую картину можно спутать с новообразованиями, ишемическим колитом, воспалительным заболеванием кишечника, постлучевым колитом, дивертикулярной болезнью и инфекцией. Хотя сообщалось об эндоскопической диагностике эндометриоза толстой кишки [9], обычно эндоскопическая картина, даже при поражении слизистой оболочки, не является диагностической.Биопсия, полученная эндоскопически, обычно не дает достаточного количества ткани для постановки точного патологического диагноза [10]. Более того, эндометриоидные отложения могут вызывать вторичные изменения слизистой оболочки, имитирующие признаки других заболеваний, таких как воспалительное заболевание кишечника, ишемический колит или даже новообразование [11,12]. КТ или бариевая клизма обычно демонстрируют внешнее сжатие кишечника, стеноз или дефект наполнения. МРТ, по-видимому, является наиболее чувствительным методом визуализации эндометриоза кишечника [13]. Тем не менее, золотым стандартом диагностики является лапароскопия или лапаротомия.
Варианты лечения включают хирургическое вмешательство или гормональные манипуляции, в зависимости от возраста пациента и желания сохранить фертильность, а также от тяжести и осложнений заболевания [14]. Недавно было доказано, что лапароскопическое лечение колоректального эндометриоза даже на поздних стадиях возможно и эффективно почти у всех пациентов [15]. Лекарства, используемые при лечении эндометриоза, – это даназол, высокие дозы прогестинов и агонисты ГнРГ с почти эквивалентной эффективностью [16]. Выбор того, что использовать, основан на побочных эффектах и стоимости.Даназол и агонисты ГнРГ имеют одинаковую стоимость, но агонисты ГнРГ обычно лучше переносятся. В нашем случае, хотя можно было использовать высокие дозы прогестинов, после обсуждения с пациентом она решила получать агонисты ГнРГ.
У нашего пациента был случай симптоматического желудочно-кишечного эндометриоза с поражением слизистой оболочки, без предшествующего анамнеза тазового эндометриоза. Симптомы боли в животе, запора и гематохезии, наличие анемии в сочетании с рентгенологическими и эндоскопическими данными свидетельствовали о новообразовании.С другой стороны, длительный анамнез у пациента с дисменореей, нормальные уровни CEA и CA19-9 и отсутствие неопластической инфильтрации во всех образцах биопсии противоречили диагнозу рака толстой кишки. Кроме того, шоколадные кисты яичников, выявленные при ультразвуковом исследовании органов малого таза, и гистологические данные, полученные при второй колоноскопии, направили нас на диагностику кишечного эндометриоза, которая была окончательно подтверждена во время лапароскопии. Более того, у этого пациента был повышенный уровень СА-125 в сыворотке, который был признан полезным маркером для определения степени тяжести эндометриоза [17,18].Вовлечение слизистой оболочки толстой кишки в этом случае можно объяснить инвазией клеток эндометрия через стенку кишечника. Лимфатические или сосудистые метастазы могут объяснить редкие случаи эндометриоза, локализованного в плевре, пупке, мышцах, головном мозге, влагалище, шейке матки и забрюшинном пространстве [1,2].
В заключение, эндометриоз кишечника часто является диагностической проблемой, имитирующей широкий спектр заболеваний, и его следует учитывать у любой молодой женщины с симптомами со стороны нижних отделов желудочно-кишечного тракта.
Список сокращений
СЕА, карциноэмбриональный антиген; ЦНС, центральная нервная система; КТ, компьютерная томография; ГнРГ, гонадотропин-рилизинг-гормон; MCV, средний корпускулярный объем; МРТ, магнитно-резонансная томография;
Конкурирующие интересы
Не задекларированы.
Благодарности
От пациента было получено письменное согласие на публикацию сведений о пациенте.
Ссылки
- Jubanyik K, Comite F.Внезапный эндометриоз. Obstet Gynecol Clin North Am. 1997; 24: 411–40. [PubMed] [Google Scholar]
- Schwartz JL, Schwartz LB. Внезапный эндометриоз. В: Diamond MP, Osteen KG, редактор. При эндометрии и эндометриозе. Blackwell Science; 1997. С. 247–254. [Google Scholar]
- Миллер Л.С., Барбаревеч С., Фридман Л.С. Менее частые причины кровотечений из нижних отделов желудочно-кишечного тракта. Гастроэнтерол Clin North Am. 1994; 23: 21–52. [PubMed] [Google Scholar]
- Левитт, доктор медицины, Ходби К.Дж., ван Мервик А.Дж., Глэнси Р.Дж.Циклическое ректальное кровотечение при колоректальном эндометриозе. Aust N Z J Surg. 1989; 59: 941–3. [PubMed] [Google Scholar]
- Varras M, Kostopanagiotou E, Katis K, Farantos Ch, Angelidou-Manika Z, Antoniou S. Эндометриоз, вызывающий обширную кишечную непроходимость, имитирующую карциному сигмовидной кишки: описание случая и обзор литературы. Eur J Gynaecol Oncol. 2002; 23: 353–7. [PubMed] [Google Scholar]
- Янтисс Р.К., Клемент П.Б., Янг Р.Х. Неопластические и пренеопластические изменения при желудочно-кишечном эндометриозе: исследование 17 случаев.Am J Surg Pathol. 2000; 24: 513–24. DOI: 10.1097 / 00000478-200004000-00005. [PubMed] [CrossRef] [Google Scholar]
- Кейн С.В., Соболь К., Ханауэр С.Б. Менструальный цикл и его влияние на воспалительное заболевание кишечника и синдром раздраженного кишечника: исследование распространенности. Am J Gastroenterol. 1998; 93: 1867–1872. DOI: 10.1016 / S0002-9270 (98) 00421-3. [PubMed] [CrossRef] [Google Scholar]
- Хайткемпер М.М., Кейн К.С., Джарретт М.Э., Берр Р.Л., Хертиг В., Бонд Э.Ф. Симптомы менструального цикла у женщин с синдромом раздраженного кишечника.Am J Gastroenterol. 2003. 98: 420–30. DOI: 10.1016 / S0002-9270 (02) 05901-4. [PubMed] [CrossRef] [Google Scholar]
- Bozdech JM. Эндоскопическая диагностика эндометриоза толстой кишки. Gastrointest Endosc. 1992; 38: 568–70. [PubMed] [Google Scholar]
- Скалли Р. Э., Марк Э. Дж., Макнили В. Ф., Эбелинг Ш., Эллендер С. М.. История болезни Массачусетской больницы общего профиля (дело 13–2000) N Engl J Med. 2000; 342: 1272–1278. DOI: 10.1056 / NEJM200004273421708. [PubMed] [CrossRef] [Google Scholar]
- Барклэй Р.Л., Саймон Дж. Б., Ваннер С. Дж., Херлбат Д. Д., Джеффри Дж. Ф.Ректальный ход кишечного эндометриоза. Dig Dis Sci. 2001; 46: 1963–1967. DOI: 10,1023 / А: 1010647401186. [PubMed] [CrossRef] [Google Scholar]
- Langlois NEI, Park KGM, Кинан, РА. Изменения слизистой толстой кишки при эндометриозе: возможная причина неправильного диагноза колита? Hum Pathol. 1994; 25: 1030–4. [PubMed] [Google Scholar]
- Brosens J, Timmerman D, Starzinski-Powitz A, Brosens I. Неинвазивная диагностика эндометриоза: роль изображений и маркеров. Obstet Gynecol Clin North Am.2003. 30: 95–114. [PubMed] [Google Scholar]
- Урбах Д.Р., Ридейк М., Ричард К.С., Ли К.И., Росс TM. Резекция кишечника при эндометриозе кишечника. Dis Colon Rectum. 1998. 41: 1158–64. [PubMed] [Google Scholar]
- Джерби Б.Л., Кесслер Х., Фальконе Т., Милсом Дж. У. Лапароскопическое лечение колоректального эндометриоза. Surg Endosc. 1999; 13: 1125–8. DOI: 10.1007 / s0046497. [PubMed] [CrossRef] [Google Scholar]
- Махутте Н.Г., Ариси А. Медицинское лечение боли, связанной с эндометриозом.Obstet Gynecol Clin North Am. 2003. 30: 133–50. [PubMed] [Google Scholar]
- Харада Т., Кубота Т., Асо Т. Полезность CA19-9 по сравнению с CA125 для диагностики эндометриоза. Fertil Steril. 2002; 78: 733–9. DOI: 10.1016 / S0015-0282 (02) 03328-9. [PubMed] [CrossRef] [Google Scholar]
- Маталлиотакис И., Макригианнакис А., Каркавицас Н., Псарудакис Е., Фрударакис Г., Кумантакис Е. Использование CA-125 в диагностике и лечении эндометриоза: влияние лечения даназолом. Int J Fertil Menopausal Stud.1994; 39: 100–4. [PubMed] [Google Scholar]
Почему колоноскопия для женщин сложнее
Карен Сабо, медсестра из Милуоки, сделала две колоноскопии. В первый раз она получила седативный эффект в виде препарата фентанил. Когда пришло время снова пройти обследование, Сабо отказалась от седативных препаратов, чтобы она могла оставить процедуру самостоятельно. «Я живу в часе езды от больницы, – сказала она, – и не хотела, чтобы меня отвезли домой».
Кроме того, другие медсестры описали колоноскопию без седации как неудобную, но не невыносимую.Сабо не знал, что как женщина, перенесшая ранее абдоминальные и гинекологические операции, включая аппендэктомию и гистерэктомию, она столкнулась с повышенным риском боли во время колоноскопии.
Бодрствовать от начала до конца оказалось больше, чем просто неудобно. Когда ее гастроэнтеролог изо всех сил пытался протолкнуть зрительную трубу через завихрения в ее толстой кишке, интенсивность боли сравнялась с болью при родах. «Были определенные места, – сказал Сабо, – где я подумал:« Стой! Я умру! »
Если бы Сабо было известно, что пропуск седации был рецептом пытки, она бы с радостью провела процедуру в нокауте.Но ее не предупредили.
Колоноскопия позволяет гастроэнтерологам удалять предраковые полипы (небольшие скопления клеток, которые образуются на слизистой оболочке толстой кишки), обнаруживать колоректальный рак на ранней стадии и спасать жизни. Колоректальный рак, то есть рака нижней или прямой кишки, является одним из самых смертоносных, но он также является одним из самых предотвратимых, если люди делают то, что им говорят, и получают обследование. Американское онкологическое общество рекомендует взрослым со средним риском развития колоректального рака начинать обследование в возрасте 45 лет.Колоноскопию, считающуюся «золотым стандартом» скринингового теста, предполагается повторять от каждых 10 лет до каждых трех-пяти лет, в зависимости от семейного анамнеза и колоректального здоровья.
В отличие от обследований на рак простаты или маммографии, колоноскопия – это универсальный опыт пациента. Но это не значит, что процедура одинакова для мужчин и женщин. Мало того, что цисгендерные женщины сообщают о более высоком уровне тревожности перед колоноскопией, чем их коллеги XY, также хорошо задокументировано, что колоноскопия более сложна и, как Сабо на собственном опыте узнала, потенциально болезненные процедуры для пациенток.Тем не менее, эксперты говорят, что женщин не следует удерживать от обследования. Вместо этого они должны прибыть на консультации по колоноскопии, вооруженные информацией и вопросами.
Длинная извилистая женская толстая кишкаКолоноскопия работает следующим образом: пациент лежит на боку, а гастроэнтеролог вставляет колоноскоп – по сути, камеру на конце длинной гибкой трубки – в его задний проход. Оттуда врач может использовать прицел для навигации по всей толстой кишке.Помимо того, что это важная профилактическая мера, колоноскопия проводится по мере необходимости пациентам с болями в животе и хронической диареей, а также с другими кишечными проблемами. Хотя никакие две колоноскопии не будут идентичными, врачи постоянно говорят, что выполнять колоноскопию у пациенток сложнее.
Считается, что причины этого в основном анатомические. Как объяснил доктор Дэвид Гринвальд, гастроэнтеролог из больницы Mount Sinai в Нью-Йорке, толстая кишка у женщин обычно длиннее, чем у мужчин.Исследования показывают, что в среднем женская толстая кишка на 8-10 см длиннее. Кроме того, он часто сжимается в более мелкую брюшную полость, а это означает, что гастроэнтерологу приходится перемещать прицел через большее количество поворотов и углов.
Острый, угловатый кишечник – серьезная проблема у молодых худых женщин, одной из групп пациентов, которым сложнее всего выполнять эту процедуру. Более старый кишечник легче выкапывать, потому что ткань, соединяющая кишечник с брюшной стенкой, с возрастом ослабевает.А части толстой кишки имеют более угловатый вид у женщин с низким ИМТ (индексом массы тела).
Женская толстая кишка с большей вероятностью погрузится в таз, говорит доктор Лаура Раффалс, руководитель отделения гастроэнтерологии и гепатологии в клинике Майо в Рочестере, штат Миннесота. В результате «зацикливание», процесс образования узлов (петель) в прицеле при прохождении острых углов в кишечнике, чаще встречается у женщин.
Чтобы расстегнуть петли, гастроэнтерологу необходимо отодвинуться и отрегулировать прицел.Пока их не исправят, петли могут растягивать стенки толстой кишки, в результате чего даже пациенты, находящиеся под действием седативных препаратов, проявляют признаки боли (хотя, к счастью, многие об этом не помнят). В статье 2007 года дискомфорт от зацикливания описывается как «возможно, наиболее распространенный источник трудностей, связанных с пациентом», с которым сталкивается при выполнении колоноскопии.
Повышенная сложность обследования пациенток связана с нежелательными исходами: женщины в целом чаще, чем мужчины, страдают перфорацией толстой кишки, имеют неполные процедуры и испытывают боль, особенно когда работает неопытный гастроэнтеролог.Незавершенные процедуры особенно вероятны для женщин с ИМТ ниже среднего. Риск боли во время неседативной колоноскопии повышен для женщин, перенесших гинекологические заболевания или перенесшие операции.
Поскольку яичники, матка и фаллопиевы трубы находятся в том же месте, что и толстая кишка, объяснил Гринвальд, любая операция, выполненная в этой области, даже кесарево сечение, может оставить после себя полосы рубцовой ткани, называемые спайками. Эти спайки в брюшной полости липкие, поэтому толстая кишка может прикрепиться к ним.«На самом деле это может сделать колоноскопию более трудной и потенциально более болезненной».
Опыт имеет значениеОпыт, похоже, помогает гастроэнтерологам преодолевать проблемы, связанные с женской колоноскопией.
Колоноскопия считается неполной, если гастроэнтеролог не достигает начальной точки в толстой кишке, называемой слепой кишкой. Поскольку раковые клетки могут возникать в слепой кишке, исследование этой области является важной частью скрининга колоректального рака.Многочисленные исследования показали, что врачи, выполнившие большее количество колоноскопий, имеют меньше проблем с успешным и своевременным достижением слепой кишки. Одно исследование показало, что среди гастроэнтерологов с меньшим опытом задержки в достижении слепой кишки более продолжительны и чаще встречаются у пациенток.
Эти данные совпадают с траекторией, которую доктор Абу Аффи, гастроэнтеролог из больницы Аврора Синай в Милуоки, заметил в своей собственной карьере. Вначале ему было сложнее делать женские колоноскопии, и на их выполнение требовалось больше времени.Однако со временем различия в продолжительности и сложности почти полностью исчезли.
Хотя и немного, но прилагаются усилия по обучению врачей, специализирующихся на женской толстой кишке.
Помимо приобретения опыта владения колоноскопом, гастроэнтерологи должны знать о различиях по признаку пола. К сожалению, Американское общество эндоскопии желудочно-кишечного тракта рекомендует одинаковые инструменты и рекомендации для скрининга пациентов мужского и женского пола.
Некоторые эксперты признают, что врачи плохо разбираются в этом предмете. «Я подозреваю, что многие специалисты-колоноскописты не знают о связи между дискомфортом при колоноскопии и гистерэктомией, и даже о связи между дискомфортом при колоноскопии и полом», – написал доктор Мэтью Д. Раттер, гастроэнтеролог из университетской больницы Северного Тиса в Англии. 2015 г., статья в журнале Journal of Gastroenterology and Hepatology .
Хотя и немного, но прилагаются усилия по обучению врачей, специализирующихся на женской толстой кишке.Университет Брауна постепенно включил подготовку по вопросам здоровья женщин в программу своих гастроэнтерологических программ. В 2003 году школа ввела обязательную двухмесячную ротацию в женском эндоскопическом отделении. Позднее в школе была внедрена трехлетняя программа под названием «Путь к гастроэнтерологическому здоровью женщин». По словам директора Аманды Прессман, в то время как несколько гастроэнтерологов по всей стране читают лекции и проводят тренинги по вопросам здоровья женщин, программа Брауна является единственной в своем роде.
Изначально программа была создана для решения проблем желудочно-кишечного тракта у беременных женщин, но теперь Прессман также обучает будущих гастроэнтерологов психологическим и эмоциональным барьерам, мешающим женщинам пройти обследование на колоректальный рак. Женщины проходят обследование реже, чем мужчины, несмотря на равный риск рака и более частые посещения гастроэнтерологов по другим вопросам.
Ссылаясь на статистику, согласно которой примерно каждая пятая женщина подверглась сексуальному насилию, Прессман подчеркнул тревогу, которую испытывают многие женщины из-за потери контроля над телом во время седации, не говоря уже о прохождении такой инвазивной процедуры.Исследования показывают, что женщины более тревожны перед процедурой, чем мужчины. «Мы пытаемся устранить препятствия для женщин, которым нужна колоноскопия, но которые боятся», – сказал Прессман.
Что спросить, прежде чем попасть в область охватаВ то время как все больше гастроэнтерологов знакомятся с проблемами женского здоровья, эксперты по-прежнему призывают пациенток задавать своим врачам несколько вопросов перед назначением процедуры.
Перед тем, как попасть под колоноскоп, женщина должна рассказать своим врачам о любых прошлых операциях и обсудить планы по поводу седации.Седация, которая, как показывают исследования, у женщин проходит быстрее, должна быть адаптирована к потребностям пациента. Некоторые пациенты делают смелые колоноскопии без него. Но это число сокращается в США, где более половины в настоящее время проводятся под наркозом, то есть пропофол вводится и контролируется анестезиологом. Почти все остальные дополняются «сумеречной» анестезией, которую назначают медсестрой, также известной как седативный эффект внутривенного введения, комбинацией фентанила и седативного мидазолама.
Женщины также должны спросить своих врачей, какой вид прицела они планируют использовать.Несмотря на то, что это не универсальная процедура, официальные инструкции по разравниванию не рекомендуют врачам использовать разные инструменты для удаления длинных угловатых толстых кишок у женщин. Но многие до сих пор так и поступают. «Я использую детский колоноскоп для всех моих пациенток, кроме пациентов с болезненным ожирением», – сказал Аффи. «Преимущество в том, что легче избавиться от спаек и шрамов на животе». Гринвальд и Раффалс также сказали, что они используют детский колоноскоп для женщин, потому что меньший диаметр облегчает маневрирование.Это все чаще становится нормой. Но если гастроэнтеролог использует только колоноскоп для взрослых, возможно, стоит спросить, более тонкая и новая модель.
Беременным или пытающимся забеременеть женщинам следует поговорить со своими гастроэнтерологами о безопасности процедуры. В то время как одно исследование 2010 года, опубликованное в журнале Journal of Reproductive Medicine , пришло к выводу, что колоноскопия безопасна во втором триместре, беременным женщинам часто советуют воздержаться до родов.
После того, как женщины зададут эти вопросы своим врачам, они, не колеблясь, назначат колоноскопию. Самый большой риск, на который женщины могут пойти с этой процедурой, – это пропустить ее.
| ||
| ||
| ||
| ||
| ||
| ||
| ||
|