Кровь на ферменты поджелудочной железы: Инвитро. Ферменты, узнать цены на анализы и сдать в Москве
Незаменимая поджелудочная железа – Блог о здоровье – Пациентам
Всё ли Вы знаете о поджелудочной железе?
Поджелудочная железа расположена за желудком и является второй по величине железой пищеварительного тракта.
Она вырабатывает ферменты, необходимые для расщепления основных компонентов пищи, и инсулин, требующийся для усвоения глюкозы клетками организма.
Все ферменты поджелудочной железы активируются в щелочной среде (например, в просвете кишечника). Но в отделах поджелудочной железы, где они вырабатываются, среда все-таки кислая. Это меры предосторожности, чтобы избежать катастрофы — «самопереваривания» железы. Кроме того, есть разница давления в протоке поджелудочной железы и общем желчном протоке. Благодаря этому взрывоопасное содержимое поджелудочной железы, уже подойдя к общему руслу, всё еще защищено от соприкосновения с соками желчного пузыря. Желчь также агрессивна, но в этом отношении ей далеко до соков поджелудочной железы.
Поджелудочная железа — незаменимая и уязвимая!
Самая распространенная проблема, связанная с поджелудочной железой, — это её воспаление. Чаще всего панкреатит обусловлен наличием препятствия для оттока соков. Препятствие могут создать желчные камни, блокирующие протоки, открывающиеся в двенадцатиперстную кишку. Запертые в поджелудочной железе ферменты начинают проявлять активность, и происходит «самопереваривание», что в очень короткий срок приводит к сильнейшему воспалительному процессу.
Нередко причиной развития панкреатита становится чрезмерная нагрузка как на саму железу (например, из-за переедания), так и на всю парасимпатическую часть нервной системы, которая руководит работой органов пищеварения. Стрессы и негативные эмоции могут вызывать спазмы протоков и ухудшать кровоснабжение поджелудочной железы.
Всё это говорит нам о том, что поджелудочная железа требует заботы. И для оценки её состояния существуют разные методы лабораторного обследования.
При острых воспалительных процессах:
1. Клинический анализ крови может выявить повышенное число лейкоцитов, свидетельствующее о воспалении.
2. В биохимическом анализе крови можно обнаружить повышение амилазы панкреатической, липазы, нередко выявляется повышение уровня сахара крови (глюкозы) и некоторых ферментов: АЛТ, ГГТ и других.
3. Анализ мочи покажет возможное повышение уровня амилазы (диастазы).
4. Анализ кала (копрограмма) поможет выявить недопереваренные остатки пищи: нейтрального жира, мышечных волокон и соединительной ткани, крахмала.
При хроническом воспалении железы нередко происходит снижение выработки пищеварительных ферментов.
Сегодня главным лабораторным критерием полноценности пищеварительной функции железы является панкреатическая эластаза в кале.
В состав поджелудочного сока входит и вещество эластаза, основная роль которого состоит в расщеплении белка. При нехватке этого фермента белковая пища переваривается плохо. Снижение ее содержания в кале указывает на недостаточность функции поджелудочной железы.Для взрослых нормой является показатель между 200 и 500 мкг/г. Если в кале обнаружена эластаза 1 в количестве между 100 и 200 мкг/г, то это означает, что у пациента имеется невысокая степень секреторной недостаточности.
Снижение показателей ниже 100 мкг/г говорит о серьезно сниженной функции поджелудочной железы, тяжелой форме секреторной недостаточности.
При раке поджелудочной железы для мониторинга и контроля терапии используют онкомаркеры СА 19-9, СА 242, РЭА.
Раковый антиген СА 242 — это вещество, которое, как и онкомаркер СА 19-9, вырабатывается клетками эпителия желудочно-кишечного тракта в норме в небольших количествах, но начинает продуцироваться в больших количествах при развитии опухолей поджелудочной железы.
KDL. Поджелудочная железа. Анализы и цены
Алергология. ImmunoCAP. Индивидуальные аллергены, IgE
ImmunoCAP. Индивидуальные аллергены, IgE
Аллергокомпоненты ImmunoCAP
Аллергокомпоненты деревьев
Аллергокомпоненты животных и птиц
Аллергокомпоненты плесени
Аллергокомпоненты трав
Пищевые аллергокомпоненты
Аллергология. ImmunoCAP. Комплексные исследования IgE (результат по каждому аллергену)
Аллергология. ImmunoCAP. Панели аллергенов IgE, скрининг (результат СУММАРНЫЙ)
Аллергология. ImmunoCAP. Фадиатоп
Аллергология. Immulite. Индивидуальные аллергены
Аллергены гельминтов, IgE
Аллергены грибов (кандида и плесневых), IgE
Аллергены деревьев, IgE
Аллергены животных и птиц, IgE
Аллергены клещей домашней пыли, IgE
Аллергены лекарств и химических веществ, IgE
Аллергены насекомых, IgE
Аллергены пыли, IgE
Аллергены ткани, IgE
Аллергены трав, IgE
Бактериальные аллегены (стафилококк), IgE
Пищевые аллергены, IgE
Пищевые аллергены, IgG
Аллергология. Immulite. Комплексы аллергенов, IgE (результат по каждому аллргену)
Комплексы аллергенов, IgE (результат по каждому аллргену)
Аллергология. Immulite. Панели аллергенов, скрининг (результат СУММАРНЫЙ)
Аллергены деревьев, IgE (панель)
Аллергены животных и птиц, IgE (панель)
Аллергены трав, IgE (панель)
Ингаляционные аллергены, IgE (панель)
Пищевые аллергены, IgE (панель)
Аллергология. Immulite. Панели пищевых аллергенов IgG (результат СУММАРНЫЙ)
Аллергология. ImmunoCAP. Индивидуальные аллергены, IgE
Аллергены деревьев, IgE
Аллергены животных и птиц, IgE
Аллергены пыли, IgE
Аллергены трав, IgE
Пищевые аллергены, IgE
Аллергология. RIDA. Комплексы аллергенов, IgE
Аллергология. RIDA. Комплексы аллергенов, IgE (результат по каждому аллргену)
Аллергология. Местные анестетики, IgE
Биохимические исследования крови
Диагностика анемий
Липидный обмен
Обмен белков
Обмен пигментов
Обмен углеводов
Специфические белки
Ферменты
Электролиты и микроэлементы
Биохимические исследования мочи
Разовая порция мочи
Суточная порция мочи
Витамины, аминокислоты, жирные кислоты
Гематология
Гемостаз (коагулограмма)
Генетические исследования
HLA-типирование
Исследование генетических полиморфизмов методом пиросеквенирования
Исследование генетических полиморфизмов методом ПЦР
Молекулярно-генетический анализ мужского бесплодия
Гистологические исследования
Гистологические исследования лаборатории UNIM
Гормоны биологических жидкостей
Гормоны гипофиза и гипофизарно-адреналовой системы
Гормоны крови
Гормоны гипофиза и гипофизарно-адреналовой системы
Маркеры остеопороза
Пренатальная диагностика
Ренин-альдостероновая система
Тесты репродукции
Функция органов пищеварения
Функция щитовидной железы
Гормоны мочи
Диагностика методом ПЦР
COVID-19
Андрофлор, иследование биоценоза (муж)
Вирус герпеса VI типа
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус простого герпеса I, II типа
Вирус Эпштейна-Барр
Вирусы группы герпеса
Возбудитель туберкулеза
ВПЧ (вирус папилломы человека)
Грибы рода кандида
Листерии
Парвовирус
Респираторные инфекции
Стрептококки (вкл. S.agalactie)
S.agalactie)
Токсоплазма
Урогенитальные инфекции, ИППП
Урогенитальные инфекции, комплексные исследования
Урогенитальные инфекции, условные патогены
Фемофлор, исследование биоценоза (жен)
Флороценоз, иследование биоценоза (жен)
Цитомегаловирус
Диагностика методом ПЦР, кал
Кишечные инфекции
Диагностика методом ПЦР, клещ
Клещевые инфекции
Диагностика методом ПЦР, кровь.
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус краснухи
Вирус простого герпеса I, II типа
Вирус Эпштейна-Барр
ВИЧ
Возбудитель туберкулеза
Гепатит DГепатит G
Гепатит А
Гепатит В
Гепатит С
Листерии
Парвовирус
Токсоплазма
Цитомегаловирус
Жидкостная цитология
Изосерология
Иммуногистохимические исследования
Иммунологические исследования
Иммунограмма (клеточный иммунитет)
Интерфероновый статус, базовое исследование
Интерфероновый статус, чувствительность к препаратам
Оценка гуморального иммунитета
Специальные иммунологические исследования
Исследование абортуса
Исследование мочевого камня
Исследование парапротеинов. Скрининг и иммунофиксация
Скрининг и иммунофиксация
Исследования слюны
Исследования слюны
Комплексные исследования
Лекарственный мониторинг
Маркеры аутоиммунных заболеваний
Антифосфолипидный синдром (АФС)
Аутоиммунные заболевания легких и сердца
Аутоиммунные неврологические заболевания
Аутоиммунные поражения ЖКТ и целиакия
Аутоиммунные поражения печени
Аутоиммунные поражения почек и васкулиты
Аутоиммунные эндокринопатии и бесплодие
Диагностика артритов
Пузырные дерматозы
Системные ревматические заболевания
Эли-тесты
Микробиологические исследования (посевы)
Посев крови на стерильность
Посев на гемофильную палочку
Посев на грибы (Candida)
Посев на грибы (возбудители микозов кожи и ногтей)
Посев на дифтерию
Посев на микоплазмы и уреаплазмы
Посев на пиогенный стрептококк
Посев на стафилококк
Посевы кала
Посевы мочи
Посевы на микрофлору (конъюнктива)
Посевы на микрофлору (отделяемое)
Посевы на микрофлору (урогенитальный тракт женщины)
Посевы на микрофлору (урогенитальный тракт мужчины)
Посевы на микрофлору ЛОР-органы)
Ускоренные посевы с расширенной антибиотикограммой
Неинвазивная диагностика болезней печени
Программы неинвазивной диагностики болезней печени
Неинвазивный пренатальный ДНК-тест (НИПТ)
Неинвазивный пренатальный тест (пол/резус плода)
Общеклинические исследования
Исследование назального секрета
Исследование секрета простаты
Исследования кала
Исследования мочи
Исследования эякулята
Микроскопическое исследование биологических жидкостей
Микроскопия на наличие патогенных грибов и паразитов
Микроскопия отделяемого урогенитального тракта
Онкогематология
Иммунофенотипирование при лимфопролиферативных заболеваниях
Миелограмма
Молекулярная диагностика миелопролиферативных заболеваний
Цитохимические исследования клеток крови и костного мозга
Онкогенетика
Онкомаркеры
Пищевая непереносимость, IgG4
Полногеномные исследования и панели наследственных заболеваний
Пренатальный скрининг
Серологические маркеры инфекций
Аденовирус
Бруцеллез
Вирус HTLV
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус Коксаки
Вирус кори
Вирус краснухи
Вирус эпидемического паротита
Вирус Эпштейна-Барр
Вирусы простого герпеса I и II типа
ВИЧ
Гепатит D
Гепатит А
Гепатит В
Гепатит Е
Гепатит С
Грибковые инфекции
Дифтерия
Кишечные инфекции
Клещевые инфекции
Коклюш и паракоклюш
Коронавирус
Менингококк
Паразитарные инвазии
Парвовирус
Респираторные инфекции
Сифилис
Столбняк
Токсоплазма
Туберкулез
Урогенитальные инфекции
Хеликобактер
Цитомегаловирус
Специализированные лабораторные исследования.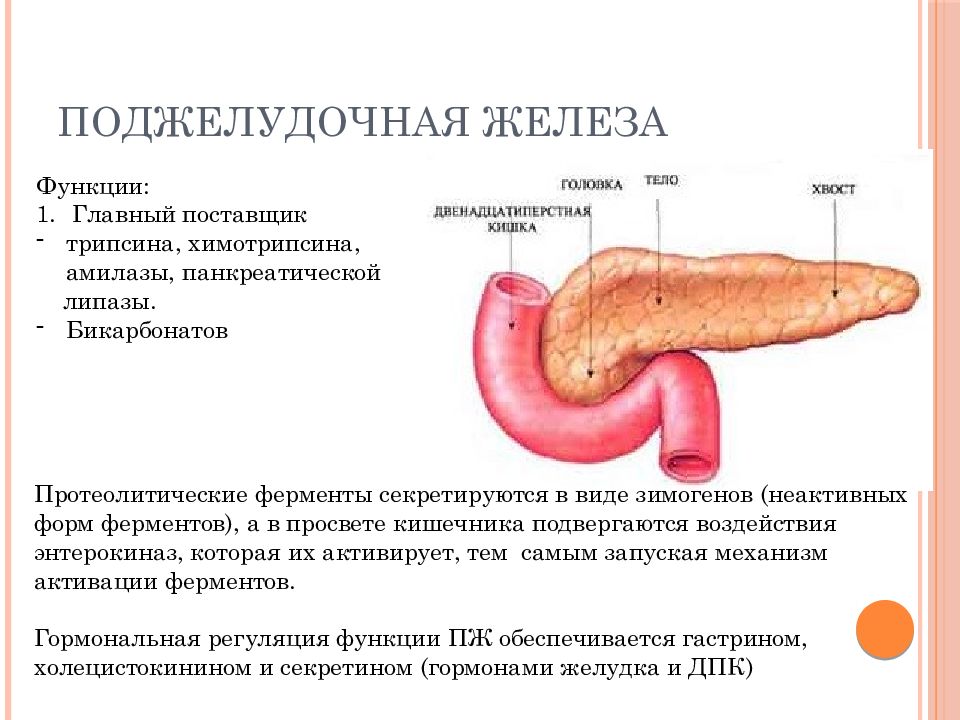
Дыхательный тест
Микробиоценоз по Осипову
Тяжелые металлы и микроэлементы
Тяжелые металлы и микроэлементы в волосах
Тяжелые металлы и микроэлементы в крови
Тяжелые металлы и микроэлементы в моче
Услуги
Выезд на дом
ЭКГ
Установление родства
Химико-токсикологические исследования
Хромосомный микроматричный анализ
Цитогенетические исследования
Цитологические исследования
Чекап
Цена исследования и диагностики, Срочно
Альфа-амилаза
Срок исполнения: 1 рабочий день
АЛТ/АСТ (трансаминазы)
Срок исполнения: 1 рабочий день
Гамма-глутамилтранспептидаза (ГГТ, Гамма-ГТ)
Срок исполнения: 1 рабочий день
Креатинкиназа (КФК)
Срок исполнения: 1 рабочий день
Срок исполнения: 1 рабочий день
Фосфотаза щелочная (ЩФ)
Срок исполнения: 1 рабочий день
Фермент — это биологический катализатор белкового характера, ускоряющий прохождение химических взаимодействий в клетке. Дефекты синтеза ферментов или их функциональная недостаточность может привести к развитию патологий органов и систем организма. Своевременная лабораторная диагностика помогает определить уровень важных ферментных компонентов, определить причину многих заболеваний, назначить эффективное лечение.
Дефекты синтеза ферментов или их функциональная недостаточность может привести к развитию патологий органов и систем организма. Своевременная лабораторная диагностика помогает определить уровень важных ферментных компонентов, определить причину многих заболеваний, назначить эффективное лечение.
Подготовка к исследованию
Врачи рекомендуют соблюдать ряд правил перед сдачей анализов:
- не рекомендуется употреблять пищу и алкоголь 12 часов перед анализами;
- нельзя курить за час до забора биологического материала;
- следует минимизировать психические нагрузки за сутки;
- ограничить физические тренировки накануне забора биоматериала.
Лабораторная диагностика
Исследованию подвергаются такие ферменты:
- Альфа амилаза – пищеварительный фермент, который синтезируется в поджелудочной железе и слюнных железах человека. Главная задача фермента — участие в расщеплении, усвоении организмом сложных углеводов.
 Для анализа используется моча. Повышенный уровень фермента в моче может быть при панкреатите, гепатите, холецистите и других заболеваниях.
Для анализа используется моча. Повышенный уровень фермента в моче может быть при панкреатите, гепатите, холецистите и других заболеваниях. - Фосфатаза щелочная – этот фермент участвует в реакциях обмена фосфорной кислоты. Наибольшее количество это вещества обнаруживается в костных тканях, клетках печени, почек, плаценты. Фосфатаза становится ускорителем ряда биохимических процессов. Для определения уровня щелочной фосфатазы назначают анализ крови. Повышенный показатель этого фермента указывает на развитие патологических процессов костей, печени, желчных протоков.
- ЛДГ лактатдегидрогеназа – цинкосодержащий внутриклеточный фермент, ускоряющий окисление молочной кислоты. Это вещество обнаруживается в сыворотке крови и почти во всех тканях организма человека. Высокая концентрация ЛДГ в крови говорит о злокачественных новообразованиях. Пониженный уровень этого фермента диагностируется редко и не требует лечения.

- Липаза – это вещество ответственно в организме за расщепление нейтральных жиров — триглицеридов. Этот фермент в лабораторной диагностике используется в качестве маркера патологий поджелудочной железы и развития панкреатита. Для анализа используется венозная кровь пациента.
- Креатинкиназа – локализуется в скелетных мышцах и обеспечивает их энергией. Анализ используют для диагностики миопатий и инфаркта миокарда. Повышенный уровень фермента может наблюдаться в случае хирургических операций, приема некоторых лекарств. Снижение фермента наблюдается при малоподвижном образе жизни.
- Гамма-глутамилтранспептидаза – микросомальный фермент. Он принимает участие в обмене аминокислот и обнаруживается в большом количестве в почках, печени, желчных протоках. Ненормативные показатели могут сообщить о множестве нарушений в организме. Причиной повышенных или пониженных значений этого вещества может стать гепатит, рак печени, поджелудочной железы, гипертиреоз и даже алкоголизм.
 Кровь на исследование берут из вены.
Кровь на исследование берут из вены. - АСТ (аспартатаминотрансфераза) – катализирует перенос аминогруппы от аспарагиновой кислоты на альфа-кетоглутаровую. Диагностируется в тканях различных органов — сердце, печень, почки, ткани нервной системы, селезенки. Рост активности этого фермента может указывать на инфаркт.
- АЛАТ (аланинаминотрансфераза) – этот фермент относится к группе внутриклеточных, принимает участие в обмене аминокислот. Локализуется в легких, печени, сердечной мышце, а также в селезенке, почках, поджелудочной железе. Падение показателей АЛАТ в крови может свидетельствовать о циррозе печени, некрозе тканей, при миокардите, панкреатите и даже в состоянии шока. Проверяют концентрацию фермента в крови.
Стоимость
Выгодные цены на услугу “Ферменты” представлены в медицинском центре Радуга, расположенном в Калининском районе Санкт-Петербурга. Опытные врачи центра ставят своей первоочередной задачей восстановление здоровья пациента без назначения лишних процедур, увеличивающих расходы на лечение. Мы предлагаем доступную стоимость на квалифицированную медицинскую помощь.
Мы предлагаем доступную стоимость на квалифицированную медицинскую помощь.
Сдать анализы на ферменты можно в клинике “Радуга”. Мы гарантируем получение быстрого и достоверного результата лабораторной диагностики.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Уролог-андролог, врач высшей категории
Стаж: 20 лет
Функция поджелудочной железы со скидкой до 50%
Информация об анализе
Поджелудочная железа — орган пищеварительной и эндокринной систем. Выделяя ферменты, она участвует в переваривании белков, жиров и углеводов в кишечнике. Выделяя гормоны, регулирует уровень глюкозы в крови.
Исследование показано при наличии нерационального питания, переедания, употребления алкоголя и длительного приема некоторых лекарственных препаратов, после травм в области живота, длительного постельного режима и тяжелых инфекций.
Также исследование подойдет при жалобах на боли и вздутие живота, изменения характера и объема кала.
Комплекс можно использовать для оценки эффективности терапии недостаточности поджелудочной железы и панкреатита.
Материал для исследования — Сыворотка крови, Плазма ЭДТА + стабилизатор глюкозы
Состав и результаты
Срок исполнения
Анализ будет готов в
течение 2 дней, исключая воскресенье и день забора. Срок может быть увеличен на 1 день в случае необходимости.
Вы получите результаты на эл. почту сразу по готовности.
Срок может быть увеличен на 1 день в случае необходимости.
Вы получите результаты на эл. почту сразу по готовности.
Подготовка к анализу
ЗаранееВзятие крови рекомендовано проводить в утренние часы с 8.00 до 11.00. Для проверки динамики показателя каждый раз выбирайте одинаковые интервалы сдачи анализа.
Обсудите с врачом прием лекарственных препаратов накануне и в день проведения исследования крови, а также другие дополнительные условия подготовки.
Не сдавайте анализ крови сразу после рентгенографии, флюорографии, УЗИ, физиопроцедур.
За 24 часа до взятия крови:
- Ограничьте жирную и жареную пищу, не принимайте алкоголь.
- Исключите тяжёлые физические нагрузки.
От 8 до 14 часов до сдачи крови не принимайте пищу, пейте только чистую негазированную воду.
В день сдачиПеред забором крови
- 60 минут не курить,
- 15-30 минут находиться в спокойном состоянии.
Функция поджелудочной железы
Обратите внимание на следующие симптомы, подозрительные в отношении нарушения экзокринной функции поджелудочной железы:
- опоясывающая боль и жжении в верхнем отделе живота,
- вздутие живота,
- симптомы интоксикации (снижение аппетита, утомляемость, тошнота, рвота, повышение температуры тела),
- полифекалия (много и объемный стул),
-
каловые массы сероватого цвета, жирные (стеаторея).

Поражение поджелудочной железы может носить реактивный характер. Например, на фоне нарушения оттока желчи (желчнокаменная болезнь, гепатит).
Панкреатическая недостаточность может протекать как с общим снижением выработки всех ферментов поджелудочной железы, так и с изолированным снижением выработки одного из них.
В норме 60% амилазы сыворотки составляет амилаза слюнных желез. Повышение общей амилазы может быть связано с аппендицитом, острым холециститом, заболеванием слюнных желез, почечной недостаточностью. Чрезмерная активность ферментов липаза и альфа-амилаза в крови – признак поражения поджелудочной железы. При остром панкреатите также отмечается повышение активности амилазы панкреатической в течение 2–12 ч от начала заболевания. При этом уровень липазы в сыворотке крови остается повышенным дольше, чем уровень амилазы.
Уровень глюкозы отражает состояние эндокринной функции поджелудочной железы.
Комплекс функция поджелудочной железы показан всем, у кого есть подозрение на нарушение деятельности поджелудочной железы, позволяя в ранние сроки выявить ее поражение. Повышение отдельных показателей теста требует дополнительных лабораторных и инструментальных методов исследования для того, чтобы уточнить диагноз и подобрать адекватную терапию.
Общую оценку результатов исследований и подбор терапии проводит лечащий врач.
Биохимический анализ крови. Ферменты. Часть вторая
Что говорит биохимический анализ крови о наших ферментах и о жизнедеятельности организма
Продолжаем рассказ о том, какую информацию о нашем организме может дать биохимический анализ крови
Щелочная фосфатаза (ЩФ)
Это фермент, который обычно локализуется в мембране, в отличие от описанных в первой части статьи ферментов, находящихся в цитоплазме клеток.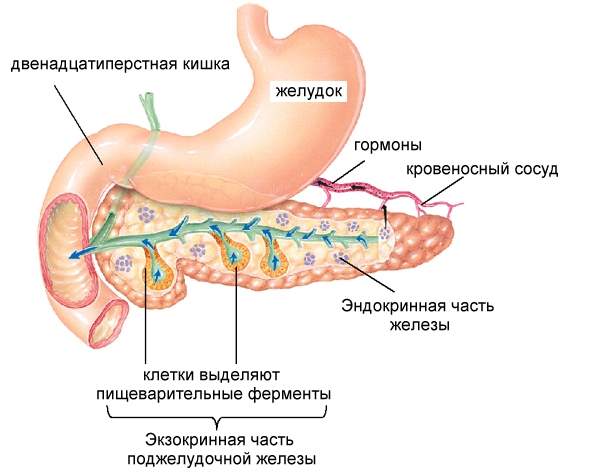 В основном он содержится в щеточной каемке слизистой желчных канальцев (поверхностный слой клеток образует выросты в виде щеточки, отсюда такое название). Это ключевой энзим, участвующий в обмене фосфорной кислоты. Чаще всего ЩФ определяется при подозрении на желчнокаменную болезнь и механическое происхождение желтухи, когда камни перекрывают просвет протоков, желчь застаивается, и пигмент билирубин начинает просачиваться в кровь. Диагностическая ценность основывается на том факте, что при обтурации активность ЩФ повышается в 10 раз. ЩФ часто определяют, наблюдая за заживлением костной ткани и срастанием переломов, а также при подозрении на опухолевые процессы в кости, так как энзим обладает функцией маркера остеосинтеза.
В основном он содержится в щеточной каемке слизистой желчных канальцев (поверхностный слой клеток образует выросты в виде щеточки, отсюда такое название). Это ключевой энзим, участвующий в обмене фосфорной кислоты. Чаще всего ЩФ определяется при подозрении на желчнокаменную болезнь и механическое происхождение желтухи, когда камни перекрывают просвет протоков, желчь застаивается, и пигмент билирубин начинает просачиваться в кровь. Диагностическая ценность основывается на том факте, что при обтурации активность ЩФ повышается в 10 раз. ЩФ часто определяют, наблюдая за заживлением костной ткани и срастанием переломов, а также при подозрении на опухолевые процессы в кости, так как энзим обладает функцией маркера остеосинтеза.Норма: 30-90 ед/л.
Повышение: при обтурационной желтухе, костных опухолях и метастазах, рахите, в меньшей степени при деструктивных заболеваниях печени (цирроз, рак), амилоидозе, заболеваниях крови (миеломная болезнь, лимфогранулематоз, мононуклеоз), гипертиреозе. Снижение: наблюдается при недостатке некоторых микроэлементов (цинка, магния, витаминов В12 или С), а также при анемии, плацентарной недостаточности при беременности, гипертиреозе и нарушениях роста и формирования костей.
Снижение: наблюдается при недостатке некоторых микроэлементов (цинка, магния, витаминов В12 или С), а также при анемии, плацентарной недостаточности при беременности, гипертиреозе и нарушениях роста и формирования костей.
Холинэстераза (ХЭ)
Фермент, который участвует в разрушении ацетилхолина — химического переносчика импульсов в возбудимых тканях (мышечной, нервной). Он обязуется в печени и представляет собой основной маркер функциональной активности этого органа. То есть если с печенью что-то случается, то, само собой, падает ее способность что-то синтезировать, а из-за этого в крови снижается содержание тех веществ, которые должны производиться в норме в больших количествах.Норма: 5300-12900 ед/л.
Повышение: физиологическое (в первом триместре беременности), патологическое (ожирение, сахарный диабет, столбняк, рак молочной железы, нефроз, артериальная гипертензия).
Снижение: как правило, на позднем сроке беременности, при применении некоторых препаратов (анаболические стероиды, глюкокортикоиды), а также в периоде послеоперационной реабилитации. Важно: снижение ХЭ — признак деструктивных заболеваний печени, острого отравления инсектицидами, инфаркта миокрада.
Важно: снижение ХЭ — признак деструктивных заболеваний печени, острого отравления инсектицидами, инфаркта миокрада.
Лактатдегидрогеназа (ЛДГ)
Фермент, который содержится в органах, отвечающих за переработку глюкозы, причем в бескислородном цикле. Да, для начала нужно сказать, что основной путь распада глюкозы происходит с участием кислорода, а бескислородное окисление — процесс «запасной», но необходимый на первых парах, когда кислородный цикл еще не «включился». Зачем вообще нужен распад глюкозы? Это главный процесс получения нами энергии. ЛДГ активно проявляет себя в сердце, печени, почках, селезенке, поджелудочной железе, мышцах. Она превращает лактат (продукт бескислородного окисления глюкозы) в пируват, который потом входит в конечный цикл окисления и получения максимально возможного количества энергии. Интересно, что ЛДГ имеет несколько изоформ — от ЛДГ1 до ЛДГ5, и все они содержатся в разных органах (ЛДГ 1,2 — в сердце, поздний маркер инфаркта миокарда, ЛДГ4,5 — в печени, при деструкции печеночной ткани).
Норма: 140-350 ед/л. Повышение: физиологическое — может вызываться при беременности, после физических нагрузок и приема алкоголя, а также приемом кофеина, аспирина, инсулина, гепарина, интерферона, некоторых антибиотиков. Патологическое — возникает при инфаркте миокарда, остром или токсическом гепатитах, циррозе и опухолях в печени, мышечных травмах, остром панкреатите, острых патологиях почек и заболеваниях крови (гемолитическая анемия, В12-дефицитная анемия, лейкоз). Снижение: при деструктивных заболеваниях почек, когда процесс идет давно, постепенно снижается функция и нарушается фильтрация мочевины, которая в итоге появляется в крови (уремия).
Креатинфосфокиназа (КФК)
Фермент, который обеспечивает энергией мышцы, причем в основном поперечно-полосатые (скелетные и сердечную). Он находится внутри мышечных клеток и отвечает за перенос остатка фосфорной кислоты на креатин и активацию вследствие этого энергетического обмена. Выше мы уже много раз упоминали, что внутриклеточные ферменты, повышаясь в крови, свидетельствуют о том, что где-то происходит разрушение специфической ткани. В случае КК эта ткань — мышечная. Это наиболее ранний и специфичный маркер инфаркта миокарда, его активация может обнаружиться уже через два часа после возникновения очага некроза в сердечной мышце.
В случае КК эта ткань — мышечная. Это наиболее ранний и специфичный маркер инфаркта миокарда, его активация может обнаружиться уже через два часа после возникновения очага некроза в сердечной мышце.Норма: до 190 ед/л для мужчин, до 167 ед/л для женщин. Повышение: инфаркт миокарда, миокардит, миокардиодистрофия, сердечная недостаточность, тахикардия, гипотиреоз, злокачественные опухоли и некоторые заболевания ЦНС (шизофрения, психозы, эпилеспия, ЧМТ). Также может повышаться после операций и диагностических манипуляций на сердце, после физической нагрузки. Снижение: малоподвижный образ жизни, сильное снижение мышечной массы, кахексия (истощение).
Амилаза
Это основной пищеварительный фермент, расщепляющий гликоген и крахмал, а также сахар и обеспечивающий организм глюкозой. Она содержится в больших количествах в поджелудочной железе (из которой в составе панкреатического сока выходит в просвет двенадцатиперстной кишки, чтобы взяться за свою работу — переваривание) и в слюнных железах (да, процесс расщепления углеводов начинается уже во рту).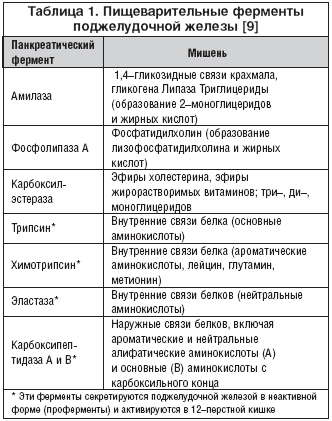 Именно поэтому если что-то происходит с поджелудочной железой, то амилаза сразу же дает знать об этом. Есть несколько разновидностей этого фермента: α-амилаза, β-амилаза, γ-амилаза, но в диагностике используется самая распространенная и поэтому самая показательная — α-амилаза.
Именно поэтому если что-то происходит с поджелудочной железой, то амилаза сразу же дает знать об этом. Есть несколько разновидностей этого фермента: α-амилаза, β-амилаза, γ-амилаза, но в диагностике используется самая распространенная и поэтому самая показательная — α-амилаза.Норма: 20-100 ед/л. Повышение: острый панкреатит (уже через 4 часа после начала приступа возрастает в 8 раз), обострение хронического панкреатита (возрастает в 3-5 раз), опухоли поджелудочной железы, камни в протоках, алкогольная интоксикация, а также инфекционный паротит (свинка), внематочная беременность. Снижение: панкреонекроз, муковисцидоз (наследственное заболевание ферментной системы).
Липаза
Еще один пищеварительный фермент, «родина» которого — поджелудочная железа. Он участвует в расщеплении жиров, «откусывая» от триглицеридов длинные жирные кислоты. Так же, как и амилаза, входит в состав панкреатического сока и повышается в крови при поджелудочных заболеваниях. Однако она более специфична, потому что остается на цифрах в пределах нормы при внематочной беременности, остром аппендиците, инфекционном паротите и заболеваниях печени. Также ее активность при остром панкреатите может возрастать раньше, чем активность амилазы, а это связано с большей диагностической ценностью.
Однако она более специфична, потому что остается на цифрах в пределах нормы при внематочной беременности, остром аппендиците, инфекционном паротите и заболеваниях печени. Также ее активность при остром панкреатите может возрастать раньше, чем активность амилазы, а это связано с большей диагностической ценностью.Норма: 13-60 ед/мл. Повышение: острый панкреатит, злокачественные новообразования поджелудочной железы, холестаз, болезни обмена веществ (подагра, ожирение, сахарный диабет), прием некоторых лекарств (индометацин, снотворные-барбитураты, гепарин, наркотические обезболивающие). Снижение: наследственные липидные патологии (триглицеридемии), неправильное питание с большим количеством жиров, удаленная поджелудочная железа, опухоли любой локализации, кроме поджелудочной железы.
Чтобы оставить комментарий – необходимо быть авторизованным пользователем
Войти в личный кабинет Зарегистрироваться
Ферменты: анализы и исследования | ФНКЦ ФМБА России
Определение активности липазы в сыворотке крови
Код услуги: А09. 05.173
05.173
320 ₽
Анализ используется для диагностики патологий поджелудочной железы.
липаза
Определение активности панкреатической амилазы в крови
Код услуги: А09.05.180
400 ₽
Анализ используется для диагностики патологий поджелудочной железы.
панкреатическая амилаза
Определение активности щелочной фосфатазы в крови
Код услуги: А09.05.046
270 ₽
Выявление уровня фермента в крови используется для оценки работы печени, почек и желчных протоков, мониторинга состояния костной ткани.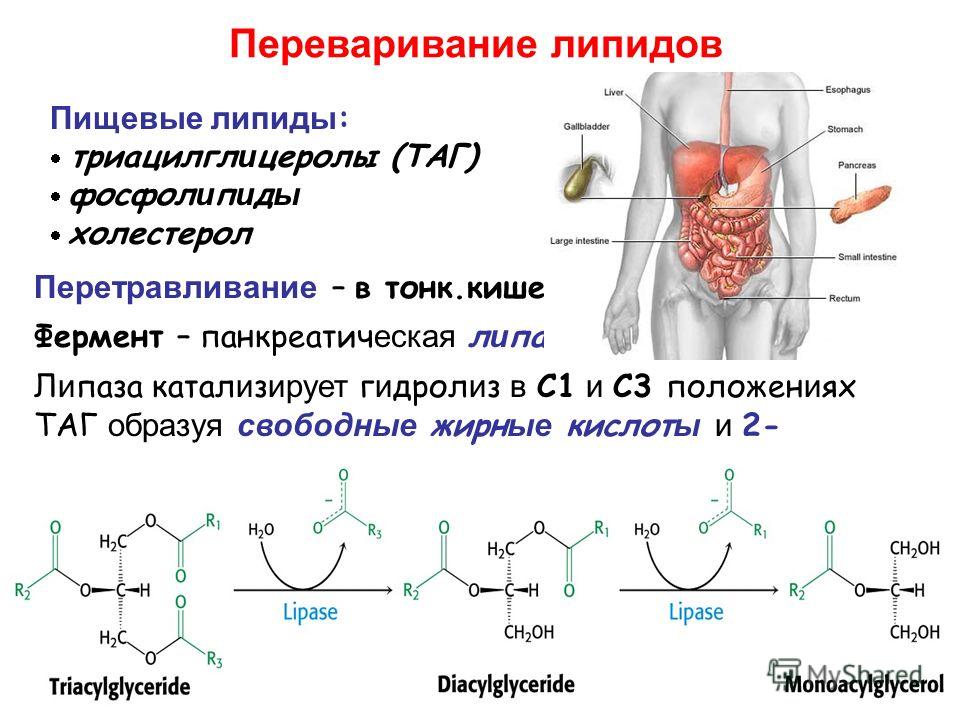
фосфатаза щелочная фосфатаза
Определение активности амилазы в крови
Код услуги: А09.05.045
360 ₽
Анализ используется для диагностики патологий поджелудочной железы.
амилаза
Определение активности гамма-глютамилтрансферазы в крови
Код услуги: А09.05.044
260 ₽
Анализ ГГТ/ГГТП является биомаркером патологии печени.
ггт ггтп гамма-гт
Определение активности креатинкиназы в крови
Код услуги: А09.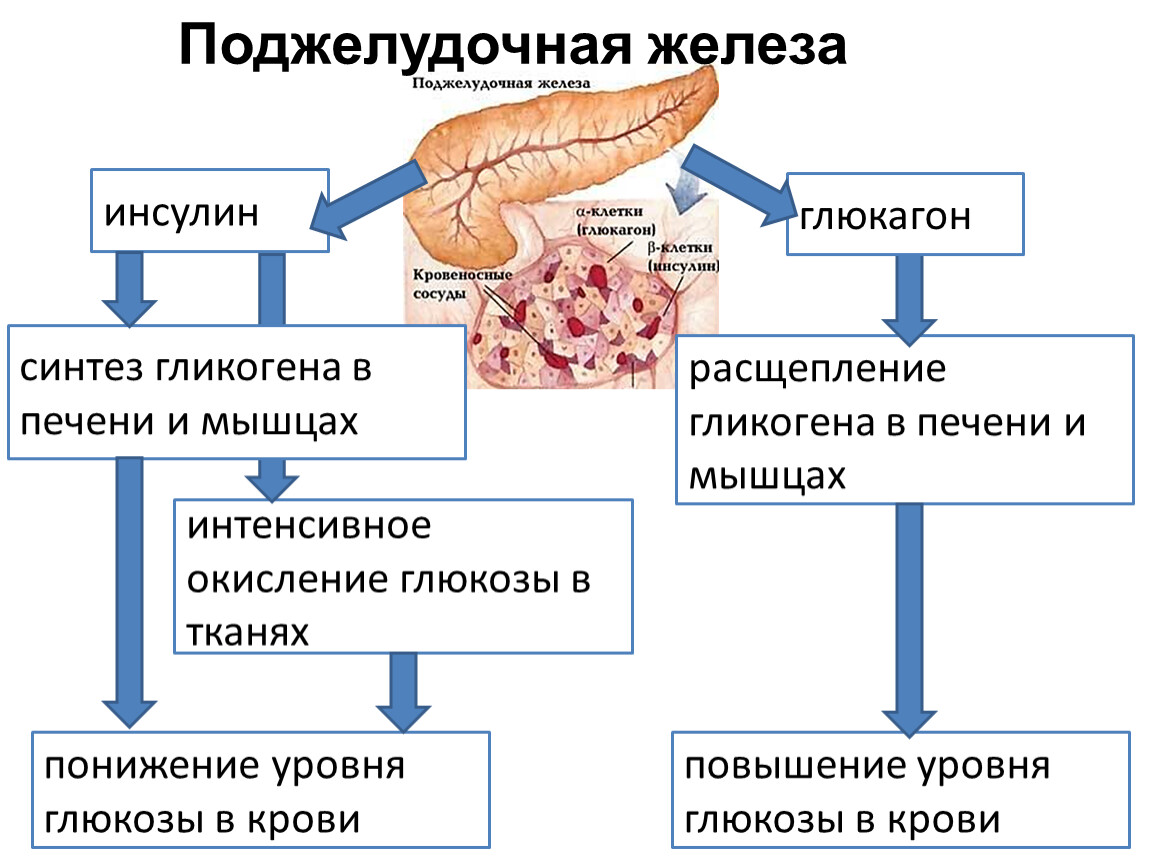 05.043
05.043
370 ₽
Анализ КФК помогает при диагностике поражения миокарда, скелетной мускулатуры, опухолевого процесса, заболеваний щитовидной железы.
кфк креатинкиназа
Определение активности аланинаминотрансферазы в крови
Код услуги: А09.05.042
270 ₽
Анализ АЛТ помогает при диагностике заболеваний печени, поджелудочной железы и желчевыводящих протоков, болезней сердечной мышцы и скелетной мускулатуры.
алт аланинаминотрансфераза
Определение активности аспартатаминотрансферазы в крови
Код услуги: А09.05.041
270 ₽
АСТ является показателем повреждений печени.
аст аспартатаминотрансфераза
Определение активности лактатдегидрогеназы в крови
Код услуги: А09.05.039
350 ₽
ЛДГ является важным маркером тканевой деструкции.
лдг лактатдегидрогеназа
Определение активности панкреатической эластазы-1 в кале
Код услуги: А09.19.010
2 330 ₽
Исследование необходимо для диагностики и оценки экзокринной функции поджелудочной железы.
панкреатическая эластаза-1
Лабораторные исследования, использующиеся для оценки функции поджелудочной железы
В нашем организме есть уникальный орган, обладающий активным влиянием на обмен веществ и процесс пищеварения. Он носит название поджелудочная железа. Эта большая железа с уникальным строением отвечает за выработку ферментов, без которых невозможно нормальное расщепление и переваривание белковых и жировых компонентов пищи до частиц, которые, попадая в кровоток, питают клетки нашего организма. Кроме этого, поджелудочная железа секретирует большое количество гормонов, главным из которых является инсулин. Благодаря ему глюкоза обеспечивает энергией органы и ткани. Нарушение функции поджелудочной железы влечет за собой сбой в работе всего организма и может привести к смертельному исходу. Именно поэтому очень важно осуществлять контроль над ее функциональным состоянием. Незаменимым помощником в этом случае выступает лабораторная диагностика.
Во всех случаях при подозрении на нарушение работы поджелудочной железы врач назначает комплекс лабораторных исследований. Если поражения относятся к острому периоду, отмечается повышенная активность секреции ферментов. Причем одни ферменты лучше определять в крови, другие в моче или кале.
Для оценки тяжести поражения органа стоит исследовать также функциональную активность печени, поскольку ее работа тесно связана с работой поджелудочной железы.
При подозрении на отклонение в работе поджелудочной железы врач начинает обследование с общеклинических анализов крови. Повышение в общем анализе крови уровня СОЭ, лейкоцитов, палочкоядерных и сегментоядерных нейтрофилов поможет определить острое воспаление. Выявление в биохимическом анализе крови завышенных значений прямого и общего билирубина, гамма-глобулина, серомукоида и салициловых кислот, будет свидетельствовать о наличии патологии.
Приведенные выше отклонения являются общими и могут встречаться при заболеваниях разных органов. Но есть в лабораторной диагностике показатели, которые являются специфическими только для поджелудочной железы.
К ним относятся:
– панкреатическая эластаза или эластаза 1 – специфичный и высокочувствительный тест, он служит «золотым стандартом» в диагностике состояния поджелудочной железы и оценке ее экзокринной функции. Используется для выявления сниженной экзокринной функции железы при подозрении на опухолевые процессы, диабет, холелитиаз, хронический холецистит. Эластаза 1 определяется в кале. Норма считается при показателях более 200 мкг/г кала;
– глюкоза – определяется в сыворотке крови. При наличии воспалительных или деструктивных процессов в островковой части поджелудочной железы ее уровень будет превышать 6 ммоль/л. Определение глюкозы крови является основным критерием диагностики сахарного диабета;
– альфа-амилаза – фермент поджелудочной железы, который ускоряет расщепление гликогена, крахмала и
других сахаридов до мальтозы. В норме его показатель в крови не должен превышать 50 Ед/мл. Отклонение от нормы может свидетельствовать о воспалительном процессе, инфекционном поражении поджелудочной железы или об опухолевом поражении;– липаза – фермент, который расщепляет нейтральный жир. В норме в сыворотке крови он содержится в пределах 8-78 Ед/л. Показывает не только заболевание поджелудочной железы, но и дает оценку эффективности проводимого лечения;
– немаловажным критерием в диагностике панкреатита играет уровень трипсина, который в норме содержится в пределах 0-4 Ед/мл, определяется в крови. Поскольку поджелудочная железа это единственный источник трипсина в организме, изменение уровня трипсина дает представление о степени поражения железы патологическим процессом;
– повышение активности амилазы и уровня аминокислот при исследовании мочи пробой Лассуса наблюдается при воспалительном процессе;
– копрограмма – выявляет непереваренную клетчатку, жир, крахмал и мышечные волокна при снижении функции поджелудочной железы.
– глюкозотолерантный тест – используется для выявления скрытых нарушений углеводного обмена. Врачи гинекологи назначают данный тест всем беременным женщинам на сроке 24-27 недель для скрининга гестационного диабета.
Самый быстрый и надежный способ выявить патологию поджелудочной железы – сдать анализы. Ждем Вас на обследование в медицинском центре «Юнимед». Консультации по телефонам:
+38 (061) 220-10-72, +38 (097) 181-34-34, +38 (066) 181-34-34.
Гиперлипаземия (высокий уровень липазы в крови) – устранение побочных эффектов
Chemocare.com
Уход во время химиотерапии и после нее
Что такое гиперлипаземия?
Гиперлипаземию можно описать как избыток фермента поджелудочной железы, липазы, в кровь.Высокий уровень может указывать на проблему, связанную с поджелудочной железой.
Переваривание поступающих с пищей углеводов и жиров зависит от действия фермент поджелудочной железы амилаза, обнаруженный в слюне, чтобы начать переваривание крахмалов. В то же время липаза из желудка выделения расщепляет жиры. Липаза слюны и желудка стабилизирует жиры из пищи, когда пища переваривается в желудке.
Уровни амилазы и липазы в крови наиболее часто используются для диагностики панкреатита.Когда поджелудочная железа воспалена, повышается уровень поджелудочной железы в крови. в результате появятся ферменты, называемые амилазой и липазой.
Нормальный уровень липазы – 12-70 Ед / л. Нормальные значения могут отличаться от лабораторных. в лабораторию.
Причина гиперлипаземии (высокий уровень липазы):
- Панкреатит – также известный как воспаление поджелудочной железы, может вызывать амилазу и уровень липазы должен быть увеличен до 3 раз от нормы.Оба значения следует увеличить, для того, чтобы нести диагноз панкреатит.
- Липаза может быть увеличена при опухолях поджелудочной железы или при определенных желудочных заболеваниях. Эти состояния обычно болезненны.
- Инфекция желчного пузыря – Воспаление желчного пузыря (холецистит), может вызывать повышенный уровень липазы (гиперлипаземия).
- Почечная недостаточность может вызвать гиперлипаземию.
- Ваш врач диагностирует гиперлипаземию. набрав трубку с кровью. Если есть подозрение на желчный пузырь, поджелудочную железу. или проблемы с почками, УЗИ желчного пузыря или поджелудочной железы или компьютерная томография вашего живота, также может быть выполнено.
- У вас может быть риск панкреатита, если вы:
- Чрезвычайно избыточный вес (ожирение)
- У вас высокий уровень триглицеридов в крови
- Слишком много алкоголя
- Были диагностированы камни желчного пузыря (которые могут блокировать отток секрета от поджелудочной железы к кишечнику)
- Или имеете семейный анамнез панкреатита.
Симптомы гиперлипаземии:
- Часто симптомы гиперлипаземии отсутствуют, если только у вас не развивается панкреатит. или другое состояние, которое может вызвать у вас боль, тошноту или рвоту.
- Если ваша поджелудочная железа воспалена из-за панкреатита, и ваша поджелудочная железа не может вырабатывают инсулин, у вас могут быть симптомы диабета. К ним относятся чрезмерная жажда, частое мочеиспускание, сильная усталость (утомляемость) и потеря веса.Это часто временный.
- Симптомы панкреатита могут включать тошноту, потливость и слабость. Вы можете также обратите внимание на боль в середине груди, которая может двигаться или отдавать в спину.
Что можно сделать, чтобы избежать / уменьшить гиперлипаземию:
- Отказ от алкоголя и прием всех прописанных лекарств являются основными методами лечения при повышенном уровне липазы в крови, если за вами наблюдают в амбулаторном отделении, и вам не ставили диагноз панкреатит.Следить за всеми инструкций вашего лечащего врача.
- Если вам поставили диагноз панкреатит, ваш лечащий врач может принять вас к больница. Там вам введут много жидкости в вену (IV), обеспечат лекарства, чтобы контролировать вашу боль, и дать вам лекарства, чтобы контролировать тошноту и рвота. Возможно, сначала вы не сможете есть, чтобы дать желудку отдохнуть, но Затем вам будет предложена диета, состоящая из легко усваиваемых продуктов.
- Избегайте алкоголя. Употребление алкоголя раздражает поджелудочную железу и печень и может вызвать: взаимодействие с лекарствами
- Соблюдайте диету с низким содержанием жиров, красного мяса и высоким содержанием клетчатки.
- Обязательно сообщите своему врачу, а также всем поставщикам медицинских услуг о любых других лекарства, которые вы принимаете (включая безрецептурные, витамины или лечебные травы). Это может вызвать взаимодействие с другими лекарствами.
- Напомните своему врачу или поставщику медицинских услуг, если у вас в анамнезе диабет, печень, болезнь почек или сердца.
- Держите себя хорошо увлажненным. Пейте от двух до трех литров жидкости каждые 24 часа, если вам не указано иное.
- Если вы испытываете симптомы или побочные эффекты, особенно тяжелые, обязательно обсудите их вместе с вашей медицинской бригадой. Они могут прописать лекарства и / или предложить другие предложения, которые эффективны при решении таких проблем.
- Соблюдайте все свои встречи.
Лекарства, которые может выписать вам врач:
Если вы испытываете повышенный уровень липазы в крови (гиперлипаземия), и без симптомов, врач или поставщик медицинских услуг может вам сказать избегать употребления алкоголя и наркотиков и внимательно следить за своими лабораторными показателями и симптомами. Лекарства, используемые для улучшения пищеварения, включают:
- Нестероидные противовоспалительные средства (НПВП) и Тайленол ® – например, напроксен натрия и ибупрофен, могут облегчить боль, связанную с к вашей воспаленной поджелудочной железе.
- Если вам следует избегать приема НПВП из-за вашего типа рака или химиотерапии вы принимаете ацетаминофен (Тайленол ® ) вверх до 4000 мг в день (две таблетки экстра-силы каждые 6 часов) может помочь.
- Важно не превышать рекомендуемую суточную дозу Тайленола ® , так как это может вызвать повреждение печени. Обсудите это со своим лечащим врачом провайдер.
- Ферменты поджелудочной железы – ваша поджелудочная железа может не вырабатывать необходимые ферменты. для переваривания жиров.Это может быть связано с операцией, раком или панкреатитом. Ферменты доступны в форме таблеток, например поджелудочной железы. Принимая во время еды, это поможет переваривать жиры. Побочные эффекты, такие как диарея, тошнота или боль в животе, должны сообщить об этом вашему лечащему врачу.
Когда обращаться к врачу или поставщику медицинских услуг:
- Тошнота, которая мешает вам принимать пищу и не купируется предписаниями медикамент.
- Диарея (4-6 эпизодов в течение 24 часов), не купирующаяся приемом антидиареи лекарства и изменение диеты.
- Боль в животе, потоотделение или жар (может быть панкреатит)
- Любые новые высыпания – при приеме новых лекарств
Вернуться к списку Крови Отклонения от нормы
Примечание. Мы настоятельно рекомендуем вам обсудить со своим врачом ваше конкретное заболевание и лечение.Информация, содержащаяся в этом веб-сайт призван быть полезным и образовательным, но не заменяет медицинские совет.
Chemocare.com предназначен для предоставления самой последней информации о химиотерапии пациентам и их семьям, лицам, осуществляющим уход, и друзьям. Для получения информации о программе наставничества «Четвертый ангел» посетите сайт www.4thangel.org
.тестов, используемых для диагностики проблем поджелудочной железы
Ряд тестов используется для диагностики проблем поджелудочной железы, в том числе следующие:
Анализы крови
Анализы крови могут проверить наличие признаков сопутствующих состояний, включая инфекцию, анемию (низкий анализ крови), и обезвоживание.Онкомаркер CA 19-9 может быть проверен при подозрении на рак поджелудочной железы.
Тест стимуляции секретина
Секретин – это гормон, вырабатываемый тонкой кишкой. Секретин стимулирует поджелудочную железу выделять жидкость, которая нейтрализует желудочную кислоту и способствует пищеварению. Тест стимуляции секретином измеряет способность поджелудочной железы реагировать на секретин.
Этот тест может выполняться для определения активности поджелудочной железы у людей с заболеваниями, поражающими поджелудочную железу (например, муковисцидоз или рак поджелудочной железы).
Во время теста медицинский работник вводит трубку в горло, в желудок, а затем в верхнюю часть тонкой кишки. Секретин вводится в вену, а содержимое секрета двенадцатиперстной кишки аспирируется (удаляется отсасыванием) и анализируется в течение примерно двух часов.
Тест фекальной эластазы
Тест фекальной эластазы – еще один тест функции поджелудочной железы. Тест измеряет уровни эластазы, фермента, обнаруженного в жидкостях, вырабатываемых поджелудочной железой.Эластаза переваривает (расщепляет) белки.
В этом тесте образец стула пациента анализируется на наличие эластазы.
Компьютерная томография (КТ) с контрастным красителем
Этот визуализирующий тест может помочь оценить состояние поджелудочной железы. КТ может выявить осложнения заболевания поджелудочной железы, такие как жидкость вокруг поджелудочной железы, закрытая инфекция (абсцесс) или скопление ткани, жидкости и ферментов поджелудочной железы (псевдокиста поджелудочной железы).
УЗИ брюшной полости
УЗИ брюшной полости может обнаружить камни в желчном пузыре, которые могут блокировать отток жидкости из поджелудочной железы.Он также может показать абсцесс или псевдокисту поджелудочной железы.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
При ЭРХПГ медицинский работник вводит трубку в горло, в желудок, а затем в тонкий кишечник. Краска используется, чтобы помочь врачу увидеть структуру общего желчного протока, других желчных протоков и протока поджелудочной железы на рентгеновском снимке. Если желчные камни блокируют желчный проток, их также можно удалить во время ЭРХПГ.
Эндоскопический ультразвук
В этом тесте зонд, прикрепленный к освещенному прицелу, помещается в горло и в желудок.Звуковые волны показывают изображения органов в брюшной полости. Эндоскопическое ультразвуковое исследование может выявить камни в желчном пузыре и может быть полезно при диагностике тяжелого панкреатита, когда инвазивный тест, такой как ERCP, может ухудшить состояние. Биопсия или забор поджелудочной железы также возможны с помощью этого типа ультразвука.
Магнитно-резонансная холангиопанкреатография (MRCP)
Этот вид магнитно-резонансной томографии (МРТ) можно использовать для исследования желчных и панкреатических протоков.
Анализы крови на острый панкреатит
Aust Prescr.2015 Авг; 38 (4): 128–130.
Отклонения от нормы в лабораторных исследованиях
Отделение гастроэнтерологии и гепатологии, Monash Health, Мельбурн
Эта статья цитируется в других статьях в PMC.Резюме
Диагноз острого панкреатита требует наличия как минимум двух из трех диагностических критериев – характерной боли в животе, повышенного содержания амилазы или липазы в сыворотке крови и рентгенологических признаков панкреатита.
Концентрации амилазы и липазы в сыворотке крови повышаются в течение нескольких часов после повреждения поджелудочной железы.Для диагностики рекомендуется пороговая концентрация, в 2–4 раза превышающая верхний предел нормы.
Сывороточная липаза в настоящее время является предпочтительным тестом из-за ее повышенной чувствительности, особенно при панкреатите, вызванном алкоголем. Его длительное повышение создает более широкое диагностическое окно, чем амилаза.
Ни один из ферментов не пригоден для мониторинга или прогнозирования тяжести эпизода панкреатита у взрослых.
Новые биомаркеры, включая трипсиноген и эластазу, не имеют значительных преимуществ перед амилазой или липазой.
Ключевые слова: амилазный тест, липазный тест, панкреатит
Введение
Острый панкреатит может быть диагностической проблемой, учитывая неспецифический характер симптомов и широко варьирующие результаты исследований. Диагноз обычно включает комбинацию анамнеза и обследования, аномальных лабораторных исследований и рентгенологических данных о воспалении поджелудочной железы.
Повышение уровня амилазы или липазы в сыворотке крови является ключевым элементом диагностики, но его следует интерпретировать с осторожностью.Могут быть другие потенциальные причины повышения этих ферментов. На чувствительность теста также влияют время проведения теста и основная причина панкреатита. Хотя сывороточная амилаза была основным диагностическим маркером, сывороточная липаза в настоящее время является предпочтительным тестом.
Патофизиология
Считается, что панкреатит возникает в результате преждевременной внутрижелудочной активации проферментов поджелудочной железы. К ним относятся химотрипсиноген, проколипаза, пропосфолипаза А2 и проэластаза.Проферменты синтезируются ацинарными клетками и хранятся в пузырьках, известных как зимогены. Они попадают в проток поджелудочной железы и активируются на щеточной границе двенадцатиперстных энтероцитов.
Конкретные механизмы, с помощью которых панкреатит различной этиологии вызывает преждевременную активацию проферментов, недостаточно изучены. Похоже, что «самопереваривание» запускает местную воспалительную реакцию. Высвобождение провоспалительных и хемотаксических медиаторов, активация макрофагов и приток других воспалительных клеток повреждают поджелудочную железу.Системные осложнения, такие как бактериемия, острый респираторный дистресс-синдром и синдром системной воспалительной реакции, также могут возникать, если различные медиаторы попадают в системный кровоток. 1 , 2
Диагностические критерии
Диагностика острого панкреатита обычно требует сочетания клинических, лабораторных и рентгенологических данных. В ряде международных рекомендаций для постановки диагноза требуются два из следующих трех признаков: 3 , 4
боль в животе, соответствующая острому панкреатиту (острое начало стойкой сильной боли в эпигастрии, часто иррадиирующей в область назад)
Сывороточная активность липазы (или активность амилазы) как минимум в три раза превышает верхний предел нормы
характерные признаки острого панкреатита на УЗИ брюшной полости (если диагноз не определен, рассматривается КТ или МРТ ).
Сывороточная амилаза
Сывороточная амилаза секретируется в определенных изоформах слюнными железами (s-амилаза) и поджелудочной железой (p-изоамилаза). Он преимущественно действует на переваривание крахмала, гликогена и родственных полисахаридов. Почти все лаборатории в настоящее время измеряют общую сывороточную амилазу, поэтому результат включает оба изофермента. Референсный диапазон обычно составляет 20–300 Ед / л, но зависит от возраста и пола. Он также варьируется в зависимости от лаборатории, несмотря на попытки принять стандартные эталонные методы.
В исследованиях, использующих радиологические данные в качестве «золотого стандарта» для острого панкреатита, сывороточная амилаза имеет чувствительность 81–95%. Однако это действительно зависит от определения «ненормального» и выбранных пороговых значений. Большинство рекомендаций в настоящее время предлагают концентрацию амилазы, в 2–4 раза превышающую верхний предел нормы, которая является оптимальной для диагностической точности, но это может снизить чувствительность теста до 60%. 2 , 3 , 5 На чувствительность также влияют другие факторы, включая время проведения теста и причину панкреатита.
Время
При остром панкреатите уровень амилазы может быстро повышаться в течение 3–6 часов с момента появления симптомов и может оставаться повышенным до пяти дней. Однако у него короткий период полувыведения – 12 часов, поэтому концентрация может нормализоваться в течение 24 часов. Это значительно снижает его ценность как диагностического теста на относительно ранней стадии клинического течения.
Причина панкреатита
При панкреатите, вызванном гипертриглицеридемией, сывороточная амилаза может быть нормальной в 50% случаев.Это связано с вмешательством в анализ либо циркулирующим ингибитором, либо самой гиперлипидемией. Ряд исследований также показали, что уровень амилазы может быть меньше при панкреатите, вызванном алкоголем, по сравнению с другими причинами.
Многие состояния (см. Таблицу) могут повышать уровень амилазы в сыворотке крови, поэтому они не специфичны для панкреатита. Эти условия включают различные внутрибрюшные и экстраабдоминальные заболевания и лекарства. Макроамиласемия – это необычное состояние, при котором уровень амилазы повышается из-за снижения ее клиренса. 1 , 2 , 5
Учитывая, что до 60% общей сывороточной амилазы происходит из непанкреатических источников, измерение изофермента поджелудочной железы может улучшить диагностическую точность при остром панкреатите. Однако этот изофермент также повышается при многих других непанкреатических причинах гиперамилаземии. Существует несколько исследований, посвященных тому, насколько измерение изофермента значительно улучшает диагностическую точность острого панкреатита. 2 , 5 Следовательно, панкреатическая амилаза обычно не измеряется в большинстве лабораторий.
Сывороточная липаза
Липаза теперь заменила амилазу в качестве предпочтительного биохимического теста при остром панкреатите. 4 Обладая важной ролью в переваривании жиров, концентрация липазы в тканях поджелудочной железы в 100 раз выше, чем в других тканях, таких как двенадцатиперстная кишка, желудок, жировая ткань и легкие.
Уровень липазы в сыворотке крови обычно увеличивается через 3–6 часов после начала острого панкреатита и обычно достигает пика через 24 часа. В отличие от амилазы, в почечных канальцах происходит значительная реабсорбция липазы, поэтому сывороточные концентрации остаются повышенными в течение 8–14 дней.Это означает, что она гораздо более полезна, чем амилаза, когда клиническая картина или тестирование откладываются более чем на 24 часа. Сывороточная липаза также имеет большую чувствительность, чем амилаза, у пациентов с алкогольным панкреатитом. Ряд исследований предполагает, что его чувствительность составляет 85–100%.
Существует ряд других состояний, которые могут повышать уровень липазы, включая заболевание поджелудочной железы, холецистит, кишечную ишемию, почечную недостаточность и злокачественные новообразования (таблица). Однако в нескольких исследованиях было показано, что специфичность теста выше, чем у теста на амилазу. 1 – 3 , 5 В зависимости от пороговых значений специфичность может быть выше 95%.
Таблица
Причины повышенного уровня амилазы и липазы в сыворотке 2 , 5| Причины | Амилаза | Липаза |
|---|---|---|
| острый панкреатит, травма поджелудочной железы, перфорированный вискус, острый перфлецистит, апплицитонит и обструкция кишечника , гепатит, аневризма брюшной аорты, злокачественные новообразования (особенно пищевода, желудка, двенадцатиперстной кишки, поджелудочной железы) | ||
| Экстраабдоминальные состояния | Заболевание слюнных желез, почечная недостаточность, кетоацидоз, пневмония, церебральная травма, ожоги, анорексия | и нервная булимия 308 отказ, кетоацидоз, fa t эмболия, переломы костей |
| Лекарственное средство | азатиоприн *, коласпаза, сульфонамиды, тетрациклин *, диданозин, метилдопа *, эстрогены *, фуросемид, 5-аминосалициклическая кислота *, трофокортикоиды *, глюпроат * рифампицин *, такролимус *, метронидазол *, 6-меркаптопурин *, циклоспорин *, цисплатин * | адренокортикотропный гормон *, тетрациклин *, эстрогены, фуросемид *, вальпроат *, тиазиды *, рифампалицин *, метилизид *, рифампанизолид *, метилизид * *, индометацин * |
| Прочие | макроамилаземия, идиопатическая гиперамилаземия | паротит, гиперлипопротеинемия |
Как и сывороточная амилаза, существует некоторая вариабельность в отношении пороговых значений липидов и споров относительно пороговых значений липидов. следует использовать для диагностики острого панкреатита.Большинство руководств в настоящее время рекомендуют 2–3-кратное превышение верхнего предела нормы в качестве наиболее подходящего порогового значения. 2 , 3
Комбинированное тестирование
В клинической практике нередко можно увидеть комбинацию измерения амилазы и липазы. Большинство руководств не поддерживают этот подход, поскольку повышение чувствительности, достигаемое за один тест, является лишь незначительным и нерентабельным.
Соотношение двух ферментов иногда может быть полезно для установления причины панкреатита.Некоторые исследования показывают, что соотношение липаза-амилаза более 2–3: 1 более свидетельствует об алкогольном панкреатите, а соотношение менее 1: 2 с большей вероятностью связано с камнями в желчном пузыре. 2 , 5 При обострении хронического панкреатита ни один из ферментов не может быть повышен.
Величина повышения уровня амилазы и липазы не позволяет предсказать тяжесть заболевания у взрослых. Текущие ежедневные измерения не должны использоваться в качестве ориентира для определения активности или разрешения болезни.Уровень С-реактивного белка (СРБ) в сыворотке крови, превышающий 150 мг / л, измеренный через 48 часов после появления симптомов, является лучшим единственным лабораторным предиктором тяжести заболевания, 6 , в то время как ряд систем оценки, которые представляют собой смесь клинических и лабораторных критерии (Ranson’s, 7 BISAP, 8 APACHE, 9 Glasgow 10 ) также были разработаны для этой цели.
У детей липаза может быть связана с тяжестью заболевания. Одно австралийское педиатрическое исследование показало, что липаза, превышающая верхний предел нормы в семь раз в первые 24 часа, может предсказать тяжелый острый панкреатит. 11
Другие маркеры
Ряд других ферментов поджелудочной железы и воспалительных биомаркеров были оценены на предмет их диагностической ценности при остром панкреатите. К ним относятся трипсиногены, фосфолипаза А2, эластаза поджелудочной железы, трипсиноген-активированный белок в моче и карбоксипептидаза В.
Трипсиноген является наиболее изученным, его концентрации в сыворотке и моче повышаются в течение нескольких часов после начала панкреатита. Чувствительность составляет более 90%, а специфичность – более 83%.Однако этот тест вместе с большинством других новых биомаркеров, по-видимому, дает небольшое преимущество перед липазой и амилазой с точки зрения диагностической точности. 2 , 5
Заключение
Сывороточные концентрации амилазы и липазы повышаются в течение нескольких часов после эпизода острого панкреатита. Они являются ключевыми компонентами диагностических критериев наряду с болью в животе и рентгенологическими данными.
Липаза теперь предпочтительнее амилазы из-за более высокой чувствительности, особенно в случаях панкреатита, вызванного алкоголем и гипертриглицеридемии.Он также имеет тенденцию оставаться повышенным дольше, чем амилаза, что делает его более полезным, когда презентация откладывается более чем на 24 часа.
Уровень обоих ферментов может повышаться при различных состояниях, кроме панкреатита. Ни тот, ни другой бесполезны для наблюдения за течением заболевания или прогнозирования тяжести у взрослых.
Сноски
Конфликт интересов: не заявлен
Ресурсы
1. Фроссар Дж. Л., Стир М. Л., пастор К. М.. Острый панкреатит. Ланцет 2008; 371: 143-52. [PubMed] [Google Scholar] 2.Липпи Г., Валентино М., Червеллин Г. Лабораторная диагностика острого панкреатита: в поисках Святого Грааля. Критик Rev Clin Lab Sci 2012; 49: 18-31. [PubMed] [Google Scholar] 3. Бэнкс ПА, Боллен Т.Л., Дервенис С., Гуззен Х.Г., Джонсон С.Д., Сарр М.Г. и др. Рабочая группа по классификации острого панкреатита. Классификация острого панкреатита – 2012: пересмотр классификации и определений Атланты на основе международного консенсуса. Кишечник 2013; 62: 102-11. [PubMed] [Google Scholar] 4. Tenner S, Baillie J, DeWitt J, Vege SS, Американский колледж гастроэнтерологии.Рекомендации Американского колледжа гастроэнтерологии: ведение острого панкреатита. Am J Gastroenterol 2013; 108: 1400-15. [PubMed] [Google Scholar] 5. Ядав Д., Агарвал Н., Пичумони К.С. Критическая оценка лабораторных исследований при остром панкреатите. Am J Gastroenterol 2002; 97: 1309-18. [PubMed] [Google Scholar] 6. Рау БМ. Клиническая оценка и биохимические маркеры для объективизации тяжести и прогноза. В: Beger HG, Buchler M, Kozarek R, Lerch M, Neoptolemos JP, Warshaw A и др., Редакторы. Поджелудочная железа: комплексный учебник фундаментальных наук, медицины и хирургии.2-е изд. Мальден (Массачусетс): Блэквелл Паблишинг; 2008. [Google Scholar] 7. Рэнсон Дж. Х., Рифкинд К. М., Розес Д. Ф., Финк С. Д., Анг К., Localio SA. Объективное раннее выявление тяжелого острого панкреатита. Am J Gastroenterol 1974; 61: 443-51. [PubMed] [Google Scholar] 8. Wu BU, Johannes RS, Sun X, Tabak Y, Conwell DL, Banks PA. Раннее прогнозирование смертности при остром панкреатите: крупное популяционное исследование. Кишечник 2008; 57: 1698-703. [PubMed] [Google Scholar] 9. Кнаус В.А., Дрейпер Е.А., Вагнер Д.П., Циммерман Дж. Э. APACHE II: система классификации тяжести заболевания.Crit Care Med 1985; 13: 818-29. [PubMed] [Google Scholar] 11. Коффи MJ, Nightingale S, Ooi CY. Липаза сыворотки как ранний предиктор тяжести острого панкреатита у детей. J Педиатр Гастроэнтерол Нутр 2013; 56: 602-8. [PubMed] [Google Scholar]Анализы крови на острый панкреатит
Aust Prescr. 2015 Авг; 38 (4): 128–130.
Отклонения от нормы в лабораторных исследованиях
Отделение гастроэнтерологии и гепатологии, Monash Health, Мельбурн
Эта статья цитируется в других статьях в PMC.Резюме
Диагноз острого панкреатита требует наличия как минимум двух из трех диагностических критериев – характерной боли в животе, повышенного содержания амилазы или липазы в сыворотке крови и рентгенологических признаков панкреатита.
Концентрации амилазы и липазы в сыворотке крови повышаются в течение нескольких часов после повреждения поджелудочной железы. Для диагностики рекомендуется пороговая концентрация, в 2–4 раза превышающая верхний предел нормы.
Сывороточная липаза в настоящее время является предпочтительным тестом из-за ее повышенной чувствительности, особенно при панкреатите, вызванном алкоголем.Его длительное повышение создает более широкое диагностическое окно, чем амилаза.
Ни один из ферментов не пригоден для мониторинга или прогнозирования тяжести эпизода панкреатита у взрослых.
Новые биомаркеры, включая трипсиноген и эластазу, не имеют значительных преимуществ перед амилазой или липазой.
Ключевые слова: амилазный тест, липазный тест, панкреатит
Введение
Острый панкреатит может быть диагностической проблемой, учитывая неспецифический характер симптомов и широко варьирующие результаты исследований.Диагноз обычно включает комбинацию анамнеза и обследования, аномальных лабораторных исследований и рентгенологических данных о воспалении поджелудочной железы.
Повышение уровня амилазы или липазы в сыворотке крови является ключевым элементом диагностики, но его следует интерпретировать с осторожностью. Могут быть другие потенциальные причины повышения этих ферментов. На чувствительность теста также влияют время проведения теста и основная причина панкреатита. Хотя сывороточная амилаза была основным диагностическим маркером, сывороточная липаза в настоящее время является предпочтительным тестом.
Патофизиология
Считается, что панкреатит возникает в результате преждевременной внутрижелудочной активации проферментов поджелудочной железы. К ним относятся химотрипсиноген, проколипаза, пропосфолипаза А2 и проэластаза. Проферменты синтезируются ацинарными клетками и хранятся в пузырьках, известных как зимогены. Они попадают в проток поджелудочной железы и активируются на щеточной границе двенадцатиперстных энтероцитов.
Конкретные механизмы, с помощью которых панкреатит различной этиологии вызывает преждевременную активацию проферментов, недостаточно изучены.Похоже, что «самопереваривание» запускает местную воспалительную реакцию. Высвобождение провоспалительных и хемотаксических медиаторов, активация макрофагов и приток других воспалительных клеток повреждают поджелудочную железу. Системные осложнения, такие как бактериемия, острый респираторный дистресс-синдром и синдром системной воспалительной реакции, также могут возникать, если различные медиаторы попадают в системный кровоток. 1 , 2
Диагностические критерии
Диагностика острого панкреатита обычно требует сочетания клинических, лабораторных и рентгенологических данных.В ряде международных рекомендаций для постановки диагноза требуются два из следующих трех признаков: 3 , 4
боль в животе, соответствующая острому панкреатиту (острое начало стойкой сильной боли в эпигастрии, часто иррадиирующей в область назад)
Сывороточная активность липазы (или активность амилазы) как минимум в три раза превышает верхний предел нормы
характерные признаки острого панкреатита на УЗИ брюшной полости (если диагноз не определен, рассматривается КТ или МРТ ).
Сывороточная амилаза
Сывороточная амилаза секретируется в определенных изоформах слюнными железами (s-амилаза) и поджелудочной железой (p-изоамилаза). Он преимущественно действует на переваривание крахмала, гликогена и родственных полисахаридов. Почти все лаборатории в настоящее время измеряют общую сывороточную амилазу, поэтому результат включает оба изофермента. Референсный диапазон обычно составляет 20–300 Ед / л, но зависит от возраста и пола. Он также варьируется в зависимости от лаборатории, несмотря на попытки принять стандартные эталонные методы.
В исследованиях, использующих радиологические данные в качестве «золотого стандарта» для острого панкреатита, сывороточная амилаза имеет чувствительность 81–95%. Однако это действительно зависит от определения «ненормального» и выбранных пороговых значений. Большинство рекомендаций в настоящее время предлагают концентрацию амилазы, в 2–4 раза превышающую верхний предел нормы, которая является оптимальной для диагностической точности, но это может снизить чувствительность теста до 60%. 2 , 3 , 5 На чувствительность также влияют другие факторы, включая время проведения теста и причину панкреатита.
Время
При остром панкреатите уровень амилазы может быстро повышаться в течение 3–6 часов с момента появления симптомов и может оставаться повышенным до пяти дней. Однако у него короткий период полувыведения – 12 часов, поэтому концентрация может нормализоваться в течение 24 часов. Это значительно снижает его ценность как диагностического теста на относительно ранней стадии клинического течения.
Причина панкреатита
При панкреатите, вызванном гипертриглицеридемией, сывороточная амилаза может быть нормальной в 50% случаев.Это связано с вмешательством в анализ либо циркулирующим ингибитором, либо самой гиперлипидемией. Ряд исследований также показали, что уровень амилазы может быть меньше при панкреатите, вызванном алкоголем, по сравнению с другими причинами.
Многие состояния (см. Таблицу) могут повышать уровень амилазы в сыворотке крови, поэтому они не специфичны для панкреатита. Эти условия включают различные внутрибрюшные и экстраабдоминальные заболевания и лекарства. Макроамиласемия – это необычное состояние, при котором уровень амилазы повышается из-за снижения ее клиренса. 1 , 2 , 5
Учитывая, что до 60% общей сывороточной амилазы происходит из непанкреатических источников, измерение изофермента поджелудочной железы может улучшить диагностическую точность при остром панкреатите. Однако этот изофермент также повышается при многих других непанкреатических причинах гиперамилаземии. Существует несколько исследований, посвященных тому, насколько измерение изофермента значительно улучшает диагностическую точность острого панкреатита. 2 , 5 Следовательно, панкреатическая амилаза обычно не измеряется в большинстве лабораторий.
Сывороточная липаза
Липаза теперь заменила амилазу в качестве предпочтительного биохимического теста при остром панкреатите. 4 Обладая важной ролью в переваривании жиров, концентрация липазы в тканях поджелудочной железы в 100 раз выше, чем в других тканях, таких как двенадцатиперстная кишка, желудок, жировая ткань и легкие.
Уровень липазы в сыворотке крови обычно увеличивается через 3–6 часов после начала острого панкреатита и обычно достигает пика через 24 часа. В отличие от амилазы, в почечных канальцах происходит значительная реабсорбция липазы, поэтому сывороточные концентрации остаются повышенными в течение 8–14 дней.Это означает, что она гораздо более полезна, чем амилаза, когда клиническая картина или тестирование откладываются более чем на 24 часа. Сывороточная липаза также имеет большую чувствительность, чем амилаза, у пациентов с алкогольным панкреатитом. Ряд исследований предполагает, что его чувствительность составляет 85–100%.
Существует ряд других состояний, которые могут повышать уровень липазы, включая заболевание поджелудочной железы, холецистит, кишечную ишемию, почечную недостаточность и злокачественные новообразования (таблица). Однако в нескольких исследованиях было показано, что специфичность теста выше, чем у теста на амилазу. 1 – 3 , 5 В зависимости от пороговых значений специфичность может быть выше 95%.
Таблица
Причины повышенного уровня амилазы и липазы в сыворотке 2 , 5| Причины | Амилаза | Липаза |
|---|---|---|
| острый панкреатит, травма поджелудочной железы, перфорированный вискус, острый перфлецистит, апплицитонит и обструкция кишечника , гепатит, аневризма брюшной аорты, злокачественные новообразования (особенно пищевода, желудка, двенадцатиперстной кишки, поджелудочной железы) | ||
| Экстраабдоминальные состояния | Заболевание слюнных желез, почечная недостаточность, кетоацидоз, пневмония, церебральная травма, ожоги, анорексия | и нервная булимия 308 отказ, кетоацидоз, fa t эмболия, переломы костей |
| Лекарственное средство | азатиоприн *, коласпаза, сульфонамиды, тетрациклин *, диданозин, метилдопа *, эстрогены *, фуросемид, 5-аминосалициклическая кислота *, трофокортикоиды *, глюпроат * рифампицин *, такролимус *, метронидазол *, 6-меркаптопурин *, циклоспорин *, цисплатин * | адренокортикотропный гормон *, тетрациклин *, эстрогены, фуросемид *, вальпроат *, тиазиды *, рифампалицин *, метилизид *, рифампанизолид *, метилизид * *, индометацин * |
| Прочие | макроамилаземия, идиопатическая гиперамилаземия | паротит, гиперлипопротеинемия |
Как и сывороточная амилаза, существует некоторая вариабельность в отношении пороговых значений липидов и споров относительно пороговых значений липидов. следует использовать для диагностики острого панкреатита.Большинство руководств в настоящее время рекомендуют 2–3-кратное превышение верхнего предела нормы в качестве наиболее подходящего порогового значения. 2 , 3
Комбинированное тестирование
В клинической практике нередко можно увидеть комбинацию измерения амилазы и липазы. Большинство руководств не поддерживают этот подход, поскольку повышение чувствительности, достигаемое за один тест, является лишь незначительным и нерентабельным.
Соотношение двух ферментов иногда может быть полезно для установления причины панкреатита.Некоторые исследования показывают, что соотношение липаза-амилаза более 2–3: 1 более свидетельствует об алкогольном панкреатите, а соотношение менее 1: 2 с большей вероятностью связано с камнями в желчном пузыре. 2 , 5 При обострении хронического панкреатита ни один из ферментов не может быть повышен.
Величина повышения уровня амилазы и липазы не позволяет предсказать тяжесть заболевания у взрослых. Текущие ежедневные измерения не должны использоваться в качестве ориентира для определения активности или разрешения болезни.Уровень С-реактивного белка (СРБ) в сыворотке крови, превышающий 150 мг / л, измеренный через 48 часов после появления симптомов, является лучшим единственным лабораторным предиктором тяжести заболевания, 6 , в то время как ряд систем оценки, которые представляют собой смесь клинических и лабораторных критерии (Ranson’s, 7 BISAP, 8 APACHE, 9 Glasgow 10 ) также были разработаны для этой цели.
У детей липаза может быть связана с тяжестью заболевания. Одно австралийское педиатрическое исследование показало, что липаза, превышающая верхний предел нормы в семь раз в первые 24 часа, может предсказать тяжелый острый панкреатит. 11
Другие маркеры
Ряд других ферментов поджелудочной железы и воспалительных биомаркеров были оценены на предмет их диагностической ценности при остром панкреатите. К ним относятся трипсиногены, фосфолипаза А2, эластаза поджелудочной железы, трипсиноген-активированный белок в моче и карбоксипептидаза В.
Трипсиноген является наиболее изученным, его концентрации в сыворотке и моче повышаются в течение нескольких часов после начала панкреатита. Чувствительность составляет более 90%, а специфичность – более 83%.Однако этот тест вместе с большинством других новых биомаркеров, по-видимому, дает небольшое преимущество перед липазой и амилазой с точки зрения диагностической точности. 2 , 5
Заключение
Сывороточные концентрации амилазы и липазы повышаются в течение нескольких часов после эпизода острого панкреатита. Они являются ключевыми компонентами диагностических критериев наряду с болью в животе и рентгенологическими данными.
Липаза теперь предпочтительнее амилазы из-за более высокой чувствительности, особенно в случаях панкреатита, вызванного алкоголем и гипертриглицеридемии.Он также имеет тенденцию оставаться повышенным дольше, чем амилаза, что делает его более полезным, когда презентация откладывается более чем на 24 часа.
Уровень обоих ферментов может повышаться при различных состояниях, кроме панкреатита. Ни тот, ни другой бесполезны для наблюдения за течением заболевания или прогнозирования тяжести у взрослых.
Сноски
Конфликт интересов: не заявлен
Ресурсы
1. Фроссар Дж. Л., Стир М. Л., пастор К. М.. Острый панкреатит. Ланцет 2008; 371: 143-52. [PubMed] [Google Scholar] 2.Липпи Г., Валентино М., Червеллин Г. Лабораторная диагностика острого панкреатита: в поисках Святого Грааля. Критик Rev Clin Lab Sci 2012; 49: 18-31. [PubMed] [Google Scholar] 3. Бэнкс ПА, Боллен Т.Л., Дервенис С., Гуззен Х.Г., Джонсон С.Д., Сарр М.Г. и др. Рабочая группа по классификации острого панкреатита. Классификация острого панкреатита – 2012: пересмотр классификации и определений Атланты на основе международного консенсуса. Кишечник 2013; 62: 102-11. [PubMed] [Google Scholar] 4. Tenner S, Baillie J, DeWitt J, Vege SS, Американский колледж гастроэнтерологии.Рекомендации Американского колледжа гастроэнтерологии: ведение острого панкреатита. Am J Gastroenterol 2013; 108: 1400-15. [PubMed] [Google Scholar] 5. Ядав Д., Агарвал Н., Пичумони К.С. Критическая оценка лабораторных исследований при остром панкреатите. Am J Gastroenterol 2002; 97: 1309-18. [PubMed] [Google Scholar] 6. Рау БМ. Клиническая оценка и биохимические маркеры для объективизации тяжести и прогноза. В: Beger HG, Buchler M, Kozarek R, Lerch M, Neoptolemos JP, Warshaw A и др., Редакторы. Поджелудочная железа: комплексный учебник фундаментальных наук, медицины и хирургии.2-е изд. Мальден (Массачусетс): Блэквелл Паблишинг; 2008. [Google Scholar] 7. Рэнсон Дж. Х., Рифкинд К. М., Розес Д. Ф., Финк С. Д., Анг К., Localio SA. Объективное раннее выявление тяжелого острого панкреатита. Am J Gastroenterol 1974; 61: 443-51. [PubMed] [Google Scholar] 8. Wu BU, Johannes RS, Sun X, Tabak Y, Conwell DL, Banks PA. Раннее прогнозирование смертности при остром панкреатите: крупное популяционное исследование. Кишечник 2008; 57: 1698-703. [PubMed] [Google Scholar] 9. Кнаус В.А., Дрейпер Е.А., Вагнер Д.П., Циммерман Дж. Э. APACHE II: система классификации тяжести заболевания.Crit Care Med 1985; 13: 818-29. [PubMed] [Google Scholar] 11. Коффи MJ, Nightingale S, Ooi CY. Липаза сыворотки как ранний предиктор тяжести острого панкреатита у детей. J Педиатр Гастроэнтерол Нутр 2013; 56: 602-8. [PubMed] [Google Scholar]Анализы крови на острый панкреатит
Aust Prescr. 2015 Авг; 38 (4): 128–130.
Отклонения от нормы в лабораторных исследованиях
Отделение гастроэнтерологии и гепатологии, Monash Health, Мельбурн
Эта статья цитируется в других статьях в PMC.Резюме
Диагноз острого панкреатита требует наличия как минимум двух из трех диагностических критериев – характерной боли в животе, повышенного содержания амилазы или липазы в сыворотке крови и рентгенологических признаков панкреатита.
Концентрации амилазы и липазы в сыворотке крови повышаются в течение нескольких часов после повреждения поджелудочной железы. Для диагностики рекомендуется пороговая концентрация, в 2–4 раза превышающая верхний предел нормы.
Сывороточная липаза в настоящее время является предпочтительным тестом из-за ее повышенной чувствительности, особенно при панкреатите, вызванном алкоголем.Его длительное повышение создает более широкое диагностическое окно, чем амилаза.
Ни один из ферментов не пригоден для мониторинга или прогнозирования тяжести эпизода панкреатита у взрослых.
Новые биомаркеры, включая трипсиноген и эластазу, не имеют значительных преимуществ перед амилазой или липазой.
Ключевые слова: амилазный тест, липазный тест, панкреатит
Введение
Острый панкреатит может быть диагностической проблемой, учитывая неспецифический характер симптомов и широко варьирующие результаты исследований.Диагноз обычно включает комбинацию анамнеза и обследования, аномальных лабораторных исследований и рентгенологических данных о воспалении поджелудочной железы.
Повышение уровня амилазы или липазы в сыворотке крови является ключевым элементом диагностики, но его следует интерпретировать с осторожностью. Могут быть другие потенциальные причины повышения этих ферментов. На чувствительность теста также влияют время проведения теста и основная причина панкреатита. Хотя сывороточная амилаза была основным диагностическим маркером, сывороточная липаза в настоящее время является предпочтительным тестом.
Патофизиология
Считается, что панкреатит возникает в результате преждевременной внутрижелудочной активации проферментов поджелудочной железы. К ним относятся химотрипсиноген, проколипаза, пропосфолипаза А2 и проэластаза. Проферменты синтезируются ацинарными клетками и хранятся в пузырьках, известных как зимогены. Они попадают в проток поджелудочной железы и активируются на щеточной границе двенадцатиперстных энтероцитов.
Конкретные механизмы, с помощью которых панкреатит различной этиологии вызывает преждевременную активацию проферментов, недостаточно изучены.Похоже, что «самопереваривание» запускает местную воспалительную реакцию. Высвобождение провоспалительных и хемотаксических медиаторов, активация макрофагов и приток других воспалительных клеток повреждают поджелудочную железу. Системные осложнения, такие как бактериемия, острый респираторный дистресс-синдром и синдром системной воспалительной реакции, также могут возникать, если различные медиаторы попадают в системный кровоток. 1 , 2
Диагностические критерии
Диагностика острого панкреатита обычно требует сочетания клинических, лабораторных и рентгенологических данных.В ряде международных рекомендаций для постановки диагноза требуются два из следующих трех признаков: 3 , 4
боль в животе, соответствующая острому панкреатиту (острое начало стойкой сильной боли в эпигастрии, часто иррадиирующей в область назад)
Сывороточная активность липазы (или активность амилазы) как минимум в три раза превышает верхний предел нормы
характерные признаки острого панкреатита на УЗИ брюшной полости (если диагноз не определен, рассматривается КТ или МРТ ).
Сывороточная амилаза
Сывороточная амилаза секретируется в определенных изоформах слюнными железами (s-амилаза) и поджелудочной железой (p-изоамилаза). Он преимущественно действует на переваривание крахмала, гликогена и родственных полисахаридов. Почти все лаборатории в настоящее время измеряют общую сывороточную амилазу, поэтому результат включает оба изофермента. Референсный диапазон обычно составляет 20–300 Ед / л, но зависит от возраста и пола. Он также варьируется в зависимости от лаборатории, несмотря на попытки принять стандартные эталонные методы.
В исследованиях, использующих радиологические данные в качестве «золотого стандарта» для острого панкреатита, сывороточная амилаза имеет чувствительность 81–95%. Однако это действительно зависит от определения «ненормального» и выбранных пороговых значений. Большинство рекомендаций в настоящее время предлагают концентрацию амилазы, в 2–4 раза превышающую верхний предел нормы, которая является оптимальной для диагностической точности, но это может снизить чувствительность теста до 60%. 2 , 3 , 5 На чувствительность также влияют другие факторы, включая время проведения теста и причину панкреатита.
Время
При остром панкреатите уровень амилазы может быстро повышаться в течение 3–6 часов с момента появления симптомов и может оставаться повышенным до пяти дней. Однако у него короткий период полувыведения – 12 часов, поэтому концентрация может нормализоваться в течение 24 часов. Это значительно снижает его ценность как диагностического теста на относительно ранней стадии клинического течения.
Причина панкреатита
При панкреатите, вызванном гипертриглицеридемией, сывороточная амилаза может быть нормальной в 50% случаев.Это связано с вмешательством в анализ либо циркулирующим ингибитором, либо самой гиперлипидемией. Ряд исследований также показали, что уровень амилазы может быть меньше при панкреатите, вызванном алкоголем, по сравнению с другими причинами.
Многие состояния (см. Таблицу) могут повышать уровень амилазы в сыворотке крови, поэтому они не специфичны для панкреатита. Эти условия включают различные внутрибрюшные и экстраабдоминальные заболевания и лекарства. Макроамиласемия – это необычное состояние, при котором уровень амилазы повышается из-за снижения ее клиренса. 1 , 2 , 5
Учитывая, что до 60% общей сывороточной амилазы происходит из непанкреатических источников, измерение изофермента поджелудочной железы может улучшить диагностическую точность при остром панкреатите. Однако этот изофермент также повышается при многих других непанкреатических причинах гиперамилаземии. Существует несколько исследований, посвященных тому, насколько измерение изофермента значительно улучшает диагностическую точность острого панкреатита. 2 , 5 Следовательно, панкреатическая амилаза обычно не измеряется в большинстве лабораторий.
Сывороточная липаза
Липаза теперь заменила амилазу в качестве предпочтительного биохимического теста при остром панкреатите. 4 Обладая важной ролью в переваривании жиров, концентрация липазы в тканях поджелудочной железы в 100 раз выше, чем в других тканях, таких как двенадцатиперстная кишка, желудок, жировая ткань и легкие.
Уровень липазы в сыворотке крови обычно увеличивается через 3–6 часов после начала острого панкреатита и обычно достигает пика через 24 часа. В отличие от амилазы, в почечных канальцах происходит значительная реабсорбция липазы, поэтому сывороточные концентрации остаются повышенными в течение 8–14 дней.Это означает, что она гораздо более полезна, чем амилаза, когда клиническая картина или тестирование откладываются более чем на 24 часа. Сывороточная липаза также имеет большую чувствительность, чем амилаза, у пациентов с алкогольным панкреатитом. Ряд исследований предполагает, что его чувствительность составляет 85–100%.
Существует ряд других состояний, которые могут повышать уровень липазы, включая заболевание поджелудочной железы, холецистит, кишечную ишемию, почечную недостаточность и злокачественные новообразования (таблица). Однако в нескольких исследованиях было показано, что специфичность теста выше, чем у теста на амилазу. 1 – 3 , 5 В зависимости от пороговых значений специфичность может быть выше 95%.
Таблица
Причины повышенного уровня амилазы и липазы в сыворотке 2 , 5| Причины | Амилаза | Липаза |
|---|---|---|
| острый панкреатит, травма поджелудочной железы, перфорированный вискус, острый перфлецистит, апплицитонит и обструкция кишечника , гепатит, аневризма брюшной аорты, злокачественные новообразования (особенно пищевода, желудка, двенадцатиперстной кишки, поджелудочной железы) | ||
| Экстраабдоминальные состояния | Заболевание слюнных желез, почечная недостаточность, кетоацидоз, пневмония, церебральная травма, ожоги, анорексия | и нервная булимия 308 отказ, кетоацидоз, fa t эмболия, переломы костей |
| Лекарственное средство | азатиоприн *, коласпаза, сульфонамиды, тетрациклин *, диданозин, метилдопа *, эстрогены *, фуросемид, 5-аминосалициклическая кислота *, трофокортикоиды *, глюпроат * рифампицин *, такролимус *, метронидазол *, 6-меркаптопурин *, циклоспорин *, цисплатин * | адренокортикотропный гормон *, тетрациклин *, эстрогены, фуросемид *, вальпроат *, тиазиды *, рифампалицин *, метилизид *, рифампанизолид *, метилизид * *, индометацин * |
| Прочие | макроамилаземия, идиопатическая гиперамилаземия | паротит, гиперлипопротеинемия |
Как и сывороточная амилаза, существует некоторая вариабельность в отношении пороговых значений липидов и споров относительно пороговых значений липидов. следует использовать для диагностики острого панкреатита.Большинство руководств в настоящее время рекомендуют 2–3-кратное превышение верхнего предела нормы в качестве наиболее подходящего порогового значения. 2 , 3
Комбинированное тестирование
В клинической практике нередко можно увидеть комбинацию измерения амилазы и липазы. Большинство руководств не поддерживают этот подход, поскольку повышение чувствительности, достигаемое за один тест, является лишь незначительным и нерентабельным.
Соотношение двух ферментов иногда может быть полезно для установления причины панкреатита.Некоторые исследования показывают, что соотношение липаза-амилаза более 2–3: 1 более свидетельствует об алкогольном панкреатите, а соотношение менее 1: 2 с большей вероятностью связано с камнями в желчном пузыре. 2 , 5 При обострении хронического панкреатита ни один из ферментов не может быть повышен.
Величина повышения уровня амилазы и липазы не позволяет предсказать тяжесть заболевания у взрослых. Текущие ежедневные измерения не должны использоваться в качестве ориентира для определения активности или разрешения болезни.Уровень С-реактивного белка (СРБ) в сыворотке крови, превышающий 150 мг / л, измеренный через 48 часов после появления симптомов, является лучшим единственным лабораторным предиктором тяжести заболевания, 6 , в то время как ряд систем оценки, которые представляют собой смесь клинических и лабораторных критерии (Ranson’s, 7 BISAP, 8 APACHE, 9 Glasgow 10 ) также были разработаны для этой цели.
У детей липаза может быть связана с тяжестью заболевания. Одно австралийское педиатрическое исследование показало, что липаза, превышающая верхний предел нормы в семь раз в первые 24 часа, может предсказать тяжелый острый панкреатит. 11
Другие маркеры
Ряд других ферментов поджелудочной железы и воспалительных биомаркеров были оценены на предмет их диагностической ценности при остром панкреатите. К ним относятся трипсиногены, фосфолипаза А2, эластаза поджелудочной железы, трипсиноген-активированный белок в моче и карбоксипептидаза В.
Трипсиноген является наиболее изученным, его концентрации в сыворотке и моче повышаются в течение нескольких часов после начала панкреатита. Чувствительность составляет более 90%, а специфичность – более 83%.Однако этот тест вместе с большинством других новых биомаркеров, по-видимому, дает небольшое преимущество перед липазой и амилазой с точки зрения диагностической точности. 2 , 5
Заключение
Сывороточные концентрации амилазы и липазы повышаются в течение нескольких часов после эпизода острого панкреатита. Они являются ключевыми компонентами диагностических критериев наряду с болью в животе и рентгенологическими данными.
Липаза теперь предпочтительнее амилазы из-за более высокой чувствительности, особенно в случаях панкреатита, вызванного алкоголем и гипертриглицеридемии.Он также имеет тенденцию оставаться повышенным дольше, чем амилаза, что делает его более полезным, когда презентация откладывается более чем на 24 часа.
Уровень обоих ферментов может повышаться при различных состояниях, кроме панкреатита. Ни тот, ни другой бесполезны для наблюдения за течением заболевания или прогнозирования тяжести у взрослых.
Сноски
Конфликт интересов: не заявлен
Ресурсы
1. Фроссар Дж. Л., Стир М. Л., пастор К. М.. Острый панкреатит. Ланцет 2008; 371: 143-52. [PubMed] [Google Scholar] 2.Липпи Г., Валентино М., Червеллин Г. Лабораторная диагностика острого панкреатита: в поисках Святого Грааля. Критик Rev Clin Lab Sci 2012; 49: 18-31. [PubMed] [Google Scholar] 3. Бэнкс ПА, Боллен Т.Л., Дервенис С., Гуззен Х.Г., Джонсон С.Д., Сарр М.Г. и др. Рабочая группа по классификации острого панкреатита. Классификация острого панкреатита – 2012: пересмотр классификации и определений Атланты на основе международного консенсуса. Кишечник 2013; 62: 102-11. [PubMed] [Google Scholar] 4. Tenner S, Baillie J, DeWitt J, Vege SS, Американский колледж гастроэнтерологии.Рекомендации Американского колледжа гастроэнтерологии: ведение острого панкреатита. Am J Gastroenterol 2013; 108: 1400-15. [PubMed] [Google Scholar] 5. Ядав Д., Агарвал Н., Пичумони К.С. Критическая оценка лабораторных исследований при остром панкреатите. Am J Gastroenterol 2002; 97: 1309-18. [PubMed] [Google Scholar] 6. Рау БМ. Клиническая оценка и биохимические маркеры для объективизации тяжести и прогноза. В: Beger HG, Buchler M, Kozarek R, Lerch M, Neoptolemos JP, Warshaw A и др., Редакторы. Поджелудочная железа: комплексный учебник фундаментальных наук, медицины и хирургии.2-е изд. Мальден (Массачусетс): Блэквелл Паблишинг; 2008. [Google Scholar] 7. Рэнсон Дж. Х., Рифкинд К. М., Розес Д. Ф., Финк С. Д., Анг К., Localio SA. Объективное раннее выявление тяжелого острого панкреатита. Am J Gastroenterol 1974; 61: 443-51. [PubMed] [Google Scholar] 8. Wu BU, Johannes RS, Sun X, Tabak Y, Conwell DL, Banks PA. Раннее прогнозирование смертности при остром панкреатите: крупное популяционное исследование. Кишечник 2008; 57: 1698-703. [PubMed] [Google Scholar] 9. Кнаус В.А., Дрейпер Е.А., Вагнер Д.П., Циммерман Дж. Э. APACHE II: система классификации тяжести заболевания.Crit Care Med 1985; 13: 818-29. [PubMed] [Google Scholar] 11. Коффи MJ, Nightingale S, Ooi CY. Липаза сыворотки как ранний предиктор тяжести острого панкреатита у детей. J Педиатр Гастроэнтерол Нутр 2013; 56: 602-8. [PubMed] [Google Scholar]Анализы крови на острый панкреатит
Aust Prescr. 2015 Авг; 38 (4): 128–130.
Отклонения от нормы в лабораторных исследованиях
Отделение гастроэнтерологии и гепатологии, Monash Health, Мельбурн
Эта статья цитируется в других статьях в PMC.Резюме
Диагноз острого панкреатита требует наличия как минимум двух из трех диагностических критериев – характерной боли в животе, повышенного содержания амилазы или липазы в сыворотке крови и рентгенологических признаков панкреатита.
Концентрации амилазы и липазы в сыворотке крови повышаются в течение нескольких часов после повреждения поджелудочной железы. Для диагностики рекомендуется пороговая концентрация, в 2–4 раза превышающая верхний предел нормы.
Сывороточная липаза в настоящее время является предпочтительным тестом из-за ее повышенной чувствительности, особенно при панкреатите, вызванном алкоголем.Его длительное повышение создает более широкое диагностическое окно, чем амилаза.
Ни один из ферментов не пригоден для мониторинга или прогнозирования тяжести эпизода панкреатита у взрослых.
Новые биомаркеры, включая трипсиноген и эластазу, не имеют значительных преимуществ перед амилазой или липазой.
Ключевые слова: амилазный тест, липазный тест, панкреатит
Введение
Острый панкреатит может быть диагностической проблемой, учитывая неспецифический характер симптомов и широко варьирующие результаты исследований.Диагноз обычно включает комбинацию анамнеза и обследования, аномальных лабораторных исследований и рентгенологических данных о воспалении поджелудочной железы.
Повышение уровня амилазы или липазы в сыворотке крови является ключевым элементом диагностики, но его следует интерпретировать с осторожностью. Могут быть другие потенциальные причины повышения этих ферментов. На чувствительность теста также влияют время проведения теста и основная причина панкреатита. Хотя сывороточная амилаза была основным диагностическим маркером, сывороточная липаза в настоящее время является предпочтительным тестом.
Патофизиология
Считается, что панкреатит возникает в результате преждевременной внутрижелудочной активации проферментов поджелудочной железы. К ним относятся химотрипсиноген, проколипаза, пропосфолипаза А2 и проэластаза. Проферменты синтезируются ацинарными клетками и хранятся в пузырьках, известных как зимогены. Они попадают в проток поджелудочной железы и активируются на щеточной границе двенадцатиперстных энтероцитов.
Конкретные механизмы, с помощью которых панкреатит различной этиологии вызывает преждевременную активацию проферментов, недостаточно изучены.Похоже, что «самопереваривание» запускает местную воспалительную реакцию. Высвобождение провоспалительных и хемотаксических медиаторов, активация макрофагов и приток других воспалительных клеток повреждают поджелудочную железу. Системные осложнения, такие как бактериемия, острый респираторный дистресс-синдром и синдром системной воспалительной реакции, также могут возникать, если различные медиаторы попадают в системный кровоток. 1 , 2
Диагностические критерии
Диагностика острого панкреатита обычно требует сочетания клинических, лабораторных и рентгенологических данных.В ряде международных рекомендаций для постановки диагноза требуются два из следующих трех признаков: 3 , 4
боль в животе, соответствующая острому панкреатиту (острое начало стойкой сильной боли в эпигастрии, часто иррадиирующей в область назад)
Сывороточная активность липазы (или активность амилазы) как минимум в три раза превышает верхний предел нормы
характерные признаки острого панкреатита на УЗИ брюшной полости (если диагноз не определен, рассматривается КТ или МРТ ).
Сывороточная амилаза
Сывороточная амилаза секретируется в определенных изоформах слюнными железами (s-амилаза) и поджелудочной железой (p-изоамилаза). Он преимущественно действует на переваривание крахмала, гликогена и родственных полисахаридов. Почти все лаборатории в настоящее время измеряют общую сывороточную амилазу, поэтому результат включает оба изофермента. Референсный диапазон обычно составляет 20–300 Ед / л, но зависит от возраста и пола. Он также варьируется в зависимости от лаборатории, несмотря на попытки принять стандартные эталонные методы.
В исследованиях, использующих радиологические данные в качестве «золотого стандарта» для острого панкреатита, сывороточная амилаза имеет чувствительность 81–95%. Однако это действительно зависит от определения «ненормального» и выбранных пороговых значений. Большинство рекомендаций в настоящее время предлагают концентрацию амилазы, в 2–4 раза превышающую верхний предел нормы, которая является оптимальной для диагностической точности, но это может снизить чувствительность теста до 60%. 2 , 3 , 5 На чувствительность также влияют другие факторы, включая время проведения теста и причину панкреатита.
Время
При остром панкреатите уровень амилазы может быстро повышаться в течение 3–6 часов с момента появления симптомов и может оставаться повышенным до пяти дней. Однако у него короткий период полувыведения – 12 часов, поэтому концентрация может нормализоваться в течение 24 часов. Это значительно снижает его ценность как диагностического теста на относительно ранней стадии клинического течения.
Причина панкреатита
При панкреатите, вызванном гипертриглицеридемией, сывороточная амилаза может быть нормальной в 50% случаев.Это связано с вмешательством в анализ либо циркулирующим ингибитором, либо самой гиперлипидемией. Ряд исследований также показали, что уровень амилазы может быть меньше при панкреатите, вызванном алкоголем, по сравнению с другими причинами.
Многие состояния (см. Таблицу) могут повышать уровень амилазы в сыворотке крови, поэтому они не специфичны для панкреатита. Эти условия включают различные внутрибрюшные и экстраабдоминальные заболевания и лекарства. Макроамиласемия – это необычное состояние, при котором уровень амилазы повышается из-за снижения ее клиренса. 1 , 2 , 5
Учитывая, что до 60% общей сывороточной амилазы происходит из непанкреатических источников, измерение изофермента поджелудочной железы может улучшить диагностическую точность при остром панкреатите. Однако этот изофермент также повышается при многих других непанкреатических причинах гиперамилаземии. Существует несколько исследований, посвященных тому, насколько измерение изофермента значительно улучшает диагностическую точность острого панкреатита. 2 , 5 Следовательно, панкреатическая амилаза обычно не измеряется в большинстве лабораторий.
Сывороточная липаза
Липаза теперь заменила амилазу в качестве предпочтительного биохимического теста при остром панкреатите. 4 Обладая важной ролью в переваривании жиров, концентрация липазы в тканях поджелудочной железы в 100 раз выше, чем в других тканях, таких как двенадцатиперстная кишка, желудок, жировая ткань и легкие.
Уровень липазы в сыворотке крови обычно увеличивается через 3–6 часов после начала острого панкреатита и обычно достигает пика через 24 часа. В отличие от амилазы, в почечных канальцах происходит значительная реабсорбция липазы, поэтому сывороточные концентрации остаются повышенными в течение 8–14 дней.Это означает, что она гораздо более полезна, чем амилаза, когда клиническая картина или тестирование откладываются более чем на 24 часа. Сывороточная липаза также имеет большую чувствительность, чем амилаза, у пациентов с алкогольным панкреатитом. Ряд исследований предполагает, что его чувствительность составляет 85–100%.
Существует ряд других состояний, которые могут повышать уровень липазы, включая заболевание поджелудочной железы, холецистит, кишечную ишемию, почечную недостаточность и злокачественные новообразования (таблица). Однако в нескольких исследованиях было показано, что специфичность теста выше, чем у теста на амилазу. 1 – 3 , 5 В зависимости от пороговых значений специфичность может быть выше 95%.
Таблица
Причины повышенного уровня амилазы и липазы в сыворотке 2 , 5| Причины | Амилаза | Липаза |
|---|---|---|
| острый панкреатит, травма поджелудочной железы, перфорированный вискус, острый перфлецистит, апплицитонит и обструкция кишечника , гепатит, аневризма брюшной аорты, злокачественные новообразования (особенно пищевода, желудка, двенадцатиперстной кишки, поджелудочной железы) | ||
| Экстраабдоминальные состояния | Заболевание слюнных желез, почечная недостаточность, кетоацидоз, пневмония, церебральная травма, ожоги, анорексия | и нервная булимия 308 отказ, кетоацидоз, fa t эмболия, переломы костей |
| Лекарственное средство | азатиоприн *, коласпаза, сульфонамиды, тетрациклин *, диданозин, метилдопа *, эстрогены *, фуросемид, 5-аминосалициклическая кислота *, трофокортикоиды *, глюпроат * рифампицин *, такролимус *, метронидазол *, 6-меркаптопурин *, циклоспорин *, цисплатин * | адренокортикотропный гормон *, тетрациклин *, эстрогены, фуросемид *, вальпроат *, тиазиды *, рифампалицин *, метилизид *, рифампанизолид *, метилизид * *, индометацин * |
| Прочие | макроамилаземия, идиопатическая гиперамилаземия | паротит, гиперлипопротеинемия |
Как и сывороточная амилаза, существует некоторая вариабельность в отношении пороговых значений липидов и споров относительно пороговых значений липидов. следует использовать для диагностики острого панкреатита.Большинство руководств в настоящее время рекомендуют 2–3-кратное превышение верхнего предела нормы в качестве наиболее подходящего порогового значения. 2 , 3
Комбинированное тестирование
В клинической практике нередко можно увидеть комбинацию измерения амилазы и липазы. Большинство руководств не поддерживают этот подход, поскольку повышение чувствительности, достигаемое за один тест, является лишь незначительным и нерентабельным.
Соотношение двух ферментов иногда может быть полезно для установления причины панкреатита.Некоторые исследования показывают, что соотношение липаза-амилаза более 2–3: 1 более свидетельствует об алкогольном панкреатите, а соотношение менее 1: 2 с большей вероятностью связано с камнями в желчном пузыре. 2 , 5 При обострении хронического панкреатита ни один из ферментов не может быть повышен.
Величина повышения уровня амилазы и липазы не позволяет предсказать тяжесть заболевания у взрослых. Текущие ежедневные измерения не должны использоваться в качестве ориентира для определения активности или разрешения болезни.Уровень С-реактивного белка (СРБ) в сыворотке крови, превышающий 150 мг / л, измеренный через 48 часов после появления симптомов, является лучшим единственным лабораторным предиктором тяжести заболевания, 6 , в то время как ряд систем оценки, которые представляют собой смесь клинических и лабораторных критерии (Ranson’s, 7 BISAP, 8 APACHE, 9 Glasgow 10 ) также были разработаны для этой цели.
У детей липаза может быть связана с тяжестью заболевания. Одно австралийское педиатрическое исследование показало, что липаза, превышающая верхний предел нормы в семь раз в первые 24 часа, может предсказать тяжелый острый панкреатит. 11
Другие маркеры
Ряд других ферментов поджелудочной железы и воспалительных биомаркеров были оценены на предмет их диагностической ценности при остром панкреатите. К ним относятся трипсиногены, фосфолипаза А2, эластаза поджелудочной железы, трипсиноген-активированный белок в моче и карбоксипептидаза В.
Трипсиноген является наиболее изученным, его концентрации в сыворотке и моче повышаются в течение нескольких часов после начала панкреатита. Чувствительность составляет более 90%, а специфичность – более 83%.Однако этот тест вместе с большинством других новых биомаркеров, по-видимому, дает небольшое преимущество перед липазой и амилазой с точки зрения диагностической точности. 2 , 5
Заключение
Сывороточные концентрации амилазы и липазы повышаются в течение нескольких часов после эпизода острого панкреатита. Они являются ключевыми компонентами диагностических критериев наряду с болью в животе и рентгенологическими данными.
Липаза теперь предпочтительнее амилазы из-за более высокой чувствительности, особенно в случаях панкреатита, вызванного алкоголем и гипертриглицеридемии.Он также имеет тенденцию оставаться повышенным дольше, чем амилаза, что делает его более полезным, когда презентация откладывается более чем на 24 часа.
Уровень обоих ферментов может повышаться при различных состояниях, кроме панкреатита. Ни тот, ни другой бесполезны для наблюдения за течением заболевания или прогнозирования тяжести у взрослых.
Сноски
Конфликт интересов: не заявлен
Ресурсы
1. Фроссар Дж. Л., Стир М. Л., пастор К. М.. Острый панкреатит. Ланцет 2008; 371: 143-52. [PubMed] [Google Scholar] 2.Липпи Г., Валентино М., Червеллин Г. Лабораторная диагностика острого панкреатита: в поисках Святого Грааля. Критик Rev Clin Lab Sci 2012; 49: 18-31. [PubMed] [Google Scholar] 3. Бэнкс ПА, Боллен Т.Л., Дервенис С., Гуззен Х.Г., Джонсон С.Д., Сарр М.Г. и др. Рабочая группа по классификации острого панкреатита. Классификация острого панкреатита – 2012: пересмотр классификации и определений Атланты на основе международного консенсуса. Кишечник 2013; 62: 102-11. [PubMed] [Google Scholar] 4. Tenner S, Baillie J, DeWitt J, Vege SS, Американский колледж гастроэнтерологии.Рекомендации Американского колледжа гастроэнтерологии: ведение острого панкреатита. Am J Gastroenterol 2013; 108: 1400-15. [PubMed] [Google Scholar] 5. Ядав Д., Агарвал Н., Пичумони К.С. Критическая оценка лабораторных исследований при остром панкреатите. Am J Gastroenterol 2002; 97: 1309-18. [PubMed] [Google Scholar] 6. Рау БМ. Клиническая оценка и биохимические маркеры для объективизации тяжести и прогноза. В: Beger HG, Buchler M, Kozarek R, Lerch M, Neoptolemos JP, Warshaw A и др., Редакторы. Поджелудочная железа: комплексный учебник фундаментальных наук, медицины и хирургии.2-е изд. Мальден (Массачусетс): Блэквелл Паблишинг; 2008. [Google Scholar] 7. Рэнсон Дж. Х., Рифкинд К. М., Розес Д. Ф., Финк С. Д., Анг К., Localio SA. Объективное раннее выявление тяжелого острого панкреатита. Am J Gastroenterol 1974; 61: 443-51. [PubMed] [Google Scholar] 8. Wu BU, Johannes RS, Sun X, Tabak Y, Conwell DL, Banks PA. Раннее прогнозирование смертности при остром панкреатите: крупное популяционное исследование. Кишечник 2008; 57: 1698-703. [PubMed] [Google Scholar] 9. Кнаус В.А., Дрейпер Е.А., Вагнер Д.П., Циммерман Дж. Э. APACHE II: система классификации тяжести заболевания.Crit Care Med 1985; 13: 818-29. [PubMed] [Google Scholar] 11. Коффи MJ, Nightingale S, Ooi CY. Липаза сыворотки как ранний предиктор тяжести острого панкреатита у детей. J Педиатр Гастроэнтерол Нутр 2013; 56: 602-8. [PubMed] [Google Scholar] Тест липазы: цель, процедура и результаты
16 декабря 2019 Статьи Липаза – это белок, который естественным образом встречается в организме и выделяется поджелудочной железой, чтобы помочь организму правильно усваивать жиры.Если у вас есть симптомы, которые могут указывать на то, что с вашей поджелудочной железой что-то не так, первое, что сделает ваш врач, – это назначит тест на липазу, чтобы убедиться, что поджелудочная железа работает должным образом. В противном случае это может указывать на проблему с поджелудочной железой, которая может быть серьезной. Прочтите, чтобы узнать больше о липазе и о том, что такое тест, если вам нужен тест на липазу, и что делать, когда вы получите результаты.
Что такое тест на липазу?
Каждый раз, когда вы едите, липаза выделяется в пищеварительный тракт из поджелудочной железы.Высвобождение липазы помогает правильно усваивать жиры. Технически липаза превращает триглицериды в моноглицериды, а также в две жирные кислоты. Это белок, который является небольшой, но важной частью работы пищеварительной системы. В целом липаза помогает поддерживать функцию клеток пищеварительной системы. Однако, если в крови слишком много липазы, это может указывать на проблемы со здоровьем поджелудочной железы. Следует помнить о некоторых заболеваниях поджелудочной железы:
- Рак поджелудочной железы
- Хронический панкреатит (повторяющееся набухание поджелудочной железы)
- Острый панкреатит (резкое набухание поджелудочной железы)
Ваш врач может также назначить тест на амилазу вместе с тестом на липазу.Амилаза – еще один фермент, вырабатываемый поджелудочной железой, но амилаза также содержится в слюнных железах. В наше время тест на амилазу обычно не назначают отдельно, потому что, хотя он может помочь диагностировать заболевание поджелудочной железы, он также может давать ложноположительные результаты. Одновременный заказ теста на липазу и амилазу – довольно распространенное явление.
Когда мне нужен тест на липазу?
Вам нужен тест на липазу, если ваш врач подозревает, что у вас заболевание поджелудочной железы. Если у вас есть такие симптомы, как:
- Сильная боль в верхней части живота / желудка
- Жировой стул
- Отсутствие аппетита
- Похудание
- Боль в спине
- Лихорадка
- Тошнота (с рвотой или без)
Эти определенные симптомы могут указывать на заболевание поджелудочной железы.Тест на липазу – это окончательный тест, используемый для первоначальной диагностики. Частично причина того, что тест на амилазу не используется отдельно, заключается в том, что, помимо заболевания поджелудочной железы, высокий уровень амилазы также может быть признаком:
- Болезнь почек
- Воспаление желчного пузыря
- Целиакия
Если у вас диагностированы вышеуказанные состояния или заболевание поджелудочной железы, ваш врач обычно может назначить тесты на липазу и амилазу вместе, чтобы отслеживать ваш прогресс.
Что такое подготовка к экзамену?
Когда дело доходит до теста на липазу, требуется очень небольшая подготовка. Поскольку это стандартный анализ крови, такой как полный анализ крови (ОАК), он требует очень небольшой подготовки. Однако лучше всего, если пациент голодал до обследования, и большинство врачей назначат его. В частности, для теста на липазу врач попросит вас голодать в течение 8–12 часов до проведения теста.Если вы никогда раньше не сдавали анализ крови натощак, следует помнить о нескольких вещах.
Хорошее практическое правило – не голодать более 12 часов, так как это может отрицательно повлиять на результаты теста. Если ваш врач назначил анализ крови натощак, приготовьтесь пойти к флеботомику или в лабораторию первым делом утром или запишитесь на прием рано утром.
Не ешьте за 8–12 часов до теста. Это распространенный миф о том, что утром перед анализом крови можно пить черный кофе, но это не так.Кофе является мочегонным средством и содержит кофеин и растворимые растительные вещества, поэтому его следует избегать при обследовании натощак.
Точно так же не употребляйте алкоголь за 8–12 часов до теста. Фактически, ваш врач может посоветовать вам не принимать до полных 24 часов до проведения теста на липазу.
Важно продолжать свой обычный режим приема лекарств, если врач не назначил иное. Некоторые лекарства, которые могут повлиять на результаты теста на липазу, включают противозачаточные, кодеин, морфин и некоторые тиазидные диуретики.Проконсультируйтесь с врачом, если вы в настоящее время принимаете какие-либо из этих лекарств.
Как проводится тест?
Тест на липазу проводится так же, как и любой другой типичный анализ крови. Медицинский работник в лаборатории возьмет образец крови из вашей руки. Если по какой-либо причине вы не можете сдать кровь из руки, флеботомист может использовать ваши руки или ноги. Флеботомист наберет кровь в пробирку и отправит ее в лабораторию для анализа. Очень редко неэкстренные тесты анализируются в тот же день.Скорее всего, ваш врач позвонит вам в течение двух-трех дней и сообщит результаты.
Каковы риски теста?
Риски анализа крови на липазу сыворотки очень минимальны и в основном связаны с рисками, связанными с любым типом анализа крови. Если вы чувствительны к нормальному забору крови, вы можете почувствовать боль или дискомфорт в месте инъекции или у вас могут появиться легкие синяки. Немедленно сообщите своему врачу, если у вас сильная боль или необычный синяк. С любым забором крови связаны общие риски, в том числе:
- Развитие инфекции по повреждению кожи
- Неопытный врач или пациент с обезвоживанием, что привело к появлению нескольких «палочек»
- Обморок от вида крови
- Скопление крови под кожей после проведения теста (известное как гематома)
Когда дело доходит до взятия крови, вероятность получения точных результатов намного превышает вероятность каких-либо побочных эффектов.
Что означают результаты моего теста?
Здоровые взрослые люди в возрасте 16 лет и старше должны иметь уровень липазы от 10 до 73 Ед / л, то есть единиц на литр.

 Для анализа используется моча. Повышенный уровень фермента в моче может быть при панкреатите, гепатите, холецистите и других заболеваниях.
Для анализа используется моча. Повышенный уровень фермента в моче может быть при панкреатите, гепатите, холецистите и других заболеваниях.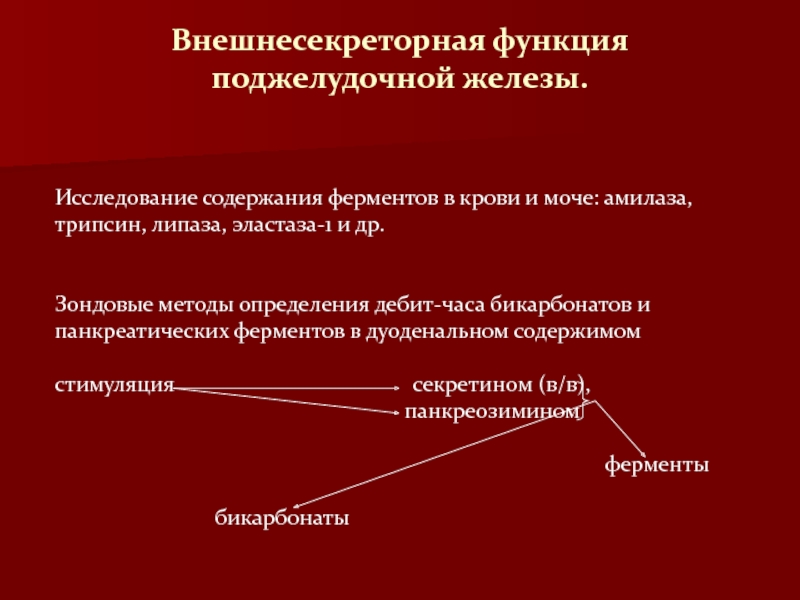
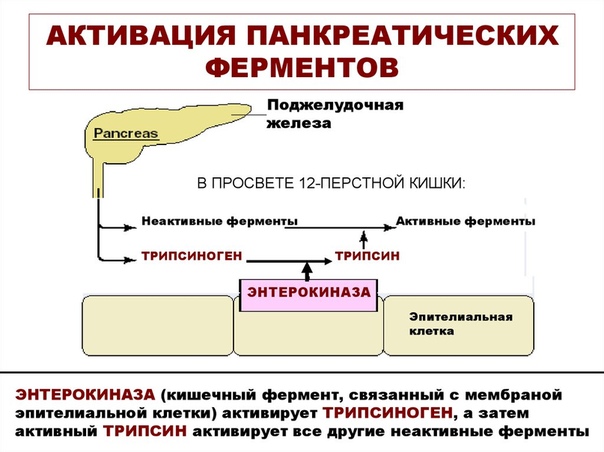 Кровь на исследование берут из вены.
Кровь на исследование берут из вены.