Лазерная геморроидэктомия: Лазерное лечение геморроя врачами-проктологами в поликлинике Литфонда
Удаление геморроя лазером (геморроидэктомия)
Удаление геморроя лазером (геморроидэктомия) – это современный малоинвазивный метод лечения внутренних и внешних геморроидальных узлов. Геморроидэктомия основана на использовании свойств высокочастотного инфракрасного луча, который иссекает и прижигает венозные узлы, при этом сохраняя целостность окружающих здоровых тканей.
Показания к удалению геморроя лазером (геморроидэктомия):
- консервативное лечение не дает эффекта
- болезнь прогрессирует и сказывается на жизнедеятельности
- внутренние узлы выпадают при каждом акте дефекации
Методика удаления геморроя лазером (геморроидэктомия):
- после осмотра и сбора анализов, проктолог назначает процедуру и рассказывает, как к ней подготовиться
- операция проходит без крови
- длительность процедуры – не более 20-30 минут
- во время операции врач направляет луч лазера на геморроидальные узлы.
 Он нарушает кровоснабжение в сосудистых образованиях, из-за чего в венозной полости геморроидального узла образуются пустоты
Он нарушает кровоснабжение в сосудистых образованиях, из-за чего в венозной полости геморроидального узла образуются пустоты - операция безболезненная и не оставляет рубцов
- через несколько часов пациент может отправляться домой
В сети клиник «Viva» работают опытные проктологи, которые используют в своей практике современные и эффективные методы лечения, а все метацентры оборудованы передовой аппаратурой. Если вас интересует удаления геморроя лазером, вы можете записаться на прием в удобное для вас время, и наши медики предоставят вам полную консультацию.
Хирурги
Подразделения, где проводится процедура
- Клиника на Виноградарепр. В. Порика, 9а
- Клиника на Подолеул. Щекавицкая, 36
- Клиника на Троещинеул. Лаврухина, 6
- Клиника на Лыбедскойул. Антоновича, 155
- Клиника на Шулявскойул.
 Вадима Гетьмана, 1-в
Вадима Гетьмана, 1-в - Клиника на Борщаговкеул. Якуба Коласа, 2-д
- Клиника на Троещинеул. Оноре де Бальзака, 85а
- Клиника на ХарьковскомХарьковское шоссе, 49 а
- Клиника в Конча-ЗаспеКозин ул. Киевская, 169
- Клиника на Осокорках49-я Садовая улица, 28
Остались вопросы?
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ ГЕМОРРОЯ МЕТОДОМ ДЕСТРУКЦИИ ГЕМОРРОИДАЛЬНЫХ УЗЛОВ С ПОМОЩЬЮ ДИОДНОГО ЛАЗЕРА | Черепенин
1. De Nardi P, Tamburini AM, Gazzetta PG. et al. Hemorrhoid laser procedure for second- and third-degree hemorrhoids: results from a multicenter prospective study. Tech. Coloproctol. 2016; 20 (7): 455-459. DOI: 10.1007/s10151-016-1479-6.
2. Plapler H, Hage R, Duarte J. et al. A new method for hemorrhoid surgery: intrahemorrhoidal diode laser, does it work? Photomed Laser Surg. 2009; 27 (5): 819-823. DOI: 10.1089/pho.2008.2368.
Plapler H, Hage R, Duarte J. et al. A new method for hemorrhoid surgery: intrahemorrhoidal diode laser, does it work? Photomed Laser Surg. 2009; 27 (5): 819-823. DOI: 10.1089/pho.2008.2368.
3. Hodgson WJ, Morgan J. Ambulatory hemorrhoidectomy with CO2 laser. Dis Colon Rectum. 1995; 38 (12): 1265-1269. DOI: 10.1007/bf02049150.
4. Maloku H, Gashi Z, Lazovic R. et al. Laser hemorrhoidoplasty procedure vs open surgical hemorrhoidectomy: a trial comparing 2 treatments for hemorrhoids of third and fourth degree. Acta Inform Med. 2014; 22 (6): 365-367. DOI: 10.5455/aim.2014.22.365-367.
5. Плетнев С.Д. Лазеры в клинической практике. Руководство для врачей. М.: Медицина, 1996. 432 с.
6. Скобелкин О.К. Лазеры в хирургии. М.: Медицина, 1989. 256 с.
Скобелкин О.К. Лазеры в хирургии. М.: Медицина, 1989. 256 с.
7. Гаин М.Ю., Шахрай С.В. Малоинвазивные технологии в комплексном лечении геморроя. Новости хирургии. 2011; т. 19, № 4, с. 113-122.
8. Родоман Г.В., Корнев Л.В., Шалаева Т.И. и соавт. Эффективность комбинированной методики лечения геморроя с использованием HAL-RAR и лазерной деструкции узлов. Хирургия. 2017; № 5, с. 47-51. DOI: 10.17116/hirurgia2017547-51.
9. Goldman MP, Detwiler SP. Endovenous 1064-nm and 1320-nm Nd:YAG laser treatment of the porcine greater saphenous vein. Cosmetic Dermatology. 2003; 16 (2): 25-28.
10. Naderan M, Shoar S, Nazari M. et al. A randomized controlled trial comparing laser intra-hemorrhoidal coagulation and MilliganMorgan hemorrhoidectomy.
11. Proebstle TM, Moehler T, Gül D. et al. Endovenous treatment of the great saphenous vein using a 1,320 nm Nd: YAG laser causes fewer side effects than using a 940 nm diode laser. Dermatol Surg. 2005; 31 (12): 1678-1683.
12. Weyand G, Theis CS, Fofana AN, Rü diger F, et al. Laserhämorrhoidoplastie mit dem 1470-nm-diodenlaser in der behandlung des zweit-bis viertgradigen hämorrhoidalleidens eine kohortenstudie mit 497 f ällen. Zentralbl Chir. 2017; 144 (4): 355-363. DOI: 10.1055/s-0043-120449.
операция по удалению геморроидальных узлов лазером в клинике НЕОМЕД
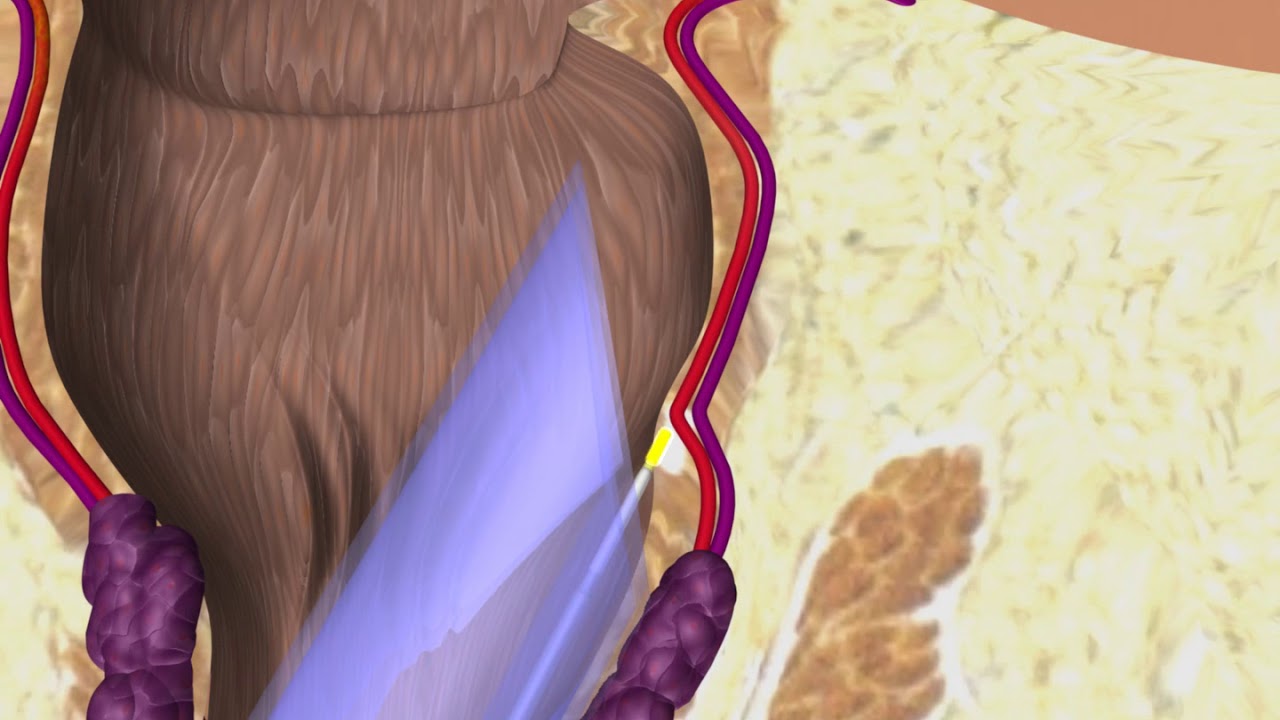
При неэффективности лечения геморроя консервативными и безоперационными способами, метод выбора это операция по удалению патологических узлов.
НЕОМЕД одна из немногих клиник в Санкт-Петербурге, которая специализируется на хирургическом лечении заболевания на любой стадии.
Терапия в НЕОМЕД это:
- Оперативная помощь в самых сложных случаях заболевания амбулаторно, без госпитализации. Восстановление проходит в домашних условиях.
- Манипуляция в состоянии медикаментозного сна в комбинации с местным обезболиванием. Это исключает токсического действия препаратов для общего наркоза, но сохранить стойкое и длительное обезболивание при вмешательстве на поздних этапах болезни.
- Короткий период восстановления. Удаление геморроя лазером сокращает период реабилитации в 2-3 раза. Контроль кровотечения, отсутствие инфицирования и развития воспаления залог быстрого заживления.

- Современный способ с применением лазера или коагулятора, который превосходит классическое иссечение скальпелем по эффективности и безопасности. Воздействие луча только в пределах здоровой ткани снижает травматичность манипуляции и сохраняет функцию органа.
В стоимость лазерного удаления геморроя входит сама процедура, пребывание в дневном стационаре после вмешательства, консультация и сопровождение анестезиолога, повторные осмотры проктолога и перевязки. Если помимо операции по удалению геморроя лазером будет проводиться устранение сопутствующих патологий, например, анальной трещины, итоговая цена увеличивается.
Показания к операции
Показанием для лечения геморроя лазером является 3 и 4 стадия. Это тяжелые виды заболевания с регулярным выпадением узлов, их ущемлением, кровотечением и воспалением, развитием тромбоза с распадом тканей.
Подобные состояния тяжело переносятся и являются опасными для человека.
На более ранних этапах болезни процедуру проводят при:
- длительном кровотечении;
- повторном тромбозе и воспалении узла;
- сочетании внутренней и наружной формы болезни;
- сочетании с другими проблемами прямой кишки.

Преимущества лечения геморроя в НЕОМЕД
Преимущества оперативного лечения геморроя в НЕОМЕД от других клиник Санкт-Петербурга:
- Терапия тяжёлых форм и поздних стадий болезни амбулаторно и без госпитализации! НЕОМЕД один из немногих центров, где проводят подобные процедуры на поздних этапах вне стационара.
- Реабилитационный период сокращен в 2-3 раза, за счет отлаженной методики врачебного сопровождения на до- и послеоперационном этапе, применении комбинированной анестезии.
- Период восстановления проходит дома.
- Эффективное и безопасное обезболивание. Медикаментозный сон в сочетании с местной анестезией дает длительный обезболивающий эффект, включая период после манипуляции. Комбинированный наркоз исключает токсическое влияния препаратов для общего наркоза на организм, но позволяет провести вмешательство на поздних этапах.
- Малая травматичность воздействия с сохранением функции прямой кишки. В момент процедуры врач использует бинокуляры, что приближает точность выполнения к микрохирургическому уровню.

- В окончательную цену операции лазером на геморрой включено: сама манипуляция, осмотр и контроль обезболивания анестезиологом, восстановление в палате дневного пребывания под контролем медперсонала, повторные приемы с перевязками лечащего хирурга проктолога.
Эффективность операции лазером или коагуляции геморроя сравнимы с классической геморроидэктомией, но имеют преимущества перед ней:
- малая кровопотеря
- низкий риск воспаления
- заживление проходит быстрее
- хороший косметический эффект
Ведущий хирург – врач колопроктолог, кандидат медицинских наук, член Ассоциации колопроктологов России, член Российского общества колоректальных хирургов (РОКХ), Аванесян Григорий Рубенович.
Ход операции
Проктологи нашей клиники используют лазерное лечение совместно с коагуляцией геморроя. В зависимости от вида и стадии болезни доктор применяет лазерное оборудование с высокочастотным коагулятором. Электорокоагулятор использует при удалении крупных или нескольких узлов, когда рана большая. Коагулятор запаивает сосуды и эффективно останавливает кровотечение.
Электорокоагулятор использует при удалении крупных или нескольких узлов, когда рана большая. Коагулятор запаивает сосуды и эффективно останавливает кровотечение.
Врач иссекает наружные и внутренние узлы, коагулирует поверхности ранки. Швы не накладываются. Исключение — случаи, когда геморроидальные узлы большие и ранка получается крупной. Срок заживления сокращается в 2-5 раз по сравнению с классической геморроидэктомией.
После хирургического вмешательства пациента наблюдают в дневном стационаре, где остается под наблюдением медперсонала.
Период реабилитации
После манипуляции в первые 2-3 дня беспокоит умеренная боль, которая уменьшается после принятия обезболивающего. Гигиена и обработка зоны промежности мазью ускоряет регенерацию ранок. В первую неделю необходима диета, которая поможет избежать запоров. Подробные рекомендации выписывает врач.
Через 7-10 дней восстанавливается работоспособность. Полное заживление ранок при операции на геморрое происходит через 3-5 недель, болезненные ощущения при дефекации проходят раньше — через 2 недели.
Геморроидэктомия с помощью метода биологической сварки тканей
Геморрой — это заболевание прямой кишки, связанное с увеличением сосудистых венозных сплетений, которое прогрессируя, приводит к выпадению, травматизации и воспалению геморроидальных узлов. Распространенность заболевания, по данным статистики, до 20-ти человек на 100 человек населения. А среди заболеваний прямой кишки геморрой занимает 1-е место.
Классическим методом оперативного лечения геморроя является операция по Миллигану-Моргану. Суть которой заключается в иссечении геморроидальных узлов с пересечением и прошиванием их питающей сосудистой ножки и ушиванием слизистой оболочки. Данная методика не исключает осложнений, связанных с наличием в зоне операции инородных тел (швов). При использовании различных видов шовного материала ткань между нитками подвергается нарушению питания за счет сдавливания, что иногда приводит к отмиранию тканей (некрозу) в области шва. Это в дальнейшем увеличивает срок заживления раны и способствует формированию более плотного рубца в области анального канала. При классической геморроидэктомии некоторые проктологи, используя шовный материал, излишне травмируют сфинктер анального канала, что приводит в некоторых случаях к нарушению его функции. К тому же, снятие швов сопровождается болевыми ощущениями.
При классической геморроидэктомии некоторые проктологи, используя шовный материал, излишне травмируют сфинктер анального канала, что приводит в некоторых случаях к нарушению его функции. К тому же, снятие швов сопровождается болевыми ощущениями.
Одним из инновационных методов оперативного лечения геморроя является геморроидэктомия с помощью аппарата LigaSure. Суть метода заключается в соединении мягких тканей анального канала за счет коагуляции белка при температуре до 55°С. Фактически происходит сварка живых тканей без образования зоны некроза. Прочность соединения тканей позволяет отказаться от использования швов. Биологическая сварка тканей исключает наличие инородных тел (швов) в зоне оперативного вмешательства, которые могут способствовать возникновению инфекции и формированию лигатурных свищей. Послеоперационный период проходит безболезненно. Существенно сокращается пребывание в стационаре и возвращение к обычному ритму жизни.
Подобная тактика лечения успешно применяется как при геморрое, так и при анальных трещинах, полипах, параректальных свищах и других заболеваниях. Данная методика исподьзуется в отделении проктологии городской больницы №3 г. Николаев. Операция выполняется проктологами прошедшими специальную подготовку. В отделении выполнено уже более 200 операций. Большинство пациентов, приходящих на прием к проктологу, называют этот метод бесшовной геморроидэктомии — лазерной геморроидэктомией. Лазерное удаление геморроидальных узлов уменьшает риск послеоперационных осложнений, уменьшает болевой синдром, способствует сокращению срока восстановления. И самое главное — при этом методе происходит полное избавление от геморроя, что позволяет считать биологическую сварку тканей одним из самых результативных методов лечения геморроя.
Данная методика исподьзуется в отделении проктологии городской больницы №3 г. Николаев. Операция выполняется проктологами прошедшими специальную подготовку. В отделении выполнено уже более 200 операций. Большинство пациентов, приходящих на прием к проктологу, называют этот метод бесшовной геморроидэктомии — лазерной геморроидэктомией. Лазерное удаление геморроидальных узлов уменьшает риск послеоперационных осложнений, уменьшает болевой синдром, способствует сокращению срока восстановления. И самое главное — при этом методе происходит полное избавление от геморроя, что позволяет считать биологическую сварку тканей одним из самых результативных методов лечения геморроя.
Лазерное лечение проктологических заболеваний амбулаторно
В Центральной поликлинике в условиях операционных Хирургического дневного стационара амбулаторно с помощью диодного лазера Сeralas (BioLiteс) проводятся операции по лечению геморроя и свищей по современной технологии HeLP и LHP и FilaC, SilaC.
HeLP и LHP методика стала следующим этапом, после дезартеризации геморроидальных узлов под контролем допплерографии (HAL RAR), в развитии современным малоинвазивных технологий по лечению геморроя. Самым передовым методом хирургического лечения в проктологии является лазер. Его уникальность состоит в том, что полностью соблюдаются принципы традиционной геморроидэктомии, используются достижения HAL RAR в проктологии и эндоваскулярной лазерной облитерации варикозных вен во флебологии. При проведении операции с помощью тонкого лазерного волокна происходит склерозирование геморроидальных узлов, спаивание (сварка) краев слизистой и подслизистой оболочки анального канала без необходимости наложения швов на рану. Так как швы отсутствуют, соответственно и отсутствуют боли в послеоперационном периоде.
Лазерное склерозирование геморроидальных узлов
Во время операции осуществляется выпаривание и склерозирование ткани геморроидального узла в подслизистом слое, без повреждения слизистой над ним. Поскольку слизистая оболочка анального канала остается жизнеспособной, то происходит быстрое заживление послеоперационного участка.
Поскольку слизистая оболочка анального канала остается жизнеспособной, то происходит быстрое заживление послеоперационного участка.
В некоторых тяжелых запущенных случаях геморроя 3-4 стадии и выпадении слизистой анального канала лазерную деструкцию и удаление целесообразно сочетать с мукопексией и прошиванием геморроидальных сосудов (т.е. элементами HAL RAR) и иссечением перианальной дермы, анальных бахромок.
Нередко геморроидальная болезнь сочетается с другими проктологическими проблемами, требующими хирургического вмешательства, такими как хроническая анальная трещина, параректальный свищ, анальная бахромка, перианальные кондиломы. Лазерная технология позволяет одномоментно избавиться от геморроя и этих заболеваний.
Лазерная деструкция геморроидальных узлов проводится под общей внутривенной анестезией. Продолжительность самого вмешательства составляет 15-20 минут. В послеоперационном периоде пациент остается в стационаре от 6 часов до суток. Средний срок нетрудоспособности после деструкции геморроя лазером составляет от трех до пяти дней. Боли после операции обычно незначительные в течение 5-7 дней, которые легко купируются обычными обезболивающими средствами (кеторол, кетанов, нурофен, бурана и др.)
Боли после операции обычно незначительные в течение 5-7 дней, которые легко купируются обычными обезболивающими средствами (кеторол, кетанов, нурофен, бурана и др.)
Преимущества удаления геморроя лазером
1. Малотравматичность (малоинвазивность).
2. Проведение операции в подслизистом слое без наложения швов, минимизирует болезненные ощущения в послеоперационном периоде.
3. Отсутствие кровотечений во время и после операции.
5. Заживление без воспалительных явлений в области воздействия лазера.
6. Короткое время оперативного вмешательства.
7. Сокращение сроков выздоровления.
8. Нет послеоперационных рубцов
9. Минимальное число рецидивов.
Записаться к специалистам можно по телефону:
+7(812)363-11-22
или в регистратуре поликлиники: +7(812)493-21-22
Проктология
Геморроидэктомия — (клиники Di Центр)
Геморроидэктомия — одномоментное радикальное удаление всех гипертрофированных геморроидальных тканей с перевязкой кровоснабжающих их сосудов.
На протяжении многих лет геморроидэктомия является золотым стандартом лечения геморроя в случаях, когда эффективность и безопасность прочих методик может быть поставлена под вопрос.
Операций по поводу геморроя выполняется достаточно много, а в специализированных колопроктологических стационарах, не смотря на распространенность малоинвазивных методик, это вмешательство занимает первое место с большим отрывом. Из всех методик лечения отдаленные результаты геморроидэктомии изучены наиболее хорошо. Поэтому опытные доктора могут с уверенностью констатировать, что, несмотря на широкое внедрение малоинвазивных и парахирургических методик, таких как латексное лигирование, HAL-RAR или операция циркулярной слизисто — подслизистой резекции (Лонго), правильно и по показаниям выполненная геморроидэктомия дает наилучшие гарантии выздоровления на максимально продолжительный период времени.
Показанием к геморроидэктомии являются случаи геморроя 3−4 стадии, когда у врача, в виду выраженности изменений, есть обоснованные сомнения в радикальности и безопасности прочих методик. При сочетании геморроя с другими хирургическими патологиями заднего прохода — свищами и хроническими трещинами к показаниям добавляется и 2 стадия заболевания. Безусловным показанием к геморроидэктомии также является наличие рубцовых изменений в самих геморроидальных узлах («фиброзные полипы») или по зубчатой линии («гипертрофированные анальные сосочки»). Наиболее часто операция выполняется в возрастной группе 30−65 лет, так как гарантии длительного выздоровления важны именно в трудоспособном возрасте. Именно у этих больных геморроидэктомия, выполненная по современным методикам, дает хороший и стойкий результат.
При сочетании геморроя с другими хирургическими патологиями заднего прохода — свищами и хроническими трещинами к показаниям добавляется и 2 стадия заболевания. Безусловным показанием к геморроидэктомии также является наличие рубцовых изменений в самих геморроидальных узлах («фиброзные полипы») или по зубчатой линии («гипертрофированные анальные сосочки»). Наиболее часто операция выполняется в возрастной группе 30−65 лет, так как гарантии длительного выздоровления важны именно в трудоспособном возрасте. Именно у этих больных геморроидэктомия, выполненная по современным методикам, дает хороший и стойкий результат.
Идеальным методом обезболивания для геморроидэктомии является пролонгированная эпидуральная анестезия. В отдельных случаях может выполняться спинно мозговая анестезия. Однако в некоторых стационарах вмешательства выполняются под общим наркозом и даже под внутривенной анестезией что может отрицательно сказаться на результатах из-за недостаточной релаксации анального сфинктера.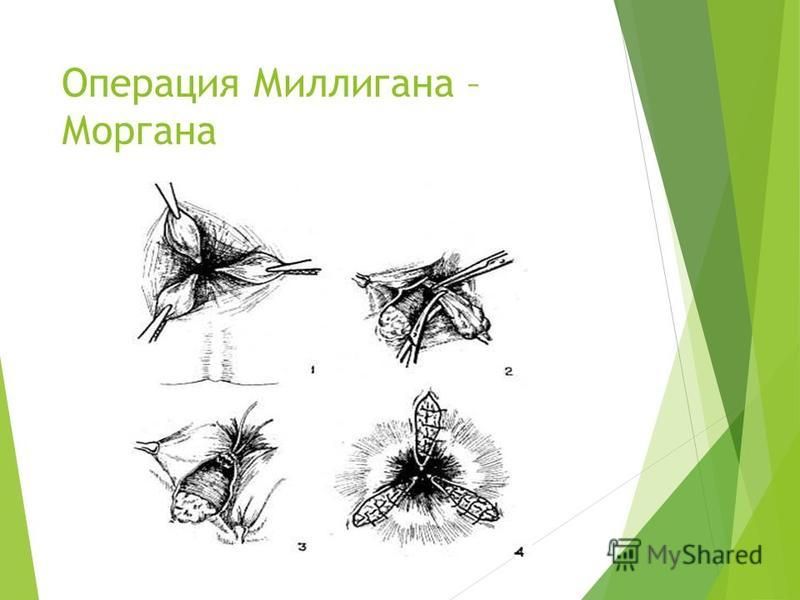
Если схематично представлять геморроидэктомию, то при ней иссекаются избытки геморроидальных тканей вместе с расположенной над ними перианальной кожей, выстилкой заднего прохода и слизистой прямой кишки (А-В). Сосуды лигируются, а слистые и покровные ткани фиксируются к подлежащим тканям ©. Существует множество модификаций геморроидэктомии — открытая закрытая, подслизистая, циркулярная. Опытные доктора как правило сочетают различные методики исходя из анатомических особенностей строения анальной области конкретного пациента. Вмешательство выполняется в течение 20−60 минут.
Помимо традиционного скальпеля и ножниц, являющихся идеальным способом рассечения тканей, геморроидэктомия может выполняться с использованием электрокоагуляции, радионожа, специальных коагуляционных приборов — «Лигашу» или гармонического скальпеля. У каждого из этих приборов есть свои преимущества и недостатки, которые проявляются в конкретных условиях. Поэтому универсально эффективного способа рассечения тканей при геморроидэктомии не существует, а опытные врачи выбирают прибор или их сочетание для каждой операции индивидуально. Для предупреждения стеноза анального канала и сохранения чувствительности между ранами, образующимися при удалении геморроидальных узлов, обзательно оставляют кожно-слизистые перемычки. Раны после геморроидэктомии можно ушивать или оставлять открытыми. Завершается операция постановкой в кишку мазевой салфетки для тампонирования ран и газоотводной трубки для выведения газов и контроля гемостаза.
Тампон и трубка из прямой кишки извлекаются на следующий после операции день. После этого обезболивание как правило осуществляется не наркотическими анальгетиками, назначают также теплые сидячие ванны. При нормальном мочеиспускании рекомендуют обильное питье и назначаются физиологические слабительные, увеличивающие объем кишечного содержимого. Это нормализует стул и предупреждает запор.
Если самостоятельный стул в течении 2 дней после геморроидэктомии отсутствует, его вызывают при помощи очистительной клизмы. Выписка осуществляется после стула и пальцевого контроля состояния анального канала и наданальной области. При правильно и показаниям выполненном вмешательстве с использованием современных приборов и шовных материалов средний койко-день после геморроидэктомии у соматически сохранных пациентов с не осложненным течением заболевания составляет три. Увеличить продолжительность пребывания в стационаре могут исходная анемия, соматический статус (состояние сердечно сосудистой и дыхательной систем) или развитие осложнений, совокупный риск которых не более 1%. Это кровотечения, задержка мочеиспускания или воспалительные процессы.
После выписки для исключения стеноза анального канала показан еженедельный мониторинг пациента лечащим врачом с пальцевым бужированием ануса. Во избежание осложнений отдаленного периода — стриктур, незаживающих ран, свищей и т. п., адекватное наблюдение должно быть обеспечено на весь срок заживления ран, который может быть равен 3−10 неделям и в среднем составляет 6−7 недель. Средние сроки нетрудоспособности после геморроидэктомии значительно меньше и составляют 18−21 день, включая пребывание в стационаре.
Отдаленные результаты леченияСреди прочих методов лечения геморроя только правильно и по показаниям выполненная геморроидэктомия может гарантировать пациентам близкий к 100% положительный результат на максимально продолжительное время, так как обеспечивает радикальное удаление всех избытков геморроидальных тканей с перевязкой снабжающих их кровью сосудистых коллекторов.
Лазерное лечение геморроя
Преимущества удаления геморроя лазером:- Процедура удаления лазером занимает 15−25 минут.
- Лечение лазером практически безболезненно. Пациент может чувствовать лёгкое тепло. У больных с низким порогом болевой чувствительности эта процедура может проводиться под воздействием анестезии.
- Лазерная операция осуществляется без кровопотери, так как лазерный луч сразу же прижигает все кровоточащие сосуды и предотвращает тем самым кровотечение.
- В процессе операции в стерильной зоне воздействия образуется коагуляционная пленка, препятствующая проникновению инфекции в подлежащие ткани.
- Наличие трещин, воспалительных процессов и свищей в аноректальной области не считается противопоказанием для проведения данной процедуры. Наоборот, лазерная операция по удалению геморроя обычно устраняет эти нарушения.
Основным методом его лечения в России остается хирургический метод — операция геморроидэктомия по Миллигану-Моргану в различных модификациях. Это вмешательство выполняют у 75% госпитализированных больных без учета стадии заболевания. Геморроидэктомия большинством колопроктологов расценивается как радикальный способ лечения геморроя. Однако исследования зарубежных и отечественных колопроктологов последних лет свидетельствуют, что она показана не более чем 30% пациентов геморроидальной болезнью при III-IV стадии.
Изобретение в шестидесятых годах двадцатого столетия Советской медициной лазера — оптического квантового генератора — сразу же привело к стремительному прогрессу в разных областях медицины.
Как ни странно первой в мире операцией с применением лазера была геморроидэктомия!
В лазерной хирургии используются достаточно мощные лазеры, способные сильно нагревать биологическую ткань, что приводит к ее испарению или разрезанию. Применение лазеров в медицине позволило выполнять ранее сложные или вовсе невозможные операции эффективно и с минимальной травматизацией тканей.
Теперь это легко и быстро!При выполнении геморроидэктомии с использованием лазерных технологии подготовка к операции начинается за день до процедуры, вечером не рекомендуется обильный ужин. В день операции нужно прекратить прием пищи и жидкости за пять часов до вмешательства. Очищение кишечника можно произвести за 20 минут до вмешательства при помощи микроклизмы Микролакс.
Процедура при разных стадиях заболевания проводиться или под местной анестезией или под спинальным — комбинированным наркозом. После наступления анальгезии (обезболивания) производиться дивульсия (расширение) заднего прохода, для точного определения и визуализации внутренних геморроидальных узлов, затем ножка узла с приносящей кровь артерией прошивается. Геморроидальные ткани после этого удаляются при помощи лазерного излучения. При геморрое 2 ст. возможно проведение вапоризации геморроидальных узлов без разрезов в перианальной области, когда лазерная энергия световода подводится непосредственно к основанию внутреннего узла и происходит уменьшение объема узла, и его лифтинг (подтягивание).
После проведения манипуляции в задний проход устанавливается турунда с мазью на 12 часов.
Стоимость лазерного лечения геморроя в «Клинике в Северном» по цене обычной операции по удалению геморроя!
Записаться на прием проктолога
Врач хирург-колопроктолог — Юркова Александра Евгеньевна
Врач хирург-колопроктолог — Кузнецов Михаил Николаевич
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
Пробное сравнение двух методов лечения геморроя третьей и четвертой степени
Acta Inform Med. 2014 Dec; 22 (6): 365–367.
Халит Малоку
1 Хирургический центр «Алока», Приштина, Косова
Заим Гаши
2 Кафедра клинической гастрогепатологии, медицинский факультет, Приштинский университет
000, Косова Отделение хирургии, Клинический центр, Подгорица, ЧерногорияHilmi Islami
4 Кафедра фармакологии, Медицинский факультет, Университет Приштины, Косова
Аргжира Юнику-Школолли
2 ro Кафедра клинической гастрономии Medicene, Приштинский университет, Косова
1 Хирургический центр «Алока», Приштина, Косова
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет, Косова
3 , Клиническое отделение хирургии Центр, Подгорица, Черногория
4 Кафедра фармакологии, факультет y of Medicene, Приштинский университет, Косова
Поступила в редакцию 21 сентября 2014 г .; Принята в печать 25 ноября 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Цель:
Согласно «сосудистой» теории, артериальное переполнение в верхних геморроидальных артериях приведет к расширению геморроидального венозного сплетения.Лазерная процедура геморроя (LHP) – это новая лазерная процедура для амбулаторного лечения геморроя, при которой геморроидальный артериальный кровоток, питающий геморроидальное сплетение, останавливается с помощью лазерной коагуляции.
Цель:
Наша цель заключалась в сравнении лазерной процедуры геморроя с открытой хирургической процедурой при амбулаторном лечении симптоматического геморроя.
Материал и метод:
Было проведено сравнительное испытание между лазерной процедурой геморроя и открытой хирургической геморроидэктомией.Это исследование проводилось в больнице Алока в Косово. В исследование были включены пациенты с симптоматическим геморроем III или IV степени с минимальным или полным выпадением слизистой оболочки: 20 пациентов, получавших лазерную геморроидопластику, и 20 пациентов, перенесших открытую хирургическую геморроидэктомию. Оценивали время операции и послеоперационную боль по визуальной аналоговой шкале.
Результаты:
Всего в исследование приняли участие 40 пациентов (23 мужчины и 17 женщин, средний возраст 46 лет). Существенные различия между лазерной геморроидопластикой и открытой хирургической процедурой наблюдались во время операции и ранней послеоперационной боли.Между двумя группами была статистически значимая разница в отношении раннего послеоперационного периода: 1 неделя, 2 недели, 3 недели и 1 месяц после соответствующей процедуры (p <0,01). Время процедуры для LHP составило 15,94 мин по сравнению с 26,76 мин для открытой операции (p <0,01).
Заключение:
Лазерная геморроидопластика оказалась эффективнее открытой хирургической геморроидэктомии. Послеоперационная боль и продолжительность – это только два индикатора этой разницы между процедурами.
Ключевые слова: лазерная геморроидопластика, открытая операция, боль, продолжительность
1. ВВЕДЕНИЕ
Геморроидальная болезнь занимает первое место среди заболеваний прямой и толстой кишки, а оценочная распространенность во всем мире колеблется от 2,9% до 27,9%. из которых более 4% являются симптоматическими (1, 2). Примерно треть этих пациентов обращаются за консультацией к врачу. Распределение по возрасту демонстрирует гауссовское распределение с пиком заболеваемости между 45 и 65 годами с последующим снижением после 65 лет (3, 4).Мужчины болеют чаще, чем женщины (5). Аноректальные сосудистые подушки вместе с внутренним анальным сфинктером необходимы для поддержания удержания мочи, обеспечивая поддержку мягких тканей и удерживая анальный канал плотно закрытым. Считается, что геморрой возникает из-за смещения поддерживающей мышцы вниз (Treitz) (6, 7). Варианты лечения симптоматического геморроя со временем менялись. Меры включают консервативное лечение, безоперационное лечение и различные хирургические методы.Различные безоперационные методы лечения включают перевязку резинкой (RBL), инъекционную склеротерапию, криотерапию, инфракрасную коагуляцию, лазерную терапию и диатермическую коагуляцию; все это может выполняться амбулаторно без анестезии. Эти нехирургические методы считаются основным вариантом лечения геморроя 1-3 степени (I-III степени) (8). Если консервативные меры не помогают контролировать симптомы, пациентов можно направить к хирургу для оперативного лечения. Показания к хирургическому лечению включают наличие значительного внешнего компонента, гипертрофированных сосочков, ассоциированной трещины, обширного тромбоза или рецидива симптомов после повторной RBL.Используемая техника может быть открытой (Миллиган – Морган) или закрытой (Фергюсон), а используемые инструменты – скальпель, ножницы, электрокоагуляция или лазер. Геморроидэктомия по Миллигану-Моргану – золотой стандарт и часто выполняемая процедура в Соединенном Королевстве (9). Боль после геморроидэктомии – самая распространенная проблема, связанная с хирургическими методами. Другими ранними осложнениями являются задержка мочи (20,1%), кровотечение (вторичное или реакционное) (2,4–6%) и подкожный абсцесс (0,5%). К отдаленным осложнениям относятся анальная трещина (1% -2.6%), анальный стеноз (1%), недержание мочи (0,4%), свищ (0,5%) и рецидив геморроя (10, 11). Целью этого исследования было сравнить боль и продолжительность вмешательства между двумя методами, лазерной геморроидопластикой (LHP) и хирургической открытой геморроидэктомией.
2. МАТЕРИАЛ И МЕТОД
В это сравнительное и проспективное исследование было включено 40 пациентов, из которых 20 пациентов прошли лечение методом лазерной геморроидопластики и 20 пациентов прошли лечение открытой хирургической геморроидэктомией.Пациенты были разделены на группы в зависимости от стадии геморроя: пациенты с III стадией и минимальным выпадением слизистой оболочки лечились LHP, а пациенты с IV стадией и пролапсом – открытым хирургическим методом. Это исследование проводилось в хирургическом центре ALOKA в Косово с января 2012 года по июнь 2014 года. После подробного физического обследования и проктоскопии лазерная процедура была выполнена с помощью Biolitec. Когда пациент находился в положении для литотомии, в анальный канал был введен специальный одноразовый проктоскоп диаметром 23 мм.Лазерные выстрелы производились с помощью 980-диодного лазера через оптическое волокно с длиной волны 1000 нм в импульсном режиме, чтобы уменьшить нежелательную дегенерацию периартериальной нормальной ткани. Глубину усадки можно регулировать мощностью и продолжительностью лазерного луча.
Через оптоволокно 1000 микрон пять лазерных выстрелов, генерируемых мощностью 13 Вт, длительностью 1,2 с каждый и паузой 0,6 с, вызвали усадку тканей на глубину примерно 5 мм. Эта процедура проводилась амбулаторно.Подготовка кишечника не требовалась. За 2 часа до вмешательства были поставлены две клизмы. Другим 20 пациентам была проведена открытая хирургическая геморроидэктомия под местной анестезией. Пациенты были выписаны в течение 4-12 часов и наблюдались в течение 2-6 месяцев для выявления прогресса заживления и осложнений. Пациентов наблюдали за уровнем послеоперационной боли и продолжительностью операции. Послеоперационная боль регистрировалась с использованием 10-балльной визуальной аналоговой шкалы (ВАШ), по которой 0 означает отсутствие боли, а 10 – наихудшую боль, которую только можно вообразить.Протокол ВАШ отслеживался через 1 неделю, 2 недели, 3 недели, 1 месяц, 2 месяца и 6 месяцев. Продолжительность вмешательства записывалась в минутах. Данные были проанализированы с помощью статистических тестов и представлены в соответствующих таблицах и графиках.
3. РЕЗУЛЬТАТЫ
Процедура LHP была выполнена 20 последовательным пациентам, у которых был симптоматический геморрой III степени с умеренным выпадением слизистой оболочки при проктоскопии и в анамнезе редкие эпизоды ручного уменьшения пролапса, средний возраст 47 ± 12 лет.6 (диапазон, 24–70) лет. Всего было 11 мужчин и 9 женщин. Открытое хирургическое вмешательство было выполнено 20 пациентам с симптоматическим геморроем IV степени, полным пролапсом и отсутствием реакции на ручное уменьшение, средний возраст 49 ± 12,3 (диапазон 28-72) лет. Было 12 мужчин и 8 женщин.
Что касается боли, то ранняя послеоперационная боль значительно ниже в группе LHP по сравнению с хирургической группой. Такие же значения получены и за период в один месяц. Эти результаты представлены в таблицах и на рисунках,.
Таблица 1
Представление боли по шкале ВАШ в группе LHP
Таблица 2
Представление боли по шкале ВАШ в хирургической группе
Представление боли по шкале ВАШ в группе LHP
Представление боли по шкале ВАШ в группе хирургическая группа
Средняя продолжительность операции составила 15,94 ± 3,5 мин в группе LHP и 26,76 ± 5,8 мин (p <0,01). О серьезных побочных эффектах или осложнениях не сообщалось. В одном случае наблюдалось кровотечение (пациентка принимала аспирин).В одном случае потребовался хирургический гемостаз. Незначительная боль, потребовавшая приема лекарств, была зарегистрирована в трех случаях: в одном в группе LHP и в двух при открытом хирургическом вмешательстве. Ни в одном из случаев переливания крови не потребовалось.
4. ОБСУЖДЕНИЕ
Необходимость лечения геморроя в первую очередь основана на субъективном восприятии тяжести симптомов, и назначение лечения определяется традиционной классификацией геморроя (12), которая не связана с тяжестью симптомов. .Разнообразие методов лечения добавило путаницы в принятии решения о методе лечения. Вопрос об оптимальной методике лечения остается без ответа, несмотря на то, что большинство используемых методов подвергается рандомизированной оценке. Как правило, неосложненная геморроидэктомия удовлетворительна без хирургического вмешательства или операции как для пациента, так и для хирурга (13). В исследовании университета Сан-Паулу, Бразилия, они заявили, что преимущества лазерной геморроидэктомии заключаются в том, что она является гемостатической, бактерицидной, быстро заживает, не затрагивает соседние структуры, меньше послеоперационных осложнений и меньшего количества кровотечений и стенозов (14, 15).Открытая хирургическая геморроидэктомия – наиболее широко используемая процедура при хирургическом лечении геморроя. Однако геморроидэктомия связана со значительными осложнениями, включая боль, кровотечение и раневую инфекцию, что может привести к длительному пребыванию в больнице (16). Мы обнаружили, что оценка боли была значительно ниже в группе LHP по сравнению с группой с открытой геморроидэктомией, в раннем послеоперационном периоде после того, как оценка по ВАШ составляла 5 против 0 для оценки 0-1, 15 против 18 для оценки 2-5 и 0. против.2 при оценке выше 5 в соответствующих группах. Послеоперационная боль – самое важное осложнение, которое беспокоит наших пациентов и заставляет их сопротивляться хирургическому вмешательству. В нашем исследовании послеоперационная боль в течение первого месяца после обеих процедур была значительно меньше при лазерной геморроидэктомии по сравнению с традиционной открытой хирургической геморроидэктомией (p <0,05). Наше исследование показало, что лазерная геморроидопластика - безопасная процедура, связанная с уменьшением послеоперационной боли. Лазерная геморроидэктомия имеет меньшую продолжительность по сравнению с открытой хирургической геморроидэктомией, что удовлетворительно для пациентов с симптоматическим геморроидальным узлом III или IV стадии (15.94 против 26,76 мин и p <0,01).
5. ЗАКЛЮЧЕНИЕ
Таким образом, процедура лазерной геморроидопластики более предпочтительна по сравнению с традиционной открытой хирургической геморроидэктомией. Послеоперационная боль значительно меньше при лазерной процедуре по сравнению с хирургической процедурой (p <0,05). Длительность лазерной процедуры значительно короче (p <0,01).
Сноски
КОНФЛИКТ ИНТЕРЕСОВ: НЕТ ЗАЯВЛЕННЫХ.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Йохансон Дж. Ф., Зонненберг А.Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 2. Рогозина В.А. Геморрой. Экспериментальная Ная и Клиническая Гастроэнтерология. 2002; 4: 93–96. [PubMed] [Google Scholar] 3. Йохансон Дж. Ф., Зонненберг А. Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 4. Parks AG. Де Геморрой. Исследование хирургического анамнеза.Отчет Гая из больницы. 1955; 104: 135–150. [PubMed] [Google Scholar] 5. Keighley MRB. Vol. 1. Издатели WB Saunders; 1993. Хирургия заднего прохода, прямой и толстой кишки. 1; С. 295–298. [Google Scholar] 6. Хаас П.А., Фокс Т.А., младший, Хаас Г.П. Патогенез геморроя. Заболевания толстой и прямой кишки. 1984. 27 (7): 442–450. [PubMed] [Google Scholar] 7. Thomson WHF. Природа геморроя. Британский журнал хирургии. 1975. 62 (7): 542–552. [PubMed] [Google Scholar] 8. MacRae HM, McLeod RS. Сравнение методов лечения геморроя.Метаанализ. Dis Colon Rectum. 1995. 38 (7): 687–694. [PubMed] [Google Scholar] 9. Monson JRT, Мортенсон, штат Нью-Джерси, Хартли Дж. Процедуры пролапса геморроя (ПРК) или сшитой анопексии. Согласованный документ Ассоциации колопроктологов Великобритании и Ирландии. ACPGBI. 2003 [Google Scholar] 10. Бледей Р., Пена Дж. П., Ротенбергер Д. А., Голдберг С. М., Булс Дж. Г.. Симптоматический геморрой: частота и осложнения оперативного лечения. Заболевания толстой и прямой кишки. 1992. 35 (5): 477–481. [PubMed] [Google Scholar] 11.Сардинья TC, Корман ML. Геморрой. Хирургические клиники Северной Америки. 2002. 82 (6): 1153–1167. [PubMed] [Google Scholar] 12. Голигер Дж., Дати Х., Никсон Х. Лондон: Байер Тиндалл; 1984. Хирургия заднего прохода и толстой кишки. 5. [Google Scholar] 13. Салфи Р. Новая методика амбулаторного лечения геморроидальных узлов. Лазерная фотокоагуляция геморроидальных артерий под контролем Доплера. Колопроктология. 2009. 31: 99–103. [Google Scholar] 14. Чиа Ю.В., Дарзи А., Спикмен К.Т., Хилл А.Д., Джеймсон Дж.С., Генри М.М. Отделение хирургии, Центральная больница Миддлсекса, Лондон, Великобритания Int.J Colorectal Dis. 1995; 1011: 22–24. [PubMed] [Google Scholar] 15. Лори Баркли. Лучший вариант для оценки и лечения геморроя. BMJ. 25 февраля 2008 г.; 336: 380–383. [Google Scholar] 16. Milligan ET, Morgan CN, Jones LE, Officer R. Хирургическая анатомия анального канала и оперативное лечение геморроя. Ланцет. 1937; 2: 1119–1124. [Google Scholar]– Испытание, сравнивающее 2 метода лечения геморроя третьей и четвертой степени
Acta Inform Med. 2014 Dec; 22 (6): 365–367.
Халит Малоку
1 Хирургический центр «Алока», Приштина, Косова
Заим Гаши
2 Кафедра клинической гастрогепатологии, медицинский факультет, Приштинский университет
000, Косова Отделение хирургии, Клинический центр, Подгорица, ЧерногорияHilmi Islami
4 Кафедра фармакологии, Медицинский факультет, Университет Приштины, Косова
Аргжира Юнику-Школолли
2 ro Кафедра клинической гастрономии Medicene, Приштинский университет, Косова
1 Хирургический центр «Алока», Приштина, Косова
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет, Косова
3 , Клиническое отделение хирургии Центр, Подгорица, Черногория
4 Кафедра фармакологии, факультет y of Medicene, Приштинский университет, Косова
Поступила в редакцию 21 сентября 2014 г .; Принята в печать 25 ноября 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Цель:
Согласно «сосудистой» теории, артериальное переполнение в верхних геморроидальных артериях приведет к расширению геморроидального венозного сплетения.Лазерная процедура геморроя (LHP) – это новая лазерная процедура для амбулаторного лечения геморроя, при которой геморроидальный артериальный кровоток, питающий геморроидальное сплетение, останавливается с помощью лазерной коагуляции.
Цель:
Наша цель заключалась в сравнении лазерной процедуры геморроя с открытой хирургической процедурой при амбулаторном лечении симптоматического геморроя.
Материал и метод:
Было проведено сравнительное испытание между лазерной процедурой геморроя и открытой хирургической геморроидэктомией.Это исследование проводилось в больнице Алока в Косово. В исследование были включены пациенты с симптоматическим геморроем III или IV степени с минимальным или полным выпадением слизистой оболочки: 20 пациентов, получавших лазерную геморроидопластику, и 20 пациентов, перенесших открытую хирургическую геморроидэктомию. Оценивали время операции и послеоперационную боль по визуальной аналоговой шкале.
Результаты:
Всего в исследование приняли участие 40 пациентов (23 мужчины и 17 женщин, средний возраст 46 лет). Существенные различия между лазерной геморроидопластикой и открытой хирургической процедурой наблюдались во время операции и ранней послеоперационной боли.Между двумя группами была статистически значимая разница в отношении раннего послеоперационного периода: 1 неделя, 2 недели, 3 недели и 1 месяц после соответствующей процедуры (p <0,01). Время процедуры для LHP составило 15,94 мин по сравнению с 26,76 мин для открытой операции (p <0,01).
Заключение:
Лазерная геморроидопластика оказалась эффективнее открытой хирургической геморроидэктомии. Послеоперационная боль и продолжительность – это только два индикатора этой разницы между процедурами.
Ключевые слова: лазерная геморроидопластика, открытая операция, боль, продолжительность
1. ВВЕДЕНИЕ
Геморроидальная болезнь занимает первое место среди заболеваний прямой и толстой кишки, а оценочная распространенность во всем мире колеблется от 2,9% до 27,9%. из которых более 4% являются симптоматическими (1, 2). Примерно треть этих пациентов обращаются за консультацией к врачу. Распределение по возрасту демонстрирует гауссовское распределение с пиком заболеваемости между 45 и 65 годами с последующим снижением после 65 лет (3, 4).Мужчины болеют чаще, чем женщины (5). Аноректальные сосудистые подушки вместе с внутренним анальным сфинктером необходимы для поддержания удержания мочи, обеспечивая поддержку мягких тканей и удерживая анальный канал плотно закрытым. Считается, что геморрой возникает из-за смещения поддерживающей мышцы вниз (Treitz) (6, 7). Варианты лечения симптоматического геморроя со временем менялись. Меры включают консервативное лечение, безоперационное лечение и различные хирургические методы.Различные безоперационные методы лечения включают перевязку резинкой (RBL), инъекционную склеротерапию, криотерапию, инфракрасную коагуляцию, лазерную терапию и диатермическую коагуляцию; все это может выполняться амбулаторно без анестезии. Эти нехирургические методы считаются основным вариантом лечения геморроя 1-3 степени (I-III степени) (8). Если консервативные меры не помогают контролировать симптомы, пациентов можно направить к хирургу для оперативного лечения. Показания к хирургическому лечению включают наличие значительного внешнего компонента, гипертрофированных сосочков, ассоциированной трещины, обширного тромбоза или рецидива симптомов после повторной RBL.Используемая техника может быть открытой (Миллиган – Морган) или закрытой (Фергюсон), а используемые инструменты – скальпель, ножницы, электрокоагуляция или лазер. Геморроидэктомия по Миллигану-Моргану – золотой стандарт и часто выполняемая процедура в Соединенном Королевстве (9). Боль после геморроидэктомии – самая распространенная проблема, связанная с хирургическими методами. Другими ранними осложнениями являются задержка мочи (20,1%), кровотечение (вторичное или реакционное) (2,4–6%) и подкожный абсцесс (0,5%). К отдаленным осложнениям относятся анальная трещина (1% -2.6%), анальный стеноз (1%), недержание мочи (0,4%), свищ (0,5%) и рецидив геморроя (10, 11). Целью этого исследования было сравнить боль и продолжительность вмешательства между двумя методами, лазерной геморроидопластикой (LHP) и хирургической открытой геморроидэктомией.
2. МАТЕРИАЛ И МЕТОД
В это сравнительное и проспективное исследование было включено 40 пациентов, из которых 20 пациентов прошли лечение методом лазерной геморроидопластики и 20 пациентов прошли лечение открытой хирургической геморроидэктомией.Пациенты были разделены на группы в зависимости от стадии геморроя: пациенты с III стадией и минимальным выпадением слизистой оболочки лечились LHP, а пациенты с IV стадией и пролапсом – открытым хирургическим методом. Это исследование проводилось в хирургическом центре ALOKA в Косово с января 2012 года по июнь 2014 года. После подробного физического обследования и проктоскопии лазерная процедура была выполнена с помощью Biolitec. Когда пациент находился в положении для литотомии, в анальный канал был введен специальный одноразовый проктоскоп диаметром 23 мм.Лазерные выстрелы производились с помощью 980-диодного лазера через оптическое волокно с длиной волны 1000 нм в импульсном режиме, чтобы уменьшить нежелательную дегенерацию периартериальной нормальной ткани. Глубину усадки можно регулировать мощностью и продолжительностью лазерного луча.
Через оптоволокно 1000 микрон пять лазерных выстрелов, генерируемых мощностью 13 Вт, длительностью 1,2 с каждый и паузой 0,6 с, вызвали усадку тканей на глубину примерно 5 мм. Эта процедура проводилась амбулаторно.Подготовка кишечника не требовалась. За 2 часа до вмешательства были поставлены две клизмы. Другим 20 пациентам была проведена открытая хирургическая геморроидэктомия под местной анестезией. Пациенты были выписаны в течение 4-12 часов и наблюдались в течение 2-6 месяцев для выявления прогресса заживления и осложнений. Пациентов наблюдали за уровнем послеоперационной боли и продолжительностью операции. Послеоперационная боль регистрировалась с использованием 10-балльной визуальной аналоговой шкалы (ВАШ), по которой 0 означает отсутствие боли, а 10 – наихудшую боль, которую только можно вообразить.Протокол ВАШ отслеживался через 1 неделю, 2 недели, 3 недели, 1 месяц, 2 месяца и 6 месяцев. Продолжительность вмешательства записывалась в минутах. Данные были проанализированы с помощью статистических тестов и представлены в соответствующих таблицах и графиках.
3. РЕЗУЛЬТАТЫ
Процедура LHP была выполнена 20 последовательным пациентам, у которых был симптоматический геморрой III степени с умеренным выпадением слизистой оболочки при проктоскопии и в анамнезе редкие эпизоды ручного уменьшения пролапса, средний возраст 47 ± 12 лет.6 (диапазон, 24–70) лет. Всего было 11 мужчин и 9 женщин. Открытое хирургическое вмешательство было выполнено 20 пациентам с симптоматическим геморроем IV степени, полным пролапсом и отсутствием реакции на ручное уменьшение, средний возраст 49 ± 12,3 (диапазон 28-72) лет. Было 12 мужчин и 8 женщин.
Что касается боли, то ранняя послеоперационная боль значительно ниже в группе LHP по сравнению с хирургической группой. Такие же значения получены и за период в один месяц. Эти результаты представлены в таблицах и на рисунках,.
Таблица 1
Представление боли по шкале ВАШ в группе LHP
Таблица 2
Представление боли по шкале ВАШ в хирургической группе
Представление боли по шкале ВАШ в группе LHP
Представление боли по шкале ВАШ в группе хирургическая группа
Средняя продолжительность операции составила 15,94 ± 3,5 мин в группе LHP и 26,76 ± 5,8 мин (p <0,01). О серьезных побочных эффектах или осложнениях не сообщалось. В одном случае наблюдалось кровотечение (пациентка принимала аспирин).В одном случае потребовался хирургический гемостаз. Незначительная боль, потребовавшая приема лекарств, была зарегистрирована в трех случаях: в одном в группе LHP и в двух при открытом хирургическом вмешательстве. Ни в одном из случаев переливания крови не потребовалось.
4. ОБСУЖДЕНИЕ
Необходимость лечения геморроя в первую очередь основана на субъективном восприятии тяжести симптомов, и назначение лечения определяется традиционной классификацией геморроя (12), которая не связана с тяжестью симптомов. .Разнообразие методов лечения добавило путаницы в принятии решения о методе лечения. Вопрос об оптимальной методике лечения остается без ответа, несмотря на то, что большинство используемых методов подвергается рандомизированной оценке. Как правило, неосложненная геморроидэктомия удовлетворительна без хирургического вмешательства или операции как для пациента, так и для хирурга (13). В исследовании университета Сан-Паулу, Бразилия, они заявили, что преимущества лазерной геморроидэктомии заключаются в том, что она является гемостатической, бактерицидной, быстро заживает, не затрагивает соседние структуры, меньше послеоперационных осложнений и меньшего количества кровотечений и стенозов (14, 15).Открытая хирургическая геморроидэктомия – наиболее широко используемая процедура при хирургическом лечении геморроя. Однако геморроидэктомия связана со значительными осложнениями, включая боль, кровотечение и раневую инфекцию, что может привести к длительному пребыванию в больнице (16). Мы обнаружили, что оценка боли была значительно ниже в группе LHP по сравнению с группой с открытой геморроидэктомией, в раннем послеоперационном периоде после того, как оценка по ВАШ составляла 5 против 0 для оценки 0-1, 15 против 18 для оценки 2-5 и 0. против.2 при оценке выше 5 в соответствующих группах. Послеоперационная боль – самое важное осложнение, которое беспокоит наших пациентов и заставляет их сопротивляться хирургическому вмешательству. В нашем исследовании послеоперационная боль в течение первого месяца после обеих процедур была значительно меньше при лазерной геморроидэктомии по сравнению с традиционной открытой хирургической геморроидэктомией (p <0,05). Наше исследование показало, что лазерная геморроидопластика - безопасная процедура, связанная с уменьшением послеоперационной боли. Лазерная геморроидэктомия имеет меньшую продолжительность по сравнению с открытой хирургической геморроидэктомией, что удовлетворительно для пациентов с симптоматическим геморроидальным узлом III или IV стадии (15.94 против 26,76 мин и p <0,01).
5. ЗАКЛЮЧЕНИЕ
Таким образом, процедура лазерной геморроидопластики более предпочтительна по сравнению с традиционной открытой хирургической геморроидэктомией. Послеоперационная боль значительно меньше при лазерной процедуре по сравнению с хирургической процедурой (p <0,05). Длительность лазерной процедуры значительно короче (p <0,01).
Сноски
КОНФЛИКТ ИНТЕРЕСОВ: НЕТ ЗАЯВЛЕННЫХ.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Йохансон Дж. Ф., Зонненберг А.Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 2. Рогозина В.А. Геморрой. Экспериментальная Ная и Клиническая Гастроэнтерология. 2002; 4: 93–96. [PubMed] [Google Scholar] 3. Йохансон Дж. Ф., Зонненберг А. Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 4. Parks AG. Де Геморрой. Исследование хирургического анамнеза.Отчет Гая из больницы. 1955; 104: 135–150. [PubMed] [Google Scholar] 5. Keighley MRB. Vol. 1. Издатели WB Saunders; 1993. Хирургия заднего прохода, прямой и толстой кишки. 1; С. 295–298. [Google Scholar] 6. Хаас П.А., Фокс Т.А., младший, Хаас Г.П. Патогенез геморроя. Заболевания толстой и прямой кишки. 1984. 27 (7): 442–450. [PubMed] [Google Scholar] 7. Thomson WHF. Природа геморроя. Британский журнал хирургии. 1975. 62 (7): 542–552. [PubMed] [Google Scholar] 8. MacRae HM, McLeod RS. Сравнение методов лечения геморроя.Метаанализ. Dis Colon Rectum. 1995. 38 (7): 687–694. [PubMed] [Google Scholar] 9. Monson JRT, Мортенсон, штат Нью-Джерси, Хартли Дж. Процедуры пролапса геморроя (ПРК) или сшитой анопексии. Согласованный документ Ассоциации колопроктологов Великобритании и Ирландии. ACPGBI. 2003 [Google Scholar] 10. Бледей Р., Пена Дж. П., Ротенбергер Д. А., Голдберг С. М., Булс Дж. Г.. Симптоматический геморрой: частота и осложнения оперативного лечения. Заболевания толстой и прямой кишки. 1992. 35 (5): 477–481. [PubMed] [Google Scholar] 11.Сардинья TC, Корман ML. Геморрой. Хирургические клиники Северной Америки. 2002. 82 (6): 1153–1167. [PubMed] [Google Scholar] 12. Голигер Дж., Дати Х., Никсон Х. Лондон: Байер Тиндалл; 1984. Хирургия заднего прохода и толстой кишки. 5. [Google Scholar] 13. Салфи Р. Новая методика амбулаторного лечения геморроидальных узлов. Лазерная фотокоагуляция геморроидальных артерий под контролем Доплера. Колопроктология. 2009. 31: 99–103. [Google Scholar] 14. Чиа Ю.В., Дарзи А., Спикмен К.Т., Хилл А.Д., Джеймсон Дж.С., Генри М.М. Отделение хирургии, Центральная больница Миддлсекса, Лондон, Великобритания Int.J Colorectal Dis. 1995; 1011: 22–24. [PubMed] [Google Scholar] 15. Лори Баркли. Лучший вариант для оценки и лечения геморроя. BMJ. 25 февраля 2008 г.; 336: 380–383. [Google Scholar] 16. Milligan ET, Morgan CN, Jones LE, Officer R. Хирургическая анатомия анального канала и оперативное лечение геморроя. Ланцет. 1937; 2: 1119–1124. [Google Scholar]Лучшая лазерная геморроидэктомия в Лос-Анджелесе и округе Сан-Бернардино
Консультации, предлагаемые в трех удобных местах в Беверли-Хиллз, Помона и Эппл-Вэлли, Калифорния
Геморрой может быть очень тяжелым из-за набухших вен в анусе и нижней части прямой кишки. болезненно и разрушительно для повседневной жизни.Хотя это состояние редко бывает опасным, оно может вызвать следующее:
- Сильный зуд
- Боль
- Кровотечение
Однако не каждый пациент с геморроем обращается за лечением, предпочитая сохранять это состояние в тайне. Большинство пациентов не осознают, что геморрой – очень распространенное явление. Действительно, к 50 годам примерно половина населения испытает симптомы, связанные с этим заболеванием.
Примерно
Геморрой – это опухшие вены в нижней части прямой кишки и ануса.Они возникают, когда стенки кровеносных сосудов растягиваются и истончаются, позволяя венам раздуваться и раздражаться. Внутренний геморрой обычно не виден, так как он находится далеко внутри прямой кишки. Единственный способ узнать, что они у них есть, – это кровотечение. Наружный геморрой находится под кожей вокруг ануса. Из-за большого количества нервов в этой области обычно болит внешний геморрой.
Есть генетическая предрасположенность к геморрою. В основном геморрой развивается, когда в нижней части прямой кишки повышается давление, которое влияет на кровоток, в результате чего вены в этой области набухают.Это происходит по разным причинам:
- Ожирение
- Беременность
- Толчки во время дефекации
- Напряжение, например, во время подъема тяжестей
- Длительное стояние или сидение
- Длительный запор или диарея
- Дискомфорт, зуд или боль вокруг ануса.
- Кровь в унитазе или на туалетной бумаге при дефекации.
- Влажные розовые (возможно, фиолетовые или синие) бугорки по краю ануса.
Позвоните в команду PacificMed Health Group, если вы заметили ректальное кровотечение, независимо от того, известно ли вам, что оно вызвано вашим геморроем. Это может быть признаком более серьезных заболеваний, таких как колоректальный рак. Кроме того, если ваш геморрой очень болезненен и не поддается лечению в домашних условиях, мы можем помочь вам с лазерной геморроидэктомией.
Лазерная геморроидэктомия
Мы предлагаем современную минимально инвазивную лазерную хирургию геморроя, которая эффективно обеспечивает быстрое облегчение и устраняет болезненные симптомы.
Процедура обычно выполняется амбулаторно. Ваш хирург направляет луч лазерной энергии на каждый отдельный геморрой.
Энергия лазера отсекает геморрой и полностью его удаляет. Преимущество использования лазера, а не скальпеля для этой резки заключается в том, что лазеры мгновенно закрывают разрез и коагулируют кровь, устраняя кровотечение.После того, как мы удалили геморрой, мы тщательно очищаем и стерилизуем этот участок.
Во время процедуры вы не должны чувствовать никакой боли. Мы используем комбинацию местной анестезии и седативных средств, чтобы избежать боли и расслабить пациента.
Восстановление и риски
Отсутствие традиционных разрезов и швов значительно упрощает восстановление после лазерной геморроидэктомии по сравнению с традиционными методами. В то время как пациентам рекомендуется не выполнять какие-либо физические нагрузки в течение как минимум двух недель после процедуры, большинство пациентов могут вернуться к нормальной повседневной деятельности через несколько дней.
Некоторые люди после этой процедуры испытывают онемение в области анального отверстия. Это может сохраняться в течение нескольких недель. После этого у пациентов могут возникать затруднения при мочеиспускании из-за отека или мышечных спазмов, но это проходит. В области обработки также могут быть небольшие синяки. В противном случае осложнения при лазерной геморроидэктомии возникают редко.
Традиционная геморроидэктомия по сравнению с лазерной геморроидэктомией – Vejthani Hospital
Геморрой – это досадное заболевание, которое влияет на нашу повседневную жизнь и счастье в туалете, особенно у людей со стадией геморроя от 3 -й до 4 -й -й стадии.Если у вас стадия геморроя от 3 до по 4 , вам может потребоваться геморроидэктомия. Но задумывались ли вы, какой вид геморроидэктомии вам больше всего подходит?
Традиционная геморроидэктомия
- Перед геморроидэктомией врач рассмотрит возможность инъекции анестетика или местного анестетика в костный мозг позвоночника (эпидуральная анестезия), чтобы уменьшить болевые ощущения и осознание во время процедуры. Пациент, перенесший геморроидэктомию, не почувствует боли во время операции, но после операции пациенту необходимо оставаться в больнице примерно на 5-7 дней.Таким образом, если вы хотите пройти традиционную геморроидэктомию, вам, возможно, придется заранее составить план лечения. Кроме того, у пациента, перенесшего традиционную геморроидэктомию, на заднем проходе будет шрам после хирургического разреза.
Лазерная геморроидэктомия
- Лазерная геморроидэктомия – это новый инновационный метод геморроидэктомии. Перед геморроидэктомией врач рассмотрит возможность инъекции анестетика или местного анестетика в костный мозг позвоночника, чтобы уменьшить болевые ощущения и осознание во время процедуры, так же, как при традиционной геморроидэктомии.Во время этого типа геморроидэктомии лазер вводится в анальный канал, чтобы избавиться от терминальных ветвей верхних геморроидальных артерий. Лазерная геморроидэктомия обеспечит эстетический результат, и у пациента не останется рубца после хирургического разреза на заднем проходе. При лазерной геморроидэктомии пациент будет чувствовать меньше боли и быстрее выздороветь (1-2 дня) по сравнению с традиционным методом геморроидэктомии.
За дополнительной информацией обращайтесь в Центр общей хирургии, 3-й эт., Больница Vejthani или позвоните по телефону +66 (0) 2-734-0000 доб. 4500, 4501
- Рейтинг читателей
- Оценка 5 звезд
5/5 (1 рецензентов) - Spectacular
Рандомизированное исследование: геморроидальная перевязка ножки против лазерной лигатуры против открытой геморроидэктомии
Просмотр полного текста
Pedicle vs лазерная геморроидэктомия vs открытая геморроидэктомия: рандомизированное, двойное слепое, многоцентровое исследование
ЦЕЛИ И ЗАДАЧИ Цель данного исследования – сравнить три различных метода лечения симптоматического геморроя 2–3 °: открытая геморроидэктомия, интрагеморроидальная лазерная процедура и перевязка геморроидальной ножки.
Цели исследования:
Для оценки ранних результатов (через неделю и один месяц) процедур: боль, кровотечение, заживление ран, возвращение к работе и качество жизни; Оценить отдаленные результаты (через год) процедур: поздние функциональные результаты (удержание) и повторение симптомов и геморроя.
МАТЕРИАЛЫ И МЕТОДЫ Дизайн исследования Это рандомизированное параллельное групповое (1: 1: 1) двойное слепое одноцентровое проспективное исследование. После комм. Цемента никаких изменений в методах исследования не допускалось.В этом РКИ сравниваются три различных метода лечения симптоматического геморроя 2–3 °: открытая геморроидэктомия, интрагеморроидальная лазерная коагуляция и лигирование геморроидальной артерии.
Пациента. Это проспективное рандомизированное исследование было проведено в клинике Santara Clinics Вильнюсской университетской больницы, Вильнюс, Литва. Это большая университетская больница высшего звена со специализированной амбулаторной клиникой. Период 3 года с апреля 2015 г. по ноябрь 2018 г. Всего в исследование включен 121 пациент.
В исследование были включеныпациентов с симптоматическим геморроем 2-й или 3-й степени в 1-й или 2-й группе риска ASA (Американского общества анестезиологов), которые дали согласие на участие в этом исследовании. Критерии исключения: геморрой 1-й или 4-й степени, беременность, пациенты с другими аноректальными заболеваниями (свищ, абсцесс, карцинома прямой кишки, воспалительное заболевание кишечника и т. Д.), Пациенты, перенесшие ранее анальные операции (за исключением перевязки резинкой, которая должна была произойти более За 3 месяца до включения в исследование) и ≥ 3-й группы риска по ASA.
Предоперационное обследование. Во всех случаях проводилось подробное физикальное и аноректальное обследование с аноскопией и ригидной проктоскопией, а также при наличии показаний колоноскопией. Все пациенты заполнили специальный вопросник по симптомам, который включал вопросы об интенсивности и частоте геморроидального пролапса, кровотечения, зуда, боли и других симптомов. Каждый пациент заполнил оценку недержания мочи по шкале Векснера и анкеты SF-36.
Предоперационное обследование, классификация, техника операции, послеоперационное лечение и наблюдение обсуждаются на вводном курсе.
Пациенты перед операцией заполняют анкеты по качеству жизни и функции дефекации (шкала симптомов пациента, шкала недержания в клинике Кливленда, обследование состояния здоровья – SF 36, инструмент качества жизни при недержании кала – FIQol).
Шкала симптомов пациента (приложение 1) – оцениваются симптомы геморроя (ректальное кровотечение, боль, выпадение ворса, нарушения дефекации, дискомфорт, влияющий на нормальный образ жизни). Каждому симптому присваивается номер от 1 – очень сильный до 5 – жалоб нет.
Кливлендская клиническая шкала недержания мочи (приложение 2) – определяется сумма 5 параметров, которые оцениваются по шкале от 0 (= отсутствует) до 4 (ежедневно) частота недержания мочи на газ, жидкость, твердое тело, необходимость ношения прокладки, и изменения образа жизни. 0 баллов означает полный контроль, 20 баллов – полное недержание мочи.
Обследование состояния здоровья – SF 36 (приложение 3) – измеряет восемь областей: физическое функционирование, ограничения ролей из-за физического здоровья, ограничения ролей из-за эмоциональных проблем, энергия / усталость, эмоциональное благополучие, социальное функционирование, боль, общее состояние здоровья.Для каждого из восьми доменов, которые измеряет SF36, рассчитывается совокупный процентный балл. Процентные баллы варьируются от 0% (самый низкий или наихудший возможный уровень функционирования) до 100% (наивысший или наилучший возможный уровень функционирования).
Инструмент оценки качества жизни при недержании кала – Шкала FIQol (приложение 4) состоит из 29 вопросов в 4 областях: образ жизни, совладание / поведение, депрессия / самовосприятие, смущение. Диапазон категорий: от 1 до 4 для образа жизни, совладания / поведения и смущения; От 1 до 6 для депрессии / самовосприятия.
Рандомизация, слепота и сокрытие Пациенты были рандомизированы на три группы. Последовательность рандомизации была сгенерирована компьютером до начала испытания. Каждый случай подряд
-истории был присвоен рандомизационный номер (1, 2 или 3). Он был написан и запечатан в конверте и оставался неизвестным ни пациенту, ни лечащему врачу, чтобы избежать систематической ошибки отбора. В операционной после введения анестезии младший персонал операционной попросили вскрыть конверт, и вмешательство было выполнено в соответствии с назначенной процедурой.Пред- и послеоперационное ведение пациентов во всех трех операциях было идентичным. Пациент не знал о проведенной процедуре до конца исследования через 1 год после операции. В истории болезни и выписке пациента была только заметка, в которой говорилось, что пациент включен в исследование геморроя под руководством Д. Даниса / Т. Поскуса в качестве главных исследователей, номер пациента – X. Этот номер был в заблокированных и закодированная база данных, и персонал, оценивающий результат лечения пациентов, оставался в неведении о назначенной процедуре.За пациентами наблюдали другие хирурги (Е.П. и В.Дж.), нежели те, которые выполняли операцию. У них был доступ к записям пациентов, но не к закодированной базе данных, и они не могли знать, какая процедура была выполнена. В экстренных ситуациях снятие ослепления пациента и лечащих врачей было возможно, но не требовалось ни для одного из пациентов.
Оперативное вмешательство Пациентам начали принимать лактулозу за день до операции, которую продолжили после операции для регулярного опорожнения кишечника.Предоперационная внутривенная антибиотикопрофилактика проводилась в соответствии с больничным протоколом: 1 г цефазолина (2 г, если вес пациента превышал 80 кг), 240 мг гентамицина и 500 мг метронидазола (ципрофлоксацин можно использовать, если у пациента аллергия на цефалоспорины). . Каждый хирург, выполняющий оперативные вмешательства (T.P., D.D. и S.M.), имел личный опыт не менее 50 операций каждого вида. Перед началом исследования был проведен 1-часовой семинар с участием всех хирургов по унификации техники проведения оперативных вмешательств.Все пациенты были сфотографированы после индукции анестезии до начала процедуры и сразу после процедуры. ЛГП выполнялась с помощью диодного лазера Ceralas с длиной волны 1420 нм (Biolitec). Использовался одноразовый комплект LHP (Biolitec), который содержит лазерное волокно с острым концом и аноскоп. Кожа перианальной области, непосредственно переходящая в геморроидальный узел, была пронизана с помощью прижигания на кончике иглы (рис. 2). В отверстие вводили лазерное волокно до тех пор, пока не активировалась геморроидальная ножка и коагуляция.Для коагуляции области геморроя использовались импульсы мощностью 8 Вт 3 секунды с паузами в 1 секунду. За один такой импульс коагулируют 5 мм геморроидальной ткани (экспериментальные данные). 250 Джоулей были верхним пределом энергии, доставляемой на 1 геморроидальный квадрант. Геморрой меньшего размера лечили с меньшими затратами энергии, большие – с большей энергией. Процедуру повторили в трех других квадрантах, таким образом обработав всю анальную окружность. RAR был выполнен, как описано Schurmann JP et al. Этим пациентам перевязки накладывались на область видимой патологической геморроидальной ткани, а у пациентов с обширным пролапсом мукопексии – лифтинг выпадающей геморроидальной ткани швами.Стандартная ЭГ выполнялась до уровня геморроидальной ножки с перевязкой или наложением швов на ножку и тщательным гемостазом. Наблюдение проводили хирурги, отличные от тех, кто проводил операции (E.P., V.J.). Каждый из них имеет более чем 25-летний опыт колоректальной и геморроидальной хирургии. С ними был проведен 1-часовой семинар, чтобы унифицировать оценку пациентов в рамках исследования. За каждым пациентом наблюдали через 1 и 6 недель и через 1 год после операции (рис. 1).Во время всех посещений проводилось перианальное обследование с фотодокументацией. Аноскопия выполнялась во время визитов через 6 недель и 1 год. Каждого пациента просили заполнять дневник в течение каждого дня первой послеоперационной недели и представлять его при первом посещении через 1 неделю. Анкеты по симптомам заполнялись во время визитов через 1, 6 недель и 1 год. Оценка недержания мочи по Векснеру была заполнена во время визита через 6 недель и 1 год. Анкета качества жизни SF-36 была заполнена во время последнего визита через 1 год.
Статистический анализ Расчет размера выборки был выполнен с использованием пакета статистических программ R (© The R Foundation). Предполагая, что размер эффекта составляет 0,3, степень 0,8 и альфа = 0,05, размер выборки составляет 108 пациентов. Чтобы компенсировать возможные потери при последующем наблюдении, размер выборки был увеличен до 120 пациентов. Тест хи-квадрат и тест Anova использовались для сравнения различий между группами.
Каковы плюсы и минусы лазерной хирургии геморроя
В случае, если ваш врач рекомендовал пройти лазерную операцию по поводу геморроя, вы должны внимательно прочитать этот блог.Хотя в Индии существует безболезненных методов лечения геморроя, , однако, если врач рекомендует хирургическое вмешательство как единственный доступный вариант, вы можете оказаться в затруднительном положении относительно того, какую операцию перенести. Среди всех доступных операционных процедур лазерная хирургия геморроя в последнее время стала довольно популярной из-за своих очевидных преимуществ и того факта, что в Дели она считается безболезненной операцией на сваях . Однако у него есть определенные недостатки, о которых мы поговорим позже в этом блоге.
Чтобы начать обсуждение лазерной хирургии геморроя, давайте начнем с рассмотрения ее основных преимуществ, которые резюмировали врачи, проводящие лазерную операцию по удалению геморроя в южном Дели:
- После операции пациент выписан в тот же день, что позволяет избежать ненужных расходов на больницу остается.
- Эта процедура считается самой безопасной из всех, поскольку это не связано с потреблением пара или дыма, поэтому искрообразования нет, что делает его более безопасным.
- Поскольку кровеносные сосуды запечатываются лазером в Эта операция сводит к минимуму возможность кровотечения.
- Лазерная хирургия геморроя может устранить риск дальнейших медицинских осложнений, так как он не повреждает ткани вокруг геморроя. Кроме того, это также предотвращает гибель тканей.
- Большая ткань валка может быть уничтожена с помощью для резки могут использоваться более широкие лазерные лучи и узкая полоса. Следовательно, в экстренном случае доступны несколько вариантов.
- Эта процедура несложная и, следовательно, его больше всего предпочитает оперирующий врач, поскольку он облегчает весь процесс.
- Кроме того, лазерная хирургия геморроя помогает в более быстрое заживление ран.
Переходя к недостаткам лазерной хирургии геморроя:
- Эта операция обходится дорого, поскольку дорогое оборудование. По этой причине оборудование, необходимое для проведения лазерной хирургии геморроя, доступно не во всех больницах.
- Из-за излучения, испускаемого этими аппаратами, хирурги должны носить специальные очки в целях безопасности.
- Возможны редкие возгорания из-за лазерных устройств.
- В случае сильного кровотечения стоимость лечения может быть очень высокой по сравнению с другими видами лечения.
Well, Laser Хирургия геморроя также называется геморроидэктомией. Несмотря на основные преимущества лазерной хирургии геморроя, многие пациенты по-прежнему предпочитают решить свои проблемы с геморроем, используя вместо этого натуральные лечебные средства прохождения любой операции.
Хотя отчасти они правы.Но в тех случаях, когда хирургическое вмешательство является единственным вариантом, врачи, выполняющие лазерную операцию по поводу геморроя на юге Дели , соглашаются, что лазерная хирургия геморроя является самым безопасным вариантом.
Врач по удалению геморроя Лос-Анджелес, Беверли-Хиллз, Ирвин
Лучшие в своем классе врачи и хирурги по удалению геморроя Института проктологии (Лос-Анджелес, Беверли-Хиллз, Ньюпорт-Бич и Хантингтон-Бич) являются специалистами по удалению геморроя (в том числе лазером). удаление геморроя).Геморрой (геморрой) – наиболее распространенное заболевание заднего прохода, которое лечат наши проктологи. Члены правления Американского остеопатического колледжа проктологии и награждены премией лучших врачей в проктологической хирургии Американского реестра, , наши проктологи безболезненно и быстро подберут наилучшее возможное лечение вашего внутреннего или внешнего геморроя.
Специалист по лазерному удалению геморроя! Доктор Маз сделал больше, чем помог моему мужу, он помог нашей семье! Он вернул ему рассудок и умонастроение! Сразу после операции по удалению геморроя лазером он сразу почувствовал себя новым человеком !! Мой муж был в больницах и выписывался без ответов и безрезультатно.После 11-часового ожидания в отделении неотложной помощи и того, что его не выписали до 7:30 утра следующего дня, я посоветовал ему записаться на прием к доктору Г., он пошел, и это было лучшее решение, которое он когда-либо принимал. Он действительно благословил его результатами, в хирургическом центре все были очень профессиональны и любезны. Если нужно, очень рекомендую его услуги. ~ YELP
Наши специалисты по удалению геморроя предлагают безболезненные и быстрые услуги по удалению геморроя / геморроидэктомии с помощью инфракрасной коагуляции / перевязки геморроя, склеротерапии, лазерного удаления геморроя, лекарств для местного лечения геморроя, а также хирургического удаления геморроя и перевязки резинкой.
Обратите внимание: В соответствии с вашим планом большинство страховых компаний могут предоставить вам компенсацию за ваш визит и / или процедуру (и) / операцию. Наш офис предоставит вам заполненный суперсчет, который вы должны представить своей страховой компании для запроса на возмещение.
Геморрой чрезвычайно распространен и вызывает ужасный дискомфорт. В большинстве случаев геморрой не проходит сам по себе. Геморрой – это опухшие / раздраженные кровеносные сосуды в анусе и прямой кишке или вокруг них.Геморроидальные вены расположены в нижней части прямой кишки и заднего прохода. Иногда геморрой набухает так, что стенки вены становятся растянутыми, тонкими и раздраженными, вызывая различную боль. Геморрой делятся на две основные категории: внутренние и внешние.
Внутренний геморрой: Внутренний геморрой не виден глазу, если они не выпадают из анального отверстия. Они возникают глубоко внутри прямой кишки, где вы их не видите или не чувствуете.Обычно при внутреннем геморрое не возникает боли, поскольку в этой части тела выше зубчатой линии в человеческом теле отсутствуют нервы, чувствительные к боли. Кровотечение (наблюдаемое при протирании заднего прохода) может происходить, а может и не происходить, и обычно является единственным признаком того, что они есть. Иногда внутренний геморрой «выпадает» (становится большим и воспаленным) и выступает за пределы анального сфинктера.
Наружный геморрой: Наружный геморрой, видимый глазом, возникает внутри заднего прохода, вызывает дискомфорт и может стать очень болезненным.Если внешний геморрой опухает наружу (обычно в процессе дефекации), вы можете его увидеть и почувствовать. Удаление наружного геморроя – это небольшая хирургическая процедура, предлагаемая Институтом проктологии Калифорнии . Тромбированный внешний геморрой – это тип внешнего геморроя, который проявляется в виде невероятно болезненной шишки в перианальной области. Большинство специалистов по удалению геморроя сходятся во мнении, что лучше всего удалить тромбированный внешний геморрой в течение первых 72 часов.Однако иногда тромбированные внешние геморроидальные узлы настолько велики, что не уменьшаются в размерах, и требуется хирургическое вмешательство.
Причины развития геморроя включают:
- Хронический запор и диарея
- Чрезмерное натуживание при дефекации
- Длительное сидение
- Подъем тяжестей
- Некоторые виды продуктов питания
- Стресс / тревога
- анальный секс
- Хронический кашель
- Диеты без клетчатки
- Естественный процесс старения
- Беременность
Тип лечения по удалению геморроя, который лучше всего подходит для вас, будет зависеть от серьезности (степени) геморроя, который у вас есть, и от того, является ли ваш геморрой внутренним или внешним.Ваш проктолог обсудит все ваши варианты (после всесторонней оценки), чтобы определить, какое лечение по удалению геморроя является лучшим вариантом для вашего уникального случая.
Лечение геморроя
- Лазерное удаление геморроя (инфракрасная коагуляция): Лазерное удаление геморроя – это самая популярная лечебная процедура, которую проводят наши проктологи, и которая приносит чрезвычайно высокую степень удовлетворенности пациентов. Инфракрасная коагуляция (IRC) – это лечение геморроя при невыступающем геморрое, сопровождающемся кровотечением.Лазерное удаление геморроя – это безоперационное лечение геморроя, которое можно проводить в офисе без анестезии. Этот метод удаления геморроя используется нашими проктологами для уменьшения внутренней геморроидальной ткани путем приложения контролируемого количества инфракрасной энергии к геморрою. Лазерное удаление геморроя в основном работает за счет коагуляции кровеносных сосудов, которые снабжают геморрой кровью. Это заставляет ткань геморроя сокращаться.
- Склеротерапия: При этом способе лечения геморроя лекарство вводится врачом непосредственно в геморроидальные узлы.В результате геморрой сокращается и лечится.
- Перевязка резинкой: Эта процедура заключается в наложении резинок на основание геморроидальных узлов, чтобы перекрыть приток крови. Это очень простое и быстрое лечение внутреннего геморроя в офисе. В течение нескольких дней после этой процедуры резинка и геморрой отпадут. Через пару недель рана заживает.
- Запор
Поддержание отношений с вашим проктологом
Если вы решите продолжить работу с одним из наших лучших проктологов в Лос-Анджелесе, Беверли-Хиллз и Ирвине, на все вопросы, касающиеся вашего лечения по удалению геморроя, обязательно ответит заранее ваш проктолог.Помните, что отношения с проктологом не прекращаются, когда вы уходите из врачебной практики. Если у вас возникнут вопросы или опасения во время лечения и выздоровления от геморроя или вам понадобится дополнительная информация позже, вы всегда можете связаться с нами. Наши проктологи гордятся тем, что ставят пациента на первое место и предлагают лучший и самый быстрый результат лечения геморроя.
Наши лучшие в своем классе проктологи гордятся тем, что предоставляют вам индивидуальный и комплексный уход до, во время и после лечения по удалению геморроя.Философия института проктологии в Беверли-Хиллз, Лос-Анджелес, Ньюпорт-Бич и Хантингтон-Бич, предусматривающая непосредственное оказание помощи проктологом пациенту при каждом посещении, сделала нас одной из самых надежных и уважаемых медицинских практик в Калифорнии. Для получения дополнительной информации или для записи на консультацию по удалению геморроя, пожалуйста, свяжитесь с нами:
Институт проктологии Беверли-Хиллз
300 Саут-Беверли-Драйв, Люкс 105
Беверли-Хиллз, Калифорния
(800) 280-6384
Институт проктологии Хантингтон-Бич
19582 Beach Blvd, Suite 270
Хантингтон-Бич, Калифорния 92648
(714) 756-2236
Институт проктологии Лос-Анджелеса
11645 Wilshire Blvd, # 905b
Los Angeles, CA
(310) 844-9170
Институт проктологии Ньюпорт-Бич
1501 Superior Ave, Suite 201
Newport Beach, CA 92663
(949) 467-9187

 Он нарушает кровоснабжение в сосудистых образованиях, из-за чего в венозной полости геморроидального узла образуются пустоты
Он нарушает кровоснабжение в сосудистых образованиях, из-за чего в венозной полости геморроидального узла образуются пустоты Вадима Гетьмана, 1-в
Вадима Гетьмана, 1-в