Лазерное удаление геморроя отзывы: Лазерная коагуляция геморроя | Отзывы покупателей
Лазерная коагуляция геморроя – «Лазерное удаление методом LHP, мой опыт»
В заднем проходе находится много нервных окончаний, решиться на лазерное удаление геморроя было сложно и страшно!!!
Почему я решилась?
– внешние узлы невозможно легировать
– не хотелось бы иметь проблемы при беременности
– надоело тратить деньги на свечи, мази и Дюфалак. В месяц это обходилось минимум в 2 тыс.!
Назначили общий анализ крови и ПРОТРОМБИН+ МНО. Показатели были нормальные и операция была спланирована через несколько дней.
День ПЕРВЫЙ.
В клинике выдали одноразовую сорочку, одноразовые тапочки и шапочку для волос.
Анастезия была местная. Уколы перед операцией болезненные. Их было 6 штук вокруг ануса, очень неприятно и пришлось сжимать зубы. Потом вставили расширитель и было лишь ощущения зеркала. Иногда чувствовалось чуть жжение, вся операция заняла минут 20. В конце в задний проход доктор вставил тампон и в этот день ” ощущение морковки” меня не покидало.
Доктор разрешил мне в этот день гулять, но как только я вышла из клиники, поняла, что прогулок не получится. Тампон реально чувствовался, были неприятные ощущения сухости от него.
Анестезия отошла через несколько часов. Постоянной боли не было в этот день и я заметно успела расслабиться. ” Обойдется без боли”- подумала я.
Вечером в день операции уже перед сном врач сказал вытащить тампон. Для того, чтобы его вытащить, необходимо предварительно размочить его душем или посидеть в ванночке ромашка+ марганцовка. На всю процедуру ушло 5 минут. Было неприятно, но не особо больно. Вид был не сильно кровавый и я успокоилась. На ночь приняла дюфалак. Приложила марлевую салфетку с мазью Левосин.
День ВТОРОЙ
Стул был утром, мягкий, боли сногсшибательной не было. Однако ходить было невозможно. Точнее можно, чисто до туалета, а потом приливает кровь, хватает тяжесть в одной точке так, что лучше лежать и не выпендриваться. Лежа я провела весь день. Ела пюре и пила дюфалак, воду.
На следующий день слегка оформленный стул дал почти искры в глазах. Было совсем больно, дальше схватил такой спазм, что пришлось валяться на кровати. Намазала мазью Ауробин. Боль отпустила только через 5 часов.
День ТРЕТИЙ
Ходить по-прежнему больно, но я пыталась. После стула все окончательно разболелось и остаток вечера я провела в кровати.
День ЧЕТВЕРТЫЙ
После стула было опять очень больно. Появился отек.
Спустя 2 недели
Отек наконец-то спал, организм приходит в норму. Врач сказал, что необходимо:
1. Правильно питаться в постоянном режиме
2. Пить около 2 литров воды в день.
3. Ходить в бассейн или заниматься гимнастикой.
Обновление спустя 1,5 месяца:
Отек спал снаружи, но видимо внутри все еще прошло не до конца. Боли при стуле все равно небольшие есть, иногда чуть крови. Ранка все еще заживает. Самое неприятное спустя 1,5 месяца- выпал анальный сосочек( выглядит как кусочек кожи).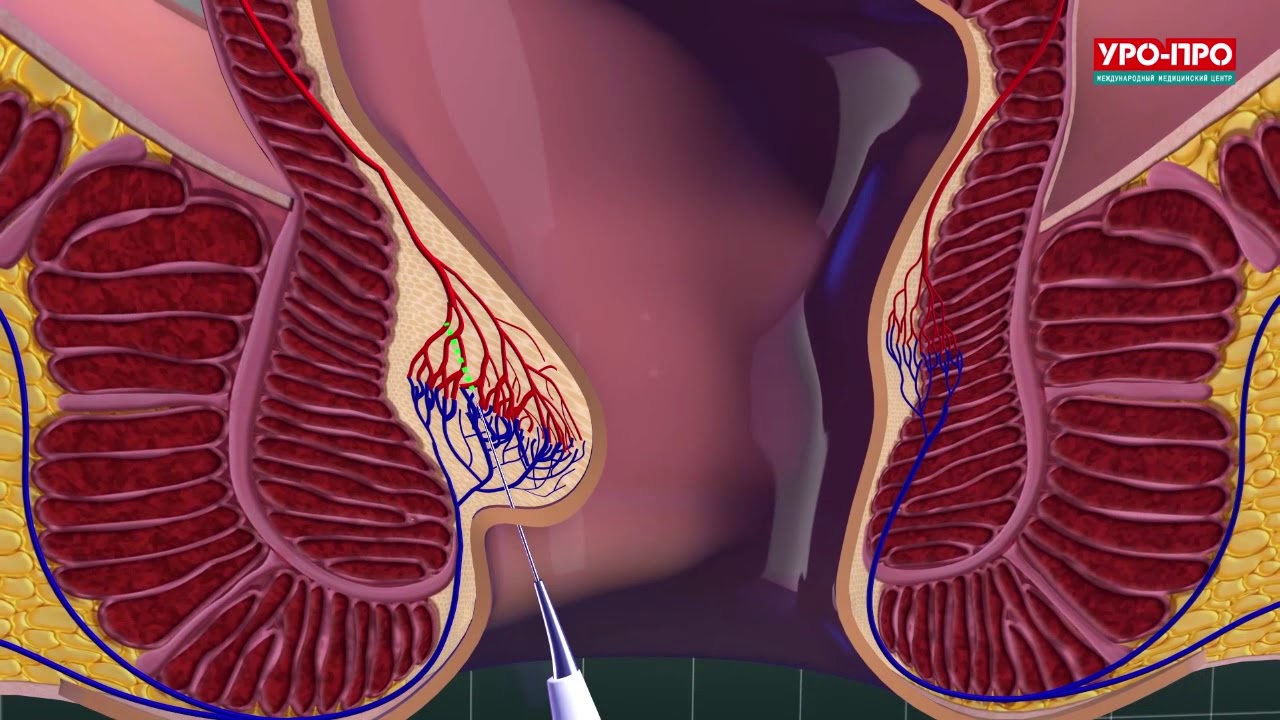
Лазерная коагуляция геморроя – «Средневековая пытка за Ваши деньги. Отзыв спустя три года после лазерного лечения геморроя.»
Приветствую.
На момент проведения данной процедуры, я перечитала все отзывы, на всех возможных сайтах. Большая часть из них была восторженными, написана авторами-однодневками, уверенности в их правдивости не было. Очень мало достоверности. Изучив свежие отзывы сейчас, я бы не решилась на эту манипуляцию.
Поехали!
О том, что такое геморрой, я узнала только во время беременности и после родов. Но это был наружный, легко за неделю проходил со свечами и мазями. После вторых родов я очень долго лечила внутреннюю форму, за месяц после родов ушли кучи свечей, разрешённые мази. Через год я решила поставить маточную спираль.
Куда идти.
На тот момент в Минске не было нормального отделения проктологии! А там, где занимались этой проблемой, лежал родственник, после его рассказов, лучше обходить эту больничку за пару километров.
Сейчас то уже всё есть, открыли проктологическое отделение! Даже хорошие врачи из медицинских центов поуходили именно туда.
А три года назад я обратилась в частный проктологический центр. Цены там кусались. Пятьдесят баксов за приём- это не шутки.
Первый приём.
Подготовка проводилась с клизмой и голодовкой с утра.
В обед я пришла на приём, меня уложили на левый бок, засунули камеру, надули воздухом. Это называется ректороманоскопия. По итогу мне поставили обострение геморроя второй степени. Назначили свечи с гормоном, таблетки, диету. На повторный приём через четырнадцать дней.
На повторный приём через четырнадцать дней.
Обострение сняли. Назначили лазерную коагуляцию и под вопросом лигирование.
На мой вопрос «будет ли наркоз?» Врач ответила: «Нет, у нас нет лицензии на наркоз, но я хорошо обезболиваю уколами, даже ничего не почувствуешь!»
Я поверила.
Подготовка.
Анализы по стандарту:
– Кровь на инфекции.
– Флюорография.
– ЭКГ.
– Биохимия.
– Кровь общий анализ.
– Моча.
– Гинеколог.
Я пила Фортранс, ничего не ела в день манипуляции.
Коагуляция.
Ближе к вечеру приехала в клинику. Оплатила 600 долларов. Меня повели в кабинет, где я разделась, мне выдали халат с завязками сзади, шапочку, бахилы. Было страшно.
Наркоз при этой операции не нужен, он переносится тяжелее, чем сама операция.
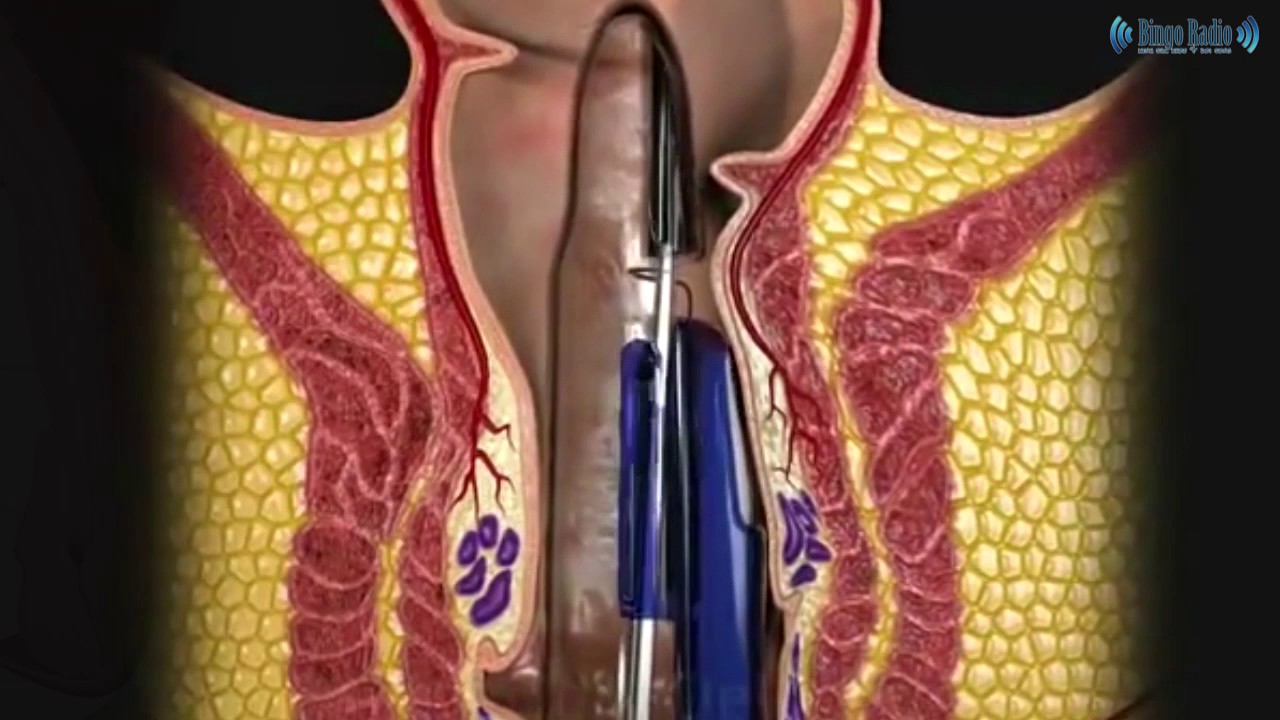
После анестезии, световодом прокалывается кожа над узлами и лазерным излучением разрушаются вены геморроидальных сплетений.Всё.
Врач уложила меня на левый бок, ноги подогнули. Обработали зад антисептиком и начали обкалывать лидокаином. Было больно. Я вскрикивала, врач просила потерпеть.
Дальше вроде бы всё онемело. Началась коагуляция. Что- то шипело, ощущалось тепло. Это было первые двадцать минут. Затем стало ощущаться всё больнее и больнее, дикое жжение. Врач докалывала лидокаин, но это не очень то и спасало! Вся экзекуция длилась сорок минут, десять из которых я взвывала каждый раз, стискивая зубы. Когда всё закончилось, мне вкололи Кетанов, на анус положили повязку с мазью.
Я крутилась на этой кушетке как уж на сковородке. Через пол часа боль стихла. Я поняла, что всё тело липкое от холодного пота. Мне принесли чай с печеньем, я немного отошла от ощущений. Потом оделась и пошла в машину. Села полубоком.
Потом оделась и пошла в машину. Села полубоком.
Дома глянула в зеркало на свой анус. Он был весь вздут. Я сполоснула себя прохладным душем, умылась. Всё самое страшное позади… Во всех смыслах слова.
Реабилитация.
Больничный не брала, так как была в декрете.
Я пила натуральное слабительное, не ела мучное, пища была без грубых волокон, даже яблоки запечённые первое время. Перед походом в туалет первые несколько дней была боль, резкая. Затем забег на белого друга. Сидя ходить в туалет было больно, тужиться нельзя, полустоя, раскорячившись, приходилось совершать сие таинство. Затем хорошо мыться, наносить мазь.
Позже выписала Салофальк в свечах и мази получше, жизнь заиграла новыми красками!
Всё прошло. Месяц после операции при ходьбе боль в пятой точке усиливалась, так что мне приходилось тормозить себя и не бегать.
Через пару месяцев было назначено лигирование оставшихся узлов.
За один раз лазером можно удалить не более трёх! А ведь так хотелось, чтобы раз- и всё.
Результат.
Геморрой стал обостряться раз в месяц через пол года после операции. С той стороны, где должны были лигировать. Другая сторона была более-менее в порядке. Свечи, таблетки. Я заметила, что обострение проходило чудесным образом после начала цикла.
Мда, я потратила кучу денег, терпела ужасную боль, как средневековые пытки, чтобы получить не стопроцентный результат.
Были мысли пойти и доделать… Но я боялась, что мне снова сделают больно. Пошла к светилу проктологии в другую клинику, где врач сказал, что оставшаяся 1-2 степень и проблема с какой-то там связкой, возникшей после родов, устраняется хирургически, либо снова лазером! Но под общим наркозом. Вообще удивился, что мне такой объём сделали без общего наркоза.
Вообще удивился, что мне такой объём сделали без общего наркоза.
Вот это да… Я уже собиралась записываться на апрель этого года к нему на хирургическое удаление, но КОВИД внёс свои изменения до лета. А летом я удалила спираль. Кто знал, что после этого геморрой практически пройдёт? Изредка возникает легкий дискомфорт. Одна свеча- и всё прошло. Я понимаю, что доделать опаньку всё же надо, но точно не лазером!
Итог.
Я НЕ рекомендую удаление лазером по ряду причин:
1- Это ужасно больно! Даже отходняк ужасен. Только под наркозом.
2- Если у Вас там большой объём работы, за раз не более трёх узлов.
3- Дорого!
4- Болезненная реабилитация.
🔅Конечно же, мне стало гораздо лучше с той стороны, где была коагуляция. Так что оценю на тройку. Поэтому если у Вас 1-2 узелка, их можно таким образом убрать. Но это не даст гарантии, что Вас покинет геморрой раз и навсегда.
Для себя я уяснила, что нужен хороший хирург-проктолог в этом деле, с большим опытом.
Мой отзыв- это мой опыт и моё мнение. Если у Вас сложилось другое впечатление о процедуре, изложите его в своём отзыве, а не в комментариях. В противном случае, отправитесь в бан.
Благодарю за внимание ❤️
Лечение геморроя: отзывы, цены, методы
Лечение геморроя может быть консервативным или хирургическим – в зависимости от стадии заболевания и индивидуальной клинической картины. Операция при геморрое (геморроидэктомия) необходима при выпадении узлов, хронической анальной трещине, геморроидальном тромбозе, кровотечениях, сильной боли при дефекации. Хирургическое лечение назначается тогда, когда консервативная терапия не приносит желаемых результатов, и качество жизни пациента не улучшается. В нашей клинике возможно как лечение геморроя без операции в амбулаторных условиях, так и удаление геморроя хирургически. Наши врачи отдают предпочтение малоинвазивным методикам с доказанной высокой клинической эффективностью. В большинстве случаев уже на следующий день после операций мы выписываем пациентов домой, то есть госпитализация не превышает 1 суток.
В нашей клинике возможно как лечение геморроя без операции в амбулаторных условиях, так и удаление геморроя хирургически. Наши врачи отдают предпочтение малоинвазивным методикам с доказанной высокой клинической эффективностью. В большинстве случаев уже на следующий день после операций мы выписываем пациентов домой, то есть госпитализация не превышает 1 суток.
Геморрой – собирательное название патологий прямой кишки, связанных с расширением кавернозных телец заднего прохода, увеличением внутренних и внешних геморроидальных сплетений, расположенных в анальном канале.
Симптомы геморроя
- Кровь и боль при дефекации;
- Выпадение геморроидальных узлов;
- Боль в заднем проходе;
- Анальный зуд и жжение;
- Образование болезненных «шишек» в заднем проходе, тромбоз.
Симптомы геморроя могут проявляться вместе или по отдельности.
При обострении геморроя узлы увеличиваются в размерах, становятся болезненными из-за обилия нервных рецепторов в этой области. На нашем сайте вы можете найти расширенный материал о геморроидальной болезни, где приведены все ключевые понятия и тактики лечения.
На нашем сайте вы можете найти расширенный материал о геморроидальной болезни, где приведены все ключевые понятия и тактики лечения.
Лечением и диагностикой геморроя занимается врач проктолог (колопроктолог). После изучения клинической картины, анамнеза и обследования пациенту подбирается подходящая консервативная или хирургическая тактика лечения. В нашей клинике действует акция — бесплатные тематические приемы хирургов. Приемы ведут оперирующие проктологи с впечатляющим опытом практической и научно-исследовательской работы. При необходимости хирург-проктолог может дать направление на ректоскопию или эндоскопическую диагностику (колоноскопию) для уточнения особенностей случая и оптимального метода лечения геморроя.
Лечение геморроя без операции
Консервативное лечение геморроя включает следующие этапы:
- нормализация стула, назначение специальной диеты и оптимизация физической нагрузки для заднего прохода;
- применение специальных мазей, препаратов и ректальных свечей.

(про много геморроев и плохие народные методы).
Если назначенная терапия не помогает или случай осложненный, пациенту может быть показана операция по удалению геморроя.
Операции по удалению геморроя
Существует несколько методов хирургического лечения геморроя – от лазерной коагуляции до многоэтапных хирургических вмешательств, все зависит от стадии заболевания и его специфики.
Геморроидэктомия
Хирурги клиники разработали уникальную авторскую модификацию операции по удалению геморроя (геморроидэктомии) по Миллигану-Моргану-Эйзенхаммеру. Такое лечение показано при 3-4 стадии заболевания, а в сокращенном варианте может применяться и в начальной. Метод позволяет устранить избыток слизистой оболочки.
Операция Миллигана-Моргана сегодня считается «золотым стандартом» лечения геморроя на поздних стадиях. Вероятность рецидива заболевания практически исключена. Дополнительно хирург использует современные шовные материалы и ректальные средства обезболивания, что также существенно уменьшает болевые ощущения. Поперечное ушивание кожно-слизистых ран позволяет добиться наилучшего косметического эффекта.
Дополнительно хирург использует современные шовные материалы и ректальные средства обезболивания, что также существенно уменьшает болевые ощущения. Поперечное ушивание кожно-слизистых ран позволяет добиться наилучшего косметического эффекта.
Другой метод геморроидэктомии – дезартеризация узлов с лифтингом слизистой. В ходе операции значительно увеличенные геморроидальные узлы прошиваются и подтягиваются вверх.
Шовное лигирование узлов при геморрое может быть показано пациенту при изолированном внутреннем геморрое. Восстановительный период после такой операции проходит без болевых ощущений, однако такая операция подходит не всегда.
В отдельных случаях (например, при выпадении узлов) лечение геморроя в клинике проводится с помощью адаптированной операции Лонго с аппаратным наложением швов.
Операции проходят под мягкой общей анестезией.
Удаление геморроя лазером
В нашей клинике возможно удаление геморроя лазером или с применением ультразвукового скальпеля. Тепловое воздействие лазера позволяет избежать хирургических разрезов (дополнительных швов) и коагулировать узлы. Кроме того, данный метод позволяет ускорить и облегчить восстановление. Решение о целесообразности удаления геморроя лазером принимается совместно с хирургом на консультации. Это щадящий метод хирургического лечения, но он применим не всегда.
Тепловое воздействие лазера позволяет избежать хирургических разрезов (дополнительных швов) и коагулировать узлы. Кроме того, данный метод позволяет ускорить и облегчить восстановление. Решение о целесообразности удаления геморроя лазером принимается совместно с хирургом на консультации. Это щадящий метод хирургического лечения, но он применим не всегда.
Восстановление после операции при геморрое
После операции проблема геморроя решается сразу. В течение 5-15 дней пациента может беспокоить болевой синдром — в зависимости от индивидуальных особенностей клинической картины и тактики лечения. Однако щадящие методики, которые используют хирурги нашей клиники, позволяют избежать длительного постельного режима и сократить период восстановления (интенсивность) болевого синдрома в 2-3 раза. Например, после шовного лигирования геморроидальных узлов болевой синдром отсутствует — дискомфорт сведен к минимуму. Важно следовать индивидуальным рекомендациям лечащего врача, в этом случае восстановление пройдет максимально комфортно и без осложнений.
Цена операции по удалению геморроя
Уточнить, сколько стоит операция при геморрое в вашем случае, можно на консультации хирурга. Для вашего удобства, в нашей клинике действуют специальные пакетные предложения «все включено», действует скидка на наиболее востребованный вариант геморроидэктомии. Загляните в наш раздел «Акции».
Лечение геморроя в клинике Пирогова — преимущества
- Команда опытных хирургов, врачей высшей категории. Операции по удалению геморроя выполняет оперирующий проктолог с опытом работы более 40 лет, автор собственной классификации геморроидальной болезни Трухманов Сергей Дмитриевич.
- Положительные отзывы о лечении геморроя в нашей клинике от пациентов.
- Бесплатные тематические приемы хирургов.
- Демократичные цены на операции при геморрое и эндоскопическую диагностику (колоноскопию).
- Успешный опыт применения собственных высокоэффективных и малотравматичных методик.

- Наши хирурги поддерживают контакт с коллегами из Европы и США, а некоторые операции выполняют совместно.
- Возможность пройти все предоперационные обследования в клинике в течение одного дня.
- Собственная лаборатория: результаты анализов – быстро и с гарантией достоверности.
- Эндоскопическое исследование толстой кишки на современном, высокоточном оборудовании.
- Оснащение операционных залов самым передовым медицинским оборудованием ведущих западных компаний.
- Внимательный и ответственный медицинский персонал: коллектив анестезиологов, реаниматологов, ассистентов и медицинских сестёр слаженно и быстро решает любые вопросы.
- Высокие стандарты стерильности оборудования и безопасности пациента, соответствующие требованиям контролирующих органов.
- Применение анестезии последнего поколения, не вызывающей дискомфорта после вмешательства.
- Большое внимание восстановлению после операции для скорейшего восстановления нормального функционирования кишечника.

- Современный комфортабельный стационар: Вы чувствуете себя, как в номере европейской гостиницы.
- Быстрое восстановление: как правило, пациенты выписываются уже на следующий день после вмешательства.
- Беспроцентная рассрочка / кредит на оплату лечения.
- Онлайн-консультации хирургов.
- Для пациентов из других городов — организационная помощь куратора на всех этапах лечения.
- Обслуживание по полисам ДМС.
➤Удаление геморроя лазером ☑Цена _ руб. в Москве⭐ Удаление геморроидальных узлов лазером
Удаление геморроя лазером – это лечение заболевания вен прямой кишки с применением излучения. Процедура применяется при внутренней и наружной локализации патологического процесса. Лазерное лечение геморроя часто используется в качестве альтернативы хирургическому вмешательству. Удаление проводят в медицинской клинике без госпитализации пациента.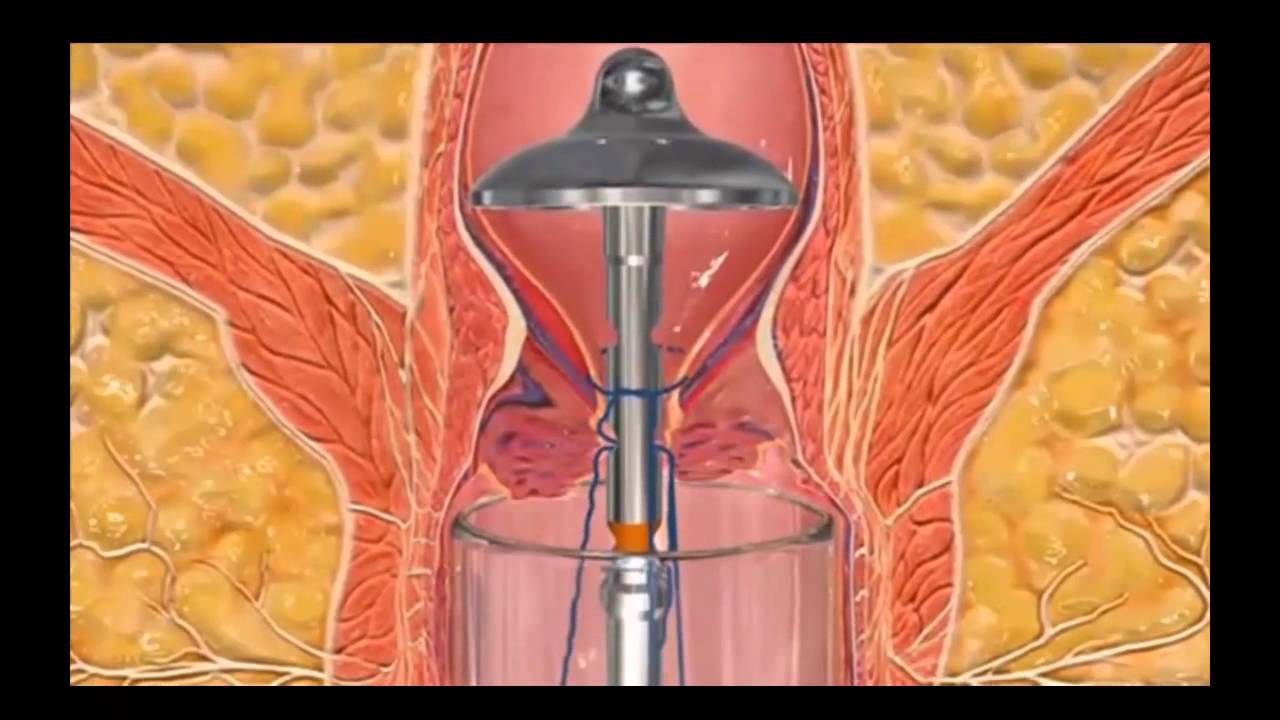 Требуется предварительная консультация врача проктолога.
Требуется предварительная консультация врача проктолога.
Суть метода лечения и его достоинства
Лечение геморроя лазером – это воздействие луча на пораженный участок. При этом происходит послойное выжигание узлов геморроя с одновременной коагуляцией сосудов. В результате образуются корочки, под которыми идет заживление тканей. Достоинства методики:
- Пациента не нужно госпитализировать.
- Не требуется общая анестезия.
- Занимает не более 20-30 минут.
- Низкий риск развития осложнений.
- Малая инвазивность.
- Короткий восстановительный период.
- Показана при наружной, внутренней и смешанной локализации.
Иссечение геморроя лазером проводится на любой стадии. Также применяется при полипах кишки, трещинах, свищах. В этом случае одновременно происходит излечение сопутствующей патологии.
Лазерное излучение способно достигать высоких температур, сравнимых с температурами в центре Солнца. Это примерно 14-15 млн градусов по Цельсию. Также луч способен охлаждать материалы до критически низких показателей. Эти свойства позволяют использовать лазерный луч в различных отраслях – медицине, военной промышленности, приборостроении, организации шоу и развлечений.
Это примерно 14-15 млн градусов по Цельсию. Также луч способен охлаждать материалы до критически низких показателей. Эти свойства позволяют использовать лазерный луч в различных отраслях – медицине, военной промышленности, приборостроении, организации шоу и развлечений.
Показания и противопоказания
В качестве монотерапии удаление геморроидальных узлов лазером возможно на 1-3 стадиях. На 4 стадии геморроя процедура комбинируется с другими видами лечения. Это связано с тем, что в запущенных случаях высока вероятность рецидива. Нельзя проводить операцию, если:
- выраженный воспалительный процесс
- острая кишечная инфекция
- тромбоз в острой стадии
- обострение сопутствующих хронических заболеваний
После стабилизации состояния больного проведение процедуры возможно. Лазерное лечение геморроя исключено при наличии у пациента опухоли. С осторожностью при тяжелых сердечно-сосудистых заболеваниях.
Подготовка к удалению геморроидальных узлов
Чтобы лазерное удаление геморроидальных узлов прошло успешно, пациента надо подготовить. Подготовка включает осмотр проктолога, который, при необходимости, назначит дополнительные исследования кишечника – эндоскопическое, ультразвуковое. За 3-5 дней рекомендована диета с низким содержанием продуктов, вызывающих процессы брожения и газообразования. Исключить острые, жирные блюда, газированные напитки, бобовые, сладости, яблоки, белокочанную капусту. Вечером накануне и утром перед исследованием поставить очистительную клизму, провести гигиеническую обработку промежности.
При комбинированном лечении назначают анализ на ВИЧ, общий и биохимический анализ крови, ЭКГ, флюорографическое исследование легких. Женщинам назначают консультацию гинеколога. Перечень обследований может быть расширен при сопутствующих заболеваниях.
ФОТО ДО И ПОСЛЕ
ПРЕДУПРЕЖДЕНИЕ!
Данная фотография содержит информацию, не предназначенную для просмотра лицам не достигшим 18 лет
Нажмите, если хотите открыть
Как проходит лазерное лечение геморроя?
Перед операцией промежность обрабатывают антисептиком. Больной находится в специальном кресле, либо на кушетке. Общий наркоз используется в сложных случаях, таких как удаление внутреннего геморроя лазером на 4 стадии. На 1-3 стадии достаточно местной анестезии. Для местного обезболивания вводят лекарственные препараты, содержащие –>лидокаин, новокаин или другое действующее вещество. При беспокойстве показано введение седативного лекарства в вену.
Устранение симптомов геморроя не гарантирует полное излечение. В большинстве случаев заболевание обостряется вновь и вновь. Поэтому, кроме симптоматической терапии, требуется устранить причину. С этой целью необходимо пройти курс фармакотерапии по назначению специалиста.
Удаление наружного геморроя лазером проводят без дополнительных приспособлений. При глубоком процессе используют аноскоп со встроенной подсветкой. Обеспечив доступ к геморроидальным узлам, врач начинает терапию. Существует 3 вида воздействия:
- В образование вводится склерозант, способствующий уменьшению размера. Затем узелок иссекается.
- Через прокол во внутрь новообразования поступает вещество, коагулирующее белки. После этого оно удаляется лазерным лучом.
- Прижигание волной разной длины от основания геморроидального узла.
Выбор методики лазерного лечения геморроя зависит от локализации, распространенности, сопутствующих патологий и риска осложнений. Затем пациент в течение 40-60 минут наблюдается врачом. После этого можно отправляться домой.
Запишитесь на прием по телефону
+7 (495) 021-12-26
или заполнив форму online
Конфиденциальность Вашего обращения гарантирована.
Восстановление и возможные осложнения
Чтобы удалить геморрой лазером потребуется не более 30 минут. Восстановительный период в среднем длится 1 неделю. В эти дни желательно соблюдать диету для профилактики запоров. При необходимости назначают слабительные, обезболивающие и противовоспалительные средства. Следует избегать тяжелых физических нагрузок – временно исключить занятия спортом, не поднимать тяжести. Лазерное лечение геморроя редко вызывает осложнения. При появлении сильной боли, жжения, кровотечения из прямой кишки нужно немедленно обратиться в клинику. Это могут быть признаки начавшегося воспаления или раннего рецидива.
Наша клиника предлагает медицинские услуги различной направленности – консультации специалистов, медицинские и косметические процедуры. У нас можно пройти лазерное удаление геморроя, предварительно проконсультировавшись со специалистом. Информация о врачах, предоставляемых услугах, ценах и акциях размещена на сайте. Свяжитесь с нами по телефону или через форму обратной связи. Мы ответим на все вопросы и поможем решить вашу проблему быстро и безопасно.
Лечение геморроя лазером
Геморрой – название заболевания, которое давно уже стало нарицательным: так обычно обозначают навязчивую проблему, для которой сложно найти решение.
Лечение геморроя лазером
Такая метафоричность не случайна, ведь эта болезнь – одна из самых неприятных, а ее лечение неизменно вызывает у пациентов страх, особенно если речь идет о необходимости хирургических манипуляций. Впрочем, современная проктология располагает широким арсеналом малоинвазивных средств, которые позволяют обойтись без серьезных оперативных вмешательств. В частности, возможности врачей в лечении геморроя были значительно расширены внедрением лазерных технологий.
Золотым стандартом хирургического лечения геморроя считается геморроидэктомия – процедура по иссечению геморроидальных узлов. Она дает хорошие результаты и по-прежнему незаменима в случае тяжелых форм заболевания.
Минусов у этой операции несколько: значимые и неизбежные болезненные ощущения, период восстановления, растягивающийся на месяц, риск развития осложнений в виде кровотечения и т.д. Однако медицинские технологии развиваются, а вместе с ними изменяется и тактика борьбы со столь деликатным недугом. Сейчас даже в тех случаях, когда консервативная терапия себя не оправдывает, врачи не спешат сразу браться за скальпель, отдавая предпочтение малоинвазивным технологиям лечения геморроя.
«Современная проктология взяла курс на уменьшение травматичности вмешательств при сохранении их высокой эффективности. Одной из первых щадящих методик, которую проктологи нашей клиники приняли на вооружение, стало лигирование латексными кольцами. Оно сводится к накладыванию специальных колец на основание геморроидальных узлов, что приводит к нарушению их кровоснабжения и последующему отмиранию. Следующим этапом эволюции в лечении геморроя стала процедура дезартеризации геморроидальных узлов HAL-RAR, предполагающая прошивание артерий, которые непосредственно снабжают кровью геморроидальные образования. И если лигирование позволяет устранить не более двух узлов за раз и оправдывает себя только при 1-2-й стадиях заболевания, то HAL-RAR успешно применяется на более поздних этапах развития геморроя. Однако болезненность этой процедуры и довольно значительный риск рецидива подвигли нас на поиски еще более совершенного метода, и мы обратили внимание на возможности лазера, который давно и успешно применяется во многих сферах медицины. Как и ожидалось, он полностью оправдал себя в проктологии и уже на протяжении полутора лет помогает нашим пациентам быстро и безболезненно избавиться от геморроя», – рассказывает Андрей Леонидович Андреев, доктор медицинских наук, проктолог, главный хирург клиники «Скандинавия».
В проктологической хирургии применяется лазерная технология под названием HeLP и LHP с использованием светодиодного аппарата фирмы Biolitec. Энергия лазера передается через тончайшее волокно, рабочий конец которого, специально разработанный для операций в ректальной зоне, имеет особую конусообразную форму. Одно из основных направлений применения такого световолокна – спаивание сосудов, питающих внутренние геморроидальные узлы. В принципе, данная технология во многом перекликается с дезартеризацией – она также «запечатывает» геморроидальные артерии, но уже без использования игл и нитей, что сводит к минимуму послеоперационный дискомфорт и вероятность осложнений. Этот метод применяют в основном на ранних стадиях заболевания, но он неплохо зарекомендовал себя и в качестве дополнения в сложных операциях, в сочетании с той же дезартеризацией, например. «В этом случае крупные артерии мы прошиваем ниткой с последующим лифтингом ткани, а мелкие сосуды «добираем» лазером. Такая комплексная манипуляция позволяет пациентам даже с тяжелыми формами геморроя избегать серьезного хирургического вмешательства. Лазером можно иссекать и наружные узлы: за счет прижигающего эффекта их стенки сразу и без кровотечения спаиваются между собой. И если после классической геморроидэктомии, каким бы хирург ни был профи, все равно наблюдаются довольно грубые рубцы, то при использовании лазера практически никаких изменений на коже или слизистой не остается», – поясняет Андрей Леонидович.
Выпадение геморроидального узла свидетельствует о растяжении стенки кишки, и лазерная технология также позволяет провести своеобразный лифтинг соединительных тканей. Направленное воздействие излучением на узел обеспечивает не только его склерозирование, но и фиксацию к слизистой оболочке основной ткани, в результате чего восстанавливается естественная анатомическая структура этой области.
Проведение лазерных манипуляций занимает всего 15-20 минут. Пациенты уже через сутки восстановления в стационаре могут отправиться домой, а через несколько дней вернуться к своей привычной жизни, оставив докучливый недуг в прошлом.
Внедрение современных малоинвазивных технологий в хирургическую практику позволяет значительно уменьшить время проведения операций и, соответственно, увеличить поток принимаемых пациентов. «Это важный фактор, потому что число нуждающихся в оперативной помощи уже не соответствует пропускной способности наших операционных. К счастью, весной у нас состоится долгожданное открытие Северной клиники, оснащенной всем необходимым оборудованием для проведения хирургических вмешательств любой сложности. Мы сможем увеличить объем проводимых операций и таким образом обеспечить гораздо больше людей качественным и своевременным лечением», – заключает Андрей Леонидович.
Мнение
Гайворонская София Станиславовна, хирург-проктолог клиники «Скандинавия» на Литейном , к.м.н.:
Важно понимать, что выбор наиболее оптимального метода оперативного вмешательства при геморрое зависит от симптоматики и стадии заболевания. Лазерные технологии при их неоспоримых достоинствах пока применимы не для всех вариаций этого недуга. О полной безболезненности таких процедур можно говорить лишь в том случае, когда речь идет об устранении внутренних геморроидальных узлов. Наружный геморрой зачастую требует более радикального лечения, и даже применение лазера в этом случае не спасает от некоторых неприятных ощущений после операции. Физиологического ожога не избежать, а потому определенный дискомфорт будет чувствоваться. И все же с точки зрения травматичности лазерные процедуры значительно выигрывают у классической операции по устранению геморроя. Лазер благодаря своим высоким коагуляционным качествам дает гораздо меньший болевой синдром и позволяет снизить риск послеоперационного кровотечения. Он способен устранить многие проблемы быстро и деликатно, но только при одном условии – болезнь не должна быть запущенной! Кроме того, раннее обращение к врачу позволит исключить развитие гораздо более опасных патологий онкологического характера, которые могут скрываться за маской геморроя. К счастью, в последнее время наши пациенты стали более осознанно и ответственно относиться к собственному здоровью – многие спешат к проктологу при появлении первых же симптомов. И мы очень поощряем практику раннего обращения, ведь именно в таких случаях малоинвазивные технологии могут в полной мере раскрыть свои преимущества – лечение пройдет действительно быстро и без боли!
Прием ведут врачи-специалисты
Лечение геморроя в Минске. Удаление геморроидальных узлов. Отзывы
От геморроя никто не застрахован. Начальные стадии болезни сегодня диагностируются и в подростковом возрасте. Специфика ритма жизни обитателя мегаполиса способствует развитию этого заболевания. Малоподвижность, неправильное питание, вредные привычки способствуют появлению венозных узлов в анальном проходе, которые провоцируют возникновение кровотечения, тромбов, воспалительных процессов. Поэтому качественное лечение геморроя в Минске, любом другом городе является актуальной проблемой.
Диагностика геморроя – важный этап решения проблемы
Главная сложность заключается в том, что пациенты из-за необоснованного стеснения, предубеждений обращаются к проктологу слишком поздно. Ранняя диагностика геморроя позволяет выявлять болезнь на I-III стадиях. Полное качественное проктологическое обследование проводится в медицинском центре «БЛОССОМ КЛИНИК» в городе Минске.
Стадии геморрояЛечение геморроя при своевременном обращении позволяет с помощью диеты, медикаментов предотвратить развитие заболевания. Основным провоцирующим фактором являются запоры. Скопление каловых масс в прямой кишке, их надавливание на стенки нарушает кровообращение, вызывает скопление крови в венах, образование застоев, узлов.
Обращаться к проктологу необходимо при появлении первых признаков болезни (дискомфорт в заднем проходе, анальный зуд, боль, кровотечение, запоры, дополнительные образования («шишки») вокруг анального канала и др.). Выявление нарушений на ранней стадии, своевременная диагностика геморроя позволяет врачу разработать для пациента правильную диету, назначить препараты, способные нормализовать кровообращение, укрепить стенки сосудов, исключить развитие заболевания. При геморрое II-III степени, показано вакуумное лигирование геморроидальных узлов.
Лечение геморроя в Минске – эффективный метод
Лечение геморроя подбирается в зависимости от стадии заболевания, состояния человека. Методы вмешательства:
- консервативный способ;
- вакуумное лигирование узлов;
- удаление узлов хирургическим способом.
Консервативные методики используются во время начальной стадии болезни. Специальные мази и свечи, травяные ванночки, диета исключают запоры, снимают боли и отечность, воспалительные процессы, укрепляют стенки вен.
Безоперационное лечение геморроя в МинскеМедицинский центр«БЛОССОМ КЛИНИК» предлагает эффективное лечение геморроя в Минске. Лечение проводится при помощи вакуумного лигирования узлов. Это малоинвазивная методика, избавляющая от необходимости проводить оперативное удаление узлов. Геморроидальные узлы удаляются при помощи лигатора накладыванием двойных колец из латекса у основания узла. Отсутствие питания заставляет узел отмирать. В течение 1-2-х недель ткани выходят через прямую кишку, на стенке которой остается едва заметный след. Оперативное удаление узлов проводится только в условиях стационара.
Проктология цены в Минске в «БЛОССОМ КЛИНИК»
Для получения максимально полной и детальной информации по стоимости интересующих вас процедур, звоните, пожалуйста, по телефону либо оставляйте онлайн-сообщение. Мы обязательно Вам ответим в кратчайшие сроки в рабочее время медицинского центра.
Операции лазером в проктологии | Медеор
Лазерное лечение – один из высокоэффективных методов терапии при проктологических заболеваниях.
Лазерное облучение позволяет создавать консервативное терапевтическое воздействие для устранения воспалительных проявлений, заживления после различных вмешательств и разрушительных последствий патологии, восстановления тканей с нормализацией их функций. В лечебно-диагностическом центре «Медеор» лазер используется для лечения следующих заболеваний: • Анальная трещина • Геморрой • Свищи прямой кишки • Парапроктит • Полипы и кондиломы Уникальные преимущества лазера в проктологии: • малая травматичность • не требует наложения швов • отсутствие болезненных ощущений в реабилитационном периоде • дополнительная дезинфекция в месте очага воздействия лазера • отсутствие кровотечений • заживление без воспалительных явлений • отсутствие противопоказаний и осложнений • быстрое восстановление и выздоровление Лазер в лечении геморроя С удалением геморроидального узла лазером происходит спаивание краев слизистой и подслизистой оболочки анального канала. Что позволяет не накладывать швы как при традиционном хирургическом лечении. Так как именно швы доставляют пациенту боль и дискомфорт в послеоперационном периоде. Лазерная вапоризация геморроидальных узлов Во время операции происходит своеобразное выпаривание лазером ткани геморроидального узла без повреждения здоровой слизистой вокруг геморроидального узла, которая остается жизнеспособной. Лазер в лечении анальных трещин Анальная трещина спаивается без наложения швов. В результате этого период заживления значительно сокращается, регенерация тканей происходит без формирования рубцовой ткани. Лазер в лечении парапроктита и свища прямой кишки Эффективное лечение парапроктита и свищей прямой кишки возможно только хирургическими методами. Лазерная методика позволяет избежать обширного оперативного вмешательства, что значительно сокращает послеоперационный период, уменьшается болевой синдром и, самое главное, значимо снижается риск рецидивов и формирование так называемых лигатурных свищей. Лазерная вапоризация полипов и кондилом При воздействии лазером полип анального канала иссекается у основания, коагулируется лазером, что позволяет не накладывать швы. В результате в послеоперационном периоде происходит заживление без образования рубцовой ткани, что очень важно в сохранении эластичности тканей.
Пробное сравнение двух методов лечения геморроя третьей и четвертой степени
Acta Inform Med. 2014 Dec; 22 (6): 365–367.
Халит Малоку
1 Хирургический центр «Алока», Приштина, Косова
Заим Гаши
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет
000, Косова Лязова Отделение хирургии, Клинический центр, Подгорица, ЧерногорияHilmi Islami
4 Кафедра фармакологии, Медицинский факультет, Университет Приштины, Косова
Аргжира Юнику-Школолли
2 ro Кафедра клинической гастрономии Medicene, Приштинский университет, Косова
1 Хирургический центр «Алока», Приштина, Косова
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет, Косова
3 , Клиническое хирургическое отделение Центр, Подгорица, Черногория
4 Кафедра фармакологии, факультет y of Medicene, Университет Приштины, Косова
Поступила в редакцию 21 сентября 2014 г .; Принята в печать 25 ноября 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Цель:
Согласно «сосудистой» теории, артериальное переполнение в верхних геморроидальных артериях приведет к расширению геморроидального венозного сплетения.Лазерная процедура геморроя (LHP) – это новая лазерная процедура для амбулаторного лечения геморроя, при которой геморроидальный артериальный кровоток, питающий геморроидальное сплетение, останавливается с помощью лазерной коагуляции.
Цель:
Наша цель заключалась в сравнении лазерной процедуры геморроя с открытой хирургической процедурой при амбулаторном лечении симптоматического геморроя.
Материал и метод:
Было проведено сравнительное исследование между лазерной процедурой геморроя и открытой хирургической геморроидэктомией.Это исследование проводилось в больнице Алока в Косово. В исследование были включены пациенты с симптоматическим геморроем III или IV степени с минимальным или полным выпадением слизистой оболочки: 20 пациентов, получавших лазерную геморроидопластику, и 20 пациентов, перенесших открытую хирургическую геморроидэктомию. Оценивали время операции и послеоперационную боль по визуальной аналоговой шкале.
Результаты:
Всего в исследование приняли участие 40 пациентов (23 мужчины и 17 женщин, средний возраст 46 лет). Существенные различия между лазерной геморроидопластикой и открытой хирургической процедурой наблюдались во время операции и ранней послеоперационной боли.Между двумя группами была статистически значимая разница в отношении раннего послеоперационного периода: 1 неделя, 2 недели, 3 недели и 1 месяц после соответствующей процедуры (p <0,01). Время процедуры для LHP составило 15,94 мин по сравнению с 26,76 мин для открытой операции (p <0,01).
Заключение:
Лазерная геморроидопластика оказалась эффективнее открытой хирургической геморроидэктомии. Послеоперационная боль и продолжительность – это только два индикатора этой разницы между процедурами.
Ключевые слова: лазерная геморроидопластика, открытая операция, боль, продолжительность
1. ВВЕДЕНИЕ
Геморроидальная болезнь занимает первое место среди заболеваний прямой и толстой кишки, а оценочная распространенность во всем мире колеблется от 2,9% до 27,9%. из которых более 4% являются симптоматическими (1, 2). Примерно треть этих пациентов обращаются за консультацией к врачу. Распределение по возрасту демонстрирует гауссовское распределение с пиком заболеваемости между 45 и 65 годами с последующим снижением после 65 лет (3, 4).Мужчины болеют чаще, чем женщины (5). Аноректальные сосудистые подушки вместе с внутренним анальным сфинктером необходимы для поддержания удержания мочи, обеспечивая поддержку мягких тканей и удерживая анальный канал плотно закрытым. Считается, что геморрой возникает из-за смещения поддерживающей мышцы вниз (Treitz) (6, 7). Варианты лечения симптоматического геморроя со временем менялись. Меры включают консервативное лечение, безоперационное лечение и различные хирургические методы.Различные безоперационные методы лечения включают перевязку резинкой (RBL), инъекционную склеротерапию, криотерапию, инфракрасную коагуляцию, лазерную терапию и диатермическую коагуляцию; все это может выполняться амбулаторно без анестезии. Эти нехирургические методы считаются основным вариантом лечения геморроя 1-3 степени (I-III степени) (8). Если консервативные меры не помогают контролировать симптомы, пациентов можно направить к хирургу для оперативного лечения. Показания к хирургическому лечению включают наличие значительного внешнего компонента, гипертрофированных сосочков, ассоциированной трещины, обширного тромбоза или рецидива симптомов после повторной RBL.Используемая техника может быть открытой (Миллиган-Морган) или закрытой (Фергюсон), а используемые инструменты – скальпель, ножницы, электрокоагуляция или лазер. Геморроидэктомия по Миллигану-Моргану – золотой стандарт и часто выполняемая процедура в Соединенном Королевстве (9). Боль после геморроидэктомии – самая распространенная проблема, связанная с хирургическими методами. Другими ранними осложнениями являются задержка мочи (20,1%), кровотечение (вторичное или реакционное) (2,4–6%) и подкожный абсцесс (0,5%). К отдаленным осложнениям относятся анальная трещина (1% -2.6%), анальный стеноз (1%), недержание мочи (0,4%), свищ (0,5%) и рецидив геморроя (10, 11). Целью этого исследования было сравнить боль и продолжительность вмешательства между двумя методами, лазерной геморроидопластикой (LHP) и хирургической открытой геморроидэктомией.
2. МАТЕРИАЛ И МЕТОД
В это сравнительное и проспективное исследование было включено 40 пациентов, из которых 20 пациентов прошли лечение методом лазерной геморроидопластики и 20 пациентов прошли лечение открытой хирургической геморроидэктомией.Пациенты были разделены на группы в зависимости от стадии геморроя: пациенты с III стадией и минимальным выпадением слизистой оболочки получали ЛГП, а пациенты с IV стадией и пролапсом – открытым хирургическим методом. Это исследование проводилось в хирургическом центре ALOKA в Косово с января 2012 года по июнь 2014 года. После детального физического обследования и проктоскопии лазерная процедура была выполнена с помощью Biolitec. Когда пациент находился в положении литотомии, в анальный канал был введен специальный одноразовый проктоскоп диаметром 23 мм.Лазерные выстрелы производились с помощью 980-диодного лазера через оптическое волокно с длиной волны 1000 нм в импульсном режиме, чтобы уменьшить нежелательную дегенерацию периартериальной нормальной ткани. Глубину усадки можно регулировать мощностью и продолжительностью лазерного луча.
Через оптоволокно 1000 микрон пять лазерных выстрелов, генерируемых мощностью 13 Вт, длительностью 1,2 с каждый и паузой 0,6 с, вызвали усадку тканей на глубину примерно 5 мм. Эта процедура проводилась амбулаторно.Подготовка кишечника не требовалась. За 2 часа до вмешательства были поставлены две клизмы. Другим 20 пациентам была проведена открытая хирургическая геморроидэктомия под местной анестезией. Пациенты были выписаны в течение 4-12 часов и наблюдались в течение 2-6 месяцев для выявления прогресса заживления и осложнений. Пациентов наблюдали за уровнем послеоперационной боли и продолжительностью операции. Послеоперационная боль регистрировалась с использованием 10-балльной визуальной аналоговой шкалы (ВАШ), по которой 0 означает отсутствие боли, а 10 – наихудшую боль, которую только можно вообразить.Протокол ВАШ отслеживался через 1 неделю, 2 недели, 3 недели, 1 месяц, 2 месяца и 6 месяцев. Продолжительность вмешательства записывалась в минутах. Данные были проанализированы с помощью статистических тестов и представлены в соответствующих таблицах и графиках.
3. РЕЗУЛЬТАТЫ
Процедура LHP была проведена у 20 последовательных пациентов, у которых был симптоматический геморрой III степени с умеренным выпадением слизистой оболочки при проктоскопии и в анамнезе редкие эпизоды ручного уменьшения пролапса, средний возраст 47 ± 12 лет.6 (диапазон, 24–70) лет. Всего было 11 мужчин и 9 женщин. Открытое хирургическое вмешательство было выполнено 20 пациентам с симптоматическим геморроем IV степени, полным пролапсом и отсутствием реакции на ручное уменьшение, средний возраст 49 ± 12,3 (диапазон 28-72) лет. Было 12 мужчин и 8 женщин.
Что касается боли, то ранняя послеоперационная боль значительно ниже в группе LHP по сравнению с хирургической группой. Такие же значения получены и за период в один месяц. Эти результаты представлены в таблицах и на рисунках,.
Таблица 1
Представление боли по шкале ВАШ в группе LHP
Таблица 2
Представление боли по шкале ВАШ в хирургической группе
Представление боли по шкале ВАШ в группе LHP
Представление боли по шкале ВАШ в группе хирургическая группа
Средняя продолжительность операции составила 15,94 ± 3,5 мин в группе LHP и 26,76 ± 5,8 мин (p <0,01). О серьезных побочных эффектах или осложнениях не сообщалось. В одном случае наблюдалось кровотечение (пациентка принимала аспирин).В одном случае потребовался хирургический гемостаз. Незначительная боль, потребовавшая приема лекарств, была зарегистрирована в трех случаях: в одном в группе LHP и в двух при открытом хирургическом вмешательстве. Ни в одном из случаев переливания крови не потребовалось.
4. ОБСУЖДЕНИЕ
Необходимость лечения геморроя в первую очередь основана на субъективном восприятии тяжести симптомов, и назначение лечения определяется традиционной классификацией геморроя (12), которая не связана с серьезностью симптомов. .Разнообразие методов лечения добавило путаницы в принятии решения о методе лечения. Вопрос об оптимальной методике лечения остается без ответа, несмотря на то, что большинство используемых методов подвергается рандомизированной оценке. Как правило, неосложненная геморроидэктомия удовлетворительна без хирургического вмешательства или операции как для пациента, так и для хирурга (13). В исследовании университета Сан-Паулу, Бразилия, они заявили, что преимущества лазерной геморроидэктомии заключаются в том, что она является гемостатической, бактерицидной, быстро заживает, не затрагивает соседние структуры, меньше послеоперационных осложнений и меньшего количества кровотечений и стенозов (14, 15).Открытая хирургическая геморроидэктомия – наиболее широко используемая процедура при хирургическом лечении геморроя. Однако геморроидэктомия связана со значительными осложнениями, включая боль, кровотечение и инфекцию раны, что может привести к длительному пребыванию в больнице (16). Мы обнаружили, что оценка боли была значительно ниже в группе LHP по сравнению с группой с открытой геморроидэктомией, в раннем послеоперационном периоде после того, как оценка по ВАШ составляла 5 против 0 для оценки 0-1, 15 против 18 для оценки 2-5 и 0. против.2 при оценке выше 5 в соответствующих группах. Послеоперационная боль – самое важное осложнение, которое беспокоит наших пациентов и заставляет их сопротивляться хирургическому вмешательству. В нашем исследовании послеоперационная боль в течение первого месяца после обеих процедур была значительно меньше при лазерной геморроидэктомии по сравнению с традиционной открытой хирургической геморроидэктомией (p <0,05). Наше исследование показало, что лазерная геморроидопластика - безопасная процедура, связанная с уменьшением послеоперационной боли. Лазерная геморроидэктомия имеет меньшую продолжительность по сравнению с открытой хирургической геморроидэктомией, что удовлетворительно для пациентов с симптоматическим геморроем III или IV стадии (15.94 против 26,76 мин и p <0,01).
5. ЗАКЛЮЧЕНИЕ
Таким образом, процедура лазерной геморроидопластики более предпочтительна по сравнению с традиционной открытой хирургической геморроидэктомией. Послеоперационная боль значительно меньше при лазерной процедуре по сравнению с хирургической процедурой (p <0,05). Длительность лазерной процедуры значительно короче (p <0,01).
Сноски
КОНФЛИКТ ИНТЕРЕСОВ: НЕТ ЗАЯВЛЕННЫХ.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Йохансон Дж. Ф., Зонненберг А.Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 2. Рогозина В.А. Геморрой. Экспериментальная Ная и Клиническая Гастроэнтерология. 2002; 4: 93–96. [PubMed] [Google Scholar] 3. Йохансон Дж. Ф., Зонненберг А. Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 4. Parks AG. Де Геморрой. Исследование хирургического анамнеза.Отчет Гая из больницы. 1955; 104: 135–150. [PubMed] [Google Scholar] 5. Keighley MRB. Vol. 1. Издатели WB Saunders; 1993. Хирургия заднего прохода, прямой и толстой кишки. 1; С. 295–298. [Google Scholar] 6. Хаас П.А., Фокс Т.А., младший, Хаас Г.П. Патогенез геморроя. Заболевания толстой и прямой кишки. 1984. 27 (7): 442–450. [PubMed] [Google Scholar] 7. Thomson WHF. Природа геморроя. Британский журнал хирургии. 1975. 62 (7): 542–552. [PubMed] [Google Scholar] 8. MacRae HM, McLeod RS. Сравнение методов лечения геморроя.Метаанализ. Dis Colon Rectum. 1995. 38 (7): 687–694. [PubMed] [Google Scholar] 9. Monson JRT, Мортенсон, штат Нью-Джерси, Хартли Дж. Процедуры пролапса геморроя (ПРК) или сшитой анопексии. Согласованный документ Ассоциации колопроктологов Великобритании и Ирландии. ACPGBI. 2003 [Google Scholar] 10. Бледей Р., Пена Дж. П., Ротенбергер Д. А., Голдберг С. М., Булс Дж. Г.. Симптоматический геморрой: частота и осложнения оперативного лечения. Заболевания толстой и прямой кишки. 1992. 35 (5): 477–481. [PubMed] [Google Scholar] 11.Сардинья TC, Корман ML. Геморрой. Хирургические клиники Северной Америки. 2002. 82 (6): 1153–1167. [PubMed] [Google Scholar] 12. Голигер Дж., Дати Х., Никсон Х. Лондон: Байер Тиндаль; 1984. Хирургия заднего прохода и толстой кишки. 5. [Google Scholar] 13. Салфи Р. Новая методика амбулаторного лечения геморроидальных узлов. Лазерная фотокоагуляция геморроидальных артерий под контролем Доплера. Колопроктология. 2009. 31: 99–103. [Google Scholar] 14. Чиа Ю.В., Дарзи А., Speakman CT, Hill AD, Jameson JS, Генри MM. Отделение хирургии, Центральная больница Миддлсекса, Лондон, Великобритания Int.J Colorectal Dis. 1995; 1011: 22–24. [PubMed] [Google Scholar] 15. Лори Баркли. Лучший вариант для оценки и лечения геморроя. BMJ. 25 февраля 2008 г.; 336: 380–383. [Google Scholar] 16. Milligan ET, Morgan CN, Jones LE, Officer R. Хирургическая анатомия анального канала и оперативное лечение геморроя. Ланцет. 1937; 2: 1119–1124. [Google Scholar]Испытание, сравнивающее 2 метода лечения геморроя третьей и четвертой степени
Acta Inform Med. 2014 Dec; 22 (6): 365–367.
Халит Малоку
1 Хирургический центр «Алока», Приштина, Косова
Заим Гаши
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет
000, Косова Лязова Отделение хирургии, Клинический центр, Подгорица, ЧерногорияHilmi Islami
4 Кафедра фармакологии, Медицинский факультет, Университет Приштины, Косова
Аргжира Юнику-Школолли
2 ro Кафедра клинической гастрономии Medicene, Приштинский университет, Косова
1 Хирургический центр «Алока», Приштина, Косова
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет, Косова
3 , Клиническое хирургическое отделение Центр, Подгорица, Черногория
4 Кафедра фармакологии, факультет y of Medicene, Университет Приштины, Косова
Поступила в редакцию 21 сентября 2014 г .; Принята в печать 25 ноября 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Цель:
Согласно «сосудистой» теории, артериальное переполнение в верхних геморроидальных артериях приведет к расширению геморроидального венозного сплетения.Лазерная процедура геморроя (LHP) – это новая лазерная процедура для амбулаторного лечения геморроя, при которой геморроидальный артериальный кровоток, питающий геморроидальное сплетение, останавливается с помощью лазерной коагуляции.
Цель:
Наша цель заключалась в сравнении лазерной процедуры геморроя с открытой хирургической процедурой при амбулаторном лечении симптоматического геморроя.
Материал и метод:
Было проведено сравнительное исследование между лазерной процедурой геморроя и открытой хирургической геморроидэктомией.Это исследование проводилось в больнице Алока в Косово. В исследование были включены пациенты с симптоматическим геморроем III или IV степени с минимальным или полным выпадением слизистой оболочки: 20 пациентов, получавших лазерную геморроидопластику, и 20 пациентов, перенесших открытую хирургическую геморроидэктомию. Оценивали время операции и послеоперационную боль по визуальной аналоговой шкале.
Результаты:
Всего в исследование приняли участие 40 пациентов (23 мужчины и 17 женщин, средний возраст 46 лет). Существенные различия между лазерной геморроидопластикой и открытой хирургической процедурой наблюдались во время операции и ранней послеоперационной боли.Между двумя группами была статистически значимая разница в отношении раннего послеоперационного периода: 1 неделя, 2 недели, 3 недели и 1 месяц после соответствующей процедуры (p <0,01). Время процедуры для LHP составило 15,94 мин по сравнению с 26,76 мин для открытой операции (p <0,01).
Заключение:
Лазерная геморроидопластика оказалась эффективнее открытой хирургической геморроидэктомии. Послеоперационная боль и продолжительность – это только два индикатора этой разницы между процедурами.
Ключевые слова: лазерная геморроидопластика, открытая операция, боль, продолжительность
1. ВВЕДЕНИЕ
Геморроидальная болезнь занимает первое место среди заболеваний прямой и толстой кишки, а оценочная распространенность во всем мире колеблется от 2,9% до 27,9%. из которых более 4% являются симптоматическими (1, 2). Примерно треть этих пациентов обращаются за консультацией к врачу. Распределение по возрасту демонстрирует гауссовское распределение с пиком заболеваемости между 45 и 65 годами с последующим снижением после 65 лет (3, 4).Мужчины болеют чаще, чем женщины (5). Аноректальные сосудистые подушки вместе с внутренним анальным сфинктером необходимы для поддержания удержания мочи, обеспечивая поддержку мягких тканей и удерживая анальный канал плотно закрытым. Считается, что геморрой возникает из-за смещения поддерживающей мышцы вниз (Treitz) (6, 7). Варианты лечения симптоматического геморроя со временем менялись. Меры включают консервативное лечение, безоперационное лечение и различные хирургические методы.Различные безоперационные методы лечения включают перевязку резинкой (RBL), инъекционную склеротерапию, криотерапию, инфракрасную коагуляцию, лазерную терапию и диатермическую коагуляцию; все это может выполняться амбулаторно без анестезии. Эти нехирургические методы считаются основным вариантом лечения геморроя 1-3 степени (I-III степени) (8). Если консервативные меры не помогают контролировать симптомы, пациентов можно направить к хирургу для оперативного лечения. Показания к хирургическому лечению включают наличие значительного внешнего компонента, гипертрофированных сосочков, ассоциированной трещины, обширного тромбоза или рецидива симптомов после повторной RBL.Используемая техника может быть открытой (Миллиган-Морган) или закрытой (Фергюсон), а используемые инструменты – скальпель, ножницы, электрокоагуляция или лазер. Геморроидэктомия по Миллигану-Моргану – золотой стандарт и часто выполняемая процедура в Соединенном Королевстве (9). Боль после геморроидэктомии – самая распространенная проблема, связанная с хирургическими методами. Другими ранними осложнениями являются задержка мочи (20,1%), кровотечение (вторичное или реакционное) (2,4–6%) и подкожный абсцесс (0,5%). К отдаленным осложнениям относятся анальная трещина (1% -2.6%), анальный стеноз (1%), недержание мочи (0,4%), свищ (0,5%) и рецидив геморроя (10, 11). Целью этого исследования было сравнить боль и продолжительность вмешательства между двумя методами, лазерной геморроидопластикой (LHP) и хирургической открытой геморроидэктомией.
2. МАТЕРИАЛ И МЕТОД
В это сравнительное и проспективное исследование было включено 40 пациентов, из которых 20 пациентов прошли лечение методом лазерной геморроидопластики и 20 пациентов прошли лечение открытой хирургической геморроидэктомией.Пациенты были разделены на группы в зависимости от стадии геморроя: пациенты с III стадией и минимальным выпадением слизистой оболочки получали ЛГП, а пациенты с IV стадией и пролапсом – открытым хирургическим методом. Это исследование проводилось в хирургическом центре ALOKA в Косово с января 2012 года по июнь 2014 года. После детального физического обследования и проктоскопии лазерная процедура была выполнена с помощью Biolitec. Когда пациент находился в положении литотомии, в анальный канал был введен специальный одноразовый проктоскоп диаметром 23 мм.Лазерные выстрелы производились с помощью 980-диодного лазера через оптическое волокно с длиной волны 1000 нм в импульсном режиме, чтобы уменьшить нежелательную дегенерацию периартериальной нормальной ткани. Глубину усадки можно регулировать мощностью и продолжительностью лазерного луча.
Через оптоволокно 1000 микрон пять лазерных выстрелов, генерируемых мощностью 13 Вт, длительностью 1,2 с каждый и паузой 0,6 с, вызвали усадку тканей на глубину примерно 5 мм. Эта процедура проводилась амбулаторно.Подготовка кишечника не требовалась. За 2 часа до вмешательства были поставлены две клизмы. Другим 20 пациентам была проведена открытая хирургическая геморроидэктомия под местной анестезией. Пациенты были выписаны в течение 4-12 часов и наблюдались в течение 2-6 месяцев для выявления прогресса заживления и осложнений. Пациентов наблюдали за уровнем послеоперационной боли и продолжительностью операции. Послеоперационная боль регистрировалась с использованием 10-балльной визуальной аналоговой шкалы (ВАШ), по которой 0 означает отсутствие боли, а 10 – наихудшую боль, которую только можно вообразить.Протокол ВАШ отслеживался через 1 неделю, 2 недели, 3 недели, 1 месяц, 2 месяца и 6 месяцев. Продолжительность вмешательства записывалась в минутах. Данные были проанализированы с помощью статистических тестов и представлены в соответствующих таблицах и графиках.
3. РЕЗУЛЬТАТЫ
Процедура LHP была проведена у 20 последовательных пациентов, у которых был симптоматический геморрой III степени с умеренным выпадением слизистой оболочки при проктоскопии и в анамнезе редкие эпизоды ручного уменьшения пролапса, средний возраст 47 ± 12 лет.6 (диапазон, 24–70) лет. Всего было 11 мужчин и 9 женщин. Открытое хирургическое вмешательство было выполнено 20 пациентам с симптоматическим геморроем IV степени, полным пролапсом и отсутствием реакции на ручное уменьшение, средний возраст 49 ± 12,3 (диапазон 28-72) лет. Было 12 мужчин и 8 женщин.
Что касается боли, то ранняя послеоперационная боль значительно ниже в группе LHP по сравнению с хирургической группой. Такие же значения получены и за период в один месяц. Эти результаты представлены в таблицах и на рисунках,.
Таблица 1
Представление боли по шкале ВАШ в группе LHP
Таблица 2
Представление боли по шкале ВАШ в хирургической группе
Представление боли по шкале ВАШ в группе LHP
Представление боли по шкале ВАШ в группе хирургическая группа
Средняя продолжительность операции составила 15,94 ± 3,5 мин в группе LHP и 26,76 ± 5,8 мин (p <0,01). О серьезных побочных эффектах или осложнениях не сообщалось. В одном случае наблюдалось кровотечение (пациентка принимала аспирин).В одном случае потребовался хирургический гемостаз. Незначительная боль, потребовавшая приема лекарств, была зарегистрирована в трех случаях: в одном в группе LHP и в двух при открытом хирургическом вмешательстве. Ни в одном из случаев переливания крови не потребовалось.
4. ОБСУЖДЕНИЕ
Необходимость лечения геморроя в первую очередь основана на субъективном восприятии тяжести симптомов, и назначение лечения определяется традиционной классификацией геморроя (12), которая не связана с серьезностью симптомов. .Разнообразие методов лечения добавило путаницы в принятии решения о методе лечения. Вопрос об оптимальной методике лечения остается без ответа, несмотря на то, что большинство используемых методов подвергается рандомизированной оценке. Как правило, неосложненная геморроидэктомия удовлетворительна без хирургического вмешательства или операции как для пациента, так и для хирурга (13). В исследовании университета Сан-Паулу, Бразилия, они заявили, что преимущества лазерной геморроидэктомии заключаются в том, что она является гемостатической, бактерицидной, быстро заживает, не затрагивает соседние структуры, меньше послеоперационных осложнений и меньшего количества кровотечений и стенозов (14, 15).Открытая хирургическая геморроидэктомия – наиболее широко используемая процедура при хирургическом лечении геморроя. Однако геморроидэктомия связана со значительными осложнениями, включая боль, кровотечение и инфекцию раны, что может привести к длительному пребыванию в больнице (16). Мы обнаружили, что оценка боли была значительно ниже в группе LHP по сравнению с группой с открытой геморроидэктомией, в раннем послеоперационном периоде после того, как оценка по ВАШ составляла 5 против 0 для оценки 0-1, 15 против 18 для оценки 2-5 и 0. против.2 при оценке выше 5 в соответствующих группах. Послеоперационная боль – самое важное осложнение, которое беспокоит наших пациентов и заставляет их сопротивляться хирургическому вмешательству. В нашем исследовании послеоперационная боль в течение первого месяца после обеих процедур была значительно меньше при лазерной геморроидэктомии по сравнению с традиционной открытой хирургической геморроидэктомией (p <0,05). Наше исследование показало, что лазерная геморроидопластика - безопасная процедура, связанная с уменьшением послеоперационной боли. Лазерная геморроидэктомия имеет меньшую продолжительность по сравнению с открытой хирургической геморроидэктомией, что удовлетворительно для пациентов с симптоматическим геморроем III или IV стадии (15.94 против 26,76 мин и p <0,01).
5. ЗАКЛЮЧЕНИЕ
Таким образом, процедура лазерной геморроидопластики более предпочтительна по сравнению с традиционной открытой хирургической геморроидэктомией. Послеоперационная боль значительно меньше при лазерной процедуре по сравнению с хирургической процедурой (p <0,05). Длительность лазерной процедуры значительно короче (p <0,01).
Сноски
КОНФЛИКТ ИНТЕРЕСОВ: НЕТ ЗАЯВЛЕННЫХ.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Йохансон Дж. Ф., Зонненберг А.Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 2. Рогозина В.А. Геморрой. Экспериментальная Ная и Клиническая Гастроэнтерология. 2002; 4: 93–96. [PubMed] [Google Scholar] 3. Йохансон Дж. Ф., Зонненберг А. Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 4. Parks AG. Де Геморрой. Исследование хирургического анамнеза.Отчет Гая из больницы. 1955; 104: 135–150. [PubMed] [Google Scholar] 5. Keighley MRB. Vol. 1. Издатели WB Saunders; 1993. Хирургия заднего прохода, прямой и толстой кишки. 1; С. 295–298. [Google Scholar] 6. Хаас П.А., Фокс Т.А., младший, Хаас Г.П. Патогенез геморроя. Заболевания толстой и прямой кишки. 1984. 27 (7): 442–450. [PubMed] [Google Scholar] 7. Thomson WHF. Природа геморроя. Британский журнал хирургии. 1975. 62 (7): 542–552. [PubMed] [Google Scholar] 8. MacRae HM, McLeod RS. Сравнение методов лечения геморроя.Метаанализ. Dis Colon Rectum. 1995. 38 (7): 687–694. [PubMed] [Google Scholar] 9. Monson JRT, Мортенсон, штат Нью-Джерси, Хартли Дж. Процедуры пролапса геморроя (ПРК) или сшитой анопексии. Согласованный документ Ассоциации колопроктологов Великобритании и Ирландии. ACPGBI. 2003 [Google Scholar] 10. Бледей Р., Пена Дж. П., Ротенбергер Д. А., Голдберг С. М., Булс Дж. Г.. Симптоматический геморрой: частота и осложнения оперативного лечения. Заболевания толстой и прямой кишки. 1992. 35 (5): 477–481. [PubMed] [Google Scholar] 11.Сардинья TC, Корман ML. Геморрой. Хирургические клиники Северной Америки. 2002. 82 (6): 1153–1167. [PubMed] [Google Scholar] 12. Голигер Дж., Дати Х., Никсон Х. Лондон: Байер Тиндаль; 1984. Хирургия заднего прохода и толстой кишки. 5. [Google Scholar] 13. Салфи Р. Новая методика амбулаторного лечения геморроидальных узлов. Лазерная фотокоагуляция геморроидальных артерий под контролем Доплера. Колопроктология. 2009. 31: 99–103. [Google Scholar] 14. Чиа Ю.В., Дарзи А., Speakman CT, Hill AD, Jameson JS, Генри MM. Отделение хирургии, Центральная больница Миддлсекса, Лондон, Великобритания Int.J Colorectal Dis. 1995; 1011: 22–24. [PubMed] [Google Scholar] 15. Лори Баркли. Лучший вариант для оценки и лечения геморроя. BMJ. 25 февраля 2008 г.; 336: 380–383. [Google Scholar] 16. Milligan ET, Morgan CN, Jones LE, Officer R. Хирургическая анатомия анального канала и оперативное лечение геморроя. Ланцет. 1937; 2: 1119–1124. [Google Scholar]Испытание, сравнивающее 2 метода лечения геморроя третьей и четвертой степени
Acta Inform Med. 2014 Dec; 22 (6): 365–367.
Халит Малоку
1 Хирургический центр «Алока», Приштина, Косова
Заим Гаши
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет
000, Косова Лязова Отделение хирургии, Клинический центр, Подгорица, ЧерногорияHilmi Islami
4 Кафедра фармакологии, Медицинский факультет, Университет Приштины, Косова
Аргжира Юнику-Школолли
2 ro Кафедра клинической гастрономии Medicene, Приштинский университет, Косова
1 Хирургический центр «Алока», Приштина, Косова
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет, Косова
3 , Клиническое хирургическое отделение Центр, Подгорица, Черногория
4 Кафедра фармакологии, факультет y of Medicene, Университет Приштины, Косова
Поступила в редакцию 21 сентября 2014 г .; Принята в печать 25 ноября 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Цель:
Согласно «сосудистой» теории, артериальное переполнение в верхних геморроидальных артериях приведет к расширению геморроидального венозного сплетения.Лазерная процедура геморроя (LHP) – это новая лазерная процедура для амбулаторного лечения геморроя, при которой геморроидальный артериальный кровоток, питающий геморроидальное сплетение, останавливается с помощью лазерной коагуляции.
Цель:
Наша цель заключалась в сравнении лазерной процедуры геморроя с открытой хирургической процедурой при амбулаторном лечении симптоматического геморроя.
Материал и метод:
Было проведено сравнительное исследование между лазерной процедурой геморроя и открытой хирургической геморроидэктомией.Это исследование проводилось в больнице Алока в Косово. В исследование были включены пациенты с симптоматическим геморроем III или IV степени с минимальным или полным выпадением слизистой оболочки: 20 пациентов, получавших лазерную геморроидопластику, и 20 пациентов, перенесших открытую хирургическую геморроидэктомию. Оценивали время операции и послеоперационную боль по визуальной аналоговой шкале.
Результаты:
Всего в исследование приняли участие 40 пациентов (23 мужчины и 17 женщин, средний возраст 46 лет). Существенные различия между лазерной геморроидопластикой и открытой хирургической процедурой наблюдались во время операции и ранней послеоперационной боли.Между двумя группами была статистически значимая разница в отношении раннего послеоперационного периода: 1 неделя, 2 недели, 3 недели и 1 месяц после соответствующей процедуры (p <0,01). Время процедуры для LHP составило 15,94 мин по сравнению с 26,76 мин для открытой операции (p <0,01).
Заключение:
Лазерная геморроидопластика оказалась эффективнее открытой хирургической геморроидэктомии. Послеоперационная боль и продолжительность – это только два индикатора этой разницы между процедурами.
Ключевые слова: лазерная геморроидопластика, открытая операция, боль, продолжительность
1. ВВЕДЕНИЕ
Геморроидальная болезнь занимает первое место среди заболеваний прямой и толстой кишки, а оценочная распространенность во всем мире колеблется от 2,9% до 27,9%. из которых более 4% являются симптоматическими (1, 2). Примерно треть этих пациентов обращаются за консультацией к врачу. Распределение по возрасту демонстрирует гауссовское распределение с пиком заболеваемости между 45 и 65 годами с последующим снижением после 65 лет (3, 4).Мужчины болеют чаще, чем женщины (5). Аноректальные сосудистые подушки вместе с внутренним анальным сфинктером необходимы для поддержания удержания мочи, обеспечивая поддержку мягких тканей и удерживая анальный канал плотно закрытым. Считается, что геморрой возникает из-за смещения поддерживающей мышцы вниз (Treitz) (6, 7). Варианты лечения симптоматического геморроя со временем менялись. Меры включают консервативное лечение, безоперационное лечение и различные хирургические методы.Различные безоперационные методы лечения включают перевязку резинкой (RBL), инъекционную склеротерапию, криотерапию, инфракрасную коагуляцию, лазерную терапию и диатермическую коагуляцию; все это может выполняться амбулаторно без анестезии. Эти нехирургические методы считаются основным вариантом лечения геморроя 1-3 степени (I-III степени) (8). Если консервативные меры не помогают контролировать симптомы, пациентов можно направить к хирургу для оперативного лечения. Показания к хирургическому лечению включают наличие значительного внешнего компонента, гипертрофированных сосочков, ассоциированной трещины, обширного тромбоза или рецидива симптомов после повторной RBL.Используемая техника может быть открытой (Миллиган-Морган) или закрытой (Фергюсон), а используемые инструменты – скальпель, ножницы, электрокоагуляция или лазер. Геморроидэктомия по Миллигану-Моргану – золотой стандарт и часто выполняемая процедура в Соединенном Королевстве (9). Боль после геморроидэктомии – самая распространенная проблема, связанная с хирургическими методами. Другими ранними осложнениями являются задержка мочи (20,1%), кровотечение (вторичное или реакционное) (2,4–6%) и подкожный абсцесс (0,5%). К отдаленным осложнениям относятся анальная трещина (1% -2.6%), анальный стеноз (1%), недержание мочи (0,4%), свищ (0,5%) и рецидив геморроя (10, 11). Целью этого исследования было сравнить боль и продолжительность вмешательства между двумя методами, лазерной геморроидопластикой (LHP) и хирургической открытой геморроидэктомией.
2. МАТЕРИАЛ И МЕТОД
В это сравнительное и проспективное исследование было включено 40 пациентов, из которых 20 пациентов прошли лечение методом лазерной геморроидопластики и 20 пациентов прошли лечение открытой хирургической геморроидэктомией.Пациенты были разделены на группы в зависимости от стадии геморроя: пациенты с III стадией и минимальным выпадением слизистой оболочки получали ЛГП, а пациенты с IV стадией и пролапсом – открытым хирургическим методом. Это исследование проводилось в хирургическом центре ALOKA в Косово с января 2012 года по июнь 2014 года. После детального физического обследования и проктоскопии лазерная процедура была выполнена с помощью Biolitec. Когда пациент находился в положении литотомии, в анальный канал был введен специальный одноразовый проктоскоп диаметром 23 мм.Лазерные выстрелы производились с помощью 980-диодного лазера через оптическое волокно с длиной волны 1000 нм в импульсном режиме, чтобы уменьшить нежелательную дегенерацию периартериальной нормальной ткани. Глубину усадки можно регулировать мощностью и продолжительностью лазерного луча.
Через оптоволокно 1000 микрон пять лазерных выстрелов, генерируемых мощностью 13 Вт, длительностью 1,2 с каждый и паузой 0,6 с, вызвали усадку тканей на глубину примерно 5 мм. Эта процедура проводилась амбулаторно.Подготовка кишечника не требовалась. За 2 часа до вмешательства были поставлены две клизмы. Другим 20 пациентам была проведена открытая хирургическая геморроидэктомия под местной анестезией. Пациенты были выписаны в течение 4-12 часов и наблюдались в течение 2-6 месяцев для выявления прогресса заживления и осложнений. Пациентов наблюдали за уровнем послеоперационной боли и продолжительностью операции. Послеоперационная боль регистрировалась с использованием 10-балльной визуальной аналоговой шкалы (ВАШ), по которой 0 означает отсутствие боли, а 10 – наихудшую боль, которую только можно вообразить.Протокол ВАШ отслеживался через 1 неделю, 2 недели, 3 недели, 1 месяц, 2 месяца и 6 месяцев. Продолжительность вмешательства записывалась в минутах. Данные были проанализированы с помощью статистических тестов и представлены в соответствующих таблицах и графиках.
3. РЕЗУЛЬТАТЫ
Процедура LHP была проведена у 20 последовательных пациентов, у которых был симптоматический геморрой III степени с умеренным выпадением слизистой оболочки при проктоскопии и в анамнезе редкие эпизоды ручного уменьшения пролапса, средний возраст 47 ± 12 лет.6 (диапазон, 24–70) лет. Всего было 11 мужчин и 9 женщин. Открытое хирургическое вмешательство было выполнено 20 пациентам с симптоматическим геморроем IV степени, полным пролапсом и отсутствием реакции на ручное уменьшение, средний возраст 49 ± 12,3 (диапазон 28-72) лет. Было 12 мужчин и 8 женщин.
Что касается боли, то ранняя послеоперационная боль значительно ниже в группе LHP по сравнению с хирургической группой. Такие же значения получены и за период в один месяц. Эти результаты представлены в таблицах и на рисунках,.
Таблица 1
Представление боли по шкале ВАШ в группе LHP
Таблица 2
Представление боли по шкале ВАШ в хирургической группе
Представление боли по шкале ВАШ в группе LHP
Представление боли по шкале ВАШ в группе хирургическая группа
Средняя продолжительность операции составила 15,94 ± 3,5 мин в группе LHP и 26,76 ± 5,8 мин (p <0,01). О серьезных побочных эффектах или осложнениях не сообщалось. В одном случае наблюдалось кровотечение (пациентка принимала аспирин).В одном случае потребовался хирургический гемостаз. Незначительная боль, потребовавшая приема лекарств, была зарегистрирована в трех случаях: в одном в группе LHP и в двух при открытом хирургическом вмешательстве. Ни в одном из случаев переливания крови не потребовалось.
4. ОБСУЖДЕНИЕ
Необходимость лечения геморроя в первую очередь основана на субъективном восприятии тяжести симптомов, и назначение лечения определяется традиционной классификацией геморроя (12), которая не связана с серьезностью симптомов. .Разнообразие методов лечения добавило путаницы в принятии решения о методе лечения. Вопрос об оптимальной методике лечения остается без ответа, несмотря на то, что большинство используемых методов подвергается рандомизированной оценке. Как правило, неосложненная геморроидэктомия удовлетворительна без хирургического вмешательства или операции как для пациента, так и для хирурга (13). В исследовании университета Сан-Паулу, Бразилия, они заявили, что преимущества лазерной геморроидэктомии заключаются в том, что она является гемостатической, бактерицидной, быстро заживает, не затрагивает соседние структуры, меньше послеоперационных осложнений и меньшего количества кровотечений и стенозов (14, 15).Открытая хирургическая геморроидэктомия – наиболее широко используемая процедура при хирургическом лечении геморроя. Однако геморроидэктомия связана со значительными осложнениями, включая боль, кровотечение и инфекцию раны, что может привести к длительному пребыванию в больнице (16). Мы обнаружили, что оценка боли была значительно ниже в группе LHP по сравнению с группой с открытой геморроидэктомией, в раннем послеоперационном периоде после того, как оценка по ВАШ составляла 5 против 0 для оценки 0-1, 15 против 18 для оценки 2-5 и 0. против.2 при оценке выше 5 в соответствующих группах. Послеоперационная боль – самое важное осложнение, которое беспокоит наших пациентов и заставляет их сопротивляться хирургическому вмешательству. В нашем исследовании послеоперационная боль в течение первого месяца после обеих процедур была значительно меньше при лазерной геморроидэктомии по сравнению с традиционной открытой хирургической геморроидэктомией (p <0,05). Наше исследование показало, что лазерная геморроидопластика - безопасная процедура, связанная с уменьшением послеоперационной боли. Лазерная геморроидэктомия имеет меньшую продолжительность по сравнению с открытой хирургической геморроидэктомией, что удовлетворительно для пациентов с симптоматическим геморроем III или IV стадии (15.94 против 26,76 мин и p <0,01).
5. ЗАКЛЮЧЕНИЕ
Таким образом, процедура лазерной геморроидопластики более предпочтительна по сравнению с традиционной открытой хирургической геморроидэктомией. Послеоперационная боль значительно меньше при лазерной процедуре по сравнению с хирургической процедурой (p <0,05). Длительность лазерной процедуры значительно короче (p <0,01).
Сноски
КОНФЛИКТ ИНТЕРЕСОВ: НЕТ ЗАЯВЛЕННЫХ.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Йохансон Дж. Ф., Зонненберг А.Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 2. Рогозина В.А. Геморрой. Экспериментальная Ная и Клиническая Гастроэнтерология. 2002; 4: 93–96. [PubMed] [Google Scholar] 3. Йохансон Дж. Ф., Зонненберг А. Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 4. Parks AG. Де Геморрой. Исследование хирургического анамнеза.Отчет Гая из больницы. 1955; 104: 135–150. [PubMed] [Google Scholar] 5. Keighley MRB. Vol. 1. Издатели WB Saunders; 1993. Хирургия заднего прохода, прямой и толстой кишки. 1; С. 295–298. [Google Scholar] 6. Хаас П.А., Фокс Т.А., младший, Хаас Г.П. Патогенез геморроя. Заболевания толстой и прямой кишки. 1984. 27 (7): 442–450. [PubMed] [Google Scholar] 7. Thomson WHF. Природа геморроя. Британский журнал хирургии. 1975. 62 (7): 542–552. [PubMed] [Google Scholar] 8. MacRae HM, McLeod RS. Сравнение методов лечения геморроя.Метаанализ. Dis Colon Rectum. 1995. 38 (7): 687–694. [PubMed] [Google Scholar] 9. Monson JRT, Мортенсон, штат Нью-Джерси, Хартли Дж. Процедуры пролапса геморроя (ПРК) или сшитой анопексии. Согласованный документ Ассоциации колопроктологов Великобритании и Ирландии. ACPGBI. 2003 [Google Scholar] 10. Бледей Р., Пена Дж. П., Ротенбергер Д. А., Голдберг С. М., Булс Дж. Г.. Симптоматический геморрой: частота и осложнения оперативного лечения. Заболевания толстой и прямой кишки. 1992. 35 (5): 477–481. [PubMed] [Google Scholar] 11.Сардинья TC, Корман ML. Геморрой. Хирургические клиники Северной Америки. 2002. 82 (6): 1153–1167. [PubMed] [Google Scholar] 12. Голигер Дж., Дати Х., Никсон Х. Лондон: Байер Тиндаль; 1984. Хирургия заднего прохода и толстой кишки. 5. [Google Scholar] 13. Салфи Р. Новая методика амбулаторного лечения геморроидальных узлов. Лазерная фотокоагуляция геморроидальных артерий под контролем Доплера. Колопроктология. 2009. 31: 99–103. [Google Scholar] 14. Чиа Ю.В., Дарзи А., Speakman CT, Hill AD, Jameson JS, Генри MM. Отделение хирургии, Центральная больница Миддлсекса, Лондон, Великобритания Int.J Colorectal Dis. 1995; 1011: 22–24. [PubMed] [Google Scholar] 15. Лори Баркли. Лучший вариант для оценки и лечения геморроя. BMJ. 25 февраля 2008 г.; 336: 380–383. [Google Scholar] 16. Milligan ET, Morgan CN, Jones LE, Officer R. Хирургическая анатомия анального канала и оперативное лечение геморроя. Ланцет. 1937; 2: 1119–1124. [Google Scholar]Испытание, сравнивающее 2 метода лечения геморроя третьей и четвертой степени
Acta Inform Med. 2014 Dec; 22 (6): 365–367.
Халит Малоку
1 Хирургический центр «Алока», Приштина, Косова
Заим Гаши
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет
000, Косова Лязова Отделение хирургии, Клинический центр, Подгорица, ЧерногорияHilmi Islami
4 Кафедра фармакологии, Медицинский факультет, Университет Приштины, Косова
Аргжира Юнику-Школолли
2 ro Кафедра клинической гастрономии Medicene, Приштинский университет, Косова
1 Хирургический центр «Алока», Приштина, Косова
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет, Косова
3 , Клиническое хирургическое отделение Центр, Подгорица, Черногория
4 Кафедра фармакологии, факультет y of Medicene, Университет Приштины, Косова
Поступила в редакцию 21 сентября 2014 г .; Принята в печать 25 ноября 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Цель:
Согласно «сосудистой» теории, артериальное переполнение в верхних геморроидальных артериях приведет к расширению геморроидального венозного сплетения.Лазерная процедура геморроя (LHP) – это новая лазерная процедура для амбулаторного лечения геморроя, при которой геморроидальный артериальный кровоток, питающий геморроидальное сплетение, останавливается с помощью лазерной коагуляции.
Цель:
Наша цель заключалась в сравнении лазерной процедуры геморроя с открытой хирургической процедурой при амбулаторном лечении симптоматического геморроя.
Материал и метод:
Было проведено сравнительное исследование между лазерной процедурой геморроя и открытой хирургической геморроидэктомией.Это исследование проводилось в больнице Алока в Косово. В исследование были включены пациенты с симптоматическим геморроем III или IV степени с минимальным или полным выпадением слизистой оболочки: 20 пациентов, получавших лазерную геморроидопластику, и 20 пациентов, перенесших открытую хирургическую геморроидэктомию. Оценивали время операции и послеоперационную боль по визуальной аналоговой шкале.
Результаты:
Всего в исследование приняли участие 40 пациентов (23 мужчины и 17 женщин, средний возраст 46 лет). Существенные различия между лазерной геморроидопластикой и открытой хирургической процедурой наблюдались во время операции и ранней послеоперационной боли.Между двумя группами была статистически значимая разница в отношении раннего послеоперационного периода: 1 неделя, 2 недели, 3 недели и 1 месяц после соответствующей процедуры (p <0,01). Время процедуры для LHP составило 15,94 мин по сравнению с 26,76 мин для открытой операции (p <0,01).
Заключение:
Лазерная геморроидопластика оказалась эффективнее открытой хирургической геморроидэктомии. Послеоперационная боль и продолжительность – это только два индикатора этой разницы между процедурами.
Ключевые слова: лазерная геморроидопластика, открытая операция, боль, продолжительность
1. ВВЕДЕНИЕ
Геморроидальная болезнь занимает первое место среди заболеваний прямой и толстой кишки, а оценочная распространенность во всем мире колеблется от 2,9% до 27,9%. из которых более 4% являются симптоматическими (1, 2). Примерно треть этих пациентов обращаются за консультацией к врачу. Распределение по возрасту демонстрирует гауссовское распределение с пиком заболеваемости между 45 и 65 годами с последующим снижением после 65 лет (3, 4).Мужчины болеют чаще, чем женщины (5). Аноректальные сосудистые подушки вместе с внутренним анальным сфинктером необходимы для поддержания удержания мочи, обеспечивая поддержку мягких тканей и удерживая анальный канал плотно закрытым. Считается, что геморрой возникает из-за смещения поддерживающей мышцы вниз (Treitz) (6, 7). Варианты лечения симптоматического геморроя со временем менялись. Меры включают консервативное лечение, безоперационное лечение и различные хирургические методы.Различные безоперационные методы лечения включают перевязку резинкой (RBL), инъекционную склеротерапию, криотерапию, инфракрасную коагуляцию, лазерную терапию и диатермическую коагуляцию; все это может выполняться амбулаторно без анестезии. Эти нехирургические методы считаются основным вариантом лечения геморроя 1-3 степени (I-III степени) (8). Если консервативные меры не помогают контролировать симптомы, пациентов можно направить к хирургу для оперативного лечения. Показания к хирургическому лечению включают наличие значительного внешнего компонента, гипертрофированных сосочков, ассоциированной трещины, обширного тромбоза или рецидива симптомов после повторной RBL.Используемая техника может быть открытой (Миллиган-Морган) или закрытой (Фергюсон), а используемые инструменты – скальпель, ножницы, электрокоагуляция или лазер. Геморроидэктомия по Миллигану-Моргану – золотой стандарт и часто выполняемая процедура в Соединенном Королевстве (9). Боль после геморроидэктомии – самая распространенная проблема, связанная с хирургическими методами. Другими ранними осложнениями являются задержка мочи (20,1%), кровотечение (вторичное или реакционное) (2,4–6%) и подкожный абсцесс (0,5%). К отдаленным осложнениям относятся анальная трещина (1% -2.6%), анальный стеноз (1%), недержание мочи (0,4%), свищ (0,5%) и рецидив геморроя (10, 11). Целью этого исследования было сравнить боль и продолжительность вмешательства между двумя методами, лазерной геморроидопластикой (LHP) и хирургической открытой геморроидэктомией.
2. МАТЕРИАЛ И МЕТОД
В это сравнительное и проспективное исследование было включено 40 пациентов, из которых 20 пациентов прошли лечение методом лазерной геморроидопластики и 20 пациентов прошли лечение открытой хирургической геморроидэктомией.Пациенты были разделены на группы в зависимости от стадии геморроя: пациенты с III стадией и минимальным выпадением слизистой оболочки получали ЛГП, а пациенты с IV стадией и пролапсом – открытым хирургическим методом. Это исследование проводилось в хирургическом центре ALOKA в Косово с января 2012 года по июнь 2014 года. После детального физического обследования и проктоскопии лазерная процедура была выполнена с помощью Biolitec. Когда пациент находился в положении литотомии, в анальный канал был введен специальный одноразовый проктоскоп диаметром 23 мм.Лазерные выстрелы производились с помощью 980-диодного лазера через оптическое волокно с длиной волны 1000 нм в импульсном режиме, чтобы уменьшить нежелательную дегенерацию периартериальной нормальной ткани. Глубину усадки можно регулировать мощностью и продолжительностью лазерного луча.
Через оптоволокно 1000 микрон пять лазерных выстрелов, генерируемых мощностью 13 Вт, длительностью 1,2 с каждый и паузой 0,6 с, вызвали усадку тканей на глубину примерно 5 мм. Эта процедура проводилась амбулаторно.Подготовка кишечника не требовалась. За 2 часа до вмешательства были поставлены две клизмы. Другим 20 пациентам была проведена открытая хирургическая геморроидэктомия под местной анестезией. Пациенты были выписаны в течение 4-12 часов и наблюдались в течение 2-6 месяцев для выявления прогресса заживления и осложнений. Пациентов наблюдали за уровнем послеоперационной боли и продолжительностью операции. Послеоперационная боль регистрировалась с использованием 10-балльной визуальной аналоговой шкалы (ВАШ), по которой 0 означает отсутствие боли, а 10 – наихудшую боль, которую только можно вообразить.Протокол ВАШ отслеживался через 1 неделю, 2 недели, 3 недели, 1 месяц, 2 месяца и 6 месяцев. Продолжительность вмешательства записывалась в минутах. Данные были проанализированы с помощью статистических тестов и представлены в соответствующих таблицах и графиках.
3. РЕЗУЛЬТАТЫ
Процедура LHP была проведена у 20 последовательных пациентов, у которых был симптоматический геморрой III степени с умеренным выпадением слизистой оболочки при проктоскопии и в анамнезе редкие эпизоды ручного уменьшения пролапса, средний возраст 47 ± 12 лет.6 (диапазон, 24–70) лет. Всего было 11 мужчин и 9 женщин. Открытое хирургическое вмешательство было выполнено 20 пациентам с симптоматическим геморроем IV степени, полным пролапсом и отсутствием реакции на ручное уменьшение, средний возраст 49 ± 12,3 (диапазон 28-72) лет. Было 12 мужчин и 8 женщин.
Что касается боли, то ранняя послеоперационная боль значительно ниже в группе LHP по сравнению с хирургической группой. Такие же значения получены и за период в один месяц. Эти результаты представлены в таблицах и на рисунках,.
Таблица 1
Представление боли по шкале ВАШ в группе LHP
Таблица 2
Представление боли по шкале ВАШ в хирургической группе
Представление боли по шкале ВАШ в группе LHP
Представление боли по шкале ВАШ в группе хирургическая группа
Средняя продолжительность операции составила 15,94 ± 3,5 мин в группе LHP и 26,76 ± 5,8 мин (p <0,01). О серьезных побочных эффектах или осложнениях не сообщалось. В одном случае наблюдалось кровотечение (пациентка принимала аспирин).В одном случае потребовался хирургический гемостаз. Незначительная боль, потребовавшая приема лекарств, была зарегистрирована в трех случаях: в одном в группе LHP и в двух при открытом хирургическом вмешательстве. Ни в одном из случаев переливания крови не потребовалось.
4. ОБСУЖДЕНИЕ
Необходимость лечения геморроя в первую очередь основана на субъективном восприятии тяжести симптомов, и назначение лечения определяется традиционной классификацией геморроя (12), которая не связана с серьезностью симптомов. .Разнообразие методов лечения добавило путаницы в принятии решения о методе лечения. Вопрос об оптимальной методике лечения остается без ответа, несмотря на то, что большинство используемых методов подвергается рандомизированной оценке. Как правило, неосложненная геморроидэктомия удовлетворительна без хирургического вмешательства или операции как для пациента, так и для хирурга (13). В исследовании университета Сан-Паулу, Бразилия, они заявили, что преимущества лазерной геморроидэктомии заключаются в том, что она является гемостатической, бактерицидной, быстро заживает, не затрагивает соседние структуры, меньше послеоперационных осложнений и меньшего количества кровотечений и стенозов (14, 15).Открытая хирургическая геморроидэктомия – наиболее широко используемая процедура при хирургическом лечении геморроя. Однако геморроидэктомия связана со значительными осложнениями, включая боль, кровотечение и инфекцию раны, что может привести к длительному пребыванию в больнице (16). Мы обнаружили, что оценка боли была значительно ниже в группе LHP по сравнению с группой с открытой геморроидэктомией, в раннем послеоперационном периоде после того, как оценка по ВАШ составляла 5 против 0 для оценки 0-1, 15 против 18 для оценки 2-5 и 0. против.2 при оценке выше 5 в соответствующих группах. Послеоперационная боль – самое важное осложнение, которое беспокоит наших пациентов и заставляет их сопротивляться хирургическому вмешательству. В нашем исследовании послеоперационная боль в течение первого месяца после обеих процедур была значительно меньше при лазерной геморроидэктомии по сравнению с традиционной открытой хирургической геморроидэктомией (p <0,05). Наше исследование показало, что лазерная геморроидопластика - безопасная процедура, связанная с уменьшением послеоперационной боли. Лазерная геморроидэктомия имеет меньшую продолжительность по сравнению с открытой хирургической геморроидэктомией, что удовлетворительно для пациентов с симптоматическим геморроем III или IV стадии (15.94 против 26,76 мин и p <0,01).
5. ЗАКЛЮЧЕНИЕ
Таким образом, процедура лазерной геморроидопластики более предпочтительна по сравнению с традиционной открытой хирургической геморроидэктомией. Послеоперационная боль значительно меньше при лазерной процедуре по сравнению с хирургической процедурой (p <0,05). Длительность лазерной процедуры значительно короче (p <0,01).
Сноски
КОНФЛИКТ ИНТЕРЕСОВ: НЕТ ЗАЯВЛЕННЫХ.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Йохансон Дж. Ф., Зонненберг А.Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 2. Рогозина В.А. Геморрой. Экспериментальная Ная и Клиническая Гастроэнтерология. 2002; 4: 93–96. [PubMed] [Google Scholar] 3. Йохансон Дж. Ф., Зонненберг А. Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 4. Parks AG. Де Геморрой. Исследование хирургического анамнеза.Отчет Гая из больницы. 1955; 104: 135–150. [PubMed] [Google Scholar] 5. Keighley MRB. Vol. 1. Издатели WB Saunders; 1993. Хирургия заднего прохода, прямой и толстой кишки. 1; С. 295–298. [Google Scholar] 6. Хаас П.А., Фокс Т.А., младший, Хаас Г.П. Патогенез геморроя. Заболевания толстой и прямой кишки. 1984. 27 (7): 442–450. [PubMed] [Google Scholar] 7. Thomson WHF. Природа геморроя. Британский журнал хирургии. 1975. 62 (7): 542–552. [PubMed] [Google Scholar] 8. MacRae HM, McLeod RS. Сравнение методов лечения геморроя.Метаанализ. Dis Colon Rectum. 1995. 38 (7): 687–694. [PubMed] [Google Scholar] 9. Monson JRT, Мортенсон, штат Нью-Джерси, Хартли Дж. Процедуры пролапса геморроя (ПРК) или сшитой анопексии. Согласованный документ Ассоциации колопроктологов Великобритании и Ирландии. ACPGBI. 2003 [Google Scholar] 10. Бледей Р., Пена Дж. П., Ротенбергер Д. А., Голдберг С. М., Булс Дж. Г.. Симптоматический геморрой: частота и осложнения оперативного лечения. Заболевания толстой и прямой кишки. 1992. 35 (5): 477–481. [PubMed] [Google Scholar] 11.Сардинья TC, Корман ML. Геморрой. Хирургические клиники Северной Америки. 2002. 82 (6): 1153–1167. [PubMed] [Google Scholar] 12. Голигер Дж., Дати Х., Никсон Х. Лондон: Байер Тиндаль; 1984. Хирургия заднего прохода и толстой кишки. 5. [Google Scholar] 13. Салфи Р. Новая методика амбулаторного лечения геморроидальных узлов. Лазерная фотокоагуляция геморроидальных артерий под контролем Доплера. Колопроктология. 2009. 31: 99–103. [Google Scholar] 14. Чиа Ю.В., Дарзи А., Speakman CT, Hill AD, Jameson JS, Генри MM. Отделение хирургии, Центральная больница Миддлсекса, Лондон, Великобритания Int.J Colorectal Dis. 1995; 1011: 22–24. [PubMed] [Google Scholar] 15. Лори Баркли. Лучший вариант для оценки и лечения геморроя. BMJ. 25 февраля 2008 г.; 336: 380–383. [Google Scholar] 16. Milligan ET, Morgan CN, Jones LE, Officer R. Хирургическая анатомия анального канала и оперативное лечение геморроя. Ланцет. 1937; 2: 1119–1124. [Google Scholar]Испытание, сравнивающее 2 метода лечения геморроя третьей и четвертой степени
Acta Inform Med. 2014 Dec; 22 (6): 365–367.
Халит Малоку
1 Хирургический центр «Алока», Приштина, Косова
Заим Гаши
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет
000, Косова Лязова Отделение хирургии, Клинический центр, Подгорица, ЧерногорияHilmi Islami
4 Кафедра фармакологии, Медицинский факультет, Университет Приштины, Косова
Аргжира Юнику-Школолли
2 ro Кафедра клинической гастрономии Medicene, Приштинский университет, Косова
1 Хирургический центр «Алока», Приштина, Косова
2 Кафедра клинической гастрогепатологии, Медицинский факультет, Приштинский университет, Косова
3 , Клиническое хирургическое отделение Центр, Подгорица, Черногория
4 Кафедра фармакологии, факультет y of Medicene, Университет Приштины, Косова
Поступила в редакцию 21 сентября 2014 г .; Принята в печать 25 ноября 2014 г.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Цель:
Согласно «сосудистой» теории, артериальное переполнение в верхних геморроидальных артериях приведет к расширению геморроидального венозного сплетения.Лазерная процедура геморроя (LHP) – это новая лазерная процедура для амбулаторного лечения геморроя, при которой геморроидальный артериальный кровоток, питающий геморроидальное сплетение, останавливается с помощью лазерной коагуляции.
Цель:
Наша цель заключалась в сравнении лазерной процедуры геморроя с открытой хирургической процедурой при амбулаторном лечении симптоматического геморроя.
Материал и метод:
Было проведено сравнительное исследование между лазерной процедурой геморроя и открытой хирургической геморроидэктомией.Это исследование проводилось в больнице Алока в Косово. В исследование были включены пациенты с симптоматическим геморроем III или IV степени с минимальным или полным выпадением слизистой оболочки: 20 пациентов, получавших лазерную геморроидопластику, и 20 пациентов, перенесших открытую хирургическую геморроидэктомию. Оценивали время операции и послеоперационную боль по визуальной аналоговой шкале.
Результаты:
Всего в исследование приняли участие 40 пациентов (23 мужчины и 17 женщин, средний возраст 46 лет). Существенные различия между лазерной геморроидопластикой и открытой хирургической процедурой наблюдались во время операции и ранней послеоперационной боли.Между двумя группами была статистически значимая разница в отношении раннего послеоперационного периода: 1 неделя, 2 недели, 3 недели и 1 месяц после соответствующей процедуры (p <0,01). Время процедуры для LHP составило 15,94 мин по сравнению с 26,76 мин для открытой операции (p <0,01).
Заключение:
Лазерная геморроидопластика оказалась эффективнее открытой хирургической геморроидэктомии. Послеоперационная боль и продолжительность – это только два индикатора этой разницы между процедурами.
Ключевые слова: лазерная геморроидопластика, открытая операция, боль, продолжительность
1. ВВЕДЕНИЕ
Геморроидальная болезнь занимает первое место среди заболеваний прямой и толстой кишки, а оценочная распространенность во всем мире колеблется от 2,9% до 27,9%. из которых более 4% являются симптоматическими (1, 2). Примерно треть этих пациентов обращаются за консультацией к врачу. Распределение по возрасту демонстрирует гауссовское распределение с пиком заболеваемости между 45 и 65 годами с последующим снижением после 65 лет (3, 4).Мужчины болеют чаще, чем женщины (5). Аноректальные сосудистые подушки вместе с внутренним анальным сфинктером необходимы для поддержания удержания мочи, обеспечивая поддержку мягких тканей и удерживая анальный канал плотно закрытым. Считается, что геморрой возникает из-за смещения поддерживающей мышцы вниз (Treitz) (6, 7). Варианты лечения симптоматического геморроя со временем менялись. Меры включают консервативное лечение, безоперационное лечение и различные хирургические методы.Различные безоперационные методы лечения включают перевязку резинкой (RBL), инъекционную склеротерапию, криотерапию, инфракрасную коагуляцию, лазерную терапию и диатермическую коагуляцию; все это может выполняться амбулаторно без анестезии. Эти нехирургические методы считаются основным вариантом лечения геморроя 1-3 степени (I-III степени) (8). Если консервативные меры не помогают контролировать симптомы, пациентов можно направить к хирургу для оперативного лечения. Показания к хирургическому лечению включают наличие значительного внешнего компонента, гипертрофированных сосочков, ассоциированной трещины, обширного тромбоза или рецидива симптомов после повторной RBL.Используемая техника может быть открытой (Миллиган-Морган) или закрытой (Фергюсон), а используемые инструменты – скальпель, ножницы, электрокоагуляция или лазер. Геморроидэктомия по Миллигану-Моргану – золотой стандарт и часто выполняемая процедура в Соединенном Королевстве (9). Боль после геморроидэктомии – самая распространенная проблема, связанная с хирургическими методами. Другими ранними осложнениями являются задержка мочи (20,1%), кровотечение (вторичное или реакционное) (2,4–6%) и подкожный абсцесс (0,5%). К отдаленным осложнениям относятся анальная трещина (1% -2.6%), анальный стеноз (1%), недержание мочи (0,4%), свищ (0,5%) и рецидив геморроя (10, 11). Целью этого исследования было сравнить боль и продолжительность вмешательства между двумя методами, лазерной геморроидопластикой (LHP) и хирургической открытой геморроидэктомией.
2. МАТЕРИАЛ И МЕТОД
В это сравнительное и проспективное исследование было включено 40 пациентов, из которых 20 пациентов прошли лечение методом лазерной геморроидопластики и 20 пациентов прошли лечение открытой хирургической геморроидэктомией.Пациенты были разделены на группы в зависимости от стадии геморроя: пациенты с III стадией и минимальным выпадением слизистой оболочки получали ЛГП, а пациенты с IV стадией и пролапсом – открытым хирургическим методом. Это исследование проводилось в хирургическом центре ALOKA в Косово с января 2012 года по июнь 2014 года. После детального физического обследования и проктоскопии лазерная процедура была выполнена с помощью Biolitec. Когда пациент находился в положении литотомии, в анальный канал был введен специальный одноразовый проктоскоп диаметром 23 мм.Лазерные выстрелы производились с помощью 980-диодного лазера через оптическое волокно с длиной волны 1000 нм в импульсном режиме, чтобы уменьшить нежелательную дегенерацию периартериальной нормальной ткани. Глубину усадки можно регулировать мощностью и продолжительностью лазерного луча.
Через оптоволокно 1000 микрон пять лазерных выстрелов, генерируемых мощностью 13 Вт, длительностью 1,2 с каждый и паузой 0,6 с, вызвали усадку тканей на глубину примерно 5 мм. Эта процедура проводилась амбулаторно.Подготовка кишечника не требовалась. За 2 часа до вмешательства были поставлены две клизмы. Другим 20 пациентам была проведена открытая хирургическая геморроидэктомия под местной анестезией. Пациенты были выписаны в течение 4-12 часов и наблюдались в течение 2-6 месяцев для выявления прогресса заживления и осложнений. Пациентов наблюдали за уровнем послеоперационной боли и продолжительностью операции. Послеоперационная боль регистрировалась с использованием 10-балльной визуальной аналоговой шкалы (ВАШ), по которой 0 означает отсутствие боли, а 10 – наихудшую боль, которую только можно вообразить.Протокол ВАШ отслеживался через 1 неделю, 2 недели, 3 недели, 1 месяц, 2 месяца и 6 месяцев. Продолжительность вмешательства записывалась в минутах. Данные были проанализированы с помощью статистических тестов и представлены в соответствующих таблицах и графиках.
3. РЕЗУЛЬТАТЫ
Процедура LHP была проведена у 20 последовательных пациентов, у которых был симптоматический геморрой III степени с умеренным выпадением слизистой оболочки при проктоскопии и в анамнезе редкие эпизоды ручного уменьшения пролапса, средний возраст 47 ± 12 лет.6 (диапазон, 24–70) лет. Всего было 11 мужчин и 9 женщин. Открытое хирургическое вмешательство было выполнено 20 пациентам с симптоматическим геморроем IV степени, полным пролапсом и отсутствием реакции на ручное уменьшение, средний возраст 49 ± 12,3 (диапазон 28-72) лет. Было 12 мужчин и 8 женщин.
Что касается боли, то ранняя послеоперационная боль значительно ниже в группе LHP по сравнению с хирургической группой. Такие же значения получены и за период в один месяц. Эти результаты представлены в таблицах и на рисунках,.
Таблица 1
Представление боли по шкале ВАШ в группе LHP
Таблица 2
Представление боли по шкале ВАШ в хирургической группе
Представление боли по шкале ВАШ в группе LHP
Представление боли по шкале ВАШ в группе хирургическая группа
Средняя продолжительность операции составила 15,94 ± 3,5 мин в группе LHP и 26,76 ± 5,8 мин (p <0,01). О серьезных побочных эффектах или осложнениях не сообщалось. В одном случае наблюдалось кровотечение (пациентка принимала аспирин).В одном случае потребовался хирургический гемостаз. Незначительная боль, потребовавшая приема лекарств, была зарегистрирована в трех случаях: в одном в группе LHP и в двух при открытом хирургическом вмешательстве. Ни в одном из случаев переливания крови не потребовалось.
4. ОБСУЖДЕНИЕ
Необходимость лечения геморроя в первую очередь основана на субъективном восприятии тяжести симптомов, и назначение лечения определяется традиционной классификацией геморроя (12), которая не связана с серьезностью симптомов. .Разнообразие методов лечения добавило путаницы в принятии решения о методе лечения. Вопрос об оптимальной методике лечения остается без ответа, несмотря на то, что большинство используемых методов подвергается рандомизированной оценке. Как правило, неосложненная геморроидэктомия удовлетворительна без хирургического вмешательства или операции как для пациента, так и для хирурга (13). В исследовании университета Сан-Паулу, Бразилия, они заявили, что преимущества лазерной геморроидэктомии заключаются в том, что она является гемостатической, бактерицидной, быстро заживает, не затрагивает соседние структуры, меньше послеоперационных осложнений и меньшего количества кровотечений и стенозов (14, 15).Открытая хирургическая геморроидэктомия – наиболее широко используемая процедура при хирургическом лечении геморроя. Однако геморроидэктомия связана со значительными осложнениями, включая боль, кровотечение и инфекцию раны, что может привести к длительному пребыванию в больнице (16). Мы обнаружили, что оценка боли была значительно ниже в группе LHP по сравнению с группой с открытой геморроидэктомией, в раннем послеоперационном периоде после того, как оценка по ВАШ составляла 5 против 0 для оценки 0-1, 15 против 18 для оценки 2-5 и 0. против.2 при оценке выше 5 в соответствующих группах. Послеоперационная боль – самое важное осложнение, которое беспокоит наших пациентов и заставляет их сопротивляться хирургическому вмешательству. В нашем исследовании послеоперационная боль в течение первого месяца после обеих процедур была значительно меньше при лазерной геморроидэктомии по сравнению с традиционной открытой хирургической геморроидэктомией (p <0,05). Наше исследование показало, что лазерная геморроидопластика - безопасная процедура, связанная с уменьшением послеоперационной боли. Лазерная геморроидэктомия имеет меньшую продолжительность по сравнению с открытой хирургической геморроидэктомией, что удовлетворительно для пациентов с симптоматическим геморроем III или IV стадии (15.94 против 26,76 мин и p <0,01).
5. ЗАКЛЮЧЕНИЕ
Таким образом, процедура лазерной геморроидопластики более предпочтительна по сравнению с традиционной открытой хирургической геморроидэктомией. Послеоперационная боль значительно меньше при лазерной процедуре по сравнению с хирургической процедурой (p <0,05). Длительность лазерной процедуры значительно короче (p <0,01).
Сноски
КОНФЛИКТ ИНТЕРЕСОВ: НЕТ ЗАЯВЛЕННЫХ.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Йохансон Дж. Ф., Зонненберг А.Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 2. Рогозина В.А. Геморрой. Экспериментальная Ная и Клиническая Гастроэнтерология. 2002; 4: 93–96. [PubMed] [Google Scholar] 3. Йохансон Дж. Ф., Зонненберг А. Распространенность геморроя и хронических запоров: эпидемиологическое исследование. Гастроэнтерология. 1990. 98 (2): 380–386. [PubMed] [Google Scholar] 4. Parks AG. Де Геморрой. Исследование хирургического анамнеза.Отчет Гая из больницы. 1955; 104: 135–150. [PubMed] [Google Scholar] 5. Keighley MRB. Vol. 1. Издатели WB Saunders; 1993. Хирургия заднего прохода, прямой и толстой кишки. 1; С. 295–298. [Google Scholar] 6. Хаас П.А., Фокс Т.А., младший, Хаас Г.П. Патогенез геморроя. Заболевания толстой и прямой кишки. 1984. 27 (7): 442–450. [PubMed] [Google Scholar] 7. Thomson WHF. Природа геморроя. Британский журнал хирургии. 1975. 62 (7): 542–552. [PubMed] [Google Scholar] 8. MacRae HM, McLeod RS. Сравнение методов лечения геморроя.Метаанализ. Dis Colon Rectum. 1995. 38 (7): 687–694. [PubMed] [Google Scholar] 9. Monson JRT, Мортенсон, штат Нью-Джерси, Хартли Дж. Процедуры пролапса геморроя (ПРК) или сшитой анопексии. Согласованный документ Ассоциации колопроктологов Великобритании и Ирландии. ACPGBI. 2003 [Google Scholar] 10. Бледей Р., Пена Дж. П., Ротенбергер Д. А., Голдберг С. М., Булс Дж. Г.. Симптоматический геморрой: частота и осложнения оперативного лечения. Заболевания толстой и прямой кишки. 1992. 35 (5): 477–481. [PubMed] [Google Scholar] 11.Сардинья TC, Корман ML. Геморрой. Хирургические клиники Северной Америки. 2002. 82 (6): 1153–1167. [PubMed] [Google Scholar] 12. Голигер Дж., Дати Х., Никсон Х. Лондон: Байер Тиндаль; 1984. Хирургия заднего прохода и толстой кишки. 5. [Google Scholar] 13. Салфи Р. Новая методика амбулаторного лечения геморроидальных узлов. Лазерная фотокоагуляция геморроидальных артерий под контролем Доплера. Колопроктология. 2009. 31: 99–103. [Google Scholar] 14. Чиа Ю.В., Дарзи А., Speakman CT, Hill AD, Jameson JS, Генри MM. Отделение хирургии, Центральная больница Миддлсекса, Лондон, Великобритания Int.J Colorectal Dis. 1995; 1011: 22–24. [PubMed] [Google Scholar] 15. Лори Баркли. Лучший вариант для оценки и лечения геморроя. BMJ. 25 февраля 2008 г.; 336: 380–383. [Google Scholar] 16. Milligan ET, Morgan CN, Jones LE, Officer R. Хирургическая анатомия анального канала и оперативное лечение геморроя. Ланцет. 1937; 2: 1119–1124. [Google Scholar]ELITE: диодный лазер минимально инвазивный метод лечения геморроя во время хирургического лечения трещины заднего прохода | Журнал хирургических историй болезни
Аннотация
Пациенту 44 лет, у которого в 2013 г. диагностировали трещину заднего прохода и геморрой II стадии.С тех пор он страдает, избегая хирургического вмешательства, используя местные обезболивающие и антигеморроидальные кремы. Медицинский осмотр в феврале 2017 года показал хронический характер его проблемы, геморрой перешел в стадию III. Общее общее решение между пациентом и хирургом заключалось в том, чтобы продолжить комбинацию LIS для анальной трещины и минимально инвазивной процедуры ELITE для геморроя. Длительность двойной процедуры была короткой, и пациент пережил замечательный, безболезненный период послеоперационной реабилитации.Результаты метода ELITE с использованием диодного лазера для лечения геморроидальных узлов очень многообещающие. В руках опытного хирурга эту технику можно использовать в сочетании с другими процедурами для одновременного лечения нескольких проблем в анальной области.
ВВЕДЕНИЕ
Хронические состояния, такие как анальные трещины и геморрой, являются сложной темой для обсуждения для пациентов, поскольку они не чувствуют себя комфортно, чтобы раскрыть достаточно информации об этих проблемах.Тем не менее, последние технологические достижения облегчили лечение этих состояний. Новые методы могут использоваться как двойная процедура, когда пациенты страдают от сочетания ректальных проблем. В настоящее время проще, быстрее и безопаснее лечить анальную трещину и геморрой II – IV стадии за одну операцию с местной анестезией и седативным действием. Пациенты видят преимущества одной госпитализации, более короткого времени операции (<30 минут для обеих), процедуры 2-в-1, обеспечивающей им меньшую боль, меньшие затраты и более короткий период реабилитации.Опытные хирурги могут комбинировать обычную боковую внутреннюю сфинктеротомию (LIS) для лечения трещин заднего прохода с минимально инвазивной экспертной внутригеморроидальной терапией (ELITE) для лечения геморроя сразу после, за один сеанс.
ДЕЛО
44-летний пациент мужского пола сообщил о сильной боли с незначительным или сильным кровотечением во время дефекации. В 2013 году у него диагностировали трещину заднего прохода и геморрой II стадии. С тех пор он пытался справиться со своей болью обезболивающими ректальными кремами.В феврале 2017 года медицинский осмотр показал запущенную анальную трещину в 6 часов и геморроидальные узелки III стадии в 3 и 11 часов. В анамнезе не было ни госпитализаций / операций, ни лекарств от каких-либо состояний, ни известных лекарственных аллергий. Пациент не курил и не употреблял алкоголь. После постановки диагноза пациент решил продолжить комбинацию лечения своих проблем: (i) LIS для его анальной трещины, а затем (ii) минимально инвазивную технику ELITE для его геморроя с использованием диодного лазера.Операция прошла в феврале 2017 года под седацией и местной анестезией в перианальной области. Подготовка кишечника была достигнута введением Sennosides A&B за 24 часа до операции. Во время процедуры также вводили разовую дозу антибиотиков в качестве профилактики инфекции.
Первоначально трещину заднего прохода лечили с помощью LIS. Внутренняя сфинктеротомия для хирургического лечения анальной трещины была впервые введена и описана Эйзенхаммером еще в 1950-х годах [1, 2].LIS очень быстро стал признан альтернативой заднему доступу, который привел к большим ранам и недержанию мочи из-за деформации типа «замочная скважина» [3]. LIS требует предварительной очистки ткани, лежащей над фиссурой, в положении «6 часов» с помощью скальпеля. Затем на анальном сфинктере был сделан короткий разрез <1 см на 3 часа. Это помогло уменьшить спазм и боль в этой области, а также ускорить заживление. На уровне сфинктеротомии швы не накладывались.
После этого было начато лечение геморроидальных узлов с помощью процедуры ELITE. Согласно Plapler et al. [4] диодный лазер в лечении геморроя улучшил результаты для пациентов, уменьшив их дискомфорт, послеоперационную боль и время их реабилитации; однако в то время хирурги использовали длину волны 980 нм. Экспертная лазерная внутригеморроидальная терапия была представлена в 2016 году с помощью лазерной установки 1470 нм в проктологии. Каждую геморроидальную груду лечили отдельно, осторожно проталкивая геморроидальный зонд (оптическое волокно со специальным коническим стеклянным наконечником) внутрь него, достигая дистального отдела прямой кишки до уровня зубчатой линии.Стеклянный наконечник зонда обеспечивает мягкую подачу энергии, в то же время его дальний острый конец помогает легко проникать в ткань геморроидального ворса с большей точностью. Оптоволокно было подключено к лазерному блоку (мощность 7,0 Вт / 3 с, одиночный импульс). Энергия равномерно доставлялась к тканям импульсами. Таким образом, вены, которые питают аномальный рост ворса, были изолированы (термическое закрытие). Полная энергия для обоих узелков составила 903 Дж (17 выстрелов × 7 Вт × 3 с @ 3 часа, 26 выстрелов × 7 Вт × 3 с @ 11 часов).Швы не накладывались.
После процедуры ELITE пациент проснулся и был госпитализирован на одну ночь в качестве меры предосторожности из-за хронического характера его двойного состояния. Общее время работы 22 мин.
РЕЗУЛЬТАТЫ
В первый послеоперационный день пациент сообщил о снижении боли до 3 баллов по визуальной аналоговой шкале боли (VAPS) по сравнению с 9/10 до операции. Опорожнение кишечника произошло через 48 часов после операции с легким дискомфортом, но без затруднений.Физикальное обследование показало нормальные результаты с незначительным экхимозом тканей. Через 3 дня после операции пациент вернулся к повседневной деятельности. Неделю спустя боль, о которой сообщалось, снизилась до 2/10 на VAPS, без каких-либо кровотечений, боли или затруднений с дефекацией. Разрез LIS уже был закрыт. После второй послеоперационной недели физикальное обследование подтвердило, что геморроидальные подушки исчезли, а рана LIS полностью зажила. Через шесть недель после операции у пациента не было ни боли, ни дискомфорта, ни затруднений при дефекации, а анальная трещина была полностью вылечена.
ОБСУЖДЕНИЕ
Согласно [5], LIS «предлагает более короткое пребывание в больнице, быстрое заживление ран, низкие показатели рецидива, а также отсутствие стойких дефектов недержания мочи». В отношении выбора комбинации методов лечения [6] утверждают, что при сравнении открытой геморроидэктомии с комбинированной открытой геморроидэктомией послеоперационные баллы были идентичны без каких-либо существенных различий в отношении боли. Минимально инвазивные внутригеморроидальные процедуры с использованием диодного лазера являются распространенной, быстрой, безопасной и эффективной заменой открытой геморроидэктомии [4, 7] или других процедур, таких как процедура Миллигана – Моргана, лигатура, процесс Лонго и т. Д.[8] утверждают, что лечение диодным лазером может быть легко выполнено любым опытным хирургом и хорошо переносится пациентом. При геморрое II / III стадии процедура проводится в амбулаторных условиях. Лечение диодным лазером предлагает минимальную послеоперационную боль, если она вообще есть, отсутствие наложения швов, быстрое облегчение симптомов [9], более плавный, короткий и безболезненный процесс заживления [10]. В сочетании с другой хирургической операцией соблюдаются послеоперационные рекомендации по лечению основной хирургической проблемы, т.е.е. руководящие принципы реабилитации LIS. Этот случай дополняет существующую литературу по минимально инвазивным методам лечения, поскольку комбинация этих двух процедур редко встречается в литературе современной проктологии.
Благодарности
Мы хотели бы поблагодарить медицинский персонал и администрацию Медицинского центра матери и ребенка за их сотрудничество и согласие студентов-медиков посетить операцию.
Финансирование и конфликт интересов
Это тематическое исследование не финансировалось какой-либо финансовой организацией, и конфликты интересов ни с одним из авторов отсутствуют.Это настоящая работа, начатая нашей готовностью пополнить существующую литературу по проктологии.
ССЫЛКИ
1Eisenhammer
S
.Хирургическая коррекция хронической внутренней анальной (сфинктерной) контрактуры
.S Afr Med J
1951
;25
:486
–9
,2Eisenhammer
S
.Оценка операции внутренней анальной сфинктеротомии с особым акцентом на анальную трещину
.Surg Gynecol Obstet
1959
;109
:583
–90
.3Загиян
KN
,Fleshner
P
.Анальная трещина
.Clin Colon Rectal Surg
2011
;24
:22
–30
.4Плэплер
H
,Hage
R
,Duarte
J
,Lopes
N
Cazarini
C
и др.Новый метод хирургии геморроя: внутригеморроидальный диодный лазер, работает ли он?
Photomed Laser Surg
2009
;27
:819
–23
,5Адкарьян
H
.Хирургическая коррекция хронической анальной трещины: результаты латеральной внутренней сфинктеротомии в сравнении с фиссурэктомией-срединной сфинктеротомией
.Dis Colon Rectum
1980
;23
:31
–6
.6Mathai
V
,Ong
BC
,Ho
YH
.Рандомизированное контролируемое исследование боковой внутренней сфинктеротомии с геморроидэктомией
.Br J Surg
1996
;83
:380
–2
,7Малоку
H
,Gashi
Z
,Lazovic
R
,Islami
H
u .
Сравнение процедуры лазерной геморроидопластики и открытой геморроидэктомии: исследование, сравнивающее два метода лечения геморроя третьей и четвертой степени
.ACTA Inform Med
2014
;22
:365
–7
,8Джаханшахи
A
,Машхадизаде
E
,Sarmast
MH
.Диодный лазер для лечения симптоматического геморроя: краткосрочный клинический результат мини-инвазивного лечения и последующее наблюдение через год
.Pol Przegl Chir
2012
;84
:329
–32
,9Карахалилоглу
AF
.Лазерная геморроидопластика штампом
.Колопроктология
2010
;32
:116
–23
.10Crea
N
,Pata
G
,Lippa
M
,Chiesa
D
000ME
000 ME
000 ME
000
Гандольфи
П
.Лазерная процедура геморроя: краткосрочные и долгосрочные результаты проспективного исследования
.Am J Surg
2014
;208
:21
–5
.Опубликовано Oxford University Press и JSCR Publishing Ltd. Все права защищены. © Автор (ы) 2019.
ELITE: диодный лазер минимально инвазивный метод лечения геморроя при хирургическом лечении анальной трещины | Журнал хирургических историй болезни
Аннотация
Пациенту 44 лет, у которого в 2013 г. диагностировали трещину заднего прохода и геморрой II стадии.С тех пор он страдает, избегая хирургического вмешательства, используя местные обезболивающие и антигеморроидальные кремы. Медицинский осмотр в феврале 2017 года показал хронический характер его проблемы, геморрой перешел в стадию III. Общее общее решение между пациентом и хирургом заключалось в том, чтобы продолжить комбинацию LIS для анальной трещины и минимально инвазивной процедуры ELITE для геморроя. Длительность двойной процедуры была короткой, и пациент пережил замечательный, безболезненный период послеоперационной реабилитации.Результаты метода ELITE с использованием диодного лазера для лечения геморроидальных узлов очень многообещающие. В руках опытного хирурга эту технику можно использовать в сочетании с другими процедурами для одновременного лечения нескольких проблем в анальной области.
ВВЕДЕНИЕ
Хронические состояния, такие как анальные трещины и геморрой, являются сложной темой для обсуждения для пациентов, поскольку они не чувствуют себя комфортно, чтобы раскрыть достаточно информации об этих проблемах.Тем не менее, последние технологические достижения облегчили лечение этих состояний. Новые методы могут использоваться как двойная процедура, когда пациенты страдают от сочетания ректальных проблем. В настоящее время проще, быстрее и безопаснее лечить анальную трещину и геморрой II – IV стадии за одну операцию с местной анестезией и седативным действием. Пациенты видят преимущества одной госпитализации, более короткого времени операции (<30 минут для обеих), процедуры 2-в-1, обеспечивающей им меньшую боль, меньшие затраты и более короткий период реабилитации.Опытные хирурги могут комбинировать обычную боковую внутреннюю сфинктеротомию (LIS) для лечения трещин заднего прохода с минимально инвазивной экспертной внутригеморроидальной терапией (ELITE) для лечения геморроя сразу после, за один сеанс.
ДЕЛО
44-летний пациент мужского пола сообщил о сильной боли с незначительным или сильным кровотечением во время дефекации. В 2013 году у него диагностировали трещину заднего прохода и геморрой II стадии. С тех пор он пытался справиться со своей болью обезболивающими ректальными кремами.В феврале 2017 года медицинский осмотр показал запущенную анальную трещину в 6 часов и геморроидальные узелки III стадии в 3 и 11 часов. В анамнезе не было ни госпитализаций / операций, ни лекарств от каких-либо состояний, ни известных лекарственных аллергий. Пациент не курил и не употреблял алкоголь. После постановки диагноза пациент решил продолжить комбинацию лечения своих проблем: (i) LIS для его анальной трещины, а затем (ii) минимально инвазивную технику ELITE для его геморроя с использованием диодного лазера.Операция прошла в феврале 2017 года под седацией и местной анестезией в перианальной области. Подготовка кишечника была достигнута введением Sennosides A&B за 24 часа до операции. Во время процедуры также вводили разовую дозу антибиотиков в качестве профилактики инфекции.
Первоначально трещину заднего прохода лечили с помощью LIS. Внутренняя сфинктеротомия для хирургического лечения анальной трещины была впервые введена и описана Эйзенхаммером еще в 1950-х годах [1, 2].LIS очень быстро стал признан альтернативой заднему доступу, который привел к большим ранам и недержанию мочи из-за деформации типа «замочная скважина» [3]. LIS требует предварительной очистки ткани, лежащей над фиссурой, в положении «6 часов» с помощью скальпеля. Затем на анальном сфинктере был сделан короткий разрез <1 см на 3 часа. Это помогло уменьшить спазм и боль в этой области, а также ускорить заживление. На уровне сфинктеротомии швы не накладывались.
После этого было начато лечение геморроидальных узлов с помощью процедуры ELITE. Согласно Plapler et al. [4] диодный лазер в лечении геморроя улучшил результаты для пациентов, уменьшив их дискомфорт, послеоперационную боль и время их реабилитации; однако в то время хирурги использовали длину волны 980 нм. Экспертная лазерная внутригеморроидальная терапия была представлена в 2016 году с помощью лазерной установки 1470 нм в проктологии. Каждую геморроидальную груду лечили отдельно, осторожно проталкивая геморроидальный зонд (оптическое волокно со специальным коническим стеклянным наконечником) внутрь него, достигая дистального отдела прямой кишки до уровня зубчатой линии.Стеклянный наконечник зонда обеспечивает мягкую подачу энергии, в то же время его дальний острый конец помогает легко проникать в ткань геморроидального ворса с большей точностью. Оптоволокно было подключено к лазерному блоку (мощность 7,0 Вт / 3 с, одиночный импульс). Энергия равномерно доставлялась к тканям импульсами. Таким образом, вены, которые питают аномальный рост ворса, были изолированы (термическое закрытие). Полная энергия для обоих узелков составила 903 Дж (17 выстрелов × 7 Вт × 3 с @ 3 часа, 26 выстрелов × 7 Вт × 3 с @ 11 часов).Швы не накладывались.
После процедуры ELITE пациент проснулся и был госпитализирован на одну ночь в качестве меры предосторожности из-за хронического характера его двойного состояния. Общее время работы 22 мин.
РЕЗУЛЬТАТЫ
В первый послеоперационный день пациент сообщил о снижении боли до 3 баллов по визуальной аналоговой шкале боли (VAPS) по сравнению с 9/10 до операции. Опорожнение кишечника произошло через 48 часов после операции с легким дискомфортом, но без затруднений.Физикальное обследование показало нормальные результаты с незначительным экхимозом тканей. Через 3 дня после операции пациент вернулся к повседневной деятельности. Неделю спустя боль, о которой сообщалось, снизилась до 2/10 на VAPS, без каких-либо кровотечений, боли или затруднений с дефекацией. Разрез LIS уже был закрыт. После второй послеоперационной недели физикальное обследование подтвердило, что геморроидальные подушки исчезли, а рана LIS полностью зажила. Через шесть недель после операции у пациента не было ни боли, ни дискомфорта, ни затруднений при дефекации, а анальная трещина была полностью вылечена.
ОБСУЖДЕНИЕ
Согласно [5], LIS «предлагает более короткое пребывание в больнице, быстрое заживление ран, низкие показатели рецидива, а также отсутствие стойких дефектов недержания мочи». В отношении выбора комбинации методов лечения [6] утверждают, что при сравнении открытой геморроидэктомии с комбинированной открытой геморроидэктомией послеоперационные баллы были идентичны без каких-либо существенных различий в отношении боли. Минимально инвазивные внутригеморроидальные процедуры с использованием диодного лазера являются распространенной, быстрой, безопасной и эффективной заменой открытой геморроидэктомии [4, 7] или других процедур, таких как процедура Миллигана – Моргана, лигатура, процесс Лонго и т. Д.[8] утверждают, что лечение диодным лазером может быть легко выполнено любым опытным хирургом и хорошо переносится пациентом. При геморрое II / III стадии процедура проводится в амбулаторных условиях. Лечение диодным лазером предлагает минимальную послеоперационную боль, если она вообще есть, отсутствие наложения швов, быстрое облегчение симптомов [9], более плавный, короткий и безболезненный процесс заживления [10]. В сочетании с другой хирургической операцией соблюдаются послеоперационные рекомендации по лечению основной хирургической проблемы, т.е.е. руководящие принципы реабилитации LIS. Этот случай дополняет существующую литературу по минимально инвазивным методам лечения, поскольку комбинация этих двух процедур редко встречается в литературе современной проктологии.
Благодарности
Мы хотели бы поблагодарить медицинский персонал и администрацию Медицинского центра матери и ребенка за их сотрудничество и согласие студентов-медиков посетить операцию.
Финансирование и конфликт интересов
Это тематическое исследование не финансировалось какой-либо финансовой организацией, и конфликты интересов ни с одним из авторов отсутствуют.Это настоящая работа, начатая нашей готовностью пополнить существующую литературу по проктологии.
ССЫЛКИ
1Eisenhammer
S
.Хирургическая коррекция хронической внутренней анальной (сфинктерной) контрактуры
.S Afr Med J
1951
;25
:486
–9
,2Eisenhammer
S
.Оценка операции внутренней анальной сфинктеротомии с особым акцентом на анальную трещину
.Surg Gynecol Obstet
1959
;109
:583
–90
.3Загиян
KN
,Fleshner
P
.Анальная трещина
.Clin Colon Rectal Surg
2011
;24
:22
–30
.4Плэплер
H
,Hage
R
,Duarte
J
,Lopes
N
Cazarini
C
и др.Новый метод хирургии геморроя: внутригеморроидальный диодный лазер, работает ли он?
Photomed Laser Surg
2009
;27
:819
–23
,5Адкарьян
H
.Хирургическая коррекция хронической анальной трещины: результаты латеральной внутренней сфинктеротомии в сравнении с фиссурэктомией-срединной сфинктеротомией
.Dis Colon Rectum
1980
;23
:31
–6
.6Mathai
V
,Ong
BC
,Ho
YH
.Рандомизированное контролируемое исследование боковой внутренней сфинктеротомии с геморроидэктомией
.Br J Surg
1996
;83
:380
–2
,7Малоку
H
,Gashi
Z
,Lazovic
R
,Islami
H
u .
Сравнение процедуры лазерной геморроидопластики и открытой геморроидэктомии: исследование, сравнивающее два метода лечения геморроя третьей и четвертой степени
.ACTA Inform Med
2014
;22
:365
–7
,8Джаханшахи
A
,Машхадизаде
E
,Sarmast
MH
.Диодный лазер для лечения симптоматического геморроя: краткосрочный клинический результат мини-инвазивного лечения и последующее наблюдение через год
.Pol Przegl Chir
2012
;84
:329
–32
,9Карахалилоглу
AF
.Лазерная геморроидопластика штампом
.Колопроктология
2010
;32
:116
–23
.10Crea
N
,Pata
G
,Lippa
M
,Chiesa
D
000ME
000 ME
000 ME
000
Гандольфи
П
.Лазерная процедура геморроя: краткосрочные и долгосрочные результаты проспективного исследования
.
 Всё.
Всё.