Лекарство от кишечной инфекции у взрослых: СЕЗОННЫЕ КИШЕЧНЫЕ ИНФЕКЦИИ. Симптомы, лечение, профилактика — Городская Больница
Кишечная инфекция, лечение кишечной инфекции у детей в Москве
По частоте распространения кишечные инфекции стоят на втором месте, уступая лидерство только ОРЗ. Наиболее подвержены заболеванию дети – более 65% от числа всех заболевших. Обусловлено это несовершенством иммунной защиты детского организма, анатомо-физиологическими особенностями детского пищеварительного тракта и недостаточными санитарно-гигиеническими навыками.
Рвота, понос, общая слабость, повышенная потливость и высокая температура – первые признаки кишечной инфекции. Для малышей, особенно грудничков, наиболее опасны понос и рвота, так как они вызывают обезвоживание организма, и высокая температура, которая провоцирует судороги, и нарушает внутренний энергетический обмен.
При первых же симптомах заболевания следует немедленно обратиться в специализированную клинику. Лечение кишечной инфекции у детей в клиниках сети ПреАмбула начинается с обследования ребенка, а после установления диагноза назначается эффективная терапия (необходимые лекарства, диета и т.
Что должны делать родители при первых признаках кишечной инфекции у ребенка
Первый грамотный шаг при лечении ОКИ (острой кишечной инфекции) это вызов врача на дом. До его приезда необходимо принять меры чтобы облегчить состояние ребенка.
Одна из самых распространенных ошибок родителей при лечении кишечной инфекции – попытки справиться с поносом и рвотой у ребенка. Тогда как понос и рвота являются защитной реакцией – организм самостоятельно пытается избавиться от токсинов. Поэтому главное при борьбе с кишечной инфекцией – не допустить обезвоживания детского организма.
Чтобы восполнить потерю жидкости и минеральных солей, и не допустить обезвоживания, родители должны позаботиться о том, чтобы ребенок получал достаточно жидкости. Поить малыша надо часто, буквально каждые 5-10 минут небольшими порциями. Лучше всего для этого подходят специальные растворы, например, регидрон.
Эффективное лечение кишечной инфекции у детей
Возбудители заболевания могут иметь вирусное (в 80% случаев) или бактериальное происхождение.
Как правило, лечение включает четыре компонента:
- Регидратационную терапию – борьбу с обезвоживанием организма при острой стадии развития болезни. Если признаки обезвоживания отсутствуют, то применяют профилактические меры.
- Антибактериальную терапию – только в том случае, если виновниками заболевания являются бактерии.
- Вспомогательную и симптоматическую терапию – назначение лекарственных препаратов для нормализации микрофлоры пищеварительной системы и борьбы с проявлениями болезни
- Диетотерапию – соблюдение режима диетического питания.
Профилактика кишечных инфекций
Соблюдение гигиены – первое правило профилактики заболеваний. Мытье рук после прогулки, посещения туалета и перед едой, чистая посуда, качественная термическая обработка продуктов — это основа профилактических мероприятий.
К соблюдению гигиенических норм малыша надо приучать с первых месяцев жизни. Как и любое другое заболевание, острую кишечную инфекцию проще предупредить, чем вылечить.
Если вы заметили у ребенка признаки ОКИ, не занимайтесь самолечением. Обращайтесь к компетентным специалистам.
Звоните нам и записывайтесь на прием.
Кишечная инфекция у детей: как помочь ребенку – Медицинский центр Здоровое Поколение (Днепр)
Кишечная инфекция – это состояние, вызванное продуктами жизнедеятельности патогенной микрофлоры (вирусов и бактерий). Оно характеризуется поражением желудочно-кишечного тракта и нарушением его функций.
В организм ребенка инфекция может попасть водным, пищевым, воздушно-капельным и контактно-бытовым путями.
Острые кишечные инфекции могут быть вызваны:
- кишечной или дизентерийной палочкой,
- стафилококком,
- сальмонеллой,
- холерным эмбрионом,
- ротавирусом или аденовирусом.

Причинами заболевания является несоблюдение технологии приготовления и хранения пищевых продуктов и нарушение правил личной гигиены.
Основные признаки кишечной инфекции у ребенка
Клиническая картина для всех возбудителей кишечной инфекции имеет общие симптомы:
- повышенное газообразование;
- тошнота и рвота;
- диарея;
- слабость;
- возможно повышение температуры;
- боль в животе.
Даже один симптом может свидетельствовать о кишечной интоксикации инфекционного происхождения.
Перечисленные проявления являются защитной реакцией организма, который таким образом стремиться освободится от токсинов.
Поэтому в начальной стадии не следует останавливать понос и рвоту.
Наоборот, необходимо при помощи обильного питья и клизмы очистить кишечник и желудок.
В каких случаях следует вызывать врача
Осмотр ребенка врачом необходим, если:
- из-за рвоты он не может пить и нуждается в капельнице;
- отмечается усиливающаяся боль в животе;
- присоединилась головная боль;
- отсутствует акт мочеиспускания более 6 часов;
- в кале обнаруживается кровь;
- появилась бледность кожных покровов;
- при плаче нет слез;
- снижается температура тела.

Последствия кишечной инфекции
Вне зависимости от вида возбудителя кишечная инфекция представляет большую опасность для здоровья малыша.
Почти 30% смертей детей до 3 лет приходится на это заболевание.
Летальный исход вызывается сильным обезвоживанием организма
, с которым можно справиться только в условиях стационара. Поэтому еще до прихода врача ребенку необходимо выпаивать большое количество жидкости.Вторую опасность представляет интоксикация организма, которая возникает под действием продуктов жизнедеятельности микроорганизмов. Токсины с кровотоком разносятся во все органы.
Наиболее опасно поражение почек.
Если поражается тонкий отдел кишечника, возникает острый энтерит. Он характеризуется жидким и частым стулом (до 20 раз в сутки). Ребенок ощущает сильную боль в животе. По цвету кала врач может определить вид возбудителя.
Поражение инфекцией желудка вызывает острый гастрит, для которого характерны тошнота, рвота, повышение температуры. Ребенок жалуется на боль в зоне желудка.
Ребенок жалуется на боль в зоне желудка.
Если в результате инфекции страдает толстый отдел кишечника, возникает
Первая помощь при кишечной инфекции
При первых симптомах заболевания необходимо прекратить кормить ребенка.
В противном случае новые порции пищи в желудочно-кишечном тракте подвергаются инфицированию и положение усугубляется.
Допускается кормление грудничков грудью, если мама не инфицирована.
Обильное питье способствует уменьшению концентрации токсинов в кровы и выведение его с мочой. Поэтому необходимо обеспечить частое поступление жидкости в организм малыми дозами. В зависимости от возраста ребенку можно давать пить с чашки, ложечки или даже шприца.
Для связывания и выведения токсинов применяются абсорбенты – Энтерос-гель, активированный уголь, Смекта, – в возрастных дозировках.
Оказывая первую помощь ребенку, не следует исключать необходимость консультации врача. Педиатры медицинского центра «Здоровое поколение» по Вашему звонку осмотрят ребенка дома и назначат эффективное лечение.
Как предотвратить заболевание
Профилактика острой кишечной инфекции предусматривает соблюдение следующих правил:
- часто и тщательно мыть руки с мылом;
- не употреблять торты, пирожные в жаркое время года;
- правильно готовить и хранить мясные и рыбные блюда в холодильнике;
- употреблять только кипяченную или минеральную воду;
- тщательно мыть фрукты и вощи в проточной воде;
- поддерживать чистоту в жилище.
Названные меры сохранят здоровье вашему ребенку и всем членам семьи.
Кишечная инфекция: симптомы и лечение
Одно из самых неприятных и заболеваний ЖКТ — кишечная инфекция. Эта болезнь чревата снижением иммунных функций и крайне негативным самочувствием больного.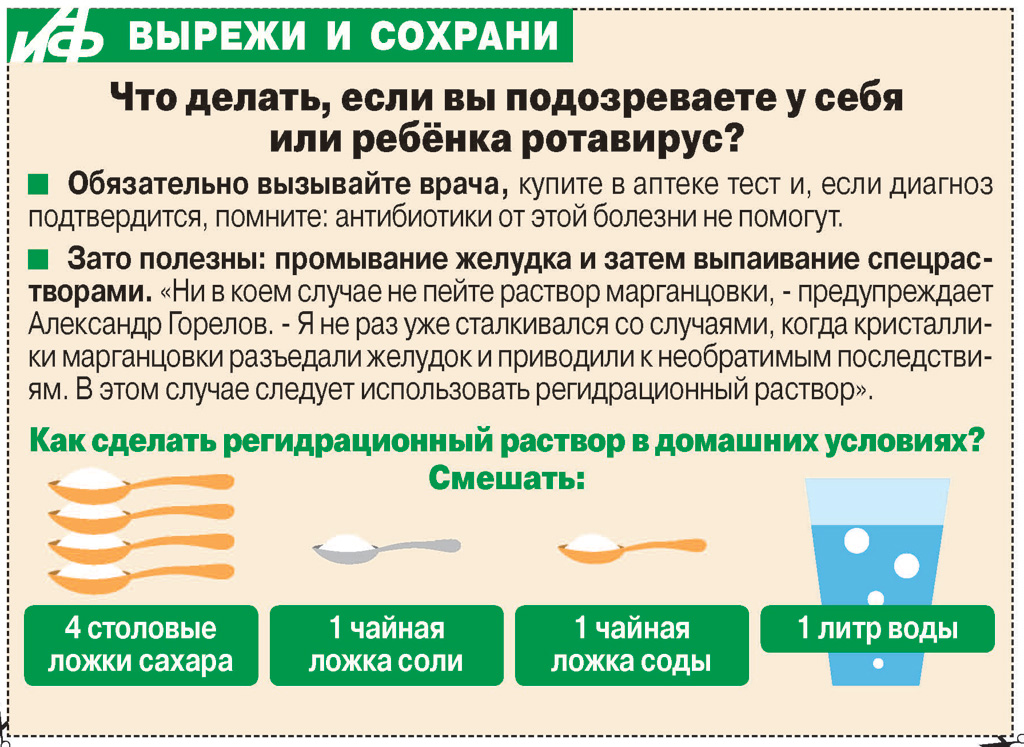
Особенности возникновения болезни
Общие характеристики кишечных инфекций следующие:
-
Бактериальная. К ней относится сальмонеллез, дизентерия, иерсиниоз, эшерихиоз, синегнойная палочка, протеем, отравление стафилококковое, холера, ботулизм и т.д.
-
Вирусная. Это ротавирусы, микроорганизмы группы Норфолк, энтеровирусы, коронавирусы, аденовирусы и реовирусы.
-
Грибковая. Возникает в результате поражения грибов рода Candida.
-
Протозойная. Вызываются лямблиями и амебами.
Особенно опасны все из перечисленных видов бактерий в жаркие месяцы. Каждый год специалисты предупреждают об этом, и регулярно дети и взрослые снова и снова попадают к врачам с ротовирусом или лямблиозом.
Каждый год специалисты предупреждают об этом, и регулярно дети и взрослые снова и снова попадают к врачам с ротовирусом или лямблиозом.
Как заражается человек?
Механизм передачи кишечных инфекций можно поделить на 3 этапа:
-
возбудитель покидает организм, пораженный инфекцией;
-
находится в окружающей человека среде;
-
проникает в другой ослабленный организм.
Уже инфицированный организм бактерии покидают несколькими способами:
-
вместе с каловыми массами, если обитают в кишечнике;
-
с рвотой, если в желудке;
-
с чиханием, кашлем, если в дыхательных путях.
В зависимости от вида бактерий заразиться ими можно контактно-бытовым, воздушно-капельным или фекально-оральным способом. В первом случае — от предметов обихода через травмированные участки кожи и на слизистой рта. Во втором — даже при общении с инфицированным человеком. В третьем — при отсутствии правил личной гигиены.
В первом случае — от предметов обихода через травмированные участки кожи и на слизистой рта. Во втором — даже при общении с инфицированным человеком. В третьем — при отсутствии правил личной гигиены.
Симптомы и проявления
Кишечные инфекции — болезни, вызванные различными видами бактерий. При этом степень поражения кишечника бывает самой разной. Энтероксин, вырабатываемый возбудителями различных инфекций, попадая в кишечник, могут вызывать отравление. Первыми и усиливающимися с момента появления симптомами считаются:
-
понос;
-
непроходящее чувство тошноты и рвотные позывы;
-
дискомфорт в животе;
-
повышенная температура.
Профилактические мероприятия
Чтобы не заразиться, стоит придерживаться мер профилактики кишечных инфекций:
-
не следует употреблять в пищу немытые овощи и фрукты;
-
нельзя есть плохо обработанные или некачественную еду;
-
не пить сырую воду;
-
не общаться с больными людьми;
-
мыть руки после общения с животными или прихода с улицы.

На испачканных руках, еде или в жидкости болезнетворные микроорганизмы развиваются с молниеносной скоростью. Острые состояния лечат в условиях больницы, и терапия не считается одной из самых приятных.
Что делать?
Лекарства от кишечной инфекции и подробное лечение назначает специалист. Реагировать на первые же проявления заболевания следует немедленно. Для начала изолировать больного человека от всех членов семьи, в том числе и от домашних животных. Далее принцип действий следующий:
-
Обеспечить больному полный покой, что поможет ему быстро восстановить силы.
-
Обязательно восполнять потерю жидкости, выпивая как можно больше воды.
-
Придерживаться диеты, в которой должны отсутствовать жирные, острые, кислые блюда. Допускается есть каши на воде, сухари, бульоны, нежирное мясо.

-
Помочь организму в очищении и избавлении от токсинов может Полисорб. Это препарат, обладающий уникальной способностью идентифицировать и выводить вредные бактерии и продукты их жизнедеятельности из организма человека естественным путем.
Подробнее об эффекте Полисорба
Если ротовирусная или любая другая кишечная инфекция проявилась характерными симптомами у детей или взрослых, в первую очередь стоит принять энтеросорбенты. Одним из самых популярным и эффективным на сегодняшний день считается Полисорб. Это препарат, предназначенный для устранения интоксикации организма, выведения токсинов и микробов из просвета ЖКТ. То есть, всех тех веществ, которые вызывают кишечную инфекцию.
Полисорб представляет собой белый мельчайшей консистенции порошок, расфасовывающийся в пластиковые банки разным весом и пакетики-саше, в каждом из которых присутствует ровно 1 доза вещества. Изготавливается на основе диоксида кремния, при производстве не добавляются различные вещества и компоненты, вредные для организма человека:
Изготавливается на основе диоксида кремния, при производстве не добавляются различные вещества и компоненты, вредные для организма человека:
-
красители;
-
консерванты;
-
отдушки.
Дозировка рассчитывается в зависимости от веса пациента и поставленного диагноза. Подробнее можно узнать на из инструкции, приложенной к каждой единице средства. После попадания в организм активное вещество идентифицирует вредные бактерии и продукты их жизнедеятельности, и выводит наружу естественным путем. При этом не всасывается в кровь.
Еще одно преимущество Полисорба — возможность вылечить кишечную инфекцию у детей и взрослых, при этом ограничений по возрасту не существует. Лекарство можно давать:
-
младенцам;
-
дошкольникам;
-
школьникам;
-
подросткам;
-
кормящим и беременным женщинам;
-
взрослым людям.

Действие препарата начинается с 1-4 минуты сразу после приема. Достаточно размешать указанную дозу в воде, и выпить. Вы можете разводить Полисорб в компоте, чае, молоке, соке.
Даже после того, как основные симптомы болезни исчезнут, стоит поддержать организм, и тщательно почистить его от остатков вредных веществ. Для этого нужно дальше принимать Полисорб. Стандартная дозировка при обычном очищении — 1 столовая ложка на стакан воды. Пить следует 3 раза в день, в общей сложности курс лечения составляет 10-14 дней.
Почему Полисорб подойдет вам?
-
Рекомендован к применению людям всех возрастов.
-
Начинает действовать через 1-4 минуты после приема.
-
Не содержит консервантов, красителей и подсластителей. Нейтрален на вкус.
-
Мягко выводит вредное и нормализует микрофлору кишечника.

Дозировка препарата рассчитывается индивидуально в зависимости от его веса согласно инструкции.
Если у Вас возникли сложности для подсчета индивидуальной дозы препарата Полисорб, вы можете получить бесплатную консультацию по телефону: 8-800-100-19-89 или в разделе консультации.
Узнайте больше
Ротавирусная инфекция (ротавирус): симптомы и лечение
Количество просмотров: 1 565 730
Дата последнего обновления: 10.06.2021
Среднее время прочтения: 15 минут
Содержание
Особенности развития ротавирусной инфекции у детей и взрослых
Инкубационный период
Как передается вирус
Где можно заразиться ротавирусом
Симптомы
Как отличить ротавирус от отравления
Ротавирус у детей
Ротавирусная инфекция у взрослых
Лечение
Следует ли сбивать высокую температуру
Осложнения ротавирусной инфекции
Профилактика
В соответствии со сведениями, основанными на данных современной медицинской вирусологии, в природе существует несколько групп вирусов, которые способны вызвать понос у детей и взрослых. Типичными возбудителями вирусной диареи являются астровирусы, аденовирусы, калицивирусы, вирус Норфолк, Бреда и другие.
Типичными возбудителями вирусной диареи являются астровирусы, аденовирусы, калицивирусы, вирус Норфолк, Бреда и другие.
Наверх к содержанию
Особенности развития ротавирусной инфекции у детей и взрослых
Ротавирус, попадая в просвет тонкого кишечника, приводит к развитию ротавирусного энтерита. Данное заболевание, характеризующееся выраженной зимне-осенней сезонностью, как правило, протекает в 2 этапа: вначале появляются симптомы и признаки, схожие с ОРВИ, а затем к ним присоединяется диарея. Болезнь сопровождается сильной рвотой и иногда повышением температуры тела до +38…+39 °С, частота поноса достигает 4–15 раз в сутки. При массивном инфицировании и тяжелом течении заболевания возможно развитие осложнений, приводящих к нарушению водно-солевого баланса и обезвоживанию организма.
В среднем продолжительность ротавирусной инфекции составляет 4–5 дней, в редких случаях полное восстановление наступает через 10–12 дней. У некоторых взрослых ротавирус вызывает необычайно выраженные болевые симптомы, из-за которых пациенты попадают в стационарное отделение с обобщенным диагнозом «синдром острого живота». В то же время в 30 % случаев заражения кишечная инфекция может протекать бессимптомно.
В то же время в 30 % случаев заражения кишечная инфекция может протекать бессимптомно.
Так же как и любая диарея, вызванный вирусом понос требует проведения специализированного лечения, ключевым звеном которого является регидратационная терапия. Взрослым и детям старше 6 лет быстро устранить негативные кишечные симптомы может помочь современное средство от поноса ИМОДИУМ® Экспресс. Этот препарат, оказывая избирательное действие на рецепторы мышечной оболочки кишечника, способствует нормализации перистальтических сокращений, замедлению передвижения кала, улучшению процессов всасывания жидкости и электролитов, а также увеличению тонуса анального сфинктера. Как следствие, за счет этого признаки кишечного расстройства могут стихнуть или полностью пройти в течение часа.
Инфекция имеет несколько других наименований:
- кишечный грипп,
- желудочный грипп,
- ротавирусный энтерит.
Вирус, который вызывает это заболевание, получил название «ротавирус» благодаря своему внешнему виду (в переводе с латинского rota означает «колесо»)..gif)
Наверх к содержанию
Инкубационный период
Длительность инкубационного периода (временного промежутка от заражения до появления первых признаков ротавируса) зависит от состояния иммунитета и количества проникших в кишечник вирусных частиц. В среднем он составляет 3–5 дней.
Заболевание длится неделю, у некоторых взрослых симптомы ротавируса не прекращаются в течение 10–12 дней. После выздоровления в организме человека вырабатывается специфический пожизненный иммунитет к инфекции, благодаря чему повторно заразиться данным типом вируса практически невозможно. Исключение составляют люди с изначально ослабленной иммунной системой.
Заразный период начинается от возникновения первых признаков заболевания и длится до выздоровления. Все это время больной человек продолжает выделять вирусные частицы.
Наверх к содержанию
Как передается вирус
Основной путь передачи ротавирусной инфекции – фекально-оральный. Чаще всего он проникает в организм вместе с зараженными продуктами питания или сырой водой. Вирус хорошо переносит низкие температуры, на протяжении длительного периода времени может сохранять свою жизнеспособность в холодильнике.
Вирус хорошо переносит низкие температуры, на протяжении длительного периода времени может сохранять свою жизнеспособность в холодильнике.
Также возможно заражение воздушно-капельным путем. Как и классический, кишечный грипп сопровождается воспалением респираторного тракта. Во время чихания и кашля вирусные частицы вместе с мельчайшими капельками слизи распространяются по воздуху и заражают восприимчивых к заболеванию окружающих людей.
Наверх к содержанию
Где можно заразиться ротавирусом
Как правило, заражение происходит в местах большого скопления народа: в детских садах, школах, офисах, общественном транспорте и пр. Заболевание может проявляться единичными случаями или эпидемическими вспышками, чаще всего случающимися в холодное время года.
Источником распространения инфекции является больной манифестной формой кишечного гриппа (клинически выраженной болезни) или вирусоноситель. Заболевание передается только от человека к человеку.
Наверх к содержанию
Симптомы
Симптомы ротавирусной инфекции отличаются неспецифичностью. У пациентов развивается слабость, головная боль, тошнота, рвота, возможно повышение температуры тела. К респираторным признакам заболевания относят насморк, кашель, воспаление и покраснение горла. Проникая в пищеварительный тракт, вирус начинает быстрыми темпами размножаться, поражая преимущественно слизистую оболочку тонкого кишечника и оказывая негативное влияние на пищеварительную функцию.
У пациентов развивается слабость, головная боль, тошнота, рвота, возможно повышение температуры тела. К респираторным признакам заболевания относят насморк, кашель, воспаление и покраснение горла. Проникая в пищеварительный тракт, вирус начинает быстрыми темпами размножаться, поражая преимущественно слизистую оболочку тонкого кишечника и оказывая негативное влияние на пищеварительную функцию.
Нарушая физиологические процессы переваривания пищи и приводя к развитию энтерита (воспаления кишечной стенки), вирус кишечного гриппа становится причиной острой интоксикации организма, вызывающей тошноту, рвоту и диарею. При этом в кровь вирусные частицы не проникают.
Наверх к содержанию
Как отличить ротавирус от отравления
Отравление, в отличие от ротавирусной инфекции, развивается внезапно и очень быстро. При этом схожие симптомы одновременно обычно появляются у всех людей, употреблявших в пищу одинаковые продукты. Ротавирус, являющийся сезонным заболеванием, помимо пищеварительного расстройства, сопровождается лихорадочным состоянием и респираторными признаками. Характерными отличиями данного заболевания являются серовато-желтый кал характерной глинистой консистенции и очень темная моча, иногда с примесями крови.
Характерными отличиями данного заболевания являются серовато-желтый кал характерной глинистой консистенции и очень темная моча, иногда с примесями крови.
Наверх к содержанию
Ротавирус у детей
Симптомы у детей
У детей сразу же после окончания инкубационного (латентного) периода наблюдается острая клиническая картина заболевания. С первого дня повышается температура тела, появляется тошнота, рвота, жидкий стул. Понос при ротавирусе имеет свою специфичность: по мере развития воспаления каловые массы приобретают характерный желтовато-серый цвет и глиноподобную консистенцию. Появляются катаральные симптомы: насморк, першение и воспаление в горле. Возможен кашель. Ребенок становится вялым и капризным, отказывается от еды.
Ротавирусная инфекция может вызывать у детей развитие тошноты и рвоты не только после еды, но и на голодный желудок. В первом случае в рвотных массах обнаруживаются непереваренные кусочки пищи, во втором – прожилки слизи. Температура тела, поднимаясь до высоких отметок, как правило, остается на одном уровне до окончания болезни.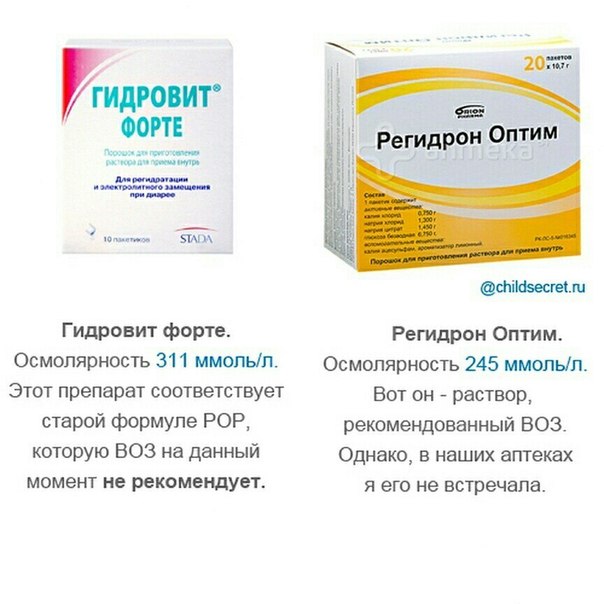 В том случае, если маленький ребенок не может объяснить, что и где болит, родители должны обращать внимание на такие признаки, как беспокойство, плач, болезненное вздутие, сильное урчание в животе, сонливость. Возможна потеря массы тела.
В том случае, если маленький ребенок не может объяснить, что и где болит, родители должны обращать внимание на такие признаки, как беспокойство, плач, болезненное вздутие, сильное урчание в животе, сонливость. Возможна потеря массы тела.
По окончании болезни кал у детей еще некоторое время может иметь жидковатую консистенцию. В связи с тем, что симптомы ротавирусной инфекции весьма схожи с пищевым отравлением, а также с проявлениями сальмонеллеза и холеры, определить причину расстройства практически невозможно. При возникновении первых признаков заболевания необходимо вызвать врача или бригаду скорой помощи. До приезда медиков ребенку, во избежание смазывания клинической картины и затруднения диагностики, не рекомендуется давать спазмолитические и обезболивающие средства.
Диета
В период данной вирусной инфекции особое значение приобретает сбалансированная диета и дробный режим питания. О ее составе более подробно рекомендуется консультироваться с лечащим врачом, так как могут быть индивидуальные корректировки. Обычно еду и напитки ребенку дают малыми порциями, выдерживая интервалы между приемами пищи. Часто при таком состоянии у детей нет аппетита. Если при развитии симптомов вирусной диареи ребенок отказывается от еды, ни в коем случае не следует его заставлять. Однако для восполнения водно-солевого баланса малыша желательно уговорить выпить нежирный куриный бульон, некрепкий несладкий чай, отвар шиповника или кисель.
Обычно еду и напитки ребенку дают малыми порциями, выдерживая интервалы между приемами пищи. Часто при таком состоянии у детей нет аппетита. Если при развитии симптомов вирусной диареи ребенок отказывается от еды, ни в коем случае не следует его заставлять. Однако для восполнения водно-солевого баланса малыша желательно уговорить выпить нежирный куриный бульон, некрепкий несладкий чай, отвар шиповника или кисель.
Категорически не рекомендуется давать молочные продукты, являющиеся отличной питательной средой для вируса, сладости, сырые фрукты и овощи, консервы, жирные супы, концентрированные соки, макароны, черный хлеб и сдобу.
После того как ребенок проявит интерес к пище, его необходимо перевести на лечебную диету. Она обычно включает в себя:
- каши из манной крупы или рисовых хлопьев, сваренные на воде или овощном бульоне;
- пюре из отварной/пропаренной моркови;
- паровые омлеты;
- перетертый свежий творог;
- печеные яблоки;
- приготовленные на пару котлеты из нежирного рыбного или мясного филе.

Диета при ротавирусе у детей предусматривает строгое ограничение жиров, жареной пищи и углеводов.
Наверх к содержанию
Ротавирусная инфекция у взрослых
В связи с тем, что симптомы ротавируса у взрослых протекают менее выраженно, чем у детей, большинство пациентов переносит заболевание на ногах. Отсутствие тошноты, рвоты и катаральных признаков приводит к тому, что кишечное расстройство списывается на потребление несвежих продуктов. Однако бессимптомное течение болезни не отменяет того факта, что люди являются переносчиками и распространителями вируса. Поэтому наличие в семье или коллективе заболевшего нередко приводит к массовому заражению, от которого можно уберечься только при наличии специфического пожизненного иммунитета.
Диагностика
При проведении диагностики заболевания учитываются не только клинические симптомы заболевания, но и эпидемические предпосылки (его сезонность и тенденция к массовому распространению). К информативным методам, применяющимся для подтверждения диагноза, относят анализ на ротавирус (обнаружение в кале возбудителя методом электронной микроскопии), реакцию латекс-агглютинации и радиоиммунные тесты.
В связи со схожестью симптоматики ротавирусной инфекции с сальмонеллезом, дизентерией, холерой, эшерихиозом и иерсиниозом требуется проведение дифференциальной диагностики.
Для диагностики заболевания в домашних условиях существует специальный тест на ротавирус, позволяющий за 10 минут обнаружить в кале возбудителя.
Одностадийный иммунохроматический экспресс-тест, представленный в виде традиционной полоски, содержит специфические антитела, реагирующие на присутствие антигена ротавируса. Перед проведением анализа кал помещают в идущий в комплекте флакон с растворителем. После полного растворения образца в окошко теста наносится ровно 5 капель полученной жидкости. Через 10 минут производится учет результатов. В случае наличия в кале ротавируса в тестовой зоне появляется окрашенная в розовый цвет полоска. Однако важно понимать, что проведение теста не отменяет консультацию с врачом, поэтому для подтверждения диагноза необходимо обратиться к специалисту.
Наверх к содержанию
Лечение
Отвечая на вопрос, чем лечить ротавирусную инфекцию, следует подчеркнуть, что в настоящее время не существует специфических методов лечения кишечного гриппа. В данной ситуации обычно применяется симптоматическая терапия, направленная на коррекцию водно-электролитных нарушений, прекращение рвоты и диареи, предотвращение развития обезвоживания организма. Для назначения лечения рекомендуется обратиться к врачу.
В данной ситуации обычно применяется симптоматическая терапия, направленная на коррекцию водно-электролитных нарушений, прекращение рвоты и диареи, предотвращение развития обезвоживания организма. Для назначения лечения рекомендуется обратиться к врачу.
Чтобы избежать дегидратации при лечении ротавируса у взрослых и детей, для восстановления водно-солевого баланса могут рекомендовать прием регидрантов (лекарственных средств, содержащих в своем составе хлорид натрия). В особо тяжелых случаях проводится внутривенная регидратация.
Пациентам старше 6 лет для нормализации перистальтики и секреторной функции кишечника и устранения симптомов диареи могут назначить ИМОДИУМ® Экспресс. Антибиотики не принимаются, так как данная группа препаратов предназначена для лечения заболеваний бактериального происхождения. Кроме того, бесконтрольный прием противомикробных средств может стать причиной развития дисбактериоза кишечника.
Наверх к содержанию
Следует ли сбивать высокую температуру
Ротавирус не переносит воздействия высоких температур и теряет свою активность уже при +38 °С. Поэтому в процессе лечения не рекомендуется принимать жаропонижающие средства, если температура тела ниже +38,5 °С. Если столбик термометра пересекает отметку +38,5 °С, для устранения негативных симптомов врач может назначить различные жаропонижающие препараты.
Поэтому в процессе лечения не рекомендуется принимать жаропонижающие средства, если температура тела ниже +38,5 °С. Если столбик термометра пересекает отметку +38,5 °С, для устранения негативных симптомов врач может назначить различные жаропонижающие препараты.
Наверх к содержанию
Осложнения ротавирусной инфекции
Чаще всего кишечный грипп протекает без осложнений. Однако при лечении заболевания очень важно не допускать обезвоживания организма, а также следить, чтобы у маленьких детей температура тела не поднялась выше +39 °С – подобное состояние может привести к повреждению клеток организма.
Однако стоит обратить внимание: если не обращаться к врачу и не заниматься лечением вирусной инфекции с поносом, есть риск достигнуть сильного обезвоживания организма. В таком случае обильное питье не поможет, необходимо вводить жидкость внутривенно под присмотром специалистов. Сильное обезвоживание может привести даже к летальному исходу.
Наверх к содержанию
Профилактика
Одним из средств профилактики является вакцинация. Прививка от ротавируса (специфическая вакцина) представлена в виде бесцветной жидкости для орального применения, содержащей в своем составе ослабленный штамм вируса кишечного гриппа. Прививка помогает организму выработать устойчивость к ротавирусной инфекции.
Прививка от ротавируса (специфическая вакцина) представлена в виде бесцветной жидкости для орального применения, содержащей в своем составе ослабленный штамм вируса кишечного гриппа. Прививка помогает организму выработать устойчивость к ротавирусной инфекции.
Неспецифическая профилактика включает в себя строгое соблюдение правил личной гигиены, среди них – частое мытье рук, применение для питья только кипяченой чистой воды и другие. Также важно полноценное сбалансированное питание, способное обеспечить организм всеми необходимыми нутриентами и биологически активными веществами, поддерживающими и укрепляющими иммунитет.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
“Имодиум противопоказан для применения у детей младше 6 лет”.
Наверх к содержанию
Вирусная инфекция может быть причиной поноса!
youtube.com/embed/NzhY5yeLGMg”/>
* Среди средств на основе Лоперамида. По продажам в деньгах за февраль 2018 г. — январь 2019 г., по данным IQVIA (с англ. АйКЬЮВИА).
Кишечная инфекция у детей
Loading…
Кишечная инфекция у детей – группа инфекционных заболеваний различной этиологии, протекающих с преимущественным поражением пищеварительного тракта, токсической реакцией и обезвоживанием организма. У детей кишечная инфекция проявляется повышением температуры тела, вялостью, отсутствием аппетита, болями в животе, рвотой, диареей. Диагностика кишечной инфекции у детей основана на клинико-лабораторных данных (анамнезе, симптоматике, выделении возбудителя в испражнениях, обнаружении специфических антител в крови). При кишечной инфекции у детей назначаются антимикробные препараты, бактериофаги, энтеросорбенты; в период лечения важно соблюдение диеты и проведение регидратации.
Кишечная инфекция у детей
Кишечная инфекция у детей – острые бактериальные и вирусные инфекционные заболевания, сопровождающиеся кишечным синдромом, интоксикацией и дегидратацией. В структуре инфекционной заболеваемости в педиатрии кишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета. Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
В структуре инфекционной заболеваемости в педиатрии кишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета. Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
Причины кишечной инфекции у детей
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др.). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция – зимой.
Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция – зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA). Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Классификация кишечной инфекции у детей
По клинико-этиологическому принципу среди кишечных инфекций, наиболее часто регистрируемых в детской популяции, выделяют шигеллез (дизентерию), сальмонеллез, коли-инфекцию (эшерихиозы), иерсиниоз, кампилобактериоз, криптоспоридиоз, ротавирусную инфекцию, стафилококковую кишечную инфекцию и др.
По тяжести и особенностям симптоматики течение кишечной инфекции у детей может быть типичным (легким, средней тяжести, тяжелым) и атипичным (стертым, гипертоксическим). Выраженность клиники оценивается по степени поражения ЖКТ, обезвоживания и интоксикации.
Характер местных проявлений при кишечной инфекции у детей зависит от поражения того или иного отдела ЖКТ, в связи с чем выделяют гастриты, энтериты, колиты, гастроэнтериты, гастроэнтероколиты, энтероколиты. Кроме локализованных форм, у грудных и ослабленных детей могут развиваться генерализованные формы инфекции с распространением возбудителя за пределы пищеварительного тракта.
В течении кишечной инфекции у детей выделяют острую (до 1,5 месяцев), затяжную (свыше 1,5 месяцев) и хроническую (свыше 5-6 месяцев) фазы.
Симптомы кишечной инфекции у детей
Дизентерия у детей
После непродолжительного инкубационного периода (1-7 суток) остро повышается температура (до 39-40° C), нарастает слабость и разбитость, снижается аппетит, возможна рвота. На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
У детей раннего возраста при кишечной инфекции общая интоксикация преобладает над колитическим синдромом, чаще возникают нарушения гемодинамики, электролитного и белкового обмена. Наиболее легко у детей протекает кишечная инфекция, вызванная шигеллами Зоне; тяжелее – шигеллами Флекснера и Григорьеза-Шига.
Сальмонеллез у детей
Наиболее часто (в 90% случаев) развивается желудочно-кишечная форма сальмонеллеза, протекающая по типу гастрита, гастроэнтерита, гастроэнтероколита. Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Гриппоподобная (респираторная) форма кишечной инфекции встречается у 4-5% детей. При данной форме сальмонеллы обнаруживаются в посеве материала из зева. Ее течение характеризуется фебрильной температурой, головной болью, артралгией и миалгией, явлениями ринита, фарингита, конъюнктивита. Со стороны сердечно-сосудистой системы отмечаются тахикардия и артериальная гипотония.
На тифоподобную форму сальмонеллеза у детей приходится 2% клинических случаев. Она протекает с длительным периодом лихорадки (до 3-4-х недель), выраженной интоксикацией, нарушением функции сердечно-сосудистой системы (тахикардией, брадикардией).
Септическая форма кишечной инфекции обычно развивается у детей первых месяцев жизни, имеющих неблагоприятный преморбидный фон. На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
Эшерихиозы у детей
Данная группа кишечных инфекций у детей крайне обширна и включает коли-инфекци, вызываемые энтеропатогенными, энтеротоксигенными, энтероинвазивными, энтерогеморрагическими эшерихиями.
Кишечная инфекция у детей, вызванная эшерихиями, протекает с субфебрильной или фебрильной температурой, слабостью, вялостью, снижением аппетита, упорной рвотой или срыгиваниями, метеоризмом. Характерна водянистая диарея (обильный, брызжущий стул желтого цвета с примесью слизи), быстро приводящая к дегидратации и развитию эксикоза. При эшерихиозе, вызываемом энтерогеморрагическими эшерихиями, диарея носит кровавый характер.
Вследствие обезвоживания у ребенка возникает сухость кожи и слизистых оболочек, снижается тургор и эластичность тканей, западает большой родничок и глазные яблоки, снижается диурез по типу олигурии или анурии.
Ротавирусная инфекция у детей
Обычно протекает по типу острого гастроэнтерита или энтерита. Инкубационный период в среднем длится 1-3 дня. Все симптомы кишечной инфекции у детей разворачиваются в течение одних суток, при этом поражение ЖКТ сочетается с катаральными явлениями.
Респираторный синдром характеризуется гиперемией зева, ринитом, першением в горле, покашливанием. Одновременно с поражением носоглотки развиваются признаки гастроэнтерита: жидкий (водянистый, пенистый) стул с частотой дефекаций от 4-5 до 15 раз в сутки, рвотой, температурной реакцией, общей интоксикацией. Длительность течения кишечной инфекции у детей – 4-7 дней.
Стафилококковая кишечная инфекция у детей
Различают первичную стафилококковую кишечную инфекцию у детей, связанную с употреблением пищи, обсемененной стафилококком, и вторичную, обусловленную распространением возбудителя из других очагов.
Течение кишечной инфекции у детей характеризуется тяжелым эксикозом и токсикозом, рвотой, учащением стула до 10-15 раз в день. Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
Диагностика кишечной инфекции у детей
На основании осмотра, эпидемиологических и клинических данных педиатр (детский инфекционист) может лишь предположить вероятность кишечной инфекции у детей, однако этиологическая расшифровка возможна только на основании лабораторных данных.
Главную роль в подтверждении диагноза кишечной инфекции у детей играет бактериологическое исследование испражнений, которое следует проводить как можно ранее, до начала этиотропной терапии. При генерализованной форме кишечной инфекции у детей проводится посев крови на стерильность, бактериологическое исследование мочи, ликвора.
Определенную диагностическую ценность представляют серологические методы (РПГА, ИФА, РСК), позволяющие выявлять наличие Ат к возбудителю в крови больного с 5-х суток от начала болезни. Исследование копрограммы позволяет уточнить локализацию процесса в ЖКТ.
При кишечной инфекции у детей требуется исключить острый аппендицит, панкреатит, лактазную недостаточность, дискинезию желчевыводящих путей и др. патологию. С этой целью проводятся консультации детского хирурга и детского гастроэнтеролога.
Лечение кишечной инфекции у детей
Комплексное лечение кишечных инфекций у детей предполагает организацию лечебного питания; проведение оральной регидратации, этиотропной, патогенетической и симптоматической терапии.
Диета детей с кишечной инфекцией требует уменьшения объема питания, увеличения кратности кормлений, использования смесей, обогащенных защитными факторами, употребление протертой легкоусвояемой пищи. Важной составляющей терапии кишечных инфекций у детей является оральная регидратация глюкозо-солевыми растворами, обильное питье. Она проводится до прекращения потерь жидкости. При невозможности перорального питания и употребления жидкости назначается инфузионая терапия: внутривенно вводятся растворы глюкозы, Рингера, альбумина и др.
Этиотропная терапия кишечных инфекций у детей проводится антибиотиками и кишечными антисептиками (канамицин, гентамицин, полимиксин, фуразолидон, налидиксовая кислота), энтеросорбентами. Показан прием специфических бактериофагов и лактоглобулинов (сальмонеллезного, дизентерийного, колипротейного, клебсиеллезного и др.), а также иммуноглобулинов (антиротавирусного и др.). Патогенетическая терапия предполагает назначение ферментов, антигистаминных препаратов; симптоматическое лечение включает прием жаропонижающих, спазмолитиков. В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
Прогноз и профилактика кишечной инфекции у детей
Раннее выявление и адекватная терапия обеспечивают полное выздоровление детей после кишечной инфекции. Иммунитет после ОКИ нестойкий. При тяжелых формах кишечной инфекции у детей возможно развитие гиповолемического шока, ДВС-синдрома, отека легких, острой почечной недостаточности, острой сердечной недостаточности, инфекционно-токсического шока.
В основе профилактики кишечных инфекций у детей – соблюдение санитарно-гигиенических норм: правильное хранение и термическая обработка продуктов, защита воды от загрязнения, изоляция больных, проведение дезинфекции игрушек и посуды в детских учреждениях, привитие детям навыков личной гигиены. При уходе за грудным ребенком мама не должна пренебрегать обработкой молочных желез перед кормлением, обработкой сосок и бутылочек, мытьем рук после пеленания и подмывания ребенка.
Дети, контактировавшие с больным кишечной инфекцией, подлежат бактериологическому обследованию и наблюдению в течение 7 дней.
Кишечная инфекция – статьи от специалистов клиники «Мать и дитя»
Лето – это долгожданный период отпусков, время, когда многие родители стараются вывезти своих деток на море, там где солнце и песок. Однако есть некоторые инфекционные болезни, которые могут омрачить наш отпуск. Чаще всего в летний период это кишечные инфекции.
Кишечная инфекция – это заболевание, вызванное болезнетворными вирусами (ротавирус, энтеровирус) или бактериями (дизентерийной палочкой, сальмонеллой, стафилококком и т. д.), которое поражает слизистую желудочно-кишечного тракта. Проникая в организм человека, возбудители кишечных инфекций начинают активно размножаться. В результате процесс пищеварения нарушается, а слизистая кишечника воспаляется.
Большинство кишечных инфекций передаются очень легко: это могут быть некачественные продукты питания и питьевая вода, грязные руки, грязные игрушки, контакт с фекалиями (особенно во время прогулок), нарушения условий хранения пищи, а также заражение может происходить от больного человека (через воздух).
Проявляется кишечная инфекция поносом, рвотой, тошнотой, повышением температуры тела, снижение или отсутствием аппетита, появляются боли в животе, слабостью и вялостью. Самым опасным осложнением любой кишечной инфекции может быть обезвоживание организма. Тяжелое обезвоживание особенно опасно у детей до 2 лет, когда оно при обильной рвоте и поносе может наступить в течение 6 часов. Признаки обезвоживания у детей раннего возраста: сухость слизистой рта, губ, кожи, беспокойство, учащенное сердцебиение, сокращение частоты мочеиспусканий, в тяжелых случаях выбухание или западение большого родничка, бледная мраморная кожа, запавшие глаза.
Для того чтобы избежать обезвоживания при кишечной инфекции необходимо давать ребенку пить маленькими порциями по 1 чайной ложке каждые 5 минут любой солевой раствор (регидрон, хумана электролит, оралит, любая минеральная вода, просто соленая вода) подогретый до температуры тела. Дробное выпаивание ребенка солевыми растворами наиболее важный этап борьбы с обезвоживанием. Главное правило при кишечной инфекции – ДРОБНОЕ ВЫПАИВАНИЕ. Еще раз подчеркиваю только дробное выпаивание, при потреблении единовременно большого количества жидкости, например стакана воды рвота будет возобновляться.
Для снижения интоксикации ребенку дают сорбенты в промежутках между едой и приемом лекарственных препаратов (смекта, энтерослегь сладкий, лактофильтрум, полисорб).
Также для успешного лечения немало важное место занимает диетотерапия. Диета при кишечной инфекции заключается в исключении из рациона любых молочных продуктов и свежих овощей, фруктов. Соблюдать диету необходимо не менее 7-10 дней. Смысл диетотерапии состоит в уменьшении воспаления в кишечнике и постепенное восстановление его функции. Дети, находящиеся на грудном вскармливании, должны его продолжать, так как грудное молоко содержит некоторые защитные факторы против кишечных инфекций. А вот детей, находящиеся на искусственном вскармливании, на время болезни необходимо перевести на низко- или безлактозную смесь, при тяжелом течение инфекционного процесса – на гидролизированные смеси. Применение специализированных смесей снижает тяжесть и длительность заболевания.
Помните, при появлении любых признаков кишечной инфекции ребенок обязательно должен быть осмотрен педиатром!
В качестве заключения, скажу несколько слов о профилактике кишечных инфекций. Во-первых, соблюдение правил личной гигиены (чистые руки, хорошо вымытые овощи, фрукты, употребление только проверенной питьевой воды, например, бутилированной). Во-вторых, исключение возможных контактов с больными, которые часто могут возникнуть при купании в общественном бассейне. Всегда лучше ходить купаться на море. В-третьих, существует специфическая профилактика – вакцинация против ротавирусной инфекции.
Чтобы кишечная инфекция не застала Вас врасплох, не забывайте основные правила профилактики этих инфекций.
Желаю хорошего отдыха и будьте здоровы!
Памятка для родителей: питание при кишечной инфекции
Как говорят инфекционисты-профессионалы детской больницы №9 им. Г.Н. Сперанского, без правильной диеты никакие лекарства все равно не помогут.
Как кормить? В первые часы или в первый день от начала кишечной инфекции не нужна никакая «водно-чайная пауза» с полным отказом от еды. Ребенка нужно кормить диетическими продуктами, делая перерывы лишь при неукротимой рвоте.
Чем кормить? Питание зависит от тяжести поражения желудочно-кишечного тракта – насколько выражен жидкий стул, рвота и от возраста ребенка. Если у ребенка водянистый стул в большом объеме, то можно есть каши, сваренные на воде (рисовую, гречневую, кукурузную) или детские сухие каши без молока, подсушенный белый хлеб. Каши лучше измельчать или варить до консистенции размазни. Такую строгую диету нужно соблюдать в первые 1-2 дня недомогания. Малышей первого года жизни на искусственном вскармливании нужно кормить лечебными смесями без содержания лактозы (молочного сахара). Впрочем, вопросы лечебного питания маленького ребенка с тяжелыми кишечными расстройствами решаются индивидуально, включая временную отмену грудного вскармливания.
При умеренно выраженном расстройстве кишечника, а также при улучшении состояния, после частого жидкого стула, ребенку можно давать пресное печенье, измельченное (протертое, пюреобразное) отварное мясо нежирных сортов (без бульона), отварные овощи, супы на овощной бульоне, печеные яблоки, бананы, творог для детского питания. Малышам назначают безлактозные молочные смеси: «искусственникам» – в качестве основного рациона, «естественникам» – докорма к грудному молоку.
ВАЖНО: вопросы медикаментозного лечения, в том числе назначения антибиотиков и их выбор, находятся в компетенции врача и решаются индивидуально, исходя из возраста ребенка, тяжести его состояния, давности заболевания, характера стула, изменений в лабораторных анализах с учетом лечения, которое ребенок получал дома.
Восстановление после выздоровления: ограничение физических нагрузок на 1-2 недели, постепенное расширение диеты. После перехода к обычному питанию нужна на 3-4 недели исключить из рациона жирные и жареные блюда и продукты, содержащие грубую клетчатку, чтобы не перенапрягать выздоравливающий кишечник.
Желудочно-кишечная инфекция: симптомы, виды и лечение
Желудочно-кишечные инфекции могут вызывать диарею, рвоту и многие другие неприятные симптомы.
Бактерии, вирусы и паразиты могут вызывать желудочно-кишечные инфекции.
Лечение обычно направлено на поддержание водного баланса и достаточный отдых, но может варьироваться в зависимости от типа инфекции.
В этой статье описаны симптомы, типы и методы лечения различных распространенных желудочно-кишечных инфекций.
Поделиться на PinterestЧеловек с желудочно-кишечной инфекцией может испытывать тошноту, спазмы желудка и потерю аппетита.Существует три основных типа желудочно-кишечных инфекций:
Бактериальные
Бактериальные желудочно-кишечные инфекции включают инфекции пищевого происхождения и пищевые отравления.
Общие источники бактериальных желудочно-кишечных инфекций включают:
Хотя почти любая зараженная пища может вызвать инфекцию, некоторые продукты представляют больший риск, чем другие.К ним относятся:
- недоваренное или сырое мясо, яйца или птица
- непастеризованные молочные продукты и соки
- загрязненная вода
- продукты питания, особенно мясо и яичные продукты, которые плохо охлаждаются
- мясные деликатесы
- немытые или сырые фрукты и овощи
Кроме того, люди с бактериальными желудочно-кишечными инфекциями могут переносить бактерии на продукты, с которыми они прикасаются. Эта еда может заразить кого-то еще, если они ее съедят.
Вирусный
Вирусные желудочно-кишечные инфекции очень распространены, и часто люди называют их желудочным гриппом.
Норовирус – это разновидность вирусного гастроэнтерита. По данным Национального института диабета и болезней пищеварительной системы (NIDDK), норовирус ежегодно вызывает от 19 до 21 миллиона случаев желудочного гриппа в Соединенных Штатах.
Другие вирусы, которые могут вызывать вирусные желудочно-кишечные инфекции, менее распространены в США.
Вакцины могут предотвратить некоторые типы вирусных инфекций, включая ротавирус.
Паразитарные
Кишечные гельминты или черви и простейшие паразиты вызывают паразитарные желудочно-кишечные инфекции.
Двумя наиболее распространенными паразитарными инфекциями являются лямблиоз и криптоспоридиоз.
Эти паразиты могут распространяться при контакте с человеческими фекалиями в почве. Люди также могут заразиться этими инфекциями, выпив или купаясь в зараженной воде.
Некоторые паразитарные инфекции могут передаваться от животных к человеку. К ним относится токсоплазмоз, с которым люди могут контактировать с фекалиями кошек.
Большинство желудочно-кишечных инфекций имеют похожие симптомы, хотя они могут различаться по степени тяжести.
Симптомы желудочно-кишечных инфекций включают:
- диарею
- тошноту
- рвоту
- спазмы желудка
- потерю аппетита
- лихорадку
- мышечные боли
- дисбаланс электролитов
- потерю веса и вздутие живота
Большинство вирусных желудочно-кишечных заболеваний начинаются внезапно и длятся менее недели, хотя могут продолжаться и дольше.
Бактериальные инфекции могут проявляться аналогично вирусным инфекциям, но некоторые из них могут с большей вероятностью вызвать высокую температуру или кровавую диарею.
Паразитарные желудочно-кишечные инфекции часто вызывают кровь или слизь при диарее и могут длиться до тех пор, пока человек не получит лечение.
Большинству людей не нужно обращаться к врачу, если у них есть симптомы желудочно-кишечной инфекции.
Тем не менее, NIDDK рекомендует немедленно обратиться к врачу, если человек испытывает любой из следующих симптомов:
- сильная боль в животе
- высокая температура
- диарея, которая длится более 2 дней
- черный или дегтеобразный стул
- шесть и более жидкого стула в день
- частая рвота
- изменения в психическом состоянии
Взрослые также должны обратиться к врачу по поводу желудочно-кишечной инфекции, если они не могут удерживать жидкость или проявляют признаки обезвоживания, в том числе:
- крайняя степень жажда
- темная, нечастая моча
- запавшие щеки и глаза
- сухость во рту
- кожа, которая не сглаживается после защемления
- головокружение
Некоторым людям следует всегда консультироваться с врачом по поводу желудочно-кишечных инфекций, потому что они подвержены более высокому риску осложнений.К ним относятся:
- беременные женщины
- люди с ослабленной иммунной системой
- пожилые люди
- младенцы и маленькие дети
Некоторые желудочно-кишечные инфекции, особенно паразитарные, требуют рецепта врача. Однако во многих случаях желудочно-кишечные заболевания проходят без лечения или вмешательства.
В большинстве случаев человек может помочь своей иммунной системе бороться с инфекцией в домашних условиях, много отдыхая и выпивая много воды.
В тяжелых случаях человеку может потребоваться поддерживающая терапия для регидратации в больнице.
Люди с желудочно-кишечной инфекцией могут помочь лечить болезнь в домашних условиях:
- отдыхая
- часто делая глотки воды
- с осторожностью принимая безрецептурные лекарства
- употребляя мягкую, легко усваиваемую пищу, когда улучшение самочувствия
Многие желудочно-кишечные заболевания очень заразны, но есть много шагов, которые можно предпринять, чтобы предотвратить их распространение.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют человеку сделать следующее для предотвращения вирусных инфекций:
- хорошо вымыть руки водой с мылом
- не заменять дезинфицирующее средство для рук на спиртовой основе для мытья рук
- практика еды безопасность, включая мытье овощей и фруктов и приготовление мяса
- избегать приготовления пищи для другого человека во время болезни
- дезинфицировать твердые поверхности с помощью отбеливателя
- тщательно стирать одежду или белье
Чтобы избежать бактериальной желудочно-кишечной инфекции, CDC рекомендует:
- мытье рук и поверхностей до, во время и после приготовления пищи
- отделение сырого мяса, морепродуктов, птицы и яиц от готовой пищи
- приготовление пищи до безопасной внутренней температуры и избегание недоваренных продуктов
- охлаждение продуктов при температуре ниже 40 ° F (4 ° C) в течение 2 часов после приготовления
Люди из группы повышенного риска желудочно-кишечных инфекций и их осложнений также следует избегать недоваренных или сырых продуктов животного происхождения, непастеризованных молочных продуктов и соков, а также сырых проростков.
Чтобы избежать паразитарной желудочно-кишечной инфекции, человек должен:
- соблюдать правила гигиены, включая мытье рук
- избегать зараженных продуктов питания и воды
- соблюдать осторожность при поездках в районы, где паразитарные инфекции более распространены
- принимать меры предосторожности для предотвращения токсоплазмоза , в том числе избегать кошачьего туалета во время беременности
Желудочно-кишечные инфекции могут быть бактериальными, вирусными или паразитарными. Независимо от причины, симптомы неприятны и могут включать диарею, спазмы в животе и тошноту.
Большинство инфекций проходят сами по себе, но если у человека наблюдаются симптомы обезвоживания или другие осложнения, ему следует обратиться к врачу.
Между тем, очень важно много отдыхать и пить, чтобы ускорить восстановление.
Желудочно-кишечная инфекция: симптомы, типы и лечение
Желудочно-кишечные инфекции могут вызывать диарею, рвоту и многие другие неприятные симптомы.
Бактерии, вирусы и паразиты могут вызывать желудочно-кишечные инфекции.
Лечение обычно направлено на поддержание водного баланса и достаточный отдых, но может варьироваться в зависимости от типа инфекции.
В этой статье описаны симптомы, типы и методы лечения различных распространенных желудочно-кишечных инфекций.
Поделиться на PinterestЧеловек с желудочно-кишечной инфекцией может испытывать тошноту, спазмы желудка и потерю аппетита.Существует три основных типа желудочно-кишечных инфекций:
Бактериальные
Бактериальные желудочно-кишечные инфекции включают инфекции пищевого происхождения и пищевые отравления.
Общие источники бактериальных желудочно-кишечных инфекций включают:
Хотя почти любая зараженная пища может вызвать инфекцию, некоторые продукты представляют больший риск, чем другие. К ним относятся:
- недоваренное или сырое мясо, яйца или птица
- непастеризованные молочные продукты и соки
- загрязненная вода
- продукты питания, особенно мясо и яичные продукты, которые плохо охлаждаются
- мясные деликатесы
- немытые или сырые фрукты и овощи
Кроме того, люди с бактериальными желудочно-кишечными инфекциями могут переносить бактерии на продукты, с которыми они прикасаются.Эта еда может заразить кого-то еще, если они ее съедят.
Вирусный
Вирусные желудочно-кишечные инфекции очень распространены, и часто люди называют их желудочным гриппом.
Норовирус – это разновидность вирусного гастроэнтерита. По данным Национального института диабета и болезней пищеварительной системы (NIDDK), норовирус ежегодно вызывает от 19 до 21 миллиона случаев желудочного гриппа в Соединенных Штатах.
Другие вирусы, которые могут вызывать вирусные желудочно-кишечные инфекции, менее распространены в США.S.
Вакцины могут предотвратить некоторые типы вирусных инфекций, в том числе ротавирус.
Паразитарные
Кишечные гельминты или черви и простейшие паразиты вызывают паразитарные желудочно-кишечные инфекции.
Двумя наиболее распространенными паразитарными инфекциями являются лямблиоз и криптоспоридиоз.
Эти паразиты могут распространяться при контакте с человеческими фекалиями в почве. Люди также могут заразиться этими инфекциями, выпив или купаясь в зараженной воде.
Некоторые паразитарные инфекции могут передаваться от животных к человеку.К ним относится токсоплазмоз, с которым люди могут контактировать с фекалиями кошек.
Большинство желудочно-кишечных инфекций имеют похожие симптомы, хотя они могут различаться по степени тяжести.
Симптомы желудочно-кишечных инфекций включают:
- диарею
- тошноту
- рвоту
- спазмы желудка
- потерю аппетита
- лихорадку
- мышечные боли
- дисбаланс электролитов
- потерю веса и вздутие живота
Большинство вирусных желудочно-кишечных заболеваний начинаются внезапно и длятся менее недели, хотя могут продолжаться и дольше.
Бактериальные инфекции могут проявляться аналогично вирусным инфекциям, но некоторые из них могут с большей вероятностью вызвать высокую температуру или кровавую диарею.
Паразитарные желудочно-кишечные инфекции часто вызывают кровь или слизь при диарее и могут длиться до тех пор, пока человек не получит лечение.
Большинству людей не нужно обращаться к врачу, если у них есть симптомы желудочно-кишечной инфекции.
Тем не менее, NIDDK рекомендует немедленно обратиться к врачу, если человек испытывает любой из следующих симптомов:
- сильная боль в животе
- высокая температура
- диарея, которая длится более 2 дней
- черный или дегтеобразный стул
- шесть и более жидкого стула в день
- частая рвота
- изменения в психическом состоянии
Взрослые также должны обратиться к врачу по поводу желудочно-кишечной инфекции, если они не могут удерживать жидкость или проявляют признаки обезвоживания, в том числе:
- крайняя степень жажда
- темная, нечастая моча
- запавшие щеки и глаза
- сухость во рту
- кожа, которая не сглаживается после защемления
- головокружение
Некоторым людям следует всегда консультироваться с врачом по поводу желудочно-кишечных инфекций, потому что они подвержены более высокому риску осложнений.К ним относятся:
- беременные женщины
- люди с ослабленной иммунной системой
- пожилые люди
- младенцы и маленькие дети
Некоторые желудочно-кишечные инфекции, особенно паразитарные, требуют рецепта врача. Однако во многих случаях желудочно-кишечные заболевания проходят без лечения или вмешательства.
В большинстве случаев человек может помочь своей иммунной системе бороться с инфекцией в домашних условиях, много отдыхая и выпивая много воды.
В тяжелых случаях человеку может потребоваться поддерживающая терапия для регидратации в больнице.
Люди с желудочно-кишечной инфекцией могут помочь лечить болезнь в домашних условиях:
- отдыхая
- часто делая глотки воды
- с осторожностью принимая безрецептурные лекарства
- употребляя мягкую, легко усваиваемую пищу, когда улучшение самочувствия
Многие желудочно-кишечные заболевания очень заразны, но есть много шагов, которые можно предпринять, чтобы предотвратить их распространение.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют человеку сделать следующее для предотвращения вирусных инфекций:
- хорошо вымыть руки водой с мылом
- не заменять дезинфицирующее средство для рук на спиртовой основе для мытья рук
- практика еды безопасность, включая мытье овощей и фруктов и приготовление мяса
- избегать приготовления пищи для другого человека во время болезни
- дезинфицировать твердые поверхности с помощью отбеливателя
- тщательно стирать одежду или белье
Чтобы избежать бактериальной желудочно-кишечной инфекции, CDC рекомендует:
- мытье рук и поверхностей до, во время и после приготовления пищи
- отделение сырого мяса, морепродуктов, птицы и яиц от готовой пищи
- приготовление пищи до безопасной внутренней температуры и избегание недоваренных продуктов
- охлаждение продуктов при температуре ниже 40 ° F (4 ° C) в течение 2 часов после приготовления
Люди из группы повышенного риска желудочно-кишечных инфекций и их осложнений также следует избегать недоваренных или сырых продуктов животного происхождения, непастеризованных молочных продуктов и соков, а также сырых проростков.
Чтобы избежать паразитарной желудочно-кишечной инфекции, человек должен:
- соблюдать правила гигиены, включая мытье рук
- избегать зараженных продуктов питания и воды
- соблюдать осторожность при поездках в районы, где паразитарные инфекции более распространены
- принимать меры предосторожности для предотвращения токсоплазмоза , в том числе избегать кошачьего туалета во время беременности
Желудочно-кишечные инфекции могут быть бактериальными, вирусными или паразитарными. Независимо от причины, симптомы неприятны и могут включать диарею, спазмы в животе и тошноту.
Большинство инфекций проходят сами по себе, но если у человека наблюдаются симптомы обезвоживания или другие осложнения, ему следует обратиться к врачу.
Между тем, очень важно много отдыхать и пить, чтобы ускорить восстановление.
Бактериальный гастроэнтерит: причины, лечение и профилактика
Бактериальный гастроэнтерит возникает, когда бактерии вызывают инфекцию желудка или кишечника. Бактериальный гастроэнтерит часто называют пищевым отравлением.
Бактериальный гастроэнтерит обычно возникает в результате употребления пищи или воды, загрязненных бактериями или их токсинами. Это может вызвать ряд симптомов, включая диарею, спазмы в животе, тошноту и рвоту.
Людям с бактериальным гастроэнтеритом необходимо отдыхать и пить много жидкости.
В этой статье мы рассмотрим причины, симптомы и диагностику бактериального гастроэнтерита. Мы также покрываем лечение, профилактику и осложнения.
Многие виды бактерий могут вызывать бактериальный гастроэнтерит, в том числе:
- Escherichia coli , которые могут встречаться в недоваренной говядине и немытых фруктах и овощах.
- Shigella , которые могут присутствовать в сырой пище и загрязненной воде, включая бассейны.
- Staphylococcus и Salmonella , которые могут содержаться в сыром или недоваренном мясе, яйцах и молочных продуктах.
- Yersinia enterocolitica , которая может содержать сырую или недоваренную свинину.
- Campylobacter , которые могут встречаться в молоке и сырой или недоваренной домашней птице.
Человек может заразиться бактериальным гастроэнтеритом после употребления зараженной пищи, питья или проглатывания зараженной воды. Пища может быть заражена без надлежащего хранения, обращения и приготовления.
Вспышки бактериального гастроэнтерита могут возникнуть, если многие люди потребляют одну и ту же зараженную пищу, возможно, в ресторане, супермаркете или продуктовом магазине.
Бактериальный гастроэнтерит быстро передается от человека к человеку.Люди могут заразиться бактериями, прикасаясь к зараженной пище или воде. Вредные бактерии также присутствуют в стуле людей с бактериальным гастроэнтеритом.
Люди, получившие эти бактерии на руках, могут распространять их, когда они касаются поверхностей, предметов или других людей. Любой, у кого есть эти бактерии на руках, рискует заболеть, если они перенесут их в рот, глаза или другие отверстия на теле.
В связи с этим очень важно, чтобы люди тщательно мыли руки после еды или посещения туалета, особенно если у них есть бактериальный гастроэнтерит или любая другая инфекция.
Симптомы бактериального гастроэнтерита могут различаться у разных людей и могут зависеть от бактерий, вызывающих заболевание. В некоторых случаях симптомы могут не проявляться в течение 4 дней после заражения человека.
Симптомы могут включать:
- рвоту и тошноту
- диарею
- боль или спазмы в животе
- потерю аппетита
- лихорадку или озноб
- стул с кровью
Взрослым с бактериальным гастроэнтеритом следует обратиться к врачу, если их симптомы не исчезнут в течение 5 дней.
Людям следует отвозить детей к врачу, если их симптомы не проходят в течение 2 дней.
Врач спросит пациента об их симптомах. Если врач подозревает бактериальный гастроэнтерит, он может запросить образец стула, чтобы определить тип бактерий, вызывающих инфекцию.
Бактериальный гастроэнтерит часто проходит самостоятельно без какого-либо лечения.Однако рвота и диарея могут вызвать обезвоживание, поэтому важно не допускать обезвоживания. Обычно этого можно добиться дома, выпив много жидкости, особенно воды.
Рвота и диарея также могут вызывать потерю организмом важных минералов, таких как натрий, калий и кальций. Супы или бульоны могут восполнить как жидкость, так и минералы. Растворы для замены жидкости и минералов также доступны в аптеках.
Если человек не может удерживать жидкость или становится слишком обезвоженным, ему может потребоваться обратиться в больницу.Там врач введет им жидкость и электролиты внутривенно.
В тяжелых случаях бактериального гастроэнтерита врач может назначить антибиотики.
Как правило, симптомы бактериального гастроэнтерита можно лечить в домашних условиях:
- как можно больше отдыхать
- пить достаточно жидкости, чтобы оставаться гидратированным
- регулярно есть небольшое количество богатой минералами пищи
- избегать молочных продуктов, продукты с высоким содержанием клетчатки и фрукты
- избегать занятий спортом или безалкогольных напитков, а также других напитков с высоким содержанием сахара
Лучше всего поговорить с врачом, прежде чем принимать какие-либо безрецептурные препараты для лечения бактериального гастроэнтерита , так как некоторые лекарства могут продлить симптомы.
Чтобы попытаться предотвратить бактериальный гастроэнтерит, человек может использовать следующие правила гигиены:
- Тщательное мытье рук перед работой с продуктами и после посещения туалета
- Тщательное мытье рук после прикосновения к животным, особенно сельскохозяйственным животным
- разделочная доска для сырого мяса
- тщательно мыть овощи, фрукты и салаты перед их употреблением
- избегать тесного контакта с людьми, страдающими гастроэнтеритом
- пить воду в бутылках во время путешествий, особенно в развивающихся странах
- избегать употребления сырого мяса и рыбы
- отказ от употребления непастеризованного молока
- правильное хранение продуктов и отказ от любых предметов, срок годности которых истекает или портится
- поддержание чистоты на кухне и в ванной
Следующие меры предосторожности могут помочь человеку с бактериальным гастроэнтеритом избежать передачи инфекции другим людям:
- избежать в тесном контакте с другими людьми и оставаясь дома на работе или в школе
- часто мыть руки
- избегать приготовления пищи или обращения с продуктами, которые могут есть другие люди
- мыть дверные ручки и другие общие предметы после прикосновения к ним
гастроэнтерит исчезнет в течение недели или около того.
Наиболее частым осложнением является обезвоживание, которое возникает, когда люди теряют жидкость из-за рвоты и диареи и не восполняют ее. Если человек становится слишком обезвоженным, ему может потребоваться обратиться в больницу.
Дети и пожилые люди имеют более высокий риск развития осложнений, поэтому лица, осуществляющие уход, должны внимательно следить за ними.
Осложнения могут включать:
- высокая температура
- мышечные боли
- потеря контроля над кишечником
- кровотечение в кишечном тракте, которое может привести к кровянистому стулу
- анемия
- почечная недостаточность
В очень редких случаях, невылеченный бактериальный гастроэнтерит может привести к повреждению головного мозга или смерти.Любому, кто испытывает тяжелые или стойкие симптомы, следует как можно скорее обратиться за медицинской помощью.
В большинстве случаев бактериальный гастроэнтерит проходит в течение недели. Больным бактериальным гастроэнтеритом следует пить много жидкости и как можно больше отдыхать. Им также следует избегать контактов с другими людьми и соблюдать правила гигиены, чтобы избежать распространения инфекции.
Дети, пожилые люди и люди с ослабленной иммунной системой подвергаются большему риску возникновения осложнений.
Человек должен обратиться за медицинской помощью, если он сильно обезвоживается, не может удерживать жидкость или испытывает серьезные или постоянные симптомы.
Инфекции кишечника | healthdirect
Основные факты
- Инфекции кишечника вызываются микроорганизмами («микробами») в кишечнике и иногда называются желудочно-кишечными инфекциями (гастроэнтеритом).
- Вы можете заразиться кишечной инфекцией, употребляя зараженную воду или пищу или контактируя с другим инфицированным человеком.
- Инфекции кишечника могут быть вызваны вирусами (например, ротавирусом), бактериями (например, сальмонеллой) и паразитами (например, лямблиями).
- Вам следует обратиться к врачу, если симптомы серьезны, у вас жар, в стуле есть кровь или слизь, у вас есть признаки обезвоживания или если диарея длилась более 2 или 3 дней.
На этой странице
Что такое кишечная инфекция?
Инфекции кишечника вызываются микроорганизмами («жуками» или микробами), попавшими в ваш кишечник, который является частью вашей пищеварительной системы.
Инфекцию кишечника иногда называют желудочно-кишечной инфекцией или гастроэнтеритом.
Люди обычно заражаются от:
- употребление в пищу или питье зараженной воды или пищи (часто называемое пищевым отравлением)
- контактирует с инфицированными людьми или зараженными предметами, такими как столовые приборы, краны, игрушки или подгузники
Инфекции кишечника распространены в Австралии, но люди также часто заражаются, путешествуя за границу.Инфекции кишечника могут поразить любого в любое время. Они могут причинить много дискомфорта и неудобств, а иногда и привести к более серьезным проблемам.
Каковы симптомы кишечной инфекции?
Некоторые общие симптомы кишечной инфекции включают:
У некоторых людей также выделяется кровь в стуле (фекалии), в том числе в случае инфекции, известной как дизентерия. Кровь в стуле может быть вызвана бактериями или паразитами, но это может быть что-то более серьезное, и вам всегда следует обращаться к врачу, если у вас есть этот симптом.
Когда мне следует обратиться к врачу?
Запишитесь на прием к врачу, если у вас есть:
Если вашему ребенку меньше 3 месяцев и у него диарея, немедленно обратитесь к врачу.
Детям следует обращаться в отделение неотложной помощи, если:
- У них есть признаки обезвоживания (отсутствие мочеиспускания, бледность, запавшие глаза, холодные руки или ноги или очень капризный)
- они не могут сдерживать жидкости
- У них очень сильная боль в животе
- они нездоровы, в том числе менее отзывчивы, плохо питаются или у них жар
Малыши и маленькие дети должны обратиться к врачу, если:
- у них диарея, которая не проходит
- их кровь в помете
- худеют
ПРОВЕРЬТЕ СИМПТОМЫ – Воспользуйтесь нашей программой проверки симптомов и узнайте, нужна ли вам медицинская помощь.
Каковы наиболее частые причины кишечных инфекций?
Инфекции кишечника, вызываемые вирусами, включают:
- Ротавирус: часто встречается у детей младшего возраста; легко распространяется при контакте с зараженной рвотой или фекалиями (фекалиями).
- Норовирус: очень заразен и легко распространяется в детских учреждениях, домах престарелых и на круизных лайнерах.
Инфекции кишечника, вызываемые бактериями, включают:
- Campylobacter: часто связано с употреблением в пищу зараженной курицы; наибольшему риску подвержены молодые люди, пожилые люди, путешественники и люди, страдающие от недоедания.
- Сальмонелла: обычно передается через зараженное мясо, птицу или яйца.
- Shigella: наиболее часто встречается у путешественников в развивающиеся страны.
Инфекции кишечника, вызываемые паразитами, включают:
- Лямблии: передаются с фекалиями инфицированных людей и животных; чаще всего встречается у маленьких детей, туристов и путешественников.
- Криптоспоридиоз: распространяется через зараженную пищу или воду.
- Амебиаз: поражает в основном молодых людей; обычно передается через зараженную воду или пищу.
Если у вас часто возникают симптомы кишечника, такие как диарея, это может быть признаком основного заболевания, такого как дивертикулит, болезнь Крона, синдром раздраженного кишечника или язвенный колит. Вам следует обратиться к врачу за советом.
Как диагностируются инфекции кишечника?
Чтобы диагностировать причину ваших симптомов, ваш врач может задать вам несколько вопросов и осмотреть вас. Они могут провести несколько тестов, например:
В некоторых случаях вас могут направить в инфекционную службу.
НАЙТИ ЗДРАВООХРАНЕНИЕ – Наша поисковая служба поможет вам найти врачей, аптеки, больницы и другие медицинские услуги.
Как лечат инфекции кишечника?
Большинство кишечных инфекций проходят через несколько дней. Но важно пить много жидкости, включая воду и напитки для пероральной регидратации, которые можно купить у фармацевта, чтобы избежать обезвоживания.
Диарея вызывает потерю большого количества жидкости из организма, поэтому будьте особенно осторожны с уязвимыми людьми, такими как очень молодые, очень старые и люди с плохим здоровьем.
Некоторым людям необходимы антибиотики при инфекциях кишечника, вызванных паразитами и бактериями. Если симптомы не исчезнут, обратитесь к врачу.
Можно ли предотвратить инфекции кишечника?
Многие инфекции кишечника можно предотвратить, если позаботиться о том, что вы едите и пьете, и соблюдая правила гигиены.
- Тщательно готовьте такие продукты, как мясо и яйца.
- Регулярно мойте руки, особенно перед тем, как прикасаться к еде.
- Путешествуя по развивающимся странам, используйте для питья и чистки зубов только воду в бутылках и избегайте льда и сырых продуктов.
- Избегайте тесного контакта с людьми, у которых кишечная инфекция
Ресурсы и поддержка
Если вам нужно узнать больше об инфекциях кишечника или получить совет, что делать дальше, позвоните в healthdirect по номеру 1800 022 222, чтобы поговорить с дипломированной медсестрой, 24 часа, 7 дней в неделю (известная как NURSE-ON-CALL в Виктория).
Другие языки
Health Translations имеет несколько переведенных информационных бюллетеней о состояниях, связанных с диареей.
Лечение вирусного гастроэнтерита («желудочный грипп»)
Как лечить вирусный гастроэнтерит?
В большинстве случаев люди с вирусным гастроэнтеритом выздоравливают самостоятельно, без лечения.Вы можете лечить вирусный гастроэнтерит, восполняя потерю жидкости и электролитов, чтобы предотвратить обезвоживание. В некоторых случаях лекарства, отпускаемые без рецепта, могут помочь облегчить симптомы.
Исследования показывают, что соблюдение строгой диеты не помогает в лечении вирусного гастроэнтерита. Если у вас вирусный гастроэнтерит, у вас может возникнуть рвота после еды или ненадолго потерять аппетит. Когда ваш аппетит возвращается, вы чаще всего можете вернуться к своей обычной диете, даже если у вас все еще есть диарея.Найдите советы о том, что есть, если у вас вирусный гастроэнтерит.
Если у вашего ребенка есть симптомы вирусного гастроэнтерита, такие как рвота или диарея, не стесняйтесь обращаться к врачу за советом.
Заменить потерянные жидкости и электролиты
При вирусном гастроэнтерите необходимо восполнить потерю жидкости и электролитов, чтобы предотвратить обезвоживание или лечить легкое обезвоживание. Вы должны пить много жидкости. Если вас беспокоит рвота, попробуйте пить небольшое количество прозрачной жидкости.
Большинство взрослых с вирусным гастроэнтеритом могут заменять жидкости и электролиты жидкостями, такими как
- вода
- фруктовые соки
- спортивные напитки
- бульоны
Солевые крекеры также могут помочь восполнить электролиты.
Если у вашего ребенка вирусный гастроэнтерит, вы должны дать ему раствор для пероральной регидратации, такой как Pedialyte, Naturalyte, Infalyte и CeraLyte, в соответствии с указаниями, чтобы восполнить потерю жидкости и электролитов.Растворы для пероральной регидратации – это жидкости, содержащие глюкозу и электролиты. Поговорите с врачом о том, как давать эти растворы вашему младенцу. Младенцы должны пить грудное молоко или смесь как обычно.
Пожилые люди, взрослые с ослабленной иммунной системой и взрослые с тяжелой диареей или симптомами обезвоживания также должны пить растворы для пероральной регидратации.
Лекарства, отпускаемые без рецепта
В некоторых случаях взрослые могут принимать безрецептурные лекарства, такие как лоперамид (Имодиум) и субсалицилат висмута (Пепто-Бисмол, Каопектат), для лечения диареи, вызванной вирусным гастроэнтеритом.
Эти лекарства могут быть небезопасными для младенцев и детей. Перед тем, как давать ребенку лекарство, отпускаемое без рецепта, проконсультируйтесь с врачом.
Если у вас кровавый понос или лихорадка – признаки инфекции, вызванной бактериями или паразитами, – не принимайте лекарства, отпускаемые без рецепта, для лечения диареи. Обратитесь к врачу для лечения.
Как врачи лечат вирусный гастроэнтерит?
Ваш врач может назначить лекарство от сильной рвоты. Врачи не назначают антибиотики для лечения вирусного гастроэнтерита.Антибиотики не действуют при вирусных инфекциях.
В некоторых случаях ваш врач может порекомендовать пробиотики. Пробиотики – это живые микробы, чаще всего бактерии, которые похожи на те, которые обычно содержатся в пищеварительном тракте. Исследования показывают, что некоторые пробиотики могут помочь сократить период диареи. Исследователи все еще изучают возможность использования пробиотиков для лечения вирусного гастроэнтерита. По соображениям безопасности проконсультируйтесь с врачом перед использованием пробиотиков или любых других дополнительных или альтернативных лекарств или методов.
Всем, у кого есть признаки или симптомы обезвоживания, следует немедленно обратиться к врачу. Врачам может потребоваться лечение людей с тяжелым обезвоживанием в больнице.
Как предотвратить вирусный гастроэнтерит?
Вы можете предпринять несколько шагов, чтобы предотвратить заражение или распространение инфекций, вызывающих вирусный гастроэнтерит. Тщательно вымойте руки водой с мылом
- после посещения туалета
- после смены подгузников
- до и после обработки, приготовления или приема пищи
Поверхности, которые могли контактировать с инфицированным стулом или рвотой, такие как столешницы и пеленальные столики, можно очистить смесью от 5 до 25 столовых ложек бытового отбеливателя и 1 галлона воды. 7 Если одежда или постельное белье могли контактировать со стулом или рвотой инфицированного человека, вы должны выстирать их с моющим средством в течение максимально длительного цикла и сушить в машине. Чтобы защитить себя от инфекции, надевайте резиновые перчатки при работе с грязным бельем и после этого мойте руки. 7
Если у вас вирусный гастроэнтерит, не трогайте и не готовьте пищу для других во время болезни и в течение 2 дней после исчезновения симптомов. 7 Люди, страдающие вирусным гастроэнтеритом, могут заразить вирус любой едой, с которой они берутся, особенно если они не мыть руки тщательно.Загрязненная вода также может распространять вирус на продукты до сбора урожая. Например, зараженные фрукты, овощи и устрицы были связаны со вспышками норовируса. Мойте фрукты и овощи перед их употреблением и тщательно готовьте устрицы и другие моллюски. 7 Найдите советы, которые помогут сохранить безопасность пищевых продуктов.
Вакцина против гриппа не защищает от вирусного гастроэнтерита. Хотя некоторые люди называют вирусный гастроэнтерит «желудочным гриппом», вирусы гриппа не вызывают вирусного гастроэнтерита.Однако ротавирусные вакцины могут предотвратить вирусный гастроэнтерит, вызванный ротавирусом.
Ротавирусные вакцины
Две вакцины, которые младенцы получают перорально, одобрены для защиты от ротавирусных инфекций 8
- RotaTeq: Младенцы получают три дозы в возрасте 2, 4 и 6 месяцев
- Rotarix: Младенцы получают эту вакцину двумя дозами в возрасте 2 и 4 месяцев
Чтобы ротавирусная вакцина была наиболее эффективной, младенцы должны получить первую дозу к 15-недельному возрасту.Младенцы должны получить все дозы к 8-месячному возрасту.
Если у вас есть ребенок, поговорите с врачом о вакцинации против ротавирусной инфекции.
Список литературы
[7] Профилактика норовирусной инфекции. Веб-сайт Центров по контролю и профилактике заболеваний. https://www.cdc.gov/norovirus/preventing-infection.html. Обновлено 15 июля 2016 г. Проверено 31 августа 2017 г.
[8] Ротавирус: вакцинация. Веб-сайт Центров по контролю и профилактике заболеваний. https://www.cdc.gov/rotavirus/vaccination.html. Обновлено 12 августа 2016 г. Проверено 31 августа 2017 г.
Острая диарея у взрослых – Американский семейный врач
1. Геррант Р.Л., Ван Гилдер Т, Штайнер Т.С., и другие.; Общество инфекционных болезней Америки. Практические рекомендации по ведению инфекционной диареи. Клин Инфекция Дис . 2001; 32 (3): 331–351 ….
2. Косек М., Берн C, Геррант Р.Л. Глобальное бремя диарейных заболеваний, согласно оценкам исследований, опубликованных между 1992 и 2000 годами. Орган здоровья Bull World . 2003. 81 (3): 197–204.
3. Скаллан Э., Хоэкстра Р.М., Ангуло Ф.Дж., и другие. Заболевание пищевого происхождения, приобретенное в США. Emerg Infect Dis . 2011; 17 (1): 7–15.
4. Скаллан Э., Гриффин П.М., Ангуло Ф.Дж., Tauxe RV, Hoekstra RM. Заболевание пищевого происхождения, приобретенное в Соединенных Штатах – неуточненные агенты. Emerg Infect Dis . 2011; 17 (1): 16–22.
5. DuPont HL. Диарейные заболевания в развивающихся странах. Инфекция Dis Clin North Am . 1995. 9 (2): 313–324.
6. Хедберг CW, Макдональд К.Л., Остерхольм MT. Изменение эпидемиологии болезней пищевого происхождения: перспектива Миннесоты. Клин Инфекция Дис . 1994. 18 (5): 671–680.
7. Аранда-Мишель Дж., Джаннелла РА. Острая диарея: практический обзор. Ам Дж. Мед. . 1999. 106 (6): 670–676.
8. Тургеон ДК, Fritsche TR. Лабораторные подходы к инфекционной диарее. Гастроэнтерол Clin North Am . 2001. 30 (3): 693–707.
9. Джонс Т.Ф., Буленс СН, Геттнер С, и другие. Использование наборов для сбора стула, доставляемых пациентам, может улучшить подтверждение этиологии вспышек болезней пищевого происхождения. Клин Инфекция Дис . 2004. 39 (10): 1454–1459.
10. Центры по контролю и профилактике заболеваний.Предварительные данные FoodNet о частоте инфицирования патогенами, обычно передаваемыми через пищу – 10 штатов, 2009 г. MMWR Morb Mortal Wkly Rep . 2010. 59 (14): 418–422.
11. DuPont HL. Рекомендации по острой инфекционной диарее у взрослых. Комитет параметров практики Американского колледжа гастроэнтерологии. Ам Дж. Гастроэнтерол . 1997. 92 (11): 1962–1975.
12. Хоф Х. История и эпидемиология листериоза. FEMS Immunol Med Microbiol . 2003. 35 (3): 199–202.
13. Джанакираман В. Листериоз при беременности: диагностика, лечение и профилактика. Рев. Акушер. Гинекол . 2008. 1 (4): 179–185.
14. Тильман Н.М., Геррант Р.Л. Клиническая практика. Острая инфекционная диарея. N Engl J Med . 2004. 350 (1): 38–47.
15. Ильницкий А. Клиническая оценка и лечение острой инфекционной диареи у взрослых. Гастроэнтерол Clin North Am . 2001. 30 (3): 599–609.
16. Фартинг М, Салам М.А., Линдберг Г, и другие.; Всемирная гастроэнтерологическая организация. Острая диарея у взрослых и детей: глобальная перспектива. Дж Клин Гастроэнтерол . 2013; 47 (1): 12–20.
17. Геррант Р.Л., Щиты ДС, Торсон С.М., Шорлинг Дж.Б., Gröschel DH. Оценка и диагностика острой инфекционной диареи. Ам Дж. Мед. . 1985; 78 (6B): 91–98.
18. Джилл CJ, Лау Дж, Горбач С.Л., Hamer DH. Диагностическая точность анализов кала на воспалительный бактериальный гастроэнтерит в развитых и бедных ресурсами странах. Клин Инфекция Дис . 2003. 37 (3): 365–375.
19. Чен СС, Чанг CJ, Лин Т.Ю., Лай МВт, Чао ХК, Kong MS. Полезность фекального лактоферрина в прогнозировании и мониторинге клинической тяжести инфекционной диареи. Мир Дж. Гастроэнтерол . 2011. 17 (37): 4218–4224.
20. Чой SW, Парк CH, Сильва ТМ, Заенкер Э.И., Геррант Р.Л. Посев или не посев: скрининг фекального лактоферрина на воспалительную бактериальную диарею. Дж. Клин Микробиол . 1996. 34 (4): 928–932.
21. Хаякава Т, Джин CX, Ко СБ, Китагава М, Исигуро Х. Лактоферрин при желудочно-кишечных заболеваниях. Медицинский работник .2009. 48 (15): 1251–1254.
22. Геррант Р.Л., Ванке Калифорния, Барретт LJ, Schwartzman JD. Экономичный и действенный подход к диагностике и лечению острой инфекционной диареи. Бюл Н Й Акад Мед . 1987. 63 (6): 484–499.
23. Gangarosa RE, Стекло РИ, Лью Дж. Ф., Скучный JR. Госпитализации по поводу гастроэнтерита в США, 1985 г .: особое бремя болезни среди пожилых людей. Am J Epidemiol . 1992. 135 (3): 281–290.
24. Талан Д, Моран Г.Дж., Ньюдоу М, и другие.; EMERGEncy ID NET Study Group. Этиология кровавой диареи среди пациентов, поступающих в отделения неотложной помощи США: распространенность Escherichia coli O157: H7 и других энтеропатогенов. Клин Инфекция Дис . 2001. 32 (4): 573–580.
25. Bauer TM, Лалвани А, Ференбах Я, и другие.Разработка и проверка руководств по культивированию стула на энтеропатогенные бактерии, отличные от Clostridium difficile, у госпитализированных взрослых. ЯМА . 2001. 285 (3): 313–319.
26. Манацатхит С, Dupont HL, Фартинг М, и другие.; Рабочая группа Программного комитета Всемирного гастроэнтерологического конгресса в Бангкоке, 2002 г. Руководство по ведению острой диареи у взрослых. Дж Гастроэнтерол Гепатол .2002; 17 (доп.): S54 – S71.
27. Ронер П., Питте Д., Пепи Б, Нидже-Кинге Т, Окенталер Р. Этиологические агенты инфекционной диареи: значение для запросов на микробную культуру. Дж. Клин Микробиол . 1997. 35 (6): 1427–1432.
28. Центры по контролю и профилактике заболеваний. Жизненно важные признаки: предотвращение инфекций, вызванных Clostridium difficile. MMWR Morb Mortal Wkly Rep . 2012. 61 (9): 157–162.
29. Сигель Д.Л., Эдельштейн PH, Начамкин И. Несоответствующее обследование на диарейные заболевания в больнице. ЯМА . 1990. 263 (7): 979–982.
30. Шэнь Б, Хан К, Икенберри СО, и другие.; Комитет по стандартам практики ASGE. Роль эндоскопии в ведении пациентов с диареей. Гастроинтест Эндоск . 2010. 71 (6): 887–892.
31. Bellaiche G, Ле Пеннек депутат, Slama JL, и другие.Значение ректосигмоидоскопии и бактериологического посева биоптатов толстой кишки в этиологической диагностике острой диареи у взрослых. Проспективное исследование 65 пациентов [на французском языке]. Ann Gastroenterol Hepatol (Париж) . 1996; 32 (1): 11–17.
32. Hahn S, Ким И, Гарнер П. Раствор для пероральной регидратации с пониженной осмолярностью для лечения обезвоживания из-за диареи у детей: систематический обзор. BMJ . 2001. 323 (7304): 81–85.
33. Алам NH, Юнус М, Фарук А.С., и другие. Симптоматическая гипонатриемия во время лечения дегидратирующей диарейной болезни пероральным регидратационным раствором пониженной осмолярности. ЯМА . 2006. 296 (5): 567–573.
34. Дагган С, Нурко С. «Питание кишечника»: научная основа для продолжения энтерального питания во время острой диареи. Дж. Педиатр . 1997. 131 (6): 801–808.
35. Гадевар С, Фазано А.Современные концепции оценки, диагностики и лечения острой инфекционной диареи. Curr Opin Pharmacol . 2005. 5 (6): 559–565.
36. Де Брюн Г. Диарея у взрослых (острая). Ам Фам Врач . 2008. 78 (4): 503–504.
37. Тейлор Д. Н., Санчес JL, Кэндлер W, Торнтон С, Маккуин С, Эчеверрия П. Лечение диареи путешественников: ципрофлоксацин плюс лоперамид по сравнению с одним ципрофлоксацином.Плацебо-контролируемое рандомизированное исследование. Энн Интерн Мед. . 1991. 114 (9): 731–734.
38. Риддл М.С., Арнольд С, Tribble DR. Влияние дополнительного лоперамида в комбинации с антибиотиками на результаты лечения диареи путешественников: систематический обзор и метаанализ. Клин Инфекция Дис . 2008. 47 (8): 1007–1014.
39. Hanauer SB, DuPont HL, Купер КМ, Лаудадио К. Рандомизированное двойное слепое плацебо-контролируемое клиническое испытание лоперамида плюс симетикон в сравнении с одним лоперамидом и одним симетиконом при лечении острой диареи с дискомфортом в животе, связанным с газами. Curr Med Res Opin . 2007. 23 (5): 1033–1043.
40. DuPont HL, Хорник РБ. Побочный эффект терапии ломотилом при шигеллезе. ЯМА . 1973; 226 (13): 1525–1528.
41. Мэтисон А.Дж., Благородный С. Рацекадотрил. Наркотики . 2000. 59 (4): 829–835.
42. De Bruyn G, Хан С, Борвик А. Лечение антибиотиками диареи путешественников. Кокрановская база данных Syst Rev .2000; (3): CD002242.
43. Wong CS, Елачич С, Хабиб Р.Л., Уоткинс С.Л., Tarr PI. Риск гемолитико-уремического синдрома после лечения антибиотиками инфекций, вызванных Escherichia coli O157: H7. N Engl J Med . 2000; 342 (26): 1930–1936.
44. Casburn-Jones AC, Фартинг MJ. Лечение инфекционной диареи. Кишка . 2004. 53 (2): 296–305.
45. McMahan ZH, DuPont HL.Обзорная статья: история лечения острой инфекционной диареи – от плохо сфокусированного эмпиризма до инфузионной терапии и современной фармакотерапии. Алимент Фармакол Тер . 2007. 25 (7): 759–769.
46. Аллен С.Дж., Мартинес Э.Г., Грегорио Г.В., Данс Л.Ф. Пробиотики для лечения острой инфекционной диареи. Кокрановская база данных Syst Rev . 2010; (11): CD003048.
47. Bhutta ZA, Птица СМ, Черный RE, и другие.Терапевтические эффекты перорального цинка при острой и стойкой диарее у детей в развивающихся странах: объединенный анализ рандомизированных контролируемых исследований. Am J Clin Nutr . 2000. 72 (6): 1516–1522.
48. Всемирная организация здравоохранения. Лечение диареи. Пособие для врачей и других старших медицинских работников. 2005. http://whqlibdoc.who.int/publications/2005/9241593180.pdf. По состоянию на 1 октября 2013 г.
49. Ejemot RI, Эхири Дж. Э., Меремикву М.М., Critchley JA.Мытье рук для предотвращения диареи. Кокрановская база данных Syst Rev . 2008; (1): CD004265.
Общие кишечные паразиты – Американский семейный врач
КОРРИ ДЖЕБ КУСИК, LT, MC, USN, ГЭРИ Л. МАРТИН, LCDR, MC, USN, и БРЕТТ В. СОРТОР, LCDR, MC, USN, Морской госпиталь Джексонвилл, Джексонвилл, Флорида
Am Fam Physician. 1 марта 2004 г .; 69 (5): 1161-1169.
Кишечные паразиты вызывают значительную заболеваемость и смертность. В Соединенных Штатах встречаются заболевания, вызываемые Enterobius vermicularis, Giardia lamblia, Ancylostoma duodenale, Necator americanus и Entamoeba histolytica.E. vermicularis, или острица, вызывает раздражение и нарушение сна. Диагноз можно поставить с помощью «теста с целлофановой лентой». Лечение включает мебендазол и бытовую санитарию. Лямблии вызывают тошноту, рвоту, нарушение всасывания, диарею и потерю веса. Исследования кала на яйца и паразиты являются диагностическими. Лечение включает метронидазол. Очистка сточных вод, правильное мытье рук и употребление бутилированной воды могут быть профилактическими. A. duodenale и N. americanus – анкилостомы, вызывающие кровопотерю, анемию, гиперемию и истощение.Обнаружение яиц в кале является диагностическим. Лечение включает альбендазол, мебендазол, пирантела памоат, добавление железа и переливание крови. Профилактические меры включают ношение обуви и очистку сточных вод. E. histolytica может вызывать язвы кишечника, кровавую диарею, потерю веса, лихорадку, непроходимость желудочно-кишечного тракта и перитонит. Амеба может вызвать абсцессы в печени, которые могут прорваться в плевральную полость, брюшину или перикард. Диагностические достоинства имеют стула и серологические анализы, биопсия, исследования бария и визуализация печени.Терапия включает просветные и тканевые амебициды для воздействия на обе стадии жизненного цикла. Метронидазол, хлорохин и аспирация – это методы лечения абсцесса печени. Тщательная санитария и употребление очищенных от кожуры продуктов и воды в бутылках являются профилактическими.
Кишечные паразиты вызывают значительную заболеваемость и смертность во всем мире, особенно в неразвитых странах и среди людей с сопутствующими заболеваниями. Кишечные паразиты, которые по-прежнему широко распространены в США, включают Enterobius vermicularis, Giardia lamblia, Ancylostoma duodenale, Necator americanus и Entamoeba histolytica.
E. vermicularis
E. vermicularis, обычно называемая острицами или сидячими червями, является нематодами или круглыми червями с самым большим географическим ареалом среди гельминтов1. Это наиболее распространенная нематода в Соединенных Штатах. Человек – единственный известный хозяин, и около 209 миллионов человек во всем мире инфицированы. Более 30 процентов детей во всем мире инфицированы2.
Взрослые черви довольно маленькие; у самцов от 2 до 5 мм, у самок от 8 до 13 мм. Черви живут в основном в слепой кишке толстой кишки, из которой беременная самка мигрирует ночью, чтобы отложить до 15 000 яиц на промежности.Яйца могут передаваться фекально-оральным путем исходному хозяину и новым хозяевам. Яйца на промежности хозяина могут распространиться на других людей в доме, что может привести к заражению всей семьи.
Проглоченные яйца вылупляются в двенадцатиперстной кишке, а личинки созревают во время миграции в толстую кишку. К счастью, большинство яиц высыхает в течение 72 часов. При отсутствии аутоинфекции хозяина заражение обычно длится всего четыре-шесть недель.
Вторичная болезнь E.vermicularis относительно безвреден: отложение яиц вызывает раздражение промежности, перианальной области и влагалища.3 Постоянный зуд пациента в попытке уменьшить раздражение может привести к потенциально изнурительному нарушению сна. В редких случаях может развиться более серьезное заболевание, включая потерю веса, инфекцию мочевыводящих путей и аппендицит.4,5
Инфекцию остриц следует подозревать у детей, у которых наблюдается перианальный зуд и ночное беспокойство. Прямая визуализация взрослого червя или обнаружение яиц под микроскопом подтверждают диагноз, но только у 5 процентов инфицированных есть яйца в стуле.«Тест с целлофановой лентой» (рис. 1) может служить быстрым способом поставить диагноз.6,7
Просмотреть / распечатать Рисунок
РИСУНОК 1.
«Тест целлофановой ленты». (Вверху) Прикрепите конец ленты к одному концу слайда. Оберните оставшуюся часть ленты на конце предметного стекла, чтобы открылась клейкая поверхность. (В центре) Коснитесь липкой поверхностью перианальной области несколько раз. (Внизу) Разгладьте ленту по поверхности слайда.
РИСУНОК 1.
«Тест целлофановой ленты». (Вверху) Прикрепите конец ленты к одному концу слайда. Оберните оставшуюся часть ленты на конце предметного стекла, чтобы открылась клейкая поверхность. (В центре) Коснитесь липкой поверхностью перианальной области несколько раз. (Внизу) Разгладьте ленту по поверхности слайда.
Этот тест состоит из прикосновения ленты к перианальной области несколько раз, удаления ее и исследования ленты под прямым микроскопом на наличие яиц.Тест следует проводить сразу после пробуждения не менее трех дней подряд. Этот метод может повысить чувствительность теста примерно до 90 процентов.
РИСУНОК 2
Киста лямблии лямблии.
Перепечатано из Центров по контролю и профилактике заболеваний. По состоянию на 15 ноября 2003 г., http://phil.cdc.gov.
G. lamblia
G. lamblia – это грушевидные жгутиковые простейшие (рис. 2), вызывающие самые разные желудочно-кишечные заболевания.Лямблии, возможно, являются наиболее распространенной паразитарной инфекцией человека во всем мире и второй по распространенности в Соединенных Штатах после острица.8,9 В период с 1992 по 1997 год Центры по контролю и профилактике заболеваний (CDC) подсчитали, что более 2,5 миллионов человек случаи лямблиоза возникают ежегодно.10
Поскольку лямблиоз распространяется через фекально-оральное заражение, его распространенность выше в группах населения с плохой санитарией, тесным контактом и орально-анальной сексуальной практикой. Болезнь обычно передается через воду, потому что лямблии устойчивы к уровням хлора в обычной водопроводной воде и хорошо выживают в холодных горных ручьях.Поскольку лямблиозом часто заражаются люди, которые проводят много времени в походах, походах или на охоте, он получил прозвища «диарея туриста» и «бобровая лихорадка». 11
Передача через пищевые продукты встречается редко, но может происходить при приеме внутрь сырого или недоваренные продукты. Лямблиоз – это зооноз, и перекрестная инфекционность между бобрами, крупным рогатым скотом, собаками, грызунами и снежными баранами обеспечивает постоянный резервуар.12
Жизненный цикл лямблий состоит из двух стадий: киста, передаваемая фекально-оральным путем, и вызывающая болезнь. трофозоит.Кисты передаются с фекалиями хозяина, оставаясь жизнеспособными во влажной среде в течение нескольких месяцев. Проглатывание по крайней мере 10-25 цист может вызвать инфекцию у человека.8,9 Когда новый хозяин потребляет кисту, кислая среда желудка хозяина стимулирует эксцистацию. Каждая киста производит два трофозоита. Эти трофозоиты мигрируют в двенадцатиперстную кишку и проксимальный отдел тощей кишки, где они прикрепляются к стенке слизистой оболочки с помощью вентрального адгезивного диска и воспроизводятся путем бинарного деления.
Рост лямблий в тонком кишечнике стимулируется желчью, углеводами и низким давлением кислорода.7 Это может вызвать диспепсию, нарушение всасывания и диарею. Недавняя теория предполагает, что симптомы являются результатом дефицита фермента щеточной каймы, а не вторжением в стенку кишечника.9 Некоторые трофозоиты трансформируются в кисты и передаются с калом.
Клинические проявления лямблиоза сильно различаются. После инкубационного периода продолжительностью от одной до двух недель могут развиться симптомы желудочно-кишечного расстройства, включая тошноту, рвоту, недомогание, метеоризм, спазмы, диарею, стеаторею и потерю веса.Постепенное начало легкой диареи в анамнезе помогает отличить лямблиоз или другие паразитарные инфекции от бактериальной этиологии. Симптомы, продолжающиеся от двух до четырех недель, и значительная потеря веса являются ключевыми данными, указывающими на лямблиоз.
Хронический лямблиоз может развиться после острого синдрома или протекать без серьезных предшествующих симптомов. Хронические признаки и симптомы, такие как жидкий стул, стеаторея, потеря веса на 10–20 процентов, мальабсорбция, недомогание, усталость и депрессия, могут усиливаться и уменьшаться в течение многих месяцев, если состояние не лечить.
В редких случаях пациенты с лямблиозом также проявляют реактивный артрит или асимметричный синовит, обычно нижних конечностей.13 Сыпь и крапивница могут присутствовать как часть реакции гиперчувствительности.
Выделение кист происходит с перерывами как в жидком, так и в жидком стуле, в то время как трофозоиты обнаруживаются почти только при диарее. Исследования кала на яйцеклетки и паразиты (O&P) продолжают оставаться основой диагностики, несмотря на только низкую или умеренную чувствительность. Чувствительность исследования одного образца стула составляет от 50 до 70 процентов; чувствительность увеличивается до 85–90 процентов с тремя серийными образцами.8,10 Поскольку лямблии неинвазивны, эозинофилия и периферический или фекальный лейкоцитоз не возникают.
Антигенные анализы используют иммуноферментный анализ (ИФА) или иммунофлюоресценцию для обнаружения антител к трофозоитам или цистам. Чувствительность колеблется от 90 до 99 процентов, со специфичностью от 95 до 100 процентов по сравнению со стулом O и P.9 Несмотря на высокую результативность этих исследований, прямая микроскопия по-прежнему важна, поскольку одновременно могут присутствовать несколько инфекционных заболеваний, вызывающих диарею.
Дуоденальный аспират и биопсия дают более высокий результат, чем исследования кала, но являются инвазивными и обычно не требуются для диагностики. Серологический анализ и посев кала обычно не требуются. Анализ полимеразной цепной реакции (ПЦР), хотя и является экспериментальным, может быть эффективным для проверки источников воды.9
A. duodenale и N. americanus
Два вида анкилостомы, A. duodenale и N. americanus, обнаружены исключительно у людей. . A. duodenale, или анкилостомоз «Старого Света», встречается в Европе, Африке, Китае, Японии, Индии и на островах Тихого океана.N. americanus, анкилостомоз «Нового Света», встречается в Северной и Южной Америке и Карибском бассейне, а недавно был зарегистрирован в Африке, Азии и Тихоокеанском регионе.
До начала 1900-х годов заражение N. americanus было эндемическим явлением на юге США и контролировалось только после широкого использования современной сантехники и обуви. Несмотря на то, что распространенность этих паразитов в общей популяции резко снизилась, CDC сообщает, что в Соединенных Штатах анкилостомоз является второй наиболее распространенной гельминтной инфекцией, выявленной в исследованиях стула.14
Просмотр / печать Рисунок
РИСУНОК 3.
Электронная микрофотография различий зубов и режущих пластин между (слева) Ancylostoma duodenale и (справа) Necator americanus.
Перепечатано Центром по контролю и профилактике заболеваний и доктором Мэй Мелвин. По состоянию на 15 ноября 2003 г., http://phil.cdc.gov.
РИСУНОК 3.
Электронная микрофотография различий зубов и режущих пластин между (слева) Ancylostoma duodenale и (справа) Necator americanus.
Перепечатано Центром по контролю и профилактике заболеваний и доктором Мэй Мелвин. По состоянию на 15 ноября 2003 г., http://phil.cdc.gov.
N. americanus имеет длину от 10 до 12 мм у самок и от 6 до 8 мм у самцов. Он отличается от своего немного более крупного европейского кузена полулунными дорсальными и вентральными режущими пластинами в щечной полости по сравнению с двумя парами вентральных режущих зубов A. duodenale (рис. 3). Яйца обоих червей имеют длину от 60 до 70 мкм и ограничены яйцевидной прозрачной гиалиновой оболочкой; они содержат от двух до восьми делений клеток (рис. 4).
Оба вида имеют общий жизненный цикл. Из яиц вылупляются рабдитовидные личинки, питаются бактериями в почве и линяют инфекционные нитевидные личинки. Благодаря влажному климату и плохой гигиене, нитевидные личинки проникают в своих хозяев через поры, волосяные фолликулы и даже через неповрежденную кожу. Созревающие личинки проходят через систему кровообращения, пока не достигнут альвеолярных капилляров. Проникая в паренхиму легких, личинки поднимаются по бронхиальному дереву и заглатываются с выделениями. Через шесть недель после первоначального заражения зрелые черви прикрепляются к стенке тонкой кишки для кормления, и начинается производство яиц.
РИСУНОК 4.
Яйцо анкилостомы.
Перепечатано из Центров по контролю и профилактике заболеваний. По состоянию на 15 ноября 2003 г., http://phil.cdc.gov.
В то время как личинки иногда вызывают зудящую эритему или легочные симптомы во время миграции в кишечник 15, инфекция анкилостомоза редко проявляется симптомами до тех пор, пока не будет установлено значительное количество кишечных глистов. Преходящий синдром, похожий на гастроэнтерит, может возникнуть из-за прикрепления зрелых червей к слизистой оболочке кишечника.
Наибольшую опасность от инфекции вызывает кровопотеря. Благодаря органическому антикоагулянту анкилостомоз потребляет около 0,25 мл крови хозяина в день. Кровопотеря, вызванная анкилостомами, может вызвать микроцитарную гипохромную анемию.16 Компенсирующее увеличение объема способствует гипопротеинемии, отекам, пика и истощению. Инфекция может привести к физической и умственной отсталости у детей. Эозинофилия отмечена у 30-60 процентов инфицированных пациентов.
В то время как клинический анамнез, гигиенический статус и недавние поездки в эндемичные районы могут дать важные подсказки, окончательный диагноз основывается на микроскопической визуализации яиц в стуле.
E. histolytica
Амебиаз вызывается E. histolytica, простейшим организмом длиной от 10 до 60 мкм, который передвигается по продолжению пальцевидных псевдостручков.1 Распространение происходит фекально-оральным путем, обычно через плохая гигиена во время приготовления пищи или использование «ночной почвы» (удобрение сельскохозяйственных культур отходами жизнедеятельности человека), а также орально-анальные сексуальные практики. Распространение часто встречается у людей с ослабленной иммунной системой. Перенаселенность и плохие санитарные условия способствуют его распространению в Азии, Африке и Латинской Америке.Примерно 10 процентов населения мира инфицировано, но 90 процентов инфицированных людей не имеют симптомов.17 Из примерно 50 миллионов симптоматических случаев, возникающих каждый год, до 100 000 заканчиваются смертельным исходом18. Стабильный резервуар инфекционных случаев затрудняет искоренение. После малярии E. histolytica, вероятно, является второй по значимости причиной смерти среди простейших в мире19.
Как и лямблии, двумя стадиями жизненного цикла E. histolytica являются цисты и трофозоиты (рис. 5).Инфекционные кисты представляют собой сферы диаметром около 12 мкм, которые имеют от одного до четырех ядер и могут распространяться фекально-оральным путем через зараженную пищу и воду или орально-анальные сексуальные практики. Псевдоподальный трофозоит составляет около 25 мкм в поперечнике, имеет одно ядро и может содержать эритроциты хозяина на различных стадиях пищеварения. Проглоченные цисты вылупляются в трофозоиты в тонкой кишке и продолжают двигаться по пищеварительному тракту в толстую кишку. Также, как и лямблии, некоторые трофозоиты амебы превращаются в цисты, которые выделяются со стулом и могут выживать в течение нескольких недель во влажной среде.Однако трофозоиты могут проникать в слизистую оболочку кишечника и распространяться с кровотоком в печень, легкие и мозг.
Амебиаз может вызывать как внутрипросветное, так и диссеминированное заболевание. В просвете кишечника E. histolytica может нарушить защитный слой слизи, покрывающий слизистую оболочку толстой кишки. Возникающие в результате эпителиальные язвы могут кровоточить и вызывать колит, обычно через две-шесть недель после заражения. Может развиться острое прогрессирование до недомогания, потери веса, сильной боли в животе, обильной кровавой диареи и лихорадки, что часто приводит к неправильной диагностике аппендицита, особенно у детей.В случаях хронического тления воспалительное заболевание кишечника может быть неправильно диагностировано, а лечение стероидами только усугубляет инфекцию.
Просмотр / печать Рисунок
РИСУНОК 5.
(вверху) циста Entamoeba histolytica и (внизу) трофозоит.
Перепечатано из Центров по контролю и профилактике заболеваний и Drs. L.L.A. Мур-младший и Мэй Мелвин. По состоянию на 15 ноября 2003 г., http://phil.cdc.gov.
РИСУНОК 5.
(вверху) циста Entamoeba histolytica и (внизу) трофозоит.
Перепечатано из Центров по контролю и профилактике заболеваний и Drs. L.L.A. Мур-младший и Мэй Мелвин. По состоянию на 15 ноября 2003 г., http://phil.cdc.gov.
В редких случаях реактивное скопление отечных грануляций и фиброзной ткани, называемое амебомой, может прорастать в просвет, вызывая боль, непроходимость и, возможно, инвагинацию. Также могут возникать токсический мегаколон, пневматоз кишечной палочки (интрамуральный воздух) и перитонит.17,19
Возможно проникновение в ткани и распространение. Трофозоиты, проникающие через стенку кишечника, распространяются по телу через портальную систему кровообращения. Амебы обладают хемотаксическим действием, привлекают нейтрофилы в кровоток. Амебные абсцессы печени образуются из-за выброса токсинов и повреждения гепатоцитов и обычно развиваются в течение пяти месяцев после заражения. Симптомы развивающегося абсцесса включают лихорадку, тупую плевритную боль в правом верхнем квадранте, иррадиирующую в правое плечо, и плевральный выпот.Диарея присутствует только у одного из трех пациентов с абсцессом. Лихорадка является основным симптомом у 10-15 процентов пациентов, поэтому амебный абсцесс следует рассматривать у пациентов с лихорадкой неизвестного происхождения. Абсцессы могут прорваться в плевральную полость, брюшину или перикард, что требует экстренного дренирования.
При традиционном тестировании кала O&P на амебиаз необходимо использовать не менее трех свежих образцов для повышения чувствительности. Однако этот тест недавно потерял популярность18, потому что E.histolytica стал доступен тест на антиген стула с чувствительностью 87% и специфичностью более 90 %19. Используемые в исследованиях методы культивирования кала и методов ПЦР пока не получили широкого распространения, чтобы быть клинически полезными. Положительные образцы стула, скорее всего, будут гем-положительными и иметь низкий уровень нейтрофилов, но могут содержать кристаллы Шарко-Лейдена, что указывает на присутствие эозинофилов. Биопсия краев язвы толстой кишки может выявить интрамуральные трофозоиты, но несет с собой риск перфорации.
Просмотр / печать Рисунок
РИСУНОК 6.
Компьютерный томографический снимок, показывающий абсцесс печени.
Перепечатано с разрешения Medscape. По состоянию на 15 ноября 2003 г., http://www.medscape.com/content/2002/00/44/12/441223/artiim441223.fig4.jpg.
РИСУНОК 6.
Компьютерная томография, показывающая абсцесс печени.
Перепечатано с разрешения Medscape. По состоянию на 15 ноября 2003 г., http: // www.medscape.com/content/2002/00/44/12/441223/artiim441223.fig4.jpg.
Серологические тесты, такие как ELISA и диффузия в агарном геле, имеют чувствительность более чем на 90 процентов, но эти тесты часто становятся отрицательными в течение года после первоначального заражения. Примерно у 75 процентов инфицированных пациентов наблюдается лейкоцитоз, но инвазия слизистой оболочки не вызывает эозинофилию. Функциональные пробы печени обычно нормальны, но могут показать минимальное повышение щелочной фосфатазы даже при наличии больших абсцессов. Чтобы избежать ошибочного диагноза, пациенты с подозрением на язвенный колит должны быть проверены на E.histolytica перед началом стероидной терапии.17
Исследования кишечного бария могут быть полезны для выявления возможных амебом, но для подтверждения диагноза и исключения неоплазии требуется биопсия. Визуализирующие исследования печени, такие как ультразвуковое исследование, компьютерная томография (рис. 6), магнитно-резонансная томография и сканирование ядерной медицины, могут выявить абсцессы в виде овальных или круглых гипоэхогенных кист, обычно в правой доле печени.21
Риск поражения осложнения возрастают при кистах более 10 см, множественных кистах, поражении верхней правой доли или любом поражении левой доли.Повторные исследования могут сбивать с толку, показывая более крупные абсцессы у пациентов, которые выздоравливают. Хотя две трети абсцессов рассасываются в течение шести месяцев, примерно 10 процентов абсцессов сохраняются более года.17
Посмотреть / распечатать таблицу
ТАБЛИЦА 1Лечение и профилактика паразитарных инфекций
| Паразиты | Лечение | Профилактика | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
Enterobius vermicularis | Первичный: Мебендазол (Вермокс), 100 мг перорально один раз Вторичный: Пирантела памоат (Пин-Рид), 11 мг на кг (максимум 1 г) перорально один раз; или альбендазол (валбазен), 400 мг перорально однократно. При постоянном воздействии повторите лечение через две недели.Не давайте детям младше двух лет. | Лечить бытовые контакты. Чистые спальни, постельные принадлежности. | ||||||||
Giardia lamblia | Взрослые: метронидазол (Flagyl), 250 мг перорально три раза в день в течение пяти-семи дней. Беременным женщинам с легкими симптомами: подумайте о переносе лечения до родов. Беременные женщины с тяжелыми симптомами: паромомицин (хуматин), 500 мг перорально четыре раза в день в течение семи-десяти дней; метронидазол приемлем.Дети: альбендазол, 400 мг перорально в течение пяти дней. Бессимптомные носители в развитых странах: лечение по схеме для взрослых или детей. Бессимптомные носители в развивающихся странах: лечение неэффективно из-за высокого уровня повторного инфицирования. | Используйте надлежащие системы удаления сточных вод и очистки воды (флокуляция, осаждение, фильтрация и хлорирование). В эндемичных районах употребляйте только воду в бутылках. Варианты очистки воды: кипячение воды в течение одной минуты. Нагревание воды до 70 C (158 F) в течение 10 минут. Портативный фильтр для кемпинга. Таблетки для очистки от йода в течение восьми часов. Детские сады: Правильная утилизация подгузников. Правильное и частое мытье рук. Necator americanus | Альбендазол, 400 мг перорально один раз Мебендазол, 100 мг перорально два раза в день в течение трех дней Пирантела памоат, 11 мг на кг (максимум 1 г) один раз. Добавки железа полезны даже до постановки диагноза или начала лечения.Упакованные эритроциты (при необходимости) могут минимизировать риск перегрузки объемом у пациентов с тяжелой гипопротеинемией. Подтвердите эрадикацию с помощью контрольного осмотра стула через две недели после прекращения лечения. | Используйте правильную и постоянную обувь. Используйте надлежащую утилизацию сточных вод. | ||||||
Entamoeba histolytica | Кишечное заболевание: используйте как просветный амебицид (для кист), так и тканевый амебицид (для трофозоитов) | Используйте надлежащие санитарные меры для устранения носительства кисты.Избегайте употребления неочищенных фруктов и овощей. Пейте бутилированную воду. Используйте йодную дезинфекцию не бутилированной воды. | ||||||||
Люминал: | ||||||||||
Йодохинол (йодоксин), 650 мг перорально три раза в день в течение 20 дней | ||||||||||
| 000218 | , 500 мг перорально три раза в день в течение семи дней | |||||||||
или | ||||||||||
Дилоксанид фуроат (фурамид), 500 мг перорально три раза в день в течение 10 дней | ||||||||||
Ткань: | ||||||||||
Метронидазол, 750 мг перорально три раза в день в течение 10 дней | ||||||||||
трижды Абсцесс печени: 003 | 9122 9122 9122 9122 9122 9122 9122 9122 9122 9122 9122 ежедневно в течение пяти дней, затем паромомицин по 500 мг три раза в день в течение семи дней | 912 08или | ||||||||
Хлорохин (Арален), 600 мг перорально в день в течение двух дней, затем 200 мг перорально в день в течение двух-трех недель (более высокая частота рецидивов) | ||||||||||
Аспират, если: | ||||||||||
Пиогенный абсцесс исключен; нет ответа на лечение в течение трех-пяти дней; неизбежен разрыв; Распространение перикарда неизбежно | ||||||||||
Лечение и профилактика паразитарных инфекций
| Паразиты | Лечение | Профилактика | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 2 Mendobius Vermicularis перорально однократно Вторичный: пирантела памоат (пин-рид), 11 мг на кг (максимум 1 г) перорально однократно; или альбендазол (валбазен), 400 мг перорально однократно. При постоянном воздействии повторите лечение через две недели.Не давайте детям младше двух лет. | Лечить бытовые контакты. Чистые спальни, постельные принадлежности. | |||||||||
Giardia lamblia | Взрослые: метронидазол (Flagyl), 250 мг перорально три раза в день в течение пяти-семи дней. Беременным женщинам с легкими симптомами: подумайте о переносе лечения до родов. Беременные женщины с тяжелыми симптомами: паромомицин (хуматин), 500 мг перорально четыре раза в день в течение семи-десяти дней; метронидазол приемлем.Дети: альбендазол, 400 мг перорально в течение пяти дней. Бессимптомные носители в развитых странах: лечение по схеме для взрослых или детей. Бессимптомные носители в развивающихся странах: лечение неэффективно из-за высокого уровня повторного инфицирования. | Используйте надлежащие системы удаления сточных вод и очистки воды (флокуляция, осаждение, фильтрация и хлорирование). В эндемичных районах употребляйте только воду в бутылках. Варианты очистки воды: кипячение воды в течение одной минуты. Нагревание воды до 70 C (158 F) в течение 10 минут. Портативный фильтр для кемпинга. Таблетки для очистки от йода в течение восьми часов. Детские сады: Правильная утилизация подгузников. Правильное и частое мытье рук. Necator americanus | Альбендазол, 400 мг перорально один раз Мебендазол, 100 мг перорально два раза в день в течение трех дней Пирантела памоат, 11 мг на кг (максимум 1 г) один раз. Добавки железа полезны даже до постановки диагноза или начала лечения.Упакованные эритроциты (при необходимости) могут минимизировать риск перегрузки объемом у пациентов с тяжелой гипопротеинемией. Подтвердите эрадикацию с помощью контрольного осмотра стула через две недели после прекращения лечения. | Используйте правильную и постоянную обувь. Используйте надлежащую утилизацию сточных вод. | ||||||
Entamoeba histolytica | Кишечное заболевание: используйте как просветный амебицид (для кист), так и тканевый амебицид (для трофозоитов) | Используйте надлежащие санитарные меры для устранения носительства кисты.Избегайте употребления неочищенных фруктов и овощей. Пейте бутилированную воду. Используйте йодную дезинфекцию не бутилированной воды. | ||||||||
Люминал: | ||||||||||
Йодохинол (йодоксин), 650 мг перорально три раза в день в течение 20 дней | ||||||||||
| 000218 | , 500 мг перорально три раза в день в течение семи дней | |||||||||
или | ||||||||||
Дилоксанид фуроат (фурамид), 500 мг перорально три раза в день в течение 10 дней | ||||||||||
Ткань: | ||||||||||
Метронидазол, 750 мг перорально три раза в день в течение 10 дней | ||||||||||
трижды Абсцесс печени: 003 | 9122 9122 9122 9122 9122 9122 9122 9122 9122 9122 9122 ежедневно в течение пяти дней, затем паромомицин по 500 мг три раза в день в течение семи дней | 912 08или | ||||||||
Хлорохин (Арален), 600 мг перорально в день в течение двух дней, затем 200 мг перорально в день в течение двух-трех недель (более высокая частота рецидивов) | ||||||||||
Аспират, если: | ||||||||||
Пиогенный абсцесс исключен; нет ответа на лечение в течение трех-пяти дней; неизбежен разрыв; Распространение перикарда неизбежно | ||||||||||
Лечение и профилактика
Стратегии лечения и профилактики паразитарных инфекций кратко изложены в таблице 1.1,2,5,7,9,17,19,22 Амебицидные агенты, доступные в США, сравниваются в таблице 2.22
Просмотр / печать таблицы
ТАБЛИЦА 2Преимущества и недостатки амебицидных агентов
| Амебицидное средство | Преимущества | Недостатки | |
|---|---|---|---|
Люминальные амебициды | |||
Курс паромомицина (курс хуматина2) | 383 912 курс лечения хуматином83 может быть полезен во время беременности | Частые желудочно-кишечные расстройства; редкая ототоксичность и нефротоксичность; дорого | |
Йодохинол (Йодоксин) | Недорого и эффективно | 20-дневный курс лечения; содержит йод; редкий неврит и атрофия зрительного нерва при длительном применении | |
Дилоксанида фуроат (фурамид) | Альтернатива паромомицину при непереносимости | Доступно в США только от CDC; частые расстройства желудочно-кишечного тракта; редкая диплопия; противопоказан беременным женщинам | |
Только для инвазивных кишечных заболеваний | |||
Тетрациклин, эритромицин | 0002, если не переносится метанол | ||
При инвазивном кишечном и внекишечном амебиазе | |||
Метронидазол | 0002 Препарат выбора для лечения амебного колита 003002 рвота и металлический привкус почти у одной трети пациентов при использованных дозах; дисульфирамоподобная реакция со спиртом; редкие приступы | ||
Хлорохин (арален) | Используется только при амебном абсцессе печени | Иногда головная боль, зуд, тошнота, алопеция и миалгии; редкая блокада сердца и необратимое повреждение сетчатки | |
Преимущества и недостатки амебицидных агентов
| Амебицидный агент | Преимущества | Недостатки | Паромомицин (Хуматин) | Семидневный курс лечения; может быть полезен во время беременности | Частые желудочно-кишечные расстройства; редкая ототоксичность и нефротоксичность; дорого |
|---|---|---|---|
Йодохинол (Йодоксин) | Недорого и эффективно | 20-дневный курс лечения; содержит йод; редкий неврит и атрофия зрительного нерва при длительном применении | |
Дилоксанида фуроат (фурамид) | Альтернатива паромомицину, если он не переносится | Доступен в США только от CDC; частые расстройства желудочно-кишечного тракта; редкая диплопия; противопоказан беременным женщинам | |
Только для инвазивных кишечных заболеваний | |||
Тетрациклин, эритромицин | 0002, если не переносится метанол | ||
При инвазивном кишечном и внекишечном амебиазе | |||
Метронидазол | 0002 Препарат выбора для лечения амебного колита 003 и002 рвота и металлический привкус почти у одной трети пациентов при использованных дозах; дисульфирамоподобная реакция со спиртом; редкие приступы | ||
Хлорохин (арален) | Используется только при амебном абсцессе печени | Иногда головная боль, зуд, тошнота, алопеция и миалгии; редкая блокада сердца и необратимое повреждение сетчатки | |